Воспаление брюшной полости (перитонит) | Обследование и лечение в Германии
Гастроэнтерологический центр информирует: воспаление брюшной полости (перитонит)
Определение воспаления брюшной полости (перитонит)
Специалист по гастроэнтерологии различает между местным и распространенным воспалением брюшной полости (перитонитом). Воспаление может полностью или ограниченно затрагивать брюшную полость. При этом заболевании воспалена брюшная полость, которая включает в себя многие органы (висцеральная брюшина). Брюшина представляет собой кожу (мембрану), которая состоит из двух слоев: париетальной брюшины, покрывающей брюшную полость, и висцеральной брюшины, покрывающей органы живота и таза. Она заканчивается под легкими и протягивается до области кишечника. Оба слоя в сумме занимают поверхность в примерно 2м2 у взрослого человека. В качестве причины заболевания выступают зачастую бактериальные инфекции. При воспалении брюшной полости (перитоните) пациенту необходимо незамедлительно обратиться за помощью к гастроэнтерологу.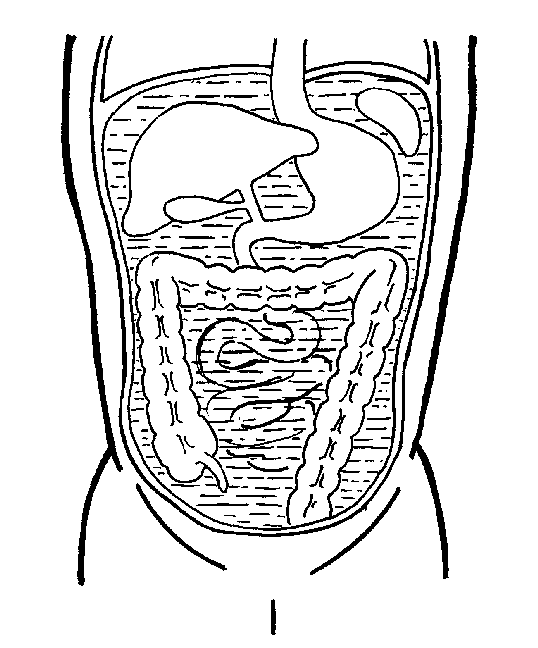
Местное воспаление брюшной полости (перитонит) затрагивает лишь ограниченную область брюшной полости. Как правило, в организме происходит своего рода изоляция воспаленного региона благодаря слиянию сетевых ресурсов и окружающих их кишечных петель. Благодаря этому воспаление не распространяется по организму. В отличие от местного перитонита, диффузное воспаление брюшной полости (перитонит) распространяется на весь регион брюшной полости. Бактерии могут распределиться по всему телу через кровоток. В течение кратчайшего времени этот вид перитонита может привести к опасному для жизни заражению крови (сепсис). Перитонит вызывает следующие симптомы:
- сильные боли в животе
- вздутие живота
- твердый живот (отвердение брюшной мускулатуры)
- общее недомогание
- температура
- тошнота
- рвота
- отсутствие стула и метеоризм
Синонимы и похожие термины
Синонимы: местный перитонит, диффузный перитонит, желчный перитонит, вторичный перитонит, первичный перитонит
Термины на англ. яз.: peritonitis
яз.: peritonitis
Описание воспаления брюшной полости (перитонита)
Перитонит является воспалением брюшины. В большинстве случаев гастроэнтеролог может установить, какими инфекциями было вызвано заболевание, напр., вследствие инфекции кишечными бактериями такими, как кишечная палочка (Escherichia coli) или энтерококки. Когда язвы желудка, кишечника, тонкой кишки или толстой кишки лопаются, жидкость из пораженного или поврежденного органа попадает в брюшную полость, и это приводит к воспалению брюшины. Помимо этого, разрыв при аппендиците, абсцессе печени или воспаленном желчном пузыре также может вызвать воспаление брюшной полости (перитонит). В этом случае речь идет о вторичном перитоните. Более редким случаем является первичный перитонит, который выступает прежде всего у детей и взрослых с ослабленным иммунитетом. Воспаление брюшины образуется путем попадания бактерий по кровотоку или через инфекцию органов таза, которая распространяется вверх по брюшной полости.
Местный перитонит распространяется на весь регион брюшины и вызывает лишь локальные недомогания, прежде всего сильные боли в животе и легкое повышение температуры. Вам следует незамедлительно обратиться к специалисту по гастроэнтерологии. Распространение воспаления на весь регион брюшины (диффузный перитонит) может перейти на другие органы. Перитонит является опасным заболеванием, несущим опасность для жизни, поэтому пациентам необходимо неотложно обратиться за помощью к специалистам.
Причины воспаления брюшной полости (перитонита)
Возникновению воспаления брюшной полости (перитонита) может предшествовать ряд причин. Как правило, перитонит возникает от разрыва органа (напр., желудок, кишечник, желчный пузырь, аппендикс), чье содержание попадает в брюшную полость. Специалист по гастроэнтерологии различает между инфекционным, химически-токсичным перитонитом и перитонитом после облучения. Зачастую воспаления вызваны инфекциями как, напр., бактериальная инфекция кишечника. К химически-токсичным причинам относятся воспаления желчного пузыря с его разрывом и попаданием жидкости желчного пузыря в брюшную полость (гнойный перитонит), как и острое воспаление поджелудочной железы (острый панкреатит). Выделение контрастного вещества от рентгеновского исследования также может послужить причиной развития перитонита, как и шовный материал, используемый во время операций. В редких случаях специалисты по гастроэнтерологии устанавливают наличие опухоли, распространение микробов при операциях, повреждение брюшной стенки или внутренних органов как причину развития воспаления брюшной полости. При острой стадии развития заболевания гастроэнтерологам не всегда удается определить причину. В таких случаях специалисты по гастроэнтерологии говорят о так называемом «остром животе».
К химически-токсичным причинам относятся воспаления желчного пузыря с его разрывом и попаданием жидкости желчного пузыря в брюшную полость (гнойный перитонит), как и острое воспаление поджелудочной железы (острый панкреатит). Выделение контрастного вещества от рентгеновского исследования также может послужить причиной развития перитонита, как и шовный материал, используемый во время операций. В редких случаях специалисты по гастроэнтерологии устанавливают наличие опухоли, распространение микробов при операциях, повреждение брюшной стенки или внутренних органов как причину развития воспаления брюшной полости. При острой стадии развития заболевания гастроэнтерологам не всегда удается определить причину. В таких случаях специалисты по гастроэнтерологии говорят о так называемом «остром животе».
Что Вы можете предпринять при воспалении брюшной полости (перитоните)?
Вам следует незамедлительно обратиться к специалисту по гастроэнтерологии, если живот на ощупь твердый как доска, Вы испытываете сильные боли в животе, температуру, тошноту и рвоту. Возможно, эти симптомы являются признаком воспаления брюшной полости (перитонит), которое может распространиться на другие органы и привести к состоянию, опасному для жизни, поэтому своевременное лечение жизненно важно.
Возможно, эти симптомы являются признаком воспаления брюшной полости (перитонит), которое может распространиться на другие органы и привести к состоянию, опасному для жизни, поэтому своевременное лечение жизненно важно.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
- гастроэнтерологи
- радиологи
Что ожидает Вас на приеме у Вашего лечащего врача-гастроэнтеролога?
Прежде чем Ваш лечащий врач начнет обследования, он начнет с беседы (анамнез) относительно Ваших актуальных жалоб. Помимо этого он также опросит Вас по поводу прошлых жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы такие дополнительные симптомы, как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное? Выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственные болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Испытываете ли Вы учащенное состояние стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Специалисту по гастроэнтерологии в нашей клинике в Берлинe необходим обзор лекарственных препаратов, которые Вы регулярно принимаете. Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у гастроэнтеролога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у гастроэнтеролога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые гастроэнтерологом
Исходя из характеристики симптомов, выявленных в процессе анамнеза, и Вашего актуального состояния специалист по гастроэнтерологии может прибегнуть к следующим обследованиям:
- местное обследование (пальпация, обстукивание и проверка эластичности брюшной стенки)
- прослушивание кишечных шумов
- обследование прямой кишки
- измерение температуры, пульса и кровяного давления
- прослушивание сердца и легких
- анализы крови
- ультразвуковое исследование (УЗИ)
- рентгеновское обследование брюшной полости
Обследования должны быть проведены гастроэнтерологом в неотложном порядке, если состояние пациента критично. При неточных показаниях брюшная стенка будет вскрыта оперативным путем для обследования.
Лечение (терапия)
При воспалении брюшной полости (перитоните) пациенту необходимо интенсивное медицинское лечение (терапия) специалистов по гастроэнтерологии. Антибиотики в свою очередь помогают преодолеть бактериальную инфекцию. В большинстве случаев необходимо хирургическое вмешательство. Вид операции, ее длительность и продолжительность заживления зависят от причины развития перитонита, от общего состояния здоровья пациента и его возраста. Во время операции брюшная полость будет промыта в целях извлечения гнойной жидкости, источник инфекции будет удален и функции кишечника будут восстановлены.
Меры профилактики
Предотвратить воспаление брюшной полости (перитонит) невозможно. Однако решающую роль в лечении заболевания играет обнаружение воспаления на ранней стадии, поэтому Вам следует незамедлительно обратиться за помощью к специалисту по гастроэнтерологии, если у Вас внезапно появились сильные боли в животе. Чем больше прогрессирует заболевание, тем меньше шансы на полное излечение.
Прогноз
При воспалении брюшной полости (перитоните) важную роль играет своевременное лечение со стороны специалиста по гастроэнтерологии. При местном перитоните шансы на излечение высоки, заболевание диффузных форм может вести к смерти.
ВОСПАЛЕНИЕ БРЮШИНЫ | Энциклопедия KM.RU
Воспаление брюшины (перитонит) — это гнойное инфекционное осложнение различных воспалительных заболеваний органов брюшной полости и малого таза у женщин, перфорации полых органов.
Причины возникновения. Перитонит развивается при внедрении в брюшную полость патогенных микроорганизмов. В большинстве случаев возникает как осложнение гнойных заболеваний (острый аппендицит, острый холецистит, воспаление женских половых органов и др.), а также при проникающих ранениях или в результате прободения органов брюшной полости (прободение желудка, кишки и др.). Очень редко инфекция заносится с током крови.
Развитие заболевания. При острых гнойных заболеваниях органов брюшной полости, если лечение не было начато своевременно, инфекция распространяется на близлежащие отделы живота, что вызывает отграниченной перитонит. Впоследствии инфекционный процесс захватывает все новое отделы, вплоть до распространения по всему животу, что называется разлитым или общим перитонитом.
Впоследствии инфекционный процесс захватывает все новое отделы, вплоть до распространения по всему животу, что называется разлитым или общим перитонитом.
Симптомы. Основным симптомом перитонита являются постоянные интенсивные боли в животе, которые существенно усиливаются при движении и прощупывании передней брюшной стенки. Вскоре к болям присоединяется рвота. Вначале в рвотных массах содержатся остатки пищи, а затем в них появляется зеленоватая жидкость. Живот напряжен, пальпация его болезненна. Ухудшается общее самочувствие, кожа становится бледной, появляется сердцебиение, повышается температура тела, живот увеличивается в размерах (за счет вздутого кишечника).
Диагностика. Перитонит устанавливается при врачебном осмотре. Иногда для подтверждения диагноза может потребоваться лапароскопия.
Лечение. Лечение перитонита только хирургическое. При распространенных формах перитонита производится широкий разрез брюшной стенки, что позволяет не только устранить источник перитонита, но и тщательно промыть брюшную полость.
Профилактика. Для предупреждения перитонита необходимо своевременное и правильное лечение указанных заболеваний. При появлении признаков перитонита необходимо срочно обратиться к хирургу. До осмотра хирургом нельзя принимать обезболивающие и противовоспалительные средства, делать клизмы.
Госпитализация при перитоните
Почему нужно срочно обратиться к врачу
От своевременной госпитализации при перитоните и вовремя начатом лечении зависит возможность выздоровления. Если на первой стадии заболевания шансы пациента довольно высоки, то при отсутствии врачебной помощи наступает интоксикация организма и функция органов нарушается, что приводит к летальному исходу.
Причины развития перитонита
Основную роль в возникновении перитонита играет бактериальная инфекция, которая может попадать с током крови или лимфы в полость брюшины. Также перитонит может быть вызван попаданием постороннего вещества, например, крови при разрыве сосуда, желчи. Кроме того, скопление большого количества жидкости при асците с последующим нагноением при почечной и сердечной недостаточности также может являться причиной перитонита. Вызвать патологию также могут различные заболевания: аппендицит, кишечная непроходимость, прободение язвы желудка, осложнение грыжи, опухоль. Посттравматический перитонит развивается при повреждениях органов, также существует риск развития перитонита в послеоперационный период, например, при несостоятельности анастомозов, при инфицировании полости брюшины во время операций и т.п.
Что мы предлагаем
- Операция в экстренном порядке — единственная возможность сохранить жизнь пациенту.
 В ходе хирургического вмешательства определяется и удаляется очаг патологии, например, ушивание перфоративного отверстия, удаление участка кишки с некрозом, остановка кровотечения, удаление опухоли и т.д. Затем проводится санация брюшной полости. В течение нескольких дней рекомендовано дренирование брюшной полости для оттока экссудата, при распространенном процессе может понадобиться дополнительное промывание.
В ходе хирургического вмешательства определяется и удаляется очаг патологии, например, ушивание перфоративного отверстия, удаление участка кишки с некрозом, остановка кровотечения, удаление опухоли и т.д. Затем проводится санация брюшной полости. В течение нескольких дней рекомендовано дренирование брюшной полости для оттока экссудата, при распространенном процессе может понадобиться дополнительное промывание.
- Симптоматическое лечение назначается после хирургического вмешательства, пациенту показана антибактериальная терапия, проводится коррекция возникших нарушений, в том числе восстановление функций желудочно-кишечного тракта. При необходимости возможно проведение процедур по очистке крови — плазмаферез, гемодиализ, гемосорбция, УФО крови и др.
- Диагностика при перитоните имеет решающее значение. Диагноз выставляется на основе характерных признаков и результатов лабораторных исследований. Кроме того, показана рентгенография органов брюшной полости, ультразвуковое исследование.
 Также может быть назначена лапароскопия с целью диагностики и лапароцентез — пункция брюшной полости. Немаловажное значение для выбора терапии имеет бактериологический посев содержимого полости брюшины. В нашей клинике пациентам доступны все необходимые методы диагностики, каждый больной можно рассчитывать на тщательное обследование в минимальные сроки.
Также может быть назначена лапароскопия с целью диагностики и лапароцентез — пункция брюшной полости. Немаловажное значение для выбора терапии имеет бактериологический посев содержимого полости брюшины. В нашей клинике пациентам доступны все необходимые методы диагностики, каждый больной можно рассчитывать на тщательное обследование в минимальные сроки.
Наши преимущества
- Индивидуальный подход к каждому пациенту — незыблемое правило, которого мы придерживаемся неукоснительно. С момента обращения к врачу пациенту в экстренном порядке проводятся все необходимые процедуры, позволяющие обнаружить источник болезни и тут же назначить лечение на основе полученных результатов.
- Высокое качество лечения — для каждого больного! При лечении мы используем самые современные методики. Кроме того, наша клиника оснащена инновационным оборудованием производства ведущих производителей, что позволяет в короткие сроки и с высокой точностью обнаружить и ликвидировать источник патологии, после чего предпринять необходимые меры для коррекции возникших нарушений.
 Используемы для лечения препараты — последнего поколения, практически не вызывающие нежелательных эффектов.
Используемы для лечения препараты — последнего поколения, практически не вызывающие нежелательных эффектов.
- Опытные врачи-хирурги, работающие в клинике, имеют высшую квалификацию и огромный опыт работы, среди наших специалистов есть также кандидаты и доктора медицинских наук. При необходимости пациент может рассчитывать на помощь врачей разных специализаций.
- Быстрое восстановление — возможно, если вовремя обратиться к врачу. Если госпитализация при перитоните будет проведена в ближайшие часы, то восстановление займет пару недель.
- Минимальный рис осложнений — если пациент своевременно обратился за медицинской помощью. Благодаря проведенному лечению, начатому на начальном этапе болезни, практически все наши больные полностью выздоравливают.
При подозрении на перитонит категорически запрещено принимать пищу или лекарства для облегчения состояния, недопустимы также ни очистительные клизмы, ни грелки, только обращение в клинику! Только своевременная госпитализация при перитоните способна предотвратить появление серьезных последствий!
Перитонит ⚕️ Лечение и операция в Харькове
из Донецка и Донецкой области
UA,Donets,Novoazovsk;UA,Donets,Panteleymonovka;UA,Donets,Volnovakha;UA,Donets,Avdeyevka;UA,Donets,Amvrosiyivka;UA,Donets,Artemivsk;UA,Donets,Horlivka;UA,Donets,Debaltsevo;UA,Donets,Dzerzhynsk;UA,Donets,Dimitrov;UA,Donets,Dobropolye;UA,Donets,Dokuchayevsk;UA,Donets,Donetsk;UA,Donets,Druzhkovka;UA,Donets,Yenakiyeve;UA,Donets,Kirovskoye;UA,Donets,Konstantinovka;UA,Donets,Kostyantynivka;UA,Donets,Kramatorsk;UA,Donets,Krasnoarmiysk;UA,Donets,Kurakhovo;UA,Donets,Makiyivka;UA,Donets,Mariupol;UA,Donets,Novotroitskoye;UA,Donets,Selidovo;UA,Donets,Sloviansk;UA,Donets,Snizhne;UA,Donets,Torez;UA,Donets,Ugledar;UA,Donets,Khartsyzsk;UA,Donets,Yasinovataya
из Луганска и Луганской области
UA,Luhans,Alchevsk;UA,Luhans,Antratsit;UA,Luhans,Bilokurakyne;UA,Luhans,Krasnodon;UA,Luhans,Krasnyy Luch;UA,Luhans,Kreminna;UA,Luhans,Lisichansk;UA,Luhans,Luhansk;UA,Luhans,Lutugino;UA,Luhans,Markivka;UA,Luhans,Molodogvardeysk;UA,Luhans,Novodruzhesk;UA,Luhans,Pervomaysk;UA,Luhans,Rovenki;UA,Luhans,Rubizhne;UA,Luhans,Svatove;UA,Luhans,Sverdlovsk;UA,Luhans,Syeverodonetsk;UA,Luhans,Starobils;UA,Luhans,Stakhanov
из Сум и Сумской области
UA,Sums,Okhtyrka;UA,Sums,Konotop;UA,Sums,Krolevets;UA,Sums,Lebedyn;UA,Sums,Ovlashi;UA,Sums,Romny;UA,Sums,Svesa;UA,Sums,Sumy;UA,Sums,Shostka
из Днепра и Днепропетровской области
UA,Dnipropetrovska Oblast,Vilnohirs;UA,Dnipropetrovska Oblast,Dnipro ;UA,Dnipropetrovska Oblast,Zhovti Vody;UA,Dnipropetrovska Oblast,Kamianske;UA,Dnipropetrovska Oblast,Kryvyy Rih;UA,Dnipropetrovska Oblast,Lozuvatka;UA,Dnipropetrovska Oblast,Marhanets;UA,Dnipropetrovska Oblast,Nikopol;UA,Dnipropetrovska Oblast,Novomoskovsk;UA,Dnipropetrovska Oblast,Ordzhonikidze;UA,Dnipropetrovska Oblast,Pavlohrad;UA,Dnipropetrovska Oblast,Ternivka
из Полтавы и Полтавской области
UA,Poltavs,Suprunovka;UA,Poltavs,Hadyach;UA,Poltavs,Karlivka;UA,Poltavs,Komsomolsk;UA,Poltavs,Kremenchuk;UA,Poltavs,Myrhorod;UA,Poltavs,Pyryatyn;UA,Poltavs,Poltava
из Киева и Киевской области
UA,Kyiv,Kiev;UA,Kyiv,Kotsyubynske;UA,Kyiv Oblast,Chayky;UA,Kyiv Oblast,Horenychi;UA,Kyiv Oblast,Nemishayeve;UA,Kyiv Oblast,Piskivka;UA,Kyiv Oblast,Trypillia;UA,Kyiv Oblast,Aleksandrovka;UA,Kyiv Oblast,Baryshevka;UA,Kyiv Oblast,Bila Tserkva;UA,Kyiv Oblast,Bohuslav;UA,Kyiv Oblast,Boryspil;UA,Kyiv Oblast,Borodyanka;UA,Kyiv Oblast,Boyarka;UA,Kyiv Oblast,Brovary;UA,Kyiv Oblast,Bucha;UA,Kyiv Oblast,Vasylkiv;UA,Kyiv Oblast,Velyka Oleksandrivka;UA,Kyiv Oblast,Velyka Dymerka;UA,Kyiv Oblast,Vyshneve;UA,Kyiv Oblast,Vyshgorod;UA,Kyiv Oblast,Zazymya;UA,Kyiv Oblast,Irpin;UA,Kyiv Oblast,Kaharlyk;UA,Kyiv Oblast,Kalynivka;UA,Kyiv Oblast,Kapitanivka;UA,Kyiv Oblast,Muzychi;UA,Kyiv Oblast,Obukhiv;UA,Kyiv Oblast,Pereyaslav-Khmelnyts;UA,Kyiv Oblast,Slavutich;UA,Kyiv Oblast,Stoyanka;UA,Kyiv Oblast,Tarasivka;UA,Kyiv Oblast,Uzyn;UA,Kyiv Oblast,Ukrainka;UA,Kyiv Oblast,Fastiv;UA,Kyiv Oblast,Chornobyl;UA,Kyiv Oblast,Shchaslyve
из Запорожья и Запорожской области
UA,Zaporiz,Berdyansk;UA,Zaporiz,Hulyaypole;UA,Zaporiz,Dniprorudne;UA,Zaporiz,Zaporizhzhya;UA,Zaporiz,Melitopol;UA,Zaporiz,Prymorsk;UA,Zaporiz,Tokmak;UA,Zaporiz,Energodar
Асцит у кошек и котов: симптомы и лечение
Асцит (водянка живота) у кошек – это не самостоятельное заболевание, а синдром, который характеризуется скоплением жидкости в брюшной полости.
Причины асцита у кошек
Асцит развивается как следствие заболеваний печени, почек, желудочно-кишечного тракта, сердца, при нарушении белкового, углеводного, ионного обменов веществ и наличии опухолей, инфекционных процессов, а также при диабете, перитоните и травмах.
Такое состояние, как гипоальбуминемия, то есть низкое содержание белков (альбуминов) в плазме крови, приводит к нарушению онкотического давления и выпоту жидкости за пределы сосудов в брюшную полость.
Гипоальбуминемия развивается в следующих случаях:
- при недостаточном поступлении белка в организм, на фоне расстройства функций кишечника при его воспалении, инфекционных заболеваниях;
- при повышенном выделении белка почками, если нарушена их фильтрационная способность.
Недостаточность правого желудочка сердца приводит к застойным явлениям в организме: снижается пропускная способность сердца, и затрудняется отток крови от органов брюшной полости, вследствие чего в сосудах повышается давление, жидкость выходит за их пределы и развивается асцит.
Вирусный инфекционный перитонит кошек (FIP) – заболевание, характеризующееся воспалением брюшины – серозной оболочки, выстилающей брюшную полость. При данном заболевании у кошек наблюдается водянка живота.
Кроме того, перитонит может развиваться при патологиях внутренних органов, в частности желудочно-кишечного тракта, вследствие чего также развивается асцит.
Неопластические образования как доброкачественные, так и злокачественные, являются одной из причин водянки у кошек. Разрастаясь, они зачастую вызывают компрессию органов, кровеносных сосудов, нарушают их целостность, тем самым нарушая отток крови, или же напрямую вызывают развитие кровотечения.
При травмах кровь выходит в полость, что особенно опасно при непрекращающихся капиллярных кровотечениях селезёнки и нарушениях целостности крупных кровеносных сосудов.
Симптомы асцита у кошек
Самым характерным признаком асцита у кошек является увеличение объёма живота. При большом количестве жидкости он становится тугим и большим.
Специфическим признаком асцита в данном случае служит следующий тест: кошку ставят на задние лапы, после чего форма живота приобретает вид груши в результате стекания жидкости вниз. После возвращения кошки в естественное положение через некоторое время живот снова становится равномерно увеличенным с обоих боков.
Однако при малом скоплении асцитной жидкости, а также у кошек с длинным и пушистым шёрстным покровом увеличение объёма будет малозаметно.
При пальпации брюшной стенки кошка испытывает дискомфорт, а при наличии перитонита ещё и боль.
У больных животных отмечается снижение активности, они быстрее устают после нагрузок, больше лежат. Аппетит снижается, зачастую наблюдаются расстройства пищеварения: диарея или запоры, возможна рвота и метеоризм кишечника.
Вследствие повышения давления в брюшной полости возрастает и давление на диафрагму. Животное учащённо дышит, появляется одышка, случается, что кошка начинает дышать ртом, как собака.
В некоторых случаях возможны истощение, лихорадка.
Диагностика асцита
Обнаружение асцита не представляет трудностей. Однако важно установить причину его возникновения, так как он является лишь следствием патологического состояния организма.
Проводится комплексное исследование животного: собираются общие данные о животном и конкретные жалобы владельцев на изменение общего состояния их питомца.
Необходимо сдать анализы крови: биохимический для оценки функции внутренних органов и подтверждения низкого содержания белка в сыворотке крови и общий клинический анализ, по которому определяют наличие и степень анемии, воспаления и т.д.
По анализу мочи судят о фильтрационной способности почек, особое внимание обращают на количество белка в моче (оно повышается).
Для визуализации жидкости в брюшной полости используют такие методы диагностики, как рентгенография и ультразвуковое исследование.
На рентгенологическом снимке при небольшом количестве асцитной жидкости оценивают размеры печени, почек, лёгких, сердца, обращают внимание на наличие или отсутствие новообразований. Если же количество жидкости велико, то рисунок органов брюшной полости становится нечётким.
Если же количество жидкости велико, то рисунок органов брюшной полости становится нечётким.
Асцит у кошки
Обзорное ультразвуковое исследование позволяет оценить количество жидкости, а поскольку она является анэхогенной средой (хорошо проводящей через себя волны датчика), то органы лучше визуализируются.
Асцит у кошки
Эхокардиографическое исследование сердца, в том числе допплерография, позволяет оценить наличие и степень кардиологических отклонений.
Определить вид жидкости можно только путём абдоминоцентеза, то есть прокола брюшной стенки и взятия материала для лабораторного исследования.
Встречаются следующие виды асцитной жидкости:
- транссудат – жидкость с низким содержанием белка и малым количеством клеток
- экссудат – жидкость с высоким содержанием белка и большим количеством клеток
- кровь, вышедшая за пределы сосудов при их разрыве (травма, хрупкость сосудов и др.)
- содержимое мочевого или желчного пузырей при их разрыве
- содержимое новообразований в случае их вскрытия
- лимфа при поражении лимфатической системы
Кроме того, различают стерильную (неинфекционную) и инфекционную жидкость, что важно учитывать при проведении терапии.
Лечение асцита у кошек
Лечение асцита у кошек должно быть одновременно симптоматическим, направленным на облегчение общего состояния, и этиологическим, направленным на устранение или коррекцию основного заболевания.
Обращают внимание на скорость развития данной патологии: развитие водянки может происходить как медленно, в течение нескольких недель, так и быстро, за несколько дней.
Симптоматическое лечение заключается в следующем:
- в случае если жидкости много и общее состояние животного тяжёлое, необходимо отведение жидкости путём прокола (абдоминоцентеза) под контролем УЗИ и дальнейшая оценка скорости её накопления;
- при затруднённом дыхании, одышке в условиях клиники применяют кислородотерапию, которую прекращают при улучшении дыхания и стабилизации состояния кошки;
- для того чтобы увеличить выведение жидкости из организма, назначают мочегонные (диуретические) средства;
- при сильных кровотечениях и выраженных анемиях требуется переливание донорской крови или отдельных её фракций;
- в случаях, когда количество белка в крови снижено, применяют внутривенные инфузии коллоидных растворов.
 Они корректируют осмотическое давление в кровеносном русле.
Они корректируют осмотическое давление в кровеносном русле.
Параллельно проводится лечение заболевания, повлекшее за собой развитие водянки; если же болезнь инфекционная, то необходима антибиотикотерапия.
Раннее обнаружение асцита позволяет не допустить развития тяжёлого состояния кошки и скорректировать основное заболевание. Ветеринарный врач определяет целесообразность использования тех или иных методов исследования в каждом конкретном случае и назначает соответствующее лечение.
Боль в брюшной полости
Боль в брюшной полости. Возникает по различным причинам – от острых, опасных для жизни катастроф, до функциональных нарушений тех или иных систем организма. При интенсивной боли необходимо быстро выяснить ее происхождение и незамедлительно приступить к лечению. Более тщательная диагностика возможна при менее острых болях. Опрос больного крайне важен. Физикальное обследование не всегда помогает установить диагноз, а лабораторные и радиологические обследования не всегда возможны. Характерные особенности боли в брюшной полости. Продолжительность и характерные особенности боли дают возможность судить о ее причинах и степени опасности, хотя острая брюшная катастрофа может возникнуть как внезапно, так и при хронической боли. Характер и локализация боли позволяют понять природу заболевания. Висцеральная боль (вследствие деформации полых органов), как правило, не имеет четкой локализации и чувствуется в середине живота. Кишечная боль имеет спазматический характер; если она развивается выше подвздошно-слепокишечного угла, то ощущается выше или вокруг пупка. Боль из толстого кишечника распространяется в нижней части живота. Боли, возникающие при непроходимости желчевыводящих путей или мочеточников, как правило, крайне интенсивны, что отражается на поведении человека. Соматическая боль (при воспалении брюшины), как правило, более интенсивная и локализуется в пораженной зоне (острый аппендицит, растяжение наружной капсулы почки, печени или селезенки), нарастает при движениях.
Характерные особенности боли в брюшной полости. Продолжительность и характерные особенности боли дают возможность судить о ее причинах и степени опасности, хотя острая брюшная катастрофа может возникнуть как внезапно, так и при хронической боли. Характер и локализация боли позволяют понять природу заболевания. Висцеральная боль (вследствие деформации полых органов), как правило, не имеет четкой локализации и чувствуется в середине живота. Кишечная боль имеет спазматический характер; если она развивается выше подвздошно-слепокишечного угла, то ощущается выше или вокруг пупка. Боль из толстого кишечника распространяется в нижней части живота. Боли, возникающие при непроходимости желчевыводящих путей или мочеточников, как правило, крайне интенсивны, что отражается на поведении человека. Соматическая боль (при воспалении брюшины), как правило, более интенсивная и локализуется в пораженной зоне (острый аппендицит, растяжение наружной капсулы почки, печени или селезенки), нарастает при движениях. Самые распространенные причины болей в брюшной полости: воспаление слизистой или мышц полых органов — кислотно — пептические патологии (язвенная болезнь, эрозия, воспаление), эрозийный гастрит, гастроэзофагеальный рефлюкс, воспаление аппендикса, воспаление дивертикула, воспаление желчного пузыря, ангиохолит, воспаление толстого кишечника (гранулематозный энтерит, неспецифический язвенный колит, болезнь Бехчета), инфекционный гастроэнтерит, воспаление мезентериальных лимфоузлов, колит, пиелонефрит, воспаление мочевого пузыря. Висцеральные судороги или растяжение: кишечная непроходимость (срастания, опухоль, инвагинация), аппендикулярная непроходимость (вследствие воспаления аппендикса), ущемление грыжи, синдром раздраженного толстого кишечника (гипертрофия и судороги мышц), острая закупорка желчевыводящих путей, обструкция панкреатического протока (хроническое воспаление поджелудочной железы, конкремент), обструкция мочеточника (конкремент, тромб), внематочная беременность. Сосудистые расстройства: брыжеечная тромбоэмболия, расслоение или разрушение стенки артерии (расслоение аорты), обструкция в результате наружного сдавливания или перекручивания (инвагинация кишечника, грыжа, опухоль), гемоглобиноз (серповидноклеточная анемия).
Самые распространенные причины болей в брюшной полости: воспаление слизистой или мышц полых органов — кислотно — пептические патологии (язвенная болезнь, эрозия, воспаление), эрозийный гастрит, гастроэзофагеальный рефлюкс, воспаление аппендикса, воспаление дивертикула, воспаление желчного пузыря, ангиохолит, воспаление толстого кишечника (гранулематозный энтерит, неспецифический язвенный колит, болезнь Бехчета), инфекционный гастроэнтерит, воспаление мезентериальных лимфоузлов, колит, пиелонефрит, воспаление мочевого пузыря. Висцеральные судороги или растяжение: кишечная непроходимость (срастания, опухоль, инвагинация), аппендикулярная непроходимость (вследствие воспаления аппендикса), ущемление грыжи, синдром раздраженного толстого кишечника (гипертрофия и судороги мышц), острая закупорка желчевыводящих путей, обструкция панкреатического протока (хроническое воспаление поджелудочной железы, конкремент), обструкция мочеточника (конкремент, тромб), внематочная беременность. Сосудистые расстройства: брыжеечная тромбоэмболия, расслоение или разрушение стенки артерии (расслоение аорты), обструкция в результате наружного сдавливания или перекручивания (инвагинация кишечника, грыжа, опухоль), гемоглобиноз (серповидноклеточная анемия). Поражение серозных оболочек внутренних органов: растяжение печеночной капсулы (гепатит, перигепатит, кровотечение, опухоль, тромбоз печёночных вен), растяжение почечной капсулы (опухоль, заражение, некроз, тромбофлебит), капсулы селезенки (кровотечение, гнойное воспаление, некроз), поджелудочной железы (воспаление, псевдокисты, нагноение), яичника (внематочная беременность, кровотечение в кисту, нагноение). Перитонит: бактериальное заражение (воспаление органов нижнего отдела таза), инфаркт кишечника, воздействие ксенобиотиков, воспаление поджелудочной железы, разрыв полого органа (в частности желудка или двенадцатиперстной кишки), асептическое воспаление (внутрибрюшинный абсцесс, выпячивание кишечной стенки, плевропульмональное заражение), воспаление серозной оболочки (диффузные болезни соединительной ткани, периодическая болезнь). Поражение переднебоковой стенки живота: травмирование, грыжа, заражение и воспаление мышц, гематома (травма, прием антикоагулянтов), спайки. Нарушение обмена веществ: уремия, кетоз (диабетический, алкогольный), аддисонический криз, порфириновая болезнь, отёк Квинке, абстинентный синдром.
Поражение серозных оболочек внутренних органов: растяжение печеночной капсулы (гепатит, перигепатит, кровотечение, опухоль, тромбоз печёночных вен), растяжение почечной капсулы (опухоль, заражение, некроз, тромбофлебит), капсулы селезенки (кровотечение, гнойное воспаление, некроз), поджелудочной железы (воспаление, псевдокисты, нагноение), яичника (внематочная беременность, кровотечение в кисту, нагноение). Перитонит: бактериальное заражение (воспаление органов нижнего отдела таза), инфаркт кишечника, воздействие ксенобиотиков, воспаление поджелудочной железы, разрыв полого органа (в частности желудка или двенадцатиперстной кишки), асептическое воспаление (внутрибрюшинный абсцесс, выпячивание кишечной стенки, плевропульмональное заражение), воспаление серозной оболочки (диффузные болезни соединительной ткани, периодическая болезнь). Поражение переднебоковой стенки живота: травмирование, грыжа, заражение и воспаление мышц, гематома (травма, прием антикоагулянтов), спайки. Нарушение обмена веществ: уремия, кетоз (диабетический, алкогольный), аддисонический криз, порфириновая болезнь, отёк Квинке, абстинентный синдром. Неврологические патологии: опоясывающий лишай, сухотка спинного мозга, повреждение сенсорных нервов в конечностях, сдавливание или воспаление спинальных корешков психогении. Распространение боли: из сердца, лёгких, пищевода, половых органов (например: ишемическая болезнь сердца, воспаление лёгких, скопление газов в плевральной полости, тромбоэмболия лёгочной артерии, воспаление слизистой пищевода, судороги или перфорация пищевода). Неотложное лечение включает внутривенную инъекцию жидкости, восстановление нормального кислотно-основного состояния, и принятие решения о необходимости срочной операции; через определенный срок необходимо вторично проанализировать ситуацию. До постановки диагноза и утверждения программы лечения наркотические анальгетики употреблять противопоказано, т.к. они скрывают симптомы, что может отсрочить установление диагноза. В период ремиссии или в послеоперационный период рекомендуется санаторно-курортное лечение в санаториях с медицинским профилем: лечение заболеваний органов пищеварения (санатории: «Краинка» (Тульская область), «Красная Глинка» (Самарская область), «Краснозерский» (Новосибирская область), «Красноярское Загорье» (Красноярский край), «Кристалл» (Кемеровская область), «Марциальные Воды» (Карелия), «Машук» (Ставропольский край), «Озеро Медвежье» (Курганская область), «Озеро Шира» (Хакасия), «Октябрьский» (Краснодарский край) и многие другие здравницы Российской Федерации.
Неврологические патологии: опоясывающий лишай, сухотка спинного мозга, повреждение сенсорных нервов в конечностях, сдавливание или воспаление спинальных корешков психогении. Распространение боли: из сердца, лёгких, пищевода, половых органов (например: ишемическая болезнь сердца, воспаление лёгких, скопление газов в плевральной полости, тромбоэмболия лёгочной артерии, воспаление слизистой пищевода, судороги или перфорация пищевода). Неотложное лечение включает внутривенную инъекцию жидкости, восстановление нормального кислотно-основного состояния, и принятие решения о необходимости срочной операции; через определенный срок необходимо вторично проанализировать ситуацию. До постановки диагноза и утверждения программы лечения наркотические анальгетики употреблять противопоказано, т.к. они скрывают симптомы, что может отсрочить установление диагноза. В период ремиссии или в послеоперационный период рекомендуется санаторно-курортное лечение в санаториях с медицинским профилем: лечение заболеваний органов пищеварения (санатории: «Краинка» (Тульская область), «Красная Глинка» (Самарская область), «Краснозерский» (Новосибирская область), «Красноярское Загорье» (Красноярский край), «Кристалл» (Кемеровская область), «Марциальные Воды» (Карелия), «Машук» (Ставропольский край), «Озеро Медвежье» (Курганская область), «Озеро Шира» (Хакасия), «Октябрьский» (Краснодарский край) и многие другие здравницы Российской Федерации. В некоторых курортах России, вошедших в «Перечень уникальных курортов России» одним из ведущих медицинских профилей: лечение заболеваний органов пищеварения. Это курорты Ессентуки, Пятигорск, Железноводск и Кисловодск (Кавказские Минеральные Воды), «Сестрорецкий курорт» (Санкт-Петербург), «Шмаковка» (Приморский край), курорт «Белокуриха» (Алтайский край).
В некоторых курортах России, вошедших в «Перечень уникальных курортов России» одним из ведущих медицинских профилей: лечение заболеваний органов пищеварения. Это курорты Ессентуки, Пятигорск, Железноводск и Кисловодск (Кавказские Минеральные Воды), «Сестрорецкий курорт» (Санкт-Петербург), «Шмаковка» (Приморский край), курорт «Белокуриха» (Алтайский край).
Острый аппендицит: не игнорируйте симптомы
Справа в нижних отделах живота у каждого человека есть небольшой отросток в области слепой кишки, размером 6-8 см, толщиной 1 см, так называемый «червеобразный отросток», по латыни – аппендикс.
Аппендицит – это воспаление червеобразного отростка. Причины возникновения аппендицита никому неизвестны, для ученых до сих пор загадка, почему бактерии, долгое время живущие в просвете кишечника, вдруг начинают вызывать воспаление. Однако, причина не столь важна, когда воспаление уже произошло. В таком случае, нужно как можно скорее устранить воспаленный очаг, чтобы избежать развития перитонита на фоне острого аппендицита.
Нет никаких специальных групп риска – лечение острого аппендицита может понадобиться в любом возрасте, у любого человека любого пола. Тем не менее, по статистике заболевание чаще встречается у людей молодого и среднего возраста, пожилые страдают от аппендицита намного реже, однако, совсем исключить вероятность возникновения воспаления нельзя.
Правда ли, если есть семечки со шкурками будет аппендицит? Этот факт также весьма загадочен, однако и он имеет место быть. Часто именно употребление семечек «со шкурками» приводит к развитию острого приступа аппендицита.
Симптомы аппендицита
Боли при аппендиците не похожи на тянущие или режущие, специфика болей отличается от любого другого заболевания. Характерной для аппендицита является локализация боли именно в правой нижней части живота. Типичными являются боли, появляющиеся где-то вверху, а потом перемещающиеся в правую подвздошную область, кроме того появляется тошнота, температура – это с вероятностью более 90% симптоматика аппендицита.
Если пациент жалуется на непонятные боли внизу живота, особенно справа, необходимо посетить хирурга, который назначит необходимые обследования, например, УЗИ брюшной полости, будут сделаны необходимые анализы. Аппендицит не так просто диагностировать, поскольку нет точных ультразвуковых данных. Используя УЗИ, аппендицит можно поставить только 70% пациентов. У остальных 30% — аппендикс не будет виден из-за положения других органов брюшной полости. В таких случаях пациента кладут в стационар для наблюдения на протяжении 4-6 часов.
Операция
Обычно лечение острого аппендицита проводится путем лапароскопической операции – наименее травматичная, так что шрамов практически не видно уже через 2 месяца. Однако, в некоторых случаях невозможно провести лапараскопию, необходимо прибегать к традиционной полостной операции. Пациент обязательно предупреждается о виде оперативного вмешательства.
Если аппендикс разрывается, содержимое вытекает в брюшную полость, и развивается перитонит. Лечение острого аппендицита в данном случае проходит в реанимации, проводятся санации, антибактериальная терапия, пребывание в стационаре 6-10 дней.
Лечение острого аппендицита в данном случае проходит в реанимации, проводятся санации, антибактериальная терапия, пребывание в стационаре 6-10 дней.
Отсутствие аппендикса никак не сказывается на жизни человека
Одну неделю после операции нужно соблюдать диету, а потом снова можно есть семечки «со шкурками», если пациент так любит.
Существует миф, что аппедикс якобы выполняет фильтрационную функцию, однако, на самом деле, этот орган не имеет абсолютно никакого специального предназначения. Пациенты, перенесшие аппендэктомию, в дальшейшем не испытывают никаких неприятных ощущений.
Постоянное воспаление брюшной полости? Получите диагноз от Gastro SB
Подавляющее большинство из нас в любой момент времени испытывали воспаление (вздутие живота) брюшной полости: неприятное воспаление брюшной полости, как если бы мы слишком много ели, скопилось слишком много газов и ощущение растяжения кожи. В более тяжелых случаях это воспаление брюшной полости может сопровождаться более серьезными симптомами со стороны желудочно-кишечного тракта. Каковы причины? Как это можно контролировать? Важно обращать внимание на все, что вы чувствуете, и записаться на прием к гастроэнтерологу , который поможет вам контролировать воспаление.
Каковы причины? Как это можно контролировать? Важно обращать внимание на все, что вы чувствуете, и записаться на прием к гастроэнтерологу , который поможет вам контролировать воспаление.
Симптомы воспаления брюшной полости имеют физические последствия, но иногда могут иметь и эмоциональные последствия. Воспаление брюшной полости может вызвать дискомфорт, одежда может не подходить по размеру, а беспокойство о своем здоровье может усилиться. Это напрямую влияет на качество вашей жизни. Что касается физического компонента, симптомы могут усиливаться до тех пор, пока не возникнут один или несколько из следующих случаев:
— Каловая кровь
— Ускоренная и нездоровая потеря веса
— Тошнота
— Рвота
— Постоянная диарея
— Изжога
— Высокая температура
Это также может повлиять на качество вашей жизни на угрожающем уровне.Однако с помощью своевременной помощи в лечении состояний, которые лечит гастроэнтеролог, можно контролировать дискомфорт, прежде чем он превратится в нечто более серьезное.
Итак, что вызывает воспаление брюшной полости? Воспаление брюшной полости возникает, когда желудочно-кишечный тракт заполнен воздухом или газом в результате ряда причин, а именно: слишком быстрое питание и глотание воздуха, длительный запор, слишком много еды, рефлюкс, менструация или увеличение веса. Также существуют причины, являющиеся следствием заболеваний, требующих пристального внимания, например: инфекции, желудочно-кишечные заболевания, синдром раздраженного кишечника, беспокойство, депрессия, заболевание печени, болезнь Крона, закупорка кишечника или мочевого пузыря или даже рак толстой кишки.В любом случае только гастроэнтеролог может поставить диагноз и разобраться в первопричине проблемы.
Воспаление брюшной полости не должно быть чем-то привычным; это ненормально и может быть неприятно. Кроме того, воспаление можно предотвратить с помощью правильного лечения. Хотя эти симптомы могут быть временными и преходящими (не о чем беспокоиться), посещение гастроэнтеролога может помочь вам предотвратить воспаление.
Важно как можно скорее проконсультироваться с врачом в случае появления одного или нескольких серьезных симптомов.Не теряйте время, полагая, что вы можете жить с воспалением брюшной полости и другими неудобствами, которые оно влечет за собой; контроль воспаления влияет на то, как вы живете и получаете от жизни удовольствие. Попрощайтесь с разочарованиями, постоянной болью в животе и постоянным ощущением сытости и вместо этого сосредоточьтесь на безболезненной жизни, на здоровом питании и на желании заниматься повседневными делами без неудобств, упомянутых ранее.
Посетите гастроэнтеролога сегодня, чтобы помочь вам справиться с этими проблемами и улучшить свое здоровье прямо сейчас!
ПОДРОБНЕЕ О ГАСТРОЭНТЕРОЛОГАХ
Гастроэнтеролог рядом со мной
Важность двуязычного гастроэнтеролога
Как узнать, когда следует обратиться к гастроэнтерологу?
Использование гастроэнтеролога для борьбы с жирной печенью
Эрик Алайо, доктор медицины, двуязычный гастроэнтеролог
Острый живот — StatPearls — Книжная полка NCBI
Непрерывное обучение
Острый живот — это состояние, которое требует неотложной помощи и лечения. Острый живот может быть вызван инфекцией, воспалением, закупоркой сосудов или непроходимостью. У пациента обычно появляется внезапная боль в животе с тошнотой или рвотой. В этом упражнении рассматривается оценка и лечение пациентов с острым животом, а также подчеркивается роль межпрофессиональной команды в уходе за этими пациентами.
Острый живот может быть вызван инфекцией, воспалением, закупоркой сосудов или непроходимостью. У пациента обычно появляется внезапная боль в животе с тошнотой или рвотой. В этом упражнении рассматривается оценка и лечение пациентов с острым животом, а также подчеркивается роль межпрофессиональной команды в уходе за этими пациентами.
Цели:
Объясните, как может поступить пациент с острым животом.
Опишите обследование пациента с острым животом.
Создайте дифференциальный диагноз для пациента с острым животом.
Объясните, как хорошо скоординированный межпрофессиональный командный подход может улучшить результаты для пациентов с острым животом.
Введение
Острый живот — состояние, требующее неотложной помощи и лечения.Острый живот может быть вызван инфекцией, воспалением, закупоркой сосудов или непроходимостью. У пациента обычно появляется внезапная боль в животе с тошнотой или рвотой. Большинство пациентов с острым животом кажутся больными.
У пациента обычно появляется внезапная боль в животе с тошнотой или рвотой. Большинство пациентов с острым животом кажутся больными.
Подход к пациенту с острым животом должен включать тщательный сбор анамнеза и физический осмотр. Местоположение боли имеет решающее значение, поскольку оно может сигнализировать о локализованном процессе. Однако у пациентов со свободным воздухом это может проявляться диффузной болью в животе.Аускультация может выявить отсутствующие звуки кишечника, а пальпация может выявить болезненность отскока и настороженность, что наводит на мысль о перитоните. Причины острого живота включают аппендицит, перфорированную язвенную болезнь, острый панкреатит, разрыв сигмовидного дивертикула, перекрут яичника, заворот, разрыв аневризмы аорты, разрыв селезенки или печени и ишемию кишечника. [1] [2] [3]
Этиология
Общие причины острого живота включают острый аппендицит, холецистит, панкреатит и дивертикулит.Острый перитонит является причиной острого живота и может возникнуть в результате разрыва полого внутреннего органа или как осложнение воспалительного заболевания кишечника или злокачественного новообразования. Сосудистые события, вызывающие острую брюшную полость, включают ишемию брыжейки и разрыв аневризмы брюшной аорты. Акушерские и гинекологические причины включают разрыв внематочной беременности и перекрут яичника. Урологические состояния, включая мочеточниковую колику и пиелонефрит, также могут проявляться как острая боль в животе. Многие авторы считают непроходимость тонкой кишки причиной острого живота.Новорожденные могут иметь некротический энтероколит. Заворот средней кишки присутствует в 40% случаев в течение первой недели жизни, 50% в первый месяц и 75% в первый год. Инвагинация обычно возникает в возрасте от 9 до 24 месяцев. Наиболее частой причиной острого детского живота является аппендицит. [4]
Сосудистые события, вызывающие острую брюшную полость, включают ишемию брыжейки и разрыв аневризмы брюшной аорты. Акушерские и гинекологические причины включают разрыв внематочной беременности и перекрут яичника. Урологические состояния, включая мочеточниковую колику и пиелонефрит, также могут проявляться как острая боль в животе. Многие авторы считают непроходимость тонкой кишки причиной острого живота.Новорожденные могут иметь некротический энтероколит. Заворот средней кишки присутствует в 40% случаев в течение первой недели жизни, 50% в первый месяц и 75% в первый год. Инвагинация обычно возникает в возрасте от 9 до 24 месяцев. Наиболее частой причиной острого детского живота является аппендицит. [4]
Эпидемиология
Точных цифр нет, но от 7% до 10% обращений в отделения неотложной помощи приходится на боли в животе. Центры по контролю и профилактике заболеваний (CDC), используя данные обследования амбулаторной медицинской помощи национальных больниц с 1999 по 2008 год, сообщили, что одиннадцать процентов обращений в отделения неотложной помощи в 2008 году были связаны с болью в животе, а на боль в животе приходилось 12. 5% неотложных или неотложных пациентов. Примерно у одной трети пациентов с болью в животе диагностируется неспецифическая боль в животе. Еще 30% страдают острой почечной коликой. [5]
5% неотложных или неотложных пациентов. Примерно у одной трети пациентов с болью в животе диагностируется неспецифическая боль в животе. Еще 30% страдают острой почечной коликой. [5]
Патофизиология
Патофизиология каждого заболевания выходит за рамки настоящего обзора. Причины включают инфекцию (аппендицит, дивертикулит) и непроходимость (аппендицит, холецистит). Анатомические аномалии включают мальротацию кишечника. Возраст связан с некоторыми заболеваниями: у пожилых пациентов чаще развиваются дивертикулит, холецистит и неотложные сосудистые заболевания.
Классические проявления аппендицита, холецистита, панкреатита и дивертикулита в значительной степени являются результатом двойной иннервации брюшной полости, как висцеральной, так и соматической. Висцеральные нервы являются частью вегетативной нервной системы и иннервируют внутренние органы. Эти нервы чувствительны к механическому растяжению, воспалению, ишемии и интенсивному сокращению гладких мышц, наблюдаемому при коликах. Боль часто бывает срединной, плохо локализованной, глубокой и тупой. Боль от эмбриональных структур передней кишки, таких как желудок, печень, поджелудочная железа и желчный пузырь, излучается в эпигастрий.Структуры средней кишки, тонкой кишки и аппендикса, околопупочной области и задней кишки, толстой кишки и прямой кишки до нижней части живота. Соматические сенсорные нервы обеспечивают чувствительность париетальной брюшины. Соматическая боль острее и лучше локализована. Соматическая боль предполагает раздражение брюшины. Примером может служить боль по точке Макберни, когда воспаленный или разорванный аппендикс раздражает париетальную брюшину. Поскольку висцеральные и соматические афферентные нервные волокна имеют общие сегменты спинного мозга, висцеральная боль может ощущаться как отраженная боль от соматического распределения.Этим объясняется иррадиация холецистита в правую лопатку.
Анамнез и физикальное обследование
Анамнез и медицинский осмотр служат для исключения одних диагнозов и предложения других. Врачи неотложной помощи хорошо осведомлены о способах проявления этих заболеваний. Немедленное появление боли свидетельствует о сосудистом событии, например о ишемии брыжейки. Обморок указывает на кровопотерю, как на разрыв внематочной аневризмы брюшной аорты (ААА). Классические проявления имеют различные причины острого живота.Предполагается, что аппендицит начинается с тупой околопупочной боли, которая со временем мигрирует в правый нижний квадрант. Предполагается, что перекрут яичника начинается с внезапной односторонней боли внизу живота, которая усиливается и ослабевает и сопровождается рвотой. К сожалению, большинство болезней не проявляются классически. Протекающая аневризма брюшной аорты может проявляться как почечная колика или как очевидно доброкачественная боль в пояснице. Клиницист просто должен учитывать серьезные диагнозы у пациентов из группы риска.
Боль в разных квадрантах предполагает разные диагнозы. Острый дивертикулит обычно проявляется в левом нижнем квадранте, тогда как холецистит обычно ощущается в эпигастрии или правом подреберье. Диагностировать пациента с полностью развернутым острым животом несложно. Поразительно трудно диагностировать начинающуюся абдоминальную катастрофу у пациента с ранними неспецифическими симптомами.
Прошлая история болезни может иметь значение. Гипертония является фактором риска аневризмы брюшной аорты.Также помогает социальный анамнез в отношении употребления алкоголя и возможного панкреатита.
Медицинский осмотр должен быть целенаправленным и своевременным. Аномальные показатели жизнедеятельности или общий внешний вид пациента, включая выражение лица, цвет и температуру кожи, а также измененное мышление, должны предупреждать клинициста о том, что пациент может находиться в крайней степени. Необходимо пройти полное обследование брюшной полости. Необходимо оценить шумы кишечника. При пальпации масса, боль, защита и отскок важны.Классическое обучение требует ректального вмешательства у каждого пациента с болью в животе. Литература предполагает, что ректальный осмотр, по крайней мере, при аппендиците, не добавляет никакой полезной информации. Безусловно, ректальное исследование важно при подозрении на желудочно-кишечное кровотечение или проблемы с простатой. При подозрении на гинекологический источник боли следует провести гинекологический осмотр. Молодому мужчине с болями в животе необходимо обследование яичек, чтобы исключить перекрут яичка. Обследование на грыжу должно быть обычным.
Оценка
Опять же, быстрая первичная диагностика и лечение острого живота имеют решающее значение.Оценка и лечение должны проводиться одновременно. Диагностические вмешательства включают анализ крови и визуализацию. У взрослых старше 40 лет ЭКГ в 12 отведениях может помочь исключить инфаркт миокарда как причину очевидной сильной боли в животе. Важно знать, есть ли у пациента с ишемией брыжейки фибрилляция предсердий. Обычно получают общий анализ крови (CBC), полный метаболический профиль и липазу. При сепсисе или ишемии брыжейки следует назначать лактат. При обследовании внематочной беременности необходим анализ мочи или сыворотки крови на беременность.Диагностическая визуализация быстро продвинулась вперед за последние три десятилетия. Прикроватное ультразвуковое исследование в отделении неотложной помощи может диагностировать холецистит, гидронефроз, гемоперитонеум и наличие аневризмы брюшной аорты менее чем за 5 минут. Диагностическое ультразвуковое исследование является предпочтительным методом лечения холецистита, детского аппендицита, эктопического разрыва и перекрута яичников. Мультисрезовое спиральное КТ-сканирование значительно упростило диагностику острого живота. В большинстве случаев достаточно внутривенного (в / в) контраста.Пероральный контраст занимает много времени и обычно не требуется. МРТ обычно не используется просто из-за того, что потенциально нестабильному пациенту требуется время. [6] [4] [7]
Лечение / ведение
Гипотония и тахикардия предполагают кровопотерю, гиповолемию или сепсис и требуют немедленной агрессивной жидкостной реанимации с адекватным внутривенным доступом через большой проход. Антибиотики широкого спектра действия, охватывающие грамотрицательные кишечные микроорганизмы, следует вводить своевременно, когда речь идет о инфекции, перитонеальном загрязнении или сепсисе.Больных пациентов следует наблюдать с постоянной реанимацией жизненно важных функций. Адекватное обезболивание с помощью опиоидов является стандартом лечения. Также важно использование противорвотных средств. При подозрении на неотложное хирургическое вмешательство на основании клинических показаний или данных физикального обследования следует в срочном порядке проконсультироваться с хирургом. Перед проведением потенциально трудоемкого исследования необходимо связаться с хирургом.
Таким образом, острый живот состоит из нескольких внутрибрюшных процессов, которые требуют быстрого вмешательства как для диагностики, так и для лечения.Острый живот может проявляться очевидным или незаметным образом, но его всегда следует распознавать. Обязательны быстрое соответствующее обследование и сопутствующая реанимационная терапия. Если состояние даже возможно хирургическое, также обязательна ранняя консультация хирурга.
Прогноз
В целом, обнаружение острого живота указывает на хирургическую проблему, и в прошлом пациента доставили прямо в операционную. К сожалению, есть также некоторые медицинские расстройства, которые могут проявляться острой болью в животе, требующей медикаментозной терапии.Эти состояния включают острый панкреатит, серповидно-клеточную анемию, диабетический кетоацидоз, криз надпочечников и пиелонефрит. Сегодня ультразвук и / или компьютерная томография широко используются для определения причины острого живота, так что хирург заранее знает, чего ожидать во время операции. Это также позволяет избежать ненужного хирургического вмешательства у пациентов с медицинскими причинами острого живота. Все пациенты с острым животом должны быть осмотрены хирургом. Если состояние пациента стабильно, можно провести визуализацию. Если пациент нестабилен, может потребоваться немедленное хирургическое вмешательство.Прогноз пациентов зависит от причины. [8] [9]
Осложнения
Если не лечить, острый живот может привести к следующему:
Послеоперационная и реабилитационная помощь
Поскольку большинство пациентов с острым животом — пожилые люди, их лучше лечить в отделениях интенсивной терапии. Часто требуются внутривенная гидратация, назогастральная декомпрессия и обезболивание. Роль антибиотиков зависит от причины. Требуется тщательное наблюдение, поскольку у пациентов могут развиться такие осложнения, как ателектаз, кишечная непроходимость, раневые инфекции, ТГВ и пневмония.
Консультации
Инфекционное заболевание
Акушер
Гинеколог
Уролог
Сосудистый хирург
Врач-рентгенолог
Общий хирург Общий хирург Общий хирург- 1.
- Эльхарделло О.А., МакФи Дж. Пальцевое ректальное исследование у пациентов с острой болью в животе.Emerg Med J. 2018 сентябрь; 35 (9): 579-580. [PubMed: 30030218]
- 2.
- Малеки Верки М., Мотамед H. Гематома прямой мышцы как редкий дифференциальный диагноз острого живота; Отчет о болезни. Emerg (Тегеран). 2018; 6 (1): e28. [Бесплатная статья PMC: PMC6036518] [PubMed: 30009230]
- 3.
- Kaushal-Deep SM, Anees A, Khan S, Khan MA, Lodhi M. Первичные патологии слепой кишки, проявляющиеся как острый живот, и критическая оценка их текущих стратегий лечения в экстренных случаях с обзором литературы.Int J Crit Illn Inj Sci. 2018 апрель-июнь; 8 (2): 90-99. [Бесплатная статья PMC: PMC6018260] [PubMed: 29963412]
- 4.
- Li PH, Tee YS, Fu CY, Liao CH, Wang SY, Hsu YP, Yeh CN, Wu EH. Роль неконтрастной компьютерной томографии в оценке пациентов с хирургическим вмешательством брюшной полости. Am Surg. 01 июня 2018 г .; 84 (6): 1015-1021. [PubMed: 29981641]
- 5.
- де Бурле К., Лам А., Ларсен П., Деннет Э. Острая боль в животе — изменения, которые мы оцениваем в течение десятилетия. N Z Med J. 2017 г., 6 октября; 130 (1463): 39-44.[PubMed: 28981493]
- 6.
- Geng WZM, Fuller M, Osborne B, Thoirs K. Значение рентгенограммы прямой брюшной полости для диагностики механической непроходимости кишечника и паралитической кишечной непроходимости у взрослых с острой абдоминальной болью. J Med Radiat Sci. 2018 декабрь; 65 (4): 259-266. [Бесплатная статья PMC: PMC6275248] [PubMed: 30039624]
- 7.
- Mohammed MF, Elbanna KY, Mohammed AME, Murray N, Azzumea F, Almazied G, Nicolaou S. Брюшная полость.Radiol Clin North Am. 2018 июль; 56 (4): 549-563. [PubMed: 29936947]
- 8.
- Накашима Т., Миямото К., Симокава Т., Като С., Хаякава М. Связь между оценками последовательной органной недостаточности и смертностью пациентов с сепсисом в течение первой недели: исследование JSEPTIC DIC. J Intensive Care Med. 2020 июл; 35 (7): 656-662. [PubMed: 29764273]
- 9.
- Pucher PH, Картер NC, Knight BC, Toh S, Tucker V, Mercer SJ. Влияние лапароскопического доступа в неотложной абдоминальной хирургии: одноцентровый анализ 748 последовательных случаев.Ann R Coll Surg Engl. 2018 Апрель; 100 (4): 279-284. [Бесплатная статья PMC: PMC5958847] [PubMed: 29364016]
- 10.
- Bhosale PR, Javitt MC, Atri M, Harris RD, Kang SK, Meyer BJ, Pandharipande PV, Reinhold C, Salazar GM, Shipp TD, Simpson L , Sussman BL, Uyeda J, Wall DJ, Zelop CM, Glanc P. Критерии соответствия ACR® Острая тазовая боль в группе репродуктивного возраста. Ультразвук, июнь 2016; 32 (2): 108-15. [PubMed: 26588104]
- внезапная боль в животе, которая усиливается при прикосновении или при движении
- очень высокая температура (вы чувствуете жар и дрожь)
- учащенное сердцебиение (ваше сердце бьется быстрее, чем обычно)
- не мог писать или писаете намного меньше, чем обычно
- отсутствие аппетита, вы можете чувствовать себя или заболеть
- опухший животик
- Общая боль — это означает, что вы чувствуете ее более чем в половине живота. Этот тип боли более характерен для желудочного вируса, несварения желудка или газов. Если боль становится более сильной, это может быть вызвано закупоркой кишечника.
- Локальная боль — это боль, обнаруживаемая только в одной области живота.Скорее всего, это признак проблемы в каком-либо органе, например аппендиксе, желчном пузыре или желудке.
- Спазматическая боль — в большинстве случаев боль не является серьезной. Скорее всего, это происходит из-за газов и вздутия живота и часто сопровождается диареей. Более тревожные признаки включают боль, которая возникает чаще, длится более 24 часов или сопровождается лихорадкой.
- Колическая боль. Этот тип боли возникает волнообразно. Это очень часто начинается и заканчивается внезапно и часто бывает тяжелым. Камни в почках и желчном пузыре — частые причины этого типа боли в животе.
- Пейте воду или другие прозрачные жидкости. Можно пить спортивные напитки в небольших количествах. Люди с диабетом должны часто проверять уровень сахара в крови и при необходимости корректировать свои лекарства.
- Избегайте твердой пищи в течение первых нескольких часов.
- Если вас рвало, подождите 6 часов, а затем съешьте небольшое количество мягких продуктов, таких как рис, яблочное пюре или крекеры.Избегайте молочных продуктов.
- Если боль возникает высоко в животе и возникает после еды, могут помочь антациды, особенно если вы чувствуете изжогу или несварение желудка. Избегайте цитрусовых, продуктов с высоким содержанием жира, жареной или жирной пищи, томатных продуктов, кофеина, алкоголя и газированных напитков.
- НЕ принимайте лекарства, не посоветовавшись с врачом.
- Пейте много воды каждый день.
- Ешьте чаще небольшими порциями.
- Регулярно занимайтесь спортом.
- Ограничьте количество продуктов, выделяющих газ.
- Убедитесь, что ваша еда сбалансирована и богата клетчаткой. Ешьте много фруктов и овощей.
- В настоящее время лечитесь от рака
- Не можете испражняться, особенно если у вас также рвота
- Рвота кровью или кровь в стуле (особенно ярко-красный, бордовый или темный, дегтеобразно-черный)
- Есть боль в груди, шее или плече
- Есть внезапная острая боль в животе
- Есть боль в или между лопатками с тошнотой
- У вас болезненность в животе, или живот жесткий и твердый на ощупь
- Беременны или могут быть беременны
- Недавно получили травму живота
- Испытывают затрудненное дыхание
- Дискомфорт в животе, который длится 1 неделю или дольше
- Боль в животе, которая не проходит в течение 24-48 часов или становится более тяжелые и частые и возникают с тошнотой и рвотой
- Вздутие живота, которое сохраняется более 2 дней
- Чувство жжения при мочеиспускании или частом мочеиспускании
- Диарея более 5 дней
- Лихорадка, более 100 ° F (37.7 ° C) для взрослых или 100,4 ° F (38 ° C) для детей, с болью
- Длительный плохой аппетит
- Длительное вагинальное кровотечение
- Необъяснимая потеря веса
- Где вы чувствуете боль?
- Все кончено или в одном месте?
- Переходит ли боль в спину, пах или вниз по ногам?
- Боль сильная, острая или схваткообразная?
- Он у вас постоянно или приходит и уходит?
- Боль будит вас по ночам?
- Были ли у вас подобные боли в прошлом? Как долго длилась каждая серия?
- Когда возникает боль? Например, после еды или во время менструации?
- От чего боль усиливается? Например, еда, стресс или лежа?
- Что облегчает боль? Например, пить молоко, опорожнять кишечник или принимать антациды?
- Какие лекарства вы принимаете?
- Были ли вы недавно травмы?
- Вы беременны?
- Какие еще симптомы у вас есть?
- Острое (возникает внезапно) — это воспаление часто вызывает сильную боль в средней или правой верхней части живота. Боль может распространяться и между лопатками. В тяжелых случаях желчный пузырь может разорваться или разорваться, и желчь попадет в брюшную полость, что вызовет сильную боль.Это может быть опасная для жизни ситуация, требующая немедленного внимания.
- Хронический (множественные эпизоды воспаления) — повторяющиеся приступы легкого отека и раздражения / воспаления часто приводят к повреждению стенки желчного пузыря, вызывая его утолщение, усыхание и потерю надлежащего функционирования
- тошнота
- рвота
- лихорадка
- Боль в животе, усиливающаяся при глубоком вдохе
- Боль в животе и спазмы после еды (особенно жирной пищи)
- УЗИ брюшной полости : Часто это первое обследование для выявления холецистита. Ультразвук использует звуковые волны для получения изображений желчного пузыря и желчных протоков. Он используется для выявления признаков воспаления желчного пузыря и очень хорошо показывает желчные камни.
- КТ брюшной полости: компьютерная томография (КТ) использует рентгеновские лучи для получения подробных изображений брюшной полости, печени, желчного пузыря, желчных протоков и кишечника, чтобы помочь выявить воспаление желчного пузыря или заблокированный отток желчи.Иногда (но не всегда) он также может показать камни в желчном пузыре. См. Страницу «Доза излучения» для получения дополнительной информации о КТ.
- Магнитно-резонансная холангиопанкреатография (MRCP) : MRCP — это тип МРТ-исследования, позволяющий получать подробные изображения печени, желчного пузыря, желчных протоков, поджелудочной железы и протока поджелудочной железы. Он очень хорошо показывает желчные камни, воспаление желчного пузыря или желчных протоков и блокировку оттока желчи. Дополнительные сведения см. На странице «Безопасность МРТ».
- Ядерная визуализация гепатобилиарной системы : В этом тесте ядерной медицины используется введенный радиоактивный индикатор для оценки заболеваний печени, желчного пузыря и желчных протоков (билиарной системы). При остром холецистите можно обнаружить закупорку пузырного протока (протока, который всегда заблокирован при остром холецистите).
- голодание для отдыха желчного пузыря
- специальная диета с низким содержанием жиров
- обезболивающее
- антибиотики для лечения инфекции
- лапароскопическая хирургия.Хирург использует пупок и несколько небольших разрезов, чтобы вставить лапароскоп, чтобы заглянуть внутрь живота и удалить желчный пузырь. Вы будете спать перед операцией.
- открытая хирургия. Хирург делает разрез в брюшной полости и удаляет желчный пузырь. Вы будете спать перед операцией. См. Страницу «Безопасность анестезии» для получения дополнительной информации.
- Чрескожная холецистостомия: эту процедуру проводит радиолог.Он вводит трубку через кожу непосредственно в желчный пузырь, используя УЗИ или КТ. Заблокированная или инфицированная желчь удаляется, чтобы уменьшить воспаление. Эта процедура обычно проводится у пациентов, которые слишком больны, чтобы удалить желчный пузырь. Для этой процедуры вам будет введено успокоительное. Трубка обычно должна оставаться внутри не менее нескольких недель.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): эту процедуру обычно выполняет врач, специализирующийся на заболеваниях брюшной полости (гастроэнтеролог).Камера на гибкой трубке вводится изо рта через желудок в начало тонкой кишки. Здесь общий желчный проток встречается с тонкой кишкой. Клапанный механизм (называемый сфинктером) на конце желчного протока можно осмотреть и открыть, чтобы при необходимости очистить заблокированную желчь и камни. Врачи также могут вставить небольшую трубку в главный желчный проток и ввести контрастное вещество, чтобы лучше видеть проток. Они также могут использовать лазерное волокно для разрушения небольших камней в желчном пузыре или использовать корзину или воздушный шар для извлечения камней или фрагментов камней.Все это можно делать без разрезов живота. Эта процедура представляет собой небольшой, но реальный риск воспаления или травмы поджелудочной железы. Для этой процедуры вам будет введено успокоительное.
- Чрескожная чреспеченочная холангиография (ЧТХ): эту процедуру проводит радиолог. Иглу вводят в желчные протоки в печени под контролем визуализации. Вводится контрастный материал, чтобы помочь найти камни в желчном пузыре, которые могут блокировать отток желчи. Некоторые камни можно удалить во время PTC.Другие можно обойти, оставив небольшой стент на месте, чтобы желчь могла обойти область закупорки. Это помогает уменьшить воспаление. Для этой процедуры вам будет введено успокоительное. См. Страницу «Вмешательства в желчных путях» для получения дополнительной информации.
- Язвенный колит
- Колит Крона
- Диверсионный колит
- Ишемический колит
- Инфекционный колит
- Фульминантный колит
- Коллагенозный колит
- Химический колит
- Микроскопический колит
- Лимфоцитарный колит
- Атипичный колит
- Перфорация (разрыв) кишечника: Перфорация кишечника возникает, когда хроническое воспаление ослабляет стенку кишечника, в конечном итоге образуя отверстие.Если образуется отверстие, большое количество бактерий может попасть в брюшную полость и вызвать инфекцию.
- Фульминантный колит: включает повреждение толстой стенки кишечника. Нормальные сокращения стенок кишечника временно прекращаются. В конце концов толстая кишка теряет мышечный тонус и начинает расширяться. Рентген брюшной полости может показать скопившийся газ внутри парализованных отделов кишечника.
- Токсичный мегаколон: толстая кишка расширяется и теряет способность правильно сокращаться и перемещать кишечные газы.Возникающее в результате вздутие живота может быть серьезным, и пациентам следует немедленно обратиться за медицинской помощью. Цель лечения — предотвратить разрыв кишечника.
- Повышенный риск колоректального рака: риск колоректального рака увеличивается с продолжительностью и тяжестью заболевания.
- Сильная боль
- Болезненность в животе
- Депрессия
- Быстрое похудание
- Боли в суставах
- Потеря аппетита
- Усталость
- Изменения в привычке кишечника (учащение)
- Лихорадка
- Набухание ткани толстой кишки
- Эритема (покраснение) поверхности толстой кишки
- Язвы на толстой кишке (при язвенном колите), которые могут кровоточить
- Слизь и / или кровь в стуле и ректальное кровотечение
- Диарея, которая может возникнуть, хотя некоторые формы колита включают запор, поэтому стул и испражнения могут казаться нормальными.
- Инфекция: Инфекции, вызывающие диарею и колит, могут потенциально потребовать антибиотиков, в зависимости от причины. Вирусные инфекции требуют жидкости и времени.Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибактериальной терапии; организм способен самостоятельно избавиться от инфекции. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
- Воспалительное заболевание кишечника (ВЗК): Для борьбы с ВЗК часто используются лекарства. Первоначально могут использоваться противовоспалительные препараты, а при необходимости могут быть добавлены препараты, подавляющие иммунную систему. В тяжелых случаях возможно хирургическое вмешательство, включая удаление толстой и тонкой кишки.
- Ишемический колит: Лечение ишемического колита начинается с внутривенного введения жидкости для отдыха кишечника и предотвращения обезвоживания. Если достаточное кровоснабжение не восстанавливается, может потребоваться операция по удалению частей кишечника, которые потеряли кровоснабжение.
- Диарея и боль в животе: Диарея и боль в животе являются основными симптомами колита. Первоначальное лечение в домашних условиях может включать диету с прозрачными жидкостями в течение 24 часов, отдых и прием тайленола от боли. Если симптомы проходят быстро, дальнейшее лечение не требуется.
- Спирт
- Кофеин
- Газированные напитки
- Молочные продукты (при непереносимости лактозы)
- Сушеные бобы, горох, бобовые, сушеные фрукты или ягоды
- Плоды с мякотью или семенами
- Пищевые продукты, содержащие серу или сульфат
- Продукты с высоким содержанием клетчатки (включая цельнозерновые продукты)
- Горячие соусы и острые продукты
- Мясо
- Орехи и хрустящее ореховое масло
- Попкорн
- Продукты, содержащие сорбит (жевательная резинка и конфеты без сахара)
- Овощи сырые
- Сахар-рафинад
- Семена
Острый живот — заболевание, требующее неотложной помощи и лечения. Острый живот может быть вызван инфекцией, воспалением, закупоркой сосудов или непроходимостью.У пациента обычно появляется внезапная боль в животе с тошнотой или рвотой. Большинство пациентов с острым животом кажутся больными.
Анамнез и медицинский осмотр позволяют исключить одни диагнозы и предложить другие. Врачи неотложной помощи хорошо осведомлены о способах проявления этих заболеваний.
Острый живот может проявляться очевидным или неуловимым образом, но его всегда необходимо распознать. Обязательны быстрое соответствующее обследование и сопутствующая реанимационная терапия.Если состояние даже возможно хирургическое, ранняя консультация хирурга обязательна.
Улучшение результатов группы здравоохранения
Острая боль в животе часто представляет собой диагностическую дилемму. У этих пациентов могут проявляться неспецифические признаки и симптомы, такие как рвота, тошнота и лейкоцитоз. Причина острой боли в животе может быть связана с множеством диагнозов, включая гинекологическую, акушерскую, желудочно-кишечную, урологическую, метаболическую и сосудистую этиологии. Хотя физикальное обследование может показать, что у пациента хирургическая брюшная полость, причину трудно определить без надлежащих визуальных исследований.
Межпрофессиональный подход и результаты
Хотя общий хирург почти всегда участвует в лечении пациентов с острым животом, важно проконсультироваться с межпрофессиональной группой специалистов, в которую входят акушер, гинеколог и специалист по сосудистым заболеваниям. хирург. Медсестры также являются важным членом межпрофессиональной группы, поскольку они следят за жизненными показателями пациента. В послеоперационном периоде при болях, инфицировании раны и кишечной непроходимости; фармацевт позаботится о том, чтобы пациент принимал правильные анальгетики, противорвотные средства и соответствующие антибиотики.Радиолог также играет жизненно важную роль в определении причины. Без надлежащего анамнеза радиолог может не знать, что искать или какие дополнительные рентгенологические исследования могут потребоваться. Эта проблема усложняется, когда женщины детородного возраста обращаются с острым животом. Критерии соответствия Американского колледжа радиологии — это основанные на фактических данных руководящие принципы для конкретных клинических заболеваний, которые пересматриваются межпрофессиональным экспертным комитетом каждые три года. Текущие рекомендации были разработаны после исчерпывающего обзора современной медицинской литературы из рецензируемых журналов, чтобы определить целесообразность радиологической визуализации и процедур лечения комитетом.В случаях, когда доказательства не являются окончательными или минимальными, экспертное заключение специалиста может быть использовано для рекомендации типа визуализации или лечения. [10] [Уровень A]
Исход острого живота зависит от причины. Однако для улучшения результатов рекомендуется оперативная консультация межпрофессиональной группы специалистов.
Дополнительное образование / Контрольные вопросы
Ссылки
Перитонит — NHS
Перитонит — это инфекция внутренней оболочки вашего живота.Если не лечить, это может стать опасным для жизни.
Причины перитонита
Выстилка живота (брюшина) покрывает внутренние органы, такие как почки, печень и кишечник.
Если слизистая оболочка инфицирована, внутренние органы, которые она покрывает, также могут быть повреждены.
Это чаще всего происходит из-за таких вещей, как:
Редко, если бактерии попадают в оборудование для перитонеального диализа, используемое для лечения людей с почечной недостаточностью, это может вызвать инфекцию.
Срочный совет: Обратитесь за советом к 111 прямо сейчас, если у вас есть:
У вас также может быть:
При распространении инфекции могут возникнуть серьезные осложнения, такие как сепсис.
111 скажет вам, что делать. При необходимости они могут организовать телефонный звонок медсестры или врача.
Зайдите на 111.nhs.uk или позвоните по телефону 111.
Другие способы получить помощьСрочно запишитесь на прием к терапевту
Вам может помочь терапевт.
Спросите у своего терапевта о срочной встрече.
Важный
Если вы проходите диализ почек, жидкость в сборном пакете может выглядеть более мутной, чем обычно, или содержать белые пятна.
Лечение перитонита
Если у вас диагностирован перитонит, вам потребуется лечение в больнице, чтобы избавиться от инфекции. Это может занять от 10 до 14 дней.
Лечение обычно включает введение антибиотиков в вену (внутривенно).
Если у вас перитонит, вызванный лечением почечным диализом, антибиотики могут вводиться непосредственно в слизистую оболочку желудка.
Если вы регулярно проходите диализ почек, ваш врач может обсудить другой способ его проведения до тех пор, пока перитонит не будет излечен.
Помощь в еде во время лечения
При перитоните может быть трудно переваривать пищу.
Зонд для кормления можно ввести в желудок через нос или поместить внутрь желудка с помощью хирургии замочной скважины.
Если нельзя использовать зонд для кормления, жидкие питательные вещества можно вводить прямо в одну из ваших вен.
Операция по поводу перитонита
Если часть слизистой оболочки желудка серьезно повреждена инфекцией, вам может потребоваться операция по ее удалению.
Иногда на слизистой оболочке появляются гнойные опухоли (абсцессы), которые необходимо удалить с помощью иглы под местной анестезией.
Вам также может потребоваться операция по устранению причины перитонита. Например, нужно будет удалить лопнувший аппендикс.
Последняя проверка страницы: 9 октября 2020 г.
Срок следующего рассмотрения: 9 октября 2023 г.
Боль в животе | UF Health, University of Florida Health
Определение
Боль в животе — это боль, которую вы чувствуете в любом месте между грудью и пахом.Это часто называют областью живота или животом.
Видео: Боль в животе
Альтернативные названия
Боль в желудке; Боль — живот; Боль в животе; Спазмы в животе; Боль в животе; Боль в животе
Соображения
Практически у каждого в какой-то момент возникает боль в животе. В большинстве случаев это несерьезно.
Органы брюшной полости
Насколько сильна ваша боль, не всегда отражает серьезность состояния, вызывающего боль.
Например, у вас может быть очень сильная боль в животе, если у вас газы или спазмы желудка из-за вирусного гастроэнтерита.
Однако смертельные заболевания, такие как рак толстой кишки или ранний аппендицит, могут вызывать только легкую боль или отсутствие боли.
Другие способы описания боли в животе включают:
Причины
Боль в животе может быть вызвана множеством различных состояний. Главное — знать, когда вам нужно немедленно обратиться за медицинской помощью. Иногда вам может потребоваться позвонить врачу, только если симптомы не исчезнут.
К менее серьезным причинам боли в животе относятся:
Другие возможные причины включают:
Аппендицит
Иногда боль в животе может возникать из-за проблемы в другом месте вашего тела, например в груди или области таза.Например, у вас может возникнуть боль в животе, если у вас есть:
Домашний уход
Чтобы облегчить легкую боль в животе, вы можете попробовать следующие шаги домашнего ухода:
Эти дополнительные шаги могут помочь предотвратить некоторые виды боли в животе:
Когда обращаться к медицинскому работнику
Немедленно обратитесь за медицинской помощью или позвоните в местный номер службы экстренной помощи (например, 911), если вы:
Позвоните своему врачу, если у вас:
Чего ожидать при посещении вашего офиса
Ваш врач примет решение выполните медицинский осмотр и спросите о своих симптомах и истории болезни. Ваши конкретные симптомы, место и время возникновения боли помогут вашему врачу определить причину.
РАСПОЛОЖЕНИЕ БОЛИ
ТИП И ИНТЕНСИВНОСТЬ ВАШЕЙ БОЛИ
ИСТОРИЯ ВАШЕЙ БОЛИ
ДРУГАЯ МЕДИЦИНСКАЯ ИСТОРИЯ
Тесты, которые могут быть выполнены, включают:
Изображения
Ссылки
McQuaid KR.Подходите к пациенту с заболеванием желудочно-кишечного тракта. В: Goldman L, Schafer AI, ред. Гольдман-Сесил Медицина . 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 123.
Smith KA. Боль в животе. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика . 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2018: глава 24.
Сквайрс Р., Картер С.Н., Постье Р.Г. Острый живот. В: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, ред. Учебник хирургии Sabiston . 20-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2017: глава 45.
Мезентериальный панникулит — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Гинзбург PM, Ehrenpreis ED. Мезентериальный панникулит In: NORD Guide to Rare Disorders. Липпинкотт Уильямс и Уилкинс. Филадельфия, Пенсильвания. 2003: 350.
СТАТЬИ ЖУРНАЛА
Green MS, Chhabra R, Goyal H. Склерозирующий мезентериит: всесторонний клинический обзор. Ann Transl Med. 2018; 6 (17): 336.
Кросс А.Дж., Маккормик Дж.Дж., Гриффин Н., Диксон Л., Доббс Б., Фризель Ф.А. Злокачественные новообразования и мезентериальный панникулит. Colorectal Dis. 2016 Апрель; 18 (4): 372-7.
Рогинский Г, Мазулис А, Эканов Ю.С., Эренпрейс Э.Д. Мезентериальный панникулит, связанный с инфекцией холерного вибриона. ACG Case Rep J. 9 октября 2015 г .; 3 (1): 39-41.
Рогинский Г, Алексофф А, Эренпрейс ЭД. Первоначальные результаты открытого исследования низких доз налтрексона при симптоматическом мезентериальном панникулите. J Clin Gastroenterol.2015 Октябрь; 49 (9): 794-5.
Ö Gögebakan, T. Albrecht, M. A. Osterhoff, A. Reimann. Действительно ли мезентериальный панникулит — это паранеопластическое явление? Анализ парных пар. Eur J Radiol. 2013 ноя; 82 (11): 1853–1859.
Smith ZL, Sifuentes H, Deepak P, Ecanow DB, Ehrenpreis ED. Связь между аномалиями брыжейки при компьютерной томографии и злокачественными новообразованиями: клинические данные и исходы 359 пациентов. J Clin Gastroenterol. 2013 май-июнь; 47 (5): 409-14.
Каныигит М, Коксал А, Акгоз А, Кара Т, Сарисахин М, Ахан О.Результаты многорядной компьютерной томографии склерозирующего мезентериита с сопутствующими заболеваниями и его распространенность. Jpn J Radiol. 2011 августа; 29 (7): 495-502.
Coulier B. Мезентериальный панникулит. Часть 2: распространенность и естественное течение: проспективное исследование MDCT. JBR-BTR. 2011 сентябрь-октябрь; 94 (5): 241–246.
Влахос К., Архонтовасилис Ф., Фалидас Э. и др. Склерозирующий мезентериит: различные клинические проявления и разные варианты лечения. Серия случаев и обзор литературы.Int Arch Med. 2010; 4: 17. http://www.ncbi.nlm.nih.gov/pubmed/21635777
Rees JR, Burgess P. Доброкачественная мезентериальная липодистрофия, проявляющаяся в виде боли внизу живота: клинический случай. Отчеты J Med. 2010; 4: 119. http://www.ncbi.nlm.nih.gov/pubmed/20423496
Viswanathan V, Murray KJ. Идиопатический склерозирующий мезентериит в педиатрии: отчет об успешном лечении и обзор литературы. Pediatr Rheumatol Online J. 2010; 8: 5. http://www.ncbi.nlm.nih.gov/pubmed/20205836
Kara T, Canyigit M.Связь между травмой живота или хирургическим вмешательством и мезентериальным панникулитом. Мир Дж. Гастроэнтерол. 2009, 28 декабря; 15 (48): 6139.)
Каспоритакис А.Н., Ризос С.Д., Деликукос и др. Ретрактильный мезентериит с синдромом мальабсорбции. Успешное лечение пентоксифиллином перорально. J Gastrointestin Live Dis. 2008; 17: 91-94. http://www.ncbi.nlm.nih.gov/pubmed/18392253
Akram S, Pardi DS, Schaffner JA, Smyrk TC. Склерозирующий мезентериит: клиника, лечение и исход у девяноста двух пациентов.Clin Gastroenterol Hepatol. 2007; 5: 589-596. http://download.journals.elsevierhealth.com/pdfs/journals/1542-3565/PIIS1542356507002248.pdf
Гинзбург PM, Ehrenpreis ED. Пилотное исследование талидомида у пациентов с симптоматическим мезентериальным панникулитом. Алимент Pharmacol Ther. 2002; 16: 2115-22. http://onlinelibrary.wiley.com/doi/10.1046/j.1365-2036.2002.01383.x/pdf
Т.С. Эмори, Дж. М. Монихан, Н. Дж. Карр, Л. Х. Собин. Склерозирующий мезентериит, мезентериальный панникулит и мезентериальная липодистрофия: единое целое? Am J Surg Pathol.1997 Apr; 21 (4): 392–398.
Холецистит (воспаление желчного пузыря), диагностика и лечение
Холецистит (ко-лух-сис-TIE-тис) — воспаление желчного пузыря. Обычно это происходит, когда отток из желчного пузыря блокируется (часто из желчного камня). Он может быть острым (возникать внезапно) и вызывать сильную боль в верхней части живота. Или он может быть хроническим (многократные повторяющиеся эпизоды) с отеком и раздражением, которые возникают с течением времени.
Ваш врач может использовать УЗИ брюшной полости, КТ брюшной полости, магнитно-резонансную холангиопанкреатографию (MRCP) или ядерную томографию, чтобы помочь диагностировать ваше состояние. Лечение может включать голодание, прием антибиотиков и установку дренажной трубки в желчный пузырь. Однако, поскольку это может повторяться, наиболее распространенным методом лечения является операция по удалению желчного пузыря.
Что такое холецистит?
Холецистит означает воспаление желчного пузыря.Желчный пузырь — это орган грушевидной формы, расположенный под печенью и хранящий желчь. Если у вас воспален желчный пузырь, у вас может возникнуть боль в правом верхнем углу или в средней части живота, и вы можете почувствовать там болезненность на ощупь.
Желчь вырабатывается в печени. Желчный пузырь накапливает желчь и выталкивает ее в тонкий кишечник, где она используется для переваривания пищи. Когда путь отвода желчи, хранящейся в желчном пузыре (называемый пузырным протоком), блокируется, обычно желчными камнями, желчный пузырь набухает и может инфицироваться.Это приводит к холециститу. Пузырный проток впадает в общий желчный проток, по которому желчь попадает в тонкий кишечник. Камень в желчном пузыре также может застрять в общем желчном протоке. Это состояние (холедохолитиаз) требует процедуры по удалению или обходу закупорки.
Холецистит может быть:
Другие симптомы включают:
начало страницы
Как диагностируется и оценивается холецистит?
Ваш врач может назначить анализы крови, чтобы определить, есть ли у вас инфекция желчного пузыря.Часто количество белых кровяных телец в нашей крови может повышаться как признак инфекции. Также могут быть выполнены один или несколько из следующих радиологических тестов:
начало страницы
Как лечится холецистит?
Ваш врач может посоветовать:
Однако, поскольку состояние может часто возвращаться, ваш врач может порекомендовать вам удалить желчный пузырь, используя:
Если вы не можете перенести операцию, ваш врач может удалить желчь из желчного пузыря. Это можно сделать по:
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была просмотрена 23 марта 2021 г.
Колит Риск, симптомы и лечение
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки.Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Различные типы колита
Существует множество различных форм колита, в том числе:
Факторы риска
Признаки возможного колита
Общие признаки колита могут включать:
Другие симптомы могут включать газы, вздутие живота, расстройство желудка, изжогу, гастроэзофагеальную рефлюксную болезнь, судороги, позывы на кишечник и многие другие неприятные боли в желудочно-кишечном тракте.
Обнаружение
Общие тесты на колит включают рентген толстой кишки, анализ стула на кровь и гной, ректороманоскопию и колоноскопию. Дополнительные анализы включают посев стула и анализы крови, в том числе биохимические анализы крови. Высокая скорость оседания эритрокритов (СОЭ) — показатель того, сколько времени требуется эритроцитам, чтобы осесть в образце крови, — типичен для острого колита.
Лечение
Способ лечения зависит от того, что вызывает колит. Во многих случаях требуется немного больше, чем симптоматическая помощь, включая прозрачные жидкости для отдыха кишечника и лекарства для контроля боли. Пациенты, которые заболели остро, часто нуждаются в внутривенном введении жидкости и другом вмешательстве.
Профилактика
Многие люди обнаружили, что один или несколько из следующих продуктов вызывают их симптомы:


 В ходе хирургического вмешательства определяется и удаляется очаг патологии, например, ушивание перфоративного отверстия, удаление участка кишки с некрозом, остановка кровотечения, удаление опухоли и т.д. Затем проводится санация брюшной полости. В течение нескольких дней рекомендовано дренирование брюшной полости для оттока экссудата, при распространенном процессе может понадобиться дополнительное промывание.
В ходе хирургического вмешательства определяется и удаляется очаг патологии, например, ушивание перфоративного отверстия, удаление участка кишки с некрозом, остановка кровотечения, удаление опухоли и т.д. Затем проводится санация брюшной полости. В течение нескольких дней рекомендовано дренирование брюшной полости для оттока экссудата, при распространенном процессе может понадобиться дополнительное промывание.
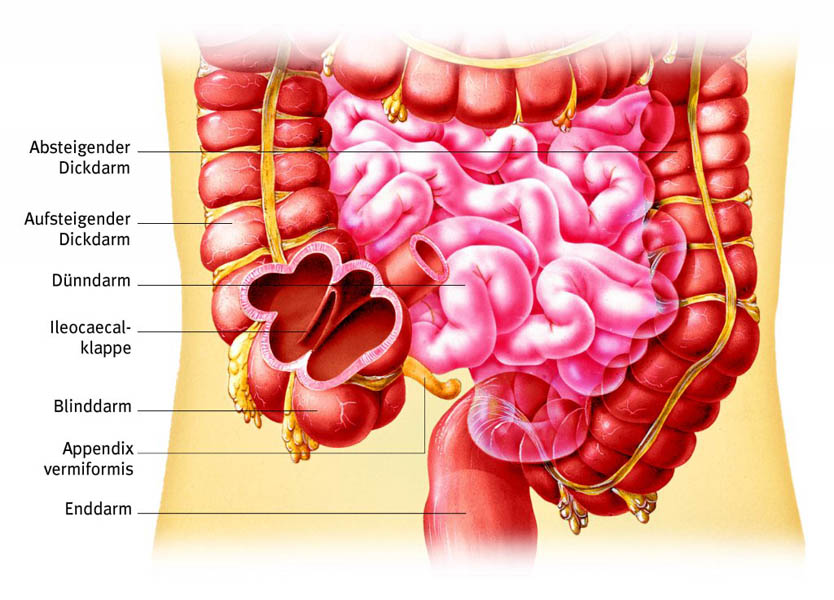 Также может быть назначена лапароскопия с целью диагностики и лапароцентез — пункция брюшной полости. Немаловажное значение для выбора терапии имеет бактериологический посев содержимого полости брюшины. В нашей клинике пациентам доступны все необходимые методы диагностики, каждый больной можно рассчитывать на тщательное обследование в минимальные сроки.
Также может быть назначена лапароскопия с целью диагностики и лапароцентез — пункция брюшной полости. Немаловажное значение для выбора терапии имеет бактериологический посев содержимого полости брюшины. В нашей клинике пациентам доступны все необходимые методы диагностики, каждый больной можно рассчитывать на тщательное обследование в минимальные сроки.
 Используемы для лечения препараты — последнего поколения, практически не вызывающие нежелательных эффектов.
Используемы для лечения препараты — последнего поколения, практически не вызывающие нежелательных эффектов.
 Они корректируют осмотическое давление в кровеносном русле.
Они корректируют осмотическое давление в кровеносном русле.