Смертельная точка зрения ВИЧ-диссидентов — РИА Новости, 02.03.2020
Примерно за год до этого события я начала часто болеть простудными заболеваниями, у врача-лора я «прописалась», мой автомобиль был забит салфетками и спреями, потому что я постоянно кашляла, потом я стала задыхаться от любого незначительного движения, меня лечили от астмы, температура не сбивалась.С третьего вызова скорая помощь забрала меня на госпитализацию, я уже не могла дышать, привезли в больницу, в отделение пульмонологии, меня обследовали и чем-то лечили, но лучше не становилось.
И вот наступил тот день, когда специально приглашенный специалист из Центра СПИД сообщил диагноз, и я поняла, почему врачи не подходили ко мне последние три дня, мой лечащий пульмонолог отвернулся от меня, это была первая спина, которую я провожала взглядом.
Меня перевели в инфекционную больницу, в тот момент я думала, что жизнь закончилась и безропотно выполняла все, что говорили, куда-то шла, лежала, дышала в кислородной маске, все время шептала имя дочери.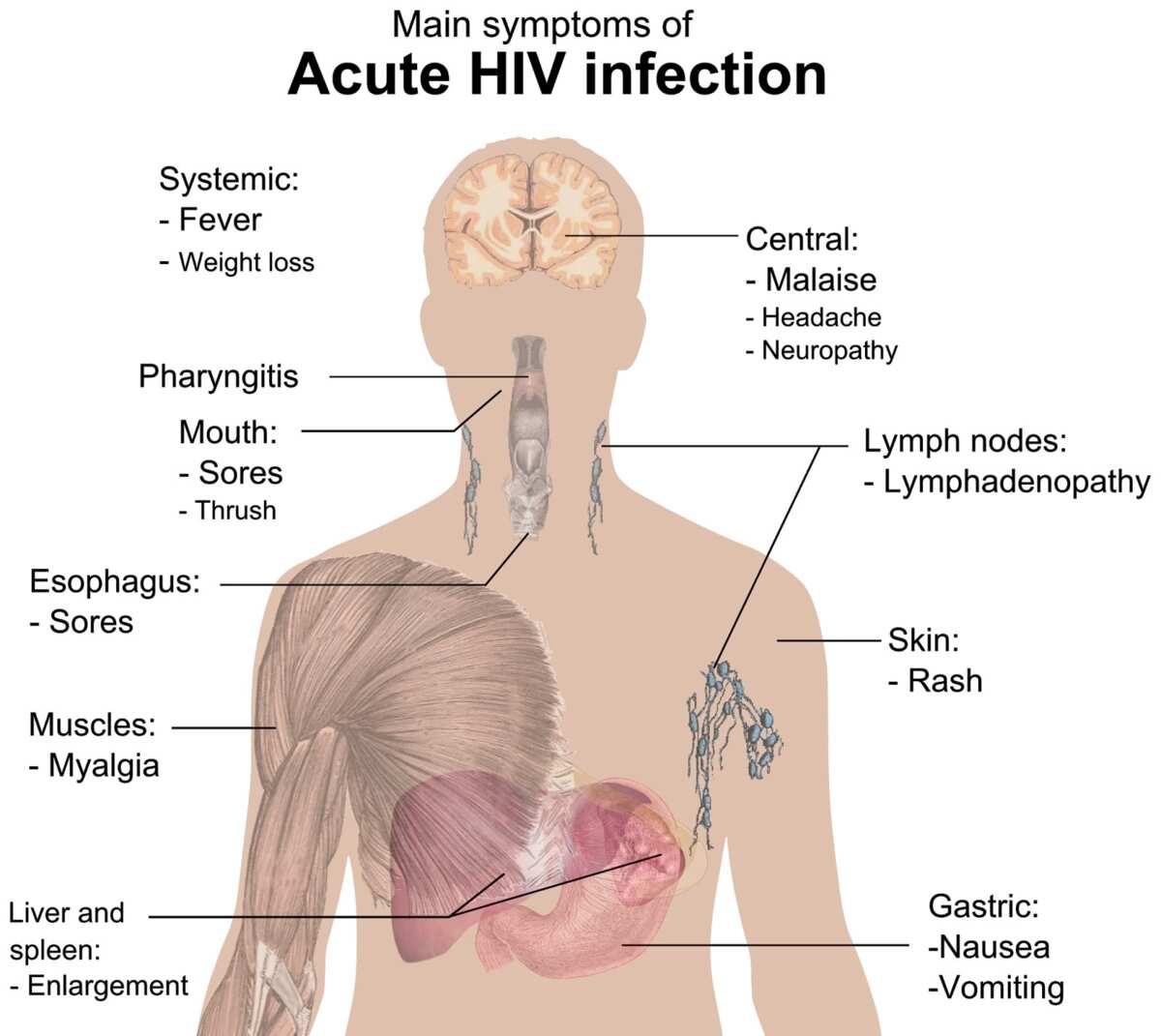
Впервые Новый год я встречала лежа, одна, с капельницей, а не пышно и весело, как привыкла.
Позже я поняла, что попала в заботливые руки грамотных специалистов, из Центра СПИД приехал врач, осмотрел меня, привез таблетки, рассказал, как принимать, и предупредил, что если я запланирую беременность, то нужно будет внести коррективы в схеме приема лекарств! Я была ошарашена, неужели это возможно, жизнь продолжается?
Я продолжала лечение, послушно выполняла все рекомендации врача, но все еще не верила в жизнь. Облысела, очень похудела, у меня было на тот момент всего 2 клетки CD4 (клетки СД4 – это вид лимфоцитов (белых кровяных телец), являются частью иммунной системы. Они первыми атакуют инфекции).
Через месяц меня выписали, дома меня не приняли, но это уже другая, очень драматическая история.
Надо сказать, что в жизни я очень активная, спортивная, веселая, творческая, но силы на тот момент покинули меня, думала, что никогда не смогу путешествовать, заниматься любимой работой и общаться с друзьями, которые меня, кстати, очень поддержали.
При выписке у меня было уже 15 CD4, я была слаба, но уже не задыхалась, ходила с сопровождением. Купила красивый натуральный парик, волосы на фоне лечения постепенно восстановились. Мне очень повезло с врачом в Центре СПИД, она меня поддерживала и все объясняла, мое здоровье стало восстанавливаться. Трудно было привыкнуть пить лекарства в одно и то же время, сейчас это – норма. Сегодня по результатам последних анализов у меня 473 CD4, я практически не болею даже простудными заболеваниями, тщательно слежу за здоровьем, регулярно сдаю все анализы, правильно и полезно питаюсь, двигаюсь мало – все время за рулем.
Я рада, что сегодня живу прежней жизнью, нет, не прежней, а более насыщенной и интересной, потому что она прекрасна. Я стала сильней и успешней, у меня нет времени на грусть, споры, у меня много задач и идей, я дышу полной грудью! В январе опять встану на горные лыжи и буду смело преодолевать каждый склон своей длинной трассы!
Евгений, 36 лет, Москва
Я руководитель общественной организации, которая занимается профилактикой и поддержкой ВИЧ+ среди гей-сообщества.
О диагнозе я узнал совершенно случайно, когда выписывался из больницы. Врач сказал, что у меня не все в порядке с анализами крови и дал направление, а куда и зачем не объяснил. Особого значения на тот момент я этому не придал, был занят. В этот период моей жизни имелись проблемы с личными отношениями, и точно было не до этого. Когда страсти немного поутихли, я решил, наконец, воспользоваться направлением.
Почему сейчас люди с ВИЧ живут столько же, сколько и здоровые
- Филиппа Роксби
- Корреспондент Би-би-си по вопросам здравоохранения
Автор фото, jimmy isaacs
Подпись к фото,Джимми Айсакс ведет нормальный образ жизни, получая при этом антиретровирусную терапию
Продолжительность жизни тех молодых людей, которые сегодня получают новейшие препараты для лечения ВИЧ, приближается к средней, наблюдаемой у здоровых людей, сообщает британский медицинский журнал Lancet.
Согласно его данным, ожидается, что 20-летние, начавшие лечение в 2010 году, проживут на 10 лет дольше, чем те, кто впервые начал лечение в 1996 году.
Медики указывают на то, что важно начать лечение как можно раньше, однако, по данным благотворительных организаций, до сих пор очень многие люди не знают, что заражены вирусом.
В опубликованных в журнале данных нового исследования, проведенного в университете Бристоля, говорится, что ошеломляющий успех в лечении ВИЧ — это результат того, что у новейших препаратов теперь гораздо меньше побочных действий. Они также гораздо эффективнее старых средств в предотвращении размножения вируса в организме, а также препятствуют выработке резистентности к лекарству.
Антиретровирусная комбинированная терапия включает в себя прием трех или более препаратов, блокирующих обычное развитие вируса иммунодефицита человека — что врачи считают одним их самых серьезных успехов в здравоохранении последних 40 лет.
Помимо этого играют положительную роль и многочисленные программы по просвещению населения и улучшенные методы скрининга.
Препараты помогают
Джимми Айсаксу 28 лет, около трех лет назад он обнаружил, что заразился от своего бывшего партнера.
Теперь он принимает три препарата один раз в день в 18.00 и всю жизнь будет продолжать это делать.
«Мое здоровье абсолютно в норме. Я хорошо питаюсь и пью в меру. Это никак не влияет ни на мою работу, ни на мою личную жизнь», — говорит он.
Правильное лечение было найдено не сразу: врачам пришлось дважды сменить комбинацию препаратов для Джимми, но теперь он говорит, что не испытывает никаких побочных эффектов.
«Я слышал много печальных историй о лекарствах, которые назначались в 1990-е, но я почитал кое-что на эту тему и понял, что с тех пор препараты изменились в корне», — признается он.
По словам Джимми, некоторые его начальники, узнав о диагнозе своего подчиненного, не поддержали его, но списывает это на их невежество.
Однако его нынешний начальник даже отпустил его в поездку по стране с серией выступлений перед студентами и школьниками о профилактике и лечении ВИЧ.
«Колоссальное достижение»
Новое исследование изучило истории болезни 88,5 тысяч ВИЧ-инфицированных в Европе и Северной Америке, которые в свою очередь приняли участие в 18 разных клинических обследованиях.
Ученые Бристольского университета обосновали ожидаемую продолжительность жизни, учитывая смертность в первые три года после начала лечения, и обнаружили, что гораздо меньше людей, начавших лечение в 2008-2010 годах, умерли в этот период по сравнению с теми, кто начал лечение в промежутке между 1996-м и 2007-м годами.
Получилось, что ожидаемая продолжительность жизни 20-летнего пациента после первого года лечения, начавшего антиретровирусную терапию после 2008 года и имеющего низкую концентрацию вируса в крови, составляет 78 лет — то есть такая же, как и у здорового населения.
Главный врач благотворительного Фонда Терренса Хиггинса Майкл Брейди говорит, что это исследование показывает, какие серьезные изменения произошли с момента начала эпидемии СПИДа в 1980-е годы.
Автор фото, Science Photo Library
Подпись к фото,Препарат эфавиренз используется в высокоактивной антиретровирусной терапии
Он также отметил, что каждый третий ВИЧ-инфицированный — старше 50 лет, однако ни система здравоохранения, ни социальные службы по оказанию помощи не готовы оказывать поддержку растущему числу стареющих больных с ВИЧ.
Председатель британского Королевского колледжа семейных врачей профессор Хелен Стоукс-Лампард называет колоссальным достижением медицины «то, что болезнь, у которой были столь ужасные прогнозы, стала поддаваться лечению, и люди с ВИЧ теперь живут значительно дольше».
Она также высказала надежду на то, что это поможет окончательно снять с ВИЧ-инфицированных позорное клеймо и позволит им жить полноценной жизнью и не иметь проблем в трудоустройстве, а в тех странах, где это необходимо — получать медицинскую страховку.
Процент людей, живущих с невыявленной ВИЧ-инфекцией неуклонно снижается на протяжении последних 20 лет. Однако специалисты полагают, что каждый восьмой инфицированный по-прежнему не знает о своем заболевании.
Что такое антиретровирусная терапия
- Впервые была использована в 1996 году, она включает прием трех или более препаратов одновременно, останавливающих размножение ВИЧ-инфекции.
- Это означает, что снижается урон, причиняемый ВИЧ иммунной системе, и вирус не передается другим людям.
- Новейшие препараты даже более действенны и имеют гораздо меньше побочных действий.
- Всемирная Организация Здравоохранения (ВОЗ) рекомендует, чтобы антиретровирусная терапия начиналась с момента установления диагноза ВИЧ.
Заболевания, передаваемые половым путем | Privati klinika Elite (LT)
ВИЧ и СПИД
ВИЧ -Вирус иммунодефицита человека
(англ. HIV – Human Immunodeficiency Virus) -является вирусом, разрушающим иммунную систему человека. Этот вирус проникает внутрь клетки и обладает способностью изменять ее структуру таким образом, что при дальнейшем делении каждая новая клетка несет в себе ВИЧ. С годами вирус уничтожает настолько много лимфоцитов, что сопротивление человеческого организма снижается, и получивший заражение подвергается различным заболеваниям. Из-за способности ВИЧ к мутации его трудно уничтожить лекарственными средствами.
HIV – Human Immunodeficiency Virus) -является вирусом, разрушающим иммунную систему человека. Этот вирус проникает внутрь клетки и обладает способностью изменять ее структуру таким образом, что при дальнейшем делении каждая новая клетка несет в себе ВИЧ. С годами вирус уничтожает настолько много лимфоцитов, что сопротивление человеческого организма снижается, и получивший заражение подвергается различным заболеваниям. Из-за способности ВИЧ к мутации его трудно уничтожить лекарственными средствами.СПИД -Синдром приобретенного иммунного дефицита (англ. AIDS -Aquired Immune Deficiency Syndrome) -представляет собой окончательную стадию ВИЧ- инфекции, которой человек заболевает через несколько лет после заражения.
Заражение. ВИЧ передается вместе с семенной жидкостью (спермой), влагалищными выделениями во время полового сношения, при котором не использовались предохранительные средства или с кровью. Использование общих игл и шприцев при введении наркотиков -это большой риск получить заражение.

ВИЧ не передается при повседневном общении. Не передается он при поцелуе, рукопожатии, при посещении туалета или бани. Haceкомыe не передают инфекцию.
Симптомы и ход болезни. У некоторых людей (примерно, 1/3 инфицированных) первые симптомы обнаруживаются через 1-8 недель после получения заражения. Признаками заболевания могут быть: повышенная температура, боль в горле, головная боль, боли в суставах, экзема и набухание лимфатических желез. Первые симптомы исчезают сами по себе через несколько недель.
После начального периода, когда проявляются ранние симптомы или даже при их отсутствии, вирус продолжает распространяться в организме, но человек может чувствовать себя здоровым.
 По мере развитию заболевания становится заметным набухание лимфатических узлов на шее, впадинах ключиц и под мышками. Общее состояние ухудшается. Обычным становится повышение температуры, понос и ночная потливость. Время появления перечисленных симптомов весьма индивидуально. Через 10 лет после заражения симптомы болезни проявляются, примерно, у 50% инфициpoвaнных.
По мере развитию заболевания становится заметным набухание лимфатических узлов на шее, впадинах ключиц и под мышками. Общее состояние ухудшается. Обычным становится повышение температуры, понос и ночная потливость. Время появления перечисленных симптомов весьма индивидуально. Через 10 лет после заражения симптомы болезни проявляются, примерно, у 50% инфициpoвaнных.В стадии СПИДа иммунная защита человека ослабляется, поэтому его поражают различные болезни воспалительного характера (например туберкулез) и развиваются опухоли (например саркома Капоши ). Состояние больного зависит от того, каким болезням он становится подвержен и каким образом их удается лечить
Заражение ВИЧ определяется путем анализа крови.
 Так как при этом исследуется процесс образования антител, наличие инфекции не проявляется сразу, а только через 2-4 месяца. Полностью достоверный результат анализа можно получить через 6 месяцев с момента возможного заражения. Результаты анализа являются доверительной информацией, и о них сообщается только самому исследуемому.
Так как при этом исследуется процесс образования антител, наличие инфекции не проявляется сразу, а только через 2-4 месяца. Полностью достоверный результат анализа можно получить через 6 месяцев с момента возможного заражения. Результаты анализа являются доверительной информацией, и о них сообщается только самому исследуемому.Получение результатов анализа занимает 1-2 недели. Анонимно сдать анализы можно во многих лечебных учреждениях.
Лечение. Согласно закону о заражении, обследование больных СПИДом, их лечение и лекарства являются бесплатными. Вылечить СПИД пока невозможно. Все же в последнее время разрaбaтываются все более эффективные лекарства для больных СПИДом. Продолжительность жизни после заболевания увеличилась, и нормальный образ жизни можно поддерживать более длительное время. Таким образом можно сказать, что в настоящее время СПИД -это длительная хроническая болезнь.
Нет необходимости прекращать сексуальную активность, даже если заражен ВИЧ. Самое важное -во всех ситуациях помнить об ответственности и заниматься, безусловно, только безопасным сексом.
 Закон обязывает заботиться о том, чтобы как носитель ВИЧ, так и его партнер придерживались требований безопасного секса.
Закон обязывает заботиться о том, чтобы как носитель ВИЧ, так и его партнер придерживались требований безопасного секса.назад к оглавлению
Гонорея, или триппер
Возбудитель: Бактерия гонококка
Заражение гонореей происходит при половом акте через влагалище, задний проход или через рот. От рук болезнь может распространиться на глаза. Случается и заражение прямой кишки. Только что родившийся ребенок может заразиться через детородные органы. Симптомы обычно появляются через сутки или пару недель после заражения.
В том случае, если заражение гонореей произошло через рот, в горле может ощущаться боль, как при ангине, или симптомы отсутствуют.
 Очень часто у женщин симптомы заболевания проявляются очень слабо или вообще не проявляются.
Очень часто у женщин симптомы заболевания проявляются очень слабо или вообще не проявляются.Симптомы у мужчин. Жжение при мочеиспускании и частые позывы к мочеиспусканию. Желтовато-зеленоватые выделения из мочеиспускательного канала. Болезненная эрекция. При заражении через рот -боли в горле. У мужчин гонорея также может протекать без симптомов.
Обследование. Пробы для анализа берут ватным тампоном из мочеиспускательного канала, шейки матки, из глотки и прямой кишки.
Лечение. Гонорею лечат антибиотиками. Анализы, лечение и лекарства по закону о зapазных заболеваниях являются бесплатными в оздоровительных центрах и городских венерологических поликлиниках.
У женщин гонорея, если не проводит лечение, может привести к воспалению яйцеводов. Это ведет к бездетности. У мужчин запущенная болезнь может вызвать воспаление семенников, что тоже может стать причиной бездетнocти.
назад к оглавлению
Хламидиoз
Возбудитель: Бактерия хламидия
В настоящее время хламидиоз является наиболее распространенным венерическим заболеванием.
Симптомы у женщин. У 75% женщин, получивших заражение хламидиозом, симптомы не проявляются. Признаком заражения могут быть необычные влагалищные выделения. Незначительное кровотечение после полового сношения или в период между месячными. Зуд и жжение при мочеиспускании. Боли в нижней части живота и в области крестца. При воспалении прямой кишки -незначительное кровотечение или выделение слизи.
Симптомы у мужчин. Среди мужчин, примерно, у 25% симптомов не наблюдается. Наиболее распространенным симптомом могут быть сероватые творожистые выделения из мочеиспускательного канала по утрам. Слабое жжение при мочеиспускании. При воспалении прямой кишки появляется незначительное кровотечение или выделение слизи.
Обследование. Пробы для анализа беpyтcя из мочеиспускательного канала, из шейки матки и прямой кишки.
 Наличие заражения не обнаруживается сразу – необходимо отложить анализы, примерно, на 10 дней после возможного заражения. Результаты можно узнать, примерно, через неделю. Если хламидиоз распространится в фаллопиевы трубы, то он может вызвать их закупорку (непроходимость). Следствием того может быть бездетность или повышенный риск внематочной беременности. Появляющиеся в результате воспалительного процесса спайки вызывают боли в нижней части живота. У мужчин может развиться очень болезненное воспаление семенника, которое, в свою очередь, приводит к непроходимости семяпроводов и ослаблению детородной способности. Как у мужчин, так и у женщин в виде осложнения после хламидиоза могут появится боли в суставах. Недопеченный во время беременности хламидиоз может вызвать у ребенка воспаление глаз и дыхательных путей.
Наличие заражения не обнаруживается сразу – необходимо отложить анализы, примерно, на 10 дней после возможного заражения. Результаты можно узнать, примерно, через неделю. Если хламидиоз распространится в фаллопиевы трубы, то он может вызвать их закупорку (непроходимость). Следствием того может быть бездетность или повышенный риск внематочной беременности. Появляющиеся в результате воспалительного процесса спайки вызывают боли в нижней части живота. У мужчин может развиться очень болезненное воспаление семенника, которое, в свою очередь, приводит к непроходимости семяпроводов и ослаблению детородной способности. Как у мужчин, так и у женщин в виде осложнения после хламидиоза могут появится боли в суставах. Недопеченный во время беременности хламидиоз может вызвать у ребенка воспаление глаз и дыхательных путей.назад к оглавлению
Сифилис
Сифилис -это медленно развивающаяся общая инфекция, первичные симптомы которой часто остаются незамеченными. При отсутствии лечения сифилис может привести к смерти. Сифилис передается во время полового акта, орального секса или во время беременности от матери к ребенку.
Сифилис передается во время полового акта, орального секса или во время беременности от матери к ребенку.
Симптомы. Инкубационный период развития болезни после заражения длится 3-6 недель. По его завершении на месте внедрения заражения на половых органах, в прямой кишке или во рту появляются т.н. первичные язвочки. Они небольшие, гнойные и неболезненные и излечиваются медленно, в течение нескольких недель. Примерно через неделю после их появления увеличиваются лимфатические узлы в паху, становятся твердыми, но боли при этом не чувствуется. У женщин могут также опухать половые губы вульвы.
Через лимфатические и кровеносные сосуды бактерии распространяются по всему организму. Примерно, через 2-4 месяца после заражения появляются симптомы второго периода. Общими симптомами могут быть головная боль, повышенная температура, боли в горле. На коже появляется мелкая сыпь, а также прыщи, в особенности, на ладонях и подошвах ног. Может наблюдаться выпадение волос. На слизистой оболочке половых органов, вокруг анального отверстия могут появится прыщи. Вышеперечисленные симптомы исчезают и без лечения, примерно, через полгода после заражения, и инфекция переходит в т.н. латентный (скрытый) период. У больных, не занимавшихся лечением, на коже и слизистых оболочках симптомы второго периода развития болезни могут, однако, появляться неоднократно в течение первых двух лет после заражения. В этот двухлетний период сифилис является заразным. Среди болевшим сифилисом и не занимавшихся его лечением у 20-30% через многие годы и десятилетия может проявиться т.н. поздний сифилис, который поражает центральную нервную систему и органы кровообращения.
Вышеперечисленные симптомы исчезают и без лечения, примерно, через полгода после заражения, и инфекция переходит в т.н. латентный (скрытый) период. У больных, не занимавшихся лечением, на коже и слизистых оболочках симптомы второго периода развития болезни могут, однако, появляться неоднократно в течение первых двух лет после заражения. В этот двухлетний период сифилис является заразным. Среди болевшим сифилисом и не занимавшихся его лечением у 20-30% через многие годы и десятилетия может проявиться т.н. поздний сифилис, который поражает центральную нервную систему и органы кровообращения.
Обследование. Сифилис, как правило, диагностируется на основании симптомов. Анализ крови выявляет сифилис через два месяца после заражения и только через два года не подвергавшийся лечению сифилис перестает быть заразным.
Лечение. Лечение сифилиса осуществляют пенициллином, который вводится внутримышечными инъекциями в течение двух недель. Чем раньше начинается курс лечения, тем он эффективнее.
назад к оглавлению
Кондиломы или кровоточащие бородавки
Инфекция иру или кондилома поражает как мужчин, так и женщин. Новорожденный может заразиться во время родов через детородные органы. Кондиломами заражаются при контактах слизистых оболочек, во время обычного или анального полового акта. Передаче инфекции способствует наличие повреждений на слизистой оболочке или уже имеющаяся инфекция в области половых органов. Заражение может произойти и во время сексуальных ласк, но во рту кондиломы встречаются исключительно редко.
Симптомы у женщин. Инкубационный период заболевания кондиломой длится от нескольких недель до года. После него на слизистой оболочке половых органов появляются небольшие светло-розовые или белые точки, которые могут развиться в бородавки, похожие по форме на побег цветной капусты. По размерам бородавки бывают от одного миллиметра до нескольких сантиметров. У женщин бородавки вырастают в области лобковых губ, влагалища, шейки матки, промежности, анального отверстия и у отверстия мочеиспускательного канала. Изменение слизистой оболочки может заключаться просто в уплотнении кожи или слизистой оболочки без появления бородавок. Иногда симптомом становится мучительный зуд. Чаще всего кондилома протекает без симптомов и выявляется в ходе общих обследований.
Изменение слизистой оболочки может заключаться просто в уплотнении кожи или слизистой оболочки без появления бородавок. Иногда симптомом становится мучительный зуд. Чаще всего кондилома протекает без симптомов и выявляется в ходе общих обследований.
Симптомы у мужчин. Инкубационный период такой же, как и у женщин. У мужчин кондилома-бородавки появляются либо под крайней плотью, на пенисе, головке пениса, около отверстия мочеиспускательного канала, либо вокруг анального отверстия. В полости рта кондилома-бородавки бывают либо светлыми, либо цвета слизистой оболочки. Довольно часто у мужчин кондилома протекает без симптомов в незаметной для глаза форме.
Обследование. Кондилома у женщин обнаруживается в ходе гинекологического обследования. Часто применяют анализ взятой с шейки матки пробы отслоившейсяся клетчатки, а также колпоскопию (наблюдение детородных органов через увеличительных прибор). Кондилома у мужчин диагностируется путем внешнего осмотра, а также через увеличительный прибор, как и при колпоскопии.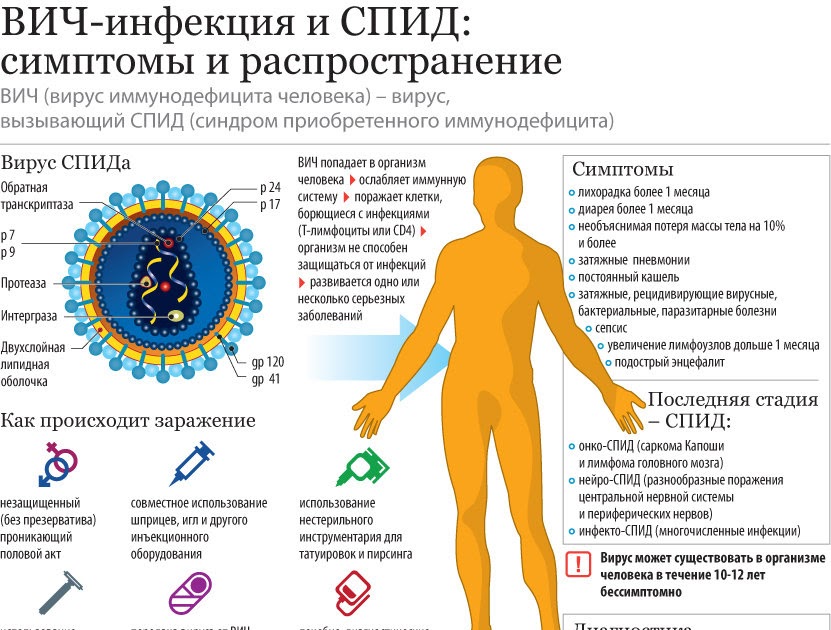
Лечение. Известно много вариантов лечения, на выбор которых влияют размеры, количество и место расположения бородавок. Их можно смазывать , лечить вымораживанием, удалить лазером или методом электрокоагуляции. Как мужчины, так и женщины в дальнейшем должны находиться под наблюдением, так как существует опасность видоизменения клеток и относительно велик риск рецидива болезни.
Вирус кондиломы может стать причиной появления раковой опухоли на шейке матки. Небольшой процент неизлеченной кондиломы на шейке матки с годами развивается в раковое заболевание. Поэтому очень важно врачебное наблюдение после лечения болезни и ежегодное тестирование.
назад к оглавлению
Герпес
Возбудитель: Существуют 2 типа вируса простого герпеса (ВПГ, „Herpes simplex „).
Первый тип (ВПГ-1) поражает преимущественно кожу и слизистую оболочку губ(-вызывает губной герпес или сыпь на губах), глаз, носа и др. органов, а второй (ВПГ-2), в основном, половые органы. Это и есть генитальный герпес. В настоящее время, в связи с широким распространением орально-генитальных контактов все чаще встречаются случаи, когда генитальный герпес вызывает и вирус ВПГ-1.
Это и есть генитальный герпес. В настоящее время, в связи с широким распространением орально-генитальных контактов все чаще встречаются случаи, когда генитальный герпес вызывает и вирус ВПГ-1.
После первичного заражения вирус проникает в лимфатические узлы, где сохраняется в скрытой форме. Часто вирус остается в том состоянии, не вызывая появления дальнейших симптомов, но у некоторых инфицированных он активизируется мучительно часто, даже по нескольку раз в год.
Болезнь передается во время полового акта, а также при оральном сексе. Герпес может поразить yгpобный плод в период беременности зараженной женщины, или новорожденный получает инфекцию во время родов. Следствием этого может стать опасное мозговое воспаление. Если у матери в момент родов имеются пузырьки герпеса, то роды проводятся с помощью кесарева сечения.
Симптомы. Инкубационный период после заражения составляет от нескольких дней до недели. Первыми симптомами являются зуд и болевые ощущения в местах заражения. Через пару дней в местах заражения появляются пузырьки, наполненные жидкостью. У женщин пузырьки могут появиться на половых губах, в промежности, вокруг анального отверстия, во влагалище или на шейке матки. У мужчин они появляются на пенисе, на головке пениса или в анальном отверстии. Очень часто первичное инфекции сопровождаются бурным проявлением болезни – плохим самочувствием, головной болью и повышенной температурой. Железы в паху почти все время увеличены. Пузырьки лопаются через несколько дней, после чего остаются болезненные ранки, которые затем покрываются корочкой. Симптомы первичной инфекции могут сохранятся до двух недель
Через пару дней в местах заражения появляются пузырьки, наполненные жидкостью. У женщин пузырьки могут появиться на половых губах, в промежности, вокруг анального отверстия, во влагалище или на шейке матки. У мужчин они появляются на пенисе, на головке пениса или в анальном отверстии. Очень часто первичное инфекции сопровождаются бурным проявлением болезни – плохим самочувствием, головной болью и повышенной температурой. Железы в паху почти все время увеличены. Пузырьки лопаются через несколько дней, после чего остаются болезненные ранки, которые затем покрываются корочкой. Симптомы первичной инфекции могут сохранятся до двух недель
После первичной инфекции болезнь всегда остается, но только в скрытой форме. Частота возобновления симптомов и степень их болезненности очень индивидуальна. При повторяющихся герпесах проявление болезни обычно слабее, и общее самочувствие не ухудшается. Местные симптомы такие же, как и при первичной инфекции, но они заживают быстрее или, примерно, в течение недели. Повторную инфекцию часто вызывает стресс. Рецидив болезни появляется также в связи с другими инфекционными заболеваниями, в период менструаций или после механического раздражения (например бурный половой акт).
Повторную инфекцию часто вызывает стресс. Рецидив болезни появляется также в связи с другими инфекционными заболеваниями, в период менструаций или после механического раздражения (например бурный половой акт).
Обследование. Проба берется из пузырька на ватный тампон. Результат анализа можно получить через неделю.
Лечение. Лечение генитального герпеса является сложной задачей в связи с пожизненным нахождением его в организме и недостатком средств, оказывающих на него эффективное воздействие. Наиболее часто для лечения в настоящее время используются препараты из группы аналогов нуклеозидов. Кроме того, в острый период используется специфический против-герпетический иммуноглобулин. В комплексном лечении применяются иммуностимуляторы, витамины, антигистаминные и другие препараты. При достижении промежутков между рецидивами не менее 2 месяцев проводят вакцинацию герметической вакциной. Через 6 месяцев проводится повторный курс. Вакцинацию повторяют еще 4-6 раз. Использование вакцины позволяет увеличить промежутки между рецидивами и ослабить их проявления.
назад к оглавлению
Кандидоз
Возбудитель: Дрожжеподобный грибок рода Кандида.
Это заболевание в народе часто называют „молочницей“. Оно вызывается дрожжеподобными грибами. Кандидоз – часто встречающаяся инфекция. Грибы могут быть обнаружены во влагалище у многих женщин, не предъявляющих никаких жалоб. В половые пути они попадают, в основном, из кишечника и при контакте с больными. Развитию воспалительной реакции при кандидозе (кандидозного кольпита), способствуют факторы, снижающие иммунитет организма, такие, как сахарный диабет, нарушение жирового обмена, заболевания органов пищеварения. У беременных кандидоз выявляется чаще в связи с многочисленными изменениями, происходящими в организме женщины в это время. Играет роль также длительный прием гормональных контрацептивов, антибиотиков широкого спектра действия, кортикостероидов и некоторых других. „Молочница“ является проявлением поверхностного кандидоза кожи и видимых слизистых оболочек. При выраженных нарушениях иммунитета могут развиваться поражения мочевых путей (цистит, уретрит), легких (бронхит, пневмония), кишечника (дисбактериоз).
Симптомы у женщин. При кандидозе женщины жалуются обычно на белые, творожистые выделения и зуд. Заболевание протекает длительно, может сопровождаться периодами обострения (при менструации, переохлаждении и др.) и стихания жалоб.
Симптомы у мужчин. У мужчин грибок вызывает зуд в половых органах, небольшие покраснения на головке пениса и опухание крайней плоти.
Диагностика, как правило, трудностей не представляет. Кандидоз хорошо выявляется в обычных мазках из влагалища. В некоторых случаях используют культуральный (посев выделений на питательные среды) и другие методы. При упорном течении заболевания применяют определение чувствительности к различным противогрибковым препаратам, что позволяет назначить наиболее эффективно действующее средство.
Лечение. Для лечения кандидоза раньше широко применялись нистатин, леворин, борная кислота и бура (тетраборатнатрия). В настоящее время имеются ряд более эффективных и менее токсичных средств.
назад к оглавлению
Гепатиты
Гепатиты означают воспаление печени, вызываемое вирусом. Наиболее распространенными типами гепатитов являются гепатиты типа А, Б и С.
Наиболее распространенными типами гепатитов являются гепатиты типа А, Б и С.
Гепатит А
Заражение гепатитом А происходит , когда фекальные частицы, содержащие вирус, попадают в ротовую полость другого человека. Чаще всего заражение происходит при передаче их через воду и пищу. Попадая в ротовую полость при чередовании анального и орального секса фекальные частицы могут привести к заражению гепатитом. Гепатит А из всех гепатитов наименее опасен. Инфекция не приводит к хроническому воспалению печени и циррозу, как и не влечет за собой возникновения рака печени. Болезнь часто начинается с повышения температуры, мышечных болей, общего недомогания и поноса. Примерно через неделю моча становится темной, а кожа и белки глаз -желтыми. Болезнь проходит сама собой, приблизительно, через 2-4 недели.
Гепатит Б
Заражение гепатитом Б происходит через кровь (например, через шприцы для введения наркотиков) или продукцию, содержащую кровь, при сексуальных контактах (сперма, выделения из матки), или инфекция передается от матери к ребенку в период беременности и родов. Лишь незначительная часть зараженных получает инфекцию, сопровождаемую симптомами. Эти симптомы такие же, как и при гепатите А. Среди инфицированных часть остается постоянным носителем вируса. Небольшое число носителей вируса в течение 10-20 лет заболевает циррозом или хроническим воспалением печени. Некоторые носители активного хронического гепатита излечиваются, принимая альфаинтерферон.
Лишь незначительная часть зараженных получает инфекцию, сопровождаемую симптомами. Эти симптомы такие же, как и при гепатите А. Среди инфицированных часть остается постоянным носителем вируса. Небольшое число носителей вируса в течение 10-20 лет заболевает циррозом или хроническим воспалением печени. Некоторые носители активного хронического гепатита излечиваются, принимая альфаинтерферон.
При заболевании гепатитом Б для лечения возможно использовать серию из трех прививок (первая прививка -второй через месяц -третья прививка через полгода).
Гепатит С
Заражение гепатитом С происходит через кровь. Наиболее распространенным путем заражения является использование шприцев и игл при потреблении наркотиков. Половина носителей вируса гепатита С заболевает активной формой хронического воспаления печени. Хронический гепатит С увеличивает риск заболеть раком печени. С помощью лечения альфаинтерфеpoном удается излечить примерно 20% больных хроническим гепатитом С.
назад к оглавлению
Лобковые вши
Возбудитель: Телесного цвета плоская вошь размером 1-3 мм.
Лобковая вошь высасывает кровь и откладывает яйца на лобковых волосах. Заражение лобковыми вшами происходит через телесный контакт и постельное белье.
Симптомы. Симптомы появляются через 1-3 недели после заражения. Раздражение кожи и зуд в области наружных половых органов.
Лечение. В аптеке можно без рецепта купить раствор гексида (Desintan), который наносят на кожу в зоне лобка на сутки. Через неделю процедуру повторяют. Нижнее и постельное белье меняют.
назад к оглавлению
Чесотка
Возбудитель: Чесоточный клещ размером 0,3-0,5 мм.
Чесотка распространяется через телесный контакт.
Симптомы. Зуд появляется через 3-6 недель после заражения. При чесотке, полученной в результате сексуального контакта, признаки болезни особенно проявляются в нижней части живота, паху и на бедрах. Зуд усиливается к вечеру. На коже возникают маленькие красноватые прыщики. В результате расчесывания кожа может воспалиться, и появиться гнойнички на пальцах, руках и на пенисе. Могут обнаружатся следы передвижения чесоточного клеща.
Могут обнаружатся следы передвижения чесоточного клеща.
Лечение. По всему телу растирается раствор гексида (Desintan). Лекарство после нанесения смывают через 12-14 часов. Нижнее и постельное белье меняют. Лекарство применяют повторно через неделю. Партнер и члены семьи проходят лечение одновременно, даже если у них нет признаков признаков заболевания.
назад к оглавлению
Трихомониаз (или трихомоноз)
Трихомониаз (или трихомоноз) – одно из наиболее распространенных заболеваний, передающихся половым путем. Оно вызывается влагалищной трихомонадой – микроскопическим возбудителем, способным к самостоятельному движению с помощью жгутиков и ундулирующей мембраны. Трихомонады очень часто сопутствуют другим инфекциям половых путей – хламидиям, гонококкам, вирусам и др. Заражение происходит, как правило, только половым путем. Инкубационный период составляет 5-15 дней. Развитию заболевания способствуют различные болезни половых и других органов, сопровождающиеся нарушением обмена веществ, снижением иммунитета, гормональные расстройства, нарушение флоры влагалища, при котором снижается его кислотность. Трихомонады активно размножаются и во время менструации также из-за изменения влагалищной среды. Возбудитель обитает, в основном, во влагалище и в нижних отделах шейки матки. Иммунитета к заболеванию не возникает.
Трихомонады активно размножаются и во время менструации также из-за изменения влагалищной среды. Возбудитель обитает, в основном, во влагалище и в нижних отделах шейки матки. Иммунитета к заболеванию не возникает.
Различают несколько форм заболевания: свежую (в свою очередь делится на острую, подострою и торпидную, т.е. малосимптомную), хроническую и носительство трихомонад, при котором симптомы отсутствуют при наличии возбудителя во влагалище.
При острой и подострой формах больные жалуются на обильные выделения из влагалища, зуд и жжение в области наружных половых органов. При поражении мочеиспускательного канала наблюдается жжение и болезненность при мочеиспускании. Торпидная форма не сопровождается жалобами на бели, зуд или они выражены незначительно.
Хроническая форма заболевания характеризуется длительностью течения и периодическими рецидивами, которые возникают под действием различных провоцирующих факторов: общих и гинекологических заболеваний, переохлаждения, нарушения правил половой гигиены и др. Степень выраженности жалоб может колебаться в широких пределах.
Степень выраженности жалоб может колебаться в широких пределах.
Диагностика заболевания основывается на жалобах, данных осмотра и результатах лабораторного исследования мазков из влагалища, канала шейки матки и уретры. В некоторых случаях используют посев материала.
Лечение трихомониаза. На этот период половая жизнь запрещается. Обязательно лечение мужа или полового партнера, лечение сопутствующих заболеваний. В настоящее время имеется большое число противотрихомонадных препаратов.
назад к оглавлению
КРОИ 2020: Одинаковая продолжительность жизни, как и у ВИЧ-негативной популяции, но гораздо меньше лет хорошего здоровья, 16 марта 2020
Одинаковая продолжительность жизни, как и у ВИЧ-негативной популяции, но гораздо меньше лет хорошего здоровья
И снова, исследование продолжительности жизни показали, что ВИЧ-позитивные лица, своевременно начинающие прием антиретровирусной терапии(АРВТ)и имеющие полный доступ к медицинскому обслуживанию, живут так же долго как и их ВИЧ-негативные сверстники. Однако исследователи выявили, что на протяжении многих лет жизненного периода ВИЧ-позитивные люди сталкиваются с дополнительными проблемами здоровья; сопутствующие заболевания у них возникают в среднем на 16 лет раньше, чем у ВИЧ-негативных лиц.
Результаты этого исследования были представлены на конференции по ретровирусам и оппортунистическим на инфекциям (КРОИ 2020) на прошлой неделе. Презентация этого исследования проводилась в режиме онлайн по причине отмены непосредственной встречи делегатов конференции в Бостоне ввиду угрозы эпидемии коронавируса (COVID-19).
Исследование специально проводилось среди лиц, имеющих доступ к медицинскому обслуживанию — все участники исследования были застрахованы компанией «Kaiser Permanente» — поставщиком страховых и медицинских услуг в штате Калифорния, Вирджиния, Мэриленд и в округе Колумбия.
Данные были получены от 39 000 ВИЧ-позитивных и 387 767 ВИЧ-негативных участников. Каждый ВИЧ-инфицированный участник в этом исследовании сопоставлялся с десятью ВИЧ-негативными представителями схожими по полу, возрасту, этнической происхождению и году зачисления в исследование.
Результаты показали неуклонный рост средней продолжительности жизни ВИЧ-инфицированных лиц в течение периода исследования (с 2000 по 2016 г.). В то время как в 2000 году продолжительность жизни ВИЧ-инфицированных лиц в среднем была на 22 года короче, чем у ВИЧ-негативных лиц, к 2016 году этот разрыв сократился до 9 лет. К 2016 г., при начале АРВТ при уровне CD4-лимфоцитов выше 500, продолжительность жизни ВИЧ-инфицированных лиц даже немного превышала продолжительность жизни ВИЧ-негативной популяции.
Исследователи также приняли во внимание такие факторы, как хронические заболевания печени (включая гепатит B и C), почек, легких, сердечно-сосудистой системы, диабет и злокачественные новообразования.
Они обнаружили, что несмотря на сравнительно одинаковую продолжительность жизни ВИЧ-позитивных и ВИЧ-негативных лиц, период «здоровой» жизни ВИЧ-инфицированных лиц был значительно короче. В период с 2014 по 2016, ожидалось, что 21-летний ВИЧ-инфицированный представитель проживет без вышеперечисленных сопутствующих заболеваний до 36-летнего возраста, в то время как ВИЧ-негативный сверстник проживет без них до 52 лет. Манифестация заболеваний печени у ВИЧ-инфицированных лиц возникала на 24 года раньше, заболевания почек на 17 лет раньше, а болезни легких — на 16 лет раньше ВИЧ-негативных представителей.
Ограничивающий фактор этого исследования заключался в том, что ВИЧ-инфицированные лица, как правило, обращались за медицинской помощью регулярно и проходили обследование на наличие сопутствующих заболеваний чаще, чем другие люди. Что в результате могло привести к более раннему выявлению хронических заболеваний.
Тематические ссылки
Медицинские работники общин работают с ВИЧ-инфицированными матерями. Бэйлор Коллеж Медицинского Детского Фонда Малави / Робби Флик. Лицензия Творческих Изображений.
Исследование «SEARCH» выявляет, что стратегия всеобщего тестирования и лечения «тестируй — лечи» снижает число случаев ВИЧ-инфекции у новорожденных
Широкомасштабная кампания «тестируй — лечи» в Кении и Уганде привела к снижению случаев передачи ВИЧ-инфекции от матери ребенку и к уменьшению числа детей с ВИЧ-инфекцией к концу исследования. Результаты исследования «SEARCH» были представлены на КРОИ 2020.
В ходе исследования все общины были разделены на провинции, в которых оказывались стандартные услуги ВИЧ-специализированной помощи, и провинции, в которых проводились интенсивные меры всеобщего тестирования, лечения и немедленного направления к специалисту. К концу 3-летнего периода наблюдения 80% ВИЧ-инфицированных лиц в провинциях, в которых осуществлялись интенсивные меры, достигли адекватного вирусологического контроля по сравнению с 68% в общинах со стандартной медицинской помощью.
«SEARCH» является первым крупномасштабным исследованием, которое выявило значение стратегии «тестируй — лечи» для снижения уровня вертикальной передачи ВИЧ (от матери ребенку). Исследование обнаружило сокращение числа случаев вертикальной передачи ВИЧ более чем в два раза по сравнению со стандартным лечением. Всего 1,8% новорожденных в общинах с универсальным подходом к тестированию и лечению ВИЧ-инфекции стали ВИЧ-инфицированными к концу периода исследования по сравнению с 4,4% новорожденных в общинах, в которых оказывалась стандартная помощь.
Исследователи указали на два возможных пути, которые могли привести к снижению показателя детской заболеваемости ВИЧ-инфекцией: более раннее выявление и лечение ВИЧ-инфекции у женщин во время периода исследования, и более раннее лечение беременных женщин.
Тематические ссылки
Слайды презентации Aсы Радич на КРОИ 2020 «Транссексуальные мужчины, посещающие Коллен -Лорд Местный Медицинский Центр (Callen-Lorde Community Health Center), Нью-Йорк»
Уникальные проблемы транссексуальных лиц требуют индивидуального подхода
На КРОИ 2020прозвучало несколько докладов по исследованиям на тему распространенности ВИЧ-инфекции, факторам риска, доступу и приверженности к терапии среди транссексуальных женщин и мужчин в США, Кении и Зимбабве.
На глобальном уровне, распространенность ВИЧ-инфекции среди транссексуальных женщин по-прежнему остается на высоком уровне и приблизительно составляет 19%. По некоторым оценкам указывается на то, что распространенность ВИЧ-инфекции среди транссексуальных мужчин может достигать 8%.
Доктор Аса Радич представили данные наблюдения за 557 транссексуальными мужчинами в городе Нью-Йорке. Менее половины их них когда-либо проходили тестирование на ВИЧ. Показатель распространенности ВИЧ-инфекции среди них составил около 3%, а среди тех, кто вступал в секс с мужчинами, этот показатель был гораздо выше и составил 11%.
Д-р Макобу Кимани, Институт Медицинских исследований Кении, представил данные исследования доконтактной профилактики (ДКП) среди 11 транссексуальных женщин и 42 мужчин, практикующих секс с мужчинами (МСМ) в Кении. На шестом месяце исследования более чем у 40% транссексуальных женщин определялась адекватная концентрация ДКП-препарата, но ни у одного из МСМ. Опрос участников показал, что более высокий уровень приверженности к ДКП-профилактике среди транссексуальных женщин был связан с большей готовностью к приему ДКП, осведомленностью о факторах риска ВИЧ-инфекции, и с ощущением того, что ДКП укреплял стереотип их сексуальной идентичности.
Примерно половина участников оказывали платные сексуальные услуги — вопрос, который был рассмотрен более подробно Мариел Клек из Эразмус Университета по данным наблюдения в Зимбабве. Среди 603 мужчин и транссексуальных секс-работников показатель распространенности ВИЧ был на очень высоком уровне: 38% среди транссексуальных женщин, 38% — среди транссексуальных мужчин и 28% — среди МСМ.
Обнадеживающие результаты прозвучали в докладе д-ра Катрин Леско из Школы Общественного Здравоохранения Джона Хопкинса в отношении оказания помощи транссексуалам в США. Анализ данных когорты «NA-ACCORD» показал, что после успешной регистрации транссексуальных женщин в ВИЧ-специализированных центрах, у них наблюдались лучшие результаты лечения, чем у МСМ или женщин.
Модератор Dr Сари Рейзнер из Гарвардского университета подчеркнул насколко важно четко различать понятие сексуальной идентичности и сексуальной ориентации, разобщать различные группы при научных исследованиях и при оказании услуг (например, отделять транссексуальных женщин от МСМ) и понимать особенности их поведения и потребностей. Д-р Рейзнер также подчеркнул, что уважительное и понимающее отношение к полу пациента имеет важное значение для того, чтобы сделать ВИЧ-специализированные услуги привлекательными для трансгендерных лиц.
Тематические ссылки
Заместители оболочки ВИЧ (трехмерная) молекула «BG505 SOSIP».
ВИЧ-вакцина, стимулирующая выработку нейтрализующих антител широкого спектра, успешно проходит первое исследование на человеке
На КРОИ 2020 прозвучала информация о том, что ученые впервые разработали вакцину, которая стимулирует человеческие клетки продуцировать ВИЧ-нейтрализующие антитела широкого спектра действия.
Механизм действия большинства вакцин заключается в стимуляции B-лимфоцитов иммунной системы к выработке антител. Несмотря на то, что в ходе предыдущих работ ученым удалось создать вакцины, которые могли стимулировать иммунный ответ организма к ВИЧ, эти вакцины либо оказались неэффективными (как в исследовании «HVTN 702»), либо малоэффективными (как в «RV 144» исследовании).
Нейтрализующие антитела широкого спектра (bNAbs) могут лечь в основу создания мощных вакцин и методов лечения, так как они проявляют активность в отношении широкого спектра вирусных штаммов. В прошлом году ученым удалось успешно стимулировать выработку нейтрализующих антител широкого спектра у обезьян в ходе доклинических исследований. Успешный препарат теперь исследуется на человеке.
В этом году делегаты КРОИ узнали о другой экспериментальной методике Национального Института Здравоохранения США, в ходе которой используется вакцина на основе вирусного вектора. Вирусный вектор состоит из оболочки аденовируса AAV-8, а его гены заменены на участок ДНК, который кодирует продукцию VRC07 — нейтрализующего антитела широкого спектра, который широко используется в исследованиях доконтактной профилактики и полного излечения ВИЧ-инфекции.
В первой фазе исследования (по безопасности нового препарата), вакцина была введена 8 ВИЧ-инфицированным добровольцам. У первых трех добровольцах вакцина использовалась в дозе 50 млрд вектор-геномов на килограмм массы тела участника. Через три месяца, 2 другим добровольцам была введена доза, в 10 раз превышающая исходную (500 млрд. вектор-геномов на килограмм). Последним трем добровольцам была введена доза, в 50 раз превышающая исходную (2,5 триллионов векторов/кг).
У всех добровольцев наблюдалась выработка VCRC07 антител в большей или меньшей степени. Так как на данном этапе целью исследования является безопасность использования экспериментальной вакцины, мы еще не знаем, был ли достигнут адекватный уровень антител.
Это исследование впервые подтвердило возможность использования вакцины для успешной выработки нейтрализующих антител против ВИЧ.
Тематические ссылки
Темнокожие МСМ на 60% реже удерживают неопределяемую вирусную нагрузку, чем светлокожие МСМ Атланты
Американское наблюдение в Атланте выявило, что вероятность неполного подавления вируса среди темнокожих ВИЧ-инфицированых мужчин, практикующих секс с мужчинами (МСМ), была на 60% больше, чем у белых МСМ
«Engagement Study» исследование — перспективное когортное исследование, проводимое на базе общин МСМ, — собрал клинические и поведенческие данные от 398 ВИЧ-инфицированных темнокожих и светлокожих МСМ, живущих в Атланте между 2016 и 2017. Половина участников наблюдения были представителями африканской расы; при этом у 33% темнокожих мужчин и у 19% светлокожих мужчин вирусная нагрузка не была полностью подавлена.
Возраст участников относился к неизменяемым факторам, который способствовал появлению разницы в уровне вирусной нагрузки, что выражалось в повышении вероятности неадекватной вирусной супрессии у представителей более молодого возраста. Другие факторы: доступ к медицинским услугам, финансовый доход, жилищные условия и использование марихуаны — относились к модифицируемым факторам. В совокупности, все факторы указывали на расовое неравенство.
Доктор Джастин Нокс из Колумбийского Университета в заключении сказал, что «…если мы серьезно намерены добиться нивелирования расовых различий в результатах оказания ВИЧ-специализированной помощи, очевидно, что необходимо направить усилия на модифицируемые факторы, которые помогут изменить ситуацию».
Тематические ссылкиФото Сьюзи Хейзелвуд / Pexels.
Иммунный модулятор помогает избавиться от предраковых изменений в слизистой анального канала
Препарат, одобренный для лечения миеломы (рак крови) привел к исчезновению предраковых изменений анального канала, вызванных папилломовирусом человека (ВПЧ), как у ВИЧ-положительных, так и у ВИЧ-отрицательных лиц — по данным доклада, прозвучавшего на КРОИ 2020.
Анальный рак, а также предраковые изменения — дисплазия эпителия анального канала (патологическая пролиферация клеток эпителия), чаще встречаются среди ВИЧ-инфицированных лиц по сравнению с общей популяцией.
В ходе II фазы исследования «SPACE» проводилась оценка эффективности применения низкой дозы помалидомида в качестве метода лечения анальной дисплазии тяжелой степени. В исследовании приняли участие 10 ВИЧ-положительных и 16 ВИЧ-отрицательных лиц. У всех участников было подтверждено наличие анальной дисплазии 3 степени, которая персистировала на протяжении не менее 1 года (в среднем в течение 3 лет).
Более чем у половины участников исследования удалось добиться полного или частичного исчезновения дисплазии после 6-месячного курса приема низкой дозы «помалидомид»; показатель вырос до 63% через шесть дополнительных месяцев наблюдения после завершения лечения.
Тематические ссылки
Знать врага в лицо. Как отличить коронавирус от гриппа
ирина ерофееваЗдоровье 20 сентября 2021
С наступлением холодов многие люди как по команде начинают хлюпать носами, чихать и кашлять. И если пару лет назад к этим симптомам все относились как к неизбежному злу, то сегодня любое недомогание вызывает тревогу. А вдруг так себя проявляет новый спутник человечества коронавирус? Медики и специалисты Роспотребнадзора дали ряд советов, как отличить COVID-19 от привычных ОРВИ или гриппа, от которого, кстати, в мире ежегодно умирают около 700 тысяч человек.
ФОТО pixabay
По словам директора НИИ гриппа имени Смородинцева Дмитрия Лиознова, в прошлом году на волне пандемии коронавируса случаев гриппа практически не фиксировалось. И тому есть объяснение: в частности, свыше 70% взрослых россиян успели сделать от гриппа прививку. Кроме того, в стране, как никогда раньше, строго соблюдались противоэпидемические мероприятия: люди носили маски, мыли руки и дезинфицировали помещения.
Как будет развиваться ситуация в этом сезоне, ученые пока сказать не могут. Но полагают, что есть вероятность того, что возбудитель коронавируса будет уже не столь активен, все-таки значительное количество россиян имеют к нему иммунитет.
А значит, может поднять голову извечный спутник человечества грипп.
Так как же отличить один недуг от другого?
Специалисты напоминают: грипп и COVID-19 – совершенно разные инфекции. Поэтому в их симптомах есть некоторые отличия.
Так, при заражении вирус гриппа начинает проявлять себя стремительно. В среднем инкубационный период (время от заражения до появления первых симптомов) составляет от нескольких часов до 1 – 2 дней. Инкубационный период при COVID-19 более длительный – от 4 до 14 дней.
Грипп, как и COVID-19, часто сопровождается ломотой во всем теле, повышенной утомляемостью, расстройством кишечника. Но при гриппе у подавляющего числа зараженных температура тела резко подскакивает до 38 – 39 градусов. При коронавирусе же этот показатель зависит от формы протекания заболевания.
Как для гриппа, так и для COVID-19 характерным симптомом является кашель. Однако его типы различаются. COVID-19 всегда сопровождается сухим кашлем, при этом заболевший человек чувствует одышку и затрудненность дыхания. Для гриппа характерен в равной степени как влажный кашель с обильным отделением мокроты, так и сухой.
Если же у человека только заложен нос, насморк и боль в горле – с большей долей вероятности можно сказать, что у него обычная простуда.
Отличить коронавирус можно и по длительности протекания недуга. При простуде облегчение наступает уже на 3 – 7-й день. Грипп без осложнений проходит в течение 10 – 14 дней. При заражении коронавирусом характерные симптомы могут сохраняться в течение 2 – 4 недель.
Еще одно существенное отличие коронавируса от сезонных видов гриппа – возможность протекания заболевания при полном отсутствии симптомов. Зараженный не испытывает неприятных ощущений и даже не замечает, что болен. Но он остается весьма опасным для окружающих. Все дело в том, что больной COVID-19 может выделять вирус за 1 – 4 дня до появления первых симптомов. Следовательно, за это время он легко может заразить нескольких человек.
Вероятность и срок наступления осложнений, в первую очередь пневмонии, у коронавируса и гриппа тоже разные. Коронавирус прогрессирует быстро, поэтому поражение легких при тяжелой форме может происходить уже спустя неделю после заражения. При сезонном гриппе такое осложнение развивается несколько позже. И обычно его провоцирует присоединение бактериальной инфекции.
В группе риска при COVID-19 – пожилые и люди с хроническими заболеваниями. При гриппе в эту категорию попадают также дети (которые COVID-19 переносят сравнительно легко).
А вот что у двух недугов общего, так это путь передачи инфекции – от больного человека здоровому, преимущественно воздушно-капельным путем. То есть человек может легко подцепить болезнь, если рядом с ним кашляет, чихает или просто разговаривает больной без маски.
Защитить себя от двух опасных заболеваний помогут прививки. Тем, кто их еще не сделал, Лиознов советует вначале пройти вакцинацию от коронавируса, а через месяц после нее сделать прививку от гриппа. Ведь время еще есть. Обычно грипп заявляет о себе в декабре.
Материал опубликован в газете «Санкт-Петербургские ведомости» № 175 (7012) от 20.09.2021 под заголовком «Доктор, что у меня?».
Материалы рубрики
Сыпь при вич – как выглядит инфекция (фото)
ВИЧ представляет собою вирусное заболевание, которое разрушительно воздействует на иммунную систему. Одним из первых признаков инфицирования организма является появления на теле высыпаний различного характера. Они отличаются специфической симптоматикой.
Как выглядит сыпь при ВИЧ, зависит от действия провоцирующих факторов.
Высыпания при ВИЧ носят паразитарно-вирусный характер.
Наиболее распространенными являются такие кожные заболевания, как: пиодермиты, изменение сосудов, себорейный дерматит, микотические поражение, папулезные, вирусные высыпания.
Что такое ВИЧ и чем опасна данная болезнь
ВИЧ является вирусным заболеванием, которое разрушительно действует на иммунную систему. В результате происходит развития синдрома приобретенного иммунодефицита, оппортунистических инфекций, злокачественных новообразований.
После инфицирования вирус проникает в живые клетки организма, происходит их перестройка на генетическом уровне. В результате организм начинает самостоятельно производить и размножать вирусные клетки, а пораженные клетки погибают. ВИЧ размножается за счет иммунных клеток, хелперов.
Происходит полная перестройка иммунной системы. Она начинает активно производить вирус, при этом, не создавая защитного барьера для патогенных микроорганизмов.
Повреждения иммунитета происходит постепенно. После заражение человек, не замечает изменений в организме. Когда вирусных клеток становиться больше чем иммунных, человек становиться очень восприимчив к другим заболеваниям. Иммунитет не может справиться с возбудителем, сложно переноситься самая простая инфекция.
Прогрессирование болезни сопровождаться появлением таких признаков, как: высокая температура тела, повышенная потливость, понос, резкое похудение, молочница жкт и ротовой полости, частые простудные заболевания, кожные высыпания.
Выступает ли сыпь при ВИЧ сразу после заражения
Одним из первых признаков ВИЧ инфицирования является появление кожных высыпаний различного характера. В некоторых случаях сыпь не носит ярко выраженного характера, остается не замеченной, что приводит к прогрессированию болезни. При появлении первых симптомов болезни следует незамедлительно проконсультироваться со специалистом.
ВИЧ инфицирование сопровождается появлением таких высыпаний, как:
- Микотические поражения. Возникают в результате поражения грибком. Приводит к развитию дерматозов.
- Пиодермиты. Возникает в результате воздействия стрептококка, стафилококка. Элементы сыпи заполнены гнойной жидкостью.
- Пятнистая сыпь. Возникает из-за повреждения сосудистой системы. На теле появляются эритематозные, геморрагические пятна, телеангиоэктазии.
- Себорейный дерматит. Свидетельствует о вирусном поражении на первоначальных стадиях развития болезни. Поражение кожи сопровождается сильным шелушением.
- Вирусные повреждения. Характер сыпи зависит от источника повреждения.
- Злокачественные новообразования. Проявляется при активном развитии болезни. Развиваются такие болезни, как: волосатая лейкоплакия, саркома Коши.
- Папулезная сыпь характеризируется высыпаниями, они могут возникать отдельными элементами или образовывать очаги поражения.
Почему появляется сыпь при ВИЧ
Первыми признаками заболевания ВИЧ выступают высыпания на поверхности кожи и слизистых. В результате разрушения иммунитет ВИЧ, организм становиться уязвим к различным инфекциям, которые проявляться в виде кожных заболеваний.Состояние кожи выступает своеобразным показателем, состояние которого указывает на определенные дисфункции органов и систем.
При ВИЧ возникают кожные заболевания различного характера. Их проявления зависит от стадии болезни, возраста больного, возбудителя: геморрагический васкулит, саркома Коша, кандидоз, лишай, себорейный дерматит, контагиозный моллюск, бородавки.
Спустя 8 суток после заражения могут появляться красные пятна на лице, туловище, половых органах, слизистых оболочках.
Кожные заболевания при ВИЧ сопровождаются развитием специфической симптоматики:
- лихорадка;
- слабость;
- диарея;
- ломота в теле;
- боль в мышцах, суставах;
- высокая температура тела;
- повышенная потливость.
После инфицирования кожные высыпания носят хронический характер. Они практически не поддаются лечению и могут прогрессировать на протяжении нескольких лет.
При дальнейшем развитии болезни прогрессируют вирусная, микробная, грибковая инфекция: герпес, лишай, стоматит у взрослых и детей, сифилитические, гнойные высыпания, микотические повреждения.
Как выглядит сыпь при ВИЧ начальная стадия фото
Высыпания при ВИЧ разделяют в зависимости от месторасположения теле: экзантемы, энантемы.
Экзантема представляет собою кожное высыпание, которое возникает в результате вирусного поражения. Сыпь появляется только на поверхности кожи. Экзантема возникает на ранних стадиях болезни.
Элементы сыпи могут появляться не только на коже, но и поражать слизистые оболочки гортани, половых органов.
Первые признаки заражения проявляются через 14-56 дней в зависимости от индивидуальных особенностей организма.
Сыпь при ВИЧ фото, дает возможность визуально оценить стадию иммунодефицита. Высыпания сложно поддаются методам терапии, распространяются по всему телу, могут находиться на шее, лице. При развитии болезни высыпания сопровождаются появлением специфических симптомов:
- обильное потоотделение;
- дисфункции жкт;
- лихорадка;
- увеличенные лимфатические узлы.
Первые признаки ВИЧ инфицирования похожи на грипп. При дальнейшем повреждение иммунитет наблюдается распространение характерной сыпи, которая не поддается лечению, состояние больного ухудшается.
Сыпь при вич фото у женщин
Симптомы ВИЧ у женщин немного отличаются от проявления болезни у мужчин. На первоначальной стадии болезни наблюдается:
- высокая температура тела;
- кашель;
- боль в горле;
- озноб;
- головная боль;
- боль в мышцах и суставах;
- увеличение лимфатических узлов;
- болезненные ощущения во время менструации, в тазовой области;
- специфические выделения из половых органов.
Через 8-12 дней на коже появляются высыпания, которые возникает в результате воздействия стрептококка, стафилококка.
- Импетиго. Появляются в виде фликтен. Они располагаться в зоне шеи и подбородка. При механическом повреждении появляется корка желтого цвета.
- Фолликулиты. По внешним признакам напоминают подростковую угревую сыпь, которая сопровождается сильным жжением и зудом. Образования появляются в зоне груди, спины, лица, потом распространяются по всему телу.
- Пиодермия. Схожа с кондиломами. Появляется в складках кожи. Плохо поддается медикаментозной терапии. После лечения большой риск рецидива.
Как выглядит сыпь при вич, фото у женщин можно посмотреть в данной статье. Все подробности в специальной литературе, клиника, ВИЧ-центрах или у высококвалифицированного специалиста. Мы даем общее представление.
ВИЧ-инфицированных можно ли определить по сыпи
Одним из основных признаков попадания в организм ВИЧ инфекции является появления кожных высыпаний, которые сопровождаются сильным зудом. Они возникают через 2-3 недели после заражения. При ВИЧ инфекции фото кожных высыпаний поможет определить их происхождение.
Высыпания при ВИЧ отличаются появлением выступающих прыщей и пятен красного цвета. Она может возникать, как отдельный элемент или повреждать поверхность всего тела. На начальной стадии развития болезни высыпания появляются на лице, груди, спине, шеи, руках.
При вирусном поражении организма высыпания сопровождаются появлением таких симптомов, как:
- тошнота, рвота;
- образование язвочек в ротовой полости;
- высокая температура тела;
- дисфункции органов пищеварения;
- увеличение лимфатических узлов;
- замутненное сознание;
- ухудшение качества зрения;
- отсутствие аппетита.
При появлении первых признаков заболевания необходимо обратиться к специалисту. Он назначит лабораторные исследования, которые помогут установить причину и характер высыпаний, назначит курс лечения.
Мы рассмотрели, как выглядит сыпь при вич, фото у женщин. Надеюсь это вам никогда не поможет определить данную болезнь. А как вы считаете, ВИЧ опасен для окружающих? Оставьте свое мнение или отзыв для всех на форуме.
Источник: https://syp-foto.ru/vyglyadit-syp-vich/
ᐉ Фото ВИЧ, СПИДа на коже у мужчины и женщины (признаки, проявления, симптомы) ⚤
Как узнать, что мужчина или женщина заражены ВИЧ, больны СПИДом по их коже? Что можно увидеть на коже ВИЧ-инфицированного, больного СПИДом человека? Подборка фотографий кожных проявлений последствий заболевания ВИЧ-инфекцией. Признаки на коже появляются уже на более поздних стадиях ВИЧ-инфекции, на ранних этапах заболевания человек выглядит как обычный, здоровый, не ВИЧ-инфицированный.
Спонтанная депигментация (белые пятна) живота
Спонтанная депигментация пальцев рук
Беспорядочные белые пятна на ногах
Белые пятна неправильной формы на губах, под орбитами глаз, под носогубным треугольником
Простой герпес у ВИЧ-инфицированной девочки
Простой герпес у ВИЧ-инфицированного мужчины
Простой герпес на спине
Простой герпес на руках
Простой герпес около губ
Простой герпес во рту
Простой герпес на ладони, ошибочно принятый за стафилококковую инфекцию
Лекарственная сыпь на туловище от употребления препаратов против СПИДа Септры, Бактрима
Лекарственная сыпь на руке от употребления лекарств против ВИЧ
Лекарственная сыпь от употребления препаратов против ВИЧ
Лекарственная сыпь от употребления препарата против ВИЧ из группы ненуклеозидного ингибитора обратной транскриптазы
Лекарственная эритема (аллергическая реакция на прием лекарственных препаратов от СПИДа в виде сильное покраснения кожи, вызванное расширением капилляров) на всё тело
Криптококкоз кожный (инфекционное заболевание, вызываемое дрожжевыми грибами Cryptococcus neoformans) у 9 летней ВИЧ-инфицированной девочки
Кожный кандидоз ладони руки
Кожные проявления на животе ВИЧ-инфицированной женщины
Кожные проявления на спине ВИЧ-инфицированного мужчины
Кольцевидная гранулёма на кисти
Кольцевидная гранулёма
Кандидоз
Герпес зостер (опоясывающий лишай) у мужчины больного СПИДом
Герпес зостер (опоясывающий лишай) у мужчины с ВИЧ
Герпес зостер (опоясывающий лишай) у мальчика с врожденной ВИЧ-инфекцией
Узловатая эритема ( аллергический или гранулематозный воспалительный процесс сосудов кожи и подкожно-жировой клетчатки; на голенях или руках, при этом, появляются болезненные красные узлы) у ВИЧ-инфицированной женщины
Эозинофильный фолликулит
Эозинофильный фолликулит у ВИЧ-инфицированного мужчины
Эозинофильный фолликулит (рецидивирующие высыпания зудящих сливающихся фолликулярных папул и пустул на лице, туловище и конечностях больных СПИДом)
Эктима (кожное заболевание, при образовании которого происходит глубокое поражение кожного покрова тела человека)
Дерматофития стоп
Дерматофития (кожная инфекционная болезнь, вызываемая дерматофитами) лица ВИЧ-инфицированного мужчины
Блошинные укусы на ногах
Блошинные укусы
Бартеноллёз, бартонелла генсале, бациллярный ангиоматоз, кожная биопсия
Бартеноллёз, бациллярный ангиоматоз, кожная биопсия
Бартеноллёз (перуанские бородавки)
Бациллярный ангиаматоз у больного СПИДом мужчины
Бациллярный ангиаматоз у больной СПИДом женщины — признаки, симптомы ВИЧ, СПИДа на коже
Бацилярный ангиаматоз у ВИЧ-инфицированной женщины
Бацилярный ангиаматоз у СПИД больного мужчины
Бацилярный ангиаматоз
Бацилярный ангиаматоз похожий на стафилоккоковую пиодермию (гнойничковую болезнь кожи)
Бациллярный ангиаматоз, напряженное покрасневшее запястье
Бацилярный ангиаматоз множественные подкожные узлы у ВИЧ плюс женщины с саркомой Капоши
Бацилярный ангиаматоз кожная биопсия
Бацилярный ангиаматоз биопсия поздняя стадия ВИЧ-инфекции
Акантамёбная инфекция лба у больного СПИДом ребёнка
Акантамёбная инфекция у ВИЧ-инфицированного ребёнка
Как определить или хотя бы заподозрить, что человек болен СПИДом, инфицирован ВИЧ по состоянию его кожи, чтобы защитить себя от опасности заражения ВИЧ, СПИДом?
Какие кожные заболевания являются индикаторами того, что мужчина или женщина инфицированы ВИЧ и представляют опасность для окружающих при половых, наркотических и медицинских контактах?
Бленнорагическая кератодермия (нарушение ороговения кожи)
Эпидемическая саркома Капоши стопы
Герпес зостер (опоясывающий лишай) на голове у ВИЧ-инфицированной женщины
Герпетический панариций (острое гнойное воспаление тканей пальцев рук)
Изменения ногтей из-за антиретровирусной терапии
Контагиозный моллюск на глазу у ребенка (а он все равно счастлив!)
Контагиозный моллюск на лице
Контагиозный моллюск у женщины с ВИЧ
Контагиозный моллюск у ВИЧ-инфицированного мужчины
Контагиозный моллюск за ухом
Красный, плоский лишай у больного с ВИЧ и гепатитом С
Лейшманификация ладоней
Лейшманификация стоп
Липоатрофия на лице с углублением складок лица
Липоатрофия (жировое истощение) ноги
Липодистрофический (метаболический) синдром (местами на теле исчезает жир)
Микобактерия канзаси (первоначально были выделены в штате Канзас)
Моллюск на лице, тяжелое течение
Нарастание жира «горб буйвола»
Неходжкинская лимфома ( рак лимфатической системы), кожная
Неходжкинская лимфома подмышкой
Неходжкинская лимфома проступающая из саркомы Капоши
Некротический фасциит у 35-летней женщины
Некротический фасциит у 35-летней ВИЧ-инфицированной женщины через 1 месяца.
Некротический фасциит у 35-летней ВИЧ плюс женщины через 2 месяца
Онихомикоз (грибковое поражение ногтя)
Остеомиелит (инфекционное воспаление всех составляющих частей костной ткани: кости, надкостницы и костного мозга)
Саркома Капоши, эдема (опухание)
Саркома Капоши в виде единственного ангиоматозного (в результате разрастания сосудов) узелка
Саркома Капоши лица и головы
Саркома Капоши на бедре у ВИЧ-инфицированного мужчины
Саркома Капоши на бедре
Саркома Капоши на деснах
Саркома Капоши на фоне лечения
Саркома Капоши на груди у ВИЧ плюс мужчины
Саркома Капоши на ноге у ВИЧ плюс женщины
Саркома Капоши на ноге с отеком
Саркома Капоши на ноге сзади
Саркома Капоши на обеих голенях
Саркома Капоши на пальцах стопы
Саркома Капоши подчелюстной, шейный узелок
Саркома Капоши поражение стопы
Саркома Капоши при лечении АРВТ (антиретровирусная терапия)
Саркома Капоши
Саркома Капоши продолговатые папулы и бляшки на руке
Саркома Капоши стопы
Саркома Капоши на туловище
Саркома Капоши у ВИЧ-положительного ребенка
Саркома Капоши внутренней стороны бедер, груди, руки
Саркома со стафилококковыми абсцессами
Вирус папилломы человека у ВИЧ-инфицированного мальчика
Читать ещё личные истории ВИЧ-инфицированных:
Источник: https://spid-vich-zppp.ru/foto/foto-vich-spida-na-kozhe-u-muzhchiny-i-zhenshhiny-priznaki-proyavleniya-simptomy-chast-1.html
Особенности сыпи при ВИЧ у мужчин и женщин
Часто сыпь при ВИЧ возникает, как первый симптом поражения организма опасной патологией. В большинстве случаев подобная симптоматика остается незамеченной, а болезнь начинает активно прогрессировать.
При развитии необычных высыпаний, которые раньше никогда не проявлялись, следует отправиться к врачу, чтобы провести диагностику состояния.
Он учитывает, как выглядит сыпь при ВИЧ, назначает необходимые обследования и ставит диагноз.
Почему появляется сыпь при ВИЧ, патогенез
Врач для ответа на вопрос пациентов, когда появляется сыпь при ВИЧ, уточняют, что этот симптом считается одним из первых. Так происходит разрушение иммунитета, организм поражается различными кожными инфекциями. Состояние здоровья кожного покрова – это показатель, он может свидетельствовать о различных сбоях в работе внутренних органов.
Для ВИЧ характерны кожные патологии. Их выраженность соответствует стадии заболевания, возрасту пациента. Итак, могут развиваться: саркома Капоши, геморрагический васкулит, кандидоз, контагиозный моллюск, лишай, бородавки, себорейный дерматит.
Появляется ли сыпь при ВИЧ сразу после заражения
ВИЧ представляет собой вирусную патологию, которая разрушает иммунитет человека. Таким образом, развивается синдром иммунодефицита. После заражения микробы попадают в жировые клетки организма, там происходит их перерождение на генетическом уровне. После этого организм сам начинает производить клетки вируса, а пораженные погибают. Получается, что ВИЧ распространяется через собственный иммунитет. Иммунитет человека с ВИЧ полностью перестраивает свою работу, он активно продуцирует вирус и не формирует защитного барьера для болезнетворных микробов.
Иммунитет повреждается не сразу, а постепенно. После поражения сначала изменения не заметны, и человек не обращает внимания на слабую симптоматику. Но когда количество вирусных клеток превышает количество иммунных, увеличивается восприимчивость к различным патологиям. Иммунитет не справляется с самым простыми возбудителями, которые для организма становятся опасным заболеванием.
Прогрессирование нарушений сопровождается следующими проявлениями:
- повышение температуры;
- обильное потоотделение;
- диарея;
- беспричинное снижение массы тела;
- молочница ЖКТ и ротовой полости;
- частые ОРЗ;
- высыпания на коже и зуд при ВИЧ.
Сыпь на лице при ВИЧ развивается примерно спустя 8 суток с момента заражения, она постепенно распространяется на тело, половые органы и слизистые. Высыпания при ВИЧ сопровождаются специфической симптоматикой:
- общая слабость;
- лихорадка;
- ломота;
- мышечная и суставная боль.
После заражения сыпь на теле при ВИЧ приобретает хронический характер. Она почти не поддается терапии и может активно прогрессировать в течение нескольких лет.
Как выглядит сыпь: начальная стадия ВИЧ
То, какая сыпь при ВИЧ и как она выглядит, полностью зависит от стадии болезни. На начальной стадии поражения организма отмечаются пятна при ВИЧ эритематозного характера – формируются области покраснения разного размера, а также макулопапулезная сыпь – формирование участков уплотнений.
Сыпь при ВИЧ фото у женщин и мужчин
У женщин кожные проявления ВИЧ инфекции чаще представлены эритемой, папулами и везикулами. Они появляются на коже и слизистых. Также в 10 % случаев прогрессируют грибковые поражения кожи.
Сыпь при ВИЧ у мужчин становится одним из первых признаков, она напоминает аллергическую реакцию. Высыпания похожи на крапивницу, они часто располагаются по всему телу. При такой симптоматике требуется незамедлительно проконсультироваться с врачом и сдать кровь для исследования.
Можно ли определить ВИЧ-инфицированных по сыпи
Высыпания на коже принято считать одним из первых симптомов поражения. Сыпь при ВИЧ-инфекции часто сопровождается интенсивным зудом. Внешний вид высыпаний помогает врачу провести диагностику и установить причину патологии.
При ВИЧ сыпь представлена выступающими прыщиками и пятнами красного оттенка. Они формируются по отдельности или заполняют какую-либо часть тела полностью. На первых этапах поражения сыпь локализуется на лице, области грудной клетки, шее, спине и на руках. При ВИЧ она всегда сопровождается такими признаками:
- тошнота с рвотой;
- формирование в ротовой полости язвочек;
- сильное повышение температуры;
- нарушение работы пищеварительной системы;
- опухание лимфоузлов;
- помутнение сознания;
- ухудшение работы зрительных анализаторов;
- плохой аппетит.
При первых признаках заражения требуется посетить врача. Он проводит лабораторную диагностику, после которой устанавливаются причины и характер развития заболевании, реализует лечение.
Основные группы сыпи и формы сыпи при ВИЧ-инфекции
Высыпания на коже при ВИЧ – ранний симптом, который может иметь разное происхождение. Как правило, типы поражения кожного покрова следующие:
- микозы;
- проблемы с сосудами;
- пиодермиты;
- себорейный дерматит;
- вирусные поражения;
- папулезная сыпь при ВИЧ.
Микозы
Такие кожные проявления ВИЧ выражены руброфитией или кандидозом, разноцветным лишаем и паховой эпидермофитией.
Для этих состояний характерна высокая скорость распространения, формирования крупных очагов поражения на кожном покрове по всему телу, лицу и волосистой части головы.
Каждое из перечисленных состояний плохо реагирует на предпринимаемые терапевтические меры, протекает тяжело с постоянными рецидивами.
Для кандидоза при ВИЧ-инфекции характерны такие признаки:
- поражение в основном полости рта, гениталий и околоанальной зоны;
- чаще развивается у мужчин молодого возраста;
- быстро прогрессирует и провоцирует формирование обширных очагов поражения с эрозиями и изъязвлениями.
Руброфития при ВИЧ развивается атипично. На коже формируются многочисленные высыпания в виде уплощенных папул. Разноцветный лишай при ВИЧ проявляется отдельными элементами до 5 см в диаметре – сначала это пятна, которые постепенно преобразуются в бляшки и папулы.
Вирусные поражения
В основном вирусы влияют на слизистые поверхности или провоцируют возникновение опоясывающего лишая. Лечение сложное, протекание болезненное, сыпь почти всегда изъязвляется. Вирусное инфицирование проявляется следующими патологиями:
- контагиозный моллюск – затрагивает лицевую часть, особенно щеки и лоб, представлен красным узелками с характерным вдавлением вершины;
- волосатая лейкоплакия – образуется во рту и свидетельствует о сильнейшем нарушении функций иммунитета;
- остроконечные и обыкновенные бородавки – появляются на слизистой половых органов и в зоне анального отверстия.
Саркома Капоши
Это опухоль сосудов злокачественного характера, которая влияет не только внутренние органы, но и на кожный покров. Это красно-фиолетовые пятна, сначала они небольшие. Но с течением времени сливаются и формируют плотный конгломерат, поражающий близлежащие ткани и лимфоузлы. Болезнь прогрессирует быстро, особенно в молодом возрасте, считается патогномоничным симптомом ВИЧ-инфекции.
Пиодермиты
Нагноения кожного покрова развиваются по типу юношеских угрей, но они устойчивы к любой реализуемой терапии и часто поражаются стрептококками.
Проявления при нарушении работы сосудов
ВИЧ-инфекция также способна негативно воздействовать на работу сосудов. Такое влияние бывает прямым – непосредственно на эндотелиальные клетки. При этом по причине нарушений работы иммунитета может произойти возникновение и прогрессирование аутоиммунных изменений сосудистых тканей. К возможным нарушениям в сосудах при ВИЧ относятся:
- васкулит;
- легочная гипертензия;
- атеросклероз.
Что делать при появлении сыпи и признаков ВИЧ?
Врач начинает лечение ВИЧ только после детальной диагностики и подтверждения диагноза. Но до сих пор не было разработано адекватной терапии и препаратов, которые помогали бы полностью избавиться от вируса иммунодефицита, приводя к полному выздоровлению.
Самым современным способом считается антиретровирусная терапия – ВААРТ. Она позволяет замедлить активное развитие заболевание и остановить его переход на стадию СПИД. Благодаря этому жизнь пациента увеличивается на несколько десятков лет, главное это соблюдение правил пожизненного приема назначенных доктором медикаментов.
Основная опасность вируса иммунодефицита – возможность его мутаций. Если лекарства против патологии не менять через определенные промежутки времени, то вирус начинает приспосабливаться и перестает реагировать на лечение, оно становится неэффективным. Врач с разной периодичностью изменяет тактику лечения и лекарственные средства.
Терапия будет более эффективной при нормализации образа жизни пациента. Качество жизни требуется обязательно улучшить – соблюдать режим труда и отдыха, нормализовать питание, избегать стрессовых ситуаций, вести активный образ жизни.
Главными пунктами лечения ВИЧ-инфекции являются:
- медикаментозная терапия;
- составление специального рациона;
- профилактики обострений.
Меры профилактики
Основные принципы профилактики поражения ВИЧ-инфекцией заключаются в следующем:
- Избегать беспорядочных половых связей, при сексуальном контакте пользоваться барьерной контрацепцией.
- Запрещено применять использованные шприцы и иглы.
- При прохождении медицинских осмотров и комиссий нужно следить за использованием стерильных и одноразовых инструментов. То же самое следует делать в салонах красоты, где для реализации процедур все инструменты должны правильно стерилизоваться.
ВИЧ-инфицирование опасно тем, что влияет непосредственно на иммунитет, поэтому под действием патологии организм не в состоянии справляться даже с легкой простудой, воспринимая ее как осложненную болезнь. ВИЧ в итоге приводит к синдрому приобретенного иммунодефицита (СПИД) – он неизлечим, и с течением времени провоцирует летальный исход.
Источник: http://dermet.ru/vis_kg/syp-pri-vich.html
Как выглядит сыпь при ВИЧ
ВИЧ является серьезным заболеванием, которое может проявляться достаточно разными способами. Так, например, при обсуждаемой нами болезни, может появиться различного характера сыпь на коже, сопровождающаяся характерными пятнами. Что это может значить, и насколько опасны данные высыпания – читайте далее.
Виды высыпанийВысыпания при ВИЧ-инфекции могут носить совершенно разный характер, но, как правило, выделяют три вида этих поражений:
- Инфекционные.
- Неопластические.
- Вариации дерматозов неоднозначного характера.
Фото сыпи при вич-инфекции
В большинстве случаев яркое проявление вышеперечисленных поражений проявляются на 2 – 8 неделе. Больной увидит так же такое неприятное явление как сыпь. Необходимо понимать, что при такой болезни как спид, любые второстепенные заболевания могут носить тяжелый характер.
Инфекционные проблемы с кожейНе многие знают, что такое экзантема. Это любая кожная сыпь, имеющая своим источником вирусную инфекцию, особенно характерная для заболевания СПИД. Она поражает слизистую оболочку и имеет в своей структуре эндогенный и экзогенный характер. Симптомы, сопровождающие этот вид сыпи, выражаются в следующем:
- лимфаденопатия – состояние человека, при котором увеличиваются лимфатические узлы;
- лихорадка;
- повышенное потоотделение.
Далее вы можете наблюдать ухудшение общего состояния, а именно высыпания будут прогрессировать. Также появятся дополнительные герпетические образования и кроме всего могут образоваться папулы и моллюски.
Дерматологические образованияЭто образование проявляется в достаточно нетипичной форме при вич – заболевании, что усложняет последующее лечение.
Источниками пятен могут служить совершенно разные явления: это грибковая или бактериальная инфекция, или паразитная инвазия и выглядеть они могут по-разному.
На сегодняшний день, врачи выделяют следующие проблемы с кожным покровом касательно дерматологических образований:
- руброфития;
- паховая эпидермофития;
- лишай.
Всё вместе это поражение микотического характера, которое довольно быстро распространяется по всему телу и трудно поддается лечению.
На фото сыпь у больного спидом
Стоит отметить, что у болеющих вич – инфекций, проблемы с кожей лечатся трудно, как собственно и другие болезни. Вследствие уже имеющегося очага поражения, другие заболевания приживаются достаточно хорошо.
Этому способствует ослабленный иммунитет. Но вернёмся к вышеперечисленным образованиям.
Что касается руброфитии, оно имеет достаточно разные симптомы при вич-инфекции, в зависимости от конкретного организма, но, в общем и целом симптоматику можно выразить в следующем:
- Экссудативная эритема.
- Поражения ладоней и стоп.
- Себорейный дерматит.
Плоские папулы, имеющие многочисленный характер размножения.
Онихии, паронихииОтдельным фактом хотелось бы вынести разноцветный лишай, проявляющийся на начальном этапе в виде пятен, преобразовывающихся постепенно в сыпь, которая схожа по виду с папулами. Что касается размеров, то это пятна диаметром около 5 см.
Общие симптомыКак мы отмечали ранее, каждый организм реагирует на заболевание по – разному, в силу уровня крепкости своего иммунитета, но в большинстве своём, вы можете наблюдать: высокую температуру, возникновение диареи, воспаление миндалин, наличием болевых ощущений в мышцах, воспалительные процессы в лимфатических узлах, ярко-выраженная сыпь и непосредственно высыпание. Именно так будет выглядеть данное заболевание. Также, на теле, больной может увидеть возникновение такого образования как сыпь. Нередко её путают с сифилитической розеолой, либо высыпаниями при кори. Надо отдать должное, сходство есть и очень большое.
Как мы отмечали ранее, очагом поражения является тело, в основном это шея, лицо, спина.
Срок продолжительности этого заболевания от 3-х дней до 3-х недель.
Герпес и другие поражения кожиОтдельным видом хотелось бы вынести герпес или другими словами поражение кожи. Ошибочно считается, что у вич инфицированных данное заболевание встречается редко, но, к сожалению, это не так.
Как правило, герпес возникает около рта или на половых органах, и может даже сопровождаться неким обострением, при котором на месте высыпания развиваются незаживающие язвы.
Стоит отметить, что герпес данного вида называется простым, но его лечение очень трудное, поскольку оно осложняется постоянными рецидивами, возможными ремиссиями, сильными болевыми ощущениями.
Также выделяют опоясывающий герпес, который может быть единственным видимым проявлением ВИЧ-инфекции. Что интересно, опоясывающий герпес характерен для людей с достаточно сильным иммунитетом. Источником данного заболевания служит устойчивая лимфаденопатия. Характерны также частые рецидивы.
К поражению кожи можно также отнести пиодермию, сопровождаемую появлением фолликулов, напоминающих акне или подростковые угри.
Саркома КапошиСаркома Капоши имеет в своей структуре инфицированное заболевание и подразделяется на две категории: висцеральное заболевание и дермальное. Признаки этой болезни являются:
- Поражение людей, относящихся к категории молодых.
- Процесс лечения очень тяжёлый.
- Нетипичное распространение.
- Ярко-выраженное образование в виде пятен или сыпи.
- Быстро прогрессирует и поражает внутренние органы.
Прыщи или угри не являются каким-то уникальным заболеванием, но больной может даже не подозревать о том, что болен СПИДом, тогда как образования на лице и теле ярко об этом сигнализируют. Как правило, чёрные точки или угри являются первым сигналом к тому, что стоит обратиться к врачу.
Тем более если их выводимость и лечение составляют какую-то необъяснимую трудность. Тем более стоит учитывать, что данный вид образования распространяется достаточно быстро и поражает здоровые участки тела, конечно, выглядеть это будет далеко неприятно.
И, наконец, нельзя забывать о том, что болеющие СПИДом, переносят все, гораздо, сложнее и болезненнее.
ЛечениеНа фото проявление сыпи при вич у мужчин
Мы отмечали много существующих болезней касательно кожных образований и такого заболевания как высыпание, но необходимо также и учесть само лечение. Несомненно, оно проходит очень трудно и занимает большое количество времени и сил, но лечением необходимо заниматься, так как есть шанс избавиться от вышеупомянутых болезней.
Кроме традиционных и косметологических препаратов, существует огромное количество способов лечения. В первую очередь, вам необходимо обратиться в клинику и сдать анализы.
Далее врачи сделают всё, чтобы укрепить и поддержать в норме ваш иммунитет, так как основная проблема именно в нём.
Например, антиретровирусные препараты имеют возможность поддерживать иммунитет в том состоянии, в котором это необходимо. Непосредственно для лечения в этом случае используется:
- противовирусные препараты, замедляющие развитие ВИЧ – инфекции;
- медикаментозные средства, цель которых остановить оппортунистические болезни.
Стоит отметить, что благодаря вышеописанным средствам, продолжительность жизни увеличивается во много раз и при этом, что очень важно, самочувствие значительно поднимается вверх благодаря поддержанию иммунитета в полном порядке.
Конечно, процесс лечения – не самая приятная деятельность, но именно она поможет вам в вашем трудном состоянии при заболевании СПИД. Самым главным аспектом, пожалуй, является то, насколько быстро вы обнаружите проблему, и пойдете к специалисту.
Именно поэтому важно по первым же подозрениям обращаться к врачу. Скорость в данном случае имеет значение.
Источник: https://furunkul.com/drugie-zabolevaniya-kozhi/kak-vyiglyadit-syip-pri-vich.html
Кожные высыпания при ВИЧ инфекции
Вирус иммунодефицита – заболевание, снижающее защитные функции человека, и уничтожающее здоровые клетки. Признак появления болезни – мелкие высыпания, распространяющиеся по телу.
Со временем присоединяются другие симптомы болезни, похожие на простуду. Сыпь при ВИЧ – это отличительный симптом диагноза.
Если не лечить его, он перейдет в СПИД со всеми имеющимися признаками и спровоцирует осложнения.
Не стоит думать, что высыпания на коже безобидное явление. Любое изменение, проявляющее внешне, указывает на патологические проблемы в работе организма. Появление немногочисленных высыпаний требует визита к врачу и сдачи анализов, так как это может быть признаком вирусного заболевания.
Причины возникновения
Сыпь, возникающая при ВИЧ-инфекции у человека, появляется из-за того, что в организме уменьшается число лейкоцитов и БКК. Еще один фактор высыпаний – побочный эффект от медикаментов, используемых при оздоровительной терапии. Чтобы не спровоцировать крапивницы не стоит заниматься самолечением. Если врач не может подобрать аналога, он должен предупредить пациента о побочных эффектах.
Если у вас появились многочисленные высыпания, необходимо сдать анализ на инфекцию. Так как заподозрить, ВИЧ это или нет самостоятельно, невозможно.
Если анализ крови будет отрицательным, доктор выявляет причины, спровоцировавшие экзему. Но если результат будет положительным, назначается курс анти ВИЧ-препаратов.
Чтобы кожа не чесалась, рекомендуется использовать антигистаминные медикаменты.
Высыпания распространяются по телу инфицированного человека, если у него вирус герпеса, провоцирующий кожные заболевания, о которых речь пойдёт ниже. Нередко симптомом ВИЧ заболевания является энантема, проявляющаяся высыпаниями на слизистых оболочках.
Причины и методы лечения сыпи на подбородке
Какие заболевания может спровоцировать сыпь
Крапивница имеет разный характер, у некоторых людей она появляются по телу, а у других пациентов удается по пальцам пересчитать количество образований. Если высыпания не выражены, их сложно заметить и это означает, что болезнь течет бессимптомно и заподозрить о ней трудно. Высыпания имеют разный характер:
- Микотические поражения, спровоцированные размножением грибков. Болезнь развивает дерматоз.
- Пиодермиты, вызванные поражением стафилококков и стрептококков. При такой форме пузырьки заполнены гноем.
- Пятнистая сыпь при ВИЧ появляется при поражении сосудистой системы. По телу распространяются пятна разного размера.
- Себорейный дерматит говорит о ВИЧе на ранней стадии. Отличительная черта – шелушение кожи и сильный зуд.
- Злокачественные образования, появляющиеся при развитии болезни.
- Папулезная сыпь проявляется очагами, состоящими из небольших высыпаний. Это частое заболевание, провоцируемое ВИЧ-инфекцией. Количество образований от нескольких штук до всего тела.
Чтобы понять, какая болезнь у вас, предстоит пройти обследование. Высыпания при ВИЧ появляются не только на поверхности кожи, на слизистых оболочках и половом члене. Первые образования появляются у человека на 12-56 день заражения в зависимости от иммунитета больного, и держатся долгое время.
Анантема – признак разных заболеваний, одним из которых призван ВИЧ. При диагнозе высыпания приобретают красный оттенок и выступают на поверхности кожи. Сами по себе симптомы неприятны, так как они сопровождаются зудом.
Как проявляется ВИЧ у женщин
При появлении ВИЧа у женщин высыпания имеют другой характер. Первые симптомы проявляются такими болезнями:
- Фолликулиты. Похожи на угревую сыпь, появляющуюся при переходном возрасте. Высыпания неприятные для человека и сопровождаются сильным зудом. Образования появляются на лице, спине, груди, а со временем распространяются по телу.
- Импетиго. Появляются флектены, образовывающиеся в области подбородка и шеи. Если высыпания подвергаются механическим повреждениям, то покрываются золотистой коркой.
- Пиодермия. Сыпь при ВИЧ появляется в складках кожи, и если не придерживаться медикаментозной терапии возникают рецидивы.
Аллергическая сыпь на коже после антибиотиков
Как выглядит ВИЧ ответить непросто, так как заболевание протекает у пациентов по-своему. И сказать, сколько держатся высыпания сложно, в большинстве случаев они сохраняются навсегда.
Как долго сохраняются образования
Появиться заболевания могут на разной стадии болезни. Но часто симптом удается заметить спустя несколько недель от заражения. Сыпь при ВИЧ на разных участках тела может перерасти в хроническое заболевание и присутствовать на коже человека постоянно.
Образования практически не поддаются лечению и с годами увеличиваются в количестве. Если не придерживаться медикаментозной терапии возникают такие осложнения болезни:
- лишай;
- герпес;
- стоматит;
- гнойные высыпания.
Бывают случаи, когда высыпания проходят самостоятельно без лечения. Так развивается аллергическая реакция на лекарства от инфекции. Через высыпания на коже не удастся передать болезнь, даже при соприкосновении с ними.
Как распознать ВИЧ по высыпаниям
Экзантема – это признак заболевания ВИЧ у мужчин и женщин. Но такой симптом говорит о развитии разных болезней, при которых чешется тело. Заподозрить о наличии диагноза можно так:
- Осмотреть кожу. При ВИЧ-инфекции сыпь у людей красная или фиолетовая. На смуглой коже прыщи выглядят заметнее, так как они темные.
- Определить локализацию высыпаний. Чаще при ВИЧе небольшие высыпания появляются на торсе, руках, груди, шее.
- Присмотреться к себе. Другие симптомы ВИЧ-инфекции: повышение температуры, слабость, ломота в костях, снижение аппетита, появление язв, диарея, рвота, тошнота, увеличение лимфоузлов.
Особенности и характер сыпи при кори
Отличительный симптом ВИЧ заболевания – моментальное распространение сыпи по телу. За неделю покрыться красными пятнами можно полностью. Кожные высыпания распространяются на большие участки, редко их появляется мало. Симптомы говорят о развитии простудного заболевания. И чтобы на раннем этапе диагностировать болезнь нужно сдать анализы и обратиться к доктору.
Лечение
Людей с диагнозом ВИЧ интересует вопрос: могут или нет, высыпания пройти со временем. Они сохраняются навсегда, но врач прописывает лечение, для предотвращения новых образований. У некоторых людей высыпания сменяются белыми пятнами на коже, указывающими на инфекционное заболевание.
Для оздоровления врач прописывает противовирусные средства, предотвращающие развитие ВИЧ-инфекции. Чтобы предотвратить новые пятна используют мази, в основе которых антибиотик. Лучшим средством можно назвать стрептомициновую мазь. Пациенты задают такой вопрос: можно ли вылечить сыпь? В большинстве случаев это не удается.
Народная медицина для борьбы с ВИЧ-болезнью тоже себя зарекомендовала. Используют ее для комплексного оздоровления. Можно приготовить средство и протирать им кожу, где появилась сыпь.
- Растереть листы зверобоя до состояния порошка.
- Смешать ст. ложку растения с 0, 5 литрами растительного масла.
- Поместить средство в емкость и плотно закрыть.
- Настоять не менее 2 недель.
- Использовать.
Не стоит самостоятельно определять диагноз. Если у вас распространились высыпания на коже рано ставить «приговор» — ВИЧ, ведь есть множество других болезней, симптом которых высыпания на теле. Рекомендуется пройти комплексную диагностику. Необходимо придерживаться комплексного лечения, для предотвращения рецидивов.
Источник: https://SkinCover.ru/syp/kozhnye-vysypaniya-pri-vich-infektsii.html
От каких болезней нужно привиться взрослым. Отрывок из книги «Медицина для умных»
У «Медицины для умных. Современных аспектов доказательной медицины для думающих пациентов» почти два десятка авторов, и каждый отвечал за один раздел в соответствии со своей специализацией. В книге не найти пространные экскурсы в историю медицины, занимательные случаи из практики и хоть какие-нибудь отступления от дела — это сухое руководство для тех, кого здоровье еще особо не тревожит, но кому уже стоит побеспокоиться, чтобы потом не было хуже. Главки в разделах редко занимают больше пары страниц и покрывают добрую половину всего, что к 30–40 годам человек успел погуглить, когда у него что-то болело, припухало или чесалось.
© Издательство «Эксмо»Вакцинация — относительно дешевый, но действенный и эффективный метод профилактики некоторых инфекционных заболеваний. Многие взрослые забывают про то, что им тоже надо делать прививки, причем регулярно. Это помогает укрепить иммунитет после тяжелых и опасных инфекций. Также есть достаточное количество людей, которые не болели детскими инфекциями в детстве, такими как ветряная оспа или коклюш, и существует опасность перенести болезнь во взрослом возрасте гораздо тяжелее, чем у детей. Например, в 2018 году в РФ ветряной оспой заболели около 46 тысяч людей старше 18 лет. Своевременная вакцинация могла бы предотвратить большую часть эпизодов заболевания.
Можно сказать, что вакцинация — это прямое влияние на иммунитет, потому что, вводя в организм человека убитые или живые ослабленные возбудители инфекционных заболеваний, мы заранее тренируем иммунную систему к встрече с живым и не ослабленным возбудителем инфекции. Иммунитет уже будет наготове, и болезнь не разовьется вообще или разовьется, но человек переболеет нетяжело и без осложнений.
Большую часть прививок делают маленьким детям, потому что в силу возраста их иммунитет еще не зрелый, нетренированный и не работает в полную силу. Из-за этого дети более подвержены инфекциям, поэтому их защищают в первую очередь.
В каждой стране существует национальный календарь вакцинации, где указано, в какие сроки, кому и как проводится вакцинация. Большая часть российского календаря касается детей, но и про взрослых там тоже есть упоминания.
В российском национальном календаре прописана вакцинация взрослых только против 6 инфекций, но во всем мире прививок для взрослых предусмотрено гораздо больше. Мы составили собственный список, объединив весь мировой опыт.
1. Столбняк, дифтерия, коклюш
Чтобы заболеть столбняком, достаточно получить даже небольшую травму на улице — споры столбняка попадают в рану и начинает развиваться болезнь. Любая травма на открытом воздухе чревата развитием болезни. Болезнь поражает центральную нервную систему, приводя к сильнейшим судорогам и параличу мускулатуры.
Коклюш передается по воздуху — достаточно контакта с больным человеком. Болезнь проявляется в виде приступообразного кашля, который длится несколько недель.
Дифтерия тоже передается по воздуху, но в мире встречается крайне редко (из-за широкого охвата вакцинацией всех людей). Токсины возбудителя поражают сердце, нервные стволы, вызывают поражение почек.
На эту тему
Вакцинацию против столбняка, дифтерии у взрослых людей проводят каждые 10 лет. Абсолютных противопоказаний против данной вакцинации не существует. В государственных поликлиниках применяют отечественный препарат АДС-М. Как раз факт того, что взрослых не вакцинировали против коклюша (вакцина, содержащая коклюшный компонент, применяется только у младших детей), приводит к тому, что заболеваемость коклюшем особенно высока в группе старших школьников и взрослых людей. Также в России доступна вакцина «Адасель», которая защищает сразу от трех болезней. Рекомендуется вакцинация именно данной вакциной, но препарат доступен только в частных медцентрах.
2. Корь, паротит, краснуха
Корь — вирусная инфекция, которая может вызвать тяжелые осложнения — поражение глаз, отиты, пневмонии, поражение головного мозга — менингит и энцефалит. У беременных может произойти выкидыш.
В 2018 году в РФ зарегистрировано 2538 случаев кори, из них взрослых заболело 1124 человека, а детей 1414 человек. А в 2017 году всего было зарегистрировано 725 случаев кори, из них на детей пришлось 468 случаев, а на взрослых — 257 случаев, то есть заболеваемость выросла более чем в 3 раза за год. Это связано с тем, что многие люди стали отказываться от прививок, и «старые», уже почти побежденные болезни вновь начинают возвращаться, и количество их растет лавинообразно.
Краснуха опасна прежде всего для беременных. При заражении женщины в первом триместре у ребенка могут быть врожденные заболевания: глухота, катаракта, сердечная недостаточность, повреждения печени и селезенки, интеллектуальные нарушения (Синдром Грегга).
Эпидемическим паротитом (в просторечии свинкой) в РФ в 2018 году заразились более 1000 взрослых людей. У мужчин, переболевших паротитом, могут воспалиться яички, у женщин — яичники. Еще инфекция проявляется в виде панкреатита, энцефалита, менингита, может вызвать глухоту.
От краснухи настоятельно рекомендуют вакцинироваться всем непривитым и не болевшим женщинам, которые планируют беременность. Если не помните, болели ли вы краснухой, уточните у врача, как лучше поступить: сначала сдать анализ крови на антитела или сразу сделать прививку. Позаботьтесь о данном вопросе заранее: после прививки нельзя беременеть минимум месяц.
Если вы — одинокий мужчина, все равно лучше вакцинироваться. Если заболеете, то станете угрозой для других непривитых и неболевших людей (особенно опасно заражение беременной женщины), с которыми общаетесь: вирус распространяется воздушно-капельным путем и легко передается от человека к человеку.
Двукратная вакцинация против кори, краснухи, паротита обеспечивает почти пожизненный иммунитет. Чтобы понять, нужна ли вам прививка, уточните у врача или проверьте старые записи об уже сделанных прививках — если прививок нет вообще или есть только одна, то нужно ввести дополнительную дозу.
В РФ сейчас доступны вакцины отечественного производства — отдельно против кори, краснухи и эпидемического паротита. Привиться можно бесплатно в поликлинике. Также в 2019 появилась новая (для России) трехкомпонентная американская вакцина — ММР II. Она обеспечивает защиту сразу от трех болезней.
3. Ветряная оспа (ветрянка)
Всем известная «детская» инфекция, при которой отмечаются повышение температуры, недомогание и характерная сыпь по всему телу по типу «пузырьков». Инфекция очень заразна — для заражения достаточно кратковременного контакт с больным. Заболевание длится 2-3 недели, у взрослых болезнь протекает тяжелее, часто возникают осложнения: пневмонии и энцефалиты. После выздоровления вирус остается в нервных клетках и может вызвать опоясывающий лишай. В 2018 году ветрянкой переболели почти 47 000 взрослых россиян.
Вакцинация важна всем тем, кто не болел ветрянкой и не прививался от нее в детстве.
В России доступна только одна вакцина от ветряной оспы — «Варилрикс». Делают два укола с интервалом в 6-8 недель.
Есть возможность экстренной иммунизации — у вас есть 96 часов (желательно сделать в первые 72 часа от момента контакта) для обращения к врачу и вакцинации.
4. Пневмококковая инфекция
Пневмококк — бактерия, которая вызывает такие заболевания, как отит, пневмония, менингит, сепсис (заражение крови). Заразиться можно, проконтактировав с больным человеком или носителем (данный микроб иногда живет в носу и глотке человека, не вызывая болезнь).
В группе риска — дети до 17 лет, все люди старше 65 лет, курильщики, а также люди с хроническими заболеваниями (например, с бронхиальной астмой, хроническими заболеваниями легких) и сниженным иммунитетом из-за ВИЧ-инфекции, онкологического заболевания и ряда других серьезных болезней.
Узнать, нужно ли вакцинироваться именно вам, можно у своего лечащего врача.
Существует две разновидности данной прививки — конъюгированная вакцина (защищает от 13 разновидностей микроба) и полисахаридная вакцина (защищает против 23 типов бактерий). 13-компонентной вакциной прививаются однократно, далее через год делают 23-компонентную вакцину.
Вакцина может вызвать поствакцинальную реакцию — боль, отек и покраснение в месте укола, и редко — повышение температуры и общее недомогание. Это не страшно и проходит само собой через несколько дней. Врач предупредит о возможных реакциях и даст конкретные рекомендации о действиях при развитии поствакцинальных реакций.
5. Менингококковая инфекция
Менигкококк — микроорганизм, который вызывает воспаление оболочек головного мозга — менингит. Это крайне тяжелое и опасное инфекционное заболевание, приводящее к инвалидности и смерти. Заразиться можно, пообщавшись с больным человеком. У некоторых людей данный микроб вызывает обычный насморк, но такой больной может передать микроб другому человеку, у которого уже разовьется менингит. Особенно подвержены болезни дети и люди в организованных коллективах, включая офисы. Данная вакцинация важна для людей с ослабленным иммунитетом. Также актуальна вакцинация для путешественников, которые собираются в Африку, и паломникам, которые совершают хадж.
В 2018 году данной инфекцией заразилось 1027 человек, из них взрослых 351 человек. Как мы видим заболевших мало, но последствия от заболевания достаточно тяжелые, поэтому вакцинироваться очень желательно.
В России доступна вакцина «Менактра» (США), которая защищает от 4 разновидностей менингита (A, C, Y, W-135). Вакцинация проводится однократно. В других странах (Евросоюз, США, Кипр) доступна вакцина против менингита типа В, но чтобы привиться ей, надо ехать за границу.
6. Клещевой энцефалит
Это болезнь, которую переносят клещи, и заразиться можно, если вас укусил клещ в эндемичном регионе весной или летом. Вирус поражает головной мозг, приводя к тяжелому воспалению. Существует риск смерти и инвалидизации. Специфическое лечение не разработано. Иммуноглобулин, который применяют в России, имеет ограниченные данные по эффективности. Поэтому вакцинация — единственный способ предотвратить болезнь. Каждый год список регионов обновляет Роспотребнадзор, данные можно найти в интернете, если вы планируете путешествие в такой регион (клещевые регионы есть во всех Федеральных округах России, кроме Южного). Также есть множество стран Европы, где существует вероятность заразиться энцефалитом. Если вы постоянно проживаете в энцефалитном регионе, то вакцинироваться нужно регулярно, каждые несколько лет.
На эту тему
В России зарегистрировано несколько вакцин против клещевого энцефалита. Как импортные (ФСМЕ иммун, Энцепур), так и отечественные (например, КлещЭвак). По состоянию на 2019 год в РФ доступны только вакцины отечественного производства.
Вакцинацию проводят осенью и весной, далее регулярно делают повторные прививки. Схемы определяют исходя из вакцины, которая в наличии.
Если вы забыли сделать прививку вовремя, то существуют схемы экстренной вакцинации, которые предусматривают введение вакцины дважды в течение месяца, после чего вырабатывается защита и ехать в эндемичный регион уже можно без опаски.
7. Гепатиты А и В
Гепатит — это инфекционное заболевание, которое поражает печень. Вообще бывает несколько разных вирусов, которые поражают печень. Традиционно их обозначают буквами — А, В, С, Д (дельта). Обычно гепатит проявляется плохим самочувствием, недомоганием, пожелтением кожи, склер глаз и слизистой рта, потемнением мочи, рвотой и диареей.
Гепатит А (желтуха, болезнь Боткина)
Это самый «легкий» вид гепатита (если так вообще можно говорить). Данный вид гепатита проникает в организм через рот — заразиться можно, съев плохо мытые продукты, попив воды сомнительного качества. Специального лечения не существует, поэтому действия направлены на облегчение симптомов и упование на иммунитет, который справится с вирусом. Человек выздоравливает сам, но долго — от нескольких недель до нескольких месяцев. Гепатит А не приводит к хроническим болезням печени, но может ослабить здоровье.
Рекомендуется вакцинироваться всем не болевшим и не привитым, но особенно важна вакцинация для путешественников, лицам с хроническими заболеваниями печени, почек, людям некоторых профессий (врачи, люди, работающие в общепите), страдающим наркоманией, гомосексуалистам и бездомным.
В России зарегистрировано несколько вакцин от гепатита А — импортные Аваксим, Хаврикс и отечественные Альгавак и ГЕП-А-ин-вак. Прививают дважды, второе введение вакцины осуществляют через 6-12 месяцев от первого укола. Этой защиты хватает на многие годы.
Гепатит В
Это более тяжело протекающий гепатит, заражение которым происходит через кровь — незащищенный секс, внутривенное введение наркотиков, стоматологическое лечение, маникюр и педикюр, пользование чужими зубными щетками и бритвами. Около четверти случаев острого гепатита В переходят в хронический гепатит, то есть поражение печени останется навсегда, в конце концов приводя к циррозу печени и печеночной недостаточности. Существуют специальные препараты от гепатита В, но они очень дорогие, а если заболевание перешло в хроническую форму, то лечиться придется всю жизнь.
На эту тему
В РФ и почти всех странах мира от гепатита В прививают младенцев, защиты хватает на многие годы. Если вы не знаете, прививали ли вас в детстве, то можно сдать анализ и определить уровень защитных антител. Если уровень защиты хороший, то делать не надо. Если уровень недостаточный, то вакцинацию проводят заново. Также особенно актуальна вакцинация для лиц, употребляющих внутривенные наркотики, имеющие другие хронические заболевания (ВИЧ, диабет, почечную и печеночную недостаточность, а также пациенты, которым регулярно проводят гемодиализ), если данная болезнь есть у кого-то в вашей семье, для гомосексуалистов.
В РФ доступны отечественные вакцины (Регевак, Комбиотех), а также импортные (Эувакс, Энджерикс).
Прививки делают по стандартной схеме 0-1-6 месяцев. Если есть контакты в семье по гепатиту В, то вводят дополнительную дозу.
8. Грипп
Грипп — это такое очень тяжелое ОРВИ. Болезнь протекает с температурой более 39⁰ С, с ломотой в мышцах и катаральными симптомами. Эпидемии гриппа происходят каждый год, зимой, потому что грипп очень-очень заразен, а в холодное время года люди стараются быть внутри помещений и тесно контактируют между собой. Заразиться можно, пообщавшись с больным человеком, и чем теснее контакт, тем больше риск заболевания. Любой организованный коллектив — от детского сада до офиса — территория, где легко можно подхватить вирус.
Вакцинация против гриппа особенно важна для пожилых людей, беременных (начиная со второго триместра), для детей и людей, у которых есть хронические заболевания. У них грипп способен спровоцировать заболевания сердца, легких, почек, печени и привести к осложнениям и обострениям основных болезней.
Поскольку вирус гриппа часто мутирует, каждый год вакцину создают заново, добавляя в нее те разновидности, которые с высокой долей вероятности вызовут эпидемию в новом году.
Рекомендуется вакцинироваться с помощью импортных вакцин, доступных в России, — Инфлювак и Ваксигрип. Данные вакцины полностью соответствуют всем рекомендациям ВОЗ. Если эти вакцины недоступны, можно вакцинироваться отечественными препаратами — наилучший вариант — Ультрикс. Но также можно вводить Гриппол, Совигрип, хотя в отечественных вакцинах снижено количество частиц вируса (по 5 мкг трех типов вируса, против 15 мкг в импортных аналогах). Даже вакцинация отечественной вакциной лучше чем полное отсутствие вакцинации.
9. ВПЧ
Инфекция, вызываемая ВПЧ (вирус папилломы человека), передается половым путем.
Риск инфицирования ВПЧ в течение жизни без вакцинации у сексуально активных людей составляет более 50% и постоянно растет. Проведение вакцинации защищает от заболеваний, которые вызывает данный вирус (у женщин — рак шейки матки, предраковые изменения вульвы и влагалища; у мужчин — неоплазии полового члена и анального канала, а также аногенитальные кондиломы у обоих полов).
Известно множество разновидностей вируса. Самые опасные (онкогенные) штаммы вируса — типы 16 и 18. На них приходится 70% всех случаев рака шейки матки.
Прививки делают женщинам до 26 лет и мужчинам — до 21 года, которых не вакцинировали в подростковом возрасте. Лучше всего сделать прививку до начала половой жизни, это обеспечивает максимальную защиту. Но транссексуалам, мужчинам-гомосексуалам и ВИЧ-инфицированным рекомендуют прививаться и после 26 лет.
Безопасность и эффективность вакцины оценивали у девочек и женщин от 9 до 45 лет. Поэтому прививаться женщинам старше 26 лет можно и нужно. Более того, вакцинация показана даже женщинам, которые уже заразились вирусом папилломы человека для защиты от тех типов вируса, заражение которыми еще не произошло.
В России доступны две вакцины против вируса папилломы человека: «Гардасил» и «Церварикс». Обе защищают от типов вирусов 16 и 18, «Гардасил» — дополнительно от типов 6 и 11, которые провоцируют генитальные бородавки. Для формирования иммунитета требуется три введения вакцины.
Каковы симптомы сероконверсии?
Ключевые моменты
- Симптомы недавней ВИЧ-инфекции у мужчин и женщин одинаковы.
- Заболевание, похожее на грипп, может появиться в течение месяца после заражения.
- Наиболее частыми симптомами являются лихорадка, опухшие железы, мышечные боли и усталость.
После заражения ВИЧ вирус закрепляется в вашем организме, быстро размножаясь. Ваша иммунная система отвечает, производя антитела в ответ на вирус.Этот период известен как сероконверсия . Антитела появляются в течение одной-двух недель и будут продолжать расти в течение нескольких месяцев после заражения. Сероконверсия у большинства инфицированных людей происходит в течение трех недель.
Сероконверсия часто, но не всегда, сопровождается гриппоподобным заболеванием. Это происходит как минимум у половины людей, инфицированных ВИЧ, но может происходить в 80–90% всех случаев инфицирования. Симптомы обычно появляются в течение месяца после заражения и проходят в течение двух-трех недель.
Симптомы могут включать:
- Лихорадка
- Увеличение лимфоузлов
- Мышечные боли
- Усталость
- Сыпь на теле (обычно красноватые, небольшие плоские пятна, не вызывающие зуда)
- Молочница полости рта
- Похудание
- Боли в суставах
- Боль в горле
- Желудочно-кишечные симптомы, такие как рвота и диарея
- Головная боль
- Язвы на половых органах или молочница
- Ночные поты
- Поражение нервной системы (менингит или энцефалит).
Наиболее частыми симптомами являются лихорадка, опухшие железы, мышечные боли и усталость .
Эти симптомы не являются надежным способом идентифицировать сероконверсию, диагностировать ВИЧ-инфекцию или исключить ее. Есть много других болезней, которые могут вызывать подобные симптомы. Некоторые люди не замечают никаких симптомов после заражения.
Для подтверждения ВИЧ-инфекции необходимо пройти тест на ВИЧ. Это единственный надежный способ узнать, есть у вас ВИЧ или нет.
ВИЧ при беременности | Бэбицентр
Что такое ВИЧ?
ВИЧ — вирус иммунодефицита человека. ВИЧ атакует иммунную систему организма, постепенно разрушая его способность бороться с инфекциями и некоторыми видами рака.
При отсутствии лечения ВИЧ может перерасти в синдром приобретенного иммунодефицита (СПИД). Это самая тяжелая стадия ВИЧ-инфекции и обычно приводит к летальному исходу.
В настоящее время лекарства от ВИЧ не существует. Однако лекарства могут замедлить прогрессирование ВИЧ и отсрочить начало СПИДа.Многие люди, у которых сегодня диагностирован ВИЧ, остаются здоровыми в течение многих лет и имеют почти нормальную продолжительность жизни.
По оценкам Центров США по контролю и профилактике заболеваний (CDC), 1,2 миллиона человек в Соединенных Штатах инфицированы ВИЧ. Ежегодно происходит около 38 000 новых случаев инфицирования, из них 19 процентов — у женщин. Каждая девятая женщина с ВИЧ не знает, что у нее это есть.
Ежегодно в Соединенных Штатах около 5000 женщин с ВИЧ рожают младенцев.
Как распространяется ВИЧ?
ВИЧ обнаружен в крови и других жидкостях организма, включая сперму, вагинальную жидкость и грудное молоко.Чтобы заразиться ВИЧ, жидкость инфицированного человека должна попасть в ваш кровоток.
Способы заражения женщины ВИЧ:
- Незащищенный секс с ВИЧ-инфицированным мужчиной. Это самый распространенный способ. Инфекция может передаваться из мужской спермы через тонкую слизистую оболочку влагалища. Незащищенный анальный секс с инфицированным партнером или оральный секс с инфицированным мужчиной также сопряжены с высоким риском заражения. Вы также можете заразиться от глубоких поцелуев, когда и у вас, и у вашего инфицированного партнера есть язвы во рту.
- Иглы или шприцы для совместного использования
- Порезанный острым предметом, зараженный ВИЧ
- Переливание инфицированной крови. Однако риск заразиться таким образом крайне редок, примерно один на миллион, потому что все продукты крови проверяются на наличие вируса и обрабатываются высокой температурой для уничтожения микробов.
Если вы ВИЧ-инфицированы, вы можете передать вирус ребенку через плаценту во время беременности. Вы также можете подвергнуть своего ребенка воздействию ВИЧ через кровь и другие жидкости при отхождении воды, во время схваток и родов.И вы можете передать вирус во время грудного вскармливания.
Однако, если ваша вирусная нагрузка низкая (количество вируса ВИЧ в вашем организме низкое) и ваша инфекция находится под контролем, ваш риск передачи вируса вашему ребенку довольно низок.
Вы не можете заразить своего ребенка ВИЧ, обнимая или касаясь, деля полотенца или через пот, слюну или слезы.
Каковы симптомы ВИЧ и СПИДа?
У некоторых людей нет симптомов, когда они впервые заражаются ВИЧ.У других появляются временные симптомы гриппа в первые несколько недель после контакта с вирусом. Сначала эти симптомы могут показаться незначительными, потому что они похожи на грипп и обычно проходят без лечения.
Симптомы ВИЧ включают:
После заражения может пройти до 10 лет, прежде чем появятся серьезные симптомы, вызванные воздействием вируса на вашу иммунную систему. В это время у большинства людей наблюдается постепенное уменьшение количества клеток CD4 в крови.(Клетки CD4 являются ключевыми борцами иммунной системы с инфекциями.)
У здоровых взрослых людей содержится от 500 до 1200 клеток CD4 в каждом кубическом миллиметре (мм) крови. У человека с количеством клеток менее 200 на мм начинают развиваться серьезные необычные инфекции, называемые оппортунистическими заболеваниями, и он прогрессирует до СПИДа.
Симптомы СПИДа включают:
- Увеличение лимфатических узлов
- Быстрое похудание
- Частые лихорадки и потливость
- Постоянные или частые язвы во рту или влагалище
- Сильная и необъяснимая усталость
Следует ли мне проходить тестирование на ВИЧ во время беременности?
Совершенно верно.CDC, Американский колледж акушеров и гинекологов (ACOG) и многие другие организации рекомендуют как можно раньше тестировать на ВИЧ всех беременных женщин. Если вам не предложили пройти тест на ВИЧ при первом дородовом посещении, попросите его.
Если вы ВИЧ-инфицированы, правильное лечение может значительно снизить риск передачи вируса вашему ребенку и имеет решающее значение для защиты вашего собственного здоровья. Чем раньше вы начнете лечение, тем лучше.
Если вы подвержены высокому риску заражения ВИЧ или если это рекомендуется или требуется в вашем штате или в других нормативных документах, вы снова пройдете тестирование в третьем триместре.Вы подвержены высокому риску заражения ВИЧ, если:
- Вы находитесь в отношениях с новым сексуальным партнером
- Вы не знаете ВИЧ-статус вашего нового сексуального партнера
- Вы или ваш партнер употребляете инъекционные наркотики
- Вы обмениваете секс на деньги или наркотики
- Ваш партнер ВИЧ-положительный
Хотя и вам, и вашему ребенку лучше начинать лечение во время беременности, лучше начать лечение позже, чем совсем не лечиться.
Если вы не проходили тестирование во время беременности или находитесь в группе высокого риска и ваш статус неизвестен на момент госпитализации, ваш лечащий врач может порекомендовать быстрое тестирование на ВИЧ, когда вас госпитализируют для родов.Экспресс-тестирование на ВИЧ может исключить заболевание в течение 30 минут, хотя вам понадобится еще один тест для подтверждения диагноза, если вы получите положительный результат. Если у вас обнаружится ВИЧ-положительный статус, ваша медицинская бригада может принять немедленные меры предосторожности, чтобы снизить риск передачи ВИЧ вашему ребенку во время родов.
Если вы ВИЧ-положительны, ваш ребенок будет проверен при рождении. (Это также может произойти, если вы вообще не проходили тестирование перед родами.) Начать давать ребенку антиретровирусные препараты в течение шести часов после рождения — идеальный вариант для предотвращения передачи инфекции.Ваш ребенок будет снова проходить тестирование на ВИЧ несколько раз в первые несколько месяцев и еще раз в возрасте от 12 до 18 месяцев.
Как я могу быть уверен, что результат моего теста на ВИЧ верен?
Тесты на ВИЧ в целом очень точны. Однако, если вы думаете, что недавно подверглись риску заражения ВИЧ, вам нужно подождать несколько недель, прежде чем тест сможет обнаружить вирус.
Есть несколько видов тестов на ВИЧ. Большинство тестов проверяют вашу кровь на наличие антител к ВИЧ или комбинации антител и антигенов.Ваша иммунная система вырабатывает антитела к ВИЧ в ответ на воздействие вируса. Вашему организму требуется от трех до 12 недель, чтобы вырабатывать достаточно антител для выявления в тесте.
Антигены — это часть вируса, на которую реагируют антитела. Поскольку антигены обнаруживаются быстрее, чем антитела, тест, который ищет как антигены, так и антитела, может выявить ВИЧ раньше, обычно через две-шесть недель после возможного контакта.
Если первый тест положительный, результат будет подтвержден вторым тестом.Ложноположительный — это когда результат первого теста на ВИЧ положительный, а второй отрицательный. Окончательная интерпретация этих тестов отрицательная. Это редко, но может случиться. У вас будет два теста, так что вы можете быть уверены в результате.
Как я могу защитить своего будущего ребенка от ВИЧ?
Лучший способ защитить вашего ребенка от ВИЧ — это как можно скорее пройти тестирование и пройти лечение.
Благодаря достижениям в области лечения и профилактики число случаев передачи ВИЧ от матери к ребенку с начала 1990-х годов в Соединенных Штатах снизилось более чем на 95 процентов.Ежегодно в США рождается менее 200 детей с ВИЧ. Это число было бы еще меньше, если бы все женщины проходили тестирование на ВИЧ до зачатия или на ранних сроках беременности, чтобы их можно было лечить на раннем этапе.
Лечение от ВИЧ (режим приема лекарств от ВИЧ) во время беременности может помочь защитить ваше здоровье и предотвратить передачу вируса ребенку за счет снижения вирусной нагрузки. При соответствующем лечении во время беременности риск заражения вашего ребенка может быть снижен до менее 1 процента.
Для защиты вашего ребенка соответствующее лечение может включать:
- Прием лекарств от ВИЧ, называемых высокоактивной антиретровирусной терапией (ВААРТ), в точном соответствии с предписаниями врача во время беременности и родов. Препараты ВААРТ останавливают размножение вируса. Их прием по расписанию может снизить вирусную нагрузку, так что ВИЧ станет неопределяемым, а это означает, что риск передачи ВИЧ минимален.
- Выполнение кесарева сечения, если в конце беременности уровень ВИЧ в вашей крови находится на небезопасном уровне.
- Не кормите ребенка грудью.
- Предоставление вашему ребенку антиретровирусного лечения (если вы инфицированы) в соответствии с предписаниями. Схема приема лекарств зависит от вашей вирусной нагрузки и конкретных факторов риска.
Что происходит, если беременная женщина ВИЧ-положительна?
Если вы ВИЧ-положительны и беременны, важно пройти курс лечения. Цель ВААРТ — снизить вирусную нагрузку до неопределяемого уровня. Это защищает ваше здоровье и снижает вероятность передачи ВИЧ вашему ребенку.Это также может снизить вероятность заражения вашего партнера, если он ВИЧ-отрицательный.
Если вы уже принимаете ВААРТ, когда обнаружите, что беременны, не прекращайте прием лекарств. Отсутствие лечения может привести к тому, что вирус станет более устойчивым. Вместо этого немедленно обратитесь к своему врачу.
Раньше ВААРТ обычно рекомендовали только после того, как вирусная нагрузка (количество ВИЧ в вашем организме) и количество CD4 предполагали, что иммунная система находится под угрозой. Теперь рекомендуется начать ВААРТ как можно скорее после постановки диагноза.Поэтому, если вы еще не начали его или вам только что поставили диагноз, ваш поставщик, скорее всего, порекомендует вам начать прямо сейчас.
Неопределяемая вирусная нагрузка возможна в период от трех до шести месяцев после начала ВААРТ. Ваш лечащий врач будет проверять вашу вирусную нагрузку не реже одного раза в месяц во время беременности, пока она не станет неопределяемой. После этого вы будете проверяться раз в три месяца.
Побочные эффекты препаратов против ВИЧ могут включать:
- Тошнота
- Диарея
- Головные боли
- Мышечная боль
- Анемия
- Повреждение печени
- Проблемы с костями, такие как остеопороз
Потребуется ли мне кесарево сечение, если у меня ВИЧ?
Не обязательно.Если ваша вирусная нагрузка не определяется в конце беременности, риск передачи ВИЧ вашему ребенку во время вагинальных родов очень низок. Вам не нужно было бы делать кесарево сечение, если бы в нем не было других причин. Однако, если у вас высокая вирусная нагрузка ближе к концу беременности, может потребоваться кесарево сечение, чтобы предотвратить передачу ВИЧ вашему ребенку.
Если вы ВИЧ-инфицированы и больны СПИДом, вы можете подвергаться большему риску заражения, если вам сделают кесарево сечение, потому что у женщин с низким уровнем CD4 иммунная система ослаблена.Вам дадут антибиотики, чтобы предотвратить заражение во время кесарева сечения.
Как мне справиться со стрессом, вызванным ВИЧ-положительным статусом и беременностью?
Беременность даже в самых лучших обстоятельствах может вызвать стресс. Но беременность, когда у вас есть заболевание высокого риска, такое как ВИЧ, может сделать его еще более опасным, особенно если вам только что поставили диагноз.
Хотя это может быть сложно, сосредоточение внимания на своем здоровье прямо сейчас — лучший способ защитить вашего ребенка от ВИЧ. И это поможет вам оставаться достаточно здоровым, чтобы заботиться о своем ребенке, когда он вырастет.
Обратите внимание и на свое психическое здоровье. Сообщите своему опекуну, если вы чувствуете чрезмерную тревогу или депрессию, чтобы вы могли получить направление к специалисту по психическому здоровью, в группу поддержки ВИЧ или к тому и другому.
Как я могу избежать заражения ВИЧ?
Если вы обеспокоены тем, что рискуете заразиться ВИЧ, вы можете предпринять шаги, чтобы защитить себя:
- Если вы не уверены, что ваш партнер ВИЧ-отрицательный, используйте презервативы правильно каждый раз, когда занимаетесь сексом.Это применимо, будь то вагинальный, оральный или анальный секс.
- Используйте только лубриканты на водной основе с презервативами. Смазки на масляной основе могут ослабить латекс и вызвать его разрушение.
- Если ваш партнер ВИЧ-положительный, поговорите со своим врачом о доконтактной профилактике (PrEP), которая включает в себя прием лекарств для защиты от ВИЧ, если вы находитесь в группе высокого риска. PrEP не заменяет необходимость использовать презервативы.
- Избегайте контакта с чем-либо (например, иглами или бритвами), которые могут быть загрязнены инфицированной кровью.
- Никогда не делитесь иглами или инъекционным оборудованием с другими людьми. Если вы злоупотребляете инъекционными наркотиками, обратитесь за помощью.
Если вы знаете, что у вас ВИЧ, обратитесь к местному специалисту по медицине плода (MFM), который хорошо разбирается в лекарствах от ВИЧ и ведении беременности. Посетите веб-сайт Общества медицины матери и плода, чтобы получить дополнительную информацию и найти ближайшего к вам специалиста по МЖМ.
Подробнее:
ВИЧ, СПИД и пожилые люди
Грейс снова встречалась.Она и Джордж, друг семьи, которого она знала много лет, стали довольно близкими, и их отношения стали сексуальными. Поскольку она не беспокоилась о беременности, Грейс не думала об использовании презервативов. И, поскольку она знала Джорджа так давно, она не думала спрашивать его о его сексуальной истории. Итак, Грейс была шокирована, когда у нее был положительный результат на ВИЧ.
Как и большинство людей, вы, наверное, много слышали о ВИЧ и СПИДе. Возможно, вы думали, что эти болезни — не ваша проблема и что о них должны беспокоиться только молодые люди.Но заразиться ВИЧ может любой человек в любом возрасте.
Что такое ВИЧ? Что такое СПИД?
ВИЧ — это вирус, который повреждает и ослабляет иммунную систему организма — систему, которую ваше тело использует для борьбы с инфекциями и болезнями. Наличие ВИЧ подвергает человека опасности заражения другими опасными для жизни инфекциями и некоторыми видами рака.
Когда организм больше не может бороться с инфекциями и некоторыми другими заболеваниями, ВИЧ может привести к серьезному заболеванию, называемому СПИДом. Когда кто-то болен СПИДом, он более подвержен инфекциям и более уязвим для необычных форм рака и других серьезных заболеваний.Но при раннем и непрерывном лечении возможно, что у человека с ВИЧ никогда не разовьется СПИД.
Если вы считаете, что у вас может быть ВИЧ, вам следует пройти тестирование. Каждый человек в возрасте от 13 до 64 лет должен пройти хотя бы один тест на ВИЧ. Если вам больше 64 лет и вы подвержены риску заражения ВИЧ, поговорите со своим врачом. Ваш врач может помочь определить, как часто вам следует проходить тестирование, и поможет найти способы снизить ваш риск.
Существуют лекарства, которые при постоянном приеме могут помочь снизить количество ВИЧ в вашей крови до неопределяемого уровня, улучшая ваше здоровье в целом и затрудняя передачу ВИЧ вашим сексуальным партнерам.Для достижения наилучших результатов важно как можно скорее начать лечение. Если вы не уверены в своем ВИЧ-статусе, пройдите тестирование. Всегда защищайте себя и своих партнеров, занимаясь сексом или используя иглы.
Люди с ВИЧ могут с большей вероятностью переживать тяжелое заболевание от COVID-19. NIH предоставил рекомендации по лечению COVID-19 для людей, живущих с ВИЧ. Настоятельно рекомендуется, чтобы люди продолжали следовать рекомендациям CDC по безопасности и по возможности делали прививки. Не забывайте практиковать социальное дистанцирование и носить маску.Как мне пройти тестирование на ВИЧ?
Небольшой образец крови, мазок изо рта или мочи используется для тестирования людей на ВИЧ. Признаки вируса могут проявиться в вашей крови через три-шесть месяцев после первого контакта, а также годы, прежде чем у вас появятся какие-либо симптомы.
Вы можете пройти обследование в кабинете врача, больнице, общественном центре здоровья или другой поликлинике. В некоторых местах есть мобильные тестовые вагоны. СПИД-сервисные организации также могут проводить тестирование. Также доступны наборы для домашнего тестирования.
В зависимости от того, куда вы идете, тестирование может быть бесплатным. Вы можете пройти тест, не называя своего имени. Многие поставщики медицинских услуг или группы, предлагающие тестирование на ВИЧ, также предоставляют консультации.
Если вы решите пройти тест дома, обязательно используйте тест, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Если тест не был одобрен FDA, он может не дать точных результатов. Домашние тесты продаются в аптеках и в Интернете. Проконсультируйтесь с врачом, чтобы подтвердить результаты домашних анализов и, при необходимости, начать лечение.
Ваш врач или другой поставщик медицинских услуг может проверить вас на ВИЧ или сообщить, где вы можете пройти тестирование. Или следующие ресурсы могут помочь вам найти место тестирования:
Аптеки также продают домашние наборы для тестирования (например, Home Access ™ HIV-1 Test System или OraQuick ® In-Home HIV Test).
Как передается ВИЧ?
Любой человек в любом возрасте может заразиться ВИЧ. Люди обычно заражаются ВИЧ в результате незащищенного секса с кем-то, живущим с ВИЧ, при контакте с ВИЧ-инфицированной кровью или при совместном использовании игл с человеком, живущим с ВИЧ.Вы можете подвергнуться риску, если:
- Вы занимались сексом без латексного или полиуретанового презерватива. Вирус передается от человека, живущего с ВИЧ, его или ее партнеру через кровь, сперму или вагинальную жидкость. Во время секса ВИЧ может попасть в ваше тело через биологические жидкости и любые отверстия, такие как разрыв или порез на слизистой оболочке влагалища, вульвы, полового члена, прямой кишки или — в редких случаях — рта. Презервативы из латекса могут помочь предотвратить передачу ВИЧ между половыми партнерами. (Натуральные презервативы, как и презервативы из овчины, не так эффективны, как латексные и полиуретановые презервативы в защите от ВИЧ / СПИДа.)
- Вы или ваши сексуальные партнеры использовали общие иглы с человеком, живущим с ВИЧ. Люди, употребляющие запрещенные наркотики путем инъекций, — не единственные люди, которые могут пользоваться общими иглами. Например, люди с диабетом, которые вводят инсулин или берут кровь для проверки уровня глюкозы, также могут использовать общие иглы. Поговорите со своим партнером (-ами) об их наркотиках и сексуальном анамнезе и всегда используйте новую стерильную иглу для инъекций.
- Вам в любое время делали переливание крови или операцию в развивающейся стране.
- В период с 1978 по 1985 год вам делали переливание крови в США.
- Вам в любое время поставили диагноз гепатита или туберкулеза (ТБ) или лечили от него.
Узнав больше о рисках заражения ВИЧ, вы сможете сохранить здоровье. Даже если это может быть сложно, спросите своего партнера о его или ее сексуальной истории и о том, пользовались ли он или она когда-либо общими иглами. Вы можете спросить: Проходили ли вы тестирование на ВИЧ? У вас когда-нибудь был незащищенный секс? Вы употребляли инъекционные наркотики или использовали общие иглы с кем-то еще?
Каковы симптомы ВИЧ?
Многие люди не замечают симптомов при первом заражении ВИЧ.Для проявления незначительных, похожих на грипп симптомов может потребоваться всего несколько недель, для появления более серьезных симптомов может потребоваться более 10 лет, или любой промежуток времени между ними. Признаки ранней ВИЧ-инфекции включают гриппоподобные симптомы, такие как головная боль, мышечные боли, опухшие железы, боль в горле, лихорадка, озноб и потоотделение, а также могут включать сыпь или язвы во рту. Симптомы более поздней стадии ВИЧ или СПИДа включают опухшие железы, недостаток энергии, потерю аппетита, потерю веса, хроническую или рецидивирующую диарею, повторяющиеся грибковые инфекции, кратковременную потерю памяти и пятнистые поражения на коже, во рту, на веках. , нос или область гениталий.
Отличается ли ВИЧ / СПИД у пожилых людей?
Растущее число пожилых людей, живущих с ВИЧ / СПИДом. Одна из причин заключается в том, что улучшенные методы лечения помогают людям с этим заболеванием жить дольше. Почти половина людей, живущих с ВИЧ, в Соединенных Штатах — люди в возрасте 50 лет и старше. Многим из них поставили диагноз ВИЧ в молодые годы. Однако каждый год тысячи пожилых людей заражаются ВИЧ.
У пожилых людей меньше шансов пройти тестирование, чем у молодых, поэтому они могут не знать, что у них ВИЧ.Признаки ВИЧ / СПИДа могут быть ошибочно приняты за боли при нормальном старении. Пожилые люди могут справляться с другими заболеваниями, а также с болями и болями нормального старения, которые могут маскировать признаки ВИЧ / СПИДа.
Некоторым пожилым людям может быть стыдно или страшно пройти тестирование. К тому же врачи не всегда думают проверять пожилых людей на ВИЧ. Некоторые люди могут не иметь доступа к высококачественным медицинским учреждениям и услугам, что ограничивает их возможности лечения. К тому времени, когда пожилому человеку будет поставлен диагноз, вирус может быть на поздних стадиях и с большей вероятностью перейдет в стадию СПИДа.
Помните: если вы находитесь в группе риска, регулярно проходите тестирование на ВИЧ.
Для людей, живущих с ВИЧ, важно начать лечение как можно скорее после постановки диагноза. Лечение может помочь снизить уровень ВИЧ в крови до неопределяемого уровня. Когда лечение делает ВИЧ необнаружимым, вероятность передачи вируса половому партнеру становится очень низкой. Это известно как лечение как профилактика (TasP).
Даже если болезнь находится под хорошим контролем, у людей с ВИЧ могут развиваться связанные со старением состояния в более молодом возрасте.ВИЧ и его лечение также могут влиять на другие части тела, такие как мозг и сердце. Например, у людей, живущих с ВИЧ, вероятность развития сердечно-сосудистых заболеваний значительно выше, чем у людей без ВИЧ. Пожилые люди, живущие с ВИЧ, также имеют повышенный риск развития слабоумия, диабета, остеопороза, слабости и некоторых видов рака. Они также могут упасть с большей вероятностью. Для пожилых людей с ВИЧ часто возникают психические заболевания, особенно депрессия и зависимость, и они, как правило, более изолированы.Поговорите со своим врачом, если вас беспокоит, как жизнь с ВИЧ может повлиять на вас по мере вашего взросления.
Возможно, вы читали или слышали неправду о том, как вы заразились ВИЧ. Вот факты:
- Вы не можете заразиться ВИЧ при случайном контакте, например, рукопожатии или объятиях человека с ВИЧ / СПИДом.
- Вы, , не можете заразиться ВИЧ через общественный телефон, питьевой фонтанчик, туалет, бассейн, джакузи или джакузи.
- Вы, , не можете заразиться ВИЧ в результате употребления алкоголя.
- Вы, , не можете заразиться ВИЧ в результате кашля или чихания человека с ВИЧ / СПИДом.
- Вы не можете заразиться ВИЧ от крови.
- Вы, , не можете заразиться ВИЧ от укуса комара.
Есть ли лекарство от ВИЧ?
От ВИЧ нет лекарства. Но если вы заразитесь вирусом, существуют лекарства, которые помогают снизить уровень ВИЧ в организме и предотвратить его распространение среди других людей. Врачи используют комбинацию препаратов, называемую ВААРТ (высокоактивная антиретровирусная терапия), для лечения ВИЧ / СПИДа.Хотя это не лекарство, ВААРТ значительно снизила количество смертей от осложнений, связанных с ВИЧ, в Соединенных Штатах. ВИЧ стал похож на хроническое заболевание, и люди, живущие с ВИЧ, получив успешное лечение, могут жить долгой и здоровой жизнью.
Профилактика ВИЧ
Помните, что вы можете сделать что-то, чтобы не заразиться или не передать ВИЧ. Сделайте следующие шаги, чтобы снизить риск:
- Если вы занимаетесь сексом, подумайте об ограничении количества половых партнеров.Если вы или ваш партнер занимаетесь сексом с другими людьми, или если вы не знаете его или ее сексуальную историю или историю употребления наркотиков, всегда используйте защиту. Чем больше у вас партнеров, тем выше вероятность заражения инфекцией, передающейся половым путем.
- Перед тем, как заняться сексом с кем-нибудь, поговорите с ним о ВИЧ. Спросите об их сексуальном анамнезе и об употреблении наркотиков. Ежегодно сдавайте анализы на инфекции, передающиеся половым путем.
- Узнайте о рисках различных сексуальных действий и снизьте свой риск.(Информацию о риске, связанном с конкретным сексуальным поведением, см. В Инструменте снижения риска ВИЧ-инфекции CDC.)
- Используйте мужские или женские презервативы (латексные или полиуретановые) во время полового акта.
- Не пользуйтесь общими иглами или другим оборудованием, используемым для инъекций наркотиков. Для инъекций всегда используйте новые стерильные иглы.
- Пройдите тестирование, если вы или ваш партнер перенесли операцию или переливание крови в развивающейся стране в любое время.
- Пройдите тестирование, если вам или вашему партнеру делали переливание крови в период с 1978 по 1985 год в США.
Если вы подвержены очень высокому риску заражения ВИЧ при половом контакте или употреблении инъекционных наркотиков, вы можете предотвратить это, ежедневно принимая лекарство от ВИЧ, которое называется доконтактной профилактикой или PrEP. ПрЭП эффективна для снижения риска заражения ВИЧ, но ее необходимо принимать каждый день. Поговорите со своим врачом, чтобы узнать, подходит ли вам PreP.
Прочтите эту тему на испанском языке. Lea sobre este tema en español.
Для получения дополнительной информации о ВИЧ / СПИДе и пожилых людях
Этот контент предоставлен Национальным институтом старения NIH (NIA).Ученые NIA и другие эксперты проверяют этот контент, чтобы убедиться, что он точен и актуален.
Проверено содержание:
01 сентября 2021 г.
ВИЧ среди людей в возрасте 50 лет и старше | Возраст | ВИЧ по группам | ВИЧ / СПИД
Чем занимается CDC
CDC применяет высокоэффективный подход к профилактике, чтобы максимально повысить эффективность текущих мероприятий и стратегий профилактики ВИЧ. Финансирование государственных, территориальных и местных департаментов здравоохранения и общественных организаций (ОО) для разработки и реализации индивидуальных программ является крупнейшим вложением CDC в профилактику ВИЧ.Это включает в себя давние успешные программы и новые усилия, финансируемые в рамках инициативы Ending the HIV Epidemic in US . Помимо финансирования департаментов здравоохранения и общественных организаций, CDC также укрепляет кадровые ресурсы по профилактике ВИЧ и развивает коммуникационные ресурсы по ВИЧ для потребителей и поставщиков медицинских услуг.
- В соответствии с новым соглашением о сотрудничестве по комплексному эпиднадзору и профилактике ВИЧ, CDC выделяет около 400 миллионов долларов в год департаментам здравоохранения на сбор данных и профилактику ВИЧ.Эта награда направляет ресурсы наиболее нуждающимся группам населения и географическим регионам, поддерживая при этом основные усилия по эпиднадзору и профилактике ВИЧ в США.
- В 2019 году CDC выделил 12 миллионов долларов на поддержку разработки государственных и местных планов Прекращение эпидемии ВИЧ в США в 57 приоритетных областях страны. Для дальнейшего усиления усилий по наращиванию потенциала CDC использует ресурсы по профилактике ВИЧ для финансирования Национального альянса директоров по СПИДу штатов и территорий (NASTAD) в размере 1 доллара.5 миллионов в год для поддержки стратегического партнерства, участия сообщества, взаимной технической помощи и усилий по планированию.
- В 2020 году CDC выделил 109 миллионов долларов 32 государственным и местным департаментам здравоохранения, которые представляют 57 юрисдикций в Соединенных Штатах, которые являются приоритетными в программе Прекращение эпидемии ВИЧ в США Эта награда поддерживает реализацию государственной и местной программы Ending the Эпидемия ВИЧ в США планов.
- В соответствии с соглашением о сотрудничестве с ведущими общественными организациями CDC ежегодно выделяет около 42 миллионов долларов США общественным организациям.Эта награда направляет ресурсы на поддержку реализации эффективных стратегий профилактики ВИЧ среди ключевых групп населения.
- В 2019 году CDC заключил соглашение о сотрудничестве с целью укрепления потенциала и повышения эффективности национальных кадров по профилактике ВИЧ. Новые элементы включают в себя специализированных провайдеров национального обучения через Интернет и в классе, а также техническую помощь, адаптированную для четырех географических регионов.
- В рамках кампании Давайте остановим ВИЧ вместе CDC предлагает ресурсы о стигме, тестировании, профилактике, лечении и уходе в связи с ВИЧ.Эта кампания является частью инициативы Ending the HIV Epidemic in the US .
a Если не указано иное, термин США включает 50 штатов, округ Колумбия и 6 зависимых районов Американского Самоа, Гуама, Северных Марианских островов, Пуэрто-Рико, Республики Палау и Виргинские острова США.
b Диагнозы ВИЧ — это количество людей, которым был поставлен диагноз ВИЧ в течение определенного периода времени, а не когда люди заразились ВИЧ-инфекцией.
ВИЧ / СПИД и кожные заболевания | Johns Hopkins Medicine
Кожные заболевания часто встречаются у людей с ВИЧ / СПИДом. Многие из них, в том числе саркома Капоши, молочница и герпес, вызываются микробами, которые используют ослабленную иммунную систему. Вот почему их называют «оппортунистическими» инфекциями. Другие, такие как фотодерматит, могут быть связаны с воспалением, вызванным сверхактивной иммунной системой, которая восстанавливается во время антиретровирусной лекарственной терапии или из-за самих лекарств.
Вот некоторые из наиболее распространенных кожных заболеваний, связанных с ВИЧ / СПИДом.
Контагиозный моллюск
Это очень заразная вирусная кожная инфекция, которая может передаваться от человека к человеку при контакте кожа к коже, при совместном использовании постельного белья или при простом прикосновении к одним и тем же предметам. Контагиозный моллюск вызывает на коже бугорки розового или телесного цвета. У людей с ВИЧ / СПИДом может произойти более 100 ударов.
Хотя шишки в целом безвредны, они не исчезнут без лечения, если у вас СПИД. Ваш врач может заморозить неровности жидким азотом (криохирургия) или уничтожить их лазером или мазью для местного применения.Лечение обычно повторяют каждые 6 недель или около того, пока они не исчезнут.
Вирусы герпеса
Несколько типов вирусов герпеса распространены среди людей, больных СПИДом. Вирусные инфекции простого герпеса вызывают появление язв вокруг гениталий или рта. Вирусная инфекция опоясывающего герпеса вызывается тем же вирусом, который вызывает ветряную оспу. Это также может привести к появлению опоясывающего лишая — чрезвычайно болезненной волдыря на одной стороне тела. Вирусные инфекции герпеса часто лечат противовирусными препаратами.
Саркома Капоши
Это тип рака, который начинается в клетках, выстилающих лимфу или кровеносные сосуды. Саркома Капоши вызывает темные поражения на коже, которые могут выглядеть как коричневые, пурпурные или красные пятна или узелки. Саркома Капоши также может вызывать отек кожи. Поражения также могут поражать органы, включая легкие, печень и части пищеварительного тракта, где они могут вызывать потенциально опасные для жизни симптомы и проблемы с дыханием.
Состояние кожи обычно возникает только тогда, когда количество ваших лимфоцитов CD4 (также называемых клетками Т4) чрезвычайно низкое, что означает, что ваша иммунная система сильно ослаблена.Это состояние характерно для СПИДа, и когда у человека с ВИЧ развивается саркома Капоши, диагноз меняется на СПИД. Высокоактивные антиретровирусные препараты значительно снизили заболеваемость саркомой Капоши и могут помочь в ее лечении, если она разовьется. Этот рак также обычно поддается лечению, хирургическому вмешательству и химиотерапии.
Волосатая лейкоплакия полости рта
Это вирусная инфекция, поражающая ротовую полость. Это может вызвать появление толстых белых пятен на языке, которые выглядят покрытыми волосами. Это особенно часто встречается у людей, больных СПИДом, с чрезвычайно ослабленной иммунной системой.Волосатая лейкоплакия полости рта не требует специального лечения, но эффективное лечение ВИЧ / СПИДа антиретровирусными препаратами может улучшить вашу иммунную систему и помочь избавиться от инфекции.
Дрозд
Кандидоз полости рта, также известный как молочница, представляет собой грибковую инфекцию, которая вызывает образование толстого белого слоя на языке или внутренних щеках. С молочницей можно справиться с помощью противогрибковых препаратов, пастилок и полосканий для рта. Это довольно часто встречается у людей со СПИДом и может быть трудно поддается лечению, потому что инфекция имеет тенденцию возвращаться.Прием эффективных лекарств от ВИЧ обычно улучшает это состояние.
Фотодерматит
Это кожное заболевание, при котором кожа реагирует на воздействие солнца, становясь темнее. Это чаще всего встречается у цветных людей, но любой человек с ВИЧ подвержен фотодерматиту. Если вы принимаете лекарства для повышения иммунитета, эта реакция может быть побочным эффектом. Защита кожи от солнца обычно является стратегией, используемой для уменьшения фотодерматита.
Узловатая почесуха
Это заболевание кожи включает в себя появление на коже зудящих, покрытых коркой комков.Зуд может быть сильным и сильным. Узловатая пруриго чаще всего встречается при крайне ослабленной иммунной системе, а также среди цветных людей с ВИЧ / СПИДом. Для лечения этого состояния используются местное лечение стероидами (лосьоны или кремы, наносимые прямо на кожу) и лечение ВИЧ / СПИДа с помощью антиретровирусных препаратов.
Антиретровирусные препараты могут помочь предотвратить и лечить некоторые из этих типов кожных заболеваний. Другие кожные заболевания могут быть вызваны лечением и потребовать другого лечения. Поговорите со своим врачом о лучшей терапии для вашего конкретного состояния кожи.
Что такое ВИЧ? — Американская академия офтальмологии
ВИЧ — вирус иммунодефицита человека. Этот вирус вызывает нарушение иммунной системы организма. Ваша иммунная система борется с болезнями и инфекциями и важна для здоровья.
ВИЧ атакует важные лейкоциты в вашей иммунной системе, называемые лимфоцитами или Т-клетками. Т-клетки идентифицируют и уничтожают вторгшиеся в организм организмы. После присоединения к Т-клетке ВИЧ размножается и разрушает клетку.Когда ваше тело теряет достаточно Т-клеток, оно может сильно заболеть. Он получает инфекции, с которыми иммунная система здорового человека обычно борется. Сюда входят такие инфекции, как простуда, грипп и другие вирусы.
Что такое СПИД?
СПИД означает синдром приобретенного иммунодефицита. ВИЧ вызывает СПИД. Кто-то болен СПИДом, когда его иммунная система больше не в состоянии поддерживать его здоровье. Для человека с ВИЧ процесс разрушения Т-клеток и их размножения может продолжаться годами.Вот почему многие люди, инфицированные ВИЧ, заболевают СПИДом только спустя годы.
Как можно заразиться ВИЧ?
ВИЧ живет и размножается в крови человека и других жидкостях организма. Кто-то может заразиться ВИЧ, если эти инфицированные жидкости попадут в его организм.
Эти жидкости могут содержать высокий уровень ВИЧ:
- кровь
- сперма
- предсеменная жидкость
- грудное молоко
- вагинальные жидкости
- слизистая прямой кишки (анального канала)
В других жидкостях организма и продуктах жизнедеятельности обычно недостаточно ВИЧ, чтобы заразить вас, если в них нет крови.Сюда входят:
- жидкость для носа
- слюна
- пот
- слез
- кал
- моча
- рвота
ВИЧ можно обнаружить в слезах инфицированных людей, но никогда не регистрировалось случаев заражения СПИДом при контакте со слезами. Офтальмологи с осторожностью относятся к чистке инструментов и линз, контактирующих со слезами.
Как ВИЧ / СПИД влияет на глаза?
Поскольку ВИЧ вызывает расстройство иммунной системы вашего организма, инфекция может заразиться во всех частях тела.Сюда входит и глаз. Люди с ВИЧ, которые в остальном имеют хорошее здоровье, вряд ли будут иметь проблемы со зрением, связанные с подавленной иммунной системой. Но примерно 70 процентов пациентов со СПИДом на поздней стадии страдают заболеваниями глаз.
Проблемы со зрением, связанные со СПИДом из-за подавленной иммунной системы, могут включать следующее:
ВИЧ-ретинопатия
Это наиболее частая находка у людей со СПИДом. На сетчатке появляются ватные пятна и кровь из разорванных сосудов.Офтальмологи считают, что вирус ВИЧ вызывает эти изменения в мелких кровеносных сосудах сетчатки.
ЦМВ ретинит
ЦМВ-ретинит — более серьезная глазная инфекция, которая встречается примерно у 20–30 процентов людей, больных СПИДом. Это вызывает вирус под названием цитомегаловирус (CMV). Обычно это происходит у людей с более поздними стадиями СПИДа, при которых количество Т-клеток очень низкое. Симптомы включают воспаление сетчатки, кровотечение и потерю зрения. Если не диагностировать и не лечить цитомегаловирус, он может вызвать серьезную потерю зрения в течение нескольких месяцев.
Если у вас ВИЧ / СПИД, вам следует немедленно обратиться к офтальмологу, если вы увидите:
- плавающие пятна или «паутина»
- мигалки
- слепые зоны или помутнение зрения
ЦМВ-ретинит нельзя вылечить, но лекарства могут замедлить прогрессирование вируса.
Отслоение сетчатки
CMV иногда может вызывать отслоение сетчатки. Здесь сетчатка отделяется или отделяется от задней части глаза.Отслоение сетчатки — серьезная проблема, которая вызывает серьезную потерю зрения, если ее не лечить. Почти все отслоения сетчатки требуют хирургического вмешательства для сохранения зрения. Эта операция возвращает сетчатку в правильное положение.
Саркома Капоши
Саркома Капоши — редкая форма рака, которая встречается у больных СПИДом. Этот рак может вызывать образование пурпурно-красных пятен на веках. Это также может вызвать образование красной мясистой массы на конъюнктиве. Саркома Капоши может выглядеть устрашающе, но обычно она не вредит глазам и часто поддается лечению.
Плоскоклеточный рак конъюнктивы
Это опухоль конъюнктивы. Офтальмологи считают, что это состояние связано с несколькими причинами, в том числе с инфекцией ВИЧ / СПИДа. Это также связано с длительным воздействием солнечного света и инфекцией вируса папилломы человека (ВПЧ).
Повышенный риск различных глазных инфекций
Некоторые глазные инфекции могут чаще встречаться у пациентов с ВИЧ. Эти инфекции включают:
- сифилис
- вирус герпеса
- гонорея
- Хламидиоз
- токсоплазмоз
- Кандида
- Пневмоцисты
- микроспоридии
Эти инфекции могут угрожать зрению и должны лечиться у офтальмолога.
Как лечат глазные болезни, связанные с ВИЧ?
Лечение глазных болезней, связанных с ВИЧ, зависит от конкретного заболевания. Пациенты, которые поддерживают здоровье своей иммунной системы с помощью противовирусных препаратов, имеют более низкий риск заболеваний глаз, связанных с ВИЧ.
Лица, живущие с ВИЧ, должны проходить плановые осмотры глаз у офтальмолога. Важно как можно раньше обнаруживать любые проблемы.
Саркома Капоши — NHS
Саркома Капоши — это редкий тип рака, вызываемый вирусом.
Поражает кожу и ротовую полость, а иногда и внутренние органы.
Кто пострадал
Саркома Капоши чаще всего встречается у людей с запущенной ВИЧ-инфекцией.
Это также может повлиять на людей с ослабленной иммунной системой по другой причине, например, после трансплантации органов.
Люди с генетической уязвимостью к вирусу, вызывающему саркому Капоши — вирусу герпеса человека 8 (HHV-8) — также подвержены риску.
Информация:Консультации по коронавирусу
Получите консультацию о коронавирусе и раке:
Симптомы саркомы Капоши
Поражения кожи
Основной симптом саркомы Капоши — красные или пурпурные кожные поражения, похожие на синяки.Кредит:
Это небольшие безболезненные пятна обесцвеченного цвета на коже или во рту. Со временем они могут разрастаться в комочки (узелки) и сливаться друг с другом.
Другие симптомы
Иногда поражаются внутренние органы, такие как лимфатические узлы, легкие и пищеварительная система.
Это может вызвать:
- неприятный отек в руках или ногах (лимфедема)
- одышка, кашель с кровью и боль в груди
- тошнота и тошнота
- боль в животе и диарея
как быстро симптомы прогресс зависит от типа саркомы Капоши. Без лечения большинство типов саркомы Капоши быстро ухудшается, в течение нескольких недель или месяцев.Однако некоторые типы прогрессируют очень медленно, в течение многих лет.
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если:
- у вас есть симптомы, которые могут быть вызваны саркомой Капоши
- вам поставили диагноз саркома Капоши, и ваши симптомы ухудшились
- у вас в прошлом была саркома Капоши, и она вернулась
Если терапевт считает, что у вас может быть саркома Капоши, он направит вас на дополнительные анализы для подтверждения диагноза.
Если у вас есть ВИЧ, вы также можете обратиться в местную клинику для лечения ВИЧ, если у вас есть какие-либо вопросы.
Диагностика саркомы Капоши
Биопсия — основной метод диагностики саркомы Капоши. Берется образец пораженной ткани, чтобы его можно было проверить под микроскопом. Процедура обычно проводится под местной анестезией.
Вам понадобится эндоскопия, если предполагается, что у вас саркома Капоши в пищеварительной системе.
Длинная тонкая гибкая трубка с источником света и камерой на одном конце (эндоскоп) проходит по горлу, чтобы можно было исследовать внутреннюю часть вашего тела.
Иногда может быть проведена компьютерная томография, чтобы проверить, не затронуты ли ваши лимфатические узлы или любые другие части вашего тела.
Что вызывает саркому Капоши?
Саркома Капоши вызвана вирусом, называемым вирусом герпеса человека 8 (HHV-8), также известным как вирус герпеса, связанный с саркомой Капоши (KSHV).
Считается, что вирус передается половым путем, через кровь или слюну или от матери к ребенку во время родов.
HHV-8 — относительно распространенный вирус, и у большинства людей саркома Капоши не разовьется.
Кажется, что вирус вызывает рак только у некоторых людей с ослабленной иммунной системой и людей с генетической уязвимостью к вирусу.
Ослабленная иммунная система позволяет вирусу HHV-8 размножаться до высоких уровней в крови, повышая вероятность того, что он вызовет саркому Капоши.
Вирус, по-видимому, изменяет генетические инструкции, контролирующие рост клеток. Он влияет на клетки, выстилающие внутреннюю поверхность кровеносных и лимфатических сосудов, называемые эндотелиальными клетками.
Эндотелиальные клетки бесконтрольно воспроизводятся и образуют комки ткани, известные как опухоли.
Лечение саркомы Капоши
Существует 4 основных типа саркомы Капоши, и каждый из них лечится по-своему.
Саркома Капоши, связанная с ВИЧ
Саркома Капоши — один из основных видов рака, поражающих людей с ВИЧ. Если не лечить, болезнь может прогрессировать очень быстро.
Обычно это очень эффективно лечится приемом лекарств от ВИЧ, известных как комбинированная антиретровирусная терапия (АРТ).
Это предотвращает размножение ВИЧ и позволяет иммунной системе восстанавливаться. Затем иммунная система может снизить уровень HHV-8 в организме.
Некоторым людям также могут потребоваться другие методы лечения, например химиотерапия или лекарство под названием интерферон.
Классическая саркома Капоши
Классическая саркома Капоши встречается очень редко и в основном поражает кожу голеней и ступней.
В отличие от других типов саркомы Капоши, симптомы классической саркомы Капоши в течение многих лет прогрессируют очень медленно.
Считается, что люди с классической саркомой Капоши рождаются с генетической уязвимостью к вирусу HHV-8. Чаще всего встречается у пожилых мужчин средиземноморского или еврейского происхождения.
Состояние не влияет на продолжительность жизни, поэтому немедленное лечение обычно не требуется. Вы будете находиться под тщательным наблюдением, и лечение может быть рекомендовано, если пораженные участки кожи большие и видимые.
Радиотерапия может применяться для лечения пораженных участков кожи. Криотерапия (замораживание) или небольшое хирургическое вмешательство также могут использоваться для удаления поражений кожи.
Пересадка саркомы Капоши
Пересадка саркомы Капоши — редкое осложнение трансплантации органов.
После трансплантации органа вам дают лекарство, называемое иммунодепрессантом, чтобы ваше тело не отторгало пожертвованный орган.
Это ослабляет (подавляет) вашу иммунную систему. Но это также может привести к реактивации предыдущей инфекции HHV-8 и возобновлению размножения вируса.
Пересадка Саркома Капоши может быть агрессивной и требует быстрого лечения.Может помочь уменьшение или изменение дозы иммунодепрессанта. Если это не поможет, может потребоваться лучевая терапия или химиотерапия.
Эндемическая или африканская саркома Капоши
Эндемическая или африканская саркома Капоши распространена в тех частях Африки, где широко распространена инфекция HHV-8.
Это часто вызвано недиагностированной ВИЧ-инфекцией, и лекарства от ВИЧ — наиболее эффективное лечение.
Если это состояние не вызвано ВИЧ-инфекцией, может потребоваться химиотерапия или лучевая терапия.
Outlook
При правильном лечении саркому Капоши обычно можно контролировать в течение многих лет. Смерть от этого состояния в Великобритании — редкость.
Поражения часто уменьшаются и исчезают при лечении, но они могут не исчезнуть полностью.
Возможно, полностью вылечить саркому Капоши не удастся, и всегда есть шанс, что она вернется в будущем.
Обратитесь к терапевту или больничному специалисту или как можно скорее обратитесь в местную клинику по борьбе с ВИЧ, если у вас была саркома Капоши в прошлом и вы думаете, что она могла вернуться.

