причины, симптомы, диагностика и лечение в НКЦ ОАО «РЖД», с филиалом ЦКБ № 1.
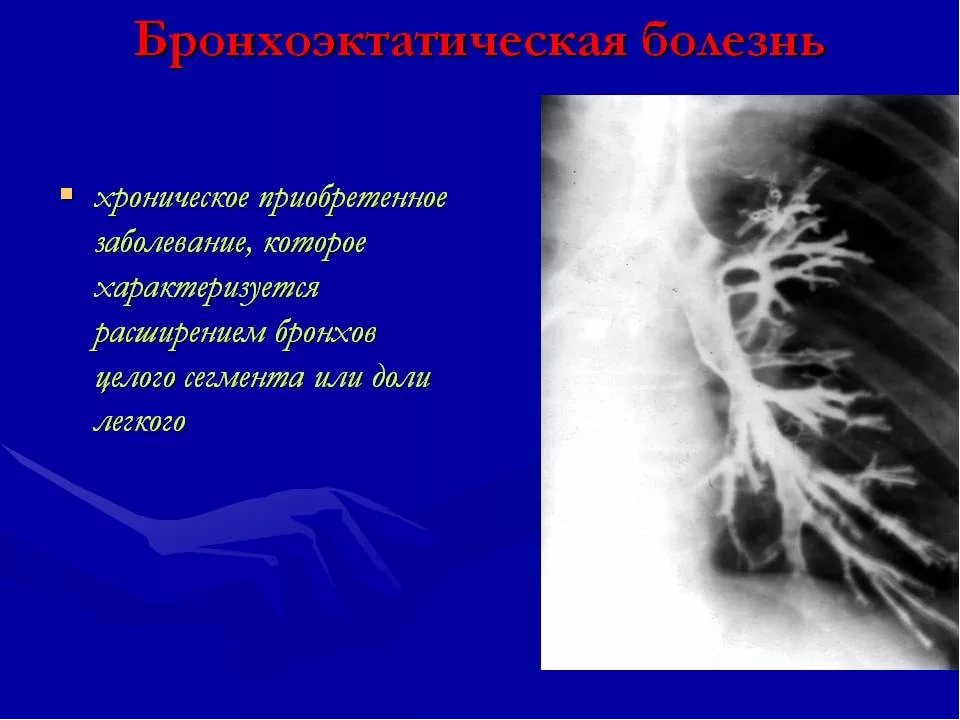
Бронхоэктатическая болезнь – заболевание характеризуется необратимыми изменениями бронхов ( расширением, деформацией), которые сопровождаются функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизменение в результате данного заболевания бронхи носят название бронхоэктазов.
Причины:
Приобретенные бронхоэктазы чаще всего бывают следствием хронического воспалительного процесса в стенке бронха, в результате которого мышечная ткань стенки бронха замещается соединительной тканью, стенка бронха утончается, растягивается, ограниченные участки бронха расширяются в виде цилиндров. Хронический воспалительный процесс слизистой оболочки расширенных участков бронха приводит к скоплению в них слизисто-гнойного отделяемого.
Симптомы:
Основным проявлением бронхоэктатической болезни является кашель с отделением значительного количества слизисто-гнойной мокроты, особенно по утрам (количество мокроты может достигать 500—750 мл). В легких выслушивается большое количество влажных хрипов. Температура тела периодически повышается, что связано с обострением воспалительного процесса и задержкой отхождения мокроты.При прогрессировании бронхоэктатической болезни развиваются дыхательная недостаточность и легочное декомпенсированное сердце, появляется одышка при движении. В дальнейшем присоединяется интоксикация, связанная с тяжелым хроническим воспалительным процессом.
Диагностика:
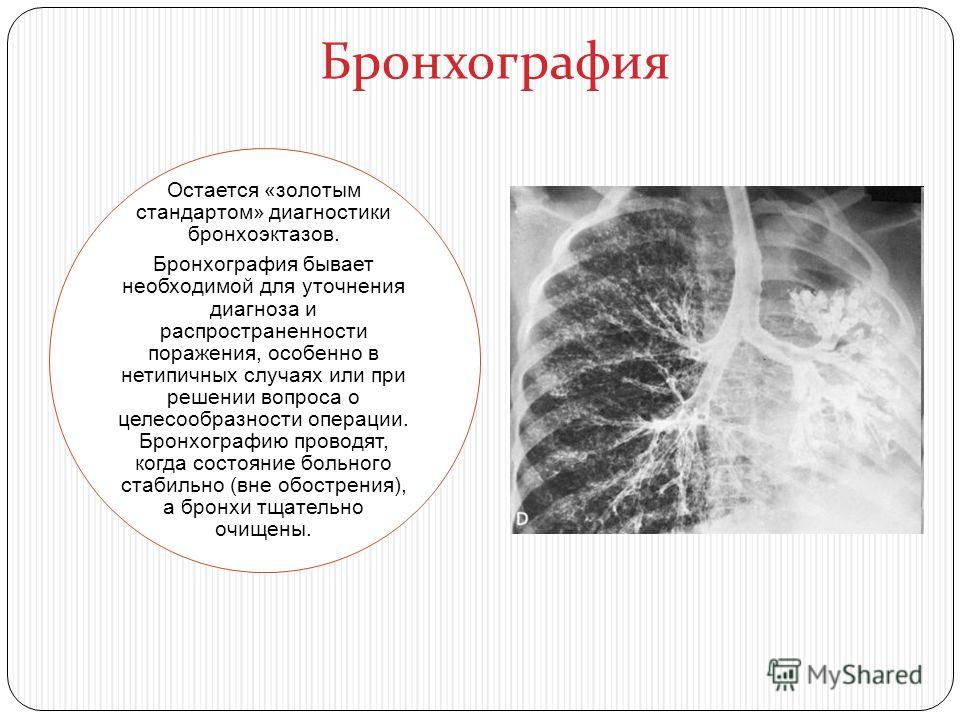
Для диагностики данного заболевания применяется рентгенограмма легких, бронхоскопия позволяющая взять анализ на цитологию и баканализ, бронхография и ряд других необходимых диагностических манипуляций о который Вам сообщит Ваш лечащий врач.
Лечение:
Отдельные бронхоэктазы, мало или совсем не беспокоящие пациента и случайно обнаруживаемые при обследовании, — еще не бронхоэктатическая болезнь.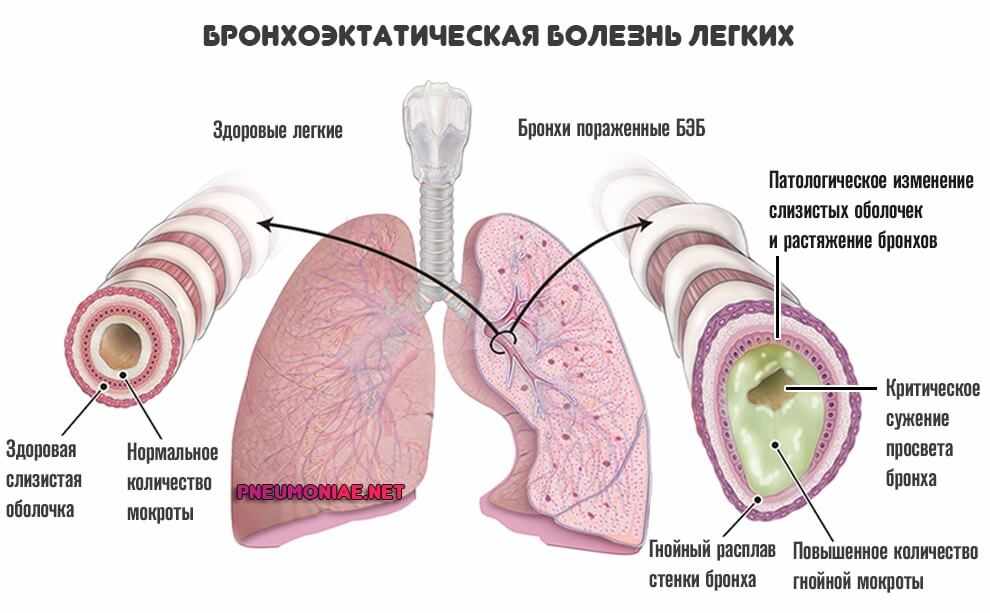
Роль ингаляционных кортикостероидов (ИКС) при лечении бронхоэктазов (бронхоэктатической болезни)
Актуальность
Бронхоэктазы (бронхоэктатическая болезнь) — это заболевание легких. У людей с бронхоэктазами часто бывают долгосрочные симптомы, такие как продуктивный или влажный кашель, повторяющиеся обострения заболевания и плохое качество жизни. У людей с бронхоэктазами присутствует воспаление в дыхательных путях и у многих из них есть симптомы, такие как при астме (например, кашель и хрипящее/свистящее дыхание). Ингаляционные кортикостероиды (ИКС), широко используемые при астме, могут также облегчить симптомы, уменьшить обострения и/или ухудшение функции легких у людей с бронхоэктазами. Однако рутинное (стандартное) использование ИКС также может вызывать нежелательные побочные эффекты.
Вопрос обзора
Какова польза регулярного использования ИКС в лечении взрослых и детей с бронхоэктазами?
Характеристика исследований
Мы включили исследования, в которых ИКС сравнивали с отсутствием ИКС или с плацебо (т.е. лекарствами, похожими на ИКС, но не содержащими активных ингредиентов). Мы включили только те исследования, в которых решения о том, кто будет получать ИКС, а кто нет, принимали в случайном порядке. В семи исследованиях приняли участие 380 взрослых, у которых бронхоэктазы были диагностированы на основании симптомов или результатов детального сканирования легких (компьютерная томография (КТ)). Мы не включили исследования, в которые принимали участие люди с муковисцидозом, болезнью, при которой также могут формироваться бронхоэктазы.
Какие доказательства мы обнаружили?
Из доказательств, доступных на июнь 2017 года, мы нашли семь подходящих исследований с участием взрослых людей, в которых изучали роль ИКС при бронхоэктазах. У взрослых с бронхоэктазами было стабильное течение заболевания — у них не было обострения на момент начала исследования.
Мы смогли включить результаты двух исследований, в которых взрослые со стабильными бронхоэктазами получали ИКС в течение менее шести месяцев. ИКС не повлияли на функцию легких, число обострений во время исследования или качество жизни. В другом исследовании, в котором участники также получали ИКС в течении менее шести месяцев, мы обнаружили небольшое уменьшение выделения мокроты (слизи) и уменьшение одышки. Однако в связи с тем, что эти результаты были получены из исследования, в котором не использовали плацебо, мы не можем быть в них уверены.
Одно исследование с долгосрочным использованием ИКС (более 6 месяцев) не показало значимой пользы ИКС в отношении любого из рассматриваемых исходов.
Не было исследований, в которых принимали участие люди с обострением бронхоэктатической болезни. Также не было исследований с участием детей с бронхоэктазами. Важно отметить, что мы не знаем, связано ли применение ИКС с большим числом нежелательных побочных эффектов, поскольку исследования не предоставили достаточно информации об этом.
Выводы
Этот обзор показал, что нет достаточных доказательств для стандартного использования ИКС у взрослых со стабильными бронхоэктазами. Мы можем сделать выводов об использовании ИКС при обострении бронхоэктатической болезни или использовании ИКС у детей, поскольку мы не нашли таких исследований.
Качество доказательств
В целом, мы оценили качество доказательств как низкое. У нас были опасения в отношении того, что самое крупное исследование, которое показало некоторую пользу, не было плацебоконтролируемым (в этом исследовании не использовали плацебо). Это означает, что участники и персонал в исследовании знали, кто получал ИКС, а кто нет, что могло повлиять на результаты. Кроме того, наша уверенность стала меньше из-за того, что мы нашли только небольшое число исследований для включения в наш обзор и некоторые из этих исследований включали людей с другими видами заболеваний легких, кроме бронхоэктазов.
Это означает, что участники и персонал в исследовании знали, кто получал ИКС, а кто нет, что могло повлиять на результаты. Кроме того, наша уверенность стала меньше из-за того, что мы нашли только небольшое число исследований для включения в наш обзор и некоторые из этих исследований включали людей с другими видами заболеваний легких, кроме бронхоэктазов.
СЕСТРИНСКОЕ ДЕЛО В ПУЛЬМОНОЛОГИИ. Тесты с ответами
1 2 3 4 5 6 7
СЕСТРИНСКОЕ ДЕЛО В ПУЛЬМОНОЛОГИИ. Тесты с ответами —
2020 год
1 в, 2 г, 3 а, 4 г, 5 а, 6 г, 7 б, 8 а, 9 в, 10 а, 11 а, 12 г, 13 г, 14 б, 15 б, 16 в, 17 в, 18 г, 19 в, 20 в, 21 в, 22 г, 23 в, 24 г, 25 б, 26 г, 27 г, 28 в, 29 б, 30 г, 31 б, 32 а, 33 а, 34 а, 35 г, 36 г, 37 г, 38 б, 39 в, 40 г, 41 б, 42 б, 43 в, 44 б, 45 а, 46 б, 47 г, 48 г, 49 а, 50 а, 51 в, 52 г, 53 г, 54 г, 55 г, 56 г, 57 г, 58 а, 59 г, 60 а, 61 г, 62 а, 63 в, 64 г, 65 г, 66 г, 67 а, 68 в, 69 а, 70 г, 71 г, 72 б, 73 г, 74 г, 75 б.
1. Основная причина развития бронхитов
а) алкоголизмб) курение
в) бактериальная и вирусная инфекция
г) переохлаждение
2. Основной симптом бронхита
а) головная боль
б) слабость
в) лёгочное кровотечениее
г) кашель с мокротой
3. Основной
фактор риска хронического бронхита
Основной
фактор риска хронического бронхита
а) курение
б) бактериальная и вирусная инфекция
в) переохлаждение
г) гиповитаминоз
4. Основной симптом обструктивного бронхита
а) головная боль
б) недомогание
в) повышение температуры
г) одышка
5. Характер мокроты при остром бронхите
а) слизистая
б) стекловидная
в) «ржавая»
г) розовая пенистая
6. Осложнение хронического бронхита
а) лёгочное кровотечение
б) острая сосудистая недостаточность
в) острая сердечная недостаточность
г) хроническая дыхательная недостаточность
7. При кашле с отделением гнойной мокроты противопоказан
а) Бромгексин
б) Либексин
в) Мукалтин
г) Грудной сбор
8. Для разжижения густой вязкой мокроты используется
а) Йодид калия
б) Кодеин
в) Сальбутамол
г) Теофиллин
9. Регулярные
занятия физ. упражнениями оказывают на Дыхательную систему следующее действие
Регулярные
занятия физ. упражнениями оказывают на Дыхательную систему следующее действие
а) улучшают периферическое кровообращение
б) нормализуют процессы торможения и возбуждения в коре головного мозга
в) укрепляют мышцы грудной клетки ((мышцы диафрагмы и межреберные мышцы)
г) нормализуют АД
10. При лечении гнойного бронхита используются
а) Амоксициллин, Бромгексин
б) Бекотид, Интал ((Бекотид – ГКС, Интал –п/астмат-е, предупр.бронхоспазм, не давая высвобожд.тучным клеткам))
в) Кодеин, Либексин
г) Кофеин, Кордиамин
11. К базисному лечению бронхиальной астмы относится
а) проивовоспалительная терапия
б) ферментативная терапия
в) элиминационная терапия
г) физиотерапия
12. Основной симптом при бронхиальной астме
а) инспираторная одышка ((эта одышка при наруш.Серд.д-ти,плеврите,нар.раб.диафрагмы,альвеорите))
б) кашель с гнойной мокротой
в) кровохарканье
г) приступ удушья
13. Вынужденное положение пациента при приступе бронхиальной астмы
а) горизонтальное
б) горизонтальное с приподнятыми ногами
в) лежа на боку
г) сидя, с упором на руки
14. Пациент
должен тщательно полоскать рот после применения ингалятора ((после каждой
ингаляции)
Пациент
должен тщательно полоскать рот после применения ингалятора ((после каждой
ингаляции)
а) Вентолина
б) Бекотида ((ГКС, п/астматическое; полоскать для проф-ки развития кандидоза))
в) Беротека
г) Астмопента
15. Небольшое количество вязкой стекловидной мокроты выделяется при
а) абсцессе легкого
б) бронхиальной астме
в) пневмонии
г) экссудативном плеврите
16. При приступе удушья на фоне бронхиальной астмы применяется
а) Кодеин
б) Либексин
в) Сальбутамол
г) Тусупрекс
17. Для профилактики приступов удушья при бронхиальной астме используется
а) Астмопент
б) Беротек
в) Интал ((Интал –п/астмат-е, предупреждает бронхоспазм, не давая высвобожд.тучным клеткам))
г) Теофиллин
18. Пикфлоуметрия – это определение
а) дыхательного объема
б) жизненной емкости легких
в) остаточного объема
г) пиковой скорости выдоха
19. Основной возбудитель пневмонии
а) вирус
б) микобактерия
в) пневмококк
г) кишечная палочка
20. Воспаление
целой доли легкого наблюдается при
Воспаление
целой доли легкого наблюдается при
а) остром бронхите
б) бронхиальной астме
в) пневмонии
г) сухом плеврите
21. «Ржавый» характер мокроты наблюдается при
а) остром бронхите
б) бронхиальной астме
в) пневмонии
г) сухом плеврите
22. Наиболее информативный метод диагностики пневмонии
а) анализ крови
б) анализ мокроты
в) плевральная пункция
г) рентгенография органов грудной клетки
23. Этиотропное лечение пневмонии – это применение
а) бронхолитиков
б) отхаркивающих
в) антибиотиков
г) жаропонижающих
24. Осложнение пневмонии
а) лёгочное кровотечение
б) лихорадка
в) боль в грудной клетке
г) острая дыхательная недостаточность ((ОДН))
25. При критическом снижении температуры тела может развиться
а) острая дыхательная недостаточность
б) коллапс ((инфекционные коллапс чаще развивается при критическом ¯t тела на 2-4℃, н-р, при сыпном тифе))
в) острая коронарная недостаточность
г) легочное кровотечение
26. Частота
дыхательных движений в норме в мин.
Частота
дыхательных движений в норме в мин.
а) 6-10
б) 20-40
в) 60-80
г) 16-20
27. Частота сердечных сокращений в норме в мин.
а) 80-100
б) 50-60
в) 100-120
г) 60-80
28. Основная причина приобретенных бронхоэктазов
а) бронхиальная астма
б) пневмония ((тоже причина бронхоэктазов))
в) хронический бронхит ((эктазы – затрагивают бронхи – это растяжения бронхов с гноем, м.б. в форме мешочков))
г) сухой плеврит
29. Заболевание, характеризующееся развитием воспаления в расширенных бронхах
а) абсцесс легкого
б) бронхоэктатическая болезнь
в) пневмония
г) экссудативный плеврит
30. Основной симптом бронхоэктатической болезни
а) слабость
б) снижение аппетита
в) недомогание
г) кашель с гнойной мокротой
31. Пациент выделяет мокроту по утрам полным ртом при
а) бронхиальной астме
б) бронхоэктатической болезни
в) пневмонии
г) экссудативном плеврите
32. Характер
мокроты при бронхоэктатической болезни
Характер
мокроты при бронхоэктатической болезни
а) гнойная
б) «ржавая»
в) розовая пенистая
г) стекловидная
33. Наиболее информативный метод диагностики бронхоэктатической болезни
а) бронхография
б) рентгеноскопия
в) спирометрия
г) флюорография
34. Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при
а) хронических заболеваниях дыхательной системы
б) острых заболеваниях дыхательной системы
в) острых заболеваниях пищеварительной системы
г) хронических заболеваниях пищеварительной системы
35. Дренажное положение придается пациенту с целью
а) снижения лихорадки
б) уменьшения одышки
в) расширения бронхов
г) облегчения отхождения мокроты
36. Осложнения бронхоэктатической болезни
а) лихорадка
б) приступ экспираторного удушья
в) кашель с гнойной мокротой
г) легочное кровотечение
37. Профилактика обострения бронхиальной астмы
а) усиление питания
б) устранение гиподинамии
в) отказ от алкоголя
г) прекращение контакта с аллергеном
38. При сборе
мокроты на общий анализ пациента необходимо обеспечить
При сборе
мокроты на общий анализ пациента необходимо обеспечить
а) сухой пробиркой
б) сухой банкой
в) стерильной пробиркой
г) стерильной банкой
39. При выделении гнойной мокроты пациента необходимо обеспечить
а) чашкой Петри
б) стерильной банкой
в) индивидуальной плевательницей
г) стерильной пробиркой
40. Индивидуальная карманная плевательница должна быть заполнена на 1/4
а) водой
б) физраствором
в) 25% раствором соды
г) хлорамином
41. При выделении большого количества гнойной мокроты в питании пациента рекомендуется
а) увеличить количество соли
б) увеличить количество белка
в) уменьшить количество соли
г) уменьшить количество белка
42. Рентгенологическое исследование бронхов с применением контрастного вещества
а) бронхоскопия
б) бронхография
в) томография
г) флюорография
43. Абсцесс легкого – это
а) воспаление легкого
б) воспаление плевры
в) образование полости с гноем
г) накопление жидкости в плевральной полости
44. Заболевание,
которое может осложниться абсцессом легкого
Заболевание,
которое может осложниться абсцессом легкого
а) острый бронхит
б) пневмония
в) бронхиальная астма
г) сухой плеврит
45. Внезапное появление обильной гнойной мокроты на фоне гектической лихорадки наблюдается при
а) абсцессе легкого
б) бронхиальной астме
в) пневмонии
г) сухом плеврите
46. Для абсцесса легкого характерна лихорадка
а) волнообразная
б) гектическая
в) извращенная
г) постоянная
47. Приоритетная проблема пациента после прорыва абсцесса легкого в бронх
а) лихорадка
б) слабость
в) кровохарканье
г) кашель с гнойной мокротой
48. Осложнения абсцесса легкого
а) недомогание
б) головная боль
в) кашель с гнойной мокротой
г) легочное кровотечение
49. Характер мокроты при абсцессе легкого
а) гнойная
б) слизистая
в) стекловидная
г) «ржавая»
50. При лечении абсцесса легкого используются препараты
а) антибиотики
б) диуретики
в) антигистаминные
г) кортикостероиды
51. При длительном применении антибиотиков у пациента могут развиться
При длительном применении антибиотиков у пациента могут развиться
а) отёки
б) лихорадка
в) дисбактериоз
г) увеличение массы тела
52. Неспецифические включения в мокроте при бронхиальной астме
а) лейкоциты
б) эластические волокна
в) атипичные клетки
г) эозинофилы
53. Похудание, кровохарканье, боль в грудной клетке наблюдаются при
а) остром бронхите
б) бронхиальной астме
в) очаговой пневмонии
г) раке легкого
54. Фактор риска рака легкого
а) ожирение
б) переохлаждние
в) инфекция
г) курение
55. Решающее значение в диагностике рака лёгкого имеет
а) спирография
б) лабораторная диагностика
в) ЭКГ
г) рентгенография органов грудной клетки
56. Потенциальная проблема пациента при раке легкого
а) лихорадка
б) прибавка массы тела
в) головная боль
г) легочное кровотечение
57. Метод ранней диагностики рака легкого
а) бронхография
б) анализ крови
в) анализ мокроты
г) флюорография
58. При раке
легкого в мокроте определяются
При раке
легкого в мокроте определяются
а) атипичные клетки
б) микобактерии
в) пневмококки
г) эозинофилы
59. Осложнение рака легкого
а) бронхиальная астма
б) хронический бронхит
в) эмфизема легких
г) экссудативный плеврит
60. При легочном кровотечении характерна мокрота
а) алая, пенистая
б) темная, со сгустками
в) цвета «кофейной гущи»
г) вязкая, стекловидная
61. Независимое сестринское вмешательство при легочном кровотечении
а) введение хлорида кальция внутривенно
б) введение аминокапроновой кислоты
в) тепло на грудную клетку
г) холод на грудную клетку
62. Зависимое сестринское вмешательство при легочном кровотечении
а) введение хлорида кальция внутривенно
б) введение гепарина
в) банки на грудную клетку
г) горчичники на грудную клетку
63. Заболевание, которое может осложниться плевритом
а) бронхит
б) бронхиальная астма
в) рак легкого
г) эмфизема легких
64. Основной
симптом при сухом плеврите
Основной
симптом при сухом плеврите
а) одышка
б) слабость
в) лихорадка
г) боль в грудной клетке
65. Основной симптом экссудативного плеврита
а) боль в грудной клетке
б) слабость
в) кровохарканье
г) нарастающая одышка
66. Пациент занимает вынужденное положение лежа на больной стороне при
а) бронхите
б) бронхиальной астме
в) бронхоэктатической болезни
г) сухом плеврите
67. Зависимое сестринское вмешательство при сухом плеврите – это применение
а) анальгетиков
б) спазмолитиков
в) нитратов
г) цитостатиков
68. Скопление воспалительной жидкости в полости плевры наблюдается при
а) бронхите
б) бронхиальной астме
в) экссудативном плеврите
г) эмфиземе легких
69. Для плевральной пункции медсестра готовит
а) иглу длинной 10-15 см
б) иглу Дюфо
в) иглу Кассирского
г) троакар
70. Плевральную пункцию с лечебной целью проводят при
а) бронхиальной астме
б) пневмонии
в) хроническом бронхите
г) экссудативном плеврите
71. Подготовка
пациента к плевральной пункции
Подготовка
пациента к плевральной пункции
а) поставить очистительную клизму
б) промыть желудок
в) опорожнить мочевой пузырь
г) разъяснить сущность манипуляции
72. При
проведении плевральной пункции врачом одномоментно извлекается жидкости не
более
(в литрах)
а) 0,5
б) 1-1,5
в) 3
г) 5
73. Повышенная воздушность легких – это
а) гидроторакс
б) гемоторакс
в) пневмосклероз
г) эмфизема
74. Основной симптом эмфиземы легких
а) боль в грудной клетке
б) влажный кашель
в) кровохарканье
г) одышка
75. Основные симптомы пневмонии
а) слабость, головная боль, стекловидная мокрота
б) боль в грудной клетке, одышка, лихорадка
в) длительный субфебрилитет, утомляемость
г) отеки, повышение АД, нарушение ритма
////////////////////////////
Лечение Органов дыхания в Санкт-Петербурге
Болезни органов дыхания
Болезни органов дыхания относятся к наиболее часто встречающимся сегодня среди населения недугам.
Основные заболевания органов дыхания это бронхит, пневмония, бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), бронхоэктатическая болезнь, респираторный дистресс-синдром, тромбоэмболия легочной артерии, интерстициальные заболевания легких, плеврит, эмфизема легких, рак легких.
Причины развития заболеваний органов дыхания
• Инфекционная – всевозможные вирусы, бактерии, грибы, попадая в организм, могут вызывать воспалительные заболевания органов дыхания (бронхит, пневмонию).
• Аллергическая – множество аллергенов (пыльцевые, пищевые, бытовые), с которыми ежедневно контактируем, способствуют развитию реакции организма на некоторые аллергены, и как следствие заболеваниям органов дыхания (бронхиальная астма).
• Наследственный фактор – предрасположенность к развитию некоторых заболеваний может заключаться и в наследственном аппарате (генах).
• Не стоит забывать и о вредных привычках — курение, злоупотребление алкоголем, так же способствуют развитию заболеваний органов дыхателой системы.
• Переохлаждение и снижение иммунитета могут стать причинами развития заболеваний органов дыхания.
Характеристика основных заболеваний органов дыхания
• Бронхит – воспалительное заболевание, характеризующееся поражением бронхов. Основной симптом бронхита – кашель. Бронхит может быть острым и хроническим. Хронический бронхит выставляют в том случае, если кашель с отделением мокроты наблюдается не менее трех месяцев в году в течение двух лет и более.
• Пневмония – острое инфекционно-воспалительное заболевание, при котором поражается легочная ткань, воспалительный процесс затрагивает альвеолы, и они наполняются жидкостью. Пневмония может вызываться различными возбудителями (вирусами, бактериями, грибами, простейшими, риккетсиями). Пневмония – заболевание, характеризующееся тяжелым течением. Наряду с общеинтоксикационными симптомами (повышение температуры тела, общая слабость) при пневмонии наблюдается кашель, одышка, боль в грудной клетке.
• Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, с аллергическим компонентом. В ходе заболевания нарушается проходимость бронхов, может сужаться их просвет. Бронхиальная астма проявляется приступами удушья, кашлем, хрипами, затрудненным дыханием.
• Хроническая обструктивная болезнь легких (ХОБЛ) – воспаление бронхов неаллергической природы, при котором происходит сужение бронхов, вследствие чего нарушается нормальный газообмен в организме. Основные симптомы ХОБЛ – кашель с выделением мокроты и одышка.
• Бронхоэктатическая болезнь – хроническое заболевание, при котором наблюдается расширение бронхов нижних отделов легких и нагноение их. Основные симптомы бронхоэктатической болезни – кашель с отделением гнойной мокроты, одышка, боли в грудной клетке.
• Плеврит – воспаление плевры, соединительнотканной оболочки, покрывающей легкие. Плеврит – осложнение многих заболеваний органов дыхания. Плеврит может быть сухой и экссудативный. При экссудативном плеврите между листками плевры накапливается выпот, в результате чего больных беспокоит ощущение тяжести в грудной клетке, одышка, кашель. При сухом (фибринозном) плеврите на листках плевры образуются нитки фибрина. Больные фибринозным плевритом жалуются на боль в грудной клетке при кашле, поворотах, субфебрильную лихорадку.
• Эмфизема легких — заболевание дыхательных путей характеризующиеся патологическим расширением воздушных пространств легочных альвеол. Эмфизема легких характеризуется длятельным течением и часто приводит к инвалидности. Проявляется экспираторной одышкой, кашлем с небольшим количеством слизистой мокроты, признаками дыхательной недостаточности.
• Рак легких – злокачественное новообразование легкого возникающую из покровного эпителия слизистой оболочки бронхов и эпителия слизистой желез.
Профилактика болезней органов дыхания
Наиболее простым, но при этом очень важным методом профилактики болезней этого типа считается увеличение времени, которое человек проводит на свежем воздухе. Не менее важно часто проветривать помещение.
Следует отказаться от курения, а также регулярного употребления спиртного. Ведь вредные вещества, которые присутствуют как в табаке, так и в алкоголе травмируют и негативно влияют на слизистые оболочки. У злостных курильщиков значительно чаще диагностируется рак легкого, а также эмфизема легких, хронический бронхит.
В качестве других методов профилактики практикуется специальная дыхательная гимнастика, профилактические ингаляции из лекарственных трав. Людям, склонным к болезням органов дыхания, рекомендуется выращивать в доме как можно больше комнатных цветов, которые вырабатывают кислород.
В целом профилактика болезней органов дыхания состоит в здоровом и активном повседневном образе жизни.
Для того, чтобы был эффект необходимо пройти весь комплекс лечения?
ОСНОВНОЙ СИМПТОМ БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
А) слабость
Б) снижение аппетита
В) недомогание
Г) кашель с гнойной мокротой
ПАЦИЕНТ ВЫДЕЛЯЕТ МОКРОТУ ПО УТРАМ ПОЛНЫМ РТОМ ПРИ
А) бронхиальной астме
Б) бронхоэктатической болезни
В) пневмонии
Г) экссудативном плеврите
ХАРАКТЕР МОКРОТЫ ПРИ БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
А) гнойная
Б) «ржавая»
В) розовая пенистая
Г) стекловидная
НАИБОЛЕЕ ИНФОРМАТИВНЫЙ МЕТОД ДИАГНОСТИКИ БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
А) бронхография
Б) рентгеноскопия
В) спирометрия
Г) флюорография
34. ПАЛЬЦЫ В ВИДЕ «БАРАБАННЫХ ПАЛОЧЕК» И НОГТИ В ВИДЕ «ЧАСОВЫХ СТЕКОЛ» ВСТРЕЧАЮТСЯ ПРИ
А) хронических заболеваниях дыхательной системы
Б) острых заболеваниях дыхательной системы
В) острых заболеваниях пищеварительной системы
Г) хронических заболеваниях пищеварительной системы
ДРЕНАЖНОЕ ПОЛОЖЕНИЕ ПРИДАЕТСЯ ПАЦИЕНТУ С ЦЕЛЬЮ
А) облегчения отхождения
Б) снижения лихорадки
В) расширения бронхов
Г) уменьшения одышки
ОСЛОЖНЕНИЯ БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
А) лихорадка
Б) приступ экспираторного удушья
В) кашель с гнойной мокротой
Г) легочное кровотечение лихорадка
ПРОФИЛАКТИКА ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ
А) усиление питания
Б) устранение гиподинамии
В) отказ от алкоголя
Г) прекращение контакта с аллергеном
ПРИ СБОРЕ МОКРОТЫ НА ОБЩИЙ АНАЛИЗ ПАЦИЕНТА НЕОБХОДИМО ОБЕСПЕЧИТЬ
А) сухой пробиркой
Б) сухой банкой
В) стерильной пробиркой
Г) стерильной банкой
ПРИ ВЫДЕЛЕНИИ ГНОЙНОЙ МОКРОТЫ ПАЦИЕНТА НЕОБХОДИМО ОБЕСПЕЧИТЬ
А) чашкой петри
Б) стерильной банкой
В) индивидуальной плевательницей
Г) стерильной пробиркой
ИНДИВИДУАЛЬНАЯ КАРМАННАЯ ПЛЕВАТЕЛЬНИЦА ДОЛЖНА БЫТЬ ЗАПОЛНЕНА НА 1/4
А) водой
Б) физраствором
В) 25% раствором соды
Г) хлорамином
ПРИ ВЫДЕЛЕНИИ БОЛЬШОГО КОЛИЧЕСТВА ГНОЙНОЙ МОКРОТЫ В ПИТАНИИ ПАЦИЕНТА РЕКОМЕНДУЕТСЯ
А) увеличить количество соли
Б) увеличить количество белка
В) уменьшить количество соли
Г) уменьшить количество белка
РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ БРОНХОВ С ПРИМЕНЕНИЕМ КОНТРАСТНОГО ВЕЩЕСТВА
А) бронхоскопия
Б) бронхография
В) томография
Г) флюорография
АБСЦЕСС ЛЕГКОГО – ЭТО
А) воспаление легкого
Б) воспаление плевры
В) образование полости с гноем
Г) накопление жидкости в плевральной полости
ЗАБОЛЕВАНИЕ, КОТОРОЕ МОЖЕТ ОСЛОЖНИТЬСЯ АБСЦЕССОМ ЛЕГКОГО
А) острый бронхит
Б) пневмония
В) бронхиальная астма
Г) сухой плеврит
ВНЕЗАПНОЕ ПОЯВЛЕНИЕ ОБИЛЬНОЙ ГНОЙНОЙ МОКРОТЫ НА ФОНЕ ГЕКТИЧЕСКОЙ ЛИХОРАДКИ НАБЛЮДАЕТСЯ ПРИ
А) бронхиальной астме
Б) абсцессе легкого
В) пневмонии
Г) сухом плеврите
ДЛЯ АБСЦЕССА ЛЕГКОГО ХАРАКТЕРНА ЛИХОРАДКА
А) волнообразная
Б) гектическая
В) извращенная
Г) постоянная
ПРИОРИТЕТНАЯ ПРОБЛЕМА ПАЦИЕНТА ПОСЛЕ ПРОРЫВА АБСЦЕССА ЛЕГКОГО В БРОНХ
А) лихорадка
Б) слабость
В) кровохарканье
Г) кашель с гнойной мокротой лихорадка
ОСЛОЖНЕНИЯ АБСЦЕССА ЛЕГКОГО
А) недомогание
Б) головная боль
В) кашель с гнойной мокротой
Г) легочное
ХАРАКТЕР МОКРОТЫ ПРИ АБСЦЕССЕ ЛЕГКОГО
А) гнойная
Б) слизистая
В) стекловидная
Г) «ржавая»
ПРИ ЛЕЧЕНИИ АБСЦЕССА ЛЕГКОГО ИСПОЛЬЗУЮТСЯ ПРЕПАРАТЫ
А) антибиотики
Б) диуретики
В) антигистаминные
Г) кортикостероиды
ПРИ ДЛИТЕЛЬНОМ ПРИМЕНЕНИИ АНТИБИОТИКОВ У ПАЦИЕНТА МОГУТ РАЗВИТЬСЯ
А) отёки
Б) лихорадка
В) дисбактериоз
Г) увеличение массы тела
НЕСПЕЦИФИЧЕСКИЕ ВКЛЮЧЕНИЯ В МОКРОТЕ ПРИ БРОНХИАЛЬНОЙ АСТМЕ
А) лейкоциты
Б) эластические волокна
В) атипичные клетки
Г) эозинофилы
ПОХУДАНИЕ, КРОВОХАРКАНЬЕ, БОЛЬ В ГРУДНОЙ КЛЕТКЕ НАБЛЮДАЮТСЯ ПРИ
А) раке легкого
Б) бронхиальной астме
В) очаговой пневмонии
Г) остром бронхите
ФАКТОР РИСКА РАКА ЛЕГКОГО
А) ожирение
Б) переохлаждние
В) инфекция
Г) курение
РЕШАЮЩЕЕ ЗНАЧЕНИЕ В ДИАГНОСТИКЕ РАКА ЛЁГКОГО ИМЕЕТ
А) спирография
Б) лабораторная диагностика
В) экг
Г) рентгенография органов грудной клетки
Страница не найдена |
Страница не найдена |404. Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
293031
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
пульмонология 🌟 Поликлиника №1 РАН
Бронхиальная астма – это хроническое (чаще всего аллергическое) заболевание, которое характеризуется развитием обострений с характерной симптоматикой на фоне хронических воспалительных изменений в бронхиальном древе. Основными проявлениями астмы служат появление после воздействия аллергена экспираторной одышки, кашля, свистящих хрипов (которые можно слышать на расстоянии), тяжести в грудной клетке. Осложнениями на фоне приступа бронхиальной астмы могут быть: разрыв легкого с формированием пневмоторакса или пневмомедиастинума, ателектаз легкого (спадение доли легкого в результате закупорки дренирующего бронха густой слизистой пробкой), потеря сознания.
Механизм развития данного заболевания заключается в неинфекционном воспалении слизистой оболочки бронхов в результате активации иммунных клеток специфическим аллергеном. В свою очередь само воспаление поддерживает повышенную реактивность и гиперчувствительность бронхов к экзогенным воздействиям, что представляет собой замкнутый круг. Основным фактором риска развития астмы является генетическая предрасположенность к атопии (аллергическим реакциям). К внешним факторам, провоцирующими заболевание, относятся аллергены, инфекционные агенты, механические и химические раздражители, психическое и физическое переутомление, лекарственные препараты, курение. По механизму развития выделяют такие варианты астмы, как атопический (повышенная врожденная гиперреактивность), инфекционно-зависимый тип, аутоиммунный, психогенный, дисгормональный и адренергический. По течению болезни выделяют 4 степени тяжести: 1 степень характеризуется редкими симптомами (реже 1 раза в неделю), короткими обострениями, редкими ночными симптомами, объем форсированного выдоха за 1 секунду не менее 80 % от должного; 2 степень – ежедневные симптомы (но не чаще раза в день), ночные симптомы могут отмечаться чаще 2 раз в месяц,; 3 степень – частые ночные и дневные симптомы, ограничение форсированного выдоха за 1 секунду до 60 %; 4 степень – частые симптомы, значительно ограничивающие привычную физическую активность, снижение ОФВ1с менее 60 %.
В клинической картине данного заболевания основным проявлением служит приступ удушья или его эквиваленты (например, надсадный приступообразный кашель, одышка) на фоне воздействия раздражителя. Перед возникновением собственно приступа могут отмечаться предвестники (особенно при аллергическом характере) – аллергически ринит, покраснение конъюнктивы, редкий кашель. Приступ затрудненного выдоха (экспираторная одышка) сопровождается побледнением или посинением кожных покровов, принятием вынужденного положения ортопноэ (сидя с опорой и наклоном головы). Приступ завершается обычно после использования специфических препаратов (бронхолитиков) и характеризуется появлением влажного кашля, отделением вязкой мокроты и уменьшением одышки.
Диагностикой и лечением бронхиальной астмы занимается врач-терапевт, могут быть показаны консультации пульмонолога, иммунолога-аллерголога и других специалистов.
В основе диагностики лежит сбор анамнеза и жалоб, объективные осмотр, подтверждение обструктивного характера и обратимости, исключение других клинически схожих заболеваний. При выявлении жалоб характерна их связь с действием аллергенов или физических факторов, ухудшение состояния ночью и рано утром. В анамнезе важно отмечать указания на атопические заболевания у пациента и его родственников. При выслушивании легких могут отмечаться сухие распространенные хрипы (они отсутствуют при полной ремиссии), низкие показатели пиковой скорости выдоха, которую можно определить на первом же приеме. Инструментальное подтверждение обструкции возможно с помощью спирометрии (исследование дыхательных объемов и скоростей): при этом если выявляется признаки обструкции, то проводят тесты на ее обратимость (с бронхолитиками) – обратимость подтверждает диагноз бронхиальной астмы. Если на момент исследования патологии при спирометрии не отмечается, можно использовать провокационные тесты на выявление гиперреактивности. В анализе крови может определяться эозинофилия, повышение специфических антител, при аллергическом генезе заболевания показано проведение аллергодиагностики.
Дифференциальная диагностика бронхиальной астмы проводится в первую очередь с хронической обструктивной болезнью легких, бронхиолитом, бронхоэктатической болезнью, саркоидозом, раком легких.
Лечение включает как купирующую терапию по требованию, так и поддерживающую терапию, направленную на профилактику приступов. С этой целью используют такие бронхолитики, как бета-адреномиметики и холинолитики короткого и пролонгированного действия, глюкокортикоиды ингаляционные и пероральные, препараты других групп. При определении специфического аллергена может быть показана аллергенспецифическая иммунотерапия, с помощью которой можно достичь стойко ремиссии.
Симптомы и диагностика бронхоэктазов | Американская ассоциация легких
Каковы симптомы бронхоэктазии?
Симптомы бронхоэктазов развиваются через месяцы или годы и постепенно ухудшаются. Два основных симптома — это кашель и ежедневное выделение слизи (мокроты). К другим симптомам обычно относятся:
- Ежедневный кашель желтой или зеленой слизью
- Одышка, усиливающаяся во время обострения
- Утомляемость, усталость или усталость
- Лихорадка и / или озноб
- Хрип или свист во время дыхания
- Кашель с кровью или слизью, смешанной с кровью, заболевание, называемое кровохарканьем
- Боль в груди из-за повышенного усилия дышать
- Битье или утолщение кожи под ногтями
Как диагностируется бронхоэктаз?
Бронхоэктазия — недиагностированное состояние.Если есть подозрение на это, ваш врач сначала потребует подробный семейный анамнез и анализы крови, чтобы определить, есть ли у вас основное заболевание, которое может вызвать бронхоэктазы. Эти анализы крови также могут сказать вашему врачу, если у вас низкий уровень клеток крови, борющихся с инфекциями.
Поскольку это заболевание легких, ваш врач также захочет проверить вашу функцию легких. Они начнут с прослушивания ваших легких, чтобы проверить, нет ли закупорок и аномалий. Функциональные тесты легких могут определить, насколько хорошо работают ваши легкие.Кроме того, посев мокроты может определить, есть ли у вас в легких бактерии.
Как только они исключат другие причины ваших симптомов, наиболее распространенный способ диагностики бронхоэктазов — это рентген грудной клетки или компьютерная томография. Оба теста создают подробные изображения ваших легких, сердца или дыхательных путей и дают врачу полную картину вашей ситуации.
В тяжелых случаях, когда бронхоэктазы не поддаются лечению, врачи могут порекомендовать бронхоскопию. Эта гибкая узкая трубка вводится в дыхательные пути, чтобы помочь найти закупорки и источники инфекции.
Когда обращаться к врачу
Пациентам, у которых диагностирован бронхоэктаз, важно регулярно посещать врача для периодических осмотров. См. Вопросы, которые можно задать врачу.
Бронхоэктазия | NHLBI, NIH
Бронхоэктаз часто лечат с помощью лекарств, гидратации и физиотерапии грудной клетки (СРТ). Ваш врач может порекомендовать операцию, если бронхоэктазия изолирована от части легкого или у вас сильное кровотечение.
Если бронхоэктазы широко распространены и вызывают дыхательную недостаточность, ваш врач может порекомендовать кислородную терапию.
Цели лечения:
- Лечение любых сопутствующих заболеваний и инфекций легких.
- Удалите слизь (слизистое вещество) из легких. Поддержание хорошей гидратации помогает удалить слизь.
- Предотвратить осложнения.
Ранняя диагностика и лечение основной причины бронхоэктазов могут помочь предотвратить дальнейшее повреждение легких.
Кроме того, следует лечить любое заболевание, связанное с бронхоэктазами, например муковисцидоз или иммунодефицит.
Лекарства
Ваш врач может назначить антибиотики, бронходилататоры, отхаркивающие средства или разжижающие слизь лекарства для лечения бронхоэктазов.
Антибиотики
Антибиотики являются основным средством лечения повторных легочных инфекций, вызываемых бронхоэктазами. Для лечения этих инфекций часто используются пероральные антибиотики.
При трудноизлечимых инфекциях ваш врач может назначить внутривенные (IV) антибиотики. Эти лекарства вводятся через капельницу, введенную в вашу руку.Ваш врач может помочь вам договориться о том, чтобы поставщик услуг по уходу на дому назначил вам внутривенные антибиотики на дому.
Отхаркивающие и разжижающие слизь лекарства
Ваш врач может назначить отхаркивающие средства и разбавители слизи, чтобы помочь вам отхаркивать слизь.
Отхаркивающие средства разжижают слизь в легких. Их часто сочетают с противоотечными средствами, которые могут принести дополнительное облегчение. Разжижители слизи, такие как ацетилцистеин, разжижают слизь, облегчая откашливание.
Для некоторых из этих методов лечения мало информации, чтобы показать, насколько хорошо они работают.
Гидратация
Обильное питье жидкости, особенно воды, помогает предотвратить образование густой и липкой слизи в дыхательных путях. Хорошая гидратация помогает сохранять слизь в дыхательных путях влажной и скользкой, что облегчает откашливание.
Физиотерапия грудной клетки
СРТ также называется физиотерапией (FIZ-e-o-THER-ah-pe) или хлопками по груди или перкуссией. Эту технику обычно выполняет респираторный терапевт, но может выполняться и обученным членом семьи. При этом терапевт снова и снова бьет вас по груди и спине руками или устройством.Это поможет удалить слизь из легких, чтобы вы могли ее откашлять.
Вы можете сидеть с опущенной головой или лечь на живот с опущенной головой во время выполнения CPT. Сила тяжести и силы помогают вывести слизь из легких.
Некоторым людям делать CPT сложно или неудобно. Несколько устройств могут помочь с CPT, например:
- Электрический нагрудник, известный как механический ударник.
- Надувной терапевтический жилет, в котором используются высокочастотные воздушные волны, которые направляют слизь к верхним дыхательным путям, чтобы вы могли ее откашлять.
- Небольшое портативное устройство, через которое вы выдыхаете. Это вызывает вибрацию, которая вытесняет слизь.
- Маска, которая создает вибрацию, чтобы помочь отделить слизь от стенок дыхательных путей.
Некоторые из этих методов и устройств популярны среди пациентов и врачей, но мало информации о том, насколько хорошо они работают. Выбор обычно основывается на удобстве и стоимости.
Также используются несколько дыхательных техник, чтобы помочь переместить слизь в верхние дыхательные пути, чтобы от нее можно было откашляться.Эти методы включают технику форсированного выдоха (FET) и дыхание с активным циклом (ACB).
FET включает в себя пару выдохов и затем расслабленное дыхание. ACB — это метод FET, который включает упражнения на глубокое дыхание.
Другие методы лечения
В зависимости от вашего состояния врач также может порекомендовать бронходилататоры, ингаляционные кортикостероиды, кислородную терапию или хирургическое вмешательство.
Бронходилататоры
Бронходилататоры расслабляют мышцы вокруг дыхательных путей.Это помогает открыть дыхательные пути и облегчает дыхание. Большинство бронходилататоров — это ингаляционные препараты. Вы будете использовать ингалятор или небулайзер, чтобы вдохнуть тонкий туман с лекарством.
Ингаляционные бронходилататоры работают быстро, потому что лекарство попадает прямо в легкие. Ваш врач может порекомендовать вам использовать бронходилататор непосредственно перед проведением CPT.
Ингаляционные кортикостероиды
Если у вас также есть свистящее дыхание или астма с бронхоэктазами, ваш врач может назначить ингаляционные кортикостероиды (используются для лечения воспаления в дыхательных путях).
Кислородная терапия
Кислородная терапия может помочь повысить низкий уровень кислорода в крови. Для этого лечения вы будете получать кислород через носовые канюли или маску. Кислородную терапию можно проводить дома, в больнице или в другом медицинском учреждении. (Дополнительную информацию см. В статье «Кислородная терапия».)
Хирургия
Ваш врач может порекомендовать операцию, если никакие другие методы лечения не помогли и затронута только одна часть дыхательных путей. Если у вас сильное кровотечение в дыхательных путях, ваш врач может порекомендовать операцию по удалению части дыхательных путей или процедуру по остановке кровотечения.
В очень редких случаях тяжелых бронхоэктазов ваш врач может порекомендовать вам сделать трансплантат легкого, заменив больные легкие здоровыми легкими.
Бронхоэктатическая болезнь — Причины — NHS
Бронхоэктазия вызывается повреждением и расширением дыхательных путей легких. Это может быть результатом инфекции или другого заболевания, но иногда причина неизвестна.
Ваши легкие постоянно подвергаются воздействию микробов, поэтому в вашем организме есть сложные защитные механизмы, предназначенные для защиты легких от инфекции.
Если чужеродное вещество (например, бактерии или вирус) преодолеет эту защиту, ваша иммунная система попытается остановить распространение любой инфекции, отправив лейкоциты к месту заражения.
Эти клетки выделяют химические вещества для борьбы с инфекцией, которая может вызвать воспаление окружающих тканей.
У большинства людей это воспаление проходит, не вызывая никаких проблем.
Но бронхоэктазия может возникнуть, если воспаление навсегда разрушает эластичную ткань и мышцы, окружающие бронхи (дыхательные пути), вызывая их расширение.
Затем патологические бронхи заполняются избыточной слизью, что может вызвать постоянный кашель и сделать легкие более уязвимыми для инфекции.
Повторное инфицирование легких может привести к дальнейшему воспалению и дальнейшему расширению бронхов.
По мере повторения этого цикла повреждение легких становится все хуже.
Скорость прогрессирования бронхоэктазов может значительно различаться. У некоторых людей состояние ухудшается быстро, но у многих прогрессирование идет медленно.
Общие причины
Примерно в половине всех случаев бронхоэктазов не удается найти очевидную причину.
Ниже описаны некоторые из наиболее распространенных триггеров, которые были идентифицированы.
Детские инфекции
Около трети случаев бронхоэктазов у взрослых связаны с тяжелой легочной инфекцией в детстве, например:
Но поскольку в настоящее время имеются вакцины от этих инфекций, ожидается, что число детских инфекций станет меньше. частая причина бронхоэктазов в будущем.
Иммунодефицит
Некоторые случаи бронхоэктазов возникают из-за ослабленной иммунной системы человека, что делает его легкие более уязвимыми для повреждения тканей.
Медицинский термин для обозначения ослабленной иммунной системы — иммунодефицит.
Некоторые люди рождаются с иммунодефицитом из-за проблем с генами, которые они унаследовали от своих родителей.
Также возможно получить иммунодефицит после инфекции, такой как ВИЧ.
Аллергический бронхолегочный аспергиллез (ABPA)
У некоторых людей с бронхоэктазией заболевание развивается как осложнение аллергического состояния, известного как аллергический бронхолегочный аспергиллез (ABPA).
Люди с АБЛА страдают аллергией на вид грибов, известный как аспергиллы, который встречается в самых разных средах по всему миру.
Если человек с АБЛА вдыхает споры грибка, это может вызвать аллергическую реакцию и стойкое воспаление, которое, в свою очередь, может прогрессировать до бронхоэктазов.
Аспирация
Аспирация — это медицинский термин, обозначающий содержимое желудка, случайно попавшее в легкие, а не в желудочно-кишечный тракт.
Легкие очень чувствительны к присутствию посторонних предметов, таких как небольшие образцы пищи или даже желудочные кислоты, поэтому это может вызвать воспаление, ведущее к бронхоэктазу.
Муковисцидоз
Муковисцидоз — относительно распространенное генетическое заболевание, при котором легкие забиваются слизью.
Слизь создает идеальную среду для бактериальной инфекции, ведущей к появлению симптомов бронхоэктаза.
Патологии ресничек
Реснички — это крошечные, похожие на волосы структуры, выстилающие дыхательные пути в легких.Они предназначены для защиты дыхательных путей и помогают отвести лишнюю слизь.
Бронхоэктазия может развиться, если есть проблема с ресничками, что означает, что они не могут эффективно очищать дыхательные пути от слизи.
К состояниям, которые могут вызвать проблемы с ресничками, относятся:
- Болезнь Юнга — редкое заболевание, поражающее только мужчин, которое, как считается, вызвано воздействием ртути в детстве
- первичная цилиарная дискинезия — редкое заболевание, вызванное наследованием дефектные гены
Но поскольку правила использования ртути сейчас намного строже, чем в прошлом, ожидается, что синдром Юнга станет гораздо менее распространенной причиной бронхоэктазов в будущем.
Заболевания соединительной ткани
Определенные состояния, вызывающие воспаление в других частях тела, иногда связаны с бронхоэктазами.
К ним относятся:
Обычно считается, что эти состояния вызваны проблемами с иммунной системой, когда она ошибочно атакует здоровые ткани.
Симптомы, причины и факторы риска
Бронхоэктазия возникает при необратимом поражении бронхов, которые являются частью дыхательной системы.У человека будет постоянный кашель и частые инфекции, и ему будет сложно удалить мокроту.
Бронхоэктазия может возникнуть, когда заболевание или инфекция повреждают легкие, в результате чего они не могут удалить слизь. Поскольку слизь накапливается в легких, существует риск дальнейших инфекций и других повреждений.
Это может произойти в любом возрасте, но чаще всего встречается у женщин старше 60 лет.
В прошлом от бронхоэктазов часто страдали дети. Однако прогресс в области гигиенических стандартов, антибиотиков и программ иммунизации сделал детские инфекции, вызывающие это заболевание, менее распространенным.К 1980-м годам он, похоже, пошел на спад.
Однако теперь есть опасения, что он снова появляется.
В период с 2009 по 2013 год от бронхоэктазов страдали 213 человек на каждые 100 000 человек, и 340 000–522 000 взрослых прошли курс лечения. С 2001 года количество диагнозов ежегодно увеличивается примерно на 8 процентов.
Бронхоэктазия — серьезное заболевание. Без лечения это может привести к дыхательной или сердечной недостаточности. Однако ранняя диагностика и лечение могут помочь людям справиться с симптомами и предотвратить ухудшение состояния.
Бронхоэктазия развивается из-за поражения дыхательных путей. Для появления признаков и симптомов могут потребоваться месяцы или годы.
К наиболее частым симптомам относятся:
- постоянный ежедневный кашель
- выделение мокроты
- боль или дискомфорт в груди
- хрипы и одышка
- утолщение кожи под ногтями и ногтями на руках и ногах, а также ногти, которые могут изгиб вниз
- усталость и утомление
Легкие потрескивают, когда врач слушает их через стетоскоп.
У человека также могут быть повторные инфекции грудной клетки. Врачи считают это обострением. Каждая инфекция может вызвать ухудшение долгосрочных симптомов.
Позже признаки и симптомы могут включать:
- одышку
- трудности при ходьбе более 100 метров без остановки
- частые или тяжелые инфекции грудной клетки
- бледный или синий цвет кожи
- потеря веса
- медленный рост у детей
- усталость
- кровь в слизи
- кашель с кровью
- запах изо рта
Анализы могут показать:
- грибок в мокроте
- обширное поражение легких
У пациентов с тяжелыми бронхоэктазами может развиться больше серьезные состояния, такие как коллапс легкого и дыхательная недостаточность.Низкий уровень кислорода может привести к сердечной недостаточности.
Когда мы дышим, воздух входит в легкие и выходит из них через ряд разветвляющихся дыхательных путей, называемых бронхами. Обычно эти трубки плавно сужаются к краям каждого легкого.
Повреждения, вызванные бронхоэктазами, означают, что они расширяются, а не сужаются.
Реснички и слизь покрывают слизистую оболочку бронхов. Слизь защищает от нежелательных частиц, попадающих в легкие. Реснички похожи на крошечные волоски, которые сметают частицы и лишнюю слизь вверх из легких.
Это непрерывный процесс, хотя большинство людей не замечают выделения слизи, за исключением, например, сезонных простуд.
При бронхоэктазиях повреждение ресничек бронхов означает, что они не могут перемещать частицы и слизь вверх. Вместо этого накапливаются частицы и слизь. Мокрота становится липкой и трудно отводимой даже при кашле.
По мере сбора мокроты бактерии также собираются и начинают размножаться, что приводит к инфекциям, дальнейшим повреждениям и большему количеству мокроты.
Точная причина бронхоэктазов не выяснена. Однако повреждение бронхов может произойти во время инфекции или заболевания.
Муковисцидоз
Муковисцидоз (МВ) составляет почти половину случаев в Соединенных Штатах.
CF — это генетическое заболевание, поражающее секреторные железы. Слизь становится густой и липкой, закупоривая дыхательные пути, что приводит к инфекциям и повреждению легких.
Бронхоэктазы, не связанные с МВ, относятся к бронхоэктазам, не связанным с МВ.
Инфекции
Инфекции, повышающие риск, включают:
Широкий спектр факторов может привести к бронхоэктазу, в том числе:
- генетические аномалии
- иммунологические состояния
- аутоиммунные заболевания, такие как ревматоидный артрит обструкция дыхательных путей лежащие в основе недостатки, обусловленные генетическими факторами
Другие состояния здоровья
Помимо МВ, ряд других долгосрочных состояний могут повысить риск бронхоэктазов.
Хроническая обструктивная болезнь легких (ХОБЛ) : это хроническое заболевание, которое включает воспаление и повреждение легочной ткани, а также сужение дыхательных путей. Это может затруднить дыхание.
Дефицит антитрипсина (A1AT) : это генетическое заболевание, которое может привести к проблемам с легкими и печенью. Это может быть гастроэзофагеальный рефлюкс, микроаспирация и затруднение глотания.
Синдром Юнга : человек выделяет необычно вязкую слизь.
Аллергический бронхолегочный аспергиллез (ABPA) : Некоторые люди страдают аллергией на грибок аспергилл. Воздействие грибка может привести к воспалению и отеку дыхательных путей и легких.
Астма : тяжелая форма астмы, особенно если у человека также есть аспергиллез, может увеличить риск.
Первичная цилиарная дискинезия (PCD) или синдром Картагенера (KS) : Это наследственное заболевание, при котором реснички в дыхательных путях не работают должным образом.Они не могут эффективно вымывать выделения. Это может привести к рецидивирующим инфекциям.
Расстройства иммунодефицита : К ним относятся общий вариабельный иммунодефицит, ВИЧ и СПИД.
Хроническая легочная аспирация : Человек с этим заболеванием вдыхает пищу, слюну и другие нежелательные вещества в легкие. Это может быть связано с дефицитом альфа-1-антитрипсина.
Болезни соединительной ткани : Это аутоиммунные заболевания, которые включают болезнь Крона и синдром Шегрена.
Факторы окружающей среды и засорения
Закупорки : Если бронхоэктатическая болезнь поражает только одну часть легкого, это может быть признаком закупорки, возможно, из-за доброкачественного новообразования или вдыхаемого предмета, например арахиса.
Вдыхание токсинов : Вдыхание аммиака и других токсичных газов или жидкостей также может привести к бронхоэктазу.
Любая проблема с дыхательными путями или легкими требует медицинской помощи.
Врач рассмотрит симптомы и проведет медицинский осмотр.
Они могут порекомендовать следующие тесты:
- рентген грудной клетки
- компьютерная томография высокого разрешения (HRCT)
- спирометрия, которая измеряет функцию легких
- лабораторные тесты образцов мокроты
- анализы крови для оценки общее состояние здоровья
Они также могут проверить муковисцидоз, если человек находится в группе риска.
Человеку с бронхоэктазами может потребоваться постоянное наблюдение, чтобы проверить наличие инфекций или ухудшения состояния.
Поделиться на PinterestФизические упражнения могут помочь очистить выделения и улучшить общее самочувствие.Нет лекарства от бронхоэктаза, но раннее и эффективное лечение может помочь:
- уменьшить осложнения
- предотвратить инфекции и обострения
- контролировать секреции
- облегчить обструкцию дыхательных путей
- улучшить качество жизни
- остановить болезнь от прогрессирования
Для лечения инфекции врач может прописать:
- антибиотики, как при инфекции, так и текущие, для предотвращения новых инфекций
- бронходилататоры, обычно для вдыхания, для расслабления мышц дыхательных путей
- физических терапия и упражнения, чтобы помочь очистить выделения
- мукоактивных препаратов, чтобы помочь очистить слизь
- хорошее увлажнение, например, за счет употребления достаточного количества жидкости, чтобы уменьшить вероятность того, что слизь станет густой и липкой
Люди с основным заболеванием могут получить лечение этого состояния, и это может уменьшить симптомы и прогрессирование брата нхоэктатическая болезнь.
В тяжелых случаях может потребоваться кислородная терапия для повышения уровня кислорода в крови.
Лечение воспаления и скопления слизи
Иногда врачи назначают ингаляционные кортикостероиды для уменьшения воспаления, но исследователи говорят, что существует мало доказательств того, что это помогает.
Физиотерапия
Некоторые физические методы могут помочь отвести слизь.
Постуральный дренаж : Сидя или лежа в определенных положениях, сила тяжести поможет устранить застойные явления.
Перкуссия грудной клетки : терапевт постучит по грудной клетке выдавленными руками или перкуссионным устройством, чтобы разжижить слизь, чтобы пациент мог ее откашлять. Другие названия для этого — физиотерапия грудной клетки (СРТ) или хлопанье по груди.
Устройства : Некоторые устройства могут помочь разжижить слизь в легких, например электрическая хлопушка, надувной терапевтический жилет, использующий высокочастотные воздушные волны, или небольшое портативное устройство, вызывающее вибрацию.
Упражнения для укрепления мышц груди могут помочь человеку легче дышать.Также поможет физическая активность в целом.
Удаление бронхиальной обструкции
Если небольшой предмет застрял в дыхательных путях, врач удалит его.
Они могут использовать бронхоскоп, длинную тонкую гибкую трубку с лампой и камерой на конце, чтобы осмотреть дыхательные пути изнутри и при необходимости удалить препятствие.
Хирургия легких и эмболизация
Если бронхоэктатическая болезнь поражает только одно легкое или ограниченную область, или если повреждение серьезное и часто возникают инфекции, может потребоваться операция.
Иногда человеку с запущенными бронхоэктазами и кистозным фиброзом может потребоваться трансплантация легких.
Осложнения бронхоэктазов включают:
- повторные инфекции
- кровотечение в легких
- дыхательная недостаточность, приводящая к низкому уровню кислорода
- ателектаз или коллапс легкого, затрудняющий дыхание
- сердечная недостаточность из-за низкой уровни кислорода
Некоторые из них могут быть опасными для жизни. Если у человека с бронхоэктазами возникают какие-либо изменения, ему следует обратиться к врачу.
Регулярная вакцинация против определенных болезней может снизить риск повреждения, которое приводит к бронхоэктазу.
К ним относятся:
- корь, коклюш и пневмония для детей
- грипп и пневмококк для людей любого возраста, которые могут подвергаться риску
Другие шаги по снижению риска включают:
- избегание токсичных паров
- получение раннего лечения других проблем с легкими, таких как астма или ХОБЛ
- наблюдение за детьми, чтобы снизить риск их вдыхания игрушек и других мелких предметов
Курение может ухудшить любое состояние легких.Людям с бронхоэктазами следует избегать курения или бросить курить, если они уже курят. Как это сделать, может посоветовать врач.
Ранняя диагностика и лечение очень важны, особенно для детей.
Некоторые состояния, вызывающие бронхоэктазы, могут поддаваться лечению. Раннее лечение этих состояний может остановить прогрессирование болезни или даже обратить ее вспять.
Прогноз зависит от нескольких факторов, но в основном от того, насколько хорошо лечение помогает справиться с инфекциями и возможными осложнениями или предотвратить их.
Прогноз может быть хуже, если человек:
NHLBI отмечает, что при правильном лечении человек с бронхоэктазами может наслаждаться хорошим качеством жизни.
Важно обращаться за лечением при появлении симптомов и при их ухудшении.
Q:
Может ли курение или загрязнение дорожного движения вызвать бронхоэктазы?
A:
В нескольких научных статьях, опубликованных в последние годы, было обнаружено, что хотя такие раздражители, как курение или загрязнение дорожного движения, не вызывают бронхоэктазов, они могут значительно ухудшить состояние и симптомы.
Курение и загрязнение дорожного движения являются факторами риска развития ХОБЛ. При ХОБЛ наблюдается сужение бронхов, что приводит к скоплению слизи и нарушению дыхательной функции.
У людей, страдающих ХОБЛ в течение длительного времени, могут развиться бронхоэктазы.
Винсент Дж. Тавелла, MPH Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Бронхоэктазы — причины, симптомы, лечение
Бронхоэктазия — это долгосрочное заболевание легких, при котором поврежденные дыхательные пути вызывают скопление слизи и повторные серьезные инфекции легких.Главный симптом бронхоэктазов — влажный грудной кашель.
Лечение, вероятно, будет включать антибиотики и другие лекарства, в то время как физиотерапия используется для удаления слизи из легких. Было подсчитано, что примерно один из 550 новозеландцев страдает тяжелыми бронхоэктазами.
Причины
В легких дыхательные пути, называемые бронхами, образуют древовидную структуру, через которую воздух входит и выходит. Бронхи выстланы крошечными волосковидными выступами, называемыми ресничками, которые поднимают слизь вверх в легких, позволяя легко откашляться.
Бронхоэктатическая болезнь — это пожизненное заболевание, при котором некоторые бронхи покрываются рубцами и необратимо увеличены. В процессе болезни реснички повреждаются, поэтому они не могут эффективно смывать слизь.
В результате в пораженных частях легких накапливается слизь, что увеличивает риск развития легочных инфекций. Рецидивирующие инфекции могут вызвать дальнейшее рубцевание бронхов, и состояние может постепенно ухудшаться.
Около одной трети случаев бронхоэктазов у взрослых вызваны тяжелой инфекцией легких, имевшей место в детстве.До введения национальной программы иммунизации бронхоэктазы часто возникали в результате заражения корью или коклюшем. Сегодня бронхоэктазы чаще возникают в результате пневмонии.
Другие причины включают:
- Муковисцидоз
- Иммунодефицит
- Вдыхание содержимого желудка в легкие
- Вдыхание инородного предмета в легкие (если не лечить)
- Вдыхание вредных химических веществ, например: аммиака
- В редких случаях может быть врожденным (присутствует при рождении).
Во многих случаях основная причина состояния не может быть идентифицирована.
Признаки и симптомы
Основным симптомом бронхоэктазов является влажный кашель, который представляет собой кашель с выделением слизи (также известной как мокрота или мокрота). Кашель обычно усиливается по утрам и часто возникает из-за изменения осанки. Слизь может иметь желто-зеленый цвет и неприятный запах, что указывает на наличие инфекции.
Другие симптомы могут включать:
- Кашель с кровью (чаще встречается у взрослых)
- Неприятный запах изо рта
- Свистящее дыхание в груди — при прослушивании с помощью стетоскопа можно услышать характерный потрескивающий звук.
- Рецидивирующие легочные инфекции
- Снижение общего состояния здоровья
- При запущенных бронхоэктазах может возникнуть одышка.
Симптомы часто появляются медленно. По мере прогрессирования болезни кашель усиливается и выделяется все больше слизи.
Обратитесь к врачу, если у вас или вашего ребенка появляется постоянный влажный грудной кашель, который длится четыре недели и более.
Диагностика
Первоначальный диагноз бронхоэктаза основывается на симптомах пациента, его истории болезни и физическом обследовании.
Дополнительные диагностические тесты могут включать:
- Рентген грудной клетки
- КТ (компьютерная томография)
- Анализы крови
- Исследование слизи на наличие бактерий (анализ мокроты)
- Проверка уровня кислорода в крови
- Функциональные пробы легких (спирометрия).
Лечение
Бронхоэктатическая болезнь — это хроническое (длительное) заболевание, требующее пожизненного лечения. Хорошее лечение этого состояния жизненно важно для предотвращения продолжающегося повреждения легких и ухудшения состояния.Конечная цель лечения — очистить грудную клетку от слизи и предотвратить дальнейшее повреждение легких.
Два основных типа лечения:
Лекарства
- Антибиотики используются для лечения острых инфекций легких. Если инфекция тяжелая, может потребоваться лечение внутривенными антибиотиками в больнице.
- Бронходилататоры (применяемые у людей, страдающих астмой) для улучшения притока воздуха в легкие.
- Лекарства, уменьшающие воспаление в легких.
- Иногда можно использовать лекарства для разжижения слизи.
- Вакцинация против гриппа (гриппа) и пневмококковой пневмонии.
Физиотерапия и упражнения
Физиотерапия грудной клетки и постуральный дренаж используются для удаления слизи из легких. Обычно разрабатывается индивидуальная программа, в которой отрабатываются упражнения и дыхательные техники для очистки легких от слизи.
К другим важным факторам при лечении этого состояния относятся отказ от пыли, дыма и других раздражителей дыхательных путей, а также соблюдение сбалансированной и питательной диеты.
Также важно выявлять и лечить любые основные состояния, которые приводят к развитию бронхоэктазов.
В некоторых случаях тяжелых бронхоэктазов может быть предложено хирургическое вмешательство для удаления пораженной части легкого. Однако это вариант только в том случае, если заболевание локализовано на одном или двух небольших участках.
Профилактика
Министерство здравоохранения рекомендует следующие меры для предотвращения бронхоэктазов у детей:
- Бросьте курить (особенно во время беременности) и сделайте дом для некурящих
- Кормите детей грудью
- Соблюдение здорового сбалансированного питания
- Регулярно занимается спортом
- Раннее выявление и лечение инфекций органов дыхания
- Обеспечение тепла и сухости в доме (снижение вероятности инфекций грудной клетки)
- Иммунизируйте детей от таких болезней, как корь и коклюш, которые могут привести к бронхоэктазам.
- Делайте вакцину против гриппа каждый год.
- Не позволяйте младенцам и детям вдыхать посторонние предметы, такие как частицы пищи (например, не давайте бутылочку лежащему ребенку и следите за тем, чтобы младенцы сидели во время еды)
- Немедленно обратитесь за медицинской помощью, если в легкие попал посторонний предмет.
Список литературы
Ашер И., Эдвардс Э. (2013). Бронхоэктазия (веб-страница). Клинические рекомендации Starship. Окленд: Здоровье детей звездолета.https://www.starship.org.nz/guidelines/bronchiectasis/ [дата обращения: 17.02.20]
KidsHealth (2017). Бронхоэктазия (веб-страница). Педиатрическое общество Новой Зеландии (Крайстчерч) и Starship Foundation (Окленд). https://www.kidshealth.org.nz/bronchiectasis [дата обращения: 17.02.20]
Министерство здравоохранения (2018 г.). Бронхоэктазия (веб-страница). Веллингтон: Министерство здравоохранения Новой Зеландии. www.health.govt.nz/your-health/conditions-and-treatments/diseases-and-illities/bronchiectasis [дата обращения: 17.02.20]
NHS (2018).Бронхоэктазия (веб-страница). Реддич: Национальная служба здравоохранения (NHS)
Англия. https://www.nhs.uk/conditions/Bronchiectasis/ [дата обращения: 17.02.20]
O’Toole, M.T. (Ред.) (2017). Бронхоэктазия. Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (10-е изд.). Сент-Луис, Мичиган: Эльзевир.
Барнард, Л. Т., Чжан Дж. (2018). Воздействие респираторных заболеваний в Новой Зеландии: обновленная информация за 2018 г. (Отчет в формате PDF). Данидин: Университет Отаго. https://s3-ap-southeast-2.amazonaws.com/assets.asthmafoundation.org.nz/images/NZ-Impact-Report-2018_FINAL.pdf
Последняя редакция — февраль 2020 г.
Бронхоэктазия | Сидарс-Синай
Не то, что вы ищете?Что такое бронхоэктазия?
Бронхоэктазия — это заболевание, при котором влияет на дыхательные пути к легким. Часто это вызвано инфекцией или другим воспалительное состояние. Вы также можете родиться с заболеванием, которое делает его более вероятным. разрабатывать.Бронхоэктазия поражает стенки дыхательных путей. Со временем они становятся рубцы, воспаление и расширение. Тогда они не могут очистить слизь. Это повреждение может привести к серьезные инфекции легких и другие серьезные проблемы со здоровьем.
Дыхательные пути состоят из серии разветвлений труб. Они называются бронхами, а более мелкие — бронхиолами. Через эти трубки легкие доставляют в организм кислород. Они также удаляют углерод диоксид из организма.
Дыхательные пути часто имеют покрытие из слизь. Это липкое вещество помогает удалять пыль, бактерии и мусор с дыхательные пути. Крошечные волосковидные структуры (реснички) помогают продвигать слизь. Этот процесс очищает слизь. Со временем вы его проглатываете или кашляете.
Различные условия, например, инфекция может вызвать скопление слизи в дыхательных путях. Это наращивание создает идеальный место для роста бактерий.Это может привести к большему количеству инфекций. Каждая инфекция вредит дыхательные пути еще немного. Тогда у них больше шансов заразиться другой инфекцией.
Со временем эти повторяющиеся инфекции могут необратимо повредить стенки дыхательных путей. Дыхательные пути расширяются. Они становятся рубцами и утолщаются. Со временем они могут перестать переносить кислород в воздух из легких к телу. У любого человека может развиться бронхоэктазия. Но чаще встречается у женщин.У детей он чаще поражает мальчиков, чем девочек.
Бронхоэктазы не распространены в США. Это более распространено в тех частях мира, которые имеют плохой доступ к здравоохранению и более высокий риск инфекций легких.
Что вызывает бронхоэктазы?
Все, что вызывает постоянное повреждение дыхательных путей, может привести к бронхоэктазу. Курение — один из примеров. Легочные инфекции также являются основной причиной.То же самое и с заболеваниями, которые либо повреждают сами легкие, либо повышают вероятность легочных инфекций. К ним относятся:
- Муковисцидоз (приводит к почти 50 из каждые 100 случаев в США)
- Тяжелая инфекция пневмонии
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Коклюш или корь
- Туберкулез
- Грибковые инфекции
- Нарушения иммунодефицита
- Аллергический бронхолегочный аспергиллез (АБЛА)
- Заболевания, влияющие на функцию ресничек
- Хроническое вдыхание пищи или жидкости в легкие
- Некоторые аутоиммунные заболевания, такие как ревматоидный артрит
- Закупорка дыхательных путей (например, из-за предмет, вдыхаемый в детстве или из опухоли)
- Проблемы развития легких, которые были присутствует при рождении (врожденный)
Во многих случаях точная причина неизвестна.
Кто подвержен риску бронхоэктазов?
У вас больше шансов получить бронхоэктазия, если у вас есть заболевание, которое повреждает дыхательные пути или увеличивает ваш шанс легочной инфекции. Лечение этих проблем со здоровьем может снизить риск бронхоэктазы.
Каковы симптомы бронхоэктазии?
Повреждение дыхательных путей часто начинается в детстве.У вас могут не появиться симптомы в течение нескольких месяцев или лет после повторных инфекций. Общие признаки включают:
- Постоянный кашель (может переходить в кровь)
- Большое количество слизи (мокрота) кашлял ежедневно
- Одышка
- Свистящее дыхание
- Боль в груди
- Утолщение кожи под ногтями на руках и ногах (дубинка)
- Сильная усталость (утомляемость)
- Неспособность ребенка набрать вес и расти правильно
У некоторых людей симптомы практически отсутствуют.У других наблюдаются ежедневные симптомы, которые со временем ухудшаются.
Как диагностируется бронхоэктазия?
Ваш лечащий врач сначала спросить вас об истории вашего здоровья. Он или она также сдаст вам экзамен. Вам может понадобиться тесты, помогающие с диагностикой. Эти тесты могут помочь выяснить основные причины, которые может потребоваться лечение. Тесты могут включать:
- Chest CT сканировать. Показывает точные изображения ваших дыхательных путей. Обычно используется для поставьте диагноз.
- Сундук Рентгеновский снимок. Здесь представлена информация о вашем сердце и легких.
- Кровь тесты. Это сделано, чтобы выяснить, есть ли у вас основное условие
- Мокрота культура. Это делается, чтобы увидеть, содержит ли ваша мокрота определенные бактерии или грибы.
- Пот тест или генетическое тестирование. Это делается для исключения муковисцидоза.
- Кровь тесты. Это делается, чтобы увидеть, есть ли у вас низкий уровень антител. (иммуноглобулины) в крови.
- Легкое функциональные тесты. С их помощью можно увидеть, насколько сильно у вас повреждены легкие.
- Бронхоскопия. Это смотрит внутрь дыхательных путей. Это сделано, если вы не отвечаете к лечению.
Как лечится бронхоэктазия?
Бронхоэктатическая болезнь часто лечится лекарствами. Вам также может потребоваться физиотерапия. Вам также следует избегать обезвоживания. Употребление достаточного количества воды может помочь предотвратить сгущение слизи, что может затруднить откашливание.
Некоторые возможные лекарства, которые вы можете принимать:
- Антибиотики. Лечат повторные инфекции.
- Бронходилататоры. Они расслабляют мышцы дыхательных путей и заставляют дышать Полегче.
- Вдохнул стероиды. Они уменьшают воспаление (часто используются в одном ингаляторе). как бронходилататоры)
- Отхаркивающие и разжижающие слизь. Они помогают разжижать слизь в легких и облегчить откашливание.
- Противоотечные средства. Это помогает уменьшить скопление.
Физиотерапия грудной клетки — другое важная часть лечения. Он включает в себя многократные удары по груди и спине, чтобы освободите легкие от слизи. Вы также можете изучить специальные методы дыхания. Эти может переместить слизь в верхнюю часть дыхательных путей, чтобы вы могли ее откашлять.Ваш Поставщик медицинских услуг также может посоветовать использовать портативное или носимое устройство. Эти помогают двигаться и очистить легкие от слизи. Доступно много устройств. Ваш провайдер скажет вам варианты, которые лучше всего подходят для вас.
Некоторым людям может потребоваться кислородная терапия. Уровень кислорода в их крови может быть слишком низким. Ваш лечащий врач также может посоветовать операцию. Это может быть вариант, если другие методы лечения не помогли и заболевание изолировано в одной области легкого.В редких случаях может потребоваться пересадка легкого.
Ваш план лечения будет зависеть от серьезность ваших симптомов, другие состояния вашего здоровья и другие факторы. Рано диагностика и лечение могут остановить ухудшение состояния.
Какие возможные осложнения при бронхоэктазии?
Дыхательная недостаточность — одно из возможных осложнений. Это происходит, когда из легких в кровь поступает недостаточно кислорода.Это может вызвать сильную одышку. Ваша кожа также может стать голубоватой. Вам может потребоваться кислородная терапия или CPAP (постоянное положительное давление в дыхательных путях).
При повреждении дыхательных путей они может привести к тому, что стенки некоторых кровеносных сосудов дыхательных путей станут тоньше. Это с большей вероятностью разорвется и вызовет кровотечение из легкого. Это называется кровохарканьем.
Если слизь становится густой и блокирует все дыхательные пути, часть легкого также может разрушиться.Это может вызвать одышку.
Что я могу сделать, чтобы предотвратить бронхоэктазы?
Следующие шаги могут помочь предотвратить бронхоэктазы:
- Убедитесь, что у вас и ваших детей есть сделали прививки от кори и коклюша.
- Делайте ежегодные прививки от гриппа и рекомендуйте пневмонию прививки
- Держитесь подальше от вредных веществ, которые может повредить ваши легкие, например, дым, газы и пары.
- Немедленно обратитесь за лечением любого легкого инфекции.
- Понаблюдайте за детьми, чтобы убедиться, что они не вдыхать мелкие предметы. Немедленно обратитесь за медицинской помощью, если это произойдет.
- Быстро вылечите любое заболевание, которое может вызывают бронхоэктазы.
Как лечить бронхоэктазы
Ваш лечащий врач сообщит как управлять бронхоэктазами.Эти инструкции могут включать:
- Прививка от гриппа и пневмонии
- Часто мыть руки
- Отказ от курения
- Правильное питание
- Как избежать обезвоживания
- Сохранение физической активности
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему врачу, если у вас есть следующие симптомы:
- Лихорадка
- Проблемы с дыханием
- Другие признаки инфекции
Если ваши симптомы ухудшатся, запланируйте скоро обратитесь к своему врачу.
Основные сведения о бронхоэктазах
- Бронхоэктазия — это заболевание, при котором поражаются дыхательные пути к легким. Со временем дыхательные пути перестают очищать слизь так хорошо, как раньше. Тогда повышается вероятность заражения.
- Это часто бывает вызвано инфекцией или другое воспалительное состояние. Вы также можете родиться с заболеванием, которое заставляет его с большей вероятностью разовьется.
- Со временем это может вызвать серьезные проблемы со здоровьем у некоторых людей. К ним относятся сердечная или дыхательная недостаточность.
- Раннее лечение респираторных заболеваний может помочь предотвратить бронхоэктазы. Это также может предотвратить ухудшение состояния.
- Лечение может включать медикаменты и физиотерапию. Вам также может потребоваться внести некоторые изменения в образ жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас возникнут вопросы.
9 Общие симптомы бронхоэктазов
Бронхоэктазы — хроническое заболевание легких, при котором дыхательные пути в легких покрываются рубцами и утолщаются. Заболевание может поражать одно или оба легких и вызывать повреждение части или всего легкого.
Основным симптомом бронхоэктазов является избыток слизи, что может привести к развитию у пациента инфекций и общей деградации легких.Вот наиболее распространенные симптомы бронхоэктаза по данным Американской ассоциации легких и Британского фонда легких.
ПОДРОБНЕЕ: Узнайте больше об общих признаках и симптомах бронхоэктазов.
Постоянный кашель
Постоянный кашель, при котором пациент часто кашляет желтой или зеленой слизью. Кашель возникает из-за чрезмерного скопления слизи в легких. Продолжительный кашель также может привести к другим проблемам, таким как недержание мочи или утечка мочевого пузыря.
Затруднение дыхания
Возникнут респираторные проблемы, которые со временем могут ухудшиться по мере прогрессирования болезни. Некоторые пациенты могут испытывать хрипы или свистящие звуки при дыхании.
Боль в груди
Продолжительные приступы кашля и затрудненное дыхание могут привести к тому, что некоторые пациенты будут испытывать боль в груди.
БОЛЬШЕ: Что такое бронходилататоры?
Проблемы с носовыми пазухами
Боль в носовых пазухах, закупорка носовых пазух и головные боли могут возникать из-за избытка слизи.

