ОРВИ у детей: симптомы и эффективное лечение
ОРВИ это острая инфекция дыхательных путей, сопровождающаяся повышением температуры, насморком, чиханием, кашлем, боль в горле, головной болью, ухудшается общее состояние.
ОРВИ у детей симптомы и лечение во многом зависят от вируса, вызывающего данную патологию. К примеру, если это обычная риновирусная инфекция, проходящая в течение 5-7 дней самостоятельно, то грипп может либо излечиться, либо привести к осложнениям и смерти.
Заболевание стоит на первом месте по обращению к врачам-педиатрам. Услышав такой диагноз, родители успокаиваются, считая, это банальной простудой, проходящей самостоятельно.
Большинство случаев ОРВИ проходит в среднем за неделю. Но происходят случаи, когда при легкой инфекции у детей возникают осложнения в виде отитов, гайморитов, фронтитов, стенозов, пневмонии и многих других при присоединении вторичной бактериальной флоры.
Особенно это касается детей с ослабленным иммунитетом, детей первых месяцев жизни, из социально неблагополучной среды, вследствие отсутствия должного ухода.
При выполненных советах, других этапов может и не понадобиться. Проигнорировав, можно навредить ребенку и потом бегать длительное время по врачам, тратить немалый бюджет на лекарства, анализы, измучить себя и малыша.
Симптомы и признаки ОРЗ у детей
Симптомы выражаются разной степенью, одни детки почихают, посопливят несколько дней и проходит, других температура мучает днем и ночью, у третьих уже на 2-ой день возникают осложнения.
Частые признаки следующие:
- Красные глаза;
- Отсутствие либо снижение аппетита;
- Умеренно выраженная головная боль;
- Беспокойство;
- Температура тела повышается от 37оС до 40оС;
- Нарушение бодрствования и сна;
- У некоторых детей возникает транзиторная диарея;
- Плаксивость;
- Апатия – ребенок ничего не хочет делать, играть;
- Появление насморка;
- Подкашливание либо кашель;
- Боль в горле.

Проявления зависят от вируса, которым было вызвано заболевание.
- Локализация — место, в дыхательных путях, где оседает вирус;
- Течение;
- Длительность болезни;
- Частота осложнений.
У каждого вируса есть излюбленное место размножения. Опытный, грамотный специалист знает такие нюансы и знаком с особенностями протекания в пораженных органах, высказать предположение о причинах возникновения, виде вируса, которого ребенок подхватил.
Ниже, перечисление часто встречающихся вирусов и места поражения. Чтобы и родители ориентировались, что мог подхватить ребенок и как помочь.
Грипп
Вирус гриппа – имеет сезонность в распространении, как правило, осень – зима. В эти времена погода люди проводят время в закрытых теплых помещениях, где вирусу комфортно развиваться.
Грипп – любит трахею, поэтому вызывается трахеит, когда ребенок кашляет сухим надрывным, «царапающим» кашлем. Это предоставляет мучение по ночам.
Температура при гриппе, в отличие от других ОРВИ у детей повышается стремительно быстро, достигает нередко 40оС, появляется сильная головная боль (как при менингите), дети постарше жалуются на боли в мышцах, в суставах.
Это тяжелая острая респираторная вирусная инфекция. Поэтому, чтобы уменьшить летальность детей, особенно первого года жизни – рекомендуют вакцинироваться перед началом эпид.сезона.
Аденовирусная инфекция — Детям и родителям доставляет массу неприятностей. Причина в том, что она поражает сразу несколько систем организма.
Если наблюдаете у ребенка симптомы:
- ларингит (поражение гортани),
- жидкий стул,
- покраснение и слизистые выделения из глаз,
- повышение температуры,
- умеренная интоксикация – это похоже на аденовирус.
Неприятно то, что длительность таких явлений может составлять около 14 дней.
Риновирусная инфекция
Риновирусная инфекция — может прилипать к ребенку до 3- 4 раз за сезон, все потому, что у вируса много разновидностей, переболев одной из форм, иммунитета к другому иду не создается.
Проявления этой инфекции легкие. Это банальный насморк, постоянное вытекание слизи из носовых ходов, которое сопровождается чиханием.
При затекании слизи по задней стенке глотки, а не на наружу, возникает подкашливание, особенно по утрам. Болезнь, кстати, очень заразна особенно в детских дошкольных учреждениях, именуемых детским садом.
Проходит в течение 5-7 дней и родители, особо не обращают внимания, принимая его за простуду. Следует предотвращать присоединения вторичной инфекции, которая может проявиться в виде осложнений у ослабленных деток.
Респираторно – синцитиальная инфекция
Для взрослого человека и детей старшего возраста она не опасна. Волноваться следует, если возникает у грудных и детей с отягощенной наследственностью по аллергическому риниту, бронхиальной астме.
Вирус локализуется в нижних дыхательных путях. У малышей постарше в бронхах, у детей первого года жизни в бронхиолах.
Отсюда и клиника заболевания:
- повышенная температура тела, (протекает и при нормальной температуре),
- кашель сухой, через несколько дней без соблюдения рекомендаций, возникает одышка.

Все о кашле во время орви можно прочитать в статье Кашель при орви у детей.
Ребенку тяжело дышать, не может выдохнуть воздух в полном объеме, появляется втяжение грудной клетки. Родители в страхе и панике, вызывают скорую помощь и их благополучно госпитализируют в стационар.
Лечение ОРВИ у детей
Как описывалось выше, большая часть ОРВИ проходит самостоятельно в среднем в течение недели. Для этого достаточно выполнять универсальные рекомендации, применимые при любом инфекционном заболевании, когда малыш нуждается в повышенном внимании.
Рекомендации легки в исполнении, не требуют расходов или трудоемкого процесса.
Выполняя с первых дней болезни, родители экономят бюджет и помогают ребенку скорее избавиться от неприятных ощущений. Ведь болеть, быть неактивным, ребенку дается тяжело. Маме смотреть на болезненность так же невыносимо.
Общие рекомендации по лечению ОРЗ у детей:
Микроклимат в доме
Врачи постоянно говорят о том, что нужно чаще делать влажную уборку, увлажнять воздух.
В случае сухого кашля, влажный воздух поможет избежать «царапания» и разжижать вязкую мокроту, которая прилипает к стенкам дыхательных путей, высыхает и не дает ребенку покоя приступами.
Влажность проверяют специальным прибором. Для повышения влажности, поставьте таз с водой в комнату, где спит ребенок. Развесьте влажные полотенца на батарею или приобретите специальный увлажнитель воздуха.
Температура в комнате — как только ребенок заболевает, мама старается его укутать, согреть, оградить от сквозняков, согреть дом, чтобы не замерзал. Подход в корне неправильный.
Температура на уровне 22 С наиболее оптимальная, в том числе зимой. Вирусам развиваться при такой температуре воздуха, они становятся неактивными. Вязкая мокрота, при теплом воздухе, разбухает, трудно отделяется и как следствие повышает количество приступов кашля и мучений ребенка.
Частые прогулки на воздухе – прогулка нужна независимо от погоды, будь то дождь, снег.
Свежий воздух, в котором вирусные частицы быстро погибают, благотворно влияет на состояние здоровья.
Есть убеждения, что при повышенной температуре тела лучше сидеть дома.
Если, несмотря на цифры термометра, малыш чувствует себя хорошо, бодр и активен, гулять не запрещено. Главное держать дистанцию со здоровыми ребятами, чтобы не заразить.
Обильное питье – Родители часто игнорируют совет.
Причиной может служить отказ ребенка от питья, недостаток времени, а то и банальная лень.
Родителям следует знать – вода и любая другая жидкость, благотворно влияет на скорейшее выздоровление.
Во-первых, она может «смывать» вирус из организма вместе с мочой, во-вторых, снимает интоксикацию, помогает снизить температуру тела, в-третьих, восполняет дефицит жидкости.
Дают больному ребенку все, что он любит пить: травяные чаи, компот из сухофруктов, не сладкий сок.
Медикаментозные препараты при ОРЗ у ребенка
Если на первом этапе лечения не соблюдались рекомендации, следующая ступень – применение лекарственных средств. Для устранения симптомов и облегчения состояния.
Наиболее часто употребляемые и назначаемые:
- Противовирусные лекарственные средства;
- Капли от насморка;
- Препараты от кашля;
- Снижающие температуру при ОРЗ у детей.
- Народные методы.
Противовирусные средства
Делятся они следующим образом:прямого действия (действуют на сам вирус), готовый интерферон, вещества увеличивающие образование интерферона.
Выбор группы препарата, во многом зависит от инфекционного агента, который привел к болезни.
Препараты прямого действия
Влияют на вирус, блокируя его размножение, не дают ему распространяться по клеткам и проникать в них. В скором времени, при таком воздействии, вирус погибает и происходит выздоровление.
Нейраминидаза – фермент, который содержится в частицах вируса гриппа. При обозначении он пишется в названии штамма буквой «N». (h2N1).
При обозначении он пишется в названии штамма буквой «N». (h2N1).
Блокаторы нейроминидазы, на 2020 год, являются единственными средствами, которые успешно прошли клинические исследования и доказали свою эффективность у большой популяции пациентов.
Механизм действия состоит в торможении данного фермента, без которого вирусная частица не может проникнуть в клетку и размножаться там, способствуя элиминации.
В этой группе: Тамифлю, Ремантадин, Реленза,
Лекарства, повышающие образование интерферона
Во время инфекции, организм больного начинает синтезировать специальные защитные вещества, именуемые интерферонам. Они помогают атаковать вирус, остановить его размножение и распространение.
Второй эффект – это стимуляция иммунитета. Срок образования данных веществ может значительно колебаться.
Поэтому стали применять средства, которые повышают образование интерферона.
Злоупотреблять нельзя так, как организм в дальнейшем не сможет синтезировать интерферон самостоятельно. Немаловажным моментом является борьба организма против собственных клеток при регулярном использовании.
Немаловажным моментом является борьба организма против собственных клеток при регулярном использовании.
Названия препаратов: Кагоцел, Лавомакс, Циклоферон, Неовир.
Готовый интерферон
Этот класс назначается на право и на лево, врачами, всех специальностей. Сами пациенты уверены, что выздоравливают быстрее, применяя интерферон.
Следует учитывать, что клиническими испытаниями их эффективность не подтвердилась.
Готовые интерфероны заменяют организму собственные, выполняя их роль.
Бесконтрольное применение так же чревато осложнениями в виде аутоиммунных болезней (клетки иммунитета борются против собственных клеток хозяина).
От предыдущей группы отличаются меньшим количеством аллергических реакций.
Сюда относятся: Виферон, Гриппферон, Интерфераль, Генфаксон, Бетаферон.
Капли от насморка
Насморк или на научном – ринит, характеризуется выделением слизи из носовых ходов, чиханием, затруднением дыхания.
Возникает вследствие размножения вируса на слизистой и воспалением в полости носа. Если он не проходит длительное время, возникают другие симптомы в виде головной боли, нарушения сна.
Если он не проходит длительное время, возникают другие симптомы в виде головной боли, нарушения сна.
Чтобы улучшит состояния ребенка назначаются препараты:
- Морская вода;
- Сосудосуживающие;
- Противоаллергические;
- С содержанием интерферона.
Оптимальное назначение для детей – это морская вода или промывание физ. раствором. Преимущество – отсутствие побочного эффекта, быстрая элиминация вируса.
Сосудосуживающие средства детям по возможности не применять. При неправильной дозировке, использовании взрослых норм у ребенка возможно токсическое отравление. Если избежать применения — невозможно, следует сократить прием до минимума.
Для уменьшения отека слизистой, некоторые врачи могут назначить противоаллергические капли в нос.
Капли с интерфероном используются для повышения местного иммунитета в носу.
Препараты от кашля
Различают сухой и влажный кашель, который сопровождает большое количество болезней, вызванных ОРВИ.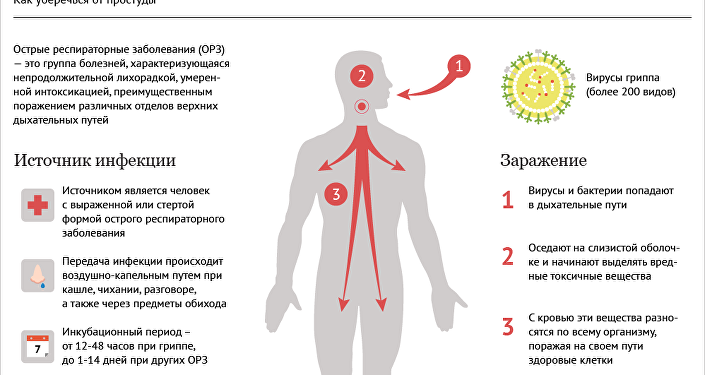 От вида кашля зависит какие медикаменты принимать.
От вида кашля зависит какие медикаменты принимать.
Сухой кашель – неприятный, ребенок постоянно пытается откашлять, «дерет,царапает» горло, по ночам возможны короткие приступы, мешающие уснуть и чаду и маме. Родители хотят скорее избавить от мучений маленького страдальца.
В лечении следует всего лишь перевести его во влажный. Если обильное питье и остальные общие рекомендации не помогли, в ход идут лекарственные вещества.
В первую очередь стараются назначать сиропы или таблетки растительного происхождения так, как они имеют меньше последствий для организма.
Такие, как Гербион, Бронхикум, Мукалтин, Геделикс.
Из синтетических: Амбро, Лазолван, Амборобене.
Эта группа позволит разжижить мокроту и быстрее вывести слизь из дыхательных путей.
Иногда назначают противокашлевые лекарства, действующие на дыхательные центры в нервной системе.
Желательно отказаться от их приема, если только у вас не коклюш, или продолжительный затяжной кашель. Причина в огромном количестве побочных эффектов.
Причина в огромном количестве побочных эффектов.
Влажный кашель протекает более благоприятно.
Правда, иногда может затянуться на недели и тогда тоже начинается поиск средств, для лечения.
Использовать в данном случае, следует препараты, которые помогают быстрому выведению жидкой мокроты.
Растительные: Доктор Мом, Гербион от влажного кашля, Аскорил. Другие: Амброксол, Ацетилцистеин, Коделак бронхикум.
Температура при ОРЗ у детей
Появление повышенной температуры всегда пугает родителей, они начинают метаться в панике, искать различные методы для ее снижения.
Бороться надо не с температурой, с причиной, которая ее вызвала. Ведь все знают, что это способ детского организма самостоятельно вывести зловредный патоген через пот, открытые поры, «поджарить» агрессора.
Часто дети легко переносят ее, в отличие от взрослых. До 38,5оС они могут бегать, резвиться, если температура не вызвана более грозными агентами типа менингококка.
Многие родители считают, что необходимо сбивать температуру при достижении 38оС. Это не совсем правильно.
Это не совсем правильно.
Сбивать ее следует тогда, когда родитель видит, что ребенок тяжело переносит лихорадку. Принимать меры следует даже если на градуснике всего лишь 37,0оС.
Жаропонижающие средства, используемые у детей, относятся к классу нестероидных противовоспалительных.
В детской практике выбор ограничен из-за возможных побочных эффектов. Несмотря на это в аптеках можно найти великое множество лекарств, запрещенных, например, в Европе к употреблению детьми.
К рекомендованным, прошедшим клинические испытания относятся: парацетамол и ибупрофен. Давать их следует через 4-6 часов временного интервала.
Случается так, что при одном типе ОРЗ может не помогать парацетамол, а помогать ибупрофен и наоборот. Следует держать в аптечке оба средства.
В больницах и поликлиниках практикуют применение литической смеси, которая уменьшит в течение 20 минут лихорадку.
Народные средства при лечении ОРВИ у детей
Многие родители стараются использовать любой вариант избежать применения лекарств. Во многом такой подход оправдан, так можно избежать вредного воздействия на растущий организм, лекарствами. Использование трав, фруктов, овощей, меда дается легче и для восприятия ребенком.
Во многом такой подход оправдан, так можно избежать вредного воздействия на растущий организм, лекарствами. Использование трав, фруктов, овощей, меда дается легче и для восприятия ребенком.
Обильное питье. Для заваривания травяных чаев, при ОРВИ рекомендуется использование с эффектом антисептическим, противовоспалительным, болеутоляющим. Это: ромашка, мать-и-мачеха, зверобой, календула, чай с малиной, медом в умеренном количестве.
Высокая температура. При появлении лихорадки, можно использовать марлю или салфетку, смоченную в растворе воды и водки. Протирать ею подмышечные впадины, локти, прикладывать ко лбу (места поверхностного расположения сосудов).
Снять все вещи и укутать во влажную холодную простыню. Есть варварский, но эффективный метод – окунуть ребенка в прохладную воду. Чай с малиной и здесь поможет, поскольку обладает потогонным эффектом. Но выпить надо много около 0,5 литра.
Насморк — лечат ингаляциями с различными растворами: с солью, с содой, картофельным отваром. Нужно следить, чтобы температура раствора была не высокой, не вызвала ожог.
Нужно следить, чтобы температура раствора была не высокой, не вызвала ожог.
Детям грудного и младшего возраста, такие ингаляции не подходят. Здесь можно использовать капли с алоэ. Для приготовления развести сок алоэ с кипяченой водой 1 к 10. Капать несколько раз в день. Можно использовать турунды в нос, смоченные в слегка подсоленной воде.
Кашель – методы так же делятся для влажного и сухого. Если кашель сухой – ингаляции на минеральной воде в специальном компрессорном ингаляторе. Давать молоко с содой по пол стакана 2-3 раза в день. Методы позволят «смягчить» горло.
Влажный кашель лечится настоем: в средней по размерам редьке делается отверстие, вырезая сердцевину, туда добавляется ложка меда, настаивать пока редька не выпустит достаточно сока. Раствор лимоном и медом. Пол стакана лимонного сока смешивается с 2 ст.л меда.
Данным метод применим в старшем возрасте, не имеющих аллергию на мед и цитрусы.
Как быстро вылечить ОРВИ у ребенка?
Для быстрого излечивания и без медикаментов, нужны те же универсальные мероприятия.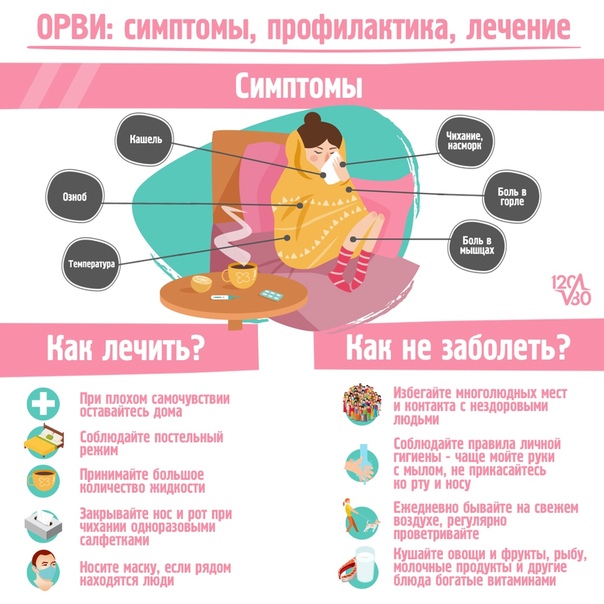 Начинать их надо с первого чиха и соплей.
Начинать их надо с первого чиха и соплей.
Начать соблюдать водный режим. Детям до года 100 мл жидкости на кг веса, после года плюс 50 мл на каждый кг веса.
Промывать нос физ.раствором каждые 3 часа, полоскать горло можно например хлорофилиптом,
Если там уже появилось покраснение подойдет раствор соды с солью.
Вывести ребенка на свежий воздух и пробыть там не менее 30 минут. Дитя побегает, попрыгает, «разгонит» кровь и иммунитет будет работать быстрее (если нет выраженной слабости)
Не забываем про увлажнение воздуха в доме
Можно использовать интерферон в нос (но эффективность не доказана)
В общем, быстрота выздоровления зависит от оперативности родителей в создании благоприятных условий и отпаивании малыша.
Лечение ОРВИ у детей по Комаровскому
Он категорически не приемлет использование народной медицины и гомеопатии, противоаллергических средств, при ОРВИ и ОРЗ, отхаркивающих средств. Интерфероны – считает врач пустой тратой денег.
Одобряет: В эфирах врача на первом месте так же идут базовые рекомендации перечисленные в начале.(питье, свежий воздух, влажность и температура в помещении, соляные растворы в нос).
Так же он рекомендует вакцинопрофилактику при гриппе и избегания мест с высокой плотностью людей.
Показания для госпитализации
Только врач определит, необходима ли госпитализация. Но это не означает, что можно просто сидеть и ждать, когда же амбулаторная поликлиника отправит к вам врача. Примеры, когда необходимо обратиться к врачу и скорее ребенка с такими проявлениями госпитализируют:
- Сильная головная боль с рвотой
- Отсутствие эффекта терапии в течение 3-х дней
- Если ребенку стало хуже, после видимого улучшения
- Умеренно повышенная температура в течение 7 дней
- Затруднение дыхание и втяжение грудной клетки (дыхательная недостаточность)
- Появление отечности на фоне температуры
- Сыпь неясной этиологии, особенно, если она не исчезает при надавливании.

Меры профилактики ОРЗ
Предотвратить возникновение болезни у любимого малыша, хотелось бы всем. К сожалению вирусов на Земле намного больше и не болеть, не получится. Но соблюдение мер профилактики позволит повысить устойчивость организма, либо переносить в легкой форме.
- Соблюдение гигиены в виде мытья рук;
- Употребление фруктов и овощей в их естественный сезон;
- Закаливание;
- Увлажнять слизистые оболочки дыхательных путей;
- Вакцинация.
Своевременное обращение к врачу и профилактические меры – главной залог здоровья ребенка.
ОРВИ: симптомы и лечение у детей, как лечить вирусную инфекцию
Острые респираторные вирусные инфекции — самые частые детские заболевания. У некоторых малышей они фиксируются до 8-10 раз в год. Именно в силу своей распространенности ОРВИ «обросли» массой предрассудков и ошибочных мнений. Одни родители сразу бегут в аптеку за антибиотиками, другие верят в силу гомеопатических антивирусных препаратов. Авторитетный детский врач Евгений Комаровский рассказывает о респираторных вирусных инфекциях и о том, как правильно действовать, если ребенок заболел.
У некоторых малышей они фиксируются до 8-10 раз в год. Именно в силу своей распространенности ОРВИ «обросли» массой предрассудков и ошибочных мнений. Одни родители сразу бегут в аптеку за антибиотиками, другие верят в силу гомеопатических антивирусных препаратов. Авторитетный детский врач Евгений Комаровский рассказывает о респираторных вирусных инфекциях и о том, как правильно действовать, если ребенок заболел.
О заболевании
ОРВИ — это не одна конкретная болезнь, а целая группа похожих друг на друга по общим симптомам недугов, при которых воспаляются дыхательные пути. Во всех случаях в этом «виновны» вирусы, которые проникают в организм ребенка через нос, носоглотку, реже — через слизистую оболочку глаз. Чаще всего российские дети «подхватывают» аденовирус, респираторно-синцитиальный вирус, риновирус, парагрипп, реовирус. Всего насчитывается около 300 агентов, которые вызывают ОРВИ.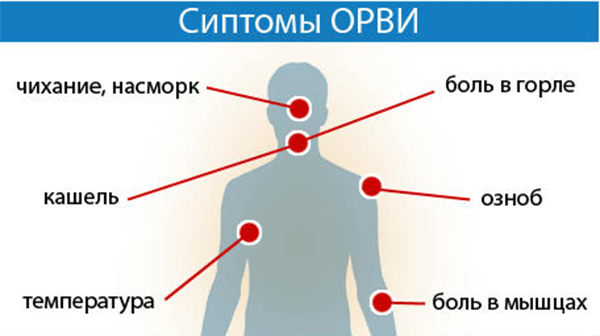
Вирусная инфекция обычно носит катаральный характер, но наиболее опасна даже не сама инфекция, а ее вторичные бактериальные осложнения.
Очень редко ОРВИ регистрируют у детей в первые месяцы их жизни. За это отдельное «спасибо» следует сказать врожденному материнскому иммунитету, который защищает малыша первые полгода с момента появления на свет.
Чаще всего недуг поражает детей ясельного, детсадовского возраста и идет на спад к окончанию начальной школы. Именно к 8-9 годам у ребенка вырабатывается достаточно сильная иммунная защита от распространенных вирусов.
Это вовсе не означает, что ребенок перестает болеть ОРВИ, но вирусные недуги у него будут случаться значительно реже, и их течение станет более мягким и легким. Дело в том, что иммунитет ребенка незрелый, но по мере того, как он сталкивается с вирусами, со временем «обучается» распознавать их и вырабатывать антитела к чужеродным агентам.
Дело в том, что иммунитет ребенка незрелый, но по мере того, как он сталкивается с вирусами, со временем «обучается» распознавать их и вырабатывать антитела к чужеродным агентам.
На сегодняшний день медики достоверно установили, что 99% всех болезней, которые в народе именуют одним емким словом «простуда», имеют вирусное происхождение. ОРВИ передаются воздушно-капельным путем, реже — через слюну, игрушки, общие с заболевшим предметы обихода.
Симптомы
На ранних сроках развития инфекции вирус, который попал в организм через носоглотку, вызывает воспаление носовых ходов, гортани, появляется сухой кашель, першение, насморк. Температура поднимается не сразу, а только после того, как вирус попадает в кровь. Для этой стадии свойственны озноб, жар, ощущение ломоты во всем теле, особенно в конечностях.
Для этой стадии свойственны озноб, жар, ощущение ломоты во всем теле, особенно в конечностях.
Высокая температура помогает иммунитету дать «ответ» и бросить на борьбу с вирусом специфические антитела. Они помогают очистить кровь от чужеродного агента, температура спадает.
На завершающей стадии заболевания ОРВИ очищаются пораженные дыхательные пути, кашель становится мокрым, с мокротой отходят клетки пораженного вирусным агентом эпителия. Именно на этой стадии может начаться вторичная бактериальная инфекция, так как пораженные слизистые оболочки на фоне сниженного иммунитета создают очень благоприятные условия для существования и размножения болезнетворных бактерий и грибков. Это может вызвать риниты, синуситы, трахеиты, отиты, тонзиллит, пневмонию, менингит.
Чтобы снизить риски возможных осложнений, нужно точно знать, с каким возбудителем связан недуг, а также уметь отличить грипп от ОРВИ.
Существует специальная таблица отличий, которая поможет родителям хотя бы приблизительно понять, с каким агентом они имеют дело.
Отличить вирусную инфекцию от бактериальной в домашних условиях довольно сложно, поэтому на помощь родителям придет лабораторная диагностика.
Если есть сомнения — нужно сдать анализ крови. В 90% случаев у детей наблюдается именно вирусная инфекция. Бактериальные заражения протекают очень тяжело и обычно требуют лечения в условиях стационара. К счастью, они случаются довольно редко.
Традиционное лечение, которое ребенку назначает педиатр, основано на употреблении противовирусных препаратов. Предусмотрено также симптоматическое лечение: при насморке — капли в нос, при боли в горле — полоскания и спрей, при кашле — отхаркивающие средства.
Об ОРВИ
Одни дети болеют ОРВИ чаще, другие — реже. Однако страдают от таких заболеваний все без исключения, поскольку универсальной защиты от вирусных инфекций, передающихся и развивающихся по респираторному типу, нет. Зимой дети болеют чаще, поскольку в это время года вирусы наиболее активны. Летом такие диагнозы также ставят. Частота заболеваний зависит от состояния иммунной системы каждого конкретного ребенка.
Ошибочно называть ОРВИ простудой, говорит Евгений Комаровский. Простуда — это переохлаждение организма. «Подхватить» ОРВИ можно и без переохлаждения, хотя оно, безусловно, увеличивает шансы заразиться вирусами.
После контакта с заболевшим и проникновения вируса до появления первых симптомов может пройти несколько дней.
Обычно инкубационный период ОРВИ — 2-4 дня. Больной ребенок заразен для окружающих на протяжении 2-4 дней с момента появления первых признаков заболевания.
Лечение по Комаровскому
На вопрос, чем лечить ОРВИ, Евгений Комаровский отвечает однозначно: «Ничем!»
Организм ребенка в состоянии самостоятельно справиться с вирусом за 3-5 суток, за это время иммунитет малыша сможет «научиться» бороться с возбудителем болезни и выработает антитела к нему, которые еще не раз пригодятся, когда ребенок снова столкнется с этим возбудителем.
Противовирусные препараты, которые в изобилии представлены на прилавках аптек, рекламируются по телевидению и радио, обещая «избавить и защитить от вирусов» в самые короткие сроки — не более чем удачный маркетинговый ход, говорит Евгений Комаровский..png) Их эффективность клинически не доказана. Лекарств от вирусов по большому счету не существует.
Их эффективность клинически не доказана. Лекарств от вирусов по большому счету не существует.
То же самое касается гомеопатических препаратов («Анаферон», «Оциллококцинум» и другие). Эти пилюли — «пустышка», говорит доктор, и педиатры назначают их не столько для лечения, сколько для морального успокоения. Врач назначил (пусть даже заведомо бесполезный препарат), он спокоен (ведь гомеопатические средства абсолютно безвредны), родители довольны (они ведь лечат ребенка), малыш пьет пилюли, состоящие из воды и глюкозы, и спокойно выздоравливает лишь при помощи собственного иммунитета.
Наиболее опасной является ситуация, в которой родители бросаются давать ребенку с ОРВИ антибиотики. Евгений Комаровский подчеркивает, что это настоящее преступление против здоровья малыша:
- Антибиотики против вирусов совершенно бессильны, поскольку они созданы для того, чтобы бороться с бактериями;
- Они не снижают риск развития бактериальных осложнений, как думают некоторые, а увеличивают его.

Народные средства лечения ОРВИ Комаровский считает совершенно бесполезными. Лук и чеснок, а также мед и малина — полезны сами по себе, но ни в коем случае не воздействуют на способность вируса к репликации.
Лечение ребенка с ОРВИ должно быть основано, по мнению Евгения Олеговича, на создании «правильных» условий и микроклимата. Максимум свежего воздуха, прогулки, частые влажные уборки в доме, где живет ребенок.
Ошибочно кутать кроху и закрывать в доме все форточки. Температура воздуха в квартире не должна быть выше 18-20 градусов, а влажность воздуха должна находиться на уровне 50-70%.
Этот фактор очень важен, чтобы не допустить пересыхания слизистых оболочек органов дыхания в условиях слишком сухого воздуха (особенно в том случае, если у малыша насморк и дышит он ртом).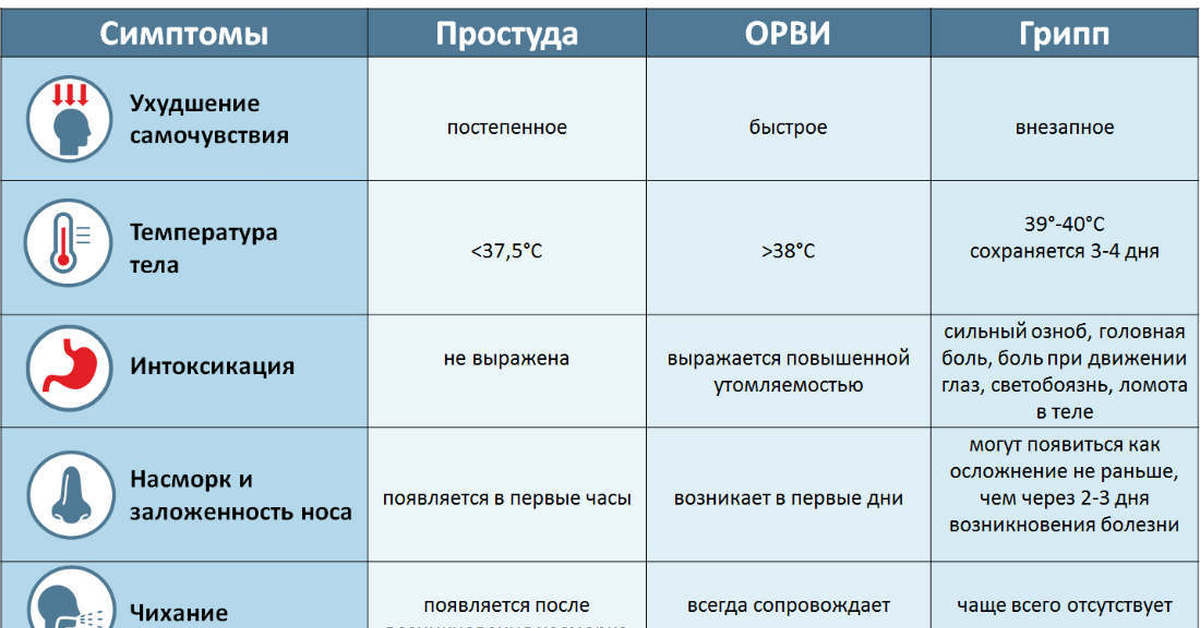 Создание таких условий помогает организму быстрее справиться с инфекцией, и именно это Евгений Комаровский считает наиболее правильным подходом к терапии.
Создание таких условий помогает организму быстрее справиться с инфекцией, и именно это Евгений Комаровский считает наиболее правильным подходом к терапии.
При очень тяжелом протекании вирусной инфекции возможно назначение единственного, действующего на вирусы препарата «Тамифлю». Стоит он дорого и нужен далеко не всем, поскольку такой препарат обладает массой побочных действий. Комаровский предостерегает родителей от самолечения.
Сбивать температуру в большинстве случаев не надо, ведь она выполняет важную миссию — способствует выработке естественных интерферонов, которые помогают бороться с вирусами. Исключение — дети грудного возраста до года. Если крохе 1 год, и у него жар выше 38,5, который не спадает уже около 3 суток, это веское основание дать жаропонижающее средство. Комаровский советует использовать для этого «Парацетамол» или «Ибупрофен».
Опасна и сильная интоксикация. При рвоте и поносе, которые могут сопровождать лихорадку, нужно обильно поить ребенка, давать сорбенты и электролиты. Они помогут восстановить водно-солевой баланс и не допустить обезвоживания, которое чрезвычайно опасно для детей в первый год жизни.
Сосудосуживающие капли в нос при насморке стоит употреблять максимально осторожно. Больше трех дней маленьким детям их капать не стоит, поскольку эти препараты вызывают сильную лекарственную зависимость. От кашля Комаровский советует не давать противокашлевые средства. Они подавляют рефлекс, воздействуя на центр кашля в головном мозге ребенка. Кашель при ОРВИ нужен и важен, так как именно таким способом организм избавляется от скопившейся мокроты (бронхиального секрета). Застой этого секрета способен стать началом сильного воспалительного процесса.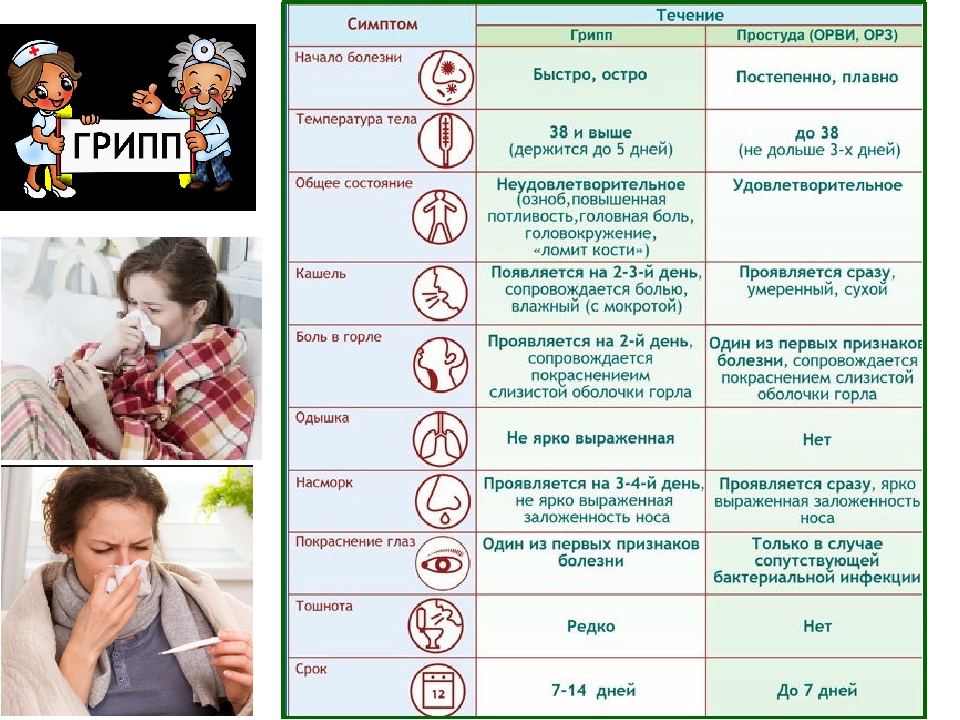
Без назначения врача никаких средств от кашля, включая народные рецепты при респираторной вирусной инфекции, не нужно. Если маме уж очень хочется дать ребенку хоть что-то, пусть это будут муколитические средства, которые помогают разжижать и выводить мокроту.
Увлекаться медикаментами при ОРВИ Комаровский не советует, поскольку он давно заметил закономерность: чем больше таблеток и сиропов выпьет ребенок в самом начале респираторной вирусной инфекции, тем больше препаратов потом придется купить для лечения осложнений.
Мам и пап не должна мучить совесть за то, что они никак не лечат малыша. Бабушки и подружки могут взывать к совести, упрекать родителей. Им следует быть непреклонными. Аргумент один: ОРВИ лечить не надо. Разумные родители, если ребенок заболел, не бегут в аптеку за кучей таблеток, а моют полы и варят компот из сухофруктов для ненаглядного чада.
Как лечить ОРВИ у детей, расскажет доктор Комаровский в видео ниже.
Нужно ли вызывать врача?
Евгений Комаровский советует при любых признаках ОРВИ обязательно вызвать врача. Ситуации бывают разные, и иногда такой возможности (или желания) нет. Родителям следует заучить возможные ситуации, при которых самолечение смертельно опасно. Ребенок нуждается в медицинской помощи, если:
- Улучшений в состоянии не наблюдается на четвертые сутки после начала болезни.
- Температура повышена на седьмые сутки после начала болезни.
- После улучшения наступило заметное ухудшение состояния малыша.
- Появились болевые ощущения, гнойные выделения (из носа, уха), патологическая бледность кожных покровов, чрезмерная потливость и одышка.
- Если кашель остается непродуктивным и его приступы стали чаще и сильнее.
- Жаропонижающие средства ненадолго оказывают эффект или же не действуют вообще.
Неотложная медицинская помощь требуется, если у ребенка появились судороги, конвульсии, если он теряет сознание, у него наблюдается дыхательная недостаточность (вдох дается очень тяжело, на выдохе наблюдаются хрипы), если насморка нет, нос сухой, а на фоне этого сильно болит горло (это может быть одним из признаков развивающейся ангины). Вызвать «Скорую» следует, если у ребенка открылась рвота на фоне температуры, появилась сыпь или заметно отекла шея.
Советы
- Если есть возможность сделать ребенку прививку от гриппа, то лучше поступить именно так. Правда, родителям следует помнить о том, что защищать она будет исключительно от вируса гриппа. Другим вирусам, о которых говорилось выше, вакцинация — не помеха, а потому риск ОРВИ и ОРЗ остается высоким.
- По мнению Комаровского, профилактика ОРВИ и гриппа при помощи противовирусных средств — история, придуманная специально для увеличения продаж недешевых антивирусных препаратов. Чтобы уберечь ребенка, нужно помнить о том, что главный источник заражения — больной человек. В период массовой заболеваемости лучше ограничить посещение ребенком мест, где собирается большое количество людей. Нужно больше гулять пешком, меньше ездить в общественном транспорте. Заразиться на улице (особенно в холодное время года) значительно сложнее, чем в салоне автобуса или троллейбуса.
- Марлевая или одноразовая маска здоровому ребенку не нужна. Она требуется больному. Нельзя сказать, что она стопроцентно защитит других от заражения, но в некоторой степени снизит распространение вируса от больного в окружающей среде.
- Ребенка категорически нельзя заставлять кушать во время болезни. Натощак организму проще мобилизовать все силы на иммунный ответ. Обильное питье — обязательный пункт в лечении респираторных вирусных инфекций. Чем больше ребенок будет пить, тем меньше вероятность того, что слизистые пересохнут, бронхиальный секрет станет густым и трудноотделяемым. Риск возникновения осложнений существенно снизится.
- Чаще промывайте нос солевым раствором, который легко приготовить в домашних условиях. Закапывать его можно так часто, как захочется. Можно воспользоваться готовым физраствором, который продается в любой аптеке.
- При высокой температуре нельзя растирать ребенка барсучьим жиром, делать компрессы, парить ноги в тазике, купать малыша в горячей воде. Все это нарушает терморегуляцию. Купание лучше оставить на потом, когда жар спадет. Баня и сауна также категорически не рекомендуются — как, впрочем, и ингаляции, банки, растирания спиртосодержащими растворами.
- Категорически нельзя вести ребенка с ОРВИ в детский сад или в школу, чтобы не вносить свой вклад в формирование эпидемии. В поликлинику тоже лучше не ходить, чтобы не заражать детей, которые с родителями сидят в очереди на прием. Врача желательно вызывать на дом.
- При высокой температуре ребенка нужно уложить в постель. Постельный режим позволит снизить нагрузку на организм. На стадии выздоровления, когда дыхательные пути начнут очищаться от мокроты, лучше обеспечить больше движения. Так бронхиальный секрет будет отходить значительно быстрее.
Стоит ли при ОРВИ использовать противовирусные средства, смотрите в передаче доктора Комаровского.
разница заболеваний и их особенности
Время ОРЗ или ОРВИ – так у нас именуют период межсезонья, когда многие болеют.
Симптомы ОРВИ и ОРЗ очень похожи. В чем же различие двух этих заболеваний?
Содержание статьи
Определимся с терминами
ОРЗ и ОРВИ – это аббревиатуры. Аббревиатура «ОРЗ» расшифровывается как «острое респираторное заболевание». «Респираторное» –значит, поражающее органы дыхательных путей, а именно нос, носоглотку, ротоглотку, гортань, трахею, бронхи, легкие. Причиной могут стать как вирусы, так и различные бактерии.
Как расшифровывается «ОРВИ»? Это острое респираторное вирусное заболевание. То есть это такое ОРЗ, которое спровоцировано только вирусами. Вирусы живут на планете в огромных количествах, но самые распространенные среди них – это риновирусы, а также возбудители гриппа и парагриппа.
Следовательно, острая респираторная вирусная инфекция – это один из видов ОРЗ. Разница между ОРЗ и ОРВИ заключается в том, что ОРЗ диагностируют, если доктор не может по симптоматике определить возбудителя недуга – вирус или бактерию.
Что такое грипп? Грипп – это вирусное заболевание, которое вызывает сильнейшие осложнения, очень часто – пороки сердца. Следует знать, как отличить заражение гриппом, чтобы вовремя обратиться за медицинской помощью.
Проявление болезней
Первые признаки заболевания следующие:
- ринит;
- повышение температуры тела до 38 °С;
- температура может оставаться субфебрильной;
- боль в горле.
- Симптомы гриппа:
- резкое повышение температуры до 40 °С;
- слабость в теле;
- потеря желания есть;
- боли в мышцах, головная боль.
Если возбудителем ОРЗ является не вирус, а бактерия, то температура тела может некоторое время оставаться около 37 °С. Часто при бактериальной инфекции отсутствует насморк. При ангине у пациента в горле есть белый налет, затруднено глотание пищи. Во многих случаях при ОРЗ оттенок отторгаемой слизи имеет необычный зеленоватый цвет, присутствуют гнойные выделения.
Как мы видим, симптомы ОРЗ и ОРВИ очень похожи, не всегда даже опытный врач может отличить ОРЗ от ОРВИ. Поэтому часто для диагностики требуется сдать дополнительные анализы – крови, мазка из горла, расшифровка результатов которых позволит установить возбудителя.
Простудой принято называть переохлаждение. Если организм по какой–то причине отдает чересчур много тепла, то в скором времени его силы защиты ослабевают, он становится беспомощным перед разными вредителями. Тогда микроорганизмы начинают активно размножаться, провоцируя воспаления. То есть на вопрос, ОРЗ называют простудой или ОРВИ, можно ответить, что это и то, и другое, только первопричина – переохлаждение тела.
Микроорганизмы–вредители поражают органы дыхания, провоцируя воспалительные процессы. В результате начинается заболевание. Иногда к вирусной инфекции добавляется бактериальная. Тогда говорят об осложнениях. Для того чтобы их избежать, не рекомендуется при первых симптомах простуды и во время эпидемий посещать места с большим количеством народа.
Как передаются эти заболевания
Отличием ОРВИ от бактериального ОРЗ является то, что вирусы чаще распространяются по воздуху с частичками слизи или слюны заболевшего при чихании, кашле. Можно заразиться гриппом или бактериальным ОРЗ, взяв в руки предмет, на который попала слюна или слизь больного.
Микробы проникают в органы пищеварения, переносятся к слизистым оболочкам, вызывая конъюнктивит или другие воспалительные процессы. Если зараженных людей становится много, медработники говорят об эпидемии. В таком случае следует быть предельно осторожными, посещая людные места.
В таблице можно увидеть разницу между этими двумя понятиями.
| Критерий | ОРВИ | ОРЗ |
|---|---|---|
| Природа заболевания | вирусная | бактериальная; вирусная; аллергическая. |
| Лекарства | симптоматические + много питья и прогулки | антибиотики, средства, снимающие симптомы, антигистаминные препараты |
Лечение взрослых людей
Для преодоления острой респираторной вирусной инфекции у взрослых необходимо придерживаться рекомендаций:
- оставаться в постели;
- много пить теплую, но не горячую жидкость – компот, настои трав, чаи;
- нужно применять понижающие жар препараты, только если температура очень высокая;
- почаще убирать, проветривать комнату;
- использовать прибор – увлажнитель воздуха;
- промывать нос солевым раствором;
- некоторые специалисты назначают противовирусные средства. Нужно знать, что эффективность многих из таких лекарств не доказана. Исключение составляют препараты группы ингибиторов нейраминидазы, которые могут применяться исключительно в условиях стационара;
- по назначению врача используют симптоматические средства, чтобы облегчить состояние, такие как сосудосуживающие капли, антисептики для горла с обезболивающим эффектом. Нужно помнить, что сосудосуживающие капли не применяются дольше 5 дней, так как они способны вызвать привыкание.
Если вирусная инфекция не проходит за неделю, сохраняются все признаки заболевания, доктор может назначить дополнительные обследования, такие как рентгенография грудной клетки. Часто у взрослых пожилого возраста, ослабленных людей возникает пневмония.
Поэтому их госпитализируют, чтобы избежать неблагоприятных последствий. Иногда болезнь осложняется отитом – воспалительным процессом в ухе, или менингитом – в мозговых оболочках. Поэтому любой простудный недуг потенциально опасен и нуждается в лечении у детей и у взрослых.
Чем отличается ОРЗ других видов заболеваний? Между ОРЗ и ОРВИ разница в лечении. ОРЗ отличается от ОРВИ тем, что при бактериальном ОРЗ доктора применяют только антибиотики. Антибиотики не уничтожают вирусы, поэтому для вирусных инфекций они не подходят. Бывает ОРЗ аллергического характера, которое проявляется в виде ринита.
Такую аллергию преодолевают специальными антигистаминными лекарствами. ОРЗ в данном случае называют аллергическим. Нужно знать, что при использовании препаратов может возникать аллергия на их компоненты, в этом случае употребление средства нужно прекратить. При самолечении есть риск навредить себе, поэтому лучше пойти к доктору.
Лечение детей
ОРЗ и ОРВИ у детей встречается чаще, потому что, в отличие от взрослых, их иммунная система еще не до конца окрепла. Маленькие дети страдают заболеваниями, которые передают друг другу в детских коллективах. Симптомы вирусной инфекции у детей и у взрослых одинаковы. Отличаются они тем, что у ребенка острее проявляются. Для борьбы с инфекцией медики рекомендуют придерживаться следующих правил:
- не кормить насильно. Если ребенок не хочет есть, значит, его организм борется, ему нельзя мешать;
увлажнять воздух, проветривать комнату, чтобы создать благоприятные условия для работы слизистых оболочек; - почаще проводить мытье предметов и пола в детской комнате;
- промывать нос раствором соли, который можно купить или сделать самостоятельно;
- соблюдать правильный температурный режим в детской комнате. Воздух должен быть прохладным, но чтобы ребенок при этом не мерз;
- при повышении температуры применять жаропонижающие с парацетамолом или ибупрофеном;
нельзя применять отхаркивающие средства, так как они могут только ухудшить ситуацию. Для назначения таких препаратов нужно обязательно показать ребенка педиатру.
Когда бежать к педиатру
Если ОРЗ у малыша не сопровождается насморком, но из–за боли он не может глотать, родителям следует немедленно обратиться к специалисту, потому что это могут быть симптомы бактериального заболевания. Вообще, к педиатру нужно идти, если у ребенка наблюдаются:
- судороги;
- отек шеи;
- тошнота;
- затрудненное дыхание;
- невыносимая боль в горле;
- симптомы болезни, которые длятся более 7 дней.
Лечение ОРЗ народными способами
Для исцеления от простудных болезней у взрослых часто применяются настои мелиссы, мяты, чабреца, календулы. Травяные отвары можно применять как чай, а можно полоскать ими горло.
Профилактика ОРЗ
Все люди иногда болеют, так как вирусы очень быстро разносятся по воздуху от одного человека к другому при контакте. Поэтому полностью избежать таких болезней нельзя, если вы живете в обществе. Однако есть способы снизить риск болезней. Для профилактики вирусных недугов и некоторых бактериальных можно использовать прививки, такие как вакцина от гриппа или пневмококка.
Если бактерию можно убить антибиотиками, то от вирусов лучше защититься прививками. Таким образом, зная основные отличия двух заболеваний, легче не допустить безграмотное лечение и принять превентивные меры.
Вирусные инфекции у детей: симптомы, лечение и средства правовой защиты
Вирусы — это небольшие инфекционные агенты, которые не могут выжить вне организма хозяина. Существует множество вирусов, которые могут поражать людей и вызывать ряд заболеваний, таких как простуда, ветряная оспа, СПИД, вирус гриппа и денге. Они вторгаются и размножаются внутри клеток-хозяев. Реакция клеток-хозяев на вирусы в организме приводит к вирусным инфекциям.
Вирусные инфекции могут вызывать повреждение клеток или изменение клеточных функций.Некоторые вирусы могут мешать делению клеток и вызывать рак. Вирусы могут инфицировать определенные органы или ткани тела. Дети, особенно молодые, более уязвимы к вирусным инфекциям, поскольку у них более низкий иммунитет. Респираторные заболевания — распространенные вирусные заболевания в детстве (1).
Прочтите этот пост MomJunction, чтобы узнать больше о признаках, симптомах, диагностике, лечении и профилактике вирусных инфекций у детей.
Признаки и симптомы вирусной инфекции у ребенка
Лихорадка может быть одним из распространенных симптомов вирусной инфекции.Лихорадка, вызванная вирусами, называется вирусной лихорадкой. Некоторые вирусы могут вызывать небольшое повышение температуры тела, тогда как другие могут вызывать значительное повышение температуры, что требует немедленной помощи.
Следующие признаки и симптомы также часто наблюдаются при вирусных инфекциях (2):
- Боль в теле
- Усталость
- Отсутствие аппетита
- Слезотечение
- Головная боль
- Кашель или чихание
- Диарея
- Рвота
- Сыпь на коже
Эти симптомы могут различаться в зависимости от вируса, вызывающего инфекцию.Многие вирусные инфекции проходят самостоятельно и не требуют особого внимания. Однако это может зависеть от вирусной нагрузки, а некоторые вирусы могут вызывать тяжелые инфекции, требующие госпитализации.
Тип вируса и иммунитет вашего ребенка могут определять, как часто и как долго длятся вирусные инфекции. Некоторые вирусные инфекции могут исчезнуть в течение нескольких дней, тогда как другие могут длиться дольше. Вирусы, такие как ВИЧ, навсегда остаются в организме и продолжают вызывать проблемы, в то время как вирусы герпеса могут оставаться в нем неактивными, часто реактивируясь и вызывая болезнь
Причины вирусной инфекции у детей
Некоторые вирусы очень заразны.Заражение вирусами от инфицированных людей или животных может вызывать заболевания. Некоторые вирусы передаются человеку через переносчиков, таких как комары или мухи.
Вирусы могут распространяться через прямой контакт или по воздуху. Они могут передаваться человеку следующими способами (3) (4):
- Загрязненная пища и вода (глотание)
- Вдыхание дыхательных капель
Переливание крови
- Загрязненные иглы
- Вертикальная передача или врожденная (от матери ребенку)
- Укусы насекомых, таких как комары, мухи или клещи
Совместное использование игл может часто вызывать заболевания среди подростков, принимающих наркотики, если иглы использовались инфицированными людьми.Некоторые вирусы, такие как герпес, могут передаваться от поцелуев. Вирус денге, вирус Зика и др. Передаются от инфицированных людей здоровым людям через укусы комаров. Вирусы бешенства передаются через укус или царапину инфицированного животного.
Хотя дети могут контактировать с различными типами вирусов в повседневной жизни, это не всегда может приводить к инфекции. Человеческое тело имеет систему защиты от патогенов, включая эпителиальные клетки кожи, которые действуют как физический барьер и иммунная система для атаки вирусов, попадающих в человеческий организм.
Ячейки системы защиты атакуют и уничтожают вирусы. Наша иммунная система имеет способность распознавать вирус, с которым столкнулся организм, и вызывать быстрый иммунный ответ, когда он появляется во второй раз. Однако иногда система организма может не защищать репликацию вируса и часто приводит к инфекциям.
Диагноз
Вирусная инфекция может быть диагностирована путем клинического обследования, часто на основании характера лихорадки и других признаков и симптомов.Ваш врач также может оценить это на основе эпидемий, происходящих в вашем районе. Диагностические тесты могут быть назначены для подтверждения, оценки серьезности или исключения условий.
Вирусные заболевания, такие как ветряная оспа и корь, можно определить, наблюдая за типом и характером кожной сыпи. Вирус бешенства может быть связан с историей укуса животного. Инфекции, связанные с вирусом денге, вирусом эбола и т. Д., Могут быть эндемичными для некоторых стран.
Для диагностики вирусных инфекций часто выполняются следующие тесты (5):
- Анализы крови, такие как полный анализ клеток крови
- Культура крови
- Полимеразная цепная реакция для идентификации вируса в образцах
- Тестирование антигена
- Тесты на антитела
Рентген грудной клетки, КТ, МРТ, ЭКГ, ЭЭГ, УЗИ и т. Д., часто проводятся для выявления каких-либо осложнений, связанных с вирусными инфекциями.
Риски и осложнения
Хотя вирусные инфекции в большинстве случаев проходят самостоятельно, снижение иммунитета и отсутствие поддерживающей терапии могут повысить риск развития осложнений у вашего ребенка. Внезапно возникшая лихорадка может привести к фебрильным припадкам у детей, если вовремя не контролировать ее.
Ниже перечислены некоторые распространенные осложнения вирусных инфекций (6) (7):
- Бактериальная инфекция
- Сепсис
- Энцефалит
- Менингит
- Миокардит
- Повышенный риск рака
- Повреждение иммунных клеток (ВИЧ)
- Паралич (полиовирус)
- Пневмония
- Острый респираторный дистресс-синдром (ОРДС)
Эти осложнения могут быть специфичными для микроорганизмов.Некоторые вирусы могут нанести непоправимый вред определенным органам и системам органов и часто быть фатальными. Обратитесь за медицинской помощью, если вирусная инфекция не исчезнет в течение нескольких дней или часто повторяется.
Лечение детских вирусных инфекций
При лечении вирусных инфекций часто требуется поддерживающая терапия, включая лечение симптомов (8). В некоторых случаях может потребоваться противовирусная терапия.
Хотя многие вирусные инфекции не требуют специального лечения, для уменьшения тяжести симптомов могут применяться следующие методы лечения:
- Лихорадка и боли в теле: Ацетаминофен или НПВП
- Обезвоживание: Пероральные или внутривенные жидкости
- Диарея : Лоперамид
- Кожные высыпания: Увлажняющие кремы или антигистаминные препараты, если есть зуд, связанный с высыпаниями
- Тошнота и рвота : Противорвотные препараты, такие как ондансетрон, или диетические модификации
- Заложенный нос: Назальные деконгестанты
Часто, если у ребенка тяжелая респираторная недостаточность, ваш врач может госпитализировать и назначить искусственную вентиляцию легких.Перечисленные выше методы лечения показаны не всем детям с симптомами; Вы можете проконсультироваться с врачом вашего ребенка по поводу соответствующего лечения и дозировки.
Противовирусные препараты препятствуют размножению вирусов в организме: при гриппе, ВИЧ, гепатите С и т. Д. Проводят лечение противовирусными препаратами. Противовирусные препараты часто эффективны против одного или двух типов вирусов, в отличие от антибиотиков, которые могут покрывать широкий спектр бактериальных инфекций.
Осельтамивир, интерферон, ламивудин, зидовудин, ацикловир, рибавирин, ингибиторы обратной транскриптазы и др.несколько примеров противовирусных препаратов. При необходимости врач назначит антибиотик, специфичный для заболевания, после постановки диагноза вашему ребенку (9).
Домашние средства для лечения вирусной инфекции у детей
Если инфекция легкая, вы можете попробовать следующие домашние средства после консультации с врачом, чтобы облегчить симптомы и укрепить иммунную систему.
Домашний уход может включать (10):
- Достаточно отдыхать , чтобы организм мог бороться с вирусами
- Предоставление достаточного количества жидкости , чтобы избежать обезвоживания.Это поможет восполнить потерю жидкости из-за лихорадки, рвоты или диареи. Это также может помочь облегчить боль в горле. Вы можете использовать растворы для пероральной регидратации, чтобы восполнить потерю электролитов.
- Прием небольших частых обедов . Часто предпочтительны продукты с меньшим содержанием жира и сахара. Супы и хорошо приготовленные продукты — лучший выбор. Вы можете избегать сырых овощей или молочных продуктов, если у них есть проблемы с пищеварением.
- Полоскание горла соленой водой для облегчения боли в горле
- Вдыхание пара для облегчения заложенности носа
- Выдача лекарств, отпускаемых без рецепта, по рекомендации врача от лихорадки и боли
- Прием сырой овсянки ванна или кремы для уменьшения зуда из-за высыпаний
Эти процедуры часто способствуют выздоровлению.Однако, если вы заметили у ребенка высокую температуру, признаки обезвоживания или другие серьезные симптомы, вы можете немедленно обратиться за медицинской помощью.
Когда обращаться к врачу
Если вас беспокоит состояние вашего ребенка, вы можете обратиться к врачу. Следующие признаки указывают на то, что вам следует обратиться за медицинской помощью во время вирусного заболевания (7):
- Высокая температура
- Сильная боль в теле
- Непрерывная рвота или диарея
- Обезвоживание
- Измененное сознание
- Судороги
- Потеря аппетита
- Проблемы с дыханием
- Обострение астмы
- Сильная усталость
Профилактические меры при вирусных инфекциях
Профилактические меры при вирусных инфекциях могут различаться в зависимости от типа вируса.Тем не менее, следующие меры могут помочь предотвратить вирусные заболевания (11):
Определенные прививки делаются как часть планового графика вакцинации, а некоторые делаются, если существует риск заражения этим заболеванием. Вакцины, такие как вакцины против бешенства, вводятся для постконтактной профилактики, то есть после укуса животного.
Вакцины — эффективный способ предотвратить инфекцию. Это процесс оздоровления иммунной системы за счет стимуляции защитной системы организма. Вы можете спросить у врача вашего ребенка необходимую вакцину, в зависимости от возраста ребенка.
Вы можете принять следующие меры, чтобы снизить риск заражения вирусами (11):
- Частое мытье рук водой с мылом
- Избегать физического контакта с инфицированными людьми
- Прием хорошо приготовленной пищи или питье очищенной воды
- Прикрытие рта и носа салфеткой во время чихания или кашля
- Использование репеллентов и сеток от насекомых или комаров
- Отсутствие совместного использования посуды с инфицированным человеком
- Не касаться глаз, носа и рта немытыми руками
Эти меры могут помочь снизить риск заражения вирусами.Вы можете учить своего ребенка общим правилам с самого раннего возраста. Некоторые вирусные инфекции могут быть очень заразными; Вашему ребенку необходимо оставаться дома, пока он полностью не выздоровеет.
Немедленно обратитесь за медицинской помощью, если у вас, вашего ребенка или кого-либо из членов семьи наблюдаются легкие вирусные симптомы во время вспышки тяжелых вирусных заболеваний, таких как коронавирусная инфекция, лихорадка Эбола, лихорадка денге и т. Д., Или если вы живете или путешествуете в группы повышенного риска. области. Антибиотики бесполезны при лечении вирусных заболеваний и могут принести больше вреда, чем пользы.
Есть ли у вас опыт, которым можно поделиться? Дайте нам знать в комментариях ниже.
Ссылки:
Рекомендуемые статьи
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 17 июля 2020 г.
Что такое травма головы у детей?
Травма головы может вызвать различные медицинские и хирургические проблемы, от легких до тяжелых. Каждый год детские травмы головы приводят к десяткам тысяч обращений в отделения неотложной помощи и госпитализации в Соединенных Штатах.Хотя 90 процентов всех детских травм головы являются незначительными, тысячи детей умирают, и многие из них ежегодно становятся инвалидами в результате травм головы.
Наиболее частыми причинами детских травм головы в Соединенных Штатах являются автомобильные аварии, падения, нападения, велосипедные аварии и травмы, связанные со спортом. У младенцев младше 1 года самые серьезные травмы головы связаны с жестоким обращением с детьми.
Дети часто случайно ударяются головой, что приводит к незначительным ушибам, синякам или порезам на коже черепа, но не повреждает мозг внутри.Иногда случаются более серьезные травмы.
Травмы головы могут вызвать сотрясение мозга, которое является легкой черепно-мозговой травмой или ЧМТ. Симптомы сотрясения мозга могут включать головную боль, спутанность сознания, проблемы с концентрацией внимания и усталость и могут быть легкими или тяжелыми.
В большинстве случаев сотрясение мозга рентген или сканирование мозга не показывают никаких повреждений. Сотрясения мозга обычно не вызывают длительного повреждения головного мозга, но повторные сотрясения могут быть очень опасными, подвергая ребенка риску серьезного повреждения мозга.
Детская травма головы редко бывает серьезнее сотрясения мозга. Однако в тяжелых случаях травма обычно возникает в результате прямого удара по черепу. Иногда травма может быть вызвана косвенно, например, когда кровеносные сосуды растягиваются и разрываются, мозг «отскакивает» от внутренней стенки черепа или мозг опухает в результате химических изменений.
Другие виды серьезных травм головного мозга включают:
- Перелом черепа — Перелом черепа — это трещина или перелом одной из костей черепа.В большинстве случаев перелом черепа вызывает только синяк на поверхности мозга. Если череп вдавлен внутрь (вдавленный перелом черепа), части сломанной кости давят на поверхность мозга. Это может потребовать более немедленного внимания и специальной операции для исправления.
- Эпидуральная гематома — это один из самых серьезных видов кровотечения, которое может возникнуть внутри головы в результате перелома черепа. Это происходит, когда острый фрагмент кости рассекает один из крупных кровеносных сосудов черепа.По мере кровотечения из поврежденного сосуда в пространстве между черепом и внешней оболочкой (твердой мозговой оболочкой), покрывающей мозг, образуется скопление крови, называемое гематомой. Разрывающийся кровеносный сосуд обычно представляет собой артерию, а гематома быстро расширяется и давит на мозг. Это может привести к серьезным травмам и даже смерти. Эпидуральные гематомы особенно распространены после серьезных травм виска, например удара бейсбольной или бейсбольной битой.
- Субдуральная гематома — это скопление крови между оболочками головного мозга и его поверхностью.Это происходит, когда травма головы разрывает любую из крупных вен, по которым кровь отводится от поверхности мозга. Субдуральные гематомы имеют тенденцию медленно увеличиваться в размерах, иногда в течение нескольких дней или недель, с постепенным ухудшением симптомов. Этот тип кровотечения приводит к серьезной травме головного мозга и даже к смерти, если его не диагностировать и не лечить вовремя.
- Внутрипаренхимные кровоизлияния и ушибы (кровотечение и кровоподтеки головного мозга) — Эти травмы затрагивают сам мозг. Оба типа травм вызваны либо прямым ударом по голове, либо косвенным, когда сила травмы одной стороны черепа заставляет мозг отскакивать от другой стороны.Это вызывает повреждение области на стороне мозга, противоположной удару по голове.
После каждой из этих серьезных травм головы внутри головного мозга может образовываться опухоль, которая увеличивает давление внутри черепа. Тяжелые травмы головы, особенно в результате дорожно-транспортных происшествий и падений с высоты, также могут сопровождаться повреждением костей шеи или важных внутренних органов. Эти дополнительные травмы часто вызывают потерю крови, затрудненное дыхание, очень низкое кровяное давление (гипотензию) и другие проблемы, которые могут усложнить лечение ребенка и затруднить выздоровление.
Симптомы
Травмы головы вызывают множество симптомов в зависимости от типа травмы, ее тяжести и расположения на голове и внутреннем мозге. Неврологические симптомы у ребенка могут включать:
- Обморок (потеря сознания)
- Отсутствие ответа
- Головная боль
- Головокружение
- Сонливость
- Тошнота и рвота
- Путаница
- Затруднения при ходьбе
- Невнятная речь
- Потеря памяти (амнезия)
- Плохая координация
- Иррациональное поведение
- Агрессивное поведение
- Припадки (судороги)
- Онемение или слабость (паралич) части тела
Кроме того, физические знаки могут включать:
- Удочка, синяк или порез на голове
- Видимая вмятина на месте удара
- Черно-синее изменение цвета вокруг глаз или за ухом
- Кровь из уха
- Прозрачная жидкость, сочащаяся из носа (это может быть прозрачная жидкость, омывающая мозг, протекающая через перелом черепа возле носа)
- Выпуклое мягкое место между костями черепа (родничок) у младенца
Диагностика
В большинстве случаев легкой детской травмы головы родители сначала звонят в кабинет врача, чтобы определить, нужно ли их ребенку обследовать лично.Если вы обратитесь к врачу вашего ребенка по поводу травмы головы, врач захочет узнать:
- Как и когда ваш ребенок повредил голову — Если ваш ребенок упал, врач захочет узнать высоту падения и поверхность, на которую он или она приземлились.
- Физическое описание травмы головы вашего ребенка — есть ли синяк, отек, вмятина на черепе, изменение цвета вокруг глаз или за ухом, утечка жидкости из носа или кровотечение из уха?
- Немедленная реакция вашего ребенка на травму, особенно независимо от того,
- потерял сознание
- знает обо всем вокруг
- имеет любую потерю памяти
- может разговаривать с вами, как обычно
- Любые симптомы, возникшие после травмы, такие как рвота, головная боль, спутанность сознания, сонливость или судороги (судороги)
- Местоположение любой припухлости или синяка на других частях тела, кроме головы
На основании ваших ответов на эти вопросы врач может решить, что дальнейшее медицинское обследование не требуется.В этом случае врач даст вам подробные инструкции о симптомах, за которыми следует следить дома, и о том, что делать, если состояние вашего ребенка изменится.
Если ваш врач скажет вам отвезти ребенка в офис или немедленно обратиться в отделение неотложной помощи, вам будут заданы те же вопросы там. Персонал отделения неотложной помощи также захочет узнать о любых лекарствах, которые принимает ваш ребенок, и его или ее истории болезни, включая любые предшествующие травмы головы или головные (неврологические) проблемы, такие как церебральный паралич, эпилепсия или нарушения развития.
После этих вопросов будет проведено тщательное физическое и неврологическое обследование. Если результаты этих экзаменов нормальные, дальнейшие тесты могут не потребоваться. Однако врач может решить наблюдать за состоянием вашего ребенка в течение нескольких часов в отделении неотложной помощи. По истечении этого времени врач может отправить вас домой с инструкциями о конкретных признаках и симптомах, на которые следует обратить внимание в течение следующих 24-48 часов.
Если история, симптомы или физические данные вашего ребенка указывают на серьезную травму головы, необходимы дальнейшая оценка, наблюдение и лечение.
Ожидаемая продолжительность
Продолжительность симптомов зависит от типа и серьезности травмы. Например, боль от легких травм головы обычно длится всего несколько минут. Симптомы сотрясения мозга часто проходят в течение нескольких минут или часов после травмы, но у ребенка может наблюдаться замешательство, потеря памяти, трудности с концентрацией внимания, головные боли, головокружение или усталость, которые сохраняются в течение нескольких дней или даже дольше. Этот набор симптомов, называемый синдромом после сотрясения мозга, иногда может длиться неделями или даже месяцами.Наиболее тяжелые формы черепно-мозговой травмы могут потребовать длительного пребывания в больнице для реабилитации. В редких случаях они могут стать причиной смерти.
Профилактика
Для предотвращения травм головы у детей:
- Никогда не оставляйте ребенка одного на пеленальном столике, кровати, стуле или приподнятой поверхности. Вместо этого поместите ребенка в кроватку, манеж или на пол, если вам необходимо оставить его или ее без присмотра.
- Не используйте детские ходунки, поскольку эти устройства могут привести к падению и серьезным травмам.
- Установить оконные решетки на окна и поставить защитные ворота возле дверей и лестниц.
- Если у вас есть малыш, уберите коврики и мебель с острыми краями с детских игровых площадок.
- Если ваш ребенок использует игровую площадку, убедитесь, что под всем игровым оборудованием есть амортизирующая поверхность (толстый кусок резины или глубокий слой песка, опилок или щепы).
- Используйте автокресла, соответствующие возрасту и весу вашего ребенка, пока он или она не сможет правильно закрепиться на обычном ремне безопасности.
- Убедитесь, что ваш ребенок всегда носит правильно подогнанный защитный шлем во время езды на велосипеде или самокате. Официальный курс по безопасности на велосипеде, если таковой имеется, может быть очень полезным.
- Если ваш ребенок занимается спортом, дайте ему или ей надеть соответствующий защитный головной убор, подобранный профессионально. Шлемы необходимы в футболе, бейсболе, хоккее, катании на лыжах, роликовых коньках, скейтборде, самокате и сноуборде.
- Не позволяйте ребенку играть на батуте без надлежащего присмотра.
- Когда вы ходите по магазинам, используйте ремень безопасности, чтобы надежно закрепить ребенка на сиденье тележки для покупок. Никогда не оставляйте ребенка в тележке без присмотра и не кладите ребенка в корзину тележки.
Лечение
Детям с легкими травмами головы обычно не требуется никакого лечения, кроме тщательного наблюдения в течение 48 часов. За ребенком с сотрясением мозга также важно тщательное наблюдение, и ребенку, возможно, придется не заниматься спортом в течение длительного периода.Если травма вашего ребенка более серьезная, и он или она находится под наблюдением в отделении неотложной помощи или госпитализированы для наблюдения, медицинский персонал будет периодически оценивать состояние вашего ребенка. Как только ваш врач убедится, что вашего ребенка можно безопасно отправить домой, он или она разрешит вам уйти с инструкциями. Если ваш ребенок жалуется на головные боли, ваш врач, вероятно, порекомендует вам ацетаминофен (тайленол). Не давайте ребенку аспирин, ибупрофен (Адвил, Мотрин), напроксен (Напросин) или индометацин (Индоцин), потому что эти препараты могут увеличить риск кровотечения внутри головы.
Лечение детей с более серьезными травмами головы зависит от типа травмы головы, ее тяжести и локализации. В некоторых случаях ребенку может потребоваться лечение в отделении интенсивной терапии (ОИТ). В зависимости от серьезности черепно-мозговой травмы лечение может включать респиратор, чтобы ребенок мог дышать, и лекарства для контроля боли, ограничения движений тела, уменьшения отека внутри мозга, поддержания артериального давления и предотвращения судорог. Может потребоваться хирургическое вмешательство для дренирования эпидуральной или субдуральной гематомы или лечения вдавленного перелома черепа, кровоизлияния в мозг или ушиба.
Когда звонить профессионалу
Немедленно вызовите скорую помощь, если ваш младенец упал и не реагировал на ваш голос или прикосновение, или если у него или нее возникли проблемы с движением какой-либо части тела. В любой другой ситуации, когда ребенок упадет и ударится головой, обратитесь к врачу за советом. Это самый безопасный поступок, даже если у ребенка нет серьезных травм.
Также немедленно вызовите скорую помощь, если ваш старший ребенок ударился головой и потерял сознание (потерял сознание).Немедленно позвоните своему врачу, если у вашего ребенка болит голова и у него есть какие-либо симптомы, описанные в разделе «Симптомы».
Прогноз
Прогноз зависит от места и тяжести травмы, а также от возраста ребенка. Например, у большинства детей с легкими травмами головы отличный прогноз с очень низким риском долгосрочных осложнений. Однако у младенцев может быть больше шансов получить осложнения, потому что их мозг еще не закончил рост.
Внешние ресурсы
Национальный институт неврологических заболеваний и инсульта
http://www.ninds.nih.gov/
Национальный институт детского здоровья и развития человека
http://www.nichd.nih.gov/
Американская академия неврологии (AAN)
https://www.aan.com/
Американская академия педиатрии (AAP)
http: // www.aap.org/
Альянс семейных опекунов
http://www.caregiver.org/
Национальный реабилитационный информационный центр (NARIC)
http://www.naric.com/
Американская ассоциация травм головного мозга
http://www.biausa.org/
Фонд травмы мозга
http: // www.braintrauma.org/
Национальная администрация безопасности дорожного движения
http://www.nhtsa.dot.gov/
Комиссия по безопасности потребительских товаров США (CPSC)
http://www.cpsc.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Гемофилия у детей | Johns Hopkins Medicine
Что такое гемофилия?
Гемофилия — это наследственное нарушение свертываемости крови.Дети с гемофилией не могут остановить кровотечение, потому что у них недостаточно фактора свертывания крови. Факторы свертывания необходимы для свертывания крови. Сгустки крови для предотвращения чрезмерного кровотечения.
Есть много факторов свертывания крови, участвующих в образовании сгустков, останавливающих кровотечение. Два общих фактора, влияющих на свертываемость крови, — это фактор VIII и фактор IX.
Насколько серьезна гемофилия у вашего ребенка, зависит от уровня факторов свертывания крови в его или ее крови.
К 3 основным формам гемофилии относятся:
Гемофилия A .Это вызвано недостатком фактора свертывания крови VIII. Около 9 из 10 больных гемофилией имеют болезнь типа А. Это также называется классической гемофилией или дефицитом фактора VIII.
Гемофилия B . Это вызвано дефицитом фактора IX. Это также называется рождественской болезнью или дефицитом фактора IX.
Гемофилия C . Некоторые врачи используют этот термин для обозначения отсутствия фактора свертывания XI.
Что вызывает гемофилию у детей?
Гемофилия типов A и B — наследственное заболевание.Они передаются от родителей к детям через ген на Х-хромосоме. У женщин две X-хромосомы, а у мужчин — одна X и одна Y-хромосома.
Женщина-носитель имеет ген гемофилии на одной из X-хромосом. Когда женщина-носитель гемофилии беременна, вероятность того, что ген гемофилии передается ребенку, составляет 50/50.
Если ген передается сыну, он заболеет.
Если ген передается дочери, она будет носителем.
Если у отца гемофилия, но у матери нет гена гемофилии, то ни один из сыновей не будет болен гемофилией, но все дочери будут носителями.
Примерно у одной трети детей с гемофилией семейный анамнез этого заболевания отсутствует. В этих случаях считается, что заболевание может быть связано с новым дефектом гена.
Носители гена гемофилии часто имеют нормальный уровень факторов свертывания, но могут:
Гемофилия С обычно не вызывает проблем, но у людей может увеличиться кровотечение после операции.
Каковы симптомы гемофилии?
Самый частый симптом этого заболевания — сильное неконтролируемое кровотечение.
Тяжесть гемофилии зависит от количества факторов свертывания крови в крови. Те, кто страдает гемофилией, уровень которой превышает 5% (100% — средний показатель для здоровых детей), чаще всего имеют кровотечение только после серьезных операций или удаления зубов. Этим детям может быть даже не поставлен диагноз до тех пор, пока не появятся кровотечения в результате операции.
Тяжелая гемофилия — это когда фактор VIII или IX ниже 1%. У этих детей может возникнуть кровотечение даже при минимальной повседневной активности. Кровотечение также может возникнуть из-за неизвестной травмы. Кровотечение чаще всего возникает в суставах и в голове.
Симптомы вашего ребенка также могут включать:
Ушиб. Синяки могут возникнуть даже в результате небольших несчастных случаев. Это может привести к сильному скоплению крови под кожей, вызывающему отек (гематому).По этой причине большинству детей ставится диагноз в возрасте от 12 до 18 месяцев. Это когда ребенок более активен.
Легко кровоточит. Склонность к кровотечению из носа, рта и десен при незначительной травме. Кровотечение при чистке зубов или стоматологической работе часто указывает на гемофилию.
Кровотечение в сустав. Гемартроз (кровотечение в сустав), если его не лечить, может вызвать боль, неподвижность и деформацию.Это наиболее частая причина осложнений, связанных с кровотечением при гемофилии. Эти совместные кровотечения могут приводить к хроническим, болезненным, артритам, деформации и хроническим повреждениям.
Кровотечение в мышцах. Кровотечение в мышцы может вызвать отек, боль и покраснение. Отек из-за чрезмерного количества крови в этих областях может увеличить давление на ткани и нервы в этой области. Это может привести к необратимым повреждениям и деформации.
Кровотечение в мозг в результате травмы или спонтанно. Кровотечение в результате травмы или спонтанное кровотечение в головном мозге является наиболее частой причиной смерти детей с гемофилией и наиболее серьезным кровотечением. Кровотечение в головном мозге или вокруг него может возникнуть даже в результате небольшой шишки на голове или падения. Небольшие кровотечения в головном мозге могут привести к слепоте, умственной отсталости, различным неврологическим расстройствам. Это может привести к летальному исходу, если его не обнаружить и сразу же не лечить.
Другие источники кровотечения. Кровь, обнаруженная в моче или кале, также может сигнализировать о гемофилии.
Симптомы гемофилии могут быть похожи на другие проблемы. Всегда уточняйте диагноз у лечащего врача.
Как диагностируется гемофилия у детей?
Диагноз гемофилии основывается на вашем семейном анамнезе, истории болезни вашего ребенка и медицинском осмотре. Анализы крови включают:
Общий анализ крови (CBC). В общем анализе крови проверяются красные и белые кровяные тельца, клетки свертывания крови (тромбоциты) и иногда молодые эритроциты (ретикулоциты).Он включает гемоглобин и гематокрит, а также более подробную информацию о красных кровяных тельцах.
Факторы свертывания. Для проверки уровней каждого фактора свертывания крови.
Время кровотечения. Для проверки скорости свертывания крови.
Генетические или ДНК-тесты . Чтобы проверить наличие аномальных генов.
Как лечится гемофилия?
Лечащий врач вашего ребенка направит вас к гематологу, специалисту по заболеваниям крови.Лечащий врач вашего ребенка подберет лучшее лечение на основе:
Сколько лет вашему ребенку
Общее состояние здоровья и история болезни
Насколько он болен
Насколько хорошо ваш ребенок может переносить определенные лекарства, процедуры или методы лечения
Ожидаемый срок действия состояния
Ваше мнение или предпочтение
Лечение зависит от типа и тяжести гемофилии.Лечение гемофилии направлено на предотвращение кровотечений (в основном, головных и суставных). Лечение может включать:
Кровотечение в суставе может потребовать хирургического вмешательства или иммобилизации. Вашему ребенку может потребоваться реабилитация пораженного сустава. Это может включать физиотерапию и упражнения для укрепления мышц вокруг этой области.
Переливание крови может потребоваться, если произошла большая кровопотеря. Это когда вашему ребенку сдают кровь.
Самостоятельно вводимый фактор VIII или IX может позволить ребенку с гемофилией вести почти нормальный образ жизни.
Каковы осложнения гемофилии?
Осложнения гемофилии включают:
Кровотечение в суставах или мышцах
Воспаление слизистой оболочки сустава
Долговременные проблемы с суставами
Очень серьезные опухолевидные увеличения мышц и костей
Выработка антител против факторов свертывания крови
Инфекции от переливаний (ВИЧ и гепатиты B и C больше не передаются через донорскую кровь)
Как лечить гемофилию?
При тщательном лечении многие дети с гемофилией могут жить относительно здоровой жизнью с нормальной продолжительностью жизни.
Лечение гемофилии вашего ребенка может включать:
Принимать участие в деятельности и упражнениях, но избегать тех, которые могут причинить травму. К ним относятся футбол, регби, борьба, мотокросс и катание на лыжах.
Получение специального ухода перед операцией, включая стоматологическую помощь. Врач вашего ребенка может посоветовать инфузии замещения фактора. Они повышают уровень свертывания крови у ребенка перед процедурами. Ваш ребенок также может получать инфузии заместительного фактора определенного фактора во время и после процедуры.Они поддерживают уровень фактора свертывания крови и улучшают заживление и предотвращают кровотечение после процедуры.
Предотвращение проблем с зубами и деснами с помощью надлежащей гигиены зубов.
Иммунизация проводится под кожу, а не в мышцу, чтобы предотвратить кровотечение в мышцах.
Избегайте аспирина и других нестероидных противовоспалительных средств (НПВП).
Ношение медицинского удостоверения личности (ID) в экстренных случаях.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Когда вам следует позвонить, будет зависеть от того, насколько тяжелое состояние вашего ребенка и какое лечение он или она получает. Поскольку гемофилия — это хроническое заболевание, поговорите с лечащим врачом вашего ребенка о том, когда вам следует позвонить или получить медицинскую помощь для вашего ребенка.
Позвоните лечащему врачу вашего ребенка, если ваш ребенок:
Основные сведения о гемофилии у детей
Гемофилия — это наследственное нарушение свертываемости крови.Это вызывает у пораженного ребенка низкий уровень факторов свертывания крови.
Самый частый симптом гемофилии — усиленное неконтролируемое кровотечение.
Введение фактора VIII или IX может позволить ребенку с гемофилией вести почти нормальный образ жизни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Перед визитом запишите вопросы, на которые хотите получить ответы.
Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
У вашего ребенка СДВГ?
Синдром дефицита внимания и гиперактивности (СДВГ) — это сложное нарушение психического развития, которое может повлиять на успеваемость ребенка в школе, а также на его взаимоотношения. Симптомы СДВГ различны, и иногда их трудно распознать.
Любой ребенок может испытывать многие индивидуальные симптомы СДВГ. Итак, чтобы поставить диагноз, врач вашего ребенка должен будет оценить вашего ребенка по нескольким критериям.
СДВГ обычно диагностируется у детей в подростковом возрасте, при этом средний возраст диагноза СДВГ средней степени тяжести составляет 7 лет.
У детей старшего возраста с симптомами может быть СДВГ, но они часто проявляют довольно сложные симптомы в раннем возрасте.
Чтобы получить информацию о симптомах СДВГ у взрослых, эта статья может помочь.
Вот 14 общих признаков СДВГ у детей:
Распространенным признаком СДВГ является то, что выглядит как неспособность распознавать потребности и желания других людей. Это может привести к следующим двум признакам:
- прерывание
- проблемы, ожидающие своей очереди
Самофокусирующееся поведение может заставить ребенка с СДВГ прерывать других, пока они разговаривают, или вмешиваться в разговоры или игры, которых они не делают часть.
У детей с СДВГ могут возникнуть проблемы с ожиданием своей очереди во время занятий в классе или во время игр с другими детьми.
Ребенку с СДВГ может быть трудно сдерживать свои эмоции. У них могут быть вспышки гнева в неподходящее время.
У детей младшего возраста могут быть истерики.
Дети с СДВГ часто не могут сидеть на месте. Они могут попытаться встать и бегать, ерзать или корчиться на стуле, когда их заставляют сидеть.
Непоседливость может мешать детям с СДВГ тихо играть или спокойно заниматься досугом.
Ребенок с СДВГ может проявлять интерес ко многим вещам, но у него могут быть проблемы с их завершением. Например, они могут начать какие-то проекты, домашние дела или домашнее задание, но, прежде чем закончить, перейти к следующему занятию, которое их интересует.
У ребенка с СДВГ могут возникнуть проблемы с вниманием, даже когда кто-то говорит с ним напрямую.
Они скажут, что слышали вас, но не смогут повторить то, что вы только что сказали.
Это же отсутствие внимания может заставить ребенка избегать занятий, требующих постоянного умственного усилия, таких как сосредоточение внимания в классе или выполнение домашних заданий.
У детей с СДВГ могут быть проблемы с выполнением инструкций, требующих планирования или выполнения плана. Тогда это может привести к ошибкам по неосторожности, но это не означает лени или недостатка ума.
Дети с СДВГ не всегда буйны и шумны. Еще один признак СДВГ — быть более тихим и менее вовлеченным, чем другие дети.
Ребенок с СДВГ может смотреть в пространство, мечтать и игнорировать то, что происходит вокруг него.
У ребенка с СДВГ могут быть проблемы с отслеживанием задач и занятий.Это может вызвать проблемы в школе, так как им сложно расставить приоритеты в домашнем задании, школьных проектах и других заданиях.
Дети с СДВГ могут быть забывчивыми в повседневной деятельности. Они могут забывать делать работу по дому или делать домашнюю работу. Они также могут часто терять вещи, например игрушки.
У ребенка с СДВГ симптомы этого состояния проявляются в нескольких условиях. Например, они могут демонстрировать недостаток внимания как в школе, так и дома.
По мере того, как дети с СДВГ становятся старше, они часто не обладают таким самоконтролем, как другие дети их возраста.Это может сделать детей и подростков с СДВГ незрелыми по сравнению со своими сверстниками.
Некоторые повседневные задачи, с которыми у подростков с СДВГ могут возникать проблемы, включают:
- сосредоточение внимания на учебе и заданиях
- чтение социальных сигналов
- компромисс со сверстниками
- поддержание личной гигиены
- помощь по дому
- управление временем
- Безопасное вождение
Все дети в какой-то момент будут демонстрировать некоторые из этих моделей поведения.Мечтания, беспокойство и постоянные перерывы — все это обычное поведение детей.
Вам следует задуматься о следующих шагах, если:
- ваш ребенок регулярно проявляет признаки СДВГ
- такое поведение влияет на его успехи в школе и ведет к негативному взаимодействию со сверстниками.
СДВГ поддается лечению. Если вашему ребенку поставлен диагноз СДВГ, изучите все варианты лечения. Затем назначьте время для встречи с врачом или психологом, чтобы определить наилучший курс действий.
Прочтите эту статью на испанском языке.
MRSA у детей: симптомы, лечение и риски
MRSA — потенциально серьезная бактериальная инфекция. Дети могут заразиться MRSA при контакте с другими детьми, часто когда бактерии попадают в порез или царапину.
MRSA, или устойчивый к метициллину Staphylococcus aureus , является потенциально тяжелой или смертельной бактериальной инфекцией.
Несколько лет назад MRSA в основном вызывал проблемы в больницах и медицинских центрах, но с тех пор распространился по сообществу.Дети, младенцы и младенцы могут заразиться бактериями при контакте с другими детьми.
MRSA трудно поддается лечению, поскольку он устойчив к некоторым распространенным антибиотикам. Это означает, что лекарство больше не может убивать бактерии.
В этой статье мы расскажем, как распознать MRSA у детей и что родители и опекуны должны делать дальше.
MRSA передается в основном через кожный контакт.
Примерно каждый третий человек переносит Staphylococcus aureus в носу, не заболевая, и только около двух человек из 100 являются носителями резистентного штамма, вызывающего MRSA.
Однако, если бактерии MRSA попадают в организм дальше, это может вызвать проблемы. Бактерии могут проникнуть через любую поврежденную кожу, например, порез или царапину.
MRSA обычно начинается с кожной инфекции, которая может появиться на любом участке тела ребенка.
Ранние симптомы MRSA у ребенка могут включать:
- красная, опухшая и горячая шишка
- болезненная шишка, возможно только при прикосновении
- кожа вокруг теплой или горячей язвы
- нарыв, полный гноя
- абсцесс, который представляет собой более крупный нарыв
- язва, похожая на укус паука
- опухоль под кожей, опухшая и твердая
- шишка, которая не заживает
, у ребенка также может подняться температура.
Родители или опекуны никогда не должны пытаться лечить MRSA дома.
Любому, кто подозревает MRSA, следует немедленно обратиться к врачу за советом, поскольку бактерии могут очень быстро распространяться и серьезно заболеть ребенку.
Если инфекция легкая, врач может:
- Открыть рану и тщательно слить гной.
- Выписать ребенку антибиотики для приема внутрь. Хотя MRSA устойчив к некоторым распространенным антибиотикам, он реагирует на другие.
- Выписать мазь с антибиотиком.
- Предложите ребенку умыться антибактериальным мылом или антисептическим средством для мытья кожи.
Если инфекция более тяжелая, ребенка, возможно, придется положить в больницу. Врачи могут использовать:
- Внутривенные антибиотики, которые вводятся ребенку прямо в вену через небольшую пластиковую трубку.
- Незначительная операция по удалению инфекции из организма.
После того, как врач назначил лечение, родители и опекуны должны предпринять следующие шаги для предотвращения распространения бактерий на других или повторного заражения ребенка:
- наложить чистые сухие повязки на пораженный участок и менять их ежедневно
- всегда накладывать старые бинты в мусоре и тщательное мытье рук
- стирка детской одежды, полотенец и простыней
- чистка поверхностей, к которым ребенок прикоснулся, включая умывальники и дверные ручки, где может жить MRSA
- чистка и дезинфекция детской одежды игрушки
- следите за тем, чтобы ребенок часто мыл руки, особенно после прикосновения к пораженному участку.
Важно помнить, что если врач прописал антибиотики, ребенок должен принимать каждую дозу, даже если кажется, что они выздоровели.
Если ребенок получает лечение на ранней стадии, MRSA обычно остается легкой кожной инфекцией. Но если его не лечить, он может серьезно заболеть ребенку и даже привести к смерти.
В 2017 году исследователи опубликовали результаты исследования 232 случаев MRSA у людей в возрасте 18 лет и младше, которые были госпитализированы в одну из трех больниц в США.
Авторы обнаружили, что каждый день, когда инфекция оставалась невылеченной, риск осложнений возрастал, инфекция становилась все труднее лечить и с большей вероятностью распространялась на другие части тела.
Очень важно, чтобы врач сразу осмотрел ребенка, если у него проявляются какие-либо из вышеперечисленных симптомов.
Также обратитесь за неотложной медицинской помощью, если у ребенка есть инфицированная язва и:
Инфекция MRSA все еще встречается в больницах и медицинских центрах.
Если ребенок не получает лечения, инфекция может быстро распространиться по телу и привести к серьезным осложнениям, таким как:
- пневмония
- инфекция суставов и костей
- заражение крови
При определенных условиях без лечения MRSA может быть смертельным.
Результаты исследования 2017 года показывают, что дети с меньшей вероятностью, чем взрослые, умрут от инфекции MRSA. Однако риск осложнений у них был сравнительно выше, и дети с большей вероятностью, чем взрослые, должны будут вернуться в больницу в течение 30 дней после выписки.
В 2013 году исследователи опубликовали данные о тенденциях в США в отношении инвазивного MRSA, который распространился на другие части тела.
Авторы пришли к выводу, что этот тип инфекции чаще встречается у детей младше 90 дней, чем у детей старшего возраста.Они также обнаружили, что инвазивный MRSA чаще встречается у афроамериканских детей, чем у детей других рас.
Согласно результатам исследования, опубликованного в июне 2018 года, MRSA является основной причиной инфекций костей и суставов у детей. На эти типы инфекций приходится значительная часть госпитализаций среди детей.
Поделиться на Pinterest Регулярное мытье рук теплой водой с мылом — один из лучших способов предотвратить распространение MRSA.Один из лучших способов предотвратить распространение MRSA — научить детей регулярно мыть руки с мылом и теплой водой, особенно после посещения туалета и перед едой.
Может быть сложно научить детей тому, как важно мыть руки. Благотворительная акция MRSA UK предлагает несколько полезных советов, как сделать мытье рук увлекательным, в том числе:
- превратить это в игру или связать с песней
- весело мыло
- ведение таблицы мытья рук
- с использованием самодельных плакаты для поощрения
Родители и опекуны также могут помочь:
- научить детей никогда не пользоваться полотенцами, мочалками и другими личными вещами
- с использованием чистых сухих повязок для прикрытия порезов и царапин
- учить детей не царапать и не царапать. выщипывать язвы
Авторы исследования, проведенного в июне 2018 года, пришли к выводу, что MRSA продолжает оставаться основной причиной детских заболеваний, а иногда и смерти в США.С. и во всем мире.
Ребенок может заразиться MRSA в больницах и медицинских центрах, но инфекция также может передаваться через контакт кожи с кожей, например, во время игры, в школе или в детском саду.
Если врач лечит вовремя, MRSA может протекать как легкая кожная инфекция. Однако, если инфекция бесконтрольно распространяется по телу, ребенок может серьезно заболеть, и ее будет очень трудно лечить.
Лучший способ предотвратить распространение MRSA среди детей — это научить их правилам гигиены и показать врачу любые кожные инфекции или язвы.
Тетралогия Фалло у детей
Признаки и симптомы тетралогии Фалло
Тетралогия Фалло чаще всего диагностируется в первые несколько недель жизни из-за громкого шума или цианоза. Младенцы с тетрадой Фалло обычно имеют открытый артериальный проток при рождении, который обеспечивает дополнительный приток крови к легким, поэтому тяжелый цианоз в ранние сроки после рождения встречается редко.
По мере закрытия артериального протока, что обычно происходит в первые дни жизни, цианоз может развиться или стать более тяжелым.
Степень цианоза пропорциональна кровотоку в легких и, следовательно, зависит от степени сужения пути оттока к легочным артериям.
Может возникать учащенное дыхание в ответ на низкий уровень кислорода и снижение легочного кровотока. Шум в сердце, который обычно бывает громким и резким, часто отсутствует в первые несколько дней жизни.
Сатурация артериальной крови кислородом у младенцев с тетралогией Фалло может резко снизиться. Этот феномен, называемый «заклинанием тетралоги», обычно возникает в результате внезапного увеличения сужения пути оттока к легким, что еще больше ограничивает легочный кровоток.Губы и кожа младенцев, у которых внезапно снижается уровень кислорода в артериальной крови, станут более синими.
Дети, страдающие приступом тетралогии, изначально становятся чрезвычайно раздражительными в ответ на критически низкий уровень кислорода, и они могут стать сонными или невосприимчивыми, если тяжелый цианоз не исчезнет.
Заклинание тетралогии иногда можно лечить, успокаивая младенца и сгибая колени вперед и вверх. Однако чаще всего требуется немедленная медицинская помощь.
Диагностика тетралогии Фалло
Когда новорожденного впервые видят со значительным цианозом, ему часто вводят дополнительный кислород. Повышенный уровень кислорода улучшает уровень кислорода у ребенка в случаях заболевания легких, но вдыхание дополнительного кислорода мало повлияет на уровень кислорода у ребенка с тетрадой Фалло.
Отсутствие реакции на этот «тест на гипероксию» часто является первым ключом к подозрению на цианотический порок сердца. Младенцы с тетрадой Фалло могут иметь нормальный уровень кислорода, если легочный стеноз легкий (так называемая «розовая» тетралгия Фалло).У этих детей первым признаком сердечного дефекта является обнаружение громкого шума при обследовании младенца.
При подозрении на врожденный порок сердца эхокардиография может быстро и точно продемонстрировать четыре родственных дефекта, характерных для тетралогии Фалло.
Катетеризация сердца иногда требуется для оценки размера и распределения легочных артерий и для уточнения характера ветвления коронарных артерий.




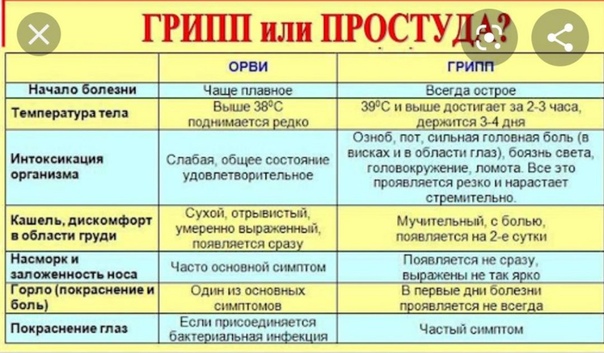

 Обычно инкубационный период ОРВИ — 2-4 дня. Больной ребенок заразен для окружающих на протяжении 2-4 дней с момента появления первых признаков заболевания.
Обычно инкубационный период ОРВИ — 2-4 дня. Больной ребенок заразен для окружающих на протяжении 2-4 дней с момента появления первых признаков заболевания.