причины, симптомы, диагностика и лечение
Лептоспироз является природно-очаговым зоонозным инфекционным заболеванием, характеризующимся поражением печени, а также — почек и нервной системы на фоне общей интоксикации. Нередко сопровождается геморрагическим симптомом и желтухой. Возбудитель лептоспироза может проникнуть в организм через слизистые оболочки или травмированные кожные покровы. От заражения до первых клинических проявлений лептоспироза может пройти от нескольких дней до месяца. В ранней диагностике лептоспироза большую роль играет микроскопическое обнаружение лептоспир в препарате крови, результаты бакпосева зачастую носят ретроспективное значение.
Общие сведения
Лептоспироз является природно-очаговым зоонозным инфекционным заболеванием, характеризующимся поражением печени, а также — почек и нервной системы на фоне общей интоксикации. Нередко сопровождается геморрагическим симптомом и желтухой.
Характеристика возбудителя
Лептоспироз вызывает Leptospira interrogans. Это грамотрицательная аэробная подвижная спиралевидная палочка, напоминающая спирохету. В настоящее время выделено более 230 сероваров лептоспиры. Бактерии обладают умеренной устойчивостью в окружающей среде, патогенные лептоспиры погибают при воздействии солнечного света, высоких температур. В воде разные штаммы могут существовать от нескольких часов до месяца. В сухой почве жизнеспособность лептоспиры сохраняется 2 часа, в заболоченной — до 10 месяцев. Могут переносить замораживание, во влажной почве и водоемах способны пережить зиму. На пищевых продуктах лептоспиры сохраняются 1-2 дня. Погибают с течение 20 минут при воздействии однопроцентной хлороводородной кислотой и полупроцентным раствором фенола.
Основным резервуаром лептоспироза в природе являются грызуны (мыши, крысы, серые полевки) и насекомоядные млекопитающие (ежи, землеройки). Резервуаром и источником инфекции также являются сельскохозяйственные животные (свиньи, овцы, коровы, козы, лошади), пушные звери на зверофермах, собаки. Животное контагиозно на протяжении всего периода заболевания. Грызуны страдают хроническим лептоспирозом, выделяя возбудителя с мочой. Передача лептоспироза от человека крайне маловероятна.
Лептоспироз распространяется с помощью фекально-орального механизма преимущественно водным путем. Кроме того, можно отметить вероятность передачи контактным и пищевым (кормовым) путем. Человек заражается лептоспирозом через слизистые оболочки или микротравмы кожных покровов. Заражение может произойти при купании в загрязненных бактериями водоемах (и заглатывании воды), работе с сельскохозяйственными животными.
Человек обладает высокой естественной восприимчивостью к этой инфекции. После перенесения лептоспироза иммунитет стойкий и длительный, но специфичный для данного серовара бактерий и возможно повторное инфицирование лептоспирами с иной антигенной структурой.
Патогенез лептоспироза
Воротами инфекции для лептоспир являются слизистые оболочки пищеварительного тракта, носоглотки, иногда – половых органов и мочевыводящих путей, а также повреждения кожных покровов. В области внедрения возбудителя никаких патологических изменений не отмечается. Лептоспиры распространяются с током лимфы, оседая в лимфоузлах, размножаясь там, и по кровеносной системе рассеиваясь по органам и системам. Лептоспиры тропны к макроцитарным фагоцитам, склонны накапливаться в тканях печени, селезенки и почек (иногда – в легких) вызывая местное воспаление.
Симптомы лептоспироза
Инкубационный период лептоспироза колеблется в пределах от нескольких дней, до месяца, составляя в среднем 1-2 недели. Заболевание начинается остро, с резкого повышения температуры до высоких цифр, с потрясающим ознобом и выраженной симптоматикой интоксикации (интенсивные головные боли, миалгии, в особенности в икроножных и брюшных мышцах, слабость, бессонница, анорексия). При осмотре отмечается гиперемированность и отечность лица, возможно появление герпетиформной сыпи на губах и крыльях носа, содержимое везикул имеет геморрагический характер. Конъюнктива раздраженная, склеры инъецированные, умеренная гиперемия слизистой оболочки зева, ротоглотки, могут отмечаться кровоизлияния в подслизистом слое.
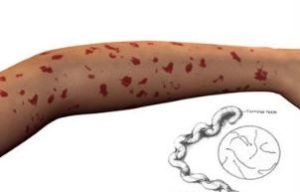
Кореподобные или петехиальные высыпания на туловище, конечностях появляются спустя 2-4 дня. Сыпь может сохраняться от нескольких часов до нескольких дней. Геморрагический синдром (петехии и кровоизлияния) может дополнять клинику лептоспироза уже с первых дней заболевания. Тяжелое течение может сопровождаться геморрагической сыпью в подмышечных впадинах и на локтевых сгибах, гематурией (вплоть до видимой примеси крови в моче), носовыми, маточными, желудочно-кишечными кровотечениями, кровохарканьем (вплоть до геморрагического отека легких).
Нарушения работы дыхательной системы в первые дни обычно не отмечаются, возникают при прогрессировании инфекции и в разгар заболевания при среднетяжелом и тяжелом течении чаще всего имеют патогенетическую связь с геморрагическим синдромом. Нарушения сердечной деятельности (изменения ритма, глухие сердечные тоны, падение периферического артериального давления) связывают с интоксикационным синдромом.
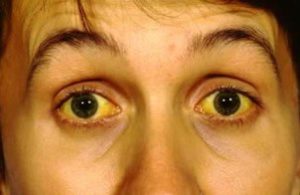
Кроме того, больные могут отмечать нарушения со стороны пищеварительной системы: боль в животе, тошнота и рвота, гепато- и спленомегалия, тяжесть и болезненность при пальпации в правом подреберье. Иногда развивается желтуха печеночного характера: желтеют склеры, кожные покровы окрашиваются в интенсивный шафрановый цвет, кал обесцвечивается, моча приобретает пивной оттенок. Больных может беспокоить кожный зуд.
При поражении почек больные жалуются на боль в поясничной области, отмечается олигурия (вплоть до анурии), моча приобретает темный цвет, нередко с примесью крови. Симптом Пастернацкого – положительный. Со стороны нервной системы отмечаются расстройства сна, головные боли, повышенное беспокойство, возбуждение. Могут отмечаться менингеальные симптомы (в 10-15% случаев в разгар заболевания больные демонстрируют клинику серозного менингита).
Лихорадка при лептоспирозе сохраняется до недели, после чего происходит критическое снижение температуры. Иногда возникает повторная волна лихорадки. Далее следует период реконвалесценции, в который происходит постепенное стихание симптоматики и восстановление функций органов. В случае своевременного оказания медицинской помощи и умеренной тяжести заболевания выздоровление обычно наступает через 3-4 недели. В 20-30% случаев могут отмечаться рецидивы инфекции, при которых характерна меньшая выраженность лихорадки и полиорганных нарушений, продолжительность приступов составляет обычно несколько дней. В целом рецидивирующая инфекция может длиться до 2-3 месяцев.
Осложнения лептоспироза
Диагностика лептоспироза
Для общего анализа крови при лептоспирозе характерна картина бактериальной инфекции – лейкоцитоз с нейтрофильным преобладанием, повышение СОЭ. Период разгара может снижаться содержание эритроцитов и концентрация эозинофилов и тромбоцитов.
В качестве анализа состояния органов и систем применим биохимический анализ крови (отмечают признаки функциональных нарушений в работе печени), анализ мочи (может обнаруживаться микрогематурия, признаки желтухи). При геморрагическом синдроме проводят исследование свертываемости — коагулограмму. При поражении почек больного лептоспирозом консультирует нефролог, проводится УЗИ почек. Менингиальные симптомы являются показанием к люмбальной пункции.
Специфическая диагностика заключается в бакпосеве крови (лептоспиры могут обнаруживаться в капле крови при микроскопии), в некоторых случаях производят выделение возбудителя и бакпосев на питательных средах. Ввиду длительного роста культуры лептоспиры посев имеет значение для ретроспективного подтверждения диагноза. Серологическая диагностика производится с помощью РНГА и HCR в парных сыворотках. Титр антител начинает нарастать в разгар заболевания, второй анализ берут в период реконвалесценции. Высокоспецифичной и чувствительной методикой диагностики лептоспироза является выявление ДНК бактерий с помощью ПЦР. Диагностика может проводиться с первых дней заболевания.
Лечение лептоспироза
Больные лептоспирозом подлежат госпитализации при вероятности развития тяжелых осложнений и с целью клинико-лабораторного контроля состояния организма в динамике. Больным показан постельный режим на весь период лихорадки и 1-2 дня после нормализации температуры. В случае появления симптомов почечной недостаточности больные также остаются в постели. Ограничения в рационе назначаются в соответствии с имеющими место функциональными нарушениями работы печени и почек.
Этиотропная терапия подразумевает использование антибиотиков. При лептоспирозе хорошо зарекомендовал себя бензилпенициллин, назначаемый внутримышечно. В качестве альтернативы возможно применение ампициллина внутривенно. Тяжело протекающий лептоспироз лечат доксициклином. В комплекс терапевтических мер включают применение специфического противолептоспирозного гетерологичного иммуноглобулина.
К мероприятиям неспецифической терапии относится дезинтоксикация, симптоматические средства, контроль состояния дыхательной и сердечно-сосудистой системы и реологических свойств крови. В случае возникновения острой печеночной недостаточности, почечной или сердечной недостаточности, отека легких прибегают к обычным мерам интенсивной терапии.
Прогноз и профилактика лептоспироза
Обычно лептоспироз имеет благоприятный прогноз, летальные случаи связаны в основном с недостаточной или несвоевременно оказанной медицинской помощью и ослабленным состоянием организма. В настоящее время смертность от лептоспироза не превышает 1-2%. Повышение этого показателя до 15-20% возможно в периоды массовых эпидемий.
Профилактика лептоспироза подразумевает в первую очередь контроль над заболеваемостью сельскохозяйственных животных, а также ограничение размножения грызунов (дератизация городских объектов, сельских хозяйств). Санитарно-гигиенические мероприятия включают контроль состояния водных источников (как мест забора воды для нужд населения, так и общественных пляжей), сельскохозяйственных угодий. Меры специфической вакцинации подразумевают введение убитой лептоспирозной вакцины лицам, работающим с животными, либо гражданам, находящимся в эпидемическом очаге в период вспышек лептоспироза.
Лечение лептоспироза у человека и животных, курс лечения заболевания
Лептоспиры – возбудитель заболевания лептоспироз, протекающего в организме в лихорадочной форме. Эти микроорганизмы относятся к семейству спирохет. Лептоспироз характеризуется поражением печени, почек, НС, которое происходит на фоне интоксикации организма.
Лептоспиры проникают в организм через слизистые, травмированные кожные покровы. В этой статье мы рассмотрим какие бывают симптомы заболевание и каким бывает лечение лептоспироза у человека и животных.
Что же делать в такой ситуации ? Для начала советуем почитать эту статью. В данной статье подробно описываются методы борьбы с паразитами. Также рекомендуем обратиться к специалисту. Читать статью >>>


Лептоспиры
Симптомы лептоспироза у человека
Заражение лептоспирозом происходит во время купания человека в загрязненном водоеме, питаясь зараженным мясом, молоком, употребляя инфицированную воду. После проникновения в организм лептоспиры обосновываются в лимфоузлах, после этого запускается процесс активного размножения.
Затем наблюдается распространение возбудителя по другим внутренним органам, системам. В процессе жизнедеятельности лептоспиров происходят некротические, дегенеративные изменения во внутренних тканях.
Более подвержены заболеванию сотрудники животноводческих хозяйств, ветеринарные врачи, люди, работающие в заболоченных районах. У большинства инфицированных болезнь проявляется, диагностируется в теплый период. Оптимальные условия для размножения инфекции в августе.
В скрытой форме болезнь протекает 4-14 дней. Далее резко, в острой форме начинает проявляться характерная для нее симптоматика:
- начинаются сильные приступы головной боли;
- появляются проблемы со сном – мучает бессонница;
- человека тревожит сильная мышечная боль;
- гипертонус мышечных клеток, сопровождающийся покраснением кожных покровов;
- отек лица, шеи, покраснение;
- периодические приступы озноба;
- наблюдается длительное повышение температуры тела;
- возникает сильная жажда;
- исчезает аппетит.


Сильные покраснения кожи — один из симптомов лептоспироза
Если в первые 4 дня человек не обратился к врачу, уже на 5-й день кожные покровы становятся желтушными. Нарушается работа сердца, начинаются патологические изменения дыхательных путей.
При обследовании в этот период у людей фиксируется увеличение размеров печени, селезенки. Уже есть симптомы, указывающие на присутствующее поражение почечных тканей.
Еще один явный симптом болезни – кожная сыпь. Начальное место ее локализации – туловище. Постепенно она распространяется на ноги, руки. Высыпания могут напоминать краснуху, корь, скарлатину. Они отличаются по внешнему виду. Могут быть в виде круглых розовых или мелких красных пятен.


Кожная сыпь у ребенка
Курс лечения лептоспироза у человека
После диагностирования лептоспироза назначается необходимое лечение лептоспироза у взрослых и детей. Все терапевтические мероприятия проводятся в условиях стационара. Амбулаторное лечение не позволит врачу контролировать ситуацию.
Пациент нуждается в постоянном наблюдении. Регулярно проводятся лабораторные исследования, чтобы по полученным показателям фиксировать присутствие или отсутствие положительной динамики лечения.
Этиотропная терапия
Антибактериальные препараты должны быть назначены человеку при первых проявлениях болезни. От этого зависит, насколько эффективно они будут воздействовать на организм. Их прием при первых симптомах позволяет в короткие сроки стабилизировать состояние, купируя болезнь.
Если терапия была назначена в более позднее время, она уже не настолько эффективна. В случае приема препаратов после того, как начала подниматься температура они окажутся неэффективными. Специалисты рекомендуют прием:
- Пенициллина;
- Ампициллина;
- Доксициклина;
- Амоксициллина;
- Тетрациклина;
- Цефтриаксона.


В обязательном порядке назначается гамма-глобулин. В нем есть антитела к поразившей человека бактерии. Рекомендованы внутримышечные инъекции сроком на 3 дня. Если гамма-глобулин назначается в начале развития болезни, удается избежать серьезного поражения внутренних органов, достичь облегчения общего состояния. Болезнь протекает в более легкой форме.
Патогенетическая терапия
Чтобы провести дезинтоксикацию организма, назначают:
- натрия хлорид в растворе;
- 2% гидрокарбонат натрия;
- 5% глюкозу.
Врачи контролируют водный баланс в этот период. Чрезмерное введение жидкости в пораженный инфекцией организм может стать причиной отека легких, мозга, вызвать острую сердечную недостаточность.
Гидрокортикостероиды назначаются курсом на 7 дней при тяжелых формах поражения болезнью ЦНС, печеночной недостаточности.
Лептоспироз поражает почки, для полного восстановления их функционирования назначаются:
- средства для улучшения почечного кровотока;
- диуретики;
- при отсутствии положительной динамики от медикаментозного лечения рекомендован гемодиализ.
Нередко необходимо переливание крови – если присутствует выраженная кровопотеря.
Препараты для лечения лептоспироза
Лептоспироз категорически запрещено лечить самостоятельно в домашних условиях. В этом случае никто не может гарантировать благоприятного исхода. Терапия проводиться в условиях инфекционного, реанимационного отделения.
В список рекомендованных препаратов входит:
- Амоксициллин;
- Диоксициклин;
- Цефтриаксон;
- Цефотаксим;
- Бензилпенициллин.


Дозировка и длительность терапии устанавливается лечащим врачом.
Лечение лептоспироза у животных


Более 100 видов животных являются восприимчивыми к лептоспирозу. Они заражаются через воду, корм, траву на пастбищах.
У крупного рогатого скота (КРС), свиней, овец высока вероятность заражения половым путем, а также через плаценту.
В дальнейшем лептоспиры выходят вместе с мочой, молоком, спермой, половыми выделениями. Они содержатся в абортированных плодах. КРС чаще заболевает в теплый период, во время выпасания на пастбищах.
Необходимое лечение проводит специалист ветеринарной медицины после проведения необходимых лабораторных исследований.
Кошек
Самостоятельно лечить кошек запрещено. Это в большинстве случаев приводит к летальным исходам. При стремительном развитии болезни врачи рекомендуют усыпить животное. Для лечения назначается:
- гипериммунная сыворотка;
- антибиотики;
- электролиты для внутривенного введения;
- иммуномодуляторы;
- витамины;
- глюкоза.
Дополнительно назначается диетическое питание. Обработка помещения, где проживает животное.
Собак
Лечение собаки проводится комплексно. Это позволяет обеспечить положительный результат.
- На первом этапе уничтожают возбудителя болезни.
- Далее назначаются препараты для укрепления сосудов, сердца.
- Необходимо устранить интоксикацию, купировав приступы рвоты, диареи.
- Назначаются лекарства для восстановления функционирования работы почек, печени, ЖКТ.
Животное во время лечения должно находиться в стационарном отделении. Самолечение запрещено.
Лошадей, коров, свиней
Для лошадей, свиней, КРС назначается:
- гипериммунная сыворотка;
- антибиотики: Стрептомицин, Тетрациклин.
После первого этапа лечения спустя 15 дней необходимо провести повторный анализ мочи. Если лептоспиры присутствуют, ветеринары меняют схему терапии, используя другие лекарственные средства.
Для стабилизации работы ЖКТ необходимо назначение мочегонных, слабительных средств. Дополнительно рекомендовано промывание ран – если они присутствуют. Также обязательно проведение кварцевания.
Лептоспироз – опасное заболевание, наносящее серьезный вред здоровью человека, животных. Самолечение запрещено! Нужно обратиться за квалифицированной помощью необходимо сразу после появления первых неприятных симптомов. Это поможет ускорить процесс выздоровления с минимальным ущербом для здоровья.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Интересно знать:Список литературы
- Centers for Disease Controland Prevention. Brucellosis. Parasites. Ссылка
- Corbel M. J. Parasitic diseases // World Health Organization. Ссылка
- Young E. J. Best matches for intestinal parasites // Clinical Infectious Diseases. — 1995. Vol. 21. — P. 283-290. Ссылка
- Ющук Н.Д., Венгеров Ю. А. Инфекционные болезни: учебник. — 2-е издание. — М.: Медицина, 2003. — 544 с.
- Распространенность паразитарных болезней среди населения, 2009 / Коколова Л. М., Решетников А. Д., Платонов Т. А., Верховцева Л. А.
- Гельминты домашних плотоядных Воронежской области, 2011 / Никулин П. И., Ромашов Б. В.

Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.

Лучшие истории наших читателей
Тема: Во всех бедах виноваты паразиты!
От кого: Людмила С. ([email protected])
Кому: Администрации Noparasites.ru
Не так давно мое состояние здоровья ухудшилось. Начала чувствовать постоянную усталость, появились головные боли, лень и какая-то бесконечная апатия. С ЖКТ тоже появились проблемы: вздутие, понос, боли и неприятный запах изо рта.
Думала, что это из-за тяжелой работы и надеялась, что само все пройдет. Но с каждым днем мне становилось все хуже. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я-то чувствую, что мой организм не здоров.
Решила обратиться в частную клинику. Тут мне посоветовали на ряду с общими анализами, сдать анализ на паразитов. Так вот в одном из анализов у меня обнаружили паразитов. По словам врачей – это были глисты, которые есть у 90% людей и заражен практически каждый, в большей или меньшей степени.
Мне назначили курс противопаразитных лекарств. Но результатов мне это не дало. Через неделю мне подруга прислала ссылку на одну статью, где какой-то врач паразитолог делился реальными советами по борьбе с паразитами. Эта статья буквально спасла мою жизнь. Я выполнила все советы, что там были и через пару дней мне стало гораздо лучше!
Улучшилось пищеварение, прошли головные боли и появилась та жизненная энергия, которой мне так не хватало. Для надежности, я еще раз сдала анализы и никаких паразитов не обнаружили!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут — прочитайте эту статью, уверена на 100% вам поможет! Перейти к статье>>>

Надежное и эффективное средство для борьбы с глистами. Выводит всех паразитов за 21 день.

Как Избавить свой организм от опасных для жизни паразитов, пока не поздно!

Врач паразитолог рассказывает, каке существуют эффективные методы борьбы с гельминтами.
Поиск лекрств от паразитов

Советуем почитать
Лептоспироз глаз: причины, симптомы, диагностика, лечение
Симптомы лептоспироза глаз
Инкубационный период от 3 до 20 дней. Заболевание может протекать в легкой, средней тяжести и тяжелой формах. Процесс начинается остро, температура тела повышается до 39- 40 С. Продолжительность температурной реакции 2-3 нед. Падение температуры происходит в виде укороченного лизиса. По мере повышения температуры появляются признаки интоксикации. Характерными признаками лептоспироза являются возникновение выраженных болей в икроножных мышцах и мышцах поясницы, а также полиморфная кожная сыпь, у части больных с геморрагиями. Отмечаются симптомы повышенной ломкости сосудов. В этот же период увеличиваются печень и селезенка. Желтуха возникает обычно рано, иногда с 3-6-го дня заболевания. При тяжелом течении лептоспироза наблюдается неврологическая симптоматика — явления менингизма или серозного менингита. Среди осложнений лептоспироза отмечаются пневмонии, нередко эндо- и миокардиты, полиневриты, серозные менингиты или энцефаломиелиты и поражения глаз.
Поражения глаз встречаются как в раннем, так и в поздней периоде заболевания, однако специфических глазных симптомов нет. К ранним глазным проявлениям лептоспироза относится прежде всего катаральный конъюнктивит, который наблюдается обычно во время лихорадки. Отмечается он достаточно часто — в 60% случаев. Нередко развиваются эписклериты, а иногда язвенные кератиты или же поражения роговицы, напоминающие герпетические. С 3-6-го дня болезни возможно желтое окрашивание склер. В период геморрагических проявлений, начиная с 7-9-го дня, нередко наблюдаются кровоизлияния: конъюнктивальные и подконъюнктивальные, реже в переднюю камеру глаза, стекловидное тело, сетчатую оболочку, возможны суб- и ретроретинальные парамакулярные геморрагии. В ряде случаев при явлениях менингоэнцефалита в результате парезов глазодвигательных нервов появляется диплопия. За счет выраженной интоксикации иногда развиваются папиллиты, нейроретиниты и ретробульбарные невриты зрительного нерва, а иногда и передние экссудативные хориоидиты, проявляющиеся помутнением стекловидного тела и нежными преципитатами на задней поверхности роговицы. Сочетания иридоциклита и токсического неврита зрительного нерва отмечаются и в поздние сроки — через 2 мес и более после перенесенного лептоспироза. Длительность их 2-4 нед; прогноз благоприятный.
Воспаление сосудистого тракта — наиболее частое поражение глаз при лептоспирозе. Оно встречается в 5-44% случаев, наблюдения свидетельствуют о различных формах увеитов при лептоспирозе. В развитии увеитов важное значение могут иметь интоксикационные и интоксикационно-аллергические факторы.
В более ранние сроки после заболевания лептоспирозом (на протяжении первых 2 мес) развиваются негранулематозные иридоциклиты одного или обоих глаз, характеризующиеся появлением мелких преципитатов на задней поверхности роговицы, задних синехий, неправильной формой зрачка и диффузным помутнением стекловидного тела. Заболевание отличается непродолжительным течением, благоприятным исходом. Значительно реже в эти же сроки развиваются передние экссудативные хориоидиты, которые проявляются лишь небольшим числом преципитатов па задней поверхности роговицы и легким помутнением стекловидного тела. В большинстве случаев ранние глазные изменения в течение нескольких недель исчезают без особых последствий.
Спустя месяцы и даже 8-12 лет после заболевания лептоспирозом возникают более тяжелые поражения увеального тракта в форме негранулематозного переднего увеита или иридохориоидита обоих глаз. При этом обнаруживаются отек, складки десцеметовой «болочки, преципитаты на задней поверхности роговицы, гиперемия радужки, задние синехии и значительное помутнение стекловидного тела в связи с экссудацией. Иногда в стекловидном теле обнаруживаются снегоподобные помутнения или плотные мембраны и белые преципитаты; возможно развитие папиллитов зрительного нерва, повторных кровоизлияний в переднюю камеру глаза, «етчатку. Острота зрения резко снижается. Изменения остаются родами и являются характерными для лептоспирозных поражений. Лечение этой формы увеитов недостаточно эффективно. Отмечаются обострения и рецидивы.
Возможно развитие при лептоспирозе двусторонних гипопион-увеитов, для которых характерно появление экссудата в передней камере и в области зрачка, резкое снижение зрения. В пунктате передней камеры глаза обнаруживаются преимущественно лимфоциты, полинуклеарные лейкоциты и ретикулоэндотелиальные клетки. Эти формы увеитов могут сочетаться с серозным менингитом или энцефаломиелитом.
Таким образом, наиболее характерными глазными осложнениями являются:
- негранулематозные иридоциклиты с благоприятным течением;
- передние экссудативные, быстро протекающие хориоидиты с тенденцией к полному разрешению и восстановлению зрения;
- тяжелые иридохориодиты со стойким помутнением стекловидного тела;
- невриты зрительного нерва.
Течение заболеваний глаз при лептоспирозе может быть длительным, но прогноз в большинстве случаев благоприятный. Лишь в 4,5 % случаев наблюдается развитие осложненных катаракт, а в 1,8% — частичной атрофии зрительных нервов. Они в основном являются причиной значительного снижения зрения и слепоты.
причины, симптомы, диагностика и лечение
Лептоспироз – это опасное острое инфекционное заболевание, поражающее внутренние органы, нервную систему, головной мозг. Симптомы проявляются спустя неделю после заражения. Лептоспироз переносится больными тяжело, при неправильном и несвоевременном лечении может закончиться летальным исходом.
Лептоспироз – что это такое?
Болезнь имеет несколько названий: японская семидневная лихорадка, инфекционная желтуха, собачья лихорадка, нанукаями, водная лихорадка. Кроме того, лептоспироз называют болезнью Васильева-Вейля, по именам ученых, впервые описавших ее. Исследователи сделали это независимо друг от друга в 1896 и 1888 гг. В 1914 г. Японскими учеными был открыт возбудитель заболевания – микроорганизм из семейства спирохет, называемый лептоспирой.
Лептоспира встречается по всему миру. Она живет в разных климатических зонах, на всех континентах, кроме Антарктиды. Наилучшие условия для распространения лептоспир – повышенная влажность при температуре + 28-30 градусов. По этой причине наибольший уровень заболеваемости лептоспирозом характерен для тропических широт. В регионах с умеренным климатом заболеваемость носит сезонный характер, поражая свои жертвы в летнее и осеннее время. Это объясняется тем, что в периоды летней жары распространен отдых на природе с купанием в открытых водоемах. Люди могут заразиться во время рыбалки, охоты. Пик заболевания приходится на август.

Этиология и патогенез
Лептоспира представляет собой спиралевидный аэробный микроорганизм, распространяющийся в жидкой и полужидкой среде. Хотя открытое ультрафиолетовое излучение нейтрализует их активность, в воде открытых источников эти микробы могут сохраняться неделями. Попадая на пищевые продукты, лептоспиры сохраняют свою активность в течение нескольких дней.
Основными распространителями заболевания в природе являются полевые мыши, землеройки, крысы, ежи. Среди домашних животных наиболее уязвимы морские свинки, болеют также коровы, лошади, свиньи, реже собаки, кошки. Заразиться от человека невозможно.

Причины (способы) заражения лептоспирозом
Течение лептоспироза напоминает проявления гепатита, однако он может затянуться на годы, поразив все органы и системы организма. Это острое инфекционное заболевание, относящееся к группе зоонозных. Заражение происходит от диких и домашних животных путем контакта с водой, зараженной возбудителем. В организм инфекция попадает через кожу и слизистые оболочки рта, носа, глаз, других органов. Мокрая кожа и влажные слизистые способствуют проникновению возбудителя внутрь.
Заражение может происходить несколькими путями:
- алиментарный способ – через потребляемые продукты питания и воду;
- контактный способ – во время купания в загрязненных водоемах, занятия сельскохозяйственными работами (покос мокрой травы), укуса больным животным, нанесения царапины или пореза зараженным предметом;
- аспирационный – во время работ, связанных со сбором урожая, покосом и сгребанием сена.
К группе риска по профессиональному признаку относят сельскохозяйственных рабочих, сантехников, работников ферм, мясокомбинатов. Не до конца установлена причина заболеваемости у шахтеров. По одной из версий, инфекция переносится через подземные ходы крысами.

Симптомы заболевания
Инкубационный период длится 1 неделю. Начало заболевания острое. На 7-й день после инфицирования резко повышается температура до 39-40 градусов. Гипертермия сопровождается ознобом. Симптоматика напоминает начало гриппа, но с сильной интоксикацией. Больной чувствует ломоту во всем теле, сильную общую слабость, боль в мышцах. У него болят спина, живот, ноги. Отличительная особенность лептоспироза – болезненность икроножных мышц, которая усиливается при нажатии (пальпации). Этот признак нередко используется при диагностике заболевания.
 Другими характерными симптомами являются припухлость лица, конъюнктивит, после 3-6-го дня болезни – сыпь на теле, иногда с кровоизлияниями. Появляется бело-серый налет на языке. Затрудняется работа печени, селезенки, возникает метеоризм. Возможно появление тошноты, рвоты. В разгар болезни появляются симптомы, характерные для патологий почек (олигурия, уремия).
Другими характерными симптомами являются припухлость лица, конъюнктивит, после 3-6-го дня болезни – сыпь на теле, иногда с кровоизлияниями. Появляется бело-серый налет на языке. Затрудняется работа печени, селезенки, возникает метеоризм. Возможно появление тошноты, рвоты. В разгар болезни появляются симптомы, характерные для патологий почек (олигурия, уремия).
При повышенной температуре у больных наблюдается тахикардия. Падает артериальное давление, понижается тонус сосудов, возможна недостаточность кровообращения. Известны случаи развития у больных пневмонии. Такой вариант развития болезни очень опасен и грозит летальным исходом.
 У части больных, особенно с тошнотой и рвотой, при обследовании обнаруживаются признаки менингеального синдрома. В этом случае патологический процесс затрагивает головной мозг.
У части больных, особенно с тошнотой и рвотой, при обследовании обнаруживаются признаки менингеального синдрома. В этом случае патологический процесс затрагивает головной мозг.
Кроме менингеальной формы болезни, существует желтушная форма. Ее течение напоминает гепатит. Точно так же моча больного окрашивается в темный цвет, но кал при этом не обесцвечивается.
Возможны кровоизлияния в кожу, слизистые оболочки. Лептоспироз поражает органы зрения: через 3-4 недели возможны ирит, иридоциклит, увеит. Печень, а у половины больных и селезенка, остаются увеличенными практически до полного выздоровления. В тяжелых случаях существует опасность развития комы из-за почечно-печеночной недостаточности, отека мозга.
Диагностика лептоспироза: специфическая и не специфическая
«Собачью лихорадку» необходимо дифференцировать от целого ряда других заболеваний. На первой стадии исключаются грипп, вирусный гепатит, инфекционный мононуклеоз, геморрагическая лихорадка с почечным синдромом, тифопаратифозные болезни, Ку-лихорадка. Например, в отличие от гриппа, при лептоспирозе не наблюдаются катаральные явления верхних дыхательных путей, а развитие желтухи происходит иначе, чем при гепатите.
Клиническая картина и жалобы больного способны вызвать подозрения в заболевании лептоспирозом. Врач даст направление на лабораторные методы диагностики. В первую очередь это анализ крови. Формула крови, уровень ее компонентов при лептоспирозе меняется. Значительно повышается уровень СОЭ, меняется лейкоцитарная формула (в крови появляется избыточное количество нейтрофилов). Важной частью диагностики является анализ мочи, который часто обнаруживает белок в урине, повышение уровня лейкоцитов.
Специфический метод диагностики – это выявление возбудителя, а также антител к нему. С этой целью осуществляется забор не только крови и мочи, но также цереброспинальной жидкости. На основе этих биоматериалов делаются биологические пробы.
Неспецифическим методом диагностики является анализ обстоятельств, потенциально опасных инфицированием. Играет роль профессия пациента и его деятельность в течение последних 1-2 недель, связанная с работой, отдыхом на природе, контактам с животными, их мочой, калом, пребыванием в заболоченной местности. Среди предпосылок заражения также употребление в пищу немытых, необработанных продуктов, загрязненных экскрементами животных, сточными водами.

Методы лечения
Для лечения больные направляются в стационар. В особо тяжелых случаях заболевания пациенты помещаются в палаты интенсивной терапии с круглосуточным наблюдением врачей за их состоянием. Лептоспироз опасен возможными осложнениями, при которых спасти жизнь человека можно только в отделении реанимации.
В рамках медикаментозной терапии используются:
- Антибактериальные средства. Прием антибиотиков необходимо начать с первых дней болезни. От этого зависит течение болезни, эффективность дальнейшей терапии. Антибиотик назначается на весь период с повышенной температурой тела, а также в течение 5-7 дней после ее нормализации. Чаще всего применяется бензилпенициллин натрия. Вместо него могут назначаться ампициллин, пенициллин, амоксициллин, тетрациклин и другие.
- Гамма-глобулин. Специальный антилептоспирозный состав гамма-глобулина, содержащий антитела к возбудителю болезни. Курс внутримышечных инъекций составляет три дня. Как и в случае с антибиотиками, чем раньше начать прием лекарства, тем быстрее наступит выздоровление. Гамма-глобулин значительно облегчает состояние больного. Благодаря ему можно предупредить дальнейшее распространение заболевания на внутренние органы.
- Средства для дезинтоксикации организма: растворы глюкозы, хлористого натрия, карбоната натрия. При назначении капельниц необходимо тщательно следить за водным балансом, чтобы избежать сердечной недостаточности, отеков внутренних органов, мозга.
- Глюкокортикостероиды – назначаются при печеночной недостаточности, поражениях мозга.
- Лекарственные средства для восстановления работы почек: эуфиллин, допамин, фуросемид; в тяжелых случаях прибегают к гемодиализу.
- При геморрагическом синдроме (кровоизлияниях в ткани) назначается випасол; в некоторых случаях проводят переливание крови.
После курса лечения больным необходимо пройти реабилитацию по общему восстановлению организма и укреплению иммунитета.

Возможные осложнения
Осложнения лептоспироза представляют опасность для жизни. Возникшие по ходу заболевания почечная и печеночная недостаточность могут привести к коме. Если во время болезни развивается пневмония, она протекает тяжело. В 1-3% случаев наступает летальный исход.
Лептоспироз поражает мозг, что может привести к менингиту. Осложнения могут распространиться на органы зрения, вызвав заболевания глаз.
Заболевание может привести к параличу мышц, кровотечениям, шоковому состоянию, образованию пролежней.

Прогноз и профилактика лептоспироза
Вылечиться от лептоспироза можно, если вовремя обратиться за медицинской помощью, тщательно выполнять рекомендации врача.
После выздоровления нужно помнить о мерах профилактики заболевания. Известны случаи вторичного (рецидивного) лептоспироза. Болезнь может вернуться, если не долечиться, не восстановить ослабленный организм и не придерживаться разумных правил инфекционной безопасности.
Необходимо соблюдать меры предосторожности при отдыхе или работе на природе. Летом не игнорировать информацию о запрете купания в открытых водоемах, которые обнародует санэпидстанция. Если вы не знаете, можно ли купаться, самостоятельно оцените состояние водоема. Проточный ли он? Купаются ли рядом коровы, собаки? Есть ли вероятность, что в воду сливаются отходы? Во всех этих случаях риск патогенности, а значит, заражения «собачьей лихорадкой» повышен. Ни в коем случае не следует пить воду из открытых источников, особенно непроточных!
Людям из группы риска (сельхоз работники, рыбаки, сантехники, утилизаторы отходов и т.д.) необходимо обязательно носить защитную одежду, обувь, головные уборы. В целях профилактики рекомендуется делать прививки специальной противолептоспирозной вакциной. Прививки показаны работникам мясокомбинатов, ферм, очистных сооружений, ветеринарных станций, лабораторий, спасателям и медикам, работающим в зонах эпидемий.
Кроме того, необходимо прививать домашних животных с высоким риском заболевания лептоспирозом, соблюдать санитарные правила на сельхозпредприятиях, в местах массового отдыха.
Исключительно важно просвещение населения в вопросах профилактики. Работники поликлиник, санэпидстанций нередко читают лекции на эту тему в школах, на предприятиях. Но будем откровенны: всегда ли родители, ученики, работники предприятий прислушиваются к словам специалистов? Каждый человек верит, что именно его болезнь не коснется. Пусть так оно и будет, но помнить о существовании бацилл, вызывающих лептоспироз, все же не помешает.
Лептоспироз у человека — симптомы и лечение
Эта болезнь подстерегает нас в прогретых солнцем прудах и озерах, а еще на огородах, в только что скошенной траве … Поэтому в разное время лептоспироза давали разные названия: «водяная лихорадка», «луговая лихорадка» и другие.
Незаметные глазу бактерии лептоспиры, провоцирующие болезнь, только и ждут случая, чтобы попасть в организм человека с глотком или даже каплей воды, микроскопическим кусочком земли. Замечено, для проникновения достаточно даже мелкого ранения на коже или мгновенного контакта с загрязненной водой.
Распространение
— Как правило, первые случаи лептоспироза регистрируют с приходом лета, а дальше их не уменьшается до глубокой осени, — рассказывает Олег Мишковский, врач-эпидемиолог отделения особо опасных инфекций. — Болезнь распространена по всей стране.
Но, например, в этом году в Белгородской области уже зарегистрировано три случая заболевания лептоспирозом. А при исследовании крыс, которые были выловлены в различных районах области и областном центре, в 60% выявлен лептоспироз.
— Что это значит?
— Учитывая такое большое количество крыс — носителей инфекции и заселенность этими грызунами жилых домов, широкое расселение больных животных в окружающей среде (лептоспир переносят многие виды мышевидных грызунов, обитающих на полях, вдоль рек, прудов, озер), с приходом летнего тепла возникает очень высокой угроза инфицирования людей.
— Как можно заразиться лептоспирами?
— Лептоспиры прекрасно чувствуют во влажной почве в течение 270 дней, в естественных водоемах — 7 — 30 дней, в пищевых продуктах — несколько дней. Это очень устойчивая инфекция, которая может попасть в организм человека через слизистые оболочки и поврежденную кожу.
Простой пример. Моча мыши попала в пруд. В течение месяца каждый, кто будет ловить рыбу в этом пруду или плавать там, рисковать заразиться. Достаточно, чтобы вода попала в рот, нос, когда вы купаетесь. Рыбак может заразиться, легко уколов или ранив палец снастью, а затем намочив ранку водой.
Рискуют и огородники, которые работают на влажном грунте: возбудитель может проникнуть в организм с грязных рук. Инфекция попадает в кровь, поражает печень, почки, селезенку, надпочечники, где начинает активно размножаться. Через 4 — 14 дней (такая продолжительность инкубационного периода) появляются первые симптомы болезни.
Симптомы
— Какие симптомы лептоспироза?
— В основном болезнь начинается остро — без предвестников, как говорится, на фоне полного здоровья. У больного повышается температура тела (до 39 — 40 градусов), появляются сильная головная боль, бессонница, сильная жажда, атипичной диагностическим признаком является боль в икроножных мышцах. Он такой сильный, что больные порой не могут пошевелить ногами, нередко пациенты чувствуют и сильный жгучая боль кожи. При желтушной форме болезни с первых дней развивается желтуха, до 4 — 6-го дня болезни.
Лечение
— Как его лечат?
— К счастью, против лептоспироза есть действенные лекарства. Возбудитель чувствителен к антибактериальной терапии, существует также протилептоспирозних гамма-глобулин. Однако важно начать лечение вовремя. Но, на беду, почувствовав первые симптомы болезни (лихорадка, головная боль и боль в мышцах), больные, как правило, начинают лечиться от … гриппа: пьют противолихорадочное, таблетки против головной боли. И теряют драгоценное время, ведь лептоспироз может осложняться нарушениями со стороны почек и печени, кровотечением, миокардитом, отеком мозга и тому подобное. Тяжелое течение болезни заканчивается смертью у 14% больных. Как правило, это связано с острой почечной недостаточностью.
— А заражаются люди от людей?
— Болезнь от человека к человеку не передается. Но источником инфекции могут стать домашние животные (крупный рогатый скот, свиньи, лошади, собаки), поэтому следует внимательно наблюдать за ними, принимать меры профилактики и не забывать о прививках для домашних любимцев. Кстати, смертность среди них от лептоспироза достигает 65 — 90%.
симптомы, лечение, диагностика, профилактика у человека
Лептоспирозы – острые инфекционные болезни людей и животных, вызываемые спирохетами, принадлежащими к роду Leptospira. Эти болезни относятся к группе зоонозов с природной очаговостью и поражают диких и синантропных грызунов, а также некоторых сельскохозяйственных, домашних и промысловых животных. Заболевание людей возникает в результате непосредственного контакта с заражёнными животными или косвенно через определённые факторы передачи возбудителя (главным образом воду и значительно реже пищевые продукты).
Различают 2 основные формы лептоспирозной инфекции у человека: иктеро-геморрагический лептоспироз (болезнь Васильева-Вейля) и водную лихорадку.
Первая из названных инфекций характеризуется тяжёлым течением, вторая протекает более доброкачественно. Обе болезни однородны по патогенезу, имеют ряд сходных клинических черт, но отличаются эпидемиологическими особенностями и этиологически.
Возбудителем болезни Васильева-Вейля являются иктеро-геморрагические лептоспиры (L. icterohae-morrhagiae).
Многочисленные типы лептоспир – возбудителей водной лихорадки, могут быть объединены видовым названием L. febris-aquatilis.
Содержание статьи:
Этиология
Возбудители лептоспирозов – лептоспиры, представляют собой нитеобразные микроорганизмы с резко изогнутыми концами. Они имеют вид спиралей, состоящих из большого числа тесно прилегающих друг к другу первичных завитков. Длина этих микроорганизмов 3-30 мкм, ширина до 0,2 мкм. Они размножаются поперечным делением.
При микроскопировании живых лептоспир в тёмном поле зрения видны пуговчатые утолщения на загнутых, подобно крючьям, концах клеток. Лептоспиры состоят из двух элементов: осевой нити и протоплазматической спирали, как бы накрученной тесными ровными завитками на осевую нить.
В мазках и гистологических срезах лептоспиры могут быть окрашены путём импрегнации серебром по Levaditi. Обычными анилиновыми красителями они окрашиваются с большим трудом. Фиксация и окраска значительно изменяют их морфологические признаки.
Лептоспиры – аэробы (при культивировании дыхание их стимулирует сыворотка, входящая в состав питательной среды), они обладают весьма активной подвижностью (движения поступательные, буравящие, ундулирующие, сгибательные), с которой связана их высокая инвазионная способность. Гиалуронидазной активностью не обладают. Проходят через мембранные фильтры с диаметром пор 0,35 мкм. Могут существовать только в жидкой или полужидкой среде и гибнут в течение часа при высыхании среды. В воде и во влажной почве сохраняют жизнеспособность в течение нескольких недель. Длительность существования лептоспир вне организма зависит от химического состава и температуры среды, степени инсоляции, состава микрофлоры и т. д. Лептоспиры чувствительны к действию повышенной температуры: кипячение убивает их мгновенно, а нагревание до 55-56°С – в течение 20-25 минут. При низкой температуре (от 15 до 20°С) они могут сохранять жизнеспособность на протяжении 1-2 месяцев. Желчь, кислоты, в частности соляная, даже в слабых концентрациях (0,1% растворы), губительно действуют на лептоспир. Желудочный сок убивает их в течение часа. В кислой моче лептоспиры выживают менее суток. Активный хлор в концентрации 2 мг на 1 л уничтожает лептоспир в течение 1-2 часов, 0,5-1% растворы карболовой кислоты, 0,5% креолин и 0,1% хлорамин – за 30 минут, 1% раствор едкого натра – за 15 минут. Лептоспиры устойчивы к сальварсановым препаратам.
Эпидемиология
Особенности лептоспирозов как эпидемических форм определяются следующими причинами: зараженностью лептоспирами различных синан- тропных и полевых грызунов; способностью их выделять эти микроорганизмы с мочой на протяжении длительного времени; преобладающей инфи- цированностью различных видов грызунов определенными типами патогенных лептоспир, возможностью образования мощных дополнительных (но нередко самостоятельных) источников инфекции в виде сельскохозяйственных и домашних животных, получающих заразное начало от грызунов; длительностью выделения возбудителя во внешнюю среду инфицированными животными; сохранением лептоспирами жизнеспособности в воде и влажной почве на протяжении ряда недель; неконтагиозностью людей, больных лептоспирозами.
А. Природные резервуары и источники инфекции
Основным резервуаром возбудителя болезни Васильева-Вейля являются крысы. Эти грызуны оказываются зараженными иктеро-геморрагическими лептоспирами всюду.
У крыс обоего пола не установлено значительных колебаний инфицированности лептоспирами в зависимости от сезонов года, и поэтому в населенных пунктах существует постоянный резервуар патогенных лептоспир.
Синантропные грызуны заражены, как правило, иктеро-геморрагическими лептоспирами, однако могут быть обнаружены отдельные объекты (скотные дворы, свинарники, бойни, заводы по переработке костей и др.), в которых они инфицированы преимущественно и даже исключительна другими типами лептоспир.
Подобная микроочаговость лептоспирозной инфекции связана с относительным постоянством мест обитания определённых видов грызунов. Она регулируется численностью («плотностью») последних на данной стадии и неодинаковой способностью отдельных типов лептоспир адаптироваться к организму различных представителей отряда грызунов.
Основным резервуаром возбудителя водной лихорадки являются дикие мышевидные грызуны, а также некоторые насекомоядные. Это определяет преимущественно сельский характер вспышек водной лихорадки и летне-осеннюю сезонность последних.
Эпидемиологическое значение различных грызунов и других мелких млекопитающих неодинаково. Оно связано с биологическими особенностями отдельных видов (быстрота размножения и возможная плотность популяции, степень приспособления к внешней среде, способность к миграции, восприимчивость к возбудителю и т. д.), а также обусловлено частотой соприкосновения этих животных с человеком и природными особенностями мест их обитания. Связь патогенных лептоспир с водоёмами и заболоченными пространствами определяет особую роль влаголюбивых видов грызунов, в частности полёвок.
Дополнительными источниками лептоспир являются сельскохозяйственные животные, а также промысловые (лисицы, песцы) и домашние (собаки, кошки) животные. Эпидемиологическое значение сельскохозяйственных животных особенно велико, так как с ними может быть связано возникновение вторичных (но в дальнейшем самостоятельных) очагов лептоспирозной инфекции.
В противоположность грызунам, у которых лептоспироз протекает в виде бессимптомной инфекции, у сельскохозяйственных, промысловых и домашних животных наряду с этой формой течения нередко возникают выраженные заболевания, характеризующиеся коротким лихорадочным периодом, желтухой, выделением кровавой мочи. Молоко у коров может приобретать желтоватый цвет, и в нём определяется примесь крови. Различают молниеносное течение болезни (особенно у молодняка), заканчивающееся гибелью животных через 1-2 дня, а также острые, подострые и хронические формы. Во время эпизоотий смертельные исходы у животных (главным образом среди молодняка) достигают десятков процентов.
Заражение сельскохозяйственных животных чаще всего происходит через воду, на пастбищах или во время перегона скота. Возможно инфицирование и при стойловом содержании. Новые очаги инфекции могут возникать в ранее благополучных хозяйствах даже при вводе в них нескольких голов больных или болевших животных – выделителей лептоспир. Инфицирование промысловых зверей, содержащихся в питомниках, происходит обычно при поедании мяса больных лептоспирозом и забитых или павших животных.
Особое эпидемиологическое значение сельскохозяйственных животных связано с тесным и повседневным контактом с ними человека. Оно обусловлено также длительностью и массивностью выделения с мочой больных и перенесших лептоспирозную инфекцию животных.
Б. Факторы передачи лептоспир
Основным фактором передачи возбудителей лептоспироза является вода, в которую попали выделения больных животных. При попадании в водоисточники патогенные лептоспиры сохраняют жизнеспособность примерно месяц. Непосредственной причиной заражения людей является употребление сырой воды из хозяйственных водоисточников типа прудов и колодцев, купание в небольших непроточных или слабо проточных водоёмах, например в речках с тихим течением, илистым дном и заболоченными берегами или переход их вброд.
Определённое значение в передаче лептоспирозной инфекции могут иметь различные пищевые продукты, как загрязненные выделениями грызунов, так и происходящие от больных сельскохозяйственных животных (молоко, мясо). При искусственном заражении иктеро-геморрагическими лептоспирами ряда пищевых продуктов было установлено, что эти микроорганизмы сохраняют жизнеспособность от 30 минут до 13 суток, причем наиболее продолжительное время в жидкой и полужидкой пище слабо щелочной реакции при температуре 4-5°С.
Туши животных, имеющие через сутки после убоя pH выше 6,0, могут содержать ещё жизнеспособных лептоспир.
Спорадические заболевания иктеро-геморрагическим лептоспирозом возникают круглый год, что соответствует постоянной инфицированности крыс. Несмотря на это, болезнь Вейля в обычной обстановке не принимает характера эпидемий. Последние возникают только при резком ухудшении санитарно-гигиенических условий, в результате чего увеличивается возможность контакта с грызунами и создаются дополнительные факторы передачи лептоспир.
Эпидемические вспышки лептоспироза возникают большей частью в летне-осенний период (август-октябрь). Это связано с увеличением численности крыс в эти месяцы и с метеорологическими условиями, наиболее благоприятствующими сохранению лептоспир во внешней среде.
Водная лихорадка (безжелтушный лептоспироз) – это болезнь преимущественно сельских местностей. Она характеризуется особенно выраженной летне-осенней сезонностью. Эпидемиологическое своеобразие её в значительной мере определяют экологические и биологические особенности природных резервуаров инфекций (мелкие млекопитающие, в основном дикие мышевидные грызуны). Основными факторами передачи являются вода и увлажненная почва. Поэтому эпидемические вспышки водной лихорадки связаны обычно с определенными ландшафтами (болотистые местности, заливные луга, берега рек и озер). Наблюдались групповые заболевания, обусловленные заражением прудов, колодцев, заполненных водой земляных выемок, открытых цистерн.
Отдельные случаи водной лихорадки могут регистрироваться на протяжении круглого года, самое же высокое число заболеваний отмечается в тёплые сезоны. Это связано с наибольшей численностью и активностью мышевидных грызунов в летне-осенний период, пребыванием сельскохозяйственных животных на пастбищах, увеличением контакта людей с источниками и факторами передачи инфекции во время уборочных полевых работ.
Сезонное распределение заболеваний может в известной степени варьировать в зависимости от местных климатических условий и биологических свойств животных – источников инфекций.
Возрастной состав больных на протяжении отдельных вспышек водной лихорадки различен, что связано с особенностями (типом) этих вспышек.
Непосредственной причиной заражения большей частью оказывается: купание, охота на заболоченной местности, рыбная ловля, сенокошение босиком на низменных участках и заливных лугах, работа на искусственно орошаемых, например рисовых, полях, соприкосновение с инфицированными сельскохозяйственными животными (коровами, телятами, свиньями,, лошадьми) и т. д.
Водная лихорадка может возникать также в населенных пунктах городского типа (например, среди работников пригородных животноводческих хозяйств), а также среди рабочих боен и цехов первичной обработки скота на мясокомбинатах. В этих условиях заболевания носят выраженный профессиональный характер и отличаются своеобразной микроочаговостью. В эпизоотологическую цепь здесь могут быть вовлечены, кроме грызунов и сельскохозяйственных животных, собаки.
Значительная адаптационная способность лептоспир обусловливает возможность широкого обмена различными типами этих микроорганизмов между полевыми и синантропными грызунами, дикими, сельскохозяйственными и домашними животными.
Патогенез и патологическая анатомия
Патогенетические особенности и патоморфологические изменения при лептоспирозах изучены в основном в отношении болезни Васильева-Вейля. Водная лихорадка патологоанатомически изучена мало вследствие низкой летальности. Патоморфологическая картина этой болезни принципиально не отличается от изменений при болезни Васильева-Вейля. Лептоспиры попадают в организм человека посредством слизистых оболочек рта, глаз, носа, а также через повреждённую кожу. Оральный способ инфицирования наиболее частый. Инкубационный период обычно варьирует в пределах 7-10 дней.
Лептоспиры через 5-30 минут появляются в крови, причем регионарные лимфатические узлы не представляют значительного защитного барьера на пути их продвижения. Выраженная инвазионная способность лептоспир связана с их активной подвижностью.
В инфекционном процессе, вызванном лептоспирами, можно различить две фазы, отделённые друг от друга непродолжительной ремиссией: лептоспиремии и токсемии. Первая фаза соответствует примерно недельному сроку от начала заболевания. В течение этого периода происходит размножение и циркуляция возбудителя в крови. К концу его лептоспиры концентрируются в печени. Эта фаза болезни характеризуется симптомами общей реакции организма на продукты распада лептоспир.
Главным фактором в патогенезе иктеро-геморрагического лептоспироза является поражение мембран кровеносных капилляров, сопровождающееся резким повышением их проницаемости. Этот процесс развивается с первых дней заболевания, одновременно с возникновением лихорадки. Общая капилляропатия обусловливает не только проникновение в ткани возбудителя, но может оказаться причиной активизации в организме другой патогенной и условно патогенной флоры.
Фаза токсемии совпадает примерно с началом 2-й недели заболевания. В это время лептоспиры концентрируются в почках и начинают выводиться с мочой. Они могут быть обнаружены также в спинномозговой жидкости. На первый план выступают поражения почек и миокарда как результат действия токсических продуктов лептоспир и как следствие неспецифической интоксикации, связанной с предшествовавшими в реактивной фазе изменениями в организме больных.
Выведение лептоспир в основном происходит через почки.
При иктеро-геморрагическом лептоспирозе смерть может наступить в течение первого (реактивного) периода, что связано, как правило, с недостаточностью печени. Летальный исход наблюдается чаще в период токсемии. В этих случаях непосредственной причиной гибели больных оказывается гиперазотемия, уремия, поражение эпителия почек и миокарда.
На вскрытии находят обычно желтуху, проявления геморрагического диатеза и дистрофические изменения паренхиматозных органов.
Поражение печени при иктеро-геморрагическом лептоспирозе не достигает той степени, которая наблюдается при эпидемическом гепатите (болезни Боткина), при которой токсическая дистрофия печени представляет конечную стадию патогенетически единого процесса, вызываемого фильтрующимся вирусом. Исходы в токсическую дистрофию печени и в цирроз печени нехарактерны для лептоспирозной желтухи.
Поражение почек характеризуется серозным отёком и резкой дистрофией почечного эпителия. Они наблюдаются чаще, чем желтуха, и поэтому возникают в результате непосредственного действия лептоспир и их токсических веществ. Наряду с этим некоторые тяжёлые проявления иктеро-геморрагического лептоспироза могут быть обусловлены действием внепочечных факторов: гипотонии, снижения клубочковой фильтрации и др.
При гистологическом исследовании лептоспиры в наибольшем количестве обнаруживаются в печени, почках и надпочечниках. Они могут быть найдены также в слизистой оболочке мочевыводящих путей и нередко в слизистой оболочке кишечника и бронхов. Прямых соотношений между количеством лептоспир в органах и степенью деструктивных изменений в последних не отмечается.
Течение и симптомы лептоспирозов
А. Болезнь Васильева-Вейля
Инкубационный период (как правило, 7-10 дней) представляет фазу адаптации возбудителя к организму и протекает без субъективных расстройств и объективных признаков. Проявления лептоспирозной инфекции разнообразны как по характеру симптомов, так и по тяжести течения. Клиническая картина иктеро-геморрагического лептоспироза позволяет различать следующие фазы болезни: первичной лихорадки (преджелтушный период), температурной ремиссии (желтушный период), возврата лихорадки, выздоровления.
Преджелтушный период (фаза первичной лихорадки, термоальгическая фаза) совпадает во времени с периодом лептоспиремии (обычно первые 4-6 дней). Заболевание начинается остро: внезапно возникает озноб (иногда потрясающий), температура поднимается до 39-40°С и выше. Общее состояние с первых же дней тяжёлое. Отмечается характерна вялость, «заторможенность», адинамичность больных, наличие конъюнктивита. В отдельных случаях наблюдаются менингеальные явления, затемнение или потеря сознания, бред. Больных беспокоит сильная головная боль и резкие боли в мышцах, особенно икроножных, а также шейных и затылочных. Часто бывает тошнота и рвота, потеря аппетита до полного отвращения к пище. Язык сух, обложен. Нередки боли в животе, в отдельных случаях имитирующие острый холецистит, язвенную болезнь, картину острого живота. Печень, как правило, несколько увеличена, слегка болезненна, плотна.
Первая волна лихорадки продолжается обычно 5-6 дней. Температура чаще имеет постоянный характер. Снижение её происходит критически или по типу ускоренного лизиса.
 С появлением желтушной окраски кожи и склер (на 4-6-й день заболевания) начинается снижение температуры. В это время у наиболее тяжело больных на коже появляется сыпь в виде мелкоточечных геморрагий, рассеянных по всему телу или занимающих более ограниченные участки. У некоторых больных сыпь имеет характер петехиальных, папулезных или эритематозных элементов. Нередко на губах или крыльях носа наблюдается герпетическая сыпь с кровянистым содержимым пузырьков. Геморрагический синдром проявляется также в виде кровотечений, которые могут быть обильными и неоднократными (носовые, маточные, кишечные и т. д.). Интенсивность желтухи и геморрагического синдрома имеет прогностическое значение: наиболее тяжело протекают заболевания, сопровождающиеся желтухой насыщенного ярко-оранжевого цвета и выраженным геморрагическим комплексом. Желтуха не является обязательным признаком болезни Васильева-Вейля. При некоторых вспышках частота безжелтушных форм этой инфекции составляет 20-30% и более. В связи с этим наличие или отсутствие желтухи не может служить признаком, дифференцирующим болезнь Васильева- Вейля и водную лихорадку.
С появлением желтушной окраски кожи и склер (на 4-6-й день заболевания) начинается снижение температуры. В это время у наиболее тяжело больных на коже появляется сыпь в виде мелкоточечных геморрагий, рассеянных по всему телу или занимающих более ограниченные участки. У некоторых больных сыпь имеет характер петехиальных, папулезных или эритематозных элементов. Нередко на губах или крыльях носа наблюдается герпетическая сыпь с кровянистым содержимым пузырьков. Геморрагический синдром проявляется также в виде кровотечений, которые могут быть обильными и неоднократными (носовые, маточные, кишечные и т. д.). Интенсивность желтухи и геморрагического синдрома имеет прогностическое значение: наиболее тяжело протекают заболевания, сопровождающиеся желтухой насыщенного ярко-оранжевого цвета и выраженным геморрагическим комплексом. Желтуха не является обязательным признаком болезни Васильева-Вейля. При некоторых вспышках частота безжелтушных форм этой инфекции составляет 20-30% и более. В связи с этим наличие или отсутствие желтухи не может служить признаком, дифференцирующим болезнь Васильева- Вейля и водную лихорадку.
Со стороны сердечно-сосудистой системы наблюдается снижение АД. Пульс слабый и частый. В результате токсико-инфекционных воздействий могут возникать поражения нервно-мышечного аппарата сердца (выявляемые клинически и электрокардиографически), а также сосудов – в виде нарушения гемодинамики и гипотонии. Поражение почек выражено в различной степени от лёгкой лихорадочной альбуминурии и олигурии до тяжелой нефропатии, сопровождающейся анурией. В моче содержится белок, эритроциты, гиалиновые и зернистые цилиндры. Количество желчных пигментов в моче соответствует интенсивности желтухи.
Общая продолжительность преджелтушного и желтушного периодов обычно составляет около 2 недель. По мере снижения температуры уменьшается интоксикация, стихают воспалительные явления со стороны печени и почек, бледнеет желтушная окраска кожи и склер, исчезает сыпь. Все это знаменует начало выздоровления. Однако в ряде случаев вслед за первой лихорадочной волной спустя несколько дней апирексии может последовать повторное повышение температуры.
Возврат лихорадки характеризуется оживлением всех перечисленных выше субъективных расстройств и объективных проявлений. Вторая лихорадочная волна (обычно рудиментарного характера) имеет специфическое происхождение и связана с новым проникновением лептоспир в кровяное русло. Заболевания с одной и двумя лихорадочными волнами наблюдаются почти с одинаковой частотой. Третья лихорадочная волна возникает относительно редко.
Б. Водная лихорадка
Водная лихорадка (безжелтушный лептоспироз) протекает обычно значительно доброкачественнее болезни Васильева-Вейля, однако могут наблюдаться заболевания с длительной лихорадкой и выраженными инфекционно-токсическими поражениями сердечно-сосудистой, нервной систем и печени. Эти наиболее тяжело протекающие заболевания, клинически напоминают иктеро-геморрагический лептоспироз и характеризуются столь же разнообразными симптомами.
Начальный период водной лихорадки выражен, как правило, резко. Постепенное развитие инфекционного процесса, иногда с продромальными явлениями, наблюдается значительно реже. Наиболее постоянными признаками являются: озноб, общая слабость, сильная головная боль, мышечные боли, инъекция сосудов и склер, светобоязнь, гиперемия лица, увеличение лимфоузлов, увеличение и болезненность печени. Селезенка увеличена реже, мягка и безболезненна. Нередко отмечаются диспепсические явления. Язык влажный, покрыт беловатым налетом. Температура достигает максимальных цифр обычно на 3-4-й день заболевания.
 На 4-6-й день может появляться быстро проходящая сыпь (розеолезная, кореподобная, макуло-папулезная, эритематозная), а также желтушность кожных покровов и склер.
На 4-6-й день может появляться быстро проходящая сыпь (розеолезная, кореподобная, макуло-папулезная, эритематозная), а также желтушность кожных покровов и склер.
Желтуха и кожные сыпи при водной лихорадке – не столь постоянные признаки, как при иктеро-геморрагическом лептоспирозе. Частота этих симптомов значительно варьирует при отдельных вспышках и в определенной мере связана с типом лептоспир, вызвавшим заболевания.
Продолжительность лихорадочного периода при водной лихорадке обычно не превышает 2 недель, но может наблюдаться как более короткое, так и более затяжное течение. Характерны рецидивы лихорадки, возникающие спустя несколько дней апирексии. Вторая волна обычно короче первой.
Даже при безжелтушном течении водной лихорадки (вне зависимости от серотипа возбудителя) определяются нарушения углеводной, белковой, пигментной и антитоксической функций печени.
Со стороны сердечно-сосудистой системы наблюдаются глухие тоны сердца, АД нормально или понижено. Примерно у половины больных могут наблюдаться изменения миокарда, проявляющиеся у некоторых в форме острого лептоспирозного миокардита. Поражение почек постоянно. В моче определяются лейкоциты. Поражение ЦНС, кроме менингеальных явлений, выражается оглушённостью больных, тифозным состоянием, бредом, бессонницей. Может иметь место кратковременная потеря сознания.
Осложнения лептоспирозов
Кроме лептоспирозного менингита, протекающего доброкачественно, могут наблюдаться: трахеобронхит, бронхопневмония, пиелит, пиелонефрит, эндокардит, миокардит, а также поражение глаз в виде увеита, ирита, иридоциклита. При болезни Васильева-Вейля в качестве редкого осложнения возможно двустороннее воспаление зрительных нервов, а также тромбоз артерий и миелит, в результате которого могут возникнуть параплегии. Иктеро-геморрагический лептоспироз может активизировать дремлющую сальмонеллёзную инфекцию. Наиболее частым осложнением, определяемым патологоанатомически, оказывается пневмония, причем преимущественно геморрагического характера.
При тяжелом течении водной лихорадки нередко наблюдаются ранние и поздние осложнения со стороны глаз. К первой группе (осложнения во время лихорадочного периода и в последующие 2 месяца) относятся: конъюнктивиты без бактериальной флоры в отделяемом слизистой оболочки, острые, благоприятно протекающие ириты и иридоциклиты, передние экссудативные хориоидиты, сопровождающиеся помутнением стекловидного тела. К поздним осложнениям, возникающим в период от 2 месяцев до 1 года и более после выздоровления, относятся иридоциклиты с интенсивными помутнениями в стекловидном теле и реже поражения зрительного нерва, сосудистой оболочки и сетчатки, а также хориоидальные катаракты, образующиеся при тяжело протекающих иридоциклитах.
Диагностика
Диагноз лептоспирозной инфекции ставится на основании данных клиники, эпидемиологических материалов и результатов лабораторных исследований. Наводящими и опорными клиническими признаками являются следующие: внезапное начало, сильные головная и мышечные боли, кожная сыпь, геморрагический синдром, явления гепатита и нефрита, гематологические показатели.
Для диагноза существенны данные анамнеза, в частности профессиональная принадлежность заболевшего, возможность соприкосновения его с грызунами и сельскохозяйственными животными, а также с водоисточниками. Учитывается сезон и неконтагиозность лептоспирозных больных. Решающим доказательством являются положительные результаты лабораторных исследований.
Применяется микроскопирование, заражение животных, бактериологический и серологический методы. Для исследования используются кровь, спинномозговая жидкость и моча больных. У животных исследуют кровь, мочу и внутренние органы.
Лечение
Больные лептоспирозами подлежат госпитализации. Им назначают преимущественно молочно-растительную, богатую витаминами пищу. Рекомендуется обильное питье. Особое внимание обращают на состояние печени, почек, сердечно-сосудистой системы, следят за правильным функционированием кишечника. Целесообразно внутривенное вливание глюкозы. С успехом применяются гамма-глобулины.
Также при лептоспирозах проводится антибактериальная, дезинтоксикационная, симптоматическая терапия.
Профилактика
Профилактика лептоспироза требует осуществления ряда организационных медико-санитарных, зоогигиенических и ветеринарных мероприятий. Важнейшие из них следующие:
• активное истребление грызунов, как синантропных, так и полевых, и создание условий, ограничивающих их размножение;
• защита пищевых объектов от доступа грызунов, поддержание санитарного режима на пищевых производствах, в торговой пищевой сети, столовых, буфетах и на территории домовладений;
• решение проблемы бродячих собак;
• защита людей, работающих на загрязняемых крысами объектах соответствующей спецодеждой, в больших по протяженности природных очагах лептоспирозов проведение гидромелиоративных работ;
• правильная эксплуатация оросительных систем, обеспечение резиновыми сапогами работающих в заболоченной местности, санитарная охрана водоисточников и правильное их использование, защита колодцев от проникновения в них грызунов и выделений сельскохозяйственных животных;
• систематическое обеспечение доброкачественной водой людей, участвующих в полевых работах;
• своевременное распознавание эпизоотий среди сельскохозяйственных животных, очистка и дезинфекция помещений, в которых находятся больные животные, обеззараживание кормушек, ведер и других предметов ухода за скотом, обезвреживание собранного навоза.
Также рекомендуется запрещение ввода больных и болевших животных в благополучные хозяйства, организация 30-дневного карантина для животных, прибывших в благополучное хозяйство из заражённой местности, запрещение убоя на мясо животных с явлениями желтухи и истощения и употребления этого мяса в сыром виде для корма промысловых животных, санитарно-просветительная работа среди населения.
Существенным дополнительным способом профилактики лептоспироза является активная иммунизация населения поливалентной вакциной.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!

причины, симптомы, лечение, профилактика, фото
 Условно все заболевания печени можно разделить на два типа: вызванные неправильным питанием и употреблением алкогольных напитков, и вторая группа — инфекционные болезни. Последние бывают как вирусного, так и бактериального происхождения. Сложности первой диагностики в схожести симптомов, что часто вводит врачей в заблуждение и мешает выставить правильный диагноз. Лептоспироз относится к категории тяжёлых состояний, одним из важных диагностических признаков которого является поражение печени.
Условно все заболевания печени можно разделить на два типа: вызванные неправильным питанием и употреблением алкогольных напитков, и вторая группа — инфекционные болезни. Последние бывают как вирусного, так и бактериального происхождения. Сложности первой диагностики в схожести симптомов, что часто вводит врачей в заблуждение и мешает выставить правильный диагноз. Лептоспироз относится к категории тяжёлых состояний, одним из важных диагностических признаков которого является поражение печени.
Что такое лептоспироз и какой возбудитель у этой инфекции? По каким причинам человек может заболеть? Какие существуют стадии развития болезни и что за симптомы их сопровождают? Возможны ли осложнения и тяжёлые последствия для организма? Как проводится диагностика и лечение? Существует ли действенная профилактика? Кому делается прививка от лептоспироза и как она переносится? Ниже ответы на все эти вопросы.
Что такое лептоспироз
Это заболевание напоминает по течению вирусный гепатит, хотя оно относится к категории «медленных убийц», то есть поражает все органы постепенно, на протяжении нескольких лет.
Лептоспироз существовал в природе всегда, но первые зарегистрированные описания болезни появились в конце XIX века. Независимо друг от друга немецкий учёный А. Вейль и ученик С. П. Боткина — Н. П. Васильев, в 1886 году опубликовали исследования о больных с поражением печени. После публикаций их работ удалось полностью выделить заболевание в отдельную группу. Спустя 28 лет уже в Японии учёный А. Инада, обнаружил возбудителя лептоспироза и отнёс его к спирохетам.
С начала XX века было выявлено несколько бактерий, виновных в возникновении инфекции, изучены их свойства и виды заболевания, к которым они приводят.
Возбудитель болезни
Лептоспироз — это острое зоонозное инфекционное заболевание, то есть возбудитель может размножаться в организме определённых животных. Очаги инфекции в разное время года встречаются практически везде, кроме вечно холодных мест.
Возбудитель лептоспироза — бактерия, относящаяся к семейству лептоспир (Leptospira) класса спирохет. Особенностью этого микроорганизма является его любовь к водным местам обитания, что способствует заражению человека и животных. Спирохета — это длинная извитая бактерия с большим количеством мелких завитков.
 Что известно про лептоспиры?
Что известно про лептоспиры?
- Бактерии очень медленно растут в искусственных условиях, поэтому поставить диагноз иногда затруднительно, ведь их можно обнаружить только через неделю после культивирования.
- Возбудитель лептоспироза после разрушения выделяет эндотоксин, который повреждает клетки всех систем организма.
- Лептоспиры после попадания в организм человека прикрепляются ко внутреннему слою сосудов и клеткам крови, повреждая их.
- Бактерии устойчивы к воздействию низких температур, на них слабо влияет ультрафиолет, кислоты и щелочи, всем доступные дезинфектанты не всегда оказывают на микроорганизмы желаемый результат.
- Возбудитель лептоспироза отлично сохраняется в воде до трёх недель. В почве они живут не менее трёх месяцев.
Причины заражения человека лептоспирозом
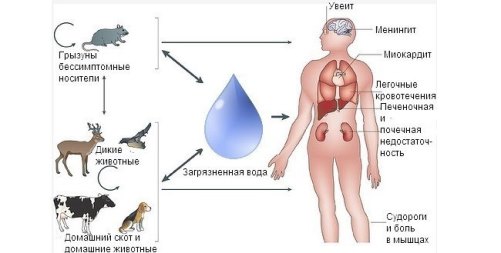
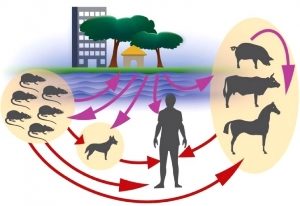
Источником инфекции при лептоспирозе являются дикие и домашние животные, перенёсшие заболевание либо во время активного развития инфекции. В этот период они заражают почву, воду.
 Основными носителями инфекции в природе являются мелкие грызуны, но передавать лептоспироз могут и другие животные:
Основными носителями инфекции в природе являются мелкие грызуны, но передавать лептоспироз могут и другие животные:
- крысы;
- полёвки;
- землеройки;
- ежи;
- из лабораторных животных наиболее восприимчивыми к лептоспирозу являются морские свинки;
- сурки;
- домашние питомцы тоже находятся в группе риска — часто болеют свиньи, лошади, даже собаки;
- крупный рогатый скот также может быть источником инфекции для человека.
Путь передачи лептоспироза — алиментарный (фекально-оральный). Механизм передачи — контактный.
 Как человек заражается инфекцией?
Как человек заражается инфекцией?
- Через воду во время купания или при её употреблении из природных источников.
- При поедании продуктов, инфицированных заражёнными животными.
- Как ещё передаётся лептоспироз человеку? — во время контакта с предметами окружающей среды, обсеменёнными больными животными.
Человек не заражается от других людей, основной источник инфекции — это животные. Заболеть, может, абсолютно каждый, но чаще — это подростки и взрослые.
Для лептоспироза характерна сезонность — заболеваемость больше распространена преимущественно в летне-осенний период. После перенесённой инфекции формируется стойкий иммунитет, что не мешает человеку заразиться другим видом болезни от иного возбудителя лептоспироза, которых известно более 19 видов.
Стадии развития болезни
Заражение чаще происходит во время контакта человека с водой. Лептоспиры внедряются в повреждённую кожу, при этом в месте их попадания в организм воспаления или видимых нарушений ткани нельзя обнаружить. Основные изменения происходят в органах и в сосудистой сети.
 Выделяют 5 фаз развития лептоспироза.
Выделяют 5 фаз развития лептоспироза.
- Попадание возбудителя в организм и проникновение его по кровеносному руслу в печень, селезёнку, лёгкие.
- Появление первых клинических признаков соответствует проникновению лептоспир в кровоток и массовому распространению по всем органам и системам.
- Третья неделя болезни — период выраженных проявлений или разгара. Мелкие сосуды максимально проницаемы для повреждающих факторов.
- На четвёртом этапе заболевания при удачном стечении обстоятельств симптомы постепенно затихают.
- Лептоспироз у людей оканчивается благополучно и формируется стерильный иммунитет на пятой неделе, что соответствует последнему периоду развития инфекции. Иногда наблюдаются осложнения или рецидивы болезни.
Заболевание нельзя считать опасным в отношении последствий, но в истории были случаи, когда во время возникновения эпидемий количество смертельных исходов доходило до 30%.
Практически все стадии заболевания соответствуют патогенезу. В фазу заражения или инкубационного периода лептоспироза болезнь практически никак себя не проявляет, но изменения уже набирают обороты. Он длится от 3 до 30 дней, но в среднем составляет одну-две недели. В это время человек ещё не подозревает о наличии заболевания.
 Можно выделить ещё несколько стадий инфекции.
Можно выделить ещё несколько стадий инфекции.
- Начальная или лихорадочная протекает приблизительно около недели или меньше при тяжёлом течении.
- Время разгара или период повреждений внутренних органов.
- Затихание симптомов лептоспироза или выздоровление.
Каждый период длится не менее недели при лёгком и среднетяжёлом течении инфекции. На какие формы делится тяжёлое течение лептоспироза? — это желтушная, когда все вышеописанные периоды протекают быстрее, и безжелтушная.
Описаны случаи лёгкого течения заболевания, без типичных клинических проявлений или со слабовыраженными симптомами, но без нарушения функции печени и почек.
Симптомы болезни
Первая неделя течения лептоспироза характеризуется развитием общих симптомов, подозрение о данной инфекции может вызвать лишь контакт с больным животным или купание в месте выявления очага.
 Какие симптомы лептоспироза у человека в начальном периоде?
Какие симптомы лептоспироза у человека в начальном периоде?
- Характерно острое внезапное начало с резким повышением температуры до 39–40 ºC. Лихорадка длится не менее недели.
- Сильная выраженная головная боль и слабость.
- Одним из типичных симптомов этого периода является появление миалгий или сильных болей в области брюшной стенки живота, болезненных при дотрагивании и осмотре.
- Человек в это время течения лептоспироза нередко возбуждён, чем-то обеспокоен.
- Типичный вид больного — это одутловатость, покраснение (гиперемия) лица и шеи, склеры глаз инъецированы (усилен сосудистый рисунок).
- Возможно, появление и других инфекций на фоне снижения иммунитета — лептоспироз у детей проявляется в виде герпетических высыпаний на губах и на других слизистых оболочках.
- Спустя всего два дня, появляется полиморфная сыпь. Её элементы различные на вид и не имеют общих признаков. На локтевых и коленных сгибах возникают геморрагии или кровоподтёки.
- Диагностика лептоспироза у человека в начальном периоде основывается на обнаружении лептоспир в спинномозговой жидкости, на изменении показателей общего анализа крови и мочи.
- На фоне основных симптомов у больных часто развивается бронхит, выделяется мокрота с прожилками крови, при осмотре увеличивается печень и селезёнка.
Течение лептоспироза во время разгара болезни
Приблизительно на второй неделе течения инфекции с момента первых явных проявлений у человека начинается другой этап, когда в воспалительный процесс вовлекаются практически все органы и системы. Первый удар приходится по печени, почкам, нервной системе.
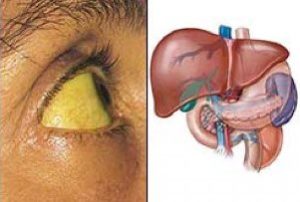 Что известно о развитии второго периода лептоспироза?
Что известно о развитии второго периода лептоспироза?
- Общие симптомы снижаются, но нарастают признаки поражения внутренних органов.
- Воспаление печени начинается ещё в конце первой недели при тяжёлом течении лептоспироза, но чаще в начале второй — кожа становится желтушного или шафранового цвета, на ней появляется геморрагическая сыпь, беспокоит зуд. Печень и селезёнка значительно увеличены.
- Ухудшается работа почек, что проявляется в снижении выделенной мочи вплоть до полного отсутствия. В её анализе выявляется белок, в большом количестве лейкоциты и клетки крови.
 Перемены касаются и сердечно-сосудистой системы: снижается артериальное давление, пульс — аритмичный, нитевидный, появляются изменения при исследовании сердца.
Перемены касаются и сердечно-сосудистой системы: снижается артериальное давление, пульс — аритмичный, нитевидный, появляются изменения при исследовании сердца.- Характерные симптомы — это многочисленные кровоизлияния в кожу, внутренние органы.
Следующий период — это разрешение болезни с постепенным восстановлением работы органов. Но приблизительно у третьей части больных возникает рецидив, когда симптомы, пусть даже и не такие сильные, но возвращаются. Желтуха при рецидивирующем лептоспирозе проявляется редко, поражения органов менее выраженные.
В среднем заболевание длится не менее четырёх недель, но с рецидивами затягивается до двух, а иногда даже трёх месяцев.
Какой симптом не характерен для лептоспироза во все периоды болезни? — несмотря на воспаление тканей печени многократного послабления стула не бывает.
Осложнения
Последствия лептоспироза сложно предугадать даже при оказанной своевременно помощи. Осложнения чаще всего наблюдаются при тяжёлом течении инфекции.
 Чем может закончиться лептоспироз?
Чем может закончиться лептоспироз?
- Возможен рецидив инфекции.
- Смертельные исходы бывают в 1–3% случаев.
- Печёночная недостаточность.
- К осложнениям лептоспироза относятся нарушения работы почек или острая почечная недостаточность.
- Менингит, параличи мышц.
- Острые кровотечения и шок.
- Поражение глаз и органа слуха: иридоциклит, отит.
- Пневмония.
- Стоматит, пролежни.
Диагностика лептоспироза
Какие анализы берут на лептоспироз у человека? Для начала обследуют стандартными общеклиническими методами. Делают общий анализ крови и мочи. Но с их помощью удаётся только установить воспалительный процесс в организме и поражение почек.
 В начале болезни бактерии лептоспиры удаётся обнаружить в крови и цереброспинальной жидкости особым методом «раздавленной капли». Во время разгара болезни возбудитель выявляется практически во всех биологических жидкостях.
В начале болезни бактерии лептоспиры удаётся обнаружить в крови и цереброспинальной жидкости особым методом «раздавленной капли». Во время разгара болезни возбудитель выявляется практически во всех биологических жидкостях.
Серологические методы исследования более показательны во втором периоде лептоспироза. Исследуется титр антител в парных сыворотках, взятый в разгар заболевания и при его затихании. Применяют РСК, РМА и другие методы.
Дифференциальную диагностику лептоспироза проводят с вирусным гепатитом, гриппом, менингитами, малярией и геморрагической лихорадкой.
Лечение лептоспироза
Терапия осуществляется в условиях инфекционного отделения больницы. Это тяжёлая инфекция, поэтому дома самостоятельно с ней справиться невозможно.
Как проводят лечение лептоспироза у людей?
- Под контролем количества выделенной за сутки мочи проводится дезинтоксикационная терапия — вводят водно-солевые растворы.
 При лептоспирозе назначают антибиотики — пенициллин, тетрациклин или доксициклин. Препараты применяют в зависимости от степени течения болезни.
При лептоспирозе назначают антибиотики — пенициллин, тетрациклин или доксициклин. Препараты применяют в зависимости от степени течения болезни.- Выполняется симптоматическое лечение инфекции, терапия назначается исходя из показаний, что зависит от проявлений и степени поражения органов и систем.
- К специфическим лечебным препаратам относится сыворотка против лептоспироза. Наибольший эффект она даёт при введении в начальном этапе заболевания.
Профилактика лептоспироза
К неспецифическим методам защиты населения против возбудителя лептоспироза относится:
- выявление и лечение больных животных или носителей инфекции;
- санитарно-просветительская работа в местах с частыми вспышками заболевания;
- животным с высоким риском развития лептоспироза вводят сыворотку против инфекции и регулярно проводят ревакцинацию;
- к профилактике лептоспироза у человека также относится ношение индивидуальных средств защиты при работе со сельскохозяйственными и дикими животными.
Прививка от лептоспироза человеку
Самым эффективным методом предупреждения развития заболевания у людей является вакцинация человека против лептоспироза. Но от инфекции не вводят вакцину всем поголовно, защита положена лишь определённым категориям граждан.

Кому делают прививку?
- Животноводам и ветеринарам, так как они регулярно сталкиваются с источником инфекции и могут быть заражены.
- Работникам мясокомбинатов.
- Дератизаторам, ассенизаторам.
- Людям, работающим в очагах появления инфекции, работникам лабораторий.
Как проводится вакцинация против лептоспироза
Прививки от лептоспироза человеку делают исходя из показаний начиная со семилетнего возраста. Если у животных есть много вариантов защиты от возбудителя, то у человека выбор невелик. Применяется инактивированная вакцина против лептоспироза, то есть убитые штаммы микроорганизма, которые уже не могут вызвать инфекцию, но способны защитить человека.
 Вакцина вводится подкожно 0,5 мл под лопатку или в область нижнего её угла. Иммунизация однократная, но ревакцинацию для работников из группы риска проводят ежегодно.
Вакцина вводится подкожно 0,5 мл под лопатку или в область нижнего её угла. Иммунизация однократная, но ревакцинацию для работников из группы риска проводят ежегодно.
Побочные эффекты от вакцины встречаются редко и чаще случаются при индивидуальной непереносимости лекарства. Иногда в месте инъекции наблюдается припухлость и болезненность.
Противопоказана вакцинация детей до 7 лет, беременных, кормящих грудью женщин и людей с прогрессирующими заболеваниями нервной системы.
Какова вероятность заболеть лептоспирозом? Она высокая, так как возбудитель инфекции находится в окружающей нас природе, в домашних и диких животных, с которыми человек контактирует ежедневно. Поставить диагноз самостоятельно невозможно, но чтобы защититься от возникновения заболевания, нужно знать о нём и своевременно провести профилактику при необходимости.
Обзор лептоспироза: симптомы, лечение и профилактика
Другое название в списке болезней, распространяемых животными и птицами, — лептоспироз, широко известный как болезнь Вейля . Да, это правда! Есть несколько форм бактерий, которые обитают в моче животных и птиц. Они не распространяются напрямую, но когда их экскременты (в частности, моча) попадают в контакт с пищей и питьевой водой из-за плохой гигиены, они попадают в человеческий организм, размножаются там и вызывают множество проблем со здоровьем.Лептоспироз — одна из тех болезней, которые передаются человеку от инфицированных животных (например, недавний вирус Нипах). Давайте подробно рассмотрим это заболевание.
Что такое лептоспироз?
Лептоспироз — бактериальная инфекция, распространяемая бактерией Spirochaete из рода Leptospira Interrogans . Бактерии обитают в моче как домашних, так и диких животных. К домашним животным относятся собаки и лошади, в то время как дикие животные — в основном грызуны, лисы, еноты, дикие свиньи и другие паразиты.Как это проявляется у многих диких видов, иногда это также называют зоонозным заболеванием.
Лептоспироз встречается в разных частях света, но чаще всего он развивается в странах с тропическим климатом. Бактерии могут выжить в почве и пресной воде в течение нескольких месяцев. Когда вышеупомянутые животные мочатся в почву или пресную воду, бактерии накапливаются в этих местах, и когда люди контактируют с этими источниками, бактерии переносятся в их тела и вызывают симптомы от легкой лихорадки до тяжелого заболевания почек.К сожалению, ежегодно во всем мире около 10 миллионов человек страдают от этого опасного инфекционного заболевания.
Есть несколько других названий этой болезни грызунов. Эти названия включают 7-дневную лихорадку, полевую лихорадку, желтушку крысолова, лихорадку урожая, лихорадку Кейнфилда, а также «черную желтуху» в Японии с давних времен. Самая популярная среди них — болезнь Вейля, также известная как синдром Вейля.
Лептоспироз наиболее распространен среди людей, профессия которых обеспечивает контакт с этими животными или источниками инфекции, таких как ветеринарные врачи, сельские смотрители, моряки, фермеры, рабочие по утилизации отходов и бойни.
Инкубационный период лептоспироза
Инкубация лептоспироза 7-12 сутки. По сути, это двухфазное заболевание, поскольку оно начинается с легких симптомов, таких как лихорадка, озноб, головная боль, и достигает пика до тяжелых симптомов заболеваний печени, головного мозга и легких.
Симптомы лептоспироза
Поскольку лептоспироз является двухфазным заболеванием, симптомы проявляются в двух разных фазах, но в некоторых случаях лептоспироза симптомы не проявляются вообще. Симптомы первой фазы похожи на симптомы гриппа и длятся 3-7 дней.
Симптомы первой фазы лептоспироза:
- Сильная головная боль
- Озноб
- Сильная мышечная боль
- Красные глаза (также известное как конъюнктивальная эрозия)
- Сильная боль в животе
- Кожная сыпь, иногда
- Рвота
- Усталость
- Боль в горле
Когда возникают такие симптомы, наш организм начинает вырабатывать антитела против бактерий Leptospira , которые помогают бороться с бактериями, присутствующими в организме.Таким образом, примерно у 90% людей развиваются только легкие симптомы или симптомы только первой фазы лептоспироза. У очень немногих из них наблюдаются серьезные симптомы, в том числе:
- Болезнь Вейля (поражение почек, приводящее к желтухе)
- Почечная недостаточность с кровотечением
- Менингит (инфекция, вызывающая воспаление оболочек головного и спинного мозга)
- Легочное кровотечение
- Пневмонит
- Сердце серьезно поражено, вызывая сердечную аритмию
Вторая фаза лептоспироза опасна для жизни.Если не начать лечение на ранней стадии, могут развиться серьезные осложнения. Другие симптомы, которые могут возникнуть, — это потеря слуха и азотемия (состояние, при котором в крови человека обнаруживается аномально высокое количество соединений, богатых азотом).
Лептоспироз у людей
Бактерии (спирохеты), вызывающие лептоспироз, попадают в почки человека через загрязненную почву и воду, зараженную мочой животных, упомянутых в предыдущем разделе. Когда кто-то с разрывом кожи, раной или трещиной соприкасается с инфицированной почвой или водой, отверстие в коже становится воротами для микробов и бактерий, которые попадают в организм и развиваются.После нескольких дней инкубации бактерии становятся достаточно сильными, чтобы атаковать почки. Бактерии также могут попадать в организм через нос, гениталии и рот. Однако распространение бактерий через секс и кормление грудью встречается редко. Человек, который большую часть времени проводит с животными, подвержен более высокому риску заражения.
Лептоспироз животных
У животных инкубационный период 2-20 дней. У собак лептоспироз вызывает серьезное повреждение почек и печени, и, согласно недавнему отчету, он также вызывает серьезное кровотечение в легких, подобное легочному геморрагическому синдрому у людей.У собак лептоспироз часто называют «лихорадкой каниколы». Симптомы несколько похожи на человеческие, такие как потеря аппетита, снижение диуреза, рвота и летаргия. Пенициллин и доксициклин обычно используются для завершения первой фазы лептоспироза у животных.
Чтобы предотвратить распространение лептоспироза, не допускайте попадания в вашу местность грызунов, таких как крысы, а также мышей, обратите внимание на гигиену домашних животных и регулярную вакцинацию. Вакцина, используемая для домашних животных, не обладает 100% защитой, поскольку существует много типов лептоспирозов (бактерии лептоспироза), и одна вакцина не эффективна против всех штаммов бактерий.Таким образом, необходимо сделать повторную вакцинацию вашего питомца, если у него развиваются симптомы лептоспироза, несмотря на то, что он был вакцинирован ранее, поскольку высока вероятность того, что он инфицирован другой цепью бактерий лептоспироза.
Заразен ли лептоспироз?
Лептоспироз человека считается в основном умеренно заразным заболеванием, поскольку инфекция не передается воздушно-капельным путем, а также не распространяется через слюну, а распространяется через мочу инфицированного животного, инфицированную кровь или влажную подстилку.Передача бактерий половым путем также ограничена, но беременные матери, инфицированные этой инфекцией, могут передать ее своим детям.
Срок распространения лептоспироза зависит от вида и от того, как долго инфицированный представитель указанного вида выделяет бактерии через мочу. Оказывается, у некоторых видов это длится несколько недель, после чего иммунитет организма срабатывает, чтобы убить болезни, вызывающие бактерии, или человек получает надлежащее лечение.Однако было замечено, что некоторые виды могут выделять бактерии через мочу в течение 11 месяцев после первоначального заражения. Таким образом, врачи считают, что период риска распространения инфекции длится почти год с момента первоначального диагноза или распространения инфекции.
Факторы риска лептоспироза
Факторы риска, связанные с лептоспирозом:
- Профессиональное воздействие на людей, которые работают на фермах и полях, или людей, чья работа связана с воздействием различных видов диких животных, таких как грызуны, дикие свиньи, лисы и другие паразиты.
- Воздействие отходов животноводства или сточных вод, в том числе экскрементов инфицированных собак.
- Обильные дожди, так как увеличивается риск передачи бактерий через водные источники.
- Контакт с зараженной почвой.
Примечание: В прошлом году (октябрь 2017 г.) в Пуэрто-Рико из-за наводнения было зарегистрировано 4 случая смерти от лептоспироза.
Диагностика
Когда микроорганизм попадает в наш организм, он может быть обнаружен в спинномозговой жидкости и крови в течение первых 7-10 дней, прежде чем он поразит почки.В свежей моче обнаруживается через 7-10 дней. Таким образом, на ранних стадиях проводится анализ крови, а на более поздней стадии — тесты на азот мочевины крови и креатинин для почек.
Лептоспироз имеет различные симптомы, такие как гепатит, лихорадка денге, малярия, брюшной тиф и другие заболевания, похожие на грипп. Поэтому для правильной диагностики лептоспироза проводятся специальные тесты. Анамнез пациента оценивается вместе с сезонным распространением инфекции и наиболее распространенной инфекцией в стране.Определенные факторы, такие как область воспаления, контакт с водоемами, грызуны в жилой зоне, должны быть замечены, а затем после анализа всех деталей проводятся специальные тесты. Лепротиоз подтверждается такими тестами, как полимеразная цепная реакция (ПЦР) и иммуноферментный анализ (ELISA).
Чтобы определить тяжесть осложнений, проводятся такие тесты, как анализ спинномозговой жидкости, ультрасонография желчных путей, общий анализ крови, рентгенография грудной клетки и электрокардиография (ЭКГ).
Профилактика
Профилактика лептоспироза включает:
- Избегайте контакта с окружающей средой, где чаще всего встречаются зараженные дикие животные.
- Если человек путешествует в районы повышенного риска, рекомендуется предконтактная профилактика.
- Необходимо принять эффективные меры для борьбы с крысами и грызунами в этом районе.
- Избегайте глотания воды из болот или разлившихся рек.
Лептоспироз — канал улучшения здоровья
Что такое лептоспироз?
Лептоспироз — это заболевание, передающееся от животных человеку и вызываемое бактериями Leptospira.Наиболее частые источники инфекции — это контакт с мочой инфицированных животных и / или зараженной почвой или водой. Вспышки могут возникать после периодов сильных дождей или наводнений.
Лептоспироз встречается во всем мире, но чаще встречается в тропических и субтропических регионах с большим количеством осадков.В Австралии лептоспироз наиболее распространен на северо-востоке Нового Южного Уэльса и в Квинсленде.
Каковы симптомы лептоспироза?
Люди с лептоспирозом имеют широкий спектр симптомов:
- гриппоподобные симптомы, такие как лихорадка, озноб, головные боли, мышечные боли (особенно в ногах) и красные глаза
- рвота
- понос
- Боль в животе
- кашель
- боль в горле.
Заболевание обычно длится от нескольких дней до трех недель, но иногда может длиться дольше.
У 5–15 процентов инфицированных людей могут развиться тяжелые симптомы, и им необходимо обратиться в больницу. У этой группы людей болезнь может закончиться летальным исходом.
К тяжелым симптомам относятся:
- желтуха (пожелтение кожи и глаз)
- почечная недостаточность
- печеночная недостаточность
- Кровоизлияние в кожу и слизистые оболочки
- проблемы с дыханием
- порок сердца
- менингит (воспаление оболочек, окружающих головной и спинной мозг)
Симптомы лептоспироза обычно проявляются примерно через десять дней после заражения, но могут проявиться в любом месте от двух до двадцати девяти дней после заражения.
Откуда берется лептоспироз?
Многие млекопитающие переносят бактерии Leptospira, не проявляя симптомов болезни. В Австралии это включает домашний скот (крупный рогатый скот, свиньи, овцы, козы, олени), домашних животных (собаки, лошади, кошки), диких животных (местные животные, такие как опоссумы) и вредителей (крысы и мыши).Почва, грязь и вода, загрязненные мочой инфицированных животных, могут содержать бактерии. Теплый влажный климат, заболоченные / влажные районы и регионы с щелочной почвой позволяют бактериям выжить в окружающей среде.
Наиболее распространенным источником заражения людей в Виктории является работа со скотом, особенно на молочных фермах. Другие распространенные источники инфекции включают поездки за границу, когда люди участвуют в развлекательных мероприятиях, связанных с реками, озерами, водными путями и болотами.
Как распространяется лептоспироз?
Заражение человека может происходить напрямую от инфицированных животных (через контакт с мочой, молоком, выделениями из влагалища, плацентой и абортированным плодом) или косвенно через контакт с загрязненной почвой и водой.
Бактерии от инфицированных животных или источников окружающей среды могут попадать в организм тремя основными путями:
- Прямой контакт — Бактерии попадают через разрыв на поверхности кожи или неповрежденные слизистые оболочки, например, открытую рану, подвергающуюся воздействию загрязненной воды или почвы.
- Еда или питье — например, попадание бактерий в организм при употреблении зараженной пищи или от немытых загрязненных рук.
- Вдыхание — например, вдыхание аэрозольной мочи инфицированного крупного рогатого скота или крыс и мышей.
Хотя передача от человека к человеку случается редко, это было зарегистрировано ранее при половом акте и грудном вскармливании.
Рецидивирующие инфекции, вызванные различными штаммами бактерий, могут вызывать повторные заболевания у людей.
Есть ли у меня риск лептоспироза?
Существует риск заражения людей, имевших контакт с инфицированными животными или почвой / водой, где присутствуют бактерии.
Профессии с повышенным риском заражения включают:
- фермеры (особенно молочные фермы)
- ветеринарные врачи
- рабочих скотобойни.
Действия, связанные с повышенным риском заражения, включают:
- плавание
- прочие водные виды спорта (например, рафтинг)
- кемпинг
- садоводство.
Диагностика лептоспироза
Лептоспироз обычно диагностируется с помощью анализа крови. Для постановки диагноза часто требуются два анализа крови (с интервалом более 2 недель).Как лечить лептоспироз?
Рекомендуется лечение соответствующими антибиотиками как можно раньше в течение болезни, чтобы избежать развития тяжелого заболевания.Вакцины для лечения людей не существует.
Как избежать лептоспироза?
Общие меры по предотвращению лептоспироза включают:
- Избегать контакта с водой, которая может быть загрязнена мочой животных.
- На улице надевайте соответствующую обувь, особенно при ходьбе по грязи или влажной почве.
- Закройте раны и ссадины водонепроницаемыми повязками, если вероятен контакт с зараженной мочой животных, почвой или водой.
- Управляйте грызунами, убирая мусор и удаляя источники пищи, расположенные близко к жилью.
- Используйте перчатки при работе в саду.
- Вымойте руки водой с мылом перед едой.
- Не давайте собакам сырые субпродукты.
Для владельцев скота и людей, работающих с животными:
- Надевайте средства индивидуальной защиты (маску, перчатки, комбинезон) при работе с потенциально инфицированными животными, особенно при тесном взаимодействии с мочой и продуктами для родов, поскольку в этих продуктах выше бактериальная нагрузка.
- Вакцинировать крупный рогатый скот, свиней и собак. Вакцинация охватывает два наиболее распространенных штамма. Хотя вакцинация предотвращает заболевание животных, она не предотвращает выведение бактерий.
- Соблюдайте правила гигиены на ферме, чтобы уменьшить загрязнение окружающей среды и количество грызунов.
- Не допускать контакта домашнего скота с загрязненными водоемами и с соседним домашним скотом или дикими животными, которые потенциально могут быть заражены (например, через ограждение).
- Приобретение скота, свободного от лептоспир.
Куда обратиться за помощью
- Ваш GP
- DHHS по профилактике и контролю инфекционных заболеваний: 1300 651160
Лептоспироз собак — Симптомы и лечение
Лептоспироз собак — это инфекционное бактериальное заболевание, вызываемое бактериями спирохет рода Leptospira .
В основном поражает печень и почки собаки. Лептоспироз также является зоонозом, а это означает, что он может передаваться людям и другим млекопитающим. Многие дикие животные являются обычными переносчиками бактерий Leptospira .
Узнайте в этой статье AnimalWised, что такое лептоспироз собак, каковы его симптомы, как он диагностируется и какое лечение следует применять.
Причины и факторы риска лептоспироза собак
Возбудителями лептоспироза являются бактерии из рода Leptospira . Наиболее распространенными штаммами у собак являются L. canicola и L. icterohaemorrhagiae , но есть и другие штаммы, которые также могут заразить вашего лучшего друга.
Заражение обычно происходит через мочу инфицированных животных, но также может происходить через другие физиологические жидкости . Собаки обычно заражаются, когда пьют зараженную воду или употребляют травы или почву, загрязненную мочой инфицированных животных.Собаки, которые регулярно ходят в сельскую местность, также могут заразиться, когда они гуляют по прудам или плавают в загрязненной воде .
Хотя это заболевание встречается во всем мире, оно на чаще встречается в районах с тропическим климатом , поскольку эти бактерии процветают в теплой и влажной среде. Они могут долгое время выживать в водоемах и других благоприятных условиях. С другой стороны, холодный и сухой климат неблагоприятен для развития Leptospira , поэтому болезнь здесь встречается гораздо реже.
Собаки, которые живут в районах с большим количеством диких животных , например еноты или белки, с большей вероятностью заразятся лептоспирозом. Точно так же те, кто живет в очень густонаселенных городах с большими популяциями крыс и мышей, также с большей вероятностью заразятся.
Симптомы лептоспироза собак
Большинство собак, являющихся носителями этих бактерий, не проявляют никаких симптомов и живут мирно, без развития болезни. Однако у тех, у кого развивается заболевание, наблюдается один или несколько из следующих клинических симптомов :
- Лихорадка
- Летаргия
- Слабость
- Потеря аппетита
- Тремор
- Рвота
- Носовое кровотечение
- Непереносимость физических упражнений
- Кашель
- Низкая физическая активность
- Затрудненное дыхание
- Учащенное дыхание
- Боль в спине
- Обильное мочеиспускание
- Частое мочеиспускание
- Обезвоживание
- Сильно покрасневшие слизистые оболочки
- Кровь в моче
В редких случаях собаки быстро умирают вскоре после появления симптомов или даже без их появления.
Как диагностируется лептоспироз собак?
Диагностика инфекции часто затруднена, поскольку у большинства инфицированных собак симптомы отсутствуют. Обычно он основан на анамнезе собаки, физическом осмотре и анализе крови и мочи.
Для выявления лептоспироза проводится анализ, называемый микроскопическим тестом агглютинации . Этот анализ позволяет обнаруживать в крови собаки антитела, которые работают против бактерий рода Leptospira .
Лечение лептоспироза собак
Лечение состоит из приема антибиотиков, обычно перорального пенициллина , с целью уничтожения бактерий. Дозу и продолжительность лечения должен уточнять ветеринар. Во многих случаях необходимо госпитализировать собаку на несколько дней, чтобы ввести внутривенно жидкости и помочь отрегулировать уровень электролитов в организме.
Собакам, у которых в результате заболевания были повреждены почки или печень, потребуется дополнительное лечение, чтобы остановить повреждение и максимально восстановить функции этих органов.
Владельцы собак, страдающих этим заболеванием, должны избегать контакта с жидкостями организма своего питомца до успешного завершения лечения, поскольку лептоспироз легко передается людям.
Профилактика лептоспироза собак
Лучший способ предотвратить лептоспироз — не допускать попадания собак в зоны риска , такие как пруды, орошаемые пастбища и илистые участки. К сожалению, в некоторых местах это легче сказать, чем сделать.
Есть также профилактических вакцин , которые работают против лептоспироза собак. Однако их введение во многом зависит от того, где живет собака, и от мнения вашего ветеринара, поскольку некоторые ветеринары считают эти вакцины несущественными и избегают давать их собакам в зонах низкого риска. В любом случае вакцинация против лептоспироза собак является рутинной во многих странах. Здесь вы можете узнать больше о базовых и неосновных вакцинах для собак.
Эта статья носит чисто информационный характер.AnimalWised не имеет права назначать какое-либо ветеринарное лечение или ставить диагноз. Мы приглашаем вас отвести вашего питомца к ветеринару, если он страдает от какого-либо состояния или боли.
Если вы хотите прочитать статьи, похожие на Лептоспироз собак — симптомы и лечение , мы рекомендуем вам посетить нашу категорию «Бактериальные болезни».
.Дисфункции желудочно-кишечного тракта при болезни Паркинсона: симптомы и лечение
Диагноз болезни Паркинсона обычно устанавливается после проявления двигательных симптомов, таких как ригидность, брадикинезия и тремор. Тем не менее, все больше данных подтверждают гипотезу о том, что немоторные симптомы, особенно желудочно-кишечные дисфункции, можно рассматривать как ранние биомаркеры, поскольку они повсеместно обнаруживаются среди подтвержденных пациентов и возникают намного раньше, чем их моторные проявления.Согласно гипотезе Браака, заболевание возникает в кишечнике, а затем распространяется в мозг через блуждающий нерв — феномен, в котором участвуют и другие типы нейронов, нежели хорошо известная дофаминергическая популяция. Поэтому было высказано предположение, что периферические недопаминергические нарушения могут предшествовать изменению дофаминергических нейронов в центральной нервной системе и, в конечном итоге, появлению двигательных симптомов. Учитывая растущий интерес к оси кишечник-мозг при болезни Паркинсона, этот обзор направлен на предоставление исчерпывающей картины множественных желудочно-кишечных особенностей болезни, а также терапевтических подходов, используемых для уменьшения их бремени.Кроме того, мы подчеркиваем важность желудочно-кишечных симптомов в отношении реакции пациентов на лечение и обсуждаем различные возможные неблагоприятные взаимодействия, которые потенциально могут возникнуть, но которые все еще плохо изучены.
1. Важность немоторных симптомов при болезни Паркинсона
В начале 19 века (1817 г.) с публикацией Эссе о дрожащем параличе [1] доктор Джеймс Паркинсон был первым, кто дал ясное объяснение. клиническое описание болезни, которая теперь носит его имя [2, 3].В настоящее время существует четыре моторных признака, характеризующих это неврологическое расстройство, а именно ригидность мышц, тремор в покое, брадикинезия и постуральная нестабильность [3, 4]. Однако окончательный диагноз болезни Паркинсона (БП) установить сложно, и его можно получить только посмертных путем демонстрации наличия телец Леви [3]. Таким образом, в настоящее время врачи полагаются не только на проявления двигательных симптомов, но и на положительный ответ на лечение леводопой (L-ДОПА) [4].
Прогрессивные изменения дофаминергических (DAergic) нейронов в нигростриатном пути лежат в основе вышеупомянутых моторных симптомов, что приводит к дисфункции соматомоторной системы. Степень потери дофамина (DA) в черной субстанции уже составляет около 50–70%, когда появляются первые двигательные симптомы, и, хотя БП является прогрессирующим неврологическим заболеванием, ухудшение DAergic обычно происходит очень медленно и варьируется от одного человека к другому [4 ]. Ранняя диагностика заболевания на основе унифицированной рейтинговой шкалы болезни Паркинсона (UPDRS) оказывает благоприятное долгосрочное влияние на качество жизни пациентов [3].
По мере прогрессирования БП двигательным нарушениям обычно предшествуют немоторные симптомы (НМС), такие как депрессия, обонятельный дефицит, нарушение поведения во сне и запор, иногда на срок до десяти лет [5–8]. В своем эссе Джеймс Паркинсон упомянул некоторые из этих немоторных особенностей, а именно запор, нарушения сна, дисфагию, слюнотечение (сиалорея), дисфункцию мочевого пузыря и небольшое состояние спутанности сознания [1]. В настоящее время NMS все чаще ассоциируются с PD, хотя они еще не получили широкого внимания [6].Действительно, пациенты сообщают медицинским работникам менее 40% о своих немоторных проблемах либо из-за смущения, либо из-за того, что эти симптомы считаются обычными и несущественными событиями [8]. Эта проблема усугубляется тем, что только несколько НМС регистрируются в медицинских картах и как таковые связаны с БП, хотя было показано, что эти проблемы являются результатом самого заболевания, а не являются непримечательными проявлениями нормального старения [9–12]. Следовательно, эти NMS, которые очень часто упускаются из виду, плохо исследуются и лечатся, могут иметь большое негативное влияние на клиническую помощь и качество жизни пациентов с БП [6, 13–15].Пациенты также часто указывают на то, что с их НМС справиться труднее, чем с двигательными проблемами, и иногда они могут привести к госпитализации и госпитализации [6, 15, 16]. Кроме того, было продемонстрировано, что ослабление NMS значительно улучшает качество жизни пациентов, особенно тех, кто положительно реагирует на терапию DAergic [15, 17]. Таким образом, недавно появившаяся осведомленность о выявлении различных НМС на ранних этапах развития БП привела к более критической оценке их этиологии, выявлению факторов риска и текущим достижениям в области нейропротекторных и терапевтических биомаркеров БП [5, 6, 18–20].В свете этих доказательств БП больше не может рассматриваться исключительно как сложное нарушение двигательных функций, а скорее как прогрессирующее состояние, включающее как двигательные, так и немоторные особенности [5, 15, 21]. Некоторые исследователи даже предположили, что БП можно разделить на три фазы: доклиническую, премоторную (соответствующую НМС) и моторную фазы [6, 20]. У некоторых пациентов немоторные проблемы могут напоминать осложнения, возникшие в результате фармакологических и хирургических вмешательств для лечения двигательных симптомов [16].NMS также может быть более преобладающим в состоянии «без лекарств», и некоторые из них могут быть облегчены DAergic терапией или, наоборот, усугублены последней [8]. Кроме того, высокие затраты, связанные с медицинским обслуживанием, и старение населения сильно подчеркивают необходимость расширения нашей базы знаний по всем аспектам PD [13]. Различные эффекты, из которых состоят NMS, и их сильно отличающиеся модели прогрессирования между пациентами с БП еще больше усложняют задачу, налагаемую NMS на лечение БП [15].
Около десяти лет назад д-р Браак и др. предложили интригующую гипотезу о том, что БП может быть результатом инфекции, сначала распространяющейся через кишечные и обонятельные слизистые оболочки [22, 23]. Это предположение последовало за первым описанием тельцов Леви в дорсальном ядре блуждающего нерва Фридериком Леви в начале 20 века [6, 15]. Основываясь на распределении телец Леви у посмертных пациентов с БП, Braak et al. также предложил шесть невропатологических стадий, соответствующих эволюции болезни [23]. Таким образом, первые признаки патологии Леви появляются в проекционных нейронах дорсального двигательного ядра блуждающего нерва на ранней стадии БП [23].Несмотря на свой потенциальный интерес, эта гипотеза не получила широкого признания, в основном из-за малого количества изученных пациентов и отсутствия связанных клинических данных [24]. Однако проявление NMS, предшествующее двигательной диагностике, близко соответствует прогрессированию патологии Леви, что подтверждает гипотезу Браака [8]. Некоторые исследования также предполагают, что патологический процесс, ведущий к БП, может быть инициирован в кишечной нервной системе (ENS) до того, как распространиться на центральную нервную систему (ЦНС) через автономные связи, такие как через блуждающий нерв [25, 26].В связи с последним наблюдением недавнее исследование продемонстрировало, что различные формы человеческого альфа-синуклеина ( α -syn), основного белкового компонента тельцов Леви, вводимых в кишечник мышей, могут распространяться в мозг через блуждающий нерв. нерв и достигают дорсального моторного ядра в стволе мозга, что подтверждает гипотезу Браака [27].
Существует несколько различных подходов к классификации немоторных признаков, встречающихся при БП, но обычно их разделяют на пять основных классов, а именно: когнитивные нарушения, нейропсихиатрические расстройства, вегетативную дисфункцию, нарушения сна и другие НМС [4–7].Спутанность сознания и слабоумие являются наиболее часто встречающимися когнитивными нарушениями, тогда как психоневрологические расстройства чаще возникают в виде галлюцинаций, тревоги, депрессии и нарушений контроля над импульсами. Важно отметить, что лекарства от БП могут потенциально обострить некоторые из последних проблем [13]. Например, эффекты агонистов DA на мезолимбический путь могут быть ответственны за нарушения контроля над импульсами, такие как компульсивные азартные игры, компульсивные покупки и гиперсексуальность [7, 28]. Кроме того, повреждение вегетативной нервной системы может наблюдаться при различных периферических НМС, таких как ортостатическая гипотензия, функциональное расстройство мочевого пузыря, чрезмерное потоотделение, эректильная дисфункция и желудочно-кишечные (ЖКТ) симптомы, такие как запор, слюнотечение, дисфагия и тошнота [4 , 6, 13, 16, 26, 28].Другие немоторные особенности, которые до сих пор плохо классифицируются, включают боль, усталость, необъяснимые изменения веса, а также зрительные, а также обонятельные нарушения. Чтобы лучше идентифицировать эти элементы, Chaudhuri et al. разработали шкалу немоторных симптомов, которая позволяет более точно измерять частоту и тяжесть НМС и позволяет определять влияние лечения на эти симптомы [15, 29]. Кроме того, Немоторный опросник, Шкалы результатов при болезни Паркинсона и пересмотренная версия UPDRS (спонсируемая Обществом по вопросам двигательных расстройств) также способствуют созданию стандартизированных и надежных средств для оценки NMS при PD [8, 30].
2. Проявления желудочно-кишечного тракта при вегетативных расстройствах
Ранняя БП, если ее не лечить, часто сопровождается поражением вегетативной нервной системы, среди которых желудочно-кишечные симптомы представляют собой наиболее распространенные НМС [31]. Действительно, несколько исследований, основанных на немоторных оценочных шкалах, подчеркнули особую значимость желудочно-кишечных симптомов для оценки качества жизни и показали, что эти проявления встречаются у 60–80% пациентов [13, 16, 32, 33]. Расстройства желудочно-кишечного тракта являются одной из наиболее частых причин госпитализации и часто приводят к тяжелым осложнениям, таким как недоедание (15% пациентов с БП), легочная аспирация (2.4% пациентов с БП), мегаколон (в основном бессимптомный; частота неизвестна), кишечная непроходимость (сообщается редко; частота неизвестна) и даже перфорация кишечника (зарегистрировано несколько случаев; частота неизвестна) [34–38]. Более того, с этими немоторными особенностями обычно связаны пожилой возраст, прием ДАергических препаратов и более высокая тяжесть заболевания [28]. Следовательно, симптомы ЖКТ отражают нарушения моторики ЖКТ на всех уровнях.
Есть два основных нервных фактора, которые регулируют желудочно-кишечный тракт, а именно: внешний путь, связанный с блуждающим нервом, и ENS, компонент вегетативной нервной системы [39].Благодаря своей способности действовать независимо от ЦНС и ее 100 миллионов нейронов, ENS часто считают вторым мозгом человеческого тела [39–41]. ENS содержит миентерические и подслизистые сплетения, которые отвечают за контроль активности гладких мышц в желудочно-кишечном тракте [40, 41]. Последняя функция кишечника, которая регулируется ENS, требует участия нескольких типов нейротрансмиттеров, таких как DA, серотонин, ацетилхолин, вазоактивный кишечный пептид (VIP), вещество P и синтаза оксида азота (NOS) [42].Хотя ENS обладает способностью функционировать независимо от внешних раздражителей, он также тесно взаимодействует с системой блуждающего нерва [39, 41].
2.1. Запор
Запор — одна из начальных ЗНС, связанных с патофизиологией БП, которым страдают около 50–80% пациентов. Часто возникает на ранней стадии заболевания и может предшествовать появлению двигательных симптомов на несколько лет [6, 13, 28, 31, 43, 44]. Запор обычно определяется как опорожнение кишечника менее трех раз в неделю и затруднение при дефекации [45].Хотя запор в основном рассматривается как задержка прохождения желудочно-кишечного тракта, некоторые данные свидетельствуют о том, что он также может быть приписан парадоксальному сокращению произвольных сфинктеров во время дефекации, что приводит к затруднениям с ректальным изгнанием. На ранних стадиях БП снижение моторики желудочно-кишечного тракта было связано с потерей нейронов в мышечно-кишечном и подслизистом сплетениях и включениями телец Леви в дорсальном двигательном ядре блуждающего нерва, что подчеркивает их потенциальную роль в замедлении перистальтики кишечника [7, 28, 32].Помимо ассоциации с вегетативными изменениями и, в некоторых случаях, с урологическими нарушениями, запор связан с увеличением в 2,7–4,5 раза риска заболевания БП [15, 43, 46]. Запор также может сопровождаться другими особенностями желудочно-кишечного тракта, которые могут повлиять на кишечный транзит. Например, боль, тошнота, вздутие живота, рвота и вздутие живота — все это симптомы паралитической кишечной непроходимости, вызывающей полную непроходимость кишечника и затрагивающую около 7% паркинсонистов. Анизм, аномальное сокращение наружного анального сфинктера и пуборектальной мышцы во время попытки дефекации, является еще одной проблемой, которая может возникать в синергии с запором примерно у 65% пациентов с БП, что чаще наблюдается в периоды «выключения» [16, 28, 47].Другие кишечные осложнения, такие как мегаколон (в основном бессимптомный), псевдообструкция, заворот сигмовидной кишки и перфорация кишечника, также могут возникать в тяжелых условиях, хотя их точная частота в настоящее время неизвестна [32, 37, 38, 48].
2.2. Слюнотечение
Также известное как сиалорея, слюнотечение является наиболее частой НМС БП и обычно наблюдается преимущественно на поздних стадиях заболевания и во время «выключенного» состояния приема лекарств [5, 49, 50]. Поражая от 70 до 80% больных паркинсонизмом, сиалорея соответствует чрезмерному увеличению выработки и / или задержки слюны в ротовой полости с периодическим перетеканием в глотку [13, 32, 49–51].Поднижнечелюстные, подъязычные и околоушные железы — это три пары слюнных желез, ответственных за большую часть примерно 1,5 литра слюны, выделяемой ежедневно, и контролируются вегетативной нервной системой, в основном под действием парасимпатической холинергической иннервации [52, 53]. Сиалорея может быть результатом трех явлений, а именно: аномального образования слюны, нарушения слюнного клиренса и / или неспособности удерживать слюну во рту [51]. Кроме того, чрезмерное слюноотделение иногда может приводить к серьезным осложнениям, включая асфиксию, вызванную слюной, и аспирационную пневмонию [31, 45].Для оценки сиалореи в соответствии со стандартными критериями были предложены различные шкалы, такие как шкала тяжести и частоты слюнотечения, шкала оценки слюнотечения и клиническая шкала сиалореи для БП [52, 54, 55]. Однако слюнотечение редко происходит из-за чрезмерного слюноотделения, а чаще возникает из-за дисфагии, которая сама по себе является проявлением брадикинезии [50, 56]. Действительно, у большинства пациентов с БП действительно наблюдается снижение выработки слюны [51, 56, 57]. Исследования показали, что пациенты не производят чрезмерного количества слюны, а имеют более ограниченную способность правильно глотать, что в сочетании с прямым положением головы может способствовать возникновению слюноотделения [32, 49, 58].В целом неспособность контролировать выделения из ротовой полости может влиять на питание и речь и вызывать социальное смущение [59]. Некоторые пациенты даже считают сиалорею своим худшим симптомом БП [32]. На сиалорею могут влиять различные факторы, такие как мужской пол [60], старение [61], тяжесть и продолжительность БП [62], галлюцинации [59], ортостатическая гипотензия, дисфагия, дизартрия, показатели UPDRS и использование антидепрессантов [51]. , 63]. Более того, периферическая вегетативная нервная система и дорсальное моторное ядро блуждающего нерва вовлечены в слюнотечение, а в некоторых исследованиях были обнаружены тельца Леви в поднижнечелюстных слюнных железах [5, 64].
2.3. Дисфагия
Дисфагия, особенность патофизиологии БП, определяется как затруднение глотания пищи, жидкости или таблеток из-за нарушения функции мозгового центра [65, 66]. Дисфагия может быть результатом нарушения мышечной координации, по крайней мере, в одной из трех фаз глотания: оральной, глоточной и пищеводной [67]. Основная причина затруднений глотания, то есть дисфункция ротоглоточной фазы (обнаруживается примерно у одной трети пациентов с БП [68]), часто является следствием моторных симптомов брадикинезии и снижения моторного контроля над языком.Таким образом, эти двигательные особенности вносят вклад в патофизиологическое развитие дисфагии и, в более широком смысле, могут также играть роль в возникновении сиалореи при БП [51]. Сообщалось о различных аномалиях в фазе ротоглотки, таких как задержка глотательного рефлекса, дефицит движений в гортани, а также остатки валлекулярных и грушевидных синусов [66, 69]. В фазе пищевода чаще всего наблюдались полная аперистальтика, одновременные спазмы пищевода, более медленный пищеводный транзит и дефицит расслабления сфинктера и давления [67, 70].Интересно, что этот непроизвольный компонент глотания находится под вегетативным контролем, и тельца Леви были идентифицированы в пищеводном и кишечном сплетении [66, 67]. Эти данные предполагают, что нарушение глотания может частично быть результатом прямого повреждения ENS. Более того, ввиду различных вышеупомянутых аномалий, дисфагия явно связана с повышенным риском смертности, вызывая и / или усугубляя другие связанные с БП осложнения, такие как аспирационная пневмония (по оценкам, на нее приходится 70% показателей смертности среди пациентов с БП [ 36]), удушье, недоедание, необъяснимая потеря веса и обезвоживание [13, 66, 69, 71].К сожалению, степень дисфагии нельзя предсказать по прогрессированию БП, поскольку она не имеет прямой связи с клинической тяжестью заболевания, оцениваемой по моторным критериям [31, 70]. Более того, данные различных исследований показывают, что около 50% паркинсонистов могут страдать от проблем с глотанием, которые, как и слюнотечение, возникают в основном на поздних стадиях болезни [66, 71, 72].
2.4. Тошнота, рвота и гастропарез
Тошнота и рвота (которые испытывают примерно 20% пациентов [45]) в большинстве случаев связаны с противопаркинсоническими препаратами от моторных симптомов, а не являются внутренними признаками БП [6 , 7, 28].Действительно, эти побочные эффекты обычно появляются после начала лечения DAergic [28]. Однако тошнота может возникать и у нелеченных пациентов с паркинсонизмом, и такие случаи могут быть объяснены основным гастропарезом [73]. Также известный как задержка опорожнения желудка, гастропарез соответствует снижению моторики желудка, что в конечном итоге может повлиять на транзит кишечника. Помимо тошноты, хронический парез желудка характеризуется ранним насыщением, ощущением сытости, потерей веса, болями в животе и вздутием живота [74].Этот феномен вполне может быть связан с дегенерацией вегетативных нейронов в мышечно-кишечном сплетении и стволе мозга [45]. Более того, кишечная абсорбция L-ДОФА и других лекарств может замедляться из-за такой длительной задержки в желудке, что снижает эффективность лечения и предотвращает улучшение двигательных симптомов [75]. Гастропарез, связанный с БП, заслуживает надлежащего медицинского обслуживания, поскольку его наблюдаемая распространенность приближается к 90% пациентов [76].
2.5. Патофизиология
Недавно было проведено несколько клинических и патологоанатомических исследований, изучающих экспрессию телец Леви и / или наличие нейродегенерации в кишечной нервной системе у пациентов с паркинсонизмом, чтобы лучше понять этиопатогенез БП (см. Таблицу 1).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


 Перемены касаются и сердечно-сосудистой системы: снижается артериальное давление, пульс — аритмичный, нитевидный, появляются изменения при исследовании сердца.
Перемены касаются и сердечно-сосудистой системы: снижается артериальное давление, пульс — аритмичный, нитевидный, появляются изменения при исследовании сердца. При лептоспирозе назначают антибиотики — пенициллин, тетрациклин или доксициклин. Препараты применяют в зависимости от степени течения болезни.
При лептоспирозе назначают антибиотики — пенициллин, тетрациклин или доксициклин. Препараты применяют в зависимости от степени течения болезни.