Дискинезия желчевыводящих путей у детей: симптомы и лечение
Дискинезия желчевыводящих путей у детей – функциональное расстройство сократимости желчного пузыря, желчных протоков, сопровождающееся нарушением выведения желчи. Обычно начинают обнаруживать с 5–6 лет.

У 97% педиатрических пациентов с заболеваниями желудка и 12–ти перстной кишки находят ДЖВП. Представляет ли дискинезия опасность? Для ответа необходимо ознакомиться с механизмом ее возникновения.
Патогенез
Желчь выводится из желчного пузыря в 12-перстную кишку через желчный проток. Роль клапанов, регулирующих поступление желчи, играют сфинктеры Люткенса и Одди. Первый расположен на уровне перехода желчного пузыря в желчный проток. Второй находится в толще стенки 12-перстной кишки.
Работа желчного пузыря и сфинктера Одди скоординирована. Когда сокращается пузырь, мышечный клапан расслабляется, обеспечивая перемещение желчи в 12-перстную кишку.
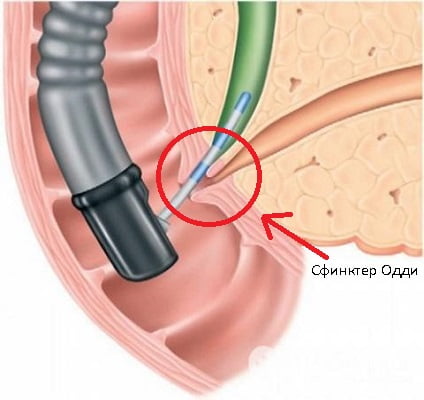
При ДЖВП эта взаимосвязь нарушается. Одно из звеньев патогенеза – расстройство сократимости желчного пузыря, то есть дискинезия. Виды:
- По гипокинетическому (гипомоторному) типу. Недостаточная сократимость желчного пузыря. Желчь застаивается, скапливается, приводя к растяжению органа.
- По гиперкинетическому (гиперкинетическому) типу. Желчный пузырь в состоянии повышенной сократительной активности.
- По смешанному типу. Периодическая смена одного вида дискинезии другим.
При ДЖВП нарушается работа сфинктера Одди по гипертоническому и гипотоническому варианту. В первом случае речь идет о склонности мышечного жома к спазму. Во втором, наоборот, о его слабой сократимости.
ДЖВП может осложниться воспалением желчного пузыря, образованием в нем камней, гастродуоденитом.
Причины
ДЖВП бывает первичной и вторичной. Первичная дискинезия у детей чаще обусловлена нарушениями развития билиарной системы. Основные из них:
- Врожденные изменения желчных ходов. Недоразвитие, расширение, непроходимость, кисты.
- Аномалии строения желчного пузыря. Недоразвитие его мышечной стенки, фиксированный перегиб в области шейки, удвоение органа или его отсутствие.
- Патология сфинктерного аппарата. Стойкое сужение сфинктера Одди, вызванное врожденным фиброзом.
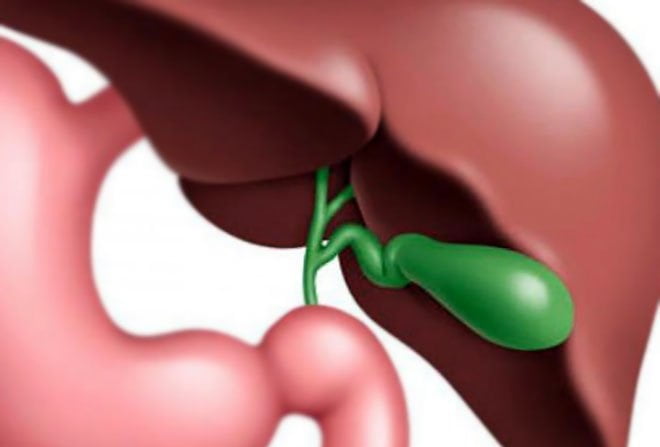
Первичные формы ДЖВП встречаются относительно редко, в 10–15% случаев. Большая часть дисфункций (85–90%) носит вторичный характер. Причины:
- Воспалительные заболевания билиарной системы. Например, острый или хронический холецистит.
- Психоэмоциональные расстройства. Спазм ЖВП на фоне стресса.
- Погрешности в питании. Переедание.
- Сопутствующие патологии пищеварительной системы. Один из механизмов ДЖВП при язвенной болезни, панкреатите – воспаление сосочка 12-перстной кишки, в котором распложен сфинктер Одди.
- Эндокринные заболевания. Гипотонически-гипокинетическая форма ДЖВП при гипотиреозе.
- Механическое сдавление желчевыводящих путей. Доброкачественные и злокачественные опухоли.
- Паразитарное поражение. Лямблиоз, аскаридоз.
- Обменные заболевания. Например, холестероз – отложение холестерина в слизистой оболочке желчного пузыря.
Диагностический поиск этиологии ДЖВП сопряжен с трудностями. Вариабельность особенностей строения билиарного тракта у здоровых детей повышает риск гипердиагностики первичной ДЖВП.
Нередко врожденные причины сочетаются со вторичными факторами.
Как проявляется
Симптомы дискинезии желчевыводящих путей у детей зависят от типа и степени выраженности. Встречаются бессимптомные нарушения, которые случайно обнаруживают при проведении плановых исследований.
Для гипертонически-гиперкинетической ДЖВП свойственен болевой синдром. Его характеристики:
- Приступообразность. Боль по типу колики, локализуется в правом подреберье или около пупка.
- Кратковременность. Резко возникает и внезапно проходит.
- Взаимосвязь с провоцирующими факторами. Ими служат: прием жирной пищи, стресс, физическая нагрузка.
- Иррадиация. В некоторых случаях боль отдает в спину, под правую лопатку.

Вне приступов ребенок обычно не предъявляет никаких жалоб. К ДЖВП могут присоединиться симптомы воспаления поджелудочной железы. Это происходит, когда в патологический процесс вовлекается Вирсунгов проток.
В норме он обеспечивает попадание панкреатического секрета в 12-перстную кишку. В такой ситуации боль носит опоясывающий характер.
Гипотонически-гипокинетическая форма ДЖВП клинически отличается от предыдущей. Симптомы:
- Неприятные ощущения в правом подреберье. Чувство давления, тяжести.
- Боль. Тупая, нередко длительная. Локализуется в правом подреберье. Дети дошкольного возраста указывают на пупочную область.
- Диспепсический синдром. Проявляется тошнотой, повышенным газообразованием, склонностью к нарушениям стула. Может беспокоить горечь в ротовой полости.
Частыми, но неспецифическими жалобами могут быть: слабость, потливость, плаксивость, головная боль. При смешанной ДЖВП клинические признаки обоих форм чередуются.

Диагностика
Для подтверждения у ребенка диагноза «дискинезия желчевыводящих путей» применяют лабораторные и инструментальные методы исследования.
Биохимический анализ крови
Неосложненная дискинезия не сопровождается изменениями показателей. На фоне длительного застоя желчи обнаруживают повышение уровня билирубина за счет прямой фракции. Увеличение АСТ/АЛТ, ЩФ, ЛДГ помогут заподозрить присоединение реактивного гепатита. Рост уровня амилазы может указывать на вторичный панкреатит.
УЗИ органов брюшной полости
Позволяет обнаружить аномалии развития. Для определения типа дискинезии проводят пробу с желчегонным завтраком. Если объем желчного пузыря после пробы уменьшился более чем на 70%, говорят о его гиперкинезии, если менее 40%, то о гипокинезии.
ЭГДС
Эзофагогастродуоденоскопия позволяет оценить состояние стенок пищевода, желудка, 12-перстной кишки. В большей степени применяется для дифференциальной диагностики.
При необходимости проводят забор желчи. На фоне неосложненной ДЖВП в ней отсутствуют воспалительные изменения. При паразитарной ДЖВП могут быть обнаружены лямблии. Дуоденальное исследование желчи проводят пациентам не младше 10 лет.
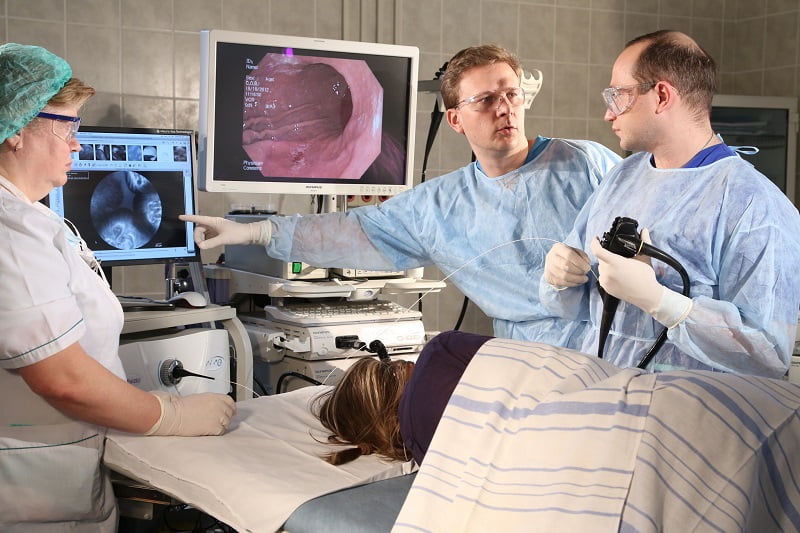
Иные методы диагностики
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – метод, совмещающий эндоскопическое и рентгенологическое исследование. Основан на введении контрастного вещества в панкреатический и желчевыводящие протоки с последующим выполнением рентгеновских снимков. Используется в качестве уточняющего метода диагностики, но не основного.
Например, при подозрении на закупорку ЖВП камнем, опухолью. ЭРХПГ назначают с 12 лет.
Для оценки функционального состояния клеток печени применяют гепатобилисцинтиграфию с технецием. Уточняющий метод основан на способности клеток накапливать определенные радиоактивные изотопы. Позволяет оценить функцию клеток печени, обнаружить нарушения оттока желчи и степень их выраженности.
Как лечить
Лечение дискинезии желчевыводящих путей у детей чаще амбулаторное, консервативное. Включает немедикаментозные меры и лекарственную терапию.
Общие рекомендации
Нередко легкое функциональное расстройство исчезает после изменения образа жизни. Выздоровлению способствуют:
- Нормализация режима труда и отдыха;
- Исключение стрессов;
- Профилактика гиподинамии в межприступный период;
- Ограничение физической активности во время обострения.
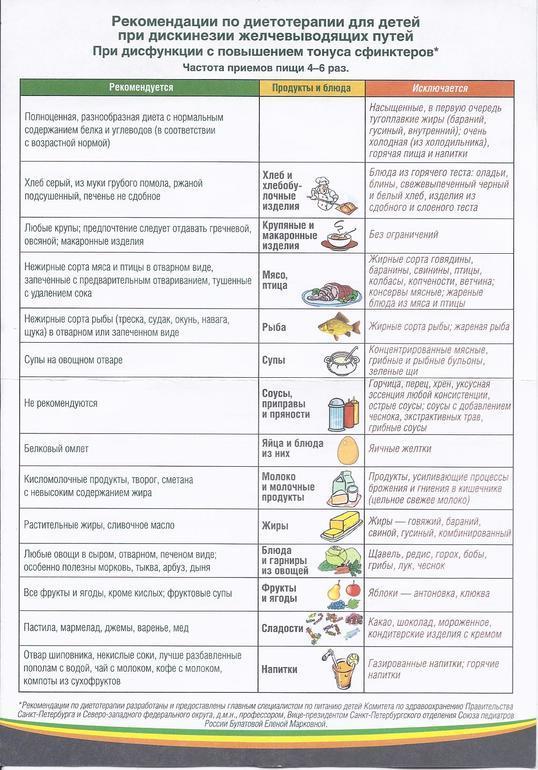
Диета
Вид питания зависит от типа ДЖВП. Ориентиром служит диета №5 по Певзнеру. Она подразумевает 4-5-кратное регулярное питание маленькими порциями. Строго запрещено переедать. Исключают жареные и острые блюда, газированные напитки, маринады, шоколад, фастфуд. Предпочтение вареным, запеченным блюдам, пище на пару. Средняя длительность диеты – 3-6 месяцев (зависит от тяжести ДЖВП).
При гипертонически-гиперкинетической ДЖВП ограничивают продукты, стимулирующие выработку желчи. Это касается животных жиров, растительных масел. Еда не должна быть слишком горячей или холодной.
Диета при гипотонически-гипокинетической ДЖВП, наоборот, включает стимуляторы выведения желчи. К ним относятся: растительная клетчатка (овощи, фрукты), яйца всмятку, нежирные молочные продукты, растительные масла. Хорошо стимулируют моторику ЖКТ чернослив, курага, тыква.

Лекарственная терапия
Подбор препаратов проводится врачом индивидуально. Группы лекарственных средств:
- Спазмолитики. Дротаверин (Но-Шпа), гимекромон (Одестон). При гипертонически-гиперкинетическом типе ДЖВП. Препараты выбора для купирования болевого синдрома.
- Седативные средства. Отвар мелиссы. Уменьшает спазм сфинктеров на фоне стресса.
- Прокинетики. Домперидон (Мотилиум). Стимулирует сократительную функцию желчного пузыря при гипокинезе, нормализует моторику ЖКТ при гипо- и атонии.
- Холеретики. Хофитол (артишок). Показан при лечении дискинезии желчевыводящих путей у детей по гипокинетическому типу. Увеличивает выработку желчи, препятствует ее сгущению.
- Гидрохолеретики. Щелочные минеральные воды (Боржоми, Нарзан). Разжижают желчь за счет увеличения в ней водного компонента. Применяют в комбинации с холеретиками и холекинетиками.
- Холекинетики. Фламин (цветки бессмертника). Повышает мышечный тонус желчного пузыря, расслабляет сфинктер Одди. Фламин сочетает в себе свойства холекинетика и холеретика.

После основной терапии показано назначение фитопрепаратов с желчегонным действием (кукурузные рыльца, календула, ромашка). Длительность приема составляет 1-3 месяца. Лекарственные травы не рекомендуется давать детям до 12 лет. Назначение фитосборов пациентам младше этого возраста решается врачом в индивидуальном порядке.
Важно! Использование желчегонных лекарств (включая растительные сборы) без должного обследования недопустимо. Если препарат не будет соответствовать типу дискинезии, можно навредить ребенку. Выбрать грамотную терапевтическую тактику способен только квалифицированный специалист.
Прогноз у ДЖВП обычно благоприятный. При точном следовании рекомендациям врача удается достигнуть ремиссии. Обнаружение дисфункции не обязательно говорит, что у ребенка в будущем неизбежно возникнет холецистит. Здоровый образ жизни, регулярное медицинское наблюдение – залог предупреждения отдаленных осложнений.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Дискинезия желчевыводящих путей у детей – симптомы и лечение
Содержание статьи
Тошноту и колющие боли в животе у ребенка большинство родителей связывают с погрешностями питания, не подозревая, что именно так проявляется дискинезия желчевыводящих путей у детей. Функциональное расстройство вызывают аномалии билиарной системы, инфекционные и воспалительные заболевания ЖКТ, психоэмоциональная неуравновешенность. Нарушение тонуса и моторики желчных путей выявляется на УЗИ, лечение ограничивается коррекцией питания, приемом медикаментов и лекарственных трав.


Причины развития и группы риска
Детский организм, находясь в стадии становления, особенно уязвим при систематических нарушениях режима питания. Именно этот фактор чаще всего становится отправной точкой появления нарушения работы билиарного тракта. Дискинезией желчевыводящих путей у детей (ДЖВП) называется недостаточная или избыточная сила сократительной функции стенок желчного пузыря и путей, которая сочетается с нарушением функциональности сфинктера Одди.
В результате протоки и замыкающее устройство пребывают в постоянном спазме, или в расслабленном состоянии. В любом случае происходит задержка желчи с периодическим возникновением болевых приступов с последующим появлением целого «букета» осложнений.

Тяжелые роды сказываются не только на роженице, но и на здоровье младенца. Различные виды родовой травмы, недостаток кислорода или асфиксия провоцирует развитие заболевания.
В группе риска оказываются малыши с врожденными пороками развития желчного пузыря – перегибом, удвоением и другими деформациями органа.
Непоследовательное сокращение и расслабление желчной системы может вызывать нарушения функции сфинктеров, а также нарушение состава желчи. Педиатры называют причинами неправильной работы детской желчевыводящей системы при ДЖВП следующие заболевания:
- инфекционные: вирусный гепатит, дизентерию, кишечные инфекции;
- болезни верхних дыхательных путей: хронический тонзиллит, поражение гайморовых пазух;
- паразитарные и глистные инвазии: заражение аскаридами, лямблиями;
- мочекислый диатез – обменная патология с повышенным содержанием мочевой кислоты в крови.
По мере подрастания ребенка его жизнь меняется в сторону малоподвижного образа жизни. Активные игры замещают компьютерные, а «эпидемию» ожирения среди подростков подкрепляет увлечение фаст-фудом и сладкой газировкой. Немалую роль в развитии болезни играют стрессовые ситуации и психоэмоциональные перегрузки, которые чаще всего связаны с возрастной психологией и нагрузкой в школе.
В школьном возрасте уже встречаются «взрослые» болезни, которые провоцируют сбои в работе пузыря и желчных путей:
- гастрит – воспаление слизистой желудка;
- панкреатит – заболевание поджелудочной железы;
- энтероколит – воспаление снижает выработку холецистокинина, который регулирует «подачу» желчи в момент переваривания пищи в 12-перстной кишке.
В старшем детском возрасте влияние на работу желчного пузыря и путей оказывает сбой в работе вегетативной нервной системы. Чаще всего дистония приравнивается к возрастным изменениям, которые ребенок «перерастет».
Симптомы
Клиническая картина дискинезии желчевыводящих путей у детей определяется ее типом. Педиатры выделяют 2 типа ДЖВП:
- Гипертонический – функциональный сбой возникает при излишнем тонусе билиарного тракта. Резкий спазм у детей провоцируют погрешности питания, обильный прием пищи после длительного голодания, сильный стресс, интенсивная физическая нагрузка.
- Гипомоторный – желчевыводящие протоки и сфинктеры находятся в атоничном состоянии и «не реагируют» на сигналы о поступлении пищи в дуоденальное пространство. В детском возрасте такая форма ДЖВП практически не встречается.
Главный признак, указывающий на сбой в билиарной системе – боль в области пупка и под нижним краем правого ребра. Резкая, интенсивная, у некоторых пациентов – режущая и схваткообразная, появляется при нарушении по гипермоторному типу. Длится она недолго – 5-15 минут. Если у ребенка диагностируют гипотоническую форму дискинезии желчевыводящих путей, болезненность будет постоянной и притупленной.


Усиленная моторика проявляется:
- подташниванием, рвотой;
- потерей аппетита, слабостью;
- горьким привкусом во рту;
- головными болями;
- отсутствием аппетита;
- расстройством кишечника – диареей.
Если у ребенка подтверждается редкий гипомоторный тип дискинезии желчевыводящих путей, он жалуется на тяжесть в животе, вздутие живота, отрыжку воздухом. У таких детей поносы сменяют запоры, желание покушать возникает редко.
Методы диагностики
Симптомы дискинезии желчевыводящих путей у детей схожи со многими заболеваниями ЖКТ, поэтому проводится комплексное обследование ребенка с целью дифференциации диагноза и определения типа функционального расстройства. Диагностику проводит детский гастроэнтеролог по результатам лабораторных и аппаратных исследований:
- биохимия крови;
- анализ кала на яйца гельминтов;
- УЗИ билиарной системы;
- дуоденальное зондирования;
- анализ желчи для изучения состава секрета, наличия патогенной микрофлоры, паразитов;
- для оценки изменений функциональности и структуры назначают холецистографию, ретроградную холангиопанкреатографию, МРТ желчевыводящей системы.


Для дополнительного обследования желудочно-кишечного тракта врач проводит ребенку гастроскопию.
Чем опасно заболевание
Дискинезия желчевыводящих путей у детей относится к группе функциональных расстройств, поэтому угрозу для жизни не представляет. Прогноз меняется в случае длительного течения болезни, когда наблюдаются следующие изменения:
- меняется состав желчи;
- нарушается холестериновый обмен;
- развиваются воспалительные заболевания;
- ухудшается пищеварение и работа кишечника.
Ухудшение здоровья происходит не сразу, для развития осложнений у детей понадобятся годы.
ДЖВП гиперкинетического типа
Главная опасность дискинезии желчевыводящих путей – появление воспалительных реакций, когда сильный спазм провоцирует застой желчи. При хроническом нарушении оттока желчи, поражению подвергаются клетки слизистой желчного пузыря и протоков, что вызывает защитную реакцию организма – воспаление. Если не наладить отток желчи, развивается воспаление желчного пузыря и холангит. Одновременно с билиарной системой страдает кишечник, его микрофлора меняется, что приводит к нарушению стула и ослаблению иммунитета.
ДЖВП гипокинетического типа
Когда отсутствует моторика мышечного слоя стенок желчного пузыря и протоков, желчь продвигается медленно. Нарушение выхода желчи вызывает холестаз, который вызывает воспаление и дисбаланс составляющих желчи. В результате секрет становится литогенным, а у малыша со временем развивается желчнокаменная болезнь, появляются камни в желчном пузыре.


Осложнения ДЖВП
Одним из самых неблагоприятных последствий является ЖКБ. Наличие камней в желчном пузыре обусловлено стойкими метаболическими изменениями. Главная опасность патологии в ее бессимптомном течении. Если вовремя не поставить диагноз, когда ребенок вырастет, ему могут удалить желчный пузырь. Если не провести хирургическое лечение, возникнут серьезные осложнения – острый холецистит, абсцесс печени, эмпиема пузыря, перфорация, желчный перитонит.
Воспалительные процессы могут распространяться по пищеварительному тракту. У ребенка диагностируют энтероколит, дуоденит, панкреатит или гастрит. Дополнительным провоцирующим фактором является нарушение пищеварения. Все эти заболевания приводят к значительному снижению качества жизни человека.
Лечение дискинезии
Как правило, ДЖВП у детей хорошо устраняется коррекцией режима питания и переходом на диету. Подросткам рекомендуют пересмотреть образ жизни, заниматься спортом и отказаться от вредной еды. Лекарственные препараты назначают для уменьшения болезненности, с этой задачей справляются спазмолитические средства.
При выявлении сопутствующих заболеваний, обязательно проводится их лечение. Антибиотики, противовоспалительные по показаниям, желчегонные препараты при гипотонии желчных путей назначает гастроэнтеролог. При гипертонической ДЖВП рекомендован прием успокаивающих средств, чтобы не провоцировать обострение.


В лечебный комплекс обязательно включают физиотерапевтические процедуры:
- лекарственный электрофорез на область правого подреберья со спазмолитическими препаратами, сульфатом магния;
- аппликации с парафином;
- лечение гальваническим током;
- эндометрия – методика прогревания высокочастотным электрическим током;
- диадинамотерапия – способ импульсной терапии;
- индуктотермия – лечебное воздействие переменным магнитным полем.
Курс физиотерапии дополняет рефлексотерапия и массаж воротниковой зоны.
Диета
Залогом устранения функциональных расстройств является правильное питание. Его основу должны составлять нежирные продукты, растительная пища, богатая витаминами и минералами. Ребенку с дискинезией желчевыводящих путей можно кушать:
- первые блюда на овощном бульоне;
- каши на нежирном молоке;
- картофельное пюре, отварные макароны;
- овощи и фрукты в свежем и запеченном виде;
- молоко и кисломолочные продукты;
- бублики, сухари, булочки, сухой бисквит, но без крема;
- фруктовые желе, мармелад, зефир, шоколад в ограниченном количестве;
- из напитков – компоты, кисели, отвар ромашки, шиповника, некрепкий чай с медом.

Родителям рекомендуют ограничить в рационе ребенка яйца, кондитерские изделия. Абсолютный запрет распространяется на сладкую газированную воду, фаст-фуд, чипсы, сухарики, жирное мясо, копчености, соленья, консервы.
Народные рецепты
Фитотерапия при дискинезии желчного пузыря используется только по назначению педиатра. Натуральные компоненты, используемые в народной медицине, могут принести не только пользу, но и вред организму. У малышей чаще, чем у взрослых встречается аллергия, поэтому к травам нужно относиться с осторожностью.
Самыми простыми народными средствами являются отвар шиповника и ромашковый чай. На протяжении многих десятилетий они оказывают пользу и помощь в лечении желчной системы. Чтобы приготовить средство, достаточно заварить плоды шиповника или цветки ромашки кипятком и немного настоять.
Лечебный чай при дискинезии можно готовить с добавлением кукурузных рылец. Для этого понадобится сухое сырье, его можно купить в аптеке. Рыльца комбинируют с листьями черной смородины, тимьяном, мятой. Чай заваривают 20 минут, после чего дают выпить ребенку: половину стакана утром, другую часть – вечером. Если томить кукурузные рыльца на медленном огне в течение часа, получится отвар. Им лечат ребенка в течение 14 дней.
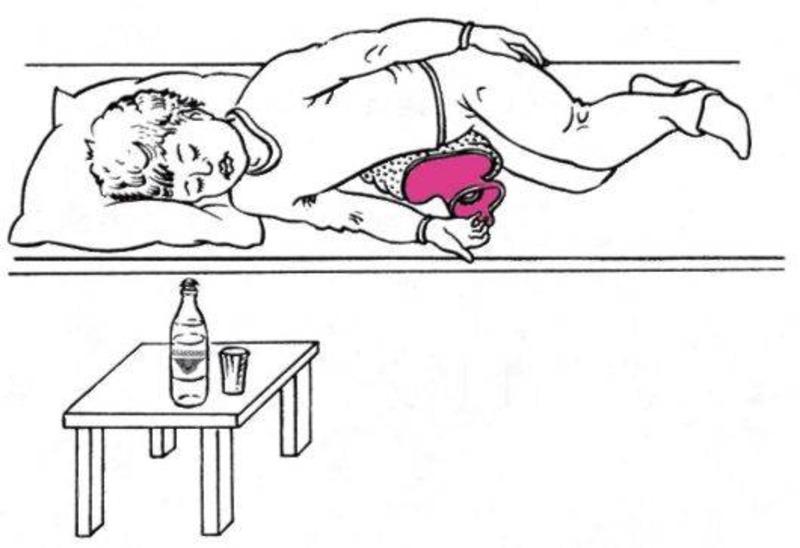
Тюбажи
Слепое зондирование детям делают только по назначению врача. Гастроэнтеролог подбирает средство, которое будет использование для очищения желчевыводящих путей. Предпочтение отдают травяным сборам или минеральной воде. Они обеспечивают щадящую чистку без агрессивного воздействия.
Тюбаж проводят в условиях стационара или дома. Ребенок натощак выпивает подготовленный раствор, после чего его укладывают на правый бок, подложив под область правого подреберья теплую грелку. Через 2 часа после прогревающих процедур, начинается активное очищение естественным путем.

Медикаментозная терапия
У детей лечение дискинезии желчевыводящих путей носит исключительно симптоматический характер:
- спазмолитики, чтобы уменьшить выраженность болевого приступа;
- седативные препараты для снижения реакции на раздражители;
- средства для мягкого вывода желчи;
- пробиотики для нормализации работы кишечника.
Комплекс поливитаминов врачи назначают для улучшения иммунитета.
Меры профилактики
Предупредить развитие дискинезии желчевыводящих путей у ребенка просто. Самое главное правило – употребление здоровой пищи в небольшом объеме. Важно с детства выработать у ребенка правильные пищевые привычки. Педиатры рекомендуют:
- кормить ребенка часто, но небольшими порциями;
- исключить из рациона газировку, чипсы, сухарики и другую вредную еду;
- с детства малыш должен вести активный образ жизни – это могут быть занятия в спортивных секциях, активные игры с друзьями;
- время для сидения за компьютером нужно ограничивать, длительная гиподинамия негативно сказывается на здоровье всего организма;
- если в раннем возрасте есть патологические отклонения (врожденные или приобретенные), важно своевременно проходить обследование у врача и следовать его рекомендациям.


Привитый с детства здоровый образ жизни поможет ребенку сохранить здоровье до глубокой старости.
Доктор Комаровский о ДЖВП
Известный врач-педиатр не считает дискинезию болезнью, и утверждает, что главной и единственной причиной функционального расстройства является перекармливание ребенка. Родители изо всех сил стараются накормить малыша, чем вызывают сбой в работе незрелой билиарной системы.
По мнению доктора, дискинезия желчевыводящих путей у детей устраняется, если кормить ребенка не по часам, а по мере появления у него чувства голода. Комаровский считает, что у аппетит появляется, когда желчный пузырь малыша накопил достаточно желчи. А при «насильном» кормлении в организм поступает большое количество еды, с которым пищеварение справиться не в состоянии.
Несомненно, у каждого врача есть свое представление о проблеме детской дискинезии, исходя из практического опыта и багажа знаний. Но все эксперты сходятся в едином мнении, что функциональное расстройство можно легко устранить, если следовать принципам здорового питания и активного образа жизни.
Дискинезия желчевыводящих путей у детей: симптомы и лечение патологии
Дискинезией желчевыводящих путей у детей называют патологический процесс, при котором изменяется тонус и моторика желчевыводящей системы. При заболевании через путь не может полноценно выходить желчь, который собирает и хранит желчный пузырь.
Причины болезни
Заболевание является дисфункциональным расстройством, которое появляется по разнообразным причинам. При патологии нарушается регуляция последовательности между сокращением и расслаблением желчного пузыря и сфинктеров. Если наблюдаются сбои в работе желчевыводящей системы, то желчь неполноценно поступает в кишечник.

У грудничков патологический процесс развивается при перинатальном повреждении центральной нервной системы. Частой причиной патологии является гипоксия. Дискинезия желчевыводящих путей у детей развивается при родовых травмах. В группе риска находятся новорожденные дети, у которых диагностируется асфиксия. Заболевание появляется при аномалиях в желчных протоках, что приводит к затруднению нормального оттока желчи. Если нарушается сфинктерный аппарат, то это становится причиной заболевания.
Возникновение дискинезии желчевыводящих путей у детей старшего возраста наблюдается при различных заболеваниях инфекционного характера:
- сальмонеллеза;
- гепатита А;
- дизентерии.
Заболевание может развиваться у детей при разнообразных хронических патологиях. В группе риска находятся дети, которые страдают гайморитом. При хроническом тонзиллите диагностируют дискинезию желчевыводящих путей у детей. Заболевание может появляться в детском возрасте при лямблиозе. Провоцирующим фактором является аскаридоз. Заболевание появляется при нервно-атритическом диатезе.
В подростковом возрасте основной причиной болезни является вегетососудистая дистония. Если у пациента наблюдаются психоэмоциональные нарушения или неврозы, то это приводит к патологии. Если протекает гастрит или дуоденит, то это становится причин6ой заболевания. Она развивается в подростковом возрасте на фоне энтероколита, панкреатита.
Существует множество причин дискинезии желчевыводящих путей у детей, которые рекомендуется определять для назначения действенного лечения.
Симптоматика заболевания
Дискинезия желчевыводящих путей удетей сопровождается соответствующими симптомами. Основным из них является болезненность в области правого подреберья. Патология может сопровождаться диспептическим синдромом. У некоторых детей наблюдается появление положительных пузырных симптомов. Признаки проявляются в соответствии с особенностями протекания патологического процесса.

Если у пациента протекает гипертонически-гиперкинетическая дискинезия, то это приводит к возникновению приступообразной боли, которая имеет колющий, режущий или схваткообразный характер. В период пальпации области желчного пузыря наблюдается усиление болевого синдрома. Если диагностируется гипертоническая форма заболевания, то у пациента отмечается диарея. Ребёнок жалуется на появление тошноты, которая сопровождается рвотой. Если орган полноценно не может выводить жидкость, то это приводит к появлению горечи во рту. У пациентов снижается аппетит, что становится причиной потери массы тела.
При дискинезии желчевыводящих путей у детей отмечают слабость и повышенную утомляемость даже при выполнении малышом привычной работы. Большинство маленьких пациентов говорит о появлении головной боли. Диспепсический синдром появляется у детей после физических нагрузок, нервных перенапряжений, употребления жареных и жирных блюд. Между приступами состояние ребенка стабилизируется. В некоторых случаях наблюдается появление спастических болей в области живота.
Гипотоническую форму болезни диагностируют в крайне редких случаях. Пациенты жалуются на возникновение тупой и ноющей боли в подреберье. В некоторых случаях наблюдается появление чувства распирания и тяжести в животе. Заболевание сопровождается диспетическими расстройствами. У детей отмечаются запоры, которые сменяются диареей. При патологическом процессе отмечают метеоризм и отрыжку воздухом. Холестаз и перерастяжение желчного пузыря приводит к увеличению печени, что можно обнаружить при пальпации.
Симптоматика дискинезии желчевыводящих путей у детей является ярко выраженной. Именно поэтому при возникновении первых жалоб у ребенка нужно проконсультироваться с доктором. только опытный специалист может определить причину патологии на основе полученных данных исследований и разработать действенную схему терапии.
Диагностические мероприятия
При дискинезии желчевыводящих путей у детей врач предварительно проводит осмотр пациента и сбор анамнеза, что позволит ему предположительно поставить диагноз. Для того чтобы подтвердить клинический диагноз и определить тип дискинезии рекомендовано использовать инструментальные и лабораторные исследования.
Для определения патологического процесса рекомендуется провести ультразвуковое исследование. Она предоставляет возможность оценки формы, размеров и деформации органа. Данная диагностическая методика определяет состояние протоков и камни в органе. Ребенку рекомендуется принять провокационный завтрак и провести повторное ультразвуковое исследование. Это позволит определить сократительную возможность желчного пузыря, а также работоспособность сфинктера Одди.

Для оценки порций желчи, ее биохимического и микроскопического состава рекомендовано проведение дуоденального зондирования. Эта диагностическая методика предоставляет возможность оценки признаков воспалительного процесса, возможности образования камней в желчном пузыре. Если возникает необходимость определить морфологию и работу желчевыводящей системы, то осуществляется проведение пероральной или внутривенной холецистографии. Также больным делают назначение ретроградной холангиопанкреатографии, радионуклидной холесцинтиографии.
Для того чтобы исключить другие патологические процессы в пищеварительной системе рекомендуется провести гастроскопию. Некоторым пациентам советуют провести анализ кала на гельминты. При подозрении на патологический процесс проводят копрограмму. С целью определения дисбактериоза нужно провести бакпосев. Доктор может назначить проведение биохимического исследования крови.
При дискинезии желчевыводящих путей у ребенка рекомендовано проведение комплексной диагностики. Это позволит доктору определить тип и степень тяжести патологии и разработать действенную терапевтическую схему.
Терапия патологии
Лечение дискинезии желчевыводящих путей у детей требует комплексного подхода. В этом случае используется диетотерапия, прием медикаментозных препаратов, использование психотерапии.
При патологии пациентам рекомендовано принимать определенные препараты. Их выбор осуществляется доктором в зависимости от особенностей протекания болезни. Если патологический процесс протекает по гипокинетическому типу, то проводится прием медикаментов, с помощью которых проводится ускорение вывода желчи. Детям рекомендуется использование Аллохола и его аналогов.

С целью улучшения тонуса желчного пузыря делают назначение Сульфата магния или Ксилита. Пациентам специалисты советуют использование Панкреозимина или Холецистокинина, благодаря которым обеспечивается улучшение моторики желчного пузыря.
Если у пациента гиперкинетический синдром сопровождается выраженным болевым синдромом, то это требует прием спазмолитиков:
- Папаверина;
- Но-шпы;
- Дротаверина.
Для того чтобы нормализовать процесс движения желчи по протокам рекомендовано использование соответствующих лекарств – Никодина, Окафенамида, Фламида.
При патологии разрешается применение средств народной медицины, которые характеризуются не только высокой эффективностью, но и безопасностью, что предоставляет возможность их использования для лечения широкого круга детей. Им рекомендуется готовить настои на основе таких растений, как шалфей, кориандр, зверобой, бессмертник, анис. С их помощью обеспечивается снижение выраженности симптоматики патологического процесса.
Для снятия неприятных признаков болезни пациентам показана диетотерапия. Дети должны употреблять пищу 6 раз в день с трехчасовым перерывом. Прием пищи должен проводиться только в теплом виде. Последний раз кушать ребенку разрешается за несколько часов до сна. Жирная, острая и жареная пища должны исключаться из рациона питания при дискинезии. Блюда нужно подавать в отварном и тушеном виде.

В период приготовления и разогрева блюд для больного ребенка не рекомендуется использовать жиры животного происхождения и маргарин. В утреннее и вечернее время ребенку нужно принимать кисломолочные продукты минимального уровня жирности. Если у ребенка диагностируется обострение болезни, то ему нужно употреблять еду в протертом или измельченном виде.
Если у ребенка протекает гиперкинетическая форма болезни, то растительные масла, молочные жиры, рыбу и мясо жирных сортов, наваристые бульоны должны сводиться к минимуму или полностью исключаться из рациона. При гипокинетической дискинезии рекомендовано употребление яиц, сметаны, сливок, черного хлеба. С помощью этих продуктов обеспечивается ускорение процесса выведения желчи. При этом сладости и кислоты ограничиваются в рационе.
При патологии важным аспектом является психотерапия, особенно если ее причиной являются расстройства в нервной системе. Психотерапевт с ребенком проводит индивидуальные занятия, используя специальные методики, что ускоряет процесс лечения патологии.
Дискинезия желчевыводящих путей у детей является серьезным патологическим процессом, при котором нарушается отток желчи. Если у маленького пациента возникают первые признаки патологии, то ему нужно обратиться к доктору для назначения диагностики. Благодаря полученным данным специалист определит причину и тип патологии, что позволит ему назначить действенное лечение.
симптомы, клинические рекомендации по лечению, препараты, диета, примерное меню, как снять приступ
Автор Чураева Екатерина Сергеевна На чтение 4 мин.
 Дискинезия желчевыводящих путей у ребенка в настоящее время часто встречающееся заболевание, которое проявляется в виде приступов колики и других симптомов.
Дискинезия желчевыводящих путей у ребенка в настоящее время часто встречающееся заболевание, которое проявляется в виде приступов колики и других симптомов.
Само по себе такое состояние не опасно, но оно служит толчком к развитию желчнокаменной болезни.
Дискинезия желчевыводящих путей (dis —нарушение, и kinēsis — движение) – это болезнь, при которой желчь с трудом выходит в кишечник из-за нарушения движений желчного пузыря и его протоков. Существуют две формы дискинезии:
- гипомоторная;
- гипермоторная.
В первом случае сокращения слабые, желчь выходит медленно, застаивается в пузыре и попадает в двенадцатиперстную кишку в малом количестве. Такого количества желчи недостаточно для нормального переваривания пищи. Во втором – сокращения, наоборот, активные, что приводит к спазму желчных путей. Мышцы последних судорожно сжимаются и вовсе не дают пройти желчи в кишечник.
Боль усиливается при быстром беге, что происходит из-за растяжения капсулы печени, куда активно притекает кровь при физических нагрузках. Негативные эмоции, неправильное питание также усиливают болевые ощущения.
Гипотоническая форма – редкая форма для детей. Обычно встречается у пожилых и степенных людей на фоне хронических стрессов, душевных переживаний.
 Анатомия желчевыводящих путей
Анатомия желчевыводящих путейСимптомы у ребенка
Симптомы дискинезии желчевыводящих путей у ребенка 3 лет в целом будут мало отличаться от дискинезии желчевыводящих путей у ребенка 5 лет, только если индивидуальными особенностями организма.
Характер проявлений синдромов зависит от формы развития болезни. Если у ребенка наблюдается гипермоторная дискинезия, то симптомы таковы:
При гипомоторной форме имеются следующие признаки дискинезии:
- тупые боли в правом подреберье;
- длительность болей – длительная;
- чувство тяжести;
- диарея;
- снижается аппетит;
- отрыжка;
- вздутие живота;
- увеличенная печень.
В некоторых случаях, когда желчь с трудом отходит, дискинезия желчевыводящих путей у детей имеет такие симптомы:
- желтушный цвет кожи;
- сыпь, зуд.
Эти признаки проходят после принятия желчегонных средств.
Боль усиливается при быстром беге, что происходит из-за растяжения капсулы печени, куда активно притекает кровь при физических нагрузках. Негативные эмоции, неправильное питание также усиливают болевые ощущения.
Может ли повышаться температура тела?
 При этом диагнозе отсутствуют проявления интоксикации в виде головной боли, чувства слабости, недомогания. Температура при дискинезии желчевыводящих путей у детей не повышается. Если у ребенка обнаруживаются перечисленные признаки, это говорит о развитии холецистита – воспаления в желчном пузыре.
При этом диагнозе отсутствуют проявления интоксикации в виде головной боли, чувства слабости, недомогания. Температура при дискинезии желчевыводящих путей у детей не повышается. Если у ребенка обнаруживаются перечисленные признаки, это говорит о развитии холецистита – воспаления в желчном пузыре.
Клинические рекомендации по лечению
При любых заболеваниях ЖКТ у ребенка, необходимо немедленно обратиться к педиатру или гастроэнтерологу. Чем раньше это будет сделано, тем быстрее доктор поставит диагноз, назначит верное лечение, а ребенок справится с болезнью и не получит осложнений. Впоследствии врач даст клинические рекомендации, которые помогут снизить вероятность наступления следующего приступа.
Препараты
Лечение у детей зависит от вида дискинезии желчевыводящих путей. Лучшие средства для детей – лекарства растительного происхождения, так как они обеспечивают наименьший побочный эффект.
Препараты для лечения детей с гипермоторной формой:
Препараты при гипомоторной форме:
- истинные холеретики;
- холекинетики;
- желчегонные травы.
Диета
Диета при дискинезии желчевыводящих путей у детей зависит от самой формы этого заболевания. При гипермоторной форме врачи назначают диету №5 по Певзнеру. При такой системе питания родители могут самостоятельно составить рацион своего ребенка, исключая запрещенные продукты и включая разрешенные. Порции должны быть питательными, небольшими и частыми.
В питание при дискинезии желчевыводящих путей у детей при гипотонической форме включают продукты желчегонного действия, содержащие растительную клетчатку.
 Диета при дискинезии включает полезные продукты
Диета при дискинезии включает полезные продуктыПримерное меню
Примерное меню при дискинезии желчевыводящих путей у детей выглядит так:
- Первый завтрак: овсяная каша на молоке.
- Второй завтрак: печеное в духовке яблоко.
- Обед: суп овощной, куриная котлета с овощным гарниром.
- Полдник: напиток из шиповника, йогурт.
- Ужин: отварная рыба, кефир.
Рекомендуется ограниченное потребление соли – не более 10 г в сутки.
Как снять приступ?
При наступлении приступа дискинезии перед лечением расстегивают тесную одежду, кладут ребенка на правый бок, обеспечив расслабленное состояние. Также помогает прикладывание холода к больному месту. Если после всех манипуляций ребенок не чувствует себя лучше, необходимо вызвать врача.
Заключение
- В МКБ 10 дискинезия желчевыводящих путей у детей не выделена в отдельное состояние, а лишь относится к категории «другие уточненные болезни желчного пузыря».
- Симптомы дискинезии не являются специфичными. Они могут говорить о различных проблемах ЖКТ. Состояние требует посещение врача и проведения диагностики.
- Нельзя игнорировать кратковременную колику, надеясь, что приступ не повторится в следующий раз. Нужно скорее обратиться к врачу, который определит причину, назначит соответствующее лечение и диету.
Дискинезия желчевыводящих путей у детей: симптомы и лечение джвп
Дискинезия желчевыводящих путей у детей – функциональное расстройство сократимости желчного пузыря, желчных протоков, сопровождающееся нарушением выведения желчи. Обычно начинают обнаруживать с 5–6 лет. У 97% педиатрических пациентов с заболеваниями желудка и 12–ти перстной кишки находят ДЖВП. Представляет ли дискинезия опасность? Для ответа необходимо ознакомиться с механизмом ее возникновения.

Патогенез
Желчь выводится из желчного пузыря в 12-перстную кишку через желчный проток. Роль клапанов, регулирующих поступление желчи, играют сфинктеры Люткенса и Одди. Первый расположен на уровне перехода желчного пузыря в желчный проток. Второй находится в толще стенки 12-перстной кишки.
Работа желчного пузыря и сфинктера Одди скоординирована. Когда сокращается пузырь, мышечный клапан расслабляется, обеспечивая перемещение желчи в 12-перстную кишку. При ДЖВП эта взаимосвязь нарушается. Одно из звеньев патогенеза – расстройство сократимости желчного пузыря, то есть дискинезия. Виды:
- По гипокинетическому типу. Недостаточная сократимость желчного пузыря. Желчь застаивается, скапливается, приводя к растяжению органа.
- По гиперкинетическому типу. Желчный пузырь в состоянии повышенной сократительной активности.
- По смешанному типу. Периодическая смена одного вида дискинезии другим.
При ДЖВП нарушается работа сфинктера Одди по гипертоническому и гипотоническому варианту. В первом случае речь идет о склонности мышечного жома к спазму. Во втором, наоборот, о его слабой сократимости. ДЖВП может осложниться воспалением желчного пузыря, образованием в нем камней, гастродуоденитом.
Причины
ДЖВП бывает первичной и вторичной. Первичная дискинезия у детей чаще обусловлена нарушениями развития билиарной системы. Основные из них:
- Врожденные изменения желчных ходов. Недоразвитие, расширение, непроходимость, кисты.
- Аномалии строения желчного пузыря. Недоразвитие его мышечной стенки, фиксированный перегиб в области шейки, удвоение органа или его отсутствие.
- Патология сфинктерного аппарата. Стойкое сужение сфинктера Одди, вызванное врожденным фиброзом.
Первичные формы ДЖВП встречаются относительно редко, в 10–15% случаев. Большая часть дисфункций (85–90%) носит вторичный характер. Причины:
- Воспалительные заболевания билиарной системы. Например, острый или хронический холецистит.
- Психоэмоциональные расстройства. Спазм ЖВП на фоне стресса.
- Погрешности в питании. Переедание.
- Сопутствующие патологии пищеварительной системы. Один из механизмов ДЖВП при язвенной болезни, панкреатите – воспаление сосочка 12-перстной кишки, в котором распложен сфинктер Одди.
- Эндокринные заболевания. Гипотонически-гипокинетическая форма ДЖВП при гипотиреозе.
- Механическое сдавление желчевыводящих путей. Доброкачественные и злокачественные опухоли.
- Паразитарное поражение. Лямблиоз, аскаридоз.
- Обменные заболевания. Например, холестероз – отложение холестерина в слизистой оболочке желчного пузыря.
Диагностический поиск этиологии ДЖВП сопряжен с трудностями. Вариабельность особенностей строения билиарного тракта у здоровых детей повышает риск гипердиагностики первичной ДЖВП. Нередко врожденные причины сочетаются со вторичными факторами.

Как проявляется?
Симптомы дискинезии желчевыводящих путей у детей зависят от типа и степени выраженности. Встречаются бессимптомные нарушения, которые случайно обнаруживают при проведении плановых исследований.
Для гипертонически-гиперкинетической ДЖВП свойственен болевой синдром. Его характеристики:
- Приступообразность. Боль по типу колики, локализуется в правом подреберье или около пупка.
- Кратковременность. Резко возникает и внезапно проходит.
- Взаимосвязь с провоцирующими факторами. Ими служат: прием жирной пищи, стресс, физическая нагрузка.
- Иррадиация. В некоторых случаях боль отдает в спину, под правую лопатку.
Вне приступов ребенок обычно не предъявляет никаких жалоб. К ДЖВП могут присоединиться симптомы воспаления поджелудочной железы. Это происходит, когда в патологический процесс вовлекается Вирсунгов проток. В норме он обеспечивает попадание панкреатического секрета в 12-перстную кишку. В такой ситуации боль носит опоясывающий характер.
Гипотонически-гипокинетическая форма ДЖВП клинически отличается от предыдущей. Симптомы:
- Неприятные ощущения в правом подреберье. Чувство давления, тяжести.
- Боль. Тупая, нередко длительная. Локализуется в правом подреберье. Дети дошкольного возраста указывают на пупочную область.
- Диспепсический синдром. Проявляется тошнотой, повышенным газообразованием, склонностью к нарушениям стула. Может беспокоить горечь в ротовой полости.
Частыми, но неспецифическими жалобами могут быть: слабость, потливость, плаксивость, головная боль. При смешанной ДЖВП клинические признаки обоих форм чередуются.

Диагностика
Для подтверждения у ребенка диагноза «дискинезия желчевыводящих путей» применяют лабораторные и инструментальные методы исследования.
Биохимический анализ крови
Неосложненная дискинезия не сопровождается изменениями показателей. На фоне длительного застоя желчи обнаруживают повышение уровня билирубина за счет прямой фракции. Увеличение АСТ/АЛТ, ЩФ, ЛДГ помогут заподозрить присоединение реактивного гепатита. Рост уровня амилазы может указывать на вторичный панкреатит.
УЗИ органов брюшной полости
Позволяет обнаружить аномалии развития. Для определения типа дискинезии проводят пробу с желчегонным завтраком. Если объем желчного пузыря после пробы уменьшился более чем на 70%, говорят о его гиперкинезии, если менее 40%, то о гипокинезии.
ЭГДС
Эзофагогастродуоденоскопия позволяет оценить состояние стенок пищевода, желудка, 12-перстной кишки. В большей степени применяется для дифференциальной диагностики.
При необходимости проводят забор желчи. На фоне неосложненной ДЖВП в ней отсутствуют воспалительные изменения. При паразитарной ДЖВП могут быть обнаружены лямблии. Дуоденальное исследование желчи проводят пациентам не младше 10 лет.
Иные методы диагностики
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – метод, совмещающий эндоскопическое и рентгенологическое исследование. Основан на введении контрастного вещества в панкреатический и желчевыводящие протоки с последующим выполнением рентгеновских снимков. Используется в качестве уточняющего метода диагностики, но не основного. Например, при подозрении на закупорку ЖВП камнем, опухолью. ЭРХПГ назначают с 12 лет.
Для оценки функционального состояния клеток печени применяют гепатобилисцинтиграфию с технецием. Уточняющий метод основан на способности клеток накапливать определенные радиоактивные изотопы. Позволяет оценить функцию клеток печени, обнаружить нарушения оттока желчи и степень их выраженности.

Как лечить
Лечение дискинезии желчевыводящих путей у детей чаще амбулаторное, консервативное. Включает немедикаментозные меры и лекарственную терапию.
Общие рекомендации
Нередко легкое функциональное расстройство исчезает после изменения образа жизни. Выздоровлению способствуют:
- Нормализация режима труда и отдыха;
- Исключение стрессов;
- Профилактика гиподинамии в межприступный период;
- Ограничение физической активности во время обострения.
Диета
Вид питания зависит от типа ДЖВП. Ориентиром служит диета №5 по Певзнеру. Она подразумевает 4-5-кратное регулярное питание маленькими порциями. Строго запрещено переедать. Исключают жареные и острые блюда, газированные напитки, маринады, шоколад, фастфуд. Предпочтение вареным, запеченным блюдам, пище на пару. Средняя длительность диеты – 3-6 месяцев (зависит от тяжести ДЖВП).
При гипертонически-гиперкинетической ДЖВП ограничивают продукты, стимулирующие выработку желчи. Это касается животных жиров, растительных масел. Еда не должна быть слишком горячей или холодной.
Диета при гипотонически-гипокинетической ДЖВП, наоборот, включает стимуляторы выведения желчи. К ним относятся: растительная клетчатка (овощи, фрукты), яйца всмятку, нежирные молочные продукты, растительные масла. Хорошо стимулируют моторику ЖКТ чернослив, курага, тыква.
Лекарственная терапия
Подбор препаратов проводится врачом индивидуально. Группы лекарственных средств:
- Спазмолитики. Дротаверин (Но-Шпа), гимекромон (Одестон). При гипертонически-гиперкинетическом типе ДЖВП. Препараты выбора для купирования болевого синдрома.
- Седативные средства. Отвар мелиссы. Уменьшает спазм сфинктеров на фоне стресса.
- Прокинетики. Домперидон (Мотилиум). Стимулирует сократительную функцию желчного пузыря при гипокинезе, нормализует моторику ЖКТ при гипо- и атонии.
- Холеретики. Хофитол (артишок). Показан при лечении дискинезии желчевыводящих путей у детей по гипокинетическому типу. Увеличивает выработку желчи, препятствует ее сгущению.
- Гидрохолеретики. Щелочные минеральные воды (Боржоми, Нарзан). Разжижают желчь за счет увеличения в ней водного компонента. Применяют в комбинации с холеретиками и холекинетиками.
- Холекинетики. Фламин (цветки бессмертника). Повышает мышечный тонус желчного пузыря, расслабляет сфинктер Одди. Фламин сочетает в себе свойства холекинетика и холеретика.
После основной терапии показано назначение фитопрепаратов с желчегонным действием (кукурузные рыльца, календула, ромашка). Длительность приема составляет 1-3 месяца. Лекарственные травы не рекомендуется давать детям до 12 лет. Назначение фитосборов пациентам младше этого возраста решается врачом в индивидуальном порядке.
Важно! Использование желчегонных лекарств (включая растительные сборы) без должного обследования недопустимо. Если препарат не будет соответствовать типу дискинезии, можно навредить ребенку. Выбрать грамотную терапевтическую тактику способен только квалифицированный специалист.
Заключение
Прогноз у ДЖВП обычно благоприятный. При точном следовании рекомендациям врача удается достигнуть ремиссии. Обнаружение дисфункции не обязательно говорит, что у ребенка в будущем неизбежно возникнет холецистит. Здоровый образ жизни, регулярное медицинское наблюдение – залог предупреждения отдаленных осложнений.
 Загрузка…
Загрузка…Дискинезия желчевыводящих путей у детей: причины, симптомы, диагностика и лечение
Дискинезия желчевыводящих путей у детей (ДЖВП)- нередко встречающееся явление у новорожденных и в более старшем возрасте. При выявлении тревожных симптомов, а также появлении жалоб ребенка, стоит обратиться к специалисту. Возможно, у малыша будет выявлена ДЖВП, запущенная форма которой способна спровоцировать другие серьезные заболевания.

Что такое дискинезия желчевыводящих путей у детей и ее типы
ДЖВП у детей проявляется так же часто, как и у взрослых. Заболевание характеризуется нарушением функции сокращения сфинктеров желчного пузыря, по причине чего происходит сбой желчного оттока или же несвоевременное ее попадание в двенадцатиперстную кишку. Дискинезия у детей проявляется в виде болевых ощущений в животе, периодически отдающей в лопатку, печень или же локализуется в подложечной области. Около 90% всех детей имеют данное заболевание или уже перенесли его. Дискинезия желчевыводящих путей у ребенка также может характеризоваться резями и покалыванием. ДЖВП является только лишь началом целой цепочки болезней. При несвоевременном или неправильном лечении может добавиться: холецистит, желчнокаменная болезнь, холангит, панкреатит.
По международному коду в МКБ 10 дискинезия желчевыводящих путей у детей — К82. По мкб 10 и дана классификация дискинезии желчевыводящих путей у детей:
- Гипомоторная (или гипотоническая дискинезия желчевыводящих путей детей). Обусловлена повышенным уровнем сокращения мышц сфинктера, что вызывает не продолжительные болевые ощущения, колики в печени. Особенно усиливаются во время интенсивных нагрузок (беге, прыжках), в стрессовых ситуациях и нервном перенапряжении. Больные этого типа не воспринимают жирную, острую и жареную пищу, а также яичные желтки.
- Гипермоторная (гипертоническая форма дискинезии желчевыводящих путей у детей). Сокращение желчного пузыря крайне низкое, появляются боли в правом могу, чувство тяжести, вздутия и дискомфорта. Часто возникают запоры. Симптомы увеличиваются при нервном перенапряжении и не соблюдении режима и схемы питания.
- Смешанный вид. Данный вид собрал в себе симптомы вышеперечисленных типов, но в различной ситуации может вести себя абсолютно непредсказуемо.
Причины, симптоматика и лечебная терапия для каждого из видов заболевания также различны.
Причины
При ДЖВП, желчь у ребенка попадает в двенадцатиперстную кишку в слишком насыщенной или наоборот разбавленной концентрации. Это происходит так: нормальный выброс желчи в желудок или кишечник происходит во время поступления пищи. Желчный пузырь сокращается и при нормальном тонусе сфинктера желчного пузыря желчь попадает в правильное время и в нужном количестве в ЖКТ. В силу ряда причин происходит нарушение дисфункции желчного пузыря, а именно его спазмы. Во время пищеварения замедлено опорожнение желчного или же происходит ранний выброс желчи. Что ведет к общему сбою пищеварительного механизма.
Факторы, вызывающие спазмы сфинктера:

- стресс,
- частые нервные перенапряжения,
- неправильное питание, употребление жирной, острой пищи,
- переедание,
- инфекции ЖКТ и печени,
- наследственность,
- гиподинамия,
- патология пищеварительной системы.
Нерациональное питание, перекармливание чаще всего вызывает заболевания желчного пузыря у детей, и как следствие дискинезию. Что касается патологии ЖКТ, то ДЖВП в этом случае считается следствием и зачастую диагностируется у новорожденных детей. Обычно проходит само с ростом малыша, но в любом случае необходимо наблюдать за состоянием и в случае появления осложнений немедленно обратиться к врачу. Лечение на ранней стадии будет куда быстрее и эффективнее, чем на запущенной.
В последнее время врачи больше склоняются к главной причине дискинезии у детей — стрессу. Конечно же эта версия и раньше была популярна, но сейчас количество стрессов как у детей, так и у взрослых существенно увеличилось. Поэтому остальные причины отошли на второй план. Вследствие чего и лечение немного изменилось.
Симптомы
Симптомы и лечение дискинезии желчевыводящих путей у детей взаимосвязано, но к сожалению, болезнь диагностируется на поздней стадии. Что существенно увеличивает продолжительность лечения, да и саму методику лечебной терапии. Самым первым звоночком данной болезни являются жалобы ребенка на боль в области печени, нередко болевые ощущения могут быть и в правой лопатке.
Признаки дискинезии желчевыводящих путей у детей:
- Болевой синдром и спазмы живота, отдающие в правую сторону.
- Горечь, тошнота, возможна рвота.
- Отрыжка.
- Плохо сформированный кал.
- Запор.
- Колющие и режущие ощущения живота.
- Температура при дискинезии желчевыводящих путей появляется редко.
Дискинезия в свою очередь может спровоцировать такие заболевания, как:
- холецистит,
- желчнокаменная болезнь.
Особенно сильно боль проявляется во время интенсивных физических нагрузок, после перенесенного стресса или нервного напряжения, после употребления пищи, а также при пальпации врача. Ребенок может жаловаться не только на боли в животе, но в правом боку, лопатки в подложечной области. От степени запущенности болезни на прямую зависит количество и сила проявления симптомов.
Диагностика
Диагностика дискинезии желчевыводящих путей у детей проводится на основе полученных лабораторных и клинических результатов. Определить дискинезию возможно только комплексно. Основным признаком является увеличение размеров печени, сопровождающееся или нет болевыми ощущениями в этой области.
Методы диагностики дискинезии желчевыводящих путей у детей:

- Электрокардиографический. Исследование помогает отслеживать нарушения сердечного ритма и изменения мышц.
- Реография печени. На основе анализов этого метода определяется нарушение кровообращения органа, понижение артериального давления. В основном диагностируется в возрасте от 7 до 10-11 лет.
- Фракционное дуоденальное зондирование. Выявляет повышенный тонус желчного сфинктера.
- Микроскопический и биохимический анализ. Результаты показывают общую картину об повышенном содержании в желчи холестерина и билирубината кальция.
- УЗИ-холецистография. Определяет сбои в сокращении желчного пузыря, застоя желчи, а также различные патологии органа и тканей.
Также врач может назначить и другие дополнительные анализы: ФЭГДС, холецистография пероральная, внутривенная, ЭРХПГ, сцинтиграфия гепатобиллиарная. Помимо этого врач проводит клинический осмотр, смотрит исследования желчи и следит за изменения состояния ребенка. При диагностировании желательно обратиться к детским специалистам.
Лечение
Когда диагностируется дискинезия желчевыводящих путей у детей, лечение назначается и проводится под наблюдением лечащего врача. Самолечение данного заболевания весьма опасно. Важным фактором в лечебной терапии является своевременная диагностика, на более ранних этапах лечение быстрее дает положительные результаты. Продолжительность терапии достаточно большая, к тому же немаловажным аспектом считается и соблюдение всех рекомендаций со стороны родителей ребенка.
Лечение гипомоторной дискинезии у детей состоит из таких видов лечения:
- медикаментозная терапия,
- диета,
- физиотерапия,
- посещение лечебных курортов и санаториев.
Медикаментозное лечение состоит из:
- Желчегонных препаратов. К таким относятся: «Холензим», «Аллохол», «Холагол», «Лиобил», «Эуфилин».
- Медикаментов, для повышения тонуса сфинктера желчных путей. Среди них выделяют: «Ксилит», «Сорбит», «Магния сульфат».
Также популярны отвары из ромашки, шиповника, мяты. Отлично зарекомендовала себя терапия при помощи минеральных вод, для гипомоторного типа рекомендуется минеральная вода со средним содержанием минералов. Для гипермоторной — с малым количеством содержащихся минералов.

Этапы лечения дискинезии у детей делятся на:
- Реабилитация на ранней стадии. На этом этапе врачи проводят восстановление желчевыводящей функции, назначается антибактериальная и физиотерапии. К физиотерапии относится электрофорез.
- Поздней стадии. На этом этапе назначается лечение при помощи минеральных вод в специальном местном санатории. Антибактериальная терапия продолжается.
- Профилактика. Проводится путем отправления ребенка на лечебные курорты, где главной методикой считается лечение грязевыми ваннами. Помимо этого выписываются препараты с антибактериальным и противовоспалительным действием.
При дискинезии желчевыводящих путей, рекомендации заключаются также в соблюдение специальной диеты, которая включает:
- обязательное употребление кисломолочной продукции,
- запрещен прием: чеснока, лука, копченых продуктов, сдобы, эфирных масел и перца,
Клинические рекомендации по рекомендуемым продуктам состоят из сливочного, растительного масел, овощей, черного хлеба, фруктов, сметаны и яиц. Эти продукты желательно иметь в ежедневном рационе ребенка. При гипермоторной дискинезии запрещается употребление гороха, черного хлеба, мороженого и различных холодных напитков.
Родителям стоит внести, как закономерность приготовление не жирных, острых и жареных блюд. Благотворно влияют вегетарианские блюда, различные супы, бульоны, крем-суп со сливками. Также необходимо исключить потребление абсолютно всех продуктов, содержащих грубую клетчатку. Среди них какао и сдоба. Кондитерские изделия также противопоказаны, никаких тортов и пирожных с кремом. Соленья и сало категорически запрещены.
Все блюда лучше готовить на пару или в духовке. Салаты можно заправлять растительным или сливочным маслом, также подходит оливковое и льняное. Если ребенок не может жить без сладкого, то врачи разрешают мёд, варенье, фрукты и пастилу.
Вылечить такое заболевание, как дискинезия желчевыводящих путей у ребенка можно, но придется приложить достаточное большое количество усилий всей семье. Для нормализации пищеварения и оттока желчи желательно прилечь на правый бок, подложить теплую грелку сразу же после употребления пищи. Питание лучше разделить на небольшие порции и кормить малыша в одно и то же время. Так организм быстрее настроиться на прием пищи.
Методы лечения дискинезии желчевыводящих путей также включает и физиотерапию. Она включает:
- СВЧ и пелоидотерапия.
- Радонные, хвойные, натриево-хлоридные ванны, гальванический воротник по методу Щербака.
- Электрофорез брома.
- СМТ терапия.
Профилактика физиотерапией не осуществляется.
Детям при дискинезии желчевыводящих путей часто назначают посещение специальных лечебных курортов и пансионатов. Лечение в них проводится при помощи минеральной воды с различным содержанием в ней минералов. Для каждого типа болезни показано разное количество, содержащихся в ней минералов. Лечение минеральной водой бывает нескольких видов: прием внутрь, клизма, тюбаж. Перед едой детям рекомендуется выпивать стакан минеральной воды, для каждого типа интервал разный. При повышенной кислотности воду необходимо пить за 60-120 минут до приема пищи, при пониженной — за 15 минут.
Особое влияние оказывают и клизмы с минеральной водой. Это помогает вывести токсины из организма, эффективна при запорах и задержавшейся слизи. Тюбаж противопоказан при холестазе, острой форме гепатите и желчнокаменной болезни. Процедура проводится для отведения желчи и для каждого типа дискинезии подбираются различные вещества. При гипомоторном эффективны настойка кукурузы и минеральной воды наименьшей концентрации минералов. При гипермоторном эффективны шиповник, сорбит и масло растительное.
Советы Комаровского

Комаровский при лечении дискинезии желчевыводящих путей детей предлагает для начала подтвердить поставленный диагноз. Наилучшим вариантом диагностики будет УЗИ. Лечение болезни на прямую зависит от его причин возникновения, поэтому врачи назначают лечебную терапию по устранению причин дискинезии. Чаще всего терапия состоит из принятия желчегонных препаратов и соблюдения специальной диеты.
После окончания лечения не стоит сразу разрешать ребенку есть все подряд, диета должна продолжаться и после окончания лечения. В противном случае рецидив будет неизбежен.
Существует такая закономерность, что у детей из многодетной семьи дискинезия встречается куда реже. Причина этого в том, что в семье где 1-2 ребенка дети чаще переедают, чем в многодетных. И как следствие возникают проблемы с ЖКТ и желчевыводящей системой.
Профилактика дискинезии желчевыводящих путей
Предупреждение заболевания сводится к соблюдению рационального и правильного питания для ребенка. Стоит уменьшить потребление вредных продуктов, так как: чипсы, газировка, снеки, жареные, жирные, копченые, острые и соленые блюда. В рационе должно присутствовать побольше овощей, фруктов, диетического мяса. Сладкие кондитерские изделия с большим количеством крема также лучше исключить.
Рацион питания должен быть частым, но небольшими порциями. Лучше кормить ребенка в одни и те же часы, так организм быстрее настроиться на прием пищи в одно и то же время. Необходимо строго следить, чтобы ребенок не переедал, так как это является одной из частых причин дискинезии.
Особое внимание стоит уделить психоэмоциональному состоянию. При усердной работе головного мозга стоит делать частые перерывы, которые можно занять любым хобби ребенка. То же касается и физической подготовки ребенка. Спорт обязательно должен быть в жизни ребенка, не только в целях профилактики болезни. Спорт помогает физическому развитию организма, помогает сжечь лишние калории, укрепляет иммунитет, сердечно-сосудистую и дыхательную системы организма. Но спорт не должен вызывать усталость, напряжение и раздражение. Привлечь к нему можно при помощи различных игр, тогда нагрузки будут не только полезными, но и приятными.
Также необходимо, чтобы в жизни ребенка были:
- регулярный полноценный сон минимум 8 часов,
- засыпание ребенка не позже 11 вечера,
- частые прогулки на воздухе, езда на велосипеде,
- плановое обследование организма.
Дискинезию желчных путей у ребенка гораздо легче предотвратить, чем лечить. Пристальное внимание за ребенком, его питанием, эмоциональным состоянием и жалобами помоет диагностировать болезнь на первичной стадии. И избавит от возможных будущих осложнений.
Видео
Проблемы с желчным пузырем. Школа Комаровского.
 Загрузка…
Загрузка…Дискинезия желчевыводящих путей у детей, ребенка: ДЖВП симптомы, лечение, профилактика
Дискинезия желчевыводящих путей у детей не является болезнью. Это обыкновенный сбой работы желчного пузыря и общего внепеченочного желчного протока. Симптомы этого явления имеют ярко выраженную форму. Правильно собранный анамнез врачом-педиатром позволяет без проблем определиться в диагнозе и назначить комплекс медикаментозного и домашнего лечения.
Как происходит нормальный выброс желчи в кишечник
Желчевыводящие пути – это протоки печени и желчного пузыря, по которым печеночный секрет для расщепления пищи поступает в кишечник, точнее, в двенадцатиперстную кишку. Эти каналы имеют пропускные клапаны – сфинктеры, которые регулируют объем выбрасываемой в кишечник желчи. В норме, при поступлении пищи в рот, в голове образуется сигнал, который по каналам нервной системы будоражит гуморальную регуляцию. Она выбрасывает в кровь активные вещества, побуждающие печень продуцировать секрет. Чем больше активных веществ с кровью доставляется в печень, тем больше образуется объем желчи, поступающей в желчный пузырь и его протоки.
Активные соединения гуморальной регуляции возбуждают отделы вегетативной нервной системы, которая отвечает за сохранение структур внутренних органов человека и их функциональную деятельность. Сигнал о пище, поступившей в организм, приводит к сокращению стенок желчного пузыря, увеличению его кинетической активности. В результате такой работы жидкость, хранящаяся в нем, поступает в желчный проток, затем в общий выводящий канал. Протоки подхватывают кинетическую и моторную деятельность пузыря, проталкивают желчь к началу двенадцатиперстной кишки. На границе протока и полости тонкого кишечника, стоит сфинктер, который открывается под действием усиленного давления скопившейся желчи. Клапан расслабляется и жидкость изливается в полость двенадцатиперстной кишки, смачивая пищевой комок, расщепляя жиры, витамины, животные белки.
Это нормальное функционирование билиарного аппарата, которое приводит к хорошей работе ЖКТ.
Что такое функциональные расстройства
Дискинезии желчевыводящих путей у детей бывают двух типов – гипотоническая и гипертоническая. Одна возникает в результате повышения сократительной активности стенок билиарного аппарата, другая — в результате понижения деятельности желчевыводящих путей. Контролирует работу желчевыводящих путей нервная система. Неполадки в этой системе сразу сказываются на качестве работы билиарного аппарата.


Эмоциональные нагрузки
Сильные эмоциональные нагрузки, переживания, стрессовые ситуации тормозят работу нервной системы. Ей требуется время на самодиагностику. Множество импульсов проходят по цепи нервных каналов для поиска правильного решения в сложившейся ситуации, правильной реакции организма на негативное воздействие. Нужно время, чтобы эти импульсы и сигналы постепенно затухли и дали дорогу другим, важным для организации и поддержания функционирования организма сигналам. Еще больше времени для этого требуется детям, жизнь которых насыщена впечатлениями, при этом их мозг постоянно находится в работе.
Пища, поступившая в этот момент в рот и желудок, не вызывает сигнал нужной силы для выработки и поступления желчи в двенадцатиперстную кишку. Вегетативная нервная системы не понимает, что ей делать. Может усилиться работа симпатического отдела нервной регуляции, в результате чего прекращаются сокращения желчного пузыря и выталкивание желчи в протоки, несмотря на то, что пищевой комок поступил в желудок. Это дискинезия желчного пузыря по гипотоническому типу. Возможно нарушение пропускной способности клапана общего желчевыводящего протока, который под действием парасимпатической иннервации сокращается, закрывает выпускное отверстие желчи, даже при увеличении давления на него со стороны накопившейся печеночной жидкости. Такая дискинезия желчевыводящих путей относится к гипертоническому типу.
Нежелательно, если на этом фоне в желудок попадает очень жирная, острая, жареная пища. Недостаток желчи в кишечнике приводит к диспепсическим расстройствам.
Частое повторение подобных ситуаций влечет к запоминанию со стороны нервной системы. Она вновь и вновь записывает в память: как реагировать на внешние раздражители, какое количество активных веществ должно быть в крови для контроля пищеварения, какой результат получается после их работы.
Когда у ребенка развивается дискинезия
Дискинезия желчевыводящих путей у детей появляется на фоне полного здоровья и нормального функционирования других внутренних органов.
Сбой в выведении желчи получается в результате врожденной патологии формы желчного пузыря и его внутренней структуры. В нем могут быть перегородки, перетяжки, изгибы. Неполадки в работе желчного пузыря в результате врожденной патологии также определяются у малышей с помощью УЗИ.


Перегиб желчного пузыря
Большие эмоциональные нагрузки, психическое напряжение, стрессовые ситуации являются причиной появления дискинезии у ребенка. Несовершенная нервная система детей плохо справляется с такими нагрузками, в результате чего страдает работа внутренних органов.
Рекомендуем почитать:
Чрезмерные физические нагрузки приводят к утомлению деятельности центральной и периферической нервной системы, вызывая сбой в работе билиарного аппарата, разобщение деятельности его структур.
Неправильный режим питания способствует несвоевременному образованию желчи, когда пища в кишечник еще не поступила. Организм – это интересная система. Он запоминает предыдущий опыт и использует его в настоящем. К примеру, если позавчера ребенок поел в 12–00, вчера в 12–00, то сегодня максимальный объем желчи станет продуцироваться примерно в это время. Это хорошо. Для переваривания еды уже готова новая порция желчи. Пища в кишечнике будет полностью расщеплена и принесет пользу. Когда режим питания плавающий, для выработки желчи требуется время. Отсюда идут различные диспепсические расстройства, нарушения в работе билиарного аппарата, застой желчи, дискинезия.
Также появлению расстройства желчевыводящих путей способствуют аллергические реакции, поражения печени токсическими веществами, антибиотиками, воздействие вирусов.
Малоподвижный образ жизни – гиподинамия, также приводит к функциональному расстройству желчевыводящих путей.
На что ребенок жалуется при дискинезии
Дискинезия выводящих путей проявляется у ребенка комплексом симптомов. Основные жалобы детей при расстройстве выведения желчи – это боль в животе, чаще в области пупка. Характер боли острый. Приступы проявляются через некоторое время после еды или при сильном психоэмоциональном напряжении. Приступы боли сопровождаются тошнотой, даже рвотой, вздутием живота, горьким привкусом пищи во рту.


Приступы боли
При осмотре языка можно обнаружить желтый налет. При гиперкинетической форме дискинезии, когда повышается тонус стенок желчных протоков и сфинктеров, образуется застой желчи в каналах билиарного аппарата, кожные покровы ребенка приобретают желтый оттенок, как и склеры глаз.
Совсем маленькие дети при дискинезии стараются притянуть ножки к животу, чтобы уменьшить боль. У грудных детей наблюдается частое срыгивание, потеря аппетита, плохой набор массы тела.
ДЖВП по гипертоническому типу протекает с повышением раздражительности, агрессивности ребенка. Он резко «вскипает» и быстро «остывает». Повышенная утомляемость, вялость на фоне коликообразной боли в животе позволяет предположить развитие дискинезии желчевыводящих путей.
Диагностика дискинезии поможет выявить причину появления симптомов и определить способ лечения.
Диагностика
Распознание дискинезии начинается со сбора полного анамнеза врачом-гастроэнтерологом. Причин возникновения сбоя в работе желчевыводящих путей много. Нужно выявить все для проведения успешного лечения.
Ребенку назначаются анализы крови, мочи, кала. У подростков берут пробы желчи. Форму, структуру, расположение билиарного аппарата смотрят с помощью УЗИ. Это исследование выявляет застой желчи, загибы желчного пузыря и протоков при гипотонической форме расстройства, воспалительные процессы печени и выводящего канала.
Рекомендуем почитать:
Также проводят замер объема желчи, выбрасываемой в кишечник для расщепления пищи. Это эхохолецистография. Она проводится с утра натощак. Сначала измеряют размеры желчного пузыря, потом человеку дают желчегонный завтрак и продолжают замеры органа каждые 30 минут на протяжении полутора-двух часов. Если через 30–40 минут после съеденного завтрака размер пузыря уменьшился в 2 раза, тогда он в порядке и расстройство вывода печеночной жидкости происходит из-за желчных протоков и сфинктеров.
Попутно с инструментальными и лабораторными исследованиями ребенок наблюдается у невролога.
Как лечить дискинезию
Дискинезия желчевыводящих путей у детей требует специфического лечения. Чаще всего процесс лечения заключается в нормализации психического состояния ребенка и восстановлении режима сна, бодрствования, питания. Если следовать советам популярного доктора Комаровского, то расстройство пищеварения после этого должно исчезнуть. Он, как и многие другие врачи-педиатры, советует наладить правильную жизнь ребенка дома, перестать кормить его едой «на скорую руку», ограничить жирное, сладкое, жареное. Кроме этого, ребенок должен чувствовать любовь и заботу родителей, тогда его неокрепшая нервная система станет укрепляться и восстанавливаться быстрее.


Правильное питание
Врачи не советуют насильно кормить детей при отсутствии у них здорового аппетита. В ином случае это может нанести вред желудочно-кишечному тракту, усугубляя ситуацию.
При выявлении сопутствующих заболеваний органов пищеварительной системы назначается медикаментозная терапия, диета, физиопроцедуры. Из лекарств назначаются желчегонные препараты, гепатопротекторы, травяные чаи, спазмолитические средства.
Чаще всего нормализация режима сна и бодрствования, соблюдение интервалов между приемами пищи, укрепление психики ребенка с помощью физических упражнений, плаванья, танцев и массажа дают эффективные результаты, после чего симптомы дискинезии исчезают.
Диета для детей при дискинезии желчевыводящих путей
В первую очередь исключается все сладкое, мучное и газированное. Родителям придется на время забыть о жирной и жареной пище. Рацион ребенка должен состоять из блюд на пару, отварных и запеченных продуктов. Можно готовить всевозможные каши, супы из нежирных сортов мяса, овощные гарниры, запеканки, рыбу. Разрешаются сладости в виде зефира, меда, мармелада. Приветствуется любая кисломолочная продукция.
Если обнаружена дискинезия по гипотоническому типу, тогда добавляются продукты, с выраженным желчегонным эффектом. Это соки, масло растительное, яйца, ягоды, фрукты. 

Соблюдать диету придется долго. Кратность приема пищи тоже не должна уменьшаться. Оптимальная норма – это 4–5 приемов правильной пищи каждый день. Блюда не должны быть излишне горячими или холодными. На первых стадиях лечения это может спровоцировать приступ боли и колики.
Предупреждение дискинезии
Чтобы такое функциональное расстройство желчевыводящих путей не омрачало жизнь родителей и детей, нужно соблюдать простые прописные правила.
Дети должны вести подвижный образ жизни. Домашняя еда должна быть приготовлена из свежих продуктов.
Нужно минимизировать жареное, копченое, острое, сладкое. Пища должна пройти все стадии тепловой обработки для лучшего усвоения и переваривания. Нельзя перекармливать детей и насильно заставлять кушать. Ребенок должен захотеть есть, только тогда кормить его. При нормализации режима питания аппетит станет приходить в одно и то же время. Занятия спортом, танцами, йогой, применение различных методик закаливания хорошо укрепляют детскую неокрепшую нервную систему.
Дискинезия у детей появляется часто, но серьезного лечения не требуется. Приведение в норму режимов сна и питания устранит возможные проблемы расстройства пищеварения у ребенка.
Первичная цилиарная дискинезия | NHLBI, NIH
К сожалению, лечения для исправления дефектных ресничек дыхательных путей пока нет. (Реснички — это крошечные, похожие на волосы структуры, выстилающие дыхательные пути.) Таким образом, лечение первичной цилиарной дискинезии (ПЦД) сосредоточено на том, какие симптомы и осложнения у вас есть.
Основными целями лечения PCD являются:
- Контроль и лечение инфекций легких, носовых пазух и уха
- Удаление скопившейся слизи из легких и дыхательных путей
Привлеченные специалисты
Многие врачи могут помочь в лечении тех, у кого PCD.Например, неонатолог может заподозрить PCD или другое заболевание легких, если у новорожденного есть проблемы с дыханием при рождении. Неонатолог — это врач, специализирующийся на лечении новорожденных.
Педиатр может заподозрить PCD, если у ребенка хронические (текущие) инфекции носовых пазух, ушей и / или легких. Педиатр — это врач, специализирующийся на лечении детей. Этот тип врача обеспечивает постоянный уход за детьми с раннего возраста и лечит такие заболевания, как ушные инфекции и проблемы с дыханием.
Отоларинголог также может помочь диагностировать и лечить PCD. Этот тип врача занимается лечением заболеваний ушей, носа и горла, а также называется специалистом по уху, носу и горлу (ЛОР). Если у ребенка хронические инфекции носовых пазух или уха, к уходу за ним может привлечь ЛОР-специалиста.
Пульмонолог может помочь диагностировать или лечить проблемы с легкими, связанные с PCD. Этот тип врача специализируется на диагностике и лечении заболеваний и состояний легких. У большинства людей с PCD в какой-то момент жизни возникают проблемы с легкими.
Патолог — это врач, специализирующийся на выявлении заболеваний путем изучения клеток и тканей под микроскопом. Врач этого типа может помочь диагностировать PCD, рассматривая реснички под микроскопом.
Патологоанатом также может взглянуть на образцы слизи, чтобы узнать, какие типы бактерий вызывают инфекции. Эта информация может помочь вашему врачу решить, какое лечение назначить.
Лечение проблем с дыханием и легкими
Стандартными методами лечения проблем с дыханием и легкими у людей с PCD являются физиотерапия грудной клетки (CPT), упражнения и лекарства.
Одна из основных целей этих методов лечения — заставить вас кашлять. При кашле из дыхательных путей выводится слизь, что важно для людей с PCD. По этой причине ваш врач также может посоветовать вам избегать лекарств, подавляющих кашель.
Физиотерапия грудной клетки
CPT также называется хлопанием по груди или перкуссией. Это включает в себя удары по груди и спине снова и снова руками или устройством, чтобы удалить слизь из легких, чтобы вы могли ее откашлять.
Вы можете сесть или лечь на живот с опущенной головой во время CPT. Сила тяжести и силы помогают вывести слизь из легких.
Некоторым людям делать CPT сложно или неудобно. Было создано несколько устройств, помогающих с CPT, например:
- Электрический нагрудник, известный как механический ударник.
- Надувной терапевтический жилет, использующий высокочастотные радиоволны. Радиоволны направляют слизь, которая находится глубоко в легких, к верхним дыхательным путям, чтобы вы могли ее откашлять.
- Небольшое портативное устройство, через которое вы выдыхаете. Устройство вызывает вибрацию, которая вытесняет слизь.
- Маска, которая создает вибрацию, чтобы помочь отделить слизь от стенок дыхательных путей.
Техника дыхания также может помочь удалить слизь, чтобы вы могли ее откашлять. Эти техники включают в себя несколько коротких вдохов или более глубоких вдохов с последующим расслабленным дыханием. Это может помочь разжижить слизь в легких и открыть дыхательные пути.
Exercise
Аэробные упражнения, которые заставляют вас дышать тяжелее, помогают разжижить слизь в дыхательных путях, чтобы вы могли ее откашлять.Физические упражнения также помогают улучшить ваше общее физическое состояние.
Поговорите со своим врачом о том, какие типы и количество упражнений безопасны для вас или вашего ребенка.
Лекарства
Если у вас PCD, ваш врач может назначить антибиотики, бронходилататоры или противовоспалительные препараты. Эти лекарства помогают лечить инфекции легких, открывают дыхательные пути и уменьшают отек.
Антибиотики являются основным средством профилактики или лечения легочных инфекций. Ваш врач может назначить пероральные или внутривенные (IV) антибиотики.
Пероральные антибиотики часто используются для лечения легких инфекций. При тяжелых или трудноизлечимых инфекциях вам могут вводить внутривенные антибиотики через трубку, введенную в вену.
Чтобы решить, какие антибиотики вам нужны, ваш врач может отправить образцы слизи патологу. Патолог попытается выяснить, какие бактерии вызывают инфекцию.
Бронходилататоры открывают дыхательные пути, расслабляя мышцы вокруг них. Вы вдыхаете эти лекарства. Часто их принимают непосредственно перед CPT, чтобы помочь очистить легкие от слизи.Вы также можете принимать бронходилататоры перед вдыханием других лекарств в легкие.
Противовоспалительные препараты могут помочь уменьшить отек дыхательных путей, вызванный продолжающимися инфекциями. Эти лекарства могут быть ингаляционными или пероральными.
Лечение инфекций носовых пазух и ушей
Для лечения инфекций ваш врач может порекомендовать солевые растворы для носа и противовоспалительный назальный спрей. Если этих методов лечения недостаточно, вам могут потребоваться лекарства, например антибиотики. Если антибиотики не работают, возможно хирургическое вмешательство.
Тимпаностомия (tim-pan-OS-toe-me) — это процедура, при которой в барабанные перепонки вставляются маленькие трубки, которые помогают отводить слизь из ушей. Эта процедура может помочь детям с проблемами слуха, вызванными PCD.
Хирургия носа или носовых пазух может помочь дренировать носовые пазухи и обеспечить краткосрочное облегчение симптомов. Однако долгосрочные преимущества этого лечения неясны.
Лечение прогрессирующего заболевания легких
У людей с PCD может развиться серьезное заболевание легких, называемое бронхоэктазией.Это состояние часто лечат с помощью лекарств, гидратации (обильного питья) и CPT.
Если бронхоэктатическая болезнь серьезно поражает часть легкого, можно хирургическим путем удалить эту часть легкого.
В очень редких случаях, если другие методы лечения не помогли, трансплантация легких может быть вариантом лечения тяжелого заболевания легких. Трансплантация легкого — это операция по удалению больного легкого человека и замене его здоровым легким от умершего донора.
.Дискинезия желчевыводящих путей — причины, симптомы, диагностика и лечебные травы
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей — довольно частое заболевание желчного пузыря. В желчном пузыре хранится желчь, выделяемая печенью. Желчь достигает тонкого кишечника, где переваривает жир пищевых продуктов. Чтобы достичь тонкого кишечника, желчь должна пройти через общий желчный проток, и если желчь не может выделяться желчным пузырем или не может течь через общий желчный проток, то она возвращается в желчный пузырь, что приводит к дискинезии желчевыводящих путей.
Вы хотите избавиться от камней в желчном пузыре без боли? Попробуйте этот безопасный и эффективный естественный метод растворения и прохождения желчных камней – Щелкните здесь!
Когда человек ест, гормон, известный как холецистокинин, секретируется клетками кишечника. Основное действие холецистокинина — активация рецепторов, которые распределены в мышцах желчного пузыря, вызывая сокращение желчного пузыря и вывод желчи. Затем желчь выводится из желчного пузыря и достигает тонкой кишки.Если пациент страдает дискинезией желчевыводящих путей, то желчный пузырь не может сокращаться должным образом.
В конце общего желчного протока находятся три мышцы, которые образуют сфинктер Одди. В своем действии на сокращение желчного пузыря холецистокинин связывается с рецепторами сфинктера Одди и вызывает расслабление мышц. Таким образом желчь удаляется из желчного пузыря и попадает в тонкий кишечник. Если сфинктер Одди не работает должным образом, желчь не будет проходить через общий желчный проток и останется в желчном пузыре, что вызовет дискинезию желчевыводящих путей.

Анатомия дискинезии желчевыводящих путей
Причины и симптомы дискинезии желчевыводящих путей
Дискинезия желчевыводящих путей часто является симптомом болезни, а не самой болезнью. Может сигнализировать о наличии камней в желчном пузыре, остром или хроническом панкреатите и других расстройствах пищеварения. Однако симптомы могут быть вызваны употреблением определенных видов пищи. Хроническое воспаление может быть еще одной причиной дискинезии желчевыводящих путей.
Имеются данные о том, что стресс является важной причиной дискинезии желчевыводящих путей.Некоторые теоретики полагают, что дисфункция дофаминовых рецепторов может вызвать дискинезию желчевыводящих путей. Функция желчного пузыря может быть нарушена, и мозг не может получать соответствующие сигналы, когда желчь достигает желчного пузыря.
Самым очевидным признаком заболевания является резкая боль в правом подреберье, прерывистые судороги, которые располагаются под правыми ребрами. Однако есть много пациентов, у которых нет симптомов. Другие пациенты могут ощущать лишь неопределенный дискомфорт или тупую боль в правом подреберье.Чаще всего боль возникает примерно через 40 минут после того, как пациент съел жирную пищу. Редко могут возникнуть тошнота и рвота.
Диагностика дискинезии желчевыводящих путей, факторы риска и лечение
Большинство типов заболеваний желчного пузыря имеют симптомы, похожие на дискинезию желчевыводящих путей. Необходим обширный дифференциальный диагноз, чтобы исключить другие заболевания, такие как рак или камни в желчном пузыре. Для постановки диагноза врач обычно запрашивает анализы крови и УЗИ. Если результат этого исследования отрицательный, будут выполнены другие анализы или УЗИ, оценивающие функцию желчного пузыря.

Желчный пузырь
При необходимости детального обследования будет проведена колецистография. Это включает инъекцию контрастного вещества в кровоток, которое будет транспортироваться к клеткам печени и выводиться через желчный пузырь, что позволит визуализировать желчный пузырь при рентгенологическом исследовании.
Хотя в целом существует несколько факторов риска заболевания желчного пузыря, некоторые из них являются достаточно специфическими. Ожирение, возраст и пол — известные факторы.Пожилые женщины с избыточным весом чаще страдают дискинезией желчевыводящих путей, чем мужчины. Лечение обычно включает лапароскопическую холецистэктомию (удаление желчного пузыря завершено).
Травяные средства от дискинезии желчевыводящих путей
В лечебных травах от дискинезии желчевыводящих путей используются растения, вызывающие сокращение и расслабление желчного пузыря и регулирующие секрецию желчи печенью. Существует ряд растений, обладающих желчегонным действием и желчегонным действием (способствующих сокращению желчного пузыря и эвакуации желчи в двенадцатиперстную кишку).
- Артишоки — из этого растения, обладающего хорошим колецистокинетическим действием, можно делать чаи. Однако вкус довольно горький, поэтому многие избегают его пить. Полученную жидкость нужно употреблять небольшими глотками, без сахара, утром натощак. Затем пациенту следует оставаться на правом боку около 30 минут для максимального эффекта от чая. Альтернативой могут стать капсулы с артишоками, которые можно принимать за полчаса до каждого приема пищи.
- Тысячелистник — настой, по мнению некоторых, может иметь слегка сладковатый вкус. Выпивайте чашку чая из этого растения за полчаса до каждого приема пищи, чтобы стимулировать эвакуацию желчи. Настой готовится из чайной ложки сушеной травы на стакан кипятка. Накройте настой и оставьте нетронутым на 5 минут. Это очень хороший чай при гиперацидном гастрите, язве желудка и двенадцатиперстной кишки, гепатите, вздутии живота, тошноте и потере аппетита.
- Одуванчик — одна из самых эффективных трав для дренажа печени и вывода желчи из пищеварительного тракта.Представляет собой отличный способ стимулировать деятельность печени. На чашку настоя нужно использовать 2 чайные ложки травы. Пейте по 2-3 стакана в день. Вы можете придерживаться диеты со свежими стеблями одуванчика (10-15 штаммов в день), если у вас гепатит или дискинезии желчевыводящих путей.

Лечение дискинезии желчевыводящих путей
- Зверобой — использование масла или чая из этого растения облегчит симптомы дискинезии желчевыводящих путей. Настой готовят, добавляя чайную ложку измельченной травы на стакан кипятка.Настой нужно подавать через 15-20 минут после закипания. Для лечения ленивого желчного пузыря (гипотонической дискинезии желчевыводящих путей) следует ежедневно выпивать 2-3 чашки несладкого чая или принимать чайную ложку гремучего масла после каждого приема пищи. Растение стимулирует функцию печени и благотворно влияет на гастриты и повышенную кислотность желудка.
- Чистотел — уменьшает боль, вызванную сокращениями желчного пузыря. Выпивайте чашку настоя чистотела в день (одна чайная ложка травы на стакан воды).

Дискинезия желчевыводящих путей
Прочие рекомендации:
- Поскольку дискинезия желчевыводящих путей может быть вызвана нервной системой, постарайтесь сохранять спокойствие, по крайней мере, до тех пор, пока не пройдет боль.
- Принимайте регулярно 4-5 приемов пищи в день и избегайте продуктов с высоким содержанием жиров.
- Избегайте жареной пищи, соусов и рагу; предпочитаю вареные или запеченные продукты.
- Бросьте курить и постарайтесь не вести малоподвижный образ жизни.
- Для правильного избавления от желчи показано, чтобы после еды полежать на правом боку 30 минут.
Диета при дискинезии желчевыводящих путей не очень строгая. Вам просто следует избегать неправильных продуктов.
Источники
1. http://www.ncbi.nlm.nih.gov/pubmed/12095476
2. www.gallstoneadvice.com
.Атрезия желчных путей у младенцев: причины, симптомы и лечение
Атрезия желчных путей у младенцев мешает здоровому функционированию печени. Проблемы с печенью могут привести к ряду других осложнений, в том числе к невозможности роста и развития. Но что вызывает атрезию желчных путей у младенцев? Могут ли родители предотвратить возникновение этого заболевания? Продолжайте читать этот пост MomJunction об атрезии желчных путей у младенцев, физиологии заболевания, его лечении и профилактике.
Что такое атрезия желчных путей?
Атрезия желчных путей — это состояние, при котором желчный проток печени заблокирован, поврежден или неправильно сформирован (1).Желчный проток — это трубка, которая начинается с того, что множество тонких протоков в печени сливаются, образуя общий проток, который заканчивается в тонкой кишке. Желчный пузырь (мешочек для хранения излишка желчи) пересекает желчный проток между ними.
По протоку проходит желчь, зеленоватая жидкость, вырабатываемая печенью, чтобы помочь тонкому кишечнику переваривать жиры (2). Атрезия желчных путей препятствует оттоку желчи, в результате чего жидкость накапливается в печени, что приводит к повреждению печени. Заболевание является врожденным или может развиться вскоре после рождения.Это происходит только у новорожденных.
Типы атрезии желчных путей:
Чтобы понять атрезию желчных путей, необходимо знать части желчных протоков. Желчный проток, идущий от печени до пересечения желчного пузыря, называется общим печеночным протоком . Проток от желчного пузыря до тонкой кишки называется общим желчным протоком . Желчные протоки, которые остаются в печени, называются внутрипеченочными желчными протоками , а те, которые находятся за пределами печени, называются внепеченочными желчными протоками.
Ниже приведены три типа атрезии желчных протоков, которые поражают различные части желчного протока (3):
- Тип 1 или кистозная атрезия желчных путей: Поражается только общий желчный проток. На его долю приходится около 5% случаев. Так как поражаются желчные протоки за пределами печени, это состояние также называют атрезией внепеченочных желчных протоков.
- Тип 2: Поражается общий печеночный проток, а также некоторые более мелкие протоки в печени.На его долю приходится всего 2% случаев.
- Тип 3: Поражаются как общий печеночный проток, так и общий желчный проток. Это означает, что весь желчный проток заблокирован или поврежден. Более 90% случаев атрезии желчных путей относятся к типу 3.
Различные факторы могут способствовать развитию различных типов атрезии желчных путей.
[Прочитать: Признаки проблем с печенью у младенцев ]
Вернуться к началу
Что вызывает атрезию желчных путей у младенцев?
Точная причина атрезии желчных путей у младенцев не известна (4).Следующие вероятные причины указаны медицинскими экспертами:
- Инфекции и воздействие химических веществ: Заболевание через несколько дней или недель после рождения может вызвать заболевание. Примерами некоторых патогенов, связанных с атрезией желчевыводящих путей у младенцев, являются ротавирус, цитомегаловирус и реовирус типа 3. Эти вирусы повреждают желчные протоки и вызывают чрезмерное образование рубцовой ткани.
Воздействие токсинов, химических веществ или определенных лекарств вскоре после рождения также может вызвать проблему.Младенцы, у которых развивается атрезия желчных путей из-за инфекций и воздействия лекарств / химикатов, рождаются здоровыми, и заболевание развивается позже. Атрезия желчных путей, которая развивается позже, называется перинатальной атрезией желчных путей и составляет 65-90% случаев (5).
- Врожденная проблема: Желчные протоки деформируются, пока ребенок еще является плодом. Симптомы у ребенка появятся сразу при рождении или вскоре после этого. Врожденная атрезия желчных путей, также называемая атрезией желчных протоков эмбриона / плода, встречается реже и составляет только 10-35% всех случаев.Заболевание обычно можно диагностировать с помощью обычного ультразвукового исследования во время беременности.
- энетическая этиология: Эксперты также отмечают, что проблемы с генами могут вызвать аутоиммунное повреждение, при котором иммунная система разрушает желчный проток.
- Иммунологическая этиология: Нарушение регуляции иммунитета, либо как первичное нарушение, либо как результат инфекционных или генетических триггеров, участвовало в различных исследованиях.
Эксперты также отмечают, что проблемы с генами могут вызвать аутоиммунное повреждение, при котором иммунная система разрушает желчный проток.Атрезия желчевыводящих путей не является генетическим заболеванием, что означает, что ребенок не может унаследовать заболевание от родителей.
Вернуться к началу
Насколько часто встречается атрезия желчных путей у младенцев?
Атрезия желчных путей является наиболее частой причиной терминальной стадии заболевания печени среди младенцев и основной причиной трансплантации печени среди младенцев (6). Как правило, это чаще встречается у женщин, чем у мужчин. Самый высокий показатель среди выходцев из Восточной Азии.
Показатель рождаемости в Соединенных Штатах составляет от 1 до 10 000–15 000 рождений, а в Европе — от 1 до 12 000 рождений.Распространенность во всем мире составляет от 8 000 до 18 000 рождений (1). Около 10-20% младенцев, страдающих этим заболеванием, также имеют другие проблемы, такие как пороки сердца (7). В целом атрезия желчных путей считается редким заболеванием печени у новорожденных.
[Читать: Симптомы желтухи у новорожденного ]
Вернуться к началу
Каковы симптомы атрезии желчных протоков у младенцев?
Вот некоторые симптомы атрезии желчных путей (8):
- Желтуха: Это первый и наиболее заметный симптом атрезии желчных путей.Симптомы включают пожелтение кожи и белизну глаз. Это происходит из-за накопления билирубина, соединения, которое печень превращает в желчь. Желтуха среди новорожденных, или физиологическая желтуха, является обычным явлением и возникает из-за того, что печень новорожденного все еще приспосабливается к нормальному функционированию.
Физиологическая желтуха не вызывает никаких проблем и проходит в течение двух недель (9). Когда желтуха выходит за рамки трех недель, она становится индикатором атрезии желчных протоков.
- Изменение цвета стула: Стул у детей с атрезией желчных путей может быть бледно-желтым, серым или даже белым.
- Моча темного цвета: Моча имеет более темный оттенок, чем обычно.
- Вздутие живота: Воспаление печени из-за недостаточности желчных протоков приводит к вздутию живота.
- Раздражительность и плохой рост: Если атрезия желчевыводящих путей сохраняется в течение 6–10 недель, вы замечаете первые признаки осложнений, таких как плохой набор веса и роста, повышение артериального давления, а также сильная суетливость и раздражительность.Ребенок может кормить нормальное количество или, возможно, больше, но все равно будет иметь проблемы с ростом, так как организм недостаточно усваивает грудное молоко.
Атрезия желчных путей — прогрессирующее заболевание, которое ухудшается, если его игнорировать. Заболевание может вызывать сопутствующие проблемы, такие как скопление жидкости в животе и увеличение селезенки.
Симптомы атрезии желчных протоков появляются у ребенка сразу после рождения или через 2-6 недель после рождения. Те, у кого развивается атрезия желчевыводящих путей из-за такой инфекции, как ротавирусная инфекция, будут испытывать симптомы только после развития болезни.Атрезия желчевыводящих путей, если ее игнорировать, может привести к некоторым осложнениям, но врач может диагностировать ее вскоре после рождения или во время плановых осмотров.
[Читать: Вакцина против ротавируса для младенцев ]
Вернуться к началу
Как диагностируется атрезия желчных путей у младенцев?
Врач порекомендует диагностические процедуры для выявления атрезии желчных протоков, если желтуха у вашего ребенка длится более трех недель. Для точного диагноза необходимы следующие шаги и процедуры (10):
- Физический осмотр для проверки контрольных признаков желтухи, включая пожелтение кожи и белок глаз.Врач осторожно прощупывает любую припухлость в животе ребенка, которая может указывать на проблемы с печенью.
- Анализ крови на функции печени для проверки уровня желчи. Высокий уровень билирубина в крови указывает на желтуху и нарушение функции печени. Высокий уровень ферментов печени также указывает на проблему. Скорость, с которой сгустки крови также проверяются, чтобы обнаружить присутствие любого патогена в крови. Функциональные тесты печени играют жизненно важную роль в устранении возможности других заболеваний печени, таких как гепатит.
- Анализ мочи и стула: Выделения содержат избыточный билирубин.
- УЗИ: Ультразвуковое сканирование брюшной полости может помочь увидеть аномалии печени, а также исключить любые другие проблемы.
- Сканирование гепатобилиарной системы: В тело введено небольшое количество безопасного радиоактивного вещества. Это вещество достигает печени и попадает в желчный проток. Затем это помогает создать четкое рентгеновское изображение желчного протока и печени для оценки врачом.
- Биопсия печени: Может редко использоваться для младенцев. Однако, если у ребенка есть другие проблемы или другие анализы не дали результатов, врач может взять образец печени для лабораторного анализа.
Врач может провести несколько других диагностических исследований, например, обследование на врожденный порок сердца, чтобы определить, есть ли у ребенка другие проблемы. При необходимости лечение начинают вскоре после постановки диагноза.
Вернуться к началу
Как лечить атрезию желчных путей у младенцев?
Не существует лекарств для лечения атрезии желчных путей, но хирургическое вмешательство может помочь снизить интенсивность заболевания.Операция направлена на замедление прогрессирования заболевания, благодаря чему его практически не существует. Ниже приведены хирургические методы лечения атрезии желчных путей у младенцев. (11):
- Процедура Касаи: Хирургическая процедура Касаи, также называемая гепатопортоэнтеростомией Касаи, была разработана японским хирургом доктором Морио Касаи. Он предполагает полное удаление желчного протока. Часть тонкой кишки свернута в петлю и соединена с печенью, позволяя желчи течь непосредственно в тонкий кишечник.
Процедура может варьироваться в зависимости от степени поражения печени и степени атрезии желчных протоков. Успешность операции составляет 80% среди детей в возрасте до трех месяцев. Но почти у 50% младенцев в результате операции развивается инфекция, называемая холангитом.
Врачи пропишут антибиотики, а в тяжелых случаях — внутривенные антибиотики для сдерживания инфекции. Если процедура безуспешна или инфекция слишком серьезна, то единственным альтернативным лечением является пересадка.
- Пересадка печени: Пересадка печени — последнее средство, когда процедура Касаи не увенчалась успехом. Трансплантат — единственный вариант в случаях, когда закупорка находится внутри внутрипеченочных желчных протоков или желчных протоков внутри печени.
Трансплантация органа — это сложная процедура, включающая консультирование семьи, поиск подходящего донора, степень потребности в органах (частичная или полная печень) и подготовка к операции. Большинству детей в конечном итоге потребуется пересадка печени, обычно к двум годам, даже после успешной процедуры Касаи из-за постоянных проблем с печенью.
Послеоперационное ведение
Медицинское обслуживание после гепатопортоэнтеростомии Касаи (HPE) состоит из следующих вмешательств:
- Холеретики
- Пищевые добавки
- Добавки жирорастворимых витаминов
- Профилактика холангита
- Лечение портальной гипертензии и его последствий
Развитие медицины помогло улучшить шансы на выздоровление. Более 90% младенцев демонстрируют отличный результат после любой из двух лечебных процедур.Соблюдение диеты ребенка — важный шаг в послеоперационном уходе.
[Читать: Как избавиться от газов у младенцев ]
Вернуться к началу
Каков прогноз атрезии желчных путей после лечения?
Вашему ребенку потребуется специальная диета после процедуры Касаи, когда количество желчи опускается ниже нормального или здорового уровня. Низкий уровень желчи может вызвать проблемы с перевариванием жиров, жирорастворимых витаминов и других связанных состояний, таких как ускоренный метаболизм с потребностью в большем количестве калорий (12).
Таким образом, младенцу потребуется специальная смесь и добавки в грудное молоко, смесь и другие продукты питания для предотвращения недоедания и обеспечения здорового роста.
Младенцы, перенесшие трансплантацию печени, после шести месяцев могут иметь обычную диету, состоящую из грудного молока и твердой пищи. Однако им потребуются лекарства длительного действия, которые предотвращают отторжение органов и помогают новой печени лучше интегрироваться с новым телом. Точные шаги лечения варьируются от пациента к пациенту.Детский хирург расскажет вам, как правильно ухаживать за ребенком после операции.
Ребенок, успешно перенесший процедуру Касаи, будет хорошо развиваться и в некоторых случаях может никогда не нуждаться в трансплантации печени. Младенцы с трансплантацией печени чувствуют себя хорошо, когда новая печень правильно соединяется с телом. Тем не менее, родители часто задаются вопросом, есть ли способы предотвратить расстройство.
Вернуться к началу
Можно ли предотвратить атрезию желчных путей у младенцев?
Невозможно предотвратить атрезию желчных путей, поскольку нет точной причины проблемы (13).Предотвращение инфекций в раннем возрасте, вероятно, является способом минимизировать риск атрезии желчных путей. Избежать некоторых заболеваний легко, если соблюдать простые профилактические меры, такие как соблюдение правил гигиены и грудное вскармливание ребенка только в течение первых шести месяцев.
В некоторых случаях возможна иммунизация, например, ротавирусная вакцина против ротавирусной инфекции. Ничего нельзя сделать в тех случаях, когда у ребенка уже есть заблокированный / поврежденный желчный проток.
Атрезия желчных путей оказывает сильное воздействие на печень ребенка.Усовершенствованные хирургические процедуры значительно увеличили шансы на то, что ребенок будет жить здоровой, нормальной жизнью, даже если у него есть атрезия желчных путей. Просто убедитесь, что вы соблюдаете соответствующую диету и образ жизни, и это все, что потребуется вашему малышу, чтобы вырасти здоровым и сильным.
[Читать: Признаки инвагинации у младенцев ]
Вернуться к началу
Есть чем поделиться об атрезии желчных путей у младенцев? Расскажите нам в разделе комментариев ниже.

