Аортальный (клапанный) стеноз (I35.0) > Справочник заболеваний MedElement > MedElement
Клапанный аортальный стеноз может быть вызван несколькими причинами:
— врожденный аортальный стеноз;
— ревматизм;
— двустворчатый аортальный клапан;
— изолированное обызвествлениеКальциноз (син. кальцификация, обызвествление) — отложение солей кальция в тканях организма
аортального клапана (старческий аортальный стеноз).
Изолированное обызвeствление аортального клапана является наиболее распространенной причиной аортального стеноза в США. При этом заболевании кальций откладывается в местах соприкосновения створок. Ранее было принято считать, что это результат механического износа створок, который происходит в пожилом возрасте. Но в последнее время большое количество данных свидетельствует о роли атеросклерозаАтеросклероз — хроническая болезнь, характеризующаяся липоидной инфильтрацией внутренней оболочки артерий эластического и смешанного типа с последующим развитием в их стенке соединительной ткани. Клинически проявляется общими и (или) местными расстройствами кровообращения
и гиперлипопротеидемия. Помимо этого обызвeствление аортального клапана может наблюдаться при болезни Педжета и в терминальной стадии хронической почечной недостаточнности.
При старческом аортальном стенозе возрастает риск инфаркта миокарда и смерти от сердечно-сосудистых заболеваний.
Двустворчатый аортальный клапан встречается у 1-2% людей; среди родственников первой степени больного с двустворчатым аортальным клапаном его распространенность составляет 9%. Более часто наблюдается у мужчин.
Двустворчатый аортальный клапан сочетается с коарктацией аортыКоарктация аорты — аномалия развития аорты в виде ее сужения на ограниченном участке, чаще у места перехода дуги в нисходящий отдел
, с дилатациейДилатация — стойкое диффузное расширение просвета какого-либо полого органа.
корня аорты, при нем имеется предрасположенность к расслаивающей аневризме аорты.
Одностворчатый аортальный клапан открывается за счет единственной комиссурыКомиссура (спайка) — фиброзный тяж, образовавшийся между смежными поверхностями органов в исходе травмы или воспалительного процесса
; это очень редкий порок, в основном приводящий к тяжелому аортальному стенозу в раннем возрасте.
Подклапанный аортальный стеноз (субаортальный стеноз) представляет собой врожденный порок (может не проявляться при рождении). Под аортальным клапаном в выносящем тракте левого желудочка, как правило, имеется мембрана с отверстием. Данная мембрана часто вступает в контакт с передней створкой митрального клапана. Реже обструкцию вызывает не мембрана, а мышечный валик в выносящем тракте левого желудочка.
Патогенез подклапанного аортального стеноза не ясен. Принято считать, что он является приспособительной реакцией, обусловленной нарушением гемодинамики в выносящем тракте левого желудочка.
Подклапанный аортальный стеноз может сочетаться с другими обструктивными пороками левых отделов сердца (кoарктация аорты, при синдроме Шона и пр.).
Надклапанный аортальный стеноз — встречается редко. Обструкция расположена над клапаном в восходящей аорте. Может развиваться в результате отложения липопротеидов при тяжелых формах наследственных гиперлипопротеидемий, а также может входить в состав наследственных синдромов. Например, синдрома Вильямса, для которого характерны идиопатическая гиперкальциемия, задержка развития, низкорослость, гротескные черты лица, множественные стенозы аорты и ветвей легочной артерии).
Патогенез
В нарушении гемодинамики первична обструкция оттоку крови из левого желудочка. Это приводит к возникновению градиента систолического давления между левым желудочком и аортой. В результате обструкции развивается дилатация и уменьшение ударного объема левого желудочка. Однако сердечный выброс еще в течение долгого времени остается нормальным за счет компенсаторно развивающейся гипертрофии левого желудочка.
По мере прогрессирования степени стеноза устья аорты систолическое давление в левом желудочке продолжает повышаться, однако редко превышает 300 мм рт. ст.
Функционирование левого предсердия в качестве вспомогательного насоса препятствует повышению давления в легочных венах и легочных капиллярах до уровня, который может вызвать застойные явления в легких и поддерживает в то же время конечно-диастолическое давление в левом желудочке на повышенном уровне, необходимом для его эффективного сокращения. В случае прекращения регулярных и сильных сокращений левого предсердия при мерцании предсердий или атриовентрикулярной диссоциации, симптомы болезни могут резко усилиться.
У основной массы больных со стенозом устья аорты сердечный выброс в покое поддерживается на нормальном уровне, но не может адекватно возрастать в ответ на физическую нагрузку.
В поздних стадиях болезни уменьшаются сердечный выброс и градиент давления между левым желудочком и аортой; повышаются среднее давление в левом предсердии, давление заклинивания легочного ствола, давление в легочном стволе и давление в правом желудочке.
Декомпенсация функции левого желудочка свидетельствует о начале развития бивентрикулярной сердечной недостаточности. Среди поздних признаков порока — появление застоя и гипертензии в малом круге кровообращения. При «митрализации» порока и развитии легочной гипертензии в патологический процесс вовлекаются правые отделы сердца.
что это такое, симптомы, лечение прогноз жизни
Аортальный стеноз — это сужение просвета крупнейшей артерии, в результате чего наблюдается неполная проходимость структуры, заброс крови обратно в левое предсердия и нарушение локальной, а затем и общей гемодинамики.
Восстановление проводится хирургическими методами. Нужно отграничивать сужение от закупорки или окклюзии. Как в случае с распространенным атеросклерозом.
В первой ситуации имеет место стеноз аорты, во втором — механическая непроходимость в результате отложения холестериновых бляшек. И то, и другое опасно.
Необходимо оперативное лечение. От его своевременности и эффективности зависит прогноз. Специалист, на плечи которого ложится терапия — кардиохирург.
Аортальный стеноз имеет собственный код по МКБ-10 — I35 c различными постфиксами.
Механизм развития патологии
Суть состояния заключается в сужении устья артерии и невозможности дальнейшего проведения крови в большой круг.

Болезнетворный процесс обуславливается одним или группой факторов внешнего и внутреннего характера.
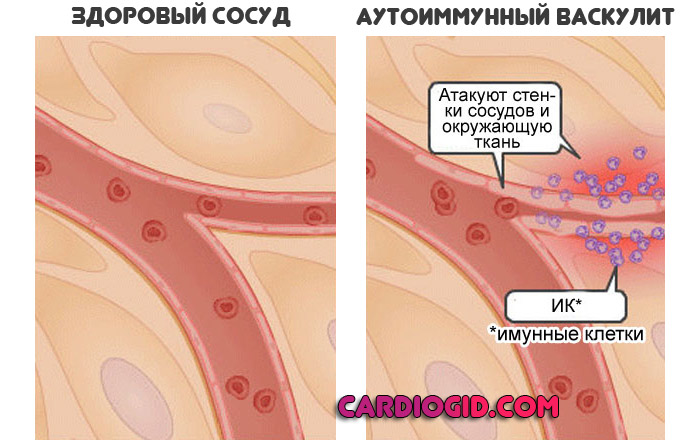
Частым вариантом выступает регулярное воспаление околосердечных структур, например, ревматизм. Как аутоиммунная патология, она имеет деструктивный характер. Течет постоянно.
Если же рецидивы частые, вероятность растет еще существеннее. Также возможны врожденные пороки развития, васкулит (поражение самой стенки сосуда) и прочие варианты.
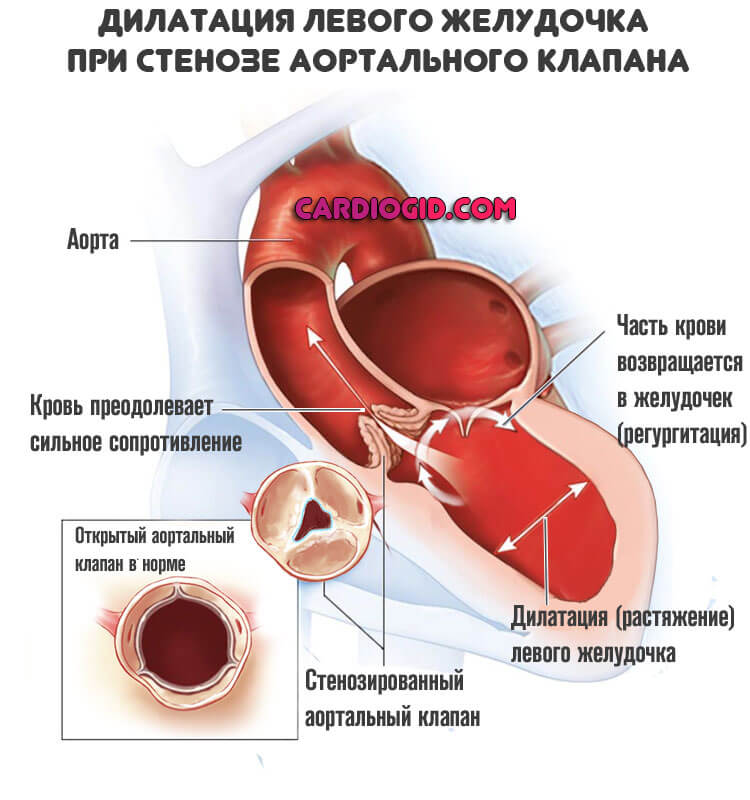
Независимо от типа процесса, наблюдается сужение устья аорты, в месте ее впадения в левый желудочек. Кровь выбрасывается из камеры, проходит клапан, но не способна преодолеть сопротивление. Потому в большой круг попадает только часть жидкой соединительной ткани.
Другая застревает в полости кардиальных структур и провоцирует перегрузку сердца. По мере прогрессирования объем регургитации (возвращения) нарастает, возможно растяжение желудочка, развитие дилатации и вторичной кардиомиопатии.
Механизм становления опасных последствий понятный:
- С одной стороны сердце интенсифицирует деятельность, чтобы обеспечить организм достаточным количеством питательных веществ и кислорода. Это чревато искусственным разрастанием мышечного слоя, в качестве способа компенсации. Также растет артериальное давление и показатели такового в самой аорте.
- С другой стороны органы и системы недополучают необходимых соединений. Заканчивается это гипоксией, дистрофией тканей и полиорганной недостаточностью.
5 стадий стеноза аорты
Основной способ типизации патологического процесса заключается в его стадировании.
Критерий отграничения этапов специфический. Классификация проводится по градиенту давления. ГД представляет собой разницу между показателями в левом желудочке и аорте. Измерение проводится в систолу, то есть в момент полного сокращения кардиальных структур.
Исходя из представленного основания, выделяют такие фазы патологического процесса:
Компенсация
Она же 1-я стадия отклонения. Градиент давления в рамках клинической нормы или незначительно изменен в сторону увеличения. Симптоматики пока нет.
При этом уровень стеноза различен, обычно минимален. Операция не назначается, показано динамическое наблюдение.
При стремительном развитии болезни требуется квалифицированная помощь. До тех пор врачи смотрят на движение состояния, делают выводы. Показано применение препаратов для разжижения крови, но это временная мера.
Скрытая фаза
2-я стадия патологического процесса. Градиент давления находится в рамках 30-60 мм ртутного столба.
Симптоматика уже присутствует, все огранивается легким головокружением, быстрой утомляемостью после физической нагрузки, одышкой на фоне активности. Это неспецифические проявления, к кардиологу они приводят очень немногих.
Если пациент находится на динамическом контроле, назначается плановое оперативное вмешательство. На фоне отклонений возможно возникновение неотложных состояний. Это основания для срочной хирургической коррекции.
Фаза коронарной недостаточности
3-я стадия. Характеризуется превышением градиента давления от 65 мм и ртутного столба и более.
Симптоматика нарастает, приобретает стойкие черты сердечных приступов, обморочных, синкопальных состояний. Развивается интенсивная одышка: даже в полном покое незначительное учащение присутствует.
Оперативное вмешательство пока еще возможно, о его необходимости не стоит и говорить. Единственный шанс на сохранение жизни.
Сердечная недостаточность
4-я стадия. И этим все сказано. Формируются стойкие черты дисфункции кардиальных структур.
Наблюдается постоянная одышка, возможны приступы острой боли, астматические эпизоды, обмороки, падение артериального давления до минимальных значений.
Вероятность неотложных состояний находится на уровне 70%, каждый прожитый день — уже достижение.
Хирургическое лечение у некоторых невозможно, поскольку человек его попросту не перенесет. У других же не имеет больших перспектив.
Терминальная фаза
Она же 5-я стадия. Выделяют ее не все авторы. Это не вполне верно. Кардинальным образом восстановить функциональную активность сосуда уже невозможно, да и смысла в этом нет.
Наблюдаются массивные органические изменения во всем теле. Перспектив излечения нет. Медикаментозными методами можно продлить жизнь человека, но не надолго.
Критический аортальный стеноз не поддается коррекции. До его наступления проходит от 3 до 15 лет и более. Время на диагностику есть, но нужно обратиться к врачу. Лучше не затягивать.
Классификация по локализации
Другое основание классификации — локализация изменения. Соответственно говорят о трех формах:
- Высоко залегающий процесс. На его долю приходится меньше всего случаев.
- Клапанная разновидность. Страдает сама перегородка между сосудом и левым желудочком.
- Низко расположенный тип.
Исходя из момента развития
- Врожденный вид. Встречается относительно редко. Сочетается с группой сопутствующих патологий кардиального и иного профиля. Причиной оказывается порок развития.
- Приобретенная форма. Особенно часто поражает молодых людей в возрасте до 30 лет. Затем болезнь неуклонно прогрессирует, не давая знать о себе до момента стабилизации анатомического дефекта.
Как показывает практика, полного излечения не наступает никогда. Есть шансы существенно продлить жизнь больному, начав терапию на ранних стадиях (1-2). Но тотального восстановления не произойдет.
Причины
Факторы развития состояния множественны. Некоторые имеют контролируемый характер, другие вообще не зависят от пациента и проявляют патогенную активность спонтанно.
Какие это моменты:
- Длительное курение. Лица с никотиновой зависимостью физиологического плана болеют в 80% случаев. Если внимательно присмотреться к потребляющим табак, можно обнаружить, что подавляющее большинство страдает стенозом клапана аорты в начальных или развитых фазах. Проблема даст знать о себе позже.
- Холестеринемия. Имеет косвенную связь с описанным патологическим процессом. Появляется атеросклероз, образуется бляшка. Далее возможны варианты. В момент лечения вероятно повреждение сосудистых стенок, провокация воспаления. Особенно характерно это для хирургического вмешательства при кальцификации липидных образований. Отсюда грубое рубцевание тканей и сужение просвета. Вероятность подобного исхода минимальна, но она присутствует.
- Принадлежность к мужскому полу. Согласно исследованиям, женщины страдают аортальным стенозом в 5-6 раз реже. По всей видимости, это связано с активностью эстрогенов, которые позволяют лучше бороться с негативными факторами разного рода, способными повлиять на сердце и сосуды.
- Возрастная группа 60+. Существует два пика заболеваемости. Молодость до 30 и старость после 55. Категории риска должны регулярно наблюдаться у кардиолога и, как минимум, раз в год проходить ЭХО-КГ.
- Почечная недостаточность в фазе декомпенсации. Провокация патологического процесса в таком случае понятна не до конца. Тот же эффект развивается на фоне опасных патологий парного органа деструктивного характера. Нефриты и проч. Вырабатывается избыток ренина, ангиотензина-II, альдостерона. Они искусственно сужают просвет аорты. Патологический механизм закрепляется, становится стереотипным и существует постоянно, делая невозможным нормальный кровоток.
- Воспалительные поражения кардиальных структур. В первую очередь эндокардит. Деструкция внутренней оболочки. Имеет инфекционное (бактериальное, реже вирусное или грибковое происхождение). Сопровождается рубцеванием, заращением тканей. При разрушении аорты наступает эпителизация стенок. Соединительные клетки сужают просвет и не дают нормально двигаться крови.
- Системная красная волчанка.
- Ревматизм. Воспалительная патология. Как и предыдущая причина заканчивается деструкцией сосудистой ткани, внутреннего слоя, то есть эндотелия. Восстановление имеет спорные перспективы по причине стойкости аутоиммунного процесса.
- Аномалии развития кардиальных структур, сосудов, в том числе самой аорты. Имеют врожденное происхождение. Не обязательно связаны с наследственностью, генетическими отклонениями, но и такое возможно. Во втором случае помимо стеноза наблюдаются грубые дефекты сердечных структур. Бывают дополнительные отклонения со стороны соединительной, костной ткани и прочих.
- Кальцинозы. Отложение неорганических солей в полости сосудов и на поверхности клапанов. Болезнь имеет обменное происхождение и не связана с потреблением названного микроэлемента или препаратов на его основе. В основном страдают лежачие пациенты и процессы реабсорбции кальция.
Некоторые факторы может устранить сам человек в рамках профилактики. Другие же купируются специальными методами, в зависимости от исходного диагноза.
Симптомы
Зависят от стадии:
1 степень стеноза аорты характеризуется полным или преимущественным отсутствием проявлений.
2 этап определяется минимальной клинической картиной:
- Одышка на фоне умеренной физической нагрузки. Наблюдается в большинстве случаев как следствие нарушения нормального газообмена.
- Тахикардия. Ускорение сердечной деятельности, повышение частоты сокращений.
- Рост артериального давления. Не всегда, но в большинстве случаев.
- Головокружение. В результате поражения церебральных структур, невозможности обеспечения нервной ткани кровью (к слову, они очень чувствительны к недостатку кислорода и питательных соединений).
3 стадия — самый частый момент диагностики:
- Одышка возникает на фоне минимальной физической нагрузки.
- Боли в грудной клетке интенсивного характера. Приступообразные, не дольше 30 минут. Типичны для стенокардии.
- Обмороки, синкопальные состояния. Разной частоты и интенсивности.
- Тошнота, рвота.
Прочие проявления также присутствуют.
4 этап определяется все теми же признаками, но большей силы. То же касается и пятой стадии.
Независимо от фазы патологического процесса, наблюдаются такие моменты:
- Бледность кожных покровов.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Повышенная потливость.
- Непереносимость физической активности. Также называется снижением толерантности.
При поражении церебральных структур формируется стойкий неврологический очаговый дефицит. Может проявляться нарушением координации в пространстве, речи, зрения, слуха, глотания, двигательной функции и прочих.
Диагностика
Обследование больных с подозрением на стеноз клапана аорты проводится под контролем кардиолога.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб и их давности.
- Сбор анамнестических данных. Главная роль отводится перенесенным ранее патологиям кардиального, нефрогенного и эндокринного характера. Также учитывается образ жизни. Чем больше вредных привычек, тем существеннее вероятность отклонения.
- Измерение артериального давления. Показатели могут быть повышенными или нормальными. Также частоты сердечных сокращений. В момент приступа стенокардии — ускорение деятельности.
- Суточное мониторирование. По мере необходимости.
- ЭКГ. Для оценки функциональной активности. Показывает аритмии.
- ЭХО-КГ. Используется для определения органических дефектов. Тем же способом проводится измерение давления в камерах и самой аорте.
- УЗИ почек. Для выявления нефрологических состояний.
- МРТ-диагностика.
В рамках расширенного обследования может потребоваться анализ крови (общий, биохимический, гормональный).
Мероприятия проводятся как в стационарных, так и амбулаторных условиях.
Лечение
Строго хирургическое. Применение медикаментов практикуется только на ранних стадиях, а также в рамках подготовки пациента к оперативному вмешательству.
Перечень препаратов при аортальном стенозе:
- Гипотензивные. Для коррекции уровня артериального давления. Существует целая группа средств с подобным эффектом.
- Антиагреганты. Аспирин-Кардио и прочие. Для восстановления текучести крови и упрощения преодоления стенозированных областей.
- Медикаменты для нормализации частоты сердечных сокращений и ритма вообще. Амиодарон.
Возможно назначение других препаратов, по мере необходимости Задача предоперационного периода — стабилизировать состояние пациента и не допустить осложнений в момент вмешательства и сразу после него.
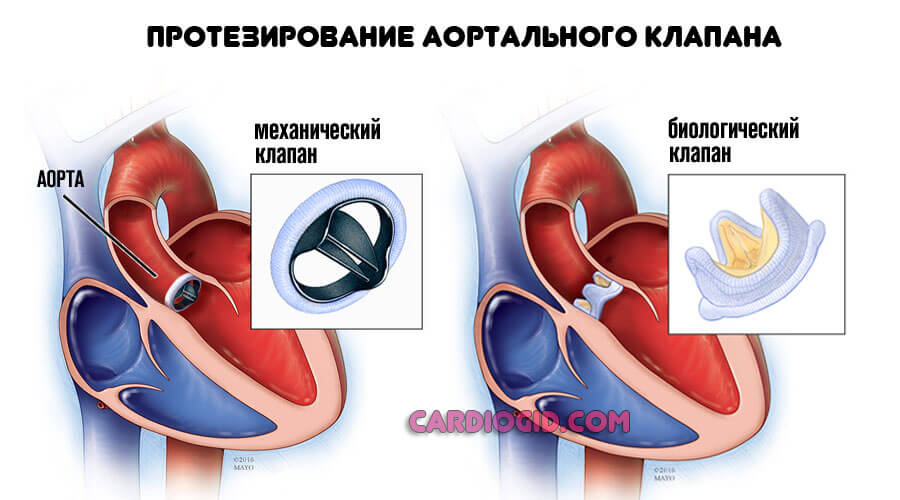
Радикальное лечение стеноза аортального клапана проводится посредством протезирования (замены) или стентирования участков сужения на начальной стадии.
- Первая методика показана при невозможности восстановления анатомической целостности и функциональной активности структуры. Клапан заменяется на механический, либо биологический.
- Вторая касается установки специальной пружинки, не дающей сужаться просвету аорты. Назначается при надклапанном и подклапанном стенозе.
Выбор методики ложится на плечи кардиохирурга. В большинстве случаев альтернатив замене клапана или участка нет.
Прогноз
Полного излечения не наступает никогда, как и было сказано ранее. Исход зависит от характера патологии, агрессивности течения, стадии и прочих моментов.
Возможность радикального вмешательства дает хорошие шансы на успех. Согласно статистике, выживаемость среди пациентов в течение 10 лет наблюдается в 75-80% случаев.
Внимание:Более длительная продолжительность жизни также возможна. Клинические исследования не проводились, пациенты выпадали из поля зрения врачей.
Прогрессирование, дальнейшее развитие коррелирует с вероятностью смерти. Связь пропорциональная.
Неотложные состояния усугубляют общий прогноз, приводя к значительному риску фатального результата.
Возможные осложнения
Среди вероятных последствий патологического процесса:
- Инфаркт. Как итог коронарной недостаточности, которая берет начало аж со 2-й стадии или чуть позже.
- Остановка сердца. Внезапная смерть как результат.
- Кардиогенный шок. Абсолютно летальное состояние. Приводит к гибели в 90-100% случаев. Восстановление бесперспективно.
- Сосудистая деменция. Похожа по проявлениям на болезнь Альцгеймера.
Указанные состояния приводят к летальному исходу в большинстве случаев.
В заключение
Стеноз аортального клапана, устья сосуда — это сужение просвета кровоснабжающей структуры. Без операции не лечится.
Восстановление проводится хирургическими методами и имеет смысл на 1-3 стадиях. Затем шансы на излечение резко падают, вплоть до полного нуля в терминальной фазе.
Предотвратить состояние трудно, минимизировать риски можно посредством отказа от вредных привычек, коррекции управляемых факторов.
| Международное непатентованное наименование | Ед.изм. (таблетки, ампулы, | Разовая доза лекарственных препаратов | Кратность применения (кол-во раз в день) | Длительность применения (кол-во дней) | |
| Средства, влияющие на свертывающую и противосвертывающую систему | |||||
| Гепарин | Раствор для инъекций 5000 МЕ/мл, ампулы | Введение в контур ИК 300-400 ЕД/кг; непрерывная внутривенная инфузия, под контролем АЧТВ 60-80 сек | В зависимости от клинической ситуации или до достижения целевого МНО при терапии варфарином. | ||
| Эноксапарин натрия | Раствор для инъекций 2000 МЕ/0,2 мл; 4000 МЕ/0,4 мл; 6000 МЕ/0,6 мл; 8000 МЕ/0,8 мл; 10000 МЕ/1,0 мл; шприц | 150 МЕ/-1 раз 100 МЕ/кг -2 раза подкожно | 1-2 раза | В зависимости от клинической ситуации или до достижения целевого МНО при терапии варфарином. | |
| Надропарин | Раствор для инъекций 2850 МЕ/0,3 мл; 3800 МЕ/0,4 мл; 5700 МЕ/0,6 мл; 7600 МЕ/0,8 мл; 9500 МЕ/1,0 мл; шприц | По массе тела: <50 кг — 3800 МЕ 50-59 кг — 4750 МЕ 60-69 кг 5700 МЕ 70-79 кг — 6650 МЕ 80-89 кг — 7600 МЕ >90 кг – 8550 МЕ | 2 раза | В зависимости от клинической ситуации или до достижения целевого МНО при терапии варфарином. | |
| Дальтепарин | Раствор для инъекций 2500 МЕ/0,3мл; 7500 МЕ/0,3 мл; 10000 МЕ/0,4 мл; 12500 МЕ/0,5 мл; 15000 МЕ/0,6 мл; 18000 МЕ/0,8 мл; шприц | 200 МЕ/кг -1 раз, 100 МЕ/кг — 2 раза подкожно. | 1-2 раза | В зависимости от клинической ситуации или до достижения целевого МНО при терапии варфарином. | |
| Протамин сульфат | Ампула 10 мг. | При выходе изИК: 1,5 мг на 100 МЕ гепарина | При выходе из ИК | ||
| Концентрат протромбинового комплекса. | Флакон 500 МЕ | 0,9-1,9 мл/кг, максимальная разовая доза 3.000 МЕ (120 мл Октаплекса | По показаниям. | ||
| Эптаког альфа | Порошок для приготовления инъекционного раствора [1,2; 2,4 или 4,8 мг (соответственно 60,120 или 240 единиц коагуляции по международному стандарту FVIIa 89/688 — КЕД; | Начальная доза 90 мкг/кг, торая доза вводится через 2 ч, а затем препарат вводится с 2-3-часовыми интервалами на протяжении первых 24-48 ч в зависимости от проводимого вмешательства и клинического состояния пациента. | По показаниям. | ||
| Для лечения легочной гипертензии | |||||
| Монооксид азота | Баллоны с газом. | 10-40 ppm | Непрерывная ингаляция, в контур ИВЛ. | Периоперационно и в условиях ОАРИТ. до 7-10 дней, под контролем концентрации метгемоглобина в плазме. | |
| Кардиотонические средства | |||||
| Допамин | Концентрат для приготовления раствора для инфузий 5 мг/мл, 40 мг/мл, 5 мл в амп. | 3-15 мкг/кг/мин | Непрерывно.внутривенно 2-20 мкг/кг/мин | По показаниям. | |
| Эпинефрин | Раствор для инъекций 0,18 %, 1 мл в амп. | 0,02- 0,3 мкг/кг\мин | Непрерывно.внутривенно 2-20 мкг/кг/мин | По показаниям. | |
| Добутамин | Флакон 250 мг. | 3-15 мкг/кг/мин | Непрерывно.внутривенно | По показаниям. | |
| Милринон | Амп. 10 мг. | 0,1-0,5 мкг/кг/мин | Непрерывно.внутривенно | По показаниям. | |
| Норэпинефрин | Ампула 4 мг. | 0,02- 0,5 мкг/кг/мин | Непрерывно.внутривенно | По показаниям. | |
| Левосимендан | Флакон 12,5 мг | 0,2 мкг/кг/мин | Непрерывно.внутривенно | По показаниям. | |
| Плазмозамещающие и перфузионные растворы. Ирригационные растворы для разведения медикаментов | |||||
| Натрия хлорид | Раствор для инфузий 0.9% 200мл, 400мл, 500мл во фл. | 400мл | По показаниям. | ||
| Декстроза | Раствор для инфузий 5 % и 10 %, 200мл, 400мл во фл. | 400мл | По показаниям. | ||
| Альбумин. | Флаконы 10%, 20% 200 мл | 100-500 мл. | По показаниям | ||
| Гелофузин | Флаконы 500 мл. | До 500 мл. | . | По показаниям. | |
| Эритроцитарная масса | Доза | До 1000 мл | По показаниям | ||
| Свежезамороженная плазма | Доза | До 1500 мл | По показаниям | ||
| Концентрат тромбоцитов | Доза | Доза | По показаниям | ||
| Эзомепразол | Флакон 40 мг. Таблетки 20, 40 мг | 1 флакон. 1 таб. | 1 раз | 14 дней | |
| Фамотидин | Флакон 40 мг. Таблетки 20, 40 мг | Таб. 20 мг. – 2 раза Таб. 40 мг. -1 раз | 1-2 раза | 14 дней | |
Ревматический аортальный стеноз (I06.0) > Справочник заболеваний MedElement > MedElement
Показания к протезированию аортального клапана при аортальном стенозе
| Показание | Класс |
| Тяжелый аортальный стеноз при любых симптомах | IB |
| Тяжелый аортальный стеноз при показаниях для аортокоронарного шунтирования, операции на восходящем отделе аорты или другом клапане | IC |
| Тяжелый аортальный стеноз с систолической дисфункцией левого желудочка (фракция выброса левого желудочка < 50%), не связанной с другими причинами, если нет симптомов | IC |
| Тяжелый аортальный стеноз с появлением симптомов во время пробы с физической нагрузкой | IC |
| Тяжелый аортальный стеноз со снижением артериального давления во время пробы с физической нагрузкой, по сравнению с его исходным уровнем, если нет симптомов | IIaC |
| Умеренный аортальный стеноз* при показаниях для аортокоронарного шунтирования, операции на восходящем отделе аорты или другом клапане | IIaC |
| Тяжелый аортальный стеноз с умеренно выраженным кальцинозом аортального клапана и увеличением пиковой скорости S 0,3 м/с в год, если нет симптомов | IIaC |
| Аортальный стеноз с низким градиентом давления на аортальном клапане (< 40 мм рт. ст.) и дисфункцией левого желудочка при сохранении инотропного резерва | IIaC |
| Тяжелый аортальный стеноз с резко выраженной гипертрофией левого желудочка (> 15 мм), не связанной с артериальной гипертензией, если нет симптомов | IIbC |
* Умеренный аортальный стеноз — это аортальный стеноз с площадью клапанного отверстия 1,0-1,5 см2 (0,6-0,9 см2/м2 площади поверхности тела) или средним градиентом давления на аортальном клапане 30-50 мм рт. ст. при неизмененном кровотоке через клапан. При оценке тяжести аортального стеноза необходимо, однако, учитывать также данные клинического обследования.
Раннее протезирование аортального клапана строго рекомендуется всем пациентам с симптомами и тяжелым аортальным стенозом, являющимся тем не менее кандидатами для хирургического вмешательства. При наличии среднего градиента давления на аортальном клапане > 40 мм рт. ст. теоретически нет нижнего предела фракции выброса для хирургического вмешательства.
Лечение больных с низким кровотоком и низким градиентом аортального стеноза (значительно сниженной фракцией выброса и средним градиентом менее 40 мм рт. ст.) более противоречиво. Хирургическое вмешательство проводится у больных с доказанным резервом сократимости.
Баллонная вальвулопластика может рассматриваться как переходный этап к хирургической операции у гемодинамически нестабильных пациентов с высоким риском оперативного вмешательства или у пациентов с симптомным тяжелым аортальным стенозом, которым требуется неотложное некардиальное хирургическое вмешательство.
Медикаментозная терапия
При тяжелом аортальном стенозе неэффективна.
При бессимптомном аортальном стенозе лечение направлено на профилактику ИБС, поддержание синусового ритма и нормализацию артериального давления.
При сердечной недостаточности лечение направлено на устранение застоя в малом круге кровообращения:
1. Диуретики назначают очень осторожно. Их слишком активное применение может привести к избыточному диурезу, артериальной гипотонии, гиповолемии и падению сердечного выброса.
2. Нитраты могут снижать кровоснабжение головного мозга и вызывать обмороки, поэтому их следует избегать или использовать крайне осторожно.
3. Дигоксин используют в качестве симптоматического средства при систолической дисфункции левого желудочка и перегрузке объемом, особенно при мерцательной аритмии.
4. Вазодилататоры при аортальном стенозе противопоказаны, поскольку снижение общего периферического сосудистого сопротивления при ограниченном сердечном выбросе может привести к обморокам.
При надклапанном аортальном стенозе, вызванном тяжелой гиперлипопротеидемией, обструкция может уменьшаться после плазмафереза с удалением ЛПНП.
Аортальный стеноз: общие сведения | Компетентно о здоровье на iLive
Симптомы аортального стеноза
Врожденный аортальный стеноз обычно протекает бессимптомно, по крайней мере до 10-20 лет, после чего симптомы аортального стеноза могут начать быстро прогрессировать. При всех формах прогрессирующий аортальный стеноз без лечения в конечном счете приводит к обморокам во время физической нагрузки, стенокардии и одышке (так называемая триада SAD). Другие симптомы аортального стеноза могут включать сердечную недостаточность и аритмии, в том числе желудочковую фибрилляцию, приводящую к внезапной смерти.
Обморок при физической нагрузке развивается, поскольку функциональное состояние сердца не может обеспечить необходимый уровень кровоснабжения при физической активности. Обморок без физической нагрузки развивается вследствие измененных реакций барорецепторов или желудочковой фибрилляции. Стенокардия напряжения появляется приблизительно у двух третей больных. Около трети имеют значимый атеросклероз венечных артерий, у половины венечные артерии интактны, но присутствует ишемия, вызванная гипертрофией левого желудочка.
Видимых признаков аортального стеноза нет. Пальпаторные симптомы включают изменения пульса на сонных и периферических артериях: амплитуда уменьшена, присутствуют расхождение с сокращениями левого желудочка {pulsus parvus et tardus) и усиленные сокращения левого желудочка (толчок вместо I сердечного тона и ослабление II сердечного тона) из-за его гипертрофии. Область пальпации сокращения левого желудочка пальпаторно не изменяется до развития систолической дисфункции при сердечной недостаточности. Пальпируемый IV сердечный тон, который легче выявить на верхушке, и систолическое дрожание, совпадающее с шумом аортального стеноза и определяемое лучше у левого верхнего края грудины, иногда могут определяться в тяжелых случаях. Систолическое АД может быть высоким при минимальном или умеренном аортальном стенозе, однако оно снижается по мере увеличения тяжести аортального стеноза.
При аускультации S1 нормальный, a S2 бывает одиночным, потому что закрытие аортального клапана растянуто из-за слияния аортального (А) и легочного (Р) компонентов S или (в тяжелых случаях) А отсутствует. По мере нарастания тяжести и S1 ослабевают и могут в конечном счете исчезнуть. Иногда слышен S4. Щелчок изгнания может звучать сразу после у больных с аортальным стенозом вследствие врожденного двустворчатого АК, когда створки клапана жесткие, но не полностью неподвижны. Щелчок не изменяется при нагрузочных тестах.
Аускультативные находки включают нарастающие-убывающий шум изгнания, который слышен лучше всего стетоскопом с диафрагмой у левого верхнего края грудины, когда больной сидит, наклоняясь вперед. Шум обычно проводится к правой ключице и на обе сонные артерии (слева часто громче, чем справа) и имеет жесткий или трущий тембр. У пожилых больных вибрация несмыкающихся верхушек створок кальцинированного аортального клапана может создавать более громкий высокочастотный «воркующий» или музыкальный шум на верхушке сердца, со смягчением или отсутствием шума в парастернальной области (феномен Галлавардена), таким образом имитируя митральную регургитацию. Шум мягче, когда стеноз менее выражен, однако по мере прогрессирования стеноза становится громче, более длинным и достигает максимума в поздней систоле (то есть фаза нарастания становится длиннее, а убывания — короче). По мере уменьшения сократимости левого желудочка при критическом аортальном стенозе шум уменьшается и может исчезнуть перед смертью.
Шум аортального стеноза обычно усиливается при проведении проб, увеличивающих объем левого желудочка (например, подъем ноги, приседание, после желудочковой экстрасистолы), и уменьшается при действиях, снижающих объем левого желудочка (проба Вальсальвы) или увеличивающих постнагрузку (изометрическое рукопожатие). Эти динамические действия оказывают противоположный эффект при шуме, связанном с гипертрофической кардиомиопатией, который в других обстоятельствах может напомнить шум аортального стеноза.
Симптомы аортального стеноза
Ревматический аортальный стеноз с недостаточностью (I06.2)
Клиника комбинированного аортального порока в значительной степени зависит от степени выраженности сужения устья аорты или недостаточности клапана.
Преобладание недостаточности аортального клапана
Жалобы:
— сердцебиение;
— головокружение при быстрой перемене положения, иногда обмороки;
— быстрая утомляемость.
Наличие данных признаков объясняется ишемиейИшемия — уменьшение кровоснабжения участка тела, органа или ткани вследствие ослабления или прекращения притока артериальной крови.
мозга и сердца, которая возникает при выраженном сужении аортального устья вследствие недостаточности мозгового и коронарного кровообращения.
При общем и местном осмотре обычно выявляются признаки, свойственные больным с изолированной недостаточностью аортального клапана:
— бледность кожи;
— пульсация каротидПляска сонных артерий (син. пляска каротид, танец каротид) — отчетливо видимая на шее пульсация общих сонных артерий; признак недостаточности аортального клапана; может также наблюдаться при гиперкинезии сердца у истощенного больного
;
— разлитой и приподнимающий верхушечный толчок, смещенный влево и вниз от срединно-ключичной линии.
Данные признаки несколько менее выражены из-за наличия сужения устья аорты.
При пальпации области сердца над его основанием во втором межреберье справа от грудины нередко выявляется систолическое дрожание. Последнее лучше определяется после форсированного выдоха с задержкой дыхания.
Перкуторные границы сердца указывают на увеличение левого желудочка и аортальную конфигурацию, что подтверждается рентгенологическим исследованием.
При аускультации в области верхушки определяется ослабление I тона и систолический шум аортального происхождения. Над областью аорты во втором межреберье справа у грудины выслушиваются грубый систолический и мягкий диастолический шумы. При этом сила шумов значительно возрастает, если выслушивание проводить в положении больного на правом боку после форсированного выдоха с задержкой дыхания. В этих случаях сочетание систолического и диастолического шумов напоминает звук пилы, терки. Эти шумы обычно выслушиваются и в точке БоткинаБоткина точка — участок поверхности передней грудной стенки в IV межреберье между левыми стернальной и парастернальной линиями, в котором наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы
.
Преобладание стеноза
Диастолический шум лучше выявляется у левого края грудины в точке БоткинаБоткина точка — участок поверхности передней грудной стенки в IV межреберье между левыми стернальной и парастернальной линиями, в котором наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы
при аускультации больного в положении сидя с наклоном туловища вперед или в коленно-локтевом положении после форсированного выдоха с задержкой дыхания.
Важное значение при определении степени сужения и недостаточности аортального клапана имеют исследования пульса, артериального давления, электрокардиографические и поликардиографические исследования.
При выраженной аортальной недостаточности выявляются характерные признаки пульса: быстрый, высокий, частый и скачущий.
Для аортального стеноза свойствен редкий, малый и медленный пульс.
При комбинации аортального стеноза с недостаточностью клапана происходит сочетание этих признаков, что не позволяет с уверенностью определить преобладание одного из пороков.
Митральный стеноз — причины, симптомы, диагностика и лечение
Митральный стеноз – это сужение площади левого атриовентрикулярного устья, приводящее к затруднению физиологического тока крови из левого предсердия в левый желудочек. Клинически сердечный порок проявляется повышенной утомляемостью, перебоями в работе сердца, одышкой, кашлем с кровохарканьем, дискомфортом в груди. Для выявления патологии проводится аускультативная диагностика, рентгенография, эхокардиография, электрокардиография, фонокардиография, катетеризация камер сердца, атрио- и вентрикулография. При выраженном стенозе показана баллонная вальвулопластика или митральная комиссуротомия.
Общие сведения
Митральный стеноз
Причины
В 80% случаев стеноз атриовентрикулярного отверстия имеет ревматическую этиологию. Дебют ревматизма, как правило, происходит в возрасте до 20 лет, а клинически выраженный митральный стеноз развивается через 10–30 лет. Среди менее распространенных причин, приводящих к митральному стенозу, отмечены инфекционный эндокардит, атеросклероз, сифилис, травмы сердца.
Редкие случаи митрального стеноза неревматической природы могут быть связаны с тяжелым кальцинозом кольца и створок митрального клапана, миксомой левого предсердия, врожденными пороками сердца (синдромом Лютембаше), внутрисердечными тромбами. Возможно развитие митрального рестеноза после комиссуротомии или протезирования митрального клапана. Развитием относительного митрального стеноза может сопровождаться аортальная недостаточность.
Патогенез
В норме площадь митрального отверстия составляет 4-6 кв. см, а его сужение до 2 кв. см и менее сопровождается появлением нарушений внутрисердечной гемодинамики. Стенозирование атриовентрикулярного отверстия препятствует изгнанию крови из левого предсердия в желудочек. В этих условиях включаются компенсаторные механизмы: давление в полости предсердия повышается с 5 до 20-25 мм рт. ст., происходит удлинение систолы левого предсердия, развивается гипертрофия миокарда левого предсердия, что в совокупности облегчает прохождение крови через стенозированное митральное отверстие. Данные механизмы первое время позволяют компенсировать влияние митрального стеноза на внутрисердечную гемодинамику.
Однако дальнейшее прогрессирование порока и рост трансмитрального гардиента давления сопровождается ретроградным повышением давления в системе легочных сосудов, приводя к развитию легочной гипертензии. В условиях значительного подъема давления в легочной артерии увеличивается нагрузка на правый желудочек и затрудняется опорожнение правого предсердия, что обусловливает гипертрофию правых отделов сердца.
В силу необходимости преодоления значительного сопротивления в легочной артерии и развития склеротических и дистрофических изменений миокарда снижается сократительная функция правого желудочка и происходит его дилатация. При этом возрастает нагрузка на правое предсердие, что в конечном итоге приводит в декомпенсации кровообращения по большому кругу.
Классификация
По площади сужения левого атриовентрикулярного отверстия выделяют 4 степени митрального стеноза:
- I степень – незначительный стеноз (площадь отверстия > 3 кв. см)
- II степень — умеренный стеноз (площадь отверстия 2,3-2,9 кв. см)
- III степень — выраженный стеноз (площадь отверстия 1,7–2,2 кв. см)
- IV степень — критический стеноз (площадь отверстия 1,0–1,6 кв. см)
В соответствии с прогрессированием гемодинамических расстройств течение митрального стеноза проходит 5 стадий:
- I – стадия полной компенсации митрального стеноза левым предсердием. Субъективные жалобы отсутствуют, однако аускультативно выявляются прямые признаки стеноза.
- II — стадия нарушений кровообращения в малом круге. Субъективные симптомы возникают только при физической нагрузке.
- III – стадия выраженных признаков застоя в малом круге и начальных признаков нарушения кровообращения в большом круге.
- IV — стадия выраженных признаков застоя в малом и большом круге кровообращения. У больных развивается мерцательная аритмия.
- V – дистрофическая стадия, соответствует III стадии сердечной недостаточности
Симптомы митрального стеноза
Клинические признаки митрального стеноза, как правило, возникают при площади атриовентрикулярного отверстия менее 2 кв. см. Отмечается повышенная утомляемость, одышка при физическом усилии, а затем и в покое, кашель с выделением прожилок крови в мокроте, тахикардия, нарушение ритма сердца по типу экстрасистолии и мерцательной аритмии. При выраженном стенозе возникает ортопноэ, ночные приступы сердечной астмы, в более тяжелых случаях — отек легких.
В случае значительной гипертрофии левого предсердия может происходить сдавление возвратного нерва с развитием дисфонии. Около 10% пациентов со стенозом митрального отверстия предъявляют жалобы на боли в сердце, не связанные с физической нагрузкой. При сопутствующем коронарном атеросклерозе, субэндокардиальной ишемии возможны приступы стенокардии. Пациенты часто страдают повторными бронхитами, бронхопневмонией, крупозной пневмонией. При сочетании стеноза с митральной недостаточностью часто присоединяется бактериальный эндокардит.
Внешний вид больных с митральным стенозом характеризуется цианозом губ, кончика носа и ногтей, наличием ограниченной багрово-синюшной окраски щек («митральный румянец» или «румянец куклы»). Гипертрофия и дилатация правого желудочка нередко обусловливают развитие сердечного горба.
По мере развития правожелудочковой недостаточности появляется тяжесть в животе, гептомегалия, периферические отеки, набухание шейных вен, водянка полостей (правосторонний гидроторакс, асцит). Основной причиной летального исхода при митральном пороке служит тромбоэмболия легочной артерии.
Диагностика
При сборе сведений о развитии заболевания ревматический анамнез удается проследить у 50–60% пациентов с митральным стенозом. Пальпация надсердечной области выявляет так называемое «кошачье мурлыканье» — пресистолическое дрожанье, перкуторно границы сердца смещены вверх и вправо. Аускультативная картина характеризуется хлопающим I тоном и тоном открытия митрального клапана («митральный щелчок»), наличием диастолического шума. Фонокардиография позволяет соотнести выслушиваемый шум с той или иной фазой сердечного цикла.
- Электрокардиографическое исследование. ЭКГ выявляет гипертрофию левого предсердия и правого желудочка, нарушения сердечного ритма (мерцательную аритмию, экстрасистолию, пароксизмальную тахикардию, трепетание предсердий), блокаду правой ножки пучка Гиса.
- ЭхоКГ. С помощью эхокардиографии удается обнаружить уменьшение площади митрального отверстия, уплотнение стенок митрального клапана и фиброзного кольца, увеличение левого предсердия. Чреспищеводная ЭхоКГ при митральном стенозе необходима для исключения вегетаций и кальциноза клапана, наличия тромбов в левом предсердии.
- Рентгенография. Данные рентгенологических исследований (рентгенографии грудной клетки, рентгенографии сердца с контрастированием пищевода) характеризуются выбуханием дуги легочной артерии, левого предсердия и правого желудочка, митральной конфигурацией сердца, расширением теней полых вен, усилением легочного рисунка и другими косвенными признаками митрального стеноза.
- Инвазивная диагностика. При зондировании полостей сердца обнаруживается повышенное давление в левом предсердии и правых отделах сердца, увеличение трансмитрального градиента давления. Левые вентрикулография и атриография, а также коронарная ангиография показаны всем претендентам на протезирование митрального клапана.
Лечение митрального стеноза
Медикаментозная терапия необходима с целью профилактики инфекционного эндокардита (антибиотики), уменьшения выраженности сердечной недостаточности (сердечные гликозиды, диуретики), купирования аритмий (бета-блокаторы). При тромбоэмболиях в анамнезе назначается подкожное введение гепарина под контролем АЧТВ, прием антиагрегантов.
Беременность женщинам с митральным стенозом не противопоказана в том случае, если площадь атриовентиркулярного отверстия составляет более 1,6 кв. см и отсутствуют признаки сердечной декомпенсации; в противном случае проводится прерывание беременности по медицинским показаниям.
Оперативное лечение проводится при II, III, IV стадиях нарушения гемодинамики. При отсутствии деформации створок, обызвествления, поражения папиллярных мышц и хорд возможно выполнение баллонной вальвулопластики. В остальных случаях показана закрытая или открытая комиссуротомия, в ходе которой рассекаются спайки, створки митрального клапана освобождаются от кальцификатов, удаляются тромбы из левого предсердия, производится аннулопластика при митральной недостаточности. Грубая деформация клапанного аппарата является основанием для протезирования митрального клапана.
Прогноз и профилактика
Пятилетняя выживаемость при естественном течении митрального стеноза составляет 50%. Даже небольшой бессимптомный порок склонен к прогрессированию вследствие повторных атак ревмокардита. Показатель послеоперационной 5-летней выживаемости составляет 85-95%. Послеоперационный рестеноз развивается приблизительно у 30% пациентов в течение 10 лет, что требует проведения митральной рекомиссуротомии.
Профилактика митрального стеноза заключается в проведении противорецидивной профилактики ревматизма, санации очагов хронической стрептококковой инфекции. Пациенты подлежат наблюдению кардиологом и ревматологом и прохождению регулярного полного клинико-инструментального обследования для исключения прогрессирования уменьшения диаметра митрального отверстия.
Стеноз аорты
Среди взрослого населения встречается заболевание сердца, такое как стеноз аорты или стеноз аортального рта / аортального клапана. Существует множество патологических состояний, которые могут привести к этому заболеванию. При отсутствии своевременного лечения возможно развитие серьезных осложнений, в частности, бактериального воспаления створок клапана.
Стеноз аорты (СА) — это сужение отверстия, которое расположено на своеобразной аорте из-за соединения клапанов клапана.Такое нарушение является препятствием кровотоку, в результате чего развиваются патологические изменения левого желудочка, в тяжелых случаях — левожелудочковая недостаточность.
Первое описание стеноза аорты было представлено в 1663 году французским врачом Лазаром Ривье.
Стеноз аорты возникает по нескольким причинам, включая врожденные аномалии развития, кальцинирование клапанов и острую ревматическую лихорадку. Инструментальные методы исследования важны для диагностики сужения устья аорты.Сегодня наиболее широко используется двумерная (2D) допплеровская эхокардиография. Для лечения используют как лечебное, так и хирургическое воздействие.
Видео: Стеноз аорты — «Примерно комплекс»
Описание
Аортальный клапан (в val.aortae) расположен между левым желудочком (LV) и устьем самого большого сосуда, аорты, что позволяет крови течь только в одном направлении. Основа клапана состоит из трех створок, но при врожденных пороках развития створок может быть два и даже один.В норме они открываются в сторону аорты.
У КА створки соединяются между собой из-за воспалительных или деструктивных процессов. Это приводит к сужению просвета, по которому кровь начинает двигаться из левого желудочка в аорту под высоким давлением.
Степень тяжести стеноза аорты:
- Облегченный — сужение не менее 20 мм.
- Умеренная — сужение в пределах 10-20 мм
- Выражено — отверстие в аорте определяется менее 10 мм.
Тяжелый стеноз аорты редко возникает в младенчестве, частота встречаемости порока у живых новорожденных составляет 0,33%, что в большинстве случаев отмечается одностворчатым или двухстворчатым клапаном.


Патогенез CA
Когда аортальный клапан поражен и развивается его стеноз, возникает сопротивление систолическому выбросу. Это препятствие оттоку крови приводит к повышению систолического давления в левом желудочке (ЛЖ).В качестве компенсаторного механизма нормализации состояния толщина стенок ЛЖ увеличивается за счет параллельной репликации саркомеров, вызывающих концентрическую гипертрофию. На этом этапе камера не расширяется, а функция желудочка сохраняется.
При длительном развитии КА повышается предельное диастолическое давление в ЛЖ, что вызывает соответствующее повышение давления в мелких артериях легких и снижение сердечного выброса из-за диастолической дисфункции.Аномалия сердечной мышцы (систолическая функция) также может уменьшаться, что дополнительно способствует снижению сердечного выброса. В конечном итоге развивается сердечная недостаточность.
У многих пациентов со стенозом аорты систолическая функция ЛЖ сохраняется и сердечный выброс не нарушается в течение многих лет жизни, хотя при этом систолическое давление ЛЖ может быть увеличено. Несмотря на то, что в состоянии покоя сердечный выброс в норме, во время физических упражнений он часто проходит неадекватно, что может привести к появлению симптомов на фоне физических нагрузок.
Немного статистики по стенозу аорты:
- Склероз аорты (кальциноз аортального клапана без каких-либо препятствий для кровотока, рассматриваемый как предшественник кальцинированного дегенеративного стеноза аорты) увеличивает частоту СА с возрастом и определяется у 29% людей старше 65 лет и у 37% из них. старше 75 лет.
- Среди пожилых людей распространенность стеноза аорты составляет от 2% до 9%.
- Дегенеративный кальцинированный КА обычно наблюдается у людей старше 75 лет и чаще всего встречается у мужчин.
Причины
Стеноз аорты бывает врожденным и приобретенным. В каждом конкретном случае рассматриваются конкретные причины заболевания.
Врожденный стеноз аортального клапана
Врожденные одноядерные, двояковыпуклые, трехстворчатые или даже четырехстворчатые клапаны часто способствуют развитию КА. У новорожденных и детей младше 1 года одноклапанный клапан может вызвать серьезное сокращение. Это наиболее частая аномалия у новорожденных со стенозом клапана аорты со смертельным исходом.У пациентов в возрасте до 15 лет одноклапанные клапаны чаще всего встречаются при симптоматической СА.
У взрослых с симптомами врожденной ХА проблема обычно заключается в двустворчатом клапане. Такие нарушения не вызывают значительного сужения отверстия аорты в детском возрасте. Измененная конструкция раздвоенного аортального клапана провоцирует образование турбулентного потока с постоянным повреждением клапанов. В конечном итоге это приводит к их фиброзу, повышенной жесткости и кальцификации, и это прямой путь к сужению отверстия аорты во взрослой жизни.
Исследование Tzemos, в котором участвовали 642 взрослых с двустворчатыми аортальными клапанами, показало, что во время последующего наблюдения со средней продолжительностью 9 лет выживаемость была не ниже, чем в общей популяции. Тем не менее, молодые люди с двояковыпуклым аортальным клапаном имели высокий риск хирургического вмешательства из-за реконструкции аортального клапана. [1 — Земля N; Therrien J; Yip J; Thanassoulis G; Tremblay S; Яморский М.Т .; Webb GD; Siu SC. Исходы у взрослых с двустворчатыми аортальными клапанами. JAMA 2008; 300 (11): 1317-25]
Врожденные аномалии в виде трехстворчатого аортального клапана с неоднородными складками («функционально двояковыпуклые» клапаны) также могут вызывать турбулентный поток, ведущий к фиброзу и, в конечном итоге, к кальцификации и стенозу.
Клинические проявления врожденного стеноза аорты у взрослых обычно возникают после четвертого десятилетия жизни.
Приобретенный стеноз аорты
Основными причинами приобретенного стеноза аорты являются:
- Дегенеративный кальциноз
- Реже ревматический порок сердца.
Дегенеративный кальциноз стеноза аорты (также называемый старческим кальцинированным стенозом аорты) — это прогрессирующая кальцификация клапанных клапанов, приводящая к ограниченному открытию во время систолы.
Факторы риска дегенеративного кальциноза стеноза аорты включают:
- старость;
- гипертония;
- гиперхолестеринемия;
- сахарный диабет;
- курение
При ревматическом стенозе аорты основной процесс заключается в прогрессирующем фиброзе клапанных клапанов с различной степенью сращения, часто с втягиванием краев створки и, в некоторых случаях, кальцификацией.Как следствие, ревматический клапан останавливает нормальный проход крови в устье аорты.
Другие редкие причины стеноза аорты:
- непроходимая растительность;
- гиперхолестеринемия гомозиготного типа II;
- болезнь Педжета;
- болезнь Фабри;
- охероноз;
- облучение
Стоит отметить, что, хотя часто бывает дифференциация между трикуспидальным и раздвоенным стенозом аорты, часто бывает трудно определить количество лоскутов аортального клапана.Кроме того, хирургические и патологоанатомические исследования подтвердили частые расхождения с ранее предложенными предположениями.
Клиника
Симптомы стеноза аорты обычно развиваются постепенно после бессимптомного латентного периода, часто длящегося 10-20 лет.
Классическая триада симптомов у пациентов со стенозом аорты выглядит следующим образом:
- Боль в груди: проходят по типу стенокардиальной боли и обычно усиливаются при стрессе и расслаблении во время отдыха.
- Сердечная недостаточность. Симптомы СН включают пароксизмальное ночное дыхание, ортопноэ, одышку во время физических упражнений и, в тяжелых случаях, в состоянии покоя.
- Утомляемость: часто возникает при возникновении нагрузки, когда системное расширение сосудов при фиксированном объеме прямого разряда приводит к снижению артериального систолического давления


Систолическая гипертензия может сочетаться со стенозом аорты. Однако систолическое артериальное давление выше 200 мм рт. Искусство.редко встречается у пациентов с критическим СА.
При физиологическом обследовании определяются следующие симптомы стеноза аорты:
- Pulsus alternans (чередующийся пульс): может возникать при систолической дисфункции левого желудочка
- Гипердинамический левый желудочек: предполагает наличие сопутствующей аортальной или митральной регургитации
- Систолический шум: при классическом течении стеноза аорты начинается вскоре после первого тона сердца; интенсивность увеличивается в сторону средней величины и заканчивается непосредственно перед вторым тоном сердца
Диагностика
Для оценки общего состояния пациента определено:
- Электролит в сыворотке
- Биомаркеры сердца
- Общий анализ крови
- Натрийуретический пептид B-типа
Из инструментальных методов диагностики обращаются:
- Электрокардиография: стандартная ЭКГ может показать прогрессирование стеноза аорты
- Рентген грудной клетки: изменения размера сердца видны на снимках
- Эхокардиография: двумерная и допплеровская
- Катетеризация сердца: может использоваться, если клинические данные не совпадают с результатами эхокардиографии
- Ангиография: инвазивный метод контрастирования сосудов
- Радионуклидная вентрикулография: может предоставить информацию о функции ЛЖ
- Стресс-тест: противопоказан пациентам с симптомами тяжелого стеноза аорты
Лечение
Единственным радикальным методом лечения стеноза аорты у взрослых является замена аортального клапана (хирургическая или чрескожная).Младенцам, детям и подросткам с двойным клапаном можно провести баллонную или хирургическую вальвотомию.
Скорая помощь
Пациент, страдающий декомпенсированной сердечной недостаточностью, должен быть как можно скорее доставлен в больницу, где у него или нее можно будет наблюдать за легочной и сердечной активностью. Также медперсоналу будет предоставлен внутривенный доступ, через который при необходимости и переносимости будут введены петлевые диуретики, нитраты, морфин.
Фармакологическая терапия
К лекарственным средствам, применяемым для лечения пациентов со стенозом аорты, относятся следующие:
- Дигитолит, диуретики и ингибиторы ангиотензинпревращающего фермента (ИАПФ) используются с осторожностью у пациентов с легочной обструкцией.
- Сосудорасширяющие средства — Могут применяться при сердечной недостаточности и гипертонии, но их можно применять с особой осторожностью и только по назначению врача.
Дигоксин, диуретики, ингибиторы АПФ или блокаторы рецепторов ангиотензина рекомендованы Европейским обществом кардиологов (ESC) / Европейской ассоциацией кардио-торакальной хирургии (EACTS) для пациентов с симптомами сердечной недостаточности, которые не поддаются хирургическому лечению или транскатетерной имплантации аорты
Замена аортального клапана
Согласно рекомендациям Американского колледжа кардиологов (ACC) / Американской кардиологической ассоциации (AHA), замена аортального клапана может производиться в следующих случаях:
- Определяются выраженные симптомы при тяжелом стенозе аорты
- Бессимптомный тяжелый стеноз аорты, развившийся в результате операции аортокоронарного шунтирования
- Тяжелая форма стеноза аорты протекает бессимптомно, пациент ранее перенес операцию на аорте или других клапанах сердца.
- На фоне бессимптомного тяжелого стеноза аорты определяется систолическая дисфункция ЛЖ (фракция выброса 0.50)
Чрескожная баллонная вальвулопластика
Этот малоинвазивный метод используется в качестве паллиативной меры для лечения взрослых пациентов в критическом состоянии, которые не могут подвергнуться стандартной хирургической операции. В других случаях он используется для временного улучшения состояния пациента, готовящегося к замене аортального клапана.


Прогноз
Бессимптомные пациенты, даже с критическим стенозом аорты, обеспечивают отличный прогноз выживаемости с фебрильной выживаемостью менее 1% в год, при этом только 4% случаев внезапной сердечной смерти при тяжелом стенозе аорты связаны с бессимптомным течением заболевания.
Среди пациентов с симптоматическими заболеваниями и умеренным или тяжелым стенозом аорты смертность от появления симптомов составляет примерно 25% в первый год и 50% в течение двух лет. или более 50% смертей происходят внезапно.
Пациенты с нелеченным стенозом аортального клапана при появлении симптомов имеют плохой прогноз.
Хотя CA имеет тенденцию к более быстрому развитию на фоне дегенеративного кальцинирования аортального клапана, чем при врожденном или ревматическом заболевании, невозможно точно предсказать скорость прогрессирования у отдельных пациентов.
Катетеризация и эхокардиографические исследования показывают, что в среднем площадь клапанов уменьшается на 0,1-0,3 кв. см в год; при градиенте систолического давления через клапан может увеличиваться на 10-15 мм рт. Арт. в год.
Быстрое прогрессирование КА наблюдается у пожилых пациентов с ишемической болезнью сердца и хронической почечной недостаточностью.
Видео: Live Это здорово! Стеноз аорты
4.38 ср. рейтинг ( 87 % баллов) — 8 голосов — голосов
.Симптомы стеноза аорты — wikidoc
Главный редактор: C. Майкл Гибсон, M.S., M.D. [1]; Заместитель редактора (ы) — главный: Мохаммед А. Сбейх, доктор медицины [2]; Лакшми Гопалакришнан, M.B.B.S. [3]; Усама Талиб, бакалавр наук, доктор медицины [4] Заместитель главного редактора: Кристин Фини, B.S. [5]
Обзор
Основными симптомами стеноза аорты являются стенокардия, обморок и застойная сердечная недостаточность. При отсутствии лечения средняя выживаемость составляет 5 лет после начала стенокардии, 3 года после начала обморока и 1 год после начала застойной сердечной недостаточности.К другим симптомам стеноза аорты относятся одышка при физической нагрузке, ортопноэ и приступообразная ночная одышка.
Симптомы
Симптомы по возрастной группе
Симптомы у взрослых
Следующие симптомы наблюдаются у взрослых со стенозом аорты. [1] [2] [3] [4]
Симптомы у младенцев и детей
У младенцев и детей со стенозом аорты наблюдались следующие симптомы. [5] [6] [7]
Стенокардия
Ниже приведены некоторые важные аспекты стенокардии при стенозе аорты. [8] [9] [10]
- Гипертрофированный левый желудочек и увеличенное время выброса (время, в течение которого сердце выбрасывает кровь) приводят к увеличению потребности миокарда в кислороде. Повышенное диастолическое давление наполнения также уменьшает градиент между аортой и правым предсердием («высота водопада»), который обычно управляет коронарным кровотоком. Гипертрофированный желудочек также может сдавливать капилляры. Все вышеперечисленные причины приводят к снижению коронарного кровотока даже при отсутствии обструктивных эпикардиальных стенозов.Это может привести к субэндокардиальной ишемии во время стресса или физических упражнений.
- При отсутствии лечения средняя выживаемость составляет 5 лет после начала стенокардии у пациента со стенозом аорты.
Обморок
Механизм обморока, вторичного по отношению к стенозу аорты, остается неясным. При отсутствии лечения средняя выживаемость составляет 3 года после начала обморока у пациента со стенозом аорты. Для объяснения взаимосвязи между стенозом аорты и обмороком были выдвинуты три теории: [11]
- Тяжелый стеноз аорты приводит к почти фиксированному сердечному выбросу.Во время упражнений сопротивление периферических сосудов будет снижаться, поскольку кровеносные сосуды расширяются, позволяя скелетным мышцам получать больше крови. Это снижение периферического сосудистого сопротивления обычно компенсируется увеличением сердечного выброса. Поскольку пациенты с тяжелым стенозом аорты не могут увеличить сердечный выброс, артериальное давление падает, и у пациента разовьется обморок из-за снижения притока крови к мозгу.
- Во время физических упражнений высокое давление, создаваемое в гипертрофированном левом желудочке, может вызвать вазодепрессорную реакцию, которая впоследствии приводит к периферической вазодилатации.Как следствие, может снизиться приток крови к мозгу. Следовательно, из-за фиксированной обструкции кровотока наружу на уровне стенозированного аортального клапана может оказаться невозможным для сердца увеличить свой выброс, чтобы компенсировать периферическую вазодилатацию.
Застойная сердечная недостаточность
ХСН на фоне стеноза аорты возникает из-за сочетания систолической дисфункции (снижение фракции выброса) и диастолической дисфункции (повышенное давление наполнения левого желудочка).При отсутствии лечения средняя выживаемость составляет 5 лет после начала стенокардии, 3 года после начала обморока и 1 год после начала застойной сердечной недостаточности. [12] [13] [14]
Симптомы левожелудочковой недостаточности включают следующее:
Ссылки
- ↑ Rajani R, Rimington H, Chambers JB (2010). «Упражнения на беговой дорожке у явно бессимптомных пациентов с умеренным или тяжелым стенозом аорты: взаимосвязь между сердечным индексом и выявленными симптомами». Сердце . 96 (9): 689–95. DOI: 10.1136 / hrt.2009.181644. PMID 20424150.
- ↑ Амато М.С., Моффа П.Дж., Вернер К.Э., Рамирес Дж.А. (2001). «Решение о лечении бессимптомного стеноза аортального клапана: роль тестов с физической нагрузкой». Сердце . 86 (4): 381–6. PMC 1729928. PMID 11559673.
- ↑ Das P, Pocock C, Chambers J (2000). «Пациент с систолическим шумом: тяжелый стеноз аорты может быть пропущен при обследовании сердечно-сосудистой системы». QJM . 93 (10): 685–8. PMID 11029480.
- ↑ Park SJ, Enriquez-Sarano M, Chang SA, Choi JO, Lee SC, Park SW; и другие. (2013). «Гемодинамические модели для симптоматических проявлений тяжелого стеноза аорты». JACC Cardiovasc Imaging . 6 (2): 137–46. DOI: 10.1016 / j.jcmg.2012.10.013. PMID 23489526.
- ↑ Моди М.Р., Надас А.С., Бернхард В.Ф. (1967). «Стеноз аорты у младенцев». N Английский язык J Med . 276 (15): 832–8.DOI: 10.1056 / NEJM196704132761503. PMID 6020739.
- ↑ ОНГЛИ ПА, НАДАС А.С., ПОЛ М.Х., РУДОЛЬФ А.М., СТАРКИ Г.В. (1958). «Стеноз аорты у младенцев и детей». Педиатрия . 21 (2): 207–21. PMID 13505014.
- ↑ Юнь SW (2011). «Врожденный порок сердца у новорожденного, требующий раннего вмешательства». Корейский J Pediatr . 54 (5): 183–91. DOI: 10.3345 / kjp.2011.54.5.183. PMC 3145901. PMID 21829408.
- ↑ E.Л. Фоллен, У. К. Эллиот и Р. Горлин (1967). «Механизмы стенокардии при стенозе аорты». Тираж . 36 (4): 480–488. PMID 6041860.
- ↑ Маркус М.Л., Доти Д.Б., Хирацка Л.Ф., Райт CB, Истхэм К.Л. (1982). «Сниженный коронарный резерв: механизм стенокардии у пациентов со стенозом аорты и нормальными коронарными артериями». N Английский язык J Med . 307 (22): 1362–6. DOI: 10.1056 / NEJM198211253072202. PMID 6215582.
- ↑ Карабелло Б.А. (2002).«Клиническая практика. Стеноз аорты». N Английский язык J Med . 346 (9): 677–82. DOI: 10.1056 / NEJMcp010846. PMID 11870246.
- ↑ С. Франк, А. Джонсон и Дж. Младший Росс (1973). «Естественная история клапанного стеноза аорты». Британский сердечный журнал . 35 (1): 41–46. PMID 4685905.
- ↑ Росс Дж., Браунвальд Э. (1968). «Стеноз аорты». Тираж . 38 (1 приложение): 61–7. PMID 4894151.
- ↑ Келли Т.А., Ротбарт Р.М., Купер С.М., Кайзер Д.Л., Смакер М.Л., Гибсон Р.С. (1988).«Сравнение результатов бессимптомных и симптоматических пациентов старше 20 лет с клапанным стенозом аорты». Ам Дж. Кардиол . 61 (1): 123–30. PMID 3337000.
- ↑ Iivanainen AM, Lindroos M, Tilvis R, Heikkilä J, Kupari M (1996). «Естественное течение стеноза аортального клапана различной степени тяжести у пожилых людей». Ам Дж. Кардиол . 78 (1): 97–101. PMID 8712130.
Шаблон: WH Шаблон: WS Кардиология
.Стеноз аортального клапана — знания для студентов-медиков и врачей
Стеноз аорты (СА) — порок клапанного аппарата сердца, характеризующийся сужением аортального клапана. В результате затрудняется отток крови из левого желудочка в аорту. Это приводит к хронической и прогрессирующей избыточной нагрузке на левый желудочек и, возможно, к левожелудочковой недостаточности. Пациент может оставаться бессимптомным в течение длительного периода времени; по этой причине AS часто обнаруживается поздно, т.е.е., когда он впервые становится симптоматическим (одышка при физической нагрузке, стенокардия или обморок). При аускультации выявляется резкий шум крещендо-декрещендо в систоле, который иррадирует в сонные артерии, а пульсации замедляются с уменьшением ударов сонной артерии вверх. Эхокардиография — золотой стандарт диагностики. Пациенты с бессимптомным стенозом аорты лечатся консервативно. Пациентам с симптомами или тяжелым стенозом аортального клапана требуется замена клапана.
.
