Симптомы желтухи у взрослых. Как проявляется болезнь
Многие задаются вопросом: что такое желтуха, чем она опасна для человека? Большое количество людей считают проявления желтухи признаком гепатита или синдрома Боткина. Специалисты утверждают: данное заболевание может возникнуть и по другим причинам.
Как проявляется желтуха
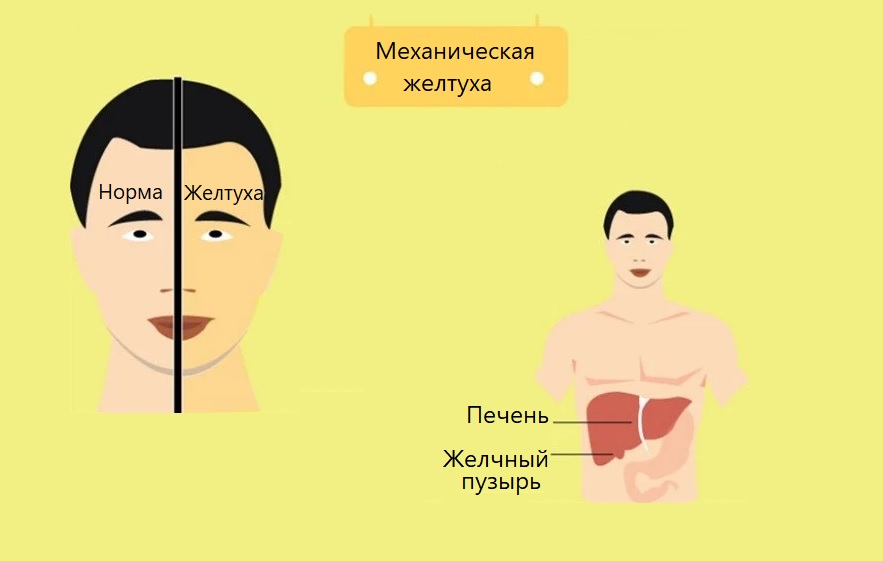
Первые признаки желтухи у взрослых очень часто окрашивают кожный покров, белки глаз и слизистую в желтоватый оттенок. Обычно это связано с большим объемом накопленного билирубина, который должен высвобождаться в момент распада эритроцитов в селезенке. После чего он поступает в печень и после всех процессов полностью выводится из тела человека. Если этот процесс будет нарушен, у больного человека будет накапливаться данное вещество в крови, что и приведет к изменению цвета глаз и слизистой.
В момент распада клеток крови организм человека производит желтый пигмент, который должен выходить наружу вместе с ежедневным стулом. В момент проявления желтухи у людей отмечают печёночную недостаточность и нарушение ее проходимости.
Данная болезнь считается самой распространенной во всем мире. В народе недуг называют гепатитом А или заболеванием Боткина. Он относится к вирусному происхождению, который влечет за собой отравление всего организма, а также нарушение функции печени.
Виды желтухи
В медицине существует несколько видов желтухи, вызванной различными болезнями:
- гепатит В и С,
- аутоиммунная,
- мононуклеозная,
- токсическая,
- бактериальная,
- лекарственная.
Также специалисты используют и другую классификацию болезни, которая влияет на место ее возникновения и оттенок. Врачи выделяют три класса желтушки у взрослых людей:
- надпеченночная, которая проявляется при заболеваниях крови,
- паренхиматозная, которая развивается из-за нарушения работы печени,
- механическая, связана с проблемами выведения билирубина из тела человека.

Для этих групп с симптомами появившейся желтухи определены специфичные оттенки кожного покрова:
- желтоватый окрас с красным отливом характерен для болезни, связанной с печенью,
- желтоватый цвет с лимонным отливом характеризует процесс распада клеток крови, как на фото,
- темно-зеленоватый цвет говорит о проблемах с желчевыводящими путями.
Период инкубации очень часто может длиться в течение пару месяцев. От этого будет зависеть тяжесть недуга, его хронического последствия и продолжительность.
Заболевания, вызывающие желтуху
Для того чтобы правильно установить диагноз, специалисты устанавливают настоящую причину появления желтухи и ее стадию.
Надпечёночная желтуха у взрослых связана с процессом распада кровеносных клеток — эритроцитов. Это способствует увеличению объема билирубина в кровеносной системе. С таким большим количеством вещества печень не справляется, что приводит в скором времени к интоксикации человека.
Основные заболевания, которые вызывают желтуху у взрослого человека это гемолитическая анемия, талассемия и так далее.
Печёночная форма болезни характерна для разрушения клеток печени и ее капилляров. В момент распада в кровеносной системе сильно увеличивается объем билирубина.
Возникновению печёночной желтухи способствуют:
- вирусные гепатиты с острой и хронической формой,
- гепатиты с разными этиологиями,
- изменения в печени, связанные с хронической интоксикацией спиртными напитками, лекарственными препаратами и различными токсинами,
- мононуклеоз, вызванный инфекцией,
- заболевание Жильбера,
- лептоспироз,
- онкологическое заболевание печени,
- аутоиммунной синдром, который направлен на разрушение клеток печени.
Такая желтуха у взрослых связана с причинами возникновения выхода желчи из протоков печени. Такое нарушение свидетельствует о наличии препятствия в виде закупорки или обтурации.
Признаки заболевания
Первые симптомы желтухи у взрослого могут быть в форме:
- желтого оттенка кожи,
- увеличенный размер печени и селезёнки,
- повышение объема эритроцитов в кровеносной системе,
- проявление венозной сетки на животе.
У человека симптомы резкой желтухи могут проявляться в виде сильного зуда, изменения цвета мочи и каловых масс. Из-за высокого объема билирубина фекалии могут окрашиваться в серый цвет, а моча имеет темный цвет. У больного отмечают понижение аппетита, возникновение болевого синдрома в зоне подреберья с правой стороны. Болевой синдром может быть выражен в виде спазмов или будет обладать тянущим характером.
У больного человека может наблюдаться сильный озноб, повышение температуры тела и лихорадочное состояние. В таких случаях человек с желтушностью способен потерять большую часть массы своего тела.
Причины возникновения
В медицине существует большое количество факторов, которые могут повлиять на появление желтухи, различные симптомы у взрослого человека могут указывать на:
- образование в печени доброкачественного или злокачественного новообразования,
- врожденное изменение строения желчевыводящих путей,
- заражение микроорганизмами паразитического характера,
- осложнения после проведенной операции,
- употребление некоторых классов лекарственных средств.

Угроза заражения желтухой грозит людям:
- чьи близкие заражены этим заболеванием,
- которые вступали в сексуальный контакт с инфицированными лицами,
- посещающим регионы с высоким уровнем распространённости данной болезни,
- с наркотической зависимостью.
Болезнь желчевыводящих путей и ее признаки
Заболевания, связанные с желчным пузырем, влекут за собой возникновение симптомов резкой желтухи механического характера. Для нее свойственно нарушение выведения желчи в кишку. Такой сбой в работе может быть связан с желчекаменной болезнью, онкологическими новообразованиями, проблемы с поджелудочной железой, а также человеческие глисты и многое другое.
Для механической желтухи характерно повышение температуры тела, большие участки расчесанного кожного покрова. Человеческие фекалии имеют бесцветный оттенок, когда моча наоборот окрашена в темные тона. У больного человека специалисты отмечают повышенное вздутие живота, метеоризм, понос или продолжительный запор.
Признаки заболевания у беременных женщин
Большинство девушек не знают: почему опасна желтуха во время беременности? Специалисты отмечают, что у представительниц слабого пола в интересном положении желтуха может послужить причиной появления сильной изжоги, кожного зуда, а также приступов тошноты. В таких случаях врачи выделяют легкую и умеренную форму. Чаще всего данное заболевание встречается у девушек с первым ребенком.
Патогенез может быть двух видов. В первом случае у будущей матери первые признаки желтухи могут проявиться на первом или втором месяце беременности. В этот момент характерны симптомы:
- снижение или полное отсутствие аппетита,
- приступы сильной тошноты,
- сильная изжога,
- рвотный рефлекс,
- резкая потеря массы тела.
В таком случае данный недуг проявляется в виде почечной недостаточности или отклонения в работе печени.
Желтуха у взрослых во время беременности является одной из самой опасной болезнью. Так как в этот момент в серозном отделение накапливается большое количество жидкости, что вызывает сильные отеки, кровотечения и даже гибель ребёнка.
Любая форма болезни во время вынашивания ребенка должна быть вовремя обнаружена.
После всех медицинских обследований специалист сможет назначить правильное и необходимое лечение, независимо от того, на каком месяце находится будущая роженица.
Особенности заболевания в пожилом возрасте
В пожилом возрасте данная болезнь может появляться в наиболее острой форме и протекать с особой тяжестью. Желтуха проявляет себя в течение продолжительного времени, что пагубно сказывается на организме человека старше 60 лет. Специалисты отмечают, что сильно выраженные симптомы заболевания могут привести больного пациента к летальному исходу. Ученные отметили, что на одну тысячу человек приходится около 27 летальных исходов.
Продолжительность болезни
Больные пациенты часто задаются вопросом: сколько продолжается болезнь, какие препараты нужно принимать? Специалисты отмечают, что в большинстве случаев желтуха длится от одного до двух месяцев. Но в некоторых ситуация продолжительность заболевания может увеличиться на неопределенный срок. Сама желтуха проявляется в течение сорока дней. При этом у больных пациентов отмечают все признаки, наступившего недуга.
Выздоровление человека зависит от его иммунитета, стадии и тяжести болезни. Бывает, что большинство пациентов выздоравливают через 6-9 месяцев без приема лекарственных препаратов.
Диагностирование заболевания
На начальном этапе развития болезни человек может не заметить, как появляются первые признаки при желтухе. Очень часто пациент обращается за помощью к специалистам в момент возникновения желтоватого оттенка кожи, глаз и слизистой. Также пациенты отмечают боль в районе подреберья, расположенного с правой стороны. Нарушается нормальная работа пищеварения.
Нарушается нормальная работа пищеварения.
В таких случаях специалисты в первую очередь проводят медицинские исследования, собирают все истории болезни пациента, а также изучают анамнез. После чего устанавливают срок развития заболевания, изменения в теле человека. Обращают внимание, присутствует ли зуд кожи, его характеристика и в течение какого времени он продолжается.
Врачу необходимо знать, не было ли отравление спиртными напитками или любыми лекарственными препаратами, не было ли у больного человека хирургического вмешательства в желчный пузырь или печень.
Заключение
 После чего специалист пропишет правильное лечение при помощи лекарственных препаратов или назначит срочное хирургическое вмешательство.
После чего специалист пропишет правильное лечение при помощи лекарственных препаратов или назначит срочное хирургическое вмешательство.Для того чтобы выявить болезнь, специалист назначит анамнез, который сможет учесть большое количество факторов, влияющих на возникновение желтухи. Начиная от переливания крови и заканчивая проколом ушей для сережек.
Не стоит затягивать с посещением своего лечащего врача и ждать пока появится первый признак болезни. Ведь только он сможет правильно оценить ситуацию и спасти человека от различных хронических форм заболевания.
Видео
Симптомы желтухи у взрослых.
Загрузка…Желтуха у взрослых: причины и лечение
Желтуха у взрослых людей проявляется появлением характерного оттенка кожи, слизистых и глазных яблок. Такие симптомы объясняются чрезмерной концентрацией билирубина в организме. Она может быть вызвано различными патологическими процессами. Если билирубин не выводится из организма, его содержание в крови повышается. Наиболее часто встречается желтуха, вызванная вирусными инфекциями, то есть гепатит. Диагностика, включающая в себя ряд лабораторных тестов, позволяет определить вид вируса.
Она может быть вызвано различными патологическими процессами. Если билирубин не выводится из организма, его содержание в крови повышается. Наиболее часто встречается желтуха, вызванная вирусными инфекциями, то есть гепатит. Диагностика, включающая в себя ряд лабораторных тестов, позволяет определить вид вируса.
Симптомы и причины заболевания
Помимо желтушности кожных покровов и глазных склер, наблюдаются и другие проявления. Это потемнение мочи, снижение аппетита, аллергические реакции, венозная сетка на животе, тянущие боли. Частой причиной желтухи является заболевание печени. Симптомы могут отличаться в зависимости от характера патологии. Это может быть заражение паразитами, новообразования, осложнения после хирургического вмешательства и прочее.
Виды желтухи
Для эффективного лечения важно точное определение причины желтухи.
Коньюгационная форма заболевания характерна для младенцев. У взрослого человека она может появиться вследствие врожденных аномалий или токсического воздействия на организм (например, при длительном приеме или передозировке медикаментов).
Гемолитическая форма желтухи развивается, как осложнение других заболеваний, из-за быстрого разрушения эритроцитов и затруднения вывода билирубина. Например, эта форма желтухи грозит пациентам с лейкозом, анемией, малярией.
Паренхиматозная желтуха характеризуется поражением печеночной ткани. Нарушается функциональность клеток, работоспособность печени в целом. Такую форму желтухи может спровоцировать цирроз печени или инфицирование вирусным гепатитом. Ее отличием от других видов заболевания является образование сосудистых звездочек и красноватый оттенок кожных покровов.
Механическая желтуха возникает, если протоки перекрываются камнями или новообразованием, и отток желчи нарушается.Точная диагностика – правильное лечение
При появлении клинических симптомов необходимо срочно обращаться к врачу, чтобы установить точный диагноз, причину патологии и начать лечение. Без своевременного лечения патологический процесс может стать необратимым, и единственным шансом на спасение жизни будет трансплантация печени. План обследования составляется в индивидуальном порядке. В большинстве случаев в него входит биохимия крови, исследование на билирубин, печеночные пробы. При выявлении новообразования назначается биопсия. Также врачу для установления точного диагноза могут потребоваться результаты анализов на ферменты печени, а также других лабораторных и инструментальных исследований.
План обследования составляется в индивидуальном порядке. В большинстве случаев в него входит биохимия крови, исследование на билирубин, печеночные пробы. При выявлении новообразования назначается биопсия. Также врачу для установления точного диагноза могут потребоваться результаты анализов на ферменты печени, а также других лабораторных и инструментальных исследований.
Лечение назначается только после установления точной причины нарушения обмена билирубина. В большинстве случаев это консервативная терапия. Оперативное вмешательство представляет собой трансплантацию органа. Медикаментозное лечение направлено на сохранение функций печени, предупреждение развития цирроза. Если причина желтухи – вирусная инфекция, важно оградить окружение больного от заражения. Основной задачей терапии является остановка патологического процесса. При адекватном лечении печень в дальнейшем способна восстановить свои функциональные возможности.
Важным моментом в лечении является диета. Рацион питания, который дает возможность снизить нагрузку на печень, но при этом содержит необходимое количество питательных веществ, врач разрабатывает для каждого пациента в индивидуальном порядке.
Рацион питания, который дает возможность снизить нагрузку на печень, но при этом содержит необходимое количество питательных веществ, врач разрабатывает для каждого пациента в индивидуальном порядке.
Желтуха: симптомы у взрослых — подробная информация
Желтуха — диагностический признак патологических изменений в печени и других органах. Многие полагают, что «желтуха» является альтернативным названием гепатита, однако в медицинской практике данным термином обозначают название многих заболеваний. Данная патология характеризуется возникновением желтушного оттенка кожных покровов, что обуславливается патологиями обмена билирубина.
Желтуха: симптомы у взрослых
Содержание материала
Желтуха: что это?
Желтуха — симптом различных заболеваний, выражающийся изменением оттенка кожи, слизистой на желтый. Термин «желтуха» в переводе с французского означает желтый цвет. На перемену оттенка кожи влияет повышенное количество билирубина.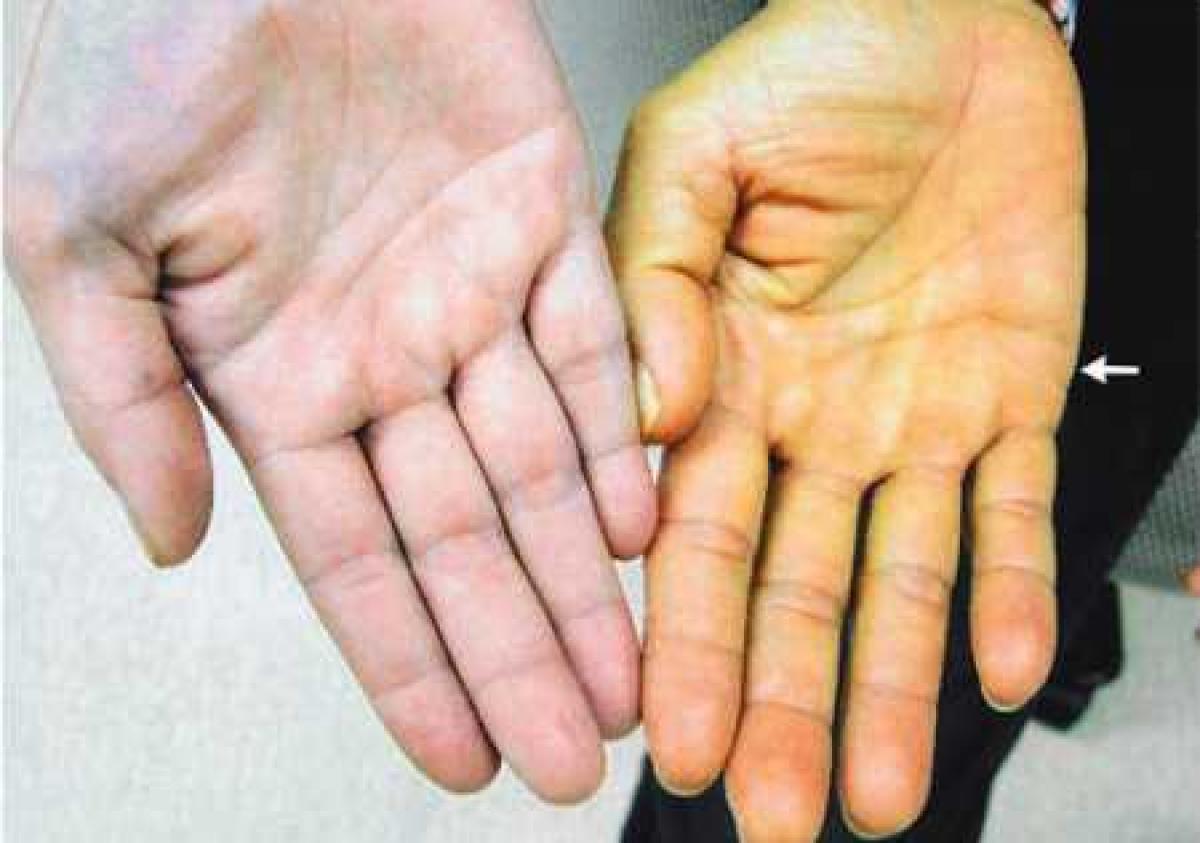 Данный элемент выбрасывается при распаде эритроцитов. Из селезенки билирубин переходит в печень, принимает участие в различных биохимических процессах, затем выводится.
Данный элемент выбрасывается при распаде эритроцитов. Из селезенки билирубин переходит в печень, принимает участие в различных биохимических процессах, затем выводится.
Если определенный этап его перемещения осуществляется неправильно, происходит увеличение количества билирубина в крови, из-за чего различные участки кожи, слизистая, склеры глаз становятся желтыми. При распаде билирубина высвобождается желтый пигмент. Если состояние организма ничем не нарушено, он выводится вместе с другими продуктами распада. При недостаточности деятельности печени, патологиях желчевыводящих путей большое количество билирубина не выводится из организма, а циркулирует в крови. Часть данного вещества выходит через кожные покровы, а также выделяется через почки. Желтушный цвет кожных покровов возникает в том случае, если уровень билирубина больше 2,5-3 мг/дл.
Что такое желтуха
На заметку! Желтуха является часто встречаемым заболеванием. Имеет высокую распространенность в странах с жарким климатом.
Вероятность заразиться желтухой увеличивается при несоблюдении гигиенических мероприятий.
Желтуха как признак гепатита
Обычно люди называют желтухой гепатит. Данное заболевание возникает под действием вирусов, характеризующихся не только появлением желтого оттенка кожи, но и интоксикацией, патологиями в функционировании печени. Высокую распространенность имеют гепатиты В и С. Иногда заболевания возникают в результате усугубления аутоиммунных патологий, токсических поражений организма, действия бактерий.
На заметку! Инкубационный период при желтухе нередко длится несколько месяцев. Гепатит может проявляться в острой или хронической форме.
Проявление желтухи на глазных склерах
Виды желтухи
Желтуха проявляется при развитии разнообразных заболеваний, оказывающих негативное влияние на обменные процессы, в частности, вывод билирубина. Существует несколько видов истинной желтухи, которые различаются клинической картиной. Симптоматика зависит от того, какие органы поражены.
Симптоматика зависит от того, какие органы поражены.
Надпеченочная желтуха
Проявляется при разрушении большого количества эритроцитов, стимулирующего выработку непрямого билирубина. Этот феномен возникает, если в организме вырабатывают в большом количестве защитные клетки, прежде всего, в селезёнке, а также при её увеличении. Причиной заболевания могут быть и различные гемолитические яды и т.д. Этот вид желтухи поддаётся диагностике легче всего.
Симптомы:
- Кожа умеренно окрашивается в лимонно-жёлтый цвет.
- Отсутствует кожный зуд.
- Развивается анемия: кожа и слизистые бледнеют, возможно увеличение печени.
При диагностике моча, кал будут темного цвета, при этом реакция на билирубин в ней отрицательная. Анализ крови покажет повышенное содержание сывороточного железа, непрямого билирубина и нормальный уровень прямого, увеличено количество лейкоцитов. Холестерин и пробы печени в норме.
На заметку! Если количество билирубина в крови постоянно увеличивается, печень не справляется с его выводом, из-за чего большое количество данного вещества остается в крови.
Надпеченочная желтуха
Заболевания и отклонения, провоцирующие разрушение чрезмерного количества эритроцитов:
- Малярия.
- Серповидноклеточная болезнь.
- Сфероцитоз, возникший по причине врожденной предрасположенности.
- Талассемия.
- Большое количество наркотических веществ, других токсичных элементов в организме.
- Патологии аутоиммунного характера.
Основные черты надпочечной желтухи
Печеночная желтуха
Она развивается, если поражена паренхима печени при острых формах таких нарушений:
- Некоторые виды гепатита.
- Билиарный цирроз органа.
- Использование определенных препаратов длительным курсом или бесконтрольное применение лекарств, угнетающих функции печени.
- Отравление токсическими веществами.
- Аутоиммунные механизмы, разрушающие клетки.
- Онкологические опухоли.
- Задержка желчи в мельчайших внутрипеченочных протоках.
Причины печеночной желтухи
В основном при всех вышеперечисленных заболеваниях проявляются нарушения обмена, захвата и транспорта билирубина, закупорка желчных протоков.
Симптомы продромального периода длятся 2-3 недели. В это время желтуха постепенно нарастает: кожа приобретает желтовато-красноватый оттенок. Сначала желтеют глазные склеры, мягкое нёбо, потом окрашивается кожа. Человек быстро утомляется, теряет аппетит. Также к симптомам этого вида желтухи относятся кожный зуд, слабость, рвота, тошнота и боли в животе. Если желтуха протекает довольно долго, то откладывающийся в коже билирубин даст зелёный цвет.
При диагностике констатируют изменения печёночных проб, моча становится тёмной, а как светлеет за счёт уменьшения в нём стеркобилина. Печень увеличивается и при пальпировании болезненна. При тяжелой форме заболевания оно может привести к печеночной недостаточности.
Основные черты печеночной желтухи
Подпеченочная желтуха
Проявляется при патологиях вывода билирубина в кишечник. В результате количество билирубина в организме постоянно увеличивается.
Проявления подпеченочной желтухи
Негативные факторы, приводящие к патологиям вывода билирубина:
- Камни, песок, другие отложения в желчном пузыре.

- Метастазы, кисты, абсцессы, затрагивающие ответственные за вывод билирубина органы.
- Панкреатит.
- Паразитарные поражения, особенно на стадии обострения.
Основные черты подпеченочной желтухи
О данном виде желтухи свидетельствуют следующие признаки:
- Пожелтение слизистых оболочек и кожи, гиперпигментация и формирование ксантом.
- Светлый кал и присутствие в нем повышенного количества жиров.
- Кожный зуд (сильнее, чем при надпеченочнйо желтухой).
- Гиповитаминоз.
- Жёлчнокаменная болезнь.
При диагностике в крови могут содержаться желчные кислоты, в плазме повышен уровень холестерина, щелочной фосфатазы, билирубина, он выходит с мочой, окрашивая её в темный цвет. В кровь могут попадать и желчные кислоты, в плазме повышается содержание. Длительное выделение в кровь веществ, содержащихся в желчи может привести к развитию цирроза печени.
Факторы риска
Если вы заметили, что имеете предрасположенность к образованию заболеваний, приводящих к появлению желтухи, часто контактируете с больными гепатитом людьми, обращайте особое внимание на вероятное возникновение характерных симптомов. Повышенную предрасположенность к появлению желтухи имеют люди, страдающие врожденными талассемией или сфероцитозом. Заболеванию подвержены люди, часто употребляющие алкоголь. У них возможно появление гепатита, панкреатита, не исключено возникновение цирроза печени, что приводит к желтушному оттенку кожи. Люди, часто контактирующие с больными гепатитом А, имеют предрасположенность к образованию желтухи, если впоследствии страдают раком печени.
Повышенную предрасположенность к появлению желтухи имеют люди, страдающие врожденными талассемией или сфероцитозом. Заболеванию подвержены люди, часто употребляющие алкоголь. У них возможно появление гепатита, панкреатита, не исключено возникновение цирроза печени, что приводит к желтушному оттенку кожи. Люди, часто контактирующие с больными гепатитом А, имеют предрасположенность к образованию желтухи, если впоследствии страдают раком печени.
Диагностические признаки желтухи
Изначально желтуха часто не проявляется яркими симптомами. Пациенты обращаются в медицинские учреждения по причине пожелтения кожи, боли в области печени, при патологиях пищеварения. Чтобы провести грамотную диагностику, основываются не только на признаках заболевания, но и собирают анамнез, узнают о болезнях, которые были у пациента ранее.
В качестве диагностических критериев используются любые изменения в организме. Также важными критериями являются уменьшение общей массы тела, вредные привычки, вероятность отравления токсическими или ядовитыми веществами. Большое значение имеют оперативные вмешательства, травмы печени и расположенных рядом органов.
Большое значение имеют оперативные вмешательства, травмы печени и расположенных рядом органов.
Диагностика желтухи
На заметку! В некоторых случаях диагностика заболевания осложняется, так как на его течение влияют сопутствующие патологии, негативные факторы окружающей среды.
Диагностические признаки желтухи, проявляющиеся при физикальном обследовании:
- При холестазе появляются расчесы на руках.
- Хроническую печеночную патологию можно определить по выраженным сосудистым звездочкам.
- Отложения холестерина, заметные под кожными покровами, свидетельствуют о нарушениях обменных процессов.
- Твердость печени, увеличение в размерах можно заметить при пальпации. Данные отклонения могут указывать не только на сильный воспалительный процесс, но и на наличие опухоли, метастазов в органе.
Диагностика желтухи. Часть 2
После обнаружения внешних признаков желтухи проводятся лабораторные и инструментальные исследования:
| Метод | Особенности |
|---|---|
| Лабораторная диагностика | Обязательно проводится биохимический анализ крови, мочи. В ходе осуществления лабораторных исследований определяется наличие антител к вирусам гепатита, иногда используется коагулограмма. Результат анализа крови является наиболее важным диагностическим критерием, который позволяет определить уровень билирубина, гемоглобина, что необходимо для точного выявления нарушений в функционировании печени. При отклонениях в показателях СОЭ можно заподозрить наличие прогрессирующего воспаления. Если больной страдает желтухой, уровень билирубина неизменно повышен до выздоровления. В некоторых случаях в моче выявляется уробилин, билирубин В ходе осуществления лабораторных исследований определяется наличие антител к вирусам гепатита, иногда используется коагулограмма. Результат анализа крови является наиболее важным диагностическим критерием, который позволяет определить уровень билирубина, гемоглобина, что необходимо для точного выявления нарушений в функционировании печени. При отклонениях в показателях СОЭ можно заподозрить наличие прогрессирующего воспаления. Если больной страдает желтухой, уровень билирубина неизменно повышен до выздоровления. В некоторых случаях в моче выявляется уробилин, билирубин |
| Антитела к вирусу гепатита | При взятии анализа крови вероятно выявление антител к определенной форме данного заболевания |
| Выявление гепатита А и В, передающихся через бытовые контакты | Если в крови обнаруживается HBeAg, подтверждается наличие вирусной активности. При выздоровлении HBeAg не обнаруживается |
| Анализ на гепатит С | Выявляется инфекционный агент в ДНК. В большинстве случаев Анти-HCV обнаруживается еще на этапе инкубационного периода, а также при переходе заболевания в хроническую форму В большинстве случаев Анти-HCV обнаруживается еще на этапе инкубационного периода, а также при переходе заболевания в хроническую форму |
| Выявление IgG, IgM, IgA | Повышенная концентрация обнаруживается при поражении печени в результате злоупотребления алкоголя, а также при циррозе данного органа |
Распространенные диагностические методы:
- Эндоскопия с использованием рентгеноскопического оборудования.
- УЗИ. Проводится в случае, если произошло обострение симптомов заболевания. Часто используется для точной диагностики состояния больных с невыраженной клинической картиной.
- Рентген или КТ. Позволяют обнаружить точную локализацию деструкции тканей печени, сопутс
Симптомы желтухи у взрослых людей и главные признаки заболевания
Многие считают, что желтуха – это простонародное название гепатита или болезни Боткина, но это далеко не все. Так называют еще ряд многих патологических недугов, которые распространяются не только на печень человека, но и на другие органы. Желтуха появляется при нарушении обмена билирубина, которое может быть спровоцировано разными факторами.
Желтуха появляется при нарушении обмена билирубина, которое может быть спровоцировано разными факторами.
Сегодняшний материал посвящен описанию желтухи и тому, какие встречаются симптомы желтухи у взрослых. Также вы узнаете, как распознать заболевание, и какие методики его лечения существуют на сегодняшний день.
Общие характеристики желтухи
Желтуха появляется вследствие избыточного накопления билирубина в организме человека и для нее характерны такие симптомы, как окрашивание кожи и слизистых оболочек в желтый оттенок.
Как правило, билирубины освобождаются при распаде эритроцитов в селезенке, потом они переходят в печень и после участия в обменных процессах выводятся из нашего организма. Однако если какой-то из перечисленных этапов происходит неправильно , билирубин не выводится, а накапливается в крови, вследствие чего слизистые и склеры становятся желтыми.
Так происходит, поскольку при распаде гемоглобина организм производит желтый пигмент, который у здорового человека выходит посредством дефекации.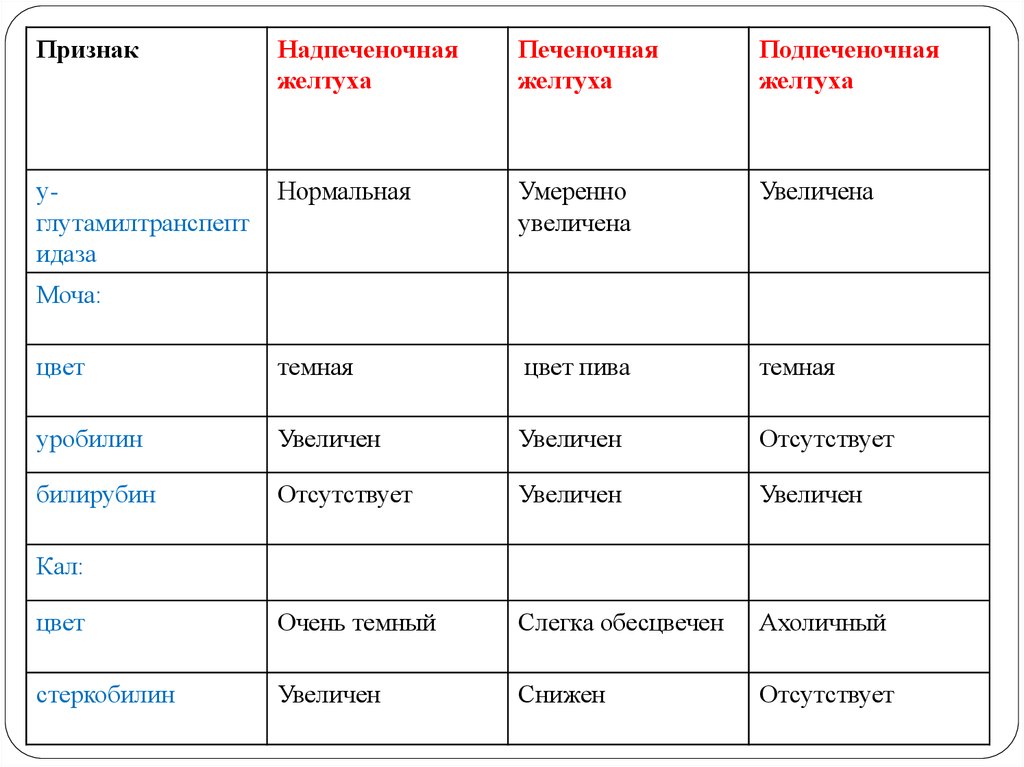 Однако при наличии желтухи, причиной которой также является печеночная недостаточность и нарушенная проходимость жёлчевыводящих путей, билирубин может оставаться в крови в большом количестве и лишь в незначительном количестве выводится через почки или кожный покров.
Однако при наличии желтухи, причиной которой также является печеночная недостаточность и нарушенная проходимость жёлчевыводящих путей, билирубин может оставаться в крови в большом количестве и лишь в незначительном количестве выводится через почки или кожный покров.
К желтухе особо склонны жители стран с теплым климатом и плохими санитарными условиями проживания.
Какие заболевания называют желтухой?
Как уже говорилось, чаще всего под желтухой понимают болезнь Боткина или гепатит группы А. Помимо этого, желтухой называют такие болезни, как:
- вирусный гепатит группы С и В;
- аутоиммунные формы гепатита;
- токсические;
- бактериальные;
- мононуклеозные.
Независимо от вида заболевания, инкубационный период желтухи продолжается несколько месяцев, сама болезнь имеет три формы:
- острая;
- затяжная;
- хроническая.
Причины появления желтухи
У взрослых причинами появления желтухи чаще всего бывают:
- доброкачественные или злокачественные печеночные образования;
- врожденные патологические явления в желчных путях;
- заражение паразитами;
- патологии желчного пузыря или печени;
- осложнения после операций;
- применение некоторых лекарственных средств.

Наиболее подвержены заражению вирусным гепатитом группы А такие категории людей:
- близкие родственники зараженных;
- люди, состоявшие в половых отношениях с инфицированными;
- люди, посетившие страну, где вирус распространен очень широко;
- наркоманы.
Желтуха: симптомы заболевания у взрослых
Основные симптомы желтухи у взрослых людей следующие:
- желтая кожа;
- увеличение селезенки и печени;
- повышение уровня эритроцитов в крови;
- появление венозной сетки в области живота;
- сильный зуд кожи;
- изменения в цвете кала или мочи. Как правило, кал становится серым, а моча – более темной;
- потеря аппетита;
- отчетливая боль в правом подреберье спазматического или тянущего характера.
Классификация желтухи у взрослых
Симптомы, признаки и методы лечения заболевания зависят от его стадии и вида. В зависимости от причин появления, желтуха имеет большое количество разных форм. Давайте рассмотрим признаки и симптомы некоторых из них ниже.
Давайте рассмотрим признаки и симптомы некоторых из них ниже.
Признаки и особенности конъюгационной желтухи
Такая форма заболевания связана с нарушением в процессах переработки непрямого билирубина, и как следствие – его содержание в крови резко растет. В основном такая форма характерна для новорожденных детей, поскольку их обменная система еще несовершенна. А вот у взрослых признаки данной формы встречаются реже, и причиной их появления может быть прием тех или иных лекарственных препаратов или врожденные патологии.
Гемолитическая желтуха и ее причины
Данная форма заболевания является следствием патологического разрушения эритроцитов и затруднением вывода билирубина из организма. Ее причинами могут быть:
- анемия;
- малярия;
- лимфосаркома;
- лимфолейкоз;
- токсическое влияние тех или иных лекарств.
Паренхиматозная форма болезни и ее симптомы
Паренхиматозная форма относится к наиболее распространенным, она появляется вследствие нарушения структуры печеночных клеток из-за цирроза или вирусного гепатита. Ее симптомы такие:
Ее симптомы такие:
- увеличенная печень;
- пожелтевшая кожа с красным оттенком;
- появление на теле сосудистых «звездочек».
Печеночная форма: описание и симптомы
Подобная форма желтухи возникает при нарушении нормальной работы печеночных клеток из-за высокого содержания прямого билирубина в крови. К ней приводят такие синдромы, как:
- токсические поражения органа лекарственными препаратами;
- гепатиты вирусного и алкогольного характера;
- цирроз;
- злокачественная опухоль.
Характерные симптомы:
- желтушность кожного покрова;
- потеря аппетита;
- тошнота;
- боль в правом подреберье;
- смена цвета мочи и кала.
Терапевтические мероприятия зависят от причины появления заболевания.
Механическая желтуха и ее причины
Причиной такой формы заболевания является нарушение желчного оттока. Если характер болезни доброкачественный, то причина кроется в наличии камней в желчных протоках, которые нужно удалить. При злокачественном характере потребуется паллиативная операция, снижающая уровень холестаза.
При злокачественном характере потребуется паллиативная операция, снижающая уровень холестаза.
Диагностика и терапия при желтухе у взрослых
Если вы заметили у себя хотя бы малейшие признаки или симптомы желтухи, то нужно немедленно обратиться к врачу. На начальной стадии можно вылечить и восстановить организм независимо от формы заболевания. Однако для постановки диагноза нужно пройти такие диагностические мероприятия:
- сдать общий и биохимический анализ крови;
- сдать анализ на уровень билирубина у себя в крови;
- пройти мероприятия по исследовании печени;
- сделать биопсию печени, если предыдущие мероприятия не смогли позволить врачу поставить правильный диагноз.
Лечение желтухи у взрослых зависит от формы, симптомов и стадии болезни, чтобы получить максимально эффективную схему лечения, нужно правильно установить причину появления заболевания. Лечение может быть как консервативным (кроме механической формы) или предполагать хирургическое вмешательство, если случай уже запущен.
Консервативное лечение заболевания включает в себя следующие составляющие:
- прием антигистаминных препаратов и стероидов;
- плазмаферез;
- фитотерапию;
- соблюдение строгой диеты.
Конечная цель лечения – это полное избавление организма человека от вируса, профилактические мероприятия и сокращение риска заразить других людей.
Если же у человека развивается аутоиммунный гепатит в хронической форме, ему назначают лечение в виде приема кортикостероидов.
Диета при желтухе у взрослого человека базируется на обильном приеме белков и витаминов группы В. Их содержат такие продукты:
- птичье мясо;
- рыба;
- яйца;
- кисломолочные продукты.
Также нужно есть курагу и зерновой хлеб. Однако подробная диета расписывается исключительно лечащим врачом после прохождения пациентом всех диагностических мероприятий.
Лечение вируса группы А
Если развивается вирусный гепатит группы А, то больной со временем выздоравливает без специального лечения. Врачи при этом не назначают никаких специальных препаратов противовирусного характера, а выписывают средства, которые помогают снизить концентрацию вредных веществ в организме, которые скопились при нарушении нормальной работы печени человека.
Врачи при этом не назначают никаких специальных препаратов противовирусного характера, а выписывают средства, которые помогают снизить концентрацию вредных веществ в организме, которые скопились при нарушении нормальной работы печени человека.
Терапия заключается в таких мероприятиях, как:
- введение дезинтоксикационных растворов, например, витаминов и глюкозы;
- прием гепатопротекторов, это препараты, которые защищают печеночные клетки, например, сирепар, силибинин или силибор;
- дополнительно может быть назначен прием спазмолитиков, таких как но-шпа, ремидон или папаверин.
Если случаи более сложные, то принцип лечения остается аналогичным, за исключением того, что больше внимания уделяется симптоматическому лечению. В большинстве случае функции печени со временем целиком восстанавливаются.
Для восстановления процессов кровотечения требуется фолиевая кислота. Она содержится в таких продуктах, как:
- бобовые культуры;
- капуста;
- дрожжи;
- овощи зеленого цвета;
- печень.

Также организм в период восстановления нуждается в клетчатке, которая есть в овсянке. Помимо этого, в рационе должны присутствовать такие продукты, как:
- морковь;
- огурцы;
- помидоры;
- кабачки;
- фрукты в большом количестве;
- свежевыжатые соки.
Независимо от того, какой лечится тип заболевания, нужно целиком воздержаться от продуктов, оказывающих лишнюю нагрузку и без того слабую печень, в частности, от таких:
- алкоголя;
- жирного;
- острого.
Можно подытожить, что желтуха у взрослых людей – это распространенное явление, которое связано с большим количеством заболеваний, для них характерны разные симптомы и причины.
При таких симптомах, как появление желтых очагов на коже и боли в правом подреберье нужно немедленно обращаться к врачу, так как они в большинстве случаев свидетельствуют о наличии той или иной формы заболевания. Чем раньше вы обратитесь, тем быстрее избавитесь от недуга и сможете избежать более серьезных последствий для своего организма.
как определить, симптомы, признаки, причины, профилактика, диагностика, последствия
Слово «желтуха» известно практически всем. Однако не все знают, что это не болезнь, а лишь комплекс симптомов, указывающих на существующие в организме проблемы. Главным, а иногда единственным проявлением основного заболевания могут стать именно пожелтевшие язык, глазные белки и кожа. В зависимости от причины, вызвавшей изменение цвета белков глаз и кожных покровов, назначается и проводится лечение больного.
Заболевание возникает как у взрослых, так и у детей. Если появилось подозрение на желтушный синдром, то нужно сразу же обратиться к врачу и сдать необходимые анализы.
Почему человек желтеет
Одно из проявлений желтухи – пожелтевшие глазные белки
Одним из компонентов крови являются эритроциты. Они выполняют много функций, главными из которых признаются перенос кислорода и углекислого газа. Нормальный жизненный цикл эритроцита укладывается в 120 дней. Во время распада эритроцитов выделяется билирубин — пигмент, который имеет желтоватый оттенок и повышенную токсичность. Попадая в печень, он вступает в реакцию с глюкуроновой кислотой, становится растворимым (связанным) и неопасным для человека. Через желчные протоки в составе желчи пигмент выходит из печени, поступает в кишечник и выводится из него вместе с калом и мочой.
Если процесс выведения билирубина на каком-либо этапе нарушается, то он повторно всасывается в кровь. Это и вызывает пожелтение белков и кожи. Такова патофизиология желтушного синдрома. Изменение окраски различных частей тела человека возникает, если в крови появляется больше билирубина.
Синдром желтухи — это накопление в крови и тканях чрезмерного количества билирубина, которое проявляется в желтушности кожи, склер и слизистых.
Типы и виды желтухи
Выделяется два типа желтухи — истинная и ложная. Истинная связана с изменением количества билирубина, присутствует постоянная окраска кожи и белков глаз. Желтым становится язык с нижней стороны. Ложный тип возникает из-за накапливания в коже каротина или употребления ряда лекарств. Распознать псевдожелтуху можно по желтой коже, но белым глазным яблокам — в этом случае они никогда не окрашиваются.
Желтушность кожи
Истинная желтуха имеет 3 вида:
- Надпеченочная — связана с чрезмерным распадом эритроцитов
- Печеночная — возникает из-за дисфункции печени, то есть ее неспособности связать билирубин с глюкуроновой кислотой
- Подпеченочная — связана с препятствиями на пути отхождения желчи
Выделяются специфические причины и признаки желтухи для каждого вида, при этом ни один отдельно взятый тест для определения ее формы не даст 100%-го результата. Необходима комплексная диагностика, которая включает следующие меры: делаются лабораторные анализы — общее исследование крови и биохимия, проводится инструментальное обследование, берутся образцы тканей для биопсии.
Надпеченочная форма
При ускоренном распаде эритроцитов печень не в состоянии справится с переработкой желтого пигмента. Эта форма еще называется гемолитической. Она возникает из-за врожденных или приобретенных болезней крови, то есть причиной является гемолитическая анемия. Такое состояние может вызвать малярия, сепсис, переливание несовместимой крови, отравление ядами, лучевая болезнь. Клиника заболевания имеет следующие особенности:
- Кожа, язык и белки глаз имеют лимонный цвет в то время, как остальные покровы остаются бледными
- Увеличение селезенки приводит к болям в левом подреберье
- Темно-коричневый стул
Диагностика включает в себя проведение печеночных проб, которые при данном состоянии показывают нормальное функционирование печени и желчных протоков. Анализы крови демонстрируют существенное увеличение несвязанного (свободного) билирубина до 35-80 мкмоль/л и укороченное время жизни эритроцитов.
Рекомендуем почитать:
Анализы крови
Печеночноклеточная форма
Связана непосредственно с функционированием печени. Гепатиты вирусные и алкогольные, цирроз, рак, лекарственные поражения — это основные причины воспаления печени, при этом инфекционные поражения являются самыми распространенными. Вирусный гепатит и желтуха часто становятся синонимами, хотя это неправильно. При гепатите, помимо желтого цвета кожи и глаз, существуют и другие критерии.
Признаки желтухи с поражениями печени это:
- Кожа цвета яичного желтка
- Боли в области печени, то есть в правом подреберье
- Светлый стул
- Темная моча
- Тошнота, привкус горечи, потеря аппетита
Клиника может отличаться в зависимости от причины заболевания. Например, преджелтушное состояние при вирусном гепатите начинается с повышения температуры до 39 градусов, ломоты костей, тошноты. Могут появиться понос, озноб, головная боль, кожный зуд. Позже обнаруживается потемнение мочи, к которому присоединяется пожелтение покровов. Желтушность держится 10-14 дней, иногда месяц.
При диагностике биохимия крови выдает разные показатели связанного и несвязанного билирубина при разных основных заболеваниях, на основе чего определяется, каким фактором вызвано поражение. Лечение проводится медикаментозное — принимаются гепатопротекторы, спазмолитики, антибиотики. При запущенных случаях рассматривается хирургическое вмешательство.
Подпеченочная форма
Подпеченочной желтухой называют такое состояние, когда пигмент не попадает в кишечник из-за механических препятствий. Помимо камней, оттоку желчи могут препятствовать паразиты, раковая опухоль печени, головки поджелудочной, хроническое воспаление поджелудочной, кисты, метастазы.
Механическая желтуха симптомы имеет следующие:
- Желтушные кожные покровы, склеры, слизистые с оттенком в зелень
- Острый приступ боли в области печенки в момент закупорки желчного протока
- Из-за воспалительного процесса повышается температура
- Возникает зуд кожи, так как в кровь всасываются желчные соли
- Моча окрашивается в цвет пива, имеет пену
- Стул теряет цвет
Особое внимание обращается на кожный зуд. Он становится самым первым признаком развивающихся проблем и носит упорный характер. Если происходит постепенное сдавливание желчных протоков, то желтушность тоже нарастает постепенно. Когда причины кроются в развитии опухолевых заболеваний, то развитие желтушного синдрома происходит медленно.
Диагностика включает проведение печеночных проб. В начале заболевания тест не показывает никаких нарушений. Чтобы определить, как работает тот или иной орган, отвечающий за выведение желчи, применяются УЗИ, МРТ, компьютерная томография, эзофагогастродуоденоскопия (ЭГДС) и другие методы. Обязательными являются лабораторные исследования крови — клинический анализ и биохимия.
Лечение направлено на ликвидацию препятствий для оттока желчи. Желтуха по времени лечится столько, сколько требуется для ликвидации застойных явлений.
Детская желтуха
У ребенка может быть выявлена любая форма желтухи. При изменении цвета кожи и белков глаз дети любого возраста должны быть показаны врачу. Отдельно выделяется желтушный синдром новорожденных. Его характеризуют 2 формы:
Рекомендуем почитать:
Желтушный синдром новорожденных
- Физиологическая
- ГБН — гемолитическая болезнь новорожденных
Физиологическая форма
Бывает у детей из-за незрелости печеночной ткани. Такое явление наблюдается у многих малышей, развитие которых находится в норме и которые родились в положенный срок. Мамы могут заметить пожелтение кожи на 3-ий день после рождения ребенка, то есть еще находясь в роддоме. При этом аппетит у малыша не снижается и никаких признаков беспокойства ребенок не проявляет. Длится желтушка 2 недели, проходит без лечения по мере развития печенки. Выписка из роддома осуществляется в положенный срок. Чтобы клетки созрели быстрее может быть назначена фототерапия, когда ребенок помещается под флюоресцентную лампу. Сеансы проводятся пару дней.
Подозрение на затяжную форму возникает, если через 2 недели степень желтизны не снижается. Эта ситуация требует тщательного обследования ребенка и выяснения причин. Обращаться нужно к педиатру, который знает, как определить желтуху — доктор проведет осмотр ребенка, назначит комплексное обследование малыша и пропишет необходимое лечение.
Если ребенок родился с нормальным цветом кожи и начал желтеть уже после выписки из роддома, то это серьезный повод немедленно обратиться к врачу.
Гемолитическое поражение новорожденных
Заболевание регистрируется у 0,6% детей. Возникает из-за несовместимости резус-факторов или групп крови мамы и ребенка. В этом случае билирубин не усваивается детским организмом и причиняет порою непоправимый вред нервной системе малыша. Поражение мозга вызывает ядерная форма желтухи, которая может начаться и у доношенных, и у недоношенных младенцев.
Заподозрить ГБН можно, если:
- Ранее рожденным детям уже ставился этот диагноз
- Появилось пожелтение ребенка в первые дни после рождения
- Существует несовместимость между группами крови и резус-факторами ребенка и мамы
- Фототерапия не дает положительного результата
Диагностика ГБН возможна сразу после появления ребенка на свет. Грамотное и своевременное лечение, одним из этапов которого может стать переливание крови, позволит избежать серьезных последствий для детского организма. Тяжелая степень ГБН часто заканчивается летальным исходом.
Чем опасен желтушный синдром
Желтуха является лишь симптомом. Все болезни, которые провоцируют окрашивание кожи и слизистых в желтый цвет, требуют своевременного лечения. Не совсем корректно говорить о том, чем опасна желтуха, потому что по-настоящему опасны заболевания ее вызывающие. Однако следует напомнить, что билирубин является токсичным веществом, поэтому его избыток провоцирует проблемы с психикой и нервной системой. Последствия для детей — серьезные нарушения мозга при ядерной форме и отставание в развитии.
Как уберечься от желтухи
Одной из самых частых причин возникновения желтухи является вирусный гепатит. Профилактика желтухи заключается в профилактике этого заболевания. Необходимо чаще мыть руки, не есть в вызывающих сомнение местах общественного питания, тщательно мыть овощи и фрукты. Нельзя принимать пищу из одной посуды с болеющим гепатитом человеком. Следует избегать незащищенных половых контактов. Инфекционный гепатит передается даже при поцелуях. Вакцинация поможет уменьшить риск заболевания гепатитом.
Здоровый образ жизни и разумная диета позволят снизить риск развития механической формы. Чтобы исключить появление алкогольного гепатита, нужно не злоупотреблять спиртосодержащими напитками.
При своевременном и правильном лечении, соблюдении больным всех предписаний врача желтуха проходит, а кожа и слизистые приобретают естественный оттенок.
симптомы у взрослых, как передается от человека к человеку, диангостика и лечение
Желтухой называется заболевание, которое просто невозможно не заметить. Признаки желтухи, как говорится, будут налицо: у больного желтеет кожа, белки глаз и слизистые оболочки. Это можно объяснить тем, что в результате некоторых патологических нарушений в организме накапливается билирубин.
Общее описание болезни
В нормальном состоянии билирубин, вырабатываемый селезенкой, участвует в обменных процессах организма. Когда обменная цепочка нарушается, билирубин скапливается в крови, что со временем проявляется в виде желтого оттенка кожи и слизистых. Также наблюдается нарушение оттока желчи и недостаточность печеночной функции.
Желтуха считается распространенным заболеванием, но в основном имеется в виду вирусная форма. Этой болезнью легко заразиться. Чтобы избежать этого, необходимо соблюдать осторожность и знать, как передается желтуха от человека к человеку.
Под названием этого заболевания чаще всего подразумевается болезнь Боткина, или же гепатит А. Для этого заболевания характерно нарушение функциональности печени, а также большое скопление токсинов в крови. Но в качестве желтухи могут выступать и другие гепатиты, например, гепатиты группы B и C, а также бактериальная, токсическая, лекарственная и аутоиммунная формы заболевания.
Симптомы и признаки заболевания
Первые признаки желтухи у взрослых будут зависеть от основного вида болезни. Клиническая картина выглядит следующим образом:
- Пожелтение кожного покрова.
- Увеличение печени и селезенки.
- Повышенное содержание эритроцитов при анализе крови.
- Образование венозной сетки в районе живота.
- Появление аллергических высыпаний на кожном покрове, которые сопровождаются сильным зудом.
- Темная моча.
- Сероватый оттенок кала.
- Приступообразная или постоянная тянущая боль под ребрами справа.
- Отсутствие аппетита.
Главные предпосылки
Желтуха любого типа является не самостоятельным заболеванием, а следствием или же попутно образующимся нарушением в человеческом организме. Толчками к развитию заболевания выступают:
- Злокачественные или доброкачественные образования в печени.
- Врождённые нарушения в строении желчевыводящих путей.
- Заражения паразитическими микроорганизмами.
- Патологические процессы в желчном пузыре и печени.
- Различные осложнения после хирургических вмешательств.
- Длительный прием некоторых лекарственных средств.
Знания об опасности желтухи, как можно заразиться ею, необходимы для того, чтобы максимально оградить себя от этой патологии. Предупрежден — значит, вооружен. Итак, основными путями заражения являются:
- Члены семьи, которые уже имеют это заболевание.
- Половые отношения с человеком, который является носителем вируса или болеет желтухой.
- Нахождение в регионе с высоким процентом заболевания.
- Употребление наркотических веществ.
Можно констатировать, что заразна желтуха у взрослых при определенных обстоятельствах. Но ни одна из ее форм не передается воздушно-капельным путем, поэтому при простом общении с больным заболеть ею невозможно.
Основные виды желтухи
Главная особенность желтухи заключается в том, что лечить ее необходимо по-разному, в зависимости от продолжительности и интенсивности этого заболевания. Так как существует множество факторов, способных спровоцировать болезнь, патология может принять самую разнообразную форму. Различные виды желтухи лечатся и диагностируются по-разному. Инкубационный период у мужчин и женщин тоже будет зависеть от формы болезни.
Конъюгационная
Диагностируется у младенцев, так как их обменные процессы еще находятся на стадии развития. По этой причине могут наблюдаться отклонения от нормы. Но такой вид желтухи может возникнуть и у взрослых людей, если будет наблюдаться длительное воздействие на печень, например, некоторых медикаментозных средств. Этот вид заболевания может выступать и следствием врождённых аномалий человеческого организма.
Гемолитическая
Не является самостоятельным заболеванием. Этот вид развивается как следствие патологии, провоцирующей разрушение эритроцитов при сложном выводе билирубина из человеческого организма. Причины такого вида желтухи могут быть следующими:
- Злокачественная опухоль и лимфосаркома.
- Лимфолейкоз, заболевание системы кроветворения, которое характеризуется накоплением в печени, крови, селезенки патологически измененных лимфоцитов.
- Сниженное содержание гемоглобина в крови и анемия.
- Длительный прием некоторых медикаментозных средств, особенно тех, которые влияют на работу печени.
- Тропическая малярия, представляющая собой группу заболеваний, возбудителями которых являются паразитические микроорганизмы. Характерными признаками заражения выступают увеличение селезенки и увеличение печени.
Паренхиматозная
Поражает печеночные ткани. При этом клетки печени перестают работать нормально. По мере развития этого вида заболевания клетки меняют свою структуру, что также сказывается на работоспособности печени. В основном паренхиматозная желтуха развивается при имеющемся циррозе печени, вирусном гепатите. Основные симптомы этой формы заболевания напоминают стандартные признаки: кожа приобретает желтый оттенок (или красноватый), печень увеличивается в размере. На теле образовываются сосудистые звездочки.
Так как этот вид заболевания поражает клетки печени, лечение должно быть направлено на остановку и замедление процессов их перерождения. При обращении к специалисту сразу после проявления симптомов прогноз будет благоприятным.
Печеночная
Имеет ряд своих разновидностей. Они будут зависеть от основной причины развития болезни. Возможные предпосылки:
- Цирроз.
- Вирусные гепатиты.
- Медикаментозная интоксикация печени.
- Гепатиты, которые возникли в результате злоупотребления алкоголем.
- Злокачественные образования в печени.
Признаками этот вида заболевания являются:
- Желтоватый оттенок кожи.
- Потеря аппетита.
- Тошнота.
- Сероватый оттенок кала.
- Боли справа под ребрами.
- Темная моча.
Лечение желтухи такого типа должно назначаться только после выявления причины ее развития. Обычно печёночная желтуха и заболевания, которые спровоцировали ее развитие, лечатся вместе. Чаще всего прогноз бывает положительным.
Механическая
Характеризуется нарушением оттока желчи в той или иной степени. Если же затруднённое движение желчи вызывается имеющимися в протоках камнями, то такой вид желтухи признано считать доброкачественным. Лечение происходит методом удаления камней.
Но существует механическая желтуха и более опасного типа. Если движению желчи мешают злокачественные образования, то должно проводиться оперативное вмешательство, которое направлено на нормализацию количества желчи, поступающей тонкий кишечник. Это заболевание может протекать очень остро. Острота заболевания будет зависеть от того, насколько сильно перекрыты желчные протоки. Если будут отсутствовать немедленные меры, то этот тип желтухи может представлять угрозу для жизни человека.
Разновидности недуга у детей
Физиологическая желтуха встречается у новорожденных детей, если у них имеются проблемы с адаптацией к новой окружающей среде. Кроме этого, причины болезни могут быть связаны с не полностью развитой системой обмена билирубина и веществ. Чаще всего физиологической желтухой болеют недоношенные и слабые дети. Заболевание проявляется в виде желтушности кожных покровов и слизистых. Параллельно с этим у ребенка наблюдается сонливость.
Неонатальная желтуха (желтушка) также наблюдается у новорождённых детей. Этот тип характеризуется быстрым повышением концентрации в крови билирубина. Развивается болезнь сразу после рождения, неся при этом опасность для развития мозга. По этой причине лечение должно быть быстрым и эффективным.
Методы диагностики
При появлении первых признаков желтухи, даже если они в небольшой степени похожи на описанные выше, необходимо немедленно обратиться к специалисту. При своевременном обращении патология устранится довольно быстро, не нанося потери качеству жизни. Для выявления точного диагноза должны проводиться следующие исследования:
- Общий анализ крови и анализ на биохимию.
- Анализ крови на билирубин.
- Биопсия печени, при помощи которой определяется причина болезни и степень поражения этого органа.
- Обследование печени с целью определения степени функциональности.
Особенности терапевтического лечения
Схема лечения желтухи должна назначаться строго специалистом после общего обследования и выявления возможных причин развития болезни. Для каждой формы существуют собственные методы лечения.
Обычно проводится консервативное лечение. Хирургия применяется только лишь в случаях запущенности болезни, что влечет трансплантацию органа. Обычное терапевтическое лечение заключается в приёме следующих медикаментозных средств и препаратов:
- Стероиды.
- Антигистаминные средства.
- Фототерапия, представляющая собой методику лечения тканей воздействием на них световыми волнами различной длины.
- Плазмаферез, представляющий собой методику очищения крови способом фильтрации.
- Соблюдение строгой диеты.
- Если наблюдается аутоиммунная желтуха, то проводится курс лечения кортикостероидами.
Вышеописанные мероприятия направлены на:
- Предупреждение развития цирроза печени.
- Восстановление и сохранение функциональности печени.
- Ограждение здоровых людей от заражения вирусными формами болезни.
Одно из главных условий благополучного излечения заключается в своевременном обращении к специалисту. Нельзя давать патологическому процессу развития настолько, что разрушение тканей органа будет необратимым последствием. В таких случаях проводится трансплантация органа.
При заболевании гепатита A в основном происходит самоизлечение организма. Специалист назначает препараты и лекарства, которые помогут протекающим в теле человека восстановительным процессам. Сюда можно отнести вывод токсинов, снижение уровня вредных веществ. Назначаются следующие препараты:
- Гепатопротекторы для скорейшего восстановления функции печени.
- Витамины и глюкоза.
- Спазмолитики.
Успешность лечения желтухи будет зависеть от пациента, а также от точного следования рекомендациям специалистов.
Печень является единственным органом, функциональность которого при регулярном и правильном лечении и очищении может восстановиться практически до нормального состояния. Необходимо самостоятельно помогать своему здоровью, соблюдая предписание специалиста. Лекарства надо принимать необходимое количество времени и в указанных дозировках.
Питание в период лечения
Врач также порекомендует схему питания, которая помогает снижать нагрузку на печень, диета при этом будет питательной, полезной и калорийной. Основные правила питания заключаются в следующем:
- В рационе должно присутствовать большое количество белковой пищи: рыба, мясо, яйца, птица, молочная продукция. Благодаря этому, организм насытится белком, который считается строительным материалом для восстановительных процессов. Также такой рацион обогатит организм микроэлементами, витаминами и железом. Если употреблять печень, это обеспечит необходимое количество фолиевой кислоты, необходимой для кроветворения.
- Для печени являются полезными сухофрукты, особенно курага. Из них можно варить компот.
- Хлеб рекомендуется употреблять зачерствевший.
- Непременной частью диеты для печени являются овощи. Их можно употреблять как в отварном, так и в сыром виде.
- Необходимо отказаться от алкоголя, жареных и жирных блюд, пряностей и острых приправ.
- Есть при этом необходимо небольшими порциями, несколько раз в сутки.
Существует множество диет и специальных рационов, которые помогут создать для печени идеальные условия для восстановления.
Надо помнить о том, что возможно заразиться желтухой повторно. Причем второй раз недуг протекает сложнее. Поэтому необходимо обращать внимание на первые же симптомы, отклоняющиеся от нормы. Не надо лениться посетить врача. Ведь в противном случае больной может даже умереть.
Originally posted 2018-07-04 12:55:51.
Желтуха у взрослых — причины, симптомы, диагностика и лечение | Заболевания и лечение
Желтуха — это состояние, при котором кожа и склеры человека приобретают желтоватый оттенок из-за избытка билирубина в крови (гипербилирубина). Это состояние также известно как желтуха, при которой жидкости организма также могут пожелтеть. Слегка повышенный уровень билирубина приводит к пожелтению кожи; где очень высокий уровень может привести к коричневому оттенку. Нормальный уровень билирубина в сыворотке крови находится между 0.2 мг / дл и 1,2 мг / дл (миллиграммы на децилитр). Считается, что у человека желтуха, когда уровень билирубина в крови превышает 2,5–3 мг / дл. Желтуха у взрослых может быть вызвана множеством заболеваний, некоторые из которых могут быть довольно серьезными и даже опасными для жизни. Человеку, страдающему желтухой, необходимо пройти комплексную медицинскую диагностику, чтобы определить тип желтухи, чтобы врач мог выбрать правильный путь лечения.
Роль билирубина в желтухе
Чтобы понять желтуху, ее причины, типы и лечение, мы должны сначала понять функцию билирубина.Билирубин — это вещество или продукт жизнедеятельности желтого цвета, который остается после удаления железа из гемоглобина. Когда в крови присутствует избыток билирубина, он может проникать в окружающие ткани. Печень помогает отфильтровывать продукты жизнедеятельности, такие как билирубин, из крови. Как только билирубин попадает в печень, другие химические вещества присоединяются к нему и создают конъюгированный билирубин, который образует желчь и затем выводится из организма.
Типы желтухи
Существуют три типа желтухи, которые классифицируются в зависимости от того, что нарушает нормальное удаление билирубина из организма.
Предпеченочная желтуха:
Этот тип желтухи вызывается такими состояниями, как серповидно-клеточная анемия и гемолитическая анемия. В этих условиях нарушение происходит до того, как билирубин переместится из крови в печень.
Внутрипеченочная желтуха:
Этот тип желтухи также известен как гепатоцеллюлярная желтуха. В этом случае нарушение происходит внутри печени. Это вызвано такими состояниями, как цирроз, синдром Жильбера и т. Д.
Постпеченочная желтуха:
Также известная как механическая желтуха, в этом состоянии нарушение препятствует оттоку желчи из желчного пузыря. Это вызвано желчными камнями, опухолями или непроходимостью желчных протоков.
Причины желтухи
Желтуха — это скорее признак основного заболевания, чем болезнь. Вот некоторые из основных причин желтухи:
Острое воспаление печени:
Это состояние может нарушить способность печени конъюгировать и выделять билирубин, вызывая накопление билирубина.
Воспаление желчных протоков:
Может препятствовать секреции желчи и выведению билирубина из крови, вызывая желтуху.
Обструкция желчного протока:
Препятствует выведению билирубина печенью и приводит к гипербилирубину.
Гемолитическая анемия:
In при этом состоянии большие количества эритроцитов расщепляются, что приводит к увеличению выработки билирубина
Синдром Гилберта:
Это наследственное состояние, которое разрушает способность ферментов обрабатывать выведение желчи
Холестаз:
Это состояние, при котором прекращается отток желчи из печени.Желчь, содержащая конъюгированный билирубин, накапливается в печени, а не выводится из организма.
Симптомы желтухи
Общие симптомы желтухи у взрослых включают:
- Пожелтение кожи и белков глаз (склер)
- Пожелтение слизистой оболочки рта и носа
- Темный цвет моча
- Палер кал
- Лихорадка
- Озноб
- Боль в животе
- Зуд (зуд)
- Похудание
- Усталость
Диагноз желтухи
Диагноз желтухи ставится на основании истории болезни пациента и физического осмотра .Некоторые из тестов на желтуху включают:
Тест на билирубин:
Высокие уровни неконъюгированного билирубина по отношению к уровню конъюгированного билирубина указывают на ускоренное разрушение эритроцитов.
Полный анализ крови (CBC):
Этот тест измеряет уровни эритроцитов, лейкоцитов и тромбоцитов в образце крови.
Полный LFT:
Полный LFT включает билирубин (общий, прямой и непрямой), SGPT SGOT, GGT, сывороточный белок, альбумин и т. Д.При желтухе печени, которая чаще всего возникает из-за гепатита, SGPT и SGOT заметно повышаются.
Если гепатит вызван алкоголем, GGT будет повышен при снижении уровней белка и альбумина.
Другие полезные тесты: определение HAV (вирус гепатита A), HBsAg, HVC (вирус гепатита C) и HEV (вирус гепатита E).
Магнитно-резонансная томография (МРТ)
Он используется для определения местоположения обструкции желчных протоков, а также причины обструкции.
Ультразвук:
Он особенно полезен для выявления камней в желчном пузыре, опухолей и расширенных желчных протоков.
Компьютерная томография (КТ) — используется для выявления опухолей и расширенных желчных протоков.
Эндоскопическая ретроградная холангиопанкреатография (ERCP):
Этот визуализирующий тест используется для определения причины и местоположения обструкции желчных протоков.
Биопсия печени:
Биопсия полезна для проверки жировой ткани печени, воспаления печени, рака и цирроза.
Лечение желтухи
Лечение желтухи зависит от конкретной причины желтухи.Лечение направлено на конкретную причину, а не на саму желтуху.
Предпеченочная желтуха:
Основная цель лечения предпеченочной желтухи — предотвратить быстрое разрушение эритроцитов, вызывающее повышение уровня билирубина в крови. Предпеченочную желтуху, вызванную малярией, можно лечить с помощью лекарств, излечивающих инфекцию. Желтуха, вызванная генетическими заболеваниями крови, такими как талассемия и серповидно-клеточная анемия, лечится заменой эритроцитов.
Внутрипеченочная желтуха:
В случае внутрипеченочной желтухи мало что можно сделать для восстановления уже нанесенного повреждения печени. Цель лечения — предотвратить дальнейшее повреждение печени. Дальнейшее повреждение печени, вызванное такими инфекциями, как вирусный гепатит или железистый гепатит, можно предотвратить с помощью противовирусных препаратов. Повреждения печени, вызванные воздействием алкоголя, можно избежать, сократив и ограничив потребление алкоголя. В случае серьезного поражения печени целесообразным вариантом является пересадка печени.
Постпеченочная желтуха:
Лечение постпеченочной желтухи включает в себя операцию по разблокированию желчного протока. Возможно, потребуется удалить желчный пузырь, часть системы желчных протоков или часть поджелудочной железы, чтобы предотвратить дальнейшую закупорку.
Желтуха — серьезное и потенциально опасное для жизни заболевание, которое требует правильной диагностики и неотложного лечения. Вы ищете опытного специалиста по желтухе в Хайдарабаде? Тогда вы можете связаться с Dr.Сачин Дага, хирург по трансплантации печени и гепатобилиарной системы с 14-летним опытом.
Слово желтуха приходит — Скачать PDF бесплатно
1 СТАТЬЯ НА ОБЛОЖКЕ ПРОБЛЕМНО-ОРИЕНТИРОВАННАЯ ДИАГНОСТИКА Желтуха у взрослого пациента ШОН П. РОШ, М.D., Медицинский колледж Олбани, Олбани, Нью-Йорк. РЕБЕККА КОБОС, доктор медицины, Медицинский факультет Университета Невады, Рино, Невада. Желтуха у взрослого пациента может быть вызвана широким спектром доброкачественных или опасных для жизни заболеваний. Организация дифференциального диагноза по допеченочным, внутрипеченочным и постпеченочным причинам может помочь сделать обследование более управляемым. Предпеченочные причины желтухи включают гемолиз и рассасывание гематомы, что приводит к повышению уровня неконъюгированного (непрямого) билирубина. Внутрипеченочные нарушения могут приводить к неконъюгированной или конъюгированной гипербилирубинемии.Уровень конъюгированного (прямого) билирубина часто повышается из-за алкоголя, инфекционного гепатита, реакций на лекарства и аутоиммунных заболеваний. Постпеченочные расстройства также могут вызывать конъюгированную гипербилирубинемию. Образование камней в желчном пузыре — наиболее распространенный и доброкачественный постпеченочный процесс, вызывающий желтуху; однако дифференциальный диагноз также включает серьезные состояния, такие как инфекция желчных путей, панкреатит и злокачественные новообразования. Лабораторное обследование следует начинать с анализа мочи на билирубин, который указывает на наличие конъюгированной гипербилирубинемии.Если общий анализ крови и начальные тесты на функцию печени и инфекционный гепатит не выявляют, обследование обычно переходит к визуализации брюшной полости с помощью УЗИ или компьютерной томографии. В некоторых случаях для постановки диагноза могут потребоваться более инвазивные процедуры, такие как холангиография или биопсия печени. (Am Fam Physician 2004; 69: Copyright 2004 Американская академия семейных врачей). Члены различных отделений семейных врачей разрабатывают статьи для проблемно-ориентированной диагностики.Это одна из серии работ факультета семейной и общественной медицины Медицинского колледжа Олбани. Приглашенными координаторами сериала являются Нил К. Митник, D.O., и Мэри Ф. Смит, доктор философии. Слово желтуха происходит от французского слова jaune, что означает желтый. Желтуха — это желтоватое окрашивание кожи, склер и слизистых оболочек билирубином, желто-оранжевым желчным пигментом. Билирубин образуется из продуктов распада гемовых колец, обычно из метаболизированных эритроцитов. Изменение цвета обычно обнаруживается клинически, когда уровень билирубина в сыворотке повышается выше 3 мг на дл (51.3 мкмоль на л). Желтуха — не частая жалоба у взрослых. Если он присутствует, это может указывать на серьезную проблему. В этой статье обсуждается оценка взрослого пациента с желтухой. Системный подход необходим для быстрого выяснения причины, чтобы лечение можно было начать как можно скорее. Патофизиология Классическое определение желтухи — это уровень билирубина в сыворотке выше 2,5–3 мг на дл (от 42,8 до 51,3 мкмоль на л) в сочетании с клинической картиной желтого цвета кожи и склер.Метаболизм билирубина протекает в три фазы: препеченочный, внутрипеченочный и постпеченочный. Дисфункция на любой из этих фаз может привести к желтухе. ПРЕДГЕПАТИЧЕСКАЯ ФАЗА В результате метаболизма гема человеческий организм вырабатывает около 4 мг билирубина на кг в день. Примерно 80 процентов гемовой составляющей образуется в результате катаболизма эритроцитов, а оставшиеся 20 процентов являются результатом неэффективного эритропоэза и распада миоглобина и цитохромов мышц. Билирубин переносится из плазмы в печень для конъюгации и выведения.1 ВНУТРИГЕПАТИЧЕСКАЯ ФАЗА Неконъюгированный билирубин не растворим в воде, но растворим в жирах. Следовательно, он может легко преодолеть гематоэнцефалический барьер или проникнуть в плаценту. В гепатоците неконъюгированный билирубин конъюгирован с сахаром через фермент глюкуронозилтрансферазу и затем растворяется в водной желчи. ПОСТЕПАТИЧЕСКАЯ ФАЗА После растворения в желчи билирубин транспортируется по желчным и кистозным путям. Загружен с сайта Американских семейных врачей, авторское право 2004 Американская академия семейных врачей.Для частного некоммерческого использования одним отдельным пользователем веб-сайта. Все остальные права защищены.
2 ТАБЛИЦА 1 Внутрипеченочные причины конъюгированной гипербилирубинемии, протоки входят в желчный пузырь, где они хранятся, или проходят через ампулу Фатера, чтобы попасть в двенадцатиперстную кишку. Внутри кишечника часть билирубина выводится со стулом, а остальная часть метаболизируется кишечной флорой в уробилиногены, а затем реабсорбируется.Большинство уробилиногенов фильтруется из крови почками и выводится с мочой. Небольшой процент уробилиногенов реабсорбируется в кишечнике и выводится с желчью. Клинические проявления желтухи Пациенты с желтухой могут не иметь никаких симптомов (т. Е. Заболевание обнаруживается случайно) или они могут иметь угрожающее жизни состояние. Широкий диапазон возможностей зависит от множества основных причин и от того, быстро или медленно развивается болезнь.Пациенты с острым заболеванием, которое часто вызвано инфекцией, могут обратиться за медицинской помощью из-за лихорадки, озноба, болей в животе и симптомов, похожих на грипп. Для этих пациентов изменение цвета кожи не может быть серьезной проблемой. Пациенты с неинфекционной желтухой могут жаловаться на похудание или кожный зуд. Боль в животе — наиболее частый симптом у пациентов с раком поджелудочной железы или желчных путей. 2 Даже такое неспецифическое явление, как депрессия, может быть жалобой у пациентов с хроническим инфекционным гепатитом и у пациентов с алкоголизмом в анамнезе.3,4 Иногда у пациентов может появиться желтуха и некоторые внепеченочные проявления заболевания печени. Примеры включают пациентов с хроническим гепатитом и гангренозной пиодермией, а также пациентов с острым гепатитом B или C и полиартралгиями. 5-7 Гепатоцеллюлярная болезнь Вирусные инфекции (гепатит A, B и C) Хроническое употребление алкоголя Аутоиммунные нарушения Лекарственные препараты Беременность Парентеральное питание Саркоидоз Синдром Дубина-Джонсона Синдром Ротора Первичный билиарный цирроз печени Первичный склерозирующий холангит Адаптировано с разрешения Pasha TM, Lindor KD.Диагностика и терапия холестатической болезни печени. Med Clin North Am 1996; 80: 996. Дифференциальный диагноз. Желтуха может быть вызвана нарушением любой из трех фаз производства билирубина (таблицы 1 и 2). 8 Псевдожелтуха может возникать при чрезмерном употреблении продуктов, богатых бета-каротином (например, кабачков, дынь и моркови). В отличие от истинной желтухи, каротинемия не приводит к появлению желтухи склеры или повышению уровня билирубина. 8 ПРЕДГЕПАТИЧЕСКИЕ ПРИЧИНЫ Неконъюгированная гипербилирубинемия возникает в результате нарушения необходимой конъюгации билирубина в гепатоцитах.Эта проблема может возникнуть до того, как билирубин попадет в гепатоцит или в клетку печени. Чрезмерный метаболизм гема из-за гемолиза или реабсорбции большой гематомы приводит к значительному увеличению билирубина, который может нарушить процесс конъюгации и привести к состоянию неконъюгированной гипербилирубинемии. 10 Гемолитические анемии обычно приводят к умеренному повышению билирубина, примерно до 5 мг на дл (85,5 мкмоль на л), с клинической желтухой или без нее. Гемолитические анемии возникают в результате ненормального времени выживания эритроцитов.Эти анемии могут возникать из-за мембранных аномалий (например, наследственного сфероцитоза) или ферментативных аномалий (например, дефицита глюкозо-6-фосфатдегидрогеназы). Другая этиология гемолиза включает аутоиммунные нарушения, лекарственные препараты и дефекты в структуре гемоглобина, такие как серповидно-клеточная анемия и талассемии. 11 ИНТРАГЕПАТИЧЕСКИЕ ПРИЧИНЫ Неконъюгированная гипербилирубинемия. Некоторые нарушения метаболизма ферментов влияют на 300 АМЕРИКАНСКИХ СЕМЕЙНЫХ ВРАЧОВ ТОМ 69, НОМЕР 2/15 ЯНВАРЯ 2004 г.
3 ТАБЛИЦА 2 Внепеченочные причины конъюгированной гипербилирубинемии, присущие протоковой системе Камни в желчном пузыре Хирургические стриктуры Инфекция (цитомегаловирус, инфекция Cryptosporidium у пациентов с синдромом приобретенного иммунодефицита) Внутрипеченочные злокачественные новообразования Холангиокарцинома Внешняя опухоль панкреатита с распространением внепеченочной системы из протока Паша ТМ, Линдор К.Д.Диагностика и терапия холестатической болезни печени. Med Clin North Am 1996; 80: 996. процесс конъюгации внутри гепатоцита, тем самым препятствуя полной конъюгации. Существуют различные степени неконъюгированной гипербилирубинемии, в зависимости от тяжести ингибирования ферментов при каждом заболевании. Синдром Гилберта — распространенное доброкачественное наследственное заболевание, которым страдает примерно 5 процентов населения США. 1 Обычно заболевание приводит к умеренному снижению активности фермента глюкуронозилтрансферазы, вызывая увеличение непрямой фракции билирубина в сыворотке крови.Синдром Жильбера обычно является случайной находкой при обычных функциональных тестах печени, когда уровень билирубина немного повышен, а все другие значения функции печени находятся в пределах нормы. Желтуха и дальнейшее повышение уровня билирубина могут возникать в периоды стресса, голодания или болезни. Однако эти изменения обычно временные, и нет необходимости проводить лечение или биопсию печени. 1 Конъюгированная гипербилирубинемия. Преобладающими причинами конъюгированной гипербилирубинемии являются внутрипеченочный холестаз и внепеченочная обструкция желчевыводящих путей, при этом последняя препятствует проникновению билирубина в кишечник.Вирусы, алкоголь и аутоиммунные заболевания — наиболее частые причины гепатита. Внутрипеченочное воспаление нарушает транспорт конъюгированного билирубина и вызывает желтуху. Гепатит А — обычно заболевание, которое проходит самостоятельно, и проявляется острым началом желтухи. Инфекции гепатита B и C часто не вызывают желтуху на начальных этапах, но могут привести к прогрессирующей желтухе, когда хроническая инфекция прогрессирует до цирроза печени. Инфекция вируса Эпштейна-Барра (инфекционный мононуклеоз) иногда вызывает транзиторный гепатит и желтуху, которые проходят по мере исчезновения болезни.1,8 Было показано, что алкоголь влияет на поглощение и секрецию желчных кислот, что приводит к холестазу. Хроническое употребление алкоголя может привести к ожирению печени (стеатозу), гепатиту и циррозу с различной степенью желтухи. Жирная печень, наиболее частая патологическая находка печени, обычно приводит к легким симптомам без желтухи, но иногда прогрессирует до цирроза. Гепатит, вторичный по отношению к употреблению алкоголя, обычно проявляется острым началом желтухи и более серьезными симптомами. На некроз клеток печени указывает высокий уровень трансаминаз печени в сыворотке крови.12 Аутоиммунный гепатит традиционно считался заболеванием, поражающим молодых людей, особенно женщин. Однако недавние данные подтверждают необходимость рассмотрения этого диагноза у пожилых пациентов с острым желтушным гепатитом. 13 Двумя серьезными аутоиммунными заболеваниями, которые напрямую влияют на билиарную систему, не вызывая серьезного гепатита, являются первичный билиарный цирроз и первичный склерозирующий холангит. Первичный билиарный цирроз — редкое прогрессирующее заболевание печени, которое обычно проявляется у женщин среднего возраста.Общие первоначальные жалобы — усталость и зуд, позднее — желтуха. Первичный склерозирующий холангит, еще одно редкое холестатическое заболевание, чаще встречается у мужчин; почти 70 процентов пациентов также страдают воспалительным заболеванием кишечника. Первичный склерозирующий холангит может привести к холангиокарциноме. 8 Желтуха Легкая гипербилирубинемия синдрома Жильбера обычно обнаруживается случайно при обычном тестировании функции печени, но может прогрессировать до желтухи в периоды стресса, голодания или болезни.15 ЯНВАРЯ 2004 ГОДА / ТОМ 69, НОМЕР 2 АМЕРИКАНСКИЙ СЕМЕЙНЫЙ ВРАЧ 301
4 Постпеченочные причины желтухи варьируются от относительно доброкачественных желчных камней до опасных для жизни злокачественных новообразований. Синдром Дубина-Джонсона и синдром Ротора — редкие наследственные метаболические дефекты, которые нарушают транспорт конъюгированного билирубина из гепатоцитов. 8 Доказано, что многие лекарства играют роль в развитии холестатической желтухи.Агентами, классически идентифицируемыми при заболевании печени, вызванном лекарственными препаратами, являются ацетаминофен, пенициллины, пероральные контрацептивы, хлорпромазин (торазин) и эстрогенные или анаболические стероиды. Холестаз может развиться в течение первых нескольких месяцев использования оральных контрацептивов и может привести к желтухе. 14 ПОСТЕПАТИЧЕСКИЕ ПРИЧИНЫ Конъюгированная гипербилирубинемия также может быть результатом проблем, возникающих после конъюгирования билирубина в печени. Эти постпеченочные причины можно разделить на внутреннюю и внешнюю обструкцию системы протоков (таблица 2).8 Холелитиаз, или наличие камней в желчном пузыре, является относительно частой находкой у взрослых пациентов с симптомами обструкции или без них. 15 Обструкция системы желчных протоков может привести к холециститу или воспалению желчного пузыря, а также ШОН П. РОШ, доктор медицины, доцент кафедры семейной и общественной медицины Медицинского колледжа Олбани (штат Нью-Йорк) и заместитель директора семейной практики программа резидентуры в Медицинском центре Олбани. Доктор Рош получил медицинскую степень в Государственном университете Нью-Йорка (SUNY) в Северном Медицинском университете штата Сиракузы.Он закончил ординатуру по семейной медицине и работал главным ординатором в Медицинском центре Олбани. РЕБЕККА КОБОС, доктор медицины, доцент кафедры семейной и общественной медицины Медицинской школы Университета Невады в Рино. Доктор Кобос получила медицинскую степень в Медицинском университете SUNY Upstate. Она прошла ординатуру по семейной медицине в Медицинском центре Олбани, где работала главным ординатором. Адресная корреспонденция Шону П. Рошу, доктору медицины, кафедра семейной и общественной медицины, Медицинский колледж Олбани, 2 Клара Бартон, доктор., Олбани, штат Нью-Йорк Отпечатки у авторов не предоставляются. холангит или инфекция. Клинически холангит диагностируется по классическим симптомам лихорадки, боли и желтухи, известным как триада Шарко. Холангит чаще всего возникает из-за пораженного желчного камня. 16 Ретинированные камни в желчном пузыре обычно требуют холецистэктомии или эндоскопического удаления, в зависимости от расположения камня. У пациентов с послеоперационной желтухой следует учитывать стриктуры желчных протоков и инфекции. 10,16 Опухоли желчных путей — редкие, но серьезные причины постпеченочной желтухи.Рак желчного пузыря обычно проявляется желтухой, гепатомегалией и образованием в правом верхнем квадранте (признак Курвуазье). Показатели выживаемости в зависимости от стадии опухоли колеблются от 2 до 85 процентов. Другой рак билиарной системы, холангиокарцинома, обычно проявляется желтухой, зудом, потерей веса и болями в животе. На его долю приходится примерно 25 процентов случаев рака печени и желчевыводящих путей, и он связан с примерно 50-процентной выживаемостью. 16 Желтуха также может возникнуть вторично по отношению к панкреатиту.Наиболее частые причины панкреатита — камни в желчном пузыре и употребление алкоголя. Желчные камни являются причиной более чем половины случаев острого панкреатита, который вызван обструкцией общего протока, дренирующего желчевыводящие пути и панкреатическую систему. 15 Даже без закупорки протока камнем панкреатит может привести к вторичному сдавлению желчных протоков из-за отека поджелудочной железы. 12 Физикальное обследование Медицинское обследование должно быть сосредоточено в первую очередь на признаках заболевания печени, отличных от желтухи, включая синяки, паучьи ангиомы, гинекомастию, атрофию яичек и ладонную эритему.Важно обследовать брюшную полость, чтобы оценить размер и болезненность печени. Также следует отметить наличие или отсутствие асцита. Оценка Первоначальное обследование пациента с желтухой зависит от того, является ли гипербилирубинемия конъюгированной (прямой) или неконъюгированной. 302 АМЕРИКАНСКИЙ СЕМЕЙНЫЙ ВРАЧ ТОМ 69, НОМЕР 2/15 ЯНВАРЯ 2004 г.
5 Желтуха Клиническая желтуха у взрослых Проверьте общий анализ мочи; измерить уровень общего и прямого билирубина в сыворотке.закрытый (непрямой). Положительный анализ мочи на билирубин указывает на наличие конъюгированной билирубинемии. Конъюгированный билирубин растворим в воде и поэтому может выводиться с мочой. Результаты анализа мочи должны быть подтверждены измерениями общего и прямого билирубина в сыворотке крови (рис. 1). ТЕСТИРОВАНИЕ СЫВОРОТКИ Тестирование сыворотки первой линии у пациента с желтухой должно включать полный анализ крови (CBC) и определение билирубина (общий и прямой фракции), аспартаттрансаминазы (AST), аланинтрансаминазы (ALT), -глутамилтранспептидазы и уровни щелочной фосфатазы.Общий анализ крови полезен для обнаружения гемолиза, на который указывает наличие сломанных эритроцитов (шистоцитов) и повышенного содержания ретикулоцитов в мазке. АСТ и АЛТ являются маркерами гепатоцеллюлярного повреждения. Они могут быть менее полезными для пациентов с хроническим заболеванием печени, потому что уровни могут быть нормальными или незначительно повышенными, когда паренхимы печени осталось мало для повреждения. Острый вирусный гепатит может вызвать повышение уровня АЛТ на несколько тысяч единиц на литр. Уровни выше 10000 Ед на литр обычно наблюдаются у пациентов с острым повреждением печени из другого источника (например,g., лекарства [парацетамол] или ишемия). 17 У пациентов с острым алкогольным гепатитом уровни АСТ и АЛТ повышаются до нескольких сотен единиц на литр. При повреждении, вызванном алкоголем, отношение AST к ALT обычно больше 1, тогда как инфекционные причины гепатита обычно вызывают большее повышение ALT, чем AST. 18 Щелочная фосфатаза и -глутамилтрансфераза являются маркерами холестаза. По мере прогрессирования обструкции желчи уровни этих двух маркеров повышаются в несколько раз выше нормы. 17 В зависимости от результатов начальных тестов могут потребоваться дальнейшие тесты сыворотки или визуализирующие исследования.Исследования сыворотки второй линии могут включать тесты на антитела IgM к гепатиту А, поверхностный антиген и ядро гепатита В. Все тесты в норме. Ищите псевдожелтуху. Высокое потребление овощей. Внутрипеченочные заболевания (см. Таблицу 1) Моча положительна на билирубин; повышенный уровень общего билирубина и повышенный уровень прямого билирубина Конъюгированная гипербилирубинемия Функциональные тесты печени (AST, ALT, AP, GGT и CBC) Нет очевидного диагноза? Скрининг на гепатиты A, B и C. Диагноз не установлен? Скрининг на аутоиммунные заболевания (ANA, анти-lkm, анти-гладкие мышцы) Если нет очевидного диагноза, УЗИ брюшной полости или КТ внепеченочное заболевание (см. Таблицу 2) По-прежнему нет очевидного диагноза? Рассмотрите возможность холангиографии или биопсии печени.Моча отрицательная на билирубин; повышенный уровень общего билирубина и нормальный уровень прямого билирубина Неконъюгированная гипербилирубинемия Гемолиз, лекарственная токсичность, генетический синдром (синдром Гилберта), гематома. РИСУНОК 1. Алгоритм систематического подхода к взрослому пациенту с желтухой. (AST = аспартаттрансаминаза; ALT = аланинтрансаминаза; AP = щелочная фосфатаза; GGT = -глутамилтрансфераза; CBC = общий анализ крови; ANA = антинуклеарные антитела; anti-lkm = микросомальные антитела печени почек; US = ультразвуковое исследование; CT = компьютерная томография) ЯНВАРЬ 15, 2004 / ТОМ 69, НОМЕР 2 АМЕРИКАНСКИЙ СЕМЕЙНЫЙ ВРАЧ 303
6 Антитела против желтухи, антитела к гепатиту С и аутоиммунные маркеры, такие как антинуклеарные, гладкомышечные и микросомальные антитела печени и почек.Повышенный уровень амилазы подтвердит наличие панкреатита, если это состояние подозревается на основании анамнеза или физического обследования. ИЗОБРАЖЕНИЕ Ультрасонография и компьютерная томография (КТ) полезны для того, чтобы отличить обструктивное поражение от гепатоцеллюлярного заболевания при обследовании пациента с желтухой. Ультрасонография, как правило, назначается в первую очередь из-за его более низкой стоимости, широкой доступности и отсутствия радиационного облучения, что может быть особенно важно для беременных.В то время как ультразвуковое исследование является наиболее чувствительным методом визуализации для обнаружения желчных камней, компьютерная томография может предоставить больше информации о заболеваниях печени и паренхимы поджелудочной железы. Ни один из этих методов не подходит для определения внутрипротоковых камней. 19 Дальнейшая визуализация, которую может сделать гастроэнтеролог или интервенционный радиолог, включает эндоскопическую ретроградную холангиопанкреатографию и чрескожную чреспеченочную холангиографию. БИОПСИЯ ПЕЧЕНИ Биопсия печени дает информацию об архитектуре печени и используется в основном для определения прогноза.Это также может быть полезно для диагностики, если исследования сыворотки и изображения не приводят к точному диагнозу. Биопсия печени может быть особенно полезной при диагностике аутоиммунного гепатита или заболеваний желчевыводящих путей (например, первичного билиарного цирроза, первичного склерозирующего холангита). Пациенты с первичным билиарным циррозом почти всегда имеют антимитохондриальные антитела, и у большинства пациентов с первичным склерозирующим холангитом есть антинейтрофильные цитоплазматические антитела. 8 Риск смертельного кровотечения у пациентов, перенесших чрескожную биопсию печени, равен 0.4 процента, если у них злокачественные новообразования, и 0,04 процента, если у них нет злокачественных заболеваний. 20 Авторы указывают, что у них нет конфликта интересов. Источники финансирования: не сообщается. ЛИТЕРАТУРА 1. Пашанкар Д., Шрайбер Р.А. Желтуха у детей старшего возраста и подростков. Pediatr Rev 2001; 22: Modolell I, Guarner L, Malagelada JR. Капризы клинической картины рака поджелудочной железы и желчных путей. Ann Oncol 1999; 10 (приложение 4): Singh N, Gayowski T, Wagener MM, Marino IR. Уязвимость к психологическому стрессу и депрессии у пациентов с терминальной стадией заболевания печени, вызванной вирусом гепатита С.Clin Transplant 1997; 11 (5 pt 1): Ewusi-Mensah I, Saunders JB, Wodak AD, Murray RM, Williams R. Психиатрическая заболеваемость у пациентов с алкогольной болезнью печени. Br Med J [Clin Res Ed] 1983; 287: Blitz NM, Rudikoff D. Pyoderma gangrenosum. Mt Sinai J Med 2001; 68: Бускила Д. Артрит, связанный с гепатитом С. Curr Opin Rheumatol 2000; 12: Pyrsopoulos NT, Reddy K. Внепеченочные проявления хронического вирусного гепатита. Curr Gastroenterol Rep 2001; 3: Pasha TM, Lindor KD. Диагностика и терапия холестатической болезни печени.Med Clin North Am 1996; 80: Пинто Ф., Могнол Д., Гарбелотто Г., Даннхаузер Д., Грава Г., Санзуол Ф. Каротинодермия: ошибочный диагноз желтухи [на итальянском языке]. Recenti Prog Med 2000; 91: Molina EG, Reddy KR. Послеоперационная желтуха. Clin Liver Dis 1999; 3: Sackey K. Гемолитическая анемия: часть 1. Pediatr Rev 1999; 20: Tung BY, Carithers RL Jr. Холестаз и алкогольная болезнь печени. Clin Liver Dis 1999; 3: Schramm C, Kanzler S, zum Buschenfelde KH, Galle PR, Lohse AW. Аутоиммунный гепатит у пожилых людей.Am J Gastroenterol 2001; 96: Lewis JH. Заболевание печени, вызванное лекарствами. Med Clin North Am 2000; 84:, х. 15. Каллоо А.Н., Канцевой С.В. Желчные камни и желчевыводящие пути. Prim Care 2001; 28:, vii. 16. Кастис К. Заболевания общих желчных путей. Clin Fam Pract 2000; 2: Johnston DE. Особые соображения при интерпретации функциональных проб печени. Am Fam Physician 1999; 59: Коэн Дж. А., Каплан М. М.. Отношение SGOT / SGPT — показатель алкогольной болезни печени. Dig Dis Sci 1979; 24: Pasanen PA, Partanen K, Pikkarainen P, Alhava E, Pirinen A, Janatuinen E.Проспективное исследование, посвященное значению УЗИ, компьютерной томографии и эндоскопической ретроградной холангиопанкреатографии в диагностике не желтухи холестаза. In Vivo 1994; 8: McGill DB, Rakela J, Zinsmeister AR, Ott BJ. Опыт 21 года с обширным кровотечением после чрескожной биопсии печени. Гастроэнтерология 1990; 99: АМЕРИКАНСКИЙ СЕМЕЙНЫЙ ВРАЧ ТОМ 69, НОМЕР 2/15 ЯНВАРЯ 2004 ГОДА
Первые признаки желтухи у взрослых
Желтуха, скорее всего, не болезнь.Это один из симптомов. Этот симптом может, в первую очередь, говорить о поражении печени. Но многие до сих пор утверждают, что это заболевание, возникающее сразу после цирроза печени. Стоит отметить, что желтуха начинает проявляться в зрелом возрасте, а не у молодых. Итак, давайте рассмотрим некоторые факты и способы лечения заболеваний печени, а также поджелудочной железы.
Содержание:
- Как может развиться желтуха у взрослого человека?
- Как по-другому может появиться желтуха у взрослого человека?
- Что может вызвать желтуха?
- Могут ли быть осложнения после желтухи?
- Возможная профилактика
Как может возникнуть желтуха у взрослого человека?
Как упоминалось выше, желтуха не является самостоятельным заболеванием человеческого тела, а всего лишь симптом чего-то, что не так в организме, а именно печени.Итак, можно выделить несколько основных типов заболевания:
- Гемолитическая желтуха
- Печеночная желтуха
- Своеобразная механическая желтуха
Давайте выясним основные признаки, по которым человека нужно насторожить:
- Резкое повышение температуры тела
- Может появиться тошнота, а также головокружение
- Появление боли в подреберье, а именно справа
- Желтый оттенок появляется на глазах, а также на других слизистых оболочках
Если у вас механическая желтуха, то, скорее всего, будет рвота, но не пищей, а желчью.Также характерны острая боль в животе и сильная изжога. Если вы обратитесь к специалисту, то, скорее всего, вам предстоит пройти ультразвуковое исследование, которое покажет увеличение печени.
Как может желтуха у взрослого человека по-другому?
Есть также ряд других симптомов желтухи:
- Сильные боли в суставах
- А также симптомы отравления, а именно токсическое
В качестве неосновных симптомов могут быть заболевания мочеполовой системы:
- Появление камней в почках
- Камни в желчном пузыре
- Почечная недостаточность
- Вирусные инфекции
Могут быть и другие симптомы, для каждого человека они индивидуальны.
Что может вызвать желтуха?
Если говорить о раскисшем заболевании печени, когда появился только такой симптом, как желтуха, то не беспокойтесь. Никаких последствий это не вызовет.
Если желтуха появилась у новорожденного, это может вызвать снижение кровообращения в тканях. Именно это снижение кровообращения вызывает гемолитическую анемию. Заболевание может привести к плохому развитию умственных функций или их замедлению.
Могут ли быть осложнения после желтухи?
Многие заболевания вызывают осложнения в любых органах.Запущенная желтуха вызывает тяжелые нарушения функции печени и желчного пузыря. Билирубин, вырабатываемый организмом, является ядом для организма. А поскольку билирубин вырабатывается в очень большом количестве, это приведет к интоксикации. Кровь загрязняется токсинами.
Возможная профилактика
При проведении профилактики желтухи вы проводите профилактику работы печени и желчного пузыря. Самое простое правило — это личная гигиена. Вы никогда не должны есть продукты, которые не были должным образом очищены, и всегда старайтесь быть готовыми к употреблению.Если у вас есть подозрение на желтуху у партнера, лучше всего практиковать защищенный половой акт.
Также никогда не используйте шприцы, ножницы и другие предметы, которые уже использовались другим человеком.
Если говорить о вакцинации, то наиболее эффективной является вакцина против гепатита, вирусного гепатита. Вирусный гепатит — одна из причин желтухи.
Устранить желтуху не так уж и сложно, но главное вовремя выяснить, почему она возникла.
Таким образом, если вы заметили первые признаки желтухи, то поставить диагноз врачу просто необходимо.Именно специалист определит заболевание, поражающее вашу печень или органы, расположенные по соседству. Если вовремя не обратиться к специалисту, это может привести к серьезным повреждениям ранее перечисленных органов. Так что всегда будьте начеку. Здоровья тебе и не болей!
Желтуха — симптомы, причины и профилактика
Основная причина желтухи — избыток билирубина. Билирубин, ответственный за желтый цвет кожи и глаз при желтухе. Обычно это часть пигмента, выделяемого в результате разложения «отработанных» эритроцитов.
Новорожденные вырабатывают больше билирубина, чем взрослые, потому что эритроциты вырабатываются больше в первые дни жизни. У нормальных людей отфильтрованный билирубин из печени попадает в кишечник. Незрелая печень новорожденного часто не может достаточно быстро вывести билирубин, что приводит к его избытку. Желтуха, вызванная этими нормальными неонатальными состояниями, называется физиологической желтухой и обычно возникает на второй или третий день жизни.
Желтуха часто является результатом основного заболевания, которое вызывает выработку слишком большого количества билирубина или печень избавляется от него должным образом.Оба приводят к отложению билирубина в тканях.
Основные состояния, которые могут вызвать желтуху, включают:
Острый гепатит:
Это может повлиять на способность печени конъюгировать билирубин, что приводит к его накоплению.
Воспаление желчных протоков:
Может препятствовать выведению желчи и выведению билирубина, вызывая желтуху.
Обструкция желчи:
Из-за этого состояния затрудняется избавление от билирубина.
Гемолитическая анемия :
Производство билирубина увеличивается из-за чрезмерного разрушения эритроцитов.
Синдром Гилберта:
Это наследственное заболевание, которое влияет на способность ферментов лечить выведение желчи.
Холестаз:
Отток желчи из печени прерывается холестазом. Конъюгированный билирубин, содержащий желчь, остается в печени, а не выводится из организма.
Желтуха связана с функцией печени.Важно поддерживать здоровье этого жизненно важного органа, придерживаясь сбалансированной диеты, регулярно занимаясь физическими упражнениями и не употребляя больше рекомендованного количества алкоголя.
Иногда у человека может не быть симптомов желтухи, и заболевание может быть обнаружено по ошибке. Выраженность симптомов зависит от первопричин и скорости или медленности развития болезни.
Если у вас кратковременная желтуха (обычно вызванная инфекциями), могут появиться следующие симптомы и признаки:
Если желтуха не вызвана инфекцией, могут возникнуть такие симптомы, как потеря веса или зуд кожи (зуд).Боль в животе — частый симптом, если желтуха возникла из-за рака желчного протока и поджелудочной железы.
. Иногда он может вызвать желтуху при заболевании печени, если:
Хронический гепатит или воспаление печени.
Гангренозная пиодермия (тип кожного заболевания)
Острый гепатит A, B или C
Полиартралгия (воспаление суставов)
Существует три основных типа желтухи:
Гепатоцеллюлярная желтуха:
Гепатоцеллюлярная желтуха вызывается повреждением или заболеванием печени.
Гемолитическое пожелтение:
Гемолитическое пожелтение возникает в результате гемолиза или ускоренной дегенерации эритроцитов, что приводит к увеличению выработки билирубина.
Механическая желтуха:
Механическая желтуха возникает в результате непроходимости желчных протоков. Это предотвращает выход билирубина из печени.
رقان و انگریزی میں ائنڈس کہا جاتا ہے۔ جگر کی بیماریوں کی ایک اہم ترین علامت ہے۔ رقان آنکھوں اور جلد کے لے ہو جانے سے تشخیص کیا جاتا ہے اسی باعث اس و پیلیا بھی کہا جاتا ہے۔ اس کی دیگر علامات میں مسوڑوں اور زبان کی رنگت تبدیل ہو کر پیلل یا سیاہی مائل ہو جانا امل ہیں۔ اس کے علاوہ بھوک کی کمی ، منہ کا تلخ ذائقہ ، لد پر دانے ، کمزوری اور چڑچڑا پن امل ہیں۔ بچوں میں پیدائش کے بعد یرقان کی علامات ظاہر ہو سکتی ہیں۔ اس بیماری ا علاج اور وراک میں احتیاط اس سے نجات دلانے میں معاون ابت ہوتے ہیں۔
Желтуха — это заболевание печени, вызванное чрезмерной выработкой билирубина.Это может произойти из-за повреждения печени или инфекции, например, гепатита. Это также может быть вызвано анемией. Помимо этого, желтуха также может быть результатом проблем с желчным пузырем. Проявляется пожелтением кожи и белков глаз. Моча желтого цвета и изменение цвета стула также являются признаком желтухи. Также могут сопровождать рвота, боль в животе и потеря веса. Детская желтуха возникает из-за того, что в крови ребенка содержится избыток билирубина, желтого пигмента.
Детская желтуха — распространенное заболевание, особенно у детей, родившихся до 38-й недели беременности (недоношенные дети), а также у некоторых детей, находящихся на грудном вскармливании.Детская желтуха обычно возникает из-за того, что печень ребенка еще не созрела для выведения билирубина из крови. У некоторых детей желтуха может быть вызвана основным заболеванием. В редких случаях аномально высокий уровень билирубина в крови может вызвать повреждение головного мозга новорожденного, особенно если существуют определенные факторы риска тяжелой желтухи. Лечение желтухи зависит от ее причины. Желтуху, вызванную анемией, лечат путем увеличения количества железа в крови, тогда как желтуху, вызванную гепатитом, лечат противовирусными или стероидными препаратами.
Является ли желтуха заразным заболеванием?
Главная Заданные вопросы Консультации по вопросам здоровья
(Последнее обновление: 9 сентября 2008 г.)
Взаимодействие с другими людьмиИзвестно, что желтуха является одним из наиболее часто наблюдаемых заболеваний печени и характеризуется пожелтением кожи, а также слизистых оболочек. Это обычно происходит из-за увеличения доли билирубина, который является одним из пигментов желчи, выделяемой печенью.
Некоторые из симптомов желтухи — головные боли, потеря аппетита, сильная слабость, тошнота, сильный запор, а также характерное изменение цвета языка, кожи, глаз, а также мочи. Люди, страдающие желтухой, также могут испытывать тупую боль в области вокруг печени. Одна из других форм желтухи, известная как механическая желтуха, также может быть связана с такими симптомами, как сильный зуд. Одной из причин или причин желтухи у взрослых является непроходимость желчных протоков, которые обычно служат для вывода желчных пигментов и солей в кишечник.
Избыточная желчь, которая имеет тенденцию накапливаться из-за закупорки, затем попадает в кровоток, придавая коже желтоватый оттенок. Обструкция желчных протоков может быть следствием воспаления печени, известного как гепатит, которое обычно вызывается вирусом, или даже из-за образования камней в желчном пузыре. Некоторыми другими причинами желтухи у новорожденных и взрослых являются желтая лихорадка, малярия, брюшной тиф, туберкулез и другие заболевания, которые имеют тенденцию отрицательно влиять на печень.Один из способов вылечить желтуху — это составить и строго соблюдать схему диеты при желтухе, в которой в случае легкой формы желтухи сначала требуется много отдыха и диета, состоящая только из соков, а затем следует придерживаться полностью фруктовой диеты. Время лечения желтухи в таких случаях обычно больше, потому что нужно ждать, пока непроходимость желчных протоков очистится, а вся избыточная желчь окончательно выйдет из системы. Однако один из лучших способов вылечить желтуху — посадить пациента на полностью соковую диету в течение первой недели, пока не начнут исчезать острые симптомы болезни.После этого пациенту может быть разрешено перейти на полностью фруктовую диету в течение следующих пяти дней, по крайней мере, при этом ему следует разрешить трехразовое питание, состоящее из свежих сочных фруктов каждые пять часов.
Наконец, как часть диеты при желтухе, пациента следует перевести на диету с очень легкими углеводами, которая строго исключает жиры и вместо этого богата фруктами и овощами. Человек не должен употреблять в пищу такие продукты, как бобовые и зернобобовые, которые, как известно, разлагаются или ферментируются в нижнем отделе кишечника.Многие люди хотят знать, заразна ли желтуха или они могут заразиться желтухой при физическом контакте или близости. Следует иметь в виду, что желтуха сама по себе не является заразной болезнью, потому что в большинстве случаев желтуха на самом деле является симптомом болезни. Следовательно, если заболевание, приводящее к желтухе, является инфекционным заболеванием, таким как вирусный гепатит А, то гепатит может передаваться от человека к человеку, но не желтуха. Чаще всего желтуха — это просто признак проблемы, связанной с печенью; однако проблемы, связанные с кровью и селезенкой, также могут привести к желтухе.Один из способов предотвратить желтуху или гарантировать, что уровень билирубина в крови не повышается до угрожающей скорости, — это слишком поощрять частое мочеиспускание, выпивая много жидкости в течение дня в виде фруктовых и овощных соков, а также свежих продуктов. питьевая вода. Это очень полезно для избавления от излишков желчных пигментов, которые могут присутствовать в крови. Существует также множество домашних средств от желтухи. Одно из естественных средств лечения желтухи — это выпить рано утром стакан свежего томатного сока вместе с солью и перцем.Точно так же еще одно домашнее средство от желтухи — это растолочь несколько листьев зеленой редьки и извлечь из них сок с помощью тонкой ткани. Человек должен выпить пол-литра этого сока, поскольку он помогает в эффективном опорожнении кишечника, а также вызывает правильный и здоровый аппетит. Также можно защитить поврежденные клетки печени от дальнейшего повреждения, выпивая немного лимонного сока и воды несколько раз в день при желтухе.
Боль в горле или увеличение лимфоузлов обычно вызваны бактериальной или вирусной инфекцией.Существуют такие факторы, как курение, загрязненный воздух, реакция на аллергены, чрезмерное использование гортани, климатические условия и т. Д., Которые могут вызвать боль в горле или опухшие железы. Одна из травяных опухших желез при лечении горла — это использование травы, известной как скользкий вяз. Внутренняя кора скользкого вяза содержит слизь, которая представляет собой гелеобразное вещество, которое, как известно, уменьшает раздражение в горле и в конечном итоге излечивает боль в горле. Еще один способ лечения боли в горле и опухших желез — полоскание горла небольшим количеством соленой воды, которая, как известно, очень эффективна для уменьшения опухоли желез, которая связана с болью в горле.Страдая от боли в горле, можно также побаловать себя вдыханием пара, который не только облегчит боль в горле, но и поможет прочистить заложенный нос.
Еще одно домашнее средство, которое можно использовать как часть опухших желез при лечении горла, — это держать гвоздики в уголках рта и позволить им оставаться во рту в течение нескольких часов. Известно, что соки, которые обычно выделяются из гвоздики, помогают уменьшить болезненность и тем самым обеспечивают облегчение.Точно так же можно приготовить смесь сока листьев базилика и воды и употреблять ее ежедневно, чтобы избавиться от боли в горле.
ответил G R
Вы должны знать, что желтуха — это инфекция, вызываемая вирусом. Этим вирусом поражена печень больного. В результате печень становится болезненной и опухшей. Воспаление также может привести к разрушению участков ткани печени.
Если ваша подруга страдает желтухой, есть вероятность, что она передаст ее вам и другим людям, с которыми она контактирует.Желтуха действительно заразна. Человек, у которого есть желтуха, может неосознанно передать инфекцию. Например, если вы навещаете подругу, и она передавала вам еду, вы можете заразиться через пищу. Если ваша подруга не соблюдает надлежащую гигиену, это может стать причиной распространения вируса среди людей, с которыми она контактирует. Очень важно часто мыть руки, особенно после посещения туалета. Кроме того, она должна стараться не прикасаться к еде, которую она дает другим людям, на которых вирус не влияет.Она может использовать щипцы или другую посуду, чтобы подать еду, или пригласить своих гостей служить себе. И снова еда, которую она им подает, должна была быть приготовлена с особой тщательностью. Если она приготовила еду или даже взяла ее в руки, то ей следует постараться не разрывать гостей этой едой. Можно есть и другую упакованную еду из ее дома, если она не берет ее с собой.
Желтуха — это заболевание, которое проявляется через две-шесть недель после вирусной атаки. Первыми симптомами этого заболевания являются потеря аппетита, жар и сильная усталость.Однако все эти симптомы являются общими для нескольких других заболеваний, и поэтому более чем вероятно, что человек, страдающий желтухой, может даже не осознавать, что у него желтуха, по крайней мере, в течение некоторого времени. Именно в такие периоды неуверенности пациент, скорее всего, передаст инфекцию другим людям. Пища, которую пациент принимал, а затем передавала другим, является наиболее вероятной причиной распространения желтухи.
Если ваша подруга соблюдает элементарные правила гигиены, то шансы передать ей инфекцию меньше.Однако, если она не может по-настоящему соблюдать строгие правила гигиены, возможно, вам стоит пересмотреть ее посещение. Выходом из этой проблемы будет посещение подруги, но старайтесь не есть ничего у нее дома.
ответил G R
Взаимодействие с другими людьми Прочтите больше вопросов в Консультации по здоровьюЭтиопатогенез, презентация, лечение и исход — серия случаев и обзор
Предпосылки . Киста холедоха, редкая врожденная кистозная дилатация билиарного дерева, редко встречается у взрослых.Их представления отличаются от детских, и хирургическое лечение изменилось. Методы . Проведен ретроспективный обзор историй болезни всех пациентов старше 15 лет, перенесших терапевтическое вмешательство в нашей больнице. Результатов . Обнаружено десять случаев кисты холедоха; 8 женщин, средний возраст 31 год. В их число вошли 8 случаев тодани типа I и по одному случаю типа II и типа III. Преобладающими симптомами были боли в животе и желтуха. Абдоминальная масса и холангит и панкреатит в анамнезе наблюдались у 2 пациентов.Исследования включали ультразвуковое исследование у 8 пациентов, КТ у 7, ERCP у 3 и MRCP у 5. Хирургическое вмешательство включало полное удаление кисты с гепатикоеюностомией и холецистэктомией (тип I), иссечение дивертикула (тип II) и сфинктеротомию ERCP ( тип III). Злокачественности не наблюдалось ни у одного пациента. Отдаленные послеоперационные осложнения включали холангит у двух пациентов. Заключение . Киста холедоха у взрослых встречается редко. Типичная триада, состоящая из боли в животе, желтухи и новообразования, не характерна для взрослых.Хирургическая стратегия направлена на одноэтапное полное удаление кисты с помощью гепатикоеюностомии.
1. Введение
Мальформация холедоха (CDM) — это патологическое состояние, характеризующееся различной степенью врожденной дилатации желчевыводящей системы, включая общий, внутрипеченочный и внутрипанкреатический желчный проток. Наличие значительной дилатации представляет собой кисту холедоха (CCD). Этот объект чаще встречается в Азии, чем в западных странах, причем большинство сообщений поступает из Японии [1–11].Заболеваемость колеблется от 1 из 13 000 в Японии [1–3] до 1 из 2 миллионов в Англии [4, 5]. Однако нет сообщений о CCD у взрослых из Омана или с Ближнего Востока, хотя есть сообщения о CCD у детей [12]. Обычно они проявляются у детей и очень немногие из них проявляются у взрослых. Около 25% случаев CCD выявляется антенатально или в течение первого года жизни, 60% — в течение первого десятилетия жизни и 20% остаются недиагностированными во взрослом возрасте [3-5]. Широко признано заметное преобладание женщин (соотношение женщин и мужчин 3: 1) [3–9, 11, 13].Наличие аномального соединения билиопанкреатических протоков (APBDJ), позволяющего панкреатическому соку забрасываться в желчные протоки, является наиболее широко принятой этиопатогенной концепцией [2–6, 11–15]. CCD ассоциируется со стазом желчного дерева и литиазом, и весь билиарный эпителий считается подверженным риску злокачественной трансформации [10, 14, 15]. Магнитно-резонансная холангиопанкреатикография (MRCP) в настоящее время является наиболее точным предоперационным визуализирующим исследованием для оценки анатомии кисты и классификации заболевания в соответствии со стандартной классификацией Тодани [3, 4, 10, 11] (Рисунок 1).Полное иссечение кисты с холецистэктомией с последующей реконструкцией желчевыводящих путей с использованием гепатикоеюностомии Roux-en-Y является методом выбора при внепеченочном компоненте заболевания (CCD типа I и типа IV). При CCD типа V (болезнь Кароли) резекция печени адаптируется к степени внутрипеченочного заболевания и учитывается наличие и тяжесть основного хронического заболевания печени (врожденный фиброз печени) и связанного с ним заболевания почек [3, 4, 8]. В этом отчете мы представляем наш опыт с кистой холедоха и обсуждаем этиопатогенез, представление, лечение и исход с обзором литературы.
2. Материал и метод
Был проведен ретроспективный обзор историй болезни всех пациентов старше 15 лет, перенесших удаление кисты холедоха или эндоскопическое вмешательство в нашей больнице в период с 1998 по 2013 годы. Были проанализированы данные, касающиеся клинической картины, исследования, операции и последующего наблюдения. Тип кисты классифицировали согласно классификации Тодани.
3. Результаты
Десять пациентов прошли курс лечения от кисты холедоха, из них восемь женщин.Средний возраст обращения составил 31 год (16–38 лет), и двое из них были мужчинами, средний возраст 36 лет (от 26 до 48 лет). Преобладающим симптомом была боль в животе, возникающая у всех пациентов. У двух пациентов в анамнезе имелся рецидивирующий холангит, а у двух из них — опухоль в брюшной полости. Симптомы и осложнения при обращении суммированы в таблице 1. Визуализирующие исследования, проведенные для диагностики, включали УЗИ брюшной полости у всех десяти пациентов, компьютерную томографию брюшной полости (КТ) у 7, ERCP у 3 и MRCP у 5 пациентов (Рисунки 2 (a ) и 2 (б)).Классификация кист по классификации Тодани выявила восемь случаев кисты типа I (веретенообразная 5 и саккулярная 3) и по одной кисты каждого типа II и типа III (холедохоцеле).
| = абдоминальная, Jn = желтуха, US = ультразвук, MRCP = магнитно-резонансная холангиография, ERCP = эндоскопическая ретроградная холангиопанкреатография, CC = холецистэктомия, CEx = полное удаление кисты, HJ = гепатикоеюностомия, sphct = сфинктеротомия, комп.= осложнения, жел. = холангит. |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Ни одному из пациентов не проводилось предоперационное дренирование. ЭРХПГ была проведена у 3 пациентов для определения APBDJ. Больному холедохоцеле дополнительно выполнена сфинктеротомия. Ни у одного из этих пациентов не было выявлено злокачественных новообразований. Один из пациентов перенес ранее цистодуоденостомию (10 лет назад, в возрасте 18 лет) и имел рецидивирующий холангит. Хирургическая стратегия у восьми пациентов с кистой холедоха I типа включала полную резекцию кисты, холецистэктомию и билиоэнтерический анастомоз (рисунки 3, 4 и 5).У одного пациента с мешковидной кистой I типа киста была открыта, чтобы определить линию пересечения верхнего конца кисты. Подробности оперативной процедуры приведены в таблице 1. Среднее время работы составило 2 часа 40 минут (от 1 часа 40 минут до 4 часов). Поражение типа II было удалено без какой-либо реконструкции, и пациенту типа III была выполнена сфинктеротомия ERCP. На всех резецированных препаратах обнаружено хроническое воспаление. Однако еще в одном образце были отмечены признаки легкой дисплазии.
Ранним результатом было то, что у одного из пациентов развился панкреатит легкой степени и несостоятельность анастомоза, которая лечилась консервативно с помощью внутривенного введения жидкостей, антибиотиков и дренирования под ультразвуковым контролем. Средняя продолжительность пребывания в больнице составляла 10 дней (диапазон 3–32). Пациенты наблюдались в среднем в течение 6 лет (от 3 месяцев до 12 лет). Периоперационной летальности не было. У всех пациентов не было симптомов, за исключением двух пациентов, у которых во время последующего наблюдения развилось 2 эпизода рецидивирующего холангита, которые успешно лечились антибиотиками.Ни у одного из этих пациентов во время наблюдения не было отмечено стриктур анастомоза или злокачественных новообразований. Кроме того, ни у одного пациента не было нарушений питания, и они были в хорошем состоянии в течение периода наблюдения.
4. Обсуждение
Порок развития холедоха (CDM) характеризуется расширением желчных путей при отсутствии острой обструкции оттока желчи [16]. Те из этих пороков развития с кистозной дилатацией составляют кисту холедоха [16]. Это редкое явление, впервые оно было описано Фатером и Эзлером [17].Кистозная дилатация может возникнуть в любой части желчного протока от печени до двенадцатиперстной кишки. ПЗС классифицируется по локализации (внепеченочной или внутрипеченочной), протяженности (сегментарная или полная) и форме (кистозная, мешковидная и веретенообразная). Классификация Тодани подразделяет кисты холедоха на 5 основных типов [7] (Рисунок 1). Этиология CCD остается неясной. Однако для объяснения этого есть 2 обычно предлагаемые гипотезы. Самый простой из них связан с частичной обструкцией желчного протока, приводящей к увеличению давления проксимального желчного протока и возможной дилатации, сначала внепеченочного сегмента, а затем внутрипеченочного компонента [16].Вторая теория, известная как гипотеза Бэббита, основана на патофизиологических последствиях рефлюкса активированных протеолитических ферментов поджелудочной железы на стенку желчных путей [18]. В конечном итоге считается, что стенка ослабляется из-за длительного воздействия активированных протеолитических ферментов, что приводит к кистозному расширению. Аномальная коммуникация предрасполагает к забросу панкреатического сока в желчный проток, что приводит к неэффективному оттоку желчи, что, в свою очередь, приводит к повышению внутрипротокового давления, хроническому воспалению и связанному с ним канцерогенному эффекту [14, 17, 19].Этот рефлюкс возникает из-за наличия общего канала оттока желчных и панкреатических соков. Несколько сообщений предполагают тесную связь CCD с аномальным сращением панкреатобилиарного протока (APBDJ) [14, 17, 20]. Это приводит к общему каналу> 15 мм, и аномалии классифицируются на 2 типа: холедохально-панкреатический или панкреатико-холедохальный переход, и могут влиять на степень дилатации холедоха [21] (рис. 6). Распространенность длинного общего канала колеблется от 96 до 100% в педиатрических исследованиях [5, 20] и от 68% до 94% во взрослых исследованиях [2-7].Однако в недавнем отчете изучалась взаимосвязь между давлением холедоха, активностью амилазы желчи (указывающей на рефлюкс) и морфологией холедоха. Было обнаружено, что высокое давление холедоха, а не уровень амилазы желчи, связано с более серьезными гистопатологическими изменениями и морфологией холедоха. Они пришли к выводу, что обструкция дистального желчного протока и, следовательно, высокое внутрипросветное давление способствуют преимущественно ключевым признакам мальформации холедоха, а не панкреатическому рефлюксу [16].В дополнение к вышеупомянутым гипотезам, в литературе есть несколько других факторов, которые, как предполагается, способствуют развитию CCD. К ним относятся обструкция желчного протока из-за дисфункции сфинктера Одди, неадекватная вегетативная иннервация, атрезия, стеноз и фиброз концевого желчного протока [20, 22]. Однако эти аномалии часто нелегко идентифицировать [5]. Происхождение CCD может быть следствием более широкого спектра этих панкреатобилиарных расстройств, и вполне вероятно, что разные патогенетические механизмы, вероятно, ответственны за разные типы кист, наблюдаемые у взрослых и детей [5, 6, 14].
Болезнь Кароли — редкое и сложное аутосомное врожденное заболевание, которое проявляется кистозным расширением внутрипеченочных желчных протоков. Основной способ наследования болезни Кароли — аутосомно-рецессивный тип. За это состояние ответственны мутации в гене 1 поликистоза почек и болезни печени ( PKHD1 ). Однако болезнь Кароли не начинается с дилатации, а фиброз — это позднее событие [23]. Эмбриологическая деформация протоковой пластинки может привести к аномальной пролиферации и конфигурации желчных протоков, способствующей развитию CCD типа V.Вовлечение крупных внутрипеченочных протоков приводит к болезни Кароли. В то время как пораженные мелкие межлобулярные желчные протоки приводят к врожденному фиброзу печени, вовлечение всех уровней желчного дерева приводит как к врожденному фиброзу печени, так и к болезни Кароли. Термин «синдром Кароли» используется, когда болезнь Кароли связана с заболеванием почек (от эктазии канальцев до поликистоза почек) [24].
Дети и взрослые с CCD часто имеют разные признаки и симптомы [3, 5, 10, 25].Классическая триада желтухи, боли в правом подреберье и пальпируемого образования чаще встречалась у детей по сравнению со взрослыми (85% против 25% соответственно), тогда как боли в животе, холангит, панкреатит и холецистэктомия в анамнезе по поводу симптомов желчевыводящих путей встречались чаще часто встречается у взрослых [10, 11, 15, 25], как это наблюдалось у наших пациентов (Таблица 1). ПЗС может оставаться бессимптомным в течение многих лет, и диагноз может быть установлен случайно, когда бессимптомные пациенты проходят визуализационные исследования для несвязанного процесса; тем не менее, у этих пациентов могут впервые появиться сложные клинические проявления, включая холангит, абсцесс печени и билиарный цирроз, и это чаще встречается у взрослых, чем у детей [2–7, 10–13].Период задержки в 6 лет часто отмечается, особенно у взрослых, между развитием симптомов и диагностикой и лечением [10, 11].
CCD может быть диагностирован у бессимптомных пациентов, проходящих скрининг-тест, когда обнаруживается отклонение от нормы функционального теста печени (LFT). В одном из отчетов, у 9% пациентов с аномальным LFT во время скринингового теста было обнаружено CCD, у всех из которых в остальном не было симптомов [3]. Произошла эволюция того, что считается лучшим методом визуализации для диагностики и оценки кисты холедоха, начиная от УЗИ брюшной полости вначале до MRCP в настоящее время [2–7, 10–13].Теперь диагноз ПЗС можно диагностировать в любом возрасте, в том числе антенатально, с помощью ультразвукового исследования [11]. Точная предоперационная идентификация типа и степени дилатации желчных протоков, а также информация об анатомии и заболевании поджелудочной железы и желчных протоков важны для планирования хирургической стратегии [2–7, 10–13]. Хотя УЗИ может быть предпочтительным в качестве начального исследования при оценке кисты холедоха из-за простоты его проведения, его ограничения могут заключаться в дифференциации кисты холедоха от растяжения желчного пузыря из-за холецистита [3, 11].Это отражается в том, что большой процент взрослых пациентов с кистой холедоха выявляется впервые во время холецистэктомии, что указывает на то, что ультразвуковое исследование может недооценивать диагноз [11]. Киста холедоха могла быть пропущена при ультразвуковом исследовании из-за технического качества исследования или невозможности распознать необычную патологию [3, 10, 11]. Однако при подозрении на кисту холедоха обычно используется ультразвуковое исследование. Компьютерная томография дает важную информацию о внепеченочной или внутрипеченочной степени дилатации желчевыводящих путей [3, 10, 11].
В настоящее время «золотым стандартом» для стадирования CCD является магнитно-резонансная холангиопанкреатикография (MRCP) [4, 10, 11, 15] (Рисунки 2 (a) и 2 (b)). MRCP имеет явное преимущество в том, что он неинвазивен по своей природе и в его способности оценивать анатомию кисты, определять размер, локализацию и форму дилатации желчных протоков, а также обнаруживать APBDJ, что делает его явным преимуществом [26]. Это также позволяет избежать риска потенциальных осложнений панкреатита и холангита, связанных с инвазивными процедурами, такими как ERCP и чрескожная холангиография.MRCP также способствует надежной диагностике болезни Кароли на основе обнаружения кистозных внутрипеченочных полостей, сообщающихся с внутрипеченочным билиарным деревом [27]. MRCP, усиленный гадоксетовой кислотой, может визуализировать физиологию экскреции желчи, в отличие от обычных T2-взвешенных изображений и изображений с подавлением жира. Гадоксетовая кислота поглощается гепатоцитами и выводится в желчные протоки, что позволяет визуализировать желчные протоки на гепатобилиарной фазе Т1-взвешенных изображений [28]. Однако в случаях, когда есть ограничения в выполнении MRCP, например, в тех случаях, когда возможны артефакты из-за внутрибрюшных зажимов от предыдущей операции, можно рассмотреть клаустрофобию или недоступность учреждения, а затем холангиограмму.Холангиография поможет дифференцировать тип CCD и спланировать объем резекции в случае, если оборудование MRCP недоступно. ERCP лучше всего визуализирует панкреатобилиарное соединение, но может не определить верхнюю внутрипеченочную протяженность кисты, если кисты избыточны и секвестрируют большое количество контрастного вещества [3, 4, 10–13, 15]. Некоторые предпочитают предоперационную чреспеченочную холангиографию из-за ее способности определять проксимальную степень дилатации желчевыводящих путей, облегчая предоперационное планирование резекции [3–6, 13, 15].Цитология образцов желчных протоков, взятых во время ERCP или PTC с помощью щеточной или игольной биопсии, играет дополнительную роль в диагностике холангиокарциномы. Несмотря на то, что отрицательный цитологический анализ чистки зубов не исключает злокачественного новообразования, комбинированный образец щеточного и биопсийного цитологических исследований увеличивает чувствительность до 40–70% [28].
Осложнения, связанные с CCD, включают камнеобразование, вторичное по отношению к застою желчи в кисте и внутрипеченочных протоках, рецидивирующий холангит, панкреатит и спонтанный разрыв кисты из-за повышенного внутрибрюшного давления, как при беременности [2–7, 10–15, 27 , 29].Кроме того, сопутствующий врожденный фиброз печени у пациентов с CCD типа V предрасполагает к портальной гипертензии и варикозному расширению вен пищевода [2, 5, 7, 8]. Сообщаемая частота холелитиаза из-за застоя желчи составляет от 37,5 до 74% [26, 27]. Гепатолитиаз наиболее часто отмечается при CCD типа IV-A и может быть связан с наличием мембранозного или перегородочного стеноза или сегментарного желчного протока возле конвергенции основных желчных протоков [30]. Аномальное панкреатобилиарное соединение при закупорке камнями или закупорке белковой пробки предрасполагает к риску острого панкреатита, который, как сообщается, наблюдается у 30–70% взрослых [10, 11].
Однако наибольшее беспокойство вызывает риск злокачественной трансформации, что хорошо задокументировано в литературе [1–15]. Считается, что все билиарное дерево подвержено риску злокачественной трансформации и может возникать либо в кистозной дилатации, либо в остаточных тканях после удаления, либо в недилатированных частях билиарного дерева, включая желчный пузырь. Возраст при постановке диагноза CCD связан с развитием карциномы желчного пузыря, кисты или внутрипеченочных протоков. У пациентов с CCD в возрасте 10 лет и младше риск развития холангиокарциномы составляет примерно 1%, тогда как риск увеличивается до 15% для пациентов старше 20 лет, 26% для пациентов старше 40 лет и 45 лет.5% у пациентов старше 70 лет [13, 28]. Частота синхронной холангиокарциномы, связанной с CCD, оценивается в 2,5–30% и составляла 6% в наиболее крупных западных исследованиях [3–5, 10–13, 15]. Todani et al. собрали данные из 73 учреждений в Японии и сообщили о 17,5% заболеваемости, что выше, чем от 0,01 до 0,38% случаев, обнаруженных в больших сериях аутопсий среди нормального населения [29]. Гистологические типы рака: аденокарцинома (73–84%), анапластическая карцинома (10%), недифференцированный рак (5–7%), плоскоклеточный рак (5%) и другие (1.5%) [31]. Местами расположения рака являются внепеченочные желчные протоки (50–62%), желчный пузырь (38–46%), внутрипеченочные желчные протоки (2,5%), печень (0,7%) и поджелудочная железа (0,7%) [31].
Хирургия CCD эволюционировала как по срокам, так и по типу выполняемой операции [1–15, 18–21]. Современный подход к CCD включает контроль билиарного сепсиса и панкреатита и определение как верхней, так и нижней протяженности кисты до планирования операции в полуелективной обстановке [2–7]. Недостаточно подготовленный пациент может оказаться в технически сложном операционном поле из-за спаек с прилегающими структурами.Более того, выбор операции может быть неуместным из-за неадекватной предоперационной оценки типа и степени CCD или неправильной интерпретации предоперационной визуализации, при которой природа и степень CCD обнаруживаются только во время операции [1–7, 10–13].
Основная цель хирургического вмешательства — попытка полного иссечения кист во избежание отдаленных последствий холангита, цирроза печени, панкреатита и злокачественной трансформации [1–7, 10–13]. Эти проблемы могут усугубиться, если вместо резекции кисты выполняется процедура внутреннего дренажа (цистодуоденостомия или цистоеюностомия) (как у одного из наших пациентов) [4–6].Паллиативные процедуры показаны только в том случае, если сопутствующие заболевания и общая физическая подготовка пациента не способствуют резекции [4–6]. Полное иссечение внепеченочного компонента CCD в сочетании с холецистэктомией с последующей реконструкцией желчных протоков по Roux-en-Y считается методом выбора при CCD типа I и IV [1–7, 10–18]. Холецистэктомия проводится из-за высокого риска ассоциированного злокачественного новообразования желчного пузыря, особенно у пациентов с APBDJ [13, 18]. Хотя все части CCD должны быть удалены, некоторые могут оставить остаточную проксимальную стенку кисты для облегчения билиарного анастомоза [3–6, 10, 11, 13].Полное удаление кисты требует точного определения происхождения и прекращения кисты [5, 6]. Концы кист, простирающиеся от места слияния печеночного протока до соединения общего протока и протока поджелудочной железы, очень трудно четко определить [3–6, 10, 11, 13]. Также возникают трудности с дифференцировкой нормального эндотелия желчных протоков от выстилки кисты с помощью интраоперационной биопсии замороженных срезов [3]. Некоторые предпочитают методику грубого осмотра внешнего вида просвета после вскрытия кисты для определения проксимальной линии трансформации в здоровой желчной ткани [3].Это было сделано у одного из наших пациентов. Точный уровень анастомоза — это баланс между необходимостью полной резекции кисты и необходимостью получения широкого открытого анастомоза [3–6, 10, 11, 13, 14]. Если отверстие печеночного протока кажется меньшим или гипопластическим, тогда может быть полезным широкий анастомоз после того, как останется некоторый остаток стенки кисты [2–6]. Реконструкция желчевыводящих путей выполняется с помощью длинной дефункциональной конечности Ру, анастомозированной с пересеченным общим печеночным протоком или, чаще, в месте конвергенции верхних желчных протоков после открытия печеночных протоков [2–6, 10, 15].
Сзади стенку кисты обычно легко отделить от воротной вены и печеночной артерии [2–6]. Однако полное удаление может быть затруднено при наличии в анамнезе рецидивирующего холангита и заметной адгезии к окружающим тканям. У таких пациентов иссекается только переднебоковая часть кисты с последующей резекцией слизистой оболочки тыльной стороны кисты, прилегающей к воротной вене и печеночной артерии [2–6, 10, 13, 15]. Это достигается путем тщательного рассечения с помощью электрокоагуляции, оставляя край задней стенки кисты (процедура Лилли) [32].Рассечение интрапанкреатической кисты связано с потенциальным риском повреждения протока поджелудочной железы [3–6, 10, 11, 13]. Для определения соединения использовалось несколько методов, включая интраоперационную эндоскопию, ультразвуковое исследование и интраоперационную холангиографию после наложения гемоклипсов [4, 24, 33, 34]. Если кистозное поражение занимает большую часть головки поджелудочной железы и нет заметного расстояния (менее 5 мм) между шейкой кисты и панкреатобилиарным переходом, то можно рассмотреть возможность панкреатодуоденэктомии.Однако решение принимается только после оценки того, перевешивает ли риск оставить некоторый внутрипанкреатический кистозный остаток риск хирургического вмешательства и долгосрочные нарушения питания при панкреатодуоденэктомии [3–6, 10, 11, 13, 14]. Если кистозная часть должна быть оставлена, рекомендуется облитерация просвета кисты, чтобы предотвратить застой панкреатического сока [3–6]. Это достигается при большом кистозном расширении путем пересечения стенки кисты на несколько см проксимальнее головки поджелудочной железы, оставляя «дно чашки для яйца», которое затем удаляется путем внутрипросветной диссекции [5].Этот метод снижает риск кровотечения и повреждения протока поджелудочной железы [5].
После удаления кисты гепатикоэнтеростомия может быть выполнена двумя типами анастомозов: гепатикодуоденостомия или гепатикоеюноанастомоз по Ру [35]. В целом, успех анастомоза определяется простотой его выполнения, а также краткосрочными и отдаленными осложнениями. Сообщенный успех гепатикоеюностомии составляет 92% с частотой осложнений 7% по сравнению с частотой осложнений 42% после гепатикодуоденостомии [35, 36].Некоторые не рекомендуют гепатикодуоденостомию из-за отмеченных осложнений (33,3%), в том числе желчного гастрита из-за дуоденогастрального рефлюкса желчи, спаечной непроходимости кишечника и холангита. Кроме того, сообщалось о повышенном риске рака желудка (из-за рефлюкса желчи) и рака желчных путей [36]. С другой стороны, есть и другие, которые являются сторонниками гепатикодуоденостомии из-за ее простоты, более быстрого выполнения и, что важно, сохранения нормальной анатомии и физиологии и минимума осложнений [37].
При ПЗС типа II проводится полное, но ограниченное удаление кисты [3–6, 10, 11, 13, 15, 20, 21]. Резекция внепеченочного желчного протока может быть необходима только в случае большой шейки кисты в месте ее соединения с общим желчным протоком и обычно не рекомендуется. При наличии APBDJ пациент подвергается риску злокачественного новообразования как в желчном пузыре, так и в желчных протоках, поэтому рекомендуется профилактическое удаление желчного пузыря [2–6]. Ввиду редкого риска злокачественных новообразований у пациентов с CCD типа III, трансдуоденальное удаление кисты в настоящее время заменяется консервативной эндоскопической сфинктеротомией как методом выбора, особенно когда киста меньше 2 см в диаметре.Панкреатодуоденэктомия выполняется при наличии сопутствующего рака [2–6, 10, 15].
Кисты типа IV-A и типа V уникальны тем, что кистозная дилатация распространяется на внутрипеченочное билиарное дерево [2–11, 13, 38–42]. Общая киста иссечение часто невозможно, и другой подход необходим, поскольку управление остается спорным [2-11, 13]. В то время как внепеченочный компонент в кистах типа IV-A и типа B лечится иссечением, внутрипеченочный компонент лечится по-другому.Есть некоторые, кто рассматривает возможность резекции сегмента долей, пораженных гепатолитиазом, абсцессом печени и стриктурами протоков, в то время как другие рассматривают более консервативный подход с сохранением паренхимы печени даже при наличии камней и стриктур в печени, при условии, что печень не цирротическая [2–6, 10, 11, 15, 38, 41, 42]. Таким пациентам лечат установкой толстокалиберных силикатных чреспеченочных стентов для облегчения послеоперационного извлечения камня [29].Трансплантация печени может предложить более надежное решение, и ее следует предлагать в случае диффузного внутрипеченочного заболевания, осложненного внутрипеченочными камнями, рецидивирующего холангита, не поддающегося лечению, и у пациентов с вторичным циррозом [2–6, 10, 11, 13, 15, 43 ].
Управление ПЗС типа V особенно сложно и создает особые проблемы [2–8]. Заболевание осложняется степенью поражения печени (локализованное или диффузное) и часто связано с врожденным фиброзом печени, вторичным билиарным циррозом и заболеванием почек [2–6, 10, 15].Состояние лечится с помощью дренажных процедур, которые носят паллиативный характер, рискуют оказаться неэффективными в долгосрочной перспективе и связаны с рецидивирующим холангитом. Если заболевание локализовано в виде однодолевой внутрипеченочной болезни без сопутствующего хронического заболевания печени, резекция печени является оптимальным выбором [41, 42]. Однако, когда заболевание более диффузное, вовлекает обе доли или связано с портальной гипертензией из-за врожденного фиброза печени или вторичного билиарного цирроза, тогда это подходящие кандидаты для трансплантации печени [41, 42].Долгосрочный результат лучше, если трансплантация проводится на более ранней стадии заболевания, избегая многочисленных неэффективных оперативных вмешательств и экстренной операции у пациентов с сепсисом [2–4, 10, 44].
Лечение сопутствующего злокачественного новообразования желчных путей / кисты у пациентов с CCD будет осуществляться по тому же принципу, что и при злокачественных новообразованиях у пациентов без CCD [4, 10, 28]. Пациентам с дистальными злокачественными новообразованиями будет выполнена панкреатодуоденэктомия со стандартным удалением регионарных лимфатических узлов.Те, которые затрагивают проксимальные желчные пути, будут лечиться так же, как и у пациентов с опухолью Клацкина. Пациентам с поражением типа I и II следует выполнять резекцию единым блоком внепеченочных желчных протоков и желчного пузыря с регионарной лимфаденэктомией и гепатикоеюностомией по Ру [28]. Пациентам с поражением типа III в дополнение к описанной выше процедуре потребуется расширенная правосторонняя или левая гепатэктомия. Поражения типа IV будут лечить с помощью расширенной правой или левой гепатэктомии в дополнение к вышеупомянутой процедуре [28].Злокачественное новообразование внутрипеченочного сегмента потребует резекции пораженных сегментов или долей печени [28].
Лапароскопическое иссечение кисты холедоха и гепатикоеюностомия при кистах типа I и типа II были описаны как альтернатива открытой процедуре [43, 45]. Сообщается, что этот вариант особенно привлекателен для педиатрических пациентов из-за его преимущества в виде снижения интраоперационного стресса, более быстрого восстановления и превосходного косметического результата [43, 45]. В отличие от взрослых, кисты имеют меньший риск рубцевания из-за повторяющихся эпизодов холангита, что приводит к относительно более легкому лапароскопическому вскрытию и сокращению времени операции.Однако в целом явным недостатком лапароскопического доступа является то, что полное иссечение с гепатикоеюностомией технически сложно и требует много времени, с зарегистрированным уровнем конверсии 10–37% [43, 45]. В недавнем обзоре, сравнивающем результаты открытого и лапароскопического доступа, общие осложнения и их степень были сопоставимы (степени I-II, и степени III-IV, по сравнению с степенями I-II, и степенью III-IV). Общая 5-летняя выживаемость также была аналогичной — 98% и 100% соответственно [46].Результаты лапароскопической и открытой хирургии недавно были рассмотрены в метаанализе с участием большого числа детей с CCD [47]. При изучении 1016 пациентов, из которых 408 пациентам было выполнено лапароскопическое удаление кисты и гепатикоеюноанастомоз по Ру (ЛГ), а в 608 случаях — открытое иссечение кисты и гепатикоеюностомия по Ру (ОН), были сделаны следующие наблюдения [46]. Пациент, перенесший ЛГ, имел более продолжительное время операции (MD = 59,11, 95% ДИ 27,61–90,61), в то время как продолжительность послеоперационного пребывания в больнице была короче (MD = -2.01, 95% ДИ от 2,49 до -1,54), интраоперационная кровопотеря была ниже (MD = -37,14, 95% ДИ от -66,69 до -7,60,), а потребление пищи было раньше (MD = -1,14, 95% ДИ — От 1,61 до -0,67,) [47]. Более того, послеоперационная заболеваемость была выше в группе ОГ, хотя и не была статистически значимой [46].
5. Результат
Всем пациентам после операции потребуется пожизненное наблюдение на предмет злокачественных новообразований, поскольку риск развития холангиокарциномы в 20–30 раз выше, чем в общей популяции.Примерно у 2,5–30% в конечном итоге разовьется холангиокарцинома [2–7, 10, 11, 13, 20, 22]. Чаще страдают женщины, что отражает повышенную распространенность кисты холедоха у пациенток с повышенным риском с возрастом [3, 6, 15]. Метахронная карцинома может развиваться по всему билиарному дереву в недилатированных внутрипеченочных желчных протоках, на уровне анастомоза или в дистальном интрапанкреатическом общем желчном протоке [3–6, 10, 11, 13, 15]. Риск злокачественного новообразования сохраняется даже после удаления кисты, но этот риск выше для пациентов, у которых остаточная киста остается позади [3–6].Более тщательное наблюдение показано пациентам с кистами типа IV и пациентам с APBDJ, так как в этих случаях частота злокачественных новообразований выше [3–6, 10, 11, 13, 14]. Всем пациентам с CCD требуется долгосрочное наблюдение по поводу рака желчных протоков с использованием ультрасонографии и лабораторных исследований, включая параметры функции печени и опухолевые маркеры (CEA, CA 19-9 и CA-125) [35]. СА 19-9 является наиболее значимым, поскольку он повышен у 85% пациентов с холангиокарциномой. CEA повышается примерно у 30% пациентов, а CA-125 — у 40–50% пациентов с холангиокарциномой [28].Другие отсроченные послеоперационные осложнения включают холангит, внутрипеченочные стриктуры и / или литиаз или стриктуры, возникающие в большинстве случаев на анастомотической стоме [3–6]. Факторы, предрасполагающие к стриктуре анастомоза, включают CCD типа IV-A, большой кистозный размер, более короткую продолжительность симптомов и повышенную инфильтрацию воспалительных клеток, недостаточное кровоснабжение культи желчного протока и размер анастомоза [46]. Позднее возникновение стриктуры анастомоза и камней внутрипеченочного протока зарегистрировано у 23 пациентов.5% случаев и значительно чаще встречаются при кисте типа IV-A, что оправдывает необходимость тщательного длительного наблюдения за ними [47]. Стриктура анастомоза, осложняющая удаление кисты, лечится хирургическим вмешательством или чрескожной чреспеченочной дилатацией [11, 48, 49]. Лечение гепатолитиаза методами чреспеченочной эндоскопической литотрипсии и чрескожного удаления камней требует повторных госпитализаций и курсов лечения [11]. Чрескожное удаление камней может быть облегчено установкой больших силикатных чреспеченочных стентов во время первичной операции [2–6, 10, 11].Создание петли тощей кишки, прикрепленной к передней брюшной стенке, ведущей к гепатикоеюностомии, облегчило бы лечение за счет доступа к внутрипеченочным протокам через чрескожный передний брюшной трансъюнальный путь [3, 10]. Другие предложили более широкую гепатикодуоденостомию на конвергенции желчных путей для эндоскопической оценки внутрипеченочного билиарного дерева во время последующего наблюдения [4–6, 10].
6. Заключение
ПЗС — редкая врожденная аномалия у взрослых. Лучшее понимание естественной истории CCD позволило хирургам соответствующим образом адаптировать лечение.Акцент должен быть сделан на тщательной предоперационной оценке анатомии кисты и необходимых пределах резекции. Это в значительной степени достигается с помощью методов визуализации, таких как MRCP и ERCP, до операции, а также холангиографии на столе и эндоскопического ультразвука во время операции. Аномальный APBDJ чаще встречается у педиатрических пациентов, чем у взрослых. Абдоминальная масса и желтуха являются обычными проявлениями у детей, тогда как у взрослых пациентов чаще возникают осложнения, включая холангит, холедохолитиаз, панкреатит и злокачественную трансформацию.Полное удаление кисты является методом выбора при внепеченочном компоненте заболевания, хотя оптимальное лечение дилатации внутрипеченочных желчных протоков остается спорным, особенно для CCD типа IV-A. Трансплантация печени как вариант наиболее подходит пациентам с диффузной внутрипеченочной формой заболевания, осложненной камнями, рецидивирующим холангитом, фиброзом, циррозом печени и портальной гипертензией. Для типа V (болезнь Кароли) степень резекции печени зависит от внутрипеченочного заболевания и принимает во внимание наличие и тяжесть основного хронического заболевания печени (врожденный фиброз печени) и заболевания почек.



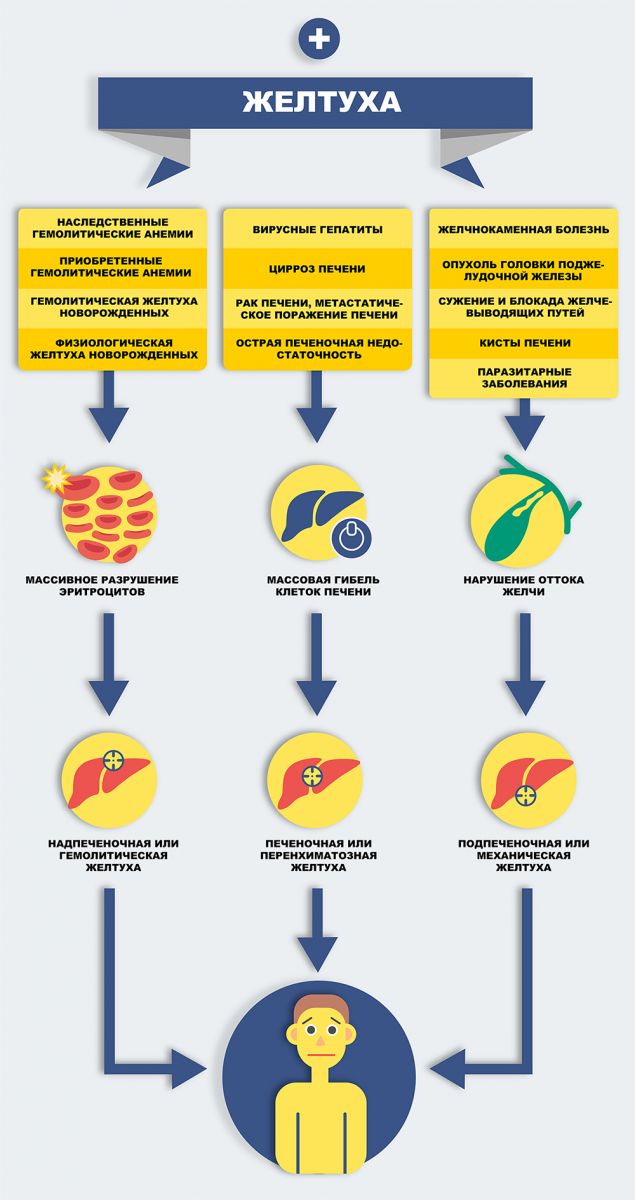
 Вероятность заразиться желтухой увеличивается при несоблюдении гигиенических мероприятий.
Вероятность заразиться желтухой увеличивается при несоблюдении гигиенических мероприятий.


