причины, симптомы, диагностика и лечение
Парагрипп – острое вирусное заболевание верхнего респираторного тракта. Патогномоничными симптомами болезни являются воспаление трахеи, гортани, формирование ложного крупа у детей. Также выявляются симптомы интоксикации, лихорадка, заложенность носа, увеличение лимфоузлов. Диагностика патологии основывается на обнаружении вируса парагриппа в биологических материалах и антител к нему в плазме крови. Этиотропная терапия включает противовирусные средства, но лечение преимущественно симптоматическое (жаропонижающие, отхаркивающие, местные сосудосуживающие препараты).
Общие сведения
Парагрипп является вирусным заболеванием, передающимся воздушно-капельным путем. Возбудитель был выявлен 1956 году во время исследования носоглоточных смывов у детей с ложным крупом. В настоящее время выделено пять серотипов вируса, первые три распространены по всему земному шару, вызывают круглогодичную заболеваемость с тенденцией к увеличению распространенности в холодное время года. На долю парагриппа приходится до 30% ежегодных случаев ОРВИ. Инфекция считается одной из самых распространенных среди дошкольников, которые составляют 15-50% от общего числа больных. В группу риска также входят пожилые люди, беременные, лица с иммуносупрессией, военнослужащие.
Парагрипп
Причины
Возбудитель парагриппа – РНК-содержащий одноименный вирус, относящийся к семейству Парамиксовирусов. В его структуру входят молекулы гемагглютинина и нейраминидазы, F-белок для синтеза новых вирионов. Одним из малоизученных, но доказанных свойств вируса считается индукция неполной аутофагии в клетках иммунной системы, способствующая усилению внеклеточной продукции парагриппозных вирионов. Источником инфекции является больной человек, путь передачи преимущественно воздушно-капельный, реже контактно-бытовой. Часто возникают внутрибольничные вспышки в организованных детских коллективах, а также среди военнослужащих. Во внешней среде возбудитель неустойчив, погибает при воздействии ультрафиолета, обычных доз дезинфектантов, быстро инактивируется при кипячении.
Патогенез
После попадания в верхние дыхательные пути через рото-, носоглотку вирус парагриппа инфицирует мукоцилиарный эпителий, концентрируясь на апикальной поверхности клеток. Из-за высокой скорости репликации возбудителя возникает частичное слияние эпителиоцитов (симпласт), гиперпродукция слизи. Местные воспалительные реакции контролируются иммунными клетками, хемоаттрактантами, количеством синтезируемого секреторного иммуноглобулина А, поэтому инфекция распространяется за пределы дыхательного эпителия верхних респираторных путей только у ослабленных и иммунокомпрометированных лиц.
При парагриппе выявлено повышенное образование интерферона-1, 3, вовлечение пула естественных киллеров, интерферон-индуцируемого Т-клеточного альфа-хемоаттрактанта, интерферон-индуцируемого гамма-белка. Избыточное образование слизисто-гнойного экссудата, скопление секрета в просвете гортани, отечность, рефлекторный спазм приводят к сужению просвета (ложный круп). Тропность нейраминидазы к нервной ткани обуславливает токсическое воздействие, гемагглютинин вызывает повреждения сосудистой стенки, хотя и не такие выраженные, как при гриппе.
Симптомы
Инкубационный период обычно составляет 2-5 дней. Разгару болезни предшествует продромальный период – недомогание, слабость, разбитость, снижение работоспособности, повышение температуры не более 38° C. Затем появляется заложенность носа, насморк с обильным слизистым отделяемым, першение, сухость и боли в горле, грубый кашель, охриплость голоса. Лихорадка достигает 39° C и выше. Возникает и прогрессирует осиплость голоса вплоть до афонии, отмечаются болезненные ощущения за грудиной при кашле, незначительное увеличение, чувствительность подчелюстных, заднешейных, редко – подмышечных лимфатических узлов.
При наличии хронической легочной патологии, снижении иммунной реактивности организма у взрослых опасными признаками становятся усиление лихорадки, нарушения сознания, бред, появление обильной мокроты, ощущения нехватки воздуха. Прогностически неблагоприятными симптомами парагриппозной инфекции у детей считаются нарастающее беспокойство, затруднение выдоха, обильное слюноотделение, лающий кашель, шумное дыхание, особенно в покое. Появление этих признаков в сочетании с вынужденным сидячим положением с опорой на руки, западением надключичных ямок, межреберных промежутков, синюшной окраской конечностей, кончика носа, губ является поводом для экстренного обращения к врачу.
Осложнения
Позднее обращение за медицинской помощью, неблагоприятный преморбидный фон, выраженная иммунная супрессия приводят к возникновению ряда осложнений и жизнеугрожающих состояний, особенно в детском возрасте. Возможны осложнения со стороны носоглотки (синуситы, тонзиллит, фарингит), органа слуха (средний отит, евстахиит), нижних дыхательных путей (трахеобронхит, парагрипп-ассоциированная пневмония). Неотложной помощи требуют ложный круп, острая дыхательная, сердечно-сосудистая недостаточность, респираторный дистресс-синдром. Есть риск развития менингоэнцефалита, генерализованной парагриппозной инфекции.
Диагностика
Диагностика осуществляется инфекционистом, по показаниям назначаются консультации оториноларинголога, пульмонолога, при подозрении на заболевание у ребенка – педиатра. В процессе диагностического поиска применяются следующие лабораторные и инструментальные методы:
- Физикальное исследование. При объективном осмотре оценивается уровень сознания, наличие одышки, цианоза кожи. Обнаруживается гиперемия зева, затрудненное носовое дыхание, увеличение углочелюстных, заднешейных лимфоузлов. В легких могут выслушиваться диффузные свистящие хрипы, притупление перкуторного звука с обеих сторон. При ларингоскопии выявляется гиперемия, отечность слизистой оболочки гортани, сужение голосовой щели.
- Лабораторные исследования. Общеклинический анализ крови свидетельствуют о наличии лейкопении, моноцитоза, ускорения СОЭ, реже лейкоцитоза, нейтрофилеза. Биохимические показатели обычно в пределах нормы, возможно незначительное увеличение активности АЛТ, АСТ, СРБ. В общем анализе мочи возможна эритроцитурия, следовые количества белка. С целью дифференциальной диагностики проводится микроскопия мокроты.
- Выявление инфекционных агентов. Методика ПЦР позволяет выделить вирус парагриппа из носоглоточных смывов, мокроты; существуют дыхательные экспресс-тесты (с использованием иммунофлуоресценции и ПЦР в реальном времени). ИФА дает возможность ретроспективно установить диагноз парагриппа, исследование проводится в парных сыворотках с интервалом не менее 10-14 суток. При наличии мокроты требуется ее бактериологический анализ.
- Инструментальная диагностика. При появлении признаков пневмонии назначается рентгенография органов грудной клетки, по данным которой может выявляться характерное для данной вирусной инфекции двустороннее поражение легких. Реже показана мультиспиральная компьютерная либо магнитно-резонансная томография. ЭКГ проводится при наличии признаков субкомпенсации сердечной деятельности, пациентам старше 40 лет.
Дифференциальную диагностику осуществляют с гриппом, другими ОРВИ, коклюшем, дифтерией, легионеллезом, менингококковой инфекцией, корью, пневмоцистозом, туберкулезом легких, бактериальным бронхитом, пневмонией, бронхиальной астмой, флегмонозным ларингитом, хондроперихондритами гортани, лимфогранулематозом, застойной сердечной недостаточностью, ХОБЛ, отеком Квинке, злокачественными новообразованиями, инородными телами гортани.
Лечение
Лечение обычно проводится в амбулаторных условиях, госпитализация осуществляется по клиническим и эпидемиологическим показаниям. Пациенту обеспечивают постельный режим до устойчивого снижения температуры тела до нормальных цифр в течение 2-3 суток, дробное питание с исключением трудноперевариваемой пищи, обильное питье, голосовой режим с минимизацией разговорной речи, адекватный микроклимат помещения с комфортной температурой, влажностью. Важен отказ от курения как самим больным, так и окружающими лицами. При явлениях декомпенсации респираторной системы необходима незамедлительная реаниматологическая помощь.
Лечение симптоматическое. Широко применяются жаропонижающие (кроме ацетилсалициловой кислоты и аналогов), отхаркивающие средства (ацетилцистеин), противокашлевые препараты (бутамирата дигидроцитрат, гвайфенезин), назальные спреи, капли (ксилометазолин, фенилэфрин, оксиметазолин), растворы для полоскания зева (хлоргексидин, фурацилин). При наличии показаний используются ингаляционные либо системные инъекционные глюкокортикостероиды, седативные, бронходилатирующие, антибактериальные средства.
Рибавирин и человеческий иммуноглобулин применялись у пациентов с иммунносупрессией, доказанного влияния применения этих медикаментов на уменьшение количества осложнений и летальных исходов не описано. Есть сообщения об эффективности препарата DAS181, механизм действия которого заключается в избирательном расщеплении сиаловых кислот клетки-хозяина, необходимых для прикрепления вируса. На животных изучается результативность трипаносомацидных средств, занамивира, некоторых экспериментальных ингибиторов нейраминидазы и гемагглютинина.
Прогноз и профилактика
Прогноз при неосложненных формах болезни благоприятный, явления астении, кашель могут сохраняться до 2-х недель. Длительность парагриппа от первых клинических симптомов до момента выздоровления обычно составляет 7-10 дней; синдром ложного крупа возникает у 20-30% детей в возрасте до 3-х лет. Описаны повторные случаи парагриппа спустя 7-9 месяцев после перенесенной инфекции. Разработка профилактических вакцин ведется с 60-х годов ХХ века, однако лицензированных препаратов не существует.
В экспериментах на добровольцах были эффективны живые аттенуированные, а также вакцины, содержащие элементы коровьего вируса парагриппа, но наиболее вероятно появление рекомбинантных вакцин. Неспецифические меры профилактики заключаются в выявлении, изоляции, лечении больных, текущей санитарно-гигиенической обработке, проветривании помещений, избегании массовых мероприятий в эпидемический сезон, ношении масок, полноценном питании, сне, закаливании организма.
возбудитель, патогенез, симптомы, диагностика, лечение
Вирусы парагриппа (Paramyxoviridae, род Rubulavirus, вирус парагриппа-2, -4), род Respirovirus (вирус парагриппа-1, -3). Вирусы инфицируют человека, млекопитающих, птиц и рептилий.
Эпидемиология парагриппа
Парагрипп распространен повсеместно. Подъем заболеваемости — в осенне-весенний период, спорадические случаи регистрируются в течение года. Источник инфекции — больной человек в первые дни болезни, когда катаральные симптомы (кашель, ринит) наиболее выражены. Путь передачи — воздушно-капельный, возможен контактно-бытовой. Болеют люди всех возрастов, но больше подвержены инфицированию дети. Вирус парагриппа-2 изолируется чаще в случае неосложненного течения, вирус парагриппа-3 — при осложненной форме (бронхит, пневмония).
 |  |
Патогенез парагриппа
Репродукция вируса парагриппа происходит в цитоплазме клеток цилиндрического эпителия респираторного тракта, вызывая их деструкцию. Типичным является поражение слизистой оболочки гортани — отек и набухание. Сужение просвета гортани обусловлено отеком слизистой оболочки, воспалительной клеточной инфильтрацией, гиперсекрецией слизистых желез и скоплением экссудата. Характер воспаления может быть катаральным, катарально-гнойным, фибринозно-гнойным и язвенно-некротическим. Следствием возникшей обструкции являются гипоксия, гиперкапния, а в тяжелых случаях — асфиксия. Развиваются метаболические нарушения и угроза отека мозга.
Клиническая картина
Инкубационный период колеблется 2–7 дней (чаще 3–4 дня). Заболевание начинается постепенно с катаральных симптомов и характеризуется медленным (в течение 2–3 дней) повышением температуры тела, не превышающей субфебрильных значений. Особенность лихорадочного периода заключается в более длительной и менее высокой, чем при гриппе, температуре. Длительность лихорадки у детей колеблется от 1 до 14 дней, у взрослых от 1 до 8 дней. Головная боль и слабость наблюдаются у большинства больных, но выражены умеренно.
Разные отделы респираторного тракта вовлекаются в патологический процесс не в одинаковой степени. Ринит — наиболее частый симптом заболевания. Носовое дыхание затруднено из-за набухания слизистой оболочки носовых раковин; выделения серозные или слизисто-серозные. Фарингит отмечается примерно у каждого второго больного. Ларингит — типичное проявление парагриппозной инфекции. Боль в горле, сухой грубый кашель, охриплость голоса — основные признаки поражения слизистой оболочки гортани.
У детей (чаще в возрасте 1–2 лет) возможен стеноз гортани (круп). При вовлечении слизистой оболочки трахеи, развивается стенозирующий ларинготрахеит. Круп может развиваться в различные сроки от начала болезни — от первых часов заболевания до 2–3 сут и позднее. Характеризуется триадой симптомов — изменением тембра голоса (охриплостью), «лающим» кашлем, шумным стенотическим дыханием.
В зависимости от выраженности клинических проявлений крупа и затруднения дыхания выделяют четыре степени стеноза гортани, степень тяжести которого определяет выраженность отека. Характер и количество мокроты. У детей раннего возраста тяжелый стеноз гортани (II–III степени) может развиваться в ранние сроки заболевания.
| Степень стеноза гортани | Критерии диагностики |
|---|---|
| I степень (компенсированная стадия) | Охриплость голоса, сухой «лающий» кашель. Затруднение дыхания на вдохе, втяжение яремной ямки усили- вается при беспокойстве или физической нагрузке. Цианоза нет. Гипоксемии нет или она незначительна (pаО2 >70 мм рт.ст.). Гиперкапнии нет. Продолжительность стеноза — от нескольких часов до 1–2 сут |
| I степень (субкомпенсированный стеноз, стадия неполной компенсации) | Дыхание шумное с участием в акте дыхания вспомогательной мускулатуры. Беспокойство. Периоральный цианоз. Гипоксемия (pаО2 менее70 мм рт.ст.). Гиперкапнии нет. Явления стеноза гортани сохраняются до 3–4 дней |
| III степень (декомпенсированная стадия) | Дыхание шумное с резким втяжением всех уступчивых мест грудной клетки, западанием нижнего конца грудины. Ослабление дыхательных шумов в легких. Парадоксальный пульс. Цианоз губ, акроцианоз. Беспокойство выраженное. Гипоксемия (pаО2 менее60 мм рт.ст.). Гиперкапния (pаО2 >45 мм рт.ст.). Комбинированный или только респираторный ацидоз |
| IV степень (асфиксия, терминальная стадия) | Выраженные признаки дыхательной недостаточности. Дыхание поверхностное с нарушением ритма. Общий цианоз. Явления капилляростаза. Температура тела падает до нормальных или субнормальных значений. Дыхание в легких едва прослушивается. Тенденция к брадикардии. Кома. Гипоксемия (pаО2 менее 50 мм рт.ст.). Гиперкапния (pаО2 более 70 мм рт.ст.) |
У взрослых течение болезни, как правило, благоприятное. Затянувшиеся бронхиты, особенно при наличии слизисто-гнойной мокроты, связаны с присоединением вторичной бактериальной инфекции.
Пневмония относится к частым и серьезным осложнениям. При раннем ее возникновении характерен выраженный токсикоз и нередко тяжелое течение.
Диагностика парагриппа
Лабораторная диагностика основывается на выявлении вирусных антигенов методом ПЦР, методом флюоресцентного анализа, выделением вирусов из носоглоточных смывов на культуре клеток Нер-2 с последующим подтверждением в реакции гемагглютинации (с эритроцитами морской свинки) и их идентификации в реакции торможения гемагглютинирующей активности, реакции связывания комплемента, реакции нейтрализации. Оценку динамики специфических антител в парных сыворотках, взятых в ранний период заболевания и через 2–3 дня, проводят в реакции торможения гемагглютинирующей активности и реакции связывания комплемента.
Лечение парагриппа
Симптоматическое: при высокой температуре тела рекомендуются жаропонижающие средства — парацетамол, ибупрофен в возрастных дозировках.
Для улучшения носового дыхания используются сосудосуживающие назальные капли и спреи.
Существенное место в лечении крупа принадлежит глюкокортикоидам (ГК) (ингаляционно в виде аэрозоли или парентерально у тяжелых больных), оказывающим противовоспалительное и противоотечное действие.

Вирусы гриппа относятся к семейству Orthomyxoviridae, из которых 3 рода включают вирусы гриппа А, В и С. Вирусы гриппа А и В имеют важную эпидемическую и медицинскую значимость, вирус гриппа С вызывает спорадическую заболеваемость. Антигенное многообразие присуще вирусу гриппа А, разные варианты вируса поражают людей, млекопитающих и птиц.
Подробнее…
doclvs.ru
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Парагрипп: возбудитель, симптоматика, диагностика, лечение

Парагрипп – острая патология вирусной этиологии, поражающая органы дыхания — нос и гортань, проявляющаяся катаральными и интоксикационными признаками.
В 1952 году японские ученые открыли вирус, который по морфологическим и физиологическим свойствам был похож на вирус гриппа и получил название парагриппозный.
Этиология и эпидемиология
Возбудителем патологии является РНК-содержащий вирус из семейства Paramyxoviridae (парамиксовирусы). Вирус парагриппа тропен к эпителию органов дыхания и практически неустойчив к внешним факторам — при нагревании до 50° инактивируется за 30 минут, а при 30° погибает за 4 часа.
Парагрипп — спорадическое заболевание, возникающее обычно в осеннее или зимнее время года. В детских коллективах могут возникать групповые вспышки парагриппозной инфекции.
Наиболее восприимчивая категория лиц к парагриппу — дети от года до пяти лет. Груднички в возрасте до 4 месяцев практически не болеют, поскольку у них сохраняется пассивный иммунитет.
Путь распространения инфекции — воздушно-капельный, источник — больной человек с катаральными симптомами. Высокий риск заражения отмечается в первые двое суток, а в последующие 10 дней опасность заразиться постепенно снижается. Вирусоносители не опасны для окружающих, поскольку у них отсутствует катаральный синдром.
Патогенез и патоморфология
Вирус парагриппа проникает в организм человека, оседает на эпителии респираторного тракта, размножается в клетках слизистой носа, гортани, трахеи и разрушает их. Дистрофические и некротические изменения эпителия сопровождаются острым местным воспалением и развитием соответствующих клинических признаков — гиперемии и отечности. Это приводит к дисфункции слизистой респираторного тракта, разрушению эпителиальных клеток и проникновению вирусов в кровь. 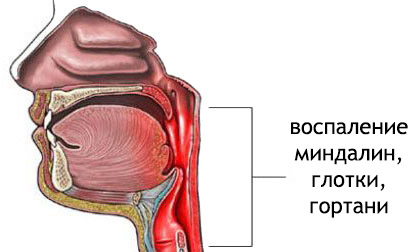 Вирусемия сопровождается воздействием микробов на сосуды и нервы и развитием интоксикации. Воспалительный процесс с носоглотки опускается на слизистую гортани и трахеи, а у маленьких детей – на бронхи и легкие.
Вирусемия сопровождается воздействием микробов на сосуды и нервы и развитием интоксикации. Воспалительный процесс с носоглотки опускается на слизистую гортани и трахеи, а у маленьких детей – на бронхи и легкие.
Спустя 7-10 дней в крови начинают вырабатываться антитела и синтезируется интерферон. Эти факторы способствуют освобождению макроорганизма от микробов и наступлению выздоровления.
Парагрипп характеризуется развитием основных патоморфологических форм – катарального ларингита, ларинготрахеита, ларинготрахеобронхита.
Воспаление органов дыхания проходит следующие стадии развития:
- Отек и полнокровие стенок респираторного тракта,
- Гиперплазия эпителия,
- Слущивание клеток мерцательного эпителия и их скопление в просвете бронхов,
- Вирусные включения в слущенных клетках,
- Нарушение кровообращения и дистрофия внутренних органов,
- Расстройство гемодинамики в центральной нервной системе.
Симптоматика заболевания у взрослых
Вирус проникает в организм человека, и начинается инкубация — период заболевания до появления первых клинических симптомов. Обычно он длится 5-7 дней. С помощью антигенов и факторов патогенности вирус крепится к слизистой оболочке органов дыхания, а затем проникает в более глубокие ткани.

Инкубационный период сменяется продромой — периодом возникновения симптомов катарального вспаления. Длительность продромального периода определяется степенью иммунной защиты человеческого организма: чем он слабее, тем длиннее продрома.
Признаками заболевания у взрослых являются:
- Лихорадка более 38⁰С,
- Озноб,
- Ломота в теле,
- Першение в горле,
- Заложенность носа,
- Обильные выделения из носа,
- Слабость, вялость и недомогание,
- Гиперемия глотки,
- Сухой, грубый, «лающий» кашель,
- Саднение в горле,
- Охриплость голоса,
- При присоединении вторичной инфекции кашель становится влажным.
Парагрипп протекает намного легче гриппа, интоксикация выражена слабее, но выздоровление наступает позже.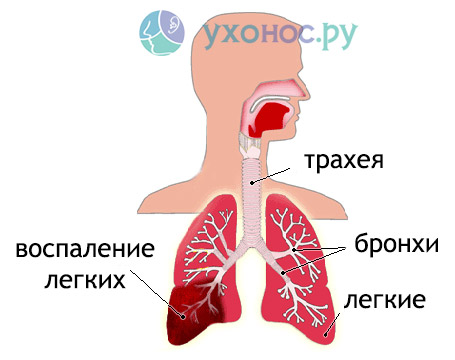
Лица, в анамнезе которых имеются хронические патологии дыхательной системы, в большей степени подвержены распространению воспаления на весь респираторный тракт с развитием бронхита или пневмонии.
Иногда встречают тяжелые случаи заболевания с интоксикацией, менингитом, нарушением сознания и общей астенизацией организма.
Осложнение парагриппа у взрослых – вторичное бактериальное воспаление легких, отит, синусит, ангина.
Особенности заболевания у детей
Вирусы попадают в клетки слизистой оболочки носоглотки, что приводит к развитию острого воспаления и проявляется отеком, повышенной продукцией слизи, нарушением носового дыхания и прочими местными катаральными симптомами. После размножения микробов и их проникновения в кровоток появляются признаки интоксикационного синдрома — лихорадка, отсутствие аппетита, плаксивость, капризность и вялость ребенка.
Дальнейшее развитие заболевания ослабляет защитные силы организма, что приводит к активации собственной условно-патогенной флоры или присоединению вторичной бактериальной инфекции. Так у детей формируется воспаление миндалин, бронхов и легких.
Симптомы парагриппа у детей:
- Начинается заболевание с подъема температуры, появления выделений из носа, першения в горле, ухудшения общего состояния.
- Разгар болезни сопровождается лихорадкой до 39-40 градусов, появлением упорного, сухого кашля. Малыш становится капризным, голос – охрипшим, нос – заложенным, а выделения – слизисто-гнойными.
- Через 7-10 дней симптомы исчезают, и ребенок выздоравливает.
Наслоение бактериальной инфекции и реактивация сапрофитной флоры приводят к развитию воспаления легких, миндалин, аденоидов, придаточных пазух носа. При этом у ребенка признаки интоксикации усиливаются, температура поднимается, состояние ухудшается.
Ложный круп – самое частое и опасное осложнение парагриппа у детей. Причиной его является выраженный отек гортани, голосовых связок, спазм мышц трахеи. При развитии ложного крупа требуется немедленная госпитализация.
Диагностика
Диагностика заболевания основывается на жалобах больного, характерных клинических признаках, лабораторных методах исследования.
- В общем анализе крови определяются признаки банального воспаления – выраженный лейкоцитоз со сдвигом формулы влево и повышенной скоростью оседания эритроцитов. В диагностике парагриппа этот метод является малоинформативным.
- Серодиагностика — определение в крови больного комплексов антиген-антитело. Для этого ставят реакцию торможения гемагглютинации, реакцию связывания комплимента.

- Иммуноферментный анализ — более чувствительная методика, позволяющая определить уровень иммуноглобулинов М и G в крови, которые соответственно указывают на острый период заболевания или на его окончание.
- Экспресс-диагностика парагриппа — иммунофлюоресценция. Этот метод позволяет в считанные минуты определить в крови комплекс антиген-антитело.
Необходимо дифференцировать парагрипп и аденовирус.
Для парагриппа характерно:
- Воспаление гортани и развитие ларингита,
- Умеренная интоксикация,
- Отсутствие артралгии и миалгии,
- Сухой и грубый кашель,
- Отсутствие конъюнктивита и увеличения лимфоузлов,
- Печень и селезенка не увеличены,
- Обычный внешний вид больного.
Характерные черты аденовирусной инфекции:
- Фаринготрахеит,
- Выраженная интоксикация,
- Острое начало заболевания,
- Длительная лихорадка,
- Умеренная боль в мышцах и суставах,
- Конъюнктивит,
- Полиаденит,
- Гепатоспленомегалия,
- Яркая гиперемия глотки с налетом, увеличение миндалин,
- Гиперемия и одутловатость лица,
- Возможна диспепсия.
Лечение
Этиотропное лечение — противовирусное:
- «Кагоцел» – противовирусное средство, действие которого направлено на стимуляцию выработки организмом белка интерферона и уничтожение вирусов. Это безопасный препарат, разрешенный детям старше 3 лет.

- «Ремантадин» – уничтожает вирусы, стимулирует иммунитет, уменьшает симптомы интоксикации. Недостатками лекарства являются его избирательное действие и возможность развития побочных эффектов.
- «Амиксин» – основа терапии и профилактики вирусных инфекций.
Иммуномодуляторы и иммуностимуляторы:
- Суппозитории «Виферон», «Кипферон».
- Капли в нос «Гриппферон», «Интерферон».
- Сироп для детей «Цитовир», «Орвирем».
- Таблетки «Циклоферон», «Анаферон», «Эргоферон».
Симптоматическое лечение парагриппа:
- Жаропонижающие средства на основе парацетамола или ибупрофена,
- Против сухого кашля назначают «Синекод», «Стоптусин», «Гиделикс».
- Если кашель стал влажным — отхаркивающие препараты и муколитики «Лазолван», «АЦЦ»,
- «Эреспал» – противовоспалительное средство, широко используемое для лечения органов дыхания,
- Промывание носа физраствором или «АкваМарисом», снятие отечности «Ксиленом» или «Тизином»
При возникновении осложнений пациентам назначают:
- Антибактериальные препараты,
- Сульфаниламиды,
- Горячие ванночки для ног,
- Паровые ингаляции,
- Кортикостероиды.
Народная медицина
К противовирусным фитосредствам относятся: ромашка, зверобой, календула, шалфей, эвкалипт, лук и чеснок, малина, гранат.  Потогонным действием обладает малина, липа, мать-и-мачеха; отхаркивающим — солодка, алтей.
Потогонным действием обладает малина, липа, мать-и-мачеха; отхаркивающим — солодка, алтей.
Больным парагриппом рекомендуют употреблять чай с малиной, чабрецом, отвар из листьев ежевики, шиповника, ромашки, липовый чай, морковный сок, клюквенный морс, сок облепихи, отвар алоэ с медом.
Профилактика
Профилактические мероприятия при парагриппе:
- Регулярное мытье рук,
- Дезинфекция и влажная уборка помещения,
- Изоляция больных,
- Полноценное питание,
- Закаливание,
- Использование препаратов – «Арбидол», «Циклоферон», «Эхинацея» или «Иммунал».
Специфическая вакцинопрофилактика отсутствует.
Видео: грипп, “Доктор Комаровский”
Мнения, советы и обсуждение:
Парагрипп – симптомы и лечение вируса у взрослых и детей 2020
Парагрипп – инфекционное поражение дыхательной системы вирусной этиологии. Невзирая на принадлежность к группе ОРВИ, заболевание имеет некоторые особенности. С парагриппозной инфекцией обычно связывают развитие острого ларингита и возникновение стеноза гортани. Кроме того, вирус способен провоцировать бронхиты, бронхиолиты и пневмонии с тяжёлым и быстропрогрессирующим течением. Заболеть может и взрослый, и ребёнок, но наибольшая частота случаев парагриппа наблюдается среди детей в возрасте от 2 до 5 лет.
Вирус парагриппа является представителем семейства парамиксовирусов. Был открыт в 1956 году, на сегодняшний день известны несколько серотипов: 1, 2, 3, 4a, 4b и 5, каждый из которых обладает гемагглютинирующей активностью. Взрослые переносят парагрипп легче, чем дети, патологический процесс обычно представлен острым ларингитом без развития стеноза.
Серотипы 1 и 2 становятся причиной возникновения синдрома крупа, а вирус парагриппа 3 приводит к развитию бронхиолита, очаговой пневмонии. Наиболее редкими являются инфекции, спровоцированные любым из подтипов серотипа 4; им свойственно более лёгкое течение по сравнению с остальными вариантами парагриппа. Тип 5 считается неопасным для человека. Кроме вирусов парагриппа человека, существуют варианты возбудителя, патогенные для животных – например, парагрипп КРС (вирус крупного рогатого скота).
Вирусы гриппа и парагриппа различаются по многим критериям – начиная с семейства и заканчивая антигенными свойствами. Однако оба возбудителя входят в группу ОРВИ, а схожесть проявлений в некоторых случаях требует дифференциальной диагностики.
Она необходима также, если есть сомнения в этиологии при заражении синцитиальным вирусом или вирусом парагриппа при бронхиолите.
Заражение возможно на протяжении всего года, но локальные вспышки парагриппозной инфекции возникают чаще осенью и зимой. В презентациях, посвящённых парагриппу, отражены показатели заболеваемости, которые сравнивают с численностью случаев инфицирования гриппом и другими ОРВИ.
Источником парагриппозной инфекции является больной человек – при этом значение имеют не только ярко выраженные, но и стёртые или бессимптомные формы, которые называются также атипичными. Вирус парагриппа передаётся воздушно-капельным и контактно-бытовым путём, его репродукция происходит в эпителиальных клетках респираторного тракта.
Патогенез
После адсорбции на эпителиоцитах вирус попадает внутрь клеток и размножается, что приводит к их гибели. Интоксикация обусловлена проникновением в кровь репродуцировавшихся вирусов и продуктов распада эпителиоцитов. Ключевыми моментами патогенеза являются:
- дистрофические изменения и некроз клеток реснитчатого эпителия;
- потеря слизистой оболочкой защитного барьера;
- вирусемия и интоксикация.
Первичная вирусная пневмония вызывается непосредственно возбудителем парагриппа. Вторичной её называют в случае присоединения микробной инфекции. Оседание в капиллярах иммунных комплексов провоцирует иммунопатологические реакции, а воспаление и отёк слизистой оболочки гортани обусловливают симптомы стеноза при парагриппе у детей.
Симптомы
Длительность инкубационного периода при парагриппозной инфекции составляет от 1 до 7 дней. Симптомы парагриппа у взрослых появляются и нарастают постепенно, у детей отмечается острое начало с наличием интоксикационного и катарального синдромов.
Специфических первичных признаков нет, поэтому заболевание может быть расценено как разновидность ОРВИ без уточнения этиологии.
Для лечения парагриппа имеют значение симптомы и тяжесть течения; у взрослых наблюдаются следующие проявления:
- Умеренная слабость, головная боль.
- Боль в мышцах и суставах.
- Заложенность носа в сочетании с обильными серозными выделениями.
- Першение в горле, охриплость голоса.
- Повышение температуры тела до субфебрильных цифр.
Взрослые пациенты могут переносить парагриппозную инфекцию с незначительным ростом температурных показателей, иногда встречается отсутствие лихорадки. Продолжительность болезни – около 2 недель.
Симптомы парагриппа у детей выражены более ярко. К ним относятся:
- слабость, нарушение сна и аппетита, головная боль;
- насморк со слизистыми, слизисто-гнойными выделениями;
- першение и боль в горле, осиплость голоса;
- непродуктивный кашель, который отчётливо слышен на расстоянии;
- лихорадка с увеличением показателей температуры тела до 38,5–40 °C.
У некоторых пациентов отмечается одноразовая рвота. Характерной особенностью течения парагриппа является преобладание катаральных симптомов над проявлениями интоксикации. Кашель при парагриппозном ларингите грубый, «лающий».
Парагриппозная инфекция может протекать в форме бронхита, бронхиолита, пневмонии, синусита. Значение в развитии поражений, не характерных для классической ОРВИ, имеет не только вирус парагриппа у детей и взрослых, но и вторичная микробная флора.
Острый ларинготрахеит
Осложнением парагриппа у детей является стеноз гортани при остром ларинготрахеите, называемый также «ложным крупом». Предрасполагающими факторами развития становятся анатомо-физиологические особенности, среди которых можно назвать:
- узость просвета гортани, податливость хрящей;
- обилие сосудов в слизистой оболочке гортани;
- узость и изогнутость надгортанника, короткие голосовые связки;
- склонность к повышенной нервно-рефлекторной возбудимости.
В патогенезе острого ларинготрахеита имеют значение несколько факторов: отёк слизистой оболочки гортани, спазм мышц и скопление воспалительного экссудата – это приводит к возникновению кашля, усугубляющего спазм и стеноз.
Для компенсации нехватки кислорода учащается дыхание, в том числе и через рот – поступающий воздух нагревается и увлажняется недостаточно. Увеличивается вязкость скопившейся слизи, она с трудом отделяется. Пропадает голос (афония). Состояние пациента ухудшается – сначала появляется бледность кожи, потливость и беспокойство, при отсутствии помощи кожные покровы приобретают цианотичный, а позже серый оттенок, возбуждение сменяется апатией, потерей сознания, арефлексией.
Начальные проявления стеноза гортани в стадии компенсации характеризуются отсутствием выраженных нарушений общего состояния, сохранением бледно-розового цвета кожных покровов, урежением и углублением дыхания, одышкой при физической нагрузке, испуге. Симптомы появляются, как правило, ночью. Основными признаками становятся грубый кашель, осиплость голоса и нарушение дыхания.
На стадии частичной компенсации появляется тахипноэ (частое дыхание). Втягиваются межрёберные промежутки, ямки над и под ключицей. Кожа бледнеет, ребёнок возбуждён. Одышка заметна даже в спокойном состоянии и проявляется шумным, слышным на расстоянии дыханием.
Дыхание в стадии декомпенсации урежается, становится не таким шумным, как прежде – это неблагоприятный прогностический признак. Кожа приобретает синюшный оттенок, характерна также потливость, вынужденное положение в постели с запрокидыванием головы.
Терминальная стадия, или стадия асфиксии характеризуется наличием единичных, поверхностных и прерывистых дыхательных движений. Шумное дыхание полностью исчезает. Может произойти непроизвольное мочеиспускание и дефекация. Цвет кожных покровов – бледно-серый, пульс едва прощупывается. Снижается артериальное давление, происходит остановка сердца.
Диагностика
Установить диагноз только по клиническим симптомам не представляется возможным из-за сходства с другими ОРВИ. Для целенаправленной диагностики парагриппозной инфекции применяют:
- Прямой метод флюоресцирующих антител.
- Полимеразную цепную реакцию.
- Иммуноферментный анализ и др.
Проводится также общеклинический анализ крови, при наличии показаний – рентгенография органов грудной клетки и другие исследования.
Лечение
При лёгкой форме парагриппа лечение проводится в амбулаторных условиях, а при тяжёлом течении, наличии сопутствующих патологий и развитии осложнений – в стационаре. Применяют:
- интерфероны, анаферон, арбидол;
- нормальный иммуноглобулин человека;
- ибупрофен, парацетамол при лихорадке.
При вторичной микробной инфекции показана антибактериальная терапия (амоксиклав, цефазолин).
В случае развития при парагриппе стеноза гортани и нарушения дыхания лечение должно быть неотложным. Симптомы возникают остро, поэтому важно помнить алгоритм действий до прибытия врача:
- Успокоить ребёнка – плач усугубляет состояние.
- Открыть форточку или выйти на свежий воздух.
- Добиться увлажнения воздуха в комнате в пределах 50–70%, а температуры около 18 °C.
- Напоить ребёнка (обычной или минеральной водой и др.).
Лечение парагриппа у детей при ложном крупе не должно включать самостоятельное использование муколитиков (амброксол). Опасными могут быть также ингаляции в домашних условиях – особенно для детей до 3 лет. При тяжёлом стенозе вводятся глюкокортикостероиды (преднизолон, гидрокортизон), адреналин, применяется оксигенотерапия.
Профилактика
Профилактика парагриппа включает следующие правила:
- избегание контактов с больными ОРВИ;
- частое мытьё рук;
- использование защитных масок.
Специфические профилактические мероприятия не разработаны.
Парагрипп — причины, симптомы, лечение, осложнения
Автор Admin На чтение 3 мин. Просмотров 221 Опубликовано
Парагрипп – это острая респираторная вирусная инфекция, передающаяся воздушно-капельным путем, вызываемая РНК-содержащим вирусом парагриппа, относящимся к семейству Paramixoviridae.
Наиболее патогенным для человека является вирус парагриппа третьего типа. Для заболевания характерно поражение гортани, а также бронхов и бронхиол, слизистой носа.
Чаще болеют дети до пяти лет, у которых болезнь протекает наиболее тяжело, что связано с частым развитием в этом возрасте симптомов ложного крупа. Возбудитель парагриппа передается от больного человека или бессимптомного носителя при кашле, чихании, разговоре. Входные ворота инфекции – слизистая гортаноглотки. Заразиться может любой человек, в любое время года, но чаще в осенне-весенний период.
Симптомы парагриппа
Инкубационный период длится от 2 до 7 дней, чаще 3-4 дня.
Характерно постепенное начало парагриппа с появления сухого кашля, саднения и першения в горле, появлением сухого, а затем «лающего кашля». Отмечается ринит, при котором, в отличие от гриппа, заложенность носа выражена меньше и отмечаются слизистые, прозрачные выделения. Голос становится грубым, охрипшим, вплоть до полной афонии – потери звучности голоса, когда возможной становится только шепотная речь. Кашель может сопровождаться болями и тяжестью в грудной клетке.
Симптомы общей интоксикации при парагриппе выражены умеренно: незначительная головная боль, слабость. Взрослые переносят парагрипп легко, температура тела редко повышается выше 38-38.5°С. Осмотр зева может выявить, однако не всегда, умеренное покраснение дужек и задней стенки глотки. Лимфоузлы, как правило, не пальпируются. При поражении бронхов и бронхиол (острый бронхит и бронхиолит) возможен бронхообструктивный синдром, в легких при этом выслушивается жесткое дыхание и сухие, свистящие хрипы.
Продолжительность парагриппа 5-7 дней. Кашель может сохраняться до 1-2-х недель. В восстановительном периоде возможны легкая слабость, утомляемость.
Осложнения парагриппа
- Ложный круп. Происходит отек слизистой гортани, что ведет к стенозированию (сужению) просвета дыхательного горла. «Лающий кашель» при этом сопровождается затруднением дыхания различной степени выраженности, беспокойством ребенка. Явления отека гортани встречаются у детей младшего возраста, чаще до 5 лет.
- Пневмония. Усиление кашля, появление скудной мокроты от серозной до гнойной с прожилками «ржавой» крови. Температура нередко повышается выше 38.5°С, усиливаются симптомы общей интоксикации: головная боль, слабость, разбитость, мышечные и суставные боли, отсутствие аппетита, нарушение сна и др. Могут отмечаться симптомы дыхательной недостаточности.
- Ангина, синуситы, отит – как правило, в результате присоединения бактериальной инфекции на фоне снижения иммунитета.
Диагностика парагриппа
Основана на данных жалоб, анамнеза и осмотра больного. Возможно обнаружение вируса парагриппа методом прямой иммунофлюоресценции (ИФА) или полимеразной цепной реакции (ПЦР). Изменения в анализе крови носят неспецифический характер.
Лечение парагриппа
Этиотропной терапии не проводят. Лечение сводится к общим мероприятиям и симптоматическому лечению. В первые 2-3 дня рекомендуют нестрогий постельный режим, молочно-растительная диета, обильное питье (отвар шиповника, чай, морсы, соки, минеральная вода).
Помещение, где находится больной проветривают несколько раз в день. Для недопущения заражения окружающих, желательно ношение маски.
При повышении температуры выше 38-38.5°С принимают жаропонижающие средства на основе парацетамола или ибупрофена, используют физические методы охлаждения (раздевание, обтирание, питье комнатной температуры, холодные компрессы). При хорошей переносимости снижение температуры нежелательно. Детям с фебрильными судорогами в анамнезе назначают жаропонижающие средства при температуре 37.5°С.
При сухом истощающем кашле назначают противокашлевые препараты (синекод, гербион, стоптусин, бронхикум, либексин, коделак и др.). При появлении влажного кашля – отхаркивающие средства, разжижающие мокроту и облегчающие ее эвакуацию (АЦЦ, амброксол, лазолван, бромгексин и др.).
Возможно назначение витамина C в средних дозировках – до 0.5 г в сутки. При насморке – сосудосуживающие капли, промывание полости носа стерильными минеральными водами.
Лечение осложнений проводится по общепринятой схеме.
Прогноз заболевания благоприятный, осложнения редки.
симптомы и лечение у детей и взрослых
Что такое парагрипп и как он развивается?
Парагрипп – заболевание инфекционно-вирусного происхождения, поражающее преимущественно верхние дыхательные пути, охватывая нижние органы только при наличии осложнений.
Парагрипп способен протекать по-разному. Пациенты с легким течением болезни часто считают, что у них самая обычная простуда, но у некоторых больных возникают тяжелые симптомы, которые человек, далекий от медицины может принять за грипп.
Внимание! Грипп, парагрипп – болезни схожие по названию, они относятся к ОРВИ, но имеют существенные отличия — спровоцированы они разными возбудителями и отличаются клиническими появлениями.
Парагрипп – высоко контактное заболевание, передающееся от больного человека, который считается заразным с первых дней инкубации до окончания острого периода. Парагрипп становится причиной высокого уровня заболеваемости в детских садах – среди всех ОРВИ около 30% детей в осенний период переносят именно парагрипп.
к содержанию ↑Вирус возбудителя парагриппа
Возбудитель парагриппа — вирус, содержащий рибонуклеиновую кислоту и относящийся к семейству Парамиксовирусов. Отличается высокой тропностью к слизистой оболочке верхних дыхательных путей. Быстро разрушается вне человеческого организма – при температуре выше 50°С погибает в течение получаса, а при 30°С гибнет за 2-4 часа.
Вирус парагриппа не способен мутировать, образуя новые серотипы, поэтому заболевание носит спорадический характер и не вызывает масштабных эпидемий. Но, имея высокую контактность, быстро распространяется в кругу близко контактирующих людей.
к содержанию ↑Этиология заболевания
Парагрипп развивается при проникновении его возбудителей в органы дыхания. Причина развития парагриппа – прямой контакт с больным человеком, даже если он еще не имеет симптомов заболевания.
Наибольшую предрасположенность к инфекции имеют дети раннего дошкольного возраста и взрослые, в силу своей профессиональной деятельности, контактирующие с большим количеством людей.
Парагрипп – спорадическое заболевание, чаще встречающееся в осенне-зимний период. Весной и летом уровень заболеваемости значительно ниже, и большинство пациентов в этот период – дети до 5-летнего возраста.
к содержанию ↑Виды, формы, типы и степени тяжести парагриппа
Инфекция парагриппа может протекать типично и атипично. О типичном течении заболевания говорят, когда клинические проявления имеют характерные черты парагриппа, что позволяет поставить диагноз без специальных диагностических мероприятий.
Типы парагриппа:
- HPIV-1 – поражает верхние дыхательные пути и гортань, у детей вызывает стеноз и ложный круп у детей. Наиболее распространен осенью.
- HPIV-2 — также вызывает поражение верхних органов дыхания и круп, но встречается гораздо реже первого типа.
- HPIV-3 — наиболее распространен в весенне-летний период. Вызывает тяжелую отечность дыхательных путей, затрагивающую бронхи и легкие (бронхиолит и пневмонию).
- HPIV-4 – почти не встречается, уже давно не было диагностировано вспышек парагриппа, вызванного этим типом.
Атипичный парагрипп протекает в двух формах:
- Бессимптомно – симптомы болезни отсутствуют, диагноз можно поставить при нарастании антител к вирусу парагриппа в результатах 4 и более анализов.
- Стерто – выражается слабыми катаральными проявлениями, отсутствием температуры и симптомов интоксикации.
Внимание! Атипичные формы характерны для повторного заражения взрослых и детей старшего возраста.
По тяжести течения выделяют три формы:
- Легкая – слабо выраженные катаральные признаки, незначительное выделение экссудата из носа, легкое, сухое покашливание быстро влажный кашель.
- Среднетяжелая — умеренно выраженные признаки интоксикации и катаральные проявления. Температура тела у взрослых поднимается до 38°С, у детей до 39°С.
- Тяжелая – высокая температура тела до 39-40°С, головные боли, тошнота, сильная слабость. Иногда присоединяются менингальный или энцефалитический синдром, поражаются нижние органы дыхания, появляется респираторный токсикоз. Тяжелое течение встречается крайне редко.
По характеру парагрипп делится на гладкое и негладкое течение. При негладком парагриппе к вирусной микрофлоре присоединяются бактериальные возбудители, развиваются осложнения или обостряются уже имеющиеся хронические заболевания.
к содержанию ↑Патогенез и патоморфология
Вирусные частицы распространяются воздушно-капельным путем. Вместе с воздушным потоком, частичками слюны и пыли они проникают в дыхательные пути и оседают на слизистом эпителии. Из-за крупного размера, вирусы парагриппа чаще локализуются в области носоглотки, редко проникая вниз по респираторному тракту.
Закрепившись в слизистом эпителии, вирусная микрофлора размножается, провоцируя воспаление и дистрофию клеток. При разрушении пораженных клеток вирус парагриппа проникает в кровоток, лимфатическую систему, воздействует на нервные окончания и вызывает симптомы интоксикации.
Воспалительный процесс способен охватывать гортань, трахею и нижние органы дыхания. По патоморфологическим признакам парагрипп выражается в виде ларингита, трахеита, ларинготрахеита, трахеобронхита.
При ослабевании организма активизируется собственная патогенная микрофлора организма или присоединяется вторичная инфекция. Под воздействием бактериальных возбудителей наблюдается значительное ухудшение состояния пациента и развитие осложнений.
На 7-10 день заболевания иммунная системы начинает вырабатывать иммунные тела, подавляющие активность патогенной микрофлоры. Действие антител кратковременное и не дает длительной защиты от повторного заражения. Поэтому за один осенне-зимний период человек может несколько раз переболеть парагриппом, в первую очередь это касается детей, посещающих дошкольные образовательные учреждения.
к содержанию ↑Инкубационный период
С момента проникновения вирусных частиц в организм начинается скрытый период их размножения и поражения клеток слизистого эпителия дыхательных путей. Парагриппу характерно медленное распространение и проникновение в системный кровоток и лимфу.
С момента заражения первые симптомы появляются через 2-7 дней, в зависимости от состояния защитных сил организма. Чаще всего первые признаки появляются на 4 день, но пациент становится заразным еще в первые сутки до клинических проявлений.
к содержанию ↑Температура
Парагрипп отличается от других вирусных инфекций редким поднятием температуры тела выше субфебрильных показателей. При сильном иммунитете пациента и отсутствии осложнений, температура держится в пределах 37-37,5°С.
При ослабевании защитных сил организма у взрослых температура поднимается до 38°С, у детей она может подниматься выше, но редко поднимается выше 39°С. Более высокие показатели могут свидетельствовать о наличии осложнений или неправильно поставленном диагнозе, требующем дополнительной диагностики.
к содержанию ↑Симптоматика заболевания у взрослых
После окончания инкубационного периода у пациента появляются симптомы, напоминающие простуду. Першение в горле, заложенность носа, сухое покашливание – это первые симптомы парагриппа у взрослых.
Дальнейшее течение болезни зависит от функционирования иммунной системы. В ряде случаев парагрипп протекает без интоксикации и повышения температуры тела.
Но имеются симптомы парагриппа, характерные для большинства пациентов:
- температура 37,5-38°С;
- лихорадка и озноб, при повышении температуры выше 38°С;
- заложенность носа, экссудативные выделения;
- першение и боли в горле;
- охриплый голос;
- сухой, лающий кашель;
- слабость, недомогание.
Если присоединяется бактериальная инфекция, то кашель становится продуктивным. Начинает отходить гнойная мокрота при откашливании. У пациентов с хроническими заболеваниями дыхательной системы воспаление может распространиться на легкие и бронхи.
Симптомы и проявление парагриппа у детей и взрослых
к содержанию ↑Особенности заболевания у детей
Симптомы парагриппа у детей могут развиваться постепенно или стремительно прогрессировать, вызывая острые проявления. Если иммунитет ребенка достаточно сильный, то заболевание протекает, как обычная респираторная инфекция, длящаяся не боле недели.
Но у большинства детей наблюдаются острые симптомы:
- субфебрильная или фебрильная температура;
- носовая заложенность;
- слизистые или гнойно-слизистые выделения из носа;
- сильная отечность и покраснение гортани;
- охриплость голоса;
- сухой, надрывный кашель;
- гипертрофия миндалин;
- слабость, потеря аппетита.
Парагрипп у детей довольно часто сопровождается ларингитом или трахеитом. Характерно развитие осложнений в виде ложного крупа. Из-за сужения гортани и сильного отека могут возникать приступы удушья, требующие срочной медицинской помощи.
При присоединении бактериальной инфекции у ребенка стремительно повышается температура тела, развивается лихорадка, появляются выраженные признаки токсического отравления. Следует проявить особое внимание, если появляется сильный кашель, сопровождающийся отделением гнойной мокроты и болями в груди – эти признаки свидетельствуют о развитие пневмонии.
У грудных детей парагрипп развивается стремительно – от первых признаков до выздоровления проходит около недели. Уже в первые сутки болезни могут появиться все симптомы заболевания – обильные выделения из носа, кашель, осиплость голоса.
На фоне парагриппа грудные дети становятся капризными, слабыми, отказываются от груди. Высокая температура тела и интоксикация для детей первого года жизни не характерна, так же как и осложнения в виде ложного крупа или поражения дыхательных путей.
к содержанию ↑Диагностика
Диагностика парагриппа основывается на результатах визуального осмотра и жалоб пациента. Врач обращает внимание на состояние гортани, характер катаральных проявлений и выраженность интоксикации. Наличие синдрома крупа у детей почти всегда свидетельствуют о поражении гортани вирусами парагриппа.
Постановка диагноза может основываться на лабораторных анализах крови. Наиболее чувствительным считается иммуноферментный анализ, позволяющий определить уровни иммуноглобулинов и стадию заболевания. Иммуноферментная диагностика относится к экспресс-методам, и позволяет получить результаты за несколько минут.
Очень важно своевременно дифференцировать появление гриппа, парагриппа и аденовирусной инфекции. Если пациенты с парагриппом и аденовирусной инфекцией не всегда требуют специального лечения, то при гриппе необходима тщательная терапия, направленная на подавление вирусов и предотвращение осложнений. Поэтому с гортани берут мазок для выявления возбудителя заболевания.
к содержанию ↑Лечение парагриппа у детей и взрослых
Лечение парагриппа у взрослых и детей проводится в домашних условиях и требует госпитализации только при наличии тяжелых осложнений. Чтобы лечение было эффективным, нужно придерживаться некоторых правил терапии.
Даже при легком течении болезни требуется соблюдение постельного режима, чтобы снизить риск развития осложнений. Обильное питье, регулярное проветривание и полноценное питание, богатое витаминами и белками, нужны всем пациентам, независимо от возраста и клинических проявлений.
Для облегчения общего самочувствия и восстановления дыхания назначают промывание носа соленой водой и закапывание сосудосуживающих капель – Виброцил, Тизин, Називин, Ксимелин. Полоскание горла назначают всем пациентам с 4-5 летнего возраста.
Наибольшей эффективностью обладают:
- Солевые растворы.
- Настойки эвкалипта, прополиса, календулы.
- Мирамистин.
- Ротокан.
Не существует специальных лекарств от парагриппа, поэтому и взрослым и детям назначают средства, относящиеся к противовирусным препаратам широкого спектра действия с иммуностимулирующими свойствами:
- Виферон.
- Амиксин.
- Цитовир-3.
- Интерферон.
- Кагоцел.
- Анаферон.
Справиться с кашлем помогут такие препараты, как АЦЦ, Мукалтин, Коделак, Бронхолитин. Предотвращает спазмы бронхов и гортани, оказывает спазмолитические действие и мощное противовоспалительное действие Эреспал.
От высокой температуры назначают:
- Парацетамол (Панадол).
- Ибупрофен (Нурофен, Ибуклин).
Лечение парагриппа у детей часто проводится с помощью ингаляций с муколитическими и антисептическими растворами. От кашля назначают Амбробене, Лазолван, Флуимуцил, для смягчения слизистой оболочки щелочные минеральные воды и физиологический раствор, а для снятия воспаления Мирамистин, настойку календулы, Ротокан.
Если к парагриппу присоединяется бактериальная инфекция, назначают антибиотики широкого спектра действия: Амоксициллин, Сумамед, Амоксиклав, Супракс, Аугментин. Для ингаляций используют Флуимуцил АТ, Гентамицин или Диоксидин, чтобы снизить негативное влияние препаратов на ЖКТ.
При выраженном отеке и ларингоспазмах назначают глюкокортикостероиды в уколах или таблетках: Преднизолон, Дексаметазон. Детям чаще используют ингаляции с Дексаметозоном или назальные спреи Назонекс, Момат Рино.
Народные методы лечения
Лечение парагриппа народными методами допустимо проводить только у взрослых и детей школьного возраста, при отсутствии у них осложнений. Наибольшей эффективностью обладают эвкалипт, шалфей, зверобой, ромашка, календула – из них можно готовить отвары для внутреннего приема и полоскания горла.
Помогают сбить температуру и вывести токсины настои липового цвета, мать-и-мачехи и листьев малины. От кашля эффективны отвары, содержащие корень солодки, девятисила, чабрец и душицу.
Осложнения парагриппа, какие они?
Парагрипп у взрослых редко вызывает осложнения, так как иммунная система взрослых людей в состоянии подавить размножение вирусов. Организм ребенка наиболее предрасположен к распространению воспаления к нижним органам дыхания и присоединению бактериальной инфекции.
Осложнения парагриппа:
- Синусит.
- Аденоидит.
- Бронхиолит.
- Пневмония.
- Отит.
- Менингит.
Самое тяжелое последствие парагриппа у детей – ложный круп, выражающийся приступами удушья. В зависимости от степени стеноза появляются различные симптомы и самые тяжелые характерны для последней стадии – судороги, спутанность сознания, сердечная недостаточность, снижение давления. У детей на фоне крупа может развиться тяжелая асфиксия, способная привести к летальному исходу.
к содержанию ↑Профилактика парагриппа, в чем она заключается?
Парагрипп, симптомы и лечение которого, зависят от возраста пациента и особенностей его иммунной системы, требует соблюдения правил профилактики для защиты от заражения. В первую очередь это отсутствие контактов с больными людьми и ношение маски при эпидемиях респираторных инфекций. Обязательно соблюдение общих правил гигиены и проведение закаливающих процедур, укрепляющих защитные силы организма.
Вакцины против парагриппа для людей не существует. Антитела, вырабатываемые при контакте с вирусными частицами, очень быстро исчезают, и не формируется стойкий иммунитет. Поэтому, если бы существовали от парагриппа вакцины, они б имели кратковременную эффективность.
к содержанию ↑Информативное видео
Будьте здоровы!
Парагрипп — Студопедия
Контрольные вопросы
1. Характеристика вируса гриппа.
2. Эпидемиология гриппа.
3. Клинические варианты гриппа.
4. С какими заболеваниями проводится дифференциальная диагностика?
5. Какой материал забирается для лабораторного исследования?
6. Чем проводится этиотропная терапия?
7. Как проводится профилактика противоэпидемические мероприятия в очаге?..
8. Оформите санитарный бюллетень на тему «Профилактика гриппа».
Парагрипп– острое вирусное заболевание с умеренно выраженными симптомами интоксикации и поражением дыхательных путей, преимущественно гортани.
Этиология.Возбудитель парагриппа – РНК-содержащий вирус, относящийся к семейству парамиксовирусов. Известно четыре серотипа вируса парагриппа. Вирус быстро погибает при кипячении, легко инактивируется дезинфектантами.
Эпидемиология. Источником инфекции является больной человек в среднем в течение 7 – 10 дней. Механизм заражения воздушно-капельный. К парагриппу восприимчивы лица всех возрастных групп, но чаще болеют дети дошкольного возраста. Спорадические случаи парагриппа встречаются круглый год, подъём заболеваемости отмечается в осенне-зимние месяцы.
Патогенез. Входные ворота инфекции – слизистые оболочки носа, гортани, иногда трахеи. Размножение вируса в эпителиальных клетках приводит к их деструкции. Воспалительный процесс наиболее выражен в гортани, что клинически сопровождается ложным крупом. Вирусемия при парагриппе кратковременная и не сопровождается интоксикацией.
Клиника. Инкубационный период в среднем длится 3 – 4 дня (от 2 до 7 дней). Заболевание, как правило, начинается постепенно: появляется общая слабость, лёгкая головная боль, заложенность носа, сухость и першение в горле, субфебрильная температура. С первого дня болезни ведущим симптомом является грубый «лающий» кашель, который держится в течение 7 – 10 дней. Нередко, особенно у детей, развивается синдром крупа. На фоне грубого «лающего» кашля ребёнок становится беспокойным, кожные покровы бледные, с синюшным оттенком, дыхание затруднено, нарастает одышка, что приводит к развитию стеноза гортани (ложного крупа).
При осмотре слизистая оболочка носа отёчна, гиперемирована, отмечается умеренная гиперемии мягкого нёба, дужек, задней стенки глотки.
Взрослые переносят заболевание преимущественно в лёгкой форме, у них единственным симптомом может быть ринит.
Наиболее частым осложнение является пневмония, вызванная вторичной бактериальной флорой.
Лабораторная диагностика. С целью экспресс-диагностики применяется метод иммунофлюоресценции. Для серологической диагностики используют РСК и РТГА по типу парных сывороток. В гемограмме выявляется умеренная лейкопения или нормоцитоз, возможен моноцитоз, СОЭ не увеличена.
Лечение. В первые дни болезни применяют интраназально оксолиновую или теброфеновую мази. При тяжёлой форме используют донорский иммуноглобулин. В качестве патогенетических и симптоматических средств используются противокашлевые препараты, бронхолитики, отхаркивающие микстуры, при гипертермии – жаропонижающие. Применяются также паровые ингаляции, круговые банки, горчичники, ножные ванны. Антибиотики назначают только при бактериальных осложнениях.
При появлении первых признаков асфиксии необходимо срочно вызвать врача и оказать ребёнку доврачебную помощь, обеспечить доступ свежего воздуха, сделать паровые ингаляции, горячие ножные ванны, поставить горчичники на грудную клетку.
При развитии стеноза гортани показано введение седативных, мочегонных, антигистаминных, спазмолитических средств, глюкокортикостероидов. При отсутствии эффекта от проводимой терапии больного переводят в ОИТР.
Выписка реконвалесцентов парагриппа из стационара производится после клинического выздоровления.
Профилактика. Профилактические мероприятия, как и при гриппе направлены на источник инфекции, механизм заражения и восприимчивый организм. При вспышках в детских коллективах проводят разобщение детей на 10 дней после изоляции последнего больного. Индивидуальную профилактику у дошкольников следует проводить с помощью применения лейкоцитарного интерферона, оксолиновой мази.
Parainfluenza — Wikipedia, la enciclopedia libre
Los virus parainfluenza (también, virus paragripal ), aislados en 1956, сын конъюнктуры paramixovirus de unos 100-200 нанометров с одним нанометровым ядром 18 нм. , который представлен на envoltura dos glicoproteínas: la HN con actividad de hemaglutinina y neuraminidasa y la F, con actividad hemolítica y de fusión celular.
Тип вируса парагриппа [редактор]
Se han descrito cuatro serotipos de virus parainfluenza, que presentan relaciones antigénicas entre sí, con virus de la parotiditis y con otros paramixovirus animales.Virus parainfluenza tipos 1 y 3 perteneces al género resprovirus, mientras que los virus parainfluenza tipos 2 y 4 perteneces al género rubulavirus. [1]
- Virus parainfluenza tipo 1 : Está relacionado con el paramixovirus Sendai, который продуцирует инфекции en ratones y cerdos.
- Virus parainfluenza tipo 2 : Está relacionado con el virus SV-5 y SV-41, y virus de la parotiditis. Произведите crup en humanos.
- Вирус парагриппа тип 3 : Relacionado con el virus SF-4.Произведите Infocciones en bóvidos.
- Virus parainfluenza tipo 4 : Existen dos serotipos el 4A y el 4B.
Acción patógena [редактор]
Los paramixovirus продуцирует инфекционные респираторы frecuentes y de gravedad variable, que dependen de:
- Тип вируса.
- Edad.
- Primoinfección o reinfección.
- Infecciones del tracto respratorio superior : Son las influences más frecuentes producidas por los virus parainfluenza, de cualquier serotipo y ocurren tanto como primoinfección como enfección los la infanto, tanto en la infantos.Comprenden la sinusitis, la rinitis, фарингит, бронхит или combinaciones de todas (риносинусит, ринофарингит …) y Proceos febriles sin localización anatómica. Corresponden al típico catarro común o constipado respratorio y suelen ser influencciones de buen pronóstico, de gravedad level y que curan espontáneamente al cabo de unos ocho días. Por lo tanto, su tratamiento es dirigido hacia la paliación de los síntomas, y no Requieren tratamiento con antibióticos al igual que la mayoría de las influencciones virales.
- Infecciones del tracto respratorio inferior : Los virus parainfluenza son responsables del 20% de estas graves influences, sobre todo en niños como primoinfección. Corresponden a:
- Crup o laringotraqueítis obstructiva : Es producida por todos los serotipos, sobre todo el tipo 1 y 2, siendo responsables del 50% de esta informcción. Ocurre en niños pequeños, de 6 meses a 6 niños de edad; el punto máximo es a los 2 años.
- Bronquiolitis y neumonía : Son poco frecuentes, ocurren en niños pequeños, menores de seis meses, y son producidos sobre todo por el serotipo 3.
Véase también [editar]
Список литературы [редактор]
.Парагрипп — Википедия
Paramyxoviridae wird durch verschiedene Humane Parainfluenzaviren aus der Familie der Paramyxoviren (wissenschaftlich Paramyxoviridae ) verursacht (Gattungen Respirovirus or Orthungen Die Viren lösen grippeähnliche Symptome aus. Die Durchseuchungsrate bei Kindern bis zehn Jahren liegt bei 90%. Die Viren sind weltweit verbreitet. Die Übertragung erfolgt durch Tröpfcheninfektion. [1] Eintrittspforte ist der Nasopharynx, wobei — ähnlich wie bei den Orthomyxoviren — die Hämagglutininaktivität des HN (Hämagglutinin-Neuraminidase) -Proteins wichtig für den Eintleritt.Die Replikation des Virus erfolgt im Zytoplasma der Wirtszelle, die Montage der Partikel durch Ausknospung an der Zellmembran. Hierbei spielt die Neuraminidaseaktivität des HN-Proteins eine wichtige Rolle. [2] Parainfluenza zieht oft eine bakterielle Superinfektion nach sich. Der Infektionsverlauf ist stark von der Disposition, Konstitution und besonders dem Erkrankungsalter abhängig.
Parainfluenzaviren sind die häufigsten Erreger des Pseudokrupp. [1] Die Erstinfektion im Säuglings- und Kleinkindalter kann auch mit Bronchiolitis und Pneumonie einhergehen. [2]
Parainfluenzaviren sind auch veterinärmedizinisch related, unter anderem als Erreger im Zwingerhusten-Komplex.
Zur Klassifikation siehe Henrickson (2003) [3]
Traditionell nicht zugerechnet, aber aus Gründen der kladistischen Abgeschlossenheit zuzurechnen sind u. а .:
- nicht-klassifizierte Paramyxoviridae
- ↑ a b Hahn, Kaufmann, Schulz, Suerbaum (Hrsg.): Medizinische Mikrobiologie und Infektiologie . 6. Auflage. Springer, Heidelberg 2009, ISBN 978-3-540-46359-7, S. 809.
- ↑ a b Д-р Корнелия Хенке-Гендо: Medizinische Mikrobiologie und Infektiologie . Hrsg: Зауэрбаум, Бурхард, Кауфманн, Шульц. 8. Auflage. Springer, Берлин, Гейдельберг, 2016 г., ISBN 978-3-662-48677-1, S. 493.
- ↑ KJ Henrickson: Вирусы парагриппа . В: Обзоры клинической микробиологии .16, № 2, апрель 2003 г., С. 242–264. DOI: 10.1128 / CMR.16.2.242-264.2003. PMID 12692097. PMC 153148 (бесплатный Volltext).
- ↑ NCBI: Человеческий респираторный вирус 1 (виды)
- ↑ NCBI: Человеческий респираторный вирус 3 (виды)
- ↑ NCBI: Рубулавирус человека 2 (виды)
- ↑ NCBI: Рубулавирус человека 4 (виды)
- ↑ NCBI: Рубулавирус млекопитающих 5 (виды)
- ↑ ICTV: История таксономии ICTV: Орторубулавирус млекопитающих 5
- ↑ Успешная вакцинация против MERS у мышей может обещать успех вакцины COVID-19, auf: EurekAlert! vom 7.Апрель 2020 г., Квелле: Университет здравоохранения Айовы
- ↑ NCBI: Вирус парагриппа собак (виды)
Parainfluenza — Wikipédia
Un article de Wikipédia, l’encyclopédie libre.
Deux virus Parainfluenza intacts,et une nucléocapside en filament
— non-classé —
Genres de rang inférieur
Au sein de la famille des Paramyxoviridae, Les virus parainfluenza ( HPIV pour Human parayfluenza virus ) вирус парагриппа состоит из двух жанров, принадлежащих к семейству Paramyxovirinae :
- les Respirovirus pour les virus parainfluenza de type 1 et 3 (HPIV-1, -3)
- les Rubulavirus для вируса парагриппа типа 2 и 4 (HPIV-2, -4).
Les HPIV sont des virus enveloppés. Leur génome est d’une taille d’environ 15 килобаз , constitué d’ARN simple brin de polarité négative. Le génome кодирует шесть основных протейнов.
- Les gènes F et HN , соответствие кода протеина слияния F и l’hémagglutinine-neuraminidase HN, qui sont les deux protéines d’enveloppe du вируса и его участников в mécanisme d’entrée du вируса в клеточной клетке (ou cellule cible…)
- La protéine HN отвечает за прикрепление вируса к клетчатке, включая вспомогательные сиалитические клетки. Единственный вирусный атташе, протеин слияния является активным, внутренним децентрализованным доменом в мембранных клеточках и чувствительными к механизму, сближающим два мембрана и слияния…
- Le gène M code la protéine de la matrice qui aurait для роли взаимодействия между защитниками окружающей среды и нуклеокапсида.
Вирус парагриппа, вызванный вирусом гриппа, вызванный широкой общественностью, один из составляющих противовоспалительного вируса, синцитиальный вирус респираторного вируса (RSV), вызывающий основные заболевания в больнице. Ces инфекций peuvent également unwir des conséquences graves chez les personnes âgées et les иммуно-деприме пациентов. Les répercussions économiques dues à ces virus начинает seulement être mesurées.
Вирус, вызывающий заражение, не может уничтожить больше, чем респираторный тракт.Les laryngotrachéites, trachéites sont les инфекции les plus décrites. Des cas graves de bronchiolites et de pneumonies peuvent également exister. Aucun traitement efficace n’existe, рибавирин, аналог нуклеозида, есть parfois utilisée sous form d’aérosols, mais ne semble pas efficace. Il n’existe pas de Vacin (pas plus que pour le RSV ). Des essais sont en Cours faisant appel aux actuelles de génétique inverse.
.