Боль в лимфоузлах — причины и лечение
Боль в лимфоузлах – сигнал, который дает нам организм о том, что он не здоров. Воспаление лимфоузлов опасно и зачастую имеет ряд последствий, запущенная инфекция может перейти в хроническое воспаление столь важных органов, возможно прогрессирование воспаления в гнойные формы, именно поэтому при обнаружении симптомов необходима скорейшая диагностика специалиста и лечение.
Лимфоузлы – это природные фильтры нашей кровеносной системы, которые отвечают за «производство» иммунных клеток, уничтожают болезнетворные вирусы и раковые клетки. Лимфатическая система человека располагается по всему телу, превалирующее число узлов системы располагается в шее и голове.
При попадании в организм человека болезнетворных микроорганизмов из окружающей среды, лимфоузлы начинают активную борьбу с вирусами.
Причины увеличения лимфатических узлов:
Как говорилось ранее, увеличение лимфоузлов проявляется при борьбе с вирусными инфекциями, например, простудными заболеваниями, особенно активизирующимися в осенне-зимний сезон (ОРВИ, грипп). Помимо данных провоцирующих факторов воспаление лимфоузлов на челюсти и под ней могут способствовать стоматологические заболевания, например, пародонтит, абсцесс зуба. К этому перечню следует отнести авитаминоз, стрессовые для человека ситуации, затяжные заболевания инфекционного характера (ангина, тонзиллит, ларингит, отит и т.д.). Причин для ослабления организма и воспаления узлов лимфатической системы очень много, и только диагностика специалиста поможет установить причину и определить дальнейшее лечение.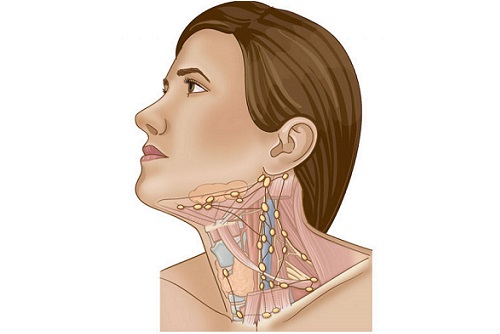
Симптомы ослабления организма при воспалении лимфатических узлов
Помимо увеличения лимфатических узлов в размере, пациент испытывает болезненность, чувствительность в месте воспалительных процессов, может появиться головная боль. На фоне заболевания человек чувствует недомогание, повышение температуры. Чувствуется боль в горле при глотании. Боль при воспалении лимфоузлов под челюстью пациент испытывает при нажатии на появившиеся бугорки, плотные на ощупь и подвижные – все эти сигналы говорят об отклонениях в организме.
Диагностика заболевания
Среди заболеваний, сопровождающихся воспалительным процессами в лимфатических узлах можно выделить около ста, именно поэтому только врач сможет определить природу воспаления и направить пациента к узкому специалисту: отоларингологу, онкологу, стоматологу и т.д. Как таковое, воспаление лимфоузлов – лишь следствие, а не патология. Поэтому лечить его в отдельности не имеет смысла. При диагностике врач назначает пациенту анализ крови, который помогает определить протекающий в организме пациента воспалительный процесс, далее пациенту необходимо пройти ультразвуковое обследование, если того требует ситуация, проводится биопсия.
Воспаление лимфоузла: принципы лечения
После проведения диагностических процедур, врач определяет курс лечения, терапия зависит от основного диагноза заболевания. Перечень лекарственных препаратов, существующих на рынке обширен, но подбирать эффективные препараты, определять их дозировки, давать соответствующие рекомендации может только Ваш лечащий врач в соответствии с клинической картиной.
При воспалении подчелюстных лимфоузлов необходимо в первую очередь устранить инфекцию, вызывающую заболевание. Для этого врачом могут быть назначены специальные растворы, больным показано прикладывать холодные компрессы и соблюдать гигиену полости рта, при осложнении болезни может быть назначен курс антибиотиков. Если воспаление носит гнойный характер, консервативное лечение не будет эффективно, в таком случае может потребоваться хирургическое вмешательство для того, что бы вскрыть подчелюстной узел и откачать образовавшуюся там патогенную жидкость.
Воспаление лимфоузлов имеет много клинических особенностей, разобраться в которых – прерогатива лишь медицинского специалиста, именно поэтому самолечение категорически запрещается.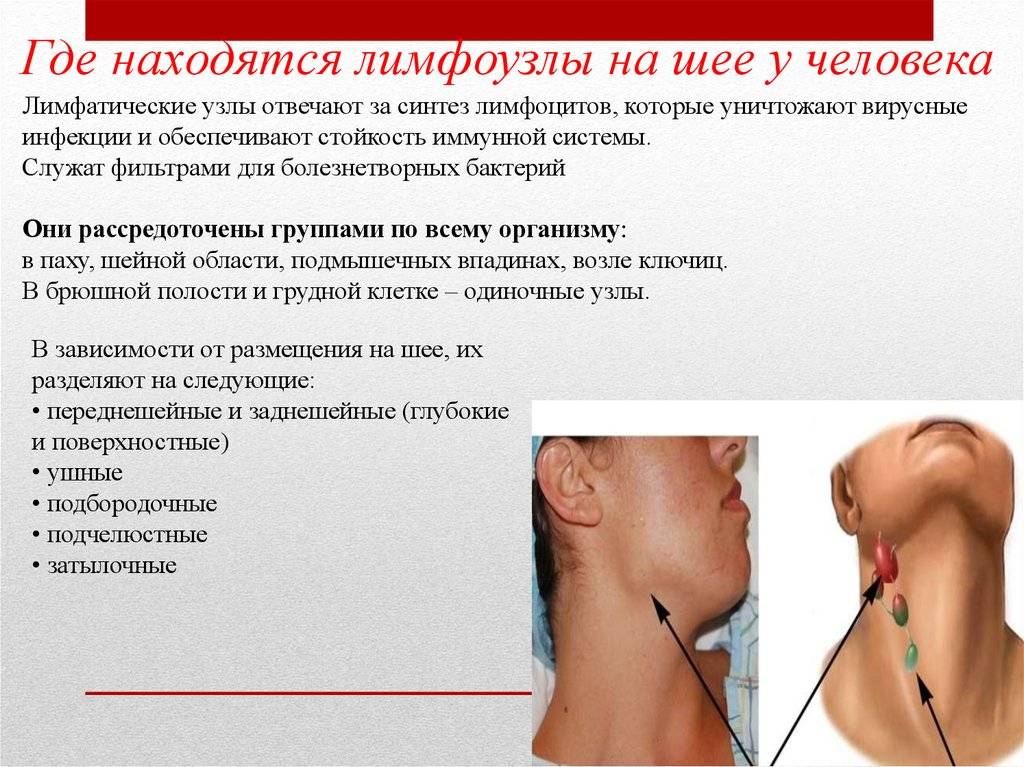
увеличение и норма, причины воспаления
Содержание:
- Причины патологии
- Признаки воспаления подчелюстных лимфатических узлов
1.1. Первая стадия
2.2. Вторая стадия
2.3. Третья стадия - Как вылечить увеличенный лимфоузел в подчелюстной зоне
- Профилактика воспалительного процесса
Воспаление подчелюстного лимфоузла — один из наиболее распространенных вариантов лимфаденита. К его развитию приводят воспалительные процессы, протекающие в полости рта и реже в других участках организма.
Нередко проблема возникает при запущенном кариесе, пульпите, гингивите, воспалительном поражении миндалин. Также ее обуславливают болезни горла. Рассмотрим более подробно, почему увеличиваются подчелюстные лимфоузлы и что следует предпринять, чтобы ситуация нормализовалась.
Причины патологии
Если лимфатический узел меняет свои размеры, можно предположить распространение инфекции вирусного или бактериологического характера.
Среди стоматологических провокаторов увеличения подчелюстных лимфоузлов:
- воспаление слюнных желез;
- гингивит;
- пульпит;
- флюс;
- стоматит;
- альвеолит;
- пародонтит;
- глубокий кариес;
- воспаление, протекающее под коронками.
Но далеко не всегда нарушение связано именно со стоматологическими диагнозами. Его причинами являются:
- Болезни респираторного характера: фарингит, ларингит, ринит.
- Патологии, имеющие отношение с костным структурам черепа: поражение костных структур нижней челюсти, повреждение височно-нижнечелюстного сустава, суставной сумки.
- Инфекции: ангина, корь, тонзиллит, отит среднего уха, ветряная оспа, паротит. Во всех этих случаях лимфатические ткани отекают спустя несколько дней после появления первых симптомов заболевания.

- Специфические патологии, обусловленные патогенными болезнетворными агентами: токсоплазмоз, туберкулез, сифилис, гонорея.
- Онкологические новообразования. Лимфатические ткани всегда очень остро реагируют на рост опухоли. Увеличенные подчелюстные лимфоузлы иногда свидетельствуют о наличии новообразования в области языка, шеи, слюнных желез.
- Аутоиммунные нарушения. Всегда связаны со сбоями в функционировании иммунитета. Тогда по ошибке лимфоциты начинают относиться к здоровым клеткам, как к опасным болезнетворным. Они разрушают их, обуславливая воспаление лимфатических узлов.
- Гипертиреоз. При обострении этого заболевания область шеи и щек отекает, лимфоузлы становятся более объемными.
У маленьких детей родители могут обнаружить под челюстью круглые большие «шарики» в период активного прорезывания зубов. Нередко при этом увеличивается температура тела. Пугаться такой симптоматики не стоит. Она связана именно с воспалительным процессом, спровоцированным прорезыванием молочных единиц.
Признаки воспаления подчелюстных лимфатических узлов
То, как проявляет себя нарушение, зависит от того, насколько далеко зашел болезненный процесс. Если не проводить необходимые лечебные мероприятия, одна стадия достаточно быстро будет переходить в другую.
Первая стадия
Размер лимфоузлов изменяется совсем незначительно, но человек уже чувствует, что они болят при надавливании. Дискомфорт возникает при поворотах головы. Часто повышается температура тела, появляется боль в горле. Донимает першение или сухой непродуктивный кашель. Боль бывает только с одной стороны шеи или сразу с обеих. Первый случай более вероятен, если речь идет о вирусном заболевании.
Вторая стадия
Имеет название «острый лимфаденит». Теперь лимфоузел можно различить визуально — он становится выпуклым и выступает вперед. Внешне напоминает подкожный шарик. Диаметр его доходит до трех сантиметров, но бывает и более внушительным.
Диаметр его доходит до трех сантиметров, но бывает и более внушительным.
На ощупь узел болезненный. Из-за этого пациенту сложно совершать повороты и наклоны головой, широко открывать рот. Подвижность верхней и нижней челюсти значительно ограничивается.
Боль может иррадиировать в щеку, ухо. Температура тела увеличивается. Общая работоспособность понижается.
Третья стадия
Называется гнойным лимфаденитом. Здесь воспалительный процесс затрагивает даже соседние с лимфатическим узлом структуры. Больной жалуется на боль в горле, ключице, подмышечной впадине, голове. Могут воспаляться нервные окончания зубов. Тогда присоединяется острая зубная боль.
Гной, образующийся в лимфоидных тканях, состоит в основном из некротизированных клеток. При его попадании в кровь (а такая вероятность всегда существует) исход может быть крайне неблагоприятным, поэтому не следует запускать воспалительный процесс.
Понять, что подчелюстной лимфоузел воспален и нужно как можно скорее пройти лечение, пациенты могут и по таким признакам:
- «шарик» увеличивается и становится красным или синеватым;
- с каждым днем он становится все более плотным, твердым;
- кожа, располагающаяся над лимфоузлом, приобретает красный оттенок, она горячая на ощупь;
- зона нижней челюсти отекает.

Как вылечить увеличенный лимфоузел в подчелюстной зоне
Если проблема связана с болезнью полости рта, проводится ее обязательное лечение. При сильных воспалительных патологиях внутренних органов осуществляется антибиотикотерапия. При патологиях вирусной природы больным назначают противовирусные препараты.
Если в ходе обследования выявлено, что внутри тканей скопился гной, его отводят с помощью дренажной трубки. Дополнительно берут пункцию, чтобы распознать возбудителя и понять, имеет болезнь доброкачественное или злокачественное течение.
Как только инфекционный очаг исчезает, лимфатические узлы начинают уменьшаться, перестают болеть и постепенно достигают своего нормального состояния.
Профилактика воспалительного процесса
Чтобы снизить риск развития лимфаденита, нужно строго следовать рекомендациям:
- Ежегодно проходить профилактические осмотры в стоматологической клинике.
 Своевременно лечить все возникающие заболевания полости рта. Не запускать кариес, следить за здоровьем десен.
Своевременно лечить все возникающие заболевания полости рта. Не запускать кариес, следить за здоровьем десен. - Не игнорировать наличие инфекций и заниматься их лечением. В ходе терапии строго следовать всем врачебным назначениям.
- При любых повреждениях кожных покровов проводить обработку ран антисептиками. Это минимизирует риск заражения инфекционным заболеванием.
- При появлении недомоганий обратиться к врачу и сдать лабораторные анализы. Эта несложная мера позволяет выявлять нарушения на самых ранних стадиях.
Необходимо понимать, что использовать «бабушкины» способы при воспаленных лимфоузлах опасно. Так, ни в коем случае нельзя греть воспаленный участок или накладывать на него холодные компрессы. Недопустимо его массировать, давить на него. Все эти действия могут усугубить ситуацию. Тогда повернуть болезнь вспять будет куда сложнее.
Лимфаденит — ПроМедицина Уфа
Лимфаденитом называют воспаление лимфоузлов, иногда гнойное, специфического и неспецифического характера.
Виды и причины лимфаденита
Неспецифический лимфаденит обычно вызван стафилококками или стрептококками, другими возбудителями гнойной инфекции,а также продуктами их распада попавшими в лимфоузлы. Он может протекать как в острой форме, так и в хронической. При наличии у больного гнойных ран, фурункулов, трофической язвы, кариеса зубов и других местных воспалений наблюдается регионарный лимфаденит. При обширных и общих инфекциях эта болезнь может быть тотальной. У детей чаще всего лимфаденит спровоцирован ангиной, гриппом, отитом, а также кожными заболеваниями – инфицированной экземой, экссудативным диатезом и т. д. Специфического характера данное заболевание может быть вызвано возбудителями сифилиса, чумы, туберкулеза.
В организме человека воспаление лимфоузлов чаще всего локализуются в подмышечной или паховой области. При заболеваниях ЛОР-органов обычно воспаляются шейные, подбородочные, подчелюстные лимфоузлы. В этом случае причиной инфекции могут стать, например, нёбные миндалины или аденоиды, грипп, ангина острый фарингит, или вирусное поражение вызванное вирусами Эпштейн-Барра или цитомегаловирусом и т. д.
д.
От инфицированных органов лимфогенным путем, а также с кровью от других органов инфекция попадает в лимфотическиеузлы являющиеся первым барьером на пути инфекции.
Признаки лимфаденита
К основным признакам, которые характеризуют это заболевание, можно отнести местное болезненное увеличение лимфоузлов, которое внешне заметно, недомогание, повышение температуры тела, головную боль, слабость. Далее вокруг лимфоузлов возникает краснота, отек, их контуры уже размыты, а любые движения в той области тела приносят боль. По мере скопления гноя отмечается его флюктуация в лимфоузле. Без оперативного вмешательства абсцесс может не только прорываться наружу, но и уходить вглубь тканей.
При шейном лимфадените
Шейные лимфоузлы уплотняются, при нажатии причиняют боль. Повышается температура тела, головная боль, в области лимфоузлов флюктуация. У детей этот вид заболевания протекает быстрее и неприятнее – к общим симптомам добавляются нарушение сна, аппетита, отек шеи, общее недомогание. Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
Если запустить этот процесс, то может возникнуть сепсис. Хронический шейный лимфаденит не такой болезненный, но стоит сказать, что наличие этой болезни может свидетельствовать о туберкулезе.
Подчелюстной лимфаденит
Начинается незаметно – при надавливании за ухом и под челюстью бывает слабовыраженная боль, это совершенно не мешает жевать и улыбаться. На третьи сутки обычно под челюстью появляется болезненная припухлость, покраснение слизистой во рту. При отсутствии лечения тянуще-стреляющая боль станет сильнее, кожа лица начнет синеть.
В хронической форме симптомы не очень явные – лимфоузлы увеличиваются, но практически безболезненно.
Диагностика лимфаденита
Обычно распознать острый неспецифический лимфаденит незатруднительно. Врач учитывает анамнез и клинические проявления. При хроническом течении заболевания необходима биопсия лимфоузла с последующим гистологическим анализом. Специфический лимфаденит, вызванный сифилисом, туберкулезом, чумой и т. д. требует целого комплекса клинико-лабораторных исследований. При диагностике такого вида лимфаденита привлекают венерологов, инфекционистов, фтизиатров.
д. требует целого комплекса клинико-лабораторных исследований. При диагностике такого вида лимфаденита привлекают венерологов, инфекционистов, фтизиатров.
Выявить наличие лимфаденита не так сложно, гораздо труднее узнать его причины. Обычно при диагностировании этого заболевания необходимы общий анализ крови, который поможет выявить и оценить наличие воспалительных процессов в организме, УЗИ – чтобы абсолютно безопасным медом оценить состояние лимфоузлов. При подозрении на опухолевую природу увеличения лимфоузлов, а также хронический или специфический лимфаденит, при отсутствии положительного эффекта от консервативного лечения проводится биопсия. Если поражены лимфоузлы, находящиеся глубоко в организме, то необходимо рентгенологическое исследование.
Лечение лимфаденита
При лечении, возможно, понадобится консультация врачей различной специализации – в зависимости от локализации воспаления лимфоузлов. Например, при проблемах в подчелюстных и шейных – нужно обратиться к отоларингологу, стоматологу.
При лечении лимфаденита существует несколько направлений. Медикаментозное лечение предполагает устранение первопричины заболевания, а также симптоматическую терапию. Из физиотерапевтических методов при лечении лимфаденита применяются УВЧ, лазер и гальванизация. При развитии осложнений гнойного характера необходимо хирургическое вмешательство. Суть его в том, что при местном или общем наркозе проводится вскрытие гнойного очага, удаление гноя и пораженных тканей.
В случае лечения подчелюстного лимфаденита
следует учитывать, что очагом инфекции является ротовая полость. Так, сначала проводится ее санация. Далее назначается полоскание или компрессы специальными растворами. Можно дополнить лечение физиопроцедурами.
Подчелюстной лимфаденит в запущенной форме лечится с применением антибиотиков. В стадии нагноения возможно хирургическое вмешательство.
Важно знать, что подчелюстной лимфаденит не лечится народными средствами! Больной, упустивший время эффективного профессионального лечения, понадеявшийся на народные методы, может запустить болезнь, которая потом примет уже хроническую форму.
Лечение шейного лимфаденита
в легкой форме может включать в себя тепло, покой, избегание сквозняков, обильное питье. В случае обнаружения туберкулезной палочки необходимы специальныеантибиотики и больничный режим. Немаловажна при лечении лимфаденита и диета. Запрещена к употреблению жирная, богатая углеводами пища, молочные и мучные продукты.
Профилактика лимфаденита
Во избежание этой болезни следует своевременно лечить даже самые невинные, на первый взгляд, болезни. Не допускайте лишних царапин, травм, и ран. Регулярно ходите к стоматологу, чтобы следить за здоровьем своих зубов и десен.
Доверяйте свое здоровье врачам профессионалам «Профилактической медицины»!
Увеличенные лимфоузлы
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Выходной:
1 января 2020
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
Подчелюстной лимфаденит 🌟 Поликлиника №1 РАН
Лимфаденит представляет собой воспалительные изменения одного или группы лимфатических узлов. Поражаться могут лимфатические образования всех областей организма. Наиболее часто в медицинской практике наблюдаются лимфаденопатии шейной и подчелюстной области. Это заболевание обычно имеет вторичный генез. Если воспаление приобретает гнойный характер, то возможен прорыв инфекции с развитием абсцессов и флегмон. Из поднижнечелюстной области воспаление может перемещаться вдоль анатомических образований в различные отделы. Такие ситуации могут угрожать жизни.
Огромное количество заболеваний косвенно или напрямую может приводить к воспалению лимфатических узлов, особенно инфекционные заболевания. Лимфатическая система человека относится к иммунной системе организма и представлена лимфатическими сосудами и лимфатическими узлами. В этой системе циркулируют иммунные клетки. Лимфа (жидкость, которая оттекает от органов и тканей по лимфатическим сосудам к лимфатическим узлам) несет частицы патогенных микроорганизмов для распознавания иммунными клетками. В лимфатических узлах происходит подготовка и активация иммунных клеток (в основном лимфоцитов), которые мигрируют в патологический очаг, уничтожают бактерии и другие патогены, в результате наступает выздоровление. Возможны и другие причины лимфаденопатий: опухоли иммунной системы, системные заболевания, глистные инвазии, метастазы опухолей и другие, но встречаются они гораздо реже и их основные симптомы доминируют над увеличением лимфатических узлов (которое, кстати, не всегда имеет воспалительный характер). Чаще всего воспаление регионарных лимфоузлов подчелюстной области имеет одонтогенный характер. Это значит, что основным очагом инфекции служит воспалительный процесс в ротовой полости. Это чаще всего стоматологические проблемы — периостит, периодонтит, пародонтит, пульпит. Воспалительные заболевания органов дыхания приводят к увеличению лимфоузлов в шейной области – околоушных, тонзиллярных, затылочных и других. Выделяют катаральные формы воспаления и гнойные. В зависимости от вида процесса будет меняться тактика лечения.
Обнаружив такие изменения, пациенты обычно в первую очередь обращаются к терапевту. Однако, как было сказано ранее, если воспаление локализуется именно в подчелюстных узлах – следует предположить одонтогенный характер и обратиться к врачу-стоматологу.
Клиническая картина может отличаться в зависимости от локализации первичного очага. Собственно лимфаденит сопровождается пальпируемыми образованиями в подчелюстной области. Они будут иметь эластическую консистенцию, при пальпации возникают болезненные ощущения. Может отмечаться дискомфорт во время приема пищи, общее состояние обычно не изменяется. Такие симптомы свойственны катаральному (серозному) процессу. Если воспаление прогрессирует, лимфатический узел может полностью разрушаться гнойным процессом. В этом случае кожа над узлом становится горячей на ощупь, краснеет, температура тела повышается в зависимости от вида воспаления (развивается абсцесс или флегмона). сильные болевые ощущения дергающего или пульсирующего характера возникают уже в покое.
Диагностировать лимфаденит позволяет осмотр и пальпация пораженной области. В зависимости от того, что предполагает врач в качестве причины воспаления, будут назначены соответствующие методы диагностики. Обязательно проводят осмотр ротовой полости: можно констатировать воспалительные изменения зубов, слизистой ротовой полости, миндалин, глотки, гортани и других органов. Врач-стоматолог может назначить выполнение панорамного рентгенологического снимка, рентгенологическое исследование пазух носа. Всем пациентам показан общий анализ крови. При отсутствии патологии со стороны зубо-челюстного аппарата показана консультация терапевта, оториноларинголога. В некоторых ситуация требуется консультация онколога.
Из дополнительных методов используют мазки из ротоглотки для определения возбудители инфекционного процесса, биохимический анализ крови, УЗИ регионарных областей (позволит выявить увеличение недоступных пальпации узлов), различные методы визуализации органов головы и шеи (на наличие онкологической патологии), пункционная биопсия пораженного лимфатического узла с проведением цитологического и гистологического исследования и другие методы.
Лечение зависит от вида воспаления. В случае гнойного процесса показано хирургическое лечение – вскрытие и дренирование очага. Если воспаление катаральное, то в таком случае врач-стоматолог или отоларинголог проводит терапию основного заболевания (фарингита, тонзиллита, ларингита, периодонтита, периостита, пульпита и других). Лимфатические узлы в такой ситуации не в коем случае не вскрывают, а проводят консервативную терапию: УВЧ-терапия, мазевые повязки, нагревание с использованием источника сухого тепла.
Воспаление шейных лимфоузлов | Причины развития
Воспаление подчелюстных лимфоузлов может произойти по разным причинам и в разном возрасте. Правильное и своевременное лечение поможет избежать развития осложнений.
Что собой представляет данная патология
Лимфаденит – воспаление лимфоузлов. Чаще всего воспаляются именно подчелюстные лимфатические узлы. Связано это с реакцией иммунной системы на проникновение в организм человека инфекции.
Специалисты выделяют три стадии развития патологии:
- начальная;
- средняя;
- гнойная стадия.
Важно знать! Наличие гноя в лимфатических узлах требует немедленного оперативного вмешательства.
Воспаление лимфоузлов на шее – это тревожный симптом, который говорит о том, что в организме развивается какой-либо патологический процесс.
Симптоматика
Симптоматика лимфаденита на шее идентична воспалительному процессу слюнных желез, флегмоне или же абсцессу. Именно поэтому при обнаружении каких-либо признаков патологии, необходимо сразу обратиться к врачу.
Причины развития патологии у взрослых
- Инфекция. Воспаление лимфоузлов происходит из-за попадания инфекции в органы, расположенные рядом с шеей. При попадании в организм, патогенная микрофлора изменяет структуру человеческих клеток. Увеличение узлов на шее, как раз и является защитной реакцией организма.
- Иммунные патологии. ВИЧ-инфекции, СПИД, лейкемия на начальных стадиях развития проявляются увеличенными лимфатическими шейными узлами.
- Стоматологические заболевания. Флюс, абсцесс, альвеолит и другие гнойные воспаления полости рта характеризуются увеличением лимфоузлов на шее.
- Токсоплазмоз. Инфекционное заболевание, возбудителями которого являются токсоплазмы, поражающие лимфатическую систему.
У детей развитие патологии может быть вызвано:
- царапинами от животных;
- простудой;
- инфекцией органов дыхания, лор-органов, горла, глаз;
- стоматологическими заболеваниями.
Лечение основывается на выявлении этиологии. Терапия назначается только после тщательной диагностики.
Профилактические меры
- Проведение своевременного лечения инфекционных заболеваний полости рта и верхних дыхательных путей.
- Регулярная гигиена полости рта.
- Посещение врача-стоматолога каждые шесть месяцев.
- Укрепление общего иммунитета.
- Правильное питание.
Лимфаденит:Основные причины,Симптомы лимфаденита,Типы лимфаденита | doc.ua
Основной причиной развития воспалительных процессов лимфатических узлов считается проникновение в организм здорового человека болезнетворных микроорганизмов. Распространение бактерий и вирусов происходит путем распространения крови и лимфы по организму. Начало воспалительных процессов происходит по причине оседания микроорганизмов на узлах лимфатической системы. Иными словами, причиной развития лимфаденита является развитие других заболеваний инфекционного характера.
В некоторых случаях понятия лимфаденита и лимфаденопатии могут путаться по причине их схожего звучания. Однако заболеванием является исключительно лимфаденит. Второе понятие подразумевает диагноз предварительного характера, обозначающий воспалительный процесс общего характера, возникающий в области лимфатических узлов, который необходимо уточнять. Диагноз лимфаденит ставится человеку исключительно по завершению подробного обследования и сдачи необходимых анализов.
Основные причины
Чаще всего развитие лимфаденита происходит по причине развития других болезней. В большинстве случаев воспалительный процесс в области лимфатических узлов происходит вследствие инфекционных болезнетворных процессов, которые носят острый либо хронического характер, к примеру, фурункулы, свищи, язвы, гнойники. Общие заболевания инфекционного характера становятся причиной развития лимфаденита значительно реже.
Симптомы лимфаденита
В случае инфицирования лимфоузла происходит воспаление самого узла, которое сопровождается увеличением органа в размерах. Причиной увеличения считается скопление ответственных за процесс воспаления клеток в месте проникновения болезнетворного микроорганизма. Воспалению могут подвергаться как один, так и несколько узлов, расположенных рядом. В случае поражения регионарных лимфатических узлов пациенту диагностируют регионарный лимфаденит.
Классификация Лимфаденита
Исходя из локализации возникновения воспалительных процессов, выделяют следующие виды заболевания:
Лимфаденит шейный, проявляющийся в виде увеличения и воспаления лимфатических узлов шейной области. Другие проявления , головная боль, повышенная температура, болезненные ощущения при надавливании на лимфоузлы. При шейном лимфадените, протекающем как острый лимфаденит, наблюдается возникновение нагноений в воспаленной области, сопровождается заболевание нарушенным сном, потерянным аппетитом, головными болями, отеком шеи сильной степени.
Подчелюстной лимфаденит. Первоначальное проявление этой формы заболевания – болевые ощущения, возникающие при надавливании под челюстью либо за ухом. Позже лимфаденит подчелюстной формы проявляется посредством отека подчелюстной области, формированием нагноений, провоцирующих изменение оттенка кожи — от нормального до бордового. В момент выхода гнойных масс наблюдается посинение кожи. Также одним из проявлений лимфаденита считается повышенная температура тела.
Паховый лимфаденит – определяется по процессам уплотнения и увеличения лимфатических узлов в паху. С развитием болезни к симптоматической картине прибавляются повышение температуры тела, ощущение боли во время надавливания в нижней части живота. В случае отсутствия адекватного своевременного лечения воспалительные процессы могут охватить ближайшие лимфоузлы. В сильно запущенной форме воспаление поражает все лимфатические узлы организма.
Лимфаденит подмышечный – симптоматическая картина данного вида заболевания не отличается от остальных видов лимфаденита. Лимфоузлы области подмышек увеличиваются в размерах, при надавливании возникают болезненные ощущения, температура тела склонна к повышению. В случае развития гнойной формы данного заболевания воспаление переходит на остальные лимфатические узлы, распространяя инфекцию по всему организму.
Лимфаденит у детей развивается в подчелюстной форме, взрослые могут подвергать детей лимфадениту любого из перечисленных видов.
Типы лимфаденита
В зависимости от длительности, лимфаденит делится на острый и хронический.
Острая форма отличается постепенным нарастанием симптоматической картины, которая склонна к плавному затуханию при оказании должного лечения.
Хроническая форма заболевания характеризуется протеканием, которое длится до нескольких лет. В большей части случаев развитие хронического лимфаденита состоит в непосредственной связи с иными заболеваниями хронического характера протекания, периодически проявляющимися.
Возбудители инфекции, приводящей к лимфадениту, предоставляют возможность выделить специфическую и неспецифическую формы заболевания. Неспецифический лимфаденит развивается вследствие влияния гноеродных микробов, к примеру, стафилококков, либо токсинов, которые выделяются этими бактериями. Также процесс распада тканей в месте поражения гнойным процессом может спровоцировать появление этого заболевания. Специфическая форма развивается в случае развития сифилиса, туберкулеза и прочих заболеваний.
Гнойная форма любого из видов лимфаденита опасна тем, что воспалительные процессы переходят на клетчатку в области инфицированного узла, что приводит к отекам, покраснениям тканей и возникновению скоплений гнойных масс в самом узле. При развитии негнойной формы воспалительные процессы не развиваются за пределами лимфатического узла.
Диагностика лимфаденита
При хроническом течении болезни проводят биопсию пораженного лимфоузла для исключения риска ошибочного диагноза и не принять за онкологию или лейкоз.
Для диагностики острого неспецифического лимфаденита врачу достаточно собрать анамнез пациента, оценить клинические признаки.
Чтобы выявить специфический характер необходимо пройти клинико-биологические исследования, которые назначит лечащий врач.
Методы при лечении лимфаденита
В любом случае, перед началом принятия лечебных мер необходимо пройти тщательную консультацию, обратившись к флебологу. Откладывание консультации в связи с мыслями о возможности самостоятельного устранения воспалительного процесса приводит к развитию осложнений и ухудшению состояния пациента, увеличивая при этом вероятность развития гнойной формы заболевания.
Начало воспалительного процесса в лимфатических узлах шейной области после перенесения гриппа, ангины и ОРВИ не требует медикаментозного лечения. В некоторых возможно назначение медицинских препаратов, оказывающих противовоспалительное действие по решению врача, занимающегося лечением лимфаденита. Однако без особой необходимости медикаменты не назначаются, поскольку в большей части случаев лимфаденопатия проходит без врачебного вмешательства.
В случае возникновения гнойных масс в области, пораженной воспалительными процессами, процесс лечения приобретает медикаментозный характер. Лечащий врач назначает группу антибиотиков, которые будут максимально эффективны при той или иной форме гнойного лимфаденита.
Ускорение процесса излечения заболевания возможно посредством применения физиотерапии. Лечение в домашних условиях сопровождается использованием мазей, оказывающих противовоспалительное действие, комплексов витаминов, а также медикаментов, в составе которых имеется большое содержание витамина С, потребность в котором возрастает при развитии воспалительного процесса.
Рекомендации при лимфадените включают в себя большое потребление пациентом жидкости, избегание переохлаждений и нахождение в теплой обстановке. В некоторых случаях при неэффективности проводимого лечения применяются хирургические меры, результатом которых является выведение гнойных масс из организма пациента путем вскрытия возникшего нагноения.
В случае гнойного поражения нескольких узлов лимфатической системы применяется хирургический метод удаления гнойной массы методом вставки дренажной трубки в область подчелюстного разреза.
При паховом лимфадените в первую очередь ограничиваются физические нагрузки на организм пациента. Также назначается курс приема антибиотиков, оказывающий широкомасштабное воздействие на пораженный инфекцией организм. В случае возникновения гнойных накоплений в области паха применяются хирургические меры, включающие в себя процессы дренирования и вскрытия очага накопления гноя. Лечится паховый лимфаденит независимо от пола пациента.
В случае развития подмышечной формы лимфаденита первоначально проводится устранение инфекции путем приема антибиотиков. До момента полного выздоровления пациента применяется физиотерапия, специальные упражнения, укрепляющие общее состояние организма. Также допустимо применение холодных компрессов. Гнойные массы удаляются хирургическим методом.
Забронировать лекарства, помогающие при лимфадените, можно через наш сайт.
Что такое подчелюстная лимфаденопатия?
Что такое подчелюстная лимфаденопатия?
Поднижнечелюстная лимфаденопатия относится к увеличенным лимфатическим узлам, расположенным под нижней челюстью (нижняя челюсть) .
Горячие, опухшие, болезненные, эластичные лимфатические узлы обычно указывают на инфекцию и сопровождаются другими симптомами. Инфекционные узлы часто опухшие, горячие, болезненные и сопровождаются конституциональными симптомами (лихорадка, усталость, мышечные боли).
Вирус Эпштейна-Барра, цитомегаловирус, болезнь кошачьих царапин, туберкулез, заболевания, передаваемые половым путем, и бактериальные инфекции являются одними из наиболее распространенных диагнозов, которые следует учитывать.Бактериальный эндокардит может вызывать лимфаденопатию и характеризуется лихорадкой, внутривенным введением наркотиков в анамнезе или известным заболеванием сердечного клапана.
Причины подчелюстной лимфаденопатии
Неканцерогенные и неинфекционные заболевания, такие как лекарственная лимфаденопатия, коллагеновые сосудистые нарушения и саркоидоз, также могут вызывать генерализованную или локализованную аденопатию.
Хотя почти любой препарат может вызвать реакцию в лимфатических узлах, фенитоин натрия (дилантин) является частой причиной. Периферическая лимфаденопатия часто встречается при бессимптомном саркоидозе, что часто становится очевидным при биопсии.
Фиксированные твердые односторонние (на одной стороне тела) узлы могут сигнализировать о раке.
Симптомы подчелюстной лимфаденопатии
Расположение увеличенных лимфоузлов — мощный ключ к выяснению возможных причин и определению курса действий.
Пальпируемые (прощупываемые) узлы на шее, как правило, доброкачественные и часто инфекционные, но курение или жевание табака в анамнезе может вызвать опасения по поводу рака.
Маленькие, «рваные» узлы, названные потому, что они похожи на свинцовые гранулы (дробь), являются обычным явлением и могут отслеживаться без оценки.
Аномальные узлы в надключичной области (над ключицей) указывают на рак и являются кандидатами на раннюю биопсию независимо от размера.
Как диагностируется подчелюстная лимфаденопатия?
В целом, наличие или отсутствие других признаков и симптомов, изменения в узлах с течением времени и характеристики самих узлов определяют, насколько убедительным должен быть любой диагностический план.
Например, за пациентом с подвижным, стабильным, мягким узлом на шее, который в остальном здоров, можно наблюдать в течение нескольких месяцев.С другой стороны, твердые подмышечные (подмышечные) или надключичные (над ключицей) узлы вызывают подозрение на рак и требуют агрессивной биопсии (процедуры взятия образца ткани лимфатического узла).
Если аденопатия является хронической в одной области, тщательное физикальное обследование позволит определить, вовлечены ли другие, менее очевидные узлы, а пальпация печени и селезенки может помочь определить степень поражения, особенно значимого при лимфоме. Стойкая генерализованная (по всему телу) лимфаденопатия без других признаков является необычным и требует обследования.
Лечение подчелюстной лимфаденопатии
Поскольку многие заболевания могут вызывать аденопатию, лечение может варьироваться от немедленной хирургической консультации до неинвазивного тестирования и наблюдения в течение периода от 3 до 6 месяцев, в зависимости от истории болезни пациента и физических данных.
Поднижнечелюстные лимфатические узлы — обзор
Поднижнечелюстные лимфатические узлы 427
Осмотр — отек правого поднижнечелюстного лимфатического узла 428
Пальпация лимфатического узла 428
Пальпация лимфатического узла 429
Лимфатический узел на пересечении подчелюстной и ретроаурикулярной областей 45 430
Субаурикулярный лимфатический узел 431
Ретроаурикулярный лимфатический узел 432
Ретроаурикулярный лимфатический узел 433
Боковой шейный лимфатический узел
Левый боковой шейный лимфатический узел 435
Левый боковой шейный лимфатический узел 436
Левый боковой шейный лимфатический узел 437
Пальпация — левый боковой шейный лимфатический узел 439
Скрофулезные последствия после лимфатических узлов ТБК 440
Надключичные лимфатические узлы — признак Вирхова-Труазье 441
Подмышечные лимфатические узлы — очень важны при раке груди 442
Кровотечение из левого соска при раке Левая грудь 443
Рубец после удаления подмышечных лимфатических узлов 444
Способы пальпации подмышечных впадин 444
- 7.6.15.1
Пальпация внутренней стенки подмышечной впадины 445
Пальпация груди 449
Пальпация груди 450
Пальпация груди 451
Лимфатические узлы в паховой области 452
- 7.6.17.1
Пальпация паховых лимфатических узлов 453
- 7.6.17.2
Осмотр — отек левого пахового лимфатического узла 454
- 7.6.17.3
Отек левого пахового лимфатического узла 455
- 7.6.17.4
Осмотр 456
- 7.6.17.5
Пальпация — мягкая консистенция 456
Подколенные лимфатические узлы 457
Эпитрохлеарные лимфатические узлы 458
Лечение опухших лимфатических узлов и лимфатических узлов , Emergency
Увеличение лимфатических узлов — признак того, что ваше тело борется с инфекцией или болезнью.В большинстве случаев они возвращаются к нормальному размеру после завершения работы.
Лимфатические узлы — это круглые бобовидные железы, расположенные по всему телу. Их скопления есть в таких местах, как шея, под мышкой и в складке между бедром и туловищем (там, где начинается нога). Иногда вы можете ощущать эти скопления как маленькие шишки, особенно если они опухшие.
Они являются частью вашей лимфатической системы. Наряду с селезенкой, миндалинами и аденоидами они помогают защитить вас от вредных микробов.
Симптомы опухших лимфатических узлов
Наиболее частыми признаками являются:
Поскольку опухшие лимфатические узлы обычно связаны с некоторым типом заболевания, у вас могут быть и другие симптомы, в зависимости от того, что это за болезнь:
Насморк , боль в горле или лихорадка (вызванная инфекцией верхних дыхательных путей)
Увеличение скоплений лимфатических узлов в разных частях тела (вызвано инфекцией или нарушением иммунной системы, например ревматоидным артритом)
Тяжело лимфатические узлы, которые не двигаются или быстро увеличиваются в размерах (признаки определенных типов рака)
Причины увеличения лимфатических узлов
В лимфатических узлах есть иммунные клетки, называемые лимфоцитами.Они атакуют бактерии, вирусы и другие вещи, от которых вы можете заболеть. Когда вы боретесь с вредными микробами, ваше тело производит больше этих иммунных клеток, что и вызывает отек.
В ваших лимфатических узлах встречаются всевозможные микробы, поэтому они могут увеличиваться по разным причинам. Обычно это что-то, что относительно легко лечить, например:
- Вирус, например, простуда
- Бактериальная инфекция, например ушная инфекция, кожная инфекция или инфицированный зуб
Гораздо реже, это может быть больше серьезная болезнь.Они могут включать:
- Туберкулез, инфекция, которая обычно поражает ваши легкие
- Болезнь Лайма, инфекция, передаваемая через укус клеща
- Проблема с вашей иммунной системой, такая как волчанка или ревматоидный артрит
- ВИЧ / СПИД, инфекция передается через половой контакт и внутривенное употребление наркотиков
- Определенные виды рака, в том числе:
Когда обращаться к врачу по поводу опухших лимфатических узлов
В большинстве случаев опухшие железы возвращаются к нормальному размеру после того, как болезнь или инфекция прошли.Но вот некоторые вещи, на которые следует обратить внимание:
Железы, которые резко увеличились
Железы, которые намного больше, чем они должны быть, а не просто слегка опухшие
Железы, которые кажутся твердыми или неподвижными при надавливании на них
Железы, которые остаются опухшими более 5 дней у детей или от 2 до 4 недель у взрослых
Область вокруг желез становится красной или фиолетовой, ощущается тепло или вы видите гной
Отек в руке или паху
Внезапная потеря веса
Не проходит лихорадка
Ночная потливость
Если вы заметили что-либо из этого, обратитесь к врачу.
Диагностика опухших лимфатических узлов
Ваш врач сначала расспросит вас о вашей истории болезни и проведет медицинский осмотр. Они могут понять, что заставляет ваши железы увеличиваться в размерах, по тому месту, где они находятся в вашем теле.
Они также могут порекомендовать один из этих тестов, чтобы узнать больше о том, что происходит:
Анализы крови
Рентген
Ультразвук. Высокочастотные звуковые волны позволяют врачу видеть, что происходит внутри вашего тела.
Магнитно-резонансная томография (МРТ). Мощный магнит и радиоволны используются для детального изображения ваших органов и тканей.
Биопсия. Ткань лимфатического узла удаляется и исследуется под микроскопом.
ПЭТ сканирование. Это смотрит на химическую активность в частях вашего тела. Это может помочь выявить различные состояния, такие как рак, болезни сердца и головного мозга. Это делается реже.
Компьютерная томография.Серии рентгеновских снимков сделаны под разными углами и собраны вместе, чтобы сформировать более полную картину.
Лечение опухших лимфатических узлов и домашние средства
Если ваши опухшие лимфатические узлы не вызваны чем-то серьезным, они исчезнут сами. Несколько вещей могут помочь справиться с дискомфортом, пока вы ждете, пока он не пройдет:
Теплый компресс. Мочалка, промытая в горячей воде и приложенная к больному месту, может облегчить боль.
Остальное.Хороший отдых поможет быстрее вылечить легкую болезнь.
Безрецептурные обезболивающие: ацетаминофен, аспирин, ибупрофен или напроксен могут улучшить ваше самочувствие. (Поговорите со своим врачом, прежде чем давать аспирин детям или подросткам.)
Если опухоль вызывает что-то более серьезное, лечение может включать:
Заболевания слюнных желез — заболевания ушей, носа и горла
При сухости во рту, соблюдении правил гигиены полости рта и иногда лекарствах
Для камней, болеутоляющих, жидкостей, физических мер или иногда удаления
Для инфекций, антибиотиков и физических мер
Для лечения отека, различные методы лечения, в том числе хирургическое вмешательство
При сухости во рту человек должны
Избегайте препаратов, снижающих выработку слюны
Выпивать жидкости в течение дня
Регулярно чистите щеткой и нитью
Посещать стоматолога для осмотра и чистки каждые 3-4 месяца
Иногда заменитель слюны, содержащий карбоксиметилцеллюлозу, в качестве жидкости для полоскания рта
Иногда жевать жевательную резинку без сахара или рассасывать леденцы с ксилитом
Некоторые стоматологи рекомендуют носить на ночь пластиковые покрытия для зубов, заполненные фторидным гелем, чтобы предотвратить кариес из-за сухости во рту.Иногда препараты, увеличивающие выработку слюны, такие как цевимелин или пилокарпин, помогают облегчить симптомы. Такие препараты могут не помочь, если слюнные железы повреждены радиацией.
При камнях в слюнных железах человек могут принимать обезболивающие (анальгетики), пить дополнительную жидкость, массировать железы, прикладывать теплые компрессы и вызывать выделение слюны с помощью лимонного сока или дольки, кислых конфет или их комбинации. Если камень не проходит сам по себе, стоматолог иногда может вытолкнуть камень, нажав на обе стороны протока.Если это не удается, можно использовать инструмент с тонкой проволокой ‒, чтобы вытащить камень. В крайнем случае камень можно удалить хирургическим путем или с помощью эндоскопа.
При инфекциях слюнных желез врачей назначают антибиотики и заставляют людей массировать железы и накладывать теплые компрессы. Слюнный абсцесс необходимо вскрыть и дренировать. Также важно поддерживать водный баланс, вызывать слюноотделение с помощью лимонного сока и леденцов, а также соблюдать гигиену полости рта.
Отек слюнной железы Лечение зависит от причины.Мукоцеле, которое не исчезает само по себе, можно удалить хирургическим путем, если оно становится надоедливым. Точно так же доброкачественные и злокачественные опухоли слюнных желез обычно можно удалить хирургическим путем.
Заболевания слюнных желез | Медицинская школа Макговерна
Слюнные железы находятся во рту, на лице и шее и около них. Обезвоживание является фактором риска некоторых заболеваний слюнных желез. Чтобы поддерживать хорошее здоровье полости рта, важно пить много жидкости каждый день, чтобы способствовать выработке слюны.
К основным слюнным железам относятся околоушные (на щеке и под ухом), подчелюстные (под челюстью) и подъязычные (под языком) железы. Эти железы производят слюну, которая помогает увлажнять полость рта, способствует перевариванию пищи и помогает защитить зубы от кариеса. Вдоль губ, внутри щек, рта и горла расположено множество крошечных слюнных желез.
Каковы симптомы заболеваний слюнных желез?Проблемы со слюнными железами могут вызывать такие симптомы, как:
- Блокировка слюноотделения
- Затруднение при еде
- Отек железы (ей) щеки и шеи
- Боль в железе (ах)
- Повторные инфекции
- Выросты или уплотнения внутри желез или шеи
Обструкция слюны —Поток слюны может быть заблокирован в околоушных и подчелюстных железах или протоках либо камнями, либо сужением внутри протоков.Закупорка слюнного протока может вызвать боль и отек слюнной железы. Как правило, железы набухают во время еды в течение нескольких минут, а затем постепенно уменьшаются, а затем снова увеличиваются во время следующего приема пищи. Инфекция с сильной болью и отеком может развиться, если железа заблокирована в течение длительного времени, не имея возможности выделять скопившуюся слюну. Если не лечить стойкую опухоль железы, в ней может развиться тяжелая инфекция или абсцесс.
У вас может наблюдаться отек или увеличение близлежащих лимфатических узлов с закупоркой слюны.Эти лимфатические узлы представляют собой структуры в верхней части шеи, которые часто становятся болезненными во время обычной ангины. Фактически, некоторые из этих лимфатических узлов расположены на или глубоко внутри околоушной железы или рядом с подчелюстными железами. Когда эти лимфатические узлы увеличиваются в результате инфекции, у вас может появиться красная болезненная опухоль в этой области.
Опухоли — Раковые (злокачественные) или доброкачественные (доброкачественные) опухоли обычно проявляются в виде безболезненных шишек или увеличений. Опухоли редко затрагивают более одной железы и обнаруживаются как разрастание околоушной, подчелюстной области, неба, дна рта, щек или губ.Эти увеличения должен проверить ЛОР-специалист (уши, нос и горло) или отоларинголог.
Раковые опухоли основных слюнных желез могут быстро расти, быть болезненными и вызывать потерю движения частично или полностью на пораженной стороне лица. Эти симптомы также следует немедленно проверить у ЛОР-специалиста.
Другие расстройства — Увеличение или воспаление слюнных желез также может быть вызвано аутоиммунными заболеваниями, такими как ВИЧ и синдром Шегрена, когда иммунная система организма атакует слюнные железы.Сухость во рту или сухих глазах — симптомы синдрома Шегрена. Это может произойти при других системных заболеваниях, таких как ревматоидный артрит. Диабет может вызвать безболезненное увеличение слюнных желез, особенно околоушных желез.
Каковы варианты лечения?Если ваш врач или ЛОР подозревает обструкцию слюнных желез, они могут обезболить отверстие слюнных протоков во рту и расширить проток, чтобы помочь прохождению обструктивного камня. Визуализация с помощью компьютерной томографии или ультразвука также может выявить, где расположены кальцинированные камни.
Если в слюнной железе обнаружено образование, полезно сделать компьютерную томографию или МРТ. Иногда тонкоигольная аспирационная биопсия в кабинете врача помогает определить, что происходит. В редких случаях краситель вводят через околоушный проток и делают рентгеновский снимок, называемый сиалограммой. В качестве альтернативы можно использовать небольшие эндоскопы, называемые сиалендоскопами, для исследования слюнных протоков, диагностики и лечения закупорки из-за камней или стеноза.
Биопсия губы малых слюнных желез может потребоваться для выявления некоторых аутоиммунных заболеваний, таких как синдром Шегрена.
Лечение заболеваний слюнной железы делится на две категории — медикаментозное и хирургическое — и зависит от характера проблемы. Если это связано с заболеваниями или нарушениями, которые затрагивают все тело, а не одну изолированную область, тогда необходимо лечить основную проблему. Для этого может потребоваться консультация с другими специалистами. Если заболевание связано с обструкцией и инфекцией слюнных желез, ваш врач или ЛОР-специалист может назначить антибиотики и порекомендовать увеличить количество жидкости.
Если в слюнной железе образовалось образование, может быть рекомендовано его удаление.Большинство образований в области околоушной железы доброкачественные. Когда злокачественные образования расположены внутри околоушной железы, их можно удалить хирургическим путем, сохранив при этом большую часть лицевого нерва внутри железы, которая двигает мышцы лица, в том числе мышцы рта и глаз. После операции иногда рекомендуется лучевая терапия. Обычно это делается через четыре-шесть недель после хирургической процедуры, чтобы обеспечить адекватное заживление до облучения.
Те же общие принципы применимы к опухолям в поднижнечелюстной области или в малых слюнных железах во рту и верхней части глотки.Доброкачественные новообразования лучше всего лечить консервативными методами или хирургическим вмешательством. Если опухоль рядом с слюнной железой представляет собой лимфатический узел, который увеличился из-за рака из другого места, ваш ЛОР-специалист порекомендует другой план лечения.
Какие вопросы я должен задать своему врачу?- В чем причина моей проблемы с слюнной железой?
- Требуется ли мне дальнейшее обследование с помощью визуализации или пункционной биопсии?
- Каковы признаки инфекции слюнных желез? Когда мне нужны антибиотики?
- Что я испытаю, если мне потребуется удалить слюнные железы?
- Каковы возможные побочные эффекты хирургического вмешательства или лучевой терапии?
- Можете ли вы порекомендовать лекарства или другие консервативные методы лечения?
- Сколько раз вы выполняли этот тип процедуры?
С разрешения Американской академии отоларингологии — Фонда хирургии головы и шеи,
авторское право © 2019 или по настоящее время.Все права защищены.
Инфекция слюнных желез (сиаладенит) | Johns Hopkins Medicine
Инфекция слюнных желез, также называемая сиаладенитом, чаще всего поражает околоушные слюнные железы на стороне лица, около ушей или подчелюстные слюнные железы под челюстью.
Слюнная инфекция: причины
Наиболее частыми причинами острых инфекций слюнных желез являются бактерии, особенно Staphylococcus aureus или стафилококк.Вирусы и грибки также могут вызывать инфекцию желез. (Свинка является примером вирусной инфекции околоушных желез.)
Заражение более вероятно при сухости во рту из-за:
Камень слюнной железы, перегиб или закупорка протока железы
Недостаточное потребление жидкости, болезнь или прием лекарств, таких как диуретики (водные таблетки) или антигистаминные препараты
Синдром Шегрена
Инфекция слюнных желез: симптомы
Симптомы слюнной инфекции могут включать:
Боль, нежность и покраснение
Твердое опухание слюнной железы и тканей вокруг нее
Лихорадка и озноб
Дренирование инфекционной жидкости из железы
Инфекции слюнных желез: Диагноз
Врач изучает историю болезни и исследует слюнные железы во рту.Визуализирующие обследования, такие как компьютерная томография (КТ) или ультразвук, могут обнаружить закупорку слюнных желез из-за слюнных камней или опухолей.
Инфекция слюнных желез: лечение
Гидратация и внутривенное введение антибиотиков могут потребоваться для предотвращения распространения инфекции слюнных желез на глубокие ткани головы и шеи или в кровоток, что может быть опасно.
Неконтролируемая инфекция может привести к отеку шеи и закупорке дыхательных путей. С слюнной инфекцией, которая распространяется на кости лица, бывает сложно справиться.
Хирургическое лечение
Если инфекция не начинает реагировать на гидратацию и внутривенное введение антибиотиков через 48 часов, для контроля инфекции может потребоваться хирургический разрез и дренирование слюнной железы.
Если слюнные камни блокируют железы и способствуют развитию инфекции, врач должен удалить их хирургическим путем, чтобы инфекция не повторилась.
Один из малоинвазивных методов удаления слюнных камней называется сиалоэндоскопией.Этот прием можно использовать для обработки небольших камней. Для более крупных камней врачу может потребоваться более инвазивная процедура открытой хирургии. В большинстве случаев хирургическое вмешательство позволяет сохранить слюнную железу.
Рецензировано доктором Дэвидом Эйзеле из отделения отоларингологии — хирургии головы и шеи.
опухших лимфатических узлов | Michigan Medicine
Обзор темы
Что такое лимфатические узлы?
Лимфатические узлы — это маленькие бобовидные железы по всему телу. Они являются частью лимфатической системы, которая переносит жидкость (лимфатическую жидкость), питательные вещества и отходы между тканями тела и кровотоком.
Лимфатическая система — важная часть иммунной системы, системы защиты организма от болезней. Лимфатические узлы фильтруют лимфатическую жидкость по мере ее прохождения через них, задерживая бактерии, вирусы и другие инородные вещества, которые затем разрушаются специальными лейкоцитами, называемыми лимфоцитами.
Лимфатические узлы могут обнаруживаться поодиночке или группами. И они могут быть размером с булавочную головку или размером с оливку. Группы лимфатических узлов можно прощупать в области шеи, паха и подмышек.Лимфатические узлы обычно не болезненны. Большинство лимфатических узлов в теле не прощупываются.
Что вызывает увеличение лимфатических узлов?
Лимфатические узлы часто увеличиваются в одном месте, когда в лимфатическом узле или рядом с ним развивается такая проблема, как травма, инфекция или опухоль. Какие лимфатические узлы опухшие, могут помочь определить проблему.
- Железы по обе стороны шеи, под челюстью или за ушами обычно опухают при простуде или боли в горле. Железы также могут опухать после травмы, такой как порез или укус, рядом с железой или когда опухоль или инфекция возникают во рту, голове или шее.
- Подмышечные лимфоузлы (подмышечные лимфатические узлы) могут увеличиваться в результате травмы или инфекции руки или кисти. Редкой причиной отека подмышек может быть рак груди или лимфома.
- Лимфатические узлы в паху (бедренные или паховые лимфатические узлы) могут увеличиваться в результате травмы или инфекции стопы, ноги, паха или половых органов. В редких случаях опухоль в этой области может быть вызвана раком яичка, лимфомой или меланомой.
- Железы над ключицей (надключичные лимфатические узлы) могут опухать из-за инфекции или опухоли в областях легких, груди, шеи или живота.
Распространенные места увеличения лимфатических узлов включают шею, пах и подмышки.
Что означает увеличение лимфатических узлов в двух или более частях тела?
Когда лимфатические узлы увеличиваются в двух или более частях тела, это называется генерализованной лимфаденопатией. Это может быть вызвано:
- Вирусным заболеванием, например корью, краснухой, ветряной оспой (ветряной оспой) или эпидемическим паротитом.
- Мононуклеоз (вирус Эпштейна-Барра), вызывающий лихорадку, боль в горле и усталость, или цитомегаловирус (ЦМВ), вирусная инфекция, которая вызывает симптомы, сходные с симптомами мононуклеоза.
- Бактериальное заболевание, такое как стрептококковая ангина (вызываемая бактерией стрептококка) или болезнь Лайма (бактериальная инфекция, распространяемая определенными типами клещей).
- Побочные эффекты фенитоина (дилантина), лекарства, применяемого для предотвращения судорог.
- Побочные эффекты вакцинации против кори, паротита и краснухи.
- Рак, такой как лейкемия, болезнь Ходжкина и неходжкинская лимфома.
- Синдром приобретенного иммунодефицита (СПИД), который развивается после заражения человека ВИЧ (вирусом иммунодефицита человека).Этот вирус атакует иммунную систему, затрудняя организму борьбу с инфекциями и некоторыми заболеваниями.
- Сифилис, инфекция, передающаяся половым путем.
Как лечить увеличение лимфатических узлов?
Лечение опухших желез направлено на устранение причины. Например, бактериальную инфекцию можно лечить антибиотиками, а вирусная инфекция часто проходит сама по себе. Если есть подозрение на рак, для подтверждения диагноза может быть сделана биопсия.




 Своевременно лечить все возникающие заболевания полости рта. Не запускать кариес, следить за здоровьем десен.
Своевременно лечить все возникающие заболевания полости рта. Не запускать кариес, следить за здоровьем десен.