Трансабдоминальное УЗИ предстательной железы и органов малого таза
Скидка 50% на прием врача после диагностики по промокоду «МРТ50» для пациентов первый раз посетивших клинику — только 7 дней после исследования.
Цены
Название | Цена | |
|---|---|---|
| Ультразвуковое исследование матки и придатков трансабдоминальное | 2 200 ₽ |
Ультразвуковое исследование – это современный, безболезненный и доступный метод диагностики внутренних органов человека. При Трансабдоминальном УЗИ ультразвуковой датчик помещается на переднюю брюшную стенку. Перемещая и поворачивая его под разными углами, врач может максимально подробно рассмотреть структуру внутренних органов пациента, оценить их состояние, кровоснабжение (при дополнительном допплерографическом исследовании) и наличие каких-либо изменений.
При Трансабдоминальном УЗИ ультразвуковой датчик помещается на переднюю брюшную стенку. Перемещая и поворачивая его под разными углами, врач может максимально подробно рассмотреть структуру внутренних органов пациента, оценить их состояние, кровоснабжение (при дополнительном допплерографическом исследовании) и наличие каких-либо изменений.
Трансабдоминальное УЗИ предстательной железы
Трансабдоминальное УЗИ предстательной железы проводится для выявления таких серьезных заболеваний как гиперплазия или аденома предстательной железы, рак простаты. При условии наличия современного оборудования с высокой разрешающей способностью трансабдоминальное УЗИ позволяет получить ценную диагностическую информацию, заподозрить развитие заболевания или наоборот подтвердить его отсутствие.
Исследование проводится с полным мочевым пузырем. Это означает, что примерно за два часа до него будет необходимо выпить около 1,5 литров любой жидкости, например воды или чая.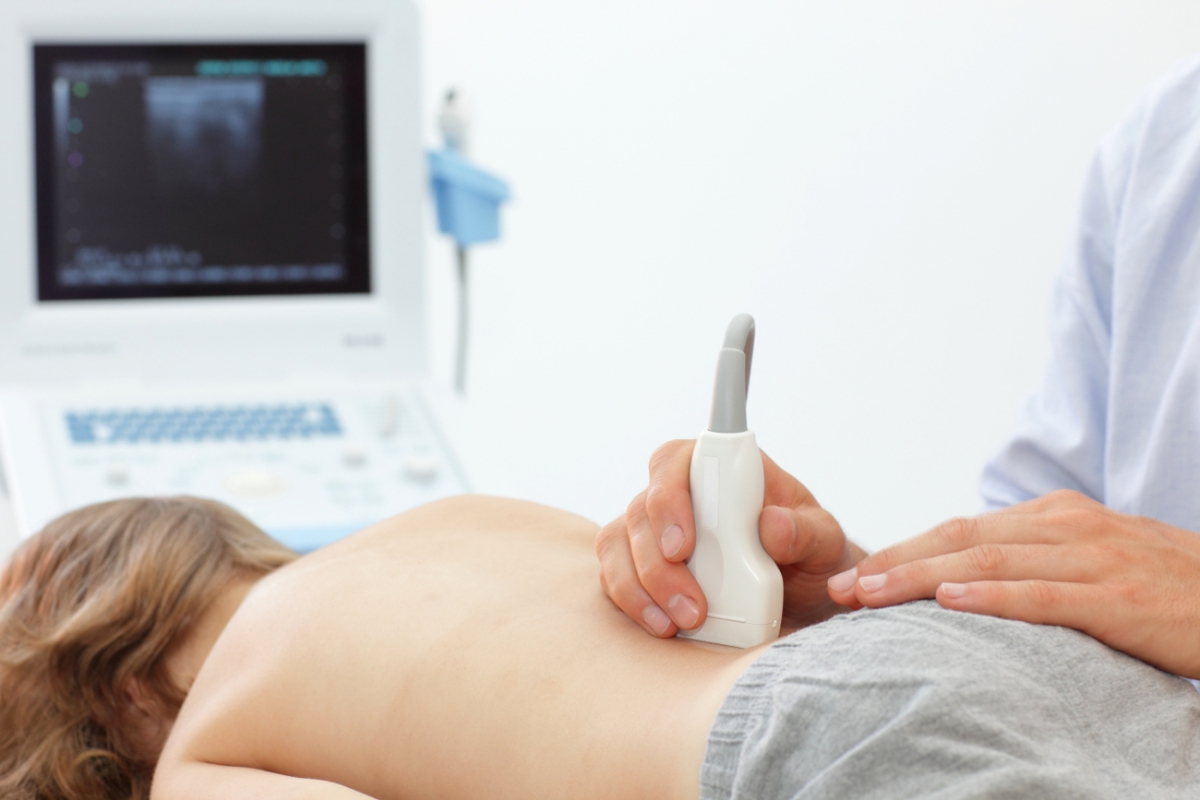 Полный мочевой пузырь является органом, хорошо проводящим ультразвуковые волны, и позволяет сделать исследование более эффективным.
Полный мочевой пузырь является органом, хорошо проводящим ультразвуковые волны, и позволяет сделать исследование более эффективным.
Трансабдоминальное УЗИ органов малого таза
При трансабдоминальном исследовании кроме простаты также осматриваются и другие органы малого таза, такие как мочевой пузырь, лимфатические узлы и окружающие мягкие ткани.
Часто это исследование проводится для:
- Исследования органов малого таза у virgo,
- Выявления абсцессов и кист малого таза,
- Выявления причины гематурии,
- Диагностика опухолей малого таза,
- Выявление причин проблем с мочеиспусканием,
- Диагностика заболеваний мочевого пузыря,
- Выявление причин мужского бесплодия.
Должность: Врач ультразвуковой диагностики высшей квалификационной категории, к.м.н.
Общий стаж: 26 лет
Наши врачи
УЗИ диагностика малого таза
Ультразвуковое исследование — это метод современной диагностики, основанный на эхолокационной технологии. Суть метода заключается в получении качественной визуальной информации о состоянии внутренних органов. На основании полученного изображения врач-гинеколог способен быстро подтвердить или опровергнуть наличие патологических изменений внутренних органов.
Суть метода заключается в получении качественной визуальной информации о состоянии внутренних органов. На основании полученного изображения врач-гинеколог способен быстро подтвердить или опровергнуть наличие патологических изменений внутренних органов.
В гинекологии существует три основных метода проведения УЗИ: трансабдоминальный, трансвагинальный и трансректальный. В некоторых случаях для получения более ясной картины может использоваться комбинированное исследование, например, трансвагинальное и трансабдоминальное. Далее мы рассмотрим в чем заключаются различия одного способа гинекологического УЗИ от другого.
• Трансвагинальный способ диагностики выполняется посредством введения во влагалище специального датчика. Так как ультразвуковой датчик отделен от внутренних половых органов только стенкой влагалища, это позволяет получать максимально точную информацию об их состоянии. Также стоит отметить, что трансвагинальный способ УЗИ является наиболее предпочтительным.
• Трансабдоминальное ультразвуковое исследование в гинекологии проводится через переднюю брюшную стенку. Поскольку при данном способе диагностики имеется препятствие в виде органов пищеварения, он требует некоторой подготовки.
Подготовка к трансабдоминальному ультразвуковому исследованию. За час до начала процедуры рекомендуется выпить около одного литра воды. Это важно по двум причинам: во-первых, наполненный мочевой пузырь помогает вытолкнуть из области малого таза кишечник, во-вторых, вода является прекрасным проводником ультразвука. Вкупе эти два фактора помогают получить более качественную визуализацию внутренних половых органов, что увеличивает эффективность исследования.
Также, за сутки до процедуры рекомендуется воздержаться от продуктов, стимулирующих избыточное газообразование, иначе проводимые манипуляции могут доставить дискомфорт как врачу, так и пациенту.
• Трансректальное гинекологическое обследование проводится через прямую кишку. К данному методу диагностики прибегают в исключительных случаях: например, когда у пациентки сохранена девственная плева, вследствие чего невозможно провести исследование трансвагинально, а трансабдоминальное УЗИ было недостаточно информативно для постановки диагноза. Благодаря трансректальной диагностике врач-гинеколог способен получить информацию, аналогичную трансвагинальному исследованию.
К данному методу диагностики прибегают в исключительных случаях: например, когда у пациентки сохранена девственная плева, вследствие чего невозможно провести исследование трансвагинально, а трансабдоминальное УЗИ было недостаточно информативно для постановки диагноза. Благодаря трансректальной диагностике врач-гинеколог способен получить информацию, аналогичную трансвагинальному исследованию.
Исследование лучше проводить в первые 10 дней менструального цикла, а точнее на 5-7 день. Это связано с естественными изменениями внутренней выстилки матки (эндометрия), которая тоньше сразу после окончания менструаций и уплотняется по мере приближения секреторной фазы. Утолщение эндометрия способно смазать диагностическую картину, в результате чего «молодые» внутриматочные патологии, могут так и остаться незамеченными.
Исключением является фолликулометрия — вид ультразвуковой диагностики, при котором ведется наблюдение за ростом и развитием фолликулов в яичниках в разные фазы менструального цикла..jpg)
Учитывая скорость развития заболеваний, угрожающих женскому здоровью, современные врачи рекомендуют посещать кабинет гинеколога минимум раз в год. Профилактические осмотры дают возможность предупредить бесплодие, обнаружить скрытые инфекции, выявить патологии шейки матки, которые могут привести к развитию рака.
вагинальное и трансвагинальное – МЕДСИ
Оглавление
Что такое вагинальное УЗИ?
Вагинальное (трансвагинальное) ультразвуковое исследование малого таза проводится при помощи введения во влагалище специального устройства, снабженного датчиком.
Прибор представляет собой стержень с рукояткой, который сделан из пластика, длиной порядка 10-12 сантиметров и диаметром до трех сантиметров. В него может быть встроена специальная бороздка, чтобы вставить иглу для взятия биопсического материала.
Обследование позволяет определить наличие патологий, новообразований или заболеваний в таких женских половых органах:
- Матка
- Фаллопиевы трубы
- Яичники
- Шейка матки
Оно считается наиболее эффективным для исследования данных частей половой системы, так как позволяет выявить различные проблемы со здоровьем пациентки на ранних стадиях. УЗИ малого таза датчиком способно показать наличие отклонений уже в тот момент, когда другие исследования не покажут никаких проблемных зон.
УЗИ малого таза датчиком способно показать наличие отклонений уже в тот момент, когда другие исследования не покажут никаких проблемных зон.
Как проходит процедура?
Исследование организовано следующим образом:
- Пациентка должна снять одежду с нижней части тела (от пояса и ниже)
- Она устраивается на специальной кушетке также, как при обычном гинекологическом осмотре
- Врач подготавливает датчик: надевает на него индивидуальный презерватив, смазывает его специальным гелем для проведения процедуры
- Затем медик неглубоко вводит прибор во влагалище пациентки
- Для получения полной картины состояния органов он может передвигать датчик из стороны в сторону
- Все данные фиксируются и обрабатываются врачом
Гель необходим, чтобы облегчить проникновение датчика (и тем самым снизить вероятность появления негативных ощущений) и усилить ультразвуковой эффект за счет повышения проводимости.
Обследование этого типа длится не более 10 минут. Оно безболезненно и дает наиболее полную картину даже в том случае, когда абдоминальное УЗИ не показывает ничего или не может быть проведено.
Когда необходимо УЗИ малого таза датчиком?
Существуют симптомы, при которых врач в обязательном порядке направляет пациентку на трансвагинальное исследование:
- Боли в нижней части живота (не относящиеся к менструальному циклу)
- Подозрение на наличие новообразований
- Слишком короткий или слишком длинный период менструального кровотечения или его отсутствия
- Невозможность беременности
- Кровяные выделения, не являющиеся месячными
- Наличие нарушений проходимости маточных труб
- Тошнота, рвота и слабость при кровяных выделениях из влагалища
Врачи рекомендуют использовать данный вид обследования в профилактических целях, так как не каждое недомогание может иметь симптомы на ранней стадии, равно как и беременность в первом триместре может не проявлять себя классическими симптомами (тошнота и т.
В таком случае вагинальное УЗИ используется для:
- Диагностики бесплодия
- Необходимости выяснения наличия изменения размера яичников и матки
- Диагностики беременности
- Контроля за беременностью (только в первом триместре)
- Общем надзоре за состоянием матки, фаллопиевых труб и яичников
Одновременно может быть проведено УЗИ малого таза двумя датчиками. В таком случае сперва проводится абдоминальное ультразвуковое обследование, а затем – трансвагинальное. Использование сразу двух видов анализа необходимо для выявления нарушений в высоко расположенных органах малого таза.
Что показывает вагинальное УЗИ?
Данное обследование позволяет оценить следующие параметры органов половой системы:
- Размеры матки. В нормальном состоянии она должна быть порядка семь сантиметров в длину, шесть в ширину и 4,2 в диаметре. Если она значительно меньше или больше, то это свидетельствует о наличии патологии
- Эхогенность.
 Структура органов должна быть однородной, равномерной, иметь четко очерченные, хорошо просматриваемые края
Структура органов должна быть однородной, равномерной, иметь четко очерченные, хорошо просматриваемые края - Общая картина внутренних органов. Матка должна быть слегка наклонена вперед. А фаллопиевы трубы могут немного просматриваться, но не должны быть четко видны без использования контрастного вещества
Диагностируемые заболевания
Трансвагинальное ультразвуковое исследование позволяет выявить ряд заболеваний и проблем в работе половой системы на ранней стадии. Оно позволяет обнаружить:
- Жидкость и гной в матке и маточных трубах. Причиной их появления могут быть инфекции, вирусы, механическое повреждение
- Эндоментриоз – чрезмерное разрастание клеток внутреннего слоя тканей матки в другие слои и органы. Он может возникнуть из-за воспалительных процессов, повреждения (операции, аборт), появления новообразований, нарушений в работе эндокринной системы, слишком частого приема некоторых лекарств и веществ
- Миому – новообразование доброкачественного характера в тканях матки или ее шейки.
 Может возникнуть из-за хронических заболеваний, частых абортов, нарушений в гормональном фоне, постоянных стрессов, патологий, избыточного веса, при наследственной предрасположенности
Может возникнуть из-за хронических заболеваний, частых абортов, нарушений в гормональном фоне, постоянных стрессов, патологий, избыточного веса, при наследственной предрасположенности - Кисты и поликистоз яичников – опухоли, наполненные жидкостью. Возникают при эндокринных нарушениях, хронических болезнях мочеполовой системы
- Разнообразные полипы на стенках матки – доброкачественные образования в эндометрии органа. Они могут достигать нескольких сантиметров в диаметре. Их появление может быть связано с поликистозом, хроническими заболеваниями, мастопатией, фибромой
- Воспаление и увеличение объема органов может появиться как вследствие инфекции, так и из-за травмы
- Пузырный занос – появляется вместо полноценного эмбриона в процессе зачатия, наполнен жидкостью. Возникает из-за дублирования хромосом мужчины при потере женских хромосом, иногда из-за оплодотворения яйцеклетки, не содержащей ядра. Данное заболевание встречается редко
- Нарушения развития плода при беременности
- Пороки и патологии в развитии фаллопиевых труб: непроходимость, спиралевидные или слишком длинные трубы, слепые ходы, удвоение органов
- Внематочная беременность – возникает, когда яйцеклетка после оплодотворения прикрепляется вне тканей матки.
 Возникает из-за закупорки фаллопиевых труб, врожденных аномалий в них, а также после воспалительного процесса, проведения аборта
Возникает из-за закупорки фаллопиевых труб, врожденных аномалий в них, а также после воспалительного процесса, проведения аборта - Рак – злокачественная опухоль в разных органах:
- Матки
- Яичников
- Шейки матки
- Хорионэпителиому – новообразование злокачественного характера, возникающее в процессе или после беременности из клеток хориона (оболочка зародыша, прикрепляющаяся к стенке матки)
Этапы подготовки к исследованию
Для проведения УЗИ малого таза датчиком особой подготовки не требуется, но существует несколько обязательных требований:
- В отличие от абдоминального исследования при трансвагинальном анализе пациентка не должна пить жидкость за один-два часа до исследования
- Если она опорожняла мочевой пузырь ранее, чем за час перед анализом, то ей необходимо совершить это ее раз непосредственно перед процедурой
- При повышенном метеоризме больная должна препарат, который поможет нормализовать процессы газообразования в желудочно-кишечном тракте.
 Она может проконсультироваться по поводу выбора лекарства с врачом
Она может проконсультироваться по поводу выбора лекарства с врачом
Также врачи рекомендуют использовать подобное исследование в определенные дни цикла в зависимости от того, какой орган и с какой целью нужно продиагностировать:
- В случае профилактического осмотра стоит делать его в первые дни после окончания менструации
- Если есть подозрение на увеличение слоя эндометрия в матке, то во вторую половину цикла
- Когда необходимо проследить за развитием заболевания или продвижением лечения, исследование может проводиться несколько раз за один цикл, в разных его стадиях
- УЗИ проводят срочно, если появилось кровотечение, не являющееся менструальным, независимо от дня цикла
Немаловажно помнить про соблюдение личной гигиены перед исследованием, использовать влажные и иные салфетки.
Если планируется проведение УЗИ малого таза двумя датчиками, то стоит обратить внимание на подготовку к абдоминальному исследованию.
Сюда входят:
- Соблюдение диеты не менее чем за три дня до обследования, чтобы снизить вероятность проявления симптомов метеоризма и вздутия живота
- Последний прием пищи должен закончиться к шести часам вечера накануне анализа
- Рекомендуется сделать клизму после приема пищи
- Если остается риск появления метеоризма, нужно использовать специальные препараты, уменьшающие газообразование
- За час до исследования выпить не менее 400 мл воды
Диета предполагает исключение из рациона ряда продуктов:
- Сладости
- Мучное (хлеб, печенье и другое)
- Бобовые
- Капусту
- Молоко и кисломолочные продукты
- Овощи и фрукты, не прошедшие тепловую обработку
- Кофе и крепкий чай
- Газированные напитки
- Блюда быстрого приготовления
- Жирную пищу (мясо, рыбу, масла)
Можно есть каши, приготовленные на воде, нежирную отварную говядину, птицу и рыбу, твердые сыры. Пить рекомендуется некрепко заваренный слегка подслащенный чай.
Пить рекомендуется некрепко заваренный слегка подслащенный чай.
Необходимо помнить, что так как перед абдоминальным исследованием требуется выпить жидкость, то до трансвагинального анализа необходимо опорожнить мочевой пузырь.
Противопоказания
Вагинальное ультразвуковое исследование имеет небольшой ряд противопоказаний:
- Его никогда не проводят, если пациентка девственница, чтобы не нарушить целостность девственной плевы. При этом такой пациентке возможно провести трансректальное исследование, при котором датчик вводится в прямую кишку
- Исследование запрещено проводить во второй или третий триместр беременности, потому что оно может спровоцировать преждевременные схватки или сокращения матки раньше предполагаемого срока родов
- Данный анализ не используют, если у пациентки обнаружена аллергия на латекс
- Если у пациентки эпилепсия, так как при исследовании необходимо, чтобы она лежала неподвижно
что это такое, показания, этапы подготовки к процедуре, какие органы обследует
Абдоминальное (трансабдоминальное) ультразвуковое исследование – это разновидность УЗИ, которая проводится при помощи особого устройства – конвексного датчика. Он использует частоту до 7,5 МГц и может просканировать ткани на глубину 25 сантиметров.
Он использует частоту до 7,5 МГц и может просканировать ткани на глубину 25 сантиметров.
Данное обследование помогает увидеть внутренние органы и их структуру, определить наличие каких-либо заболеваний и патологий, а также новообразований (вплоть до раковой опухоли). Его результаты более точны, чем у других методов ультразвукового исследования.
Обследование проходит следующим образом:
- Пациент ложится на кушетку на спину или на бок – в зависимости от показаний. При беременности женщина должна лежать на боку
- Одежда в области живота должна быть снята или поднята.
- Врач смазывает поверхность живота специальным гелем, чтобы увеличить площадь соприкосновения датчика и кожей. Это позволяет добиться более точного результата
- Затем сонолог (специалист по проведению УЗИ) водит устройством по исследуемой области.
- Полученная в процессе информация передается на монитор и записывается на компьютере.

Отличительной чертой УЗИ абдоминальных органов является то, что процедура полностью безболезненная, безопасная и подходит пациентам любого пола и возраста.
Так как оно проходит при помощи датчика, который получает информацию при соприкосновении со стенкой брюшной полости, то никаких инвазивных методов не требуется. Благодаря этому отсутствует не только необходимость в наркозе, но и нервное напряжение пациента перед процедурой.
Особенно это важно, если анализ должен пройти ребенок. Он может испугаться какого-либо физического вмешательства, из-за чего возможно появление проблем при обследовании.
Данный анализ позволяет обследовать не один орган, а несколько соседних, что помогает врачу увидеть полную картину состояния брюшной полости.
Вся процедура длится не более двадцати минут.
В каких случаях требуется исследование?
Абдоминальное УЗИ используется как для постановки или уточнения диагноза, так и в профилактических целях. При помощи этого исследования можно определить такие заболевания, как:
При помощи этого исследования можно определить такие заболевания, как:
- Гепатит
- Холецистит
- Цирроз
- Некроз тканей
- Воспаление различного характера
- Патологии
- Инфаркт селезенки
- Простатит
- Пиелонефрит
- Воспаление мочевого пузыря
- Эндометриоз
- Внематочную беременность
- Аномалии в развитии матки
- Травмы, кровоизлияние, абсцесс
Также этот вид анализа позволяет выявить наличие различных новообразований в органах брюшной полости:
- Опухоль (доброкачественную и злокачественную)
- Аденому
- Кисту
- Камни в мочевом пузыре и почках
- Миому матки
Абдоминальное УЗИ требуется для профилактики различных проблем в таких случаях, как:
- Беременность (со 2-го триместра)
- Контроль результативности лечения заболеваний
- Общая профилактика возрастных и иных болезней
Какие органы позволяет обследовать такой тип УЗИ?
Это органы желудочно-кишечного тракта, мочеполовой системы и другие, а именно:
- Печень
- Почки
- Мочевой пузырь
- Желудок
- Поджелудочная железа
- Матка
- Яичники
- Предстательная железа
- Кишечник
- Селезенка
- Желчный пузырь
Зачем
УЗИ малого таза абдоминально назначают беременным?Это необходимо для выявления возможных проблем в развитии плода и общего контроля за ситуацией в целом. Данный анализ позволяет проверить следующие показания:
Данный анализ позволяет проверить следующие показания:
- Состояние матки и ее шейки
- Срок беременности
- Положение плода
- Объем околоплодных жидкостей
- Состояние органов и конечностей будущего ребенка
- Состояние и качество плаценты
Все эти детали позволяют узнать о вероятных аномалиях на ранней стадии и оперативно решить возникшие проблемы без вреда для матери и плода.
Также необходимость проведения ультразвукового исследования женщинам во время беременности закреплено в законодательных актах.
В каких случаях этот анализ назначают мужчинам?
Существует ряд симптомов, при которых врач прописывает УЗИ малого таза абдоминальным датчиком пациенту мужского пола. Вот основные из них:
- Частое и неприятное мочеиспускание
- Боли и дискомфорт в паховой области, промежности, мошонке
- Нарушения потенции
- Невозможность помочиться
- Нестандартные выделения из уретры (кровь и другое)
Помните, при появлении хотя бы одного из этих признаков следует незамедлительно обратиться в клинику!
Этапы подготовки к обследованию
В отличие от других типов ультразвукового исследования УЗИ малого таза абдоминальным датчиком требует особой подготовки. Она необходима, чтобы результат был наиболее точным, так как в противном случае он может быть искажен.
Она необходима, чтобы результат был наиболее точным, так как в противном случае он может быть искажен.
Важно, чтобы к моменту проведения такого анализа были соблюдены следующие параметры:
- Должны быть устранены газы из кишечника
- В желудочно-кишечном тракте не должно быть остатков еды
- Мочевой пузырь должен быть наполнен водой
Накануне и непосредственно процедурой категорически запрещено принимать алкоголь и курить.
Когда есть очевидные нарушения (кровотечения и другое), требующие срочной диагностики, необходимую подготовку провести невозможно. Во всех остальных случаях она должна быть непременно.
Как добиться отсутствия газов?
Метеоризм и вздутие живота могут повредить результатам исследования, так как изображение будет искажено. Поэтому людям, у которых эти явления проявляются часто (а остальным – в профилактических целях), рекомендуется избегать перед исследованием ряда продуктов и напитков – придерживаться диеты. О ее особенностях подробно рассказано ниже.
О ее особенностях подробно рассказано ниже.
Также непосредственно накануне обследования необходимо принять препараты, которые способствуют выводу газов из организма. Лечащий врач может посоветовать наиболее подходящие лекарства в каждом случае индивидуально.
Удаление пищи из желудочно-кишечного тракта
Проведение УЗИ малого таза абдоминально должно происходить на голодный желудок. Поэтому необходимо соблюсти следующие условия:
- Последний прием пищи накануне анализа должен быть не позднее шести часов вечера
- Допускается применение клизмы (но не на голодный желудок!)
- Разрешается применение препаратов, облегчающих и ускоряющих опорожнение ЖКТ (рекомендуется обсудить с врачом)
- Принимать пищу перед анализом нельзя
Наполненный мочевой пузырь
За час-полтора до проведения процедуры необходимо выпить не менее полулитра жидкости, поскольку перед процедурой мочевой пузырь должен быть наполнен.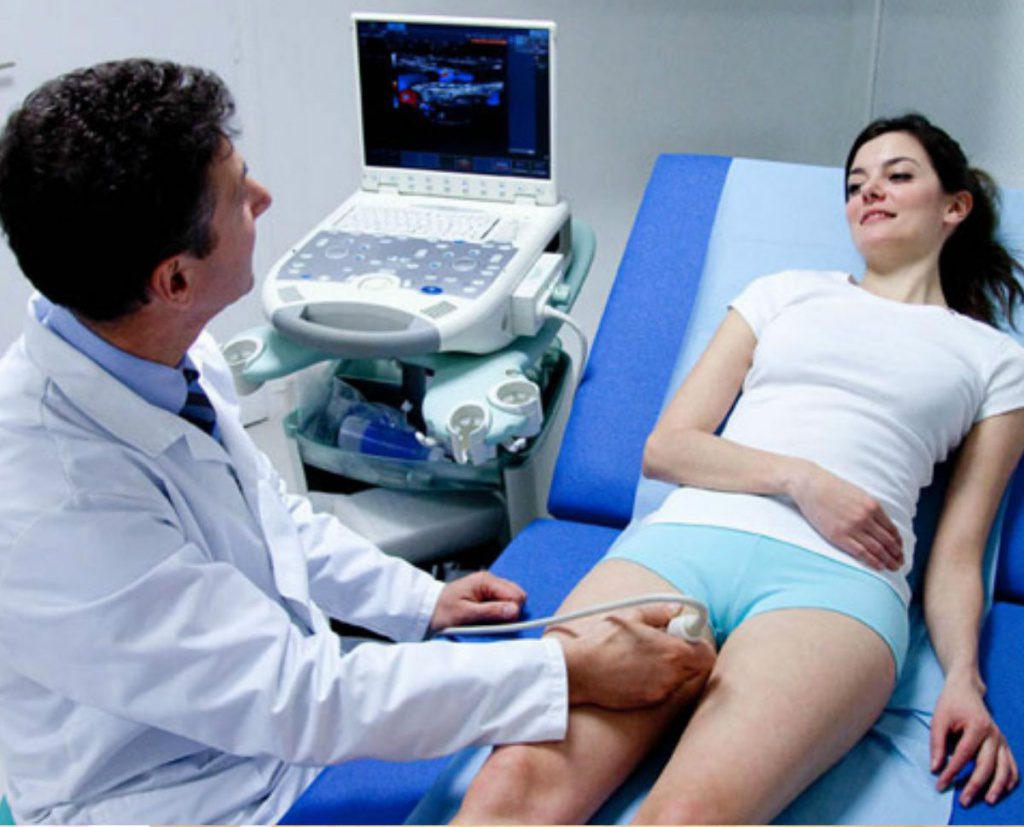 Это важно для точности диагноза. Можно использовать как очищенную воду, так и чай или компот.
Это важно для точности диагноза. Можно использовать как очищенную воду, так и чай или компот.Особенности подготовки для женщин
При подготовке к исследованию женского организма следует помнить о том, что процедуру лучше приурочить к первой фазе цикла, в первую неделю после окончания месячного кровотечения.
Это связано с тем, что в «критические дни» стенки матки уплотняются и собственно кровоотделение мешает определить наличие незначительных образований в тканях этого органа.
Иногда может потребоваться проведение нескольких УЗИ в разные периоды цикла, чтобы уточнить диагноз.
В случае необходимости срочной диагностики данный анализ можно проводить и во время месячных, но после процедуру следует повторить еще раз.
Подготовка для детей
К ребенку перед проведением УЗИ абдоминально предъявляется гораздо меньше требований. Соответственно и ограничений не так много. Все они связаны с возрастом:
- У детей до 3-х лет последний прием пищи должен быть за 3 часа, а прием жидкости – за 50 минут до исследования
- Ребенка старше трех лет можно кормить за 8 часов, а поить – за час до анализа
Диета
Одним из важнейших этапов подготовки к УЗИ малого таза абдоминально является диета.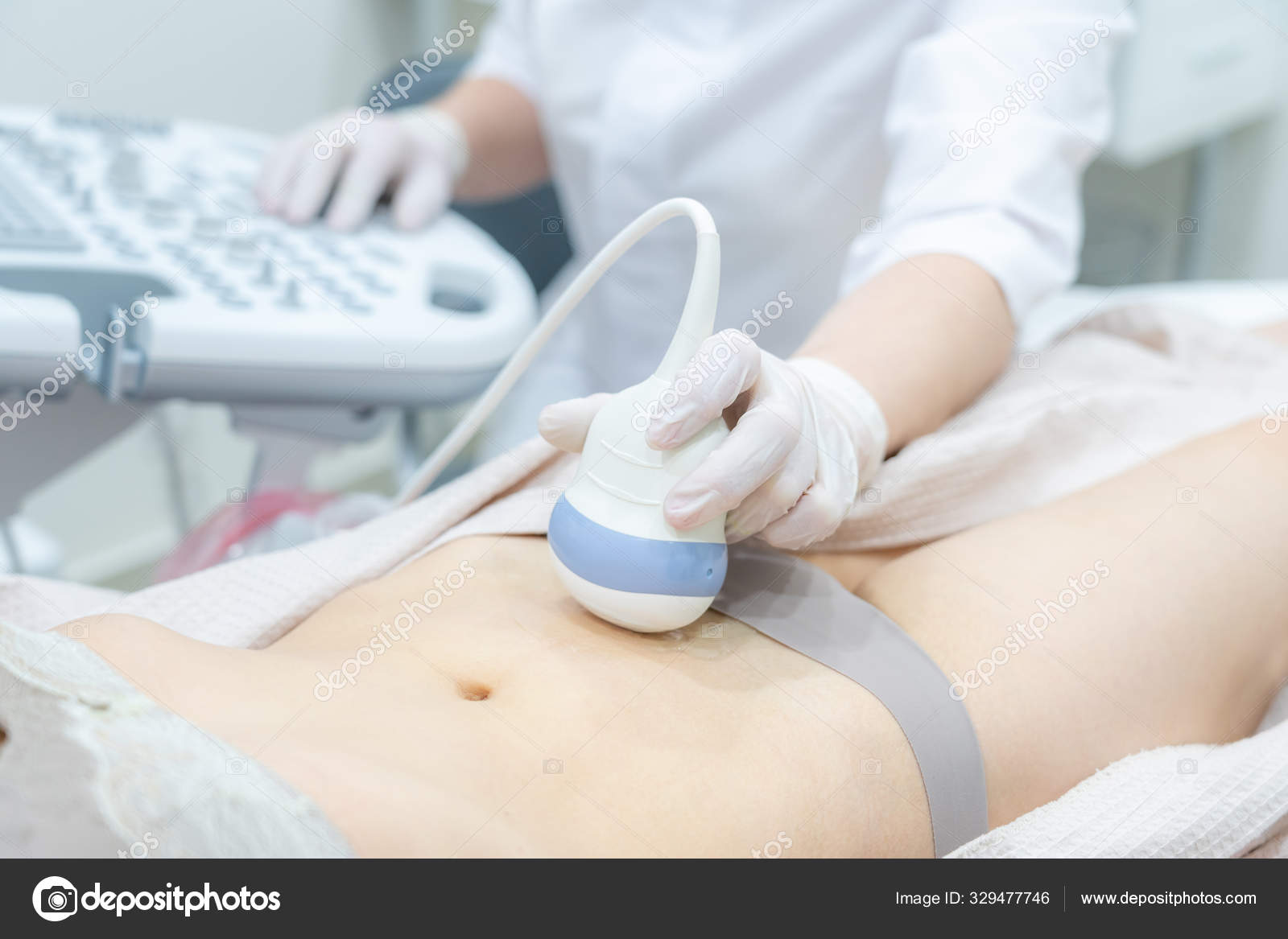 На особый режим питания рекомендуется перейти не позже, чем за три дня до исследования. Желательно сделать это еще раньше (за неделю), но не всегда такая возможность имеется.
На особый режим питания рекомендуется перейти не позже, чем за три дня до исследования. Желательно сделать это еще раньше (за неделю), но не всегда такая возможность имеется.
Какая еда под запретом?
Необходимо исключить продукты, которые способствуют газообразованию в желудочно-кишечном тракте или способны иным образом повлиять на результаты исследования, а именно:
- Молоко и кисломолочные продукты
- Жирные мясо и рыбу
- Мучные изделия (хлеб, булочки и иное)
- Сладости (конфеты, шоколад)
- Кофе
- Алкоголь
- Бобовые (чечевица, фасоль, горох и прочее)
- Пряности (корица, тмин)
- Неприготовленные фрукты и овощи (вишни, яблоки, груши, кукуруза, капуста, картофель и так далее)
- Фастфуд
- Газированные напитки
В состав этих продуктов входят различные полисахариды, лактоза, фруктоза.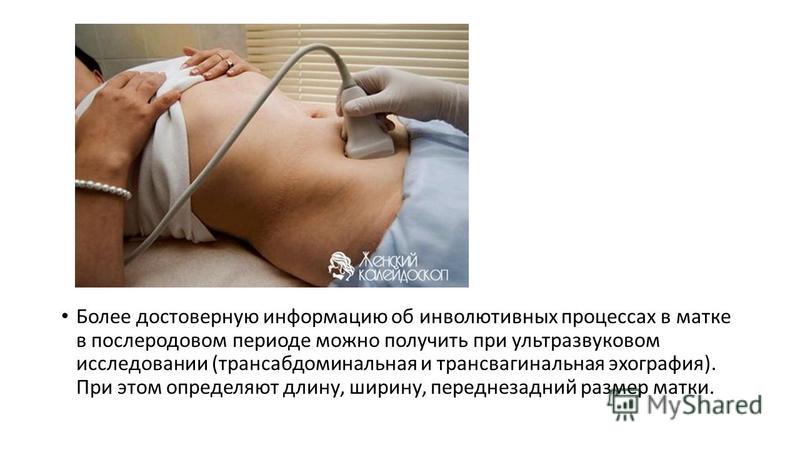 Все они раздражают кишечник и при расщеплении выделяют большое количество газов.
Все они раздражают кишечник и при расщеплении выделяют большое количество газов.
Также нельзя курить и не рекомендуется использовать жевательную резинку. При обоих процессах происходит излишнее заглатывание воздуха, который затем мешает проведению исследования.
Что можно есть?
Можно употреблять здоровую пищу, особенно приготовленную на пару, с минимальным количеством масла и специй:
- Отварную говядину, птицу
- Рыбу (морскую, нежирную)
- Каши (рисовая, гречневая, ячневая)
- Твердые сыры с низким содержанием жира
- Чай (можно слабо подслащенный, но не сильно заваренный)
- Вареные яйца (одно в день)
Все эти продукты легко усваиваются и не требуют длительного времени для переваривания.
Рекомендуется питаться часто, но маленькими порциями. Нельзя запивать еду водой.
Противопоказания
Явных противопоказаний к проведению к УЗИ малого таза абдоминально нет. Существует ряд ограничений, которые связаны с менструальным циклом у женщины.
Существует ряд ограничений, которые связаны с менструальным циклом у женщины.
Сложности при проведении УЗИ могут возникнуть, если на исследуемой области находится серьезная сыпь, обширная экзема или иные сложные крупные нарушения кожного покрова.
Ограничения в связи с циклом у женщин
- Рекомендуется проводить исследование в первую неделю после окончания менструации
- В случае, если было какое-либо хирургическое вмешательство, аборт, нужно проводить анализ сразу по завершении кровоотделения
- Для диагностики эндометриоза используют вторую половину цикла
- Для определения миомы – в первой половине
Если необходима срочная диагностика, то возможно провести ультразвуковое исследование во время менструации. Но в последствии рекомендуется сделать повторный анализ после ее окончания.
УЗИ матки и придатков (трансвагинальное/трансректальное) в СПб
Как проводят УЗИ матки и придатков вагинально / ректально?
Исследование выполняется внутренним датчиком вагинально/ректально с использованием специальных одноразовых презервативов для ультразвуковых исследований.
Обращаем Ваше внимание, что трансвагинальное УЗИ может быть выбрано Вами для исследования только при условии, что Вы были у нас на комплексном УЗИ малого таза не более 1-1,5 мес назад. Так как картина органов малого таза крайне изменчива с течением времени, пренебрегать трансабдоминальным этапом (ориентировочный этап, когда осатривается малый таз через живот) недопустимо, это ведет к диагностическим ошибкам.
Подготовка: не требуется.
В силу циклических изменений организма женщины репродуктивного периода и различной УЗ-картины в разные дни менструального цикла, исследование может быть выполнено на любой день менструального цикла или на фоне задержки, но оптимально проводится на 5-7 день цикла, начиная отсчет от 1 дня менструации. Исключение составляют женщины в постменопаузальном периоде, когда исследование можно проводить в любое время, пациентки после операций и случаи, требующие экстренной диагностики.
Показания: Наиболее частыми причинами обращения служат боли внизу живота, кровотечения и патологические выделения, разнообразные нарушения цикла, бесплодие, наличие видимых или пальпируемых образований, изменения в лабораторных анализах и гинекологических мазках, динамический контроль после перенесенных оперативных вмешательств.
Для выполнения процедуры в рамках ОМС следует обратиться по телефону call – центра 607-03-03 и записаться к профильному специалисту – онкологу на первичную консультацию. В том случае, если онколог подтвердит необходимость выполнения процедуры, он назначит ее и регистраторы ОЛД№1 согласуют с Вами дату проведения исследования. На исследование взять сменную обувь или бахилы, пеленку, полотенце, желательно иметь данные предыдущих исследований, госпитализаций, направление лечащего врача.
Для выполнения процедуры в рамках ДМС или хозрасчета следует обратиться по телефону отделения 607-06-75 или call – центра 607-05-05 и выбрать дату проведения исследования. В день проведения процедуры с собой необходимо иметь: медицинскую документацию: выписные справки, данные предыдущих обследований.
В день проведения процедуры с собой необходимо иметь: медицинскую документацию: выписные справки, данные предыдущих обследований.
УЗИ гинекологическое
УЗИ гинекологическое — это методика исследования органов малого таза, позволяющая получить четкое изображение внутренних органов и выявить патологические процессы на ранних стадиях.
Существуют два способа проведения ультразвукового исследования: трансвагинальный и трансабдоминальный.
Они отличаются друг от друга техникой проведения, используемым гинекологическим аппаратом УЗИ и четкостью полученных данных. Каждая из этих методик имеет собственные преимущества, поэтому выбор необходимого вам обследования должен оставаться за лечащим врачом. Однако в большинстве случаев гинекологи назначают комбинированную диагностику, позволяющую получить комплексный, наиболее достоверный результат.
Трансвагинальное УЗИ
Это медицинское исследование проводится при помощи специального высокочастотного датчика, вводимого во влагалище. Во время процедуры врач получает точные данные о состоянии внутренних органов и видит изображение с высокой степенью детализации.
Во время процедуры врач получает точные данные о состоянии внутренних органов и видит изображение с высокой степенью детализации.
Трансабдоминальное УЗИ
Для проведения УЗИ гинекологического абдоминального (или трансабдоминального) используется другой датчик, предназначенный для ультразвукового исследования через брюшную стенку. Он позволяет определить топографию органов и распознать возможную их патологию.
Показания
- сбои менструального цикла;
- подозрения на воспалительные процессы в органах женской половой сферы;
- подозрения на онкологические процессы;
- оценка работы фолликулярного аппарата яичников в ходе лечения нарушений репродуктивной функции и при планировании зачатия;
- контроль при ношении внутриматочных контрацептивных средств;
- расстройства мочеиспускания;
- кисты и опухоли яичников;
- опухоли матки;
- врожденные отклонения в структуре и строении половых органов;
- воспалительные процессы;
- маточные кровотечения;
- подозрения на внематочную беременность;
- эндометриоз;
Также гинекологическое УЗИ малого таза проводят с целью диагностики «острого живота», выявления причин бесплодия, определения беременности и ее срока, контроля за выздоровлением после хирургических вмешательств, профилактического планового обследования.
УЗИ для беременных
После выявления беременности женщине делается трансвагинальное ультразвуковое исследование для исключения воспалительных процессов, а также при травмах и интоксикациях. На более поздних сроках (во 2 и 3 триместрах) проводится УЗИ гинекологическое трансабдоминальное с целью определения:
- варианта предлежания и правильности развития плода;
- многоплодной беременности;
- состояния околоплодных вод;
- патологий плаценты;
- гестозов;
- многоводия.
Также беременным женщинам необходимо ультразвуковое обследование в случае сахарного диабета, перенашивания беременности и прочих заболеваний и отклонений.
Ультразвуковые исследования | ОГБУЗ «Иркутская Городская больница №5»
В отделении выполняются различные ультразвуковые исследования: УЗИ органов брюшной полости; почек и мочевыводящих путей; органов таза; щитовидной железы; молочных желез; мягких тканей различных областей; дуплексное/триплексное сканирование брахиоцефальных артерий, артерий и вен нижних конечностей; эхокардиография — узи сердца. Ультразвуковые исследования выполняются по назначению врача по талонам. Так же УЗИ органов брюшной полости можно пройти в рамках диспансеризации.
Ультразвуковые исследования выполняются по назначению врача по талонам. Так же УЗИ органов брюшной полости можно пройти в рамках диспансеризации.
Проводятся все основные виды обследования:
- Дуплексное сканирование брюшного отдела аорты и ее ветвей;
- Дуплексное сканирование артерий и вен верхних конечностей;
- Дуплексное сканирование артерий и вен нижних конечностей;
- Дуплексное сканирование нижней полой вены и ее ветвей;
- Дуплексное сканирование сосудов почек;
- Дуплексное сканирование сосудов малого таза;
- Исследование печени и желчного пузыря;
- Исследование желчного пузыря с определением его функции;
- Исследование поджелудочной железы;
- Исследование селезенки;
- Исследование почек и надпочечников;
- Исследование предстательной железы;
- Исследование мочевого пузыря с определением остаточной мочи;
- Исследование органов мошонки с допплерогрфией вен яичек;
- Трансвагинальное исследование малого таза;
- Исследование молочных желез;
- Исследование лимфатических узлов;
- Исследование забрюшинного пространства;
- Исследование плевральных полостей;
- Исследование органов средостения;
- Исследование мягких тканей;
- Исследование слюнных желез;
- Исследование мышц и суставов;
- Исследование щитовидной железы;
УЗИ брюшной полости позволяет оценить состояние печени, желчного пузыря (включая реакцию на прием пищи), селезенки и почек. Исследования печени и жёлчного пузыря дают возможность установить хронические диффузные заболевания печени, дискинезию жёлчевыводящих путей, гепатомегалию, опухоли или кисты печени, нарушения пигментного обмена, травму или посттравматический рубец, изменения в печени при декомпенсированных пороках сердца и перикардитах, хронический холецистит, деформации жёлчного пузыря, жёлчнокаменную болезнь, кисту общего жёлчного протока. Эхография поджелудочной железы позволяет выявить хронический и острый панкреатит, опухоли и кисты её, а УЗИ селезёнки — диагностировать травмы, спленомегалию, кисты, а также уточнить состояние её паренхимы. Если в печени выявлены гемангиомы или полипы в желчном пузыре, то контроль УЗИ требуется 1раз в 3 месяца.
Исследования печени и жёлчного пузыря дают возможность установить хронические диффузные заболевания печени, дискинезию жёлчевыводящих путей, гепатомегалию, опухоли или кисты печени, нарушения пигментного обмена, травму или посттравматический рубец, изменения в печени при декомпенсированных пороках сердца и перикардитах, хронический холецистит, деформации жёлчного пузыря, жёлчнокаменную болезнь, кисту общего жёлчного протока. Эхография поджелудочной железы позволяет выявить хронический и острый панкреатит, опухоли и кисты её, а УЗИ селезёнки — диагностировать травмы, спленомегалию, кисты, а также уточнить состояние её паренхимы. Если в печени выявлены гемангиомы или полипы в желчном пузыре, то контроль УЗИ требуется 1раз в 3 месяца.
УЗИ щитовидной железы позволяет оценить размеры долей щитовидной железы, толщины перешейка, обнаружить узлы, кисты. УЗИ органов малого таза у женщин используется для оценки состояния матки и яичников. Исследование позволяет выявить аномалии расположения матки и пороки её развития (недоразвитие внутренних половых органов). Хорошо визуализируются воспалительные процессы, кистозные образования и опухоли. Существует два способа УЗИ органов малого таза: трансабдоминальное УЗИ (через переднюю брюшную стенку) и трансвагинальное, когда датчик вводится во влагалище. Вагинальный датчик специальной формы, покрывается стерильной, одноразовой оболочкой. Этот метод обеспечивает очень детальное исследование матки и яичников. На поздних сроках беременности (во втором и третьем триместрах) обычно используют трансабдоминальный датчик. У мужчин УЗИ малого таза позволяет визуализировать простату. Могут быть определены форма и размеры железы. Наиболее частая «мужская» проблема на сегодняшний день – аденома предстательной железы. Это доброкачественная опухоль, требующая регулярного наблюдения (в т.ч. УЗИ-контроля) и лечения.
Исследование позволяет выявить аномалии расположения матки и пороки её развития (недоразвитие внутренних половых органов). Хорошо визуализируются воспалительные процессы, кистозные образования и опухоли. Существует два способа УЗИ органов малого таза: трансабдоминальное УЗИ (через переднюю брюшную стенку) и трансвагинальное, когда датчик вводится во влагалище. Вагинальный датчик специальной формы, покрывается стерильной, одноразовой оболочкой. Этот метод обеспечивает очень детальное исследование матки и яичников. На поздних сроках беременности (во втором и третьем триместрах) обычно используют трансабдоминальный датчик. У мужчин УЗИ малого таза позволяет визуализировать простату. Могут быть определены форма и размеры железы. Наиболее частая «мужская» проблема на сегодняшний день – аденома предстательной железы. Это доброкачественная опухоль, требующая регулярного наблюдения (в т.ч. УЗИ-контроля) и лечения.
УЗИ почек поможет выявить врождённые аномалии их, (гипоплазия, удвоенная почка), кистозные образования, опухоль Вильмса, гидронефроз, мочекаменная болезнь, травмы и опухоли. УЗИ почек обязательно проводится при гипертонической болезни, что бы исключить так называемую «почечную гипертонию». Показаниями к УЗИ почек являются: боли в поясничной области, мочекаменная болезнь (наличие камней в почках), другие заболевания почек, диагностированные ранее на УЗИ и подлежащие динамическому наблюдению.
УЗИ почек обязательно проводится при гипертонической болезни, что бы исключить так называемую «почечную гипертонию». Показаниями к УЗИ почек являются: боли в поясничной области, мочекаменная болезнь (наличие камней в почках), другие заболевания почек, диагностированные ранее на УЗИ и подлежащие динамическому наблюдению.
УЗИ мочевого пузыря обязательно проводится при любых нарушениях мочеиспускания (учащенное, болезненное, неполное опорожнение мочевого пузыря, непроизвольное мочеиспускание и т. д.)
УЗИ молочных желез. Главное применение УЗИ в маммологии — уточнение природы образований в молочной железе, обнаруженных при ручном осмотре маммологом или с помощью маммографии. Самая частая причина обращения на УЗИ молочных желез – мастопатия. Это исследование показано при дискомфорте, болях в молочных железах, выделениях из сосков. В руках опытного специалиста УЗИ практически не уступает по информативности маммографии.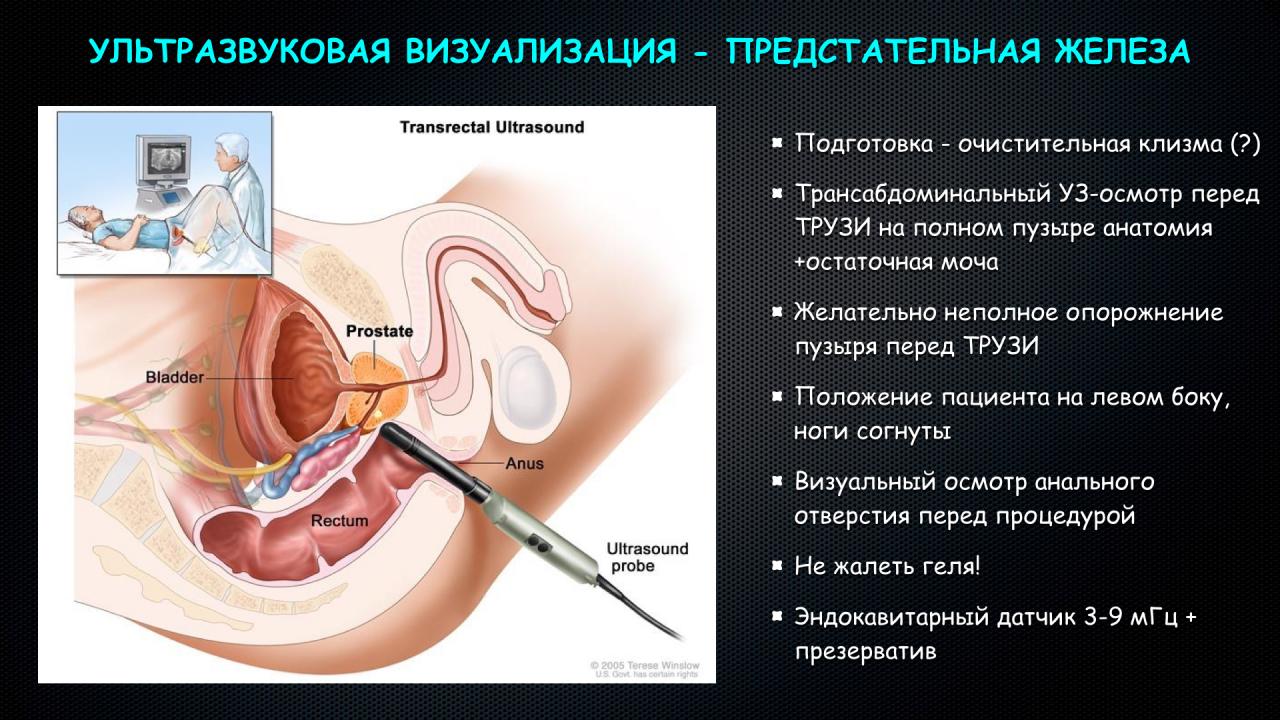 С помощью УЗИ можно легко за одно исследование определить возможные причины или последствия заболеваний молочных желез. Например, при фиброзно-кистозной болезни можно осмотреть щитовидную железу, яичники, печень (нередко неполадки в этих органах и ведут к возникновению мастопатии). УЗИ Сосудов. Артерии и вены могут быть оценены с использованием сосудистого ультразвука – Допплера. Допплеровское УЗИ (импульсное и цветное потоковое) используется в дополнение к стандартному УЗИ
С помощью УЗИ можно легко за одно исследование определить возможные причины или последствия заболеваний молочных желез. Например, при фиброзно-кистозной болезни можно осмотреть щитовидную железу, яичники, печень (нередко неполадки в этих органах и ведут к возникновению мастопатии). УЗИ Сосудов. Артерии и вены могут быть оценены с использованием сосудистого ультразвука – Допплера. Допплеровское УЗИ (импульсное и цветное потоковое) используется в дополнение к стандартному УЗИ
УЗИ сердца (эхокардиография) — позволяет оценить клапанный аппарат сердца, полости сердца (правый и левый желудочки, правое и левое предсердия), сократительную активность миокарда левого желудочка. Выявляет: пороки сердца (врожденные и приобретенные), пролапсы клапанов, кардиомиопатии, миокардиты, эндокардиты, перикардиты, гипертрофию миокарда желудочков, нарушение локальной сократимости миокарда левого желудочка, осложнения инфарктов миокарда, дополнительные образования (опухоли, тромбы), легочную гипертензию.
Брюшной полости. Исследование проводится утром натощак после 8-12 часового голодания. При повышенном газообразовании в кишечнике рекомендуется трехдневная диета, исключающая сырые овощи и фрукты, черный хлеб, молочные продукты, бобовые, а также после еды показан прием активированного угля и ферментных препаратов (фестал).
Почек и мочевого пузыря. Если исследуются только почки, подготовка не требуется. Для обследования мочевого пузыря, он должен быть наполнен — содержать 300-350 мл жидкости. За 1,5-2 часа до исследования рекомендуется выпить 1 литр любой жидкости (кроме газированной).
Предстательной железы. При трансабдоминальном исследовании необходим полный мочевой пузырь (см. исследование почек).
Матки и яичников. При трансабдоминальном исследовании необходим хорошо наполненный мочевой пузырь (см. исследование почек). При трансвагинальном исследовании мочевой пузырь должен быть пуст..jpg) Гинекологические УЗИ лучше всего проводить на 5-7 день менструального цикла, если считать от начала месячных с первого дня.
Гинекологические УЗИ лучше всего проводить на 5-7 день менструального цикла, если считать от начала месячных с первого дня.
Плода. Полный мочевой пузырь при исследовании необходим до 12 недели беременности.
Щитовидной железы и лимфоузлов. Подготовка не требуется.
Сердца и сосудов. Подготовка не требуется. Рекомендуется иметь при себе результаты электрокардиограммы (ЭКГ) и предыдущих исследований.
Трансабдоминальное УЗИ — StatPearls — Книжная полка NCBI
Непрерывное обучение
Ультразвук — это метод визуализации, который используется в клинической практике около 50 лет, хотя его полезность и эффективность значительно улучшились с момента его появления. Ультразвук портативен, экономичен и не требует излучения или контраста. В этом упражнении рассматривается использование ультразвука для выявления многих патологий брюшной полости, с особым вниманием к показаниям, противопоказаниям и методам проведения трансабдоминального ультразвукового исследования.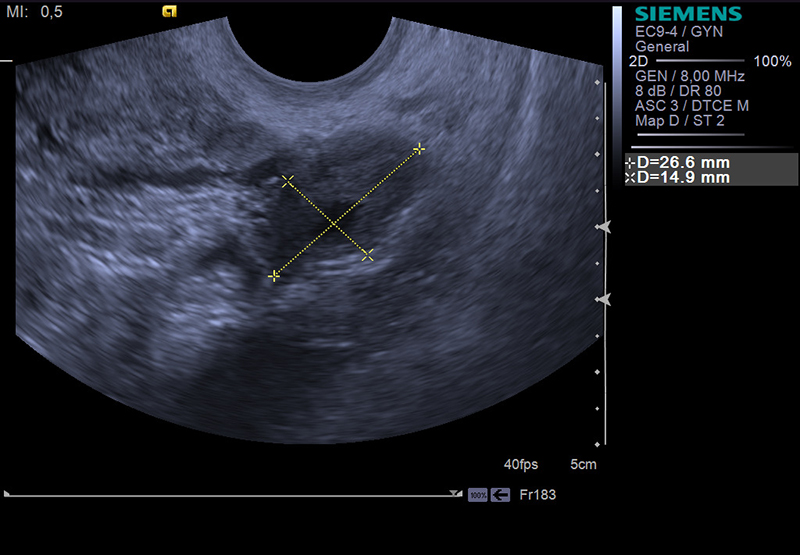 Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами, перенесшими эту процедуру.
Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами, перенесшими эту процедуру.
Объективы:
Определить показания для УЗИ брюшной полости.
Опишите технику выполнения УЗИ брюшной полости.
Обозначьте ограничения УЗИ брюшной полости.
Объясните стратегии межпрофессиональной группы для улучшения координации помощи и коммуникации, чтобы повысить эффективность использования УЗИ брюшной полости и улучшить результаты лечения пациентов.
Введение
Ультразвук — это метод визуализации, который используется в клинической практике около 50 лет. Соколов впервые описал потенциал использования этой технологии для получения изображений с низким разрешением в 1939 году. Более позднее понимание пьезоэлектрического эффекта и дальнейшие технологические усовершенствования привели к развитию машин. Мы видели, как резко уменьшились размеры машин; некоторые из первых машин были размером с холодильник, а недавно мы стали свидетелями появления преобразователей, совместимых со смартфонами.Хотя ультразвуковая технология может использоваться в различных условиях и в различных местах тела, в этой статье основное внимание будет уделено трансабдоминальному УЗИ, его определению, показаниям и диагностическим жемчужинам и подводным камням. [1] [2]
Мы видели, как резко уменьшились размеры машин; некоторые из первых машин были размером с холодильник, а недавно мы стали свидетелями появления преобразователей, совместимых со смартфонами.Хотя ультразвуковая технология может использоваться в различных условиях и в различных местах тела, в этой статье основное внимание будет уделено трансабдоминальному УЗИ, его определению, показаниям и диагностическим жемчужинам и подводным камням. [1] [2]
Трансабдоминальное ультразвуковое исследование первоначально использовалось в наиболее разговорных условиях беременности в 1960-х годах. [3] [4] В настоящее время его используют для визуализации множества органов брюшной полости, как внутрибрюшинных, так и забрюшинных. По определению, любое обследование с ультразвуковым датчиком, расположенным над брюшной стенкой, можно рассматривать как трансабдоминальное УЗИ.Трансабдоминальное ультразвуковое исследование может применяться для визуализации печени, желчного пузыря [5], почек, поджелудочной железы, тонкой и толстой кишки, аппендикса, мочевого пузыря, матки, придатков, селезенки, желудка, аорты и НПВ. В условиях акушерства и гинекологии (OBGYN) трансабдоминальный доступ обычно применяется для менее инвазивной оценки возможной патологии тазовых органов или беременности. В отделении неотложной помощи (ED) трансабдоминальное УЗИ чаще всего используется для оценки внутриутробной беременности [6], холелитиаза, внутрибрюшной свободной жидкости, аневризмы брюшной аорты и гидронефроза.
В условиях акушерства и гинекологии (OBGYN) трансабдоминальный доступ обычно применяется для менее инвазивной оценки возможной патологии тазовых органов или беременности. В отделении неотложной помощи (ED) трансабдоминальное УЗИ чаще всего используется для оценки внутриутробной беременности [6], холелитиаза, внутрибрюшной свободной жидкости, аневризмы брюшной аорты и гидронефроза.
Врачи неотложной помощи (EPs) выполняют ограниченное ультразвуковое исследование в месте оказания медицинской помощи (POCUS) по сравнению с формальным трансабдоминальным ультразвуковым исследованием радиологии. EP выполняет первое по сравнению со вторым, и обученный сонографист выполняет тщательное и полное обследование органа. ED POCUS ориентирован на бинарные вопросы, которые быстро оцениваются у постели больного и немедленно оказывают помощь пациенту. Например: «Есть ли внутриутробная беременность?» В большинстве случаев при выявлении внутриутробной беременности обследование завершено.Хотя и терапевты, и сонографы проводят трансабдоминальное УЗИ, рабочие характеристики и цели различаются [7].
Анатомия и физиология
Сонографическая анатомия, как и грубая анатомия, распознает ориентиры и условные обозначения сканирования, которые изначально были определены такими специальностями, как акушерство и радиология. Например, желчный пузырь находится под печенью и может сильно варьироваться в зависимости от его расположения. Сонографическая кистозная ножка (SCP) — это ориентир, используемый для правильной идентификации желчного пузыря.[8] Первоначально это называлось главной долевой щелью (MLF), которая, как считалось, коррелировала с главной портальной щелью. Позднее вскрытие трупа показало, что это внепеченочная структура, параллельная краю основной долевой трещины, и было переименовано в SCP, который включает пузырный проток, обволакивающий жир и кровеносные сосуды. Каждый интересующий орган имеет разную анатомию и особенности ультразвукового сканирования для получения желаемого изображения или измерений, необходимых для выявления патологии.
Показания
Боль в животе
Правый верхний квадрант [9]: Оценка свободной жидкости, холелитиаза, холедохолитиаза, массы абсцесса печени, гидронефроза
Правый нижний квадрант: Оценка аппендицита при аппендиците. , абсцесс поясничной мышцы
, абсцесс поясничной мышцы
Левый верхний квадрант: Обследование на предмет свободной жидкости, патологии селезенки (разрыв или перелом), желудка, гидронефроза
Левый нижний квадрант: Обследование на дивертикулит, непроходимость тонкой кишки [11]
Эпигастрия: Оценка массы поджелудочной железы, аневризмы брюшной аорты
Таз: Оценка свободной жидкости, задержки мочи, беременности, внематочной беременности, массы таза
Тупая или проникающая абдоминальная травма
Вагинальное кровотечение
Evalu беременность, внематочная беременность, патология матки, аборт (части плода)
Гипотония:
- Оценка перечисленных выше источников инфекции, сосудистая оценка нижней полой вены в качестве суррогатного маркера состояния объема или потери объема от кровоизлияние [13], аневризма брюшной аорты
Гематурия
Противопоказания
Абсолютных противопоказаний к проведению трансабдоминального УЗИ нет. Следует соблюдать осторожность, чтобы не сканировать рану или разрез, чтобы избежать заражения и инфицирования. Цветной и импульсный допплер не следует применять к плоду из-за теоретического радиационного риска для плода. [14]
Следует соблюдать осторожность, чтобы не сканировать рану или разрез, чтобы избежать заражения и инфицирования. Цветной и импульсный допплер не следует применять к плоду из-за теоретического радиационного риска для плода. [14]
Оборудование
Трансабдоминальное УЗИ следует выполнять с помощью низкочастотного зонда, в идеале с большим выпуклым отпечатком. Чаще всего используются зонды с криволинейной или фазированной решеткой. Дезинфицирующие салфетки и чистящее оборудование зависят от конкретного учреждения и обычно определяются отделением инфекционных заболеваний.
Персонал
Обученный врач может выполнить трансабдоминальное УЗИ. Зарегистрированный медицинский диагностический сонограф (RDMS) предъявляет другие требования и сертификацию, чем большинство основных поставщиков медицинских услуг, выполняющих ультразвуковое исследование в месте оказания медицинской помощи у постели больного. Например, врачи скорой помощи должны выполнять и интерпретировать минимум 25–50 ультразвуковых исследований сердца по окончании ординатуры.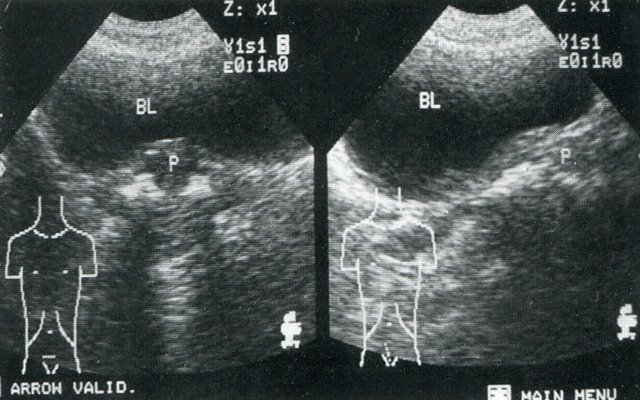
Подготовка
Перед входом в палату убедитесь, что зонд и аппарат очищены.К машине должны быть подключены правильные датчики. В идеале пациент лежит на спине на носилках с обнаженным животом. Следует проявлять осторожность, чтобы избежать ненужного воздействия, используя полотенца, заправленные вокруг краев платья и нижнего белья. Это также поможет сохранить незащищенные участки чистыми от ультразвукового геля.
Для доминирующих операторов правой рукой ультразвуковой аппарат должен быть расположен в анатомическом положении пациента, рядом с изголовьем кровати, подключен к розетке (если применимо) и включен.По возможности следует приглушить свет. Для оценки состояния желчного пузыря голодание способствует набуханию желчного пузыря и лучшей визуализации. При оценке матки, информирование пациентки о необходимости сохранения полного мочевого пузыря будет способствовать визуализации вторичной по отношению к жидкости в мочевом пузыре, обеспечивая акустическое окно для более глубоких структур.
Методика
Низкочастотный конвексный датчик лучше всего подходит для трансабдоминального УЗИ. В качестве альтернативы можно использовать датчик с фазированной решеткой, если конвексный датчик недоступен.Настройки на аппарате УЗИ должны быть установлены в соответствии с желаемым проводимым исследованием, например, абдоминальное, БЫСТРОЕ, сосудистое. Настройки аппарата оптимизируют качество изображения для выполняемого сканирования. Как правило, индикатор датчика всегда направлен на головку (к голове пациента) или на правую сторону пациента. В зависимости от оцениваемого органа или патологии используется конкретная техника сканирования. Например, при оценке желчного пузыря зонд помещается в сагиттальной плоскости (с индикатором в головной части) в правом верхнем квадранте чуть ниже реберного края.Затем оператор перемещает зонд медиально и латерально вдоль реберного края, сохраняя при этом сагиттальную плоскость (головную), оценивая оптимальное сонографическое окно для получения изображения.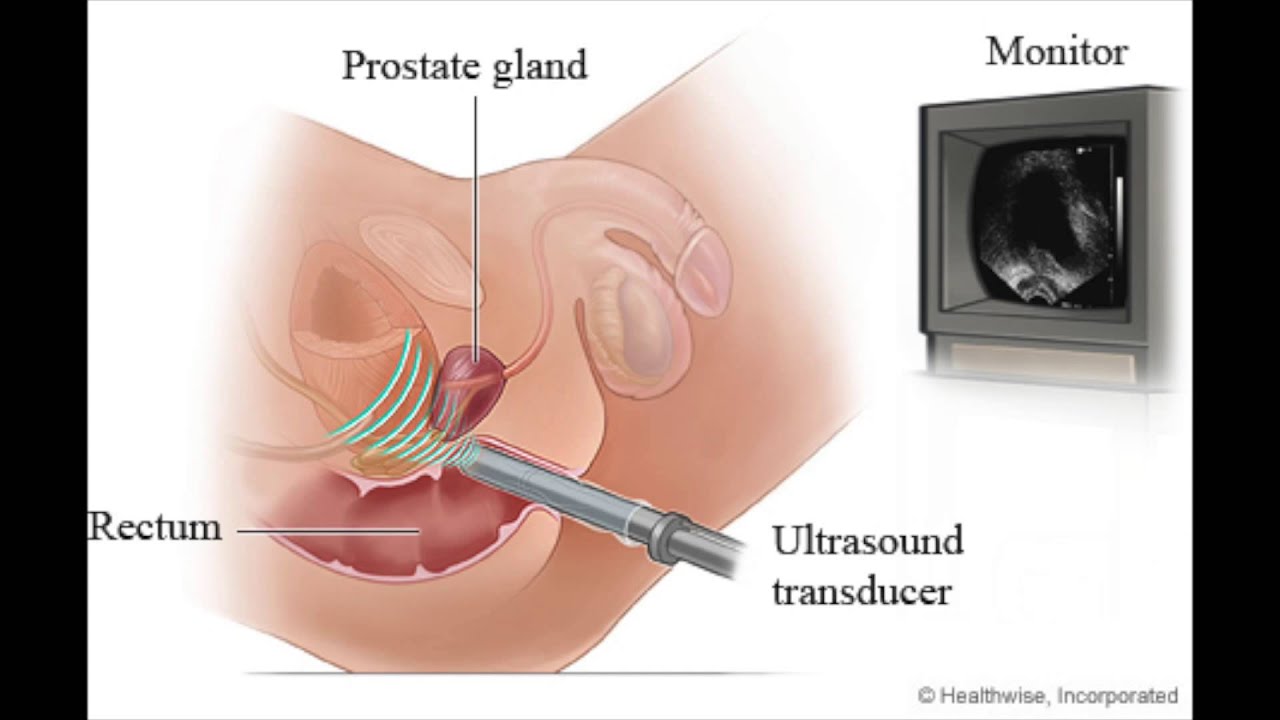 Если попросить пациента сделать глубокий вдох и задержать дыхание, это приведет к сокращению диафрагмы, смещению печени и желчного пузыря вниз и помощи в получении изображения. Коронарное сканирование правого верхнего квадранта — еще один метод, позволяющий оценить желчный пузырь. Поместив зонд справа от пациента по средней подмышечной линии, индикатор находится в цефале, оператор может затем пролистать зонд спереди и сзади через печень, пытаясь получить оптимальное окно для оценки состояния желчного пузыря.Затем желчный пузырь оценивается на (1) камни или ил, (2) утолщение стенки (в норме менее 3 мм), (3) наличие сонографического признака Мерфи и (4) перихолецистозная жидкость [15]. Наличие всех четырех очень чувствительно и специфично для холецистита. Это пример одной конкретной области трансабдоминального УЗИ. Существуют специальные методы лечения большинства органов брюшной полости и основных патологий, которые можно оценить с помощью ультразвука.
Если попросить пациента сделать глубокий вдох и задержать дыхание, это приведет к сокращению диафрагмы, смещению печени и желчного пузыря вниз и помощи в получении изображения. Коронарное сканирование правого верхнего квадранта — еще один метод, позволяющий оценить желчный пузырь. Поместив зонд справа от пациента по средней подмышечной линии, индикатор находится в цефале, оператор может затем пролистать зонд спереди и сзади через печень, пытаясь получить оптимальное окно для оценки состояния желчного пузыря.Затем желчный пузырь оценивается на (1) камни или ил, (2) утолщение стенки (в норме менее 3 мм), (3) наличие сонографического признака Мерфи и (4) перихолецистозная жидкость [15]. Наличие всех четырех очень чувствительно и специфично для холецистита. Это пример одной конкретной области трансабдоминального УЗИ. Существуют специальные методы лечения большинства органов брюшной полости и основных патологий, которые можно оценить с помощью ультразвука.
Осложнения
Трансабдоминальное ультразвуковое исследование, как и большинство диагностических ультразвуковых исследований, связано с небольшим риском, если вообще сопряжено с ним. При надавливании может возникнуть определенный дискомфорт.
При надавливании может возникнуть определенный дискомфорт.
Клиническая значимость
Трансабдоминальное УЗИ — недорогой, безопасный и быстрый способ диагностики множественных патологий. Его можно использовать для эффективного исключения или исключения определенных патологий, таких как холецистит, во многих случаях без необходимости проведения дополнительных исследований. Это может привести к ускоренной диагностике, лечению и снижению ионизирующего излучения.
Улучшение результатов команды здравоохранения
Медицинские работники обязаны уменьшить вред, причиняемый ионизирующим излучением.Принцип ALARA поддерживается Комиссией по ядерному регулированию США и Центрами по контролю и профилактике заболеваний (CDC). [16] [17]
Повышение квалификации / Контрольные вопросы
Рисунок
Заключительное трансабдоминальное УЗИ через 8 недель, показывает
гестационный мешок 7,3 мм без плода. Предоставил Трипти М. Мэтью, доктор медицины, магистр здравоохранения, магистр делового администрирования, доктор философии.
Ссылки
- 1.
- Russell TC, Crawford PF. Ультразвук в суровых условиях: обзор истории болезни, показаний и спецификаций.Mil Med. 2013 Янв; 178 (1): 21-8. [PubMed: 23356114]
- 2.
- Whitson MR, Mayo PH. УЗИ в отделении неотложной помощи. Crit Care. 2016 15 августа; 20 (1): 227. [Бесплатная статья PMC: PMC4983783] [PubMed: 27523885]
- 3.
- Benson CB, Doubilet PM. История визуализации в акушерстве. Радиология. 2014 ноябрь; 273 (2 доп.): S92-110. [PubMed: 25340440]
- 4.
- Schillinger H, Müller R, Kretzschmar M, Wode J. [Оценка веса плода с помощью УЗИ (авторский перевод)].Geburtshilfe Frauenheilkd. 1975 ноя; 35 (11): 858-65. [PubMed: 1193357]
- 5.
- Ревзин М.В., Скаутт Л.М., Гарнер Дж. Г., Мур К.Л. Боль в правом верхнем квадранте: сначала УЗИ! J Ultrasound Med. 2017 Октябрь; 36 (10): 1975-1985. [PubMed: 28586152]
- 6.
- Сохони А., Босли Дж., Мисс Дж. К. Прикроватное ультразвуковое исследование в неотложных акушерских и гинекологических условиях.
 Crit Care Clin. 2014 Apr; 30 (2): 207-26, v. [PubMed: 24606774]
Crit Care Clin. 2014 Apr; 30 (2): 207-26, v. [PubMed: 24606774] - 7.
- Blanco P, Volpicelli G. Распространенные ошибки ультразвукового исследования в местах оказания медицинской помощи: практическое руководство для врачей скорой помощи и интенсивной терапии .Crit Ultrasound J. 2016 декабрь; 8 (1): 15. [Бесплатная статья PMC: PMC5081982] [PubMed: 27783380]
- 8.
- Hall MK, Mirjalili SA, Moore CL, Rizzolo LJ. Дилемма студента, печеночное издание: включение языка сонографа в обучение клинической анатомии. Anat Sci Educ. 2015 май-июнь; 8 (3): 283-8. [PubMed: 25573229]
- 9.
- Джоши Г., Кроуфорд К.А., Ханна Т.Н., Герр К.Д., Дахия Н., Мениас, Колорадо. США. Боль в правом верхнем квадранте в отделении неотложной помощи: диагностика, выходящая за рамки заболеваний желчного пузыря и желчевыводящих путей.Рентгенография. 2018 май-июнь; 38 (3): 766-793. [PubMed: 29757718]
- 10.
- Мэтью Филдс Дж., Дэвис Дж., Алсуп С., Бейтс А., Ау А, Адхикари С.
 , Фаррелл И. Точность ультразвукового исследования в месте оказания медицинской помощи для диагностики острого аппендицита: систематический обзор и Мета-анализ. Acad Emerg Med. 2017 сентябрь; 24 (9): 1124-1136. [PubMed: 28464459]
, Фаррелл И. Точность ультразвукового исследования в месте оказания медицинской помощи для диагностики острого аппендицита: систематический обзор и Мета-анализ. Acad Emerg Med. 2017 сентябрь; 24 (9): 1124-1136. [PubMed: 28464459] - 11.
- Тейлор М.Р., Лалани Н. Обструкция тонкой кишки у взрослых. Acad Emerg Med. 2013 июн; 20 (6): 528-44. [PubMed: 23758299]
- 12.
- Уильямс С.Р., Перера П., Карабагиан Л.FAST и E-FAST в 2013 году: УЗИ травм: обзор, практические методы, противоречия и новые рубежи. Crit Care Clin. 2014 Янв; 30 (1): 119-50, vi. [PubMed: 24295843]
- 13.
- Ciozda W., Kedan I., Kehl DW, Zimmer R, Khandwalla R., Kimchi A. Эффективность ультразвукового измерения диаметра нижней полой вены как оценки центрального венозного давления. Кардиоваск Ультразвук. 2016 20 августа; 14 (1): 33. [Бесплатная статья PMC: PMC4992235] [PubMed: 27542597]
- 14.
- Курьяк А.Безопасны ли цветная и импульсная допплерография на ранних сроках беременности? J Perinat Med.
 1999; 27 (6): 423-30. [PubMed: 10732300]
1999; 27 (6): 423-30. [PubMed: 10732300] - 15.
- Woo MY, Taylor M, Loubani O, Bowra J, Atkinson P. У моего пациента боли в животе: выявление проблем с желчью. Ультразвук. 2014 ноя; 22 (4): 223-8. [Бесплатная статья PMC: PMC4760551] [PubMed: 27433223]
- 16.
- Shah NB, Platt SL. АЛАРА: есть ли повод для беспокойства? Снижение радиационных рисков при компьютерной томографии у детей.Curr Opin Pediatr. 2008 июн; 20 (3): 243-7. [PubMed: 18475090]
- 17.
- Белло С.О., Экеле Б.А. О безопасности ультразвуковой диагностики при беременности: правильно ли мы обработали имеющиеся данные? Ann Afr Med. 2012 январь-март; 11 (1): 1-4. [PubMed: 22199039]
Ультразвуковое исследование органов малого таза у женщин — трансабдоминальное или трансвагинальное
Если ваш врач назначает ультразвуковое исследование органов малого таза, изображения могут быть получены двумя разными способами: трансабдоминально (через брюшную полость) и трансвагинально (через вагинальный канал) .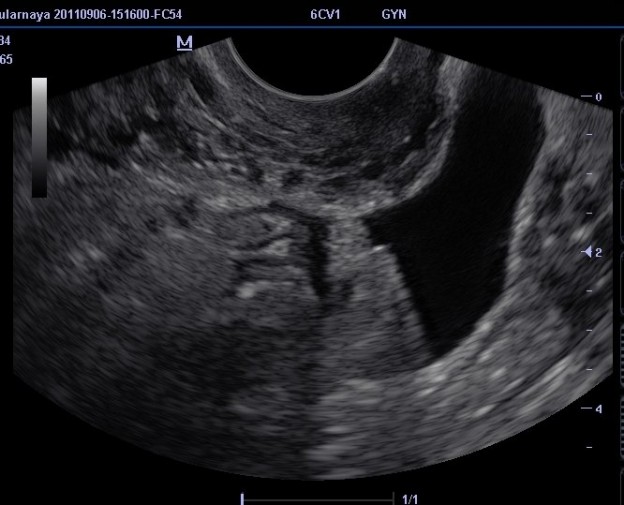 В зависимости от пациента и оцениваемого состояния можно использовать один или оба этих метода.
В зависимости от пациента и оцениваемого состояния можно использовать один или оба этих метода.
Когда вы слышите слово «ультразвук», скорее всего, вы представляете себе трансабдоминальное ультразвуковое исследование, когда плоский или округлый датчик проводится по брюшной полости. Во время трансвагинального исследования датчик имеет форму палочки и вводится во влагалище на два-три дюйма для получения изображений. Датчик, используемый в этом типе ультразвука, меньше, чем зеркало, и процедура, как правило, менее инвазивна, чем типичное ежегодное обследование органов малого таза.
Как врачи выбирают, какой экзамен использовать?
Какой тип ультразвукового исследования рекомендует врач, в первую очередь зависит от того, какую информацию он запрашивает. Трансабдоминальное обследование обеспечивает широкий обзор органов малого таза, в то время как трансвагинальное обследование позволяет получить более подробную информацию на меньшей площади. В некоторых случаях сначала может быть выполнено трансабдоминальное УЗИ, а затем — трансвагинальное обследование, если необходимы более подробные изображения.
Комфорт пациента также является важным фактором.Если у вас никогда раньше не было внутреннего обследования или если мысль о трансвагинальном обследовании вызывает у вас страдания, поговорите со своим врачом, чтобы определить, есть ли другой метод, который можно использовать для получения информации, необходимой для предоставления вам соответствующего медицинского обслуживания. уход.
Трансвагинальное УЗИ обычно используется для оценки
- Миома матки
- Полипы эндометрия
- Аномальное вагинальное кровотечение
- Рубцевание матки
- Проблемы с фертильностью
- Кисты или опухоли яичников
- Состояние влагалища, шейки матки, мочевого пузыря или маточных труб
- Инфекция таза
- Установка ВМС
- Внематочная беременность или выкидыш
- Размещение плаценты
Это далеко не полный список использования трансвагинального ультразвука.Если вы не знаете, почему ваш врач назначил трансвагинальное обследование, не стесняйтесь обращаться в его офис и спрашивать.
Чего мне ожидать?
Подобно ежегодному осмотру органов малого таза, трансвагинальное ультразвуковое исследование обычно выполняется, когда пациентка лежит на спине на столе для осмотра, ее ноги находятся в стременах. В зависимости от необходимой информации вас могут попросить выпить воды перед экзаменом, чтобы наполнить или частично заполнить мочевой пузырь. Любой тип обследования может быть неудобным при полном мочевом пузыре; если это необходимо, технолог должен как можно скорее сообщить вам, когда вы можете сделать перерыв, чтобы воспользоваться туалетом, не ставя под угрозу результаты теста.Весь экзамен обычно занимает 15–30 минут.
В некоторых случаях ультразвуковое исследование органов малого таза включает соногистерограмму. Это включает введение стерильного физиологического раствора в матку через катетер во время исследования; изображения делаются как до, так и после введения физиологического раствора. Расширяя и очерчивая полость матки, физиологический раствор облегчает визуализацию особенностей эндометрия (слизистой оболочки матки).
ТВ УЗИ и комфорт пациента
Важно найти поставщиков медицинских услуг, для которых ваш комфорт является приоритетом.Если вам нужно трансвагинальное УЗИ, проведите небольшое исследование, чтобы узнать о поставщиках изображений в вашем районе, и выберите тот, который вам подходит. Не стесняйтесь звонить заранее, чтобы задать вопросы о процедуре и, если хотите, попросите женщину-технолога. Если клиника не решается удовлетворить ваши потребности или предпринять шаги для обеспечения вашего личного комфорта, рассмотрите другие варианты. Сделайте комфорт своим приоритетом и найдите качественного поставщика, который тоже сделает это.
Iowa Radiology — это центр визуализации, ориентированный на пациента, который способствует более сострадательному подходу к медицине.Мы предлагаем широкий спектр процедур визуализации, включая УЗИ органов малого таза, соногистерографию, а также широкий спектр услуг визуализации груди.
Ультразвуковые исследования | ACOG
Амниоцентез : процедура, при которой игла используется для извлечения и исследования небольшого количества околоплодных вод и клеток из мешочка, окружающего плод.
A Мниотическая жидкость : Вода в мешочке, окружающей плод в матке матери.
Биопсия : небольшая хирургическая процедура по удалению небольшого кусочка ткани, который затем исследуется под микроскопом в лаборатории.
Взятие образцов ворсинок хориона: Процедура, при которой небольшой образец клеток берут из плаценты и исследуют.
Врожденные аномалии: Изменения в строении или функциях тела по сравнению с ожидаемыми с рождения.
Киста: Мешочек или мешочек, заполненный жидкостью.
Внематочная беременность: Беременность, при которой оплодотворенная яйцеклетка начинает расти не внутри матки, как правило, в одной из маточных труб.
Плод: Стадия внутриутробного развития, которая начинается через 8 недель после оплодотворения и продолжается до конца беременности.
Миома: Нарост, обычно доброкачественный, образующийся в мышцах матки.
Генетические заболевания: Заболевания, вызванные изменением генов или хромосом.
Гестационный возраст: Возраст беременности, обычно рассчитываемый по количеству недель, прошедших с первого дня последнего нормального менструального цикла, и часто с использованием результатов ультразвукового исследования, проведенного в первом или втором триместре беременности.
Внутриматочная спираль (ВМС): Небольшое устройство, которое вставляется и оставляется внутри матки для предотвращения беременности.
Маммография: Метод визуализации, при котором рентгеновские лучи груди используются для обнаружения рака груди.Создаваемое изображение называется маммограммой.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальными навыками, подготовкой и образованием в области женского здоровья.
Плацента: Ткань, которая обеспечивает питание плода и выводит из него отходы.
Преобразователь: Устройство, излучающее звуковые волны и преобразующее эхо в электрические сигналы.
Триместр: Любой из трех трехмесячных периодов, на которые делится беременность.
Ультразвук: Звуковые волны, которые можно использовать для исследования внутренних структур или для лечения определенных состояний.
Ультразвуковое исследование: Тест, в котором звуковая волна используется для исследования внутренних структур. Во время беременности его можно использовать для обследования плода.
Матка: Мышечный орган, расположенный в тазу женщины, который содержит и питает развивающийся плод во время беременности.
УЗИ органов малого таза | Больница Джексона
Что такое УЗИ малого таза и для чего он нужен?
УЗИ органов малого таза использует звуковые волны для получения изображения органов и структур в нижней части живота (таз).Ультразвуковое исследование органов малого таза:
- Мочевой пузырь, яичники, матка, шейка матки и маточные трубы женщины. Посмотрите изображение женских органов на УЗИ органов малого таза.
- Мочевой пузырь, предстательная железа и семенные пузырьки мужчины. Посмотрите изображение мужских органов на УЗИ органов малого таза.
- УЗИ органов малого таза можно проводить тремя способами: трансабдоминальным, трансректальным и трансвагинальным.
- Трансабдоминальное УЗИ. Небольшое портативное устройство, называемое датчиком, передвигается вперед и назад по нижней части живота.Трансабдоминальное УЗИ обычно проводится женщинам для выявления миомы матки больших размеров или других проблем.
- Трансректальное УЗИ. Форма преобразователя соответствует форме прямой кишки. Трансректальное ультразвуковое исследование является наиболее распространенным методом исследования органов малого таза у мужчин, таких как простата и семенные пузырьки. Иногда небольшой образец ткани (биопсия) может быть взят с помощью небольших инструментов, вставленных через прямую кишку во время трансректального ультразвукового исследования.
- Трансвагинальное УЗИ. Датчик имеет форму, подходящую для женского влагалища.Женщине может быть проведено как трансабдоминальное, так и трансвагинальное УЗИ, чтобы осмотреть всю область таза. Трансвагинальное УЗИ проводится для выявления проблем с фертильностью.
Для женщин УЗИ органов малого таза можно сделать по телефону:
- Узнайте, что вызывает боль в тазу.
- Найдите причину вагинального кровотечения.
- Обратите внимание на воспалительные заболевания органов малого таза (ВЗОМТ).
- Найдите внутриматочную спираль (ВМС).
- Посмотрите размер и форму матки, а также толщину слизистой оболочки матки (эндометрия).
- Посмотрите на размер и форму яичников.
- Проверяйте состояние и размер яичников во время лечения бесплодия.
- Подтвердите беременность и наличие матки. УЗИ органов малого таза можно использовать на ранних сроках беременности для проверки возраста беременности, выявления трубной беременности (внематочной беременности) или многоплодной беременности.
- Проверьте длину шейки матки у беременной женщины с риском преждевременных родов.
- Проверьте уплотнение, обнаруженное при гинекологическом осмотре.
- Проверьте миому матки, обнаруженную при гинекологическом осмотре. Ультразвуковое исследование органов малого таза также может быть выполнено для проверки роста миомы матки.
Для мужчин УЗИ органов малого таза можно сделать по телефону:
- Посмотрите на семенные пузырьки и предстательную железу.
- Проверить на рак простаты.
- Посмотрите, не вызваны ли проблемы с мочеиспусканием увеличивающейся простатой, например, доброкачественной гипертрофией простаты (ДГПЖ).
- Проверьте, не является ли проблема с предстательной железой причиной бесплодия.
Врач УЗИ, специально обученный или сертифицированный в области ультразвуковой визуализации.
Где это происходит?
Амбулаторный центр больницы Джексона, здание Хадналл, комната 110, рядом с больницей.
Этот экзамен обычно занимает около 30 минут.
Что я могу сделать, чтобы добиться успеха?
- Возьмите с собой предписания врача, когда придете на плановое обследование.
- Носите удобную, легко снимаемую одежду.
- Следуйте всем инструкциям по подготовке, предоставленным вам в офисе вашего врача. Если у вас есть вопросы, звоните нам для уточнения. Мы хотим, чтобы ваш экзамен прошел максимально успешно.
Что мне делать перед экзаменом?
Перед проведением ультразвукового исследования вам необходимо заполнить мочевой пузырь.Пожалуйста, выпейте 32 унции за час до назначенного времени.
Что происходит во время экзамена?
Во время УЗИ нужно лежать неподвижно. Во время теста вас могут попросить сделать вдох и задержать дыхание на несколько секунд.
Вас могут попросить подождать, пока врач не просмотрит снимки. Врач может захотеть сделать больше снимков.
Трансабдоминальное УЗИ
Вы будете лежать на спине (или на боку) на мягком столе.Вам на живот нанесут гель, чтобы улучшить качество звуковых волн. Небольшой портативный инструмент, называемый датчиком, осторожно перемещается по вашему животу. Изображение органов и сосудов можно увидеть на видеоэкране.
Вас попросят лечь на левый бок, согнув колени. Затем в прямую кишку осторожно введут смазанный датчик-датчик. Он будет медленно перемещаться, чтобы делать снимки под разными углами. Вы можете почувствовать некоторое давление.
При трансвагинальном УЗИ мочевой пузырь опорожняется. Вас попросят лечь на спину, положив ступни на стремена.
Тонкий смазанный датчик датчика осторожно вводится во влагалище. Во влагалище вводится только кончик датчика. Во время УЗИ нужно лежать неподвижно.
Что мне делать после экзамена?
Радиолог просмотрит ваше изображение (-я), и окончательный отчет будет отправлен лечащему врачу в течение 24–48 часов.
Отделение УЗИ (в главной больнице): (850) 718-2582
Отделение УЗИ (в Центре OP): (850) 526-6702
Отделение радиологии: (850) 718-2580
Больница (главный оператор): (850) 526-2200
Что нужно знать
Если вы пытаетесь забеременеть естественным путем, ваш врач может порекомендовать пройти УЗИ женских органов малого таза. Эти ультразвуковые исследования могут помочь определить, существуют ли основные гинекологические проблемы, мешающие естественному зачатию.Ультразвуковое исследование женских органов малого таза также может помочь вашему врачу выбрать для вас наилучшее лечение бесплодия.
Что включает в себя ультразвуковое исследование женских тазовых органов?
УЗИ органов малого таза — это неинвазивное диагностическое исследование, при котором не используется ионизирующее излучение. В ходе этого обследования получаются изображения матки, яичников, влагалища и шейки матки, которые используются для выявления структурных аномалий и оценки жизнеспособности определенных органов и структур. Он также может контролировать развитие тканей, чтобы врачи могли эффективно рассчитать время лечения бесплодия.
Общие проблемы, которые можно выявить во время ультразвукового исследования женских тазовых органов
УЗИ органов малого таза может помочь диагностировать причины бесплодия, боли и дискомфорта. Вот несколько проблем, вызывающих бесплодие, которые можно легко идентифицировать:
- Миома
- Полипы
- Киста яичника
- Поликистоз яичников
Как только вы поймете, почему не забеременеете, опытные сонографы из Alaska Family Sonograms помогут вам определить следующие наилучшие шаги к материнству.
Существует два метода ультразвукового исследования женских тазовых органов: трансабдоминальное и трансвагинальное
Во время трансабдоминального УЗИ датчик помещается на живот с помощью проводящего геля. Во время трансвагинального УЗИ длинный тонкий датчик покрывается проводящим гелем, а во влагалище помещается пластиковая крышка. В обоих методах датчик излучает звуковые волны, которые входят в таз женщины и отражаются с разной скоростью в зависимости от типа ткани, с которой они столкнулись.
Доверьтесь семейной сонограмме Аляски, если вам нужно УЗИ органов малого таза на Аляске. Наши сонографы имеют более чем 20-летний опыт получения четких изображений, поэтому наши опытные врачи могут легко и точно оценить функцию и зрелость фолликулов. Они также умеют искать аномалии, такие как кисты или миомы, которые могут препятствовать вашей фертильности. Позвоните по телефону 907-561-3601, чтобы записаться на прием.
Полное УЗИ малого таза | UW Ультразвук
МЕДИЦИНСКИЙ ЦЕНТР ВАШИНГТОНСКОГО УНИВЕРСИТЕТА
ОТДЕЛЕНИЕ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ
ПРОТОКОЛ
ПОЛНОЕ УЗИ таза (UPELTV)
Это полное ультразвуковое исследование органов малого таза, включая трансабдоминальное и трансвагинальное.
Если сонографист-мужчина выполняет сканирование, необходимо присутствие сопровождающего-женщины для трансвагинальной или транслабиальной части исследования.
- При необходимости можно использовать другие коды: UPELC, UPELL, UTVAG.
- Если вы выполняете допплеры, вам нужно будет добавить их, UORGDC или UORGDL.
- Если вы выполняете 3D, добавьте U3DRECON.
Подготовка пациента: подготовка не требуется, если пациент не может переносить трансвагинальное лечение, тогда пациент должен будет прийти с полным мочевым пузырем.
Трансабдоминальное и эндовагинальное:
Начните с трансабдоминального и получите как можно больше, затем опорожните мочевой пузырь у пациента и сделайте эндовагинально, выполните те же изображения.
шейка матки:
- Сагиттальное изображение шейки матки.
- Поперечное / коронарное изображение шейки матки.
- Ориентация и оценка масс.
матка:
- Сагиттальный снимок матки с измерениями и без (длинные и AP измерения).
- Изображение, показывающее размер, форму и ориентацию.
- Поперечное / корональное изображение с измерением ширины и без него.
- Кино матки в сагиттальном и коронарном направлениях при каждом обследовании.
- При наличии ВМС или пороке развития матки выполните 3D-сагиттальный и коронарный клип, а также 3D-реконструкцию.
- Задокументируйте любые отклонения и измерения в трех измерениях.
Измерение миомы:
- Измерьте 3 самых больших и сообщите местоположение.
- Измерьте дополнительно, если они подслизистые или на ножке.
- Если причиной исследования является кровотечение, также измерьте наличие подслизистой миомы.
Эндометрий:
- Измерьте толщину в продольной плоскости.
- Оценить эхогенность и положение в матке.
- Сделайте сагиттальное цветное изображение эндометрия.
- Задокументируйте любые отклонения и измерения в трех измерениях.
Миометрий:
- Оценить изменения контура, эхогенность и массу.
Приложение:
- Оценить область фаллопиевых труб на предмет расширения и новообразований.
- Сагиттальное и поперечное изображение правого и нижнего аднексий.
- Видеоролик, если обнаружены отклонения от нормы.
Яичники:
- Сагиттальное изображение правого и левого яичника с длинными и AP измерениями и без них.
- Поперечное / коронарное изображение правого и левого яичника с измерением ширины и без него.
- Оценить размер, форму, контур, эхогенность и положение относительно матки.
- Кинотеатр в венечном отделе правого и левого яичников.
- Кино в коронковой и сагиттальной областях при отклонениях от нормы.
- Задокументируйте любые отклонения и измерения в трех измерениях.
Измерение кист яичников
- Если в постменопаузе измерьте и сообщите, если он превышает 1 см.
- Если в перименопаузе следуйте так же, как в пременопаузе.
- Если есть подозрительные характеристики, измерить кисту любого размера и поставить цвет.
- Если в пременопаузе измерьте и сообщите более 5 см.
Задний мешок:
- Оценить наличие свободной жидкости или массы.
- Задокументировать эхогенность любой жидкости.
Цветной / спектральный допплер: Цветной допплер можно использовать при оценке матки и яичников. Спектральный допплер используется на яичниках, прежде всего, в случаях острой боли (оценивается при перекруте).
Импульсные и цветные доплеры
| Есть | № |
| Пациент испытывает острую боль (<6 дней) | Боль у пациентов> 1 недели |
| У пациента киста или новообразование с узлом на стенке, сделайте PW и Color (мощность или MFI, если необходимо) на одном узле, а не в ткани яичника. | Простые кисты яичников |
| У пациента киста с перегородкой. Покрасьте ее, чтобы увидеть, есть ли кровотечение. | У пациента киста или новообразование яичника. Размер не имеет значения, если нет боли. |
(Попробуйте пригласить рентгенолога в комнату перед эндовагинальным сканированием, если при исследовании ТА обнаружена патология. Если сонограф-мужчина выполняет сканирование, во время эндовагинальной части исследования в палате должна находиться женщина-рентгенолог, сонографист или ассистент)
Translabial: если показано, иногда для документирования длины шейки матки или если пациент не переносит телевизор.
ПОЧКИ :
Только в том случае, если наблюдаются какие-либо структурные варианты матки (только двурогие или единороги), укажите размер, расположение и номер каждой почки. Это будет дополнительное забрюшинное исследование (URETRC).
Особые указания:
Внематочный: При подозрении на эктопию см. Протокол OB1.
Острая боль при RLQ (пациенты ER и т. Д.): Задокументируйте правый мочеточник и оцените возможное наличие камня.
Мешочек Моррисона : Когда в кульдесаке присутствует значительное количество свободной жидкости, также исследуйте эту область на наличие жидкости. (Возможен разрыв кисты, гиперстимуляция и т. Д.)
Исследования фолликулов: (документация в дополнение к полному УЗИ таза)
- Подсчитайте и измерьте (в 3-х измерениях) каждый фолликул размером более 10 мм на каждом яичнике.
- Подсчитайте все фолликулы размером менее 10 мм на каждом яичнике и занесите в отчет.
Тазовый застой:
Документ (с вагинальным ультразвуковым датчиком) следующего содержания:
- Расширенные придаточные вены (субъективная оценка)
- Color Flow: документируйте (с помощью клипа) правую и левую придаточные вены, пока пациент выполняет маневр Вальсальвы. Это помогает определить, есть ли реверсирование кровотока в придаточных венах. Документально видна дугообразная вена, идущая поперек глазного дна.
- Импульсный допплер: документируйте правую и левую придаточные вены, а также левую и правую подвздошные вены с помощью импульсной допплерографии, пока пациент выполняет маневр Вальсальвы.Это помогает определить, есть ли обратный кровоток в придаточных венах.
3D-визуализация ВМС: Если пациент возвращается в течение нескольких дней или недель для последующего обследования, например, на кисту яичника, и если ее ВМС находится в хорошем положении, нам не нужно повторять 3D-изображения. Это следует делать в индивидуальном порядке и лучше всего согласовывать с рентгенологом в комнате.
Дезинфекция трансвагинальным датчиком : См. Инструкции по дезинфекции с помощью аппарата Trophon в подсобном помещении.
Обновлено 22.11.2019
Сравнение вагинального исследования и трансабдоминального УЗИ
Введение . Последние данные показывают, что клиническое обследование для определения положения головы плода является субъективным и неточным. Настоящее исследование было направлено на сравнение трансабдоминального УЗИ для определения положения головы плода с вагинальным исследованием во время первого периода родов. Материалы и методы . Это проспективное исследование проводилось в специализированном центре в течение двухлетнего периода.До или после клинически показанных влагалищных обследований проводилась поперечная надлобковая трансабдоминальная ультразвуковая оценка положения головы плода в реальном времени. Частоты различных ультразвуковых изображений положения головы плода сравнивали с положением, определенным при влагалищном исследовании. Результатов . Только у 31,5% пациенток определение положения головы плода при влагалищном исследовании соответствовало результатам, полученным при ультразвуковом исследовании. Тест соответствия Коэна Каппа показал плохое соответствие 0.15. Точность влагалищного исследования увеличилась до 66%, если положение головы плода при влагалищном исследовании было зарегистрировано правильно, если оно было зарегистрировано в пределах + 45 ° от ультразвуковой оценки. Степень согласия между двумя методами оценки для консультантов и резидентов составила 36% и 26% соответственно (). Заключение . Мы обнаружили, что вагинальное обследование было связано с высокой частотой ошибок при определении положения головы плода. Данные подтверждают идею о том, что трансабдоминальное ультразвуковое исследование во время родов улучшает правильное определение положения головы плода во время первого периода родов.
1. Введение
Цифровое влагалищное обследование стало общепринятым стандартом наблюдения за родами. Однако недавно появились данные, свидетельствующие о том, что клиническое обследование (брюшное и вагинальное) для определения положения головы плода является субъективным и неточным [1]. Кроме того, повторные вагинальные обследования могут быть неудобными и связаны с риском заражения. Ультрасонография неинвазивна и оказалась более точной для оценки положения головки плода во время родов [2, 3].Недавние исследования Sherer et al. [4], Chou et al. [5], Dupuis et al. [6], а также Захалка и др. [7] показали, что ультразвуковое сканирование является быстрым и эффективным способом повышения точности оценки положения головы плода во втором периоде родов. Мы также хотели бы подчеркнуть, что ультразвуковое определение головки плода может обеспечить безопасное инструментальное родоразрешение, если это необходимо на втором этапе.
В настоящем исследовании мы стремились сравнить ультразвуковую оценку положения головы плода с вагинальным исследованием во время первого периода родов в нашей установке.
2. Материалы и методы
Это проспективное исследование проводилось в родильном отделении центра третичной медицинской помощи в течение двухлетнего периода. Протокол исследования был одобрен институциональным этическим комитетом. Все включенные в исследование женщины дали письменное информированное согласие на участие. В исследование были включены 165 женщин с нормальными одноплодными, головными плодами на сроке беременности от 35 до 41 недели с раскрытием шейки матки ≥3 см.
Гестационный возраст определялся на основании последней менструации и достоверного менструального анамнеза и / или ультразвукового исследования до 16 недель беременности.В это исследование были включены как неповрежденные, так и разорванные мембраны. Женщины с многоплодной беременностью и женщины, пытавшиеся родить через естественные родовые пути после кесарева сечения, были исключены из исследования.
Клинически показанные вагинальные исследования проводились лечащим врачом или консультантом случайным образом. Для определения положения головы плода использовали классический метод пальпации сагиттального шва и родничков и их расположения по отношению к тазу матери. Положение головы классифицировалось как передний затылок (OA), задний затылок (OP), левый или правый поперечный затылок (LOT или ROT), левый или правый передний затылок (LOA или ROA) или левый или правый задний затылок (LOP или ROP). .
До или после этого влагалищного исследования старшим консультантом с использованием ультразвукового аппарата (Toshiba) была проведена поперечная надлобковая трансабдоминальная ультразвуковая оценка положения головы плода в реальном времени. Во время этой процедуры ультразвуковой датчик сначала помещался поперечно в надлобковой области живота матери. Затем позвоночник плода был продемонстрирован в его сагиттальной плоскости и прослежен от грудной клетки плода до затылка. Ультразвуковое изображение положения головы плода выполнялось с использованием срединных внутричерепных структур (полая перегородка прозрачная, falxcerebri, таламус и полушария мозжечка), а также передних и задних черепных структур (глазницы, переносицы носа и шейного отдела позвоночника).Положение головы плода было классифицировано по одному из восьми вышеупомянутых положений (аналогично вагинальному исследованию) (рисунки 1 (а) и 1 (b)). Ориентирами, изображающими положение плода, были орбиты плода для затылочно-заднего положения, срединная линия церебрального эхо-сигнала для затылочно-поперечного положения и мозжечок или затылочный бугор для затылочно-переднего положения. При проведении ультразвуковой диагностики экзаменатор не понимал результатов влагалищного исследования и наоборот.
Были отмечены частоты различных ультразвуковых изображений положения головы плода.Эти положения, изображенные на ультразвуковом изображении, сравнивали с положением, определенным при влагалищном обследовании. При прогрессирующем опускании головки плода происходит внутреннее вращение. С учетом этого был проведен дальнейший анализ данных. В этом анализе определение положения головы плода во влагалище, происходящее в пределах дуги соответствующей ультразвуковой оценки, было признано правильным.
Статистический анализ: степень соответствия между двумя методами исследования была проанализирована с использованием критерия Каппа Коэна.Значение Каппа <0,2 считалось плохим соответствием.
3. Результаты
Всего 165 женщин были признаны подходящими для участия в исследовании. Демографические характеристики изучаемой популяции представлены в Таблице 1 и на Рисунке 2. Средний возраст матери составлял годы, а средний гестационный возраст — недели. Около двух третей (65,5%) этих женщин были первородными, а 34,5% — множественными. Среди них 31,5% имели спонтанное начало родов, в то время как 68,5% были вызваны по акушерским показаниям.
| ||||||||||||||||||||||||||||||
Вагинальные осмотры в% женщин провели 47% женщин () или младшими ординаторами с двухлетним () и старшими ординаторами с 3-летним опытом работы в акушерстве и гинекологии ().Как упоминалось ранее, до или после этого влагалищного обследования консультант проводил поперечное надлобковое трансабдоминальное ультразвуковое исследование положения головы плода в режиме реального времени. Все ультразвуковые исследования были успешными и дали интерпретируемые определения положения головы плода. Частоты различных ультразвуковых изображений положения головы плода по сравнению с вагинальными исследованиями представлены в таблице 2. Только у 31,5% пациенток () определения положения головы плода с помощью влагалищных исследований соответствовали результатам, полученным с помощью трансабдоминального ультразвукового исследования.Тест соответствия Коэна Каппа показал плохое соответствие 0,15. Вагинальные исследования отличались на 180 ° по сравнению с соответствующими ультразвуковыми исследованиями в 7,8% () случаев.
| ||||||||||||||||||||||||||||||||||||||||||||||||
При прогрессирующем опускании головки плода происходит внутреннее вращение, и головка плода, находившаяся в LOT, может перейти в LOA или DOA во время влагалищного исследования. Определения положения головы плода во влагалище, происходящие в пределах дуги ультразвуковой оценки LOT, были признаны правильными. Двадцать семь пациенток находились в LOA при влагалищном обследовании. Это повысило точность влагалищного исследования в позиции LOT до 77% ().Тест соответствия Коэна Каппа в этой методике сравнения составил 0,59 (умеренное соответствие). Головка плода, которая была в ROT в процессе родов, может стать либо в ROA, либо в DOA во время влагалищного исследования. Определения положения головы плода во влагалище, происходящие в пределах дуги ультразвуковой оценки ROT, были признаны правильными. Четырнадцать пациенток прошли вагинальное обследование в ROA. Это повысило точность влагалищного исследования до 63% (). Тест Коэна на соответствие в этой методике сравнения был равен 0.53.
Сравнение результатов влагалищного обследования, выполненного консультантами и ординаторами с позицией УЗИ, показано в таблицах 3, 4 и 5. Степень согласия между двумя методами для консультантов и резидентов существенно не различалась ().
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||
4. Обсуждение
важно для определения положения головы плода во время родов. ведение как нормальных, так и ненормальных родов.В нескольких исследованиях сообщалось об использовании ультразвукового сканирования для оценки положения затылка плода в первом периоде родов. Исследования [1–3] показали, что частота ошибок при влагалищном исследовании составляет от 50% до 76%, когда результаты ультразвукового исследования использовались в качестве золотого стандарта. Наши результаты показывают, что вагинальное исследование было неточным при определении положения плода во время первого периода родов в 69% случаев. Когда результаты влагалищного исследования в рамках ультразвуковой оценки были признаны правильными, частота ошибок снизилась до 34%, что по-прежнему является довольно высоким уровнем ошибок.В 7,8% () случаев вагинальные исследования отличались от сонографически изображенного положения головы плода. Это демонстрирует правильность определения исследователем сагиттального шва при неправильном обозначении переднего и заднего родничков. Причина этой ошибки может заключаться в том, что пациент не обследовал брюшную полость перед вагинальным исследованием. Если спина плода правильно идентифицирована во время обследования брюшной полости и соотнесена с вагинальным обследованием, точность вагинального обследования может быть улучшена.
Результаты, связанные с опытом акушера по определению положения головки плода, противоречивы. Мы не увидели существенной разницы между способностью консультанта и врача-ординатора определять положение с помощью влагалищного исследования, тогда как Zahalka et al. [7] обнаружили, что при использовании метода анализа влагалищные исследования, проводимые консультантами, были значительно более совместимы с ультразвуком, чем влагалищные исследования, проводимые пожилыми врачами (58% против 33%, соответственно.,).
В нашей когорте 60% головок плода находились в поперечном положении в затылке. Примечательно, что затылочно-заднее положение наблюдалось у 12% женщин в первом периоде родов. Это согласуется с другими исследованиями [8]. Мы считаем, что стойкий задний затылок составляет особую группу риска при оперативных родах. Таким образом, ранняя диагностика может помочь акушерам предоставить женщине дополнительную информацию о необходимости оперативных родов. Конкретно точная оценка положения головы плода является важнейшим фактором успешного и безопасного инструментального родоразрешения.Исследования, проведенные Akmal et al. [9] и Wong et al. [10] смогли продемонстрировать, что ультразвуковое сканирование положения головы плода должно проводиться в обычном порядке перед инструментальными родами. В заключение мы обнаружили, что вагинальное обследование было связано с высоким уровнем ошибок при определении положения головы плода. Эти данные подтверждают идею о том, что применение трансабдоминального ультразвука во время родов значительно улучшает правильное определение положения головы плода во время первого периода родов.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Авторские права
Авторские права © 2014 Jyothi Shetty et al.


 Структура органов должна быть однородной, равномерной, иметь четко очерченные, хорошо просматриваемые края
Структура органов должна быть однородной, равномерной, иметь четко очерченные, хорошо просматриваемые края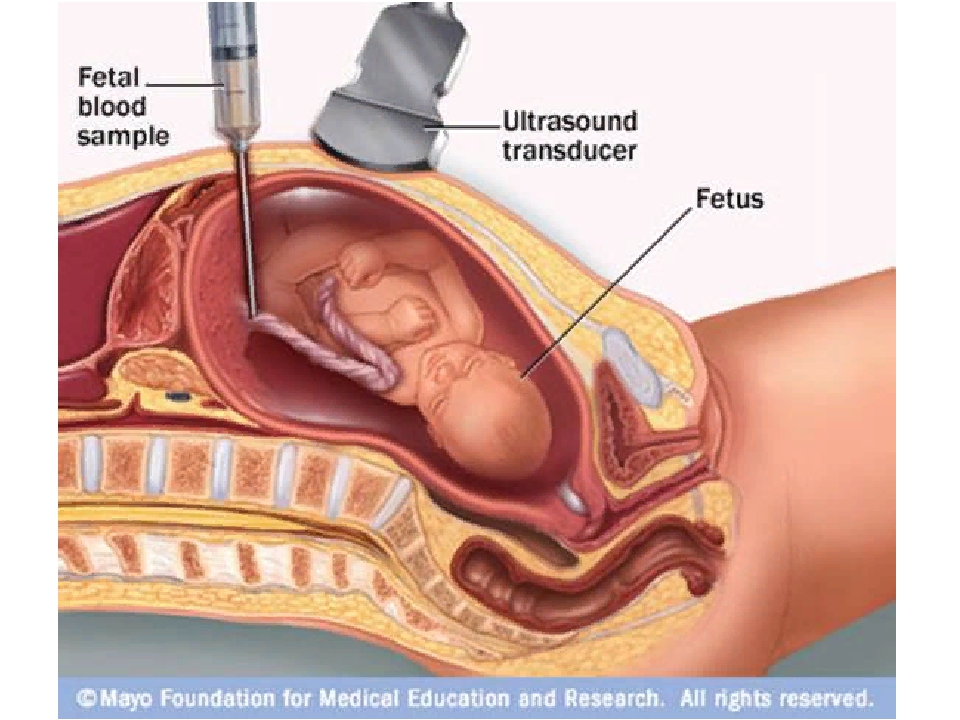 Может возникнуть из-за хронических заболеваний, частых абортов, нарушений в гормональном фоне, постоянных стрессов, патологий, избыточного веса, при наследственной предрасположенности
Может возникнуть из-за хронических заболеваний, частых абортов, нарушений в гормональном фоне, постоянных стрессов, патологий, избыточного веса, при наследственной предрасположенности Возникает из-за закупорки фаллопиевых труб, врожденных аномалий в них, а также после воспалительного процесса, проведения аборта
Возникает из-за закупорки фаллопиевых труб, врожденных аномалий в них, а также после воспалительного процесса, проведения аборта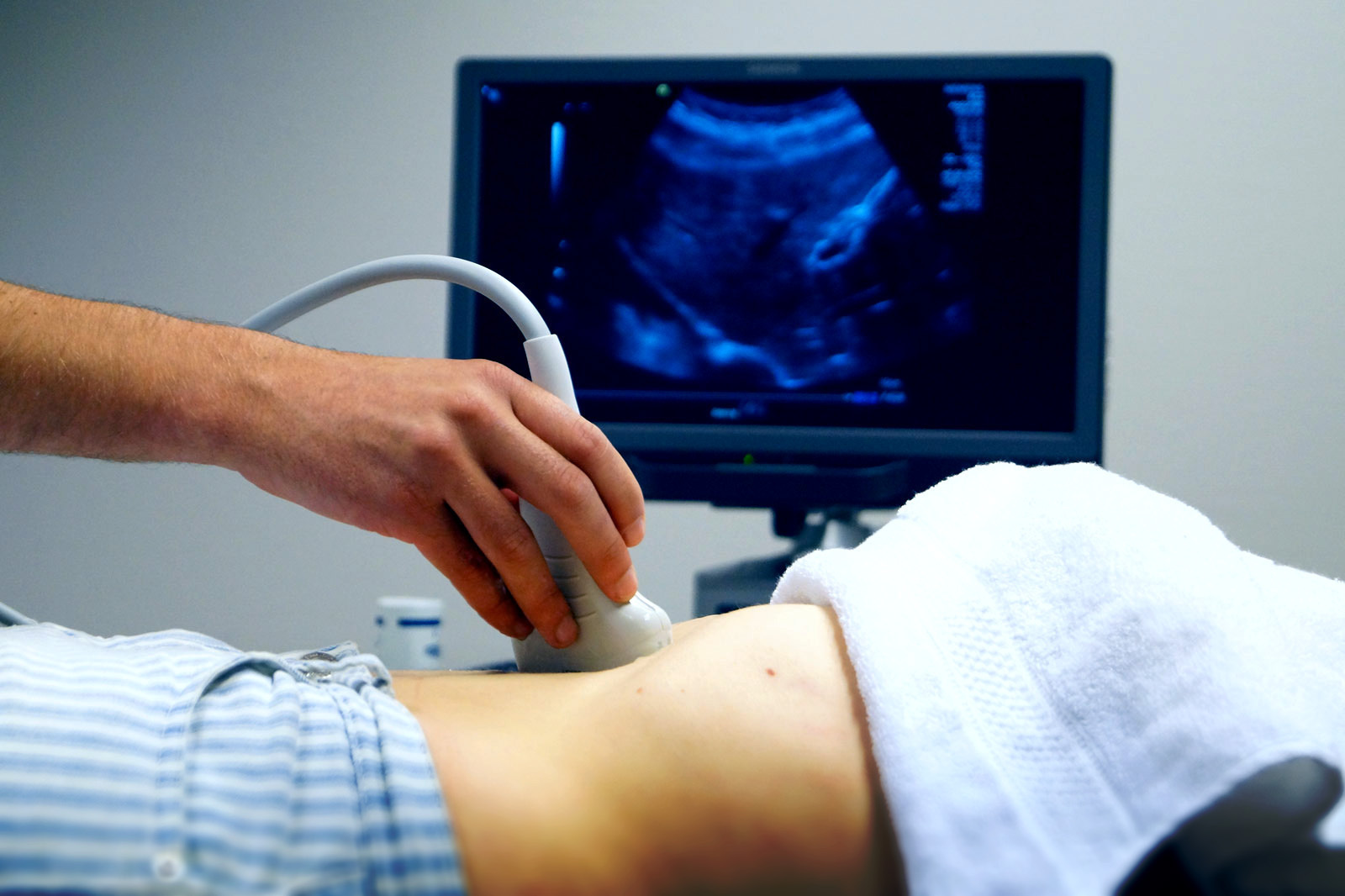 Она может проконсультироваться по поводу выбора лекарства с врачом
Она может проконсультироваться по поводу выбора лекарства с врачом
 Crit Care Clin. 2014 Apr; 30 (2): 207-26, v. [PubMed: 24606774]
Crit Care Clin. 2014 Apr; 30 (2): 207-26, v. [PubMed: 24606774] , Фаррелл И. Точность ультразвукового исследования в месте оказания медицинской помощи для диагностики острого аппендицита: систематический обзор и Мета-анализ. Acad Emerg Med. 2017 сентябрь; 24 (9): 1124-1136. [PubMed: 28464459]
, Фаррелл И. Точность ультразвукового исследования в месте оказания медицинской помощи для диагностики острого аппендицита: систематический обзор и Мета-анализ. Acad Emerg Med. 2017 сентябрь; 24 (9): 1124-1136. [PubMed: 28464459] 1999; 27 (6): 423-30. [PubMed: 10732300]
1999; 27 (6): 423-30. [PubMed: 10732300]