Свищи в урологии: причины и лечение. Урология
- Врачи
- Лечение
- Диагностика
- Статья обновлена:18.06.2020
Мочеполовой свищ — патологическое сообщение между органами мочевой и половой системы. Если свищевое отверстие открывается наружу, и из него выделяется моча, то свищ называется наружным, если нет — внутренним.
На прием к урологу достаточно часто приходят пациенты с этим заболеванием.
В зависимости от того, между какими органами образовано свищевое отверстие, внутренние свищи делятся на:
- пузырные свищи: пузырно-влагалищные, пузырно-маточные;
- мочеточниковые свищи: мочеточниково-влагалищные, мочеточниково-маточные;
- уретро-влагалищные;
- уретро-пузырно-влагалищные;
- сложные мочеполовые свищи.
Пузырно-влагалищные свищи являются наиболее распространенными из всех возможных свищей мочеполовой системы.
Отчего это бывает
Обычно мочепузырные свищи возникают после акушерских и гинекологических операций, таких как удаление матки, кесарево сечение, во время осложненных родов из-за травмы органов мочевыделения.
Чем проявляется
Основными жалобами, приносящими женщине дискомфорт, снижающими ее повседневную активность, а в ряде случав приводящими к потере трудоспособности и прекращению половой жизни является выделение мочи из влагалища, частое и болезненное мочеиспускание, боли в животе, повышение температуры тела.
Диагностика
Выявить пузырно-влагалищный свищ обычно не представляет сложностей. Для этого необходимо провести влагалищное исследование, осмотр влагалища с помощью зеркал, цистоскопию (осмотр полости мочевого пузыря с помощью эндоскопической техники) или выполнить рентгеновское исследование (кольпография, цистография, компьютерная томография).
Лечение
Лечение свищей хирургическое. Оно предусматривает раздельное ушивание дефекта в соединенных органах. Например, если говорить о пузырно-влагалищных свищах, то сначала ушивается дефект в мочевом пузыре, затем во влагалище. Положительный эффект обычно достигается после первой операции в 95% случаев при отсутствии воспаления и хорошем кровоснабжении тканей.
Оно предусматривает раздельное ушивание дефекта в соединенных органах. Например, если говорить о пузырно-влагалищных свищах, то сначала ушивается дефект в мочевом пузыре, затем во влагалище. Положительный эффект обычно достигается после первой операции в 95% случаев при отсутствии воспаления и хорошем кровоснабжении тканей.
Уретральный свищ — что это такое?
Уретральный свищ — это патологические ходы, которые берут свое начало в мочеиспускательном канале и выходят на поверхность кишечника, влагалища, ягодиц, мошонки, промежности или полового члена. Такие свищи различаются по диаметру, длине и форме. Свищ может быть единичным или множественным. Образования бывают прямыми или извилистыми, все зависит от причины, спровоцировавшей появление свища. Свищи представляют собой осложнения болезней мочеполовой системы, поэтому так важно своевременно устранять возникшие проблемы в этой сфере.
Симптоматические проявления
Симптомы болезни зависят от места расположения и размера отверстия свища. Функция мочеиспускания сохраняется в том случае, если свищ находится возле наружного уретрального отверстия или шейки мочевого пузыря. Если свистеть начало у женщины, то обнаружить патологию сможет гинеколог на профилактическом осмотре.
Функция мочеиспускания сохраняется в том случае, если свищ находится возле наружного уретрального отверстия или шейки мочевого пузыря. Если свистеть начало у женщины, то обнаружить патологию сможет гинеколог на профилактическом осмотре.
В других случаях наблюдается выделение мочи из влагалища или прямой кишки. Если имеются наружные отверстия, то во время акта мочеиспускания моча выделяется еще из этих отверстий. В покое моча не будет истекать, так как этому препятствует сфинктер, расположенный в мочеиспускательном канале.
К общим симптомам можно отнести боли и рези во время процесса мочеиспускания. Все это указывает на развитие воспалительного и инфекционного процесса. При свище на коже можно увидеть покраснение в этом месте, образование корочки, чувствовать зуд и другие признаки воспаления.
Причины возникновения свища уретры
Образоваться свищ может из-за повышенного давления в мочеиспускательном канале, а также из-за повреждения слизистой оболочки. В итоге происходит перфорация ткани до поверхности кожи или слизистой оболочки. Обычно этому способствуют дополнительные предрасполагающие факторы:
Обычно этому способствуют дополнительные предрасполагающие факторы:
- Различные травмы приводят к повреждению мочеполовой системы, например бытовые травмы пениса или нетрадиционные сексуальные контакты.
- Опухоли, которые могут появиться на половом члене, в предстательной железе или на слизистой мочеиспускательного канала.
- Ятрогенные факторы, то есть формирование свищей в результате оперативного вмешательства.
- Формирование свища при лечении аденомы, рака предстательной железы, других опухолей, расположенных в органах малого таза.
Классификация заболевания
Уретральные свищи могут делиться по месту образования:
- уретроглютеальные;
- уретровагинальные, такие свищи образуются в слизистой оболочке влагалища, при этом моча истекает в этот орган, что в конечном итоге приводит к воспалительному процессу;
- уретро-промежностные свищи образуются в области промежности, при этом моча истекает наружу;
- уретро-мошоночные — это образования выходящие в мошонку;
- уретро-ректальные свищи открываются в прямую кишку, при этом инфекционные болезни, развившиеся вследствие такого свища, устраняются только хирургически;
- уретро-пениальные, отверстие из уретры выходит на половой член.

Существуют и комбинированные мочеполовые свищи. При этом в данный процесс вовлечены несколько отделов мочеполовой сферы. Чаще можно встретить мочеточниково-пузырно-влагалищные свищи, в редких случаях в этот процесс вовлекается кишечник.
Чем опасны свищи мочеиспускательного канала?
Кроме того, что человек ощущает постоянный дискомфорт, подобные свищевые образования могут нести за собой определенную угрозу осложнений. Нередко к образованию свища присоединяется инфекция, что вызывает сильные воспалительные процессы.
При начале воспаления не следует проводить уретропластику, так как необходимо медикаментозным способом избавиться от инфицирования свища. Если вовремя не избавиться от этого, то инфекция может проникнуть в мочеиспускательный канал, мочевой пузырь и даже в почки, поэтому своевременно обращайтесь за врачебной помощью, чтобы как можно быстрее избавиться от проблемы.
Диагностика и постановка диагноза
Если свищ вышел наружу, то диагностировать заболевание несложно. Но имеется ряд необходимых исследований, которые стоит пройти. Это делается для того, чтобы определить ряд показателей для выбора тактики лечения: необходимость определения причины появления свища, установление хода и длина протяженности отверстия — это позволят выбрать оптимальную терапию для заболевания.
Но имеется ряд необходимых исследований, которые стоит пройти. Это делается для того, чтобы определить ряд показателей для выбора тактики лечения: необходимость определения причины появления свища, установление хода и длина протяженности отверстия — это позволят выбрать оптимальную терапию для заболевания.
Диагностические методы в этом случае заключаются в следующих процедурах:
- уретрография и уретроскопия;
- контрастная фистулография;
- ретроскопия и кольпоскопия.
Зондирование проводится только в том случае, если свищи небольшого размера. Не всегда необходимы все исследования. Вид обследования назначит врач исходя из клинической картины пациента.
Необходимое лечение
Лечение в большинстве своем оперативное. Показана операция пациентам, у которых нарушен процесс мочеиспускания, имеются проблемы с личной гигиеной, незаживающие свищи. Имеются и противопоказания для хирургического вмешательства. Так, операция не сможет быть проведена по следующим причинам:
- наличие воспалительного процесса в области свищей;
- остиомилиты;
- стриктура мочеиспускательного канала;
- наличие посторонних тел, которые проникли в уретру;
- серьезные сердечно-сосудистые заболевания.

Подготовка к операции осуществляется следующим образом:
- Проводится лечение по устранению воспаления.
- Слишком длинные свищи помечаются красящим препаратом, это делается за сутки до операции.
- Проводится подготовка кишечника.
Уретроректальные свищи устраняются посредством обособления уретры и прямой кишки. Ушивание происходит прямо на органах. Применяется и метод удаления части прямой кишки, где расположен свищ, после чего ушивается свищ уретры.
Свищ, образованный в губчатой части мочеиспускательного канала, иссекается, после чего ушивается с использованием кожных лоскутов, взятых из других органов. Это может быть кожа полового члена, мошонки, внутренней поверхности бедренной части, кожной складки крайней плоти.
Во время проведения операции моча отводится через специальный катетер или через надлобковый мочевой пузырь, где предварительно делается отверстие.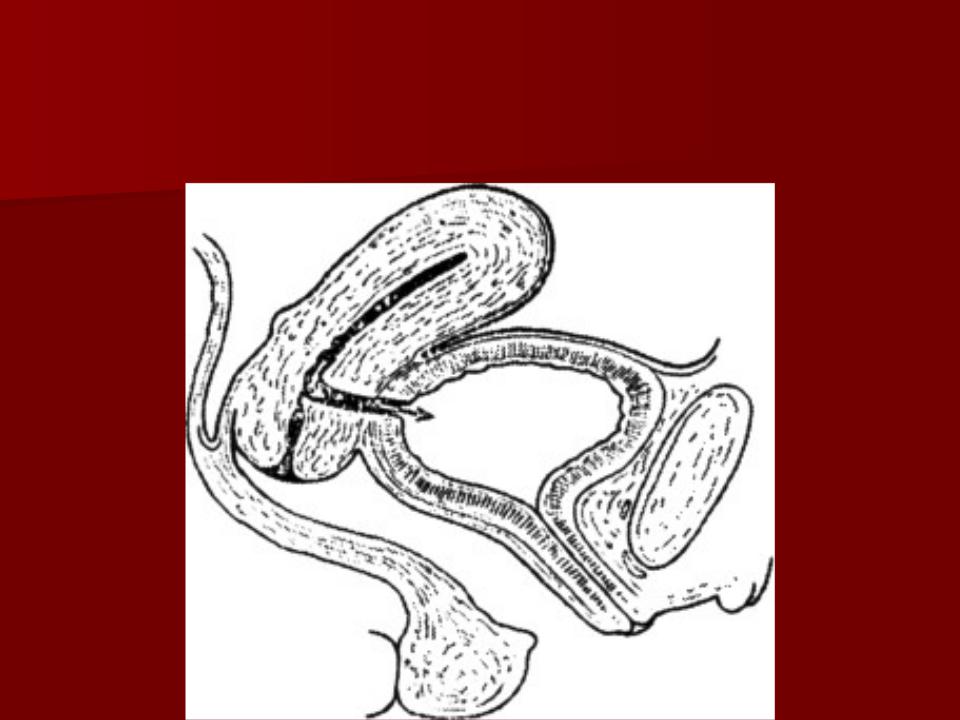 Консервативное лечение в большинстве случаев неэффективно, может применяться поддерживающая терапия или лекарственное лечение для устранения воспалительного процесса.
Консервативное лечение в большинстве случаев неэффективно, может применяться поддерживающая терапия или лекарственное лечение для устранения воспалительного процесса.
Для того чтобы не образовался свищ, необходимо следить за своим здоровьем, своевременно лечить заболевания, связанные с мочеполовой системой, избегать травмирования уретры и мочевого пузыря, проходить регулярное медицинское обследование, женщинам посещать гинеколога, а мужчинам уролога. Все это избавит в дальнейшем от такой неприятной проблемы, как свищ мочевыделительной системы.
Мочеточниково-влагалищные свищи
Мочеточниково-влагалищные свищи
Мочеточниково-влагалищный свищ – это патологическое сообщение между мочеточником и влагалищем, являющиеся следствием травмы мочеточника.
Почему возникают мочеточниково-влагалищные свищи?
Мочеточниково-влагалищные свищи обычно являются следствием травмы мочеточника (одного или обоих) при акушерских и гинекологических операциях.
Каков механизм травмы мочеточника?
Существует несколько вариантов травмы мочеточника при операции. Во-первых, мочеточник может быть перевязан лигатурой или прошит. Такой вариант травмы обычно не приводит к формированию мочеточниково-влагалищного свища, а проявляется прогрессирующим расширением мочеточника и почечной лоханки выше места перевязки.
Как проявляются мочеточниково-влагалищные свищи?
Мочеточниково-влагалищные свищи проявляются постоянным непроизвольным выделением мочи из влагалища. Характерной особенностью мочеточниково-влагалищных свищей является сохранённое самостоятельное мочеиспускание (поскольку моча по второму, «здоровому» мочеточнику попадает в мочевой пузырь). При двустороннем повреждении мочеточников моча может не попадать в мочевой пузырь, а вся выделяется через свищевые ходы во влагалище. Кроме того, если имеется не только мочеточниковый свищ, но и сужение мочеточника в месте повреждения, то возникают трудности для оттока мочи из почки на стороне поражения. Вследствие этого возникает расширение мочеточника выше места повреждения, расширение почечной лоханки (уретерогидронефроз). Это состояние может проявляться тянущей болью в поясничной области и осложняться воспалением почки – острым пиелонефритом. Обычно, больные начинают отмечать непроизвольное выделение мочи из влагалища не сразу, а через несколько дней после выполненной гинекологической операции или в течение двух-трёх недель после операции. Появлению свища могут предшествовать боли в нижних отделах живота, боли в поясничной области на стороне повреждения, подъём температуры до 38 – 39ºС.
Характерной особенностью мочеточниково-влагалищных свищей является сохранённое самостоятельное мочеиспускание (поскольку моча по второму, «здоровому» мочеточнику попадает в мочевой пузырь). При двустороннем повреждении мочеточников моча может не попадать в мочевой пузырь, а вся выделяется через свищевые ходы во влагалище. Кроме того, если имеется не только мочеточниковый свищ, но и сужение мочеточника в месте повреждения, то возникают трудности для оттока мочи из почки на стороне поражения. Вследствие этого возникает расширение мочеточника выше места повреждения, расширение почечной лоханки (уретерогидронефроз). Это состояние может проявляться тянущей болью в поясничной области и осложняться воспалением почки – острым пиелонефритом. Обычно, больные начинают отмечать непроизвольное выделение мочи из влагалища не сразу, а через несколько дней после выполненной гинекологической операции или в течение двух-трёх недель после операции. Появлению свища могут предшествовать боли в нижних отделах живота, боли в поясничной области на стороне повреждения, подъём температуры до 38 – 39ºС.
Какое необходимо обследование?
Для диагностики мочеточниково-влагалищных свищей необходим осмотр на гинекологическом кресле, цистоскопия. При этом обследовании можно провести дифференциальную диагностику между мочеточниково-влагалищным и пузырно-влагалищным свищом. Наиболее полную информацию о стороне поражения, локализации травмы мочеточника, состоянии верхних мочевых путей даёт мультиспиральная компьютерная томография (МСКТ) с болюсным контрастированием. При невозможности выполнения МСКТ показано выполнение ультразвукового исследования (УЗИ) почек и экскреторной урографии. Если свищевое отверстие во влагалище чётко не визуализируется, то показано выполнение вагинографии (тугое наполнение влагалища рентген-контрастным препаратом). Для уточнения уровня повреждения мочеточника и характера свища (полный или неполный) показано выполнение ретроградной уретеропиелографии (введение рентген-контрастного препарата по мочеточниковому катетеру в устье мочеточника) и фистулографии (селективное контрастирование свища со стороны влагалища).
Как лечить мочеточниково-влагалищные свищи?
Если имеется не только мочеточниковый свищ, но и сужение мочеточника в месте повреждения, то возникают трудности для оттока мочи из почки на стороне поражения. В такой ситуации на первом этапе возникает необходимость дренирования почки, то есть отведения мочи из поражённой почки. С этой целью обычно выполняют пункционную нефростомию под ультразвуковым и рентгеновским контролем (установка дренажной трубки в почку через кожу поясничной области) или при цистоскопии устанавливают мочеточниковый стент (дренажная трубка, соединяющая почку и мочевой пузырь). У некоторых больных в случае установки внутреннего мочеточникового стента сразу после образования мочеточниково-влагалищного свища, возможно его самопроизвольное закрытие в течение 1 – 2 месяцев. Второй этап лечение – собственно операция по закрытию мочеточниково-влагалищного свища. Смысл операций при мочеточниково-влагалищных свищах заключается в пересечении мочеточника выше уровня свища и пересадке его заново в мочевой пузырь.
Размещено в категории: Урогинекология и тазовая хирургия
Мочеполовые свищи у женщин лечение
Мочеполовые свищи — это патологическое сообщение полых мочеполовых органов между собой, с просветом кишечника или с поверхностью тела. Встречаются чаще у женщин, чем у мужчин.
Пузырно-влагалищный свищ (1)
Мочеполовые свищи у женщин бывают пузырно-влагалищными (рис. ), мочеточниково — влагалищными, уретро-пузырно-влагалищными, пузырно-маточными и др. и являются следствием травмы, воспалительного процесса, новообразования, а также трофических нарушений в тканях мочеполовой системы. Мочеполовые свищи могут образоваться после тяжелых родов, родоразрешающих, гинекологических или урологических операций, вследствие распада опухоли при внутри-полостной лучевой терапии. Различают мочеполовые свищи врожденные, например эктопия устья мочеточника, и приобретенные. Жалобы при мочеполовых свищах: полное или частичное недержание мочи при отсутствии или частично сохраненном мочеиспускании.
), мочеточниково — влагалищными, уретро-пузырно-влагалищными, пузырно-маточными и др. и являются следствием травмы, воспалительного процесса, новообразования, а также трофических нарушений в тканях мочеполовой системы. Мочеполовые свищи могут образоваться после тяжелых родов, родоразрешающих, гинекологических или урологических операций, вследствие распада опухоли при внутри-полостной лучевой терапии. Различают мочеполовые свищи врожденные, например эктопия устья мочеточника, и приобретенные. Жалобы при мочеполовых свищах: полное или частичное недержание мочи при отсутствии или частично сохраненном мочеиспускании.
Для мочеполовых свищей характерны мацерация кожи промежности и бедер, гиперемия и отечность слизистой оболочки влагалища. При осмотре влагалища видны втянутый рубец или складка слизистой оболочки, из которой выделяется моча; иногда можно определить отверстие мочеполового свища, в которое легко провести пуговчатый зонд. Для уточнения локализации мочеполовых свищей в мочевой пузырь вводят 20 мл 1% раствора метиленового синего, а во влагалище — сухой марлевый тампон.
Необходимым исследованием при мочеполовых свищах является хромоцистоскопия (см. Цистоскопия), которая помогает установить локализацию свища, его отношение к устьям мочеточников и функцию почек. Отсутствие выделения индигокармина из устья мочеточника при необнаруженном свище говорит в пользу мочеточниково-влагалищного свища.
Состояние верхних мочевых путей выясняют с помощью экскреторной урографии (см.).
Лечение мочеполовых свищей. Как правило, точечные уретро-влагалищные или пузырно-влагалищные свищи закрываются после электрокоагуляции свищевого хода. Свищи большого диаметра лечат оперативным путем.
В основе восстановительных операций лежит метод разъединения
слизистых оболочек мочевых путей и половых органов с раздельным ушиванием свищевых отверстий. Операции производят через влагалище или через мочевой пузырь. При больших дефектах стенки мочевого пузыря используют кишечную пластику. Если большой пузырно-влагалищный свищ закрыть невозможно, производят кольпоклейзис, т. е. ушивают наружное отверстие влагалища наглухо.
Если большой пузырно-влагалищный свищ закрыть невозможно, производят кольпоклейзис, т. е. ушивают наружное отверстие влагалища наглухо.
При мочеточниково-влагалищных свищах мочеточник пересаживают в подтянутую верхушку мочевого пузыря — уретероцистонеостомия. При высоком расположении свища, когда невозможно подтянуть мочевой пузырь, производят операцию Боари: выкраивают лоскут из стенки мочевого пузыря навстречу мочеточнику; образованную из лоскута трубку сшивают с мочеточником на катетере.
Профилактика мочеполовых свищей заключается в правильном ведении родов и акушерских операций (наложение щипцов, перфорация головки плода и т. п., а также своевременное наложение швов при разрывах влагалища).
Уход за больными с мочеполовыми свищами заключается в тщательном туалете влагалища, спринцевании раствором перманганата калия (1 : 5000) или 3% раствором молочной кислоты; при пузырно-влагалищных свищах — промывание мочевого пузыря растворами фурацилина 1:5000 или борной кислоты 1 : 500. Стул должен быть ежедневно (назначать слабительные, клизмы).
В послеоперационном периоде необходимо следить за проходимостью отводящего мочу катетера или дренажей, при необходимости промывая их ежедневно.
.
Стул должен быть ежедневно (назначать слабительные, клизмы).
В послеоперационном периоде необходимо следить за проходимостью отводящего мочу катетера или дренажей, при необходимости промывая их ежедневно.
.
Дифференциальная диагностика мочеполовых свищей — Методы диагностики
При мочеполовых свищах, как правило, отмечается непроизвольное истечение мочи. Однако такая же картина наблюдается иногда и при резко выраженной несостоятельности сфинктера пузыря, когда при отсутствии свища моча непроизвольно вытекает через уретру. Непроизвольное истечение мочи может также быть признаком порока развития (гипоспадия, реже эписпадия или даже эктопия пузыря), но в этих случаях недержание мочи обнаруживается с момента рождения.
В анамнестическом отношении имеют важное значение указания на затяжные спонтанные роды, на оперативные роды (законченные наложением щипцов, прободением головки, эмбриотомией, извлечением за тазовый конец и др. ), на гинекологические операции, случайную травму, ранение и т. п., на бывшие камни мочевых путей, предшествовавшее применению с лечебной целью радия и т. п.
), на гинекологические операции, случайную травму, ранение и т. п., на бывшие камни мочевых путей, предшествовавшее применению с лечебной целью радия и т. п.
При объективном исследовании, которое производится путем осмотра с помощью зеркал и путем пальпации, необходимо установить, имеется ли свищ на передней стенке влагалища соответственно ходу уретры, в области шейки, дна мочевого пузыря, в глубине переднего свода по средней линии или где-нибудь сбоку.
При отсутствии видимого пузырно-влагалищного свища следует обратить внимание на состояние шейки матки: деформацию или разрыв ее, зияние цервикального канала, отмечаемую гиперсекрецию (истечение) отделяемого из шейки и др. При наличии Рубцовых изменений влагалища или каких-либо складок небольшие свищи могут и не определяться.
Для уточнения диагноза необходимо в местах втяжения или звездчатых рубцов осторожно проверить с помощью тонкого пуговичного зонда, не определяется ли хотя бы небольшое отверстие, через которое удается проникнуть в мочевой пузырь. В особенности трудно бывает при отсутствии видимого свища установить наличие патологического сообщения между мочевым пузырем и цервикальным каналом.
В особенности трудно бывает при отсутствии видимого свища установить наличие патологического сообщения между мочевым пузырем и цервикальным каналом.
Существенное значение имеют данные цистоскопии в тех случаях, когда вводимая в пузырь жидкость удерживается более или менее удовлетворительно. В таких случаях определение воронкообразного углубления, соответствующего месту локализации свища, имеет важное значение. Попутно следует отметить, имеются ли заметные изменения со стороны слизистой пузыря, какие-либо отложения конкрементов, патологическое расширение области шейки пузыря и др.
В неясных случаях мочевой пузырь наполняют какой-либо окрашенной жидкостью, например метиленовым синим, раствором колларгола и др. Видимое на глаз вытекание окрашенной жидкости позволяет уточнить локализацию свища. При отсутствии четкой видимости места ее истечения рекомендуется вкладывать во влагалище тампоны. Один прикладывается к области наружного зева шейки, другой ниже. Извлекая их через несколько минут, проверяют, окрасился ли прилегающий к шейке тампон или нижележащий.
Существуют еще и другие приемы. Так, например, наполнив мочевой пузырь крахмалом, вводят во влагалище марлевый тампон, пропитанный слабым раствором йода; в месте соединения крахмала и йода (т. е. в области фистулы) образуется темно-коричневое окрашивание.
Можно вводить в пузырь слабый раствор фенолфталеина, во влагалище же, предварительно осушенное тупфером, вводят ватный тампон, пропитанный слабым раствором соли; при наличии фистулы тампон окрашивается в ярко-красный цвет.
В тех случаях, когда при непроизвольном истечении мочи больная все-таки способна самостоятельно опорожнять пузырь,, могут возникнуть два предположения: у больной имеется мочеточнико-влагалищный свищ при отсутствии повреждения пузыря; либо при незначительности размеров пузырно-влагалищного свища в пузыре накапливается достаточное количество мочи, вызывающее ощущение его наполнения, в силу чего больная может мочиться произвольно. Наконец, следует иметь в виду, что в ряде случаев больные, страдающие небольшими свищами (например, пузырно-шеечными, пузырно-влагалищными, уретро-влагалищным), в некоторых положениях вполне удовлетворительно удерживают мочу, т. е. остаются сухими, в других же случаях они отмечают непроизвольное истечение ее.
е. остаются сухими, в других же случаях они отмечают непроизвольное истечение ее.
Для определения мочеточниково-влагалищного свища применяется несколько приемов. Так, например, при введении в пузырь окрашенной жидкости влагалищный тампон, пропитанный мочой, остается неокрашенным. При хромоцистоскопии определяется выделение через здоровый мочеточник окрашенной мочи; на стороне же повреждения моча в пузырь не поступает и перистальтические сокращения пузырного отдела мочеточника отсутствуют. Введенный во влагалище тампон окрашивается в голубой цвет.
При раздельном исследовании мочи, добытой катетером из пузыря, и мочи, вытекающей из влагалища, обычно отмечается заметное снижение удельного веса на стороне повреждения, т. е. мочи, вытекающей через мочеточниковый свищ.
В некоторых случаях, при наличии в области свода фистулы, через которую удается ввести зонд на большую или меньшую глубину, определяют с помощью металлического катетера, вставленного в пузырь, соприкосновение (стук друг о друга) обоих инструментов.
При катетеризации обоих мочеточников на стороне повреждения обычно не удается ввести катетер глубже, чем на несколько сантиметров.
Заслуживает внимания следующий простой прием: влагалище тампонируется йодоформной марлей. Больная получает внутрь 0,5 г метиленового синего. Появление окраски марлевого тампона свидетельствует о наличии мочеточниково-влагалищного свища.
Существует еще несколько оправдавших себя проб. Так, при введении в мочевой пузырь фуксина, а внутримышечно индигокармина из пузыря поступает моча красного цвета, а из влагалища – при наличии мочеточникового свища – моча синего цвета.
Представляет интерес проба с фенолсульфофталеином. Раствор фенолсульфофталеина в условиях щелочной реакции окрашивается в интенсивно-красный цвет, в кислой же среде он обесцвечивается, приобретая желтоватую окраску. Вводят внутримышечно 1 мл 0,75% раствора фенолсульфофталеина. Мочевой пузырь наполняется 0,5% раствором уксусной кислоты; к фистульному ходу прижимается тампон, пропитанный раствором двууглекислой соды.
При наличии мочеточниково-влагалищного свища вытекающая из него моча окрашивает тампон в яркий цвет; содержимое мочевого пузыря принимает желтоватую окраску, так как поступающая по здоровому мочеточнику моча красного цвета обесцвечивается при соприкосновении с введенным в мочевой пузырь раствором уксусной кислоты.
При отсутствии устанавливаемого свища следует думать о резком ослаблении сфинктера пузыря. Для уточнения этого предположения рекомендуется после введения катетера (№ 18–20) произвести наполнение мочевого пузыря под известным давлением. Если после введения 150–250 мл истечение мочи происходит через мочеиспускательный канал мимо катетера, то это свидетельствует о значительном расслаблении сфинктера.
Кишечно-генитальные свищи » Первый медицинский
Генитальные свищи являются одним из наиболее тяжелых заболеваний у женщин. Свищи приводят к полиорганным нарушениям, длительной и стойкой утрате трудоспособности, вызывают тяжелые моральные и физические страдания, способствуют нарушению менструальной и репродуктивной функций, ограничивают социальную активность.
Истинная частота генитальных свищей неизвестна, так как лечение подобных больных осуществляется в различных стационарах (урологических, проктологических, общехирургических, гинекологических).
Существует множество классификаций генитальных свищей. На практике гинекологи наиболее часто встречаются с кишечно-генитальными и мочеполовыми свищами.
Кишечно-генитальные свищи, при которых свищевой ход соединяет любой отдел кишечника с половыми органами. Наиболее часто встречаются прямокишечно-влагалищные (49,3% всех генитальных свищей). Различают кишечно-генитальные свищи травматического генеза и возникшие в результате воспалительных процессов.
Прямокишечно-влагалищные свищи травматического генеза.
Этиология. Прямокишечно-влагалищные свищи наиболее часто формируются в результате разрыва промежности III степени в родах (крупный плод, тазовое предлежание, наложение акушерских щипцов, плодоразрушающие операции). Возможно возникновение прямокишечно-влагалищных свищей вследствие гинекологических, проктологических операций, насильственной травмы.Клиника. Наиболее часто прямокишечно-влагалищные свищи травматического генеза располагаются на задней или заднебоковой стенке влагалища и открываются в анальном канале или области сфинктера прямой кишки. При точечных свищах больных беспокоит непроизвольное отхождение газов из влагалища, при свищах больших размеров — недержание газов и кала, жжение, зуд во влагалище вследствие мацерации слизистой оболочки вокруг свища и кольпита. Прямокишечно-влагалищные свищи часто сочетаются с грубой рубцовой деформацией промежности и задней стенки влагалища, несостоятельностью тазового дна и сфинктера прямой кишки. Высокие прямокишечно-влагалищные свищи образуются на 7— 9-е сутки после гинекологических или проктологических операций вследствие несостоятельности швов на кишках. Подобные свищи проявляются отхождением газов и кала из влагалища, болями внизу живота, лихорадкой, интоксикацией, обильными гнойными выделениями из влагалища. Свищевой ход может располагаться в инфильтрате.
Высокие прямокишечно-влагалищные свищи образуются на 7— 9-е сутки после гинекологических или проктологических операций вследствие несостоятельности швов на кишках. Подобные свищи проявляются отхождением газов и кала из влагалища, болями внизу живота, лихорадкой, интоксикацией, обильными гнойными выделениями из влагалища. Свищевой ход может располагаться в инфильтрате.
Диагностика. Для диагностики прямокишечно-влагалищного свища применяют осмотр влагалища с помощью зеркал, ректовагинальное двуручное исследование, зондирование свищевого хода. При осмотре необходимо определить локализацию свищевого хода во влагалище, состояние тканей вокруг него, выраженность рубцовых изменений стенки влагалища, промежности, анальной области. Влагалищное исследование позволяет уточнить наличие инфильтрата, его размеры и консистенцию. Зондирование помогает определить направление свищевого хода и его отношение к сфинктеру прямой кишки. Для более точного определения локализации свища используют ректороманоскопию.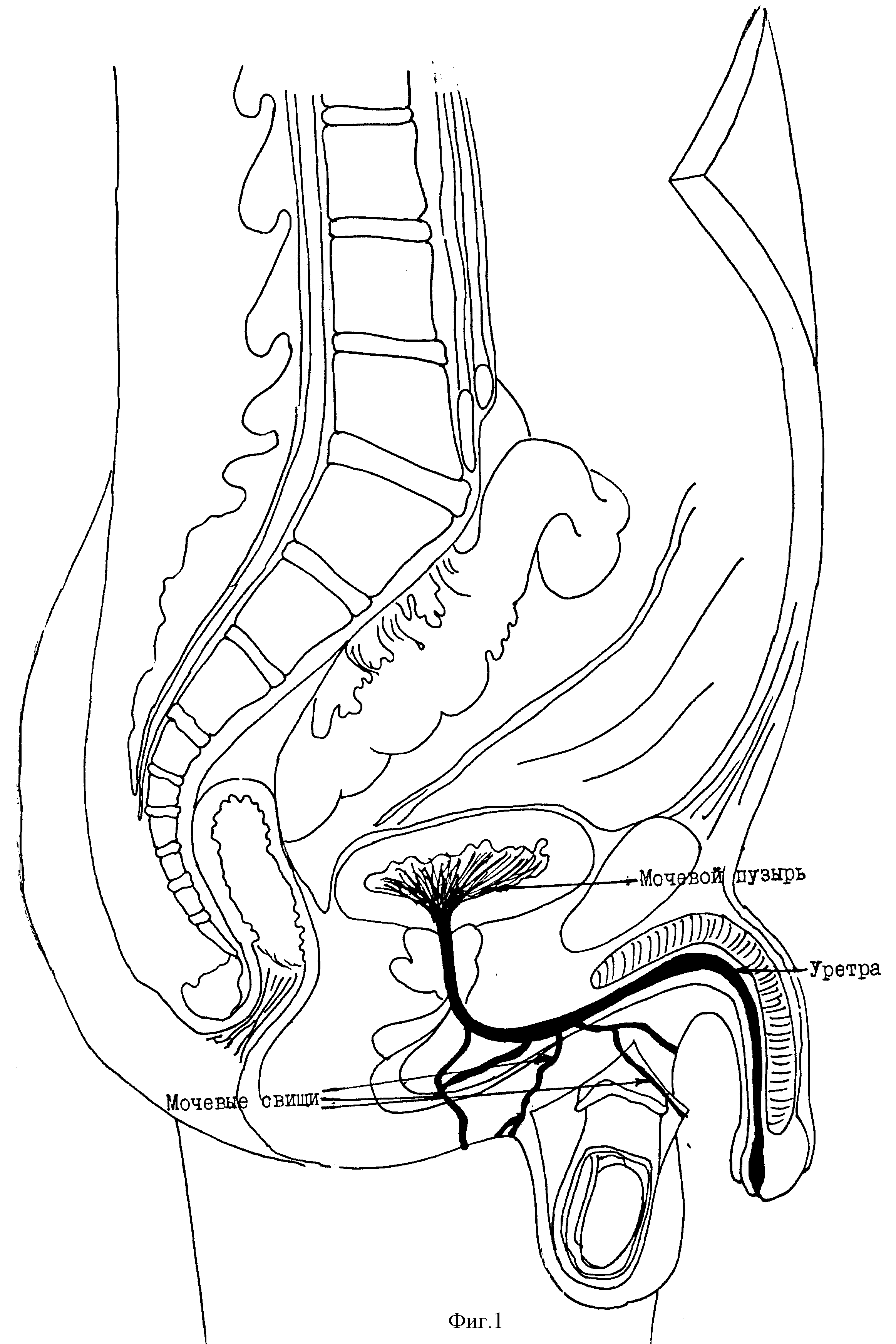 При прямокишечно-влагалищных свищах с затеками, применяется фистулография (введение рентгеноконтрастных или красящих веществ в свищевое отверстие).
При прямокишечно-влагалищных свищах с затеками, применяется фистулография (введение рентгеноконтрастных или красящих веществ в свищевое отверстие).
Лечение. Выбор метода лечения прямокишечно-влагалищных свищей зависит от совокупности его основных характеристик: состояния окружающих тканей, анатомической и функциональной состоятельности мышц тазового дна, в том числе сфинктера прямой кишки.
При прямокишечно-влагалищных свищах низкого и среднего уровней показано хирургическое лечение. При прямокишечно-влагалищных свищах высокого уровня предпочтительна консервативная тактика: высокие клизмы, мазевые тампоны во влагалище, местная санация влагалища, общеукрепляющая, иммуностимулирующая терапия. Хирургическое лечение осуществляется высококвалифицированными хирургами.
Кишечно-генитальные свищи воспалительного генеза
Этиология. Свищи воспалительного генеза составляют наибольшую часть генитальных свищей. У 75,8% пациенток свищи образуются в результате перфорации абсцесса малого таза или придатков матки в толстую кишку, мочевой пузырь. Свищевой ход может быть в передней брюшной стенке. Наблюдаются и сочетанные свищи, соединяющие несколько органов.
Свищевой ход может быть в передней брюшной стенке. Наблюдаются и сочетанные свищи, соединяющие несколько органов.
Клиника кишечно-генитальных свищей определяется тяжестью и обширностью гнойного процесса, стадией воспалительной реакции. При перфорации абсцесса малого таза в кишку отмечаются различные по интенсивности боли внизу живота, повышение температуры тела до 38° С и выше с периодически возникающим ознобом, тенезмы, боли внизу живота с иррадиацией в прямую кишку, обилие слизи и гноя в кале, жидкий стул. После прорыва абсцесса в полый орган состояние больных значительно улучшается, температура снижается, боли уменьшаются или исчезают, пальпаторно уменьшаются размеры образования в малом тазу. Опорожнение абсцесса при перфорации никогда не бывает полным, свищевое отверстие быстро облитерируется, в полости абсцесса вновь накапливается гнойный экссудат, что приводит к новому обострению заболевания. Клиническое течение заболевания имеет перемежающийся, рецидивирующий характер.
Диагностика кишечно-генитальных свищей воспалительного генеза трудна, поскольку эти свищи расположены в брюшной полости и недоступны осмотру. Диагностические мероприятия направлены на определение локализации гнойного процесса в малом тазу, степени вовлечения кишечника и половых органов в патологический процесс, глубины деструкции ткани, анатомо-функциональных характеристик формирующегося либо сформировавшегося свища.
К диагностическим методам относятся двуручное ректовагинальное исследование, абдоминальное и вагинальное УЗИ, колоноскопия, ректороманоскопия. Фистулографию проводят при сложных свищах через наиболее доступное свищевое отверстие, что позволяет определить локализацию свищевого хода, ответвления и затеки. Достаточно полную информацию о локализации и характере гнойного процесса в малом тазу, состоянии матки и придатков матки, а также о динамике формирования кишечно-генитальных свищей дает компьютерная томография.
Лечение кишечно-генитальных свищей воспалительного генеза должно быть только хирургическим. Операция включает в себя вмешательства как на кишечнике так и на половых органах.
Операция включает в себя вмешательства как на кишечнике так и на половых органах.
Операция на кишечнике заключается в ревизии свищевого хода, иссечении некротических тканей и восстановлении целостности кишки. Этот этап выполняется высококвалифицированным хирургом перед гинекологическим вмешательством для предупреждения инфицирования малого таза кишечной флорой. Объем гинекологического вмешательства определяется вовлеченностью в воспалительно-деструктивный процесс матки, придатков, возрастом пациентки, возможной причиной гнойного воспалительного процесса в малом тазу. Нередко приходится прибегать к удалению гнойного тубоовариального образования, а иногда и к экстирпации матки с придатками либо с одной, либо с двух сторон.
Профилактика генитальных свищей — система последовательных медицинских и социальных мероприятий. Среди медицинских аспектов следует выделить предупреждение акушерского травматизма, квалифицированное и бережное выполнение всех акушерских и гинекологических операций. Профилактика кишечно-генитальных свищей воспалительной этиологии должна заключаться в адекватном лечении хронических воспалительных заболеваний внутренних половых органов, особенно при использовании внутриматочного контрацептива, предупреждении развития гнойного процесса в малом тазу.
Профилактика кишечно-генитальных свищей воспалительной этиологии должна заключаться в адекватном лечении хронических воспалительных заболеваний внутренних половых органов, особенно при использовании внутриматочного контрацептива, предупреждении развития гнойного процесса в малом тазу.
Под редакцией Г. М. Савельевой, В. Г. Бреусенко
Что такое мочеполовая система? (с иллюстрациями)
Мочеполовая система — это часть анатомии человека и некоторых животных, которая имеет дело как с воспроизводством, так и с удалением жидких отходов. По сути, это комбинация половой и мочевыводящей систем; они обычно группируются вместе, потому что часто используют одни и те же части и частично совпадают, когда дело касается определенных основных функций. Врачи и другие медицинские специалисты, работающие с одной системой, часто имеют дело с обеими просто для удобства.Когда дело доходит до систем самцов и самок, есть некоторые важные различия, но большинство из них являются поверхностными. Системы выглядят по-разному, но обычно они работают примерно одинаково.
Системы выглядят по-разному, но обычно они работают примерно одинаково.
Общие сведения о генитальной и мочевыводящей системах
По крайней мере, с биологической точки зрения репродуктивная система в первую очередь предназначена для продолжения рода, тогда как мочевыделительная система отвечает за образование и удаление мочи.На первый взгляд, между этими функциями не так много общего. Общность приходит, когда детали рассматриваются анатомически. И у мужчин, и у женщин моча фактически выходит из организма через генитальную систему. Таким образом, системы связаны; Попадание в мочевыводящие пути включает прохождение или, по крайней мере, попадание в пенис или влагалище.
И у мужчин, и у женщин моча фактически выходит из организма через генитальную систему. Таким образом, системы связаны; Попадание в мочевыводящие пути включает прохождение или, по крайней мере, попадание в пенис или влагалище.
Системы также имеют общую исходную ткань эмбриональной стадии у обоих полов, и в большинстве случаев они так связаны, что проблемы в одном месте часто распространяются на другое. Многие заболевания, передающиеся половым путем, могут поражать мочевыделительную систему и, как следствие, многие внутренние органы; такие вещи, как инфекции мочевыводящих путей, аналогичным образом могут распространяться на гениталии, делая половой акт дискомфортным, если не полностью невозможным на время инфекции.
Компоненты первичной мочевыделительной системы
Мочевыводящие системы мужчин и женщин почти идентичны, и обычно преследуется двоякая цель: во-первых, создать мочу, а во-вторых, вывести ее из организма.Процесс начинается в двух почках, которые являются главными органами мочеполовой системы. Когда кровь проходит через почки, вредные вещества и продукты жизнедеятельности обычно отфильтровываются и удаляются в виде мочи. Почки обычно также помогают поддерживать баланс воды и соли в организме, вырабатывая гормон эритропоэтин, который способствует выработке красных кровяных телец.
Каждая почка соединена с мочеточником, длина которого составляет от 10 до 12 дюймов (от 25,4 до 30,5 см). Это основной путь, по которому моча перемещается от почек к мочевому пузырю. Мочевой пузырь временно накапливает мочу перед тем, как вывести ее через уретру в процессе, известном как мочеиспускание. Только в фактическом выделении становятся очевидными различия между полами. Женская уретра обычно короче мужской уретры и используется только для мочеиспускания.Он находится между половыми губами чуть выше влагалища, но не играет репродуктивной роли. С другой стороны, мужская уретра обычно длиннее и служит проходом не только для мочи, но и для секрета простаты и спермы. В большинстве случаев он используется только для одной вещи за раз, но он более утилитарный, чем женский вариант, просто по природе того, насколько на него есть спрос.
Мужские гениталии
Основные компоненты мужской репродуктивной системы включают яички, семенные пузырьки, семенные протоки, предстательную железу и половой член.Семенники отвечают за образование спермы и выработку мужских гормонов, также известных как андрогены . Каждое яичко заключено в мошонку для защиты и регуляции тепла. Выделения из предстательной железы и семенных пузырьков составляют сперму, вязкую жидкость, которая способствует прохождению сперматозоидов по уретре. Пенис — это внешний мужской половой орган, в котором находится уретра, по которой течет моча и сперма.
Женская репродуктивная система
По сравнению с мужской системой, большая часть которой видна снаружи, женская система почти полностью автономна. Яичники производят яйца, которые во время овуляции сбрасываются в матку один раз в месяц. Матка — это полый орган, в который обычно происходит имплантация оплодотворенной яйцеклетки и где плод развивается и превращается в ребенка. Влагалище — это мышечная трубка, которая принимает пенис во время полового акта. Уретра технически не является частью этой системы, хотя обычно находится чуть выше входа во влагалище.
Яичники производят яйца, которые во время овуляции сбрасываются в матку один раз в месяц. Матка — это полый орган, в который обычно происходит имплантация оплодотворенной яйцеклетки и где плод развивается и превращается в ребенка. Влагалище — это мышечная трубка, которая принимает пенис во время полового акта. Уретра технически не является частью этой системы, хотя обычно находится чуть выше входа во влагалище.
Желудочно-кишечный свищ: причины, симптомы и диагностика
Что такое желудочно-кишечный свищ?
Желудочно-кишечный свищ (GIF) — это аномальное отверстие в пищеварительном тракте, из-за которого желудочная жидкость просачивается через слизистую оболочку желудка или кишечника. Это может привести к инфекции, если эти жидкости попадут на вашу кожу или другие органы.
Это может привести к инфекции, если эти жидкости попадут на вашу кожу или другие органы.
GIF чаще всего возникает после операции на брюшной полости, т. Е. Операции внутри брюшной полости.Люди с хроническими проблемами пищеварения также имеют высокий риск развития свищей.
Существует четыре основных типа GIF-файлов:
1. Кишечный свищ
При кишечном свище желудочная жидкость просачивается из одной части кишечника в другую, где складки соприкасаются. Это также известно как свищ «кишечник-кишечник».
2. Внекишечный свищ
Этот тип свища возникает, когда желудочная жидкость просачивается из кишечника в другие органы, такие как мочевой пузырь, легкие или сосудистую систему.
3. Наружный свищ
При наружном свище желудочный сок протекает через кожу. Он также известен как «кожный свищ».
4. Сложная фистула
Сложная фистула — это фистула, которая возникает более чем в одном органе.
Есть несколько разных причин появления GIF. К ним относятся:
К ним относятся:
Хирургические осложнения
Примерно от 85 до 90 процентов гифов развиваются после внутрибрюшных операций. Вероятность развития свища выше, если у вас:
- рак
- лучевая терапия живота
- непроходимость кишечника
- проблемы с наложением хирургических швов
- проблемы в месте разреза
- абсцесс
- инфекция
- a гематома или сгусток крови под кожей
- опухоль
- недоедание
Спонтанное образование GIF
GIF формируется без известной причины примерно в 15–25% случаев.Это еще называют спонтанным образованием.
Воспалительные заболевания кишечника, такие как болезнь Крона, могут вызывать гифки. У 40% людей с болезнью Крона в какой-то момент жизни возникает свищ. Другими причинами являются инфекции кишечника, такие как дивертикулит и сосудистая недостаточность (недостаточный кровоток).
Травма
Физическая травма, такая как огнестрельное или ножевое ранение, проникающее в брюшную полость, может вызвать развитие GIF. Это редко.
Это редко.
Ваши симптомы будут разными в зависимости от того, есть ли у вас внутренний или внешний свищ.
Наружные свищи вызывают выделения через кожу. Они сопровождаются другими симптомами, включая:
- боль в животе
- болезненная непроходимость кишечника
- лихорадка
- повышенное количество лейкоцитов
Люди с внутренними свищами могут испытывать:
- диарею
- ректальное кровотечение
- инфекция кровотока или сепсис
- плохое всасывание питательных веществ и потеря веса
- обезвоживание
- обострение основного заболевания
Наиболее серьезным осложнением GIF является сепсис, неотложная медицинская помощь, при которой организм серьезно реагирует на бактерии .Это состояние может привести к опасно низкому кровяному давлению, повреждению органов и смерти.
Обратитесь к врачу, если у вас возникнут какие-либо из этих симптомов после операции:
- значительное изменение в вашем кишечнике
- тяжелая диарея
- утечка жидкости из отверстия в брюшной полости или около ануса
- необычная боль в животе
Ваш врач сначала изучит ваш медицинский и хирургический анамнез и оценит ваши текущие симптомы. Они могут провести несколько анализов крови, чтобы диагностировать гифку.
Они могут провести несколько анализов крови, чтобы диагностировать гифку.
Эти анализы крови часто позволяют оценить уровень электролитов в сыворотке крови и статус питания, который является мерой уровня альбумина и преальбумина. Оба эти белка играют важную роль в заживлении ран.
Если свищ внешний, выделения могут быть отправлены в лабораторию для анализа. Фистулограмму можно сделать, введя контрастный краситель в отверстие в коже и сделав рентген.
Найти внутренние свищи бывает сложнее. Ваш врач может провести следующие тесты:
- Верхняя и нижняя эндоскопия предполагает использование тонкой гибкой трубки с прикрепленной камерой.Это используется для просмотра возможных проблем в вашем пищеварительном или желудочно-кишечном тракте. Камера называется эндоскопом.
- Можно использовать рентгенографию верхнего и нижнего отделов кишечника с контрастным веществом. Это может включать глотание бария, если ваш врач считает, что у вас может быть желудочный или кишечный свищ.
 Если врач считает, что у вас свищ толстой кишки, можно использовать бариевую клизму.
Если врач считает, что у вас свищ толстой кишки, можно использовать бариевую клизму. - Ультразвук или компьютерная томография можно использовать для обнаружения кишечных свищей или абсцессов.
- Фистулограмма включает инъекцию контрастного красителя в отверстие кожи во внешнем свище и затем получение рентгеновских снимков.
При фистуле, затрагивающей основные протоки вашей печени или поджелудочной железы, ваш врач может назначить специальный визуализирующий тест, называемый магнитно-резонансной холангиопанкреатографией.
Ваш врач проведет тщательный осмотр вашей фистулы, чтобы определить вероятность ее закрытия самостоятельно.
Свищи классифицируются в зависимости от того, сколько желудочного сока просачивается через отверстие. Свищи с низким выходом вырабатывают менее 200 миллилитров (мл) желудочного сока в день. Свищи с высоким выходом дают около 500 мл в день.
Некоторые типы свищей закрываются сами по себе, когда:
- ваша инфекция находится под контролем
- ваше тело поглощает достаточно питательных веществ
- ваше общее состояние хорошее
- только небольшое количество желудочного сока выходит через отверстие
Ваше лечение будет направлено на поддержание хорошего питания и предотвращение инфицирования раны, если ваш врач считает, что свищ может исчезнуть сама по себе.
Лечение может включать:
- пополнение жидкости
- коррекцию электролитов сыворотки крови
- нормализацию кислотно-щелочного дисбаланса
- уменьшение выхода жидкости из свища
- контроль инфекции и защиту от сепсиса
- защита вашей кожи и обеспечение постоянного ухода за раной
Обработка GIF может занять недели или даже месяцы.Врач может порекомендовать закрыть свищ хирургическим путем, если после трех-шести месяцев лечения ваше состояние не улучшилось.
Свищи закрываются сами по себе примерно в 25% случаев без хирургического вмешательства у людей, которые в остальном здоровы и когда выделяется меньшее количество желудочной жидкости.
GIF-изображения чаще всего возникают после абдоминальных операций или в результате хронических расстройств пищеварения. Поговорите со своим врачом о своих рисках и о том, как определить симптомы развивающейся фистулы.
| Титул | ||
| Авторы | ||
| Опубликовано в | Американский журнал рентгенологии. 2012, т. 198, нет. 2, стр. W160-2 | |
| Аннотация | ЦЕЛЬ: Мы протестировали новый технический протокол MDCT, объединяющий i.v. и внутрипузырный положительный контрастный агент и интравагинальный нейтральный контрастный агент, которые оптимизируют исследование урогенитальных свищей. Мы обследовали трех пациентов (всего четыре КТ-исследования) с помощью этой методики и доказали, что ранее существовавший тонкий мочеточниково-влагалищный свищ, который лечился, все еще присутствует, хотя клинически не проявляется. ЗАКЛЮЧЕНИЕ: Предлагаемый протокол обследования МДКТ предоставляет важную информацию, помогающую обнаружить тонкие урогенитальные свищи. | |
| Ключевые слова | Пожилые люди — Клинические протоколы — Контрастные среды / диагностическое использование — Женщины — Люди — Томография, компьютерные рентгеновские снимки / методы — Мочевой свищ / рентгенография — Вагинальный свищ / рентгенография | |
| Идентификаторы | PMID: 22268206 | |
| Полный текст | Статья (Опубликованная версия) (506 Кб) — Ограниченный доступ к UNIGE | |
| Конструкции | ||
| Исследовательские группы | Groupe Iselin Christophe (urologie) (106) Imagerie et radiologieventionnelle du foie, des voies biliaires et du pancréas (316) Imagerie per-opératoire multi-modalité en radiologie 50 (920493) | |
| Цитата (формат ISO) | БОЦИКАС, Диомидис и др.Новая методика MDCT для обнаружения и анатомического исследования урогенитальных свищей. В: Американский журнал рентгенологии, 2012, т. 198, № 2, стр. W160-2. DOI: 10.2214 / AJR.11.7092 https://archive-ouverte.unige.ch/unige:27773 |
Артериовенозные свищи — типы и лечение | Гора Синай
Артериовенозная фистула (АВФ) — это аномальное соединение между артерией и веной. Когда в головном мозге возникает свищ, мы называем это артериовенозной мальформацией (АВМ).Когда свищ возникает около твердой мозговой оболочки (покрывающего материала головного мозга), это дуральный артериовенозный свищ. Иногда АВФ присутствуют при рождении (врожденные) или развиваются после рождения, а иногда они являются результатом травмы (приобретенной).
АВФ может возникать в любом месте тела, хотя чаще всего мы обнаруживаем их в голове, шее, позвоночнике и печени. Соединение между артерией высокого давления и веной низкого давления может увеличить кровоток через эту область, что часто расширяет и артерию, и вену.Часто люди с АВФ испытывают припухлость, пульсацию или вибрацию в месте, где находится АВФ. Когда врач выслушивает место нахождения с помощью стетоскопа, часто возникает шум или непрерывный шум.
Вот некоторые из наиболее распространенных форм артериальных свищей:
- Приобретенные артериовенозные свищи отсутствуют при рождении. Обычно они случаются, когда острый предмет проходит сквозь ткани вашего тела, например, во время огнестрельного или ножевого ранения. Они редко возникают в результате медицинских процедур.
- Артериовенозные свищи на лице или шее вызывают отек и ненормальную пульсацию. В крайних случаях у младенцев это может вызвать перегрузку сердца. Они редко вызывают серьезные проблемы с развитием мозга.
- Дуральные артериовенозные свищи возникают в твердой мозговой оболочке, покрывающей головной мозг. Иногда мы видим симптомы при рождении, в то время как в других случаях состояние не проявляется до более позднего возраста. Большая дуральная АВФ может вызвать сердечную недостаточность при рождении.Меньшие по размеру могут вызвать повышение давления в венах внутри головы, что приведет к гидроцефалии или увеличению желудочков головного мозга (пространств в головном мозге, содержащих жидкость). АВФ твердой мозговой оболочки также может вызвать шум, пульсирующий шум или, реже, кровотечение или повреждение ткани мозга.
- Периферические артериовенозные свищи возникают вне головы, шеи и позвоночника. Когда они присутствуют при рождении, они, скорее всего, находятся в печени (называемой печеночной АВФ). Существует два типа печеночных АВФ.Свищ между печеночной (печеночной) артерией и печеночной веной называется печеночной АВФ, а свищ между печеночной артерией и воротной веной (вена, по которой кровь от вен, дренирующих кишечник, к печени) является артериопортальным свищом. Оба типа АВФ могут возникать при детской гемангиоме.
- Пиальные или церебральные артериовенозные свищи возникают в головном мозге. Большой может вызвать сердечную недостаточность при рождении или даже до него. Меньшие из них могут повредить мозг вокруг свища, потому что он отводит кровоток от тканей мозга в дренирующую вену.Мы лечим эти состояния, как только обнаруживаем их, чтобы минимизировать повреждение головного мозга. Некоторые церебральные АВФ разрываются, вызывая кровотечение в головном мозге.
- Спинальные артериовенозные фистулы возникают в спинном мозге или рядом с ним, внутри позвоночника или в мышцах, прилегающих к позвоночнику. Эти свищи могут сдавливать спинной мозг, вызывая онемение или слабость.
- Вена Галена артериовенозных свищей обычно появляются в младенчестве или раннем детстве. Они впадают в вену Галена, которая является частью системы дренажа глубоких вен головного мозга.Эти свищи могут вызвать сердечную недостаточность, гидроцефалию или повреждение развивающегося мозга.
Варианты лечения
Как и артериовенозные мальформации, мы можем лечить артериовенозные свищи с помощью эндоваскулярной эмболизации, микрохирургии или стереотаксической радиохирургии. Наша многопрофильная команда, которая оценивает каждый сложный случай, определит для вас лучший подход. Эта команда состоит из экспертов по всем нашим подходам к лечению, поэтому они могут работать вместе, чтобы назначить самый безопасный и эффективный план лечения артериовенозной фистулы без предвзятого отношения к одному конкретному лечению.
- Эндоваскулярная эмболизация — наиболее распространенная форма лечения АВФ. Мы выполняем эту процедуру, вставляя катетер в артерию (обычно бедренную артерию в передней части бедра). Затем, руководствуясь рентгеноскопическим или рентгеновским снимками, мы перемещаем его к месту расположения свища. Мы вводим контраст, чтобы видеть точное местоположение АВФ. Затем мы вводим материал точно в то место, где встречаются артерия и вена, чтобы остановить кровоток. Мы используем различные типы устройств, в том числе спирали, съемные баллоны, клей для эмболизации, частицы для эмболизации, материал для эмболизации (оникс) и сосудистые пробки.Как только мы закрываем соединение между артерией и веной, АВФ излечивается и обычно не появляется повторно.
Иногда, когда свищ возникает между стороной важной артерии и веной рядом с ней, мы вставляем покрытый стент (трубку из проволочной сетки, покрытую тканью) либо в артерию, либо в вену. Этот метод обычно излечивает АВФ, сохраняя при этом артерию и вену нетронутыми. Третий вариант — закрыть свищ хирургическим путем.
- Микрохирургия является наиболее подходящим методом лечения АВФ твердой мозговой оболочки, головного мозга или спинного мозга, как отдельно, так и в сочетании с эндоваскулярной эмболизацией.Обычно мы можем сказать вам до начала лечения, если мы считаем, что микрохирургия будет необходима. При микрохирургии мы выполняем нейрохирургию, чтобы визуализировать АВФ под микроскопом, и накладываем титановый зажим на аномальное соединение, чтобы предотвратить ненормальный ток крови из артерии в вену. Во время процедуры мы можем видеть, что аномальный кровоток прекращается, а аномальная вена меняет цвет с красного (когда по ней течет артериальная кровь) на синий, который является нормальным цветом вен. Сразу после процедуры мы обычно повторяем ангиограмму, чтобы подтвердить, что АВФ полностью вылечена.
- Стереотаксическая радиохирургия подходит, если АВФ расположена слишком близко к важным структурам головного мозга, чтобы мы могли безопасно выполнить эмболизацию или микрохирургию. Это безболезненная амбулаторная процедура, которая проводится в отделении лучевой онкологии. Мы размещаем на вас стереотаксический каркас головы с помощью лидокаина. Музыкальная терапия делает процесс максимально комфортным и безболезненным. После того, как рама головы окажется на месте, вам сделают компьютерную томографию (КТ) головы.Лечение очень похоже на компьютерную томографию и часто длится около 30 минут. Затем снимаем каркас головы и можно идти домой.
Вики: урогенитальный свищ — upcScavenger
Урогенитальный свищ — это аномальный тракт, который существует между мочевыводящими путями и мочевым пузырем или уретрой. Урогенитальный свищ может возникнуть между любыми органами и структурами тазовой области. Свищ позволяет мочи постоянно выходить из мочеполовых путей. Это может привести к серьезной инвалидности, нарушению половой активности и другим проблемам со здоровьем, последствия которых, в свою очередь, могут отрицательно повлиять на психическое или эмоциональное состояние, включая усиление социальной изоляции.Урогенитальные свищи различаются по этиологии (медицинской причине). Свищи обычно возникают в результате травмы или хирургического вмешательства, но они также могут возникать в результате злокачественных новообразований, инфекций, длительных и затрудненных родов и родов, гистерэктомии, лучевой терапии или воспаления. Из свищей, которые развиваются в результате трудных родов, 97 процентов происходят в развивающихся странах. Врожденные пороки урогенитальных свищей встречаются редко; задокументировано только десять случаев. Между влагалищем и органами желудочно-кишечного тракта также могут существовать аномальные проходы, их также можно назвать свищами.
Классификация Аномальные проходы или свищи могут существовать между влагалищем и мочевым пузырем, мочеточниками, маткой и прямой кишкой, что приводит к прохождению мочи из влагалища или кишечных газов и фекалий во влагалище, в случае вагинально-ректальной фистулы. Эти вагинальные свищи названы в зависимости от происхождения дефекта:
- пузырно-влагалищный
- уретровагинальный
- мочеточниково-влагалищный
- пузырно-шейный
- пузырно-маточный
- пузырно-уретовагинальный
- маточно-шейный
- пузырно-шейный
- мочеточниковый
- мочеточниковый
- пузырно-маточный
Урогенитальные свищи часто классифицируют в зависимости от их причины: акушерские свищи, врожденные свищи и ятрогенные свищи. Урогенитальные свищи можно классифицировать по размеру и более конкретному анатомическому расположению, например, «верхняя часть влагалища» или «задняя стенка влагалища».
Причины В развитых странах причиной свищей является ятрогенез (вызванный хирургическими травмами).Ошибка врача и отсутствие подготовки способствуют безуспешному лечению акушерских свищей в развивающихся странах. Травмы органов малого таза — причина свищей. Большинство тех, кто не вызван затрудненными родами, развиваются в результате травм. Примером этого может быть неправильное размещение инструмента во время гистерэктомии. Свищи могут образовываться после длительного использования пессария, гистерэктомии, злокачественных заболеваний и облучения органов малого таза, хирургических вмешательств на органах малого таза, рака или переломов таза. Свищи иногда обнаруживаются после кесарева сечения.Медицинские работники также могут случайно вызвать свищ при проведении акушерских или гинекологических операций. Чем больше у врача подготовки, тем меньше вероятность возникновения уро-вагинальной фистулы. У некоторых женщин возникает более одного свища.
Лечение Для исправления свища, ведущего к влагалищу, часто требуется операция. Консервативное лечение с помощью домашнего катетера может быть эффективным при небольших и недавно образовавшихся мочевых свищах. Показатель успеха составляет 93%. Используются коллагеновые пробки, но они оказались безуспешными.К корректирующему хирургическому лечению можно подходить по-разному. Операция через влагалище успешна в 90% случаев. Хирургическая коррекция может быть произведена абдоминальной хирургией, лапароскопической или роботизированной лапароскопической хирургией. Различные виды лечения различаются по частоте. Трансвагинальный доступ используется в 39% случаев, трансабдоминальный / трансвагинальный доступ используется в 36% случаев, лапароскопический / роботизированный доступ используется для лечения 15% урогенитальных свищей, а комбинация трансабдоминально-трансвагинального доступа используется в 3% случаев. время.
Эпидемиология Во всем мире 75 процентов урогенитальных свищей представляют собой обструктивные родовые свищи. Средний возраст женщины, у которой в результате длительных родов развивается свищ, составляет 28 лет. Средний возраст женщины, у которой свищ возникает по другим причинам, составляет 42 года. У женщин с малым тазом чаще развивается свищ. Хотя и редко, свищ может образоваться после минимально инвазивного удаления яйцеклеток в рамках лечения бесплодия. Урогенитальные свищи (пузырно-влагалищные), вызванные хирургическими осложнениями, встречаются с частотой 0.8 на 1000.
Ректовагинальные свищи Ненормальное прохождение стула через влагалище вызвано ректовагинальной фистулой. Лечение часто хирургическое с использованием тканевых трансплантатов. Наличие заболевания кишечника увеличивает риск ректовагинальной фистулы. Между кишечником и влагалищем может образоваться кишечно-вагинальный свищ. Ректовагинальные свищи возникают в результате воспалительного заболевания кишечника, травмы, вызванной болезнью Крона, или ятрогенного повреждения и отведения других органов. Эпизиотомия может вызвать образование ректовагинальной фистулы.
См. Также
Фистулаграмма
Что такое фистулаграмма?
Свищ — это отхождение почек, по которому проводится диализ почек. Фистулаграмма — это рентгеновская процедура, при которой исследуется кровоток и проверяется наличие сгустков крови или других закупорок в фистуле.
Зачем это нужно?
Сгустки крови или закупорка могут помешать диализу. Фистулаграмма помогает врачу найти любые засоры.
Как это делается?
Радиолог помещает крошечные трубки, называемые катетерами, в ваш свищ, как это происходит во время диализа.Затем врач вводит специальный краситель, чтобы его можно было увидеть на рентгеновских снимках.
Перед процедурой:
- Вы не должны ничего есть и пить после полуночи в ночь перед исследованием, за исключением ваших обычных лекарств. Ваш врач или медсестра скажут вам, следует ли вам прекратить принимать какие-либо лекарства до процедуры.
- Вам необходимо принести в больницу список всех ваших лекарств.
- Сообщите врачу, если вы подозреваете, что беременны.
- Медсестра вставит вам капельницу в руку или руку, чтобы вы могли принимать жидкости и лекарства.
- Ваш врач ответит на ваши вопросы и попросит подписать форму согласия.
Во время процедуры:
- Вы будете лежать на рентгеновском столе с аппаратами вокруг вас. У вас будет манжета для измерения кровяного давления на руке, зажим на палец, чтобы убедиться, что вы получаете достаточно кислорода, и провода на ногах и руках, чтобы проверить частоту сердечных сокращений.
- Медсестра перед процедурой даст вам обезболивающее и успокаивающее, которые помогут вам расслабиться.При необходимости медсестра даст вам еще лекарства. Вы почувствуете себя расслабленным, но проснетесь, чтобы следовать инструкциям.
- Зона, где будет работать врач, будет очищена и побрита. От плеч до ног вас накроют стерильными простынями.
- Врач вставит маленькие катетеры в ваш свищ и может ввести препараты для разжижения крови.
- Врач введет краситель. Технологи, работающие с вашим врачом, сделают рентгеновские снимки.
После процедуры:
- Вы пойдете в палату выздоровления, где медсестра проверит вам артериальное давление, частоту сердечных сокращений и свищ.




 Если врач считает, что у вас свищ толстой кишки, можно использовать бариевую клизму.
Если врач считает, что у вас свищ толстой кишки, можно использовать бариевую клизму.