Реберный хондрит (синдром Титце) | Сеть клиник «Здравствуй!»
Синдром Титце — воспаление реберных хрящей, которое сопровождается болезненными ощущениями. Это реберно-хрящевой синдром, этиология которого до конца неизвестна. Существует лишь несколько теорий, которые описывают причины появления и развития заболевания.
Реберный хондрит возникает без каких-либо причин. По крайней мере, так это выглядит на первый взгляд. Он характеризуется болезненностью в области соединения ребер и грудины. Диагноз ставится на основе жалоб пациента, а также по результатам дальнейшей диагностики с использованием рентгенографии, КТ, УЗИ и других методов. В большинстве случаев лечение синдрома Титце осуществляется с помощью консервативных методик.
Причины заболевания
Болезнь Титце по сей день исследуют, на сегодняшний день не существует точно установленных причин появления этого синдрома. У врачей есть только несколько теорий, которые используются для объяснения причины появления как этой болезни, так и сходного с ним синдрома скользящего ребра.
- болезнь — следствие травм;
- к разрушению хряща приводят инфекции и аллергии;
- причина болезни — в дефиците витаминов.
Заболевание часто обнаруживают у спортсменов, которые подвергают свой организм серьезным нагрузкам. Также нарушение бывает у людей с тяжелым надсадным кашлем, вызывающим реберную дистрофию. Травмы — хорошее объяснение появления симптомов болезни. Но также не исключено, что к расстройству приводят инфекции и аллергия. Эта теория находит свое подтверждение в том, что аналогичные нарушения часто наблюдается у людей с наркозависимостью. А еще их диагностируют у пациентов, которые перенесли операцию. Алиментарно-дистрофические причины рассматриваются реже. Эта теория наименее вероятная, но именно ее придерживался сам Титце, именем которого назвали болезнь. Предполагается, что проблема может возникнуть при нарушении обмена кальция в организме, дефиците витаминов.
Как диагностировать расстройство
На фото синдром Титце увидеть достаточно сложно, точно так же трудно провести диагностику при осмотре без пальпации. Разрушение реберных хрящей диагностируют на основе жалоб самого пациента, пальпации, проведения ряда исследований (УЗИ, КТ, МРТ), анализов крови. Некоторые виды диагностики позволяют исключить заболевания сердца и злокачественные новообразования.
МРТ и биопсия назначаются в случаях, когда сложно поставить точный диагноз. Эти методы позволяют исключить вероятность злокачественных образований. Также важно отличить данную проблему от различных ревматических расстройств, межреберной невралгии.
При синдроме Титце больной жалуется на боли в грудной клетке, рядом с грудиной. Часто болезненность обнаруживается с одной стороны грудины. Боли могут быть резкими или нарастающими. Болевой синдром длится долго, иногда — часами. Этим заболевание отличается от расстройств сердечной системы. Реберные хрящи рядом с грудиной при осмотре оказываются припухлыми.
Болезнь обычно затрагивает 1–2 ребра, реже — 3–4. Как правило, пораженные хрящи находятся с одной стороны грудной клетки. Плавающие ребра синдром не затрагивает — они не закреплены на грудине. Если боль не спереди, а сзади, то это не синдром Титце, а другое заболевание. Какое именно, можно узнать только в результате медицинского обследования.
Лечение без госпитализации
Чтобы начать лечение, необходимо пройти обследование у ортопеда-травматолога. Специалист точно поставит диагноз и назначит терапию. В большинстве случаев речь идет о консервативном лечении. Пациенту не нужно опасаться того, что его положат в больницу и будут проводить хирургические манипуляции. Лечение проходит амбулаторно, в домашних условиях. Для терапии используют:
- гели;
- мази;
- противовоспалительные нестероидные средства;
- компрессы;
- обезболивающие препараты (при сильной боли).

Если это не поможет, могут выписать уколы с новокаином и гидрокортизоном непосредственно в пораженную область. Это должно способствовать восстановлению. В качестве дополнительного средства назначают физио- и рефлексотерапию, мануальные воздействия.
Обычно хрящевой слой восстанавливается, особенно если пациент воздерживается от физических нагрузок, принимает витаминные комплексы, правильно питается. Для того чтобы контролировать состояние хрящевой ткани, необходимо регулярно посещать врача и наблюдаться у него. Лечение позвоночника и суставов требует намного больше времени, чем синдром Титце.
Однако в некоторых случаях консервативная терапия оказывается бессильна. В этом случае, если лекарственные средства не помогли, назначается поднадкостничная резекция ребра. Процедуру проводят под наркозом. Важно отметить, что такие ситуации действительно очень редки.
Как избежать заболевания
Для успешной профилактики важно учесть, что в группе особого риска этого заболевания находятся наркоманы, спортсмены, люди после торакотомии (вскрытия грудной полости через грудную стенку), а также все, кто занимается тяжелым физическим трудом (например, грузчики). Также риск повышается при хронических и регулярных травмах плеч и груди, постоянных нагрузках на эту зону, метаболических нарушениях, возрастных и гормональных изменениях.
Также риск повышается при хронических и регулярных травмах плеч и груди, постоянных нагрузках на эту зону, метаболических нарушениях, возрастных и гормональных изменениях.
Проблема профилактики заключается в том, что точная причина возникновения этой болезни неизвестна. Рекомендуется учитывать все возможные причины её развития. Нужно избегать серьезных нагрузок, которые травмируют грудную клетку, умеренно заниматься спортом. Люди, занятые тяжелым физическим трудом, останутся в зоне риска, пока не найдут другое занятие.
Рекомендуется обратить особое внимание на рацион. Питание должно быть полноценным, в организм должны поступать все необходимые витамины и минералы. Лучше покупать качественные минерально-витаминные комплексы. Нужно обязательно укреплять иммунитет, ослабление которого также связывают с развитием синдрома Титце.
Можно время от времени проходить физиотерапевтические процедуры. После травм обязательно рекомендуются такие дополнительные методы лечения — не стоит ими пренебрегать. Это отличная профилактика заболевания.
Это отличная профилактика заболевания.
Если возникла боль в грудине, припухлость, ощущение скользящего ребра, надо как можно быстрее обратиться к врачу. На ранних стадиях заболевание гарантированно можно вылечить с помощью консервативной терапии. Не стоит рассчитывать, что все пройдет само. Это не исключено, но рисковать не надо.
Синдром Титце
Дата публикации: .
Климович А.Е., Кардис В.И.
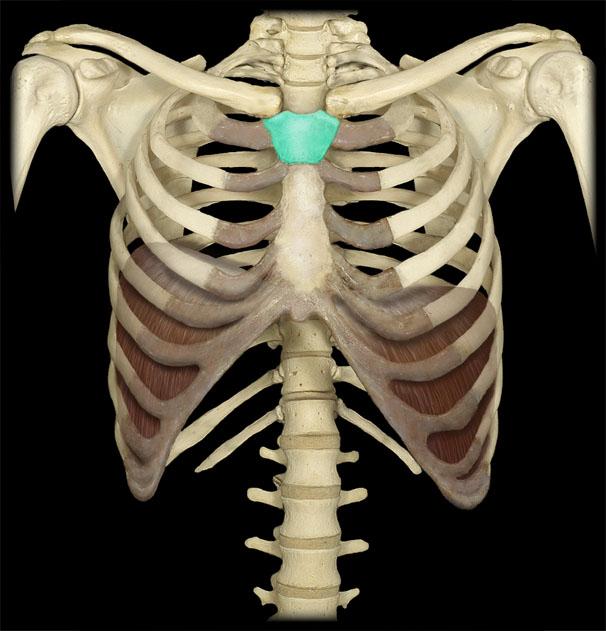
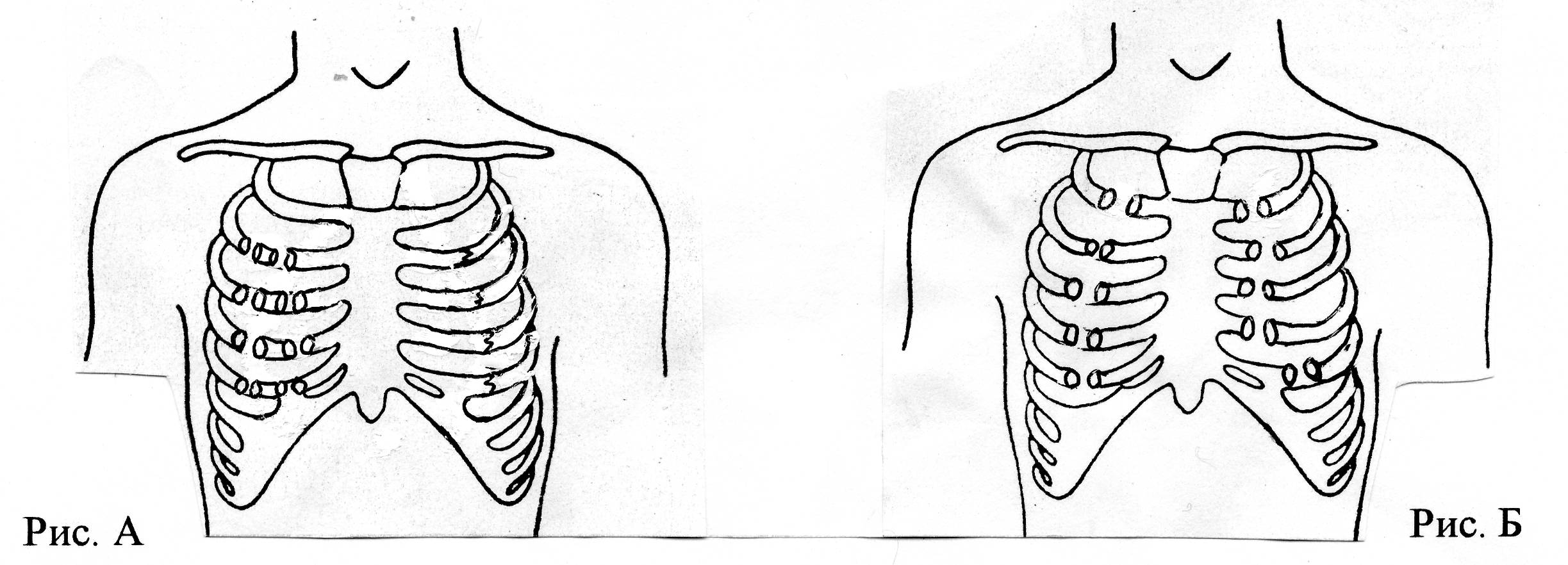
Синдром Титце (реберно-хрящевой синдром, реберный хондрит) – заболевание из группы хондропатий, сопровождающееся асептическим воспалением одного или нескольких верхних реберных хрящей в области их сочленения с грудиной.
Проявляется локальной болезненностью в месте поражения, усиливающейся при давлении, пальпации и глубоком дыхании. Как правило, возникает без видимых причин, но в ряде случаев может отмечаться связь с физическими нагрузками, операциями в области грудной клетки и т.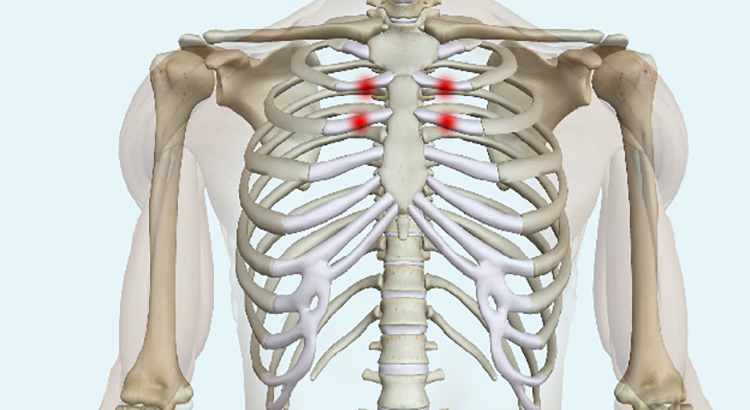 д. Болезнь нередко встречается в клинической практике, однако относится к числу малоизвестных. Синдром Титце не представляет опасности для жизни больного. Прогноз благоприятный. При подозрении на эту патологию у взрослых необходимо исключить более серьезные причины возникновения болей в грудной клетке. Лечение консервативное.
д. Болезнь нередко встречается в клинической практике, однако относится к числу малоизвестных. Синдром Титце не представляет опасности для жизни больного. Прогноз благоприятный. При подозрении на эту патологию у взрослых необходимо исключить более серьезные причины возникновения болей в грудной клетке. Лечение консервативное.
Симптомы Синдрома Титце:
Морфологические изменения локализуются в хряще II, III или IV ребра, который бывает гипертрофирован или необычно искривлен. Гистохимически патологических изменений в нем не отмечается, но иногда наблюдается небольшой отек или неспецифическое хроническое воспаление в окружающих хрящ тканях. Болезнь обычно развивается в возрасте 20-40 лет, хотя зафиксировано и более раннее начало – в возрасте 12-14 лет. По данным большинства авторов мужчины и женщины страдают одинаково часто, однако некоторые исследователи отмечают, что во взрослом возрасте синдром Титце чаще выявляется у женщин.
Характерно появление острой или постепенно нарастающей боли в верхней части грудной клетки, обычно с одной стороны.
При осмотре в области пораженного реберного хряща определяется выраженная болезненность и четкая плотная веретенообразная припухлость размером 3-4 см, что подтверждает диагноз. Ни при одном другом заболевании (ревматоидный артрит, спондилоартриты, фиброзит и др.), при котором могут поражаться костно-хондральные сочленения, не обнаруживается подобной плотной припухлости реберного хряща.
Диагностика Синдрома Титце:
Рентгенологическая картина не очень характерна и при однократном исследовании может быть даже нормальной. Однако при динамическом наблюдении удается установить нарушение обызвествления пораженного хряща (преждевременное обызвествление), появление известковых и костных глыбок по краям хряща, утолщение его. Через несколько недель картина меняется, что вносит уверенность в правильность диагностики и позволяет исключить нормальный анатомический вариант обызвествления реберного хряща.
В сомнительных случаях показана компьютерная томография, которая позволяет выявлять изменения, характерные для синдрома Титце на более ранних стадиях. Также в ходе дифференциальной диагностики со злокачественными новообразованиями может выполняться сканирование Tc и Ga и пункционная биопсия, при которой определяются дегенеративные изменения хряща и отсутствие элементов опухоли.
Процесс длится от нескольких недель до нескольких лет и чаще заканчивается спонтанной ремиссией. При дифференциальной диагностике синдрома Титце необходимо исключать не только ревматические заболевания (фиброзит, спондилоартрита, ревматоидный артрита), травму, но также межреберную невралгию (в пользу синдрома Титце свидетельствует менее выраженный болевой синдром, наличие плотной припухлости в области реберных хрящей и отсутствие зоны онемения по ходу межреберного промежутка) и патологию сердечнососудистой системы, в частности ишемическую болезнь сердца, а также заболевания других внутренних органов.
Гораздо чаще боли в грудной клетке и пальпаторно определяемая болезненность отдельных ребер, соответствующая локализации спонтанной боли, при отсутствии признаков гипертрофии реберного хряща, являются проявлением другого доброкачественного заболевания – костохондрита. Боль в области мечевидного отростка грудины, усиливающаяся при надавливании на него, может быть признаком изолированной ксифоидалгии.
Лечение Синдрома Титце:
Пациенты находятся на амбулаторном наблюдении, стационарное лечение, как правило, не требуется.
При лечении местно используют мази и гели, содержащие нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивают местные новокаиновые блокады межреберных нервов или парахондральные инъекции гидрокортизона. Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием только в условиях стационара.
Болезень Титце (реберный хондрит) Текст научной статьи по специальности «Клиническая медицина»
МЕЖДУНАРОДНЫЙ НАУЧНЫЙ ЖУРНАЛ «СИМВОЛ НАУКИ» № 03-2/2017 ISSN 2410-700Х
подвергаются действию метеорологических факторов (лицо, руки), и хуже на постоянно закрываемых одеждой (грудь, спина).
В качестве показателя устойчивости человека к понижению температуры внешней среды при исследованиях используется так называемая холодовая проба. При этом учитывается скорость восстановления температуры участка кожи до исходной величины после дозированного охлаждения на 10 ° С. Доказано: чем меньше время восстановления температуры, тем выраженное закаленность.
Доказано: чем меньше время восстановления температуры, тем выраженное закаленность.
Известный ленинградский физиолог В. В. Койранский постоянно указывал на особенности действия слабых охлаждений на организм. По его данным, чтобы вызвать ощущение холода, слабые охлаждения должны воздействовать на значительную часть поверхности тела и действовать продолжительное время. Слабые холодовые раздражения не имеют такой силы, чтобы вызвать такое возбуждение рецепторного аппарата (чувствительных к охлаждению нервных окончаний), которое необходимо для включения терморегуляционных центров. Типичным примером такой ситуации является лежание человека на траве или песке весной (он не ощущает холодового воздействия, хотя зачастую за легкомыслие расплачивается воспалением легких, почек, ишиасом и т. д.).
Учёные отмечают, что по мере повторения одних и тех же закаливающих воздействий круг вовлекаемых в ответную реакцию органов и систем сокращается, реакции становятся как бы более целесообразными, более экономичными, то есть на воздействие отвечают только те органы которые способствуют скорейшему восстановлению нормального состояния организма.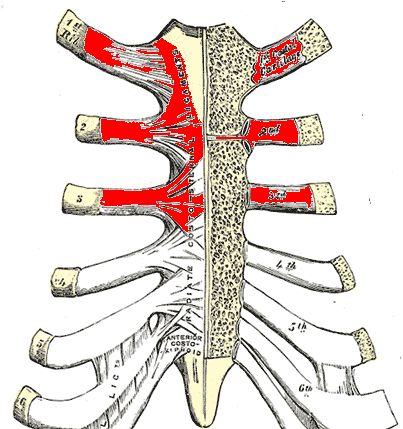 Сокращается и время между первичным спазмом сосудов и их расширением. Если человек встречается с более холодной водой, чем та, которая использовалась для закаливания, то возможности его реакции окажутся недостаточными для сохранения нормальной деятельности организма и человек может заболеть.
Сокращается и время между первичным спазмом сосудов и их расширением. Если человек встречается с более холодной водой, чем та, которая использовалась для закаливания, то возможности его реакции окажутся недостаточными для сохранения нормальной деятельности организма и человек может заболеть.
Список использованной литературы:
1. Баешко А. А., Гайдук Ф. М. Неотложные состояния. — М.: Медицина, 1992.
2. Популярная медицинская энциклопедия. Гл. ред. В. И. Покровский. — Ульяновск, 1997.
3. Энциклопедия Сам себе доктор: как оказать первую медицинскую помощь в различных условиях до прибытия врача. — М., 1979.
© Жуковская А. О., Москаленко И. С., 2017
УДК 61
А. О. Жуковская
О. Жуковская
Бакалавр, 1 курс, Строительный факультет СПбГАСУ г. Санкт-Петербург, РФ, E-mail: [email protected]
И. С. Москаленко К.п.н., доцент, доцент каф. физ. вос. СПбГАСУ г. Санкт-Петербург, РФ, E-mail: [email protected]
БОЛЕЗЕНЬ ТИТЦЕ (РЕБЕРНЫЙ ХОНДРИТ)
Аннотация
Под болезнью Титце понимают состояние, характеризующееся наличием болезненной припухлости в области хрящей верхних ребер в непосредственной близости от грудины. Это заболевание названо по имени братиславского хирурга А.Титце, впервые описавшего его в 1921 г.
Ключевые слова
Реберный хондрит, нарушение обмена в соединительных тканях, грудина, хирургическое вмешательство. Синдром Титце (болезнь Титце) встречается в литературе под разными названиями: синдром
Синдром Титце (болезнь Титце) встречается в литературе под разными названиями: синдром
_МЕЖДУНАРОДНЫЙ НАУЧНЫЙ ЖУРНАЛ «СИМВОЛ НАУКИ» № 03-2/2017 ISSN 2410-700Х_
идиопатической реберно-хрящевой боли, реберный хондрит, перихондрит, синдром передней грудной клетки и т.д. Однако все они означают болезнь соединительной ткани, которая проявляется в виде воспаления реберных хрящей в верхней части грудины. Синдром Титце чаще всего наблюдается у подростков в периоде от 12 до 14 лет и у взрослых людей — от 20 до 40 лет. Как правило, поражение бывает односторонним, однако в практике встречаются и другие случаи.
На данный момент точные причины Болезни Титце не установлены до нашего времени, поскольку реберный хондрит считается редкой патологией. Но, можно сказать, что причиной синдрома Титце зачастую выступает любое заболевание, вызывающее нарушение обмена в соединительных тканях и снижающее иммунологические свойства организма человека.
Тем не менее, можно назвать некоторые основные симптомы синдрома Титце:
• Острые приступы боли в передней части грудной клетки;
• Перемещение болевых ощущений вниз или в левую область грудины;
• Центром боли, как правило, являются четвертое, пятое и шестое ребро;
• При любом движении тела боль обостряется;
• При глубоком дыхании болевые ощущения также усиливаются и, наоборот, в состоянии покоя и при легком дыхании — отступают;
• При нажатии пальцами в область крепления ребер к грудине наблюдаются ощутимые боли.
Следует отметить, что последний в списке симптом синдрома Титце является самым
распространенным признаком заболевания. Если же при пальпации в районе соединения грудной клетки и ребер боли не ощущается, вероятность наличия данной болезни крайне мала.
Если же при пальпации в районе соединения грудной клетки и ребер боли не ощущается, вероятность наличия данной болезни крайне мала.
Еще одним характерным симптомом синдрома Титце является небольшая припухлость в районе пораженного реберного хряща. Как правило, ее размер составляет 3-4 см и она имеет плотную поверхность. Любые прикасания к этой области вызывают у человека болезненные ощущения. Если у больного наблюдается один из этих основных признаков, можно предположить развитие синдрома Титце. У некоторых больных вышеназванные симптомы при реберном хондрите сопровождаются одышкой, снижением аппетита, бессонницей и тахикардией. Редко дополнительными симптомами синдрома Титце выступают отеки кожи в области грудной клетки и местное повышение температуры.
Многие специалисты сходятся во мнении, что полноценное лечение синдрома Титце возможно только при помощи хирургического вмешательства. Но поднадкостничная резекция, которая проводится в таких ситуациях, считается крайним случаем, поскольку реберный хондрит зачастую не сильно беспокоит больных даже в течение десятилетий. Некоторые из них даже не подозревают о существовании у себя синдрома Титце, так как никаких характерных симптомов не наблюдается.
Но поднадкостничная резекция, которая проводится в таких ситуациях, считается крайним случаем, поскольку реберный хондрит зачастую не сильно беспокоит больных даже в течение десятилетий. Некоторые из них даже не подозревают о существовании у себя синдрома Титце, так как никаких характерных симптомов не наблюдается.
Именно поэтому лечение синдрома Титце, как правило, сводится к применению наиболее распространенных консервативных методов:
• Местная терапия с использованием различных мазей и гелей, обладающих противовоспалительным эффектом;
• Компрессы с димексидом;
• Физиотерапевтическое лечение и рефлексотерапия;
• Новокаиновые блокады межреберных нервов;
• Инъекции анестетика со стероидом в зону локализации боли;
• Нестероидные противовоспалительные препараты и анальгетики.
Лечение синдрома Титце с помощью подобных методов, естественно, не поможет устранить фиброзно-кистозное образование. Однако данные средства способствуют уменьшению отеков и воспаления, а также смягчают болевые ощущения. С другой стороны, синдром Титце считается хроническим заболеванием, которое, даже если исчезает на время, все равно возвращается. Таким образом, от постоянного употребления противовоспалительных и обезболивающих медикаментов могут возникнуть побочные эффекты.
При реберном хондрите могут также помочь некоторые рецепты народной медицины. Основными народными средствами лечения синдрома Титце являются: лечебные ванны, отвары, компрессы, натирания.
МЕЖДУНАРОДНЫЙ НАУЧНЫЙ ЖУРНАЛ «СИМВОЛ НАУКИ» № 03-2/2017 2410-700Х
Компрессы при синдроме Титце делают из отвара розмарина, распаренных листьев мелиссы или хрена. Поверх приложенного компресса необходимо повязать шаль или теплую ткань. Также хорошо помогают натирания грудной клетки медвежьим или свиным жиром. Часто в воспаленные участки втирают спиртовые настойки из эвкалипта и березовых почек. После процедуры нужно укрыться теплым одеялом, чтобы продлить согревающий эффект.
Поверх приложенного компресса необходимо повязать шаль или теплую ткань. Также хорошо помогают натирания грудной клетки медвежьим или свиным жиром. Часто в воспаленные участки втирают спиртовые настойки из эвкалипта и березовых почек. После процедуры нужно укрыться теплым одеялом, чтобы продлить согревающий эффект.
Однако следует помнить, что прежде чем практиковать лечение синдрома Титце народными средствами, необходимо посоветоваться с врачом.
Список использованной литературы:
1. М. К. Недзьведь, Е. Д. Черствый «Патология анатомия», издательство «Вышэйшая школа» Минск, 2011.
2. «Общая патологическая анатомия» под редакцией О. В. Зайратьянца, МГМСУ, 2007
© Жуковская А. О., Москаленко И. С., 2017
УДК 61. 617-089.844
617-089.844
Курбаналиев Ринат Маратович
кандидат медицинских наук
Кыргызской Государственной медицинской академии им. И.К. Ахунбаева, Кыргызстан, г. Бишкек,
doc_kurbanaliev@mail .гц Колесниченко Ирина Владимировна кандидат медицинских наук, доцент кафедры урологии Кыргызско-Российского Славянского университета им. Б.Н Ельцина
Кыргызстан, г. Бишкек,
Кузебаев Руслан Едилович Ассистент
Кыргызской Государственной медицинской академии им. И.К. Ахунбаева, Кыргызстан, г. Бишкек,
Хакимходжаев Зуфар Шавкатович
кандидат медицинских наук
Кыргызской Государственной медицинской академии им. И.К. Ахунбаева, Кыргызстан, г. Бишкек,
И.К. Ахунбаева, Кыргызстан, г. Бишкек,
ПРИМЕНЕНИЕ НЕПРЕРЫВНОГО «ВВОРАЧИВАЮЩЕГОСЯ» ШВА У ПАЦИЕНТОВ ПРИ РЕКОНСТРУКТИВНО-ПЛАСТИЧЕСКИХ ОПЕРАЦИЯХ НА МОЧЕВЫВОДЯЩИХ ПУТЯХ
Аннотация
В работе приведены исследования, указывающие на возможность развития послеоперационных осложнений и рецидивов патологий мочевыводящих путейпри реконструктивно-пластических операциях.Немаловажным условием успешной операции является методика и техника сопоставления тканей, что в значительной степени влияет на исход лечения. Основной задачей реконструктивно-пластических операций на мочевыводящих путях является наложение специализированных швов анастомоза, способствующих адекватной герметичности и созданию оптимальных условий для предупреждения развития послеоперационных осложнений и повторного рецидивирования патологического процесса в верхних мочевыводящих путях.
Разработана методикаприменения непрерывного вворачивающегося шва при хирургической коррекции патологий верхних и нижних мочевыводящих путей с целью восстановления естественного пассажа мочи.
В различные сроки послеоперационного периода в сравнительном анализе в работе представлены выводы о состоятельности, герметичности и высокой результативности использованияразработанной методики в практической урологии.Методика наложения непрерывного вворачивающегося шва на зону
Титце синдром — это… Что такое Титце синдром?
- Титце синдром
- I
заболевание, характеризующееся утолщением и болезненностью хрящевой части I, II, III или IV ребер. Описан Титце в 1921 г.
Этиология и патогенез не известны. При гистологическом исследовании в самом реберном хряще изменения не выявляются, но в перихондрии и окружающих хрящ мягких тканях могут обнаруживаться небольшой отек и неспецифическое хроническое воспаление. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 20—40 лет.
Процесс обычно бывает односторонним и локальным. Преимущественно поражается хрящевая часть II или III ребер, реже I или IV, иногда наблюдается артрит грудиноключичных суставов. Могут быть поражены одновременно несколько ребер, в этих случаях процесс часто бывает симметричным. Отмечаются боли в передневерхней части грудной клетки, усиливающиеся при кашле и чиханье. При осмотре в области пораженного переднего реберного конца выявляются выраженная болезненность и четкая плотная веретенообразная припухлость. Общее состояние больных не нарушается. Лабораторные показатели не изменены. Рентгенологическая картина может быть нормальной, однако при динамическом наблюдении удается обнаружить появление известковых и костных глыбок по краям реберного хряща, его утолщение, а также периостальные наслоения на переднем костном конце ребра.
При гистологическом исследовании в самом реберном хряще изменения не выявляются, но в перихондрии и окружающих хрящ мягких тканях могут обнаруживаться небольшой отек и неспецифическое хроническое воспаление. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 20—40 лет.
Процесс обычно бывает односторонним и локальным. Преимущественно поражается хрящевая часть II или III ребер, реже I или IV, иногда наблюдается артрит грудиноключичных суставов. Могут быть поражены одновременно несколько ребер, в этих случаях процесс часто бывает симметричным. Отмечаются боли в передневерхней части грудной клетки, усиливающиеся при кашле и чиханье. При осмотре в области пораженного переднего реберного конца выявляются выраженная болезненность и четкая плотная веретенообразная припухлость. Общее состояние больных не нарушается. Лабораторные показатели не изменены. Рентгенологическая картина может быть нормальной, однако при динамическом наблюдении удается обнаружить появление известковых и костных глыбок по краям реберного хряща, его утолщение, а также периостальные наслоения на переднем костном конце ребра. Заболевание обычно протекает в виде повторных острых нерегулярных атак, каждая из которых длится от нескольких часов до нескольких дней. Постепенно, в течении нескольких месяцев, приступы самостоятельно проходят. Известны отдельные случаи многолетнего течения заболевания. При дифференциальной диагностике необходимо исключить большое число заболеваний: костную мозоль на почве перелома ребра, межреберную невралгию, болезненные метастазы злокачественных опухолей, первичную опухоль ребра, миеломную болезнь и даже ишемическую болезнь сердца.
Заболевание обычно протекает в виде повторных острых нерегулярных атак, каждая из которых длится от нескольких часов до нескольких дней. Постепенно, в течении нескольких месяцев, приступы самостоятельно проходят. Известны отдельные случаи многолетнего течения заболевания. При дифференциальной диагностике необходимо исключить большое число заболеваний: костную мозоль на почве перелома ребра, межреберную невралгию, болезненные метастазы злокачественных опухолей, первичную опухоль ребра, миеломную болезнь и даже ишемическую болезнь сердца.Лечение синдрома Титце заключается в назначении нестероидных противовоспалительных средств, применении локальных тепловых процедур, тепла, проведении местной новокаиновой блокады или инъекций гидрокортизона.
IIболезнь неясной этиологии, характеризующаяся опухолевидным разрастанием одного или нескольких рёберных хрящей в области их соединения с грудиной, сопровождающимся болями в этой области.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Титрова́ние серологи́ческое
- Тиф
Смотреть что такое «Титце синдром» в других словарях:
Титце синдром — (A. Tietze; син.: дистрофия ребер, псевдоопухоль реберных хрящей, Титце болезнь, хондрит реберный) болезнь неясной этиологии, характеризующаяся опухолевидным разрастанием одного или нескольких реберных хрящей в области их соединения с грудиной,… … Большой медицинский словарь
Титце болезнь — (A. Tietze, 1864 1927, нем. хирург) см. Титце синдром … Большой медицинский словарь
Синдром Титце (Tietze’S Syndrome), Хондрит Реберный (Costochondritis) — дистрофия реберного хряща болезненные припухлости реберных хрящей.
 Причина заболевания неизвестна; обычно его симптомы проходят самостоятельно, без специального лечения, однако в некоторых случаях возникает необходимость в местном введении… … Медицинские термины
Причина заболевания неизвестна; обычно его симптомы проходят самостоятельно, без специального лечения, однако в некоторых случаях возникает необходимость в местном введении… … Медицинские терминыСИНДРОМ ТИТЦЕ, ХОНДРИТ РЕБЕРНЫЙ — (costochondritis) дистрофия реберного хряща болезненные припухлости реберных хрящей. Причина заболевания неизвестна; обычно его симптомы проходят самостоятельно, без специального лечения, однако в некоторых случаях возникает необходимость в… … Толковый словарь по медицине
Постинфа́рктный синдро́м — общее обозначение группы поздних осложнений инфаркта миокарда аутоаллергической природы. Обычно признаки П. с. появляются через 2 6 недель после развития инфаркта миокарда. В большинстве случаев П. с. имеет рецидивирующее течение. Наиболее частым … Медицинская энциклопедия
Микротравма — I Микротравма (греч. mikros малый + trauma рана, повреждение) повреждение, возникающее в результате воздействия небольших по интенсивности усилий и приводящее к нарушению функции и микроструктуры тканей.
 Различают острую М. однократное или… … Медицинская энциклопедия
Различают острую М. однократное или… … Медицинская энциклопедиядистрофия ребер — (dystrophia costarum) см. Титце синдром … Большой медицинский словарь
псевдоопухоль реберных хрящей — см. Титце синдром … Большой медицинский словарь
хондрит реберный — (с. costalis) см. Титце синдром … Большой медицинский словарь
Дистрофи́я рёбер — (dystrophia costarum) см. Титце синдром … Медицинская энциклопедия
Публикации в СМИ
Рецидивирующий полихондрит — воспалительное заболевание неизвестной этиологии, поражающее хрящевые структуры, а также ССС и органы зрения. Преобладающий возраст — 40–60 лет.
Генетические аспекты. Зарегистрированы семейные случаи заболевания.
Этиология, патогенез. Этиология не выяснена. В патогенезе важное значение придают АТ к коллагену II типа, антинейтрофильным АТ (цитоплазматических, перинуклеарных).
Патоморфология • Потеря гликозаминогликанов хрящевым матриксом • Инфильтрация хряща лимфоцитами и плазматическими клетками • Образование грануляционной ткани • Заключительная стадия — фиброз.
Клиническая картина • Поражение хрящей •• Эпизоды болезненности, отёка и покраснения наружного уха •• Отёк, размягчение тканей, затем седловидная деформация носа •• Ринорея •• При поражении хрящевых отделов гортани и трахеи — кровохарканье, охриплость голоса, затруднение дыхания, рецидивирующие пневмонии • Поражение слизистых оболочек: язвы в полости рта и области гениталий • Поражение глаз: кератит, конъюнктивит, склерит, эписклерит, увеит • Поражение периферических суставов и позвоночника: асимметричный мигрирующий артрит, хронический симметричный артрит, часто — поражение сочленений между хрящевыми и костными частями рёбер • Кожный лейкоцитокластический васкулит •• Мигрирующие болезненные подкожные узелки, напоминающие тромбофлебит или узловатую эритему •• Панникулит •• Сетчатое ливедо •• Многоформная эритема • Поражение почек: очаговый пролиферативный гломерулонефрит, сегментарный некротизирующий гломерулонефрит • Поражение ССС: недостаточность аортального клапана ввиду его растяжения, аневризмы крупных артерий, тромбозы • Поражение нервной системы: смешанная сенсомоторная невропатия, невропатия черепных нервов (часто — VIII пары с ослаблением слуха, вестибулопатиями) • Лихорадка.
Лабораторные данные • Анемия • Повышение СОЭ в острую фазу болезни • Обнаружение РФ в сыворотке крови • АНАТ обнаруживают нечасто • Криоглобулинемия • Анализ синовиальной жидкости — отсутствие воспалительных изменений (лейкоцитоза, преобладания нейтрофилов).
Инструментальные данные • Рентгенологическое исследование — кальцификаты в хрящах носа, гортани, трахеи • КТ • Биопсия хрящей: воспалительная инфильтрация, некроз, фиброз.
Диагностическая тактика. Используют диагностические критерии, при сохранении сомнений выполняют биопсию. Следует помнить о возможности развития рецидивирующего полихондрита на фоне другой ревматической патологии (ревматоидного артрита, болезни Шёгрена). Для постановки диагноза достаточно 2 больших или 1 большой и 2 малых критерия • Большие критерии •• Билатеральный хондрит ушных раковин •• Хондрит хрящей гортани и трахеи •• Носовой хондрит • Малые критерии •• Офтальмологические проявления (кератит, конъюнктивит, склерит, эписклерит, увеит) •• Головокружение (вестибулярные нарушения) •• Потеря слуха •• Серонегативный полиартрит.
Дифференциальная диагностика • Гранулематоз Вегенера • Артериит Такаясу • Ревматоидный артрит • СКВ • Сифилис.
ЛЕЧЕНИЕ
Общая тактика. Иммунодепрессивная терапия — для регресса воспалительных изменений; при необратимых изменениях поражённых органов — хирургическая коррекция.
Лекарственное лечение • НПВС, например индометацин по 100–150 мг/сут, диклофенак по 100–150 мг/сут • Иммунодепрессивная терапия — при лихорадке, полисиндромном течении, отсутствии эффекта от монотерапии НПВС (однако преимущества иммунодепрессивной терапии не доказаны) •• ГК ••• Преднизолон по 30–60 мг/сут со снижением дозы по мере достижения клинического эффекта, далее возможна полная отмена либо назначение поддерживающей дозы 10–15 мг/сут ••• При офтальмологических поражениях — внутриглазничное введение •• Циклофосфамид или азатиоприн — в случаях, резистентных к лечению ГК.
Хирургическое лечение • Протезирование аортальных клапанов • Трахеостомия — при отёке гортани • Установка поддерживающих каркасов при поражении хрящевых колец трахеи, сопровождающемся её спадением.
МКБ-10 • M94.1 Рецидивирующий полихондрит
Приложение. Хондрит рёберный характеризуется атаками болезненности и отёка в области рёберных хрящей. Частота: 10% всех болей в грудной клетке, у подростков — 15–20% всех болей в грудной клетке. Клиническая картина • Боли по передней поверхности грудной клетки, усиливающиеся при дыхании, кашле • Болезненность и отёк рёберных хрящей, чаще — 2 го или 3-го рёберно-хрящевых сочленений • Изменения со стороны периферических суставов или внутренних органов отсутствуют • Спонтанное исчезновение симптомов. Рентгенологическое исследование — кальцификация рёберных хрящей, часто выявляемая, не имеет диагностического значения. Дифференциальная диагностика • Стенокардия • Медиастинальные опухоли • Опухоли лёгкого злокачественные первичные • Плазмоцитома • Рак предстательной железы • Саркома рёбер • Анкилозирующий спондилоартрит • Реактивный артрит • Ревматоидный артрит.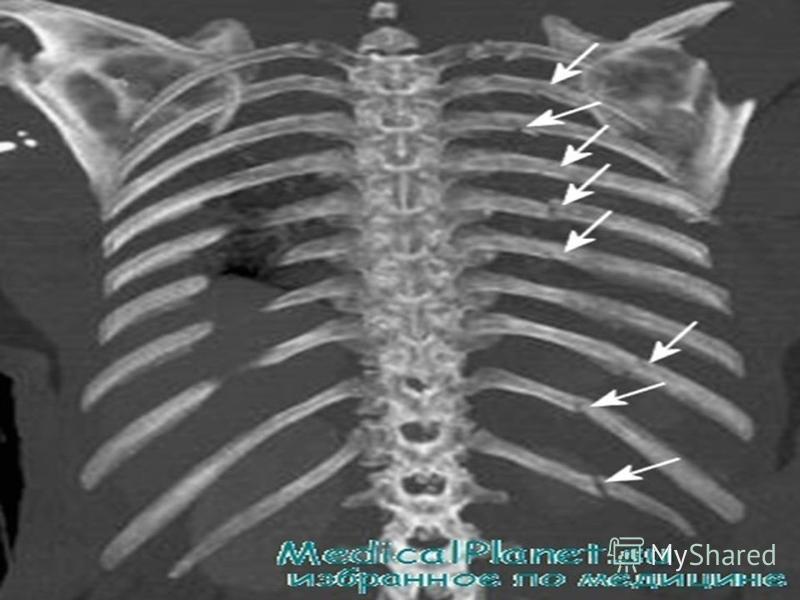 Лечение • НПВС • Локальное введение ГК (гидрокортизон 20–30 мг в 3–5 мл 0,5–1% р-ра прокаина). Синонимы: дистрофия рёбер, псевдоопухоль рёберных хрящей, рёберно-грудинный синдром, парастернальная хондродиния, синдром передней грудной стенки, болезнь Титце, синдром Титце, синдром рёберно-хрящевого соединения.
Лечение • НПВС • Локальное введение ГК (гидрокортизон 20–30 мг в 3–5 мл 0,5–1% р-ра прокаина). Синонимы: дистрофия рёбер, псевдоопухоль рёберных хрящей, рёберно-грудинный синдром, парастернальная хондродиния, синдром передней грудной стенки, болезнь Титце, синдром Титце, синдром рёберно-хрящевого соединения.
МКБ-10–10 • M94.0 Синдром хрящевых рёберных соединений [Титце] • H94 Другие поражения хрящей.
Синдром Титце (реберный хондрит) – диагностика, симптомы, лечение
Синдром Титце (реберный хондрит) – являет собой заболевание верхних реберных хрящей в месте их соединения с грудиной. Возникает недуг без видимых на то причин и проявляется резкой болью в местах поражения. Болевой синдром усиливается при внешнем воздействии и глубоких вдохах. Зачастую синдром является следствием перенесенной на грудине операции или чрезмерных физических нагрузок. Болезнь встречается нечасто и не угрожает жизни человека.
Синдром Титце – причины
Реберный хондрит относится к группе хондропатий и проявляется чаще у подростков в период роста костей. Точные причины его появления по сей день не изучены. Но существует три теории его появления.
- Первая признанная ученными теория носит название «травматическая». Опираясь на нее можно предположить, что носителями болезни являются спортсмены и люди, увлекающиеся спортом. В результате больших нагрузок хрящи повреждаются и возникают микропереломы, которые раздражают надхрящницу. Лишняя хрящевая ткань давит на нервные окончания и возникает болевой синдром.
- Вторая теория инфекционно-аллергическая гласит, что синдром Титце является следствием перенесенного незадолго до его появления респираторного заболевания. Иммунитет человека резко снизился и началось асептическое воспаление хрящей. Заболевание часто проявляется у наркоманов и послеоперационных пациентов. Многие люди придерживаются данной теории, но в научном мире она не признана правдивой.

- Алиментарно-дистрофическая теория, являющаяся третьей в списке, говорит о том, что нарушения хрящевой ткани происходят из-за плохо обмена кальция в организме и недостатка витаминов B и C групп. Впервые данная теория была высказана самим Титце еще в 1921 году, когда теория была открыта. На сегодняшний день это самая сомнительная версия появления синдрома Титце.
Синдром Титце – симптомы
Реберный хондрит, симптомы которого схожи с другими заболеваниями, проявляет себя появлением резкой боли в грудине. Она может проявляться односторонее, а может иррадиировать в руку. Боль появляется при дыхании, пальпации, часто при движениях. Определенного времени суток, в которое боль проявляется острее, нет. Она может дать о себе знать ночью, днем или утром. Приступы боли могут быть настолько сильные, что человек не может даже лежать на боку. При пальпации врач ощутит отечность и воспаление тканей.
Синдром Титце проявляется и второстепенными симптомами, такими как:
- проблемы с глубиной дыхания, изменение его ритма;
- частое сердцебиение;
- нарушение сна;
- резкие скачки артериального давления;
- отечность;
- раздражительность и необоснованное беспокойство.

Синдром Титце – диагностика
Синдром хрящевых реберных соединений входит в зону ответственности ортопедов, хирургов, травматологов и врачей общей практики. К ним необходимо обращаться при первых проявлениях симптомов. Врач проведет осмотр на котором выявит наличие припухлости хрящевых тканей. Скорее всего, пациенту придется сдать общие анализы крови и мочи, однако показатели в таком случае, часто бывают нормальными. Максимум что покажут анализы – наличие воспалительного процесса.
Далее, назначается более детальная диагностика:
- Рентгенологическое обследование следует первым в списке обязательных процедур. На начальных этапах болезни оно ничего не даст. Но большим плюсом будет исключение проблем с легкими и наличие других заболеваний.
- КТ (компьютерная томография) – вот она будет весьма полезна. С ее помощью врач сможет увидеть характерные изменения тканей. На ранних стадиях заболевание так же видно.
- МРТ (магнитно-резонансная томография) – наглядно покажет, что происходит в реберной ткани.

- Пункция. Если болезнь выявлена и находится в тяжелой стадии развития, пациенту назначают болезненную процедуру – пункционную биопсию. Если же нет уверенности в диагнозе, ее обойдут стороной.
С чем путают синдром Титце?
Синдром Титце или опухоль – вопрос распространенный. Болезнь часто путают с другими недугами, схожими по этиологии и симптоматике. У женщин заболевание часто путают с болезнями груди – мастопатией и мастодинией. Синдром Титце иногда определяют как межреберную невралгию, стенокардию или механические повреждения ребер. Человек с диагнозом редко сразу попадает к нужному врачу, как правило, первыми с заболеванием знакомятся невропатологи и онкологи. Далее они направляют больного к нужному специалисту.
Синдром Титце – рентген
Синдром Титце, снимок которого представляется на рентгене, не является решающим показателем. Рентген будет полезен для исключения заболевания легких и наличия опухолевых включений, как злокачественных, так и доброкачественных.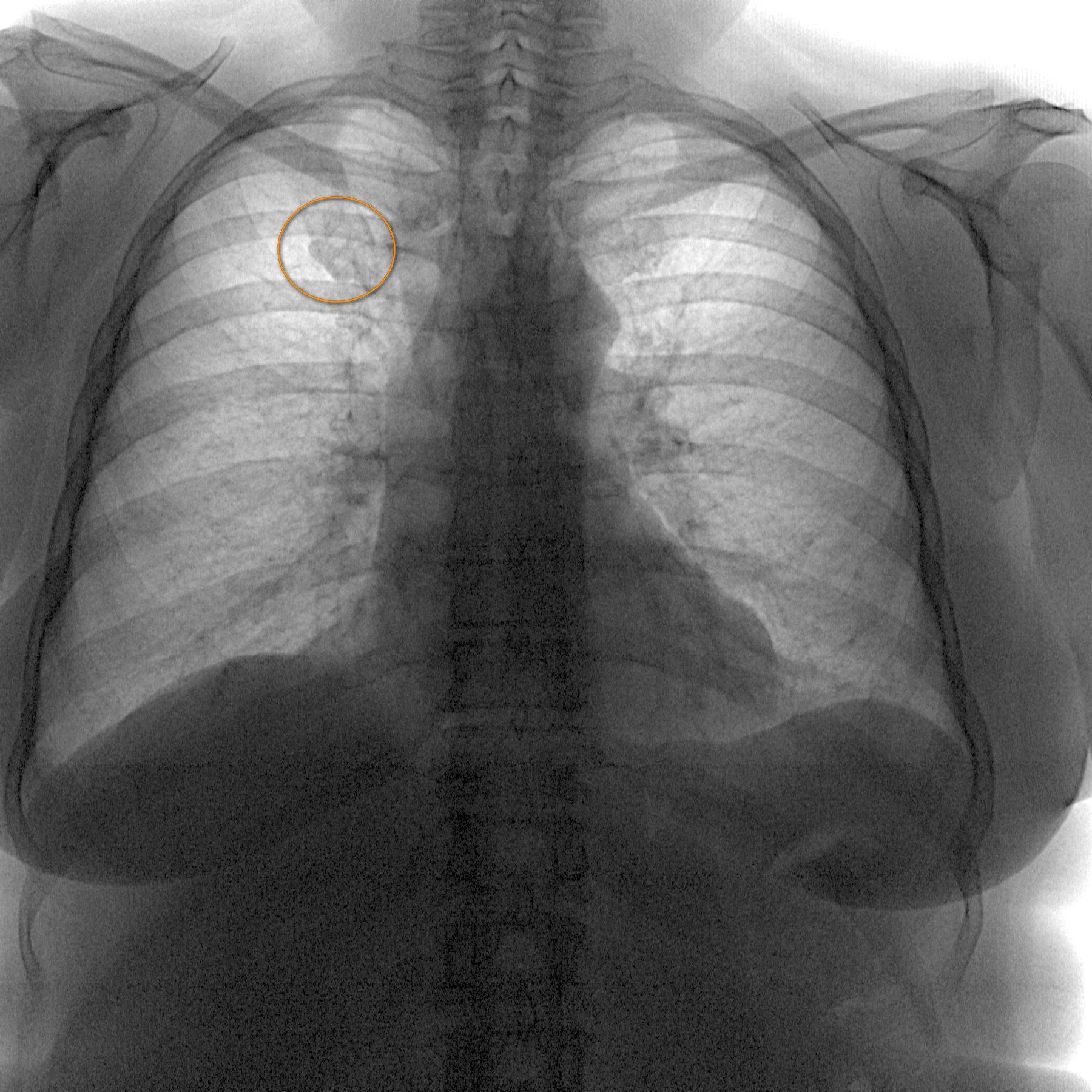 Рентгенологическое обследование также способно показать первичные опухоли и метастатические, если таковые имеются. Но определить синдром при помощи рентгена можно только через 2-3 месяца от начала заболевания.
Рентгенологическое обследование также способно показать первичные опухоли и метастатические, если таковые имеются. Но определить синдром при помощи рентгена можно только через 2-3 месяца от начала заболевания.
Синдром Титце на КТ
Синдром Титце (реберный хондрит) на ранних стадиях диагностируется при помощи компьютерной томографии. Этот метод позволяет найти и определить степень заболевания на самых ранних стадиях. КТ выявляет характерные для заболевания изменения в хрящевых тканях. Пациентам в большинстве случаев томографию назначают после рентгена из-за симптомов, схожих со многими другими заболеваниями.
Синдром Титце – лечение
Синдром Титце во многих неосложненных случаях, не требует лечения и со временем проходит сам. Врачи советуют перейти к здоровому образу жизни, снизить физические нагрузки и начать правильно питаться. Также может быть назначено местное лечение с применением мазей и гелей, снимающих болевой синдром. Какой врач лечит синдром Титце – вопрос вполне обоснованный и ответа на него два: ортопед и травматолог.
Если боли не поддаются консервативному лечению, их купируют с помощью анальгетиков и нестероидных препаратов. Если и это не дает результата, пациенту назначается блокада. Излечение в полном его понимании, возможно только после хирургического вмешательства. Назначается операции в самых тяжелых случаях. Важным аспектом является возможность проникновения в структуру позвоночника инфекции после хирургического вмешательства. Поэтому синдром Титце симптомы лечение данным методом назначается крайне редко и только в самых сложных случаях.
Синдром Титце – лечение антибиотиками
Реберный хондрит, лечение которого зачастую проводится амбулаторно, не требует применения антибиотиков. Лечение проводится нестероидными противовоспалительными лекарствами (Диклофенак, Нимид) и кортикостероидными препаратами (Кеналог, Медрол). Снять болевой синдром помогут мази, но прежде чем начать прием того или иного препарата, необходимо обследоваться и обратиться к специалисту.
Синдром Титце – мази
Чем лечить синдром Титце – вопрос распространенный и имеет несколько правильных ответов. Для избавления от воспалительного характера заболевания назначаются препараты НПВП (нестероидные противовоспалительные). При сильнейших болях назначается блокада. А для местного обезболивания и улучшения состояния больного назначаются мази и гели для наружного применения с НПВП в составе.
Часто применяются следующие мази:
- Кетонал;
- Финалгон;
- Фастум-гель;
- Нурофен.
Синдром Титце – лечение народными средствами
Перед тем как лечить синдром Титце народными методами, стоит помнить, что эффективной терапия будет только в комплексе с медикаментозными способами лечения. Большинство народных рецептов снимает болевой синдром и направлено на улучшение состояния больного. Но полностью излечить от болезни они не способны. К специалисту обратиться все же стоит. Можно прикладывать к больному месту различные примочки и пить настойки. Для этих целей прекрасно подходят сборы:
- ромашки;
- крапивы;
- зверобоя;
- чабреца;
- шалфея.
Лечение народными методами сводится к следующим процедурам:
- применение лечебных ванн;
- прием отваров из трав;
- наложение компрессов на больные места;
- растирания.
Прогреть грудную клетку можно растираниями свиным жиром, после чего обязательно необходимо какое-то время полежать под теплым одеялом. Отвары, применяемые при синдроме, направлены на повышение иммунитета и улучшение кровообращения. Компрессы делают из отвара розмарина, мелиссы и хрена. Компресс прикладывают к голому телу, а для достижения желаемого результата поверх необходимо повязать теплый платок или шаль.
Лечебная ванна из настоя ромашки
Ингредиенты:
- настойка ромашки — 300г;
- кипяток — 5 литров.
Приготовление и применение
- Настойка ромашки заливается водой и настаивается в течение часа. После чего смесь необходимо процедить через марлю и вылить в наполненную ванну.
- Процедура проводится ежедневно в течение 20 минут.
Синдром Титце – массаж
Причины возникновения и вопрос «как лечить реберный хондрит», до сих пор до конца не раскрыты. Лечение сводится к снятию болевых ощущений и воспалительного процесса, но полное излечение достигается крайне редко. Болезнь может давать о себе знать годами и только периодическое прохождение курса лечения, и терапевтический массаж, способны помочь улучшить уровень жизни больного. Непосредственно массаж должен делать специалист ортопед или травматолог. Обычные массажисты не знают важные аспекты заболевания и могут навредить.
Синдром Титце – физиотерапевтическое лечение
Физиотерапия синдром Титце окончательно не вылечивает, но состояние больного значительно улучшает. Перед прохождением терапии следует исключить все физические нагрузки и занятия спортом. Госпитализация для прохождения процедур не требуется. В поликлинике амбулаторно можно пройти весь курс. Физиотерапевтическое лечение избавляет от воспалительных процессов и улучшает общее самочувствие больного.
Эффективны такие методы лечения:
- УВЧ-терапия;
- электрофорез;
- Дарсонваль;
- магнитотерапия;
- массаж;
- лечебная физ. культура;
- ультразвуковая терапия.
ЛФК при синдроме Титце
Упражнения при синдроме Титце могут быть назначены только при прохождении физиотерапевтического лечения и только специалистом. Самостоятельно, не под наблюдением врача, применять какие-либо физические нагрузки запрещается! Это тот самый случай, когда самолечение может значительно подпортить общую картину заболевания и привести к серьезным осложнениям.
Синдром Титце – последствия
Синдром Титце, осложнения которого крайне редко дают о себе знать, не является опасным для жизни человека заболеванием. Самым распространенным его осложнением является кальцификация пораженного хряща. Ткани костенеют и затрудняют подвижность ребер. После этого возникают проблемы с дыханием и может произойти деформация грудной клетки, что явно видно на изображении (синдром Титце, фото). Но если вовремя начать лечение, негативных последствий не будет.
Синдром Титце | NEDUGAMNET.RU – всё о медицине в Тюмени
Синдром Титце (реберно-хрящевой синдром, реберный хондрит) – заболевание из группы хондропатий, сопровождающееся асептическим воспалением одного или нескольких верхних реберных хрящей в области их сочленения с грудиной. Проявляется локальной болезненностью в месте поражения, усиливающейся при давлении, пальпации и глубоком дыхании. Как правило, возникает без видимых причин, но в ряде случаев может отмечаться связь с физическими нагрузками, операциями в области грудной клетки и т. д. Болезнь нередко встречается в клинической практике, однако относится к числу малоизвестных. Синдром Титце не представляет опасности для жизни больного. Прогноз благоприятный. При подозрении на эту патологию у взрослых необходимо исключить более серьезные причины возникновения болей в грудной клетке. Лечение консервативное.
Причины возникновения
Причины развития до конца не изучены. Болезнь обычно развивается в возрасте 20-40 лет, хотя зафиксировано и более раннее начало – в возрасте 12-14 лет. По данным большинства авторов мужчины и женщины страдают одинаково часто, однако некоторые исследователи отмечают, что во взрослом возрасте синдром Титце чаще выявляется у женщин.
Симптомы синдрома Титце
Пациенты предъявляют жалобы на острые или постепенно нарастающие боли в верхних отделах грудной клетки, рядом с грудиной. Боли обычно бывают односторонними, усиливаются при глубоком дыхании, кашле, чихании и движениях, могут отдавать в плечо, руку или грудную клетку на стороне поражения. Иногда болевой синдром кратковременный, однако, чаще бывает постоянным, длительным и беспокоит пациента годами. При этом отмечается чередование обострений и ремиссий. Общее состояние в период обострения не страдает.
При осмотре определяется выраженная локальная болезненность при пальпации и надавливании. Выявляется плотная, четкая припухлость веретенообразной формы размером 3-4 см.
Диагностика
Диагноз синдрома Титце выставляется главным образом на основании клинических данных, после исключения других заболеваний, которые могли стать причиной появления болей в грудной клетке. И одним из основных симптомов, подтверждающих диагноз, становится наличие характерной четкой и плотной припухлости, не выявляемой больше ни при одном заболевании.
В ходе дифференциальной диагностики исключают острую травму, заболевания сердечно-сосудистой системы и внутренних органов, которые могли вызвать подобную симптоматику, в том числе – различные инфекционные заболевания и уже упомянутые злокачественные новообразования. При необходимости пациента направляют на анализы крови, МРТ, КТ, УЗИ и другие исследования.
Классификация
Заболевание наблюдается преимущественно в молодом возрасте. Однако описаны случаи болезни и у детей, лиц пожилого возраста. У мужчин и женщин различий заболеваемости по частоте выявить, как правило, не удается, хотя встречаются сообщения о повышенной частоте заболевания у лиц, занимающихся тяжелым физическим трудом.
У 80% пациентов патологический процесс локализуется с одной стороны, обычно слева. Наиболее часто встречаются поражения II реберного хряща — до 54-60%, в 15-30% отмечается вовлечение в патологический процесс II и III реберных хрящей. В 1,3-10% отмечается поражение грудинно-ключичного сочленения. Остальные реберные хрящи затрагиваются не более чем у 10% пациентов.
Действия пациента
Основными народными средствами лечения синдрома Титце являются:
- компрессы, лечебные ванны;
- натирания, отвары.
Лечение синдрома Титце
Лечение осуществляется ортопедами или травматологами. Больные находятся на амбулаторном наблюдении, госпитализация, как правило, не требуется.
Пациентам назначают местное лечение с использованием мазей и гелей, содержащих нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивает введение траумель С, новокаина с гидрокортизоном и гиалуронидазы в пораженную область.
Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием в условиях стационара.
Осложнения
Развитие фиброзной метаплазии, завершающееся склерозированием и кальцификацией.
Профилактика синдрома Титце
Рекомендуются лечение на грязевых курортах.
ЧИТАЙТЕ ТАКЖЕ:
- Скелетно-мышечные боли в грудной клетке
- Почему болят суставы или тайны синовиальных соединений
- Боль в области сердца
3 Похожие типы боли в груди: реберный хрящ, синдром Титце и межреберная невралгия
Костохондрит возникает, когда воспаляется хрящ в грудной клетке (где верхние ребра прикрепляются к грудины). Эта область называется грудинно-реберным суставом, и боль, связанная с реберно-реберным суставом, варьируется от легкой до сильной. Этот конкретный тип боли часто описывается как ощущение сердечного приступа. Боль чаще ощущается в левой части груди между четвертым и шестым ребрами, а иногда иррадиирует в спину или живот.Боль обычно усиливается при движении и / или глубоком дыхании и уменьшается при бездействии. Костохондрит чаще встречается у женщин, чем у мужчин.
Генетика, травмы, хирургическое вмешательство в области грудины, артрит, инфекции суставов, опухоли и вирусы являются наиболее частыми причинами костохондрита, но инфекционные заболевания также могут вызывать это состояние. Давление на пораженный участок вызывает боль, и без этой болезненности диагноз реберно-хондроза маловероятен. Хотя костохондрит может длиться несколько недель, он обычно безвреден и проходит сам по себе.
Медицинские работники обычно считают необходимым исключить другие состояния, прежде чем ставить диагноз костохондрита. Перед постановкой диагноза реберно-костохондрита обычно проводится физический осмотр (надавливание на грудину, перемещение грудной клетки и рук для воссоздания боли и отсутствие отека). Не существует специального теста, который мог бы подтвердить наличие костохондрита.
Лечение костохондрита включает прием противовоспалительных препаратов, таких как ибупрофен или напроксен, чередование тепла и льда на пораженный участок, упражнения на растяжку и отказ от действий, которые усугубляют симптомы, обычно помогают облегчить боль.Если боль сильная, врач может назначить противосудорожные препараты, антидепрессанты или наркотики.
Костохондрит и боль при синдроме Титце очень похожи; однако, если отек сопровождает боль, обычно диагностируется синдром Титце. Синдром Титце встречается редко и возникает внезапно. Пораженная область обычно находится между вторым и третьим ребрами. Хотя отек является отличительным признаком синдрома Титце, также могут присутствовать покраснение, болезненность и тепло в этой области.Боль при синдроме Титце может длиться до нескольких месяцев, и ее можно спутать с болью при сердечном приступе (как при реберохондрите). Установление диагноза включает медицинский осмотр, проводимый при реберохондрите; однако, чтобы поставить конкретный диагноз синдрома Титце, обычно назначают анализы крови, чтобы определить, присутствует ли воспаление. Лечение синдрома Титце и костохондрита одинаковое.
Межреберная невралгия возникает, когда межреберные нервы (нервы, исходящие из спинного мозга и лежащие между двенадцатью ребрами) воспаляются или повреждаются.Боль при межреберной невралгии проявляется в верхней части туловища и грудной стенке и может распространяться на лопатку (лопатки) и / или нижнюю часть таза. Острая стреляющая и / или жгучая боль вокруг ребер, в верхней части груди и / или верхней части спины является наиболее частым симптомом. Также могут присутствовать покалывание, онемение или ощущение сдавливания. Боль обычно усиливается при глубоком дыхании, растяжении, смехе, чихании или кашле. В тяжелых случаях развиваются мышечные подергивания, потеря аппетита, атрофия и / или сокращение мышц и / или усиление боли.
Межреберная невралгия часто вызывается вирусом опоясывающего лишая, травмой грудной клетки, нервным давлением или травмой пораженного участка в результате операции. Диагноз межреберной невралгии включает в себя медицинский осмотр, который проводит медицинский осмотр и исключает другие заболевания. Во время медицинского осмотра врач нажимает между ребрами, в то время как пациент делает глубокий вдох. Если во время медицинского осмотра ощущается боль и другие возможные диагнозы устраняются, можно диагностировать межреберную невралгию.
Хотя межреберной невралгии не существует лекарств, существуют различные варианты лечения боли. Пластыри с лидокаином и кремы с капсаицином часто приносят временное облегчение. Антидепрессанты и / или противосудорожные препараты иногда назначают для длительного обезболивания. Также могут быть прописаны опиоиды, но из-за множества побочных эффектов они обычно используются в крайнем случае. В дополнение к местным и пероральным лекарствам, блокады нервов могут помочь при воспалении и боли.Другой вариант включает грудную эпидуральную инъекцию противовоспалительного препарата в пораженный участок. Кроме того, импульсная радиочастота, минимально инвазивная процедура, может быть эффективной при лечении боли. Другие методы лечения, которые могут помочь, включают, помимо прочего, физиотерапию, релаксационную терапию и когнитивную терапию.
Костохондрит: основы практики, патофизиология, эпидемиология
Автор
Линн К. Флауэрс, MD, MHA, ABAARM, FACEP Партнер-врач, ApolloMD; Главный врач, Flowers Medical Group
Линн К. Флауэрс, доктор медицины, MHA, ABAARM, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Национальной ассоциации врачей скорой помощи, Общества академической неотложной медицины.
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
Джино А. Фарина, доктор медицины, FACEP, FAAEM Профессор неотложной медицины, медицинская школа Hofstra North Shore-LIJ при университете Хофстра; Директор программы, Департамент неотложной медицины, Еврейский медицинский центр Лонг-Айленда
Джино А. Фарина, доктор медицинских наук, FACEP, FAAEM является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Общества академической неотложной медицины
Раскрытие информации: раскрывать нечего.
Главный редактор
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Директор программы экстренной медицины, Медицинский центр Эйнштейна, Монтгомери
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия чрезвычайных ситуаций Медицина, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук, Общество академической неотложной медицины
раскрыть.
Дополнительные участники
Уильям К. Чианг, доктор медицины Доцент кафедры неотложной медицины Медицинской школы Нью-Йоркского университета; Начальник службы, Отделение неотложной медицины, Больничный центр Белвью
Уильям К. Чианг, доктор медицины, является членом следующих медицинских обществ: Американской академии клинической токсикологии, Американского колледжа медицинской токсикологии, Общества академической неотложной медицины
Раскрытие информации: ничего расскрыть.
Костохондрит: обзор и многое другое
Костохондрит — это состояние, при котором возникает боль в груди из-за воспаления хрящей и костей грудной клетки. Боль при костохондрите возникает в результате воспаления на стыке реберной кости и грудины (грудины). В этом месте к костям присоединяется хрящ, который может раздражаться и воспаляться.
В зависимости от степени воспаления костохондрит может вызывать боль от легкой до сильной.Легкая форма реберохондроза может проявляться болезненностью груди при прикосновении. Тяжелый реберно-костохондрит может вызвать простреливающую боль в руках, а также боль в груди, которая достаточно сильна, чтобы повлиять на повседневную жизнь. Костохондрит часто проходит сам по себе, но в некоторых случаях требует лечения.
Веривелл / Гэри ФерстерСимптомы
Большинство людей с костохондритом испытывают боль в передней части верхней части груди, в области грудины. Боль при костохондрите характеризуется следующими особенностями:
- Часто возникает на левой стороне грудины.
- Боль обычно описывается как острая, ноющая или давящая.
- Обычно поражает более одного ребра.
- Дискомфорт усиливается при глубоком вдохе, кашле, физических упражнениях или активности.
Поскольку от груди отходят многочисленные нервные ветви, боль может не только сосредотачиваться вокруг грудины, но и распространяться на плечо, руки, спину или живот, особенно при кашле. Это называется отраженной или излучающей болью.
Симптомы костохондрита могут имитировать другие состояния, включая сердечный приступ.
Когда звонить 911
Обратитесь за неотложной помощью, если у вас наблюдаются следующие симптомы сердечного приступа:
- Неудобное давление, сдавливание, чувство переполнения или боль в центре или левой стороне грудной клетки, которая длится более нескольких минут или проходит и возвращается снова
- Боль или дискомфорт в челюсти, шее или спине
- Боль или дискомфорт в одной или обеих руках или плечах
- Одышка
- Головокружение, дурнота или обмороки
- Слабость
- Тошнота или рвота
- Холодный пот
Синдром Титце
Связанное с этим заболевание, называемое синдромом Титце, вызывает боль в одном ребре (обычно во втором) и часто сопровождается покраснением и отеком.Боль может возникать внезапно или постепенно и распространяться на руки и плечи. Боль также усиливается при физической активности, чихании или кашле.
Синдром Титце отличается от костохондрита, потому что вызывает отек. Кроме того, боль при синдроме Титце исчезнет без какого-либо лечения, даже если отек может сохраняться.
Причины
Хотя точное количество людей, страдающих костохондритом, неизвестно, некоторые исследования показывают, что до 10% людей будут испытывать скелетно-мышечную боль в груди, соответствующую реберно-хондриту.Он может поражать как детей, так и взрослых и по неизвестным причинам чаще встречается у женщин и выходцев из Латинской Америки.
Согласно исследованию, проведенному в 2013 году в журнале American Family Physician, у взрослых костохондрит является одной из наиболее частых причин острой боли в груди, наряду с болью в стенке грудной клетки и рефлюкс-эзофагитом.
Часто бывает трудно определить единственную причину реберно-хондрита. Некоторые из состояний, связанных с костохондритом, включают:
Поскольку существует тесная связь между воспалением и здоровьем сердца, люди с воспалительными заболеваниями должны сообщать своим врачам о любой новой боли в груди.
Исследование 2018 года, проведенное в журнале Current Pharmaceutical Design , показало, что проблемы с сердцем тесно связаны с хроническими воспалительными заболеваниями и сегодня являются основной причиной смерти людей с воспалительными заболеваниями суставов.
Диагностика
Врач или врач отделения неотложной помощи проведет физический осмотр перед постановкой диагноза. Они спросят о симптомах и семейном анамнезе. Врач также определит уровень боли, нажав на грудную клетку и найдя другие признаки воспаления или инфекции.
Вам будут назначены рентгеновские снимки и анализ крови, чтобы исключить другие возможные причины ваших симптомов. Если есть ненормальные сердечные признаки или респираторные симптомы, врач может также запросить электрокардиограмму (ЭКГ) или рентген грудной клетки, чтобы выявить сердечное заболевание или легочную инфекцию, такую как пневмония.
Лечение
Костохондрит обычно проходит сам по себе, но у некоторых людей симптомы могут длиться неделями или месяцами. Лечение обычно направлено на облегчение боли. Костохондрит обычно хорошо поддается лечению, в том числе:
- Отдых : Чтобы уменьшить воспаление, вам нужно избегать действий, которые вызывают боль и обостряют симптомы реберно-хондрита.Упражнения, глубокое дыхание и любое напряжение мышц груди могут ухудшить симптомы и замедлить процесс заживления. Как правило, избегайте или ограничивайте деятельность, которая ухудшает ваши симптомы.
- Тепло : прикладывание горячих компрессов к груди может помочь облегчить симптомы реберно-хондрита. Применяйте тепло несколько раз в день, особенно перед занятиями. Хотя применение льда может помочь при большинстве воспалительных состояний, прикладывание льда к груди может быть довольно неудобным.
- Противовоспалительные препараты : Нестероидные противовоспалительные препараты (такие как Motrin или Advil) помогают при двух аспектах костохондрита. Во-первых, они обладают обезболивающим действием и помогают уменьшить боль. Во-вторых, эти лекарства активно уменьшают воспаление, которое является основной проблемой при реберохондрите. Проконсультируйтесь с врачом, прежде чем принимать какие-либо противовоспалительные препараты, так как они могут иметь побочные эффекты.
Обычно лечение костохондрита приводит к полному исчезновению симптомов, но есть случаи, когда боль от реберно-хондрита может быть хронической.В подобных случаях ваш врач может решить лечить вас инъекциями кортизона после того, как другие методы лечения не принесли облегчения.
В дополнение к симптоматическому лечению, лечение основного состояния (например, инфекции, ревматоидного артрита или фибромиалгии) также обычно облегчает симптомы реберно-хондрита.
Слово от Verywell
Боль в груди и давление в шею, челюсть, плечо или руку являются признаками неотложной медицинской помощи, и их нельзя игнорировать.
Костохондрит, который длится более трех месяцев и существенно влияет на качество вашей жизни, должен быть доведен до сведения вашего врача, который сможет определить его причину и предложить варианты лечения.
Синдром Титце — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Таннер Дж. Боль в грудной стенке. В: Оксфордский учебник костно-мышечной медицины, 2-е издание. Хатсон М., Вард А., редакторы. 2016 Oxford University Press.Оксфорд, Великобритания. С. 319-321.
Имамура М, Имамура УЛ. Синдром Титце. В: Основы физической медицины и реабилитации. Заболевания опорно-двигательного аппарата, боль и реабилитация, 3-е издание. Frontera WR, Silver JK, Rizzo Jr. TD, редакторы. 2015 Эльзевьер Сондерс, Филадельфия, Пенсильвания. С. 582-587.
Браммет К.М., Коэн С.П. Управление болью: основы диагностики и лечения. Издательство Оксфордского университета. Нью-Йорк, штат Нью-Йорк; 2013: 370-371.
СТАТЬИ ИЗ ЖУРНАЛА
Каплан Т., Гунал Н., Гульбахар Г. и др.Болезненное опухание грудной стенки: синдром Титце или опухоль грудной стенки? Thorac Cardiovasc Surg. 2015; [Epub перед печатью]. http://www.ncbi.nlm.nih.gov/pubmed/25742551
McConaghy JR, Oza RS. Амбулаторная диагностика острой боли в груди у взрослых. Я семейный врач. 2013; 87: 177-182. http://www.ncbi.nlm.nih.gov/pubmed/23418761
Gijsbers E, Knaap SFC. Клиническая картина и хиропрактическое лечение синдрома Титце: 34-летняя женщина с болью в груди слева. J Chiropr Med. 2011; 10: 60-63.http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3110396/
Brunse MH, Stochkendahl MJ, Vach W. et al. Исследование скелетно-мышечной боли в груди — исследование достоверности между наблюдателями. Man Ther. 2010; 15: 167-172. https://www.ncbi.nlm.nih.gov/pubmed/19962338
Stochkendahl MJ, Christensen HW. Боль в груди при очаговых нарушениях опорно-двигательного аппарата. Med Clin North Am. 2010; 94: 259-273. http://www.ncbi.nlm.nih.gov/pubmed/20380955
Proulx AM, Zyrd TW. Костохондрит: диагностика и лечение.Я семейный врач. 2009; 15: 617-620. http://www.ncbi.nlm.nih.gov/pubmed/19817327
Фиораванти А., Тофи С., Вольтеррани Л., Марколонго Р. Злокачественная лимфома, проявляющаяся как синдром Титце. Rheum артрита. 2002; 47: 229-230. http://www.ncbi.nlm.nih.gov/pubmed/12115149
Thongngarm T, Lemos LB, Lawhon N, Harisdangkul V, et al. Злокачественная опухоль с болью в грудной стенке, имитирующей синдром Титце. Clin Rheumatol. 2001; 20: 276-78. http://www.ncbi.nlm.nih.gov/pubmed/11529637
Камель М., Котоб Х.Ультрасонографическая оценка местной инъекции стероидов при синдроме Титце. Br J Rheumatol. 1997; 36: 547-50. http://www.ncbi.nlm.nih.gov/pubmed/9189056
Синдром Титце— Блог исцеления
Роберт ВеласкесСиндром Титце — это заболевание, при котором воспалительный процесс развивается в суставах, соединяющих ребра с грудиной. Эти структуры называются реберно-хрящевыми суставами (или соединение ребер с их реберным хрящом).Это заболевание также влияет на расположенные поблизости мягкие ткани.
Рис. 1. Синдром Титце«Пациенты часто обращаются в отделение неотложной помощи с острой болью в груди. Хотя некоторые потенциально опасные для жизни заболевания могут вызывать боль, примерно в 80% случаев источник боли в груди является доброкачественным, а на скелетно-мышечную боль в груди приходится почти 20–50% этих случаев. Таким образом, боль, вызванная доброкачественными и патологическими состояниями грудной стенки, с которыми сталкивается в отделении неотложной помощи, иногда ошибочно связывают со стенокардией, плевритом и другими серьезными сердечно-легочными заболеваниями.
Синдром Титце — воспалительное заболевание, характеризующееся болью в груди и припухлостью реберно-хрящевого соединения по неизвестной причине. Титце впервые описал синдром в 1921 году как негнойный доброкачественный болезненный отек верхнего хондростернального сустава. Боль, вызванная этим заболеванием, часто направляется в отделение неотложной помощи и иногда ошибочно диагностируется как плеврит, стенокардия или другие тяжелые сердечно-легочные расстройства. Эта информация может помочь повысить осведомленность врачей скорой помощи о клинических проявлениях и методах лечения этого заболевания.Врачи скорой помощи должны знать, что скелетно-мышечные боли в груди возникают часто, но зачастую их не замечают.
Обычно присутствует как у взрослых мужчин, так и у женщин в возрасте до 40 лет. Источник этого состояния неизвестен. Причинно-следственной связи между синдромом Титце и профессией, географией или этнической принадлежностью не обнаружено; тем не менее, были сгруппированные случаи. Результаты нескольких проведенных патологических исследований варьируются от не необычных результатов до деградации и отека реберного хряща с минимальным воспалением надхрящницы.” 1
Синдром Титце встречается у пациентов в возрасте от 20 до 40 лет, но он также может развиваться в любом возрасте. Он имеет тесную связь с костохондритом, состоянием, при котором воспаляется хрящ ребер.
«Костохондрит — более частое заболевание, характеризующееся болезненностью и болезненностью хондростернальных суставов без отека. Термин «костохондрит» используется как синоним реберно-грудного синдрома и синдрома грудной стенки, и определения не совпадают.Все эти синдромы характеризуются болью и местной болезненностью в реберно-хрящевых или хондростернальных суставах или даже в мечевидном отростке, но без воспаления и отека, наблюдаемых при синдроме Титце. Многие пациенты остаются без лечения и диагностики, что может привести к дополнительным ненужным обследованиям или затратам ». 2
«Костохондрит, также известный как грудинно-реберный синдром, хондрогенный синдром или синдром передней грудной стенки, часто путают с синдромом Титце.Существенные различия между этими двумя формами болезни представлены ниже: » 3
Рис. 2. Сравнение костохондрита и синдрома ТитцеСимптомы
Обычно пациенты, страдающие синдромом Титце, могут испытывать ряд изменений. Например, чувствительность к теплу, покраснение, повышенное давление в пораженной области, отек или увеличение области между ребрами и грудиной, а также боль, которая обычно располагается между четвертым и шестым ребром слева от грудины.Эта боль может иметь разную степень интенсивности. Иногда этот дискомфорт бывает настолько сильным, что его даже можно спутать с сердечным приступом. Ощущение может распространяться на другие близлежащие области, такие как живот или плечи. В любом случае дискомфорт усиливается, когда пациент выполняет серию физических нагрузок, затрагивающих грудную клетку, например, глубокое дыхание, чихание, резкие движения рук и т. Д.
«Симптомы синдрома Титце не характерны и включают точечную боль в передней половине грудной стенки, иррадиирующую в плечо и руку, усиливающуюся при чихании, глубоком дыхании и крутильных движениях туловища.При обострении симптомов синдрома Титце дополнительно наблюдались повышенная болезненность при пальпации занятого грудинно-реберного сустава, лейкоцитоз, С-реактивный белок (СРБ), скорость оседания эритроцитов (СОЭ) и температура тела до 38 ° C. Синдром Титце может дополнительно сопровождаться дерматологическими симптомами, такими как ладонный и подошвенный пустулез и псориаз.
При физикальном обследовании более чем у 70% пациентов одна сторона грудной клетки опухает и отмечается ощутимая болезненность грудино-реберного сустава, чаще всего второго и / или третьего ребра.Рекомендуется во время физического осмотра одним пальцем слегка надавить на переднюю, боковую и заднюю стенки грудной клетки, чтобы точно определить место дискомфорта.
В настоящее время, хотя причина этого заболевания остается неизвестной, считается, что чаще всего оно вызывается микротравмами и / или инфекцией дыхательных путей.
Этот синдром клинических симптомов был впервые описан в 1921 году немецким профессором хирургии Александром Титце, ассистентом Яна Микулич-Радецкого.Этиопатогенез синдрома Титце остается плохо изученным ». 3
Однако несколько клинических исследований смогли выявить ряд факторов риска. Среди возможных триггеров этого изменения:
- Некоторые виды травм грудной клетки, например, падение или автомобильная авария.
- Повторение движений в области грудной клетки, например, при кашле. Это может ускорить последствия износа задействованного хряща, что приведет к последующему воспалению.
- Выполнение интенсивных физических упражнений, например подъем тяжелых предметов. Это также может повредить и без того ослабленный хрящ.
- Наличие опухоли грудинно-хрящевой зоны
- Некоторые виды ревматизма.
- Развитие вторичных заболеваний, которые могут поражать хрящи, например туберкулеза.
Болезненные знаки
Боль возникает, когда:
- Кашель
- Тяжелое дыхание (то есть без интенсивных упражнений)
- Подъем
- Тянуть
- Толчок
- Повторяющиеся движения (теннис, бейсбол, мытье полов и т. Д.))
- Чихание
- Напряжение
- Обычно лежа на спине, оказывает давление на грудину ». 4
Специалисты могут легко определить это заболевание и отбросить другие с аналогичными характеристиками. Наиболее часто используемые тесты для достижения этой цели:
- Медицинский осмотр: врач может проверить симптомы синдрома Титце, которые проявляет пациент. Кроме того, изучение вашей истории болезни поможет поставить правильный диагноз.
- Внутренние визуализационные тесты. С их помощью врач проанализирует утолщение хряща, вызванное воспалением, от которого он страдает. Обычно используются рентгенография и магнитный резонанс (МРТ).
- Стандартные анализы, такие как анализы крови и мочи.
- Электрокардиограмма (ЭКГ).
- Биопсия
Диагностика
«Ультразвуковая визуализация — самый распространенный метод, который показывает отек мягких тканей в месте продолжающегося воспалительного процесса.В свою очередь, ядерный магнитный резонанс (ЯМР) очень точно показывает воспалительные изменения в окружающей жировой ткани вместе с отеком костного мозга, вызывая сжатие и плотное прилегание суставных поверхностей, образующих сустав. Нет деструктивных изменений хрящей и костей. Другой рекомендуемый метод — сцинтиграфия скелета с использованием технеция-99 или радиоактивного галлия.
Диагноз является клиническим, так как нет характерных лабораторных или рентгенологических данных. Требуется полная характеристика боли в груди в отношении места, начала, облучения, а также обостряющих и облегчающих факторов.Воспроизводимая болезненность грудной стенки помогает исключить острый коронарный синдром у пациентов с острой болью в груди на ранней стадии процесса оценки. Важна ручная пальпация боли и движения мышц и суставов грудной стенки и шейно-грудного отдела позвоночника; однако локализация боли не помогает при дифференциальной диагностике, поскольку локализация боли при острой коронарной болезни не отличается от таковой у пациентов с синдромом грудной стенки, гастроэзофагеальной рефлюксной болезнью или психогенной болью в груди.Интересно, что одно исследование показало, что окончательным диагнозом у пациентов с острой болью в груди в отделении неотложной помощи был синдром грудной стенки у 46,6%, острая коронарная болезнь у 14,8% и психогенные расстройства у 9,5%. Гастроэзофагеальная рефлюксная болезнь и гипертония наблюдались у 3,5% и 4,0% пациентов с болью в груди соответственно ». 1
У пациента с такими симптомами, как стеснение в груди, всегда необходимо проводить дифференциальный диагноз, который включает синдром Титце.Редко, но иногда характерная для данной патологии болезненность может имитировать ишемическую боль сердечно-сосудистого происхождения. Наиболее частая этиология в данном случае — острый инфаркт миокарда и стенокардия. Если ишемия компенсируется, стенокардия может напоминать воспаление, типичное для синдрома Титце.
«Врачи скорой помощи должны быть осведомлены о ведении и клинических проявлениях синдрома Титце, чтобы избежать ненужного беспокойства, времени и затрат.
Целесообразный точный диагноз синдрома Титце важен для физического и эмоционального благополучия пациента и позволяет избежать упущения из виду более опасные патологии.
Предлагаются различные стратегии обезболивания. В отделении неотложной помощи многие получали кеторолак и теплые компрессы. После выписки они решили продолжить прием ибупрофена в повышенных дозах, а также использовать теплые компрессы. Они также прописали оксикодон от сильной боли ». 5
Пролотерапия
«Пролотерапия — это метод инъекционного лечения, предназначенный для стимуляции заживления.
Пролотерапия поддается лечению множества различных типов травм и боли опорно-двигательного аппарата
лечение, включая боли в пояснице и шее, хронические растяжения и / или растяжения, хлыстовые травмы, теннисные и гольфистские локти, колени, лодыжки, плечевые суставы или другие боли в суставах, хронический тендинит / тендиноз и скелетно-мышечные боли, связанные с остеоартритом.
Пролотерапия работает за счет повышения уровня или эффективности факторов роста, способствуя восстановлению или росту тканей. Его можно использовать спустя годы после того, как началась первоначальная боль или проблема, если пациент здоров. Пролотерапия работает, вызывая временное воспаление слабой степени в месте слабости связок или сухожилий (фиброзно-костное соединение), «обманом» заставляя организм инициировать новый каскад заживления. Воспаление активирует фибробласты в этой области, которые синтезируют предшественники зрелого коллагена и тем самым укрепляют соединительную ткань.Этот воспалительный стимул повышает уровень факторов роста, чтобы возобновить или инициировать новую последовательность восстановления соединительной ткани для завершения той, которая была преждевременно прервана или никогда не начиналась. Пролотерапия также известна как «регенеративная инъекционная терапия (RIT)», «нехирургическая реконструкция сухожилий, связок и суставов» или «инъекционная терапия, стимулирующая фактор роста». 6
«Пролотерапия может быть безопасной, и это метод с благоприятным долгосрочным лечением синдрома Титце.Это может быть идеальная процедура для пациентов с побочными эффектами лекарств и нежелательными явлениями, особенно для пациентов с ограниченным резервом печени и почек или значительными сопутствующими заболеваниями.
21 пациенту была проведена пролотерапия (группа 1), а тринадцати — консервативная терапия анальгетиками (группа 2). Визуальная аналоговая оценка (ВАШ) была записана для измерения интенсивности боли у всех пациентов до (до ВАШ) и после инъекции в первый день (ВАШ1), первую неделю (ВАШ2) и четвертую неделю (ВАШ3).2-я группа получала системный нестероидный противовоспалительный препарат. Оценка по ВАШ регистрировалась аналогичным образом в одно и то же время (предварительная ВАШ, ВАШ1, ВАШ2, ВАШ3), и клинические эффекты сравнивались между двумя группами.
Результаты : Средний балл по ВАШ (мм) до пролотерапии составлял 7,10 у пациентов, получавших пролотерапию, и 7,14 мм у пациентов, получавших нестероидные противовоспалительные препараты. Среднее значение ВАШ после первой инъекции составило 2,19 мм и упало до 1,52 мм после третьей инъекции.Среднее значение ВАШ после лечения нестероидными противовоспалительными препаратами снизилось на 2,62 мм и на тех же показателях до 3 недель спустя. Не было значимой разницы между группой 1 и группой 2 по полу и сопутствующей патологии. Кроме того, не было значительных различий между группой 1 и группой 2 по клиническим и радиологическим показателям. Группа пролотерапии показала более быстрое выздоровление, включая значительно меньшие клинические данные (p: 0,001). Третья ВАШ — важное открытие для группы пролотерапии.” 7
«Методология кардиостимуляции и процедура самоконтроля были разработаны для уменьшения нарушений дыхания, связанных с отключением боли при синдроме Титце. Лечение было направлено на восстановление нормальной дыхательной деятельности и уменьшение непроизвольных глубоких вдохов. Тренировки привели к снижению нерегулярности дыхания и частоты боли во время и между сессиями, а также к повышению уровня активности, о котором сообщают сами. Двух- и пятимесячные контрольные сессии показали, что улучшения сохранялись, но на более слабом уровне.Также обсуждаются возможные варианты лечения этого синдрома с помощью респираторной биологической обратной связи или самоконтроля ». 8
Артикул:
(1) Савада, К., Ихория, Х., Ямада, Т., Юмото, Т., Цукахара, К., Осако, Т.,… и Накао, А. (2019). Пациент с болезненным отеком грудной стенки: синдром Титце. Всемирный журнал экстренной медицины , 10 (2), 122. Доступно в Интернете по адресу https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6340818/
(2) Коллинз М.Дж., Арнс, Т. А., Франк, Р. М., Цветанович, Г. Л., Блэк, А., Ромео, А. А.,… и Форсайт, Б. (2017). Частота публикаций подиумных презентаций на ежегодных открытых и закрытых собраниях Американских хирургов плечевого и локтевого суставов с 2008 по 2012 год. JSES, открытый доступ , 1 (1), 35-38. Доступно на сайте https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6340828/
(3) Рокики, В., Рокицки, М., и Райдел, М. (2018). Что мы знаем о синдроме Титце? Kardiochirurgia i torakochirurgia polska = Польский журнал кардио-торакальной хирургии , 15 (3), 180.Доступно на сайте https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6180027/
(4) Рахман, Х. (2013). Лечение синдрома Титце доступно в Интернете по адресу https://www.scribd.com/document/148439424/Treatments-for-Tietze-Syndrome
(5) Гродин, Л., и Фарина, Г. (2013). Синдром Титце в отделении неотложной помощи: редкая этиология атравматической боли в груди. Отчеты о случаях в клинической медицине , 2 (03), 208. Доступно в Интернете по адресу https://file.scirp.org/pdf/CRCM_2013060516263430.pdf
(6) Олдерман Д. (2007). Пролотерапия при болях в пояснице. Практическое обезболивание , 7 (4), 58-63. Доступно на сайте https://prolotherapy.com/low_back_ppm.pdf
(7) Сентюрк Э., Сахин Э. и Сертер С. (2017). Пролотерапия: эффективное лечение синдрома Титце. Журнал реабилитации спины и опорно-двигательного аппарата , 30 (5), 975-978. Доступно на сайте https://www.pubfacts.com/detail/28505950/Prolotherapy-An-effective-therapy-for-Tietze-syndrome
.(8) Джонс, Г.Э. и Эванс П. А. (1980). Лечение боли при синдроме Титце с помощью кардиостимуляции. Биологическая обратная связь и саморегулирование , 5 (2), 295-303. Доступно в Интернете по адресу https://www.researchgate.net/publication/15802382_Treatment_of_Tietze’s_syndrome_pain_through_paced_respiration
Неизвестная причина боли в животе
Эта серия случаев иллюстрирует опыт авторов использования блокады межреберных нервов и местной инфильтрации анестетиков для диагностики и лечения этого неясного синдрома.
В 1921 году Александр Титце впервые описал синдром, характеризующийся болезненным поражением реберно-хрящевых хрящей (области между ребрами и реберными хрящами). 1 Он описал доброкачественную, болезненную, негнойную опухоль, затрагивающую один или несколько реберно-хрящевых или грудинно-ключичных соединений. В следующем году Дэвис-Колли описал двух женщин, у которых сильная боль в животе была вызвана атравматическим самопроизвольным перекрытием девятого и десятого ребер. 2 Этот синдром был назван синдромом Титце, синдромом реберного края, щелкающим ребром, синдромом кончика ребра, а теперь и синдромом соскальзывания ребер. 3-5 Хотя это заболевание было описано более 60 лет назад, его часто упускают из виду при дифференциальной диагностике боли в животе или груди. 6,7 В этой статье мы рассмотрим диагностику и лечение синдрома, а также приведем примеры из этих случаев.
Патофизиология
Патофизиология синдрома была дополнительно прояснена Холмсом в 1941 году, а затем Макбитом и Кином в 1975 году. подвывих (вывих) реберных краев восьмого, девятого и десятого ребер за счет гипермобильности их передних краев.На самом деле кончики ребер не сгибаются, если только хрупкие фиброзные сочленения не нарушены. В отличие от ребер с первого по седьмой, которые прикреплены к грудины, восьмое, девятое и десятое ребра прикреплены друг к другу только рыхлой волокнистой тканью. Как это ни парадоксально, когда фиброзная ткань между ребрами рассекается, они соприкасаются друг с другом и замыкаются за соседним ребром.
Анатомические исследованияХолмса показали, что концы хряща загибаются вверх внутри ребер, так что они находятся в тесном контакте с межреберными нервами. 8 Фиброзные гамаки, окружающие синовиальные оболочки межхрящевых хрящей восьмого, девятого и десятого ребер, также включают терминальные ветви межреберных нервов. Эти нервы особенно уязвимы даже для незначительных травм. При тщательном осмотре Холмс не обнаружил патологии синовиальных оболочек; таким образом, он пришел к выводу, что причиной боли было периодическое повторяющееся раздражение межреберных нервов, а не синовит межхрящевых хрящей.Эти факторы подтверждают гипотезу о том, что причиной синдрома является прямая или косвенная травма. Иногда травма может быть полностью скрытой и не иметь прямого отношения к ней. 4,9
При физикальном обследовании боль клинически воспроизводится, когда края ребер смещены вверх и кпереди; таким образом, «маневр зацепа» может быть использован для подтверждения диагноза (Рисунки 1 и 2). Во всех наших случаях межреберная блокада под местной анестезией снимает боль. Мы обнаружили, что облегчение может быть продлено за счет инфильтрации краев подреберных ребер.В некоторых случаях это полностью избавило от боли.
Рис. 1. Схематическое изображение маневра зацепления. Пальцы загнуты под реберные края, смещая их вверх и кпереди.
Рис. 2. Использование маневра зацепа для демонстрации скольжения
Наш клинический опыт
Синдром проскальзывания ребер следует рассматривать всякий раз, когда пациента направляют с жалобой на боль в верхнем квадранте живота неясной и неясной этиологии, особенно если он затрагивает верхние подреберные квадранты живота.Чаще всего все диагностические исследования исключали лежащую в основе висцеральную патологию. Во многих случаях пациенты уже прошли обследование брюшной полости с отрицательными результатами. Боль часто путают с холециститом, поддиафрагмальным абсцессом, плевритом или патологией печени. Как и во многих случаях, боль может распространяться в правый нижний квадрант, имитируя аппендицит или почечный литиаз. В некоторых случаях это может вызвать эпигастральные симптомы такой степени, что можно заподозрить инфаркт миокарда.
Диагноз часто можно установить при физикальном обследовании.Пальпация кончиков восьмого, девятого и десятого ребер или задних межреберных краев часто воспроизводит боль. Когда выполняется маневр зацепа, под исследуемой рукой ощущается ощущение щелчка или скольжения. Прием крючка часто усиливает или воссоздает типичное болевое ощущение, но часто не может быть выполнен из-за сильной чувствительности подреберных краев. Если боли нет, маневр может ее воспроизвести. Состояние чаще всего одностороннее 10 , и выполнение маневра на противоположной стороне не вызовет болевой реакции.Диагноз дополнительно подтверждается межреберной блокадой нерва под местной анестезией восьмого, девятого и десятого ребер, а также инфильтрацией подреберья. После того, как блок подействовал, маневр зацепа не вызовет боли.
Если блокировка проводимости используется только для диагностических целей, то можно выполнить другую блокаду с использованием комбинации местной анестезии 0,5% бупивакаина и 40 мг триамцинолона. Было обнаружено, что это облегчает проблему, если дальнейшая травма не воссоздает патологию.Если остаточная боль сохраняется или должна повториться, может быть выполнено последующее наблюдение с применением другой местной анестезии стероидной блокады.
Пролотерапия также использовалась с большим успехом для длительного облегчения синдрома. 11 Более глубокую блокаду можно получить при использовании экстракта растения кувшин (Сарапин). В сложных случаях продолжительность анестезии может быть увеличена путем применения нейролитического блока с фенолом 6%. Не следует употреблять алкоголь из-за возможности развития тяжелого неврита.Все наши пациенты поддались местной анестезии и стероидам. Хирургия и дальнейшие инъекции не потребовались.
Отчеты о случаях
Пример первого случая
В нашу клинику обратилась женщина 34 лет с жалобами на боль в правом подреберье продолжительностью 4 месяца. Из-за боли она не могла преподавать в школе и заниматься повседневными делами. Она оценила свою боль на 10 баллов из 10 по визуально-аналоговой шкале (ВАШ).
Травм в анамнезе не было. Боль в подреберье усиливалась из-за вздутия брюшной стенки и сопровождалась тошнотой без рвоты.Других желудочно-кишечных симптомов (ЖКТ) не было. На боль не повлияла еда или прием антацидов, красавки, циметидина или других лекарств от желудочно-кишечного тракта.
Все лабораторные и радиологические исследования, включая компьютерную томографию брюшной полости, были отрицательными. Короткое испытание нестероидного противовоспалительного препарата индометацина 50 мг 3 раза в день и дополнительного гидрокодона 10 мг каждые 4 часа не изменило комплекс симптомов. При глубокой пальпации боли в правом подреберье с иррадиацией кзади в верхнюю часть спины.Пальпация краев восьмого, девятого и десятого ребер и смещение краев ребер кпереди усиливали боль. Характерные щелчки или щелчки не вызывались при выполнении маневра зацепа.
На основании анамнеза, клинических и лабораторных данных пациенту был поставлен диагноз «синдром проскальзывания ребер», и ему была назначена межреберная блокада восьмого, девятого и десятого ребер в сочетании с подреберным местным анестетиком и инфильтрацией стероидов.
Боль пациента уменьшилась с 10 до 2 по ВАШ.Пациент вернулся через 1 неделю и описал только остаточную болезненность, которая была полностью устранена лечением чрескожной электрической стимуляцией нервов (электроакупунктура). С тех пор она избавилась от боли.
Пример второго случая
23-летний мужчина латиноамериканского происхождения был обследован в больнице на предмет сильной, трудноизлечимой боли в правом боку и нижнем квадранте. Он был госпитализирован 8 месяцев назад и 5 раз попадал в отделение неотложной помощи по той же жалобе.Каждый раз его отправляли домой на несколько анальгетиков после того, как результаты тщательного обследования оказывались отрицательными.
При первичном физикальном осмотре не было обнаружено никаких признаков со стороны желудочно-кишечного тракта. На брюшной полости были рубцы, свидетельствующие о двух предыдущих лапаротомиях, которые, как сообщалось, не привели к внутрибрюшной патологии. Пациент первоначально указал, что у него не было травм, но после дальнейшего тщательного опроса он показал, что до всех предыдущих инцидентов, включая эту госпитализацию, он перенес некоторую травму грудной клетки.Эта информация не разглашалась, поскольку имелась причастность к деятельности банды. Он был санитаром в больнице и беспокоился о потере работы.
При поступлении в больницу дальнейшее обследование выявило здорового, но несколько бледного человека с острой болью в правом подреберье. Кардиологические и легочные исследования были отрицательными. Электрокардиограмма и рентген грудной клетки не выявили патологии, но тщательное физическое обследование выявило синяки над центром грудины и на лице.Была болезненность при глубокой пальпации правого верхнего квадранта с некоторым излучением в правый нижний квадрант. Отскока не было, но была небольшая болезненность в реберно-позвоночном углу правого бока. Шумы кишечника были активными, рубцы на животе хорошо зажили и не болели.
Смещение правого подреберья с помощью крючкового маневра (рис. 3 и 4) вызвало сильную боль в правом подреберье. Диагностическая блокада восьмого, девятого и десятого межреберных нервов выполнена на уровне мечевидного отростка по передней подмышечной линии.Это полностью сняло боль, которую затем нельзя было воспроизвести с помощью крючкового маневра подреберья. После этого 10 мл 0,5% бупивакаина, содержащего 40 мг триамцинолона, были инфильтрированы по краю подреберья. Боль полностью исчезла и больше не повторялась. Впоследствии ему было приказано избегать дальнейших ссор.
Рисунок 3 . Зацеп реберного края воссоздает боль в животе.
Рисунок 4 . Зацеп реберного края воссоздает боль в животе.
Пример третьего случая
Тучная 41-летняя женщина была направлена в нашу клинику с жалобой на повторяющуюся боль в правом подреберье, которая сохранялась в течение нескольких месяцев. Самый последний эпизод произошел примерно за 1 месяц до обследования. При обследовании гастроэнтеролога выявлено отсутствие внутрибрюшной патологии. Большие дозы пропоксифена (Дарвон) использовались для снятия боли (до того, как производитель удалил препарат с рынка на основании рекомендаций FDA).До того, как ее увидел, ее избил муж, но она не могла определить точные области травмы.
Была выраженная болезненность в правом подреберье, защемление краев ребер и смещение кпереди вызвали мучительную боль в животе с лучевой терапией в правом спинном отделе позвоночника, что подтвердило диагноз. Подреберная инфильтрация восьмого, девятого и десятого межреберных нервов с местной анестезией и подреберными инъекциями стероидов и местной анестезией полностью сняла боль.Это не повторилось с тех пор, как она ушла от мужа и больше не подвергается побоям.
Пример четвертого случая
У 50-летнего чернокожего мужчины была диагностирована сильная боль в правом подреберье. Он находился на лечении у невролога по поводу болезни Паркинсона (возбужденного паралича). Его боль усугублялась глубоким вдохом, кашлем и натуживанием. Пациент 3 года назад попал в автомобильную аварию, при этом получил травму левой груди и переломы нескольких ребер.Боль сохранялась с перерывами в течение 2 лет различной степени интенсивности и тяжести. Однако за неделю до обследования боль стала настолько сильной, что не могла справиться дома из-за развития сильной ригидности и неконтролируемого тремора. Пациент обычно переносил свои лекарства от болезни Паркинсона, но боль в груди не позволяла ему принимать лекарства.
При осмотре его живот был умеренно тимпанитом с умеренной степенью вздутия газов и болезненности в правом подреберье.Захватывающий маневр был выполнен на правом реберном крае и вызвал сильную боль с этой стороны. Процедура проводилась слева и не вызвала боли. Межреберная блокада восьмого, девятого и десятого ребер справа и инфильтрация подреберья стероидами полностью сняли боль.
Пациент впоследствии смог переносить лекарство от болезни Паркинсона, и симптомы исчезли. Через 6 месяцев он был повторно обследован, и боль возобновилась. Ему потребовалась еще одна блокада межреберного нерва, и с тех пор он избавился от боли.При дальнейшем допросе было установлено, что, помимо автомобильной аварии, он несколько раз падал, получив травму правой груди.
Пример последнего случая
50-летняя женщина обратилась за консультацией по поводу боли после лечения постгерпетической невралгии. Эта проблема хорошо решалась на симпатические блоки, и обследование на внутрибрюшную патологию было отрицательным. Пациентка описала боль в правом подреберье, которая была глубокой, ноющей и острой — отличной от жгучей дизестезии, которую она испытала при постгерпетической невралгии.Она вспоминает, как склонилась над мусорным ведром, что оказало давление на ее правую часть берега.
При осмотре глубокая пальпация живота усилила боль, а маневр зацепления вызвал иррадирующую боль кзади до уровня восьмого, девятого и десятого реберных сочленений позвонков. Кожная гиперчувствительность, обычно наблюдаемая при постгерпетической невралгии, отсутствовала. Блокада межреберных нервов на соответствующих уровнях и инфильтрация подреберья полностью облегчили ее боль. Шесть месяцев спустя у нее практически не было боли, хотя она по-прежнему жаловалась на некоторый дискомфорт в подреберье, который, как полагали, был связан с постгерпетической невралгией.
Обсуждение
Травма, которая вызывает этот синдром, часто остается незамеченной. В нашем первом случае и в случае Райта, 10 , история травмы получить не удалось. В нашем втором случае история травмы стала очевидной только после тщательного опроса. Часто причиной может быть напряжение, например, во время сильного кашля, чихания или рвоты. Сообщалось также, что давление беременной матки на края ребер вызывает этот синдром. 9
Хотя не в наших случаях, ребра и прилегающие к ним структуры могут быть источником боли, имитирующей висцеральное заболевание.Болезненность в эпигастрии может быть вызвана аналогичным механизмом при поражении мечевидного отростка. Мечевидный отросток находится в непосредственной близости от сочленений нижних ребер. 12,13 Примечательно, что часто болезнь сердца, желудка или желчного пузыря можно диагностировать, обнаружив болезненность мечевидного отростка. Боль в мечевидном хряще часто просто имитирует эти заболевания. Это может быть связано с ксифистернальной иннервацией, которая осуществляется дорсальными межреберными нервами 6 и 8. Местный анестетик, проникший в мечевидный отросток, может полностью снять боль и сделать ненужными дальнейшие диагностические и терапевтические исследования. 14
До использования нервных блокад для различной диагностики и лечения синдрома проскальзывания ребер многие пациенты лечились отдыхом и, во многих случаях, хирургическим вмешательством. В 1950 году Телфорд сообщил о спонтанной эпизодической атравматической боли, которая была приписана синдрому проскальзывания ребер. 15 Лечение состояло из избегания любых ускоряющих физических нагрузок, хотя хирургическое вмешательство было предметом обсуждения и обсуждалось. Синдром проскальзывания ребер был зарегистрирован у студента-пловца. 16 У этой чемпионки по плаванию в течение 8 месяцев не разрешалась боль и была инвалидность, которые в конечном итоге были вылечены резекцией хрящевых прикреплений и части ребра. Первоначально диагноз был поставлен при зацеплении. Перед операцией не выполнялась блокада нервов или инфильтрация подреберья. Во многих случаях, описанных в литературе, которые лечились хирургическим путем, можно было бы избежать операции, если бы блокирующие процедуры применялись ранее.
Сводка
Наши случаи иллюстрируют использование блокады межреберных нервов и местную инфильтрацию анестетика в хрящевые суставы грудной клетки, которые могут использоваться для диагностики и лечения этой упущенной из виду и неясной причины боли в животе.По нашему опыту, при разумном использовании они могут позволить пациентам избежать хирургического вмешательства.
Последнее обновление: 28 октября 2014 г.
определение костохондрита в Медицинском словаре
Костохондрит
Определение
Костохондрит — это воспаление и связанная с ним болезненность хряща (т. Е. Реберно-хрящевых суставов), который прикрепляет переднюю часть ребер к грудине.
Описание
Костохондрит вызывает боль в области нижних ребер или верхней части грудины.Некоторые пациенты опасаются сердечного приступа. Наиболее сильная боль обычно возникает между грудью и верхней частью живота. Боль может усиливаться в положении сидя или лежа. Стресс может усугубить это состояние. Обычно поражаются третье или четвертое ребро. Однако может быть поражен любой из семи реберно-хрящевых сочленений, и чаще всего поражается более одного участка. Воспаление может поражать хрящевые участки по обе стороны грудины, но обычно только с одной стороны.Костохондрит следует отличать от синдрома Титце, который представляет собой воспаление, затрагивающее ту же область грудной клетки, но также включающее отек.Причины и симптомы
Причины реберно-хондрита до конца не изучены, и их бывает трудно установить. Наиболее вероятные причины включают травмы, повторяющиеся незначительные травмы и необычно чрезмерную физическую активность.
Первичным симптомом костохондрита является сильная боль в грудной стенке, которая может различаться по интенсивности. Боль усиливается при движении туловища, глубоком дыхании и / или напряжении и уменьшается при уменьшении движения, спокойном дыхании или изменении положения.Обычно он локализован, но может широко распространяться в области груди. Боль описывается как острая, тянущая, ноющая или похожая на давление.
Диагноз
Диагноз ставится на основании боли при пальпации (легком нажатии) пораженных суставов. Отек не связан с реберно-хондритом. Диагноз также зависит от исключения других причин, в том числе сердечного приступа, бактериальных или грибковых инфекций, обнаруживаемых у потребителей инъекционных наркотиков или пациентов послеоперационной торакальной хирургии.Лечение
Цели лечения — уменьшить воспаление и снять боль.Для достижения этих целей используются нестероидные противовоспалительные средства (НПВП), при этом ибупрофен обычно выбирается в качестве препарата выбора. Другие варианты НПВП — флурбипрофен, мефенамовая кислота, кетопрофен и напроксен. Дополнительные рекомендации по лечению включают использование местного тепла, биологической обратной связи и мягкое растяжение грудных мышц два-три раза в день.В более сложных случаях, когда пациент продолжает испытывать боль и дискомфорт, в качестве терапии используются инъекции кортизона.
Альтернативное лечение
Добавки, которые используются для уменьшения воспаления, применялись для лечения костохондрита. Примеры таких добавок включают корень имбиря, масло примулы вечерней, бромелайн, витамин Е, масла омега-3 и кору белой ивы. Также использовался глюкозамин / хондроитинсульфат, который может помочь в заживлении хрящей. Другие альтернативные методы лечения включают иглоукалывание и массаж.Прогноз
Прогноз выздоровления от реберохондрита хороший.У большинства пациентов состояние уменьшается от шести месяцев до года. Однако через год около половины пациентов продолжают испытывать некоторый дискомфорт, в то время как около одной трети все еще сообщают о болезненности при пальпации.
Профилактика
Хотя причины реберно-хондрита малоизвестны, для предотвращения возникновения реберно-реберного хондрита рекомендуется избегать действий, которые могут вызвать напряжение (например, повторяющееся неправильное использование мышц) или вызвать травму грудной клетки. Изменение неправильной осанки или эргономики дома или рабочего места также может сдерживать развитие этого состояния.
Ключевые термины
Воспаление — Процесс, при котором иммунная система реагирует на инфекцию или другой стимул, характеризуется болью, отеком, покраснением и теплом пораженной части.Ресурсы
Другое
Day, C. Веб-сайт по костохондриту . 2001. 〈http://www.geo-cities.com/Hots/2338/#Frequent%20Asked%20Questions〉.
Флауэрс, Л. К. и Б. Д. Випперманн. «Костохондрит». Журнал eMedicine: неотложная медицина / ревматология .23 февраля 2001 г. http://www.emedicine.com/emerg/topic116.htm .
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
Обсуждение пациентом костохондрита
Q. Как долго длился костохондрит от дозы
A. У моего друга, у которого было заболевание, наблюдалось улучшение в течение нескольких недель, и оно полностью исчезло в течение нескольких месяцев, но его Врач сказал, что есть пациенты, у которых эта проблема сохраняется какое-то время.Все симптомы боли должны исчезнуть в течение шести месяцев.
В. Я был в отделении неотложной помощи из-за боли в груди, и врач сказал, что у меня реберный хондрит. Что это означает? Мне 42 года. Вчера вечером я пошел в скорую помощь из-за боли в груди. Врачи сделали много анализов и в конце концов сказали, что у него реберный хондрит. Что это означает? Может ли кто-нибудь подробнее рассказать о факторах риска, которые могут вызвать этот симптом?
A. Похоже, вы страдаете от травмы скелета, расположенной рядом с сердцем, которая называется костохондритом.Это может быть результатом простой травмы области или (как в моем случае, я гребец) из-за многократного использования мышц грудной клетки и рук
В. Каков дифференциальный диагноз боли в груди при 35-летняя женщина? Я женщина 35 лет. Я страдаю от боли в груди около 24 часов. Я только что вернулся из поездки в Европу, и мне очень плохо. Я курю, принимаю противозачаточные средства и знаю, что подвержен риску тромбоэмболии легочной артерии или реберно-хрящевого хондрита. Кот, это что-то другое?
А. Дифференциальный диагноз боли в груди очень широк.
Это может начаться при костохондрите, если у вас много багажа, или при тромбоэмболии легочной артерии, если вы не двигались с кресла на протяжении всего полета.



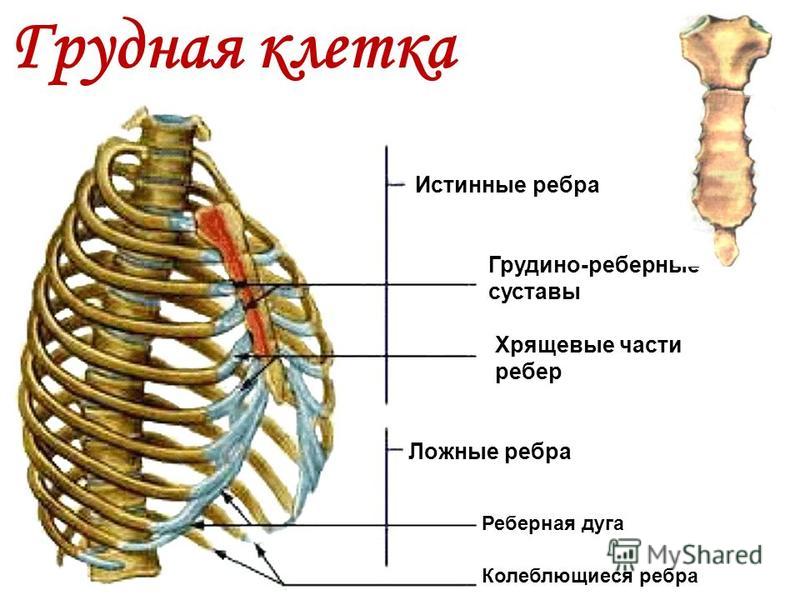 При гистологическом исследовании в самом реберном хряще изменения не выявляются, но в перихондрии и окружающих хрящ мягких тканях могут обнаруживаться небольшой отек и неспецифическое хроническое воспаление. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 20—40 лет.
Процесс обычно бывает односторонним и локальным. Преимущественно поражается хрящевая часть II или III ребер, реже I или IV, иногда наблюдается артрит грудиноключичных суставов. Могут быть поражены одновременно несколько ребер, в этих случаях процесс часто бывает симметричным. Отмечаются боли в передневерхней части грудной клетки, усиливающиеся при кашле и чиханье. При осмотре в области пораженного переднего реберного конца выявляются выраженная болезненность и четкая плотная веретенообразная припухлость. Общее состояние больных не нарушается. Лабораторные показатели не изменены. Рентгенологическая картина может быть нормальной, однако при динамическом наблюдении удается обнаружить появление известковых и костных глыбок по краям реберного хряща, его утолщение, а также периостальные наслоения на переднем костном конце ребра.
При гистологическом исследовании в самом реберном хряще изменения не выявляются, но в перихондрии и окружающих хрящ мягких тканях могут обнаруживаться небольшой отек и неспецифическое хроническое воспаление. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 20—40 лет.
Процесс обычно бывает односторонним и локальным. Преимущественно поражается хрящевая часть II или III ребер, реже I или IV, иногда наблюдается артрит грудиноключичных суставов. Могут быть поражены одновременно несколько ребер, в этих случаях процесс часто бывает симметричным. Отмечаются боли в передневерхней части грудной клетки, усиливающиеся при кашле и чиханье. При осмотре в области пораженного переднего реберного конца выявляются выраженная болезненность и четкая плотная веретенообразная припухлость. Общее состояние больных не нарушается. Лабораторные показатели не изменены. Рентгенологическая картина может быть нормальной, однако при динамическом наблюдении удается обнаружить появление известковых и костных глыбок по краям реберного хряща, его утолщение, а также периостальные наслоения на переднем костном конце ребра. Заболевание обычно протекает в виде повторных острых нерегулярных атак, каждая из которых длится от нескольких часов до нескольких дней. Постепенно, в течении нескольких месяцев, приступы самостоятельно проходят. Известны отдельные случаи многолетнего течения заболевания. При дифференциальной диагностике необходимо исключить большое число заболеваний: костную мозоль на почве перелома ребра, межреберную невралгию, болезненные метастазы злокачественных опухолей, первичную опухоль ребра, миеломную болезнь и даже ишемическую болезнь сердца.
Заболевание обычно протекает в виде повторных острых нерегулярных атак, каждая из которых длится от нескольких часов до нескольких дней. Постепенно, в течении нескольких месяцев, приступы самостоятельно проходят. Известны отдельные случаи многолетнего течения заболевания. При дифференциальной диагностике необходимо исключить большое число заболеваний: костную мозоль на почве перелома ребра, межреберную невралгию, болезненные метастазы злокачественных опухолей, первичную опухоль ребра, миеломную болезнь и даже ишемическую болезнь сердца. Причина заболевания неизвестна; обычно его симптомы проходят самостоятельно, без специального лечения, однако в некоторых случаях возникает необходимость в местном введении… … Медицинские термины
Причина заболевания неизвестна; обычно его симптомы проходят самостоятельно, без специального лечения, однако в некоторых случаях возникает необходимость в местном введении… … Медицинские термины Различают острую М. однократное или… … Медицинская энциклопедия
Различают острую М. однократное или… … Медицинская энциклопедия