Как отличить коронавирус от простуды и гриппа
Существует несколько способов определить, с каким конкретно заболеванием пришлось столкнуться человеку. В их числе сравнение симптомов, сроков течения болезни, наличие осложнений и специальные лабораторные исследования.
Как отличить от простуды
Простуда – ОРЗ, возбудителями которого могут выступать как вирусы, так и бактерии. На начальном этапе развития заболеваний наблюдаются минимальные отличия по симптоматике от COVID-19. У больных коронавирусом, а также у заразившихся ОРЗ наблюдаются:
- слабость;
- повышенная температура тела;
- боль в горле;
- кашель.
Ученые, исследовавшие коронавирус, также смогли определить некоторые характерные симптомы начального этапа болезни, которые не проявляются при заражении ОРЗ. Это:
- потеря обоняния и вкуса;
- появление сыпи на нижней части ног, похожей на возникающую при кори.
Однако наблюдаются подобные явления не у всех зараженных, поэтому их отсутствие не позволяет однозначно исключить из списка возможных диагнозов COVID-19.
По мере развития болезни отличить коронавирус от простуды становится легче. При простуде наблюдаются, в основном, симптомы катарального характера: ломота в мышцах, насморк с выделением секрета в больших количествах, першение и боль в горле.
У больных же коронавирусом фиксируются:
- Сильный сухой кашель. Возникает у подавляющего числа заболевших, так как COVID-19 в первую очередь поражает дыхательные пути. Больной не откашливается совсем или фиксируется легкое отделение мокроты. При простуде такое явление, как кашель, встречается редко.
- Одышка и чувство сдавленности грудной клетки. Возникает из-за поражения легких. При простуде они не затрагиваются, поэтому дыхание пациента остается чистым и свободным.
- Высокая температура тела. Простуда дает повышение до 38 градусов, а коронавирус – до 40 и более.
- Заложенность носа. Дышать зараженному сложно, однако жидкий секрет не выделяется.
 Появление насморка свидетельствует о простуде, особенно в совокупности с чиханием, слезотечением и обильным выделением жидкости из носа.
Появление насморка свидетельствует о простуде, особенно в совокупности с чиханием, слезотечением и обильным выделением жидкости из носа. - Диарея. Считается редким симптомом, в основном диагностируется у зараженных коронавирусом детей.
- Конъюнктивит.
При проявлении подобных симптомов требуется немедленная госпитализация, так как осложнения при коронавирусе развиваются быстро. Самолечение может привести к усугублению состояния пациента, а в некоторых случаях – к летальному исходу.
Как отличить от гриппа
Сезонный грипп по симптоматике также схож с коронавирусом. Однако некоторые различия все же есть. Первое – для гриппа характерно резкое ухудшение состояние пациента, а при COVID-19 симптомы проявляются постепенно, их выраженность нарастает.
Грипп у подавляющего числа зараженных вызывает подъем температуры тела до 38–39 градусов. При коронавирусе же показатель зависит от формы протекания заболевания.
- При легкой степени поражения организма фиксируется небольшое отклонение от нормы – около +37…+37,5 градусов.

- При тяжелом течении болезни температура может подниматься до 40 и выше.
При ОРВИ понизить температуру можно при помощи таблеток, суспензий и иных лекарств, содержащих парацетамол или ибупрофен. Если у больного коронавирус, привычные жаропонижающие препараты зачастую практически не приносят облегчения. Температура либо не сбивается полностью, либо понижается на короткий срок, а затем снова достигает критических значений.
Как для гриппа, так и для COVID-19 характерным симптомом считается появление кашля. Однако его тип различается. COVID-19 всегда сопровождается сухим кашлем, при этом зараженный чувствует одышку и затрудненность дыхания. Для гриппа характерен в равной степени как влажный кашель с обильным отделением мокроты, так и сухой.Еще одно существенное отличие коронавируса от сезонных видов гриппа – возможность протекания заболевания при полном отсутствии симптомов. Зараженный не испытывает неприятных ощущений и даже не замечает, что болен. Но он остается весьма опасным для окружающих, так как способен заразить большое количество человек.
Но он остается весьма опасным для окружающих, так как способен заразить большое количество человек.
Отличия заболеваний по сроку длительности
Симптомы ОРВИ проявляются уже спустя 1–4 дня после контакта с возбудителем. Обычная длительность инкубационного периода простуд составляет 2–3 суток, после чего больные начинают чувствовать первые симптомы. Коронавирусу требуется больший срок для проявления – около 5–14 дней. В течение инкубационного периода неприятные ощущения зараженного не беспокоят. Если он может приблизительно определить, когда произошел контакт с носителем, то по длине инкубационного периода получится установить тип заболевания.
Отличить коронавирус можно и по длительности протекания болезни. При простуде облегчение наступает уже на 3–7 день. Грипп без осложнений проходит в течение 10–14 дней. При заражении коронавирусом характерные симптомы могут наблюдаться в течение 2–4 недель. Длительность заболевания напрямую зависит от формы протекания, своевременности и правильности назначенного лечения, а также от общего состояния организма и иммунной системы зараженного.
Еще одно отличие стандартного ОРВИ от коронавируса – вероятность и срок наступления осложнений, в первую очередь пневмонии. Коронавирус прогрессирует быстро, поэтому поражение легких при тяжелой форме может наблюдаться уже спустя 9–15 дней после заражения. При ОРВИ пневмония также появляется, однако при сезонном гриппе такое осложнение развивается несколько позже. Обычно его провоцирует присоединение бактериальной инфекции. К тому же степень поражения легких при ОРВИ значительно меньше, а COVID-19 затрагивает практически полностью ткани альвеолярного типа, что осложняет лечение и увеличивает срок выздоровления.
Надежный способ отличить коронавирус от других разновидностей ОРВИ
Однозначно поставить диагноз, просто сравнив симптомы гриппа и коронавируса, зачастую не получается даже у опытных врачей. Чтобы с высокой точностью определить тип заболевания у пациентов, нужно провести специальные лабораторные исследования.
Отличить коронавирус от гриппа можно, сделав следующие виды анализов:
- ПЦР-исследование.
 Производится по направлению врача. От больного потребуется только мазок горла и носа, в ряде случаев допускается извлечение другой биологической жидкости – крови, мокроты, смыва воды из бронхов. Полученный материал изучается в лабораторных условиях, специалисты ищут в нем клетки вируса. Примерный срок готовности результатов – 1–3 дня.
Производится по направлению врача. От больного потребуется только мазок горла и носа, в ряде случаев допускается извлечение другой биологической жидкости – крови, мокроты, смыва воды из бронхов. Полученный материал изучается в лабораторных условиях, специалисты ищут в нем клетки вируса. Примерный срок готовности результатов – 1–3 дня. - Тест на иммуноглобулины. Позволяет определить наличие антител в крови. Применяется для уточнения текущей стадии протекания COVID-19 у больных с подтвержденным диагнозом, а также для выявления людей, перенесших болезнь бессимптомно.
Самостоятельно поставить диагноз крайне сложно. Даже наличие или отсутствие характерных симптомов не является гарантией заражения. Тесты также способны давать ложноположительный или ложноотрицательный результат, однако их точность в любом случае достаточно высока. При появлении симптомов ОРВИ или простуды нужно обязательно обратиться к врачу. Только после получения результатов исследования можно с уверенностью говорить о наличии возбудителей COVID-19 в организме и приступать к адекватному лечению.
synlab: Кашель у детей
Кашель — физиологическая защитная реакция организма, она обеспечивает выведение из дыхательного тракта слизи, продуктов воспаления, инородных тел.
Кашель. Какой он бывает?
Сухой кашель (непродуктивный) — утомительный и назойливый, часто бывает очень сильным и болезненным, но не сопровождается отделением мокроты. Сухой кашель у ребенка — характерный признак начальной стадии респираторных заболеваний.
Влажный кашель (продуктивный). При влажном кашле отходит мокрота, при дыхании могут быть слышны булькающие хрипы.
Различают кашель острый (до 3-х недель), подострый (3-8 недель), хронический (дольше 3-х недель).
При каких заболеваниях у ребенка появляется кашель?
Кашель часто бывает при ОРВИ, которые вызывают воспаление слизистых оболочек верхних дыхательных путей на уровне носоглотки, гортани, трахеи. К ним относятся грипп, парагрипп, аденовирусная инфекция, РС-вирусная инфекция.
Длительный кашель может быть при наружных отитах, синуситах (острых и хронических), аденоидитах — беспокоит чаще утром или вечерам, когда ребенка укладывают спать. При этом в положении на спине патологический секрет стекает по задней стенке глотки и к гортани, раздражает ее слизистую и вызывает кашель.
У детей с бронхитом, пневмонией кашель более глубокий, первое время может быть сухой, затем становится влажным, может быть болезненным.
Долго сохраняется кашель при атипичных инфекциях — хламидиозе и, особенно, микоплазмозе; коклюше (бывает и у привитых детей). Такой кашель чаще приступообразный, малопродуктивный, назойливый.
Так же причиной длительного кашля могут быть аллергические заболевания органов дыхания (аллергический риносинусит, трахеит, бронхиальная астма). Для них характерен сухой кашель, который держится неделями, не сопровождаясь ни температурой, ни слабостью. Чаще всего «виновниками» такой реакции бывают домашняя или библиотечная пыль, шерсть домашних животных, плесень, пыльца растений, табачный дым.
Чаще всего «виновниками» такой реакции бывают домашняя или библиотечная пыль, шерсть домашних животных, плесень, пыльца растений, табачный дым.
Длительный сухой кашель, беспокоящий во время дневного сна, в ночное время, может быть при заболеваниях пищевода, когда не смыкается мышечный сфинктер между пищеводом и желудкам и происходит заброс содержимого из желудка в дыхательные пути — так называемый гастроэзофагеальный рефлюкс.
При попадании инородного тела в дыхательные пути ребенка (семечки, орешки, мелкие фрагменты игрушек) кашель приступообразный, мучительный, часто сопровождается удушьем, сильным беспокойством.
Довольно часто, особенно в осенне-зимний период, кашель вызван пересыханием слизистых оболочек из-за слишком сухого воздуха в квартире.
Нередко встречается такое понятие, как гиперреактивность бронхов. Это состояние, когда бронхи отличаются повышенной чувствительностью к раздражителям и кашель возникает после физической нагрузки, резкой перемены температуры воздуха, вдыхании табачного дыма, загрязненного воздуха и др. Как правило, данное состояние возникает после перенесенных вирусных заболеваний.
Как правило, данное состояние возникает после перенесенных вирусных заболеваний.
Из всего вышесказанного можно сделать вывод, что и сухой и влажный кашель не следует оставлять без внимания, так как причины и последствия могут быть достаточно серьезными.
Обследование
При частых вирусно-бактериальных заболеваниях истощаются физиологические ресурсы иммунитета, что может привести к развитию хронических заболеваний. Поэтому в детский коллектив кашляющего ребенка лучше не отправлять. Малыш, не до конца восстановившийся после болезни, имеет риск быстро инфицироваться снова. Поэтому нужно обязательно до конца разобраться, что же является причиной длительного кашля. Провести лабораторные исследования: анализы крови на респираторный микоплазмоз, хламидиоз, коклюш, ВЭБ- инфекцию, аскаридоз, токсокароз, общий иммуноглобулин Е, аллергологические панели; сделать рентген органов грудной клетки, спирографию. Проконсультировать ребенка у пульмонолога, аллерголога, гастроэнтеролога, фтизиатра.
Меры профилактики развития кашля:
· Своевременное лечение острой респираторной инфекции. При появлении первых признаков заболевания нельзя отправлять ребенка в сад, школу. Иногда достаточно посидеть дома в спокойной доброжелательной обстановке, дать обильное теплое питье (компоты, морсы, липовый, ромашковый, некрепкий черный или зеленый чай, березовый сок, дегазированную минеральную воду), промывать носик физ. раствором, провести простые тепловые процедуры (сухое тепло на область икроножных мышц и стоп, подчелюстную область) и ребенок быстро поправится.
· Поддерживать оптимальные параметры воздуха в квартире: температуру на уровне +18-20 °С, влажность 60-70%. Особенно это касается той комнаты, где спит ребенок. Это станет профилактикой ночного кашля, вызванного пересушиванием слизистых и пребыванием в лежачей позиции, а также кашля после сна. Правильным будет использование увлажнителя, но, если такого прибора в семье нет, можно воспользоваться емкостями с водой и влажными простынями, полотенцами.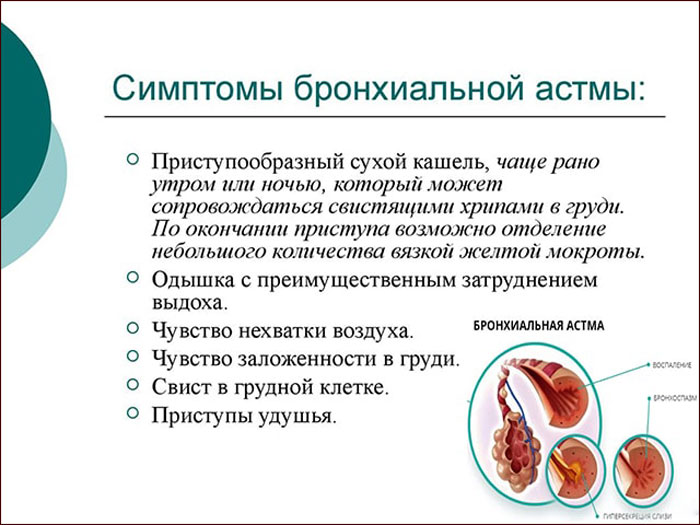
· Уменьшить количество возможных пыленакопителей в помещении (убрать книги за стекло, игрушки сложить в ящики, ковры вынести).
· Избегать контактов ребенка с посторонними запахами и веществами, к примеру, не пользоваться в помещении дезодорантами и духами, не мыть пол с хлором, не распылять спрей против насекомых.
· Исключить воздействие на ребенка табачного дыма.
· Проводить частую влажную уборку.
· Своевременно пролечить очаги хронической инфекции (кариес, аденоидит, хронический тонзиллит).
Если Ваш ребенок долго кашляет, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Кашель у собаки: причины и как лечить
Содержание статьи
Ваша собака начала кашлять. Что с ней? Простудилась, поперхнулась или проблемы с сердцем? Причины кашля у собаки могут быть самыми разными, поэтому необходимо выяснить, что случилось с вашим питомцем и начать лечение.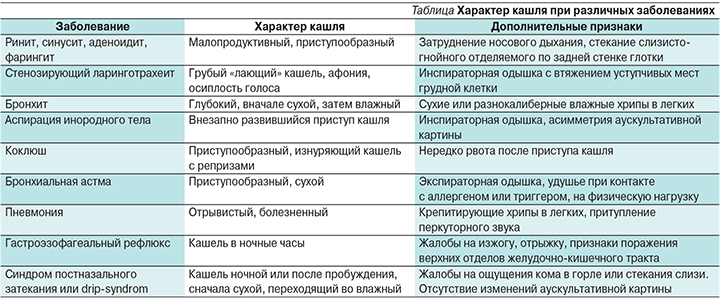
Затягивать с началом обследования не нужно, так как кашель доставляет собаке большой дискомфорт и может быть первым признаком сложных и жизнеугрожающих заболеваний.
Какой кашель бывает у собаки?
Кашель — защитный рефлекс, при помощи которого из органов дыхания удаляются все раздражающие факторы, при этом при закрытой голосовой щели происходит повышение внутригрудного давления, а далее следует резкий выдох.
Рефлекторный кашель у собаки вызван тем, что посторонними телами или слизью раздражается блуждающий нерв, расположенный в дыхательных путях. От него сигнал поступает в кашлевый центр, который и провоцирует кашель. Таким образом организм очищается от всего лишнего, что появляется в легких, бронхах или гортани.
Влажный и сухой кашель у собак различают по тому признаку, сопровождается ли он выделением слизи или нет. Влажный кашель является результатом острого воспаления, которое провоцирует избыточное выделение слизи и скопление ее в бронхах. При сухом кашле мокроты мало, и чаще всего он сопровождает хроническое заболевание.
При сухом кашле мокроты мало, и чаще всего он сопровождает хроническое заболевание.
В зависимости от того, как долго продолжается у собак кашель, его подразделяют на редкий, частый или постоянный.
От того, с какой силой откашливается животное, можно говорить о слабом, сильном, поверхностном или глубоком кашле.
При некоторых заболеваниях кашель очень болезненный, поэтому собака предпринимает попытки подавить его, чтобы лишний раз не причинить себе боль.
Почему собака кашляет?
Множество заболеваний становятся причинами кашля у собак:
- Попадание в органы дыхания посторонних предметов.
- Инфекции, передающиеся от других собак.
- Проблемы с легкими, бронхами.
- Заполнение плевральной области жидкостью или воздухом.
- Болезни горла.
- Зараженность глистами.
- Онкологические болезни.
- Проблемы с деснами и зубами.
- Наследственные болезни.
- Проблемы, связанные с особенностью строения морды.

- Сердечно-сосудистые заболевания.
- Аллергические реакции.
Только после выявления причин кашля строится тактика лечения собаки и определяется продолжительность терапии.
Основные виды кашля у собак и чем лечить кашель у собак
Кашель, вызванный вирусными заболеваниями
Собаки могут заражать друг друга инфекциями. Именно к таким болезням относится вирусный трахеобронхит или «питомниковый кашель». Из второго названия видно, что этим заболеванием часто страдают животные, которые скученно проживают в питомнике и заражаются друг от друга.
Основными возбудителями вирусного трахеобронхита являются:
- микоплазма;
- бордетелла бронхисептика;
- псевдомонады;
- клебсиелла пневмонии.
При заражении трахеобронхитом у собаки появляется такой кашель, как будто она подавилась. Он глубокий, сухой, очень частый и сильно изматывает собаку. Некоторые животные чихают, фыркают, у них возникают рвотные позывы, они могут отрыгивать белую пену, а иногда случается и рвота. При этом пес плохо ест, становится вялым, а если заглянуть ему в глотку можно увидеть увеличенные миндалины.
От момента контакта с больным животным до появления первого покашливания у собаки проходит от двух дней до двух недель, это зависит от иммунитета заразившегося пса. Заболеванию подвержены все породы собак и животные любых возрастов.
Протекает трахеобронхит обычно в легкой форме и собака выздоравливает через две — три недели, но в некоторых случаях могут случиться осложнения в виде пневмонии. Если же пес кашляет уже долго и кашель становится более жестким, появляется отдышка, откашливается слизь с кровью, то надо срочно поехать к ветеринару, чтобы предотвратить серьезные последствия.
У пород, которые имеют суженную трахею, кашель может продолжаться больше трех недель, поэтому в этом случае лучше подстраховаться и обратиться к ветеринару, чтобы исключить осложнение.
Как лечить кашель у собаки при трахеобронхите?
Если течение болезни достаточно легкое, то надо дать шанс иммунитету собаки самому справиться с инфекцией. При плохом самочувствии животного необходимо применять не только противокашлевые лекарства, облегчающие состояние, но и добавлять при этом отхаркивающие средства, препятствующие застою слизи в бронхах. В тяжелых случаях используется антибиотикотерапия.
Что еще нужно делать, если собака кашляет, как будто подавилась? Животному нужно много отдыхать, рацион питания его должен быть разнообразным и обогащен витаминами. Желательно, чтобы воздух в доме, где находится больной пес, был теплым и увлажненным.
Болезни органов дыхания
Бронхиты и пневмонии чаще всего являются осложнениями после инфекционных болезней, но могут возникать и как самостоятельные заболевания.
Вы заметили, что у собаки кашель влажный, а за грудиной слышны булькающие звуки? Немедленно спешите к врачу, так как это симптомы, которые часто свидетельствуют о развитии пневмонии. Кроме этого пес становится вялым, плохо ест и пьет, он задыхается, у него повышается температура.
В организме собаки всегда присутствуют патогенные и условно патогенные микроорганизмы, которые при определенных условиях — переохлаждение собаки, пониженный иммунитет, стрессовое состояние, могут стать причиной начала пневмонии. Патогенные грибы так же могут вызвать пневмонию, которая долго и тяжело лечится.
Самым сложным случаем является аспирационная пневмония, возникающая при вдыхании собакой химических веществ или при попадании в легкие желудочного сока или еды. Последнее может произойти при неправильно проведенном наркозе. Такая пневмония очень опасное состояние, ветеринарная помощь при котором должна быть оказана незамедлительно.
Чем лечить кашель у собак при пневмонии?
Если диагностирована бактериальная пневмония, то собаке назначается курс антибиотиков широкого спектра действия. Так же рекомендован покой, лечебная диета и прием поливитаминов.
С пневмонией грибковой природы бороться гораздо сложнее, так как в первую очередь надо выделить возбудителя заболевания, а уже потом назначать препарат, который воздействует именно на этот штамм грибов. На данный момент грибковую пневмонию наиболее успешно лечат с помощью ингаляций, при которых лекарство попадает прямо в легкие.
Попадание постороннего предмета в органы дыхания
Вы заметили, что во время прогулки или еды у вашего питомца неожиданно появился кашель, он начал задыхаться, срыгивать и часто облизываться. Скорее всего, что собака подавилась посторонним предметом и теперь кашляет. Часто кашель носит приступообразный характер и сопровождается рвотой и удушьем.
Если собака подавилась, нужно осмотреть ее пасть. Если вы заметите инородное тело неглубоко, то можно попробовать вытащить его самостоятельно пинцетом, а в случае неудачи срочно ведите животное к ветеринару. Длительное пребывание постороннего предмета в глотке собаки может стать причиной развития ангины у собаки.
Ангина (тонзиллит) у собак
У собак в горле расположены выросты лимфоидной ткани — миндалины, которые могут воспаляться. Воспаление миндалин может происходить из-за:
- попадания инфекции в организм животного;
- длительного насморка;
- постороннего предмета, находящегося в горле собаки;
- постоянной рвоты;
- продолжительного кашля, вызванного вирусной инфекцией;
- инфекций в полости рта.
При ангине собакам трудно глотать, поэтому они не едят, не пьют воду, а раздражение горла вызывает частое покашливание.
Лечение кашля у собак, вызванного ангиной начинается с определения причины воспаления миндалин. У подавившегося животного удаляется посторонний предмет из пасти и назначают антибиотики, чтобы предупредить инфицирование. Воспаления в пасти лечат антисептиками и удаляют зубной камень в ветклинике.
При инфекционной природе тонзиллита подбираются необходимые лекарства.
В самых тяжелых случаях прибегают к удалению миндалин, но это делают крайне редко, так как они участвуют в формировании иммунитета.
Сердечно-сосудистые заболевания
Многие собачьи болезни сердца в самом начале дают о себе знать кашлем, который называют сердечным. При этом собака не ест, задыхается, становится слабой, вялой, у нее синеют слизистые оболочки в пасти. Особенно трудно таким животным в жаркую и влажную погоду.
Лечение собак с сердечно-сосудистыми патологиями включает в себя препараты, поддерживающие деятельность сердца и дыхания, мочегонные лекарства. Иногда проводятся хирургические операции, но это очень дорогое и трудное мероприятие.
Наличие эндопаразитов
Комары и москиты переносят личинки паразитов Dirofilaria immitis и при укусе передают их собакам, людям, лисам и др. После этого глисты развиваются в легочных артериях, из которых попадают в сумку сердца и провоцируют сердечное заболевание называемое дирофиляриоз, симптомы описаны здесь.
Кашель у собак, спровоцированный паразитами в сердце, лечится особыми препаратами, некоторые из которых содержат соединения мышьяка, поэтому лечение должно проходить под строгим контролем ветеринара.
Врожденные или приобретенные пороки
Коллапс трахеи — это заболевание, при котором в результате врожденных или приобретенных пороков развития, происходит деградация колец трахеи. При таком течении болезни у собаки периодически возникает кашель напоминающий кряканье гуся, она находится в состоянии апатии, при еде и питье у нее возникают рвотные позывы.
В начальной стадии коллапс трахеи у собак хорошо поддается терапевтическому лечению, при этом неплохой эффект дают препараты, предназначенные для восстановления хрящевой ткани. Обычно они рекомендуются для лечения крупных суставов, но практика показала, что они хорошо помогают остановить дегенерацию трахеальных колец.
При отсутствии эффекта от медикаментозной терапии и усиливающемся кашле, ветеринары советуют провести хирургическую операцию, в ходе которой в трахее имплантатами будут заменены кольца, которые уже не выполняют свою функцию.
Обратное чихание
Для собак мелких пород с коротким носом характерно, так называемое, «обратное чихание». При этом процессе собака производит странный звук, сочетающий в себе кряканье, чихание и кашель одновременно.
Поза ее напоминает позу при приступе астмы: передние лапы расставлены, шея вытянута вперед, глаза выпучены, поэтому хозяевам кажется, что их любимец сейчас задохнется. Тяжелый, судорожный кашель может вызвать рвоту, которая, в свою очередь, из-за втягивания воздуха внутрь, может стать причиной аспирационной пневмонии.
Обратное чихание возникает под действием каких-то раздражающих факторов: стресса, перепада температур, наличия аллергенов и происходит из-за спазма глотки и мягкого неба.
Такое состояние никак не лечится, важно просто найти причину, вызывающую обратное чихание и постараться исключить ее.
Уточнив причину кашля и проведя адекватное лечение собаки, вы вернете своему любимцу радость жизни, бодрость и хорошее настроение.
Интересные темы
причины, симптомы и лечение| BookingCat
Появление у кошки кашля может свидетельствовать о том, что животное заболело либо в его дыхательные пути попал посторонний предмет, вызывающий раздражение. Если у вашего питомца появился кашель, не стоит игнорировать эту проблему. Поскорее отведите его в ветеринарную клинику, где его тщательно обследуют и поставят диагноз.
У котов заболевания дыхательных путей встречаются достаточно редко, однако игнорировать кашель нельзя. Его причиной способна стать не только обычная простуда, но и более серьезные патологические процессы.
Какие причины способны вызывать кашель?
Кашель рефлекторного типа выполняет функцию защитного механизма, с помощью которого организм пытается очистить от инородных элементов дыхательные пути. Инородные предметы могут быть самыми разными – кусочки пищи, шерсть и пр. Вызвать рефлекторный кашель у животного может и дым.
Кошки кашляют совсем не так, как люди. Человек перед откашливанием делает глубокий вдох, продолжающийся 1-2 секунды. У кошки эта фаза обычно длится в несколько раз дольше. Животное в это время совершает волнообразные движения своим туловищем, напоминающие позывы к рвоте. Во время кашля кошки обычно принимают характерную позу – они припадают к полу, вытягивая вперед свою шею, вертят головой, широко раскрывая рот и вытягивая язык.
Разновидности кашля и его причины
- Глухой, безостановочный кашель, при котором животное не может вздохнуть, а из его пасти вытекает слюна, обычно бывает при попадании в гортань постороннего предмета.
- Учащенный лающий кашель часто бывает вызван отеком гортани, ставшим следствием аллергической реакции.
- Приступообразный кашель с удушьем возникает при астме.
- Сухой, сопровождаемый свистящим дыханием, обычно является признаком сердечно-сосудистой недостаточности, опухоли или инфекционного заболевания.
- Булькающий кашель сопровождает болезни и патологии, при которых в органах дыхания выделяется большое количество гноя (глистные инвазии, инфекционные болезни).
Если кошка кашляет периодически, с выделением во время кашля небольшого количества мокроты, в которой могут присутствовать прожилки крови, это может свидетельствовать о патологии миокарда либо о наличии в дыхательных путях животного опухоли.
Определить предварительную причину кашля у животного можно по его характеру. Однако для постановки точного диагноза следует немедленно показать кашляющего питомца специалисту, который быстро определит причину недомогания, а затем назначит необходимое лечение.
Каким образом проходит диагностика?
Сотрудник ветеринарной клиники опрашивает владельца животного относительно характера кашля у его питомца и наличия сопутствующих симптомов (таких как рвота, бессонница, отказ от еды, понос, гнойные выделения из глаз и носа). Чтобы исключить наличие инфекции, врач назначает сдачу крови, мочи и кала на анализ. Также животному может быть назначено УЗИ.
Также обычно назначается рентгенография грудной клетки, позволяющая увидеть инородные предметы, опухоли, гнойные очаги в дыхательных путях, исключить бронхиальную астму или бронхит.
Наиболее популярные методы лечения
Если у вашего питомца появился кашель, который не проходит в течение нескольких дней, не откладывайте визит к ветеринару. Самостоятельно вы не сможете поставить ему правильный диагноз и определиться с лечением. Если кошка начала кашлять внезапно и делает это очень интенсивно, а из ее пасти капает слюна, скорее всего, она подавилась. В этом случае вы можете попытаться сами оказать помощь животному. Взяв кошку на руки, раскройте ее пасть пальцами.
Желательно все манипуляции делать вместе с помощником. В этом случае один человек может держать кошку на руках и одновременно с этим светить фонариком в направлении ее гортани. Другому же следует внимательно осмотреть гортань и при наличии в ей инородного тела, попытаться его вытащить пальцами либо небольшим пинцетом.
Если же в пасти вы ничего не увидели, то переверните животное головой вниз и удерживайте его в таком состоянии в течение нескольких минут, слегка сжимая его грудную клетку и постукивая рукой между лопатками. Если все сделать правильно и аккуратно, кошка, скорее всего, выплюнет инородный предмет. Если же этого не произойдет, поспешите показать больного питомца ветеринарному врачу.
Если симптомы асфиксии у питомца отсутствуют, показать его врачу все равно нужно как можно скорее. Осмотрев кота, врач определить источник возникшей проблемы и назначит необходимое лечение. Терапевтический процесс в данном случае предусматривает использование мер, направленных на улучшение самочувствия животного, а также на устранение причины, вызвавшей его недомогание. От симптоматического кашля животным назначают средства, оказывающие блокирующее воздействие на кашлевой центр. Лечение сухого кашля предусматривает прием отхаркивающих препаратов, быстро разжижающих мокроту.
Терапия больного животного зависит от поставленного ему диагноза:
- глистная инвазия лечится с помощью современных антигельминтных препаратов;
- устранить аллергический кашель помогают антигистаминные средства, а также выявление аллергена, ставшего причиной недомогания;
- инфекционная патология лечится с помощью антибиотиков и прочих противомикробных препаратов;
- для улучшения состояния при сердечной недостаточности используют препараты с калием и гликозиды;
- при травмах гортани проводится комплексная терапия, направленная на обезболивание, устранение отеков, проведение антибактериального лечения;
- бронхит лечат с помощью антибиотиков;
- лечение астмы проводят бронхорасширяющими препаратами и глюкокортикостероидами.
Меры профилактики
Не допустить развития кашля у кошки помогают различные профилактические меры. Следите, чтобы кошка не переохлаждалась – не сидела на сквозняке, не выходила на улицу в сильный мороз, спала на теплой поверхности. Систематически пылесосьте полы и мягкую мебель, вытирайте пыль, чтобы не развилась астма или аллергия. Не позволяйте кошке контактировать с больными животными, облизывать уличную воду, есть сырую речную рыбу и мясо. Обеспечьте питомца полноценным, сбалансированным питанием.
Коклюш (коклюш)
Расскажите подробнее о коклюше.
Заболевание коклюшем (также известное как коклюш от глубокого вдоха после спазма кашля) вызывается бактерией Bordetella pertussis. Заболевание характеризуется приступообразным кашлем, при котором пациент может не дышать. За этими приступами кашля следует крик на вдохе и рвота. Коклюш чрезвычайно заразен и может заразить девять из десяти (90%) неиммунных контактов.Коклюш является основным источником детской смертности во всем мире и до сих пор является причиной смерти в США. Это можно предотвратить с помощью вакцины DTaP (дифтерия-столбняк-бесклеточный коклюш).
Каковы симптомы коклюша?
У коклюша три стадии, которые характеризуются разными симптомами. После 7-10-дневного инкубационного периода человек с коклюшным заболеванием проходит следующие стадии:
Катаральная стадия — первая стадия, которая включает неспецифические симптомы, такие как насморк, чихание, субфебрильная температура и легкий кашель.Эта стадия длится 1-2 недели, и по мере ее прохождения кашель становится более сильным.
Пароксизмальная стадия включает в себя многочисленные, быстрые приступы кашля (так называемые пароксизмы), когда впервые подозревается и диагностируется коклюш. Приступы кашля могут быть настолько сильными, что человек посинеет, а потребность в кислороде настолько велика, что человек будет вдыхать достаточно сильно, чтобы вызвать инспираторный крик. Приступы кашля наиболее часты ночью и могут возникать до 15 раз в течение 24 часов.Кашель постепенно увеличивается по частоте и силе в течение первой недели этой стадии, остается постоянным в течение 2-3 недель, а затем начинает уменьшаться.
Стадия выздоровления включает постепенное прекращение кашля и выздоровление от коклюша. Кашель постепенно уменьшается по частоте и теряет приступообразную силу. Этот этап может длиться от недель до месяцев.
Подростки и взрослые, которые были вакцинированы против коклюша в прошлом, но чей иммунитет, возможно, ослаб, вероятно, будут иметь менее тяжелое течение болезни.
Как передается коклюш?
Коклюш передается либо при прямом контакте с респираторными секретами, либо воздушно-капельным путем. Инфицированный человек наиболее заразен в катаральной стадии до того, как обычно подозревают коклюш.
Считается, что подростки и взрослые являются резервуаром B. pertussis и источником инфекции для многих младенцев и детей, которые заражаются этим заболеванием.
Как лечится коклюш?
В большинстве случаев помощь пациентам с коклюшем носит поддерживающий характер, предусматривающий помощь с дыханием и снабжением кислородом.Антибиотики, если их назначить на ранней стадии заболевания, могут облегчить некоторые симптомы и изменить течение болезни, помогая устранить бактерии из дыхательных путей.
Также уделяется внимание профилактике некоторых осложнений коклюша, в основном пневмонии, которая возникает почти в одном из пяти случаев заболевания.
Как предотвратить коклюш?
Безопасная, надежная и эффективная вакцина от коклюша существует с 1940-х годов, поэтому самое важное, что вы можете сделать, — это завершить полный цикл вакцины против коклюша.Его вводят вместе с вакцинами против дифтерии и столбняка. Летом 2005 года Американский совет по практике иммунизации рекомендовал сделать прививку от коклюша подросткам, чтобы предотвратить заражение этой болезнью подростков и пожилых людей, если их иммунитет начнет снижаться.
Если кому-то из вашей семьи поставлен диагноз коклюша, вас могут попросить пройти профилактический 14-дневный курс антибиотика эритромицина для предотвращения заражения B. pertussis. Важное значение имеет также правильное мытье рук.
Центр контроля заболеваний США по коклюшу:
http://www.cdc.gov/ncidod/diseases/submenus/sub_pertussis.htm
http://www.cdc.gov/vaccines/pubs/pinkbook/downloads/pert.pdf
Дополнительная информация о коклюше:
http://www.pertussis.com/
Коклюш (коклюш) | Пациент
Что такое коклюш?
Коклюш — это инфекция, вызываемая микробом (бактерией) под названием Bordetella pertussis . Коклюш также известен как коклюш.Бактерия передается другим людям через загрязненные капли в воздухе, образующиеся во время кашля. Он также может передаваться при тесном контакте с пострадавшим. Бактерия прикрепляется к клеткам, выстилающим дыхательные пути. Затем он размножается и вызывает симптомы.
Bordetella pertussis бактерии влияют на слизистую оболочку дыхательных путей, вызывая продолжительный кашель после того, как бактерии исчезли.
Каковы симптомы коклюша?
Болезнь обычно развивается по определенной схеме.
Ранняя стадия (катаральная фаза)
Вначале часто возникает ангина. В течение дня или около того развивается легкий, сухой, обычный кашель. На этом этапе вы можете почувствовать легкое недомогание и слегка повысить температуру (жар). У вас также может быть насморк. Через несколько дней кашель может стать более продуктивным с выделением мокроты (мокроты), но сначала это все еще кажется обычным кашлем.
Основная стадия кашля (приступообразная фаза)
Через несколько дней, обычно через 7–14 дней от начала болезни, кашель усиливается и становится приступообразным.Это означает, что возникают приступы (пароксизмы) сильного кашля. Иногда их называют удушающим кашлем.
- Во время приступа кашля вы кашляете снова и снова. Лицо часто краснеет, а тело напрягается. В конце концов, происходит отчаянная попытка вдохнуть, что может вызвать кричащий звук. Примечание : кричащий звук в конце приступа кашля случается только в половине случаев.
- Некоторые дети могут перестать дышать в конце приступа кашля и на короткое время посинеть.Это выглядит хуже, чем есть на самом деле, поскольку дыхание обычно быстро возобновляется.
- Каждый приступ кашля обычно длится 1-2 минуты.
- Несколько приступов кашля могут происходить вместе и длиться в общей сложности несколько минут.
- Часто бывает тошнота (рвота) в конце приступа кашля.
- Количество приступов кашля в день варьируется от случая к случаю. У вас может быть всего несколько боев в день, но у некоторых людей может быть до 100 боев в день. В среднем около 12-15 схваток в день.
Между приступами кашля вы, вероятно, будете здоровы (если только у вас не разовьются осложнения, которые встречаются нечасто). Симптомы лихорадки, насморка и других симптомов болезни обычно проходят на этой основной стадии кашля. Однако каждый приступ кашля может причинять боль.
Эта основная кашляющая стадия болезни обычно длится не менее двух недель, а часто и дольше.
Стадия ослабления (фаза выздоровления)
Приступы кашля затем постепенно стихают в течение периода, который может длиться до трех месяцев и более.(В некоторых странах коклюш известен как кашель на сто дней.) По мере того, как ситуация, кажется, идет на убыль, у вас все еще могут быть странные приступы сильного кашля.
Коклюш может быть очень неприятным, так как приступы кашля могут причинять боль. Однако в некоторых случаях симптомы более легкие, чем описано выше. Могут быть только периодические приступы кашля, которые не так уж плохи, без коклюша или рвоты.
Кто заболевает коклюшем?
Коклюш может заболеть любой человек любого возраста.Обычно это более серьезное заболевание у детей младше 6 месяцев.
Дети
В странах, где не проводится вакцинация, у большинства детей на той или иной стадии развивается коклюш. В Великобритании до того, как стала доступна иммунизация, каждые 3-4 года возникала эпидемия. Около 8 из 10 детей заболели коклюшем к 5 годам.
После того, как в 1950-х годах в Великобритании была введена иммунизация, количество случаев резко упало. После паники 1970-х годов, когда возникли опасения по поводу побочных эффектов вакцины, произошел спад в иммунизации.Это привело к еще двум эпидемиям. Каждая эпидемия затронула примерно 400 000 детей. Затем показатели иммунизации снова выросли, и теперь иммунизируют большинство детей. В настоящее время коклюш редко встречается у детей Великобритании, но остается основной причиной заболеваний у детей в странах с низким уровнем иммунизации.
Взрослые и дети старшего возраста
Коклюш — это не только детская болезнь. Взрослые могут заболеть коклюшем. Действительно, из-за иммунизации большинство случаев в Великобритании сейчас происходит у детей старшего возраста и у взрослых.Это связано с тем, что некоторые взрослые не были вакцинированы. Кроме того, у некоторых людей защита от иммунизации от коклюша может со временем ослабнуть. Таким образом, даже если вы были вакцинированы в раннем детстве, вы все равно можете заразиться коклюшем в старшем или взрослом возрасте.
Трудно однозначно подтвердить диагноз коклюша с помощью анализов (см. Ниже). Коклюш, вероятно, является частой причиной многих «таинственных кашлей», которые длятся несколько недель.
Насколько заразен коклюш?
Он очень заразен на ранней стадии болезни, то есть в течение первых трех недель.Симптомы развиваются через 5-21 день после заражения. Обычно вы передаете инфекцию большинству членов семьи, которые не были вакцинированы (или у которых ранее не было коклюша). Чтобы избежать передачи инфекции, при кашле прикрывайте рот, немедленно выбрасывайте использованные салфетки и регулярно мойте руки.
Нужно ли моему ребенку не ходить в школу?
Правительство Великобритании рекомендует детям не посещать детские сады и школы в течение:
- Через два дня после начала курса антибиотиков; OR
- Если не принимаете антибиотики, в течение трех недель после появления симптомов (даже если приступы кашля все еще сохраняются).
Нужно ли мне не работать?
В Великобритании советуют следующим образом:
- Если вы работаете с детьми (например, в детском саду или школе), вам следует не работать в течение двух дней после начала приема антибиотиков. Если вы не принимаете антибиотики, откажитесь от работы в течение трех недель после появления симптомов.
- Если вы медицинский работник, вам следует не работать в течение двух дней после того, как закончит курс лечения антибиотиками (т.е. на более длительный срок). Если вы не принимаете антибиотики, откажитесь от работы в течение трех недель после появления симптомов.
- Если вы работаете не с детьми, не с уязвимыми людьми или не в сфере здравоохранения, вам не обязательно отказываться от работы.
Как диагностировать коклюш?
Коклюш часто диагностируется по типичным симптомам. Если есть подозрение на это, вам может быть назначен тест для подтверждения диагноза. Однако для получения результатов может потребоваться некоторое время, поэтому, если у вас типичные симптомы, вас, как правило, будут лечить, не дожидаясь результата.
На ранних стадиях существует тест, который может идентифицировать микроб (бактерию) для подтверждения диагноза.Для этого нужно взять мазок с задней части носа и отправить его в лабораторию для анализа. Тампон очень похож на ватную палочку на длинной палке или проволоке. Это проходит прямо через ноздри к задней части носа, и это довольно неудобно. Однако во многих случаях «кашель в течение нескольких недель» бактерия, вызывающая коклюш, исчезнет, но обычно кашель продолжается еще несколько недель. Таким образом, отрицательный тест, при котором бактерии не обнаружены, не исключает диагноз коклюша у человека, который кашлял в течение нескольких недель.
Также можно использовать анализ крови, особенно у взрослых. Этот тест определяет защитные белки, которые вырабатывает ваша иммунная система (антитела) в ответ на бактерию коклюша. Эти антитела также можно обнаружить в образце жидкости изо рта, и это также можно проверить. Эти тесты на антитела проводятся у людей, у которых симптомы проявляются более двух недель.
Каковы возможные осложнения?
Большинство людей полностью выздоравливают, но у некоторых развиваются осложнения.Осложнения чаще всего развиваются у детей в возрасте до 6 месяцев. Возможные осложнения:
- Инфекция легких (пневмония). Другие микробы (бактерии) могут легче заразить легкие, если у вас коклюш. Так, иногда возникает пневмония, вызванная другими микробами (вторичные инфекции). Пневмонию подозревают у младенца или ребенка, если они заболевают, у них высокая температура (жар), учащенное дыхание или затрудненное дыхание между приступами кашля. Тяжелые легочные инфекции могут иногда вызывать более длительные проблемы с легкими, такие как бронхоэктазы.
- Давление, вызванное сильным кашлем, в редких случаях может привести к некоторым осложнениям. Например, это может вызвать разрыв кровеносных сосудов, что приведет к кровотечению из носа, крови в глазах (субконъюнктивальное кровотечение) или кожным синякам. Также в редких случаях повышенное давление может вызвать разрыв ребер (перелом) или отверстие в легком (пневмоторакс). Повышение давления в животе (животе) во время приступов кашля может вызвать разрыв мышечной стенки, называемый грыжей. Это также может вызвать недержание мочи.
- В редких случаях возникает инфекция или повреждение головного мозга.
Осложнения, такие как тяжелая пневмония или повреждение головного мозга, иногда могут стать причиной смерти.
Как лечить коклюш?
Антибиотики
Микроб (бактерия), вызывающий коклюш, можно убить антибиотиками. Однако после начала приступов кашля лечение антибиотиками мало влияет на течение болезни. Фактически, бактерии сделают то, что им нужно сделать с дыхательными путями, чтобы вызвать приступы кашля на следующие несколько недель.
Тем не менее, курс антибиотиков обычно назначают, если болезнь диагностирована в первые три недели болезни. Это потому, что через два дня после того, как вы закончите курс антибиотиков, вы больше не заразны. Без антибиотиков вы можете оставаться заразным в течение примерно трех недель после начала приступов кашля.
Антибиотики, обычно используемые при коклюше, — это кларитромицин, азитромицин или эритромицин.
Общие меры
К сожалению, не было доказано, что для смягчения или предотвращения приступов кашля действовало бы действие.
Общие меры включают:
- Общие утешительные.
- Удаление слизи и рвоты во время приступов кашля, чтобы ребенок не вдохнул их.
- Обращайте внимание на более серьезные осложнения, такие как пневмония.
- Убедиться, что больной ребенок получает достаточно еды и питья.
Можно ли предотвратить коклюш?
Антибиотики
Неиммунизированным людям, которые вступили в тесный контакт с больным коклюшем, можно назначить курс антибиотиков.Это может предотвратить развитие болезни. Это особенно используется для маленьких детей, поскольку они больше всего подвержены риску более серьезной формы болезни. Его также можно использовать для людей, которые могут контактировать с маленькими детьми.
Кроме того, антибиотики, которые назначают больным коклюшем, служат скорее для профилактики, чем для лечения. Они делают этого человека менее заразительным для других. Это также означает, что ребенок или человек с коклюшем могут быстрее вернуться в школу или на работу.
Иммунизация
В Великобритании вакцинация против коклюша обычно проводится всем детям. Это часть тройной вакцины. Три дозы обычно назначаются в возрасте 2, 3 и 4 месяцев, а затем — ревакцинация в дошкольном возрасте в возрасте 3-5 лет. Иммунизация — это хорошо, но не на 100%. Вот почему некоторые вакцинированные дети до сих пор болеют коклюшем. Кроме того, как упоминалось выше, эффект от иммунизации может со временем ослабевать. Это причина, по которой у некоторых детей старшего возраста и взрослых, которые были вакцинированы в раннем возрасте, развивается коклюш.
Чтобы защитить маленьких детей от заражения коклюшем, в 2012 году была начата программа вакцинации беременных женщин от коклюша. Вакцина помогает беременной женщине вырабатывать антитела, которые передаются ребенку в утробе матери. . Таким образом, новорожденный ребенок имеет некоторую защиту от коклюша, чтобы защитить его или ее, пока он или она не станет достаточно взрослым для обычных прививок.
Каковы перспективы (прогноз)?
Большинство людей, у которых развивается коклюш, полностью выздоравливают.Однако это может быть тяжелая болезнь, так как непрекращающиеся приступы кашля могут причинять боль. Общая продолжительность полного заболевания обычно составляет 6-8 недель, но часто длится три месяца и более. Тяжелые осложнения и смерть случаются редко, но чаще встречаются у младенцев в возрасте до 6 месяцев. Серьезные заболевания реже встречаются у детей старшего возраста и взрослых. После выздоровления вы, как правило, становитесь невосприимчивыми к коклюшу, поэтому вероятность его повторного появления очень мала.
Коклюш (коклюш) у детей
Не то, что вы ищете?Что такое коклюш у детей?
Коклюш (коклюш) — заразное заболевание.Вызывает сильные припадки (пароксизмы). кашля. В основном он поражает младенцев и детей младшего возраста.
Коклюш назывался «100-дневный кашель», потому что он может длиться от нескольких недель до месяцев. Болезнь часто начинается как при обычной простуде с насморком, чиханием, легким кашлем или лихорадкой. После 1 к 2 недели начинается сильный кашель. Кашель часто заканчивается коклюшем, как воздух. является вдохнул.Во время приступов кашля младенцам и детям трудно есть, пить, или дышать. Эти заклинания могут длиться неделями. У младенцев это может вызвать периоды недержания мочи. дыхание (апноэ). Коклюш усиливается у детей младше 1 года. Это смертельно. есть несколько случаев.
Вакцина против коклюша может помочь предотвратить болезнь. Но вакцина не на 100% эффективна. И эпидемии произошли в районах, где снизились показатели вакцинации.Если коклюш распространяется в определенной местности, есть вероятность, что человек, получивший вакцину, может до сих пор подхватываю болезнь. Защита вакцины также со временем ослабевает. Тинейджеры а взрослые, которые не получали ревакцинацию, могут распространять болезнь во время вспышки.
Что вызывает коклюш у ребенка?
Коклюш вызывается бактериями Bordetella pertussis.Это очень заразный. Он передается от ребенка к ребенку при кашле и чихании. Однажды бактерии попадают в дыхательные пути ребенка, это вызывает отек дыхательных путей и слизь.
Какие дети подвержены риску коклюша?
Риск коклюша выше у ребенка, если он или она не прошли вакцинацию и находится рядом с больным.
Какие симптомы коклюша у ребенка?
Симптомы появляются примерно через 1–3 недели после контакта с бактериями.Встречаются в 3 этапы.
Первый этап может длиться от 1 до 2 недели. Симптомы включают:
- Легкий кашель
- Низкая температура
- Насморк
Второй этап может длиться от 1 до 6 недель, но может длиться до 10 недель. Симптомы включают:
- Кашель, усиливающийся и переходящий в тяжелые приступы
- Кашель, который может быть вызван многими факторами, включая кормление, плач или игру
- Сухой и резкий кашель
- Кашель, который заканчивается звуком при дыхании
Ребенка также может вырвать при кашле, и ему может казаться, что он задыхается от рвоты.
Длится третий этап (восстановление) от недель до месяцев:
- Сначала прекращаются рвота и коклюш.
- Кашель обычно уменьшается около неделя 6, но иногда это может продолжаться в течение следующих 1-2 месяцев.
Симптомы могут проявляться у каждого ребенка по-разному. У младенцев кашель может быть очень сильным. трудно слышать. У младенцев вместо кашля может быть пауза в дыхании (апноэ).Если вы заметили это, позвоните лечащему врачу вашего ребенка или отвезите ребенка в больницу сразу.
Симптомы коклюша могут: быть похожим на другие состояния здоровья. Убедитесь, что ваш ребенок посещает врача по а диагноз.
Как диагностируют коклюш у ребенка?
Медицинский работник спросит о симптомах вашего ребенка и история здоровья.Ваш ребенок также пройдет медицинский осмотр. Образец жидкости из в нос или слизь от кашля могут быть проверены на наличие бактерий. Это часто делается для подтверждения диагноз.
Как лечится коклюш у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависят от того, насколько тяжелое состояние.
В некоторых случаях ваш ребенок может уйти в больницу на лечение. Это для поддерживающей терапии и наблюдения. Иногда, вашему ребенку может потребоваться кислород и внутривенные (внутривенные) жидкости, пока он или она не начнет восстанавливаться.
Ваш ребенок также может принимать антибиотики. Антибиотики могут не вызвать у вашего ребенка поправляйся быстрее. Но они предотвратят распространение инфекции на других.Кто угодно кто был в тесном контакте с ребенком, больным коклюшем, обычно получает антибиотик медицина. Это так, даже если кто-то получил вакцину от коклюша.
Домашнее лечение может включать:
- Обеспечьте комфортное тепло для вашего ребенка
- Часто кормите ребенка небольшими порциями
- Давайте ребенку много жидкости
- Профилактика вещей, вызывающих кашель, например дым
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Какие возможные осложнения коклюша у ребенка?
Коклюш может вызвать легочную инфекцию (пневмонию).
Как я могу предотвратить коклюш у моего ребенка?
Вакцина от коклюша обычно назначают детям первого года жизни. Но случаи болезни все еще возникают, особенно у детей младше 6 месяцев.
CDC рекомендует сделать детям 5 прививок DTaP для максимальной защиты от коклюша. Прививка DTaP — это комбинированная вакцина, которая защищает от 3 болезней: дифтерии, столбняк и коклюш. Первые 3 прививки делаются через 2, 4 и 6 месяцев. возраста. Четвертый укол делается в возрасте от 15 до 18 месяцев. Пятый Укол делается в возрасте от 4 до 6 лет.
При регулярных осмотрах дети 11 или 12 лет должны получить дозу Tdap.Бустер Tdap защищает против столбняка, дифтерии и коклюша.
Иммунитет только от вакцины длится от 10 до 20 лет. Бустер Tdap рекомендуется всем взрослым, у которых есть нет были вакцинированы ранее, а затем бустерная вакцина Tdap или Td каждые 10 лет. Пожилые люди кто были в тесном контакте с ребенком, больным коклюшем, например, с бабушкой и дедушкой, находятся в группе повышенного риска, если им не была сделана бустерная вакцина Tdap.Всем беременным следует получать вакцинацию при каждой беременности, даже если они ранее получали вакцину Tdap. Поговорите со своим поставщик медицинских услуг о вакцинации.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если:
- У вашего ребенка симптомы, которые не улучшаются или не ухудшаются
- У вашего ребенка появились новые симптомы
- У вашего ребенка пауза в дыхании (апноэ) вместо кашля
Основные сведения о коклюше у детей
- Коклюш (коклюш) — заразное заболевание, вызываемое бактериями.В основном влияет младенцы и маленькие дети.
- Болезнь часто начинается с простуды с насморка, чихания и легкий кашель или лихорадка. Через 1-2 недели начинаются интенсивные приступы (пароксизмы) кашля. Кашель часто заканчивается коклюшем при вдыхании воздуха.
- Вакцина против коклюша может помочь предотвратить болезнь. Но вакцина не на 100% эффективна.И эпидемии произошли в районах, где снизились показатели вакцинации.
- Кашель обычно уменьшается около неделя 6, но иногда это может продолжаться в течение следующих 1-2 месяцев.
- В некоторых случаях ребенок может пойти в больницу на лечение. Это для поддержки уход и контроль. Ваш ребенок также может принимать антибиотики.
- CDC рекомендует сделать детям 5 прививок DTaP для максимальной защиты от коклюша.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты.Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель. для этого визита.
- Узнайте, как вы можете связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно если ваш ребенок заболел, и у вас есть вопросы или вам нужен совет.
Кашель и пневмония во время коронавируса
Стоя в очереди возле продуктового магазина в Сиэтле, почти перед ним, на расстоянии шести футов от человека передо мной, я начинаю немного паниковать.Из-под маски я пытаюсь сдержать кашель. Густая пыльца в воздухе, и я убежден, что действительно могу видеть крошечные уворачивающиеся шарики пыльцы, приближающиеся ко мне.
Мои выделения из носа и зуд пазух сговорились против меня. Чем больше я стараюсь не кашлять, тем сильнее сжимаюсь в горле и расширяюсь в легких, поскольку я предвкушаю неизбежное и надеюсь, что одного кашля хватит, пароксизмы не настигнут меня, и меня не вынудят выйти из строя после того, как я уже ждал минут 20.
Кашель — чрезвычайно эффективный способ передачи SARS-CoV-2, штамма коронавируса, вызывающего Covid-19. Выбрасывая капли со скоростью около 50 миль в час, кашель является спонтанным рефлексом, который помогает защитить дыхательные пути и легкие от нежелательных раздражителей и патогенов. Это также эффективный способ распространения болезней, что является преимуществом для респираторных вирусов, которым для размножения необходимы клетки-хозяева.
объявление
Во всем мире кашель является наиболее частой причиной посещения первичной медико-санитарной помощи и требует широкого дифференциального диагноза, который включает, помимо прочего, инфекции верхних дыхательных путей, астму, аллергию, гастроэзофагеальный рефлюкс, постназальную капельницу и нижние дыхательные пути. инфекции тракта, такие как пневмония.А теперь, конечно, Covid-19.
Кашель также является ключевым компонентом диагностики пневмонии у детей в условиях ограниченных ресурсов в странах с низким и средним уровнем доходов. Если ребенок кашляет или испытывает затрудненное дыхание, в соответствии с рекомендациями Всемирной организации здравоохранения рекомендуется подсчитывать количество дыхательных движений ребенка, и, если показатель превышает пороговые значения, указанные в возрастных пределах, у ребенка должна быть диагностирована пневмония.
объявление
«Подсчитать частоту дыхания сложно, и никто этого не делает», — сообщает коллега из Лесото.Это правда. Как известно, это не только сложно сделать, но и может быть неточно, как писали мы с несколькими коллегами в American Journal of Respiratory and Critical Care Medicine.
«А что на самом деле говорит вам счет дыхания?» — размышляет коллега-педиатр-анестезиолог, который зарабатывает себе на жизнь дыханием своих пациентов. Единичное измерение частоты дыхания вряд ли даст четкий диагноз пневмонии. Есть много причин, по которым ребенок может дышать быстрее, чем обычно, которые не имеют ничего общего с пневмонией, включая другие инфекции, физическое напряжение, беспокойство, стресс и этот список можно продолжить.Даже здоровые дети могут соответствовать установленному Всемирной организацией здравоохранения порогу учащенного дыхания для пневмонии. Тем не менее, когда мы спрашиваем о кашле или затрудненном дыхании и пытаемся подсчитать количество вдохов, мы сталкиваемся с диагнозом пневмония в условиях ограниченных ресурсов.
Пневмония является ведущей инфекционной причиной смерти детей и взрослых во всем мире. Каждый год он убивает больше детей, чем ВИЧ, туберкулез и малярия вместе взятые. Несмотря на глобальное бремя пневмонии, медицинское сообщество все еще не может точно и эффективно диагностировать ее.По-прежнему вызывает недоумение, почему в наши дни — составив карту человеческого генома, размышляя о колонизации Марса и ожидая разработки вакцины против SARS-CoV-2 — мы не можем придумать более эффективных способов диагностики пневмонии, чем подсчет дыханий у детей.
Во время разговора с коллегой, который работает в педиатрическом отделении неотложной помощи в Чикаго, я спрашиваю, изменила ли пандемия Covid-19 то, как он диагностирует пневмонию. Он говорит, что ничего не изменилось, кроме того, что сейчас он проходит тестирование на Covid-19.Коллеги из Лесото (последней страны Африки, зарегистрировавшей свой первый случай Covid-19 13 мая) и Малави (первые случаи зарегистрированы 2 апреля) также отмечают, что в их странах мало что изменилось.
Не следует недооценивать проблемы диагностики пневмонии, отчасти потому, что эта инфекция может быть вызвана различными видами бактерий, вирусов, простейших, грибов и их комбинаций. В отличие от малярии или ВИЧ, для которых существуют быстрые диагностические тесты, нацеленные на обнаружение определенного патогена, нет быстрых диагностических тестов на пневмонию.Выявление патогенов в мазках из носа, рта и горла может выявить инфекции, ограниченные верхними дыхательными путями. Получение адекватного образца ткани или жидкости из нижних дыхательных путей у ребенка не всегда возможно, учитывая, что процедура является инвазивной, и даже после получения образца нет гарантии, что болезнетворный патоген будет восстановлен.
Рентген грудной клетки и другие виды визуализации не идеальны. Даже когда получены высококачественные изображения и обученные рецензенты могут прийти к единому мнению о том, что они видят, в характеристиках различных заболеваний легких имеется существенное совпадение, что может привести к ошибочной классификации.Более того, визуализация не может определить патоген, вызывающий проблему.
Таким образом, когда у ребенка кашель или другие респираторные симптомы, медицинским работникам часто приходится делать предположения о том, есть ли у ребенка пневмония и, если да, то какой патоген является наиболее вероятным с учетом клинических проявлений и местной эпидемиологии. . Неизбежно, пневмонию пропускают, неправильно диагностируют и плохо лечат.
Даже в Соединенных Штатах, где пневмония является основной причиной госпитализации детей, а медицинские расходы оцениваются почти в 1 миллиард долларов (и превышают 10 миллиардов долларов для взрослых), существует потребность в новых диагностических инструментах.Несмотря на использование современных комплексных диагностических методов в проекте Центров по контролю и профилактике заболеваний по этиологии пневмонии в сообществе, крупном популяционном исследовании внебольничной пневмонии в США, патоген не был обнаружен у большинства взрослых пациентов с пневмонией. У детей были выявлены множественные патогены (хотя в основном в верхних дыхательных путях, а не в легких). Эти результаты подчеркивают необходимость в чувствительной, недорогой и быстрой диагностике для точного обнаружения и различения возбудителей пневмонии.
В странах с ограниченными ресурсами , неадекватное снабжение или отсутствие лабораторных и клинических возможностей визуализации и, что еще более важно, обученных медицинских работников затрудняют диагностику пневмонии. Из-за этого ребенок с учащенным дыханием на фоне кашля или затрудненного дыхания считается больным пневмонией и эмпирически лечится антибиотиками.
Это могло бы сработать, если бы большинство инфекций были бактериальными, но эпидемиология пневмонии меняется, и респираторные вирусы все чаще становятся наиболее часто обнаруживаемой причиной пневмонии.Антибиотики не могут лечить вирусные инфекции и при неправильном применении могут способствовать возникновению устойчивости к противомикробным препаратам. Однако отказ от лечения бактериальной пневмонии антибиотиками может привести к смерти.
Нам нужна более качественная диагностика пневмонии у детей и взрослых. Несколько групп работают над новыми, включая панели биомаркеров, мультимодальные устройства и УЗИ легких с помощью искусственного интеллекта, но необходимы дополнительные инновации. Смертность от пневмонии не снижается такими же темпами, как смертность от других инфекционных заболеваний, в основном из-за недостаточных инвестиций в течение десятилетий, особенно в улучшение диагностики и лечения.
Этот раз Covid-19, когда кашель похож на извращенно ненадежную канарейку в угольной шахте, должен стать для нас возможностью повысить осведомленность о пневмонии в целом. Ускоряя инвестиции в диагностику пневмонии следующего поколения, Covid-19 может открыть двери для новых способов лечения и профилактики пневмонии.
Эми Сара Гинзбург — врач и эпидемиолог из Сиэтла, которая проводит клинические исследования в условиях ограниченных ресурсов.
Информационный бюллетень: коклюш — Служба здравоохранения округа Гамильтон
ЗНАЙТЕ ФАКТЫ!
Коклюш (коклюш)
ПЕРТУСС (коклюш) Коклюш, также известный как коклюш, — это инфекция, вызываемая бактериями Bordetella pertussis.Bordetella pertussis — это инфекционное заболевание, подлежащее регистрации, и обо всех случаях следует сообщать в местные и государственные органы здравоохранения.
Что такое коклюш?
Коклюш, также называемый коклюшем, — это инфекция, вызываемая бактериями Bordetella pertussis.
Какие симптомы?
Симптомы, связанные с коклюшем, протекают по трем различным стадиям. На первой стадии, называемой катаральной, у инфицированного человека могут появиться насморк, слезящиеся глаза, чувство слабости и субфебрильная температура.Первая стадия заражения длится от нескольких дней до нескольких недель. Симптомы на этой стадии неотличимы от вирусной инфекции. Единственная причина подозревать коклюш у человека с этими симптомами — это если известно, что этот человек контактировал с кем-то с задокументированным коклюшем.
Поздно на первой стадии появляется сухой непродуктивный кашель. Кашель сигнализирует о наступлении второй или пароксизмальной фазы инфекции. Во время этой стадии кашель становится все хуже и характеризуется повторяющимся сильным кашлем без прерывания вдоха, за которым следует вдох воздуха, который производит характерный высокий крик.Эпизод кашля
может быть настолько сильным, что человек краснеет, глаза выпячиваются, а язык высовывается наружу.
При кашле обычно выделяется густая слизь и часто заканчивается рвотой. У инфицированного человека бывает от 15 до 30 приступов кашля в день, и они обычно более часты ночью. В некоторых случаях кажется, что кашель вызван внешними раздражителями, такими как шум или холодный воздух. У людей с коклюшем нет лихорадки, и между приступами кашля они кажутся нормальными.Эта стадия инфекции длится от четырех до шести недель, но может сохраняться до 10 недель.
Последняя стадия инфекции, фаза выздоровления, начинается с уменьшения интенсивности и частоты приступов кашля, и рвота прекращается. Кашель проходит в течение трех недель. У некоторых людей рецидив всех симптомов, связанных с коклюшем, включая крик, повторяется во время респираторных заболеваний, таких как простуда. Это не рецидив коклюшной инфекции и может происходить в течение многих месяцев после разрешения коклюшной инфекции
.
Как лечится коклюш?
Коклюш можно лечить антибиотиками, такими как эритромицин, бактрим и биаксин, в течение 14 дней;
Азитромакс также эффективен и применяется в течение пяти дней. Другие антибиотики, такие как Амоксициллан и Цеклор, обычно не так эффективны при коклюше. Антибактериальная терапия может уменьшить тяжесть и продолжительность инфекции. Антибактериальная терапия наиболее эффективна, когда ее начинают на ранней стадии инфекции, во время катаральной фазы или на ранней стадии пароксизмальной фазы.Люди с коклюшем заразны до тех пор, пока не получат пять полных дней лечения эффективным антибиотиком.
Как мне заболеть коклюшем?
Коклюш передается от человека к человеку при контакте с инфицированным материалом. Обычно это происходит через крошечные капельки, которые выбрасываются в воздух во время кашля. Наибольшая вероятность распространения инфекции — на ранней катаральной стадии, до того, как начнется пароксизмальная стадия. Инфекцией могут заразиться и взрослые, и дети, хотя у взрослых она обычно протекает в более легкой форме.
Что я могу сделать, чтобы предотвратить коклюш?
Лучший способ предотвратить коклюш — сделать прививку от коклюша. Однако коклюшная инфекция может развиться даже у вакцинированных лиц. У вакцинированных лиц, у которых развивается коклюш, часто наблюдается гораздо более мягкий кашель (напоминающий типичный кашель при астме или аллергии), без коклюша, без рвоты, а иногда и только по ночам.
Если вы контактируете с пациентом с коклюшем, ваш врач может назначить вам антибиотик, чтобы снизить вероятность развития инфекции.
Нужно ли мне обращаться к врачу, если я думаю, что у меня коклюш?
Да. Основываясь на вашей истории контакта с инфицированным пациентом, ваших симптомах и физическом обследовании, ваш врач может сделать посев из вашего горла и назначить антибиотики, если он / она считает, что у вас коклюш.
Если кому-то в семье был поставлен диагноз коклюша, всю семью следует лечить антибиотиками в качестве профилактической меры.
Вопросы по поводу коклюша можно решить медсестрами общественного здравоохранения округа Гамильтон по телефону 513.946.7887.
Загрузите версию этого информационного бюллетеня для печати здесь.
| 250 William Howard Taft Road 2nd Floor, Cincinnati, OH 45219 Телефон 513.946.7800 Факс 513.946.7890 hamiltoncountyhealth.org |
коклюш — обзор | Темы ScienceDirect
ЭПИДЕМИОЛОГИЯ, ФАКТОРЫ РИСКА И ПАТОГЕНЕЗ
Коклюш очень заразен и распространен во всем мире, поэтому предполагаемое бремя болезней составляет 42 человека.7 миллионов случаев в 2002 г., что привело к смерти около 293 699 человек, в основном младенцев в возрасте до 4 лет, 90 512 10 90 513, причем 90% случаев приходятся на развивающиеся страны. 11 В Соединенных Штатах коклюш стал причиной 270 000 случаев тяжелого кашля и 10 000 случаев смерти ежегодно в эпоху вакцинации. 12 После внедрения цельноклеточных вакцин в 1940-х годах произошло резкое снижение числа случаев заболевания: в 1976 году было зарегистрировано самое низкое значение в 1010 случаев, за которым последовал устойчивый рост до рекордного уровня 25 827 в 2004 году 13 (рис.38-1). Большая часть этого увеличения связана с сообщениями о подростках и взрослых, со значительным компонентом, связанным с улучшением распознавания болезни, как это наблюдалось в Массачусетсе в 1989–1998 гг. 14 и Висконсине в 2000–2004 гг. 13 Даже несмотря на то, что показатель заболеваемость коклюшем снизилась в 150 раз с введением иммунизации против коклюша, эпидемии болезней продолжают происходить с циклами от 2 до 5 лет, и инфекция остается эндемической среди подростков и взрослых.О коклюше по-прежнему мало что известно в Соединенных Штатах и во всем мире, и только от 5% до 25% случаев регистрируется в развивающихся странах. 9,11
Пациенты наиболее заразны в течение первой недели болезни. Инфекция снижается в течение следующих 2 недель. Передача происходит воздушно-капельным путем, особенно от людей с кашлем. Хотя не было идентифицировано долговременное состояние носительства, были описаны бессимптомные «временные носители», но их роль в передаче организма считается минимальной. 15 Тихое носительство нечасто, преходяще и, скорее всего, не играет роли в эпидемиологии заболевания. 16
Фомиты не являются фактором передачи, и животных-резервуаров коклюша нет. Уровень атак среди уязвимых очень высок, от 50% до 100% в зависимости от характера воздействия. 17 Риск передачи связан с близостью контакта с первичным корпусом. Уровень атак колеблется от 25% до 50% среди неиммунизированных школьных контактов и от 70% до 100% в домашних хозяйствах.Естественное заболевание обеспечивает почти полную защиту в детстве, в то время как иммунитет, вызванный вакциной, менее полный, с уровнем заболеваемости от 10% до 20% у полностью иммунизированных детей и до 50% в домашних условиях. 18 Естественное заболевание обеспечивает защиту примерно на 15 лет, тогда как иммунитет, вызванный вакциной, сохраняется до 6 лет. 19
Иммунитет, вторичный по отношению к естественному заболеванию, не является полным. У таких взрослых и детей повторное заражение может привести к типичному синдрому коклюша; короткое нетипичное заболевание; или это может быть бессимптомным.Частота инфицирования подростков и взрослых с коклюшем в анамнезе или серологическими свидетельствами наличия иммунитета колеблется от 5% до 20%. 13,20 Эти инфекции могут иметь важное значение для повышения иммунитета.
Иммунитет, связанный с вакцинацией, также со временем ослабевает. Во время эпидемии Lambert 17 продемонстрировал, что уровень нападения в домохозяйстве составлял 20% для реципиентов цельноклеточной вакцины у тех, кто был иммунизирован в течение 3 лет, тогда как уровень атаки составлял 95% для тех, кто был иммунизирован 12 или более годами ранее.Jenkinson 21 показал снижение защитной эффективности у младенцев со 100% в первый год после иммунизации до 52% через четыре года, что подчеркивает необходимость повторной иммунизации дошкольников. В настоящее время бессимптомная инфекция чаще встречается у дошкольников, чем у детей школьного возраста, а частота приступов лабораторно подтвержденного коклюша увеличивается с возрастом ребенка. Таким образом, защита, обеспечиваемая вакциной, недолговечна, и необходима иммунизация школьников, подростков и взрослых. 9,13,22 У коклюша умеренная сезонность с более высокой заболеваемостью летом и осенью.
Эпидемиология коклюша меняется с момента появления коклюшных вакцин. В регионах с низким уровнем проникновения вакцины коклюш поражает в основном детей в возрастной группе от 2 до 6 лет; примерно у половины неиммунизированных детей коклюш заболевает к 5 годам, и практически все они были инфицированы к 15 годам, причем примерно у трех четвертей наблюдалась симптоматическая инфекция. Это в основном болезнь маленьких детей и в меньшей степени младенцев, которые были частично защищены трансплацентарными материнскими антителами.Повторное воздействие во время эпидемий привело к высокому уровню защиты к тому времени, когда эти дети достигли совершеннолетия. Цельноклеточная вакцина против коклюша приводит к значительному сокращению числа случаев коклюша и вызвала значительный сдвиг в пиковом возрасте заболевания. Таким образом, дети хорошо защищены в детстве, но из-за ограниченной продолжительности защиты, индуцированной вакциной, и уменьшения возможностей для повторного контакта взрослые снова становятся восприимчивыми, а новорожденные и младенцы больше не защищены антителами материнского происхождения. 23 В результате заболевание становится наиболее распространенным среди младенцев раннего возраста, которые подвергаются наибольшему риску высокой заболеваемости и смертности от этого заболевания. 24 Хотя размер эпидемий сократился, интервал между эпидемиями существенно не изменился с момента введения вакцины. 9 В Канаде во время вспышки 2000 г. наблюдалось изменение эпидемиологии; а именно снижение заболеваемости коклюшем у детей младше 5 лет и значительное увеличение числа инфекций у детей и подростков.Снижение заболеваемости коклюшем среди младенцев и дошкольников может быть результатом внедрения и широкого использования пятикомпонентной бесклеточной коклюшной вакцины с 1996 года или может быть результатом использования относительно неэффективной цельноклеточной вакцины в Канаде в 1980-х и начале 1990-х годов. . 25
После надира в 1976 году заболеваемость коклюшем, по сообщениям, увеличивалась во всех возрастных группах, причем непропорционально большое увеличение у подростков, подростков и взрослых. За последние 15 лет их было 18.В 8 раз увеличилось количество зарегистрированных случаев у детей в возрасте от 10 до 19 лет и в 15,5 раз среди взрослых, по сравнению с увеличением в 1-5 раз в более молодых возрастных группах. Таким образом, в 2004 г. на взрослых приходилось 29% зарегистрированных случаев, на детей от 11 до 18 лет — 34%, на детей младше 12 месяцев — 13% и от 1 до 10 лет — 21%. Заболеваемость вне первого года жизни наиболее высока в возрастной группе от 10 до 19 лет. 7,26
Взрослые и подростки признаны источником воздействия на младенцев более 25 лет.Nelson 27 и другие исследователи продемонстрировали, что коклюш у взрослых часто протекает атипично и бессимптомно и встречается у людей, имевших в анамнезе предшествующую иммунизацию и даже предшествующее заболевание. 28–32 Эндемическая инфекция у взрослых может выступать в качестве резервуара, из которого распространяется инфекция. 33 Недавнее исследование, включающее эпиднадзор в четырех штатах, показывает, что в 75% случаев источником заражения является домохозяйство, обычно это подросток или взрослый. 34,35
Действительно, уровни антител к коклюшным антигенам часто не обнаруживаются в сыворотке крови подростков и взрослых. 36 B. pertussis — это грамотрицательная, слабо окрашивающаяся плеоморфная неподвижная коккобацилла, единственным резервуаром которой является человек. Он передается при вдыхании аэрозолей B. pertussis , производимых пациентом в катаральной или пароксизмальной фазе болезни. Пациенты, у которых симптомы проявлялись в течение 4 недель или дольше, обычно не заразны.
Род Bordetella включает девять видов, четыре из которых являются близкородственными и вызывают заболевания у людей. B. pertussis является основной причиной синдрома коклюша, тогда как коклюш, связанный с B. parapertussis , менее серьезен и не имеет типичного лимфоцитоза. B. bronchiseptica, , вызывающая чумку собак, может вызывать кашель у людей. B. holmesii был связан с сепсисом и некоторыми респираторными инфекциями. 37 Инфекции, вызываемые представителями рода Bordetella , за исключением B. pertussis , не могут быть предотвращены с помощью коклюшной вакцины.
Коклюш не является инвазивной инфекцией дыхательных путей. Заболевание опосредовано действием токсинов B. pertussis на клетки респираторного эпителия. Присоединение к этим клеткам является первым шагом в патогенезе этой инфекции и опосредуется рядом адгезинов, таких как нитчатый гемагглютинин (FHA), фимбрии (FIM), токсин коклюша (PT, также известный как фактор, способствующий лимфоцитозу), липополисахарид ( LPS) и пертактин (PRN), что приводит к избыточности функции адгезии.In vitro FHA является основным адгезином; однако его роль в прикреплении не кажется критической в присутствии других адгезинов. Исследования вакцин указывают на пертактин как на наиболее важный вакцинный антиген с точки зрения защиты. Второму этапу патогенеза — уклонению клеток от иммунной системы — способствует ФТ, который ингибирует миграцию лимфоцитов и макрофагов в области инфекции, и аденилциклаза, которая нарушает фагоцитоз из-за чрезмерной продукции цАМФ клеткой. Местное повреждение тканей мерцательного эпителия опосредуется цитотоксином трахеи, дермонекротическим токсином и, возможно, аденилциклазой, и может быть причиной приступообразного кашля.Природа токсина и личность клетки, вызывающей кашель, неизвестны. 37,38 Наиболее легко распознаваемыми системными проявлениями токсинов являются лейкоцитоз и лимфоцитоз, наблюдаемые у маленьких детей и являющиеся результатом ПТ. Он также отвечает за гиперинсулинемию, которая может проявляться как гипогликемия у некоторых младенцев. Энцефалопатия, вероятно, связана с аноксией, связанной с приступами кашля. 39
Коклюш (коклюш) | Здоровье детей Университета Лома Линда
Коклюш (коклюш) у детей
Что такое коклюш у детей?
Коклюш (коклюш) — заразное заболевание.Вызывает сильные припадки (пароксизмы). кашля. В основном он поражает младенцев и детей младшего возраста.
Коклюш назывался «100-дневный кашель», потому что он может длиться от нескольких недель до месяцев. Болезнь часто начинается как при обычной простуде с насморком, чиханием, легким кашлем или лихорадкой. После 1 к 2 недели начинается сильный кашель. Кашель часто заканчивается коклюшем, как воздух. является вдохнул.Во время приступов кашля младенцам и детям трудно есть, пить, или дышать. Эти заклинания могут длиться неделями. У младенцев это может вызвать периоды недержания мочи. дыхание (апноэ). Коклюш усиливается у детей младше 1 года. Это смертельно. в некоторых случаях.
Коклюшная вакцина может помочь предотвратить болезнь. Но вакцина не на 100% эффективна. И произошли эпидемии особенно в регионах, где снизились показатели вакцинации.Если коклюш распространяется в ан области, есть вероятность, что человек, которому была сделана вакцина, все еще может заразиться болезнь. Защита вакцины также со временем ослабевает. Подростки и взрослые, у которых нет получил ревакцинацию, может распространить болезнь во время вспышки.
Что вызывает коклюш у ребенка?
Коклюш вызывается бактериями Bordetella pertussis. Это очень заразный.Он передается от ребенка к ребенку при кашле и чихании. Однажды бактерии попадают в дыхательные пути ребенка, это вызывает отек дыхательных путей и слизь.
Какие дети подвержены риску коклюша?
Ребенок более подвержен коклюшу, если у него нет вакцины, или если защита стирается, и они находятся рядом с кем-то с болезнь.
Какие симптомы коклюша у ребенка?
Симптомы появляются примерно через 1–3 недели после контакта с бактериями.Встречаются в 3 этапы.
Первый этап может длиться от 1 до 2 недели. Симптомы включают:
- Легкий кашель
- Низкая температура
- Насморк
- Для младенцев, пауза дыхания (апноэ)
Второй этап может длиться от 1 до 6 недель, но может длиться до 10 недель. Симптомы включают:
- Кашель, который усиливается и проходит серьезные припадки
- Кашель, вызываемый многими факторы, в том числе кормление, плач или игра
- Сухой и резкий кашель
- Кашель, заканчивающийся звуком крика при вдохе
- Сильная усталость (истощение) после приступов кашля
Ребенка также может рвать кашляет и задыхается от рвоты.
Длится третий этап (восстановление) от недель до месяцев:
- Сначала прекращаются рвота и коклюш.
- Кашель часто уменьшается примерно через неделю 6, но это может продолжаться время от времени в течение следующих 1-2 месяцев.
Симптомы могут быть немного разными для каждый ребенок. У младенцев может быть очень плохо слышен кашель.У младенцев может быть пауза в дыхание (апноэ) вместо кашля. Если вы заметили это, позвоните в службу здравоохранения вашего ребенка. поставщика медицинских услуг или сразу же отвезите ребенка в больницу.
Эти симптомы могут быть вызваны другие состояния здоровья. Убедитесь, что ваш ребенок посещает врача для диагноз.
Как диагностируют коклюш у ребенка?
Медицинский работник спросит о симптомах вашего ребенка и история здоровья.Ваш ребенок также пройдет медицинский осмотр. Образец жидкости из в нос или слизь от кашля могут быть проверены на наличие бактерий. Это часто делается для подтверждения диагноз.
Как лечится коклюш у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависят от того, насколько тяжелое состояние.
В некоторых случаях ваш ребенок может уйти в больницу на лечение.Это для поддерживающей терапии и наблюдения. Иногда, вашему ребенку может потребоваться кислород и внутривенное введение жидкости, пока он не начнет поправляться.
Ваш ребенок также может принимать антибиотики. медицина. Антибиотики работают лучше всего, если их вводить на ранней стадии заболевания; позже они не могут делать Ваш ребенок поправляется быстрее. Антибиотики действительно помогают предотвратить распространение инфекции к другие. Любой, кто был в тесном контакте с ребенком, болеющим коклюшем, часто дали антибиотик.Это так, даже если кто-то болел коклюшем. вакцина.
Домашнее лечение может включать:
- Обеспечьте комфортное тепло для вашего ребенка
- Часто кормите ребенка небольшими порциями
- Давайте ребенку много жидкости
- Профилактика вещей, вызывающих кашель, например дым
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Какие возможные осложнения коклюша у ребенка?
Коклюш может вызвать легочную инфекцию (пневмонию).
Как я могу предотвратить коклюш у моего ребенка?
Вакцина от коклюша обычно назначают детям первого года жизни. Но случаи болезни все еще возникают, особенно у детей младше 6 месяцев.
CDC рекомендует детям сделайте 5 прививок АКДС для максимальной защиты от коклюша.Укол DTaP — это комбинация вакцина, защищающая от 3 болезней: дифтерии, столбняка и коклюша. В первый 3 прививки делаются в возрасте 2, 4 и 6 месяцев. Дается четвертый выстрел в возрасте от 15 до 18 месяцев Пятый укол делается в возрасте от 4 до 6 лет.
При регулярных осмотрах дети 11 лет или 12 человек должны получить дозу Tdap. Бустер Tdap защищает от столбняка, дифтерии, и коклюш.
Иммунитет только от вакцины длится от 10 до 20 лет. Бустер Tdap рекомендуется всем взрослым, у которых нет были вакцинированы ранее, а затем бустерная вакцина Tdap или Td каждые 10 лет. Пожилые люди кто были в тесном контакте с ребенком, больным коклюшем, например, с бабушкой и дедушкой, находятся в группе повышенного риска, если они не прошли бустерную вакцину Tdap. Всем беременным следует получать вакцинацию при каждой беременности, даже если они ранее получали вакцину Tdap.Поговорите со своим поставщик медицинских услуг о вакцинации.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если:
- У вашего ребенка симптомы, которые не улучшаются или не ухудшаются
- У вашего ребенка появились новые симптомы
- У вашего ребенка пауза в дыхании (апноэ) вместо кашля
Основные сведения о коклюше у детей
- Коклюш (коклюш) — заразное заболевание, вызываемое бактериями.В основном влияет младенцы и маленькие дети.
- Болезнь часто начинается с простуды с насморка, чихания и легкий кашель или лихорадка. Через 1-2 недели начинаются интенсивные приступы (пароксизмы) кашля. Кашель часто заканчивается коклюшем при вдыхании воздуха.
- Вакцина против коклюша может помочь предотвратить болезнь. Но вакцина не эффективна на 100%.И эпидемии произошли в районы, где снизились показатели вакцинации.
- Кашель часто уменьшается примерно через неделю 6, но это может продолжаться время от времени в течение следующих 1-2 месяцев.
- В некоторых случаях ребенку может потребоваться в больницу на лечение. Это для поддерживающей терапии и наблюдения. Ваш ребенок может также принимать антибиотики.
- CDC рекомендует сделать детям 5 прививок DTaP для максимальной защиты от коклюша.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.


 Появление насморка свидетельствует о простуде, особенно в совокупности с чиханием, слезотечением и обильным выделением жидкости из носа.
Появление насморка свидетельствует о простуде, особенно в совокупности с чиханием, слезотечением и обильным выделением жидкости из носа.
 Производится по направлению врача. От больного потребуется только мазок горла и носа, в ряде случаев допускается извлечение другой биологической жидкости – крови, мокроты, смыва воды из бронхов. Полученный материал изучается в лабораторных условиях, специалисты ищут в нем клетки вируса. Примерный срок готовности результатов – 1–3 дня.
Производится по направлению врача. От больного потребуется только мазок горла и носа, в ряде случаев допускается извлечение другой биологической жидкости – крови, мокроты, смыва воды из бронхов. Полученный материал изучается в лабораторных условиях, специалисты ищут в нем клетки вируса. Примерный срок готовности результатов – 1–3 дня.