Самые эффективные жаропонижающие средства для детей — Жизнь под Лампой!
Повышенная температура тела – это один из частых симптомов вирусных инфекций и простудных заболеваний. Значительная гипертермия может привести к негативным последствиям. Родителям нужно четко знать, когда следует сбивать высокую температуру, и какие жаропонижающие средства для детей являются наиболее эффективными и безопасными.
Важно!
Любые препараты желательно применять по назначению врача. Прежде чем дать ребенку лекарство, важно внимательно ознакомиться с аннотацией, и не превышать рекомендованных возрастных дозировок.
КЛАССИФИКАЦИЯ ПОВЫШЕННОЙ ТЕМПЕРАТУРЫВыделяются 4 стадии гипертермии:
- Субфебрильная;
- Фебрильная;
- Пиретическая;
- Гиперпиретическая.
Субфебрильная температура – это повышение до цифр в 37°С-38°С. Применять жаропонижающие препараты в таких случаях не следует, поскольку высокая температура является одним из средств борьбы организма с инфекционными агентами.
Важно: неоправданное использование жаропонижающих может только затянуть течение болезни.
О фебрильной говорят, когда на градуснике 38°С-39°С. По рекомендациям ВОЗ такую температуру не нужно снижать, однако отечественные педиатры придерживаются несколько иного мнения. В данном случае важно оценить общее состояние малыша – если он вялый или постоянно капризничает, лучше дать жаропонижающее.
Обратите внимание: считается, что целесообразно снижать даже температуру в 37,5°С -38°С у малышей первых 3 месяцев жизни.
Пиретическая – 39°С-41°С является безусловным показанием для приема жаропонижающих. Особенно важно сбить высокую температуру, если у ребенка есть патологии нервной системы (в частности –эпилепсия) или фебрильные судороги в анамнезе.
Гиперпиретическая, т. е. превышающая 41°С, представляет серьезную угрозу для здоровья и даже жизни человека. Увидев такие цифры на шкале термометра, следует немедленно вызвать бригаду «скорой помощи»!КАКИЕ ЛЕКАРСТВЕННЫЕ ФОРМЫ ВЫБРАТЬ?
Увидев такие цифры на шкале термометра, следует немедленно вызвать бригаду «скорой помощи»!КАКИЕ ЛЕКАРСТВЕННЫЕ ФОРМЫ ВЫБРАТЬ?Для детей младшего возраста жаропонижающие выпускаются в виде сиропов и ректальных суппозиториев. Свечи вводят совсем маленьким детям, которые пока не могут выпить сироп из ложечки или просто отказываются его глотать.
Преимущество сиропов заключается в быстром действии (благодаря высокой скорости всасывания компонентов) и продолжительности эффекта.
Детям, которые уже потребляют обычную пищу, можно предложить жаропонижающие в жевательных таблетках или пастилках. Твердые лекарственные формы, т. е. таблетки или капсулы можно измельчить и дать малышу, предварительно смешав с водой или соком.
НАИБОЛЕЕ ЭФФЕКТИВНЫЕ И БЕЗОПАСНЫЕ ЖАРОПОНИЖАЮЩИЕ ДЛЯ ДЕТЕЙСамыми действенными лекарственными средствами от высокой температуры у детей являются препараты на основе ибупрофена и парацетамола.
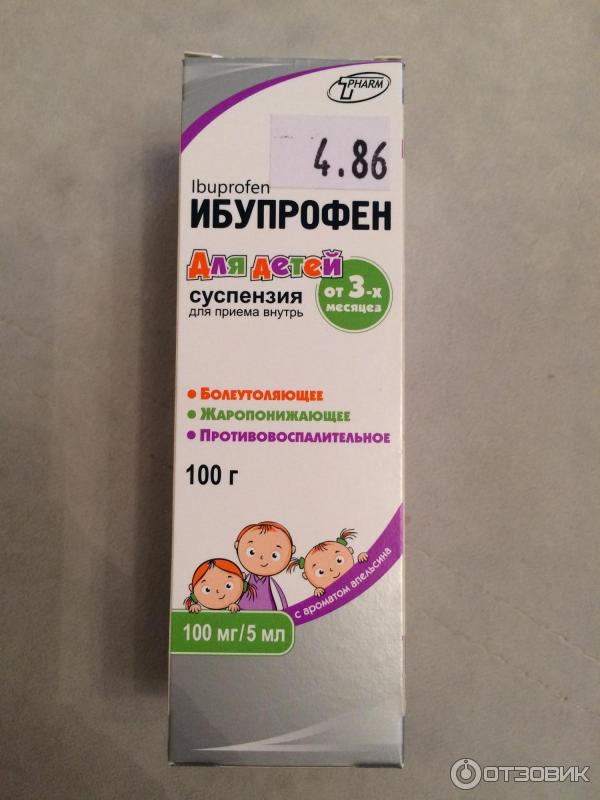
Ибупрофен можно давать детям с первых дней жизни, но малышам до 3 месяцев – только по назначению врача! Разовая доза составляет 5-10 мг на 1 кг веса; временной интервал между приемами – не менее 6 часов.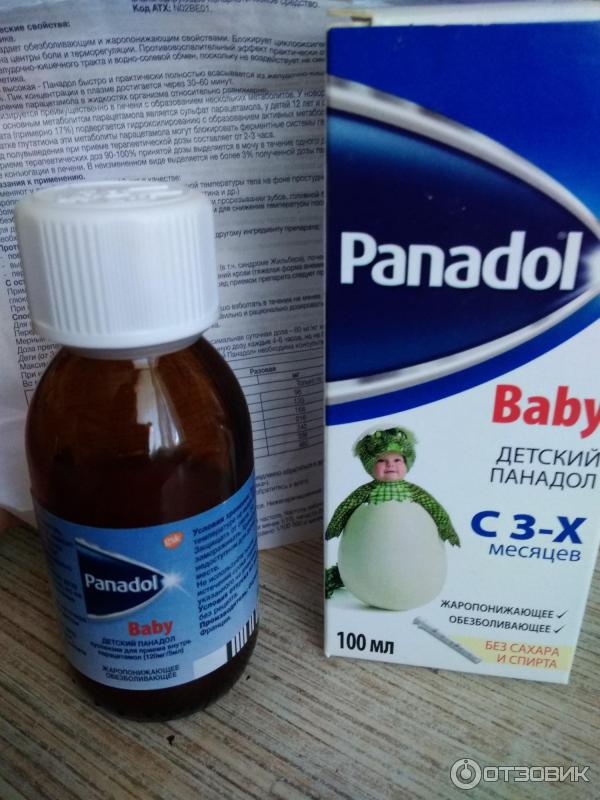
Пожалуй, самым популярным препаратом данной группы является Нурофен, который выпускается в виде сиропа (суспензии). Его можно давать детям, начиная с 3-месячного возраста. Данное средство, рекомендуемое многими педиатрами, срабатывает очень быстро. Температура снижается в среднем в течение 30 минут, и жаропонижающий эффект сохраняется несколько часов. Нурофен не лишен недостатков. К их числу относится раздражающее действие лекарства на слизистые оболочки органов пищеварительного тракта, вследствие чего у ребенка могут появиться рвотные позывы. Не исключены также запоры или диарея.
Свечи Нурофен так же эффективны, как и сироп, но побочные эффекты отмечаются значительно реже.
Обратите внимание: ухудшение общего самочувствия на фоне гипертермии часто приводит к тому, что ребенок отказывается не только от еды, но и от питья. Потребление большого количества жидкости является одним из важнейших условий быстрого выздоровления, поскольку при обильном питье ускоряется выведение токсинов из организма. Нормализация температуры облегчает процедуру «отпаивания» маленького пациента.
Нормализация температуры облегчает процедуру «отпаивания» маленького пациента.
Ибупрофен в виде ректальных суппозиториев – это оптимальный препарат для снижения температуры у детей от 3 месяцев до 2 лет. Следует помнить, что Ибупрофен может неблагоприятно воздействовать на печень ребенка, поэтому перед началом применения рекомендуется проконсультироваться с педиатром.
Детский Мотрин помогает быстро справиться с высокой температурой и болевым синдромом. К числу возможных побочных эффектов относятся появление кожных высыпаний (при гиперчувствительности), а также головная боль, рвота и диарея.
Разовая доза Парацетамола определяется из расчета 10-15 мг на 1 кг веса ребенка. Кратность приема – не чаще 4 раз в сутки с соблюдением временного интервала от 4 часов. Средство снижает показатель на 1-1,5°С, чего при пиретической температуре недостаточно. При очень высоких цифрах рекомендуется отдавать предпочтение Нурофену.
Панадол (суспензия на основе сахарного сиропа) считается одним из лучших жаропонижающих препаратов для детей младшего возраста, в т. ч. – грудничков. Несомненным преимуществом данного средства является то, что оно не приводит к снижению диуреза. Благодаря свободному выведению излишков жидкости из организма предупреждается такое серьезное осложнение заболеваний, как отек мозга.
Калпол, который производится в форме сиропа, можно давать ребенку от 3 месяцев и старше. У этого препарата практически нет побочных эффектов. В редких случаях на коже могут появиться аллергические высыпания. После приема Калпола температура у малыша начинает приходить в норму в течение 20-30 минут.
Цефекон-Д в виде ректальных суппозиториев характеризуется не только антипиретическим, но и анальгезирующим и противовоспалительным действием. Свечи можно вводить малышам в возрасте от 1 месяца.
Эффералган в свечах можно использовать для снижения температуры у грудничков с 4-недельного возраста. Противопоказаниями к применению являются заболевания печени и почек, а также кишечные расстройства (диарея). Фармацевтическими компаниями также производится Эффералган в виде порошка, при разведении которого водой получается приятный на вкус напиток. Его можно давать детям, начиная с 2-летнего возраста.
Противопоказаниями к применению являются заболевания печени и почек, а также кишечные расстройства (диарея). Фармацевтическими компаниями также производится Эффералган в виде порошка, при разведении которого водой получается приятный на вкус напиток. Его можно давать детям, начиная с 2-летнего возраста.
При неэффективности Ибупрофена и Парацетамола по назначению врача возможно использование Нимесулида (Найз, Нимулид). Это «резервное» средство производится в форме суспензий (для пациентов от 2 лет), диспергируемых таблеток (назначаются детям от 3 лет и старше, и обычных таблеток по 100 мг (для детей и подростков от 12 лет).
Для однократного применения или при повышенной чувствительности к вышеперечисленным препаратам может быть использован Анальгин (метамизол натрия). Его длительное использование приводит к угнетению гемопоэза (кроветворной функции). Детям до 12 лет он вводится внутримышечно в виде раствора, а малышам от 6 месяцев – ректально в виде суппозиториев.
Отдельные препараты с антипиретическим эффектом, часто применяемые при заболеваниях у взрослых, категорически противопоказаны малышам. К таким ЛС, в частности, относится Ацетилсалициловая кислота (Аспирин), приводящая к серьезному поражению печени.
РЕЦЕПТЫ НАРОДНОЙ МЕДИЦИНЫ ОТ ТЕМПЕРАТУРЫ Если нужно срочно сбить малышу температуру, а под рукой не оказалось ни одного из упомянутых препаратов, можно прибегнуть к народным средствам.Снизить температуру у детей можно с помощью яблочного уксуса. Его нужно развести водой 1:1, а получившимся раствором растереть все тело малыша (кроме лица) для улучшения теплоотдачи. Дайте ребенку хорошенько пропотеть, после чего переоденьте его в сухое и укройте одеялом. Не допускайте попадания уксуса в глаза и на слизистые оболочки – даже низкие концентрации могут вызвать серьезное раздражение.
Справиться с повышенной температурой поможет чай с клюквой. Напиток усиливает потоотделение. Детям младшего возраста его давать не стоит, поскольку сравнительно высока вероятность развитияаллергических реакций. Следует также соблюдать осторожность, если у ребенка диагностированы заболевания желудка.
Следует также соблюдать осторожность, если у ребенка диагностированы заболевания желудка.
Обратите внимание: очень важно вовремя дать жаропонижающее, если при повышении температуры развивается одышка, а также ведущие к быстрому обезвоживанию диарея или рвота.
Отличным жаропонижающим и противомикробным средством являются сушеные ягоды малины и малиновое варенье. Прежде чем давать это вкусное и полезное натуральное лекарство малышу, нужно убедиться в том, что у него нет аллергии на малину.
Источник: sethealth.ru
Понравилась статья? Поделитесь с друзьями на Facebook:
Ибупрофен, кортизон или парацетамол? Что поможет в борьбе с коронавирусом
В министерстве здравоохранения Франции заявили, что при заражении коронавирусом категорически запрещено употреблять ряд противовоспалительных препаратов, так как они могут только ухудшить состояние больного. Разбираемся с российскими специалистами, действительно ли такие лекарства способны вызвать осложнения и в каких случаях необходимо принимать парацетамол.
Разбираемся с российскими специалистами, действительно ли такие лекарства способны вызвать осложнения и в каких случаях необходимо принимать парацетамол.
Опасные лекарства?
Фото: портал мэра и правительства Москвы
Министр здравоохранения Франции Оливье Веран сообщил на своей странице в Twitter, что прием ряда противовоспалительных средств вроде ибупрофена или кортизона может стать фактором, обостряющим инфекцию. «Если у вас жар, принимайте парацетамол», – посоветовал он.
Однако некоторые российские специалисты не разделяют такое мнение. В частности, клинический вирусолог Георгий Викулов в диалоге с Москвой 24 рассказал, что на сегодняшний день нет исследований, подтверждающих это.
«Ибупрофен и парацетамол относятся к нестероидным противовоспалительным препаратам. Они разрешены в определенных дозировках как жаропонижающие средства, рекомендованы ВОЗ, ведущими профильными организациями как за рубежом, так и в России», – пояснил специалист.

Георгий Викулов
клинический вирусолог
Викулов добавил, что парацетамол и ибупрофен разрешены как при лечении детей, так и беременных женщин. «Когда требуется жаропонижающий эффект, ничего более эффективного, чем нестероидные противовоспалительные препараты, не существует», – полагает эксперт.
При этом вирусолог подтвердил негативные последствия для организма после применения кортизона. «Кортизон, глюкокортикостероиды и родственные кортизону вещества не рекомендуются, потому что они вызывают выраженное подавление иммунитета», – рассказывает Викулов.
По мнению специалиста, любые гормональные средства опасны при любых вирусных инфекциях. И COVID-19 не является исключением.
Когда и как можно принимать парацетамол?
Фото: ТАСС/Донат Сорокин
Сегодня люди часто злоупотребляет жаропонижающими и противовоспалительными средствами, потому что подобные лекарства активно рекламируются, полагают специалисты. При этом решение о применении таких препаратов и об их дозировке должен принимать лечащий врач, подчеркнул клинический вирусолог Георгий Викулов.
Георгий Викулов
клинический вирусолог
Профессор кафедры госпитальной терапии Первого Московского государственного медицинского университета имени И. М. Сеченова Сергей Яковлев пояснил, что при ярко выраженной лихорадке (температура более 39 градусов) необходимо снижать температуру, особенно у детей. «Парацетамол в этом плане наиболее нейтральный, безопасный, поэтому он будет оптимален», – считает Яковлев. Однако он также подчеркнул, что назначать лекарство должен врач.
Антибиотики как профилактика коронавируса?
Фото: depositphotos/DmitryPoch
Профессор кафедры госпитальной терапии Первого Московского государственного медицинского университета имени И. М. Сеченова Сергей Яковлев рассказал, что антибиотики используются как средство борьбы с бактериальной пневмонией. Но если пневмония вызвана вирусами, в том числе коронавирусом, то антибиотики здесь бесполезны.
Но если пневмония вызвана вирусами, в том числе коронавирусом, то антибиотики здесь бесполезны.
Сергей Яковлев
профессор кафедры госпитальной терапии Первого Московского государственного медицинского университета имени И. М. Сеченова
Помимо этого, Яковлев напомнил, что любое лекарство может иметь побочный эффект. Начиная с аллергических реакций и заканчивая поражениями печени, почек и других органов. Поэтому не следует злоупотреблять самолечением. Главное – помнить о гигиене рук и соблюдать рекомендации Минздрава и Роспотребнадзора по профилактике коронавируса.
Вирусолог Георгий Викулов также добавил, что антибиотики должны назначаться только медиками после обследования и консультации. «Продажа антибиотиков в аптеке без назначения врача является нарушением федеральной программы противодействия распространению антибиотикорезистентности в РФ до 2030 года», – подчеркнул специалист. Тем более если употреблять антибиотики по поводу и без, то в момент, когда такое лекарство действительно понадобится, оно просто не будет работать.
Тем более если употреблять антибиотики по поводу и без, то в момент, когда такое лекарство действительно понадобится, оно просто не будет работать.
По данным Минздрава России на 17 марта, в стране зарегистрировано 114 больных коронавирусом. По выздоровлении выписаны 5 человек. Также выписаны граждане России, эвакуированные из Японии, с лайнера Diamond Princess.
Читайте также
Что лучше от температуры ибупрофен или парацетамол
Содержание:
Сегодня такой симптом простудных заболеваний как повышение температуры вызывает опасения практически у каждого человека. Поэтому чтобы понять из-за чего он возникает и как правильно его лечить, лучше всего обратиться к врачу.
Поэтому чтобы понять из-за чего он возникает и как правильно его лечить, лучше всего обратиться к врачу.
Однако если специалист уже назначил ибупрофен или парацетамол на выбор, то следует внимательно изучить эти два препарата и понять, какой из них лучше сбивает температуру.
Что такое жаропонижающие средства и каких видов они бываютДля снижения температуры существует специальная группа препаратов — жаропонижающие. Это симптоматические лекарственные средства, которые могут помочь уменьшить температуру тела человека при лихорадочном состоянии.
Жаропонижающие препараты делятся на две подгруппы:
- НПВС (нестероидные противовоспалительные средства). Из самого названия уже понятно, что эти медикаменты являются противовоспалительными препаратами, которые уменьшают воспалительные процессы в организме, из-за которых повышается температура, а также обладают ярко выраженным обезболивающим эффектом. Их также применяют при лихорадке.

- Антипиретики. Они оказывают жаропонижающее действие при лихорадочном состоянии, но по сравнению с НПВС данные препараты менее эффективны при снятии боли и не влияют на воспалительные процессы. Основным из большинства медикаментов этой подгруппы является парацетамол.
А теперь рассмотрим два основных лекарственных средства, ибупрофен и парацетамол, которые можно отнести к жаропонижающим препаратам.
Что лучше от температуры ибупрофен или парацетамол?
Парацетамол подавляет боль различных этиологий (головная, менструальная, зубная, мышечная боль, боль в суставах), но, самое главное, он считается действенным жаропонижающим лекарственным средством. Данный препарат облегчает симптомы лихорадки. Парацетамол действует на центр терморегуляции в гипоталамусе, вследствие чего снижается температура.
В основном его применяют при ОРВИ и гриппе. Данный препарат достаточно безопасен, поэтому его прописывают и детям, и взрослым.
Парацетамол может снижать температуру причиной, которой являются острые вирусные инфекции. Однако он не оказывает противовоспалительного эффекта, поэтому бессилен при микробных инфекциях, в таких ситуациях лучше использовать ибупрофен.
Однако он не оказывает противовоспалительного эффекта, поэтому бессилен при микробных инфекциях, в таких ситуациях лучше использовать ибупрофен.
К плюсам парацетамола также нужно отнести то, что его можно принимать беременным и кормящим женщинам, а также детям и пожилым людям. Вероятность возникновения побочных действий препарата очень мала, поэтому он считается безопасным лекарственным средством. Кроме того, парацетамол можно комбинировать с различными медикаментами.
Ибупрофен — это широко известный и часто применяемый представитель группы нестероидных противовоспалительных средств. Он останавливает воспалительные процессы в организме, оказывает обезболивающее действие и может снижать температуру.
Ибупрофен оказывает комплексный эффект: снижает температуру, снимает болевой синдром и уменьшает воспаление. Данный НПВС предпочтительнее принимать в том случае, когда есть необходимость не просто снизить повышенную температуру, но и снять воспаление и боль.
Обратите внимание!
В тех случаях, когда температура тела поднялась из-за того, что человек перенервничал или находится в состоянии острого стресса (термоневроз), любые жаропонижающие средства не дадут никакого эффекта, так как в организме нет воспалительных процессов, которые запускают механизм повышения температуры. Данный метод называется «аспириновая проба» и позволяет определить причину возникновения лихорадки.
Данный метод называется «аспириновая проба» и позволяет определить причину возникновения лихорадки.
Какие побочные эффекты ибупрофена?
Общие побочные эффекты ибупрофена — это:
- расстройство желудка, легкая изжога, тошнота, рвота;
- вздутие живота, газы, диарея, запор;
- головокружение, головная боль, нервозность;
- снижение аппетита;
- легкий зуд или сыпь;
- звон в ушах.
Рассматриваемый медикамент имеет большой перечень побочных действий и при его неправильном приеме велика вероятность появления желудочно-кишечных нарушений или отклонений со стороны сердечно-сосудистой системы. Поэтому его не рекомендовано принимать беременным женщинам, пожилым людям и пациентам с почечной или печеночной недостаточностью.
Можно ли совмещать парацетамол и ибупрофен
Два рассматриваемых препарата можно комбинировать и принимать поочередно, если высокая температура долго держится и ее нужно сбить. Так, вначале нужно выпить одну таблетку парацетамола, в дозировке, назначенной врачом, после чего по прошествии 6 часов принять ибупрофен, в прописанной врачом дозировке. Это необходимо для того, чтобы снизить токсическую нагрузку на печень, которая возникает при увеличении дозы каждого из препаратов. Очередность приема обоих препаратов каждые 6 часов позволяет несколько дней подряд без перерывов снижать температуру и при этом защититься от гепатотоксичности.
Так, вначале нужно выпить одну таблетку парацетамола, в дозировке, назначенной врачом, после чего по прошествии 6 часов принять ибупрофен, в прописанной врачом дозировке. Это необходимо для того, чтобы снизить токсическую нагрузку на печень, которая возникает при увеличении дозы каждого из препаратов. Очередность приема обоих препаратов каждые 6 часов позволяет несколько дней подряд без перерывов снижать температуру и при этом защититься от гепатотоксичности.
Таким образом оба препарата, парацетамол и ибупрофен снижают повышенную температуру тела. Однако у первого меньше побочных эффектов и он уменьшает температуру при лихорадке, но не оказывает никакого эффекта при воспалительных процессах, а второй настолько же эффективно снижает температуру, а также оказывает противовоспалительный эффект и более выраженное обезболивающее действие. Парацетамол также менее эффективен при подавлении боли, чем ибупрофен.
Важно заметить, что ибупрофен и парацетамол можно применять детям, так как оба лекарственных средства не вызывают синдром Рейе (редкое заболевание печени у детей 4-12 лет), который может провоцировать аспирин.
То есть, основное различие, которое определяет выбор препарата заключается в том, нужно ли снимать воспаление и боль. Если нужно — то тогда следует выбирать ибупрофен, а если необходимо снять одну температуру — то парацетамол.
Читайте также все подробности о том, как правильно совмещать ибупрофен и парацетамол, чтобы получить ожидаемый эффект и не навредить здоровью.
А также если вам интересно узнать, чем отличается имодиум от лоперамида и какое из этих средств лучше всего принимать при диарее, предлагаем прочитать нашу новую статью, посвященную этой теме.
apteka24.ua — первая интернет-аптека, которой можно доверять.
apteka24.ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Жаропонижающие препараты в лечении инфекционных заболеваний у детей | #09/08
В комплексной терапии детей с инфекционной патологией наряду с этиопатогенетическими препаратами важное значение имеет применение симптоматических средств. Инфекционные заболевания в большинстве случаев протекают с лихорадкой. Повышение температуры тела является неспецифической защитно-приспособительной реакцией организма, характеризующейся перестройкой процессов терморегуляции и возникающей в ответ на воздействие патогенных раздражителей. На фоне лихорадки уменьшается жизнеспособность некоторых патогенных микроорганизмов, усиливаются специфический и неспецифический компоненты иммунитета (активизируются фагоцитоз, хемотаксис, синтез иммуноглобулинов, выброс гамма-интерферона и фактора некроза опухоли). В то же время лихорадка может оказаться патогенным фактором в зависимости от величины ее подъема, характера болезни, возраста ребенка, индивидуальных особенностей и преморбидного состояния. Повышение температуры тела приводит к ухудшению самочувствия ребенка и может быть самостоятельной причиной развития таких патологических состояний, как фебрильные судороги, отек головного мозга, декомпенсация хронических заболеваний [1, 3, 5].
В то же время лихорадка может оказаться патогенным фактором в зависимости от величины ее подъема, характера болезни, возраста ребенка, индивидуальных особенностей и преморбидного состояния. Повышение температуры тела приводит к ухудшению самочувствия ребенка и может быть самостоятельной причиной развития таких патологических состояний, как фебрильные судороги, отек головного мозга, декомпенсация хронических заболеваний [1, 3, 5].
Основными критериями выбора жаропонижающих средств у детей являются безопасность и эффективность. В настоящее время только парацетамол и ибупрофен полностью отвечают критериям безопасности и эффективности и официально рекомендуются Всемирной организацией здравоохранения для использования в педиатрической практике в качестве жаропонижающих средств. Они разрешены в Российской Федерации для безрецептурного отпуска и могут назначаться детям с первых месяцев жизни как в стационаре, так и в домашних условиях.
Необходимо отметить, что парацетамол обладает жаропонижающим, анальгезирующим и очень слабым противовоспалительным эффектом, т. к. реализует свой механизм действия (ингибирует синтез простагландинов, блокируя циклооксигеназу (ЦОГ)) преимущественно в центральной нервной системе и не обладает периферическим действием. Ибупрофен имеет более выраженные жаропонижающий, анальгетический и противовоспалительный эффекты, что определяется его периферическим и центральным механизмами. Частота нежелательных эффектов на фоне применения парацетамола и ибупрофена в качестве жаропонижающих средств примерно одинакова и составляет 8–9% [2, 4].
к. реализует свой механизм действия (ингибирует синтез простагландинов, блокируя циклооксигеназу (ЦОГ)) преимущественно в центральной нервной системе и не обладает периферическим действием. Ибупрофен имеет более выраженные жаропонижающий, анальгетический и противовоспалительный эффекты, что определяется его периферическим и центральным механизмами. Частота нежелательных эффектов на фоне применения парацетамола и ибупрофена в качестве жаропонижающих средств примерно одинакова и составляет 8–9% [2, 4].
Задачей настоящего исследования явилось изучение клинической эффективности и безопасности применения препарата «Нурофен для детей» при инфекционных заболеваниях.
Работа проведена в инфекционной клинике Санкт-Петербургской государственной педиатрической медицинской академии в 2004–2005 гг. Препарат «Нурофен для детей» (ибупрофен— представитель группы нестероидных противовоспалительных средств) использовали как жаропонижающее средство у 68 больных, госпитализированных в клинику. Возраст детей колебался от 7 месяцев до 10 лет: в группу до 1 года вошли 4 чел., 1–3 лет— 24 чел., 4–7 лет— 32 чел. и 8–10 лет— 8 чел. (табл. 1).
Возраст детей колебался от 7 месяцев до 10 лет: в группу до 1 года вошли 4 чел., 1–3 лет— 24 чел., 4–7 лет— 32 чел. и 8–10 лет— 8 чел. (табл. 1).
25 детей (36,8%), находившихся под наблюдением, переносили инфекционный мононуклеоз, 21 (30,9%)— псевдотуберкулез, 12 чел. (17,6%)— лакунарную ангину, у 6 больных (8,8%) диагностирована острая респираторная вирусная инфекция, у 3 чел. (4,4%)— смешанная (вирусно-бактериальная) респираторная инфекция (ринофарингит, бронхит) и у 1 ребенка (1,5%)— ветряная оспа (табл. 2).
Из анамнеза известно, что 29 детей (42,6%) могут быть отнесены к «часто болеющим», у 13 чел. (19,1%) отмечена пищевая или лекарственная аллергия, у 5 чел. (7,4%)— перинатальное поражение ЦНС и у одного из них— фебрильные судороги.
Большинство больных (58 чел. — 76,5%) поступили в клинику в остром периоде болезни на 2–6 день от начала заболевания, 10 детей госпитализированы на второй неделе болезни. Соответственно стандартам лечения инфекционных заболеваний у детей все пациенты получали комплексную терапию, включавшую режим, диету, этиотропные, патогенетические и симптоматические средства.
Соответственно стандартам лечения инфекционных заболеваний у детей все пациенты получали комплексную терапию, включавшую режим, диету, этиотропные, патогенетические и симптоматические средства.
Препарат «Нурофен для детей» в качестве жаропонижающего средства назначали внутрь в форме суспензии в разовой дозе 10 мг/кг массы тела 2–4 раза в сутки. После приема Нурофена для детей температуру тела измеряли через 40 минут, 1, 2, 3, 5, 6 и 8 часов. В группу наблюдения не вошли дети с использованием других жаропонижающих средств и с температурной реакцией выше 39,5 °С.
Эффективность препарата «Нурофен для детей» оценивали по скорости наступления эффекта и продолжительности снижения температуры тела, переносимость препарата— на основании наличия или отсутствия нежелательных эффектов.
Все больные разделены на 2 группы. Первую группу (26 чел. — 38,3%) составили дети с максимальным подъемом температуры 38,0–38,5 °С, вторую (42 чел. — 61,7%)— дети с подъемом температуры тела 38,6–39,5 °С.
— 61,7%)— дети с подъемом температуры тела 38,6–39,5 °С.
Исходный уровень температуры тела у больных первой группы в среднем составил 38,4±0,4 °С (табл. 3). Через 40 минут у 18 больных из 26 (69,3%) отмечено начало эффекта препарата: температура тела снизилась до субфебрильных цифр. У 8 детей (30,7%) показатели оставались на исходном уровне. Через 1 час после приема Нурофена для детей показатель температуры в среднем составил 37,4±0,5 °С, при этом у всех больных данной группы температура тела снизилась по отношению к исходному уровню, а у трети детей достигла нормальных цифр. Показатели температуры через 2 часа после приема препарата у большинства больных (92,3%) были нормальными и лишь у 2 чел. (7,7%)— на субфебрильных цифрах, средний показатель составил 36,6±0,4 °С. Снижение температуры до уровня субфебрильной расценивалось нами как положительный эффект, учитывая, что исследование проводилось у больных с инфекционной патологией, в том числе инфекционным мононуклеозом и псевдотуберкулезом, сопровождающимися упорной и длительной лихорадкой.
Длительность жаропонижающего действия исследуемого препарата у большинства больных первой группы (21 чел. — 80,8%) составила 6 часов, у 3 чел. (11,5%) температура оставалась на уровне «сниженной» до 8 часов. В 2 случаях (7,7%) повышение температуры по отношению к «сниженному» уровню отмечено через 5 часов после приема препарата.
Исходный уровень температуры тела у больных второй группы составил в среднем 39,2±0,3°С (табл. 3). Через 40 минут после приема Нурофена для детей температура тела снизилась по отношению к исходному уровню у 40 чел. (95,2%). В том числе у 19 детей (45,2%) она достигла уровня 37,5–37,9°С, у 14 больных (33,3%)— 38,0–38,5°С, у 7 чел. (16,7%)— 38,6–39,0°С. На исходном уровне температурные значения остались лишь у 2 чел. (4,8%). Через 1 час после приема препарата у большинства детей (90,5%) температура оказалась на субфебрильных цифрах, а в двух случаях (7,7%)— нормальной. Два ребенка, больных инфекционным мононуклеозом, продемонстрировали снижение температуры до 38,2–38,5 °С. Средний уровень температуры тела через 1 час после приема Нурофена для детей составил 37,9±0,6°С. После двух часов действия препарата у 76,2% больных температура тела оказалась нормальной, у 10 чел. (23,8%)— субфебрильной, ее средний показатель равнялся 36,9±0,8 °С.
Средний уровень температуры тела через 1 час после приема Нурофена для детей составил 37,9±0,6°С. После двух часов действия препарата у 76,2% больных температура тела оказалась нормальной, у 10 чел. (23,8%)— субфебрильной, ее средний показатель равнялся 36,9±0,8 °С.
Жаропонижающий эффект Нурофена для детей среди больных второй группы продолжался от 5 часов (8 чел. — 19,0%) до 6 (30 чел. — 71,4%) и даже 8 часов (4 чел. — 9,6%).
Темпы снижения лихорадки у больных второй группы оказались несколько выше по сравнению с первой группой, однако значимых различий не получено. Продолжительность жаропонижающего действия препарата в группах сравнения также была примерно одинаковой. Курс приема Нурофена для детей в первой группе составил в среднем 3,6±0,3 дня, во второй группе— 5,3±0,7 дня.
Следует отметить, что при использовании Нурофена для детей у больных псевдотуберкулезом с поражением суставов (сочетанная, артралгическая форма) мы наблюдали отчетливый обезболивающий эффект.
Каких-либо нежелательных эффектов на фоне применения препарата «Нурофен для детей» не выявлено ни у одного больного.
Таким образом, анализ полученных данных позволяет сделать следующие выводы:
-
Использование препарата «Нурофен для детей» в качестве жаропонижающего средства показало его высокую эффективность у больных различными инфекционными заболеваниями.
-
Отсутствие нежелательных эффектов у всех обследованных детей свидетельствует о хорошей переносимости и безопасности применения препарата.
-
Полученные данные позволяют рекомендовать Нурофен для детей для широкого применения в детской инфектологии.
Лечение боли, связанной с операциями
В основе настоящего руководства для пациентов лежит одобренное в 2016 году эстонское руководство для лечения «Периоперативное лечение острой боли». Пожелания руководства для лечения были составлены на основе анализа литературы, основанной на научно доказанных фактах. Цель руководства для пациентов — помочь пациентам справиться с послеоперационной болью и дать ответ на вопросы, связанные с острой болью. Знания о возможностях лечения боли помогают пациентам активно участвовать в лечении. Важность тем, охваченных в руководстве для пациентов, а также доступность его текста были оценены со стороны пациентов с острой послеоперационной болью. В руководстве для пациентов объясняются следующие темы: что такое острая послеоперационная боль, почему важно лечить острую боль, и как ее оценивать. В разных главах описываются возможности лечения острой послеоперационной боли. Читатель получит ответ на следующие вопросы: почему для лечения боли предпочитается использование пероральных препаратов, можно ли принимать вместе разные обезболивающие и что еще кроме лекарств можно предпринять для ослабления боли. Также даются рекомендации, как можно справиться с послеоперационной болью дома.
Пожелания руководства для лечения были составлены на основе анализа литературы, основанной на научно доказанных фактах. Цель руководства для пациентов — помочь пациентам справиться с послеоперационной болью и дать ответ на вопросы, связанные с острой болью. Знания о возможностях лечения боли помогают пациентам активно участвовать в лечении. Важность тем, охваченных в руководстве для пациентов, а также доступность его текста были оценены со стороны пациентов с острой послеоперационной болью. В руководстве для пациентов объясняются следующие темы: что такое острая послеоперационная боль, почему важно лечить острую боль, и как ее оценивать. В разных главах описываются возможности лечения острой послеоперационной боли. Читатель получит ответ на следующие вопросы: почему для лечения боли предпочитается использование пероральных препаратов, можно ли принимать вместе разные обезболивающие и что еще кроме лекарств можно предпринять для ослабления боли. Также даются рекомендации, как можно справиться с послеоперационной болью дома. Об охваченных в руководстве для пациентов темах можно более детально прочитать на интернет-страницах, приведенных в конце руководства (см. Приложение 1).
Об охваченных в руководстве для пациентов темах можно более детально прочитать на интернет-страницах, приведенных в конце руководства (см. Приложение 1).
|
Что такое острая послеоперационная боль?
Боль является субъективным и неприятным ощущением, которое влияет на сознание и ухудшает хорошее самочувствие. Острая боль является кратковременной, у нее чаще всего имеется четко ограниченная зона, определенное время начала, а также субъективные и объективные физические признаки: частота сердечных ударов и дыхание учащаются и кровяное давление повышается. Сильная боль мешает сну и создает чувство страха и тревоги. Острая послеоперационная боль возникает из-за хирургической процедуры или операции. Сила боли зависит как от тяжести операции и размера операционной раны, так и от порога болевого ощущения человека. Люди чувствуют и реагируют на боль по- разному. На болевые ощущения может влиять и ранний опыт пациента, связанный с болью, его возраст, пол, культурные особенности, а также психологические факторы. В случае детей на болевые ощущения может влиять и отношение их родителей к боли.
Сильная боль мешает сну и создает чувство страха и тревоги. Острая послеоперационная боль возникает из-за хирургической процедуры или операции. Сила боли зависит как от тяжести операции и размера операционной раны, так и от порога болевого ощущения человека. Люди чувствуют и реагируют на боль по- разному. На болевые ощущения может влиять и ранний опыт пациента, связанный с болью, его возраст, пол, культурные особенности, а также психологические факторы. В случае детей на болевые ощущения может влиять и отношение их родителей к боли.
Почему нужно лечить острую послеоперационную боль?
Послеоперационную боль не нужно терпеть, так как из-за боли может увеличиться частота проявлений послеоперационных осложнений: восстановление после операции будет проходить медленнее и поэтому может увеличиться время пребывания в больнице. При отсутствии лечения боли чаще может возникнуть хроническая послеоперационная боль. Эффективное лечение послеоперационной боли облегчает работу сердца и легких, уменьшает риск возникновения тромбоза вен и способствует нормализации пищеварения.
Как оценивается сила боли?
Оценка силы боли после операции является обычной частью работы по наблюдению за пациентом. Боль оценивают регулярно, частота оценки зависит от состояния пациента и тяжести операции. Поскольку ощущение боли является индивидуальным и субъективным, только Вы сами сможете оценить силу переживаемой боли. Медсестра будет оценивать Вашу боль регулярно как до, так и после приема обезболивающих, как во время покоя, так и во время движения. На основании полученной информации можно будет составить схему лечения боли, подходящей лично Вам.Для оценки боли используются разные шкалы боли. Например шкалу для цифровой оценки используют у взрослых. С помощью нее оценивают силу боли по десятибалльной шкале, где ноль означает, что боли нет, и 10 означает самую сильную боль, которую Вы можете себе представить. Пациента просят оценить боль, пережитую за последние 24 часа при помощи трех разных методов.
Оценивают:
- силу имеющейся боли,
- самое слабое чувство боли и
- самое сильное чувство боли.

Среднее арифметическое от полученных оценок покажет силу испытанного пациентом чувства боли в течение последних 24 часов. Иногда Вас просят выбрать слова, которые описывали бы Вашу боль. Такими словами могут быть:
- боли нет
- небольшая боль
- умеренная боль
- сильная боль
- очень сильная боль
- нестерпимая боль
Рисунок 1. Шкала цифровой оценки боли
Иногда для оценки боли используют шкалу с лицами (FPS-R) (см. Рисунок 2) или так называемую шкалу лиц. Данную шкалу можно использовать, например, у детей старшего возраста. Ребенку нужно будет объяснить шкалу лиц, чтобы он мог использовать ее для оценки своей боли. Ребенку нужно будет объяснить шкалу следующим образом: «Это лицо (покажите на самое крайнее слева лицо) показывает, что боли нет совсем. Другие лица (покажите на каждое лицо слева направо) показывают, что боль все сильнее и сильнее. Самое крайнее справа лицо показывает, что ему очень больно». После объяснения у ребенка можно будет спросить, какое лицо показывает, насколько ему больно сейчас?
После объяснения у ребенка можно будет спросить, какое лицо показывает, насколько ему больно сейчас?
Согласно выбранному ребенком лицу оцениватель сможет дать обозначенной боли оценку в 0, 2, 4, 6, 8 или 10 пунктов, считая справа налево: 0 = совсем не больно. 10 = очень больно. При оценке нельзя использовать слова «грустный» или «радостный». Обязательно нужно уточнить, что речь идет только о том, как ребенок себя чувствует, а не о внешнем выражении лица.
Рисунок 2. Шкала лиц для оценки силы боли (FPS-R)
Вышеперечисленные шкалы используют не только для оценки боли у детей старшего возраста, но и для пациентов с легким или умеренным душевным расстройством. Для маленьких детей, грудничков и пациентов с тяжелым душевным расстройством используют шкалу поведения, в случае которой силу боли оценивает медсестра. aspx?ItemNumber=1519″>Для таких шкал для оценки силы боли учитываются такие жизненные показатели пациента, как частота сердцебиений, кровяное давление, содержание кислорода в крови и поведение (выражение лица, беспокойство, сон).
| Для достижения лучшего результата в лечении боли сразу проинформируйте медсестру, если чувствуете боль – даже тогда, когда боль слабая или если она возникла ночью. Не терпите боль! |
Как лечить боль после операции?
При лечении послеоперационной боли используются разные лекарства с разными способами приема. Кроме этого, разрешается использование и альтернативных методов, которые можно использовать в случае слабой и умеренной боли.Для назначения подходящего лечения боли важно знать, какие лекарства (в том числе обезболивающие) Вы уже использовали, есть ли у Вас аллергия на лекарства и были ли побочные эффекты. При назначении лекарства учитывают современные принципы из медицинской области, касающейся проведенной Вам операции и обезболивающих.
При назначении лекарства учитывают современные принципы из медицинской области, касающейся проведенной Вам операции и обезболивающих.
Выбор подходящего обезболивающего, доза лекарства и продолжительность лечения зависит как от силы боли (слабая, умеренная или сильная боль), типа боли (имела ли место, например, раневая боль или нервная боль), самого человека (пожилой, ребенок, беременная и др.), а также от сопутствующих заболеваний.
Для достижения лучшего действия обезболивающих принимайте лекарства регулярно (с постоянным интервалом). Часто комбинируются обезболивающие разного действия.
Группы обезболивающих лекарств
В качестве обезболивающих используются лекарства, которые разделяются по типам механизма действия на три основные группы:
- Простые обезболивающие. Например парацетамол, ибупрофен и диклофенак.
- Опиоиды. Лекарства данной группы разделяются на слабые опиоиды – например, трамадол, кодеин, и на сильные опиоиды – например, морфин.

- Поддерживающие лекарства. Их используют, например, для лечения нервной боли.
Парацетамол часто является первичным выбором в случае слабой и умеренной боли. Парацетамол отличается от других болеутоляющих (например, от ибупрофена и диклофенака) прежде всего в том, что у него отсутствует раздражающее слизистую пищеварительного тракта действие. При приеме парацетамола побочные эффекты появляются редко. Самым тяжелым из возможных побочных эффектов является поражение печени, которое проявляется редко и возникает чаще всего из-за передозировки лекарства. Парацетамол нужно использовать осторожно при печеночной и почечной недостаточности, хроническом недоедании или алкоголизме. Ребенку парацетамол нужно назначать согласно его возрасту и весу.
Если дополнительно используются лекарства (например, так называемые чаи от гриппа), которые включают в себя парацетамол в комбинации с обезболивающим, нужно следить, чтобы принятое за сутки количество парацетамола не превысило разрешенной дневной дозы (для взрослых 4 грамма в сутки).
Если обезболивающее действие парацетамола слишком слабое (через час после приема парацетамола сила боли по прежнему больше чем пять баллов), то в случае слабой или умеренной боли нужно принять например ибупрофен, кетопрофен, напроксен, диклофенак или другие лекарства из той же группы согласно инструкции по приему лекарства, приведенному на информационном листке препарата.
У данных лекарств имеется болеутоляющее, жаропонижающее и противовоспалительное действие, но их использование противопоказано в случае язвы пищеварительного тракта. Данные лекарства с осторожностью должны использовать пациенты, у которых имеются сердечно-сосудистые заболевания. Риск возникновения побочных эффектов в пищеварительном тракте больше у пожилых людей и у тех, кто принимает НПВС в больших количествах. Возникновение побочных эффектов в пищеварительном тракте не зависит от способа приема лекарств – лекарственные свечи с НПВС и инъекционные формы лекарств также не подходят для пациентов с язвами в пищеварительном тракте. Сила вредного воздействия на пищеварительный тракт отличается у разных препаратов группы НПВС. Считается, что ибупрофен приносит меньше всего вреда пищеварительному тракту.
Сила вредного воздействия на пищеварительный тракт отличается у разных препаратов группы НПВС. Считается, что ибупрофен приносит меньше всего вреда пищеварительному тракту.
В зависимости от того, какие сопутствующие заболевания есть у Вас, некоторые обезболивающие, принадлежащие данной группе, могут быть более подходящими для Вас, чем какие-либо другие, и при назначении лечения это нужно обязательно учитывать. Для детей чаще всего используются ибупрофен, его назначают согласно возрасту и весу ребенка.
В случае сильной боли дополнительно к вышеупомянутым группам препаратов используют и опиоиды. Обычными побочными эффектами приема опиоидов являются тошнота и рвота. Провоцирующее тошноту действие опиоидов ослабляется при долговременном их приеме. Другим обычным побочным эффектом является запор.

Поддерживающими лекарствами называют такие лекарства, которые изначально не были созданы в качестве обезболивающих, но позднее было открыто их полезное действие для ослабления боли определенного типа. Например, габапентин и прегабалин использовали изначально для лечения эпилепсии. Часто такие лекарства используются для лечения хронической нервной боли. Они также эффективны для лечения послеоперационной боли, они уменьшают боль и потребность в других обезболивающих.
| При возникновении побочных эффектов сразу сообщите об этом медсестре или лечащему врачу! |
После операции обезболивающие можно принимать:
- через рот
- через инъекции в вену или мышцу
- через эпидуральный катетер
- с помощью лекарственной свечи
После операции предпочтение отдается пероральным обезболивающим. Лекарство, приятое через рот, является таким же эффективным, как и введенное путем инъекции, и его прием не сопровождается болью или обусловленными инъекциями осложнениями – такими, например, как кровоизлияние, воспаление места инъекции. Обезболивающие лекарства, принятые перорально, подходят для ослабления боли любого типа, но у Вас должна быть сохранена способность есть и пить.
Лекарство, приятое через рот, является таким же эффективным, как и введенное путем инъекции, и его прием не сопровождается болью или обусловленными инъекциями осложнениями – такими, например, как кровоизлияние, воспаление места инъекции. Обезболивающие лекарства, принятые перорально, подходят для ослабления боли любого типа, но у Вас должна быть сохранена способность есть и пить.
Введение лекарства в вену
Если прием таблеток через рот невозможен из-за операции, медсестра введет Вам лекарство через канюлю в вену. Обезболивающее действие наступит в течение нескольких минут. Как только Вы начнете есть и пить, снова можно будет вернуться к лекарствам в таблетках.
После большой и болезненной операции обезболивающие можно принимать с помощью специального болевого насоса, с помощью которого Вы сами сможете регулировать дозу введения в вену обезболивающего (опиоидов). Такой метод называют облегчением боли под контролем пациента или PCA (сокращение от английского названия Patient Controlled Analgesia).
Для приема обезболивающих используйте специальный насос, который позволит Вам получить обезболивающее сразу, как только Вы почувствуете необходимость. Врач рассчитает подходящую именно для Вас дозу лекарства и внесет ее в память насоса. Если Вы почувствуете боль – нажмите на кнопку и насос сделает Вам инъекцию соответствующего количества лекарства через канюлю в вену. Опасности передозировки лекарства нет, поскольку болевой насос программируется согласно Вашим потребностям.
Кнопку насоса нужно нажимать обязательно самостоятельно, нельзя давать делать это кому-либо другому. Если рассчитанная для Вас доза лекарства недостаточна и не уменьшает боль, сообщите об этом медсестре или врачу, которые отрегулируют дозу вводимого лекарства согласно силе боли. PCA-насос используют и для детей, если возраст ребенка позволяет им пользоваться, и он способен понять принцип работы насоса.
Рисунок 3. PCA насос
Введение лекарства в мышцы
Введения обезболивающих путем уколов стараются избегать, так как из-за неоднородного всасывания действие обезболивания может быть меньшим, чем ожидаемый эффект. Кроме этого, укол может быть болезненным.
Введение лекарства с помощью лекарственных свечей
Иногда, если прием обезболивающих через рот по каким-либо причинам невозможен, лекарства можно принимать и через прямую кишку. Лекарственные свечи часто используют для облегчения боли у маленьких детей.
Прием лекарств через эпидуральный катетер
Используя местное обезболивание, при необходимости анестезиолог перед операцией установит Вам в эпидуральное пространство, окружающее спинномозговой канал, тонкий пластмассовый зонд (эпидуральный катетер). Эпидуральное пространство находится в позвоночном канале, где проходят корни нервов, передающих чувство боли. Введенное туда лекарство влияет на корни нервов и препятствует таким образом распространению болевого пульса. Поэтому введение лекарств в эпидуральное пространство является одним из самых эффективных методов обезболивания.В эпидуральный катетер через автоматический шприц в течение суток постоянно вводятся опиоиды и локальные анестетики — смесь для местной анестезии. Болеутоляющее действие начинается не позднее 20 минут после начала приема лекарства.
Рисунок 4. Установка эпидурального катерера
Эпидуральное обезболивание может вызвать:
- Тошноту и рвоту – от них помогают лекарства от тошноты
- Слабость и нечувствительность ног – они проходят сами по себе
- Нарушения мочеотделения – при необходимости в мочевой пузырь помещают катетер
- Снижение кровяного давления – кровяное давление контролируется регулярно
- Боль в голове или спине – сообщите об этом медсестре или лечащему врачу. Если головная боль возникнет после операции при нахождении на домашнем лечении, немедленно обратитесь к своему лечащему врачу.
Блокада нервного сплетения
Блокады нервных сплетений используют чаще всего для обезболивания конечностей. Блокады делаются как при помощи однократного укола, так и при помощи использования катетера, который устанавливается рядом с нервным сплетением, и нужен для постоянного введения лекарства (местной анестезии). Через катетер нервного сплетения вводятся лекарства как при помощи однократной инъекции, так и при помощи автоматического шприца.
Влияние альтернативных методов лечения боли на послеоперационную боль невелико, поэтому такие методы Вы должны использовать не отдельно, а только вместе с обезболивающими препаратами. Альтернативные методы уменьшают тревогу и чувство напряжения на протяжении всего нахождения в больнице. Большинство методов — например, музыкальная терапия или отвлечение внимания, являются безопасными, и Вы таким образом сможете использовать их без специальной подготовки и дополнительных средств. Если боль слабая или умеренная, то дополнительно к обезболивающим Вы можете использовать методы из нижеприведенного списка. Дополнительную информацию о разных методах можно спросить у медсестры своего отделения.
Холодный компрессХолод приводит к сужению кровеносных сосудов и кровотечение в поврежденной области замедляется. Если у Вас нет противопоказаний, Вы при помощи холодного компресса сможете уменьшить отек и боль в зоне операции. В качестве холодного компресса можно использовать продающиеся в аптеках специальные гелевые пакеты, подходит и любая упаковка из морозильника. Заверните холодный мешок в полотенце и затем поместите его на поврежденное место и при необходимости зафиксируйте компресс. Полотенце защитит ткани от возможного местного воздействия холода. Держите холодный компресс на месте 20-30 минут подряд, затем сделайте 10-15 минутные паузы и при необходимости повторите процедуру.
Транскутальная электрическая нервная стимуляция или ТЭНСТЭНС или проходящая через кожу электрическая нервная стимуляция является методом лечения боли, в случае которой используются электрические импульсы, чтобы уменьшить послеоперационную боль.
Физиотерапия
Физиотерапию рекомендуется добавлять в послеоперационную лечебную схему, так как она уменьшает риск возникновения осложнений и облегчает восстановление организма после операции. Физиотерапию проводит специалист. Он объяснит Вам, почему необходимо как можно быстрее начать двигаться после операции, научит, как принимать после операции по возможности удобную и расслабленную позу, как подпирать свое тело подушками или операционную область – перевязкой. Кроме этого, он научит Вас технике дыхания, а так же двигательным упражнениям.
Музыкальная терапияПрослушивание музыки уменьшает тревожность, немного уменьшает силу послеоперационной боли, и с музыкой стрессовая реакция, связанная с болью, проявляется реже. Поэтому уменьшается и потребность в приеме опиоидов.
Если Вам нравится слушать музыку и это расслабляет и успокаивает Вас, то мы рекомендуем Вам взять с собой любимую музыку в больницу с собой. Нужно только помнить, что Ваша любимая музыка может не нравиться другим пациентам, поэтому мы рекомендуем Вам использовать при прослушивании музыки наушники.
Сюда относятся разные расслабляющие техники, обучение навыкам каждодневной самостоятельной деятельности, отвлечение внимания, техника позитивной визуализации.
Использование разных психологических методов на протяжении всего пребывания в больнице поможет Вам уменьшить чувство напряжения и тревоги. С помощью них Вы легче справитесь с возникшей ситуацией. В небольшой степени уменьшится и сила боли и потребность в обезболивающих.
Для отвлечения внимания Вы можете решать кроссворды, складывать мозаики, играть в электронные игры и др. Также Вы можете использовать расслабляющую технику как для расслабления конкретных мышц или для уменьшения общего чувства тревоги и напряжения.
В случае детей также важно использовать для уменьшения чувства тревоги и боли разные психологические приемы, и делать это на протяжении всего пребывания в больнице. Ребенок становится более спокойным, если ему уже до поступления в больницу объяснят, что его ожидает.
Эффективным методов отвлекания внимания для ребенка является игра: как во время послеоперационного периода, так и во время процедур. Те игры, в которых ребенок будет активным участником (например, электронные игры), являются более эффективными, чем обычное отвлекание внимания.
Прослушивание любимой музыки особенно хорошо уменьшает боль и тревогу у детей старшего возраста. Для новорожденных важен физический контакт (нахождение на груди мамы или папы), польза для уменьшения боли во время проведения процедур и после операции будет и от массажа, и от грудного кормления, и от сосания соски.
При выписке из больницы Вам дадут рекомендации по поводу лечения боли на дому: какие обезболивающие Вам могут понадобиться, в каком количестве и как часто их нужно будет принимать. Вам также расскажут о возможных побочных эффектах и о том, что нужно делать при их появлении. Обезболивающие для использования на дому не обязательно могут быть такими же, которые Вы получали в больнице.
Спросите у своего лечащего врача, куда можно будет обратиться при возникновении проблем. Убедитесь в том, что врач оповещен о том, какие лекарства ранее вызывали у Вас проблемы. Это поможет избежать возможных осложнений, связанных с лекарствами.
Дома:
-
Принимайте обезболивающие регулярно, согласно предписанию врача. Информацию о выписанных рецептах, в том числе и о схеме приема лекарства, выписанного Вам врачом Вы всегда сможете проверить в рецептурном центре государственного портала (www.eesti.ee → Услуги → Гражданину → Здоровье и здравоохранение → Рецепты).
-
Отдыхайте в достаточной мере. Если у Вас проблемы со сном, сообщите об этом врачу.
-
На время сна или для проведения упражнений на глубокое дыхание подоприте свое тело подушками.
-
Для уменьшения боли Вы можете использовать и одобренные врачом альтернативные методы: холодные или теплые компрессы, прослушивание музыки, массаж, заместительная терапия (нахождение в положении, облегчающем боль, подпирание тела подушками и др.)
-
Если для лечения острой послеоперационной боли Вы должны использовать дома опиоиды, то вождение машины будет запрещено, также нельзя будет пользоваться аппаратами/механизмами, работа с которыми требует особенного внимания.
-
Если обезболивающие, которые были назначены Вам врачом, не уменьшают боль (сила боли по десятибалльной шкале по-прежнему больше пяти), то обратитесь к своему лечащему или семейному врачу.
На эстонском и русском языках:
www.regionaalhaigla.ee/et/valuravi
www.valu.ee
Страница Союза Анестезиологов Эстонии
видео: Аманда идет на операцию
На английском языке:
www.mayoclinic.org/pain-medications/art-20046452
www.preop.com.au/postop.htm
www.cuh.org.uk/sites/default/files/publications/PIN1304_TENS_pain_service_v4.pdf
patient.info/health www.painaustralia.org.au/healthcare-professionals/patient-resources.html
Использованная литература
Allred KD, Byers JF, Sole ML. The effect of music on postoperative pain and anxiety. Pain Manag Nurs Off J Am Soc Pain Manag Nurses. 2010 Mar; 11 (1): 15–25.
Crowe L, Chang A, Fraser JA, Gaskill D, Nash R, Wallace K. Systematic review of the effectiveness of nursing interventions in reducing or relieving post-operative pain. Int J Evid Based Healthc. 2008 Dec; 6 (4): 396–430.
Engwall M, Duppils GS. Music as a nursing int ervention for postoperative pain: a systematic review. J Perianesthesia Nurs Off J Am Soc PeriAnesthesia Nurses Am Soc PeriAnesthesia Nurses. 2009 Dec; 24 (6): 370–83
Johansson K, Nuutila L, Virtanen H, Katajisto J, Salanterä S. Preoperative education for orthopaedic patients: systematic review. J Adv Nurs. 2005 Apr; 50 (2): 212–23
Macintyre PE, David A Scott, Stephan A Schug, editors. Acute Pain Management: Scientific Evidence (3rd edition) 2010.
Vaajoki A, Pietilä A-M, Kankkunen P, Vehviläinen-Julkunen K. Effects of listening to music on pain intensity and pain distress after surgery: an intervention. J Clin Nurs. 2012 Mar; 21 (5-6): 708–17.
Wood S. Postoperative pain 2: patient education, assessment and management. Nurs Times. 2010 Nov 23; 106 (46): 14–6.
IASP Taxonomy. (2012). International Association of the Study of Pain.
www.iasppain.org/Education/Content. aspx?ItemNumber=1698&navItemNumber=576#Paintolerancelevel
Детские сиропы от температуры: обзор препаратов, применение
Если у ребенка повышается температура, родители должны знать, когда ее можно сбивать, какие жаропонижающие средства использовать, как их принимать.
Популярные препараты от температуры подразделяются на две группы:
• Лекарства на основе парацетамола — самые распространенные. Снижают температуру на период до 4-х часов.
• Препараты на основе ибупрофена. Они являются более эффективными при снижении жара и начинают действовать намного быстрее.
Какую форму жаропонижающего препарата выбрать?
Многообразие форм жаропонижающих средств для детей может озадачить родителей. Сложно определиться, в каком виде лучше принимать средство от температуры. Чтобы принять правильное решение нужно руководствоваться возрастом малыша, возможной склонностью к аллергии, учитывать, как быстро действует та или иная форма лекарственного препарата и действующее вещество.
Для детей младшего возраста жаропонижающие средства выпускаются в виде сиропов и ректальных суппозиториев.
Жевательные таблетки, сиропы, жидкие микстуры оказывают действие через 20-30 минут.
Свечи более эффективны. Такой вид лекарства подходит, если ребенок, еще не умеет пить, отказывается от приема лекарства, либо его тошнит, появляется рвотный эффект.
Читайте также: Детские свечи от температуры: обзор препаратов, применение
Детям, которые уже потребляют обычную пищу, можно дать средство от температуры в виде жевательных таблеток или пастилок. Их рекомендуется измельчить и дать малышу, предварительно смешав с водой или соком.
Любое детское жаропонижающее средство следует применять только после консультации с педиатром. Перед применением препарата нужно уточнить дозировку, в зависимости от возраста, и изучить инструкцию.
Повторный прием лекарства возможен не ранее, чем через 4 часа после первого приема при условии, что температура превышает 38,5 градусов.
Следует помнить, что прием жаропонижающих средств – это симптоматическая терапия, она лишь облегчает состояние ребенка, а основу терапии должно составлять лечение заболевания, которое и вызвало повышение температуры.
Обзор жаропонижающих средств для детей
На сегодняшний день самым безопасным препаратом для снижения температуры у детей является Парацетамол (аналоги Панадол, Калпол, Эффералган, Дофалган, Тайленол, Мексален, Доломол). Он выпускается в различных формах — свечах, суспензиях, сиропах, таблетках. Прием дозы парацетамола снижает на один, максимум полтора градуса температуру и только на 4 часа, при сильной лихорадке до 2 часов. Не исключается вероятность повышенной чувствительности у ребенка к парацетамолу.
Далее разрешено к применению детям такое средство, как Ибупрофен (аналоги Ибуфен, Нурофен). Он более эффективен и надолго сбивает температуру. Но, у этого средства больше противопоказаний и возможных побочных действий.
Среди современных препаратов в последнее время широко применяется Немисулид (гранулы для суспензии Нимесил, Немулекс, суспензия Нимулид), но для детей он противопоказан ввиду отсутствия достаточных исследований. Его можно использовать только для детей после 12 лет и только по назначению врача.
Запрещено использовать в качестве жаропонижающего средства для детей такие препараты, как Аспирин (то есть Ацетилсалициловую кислоту), Амидопирин, Антипирин, Анальгин, Фенацетин и другие препараты на их основе.
Среди народных жаропонижающих средств для детей, часто используется растирание уксусом. С этим методом нужно быть осторожными, его нельзя применять для грудничков.
О том, как сбить температуру уксусом ребенку, читайте здесь.
Облегчить состояние ребенка при высокой температуре помогает обильное питье.
Читайте также: Как сбить температуру у ребенка
Детские сиропы от температуры: обзор препаратов, применение
1. ПарацетамолНазначают в качестве:
— жаропонижающего средства при острых респираторных заболеваниях, гриппе, детских инфекциях, поствакцинальных реакциях и других состояниях, сопровождающихся повышением температуры;
— анальгезирующего средства при болевом синдроме слабой и умеренной интенсивности, в т.ч. головной и зубной боли, боли в мышцах, невралгии.
Препарат назначают внутрь. Разовая доза для детей в возрасте от 6 месяцев до 1 года – по 60 – 120 мг парацетамола (1/2 — 1 чайная ложка сиропа), от 1 года до 3 лет – по 120 – 180 мг парацетамола (1 -1,5 чайной ложки сиропа), от 3 до 6 лет – по 180 – 240 мг парацетамола (1,5 — 2 чайные ложки сиропа), от 6 до 12 лет — по 240 – 360 мг парацетамола (2 — 3 чайные ложки сиропа), старше 12 лет – по 360 – 600 мг парацетамола (3 — 5 чайных ложек сиропа). Кратность приема – 3-4 раза в сутки с интервалом между каждым приемом не менее 4 ч. Максимальная продолжительность лечения – 3 дня.
2. ЭффералганЭто жаропонижающий сироп для детей, с главным действующим компонентом парацетамолом (30 мг на 1 мл). Применять его можно детям с 1-го месяца жизни, с массой тела от 4 кг.
Флакона лекарства, объемом 90 мл, хватит на полный курс, который не должен превышать 3-х дней – в качестве жаропонижающего и 5 дней – в качестве болеутоляющего.
Температура начинает снижаться уже через 15-20 минут после приема.
Препарат применяют внутрь с большим количеством жидкости спустя 1-2 часа после приема пищи.
Средняя разовая доза Эффералгана зависит от массы тела ребенка и составляет 10-15 мг/кг массы тела 3-4 раза в сутки. Максимальная суточная доза не должна превышать 60 мг/кг массы тела. Интервал между приемами препарата должен составлять 4-6 часов. В комплекте идет специальная мерная ложка с делениями на 4-16кг, можно применять до 12 лет, разбавляя водой, молоком, соком или без добавления жидкости.
На мерной ложке нанесены деления, обозначающие разовую дозу (15 мг/кг) для ребенка с соответствующей массой тела: 4, 8, 12 или 16 кг. Необозначенные деления соответствуют промежуточной массе тела: 6, 10 или 14 кг.
3. ПанадолПанадол ‒ препарат, любимый многими родителями. Он спасает при повышении температуры, возникновении головной боли, прорезывании зубов. Оказывает быстрое жаропонижающее действие. Главным компонентом является парацетамол.
Начинает действовать спустя 40 минут и удерживает низкую температуру в среднем на протяжении 4-х часов. Его можно использовать в любом возрасте, начиная с трех месяцев.
Размер дозы зависит от возраста. Для детей старше 3-х месяцев разовая доза — 15 мг/кг массы тела, 3-4 раза в сутки, максимальная суточная доза составляет не более 60 мг/кг массы тела. При необходимости давайте ребенку рекомендованную дозу каждые 4-6 часов, но не более 4-х доз в течение 24 часов. В комплекте идет удобный мерный шприц.
4. МаксиколдМаксиколд борется с такими симптомами как: высокая температура, озноб и боли. Сироп разрешен к применению детям с 3-х месяцев до 12 лет. Суспензия эффективна в широком спектре: устраняет приступы жара, головной боли, останавливает отечность мягких тканей.
На 5 мл сиропа приходится 100 мг ибупрофена – главного активного вещества. Максиколд производит длительный жаропонижающий эффект. Сироп после приема начинает подавлять симптомы болезни уже через 15 мин и действует до 8 часов.
Дозировка для детей зависит от возраста и массы тела. Разовая доза составляет 5–10 мг/кг массы тела ребенка 3–4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки.
Препарат следует принимать не чаще, чем через каждые 6 часов.
5. НурофенСамый распространенный детский жаропонижающий препарат, основанный на действии ибупрофена. Применяется для снижения температуры при инфекциях, респираторных болезнях, гриппе. Также помогает снять боль в мышцах, горле, ушах, избавляет от мигрени. Назначается детям от 3 месяцев до 12 лет.
Размер дозы также меняется в зависимости от возраста: самым маленьким дают 25 мл лекарства три раза в день, для ребенка в 3 года доза увеличивается в два раза и т.д. Для удобства производитель предоставляет специальный шприц с мерной шкалой, с помощью которого легко можно дать лекарство малышу.
6. ИбупрофенИбупрофен в терапии детей, как жаропонижающее средство, используется при:
• острых респираторных вирусных инфекциях и гриппе;
• простудных заболевания;
• ангине;
• детских инфекционных заболевания;
• поствакцинальных реакциях.
В качестве обезболивающего лекарственного средства Ибупрофен может использоваться при лечении болевого синдрома при:
• прорезывании зубов;
• головных болях, приступах мигрени;
• ушной боли;
• мышечно-суставных болях;
• невралгиях.
Дозировка должна быть следующая (сироп Ибупрофен следует давать по 3-4 раза в сутки не ранее, чем через 6 часов после последнего приема):
* от полугода до года (до 9 кг) – по два с половиной мл;
* от 1 до 3 лет – по пять мл;
* от 3 до 6 лет – по семь с половиной мл;
* от 6 до 9 лет — по десять мл;
* от 9 до 12 лет – по пятнадцать мл.
Применяется Ибупрофен и для детей от 3 до 6 месяцев при поствакцинальных реакциях. При лихорадке препарат применяется только в течение 3 суток. При болях промежуток применения составляет 5 суток.
7. ИбуфенПоказания к применению:
• Повышенная температура тела при: простудных заболеваниях, гриппе, острых респираторных вирусных инфекциях, ангине, фарингите, детских инфекциях, поствакцинальных реакциях.
• Болевой синдром различного происхождения слабой и умеренной интенсивности при зубной боли, болезненном прорезывании зубов, головной боли, мигрени, болях в мышцах, суставах вследствие травм опорно-двигательного аппарата, ушной боли при воспалении среднего уха.
Лекарственный препарат принимают после еды, с большим количеством жидкости.
Для точного дозирования суспензии к флакону прилагается дозатор (ложка или шприц).
Доза устанавливается в зависимости от возраста и массы тела ребенка.
* Суточная доза препарата Ибуфен составляет 20-30 мг/кг массы тела. Препарат назначают в разовых дозах по приводимой ниже схеме:
* Грудные дети от 3 до 6 месяцев (5-7,6 кг): 3 раза по 2,5 мл в течение суток (что соответствует 150 мг ибупрофена/в сутки).
* Грудные дети от 6 до 12 месяцев (7,7-9 кг): от 3 до 4 раз по 2,5 мл в течение суток (что соответствует 150-200 мг ибупрофена/в сутки).
* Дети от 1 года до 3 лет (10-15 кг): 3 раза по 5 мл в течение суток (что соответствует 300 мг ибупрофена/в сутки).
* Дети от 4 до 6 лет (16-20 кг): 3 раза по 7,5 мл в течение суток (что соответствует 450 мг ибупрофена/в сутки).
* Дети от 7 до 9 лет (21-29 кг): 3 раза по 10 мл в течение суток (что соответствует 600 мг ибупрофена/в сутки).
* Дети от 10 до 12 лет (30-40 кг): 3 раза по 15 мл в течение суток (что соответствует 900 мг ибупрофена/в сутки).
Лекарственное средство предназначено для симптоматического лечения. Продолжительность лечения:
— Не более 3-х дней в качестве жаропонижающего.
— Не более 5-ти дней в качестве обезболивающего.
Дозы препарата применяют с интервалом 6 — 8 часов (или если это необходимо, соблюдать, по крайней мере, 4-х часовой интервал между приемами).
Это самые популярные детские сиропы от температуры. Надеюсь, наша статья Вам помогла определиться, какие жаропонижающие сиропы для детей, и в каком возрасте лучше выбирать.
Не пропустите интересные статьи:
Таблетки от зубной боли | Что можно выпить от зубной боли
Когда заходит вопрос о том, что можно выпить от зубной боли, и какие таблетки являются наиболее эффективными, часто начинается путаница из-за многочисленных рекламных статей от непрофессионалов. Рассмотрим данную тему с точки зрения специалистов, стоматологов с многолетним опытом работы.
Поможет ли?
Конечно, прежде, чем принимать обезболивающее от зубной боли, следует оценить степень болевого синдрома и задуматься о потенциальных последствиях приема лекарственных средств. На деле согласно статистике, единицы задумываются об этих аспектах, как только у них возникают болевые ощущения в ротовой полости.
Наиболее же важным является факт, что снятие таблетками зубной боли будет только временным решением. Такой подход поможет облегчить общее состояние, но только на определенное время.
Также следует отметить, что нередко боль в зубах сопровождается сопутствующей симптоматикой, которая проявляется в воспалении десен, области щек, повышения температуры тела и ощущением общего недомогания. Многие из таблеток помогают снять вторичные проявления, но никак не влияют на причину.
Именно поэтому в большинстве случаев все равно потребуется визит к стоматологу. Ведь обезболивающее просто снизит уровень болевых ощущений, но ненадолго. Более того, во многих ситуациях протекающая болезнь будет только набирать обороты, а боль возрастать. Поэтому смысла терпеть, не посещая врача в течение длительного периода при непроходящей зубной боли, нет смысла.
Виды сильных обезболивающих от боли в зубах
От зубной боли могут использоваться разные виды обезболивающих. Перечислим:
- Таблетки используются для воздействия на болевой эпицентр. Способны притупить неприятные ощущения на несколько часов.
- Порошок щадит желудочно-кишечный тракт, оказывает противовоспалительное и жаропонижающее действие.
- Зубная паста помогает при повышенной чувствительности у зубной эмали. То есть при наличии кариеса снятия боли не произойдет. А в первом случае достаточно регулярно чистить зубы.
- Гель также способен на время снять зубную боль за счет местного анестезирующего действия.
Пойдем по списку
Данный материал не является рекламой каких-либо средств, поэтому перечислим по списку наиболее подходящие решения в таблетках от зубной боли в алфавитном порядке:
- Анальгин.
- Ибуклин.
- Кетанов.
- Кеторол.
- Миг.
- Найз.
- Нимесил.
- Нурофен (ибупрофен и идентичные этой группы препараты).
- Санапрокс.
- Темпалгин.
Кетанов считается одним из наиболее подходящих вариантов при вопросе, что можно выпить от зубной боли. Оно обладает достаточной скоростью воздействия, то есть быстрое, и при этом эффективное. Такие таблетки в ряде случаев помогают купировать даже ярко выраженную боль. Но следует помнить о частоте приема и дозировках.
Нурофен помогает не только снять боль, но и окажет противовоспалительное и жаропонижающее действие на весь организм. Следует знать, что некоторые из модификаций этих таблеток от зубной боли содержат сильнодействующее вещество в виде кодеина. Речь идет о вариациях Нурофен Плюс и Нурофен Плюс Н. Оно также позволит усилить обезболивающий эффект. Классический вариант может применяться для снятия зубной боли как у взрослых, так и детей.
Простой вариант с классическими таблетками от зубной боли в виде Анальгина также популярен в борьбе с этим недугом. Основное вещество здесь — метамизол натрия, который из-за кислотной структуры оказывает отрицательное влияние на эмаль. По этой причине при наличии повреждений у последней может возрасти область кариозного поражения. Но при выпадении пломбы или сколах он будет эффективен.
О противопоказаниях
Любой доктор скажет, что любые обезболивающие от зубной боли оказывают и негативное влияние на организм. Это связано с тем, что они задействуют работу органов желудочно-кишечного тракта, почек, печени, сердечной и нервной систем. Но побочные эффекты наблюдаются при неправильном приеме таблеток и других видов препаратов или несоблюдении схем лечения.
Основные противопоказания по таблеткам от зубной боли:
- индивидуальная непереносимость;
- беременность;
- лактационный период;
- язва;
- сердечная недостаточность;
- проблемы с почками или печенью;
- астма;
- проблемы с кровеносной системой;
- детский возраст.
На деле организм может реагировать индивидуально на действие веществ, поэтому перед приемом любых обезболивающих средств стоит ознакомиться с инструкцией, а по возможности, еще и проконсультироваться у специалиста.
Практический подход к лечению детской лихорадки с низким уровнем риска
Наркотики R D. 2014 Июнь; 14 (2): 45–55.
Dipak Kanabar
Evelina London Children’s Hospital, St Thomas ‘Hospital, Westminster Bridge Road, London, SE1 7EH UK
Evelina London Children’s Hospital, St Thomas’ Hospital, Westminster Bridge Road, London, SE1 7EH UK
Автор, ответственный за переписку.Открытый доступ Эта статья распространяется на условиях Некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе при условии указания автора (авторов) и источника.
Эта статья цитируется в других статьях в PMC.Abstract
Лихорадка — частый симптом детских инфекций, который сам по себе не требует лечения. Национальный институт здравоохранения и качества ухода Великобритании (NICE) рекомендует домашнее жаропонижающее лечение детям с низким риском лихорадки только в том случае, если ребенок выглядит обеспокоенным. Рекомендуемые жаропонижающие средства — ибупрофен или парацетамол (парацетамол). Они в равной степени рекомендованы для подавленных и страдающих лихорадкой ребенка; поэтому медицинские работники, родители и лица, осуществляющие уход, должны решить, какие из этих агентов применять, если ребенок находится в тяжелом состоянии.В этом обзоре описательной литературы рассматриваются недавние данные по ибупрофену и парацетамолу у детей с лихорадкой, чтобы определить любые клинически значимые различия между этими препаратами. Данные свидетельствуют о том, что эти агенты имеют схожие профили безопасности в этих условиях, и при отсутствии основных проблем со здоровьем ибупрофен, по-видимому, более эффективен, чем парацетамол, в снижении критерия лечения NICE, «дистресс» (по оценке уровня дискомфорта, облегчения симптомов и общее поведение).
Ключевые моменты
| Клинические данные показывают, что ибупрофен и парацетамол имеют схожие профили безопасности, но при выборе между двумя жаропонижающими средствами для лечения лихорадочного, неблагополучного ребенка необходимо учитывать основные проблемы со здоровьем. более эффективен, чем парацетамол для снятия дискомфорта, связанного с лихорадкой, обеспечивая облегчение симптомов и улучшение общего поведения. лечение |
Введение
Лихорадка является первичным проявлением множества детских болезней, и ее основная причина обычно доброкачественная.Лихорадка может иметь положительный эффект с точки зрения борьбы с инфекцией [1], хотя ее значение в процессе выздоровления далеко не ясно, поскольку данные in vivo в значительной степени отсутствуют. Однако лихорадка может быть связана с дистрессом и дискомфортом у детей, что вызывает большую обеспокоенность родителей. Для детей с лихорадкой без каких-либо признаков серьезного основного состояния (лихорадка «низкого риска») национальные руководства рекомендуют ведение домашнего хозяйства [1–4]. Однако, несмотря на признание более 30 лет назад неправильных представлений родителей о детской лихорадке и призывы к улучшению образовательного вмешательства, «фобия лихорадки» остается обычным явлением, а родители и опекуны продолжают проявлять неуверенность, неверные суждения и беспокойство при ведении своего лихорадочного ребенка [5–7]. ].
Недавно Национальный институт здравоохранения и медицинского обслуживания Великобритании (NICE) выпустил руководство по оценке и начальному лечению лихорадочного ребенка, обновленное ранее руководство, выпущенное в 2007 году [2]. NICE определяет лихорадку как повышение температуры тела выше нормального суточного колебания. Для оценки детей с лихорадкой NICE разработал систему «светофор» для определения риска серьезного заболевания, такого как менингит (таблица). Дети, у которых есть все зеленые (низкий риск) черты лица и отсутствуют желтые (средний риск) или красные (высокий риск) черты лица, с наибольшей вероятностью будут иметь самоизлечивающуюся вирусную инфекцию, и за ними можно будет лечить дома с соответствующими советами. предоставляется родителям и опекунам.Ключевым среди обновленных рекомендаций является совет лечить жаропонижающим только в том случае, если ребенок выглядит обеспокоенным, с упором на его успокоение, а не на достижение нормотермии (таблица). В соответствии с данными, свидетельствующими об увеличении дискомфорта и недостаточной эффективности по сравнению с жаропонижающими средствами [8–10], физические вмешательства, такие как прохладное обтирание, больше не рекомендуются для лечения лихорадки [2].
Таблица 1
Рекомендации NICE по выявлению лихорадки низкого, среднего и высокого риска у детей [2]
| Зеленый / низкий риск | Желтый / средний риск | Красный / высокий риск Содержание / улыбки Бодрствует или быстро просыпается Сильный нормальный плач / не плачет | Нормально не реагирует на социальные сигналы Нет улыбки Просыпается только при длительной стимуляции Сниженная активность | Нет реакции по социальным сигналам Появляется больным для медицинского работника Не просыпается, или в случае пробуждения не бодрствует Слабый, ч Высокий или непрерывный крик | |
|---|---|---|---|---|---|
| Респираторный | Расширение носа Тахипноэ: частота дыхания > 50 вдохов в минуту, возраст 6–12 месяцев > 40 вдохов в минуту, возраст> 12 месяцев Насыщение кислородом ≤95% в воздухе Трещины в груди | Хрюканье Тахипноэ: частота дыхания> 60 вдохов в минуту Умеренное или сильное втягивание грудной клетки | |||
| Кровообращение и гидратация | Нормальное кровообращение и гидратация кожа и глазаТахикардия: > 160 ударов в минуту, возраст <12 месяцев > 150 ударов в минуту, возраст 12–24 месяцев > 140 ударов в минуту, возраст 2– 5 лет Время наполнения капилляров ≥3 секунды Сухие слизистые оболочки Плохое вскармливание у младенцев Пониженный диурез | Пониженный тургор кожи 9 0030 | |||
| Другое | Нет желтых или красных симптомов или признаков | Возраст 3–6 месяцев и температура ≥39 ° C Лихорадка в течение ≥5 дней Ригор Отек конечности или сустава Конечность без нагрузки / без использования конечности | Возраст <3 месяцев и температура ≥38 ° C Сыпь без бледности Выпуклый родничок Жесткость шеи Эпилептический статус Очаговые неврологические признаки судороги |
Таблица 2
Рекомендации NICE по жаропонижающим мероприятиям у детей [2]
| Жаропонижающие средства не предотвращают фебрильные судороги и не должны использоваться специально для этой цели. рекомендовано для лечения лихорадки |
| Детям с лихорадкой нельзя одевать слишком низкую одежду или закутывать ее поверх одежды |
| Рассмотрите возможность использования парацетамола или ибупрофена у детей с лихорадкой, которые выглядят обеспокоенными |
| Не используйте жаропонижающие средства с единственной целью снижения температуры тела у детей с лихорадкой |
| При использовании парацетамола или ибупрофена у детей с лихорадкой : |
| Продолжать только до тех пор, пока ребенок выглядит обеспокоенным |
| Рассмотрите возможность перехода на другого агента, если состояние ребенка не уменьшается |
| Не давайте обоих агентов одновременно |
| Рассматривайте только возможность чередования этих агентов если дистресс сохраняется или рецидивирует до того, как наступит срок введения следующей дозы |
Таким образом, ведение проблемного ребенка с лихорадкой зависит от лекарственного вмешательства, и ибупрофену и парацетамолу (парацетамолу) в текущих рекомендациях придается равный статус.Поэтому родителям и опекунам необходимо выбирать между двумя вариантами, ключевые аспекты которых сравниваются в таблице, и могут обратиться за советом к специалистам в области здравоохранения относительно того, что больше подходит для их ребенка.
Таблица 3
Краткое описание отпускаемых без рецепта парацетамола и ибупрофена для страдающих лихорадкой детей
| Парацетамол | Ибупрофен | |
|---|---|---|
| Типичный интервал дозирования без рецепта | 6 часов | |
| Способ применения без рецепта a | Доступна пероральная приятная суспензия | Пероральная приятная суспензия |
| Коммерческая доступность | Такие бренды, как Calpol и Tylenol, известны и известны родители | Потенциально меньшее знакомство с такими брендами, как Нурофен для детей |
| Эффективность | Эффективно [2] | Эффективно [2].Лучше, чем парацетамол, снижает дискомфорт, связанный с лихорадкой [26, 27] |
| Соображения безопасности, относящиеся к конкретным группам пациентов | Может быть предпочтительнее для детей с желудочно-кишечной инфекцией | Риск раздражения желудочно-кишечного тракта [35], истинная частота неизвестна из-за занижение сведений, краткосрочное применение может протекать бессимптомно |
| Может быть предпочтительным у пациентов с высоким риском желудочно-кишечного кровотечения | Риск желудочно-кишечного кровотечения — потенциально серьезный, но редкий.Отсутствие существенной разницы в риске при приеме парацетамола [1, 40, 41] | |
| Повышенный риск амбулаторного лечения астмы у детей с астмой [49] | Может быть предпочтительнее для детей с астмой (но без аспирино-чувствительной астмы) | |
| Может быть предпочтительнее для детей с ветряной оспой | Риск тяжелых кожных осложнений у пациентов с ветряной оспой или опоясывающим герпесом [77] | |
| Риск гепатотоксичности — потенциально серьезный, но редко [1, 88] | Май быть предпочтительнее там, где существует риск ошибки дозирования или путаницы. | |
| Может быть предпочтительнее для детей с обезвоживанием или с уже существующим заболеванием почек или полиорганной недостаточностью | Риск почечной токсичности — потенциально серьезный, но редко [1 ] |
Интересно, что, несмотря на равные рекомендации в руководствах, есть данные, позволяющие предположить, что парацетамол является «предпочтительным» жаропонижающим средством f или лечение детской лихорадки на дому [11].Причины этого очевидного несоответствия неясны, хотя безрецептурный парацетамол был доступен дольше, чем ибупрофен, и, следовательно, такие торговые марки, как Calpol и Tylenol, прочно вошли в умы родителей. Это знакомство может иметь преимущества (быстрый доступ при необходимости) и недостатки (сопротивление изменениям). Как родители, так и медицинские работники могут также иметь представление об относительной безопасности и эффективности. Этот обзор недавних данных в описательной литературе направлен на то, чтобы определить, существуют ли какие-либо клинически значимые различия в эффективности и безопасности между ибупрофеном и парацетамолом, которые могут рекомендовать одно средство по сравнению с другим при ведении проблемного ребенка с лихорадкой.Кроме того, он также исследует, почему существует несоответствие между текущими рекомендациями и реальным использованием этих методов лечения.
Лечить или не лечить
Прежде чем обсуждать лечение, важно подумать, что представляет собой «дистресс» и как родители интерпретируют этот термин [12]. Восприятие дистресса, вероятно, сильно различается между родителями и может быть связано с такими факторами, как уровень образования, социально-экономический статус и культурное происхождение [13–15]. Это может повлиять на то, когда родитель решит начать лечение своего ребенка жаропонижающим средством, следует ли сменить жаропонижающие средства или действительно, когда обратиться к врачу.Проблема определения дистресса признана в руководящих принципах NICE, и Группа по разработке руководств призвала к проведению исследований по применению жаропонижающих средств в домашних условиях и восприятию родителями стресса, вызванного лихорадкой, чтобы прояснить такие вопросы, как триггеры для использования жаропонижающих средств и обращения за помощью. поведение [2].
Обоснование для лечения только подавленного и лихорадочного ребенка основано на том факте, что одна только абсолютная температура тела не является показателем серьезной инфекции [16, 17].Кроме того, нет доказательств того, что лихорадка сама по себе увеличивает риск нежелательных явлений, которых опасались родители, таких как фебрильные судороги или повреждение головного мозга [18], а снижение температуры с помощью жаропонижающих средств, по-видимому, неэффективно для предотвращения фебрильных судорог [19, 20]. ]. Основываясь на таких данных, в последних рекомендациях подчеркивается необходимость лечения только симптомов лихорадки у детей, находящихся либо в состоянии дискомфорта, либо в подавленном состоянии, и не сосредотачиваться на нормотермии [1–3]. Несмотря на это, повышенная температура тела (независимо от места или метода измерения), даже ниже 38 ° C, продолжает вызывать беспокойство у многих родителей [7].Необоснованные опасения способствуют появлению сообщений о том, что подавляющее большинство лиц, осуществляющих уход, назначают жаропонижающие лекарства ребенку с лихорадкой, даже если в других отношениях ребенок чувствует себя комфортно [7, 13, 21]. В целом, похоже, что неправильные представления родителей о лихорадке и «фобии лихорадки» мало изменились с тех пор, как эта проблема была впервые обнаружена более 30 лет назад [6]. Преодоление таких опасений и принятие родителями текущих рекомендаций не назначать жаропонижающие средства просто для снижения температуры у детей, а только для облегчения дистресса [2, 22], несомненно, является серьезной проблемой.
Лечение страдающего, лихорадочного ребенка
Хотя снижение температуры не должно быть основным показанием для жаропонижающего лечения в соответствии с рекомендациями NICE, когда ребенок находится в состоянии стресса, лечение жаропонижающими средствами может облегчить симптомы. Бедствие, которое испытывают лихорадочные дети, на самом деле может быть вызвано несоответствием температуры тела и окружающей среды, а также любой болезнью, связанной с болезнью. Понятно, почему облегчение этих симптомов может уменьшить дистресс, связанный с лихорадкой.
Снижение температуры
Несмотря на рекомендации лечить дистресс, а не лихорадку, «фобия лихорадки» означает, что лихорадка сама по себе в настоящее время является целью терапии для многих родителей, при этом быстрый и продолжительный эффект является их вероятным приоритетом для успокоения ребенка и минимизации медикамент. В целом, метаанализы показывают, что ибупрофен обеспечивает более быстрое и продолжительное снижение температуры у детей по сравнению с парацетамолом [23–25]. В большом рандомизированном слепом исследовании парацетамола и ибупрофена для лечения лихорадки у детей (PITCH) с участием 156 детей, которые лечились дома, было показано, что ибупрофен обеспечивает более быстрое избавление от лихорадки и более длительное время без лихорадки в первые 24 года. часов по сравнению с парацетамолом [26].
Симптоматическое облегчение
Учитывая, что руководящие принципы NICE не рекомендуют использовать жаропонижающее лечение исключительно для снижения температуры, при выборе жаропонижающего следует уделять первостепенное внимание облегчению стресса (т. Е. Рекомендуемым показаниям для использования жаропонижающих средств при детской лихорадке). Субъективные оценки, например, насколько ребенок чувствует себя неудобно или расстроен, явно труднее измерить количественно, чем снижение температуры; тем не менее, они были оценены в ряде исследований.Исследование PITCH показало, что лечение ибупрофеном привело к тому, что у большего числа детей зарегистрировано отсутствие дискомфорта в течение 24 часов (69% против 44% для парацетамола) (рис.) [26]. Основываясь на этих результатах, авторы исследования PITCH рекомендовали использовать ибупрофен в качестве терапии первой линии у детей с лихорадкой [11, 26].
Процент детей без симптомов, связанных с лихорадкой в течение 24 часов (исследование PITCH) [26]
Результаты исследования PITCH согласуются с результатами более раннего исследования, в котором также сообщалось, что комфорт (оценивается по баллам общего поведения и степени облегчения) был выше при приеме ибупрофена по сравнению с парацетамолом [27].Интересно, что в исследовании Autret-Leca и его коллег [28] значительно больше родителей детей, получавших ибупрофен, оценили препарат как «очень эффективный» по сравнению с родителями детей, получавших парацетамол, несмотря на тот факт, что не было поддающейся измерению разницы в показателях эффективности. жаропонижающая эффективность (площадь под кривой снижения температуры, выраженная как абсолютное отличие от исходного уровня, от 0 до 6 часов) между ибупрофеном и парацетамолом. Это говорит о том, что превосходство ибупрофена в облегчении симптомов может быть связано с дополнительными преимуществами, помимо простого снижения температуры.Например, в нескольких исследованиях в различных условиях [29–31] и в недавнем метаанализе [25] было показано, что ибупрофен более эффективен, чем парацетамол, для снятия боли у детей, что позволяет предположить, что боль может быть важным фактором, способствующим уменьшению боли. общий дискомфорт ребенка, страдающий от последствий лихорадочного заболевания.
Эффективность: сводка
На основании имеющихся данных, ибупрофен, по-видимому, имеет более быстрое начало и большую продолжительность действия и обеспечивает более эффективное облегчение дискомфорта, связанного с лихорадкой, по сравнению с парацетамолом, особенно в первые 24 часа болезни ребенка. .Очевидно, что быстрое облегчение симптомов является важным фактором у детей с лихорадкой; например, ребенок, который чувствует себя комфортно, с большей вероятностью будет поддерживать питание и гидратацию. Кроме того, более длительная продолжительность действия ибупрофена также может улучшить режим сна [32]. В совокупности быстрое и продолжительное облегчение симптомов приносит пользу не только ребенку, но и всей семье.
Безопасность
Безопасность, безусловно, является основным фактором при выборе жаропонижающего средства. В целом считается, что ибупрофен и парацетамол имеют схожие профили безопасности и переносимости при детской лихорадке, и это было подтверждено в метаанализах [25, 33].Например, недавний метаанализ, включающий 19 поддающихся оценке исследований, не выявил существенной разницы между этими двумя агентами с точки зрения частоты нежелательных явлений у педиатрических пациентов (отношение шансов [OR] 0,82; 95% доверительный интервал [CI] 0,60–1,12). [25]. Однако необходимы более масштабные исследования для адекватного выявления и количественной оценки редких побочных эффектов.
Считается, что ибупрофен и парацетамол обычно хорошо переносятся детьми [34]; однако для обоих агентов часто возникает ряд конкретных вопросов безопасности, которые могут повлиять на рекомендации и практику назначения.Возникает вопрос, основаны ли эти опасения на доказательствах или возникли из-за медицинских «мифов» или «догм».
Желудочно-кишечные эффекты
Обеспокоенность относительно потенциальных побочных эффектов со стороны желудочно-кишечного тракта (ЖКТ) при использовании нестероидных противовоспалительных препаратов (НПВП) довольно распространена. Хотя желудочно-кишечное кровотечение является наиболее серьезным, раздражение желудочно-кишечного тракта может быть более частым нежелательным явлением [35], хотя его истинная частота неизвестна, поскольку многие легкие случаи, вероятно, останутся незамеченными.В двойном слепом исследовании детей, принимавших ибупрофен ( n = 76) или парацетамол ( n = 74) на срок до 3 дней, было зарегистрировано только одно событие со стороны желудочно-кишечного тракта (диарея), которое могло быть связано с лечением, и это произошел в группе ибупрофена [36]. Потенциально раздражение желудочно-кишечного тракта может быть важным в контексте инфекции желудочно-кишечного тракта, поскольку существует синергизм для развития пептических язв и язвенного кровотечения между инфекцией Helicobacter pylori и применением НПВП [37]. Однако, как обсуждается ниже, клинические данные свидетельствуют о том, что при краткосрочном применении, например при симптомах, связанных с лихорадкой у детей, и с доступными безрецептурными дозами риск желудочно-кишечных явлений не выше для НПВП, чем для парацетамола.
Дозозависимая желудочно-кишечная токсичность (например, кровотечение) в сочетании с лечением НПВП у взрослых хорошо документирована у пациентов из группы риска [38]. Однако в безрецептурных дозах у взрослых симптоматические побочные эффекты со стороны ЖКТ при применении ибупрофена сравнимы с плацебо, и лечение хорошо переносится [38].
Хотя данных о влиянии на ЖКТ у детей с лихорадкой имеется меньше данных, в одном из крупнейших испытаний, сравнивающих использование ибупрофена и парацетамола, риск желудочно-кишечного кровотечения был низким (7,2 на 100 000 для ибупрофена и 0 на 100 000 для парацетамола), статистические данные отсутствуют. значимая разница между двумя группами лечения ( p = 0.31) [39]. Четыре случая желудочно-кишечного кровотечения, описанные в этом исследовании, произошли у детей, получавших ибупрофен, все из которых лечились консервативно без необходимости эндоскопии [39]. Это открытие иногда упоминается как потенциальный повод для беспокойства, несмотря на отсутствие значимости по сравнению с парацетамолом. Однако, начиная с этого раннего исследования, другие исследования подтвердили, что осложнения со стороны верхних отделов желудочно-кишечного тракта (UGIC) являются редкими явлениями у детей, принимающих НПВП, с низким абсолютным риском [40, 41]. Кроме того, недавнее исследование методом случай-контроль у детей, поступивших в больницу через отделения неотложной помощи по поводу острых состояний в течение 11-летнего периода, не обнаружило существенной разницы в риске UGIC при приеме парацетамола (скорректированный OR 2.0; 95% ДИ 1,5–2,6) по сравнению с ибупрофеном (скорректированный ОШ 3,7; 95% ДИ 2,3–5,9) [41].
Одним из результатов предполагаемой ассоциации НПВП и UGIC является распространенный совет принимать ибупрофен с пищей (или жидкостями, такими как молоко), обосновывая это тем, что такое совместное введение оказывает «защитный» эффект в желудочно-кишечном тракте. Соответственно, пища и жидкости также защищают от истощения глутатиона (и сопутствующего риска печеночной токсичности) [42] и обезвоживания (и сопутствующего риска почечной токсичности) [43].Это особенно влияет на использование безрецептурных препаратов при детской лихорадке, когда дети могут чувствовать себя слишком плохо, чтобы есть или пить. Как обсуждалось в недавнем обзоре литературы, влияние голодания на желудочно-кишечные эффекты, связанные с НПВП, никогда должным образом не изучалось у людей [44]. Известно, что еда задерживает достижение пиковых уровней НПВП и, таким образом, влияет на эффективность. Поэтому авторы предположили, что, возможно, более целесообразно рекомендовать безрецептурный прием ибупрофена натощак, чтобы добиться быстрого начала действия и эффекта, тем самым избегая использования «дополнительной» дозы [44].
Астма
Аспирин-индуцированная астма — это хорошо известный клинический синдром, чаще всего возникающий у взрослых и нечасто у детей [45], и считается, что он связан с ингибированием ЦОГ, которое демонстрирует высокий уровень перекрестной чувствительности с другими НПВП [46, 47]. Рандомизированное двойное слепое плацебо-контролируемое исследование показало, что индуцированный ибупрофеном бронхоспазм возник у 2% педиатрических пациентов с астмой, а еще у 2% было продемонстрировано клиническое снижение спирометрических показателей [48].
Ибупрофен не вызывает обострения астмы у детей без чувствительности к аспирину в анамнезе и может быть связан с более низким риском обострения, чем парацетамол [47]. В двух крупных исследованиях с участием детей с лихорадкой [36, 49] неожиданным открытием было небольшое снижение риска астмы по сравнению с применением парацетамола. В одном из этих исследований, рандомизированном контролируемом исследовании с участием детей с лихорадкой и астмой, те, кто получал ибупрофен, значительно реже нуждались в амбулаторных посещениях по поводу астмы (3.0% для ибупрофена против 5,1% для парацетамола; относительный риск 0,56, 95% ДИ 0,34–0,95) по сравнению с детьми, получавшими парацетамол [49]. Использование парацетамола во время беременности было причастно к развитию астмы и увеличению заболеваемости астмой у взрослых и детей в эпидемиологических, наблюдательных и патофизиологических исследованиях (обзор приведен в [50–52], а позднее — в проспективном когортном исследовании новорожденных [53]). Учитывая широкое использование парацетамола у детей, прозвучал призыв к доказательству или опровержению причинно-следственной связи в плацебо-контролируемых испытаниях с достаточной мощностью [54], и очевидно, что в этой области требуются дополнительные исследования.
Почечные эффекты
НПВП были связаны с развитием острого повреждения почек (ОПП), которое, как полагают, связано со снижением синтеза простагландинов [55], необходимого для перфузии почек при обезвоживании [56]. Это потенциально серьезный, хотя и редкий побочный эффект, связанный с применением НПВП. Не было случаев острой почечной недостаточности ни в крупном популяционном исследовании, проводившемся практикующими врачами, в которое вошли 55 785 детей, получавших ибупрофен [39], ни в исследовании Boston Collaborative Fever, в котором участвовали 27 065 детей с лихорадкой, рандомизированных на ибупрофен [57].Дальнейшее исследование тех же авторов показало, что при кратковременном применении ибупрофена риск менее тяжелой почечной недостаточности невелик и незначительно выше, чем при применении парацетамола [58].
Аналогичным образом, крупномасштабное педиатрическое исследование, проведенное Ашрафом и его коллегами [59], не выявило случаев заболеваний почек у более чем 30 000 детей, получавших ибупрофен или парацетамол. Тем не менее, были редкие сообщения о случаях обратимой почечной недостаточности у детей с лихорадочным заболеванием, получавших ибупрофен или другие НПВП, которые в значительной степени связаны с истощением объема [60–62].Обезвоживание часто встречается у детей с лихорадкой [63] и является важным фактором риска острой почечной недостаточности, вызванной приемом НПВП; это побудило некоторых экспертов рекомендовать с осторожностью применять ибупрофен у детей с обезвоживанием или ранее существовавшим заболеванием почек [1, 22]. Недавно ретроспективный обзор 1015 детей с ОПН, вылеченных за 11,5-летний период, показал, что 27 случаев (2,7%) были связаны с применением НПВП (преимущественно ибупрофена), а дети младшего возраста (<5 лет) были более вероятными. потребовать диализа или помещения в отделения интенсивной терапии [64].Это ретроспективное исследование вызывает очевидные опасения; однако у него есть ряд ограничений. Наиболее важно то, что пациенты с историей истощения объема, независимого фактора риска ОПП, не были исключены из анализа. Наиболее частыми симптомами в этом исследовании были рвота и снижение диуреза, и у большинства детей, у которых определялись ОПН, связанные с НПВП, в анамнезе наблюдалось истощение объема мочи. Одна из возможностей состоит в том, что у этих пациентов с обезвоживанием может развиться ОПП независимо от приема НПВП.
В клинической практике, по опыту автора, проблемы с почками, возникающие при кратковременном применении ибупрофена у лихорадочных детей, маловероятны; тем не менее, следует соблюдать осторожность (и здравый смысл) при введении любого агента, который может нарушить функцию почек у ребенка с истощением объема и / или полиорганной недостаточностью.
Гепатотоксичность и риск передозировки
Передозировка любого из препаратов может вызвать гепатотоксичность (которая может протекать бессимптомно), хотя чаще всего это риск, связанный с парацетамолом.Гепатотоксичность — потенциально серьезное, хотя и редкое побочное действие, о котором сообщалось при применении парацетамола у детей в рекомендуемых дозах [65–67], а также при острой передозировке [68, 69]. Также существует вероятность связанного с парацетамолом гепатита из-за хронической передозировки после введения сверхтерапевтических доз или слишком частого приема соответствующих разовых доз [1, 70]. Текущие рекомендации по дозировке в Великобритании основаны на возрасте (таблица). Однако недавнее исследование в Великобритании показало, что дети с недостаточным весом подвержены риску получения примерно 200%, а дети со средним весом до 133% рекомендованной разовой и совокупной суточной дозы парацетамола, что привело к недавно предложенным изменениям в рекомендациях по дозировке [71, 72].Чтобы снизить риск передозировки или недостаточной дозировки, рекомендации по дозировке в некоторых других странах основаны на весе или одновременно возрасте и весе; Типичная рекомендация для ибупрофена составляет 5–10 мг / кг на дозу, а для парацетамола — 10–15 мг / кг на дозу [1, 22, 73].
Таблица 4
Стандартная безрецептурная доза парацетамола и ибупрофена
| Парацетамол | Ибупрофен |
|---|---|
| Возраст 2–3 месяца: 60 мг, с дополнительными 60 мг через 4–6 часов при необходимости (максимум две дозы) [89] | Возраст 3–5 месяцев: 50 мг три раза в день (максимум три дозы в 24 часа, не применять более 24 часов) |
| Возраст 3-6 месяцев: 60 мг каждые 4-6 часов (максимум четыре дозы в 24 часа) | Возраст от 6 месяцев до 1 года: 50 мг три-четыре раза в день |
| Возраст 6-24 месяцев: 120 мг каждые 4-6 часов (максимум четыре дозы в 24 часа) | Возраст 1-4 года: 100 мг три раза в день |
| Возраст 2-4 года: 180 мг каждые 4-6 часов (максимум четыре дозы за 24 часа) | Возраст 4–7 лет: 150 мг три раза в день |
| Возраст 4–6 лет: 240 мг каждые 4–6 часов (максимум четыре дня за 24 часа) | Возраст 7–10 лет: 200 мг три раза в день |
| Возраст 6–8 лет: 250 мг каждые 4–6 часов (максимум четыре дозы за 24 часа) | Возраст 10– 12 лет: 300 мг три раза в день |
| Возраст 8-10 лет: 375 мг каждые 4-6 часов (максимум четыре дозы в 24 часа) | Возраст 12-16 лет: 200-400 мг три-четыре раз в день |
| Возраст 10–16 лет: 500 мг каждые 4–6 часов (максимум четыре дозы в 24 часа) | Источник: [90] |
| Источник: [90] |
Сообщения об осложнениях после передозировки ибупрофена, особенно у детей, редки.Подавляющее большинство людей, передозировавших только ибупрофен, не имеют симптомов или имеют лишь легкие симптомы [74]. Передозировка со смертельным исходом у взрослых встречается крайне редко и, как правило, связана с такими осложняющими факторами, как присутствие других лекарств. Сообщалось о случаях симптоматической передозировки у детей после приема внутрь более 440 мг / кг [75], но в целом риск серьезных осложнений после передозировки ибупрофеном низкий [76].
Другое
Сообщалось о повышенном риске тяжелых кожных осложнений у пациентов с ветряной оспой или опоясывающим герпесом для НПВП, но не для парацетамола [77].Следовательно, было рекомендовано лечить лихорадку и боль, связанные с инфекцией ветряной оспы или опоясывающего герпеса, парацетамолом, а не НПВП [77].
Безопасность: краткое изложение
Специфические проблемы безопасности, которые часто упоминаются для ибупрофена и парацетамола, могут быть рассмотрены для конкретных групп пациентов, но для среднего ребенка с симптомами дистресса, связанными с лихорадкой низкого риска (то есть при отсутствии основные проблемы со здоровьем) они вызывают меньшее беспокойство. Ибупрофен и парацетамол имеют схожие профили безопасности и переносимости при использовании краткосрочных безрецептурных доз.
Комбинированная терапия
Использование комбинированной терапии с чередованием или одновременным применением ибупрофена и парацетамола у детей с лихорадкой является спорным. Клинические испытания у детей показали, что чередование ибупрофена и парацетамола более эффективно для снижения лихорадки, чем одно только средство [11, 78, 79], но данных о связанных с лихорадкой симптомах или дистрессе мало. Недавние систематические обзоры пришли к выводу, что существует мало доказательств какой-либо значительной пользы (или вреда) от комбинированного или чередующегося лечения по сравнению с использованием одного из препаратов по отдельности [80, 81], и в своем недавнем обновлении NICE пришел к выводу, что доказательств мало. в сообществе, что чередующаяся терапия уменьшает страдания.Поэтому чередование двух препаратов рекомендуется только в том случае, если оба оказались неэффективными в качестве самостоятельного лечения [2], при условии, что родители определяют «неэффективность». Такие факторы, как беспокойство родителей, плохо полученные или регистрируемые значения температуры, субъективная оценка уровня дискомфорта или дистресса, а также отсутствие информации о времени начала жаропонижающего действия могут способствовать как более частому дозированию, чем рекомендуется, так и предполагаемому отсутствию ответа. к монотерапии, что приводит к ненужному (и потенциально вредному) использованию альтернативной терапии [15].Еще одним соображением относительно альтернативного лечения является возможность замешательства родителей, что может привести к случайной передозировке или недостаточной дозировке [15, 82, 83]. Рекомендуемый интервал дозирования для ибупрофена составляет 6 часов, для парацетамола — 4 часа, поэтому простой чередующийся режим дозирования может быть затруднен.
Возможно, что лечение одной комбинированной дозой ибупрофена и парацетамола может предложить более эффективный вариант с меньшим риском путаницы дозирования по сравнению с чередующейся терапией.Существует теоретическая польза от одновременного приема двух жаропонижающих средств с разными механизмами действия. Данные по взрослым позволяют предположить, что совместное применение ибупрофена и парацетамола обеспечивает высокоэффективное обезболивание [84] и жаропонижающее действие [85] (хотя у этих пациентов степень дистресса не измерялась) с аналогичным профилем безопасности для каждого агента в отдельности [86]. Однако данные об эффективности и безопасности комбинированной терапии у детей отсутствуют, и поэтому в настоящее время автор рекомендует не рекомендовать эту практику для общего безрецептурного лечения в соответствии с последними рекомендациями NICE.
Резюме и выводы
Руководящие принципы NICE дают равные рекомендации по использованию парацетамола или ибупрофена для краткосрочного лечения дистресса у детей с лихорадкой низкого риска [2]. Следовательно, лицо, осуществляющее уход, или медицинский работник должны сделать выбор между этими легко доступными безрецептурными препаратами.
Целью этого обзора было собрать и сравнить данные об эффективности и безопасности из доступных клинических исследований, которые напрямую сравнивают ибупрофен и парацетамол, чтобы можно было учесть любые клинически значимые различия и сделать разумные выводы относительно того, имеет ли один агент преимущество перед препаратом. прочее, и дать возможность опекуну (или HCP) сделать осознанный выбор.
Возраст ребенка может быть фактором при принятии решения о том, какое жаропонижающее средство использовать, поскольку парацетамол можно назначать в возрасте 2 месяцев, тогда как ибупрофен имеет лицензию на отпуск без рецепта для младенцев старше 3 месяцев (вес> 5 кг) с более высокий порог 6 месяцев в некоторых других странах, включая США. Однако с 3 (или 6) месяцев подходят как парацетамол, так и ибупрофен (таблица).
Данные по жаропонижающей эффективности ибупрофена и парацетамола не имеют отношения к применению этих препаратов у детей с лихорадкой, учитывая, что руководство NICE сосредоточено на успокоении ребенка, а не на достижении нормотермии.Однако они предоставляют полезную информацию. Эффективность жаропонижающего может указывать на соответствующее фармакологическое начало и продолжительность эффекта, особенно когда дистресс вызван несоответствием температуры окружающей среды и температуры тела. Однако дистресс, вероятно, является многофакторным, поэтому жаропонижающая эффективность в настоящее время не может использоваться в качестве прямого суррогата эффективности против дистресса у лихорадочных детей; требуются дальнейшие исследования.
Доказательства указывают на то, что ибупрофен может в большей степени облегчить симптомы у обеспокоенного, лихорадочного ребенка по сравнению с парацетамолом [26, 27].Более длительная продолжительность действия ибупрофена означает, что количество доз можно свести к минимуму, и единственная доза может быть всем, что требуется в определенных обстоятельствах (например, пост-иммунизационная гипертермия). Кроме того, более быстрое начало действия и большее облегчение симптомов при приеме ибупрофена означает, что рекомендация NICE по облегчению дистресса может быть достигнута быстрее, с сопутствующим преимуществом более быстрого возвращения к «нормальной» семейной жизни.
Мета-анализ подтверждает, что профили безопасности и переносимости парацетамола и ибупрофена при детской лихорадке аналогичны [25, 33].Оба препарата связаны со специфическими редкими побочными эффектами, которые трудно обнаружить и количественно оценить во всех клинических испытаниях, кроме крупнейших, и которые могут иметь отношение к конкретным группам пациентов. Например, ибупрофен может быть предпочтительнее при астме (без известной чувствительности к аспирину) или там, где есть риск того, что родитель или лицо, осуществляющее уход, испытают передозировку путаницы (и потенциально передозируют ребенка), в то время как парацетамол может быть предпочтительнее, когда дети болеют ветряной оспой. , обезвожены, имеют ранее существовавшее заболевание почек или полиорганную недостаточность или имеют повышенный риск желудочно-кишечного кровотечения (таблица).В действительности, такие дети, скорее всего, будут находиться под наблюдением врача, который лучше всех сможет взвесить риски и преимущества каждого лекарства для отдельного пациента.
Парацетамол обычно воспринимается населением (или медицинскими работниками) как «более безопасный агент» с меньшим количеством побочных эффектов. Возможные причины, объясняющие это заблуждение, могут включать более раннее потенциальное воздействие парацетамола (после первой иммунизации ребенка в возрасте 2 месяцев), что, возможно, ведет к общему неправильному представлению о его безопасности и переносимости.Таким образом, при отсутствии рекомендаций об обратном, многие родители, скорее всего, сохранят верность лекарству, к которому они привыкли. Кроме того, тот факт, что парацетамол лицензирован для применения у детей младшего возраста, может означать, что родители считают его «более безопасным» лекарством. Знакомство также сопряжено с риском, и последствия слишком частого и ненужного приема парацетамола могут быть серьезными. Еще одной причиной может быть часто цитируемый совет назначать ибупрофен с пищей (или молоком), что может быть связано с восприятием непереносимости желудочно-кишечного тракта, несмотря на отсутствие доказательств, касающихся краткосрочного использования безрецептурных препаратов.
Хотя чередование лечения ибупрофеном и парацетамолом может дать некоторые преимущества по сравнению с монотерапией, отсутствие данных об эффективности и безопасности у детей, а также опасения по поводу путаницы дозирования и риска передозировки в настоящее время перевешивают любую пользу, за исключением пациентов с однократным лечением. лечение средствами малоэффективно.
Рекомендации NICE рекомендуют лечить детей только до тех пор, пока сохраняются симптомы; Как и при приеме любого другого лекарства, важно избегать чрезмерного лечения.И наоборот, отсрочка лечения или недостаточная дозировка могут вызвать ненужный дискомфорт у обеспокоенного, лихорадочного ребенка и могут повлиять на его желание есть или пить. Продолжающийся дистресс у детей с лихорадкой также может повлиять на родителей и семью в целом. Опасения по поводу того, что применение жаропонижающих средств может продлить лихорадочное заболевание, оказались необоснованными, и существует мало доказательств того, что жаропонижающие средства маскируют симптомы и признаки серьезного заболевания [87]. Поэтому очень важно поощрять правильное использование жаропонижающих средств у детей с проблемами и лихорадкой.
В заключение, лихорадка — это частый симптом детской инфекции, который сам по себе не требует лечения. Тем не менее, высокая температура у детей может беспокоить всех, кого это касается, и существует потребность в улучшенном образовании и медицинских консультациях, чтобы родители и опекуны могли уверенно и эффективно справляться с субфебрильной температурой у ребенка дома. Это включает в себя осведомленность о выборе доступных им безрецептурных жаропонижающих средств, знание того, когда следует лечить жаропонижающим средством, и хорошее информирование о том, какое средство выбрать.Долгосрочная цель лечения детской лихорадки — это улучшение планов самопомощи / ухода на дому с советом и помощью местных фармацевтов. Такой подход поможет расширить возможности родителей и опекунов, позволяя им принимать информированные решения о благополучии своего ребенка, а не полагаться на врачей общей практики или отделения неотложной помощи. Руководства NICE рекомендуют лечение огорченного, лихорадочного ребенка с упором на его успокоение, а не на снижение температуры. Хотя в руководствах не рекомендуется использовать одно средство по сравнению с другим, данные, представленные в этой статье, свидетельствуют о том, что ибупрофен может обеспечить большую эффективность с точки зрения облегчения симптомов у проблемного ребенка с лихорадкой и что краткосрочные безрецептурные препараты ибупрофен и парацетамол обладают аналогичной безопасностью и переносимостью. профили, хотя каждый из них может быть предпочтительным в некоторых конкретных группах пациентов.
Благодарности
Автор получал консультационные услуги от Reckitt Benckiser Healthcare Ltd (Слау, Великобритания) за участие в заседаниях консультативного совета. Редакционная помощь для этой рукописи была предоставлена Elements Communications Ltd (Вестерхэм, Великобритания) и профинансирована Reckitt Benckiser Healthcare Ltd (Слау, Великобритания).
Список литературы
1. Салливан Дж.Э., Фаррар Х.С. Лихорадка и жаропонижающие средства у детей. Педиатрия. 2011; 127: 580–587. DOI: 10.1542 / peds.2010-3852. [PubMed] [CrossRef] [Google Scholar] 2.Национальный институт здравоохранения и передового опыта (NICE). Лихорадочное заболевание у детей, Клиническое руководство NICE 160. 2013 г. http://guidance.nice.org.uk/CG160 По состоянию на май 2014 г. 3. Кьяппини Э., Вентурини Э., Принципи Н. и др. Обновление Руководства Итальянского педиатрического общества 2009 г. по лечению лихорадки у детей. Clin Ther. 2012; 34: 1648–1653. DOI: 10.1016 / j.clinthera.2012.06.011. [PubMed] [CrossRef] [Google Scholar] 4. Oteman N, Berger MY, Boomsma LJ, Wiersma TJ, Goudswaard AN. Краткое изложение практического руководства «Дети с лихорадкой» (вторая редакция) Голландского колледжа врачей общей практики.Ned Tijdschr Geneeskd. 2008. 152: 2781–2786. [PubMed] [Google Scholar] 5. Schmitt BD. Фобия лихорадки: неправильные представления родителей о лихорадке. Am J Dis Child. 1980; 134: 176–181. DOI: 10.1001 / archpedi.1980.02130140050015. [PubMed] [CrossRef] [Google Scholar] 6. Crocetti M, Moghbeli N, Serwint J. Возвращение к фобии лихорадки: изменились ли неправильные представления родителей о лихорадке за 20 лет? Педиатрия. 2001; 107: 1241–1246. DOI: 10.1542 / педы.107.6.1241. [PubMed] [CrossRef] [Google Scholar] 7. Валленштейн МБ, Шредер А.Р., Хоул МК и др.Лихорадочная грамотность и лихорадочная фобия. Clin Pediatr (Phila) 2013; 52: 254–259. DOI: 10,1177 / 0009922812472252. [PubMed] [CrossRef] [Google Scholar] 8. Thomas S, Vijaykumar C, Naik R, Moses PD, Antonisamy B. Сравнительная эффективность теплой губки и жаропонижающего средства по сравнению с только жаропонижающим препаратом при лечении лихорадки у детей: рандомизированное контролируемое исследование. Индийский педиатр. 2009. 46: 133–136. [PubMed] [Google Scholar] 9. Агболосу Н.Б., Куэвас Л.Э., Миллиган П. и др. Эффективность теплой губки по сравнению с парацетамолом в снижении температуры у детей с лихорадкой.Ann Trop Paediatr. 1997. 17: 283–288. [PubMed] [Google Scholar] 10. Аксойлар С., Аксит С., Чаглаян С. и др. Оценка применения губок и жаропонижающих средств для снижения температуры тела у детей с лихорадкой. Acta Paediatr Jpn. 1997; 39: 215–217. DOI: 10.1111 / j.1442-200X.1997.tb03584.x. [PubMed] [CrossRef] [Google Scholar] 11. Hay AD, Redmond NM, Costelloe C et al. Парацетамол и ибупрофен для лечения лихорадки у детей: рандомизированное контролируемое исследование PITCH. Оценка медицинских технологий. 2009; 13. [PubMed] 12.Лагерлов П., Хелсет С., Холагер Т. Детские болезни и использование парацетамола (ацетаминофена): качественное исследование родительского контроля общих детских болезней. Fam Pract. 2003. 20: 717–723. DOI: 10,1093 / fampra / cmg616. [PubMed] [CrossRef] [Google Scholar] 13. MP Poirier, EP Collins, McGuire E. Фобия лихорадки: опрос лиц, ухаживающих за детьми в педиатрическом отделении неотложной помощи. Clin Pediatr (Phila) 2010; 49: 530–534. DOI: 10.1177 / 0009922809355312. [PubMed] [CrossRef] [Google Scholar] 14.Лангер Т., Пфейфер М., Соенмез А. и др. Активация системы ухода за матерью из-за детской лихорадки — качественное исследование опыта, полученного матерями немецкого или турецкого происхождения по уходу за своими детьми. BMC Fam Pract. 2013; 14:35. DOI: 10.1186 / 1471-2296-14-35. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 15. Перейра Г.Л., Таварес Н.У., Менге СС, Пиццол Т.С. Лечебные процедуры и использование чередующихся жаропонижающих препаратов для лечения лихорадки у детей. J Pediatr (Rio J) 2013; 89: 25–32.DOI: 10.1016 / j.jped.2013.02.005. [PubMed] [CrossRef] [Google Scholar] 16. Траутнер Б.В., Кавинесс А.С., Герлахер Г.Р., Деммлер Г., Масиас К.Г. Проспективная оценка риска серьезной бактериальной инфекции у детей, поступающих в отделение неотложной помощи с гиперпирексией (температура 106 градусов по Фаренгейту или выше). Педиатрия. 2006; 118: 34–40. DOI: 10.1542 / peds.2005-2823. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 17. Альперт Г, Хибберт Э, Флейшер ГР. Исследование «случай-контроль» гиперпирексии у детей.Pediatr Infect Dis J. 1990; 9: 161–163. DOI: 10.1097 / 00006454-1900-00003. [PubMed] [CrossRef] [Google Scholar] 18. Американская академия педиатрии. Руководящий комитет по улучшению качества и ведению SoFS Фебрильные судороги: руководство по клинической практике по долгосрочному ведению ребенка с простыми фебрильными судорогами. Педиатрия. 2008; 121: 1281–1286. DOI: 10.1542 / peds.2008-0094. [PubMed] [CrossRef] [Google Scholar] 19. Offringa M, Newton R. Профилактическое лекарственное обеспечение при фебрильных судорогах у детей.Кокрановская база данных Syst Rev.2012; 4: CD003031. [PubMed] [Google Scholar] 20. Стренгелл Т., Ухари М., Таркка Р. и др. Жаропонижающие средства для предотвращения рецидивов фебрильных судорог: рандомизированное контролируемое исследование. Arch Pediatr Adolesc Med. 2009; 163: 799–804. DOI: 10.1001 / archpediatrics.2009.137. [PubMed] [CrossRef] [Google Scholar] 21. Кьяппини Э., Парретти А., Бечеруччи П. и др. Родительские и медицинские знания и лечение лихорадки у итальянских дошкольников. BMC Pediatr. 2012; 12: 97. DOI: 10.1186 / 1471-2431-12-97.[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 22. Чиаппини Э., Принципи Н., Лонги Р. и др. Управление лихорадкой у детей: краткое изложение рекомендаций Итальянского педиатрического общества. Clin Ther. 2009; 31: 1826–1843. DOI: 10.1016 / j.clinthera.2009.08.006. [PubMed] [CrossRef] [Google Scholar] 23. Goldman RD, Ko K, Linett LJ, Scolnik D. Жаропонижающая эффективность и безопасность ибупрофена и парацетамола у детей. Энн Фармакотер. 2004; 38: 146–150. [PubMed] [Google Scholar] 24. Перротт Д.А., Пийра Т., Гуденаф Б., Чемпион GD.Эффективность и безопасность ацетаминофена по сравнению с ибупрофеном для лечения детской боли или лихорадки: метаанализ. Arch Pediatr Adolesc Med. 2004. 158: 521–526. DOI: 10.1001 / archpedi.158.6.521. [PubMed] [CrossRef] [Google Scholar] 25. Пирс К.А., Восс Б. Эффективность и безопасность ибупрофена и парацетамола у детей и взрослых: метаанализ и качественный обзор. Энн Фармакотер. 2010. 44: 489–506. DOI: 10.1345 / аф.1M332. [PubMed] [CrossRef] [Google Scholar] 26. Hay AD, Costelloe C, Redmond NM, et al. Парацетамол плюс ибупрофен для лечения лихорадки у детей (PITCH): рандомизированное контролируемое исследование.BMJ. 2008; 337: а1302. DOI: 10.1136 / bmj.a1302. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 27. Autret E, Reboul-Marty J, Henry-Launois B, et al. Оценка эффективности и комфорта ибупрофена по сравнению с аспирином и парацетамолом у детей с лихорадкой. Eur J Clin Pharmacol. 1997. 51: 367–371. DOI: 10.1007 / s002280050215. [PubMed] [CrossRef] [Google Scholar] 28. Э. Отре-Лека, И. А. Гибб, М. А. Гоулдер. Ибупрофен по сравнению с парацетамолом при детской лихорадке: объективные и субъективные результаты рандомизированного слепого исследования.Curr Med Res Opin. 2007. 23: 2205–2211. DOI: 10.1185 / 030079907X223323. [PubMed] [CrossRef] [Google Scholar] 29. Кларк Э., Плинт А.С., Коррелл Р., Габури И., Пасси Б. Рандомизированное контролируемое испытание парацетамола, ибупрофена и кодеина для снятия острой боли у детей с травмой опорно-двигательного аппарата. Педиатрия. 2007. 119: 460–467. DOI: 10.1542 / peds.2006-1347. [PubMed] [CrossRef] [Google Scholar] 30. Брэдли Р.Л., Эллис П.Е., Томас П. и др. Рандомизированное клиническое испытание, сравнивающее эффективность ибупрофена и парацетамола в борьбе с ортодонтической болью.Am J Orthod Dentofacial Orthop. 2007. 132: 511–517. DOI: 10.1016 / j.ajodo.2006.12.009. [PubMed] [CrossRef] [Google Scholar] 31. Байгин О., Тузунер Т., Исик Б., Кусгоз А., Танривер М. Сравнение упреждающего приема ибупрофена, парацетамола и плацебо для уменьшения послеоперационной боли при удалении молочного зуба. Int J Paediatr Dent. 2011; 21: 306–313. DOI: 10.1111 / j.1365-263X.2011.01124.x. [PubMed] [CrossRef] [Google Scholar] 32. Холлингхерст С., Редмонд Н., Костелло С. и др. Парацетамол плюс ибупрофен для лечения лихорадки у детей (PITCH): экономическая оценка рандомизированного контролируемого исследования.BMJ. 2008; 337: а1490. DOI: 10.1136 / bmj.a1490. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 33. Southey ER, Soares-Weiser K, Kleijnen J. Систематический обзор и метаанализ клинической безопасности и переносимости ибупрофена по сравнению с парацетамолом при детской боли и лихорадке. Curr Med Res Opin. 2009. 25: 2207–2222. DOI: 10.1185 / 030079906255. [PubMed] [CrossRef] [Google Scholar] 34. van den Anker JN. Оптимизация лечения лихорадки и боли у детей. Int J Clin Pract Suppl. 2013; 67: 26–32.DOI: 10.1111 / ijcp.12056. [PubMed] [CrossRef] [Google Scholar] 35. Абдель-Таваб М., Зеттл Х., Шуберт-Жилавец М. Нестероидные противовоспалительные препараты: критический обзор современных концепций, применяемых для снижения желудочно-кишечной токсичности. Curr Med Chem. 2009; 16: 2042–2063. DOI: 10,2174 / 092986709788682209. [PubMed] [CrossRef] [Google Scholar] 37. Хуанг Дж. К., Шридхар С., Хант Р. Х. Роль инфекции Helicobacter pylori и нестероидных противовоспалительных препаратов при язвенной болезни: метаанализ.Ланцет. 2002; 359: 14–22. DOI: 10.1016 / S0140-6736 (02) 07273-2. [PubMed] [CrossRef] [Google Scholar] 38. Бьярнасон И. Желудочно-кишечная безопасность НПВП и безрецептурных анальгетиков. Int J Clin Pract Suppl. 2013; 67: 37–42. DOI: 10.1111 / ijcp.12048. [PubMed] [CrossRef] [Google Scholar] 39. Леско С.М., Митчелл А.А. Оценка безопасности детского ибупрофена. Рандомизированное клиническое испытание, проводимое практикующим врачом. ДЖАМА. 1995; 273: 929–933. DOI: 10.1001 / jama.1995.03520360043037. [PubMed] [CrossRef] [Google Scholar] 40.Гримальди-Бенсуда Л., Абенхайм Л., Мишо Л. и др. Клинические особенности и факторы риска кровотечения из верхних отделов желудочно-кишечного тракта у детей: перекрестное исследование. Eur J Clin Pharmacol. 2010; 66: 831–837. DOI: 10.1007 / s00228-010-0832-3. [PubMed] [CrossRef] [Google Scholar] 41. Бьянчиотто М., Кьяппини Э., Раффальди И. и др. Употребление наркотиков и осложнения со стороны верхних отделов желудочно-кишечного тракта у детей: исследование случай-контроль. Arch Dis Child. 2013; 98: 218–221. DOI: 10.1136 / archdischild-2012-302100. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 42.McClain CJ, Price S, Barve S, Devalarja R, Shedlofsky S. Гепатотоксичность ацетаминофена: обновленная информация. Curr Gastroenterol Rep. 1999; 1: 42–49. DOI: 10.1007 / s11894-999-0086-3. [PubMed] [CrossRef] [Google Scholar] 43. Джон С.М., Шукла Р., Джонс, Калифорния. Использование нестероидных противовоспалительных препаратов (НПВП) у детей с ограниченным объемом может спровоцировать острую почечную недостаточность. BMJ Case Rep.2008; 2009 (bcr12): 1318. [Бесплатная статья PMC] [PubMed] [Google Scholar] 44. Рейнсфорд К.Д., Бьярнасон И. НПВП: принимать во время еды или после голодания? J Pharm Pharmacol.2012; 64: 465–469. DOI: 10.1111 / j.2042-7158.2011.01406.x. [PubMed] [CrossRef] [Google Scholar] 45. де Век А.Л., Гамбоа П.М., Эспарса Р., Санс М.Л. Повышенная чувствительность к аспирину и другим нестероидным противовоспалительным средствам (НПВП) Curr Pharm Des. 2006; 12: 3347–3358. DOI: 10,2174 / 138161206778193971. [PubMed] [CrossRef] [Google Scholar] 46. Дженкинс С., Костелло Дж., Ходж Л. Систематический обзор распространенности аспириновой астмы и ее значения для клинической практики. BMJ. 2004; 328: 434. DOI: 10.1136 / bmj.328.7437.434. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 47. Канабар Д., Дейл С., Рават М. Обзор использования ибупрофена и ацетаминофена у детей с лихорадкой и возникновения симптомов, связанных с астмой. Clin Ther. 2007. 29: 2716–2723. DOI: 10.1016 / j.clinthera.2007.12.021. [PubMed] [CrossRef] [Google Scholar] 48. Деблей Дж. С., Картер Э. Р., Гибсон Р. Л., Розенфельд М., Реддинг Дж. Дж. Распространенность ибупрофен-чувствительной астмы у детей: рандомизированное контролируемое исследование бронхопровокации. J Pediatr.2005. 147: 233–238. DOI: 10.1016 / j.jpeds.2005.03.055. [PubMed] [CrossRef] [Google Scholar] 49. Леско С.М., Луик С., Везина Р.М., Митчелл А.А. Заболеваемость астмой после кратковременного применения ибупрофена у детей. Педиатрия. 2002; 109: E20. DOI: 10.1542 / peds.109.2.e20. [PubMed] [CrossRef] [Google Scholar] 50. McBride JT. Связь парацетамола и распространенности и тяжести астмы. Педиатрия. 2011; 128: 1181–1185. DOI: 10.1542 / peds.2011-1106. [PubMed] [CrossRef] [Google Scholar] 51. Энели И., Садри К., Камарго С., младший, Барр Р.Г.Ацетаминофен и риск астмы: эпидемиологические и патофизиологические данные. Грудь. 2005; 127: 604–612. DOI: 10.1378 / сундук.127.2.604. [PubMed] [CrossRef] [Google Scholar] 52. Бисли Р.У., Клейтон Т.О., Крейн Дж. И др. Использование ацетаминофена и риск астмы, риноконъюнктивита и экземы у подростков: Международное исследование астмы и аллергии в третьей фазе детства. Am J Respir Crit Care Med. 2011; 183: 171–178. DOI: 10.1164 / rccm.201005-0757OC. [PubMed] [CrossRef] [Google Scholar] 53. Крайнер-Моллер Э., Севелстед А., Виссинг Н.Х., Шус А.М., Бисгаард Х.Использование ацетаминофена младенцами связано с ранними астматическими симптомами независимо от инфекций дыхательных путей: когорта Копенгагенского проспективного исследования астмы у детей 2000 (COPSAC (2000)). J Allergy Clin Immunol. 2012; 130: 1434–1436. DOI: 10.1016 / j.jaci.2012.09.017. [PubMed] [CrossRef] [Google Scholar] 54. Holgate ST. Загадка ацетаминофена при астме. Am J Respir Crit Care Med. 2011; 183: 147–148. DOI: 10.1164 / rccm.201007-1135ED. [PubMed] [CrossRef] [Google Scholar] 55. Мусу М., Финко Дж., Антонуччи Р. и др.Острая нефротоксичность НПВП от плода к взрослому. Eur Rev Med Pharmacol Sci. 2011; 15: 1461–1472. [PubMed] [Google Scholar] 56. Велтон А. Нефротоксичность нестероидных противовоспалительных препаратов: физиологические основы и клинические последствия. Am J Med. 1999; 106: 13С – 24С. DOI: 10.1016 / S0002-9343 (99) 00113-8. [PubMed] [CrossRef] [Google Scholar] 57. Леско С.М., Митчелл А.А. Безопасность парацетамола и ибупрофена среди детей младше двух лет. Педиатрия. 1999; 104: e39. DOI: 10.1542 / peds.104.4.e39. [PubMed] [CrossRef] [Google Scholar] 58. Леско С.М., Митчелл А.А. Функция почек после кратковременного применения ибупрофена у младенцев и детей. Педиатрия. 1997; 100: 954–957. DOI: 10.1542 / peds.100.6.954. [PubMed] [CrossRef] [Google Scholar] 59. Ashraf E, Ford L, Geetha R, Cooper S. Профиль безопасности суспензии ибупрофена у детей младшего возраста. Инфламмофармакология. 1999; 7: 219–225. DOI: 10.1007 / s10787-999-0005-0. [PubMed] [CrossRef] [Google Scholar] 60. Краузе I, Клепер Р., Эйзенштейн Б., Давидовиц М.Острая почечная недостаточность, связанная с приемом нестероидных противовоспалительных препаратов у здоровых детей. Педиатр Нефрол. 2005; 20: 1295–1298. DOI: 10.1007 / s00467-005-1966-х. [PubMed] [CrossRef] [Google Scholar] 62. Улински Т., Гигонис В., Дунан О., Бенсман А. Острая почечная недостаточность после лечения нестероидными противовоспалительными препаратами. Eur J Pediatr. 2004. 163: 148–150. DOI: 10.1007 / s00431-003-1392-7. [PubMed] [CrossRef] [Google Scholar] 63. van Ierland Y, Elshout G, Moll HA и др. Использование функций тревоги при направлении детей с лихорадкой в отделение неотложной помощи: обсервационное исследование.Br J Gen Pract. 2014; 64: e1 – e9. DOI: 10.3399 / bjgp14X676393. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 64. Misurac JM, Knoderer CA, Leiser JD и др. Нестероидные противовоспалительные препараты являются важной причиной острого повреждения почек у детей. J Pediatr. 2013; 162: 1153–1159. DOI: 10.1016 / j.jpeds.2012.11.069. [PubMed] [CrossRef] [Google Scholar] 65. Иорио М.Л., Черхаран М., Кауфман С.С., Рис-Стремтан С., Бояджян М. Острая печеночная недостаточность после восстановления волчьей пасти: случай терапевтической токсичности парацетамола.Заячья пасть неба Craniofac J. 2013; 50: 747–750. DOI: 10.1597 / 12-109. [PubMed] [CrossRef] [Google Scholar] 66. Савино Ф., Лупика М.М., Тараско В. и др. Фульминантный гепатит после 10 дней лечения ацетаминофеном в рекомендованной дозировке для младенцев. Педиатрия. 2011; 127: e494 – e497. DOI: 10.1542 / peds.2010-1965. [PubMed] [CrossRef] [Google Scholar] 67. Ferrajolo C, Capuano A, Verhamme KM и др. Медикаментозное поражение печени у детей: исследование случая / не случая предполагаемых побочных реакций на лекарства в VigiBase. Br J Clin Pharmacol.2010. 70: 721–728. DOI: 10.1111 / j.1365-2125.2010.03754.x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 69. Хон К.Л., Люнг А.К. Будьте осторожны, мама и доктор: гепатотоксичность, связанная с назначенными лекарствами у маленьких детей. Int J Pediatr. 2009; 2009: 673269. DOI: 10,1155 / 2009/673269. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 70. Kubic A, Burda AM, Bockewitz E, Wahl M. Гепатотоксичность у грудного ребенка после сверхтерапевтического приема парацетамола в течение двадцати четырех часов. Semin Diagn Pathol.2009; 26: 7–9. DOI: 10.1053 / j.semdp.2008.12.010. [PubMed] [CrossRef] [Google Scholar] 71. Eyers S, Fingleton J, Perrin K, Beasley R. Предлагаемые MHRA изменения рекомендаций по дозировке парацетамола для детей в Великобритании: модельное исследование. JR Soc Med. 2012; 105: 263–269. DOI: 10.1258 / jrsm.2012.110330. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 72. Eyers S, Fingleton J, Eastwood A, Perrin K, Beasley R. Британский национальный фармакологический справочник для детей: риск неправильного назначения парацетамола. Arch Dis Child.2012; 97: 279–282. DOI: 10.1136 / archdischild-2011-300464. [PubMed] [CrossRef] [Google Scholar] 74. Volans G, Monaghan J, Colbridge M. Передозировка ибупрофена. Int J Clin Pract Suppl. 2003; 57: 54–60. [PubMed] [Google Scholar] 75. Холл А.Х., Смолинске СК, Конрад Флорида и др. Передозировка ибупрофеном: 126 случаев. Ann Emerg Med. 1986; 15: 1308–1313. DOI: 10.1016 / S0196-0644 (86) 80617-5. [PubMed] [CrossRef] [Google Scholar] 76. Argentieri J, Morrone K, Pollack Y. Передозировка ацетаминофена и ибупрофена. Pediatr Rev.2012; 33: 188–189.DOI: 10.1542 / pir.33-4-188. [PubMed] [CrossRef] [Google Scholar] 77. Ветряная оспа, опоясывающий лишай и нестероидные противовоспалительные препараты: серьезные кожные осложнения. Prescrire Int. 2010; 19: 72–3. [PubMed] 78. Kramer LC, Richards PA, Thompson AM, Harper DP, Fairchok MP. Чередование жаропонижающих средств: жаропонижающая эффективность ацетаминофена по сравнению с ацетаминофеном, чередующимся с ибупрофеном у детей. Clin Pediatr (Phila) 2008; 47: 907–911. DOI: 10,1177 / 0009922808319967. [PubMed] [CrossRef] [Google Scholar] 79.Пол И.М., Стерджис С.А., Ян Ч. и др. Эффективность стандартных доз ибупрофена в отдельности, чередования и в сочетании с ацетаминофеном для лечения детей с лихорадкой. Clin Ther. 2010. 32: 2433–2440. DOI: 10.1016 / j.clinthera.2011.01.006. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 80. Purssell E. Систематический обзор исследований, сравнивающих комбинированное лечение парацетамолом и ибупрофеном по отдельности. Arch Dis Child. 2011; 96: 1175–1179. DOI: 10.1136 / archdischild-2011-300424. [PubMed] [CrossRef] [Google Scholar] 81.Перейра Г.Л., Дагостини Ю.М., Пиццол Т.С. Альтернативные жаропонижающие средства в лечении лихорадки у детей: систематический обзор рандомизированных клинических исследований. J Pediatr (Rio J) 2012; 88: 289–296. DOI: 10.2223 / JPED.2204. [PubMed] [CrossRef] [Google Scholar] 82. Сафьякхаджон П., Грин Г. Чередование ацетаминофена и ибупрофена у детей может вызвать замешательство родителей и опасно. Arch Pediatr Adolesc Med. 2006; 160: 757–758. DOI: 10.1001 / archpedi.160.7.757-б. [PubMed] [CrossRef] [Google Scholar] 83. Schmitt BD.Опасения по поводу чередования ацетаминофена и ибупрофена при лихорадке. Arch Pediatr Adolesc Med. 2006; 160: 757–758. DOI: 10.1001 / archpedi.160.7.757-а. [PubMed] [CrossRef] [Google Scholar] 84. Мур Р.А., Штрауб С., Пейн Дж., Дерри С., МакКуэй Х.Дж. Критерии минимальной эффективности для сравнения лечения с использованием метаанализа отдельных пациентов в исследованиях острой боли: примеры эторикоксиба, парацетамола, ибупрофена и комбинаций ибупрофена / парацетамола после удаления третьего моляра. Боль. 2011; 152: 982–989. DOI: 10.1016 / j.pain.2010.11.030. [PubMed] [CrossRef] [Google Scholar] 85. Маллинз М.Э., Эмпи М., Джарамилло Д. и др. Проспективное рандомизированное исследование для оценки жаропонижающего действия комбинации ацетаминофена и ибупрофена у неврологических пациентов в отделении интенсивной терапии. Neurocrit Care. 2011; 15: 375–378. DOI: 10.1007 / s12028-011-9533-8. [PubMed] [CrossRef] [Google Scholar] 86. де Врис Ф., Сетакис Э., ван Стаа Т.П. Одновременное применение ибупрофена и парацетамола и риск основных клинических исходов безопасности. Br J Clin Pharmacol.2010. 70: 429–438. DOI: 10.1111 / j.1365-2125.2010.03705.x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 87. Purssell E, в то время как AE. Продлевает ли фебрильное заболевание применение жаропонижающих средств у детей с острыми инфекциями? Систематический обзор и метаанализ. J Pediatr. 2013; 163: 822–827. DOI: 10.1016 / j.jpeds.2013.03.069. [PubMed] [CrossRef] [Google Scholar]Сравнение жаропонижающих эффектов в собственных данных из мобильного приложения: жаропонижающие препараты у педиатрических пациентов
Мобильное медицинское приложение, fevercoach
FeverCoach — это мобильное медицинское приложение, ориентированное на родителей у детей проявляются различные симптомы, включая лихорадку.Приложение предоставляет родителям рекомендации по оценке состояния ребенка и особенно полезно для родителей, которые не могут пойти в больницу. Это приложение позволяет родителям эффективно и точно контролировать симптомы лихорадки. Приложение в основном предлагает следующие функции: хранение данных о температуре тела каждого ребенка, рекомендации по применению жаропонижающих средств и общую информацию о педиатрическом здоровье. Подробные пояснения к приложению и способу хранения данных, а также скриншоты приложения приведены в Приложении 1.
Приложение было выпущено более 2 лет назад и продолжает накапливать данные. С июля 2015 года по июнь 2017 года было накоплено около 4,4 миллиона записей о температуре тела и около 1,6 миллиона записей о лечении жаропонижающими средствами. Мы считаем, что этот набор данных может быть очень ценным для использования в различных услугах или исследованиях.
Данные и исследуемая популяция
Для этого исследования мы в основном извлекали два типа данных из базы данных FeverCoach: данные измерения температуры тела и записи о лечении жаропонижающими средствами.Чтобы гарантировать достоверность анализа, мы отфильтровали записи по различным условиям.
Записи измерения температуры тела
Родители вводят три значения (температуру тела, время измерения температуры тела в минутах и информацию о вакцинации) после измерения температуры тела своего ребенка, которая записывается с точностью до первого десятичного знака. Также вводится информация о том, была ли вакцина ребенку в течение последних 48 часов, поскольку вакцинация может существенно повлиять на температуру тела.Каждое измерение хранится в базе данных FeverCoach с переменными идентификатора с отметкой времени, которые различают каждого ребенка. В наборе данных было зарегистрировано 4 424 820 измерений температуры тела.
Записи о лечении жаропонижающими
Родители вводят пять значений (метод введения, тип жаропонижающего, название продукта, дозировка и время лечения) после приема жаропонижающего средства своему ребенку. У родителей на выбор было четыре метода приема (зелья, порошок, таблетки и суппозитории) и три типа жаропонижающих (AA, IBU и DEX).Родители также могли ввести название препарата. Дозы лечения вводились в миллилитрах или миллиграммах, а время лечения вводилось в минутах. Точно так же каждая запись о лечении хранилась с переменными-идентификаторами, которые различают каждого потомка, и отметкой времени. В наборе данных было 1 630 707 записей о лечении жаропонижающими средствами.
Исследуемая популяция
Поскольку наши результаты были получены на основе данных самооценки, особенно важно было отфильтровать неадекватные записи в базе данных.Наша блок-схема включения и исключения представлена на рис. 2. Мы исключили записи с неполными данными о возрасте или весе. Считалось, что дети старше 12 лет или младше 6 месяцев и с массой тела> 40 кг или <5 кг потенциально подрывают достоверность наших анализов, и были исключены. Шесть месяцев было выбрано в качестве минимального возраста, поскольку детям младше 6 месяцев запрещается назначать IBU и DEX. Верхний предел возраста 12 лет был выбран, потому что детям старше 12 лет вводится доза для взрослых.По крайней мере 99% 6-месячных детей весили не менее 5 кг, а лучшие 50% 12-летних детей весили не менее 40 кг.
Рисунок 2Блок-схема включения и исключения.
Кроме того, неверное назначение жаропонижающих средств было исключено из нашего анализа. Все измерения температуры тела, не записанные в течение 6 часов после жаропонижающего лечения, были признаны недостаточными и поэтому были исключены. Кроме того, мы исключили любые записи о жаропонижающих средствах, которые не принимались перорально, и о тех, где пациенты получали дополнительное лечение в течение 6 часов.Мы сосредоточились на пероральных лекарствах, потому что дети редко принимают IBU и DEX другими путями. Также были исключены записи о более чем одном приеме жаропонижающих средств в течение 6 часов (чередование приема жаропонижающих или записи об одном и том же приеме лекарства). В частности, из 97 269 записей, исключенных из-за более чем одного приема жаропонижающих средств за 6 часов, 35 926 были назначены AA дважды, 23 128 IBU дважды, 29 047 DEX дважды, 3468 AA и IBU, 3 007 IBU и DEX, 2590 DEX и AA и 103 были вводили все три агента (AA, IBU и DEX).Наконец, мы также исключили данные о температуре тела, измеренной в течение 5 минут после приема жаропонижающих средств, и о температурах ниже 38,0 ° C, поскольку жаропонижающие средства можно назначать только тогда, когда у пациента лихорадка.
После нашего исключения было проанализировано 217 962 из 1 630 707 записей о лечении жаропонижающими, включая 82 133, 60 770 и 75 059 записей о лечении AA, IBU и DEX, соответственно.
Этические соображения
Все данные были анонимными во время хранения.Кроме того, Совет по институциональной проверке системы здравоохранения (IRB) Университета Йонсей, Сеул, Корея, предоставил официальное этическое одобрение этого исследования (номер утверждения IRB 4-2017-1074), который отказался от необходимости получать информированное согласие как часть утверждения исследования. Следовательно, анализ данных проводился без согласия участников.
Переменные
Основной независимой переменной для нашего анализа был тип жаропонижающего, который был разделен на три группы: AA, IBU и DEX.Хорошо известно, что возраст, вес и пол ребенка влияют на эффекты снижения температуры и поэтому также были включены в анализ.
Мы включили температуру тела в качестве зависимой переменной с шестью временными интервалами: 0–1, 1–2, 2–3, 3–4, 4–5 и 5–6 часов. Предыдущие исследования фиксировали временной интервал между жаропонижающим лечением и измерением температуры тела. Однако, поскольку наши данные были записаны пользователем, интервалы времени между жаропонижающим лечением и измерением температуры тела были случайными.Поэтому мы разделили измерения температуры тела после жаропонижающего лечения на интервалы в 1 час. Для одной записи о жаропонижающем лечении, если несколько измерений температуры тела были записаны в одном и том же часовом интервале, для этого временного интервала вычислялось среднее значение этих записей. Для одной записи о жаропонижающем лечении, если записи не существовали в одном временном интервале, поле данных для этого временного интервала оставалось пустым. Следовательно, в анализ этого временного интервала были включены только записи с хотя бы одним наблюдением за 1-часовой интервал времени.
Статистический анализ
Сначала мы изучили общие характеристики жаропонижающих записей. Тест Стьюдента t был проведен для анализа различий в популяциях между группами жаропонижающих препаратов. Для данных трех групп жаропонижающих средств (AA, IBU, DEX) рассчитывались средние значения и стандартные отклонения температуры тела по временным интервалам. Односторонний дисперсионный анализ ANOVA и апостериорный тест были выполнены для сравнения средней температуры тела в трех группах жаропонижающих средств.Поскольку размер данных был достаточно большим, мы выбрали ANOVA для анализа, который также позволил вычислить размер эффекта в градусах Цельсия, который легко интерпретировать как исследователям, так и клиницистам. Изменения температуры во времени анализировались как категориальные переменные. Затем мы провели многомерный линейный регрессионный анализ, чтобы изучить взаимосвязь между типом жаропонижающего средства и другими независимыми переменными после стратификации температуры тела по временным интервалам. Доза не была включена в модель, поскольку оптимальная доза различалась в зависимости от типа жаропонижающего, что затрудняло попарное сравнение двух препаратов.Вместо этого в анализ включались только те записи, которые соответствовали оптимальной дозе. Наконец, данные были сгруппированы по возрасту и начальной температуре тела. Размеры эффекта для переменных также рассчитывались с использованием коэффициентов линейной регрессии. Группа AA использовалась в качестве эталона в наших моделях. Мы определили, что значения P <0,05 указывают на статистическую значимость. Все статистические анализы были выполнены с использованием статистического программного обеспечения R (Foundation for Statistical Computing, Вена, Австрия), бесплатного программного обеспечения для статистических вычислений и графического представления.
Ацетаминофен, ибупрофен или оба препарата чередуются в рандомизированном двойном слепом исследовании
в группе с альтернативным режимом, возможно, потому, что этим пациентам
требовалась более низкая общая доза ибупрофена.
Это исследование предоставляет информацию только о краткосрочной
(3-дневной) безопасности и эффективности этих препаратов. Мы не оценивали фармакокинетику повторных доз, биологическую безопасность или влияние длительного обезвоживания на вероятность
почечных осложнений в группе мужчин с переменным режимом.Ацетаминофен метаболизируется в печени,
, но выводится с мочой.
20
Следовательно, важно, чтобы врачи
знали, что при чередующемся режиме приема аминофен ацет-
может накапливаться в мозговом веществе почек —
, вызывая некроз канальцев и почечную токсичность, потому что ибу-
профен блокирует Производство почечного простагландина и
подавляет выработку глутатиона, который выводит токсичный метаболит ацетаминофена
.
21
Эти результаты не могут быть экстраполированы на детей
младше 6 месяцев, детей с недоеданием, повторно
аномалиями печени или обмена веществ, метаболическими, эндокринными или нео-
пластическими заболеваниями, или пептическими язвами, или детьми с
известных побочных реакциях на противовоспалительные или антипиретические препараты. Кроме того, небольшое количество пациентов из
и короткое время терапии (3 дня) в нашей выборке
снижает статистическую мощность для выявления серьезных неблагоприятных событий
.Следует также отметить, что все
участников исследования посетили врачей для лечения, так что, возможно, они
были более серьезно больны, чем большинство детей
, которые получали безрецептурные жаропонижающие средства.
Несмотря на эти ограничения, данное исследование является первым рандомизированным, двойным слепым, контролируемым клиническим исследованием
, насколько нам известно, для оценки безопасности и эффективности
чередующегося режима приема парацетамола и ибупро-
фен против каждого агента. только у детей в возрасте от 6 до 36
мес.
ВЫВОДЫ
Наше исследование предполагает, что попеременное использование ацетами-
нофена (12,5 мг / кг на дозу) и ибупрофена (5 мг / кг
на дозу) каждые 4 часа вместе с двойной нагрузкой
ing, снижает лихорадку быстрее и на более длительный срок, чем
, любой агент по отдельности без увеличения побочных эффектов. Обе дозы
легко измерить, что уменьшает смущение родителей.
Принята к публикации: 23 августа 2005 г.
Для корреспонденции: Э. Майкл Саррелл, доктор медицины, 7 Hairis St,
Moshav Gan-Haim, 44910, Израиль (sarrell @ netvision
.net.il или [email protected]).
ССЫЛКИ
1. Эскеруд Дж. Р., Лаерум Э., Фагертун Х., Лунде П. К., Наесс А. А.. Лихорадка в целом
, I: частота и диагностика. Fam Pract. 1992; 9: 263-269.
2. Баучер Р. Лихорадка: подход к лихорадочному ребенку. В: Green-Hernandez C, Single-
ton JK, Aronzon DZ, eds.Первичная педиатрия. Филадельфия, Пенсильвания: Липпинкотт
Уильямс и Уилкинс; 2001: 343-357.
3. Гутон Х. Физиология человека и механизмы заболеваний. 6-е изд. Филадельфия,
Па: У. Б. Сондерс; 1997.
4. Барафф Л.Дж., Басс Д.В., Флейшер Г.Р. и др .; Агентство политики здравоохранения и Re-
поиск. Практическое руководство по ведению младенцев и детей от 0 до 36 месяцев
возраста с лихорадкой без источника. Ann Emerg Med. 1993; 22: 1198-1210.
5. Vauzelle-Kervroedan F, d’Athis P, Pariente-Khayat A, Debregeas S, Olive G, Pons
G. Эквивалентная жаропонижающая активность ибупрофена и ацетаминофена у детей с лихорадкой.
J Pediatr. 1997; 131: 683-687.
6. Браун Р.Д., Кернс Г.Л., Уилсон Дж. Т.. Интегрированная фармакокинетико-фармакодинамическая модель
для парацетамола, ибупрофена и плацебо-жаропонижающего средства для детей.JPharma-
cokinet Biopharm. 1998; 26: 559-579.
7. Келли М.Т., Уолсон П.Д., Эдж Дж. Х., Кокс С., Мортенсен МЭ.Фармакокинетика и
фармакодинамика изомеров ибупрофена и ацетаминофена у детей с лихорадкой.
Clin Pharmacol Ther. 1992; 52: 181-189.
8. Макинтайр Дж., Халл Д. Сравнение эффективности и переносимости ибупрофена и ацет-
аминофена при лихорадке. Arch Dis Child. 1996; 74: 164-167.
9. Уолсон П.Д., Галлетта Г., Чомило Ф., Брейден, штат Нью-Джерси, Сойер Л.А., Шейнбаум М.Л.
Сравнение многодозовой терапии ибупрофеном и ацетаминофеном у детей с лихорадкой.
AJDC. 1992; 146: 626-632.
10. Леско С.М., Митчелл А.А. Безопасность парацетамола и ибупрофена для детей младше двух лет. Педиатрия. 1999; 104: e39.
11. Ли С.Ф., Лачер Б., Крейн Э.Ф. Дозирование ацетаминофена и ибупрофена родителями. Pe-
diatr Emerg Care. 2000; 16: 394-397.
12. Mayoral CE, Marino RV, Rosenfeld W., Greensher J. Альтернативные жаропонижающие средства:
— это альтернатива? Педиатрия. 2000; 105: 1009-1012.
13. Бро Л.М., МакГрат П.Дж., Кэмфилд К., Росмус С., Финли Г.А. Предварительная проверка
контрольного списка для наблюдения за болью для человека с когнитивными нарушениями и способностью к вербальному общению in-
. Dev Med Child Neurol. 2000; 42: 609-616.
14. Бро Л.М., Камфилд К., МакГрат П.Дж., Росмус К., Финли Г.А. Измерение боли ac-
аккуратно у детей с когнитивными нарушениями: уточнение шкалы лиц, осуществляющих уход.
J Pediatr. 2001; 138: 721-727.
15. Роснер Б. Основы биостатистики. 4-е изд. Бельмонт, Калифорния: Duxbury Press;
1995: 384.
16. Саррелл М., Коэн Х.А., Кахан Э. Отношение врачей, медсестер и родителей к
знания о лихорадке в раннем детстве. Советы по обучению пациентов. 2002; 46: 61-65.
17. Treluyer JM, Tonnelier S, d’Athis P, Leclerc B, Jolivet-Landreau I, Pons G. An-
Типиретическая эффективность начальной ударной дозы 30 мг / кг ацетаминофена по сравнению с 15-
поддерживающая доза мг / кг.Педиатрия. 2001; 108: e73.
18. Леско С.М., Митчелл А.А. Функция почек после кратковременного применения ибупрофена у младенцев
и детей. Педиатрия. 1997; 100: 954-957.
19. Американская академия педиатрии; Комитет по лекарствам. Токсичность ацетаминофена
у детей. Педиатрия. 2001; 108: 1020-1024.
20. Tarbell SE, Cohen IT, Marsh JL. Шкала послеоперационной боли у детей ясельного и дошкольного возраста:
шкала наблюдения для измерения послеоперационной боли у детей в возрасте 1-5 лет:
предварительный отчет.Боль. 1992; 50: 273-280.
21. McIntire SC, Rubenstein RC, Gartner JC Jr, Gilboa N, Ellis D. Острая боль в боку
и обратимая почечная дисфункция, связанная с использованием нестероидных противовоспалительных препаратов
. Педиатрия. 1993; 92: 459-460.
Моя мать любила детей — она бы отдала все
, будь я одним из них.
—Groucho Marx
(переиздано) ARCH PEDIATR ADOLESC MED / VOL 160, ФЕВРАЛЬ 2006 WWW.ARCHPEDIATRICS.COM
202
© 2006 American Medical Association.Все права защищены.
, SHENG LI RD MED LIB, 12 февраля 2006 г. www.archpediatrics.comЗагружено с
Действительно ли ацетаминофен в сравнении с ибупрофеном снижает лихорадку у детей?
Обобщенные доказательства
Фобия лихорадки — это термин, используемый для описания нереалистичных опасений родителей по поводу лихорадки (Crocetti, Moghbeli, & Serwint, 2001). Schmitt (1980) обнаружил, что 94% опекунов считали, что лихорадка может вызывать побочные эффекты, 63% опекунов сильно беспокоили серьезные повреждения в результате лихорадки, а 18% опекунов считали, что лихорадка 38 может вызвать повреждение мозга и другие последствия. .9 ° C или меньше. Crocetti et al. (2001) завершили аналогичное исследование и обнаружили, что 91% лиц, ухаживающих за больными, полагали, что лихорадка может вызывать вредные последствия, а 21% лиц, осуществляющих уход, полагали, что повреждение мозга может быть вызвано лихорадкой.
И ацетаминофен, и ибупрофен являются эффективными жаропонижающими средствами у детей с фебрильными припадками в анамнезе (Carson, 2003; Goldman, Ko, Linett, & Scolnik, 2004; Hay et al., 2008; Van Esch et al., 1995). Для лечения лихорадки ибупрофен более эффективен, чем парацетамол в снижении температуры (Goldman et al., 2004; Перротт, Пийра, Гуденаф и Чемпион, 2004; Ван Эш и др., 1995; Вахба, 2004 г .; Wong et al., 2001), а ибупрофен обеспечивает более длительный жаропонижающий эффект, чем ацетаминофен — через четыре часа после лечения (Wahba, 2004). Чередование ацетаминофена и ибупрофена у детей с лихорадкой, по-видимому, является обычной практикой среди педиатров (Mayoral, Marino, Rosenfield, & Greensher, 2000) и среди родителей, которым это рекомендовано их лечащим врачом (Wright & Liebelt, 2007).
Исследования, изучающие чередующийся режим, не соответствовали дозировке лекарств или графику приема. Крамер, Ричардс, Томпсон, Харпер и Фэрчок (2008) использовали две группы. Группа A получала ацетаминофен (15 мг / кг / доза), затем плацебо через 3 часа и вторую дозу ацетаминофена через 4 часа. Группа B получала парацетамол, затем ибупрофен (10 мг / кг / доза) через 3 часа и плацебо. в час 4. Nabulsi et al. (2006) также использовали две группы.Группа A получала дозу ибупрофена (10 мг / кг / доза), а затем ацетаминофен (15 мг / кг / доза) через 4 часа. Группа B получала аналогичную дозу ибупрофена, затем плацебо через четыре часа и ацетаминофен, тогда как Sarrell , Wielunksy и Cohen (2006) использовали шесть групп для оценки приема лекарств с шести- и восьмичасовыми интервалами дозирования только ацетаминофена (12,5 мг / кг / доза каждые 6 часов или 25 мг / кг / доза каждые 8 часов) и одного ибупрофена. (10 мг / кг / доза каждые 6 часов или 5 мг / кг / доза каждые 8 часов) по сравнению с чередующейся схемой приема парацетамола и ибупрофена с четырехчасовыми интервалами.Однако эти авторы последовательно обнаружили, что чередующийся режим приема парацетамола и ибупрофена для снижения температуры у детей более эффективен, чем любой из этих препаратов по отдельности (Hay et al., 2008; Kramer et al., 2008; Mayoral et al., 2000; Nabulsi et al., al., 2006; Sarrell et al., 2006).
Нет никаких последовательных рекомендаций относительно схемы приема жаропонижающих средств при чередовании лекарств. Наиболее часто упоминаемый метод — это введение парацетамола каждые четыре часа и ибупрофена каждые шесть часов.Однако это время проблематично, поскольку оно превышает рекомендуемые суточные дозы каждого лекарства и не указывает, какое лекарство следует вводить через 12 часов (Carson, 2003; Mayoral et al., 2000). Из соображений безопасности, таких как возможные ошибки дозирования (недостаточное дозирование и передозировка) и токсичность, рекомендуется монотерапия жаропонижающими средствами (Carson, 2003; Goldman et al., 2004; Hay et al., 2008; Kramer et al., 2008; Майорал и др., 2000; Сахиб и Эль-Радхи, 2008).
В исследованиях, в которых изучались побочные эффекты парацетамола и ибупрофена, авторы сообщили об отсутствии значимости между ними, а риск побочных эффектов невелик (Goldman et al., 2004; Леско и Митчелл, 1999; Perrott et al., 2004). Однако рекомендуется использовать самую низкую терапевтическую дозу, которая обеспечивает достаточный жаропонижающий для предотвращения побочных эффектов или токсичности, связанных с лекарством (Американская академия педиатрии [AAP], 2001; Carson, 2003). Применение ибупрофена не усугубляет заболеваемость астмой и дает возможный терапевтический эффект по сравнению с ацетаминофеном. Применение ацетаминофена у детей может привести к повышенному риску одышки (Kanabar, Dale, & Rawat, 2007).
Применение анальгетиков среди детей раннего возраста в исследовании TEDDY: нет связи с островковым аутоиммунитетом | BMC Педиатрия
Учебная группа Тедди.
Финансируется U01 DK63829, U01 DK63861, U01 DK63821, U01 DK63865, U01 DK63863, U01 DK63836, U01 DK63790, UC4 DK63829, UC4 DK63861, UC4 DK638438K, UC4 DK638K, D638K, UC8C, UC4 DK6384, U9536, UC4 DK6384, D638C, UC4 DK6384, D636C, UC4, U38C, D638C, UC4, U38C, D638C, U38C, U38C, UC4 DK106955 и контракт № HHSN267200700014C от Национального института диабета, болезней органов пищеварения и почек (NIDDK), Национального института аллергии и инфекционных заболеваний (NIAID), Национального института здоровья детей и развития человека (NICHD), Национального института здоровья окружающей среды. Наук (NIEHS), Фонд исследования подросткового диабета (JDRF) и Центры по контролю и профилактике заболеваний (CDC).Эта работа частично поддержана наградами NIH / NCATS Clinical and Translational Science Awards Университета Флориды (UL1 TR000064) и Университета Колорадо (UL1 TR001082).
Клинический центр Колорадо: Мэриан Реверс, доктор медицины, доктор философии, PI 1, 4–6, 10, 11 , Кимберли Баутиста 12 , Джудит Бакстер 9, 10, 12, 15 , Рут Бедой 2 , Даниэль Фелипе-Моралес, Кимберли Дрисколл, Ph.D. 9 , Бриджит И.Frohnert, MD 2, 14 , Patricia Gesualdo 2, 6, 12, 14, 15 , Michelle Hoffman 12–14 , Rachel Karban 12 , Эдвин Лю, MD 13 , Jill Norris, Ph. Д. 2, 3, 12 , Адела Сампер-Имаз, Андреа Штек, доктор медицины 3, 14 , Кэтлин Во 6, 7, 12, 15 , Хали Райт 12 . Университет Колорадо, медицинский кампус Аншутц, Центр детского диабета Барбары Дэвис.
Финляндский клинический центр: Йорма Топпари, М. Университетская больница Турку, Больничный округ Юго-Западной Финляндии, ± Университетская больница Тампере, ¤ Университетская больница Оулу, Национальный институт здравоохранения и социального обеспечения, Финляндия, ¶ Университет Куопио.
Клинический центр Джорджии / Флориды: Цзинь-Сюн Ше, доктор философии, ИП 1, 3, 4, 11 , Десмонд Шац, доктор медицины * 4, 5, 7, 8 , Дайан Хопкинс 12 , Leigh Steed 12–15 , Jamie Thomas * 6, 12 , Janey Adams * 12 , Katherine Silvis 2 , Michael Haller, M. Pediatric Endocrine Associates, Атланта.
Германия Клинический центр: Анетт Г. Циглер, доктор медицины, PI 1, 3, 4, 11 , Андреас Байерлейн, доктор философии. 2 , Эцио Бонифачо, доктор философии * 5 , Майкл Хаммел, доктор медицины 13 , Сандра Хаммель, доктор философии 2 , Кристина Фотерек ¥ 2 , Николь Янц, Матильда Керстинг, Ph.D. ¥ 2 , Аннетт Кнопф 7 , Сибилла Колецко, доктор медицины №13 , Клаудиа Пеплоу 12 , Росвит Рот, доктор философии.D. 9 , Марлон Шольц, Джоанна Сток 9, 12, 14 , Катарина Варнке, доктор медицины 14 , Лорена Вендель, Кристиан Винклер, Ph.D. 2, 12, 15 . Forschergruppe Diabetes e.V. и Институт исследования диабета, Центр Гельмгольца Мюнхена и Клиникум Рехтс дер Изар, Технический университет Мюнхена. * Центр регенеративной терапии, Технический университет Дрездена, ¶ Детская больница доктора фон Хаунера, отделение гастроэнтерологии, Университет Людвига Максимилиана, Мюнхен, ¥ Научно-исследовательский институт детского питания, Дортмунд.
Шведский клинический центр: Оке Лернмарк, доктор философии, PI 1, 3–6, 8, 10, 11, 15 , Даниэль Агард, доктор медицины, доктор философии 13 , Карин Андрен Аронссон 2,12,13 , Мария Аск, Дженни Бремер, Улла-Мари Карлссон, Коррадо Силио, доктор философии, доктор медицины 5 , Эмели Эриксон-Халльстрём, Лина Франссон, Томас Гард, Джоанна Герардссон, Расмус Беннет, Моника Хансен, Герти Ханссон, Сюзанна Хайберг, Фредрик Йохансен, Берглинд Йонсдоттир, М.D., Хелена Элдинг Ларссон, доктор медицины, доктор философии. 6,14 , Marielle Lindström, Markus Lundgren, MD 14 , Maria Månsson-Martinez, Maria Markan, Jessica Melin 12 , Zeliha Mestan, Karin Ottosson, Kobra Rahmati, Anita Ramelithorta, SarastinSalistorta Sjöberg, Ulrica Swartling, Ph.D. 9,12 , Эвелин Текум Амбо, Карина Тёрн, Ph.D. 3,15 , Энн Валлин, Åsa Wimar 12,14 , Софи Оберг. Лундский университет.
Вашингтонский клинический центр: Уильям А.Хагопиан, доктор медицины, доктор философии, ИП 1,3,4, 5, 6,7,11,13, 14 , Майкл Киллиан 6,7,12,13 , Клэр Коуэн Крауч 12,14, 15 , Дженнифер Скидмор 2 , Джозефин Карсон, Мария Далзелл, Кейлин Дансон, Рэйчел Херви, Корбин Джонсон, Рэйчел Лайонс, Арлин Мейер, Дениз Муленга, Александр Тарр, Морган Уланд, Джон Уиллис. Тихоокеанский Северо-Западный научно-исследовательский институт диабета.
Спутниковый центр Пенсильвании: Дороти Беккер, М.D., Маргарет Францискус, Мэри Эллен Далмагро-Элиас Смит 2 , Аши Дафтари, доктор медицины, Мэри Бет Кляйн, Кристал Йейтс. Детская больница Питтсбурга UPMC.
Координационный центр данных: Джеффри П. Кришер, доктор философии, PI 1,4,5,10,11 , Майкл Аббондоло, Сара Остин-Гонсалес, Мариури Авендано, Сандра Бэтке, Рашида Браун 12, 15 , Брант Буркхардт, Ph.D. 5,6 , Марта Баттерворт 2 , Джоанна Класен, Дэвид Катбертсон, Кристофер Эберхард, Стивен Фиск 9 , Дена Гарсия, Дженнифер Гармесон, Вина Гауда, Кэтлин Хейман, Франсиско Перес Ларас, Хе-СеунгD. 1,2,13,15 , Шу Лю, Сян Лю, Ph.D. 2,3,9,14 , Кристиан Линч, Ph.D. 5,6,9,15 , Джейми Маллой, Кристина Маккарти 12,15 , Стивен Меулеманс, Хеманг Парих, Ph.D. 3 , Крис Шаффер, Лаура Смит, доктор философии 9,12 , Сьюзан Смит 12,15 , Ноа Сульман, доктор философии, Рой Тамура, доктор философии 1,2,13 , Улла Ууситало, Ph.D. 2,15 , Кендра Вехик, доктор философии 4,5,6,14,15 , Понни Виджаякандипан, Кейт Вуд, Чимин Ян, доктор философии. Центр детского диабета Барбары Дэвис, Университет Колорадо, Денвер *, Школа клинических наук, Университет Бристоля, Великобритания.
Справочная лаборатория HLA: Генри Эрлих, Ph.D. 3 , Стивен Дж. Мак, доктор философии, Анна Лиза Страх. Центр генетики, Научно-исследовательский институт детской больницы Окленда.
Репозиторий: Sandra Ke, Niveen Mulholland, Ph.D. Репозиторий биопроб NIDDK в Fisher BioServices.
Лаборатория SNP: Стивен С. Рич, Ph.D. 3 , Вэй Мин Чен, доктор философии 3 , Суна Оненгут-Гюмуску, Ph.D. 3 , Эмили Фарбер, Ребекка Рош Пикин, доктор философии, Джордан Дэвис, Дэн Галло, Джессика Бонни, Пол Кампольето. Центр геномики общественного здравоохранения, Университет Вирджинии.
Другие участники: Kasia Bourcier, Ph.D. 5 , Национальные институты аллергии и инфекционных заболеваний.Томас Бризе, доктор философии 6,15 , Колумбийский университет. Сюзанна Беннетт Джонсон, доктор философии. 9,12 , Университет штата Флорида. Эрик Триплетт, доктор философии. 6 , Университет Флориды.
Комитеты:
1 Вспомогательные исследования, 2 Диета, 3 Генетика, 4 Человеческие субъекты / Публикации / публикации, 5 Иммунные маркеры, 6 Инфекционные агенты, 7 Лабораторное внедрение, 8 Материнские исследования 9 Psychosocial, 10 Quality Assurance, 11 Steering, 12 Координаторы исследований, 13 Celiac Disease, 14 Clinical Implementation, 15 Подкомитет по обеспечению качества данных.
Финансирование
Финансируется U01 DK63829, U01 DK63861, U01 DK63821, U01 DK63865, U01 DK63863, U01 DK63836, U01 DK63790, UC4 DK63829, UC4 DK63861, UC4 DK63821, UC4 DK63865, UC4 DK63863, UC4 DK63836, UC4 DK95300, UC4 DK100238, UC4 DK106955 и контракт № HHSN267200700014C от Национального института диабета, болезней органов пищеварения и почек (NIDDK), Национального института аллергии и инфекционных заболеваний (NIAID), Национального института здоровья детей и развития человека (NICHD), Национального института наук об окружающей среде. (NIEHS), Фонд исследования подросткового диабета (JDRF) и Центры по контролю и профилактике заболеваний (CDC).Эта работа частично поддержана наградами NIH / NCATS Clinical and Translational Science Awards Университета Флориды (UL1 TR000064) и Университета Колорадо (UL1 TR001082).
Наличие данных и материалов
Данные, подтверждающие выводы этого исследования, доступны в репозитории NIDDK (http://niddkrepository.org) примерно через 6 месяцев после публикации рукописи. Доступ к данным, представленным в репозиторий данных NIDDK, будет определяться NIDDK.Все исследователи, которые получают ресурсы TEDDY, должны согласиться признать исследование TEDDY и центральный репозиторий NIDDK. Этот подход полностью соответствует политике обмена общедоступными данными NIH (http://grants.nih.gov/grants/policy/data_sharing).
Вклад авторов
ML исследовал данные и написал рукопись. LJS участвовал в составлении рукописи и рецензировал / редактировал рукопись. RT провел статистический анализ, исследовал данные и отредактировал рукопись.MH, HEL, BJ, PG, CC, MS, GH исследовали данные и просмотрели / отредактировали рукопись. WH, AGZ, MR, ÅL, JT, JS, BA и JK разработали исследование, исследовали данные и отредактировали рукопись. Все авторы одобрили окончательный вариант рукописи в представленном виде и соглашаются нести ответственность за все аспекты работы.
Конкурирующие интересы
Авторы не могут раскрывать конфликты интересов, относящиеся к данной статье.
Финансирующие агентства не внесли никаких вкладов в разработку и проведение исследования; сбор, управление, анализ или интерпретация данных; или подготовка, рецензирование или утверждение рукописи.
Согласие на публикацию
Не применимо.
Утверждение этических норм и согласие на участие
Исследование было одобрено местным институциональным советом или советом по этике и контролируется внешним консультативным советом, сформированным Национальными институтами здравоохранения.
Примечание издателя
Springer Nature сохраняет нейтралитет в отношении юрисдикционных претензий на опубликованных картах и институциональной принадлежности.
Проспективное сравнительное исследование эффективности общих жаропонижающих средств у детей с лихорадкой — Полный текст
Нет существенных доказательств того, что температура ниже 41 ° C вредна для благополучия в остальном здорового ребенка, хотя они могут быть опасны для дети уже в критическом состоянии [1,2]. Однако повышение температуры у здоровых детей обычно вызывает беспокойство у родителей и опекунов, поэтому родители и врачи часто назначают жаропонижающие препараты, чтобы снизить температуру [3,4].Ибупрофен и парацетамол — два наиболее часто используемых лекарства у детей. Большинство крупных педиатрических медицинских ассоциаций согласны с подходящими дозировками для детей, но не дают четких рекомендаций относительно того, следует ли использовать ибупрофен или ацетаминофен [3,5]. Врачи обычно принимают решение между ними, основываясь на своем личном мнении об эффективности и безопасности лекарств или на основании привычки [6]. Данные опроса показывают, что более половины врачей используют комбинации парацетамола и ибупрофена для лечения лихорадки одновременно или по чередующемуся графику с различными схемами дозирования [6].Большинство врачей полагали, что существуют установленные руководящие принципы, поддерживающие такое использование, но на самом деле их нет [6].
Широко распространено предположение о том, что сочетание этих двух препаратов улучшает эффективность, но клинические испытания, сравнивающие комбинированное лечение с использованием только ибупрофена и / или ацетаминофена, показали противоречивые результаты [4,7-12]. Несколько фармакодинамических исследований показали, что ибупрофен и ацетаминофен оказывают наибольшее влияние на температуру в течение первого часа после приема [9,10,13-16].Несмотря на это, было проведено только одно исследование, в котором изучались изменения температуры с интервалами короче 30 минут, и в этом исследовании использовались не отвечающие стандартам методы мониторинга [10].
В этом исследовании будут использоваться стандартные методы мониторинга для измерения температуры каждые пять минут в течение первых одного-четырех часов лечения. Понимание характера изменения температуры на острой стадии после приема препарата поможет разрешить споры об оптимальном выборе лекарства для лечения детской лихорадки.
[PDF] Что делать, если у моего ребенка высокая температура
Скачать Что делать, если у моего ребенка высокая температура …
Что мне делать, если у моего ребенка жар? Что такое лихорадка? Лихорадка — это симптом — признак того, что организм вашего ребенка борется с инфекцией. Большинство лихорадок вызывается простудой, ушными инфекциями и бронхитом. Лихорадка — это способ организма бороться с инфекциями. Если вы считаете, что у вашего ребенка высокая температура, вы должны измерить его температуру.Показания температуры различаются в зависимости от того, какой частью тела вы пользуетесь (прямая кишка, ухо, рот). У вашего ребенка температура выше: • •Ректально 100,4 ° F (38,0 ° C) Орально (внутрь) 99,5 ° F (37,5 ° C)
• •
Подмышечная (подмышечная впадина) 98,6 ° F ( 37,0 ° C) Тимпан (ухо) 100,0 ° F (37,8 ° C)
Почему мы лечим лихорадку? Повышенная температура обычно не опасна для большинства детей и младенцев в возрасте от 3 месяцев. Большинство лихорадок не приводят к повреждению мозга или смерти.Хотя у некоторых детей судороги возникают при повышении температуры тела, лекарства, применяемые для лечения лихорадки, не всегда предотвращают эти припадки. Основная причина, по которой мы лечим лихорадку, заключается в том, чтобы вашему ребенку было комфортно, чтобы он мог есть, пить или спать. Если у вашего ребенка небольшая температура, но он играет, пьет жидкость и в целом ведет себя хорошо, нет причин лечить лихорадку. Лекарства, используемые для лечения лихорадки, не ускоряют ее исчезновение или инфекцию. Лекарства, применяемые для лечения лихорадки, могут не нормализовать температуру вашего ребенка.Однако вам следует позвонить своему врачу, если у вашего ребенка поднялась температура и он младше 3 месяцев, если температура держится более 24 часов или если у вашего ребенка также рвота.
Какие лекарства используются для лечения лихорадки? Наиболее часто используемые лекарства для лечения лихорадки — это ацетаминофен (Тайленол и другие) и ибупрофен (Мотрин, Адвил и другие). При правильном использовании ацетаминофен и ибупрофен обладают небольшим количеством побочных эффектов и вполне безопасны. Эти лекарства выпускаются в виде капель для младенцев, жидкости («эликсир») для малышей и жевательных таблеток для детей старшего возраста.Детские капли более концентрированные, чем жидкий эликсир для малышей. Не переключайтесь между разными продуктами, иначе вы можете дать ребенку слишком много или слишком мало лекарства. Всегда внимательно читайте указания на этикетке. ЗАПРЕЩАЕТСЯ давать ребенку аспирин от лихорадки, если только врач не посоветует вам об этом. Аспирин может вызывать серьезные побочные эффекты и синдром Рея. Другие советы по безопасному использованию ацетаминофена или ибупрофена включают: • Чтобы избежать ошибок, прочтите этикетку перед тем, как открывать флакон, после измерения дозы и еще раз перед тем, как дать ее.• Важно использовать лекарство точно так, как вам говорят. Не давайте лекарства больше или меньше и не давайте его чаще, чем рекомендуется. • Многие лекарства от аллергии, простуды и гриппа содержат парацетамол или ибупрофен. Перед комбинированием лекарств посоветуйтесь с фармацевтом. • Давая ребенку жидкое лекарство, не используйте стандартные столовые и чайные ложки, потому что они обычно не точны. Вместо этого используйте измерительное устройство, такое как шприц, пипетка, дозирующая ложка или чашка для лекарств.
Другие способы, чтобы вашему ребенку было комфортно Есть и другие способы, чтобы вашему ребенку было комфортно. К ним относятся: • Если дрожь, держите ребенка в тепле, пока дрожь не прекратится. Если вы не дрожите, вы можете снять с ребенка теплую одежду и посоветовать ему выпить много жидкости. • Следите за тем, чтобы ваш ребенок отдыхал, чувствовал себя тихо и комфортно в прохладной комнате. • Положите прохладную мочалку на лоб ребенка или протрите его теплой водой. Если вы купаетесь с губкой, убедитесь, что вода не остывает, и прекратите, если ваш ребенок начнет дрожать.• Никогда не используйте медицинский спирт для охлаждения кожи ребенка. Он может проникнуть через кожу и нанести вред вашему ребенку. Подготовлено для подписчиков письма фармацевта / рецепта для передачи своим пациентам. Copyright © 2006 Центр терапевтических исследований П.О. Box 8190, Stockton, CA 95208 Телефон: 209-472-2240 ~ Факс: 209-472-2249 www.pharmacistsletter.com ~ www.prescribersletter.com
(Страница 2 из 5)
Подробный документ № 220409 — Это Подробный документ сопровождает соответствующую статью, опубликованную в —
ПИСЬМО ФАРМАКИСТА / ПИСЬМО ПРЕДПРИНИМАТЕЛЯ апрель 2006 г. ~ Том 22 ~ Номер 220409
Жаропонижающие средства и жар у детей ― Для получения дополнительной информации о дозировке обычно используемых безрецептурных препаратов у детей см. Наши Подробности- Документ «Дозирование безрецептурных препаратов в педиатрической популяции.«Для подписчиков из США см. Документ № 220107. Подписчики из Канады, пожалуйста, ознакомьтесь с документом № 220117―
Введение Лихорадка часто встречается у младенцев и детей. Лихорадка определяется как повышенная внутренняя температура тела, которая часто, но не обязательно, является частью защитной реакции организма на вторжение чего-то живого или неодушевленного, что считается чужеродным для организма.1,2 В целом лихорадка редко бывает опасной и опасной. в основном вызывает дискомфорт. Лечение лихорадки жаропонижающими средствами предполагает, что лихорадка является ядовитой и что использование жаропонижающих средств, таких как ацетаминофен (тайленол и др.) Или ибупрофен (мотрин, адвил и др.), Снижает или устраняет побочные эффекты, связанные с лихорадкой.Однако ни одно из этих предположений никогда не было доказано, особенно у младенцев и детей старшего возраста.1 Фактически, лихорадка является важным защитным механизмом в организме и помогает организму противостоять инфекции. Кроме того, не было окончательно доказано, что внутренняя температура до 105,8 ° F (41 ° C) вредна для большинства людей. Хотя некоторые могут возразить, что детям с фебрильными судорогами в анамнезе помогает подавление лихорадки, это тоже не доказано.3-5 У большинства детей, у которых случаются фебрильные судороги, температура тела составляет 102.2 ° (39 ° C) или ниже и переносят даже более высокую температуру тела без возникновения судорог в более позднее время.2 В ряде исследований не было показано, что жаропонижающие средства предотвращают повторные фебрильные судороги.3-5 В то время как лихорадка часто рассматривается как благотворная реакция на чужеродные агенты, вызывает беспокойство родителей. Крочетти и его коллеги опросили 340 воспитателей детей относительно их знаний о лихорадке. Они обнаружили, что 56% опекунов очень беспокоились о потенциальном вреде лихорадки для их детей и считали, что лихорадка может привести к различным последствиям, включая судороги, повреждение мозга и смерть.На вопрос
о самой низкой температуре, которая может причинить вред, 76% пациентов посчитали, что температура 40 ° C или ниже может быть вредной, а 35% лиц, осуществляющих уход, почувствовали, что температура 100 ° F. (37,8 ° C) или ниже может быть вредным. В этом же опросе 25% респондентов заявили, что давали жаропонижающие средства при температуре ниже 100 ° F (37,8 ° C), а 89% давали жаропонижающие средства при температуре 102 ° F (38,9 ° C) или ниже. О чередовании парацетамола и ибупрофена сообщили 27% лиц, осуществляющих уход.Наконец, 7% респондентов считали, что температура может подняться до 110 ° F (43,3 ° C) или выше, если лихорадку не лечить. Авторы пришли к выводу, что фобия лихорадки существует и что медицинские работники должны информировать лиц, осуществляющих уход, о лихорадке и ее роли в заболевании.6 Несмотря на защитную роль лихорадки, для ее лечения часто рекомендуются жаропонижающие средства. Основная причина лечения лихорадки — это комфорт пациента. Полная нормализация температуры тела не требуется. Наиболее часто используемые жаропонижающие средства включают салицилаты, такие как аспирин, ацетаминофен, и нестероидные противовоспалительные средства, такие как ибупрофен.Эти агенты блокируют превращение арахадоновой кислоты в простагландин E2, ингибируя циклооксигеназу.1,2 Считается, что простагландин E2 имеет решающее значение для фебрильной реакции. Однако, хотя аспирин является очень эффективным жаропонижающим средством, из-за связи с синдромом Рея аспирин не рекомендуется применять детям.
Ацетаминофен и ибупрофен Чаще всего рекомендуются жаропонижающие средства, такие как парацетамол и ибупрофен. Ацетаминофен (Тайленол и др.) Считается безопасным и эффективным жаропонижающим средством.Хорошо всасывается при приеме внутрь, с максимальной температурой. Подробнее. . .
Авторские права © 2006, Письмо фармацевта Центра терапевтических исследований / Письмо врача ~ P.O. Box 8190, Stockton, CA 95208 ~ Телефон: 209-472-2240 ~ Факс: 209-472-2249 www.pharmacistsletter.com ~ www.prescribersletter.com
(Подробный документ № 220409: страница 3 из 5)
уменьшение происходит примерно через два часа. Рекомендуемая производителем доза составляет от 10 до 15 мг / кг каждые четыре-шесть часов, с максимум пятью дозами в 24-часовой период.Однако некоторые врачи рекомендуют начальную нагрузочную дозу 30 мг / кг перорально, чтобы быстрее достичь терапевтических концентраций в сыворотке и жаропонижающего действия.7 Ибупрофен также эффективен при лечении лихорадки. Хотя нестероидные препараты связаны с серьезными побочными эффектами, такими как желудочно-кишечное кровотечение, почечная недостаточность и аллергические реакции, эти реакции редко возникают при краткосрочном применении у детей до двенадцати лет.8 Даже у детей младше двух лет короткие курсы ибупрофена оказались удивительно безопасными.8 Из-за большей продолжительности действия ибупрофен можно принимать реже, что может быть полезно, особенно перед сном. Рекомендуемая доза составляет от 5 до 10 мг / кг перорально каждые шесть-восемь часов. Ибупрофен не показан детям младше шести месяцев в США и детям младше трех-четырех месяцев в Канаде (зависит от производителя). Исследования показывают, что более высокие дозы ибупрофена (10 мг / кг) были более эффективными, чем более низкие дозы (5 мг / кг), особенно при более высоких температурах тела [более 102.5 ° F (39,2 ° C)]. Другое исследование показало, что более высокую дозу ибупрофена следует использовать при температуре 101,8 ° F (38,8 ° C) или выше.9 Вопрос о различиях в эффективности нескольких доз парацетамола и ибупрофена рассматривался в ограниченном количестве небольших исследований. Хотя в нескольких исследованиях было показано, что ибупрофен несколько более эффективен, в этих исследованиях есть методологические недостатки, затрудняющие окончательные выводы. Большинство исследований оценивают менее 100 детей, и дозы жаропонижающих средств сильно различаются.Кроме того, набор пациентов часто был ошибочным, поскольку группы не были сопоставлены во время набора.10,11 Хотя очевидным преимуществом парацетамола является доступность ректальных суппозиториев (особенно для ребенка, который не может переносить пероральные препараты), существуют проблемы. . Ректальное введение парацетамола часто приводит к беспорядочной абсорбции с пиковыми уровнями, варьирующимися в девять раз, и часто не достигает терапевтических концентраций. Кроме того, время достижения пика значительно больше при
по сравнению с временем достижения пика при пероральном введении ацетаминофена.Следовательно, Американская академия педиатрии не рекомендует его использовать. 12
Чередование ацетаминофена и ибупрофена Когда снижение температуры тела неадекватно максимальным дозам монотерапии ацетаминофеном или ибупрофеном, некоторые клиницисты рекомендуют чередовать ацетаминофен и ибупрофен. Хотя это обычно рекомендуется, опубликованной информации в поддержку этой практики на удивление мало. Клинические испытания, оценивающие эту практику, страдают множеством недостатков. 13–16 Прежде чем эту практику можно будет регулярно рекомендовать, необходимо провести испытания, оценивающие эффективность комбинированной терапии при резистентных высоких температурах.Чередование жаропонижающих средств может быть рассмотрено, когда у детей повышается температура до того, как можно будет дать еще одну дозу того же жаропонижающего. Например, ибупрофен можно вводить каждые шесть-восемь часов. Тем не менее, лихорадка иногда повторяется через три-четыре часа, прежде чем ибупрофен можно будет безопасно вводить снова. В этом случае ацетаминофен можно вводить через три-четыре часа после приема дозы ибупрофена. Существует множество схем, которые можно использовать, но следует проявлять осторожность, чтобы не вводить лекарства по одному и тому же графику (т.е., каждые четыре часа). При опросе педиатров 50% из 161 респондента рекомендовали чередование жаропонижающих средств. Чаще всего упоминалась схема приема парацетамола каждые четыре часа и ибупрофена каждые шесть часов. Это повлечет за собой введение дозы парацетамола через 0 и 4 часа, ибупрофена через 6 часов, ацетаминофена через 8 часов и, возможно, обеих доз через 12 часов.13 Этот режим может вызвать замешательство у некоторых лиц, осуществляющих уход, и потенциально привести к передозировке. В качестве альтернативы схемы, в которых используются эти препараты с фиксированным интервалом дозирования (т.е., использовалась схема, при которой эти лекарства вводятся каждые шесть часов, то есть парацетамол или ибупрофен назначают каждые три часа или каждые восемь часов, поэтому либо парацетамол, либо ибупрофен назначают каждые четыре часа). Следует проявлять осторожность, чтобы избежать превышения пяти доз парацетамола или четырех доз ибупрофена в течение 24 часов. С осторожностью следует применять чередование жаропонижающих средств у младенцев и детей с риском почечной недостаточности, например, с легкой и средней степенью. . .
Copyright © 2006 Письмо фармацевта Центра терапевтических исследований / Письмо врача ~ П.O. Box 8190, Stockton, CA 95208 ~ Телефон: 209-472-2240 ~ Факс: 209-472-2249 www.pharmacistsletter.com ~ www.prescribersletter.com
(Подробный документ № 220409: страница 4 из 5)
обезвоживание.12 Имеется сообщение о случае острой почечной недостаточности, связанной с чередованием жаропонижающих средств у обезвоженного ребенка. Авторы предполагают, что синергетический и аддитивный механизмы действия и токсичность ацетаминофена и ибупрофена могут предрасполагать этих людей к побочным эффектам14.
Нефармакологическое лечение лихорадки В большинстве случаев жаропонижающие средства являются наиболее удобным методом снижения температуры.Однако обтирание — полезная альтернатива жаропонижающим средствам у детей, страдающих аллергией на жаропонижающие или непереносимых ими. Дополнительно обтирание можно использовать в сочетании с жаропонижающими средствами. Распространенные ситуации, когда можно использовать обтирание, включают: 17 • Повышенная температура доставляет ребенку дискомфорт • Температура превышает 104 ° F (40 ° C) • Ребенок не может переносить пероральные препараты. емкость от одного до двух дюймов теплой воды [от 85 ° до 90 ° F (29.От 4 ° до 32,2 ° С)]. Более холодная вода вызывает дискомфорт и может вызвать дрожь, что еще больше повысит температуру тела. Воду следует распределить по туловищу, рукам и ногам с помощью губки или мочалки. Вода испаряется с поверхности кожи и охлаждает тело обычно в течение тридцати — сорока пяти минут. В комнате должно быть тепло, около 75 ° F (23,9 ° C). Не следует добавлять спирт в воду, так как он может вдыхаться или всасываться через кожу, что приводит к побочным эффектам, таким как кома.17 Другие нефармакологические методы, которые можно использовать у ребенка с лихорадкой, включают в себя поддержание ребенка в легкой одежде, способствующее выделению лишней жидкости. потребление и избегание перенапряжения.17
используется вместо детской суспензии (160 мг / 5 мл), или таблетка для взрослых (325 мг) используется вместо детских жевательных таблеток (80 мг) или таблеток для детей младшего возраста (160 мг). Лица, осуществляющие уход, должны понимать разницу между продуктами и важность использования калиброванного измерительного устройства для приема жидких лекарств. Наконец, многие комбинированные продукты содержат жаропонижающие. Если ребенок принимает несколько лекарств от различных симптомов, лица, осуществляющие уход, могут бессознательно дать ему больше доз жаропонижающего, чем рекомендовано.Лица, осуществляющие уход, должны быть предупреждены, что многие препараты содержат жаропонижающие и их одновременное применение может быть опасным. Они должны быть проинструктированы читать всю этикетку любого безрецептурного продукта, особенно тех, которые рекомендованы от кашля, лихорадки, головных болей или других болезненных состояний. Если их ребенок получает жаропонижающее и обеспокоен возможностью дублирования терапии, им следует спросить фармацевта перед покупкой или введением любого лекарства, отпускаемого без рецепта. Пользователям этого документа рекомендуется использовать собственное профессиональное суждение и обращаться к любым другим необходимым или подходящим источникам, прежде чем делать клинические заключения на основе содержания этого документа.Наши редакторы изучили информацию при участии экспертов, государственных органов и национальных организаций. Информация и ссылки в Интернете в этой статье актуальны на дату публикации.
Руководитель проекта при подготовке данного подробного документа: Neeta Bahal O’Mara, Pharm.D., BCPS
Ссылки 1.
Предотвращение передозировки жаропонижающих средств Передозировка жаропонижающих средств может происходить по разным причинам. Некоторые передозировки случаются у детей, воспитатели которых считают, что «чем лучше, тем лучше».Некоторые лица, осуществляющие уход, назначают дополнительные дозы или более высокие дозы, чем рекомендованные, если температура не снижается, как ожидалось. Родители должны понимать, что нормализация температуры — это не цель, а комфорт пациента. Еще одна причина непреднамеренной передозировки — неправильная рецептура. Например, концентрированные детские капли (80 мг / 0,8 мл):
2. 3.
4.
5.
Plaisance KI, Mackowiak PA. Жаропонижающая терапия: физиологическое обоснование, диагностические значения и клинические последствия.Arch Intern Med 2000; 160: 449-56. Mackowiak PA. Понятия о лихорадке. Arch Intern Med 1998; 158: 1870-81. Оффринга М, Мойер В.А. Доказательная тактика ведения судорог, связанных с лихорадкой. BMJ 2001; 323: 1111-14. Американская академия педиатрии. Комитет по повышению качества, Подкомитет по фебрильным изъятиям. Параметр практики: длительное лечение ребенка с простыми фебрильными припадками. Педиатрия 1999; 103: 1307-09. Эль-Радхи А.С., Барри В. Предотвращают ли жаропонижающие судороги? Arch Dis Child 2003; 88: 64142.
Подробнее. . . Авторские права © 2006, Письмо фармацевта Центра терапевтических исследований / Письмо врача ~ P.O. Box 8190, Stockton, CA 95208 ~ Телефон: 209-472-2240 ~ Факс: 209-472-2249 www.pharmacistsletter.com ~ www.prescribersletter.com
(Подробный документ № 220409: страница 5 из 5) 6.
Crocetti M, Moghbeli N, Serwint J. Возвращение к фобии лихорадки: изменились ли неправильные представления родителей о лихорадке за 20 лет? Педиатрия 2001; 107: 124146. 7. Treluyer JM, Tonnelier S, d’Athis P и др.Жаропонижающая эффективность начальной ударной дозы ацетаминофена 30 мг / кг по сравнению с поддерживающей дозой 15 мг / кг. Педиатрия 2001; 108. http://pediatrics.aappublications.org/cgi/content/full/ 108/4/e73. (Проверено 8 марта 2006 г.). 8. Леско С.М., Митчелл А.А. Безопасность парацетамола и ибупрофена среди детей младше двух лет. Педиатрия 1999; 104, e39. http://www.pediatrics.org/cgi/content/full/104/4/e39. (Проверено 8 марта 2006 г.). 9. Белл Э.А. Детская амбулаторная помощь. В: Schumock G, Brundage D, Chapman M, et al.ред. Программа самооценки фармакотерапии, 5-е изд. Педиатрия. Канзас-Сити, Миссури: Американский колледж клинической фармации, 2006: 137-43. 10. Перротт Д.А., Пийра Т., Гуденаф Б., Чемпион GD. Эффективность и безопасность парацетамола по сравнению с ибупрофеном при лечении детской боли или лихорадки. Arch Pediatr Adolesc Med 2004; 158: 521-26. 11. Goldman RD, Ko K, Linett LJ, Scolnik D. Жаропонижающая эффективность и безопасность ибупрофена и парацетамола у детей. Энн Фармакотер 2004; 38: 146-50.
12. Американская академия педиатрии.Комитет по лекарствам. Токсичность ацетаминофена у детей. Педиатрия 2001; 108: 1020-24. 13. Mayoral CE, Marino RV, Rosenfeld W., Greensher J. Альтернативные жаропонижающие средства: это альтернатива? Педиатрия 2000; 105: 1009-12. 14. DelVecchio MT, Sundel ER. Чередование жаропонижающих средств: это альтернатива? Педиатрия 2001; 108: 1236-37. (письмо в редакцию) 15. Саррелл Э.М., Велюнский Э., Коэн Х.А. Жаропонижающее лечение маленьких детей с лихорадкой: ацетаминофен, ибупрофен или оба препарата попеременно в рандомизированном двойном слепом исследовании.Arch Pediatr Adolesc Med 2006; 160: 197-202. 16. Набулси М., Тамим Х., Махфуд З. и др. Чередование ибупрофена и ацетаминофена в лечении детей с лихорадкой: пилотное исследование [ISRCTN30487061]. BMC Med 2006; 4: 4. [Epub перед печатью] DOI: 10.1186 / 1741-7015-4-4. http://www.biomedcentral.com/1741-7015/4/4. (Проверено 9 марта 2006 г.). 17. Американская академия педиатрии. Лихорадка — сделать так, чтобы вашему ребенку было комфортно. http://www.aap.org/pubed/ZZZX3N5Q25D.htm?&s ub_cat = 1. (Проверено 8 марта 2006 г.).
Процитируйте этот подробный документ следующим образом: Жаропонижающие средства и жар у детей.