Ингалятор от насморка и кашля: виды и правила применения
Использование ингалятора при кашле и насморке помогает снять заложенность носа, облегчить сухой кашель и дополнить общую терапию местным воздействием. Комплексный подход к лечению сокращает время заболевания.
Действие ингаляторов при насморке и кашле
Ингаляцией называется метод введения действующего вещества в организм с помощью дыхания. Естественные ингаляции происходят, когда окружающий воздух насыщен полезными веществами.
Морской солью дышат на побережье, в сосновом лесу избыток хвойных фитонцидов. Искусственные ингаляции проводят с помощью использования специальных аппаратов, ингаляторов.
Процедуры позволяют воздействовать непосредственно на очаг заболевания вдыханием лекарственных препаратов.
Разновидность ингаляторов
Ингаляторы, способные распылять сверхмалые дисперсные частицы, называют небулайзерами, от латинского nebula — облако, туман. Мелкодисперсные вещества глубоко проникают в дыхательные пути, позволяют лечить риниты, ларингиты, бронхиальные и пульмонологические заболевания.
Применение небулайзеров от кашля и насморка эффективно. Равномерно распылённые лекарственные препараты орошают дыхательную систему, снимая отёчность, воспаление слизистых оболочек. Увлажнение дыхательной системы облегчает отхождение мокроты, смягчает жёсткий, лающий кашель.
Обработка области рядом с очагом заболевания локализует воспаление, не позволяет инфекции распространяться дальше. Уменьшается риск осложнений, рецидивов болезни.
Ингаляторы разделяют на 4 категории по принципу образования лекарственного вещества:
- ультразвуковые,
- паровые,
- компрессорные,
- электронно-сетчатые.
Выбирая ингалятор от насморка, обращают внимание на время работы, объём емкости, положение тела больного при манипуляции. Небулайзеры образуют мелкие, проникающие в бронхи и лёгкие частицы, действующее вещество остаётся холодным.
Ультразвуковые устройства
Ультразвуковые небулайзеры формируют из лекарственных частиц мелкодисперсный аэрозоль.
Металлическая пластина излучателя прибора вибрирует на ультразвуковой частоте, распыляя препарат на мелкие частицы. Размер частиц варьируется в пределах 0,5—10 мкм, облако жидкости хорошо проникает в средние и нижние дыхательные пути.
К распылению ультразвуковым способом подходят:
- физрастворы, минеральные воды,
- солевые растворы,
- растворённые эфирные масла,
- травяные отвары.
Аппарат лёгкий, небольших размеров, удобен для переноски. Питание от аккумулятора позволяет делать ингаляцию не только в домашних условиях, но и везде, где удобно:
- в пути,
- на работе,
- на отдыхе.
Бесшумная работа не тревожит покой людей преклонного возраста, не пугает детей. Широкий выбор комплектующих элементов включает в себя маски и насадки, удобные для проведения процедуры в положении лёжа или во сне.
Недостатками ультразвуковых ингаляторов считаются:
- повреждение молекул лекарственных препаратов,
- низкая эффективность преобразования в аэрозоль густых суспензий, вязких составов.

Разрушенные ультразвуковой вибрацией молекулы антибиотиков, гормонов, не оказывают терапевтическое воздействие на дыхательную систему, попросту бесполезны. Этой категорией ингаляторов подобные группы препаратов не распыляют.
Паровые устройства
Паровые ингаляторы работают по самому простому принципу. Лекарство испаряется из ёмкости под воздействием высокой температуры. Прибор состоит из испарителя и трубки.
Пар, содержащий лекарство, дополнительно прогревает больное горло, оказывает увлажняющее и смягчающее действие. Температура пара регулируется.
Полезно применение аппарата для лечения сухого кашля, заболеваний гортани. За счёт расширения сосудов усиливается капиллярный кровоток, местные иммунные процессы активизируются.
Испарители легко справляются с переработкой жидкостей на водной основе, с температурой кипения меньше 100 градусов. Процедуры можно сочетать с ароматерапией, применять солевые растворы, отвары лекарственных трав.
Современные устройства безопасны в использовании, вероятность ожогов исключена.
К недостаткам паровых ингаляторов относят низкую концентрацию полезного вещества в облаке пара, разрушение лекарственных веществ при высокой температуре.
Компрессорные устройства
Компрессорный вид относится к небулайзерам от кашля и насморка, в работе формирует мелкодисперсный аэрозоль. Лекарственное вещество распыляется струёй сжатого воздуха, выпускаемой компрессором. Компрессор и воздух создают характерный шум, отличающий компрессорные ингаляторы от других видов. Устройство способно к распылению всех групп лекарственных препаратов.
Благодаря своей универсальности, стационарными компрессорными ингаляторами от кашля и насморка оборудованы физиотерапевтические кабинеты диспансеров, клиник. Насадки аппаратов домашнего пользования одинаковые для детей и взрослых.
Приборы просты в устройстве, безопасны в работе, продаются по умеренной цене. Единственный недостаток компрессорных ингаляторов от кашля и насморка – высокий уровень шума при работе.
Электронно-сетчатые устройства
Электронные небулайзеры – современная разработка. Лекарственные препараты просеиваются через вибрирующую перфорированную пластину. Проходящая через мельчайшие отверстия сетчатой мембраны смесь образует высококачественное мелкодисперсное облако лечащего аэрозоля. Доза действующих веществ рассчитывается очень точно, расход лекарств снижен, случайная передозировка полностью исключена.
- муколитические средства,
- гормональные препараты,
- антибактериальные средства.
Аппарат не имеет ограничений, успешно орошая дыхательные пути травяными или солевыми растворами, минеральной водой. Используя препараты без остатка, можно существенно сэкономить. Пациент может принимать процедуру в любом положении, бесшумный режим работы позволяет расслабиться, успокоиться. Уход заключается в тщательном и своевременном промывании мембраны.
Электронно-сетчатые ингаляторы от насморка и кашля – отличный выбор для семей с детьми. Единственным недостатком ингаляторов считается цена, более высокая по сравнению с остальными небулайзерами.
Единственным недостатком ингаляторов считается цена, более высокая по сравнению с остальными небулайзерами.
Рекомендации по применению ингаляторов
Правильное применение ингаляторов – залог максимального терапевтического эффекта ингаляций для лечения кашля и насморка. Во время проведения процедуры нужно сосредоточиться на дыхании, не отвлекаясь, плавно и размеренно проводить вдохи и выдохи.
- при лечении кашля – вдох ртом, выдох через нос,
- при терапии насморка – вдох носом, выдох ртом.
После лечебной процедуры в течение двух часов соблюдают покой, физические нагрузки и прогулки на свежем воздухе на это время исключены. Ингаляции перед сном особенно полезны, после приёма пищи выдерживают паузу в 1–1,5 часа.
Грамотный подбор лекарственных препаратов осуществляет только врач. Готовые растворы продаются в аптеках в разовой дозе, упаковка называется небулой. Перед применением внимательно читают аннотацию к лекарству.
Самостоятельно смешивая раствор, следует 2 мл действующего вещества соединить с физраствором.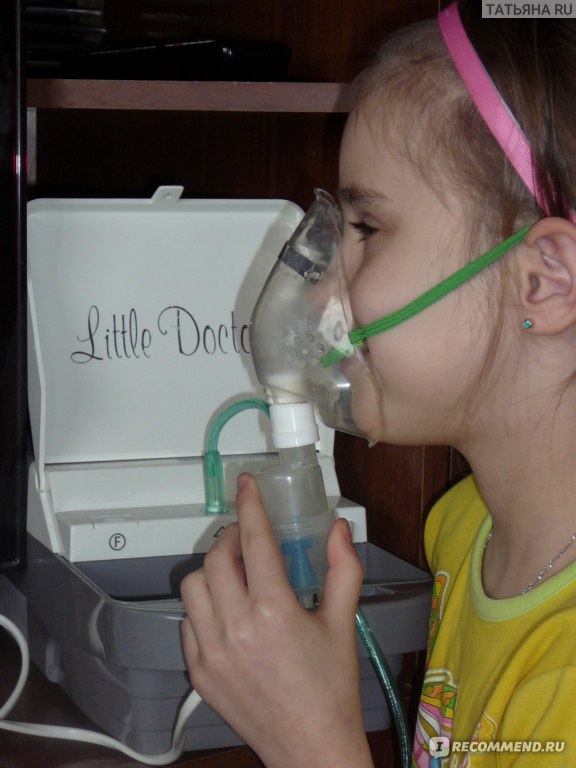
Физраствор оставляют стерильным, набирая и выливая в ёмкость ингалятора с помощью шприца. Холодный раствор выдерживают до комнатной температуры.
Остатки смеси после манипуляции выбрасывают, повторное использование запрещено.
Перед первым использованием прибора необходимо изучить инструкцию.
При лечении ингаляторами от насморка и кашля строго запрещается:
- за час до и после процедуры курить, употреблять спиртосодержащие напитки,
- перед ингаляцией использовать антисептики для обработки полости рта.
Длительность процедуры для детей
Детям объясняют принцип ингаляции, занимают внимание мультфильмом или сказкой. Разговаривать ребёнку запрещают. Время процедуры детям до 5 лет ограничено тремя минутами, в возрасте 5–14 лет время увеличивается до 5 минут, от 14 лет время процедуры доводят до 10–15 минут.
Противопоказания к проведению ингаляции
Как и все медицинские манипуляции, применение ингалятора при насморке и кашле имеет противопоказания. Такими факторами могут быть симптомы несовместимых заболеваний, аллергические реакции, возраст больного. Проведение процедур, не подходящих пациенту, наносит серьёзный вред здоровью и приводит к осложнениям.
Противопоказания для ингаляций:
- детский возраст до года,
- отиты, ангины бактериального характера,
- непереносимость действующего препарата,
- кровь, сукровица в мокроте,
- аллергический насморк,
- повышенная температура тела, жар, лихорадка,
- субфебрильная температура, тяжелые сердечные заболевания,
- склонность к носовым кровотечениям.
Во всех этих случаях применение ингаляторов запрещают.
Видео по теме: Как делать ингаляции физраствором при кашле и насморке
Загрузка…
Лечение кашля и насморка при помощи ингалятора
С началом осени у взрослых и детей значительно возрастает риск встретиться с разнообразными патологиями дыхательной системы. Кашель и насморк — неизменные спутники множества из них.
Кашель и насморк — неизменные спутники множества из них.
Не всегда медикаментозное лечение сильными препаратами оправдано, особенно это касается маленьких пациентов. Более щадящим, но не менее эффективным методом считают физиотерапию.
Освободиться от столь нелюбимых симптомов поможет действенный и безопасный прибор — ингалятор от кашля и насморка. Но чтобы лечение принесло облегчение, надо найти тот, что будет соответствовать всем требованиям.
Какой прибор выбрать
Существуют всего две большие группы таких аппаратов:
- паровые ингаляторы;
- небулайзеры, подразделяющиеся на компрессорные, ультразвуковые, электронно-сетчатые.
Если из названия первых понятно, что лечение в этом случае проводится паром с довольно крупными частичками воды, то вторые превращают лекарственный раствор в качественный мелкодисперсный аэрозоль.
Паровой ингалятор для детей от кашля и насморка избавит только при простудных заболеваниях.
Небулайзеры, напротив, способны обеспечить требуемый эффект даже при патологиях нижних дыхательных путей и при аллергии.
Чтобы выбрать необходимый прибор и не пожалеть о покупке, лучше сначала хорошо разобраться в их видах, преимуществах и недостатках. Изучение рейтинга ингаляторов поможет сориентироваться в списке самых достойных претендентов, найти оптимальный для себя вариант.
Паровые ингаляторы
Примеры: Bremed BD7100, B.Well WN-118, Gezatone 105S.
Принцип работы этих устройств ничем не отличается от действия привычных с детства процедур, проводимых над кастрюлей с горячей водой, под полотенцем.
Вдыхаемые пары лекарственных средств разжижают мокроту, а значит, облегчают отхаркивание.
Для взрослых такие ингаляторы вполне подходят, но высокая температура пара может нанести ощутимый вред дыхательным путям ребенка, попутно сделав кашель более сильным.
Самым существенным минусом паровых ингаляторов является низкая концентрация полезных веществ, а это не позволяет добиться необходимого лечебного эффекта.
Действенны при процедуре только те лекарственные препараты, что имеют точку кипения менее 100°C, — эфирные масла. Еще один недостаток — невозможность применения их при высокой температуре тела.
Паровые ингаляторы образуют аэрозоль, частицы которого довольно велики (от 5 до 10 микрон). Это не позволяет им достигать нижних отделов дыхательных путей — альвеол, бронхов, трахеи.
Компрессорные небулайзеры
Примеры: B.Well WN-115K, B.Well WN-117, OMRON CompAir NE-C28.
Прибор состоит из компрессора и камеры с препаратом, они соединены воздуховодом. Первый производит мощный поток сжатого воздуха, который, достигая отсека с лечебным средством, разбивает его состав на мельчайшие частицы. Это позволяет вдыхать с пользой даже пары лекарственных трав.
Такой вид ингалятора — универсальный небулайзер для детей от кашля и насморка, поэтому их можно увидеть в различных медицинских учреждениях. Особенно часто встречаются аппараты Омрон. Отличает их громкий звук, «всеядность» разнообразных составов, использование маски, одинаково подходящей для детей и взрослых. К тому же компрессорные небулайзеры дешевле остальных видов ингаляторов.
К тому же компрессорные небулайзеры дешевле остальных видов ингаляторов.
Ультразвуковые небулайзеры
Примеры: B.Well WN-119U, LD-250U, Omron NE-U17.
В этом типе ингалятора рабочим инструментом выступает ультразвуковое устройство — металлическая пластина-излучатель. Вибрируя, она разбивает препарат на мелкие частицы (менее 5 микрон), обеспечивает быстрое их проникновение в самые нижние отделы бронхов, а значит, повышает эффективность лекарственного средства.
Приборы отличает высокая производительность. Они компактны и бесшумны, работают от батареек, поэтому их легко брать в дорогу.
Детские ультразвуковые ингаляторы от кашля и насморка хороши тем, что можно не пользоваться масками или насадками, приобретаемыми отдельно. Достаточно поставить их у кровати, чтобы эффект был обеспечен.
Но лечебное воздействие при таком способе несколько снизится. Минус — невозможность применения в этих небулайзерах антибиотиков, гормонов, муколитиков из-за их разрушения.
Электронно-сетчатые mesh-небулайзеры
Примеры: B.Well WN-114, LD-207U, A&D UN-233.
В относительно новом виде ингаляторов, являющихся разновидностью ультразвуковых устройств, эффект достигается благодаря мелкосетчатой мембране.
Она, вибрируя, распыляет лечебные препараты, но не разрушает их структуру. Такая особенность позволяет проводить ингаляции антибактериальными, гормональными и муколитическими средствами.
Среди достоинств — точный расчет лекарства, поэтому можно не бояться передозировки.
Такой ингалятор для грудничков от кашля выпускается в виде привлекательных игрушек, а бесшумная работа позволяет превратить лечение в занимательную игру. Минус один, но он большой, — это высокая цена.
Несмотря на это, срок его службы велик, поэтому прибор обязательно окупится.
Необходимо учесть, что при ингаляциях настоями или отварами рекомендуется крайне тщательно фильтровать эти жидкости или отказаться от них совсем.
Правила использования и меры предосторожности
Чтобы процедуры быстро принесли плоды, а аппарат служил долго, физиотерапию кашля в домашних условиях надо проводить корректно:
- До того, как пользоваться ингалятором у детей, нужно обсудить дозировку лекарства с педиатром.
- При возникновении малейшего дискомфорта ингаляция прекращается.
- Маска должна соответствовать возрасту больного. Она надевается перед включением ингалятора.
- Сеанс прекращают, если лекарство закончилось, о чем звуком просигнализирует аппарат.
- Небулайзер чистят согласно инструкции после каждого использования.
Сеансы проводят за час до еды или через 2-3 после нее. Чистка зубов, питье и еда сразу после процедуры запрещается. Первое близкое знакомство с ингалятором должно быть недолгим (3-4 минуты). Затем можно немного увеличить продолжительность — на 2-3 минуты.
Элементы прибора, с которыми контактировал больной, нуждаются в обработке антисептиками или кипятком. Раз в месяц всем составляющим ингалятора требуется дезинфекция (кипячение).
Растворы для ингаляций
Необходимое лекарство от кашля назначается врачом. Учитываются возраст пациента, симптомы заболевания, его продолжительность, возможность аллергии на компоненты средства. Для физиотерапии применяют разнообразные препараты.
Для физиотерапии применяют разнообразные препараты.
В качестве основной жидкости используют хлорид натрия (0,9%). Его присутствие позволяет получить нужный объем для ингаляций — как для жидких препаратов, так и для порошков. Запрещается использование воды, даже дистиллированной.
Антисептические
В качестве антисептиков используются:
- Диоксидин (1%). Дезинфицирует органы дыхания. На одну процедуру отмеряют 4 мл, разбавляют препарат физраствором в соотношении 1:1.
- Мирамистин. Применяют при терапии инфекционных болезней. Особенно эффективен, если есть гнойные выделения. Для детей до 12 лет используют 2 мг, разведенные физраствором в пропорции 1:2. В старшем возрасте и для взрослых доза возрастает до 4 мл, но используют лекарство в чистом виде.
- Флуимуцил-антибиотик. Применяют параллельно с другими, отхаркивающими, средствами. До 12 лет предписывают 125 мг, старшим и взрослым разрешено вдвое больше. Разводят препарат 2 мл физраствора. Количество ежедневных ингаляций — 1-2.
 Перед ингаляцией нужно принять бронхолитик.
Перед ингаляцией нужно принять бронхолитик. - Фурацилин. Помогает в лечении ОРВИ, препятствует распространению патологии в нижние отделы — в легкие, бронхи, гортань. Используют исключительно в чистом виде по 4 мл 1-2 раза ежедневно.
Иммуномодулирующие
В этой группе лекарств:
- Интерферон. Используют для профилактики простуды и воспалений. Рекомендуют включать в терапию при первых же симптомах. В порошок добавляют воду (до 2 мл), разбавляют 1 мл физраствора.
- Деринат — профилактический препарат во время вспышек ОРВИ, гриппа. 2 мл Дерината разводят таким же количеством раствора-основы. Процедуры небулайзером проводят дважды в день.
Увлажняющие
Это необходимые рецепты для детей для ингаляций при кашле небулайзером, особенно сухом. Рекомендуют вдыхать и выдыхать аэрозоли через нос. На один сеанс берут 3-4 мл средства, независимо от жидкости.
Используют физраствор, а также любую марку щелочной минеральной воды — Нарзан, Ессентуки, Боржоми. Перед процедурой необходимо выпустить из бутылки газы.
Перед процедурой необходимо выпустить из бутылки газы.
Для разжижения слизи и мокроты
АЦЦ Инъект, Флуимуцил разжижают мокроту, а значит, переводят кашель в продуктивный. Амбробене, Лазолван эту слизь из дыхательных путей быстро выводят. Эти препараты разводят 1:1 физраствором. Детям до шестилетнего возраста рекомендуют 1-1,5 мл, старше — 2 мл.
Сосудосуживающие и противоотечные
Используются с осторожностью:
- Нафтизин. Он применяется при аллергическом отеке гортани, тяжелых формах ларингита, при крупе. На один сеанс берут 3 мл, разводят его в зависимости от исходного препарата. При 0,05% средстве его разбавляют 5 мл основного раствора, если 0,1%, то смешивают с 10 мл хлорида натрия.
- Эпинефрин может вызвать тахикардию, потому применять его от кашля можно лишь с позволения врача. До двух лет на сеанс берут 0,25 мл, для старшего возраста — вдвое больше. Физраствором лекарство разводят в соотношении 1:12 и 1:6 соответственно.
Противовоспалительные
Данные средства обычно содержат растительные экстракты, настоянные на спирту, или продукты пчеловодства. Они помогают при патологиях дыхательных путей, купируют болевой синдром, способствуют устранению кашля.
Они помогают при патологиях дыхательных путей, купируют болевой синдром, способствуют устранению кашля.
- Малавит. Относится к категории БАД. Смешивают препарат с физраствором в соотношении 1:30, на одну процедуру уходит 3-4 мл, трижды в день.
- Прополис. Соотношение — 1:20, объем и количество ежедневных процедур аналогичны применению предыдущего средства. Противопоказание — индивидуальная непереносимость.
- Ротокан. Можно применять средство в комплексе с другими лекарствами. Разводят Ротокан физраствором в пропорции 1:40, на каждую процедуру, проводящуюся трижды в день, отмеряют 4 мл.
Бронхолитики
Среди бронхолитиков эффективны:
- Атровент. Препарат снимает приступы удушья, но зачастую его используют для профилактики хронических патологий легких. Доза для одной ингаляции зависит от возраста. До 6 лет необходимо брать 10 капель, с 6 до 12-20, старшим — до 40. Для нужного объема (3-4 мл) смешивают с физраствором.
- Беродуал.
 Снимает бронхоспазмы в случаях сухого, аллергического кашля. Для детей до 6 лет отмеряют 10 капель, далее по категориям — 20 до 12 лет, 40, если исполнилось 12 лет или более. Рекомендуют добавлять 3 мл физраствора.
Снимает бронхоспазмы в случаях сухого, аллергического кашля. Для детей до 6 лет отмеряют 10 капель, далее по категориям — 20 до 12 лет, 40, если исполнилось 12 лет или более. Рекомендуют добавлять 3 мл физраствора.
При назначении для ингалятора комплекса препаратов против кашля, имеющих различное действие, необходимо соблюдать определенную схему, делать это надо всегда. Сначала используют процедуры с бронхолитическими средствами, продолжают лечение муколитиками, завершают сеансы противомикробными лекарствами.
Как правильно выбрать ингалятор от кашля?
Применения ингалятора от кашля имеет несколько очевидных преимуществ перед использованием обыкновенного сиропа или таблеток из аптеки.
Эта форма поступления лекарственного средства в организм обеспечивает его доставку в очаг воспаления – прямо в самые отдаленные бронхи, даже если воспаление развивается в нижних долях легких.
По ходу распространения лечебный пар или аэрозоль наполняет бронхиальное дерево и производит отличный терапевтический эффект.
Также разнится и время, через которое начинает действовать препарат – при пероральном использовании надо ждать, пока средство всосется, а при ингаляции частички вещества оседают непосредственно на слизистой, начинают действовать практически сразу.
Но правильному использованию ингалятора тоже нужно учиться, ведь можно нечаянно нанести вред больному, ухудшить состояние, отсрочить излечение, или просто не добиться результатов. Также обязательно проконсультируйтесь с врачом по поводу дозировок, кратности приема и группы препарата, чтобы добиться максимального эффекта без нежелательных последствий.
Виды ингаляций от кашля
Существует множество видов ингаляции, так как этот метод применяется уже очень давно. Они отличаются по способу доставки действующего вещества, по составу этого вещества, а также по производимым лекарственным эффектам и цели лечения. У каждого вида есть оптимальный сценарий, по которому его правильно использовать, а также противопоказания.
Наиболее распространенные способы ингаляции:
- Паровая ингаляция – эта процедура предполагает вдыхание водяных паров носом или ртом, при этом во вдыхаемой жидкости может содержаться лекарственный препарат, эфирное масло, средство народной медицины. Таким образом пары достигают даже самых глубоких слоев легких, а влага и температура помогают усилить секрецию мокроты, сделать ее продуктивнее, что особенно эффективно в борьбе с сухим кашлем. Но у этого типа ингаляции есть противопоказания и особенные правила применения, которые обязательно надо учитывать перед использованием. В первую очередь этот способ можно применять не при всех патологиях дыхательных путей. Также следует ответственно подойти к выбору действующего средства.
- Аэрозольная ингаляция – этот метод заключается не в испарении лекарственной субстанции, а в ее распыление на мельчайшие частички (аэрозоль) и последующее вдыхание. Такой вид процедур невозможно произвести в кустарных условиях – обязательно необходимо наличие особого прибора – небулайзера.
 Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления.
Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления. - Сухая ингаляция – при таком виде ингаляции пациент вдыхает не пар или мелкие частички лекарства, а воздух с лекарственным компонентом. Одним из наиболее распространенных методов такого лечения является солевая комната в больнице или при санаториях. Также иногда в воздухе распыляются порошкообразные субстанции, которые вдыхаются просто из воздуха в помещении, без влаги.
У каждого из вышеперечисленных методов есть свои преимущества и недостатки, как и особые противопоказания. Следует разобраться – какой же ингалятор от кашля лучший?
Паровые ингаляторы от кашля и насморка
Такое лечение предполагает использование емкости с водой, в которую добавляются лекарства или целебные составы, после чего исходящий из емкости пар вдыхается больным. Чаще всего для приготовления такого ингалятора понадобится кастрюля с горячей водой и лекарство, либо эфирное масло – рецептов тут множество. Преимущества лечения таким ингалятором очевидны:
Чаще всего для приготовления такого ингалятора понадобится кастрюля с горячей водой и лекарство, либо эфирное масло – рецептов тут множество. Преимущества лечения таким ингалятором очевидны:
- Легко приготовить и применить в домашних условиях. Не надо каких-то особых приборов, лишь емкость и кипяток. Делать такую ингаляцию крайне просто, это занимает немного времени.
- Отхаркивающий эффект – водяной пар, проникающий в нижние отделы дыхательный путей, разжижает мокроту, что способствует уменьшению ее вязкости и лучшему выведению слизи.
- Нет побочных эффектов – так как основным ингредиентом является вода, то паровая ингаляция безвредна, если не наблюдается особенных противопоказаний. В отличии от применения препаратов, тут невозможно получить передозировку или побочные эффекты ни детям, не взрослым.
Общие правила проведения процедуры: налить горячую воду в емкость, добавить несколько капель эфирного масла (алоэ, мяты, кипариса, кедра, перца) и перемешать.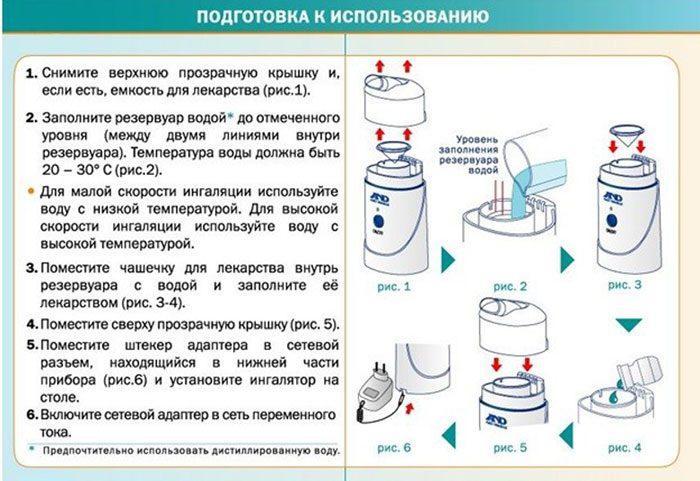 Теперь можно вдыхать – сделать глубокий вдох носом, а выдохнуть через рот.
Теперь можно вдыхать – сделать глубокий вдох носом, а выдохнуть через рот.
Таким образом следует вдыхать раствор 1-2 минуты. Дышать лучше глубоко, при этом мокрота может начать отходить, вызвав сильный кашель. Если комплексное лечение будет продолжаться, кашель станет продуктивным и со временем исчезнет.
Аэрозольные ингаляторы от кашля
Этот вид ингаляции более современный, он позволяет напрямую распылить лекарственное средство, что способствует его прекрасному усвоению. Но для этого необходим небулайзер – отлично, что цены на эти устройства с каждым годом все гуманнее, поэтому можно купить небулайзер для аэрозольной ингаляции в каждый дом.
Что касается типов распылителя, они бывают:
- Классический небулайзер, который распыляет микрочастицы при помощи механических лопастей – они полностью безопасны и являются лучшим вариантом ингалятора для детей от кашля, поэтому занимают первую строчку в рейтинге пи покупке приборов такого типа;
- Ультразвуковые – под воздействием звука высокой частоты цельная масса жидкости разбивается на микрочастицы.
 Недостатком его является то, что некоторые лекарства разрушаются под действием ультразвука;
Недостатком его является то, что некоторые лекарства разрушаются под действием ультразвука; - Компрессионный – сжимает лекарство и выбрасывает его через узкую трубку тонкой струей, что и обеспечивает эффект распыления.
Чтобы эффект был максимальным, надо следовать указаниям по применению небулайзера. Ведь внутрь устройства можно залить все что угодно. Ниже предоставлен перечень препаратов, которые принято использовать повсеместно:
- Щелочные растворы и минеральная вода – часто в эту категорию попадает также морская вода. Дело в том, что такие растворы даже без действующего вещества отлично увлажняют и снимают отек, поэтому и применяются для оказания помощи больного с насморком.
- Бронходилятаторы – это препараты, которые применятся для расширения просвета бронхиального дерева. Часто их назначают при астме и хронической обструкции бронхов, но этим их применение на оканчивается. Также такие средства применяются при любом заболевании, что ведет к дыхательной недостаточности из-за бронхоспазма. Даже при бронхите данная группа лекарств будет уместна. К таким относят Вентолин, Беродуал, Беротек, Сальбутамол и другие.
- Муколитики – эта группа препаратов позволяет увеличить синтез слизи, чтобы перевести сухой кашель во влажный, а также путем расщепления химических связей внутри мокроты сделать ее более жидкой, текучей, легкой для откашливания. Вместе со слизью выводятся все увязшие в ней возбудители, инфекционные агенты и микроорганизмы. К этой группе относят Лазолван, Амброксол. Но есть важное условие – нельзя применять эти отхаркивающие средства одновременно с противокашлевыми, это приведет к затяжному воспалению и длительному безрезультатному лечению.
- Антибактериальные средства – после подтверждения диагноза «острый бронхит» немедленно следует начинать антибактериальную терапию, применяя антибиотики. Они наиболее эффективны в составе комбинированной терапии всеми видами препаратов.
- Перед применением необходимо проконсультироваться со специалистом.
- Никита Байдухов
- Еще больше интересных статей на нашем сайте b-apteka.ru
Ингалятор от кашля и насморка — небулайзер для горла и носа взрослым: что лечит аппарат для дыхания
В ряду предлагаемых методов физиотерапевтического лечения ингаляции стоят на одном из первых мест, поскольку способ этот достаточно безопасно, в отличие от большинства медикаментозных препаратов, воздействует на слизистые оболочки дыхательных органов и практически не имеет противопоказаний и побочных действий.
Определение симптомов
Самыми первыми симптомами большинства ОРЗ и ОРВИ являются кашель и насморк. Почему так происходит?
Слизистая оболочка носа и глотки – самые главные препятствия на пути проникновения болезнетворных микроорганизмов внутрь нашего тела. Ежесекундно мы вдыхаем миллионы вирусов и бактерий, однако большинство из них погибают, попадая на слизистую оболочку дыхательных органов. Конечно, при нормальной работе иммунной системы.
Какая-то часть патогенной микрофлоры может приспособиться к проживанию внутри человеческого тела и перейти в разряд условно-патогенных микроорганизмов, которые активизируются при благоприятных условиях: ослабление иммунитета, инфицирование внешними агентами.
Главная причина появления кашля и насморка – попытки иммунной системы как можно быстрее вывести из организма уничтоженные микробы. Поэтому не стоит пугаться при появлении этих симптомов – Ваш организм борется, и борется успешно. А вот оказать ему помощь просто необходимо. И одним из способов, имеющих наибольшую эффективность на самых начальных этапах болезни, является ингаляция.
Раннее применение ингаляций может значительно ускорить процесс выздоровления за счет повышения скорости отхождения патогенной слизи как из органов дыхания, так и из носовых ходов.
При этом сохраняется главное преимущество лечебных методик – не навреди.
Ведь ингаляции, при условии правильно выбранного лекарства и соблюдения правил проведения процедуры не имеют побочных явлений и разрешены для всех возрастных групп.
Почему ингаляции эффективны
Использование ингаляций оправдано не только на ранних стадиях заболеваний, но и в период восстановительной терапии после перенесенных бронхитов, при бронхиальной астме, бронхоэктатической болезни, муковисцидозе, инфекционных воспалениях верхних дыхательных путей.
Такое широкое применение объясняется высокой эффективностью при проведении процедур и быстротой восстановительного действия. Одним из видов природных ингаляций является терапия с вдыханием морского, горного, соснового воздуха.
Эффективность данного метода заключается в глубоком проникновении лечебного вещества в органы дыхания и одновременно равномерного его распределения. Это обеспечивает быстрое всасывание в кровь и проявление исцеляющего действия в самые короткие промежутки времени.
Не рекомендуется проведение ингаляций при склонности к носовым кровотечениям, при t выше +38˚С, при сердечно сосудистой или дыхательной недостаточности, наличии онкологических заболеваний.
Виды ингаляторов
Современный рынок предоставляет потребителю широкий выбор средств для проведения ингаляций в домашних условиях. Существует два основных типа ингаляторов, отличающихся по принципу введения лекарства в организм больного: паровые и небулайзеры.
Небулайзеры
Принцип действия небулайзеров основан на введении в организм пациента аэрозоля распыленного лечебного препарата. В зависимости от способа распыления небулайзеры подразделяются на несколько видов, каждый из которых имеет определенные преимущества и недостатки:
- Ультразвуковые. Принцип действия основан на вибрировании специальной пластины излучателя, позволяющем разбивать лекарство при вводе на частицы не крупнее 5 мкм. Это позволяет достичь лечебному препарату самых мелких бронхов. Таким образом повышается эффективность и быстрота воздействия. Несомненным преимуществом является и бесшумность при работе. Главный недостаток этого вида приборов – невозможность использования антибактериальных средств, стероидных гормонов и муколитиков. Некоторые из них разрушаются под воздействием ультразвука, у других невозможно расщепление на достаточно мелкие частицы;
- Компрессорные. Суть работы этого вида ингаляторов заключается в образовании аэрозоля под действием сжатого воздуха, подаваемого в камеру небулайзера под высоким давлением. Для работы с этими ингаляторами разрешены любые растворы: масляные, спиртовые, водные. Компрессорные ингаляторы можно использовать для лечения грудных детей и лежачих больных. В качестве отрицательных моментов можно отметить только более крупные размеры по сравнению с ультразвуковыми и шум при работе. Тем не менее, этот вид ингаляторов из-за универсальности в применении является наиболее востребованным;
- Электронно-сетчатые или меш-небулайзеры. Являются разновидностью ультразвуковых ингаляторов и отличаются от последних принципом распыления. Ультразвуковые колебания подаются не на лекарство, а на сетку-мембрану. Это позволяет избежать разрушения молекул распыляемого вещества. Такое усовершенствование позволило сделать использование аппарата возможным для применения широкого спектра лекарственных препаратов, в том числе антибиотиков, муколитиков, гормональных средств. Единственным недостатком данного вида небулайзеров является пока еще высокая стоимость. При использовании самодельных травяных настоев рекомендуется тщательное процеживание во избежание засорения сеточки.
У каждого вида приборов существуют свои достоинства, и, делая выбор, какой небулайзер для детей лучше учитывайте, для каких целей Вам нужен ингалятор, на какой срок, степень его безопасности и надежности, а также гарантийные обязательства.
Паровые
Современные паровые ингаляторы снабжены режимом поддержания определенной температуры, позволяющим повысить степень безопасности при использовании приборов. Простота в эксплуатации является не единственным его преимуществом:
- Ценовая доступность;
- Возможность использования эфирных масел;
- Идеально подходит для увлажнения слизистых парами.
Образование крупнодисперсного аэрозоля (более 5 мкм) делает этот вид приборов незаменимым в лечении верхних дыхательных путей (ринит, ларингит, фарингит) и абсолютно бесполезным при заболеваниях нижних (бронхит и трахеит, пневмония).
Существенным недостатком паровых ингаляторов является повышенная опасность при эксплуатации. Именно поэтому в лечении детей рекомендуется пользоваться небулайзером, имеющим высокую степень безопасности.
Еще одним отрицательным моментом в эксплуатации этого вида ингаляторов является разрушение лечебных компонентов при высоких температурах.
Прежде, чем приобрести паровой ингалятор, внимательно изучите инструкцию с правилами использования, посоветуйтесь с лечащим врачом и только после этого делайте выбор.
Доктор Комаровский предупреждает мамочек о серьезности выбора ингалятора: паровые ингаляторы использовать только для лечения насморка, а вот небулайзер при насморке может нанести вред, т. к.
мелкие частицы лекарства попадают в легкие.
Препараты, предназначенные для лечения насморка, при оседании в легких могут вызвать массу отрицательных явлений, и некоторые из них будут иметь серьезные последствия.
Например, при попадании в легкие эфирных масел в альвеолах происходит агрегация слизи, что приводит к воспалению – липоидной пневмонии. Таким же образом происходит загрязнение легких при использовании плохо процеженных травяных настоев. Только меш-небулайзеры дают при этом 100% защиту.
Исключение могут составлять такие безопасные средства, как физраствор или щелочная минеральная вода, являющиеся своеобразными аналогами морского воздуха. Вдыхание таких препаратов даже здоровыми легкими не нанесет никакого вреда.
Эффективные рецепты и препараты
Проведение ингаляций, особенно при лечении детей, требует знания некоторых правил в проведении процедур и использовании определенных препаратов.
От насморка
Как уже упоминалось, при насморке рекомендуется использование только парового ингалятора. Однако при высоких температурах у большинства препаратов разрушаются лечебные свойства, а некоторые из них вообще не испаряются. Именно поэтому при насморке используют следующие препараты:
- Эфирные масла. Они обладают способностью быстро испаряться, гораздо быстрее воды, а вот увлажнение слизистой обеспечивают намного эффективнее, чем большинство препаратов;
- Соки растений – природных антибиотиков (лука, чеснока, цикламена, алоэ от насморка). Их использование оправдано только при бактериальных инфекциях, однако в этом случае большая вероятность повышения температуры. А это – противопоказание для проведения паровой ингаляции. Поэтому при насморке рекомендуется закапывать соки этих растений;
- Растворы лекарственных трав (ромашки, череды, черной смородины) оказывают, главным образом, противовоспалительное воздействие. Разрешается использование препаратов этой группы в период, когда болезнь уже пошла на спад, а заложенность еще присутствует.
Ингаляции при насморке призваны только увлажнить слизистую носа, поэтому наиболее эффективным препаратом для этой процедуры является физиологический раствор. Остальные средства (антибактериальные, сосудосуживающие, гормональные, гомеопатические и средства народной медицины) должны вводиться в нос только путем закапывания.
От кашля
Изобретение ультразвуковых и компрессорных небулайзеров значительно расширило возможности при проведении ингаляций. Реальным стало провести процедуру практически с любым медикаментозным препаратом. Однако при лечении дыхательных путей, особенно ребенка, обязательно получите консультацию участкового педиатра по поводу целесообразности использования того или иного средства.
В чем опасность симптома – заложило ухо при насморке?
Чем лечить аллергию при беременности, если она проявляется насморком описано тут.
Причины сухого кашля у ребенка //drlor.online/diagnostika-lechenie/kashel/osnovnye-prichiny-suxogo-u-rebyonka.html
В зависимости от стадии болезни, вида кашля, участка воспаления, индивидуальных особенностей здоровья пациента врач может назначить следующие препараты:
- Бронхолитики: Беродуал, Атровент, Сальгим;
- Муколитики: Флуимуцил, Лазолван, АЦЦ;
- Противовоспалительные: Ротокан, Тонзилгон H;
- Гормональные и антигистаминные: Пульмикорт, Дексаметазон, Кромогексал;
- Антибиотики и антисептики: Флуимуцил, Хлорофиллипт, Гентамицин, Мирамистин;
- Иммуномодуляторы: Интерферон, Деринат;
- Противокашлевые: Лидокаин, Туссамаг.
Из народных средств наиболее распространено использование настоев лекарственных трав, которые изготавливаются из расчета 1 ст. л. сухого сырья на 200 мл кипятка. Настаивают в течение 0,5 часа и тщательно процеживают. Для ингаляций используют травы:
- Багульник;
- Девясил высокий;
- Сосновые почки;
- Мать-и-мачеха;
- Мята;
- Подорожник.
Проводить ингаляции в домашних условиях можно несколько раз в сутки, особенно лекарственными травами. При этом необходимо соблюдать дозировку препарата и не превышать время проведения процедуры. При использовании парового ингалятора не забывайте о мерах предосторожности.
Видео
Выводы
Лечение при помощи ингалятора – один из эффективных методов профилактики и избавления от неприятных симптомов респираторных инфекций. Особенно актуально проведение процедур на начальных стадиях болезни и в восстановительный период.
Не знаете какой ингалятор лучше, компрессорный или ультразвуковой? При выборе подходящего прибора учитывайте все характеристики ингалятора и цели, для которых он предназначается.
Если Вы или Ваш ребенок болеете редко, возможно, хватит парового ингалятора или даже обычного чайника.
Но при постоянных проблемах с органами дыхания ингалятор в современном исполнении – самое верное решение проблемы.
Небулайзер для детей. Когда и как им пользоваться
На смену самодельным ингаляционным системам по принципу «кастрюлька-картошка-полотенце» пришли современные препараты и устройства для лечения заболеваний органов дыхания.
Одно из таких приспособлений, популярных среди большого числа родителей, — небулайзер.
Небулайзер распыляет жидкое лекарство в виде газа (аэрозоля), который могут легко вдыхать дети разного возраста.
Если ребенок боится использовать обычный небулайзер, можно использовать детский (выглядит как игрушка — в виде животных, машинок и так далее). Это значительно облегчает процесс лечения — успокаивает и развлекает ребенка.
В каких случаях нужно использовать небулайзер?
Поговорите с вашим педиатром о небулайзере для ребенка, если вы отмечаете у ребенка один из следующих симптомов:
- свистящее (хрипящее) дыхание, дистанционные свисты
- кашель
- сбивчивое дыхание, одышка
- частое дыхание
- боль в груди
- затрудненное дыхание
- задержка выздоровления при остром бронхите
Что можно добавлять в небулайзер?
- физиологический раствор (NaCl 0,9%) (также используется для разведения других веществ)
- гормональные средства для ингаляций (например, будесонид при стенозирующем ларинготрахеите, бронхиальной астме, хронической обструктивной болезни легких)
- бронхолитические препараты для ингаляций (например, ипратропия бромид/фенотерол, сальбутамол при бронхоспазме, бронхиальной астме, хронической обструктивной болезни легких)
- в некоторых случаях адреналин (при стенозирующем ларинготрахеите)
- в некоторых случаях антибиотики (при муковисцидозе, бронхоэктатической болезни)
- в некоторых случаях муколитики (при муковисцидозе, бронхоэктатической болезни)
- в некоторых случаях гипертонический раствор (при муковисцидозе, бронхоэктатической болезни)
Что не следует добавлять в небулайзер
Эти вещества не предназначены для ингаляций, опасны отравлением и/или бронхоспазмом:
- эфирные масла
- экстракты и отвары трав
- сиропы
- минеральная вода
- антисептические препараты (например, мирамистин, хлоргексидин)
Что важно иметь в виду
Небулайзер используется для лечения определенных респираторных состояний (при которых часто наблюдается кашель), но при необходимом частом использовании родители могут поверить, что это эффективное средство при любых состояниях, проявляющихся кашлем. Не занимайтесь самолечением!
Советы по использованию небулайзера
Перед использованием прибора покажите ребенку, как нужно делать ингаляции. Дайте малышу рассмотреть аппарат, подержать его, понажимать кнопки. Не заставляйте ребенка долго дышать через аппарат, достаточно 7-10 минут, в противном случае он откажется от повторных процедур.
У детей младшего возраста используйте маску. Следите за тем, чтобы ребенок правильно дышал, чтобы маска прилегала к лицу. Если маска находится на расстоянии всего одного сантиметра, то действие лекарства резко снижается. При необходимости используйте завязки, чтобы укрепить маску, но правильнее будет, чтобы вы контролировали процесс ингаляций.
В случае проведения назначенной ингаляционной терапии не рекомендуется отменять ингаляции через небулайзер из-за высокой температуры, отказ от ингаляций может навредить ребёнку.
Не проводите ингаляции сразу после еды.
Не используйте небулайзер во время сна: процесс ингаляции во время сна может показаться удобным, но этот процесс не оказывает никакого влияния, если он выполняется во время сна, так как дыхательные движения во время сна и бодрствования отличаются. Лекарству будет трудно добраться туда, куда ему нужно, если рот закрыт, а дыхание замедлено.
Не стерилизуйте детали небулайзера с помощью нагревания. В большинстве случаев детали изготовлены из пластика или других материалов, которые могут деформироваться при горячем воздействии. Вместо этого вы должны строго придерживаться инструкции, которая прилагается к оборудованию.
И последнее — не бойтесь ингаляций. Когда речь идет о детях, они, как правило, следят за эмоциями родителей. Если вы относитесь к ингаляциям позитивно, то и детям эта процедура кажется легкой и увлекательной. Важно не критиковать процесс ингаляций перед детьми и следить за тем, чтобы этот процесс проходил гладко.
Как правильно делать ингаляции небулайзером
Как правильно делать ингаляции небулайзером
Ингаляции небулайзером широко распространены сегодня. Небулайзер – это тот же ингалятор. То есть, устройство для проведения ингаляций. Принцип его действия прост – он распыляет лекарственные вещества с помощью ультразвуковых колебаний либо компрессора, а мы их вдыхаем. Лечение с помощью небулайзера – это эффективная и довольно безопасная процедура. Используют данные приборы, как в больницах, так и в домашних условиях.
>
Когда нужны ингаляции небулайзером, их особенности.
Врачи часто назначают ингаляции при таких симптомах, как кашель и насморк, а также при ОРВИ, астме, бронхите, пневмонии, лечении гайморита в домашних условиях. Преимущества данной терапии в том, что она очень эффективна и воздействует непосредственно на зону воспаления, причем, очень быстро. Но, перед тем, как лечить определенное заболевание, следует учесть несколько факторов. Во-первых, настоятельно не рекомендуется заниматься самолечением – обязательно нужно принимать лишь те ингаляции, которые назначены врачом. Во-вторых, следуют различать размер частиц аэрозоля. От него зависит, насколько эффективными будут ингаляции при том или ином заболевании, будут ли они воздействовать на нижние или верхние дыхательные пути. К примеру, очень-очень мелкие частицы (не более 2 мкм) отлично проникают в альвеолы, мелкие частицы от 2 до примерно 5 мкм попадают в нижние дыхательные пути (в мелкие и средние бронхи), а уже 5-10 мкм – это подходящий размер частиц, если нужно лечить с помощью ингаляций небулайзером заболевания трахеи, глотки. Мелкие частички обычно вырабатываются компрессионными ингаляторами. Но следует учесть, что это довольно шумные и достаточно габаритные приборы. В этом плане лучше себя показали ультразвуковые ингаляторы – они и частички различных размеров вырабатывают, и шум меньший создают. Да и по размеру такие приборы небольшие. Но их нельзя использовать ни для распыления антибактериальных препаратов, ни для распыления гормонов. Универсальные приборы – это электронно-сетчатые ингаляторы, так как они компактные, бесшумные, вырабатывают разные по размеру частички, распыляют практически любые лекарства. Но зато они очень дорогостоящие. Ингаляции обычно длятся не более 10 минут. В некоторых из них установлены таймеры, что значительно облегчает задачу.
>
Как правильно дышать небулайзером.
Обычно лекарственные средства для использования в ингаляторе разводятся физраствором или минеральной водой (реже раствором для инъекций). Пропорции разведения определяет врач, или же информация может быть указана в инструкции к препарату. Согласно инструкции соберите прибор. Подготовьте полотенце. Подогрейте в руках лекарственный раствор до комнатной температуры, если он хранился в холодильнике. Налейте его в специальную емкость (указанную в инструкции), добавьте растворитель (физиологический раствор или воду для инъекций). Включите прибор. Далее необходимо действовать в зависимости от того, будете ли вы делать ингаляции небулайзером при насморке или кашле. Ингаляции при насморке Для ингаляции носа применяют противоаллергические, антибактериальные препараты, антисептики. При насморке алгоритм действий будет примерно следующим. Заняв удобное положение, прижмите плотно к лицу маску, чтобы она закрыла нос и рот полностью. Вдыхайте и выдыхайте медленно через нос. Длительность процедуры – около 10 минут, плюс-минус 5 минут. Таким образом, вы сможете размягчить в носу корочки, разжижить слизь, устранить сухость и жжение, распределить лекарство равномерно по всей поверхности слизистой носа, что способствует более быстрому и качественному очищению носа от слизи. Ингаляции небулайзером при кашле Если назначен один препарат, сам процесс не будет сложным. А если несколько, необходимо соблюдать поочередность действий. Итак, вначале используются бронхолитики, то есть бронхорасширящие средства – 10 либо 15 минут. Затем, через четверть часа – муколитики, то есть препараты для разжижения мокроты. После этого, примерно через минут тридцать – противовоспалительные средства либо антибиотики. Сядьте поудобнее. Наденьте маску и вдыхайте насыщенный лекарством воздух. Если у вас наблюдается заболевание глотки или горла, медленно вдыхайте и выдыхайте ртом. Если это заболевание легких, трахеи либо бронхов, необходимо использовать специальный мундштук. Вдохнув, задержите дыхание секунды на 2, а затем плавно выдохните. Если для ингаляций небулайзером вы использовали гормональный препарат, после процедуры нужно теплой водой прополоскать полость рта, затем умыться. После процедуры промокните лицо полотенцем. Промойте маску, трубку и емкость для лекарства теплой водой с неагрессивным, мягким моющим средством. Просушите. Теперь можно отправить ингалятор обратно в коробку. Примечание: Помните, что ингаляции запрещается проводить, если у вас температура тела выше 37,5 °C. Также желательно не полоскать горло и не употреблять пищу хотя бы за час или полтора до процедуры. И ни в коем случае нельзя выходить сразу же после ингаляции на прохладный воздух. При появлении во время процедуры любых негативных симптомов обязательно сразу же прекратите процедуру и сообщите об этом врачу. Специалист также подскажет, как правильно дышать небулайзером, если у вас возникнут определенные вопросы, например, при лечении астмы или бронхита.
Ошибки при использовании небулайзера
Совсем недавно, обратившись к терапевту или лору, пациенты при болезнях органов дыхания стали получать от врачей рекомендации приобрести небулайзер – новый вид ингалятора, способного распылить лекарство на мельчайшие частички, покрывающие самые отдалённые участки дыхательных путей. Впечатления от использования этого устройства у пациентов разные. Кому-то небулайзер помог, а кому-то ещё больше усложнил ситуацию. Причиной этого являются ошибки, возникающие из-за неумения многих пользоваться этим ингалятором. Именно об этих ошибках мы и расскажем в нашей статье.
Первая ошибка – использование небулайзера при малейших простудных заболеваниях. Это устройство эффективно, когда воспалена слизистая гортани либо нижние дыхательные пути, к примеру, когда у пациента наступил бронхит или стеноз гортани. От этих болезней вылечиться можно только при распылении лекарства на мелкие составляющие, поступающие во время ингаляции глубоко в органы дыхания и оседающие там в высокой концентрации. В этом случае слизистая носа и глотка получают лекарства в гораздо меньшем количестве, чем при распылении обычным спреем.
Чтобы лекарственные средства оседали в верхних дыхательных путях, частицы аэрозоля должны быть крупнее и, соответственно, тяжелее. Поэтому лечение фарингита или обычного насморка при помощи небулайзера требует от небулайзера некоторой дополнительной функциональности. Например, в небулайзерах Little Doctor поставляются распылители как для верхних дыхательных путей (фарингит, ларингит, ангина и т.п.), так и для нижних дыхательных путей (бронхит, астма и др.)
Второй ошибкой является самостоятельный подбор лекарства. По мнению специалистов самостоятельный отбор отхаркивающего препарата может спровоцировать появление бронхообструкций, стать причиной увеличения количества мокроты. Только врачи способны определить тип кашля, его мокроту, вязкость, сужаемость просвета бронхов, появился ли бронхоспазм, отекла ли слизистая. И по результатам осмотра он уже сможет подобрать тип ингаляционной терапии. Конечно, существуют некоторые общие рекомендации при самых распространенных болезнях или при симптоматическом лечении. Об этих рекомендациях можно будет прочитать в нашей следующей статье.
Третьей и очень серьезной ошибкой является заливание в дозаторы масляных растворов. В результате этого осевшие на бронхах жиры нарушают газообмен, что приводит к самым непредсказуемым последствиям, может довести до отёка лёгких или даже до так называемой масляной пневмонии. Для использования масляных растворов существуют масляные ингаляторы, эффективность которых — тема для отдельной статьи. Что касается травяных настоек и отваров, то в данном случае некоторые врачи советуют их использовать в небулайзере, который после ингаляции необходимо тщательнейшим образом очистить. Чтобы не испортить прибор, такие лекарства перед использованием процеживают через сделанную из целлюлозы бумагу, которая помогает оставить все микрочастицы. Однако, лучше не рисковать прибором и покупать готовые лекарства в аптеке.
Четвёртой ошибкой является неправильная время выполнения ингаляций. Частота ингаляций назначается врачом в зависимости от сложности заболевания, в среднем три раза за день. Ингаляцию, по мнению специалиста, следует делать после еды (через один час). В это время происходит увеличение внутрибрюшного давления и происходит давление органов живота на диафрагму, вследствие чего выполняется уменьшение дыхательного объёма. Ингаляции, назначенные для разжижения мокроты делаются за несколько (минимум за 4) часов до сна. За это время пациент успеет откашляться. В противном случае произойдёт застой мокрот, в результате чего утром появится продуктивный кашель. Ингаляции с использованием бронходилататоров делаются перед сном (за один час). За это время произойдёт стимулирование сердечно-сосудистой системы.
Пятой ошибкой является отмена ингаляций при высоких температурах. В данном случае нельзя принимать паровые ингаляции, поскольку они увеличивают жар. Их также нельзя делать при наступлении бронхозпазма, обструктивного синдрома, отёке слизистой. Иначе это приведёт к ещё большему увеличению отёка, спазма, обструкции бронхов. Но ингаляции при помощи небулайзера при соответствующих показаниях делаются с наступлением лихорадки, поскольку лечение в данном случае выполняется с помощью мелкодисперсной смеси, у которой комнатная температура.
Шестой ошибкой является использование небулайзера после того, как ним подышал другой пациент. Многие семьи в целях экономии используют небулайзер «по кругу»: подышал идин из членов семьи, за ним другой и так далее. Так нельзя делать. Перед каждой ингаляцией составляющие небулайзера (мундштук, дозатор или маска) следует обработать антисептическим средством, прокипятить или хотя бы просто облить кипящей водой.
Выводы очевидны: перед использованием небулайзера проконсультируйтесь с врачом, именно он должен назначать лечение. Кроме того в компрессорных и и ультразвуковых небулайзерах нельзя использовать масляные растворы, это может привести к осложнениям. И последнее, но не менее важное: у каждого пользователя небулайзера должны быть свои личные принадлежности для ингаляций — маска, мундштук, канюли (насадки для ингаляций через нос). Запасные маски можно докупить отдельно. Таким образом Вы обезопасите себя и своих родных от ремиссии болезни.
Просмотреть ассортимент компрессорных небулайзеров можно в разделе:
Компрессорные небулайзеры
Небулайзеры с детскими масками:
Детсткие небулайзеры
Пользуйтесь небулайзером и будьте здоровы!
Поделиться этой статьей
Твитнуть Поделиться Поделиться Google+ Pinterest
Комментарии (0)
Пока нет комментариев
Как выбрать небулайзер и ингалятор для детей и взрослых – лечение болезней
Ингалятор — это прибор для вдыхания лекарств для профилактики и лечения заболеваний дыхательных путей. В этой статье мы расскажем, как выбрать ингалятор, чем отличаются такие приборы, какие их виды существуют и кому они подходят.
Отличия ингалятора и небулайзера
Существует четыре вида ингаляторов. Самые простые — паровые. Они превращают лекарство во вдыхаемый пар. Остальные три — более сложные системы, которые называются «небулайзеры». Они превращают лекарства не в пар, а в мелкодисперсный аэрозоль. В зависимости от технологии, бывают компрессорные, ультразвуковые и меш-небулайзеры. Несмотря на эту разницу, слова «ингалятор» и «небулайзер» часто употребляют как синонимы.
Паровой ингалятор
Паровой ингалятор нагревает и испаряет лекарство. Получившийся пар состоит из крупных частиц. Они не могут проникнуть в нижние дыхательные пути, поэтому паровые ингаляторы подходят только для лечения верхних органов дыхания — полости носа, носовой и ротовой частей глотки.
Паровые ингаляторы дешевле и имеют свои недостатки.
- Концентрация распыляемого вещества часто оказывается ниже минимально необходимой для терапевтического действия.
- С паровым ингалятором можно использовать не так много лекарств: большинство медикаментов разрушается при нагреве. Поэтому для ингалятора подходят эфирные масла, физрастворы или минеральная вода.
- Паровые ингаляции противопоказаны при высокой температуре тела.
- Ингаляции на паровых приборах дают результат только в начале болезни или применяются для профилактики.
Виды небулайзеров
- Компрессорный небулайзер
Компрессорный небулайзер образует аэрозоль за счёт воздуха, который под давлением поступает в камеру с лекарством. Лучше всего такой ингалятор помогает при кашле и насморке. Однако ингаляции можно делать только дома — такие приборы работают от сети и занимают много места. С компрессорным небулайзером можно использовать любые лекарства.
Ультразвуковые небулайзеры
Ультразвуковые небулайзеры создают аэрозоль вибрацией пьезоэлемента на поверхности раствора. Они компактны и бесшумны, поэтому их удобно брать с собой. Бесшумность позволяет проводить ингаляции маленьким детям, даже когда они спят. Недостаток такой технологии — в приборе нельзя использовать антибиотики, гормоны, муколитики и другие вещества, которые разрушаются при нагревании. Можно делать ингаляции физраствора, минеральной воды, лекарств на основе растительных экстрактов.
Меш-ингаляторы
Меш-ингаляторы образуют аэрозоль, просеивая лекарство через мелкосетчатую мембрану (mesh по-английски — «сетка»). Такие небулайзеры хорошо подходят аллергикам и астматикам. С ними можно использовать любые лекарства и проводить ингаляции где угодно — они компактны и работают от батареек. Наклон не влияет на работу меш-ингалятора, поэтому с его помощью можно проводить процедуры лёжа. Обычно приборы этого типа дороже прочих.Из чего состоит небулайзер
Основная часть небулайзера — небольшой блок из безопасного пластика. Его главная задача — преобразовывать жидкость с лекарством в мелкодисперсный пар. К нему подсоединяется гибкий силиконовый шланг, на который, в свою очередь, крепятся разные насадки для носа и горла. В некоторых ингаляторах есть клапан, прекращающий подачу лекарства во время выдоха. Это позволяет экономить лекарство.О чём говорит размер частиц аэрозоля
От среднего размера частиц аэрозоля зависит эффективность небулайзера в лечении того или иного заболевания. Размер частиц принято измерять в микрометрах (мкм).Небулайзеры образуют аэрозоль с частицами различного размера.
- Частицы диаметром 5–10 мкм — оседают в гортани и носоглотке.
- 2–5 мкм — в трахее и бронхах.
- 0,5–2 мкм — проникают в альвеолы.
У многих моделей можно переключать размер частиц для целенаправленной терапии того или иного участка дыхательной системы.
При каких заболеваниях используют ингалятор и небулайзер
Ингаляторы призваны бороться с различными заболеваниями дыхательной системы, но их можно использовать и для профилактики. Как правило, процедуры назначают для смягчения сухого кашля при простуде. Небулайзер позволяет снять отек и увлажнить дыхательные пути. Кашель с мокротой также лечится ингалятором, который позволяет вывести мокроту из лёгких.
Также небулайзер используют для укрепления иммунитета и при следующих острых и хронических заболеваниях.
- Насморк.
- Острый или хронический ринит.
- Лёгкие формы бронхита.
- Неострая форма пневмонии.
- Грибковые и вирусные поражения.
- Воспаление слизистых оболочек.
Ещё ингалятор используют при сложных заболеваниях с острыми приступами — астме и аллергических реакциях — для быстрого облегчения самочувствия. Лекарства в таких случаях подбирает врач.
Советы по выбору ингалятора
Если вы принимаете препараты со строгой дозировкой (например, гормоны), выбирайте небулайзер, синхронизирующийся с дыханием. Такие модели подают аэрозоль только на вдохе, что позволяет экономить лекарство и точно соблюдать дозировку.Вот подходящие модели.
Компрессорные ингаляторы подойдут тем, кто ищет средство от кашля, а также пациентам с хроническими заболеваниями, которым нужны частые ингаляции. Для этих целей хороши мощные небулайзеры с высокой скоростью ингаляции.
Тяжелобольным, которым нужны длительные процедуры, подойдут модели с большим объёмом камеры и мощным компрессором, работающие непрерывно. Например, B.Well PRO-110, A&D CN-233, OMRON CompAir NE-C28 Plus, A&D CN-231.
Маленькие дети могут испугаться громкого прибора, поэтому, если ингалятор для ребёнка, — обращайте внимание на уровень шума. Как говорилось выше, самые тихие небулайзеры — ультразвуковые. Меш-ингаляторы тоже работают тихо. Многие компрессорные ингаляторы для детей выпускаются в виде игрушек или с различными весёлыми рисунками, чтобы заинтересовать малыша.
Если нужно, чтобы ингалятор всегда был под рукой, выбирайте небулайзер с меш-технологией. Ультразвуковые ингаляторы тоже портативны, но помните, что с ними можно использовать не все лекарства. Например, вам подойдут Little Doctor LD-207U, B.Well Kids WN-114 child.
Выбирая ингалятор, обращайте внимание на показатель остаточного объёма лекарства в камере. Чем он меньше, тем экономнее будет расходоваться средство. Это важно, если речь идёт о дорогих медикаментах.
Для лечения заболеваний верхних дыхательных путей подойдёт паровой ингалятор или любой небулайзер, распыляющий аэрозоль крупными частицами, размером в 5–10 мкм. В качестве универсального прибора можно выбрать небулайзер с возможностью регулировать размер частиц.
С какого возраста можно использовать ингалятор
Перед тем, как применять аппарат, следует знать, с какого возраста можно использовать ингалятор.Небулайзер можно использовать детям с самого раннего возраста. Педиатры советуют применять такие приборы даже при лечении грудничков. Для маленьких детей приобретают ингалятор с удобными насадками (мундштук, наконечник для носа, маленькая маска для лица). У некоторых брендов детская маска продаётся отдельно.
Как выбрать ингалятор для детей
- Чтобы выбрать ингалятор для ребёнка, перед покупкой внимательно ознакомьтесь с инструкцией. Главный параметр — безопасная эксплуатация. Поэтому детям до года нельзя использовать паровые приборы: малышам сложно откашливать мокроту.
- Для маленького ребёнка лучше выбрать ультразвуковой или меш-ингалятор, так как эти приборы бесшумны и имеют регулировку температуры.
- Также важен элемент развлечения, отвлекающий от процедуры. Поэтому многие производители предлагают небулайзеры в виде игрушек с ярким и красочным дизайном.
- Лечение детей должно проходить под строгим надзором взрослых. При этом процедура не должна длиться дольше 5 минут.
Что важно запомнить
- Если вам нужен прибор только для взрослых на случай лечения простуды без температуры — возьмите простой паровой ингалятор.
- Если нужен ингалятор для детей, который поможет при кашле и насморке, или нужна универсальная семейная модель, выбирайте компрессорный прибор. Он будет работать со всеми видами лекарств.
- Страдающим от астмы, аллергикам или тем, кому лучше всегда иметь под рукой ингалятор, стоит выбирать меш-небулайзеры. Они компактны и работают с любыми лекарствами.
- Для ингаляций детям и младенцам лучше выбирать между меш-ингаляторами и ультразвуковыми. Они работают тише компрессорных и подают аэрозоль в любом положении: можно делать ингаляции даже во время сна ребёнка. Однако помните, что ультразвуковые устройства могут распылять не все виды лекарств.
Ингаляции небулайзером при температуре
Одной из разновидностей ингаляционной терапии является применение небулайзера. Использование аппарата эффективно при лечении системы органов дыхания.
Устройство преобразовывает заполненный в него раствор лекарства в аэрозоль. Лечебная дымка облегчает доступ лекарственных средств к слизистым органов дыхания, легко проникает к труднодоступным воспаленным участкам бронхов и легких. Помогает бороться с инфекциями и возбудителями, вызывающими заболевания легочной системы.
Ингаляции небулайзером – прекрасное профилактическое средство, особенно для детей и взрослых страдающие хроническими заболеваниями дыхательной системы. Но любая процедура, связанная с вмешательством в работу организма, должна быть строго под контролем или наблюдением специалиста.
Можно ли делать ингаляции небулайзером при температуре?
Человек в нормальном состоянии имеет температуру 36,6°С. Если протекание процессов в организме исправно, то температура держится в пределах этой нормы. Но когда организму необходимо бороться с болезнетворными микробами и инфекциями, повышается температура тела, что свидетельствует о подобной борьбе.
При температуре тела свыше 37,5°С запрещено проведение паровых ингаляций, т.к. горячий пар может спровоцировать дальнейшее повышение температуры. Поэтому, при необходимости снятия сухости и воспаления верхних дыхательных путей (для чего и предназначен паровой ингалятор), следует прибегнуть к другим способам.
Небулайзеры
Ингаляции небулайзером при температуре практикуется в лечебных программах. Такая ингаляция не спровоцирует повышения жара еще больше, так как система аппарата рассчитана на распыление аэрозольного облака комнатной температуры – будет только положительный лечебный эффект без дополнительных последствий.
Тем не менее некоторые врачи настоятельно рекомендует прекратить любые ингаляции при температуре выше 37,5°С без назначения специалиста. Поэтому, если вы уверены в необходимости ингаляции, следует предварительно сбить температуру лекарствами или физическими методами, а затем приступить к процедуре. Исключения составляют такие заболевания как астма, хроническая обструктивная болезнь легких (ХОБЛ) – введение бронходилятаторов и гормональных препаратов (по назначению врача) жизненно важны для таких больных и температура не является противопоказанием.
Побочные явления после ингаляции при температуре могут проявиться в виде тошноты, головокружения, слабости и общего ухудшения самочувствия.
Следует помнить, что, если есть серьезное острое воспаление или состояние лихорадки, нужна помощь специалистов и госпитализация. Домашнее лечение небулайзером должно согласоваться с врачом, т.к у каждого могут свои особые реакции на один и тот же лекарственный компонент. Врач подберет правильные компоненты для ингаляции и определит дозировку лекарства, рассмотрит всю картину заболевания и учтет возможные аллергические реакции.
Можно ли при температуре делать ингаляции небулайзером?
Сегодня мы будем разбираться в следующем вопросе медицинского характера. Можно ли при температуре делать ингаляции небулайзером?
Для чего нужен небулайзер?
УвеличитьНебулайзер – это современный ингалятор, который позволяет получить очень мелкий аэрозоль с лекарственным средством. Всем известен, например, «домашний» ингалятор – вареная картошка в кастрюле, накрытой полотенцем.
Так вот, при ингаляции пара, образующегося над картошкой, он действует только на верхние отделы дыхательных путей, потому что капли имеют достаточно крупный размер и быстро оседают. При использовании же небулайзера капли аэрозоля получаются настолько мелкими, что проникают в самые нижние отделы легких и там оказывают свой лечебный эффект.
Поэтому основная цель использования небулайзеров – это лечение заболеваний дыхательных путей на всем протяжении. К таким заболеваниям относятся бронхит, трахеит, ларингит, пневмония, гайморит, грипп.
Можно ли делать ингаляции небулайзером при высокой температуре?
Известно, что чаще всего причиной повышения температуры у взрослых и детей являются острые респираторные заболевания (ОРЗ), которые обычно вызываются различными вирусами. При этом антибиотики являются неэффективным методом борьбы с вирусами, а могут быть использованы только в случае развития бактериальных осложнений. Лечащий врач может направить пациента на УЗИ внутренних органов.
Эксперты говорят
На сегодняшний момент лучшим способом лечения ОРЗ являются как раз небулайзеры. С их помощью можно подводить необходимые лекарства прямо к месту воспаления – к бронхам, трахее. Рекомендуется начинать делать ингаляции небулайзером при температуре и первых признаках ОРЗ – кашле, насморке, чихании.
Особенно эффективны небулайзеры у детей: их бронхи имеют маленький просвет и при воспалении быстро забиваются образующейся мокротой.
Поэтому ответ на вопрос: можно ли делать ингаляцию небулайзером у детей при высокой температуре (например, 38 и более градусов), однозначно положительный. Эффект наблюдается буквально в течение первых минут после ингаляции: начинает отходить мокрота, появляется влажный кашель, улучшается состояние, а через некоторое время начинается снижение температуры.
При этом лекарства, вводимые через небулайзер, используются в таких низких дозировках, что не оказывают никакого системного действия на организм человека.
Можно ли при температуре делать ингаляции небулайзером? Можно! Делать ингаляции данным прибором при температуре можно не только при ОРЗ, но и при других острых и хронических болезнях легких у взрослых и детей, например, пневмониях, обострениях хронического бронхита, муковисцидозе. Во всех случаях отмечается сокращение продолжительности температурного периода, быстрое улучшение самочувствия, ускоряется выздоровление, уменьшается потребность в приеме лекарств.
Подпишитесь на наши новости, чтобы быть в курсе:
Похожие статьи:
Как использовать, для детей и меры предосторожности
Небулайзер — это тип дыхательного аппарата, который позволяет вдыхать пары лекарственных препаратов.
Хотя небулайзеры не всегда назначаются от кашля, они могут использоваться для облегчения кашля и других симптомов, вызванных респираторными заболеваниями.
Они особенно полезны для младших возрастных групп, у которых могут возникнуть трудности с использованием портативных ингаляторов.
Невозможно получить небулайзер без рецепта. Поговорите со своим врачом, если у вас или у вашего близкого постоянный кашель, который, возможно, можно вылечить с помощью небулайзера.
Продолжайте читать, чтобы узнать больше о преимуществах и потенциальных недостатках этих дыхательных аппаратов.
Стоит подумать о небулайзере для облегчения кашля, но самое важное — сначала определить первопричину кашля.
Кашель — это симптом, а не состояние. Ваше тело использует кашель как способ реагировать на раздражители легких или горла.
Кашель может быть вызван множеством краткосрочных и долгосрочных состояний, в том числе:
Роль небулайзера заключается в том, чтобы быстро обеспечить ваши легкие лекарствами, с чем ингалятор может не справиться. .
Небулайзеры работают с естественным дыханием, поэтому они могут быть идеальными для людей, которым трудно пользоваться ингаляторами, например младенцев и маленьких детей.
Тем не менее, вы всегда должны проконсультироваться со своим врачом, прежде чем использовать его, чтобы убедиться, что у вас есть правильные лекарства и дозировка для вас или вашего ребенка.
Проконсультируйтесь с врачом перед использованием
Всегда спрашивайте врача перед использованием небулайзера, чтобы убедиться, что у вас есть лекарства и их дозировка, подходящие для вас или вашего ребенка.
Использование небулайзера может помочь уменьшить воспаление в легких и / или открытых дыхательных путях, особенно в случае респираторных заболеваний, таких как астма.
Люди с другими респираторными заболеваниями, такими как ХОБЛ, у которых есть легочные осложнения от простуды или гриппа, также могут получить пользу.
Как только лекарство попадает в легкие, вы можете почувствовать облегчение от таких симптомов, как одышка, свистящее дыхание, стеснение в груди и кашель.
Обычно небулайзеры не устраняют причину кашля в одиночку.
Хронический кашель требует, чтобы ваш лечащий врач разработал долгосрочный план лечения, который поможет уменьшить ваши симптомы.
Для использования небулайзера требуется сама машина, а также прокладка или маска, которые помогут вам дышать паром.
Также требуются жидкие лекарства, такие как:
- альбутерол
- физиологический раствор
- формотерол
- будесонид
- ипратропий
Небулайзеры можно использовать на краткосрочной основе, например, в случае астмы. обострение или респираторные проблемы, связанные с простудой.
Иногда их также используют в качестве профилактических мер, чтобы уменьшить воспаление и сжатие, чтобы вам было легче дышать.
Лекарственные пары также могут помочь разрушить слизь, если у вас вирус или респираторная обострение.
Наличие кашля наряду с другими симптомами респираторной обострения, такими как хрипы и затрудненное дыхание, может указывать на необходимость использования небулайзера.
Если у вас нет небулайзера, ваш лечащий врач может прописать аппарат, а также необходимые лекарства для использования с ним.Если у вас уже есть небулайзер, обратитесь к своему врачу за инструкциями.
При включении небулайзера вы должны увидеть пар, выходящий из маски или прокладки (если нет, дважды проверьте, правильно ли вы поместили лекарство).
Просто вдыхайте и выдыхайте, пока машина не перестанет выделять пар. Этот процесс может занимать от 10 до 20 минут за раз.
При проблемах с дыханием, таких как кашель, вам может потребоваться использовать распылитель несколько раз в день для облегчения.
Небулайзеры можно использовать и для детей, но только по рецепту педиатра. Другими словами, вам следует , а не использовать собственный небулайзер и лекарства для облегчения кашля вашего ребенка.
Многие педиатры будут вводить небулайзер в амбулаторных условиях для быстрого облегчения дыхания у детей.
Если у вашего ребенка хронические проблемы с дыханием из-за астмы, его лечащий врач может прописать устройство для использования дома.
Дети могут легче дышать с лекарствами через небулайзер, но некоторым может быть трудно сидеть спокойно в течение необходимого времени, необходимого для введения всего флакона с жидкостью (до 20 минут).
Важно обсудить с педиатром вашего ребенка все возможные варианты лечения кашля.
Точное лечение зависит от того, является ли кашель острым или хроническим, а также от того, страдает ли ваш ребенок астмой или другим респираторным заболеванием.
В таких случаях небулайзер может дополнять другие респираторные методы лечения.
При использовании по назначению небулайзер считается безопасным в использовании.
Однако важно избегать совместного приема лекарств с членами семьи или близкими.Поставщик медицинских услуг должен выбрать правильное лекарство для использования в небулайзере в зависимости от потребностей здоровья человека.
Небулайзеры могут принести больше вреда, чем пользы, если не содержать их в чистоте.
Поскольку жидкость выходит через машину, этот тип устройства может быть рассадником плесени. Важно очищать и сушить тюбики, прокладки и маски сразу после каждого использования.
Следуйте инструкциям по очистке, прилагаемым к небулайзерной камере.Вы можете очистить его стерильной водой с мылом, медицинским спиртом или посудомоечной машиной. Убедитесь, что все детали могут высохнуть на воздухе.
Кашель может длиться несколько дней, особенно если вы лечитесь от вируса, связанного с простудой или гриппом. Однако усиление кашля является поводом для беспокойства.
Если у вас затяжной кашель, который продолжает усиливаться или длится более 3 недель, обратитесь к врачу, чтобы узнать о других возможностях.
Вы можете обратиться за неотложной медицинской помощью, если у вашего ребенка появляются признаки затрудненного дыхания, в том числе:
- слышимое свистящее дыхание
- постоянный кашель
- одышка
- синюшная кожа
Вам также следует обратиться за неотложной помощью, если: Кашель сопровождается:
- кровянистой слизью
- болью в груди
- рвотой
- головокружением или обмороком
- ощущением удушья
Небулайзер — это лишь один из способов лечения кашля, обычно кашля, вызванного воспалением дыхательных путей.
Этот метод работает, устраняя причины, лежащие в основе самого кашля, так что вы можете избавиться от симптомов в целом.
Не используйте небулайзер, не выяснив заранее причину своего кашля. Перед использованием небулайзера обратитесь к врачу для постановки правильного диагноза и рекомендаций по лечению.
Типы ингаляторов и небулайзеров
Как только вы думаете, что переболели респираторной инфекцией, поражает бронхит. Кашель, болезненность в груди и усталость действительно могут утомить вас.
В то время как острый бронхит обычно проходит без рецепта врача, хронический или особенно тяжелый случай острого бронхита может потребовать дополнительной помощи.
Мы объясняем, как ингаляционные методы лечения бронхита, в том числе небулайзеры и ингаляторы, могут помочь.
Ингаляторы — это лекарства, которые вводятся через рот в легкие.
Обычно это устройство с коротким мундштуком, которое соединяется с небольшой канистрой, на которую вы нажимаете.Когда вы надавливаете и вдыхаете, лекарство попадает в рот и попадает в легкие.
Врач может назначить несколько различных типов ингаляционных препаратов от бронхита. К ним относятся следующие:
Агонисты бета-2
Некоторые из наиболее распространенных ингаляционных препаратов являются агонистами бета-2 короткого действия. К ним относятся такие лекарства, как альбутерол и сальбутамол.
Врачи прописывают для лечения бета-2-агонисты:
Эти лекарства действуют, расслабляя дыхательные пути в легких, что облегчает дыхание.
Кокрановская база данных систематических обзоров проанализировала результаты пяти различных исследований агонистов бета-2 для лечения острого бронхита у взрослых.
Они пришли к выводу, что существует мало доказательств в поддержку использования агонистов бета-2 у взрослых с острым бронхитом.
Однако они обнаружили, что ингаляторы помогают людям, которые часто хрипят, даже когда они не болеют.
Ингаляционные кортикостероиды
Ингаляционные кортикостероиды помогают уменьшить воспаление дыхательных путей.Это может быть полезно при бронхите, потому что обычно это происходит после инфекции верхних дыхательных путей, и ваши легкие уже сильно раздражены.
Эти лекарства не снимут приступ хрипов сразу, но они могут помочь уменьшить:
- отек дыхательных путей
- избыток слизи
- узкие дыхательные пути
Примеры ингаляционных кортикостероидов, которые прописывают врачи, включают:
бета-препараты длительного действия -2 агониста (LABA)
Эти препараты аналогичны бета-2 агонистам короткого действия, таким как альбутерол.Они не предназначены для острых приступов свистящего дыхания, а скорее снижают риск одышки в течение всего дня.
Примеры LABA включают тартрат арформотерола (Brovana) и фумарат формотерола (Oxeze, Foradil).
Врачи обычно назначают их вместе с ингаляционными кортикостероидами.
Небулайзерная терапия — еще одна форма ингаляционных лекарств. Вместо короткого мундштука в небулайзерах обычно используется более длинный мундштук и воздушный компрессор, который помогает превратить лекарство в тонкий туман.
Врачи часто прописывают небулайзеры детям, которым может быть труднее правильно пользоваться ингалятором.
Вместо того, чтобы настраивать помпы для вдыхания лекарства, человек просто делает глубокие вдохи и выдохи, чтобы принять лекарство.
Небулайзеры также полезны для людей, которым может потребоваться большее количество ингаляционных лекарств, например, для:
- острых приступов астмы
- пневмонии
- ХОБЛ
Врач обычно прописывает небулайзерные препараты для лечения острого бронхита у детей. или при хроническом бронхите у взрослых.
Примеры небулайзированных лекарств включают:
- Бета-2 агонисты длительного действия (LABA). Эти лекарства обычно такие же, как и для ингаляторов.
- Мускариновые агенты длительного действия (LAMA). Эти лекарства воздействуют на рецепторы в легких, отличные от бета-агонистов, помогая открыть дыхательные пути, чтобы вы могли лучше дышать. Примеры этих лекарств включают умеклиний (Эллипта) и тиотропий (HandiHaler, Respimat).
- Бета-агонисты короткого действия (SABA). Как и в случае с традиционными ингаляторами, человек может использовать альбутерол в небулайзере. В основном они используются при острых приступах бронхита, таких как свистящее дыхание.
- Мускариновые антагонисты короткого действия (SAMA). Это такие лекарства, как ипратропия бромид (Атровент). Врачи назначают их для лечения хронического бронхита и ХОБЛ.
Многие из этих препаратов доступны в комбинации, например САБА-САМА или ЛАБА-ЛАМА.
Распыляемые лекарства могут не подходить для взрослых без ХОБЛ, потому что для использования небулайзеров требуется специальное оборудование и обучение.
В идеале человеку с острым бронхитом не нужно было бы это оборудование.
Помимо небулайзеров и ингаляторов, некоторые люди могут вдыхать теплый увлажненный воздух (пар) дома, чтобы улучшить свое дыхание.
Иногда холодный воздух может раздражать легкие и усиливать кашель при бронхите. Теплый влажный воздух поможет вам почувствовать себя лучше и уменьшить кашель.
Вот несколько способов, которыми вы можете включить паровую или аэрозольную терапию в лечение бронхита:
- вдохните пар из миски с кипящей водой, паря на расстоянии не менее 8–12 дюймов с полотенцем над головой, чтобы удерживать пар.
- примите горячий душ
- используйте увлажнитель воздуха в своей комнате, но не забудьте тщательно очистить его после использования
Многие аптеки также продают сменные паровые ингаляторы.
Побочные эффекты от ингаляторов и небулайзеров зависят от их типа. Примеры побочных эффектов включают следующее:
- Агонисты бета-2 могут вызывать тремор, нервозность и дрожь.
- Кортикостероиды могут вызывать боль во рту, кашель, хриплый голос или носовое кровотечение. Молочница во рту может развиться, если человек не полоскает рот после употребления.
- LABA может вызывать учащенное сердцебиение и тремор.
- LAMA может вызывать запор, сухость во рту и задержку мочи.
Если вы испытываете какие-либо из этих симптомов при использовании ингалятора или небулайзера, поговорите со своим врачом о способах минимизировать эти побочные эффекты. Вы также можете узнать, доступны ли другие лекарства.
Они могут предложить использовать спейсер, который максимизирует доставку лекарства в легкие. Это сводит к минимуму оседание лекарства в задней части глотки, что может привести к побочным эффектам.
В идеале после лечения и отдыха вы выздоровеете в течение 1-2 недель. У некоторых людей это может занять немного больше времени.
Если ваши симптомы, особенно кашель, не проходят более 3 недель, подумайте о назначении следующего визита к врачу.
Врач может обследовать вас на предмет других потенциальных причин кашля, например:
Согласно StatPearls, врачи могут неправильно диагностировать до одной трети пациентов с бронхитом, когда пациенты действительно страдают астмой.
Вам следует поговорить с врачом, если у вас кашель, который не проходит после инфекции верхних дыхательных путей и мешает вам выполнять повседневные дела или у вас начинает болеть грудь.
Если у вас есть лихорадка, которая сопровождает ваши симптомы, ваша инфекция может быть бактериальной. Врач может назначить антибиотики, которые помогут вылечить бронхит.
Если кашель не проходит через 3 недели, возможно, вам придется записаться на прием к врачу. К этому времени бронхит обычно проходит, поэтому у вас может быть другое заболевание.
Иногда бронхит может перерасти в пневмонию. Это тяжелая инфекция легких.
Обратитесь за неотложной медицинской помощью при ухудшении симптомов, таких как:
- одышка
- посинение губ или ногтей
- спутанность сознания
Врачи обычно лечат бронхит, устраняя его симптомы.
Если ваши симптомы включают свистящее дыхание и кашель, ваш врач может назначить ингалятор или небулайзер. Они могут помочь вам справиться с симптомами, пока вы не почувствуете себя лучше.
Как небулайзер поможет при сезоне гриппа
Если вы обнаружите, что шмыгаете носом, боретесь с заложенностью грудной клетки или затрудняетесь дышать, вам может понадобиться небулайзер. Небулайзерные аппараты помогают детям и взрослым найти облегчение дыхания при различных заболеваниях. Это особенно актуально во время сезонов аллергии и гриппа, когда симптомы астмы могут ухудшиться.
Как небулайзеры облегчают симптомы гриппа
Распылителимогут помочь во время приступа гриппа, а также помогают при простудных заболеваниях, инфекциях, бронхите и хронических заболеваниях, таких как ХОБЛ.Часто симптомы гриппа принимают за сильную простуду.
Знайте, что симптомы гриппа появляются гораздо быстрее, тогда как симптомы простуды могут постепенно развиваться в течение нескольких дней. Кашель, боль в горле и чихание являются общими симптомами обоих заболеваний, но при гриппе также могут возникать боли в мышцах, озноб, высокая температура, а иногда и рвота и диарея.
Обратитесь за медицинской помощью, если у вас возникнут какие-либо из следующих симптомов гриппа:
- Проблемы с дыханием
- Боль в груди
- Боль в шее
- Сильная лихорадка
- Неконтролируемая рвота
- Путаница
- Слабость, приводящая к обмороку
- Лихорадка
- Сыпь
Итак, чем помогает небулайзер?
С изменением сезонов частота астмы увеличивается из-за попадания в воздух аллергенов и пыльцы.Простуда и грипп могут инфицировать легкие, что приводит к усилению симптомов астмы и приступов астмы.
Кроме того, дети и взрослые, страдающие астмой, с большей вероятностью заболеют пневмонией и другими острыми респираторными заболеваниями после заражения гриппом. Астма на самом деле является наиболее распространенным заболеванием среди детей, госпитализированных с гриппом.
Небулайзерные препараты
Бронходилататоры: Бронходилататоры часто назначают при респираторных заболеваниях, таких как астма или ХОБЛ, поскольку они открывают дыхательные пути, облегчая дыхание.
Антибиотики: Антибиотики могут быть доставлены с помощью распылителя прямо в легкие или дыхательную систему в случае тяжелой респираторной инфекции.
Стерильный физиологический раствор: Доставление стерильного физиологического раствора в дыхательную систему может помочь открыть дыхательные пути, разжижить выделения и разжижить слизь в легких, облегчая откашливание или очистку.
Примечание. Небулайзеры можно приобрести по страховке, но по рецепту врача.
Зачем использовать небулайзер вместо ингалятора?Хотя ингаляторы представляют собой портативные устройства меньшего размера, удобные для подачи струй лекарства прямо в легкие, многие пациенты находят небулайзеры более легкими в использовании, особенно при серьезных респираторных заболеваниях, таких как грипп.
Это связано с тем, что ингалятор необходимо правильно нацелить и использовать с глубоким вдохом, чтобы ввести заранее отмеренную дозу лекарства в легкие. Процесс использования ингалятора может потребовать некоторой практики, но использование спейсера может помочь правильно направить лекарство.
При использовании небулайзера все, что вам нужно сделать, это нормально дышать в течение 10–15 минут, пока не будет доставлено все лекарство. Некоторые пациенты используют небулайзер два раза в день в соответствии со своим планом лечения.
Небулайзерынемного больше ингаляторов, но есть портативные модели с батарейным питанием. Вы также можете использовать небулайзер в автомобиле с адаптером переменного тока.
Как использовать небулайзер
1. Вымойте руки теплой водой с мылом.
2.Подсоедините шланг к компрессору.
3. Наполните чашку для лекарств в соответствии с рецептом.
4. Присоедините мундштук / маску и шланг к чашке с лекарством.
5. Наденьте маску или держите мундштук во рту, плотно обхватив его губами.
6. Включите небулайзер и дышите через рот, пока не выйдет все лекарство.
7. Выключите небулайзер и промойте лекарство и мундштук. Дайте им высохнуть на воздухе до следующего сеанса.
Как предотвратить грипп
Если вы не предприняли мер для предотвращения гриппа в этом сезоне, еще не поздно начать.
- Лучшая защита — прививка от гриппа. Он вырабатывает антитела для защиты от наиболее распространенных штаммов вирусов во время сезона гриппа, пик которого приходится на ноябрь-март. Лучше сделать прививку от гриппа поздно, чем вообще ее не делать.
- Держитесь подальше от больных людей, которые чихают и кашляют. Когда выделяются дыхательные выделения, они могут преодолевать расстояние до трех футов.
- Ежедневно очищайте места общего пользования, дезинфицируя поверхности. Мойте руки после прикосновения к любым местам общего пользования, таким как дверные ручки, кофейник в комнате отдыха, столбы метро и т. Д.
- Держите руки подальше от рта и носа, чтобы избежать передачи вируса.
- Позаботьтесь о себе, достаточно отдыхая. Спите от семи до девяти часов в сутки, чтобы укрепить вашу иммунную систему против вирусов. Также расслабьтесь. Сними груз. Стресс может увеличить риск заражения.
- Обогатите свой рацион питательными продуктами, чтобы укрепить иммунную систему витаминами и минералами. Кроме того, пейте много жидкости, чтобы избежать обезвоживания.
Информация, представленная в блоге Aeroflow Healthcare, не предназначена для замены медицинских консультаций или ухода. Aeroflow Healthcare рекомендует проконсультироваться с врачом, если у вас возникли проблемы со здоровьем или проблемы.
Лечение бронхита небулайзером — Первичная медицина — Ирвин, Калифорния
Острый бронхит вызывается воспалением слизистой оболочки бронхов.Это может быть довольно раздражающим, вызывая бронхоспазм и приступы кашля, которые длятся в течение длительного времени. Однако под медицинским наблюдением использование небулайзера может значительно уменьшить воспаление и улучшить общее качество жизни.
Что вызывает бронхит?
Воспаление слизистой оболочки легких может быть вызвано сочетанием факторов образа жизни и окружающей среды. Пассивный дым, пыль, загрязнение окружающей среды и курение — все это способствует бронхиту, как и такие аллергены, как пыльца и амброзия.
Доказано, что правильное мытье рук играет большую роль в снижении вероятности заражения.
Диагноз
Диагностировать бронхит может только врач, однако он или она, скорее всего, спросит о следующих симптомах: кровь в ваша мокрота, чрезмерный кашель, длительный кашель, слизистая, плотная грудь и лихорадка.
После прослушивания ваших легких врач либо сделает рентген грудной клетки, чтобы исключить любые другие проблемы, такие как пневмония, либо посеет вашу мокроту для проверки на коклюш, бактериальную инфекцию или аллергию.Оба этих теста помогают им сузить круг вопросов, которые могут на вас повлиять, что позволит им предложить вам наилучшее возможное лечение.
Наконец, простой спирометрический тест поможет врачу оценить емкость ваших легких, чтобы увидеть, насколько хорошо они работают. Используя простое одноразовое устройство, вас попросят поднести мундштук к губам и как можно сильнее выдохнуть. Измеритель на другом конце устройства покажет объем ваших легких.
Лечение
Самая важная часть лечения бронхита — это достаточно отдых и питье.Ваше тело во многом зависит от того, чтобы его клетки оставались живыми и функционирующими. Не пренебрегайте этим.
Для облегчения сна могут быть прописаны средства от кашля, поскольку часто бронхит нарушает режим сна. Если вы испытываете боль, вам могут прописать обезболивающее. Кроме того, сон рядом с увлажнителем воздуха поможет сохранить влажность носа и легких.
Лечение небулайзером
Возможно, самый эффективный метод лечения бронхита — это небулайзер.Этот метод требует, чтобы вы использовали небольшую машину для вдыхания стероидов. Эти стероиды успокаивают воспаление на слизистой оболочке и позволяют вашему организму начать заживать. Использование небулайзера резко снижает кашель, выделение мокроты и стеснение в груди, позволяя легче дышать.
Если вы неделями страдали от сильного кашля и не почувствовали особого облегчения от безрецептурных методов, небулайзерная терапия может быть именно тем, что вам нужно для лечения бронхита.Это может принести вам облегчение, которого вы так долго искали. Свяжитесь с нашей опытной командой, чтобы узнать больше о том, как мы можем помочь вам уменьшить воспаление в легких и быстрее дышать.
Какие состояния можно лечить небулайзерами?
НЕБУЛИЗАТОР КИСТИЧЕСКОГО ФИБРОЗА
Лечение муковисцидоза (МВ) часто требует использования нескольких ингаляционных лекарств в сочетании друг с другом для улучшения функции легких. Небулайзер — бесценное медицинское устройство для пациентов, которым для лечения требуется несколько лекарств.Пациентам с МВ обычно требуются бронходилататоры, гипертонический раствор, стероиды и антибиотики. Также важно отметить, что использование небулайзера, который можно легко чистить и дезинфицировать, имеет решающее значение для пациентов, страдающих МВ, поскольку они гораздо более восприимчивы к микробам. Для этого идеально подходят небулайзеры с вибрирующей сеткой, так как в них нет трубок и сложно чистить компоненты.
НЕБУЛИЗАТОР ДЫХАТЕЛЬНЫХ ИНФЕКЦИЙ
Никто не застрахован от респираторных инфекций, особенно во время сезона гриппа.Маленькие дети, беременные женщины, пожилые люди и все люди с ослабленным иммунитетом могут заболеть респираторной инфекцией, требующей лечения с помощью небулайзера. Небулайзеры полезны, потому что они могут доставлять антибиотики прямо в легкие, помогая вашему организму быстро бороться с инфекцией. Они также просты в использовании, что делает лечение маленьких детей и пожилых людей удобным и простым.
НЕБУЛИЗАТОР ДЛЯ БРОНХИТА
Бронхит — это воспаление бронхов, дыхательных путей, по которым воздух попадает в легкие.Это вызывает кашель с выделением слизи, а также одышку, стеснение в груди и жар. К счастью, симптомы бронхита можно лечить с помощью небулайзера, вдыхая альбутерол, чтобы расширить ваши бронхи. Поскольку воспаление в дыхательных путях уменьшается, становится намного легче дышать и облегчается обострение симптомов.
КАК ВЫБРАТЬ НЕБУЛИЗАТОР ДЛЯ ВАШЕГО СОСТОЯНИЯ ЗДОРОВЬЯЕсли вы страдаете от проблем с дыханием и у вас диагностировано респираторное заболевание, обсудите варианты лечения со своим врачом.Портативные небулайзеры — это удобный и эффективный способ лечения многих респираторных заболеваний, позволяющий контролировать симптомы. В AireHealth мы предлагаем инновационный небулайзер, который может удовлетворить ваши потребности — независимо от того, нужен ли вам компактный и портативный небулайзер, который можно использовать в дороге, или небулайзер, подключенный к приложению, который интегрируется с вашим смартфоном и помогает отслеживать ваши лечение — мы вам поможем.
Что такое небулайзер? Кому он нужен и почему
Мы включаем продукты, которые мы считаем полезными для наших читателей.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Небулайзер — это медицинское оборудование, которое человек, страдающий астмой или другим респираторным заболеванием, может использовать для быстрого и непосредственного введения лекарства в легкие.
Распылитель превращает жидкое лекарство в очень мелкий туман, который человек может вдохнуть через маску для лица или мундштук. Прием лекарств таким образом позволяет им попадать прямо в легкие и дыхательную систему, где они необходимы.
Врачи обычно прописывают небулайзер людям с одним из следующих заболеваний легких:
Иногда врач прописывает небулайзер ребенку, страдающему респираторной инфекцией, например, бронхиолитом.
Перед тем, как человек начнет принимать лекарство с помощью небулайзера, врач или медсестра объяснят, как работает небулайзер, и ответят на любые вопросы.
Если человек получит свой небулайзер в аптеке или в компании по производству медицинского оборудования, кто-нибудь объяснит, как им пользоваться.
Каждый распылитель работает по-своему. Крайне важно прочитать инструкцию к конкретному устройству, которое прописал врач.
В целом небулайзер очень прост в использовании, требуется всего несколько основных шагов:
- Вымойте руки.
- Добавьте лекарство в стакан с лекарством согласно предписанию врача.
- Соберите верхнюю часть, трубку, маску и мундштук.
- Присоедините трубку к машине в соответствии с инструкциями.
- Включите небулайзер; они могут питаться от батареи или от электричества.
- При использовании небулайзера держите мундштук и чашку с лекарством вертикально, чтобы доставить все лекарства.
- Сделайте медленные, глубокие вдохи через мундштук и вдохните все лекарство.
Обратитесь к врачу или позвоните производителю, если у вас возникнут какие-либо вопросы или проблемы по поводу устройства.
Поделиться на Pinterest Перед покупкой небулайзера лучше всего проконсультироваться с фармацевтом.Как правило, небулайзер и используемое в нем лекарство требуют рецепта врача или другого поставщика медицинских услуг.
Небулайзерную камеру можно приобрести в Интернете без рецепта, хотя врачу, вероятно, все равно нужно будет прописать лекарство.
Однако некоторые производители лекарств требуют использования небулайзера определенного типа, поэтому перед покупкой всегда рекомендуется дважды проконсультироваться с фармацевтом или врачом.
Есть несколько типов лекарств, которые человек может использовать с небулайзером:
- Бронходилататоры: Это препараты, которые помогают открыть дыхательные пути и облегчают дыхание.Врачи часто назначают бронходилататоры людям, страдающим астмой, ХОБЛ или другими респираторными заболеваниями.
- Стерильный физиологический раствор: Распылитель может доставлять стерильный физиологический раствор для открытия дыхательных путей и разжижения секрета. Это может ослабить и облегчить откашливание слизи в легких.
- Антибиотики: Распылитель может доставлять некоторые типы антибиотиков прямо в легкие или дыхательные пути при тяжелой респираторной инфекции.
Распылители и ингаляторы имеют некоторое сходство — например, они оба доставляют лекарство непосредственно в легкие, чтобы облегчить дыхание.Однако есть несколько важных отличий.
Есть два типа ингаляторов: дозированный ингалятор (MDI) и ингалятор сухого порошка.
MDI — наиболее распространенный тип ингаляторов. Использование одного предполагает вдыхание заранее отмеренного количества лекарства через мундштук. Некоторые ингаляторы имеют прокладку, которая облегчает вдыхание лекарства.
Ингалятор с сухим порошком аналогичен, но лекарство находится в форме порошка внутри ингалятора. Это требует, чтобы пользователь сделал глубокий и быстрый вдох, в результате чего порошкообразное лекарство втягивается глубоко в легкие.
Оба типа требуют способности вдыхать лекарство глубоко в легких. Некоторым детям и людям с тяжелыми респираторными заболеваниями это может показаться проблемой.
Небулайзеры, как правило, немного проще в использовании с точки зрения доставки лекарств. Однако распылителю может потребоваться до 10 минут для выдачи лекарства, и пользователю необходимо сидеть спокойно, пока он не вдохнет все лекарство, что может быть трудно для маленького ребенка.
Кроме того, небулайзеры не такие портативные; их бывает трудно носить с собой, в то время как ингаляторы обычно меньше по размеру и больше подходят для путешествий.
Поделиться на Pinterest Человек должен ознакомиться с инструкциями по уходу за небулайзером.Медсестра или фармацевт продемонстрирует, как чистить и обслуживать устройство. Общие правила следующие:
- Вымойте руки и работайте на чистой поверхности.
- Отсоедините трубку, камеру для лекарств, маску или загубник и тщательно промойте их теплой мыльной водой.
- Дайте деталям высохнуть на чистом полотенце.
- Продезинфицируйте машину в соответствии с инструкциями производителя.
Человеку необходимо будет заменять некоторые компоненты от трех до четырех раз в год. Обратитесь к руководству по эксплуатации, чтобы узнать, как и как часто это делать. Кроме того, никогда не делитесь кусочками с другим человеком.
Обязательно следуйте инструкциям по очистке, дезинфекции и замене.
Если человек плохо обращается с небулайзером, он может быть заражен бактериями, вызывающими инфекцию. Инфекции могут быть очень опасными, особенно для человека с заболеванием легких.
Небулайзер — это медицинское оборудование, которое может помочь доставить лекарство непосредственно в легкие и дыхательную систему там, где это необходимо.
Несмотря на простоту эксплуатации устройства, его необходимо правильно использовать, чистить и обслуживать. Обязательно проконсультируйтесь с руководством производителя, фармацевтом или поставщиком медицинских услуг с любыми вопросами или проблемами.
Прочтите статью на испанском языке.
Как остановить свистящее дыхание: 10 домашних средств
Свистящее дыхание — частый симптом различных респираторных заболеваний, вызывающих сужение в горле.Есть несколько способов остановить свистящее дыхание в домашних условиях без использования ингалятора, но это будет зависеть от причины.
Свистящее дыхание возникает, когда дыхательные пути сужаются, закупориваются или воспаляются, из-за чего дыхание человека звучит как свист или писк. Общие причины включают простуду, астму, аллергию или более серьезные состояния, такие как хроническая обструктивная болезнь легких (ХОБЛ).
Следующие домашние методы лечения свистящего дыхания направлены на то, чтобы открыть дыхательные пути, уменьшить раздражители или загрязнение, которые человек вдыхает, или устранить основные причины свистящего дыхания.
Если человек страдает астмой или другим заболеванием, вызывающим хрипы, ему следует поговорить со своим врачом и использовать прописанные ему лекарства, например, ингалятор от астмы.
К эффективным домашним средствам от свистящего дыхания относятся:
1. Вдыхание пара
Вдыхание теплого, богатого влагой воздуха может быть очень эффективным для очистки носовых пазух и открытия дыхательных путей.
Для этого человек может использовать следующий метод:
- Налейте горячую воду в большую миску и вдохните пар.
- Оберните голову полотенцем, чтобы удерживать лишнюю влагу.
- Добавьте в воду несколько капель ментола или эвкалиптового масла, чтобы струя стала более мощной.
Эфирное масло мяты перечной может иметь болеутоляющее и противовоспалительное действие. Исследования 2013 года показывают, что он может расслабить мышцы дыхательной системы, что может помочь облегчить хрипы и другие респираторные проблемы.
Эфирные масла мяты перечной можно купить в аптеке или в Интернете.
Если паровая баня вам не нравится, сауна или горячий душ также могут помочь уменьшить заложенность. Легкие похлопывания по спине или груди и глубокое дыхание помогут пару работать еще лучше.
2. Горячие напитки
Теплые и горячие напитки могут помочь расслабить дыхательные пути и уменьшить заложенность носа.
Мед является естественным противовоспалительным и противомикробным средством, поэтому добавление чайной ложки меда в горячий напиток может еще больше улучшить симптомы человека.
Исследование, проведенное в 2017 году, показало, что употребление одной столовой ложки меда два раза в день вместе с другими лекарствами помогает уменьшить заложенность горла.
Некоторые люди считают, что мятный или другой ментоловый чай хорошо действует. Человек может попробовать поэкспериментировать с разными чаями, чтобы найти тот, который помогает.
3. Дыхательные упражнения
Дыхательные упражнения могут помочь при ХОБЛ, бронхите, аллергии и других распространенных причинах хрипов.
Исследование, проведенное в 2009 году, показало, что определенные дыхательные техники, основанные на йоге, могут помочь при затруднениях с дыханием, связанных с бронхиальной астмой, включая хрипы.
Дыхательные упражнения часто включают глубокие регулярные вдохи и выдохи.Врач или респираторный терапевт может помочь выбрать наиболее эффективные методы дыхания.
Во время панической атаки человек может обнаружить, что у него проблемы с дыханием. Здесь также могут помочь упражнения на глубокое дыхание. Можно попробовать медленное дыхание, сосредоточившись на глубоком дыхании в живот и считая количество вдохов.
4. Увлажнители
В сухие зимние месяцы хрипы часто усиливаются. Увлажнитель воздуха в спальне может помочь уменьшить заложенность носа и уменьшить тяжесть хрипов.
Человек может добавлять в воду в увлажнитель воду мяту или другие масла, но перед добавлением чего-либо, кроме воды, им следует ознакомиться с инструкциями по увлажнителю.
Увлажнители воздуха можно найти в некоторых супермаркетах или интернет-магазинах.
5. Воздушные фильтры
Многие состояния, вызывающие хрипы, могут ухудшиться из-за загрязнения воздуха или реакции на аллергены. Домашний воздушный фильтр может уменьшить присутствие раздражителей, которые могут вызвать хрипы и проблемы с дыханием.
6. Выявление и устранение триггеров
Хронические заболевания, такие как астма и аллергия, могут ухудшаться в ответ на определенные триггеры, такие как стресс или аллергены. Максимальный контроль этих триггеров может помочь.
Например, человек с хроническим респираторным заболеванием, который также страдает аллергией, может принимать лекарства от аллергии и избегать триггеров аллергии.
7. Лекарства от аллергии
Люди, страдающие аллергией, могут получить пользу от широкого спектра лекарств от аллергии, включая противоотечные средства, таблетки кортикостероидов и антигистаминные препараты.
Спреи для носа могут быть особенно полезны для облегчения сдавления в груди, заложенности и воспаления, которые могут вызывать хрипы.
При более тяжелых формах аллергии могут потребоваться рецептурные лекарства от аллергии.
8. Иммунотерапия аллергии
Иммунотерапия — это процесс переучивания иммунной системы, чтобы она не реагировала на аллергены.
Самая распространенная форма иммунотерапии — уколы от аллергии. Человеку может потребоваться несколько процедур, но со временем иммунотерапия может уменьшить частоту хрипов.
Иммунотерапия также может быть полезной для людей с другими хроническими заболеваниями, такими как ХОБЛ, у которых также есть аллергия.
9. Бронходилататоры
Бронходилататоры — это лекарства, которые помогают расслабить легкие и предотвращают сужение дыхательных путей. Они могут помочь при одышке, вызванной ХОБЛ и астмой.
Бронходилататоры бывают двух видов:
- Бронходилататоры короткого действия . Иногда их называют «спасательными ингаляторами», они могут остановить приступ астмы или ХОБЛ.
- Бронходилататоры длительного действия . Этот сорт помогает расслабить дыхательные пути в течение длительного времени, уменьшая частоту и тяжесть приступов хрипов.
Бронходилататоры следует получить у врача, а затем при необходимости можно использовать дома.
10. Другие лекарства
Для лечения свистящего дыхания, вызванного основным заболеванием, можно применять самые разные лекарства.

