Травмы диафрагмы — причины, симптомы, диагностика и лечение
Травмы диафрагмы – это повреждения грудобрюшной преграды, возникающие в результате воздействия внешних факторов. При небольших разрывах симптоматика стертая. Обширные закрытые травмы могут проявляться признаками сдавления лёгкого, внутреннего кровотечения, ущемления желудка или кишечника. При открытых ранениях присутствуют симптомы нарушения целостности органов грудной клетки и (или) брюшной полости. Патология диагностируется с помощью осмотра, физикальных данных, УЗИ и лучевых методов исследования грудной и абдоминальной полостей, торако- или лапароскопии. После обнаружения дефекта диафрагмы осуществляется его хирургическая коррекция.
Общие сведения
Травмы диафрагмы встречаются в 0,5-5% случаев всех сочетанных повреждений. Разрыв органа при закрытой травме чаще происходит в месте соединения его мышечной и сухожильной частей.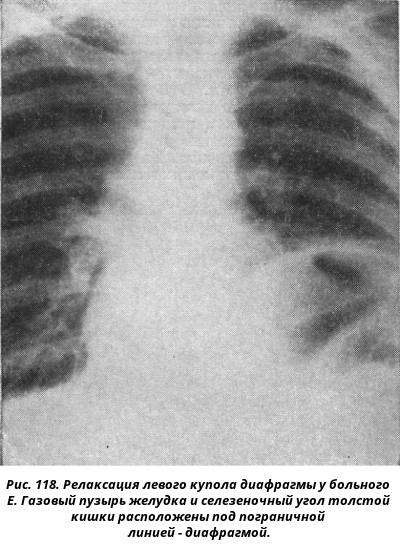 Размер образовавшегося дефекта может существенно варьироваться (от 2 до 20 см). Из-за анатомических особенностей организма преобладают повреждения левого купола. Двусторонние, множественные разрывы выявляются редко. Ранение диафрагмы при открытой травме может локализоваться в любой её части. Из-за трудностей диагностики у 50-70% пострадавших диафрагмальный дефект не обнаруживается прижизненно. Пациенты погибают от тяжёлых сочетанных торакальных или абдоминальных травм, поздних осложнений недиагностированной патологии.
Размер образовавшегося дефекта может существенно варьироваться (от 2 до 20 см). Из-за анатомических особенностей организма преобладают повреждения левого купола. Двусторонние, множественные разрывы выявляются редко. Ранение диафрагмы при открытой травме может локализоваться в любой её части. Из-за трудностей диагностики у 50-70% пострадавших диафрагмальный дефект не обнаруживается прижизненно. Пациенты погибают от тяжёлых сочетанных торакальных или абдоминальных травм, поздних осложнений недиагностированной патологии.
Причины
- Причиной открытых травм диафрагмы являются огнестрельные или колото-резаные торакоабдоминальные ранения, чаще встречающиеся в период военных действий.
- В мирное время превалируют закрытые травмы, возникающие вследствие дорожно-транспортных происшествий, при падении с высоты.
- К разрыву диафрагмы иногда приводит компрессия грудной клетки или живота при сдавлении тяжелым предметом.
Ранее считалось, что спровоцировать подобную травму может повышение внутрибрюшного давления при чихании, кашле, рвоте, а также у женщин во время родов. Современные экспериментальные исследования в области общей хирургии и травматологии указывают на то, что предпосылкой разрыва в таких случаях становится врождённое истончение мышечного слоя диафрагмы.
Современные экспериментальные исследования в области общей хирургии и травматологии указывают на то, что предпосылкой разрыва в таких случаях становится врождённое истончение мышечного слоя диафрагмы.
Патогенез
Открытые повреждения диафрагмы очень редко бывают изолированными. Обычно колюще-режущий предмет или пуля (при огнестрельном ранении) проходит из грудной полости в брюшную или наоборот, травмируя диафрагму, а также прилежащие к ней ткани и органы. При закрытом ранении разрывы диафрагмы обусловлены чрезмерным натяжением органа, возникающим из-за сдавления рёбер или живота. Дефект грудобрюшной преграды может также образоваться при её повреждении отломками рёбер.
Из-за разницы давления в грудной и брюшной полостях желудок, петли кишечника, селезёнка, реже печень и желчный пузырь пролабируют в грудную клетку, поджимают лёгкие и средостение, могут ущемиться в образовавшемся отверстии. Повреждение крупных сосудов становится причиной массивных внутренних кровотечений. Прилежащие к диафрагме листки плевры имеют большое количество болевых рецепторов. Раздражение этих рецепторов при чрезмерном натяжении плевры из-за пролапса органов или её повреждения, травмы других органов и массивная кровопотеря потенцируют развитие травматического шока.
Прилежащие к диафрагме листки плевры имеют большое количество болевых рецепторов. Раздражение этих рецепторов при чрезмерном натяжении плевры из-за пролапса органов или её повреждения, травмы других органов и массивная кровопотеря потенцируют развитие травматического шока.
Классификация
В зависимости от локализации места разрыва различают травмы левого или правого купола диафрагмы, а также нарушения целостности ее мышечной или сухожильной части. Ранения органа могут быть единичными и множественными, изолированными или сочетанными с другими травматическими повреждениями. Большое клиническое значение имеет деление травм грудобрюшной перегородки на:
Открытые
Возникают при проникающем ранении живота или груди. По клиническим проявлениям подразделяются на следующие группы:
- С преимущественно абдоминальными повреждениями. Преобладают признаки ранения органов живота. Травма ОГК незначительная. Явления гемо- или пневмоторакса отсутствуют.

- С превалирующими торакальными поражениями. На первый план выходят симптомы тяжёлой травматизации плевры и лёгкого, выраженная дыхательная недостаточность.
- С признаками торакоабдоминальной травмы. Ярко выражены проявления ранений органов обеих полостей.
Закрытые
Не сопровождается нарушением целостности кожных покровов. Раневой канал отсутствует. Клиническая картина определяется размерами разрыва и степенью пролабирования органов живота в полость груди.
Симптомы травм диафрагмы
Клинические проявления диафрагмальной травмы очень разнообразны, зависят от величины разрыва и наличия сочетанных повреждений других органов. Патогномоничным симптомом диафрагмальной травмы является болезненность в области мечевидного отростка грудины. Иногда появляется некупируемая икота. При открытых травмах всегда присутствует глубокий раневой канал, нередко имеющий выходное отверстие. Ранение с повреждением брюшной полости характеризуется картиной острого живота. Пострадавшие жалуются на интенсивные, усиливающиеся при пальпации боли в животе, которые могут быть острыми или тупыми, разлитыми или локализованными. Ярко выраженный болевой синдром нередко сопровождается рвотой. Пациенты принимают вынужденное положение, беспокойны.
Ранение с повреждением брюшной полости характеризуется картиной острого живота. Пострадавшие жалуются на интенсивные, усиливающиеся при пальпации боли в животе, которые могут быть острыми или тупыми, разлитыми или локализованными. Ярко выраженный болевой синдром нередко сопровождается рвотой. Пациенты принимают вынужденное положение, беспокойны.
При сопутствующем повреждении ОГК больного беспокоят резкие боли в груди и затруднение дыхания. При вдохе со стороны входного отверстия раны слышен «сосущий» звук. При выдохе или кашле воздух выталкивается из раны вместе с пенистой кровью. Возникает и нарастает подкожная эмфизема. В области груди, шеи, лица появляется быстро распространяющаяся припухлость, при пальпации которой слышен характерный хруст. Травмы грудной клетки с повреждением диафрагмы часто сопровождаются кровохарканьем. Из-за раздражения большого количества рецепторов париетального и висцерального листков плевры может развиваться плевропульмональный шок, характеризующийся нарушением гемодинамики и выраженной респираторной недостаточностью.
Резкое снижение артериального давления, тахикардия, бледность кожных покровов, слабость, нарушение сознания наблюдаются при значительной кровопотере, обусловленной ранением крупных кровеносных сосудов. При пролабировании внутренних органов в грудную полость обнаруживаются признаки компрессии лёгкого, смещение средостения. У пострадавшего возникает одышка при малейшей нагрузке и в покое. Кожа приобретает цианотичный оттенок. Присутствует учащенное сердцебиение и нарушения сердечного ритма.
Осложнения
Из-за хорошего кровоснабжения диафрагмы травмы этого органа часто осложняются внутрибрюшным или внутригрудным кровотечением. Описаны случаи смерти пациентов от кровопотери, вызванной травматизацией грудобрюшной преграды во время плевральной пункции. Своевременно не диагностированные сопутствующие абдоминальные травмы через несколько дней приводят к развитию перитонита. Массивные торакальные повреждения нередко сопровождаются плевропульмональным шоком. Из-за сложностей диагностики небольшие по размеру травмы диафрагмы часто остаются невыявленными, в последующем формируются травматические диафрагмальные грыжи. Грозным осложнением таких грыж является ущемление в образовавшемся разрыве внутренних органов с последующим некрозом их стенок, развитием кишечной непроходимости, перитонита.
Из-за сложностей диагностики небольшие по размеру травмы диафрагмы часто остаются невыявленными, в последующем формируются травматические диафрагмальные грыжи. Грозным осложнением таких грыж является ущемление в образовавшемся разрыве внутренних органов с последующим некрозом их стенок, развитием кишечной непроходимости, перитонита.
Диагностика
Диагностическим поиском при подозрении на травму диафрагмы занимаются травматологи, торакальные и абдоминальные хирурги. При массивном ранении явными симптомами разрыва грудобрюшной преграды считаются выпадение органов живота из раны на груди, истечение из неё желчи, желудочного или кишечного содержимого. Обнаружить небольшие повреждения перегородки при проникающей травме груди или живота часто бывает трудно из-за общего тяжёлого состояния пострадавшего. Наличие дефекта в диафрагме выявляется с помощью следующих методов:
- Осмотр и физикальные данные.
 Обнаружить образовавшийся дефект иногда удается путем пальпации раневого хода пальцем. Иногда наблюдается асимметрия живота либо грудной клетки. На разрывы диафрагмы указывает наличие перитонеальных симптомов и притупления в отлогих местах живота при повреждении груди, укорочение лёгочного звука или тимпанит, ослабление дыхания при травмах брюшной полости. При аускультации лёгких могут прослушиваться кишечные шумы.
Обнаружить образовавшийся дефект иногда удается путем пальпации раневого хода пальцем. Иногда наблюдается асимметрия живота либо грудной клетки. На разрывы диафрагмы указывает наличие перитонеальных симптомов и притупления в отлогих местах живота при повреждении груди, укорочение лёгочного звука или тимпанит, ослабление дыхания при травмах брюшной полости. При аускультации лёгких могут прослушиваться кишечные шумы. - Лучевая диагностика. Выполняется рентгенография и КТ грудной полости, КТ брюшной полости. Выявить разрыв на рентгенограмме можно только при пролапсе органов пищеварения в область грудной клетки. Для уточнения локализации травматического дефекта грудобрюшной перегородки, дифференциальной диагностики травмы и релаксации органа осуществляется контрастная рентгенография желудка либо ирригография. Просматривается желудок или петли кишечника в левой половине грудной клетки, определяется смещение пищевода.
КТ органов грудной клетки/брюшной полости. Травматический дефект в передних отделах диафрагмы справа с эвентрацией кишечника, сальника, кровеносных сосудов в грудную полость
Травматический дефект в передних отделах диафрагмы справа с эвентрацией кишечника, сальника, кровеносных сосудов в грудную полость
- Ультразвуковое исследование. УЗИ ОБП и УЗИ плевральной полости даёт возможность подтвердить наличие диафрагмального дефекта, смещение ОБП, наличие свободной жидкости в обеих полостях. Наблюдается высокое стояние одного из куполов диафрагмы. Левосторонний разрыв сопровождается разъединением плевральных листков с появлением неоднородного содержимого между ними. При правостороннем дефекте обнаруживается необычно высокое расположение печени – её верхний край может находиться на уровне второго ребра.
-

КТ органов грудной клетки. Травматическая эвентрация кишечника, сальника в грудную полость
Лечение травм диафрагмы
В целях снижения летальности устранение жизнеугрожающих состояний, осложняющих диафрагмальную травму, должно быть максимально ранним и начинаться на догоспитальном этапе. Назначается адекватное обезболивание. Выполняется остановка кровотечения и восполнение ОЦК путем внутривенного вливания коллоидных плазмозаменителей и кристаллоидных растворов. Восстанавливается проходимость дыхательных путей, производится подача увлажнённого кислорода. Артериальная гипотензия купируется введением прессорных аминов.
В хирургическом стационаре осуществляется предоперационная подготовка, включающая в себя устранение пневмо- и гемоторакса, постановку назогастрального зонда и удаление содержимого желудка. Все эти мероприятия проводятся на фоне продолжающейся инфузионной терапии. Непосредственно во время операции выполняется прошивание кровоточащих сосудов, восстановление целостности внутренних органов, удаление патологического содержимого из полостей.
Объём оперативного вмешательства зависит от давности повреждения и состояния органов, перемещённых в плевральную полость (при наличии подобной патологии). Из-за отсутствия прочных сращений в течение нескольких часов или дней после травмы низведение осуществляется легко, лапаротомным доступом. При невозможности этой манипуляции или ущемлении органов дополнительно производится торакотомия. После восстановления нормального расположения внутренних органов производится ушивание дефекта диафрагмы. В послеоперационном периоде контролируются и корригируются витальные функции, назначается антибактериальная терапия.
Прогноз и профилактика
Прогноз во многом зависит от характера травмы и величины образовавшегося дефекта. Около 50% пациентов с разрывом диафрагмы погибают от летальных осложнений до установления диагноза. Смерть в постоперационном периоде наступает в 35% случаев, чаще обусловлена наличием сочетанных повреждений. У пострадавших с открытым ранением диафрагмы прогностические показатели хуже, чем у больных с закрытой травмой.
Релаксация купола диафрагмы: причины, симптомы, лечение
Релаксация диафрагмы – это патология, которая характеризуется резким истончением или полным отсутствием мышечного слоя органа. Возникает таковая из-за аномалий развития плода или вследствие патологического процесса, который привел к выпячиванию органа в грудную полость.
Фактически, под данным термином в медицине подразумевают сразу две патологии, которые, однако, имеют схожую клиническую симптоматику и обе обусловлены прогрессирующим выпячиванием одного из куполов органа.
Врожденная аномалия развития характеризуется тем, что один из куполов лишен мышечных волокон. Он тонкий, прозрачный, состоит в основном из листков плевры и брюшины.
В случае с приобретенной релаксацией речь идет о параличе мышц и их последующей атрофии.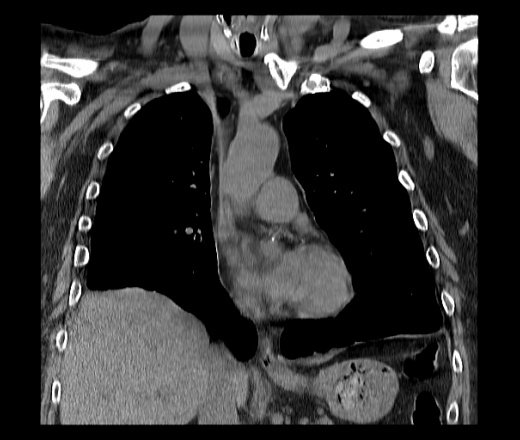
- Врожденную форму релаксации может спровоцировать аномальная закладка миотомов диафрагмы, а также нарушение дифференцировки мышц, и внутриутробная травма/аплазия диафрагмального нерва.
- Приобретенная форма (вторичная атрофия мышц) может быть вызвана воспалительными и травматическими повреждениями органа.
Также приобретенный недуг возникает на фоне повреждений диафрагмального нерва:
- травматических;
- операционных;
- воспалительных;
- повреждений рубцами при лимфадените;
- опухолью.
Врожденная форма приводит к тому, что после рождения ребенка орган не может выносить ложащуюся на него нагрузку. Он постепенно растягивается, что приводит к релаксации. Растяжение может происходить с разной скоростью, то есть может проявиться как в раннем детском возрасте, так и в пожилом.
Он постепенно растягивается, что приводит к релаксации. Растяжение может происходить с разной скоростью, то есть может проявиться как в раннем детском возрасте, так и в пожилом.
Стоит отметить, что врожденная форма патологии часто сопровождается другими аномалиями внутриутробного развития, например, крипторхизмом, пороками сердца и т. д.
Приобретенная форма отличается от врожденной не отсутствием, а парезом/параличом мышц и их последующей атрофией. В этом случае полный паралич не наступает, поэтому симптоматика менее выраженная, нежели при врожденной форме.
Приобретенная релаксация диафрагмы может возникнуть после вторичного диафрагмита, например, при плеврите или поддиафрагмальном абсцессе, а также после травмы органа.
Спровоцировать заболевание может растяжение желудка при стенозе привратника:
постоянная травматизация со стороны желудка провоцирует дегенеративные изменения мышц и их расслабление.
- Проявления заболевания могут отличаться от случая к случаю.
 К примеру, они очень выражены при врожденной патологии, а при приобретенной, особенно частичной, сегментарной, могут вовсе отсутствовать. Это обусловлено тем, что приобретенная характеризуется меньшой степенью растяжения тканей, более низким стоянием органа.
К примеру, они очень выражены при врожденной патологии, а при приобретенной, особенно частичной, сегментарной, могут вовсе отсутствовать. Это обусловлено тем, что приобретенная характеризуется меньшой степенью растяжения тканей, более низким стоянием органа. - Кроме того, сегментарная локализация патологии справа более благоприятна, так как рядом расположенная печень как бы тампонирует поврежденную область. Ограниченная релаксация слева также может прикрываться селезенкой.
- При релаксации диафрагмы симптомы редко возникают в детском возрасте. Заболевание чаще проявляется у людей 25-30 лет, особенно у тех, кто занимается тяжелым физическим трудом.
- Главная причина жалоб – смещение органов брюшины в грудную клетку. К примеру, часть желудка поднимаясь, провоцирует перегиб пищевода и собственный, в результате чего нарушается моторика органов, соответственно, возникают болевые ощущения. Перегиб вен может привести к внутреннему кровотечению. Указанные признаки заболевания усиливаются после трапезы и физической нагрузки.
 В этой ситуации болевой синдром провоцирует перегиб сосудов, питающих селезенку, почку и поджелудочную железу. Приступы боли могут достигать высокой интенсивности.
В этой ситуации болевой синдром провоцирует перегиб сосудов, питающих селезенку, почку и поджелудочную железу. Приступы боли могут достигать высокой интенсивности. - Как правило, болевой синдром проявляется остро. Его длительность варьируется от нескольких минут до нескольких часов. При этом заканчивается он так же быстро, как и начинается. Часто приступу предшествует тошнота. Отмечается, что патология может сопровождаться затруднением прохождения еды по пищеводу, а также вздутием живота. Эти два явления довольно часто занимают ведущее место в клинике патологии.
- Большинство больных жалуются на приступы боли в области сердца. Таковые могут быть обусловлены как вагусный рефлюкс, так и непосредственное давление на орган, оказываемое желудком.
Основным методом выявления релаксации является рентгенологическое исследование. Иногда при релаксации возникает подозрение на наличие грыжи, однако провести дифференциальную диагностику без проведения рентгенологического исследования практически невозможно. Лишь иногда особенности течения заболевания и характер его развития позволяют точно определить патологию.
Лишь иногда особенности течения заболевания и характер его развития позволяют точно определить патологию.
Врач, проводя физикальное обследование, обнаруживает следующие явления:
- смещается вверх нижняя граница левого легкого;
- распространяется вверх зона поддиафрагмального тимпанита;
- в зоне патологии прослушивается кишечная перистальтика.
Врач должен провести дифференциальную диагностику с кистами легкого (паразитарными/непаразитарными), экссудативным плевритом, диафрагмальной грыжей, наддиафрагмальным абсцессом печени и рядом других заболеваний.
В данной ситуации возможен только один путь устранения заболевания – хирургический.
Однако операции делают далеко не всем больным. Для проведения таковой нужны показания.
- Хирургическое вмешательство проводят только в тех случаях, когда у человека имеются выраженные анатомические изменения, клинические симптомы лишают трудоспособности, причиняют сильный дискомфорт.
- Также показаниями к операции являются осложнения, представляющие угрозу для жизни, например, разрыв диафрагмы, желудочное кровотечение или его острый заворот.

Принимая решение по поводу лечения релаксации хирургическим путем, врачи также учитывают и наличие противопоказаний к таковой, а также общее состояние пациента.
При слабой симптоматике или бессимптомном течении надобность в операции отсутствует. Необходимо лишь избегать сильных физических нагрузок, напряжений, перееданий, а также следить за регулярностью опорожнения кишечника. В таком случае больной может без всякой угрозы для здоровья годами пребывать под наблюдением врачей, чего нельзя сказать о людях с травматическими и врожденными грыжами диафрагмы. Если уровень стояния органа значительно нарастает, а симптоматика проявляется сильнее, рекомендуется операция.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
причины, клиническая картина, диагностика и лечение
Содержание статьи:
Релаксация диафрагмы – особое патологическое состояние, которое сопровождается истончением или отсутствием мышечного слоя указанного органа. Заболевание характеризуется смещением органов в грудной клетке. Полная или частичная релаксация правого купола диафрагмы бывает врожденной или приобретенной. Данному заболеванию в международном классификаторе МКБ-10 присвоен код J98.6.
Этиология патологии
Высокое размещение диафрагмального купола с выраженным истончением или отсутствием мышечных волокон чаще всего спровоцировано нарушением внутриутробного развития плода. Другая распространенная причина патологии – паралич мускулатуры. В медицинской литературе встречается несколько основных этиологических факторов, способных приводить к подобной проблеме:
- Нарушение эмбриогенеза. Расслабление правого или левого купола диафрагмы часто сочетается с другими патологиями развития плода.
 У подобных больных выявляют недоразвитость диафрагмального нерва или его повреждение в период внутриутробного развития.
У подобных больных выявляют недоразвитость диафрагмального нерва или его повреждение в период внутриутробного развития. - Паралич мышечных волокон. Ограниченный релакс на одной половине органа (справа или слева) или распространенный по всему объему диафрагмы патологический процесс возникает при наличии серьезных неврологических нарушений. Они проявляются после проведенных хирургических вмешательств при повреждении нервов, при развитии тяжелых системных заболеваний – полиомиелита, сирингомиелии. Сегментарные или локальные поражения проявляются при наличии опухолей доброкачественного или злокачественного характера.
- Повреждение мышц диафрагмы. Их волокна способны релаксировать на фоне воздействия травматического неблагоприятного фактора или при развитии воспаления. Поражение тканей может быть первичным или вторичным. Во втором случае патологический процесс распространяется с других органов при наличии абсцессов, эмпиемы.
Особенностью врожденной формы заболевания называют то, что его клиника способна проявляться не сразу.
Растяжение мышечных волокон может происходить с различной скоростью, что приводит к появлению первых симптомов патологии в раннем детстве или в старшем возрасте.
Симптоматика
Симптоматика при наличии релаксации диафрагмы разнообразна. При врожденной патологии признаки заболевания более выражены. Частичная релаксация чаще протекает бессимптомно или с минимальными проявлениями. Приобретенная патология обычно характеризуется меньшей степенью растяжения тканей, что и приводит к отсутствию выраженной клинической картины. Если дефект размещен с правой стороны, состояние пациента оценивается как благоприятное. Это объясняется нахождением в данной области печени. Ограниченная релаксация слева способна перекрываться селезенкой.
Релаксация диафрагмы редко диагностируется в детском возрасте. Обычно данная проблема возникает у молодых людей до 30 лет. В основном к врачам обращаются с жалобами, которые возникают из-за смещения внутренних органов и связанных с этим осложнений.
При изменении положения желудка происходит перегиб пищевода. В результате наблюдается нарушение моторики данных органов, что провоцирует выраженные болевые ощущения. Перегиб сосудов способен привести к массивному кровотечению. Наблюдают болевой синдром, который существенно усиливается после интенсивных нагрузок или употребления пищи. Если перегиб происходит в области сосудов, питающих селезенку, поджелудочную железу, почки, неприятные ощущения довольно выражены.
К прочим признакам заболевания, когда в патологический процесс вовлечены оба или один купол диафрагмы, относят:
- одышка с наличием сухого непродуктивного кашля, особенно сильно беспокоит после незначительной физической нагрузки, употребления пищи;
- тахикардия и нарушения ритма сердца;
- беспричинная потеря веса;
- приступы слабости, обморочные состояния;
- загрудинная боль сдавливающего характера.
Болевой синдром при релаксации диафрагмы проявляется остро. Неприятные ощущения присутствуют недолго – обычно несколько минут (максимум на протяжении 2-3 часов). Боль, независимо от причин возникновения, исчезает внезапно.
Боль, независимо от причин возникновения, исчезает внезапно.
Перед приступом многие больные испытывают тошноту. Патология часто сопровождается вздутием живота, изжогой, затрудненным прохождением пищи по пищеводу, расстройством стула. Многие больные жалуются и на дискомфорт в области сердца. Это вызвано как непосредственно давлением на орган, так и вагусным рефлюксом.
Диагностика патологического состояния
Главным методом выявления патологии является рентгенография. На основании развивающейся симптоматики и жалоб больного можно лишь предположить, каким заболеванием это вызвано. Перед выполнением рентгена врач осуществляет физикальное обследование и общий осмотр пациента, во время которого выявляется следующие характерные особенности:
- граница легкого смещена вверх;
- в области локализации патологии выявляется перистальтика кишечника;
- зона поддиафрагмального тимпанита смещается вверх;
- границы тупости сердца размещаются в противоположной стороне от их нормального положения;
- при глубоком вдохе наблюдается подъем дуги ребра и ее смещение наружу.

Выполнение флюорографии позволяет дифференцировать релаксацию диафрагмы от кист легких, плеврита, диафрагментальной грыжи, абсцесса печени и других патологических состояний. К дополнительным инструментальным исследованиям относят спирометрию (определяет нарушение дыхательной функции), ЭКГ (выявляет проблемы в работе сердечной мышцы).
Кроме рентгенографии, пациентам может быть предложено выполнить КТ грудной клетки. Данное исследование не менее информативно, чем обычный рентген при диагностике релаксации диафрагмы.
Методы терапии
Если при флюорографии выявлена релаксация диафрагмы слева или справа, назначается хирургическое лечение. Основное показание к выполнению операции – потеря трудоспособности, нарушение нормальной жизнедеятельности, развитие осложнений. Перед переводом больного человека в отделение хирургии врачи определяют наличие противопоказаний к подобной процедуре.
При отсутствии острой симптоматики операция по устранению дефекта диафрагмы не осуществляется. Больным необходимо избегать интенсивных физических нагрузок, не переедать, своевременно опорожнять кишечник. Пациенты могут годами не лечить релаксацию и находиться в удовлетворительном состоянии. При развитии патологии травматического или врожденного характера операция чаще всего выполняется из-за ярко выраженной клинической картины.
Больным необходимо избегать интенсивных физических нагрузок, не переедать, своевременно опорожнять кишечник. Пациенты могут годами не лечить релаксацию и находиться в удовлетворительном состоянии. При развитии патологии травматического или врожденного характера операция чаще всего выполняется из-за ярко выраженной клинической картины.
Хирургическое вмешательство при диафрагмальной релаксации осуществляется с помощью лапаротомии или торакотомии. При слабовыраженном дефекте выполняется френопликация. Подобное хирургическое вмешательство подразумевает удаление самой тонкой части диафрагмы с последующим ее наращиванием собственными тканями. При полной релаксации производится пластика синтетическими материалами. Врачи предпочитают использовать тефлон, поливинилалкоголь, терилен.
При выполнении операции детям в случае присутствия врожденной патологии проблемный участок прошивается гофрирующими швами. При стягивании они формируют складки, которые поддерживают органы в нужном положении.
Возможные осложнения и последствия
При прогрессировании патологии могут появиться следующие осложнения:
- заворот желудка;
- язвенная болезнь;
- желудочное кровотечение;
- нарушение работы сердца и сосудов;
- респираторные расстройства.
Осложнения при релаксации диафрагмы развиваются на фоне смещения внутренних органов, которое нарушает их функционирование. При изменении положения легкого образуются участки ателектаза. В единичных ситуациях развивается гангрена желудка, которая сопровождается некрозом ее тканей. В тяжелых случаях у пациентов может произойти разрыв диафрагмы. Данное осложнение без своевременного вмешательства способно привести к смерти.
Профилактические меры и прогноз
При своевременной диагностике и правильном лечении прогноз при релаксации диафрагмы положительный для всех категорий пациентов. Исход заболевания может быть менее благоприятным в случаях развития у пациента тяжелого общего состояния и наличия других сопутствующих патологий.
Для выявления врожденной патологии у плода проводится УЗИ в период внутриутробного развития. При диагностировании нарушений выполняется специфическое хирургическое лечение, что позволяет предотвратить осложнения.
Для профилактики развития заболевания необходимо избегать травм. При появлении любых жалоб на здоровье следует посещать врачей, проводить соответствующую диагностику и лечение. Особенно опасны в данном случае такие заболевания, как легочная консолидация, абсцессы.
Релаксация правого купола диафрагмы
Релаксация диафрагмы – особое патологическое состояние, которое сопровождается истончением или отсутствием мышечного слоя указанного органа.
Заболевание характеризуется смещением органов в грудной клетке. Полная или частичная релаксация правого купола диафрагмы бывает врожденной или приобретенной. Данному заболеванию в международном классификаторе МКБ-10 присвоен код J98.6.
Этиология патологии
Высокое размещение диафрагмального купола с выраженным истончением или отсутствием мышечных волокон чаще всего спровоцировано нарушением внутриутробного развития плода. Другая распространенная причина патологии – паралич мускулатуры. В медицинской литературе встречается несколько основных этиологических факторов, способных приводить к подобной проблеме:
- Нарушение эмбриогенеза. Расслабление правого или левого купола диафрагмы часто сочетается с другими патологиями развития плода. У подобных больных выявляют недоразвитость диафрагмального нерва или его повреждение в период внутриутробного развития.
- Паралич мышечных волокон. Ограниченный релакс на одной половине органа (справа или слева) или распространенный по всему объему диафрагмы патологический процесс возникает при наличии серьезных неврологических нарушений.
 Они проявляются после проведенных хирургических вмешательств при повреждении нервов, при развитии тяжелых системных заболеваний – полиомиелита, сирингомиелии. Сегментарные или локальные поражения проявляются при наличии опухолей доброкачественного или злокачественного характера.
Они проявляются после проведенных хирургических вмешательств при повреждении нервов, при развитии тяжелых системных заболеваний – полиомиелита, сирингомиелии. Сегментарные или локальные поражения проявляются при наличии опухолей доброкачественного или злокачественного характера. - Повреждение мышц диафрагмы. Их волокна способны релаксировать на фоне воздействия травматического неблагоприятного фактора или при развитии воспаления. Поражение тканей может быть первичным или вторичным. Во втором случае патологический процесс распространяется с других органов при наличии абсцессов, эмпиемы.
Особенностью врожденной формы заболевания называют то, что его клиника способна проявляться не сразу. Растяжение мышечных волокон может происходить с различной скоростью, что приводит к появлению первых симптомов патологии в раннем детстве или в старшем возрасте.
Симптоматика
Симптоматика при наличии релаксации диафрагмы разнообразна. При врожденной патологии признаки заболевания более выражены. Частичная релаксация чаще протекает бессимптомно или с минимальными проявлениями. Приобретенная патология обычно характеризуется меньшей степенью растяжения тканей, что и приводит к отсутствию выраженной клинической картины. Если дефект размещен с правой стороны, состояние пациента оценивается как благоприятное. Это объ
Частичная релаксация чаще протекает бессимптомно или с минимальными проявлениями. Приобретенная патология обычно характеризуется меньшей степенью растяжения тканей, что и приводит к отсутствию выраженной клинической картины. Если дефект размещен с правой стороны, состояние пациента оценивается как благоприятное. Это объ
Заболевания диафрагмы: виды, симптомы, диагностика, лечение
Недооценивать болезни диафрагмы нельзя. Как говорят ученые, этот орган – второе сердце человеческого организма. Ежели персона здорова, за каждую минуту он совершает порядка 18 двигательных актов, смещаясь от стартовой точки вверх и вниз на 4 см. Диафрагма самая сильная человеческая мышца, которая сжимает сосудистую систему живота, лимфатические сосуды. Благодаря ей опорожняются вены, кровь проникает в грудную клетку.
Общая информация
Заметить болезни диафрагмы человека иногда бывает сложно, но некоторые патологии сразу проявляют себя выраженной симптоматикой. Все заболевания органа негативно влияют на его работоспособность. В норме мышца сокращается в минуту в четыре раза медленнее, чем сердце. Она обеспечивает мощный напор крови – намного превышающий гарантированный сердечными мышечными тканями. Это связано с большой площадью органа и способностью сильно проталкивать кровь.
В норме мышца сокращается в минуту в четыре раза медленнее, чем сердце. Она обеспечивает мощный напор крови – намного превышающий гарантированный сердечными мышечными тканями. Это связано с большой площадью органа и способностью сильно проталкивать кровь.
С определенной периодичностью диафрагма сжимает печень, благодаря чему становится легче и точнее желчный поток. Одновременно мышца стимулирует ток крови в печени. Чем лучше работает диафрагма, тем качественнее печеночная функциональность, а это положительно сказывается на состоянии человека, страдающего разными заболеваниями. Верно и обратное: если диафрагма работает плохо, ухудшается функциональность всех жизненно важных органов тела.
Проблемы: повреждения
При некоторых заболеваниях диафрагмы хирургия самый эффективный способ помочь нуждающемуся. Такое часто свойственно случаям повреждения органа. Закрытое повреждение возможно по причине травмы на производстве или полученной на дороге. Человек может упасть с большой высоты, получить контузию.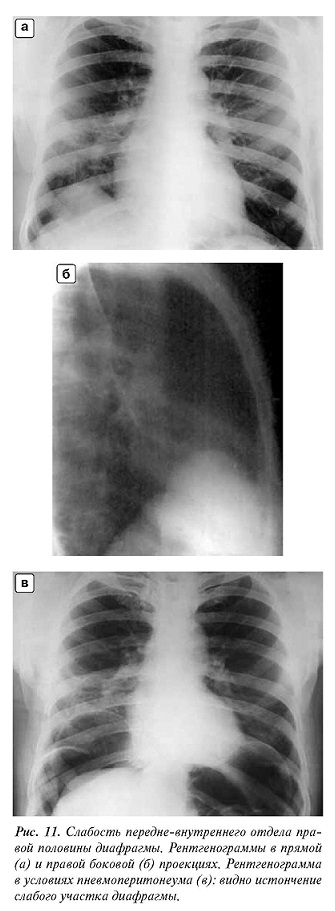 Причиной повреждения может стать сильное давление на живот. Разрыв органа обычно объясняется резким ростом давления в брюшной полости. В большинстве случаев повреждения локализованы в сухожильном центре или поблизости, а также в месте, где сухожилия переходят в мышечные волокна.
Причиной повреждения может стать сильное давление на живот. Разрыв органа обычно объясняется резким ростом давления в брюшной полости. В большинстве случаев повреждения локализованы в сухожильном центре или поблизости, а также в месте, где сухожилия переходят в мышечные волокна.
До 95% приходится на случаи нарушения целостности левого купола органа. Повреждению сопутствуют травмы тазовых костей, может нарушиться целостность грудной клетки. Повреждение диафрагмы нередко приводит к нарушению структуры и целостности органов, локализованных в брюшной полости. Рана, разрыв мышечного органа из-за негативного давления в грудине приводят к смещению желудка в плевральный участок. Сдвигается сальник, перемещаются участки кишечника, печень. Может пострадать селезенка.
Открытый вариант
Такое заболевание диафрагмы возможно при получении раны. Чаще это резаное, колотое ранение. Причиной может быть полученная из огнестрельного оружия торакоабдоминальная рана. Из статистики известно, что такому повреждению практически всегда сопутствуют иные нарушения целостности и структуры внутренних органов. Преимущественно страдают органы, локализованные в грудине, животе.
Преимущественно страдают органы, локализованные в грудине, животе.
Клиника и уточнение
При подозрении на повреждение рентгенодиагностика заболевания диафрагмы – это основной метод оценки состояния больного. На остром этапе развития наблюдаются проявления травмы. Больной в шоковом состоянии. Фиксируется слабость дыхательной системы, сосудистой, сердечной. Обычно фиксируется кровотечение, возможны костные переломы. При повреждении диафрагмы обычно имеется гемопневмоторакс, перитонит.
При диагностике нужно оценить сдавление, смещение средостенных внутренних органов. Иногда структуры, выпадающие в плевральную зону, ущемляются. Задача доктора – вовремя обнаружить этот факт. Для этого прибегают к рентгеновскому излучению.
Что делать?
Лечение болезни диафрагмы на фоне раны, разрыва предполагает оперирование. Показано срочное хирургическое вмешательство. Нужно зашить дефекты. Врач накладывает отдельные швы, прибегая к материалу, не способному рассасываться. Предварительно возвращают на место органы брюшной полости. Первый этап операции – торакотомия либо лапаротомия. Выбор в пользу конкретного варианта обусловлен особенностями полученной больным травмы.
Предварительно возвращают на место органы брюшной полости. Первый этап операции – торакотомия либо лапаротомия. Выбор в пользу конкретного варианта обусловлен особенностями полученной больным травмы.
Грыжа
Таким термином обозначают патологическое состояние, при котором органы, в норме расположенные в брюшной полости, смещаются в грудину. Путем перемещения становятся дефекты, имеющиеся у человека от рождения или полученные в силу агрессивных факторов впоследствии. Все случаи грыжи классифицируют на приобретенные, врожденные, обусловленные травмами. Известны ложные формы болезни. Так именуют состояние, при котором в брюшине отсутствует патологический мешок. Такие патологии тоже бывают имеющимися с рождения, приобретенными. Первые появляются, если в диафрагме остаются незаросшими отдельные области, свойственные эмбриону. На этом этапе человеческого развития в мышечной структуре есть специальные пути сообщения полостей (грудины, брюшной). В норме по мере развития человека они зарастают. Случаи патологии наблюдаются относительно редко.
Случаи патологии наблюдаются относительно редко.
Более распространенное заболевание диафрагмы – грыжа ложного типа, полученная из-за травмы. Она чаще объясняется раной внутренних органов, собственно мышцы. Возможен предшествующий изолированный диафрагменный разрыв, размеры которого не превышают трех сантиметров. Такой может появиться не только в мышечном блоке органа, но и сухожильной зоне.
Истинная грыжа
Отличительная особенность такого патологического состояния – наличие грыжевого мешка. Он покрывает сместившиеся относительно нормального анатомического положения органы. Такое заболевание диафрагмы обычно наблюдается на фоне роста давления внутри брюшной полости, что приводит к смещению расположенных в ней органов. Если те проходят сквозь грудино-реберный участок, диагностируют парастернальную грыжу. Чаще выявляют патологические состояния, названные именами исследователей: Морганьи, Ларрея. Возможно прохождение внутренних структур сквозь слабо развитые участки диафрагмы грудины. В этом случае диагностируется ретростернальная грыжа. Если внутренние органы перемещаются из анатомически правильного положения посредством пояснично-реберных участков, выявляют грыжу Бохдалека.
В этом случае диагностируется ретростернальная грыжа. Если внутренние органы перемещаются из анатомически правильного положения посредством пояснично-реберных участков, выявляют грыжу Бохдалека.
И в случае врожденной патологии, и при ином варианте болезни грыжевой мешок содержит внутренние органы. Таковые могут включать сальник, клетчатку. Последнее называют парастернальной липомой. Атипично расположенные истинные варианты диафрагменной грыжи в медицине наблюдаются очень редко. Они в некоторой степени сходны с диафрагменной релаксацией. Ключевое отличие – появление грыжевых ворот, что сопровождается потенциальным риском ущемления.
Клиника состояния
Указывающие на болезнь диафрагмы симптомы от случая к случаю сильно варьируются. Многое определяется уровнем смещения внутренних элементов в плевральный блок. Масштабность проявления патологии определяется объемом переместившихся частей, уровнем наполненности полых структур. Играет роль сгиб, сдавливание – такое обычно наблюдается вблизи ворот патологической зоны. Клиническая картина диктуется легочным коллапсом, средостенным перемещением. Многое определяется тем, каковы ворота, насколько они велики, какая им присуща конфигурация. Известно, что ложным патологиям иногда в принципе не присуща выраженная симптоматика. Все проявления делят на общие, связанные с дыхательной, сердечной системой и ЖКТ.
Клиническая картина диктуется легочным коллапсом, средостенным перемещением. Многое определяется тем, каковы ворота, насколько они велики, какая им присуща конфигурация. Известно, что ложным патологиям иногда в принципе не присуща выраженная симптоматика. Все проявления делят на общие, связанные с дыхательной, сердечной системой и ЖКТ.
К симптомам болезни диафрагмы у человека относят ощущение утяжеления под ложечкой. Пациент может отмечать боль в этой зоне. Ощущения распространяются на грудную клетку, под ребра. Наблюдается учащение, утяжеление сердцебиения, фиксируется одышка. Симптомы особенно выраженные, если плотно покушать. Нередко в грудине ощущаются бульканье, урчанье. Симптомы заметны в половине, где расположена грыжа. Если больной ложится, симптомы активизируются. Следом за трапезой возможна рвота едва поступившим в организм питанием. Если наблюдается желудочный заворот, перегибается пищевод, формируется специфическая дисфагия, крупные части питания перемещаются по ЖКТ заметно лучше жидкости.
Особенности проявлений
К симптомам заболевания диафрагмы у человека относится появляющаяся приступами болезненность. Такое наблюдается, если грыжа ущемляется. Ощущения локализованы в той зоне грудины, где произошло ущемление. Возможна боль в эпигастральной зоне, если ущемление имеется в этом месте. Есть вероятность симптоматики, присущей непроходимости кишечника в острой форме. Если ущемляется полая структура, возможен старт некротических процессов, перфорации стенки. Следствием становится пиопневмоторакс.
Можно предположить первичный диагноз, если больной ранее получал травму. Важную роль при формулировании диагноза играют жалобы пациента и ухудшение подвижности грудины, сглаживание промежутков между ребрами с одной половины туловища. Врачи, занимающиеся диагностикой, клиникой, лечением заболевания диафрагмы, отмечают, что у многих пациентов с такой грыжей живот западает. Такое в большей степени свойственно случаю продолжительного существования патологии, больших габаритов процесса. Над половиной грудины, соответствующей грыже, наблюдаются притупление, тимпанит, интенсивность определяется наполненностью ЖКТ. Задача доктора – прослушать кишечную перистальтику. Возможны плески, шумы, слабость дыхательного шума, его исчезновение. Средостенная тупость может переместиться на непострадавшие участки.
Над половиной грудины, соответствующей грыже, наблюдаются притупление, тимпанит, интенсивность определяется наполненностью ЖКТ. Задача доктора – прослушать кишечную перистальтику. Возможны плески, шумы, слабость дыхательного шума, его исчезновение. Средостенная тупость может переместиться на непострадавшие участки.
Инструментальное обследование
Прежде чем сформулировать заключение, необходимо сделать рентгенодиагностику заболевания диафрагмы. Дополнительно иногда требуется КТ. Если желудочная полость сместилась в грудину, наблюдается высокий горизонтальный жидкостный уровень с левой стороны. При выпадении тонкого кишечника изучение поля легких показывает области тени, света. Смещение печени, селезенки на рентгене отражается затемненным участком поля легких. У некоторых пациентов отлично просматривается диафрагменный купол, органы брюшной полости, вышедшие над ним.
Иногда рекомендовано контрастное рентгеновское исследование ЖКТ. Такое может показать, паренхиматозные внутренние органы выпали или полые. При исследовании определяют точное положение ворот грыжи, их габариты. Отталкиваются от информации о сдавливании сместившихся областей. Иногда для постановки точного диагноза необходим пневмоперитонеум. Если грыжа ложная, воздух перемещается в плевральную зону. При рентгеновском исследовании результат будет соответствовать пневмотораксу.
При исследовании определяют точное положение ворот грыжи, их габариты. Отталкиваются от информации о сдавливании сместившихся областей. Иногда для постановки точного диагноза необходим пневмоперитонеум. Если грыжа ложная, воздух перемещается в плевральную зону. При рентгеновском исследовании результат будет соответствовать пневмотораксу.
Терапия
При указанных выше симптомах лечение заболевания диафрагмы практикуют хирургическим (высока опасность ущемления). Если патология локализована в правой половине туловища, операция трансторакальная. Парастернальный сценарий требует верхней лапаротомии. Если патология локализована слева, требуется трансторакальный доступ. Сначала сращения разделяют, затем высвобождают края дефектного участка, низводят в область брюшины поднявшиеся оттуда зоны, затем сшивают поврежденный блок диафрагмы. Необходимы узловые швы. Такие должны быть отдельными. Задача хирурга – сделать дубликатуру. Иногда дефект очень крупный. Это требует использования синтетических изделий для его блокировки. Используют изготовленные из лавсана либо тефлона.
Используют изготовленные из лавсана либо тефлона.
Если установлена грыжа ретростернальная, Ларрея, органы, сместившиеся из положенных блоков, переводят ниже, затем мешок выворачивают и отсекают. Следующий этап – формирование швов в виде литеры «П» с последующим завязыванием. Так обрабатывают дефектные края, затем – задний влагалищный лист мышц брюшины. Следующий этап работы хирурга – обработка ребер, грудинной надкостницы.
Нюансы и случаи
Если при указанных выше симптомах заболевания лечение диафрагмы необходимо на фоне патологии, локализованной в пояснично-реберном участке, для зашивания диафрагменного дефекта делают отдельные швы. Задача доктора – сформировать дубликатуру.
Если грыжа ущемлена, требуется трансторакальный доступ. Ущемляющее кольцо рассекают. Следующим шагом работы врача будет изучение наполнения грыжевого мешка. Если выпавшие органы все еще жизнеспособны, нужно их вправить в область брюшины. Если изменения необратимые, требуется изъять пострадавшие участки. Заключительный шаг – ушивание дефекта мышечного органа.
Заключительный шаг – ушивание дефекта мышечного органа.
Грыжа пищеводного отверстия
Такое заболевание диафрагмы бывает полученным в течение жизни либо доставшимся с рождения. Все случаи делят на параэзофагеальные, аксиальные. Последние еще называют скользящими. Фактически, такая патология это выпячивание желудочной полости сквозь отверстие пищевода, анатомически предусмотренное в диафрагме. Основной процент случаев такой болезни не имеет выраженной симптоматики. Если кислотный рефлюкс ухудшается со временем, наблюдаются проявления, свойственные гастроэзофагеальной рефлюксной болезни (ГЭРБ). Чтобы поставить диагноз, показано рентгеновское исследование. Больной должен предварительно принять один глоток бариевого сульфата. Терапевтический курс выбирают, исходя из симптоматики случая. Лечение нужно, если наблюдаются типичные проявления ГЭРБ.
Этиология патологии пока неясна. Предполагают, что грыжа появляется как следствие растяжения связок фасций диафрагменной щели, пищевода. Чаще всего наблюдается скользящая форма болезни. Гастроэзофагеальный переход у больных таким заболеванием находится выше диафрагменного уровня, некоторый процент желудка также расположен выше. Если исследования показывают параэзофагеальную грыжу, переход расположен анатомически правильно, некоторый процент желудка прилегает к пищеводу внутри отверстия.
Особенности случая
Грыжа представляет собой аномальное выпячивание. Такое заболевание диафрагмы по скользящему сценарию фиксируется приблизительно у 40% лиц, пришедших на профилактическое исследование. Явление принадлежит к числу сравнительно широко распространенных. Чаще выявляется совершенно случайно, когда больного направляют на рентгеновское исследование из-за каких-то иных причин. При этом заболевании диафрагмы клинические рекомендации сложно сформулировать из-за проблем определения связи симптоматики и факта наличия болезни. Статистические исследования показывают, что у основного процента страдающих ГЭРБ есть такая грыжа. А вот среди лиц, у которых обнаружена такая грыжа, ГЭРБ выявлен менее чем у половины.
Скользящая грыжа – заболевание диафрагмы, симптомы которого у большинства вообще не проявляются. Реже пациенты отмечают боль в грудине. Возможны иные ощущения, указывающие на рефлюкс. Если патология формируется параэзофагеально, она не проявляет себя никакими ощущениями. Если сравнивать течение случая со скользящей формой, нужно отметить вероятность ущемления отверстия пищевода. Следовательно, есть риск осложнения в виде странгуляции. Любой вариант грыжи может спровоцировать массивное кровотечение в ЖКТ, стать причиной скрытого очага кровотечения.
Уточнение и лечение
Если на основании симптомов заболевания диафрагмы или вовсе без таких врач считает, что необходимо проверить пациента на наличие грыжи пищеводного диафрагменного отверстия, назначают рентгенологическое обследование. Используют бариевый сульфат для констатирования. Если патология очень крупная, выше вероятность выявить ее совершенно случайно, когда больного направляют на рентгеновское обследование грудины. Если патологический процесс маленький, единственный надежный современный метод выявления – рентгеноскопия с предварительным приемом бариевого сульфата.
Если выявлена скользящая грыжа, симптоматики болезни нет, специализированного лечения обычно не назначают. Если наблюдаются симптомы, свойственные ГЭРБ, терапию выбирают, отталкиваясь именно от этого диагноза. При заболевании диафрагмы госпитальная хирургия показана лишь в случае параэзофагеального типа из-за вероятности ущемления. В случае скользящего типа грыжи иногда операция требуется, если сформировался внутренний очаг кровотечения. Есть вероятность осложнения в виде пептической пищеводной стриктуры, также требующей хирургических мероприятий. Если ГЭРБ длительное время не поддается консервативной терапии, могут порекомендовать хирургическое вмешательство.
Параэзофагеальные грыжи: особенности
Такие заболевания диафрагмы делят на две категории: антральные, фундальные. Через отверстие диафрагмы вблизи пищевода желудочные, кишечные ткани могут переместиться в зону средостения. Чаще выявляют фундальный тип течения. Клиническая картина определяется особенностями содержания мешка грыжи, а также уровнем перемещения органов снаружи. Не нарушается функциональность замыкания сфинктера пищевода. Возможны проявления нарушения работоспособности ЖКТ. Иногда болезнь выявляют при подозрении на диагностируемые через УЗИ диафрагмы нервно-мышечные заболевания. Грыжа может проявить себя неправильной работой органов дыхания или нарушением функциональности сердечно-сосудистой системы. Чаще выявляют смещение желудка в полость грудины.
Проведение грудинной рентгеноскопии позволяет обнаружить тень сердца с округлым светлым блоком. Иногда отражается жидкостный уровень. Если желудок содержит контрастное вещество, можно определить, где и как находится выпавший блок, как от расположен относительно кардия, пищевода. Если симптоматика позволяет предположить полип, есть подозрение на язвенное заболевание или желудочную онкологию, необходима эзофагогастроскопия.
Релаксация диафрагмы
Таким термином обозначают патологическое состояние, при котором диафрагма становится тоньше и смещается вместе с расположенными вблизи органами вверх, при этом линия крепления чаще сохраняется исходной. Возможны врожденные случаи такого заболевания из-за недоразвитости либо абсолютной мышечной аплазии. Возможно приобретенное заболевание, в большинстве случаев обусловленное повреждением питающей диафрагму нервной системы. Есть вероятность абсолютного течения процесса, при котором купол полностью поражается и перемещается. Чаще такое наблюдается слева. Альтернативный вариант – ограниченный патологический процесс, при котором утончается один из отделов диафрагмы. Чаще такое наблюдается справа в переднемедиальной зоне.
В случае релаксации легкое со стороны пораженной зоны сдавливается, средостение смещается в противоположном направлении, возможен желудочный заворот либо сходная патология кишечного тракта в области изгиба вблизи селезенки.
Релаксация справа в ограниченной области не проявляется симптомами. Если процесс протекает слева, симптоматика аналогична грыже, но нет риска ущемления, так как нет грыжевых ворот. Для постановки диагноза изучают смещение внутренних органов, оценивают состояние легких и структур средостения. Инструментальные методы диагностики – КТ, рентгеновское обследование.
Осумкованный плеврит | Эксперты в области медицины
Ануфриев Игорь Иванович – ведущий специалист по лечению осумкованному плевриту
Ануфриев Игорь ИвановичКандидат Медицинских наук, врач-пульмонолог высшей квалификационной категории
Прочитать о докторе подробнее
Горблянский Юрий Юрьевич – ведущий специалист по лечению осумкованному плевриту
Горблянский Юрий Юрьевич Заведующий кафедрой профессиональных болезней РостГМУ, Заслуженный врач Российской Федерации, заведующий терапевтическим отделением ГУЗ «Центр восстановительной медицины и реабилитации №2»
Прочитать о докторе подробнее
Боханова Елена Григорьевна – ведущий специалист по лечению осумкованному плевриту
Боханова Елена Григорьевна Кандидат медицинских наук, Заведующая терапевтическим отделением ФМБА России, Ассистент кафедры пропедевтики внутренних болезней РостГМУ
Прочитать о докторе подробнее
Книга: “Болезни органов дыхания ТОМ 2” (Н.Р. Палеев; 1989г.)
Осумкованный плеврит
В области сердечно-диафрагмальных синусов имеются парамедиастинальный, диафрагмальный, междолевой и паракостальный плевральные мешки. Жидкость, образующаяся в плевральной полости при различных патологических процессах, скапливается в наиболее низко расположенных участках и нередко осумковывается на уровне сердечно-диафрагмальных синусов.
Чаще всего осумкованию подвергается жидкость в нижнемедиальном отделе главной междолевой щели на стыке с диафрагмой. Рентгенологически эти осумкованные выпоты проявляются в прямой проекции полукруглым или полуовальным затемнением, примыкающим к тени сердца и диафрагмы. При достаточной величине это затемнение несколько удлиняется во время глубокого вдоха и уплощается на выдохе; при небольших размерах осумкования эти изменения малозаметны. Подвижность соответствующего купола диафрагмы при наличии подобного осумкования обычно несколько ограничена, особенно в медиальном отделе. Передний реберно-диафрагмальный синус, как правило, облитерирован.
Наиболее демонстративна рентгенологическая картина в боковой проекции, особенно на томограммах. В большинстве случаев затемнение приобретает при этом форму, близкую к треугольной. Одна сторона этого треугольника примыкает к диафрагме, другая — к передней грудной стенке, а вершина его направлена в сторону междолевой щели. Плевра в этой щели утолщена обычно на значительном протяжении (рис. 11.5). Внимательный анализ рентгенограмм и томограмм нередко позволяет обнаружить уплотнение плевры и в других отделах. Рентгенологическая картина диафрагмально-междолевого осумкованного плеврита при использовании многопроекционного исследования обычно настолько типична, что нет необходимости в применении каких-либо дополнительных методов исследования для установления диагноза. Если при наличии осумкованного выпота очертания затемнения четкие, гладкие и местами выпуклые, в результате чего могут возникнуть диагностические трудности, то при организации выпота и образовании плевральных шварт контуры становятся нечеткими, угловатыми, втянутыми, и рентгенологическая картина теряет сходство с объемными образованиями сердечно-диафрагмальных синусов (опухоли, кисты и т. п.).
Осумкованный плеврит
Эпифренальные дивертикулы пищевода
Эпифренальные дивертикулы пищевода — стабильные выбухания его стенки, образующие дополнительные полости над диафрагмой, часто проецируются в области сердечно-диафрагмальных синусов (особенно справа). Эти врожденные образования относятся к группе истинных дивертикулов: их стенки содержат все слои стенки пищевода. Увеличению их размеров способствуют любые факторы, вызывающие повышение внутрипищеводного давления. В крупных эпифренальных дивертикулах пища может задерживаться на длительный срок, что обусловливает неприятный запах изо рта, срыгивание, тяжесть и боль за грудиной.
Рентгенологически при крупных эпифренальных дивертикулах в проекции сердечно-диафрагмальных синусов выявляется добавочная тень полукруглой или полуовальной формы, средней или высокой интенсивности. Если дивертикул заполнен пищевыми . массами, структура затемнения может быть однородной. При частичном опорожнении его от пищи и проникновении воздуха структура становится неоднородной, иногда наблюдается горизонтальный уровень на границе жидкой и газовой сред. В боковой проекции тень дивертикула располагается в переднем отделе заднего средостения (так называемое пространство Гольцкнехта), обычно кпереди от пищевода. У лиц пожилого и старческого возраста с извитой и удлиненной аортой тень эпифренального дивертикула проецируется на фоне переднего отдела средостения. В этих случаях пищевод смещается кпереди и дивертикул, исходящий из его передней стенки, оказывается расположенным на фоне тени сердца. Иногда контур дивертикула достигает передней грудной стенки. Методом выбора в уточнении диагноза является контрастное исследование с помощью бариевой взвеси. Проникновение последней в полость дивертикула разрешает дифференциально-диагностические трудности, возникающие нередко при анализе рентгенологической картины (рис. 11.6).
Осумкованный плеврит
Следует, однако, иметь в виду, что иногда возникает спазм шейки дивертикула или сдавление шейки его массой, и контрастное вещество при ортопозиции не проникает в полость выпячивания. В этих случаях целесообразно провести исследование на трохоскопе в положении больного на спине; в отдельных случаях приходится вызывать искусственную гипотонию мускулатуры пищевода посредством вдыхания амилнитрата, подкожного введения атропина или приема 2—3 таблеток аэрона под язык за 20—30 мин до исследования.
Местная релаксация правого купола диафрагмы
Источником диагностических, а иногда и лечебных ошибок при анализе патологических образований правого сердечно-диафрагмального синуса может послужить релаксация купола диафрагмы в типичном месте — переднемедиальном его отделе. При релаксации правого купола диафрагмы на ограниченном участке (на протяжении 5—7 см или несколько больше) в соответствующем сердечно-диафрагмальном синусе выявляется дополнительное затемнение полуовальной формы, примыкающее медиально к тени сердца, с основанием, направленным книзу, и выпуклой дугообразной четкой верхней границей. В боковой проекции затемнение располагается спереди соответственно переднему реберно-диафрагмальному синусу.
Анатомическим субстратом этого затемнения является ткань печени, выбухающая вслед за расслабленным отделом купола диафрагмы. Последняя в этом участке истончена, ее мышечная основа атрофирована, частично замещена соединительной тканью. Сократительная способность диафрагмы в выбухающем отделе ослаблена. Причиной релаксации правого купола диафрагмы может быть местная врожденная слабость мускулатуры, что подтверждается нахождением этой аномалии у новорожденных. При недоразвитии одной из мышечных групп диафрагмы соответствующий участок купола оказывается функционально неполноценным и выбухает кверху под влиянием разницы между положительным внутрибрюшным и отрицательным внутригрудным давлением [Манафов С. С., 1967].
Местная релаксация правого купола диафрагмы обычно не дает субъективных ощущений и оказывается случайной находкой при рентгенологическом исследовании. Правый купол диафрагмы при этом образует два дугообразных контура: медиальный (за счет релаксации) и латеральный (за счет остального отдела). Угол между этими дугами, как правило, тупой. Контур купола диафрагмы не прерывается на всем протяжении (рис. 11.7). При вдохе обе дуги опускаются книзу, медиальная слегка отстает в конце фазы вдоха и становится более выраженной.
Осумкованный плеврит
Местную релаксацию правого купола диафрагмы иногда расценивают как опухоль или кисту печени. Известны случаи операций, предпринятых по поводу предполагаемого эхинококка печени, в то время как у больных на самом деле была указанная аномалия. Методом выбора в дифференциальной диагностике местной релаксации и опухолей печени, а также опухолей и кист диафрагмы является диагностический пневмоперитонеум. Введенный в брюшную полость газ отделяет диафрагму от печени и позволяет оценить состояние обоих органов. При резко выраженном выбухании печеночной ткани применяют радионуклидные и ультразвуковые методы исследования, а также компьютерную томографию (рис. 11.8).
Осумкованный плеврит
Дифференциальный диагноз с диафрагмальной грыжей или грыжей пищеводного отверстия диафрагмы проводят при помощи контрастного исследования пищеварительного тракта.
Диафрагмальный эндометриоз: обзор, симптомы и лечение
Диафрагмальный эндометриоз — редкая форма эндометриоза, при которой ткань, напоминающая слизистую оболочку матки, разрастается на диафрагме.
Диафрагма — это куполообразный лист скелетных мышц, который отделяет живот от груди и позволяет человеку дышать. Когда эндометриоз поражает диафрагму, симптомы могут включать боль в груди, плече и шее.
В этой статье мы рассмотрим обзор этого состояния, включая его симптомы, осложнения и методы лечения диафрагмального эндометриоза.
Поделиться на Pinterest Симптомы диафрагмального эндометриоза могут включать боль в груди, плече и шее.Диафрагмальный эндометриоз встречается крайне редко. По оценкам, от 0,6 до 1,5 процента тех, кто перенесли операцию по поводу эндометриоза, имеют эту форму. Чаще всего эндометриоз поражает органы и структуры малого таза, прилегающие к матке.
Эндометриозом, по оценкам, страдают от 6 до 10 процентов женщин менструального возраста. Однако делать оценки сложно, потому что некоторым женщинам, у которых нет симптомов, может никогда не поставить диагноз.У других женщин есть подозрение на его наличие на основании симптомов, но диагноз может не подтвердить.
Помимо дискомфорта и скованности, это состояние в первую очередь вызывает боль, часто описываемую как тупая боль. Боль обычно усиливается в определенные периоды менструального цикла.
Согласно исследованию 2007 года, в котором были изучены симптомы у 47 женщин, диафрагмальный эндометриоз возник только справа у 66 процентов женщин, двусторонний у 27 процентов и слева у 6 процентов.
Симптомы включают:
- боль и скованность в груди
- боль и скованность в плече
- боль и скованность в шее
- затрудненное дыхание или кровавый кашель в тяжелых случаях
Симптомы обычно усиливаются во время или перед менструацией.Это может быть связано с тем, что железы, производящие рост, реагируют на репродуктивные гормоны, то есть они циклируются и выделяются вместе с нормальными тканями эндометрия.
Симптомы эндометриоза, поражающего органы малого таза, включают:
- боль в области таза
- боль в пояснице и животе
- боль во время или после секса
- тяжелые, болезненные периоды
- боли при посещении туалета
- чувство чрезвычайно больной и усталый
Диафрагмальный эндометриоз часто возникает вместе с другими видами эндометриоза, что иногда может привести к затруднениям при наступлении беременности или к бесплодию.
Операция по удалению ткани, мешающей беременности, может повысить шансы на зачатие.
Гормональная терапия может помочь уменьшить симптомы эндометриоза, но не может обратить вспять бесплодие.
Вероятность наступления беременности при экстракорпоральном оплодотворении (ЭКО) может быть выше, особенно после операции.
Поделиться на Pinterest Из-за хронической боли эндометриоз иногда может способствовать развитию депрессии.Одним из осложнений диафрагмального эндометриоза является невозможность или трудности с беременностью.
Хирургические процедуры, применяемые для лечения эндометриоза, связаны с риском для здоровья, как и все операции.
Осложнения, связанные с операциями при эндометриозе, включают:
- кровотечение
- синяк
- инфекция
- повреждение органа или ткани
- повторный рост аномальных тканей
- тромбы в ногах или легких
диафрагмальный эндометриоз может вызвать дополнительные осложнения в очень редкие случаи из-за роли диафрагмы в дыхании.
Дополнительные осложнения включают:
- ограничение дыхания
- коллапс легкого
- жидкость, кровь или воздух в грудной полости
Эндометриоз также может способствовать развитию депрессии, поскольку симптом является формой хронической боли. В этих случаях врач может порекомендовать консультанта или группу поддержки.
Исследователи не до конца понимают, почему возникает эндометриоз. Есть много теорий, в том числе:
- Ретроградная менструация .Это может произойти, когда слизистая оболочка матки, которая выделяется во время менструации, движется вверх, а не выходит из тела. Он может перемещаться по фаллопиевым трубам и имплантироваться в органы или ткани таза.
- Нарушение кровообращения клеток эндометрия . Это когда клетки, которые выстилают матку, входят в кровоток через кровоток или лимфатическую систему, серию взаимосвязанных иммунных желез.
- Иммунные условия . Заболевания, которые мешают естественным защитным системам организма, могут играть роль в избыточном росте тканей и хроническом воспалении.
- Метаплазия . Это когда один тип клеток случайным образом трансформируется в другой.
Диафрагмальный эндометриоз обычно подозревают на основании симптомов и тестов, таких как магнитно-резонансная томография (МРТ) или УЗИ органов малого таза.
Во время УЗИ органов малого таза во влагалище вводится ультразвуковая палочка для поиска кист на яичниках и других изменений, которые могут быть связаны с эндометриозом.
Для постановки фактического диагноза необходима операция, во время которой образцы ткани, которые видны и напоминают эндометриоз, отправляются в лабораторию патологии для подтверждения диагноза.
В настоящее время нет лекарства от эндометриоза, но есть методы лечения, которые, как было показано, заметно уменьшают симптомы.
Врач определит наилучшее лечение эндометриоза на основании:
- тяжести симптомов
- степени или степени аномального роста ткани
- возраста человека
- желания забеременеть
Легкие симптомы могут не понадобиться Медицинское лечение. Незначительные симптомы также могут подавляться безрецептурными противовоспалительными средствами.
При тяжелых симптомах врач часто назначает гормональную терапию в виде таблеток, инъекций или вагинального кольца.
Противозачаточные таблетки, которые обычно используются, уменьшают количество репродуктивных гормонов, выделяемых яичниками, замедляя или задерживая овуляцию. Замедление овуляции обычно уменьшает симптомы, потому что ткань эндометриоза меньше стимулируется из-за снижения колебаний гормонов.
Лапароскопическая хирургия
При тяжелых симптомах или симптомах, не поддающихся лечению гормональными препаратами, могут помочь хирургические процедуры.
Самой распространенной операцией по поводу эндометриоза является лапароскопия. Во время лапароскопической процедуры трубка с фонарем и камерой на одном конце вставляется в крошечный разрез в пупке. Хирург сможет увидеть расположение наростов, а также их размер и толщину.
Большинство хирургов берут биопсию или небольшой кусочек аномальной ткани. Если человек уже дал согласие на удаление тканей, врач также может удалить новообразования.
Абдоминальная хирургия
Диафрагмальный эндометриоз может потребовать абдоминальной хирургии.Это может использоваться вместо или в дополнение к лапароскопической хирургии.
Хирурги делают разрезы в брюшной стенке, которые позволяют им отслаивать задние слои тканей и получать доступ к диафрагме. Затем хирурги найдут и удалят новообразования.
Поскольку абдоминальная хирургия включает в себя более крупные разрезы, полную анестезию и воздействует на гораздо более широкую область тела, она связана с более серьезными осложнениями.
Операция обычно требуется только при тяжелом диафрагмальном эндометриозе.
Поделиться на PinterestЕстественные методы лечения, которые могут помочь уменьшить симптомы, могут включать медитацию, массаж и акупунктуру.Альтернативные методы лечения и образ жизни могут помочь уменьшить симптомы у некоторых пациентов, однако они не считаются вариантами лечения первой линии. К ним относятся:
- иглоукалывание
- массажная терапия
- медитация
- регулярные упражнения
- диета, богатая свежими фруктами и овощами и с низким содержанием красного мяса и рафинированных углеводов
- поддержание водного баланса
- отказ от алкоголя, кофеина или ограничение его и никотин
- поддерживать здоровую массу тела
- ограничивать или избегать чрезмерного стресса
Эндометриоз — распространенное заболевание, которое возникает в результате роста ткани слизистой оболочки матки за пределами матки, в том числе в редких случаях на диафрагме.
В то время как диафрагмальный эндометриоз может не вызывать симптомов, сильные разрастания могут вызывать боль в груди, шее и плечах и могут мешать дыханию.
Лучше всего поговорить с врачом о боли в животе и груди, особенно если она усиливается во время или перед менструацией.
Спазм диафрагмы: симптомы, причины и лечение
Спазм диафрагмы — это непроизвольные сокращения связки мышц, разделяющей верхнюю часть живота и грудную клетку. Они могут ощущаться как подергивание или трепетание и могут возникать с болью или без нее.
Спазм диафрагмы может иметь ряд причин. В большинстве случаев они не представляют серьезного риска для здоровья, но все же могут вызывать дискомфорт.
Спазм диафрагмы также может указывать на основное состояние здоровья. В этой статье будут обсуждаться симптомы, причины и методы лечения спазмов диафрагмы.
Поделиться на Pinterest Спазм или трепетание диафрагмы могут вызвать временное чувство стеснения в груди.Спазм диафрагмы — это внезапное непроизвольное сокращение, которое часто вызывает ощущение трепетания в груди.Также часто во время спазма возникает временная стеснение в груди или затрудненное дыхание.
Диафрагма — это мышца, которая действует как перегородка между верхней частью живота и грудной клеткой. Он играет решающую роль в дыхательной системе, помогая человеку дышать.
Диафрагма сжимается, когда человек вдыхает, позволяя грудной клетке расширяться, чтобы кислород мог поступать в легкие. Когда они выдыхают, он снова расслабляется, чтобы помочь вытеснить углекислый газ из легких.
В зависимости от причины спазма диафрагмы его могут сопровождать другие симптомы. К ним могут относиться:
- одышка
- стеснение в груди
- икота
- боль в груди, животе или спине
- расстройство желудка
- тошнота
- рвота
- затруднение глотания
- паралич диафрагмы
- a постоянный кашель
Эти симптомы могут варьироваться от легких до тяжелых, в зависимости от основной причины.
Существует несколько возможных причин спазма диафрагмы. Наиболее частым из них является внезапный удар в живот или грудь. Удары в грудь особенно часты в контактных видах спорта, таких как регби или бокс.
Хотя симптомы могут вызывать дискомфорт, обычно они проходят в течение нескольких минут.
Другие возможные причины включают:
Упражнение
Упражнение может вызвать спазмы или колющие боли в животе. Это может произойти, когда люди не могут правильно разогреться или перенапрягаются.В некоторых случаях дополнительное давление от шва может вызвать спазм диафрагмы.
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы — это состояние, при котором часть желудка перемещается вверх в грудную клетку. Хиатальные грыжи возникают, когда возраст, травма или недавняя операция ослабляют мышечную ткань диафрагмы.
Когда возникает грыжа пищеводного отверстия диафрагмы, часть желудка проталкивается через увеличенное отверстие пищеводного отверстия диафрагмы. Это может вызвать спазм диафрагмы.
Грыжа может быть легкой или серьезной, и ее тяжесть определяет любые дополнительные симптомы.В наиболее тяжелых случаях требуется немедленная медицинская помощь, поскольку они могут повредить желудок, вызвать кровотечение или нарушить дыхание.
Временный паралич
Внезапный удар в живот может временно парализовать диафрагму. Это может привести к значительным затруднениям дыхания. Человек часто впадает в панику или тревожится, если не может дышать, что может усугубить симптомы.
Однако паралич быстро пройдет, и человек снова сможет дышать.
Раздражение диафрагмального нерва
Диафрагмальный нерв управляет движением мышцы диафрагмы. Раздражение или повреждение этого нерва или любое воспаление может вызвать спазмы в диафрагме, а также вызвать икоту и затруднения дыхания.
Разнообразные факторы могут раздражать диафрагмальный нерв, в том числе:
- глотание и вдыхание воздуха одновременно
- употребление острой пищи
- переедание
- физическая травма
- хирургические осложнения
- рак
- доброкачественные наросты
- неврологические расстройства
- аутоиммунные заболевания
- инфекция
Диафрагмальное трепетание
Диафрагмальное трепетание — редкое заболевание, которое вызывает частые спазмы или трепетание диафрагмы.Врачи не уверены, почему это происходит.
Эпизоды спазмов могут возникать внезапно и продолжаться в течение нескольких минут или даже часов, что значительно влияет на качество жизни человека. Боль может присутствовать в груди, середине живота или спине, что затрудняет диагностику. Стандартного лечения трепетания диафрагмы не существует, поскольку отсутствует понимание этого состояния.
Симптомы спазма диафрагмы можно принять за симптомы желудочно-кишечного тракта или сердечной недостаточности, поскольку они схожи.В большинстве случаев симптомы проходят через несколько минут без необходимости диагностики у врача.
Однако, если у человека возникают частые спазмы диафрагмы без видимой причины, ему следует обратиться за медицинской помощью.
Если врач подозревает, что спазмы вызывают основное заболевание, он может использовать рентгеновский снимок, анализ крови, компьютерную томографию, МРТ, эндоскопию или манометрию, чтобы помочь с диагностикой.
Лечение спазмов диафрагмы зависит от основной причины.Спазмы диафрагмы в результате внезапного удара могут вызывать дискомфорт, но симптомы должны исчезнуть в течение нескольких минут, что делает ненужным лечение. При сохранении симптомов важно отдыхать и концентрироваться на поддержании регулярного дыхания.
Следующие причины потребуют другого лечения:
Физические упражнения
Большинство спазмов диафрагмы, возникающих в результате упражнений, также проходят без лечения. В случаях, когда спазмы не прекращаются, это может помочь растянуть или оказать давление на окружающие мышцы.
Например, легкое надавливание пальцами на пораженную мышцу может помочь уменьшить дискомфорт. Также может помочь удерживание одной руки над головой, поскольку это растягивает мышцы груди.
Грыжа пищеводного отверстия диафрагмы
Врачи лечат грыжу пищеводного отверстия диафрагмы по-разному, в зависимости от их степени тяжести. В случаях, когда симптомы минимальны, может помочь более частый прием пищи небольшими порциями или прием лекарств от гастроэзофагеальной рефлюксной болезни (ГЭРБ).
В более тяжелых случаях может потребоваться хирургическое вмешательство, особенно если грыжа вызывает осложнения.
Раздражение диафрагмального нерва
Устранение причины раздражения диафрагмального нерва — лучший способ восстановить регулярное дыхание. Причина определит план лечения.
Большинство спазмов диафрагмы временные и проходят в течение нескольких минут. Определенные упражнения на растяжку тела, прием лекарств и изменение образа жизни могут помочь справиться с постоянными симптомами.
Если спазмы диафрагмы возникают из-за состояния здоровья, требующего медицинской помощи, например, грыжи пищеводного отверстия диафрагмы, раздражения диафрагмального нерва или трепетания диафрагмы, врач поможет составить план лечения для человека.
Что такое диафрагма? Удивительные факты о диафрагме, функциях и анатомии
Что такое диафрагма?
Какой орган тела был подвергнут ошибочным физиологическим предположениям относительно управления дыханием во время пения? Диафрагма! Роль, отведенная диафрагме ранее, не соответствует ее реальной функции в пении.
Старая пила «петь от диафрагмы» в основном основана на дезинформации относительно расположения и функции диафрагмы.
Однако диафрагма является одним из основных участников процесса дыхания, который поддерживает пение. [1]
Рис. 1: Что такое диафрагма
Диафрагма представляет собой мышечную структуру, служащую анатомическим отделом между брюшной и грудной полостями. Выступая в качестве анатомического барьера, диафрагма не является хирургическим барьером.
Любой компетентный хирург должен уметь справиться с хирургической проблемой, связанной с диафрагмой.Развитие диафрагмы завершается примерно на седьмой неделе беременности. [2]
Структурно зев имеет три подразделения с четкими границами, отделяющими одно от другого.
Эти части называются носоглоткой, ротоглоткой и гортанной глоткой или гортанной глоткой.
Воздух из носа, пища и жидкости изо рта должны пересекать пути в глотке, чтобы попасть в трахею и пищевод, соответственно.
Функции диафрагмы
Эта куполообразная мышца, называемая диафрагмой, позволяет дышать. Диафрагма прикрепляется к костям грудной клетки.
Помогает при вдохе или вдыхании дыхательных газов легкими посредством сокращения. Здесь также следует отметить, что диафрагма и межреберные мышцы вместе известны как мышцы дыхания. [3]
Рис.2: Функции диафрагмы
Mittal (2012), в книге «Моторная функция глотки, пищевода и его сфинктеров.
«В физиологии желудочно-кишечного тракта» указывает, что реберная и бедренная диафрагмы на самом деле являются двумя отдельными мышцами. Основная задача реберной диафрагмы — действовать как вентилирующая мышца.
С другой стороны, голеностопная мышца выполняет две важные функции. То есть, помимо того, что он действует как вентилятор, он также оказывает сфинктероподобное действие на пищевод.
Обе части диафрагмы иннервируются ветвями диафрагмального нерва. Моторные нейроны диафрагмального нерва расположены в спинном мозге на уровне от C5 до C7.
Однако топографическая локализация нейронов реберной и бедренной диафрагм в спинном мозге не существует. [4]
Анатомия диафрагмы
Ваша диафрагма состоит из центрального сухожилия, реберных и голеностопных волокон.Центральное сухожилие придает ему куполообразную форму.
Реберные волокна диафрагмы соединяют диафрагму с грудной клеткой после прохождения по внешнему краю центрального сухожилия.
С другой стороны, волокна голени вставляются кзади вдоль позвоночника после того, как берут начало вдоль медиальной и задней сторон центрального сухожилия. [5]
Рис.3: Анатомия диафрагмы
Итак, можно сказать, что диафрагма состоит из трех основных областей, называемых центральной диафрагмой, реберной диафрагмой и диафрагмой голени.
Как работает диафрагма
Знаете ли вы, что диафрагма является основной мышцей вдохновения? Чтобы инициировать вдох, нижняя грудная клетка расширяется, поскольку прибрежные волокна (реберная диафрагма) тянут центральное сухожилие вниз, а грудную клетку — вверх.
Между тем, работа волокон голени (диафрагмы голени) также заключается в том, чтобы тянуть вниз центральное сухожилие для облегчения вдоха.
Действия реберной и бедренной диафрагм кажутся независимыми, но параллельными. [6]
Рис.4: Как работает диафрагма
Ссылки:
- Миллер Р. (1996). Об искусстве пения. Oxford University Press, США. [1]
- Шилдс, Т. У. (Ред.). (2005). Общая торакальная хирургия (Том 1). Липпинкотт Уильямс и Уилкинс. [2]
- Во, А., и Грант, А. (2010). Электронная книга Росс и Уилсон по анатомии и физиологии в области здоровья и болезней.Elsevier Health Sciences. [3] ,
- Миттал, Р. К. (2012). Двигательная функция глотки, пищевода и его сфинктеров. В физиологии желудочно-кишечного тракта (пятое издание) (стр. 919-950). [4] ,
- Марси, Т. (Ред.). (1999). Медицинское лечение легочных заболеваний. CRC Press. [5] [6]
Физиология человека — Дыхание
Физиология человека — Дыхание БИО 301Физиология человека
Дыхание
Дыхательная система:
- Основная функция — получение кислорода для использования клетками организма и удаление углекислый газ, который производят клетки
- Включает дыхательные пути, ведущие в легкие (и выходящие из них), а также легкие сами
- Путь воздуха: носовые полости (или ротовая полость)> глотка> трахея> первичный бронхи (правые и левые)> вторичные бронхи> третичные бронхи> бронхиолы > альвеолы (место газообмена)
Дыхательная система
www.niehs.nih.gov/oc/factsheets/ozone/ithurts.htm
Дыхание
Обмен газов (O2 и CO2) между альвеолами и кровью происходит простой диффузией: O2 диффундирует из альвеол в кровь и CO2 из крови в альвеолы. Для диффузии требуется градиент концентрации. Итак, концентрация (или давление) O2 в альвеолах должен поддерживаться на более высоком уровне, чем в крови, и концентрация (или давление) СО2 в альвеолах должно поддерживаться на уровне рычаг ниже, чем в крови.Делаем это, конечно, дыханием — постоянный приток свежего воздуха (с большим количеством O2 и небольшим количеством CO2) в легкие и альвеолы.
Дыхание это активный процесс, требующий сокращения скелетных мышц. Основные мышцы дыхания включают наружные межреберные мышцы (расположенные между ребра) и диафрагмы (лист мышцы, расположенный между грудной и брюшной полостями).
Наружные межреберные суставы плюс диафрагма сокращаются, чтобы вызвать вдохновение:
- Сокращение наружных межреберных мышц > подъем ребер и грудины> увеличенный размер грудной полости спереди назад> снижает давление воздуха в легких> воздух попадает в легкие
- Сокращение диафрагмы > диафрагма движется вниз> увеличивает вертикальный размер грудной полости> снижает давление воздуха в легких> воздух попадает в легкие:
www.fda.gov/fdac/features/1999/emphside.html
Диафрагма
Для выдоха:
- расслабление наружных межреберных мышц и диафрагмы> возвращение диафрагма, ребра и грудина в положение покоя> восстанавливает грудной полость до прединспираторного объема> увеличивает давление в легких> воздух выдохнул
Внутриальвеолярное давление на вдохе и выдохе
По мере сокращения внешних межреберных промежутков и диафрагмы легкие расширяются.Расширение легких вызывает давление в легких (и альвеолах). стать немного отрицательным по отношению к атмосферному давлению. Как результат, воздух перемещается из области с более высоким давлением (воздух) в область с более низким давление (наши легкие и альвеолы). Во время выдоха дыхание расслабляются мышцы и уменьшается объем легких. Это вызывает давление в легкие (и альвеолы) становятся слегка положительными по отношению к атмосферному давлению. В результате воздух покидает легкие (посмотрите эту анимацию Макгроу-Хилла).
Стенки альвеол покрыты тонкой пленкой воды и это создает потенциальную проблему. Молекулы воды, в том числе на альвеолярные стенки больше тянутся друг к другу, чем к воздуху, и это притяжение создает силу, называемую поверхностным натяжением. Это поверхностное натяжение увеличивается по мере сближения молекул воды, что и происходит когда мы выдыхаем, и наши альвеолы становятся меньше (как воздух, выходящий из воздушного шара). Потенциально поверхностное натяжение может вызвать коллапс альвеол и, кроме того, затруднит «повторное расширение» альвеол (при вдохе).Обе они представляют собой серьезные проблемы: если альвеолы разрушатся, они будут не содержат воздуха и кислорода, который мог бы диффундировать в кровь и в случае «повторного расширения» было труднее, вдыхание было бы очень и очень трудным, если не невозможным. К счастью, наши альвеолы не разрушаются, и вдыхание относительно легко, потому что легкие вырабатывают вещество под названием сурфактант, который снижает поверхностное натяжение.
Роль легких Поверхностно-активное вещество
- Поверхностно-активное вещество снижает поверхностное натяжение, которое:
- увеличивает эластичность легких (уменьшая усилия, необходимые для расширения легкие)
- снижает склонность альвеол к разрушению
Клетки легких, вырабатывающие сурфактант
Обмен газов:
- обмен O2 и CO2 между внешняя среда и клетки тела
- эффективен, потому что альвеолы и капилляры имеют очень тонкие стенки и очень много (в легких около 300 миллионов альвеол с общей поверхностью площадью около 75 квадратных метров)
- Внутреннее дыхание — внутриклеточное использование O2 для сделать ATP
- происходит путем простой диффузии по градиентам парциального давления
- это индивидуальное давление, оказываемое независимо от конкретного газа в смеси газов.Воздух, которым мы дышим, представляет собой смесь газов: азот, кислород и углекислый газ. Итак, воздух в воздушный шар дует создает давление, которое заставляет воздушный шар расширяться (и это давление генерируется как все молекулы азота, кислорода и углекислого газа перемещаться и сталкиваться со стенками воздушного шара). Однако общая давление, создаваемое воздухом, частично связано с азотом, частично с кислородом, и частично в углекислый газ. Эта часть общего давления создается кислородом — это «парциальное давление» кислорода, в то время как диоксид углерода — это «парциальное давление» диоксида углерода.Частичное газовое давление, следовательно, является мерой того, сколько газа присутствует (например, в крови или альвеолах).
- парциальное давление каждого газа в смеси равно полному
давление, умноженное на фракционный состав газа в смеси. Так,
учитывая, что общее атмосферное давление (на уровне моря) составляет около 760 мм рт.
и, кроме того, воздух содержит около 21% кислорода, тогда парциальное давление
кислород в воздухе — 0.21 раз на 760 мм рт. Ст. Или 160 мм рт. Ст.
Парциальное давление O2 и CO2 в теле (нормальное состояние, в состоянии покоя): (проверьте эту анимацию МакГроу-Хилла)
- Альвеолы
- PO2 = 100 мм рт. Ст.
- PCO2 = 40 мм рт. Ст.
- Альвеолярные капилляры ,00
- Ввод альвеолярных капилляров ,00
- PO2 = 40 мм рт. Ст. (Относительно низкое потому что эта кровь только что вернулась из системного кровообращения и потеряла большую часть кислорода)
- PCO2 = 45 мм рт. Ст. (Относительно высокое потому что кровь, возвращающаяся из системного кровообращения, забрала углекислый газ)
В альвеолярных капиллярах происходит диффузия газов: кислорода диффундирует из альвеол в кровь и углекислый газ из кровь в альвеолы.
- Выход из альвеолярных капилляров ,00
- PO2 = 100 мм рт. Ст.
- PCO2 = 40 мм рт. Ст.
- Попадание в системные капилляры
- PO2 = 100 мм рт. Ст.
- PCO2 = 40 мм рт. Ст.
- Клетки тела (в условиях покоя) ,00
- PO2 = 40 мм рт. Ст.
- PCO2 = 45 мм рт. Ст.
- Выход из системных капилляров
- PO2 = 40 мм рт. Ст.
- PCO2 = 45 мм рт. Ст.
Как кислород и углекислый газ транспортируются в крови?
- Кислород переносится кровью:
Поскольку почти весь кислород в крови переносится гемоглобином, соотношение между концентрацией (парциальным давлением) кислорода и насыщение гемоглобина (процент молекул гемоглобина, переносящих кислород) составляет важный.
Транспорт кислорода
Насыщение гемоглобина:
- степень, в которой гемоглобин в крови сочетается с O2
- зависит от РО2 в крови:
Взаимосвязь между уровнем кислорода и насыщением гемоглобина обозначается кривой диссоциации (насыщения) кислород-гемоглобин (дюйм график выше).Вы можете видеть, что при высоких парциальных давлениях O2 (см. Выше около 40 мм рт. ст.), сатурация гемоглобина остается довольно высокой (обычно около 75 — 80%). Этот довольно плоский участок диссоциации кислород-гемоглобин кривая называется «плато».
Напомним, что 40 мм рт. Ст. — типичное парциальное давление кислорода в клетки тела. Исследование кривой диссоциации кислород-гемоглобин показывает, что в условиях покоя только около 20-25% гемоглобина молекулы отдают кислород в системных капиллярах.Это важно (другими словами, «плато» имеет значение), потому что это означает, что вы имеют значительный запас кислорода. Другими словами, если вы станете более активен, и вашим клеткам нужно больше кислорода, кровь (молекулы гемоглобина) имеет много кислорода, чтобы обеспечить
Когда вы действительно станете более активными, парциальное давление кислорода в вашем (активные) клетки могут упасть ниже 40 мм рт. Посмотрите на кислород-гемоглобин кривая диссоциации показывает, что по мере снижения уровня кислорода насыщение гемоглобина также снижается — и резко снижается.Это означает, что кровь (гемоглобин) «выгружает» много кислорода в активные клетки — клетки, которые, конечно, нуждаются в больше кислорода.
Факторы, влияющие на кривую диссоциации кислород-гемоглобин:
Кривая диссоциации кислород-гемоглобин «смещается» при определенных условиях. Эти факторы могут вызвать такой сдвиг:
- более низкий pH
- повышенная температура
- подробнее 2,3-дифосфоглицерат (DPG)
- повышенный уровень CO2
CO2 + h30 ——> h3CO3 ——> HCO3 — + H +
и больше ионов водорода = более низкий (более кислый) pH.Итак, в активных тканях есть более высокий уровень CO2, более низкий pH и более высокий температуры. Кроме того, при более низком уровне PO2 эритроциты увеличивают производство вещества, называемого 2,3-дифосфоглицератом. Эти меняющиеся условия (больше CO2, ниже pH, выше температура и др. 2,3-дифосфоглицерат) в активных тканях вызывают изменение структуры гемоглобина, что, в свою очередь, вызывает гемоглобин отказаться от кислорода. Другими словами, в активных тканях больше гемоглобина молекулы отдают кислород.Другими словами, Кривая диссоциации кислород-гемоглобин «сдвигается вправо» (как показано голубая кривая на графике ниже). Это означает, что при данном частичном давление кислорода, процент насыщения гемоглобином должен быть ниже. Например, на графике ниже экстраполировать до «нормальной» кривой (зеленая кривая) от PO2 до 40, затем более, и насыщение гемоглобином составляет около 75%. Затем экстраполируйте к «смещенной вправо» (голубой) кривой от значения PO2 40, затем выше, и насыщение гемоглобином составляет около 60%.Итак, смена вправо ‘на кривой диссоциации кислород-гемоглобин (показанной выше) означает, что гемоглобин выделяет больше кислорода — именно то, что необходимо клетками активной ткани!
Двуокись углерода — переносится из клеток организма обратно в легкие как:
- 1 — бикарбонат (HCO3) — 60%
- образуется при объединении CO2 (выделяемого клетками, производящими АТФ) с h3O (из-за фермента красных кровяных телец, называемого карбоангидраза), как показано на диаграмме ниже
- образуется при соединении CO2 с гемоглобином (гемоглобином молекулы, которые отказались от кислорода)
Транспорт углекислого газа
Обмен СО2 в альвеолах
Контроль дыхания
Ваша частота дыхания меняется.Когда активен, например, ваш респираторный курс идет вверх; когда менее активен или спит, скорость идет вниз. Кроме того, хотя дыхательные мышцы работают произвольно, вы не можете сознательно контролируйте их, когда спите. Итак, как частота дыхания изменены и как контролируется дыхание, когда вы не осознанно думаешь о дыхании?
Ритмичность центр мозгового вещества:
- контролирует автоматическое дыхание
- состоит из взаимодействующих нейронов, которые активируются либо во время вдоха (I нейроны) или истечение (E нейроны)
- I нейроны — стимулируют нейроны, которые иннервируют дыхательные мышцы (чтобы о вдохновении)
- E нейроны — подавляют I нейроны (чтобы « выключить » I нейроны и принести об истечении срока)
Пневмотаксический центр (также расположенный в мосту) — подавляет апнейстический центр и подавляет вдох
Факторы, участвующие в увеличении частоты дыхания
- Хеморецепторы — расположены в аорте и сонных артериях (периферические хеморецепторы) & в мозговом веществе (центральные хеморецепторы)
- Хеморецепторы (больше стимулируются повышенным уровнем CO2 чем за счет снижения уровня O2)> стимулировать ритмичность Площадь> Результат = учащение дыхания
Тяжелые упражнения ==> значительно увеличивает частоту дыхания
Механизм?
- НЕ повышенный СО2
- Возможные факторы:
- рефлексы, возникающие при движениях тела (проприорецепторы)
- высвобождение адреналина (во время тренировки)
- импульсов коры головного мозга (могут одновременно стимулировать ритмичность
области и двигательных нейронов)
Ссылки по теме:
Дыхательная система
Введение к Анатомия: Дыхательная система
Назад
к программе BIO 301
Лекция Примечания 1 — Структура клетки и метаболизм
Лекция Примечания 2 — Нейроны и нервная система I
Лекция Примечания 2b — Нейроны и нервная система II
Лекция Примечания 3 — Мышца
Лекция Примечания 4 — Защита крови и тела I
Лекция Примечания 4b — Защита крови и тела II
Лекция Примечания 5 — Сердечно-сосудистая система
определение диафрагмы по медицинскому словарю
диафрагма
[диафрагма] 1. мышечно-мембранная перегородка, разделяющая грудную и брюшную полости. По бокам он прикреплен к шести нижним ребрам, спереди к грудины, а сзади к позвоночнику. Через диафрагму проходят пищевод, аорта, полая вена и многочисленные нервы. В расслабленном состоянии он выпуклый, но сжимается во время вдоха, увеличивая тем самым грудную полость и позволяя расширять легкие. См. Также дыхание.2. любая разделяющая мембрана или структура.
3. диск с одним или несколькими отверстиями или с регулируемым отверстием, установленный относительно линзы или источника излучения, с помощью которого часть света или излучения может быть исключена из области.
контрацептивная диафрагма неглубокий куполообразный диск, используемый в качестве противозачаточного средства, сделанный из мягкого пластика, например латекса. Его передняя губа заходит за лобковый симфиз, а задняя губа лежит в заднем своде. Он используется со спермицидами для предотвращения попадания сперматозоидов в зев шейки матки.См. Также контрацепцию.диафрагма таза часть дна таза, образованная копчиковыми мышцами и мышцами, поднимающими задний проход, и их фасциями.
полиаркоатная диафрагма одна, показывающая аномальные зубчатые края на радиографической визуализации.
урогенитальная диафрагма традиционная, но уже не действующая концепция, согласно которой верхний и нижний слои охватывают сфинктер уретры и глубокие поперечные мышцы промежности и вместе образуют мышечно-мембранный лист, который простирается между седалищно-лобковыми ветвями.
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежным вопросам здравоохранения, седьмое издание. © 2003 Saunders, принадлежность Elsevier, Inc. Все права защищены.
di · a · phragm
(dī’ă-fram),2. Тонкий диск с отверстием, используемый в микроскопе, фотоаппарате или другом оптическом приборе для защиты от пограничных лучей света, таким образом дает более прямое освещение.
3. Гибкое кольцо, покрытое куполообразным листом эластичного материала, используемого во влагалище для предотвращения беременности.
4. В рентгенографии — сетка (2) или свинцовый лист с отверстием.
[Г. диафрагма ]
Farlex Partner Medical Dictionary © Farlex 2012
диафрагма
(dī′ə-frăm ′) n.1. Анатомия Мышечная перепонка, разделяющая брюшную и грудную полости и функционирующая при дыхании. Также называется живот .
2. Перепончатая часть, которая разделяет или отделяет.
3. Тонкий диск, особенно в микрофоне или телефонной трубке, который вибрирует в ответ на звуковые волны, чтобы произвести электрические сигналы, или который вибрирует в ответ на электрические сигналы, чтобы произвести звуковые волны.
4. Противозачаточное средство, состоящее из тонкого гибкого диска, обычно сделанного из резины, который предназначен для прикрытия шейки матки для предотвращения попадания сперматозоидов во время полового акта.
5. Диск, имеющий фиксированное или переменное отверстие, используемое для ограничения количества света, проходящего через линзу или оптическую систему.
ди’а · фраг · мат’ик (-frăg-măt’ĭk) прил.
ди’а · фраг · мати · кал · ли нар.
Медицинский словарь American Heritage® Авторские права © 2007, 2004, компания Houghton Mifflin. Опубликовано компанией Houghton Mifflin. Все права защищены.
диафрагма
Противозачаточное средство, состоящее из тонкого мембранного диска, обычно сделанного из резины, который предназначен для закрытия зева шейки матки и предотвращения попадания сперматозоидов во время полового акта.Медицинский словарь Сегена. © 2012 Farlex, Inc. Все права защищены.
диафрагма
Гинекология Барьерный противозачаточный препарат, состоящий из тонкого гибкого резинового диска, который покрывает шейку матки, чтобы предотвратить попадание сперматозоидов во время полового акта.Краткий словарь современной медицины McGraw-Hill. © 2002 McGraw-Hill Companies, Inc.
диафрагма
(ди’э-фрам) [TA] 1. Мышечно-мембранная перегородка между брюшной и грудной полостями.Синоним (ы): диафрагма (2) [ТА], живот.
2. Тонкий диск с отверстием, используемый в микроскопе, фотоаппарате или другом оптическом приборе, чтобы не пропускать краевые лучи света и тем самым обеспечивать более прямое освещение.
3. Гибкое кольцо, покрытое куполообразным листом эластичного материала, помещенным во влагалище для предотвращения беременности.
4. радиография Сетка (2).
[Г. диафрагма ]
Медицинский словарь для профессий здравоохранения и медсестер © Farlex 2012
диафрагма
(di’a-fram?) [Gr. диафрагма , перегородка]1. Тонкая мембрана, используемая для диализа.
2. В микроскопии — устройство, расположенное под отверстием предметного столика и позволяющее регулировать количество света, проходящего через объект.
КОНТРАЦЕПТИЧЕСКАЯ ДИАФРАГМА
3. Резиновый или пластиковый стаканчик, который надевается на шейку матки и используется в противозачаточных целях. См .: иллюстрацию
ДВИЖЕНИЕ РЕБЕРНОЙ КЛЕТКИ И ДИАФРАГМЫ ВО ВРЕМЯ ДЫХАНИЯ: A.Вдохновение: воздух втягивается в легкие; B. Выдох: воздух выходит из легких
4. Куполообразная скелетная мышца, которая отделяет брюшную полость от грудной полости выпуклостью вверх. Он сокращается, способствуя вдоху, расплющиваясь вниз и позволяя легким расширяться. Он расслабляется, чтобы способствовать выдоху, поднимаясь в куполообразное положение и сжимая легкие.Начало диафрагмы — мечевидный отросток, шесть нижних реберных хрящей и поясничные позвонки.Диафрагма находится прямо над печенью, желудком, селезенкой, надпочечниками и почками; правая сторона немного выше левой. См .: , иллюстрация ; Синдром Бурхааве
диафрагма Баки
См .: Баки, Густав П.грыжа диафрагмы
Врожденное или травматическое выпячивание содержимого брюшной полости через диафрагму.
диафрагма таза
тазовое дно.Диафрагма Поттера-Баки
Диафрагма Баки.щелевая диафрагма
Разрыв между ножками подоцитов в почечном клубочке, состоящий из фильтра, состоящего из белков, который удерживает большие молекулы в плазме, но позволяет более мелким растворимым химическим веществам проходить с водой в мочу.
мочеполовая диафрагма
урогенитальный треугольник или треугольная связка. Мышечно-фасциальная оболочка, расположенная между седалищно-лобковыми ветвями, поверхностная по отношению к тазовой диафрагме. У мужчин он окружает перепончатую уретру; у женщин — влагалище.
иллюстрацияМедицинский словарь, © 2009 Farlex and Partners
диафрагма
1. Куполообразная мышечно-сухожильная перегородка, отделяющая полость грудной клетки от полости живота.Когда мышца сокращается, купол становится плоским, тем самым увеличивая объем груди.
2. Любая разделяющая структура, например радужная диафрагма глаза.
Медицинский словарь Коллинза © Роберт М. Янгсон 2004, 2005
диафрагма
- лист ткани, присутствующий только у млекопитающих, который отделяет грудную клетку от брюшной полости. Он состоит в основном из мышц и сухожилий и имеет отверстия, через которые проходят пищевод, кровеносные сосуды и нервы.Его уплощение из выпуклого положения, выступающего в грудную клетку, является важным аспектом расширения легких при вдохе. См. ДЫХАНИЕ.
- Резиновый колпачок с полусферическим резервуаром, установленный внутри влагалища над шейкой (шейкой) матки и действующий как противозачаточное средство для КОНТРОЛЯ РОЖДЕНИЯ.
Биологический словарь Коллинза, 3-е изд. © В. Г. Хейл, В. А. Сондерс, Дж. П. Маргам 2005
Диафрагма
Тонкий мышечный слой, отделяющий грудную полость, содержащую легкие и сердце, от брюшной полости, содержащей кишечник и органы пищеварения.
Медицинская энциклопедия Гейла. Copyright 2008 The Gale Group, Inc. Все права защищены.
диафрагма
1. В оптике — диафрагма, как правило, круглая и переменного диаметра, помещенная в экран и используемая для ограничения поля зрения линзы или оптической системы ( ограничитель поля ). Он также ограничивает рассеянный свет ( световой ограничитель ). Син. стоп; диафрагма-стоп. 2. В анатомии — разделительная перепонка.
Миллодот: Словарь оптометрии и визуальных наук, 7-е издание.© 2009 Butterworth-Heinemann
диафрагма
(ди’э-фрам) [TA]1. [TA] Мышечно-мембранная перегородка между брюшной грудной полостью.
2. В рентгенографии — сетка (2) или свинцовый лист с отверстием.См .: коллиматор
3. Тонкий диск с отверстием, используемый в микроскопе, фотоаппарате или другом оптическом приборе, чтобы не пропускать краевые лучи света и тем самым обеспечивать более прямое освещение.
[Г. диафрагма ]
Медицинский словарь для стоматологов © Farlex 2012
диафрагмальное дыхание
Диафрагмальное дыхание, также известное как глубокое дыхание животом — что это за упражнение? Многие из моих пациентов удивляются, когда я прописываю и подчеркиваю диафрагмальное дыхание в их домашних программах упражнений.Исторически сложилось так, что физиотерапия и / или упражнения ассоциировались с укреплением, растяжкой или необходимостью увеличения пульса. Однако с мышцами тазового дна, особенно для пациентов с тазовой болью или дисфункциональными состояниями мочеиспускания / кишечника, это упражнение, которое может показаться относительно низким уровнем, может помочь расслабить тазовое дно.
Диафрагма — это красивая большая куполообразная мышца, которая находится под грудной клеткой и разделяет грудную и брюшно-тазовую полости.Помимо мышц живота и этих крошечных мышц между ребрами, вам помогает дыхание диафрагма. Благодаря своему положению и размеру это самая эффективная дыхательная мышца. Когда вы делаете глубокий вдох, диафрагма опускается в брюшно-тазовую полость, а затем естественным образом отскакивает вверх на выдохе. Вы спросите, как именно диафрагма способствует расслаблению мышц тазового дна? Что ж, если мы вернемся к тому, как расположены диафрагма и мышцы тазового дна, мы увидим, что они оба работают горизонтально или вдоль горизонтальной плоскости.Частично из-за этого положения, когда вы делаете глубокий вдох животом, позволяя воздуху заполнять легкие, брюшно-тазовая полость расширяется, а мышцы тазового дна опускаются / удлиняются. Это все нормально, но почему для людей с тазовой болью или дисфункциональным опорожнением мочи / кишечника важно добиться удлинения и расслабления мышц тазового дна? Хороший вопрос!
Как Шеннон обсуждал в предыдущем блоге об анатомии тазового дна, тазовое дно — это группа мышц, которые располагаются у основания таза.Эти мышцы отходят от лобковой кости и прикрепляются к копчику. Как и любые другие мышцы тела, мышцы тазового дна должны иметь возможность соответствующим образом сокращаться И расслабляться. Многие мои пациенты с болью в области таза, а также многие другие с дисфункциональными симптомами мочеиспускания или кишечника испытывают трудности с расслаблением мышц тазового дна. Давайте кратко разделим эти два состояния, чтобы мы могли понять, почему расслабление мышц тазового дна важно для управления болью и дисфункциональным мочеиспусканием / опорожнением:
- Боль в тазу : Как мы уже упоминали, тазовое дно — это группа мышц, которые должен уметь сокращаться и расслабляться.Как и любые другие мышцы тела, мышцы тазового дна имеют нервы и кровеносные сосуды, которые проходят через них и питают их. Если мышцы тазового дна не расслабляются должным образом, это может ухудшить подвижность и функцию нервов и кровеносных сосудов, вызывая боль. Это как сгибать бицепс в течение всего дня — это было бы больно, правда? Такое же объяснение применимо к сокращенным или высокотонусным мышцам тазового дна. Пациентам с тазовой болью я рекомендую практиковать диафрагмальное дыхание не менее пяти-десяти минут один-два раза в день.Я также обычно рекомендую своим пациентам попытаться включить свое дыхание в течение дня, чтобы помочь противодействовать всему напряжению, которое они могут накапливать. Кроме того, это также отличный инструмент для лечения обострения симптомов тазовой боли. Вы также можете облегчить расслабление мышц тазового дна, тренируя дыхание животом в различных положениях, например, приседая или позы ребенка.
- Дисфункциональное опорожнение мочи / кишечника : Если мы снова посмотрим на анатомию тазового дна, мы увидим, что мышцы тазового дна окружают отверстия уретры и ануса.Если мышцы тазового дна очень напряжены или они не могут должным образом расслабиться, может быть трудно легко или полностью опорожнить мочевой пузырь или кишечник. Часто, если у пациента возникают проблемы с началом мочеиспускания или затрудненное опорожнение стула, я предлагаю им практиковать диафрагмальное дыхание в туалете; (Правильное положение с чем-то вроде приземистого горшка тоже может пригодиться! Когда вы начнете глубоко дышать, мышцы тазового дна должны расслабиться, позволяя уретре и анусу легче открываться.
Как именно выполнять диафрагмальное дыхание?
- Лягте на спину, слегка согнув колени и поддерживая голову. Положите одну руку на грудь, а другую — на живот. Этот небольшой трюк поможет вам узнать, правильно ли вы выполняете дыхание.
- Дышите медленно через нос, позволяя воздуху течь из грудной полости в брюшно-тазовую полость. Когда вы делаете глубокий вдох, рука на груди должна оставаться как можно более неподвижной, а рука на животе должна подниматься.Важно отметить, что вы не используете мышцы живота для того, чтобы выталкивать живот, а, скорее, позволяете воздуху заполнять брюшную полость.
- Медленно выдохните через рот и позвольте животу вернуться в исходное положение. Рука на груди должна оставаться максимально неподвижной.
В зависимости от того, как отдыхают мышцы тазового дна, вы можете сначала заметить, а можете и не заметить, что мышцы тазового дна расслабляются вместе с дыханием.Это нормально! Это должно развиться по мере того, как вы начнете регулярно практиковать дыхание и станете больше соответствовать своему тазовому дну. Вы также можете проконсультироваться с физиотерапевтом тазового дна, который даст вам подсказки / подсказки, которые помогут вам лучше понять, как движется ваше тазовое дно.
______________________________________________________________________________________________________________________________________
Вы не можете приехать к нам лично? Предлагаем виртуальные встречи!
Мы понимаем, что из-за COVID-19 люди могут предпочесть пользоваться нашими услугами из дома.Мы также понимаем, что многие люди не имеют доступа к физиотерапии тазового дна, и мы здесь, чтобы помочь! Центр здоровья и реабилитации тазовых органов — это многогородская компания, в которой работают высококвалифицированные и специализированные физиотерапевты тазового дна, которые стремятся помочь людям улучшить здоровье тазовых органов и устранить боль и дисфункцию таза. Мы здесь для вас и готовы помочь, будь то лично или онлайн.
Виртуальные сеансы доступны с физиотерапевтами по лечению тазового дна PHRC через нашу видеоплатформу Zoom или по телефону.Стоимость этой услуги составляет 75 долларов США за 30 минут. Для получения дополнительной информации и расписания посетите нашу страницу цифрового здравоохранения.
Помимо виртуальных консультаций с нашими физиотерапевтами, мы также предлагаем комплексные медицинские услуги с Jandra Mueller, DPT, MS. Джандра — физиотерапевт тазового дна, имеющая также степень магистра в области комплексного здоровья и питания. Она предлагает такие услуги, как тестирование на гормоны с помощью теста DUTCH, комплексное тестирование стула при проблемах со здоровьем желудочно-кишечного тракта, а также комплексный инструктаж по здоровью и планирование питания.



 Обнаружить образовавшийся дефект иногда удается путем пальпации раневого хода пальцем. Иногда наблюдается асимметрия живота либо грудной клетки. На разрывы диафрагмы указывает наличие перитонеальных симптомов и притупления в отлогих местах живота при повреждении груди, укорочение лёгочного звука или тимпанит, ослабление дыхания при травмах брюшной полости. При аускультации лёгких могут прослушиваться кишечные шумы.
Обнаружить образовавшийся дефект иногда удается путем пальпации раневого хода пальцем. Иногда наблюдается асимметрия живота либо грудной клетки. На разрывы диафрагмы указывает наличие перитонеальных симптомов и притупления в отлогих местах живота при повреждении груди, укорочение лёгочного звука или тимпанит, ослабление дыхания при травмах брюшной полости. При аускультации лёгких могут прослушиваться кишечные шумы.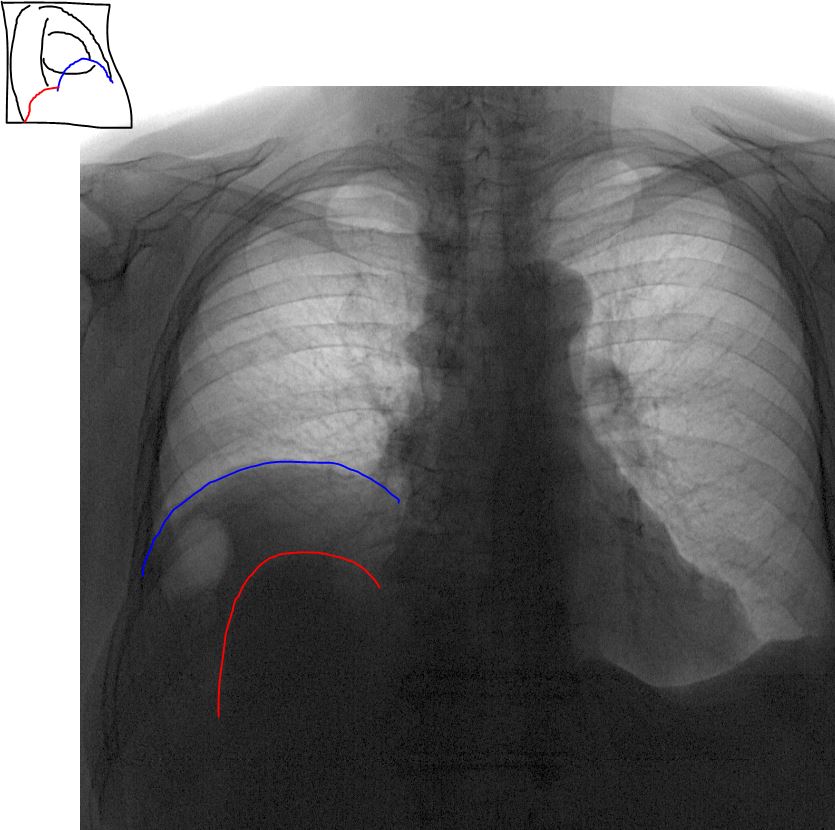
 К примеру, они очень выражены при врожденной патологии, а при приобретенной, особенно частичной, сегментарной, могут вовсе отсутствовать. Это обусловлено тем, что приобретенная характеризуется меньшой степенью растяжения тканей, более низким стоянием органа.
К примеру, они очень выражены при врожденной патологии, а при приобретенной, особенно частичной, сегментарной, могут вовсе отсутствовать. Это обусловлено тем, что приобретенная характеризуется меньшой степенью растяжения тканей, более низким стоянием органа. В этой ситуации болевой синдром провоцирует перегиб сосудов, питающих селезенку, почку и поджелудочную железу. Приступы боли могут достигать высокой интенсивности.
В этой ситуации болевой синдром провоцирует перегиб сосудов, питающих селезенку, почку и поджелудочную железу. Приступы боли могут достигать высокой интенсивности.
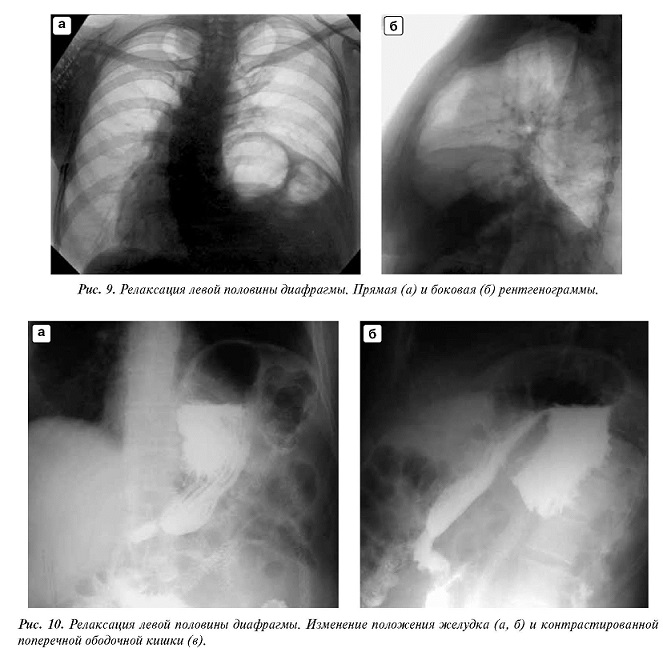 У подобных больных выявляют недоразвитость диафрагмального нерва или его повреждение в период внутриутробного развития.
У подобных больных выявляют недоразвитость диафрагмального нерва или его повреждение в период внутриутробного развития. Растяжение мышечных волокон может происходить с различной скоростью, что приводит к появлению первых симптомов патологии в раннем детстве или в старшем возрасте.
Растяжение мышечных волокон может происходить с различной скоростью, что приводит к появлению первых симптомов патологии в раннем детстве или в старшем возрасте.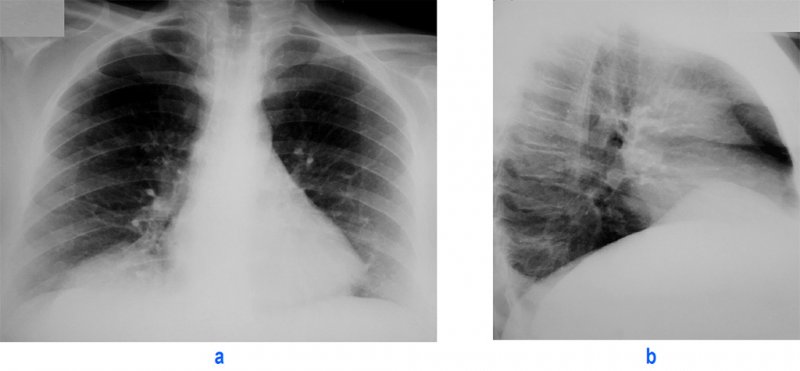

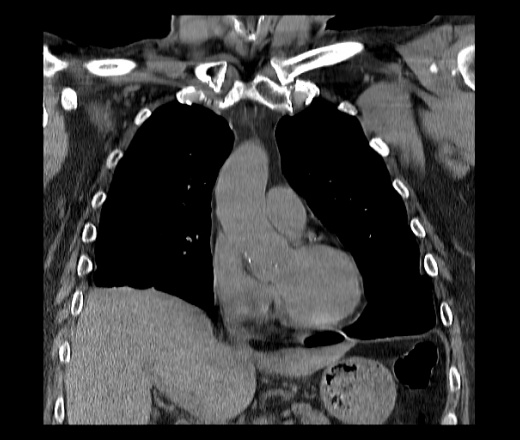 Заболевание характеризуется смещением органов в грудной клетке. Полная или частичная релаксация правого купола диафрагмы бывает врожденной или приобретенной. Данному заболеванию в международном классификаторе МКБ-10 присвоен код J98.6.
Заболевание характеризуется смещением органов в грудной клетке. Полная или частичная релаксация правого купола диафрагмы бывает врожденной или приобретенной. Данному заболеванию в международном классификаторе МКБ-10 присвоен код J98.6. Они проявляются после проведенных хирургических вмешательств при повреждении нервов, при развитии тяжелых системных заболеваний – полиомиелита, сирингомиелии. Сегментарные или локальные поражения проявляются при наличии опухолей доброкачественного или злокачественного характера.
Они проявляются после проведенных хирургических вмешательств при повреждении нервов, при развитии тяжелых системных заболеваний – полиомиелита, сирингомиелии. Сегментарные или локальные поражения проявляются при наличии опухолей доброкачественного или злокачественного характера.