лечение, симптомы, диагностика – клиника ЛИСОД в Киеве, Украине
Молекулярные механизмы, играющие важную роль в развитии опухоли желчного пузыря, сегодня находятся в процессе изучения. Как показали последние исследования, фактор роста соединительной ткани играет определенную роль в патологических процессах и является более активным в клетках опухоли желчного пузыря. Фактор роста соединительной ткани постепенно и прогрессивно активируется от хронического холецистита до дисплазии, а затем – до ранней и поздней стадии рака желчного пузыря.
Читать полностью
Ученые считают, что дальнейшее изучение и понимание столь тонких механизмов послужит толчком для развития новых методов лечения рака желчного пузыря.
Скрыть
Рак желчного пузыря (РЖП) – редкое заболевание, которое развивается при желчнокаменной болезни, хроническом холецистите.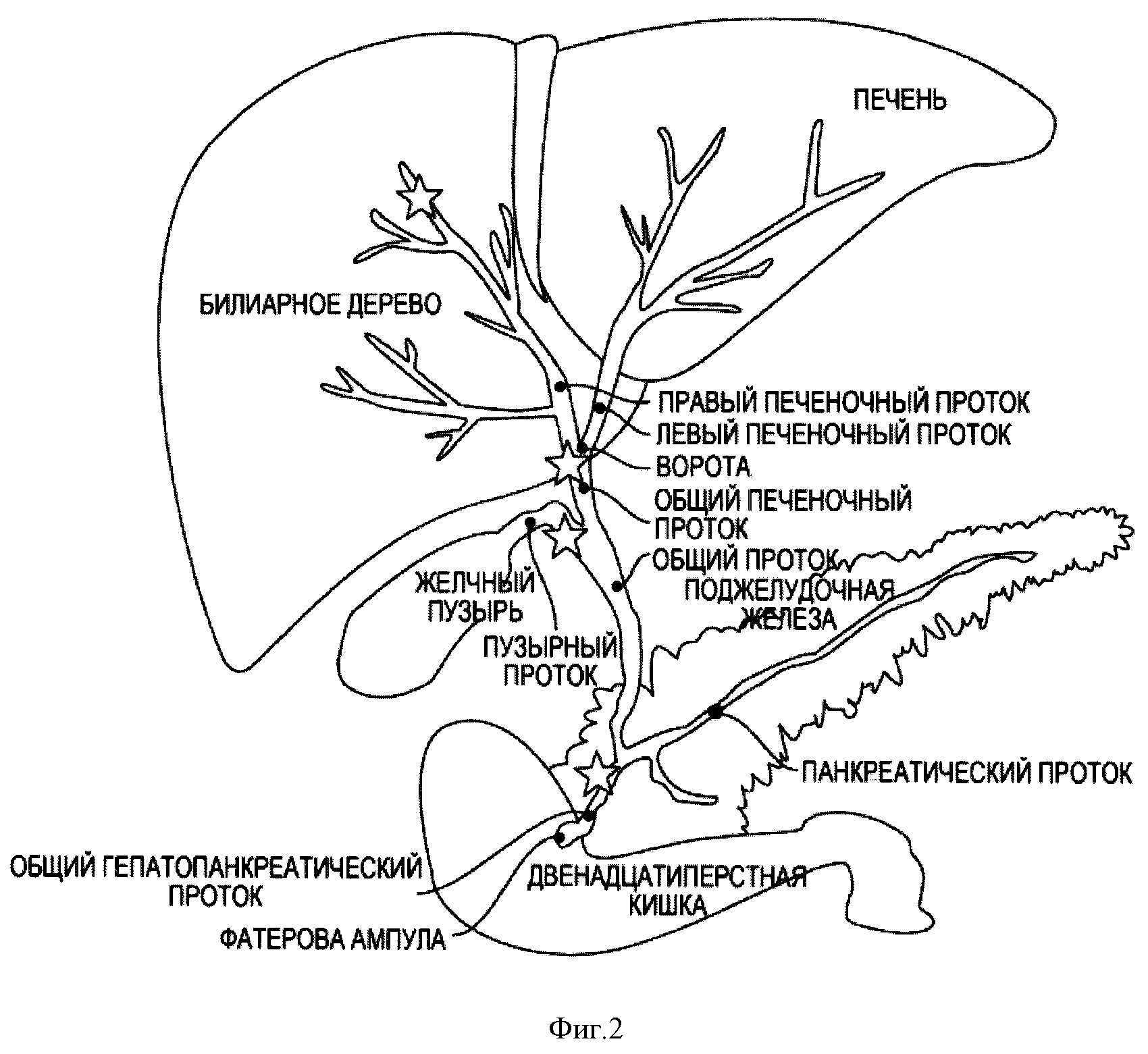
Опухоль располагается на шейке и дне пузыря. Болезнь необходимо диагностировать и начать лечить как можно раньше, т. к. опухоль может быстро прогрессировать и поражать другие органы. Особенность РЖП именно в его выраженной злокачественности и местном распространении в печень. По путям лимфооттока происходит метастазирование в ближайшие ткани, париетальную брюшину, поджелудочную железу, парааортальную клетчатку. Прогноз в таких случаях, как правило, неблагоприятный. Чтобы не запускать болезнь, необходимо обратиться к онкологу при первых тревожных признаках. Специалисты LISOD владеют современными методами лечения рака желчного пузыря.
Диагностика
В LISOD для диагностики рака желчного пузыря применяют методы, соответствующие мировым медицинским стандартам.
- Лабораторные исследования проводят в клинической лаборатории, оснащенной современным оборудованием. Для диагностики используется специальная спектральная система, позволяющая получать результаты с высокой точностью. На наличие заболевания печени или желчного пузыря, в том числе и рака желчного пузыря, указывает повышение уровня билирубина. Также исследование уровней щелочной фосфатазы и аспартат аминотрансферазы помогает выявить заболевание желчного пузыря.
- УЗИ позволяет не только обнаружить опухоль, но и ее распространение на стенки желчного пузыря и печень. Этот метод особенно эффективен, если применяется во время эндоскопии или лапароскопии. Такая методика дает возможность исследовать желчный пузырь с близкого расстояния.
- Компьютерная томография (КТ) используется как при первичной диагностике, так и при определении стадии опухоли. Кроме того, уточняется состояние поджелудочной железы и печени.
 Это позволяет специалистам LISOD правильно планировать оперативное лечение.
Это позволяет специалистам LISOD правильно планировать оперативное лечение. - Холангиография (контрастное исследование желчных ходов) также помогает в диагностике опухолей желчного пузыря.
- Лапароскопия. Через небольшой разрез в передней брюшной стенке вводится лапароскоп в брюшную полость для осмотра внутренних органов, включая желчный пузырь. Во время этого исследования делают биопсию (взятие подозрительного участка ткани для микроскопического исследования) и уточняют стадию (распространенность) опухоли.
В LISOD при проведении подобных операций используется современное эндоскопическое и лапароскопическое оборудование, на котором работают ведущие специалисты – эндоскопические хирурги, владеющие данными методиками (как диагностики, так и выполнения оперативных вмешательств в полном объеме). Лапароскопический метод позволяет поставить точный и правильный диагноз, определиться с объемом и стадией процесса, а также выбрать тактику лечения.
Проведение всестороннего обследования дает возможность специалистам LISOD подтвердить или опровергнуть диагноз рака желчного пузыря.
Лечение
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Хирургический метод является основным в лечении рака желчного пузыря.
При раке желчного пузыря проводят холецистэктомию – хирургическое удаление желчного пузыря и окружающих его тканей. Возможно также удаление регионарных (соседних) лимфатических узлов. При оперативных вмешательствах на желчном пузыре в LISOD применяют лапароскопический метод. Лапароскопия желчного пузыря заключается в том, что через небольшие разрезы (0.5 – 1.5 см) специальным оптическим прибором лапароскопом (телескопическая трубка, содержащая систему линз и присоединенная к видеокамере) проникают в брюшную полость. Таким образом, на экране монитора хирург видит операционное поле и имеет возможность очень тонкими специальными инструментами новообразования иссечь. Затем иссеченные ткани помещаются в специальные мешочки-контейнеры и удаляются. Лапароскопия желчного пузыря – метод малотравматичный, легче переносится пациентами, меньше возникает побочных реакций.
При оперативных вмешательствах на желчном пузыре в LISOD применяют лапароскопический метод. Лапароскопия желчного пузыря заключается в том, что через небольшие разрезы (0.5 – 1.5 см) специальным оптическим прибором лапароскопом (телескопическая трубка, содержащая систему линз и присоединенная к видеокамере) проникают в брюшную полость. Таким образом, на экране монитора хирург видит операционное поле и имеет возможность очень тонкими специальными инструментами новообразования иссечь. Затем иссеченные ткани помещаются в специальные мешочки-контейнеры и удаляются. Лапароскопия желчного пузыря – метод малотравматичный, легче переносится пациентами, меньше возникает побочных реакций.
При неоперабельных случаях проводят химиотерапевтическое лечение, а иногда, по показаниям, назначают радиотерапию.
Симптомы
Частыми признаками рака желчного пузыря являются боль, увеличение печени, пальпируемое опухолевидное образование в животе
 Иногда наблюдается желудочная диспепсия, болезненность в области желчного пузыря. Боль локализуется в правом подреберье и подложечной области, отдает в правое плечо. Аналогичные боли встречаются при каменном и бескамерном холецистите. В большинстве случаев рак желчного пузыря сочетается с желчнокаменной болезнью и холециститом.
Иногда наблюдается желудочная диспепсия, болезненность в области желчного пузыря. Боль локализуется в правом подреберье и подложечной области, отдает в правое плечо. Аналогичные боли встречаются при каменном и бескамерном холецистите. В большинстве случаев рак желчного пузыря сочетается с желчнокаменной болезнью и холециститом.Вследствие закупорки общего желчного протока появляется желтуха, которая, в отличие от закупорки протока камнем, развивается без предшествующей печеночной колики и повышения температуры. Анемия наблюдается редко, не бывает заметного похудания.
Факторы риска
В настоящее время известны некоторые факторы риска, которые повышают вероятность возникновения рака желчного пузыря. Однако наличие одного или даже нескольких таких факторов еще не означает обязательное развитие рака.
- Камни желчного пузыря и его воспаление.
 У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет.
У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет. - «Фарфоровый» желчный пузырь. У больных с тяжелым воспалением желчного пузыря его стенки могут быть покрыты кальциевыми наложениями, что значительно повышает риск развития рака. Поэтому мы рекомендуем удаление такого желчного пузыря.
- Брюшной тиф. У людей, инфицированных бактерией сальмонеллой, вызывающей брюшной тиф, риск развития рака желчного пузыря повышен в 6 раз. Однако брюшной тиф является редким заболеванием.
- Кисты общего желчного протока содержат желчь, могут увеличиваться в размерах и содержать участки предопухолевых изменений, что повышает риск развития рака желчного пузыря.
- Курение сигарет также повышает риск возникновения рака желчного пузыря.

- Профессиональные вредности. У работников резиновой и металлургической промышленности имеется повышенный риск развития рака желчного пузыря в результате воздействия ряда химических веществ, например нитрозаминов.
- Пороки развития панкреатобилиарной зоны в области слияния протоков печени, желчного пузыря и поджелудочной железы повышают риск развития рака желчного пузыря.
- Возраст. Большинство больных раком желчного пузыря старше 70 лет.
- Полипы желчного пузыря в размере 1 см и более нередко превращаются в злокачественную опухоль. Поэтому мы рекомендуем удаление желчного пузыря у этой категории людей.
- Ожирение также является фактором риска возникновения рака желчного пузыря.
- Диета. Высокое содержание углеводов и низкое клетчатки повышает вероятность возникновения опухолей желчного пузыря.
- Helicobacter pylori. Наличие такой инфекции увеличивает риск развития как язв желудка и 12-перстной кишки, так и возникновения камней и рака желчного пузыря.

Профилактика
В большинстве случаев предотвратить развитие рака желчного пузыря невозможно. Однако некоторых факторов риска можно избежать.
- Сохранение нормального веса – одна из возможностей снижения риска возникновения как рака данной локализации, так и других опухолей (толстой кишки, предстательной железы, матки, почек, молочной железы).
- Достаточное потребление овощей и фруктов
- Ежедневная физическая активность – еще один путь снижения риска возникновения рака желчного пузыря.
- Отказ от курения также снижает риск развития рака желчного пузыря.
- Лечение камней желчного пузыря уменьшает вероятность хронического воспаления и риск развития рака.

Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Здравствуйте. Моей матери 50 лет. В 2004 был подтвержден диагноз «Саркоидоз легких» и «сахарный диабет». В последнее время ее состояние сильно ухудшилось. На протяжении одного месяца врачи не могли поставить диагноз, кроме «сахарного диабета» ( провели пять УЗИ, три томографии, много других анализов). На основе последней томографии с контрастом поставили диагноз — рак желчного пузыря четвертой стадии с метастазами в печень и забрюшинные лимфоузлы. Альфа-фетопротеин — 0,5 ед/мл; СА-19-9 — 4 ед/мл. Подскажите, пожалуйста, подтверждает ли анализ крови диагноз «Рак желчного пузыря четвертой стадии»? Есть ли надежда что диагноз поставлен неверно?
Подскажите, пожалуйста, подтверждает ли анализ крови диагноз «Рак желчного пузыря четвертой стадии»? Есть ли надежда что диагноз поставлен неверно?
Данный анализ крови не подтверждает и не исключает онкологическое заболевание. Необходима биопсия для постановки окончательного диагноза.
Здравствуйте! Моему мужу (37 лет) поставили диагноз: умеренно-дифференцированная аденокарцинома гепатикохоледоха (опухоль Клацкина IV степень). Заключение последнего КТ (30.03.2012): . Вторичная инфильтрация сегментов печени. Признаки биллиарной гипертензии. Портальная гипертензия. Гепатоспленомегалия. Явления тазового асцита. Вторичная брюшная лимфоаденопатия. Послеоперационные изменения. Назначена химиотерапия препаратами «Кселода» и «Гемзар». Врачи не дают ни единой надежды на выздоровление. Подскажите, пожалуйста, может есть какой — нибудь шанс на выздоровление?
Заключение последнего КТ (30.03.2012): . Вторичная инфильтрация сегментов печени. Признаки биллиарной гипертензии. Портальная гипертензия. Гепатоспленомегалия. Явления тазового асцита. Вторичная брюшная лимфоаденопатия. Послеоперационные изменения. Назначена химиотерапия препаратами «Кселода» и «Гемзар». Врачи не дают ни единой надежды на выздоровление. Подскажите, пожалуйста, может есть какой — нибудь шанс на выздоровление?
К сожалению, в подобной стадии болезнь неизлечима. Химиотерапия назначена правильно.
Химиотерапия назначена правильно.
Добрый день. Моему отцу 72 года. 14.09.10 г. его прооперировали (ничего не сделали). Диагноз — рак холедоха 4 степень (опухоль перекрыла желчный проток). Метастазы в малом тазу. Сопутствующая болезнь — язва желудка. Болей нет. При выписке билирубин — 290. Чем можна помочь отцу, возможно есть продукты, травы, лекарства которые уменьшат опухоль. Больно понимать,что теряеш очень дорого человека. Заранее благодарю за внимание и помощь. Светлана
К сожалению, если диагнозз установлен правильно, то эта опухоль плохо реагирует на лечение. Если состояние пациента позволяет, то можно попробовать химиотерапию Кселодой или Гемцитабином. На первом месте надо обеспечить отток желчи; это можно сделать или хирургическим путем, или эндоскопическим, или чрезкожным дренированием желчевыовдящих путей (если это возможно).
Если состояние пациента позволяет, то можно попробовать химиотерапию Кселодой или Гемцитабином. На первом месте надо обеспечить отток желчи; это можно сделать или хирургическим путем, или эндоскопическим, или чрезкожным дренированием желчевыовдящих путей (если это возможно).
Не перекармливайте паразитов | Статьи клиники Медсервис
Несмотря на название статьи, это не острая социальная сатира. Те, кто интересуется историями о долгожителях, слышали о Томасе Парре, английском фермере, который по неподтвержденным данным прожил 152 года. Умер он в 1635 году после торжественного обеда, который в его честь закатил Карл Первый. Умер от переедания. Историческая ли это действительность или просто легенда насчет чревоугодия в терминах «семи смертных грехов», не самое главное. Главное в этой истории то, что переедание может привести к очень серьезным проблемам со здоровьем. По самым разным причинам. Включая и такие, как в этом материале.
Те, кто интересуется историями о долгожителях, слышали о Томасе Парре, английском фермере, который по неподтвержденным данным прожил 152 года. Умер он в 1635 году после торжественного обеда, который в его честь закатил Карл Первый. Умер от переедания. Историческая ли это действительность или просто легенда насчет чревоугодия в терминах «семи смертных грехов», не самое главное. Главное в этой истории то, что переедание может привести к очень серьезным проблемам со здоровьем. По самым разным причинам. Включая и такие, как в этом материале.
Пациент обратился в клинику Медсервис (Ижевск) с жалобами на вздутие живота, распирающие, опоясывающие боли, тошноту, снижение аппетита, кашицеобразный стул, два раза в день, появление тёмной мочи, сухость во рту. В ходе анамнеза выяснилось, что пациент почувствовал себя плохо два дня назад, после обильного и невоздержанного потребления пищевых продуктов. Проще говоря, после переедания.
В истории болезней пациента отмечалось наличие у пациента заболеваний сердечно-сосудистой системы, желудочно-кишечного тракта. Оказалось, что он увлекается рыбалкой, вялит рыбу.
Оказалось, что он увлекается рыбалкой, вялит рыбу.
В ходе первичного осмотра, врачом терапевтом клиники Медсервис (Ижевск) выявлена желтушность кожи и слизистых, вздутие живота, печень увеличена. В анализе крови: повышение уровня билирубина, уровня печёночных проб, амилазы. Маркёры вирусных гепатитов отрицательные.
В результате проведенных диагностических исследований, включая УЗИ, магнитно-резонансную томографии (МРТ), выявлено расширение общего желчного протока, гепатомегалия — увеличение печени. Данных, подтверждающих наличие вирусного гепатита не выявлено.
Для уточнения причин выявленных изменений в анализах крови (превышение некоторых показателей в десять раз) терапевтом клиники Медсервис (Ижевск) назначено дополнительно исследование на гельминты.
Анализ на гельминты, описторхоз, положительный. Пациент направлен в инфекционную больницу. Массивная инвазия описторхами вызвала воспаление поджелудочной железы, преходящую закупорку общего желчного протока, вследствие чего развилась желтуха.
Отметим, что описторхисом, или кошачьей двуусткой, поражена рыба семейства карповых, которая как раз и обитает в наших реках. Будьте осторожны при употреблении речной рыбы.
Переедать при описторхозе категорически противопоказано. Продукты жизнедеятельности, выделяемые гельминтом, провоцируют затруднение оттока желчи. Это может привести к полному разрушению печени и смерти.
Придется исключить из рациона алкоголь и слабоалкогольные напитки, а также крепкий черный кофе, какао, газированные напитки, шоколад, свежий хлеб или булочки, кондитерские изделия, супы на рыбном, мясном, костном или грибном бульоне, сало, жирные сорта рыбы и мяса, соленья и маринады, колбасные изделия, мясные и рыбные полуфабрикаты, соусы, хрен, пряности и консервы.
Важно знать, что признаки описторхоза часто похожи на признаки различных заболевания, включая панкреатит, гепатита (увеличение печени, желтуха), гастрит, дуоденит (воспалительное заболевание слизистой оболочки стенки двенадцатиперстной кишики), цирроз печени, желчный перитонит.
Ультразвуковая диагностика механических желтух | Поликлиника ЦКБ РЖД-Медицина
Механические желтухи как правило возникают при нарушении проходимости по общим желчным и печеночным протокам. Основными причинами этой патологии являются конкременты в общем желчном протоке (поперечник которого до 12 мм., длина 7-8 см).
У женщин камнеобразование происходит вдвое чаще чем у мужчин. Это наиболее частая причина механических желтух и при ультразвуковом исследовании хорошо выявляется. По этой же причине на 10-12 день обструкции общего желчного протока выявляются расширенные внутрипеченочные протоки (синдром билиарной гипертензии) также хорошо визуализируемые при УЗИ, чего не бывает при инфекционной желтухе. Это важный фактор дифференциальной диагностики между механической и паренхиматозной желтухами.
Конкременты внепеченочных желчных путей при УЗИ иногда выявить трудно, так как мешает содержимое кишечника, точность этого метода составляет 20-50%. Камень в неизмененном желчном протоке диаметром менее 6 мм. можно не обнаружить, тогда как конкремент в расширенном протоке увидеть легко. Если при УЗИ можно выявить конкременты различные по составу, в том числе и рентгенонегативные, то при рентгенологическом исследовании и КТ рентгенонегативные камни можно выявить лишь по косвенным признакам: увеличение желчного пузыря, неоднородность его содержимого, расширение шейки пузыря и желчных протоков. Опухоль головки поджелудочной железы (вторая по частоте причина механических желтух) при хорошей подготовке больного исключающего метеоризм, также при УЗИ определяется сравнительно хорошо.
Камень в неизмененном желчном протоке диаметром менее 6 мм. можно не обнаружить, тогда как конкремент в расширенном протоке увидеть легко. Если при УЗИ можно выявить конкременты различные по составу, в том числе и рентгенонегативные, то при рентгенологическом исследовании и КТ рентгенонегативные камни можно выявить лишь по косвенным признакам: увеличение желчного пузыря, неоднородность его содержимого, расширение шейки пузыря и желчных протоков. Опухоль головки поджелудочной железы (вторая по частоте причина механических желтух) при хорошей подготовке больного исключающего метеоризм, также при УЗИ определяется сравнительно хорошо.
Желтуха выявляется когда опухоль сдавливает общий желчный проток и панкреатический проток, в результате чего прекращается отток желчи в 12-перстную кишку. Доброкачественные опухоли растут медленно, и даже имея большие размеры не инфильтрируют соседние ткани, однако могут сдавливать соседние органы.
Другие редко встречающиеся причины механической желтухи: опухоль фатерова соска, сдавление общего желчного протока извне, опухоль или киста самого желчного протока как правило требуют использование других диагностических методов таких как КТ и эндоскопия, которые также применяются в условиях нашей поликлиники.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой врожденное расширение желчного протока, которое примерно в 5% случаев вызывает полное нарушение проходимости желчевыводящих протоков, что может стать причиной развития внепеченочного холестаза.
ПричиныПервичные кисты общего желчного протока характеризуются изначальным истончением или отсутствием мышечной стенки, которая замещена соединительной тканью. Вторичные образования формируются в период обратного развития солидной стадии эмбриогенеза с 3 по 7 неделю гестации. Образующиеся в этом случае перегибы, стенозы или клапаны конечного отдела общего желчного протока приводят к его расширению и истончению его стенки. Для данного типа новообразований характерно возникновение изолированного расширения только общего желчного протока безвовлечения в процесс пузырного протока и стенки желчного пузыря. Иногда формируется аномальное соединение кисты с панкреатическим протоком. Предположительно, именно заброс панкреатических ферментов в общий желчный проток в этом случае является триггером развития кисты.
Чаще всего манифестация заболевания происходит при нарушении проходимости желчных путей или развитии инфекционных осложнений, например, холангита. В первом случае клинико-лабораторные проявления не отличаются от таковых при атрезии внепеченочных желчных протоков. При возникновении холангита в большинстве случаев отмечается сочетание признаков внепеченочного холестаза с признаками воспаления. В этом случае у больных отмечается повышение температуры тела, ухудшение общего состояния и могут возникать симптомы общей интоксикации. У взрослых больных клиническая картина расширения общего желчного протока характеризуется развитием триады симптомов: рецидивирующие боли в эпигастральной области или правом подреберье, перемежающаяся желтуха и наличие опухолевидного формирования у правого края печени. Интенсивность симптоматики зависит от размеров кисты, возраста больного и выраженности нарушения пассажа желчи.
При частичном нарушении оттока желчи признаки обструкции желчевыводящих путей могут возникать только периодически, при этом клинические проявления патологии в неонатальном периоде отсутствуют.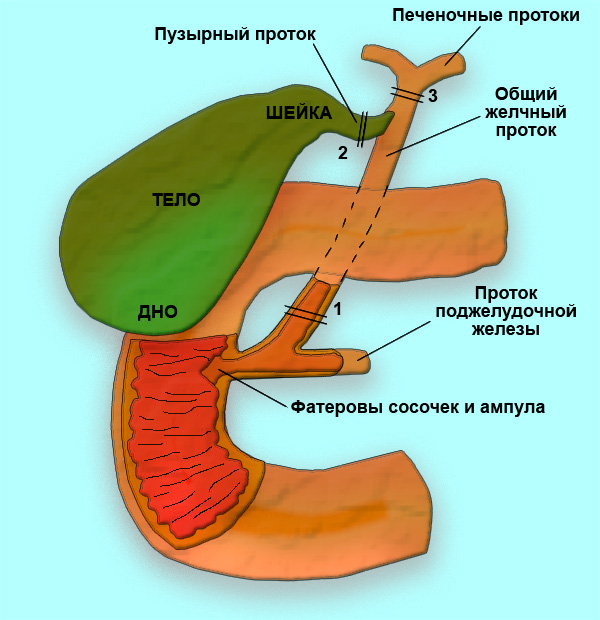
Во время проведения физикального обследования оценивается цвет кожного покрова и склер, размеры печени и селезенки, цвет стула и мочи. При пальпаторном обследовании живота в правом подреберье выявляется объемное образование.
Из лабораторных исследований больному назначается общий и биохимический анализ крови и мочи.
Для подтверждения диагноза больному потребуется назначение таких инструментальных обследований, как ультразвуковое исследование желчных проток, желчного пузыря и печени. В тяжелых диагностических случаях может потребоваться назначение магниторезонансной или компьютерной томографии.
Дифференциальная диагностика проводится с другими заболеваниями желчного пузыря и печени, которые могут стать причиной развития холестаза.
ЛечениеЛечение кисты общего желчного протока направлено на полное удаление кистозно-измененных желчных протоков и реконструкцию наружных желчевыводящих путей. Лечение данного заболевания проводится только хирургическими методами.
Из медикаментозных средств для облегчения состояния при развитии холангита могут быть назначены антибиотики широкого спектра действия.
Если у больного не выявляется атрезии желчных протоков, то ему может быть назначена желчегонная терапия препаратами урсодезоксихолевой кислоты из расчета 20 мг/(кгхсут) в два приема.
Хирургическое лечение основано на формировании сегмента тощей кишки на сосудистой ножке, которое соединит общий печеночный проток и двенадцатиперстную кишку с формированием на этом участке антирефлюксного инвагината.
ПрофилактикаНа данный момент не представляется возможным разработать эффективные способы, которые позволили бы предупредить развитие кисты общего желчного протока.
Advances in Endoscopy
G&H Не могли бы вы обсудить причины (как частые, так и редкие) расширенных желчных протоков?
HG Расширение желчных протоков обычно вызвано закупоркой желчных протоков, что может быть вызвано камнями, опухолями (обычно сосочка Ватера или поджелудочной железы), доброкачественными стриктурами (из-за хронического панкреатита или первичный склерозирующий холангит), доброкачественный стеноз сосочка (например, папиллярный стеноз) или папиллярный дивертикул.В развивающихся странах непроходимость обычно вызывается паразитами, которые проникают в желчные пути.
Менее частые причины расширения желчных протоков включают кисты холедоха, которые являются врожденными или приобретенными расширениями без обструкции, которые могут быть связаны с аномалиями соединения между протоком поджелудочной железы и желчным протоком.
G&H Связано ли расширение желчных протоков с какими-либо симптомами или признаками?
HG Сама по себе дилатация не вызывает симптомов, но если она вызвана обструкцией, у пациентов разовьется биохимический холестаз.Это может проявляться в виде желтухи, которая может сопровождаться кожным зудом. Пациент также заметит, что его моча темнеет, а стул бледнеет. Если основной причиной являются камни в желчном пузыре, это обычно связано с болью. И наоборот, препятствующий рак вызывает безболезненную желтуху. Комбинация желтухи, лихорадки и боли в правом верхнем квадранте живота называется триадой Шарко и указывает на восходящий холангит. Это типичное осложнение камней желчных протоков и редко возникает при обструкции желчных протоков из-за рака, если желчные протоки не были проинструктированы, например, с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ).
G&H Каковы первые шаги при обследовании пациента с подозрением на расширение желчных протоков?
HG Первым шагом является определение степени подозрения на лежащее в основе препятствие. Подозрение невелико у пациента с довольно легкой дилатацией (на основании приведенных нормальных значений диаметра внепеченочного желчного протока), у которого нет ассоциированного расширения внутрипеченочных желчных протоков и биохимического холестаза.В этих случаях вероятность дальнейшего диагностического обследования невысока. Дальнейшая оценка может не потребоваться, или может быть целесообразно повторить обычное трансабдоминальное УЗИ или компьютерную томографию (КТ).
С другой стороны, подозрение на лежащую в основе обструкцию высокое у пациентов с аномалиями функционального теста печени (LFT) и внутрипеченочной дилатацией. Сопутствующие симптомы, такие как боль, жар или потеря веса, могут усилить подозрение и снизить порог для дальнейшего обследования.
Первым шагом будет получение изображения поперечного сечения (обычно компьютерная томография) с последующими неинвазивными или минимально инвазивными методами, такими как магнитно-резонансная холангиопанкреатография (MRCP) или эндоскопическое ультразвуковое исследование (EUS). Однако, если есть серьезные подозрения, что пациенту требуется терапия (например, удаление камней в желчном пузыре или установка стента для облегчения желтухи), было бы разумно перейти непосредственно к ЭРХПГ. Недостатком ЭРХПГ является риск осложнений, в первую очередь панкреатита и постсфинктеротомического кровотечения.Поэтому мы отходим от использования ERCP как чисто диагностического инструмента и прибегаем к его использованию для случаев, когда требуется терапия. Есть также специальные приложения для ERCP, такие как манометрия желчевыводящих путей у пациентов с подозрением на дисфункцию сфинктера Одди.
G&H Не могли бы вы расширить использование EUS и MRCP для оценки этих пациентов?
HG Если подозрение на обструкцию у пациента низкое или среднее, в большинстве случаев для постановки диагноза достаточно MRCP или EUS.ЭУЗИ является инвазивным в том смысле, что требует эндоскопической процедуры с седацией, но частота осложнений очень мала. EUS является точным для обнаружения камней и может быть даже более чувствительным, чем MRCP для обнаружения мелких камней. EUS также превосходит другие методы визуализации в выявлении небольших новообразований, вызывающих обструкцию. Аспирация тонкой иглой под контролем EUS позволяет проводить диагностику тканей с хорошей точностью. Еще одно применение EUS в этом контексте — руководство процедурами дренирования желчевыводящих путей.Однако следует отметить, что опубликованный опыт применения EUS ограничен небольшими сериями случаев, и что эти вмешательства под руководством EUS в настоящее время ограничены для использования у тщательно отобранных пациентов.
MRCP, который использовался в этой настройке в течение некоторого времени, также очень чувствителен для обнаружения камней желчных протоков. В отличие от EUS, MRCP имеет преимущества неинвазивности и отсутствия седации.
Помимо этих двух технологий, доступны системы холангиоскопии, которые позволяют осуществлять прямую эндоскопическую визуализацию просвета желчных протоков и могут использоваться для отбора проб тканей и проведения терапевтических вмешательств.Однако, несмотря на недавние достижения, холангиоскопия играет лишь ограниченную роль в современной клинической практике. Дальнейшее уточнение и клинические исследования могут расширить показания для этой процедуры.
G&H Какие трудности возникают при обследовании этих пациентов?
HG Краевая дилатация желчных протоков без холестаза (т. Е. Без «свидетельств» обструкции причины) может быть обычной проблемой в клинической практике. Основная трудность заключается в том, что нормальные значения диаметров желчных протоков не являются точными цифрами.Существует значительное совпадение между патологическим расширением внепеченочных желчных протоков и выступающих желчных протоков, не имеющее клинического значения. На диаметр желчного протока также влияют способ и методика его измерения. Например, нормальные значения желчных протоков, измеренные на УЗИ, обычно немного меньше, чем нормальные значения при компьютерном осевом томографическом сканировании, которые меньше, чем значения, измеренные на ERCP. Измерения ERCP зависят в небольшой степени от силы, с которой вводится контрастное вещество.Кроме того, следует учитывать увеличение диаметра с возрастом. Например, на УЗИ диаметр желчного протока 4 мм может быть нормальным верхним пределом для 40-летнего пациента, тогда как 8 мм может быть нормальным для 80-летнего пациента. Другие факторы, которые могут привести к увеличению диаметра желчного протока, включают холецистэктомию и хроническое употребление наркотиков. Возникающее в результате совпадение нормальных и аномальных значений создает проблемы при дифференциальной диагностике. Хотя обычно нет клинической значимости расширения протока без связанных биохимических аномалий, в конкретных случаях бывает трудно исключить основную патологическую причину.
G&H Как лечится дилатация, особенно если причина неизвестна?
HG Лечение необходимо пациентам с симптомами и основной обструкцией желчевыводящих путей. В зависимости от причины лечение может состоять из эндоскопической сфинктеротомии, удаления камня, хирургической резекции рака или дренирования желчного протока посредством эндоскопической или чрескожной установки стента или хирургического вмешательства. Бессимптомная обструкция требует облегчения только в том случае, если есть опасения по поводу последующего развития вторичного билиарного цирроза.Как обсуждалось выше, простой диагноз только расширенного желчного протока не требует лечения, если не подозревается киста холедоха. Кисты холедоха имеют довольно высокий риск прогрессирования холангиокарциномы. Тем не менее, я бы, безусловно, очень тщательно взвесил риск агрессивного хирургического вмешательства и риск холангиокарциномы у нелеченного пациента.
G&H Есть ли пациенты, у которых невозможно определить причину дилатации?
HG В большинстве случаев дилатации желчных протоков из-за патологического состояния можно найти причину.Есть пациенты, у которых причина дилатации желчных протоков остается неясной, но обычно это пациенты, у которых расширение является просто визуализирующим феноменом и может не иметь никакого клинического значения. Как подчеркивалось выше, при отсутствии обструкции дилатация желчных протоков не имеет клинического значения, за редким исключением кист холедоха. В некоторых случаях расширения желчных протоков и желтухи можно определить закупорку или стриктуру, но невозможно определить точную природу стриктуры.Если опасения по поводу злокачественности достаточно высоки, может быть целесообразно продолжить операцию Уиппла, даже если EUS с биопсией не позволяет установить точный диагноз. В некоторых случаях может быть целесообразно полностью отложить инвазивную диагностику и просто перейти к операции.
На мой взгляд, мы часто проводим чрезмерно обширное диагностическое обследование у пациентов с низкой вероятностью основного патологического состояния. Частично это связано с нынешней судебно-медицинской средой.В случаях без аномалий LFT часто не требуется дальнейшего обследования или пациента можно просто проследить с помощью повторного ультразвукового исследования. Если требуется более интенсивное обследование, как обсуждалось ранее, в первую очередь следует рассмотреть неинвазивные или малоинвазивные тесты, такие как MRCP и EUS. ЭРХПГ следует использовать только в тех случаях, когда может потребоваться эндотерапия.
G&H Каковы неудовлетворенные потребности в исследованиях в этой области?
HG Как уже говорилось, у нас нет четкого представления о том, что на самом деле является нормальным с точки зрения диаметра желчных протоков.Было бы полезно лучше понять эту проблему, особенно потому, что известно, что интенсивное обследование, например, с помощью EUS, имеет низкую диагностическую ценность, если расширение желчных протоков не связано с аномалиями LFT. Другое исследование касается дисфункции сфинктера Одди, особенно типа II, при котором боль билиарного типа связана либо с дилатацией желчных протоков, либо с аномалиями LFT. Существует много споров относительно причины и даже существования этого диагноза и того, как вести себя с такими пациентами.Дальнейшие данные в будущем могут прояснить некоторые из этих противоречий. Наиболее интересным событием, связанным с заболеванием желчевыводящих путей, является появление методов лечения закупорки желчных протоков под контролем EUS. Я надеюсь, что дальнейшее совершенствование и опыт использования этих методов приведут к прогрессу в будущем.
Холангит | Сидарс-Синай
Не то, что вы ищете?Что такое холангит?
Холангит — это покраснение и опухоль (воспаление) системы желчных протоков в результате инфекции.
Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть. тонкой кишки (двенадцатиперстной кишки).
В большинстве случаев холангит бывает вызвано бактериальной инфекцией. Заражение часто происходит внезапно (остро). Но в в некоторых случаях он может быть длительным (хроническим).
Что вызывает холангит?
Есть несколько проблем со здоровьем, которые могут вызвать инфекцию в системе желчных протоков.
В большинстве случаев холангит бывает вызвано закупоркой протока где-то в системе желчных протоков. Блокировка может быть из:
- Комки твердого вещества (камни в желчном пузыре)
- Опухоль
- Сгустки крови
- Сужение протока, которое может произойти после операции
- Опухание поджелудочной железы
- Воспалительные состояния печени и желчевыводящих путей
- Паразитарная инфекция
Холангит также может быть вызван, если у вас:
- Обратный поток бактерий из тонкой кишки
- Инфекция крови (бактериемия)
- Тест, проводимый для проверки вашей печени или желчного пузыря (например, тест, при котором тонкая трубка или эндоскоп введен в ваше тело)
Инфекция вызывает давление на накапливаются в системе желчных протоков.Это может распространиться на вашу печень или в кровоток. если не лечить.
Кто подвержен риску холангита?
Если у вас были камни в желчном пузыре, вы с повышенным риском холангита. К другим факторам риска относятся:
- Имеет ВИЧ
- Путешествие в страны, где вы можете подвергнуться воздействию червей или паразитов
- Прошедшие недавно медицинские процедуры в области желчного протока
Каковы симптомы холангита?
Симптомы могут быть от средних до тяжелых.Симптомы у каждого человека могут отличаться.
Симптомы могут включать:
- Боль в правом верхнем углу живот (живот)
- Лихорадка
- Озноб
- Потеря аппетита
- Пожелтение кожи и глаз (желтуха)
- Тошнота и рвота
- Табуреты цвета глины
- Темная моча
- Низкое артериальное давление
- Летаргия
- Не так тревожно
Симптомы холангита могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу провайдер, чтобы быть уверенным.
Как диагностируется холангит?
Боль при холангите во многом напоминает боль от камней в желчном пузыре.
Чтобы убедиться, что у вас холангит, Ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр. Они также могут использовать другие тесты.
У вас могут быть анализы крови, включая:
- Общий анализ крови. Этот тест измеряет ваш белый подсчет кровяных телец. У вас может быть повышенное количество лейкоцитов, если у вас инфекционное заболевание.
- Функциональные пробы печени. Это группа особой крови тесты. Они могут определить, правильно ли работает ваша печень.
- Посев крови. Эти тесты показывают, есть ли у вас кровь инфекционное заболевание.
Вы также можете пройти визуализационные тесты, включая:
- Чрескожная чреспеченочная холангиография (ЧЧХ). Игла проникает через кожу в печень. Краситель вводится в желчный проток, чтобы это хорошо видно на рентгеновских снимках.
- ERCP (эндоскопическая ретроградная холангиопанкреатография). Это используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочная железа. В нем используется рентгеновский снимок и длинная гибкая трубка с источником света и камерой на одном конце. (эндоскоп). Трубка вводится в рот и в горло. Это идет на твою еду трубку (пищевод) через желудок и в первую часть малого кишечник (двенадцатиперстная кишка). Через трубку в желчные протоки вводится краситель.В краситель позволяет четко видеть желчные протоки на рентгеновских снимках.
- КТ. КТ может быть проведена с красителем, проглотил или ввел через капельницу. Это покажет живот и таз, в том числе область оттока желчи. Это может помочь определить причину закупорки.
- Магнитно-резонансная холангиопанкреатография (MRCP). Это Тест используется для выявления каких-либо проблем в брюшной полости. Это может показать, есть ли камни в желчном протоке. Тест проводится вне вашего тела. Это не вовлечь введение трубки (эндоскопа) в ваше тело. Он использует магнитное поле и радио частота, чтобы делать подробные снимки.
- Ультразвук (также называемый сонографией). Этот тест создает изображения ваших внутренних органов на экране компьютера с использованием высокочастотных звуковых волн.Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Это также проверяет кровоток по разным сосудам. Это можно делать вне тела (внешний). Или это может быть сделано внутри тела (внутри). Если внутренний, он называется эндоскопическое ультразвуковое исследование (ЭУЗИ).
Как лечится холангит?
Важно получить диагноз сразу.Большинство людей с холангитом очень плохо себя чувствуют. Они видят свое здоровье поставщика услуг или обратитесь в отделение неотложной помощи.
Если у вас холангит, у вас скорее всего, будет в больнице несколько дней. Вам будут вводить жидкости внутривенно. линия через вену. У вас также будет обезболивающее и лекарство от бактерий. (антибиотики).
Вам также может потребоваться жидкость в желчном протоке и выяснить причину его закупорки.В большинстве случаев это является выполняется методом, называемым ERCP (эндоскопическая ретроградная холангиопанкреатография).
Для дренирования желчного протока с помощью ERCP, в рот вставляется длинная тонкая гибкая трубка (эндоскоп). Объем снижается ваш пищевод (пищевод) в желудок. Он переходит в первую часть вашего небольшой кишечник (двенадцатиперстная кишка) и в желчные протоки.Медицинский работник видит в внутри этих органов и протоков на видеоэкране. Видеоэкран подключен к камера в прицеле. Иногда для отвода желчи оставляют трубку наружу. В этом В этом случае небольшая трубка (называемая Т-образной трубкой) проходит в каналы для слива жидкости. Этот трубка выводится через кожу. Это позволяет жидкости стекать до тех пор, пока не появится инфекция. а также воспаление исчезнет.
У вас также могут быть прочные тубы (стенты) вставляются в желчные протоки, чтобы они оставались открытыми. Также можно удалить камни в желчном пузыре. В в большинстве случаев это можно сделать с помощью ERCP.
Вам может потребоваться операция, если лечение не работает или вам становится хуже. Хирургия откроет ваши протоки, чтобы дренировать желчь и жидкость, которая накапливается.
Если ваш холангит вызван закупоркой желчных камней, вы, скорее всего, Вам необходимо удалить желчный пузырь (холецистэктомия) после лечения холангит.
Основные сведения о холангите
- Холангит — покраснение и припухлость (воспаление) системы желчных протоков.
- Система желчных протоков переносит желчь из печень и желчный пузырь до первой части тонкой кишки ( двенадцатиперстная кишка).
- В большинстве случаев холангит вызван бактериальной инфекцией.
- Лечение включает удаление желчи воздуховод и выяснение, что вызывает закупорку. Он также включает жидкость замена, антибиотики и обезболивание.
- Люди, у которых были камни в желчном пузыре, находятся в повышенный риск холангита.
- Если первоначальное лечение не помогло, может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что говорит ваш поставщик ты.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Знайте, почему новое лекарство или лечение прописан и как это вам поможет.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита. визит.
- Знайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинский обозреватель: Jen Lehrer MD
Медицинский обозреватель: Раймонд Терли младший PA-C
Медицинский обозреватель: L Renee Watson MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?необычных причин одновременного расширения общей желчи и протока поджелудочной железы | Отчет гастроэнтеролога
Аннотация
Одновременное расширение как общего желчного протока, так и протока поджелудочной железы (признак двойного протока) обычно происходит из-за ампульных опухолей или опухолей поджелудочной железы.Здесь мы сообщаем о необычной причине двухканального расширения; мы описываем случай 49-летней женщины, у которой развился синдром афферентной петли после панкреатодуоденэктомии с сохранением пилоруса: при поперечном сечении брюшной полости был выявлен признак двойного протока.
ВВЕДЕНИЕ
Операция Уиппла связана с рядом осложнений, таких как панкреатический свищ, послеоперационное кровотечение, порто-мезентериальная венозная болезнь, панкреатит, инфаркт печени, задержка опорожнения желудка и стриктуры анастомоза [1].Синдром афферентной петли (БАС) определяется как непроходимость тонкой кишки в точке, проксимальной к месту анастомоза с желудком, с накоплением желчной кислоты и панкреатического сока в афферентной петле. Это очень редкое осложнение операции Уиппла, и обычно описываемыми причинами обструкции являются перекрут петли, компрессия спаек, заворот, внутренние грыжи, рецидив злокачественного процесса и стриктура места анастомоза [2]. Мы описываем женщину среднего возраста, у которой после пилорус-сохраняющей панкреатодуоденэктомии развился БАС из-за перегиба кишечника, и у которой поперечное сечение брюшной полости выявило признак двойного протока.
КОРПУС
Женщина 49 лет обратилась с жалобой на боль в верхней части живота, сопровождающуюся вздутием живота. Три месяца назад она перенесла пилорус-сохраняющую панкреатодуоденэктомию по поводу нейроэндокринной опухоли поджелудочной железы. У больной была тахикардия и желтуха, при обследовании брюшной полости была выявлена болезненность в верхней части живота. Уровни амилазы, билирубина и щелочной фосфатазы в сыворотке были повышены. Компьютерная томография с контрастным усилением (КЭКТ) брюшной полости выявила заметно расширенную афферентную петлю гастро-ееюнального (GJ) анастомоза (рис. 1) с нормальными эфферентными петлями.Внутрипеченочные желчные радикалы, общий желчный проток и проток поджелудочной железы также были расширены (Рисунки 2 и 3). Гастроскопия выявила обструкцию афферентной петли на расстоянии 2 см от анастомоза, и было отмечено затруднение выхода за пределы этого сужения. Афферентная петля за препятствием была значительно расширена и заполнена желчной жидкостью (рис. 4). На препятствии или рядом с ним не наблюдалось образования или изъязвлений, имелся резкий изгиб. Было отсосано около одного литра желчной жидкости, и для дальнейшей декомпрессии была вставлена назо-еюнальная (NJ) трубка (рис. 5).После этого состояние пациентов заметно улучшилось, и через две недели трубку NJ удалили. В настоящее время у пациента нет симптомов после одного месяца наблюдения.
Рисунок 1
КЭКТ брюшной полости, демонстрирующая расширенную, заполненную жидкостью афферентную петлю (черная стрелка) и нормальная эфферентная петля с оральным контрастом (белая стрелка).
Рис. 1
КЭКТ брюшной полости, демонстрирующая расширенную афферентную петлю, заполненную жидкостью (черная стрелка) и нормальная эфферентная петля с оральным контрастом (белая стрелка).
Рисунок 2
КЭКТ брюшной полости: расширенный общий желчный проток (белая стрелка) с расширенными внутрипеченочными билиарными корешками (черная стрелка).
Рисунок 2
КЭКТ брюшной полости: расширенный общий желчный проток (белая стрелка) с расширенными внутрипеченочными билиарными корешками (черная стрелка).
Рисунок 3
КЭКТ брюшной полости: расширенный проток поджелудочной железы.
Рисунок 3
КЭКТ брюшной полости: расширенный проток поджелудочной железы.
Рисунок 4
Расширенная афферентная петля за препятствием заполнена желчными остатками.
Рисунок 4
Расширенная афферентная петля за препятствием заполнена желчными остатками.
Рисунок 5
Трубка NJ в афферентной петле.
Рисунок 5
Трубка NJ в афферентной петле.
ОБСУЖДЕНИЕ
БАСчаще всего описывается после операции по Бильроту 2 типа, которая проводится по поводу осложненной язвенной болезни [2].Синдром афферентной петли может иметь острую или хроническую форму. Острое предлежание сопровождается полной обструкцией и обычно возникает в течение первых нескольких недель после операции. Он характеризуется сильной болью в верхней части живота и рвотой с быстро ухудшающимся клиническим течением [3]. С другой стороны, хронический БАС обычно возникает через несколько месяцев или лет после операции и связан с частичной обструкцией афферентной петли. Обычно это проявляется неопределенной болью в животе и вздутием живота, которые проходят после рвоты желчью [3].В редких случаях повышенное давление в афферентной петле может вызвать расширение желчных и панкреатических протоков, что может проявляться как холангит или редко как панкреатит [2–5].
Ранняя диагностика очень важна для предотвращения опасных для жизни осложнений, таких как перфорация афферентной петли [6]. БАС можно исследовать с помощью исследований бария, УЗИ брюшной полости, эндоскопии, КЭКТ и магнитно-резонансной холангиопанкреатографии (MRCP). Обычный рентгеновский снимок брюшной полости или рутинные лабораторные исследования редко помогают [3].Последующий прием бариевой пищи может помочь в диагностике, показывая, что афферентная петля не заполнена, но около 20% нормальных афферентных петель также не заполнены, что ограничивает полезность этого метода в диагностике БАС [6,7]. Ультрасонография брюшной полости — первоначальное исследование, проводимое у пациента с болью в животе, — может показать большую и расширенную петлю кишечника в середине живота, лежащую перед брюшной аортой [8]. Однако может быть трудно отличить его от псевдокисты на УЗИ, поэтому КЭКТ брюшной полости является предпочтительным исследованием для определения места, степени и причины БАС.Метод показывает расширенную афферентную петлю, заполненную жидкостью, выходящую из ямки желчного пузыря, пересекающую среднюю линию в анатомическом месте третьей части двенадцатиперстной кишки [4, 7, 9]. Было показано, что многорядная компьютерная томография (МДКТ) улучшает диагностические возможности КТ для диагностики БАС и заполненной жидкостью С-образной афферентной петли (появление С-образной петли) в коронарной плоскости — в сочетании с valvulae conniventes выступание в просвет (знак на клавиатуре) — это, как было показано, наиболее распространенная функция MDCT при БАС [9].MRCP также может использоваться для демонстрации обструкции афферентной петли с расширением как общего желчного протока, так и протока поджелудочной железы [10].
Лечение синдрома афферентной петли включает эндоскопический, чрескожный или хирургический доступ. Консервативное лечение не играет никакой роли, за исключением очень редких случаев, например, при хронической обструкции, когда опорожнение содержимого афферентной петли в желудке может облегчить непроходимость, или у пациентов с диссеминированным злокачественным новообразованием. Хирургическая коррекция была лечением выбора, но у отдельных пациентов также успешно проводилось радиологическое или эндоскопическое лечение [3, 9].Эндоскопическая декомпрессия может проводиться под прямым наблюдением или путем размещения стентов через желудочно-кишечный тракт в расширенной афферентной петле под контролем эндоскопического ультразвука (ЭУЗИ) [11, 12]. Трансоральные катетеры были размещены эндоскопически для диагностических и терапевтических целей, как и в нашем случае [13]. Это обеспечивает временное облегчение симптомов, и пациентам обычно требуется операция для более окончательного излечения; однако пациентам с диссеминированным злокачественным новообразованием или пациентам, непригодным для хирургического вмешательства, может потребоваться минимально инвазивный эндоскопический доступ.Пациентам с доброкачественными заболеваниями может быть полезно введение стентов с двойной косичкой через обструкцию, тогда как пациентов со злокачественным заболеванием можно лечить с помощью эндоскопической установки саморасширяющихся металлических стентов (SEMS) [14, 15]. Также использовался чрескожный путь; особенно это касается чреспеченочного дренажа желчных путей, когда БАС проявляется как холангит [16].
Конфликт интересов: не объявлен.
ССЫЛКИ
1« и др.КТ после панкреатодуоденэктомии: спектр нормальных данных и осложнений
,AJR Am J Roentgenol
,2013
, vol.201
(стр.2
—13
) 2,.Послеоперационный желудок
,Eur J Radiol
,2005
, vol.53
(стр.341
—52
) 3« и др.Эндоскопическое лечение синдрома афферентной петли после панкреатодуоденэкотомии с сохранением привратника на фоне механической желтухи и восходящего холангита
,Clin Endosc
,2011
, vol.44
(стр.59
—64
) 4,.Обструкция афферентной петли, проявляющаяся механической желтухой
,Dig Dis Sci
,1979
, vol.24
(стр.74
—6
) 5« и др.Обструкция афферентной петли, проявляющаяся как острый панкреатит и псевдокиста
,Хирургия
,1990
, vol.108
(стр.22
—7
) 6,,, et al.Энтеролит, вызывающий синдром острой афферентной петли после гастрэктомии по Бильроту II: клинический случай
,G Chir
,2013
, vol.34
(стр.164
—6
) 7.Синдром афферентной петли
,Радиология
,2000
, т.216
(стр.142
—5
) 8,,.Синдром афферентной петли: сонографические данные в семи случаях
,AJR Am J Roentgenol
,1991
, vol.157
(стр.41
—3
) 9« и др.Использование многорядной КТ для диагностики синдрома афферентной петли после реконструкции гастроэнтеростомии
,Yonsei Med J
,2011
, vol.52
(стр.574
—80
) 10,,, et al.МР-холангиопанкреатография (MRCP) в диагностике синдрома афферентной петли, проявляющегося как холангит
,Dig Dis Sci
,1997
, vol.42
(стр.2082
—6
) 11« и др.Острая обструкция афферентной петли, леченная эндоскопической декомпрессией. История болезни и обзор литературы
,Ann Ital Chir
,2012
, vol.83
(стр.555
—8
) 12,,.Синдром афферентной петли успешно лечится с помощью эндоскопического трансжелудочного дренажа под контролем УЗИ
,Dig Endosc
,2013
, vol.25
(стр.632
—3
) 13,,.Процедура эндоскопического дренирования при окклюзии афферентной петли
,Gastrointest Endosc
,1987
, vol.332
(стр.125
—6
) 14,,, et al.Эндоскопическое лечение синдрома афферентной петли злокачественной этиологии
,Gastrointest Endosc
,2002
, vol.55
(стр.602
—5
) 15« и др.Чрескожное чреспеченочное введение металлического стента при злокачественной обструкции афферентной петли после панкреатодуоденэктомии: клинический случай
,J Med Case Rep
,2012
, vol.6
стр.198
16« и др.Проблемы с рефрактерной афферентной петлей: чрескожное чреспеченочное ведение в двух случаях
,Радиология
,1987
, vol.165
(стр.49
—50
)© Автор (ы) 2014. Опубликовано Oxford University Press и Digestive Science Publishing Co. Limited.
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/3.0/), которая разрешает неограниченное повторное использование, распространение и воспроизведение на любом носителе при условии оригинальная работа правильно цитируется.
Лечение заболеваний желчных протоков
Многопрофильная команда врачей Froedtert и Медицинского колледжа Висконсина имеет значительную подготовку и опыт в лечении заболеваний желчных протоков, в том числе:
- Холангит — инфекция желчных протоков, которая может привести к серьезному заболеванию.Лечение включает антибиотики, поддерживающую терапию и дренирование желчных протоков — хирургическим, эндоскопическим или чрескожным через печень.
- Камни в желчном протоке (холедохолитиаз) — желчный камень может образовываться в желчном протоке, вызывая закупорку протока. Полная непроходимость желчного протока может вызвать холангит или привести к обструкции протока поджелудочной железы, что может вызвать панкреатит.
- Опухоли желчных протоков — у многих людей с опухолями желчных протоков желтуха возникает из-за закупорки опухолью желчных протоков.Опухоли желчного протока могут вызывать обструкцию с застоем желчи (скопление желчи), дисфункцию печени, недоедание, кровотечение, дисфункцию почек и холангит. Лечение зависит от локализации опухоли, а также от типа и степени опухоли. Хирургия предлагает единственное возможное лекарство от этого типа опухоли.
- Стриктура желчного протока — стриктура — это сужение желчного протока, препятствующее оттоку желчи в кишечник. Желчь возвращается в печень, вызывая механическую желтуху.Стриктуры желчного протока могут быть доброкачественными и злокачественными.
- Доброкачественные стриктуры желчных протоков — доброкачественные стриктуры желчных протоков возникают при повреждении желчного протока, например, при повреждении протока во время операции по удалению камней в желчном пузыре, травме брюшной полости или таком заболевании, как хронический панкреатит. Это может вызвать серьезные осложнения, такие как холангит (инфекция желчного протока), абсцесс печени или билиарный цирроз.
- Злокачественные стриктуры желчных протоков — стриктуры желчных протоков вызваны опухолями желчного протока (холангиокарциномы), желчного пузыря или поджелудочной железы
- Доброкачественные стриктуры желчных протоков — доброкачественные стриктуры желчных протоков возникают при повреждении желчного протока, например, при повреждении протока во время операции по удалению камней в желчном пузыре, травме брюшной полости или таком заболевании, как хронический панкреатит. Это может вызвать серьезные осложнения, такие как холангит (инфекция желчного протока), абсцесс печени или билиарный цирроз.
Лечение / вмешательства желчных протоков
Людям с повреждением или заболеванием желчных протоков часто требуются сложные междисциплинарные процедуры.Команда специалистов по работе с печенью / поджелудочной железой / желчным пузырем / желчным протоком в Froedtert & Medical College обладает навыками и опытом для лечения широкого спектра процедур.
- Биопсия желчевыводящих путей и чистка щеткой — метод сбора клеток и соскобов из желчного протока для получения образца биопсии. Для этого используется катетер с щеточкой на конце. Катетер вводят в проток и тянут вперед и назад для сбора клеток. Щетка позволяет собрать достаточно ткани для получения образца биопсии без большого риска повреждения протока.
- Холедохоскопия — малоинвазивная процедура исследования желчных протоков на предмет подозрения на наличие камней. Инструмент, называемый холедохоскопом, используется для поиска камней. Этот инструмент также обеспечивает канал, через который можно пропустить инструменты для удаления камней.
- Резекция (хирургическое удаление) внепеченочного (вне печени) желчного протока с реконструкцией петли тонкой кишки для отвода желчи (процедура, восстанавливающая дренажную систему печени).Это может быть процедура гепатикоеюностомии по Ру или холедохоеюностомия, в зависимости от того, где желчный проток соединяется с кишечником.
- Чрескожная чреспеченочная холангиография (ЧЧХ) — радиолог выполняет эту процедуру с использованием седативных средств в сознании. Эту процедуру также может выполнить хирург в операционной. Тонкая игла вводится через кожу (чрескожно) и через печень (чреспеченочно) в желчный проток. Затем краситель вводится в печень, чтобы можно было увидеть систему желчных протоков на рентгеновских снимках (холангиография).
- Установка Т-образной трубки — установка трубки в желчный проток. С помощью этих трубок возможны различные диагностические и терапевтические процедуры (например, извлечение камня, холангиограмма, установка стента и т. Д.).
- Стентирование — стент представляет собой тонкую гибкую трубку, вставляемую в проток, чтобы он оставался открытым. Стент может быть помещен в печень для отвода желчи в тонкий кишечник или в сборный мешок за пределами тела. Стент также может быть помещен в желчный проток для направления операции, для сохранения протока открытым, если опухоль не может быть удалена, или для открытия стриктуры (сужения) желчного протока.
Редкая аномалия общего желчного протока в ассоциации с дистальной холангиокарциномой
Дублирование общего желчного протока — редкое явление, и его связь с дистальной холангиокарциномой крайне редко. Он представляет собой отказ регрессии эмбриологической двойной билиарной системы. Здесь мы описываем диагностические и терапевтические проблемы варианта I типа дупликации внепеченочного желчного протока, сосуществующего с дистальной холангиокарциномой, которая была диагностирована во время операции при лечении дистальной холангиокарциномы с помощью процедуры Уиппла.
1. Введение
Аномалии желчных путей встречаются довольно часто. Примерно 42% населения в целом имеют некоторые анатомические вариации желчного дерева [1]. Сообщалось, что аномалии билиарного дерева связаны с множественными заболеваниями, такими как рецидивирующий панкреатит, холелитиаз, холангит и злокачественные новообразования желчных путей [2]. Точное определение анатомии билиарного дерева имеет важное значение для планирования правильного хирургического лечения и предотвращения послеоперационных осложнений. Дублирование внепеченочного желчного протока — редкая аномалия билиарной системы [2, 3].Дистальная холангиокарцинома включает злокачественное новообразование дистального отдела общего желчного протока.
2. История болезни
74-летний мужчина страдал желтухой в течение одного месяца, связанной с генерализованным зудом, болью в эпигастрии, анорексией и потерей веса. При клиническом осмотре пациент был худощавого телосложения, желтушный, с пальпируемым желчным пузырем.
Функциональный тест печени соответствовал механической желтухе с общим билирубином 154 мк моль / л, прямым 152 мк моль / л, SGOT 147 U / л, SGPT 67 U / л и ALP 731 Ед / л.
Трансабдоминальное ультразвуковое исследование показало гепатомегалию, умеренно расширенные ВБД и КБД, а также вздутие желчного пузыря.
КТ брюшной полости с контрастным усилением по протоколу, специфичному для поджелудочной железы, выявила увеличение плотности мягких тканей в дистальном отделе общего желчного протока с восходящей дилатацией CBD, CHD и IHBD.
Пациенту с диагнозом «дистальная холангиокарцинома» была проведена панкреатодуоденэктомия Уиппла. После разделения общего печеночного протока были оценены два отверстия, указывающие на то, что разделение общего печеночного протока произошло в месте слияния.Однако при дальнейшей оценке было установлено, что слияние было неповрежденным, и ложное впечатление производила перегородка в ВПС. При детальной оценке резецированного образца была оценена перегородка, идущая от ворот с отверстием пузырного протока с правой стороны (рис. 1 (а)) до дистального конца желчного протока, что свидетельствует о дублировании общего желчного протока. Однако перегородка не доходила до сосочка (рис. 1 (б)).
Это анатомическое изменение не было оценено при визуализации до операции.Ретроспективная оценка изображения поперечного сечения выявила неполную перегородку, простирающуюся от ворот до дистального конца общего желчного протока (рисунки 2 (а) и 2 (б)).
3. Обсуждение
Дупликация внепеченочных желчных протоков — редкая врожденная аномалия [4]. Существует 5 типов дупликации внепеченочных желчных протоков, из которых V встречается реже всего [4]. Тип 1 представляет собой перегородку во внепеченочном желчном протоке.
Наш случай не совсем походил на дупликацию внепеченочного желчного протока I типа, и перегородка доходила почти до ворот.Таким образом, его можно рассматривать как вариант типа I.
Сообщалось о дупликации внепеченочных желчных протоков, сосуществующей со злокачественными опухолями поджелудочной железы. На основании обзора японской медицинской литературы Yamashita et al. сообщили о раке желудочно-кишечного тракта в 25% из 47 случаев [2]. Рак желчевыводящей системы был обычным явлением, когда нарушение соединения поджелудочной железы открывалось во вторую часть двенадцатиперстной кишки или проток поджелудочной железы [2]. Однако в нашем случае патологии панкреатобилиарной системы не выявлено.
Сосуществование внепеченочной перегородки желчного протока с дистальной холангиокарциномой в нашем случае усложнило стратегию диагностики и лечения. Результаты КЭКТ-сканирования перегородки в CBD были проанализированы после операции, так как не были оценены до операции. Во время операции перегородка была замечена в CBD, почти доходя до ворот, что было спутано, как если бы CBD был рассечен высоко до ворот, но коммуникативный канал был подтвержден путем введения прямоугольных щипцов.Предоперационная диагностика дупликации внепеченочного желчного протока важна для правильного планирования хирургического вмешательства и может помочь избежать потенциального повреждения общего желчного протока во время операции. В нашем случае перегородка была расщеплена и выполнена гепатикоеюностомия. Поскольку ERCP является инвазивным методом и может привести к серьезным осложнениям, MRCP предпочтительнее ERCP [4–7]. Для случаев типа 1 идентифицировать сложнее. Только 4,2% случаев 1-го типа можно диагностировать до операции [5]. Предоперационная визуализация иногда может избежать постановки диагноза, чаще всего диагностируется с помощью интраоперационной холангиограммы, ERCP или MRCP.Получение изображений МДКТ с использованием методики MinIP играет решающую роль в предоперационной диагностике и планировании лечения [8].
В нашем случае дренаж желчевыводящих путей был осуществлен с помощью процедуры Уиппла. Этот вариант дупликации желчных протоков, связанный с дистальной холангиокарциномой, не описан в литературе. Послеоперационное течение нашего пациента протекало без осложнений и наблюдалось до 2 лет (рис. 3).
4. Заключение
Хотя аномалии желчных протоков встречаются довольно часто, дупликация общего желчного протока встречается редко, и ее связь с дистальной холангиокарциномой чрезвычайно редка.Множественные заболевания, такие как рецидивирующий панкреатит, желчекаменная болезнь, холангит и злокачественные новообразования желчных путей, связаны с аномалиями билиарного дерева. Иногда предоперационная визуализация не позволяет поставить диагноз. Интраоперационная холангиограмма, изображения ERCP или MRCP и MDCT с использованием метода MinIP могут помочь в диагностике. Лечение дупликации желчных протоков зависит от сопутствующей патологии.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Авторские права
Авторские права © 2018 Arun Pandey et al.Это статья в открытом доступе, распространяемая под лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Лабораторные исследования, визуализация, УЗИ
Веккио Р., Феррара М., Пуччи Л., Мели Г., Латтери С. [Лечение ятрогенных поражений общего желчного протока] [итальянский]. Минерва Чир . 1995 янв-фев. 50 (1-2): 29-38. [Медлайн].
Hanau LH, Steigbigel NH.Острый (восходящий) холангит. Инфекция Dis Clin North Am . 2000 сентября, 14 (3): 521-46. [Медлайн].
Hastier P, Buckley JM, Peten EP, Dumas R, Delmont J. Долгосрочное лечение стриктуры желчных протоков из-за хронического панкреатита с использованием металлического стента. Ам Дж. Гастроэнтерол . 1999 июл.94 (7): 1947-8. [Медлайн].
Девьер Дж., Кремер М., Байз М., Лав Дж., Сугаи Б., Вандермерен А. Лечение стриктуры общего желчного протока, вызванной хроническим панкреатитом, с помощью саморасширяющихся стентов с металлической сеткой. Кишка . 1994, 35 (1): 122-6. [Медлайн]. [Полный текст].
Kamisawa T., Tu Y, Egawa N, et al. Поражение поджелудочной железы и желчных протоков при аутоиммунном панкреатите. Мир J Гастроэнтерол . 2006 28 января. 12 (4): 612-4. [Медлайн]. [Полный текст].
Сингх А., Гелруд А., Агарвал Б. Стриктуры желчных путей: диагностические соображения и подход. Гастроэнтерол Реп (Oxf) . 2015 Февраль 3 (1): 22-31. [Медлайн]. [Полный текст].
Ли HJ, Чо КБ. Диагностика злокачественной стриктуры желчных путей: чем больше, тем лучше. Clin Endosc . 2018 Март 51 (2): 115-7. [Медлайн]. [Полный текст].
Magistrelli P, Masetti R, Coppola R и др. Изменение отношения к паллиативному лечению проксимальной злокачественной обструкции желчных путей. J Surg Oncol Suppl . 1993. 3: 151-3. [Медлайн].
Klein AS, Savader S, Burdick JF и др. Снижение заболеваемости и смертности от желчных осложнений после трансплантации печени. Гепатология . 1991 14 ноября (5): 818-23. [Медлайн].
Orons PD, Sheng R, Zajko AB. Стеноз печеночной артерии у реципиентов трансплантата печени: распространенность и холангиографические проявления сопутствующих желчных осложнений. AJR Am J Roentgenol . 1995 ноябрь 165 (5): 1145-9. [Медлайн]. [Полный текст].
Mosca S, Militerno G, Guardascione MA, et al. Поздние осложнения желчевыводящих путей после ортотопической трансплантации печени: диагностическая и терапевтическая роль эндоскопической ретроградной холангиопанкреатографии. J Гастроэнтерол Hepatol . 2000 июн.15 (6): 654-60. [Медлайн].
Schwartz DA, Petersen BT, Poterucha JJ, Gostout CJ. Эндоскопическая терапия стриктур анастомозов желчных протоков, возникающих после трансплантации печени. Гастроинтест Эндоск . 2000 Февраль 51 (2): 169-74. [Медлайн].
Colonna JO 2nd, Shaked A, Gomes AS, et al. Стриктуры желчных путей, осложняющие трансплантацию печени. Заболеваемость, патогенез, лечение и исход. Энн Сург . 1992, сентябрь, 216 (3): 344-50; обсуждение 350-2. [Медлайн]. [Полный текст].
Сундарам В., Джонс Д.Т., Шах Н.Х. и др. Посттрансплантационные билиарные осложнения в до- и пост-моделях эры терминальной стадии болезни печени. Трансплантация печени . 2011 Апрель 17 (4): 428-35. [Медлайн].
Cherqui D, Palazzo L, Piedbois P, et al. Стриктура общего желчного протока как позднее осложнение лучевой терапии верхних отделов брюшной полости. J Hepatol .1994 июн.20 (6): 693-7. [Медлайн].
Накакубо Й., Кондо С., Като Х., Симидзу М. Стриктура желчных протоков как возможное позднее осложнение лучевой терапии. Гепатогастроэнтерология . 2000 ноябрь-декабрь. 47 (36): 1531-2. [Медлайн].
Вентилятор ST, Ng IO, Choi TK, Lai EC. Туберкулез желчного протока: редкая причина стриктуры желчевыводящих путей. Ам Дж. Гастроэнтерол . 1989 апр. 84 (4): 413-4. [Медлайн].
Позар Дж, Сахин П., Ласло Ф., Топа Л.Эндоскопическое лечение связанных со сфинктеротомией стриктур дистальных отделов общего желчного протока путем последовательной установки нескольких пластиковых стентов. Гастроинтест Эндоск . 2005 июл.62 (1): 85-91. [Медлайн].
Виолончель JP. Заболевание желчных путей, связанное с вирусом иммунодефицита человека. Semin Liver Dis . 1992 Май. 12 (2): 213-8. [Медлайн].
Нэш Дж. А., Коэн С. А.. Заболевания желчного пузыря и желчевыводящих путей при СПИДе. Гастроэнтерол Clin North Am .1997 июня 26 (2): 323-35. [Медлайн].
Patel AH, Harnois DM, Klee GG, LaRusso NF, Gores GJ. Полезность CA 19-9 в диагностике холангиокарциномы у пациентов без первичного склерозирующего холангита. Ам Дж. Гастроэнтерол . 2000, январь, 95 (1): 204-7. [Медлайн].
Lempinen M, Isoniemi H, Makisalo H, et al. Улучшенное выявление холангиокарциномы с помощью сывороточного трипсиногена-2 у пациентов с тяжелыми стриктурами желчных протоков. J Hepatol .2007 ноябрь 47 (5): 677-83. [Медлайн].
Stavropoulos S, Larghi A, Verna E, Battezzati P, Stevens P. Внутрипротоковое ультразвуковое исследование для оценки пациентов со стриктурами желчных протоков и отсутствием новообразований в брюшной полости на компьютерной томографии. Эндоскопия . 2005 августа 37 (8): 715-21. [Медлайн].
Nandalur KR, Hussain HK, Weadock WJ, et al. Возможное заболевание желчевыводящих путей: диагностические возможности изотропного трехмерного Т2-взвешенного MRCP с высоким пространственным разрешением. Радиология . 2008 Декабрь 249 (3): 883-90. [Медлайн].
Mansfield JC, Griffin SM, Wadehra V, Matthewson K. Проспективная оценка цитологии стриктур желчных путей. Кишка . 1997 Май. 40 (5): 671-7. [Медлайн]. [Полный текст].
Кипп Б.Р., Стадхейм Л.М., Холлинг С.А. и др. Сравнение стандартной цитологии и флуоресцентной гибридизации in situ для выявления злокачественных стриктур желчных протоков. Ам Дж. Гастроэнтерол .2004 сентябрь 99 (9): 1675-81. [Медлайн].
Кот Г.А., Сливка А, Тарнаский П. и др. Влияние покрытых металлических стентов по сравнению с пластиковыми на разрешение доброкачественной стриктуры желчных протоков: рандомизированное клиническое исследование. JAMA . 2016 22-29 марта. 315 (12): 1250-7. [Медлайн]. [Полный текст].
Tal AO, Finkelmeier F, Filmann N, et al. Множественные пластиковые стенты в сравнении с покрытыми металлическими стентами для лечения анастомозных стриктур желчных путей после трансплантации печени: проспективное рандомизированное многоцентровое исследование. Гастроинтест Эндоск . 2017 декабрь 86 (6): 1038-45. [Медлайн].
Gong Y, Huang ZB, Christensen E, Gluud C. Урсодезоксихолевая кислота для первичного билиарного цирроза. Кокрановская база данных Syst Rev . 2008 16 июля. CD000551. [Медлайн]. [Полный текст].
Махид С.С., Джафри Н.С., Бранджерс BC и др. Мета-анализ холецистэктомии у симптомных пациентов с положительными результатами сканирования гепатобилиарной иминодиуксусной кислоты без камней в желчном пузыре. Arch Surg . 2009 Февраль 144 (2): 180-7. [Медлайн].
Olsen JC, McGrath NA, Schwarz DG, Cutcliffe BJ, Stern JL. Двойное слепое рандомизированное клиническое исследование по оценке анальгетической эффективности кеторолака по сравнению с буторфанолом у пациентов с подозрением на желчную колику в отделении неотложной помощи. Acad Emerg Med . 2008 15 августа (8): 718-22. [Медлайн].
Bismuth H, Nakache R, Diamond T. Стратегии управления при резекции внутригрудной холангиокарциномы. Энн Сург . 1992 Январь 215 (1): 31-8. [Медлайн]. [Полный текст].
Bjornsson E, Lindqvist-Ottosson J, Asztely M, Olsson R. Доминирующие стриктуры у пациентов с первичным склерозирующим холангитом. Ам Дж. Гастроэнтерол . 2004 г., 99 (3): 502-8. [Медлайн].
Юн WJ, Брюгге WR. Эндоскопическая оценка стриктур желчных протоков. Gastrointest Endosc Clin N Am . 2013 23 апреля (2): 277-93. [Медлайн].
Bueno JT, Gerdes H, Kurtz RC.Эндоскопическое лечение закупоренных стенок желчных протоков: опыт онкологического центра. Гастроинтест Эндоск . 2003 Декабрь 58 (6): 879-84. [Медлайн].
Frattaroli FM, Reggio D, Guadalaxara A, Illomei G, Pappalardo G. Доброкачественные стриктуры желчных путей: обзор 21-летнего опыта. Дж. Ам Колл Сург . 1996 ноябрь 183 (5): 506-13. [Медлайн].
Гиббонс Дж. С., Уильямс С. Дж. Прогресс в эндоскопическом лечении доброкачественных стриктур желчных путей. J Гастроэнтерол Hepatol . 1998 13 февраля (2): 116-24. [Медлайн].
Ishizuka D, Shirai Y, Hatakeyama K. Ишемическая стриктура желчных путей из-за расслоения лимфатических узлов в печеночно-двенадцатиперстной связке. Гепатогастроэнтерология . 1998 ноябрь-декабрь. 45 (24): 2048-50. [Медлайн].
Итани К.М., Тейлор ТВ. Проблема терапии стриктуры общего желчного протока, связанной с панкреатитом. Am J Surg . 1995 декабрь 170 (6): 543-6. [Медлайн].
Kadir S, White RI Jr. Расширение стриктуры желчных протоков: многоцентровый обзор клинического ведения 73 пациентов. Радиология . 1987 Январь 162 (1 п.1): 286. [Медлайн]. [Полный текст].
Ким К.Х., Сунг С.К., Парк Б.Г. и др. Клиническое значение стриктуры внутрипеченочных желчных протоков в эффективности резекции печени при внутрипеченочных камнях. J Хирургия гепатобилиарной поджелудочной железы . 1998. 5 (3): 303-8. [Медлайн].
Леви М.Дж., Барон Т.Х., Клейтон А.С. и др.Проспективная оценка передовых молекулярных маркеров и методов визуализации у пациентов с неопределенными стриктурами желчных протоков. Ам Дж. Гастроэнтерол . 2008 май. 103 (5): 1263-73. [Медлайн].
Lipsett PA, Pitt HA, Colombani PM, Boitnott JK, Cameron JL. Заболевание кисты холедоха. Меняющийся образец презентации. Энн Сург . 1994, ноябрь 220 (5): 644-52. [Медлайн]. [Полный текст].
Ломбард М., Фаррант М., Карани Дж., Вестаби Д., Уильямс Р.Улучшение желчно-кишечного дренажа при первичном склерозирующем холангите: опыт применения эндоскопических методов. Кишка . 1991, ноябрь 32 (11): 1364-8. [Медлайн]. [Полный текст].
Майер М, Колер Б, Бенц С, Корбер Х, Риман Дж. Ф. [Чрескожная чреспеченочная холангиоскопия (ЧЧХ) — важное дополнение в диагностике и терапии заболеваний желчевыводящих путей (показания, методика и результаты)] [Немецкий]. Z Гастроэнтерол . 1995 августа 33 (8): 435-9. [Медлайн].
Макдональд М.Л., Фарнелл М.Б., Нагорни Д.М., Илструп Д.М., Катч Дж. М..Доброкачественные стриктуры желчевыводящих путей: лечение и исход при современном подходе. Хирургия . 1995 Oct.118 (4): 582-90; обсуждение 590-1. [Медлайн].
Mendler MH, Bouillet P, Sautereau D, et al. Значение МР-холангиографии в диагностике обструктивных заболеваний билиарного дерева: исследование 58 случаев. Ам Дж. Гастроэнтерол . 1998 декабрь 93 (12): 2482-90. [Медлайн].
Мур А.В. мл., Ильескас Ф.Ф., Миллс С.Р. и др. Чрескожное расширение доброкачественных стриктур желчных путей. Радиология . 1987 июн. 163 (3): 625-8. [Медлайн]. [Полный текст].
Моррисон М.С., Ли М.Дж., Сайни С., Бринк Д.А., Мюллер ПР. Чрескожная баллонная дилатация доброкачественных стриктур желчных путей. Радиол Клин Норт Ам . 1990, 28 ноября (6): 1191-201. [Медлайн].
Nealon WH, Urrutia F. Долгосрочное наблюдение после билиоэнтерического анастомоза по поводу доброкачественной стриктуры желчного протока. Энн Сург . 1996 июн. 223 (6): 639-45; обсуждение 645-8.[Медлайн]. [Полный текст].
Pereira-Lima JC, Jakobs R, Maier M, et al. Эндоскопическое стентирование желчных протоков для паллиативной терапии рака поджелудочной железы: результаты, прогностические факторы выживаемости и сравнение стентов 10-French и 11,5-французского размера. Ам Дж. Гастроэнтерол . 1996 Октябрь 91 (10): 2179-84. [Медлайн].
Rosch T, Hofrichter K, Frimberger E, et al. ERCP или EUS для тканевой диагностики стриктур желчных путей? Проспективное сравнительное исследование. Гастроинтест Эндоск . 2004 Сентябрь 60 (3): 390-6. [Медлайн].
Рослин Дж. Дж., Биннс Г.С., Хьюз Е.Ф. Открытая холецистэктомия. Современный анализ 42 474 пациентов. Энн Сург . 1993, август 218 (2): 129-37. [Медлайн].
Шах Р.Дж., Лангер Д.А., Антиллон М.Р., Чен Ю.К. Холангиоскопия и холангиоскопическая щипцовая биопсия у пациентов с неустановленной панкреатобилиарной патологией. Клин Гастроэнтерол Гепатол . 2006 фев.4 (2): 219-25. [Медлайн].
Smits ME, Rauws EA, van Gulik TM, et al. Отдаленные результаты эндоскопического стентирования и хирургического дренирования стриктуры желчевыводящих путей на фоне хронического панкреатита. Br J Surg . 1996 июнь 83 (6): 764-8. [Медлайн].
Теннер С., Ростон А., Лихтенштейн Д. и др. Эозинофильная холангиопатия. Гастроинтест Эндоск . 1997 г., 45 (3): 307-9. [Медлайн].
Токки А., Маццони Г., Лиотта Г. и др.Лечение доброкачественных стриктур желчных путей: анастомоз желчных путей и эндоскопическое стентирование. Arch Surg . 2000 Февраль 135 (2): 153-7. [Медлайн]. [Полный текст].
Vitale GC, George M, McIntyre K. Эндоскопическое лечение доброкачественных и злокачественных стриктур желчных путей. Am J Surg . 1996 июнь 171 (6): 553-7. [Медлайн].
Vitale GC, Larson GM, George M, Tatum C. Лечение злокачественной стриктуры желчных путей с помощью саморасширяющегося металлического стента. Эндоскопическая хирургия . 1996 10 октября (10): 970-3. [Медлайн].
Огура Т., Такенака М., Шиоми Х и др. Долгосрочные результаты установки транслюминального стента под EUS-контролем при доброкачественных заболеваниях желчевыводящих путей: многоцентровый клинический опыт (с видео). Эндоскопическое УЗИ . 2019 25 сентября. [Medline].
Перейра П., Мораис Р., Вилас-Боас Ф. и др. Цитологическое исследование кистей для оценки стриктур билиопанкреатических тканей. Acta Cytol .2019 24 сентября. 1-8. [Медлайн].
Визуализация желчного дерева: инфекция, воспаление и инфильтрация
Для визуализации желчных путей часто требуется мультимодальная визуализация. Обследование взрослых с заболеванием желчевыводящих путей в значительной степени зависит от клинических симптомов боли, наличия и продолжительности желтухи, наличия камней в желчном пузыре в анамнезе и любых сопутствующих симптомов, таких как лихорадка или потеря веса. 1, 2 Ультразвук, компьютерная томография (КТ), магнитно-резонансная холангиопанкреатография (MRCP) и ERCP — все они играют важную роль в диагностике патологий желчевыводящих путей.
Широкий спектр нарушений поражает желчевыводящие пути; он включает калькулезные, инфекционные, воспалительные и опухолевые образования. Наиболее частые клинические проявления заболевания желчевыводящих путей включают механическую желтуху, боль и сепсис. 3 Визуализация желчных путей имеет решающее значение для определения локализации, этиологии и тяжести заболевания и любых его осложнений. 4 Визуализация также помогает при лечении заболеваний желчевыводящих путей и любых связанных с ними осложнений; например, определение наиболее подходящего и подходящего необходимого вмешательства, например, ERCP (эндоскопическая ретроградная холангиопанкреатография), EUS (эндоскопическое ультразвуковое исследование), радиологическое вмешательство или хирургическое вмешательство. 2,4
Целью данной статьи является обзор показаний к применению УЗИ, КТ, MRCP и ERCP при заболеваниях желчевыводящих путей. Будут обсуждены особенности визуализации общих и необычных инфекционных, воспалительных и неопластических процессов, поражающих желчное дерево, а также варианты радиологического лечения.
Инфекция желчного дерева
Наиболее часто встречающаяся инфекция желчевыводящих путей — острый гнойный холангит. Менее распространенные инфекции, такие как острый гнойный холангит, рецидивирующий гнойный холангит, заражение паразитарными организмами и инфекции желчевыводящих путей, поражающие людей с ослабленным иммунитетом, могут иметь похожие признаки, но они, как правило, возникают у определенных групп пациентов.
Острый холангит
Острый холангит — это острая бактериальная инфекция желчных путей, которая обычно возникает при обструкции. Триада Шарко описывает классические клинические проявления лихорадки, боли и желтухи, и, если она связана с шоком и летаргией, совокупность результатов описывается как пентада Рейнольда. Наиболее распространенной основной этиологией, встречающейся в 80% случаев, является закупорка общего желчного протока (CBD) камнями. Другие потенциальные причины включают стриктуры из-за склерозирующего холангита или злокачественного новообразования, а также после обработки желчных протоков.Факторы, которые, как известно, повышают риск развития холангита у пациентов с желчными камнями, включают: пожилой возраст, неврологические заболевания и периампулярные дивертикулы. Острый холангит может привести к ряду опасных для жизни осложнений, включая сепсис, приводящий к полиорганной недостаточности, абсцессы печени, острый гнойный холангит, тромбоз воротной вены и билиарный перитонит. 5
При остром холангите результаты визуализации включают изменения как желчных, так и паренхиматозных путей.Изменения желчных путей включают расширение общего желчного протока в условиях обструкции с расширением внутрипеченочных желчных протоков, которое может затрагивать только центральные или сегментарные желчные протоки или диффузно затрагивать все желчные протоки (Рисунок 1). В 85% случаев это связано с гладким и симметричным утолщением стенки внепеченочного желчного протока, но реже связано с усилением стенок внутрипеченочного желчного протока (результат лучше всего виден на отложенной фазе насыщения гадолинием жировой ткани с T1-взвешиванием в 3D. последовательности градиентного эха).
Паренхиматозные изменения включают повышенную интенсивность сигнала Т2 (наблюдается примерно в 70% случаев) в форме клина или перибилиарного распределения (рис. 2). Увеличение паренхимы печени может быть обнаружено в артериальной фазе только примерно в 60% случаев, в отсроченной фазе примерно в 15% случаев или как в артериальной фазе, так и в отсроченной фазе примерно в 36% случаев. Картина усиления может быть клиновидной, периферической пятнистой или перибилиарной. 4,5 Визуализация поперечного сечения также полезна для определения основной причины холангита (камни, стриктуры или новообразования).
Острый гнойный холангит
Острый гнойный холангит — это опасное для жизни состояние, характеризующееся наличием гноя в желчных путях и встречающееся в 60% случаев острого холангита. Для декомпрессии необходимо экстренное эндоскопическое или чрескожное дренирование желчевыводящих путей.
Результаты визуализации, указывающие на острый гнойный холангит, представляют собой неоднородное усиление артериальной паренхимы, но, в частности, усиление, увеличение (> 10 мм) и выпуклость сосочка (обнаружение, которое имеет 60% чувствительность и 86% специфичность для острого гнойного холангита).На МРТ наличие внутрипротокового гнойного материала свидетельствует об остром гнойном холангите. Это обнаруживается как внутрипросветная низкая интенсивность сигнала на сильно T2-взвешенных изображениях и / или промежуточная интенсивность сигнала на T1-взвешенных изображениях с подавленным жиром. 6 Ультразвук, КТ и МРТ могут определить основную причину холангита (камень, стриктура или новообразование) и выявить такие осложнения, как тромбоз воротной вены или абсцессы печени. 6,7
Рецидивирующий пиогенный холангит (РПХ)
Рецидивирующий пиогенный холангит — прогрессирующее заболевание, клинически характеризующееся рецидивирующими эпизодами бактериального холангита.Этиология неясна, но возможная роль хронического заражения печеночными двуустками или паразитами, такими как Clonorchis sinesis, Opisthorchis viverrini или Ascaris lumbricoides , постулируется. Стойкое воспаление приводит к фиброзу желчных протоков, что приводит к застою желчи, стриктурам, образованию пигментных камней и, как следствие, к прогрессирующей обструкции и рецидивирующим инфекциям. 5 При отсутствии лечения могут возникнуть такие осложнения, как абсцессы печени, тромбоз воротной вены, стриктуры желчных путей и внутрипеченочные камни.Пациенты с рецидивирующим пиогенным холангитом имеют повышенный риск холангиокарциномы (5-18%), которая, как правило, возникает в атрофированных или сильно отягощенных камнями сегментах печени. Распространенность рецидивирующего гнойного холангита наиболее высока в Гонконге и Юго-Восточной Азии, но заболеваемость в западном мире растет из-за иммиграции. RPC наиболее распространен среди сельского населения и низших социально-экономических групп. Общая заболеваемость в Азии постепенно снижается, предположительно, это связано с повышением уровня жизни. 8, 9
Результаты визуализации, позволяющие предположить RPC, включают внутри- и внепеченочную дилатацию желчных протоков с относительной сохранностью периферических протоков. Внутрипротоковые камни встречаются почти у 80% пациентов. Большие внутрипротоковые камни часто обнаруживаются при отсутствии камней в желчном пузыре. Эти внутрипротоковые камни могут казаться Т1-гипер- и Т2-гипоинтенсивными по сравнению с печенью из-за их высокого содержания белка. 10 Пневмобилия — обычная находка, вызываемая либо рефлюксом кишечного газа из прохода камня через ампулу, либо инфекцией газообразующими организмами.Стеноз и / или стриктура периферических желчных протоков возникают с уменьшением ветвления и резким сужением, что приводит к появлению «наконечника стрелы». Незаполнение сегментов желчных протоков из-за стриктур внутрипеченочных протоков приводит к признаку «отсутствующего протока», описанному на ERCP и MRCP. 11 Стенозы редко поражают внепеченочное билиарное дерево. Увеличение стенок паренхимы и желчных протоков может наблюдаться при обострении болезни (рис. 3). Паренхиматозная атрофия возникает на хронических стадиях с преимущественным поражением боковых сегментов левой доли печени и задних сегментов правой доли. 5,12
Паразитарные инфекции
Разнообразные паразиты могут вызывать инфекцию желчевыводящих путей; к ним относятся фасциолез, шистосомоз, клонорхоз, аскаридоз и эхинококкоз. Клинические проявления паразитарных инфекций разнообразны и могут имитировать острый бактериальный холангит. Следует подозревать паразитарную инфекцию у пациентов, недавно побывавших в эндемичных регионах. Основная инфекция может быть идентифицирована при исследовании кала, серологическом исследовании и обнаружении эозинофилии.Результаты визуализации часто включают дилатацию желчевыводящих путей и дефекты наполнения желчных протоков. 5
Fasciola hepaticus возникает из-за трематоды, обнаруженной в пресноводных растениях и относительно часто встречающейся в развивающихся странах. Инфекцию, вызванную Fasciola hepaticus , трудно диагностировать до поздней стадии, когда паразит находится в желчевыводящей системе. Известный жизненный цикл включает прохождение сквозь стенку двенадцатиперстной кишки, плавание в правое поддиафрагмальное пространство и прохождение через капсулу печени.Осложнения этой инфекции включают кровотечение и ретракцию капсулы. Результаты визуализации паренхимы включают субкапсулярные поражения с низким затуханием (так называемые «туннели и пещеры»), и единственной находкой желчных путей может быть перидуктальный отек. 13
Шистосомоз печени Инфекция вызывается трематодами Schistosoma mansoni и japaonicum и широко распространена в Африке и Азии. Результаты визуализации включают грубый ретикулярный узор из-за фиброза печени, макронодулярную поверхность печени, фиброзные полосы, похожие на перегородку, простирающиеся до поверхности печени с перипортальным фиброзом, ведущим к холестазу и неровности протоков. 14,15
Пациенты с ослабленным иммунитетом
Множественные инфекции желчных путей могут возникать у пациентов с ослабленным иммунитетом, например, холангит, связанный с ВИЧ. Последний может иметь визуальный вид, похожий на склерозирующий холангит. 16 Множественные инфекции желчных путей могут возникать у реципиентов трансплантата печени, связанные с холестазом, по разным причинам, таким как хроническое отторжение, ишемия, лекарственные препараты или стриктура анастомоза, и могут привести к развитию абсцессов печени. 5
Воспаление
Первичный склерозирующий холангитПервичный склерозирующий холангит (ПСХ) — это идиопатическое хроническое холестатическое заболевание, которое, как предполагается, имеет аутоиммунную природу. Он характеризуется диффузным холангитом и прогрессирующим фиброзом желчевыводящих путей. ПСХ обычно проявляется в 4 или 5 десятилетии с преобладанием мужчин. Существует сильная связь с воспалительными заболеваниями кишечника (60-80%), особенно с язвенным колитом. 17 Одним из наиболее серьезных осложнений ПСХ является холангиокарцинома, которая развивается у 10% пациентов с ежегодной заболеваемостью 0,6–1,5% в год. Пациенты с ПСХ заболевают холангиокарциномой на два-три десятилетия раньше, чем пациенты без факторов риска. Несмотря на эту повышенную заболеваемость, в настоящее время нет научно обоснованных рекомендаций по скринингу холангиокарциномы у пациентов с ПСХ, однако следует рассмотреть возможность проведения MRCP и измерения уровней CA 19-9 через годичные интервалы.
Классические результаты визуализации ПСХ включают мультифокальные стриктуры, сегментарную эктазию и нерегулярные бороздки, которые обычно затрагивают как малые, так и большие протоки (75% пациентов), но могут ограничиваться небольшими протоками (15%) или только большими протоками (10%) ( Рисунок 4). Признак, который должен вызвать подозрение на наложенную холангиокарциному, — утолщение стенки протока более 4 мм в глубину. 17, 18
Холангит, связанный с аутоиммунным панкреатитом
Холангит, связанный с аутоиммунным панкреатитом, представляет собой аутоиммунное системное заболевание, характеризующееся инфильтрацией IgG4-положительных лимфоцитов в ткань поджелудочной железы или внепанкреатическую ткань.Классически описанные результаты визуализации поджелудочной железы включают диффузное увеличение паренхимы с невыразительными границами, снижение усиления в ранней фазе паренхимы поджелудочной железы после введения контраста и усиление в отсроченной фазе. 19 Обычная находка при КТ — ореол ослабления мягких тканей, окружающий паренхиму поджелудочной железы, представляющий инфильтрацию воспалительных клеток.19 Поражение желчных путей наблюдается у 80% пациентов с аутоиммунным панкреатитом.Могут быть вовлечены как внутрипеченочные, так и внепеченочные желчные протоки, причем наиболее часто поражаются дистальные отделы CBD. Часто наблюдаются мультифокальные стриктуры желчных протоков или утолщение и усиление фрески, и внешний вид может имитировать первичный склерозирующий холангит. 20 (рисунок 5). Все чаще обнаруживается поражение желчного пузыря с диффузным утолщением стенки желчного пузыря. Наличие гистологической ткани от предыдущей холецистэктомии может дать важный вспомогательный ключ в диагностике холангита, связанного с аутоиммунным панкреатитом. 21
Проникновение
ХолангиокарциномаХолангиокарцинома ( CC ) — вторая по частоте первичная злокачественная опухоль печени после гепатоцеллюлярной карциномы (ГЦК). Холангиокарцинома — это аденокарцинома, которая возникает из эпителия желчных протоков, часто на фоне уже существующего заболевания желчных путей, такого как ПСХ. Клинические проявления обычно проявляются болью, пальпируемым образованием, желтухой, потерей веса и анорексией.Факторы риска развития холангиокарциномы в дополнение к PSC включают: рецидивирующий гнойный холангит, вирусные инфекции (гепатит B, гепатит C, EBV), аномалии желчевыводящих путей (например, кисты холедоха, рис. 6), экологические или профессиональные токсины (например, торотраст), употребление алкоголя и курение. 22
Холангиокарцинома классифицируется по анатомическому расположению на внутрипеченочный, перихилярный и дистальный (внепеченочный) подтипы. С точки зрения лечения эти разные типы рассматриваются как отдельные сущности.Внутрипеченочный тип составляет 10%, перихилярный подтип — 50-60%, а дистальный подтип — 20% всех холангиокарцином. 22, 23 CC также классифицируется на основе модели роста на три типа: (1) массообразующий экзофитный тип, который обычно проявляется в виде паренхиматозных масс печени; (2) перидуктальный инфильтративный тип (рост опухоли прогрессирует вдоль желчного протока в продольном направлении) и (3) внутрипротоковый полиповидный тип, который локально разрастается в просвете пораженного желчного протока (наименее распространенный, но наиболее благоприятный прогноз). 22-24
Внутрипеченочные холангиокарциномы чаще всего относятся к массообразующим экзофитным типам. Массообразующий подтип внутрипеченочной холангиокарциномы обычно характеризуется однородной аттенюирующей массой с нерегулярными, но четко очерченными краями, нерегулярным периферическим усилением с постепенным центростремительным усилением (рис.7), ассоциированной ретракцией капсулы и расширением желчных протоков на периферии опухоли. Сосудистая оболочка — обычная находка, обычно без грубого тромба опухоли. 25 Дифференциальный диагноз, который следует учитывать у всех пациентов с основным заболеванием печени, — это ГЦК с цирротической стромой, склерозирующий ГЦК и редкая комбинированная ГЦК-холангиокарцинома. Внепеченочные варианты инфильтрируют в основном продольно по желчным протокам. Внепеченочная холангиокарцинома чаще всего бывает перихилярной (опухоль Клацкина) у 50-60% пациентов или локализацией дистального протока (20%) и реже мультифокальной (5%). 23
Ультразвук часто используется в качестве начального метода визуализации; он может обнаруживать признаки, указывающие на холангиокарциному, такие как гетерогенное, плохо определяемое образование, дилатация желчных протоков или долевая атрофия.При ПСХ УЗИ имеет специфичность и отрицательную прогностическую ценность 90%, но чувствительность и положительную прогностическую ценность только 50%. Если проводится ультразвуковое исследование с контрастным усилением, обычно обнаруживается вымывание контраста из очага поражения. 26
Однако для диагностики и определения стадии необходима многофазная компьютерная томография с контрастным усилением. Неконтрастная фаза визуализации может облегчить различение внутрипротоковых камней и опухоли. Артериальная и портальная венозная фазы полезны для определения взаимосвязи опухоли с артериальной и венозной анатомией и для облегчения хирургического планирования.Отсроченное увеличение опухоли относительно паренхимы печени при визуализации отсроченной фазы является характерным признаком холангиокарциномы (встречается примерно в 70% случаев). МРТ с динамическим контрастированием и MRCP полезны для обнаружения и характеристики опухоли, а также для оценки протокового расширения или внутрипротокового роста. 4,24,25 Перихилярная холангиокарцинома классифицируется с использованием системы классификации Висмута-Корлетта, которая вместе с информацией о сосудистой инвазии, долевой атрофии печени и наличии / отсутствии метастазов определяет возможность успешной хирургической резекции. 25
Внутрипротоковое папиллярное муцинозное новообразование желчных путей (IPMN)
Билиарное внутрипротоковое папиллярное муцинозное новообразование имеет ряд синонимов, включая билиарную внутрипротоковую папиллярную муцинозную опухоль, муцин-продуцирующую холангиокарциному, муцинозную протоковую эктазию билиарного дерева и муцино-гиперсекретирующую карциному.
Эта опухоль характеризуется наличием внутрипросветных папиллярных масс, которые могут приводить к обструкции и дилатации желчевыводящих путей. Некоторые из этих опухолей выделяют чрезмерное количество муцина, что приводит к сильному диффузному расширению протоков.Клинические проявления обычно проявляются перемежающейся болью в животе, лихорадкой, тошнотой и желтухой. Эта опухоль обычно появляется в 5-7 -й -й декаде у пациентов восточноазиатской национальности. Дифференциальный диагноз включает холангиокарциному, рецидивирующий пиогенный холангит с камнями и билиарную цистаденому / цистаденокарциному. 27
МРТ и MRCP необходимы для оценки этих опухолей. Опухоль часто бывает маленькой и плоской или иногда представляет собой грибковую массу в расширенных желчных протоках.Очень маленькие или сидячие опухоли могут быть незаметны при любых методах визуализации. Муцин может быть изображен на ERCP или PTC в виде множественных удлиненных линейных, яйцевидных или аморфных дефектов наполнения. Паттерны расширения протоков различаются и могут быть сегментарными или долевыми из-за обструкции, вызванной опухолью, или аневризмы. Множественные грибковые опухоли могут вызывать генерализованную дилатацию без видимой опухоли или генерализованную дилатацию с большим расширением сегментарных протоков, содержащих опухоль. 27
Заключение
Желчевыводящие пути поражаются множеством патологических состояний, из которых наиболее распространен холангит, вызванный холедохолитиазом.Однако следует учитывать и другую этиологию, включая менее распространенные инфекционные процессы, воспалительные состояния и новообразования. Для окончательной диагностики нарушений желчевыводящих путей и соответствующего лечения часто требуется комплексный и мультидисциплинарный подход.
Список литературы
- Критерии соответствия Американского колледжа радиологии ® при визуализации желтухи. http://www.acr.org/Quality-Safety/Appgotiness-Criteria.
- Yeh BM, Liu PS, Soto JA, et al.МРТ и КТ желчевыводящих путей. РадиоГрафика . 2009; 29 (6): 1669-1688.
- Heller MT, Borhani AA, Furlan A, et al. Стриктуры и новообразования желчных путей: расширенный дифференциальный диагноз. Abdom Imaging. 2014 Epub опережает печать.
- О’Коннер О, О’Нил С., Махер ММ. Визуализация заболеваний желчевыводящих путей. AJR Am J Roentgenol . 2011; 197 (4): W551-W558.
- Каталано О.А., Сахани Д.В., Форсьоне Д.Г. и др. Билиарные инфекции: спектр результатов визуализации и лечения. РадиоГрафика . 2009; 29 (7):
2059-2080. - Håkansson K, Ekberg O, Håkansson HO, et al. МРТ-характеристика острого холангита. Acta Radiol . 2002; 43 (2): 175-179.
- Watanabe Y, Nagayama M, Okumura A, et al. МРТ острых нарушений желчевыводящих путей. РадиоГрафика . 2007. 27 (2): 477–495.
- Lo CM, Fan ST, Wong J. Изменяющаяся эпидемиология рецидивирующего гнойного холангита. Гонконгская медицина J . 1997; 3 (3): 302-304.
- Nakayama F, Soloway RD, Nakama T, et al.Гепатолитиаз в Восточной Азии: ретроспективное исследование. Dig Dis Sci . 1986; 31 (1): 21-26.
- Ким М.Дж., Ча С.В., Митчелл Д.Г. и др. Результаты МРТ при рецидивирующем пиогенном холангите. AJR Am J Roentgenol . 1999. 173 (6): 1545–1549.
- Park MS, Yu JS, Kim KW, et al. Рецидивирующий пиогенный холангит: сравнение МР-холангиографии и прямой холангиографии. Радиология . 2001; 220 (3): 677-682.
- Heffernan EJ, Geoghegan T, Munk PL, et al.Рецидивирующий гнойный холангит: от визуализации до вмешательства. AJR Am J Roentgenol . 2009 192: 1;
28-35. - Дусак А., Онур М.Р., Чичек М. и др. Особенности радиологической визуализации инфекции фасциолы гепатика — иллюстрированный обзор. J Clin Imaging Sci . 2012; 2 (1): 1-8.
- Manzella A, Ohtomo K, Monzawa S, et al. Шистосомоз печени. Визуализация брюшной полости . 2008. 33 (2): 144–150.
- Chou Y, Chiou H, Tiu C и др. Дуплексное ультразвуковое исследование с допплером при японском шистосомозе печени: исследование 47 пациентов. Ам Дж. Троп Мед Хиг . 2003; 68 (1): 18-23.
- Тонолини М., Бьянко Р. Холангиопатия, связанная с ВИЧ / СПИДом: иллюстрированный обзор с акцентом на результаты MRCP и дифференциальный диагноз. Clin Imaging. 2013; 37 (2): 219-226.
- Чепмен Р., Февери Дж., Каллоо А. и др. Диагностика и лечение первичного склерозирующего холангита. Практические рекомендации AASLD. Гепатология . 2010; 51 (2): 660-678.
- Menias CO, Surabhi VR, Prasad S, et al. Мимики холангиокарциномы: спектр заболеваний. РадиоГрафика . 2009; 28 (4): 1115-1129.
- Bodily KD, Takahashi N, Fletcher J, et al. Аутоиммунный панкреатит: результаты визуализации поджелудочной железы и экстрапанкреатии. AJR Am J Roentgenol. 2009; 192 (2): 431-437.
- Eerens I, Vanbeckevoort D, Vansteenbergen W, et al. Аутоиммунный панкреатит, связанный с первичным склерозирующим холангитом: результаты МРТ. Eur Radiol . 2001; 11 (8): 1401-1404.
- Leise MD, Smyrk TC, Takahashi N, et al.IgG4-ассоциированный холецистит: еще один ключ к диагностике аутоиммунного панкреатита. Dig Dis Sci . 2011; 56 (5): 1290-1294.
- Разумилава Н, Горес Г.Ж. Классификация, диагностика и лечение холангиокарциномы. Клин Гастроэнтерол Гепатол . 2013; 11 (1): 13–21.
- Engelbrecht MR, Katz SS, van Gulik TM, et al. Визуализация перихилярной холангиокарциномы. AJR Am J Roentgenol . 2015; 204 (4): 782-791.
- Hennedige TP, Neo WT, Venkatesh SK.Визуализация злокачественных новообразований желчных путей — обновленная информация. Визуализация рака . 2014; 22; 14 (1): 14.
- Хан С.А., Дэвидсон Б.Р., Голдин Р.Д. и др. Рекомендации по диагностике и лечению холангиокарциномы: обновленная информация. Кишка . 2012; 61 (12): 1657-1669.
- Wilson SR, Burns PN. УЗИ с микропузырьками в визуализации тела: какова роль? Радиология . 2010; 257 (1): 24-39.
- Лим Дж. Х., Юн К. Х., Ким Ш. и др. Внутрипротоковая папиллярная муцинозная опухоль желчных протоков.


 Это позволяет специалистам LISOD правильно планировать оперативное лечение.
Это позволяет специалистам LISOD правильно планировать оперативное лечение.
 У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет.
У 75-90% больных опухолями желчного пузыря имелись камни или признаки хронического воспаления данного органа. У людей с крупными камнями желчного пузыря вероятность развития опухоли была выше по сравнению с больными, имевшими несколько мелких камней. Однако нужно иметь в виду, что у большинства людей с камнями желчного пузыря рак никогда не возникнет.

