Памятка по дифтерии | Сургутская городская клиническая поликлиника № 4
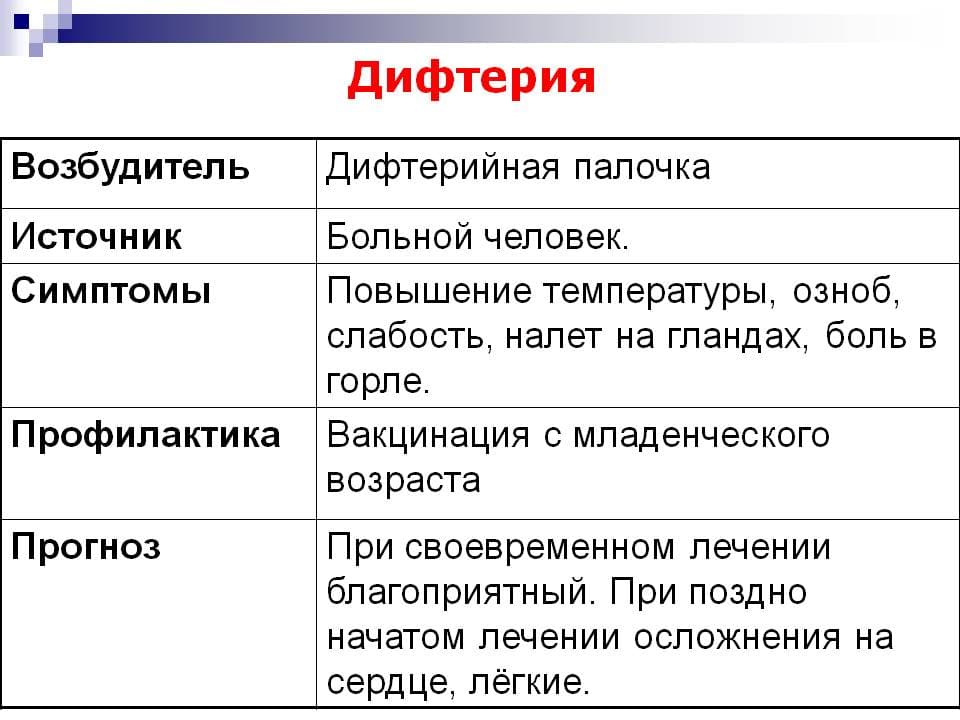
Дифтерия — это острое инфекционное заболевание бактериальной природы, которое передается в основном воздушно-капельным путём, характеризуется общей интоксикацией организма, образованием серых налетов в месте внедрения возбудителя, чаще на слизистых оболочках ротоглотки и дыхательных путей, поражением сердечно — сосудистой, нервной систем и почек.
Источником заражения дифтерией может быть как больной, так и практически здоровый человек, который является носителем дифтерийной палочки, но не имеет признаков заболевания (бактерионоситель).
Пути передачи: воздушно – капельный и контактнобытовой (через предметы обихода: игрушки, книги, посуду, постельные принадлежности и т.д.).
Инкубационный период длится 3-5 дней, иногда от 2 до 10 дней.
Симптомы заболевания: начинается дифтерия с повышения температуры тела, недомогания, головной боли, боли в горле и при глотании. На месте внедрения дифтерийной палочки в организм (в зеве, на миндалинах, в гортани, полости носа) могут появиться налеты белосерого цвета или пленка, которые трудно снимаются с образованием кровоточащих язв. При дифтерии зева и гортани очень опасным признаком является отёк шеи, лица, слизистой оболочки верхних дыхательных путей, приводящий к затруднению, а иногда и к невозможности дыхания.
Профилактика заболевания:
Основа успешной борьбы с дифтерией является вакцинация. Всемирной организацией здравоохранения вакцинация рекомендована для всех без исключения стран мира. Первичная вакцинация состоит из трех прививок. Первая прививка ставится детям в 3-месячном возрасте, затем в возрасте 4,5 и 6 месяцев. Ревакцинация проводится в 1,5 года, в 7 и 14 лет, а у взрослых ее проводят каждые 10 лет.
При первых признаках заболевания необходимо немедленно обращаться к врачу за медицинской помощью, ни в коем случае не заниматься самолечением.
Государственное учреждение «Минский городской центр гигиены и эпидемиологии»
Дифтерия – это острое инфекционное заболевание, характеризующееся воспалительными изменениями (образованием специфических пленок) на слизистых оболочках или коже, явлениями общей интоксикации и токсическим поражением сердечно-сосудистой, нервной систем.
Этиология. Пути передачи
Возбудитель дифтерии – палочковидная бактерия Corynebacterium diphtheriае. Заболевание вызывают только токсигенные штаммы, которые выделяют сильнодействующий токсин.
Коринебактерии крайне устойчивы во внешней среде: в дифтерийной пленке, в капельках слюны, на ручках дверей, детских игрушках сохраняются до 15 дней, в воде и молоке – в течение 6-20 дней, хорошо переносят низкие температуры.
Коринебактерии погибают под действием прямых солнечных лучей, высокой температуры (при кипячении погибают в течение 1 минуты), дезинфицирующих средств.
Источник инфекции – человек: заболевший или бактерионоситель токсигенного штамма коринебактерии дифтерии.
Возбудитель передается преимущественно воздушно-капельным, реже контактно-бытовым путем (через инфицированные поверхности и предметы).
Входные ворота для инфекции – миндалины, нос, горло, поврежденная кожа, глаза, где дифтерийные бактерии размножаются и выделяют токсин, который поражает внутренние органы (сердце, почки) и нервную систему.
Дифтерия опасна осложнениями: миокардит, нефрит, полиневрит, которые определяют тяжесть заболевания и иногда становятся причиной смерти.
Симптомы заболевания
Инкубационный период при дифтерии (время от момента заражения до первых клинических проявлений) составляет от 2-10 дней (инкубационный период).
Начинается заболевание как обычная ангина: с недомогания, боли в горле, ощущения дискомфорта при глотании, повышения температуры тела до 38–39°С.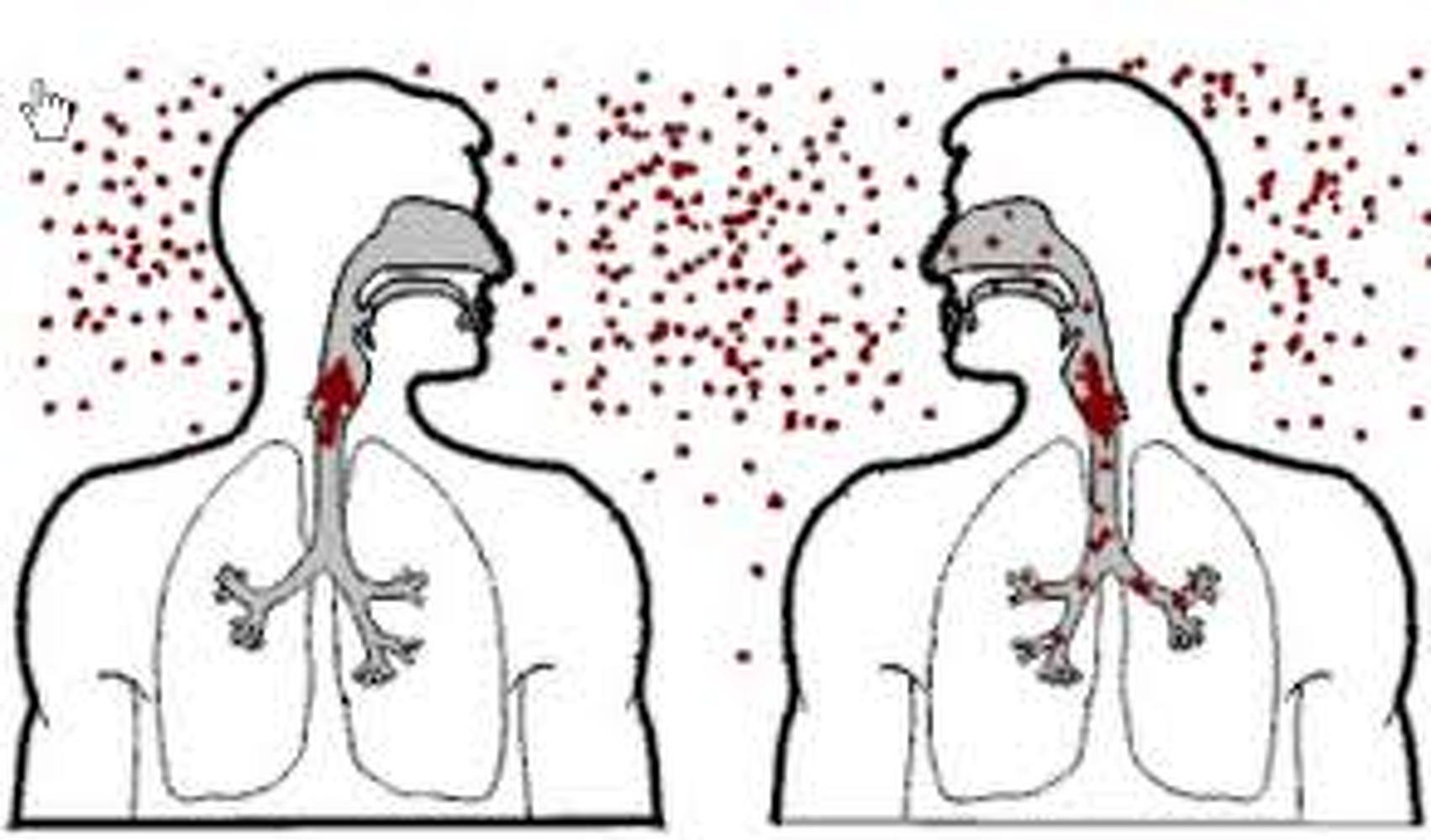 Затем на миндалинах и зеве появляются специфические серовато–белые налёты однородной плотной консистенции, равномерной толщины с гладкой поверхностью. В последующие дни состояние становится более тяжёлым, появляется отёк слизистой оболочки зева и шеи.
Затем на миндалинах и зеве появляются специфические серовато–белые налёты однородной плотной консистенции, равномерной толщины с гладкой поверхностью. В последующие дни состояние становится более тяжёлым, появляется отёк слизистой оболочки зева и шеи.
Профилактика
Вакцинация является основным способом профилактики заболевания. Иммунизация против дифтерии осуществляется в плановом порядке в соответствии с Национальным календарем профилактических прививок Республики Беларусь: детям в возрасте 2,3,4 и 18 месяцев, 6, 11 и 16 лет; и взрослым в возрасте 26 лет и каждые последующие 10 лет жизни до достижения 66 лет. Также прививки против дифтерии проводятся по эпидемическим показаниям в соответствии с перечнем профилактическим прививок подлежащим контингентам лиц.
Дифтерия — ФГБУЗ ЦМСЧ № 38 ФМБА России
Дифтерия – острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Дифтерией болеют только люди.
Дифтерией болеют только люди.
Краткие исторические сведения
До начала XX века дифтерия ежегодно уносила тысячи детских жизней, а медицина была бессильна облегчить их страдания и спасти от тяжелой агонии.
Но в 1883 году был обнаружен возбудитель в плёнках из ротоглотки, через год выделили его в чистой культуре. Спустя несколько лет был выделен специфический дифтерийный токсин (1888г.), обнаружен антитоксин в крови больного и получена антитоксическая противодифтерийная сыворотка (1892-1894г.г.). В 1894 году усовершенствованная сыворотка была успешно опробована на 220 больных детях. За спасение детей в 1901 году была присуждена первая Нобелевская премия по физиологии и медицине «за работу по сывороточной терапии, главным образом за её применение при лечении дифтерии, что открыло новые пути в медицинской науке и дало в руки врачей победоносное оружие против болезни и смерти».
Применение сыворотки позволило снизить летальность от дифтерии в 5-10 раз. В 1923г. был разработан противодифтерийный анатоксин. В результате проводимой иммунопрофилактики заболеваемость дифтерией резко снизилась; во многих странах она даже была ликвидирована.
В 1923г. был разработан противодифтерийный анатоксин. В результате проводимой иммунопрофилактики заболеваемость дифтерией резко снизилась; во многих странах она даже была ликвидирована.
Резервуар и источник инфекции — больной человек или носитель токсигенных штаммов. Наибольшая роль в распространении инфекции принадлежит больным дифтерией ротоглотки, особенно со стёртой и атипичными формами болезни.
 Носители же особенно опасны, поскольку такое состояние у человека обычно редко выявляется. При наличии у носителя любого респираторного заболевания, сопровождающегося кашлем, чиханием вероятность распространения инфекции среди окружающих значительно увеличивается.
Носители же особенно опасны, поскольку такое состояние у человека обычно редко выявляется. При наличии у носителя любого респираторного заболевания, сопровождающегося кашлем, чиханием вероятность распространения инфекции среди окружающих значительно увеличивается. Механизм передачи — аэрозольный, путь передачи — воздушно-капельный.
Иногда факторами передачи могут стать загрязнённые руки и объекты внешней среды (предметы обихода, игрушки, посуда, бельё и др.). Редкие формы дифтерии кожи, глаз и половых органов возникают при переносе возбудителя через загрязненные руки. Также известны пищевые вспышки дифтерии, обусловленные размножением возбудителя в молоке, кондитерских кремах и др.
Естественная восприимчивость людей высокая и определяется антитоксическим иммунитетом. Антитоксический иммунитет вырабатывается у переболевших дифтерией или правильно привитых людей. Но после перенесенного заболевания антитоксический иммунитет кратковременный, уже через 1-1,5 года можно снова заболеть, нередко этому предшествует ОРЗ.
Клинические проявления
Инкубационный период длится от 2 до 10 дней.
Самой частой формой дифтерии (90 — 95 % всех случаев) является дифтерия ротоглотки. При локализованной форме налеты только на миндалинах. Интоксикация слабо выражена, температура до 38 — 39°С, головная боль, недомогание, незначительные боли при глотании. Наиболее типична пленчатая (сплошная) форма дифтерии, при которой пленка с очерченными краями покрывает всю миндалину, трудно снимается шпателем; при попытке её снятия, поверхность миндалины кровоточит; пленка плотная. При островчатой форме налеты имеют вид островков различной величины, расположены чаще вне лакун, на внутренней стороне миндалин, края налетов неровные.
 Интоксикация более выражена: отмечаются вялость, боль в горле. Регионарные лимфатические узлы увеличены до крупного боба, чувствительны, но отека шейной клетчатки нет.
Интоксикация более выражена: отмечаются вялость, боль в горле. Регионарные лимфатические узлы увеличены до крупного боба, чувствительны, но отека шейной клетчатки нет.При токсической, наиболее тяжелой форме дифтерии, заболевание начинается бурно, с первых часов температура повышается до 40°С, выражены вялость, сонливость, сильная слабость, головная боль и боль в горле, иногда боль в шее и в животе. Появляются гиперемия и отечность зева, налеты, вначале нежные желеобразные в виде паутинообразной сетки. Ко 2 — 3-му дню налеты становятся толстыми, грязно-серого цвета, полностью покрывают миндалины, дужки, язычок, мягкое и твердое небо.
Существуют и другие, редкие формы дифтерии.
Главную опасность представляют осложнения дифтерии:
- инфекционно-токсический шок
- миокардиты
- моно- и полиневриты, включая поражения черепных и периферических нервов, полирадикулоневропатию,
- поражения надпочечников,
- токсический нефроз.
Наиболее частой причиной смерти при дифтерии является миокардит (воспаление сердечной мышцы).
Основным в лечении дифтерии является введение антитоксической противодифтерийной сыворотки. Именно она нейтрализует токсин, циркулирующий в крови. Противодифтерийная сыворотка производится из донорской крови иммунизированного против дифтерии человека.
Эффективность лечения зависит от своевременности установления диагноза дифтерии, своевременности введения противодифтерийной сыворотки, качества реанимационных мероприятий, состояния иммунитета заболевшего. В 1994-1996 гг. в Сосновом Бору от дифтерии умерло 4 человека.
Гораздо проще и безопаснее предотвратить заболевание – привиться от дифтерии.
Для вакцинации применяется анатоксин дифтерии, то есть обработанный дифтерийный токсин, у которого устранены патогенные эффекты, но сохранены антигенные свойства. В ответ на введение анатоксина организм вырабатывает антитела против дифтерийного токсина. При заражении организма токсигенным штаммом дифтерии антитела нейтрализуют токсин и заболевание не возникает или проходит в легкой форме.
Препараты для вакцинации против дифтерии – АДС (анатоксин дифтерийно-столбнячный), АДС-М (анатоксин дифтерийно-столбнячный с уменьшенной дозой), АД-М (анатоксин дифтерийный с уменьшенной дозой). Вакцинация против дифтерии входит в Национальные календари прививок всех цивилизованных стран. В России в соответствии с национальным календарём прививок детей начинают прививать с 3-х месяцев вакциной АКДС (коклюшно-дифтерийно-столбнячной), затем АДС-М. Детям последнюю прививку от дифтерии делают в 14 лет, после чего, каждые 10 лет необходимо проводить ревакцинацию – повторное введение АДС-М, иначе уровень антитоксических антител снижается ниже защитного уровня и зараженный может заболеть дифтерией.
Прививки против дифтерии защищают именно от токсина, а не от коринобактерии дифтерии. То есть привитой человек может быть заражен, но при этом сам не заболеет. В то же время, он будет выделять возбудителя в окружающую среду и угроза инфицирования непривитых сохраняется.
Дифтерийно-столбнячный анатоксин — самая безопасная вакцина, но как на введение любого инородного вещества, на него может быть индивидуальная реакция организма.
Несмотря на всё выше сказанное, риск возникновения реакций на введение препарата несравненно меньше риска возникновения осложнений дифтерии у непривитых. Рост числа непривитых в коллективах увеличивает циркуляцию токсигенных штаммов и может привести к вспышкам дифтерии, в том числе со смертельными исходами.
Конечно, в соответствии с законом каждый гражданин имеет право отказаться от вакцинации, но, учитывая всё вышесказанное, все-таки лучше сделать прививку.
Если от последней прививки против дифтерии у Вас прошло более 10 лет –
ОБРАЩАЙТЕСЬ В ПРИВИВОЧНЫЙ КАБИНЕТ
ГОРОДСКОЙ ПОЛИКЛИНИКИ ЦМСЧ №38
ПРИВИВКА БЕСПЛАТНАЯ
Профилактика заболевания дифтерией
Дифтерия — острое инфекционное заболевание, протекающее с интоксикацией, развитием
воспалительного процесса, сопровождающегося образованием фибринозной пленки в месте внедрения возбудителя.
Возбудитель заболевания — дифтерийная палочка, которая хорошо сохраняется в окружающей среде. Так, в воде и молоке она жизнеспособна 7 дней; на игрушках, белье, книгах, посуде — нескольких недель. Все дезинфицирующие средства (перекись водорода, хлорамин и т.п.) в обычных концентрациях убивают дифтерийную палочку; под действием прямых солнечных лучей она погибает через несколько часов.
Источником инфекции является больной человек или носитель бактерии дифтерии. Ведущий путь передачи дифтерии — воздушно – капельный (при вдыхании бактерий от больного или носителя дифтерии), реже – бытовой путь (через предметы, игрушки и т.д.).
Инкубационный (скрытый) период заболевания составляет от 2 до 10 дней.
Проявления дифтерии различны. Непродолжительная
лихорадка, с подъемом температуры от 38 до 40С, слабость, головные боли, снижение аппетита, артериальная гипотензия. Изменения
ротоглотки в виде налётов белого цвета, при попытке снятия налёта обнажается эрозивная поверхность. Дифтерия ротоглотки проявляется
болью в горле, при токсических формах развивается отёк шеи и верхней половины грудной клетки, выраженная бледность кожи. При
дифтерии дыхательных путей: грубый лающий кашель, одышка. При дифтерии носа: затруднение носового дыхания, кровянистое отделяемое
из носовых ходов.
Изменения
ротоглотки в виде налётов белого цвета, при попытке снятия налёта обнажается эрозивная поверхность. Дифтерия ротоглотки проявляется
болью в горле, при токсических формах развивается отёк шеи и верхней половины грудной клетки, выраженная бледность кожи. При
дифтерии дыхательных путей: грубый лающий кашель, одышка. При дифтерии носа: затруднение носового дыхания, кровянистое отделяемое
из носовых ходов.
Боль в горле при глотании — ранний симптом дифтерии ротоглотки. В зеве обнаруживается неяркое покраснение, отечность миндалин и небных дужек, на которых формируются белые или серовато-белые плотные пленчатые налеты с перламутровым блеском.
Характерные симптомы заболевания:
бледность кожи, грубый “лающий” кашель, хриплость голоса и затрудненное дыхание. Охриплость усиливается вплоть
до полной потери голоса, развивается расстройство дыхания — оно становится слышным на расстоянии, возникают приступы удушья,
ребенок синеет, мечется в кровати, быстро слабеет. При несвоевременном оказании медицинской помощи может наступить смерть.
При несвоевременном оказании медицинской помощи может наступить смерть.
Клиническая картина дифтерии у взрослых в настоящее время отличается значительным увеличением числа тяжелых, токсических форм, которые характеризуются теми же симптомами, что и у детей. Иногда единственным симптомом поражения гортани является осиплость голоса. Осложнения у взрослых могут развиться при любой форме дифтерии. Наиболее частым осложнением является миокардит (поражение миокарда — сердечной мышцы).
Любые формы дифтерии требуют строгой изоляции больного и лечения только в условиях больницы.
Самой эффективной мерой профилактики дифтерии является иммунизация.
Вакцинация детей против дифтерии:
I | II | III |
3 месяца | 4,5 месяца | 6 месяцев |
Первая ревакцинация — 18 месяцев
Вторая ревакцинация — 7 лет
Третья ревакцинация — 14 лет
Прививка против дифтерии проводится
одновременно с вакцинацией против коклюша и столбняка АКДС –вакциной (Адсорбированная коклюшно –дифтерийно –
столбнячная вакцина), которая состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов,
адсорбированных (очищенных) на гидроксиде алюминия.
АКДС — комбинированные вакцины против дифтерии, столбняка и коклюша.
АДС — вакцины против дифтерии и столбняка применяющиеся при наличии тех или иных противопоказаний к АКДС-вакцинам, включая перенесенный коклюш.
АДС-М — вакцины для профилактики дифтерии и столбняка у детей старше 6 лет и взрослых, со сниженным содержанием дифтерийного компонента.
АД-М — моновакцина для профилактики дифтерии.
Все компоненты АКДС-вакцин способны формировать иммунитет практически у 100% привитых.
АКДС вводятся внутримышечно, детям до 18 месяцев — в передне-наружную
поверхность бедра, детям старше 18 месяцев — в дельтовидную мышцу (верхняя треть плеча). Введение вакцины в ягодичную
мышц не желательно, поскольку ягодицы грудного ребенка имеют большую прослойку жировой ткани и препарат может попасть в жировую
клетчатку.
Анатоксины (АДС, АДС-М и АД-М) детям дошкольного возраста вводят так же, как АКДС вакцину, а школьникам препарат можно вводить еще и подкожно в подлопаточную область.
Вакцинация взрослых.
Плановой иммунизации подлежат лица в возрасте 25 лет и старше, не получившие ревакцинации в течение последних 10 лет. Повторные ревакцинации против дифтерии осуществляют каждые 10 лет.
Если взрослые лица ранее не были привиты против дифтерии, не болели дифтерией и не были носителями токсигенных коринебактерий дифтерии, то они должны получить полный курс прививок (2 вакцинации с интервалом 45 дней и через 6 — 9 месяцев — ревакцинацию). Последующие ревакцинации им также проводят каждые 10 лет.
Взрослым, привитым или не привитым,
переболевшим дифтерией в легкой форме, или носителям токсигенных коринебактерий дополнительную прививку против дифтерии не
делают. Ревакцинацию им следует провести через 10 лет после заболевания или выявленного носительства.
Ревакцинацию им следует провести через 10 лет после заболевания или выявленного носительства.
Взрослым, перенесшим токсические формы дифтерии, независимо от полученных ранее прививок прививку против дифтерии проводят не ранее чем через 6 месяцев после перенесенного заболевания двукратно с интервалом 45 дней. Последующие ревакцинации делают каждые 10 лет.
При проведении противоэпидемических мероприятий в очаге дифтерии прививкам подлежат контактировавшие лица, не привитые или не имеющие защитного уровня дифтерийного антитоксина по результатам серологического обследования, а также лица, у которых с момента последней прививки против дифтерии прошло 10 лет и более.
Вакцина поставляется в лечебно-профилактические учреждения города Ижевска за счет федерального бюджета и для населения является бесплатной.
виды, причины, симптомы, признаки, лечение дифтерии
Оглавление
Дифтерия – острая инфекция, при которой возбудитель внедряется в основном через слизистые оболочки, где образуется специфическая пленка. В организме он выделяет ядовитые вещества – токсины. Ранее это заболевание было распространено у детей и сопровождалось высокой смертностью. Только 95% иммунизация населения привела к тому, что сейчас наблюдаются лишь единичные случаи болезни. Все чаще регистрируются симптомы дифтерии у взрослых и подростков, что связано с постепенным ослаблением приобретенного после вакцинации иммунитета.
В организме он выделяет ядовитые вещества – токсины. Ранее это заболевание было распространено у детей и сопровождалось высокой смертностью. Только 95% иммунизация населения привела к тому, что сейчас наблюдаются лишь единичные случаи болезни. Все чаще регистрируются симптомы дифтерии у взрослых и подростков, что связано с постепенным ослаблением приобретенного после вакцинации иммунитета.
Возбудители дифтерии, как происходит заражение
Возбудитель дифтерии – микроорганизм из рода коринебактерий. При размножении он выделяет во внешнюю среду токсин. Это сильнодействующее вещество определяет местную реакцию и системные признаки дифтерии. Однако не все дифтерийные палочки способны к выделению токсина.
Микроорганизм сохраняется на окружающих предметах до 2 недель, выживает при кипячении менее 1 минуты. Основные пути инфицирования – воздушно-капельный и контактно-бытовой. Наиболее заразны больные, но коринебактерии могут выделять в окружающую среду и внешне здоровые носители микроорганизмов. Именно носители сейчас являются основными источниками инфицирования, причем чаще всего это дети с хроническими ЛОР-заболеваниями.
Именно носители сейчас являются основными источниками инфицирования, причем чаще всего это дети с хроническими ЛОР-заболеваниями.
Симптомы дифтерии зависят от места попадания микроба в организм. Чаще всего это зев, трахея, нос, глаза, кожа и слизистая оболочка наружных половых органов. После попадания возбудителя начинается инкубационный период, длящийся от 2 до 12 дней, в его конце больной становится заразным.
Симптомы дифтерии
Наиболее характерные признаки дифтерии:
Дифтерия зева – самая распространенная форма заболевания. Она может иметь разную степень тяжести:
- Локализованная
Начинается с повышения температуры в течение 3 дней, недомогания. На 2-е сутки на миндалинах появляются налеты, сохраняющиеся в течение недели. Подчелюстные узлы незначительно увеличены.
- Распространенная
Дифтерийные налеты распространяются на язычок, небо, ротоглотку.
Развивается быстро с повышения температуры до 40˚С, боли в горле, отека подкожной клетчатки на шее (отличительный признак этой формы). Пленки плотные, пропитаны кровью, имеют сладковатый запах, распространяются по всей носоглотке.
Пленки плотные, пропитаны кровью, имеют сладковатый запах, распространяются по всей носоглотке.
В течение нескольких часов резко повышается температура, появляется рвота, судороги, наступает потеря сознания, снижение артериального давления, угнетение работы сердца, кровоизлияния под кожу. Дифтерийные пленки не успевают сформироваться, так как в ближайшие 2 – 3 дня наступает гибель больного.
Симптомы дифтерии у детей до 5 лет могут проявляться в виде крупа – кашля, усиливающегося сужения дыхательных путей и удушья. Это угрожающее жизни состояние, требующее немедленной медицинской помощи.
Дифтерия у детей может возникнуть даже на фоне иммунитета после прививки, однако заболевание протекает легче:
- развивается локализованная форма болезни;
- не возникает круп;
- практически отсутствуют осложнения;
- вероятность развития неблагоприятного исхода минимальна.
Симптомы и диагностика дифтерии
Признаки дифтерии у детей и взрослых в первые дни болезни неспецифичны и напоминают ангину, поэтому при их появлении необходимо вызвать врача на дом. Обращают внимание на такие признаки:
Обращают внимание на такие признаки:
- плотная светлая пленка на миндалинах, плохо снимающаяся шпателем;
- поражение двустороннее, но размеры его неодинаковы справа и слева;
- незначительное покраснение и боль в горле;
- температура снижается уже через 2 – 3 дня, тогда как налеты в горле сохраняются намного дольше;
- возможен отек шеи;
- после использования противодифтерийной сыворотки все симптомы быстро ослабевают.
При любом воспалении миндалин необходим мазок на дифтерию из зева и носовой полости.
Для получения быстрого результата проводят анализ на дифтерию методом ПЦР, используют и бактериологическое исследование полученного материала. Также диагностика дифтерии включает определение антител к токсину бактерии.
Лечение дифтерии
Использование народных средств при этом заболевании недопустимо. Лечение дифтерии проводится только в инфекционной больнице, в изолированном боксе. Промедление с госпитализацией может стать причиной осложнений и неблагоприятного исхода болезни.
Промедление с госпитализацией может стать причиной осложнений и неблагоприятного исхода болезни.
В терапии используется противодифтерийная сыворотка, антибиотики, общеукрепляющая терапия.
Госпитализации подлежат и выявленные во время осмотров носители токсигенных штаммов (вариантов) возбудителя. Им назначается антибиотикотерапия.
Профилактика
Создание искусственного иммунитета против болезни – наиболее эффективная профилактика дифтерии. Первая прививка от дифтерии проводится в 3-месячном возрасте ребенка вакциной АКДС или АДС. Затем ее повторяют в 4,5 месяца, полгода, 1,5 года и 6 лет. Ревакцинация дифтерии проводится начиная с 16-летнего возраста один раз каждые 10 лет. Кроме отечественных препаратов, доступна импортная вакцина от дифтерии – аналог АКДС Инфанрикс или АДС – Т. Д. Вакс.
Дополнительные меры профилактики:
- исследование мазков из носоглотки у всех контактировавших с заболевшим человеком;
- медицинское наблюдение за контактировавшими людьми в течение недели;
- дезинфекция в помещении после госпитализации больного.

Осложнения дифтерии
Развитие осложнений возможно при любой, даже легкой форме заболевания. К ним относятся:
- воспаление сердечной мышцы – миокардит;
- поражение нервной системы – параличи лицевых мышц, дыхательной мускулатуры, конечностей;
- поражение почек с развитием нефротического синдрома;
- при тяжелом течении болезни возможен инфекционно-токсический шок.
Лечение в клинике «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» предлагает услуги по вакцинации детей и взрослых, выявление носителей возбудителя, консультации врачей разных специальностей. Наши преимущества:
- обширная сеть филиалов в Москве и других городах;
- доступные цены на медицинские услуги;
- полное консультирование по вопросам вакцинации, помощь с выбором препарата, в том числе и при аллергических реакциях;
- восстановительное лечение носителей коринебактерии;
- осмотры и консультации специалистов (кардиолога, невролога) при развитии осложнений заболевания.

Если у Вас появились вопросы по этой теме, пожалуйста, запишитесь на прием в клинику по телефону или на нашем сайте.
Отзывы
Марина Петровна
Доктор внимательно осмотрела моего мужа, назначила ЭКГ и поставили предварительный диагноз. Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.
Роах Ефим Борисович
Я просто в восторге от доктора и клиники. Давно не получал удовольствия в клиниках. Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.
Лузина Софья Хамитовна
Мне очень понравилась доктор Власова. Приятная и милая женщина, хороший специалист. На все свои вопросы я получила ответ, врач дала мне много хороших советов. Визитом осталась довольна более чем.
Евгения
Посетили с ребенком Клинику «Мама Папа Я». Нужна была консультация детского кардиолога. Клиника понравилась. Хороший сервис, врачи. В очереди не стояли, по стоимости все совпало.
Ольга
Очень понравилась клиника. Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А. осталась довольна, побольше таких врачей. Спасибо!!!
Анонимный пользователь
Удалял жировик у Алины Сергеевны, операцию сделала великолепно! Огромное ей спасибо за чуткое внимание и подход к каждой мелочи.
Анонимный пользователь
Сегодня обслуживалась в клинике, осталась довольна персоналом, а также врачом гинекологом. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.
Иратьев В.В.
Клиника «Мама Папа Я» в Люберцах очень хорошая. Коллектив дружелюбный, отзывчивый. Советую данную клинику всем своим знакомым. Спасибо всем врачам и администраторам. Клинике желаю процветания и много адекватных клиентов.
Клинике желаю процветания и много адекватных клиентов.
Белова Е.М.
Сегодня удаляла родинку на лице у дерматолога Кодаревой И.А. Доктор очень аккуратная! Корректная! Спасибо большое! Администратор Борщевская Юлия доброжелательна, четко выполняет свои обязанности.
Анонимный пользователь
Хочу выразить благодарность работникам клиники Мама, Папа, я. В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.
Кристина
Первое посещение понравилось. Меня внимательно осмотрели, назначили дополнительные обследования, дали хорошие рекомендации. Буду продолжать лечение и дальше, условия в клинике мне понравились.
Анна
Хорошая клиника, хороший врач! Раиса Васильевна может понятно и доступно объяснить, в чем суть проблемы. Если что-то не так, она обо всем говорить прямо, не завуалированно, как это порой делают другие врачи. Не жалею, что попала именно к ней.
Не жалею, что попала именно к ней.
Рекомендовано к прочтению:
Профилактика дифтерии
Дифтерия — острое инфекционное заболевание, протекающее с интоксикацией, развитием воспалительного процесса, сопровождающегося образованием фибринозной пленки в месте внедрения возбудителя.
Источником инфекции является больной человек или носитель бактерии дифтерии.
Ведущий путь передачи дифтерии — воздушно – капельный (при вдыхании бактерий от больного или носителя дифтерии), реже – бытовой путь (через предметы обихода, мягкие игрушки и т.д.).
Инкубационный период (время до проявления заболевания) при дифтерии — 2-7 дней (возможно до 12 дней).
Проявления дифтерии различны:
Непродолжительная лихорадка, с подъемом температуры от 38 до 40С, слабость, головные боли, снижение аппетита, артериальная гипотензия. Изменения ротоглотки в виде налётов белого цвета, при попытке снятия налёта обнажается эрозивная поверхность.
Дифтерия ротоглотки проявляется болью в горле, при токсических формах отёк шеи и верхней половины грудной клетки, выраженная бледность кожи. При дифтерии дыхательных путей: грубый лающий кашель, одышка. При дифтерии носа: затруднение носового дыхания, кровянистое отделяемое из носовых ходов.
При дифтерии дыхательных путей: грубый лающий кашель, одышка. При дифтерии носа: затруднение носового дыхания, кровянистое отделяемое из носовых ходов.
Лечение заболевшего дифтерией представляет собой очень непростую задачу – начинать его необходимо как можно раньше, высока вероятность аллергической реакции на применение наиболее эффективной при данной инфекции противодифтерийной сыворотки, при применении антибиотиков кроме опасности аллергической реакции и активизации грибковой инфекции необходимо будет восстанавливать микрофлору организма.
Поэтому легче предотвратить дифтерию, чем его лечить. На сегодняшний день наилучшим методом профилактики является вакцинация.
К сожалению, вакцина не предотвращает инфицирование человека. Она создает только антитоксический иммунитет, в результате чего организм быстрее нейтрализует токсины дифтерийных бактерий и заболевание может протекать в легкой форме даже без клинической картины.
Это предупреждает тяжелые формы дифтерии и летальные исходы.
Из-за этой особенности вакцины и не удается прекратить циркулирование дифтерии среди населения (в отличие от полиомиелита, кори, краснухи, паротита).
Возбудитель дифтерии постоянно циркулирует среди нас: «живет на носителях» – людях с невыраженными проявлениями болезни. Они то и представляют наибольшую опасность для окружающих лиц, особенно для еще непривитых детей и утративших иммунитет взрослых.
В настоящее время благодаря высокому уровню охвата прививками люди не болеют, не становятся инвалидами и не умирают от этой инфекцией уже более 10 лет.
Самой эффективной мерой профилактики является иммунизация. Вакцина поставляется за счет федерального бюджета и для населения является бесплатной. После получения начального курса вакцинации очередные ревакцинации проводятся 1 раз в 10 лет.
Дифтерия
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера). Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путём. Возможен контактно-бытовой путь передачи, особенно в жарких странах, где часты кожные формы дифтерии. Тяжесть болезни обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка. Встречаются и доброкачественные формы, например дифтерия носа, которая протекает без выраженной интоксикации.
Инфекция передаётся воздушно-капельным путём. Возможен контактно-бытовой путь передачи, особенно в жарких странах, где часты кожные формы дифтерии. Тяжесть болезни обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка. Встречаются и доброкачественные формы, например дифтерия носа, которая протекает без выраженной интоксикации.
Если дифтерия поражает ротоглотку, то помимо тяжёлой интоксикации, возможно развитие крупа — закупорки дыхательных путей дифтерийной плёнкой и отёком, особенно у детей.
Возбудитель
Дифтерийная палочка — грамположительные палочковидные бактерии рода Corynebacterium. Впервые возбудитель был обнаружен на срезах плёнок, полученных из ротоглотки больных в 1883 г. Эдвином Клебсом. Через год Фридрихом Лёффлером была выделена чистая культура. Дифтерийный токсин получили Э. Ру и А. Иерсен. Анатоксин обнаружил Рамон Гастон в 1923 г. и предложил использовать его для активной иммунизации.
Corynebacterium diphtheriae — крупные, прямые, слегка изогнутые полиморфные палочковидные бактерии. На полюсах клеток локализуются метахроматические зёрна волютина, придавая клеткам характерную форму «булавы». Зёрна волютина окрашиваются метиленовым синим по Нейссеру. На микропрепаратах располагаются одиночно, или, вследствие особенностей деления клеток, располагаются в форме латинской буквы V или Y. Спор и капсул не образуют.
На полюсах клеток локализуются метахроматические зёрна волютина, придавая клеткам характерную форму «булавы». Зёрна волютина окрашиваются метиленовым синим по Нейссеру. На микропрепаратах располагаются одиночно, или, вследствие особенностей деления клеток, располагаются в форме латинской буквы V или Y. Спор и капсул не образуют.
Источники инфицирования
Дифтерия является антропонозом, то есть резервуаром болезни выступают люди. Заражение здорового человека может произойти от:
- Больного дифтерией. Чем более выражена тяжесть, тем больше бактерий выделяет больной.
- Здорового носителя бактерии.
Пути передачи
- Воздушно-капельный (при кашле, чихании)
- Контактно-бытовой (через предметы, с которыми соприкасался больной)
- Пищевой — через заражённые продукты (молоко, сыр и пр.)
Классификация
По локализации различают локализованную и распространённую формы дифтерии.
По формам и вариантам течения различают:
- Дифтерия ротоглотки:
- локализованная — с катаральным, островчатым и плёночным воспалением;
- распространённая — с налётами за пределами ротоглотки;
- субтоксическая, токсическая (I, II и III степени), гипертоксическая.
- Дифтерийный круп:
- локализованный — дифтерия гортани;
- распространённый — дифтерия гортани и трахеи;
- нисходящий — дифтерия гортани, трахеи, бронхов.
- Дифтерия других локализаций: носа, глаз, кожи, половых органов.
- Комбинированные формы дифтерии с одновременным поражением нескольких органов.
Клиническая картина
Грязно-белая плёнка на мягком нёбе, классический признак дифтерии.
Заболевание сопровождается следующими симптомами:
- Повышение температуры;
- Бледность кожных покровов;
- Выраженная слабость;
- Отёк мягких тканей шеи;
- Лёгкая боль в горле, затруднение глотания;
- Увеличение нёбных миндалин;
- Гиперемия и отёк слизистой глотки;
- Плёнчатый налёт (может быть любого цвета, но чаще всего бывает серо-белым), покрывающий нёбные миндалины и иногда распространяющийся на нёбные дужки, мягкое нёбо, боковые стенки глотки, гортань;
- Увеличение шейных лимфоузлов.

Дифтерия ротоглотки
Самой частой формой дифтерии (90—95 % всех случаев) является дифтерия ротоглотки. При локализованной форме налёты только на миндалинах. Интоксикация слабо выражена, температура до 38—39°С, головная боль, недомогание, незначительные боли при глотании. Наиболее типична плёнчатая (сплошная) форма дифтерии, при которой плёнка с очерченными краями покрывает всю миндалину, трудно снимается шпателем; при попытке её снятия, поверхность миндалины кровоточит; плёнка плотная; лимфатические узлы малоболезненны, подвижны. При островчатой форме налёты имеют вид островков различной величины, расположены чаще вне лакун, на внутренней стороне миндалин, края налётов неровные.
Распространённая дифтерия
При распространённой форме дифтерии, налёты распространяются за пределы миндалин на нёбные дужки и язычок. Интоксикация более выражена: отмечаются вялость, боль в горле. Регионарные лимфатические узлы увеличены до крупного боба, чувствительны, но отёка шейной клетчатки нет.
Токсическая дифтерия
При токсической, одной из самых тяжёлых форм дифтерии, заболевание начинается бурно, с первых часов температура повышается до 40°С, выражены вялость, сонливость, сильная слабость, головная боль и боль в горле, иногда боль в шее и в животе. Появляются гиперемия и отечность зева, налёты, вначале нежные желеобразные в виде паутинообразной сетки. Ко 2—3-му дню налёты становятся толстыми, грязно-серого цвета, полностью покрывают миндалины, дужки, язычок, мягкое и твёрдое нёбо.
Дыхание через нос затруднено, сукровичные выделения из носа, иногда плёнки на его слизистой; голос становится сдавленным с гнусавым оттенком. Изо рта периодически появляется сладковато-приторный запах. Увеличиваются все группы шейных лимфатических узлов, которые образуют конгломерат, эластичный и болезненный, с отёком шеи (видно при осмотре больного). Цвет кожных покровов не изменён, надавливание безболезненное, не оставляет ямок. При токсической дифтерии I степени отёк шейной клетчатки достигает середины шеи; при токсической дифтерии II степени — отёк до ключицы; при III степени — отёк клетчатки ниже ключицы.
Гипертоксическая и геморрагическая формы
Наиболее тяжёлыми являются гипертоксические и геморрагические формы дифтерии.
При гипертоксической форме резко выражены симптомы интоксикации. Наблюдаются гипертермия, бессознательное состояние, коллапс, судороги. В зеве обширные налёты и отёк. Течение болезни стремительное. Летальный исход наступает на 2—3-й день болезни при нарастании сердечно-сосудистой недостаточности.
Геморрагическая форма дифтерии отличается множественной геморрагической сыпью с обширными кровоизлияниями, кровотечением из носа, дёсен, желудочно-кишечного тракта. В ротоглотке дифтерические налёты пропитаны кровью.
Развитие этих тяжёлых форм наблюдается при запоздалой диагностике и позднем введении противодифтерийной сыворотки. Без её применения выздоровление наступает лишь при локализованной форме дифтерии, но в этом случае, как правило, развиваются типичные осложнения: миокардит, периферические параличи. При раннем введении сыворотки симптомы интоксикации исчезают быстро, налёты в зеве отторгаются к 6—8-му дню.
Дифтерия других локализаций
Кроме зева, дифтерия может поражать слизистые оболочки носа, глаз, половых органов, а также раневые поверхности. Токсигенные Corynebacterium diphtheriae выделяют токсин, который вызывает отёк и некроз слизистых, поражает миокард, периферические нервы (особенно часто — языкоглоточный и блуждающий с развитием паралича мягкого нёба), почки.
Лечение.
Лечение дифтерии проводится только в условиях стационара (в больнице). Госпитализация обязательна для всех больных, а также больных с подозрением на дифтерию и бактерионосителей.
Главным в лечении всех форм дифтерии (кроме бактерионосительства) является введение антитоксической противодифтерийной сыворотки (ПДС), которая подавляет дифтерийный токсин. Антибиотики не оказывают существенного действия на возбудителя дифтерии.
Осложнения
Осложнения дифтерии связаны с повреждением нервных и других клеток крайне ядовитым дифтерийным токсином.
Миокардиты, нарушения работы нервной системы, которые обычно проявляются в виде параличей. Чаще всего дифтерия осложняется параличами мягкого нёба, голосовых связок, мышц шеи, дыхательных путей и конечностей. Из-за паралича дыхательных путей может наступить асфиксия (при крупе), провоцирующая летальный исход.
Иммунитет
После перенесённого заболевания формируется нестойкий иммунитет, и приблизительно через 10-11 лет человек может заболеть вновь. Повторное заболевание носит нетяжёлый характер и переносится легче.
Профилактика
Основное значение в борьбе с дифтерией имеет активная плановая вакцинация населения вакцинами, содержащими адсорбированный дифтерийный анатоксин (АКДС-вакцина, АКДС-анатоксин, АДС—М-анатоксин), которая проводится в соответствии с календарём профилактических прививок; это позволяет создать длительный и напряжённый антитоксический иммунитет.
Большую роль в предупреждении распространения инфекции играют раннее выявление больных дифтерией, в том числе лёгкими и стёртыми формами, путём активного наблюдения и раннего бактериологического обследования больных ангиной, паратонзиллярным абсцессом, острым паратонзиллярным абсцессом; выявление носителей токсигенных штаммов коринебактерий дифтерии в очагах инфекции и при обследовании коллективов риска.
Больные и носители токсигенных коринебактерий подлежат изоляции и лечению (санации) в условиях стационара.
Каковы пути передачи дифтерийных инфекций, вызываемых Corynebacterium?
Койл М.Б., Липский Б.А. Коринеформные бактерии при инфекционных заболеваниях: клинико-лабораторные аспекты. Clin Microbiol Ред. . 1990 июл.3 (3): 227-46. [Медлайн].
Ван ден Велде С., Лагроу К., Десмет К. и др. Идентификация видов коринебактерий с помощью клеточного анализа жирных кислот. Диагностика Microbiol Infect Dis . 2006 г., 54 (2): 99-104. [Медлайн].
Баумбах Дж.CoryneRegNet 4.0 — справочная база данных по регуляторным сетям коринебактериальных генов. BMC Bioinformatics . 2007 г. 6. 8: 429. [Медлайн].
Neuweger H, Baumbach J, Albaum S, et al. CoryneCenter — онлайн-ресурс для комплексного анализа данных генома коринебактерий и транскриптомов. БМС Сист Биол . 2007 22 ноября, 1:55. [Медлайн].
Шарма, Северная Каролина, Банаваликер Дж. Н., Ранджан Р. и др. Бактериологические и эпидемиологические характеристики случаев дифтерии в Дели и его окрестностях — ретроспективное исследование. Индийский журнал J Med Res . 2007 декабрь 126 (6): 545-52. [Медлайн].
Рудреш С.М., Рави Г.С., Алекс А.М., Мамата К.Р., Сунита Л., Рамья К.Т. Недифтерийные коринебактерии: новый нозокомиальный патоген при инфекции кожи и мягких тканей. J Clin Diagn Res . 2015 9 (12) декабря: DC19-21. [Медлайн].
Добинсон Х.С., Андерсон Т.П., Чемберс СТ, Дуг М.П., Сивард Л., Верно А.М. Варианты противомикробного лечения гранулематозного мастита, вызванного видами Corynebacterium. Дж. Клин Микробиол . 2015 сентябрь 53 (9): 2895-9. [Медлайн].
Джозеф Дж., Нирмалкар К., Матхай А., Шарма С. Клинические особенности, микробиологический профиль и результаты лечения пациентов с эндофтальмитом Corynebacterium: обзор десятилетия из центра третичной офтальмологической помощи в южной Индии. Br J Офтальмол . 2016 Февраль 100 (2): 189-94. [Медлайн].
Baird GJ, Fontaine MC. Corynebacterium pseudotuberculosis и ее роль в казеозном лимфадените овец. Дж. Комп. Патол . 2007 ноябрь 137 (4): 179-210. [Медлайн].
Йерухам И., Элад Д., Авидар Ю. и др. Анализ инфекций мочевыводящих путей у молочного скота на уровне стада. Ветеринар J . 2006 Январь 171 (1): 172-6. [Медлайн].
Rogers EA, Das A, Ton-That H. Адгезия патогенными коринебактериями. Adv Exp Med Biol . 2011. 715: 91-103. [Медлайн].
Moreira Lde O, Andrade AF, Vale MD, et al.Влияние ограничения железа на прилипание и углеводы клеточной поверхности штаммов Corynebacterium diphtheriae. Appl Environ Microbiol . 2003 Октябрь 69 (10): 5907-13. [Медлайн].
Мандлик А., Сверчинский А., Дас А. и др. Corynebacterium diphtheriae использует специфические второстепенные пилины для нацеливания на эпителиальные клетки глотки человека. Мол микробиол . 2007 апр. 64 (1): 111-24. [Медлайн].
Мельников В.Г., Комбарова С.И., Борисова О.Ю. и др.[Нетоксигенный штамм Corynebacterium diphtheriae, несущий ген дифтерийного токсина]. Ж Микробиол Эпидемиол Иммунобиол . 2004 янв-фев. 3-7. [Медлайн].
De Zoysa A, Efstratiou A, Hawkey PM. Молекулярная характеристика генов-репрессоров дифтерийного токсина (dtxR), присутствующих в нетоксигенных штаммах Corynebacterium diphtheriae, выделенных в Соединенном Королевстве. Дж. Клин Микробиол . 2005, январь, 43 (1): 223-8. [Медлайн].
Moazzez A, Kelso RL, Towfigh S, Sohn H, Berne TV, Mason RJ.Бактериологические особенности абсцесса молочной железы в эпоху внебольничных эпидемий метициллинрезистентного Staphylococcus aureus. Arch Surg . 2007 сентябрь 142 (9): 881-4. [Медлайн].
Efstratiou A, Engler KH, Mazurova IK, et al. Современные подходы к лабораторной диагностике дифтерии. J Заразить Dis . 2000 фев. 181 Приложение 1: S138-45. [Медлайн].
Кадырова Р., Картоглу Х.У., Штребель ПМ. Клиническая характеристика и ведение 676 госпитализированных больных дифтерией, Кыргызская Республика, 1995 г. J Заразить Dis . 2000 фев. 181 Приложение 1: S110-5. [Медлайн].
Quick ML, Sutter RW, Kobaidze K, et al. Эпидемия дифтерии в Республике Грузия, 1993-1996 годы: факторы риска летального исхода среди госпитализированных пациентов. J Заразить Dis . 2000 фев. 181 Прил. 1: S130-7. [Медлайн].
Wagner KS, White JM, Neal S, Crowcroft NS, Kupreviciene N, Paberza R, et al. Скрининг на Corynebacterium diphtheriae и Corynebacterium ulcerans у пациентов с инфекциями верхних дыхательных путей 2007–2008 гг .: многоцентровое европейское исследование. Clin Microbiol Infect . 2011 Апрель 17 (4): 519-25. [Медлайн].
Рен М.В., Шетти Н. Инфекции, вызываемые Corynebacterium diphtheriae: шестилетний опыт работы в учебной больнице во внутреннем Лондоне. Br J Biomed Sci . 2005. 62 (1): 1-4. [Медлайн].
Маттос-Гуаральди А.Л., Морейра Л.О., Дамаско П.В. и др. Дифтерия остается угрозой для здоровья в развивающихся странах — обзор. Mem Inst Oswaldo Cruz . Декабрь 2003 г.98 (8): 987-93. [Медлайн].
Webb R, Voss L, Roberts S, Hornung T, Rumball E, Lennon D. Инфекционный эндокардит у детей Новой Зеландии 1994-2012. Pediatr Infect Dis J . 2014 май. 33 (5): 437-42. [Медлайн].
Закихани К., Эфстратиу А. Дифтерия в Европе: современные проблемы и новые вызовы. Микробиол будущего . 2012 май. 7 (5): 595-607. [Медлайн].
Egwari LO, Nwokoye NN, Obisesan B, Coker AO, Nwaokorie FO, Savage KO.Бактериологическая и клиническая оценка двенадцати случаев послеоперационного сепсиса одонтогенных опухолей в специализированном центре. East Afr Med J . 2008 июнь 85 (6): 269-74. [Медлайн].
Wagner KS, White JM, Crowcroft NS, De Martin S, Mann G, Efstratiou A. Дифтерия в Соединенном Королевстве, 1986-2008: возрастающая роль Corynebacterium ulcerans. Эпидемиол. Инфекция . 2010 ноябрь 138 (11): 1519-30. [Медлайн].
Dias AA, Santos LS, Sabbadini PS, Santos CS, Silva Junior FC, Napoleão F и др.Corynebacterium ulcerans diphtheria: новый зооноз в Бразилии и во всем мире. Ред. Saude Publica . 2011 Декабрь 45 (6): 1176-91. [Медлайн].
Harnisch JP, Tronca E, Nolan CM, et al. Дифтерия среди городских взрослых алкоголиков. Десятилетний опыт работы в Сиэтле. Энн Интерн Мед. . 1 июля 1989 г. 111 (1): 71-82. [Медлайн].
Cappuccino L, Bottino P, Torricella A, Pontremoli R. Нефролитиаз, вызванный инфекцией Corynebacterium urealyticum: обзор литературы и описание случая. Дж Нефрол . 2014 Апрель 27 (2): 117-25. [Медлайн].
От Центров по контролю и профилактике заболеваний. Дифтерия дыхательных путей, вызываемая Corynebacterium ulcerans — Терре-Хот, Индиана, 1996 г. JAMA . 1997 июн 4. 277 (21): 1665-6. [Медлайн].
Девинтер Л.М., Бернард К.А., Ромни М.Г. Человеческие клинические изоляты Corynebacterium diphtheriae и Corynebacterium ulcerans, собранные в Канаде с 1999 по 2003 год, но не соответствующие критериям регистрации случаев дифтерии. Дж. Клин Микробиол . 2005 июл. 43 (7): 3447-9. [Медлайн].
Tarr PE, Stock F, Cooke RH, Fedorko DP, Lucey DR. Пневмония Corynebacterium striatum с множественной лекарственной устойчивостью у реципиента трансплантата сердца. Transpl Infect Dis . 2003 Март 5 (1): 53-8. [Медлайн].
Ли П.П., Фергюсон Д.А. младший, Сарубби Ф.А. Corynebacterium striatum: недооцененное сообщество и нозокомиальный патоген. J Заразить . 2005 Май. 50 (4): 338-43.[Медлайн].
Манцелла Дж. П., Келлог Дж. А., Парси К. С.. Corynebacterium pseudodiphtheriticum: возбудитель респираторного тракта у взрослых. Clin Infect Dis . 1995 20 января (1): 37-40. [Медлайн].
Camello TC, Souza MC, Martins CA, Damasco PV, Marques EA, Pimenta FP и др. Corynebacterium pseudodiphtheriticum, выделенная из соответствующих клинических очагов инфекции: патоген для человека, игнорируемый в странах с развивающейся экономикой. Lett Appl Microbiol .2009 Апрель, 48 (4): 458-64. [Медлайн].
Тюрк С., Корровиц П., Пунаб М. и др. Коринеформные бактерии в сперме больных хроническим простатитом. Инт Дж Андрол . 2007 Апрель 30 (2): 123-8. [Медлайн].
Иванов ИБ, Кузьмин МД, Гриценко В.А. Микрофлора семенной жидкости здоровых мужчин и мужчин, страдающих синдромом хронического простатита. Инт Дж Андрол . 2009 Октябрь, 32 (5): 462-7. [Медлайн].
Mathelin C, Riegel P, Chenard MP, Tomasetto C, Brettes JP.Гранулематозный мастит и коринебактерии: клинико-патологические корреляции. Грудь J . 2005 сентябрь-октябрь. 11 (5): 357. [Медлайн].
Suzuki T, Iihara H, Uno T и др. Кератит, связанный с наложением швов, вызванный Corynebacterium macginleyi. Дж. Клин Микробиол . 2007 ноябрь 45 (11): 3833-6. [Медлайн].
Otsuka Y, Kawamura Y, Koyama T, et al. Corynebacterium resistens sp. nov., новая коринеформная бактерия с множественной лекарственной устойчивостью, выделенная от инфекций человека. Дж. Клин Микробиол . 2005 г., 43 (8): 3713-7. [Медлайн].
Мокроусов И. Corynebacterium diphtheriae: разнообразие генома, популяционная структура и перспективы генотипирования. Заразить Genet Evol . 2009 января 9 (1): 1-15. [Медлайн].
[Рекомендации] Бернард К. Род corynebacterium и другие важные с медицинской точки зрения коринеформоподобные бактерии. Дж. Клин Микробиол . 2012 Октябрь 50 (10): 3152-8. [Медлайн]. [Полный текст].
Torres Lde F, Ribeiro D, Hirata Jr R, Pacheco LG, Souza MC, dos Santos LS, et al.Мультиплексная полимеразная цепная реакция для идентификации и определения токсигенности Corynebacterium spp с зоонозным потенциалом и обзор инфекций человека и животных. Mem Inst Oswaldo Cruz . 2013 май. 108 (3): [Medline].
Раджамани Секар С.К., Вирарагхаван Б., Анандан С., Деванга Рагупати Н.К., Сангал Л., Джоши С. Улучшение лабораторной диагностики патогенных видов коринебактерий в эпоху вакцин. Lett Appl Microbiol . 2017 Ноябрь.65 (5): 354-365. [Медлайн].
Ригель П., Руими Р., Кристен Р. и др. Видовая принадлежность и антимикробная чувствительность коринебактерий, выделенных из различных клинических источников. евро J Clin Microbiol Infect Dis . 1996 15 августа (8): 657-62. [Медлайн].
Спаник С., Трупл Дж., Кунова А. и др. Факторы риска, этиология, терапия и исходы в 123 эпизодах прорывной бактериемии и фунгемии во время антимикробной профилактики и терапии у онкологических больных. J Med Microbiol . 1997 июн. 46 (6): 517-23. [Медлайн].
Жоин-Ламберт О.Ф., Уаш М., Каниони Д. и др. Некротический лимфаденит, вызванный Corynebacterium pseudotuberculosis, у пациента 12 лет. Pediatr Infect Dis J . 2006 Сентябрь 25 (9): 848-51. [Медлайн].
McCormack PL. Комбинированная вакцина против дифтерии, столбняка и бесклеточного коклюша с пониженным содержанием антигена, адсорбированная (Boostrix®): обзор ее свойств и использование в качестве однократной бустерной иммунизации. Наркотики . 2012 сентябрь 10, 72 (13): 1765-91. [Медлайн].
Гарсия-Корбейра П., Даль-Ре Р., Гарсиа-де-Ломас Дж. И др. Низкая распространенность дифтерийного иммунитета среди населения Испании: результаты перекрестного исследования. Вакцина . 1999, 9 апреля, 17 (15-16): 1978-82. [Медлайн].
Кэмерон С., Уайт Дж., Пауэр Д. и др. Бустеры дифтерии для взрослых: балансировка рисков. Travel Med Infect Dis . 2007 5 (1): 35-9. [Медлайн].
Заключение комитета № 521: обновленная информация об иммунизации и беременности: вакцинация от столбняка, дифтерии и коклюша. Акушерский гинекол . 2012 Март, 119 (3): 690-1. [Медлайн].
Ghide S, Jiang Y, Hachem R, Chaftari AM, Raad I. Катетерная бактериемия Corynebacterium: следует ли удалить катетер и ввести ванкомицин ?. евро J Clin Microbiol Infect Dis . 2010 29 февраля (2): 153-6. [Медлайн].
Reddy BS, Chaudhury A, Kalawat U, Jayaprada R, Reddy G, Ramana BV.Выделение, видообразование и антибиотикограмма клинически значимых недифтерийных коринебактерий (дифтероидов). Индийский журнал J Med Microbiol . 2012 30 января (1): 52-7. [Медлайн].
von Hunolstein C, Scopetti F, Efstratiou A, et al. Толерантность к пенициллину среди нетоксигенных Corynebacterium diphtheriae, выделенных при фарингите. J Antimicrob Chemother . 2002 июл.50 (1): 125-8. [Медлайн].
Консультативный комитет по практике иммунизации, Американская академия педиатрии, Американская академия семейных врачей.Рекомендуемый календарь иммунизации детей — США, 1997 г. MMWR Morb Mortal Wkly Rep . 1997 17 января. 46 (2): 35-40. [Медлайн].
Ballereau F, Schrive I, Fisch A, et al. Многоцентровое серологическое исследование иммунитета к дифтерии среди 1004 человек во Франции. Eur J Epidemiol . 1998 14 июля (5): 499-503. [Медлайн].
Коричневый AE. Другие коринебактерии и родококки. Манделл Г.Л., Долин Р., Дуглас Р.Г. и др., Ред. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . Филадельфия, Пенсильвания: Черчилль Ливингстон; 1995. 1872-80.
Burch GE, Sun SC, Sohal RS и др. Дифтерийный миокардит. Гистохимическое и электронно-микроскопическое исследование. Ам Дж. Кардиол . 1968 21 февраля (2): 261-8. [Медлайн].
Центры по контролю и профилактике заболеваний. Дифтерия, столбняк и коклюш: Медицинская информация для международных поездок, 1999–2000 гг.2000. [Полный текст].
Центры по контролю и профилактике заболеваний. Отчет о состоянии Инициативы по детской иммунизации: уровни охвата вакцинацией детей в возрасте 19-35 месяцев на национальном уровне, уровне штата и в городах — США, 1996 г. MMWR Morb Mortal Wkly Rep . 1997 25 июля. 46 (29): 657-64. [Медлайн].
Центры по контролю и профилактике заболеваний. Toxigenic Corynebacterium diphtheriae — Индийская община северных равнин, август-октябрь 1996 г. MMWR Morb Mortal Wkly Rep . 1997 июня 6. 46 (22): 506-10. [Медлайн]. [Полный текст].
Энглер К.Х., Эфстратиу А. Быстрый иммуноферментный анализ для определения токсигенности среди клинических изолятов коринебактерий. Дж. Клин Микробиол . 2000 апр. 38 (4): 1385-9. [Медлайн].
Favara BE, Franciosi RA. Дифтерийная миокардиопатия. Ам Дж. Кардиол . 1972 30 сентября (4): 423-6. [Медлайн].
Хэдфилд Т.Л., Макэвой П., Полоцкий Ю. и др.Патология дифтерии. J Заразить Dis . 2000 февраля 181 Приложение 1: S116-20. [Медлайн].
Hou XG, Kawamura Y, Sultana F и др. Генетическая идентификация представителей рода Corynebacterium на уровне рода и вида с помощью зондов, нацеленных на 16S рДНК. Микробиол Иммунол . 1997. 41 (6): 453-60. [Медлайн].
Иммунизация во время беременности. Технический бюллетень ACOG № 160 — октябрь 1991 г. Int J Gynaecol Obstet .1993, январь, 40 (1): 69-79. [Медлайн].
Хецуриани Н., Мьюзик С., Дефорест А. и др. Оценка однократной дозы дифтерийного анатоксина среди взрослых в Республике Грузия, 1995 г .: иммуногенность и побочные реакции. J Заразить Dis . 2000 фев. 181 Дополнение 1: S208-12. [Медлайн].
Lumio JT, Groundstroem KW, Melnick OB и др. Электрокардиографические аномалии у больных дифтерией: проспективное исследование. Am J Med .2004 15 января. 116 (2): 78-83. [Медлайн].
MacGregor RR. Corynebacterium diphtheriae. Манделл Г.Л., Долин Р., Дуглас Р.Г. и др., Ред. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета . Филадельфия, Пенсильвания: Черчилль Ливингстон; 1995. 1865-72.
Mothershed EA, Кэссидей П.К., Пирсон К. и др. Разработка метода флуоресцентной ПЦР в реальном времени для быстрого обнаружения гена дифтерийного токсина. Дж. Клин Микробиол .2002 декабрь 40 (12): 4713-9. [Медлайн].
Найдич М.Дж., Бауэр АГ. Дифтерия; исследование 1433 случаев, наблюдаемых в течение десятилетнего периода в больнице округа Лос-Анджелес. Am J Med . 1954, 17 августа (2): 229-45. [Медлайн].
Saba MK, Saba PZ. Дифтерия. Справочный журнал Medscape [онлайн-сериал]. 2001. Доступно по адресу: emedicine.medscape.com/article/782051-overview. [Полный текст].
Scheid W. Дифтерийный паралич; анализ 2292 случаев дифтерии среди взрослых, включая 174 случая полиневрита. Дж. Нерв Мент Дис . 1952 Декабрь 116 (6): 1095-1101. [Медлайн].
Spiering MM. Белок-репрессор токсина дифтерии. Доступно на: http://www.umich.edu. [Полный текст].
Старк К., Шонфельд С., Барг Дж. И др. Распространенность и детерминанты антител к дифтерии, столбняку и полиомиелиту среди взрослых в Берлине, Германия. Вакцина . 1999 26 февраля, 17 (7-8): 844-50. [Медлайн].
Свенссон А, Бёттигер М, Густавссон О.Иммунитет у населения Швеции: дифтерия, столбняк и полиомиелит. Int J Epidemiol . 1998 27 октября (5): 909-15. [Медлайн].
Тодар К. Дифтерия (Corynebacterium diphtheriae). Интернет-учебник бактериологии Тодара. Доступно на http://textbookofbacteriology.net/diphtheria.html.
Дифтерия
Последняя редакция: январь 2012 г.
Что такое дифтерия?
Дифтерия — очень заразное и потенциально опасное для жизни бактериальное заболевание, вызываемое Corynebacterium diphtheriae.Существует два типа дифтерии: респираторная и кожная. Дифтерия дыхательных путей поражает нос, горло и миндалины, а кожная дифтерия поражает кожу. Кожная дифтерия обсуждается ниже.
Что такое респираторная дифтерия?
Респираторная дифтерия проявляется в виде ангины с субфебрильной температурой и мембраной, прикрепленной к миндалинам, глотке или носу. Отек шеи обычно присутствует при тяжелом течении болезни. Дифтерия дыхательных путей может привести к серьезным проблемам с дыханием, сердечной недостаточности, заболеваниям крови, параличу, коме и даже смерти.
Кто заболевает респираторной дифтерией?
Респираторная дифтерия в США встречается крайне редко из-за широко распространенной иммунизации. Большинство нечастых случаев дифтерии в США происходит среди невакцинированных или недостаточно вакцинированных лиц, особенно среди тех, кто путешествует в районы, где дифтерия распространена, и тех, кто вступает в тесный контакт с путешественниками из таких регионов.
Как распространяется дифтерия?
Дифтерия передается от человека к человеку при тесном контакте с выделениями из глаз, носа, горла или кожи инфицированного человека.
Каковы симптомы респираторной дифтерии?
Симптомы включают боль в горле, субфебрильную температуру, мышечную слабость, потерю аппетита и увеличение лимфатических узлов, расположенных на шее. На носу, горле и миндалинах может образовываться сероватая пленка, блокирующая дыхательные пути и затрудняющая глотание. У людей может появиться лающий кашель и охриплость голоса с обширным поражением горла.
Как скоро появляются симптомы?
Симптомы обычно появляются через два-пять дней после заражения с интервалом от одного до десяти дней.
Каковы осложнения нелеченной респираторной дифтерии?
Смерть наступает примерно от пяти до десяти процентов всех респираторных заболеваний с более высоким уровнем смертности (до 20 процентов) среди лиц моложе пяти и старше 40 лет.
Как лечить респираторную дифтерию?
Дифтерия требует немедленной медицинской помощи; любая задержка с лечением может привести к смерти. Больного дифтерией следует госпитализировать, изолировать и лечить дифтерийным антитоксином и антибиотиками, такими как пенициллин и эритромицин.
Когда и как долго человек может распространять респираторную дифтерию?
Не получающие лечения пациенты, инфицированные микробом дифтерии, могут быть заразными до четырех недель. Если пациент лечится надлежащим образом, период заражения может быть ограничен менее чем четырьмя днями.
Делает ли перенесенное заражение дифтерией иммунитетом человека?
Выздоровление от дифтерии не всегда сопровождается стойким иммунитетом.
Есть ли вакцина от дифтерии?
Вакцина против дифтерии для детей комбинируется с вакциной против столбняка и бесклеточного коклюша, образуя тройную вакцину, известную как DTaP (дифтерия, столбняк, бесклеточный коклюш).В 2005 году была одобрена новая вакцина для однократной ревакцинации подростков и взрослых под названием Tdap (столбняк, дифтерия и бесклеточный коклюш). Td (столбняк и дифтерия) также является вакциной, используемой в качестве ревакцинации у подростков и взрослых, однако она не содержит коклюшной вакцины.
DTaP следует назначать в возрасте двух, четырех, шести, от 15 до 18 месяцев и от четырех до шести лет.
Предпочтительный возраст для вакцинации Tdap — от 11 до 12 лет. Однако все подростки в возрасте от 11 до 18 лет должны получить однократную дозу Tdap вместо Td для бустерной иммунизации, если они завершили рекомендованную серию вакцинации детей DTaP и не получали Td или Tdap.Рекомендуется пятилетний интервал между Td и Tdap; однако может использоваться интервал менее пяти лет между администрацией Td и Tdap. В дальнейшем Td следует вводить каждые десять лет для поддержания иммунитета.
Взрослые в возрасте от 19 до 64 лет должны получить разовую дозу Tdap для замены разовой дозы Td для активной бустерной вакцинации, если они получили последнюю дозу Td больше, чем десять лет назад. В дальнейшем Td следует вводить каждые десять лет для поддержания иммунитета.
В штате Нью-Йорк вакцина против дифтерии требуется всем детям, посещающим дошкольные учреждения и школы.
Что можно сделать для предотвращения дифтерии?
Единственная наиболее эффективная мера контроля — поддержание максимально возможного уровня иммунизации в сообществе. Другие методы борьбы включают быстрое лечение больных и программу наблюдения на уровне общины.
Что такое кожная дифтерия?
В Соединенных Штатах кожная дифтерия, хотя и встречается редко, чаще всего встречается у людей с плохой гигиеной, которые живут в тесноте.Кожные инфекции, вызываемые дифтерией, все еще распространены в тропических странах и даже более заразны, чем респираторная дифтерия. Кожные раны характеризуются шелушащейся сыпью, язвами или волдырями, которые могут возникать на любом участке тела. Кожные раны могут быть болезненными, опухшими и покрасневшими. Кожная инфекция лечится путем тщательного очищения водой с мылом и соответствующими антибиотиками.
Дифтерия — health.vic
Требование уведомления о дифтерии
Дифтерия является «неотложным» заболеванием, о котором необходимо сообщить практикующим врачам и патологическим службам сразу же по телефону после первоначального диагноза (предполагаемого или подтвержденного).Патологические службы должны сопровождаться письменным уведомлением в течение 5 дней.
Это требование закона штата Виктория.
Исключение из начальной школы и детских центров по лечению дифтерии
Исключение из школы актуально для дел и контактов:
- Случаи заболевания должны быть исключены до тех пор, пока не будет получено медицинское свидетельство о выздоровлении после как минимум двух отрицательных мазков из зева. Первый должен быть через 24 часа или более после окончания курса антибиотиков, а второй — через 48 часов.
- Контакты должны быть исключены до получения разрешения на возврат от отдела.
Возбудитель дифтерии
Corynebacterium diphtheriae биотипов gravis, mitis, intermediate или belfanti представляет собой аэробную грамположительную палочку. Производство токсина происходит, когда бактерии заражаются бактериофагом, содержащим ген токсина дифтерии tox +. Редко другие виды Corynebacterium , вызывающие заболевания у животных, могут инфицировать людей, обычно сельскохозяйственных рабочих, а Corynebacterium ulcerans могут быть токсигенными.
Выявление дифтерии
Клинические признаки
Дифтерия — это острая бактериальная инфекция, вызываемая токсигенными штаммами Corynebacterium diphtheriae . В первую очередь поражаются миндалины, глотка, нос и гортань. Также могут быть поражены другие слизистые оболочки, кожа и, реже, влагалище или конъюнктива. Токсин вызывает местное разрушение тканей и образование мембран.
Характерным поражением в горле является прилипшая серовато-белая мембрана, которая сначала возникает на миндалинах, но может распространяться на небо и поражать глотку, что приводит к обструкции дыхательных путей.Мембрана кровоточит при тампоне, в отличие от типичного стрептококкового фарингита или инфекционного мононуклеоза.
Начало незаметное, с ранними симптомами недомогания, боли в горле, анорексии и субфебрильной температуры (редко> 39,1 ° C). У пациентов с тяжелым заболеванием глотки может развиться массивная лимфаденопатия, имеющая характерный вид «бычьей шеи». Системная абсорбция токсина может привести к острой почечной недостаточности, нейропатии (черепной, небной или периферической моторной) и кардиомиопатии, что приведет к ранней смерти или более поздним неврологическим осложнениям.
Дифтерия гортани может проявляться в виде медленно прогрессирующего крупа, который может привести к смерти от удушья, если обструкция дыхательных путей не устранена.
Нетоксигенные штаммы C. diphtheriae редко вызывают локальные поражения, но могут вызывать инфекционный эндокардит.
Кожная дифтерия проявляется поражениями различной формы, которые могут напоминать импетиго. Само по себе это заболевание редко бывает токсичным, но потенциально может распространиться на дыхательные пути контактов.
Летальность от некожной дифтерии составляет 5–10 процентов, причем выше этот показатель у детей до 5 лет и взрослых старше 40 лет.
Диагностика
Диагноз обычно основывается на наблюдении за классической серовато-белой пленкой, покрывающей миндалины или глотку.
Образцы для посева C. diphtheriae следует брать из носа и горла, а также из любых других подозрительных поражений. Мазки следует брать с глоточной мембраны, в противном случае часть самой мембраны может быть отправлена на посев.
Селективная среда необходима для культивирования C. diphtheriae , поэтому испытательная лаборатория должна быть уведомлена о клиническом подозрении на заболевание. Все изоляты должны быть отправлены в справочную лабораторию общественного здравоохранения для выявления токсина C. diphtheriae методом полимеразной цепной реакции (ПЦР).
Инкубационный период
Corynebacterium diphtheriaeИнкубационный период составляет 2–5 дней, но иногда и дольше.
Значение и распространенность дифтерии для общественного здравоохранения
Дифтерия встречается во всем мире и чаще встречается в зимние месяцы в зонах с умеренным климатом.В настоящее время в высоко иммунизированных сообществах болезнь встречается редко. Эпидемия началась в Российской Федерации в 1990 году, охватив все страны бывшего Советского Союза и Монголию. Эпидемия снизилась после пика в 1995 году, но стала причиной более 140 000 случаев заболевания и более 4 000 смертей. Более 70 процентов заболевших были в возрасте 15 лет и старше.
Дифтерия в настоящее время является очень редкой инфекцией в Австралии, но может возникать у людей, не прошедших вакцинацию, которые недавно приехали в путешествие, или у их контактов.Последний зарегистрированный случай в Виктории произошел в 1991 году. Завоз инфекции из других затронутых стран остается проблемой в Австралии, поскольку может затронуть неиммунизированных детей и взрослых, а также взрослых с ослабленным иммунитетом после вакцинации.
Резервуар
Corynebacterium diphtheriaeРезервуаром являются люди, а носители обычно протекают бессимптомно.
Пути передачи
Corynebacterium diphtheriaeПередача осуществляется воздушно-капельным путем из дыхательных путей.Реже передача может происходить при контакте с предметами, загрязненными выделениями из инфицированных поражений.
Период заразности дифтерии
Передача может происходить до тех пор, пока в выделениях и поражениях присутствуют вирулентные бациллы. Время варьируется, но обычно составляет 2 недели или меньше и редко превышает 4 недели без антибиотиков. Соответствующая антибактериальная терапия быстро прекращает выделение. Редкий хронический носитель может выделять организмы в течение 6 месяцев и более.
Восприимчивость и устойчивость к дифтерии
Младенцы, рожденные от иммунных матерей, относительно невосприимчивы, но пассивный иммунитет обычно теряется к 6-месячному возрасту. Пожизненный иммунитет обычно, но не всегда, приобретается после болезни или неявной инфекции. Первичный курс вакцинации анатоксином обеспечивает длительный, но не пожизненный иммунитет. Вакцинированные люди могут колонизироваться C. diphtheriae в носоглотке, будучи при этом защищенными от клинических проявлений болезни.
Меры борьбы с дифтерией
Предупредительные меры
Вакцинация от дифтерии является частью стандартного календаря иммунизации детей. Первичная вакцинация проводится тремя дозами вакцины, содержащей анатоксин дифтерии, в возрасте 2, 4 и 6 месяцев. В настоящее время рекомендуются бустерные дозы. Они назначаются как DTPa в возрасте 4 лет и как препарат dTpa для взрослых / подростков в возрасте 12-17 лет. До 8-летнего возраста следует использовать вакцины, содержащие АКДС.После 8-летнего возраста следует вводить меньшие дозы анатоксина (состав dTpa для взрослых / подростков или вакцины, содержащие dT).
Взрослые, которые были полностью вакцинированы в прошлом, должны получить бустерную дозу взрослой вакцины, содержащей дифтерийный анатоксин (dT [«ADT»] или dTpa) в возрасте 50 лет, если бустерная доза не была зарегистрирована в предыдущие 10 лет.
Графики плановой и «наверстывающей» иммунизации детей и взрослых от дифтерии см. В текущем издании Австралийского справочника по иммунизации (Национальный совет по здравоохранению и медицинским исследованиям).
Контроль дела
Ведение случаев включает применение антитоксина дифтерии, терапию антибиотиками и инфекционный контроль. См. Текущую версию Терапевтические рекомендации: антибиотик . При клиническом подозрении на дифтерию всегда следует обращаться за консультацией к специалисту-инфекционисту.
При наличии серьезных клинических подозрений следует назначить дифтерийный антитоксин сразу после взятия образцов и не дожидаясь лабораторного подтверждения.Дозировка будет зависеть от степени тяжести, которая оценивается размером глоточной оболочки и продолжительностью заболевания. Перед введением пациенты должны быть проверены на гиперчувствительность. Совместное применение антитоксина с кортикостероидами может быть рекомендовано пациентам с гиперчувствительностью к антитоксину. Антитоксин доступен по специальной схеме доступа.
Первоначально обычно требуется парентеральное лечение антибиотиками, которое может быть либо эритромицином, либо пенициллином. Их можно заменить эквивалентными пероральными препаратами, как только пациент сможет комфортно глотать.Прием антибиотиков следует продолжать до завершения в общей сложности 14 дней лечения.
Естественное заражение C. diphtheriae не гарантирует постоянного иммунитета. Пациенту следует начать или завершить активную иммунизацию соответствующей возрасту вакциной, содержащей дифтерийный анатоксин, во время выздоровления.
Используйте стандартные меры предосторожности с дополнительными респираторными мерами предосторожности при дифтерии дыхательных путей и стандартные меры предосторожности с дополнительными контактными мерами предосторожности при кожной дифтерии до тех пор, пока не будет доказано, что случай не переносится через две отрицательные культуры, взятые с интервалом не менее 24 часов, собранные не менее чем через 24 часа после прием антибиотиков.Заболевание обычно не очень заразно после 48 часов антибактериальной терапии.
Контроль контактов
У всех близких людей, контактировавших с больным, включая всех домашних и других людей, непосредственно подвергшихся воздействию выделений из ротовой полости, должны быть взяты мазки на посев из горла и носа.
При близких контактах рекомендуется 7-дневный профилактический курс перорального эритромицина или однократной дозы бензатин-пенициллина в / м. Такие контакты также должны находиться под наблюдением в течение 7 дней, независимо от их иммунизационного статуса.
Контакты исключаются из учреждений по уходу за детьми и школы до разрешения департамента. Другим контактам рекомендуется отстраниться от работы, особенно от работы с пищевыми продуктами, до тех пор, пока бактериологическое исследование не покажет, что они не являются переносчиками организма.
Невакцинированные контакты должны быть начаты после первичного курса вакцинации.
Вакцинированные контактные лица должны получить повторную инъекцию вакцины, если с момента их предыдущей дозы прошло более 5 лет.
Для близких контактов, идентифицированных как носители дифтерии:
- обеспечить профилактическую антибактериальную терапию (как указано выше для близких контактов)
- исключают, пока не будут получены два отрицательных мазка, первый не менее чем через 24 часа после окончания приема антибиотиков, а другой — через 48 часов.
Если один из повторных посевов дает положительный результат, рекомендуется дополнительный 10-дневный курс эритромицина или пенициллина с последующими двумя повторными посевами.
Не рекомендуется проводить обширные мазки для выявления носителей дифтерии, кроме тесных контактов.
Контроль за окружающей средой
Непригодный.
Меры при вспышке дифтерии
Вспышки дифтерии требуют вакцинации как можно большей части населения, при этом особое внимание уделяется защите младенцев и детей дошкольного возраста. При вспышках среди взрослых иммунизируйте группы, которые наиболее затронуты и подвержены высокому риску.Повторные прививки могут быть рекомендованы через 1 месяц.
Расследование вспышек включает усиленный надзор за случаями с лабораторным подтверждением всех подозреваемых случаев, а также выявление и надлежащее ведение близких контактов и бессимптомных носителей (см. Контроль контактов выше).
Дифтерия, столбняк, коклюш — ISID
РУКОВОДСТВО ПО БОРЬБЕ С ИНФЕКЦИЯМИ В МЕДИЦИНСКОМ УПРАВЛЕНИИ
Авторы: Jaffar A. Al-Tawfiq, MD
Редактор главы: Зиад А.Мемиш, Мэриленд, FRCPC, FACP
КЛЮЧЕВОЙ ВЫПУСК
Активная иммунизация населения в целом эффективна для борьбы с передачей дифтерии, столбняка и коклюша в обществе, а также с возможным риском заражения в медицинских учреждениях.
ИЗВЕСТНЫЕ ФАКТЫ
- Corynebacterium diphtheriae (возбудитель дифтерии) и Bordetella pertussis (возбудитель коклюша или коклюша) передаются от человека к человеку, тогда как Clostridium tetani (возбудитель столбняка) не является возбудителем столбняка.
- Передача diphtheriae происходит от человека к человеку воздушно-капельным путем и при тесном физическом контакте с выделениями из носа, горла, глаз (дифтерия глотки) или кожи (кожная дифтерия) пациентов или носителей.
- Передача коклюша происходит при тесном контакте через аэрозольные капли от пациентов с заболеванием. Младенцы младше 4 месяцев подвергаются наибольшему риску тяжелого заболевания.
- Передача столбняка происходит при попадании спор столбняка через зараженную рану.Это чаще встречается после стихийных бедствий в развивающихся странах, где охват иммунизацией довольно низкий. Споры столбняка также могут быть занесены через пуповину во время родов, вызывая столбняк новорожденных — серьезную проблему для здоровья в развивающихся странах. Кроме того, споры могут попасть в организм при нечистом ожоге, хирургическом вмешательстве или удалении зубов. Иногда место проникновения неизвестно и на момент презентации могло зажить.
- Дифтерия, столбняк и коклюш — это в основном внебольничные инфекции.Высокий охват иммунизацией, достигнутый программами иммунизации в промышленно развитых странах и РПИ ВОЗ (Расширенная программа иммунизации), значительно снизил глобальное бремя этих болезней.
- Универсальная вакцинация младенцев против этих трех болезней проводится с помощью комбинированной вакцины.
- Вакцины против дифтерии и столбняка состоят из отдельных очищенных антигенов: дифтерийного и столбнячного анатоксинов. Вакцины от дифтерии, применяемые для детей в возрасте до 6 лет, содержат 6.От 7 до 30 единиц флокуляции (Lf) анатоксина, тогда как вакцину с пониженным количеством антигена (не более 2 Lf) следует использовать для лиц старше 6 лет.
- Существует 2 типа коклюшной вакцины: цельноклеточная вакцина (Pwc) и бесклеточная вакцина (AP). Самая старая и наиболее широко используемая — вакцина Pwc. Эта вакцина обладает высокой защитной способностью, хотя есть различия между препаратами. Вакцины Pwc обычно не вводят детям старше 7 лет. Вакцины АР состоят из 2 или 3 очищенных антигенов.Они менее реактогенны, чем вакцины Pwc, и продемонстрировали свою защитную эффективность в клинических испытаниях. Однако продолжительность защиты, вероятно, короче, чем у препаратов Pwc. Существуют комбинации вакцин против АП с другими вакцинами, рекомендованными для иммунизации младенцев (дифтерия, столбняк, ИПВ / инактивированная полиовакцина, Hib / Haemophilus influenzae типа b и вирус HBV / гепатита B). Бесклеточные вакцины на основе коклюша остаются значительно более дорогими, чем цельноклеточные препараты.
- Для долгосрочной защиты от дифтерии, столбняка и коклюша с помощью вакцинации требуется первичная иммунизация с последующим введением бустерных доз этих вакцин. Доступны вакцины
- AP для подростков и взрослых.
- Источником заражения младенцев являются дети старшего возраста и взрослые с легкими или атипичными заболеваниями, поэтому вакцинация от коклюша подростков и взрослых рекомендуется в попытке получить долгосрочную защиту и обеспечить непрямую защиту младенцев.
- «Стратегия кокона», определяемая как защита уязвимых пациентов от инфекционных заболеваний путем вакцинации тех, кто находится в тесном контакте с ними, была продвинута в качестве стратегии.
- Иммунизация в коконах не дает младенцев антителами, поэтому важно, чтобы беременные женщины получали вакцину.
- Передача дифтерии и коклюша в условиях стационара возможна, хотя и очень редко. Инфицированный пациент может быть источником передачи дифтерии или коклюша, в то время как зараженный хирургический материал считается возможной причиной столбняка.
СПОРНЫЕ ВОПРОСЫ
- Редкие тяжелые неврологические события, приводящие к необратимому повреждению мозга в младенчестве, были связаны с иммунизацией вакциной Pwc в 1970-х годах, что привело к прерыванию программ вакцинации против коклюша в некоторых промышленно развитых странах. За этим последовал рецидив коклюша в этих странах, что продемонстрировало роль вакцинации в борьбе с болезнью. Были ли эти неврологические события только временной связью или вызваны вакцинацией, является источником разногласий.Одно крупное исследование случай-контроль, проведенное в Англии, не установило причинно-следственной связи между такими неврологическими событиями и вакцинацией против коклюша. Вакцины
- Па продемонстрировали свою эффективность в крупных клинических испытаниях. Однако в последние годы в нескольких странах было зарегистрировано возобновление роста числа случаев коклюша, где вакцины Pa заменили вакцины Pw в программах иммунизации, что потребовало применения бустерных доз в подростковом и взрослом возрасте.
- Вакцины Pwc широко используются в странах с ограниченными ресурсами. В ряде промышленно развитых стран вакцины Pwc по-прежнему отдают предпочтение на основании оценки рентабельности и / или продемонстрированной долгосрочной эффективности.
ПРЕДЛАГАЕМЫЕ ПРАКТИКИ
- Следует продвигать все мероприятия, позволяющие достичь высокого охвата вакцинацией (см. , таблица 34.1, ). График вакцинации зависит от местной практики; рекомендации предложены ВОЗ EPI.
- Дифтерия и коклюш передаются от человека к человеку, поэтому в больницах должны быть приняты адекватные меры предосторожности для предотвращения передачи в больнице.
- Столбняк не передается от человека к человеку, и, таким образом, цель состоит в том, чтобы избежать редких случаев инфекций, связанных с зараженным больничным материалом, и поддержать адекватный стандарт лечения при лечении ран и акушерской практике (см. , таблица 34.2, ).
ПРЕДЛАГАЕМЫЕ ПРАКТИКИ ПРИ БЕЗ РЕСУРСОВ
- Уровень инфицирования коклюшем самый высокий среди непривитых детей и подростков.
- Следует рассмотреть возможность вакцинации беременных женщин во втором триместре для увеличения неонатальных антител.
- Улучшить иммунизацию детей от коклюша и дифтерии с помощью РПИ.
- Сосредоточение внимания на надлежащих родах и обучении лиц, оценивающих роды, с целью предотвращения столбняка новорожденных
- Сдерживать столбняк новорожденных до <1 случая на 1000 живорождений в каждом медицинском районе за счет высокого охвата вакцинацией столбнячного анатоксина беременных женщин и надлежащего обращения с пуповиной новорожденных.
- Всемирная организация здравоохранения продолжает рекомендовать использование АКДС (дифтерия, столбняк, цельноклеточный коклюш) в странах с ограниченными ресурсами.
РЕЗЮМЕ
Corynebacterium diphtheria, возбудитель дифтерии и Bordetella pertussis (возбудитель коклюша или коклюша) передаются от человека к человеку, тогда как Clostridium tetani (возбудитель столбняка) — нет. Коробка передач с.diphtheriae передается от человека к человеку через капли и при тесном физическом контакте с выделениями из носа, горла, глаз (дифтерия глотки) или кожи (кожная дифтерия) пациентов или носителей. Передача B. pertussis происходит при тесном контакте через аэрозольные капли от больных с заболеванием. Передача C. tetani происходит при попадании спор столбняка через зараженную рану. Универсальная вакцинация в младенчестве против этих трех болезней — отличная стратегия профилактики.
ССЫЛКИ
- Плоткин С.А., Оренштейн В.А., Оффит П.А. (Ред.). Вакцина. WB Saunders Company, 2008.
- Красная книга. Отчет Комитета по инфекционным болезням за 2015 г. (30-е издание). Американская академия педиатрии. Кимберлин Д.В., Брэди М.Т., Джексон М.А., Лонг СС (ред.).
- Last JM, Wallace RB (ред.). Общественное здоровье и профилактическая медицина. Appleton and Lange, 2007. .
- Рекомендуемые ACIP графики иммунизации для лиц в возрасте от 0 до 18 лет и взрослых в возрасте от 19 лет и старше — США, 2013 г.MMWR. Morb Mortal Wkly Rep.2013; 62 (01).
- Вакцины против коклюша: документ с изложением позиции ВОЗ. ВОЗ Wkly Epidemiol Rec. 2010; 85 (40): 385–400.
- Вакцина против дифтерии: Документ с изложением позиции ВОЗ. ВОЗ Wkly Epidemiol Rec. 2017; 92 (31): 417–35.
- Вакцины против столбняка: Документ с изложением позиции ВОЗ. ВОЗ Wkly Epidemiol Rec 2017; 92 (6): 53–76.
- Al-Tawfiq JA, AbuKhamsin A. Bordetella pertussis Инфекция среди высоко вакцинированного населения в Саудовской Аравии, 1996-2004 гг. J Infect. 2007; 55 (3): 249–53.
- Всемирная организация здравоохранения. Вакцины против коклюша: документ с изложением позиции ВОЗ, август 2015 г. — Рекомендации. Вакцина. 2016; 34 (12): 1423–5.
- Глобальное здоровье: болезни, программы, системы и политика. Третье издание. Под редакцией Майкла Мерсона, Роберта Блэка и Энн Миллс. Глава 5, Инфекционные болезни. Коклюш. P184. (https://books.google.com.sa/books?id=QUdHyfnYlHgC&pg=PA184&lpg=PA184&dq=pertussis+low+resource+countries+infection+control&source=bl&ots=LHoBvWCIsb&sig=i4zWt0UVwCNEql4tvOeBxKaBoA8&hl=en&sa=X&ved=0ahUKEwiOj_WF6s_YAhXMPZoKHT02CowQ6AEIYzAJ#v=onepage&q&f = ложь).
Информационный бюллетень о дифтерии
Дифтерия — это острое заболевание, вызываемое токсин-продуцирующими штаммами бактерий Corynebacterium diphtheriae (в некоторых случаях также Corynebacterium ulcerans), которые, как известно, колонизируют слизистые оболочки. После инфекции, после обычно короткого инкубационного периода (2–5 дней), высвобождение цитотоксина может вызвать характерные поражения на пораженных слизистых оболочках (миндалинах, глотке, гортани, носу) или в ранах. Может последовать обструкция дыхательных путей.После всасывания токсин достигает других органов и может вызвать миокардит, паралитические симптомы и нефрит. У невакцинированных лиц, особенно если надлежащее лечение откладывается, смерть может наступить в 10% клинических случаев, несмотря на антибиотики и использование антисывороток. Дифтерия передается в основном путем прямой проекции (распространение капель). Это можно предотвратить с помощью вакцинации.
Информационный бюллетень
Дифтерия — это заболевание, вызываемое бактериями Corynebacterium diphtheriae и Corynebacterium ulcerans.Он может вызывать респираторные симптомы или не респираторные формы, которые влияют на другие части тела, включая кожу.
Симптомы
У людей, инфицированных дифтерийными бактериями, могут развиваться симптомы или они могут не проявляться, но они являются переносчиками бактерий и способны заразить других. У большинства людей с дифтерией в первые несколько дней болезни наблюдается инфекция дыхательных путей с болью в горле и субфебрильной температурой. В легких случаях заболевания симптомы не развиваются.Однако, если заболевание более серьезное, образуется плотная оболочка, которая может быть локальной, например, только на миндалинах или глотке, или может покрывать широкую область дыхательных путей пациента. В более тяжелых случаях может развиться опухшая «шея быка». В тропических регионах дифтерия может вызывать кожные симптомы, поражающие кожу. На коже появляются язвы, покрытые серой пленкой, которая не заживает.
Осложнения
Дифтерия может вызывать выброс токсинов в систему кровообращения и ткани, что может вызвать обширное повреждение органов.Могут развиться сердечные осложнения и неврологические осложнения, например паралич. Самая частая причина смерти — удушье при аспирации мембраны.
Способы заразиться дифтерией
Дифтерия передается при контакте с каплями из дыхательных путей инфицированного человека, особенно при кашле или чихании. Если заболевание носит кожный характер, оно может распространяться при контакте с ранами или поражениями инфицированного человека. Люди, которые не лечили дифтерию, могут быть заразными до четырех недель, а люди, являющиеся носителями бактерий, могут быть заразными дольше.Путешествия, тесный контакт с крупным рогатым скотом и употребление сырых молочных продуктов — все это потенциальные факторы риска заражения.
Люди из группы наибольшего риска
Дифтерия очень редко встречается в большинстве европейских стран. Кожная форма болезни встречается в основном в тропических регионах и часто у бедных городских жителей и алкоголиков. Люди, которые были в тесном контакте с кем-то, инфицированным дифтерией, должны пройти обследование на наличие болезни и находиться под наблюдением в течение семи дней, чтобы увидеть, проявляются ли у них признаки и симптомы.Те, кто живет в одном доме с больным дифтерией, могут пройти профилактический курс антибиотиков. Диагноз дифтерии может быть подтвержден лабораторными исследованиями мазков из горла и носа пациента и анализами крови.
Лечение
Дифтерию можно лечить антитоксинами и антибиотиками.
Как избежать дифтерии
Доступна эффективная вакцина против дифтерии, а массовая иммунизация привела к сокращению числа случаев заболевания в Европе.
Примечание. Информация, содержащаяся в этом информационном бюллетене, предназначена для общей информации и не должна использоваться вместо индивидуального опыта и суждений специалистов здравоохранения.
Corynebacterium Diphtheriae — StatPearls — NCBI Bookshelf
Непрерывное обучение
Фарингит определяется как воспаление глоточной ткани. По этиологии его можно разделить на инфекционные и неинфекционные источники.Вирусная этиология является наиболее частой причиной фарингита из-за его заразного происхождения. Дифтерия является одной из основных причин фарингита у неиммунизированных лиц и лиц с ослабленным иммунитетом, который может вызвать значительную смертность и заболеваемость, если не лечить. Хотя сегодня это заболевание в основном ограничено развивающимися странами, оно все еще может спорадически происходить и в развитых странах. Это мероприятие подчеркивает роль межпрофессиональной группы в диагностике и лечении пациентов с дифтерией.
Цели:
Описать патофизиологию Corynebacterium diphtheria.
Изложите эпидемиологию Corynebacterium diphtheria.
Обобщите клинические данные, связанные с Corynebacterium diphtheria.
Рассмотреть важность улучшения координации помощи между членами межпрофессиональной группы для улучшения результатов для пациентов с Corynebacterium diphtheria.
Введение
Термин «дифтерия» происходит от греческого слова «дифтерия», что означает «шкура или кожа» из-за характеристик псевдомембраны, производимой самим организмом в месте колонизации [1]. Это предотвратимая вакцинация, но потенциально смертельная инфекция верхних дыхательных путей. Проявление может быть бессимптомным носителем, кожной инфекцией или фарингитом со следующими проявлениями, такими как боль в горле, лихорадка, недомогание и шейная лимфаденопатия.Характерный признак заболевания — образование псевдомембраны на месте колонизации. Чаще всего поражаются передние столбы миндалин и задние стенки глотки. До введения всеобщей вакцинации в 1940-1950 годах она была основной причиной болезней и смерти детей и молодых людей. Однако после введения всеобщей иммунизации заболеваемость во всем мире резко снизилась до почти 5000 ежегодно.[2] Различные факторы, включая низкий социально-экономический статус, неадекватный доход, недоступность общественного здравоохранения, войны и перемещение, а также неэффективный мониторинг графика иммунизации, привели к частым спорадическим вспышкам болезни во всем мире. В этом разделе мы стремимся провести повторный курс по Corynebacterium diphtheria .
Этиология
Corynebacterium diphtheria — анаэробная, грамположительная, неподвижная, не образующая спор, некапсулированная, продуцирующая токсины плеоморфная коккобацилла, которая обычно имеет форму булавы.На основании биохимических свойств и морфологии колонии он имеет четыре биотипа, а именно: gravis , mitis , intermediateus и belfanti . C. mitis вызывает легкую форму, C. intermediateus — промежуточную форму, а C. gravis — более тяжелую форму заболевания [3]. Нестандартные условия жизни, низкий социально-экономический статус, состояния с ослабленным иммунитетом и неполная иммунизация являются факторами риска восприимчивости и передачи инфекции.
Эпидемиология
Обширная реализация универсальной программы иммунизации доказала свою эффективность в снижении заболеваемости дифтерией примерно до 70% к 1980 г. [1] Несмотря на то, что в различных частях мира имели место частые вспышки болезней. Наиболее заметные вспышки, произошедшие в поствакцинальный период, произошли в нескольких государствах бывшего Советского Союза, где было зарегистрировано более 157000 случаев заболевания и около 5000 смертей. Вспышки дифтерии в Латвии в период 2000-2009 гг. Показали самый высокий уровень заболеваемости в Европейском регионе за 10 лет — 23.8 случаев на миллион человеко-лет. [4] Около 74% заболевших, в том числе 93% умерших младенцев, оказались непривитыми [4]. Это подчеркивает необходимость универсальной программы иммунизации.
Нигерия сообщила о вспышке респираторной дифтерии в 2011 году. Аналогичная вспышка также произошла в Индии с 2010 по 2016 год. Также сообщалось, что вспышки дифтерии произошли в Гаити, Венесуэле и Йемене с 2015 по 2018 год в результате недостаточного дохода. плохой доступ к медицинскому обслуживанию и неэффективный режим вакцинации и мониторинга.В 2017 году вспышки, связанные с аналогичными условиями, были отмечены во многих регионах мира, таких как центры переселения беженцев рохинджа в Бангладеш и Индонезии. По данным ВОЗ, в 2018 г. было зарегистрировано 16 611 зарегистрированных случаев [3]. Следует отметить, что это только количество зарегистрированных случаев. Тем не менее, в целом эпидемиологическое бремя болезней намного хуже, чем то, что видно на бумаге, в основном из-за огромного количества случаев, которые остаются заниженными, в основном в странах Азии, Африки и Восточного Средиземноморья.
Схема активной иммунизации против токсигенного штамма C. diphtheria может эффективно контролировать токсигенный штамм. Однако нетоксигенный штамм C. diphtheria все еще находится на свободе и в настоящее время является новым бременем болезней в развитых странах. В конце 1990-х годов тяжелая инвазивная инфекция, вызванная нетоксигенными штаммами, была зарегистрирована в Европе, особенно в Италии, Франции, Швейцарии, Великобритании, Канаде и Бразилии. Среди этих стран наиболее резкое увеличение числа случаев было замечено в Англии и Уэльсе, где количество случаев нетоксигенного штамма увеличилось с 1 до 294 в 2000-х годах и с тех пор продолжает расти.
Патофизиология
Corynebacterium diphtheria по существу является повсеместно распространенным организмом, повсеместно присутствующим в почве, растениях и животных, включая людей. Однако C. diphtheria присутствует почти исключительно у людей, хотя другие животные, включая кошек, собак, лошадей и других домашних животных, также могут быть потенциальными носителями этого организма. [5]
Путь передачи — воздушно-капельным путем или контактным путем от инфицированного хозяина или его носителя.Он также может передаваться при прямом контакте с предметами или выделениями, ранее контактировавшими с инфицированным человеком и / или его носителем. Получив доступ к хозяину, бактерии обычно колонизируют верхние дыхательные пути. Обычно они не проникают в ткани, вызывая диссеминированную бактериемию.
Тем не менее, токсикогенные штаммы этих бактерий действительно производят токсины, которые затем попадают в кровоток, вызывая широкий спектр клинических проявлений. Экзотоксин выделяется эндосомами, вызывает локализованную воспалительную реакцию с последующим некрозом и разрушением тканей.Токсин состоит из двух соединенных белков. Фрагмент B связывается с рецептором на поверхности восприимчивых клеток-хозяев, который расщепляет липидный слой мембраны, позволяя сегменту A проникнуть. [6] Фрагмент А подавляет перенос аминокислот, тем самым подавляя синтез белка. Токсин дифтерии (DT) вызывает каталитический перенос NAD в дифтамид, который инактивирует фактор элонгации, что приводит к блокаде синтеза белка и, в конечном итоге, к гибели клеток. [7] Местное разрушение тканей позволяет токсину переноситься с кровью и лимфой в другие части тела.Выработка токсина дифтерии может повлиять на миокард, почки и нервную систему.
Гистопатология
Гистологическое исследование обычно не проводится из-за высокой вероятности заражения дифтерией. Гистология полезна в основном для диагностики Corynebacterium diphtheria , в первую очередь, когда есть коинфекция с другими псевдомембраннообразующими бактериями, такими как видов Staphylococcus и видов Streptococcus .
Начальная стадия заболевания характеризуется отеком и гиперемией пораженной эпителиальной поверхности, за которыми следует некроз и образование фибринозных гнойных экссудатов.Эти экссудаты затем коагулируют, создавая характерный вид прочной серовато-беловатой псевдомембраны над пораженным участком. Псевдомембрана состоит из фибрина, некротических эпителиальных клеток и бактерий C. diphtheria . Мембрана голосовых связок состоит в основном из фибрина, а в бронхах — из фибрина и нейтрофилов [8].
В миокарде может наблюдаться обширная дегенерация гиалина вместе с инфильтрацией мононуклеарных клеток в интерстиции.Также могут быть участки некроза и воспаления. Демонстрация дифтерийного токсина (DT) в волокнах миокарда также может быть замечена при флуоресцентном окрашивании срезов тканей антителом к DT. На электронном микроскопе можно увидеть изменения внутри миофибрилл, такие как потеря матрикса, увеличение митохондрий с избытком липидов, дезорганизация крист. Гистологическое исследование поврежденного нерва демонстрирует ранние изменения, наблюдаемые в паранодальном миелине, которые включают как расширение узлов Ранвье, так и структурные изменения его конфигурации.Сегментарная демиелинизация на этой стадии встречается редко, но является характерным поражением в последней части болезни по мере ее прогрессирования. [8] В тяжелых случаях наблюдается дегенерация аксонов [3].
Токсикокинетика
Производство токсинов является основным фактором вирулентности, участвующим в патогенезе заболевания. Ген, ответственный за синтез токсина, кодируется коринебактериофагом, который при интеграции в бактериальный геном может потенциально преобразовать нетоксигенный штамм в вирулентный токсигенный штамм.
Он состоит из одной полипептидной цепи, состоящей из 535 аминокислот. [3] Дальнейший анализ токсинов с помощью рентгеновской кристаллографии наряду с генетическим и биохимическим анализом показывает, что он состоит из трех функциональных доменов:
Каталитический домен с N-концевой активностью ADP-рибозилтрансферазы
Трансмембранный домен помогает в доставке каталитического домена через клеточную мембрану
Домен, связывающий рецептор клетки.После связывания экзотоксина дифтерии с рецептором клетки-хозяина он подвергается рецептор-опосредованному эндоцитозу.
Затем токсин подвергается эндоцитозу, где он подкисляется. Затем трансмембранный домен вставляется в мембрану, где он обеспечивает доставку каталитического домена в его цитозоль. Каталитический домен катализирует NAD + -зависимое рибозилирование фактора элонгации 2 и, следовательно, ингибирует синтез белка. [9] Хотя бактерии получают ген, продуцирующий токсин, от бактериофага, его регуляция контролируется бактериями.Репрессорный ген дифтерийного токсина (DtxR) присутствует на бактериальной хромосоме, и выработка токсина зависит от экспрессии токсина и метаболизма бактериального железа.
Регулирование продукции токсина дифтерии
DtxR — это ген-репрессор, который активируется металлами и отвечает за регуляцию поглощения железа, а также экспрессию гемоксигеназы и дифтерийного токсина. [3] Сидерофоры отвечают за транспортировку железа в бактериальную клетку.Как только железо связывается с сидерофорами, в его структуре происходит конформационное изменение, которое, в свою очередь, позволяет репрессору присоединяться к сайту оператора токсина. Регулирование токсичности DtxR зависит от наличия железа. DtxR ингибируется за счет снижения концентрации железа и, следовательно, приводит к увеличению выработки токсина. [3]
История и физика
Клинические проявления можно разделить на местные и системные. Местный признак возникает в месте колонизации, где наблюдается образование некротических мембран сероватого / беловато-черного цвета, которые сочатся при удалении.Чаще всего это происходит в миндалинах и задней стенке глотки. Размер слоя может быть связан с заболеваемостью и смертностью, поскольку обширное образование мембран может нарушить дыхательные пути, что приведет к асфиксии и смерти. [10] Аспирация этого некротического материала может привести к аспирационной пневмонии, что может еще больше осложнить течение болезни. Также наблюдается боль в горле и шейная лимфаденопатия (из-за увеличения дренирующего лимфатического узла, придающего ему вид бычьей шеи).[5]
Системные проявления могут варьироваться от лихорадки, недомогания, одышки, кашля, сердечных и неврологических осложнений, вызванных циркулирующими токсинами, попадающими в кровоток. Сердечные проявления могут проявляться в виде миокардита, дефекта проводимости, приводящего к полной блокаде сердца, и случаев тяжелой сердечной недостаточности. Это также может привести к демиелинизации нервов и, как следствие, к нейропатии, варьирующейся от легкой слабости до полного паралича. О некоторых проявлениях синдрома Гийена Барре также сообщалось в прошлом.[5] Также было известно, что дифтерийный токсин (DT) может вызывать дифтерийную полинейропатию через ингибирование синтеза миелинового протеолипида и основных белков, что сначала проявляется как небный паралич, затем прогрессирует до дистальной полинейропатии, диафрагмального паралича и, в конечном итоге, смерти. 3]
Кожные проявления могут вызывать кожную дифтерию. Он имеет вид хронических длительно незаживающих язв на открытой части тела, обычно на руках, ногах и ступнях. Клинически он неотличим от язвы, вызванной другими микроорганизмами, и часто сосуществует со стафилококковой и стрептококковой инфекциями.
Помимо токсигенных штаммов Corynebacterium diphtheria , нетоксигенные штаммы, которые ранее считались невирулентными, теперь, как сообщается, вызывают такие инфекции, как фарингит, сепсис, эндокардит и остеомиелит. [11] Следовательно, должен работать надлежащий механизм для эффективного выявления и адекватного лечения этих состояний. [12] [13]
Оценка
Диагноз клинический. Лихорадка, боль в горле, недомогание, шейная лимфаденопатия и особенно наличие сероватой / беловатой / черноватой псевдомембраны на миндалинах и задней стенке глотки должны побуждать врача к раннему началу лечения с немедленным введением антитоксина.Диагноз подтверждается выделением видов Corynebacterium в культуре и тестированием на токсигенность. В сомнительных случаях, когда культуры изначально отрицательны, например, из-за недавней терапии антибиотиками, но с титрами антител менее 0,1 МЕ в образце сыворотки и известным случаем C. diphtheria при тесном контакте, наряду с положительным тестом ПЦР пациента может подтвердить диагноз Corynebacterium diphtheria . [3] Культура, выращенная в среде Лоффлера, выглядит как метахроматическая окраска при окрашивании полихромметиленовым синим (окраска Альберта).Между тем, остальная часть бактериальной клетки имеет голубоватый оттенок. [3] При выращивании на теллуритовой среде они выглядят темно-серыми или черными из-за восстановления теллурита до теллура.
Тесты на токсигенность
Тест Элека: Тест Элека основан на принципе преципитации антиген-антитело. Впервые он был описан в 1949 году и с момента своего появления в основном заменил традиционный тест на вирулентность in vivo на морской свинке, который был наиболее распространен в те времена.В этом процессе положительный контроль или токсигенный штамм и нетоксигенный штамм или отрицательный контроль вместе с бумажной полоской, покрытой DAT, помещают в агаровую среду. Через 24–48 часов при 37 ° C наличие четкой линии преципитина на стыке, где встречаются токсины и антитела, подтверждает диагноз. Другие тесты на основе ферментов, такие как каталаза-цистиназа, пиразинамидаза нитрат и уреазитрат-уреаза, могут использоваться для диагностики потенциально токсигенных видов в течение 4 часов.[3]
Новые технологии, такие как матричная лазерная десорбция / времяпролетная масс-спектрометрия с ионизацией (MALDI-TOF), помогают косвенно идентифицировать определенные виды из колонии, выращенной в чашках с кровяным агаром, примерно за 30 минут с высокой точностью 97 % до 100%. [3] Помимо этого, также были полезны другие тесты, такие как Elisa, ПЦР.
Визуализация
Эхокардиография может быть проведена для оценки фракции выброса и других связанных структурных аномалий, если они присутствуют, таких как аортальная регургитация, регургитация митрального клапана и систолическая дисфункция желудочков.Электрокардиография — важный инструмент для мониторинга динамических изменений в зубцах ST и T, который может обнаруживать аномалии проводимости, такие как синусовая тахикардия, эктопические сокращения, блокада сердца и инфаркт миокарда. Компьютерная томография может выявить такие осложнения, как межжелудочковый абсцесс и изменения толщины перикарда. Рентгенологическое исследование пациента с дифтерией может выявить неспецифические признаки, такие как легочные инфильтраты или кардиомегалия.
Роль биомаркеров
Повышение биомаркеров, таких как общее количество лейкоцитов и уровни глутаминовой оксалоуксусной трансаминазы (SGOT) в сыворотке, может быть связано с худшим прогнозом и может коррелировать с тяжестью заболевания.[3] [10] Аналогичным образом, CPK MB и сердечный тропонин можно использовать для прогнозирования активности заболевания.
Лечение / ведение
Своевременное введение дифтерийного антитоксина, наряду с охватом антибиотиками, является основой лечения, как показывают некоторые эпидемиологические исследования, согласно которым его эффективность составляет 97%. [9] Изолируйте все случаи и используйте меры предосторожности, чтобы ограничить количество возможных контактов. Антитоксин дифтерии или DAT обычно получают из сыворотки лошади, которая была иммунизирована против дифтерийного токсина.Следовательно, он полезен для нейтрализации циркулирующего дифтерийного токсина, а не для тех токсинов, которые прилипли к клетке. По этой причине эмпирически целесообразно назначать антитоксин сразу после того, как был поставлен предполагаемый диагноз, даже до его бактериального подтверждения.
Антибиотики вводятся для нейтрализации болезнетворных микроорганизмов. Наиболее часто используемые антибиотики — это пенициллин и эритромицин, которые обычно назначают в течение минимум двух недель. После этого следует сделать посев из носоглотки и горла через 24 часа после завершения курса антибиотиков.Если посевы по-прежнему положительные, можно добавить еще один курс антибиотиков в течение десяти дней. Было много опасений относительно устойчивости бактерий к антибиотикам. О первом случае мультирезистентной дифтерии C, резистентной к эритромицину, впервые сообщили Mina et al. в Канаде. [1]
Исследование, проведенное во Вьетнаме в 1998 году, выявило рост штаммов с множественной лекарственной устойчивостью, которое показало, что четыре из пятнадцати испытанных изолятов оказались устойчивыми к эритромицину, но по-прежнему чувствительны к пенициллину.Подобный портрет был также замечен в Бразилии, где семь из сорока семи протестированных оказались устойчивыми к пенициллину, а эритромицину — два из сорока семи [1], что указывает на то, что это редко, но возможно для них. организмов, чтобы развить устойчивость к определенному антибиотику.
Иммунизация против дифтерии начинается в раннем возрасте. Три начальных дозы вводятся с интервалом от 4 до 8 недель, начиная с первой дозы из серии, обычно вводимой на втором месяце жизни.Четвертая доза вводится через год после третьей дозы, а затем четвертая доза примерно через год после последней первичной вакцинации. [9] Поскольку эффективность вакцин с годами постепенно снижается, CDC рекомендует взрослому населению получать бустерную дозу вакцины каждые десять лет. [14] Дополнительное лечение дифтерийным анатоксином должно быть предоставлено человеку, путешествующему в эндемичные районы, такие как Азия, Африка, Центральная и Южная Америка, Россия и Восточная Европа.
Дифференциальная диагностика
Corynebacterium diphtheria имеет много общего с другими болезненными состояниями.Следующее очень близко имитирует Crynobacterium diphtheria :
Прогноз
Общая смертность от дифтерии была относительно постоянной, 10% за последние 100 лет [15]. Основная причина смерти пациентов с дифтерией связана с сердечными осложнениями, при которых частота развития сердечных осложнений после дифтерии составляет от 10 до 30%. Тем не менее, сопутствующая смертность среди пострадавших составляет примерно 50% [15].
Существует несколько клинических и лабораторных параметров, которые определяют прогноз человека.Клинические факторы, такие как иммунизационный статус человека, продолжительность симптомов и время постановки диагноза, влияют на исход болезни. Степень образования псевдомембран [10] [3] и степень воспаления отека мягких тканей, который приводит к классическому внешнему виду бычьей шеи, связаны с плохим прогнозом. [4]
Лабораторные параметры, включая повышение SGOT, общего количества лейкоцитов, связаны с плохими результатами. [10] Исследование, проведенное в 2004 году для оценки клинических признаков и предикторов дифтериальной кардиомиопатии у 154 вьетнамских детей, показало, что наличие обширной псевдомембраны и появления бычьей шеи может более точно предсказать развитие дифтериальной кардиомиопатии и, следовательно, прогноз.[15] Точно так же наличие миокардита при поступлении только при наличии обширной псевдомембраны может лучше всего предсказать летальный исход. Повышение уровня АСТ было лучшим предиктором развития дифтерийной кардиомиопатии.
Осложнения
Несвоевременное выявление и лечение дифтерии приводит к распространению дифтерийного токсина (DT) в кровоток, который в конечном итоге получает доступ к сердцу, ЦНС, почкам и другим органам, что приводит к различным осложнениям.Сердечные осложнения могут проявляться в виде миокардита, констриктивного перикардита, эндокардита, дефекта проводимости, приводящего к полной блокаде сердца, а в тяжелых случаях — сердечной недостаточности [16] [17] [18] [19] [20].
Неврологические осложнения возникают из-за демиелинизации нерва и возникающей в результате нейропатии, которая может варьироваться от легкой слабости до полного паралича. О некоторых проявлениях синдрома Гийена Барре также сообщалось в прошлом [5]. Также известно, что DT может вызывать дифтерийную полинейропатию через ингибирование синтеза миелинового протеолипида и основных белков, что проявляется в виде небного паралича, первоначально прогрессирующего до дистальной полинейропатии, диафрагмального паралича и, в конечном итоге, смерти.[3] Наличие бульбарного паралича, поражение других органов, таких как сердце, и менее постепенное начало невропатии продолжительностью более четырех недель отличают его от синдрома Гийана Барре. [3] Другие органо-специфические осложнения включают нефрит. [16]
Сдерживание и обучение пациентов
Социально-экономические факторы, низкий доход, безработица, культурные и религиозные убеждения, ложные представления о вакцинации, образовательный статус матерей, преждевременные роды и родительская невнимательность — вот некоторые из препятствий, влияющих на иммунизацию. статус человека и, в свою очередь, увеличивает вероятность заражения токсигенным штаммом C.дифтерия . Определенные состояния здоровья, включая кариес зубов, болезни сердца, сахарный диабет, связаны с повышенным риском заражения нетоксигенным штаммом C. diphtheria . Среди них основными факторами риска заражения являются внутривенное употребление наркотиков или алкоголя, а также бездомность. [21]
Усиление мер общественного здравоохранения для обеспечения адекватной иммунизации детей ясельного возраста, взрослого населения и путешественников в эндемичный регион необходимо для борьбы со вспышками болезней.Должна существовать эффективная стратегия мониторинга для выявления вспышек среди уязвимых групп населения. Кроме того, просвещение пациентов посредством консультирования, средств массовой информации и других мер имеет важное значение для того, чтобы сломать представление о вакцинации и улучшить соблюдение режима вакцинации.
Улучшение результатов медицинской бригады
Дифтерия — это потенциально смертельная инфекция с уровнем летальности от 5 до 17%. [3] Тяжелые миокардиальные и неврологические осложнения наблюдались у двух третей пациентов с тяжелой дифтерией.Миокардит, констриктивный перикардит, эндокардит, атриовентрикулярная блокада, полная блокада сердца — вот некоторые из сердечных осложнений. Большинство смертей при дифтерии происходит из-за сердечных осложнений. Другие задокументированные осложнения включают полинейропатию, нефрит, что увеличивает заболеваемость.
Для улучшения прогноза болезни необходимо участие нескольких специалистов, в том числе кардиологов, нефрологов, неврологов, инфекционистов, хирургов.Точно так же физиотерапевты и реабилитологи играют решающую роль в выздоровлении пациента с неврологическими осложнениями. Обеспечение провайдером адекватного статуса иммунизации может служить в первую очередь эффективной профилактикой от заражения, что может значительно снизить бремя болезни среди населения. Нетоксигенные штаммы C. diphtheria , хотя раньше считались невирулентными, теперь становятся основной причиной эндокардита и фарингита.Следовательно, врачи должны диагностировать и лечить заболевание как можно раньше.
Непрерывное образование / Контрольные вопросы
Ссылки
- 1.
- Закихани К., Эфстратиу А. Дифтерия в Европе: текущие проблемы и новые вызовы. Future Microbiol. 2012 Май; 7 (5): 595-607. [PubMed: 22568715]
- 2.
- Hoskisson PA. Профиль микроба: Corynebacterium diphtheriae — старый враг, всегда готовый воспользоваться возможностью. Микробиология (чтение). 2018 июнь; 164 (6): 865-867.[Бесплатная статья PMC: PMC6097034] [PubMed: 29465341]
- 3.
- Шарма, Северная Каролина, Эфстратиу А., Мокроусов И., Мутрея А., Дас Б., Рамамурти Т. Дифтерия. Nat Rev Dis Primers. 2019 Дек 05; 5 (1): 81. [PubMed: 31804499]
- 4.
- Вагнер К.С., Уайт Дж. М., Лученко И., Мерсер Д., Кроукрофт Н. С., Нил С., Эфстратиу А., Сеть наблюдения за дифтерией. Дифтерия в постэпидемическом периоде, Европа, 2000-2009 гг. Emerg Infect Dis. 2012 Февраль; 18 (2): 217-25. [Бесплатная статья PMC: PMC3310452] [PubMed: 22304732]
- 5.
- Засада А.А. Инфекции Corynebacterium diphtheriae в настоящее время и в прошлом. Przegl Epidemiol. 2015; 69 (3): 439-44, 569-74. [PubMed: 26519837]
- 6.
- Chen RT, Broome CV, Weinstein RA, Weaver R, Tsai TF. Дифтерия в США, 1971-81 гг. Am J Public Health. 1985 декабрь; 75 (12): 1393-7. [Бесплатная статья PMC: PMC1646466] [PubMed: 4061710]
- 7.
- Webb TR, Cross SH, McKie L, Edgar R, Vizor L, Harrison J, Peters J, Jackson IJ. Модификация eEF2 дифтамидом требует белка J-домена и необходима для нормального развития.J Cell Sci. 01 октября 2008 г .; 121 (Pt 19): 3140-5. [Бесплатная статья PMC: PMC2592597] [PubMed: 18765564]
- 8.
- Хадфилд Т.Л., МакЭвой П., Полоцкий Ю., Цинзерлинг В.А., Яковлев А.А. Патология дифтерии. J Infect Dis. 2000 февраль; 181 Приложение 1: S116-20. [PubMed: 10657202]
- 9.
- Murphy JR. Corynebacterium Diphtheriae. В: Барон С., редактор. Медицинская микробиология. 4-е изд. Медицинский филиал Техасского университета в Галвестоне; Галвестон (Техас): 1996. [PubMed: 21413281]
- 10.
- Havaldar PV, Sankpal MN, Doddannavar RP. Дифтерийный миокардит: клинико-лабораторные показатели прогноза и летального исхода. Ann Trop Paediatr. 2000 Сен; 20 (3): 209-15. [PubMed: 11064774]
- 11.
- Wojewoda CM, Koval CE, Wilson DA, Chakos MH, Harrington SM. Инфекция кровотока, вызванная нетоксигенной Corynebacterium diphtheriae у хозяина с ослабленным иммунитетом в США. J Clin Microbiol. 2012 июн; 50 (6): 2170-2. [Бесплатная статья PMC: PMC3372164] [PubMed: 22493337]
- 12.
- Tiley SM, Kociuba KR, Heron LG, Munro R. Инфекционный эндокардит, вызванный нетоксигенной Corynebacterium diphtheriae: отчет о семи случаях и обзор. Clin Infect Dis. 1993 Февраль; 16 (2): 271-5. [PubMed: 8443306]
- 13.
- Muttaiyah S, Best EJ, Freeman JT, Taylor SL, Morris AJ, Roberts SA. Эндокардит, вызванный Corynebacterium diphtheriae: серия случаев и обзор подхода к лечению. Int J Infect Dis. 2011 сентябрь; 15 (9): e584-8. [PubMed: 21641260]
- 14.
- Лян Дж. Л., Тивари Т., Моро П., Мессонье Н. Э., Рейнгольд А., Сойер М., Кларк Т. А..Профилактика коклюша, столбняка и дифтерии с помощью вакцин в США: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep., 27 апреля 2018; 67 (2): 1-44. [Бесплатная статья PMC: PMC5919600] [PubMed: 29702631]
- 15.
- Kneen R, Nguyen MD, Solomon T., Pham NG, Parry CM, Nguyen TT, Ha TL, Taylor A, Vo TT, Nguyen TT, Day NP , Белый Нью-Джерси. Клинические особенности и предикторы дифтериальной кардиомиопатии у вьетнамских детей. Clin Infect Dis.2004 декабря 01; 39 (11): 1591-8. [PubMed: 15578357]
- 16.
- Stastny B, Leonhardt-Horti H, Hagel KJ, Schranz D. [Фульминантный дифтерийный миокардит у непривитого дошкольника]. Клин Падиатр. 1999 ноябрь-декабрь; 211 (6): 462-4. [PubMed: 10592928]
- 17.
- Сах Р., Нойпан С. Дифтерия. N Engl J Med. 2019 26 сентября; 381 (13): 1267. [PubMed: 31553838]
- 18.
- Krassas A, Sakellaridis T., Argyriou M, Charitos C. Пиоперикард с последующим констриктивным перикардитом, вызванным Corynebacterium diphtheriae.Взаимодействовать Cardiovasc Thorac Surg. 2012 июн; 14 (6): 875-7. [Бесплатная статья PMC: PMC3352723] [PubMed: 22402499]
- 19.
- Patris V, Argiriou O, Konstantinou C., Lama N, Georgiou H, Katsanevakis E, Argiriou M, Charitos C. Corynebacterium diphtheriaendocarditis может ли своевременный диагноз помочь избежать операции? Am J Case Rep. 25 августа 2014 г .; 15: 352-4. [Бесплатная статья PMC: PMC4152248] [PubMed: 25153519]
- 20.
- Вашингтон CH, Issaranggoon na ayuthaya S, Makonkawkeyoon K, Oberdorfer P.Мальчик 9 лет с тяжелой формой дифтерийной инфекции и сердечными осложнениями. BMJ Case Rep. 2014 20 ноября; 2014 [Бесплатная статья PMC: PMC4244344] [PubMed: 25414216]
- 21.
- Дангель А., Бергер А., Конрад Р., Бишофф Х., Синг А. Географически разнообразные кластеры нетоксигенной инфекции Corynebacterium diphtheriae , Германия, 2016-2017 гг. Emerg Infect Dis. 2018 июл; 24 (7): 1239-1245. [Бесплатная статья PMC: PMC6038752] [PubMed: 29912709]
Дифтерия | История вакцин
Симптомы и возбудительДифтерия вызывается бактериями под названием Corynebacterium diphtheriae. Бактерии выделяют мощный токсин, который наносит вред тканям организма.
Ранние симптомы дифтерии похожи на симптомы простуды. Они включают боль в горле, потерю аппетита и лихорадку. По мере прогрессирования заболевания может проявляться наиболее заметный признак дифтерийной инфекции: густое серое вещество, называемое псевдомембраной, может распространяться по тканям носа, миндалинам, гортани и / или глотке.
Псевдомембрана образуется из продуктов жизнедеятельности и белков, связанных с токсином, секретируемым бактериями.Псевдомембрана прилипает к тканям и может затруднять дыхание.
ТрансмиссияДифтерия передается от человека к человеку, как правило, воздушно-капельным путем. Инфицированный человек, если его не лечить антибиотиками, заразен в течение двух-трех недель.
Лечение и уходЛечение дифтерии включает использование антибиотиков для уничтожения дифтерийных бактерий и антитоксина для нейтрализации токсинов, выделяемых этими бактериями.Больных с дифтерией обычно держат в изоляции до тех пор, пока они не перестанут заражать других, обычно примерно через 48 часов после начала лечения антибиотиками.
ОсложненияТоксин дифтерии может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы. Осложнения дифтерии могут включать миокардит (повреждение сердечной мышцы), неврит (воспаление нервов, которое может способствовать повреждению нервов, параличу, дыхательной недостаточности и пневмонии), обструкцию дыхательных путей и инфекцию уха.
Когда-то дифтерия была основной причиной болезней и смерти среди детей. В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, что привело к 15 520 смертельным исходам (коэффициент летальности 7,5%). Летальность от дифтерии колеблется от примерно 20% для лиц в возрасте до пяти лет и старше 40 лет до 5–10% для лиц в возрасте 5–40 лет. Дифтерия была третьей по значимости причиной смерти детей в Англии и Уэльсе в 1930-х годах. Сегодня в Соединенных Штатах дифтерия встречается крайне редко; в период с 2004 по 2011 годы официальным органам здравоохранения не сообщалось ни о каких случаях дифтерии.Один случай был предварительно зарегистрирован в 2012 году.
Доступные вакцины и кампании вакцинацииИммунизация от дифтерии проводится анатоксином (модифицированная версия дифтерийного токсина). Дифтерийный анатоксин не вводится в виде однократной инъекции, а скорее сочетается со столбнячным анатоксином и, часто, с коклюшной вакциной в препарате, называемом Tdap, DTaP, Td или DT.
С момента внедрения эффективной иммунизации, начиная с 1920-х годов, заболеваемость дифтерией резко снизилась в Соединенных Штатах и других странах, где вакцинация проводится повсеместно.В 1974 году охват иммунизацией против дифтерии расширился, когда Всемирная организация здравоохранения включила анатоксин дифтерии в список рекомендуемых иммунизаций для своей Расширенной программы иммунизации для развивающихся стран.
В период с 2004 по 2008 год случаев дифтерии в США не регистрировалось. Однако болезнь продолжает играть важную роль во всем мире. В 2007 году во всем мире было зарегистрировано 4 190 случаев дифтерии, что, вероятно, является заниженной оценкой фактического числа случаев.
Рекомендации США по вакцинацииДействующий в США календарь иммунизации детей от дифтерии включает пять иммунизаций дифтерийным анатоксином в возрасте до шести лет, а также одну бустерную дозу для подростков. Все прививки от дифтерии детям делаются в виде инъекций в сочетании со столбнячным анатоксином и коклюшной вакциной (известной как DTaP).
Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией против столбнячного анатоксина, которую рекомендуется проводить каждые десять лет.Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или столбняка, дифтерии и коклюша (вакцина, известная как Tdap).
Дополнительная информация
Для получения дополнительной информации о дифтерии и ее истории см. Хронологию дифтерии.
ИсточникиЦентры по контролю и профилактике заболеваний. Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин: дифтерия. Аткинсон, В., Вулф, С., Хамборски, Дж., Макинтайр, Л., ред. 13-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения, 2015 г. (379 КБ). Дата обращения 17.01.2018.
ВОЗ, Региональное бюро для стран Западной части Тихого океана. Дифтерия. Дата обращения 17.01.2018.
Чтобы читать PDF-файлы, загрузите и установите Adobe Reader .