Псевдотуберкулез — симптомы, профилактика, лечение
Общие сведения о заболевании
Псевдотуберкулез – это острое инфекционное заболевание, которое вызывается кишечными бактериями и характеризуется выраженной интоксикацией, поражениями кожного покрова и желудочно-кишечного тракта. Возбудитель псевдотуберкулеза обнаруживается в почве, воде, организме многих видов животных. Основными переносчиками являются грызуны.
Бактерии псевдотуберкулеза длительное время выживают во внешней среде и в продуктах, сохраняя способность к размножению в течение 2-3 месяцев. При тепловой обработке они быстро погибают, поэтому одной из самых действенных профилактических мер является правильное приготовление пищи. Наибольшее внимание следует уделять продуктам зимнего хранения (картофель, капуста, морковь), так как они часто заражаются грызунами. Кроме того, осторожность необходимо соблюдать при употреблении молока, сметаны, творога и прочих молочных продуктов, которые съедаются без предварительной тепловой обработки.
Инфекция поражает людей любого возраста, но наибольшее количество случаев заражения псевдотуберкулезом отмечается у детей первых лет жизни.
Патогенез
Возбудители псевдотуберкулеза попадают в организм с водой или пищей. В желудке микробы фиксируются, начинают размножаться и проникают в регионарные лимфатические узлы, вызывая их воспаление. Обнаружить псевдотуберкулез у детей, симптомы которого на ранних стадиях практически ничем не проявляют себя, крайне сложно. В основном инфекция диагностируется после попадания в различные системы и органы, когда происходит массовая гибель возбудителей, сопровождающаяся высвобождение токсинов. Только после этого у больных псевдотуберкулезом появляются характерные признаки болезни: поражения органов, лихорадка, интоксикация.
Патологоанатомические исследования умерших пациентов выявили, что, так или иначе, псевдотуберкулез поражает все жизненно-важные системы организма.
Симптомы псевдотуберкулеза
Заболевание начинается остро и проявляет себя:
- ознобом;
- лихорадкой;
- повышением температуры тела до 38-39 градусов;
- симптомами общей интоксикацией организма;
- головной болью;
- сильными болями в суставах и мышцах;
- тошнотой, рвотой;
- схваткообразными или постоянными болями в животе.
Как правило, источники болей локализуются в подложечной области, в правой нижней части живота и вокруг пупка. Иногда они распространяются в область правого подреберья. Если появился псевдотуберкулез у детей, симптомы свидетельствуют о серьезных расстройствах пищеварительной системы. Стул становится жидким или вязким, приобретает специфический резкий запах. Когда псевдотуберкулез добирается до толстой кишки, в каловых массах появляются примеси слизи или крови. Частота стула увеличивается до 15 раз в сутки.
Иногда они распространяются в область правого подреберья. Если появился псевдотуберкулез у детей, симптомы свидетельствуют о серьезных расстройствах пищеварительной системы. Стул становится жидким или вязким, приобретает специфический резкий запах. Когда псевдотуберкулез добирается до толстой кишки, в каловых массах появляются примеси слизи или крови. Частота стула увеличивается до 15 раз в сутки.
Характерные симптомы псевдотуберкулеза – так называемый «капюшон» — покраснение лица и шеи. Изменение цвета кожного покрова наблюдается также на кистях и стопах. Обычно покраснение становится заметным на 3-5 день болезни. Оно держится в течение недели, а затем исчезает, оставляя после себя шелушащиеся участки кожи.
Очень часто псевдотуберкулез приводит к появлению белого налета на языке. Он исчезает через 5-7 дней после начала болезни, после чего язык приобретает насыщенный малиновый цвет.
Для диагностики псевдотуберкулеза используются как данные анамнеза, так и специфические методы – серологические и бактериологические. Поскольку при диагнозе псевдотуберкулез симптомы болезни схожи со многими другими инфекциями, у больных берутся: пробы кала, кровь, образцы цереброспинальной жидкости и лимфатических узлов. Для выявления туберкулезных антигенов специалисты используют иммуноферментный анализ.
Поскольку при диагнозе псевдотуберкулез симптомы болезни схожи со многими другими инфекциями, у больных берутся: пробы кала, кровь, образцы цереброспинальной жидкости и лимфатических узлов. Для выявления туберкулезных антигенов специалисты используют иммуноферментный анализ.
Лечение псевдотуберкулеза
Псевдотуберкулез вылечивается с помощью антибиотиков, химиопрепаратов и сульфаниламидов. При ярко выраженных симптомах интоксикации пациентам показано внутривенное вливание 5% раствора глюкозы или гемодеза. Заметим, что псевдотуберкулез у детей требует максимально ответственного подхода к выбору средств, особенно антибиотиков. Заниматься самолечением – недопустимо. Ребенка следует немедленно показать врачу, который поставит точный диагноз и подберет наиболее щадящие препараты.
Продолжительность курса лечения псевдотуберкулеза зависит от формы заболевания. Если диагностирован запущенный псевдотуберкулез, лечение будет более длительным, так как придется выявлять вторичные инфекции и восстанавливать работу основных систем организма. Если имеются показания, врачи могут прибегнуть к оперативному лечению. Выписка больных возможна только после полного выздоровления и отрицательных проб на наличие туберкулезных антигенов.
Если имеются показания, врачи могут прибегнуть к оперативному лечению. Выписка больных возможна только после полного выздоровления и отрицательных проб на наличие туберкулезных антигенов.
Профилактика псевдотуберкулеза
Эффективной вакцины от псевдотуберкулеза не существует, поэтому профилактические мероприятия сводятся к борьбе с грызунами, наблюдением за состоянием овощехранилищ, соблюдению правил гигиены на предприятиях, которые занимаются переработкой, хранением и транспортировкой продуктов питания.
Видео с YouTube по теме статьи:
Симптомы и лечение. Журнал Медикал
Псевдотуберкулёз — инфекционное заболевание, вызванное бактерией рода Yersinia и характеризующееся полиморфной симптоматикой, но с преимущественным поражением ЖКТ/ печени/ кожи, протекающим на фоне интоксикационно-лихорадочного состояния. Псевдотуберкулёз относится к группе иерсиниозов и семейству Enterobacteria. Является острым сапронозным инфекционным заболеванием с фекально-оральным механизмом передачи.
Псевдотуберкулёз относится к группе иерсиниозов и семейству Enterobacteria. Является острым сапронозным инфекционным заболеванием с фекально-оральным механизмом передачи.
Возбудитель псевдотуберкулеза
Грамм-отрицательная палочка (т.е при окраске по Грамму окрашивается в розовый цвет) – что говорит зачастую о наличии капсулы;
• наличие жгутиков – возбудитель относится к перетрихам;
• способность ферментировать уреазу, что частично объясняет цитотоксический эффект, т.к уреаза расщепляет мочевую кислоту на двуокись углерода и аммиак, который весьма ядовит;
• высокая инвазивная способность с возможностью размножения внутри клеток (макрофагов) – объясняется наличием V и W Аг (аналогичные антигены, как у возбудителя чумы) и вызывает сбой иммунной системы;
• способность к адгезии (крепление) и колонизации (размножение) на энтероцитах (клетках кишечника) ведёт к возникновению симптомов гастроентерита;
• Адгезин бактерий связывающийся с коллагеном объясняет возникновение артритов.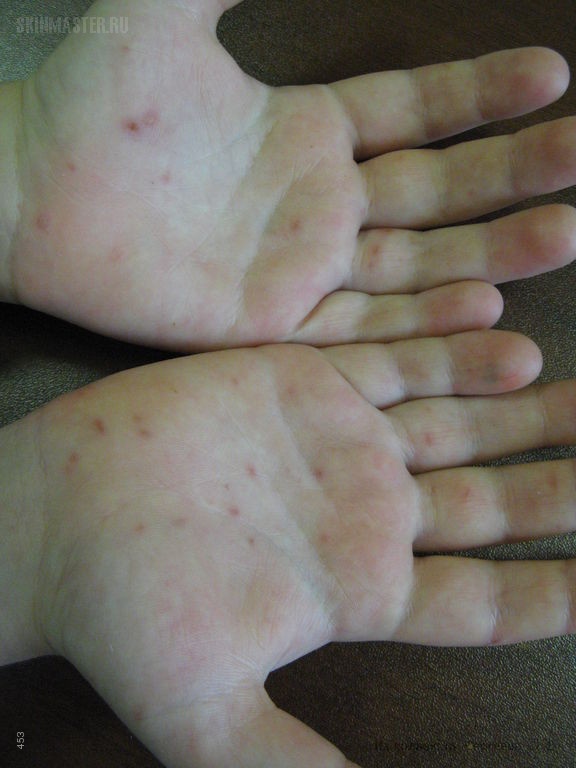
• Кариорексис полинуклеаров (разрушение ядерных структур) создаёт как бы биологическую оболочку – «маску» для возбудителя и собственные клетки иммунной системы не узнают его первое время. В результате способность к подавлению фагоцитоза, размножению внутри самих макрофагов и наличия кариорексиса полинуклеаров – это 3 фактора, обуславлявающие длительное проживание возбудителя в организме и склонность к затяжному (хрническому) течению.
Устойчивость:
В воде сохраняется от 2-8 месяцев, в хлебе и масле – 5 месяцев, в молоке – 20 дней, в почве – год. Погибает под действием высоких температур – кипячение, под действием УФИ, и под действием дезинфицирующих средств (хлорамин, сулема, вода, спирт).
Восприимчивость всеобщая, без возрастных и половых ограничений. Распространённость также велика, но наибольшее количество случаев регистрируется в Европейских странах, РФ также относится к эндемичным очагам. Сезонности как таковой нет, но регистрируются вспышки с февраля по март – это связано с употреблением в пищу фруктов и овощей, хранящихся в подвале, где живут грызуны, а также употребление ранних тепличных овощей.
Причины заражения псевдотуберкулезом
Для псевдотуберкулеза характерно многообразие источников и резервуаров (хранителей). Резервуары: почва, 124 вида млекопитающих, 4 вида пресмыкающихся, 1 вид земноводных, 7 видов рыб, эктопаразиты грызунов и птиц (блохи, клещи). Источник: грызуны, заражённые продукты питания и вода. Механизм передачи: фекально-оральный, за счёт водного и пищевого путей передачи.
Симптомы псевдотуберкулеза
Инкубационный период – время от начала внедрения возбудителя до первых симптомов. При псевдотуберкулёзе он может длиться 1-19 суток, но в среднем 5-10 дней. Этот период характеризуется внедрением возбудителя в организм через ротовую полость, колонизация с внедрением происходит уже там, в лимфоидной ткани ротовой полости и, как только количество возбудителя достигает определённой концентрации, возникает начальный период клинических проявлений.
Начальный период клинических проявлений может длиться от 6 часов до 5 дней. При любой форме псевдотуберкулёза (смешанная форма, септическая, абдоминальная, скарлатиноподобная, мезентериальный лимфаденит, острый аппендицит, терминальный илеит, вторично-очаговая форма) – наблюдается общность симптомов, которые развиваются практически одновременно и объясняются этапностью прохождения возбудителя по организму.
Т.к после адгезии и колонизации на лимфоидной ткани в ротовой полости развивается тонзиллит, то как только возбудитель проникает в ЖКТ, он начинает крепиться и размножаться на клетках кишечника (энтероцитах) и, преимущественно в лимфоидной ткани (это объясняется V и W антигенами, как при чуме, которые подавляют фагоцитоз) – это мезентерит (восполение лимфоидной ткани кишечника), который проявляется болями в животе, локализующимися часто в подвздошной области или в области пупка.
Далее возбудитель проникает через слизистый слой и преодолевает эндотелий кровеносных сосудов, попадает в кровь, тогда его движение становится не только лимфогенным, но и гематогенным, то есть он распространяется не только с током лимфы, но и по крови. Возникает диссеминация внутренних органов и бактериемия с последующими симптомами интоксикации, а при постепенном увеличении концентрации бактерий в крови и истощением компенсаторных реакций возникают системные нарушения в органах и тканях.
Псевдотуберкулёз, как и сифилис, называют «обезьяной всех болезней» (у туберкулёза тоже есть право так называться, но при этом его диагностика более специфична нежели при псевдотуберкулёзе), т. к за счёт диссеминации в различные органы и ткани, а также склонность к хронизации течения (участие 3 факторов, описанных выше), он формирует вариабельную и трудноузноваемую клиническую картину. Так в зависимости от наиболее поражённого органа, выделяют несколько клинических форм, которые будут описаны ниже.
к за счёт диссеминации в различные органы и ткани, а также склонность к хронизации течения (участие 3 факторов, описанных выше), он формирует вариабельную и трудноузноваемую клиническую картину. Так в зависимости от наиболее поражённого органа, выделяют несколько клинических форм, которые будут описаны ниже.
Общие симптомы, присутствующие при любой клинической форме в 90% случаев:
• острое начало с прогрессирующим ухудшением общего самочувствия
• быстрый подъём температуры ≈40°С
• головокружение, головная боль, резкая слабость, раздражительность и бессонница, а также инъецированность склер (мелкие кровоизлияния на белковой оболочке глаз) – проявления общеинтоксикационного синдрома, говорящего о попадении возбудителя в кровоток
• артралгии, миалгии в виде припухлости и болезненности в лучезапястных, межфаланговых, коленных и голеностопных суставов
• острый катар верхних дыхательных путей с тонзиллитом
• боли в животе, тошнота и рвота – говорят не только о мезентерите, но и о нарушении нормальной микрофлоры кишечника
• скарлатиноподобная сыпь появляется на 1-4 день болезни и держется 3-7 дней, в виде мелкоточечной или пятнисто-папулёзной сыпи, местами сгущающейся и приобретающей синюшный оттенок кожи в области шеи/ лица/ кистей и стоп, так формируется симптом «капюшона, перчаток и носок». Сыпь может сопровождаться зудом. Локализация сыпи может быть также внизу живота/ подмышечной области/ на боковых поверхностях туловища. Как и при скарлатине, наблюдается бледность носогубного треугольника и «малиновый язык». После сыпи возможно шелушение.
Сыпь может сопровождаться зудом. Локализация сыпи может быть также внизу живота/ подмышечной области/ на боковых поверхностях туловища. Как и при скарлатине, наблюдается бледность носогубного треугольника и «малиновый язык». После сыпи возможно шелушение.
Клинические формы псевдотуберкулёза:
• Смешанная форма характеризуется: скарлатиноподобной сыпью, артралгиями, диспепсическими и катаральными явлениями, продолжительной лихорадкой от 4 дней до нескольких недель (она постоянная, волнообразная или непрерывного типа).
• Септический вариант смешанной формы проявляется доминирующими симптомами инфекционно-токсического шока и/или ДВС-синдрома (диссеминированное внутрисосудистой свртывание)
• Абдоминальная форма (чаще у детей): сильные постоянные или приступообразные боли в правой подвздошной области и/или в области пупка, энтероколит с лихорадкой – при таких симптомах часто ошибочно диагностируют аппендицит, т.к симптомы схожи.
• Скарлатиноподобный вариант: скаралатиноподобноя сыпь появляется уже на первые сутки, и часто этот симптом является единственным.
• Форма мезентериального лимфаденита: острое лихорадочное начало, с усиливающимися болями в животе и общими диспепсическими симптомами (тошнота, рвота, жидкий стул без примесей, слабость и головная боль), также сопутствуют артралгия и миалгия. Для дифференциальной диагностики часто прибегают к лапаротомии.
• Форма острого аппендицита: боли в правой подвздошной области, различной интенсивности, часто колюще-режущего характера, постоянны, с возможной иррадиацией. Дети раннего возраста при описании болей, на вопрос «где болит» отвечают — «везде» и не врут, т.к у них боль генерализованного (т.е разлитого) характера (из-за незрелости миелинизации), поэтому приходится прибегать к дополнительным методам диагностики, а именно, определению специфических симптомов: симптом Рубашки, Щёткина-Блюмберга, характер боли при повороте на левый бок в лежачем положении и т.д.
• Форма терминального илеита – характеризуется фактически теми же самыми симптомами, что и аппендикулярная форма, но к ней ещё присоединяется и гепатоспленомегалия (увеличение печени и селезёнки) с вытекающими отсюда последствиями – иктеричность кожных покровов и склер, боли в правом подреберье, болезненность при пальпации и т. д.
д.
• Вторично-очаговая форма характеризуется появленем узелковых эритем, синдромом Рейтера и энтероколитом.
Но какая бы форма не была, псевдотуберкулёз, как и его собрат чума, оставляют наибольшую тканевую дезорганизацию не в воротах инфекции, а во вторичных очагах, и наиболее часто этому подвержены паренхиматозные органы и органы системы мононуклеарных фагоцитов — гистиоциты соединительной ткани, клетки Купфера печени (звездчатые ретикулоэндотелиоциты), альвеолярные макрофаги легких, макрофаги лимфатических узлов, селезенки, костного мозга, плевральные и перитонеальные макрофаги, остеокласты костной ткани, микроглию нервной ткани, синовиоциты синовиальных оболочек, клетки Лангергаиса кожи,беспигментные гранулярные дендроциты).
Больной человек не заразен. Постинфекционный иммунитет нестоек и внутривидовой.
Диагностика псевдотуберкулеза
Основывается на комплексе клинико-анатомических, эпидемиологических и лабораторных данных.
1. Бактериологический метод имеет значение на ранних сроках – с помощью него обнаруживают возбудителя.
2. Гемограмма (ОАК): ↑Лц, Нф, М, Э, СОЭ, и ↓Лф
3. Биохимический анализ крови: ↑активности ферментов (АЛТ, АСТ, ЩФ) и иногда ↑общего билирубина
4. Серологические методы: РНГА (реакция непрямой гемагглютинации) и РА (реакция агглютинации) проводят на 7-10 день болезни и через 1-2 недели повторно – эти анализы проводят на основе обнаружения белков клеточной стенки. ИФА (иммуноферментный анализ) – используется для обнаружения специфических иммуноглобулинов G и M, является этот метод очень эффективным на 2 неделе заболевания.
5. Специфическая диагностика разработана недавно, на основе нового видоспецифического эритроцитарного диагностикума, основную роль в котором играет термостабильный летальный токсин Yersinia pseudotuberculosis, диагностируемый у 80% обследуемых с подозрением на псевдотуберкулёз.
6. РК (реакция коагглютинации) позволяет определить в течении суток антигены псевдотуберкулёза в кале, моче и слюне.
7. Генетический метод ПЦР (полимеразной цепной реакции) позволяет идентифицировать ДНК возбудителя не только в биологических материалах, но и в воде и пище.
8. Дополнительным инструментальным методом часто является лапаротомия — диагностическое рассечение брюшной стенки, с помощью которой удаётся подтвердить или исключить увеличение мезентериальных лимфоузлов или аппендицит. Её стараются применять редко.
Лечение псевдотуберкулеза
Лечение неразделимо от постельного режима и диетотерапии (стол №2,4 и 12). Антибиотикотерапию стараются начать как можно раньше, примерно с 3 дня заболевания и, в зависимости от формы заболевания и чувствительности возбудителя к антибиотикам, подбирают определённую тактику лечения, заключающуюся также в сочетании антибиотиков:
• При иерсиниозном менингите – хлорамфеникол
• Абдоминальной форме – совместная тактика лечения с хирургом, препаратами выбора будут: цефотаксим, доксициклин, тетрациклин, гентамицин, цефазолин – лучше комбинировать эти препараты между собой с учётом совместимости.
• Генерализованная форма – цефоперазон, доксициклин, тетрациклин, цефазолин, хлорамфеникол, пефлоксацин, гентамицин.
• Вторично-очаговая форма – её лечение заключается в сочетании различных вышеперечисленых препаратов между собой.
Патогенетическое лечение заключается в назначении коллоидных растворов, антигистаминных препаратов, НПВС, метаболических стимуляторов, иммунокорректоров.
Осложнения псевдотуберкулеза
Со стороны сердечно-сосудистой системы – ИТШ, миокардит, нарушение проводимости сердца, эндо/ пери/ панваскулит, циркуляторные нарушения ≈ синдром Кавасаки. Со стороны ЖКТ – спаечная или паралитическая кишечная непроходимость, инвагинация, некроз, перфорация с развитием перитонита. Со стороны периферической и центральной нервной системы – менингит, менингоэнцефалит, поражение соматической нервной системы (полиневриты, менингорадикулоневриты). Со стороны вегетативной нервной системы (раздражительность, нарушение сна, бледность или гиперемия кожи, потливость, диссоциация артериального давления, парестезии). Со стороны почек – пиелонефрит с развитием острой почечной недостаточности. Со стороны лёгких – пневмония.
Со стороны лёгких – пневмония.
Как видете, среди осложнений есть и смертельно опасные, поэтому важно вовремя начать лечение.
Профилактика псевдотуберкулеза
Специфической профилактики не разработано, поэтому упор делается на неспецифическую:
• соблюдение санитарно-гигиенических правил на продовольственных пищевых объектах, источниках водоснабжения и канализационных системах;
• Ветеринарный контроль;
• Дератизация (уничтожение грызунов).
• Соблюдение противоэпидемических мероприятий при уходе за больными иерсинеозом.
Врач терапевт Шабанова И.Е.
Как уберечься от псевдотуберкулёза | ЗДОРОВЬЕ
Ещё в начале прошлого века эта загадочная инфекция считалась редкой и очень тяжёлой, почти всегда приводящей к смерти больного. А на вскрытии экспериментально заражённых животных обнаруживались специфические образования, очень похожие на… туберкулёзные.Микробный детектив
Об опасной кишечной инфекции, гуляющей по северным регионам страны, рассказывает исполняющая обязанности заведующей инфекционным отделением Центра СПИД врач-инфекционист Наталья Фокина.
Татьяна Боева, kamchatka.aif.ru: Наталья, что такое псевдотуберкулёз?
Наталья Фокина: Псевдотуберкулёз — острая инфекционная болезнь, вызываемая бактерией из рода иерсиний. В переводе на русский язык приставка «псевдо» означает «ложный». История открытия микроба, внешне похожего на чумную палочку, но вызывающего внутренние изменения, схожие с туберкулёзными, поистине детективная.
Новый микроорганизм был открыт в 1883 году. При гистологическом исследовании бугорков на лимфоузлах и внутренних органах погибших от инфекции животных выяснилось, что никакого отношения к известной палочке Коха, вызывающей туберкулёз, новый микроб не имеет.
Есть и ещё одна странность. Каждый просвещённый человек знает: большинство кишечных инфекций распространяются в жаркое время года. Но возбудителю заболевания, маскирующегося под старинную чахотку, для размножения необходимо пройти этап развития при пониженной температуре.
В нашей стране первая крупная вспышка псевдотуберкулёза была зарегистрирована в 1959 году во Владивостоке, когда от инфекции пострадало около 300 военнослужащих в результате употребления творога. Заболевание протекало с лихорадкой, поражением суставов и скарлатиноподобной сыпью и получило название дальневосточной скарлатиноподобной лихорадки. Окончательный вывод о псевдотуберкулёзной природе болезни был получен лишь в 1966 году, после опытов самозаражения русского врача Знаменского.
Заболевание протекало с лихорадкой, поражением суставов и скарлатиноподобной сыпью и получило название дальневосточной скарлатиноподобной лихорадки. Окончательный вывод о псевдотуберкулёзной природе болезни был получен лишь в 1966 году, после опытов самозаражения русского врача Знаменского.
Дальнейшие эпидемиологические наблюдения показали, что вспышки заболевания происходили после употребления в пищу инфицированных псевдотуберкулёзными микробами пищевых продуктов, которые длительное время хранились при низких температурах в условиях холодильника.
По данным Всемирной организации здравоохранения, псевдотуберкулёз регистрируется более чем в 30 странах мира, чаще там, где прохладный климат и повышенная влажность. По распространённости среди острых кишечных инфекций в России иерсиниоз занимает второе место после сальмонеллёза. Ежегодно в стране регистрируется 4—5 тысяч случаев заболевания иерсиниозами, из них более 50 % — дети до 14 лет. В 2014 году заболеваемость псевдотуберкулёзом в Камчатском крае снизилась на 59 % по сравнению с 2013 годом. Но в марте 2015-го с псевдотуберкулёзной инфекцией были госпитализированы 20 учащихся из Милькова, которые поели салат в школьной столовой. Выяснилось, что инфекцию в овощехранилище занесли мыши. Была проведена дератизация. Все дети благополучно выздоровели.
Но в марте 2015-го с псевдотуберкулёзной инфекцией были госпитализированы 20 учащихся из Милькова, которые поели салат в школьной столовой. Выяснилось, что инфекцию в овощехранилище занесли мыши. Была проведена дератизация. Все дети благополучно выздоровели.С тех пор болезнь и получила название псевдотуберкулёза.
В настоящее время это одно из распространённых инфекционных кишечных заболеваний в России.
Чумовые родственники
– Кто же этот загадочный возбудитель ложно-туберкулёзной инфекции и как она проявляется?
– Возбудитель инфекции — родственная чумной палочке бактерия из рода иерсиний — широко распространён в природе, в почве и воде. Его особенность — в способности размножаться при температуре +4…+8 °С, то есть в условиях бытового холодильника. Именно поэтому заболевание иногда называют королевой холодильников.
Болезнь, вызванная данным микроорганизмом, характеризуется многообразием клинических симптомов, преимущественным поражением желудочно-кишечного тракта, печени и опорно-двигательного аппарата.
Псевдотуберкулёз может сопровождаться проявлениями, сходными с аналогичными признаками многих других заболеваний, не только инфекционных, но терапевтических и даже хирургических.
– Но какие-то типичные признаки всё-таки есть?
– Для типичного течения псевдотуберкулёза характерны кожные проявления — так называемые экзантемы, или сыпь, сгущающаяся в области шеи, кистей и стоп, то есть симптом «капюшона, перчаток и носков». Высыпания могут появиться и внизу живота, в подмышечной области, на боковых поверхностях туловища. Вскоре сыпь проходит, а на её месте наблюдается шелушение кожи. Увеличиваются печень и селезёнка.
Частые симптомы — боль в животе, суставные и мышечные боли, желтушный синдром, всё это может сочетаться, возможен и септический вариант с общим заражением организма.Характерно острое начало заболевания, быстрый подъём температуры тела до 38—40 °С, явления общей интоксикации, тошнота, рвота, частый жидкий стул. Может отмечаться катаральный синдром — покраснение и боль в горле, покашливание, насморк, покраснение глаз.
– Насколько устойчив микроб во внешней среде и как передаётся заболевание?
– Бактерии псевдотуберкулёза неустойчивы к высокой температуре: кипячение приводит к их гибели в течение нескольких секунд. При нагревании до 60—80 °С микробы погибают через 15—20 минут. Иерсинии не выдерживают высыхания и солнечных лучей. Растворы дезинфицирующих веществ в обычных концентрациях убивают микробы в течение нескольких минут.
Отсюда понятно, что избежать заражения достаточно легко.
Между тем ежегодно заболевания псевдотуберкулёзом регистрируются в марте — июне и в осенне-зимнее время. Главный механизм передачи — фекально-оральный. Пути — пищевой и водный. Основные факторы передачи — употребление в пищу в сыром виде (без термической обработки) или некачественно обработанных овощей и фруктов, загрязнённых патогенными микроорганизмами, реже — вода и молочные продукты. Возможно заражение воздушно-пылевым путём при сухой уборке помещения.
От больного человека к здоровому болезнь не передаётся.
Ведущее эпидемиологическое значение в качестве источника инфекции для человека имеют грызуны: полевые и домашние мыши и крысы, которые своими экскрементами загрязняют овощи и фрукты в овощехранилищах, погребах, гаражах, дачах и сараях. При этом внешний вид и вкусовые качества загрязнённых бактериями овощей и фруктов не изменяются!
Свежая зараза
– Какова самая частая причина заболевания?
– Чаще всего заражение происходит при употреблении овощных салатов из свежей капусты, моркови, репчатого и зелёного лука. Также одним из самых благоприятных пищевых субстратов для размножения возбудителя считаются молочные продукты.
На свежей капусте, моркови, яблоках, репчатом луке микробы сохраняются в течение двух месяцев, в квашеной капусте — 3 суток, на свежих огурцах, редисе — до 22 дней.
– Насколько сложно вылечить псевдотуберкулёз и какова его профилактика?
– Лечение комплексное, с учётом тяжести заболевания, периода болезни и ведущих синдромов.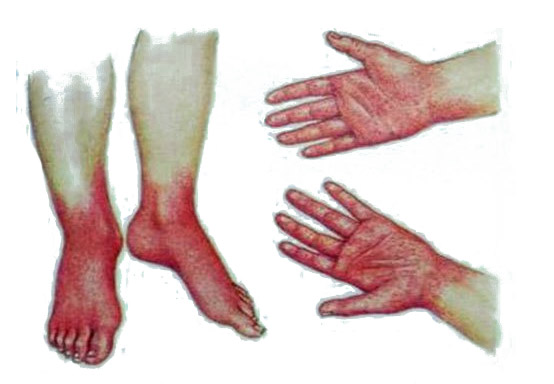 Госпитализации в специализированные отделения или боксы инфекционных стационаров подлежат больные среднетяжёлыми и тяжёлыми формами заболевания. Своевременное обращение к врачу и полноценное лечение предупреждают длительное течение заболевания.
Госпитализации в специализированные отделения или боксы инфекционных стационаров подлежат больные среднетяжёлыми и тяжёлыми формами заболевания. Своевременное обращение к врачу и полноценное лечение предупреждают длительное течение заболевания.
Специфическая профилактика до настоящего времени не разработана. После перенесённого заболевания иммунитет кратковременный.
Чтобы не допустить заражения, достаточно ряд простых правил при употреблении и приготовлении пищи. Особенно это касается овощей и фруктов, которые вы употребляете в свежем виде.
Например, собираясь делать салат из капусты, верхние 5-6 листов кочана нужно снять, их можно использовать только для супов и тушения.
Освобождённый от верхних листьев кочан капусты, а также очищенные от кожуры овощи и фрукты перед шинкованием на салат или употреблением в сыром виде необходимо тщательно промыть под проточной водой, а затем ошпарить кипятком или замочить на несколько минут в 3-процентном растворе уксусной кислоты.
Важны и условия хранения приготовленных салатов: в холодильнике их можно оставить не более чем на шесть часов, причём в не заправленном виде. Заправлять салат из свежих овощей и фруктов растительным маслом, майонезом или другим соусом нужно непосредственно перед употреблением в пищу, чтобы не усилить возможного размножения микробов. Для предупреждения заражения необходимо содержать холодильник в чистоте, а сырые овощи и фрукты держать в отдельных полиэтиленовых пакетах на специально выделенной полке.
И ещё один очень важный момент: никогда не покупайте молочные продукты на обочинах дорог, где они часами стоят на солнце в таре неизвестного происхождения. Молоко и продукты из него — самая лучшая питательная среда для любых кишечных микробов. Если вы всё же покупаете сырое молоко, его нужно обязательно кипятить!
И последнее. В домах, как в частных, так и многоквартирных, нужно вовремя проводить дератизацию, то есть уничтожать мышей и крыс.
В большинстве случаев прогноз заболевания псевдотуберкулёзом благоприятный.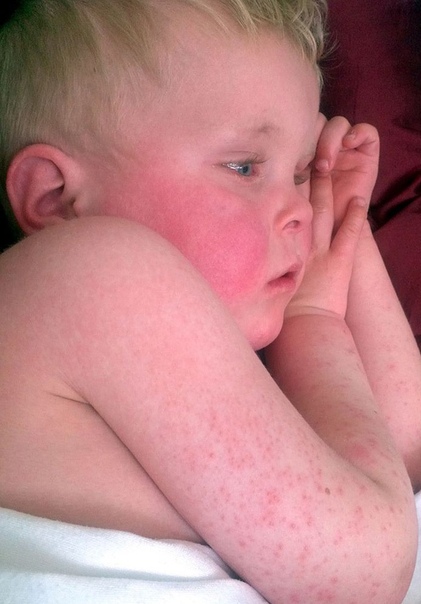 Но запускать болезнь нельзя! Без квалифицированной помощи и лечения возможно тяжёлое течение болезни с угрозой жизни больного. Не занимайтесь самолечением! Если вы заболели, обращайтесь к специалистам!
Но запускать болезнь нельзя! Без квалифицированной помощи и лечения возможно тяжёлое течение болезни с угрозой жизни больного. Не занимайтесь самолечением! Если вы заболели, обращайтесь к специалистам!
Псевдотуберкулез человека: диагноз, лечение, профилактика.
Псевдотуберкулез человека (дальневосточная скарлатиноподобная лихорадка) Pseudotuberculosis) — острая инфекционная болезнь, сопровождающаяся лихорадкой, интоксикацией, мезоденитом, поражением подвздошной кишки, печени, суставов, а иногда и экзантемой.
Этиология. Возбудитель псевдотуберкулеза yersina pseudotuberculosis относится к роду yersina, семейству enterobacteriaceae. Могут расти при низких температурах, обладают способностью длительно сохраняться в почве, воде, на различных пищевых продуктах, а при низких температурах и повышенной влажности и размножаться. При этом возбудитель псевдотуберкулеза чувствителен к высыханию и воздействию солнечного света. При кипячении погибает в течение 10-30 секунд. Растворы дезинфицирующих веществ (хлорамин, гипохлорит кальция и другие) убивают его в течение нескольких минут.
При кипячении погибает в течение 10-30 секунд. Растворы дезинфицирующих веществ (хлорамин, гипохлорит кальция и другие) убивают его в течение нескольких минут.
Эпидемиология. Источником возбудителя инфекции для человека являются больные паратуберкулезом кролики, крысы, мыши, птицы, овцы, крупный рогатый скот и другие животные. Они инфицируют своими выделениями воду и продукты питания, где возбудитель псевдотуберкулеза может не только сохранятся, а при низких температурах и размножается. Другим источником псевдотуберкулезных бактерий служит почва, которая загрязняется испражнениями животных.
Основной путь передачи инфекции – пищевой. К основным факторам передачи псевдотуберкулеза относятся овощные блюда (салаты из овощей и др.) и молочные продукты, употребляемые человеком в сыром виде. Накоплению возбудителя в вышеуказанных пищевых продуктах способствуют условия их хранения в холодильнике. Большое значение имеет и водный путь передачи инфекции, когда человек употребляет сырую воду из открытых водоемов.
К псевдотуберкулезу восприимчивы как взрослые, так и дети. У детей заболевание встречается более часто. Это объясняется тем, что большая часть детей находится в коллективах (ясли, детские сады, школы, интернаты, училища) где имеется общий пищеблок.
Псевдотуберкулез может протекать как в виде групповых случаев, так и спорадически. Заболевание регистрируется круглый год, сезонный подъем заболеваемости бывает в весенние месяцы (март – май).
Заболевание распространено повсеместно, однако его природные очаги находятся на Дальнем Востоке, Сибири и Северо-Западном регионе России.
Патогенез. Возбудитель псевдотуберкулеза, как и при других кишечных инфекциях попадает в организм человека алиментарным путем через рот с инфицированными пищевыми продуктами и водой. После преодоления защитного барьера желудка, бактерии псевдотуберкулеза по лимфатическим сосудам попадают в лимфоузлы тонкого кишечника, вызывая развитие лимфангита и регионарного лимфаденита, при этом часть бактерий псевдотуберкулеза погибает, выделяя эндотоксин, который вызывает у человека развитие интоксикационного синдрома.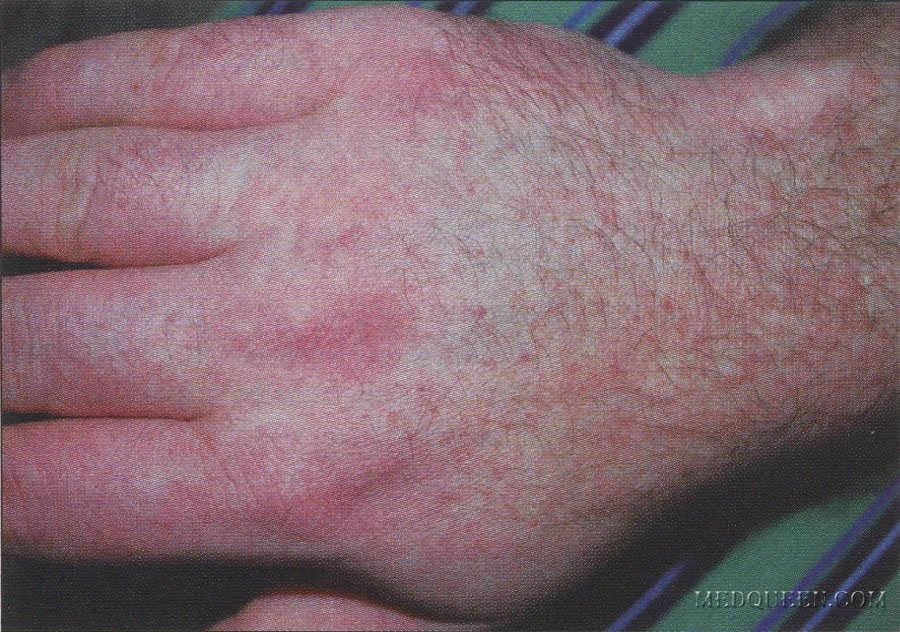 В случае прорыва лимфатического барьера в организме развивается бактериемия, токсемии и паренхиматозная диссеминация. Все это вызывает возможность развития генерализованных форм заболевания, и вызывают полиморфизм клинической картины псевдотуберкулеза.
В случае прорыва лимфатического барьера в организме развивается бактериемия, токсемии и паренхиматозная диссеминация. Все это вызывает возможность развития генерализованных форм заболевания, и вызывают полиморфизм клинической картины псевдотуберкулеза.
Клиническая картина. Для псевдотуберкулеза характерен полиморфизм клинических симптомов. Инкубационный период продолжается от 3 до 18 дней. В зависимости от клинической картины выделяют генерализованную, абдоминальную, желтушную, артралгическую и экзантемную формы.
По степени тяжести — легкую, среднетяжелую, тяжелую.
По характеру течения – рецидивную и безрецидивную.
Инкубационный период продолжается от 3 до 18 дней. Заболевание начинается остро, с повышения температуры до 38-40°С. Больные жалуются на недомогание, слабость, головную, мышечные и суставные боли, снижение или потерю аппетита, бессонницу. В самом начале у больного наблюдается насморк, першение и изредка боли в горле при глотании, небольшой кашель. При наличии симптомов интоксикации у больного появляется тошнота, рвота, иногда расстройства стула, незначительные боли в области живота.
При наличии симптомов интоксикации у больного появляется тошнота, рвота, иногда расстройства стула, незначительные боли в области живота.
При обследовании кожа сухая и горячая, лицо одутловатое. У больных появляются симптомы «капюшона», гиперемия лица и шеи), «перчаток « и «носков» (ограниченная гиперемия кистей и стоп). Конъюнктива гиперемирована, инъекция сосудов склер, бледный носогубный треугольник. Зев диффузно гиперемирован и отечен, на слизистой оболочке энантема. Язык обложен белым налетом.
На 1-6-й (чаще на 2-4-й) дни болезни появляется ярко – красная точечная (скарлатиноподобная) сыпь на нормальной или субиктеричном фоне кожи, сгущающаяся на боковых поверхностях груди, живота, сгибательных поверхностях конечностей, в естественных складках кожи и вокруг крупных суставов. Иногда экзантема носит мелкопятнистый или гемораргический характер.
В период разгара болезни у больного наблюдаются выраженные артралгии. Язык очищается от налета, приобретая ярко-красную окраску («малиновый язык»).
При кишечной форме болезни у человека быстро поднимается температура до 39-40°С и выше, наблюдается общее недомогание, головная боль, рвота, желтушное окрашивание кожи и слизистых оболочек. Селезенка и печень увеличены. В моче появляется белок и сахар.
Диагноз на псевдотуберкулез ставят на основании клинико-эпидемиологических данных, подтверждается выделением возбудителя из фекалий, мочи, слизи с задней стенки глотки, серологических методов (РА и РНГА), а также с помощью ИФА, иммуноблоттинга и метода полимеразной цепной реакции (ПЦР).
Дифференциальный диагноз. Необходимо исключить скарлатину, острые кишечные инфекции, иерсиниоз, аппендицит и ряд других хирургических заболеваний, ревматизм, полиартрит и другие болезни.
Лечение проводится в стационаре, откуда выписывают не ранее чем через 21 день при 2-х отрицательных результатах бактериологического исследования кала. Применяется этиотропная терапия (левомицетин, стрептомицин, гентамицин). Используются цефалоспорины третьего поколения или новые фторхинолоны (ципрофлоксацин и т.п.). Применяются дезинтоксикационные, общеукрепляющие, стимулирующие, десенсибилизирующие, нестероидные противовоспалительные средства.
Используются цефалоспорины третьего поколения или новые фторхинолоны (ципрофлоксацин и т.п.). Применяются дезинтоксикационные, общеукрепляющие, стимулирующие, десенсибилизирующие, нестероидные противовоспалительные средства.
Прогноз благоприятный.
Профилактика. Специфическая профилактика не разработана. Проводятся мероприятия по борьбе с источником и резервуаром инфекции – грызунами путем систематического проведения дератизации. Среди мероприятий направленных на пути распространения псевдотуберкулеза входит постоянный санитарный контроль за организацией питания и водоснабжения, контроль за технологическим режимом обработки и хранения пищевых продуктов, особенно не подвергшихся термической обработке.
Внимание: Информация изложенная в данной статье, не должна использоваться для самостоятельной диагностики и лечения и не может заменить обращения к врачу — инфекциониста по месту жительства!
Псевдотуберкулез (pseudotuberculosis)
Псевдотуберкулез (дальневосточная
скарлатиноподобная лихорадка) — острое инфекционное заболевание,
характеризующееся полиморфизмом
клинических проявлений с преимущественным
поражением желудочно-кишечного тракта,
кожи и опорно-двигательного аппарата.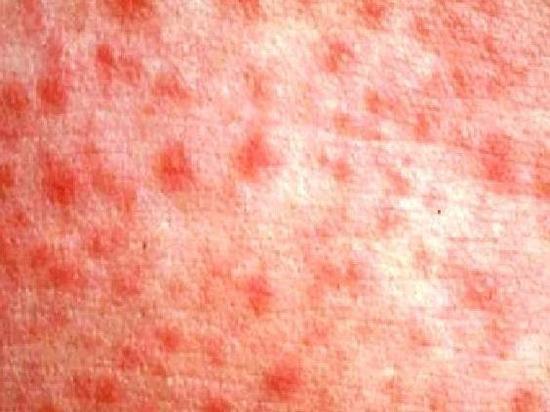
Этиология. Возбудитель псевдотуберкулеза
относится к семействуEnterobacteriaceae,
родуYersinia, видуYersinia pseudotuberculosis.Грамотрицательная палочка размером
0,8–2•0,4–0,6 мкм не требовательна к
питательным веществам. Растет на обычных
и обедненных средах, лишенных
азотосодержащих веществ и органических
соединений углерода. Содержит соматический
О- и жгутиковый Н-антигены. По О-антигену
выделяют 8 серологических вариантов
возбудителя псевдотуберкулеза.
Заболевание у человека чаще всего
вызывают I и III, реже II, IV, V и другие
серовары. При разрушении микробных
клеток выделяется эндотоксин, у некоторых
штаммов обнаружена способность к
продукции экзотоксинов. Важным свойством
возбудителя является способность расти
на питательных средах при низких
температурах. ТакYersinia pseudotuberculosisспособна размножаться при температуре
+4–+8оС.
Она устойчива к повторному замораживанию,
способна длительно существовать в
почве, воде, на различных пищевых
продуктах, а в условиях низкой температуры
и повышенной влажности — размножаться
и накапливаться. Возбудитель
псевдотуберкулеза быстро погибает при
высыхании, воздействии прямого солнечного
света, высокой температуры, при кипячении
погибает через 10–30 сек. Дезинфицирующие
вещества (3% раствор хлорамина, 3–5%
раствор карболовой кислоты и лизола,
раствор сулемы 1:1000 и др.) убивают
псевдотуберкулезный микроб в течение
1–2 ч.
Возбудитель
псевдотуберкулеза быстро погибает при
высыхании, воздействии прямого солнечного
света, высокой температуры, при кипячении
погибает через 10–30 сек. Дезинфицирующие
вещества (3% раствор хлорамина, 3–5%
раствор карболовой кислоты и лизола,
раствор сулемы 1:1000 и др.) убивают
псевдотуберкулезный микроб в течение
1–2 ч.
Эпидемиология.Возбудитель
псевдотуберкулеза распространен в
природе чрезвычайно широко. Он выделен
из органов и фекалий многих видов
млекопитающих, птиц, земноводных,
членистоногих, а также из смывов с
овощей, корнеплодов, из фуража, почвы,
пыли, воды. Однако основнымрезервуаром
возбудителя и источником заболеваний
человека являются синантропные и другие
грызуны. Они высоко восприимчивы к
псевдотуберкулезному микробу,
распространены практически повсеместно,
всегда имеют возможность инфицировать
своими выделениями продукты питания,
воду и почву, где возбудитель не только
сохраняется длительное время, но при
определенных условиях и размножается.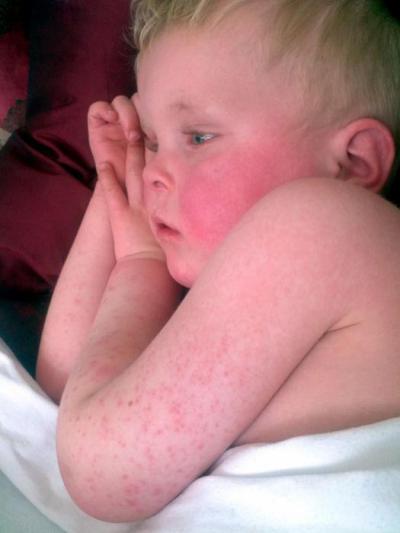 Другим резервуаром псевдотуберкулезных
бактерий является почва. Частое
обнаружение в ней возбудителя связано
не только с загрязнением испражнениями
животных, но и с наличием у псевдотуберкулезного
микроба сапрофитических способностей.
Человек, как правило, источником заражения
псевдотуберкулезом не является.
Другим резервуаром псевдотуберкулезных
бактерий является почва. Частое
обнаружение в ней возбудителя связано
не только с загрязнением испражнениями
животных, но и с наличием у псевдотуберкулезного
микроба сапрофитических способностей.
Человек, как правило, источником заражения
псевдотуберкулезом не является.
Ведущий путь передачи инфекции — пищевой. К основным факторам передачи относятся овощные блюда (салаты из овощей) и молочные продукты, употребляемые в пищу без предварительной термической обработки. Накоплению возбудителя в продуктах способствует хранение их в овощехранилищах и холодильниках.
Второе место занимает водный путь передачи. Он обычно реализуется при употреблении воды из открытых водоемов. Возможны и другие пути передачи инфекции, но они существенного значения в эпидемиологии псевдотуберкулеза не имеют.
Спорадическая заболеваемость
псевдотуберкулезом человека наблюдается
на протяжении всего года, хотя имеется
четко выраженный сезонный подъем в
зимне-весенний период, когда суточная
температура воздуха колеблется от –5
до +10оС. Групповые заболевания встречаются в
организованных коллективах и связаны
с питанием из общего пищеблока (детские
учреждения, учебные заведения, воинские
части, другие учреждения).
Групповые заболевания встречаются в
организованных коллективах и связаны
с питанием из общего пищеблока (детские
учреждения, учебные заведения, воинские
части, другие учреждения).
Патогенез.Возбудитель псевдотуберкулеза
попадает в желудочно-кишечный тракт с
инфицированной пищей или водой. Преодолев
защитный барьер желудка, микробы
фиксируются в клетках лимфоидного
аппарата кишечника, оттуда проникают
в регионарные мезентериальные
лимфатические узлы, вызывая их воспаление.
На этой стадии, как правило, клинических
проявлений болезни нет, заболевание
протекает в латентной форме, а в случае
несостоятельности барьера регионарных
лимфатических узлов микробы попадают
в кровяное русло и различные органы,
происходит их массовая гибель,
сопровождающаяся высвобождением
большого количества эндотоксина,
появляются клинические симптомы болезни
(лихорадка, интоксикация, поражение
органов). Возбудитель фиксируется в
клетках системы мононуклеарных фагоцитов.
Эти патогенетические факторы обусловливают
возможность развития генерализованной
формы заболевания и объясняют полиморфизм
клинической картины псевдотуберкулеза. Патологоанатомическая картина при
тяжелом течении болезни свидетельствует
о поражении всех органов и систем. В
органах богатых макрофагальными
элементами определяются псевдотуберкулезные
очаги — «гранулемы», а иногда и
микроабсцессы, в других органах отмечаются
неспецифические изменения дистрофического
характера. При длительном воздействии
псевдотуберкулезных микробов и их
токсинов у больных происходит
сенсибилизация организма с последующим
появлением ряда аллергических симптомов.
Иммунитет при псевдотуберкулезе
развивается медленно, сохраняется
короткий период, иногда не формируется
вовсе, в связи с чем возможны обострения,
рецидивы и повторные заболевания.
Заключительным звеном патогенеза
псевдотуберкулеза служит освобождение
организма от возбудителя и выздоровление.
Патологоанатомическая картина при
тяжелом течении болезни свидетельствует
о поражении всех органов и систем. В
органах богатых макрофагальными
элементами определяются псевдотуберкулезные
очаги — «гранулемы», а иногда и
микроабсцессы, в других органах отмечаются
неспецифические изменения дистрофического
характера. При длительном воздействии
псевдотуберкулезных микробов и их
токсинов у больных происходит
сенсибилизация организма с последующим
появлением ряда аллергических симптомов.
Иммунитет при псевдотуберкулезе
развивается медленно, сохраняется
короткий период, иногда не формируется
вовсе, в связи с чем возможны обострения,
рецидивы и повторные заболевания.
Заключительным звеном патогенеза
псевдотуберкулеза служит освобождение
организма от возбудителя и выздоровление.
Симптомы и течение. Инкубационный
период от 3 до 18 дней, в среднем 10 дней.
Заболевание начинается остро без
выраженной продромы. Появляется озноб,
головная боль, недомогание, боль в мышцах
и суставах, бессонница, першение в горле,
кашель. Температура тела повышается до
38–40оС.
Наряду с симптомами общей интоксикации
у части больных на первый план выступают
признаки поражения желудочно-кишечного
тракта (боли в животе различной
локализации, тошнота, рвота, понос). Кожа
сухая и горячая, нередко наблюдаются
одутловатость и гиперемия лица и шеи —
симптом «капюшона», бледный носогубный
треугольник, ограниченная гиперемия и
отечность кистей и стоп — симптомы
«перчаток» и «носков», инъекция сосудов
конъюнктив век и глазных яблок, диффузная
гиперемия слизистой оболочки ротоглотки
иногда с точечной или мелкопятнистой
энантемой. На языке — белый налет. Пульс
соответствует температуре. Артериальное
давление понижается, отмечается
сосудистая лабильность. На 1–6-й, чаще
на 2–4-й день болезни появляется ярко
красная точечная сыпь на нормальном
или субиктеричном фоне кожи. Наряду с
точечной, скарлатиноподобной наблюдается
и мелкопятнистая сыпь, в ряде случаев
вся она имеет макулезный характер.
Отдельные элементы или вся сыпь могут
носить геморрагический характер.
Температура тела повышается до
38–40оС.
Наряду с симптомами общей интоксикации
у части больных на первый план выступают
признаки поражения желудочно-кишечного
тракта (боли в животе различной
локализации, тошнота, рвота, понос). Кожа
сухая и горячая, нередко наблюдаются
одутловатость и гиперемия лица и шеи —
симптом «капюшона», бледный носогубный
треугольник, ограниченная гиперемия и
отечность кистей и стоп — симптомы
«перчаток» и «носков», инъекция сосудов
конъюнктив век и глазных яблок, диффузная
гиперемия слизистой оболочки ротоглотки
иногда с точечной или мелкопятнистой
энантемой. На языке — белый налет. Пульс
соответствует температуре. Артериальное
давление понижается, отмечается
сосудистая лабильность. На 1–6-й, чаще
на 2–4-й день болезни появляется ярко
красная точечная сыпь на нормальном
или субиктеричном фоне кожи. Наряду с
точечной, скарлатиноподобной наблюдается
и мелкопятнистая сыпь, в ряде случаев
вся она имеет макулезный характер.
Отдельные элементы или вся сыпь могут
носить геморрагический характер. Иногда
сыпь появляется лишь на ограниченных
участках кожи. Независимо от характера
сыпи и ее количества она располагается
на симметричных участках. Определяются
положительные симптомы Пастиа, Мозера,
Кончаловского-Румпель-Лееда. Сыпь
сохраняется от нескольких часов до 8
дней и исчезает бесследно.
Иногда
сыпь появляется лишь на ограниченных
участках кожи. Независимо от характера
сыпи и ее количества она располагается
на симметричных участках. Определяются
положительные симптомы Пастиа, Мозера,
Кончаловского-Румпель-Лееда. Сыпь
сохраняется от нескольких часов до 8
дней и исчезает бесследно.
В период разгара болезни артралгии
наблюдаются у 50–70% больных. В ряде
случаев артралгии столь выражены, что
приводят к обездвиживанию пациентов.
Язык очищается от налета, приобретая
ярко-малиновую окраску. Боли в животе
локализуются в илеоцекальной области,
интенсивность их различна, иногда боли
в животе являются доминирующим симптомом.
При пальпации живота в илеоцекальной
области наблюдаются болезненность и
урчание. Кроме того, в ряде случаев в
правой подвздошной области при перкуссии
укорочен перкуторный звук, наблюдаются
напряжение мышц передней брюшной стенки
и симптомы раздражения брюшины. Этот
симптомокомплекс обусловлен развитием
мезаденита, терминального илеита или
аппендицита.
Нередко больные жалуются на тяжесть и боли в правом подреберье. Определяется увеличенная болезненная печень, желтушное окрашивание кожи и склер, фиксируется потемнение мочи, выявляется уробилинемия, гипербилирубинемия, повышенная активность трансфераз. Селезенка увеличивается у 10–18% больных.
В остром периоде возможно токсическое поражение почек, которое характеризуется скоропреходящей альбуминурией, микрогематурией и цилиндрурией. Гемограмма свидетельствует о токсическом поражении кроветворных органов, определяется нейтрофильный лейкоцитоз (10–26•109/л), увеличение процента незрелых палочкоядерных нейтрофилов, эозинофилия (5–26%), тромбоцитопения (60–130•109/л). Скорость оседания эритроцитов 20–40 мм/ч, реже до 60 мм/ч.
Псевдотуберкулез может протекать с
обострениями и рецидивами. Обострение
характеризуется ухудшением общего
состояния, повышением температуры тела,
появлением новых органных поражений
или усилением угасающих симптомов.
Рецидив возникает после периода кажущего выздоровления. Через 1–3 нед вновь появляются типичные признаки болезни. Рецидивов бывает 1–2, реже 3 и более.
Известно несколько клинических классификаций псевдотуберкулеза. В практике остается классификация, отражающая основные клинические проявления, тяжесть и течение болезни (табл. 1).
Таблица 1
Псевдотуберкулёз — Википедия с видео // WIKI 2
Псевдотуберкулёз (лат. Pseudotuberculosis) (дальневосточная скарлатиноподобная лихорадка, иерсиниоз) — острое инфекционное сапрозоонозное заболевание, характеризующееся лихорадкой, интоксикацией, поражением тонкого кишечника, печени, нередко скарлатиноподобной сыпью. Основной путь заражения — алиментарный (с пищей).
Возбудитель — грамотрицательная бактерия Yersinia pseudotuberculosis.
Энциклопедичный YouTube
1/2
Просмотров:1 196
43 940
Амбалов Юрий Михайлович — иерсиниозы (2001)
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ, особо опасные инфекции.
 Академик Нисевич Н.И. © Meningococcal disease
Академик Нисевич Н.И. © Meningococcal disease
Содержание
Эпидемиология
Болеют люди, грызуны, коровы, козы. Также восприимчивы овцы и лошади.[источник не указан 3621 день] Распространяют крысы и мыши. Болеют люди любого возраста. Пик заболеваемости — зима, весна.
Патогенез
- Эпидемическая фаза (фаза заражения) — попадание через рот в желудок
- Проникновение в ЖКТ и местное первичное поражение.
- Регионарно-воспалительные и общие реакции организма.
- Гематогенная диссеминация
- Паренхиматозная диссеминация (фиксация в различных органах)
- Вторичная гематогенная диссеминация (рецидивы и обострения)
- Аллергические реакции
- Реконвалесценция.
Иммунитет очень нестойкий, иммунный ответ возникает плохо.
Клиника
Инкубационный период от 3 до 21 дня, чаще 8-10 дней.
Классификация типов
1. Абдоминальная форма (локализованная, желудочно-кишечная) — гастроэнтероколит, мезаденит, аппендикулярная форма, терминальный илеит, гепатит)
2. Артралгическая форма
Артралгическая форма
3. Генерализованная форма с септикопиемическим вариантом
4. Бактерионосительство (острое и хроническое)
Классификация по тяжести
- легкая
- среднетяжелая
- тяжелая
Классификация по течению
- осложнённое
- неосложнённое
Симптомы
Локализованная форма
Бывает в 70-80 % случаев. Начало острое, повышается температура до 38—39 °C, озноб, боли в животе, рвота, диарея до 12 раз в сутки — стул жидкий, буро-зелёный, зловонный, пенистый, могут присутствовать кровь и слизь (при поражении толстой кишки). Могут быть поражения суставов, высыпания в виде узелков, эритемы, и явления гепатита. Также есть общие симптомы — стойкая головная боль, слабость, миалгии, артралгии. Возможно развитие дегидратации. У пациентов наблюдается инъекция склер, конъюнктив, гиперемия мягкого неба. На языке белый налёт, который через 2 недели становится малиновым. Также могут быть участки гиперемии по типу «перчаток», «носков», «капюшона».
При терминальном илеите — сильные боли в правой подвздошной области, постоянного характера, интенсивные. Рентгенологически — симптом верёвки в тонком кишечнике (значительно сужение дистальной части тонкого кишечника).
При мезадените постоянные боли, увеличены лимфатические узлы брыжейки с образованием инфильтратов.
Артралгическая форма
Бывает без диареи и сыпи, в этом случае часто ставят ошибочно ревматизм. Характерно: боли в суставах, сыпь и поражение желудочно-кишечного тракта. В общем анализе крови лейкоцитоз 10—15 тыс. со сдвигом лейкоформулы влево, СОЭ 20—30 мм/ч.
Генерализованная форма
Температура 38—40 °C, выраженная слабость, рвота. С первых дней возникает мелкопятнистая асимметричная сыпь, конъюнктивит, увеличение печени и селезёнки, симптом Падалки (укорочение перкуторного звука в подвздошной области из-за увеличения лимфатических узлов). В крови лейкоцитоз 20—30 тыс., СОЭ 40—50 мм/ч.
Со 2-й — 3-й недели уртикарная и маккулезная сыпь на конечностях, узловая эритема в области крупных суставов. С 4-й недели выздоровление — на месте сыпи шелушение кожи, на ладонях и стопах пластинчатое.
С 4-й недели выздоровление — на месте сыпи шелушение кожи, на ладонях и стопах пластинчатое.
Септический вариант
У людей с иммунодефицитами — температура 39-40, ремиттирующего характера, ознобы, потливость. Характерна анемия, лейкоцитоз 20—30 тыс., СОЭ до 70 мм/ч. Длительность заболевания от нескольких месяцев до года. Летальность этой формы до 80 %.
Осложнения
- пневмония
- полиартрит
- гнойные поражения внутренних органов
- миокардиты
- остеомиелиты
Патологоанатомические изменения
Обнаруживают в паренхиматозных органах и в лимфатических узлах очаги размером с горошины со сливкообразным, а впоследствии творожистым содержимым и хорошо выраженной капсулой. В отличие от туберкулезных поражений казеозная масса на разрезе имеет кольцевидную исчерченность, легко и полностью вылущивается из капсулы. Эпителиодные и гигантские клетки в капсуле отсутствуют. В острых септических случаях обнаруживают опухание селезёнки и острое катаральное воспаление кишечника.
Диагностика
- Клиническая картина
- Эпидемиологический анамнез
- Лабораторные данные: применяют бактериологический метод (посевы кала, мочи, крови, рвотных масс, желчи) и серологическую диагностику (4-кратное увеличение антител в крови за 2 недели), метод ИФА диагностики.
Дифференциальная диагностика
Псевдотуберкулёз по своим патологоанатомическим признакам сходен с туберкулёзом, листериозом, спирохетозом. От этих заболеваний псевдотуберкулёз дифференцируется выделением возбудителя из крови(при септическом течении) или из поражённых органов(при хроническом течении). Также при обнаружении необходимо путём микроскопических и бактериологических исследований исключить туляремию и пастереллёз[1].
Лечение
Эпизоотологические данные в ветеринарии
К возбудителю псевдотуберкулёза восприимчивы овцы, козы, свиньи, кролики, морские свинки, белые и домовые мыши. Не восприимчивы куры и голуби. Заражение возможно через пищеварительный тракт, дыхательные пути, через ранения кожи, при укусе собак, через пупок и как послекастрационное осложнение. В январе-феврале заболеваемость достигает максимума, во второй половине апреля и в начале мая-прекращается. С наступлением осени часть выздоровевших животных заболевает вторично.[1]
В январе-феврале заболеваемость достигает максимума, во второй половине апреля и в начале мая-прекращается. С наступлением осени часть выздоровевших животных заболевает вторично.[1]
Профилактика в ветеринарии
При появлении псевдотуберкулёза выявляют и изолируют больных животных. Для этого следует проводить не реже двух раз в месяц клинический осмотр. Для дезинфекции при псевдотуберкулёзе используют раствор карболовой кислоты, который уничтожает возбудителя в течение минуты.[1]
Примечания
- ↑ 1 2 3 Р.Ф.Сосов и др. Эпизоотология. — М.: Колос, 1969. — 400 с.
Литература
- Туманский В. М. Псевдотуберкулёз / Проф. В. М. Туманский. — М.: Медгиз, 1952. — 84 с.
- Туманский В. М. Псевдотуберкулёз. — 2-е изд. — М.: Медгиз, 1958.
 — 82 с.
— 82 с. - Матковский В. С., Антонов В. С., Бочоришвили В. Г. Псевдотуберкулез. — Тбилиси: Сабчота Сакартвело, 1976. — 100 с.
- Сомов Г. П., Покровский В. И., Беседнова Н. Н. Псевдотуберкулёз / Рец.: В. Ю. Литвин; АМН СССР. — М.: Медицина, 1990. — 240 с. — 15 000 экз. — ISBN 5-225-00762-7.
- Сомов Г. П., Покровский В. И., Беседнова Н. Н., Антоненко Ф. Ф. Псевдотуберкулёз / Российская академия медицинских наук. — 2-е изд., перераб., доп. — М.: Медицина, 2001. — 256 с. — 3000 экз. — ISBN 5-225-04556-1.
- Ющук Н. Д., Ценева Г. Я., Кареткина Г. Н., Бродов Л. Е. Иерсиниозы. — М.: Медицина, 2003. — 208 с. — 2500 экз. — ISBN 5-225-04652-5.
Ссылки
Эта страница в последний раз была отредактирована 14 августа 2020 в 19:21.Что вызывает псевдотуберкулез? | Грамотно о здоровье на iLive
Причины псевдотуберкулеза
Возбудитель псевдотуберкулеза — грамотрицательная палочка в культуре, расположенная в виде длинных цепочек, споры не образует, имеет капсулу. Отличительной особенностью возбудителя является способность расти при низких температурах (1-4 ° С), оптимальная температура роста — 22-28 ° С. По поверхностному антигену выделяют 8 сероваров, каждый из которых может вызывать заболевание. у людей, но серовары 1 и 3 встречаются чаще.Обладает высокими инвазивными качествами, благодаря чему способен проникать через естественные преграды человека и животных и содержит эндотоксин. Предполагается, что эндотоксин представлен растворимой фракцией О-антигена. Доказана возможность образования экзотоксина.
Отличительной особенностью возбудителя является способность расти при низких температурах (1-4 ° С), оптимальная температура роста — 22-28 ° С. По поверхностному антигену выделяют 8 сероваров, каждый из которых может вызывать заболевание. у людей, но серовары 1 и 3 встречаются чаще.Обладает высокими инвазивными качествами, благодаря чему способен проникать через естественные преграды человека и животных и содержит эндотоксин. Предполагается, что эндотоксин представлен растворимой фракцией О-антигена. Доказана возможность образования экзотоксина.
Патогенез псевдотуберкулеза
Возбудитель с инфицированной пищей или водой проникает в рот (фаза инфекции) и, преодолевая желудочный барьер, проникает в тонкий кишечник, где попадает в энтероциты или внутриклеточные пространства стенки кишечника ( энтеральная фаза). Из кишечника микроорганизмы проникают в регионарные брыжеечные лимфатические узлы и вызывают лимфаденит (фаза регионарной инфекции). Массивное попадание возбудителя и его токсинов из первичной локализации в кровь приводит к возникновению фазы генерализации инфекции (бактериемия и токсемия). Это соответствует появлению клинических симптомов заболевания. Дальнейшее прогрессирование процесса связано с фиксацией возбудителя клетками ретикулоэндотелиальной системы, преимущественно в печени и селезенке.По сути, это паренхиматозная фаза .
Массивное попадание возбудителя и его токсинов из первичной локализации в кровь приводит к возникновению фазы генерализации инфекции (бактериемия и токсемия). Это соответствует появлению клинических симптомов заболевания. Дальнейшее прогрессирование процесса связано с фиксацией возбудителя клетками ретикулоэндотелиальной системы, преимущественно в печени и селезенке.По сути, это паренхиматозная фаза .
Эпидемиология псевдотуберкулеза
Внекишечный иерсиниоз (псевдотуберкулез) зарегистрирован практически на всех административных территориях нашей страны. Заболевание относят к группе зоонозных инфекций. Источником инфекции служат дикие и домашние животные. Возбудитель обнаружен у 60 видов млекопитающих и 29 видов птиц. Основной резервуар инфекции — мышиный грызун. Заражают они продукты питания, в которых при хранении в холодильниках и овощехранилищах происходит размножение и массовое накопление возбудителя.Предполагается, что его резервуарами могут быть не только грызуны и другие животные, но и почва, где микроорганизм способен воспроизводиться и сохраняться в течение длительного времени. Выделяется из воды, воздуха, кормов, корнеплодов, овощей, молока. Молочные продукты, тара, кухонная утварь и др.
Выделяется из воды, воздуха, кормов, корнеплодов, овощей, молока. Молочные продукты, тара, кухонная утварь и др.
Роль человека как источника инфекции остается недоказанной. Заражение происходит алиментарно при употреблении зараженных продуктов (салаты, винегреты, фрукты, молочные продукты, вода и др.), Не подвергнутых термической обработке.В результате распространения возбудителя пищевым и водным путями возникают эпидемические вспышки разной интенсивности, а также единичные случаи.
И дети, и взрослые подвержены псевдотуберкулезу. Дети до 6 месяцев практически не болеют, в возрасте от 7 месяцев до 1 года болеют редко, что можно объяснить особенностями их питания.
Заболеваний регистрируется в течение года, максимум приходится на февраль-март, что объясняется более широким потреблением овощей и фруктов из овощехранилищ.Инфекционность умеренная — 8-20 на 1000 детского населения.
псевдотуберкулеза Псевдотуберкулез представляет собой острое инфекционное заболевание, характеризующееся полиморфизмом клинических проявлений, поражением желудочно-кишечного тракта, опорно-двигательной системы, печени и других органах, общей интоксикации, экзантемы и часто длительный курс с рецидивами.
Историческая справка
Французские ученые Л. Малассер и В. Виньяль впервые сообщили о псевдотуберкулезном микробе.В 1883 г. они выделили его из органов морской свинки, инфицированной суспензией казеозного регенерированного лимфатического узла ребенка, умершего от «туберкулезного» менингита.
В 1885 г. К. Эберт ввел термин «псевдотуберкулез», когда наблюдал спонтанную эпизоотию у кроликов, сопровождавшуюся резким исхуданием животных. При патологоанатомическом исследовании погибших животных анатомические патологические изменения таймерных органов были похожи на туберкулезные, но возбудителя туберкулеза выявить не удалось, а морфологические характеристики выделенного возбудителя идентичны микробу.
В 1889 году А. Пфайффер подробно изучил характеристики этого микроба и дал ему название «Bacterium pseudotuberculosis rodentium», связав выделение этого возбудителя с определенной клинической картиной у животных.
Этиология
Псевдотуберкулезный микроб — это полиморфная палочка, не образующая спор и часто имеющая яйцевидную форму. Грамотрицательный, хорошо окрашивается всеми анилиновыми красителями. Вопрос о капсуле у бактерий псевдотуберкулеза все еще обсуждается.Бактерии псевдотуберкулеза растут при температуре 4-30, активно подвижны, имеют жгутик, длина которого в 3-5 раз больше длины тела бактериальной клетки. При температуре выше 30 ° С атрофия жгутика и подвижность бактерий прекращаются. Псевдотуберкулезный микроб — факультативный анаэроб, довольно нетребователен к питанию, поэтому хорошо растет на обычных плотных питательных средах, может расти на средах без пептона. Эта характеристика возбудителя использовалась для отличия бактерий псевдотуберкулеза от возбудителя чумы.
Грамотрицательный, хорошо окрашивается всеми анилиновыми красителями. Вопрос о капсуле у бактерий псевдотуберкулеза все еще обсуждается.Бактерии псевдотуберкулеза растут при температуре 4-30, активно подвижны, имеют жгутик, длина которого в 3-5 раз больше длины тела бактериальной клетки. При температуре выше 30 ° С атрофия жгутика и подвижность бактерий прекращаются. Псевдотуберкулезный микроб — факультативный анаэроб, довольно нетребователен к питанию, поэтому хорошо растет на обычных плотных питательных средах, может расти на средах без пептона. Эта характеристика возбудителя использовалась для отличия бактерий псевдотуберкулеза от возбудителя чумы.
Бактерии содержат H-антиген и O-антиген, которые определяют их изменчивость. Н-антиген термолабилен и разрушается при кипячении, лучше всего его синтезируется при температуре 2-30 С.
Различные биологически активные вещества, необходимые для инициирования и развития инфекционного процесса, продуцируются в процессе патогена иерсинии
100 Инфекционные болезни
жизнедеятельность. Кроме того, установлено, что в человеческой популяции циркулируют штаммы возбудителей иерсиниоза различной патогенности.
Кроме того, установлено, что в человеческой популяции циркулируют штаммы возбудителей иерсиниоза различной патогенности.
Эпидемиология
До 60-х годов XIX века эпидемиология иерсиниоза человека была практически не изучена. Объясняется это тем, что болезнь возникла в виде спорадических случаев. В таких ситуациях зачастую невозможно было обнаружить возбудителя болезни, найти источник болезни, выяснить механизм ее распространения.Ситуация изменилась, когда на Дальнем Востоке была выявлена дальневосточная скарлатинообразная лихорадка, проявляющаяся в основном массовыми эпидемиями.
Иерсиниоз поражает в основном городское население, так как в городах больше возможностей для развития крупных вспышек среди контингентов людей, объединенных общественным питанием. С другой стороны, определенное значение имеет более активное выявление и лучшая диагностика заболевания по сравнению с сельской местностью.Чаще всего болеют дети по сравнению с другими возрастными группами населения. В организованных коллективах, особенно дошкольных, нередко наблюдаются эпидемические вспышки. В первую очередь такие вспышки зависят от условий хранения овощей и фруктов, а также от условий кормления населения.
В организованных коллективах, особенно дошкольных, нередко наблюдаются эпидемические вспышки. В первую очередь такие вспышки зависят от условий хранения овощей и фруктов, а также от условий кормления населения.
Животные являются резервуаром инфекции в естественных условиях. Псевдотуберкулезный микроб был выделен из органов и экскрементов многих видов млекопитающих, птиц, рептилий, рыб и членистоногих.Столь разнообразное и спонтанное заражение многих видов животных псевдотуберкулезным микробом дает основание думать, что ни один из них не является конкретным биологическим хозяином этого патогена, и свидетельствует о том, что в случае его распространения в природе в его убикватор вовлечены все виды животных. общий процесс циркуляции микробов и служит кратковременным или продолжительным резервуаром патогена в зависимости от восприимчивости к нему видов.
Грызуны являются наиболее частым резервуаром микробов псевдотуберкулеза.r их репликация высока.
Заражение человека может происходить при непосредственном контакте с домашними и дикими животными, птицами при снятии с них шкуры и обработке туш. Возможный механизм заражения человека — употребление загрязненных продуктов питания и воды
Возможный механизм заражения человека — употребление загрязненных продуктов питания и воды
*
по сбросу грызунов и птиц — переносчиков псевдотуберкулезного микроба. Помимо этого, существует ряд убедительных исследований, подтверждающих, что почва является резервуаром возбудителей псевдотуберкулеза.Авторы считают, что псевдотуберкулезный микроб не может существовать в почве долгое время без размножения, так как не может образовывать споры. Он обладает сапрофитными и паразитарными характеристиками и, соответственно, имеет две существующие естественные биосферы —
.Псевдотуберкулез 101
теплокровных животных и окружающая среда. Возбудитель псевдотуберкулеза был выделен при бактериологическом исследовании почвы с полей, где есть овощи и корнеплоды, а также смывы с них (корнеплоды, морковь, капуста, лук, картофель).
Эпидемиологическое обследование многих вспышек болезни позволило установить, что среди всех продуктов питания овощи, корнеплоды, сухие корма, некоторые сухие продукты, употребляемые в пищу без какой-либо термической обработки, имеют наибольшее значение в передаче возбудителя. . Важность овощей и съедобных корнеплодов как фактора передачи возбудителя была доказана путем выделения из них псевдотуберкулезного микроба во время вспышек, микробы были идентичны по своему серологическому варианту культурам, выделенным от больных людей, которые ели эту пищу. .Чаще всего такие вспышки возникают при употреблении в пищу блюд из свежей капусты в местах общественного питания.
Помимо овощей и съедобных корнеплодов, вторым важным фактором передачи возбудителя псевдотуберкулеза являются молочные продукты. Наиболее важны такие кисломолочные продукты, как творог, сметана. Необходимо отметить, что пастеризация молока (при температуре 65 Ñ в течение 30 минут) не уничтожает возбудителя.
Вода также может быть фактором передачи микробов псевдотуберкулеза при благоприятных условиях.
Патогенез
Патогены в основном проникают в организм человека через рот с инфицированной пищей и водой. Эту фазу характеризует дальнейшее движение микробов в пищевод, а затем в желудок. Кислая среда содержимого желудка губит большинство патогенных микробов кишечной группы, в том числе, возможно, и возбудителя псевдотуберкулеза. Преодолев желудочный барьер, возбудитель попадает в кишечник и развивается энтеральная фаза, для нее характерно проникновение микроба на слизистую оболочку кишечника, затем по лимфатическим путям он попадает в регионарные брыжеечные лимфатические узлы.Здесь они размножаются и накапливаются, позже преодолевая лимфатический барьер, бактерии проникают в кровь и вызывают ответную реакцию организма на токсичные вещества, попадающие в кровеносные сосуды при разрушении и жизнедеятельности бактерий.
В редких случаях воздушно-капельным путем заражения, даже с выделением легочной формы этой инфекции. Псевдотуберкулезный микроб обладает пневмотропизмом с развитием пневмонии и даже абсцесса легкого. Поскольку клиническая картина пневмонии развивается на более поздних сроках заболевания экспериментальным псевдотуберкулезом, легкие могут быть только входными воротами для развития генерализованного процесса.Принимая во внимание все вышеперечисленное, есть основания предполагать, что независимо от входных ворот псевдотуберкулез сразу принимает течение генерализованной инфекции.
102 Инфекционные болезни
Патологический процесс может остановиться на любой его фазе. Возбудитель заболевания может блокироваться секреторными иммуноглобулинами даже на слизистых оболочках кишечника и дыхательных путей.Преодолевая этот барьер, иерсинии псевдотуберкулеза проникают в регионарные лимфатические узлы. Различные макрофагальные элементы, иммуноглобулины и иммунокомпетентные клетки принимают защитные меры.
Клинический процесс имеет периоды ремиссии и обострения. Восстановление происходит после любого этапа. Таким образом, при псевдотуберкулезе человека выделяют две выраженные патогенетические стадии: 1) проникновение возбудителя, первичные и регионарные очаговые проявления заболевания; 2) бактериемия, гематогенный дрейф и сепсис, развивающиеся, как правило, после первой менструации, но иногда выраженные нечетко.
В результате гематогенного распространения возбудителя псевдотуберкулеза развивается фаза вторичных очаговых изменений органов и тканей. Как правило, этот этап сопровождается выраженной аллергизацией организма.
Следующим этапом развития патогенеза псевдотуберкулеза является этап повышения специфического иммунитета, за которым следует освобождение организма от возбудителя и выздоровление. Развитие сильного противомикробного иммунитета завершает болезнь.Возможность развития хронической формы заболевания очень редка.
Анатомическая патология
Патологоанатомы обнаружили небольшие некротические или абсцессоподобные серовато-белые узлы в увеличенной печени и селезенке, а также в легких. Многие исследователи называют эти абсцессы некротическими гранулемами. Такие гранулемы с центральным некрозом считаются характерным симптомом псевдотуберкулеза. Помимо этого наблюдаются отек и некроз фолликулов лимфатических узлов кишечника и брыжейки, гиперемия покрывающей их брюшины, отек и инфильтрация дистальной части подвздошной и проксимальной части толстой кишки, катарально-десквамативный и язвенный энтериты. (илеит), полнокровие, отек мозга, дистрофия паренхиматозных органов и кровоизлияния в них.В некоторых случаях наблюдается картина катарального, флегмонозного и гангренозного аппендицита.
Клинические проявления
Разнообразие клинических проявлений псевдотуберкулеза, вовлечение в патологический процесс различных органов и систем является основанием для предложения многочисленных классификаций этого заболевания. Наименее громоздкой классификацией, хотя и не лишенной недостатков, является классификация Н.У. Zalmower, основанный на синдромном принципе со следующими клиническими формами:
1.Скарлатинообразная форма, характеризующаяся общими симптомами интоксикации, мелкоточечной сыпью, лихорадкой.
Псевдотуберкулез 103
2. Артралгическая форма с поражением суставов, протекает артралгия, реже артрит.
3. Брюшная форма с. первичное поражение разных отделов пищеварительного тракта, иногда в начальном периоде.
4. Генерализованная форма с поражением различных органов и систем, когда невозможно выделить какой-либо основной синдром.
5. Желтушная форма, при которой поражение печени с синдромом желтухи является основным симптомом.
Клинические проявления псевдотуберкулеза характеризуются сильным полиморфизмом с преобладанием общей интоксикации, что затрудняет раннюю диагностику. Как и другие острые заболевания, псевдотуберкулез имеет определенные циклические рецидивы. Развитие периодов цикла с определенной временной ограниченностью, сопровождающееся различными морфологическими, иммунологическими и клиническими изменениями, дает характерную картину заболевания.При псевдотуберкулезе различают следующие периоды: начальный период, пиковый период, период острых течений и рецидивов, выздоровление.
Оценивая приведенные в литературе описания клиники и наблюдая за пациентами, необходимо отметить, что в каждом конкретном случае эти периоды могут проявляться по-разному в зависимости от реактивности макроорганизма, вирулентности возбудителя, времени, когда начало лечения, количество суточных и курсовых доз лекарств и другие факторы.Все периоды заболевания наблюдаются в типичных случаях у половины больных (особенно при патогенетической терапии и коротких курсах некоторых антибиотиков). В других случаях некоторые из них не наблюдаются или могут проявляться незначительно. Без повышения температуры при удаленных формах болезни могут быть только некоторые симптомы начального периода.
Инкубационный период у этой инфекции, судя по эпидемиологическому анамнезу, чаще всего длится 7-10 дней с колебаниями от 3 до 18 дней.В этот период болезнь обычно не имеет клинических проявлений, люди считают себя практически здоровыми и продолжают работать.
Начальный период — время развития первых симптомов заболевания до максимально возможного развития клинической картины с симптомами местного поражения.
У большинства пациентов болезнь протекает остро с быстрым повышением температуры, которое сопровождается ознобом. Продромальные явления в виде недомогания, небольшого озноба, развития неопределенных болей внизу живота, развивавшихся за 1-2 дня до начала заболевания, описаны лишь в отдельных случаях.
Клинически этот период характеризуется выраженным полиморфизмом и отсутствием специфических симптомов, характерных только для этого заболевания. Повышение температуры сопровождается головной болью разной интенсивности с преимущественным локализацией в области лба и висков, болями в мышцах, суставах, пояснице, общей астенией, слабостью и отсутствием аппетита. В ряде случаев заболевшие жалуются на
человека.104 Инфекционные болезни
боль в горле при глотании.В некоторых случаях пациенты жалуются на боли в животе, диарею 2-3 раза в день, тошноту и однократную или рецидивную рвоту. У некоторых пациентов в первые часы болезни наблюдаются кратковременные обмороки, сопровождающиеся общей астенией. В редких случаях может развиться ранний токсикоз с летальным исходом, особенно у детей в течение 2-4 дней.
При осмотре больных наблюдается гиперемия лица и шеи, отечность лица, гиперемия конъюнктивы и укол сосудов склеры, у некоторых пациентов наблюдается бледный треугольник нос-губа.Часто наблюдается герпетическая сыпь на губах и крыльях носа, выраженная гиперемия глотки разной степени выраженности, реже — энантема на мягком небе, стенокардия. В первые дни болезни на языке появляется серовато-белое пятно, которое начинает очищаться и на третьи сутки становится малиновым с выраженным сосочком.
У большинства больных в начальный период болезни наблюдаются симптомы острого катара верхних дыхательных путей в виде насморка, кашля, боли в горле при глотании.Подобные симптомы болезни иногда приводят к диагностированию катара верхних дыхательных путей и затруднениям в расшифровке очага.
Такое разнообразие симптомов свидетельствует о вовлечении в патологический процесс разных органов и систем даже в первые дни заражения псевдотуберкулезом, что часто является причиной ложной диагностики в этот период. Большинство таких пациентов лечатся дома, меньшая часть отправляется в стационар с диагнозами: ОРЗ, полиартрит, гастроэнтерит, катаральная ангина, скарлатина и другие.Эти диагнозы часто остаются окончательными, поскольку врач повторно осматривает пациента только в периоде выздоровления и не обращает внимания на некоторые важные симптомы заболевания (сыпь, «малиновый» язык, боль в илеоцекальной области и т. Д. .)
Сыпь — один из самых ярких симптомов этого периода. Развивается на 1-4-е сутки болезни, иногда на 5-6-е сутки. По характеру это часто мелкие пятна на гиперемированном фоне или нормальной коже.Во время первой вспышки заболевания у некоторых больных появляются мелкие пятна, а в сочетании со стенокардией увеличение подчелюстных лимфоузлов, «малиновый» язык, развитие шелушения, характерного для скарлатины в более поздний период, дали основания у всех пациентов впервые ставится диагноз «скарлатина». Позже, при развитии других вспышек псевдотуберкулеза и выявлении единичных случаев этого заболевания, выяснилось, что сыпь может быть пятнистой (похожей на краснуху и корь) и сливной эритематозной.Распространение сыпи может быть разным, если она распространяется по всему телу, преимущественно располагается на симметричных участках. Сыпь не часто встречается на лице и шее. Часто наблюдается гиперемия и припухлость кожи на руках и ногах — симптомы «перчаток» и «носков». Петехиально-геморрагические элементы в основном локализуются в естественных складках кожи и на каждой стороне груди. Развитие кровоизлияний в виде полос и изменений на боковых поверхностях плеч и в области линии подмышек.Имеются эндотелиальные
Псевдотуберкулез 105
симптома жгута, защемления с кровоизлияниями у больных тяжелой формой. Развитие сыпи может сопровождаться ухудшением состояния пациентов, учащением пульса, гипотонией и даже коллапсом.
Чешуйчатое ламинарное шелушение на коже груди, живота, мочек уха, а затем и на тыльной поверхности кистей, стоп, ладоней на 2-3 неделе заболевания.Продолжительность начального периода — 1-5 дней.
Наивысшая точка заражения псевдотуберкулезом проявляется максимальным развитием лихорадки и других симптомов интоксикации и выраженными признаками местного поражения. Наивысшая точка болезни, особенно первые дни, характеризуется значительной интоксикацией, которая проявляется поражением центральной нервной системы — общей астенией, гипотонией, головокружением, сильной головной болью, тактильной гиперестезией, светобоязнью, рвотой, бессонницей, усилением возбудимость или подавление.При тяжелом течении возникают проявления менингоэнцефалита с характерными для него симптомами: головная боль, тошнота, рвота, сонливость, подавленность, нарушение сознания, признаки раздражения мозговых оболочек и вещества головного мозга. Имеются такие менингеальные симптомы, как ригидность мышц шеи, симптомы Кернига и Брудзинского, в спинномозговой жидкости цитоз более 400 клеток, повышенное содержание белка. Помимо указанных симптомов, существуют характерные нарушения функции вегетативной нервной системы.У некоторых пациентов поражение нервной системы похоже на межреберную невралгию и невралгию затылка или пояснично-крестцовый радикулит.
Изменения опорно-двигательной системы наблюдаются почти у всех больных. Часто возникает артралгия, иногда с очень сильной болью в крестце, пояснице, суставах и реже — острый полиартрит, который характеризуется отеком тканей вокруг суставов с гиперемией кожи. При псевдотуберкулезе чаще всего поражаются лучезапястные, межфаланговые, коленные и голеностопные суставы, реже плечевые и тазобедренные суставы.Острый полиартрит часто путают с приступами острого ревматизма при плохом знании клиники псевдотуберкулеза. Болевой синдром зависит от тяжести заболевания и может быть слабым или сильным, затрудняя свободное движение. Суставы опухшие, болезненные, горячие.
Большинство пациентов жалуются на миалгию в остром периоде заболевания. Преобладает в мышцах шеи, живота и конечностей. В некоторых случаях резко выражена миалгия мышц живота, имитирующая «острый живот».В таких случаях необходимо обращать внимание даже на незначительные проявления других симптомов заболевания.
В остром периоде заболевания могут увеличиваться подчелюстные, шейные и подмышечные лимфатические узлы. Они слегка болезненны, эластичны, не связаны между собой и окружающей тканью.
Изменения сердечно-сосудистой системы в высшей точке заболевания проявляются гипотонией, притуплением сердечных тонов, а у некоторых пациентов наблюдается систолический шум на верхушке и экстрасистолия.Несмотря на то, что у значительного числа пациентов субъективные симптомы поражения сердца (боль, сердцебиение, аритмия и др.) Крайне редки,
106 Инфекционные болезни
Наэлектрокардиограммах наблюдаются изменения, некоторые из них значительные. Наиболее частым из них является снижение напряжения зубцов P и T, реже — деформация в результате токсико-инфекционных воздействий на сердечную мышцу.Иногда наблюдались симптомы его диффузного поражения.
При псевдотуберкулезе в патологический процесс вовлекаются и органы дыхания. Об их поражении свидетельствуют боли в горле, гиперемия слизистой оболочки зева, пятнистая энантема на слизистой оболочке мягкого неба, ринит, кашель, сухие хрипы в легких. У некоторых пациентов с тяжелым течением болезни наблюдается притупление перкуторного звука над легочными полями и влажные хрипы на ограниченных участках.При рентгенологическом исследовании обычно отмечается усиление бронхо-сосудистой картины, помутнение корней, реже инфильтрация легочной ткани.
В легкой форме заболевания поражение пищеварительного тракта проявляется жалобами на плохой аппетит, тошноту, реже — рвоту, понос. Стул жидкий или водянистый 3-5 раз в день с примесью слизи. Боль внизу живота наблюдается у половины больных и часто выявляется только при пальпации.Язык покрыт мехом, при чистке он становится малиновым.
Изменения пищеварительного тракта сильно выражены и в более тяжелом течении преобладают над остальными. В этом случае диагностируется абдоминальная форма псевдотуберкулеза. Для него характерны боли в эпигастральной области живота, пупочной или правой подвздошной области, реже — в правом подреберье и левой подвздошной области. Клинически абдоминальный синдром выявляется преимущественно в виде симптомов мезентериального лимфаденита, терминального илеита, острого аппендицита.Мезентериальный аденит псевдотуберкулезной этиологии без каких-либо других проявлений довольно часто наблюдается в странах Западной Европы. Поражение лимфатических узлов брыжейки может происходить в разные периоды инфекционного процесса, чаще в начальном периоде и в разгар болезни. При этом возникает боль в правой подвздошной и околопупочной области, при пальпации увеличиваются, болезненны и «урчат» слепая кишка и мезентериальные лимфатические узлы. Такие пациенты поступают в больницу с разными диагнозами: «острый аппендицит», «острый холецистит».Эти пациенты могут обращаться как в инфекционные, так и в хирургические больницы, и только тщательно собранный анамнез заболевания и данные клинических исследований позволяют диагностировать псевдотуберкулез.
Интенсивность боли в илеоцекальной области может быть разной. У некоторых пациентов это выявляется только при пальпации, у других — постоянные боли, у некоторых они настолько сильные, что больные стонут и принимают вынужденное положение, подтягивая колени к животу. Пациенты не могут долго оставаться в одном положении.через 3-4 дня они возобновляются и становятся более интенсивными.
Местные проявления мезаденита обычно сопровождаются общими симптомами. Это повышение температуры, иногда до 39 Ñ, озноб, усиливающийся с развитием болей в животе, диарея — 2-3 стула на
.Псевдотуберкулез 107
сут без примеси слизи или крови, тошноты и рвоты почти у половины больных.Кроме того, пациенты жалуются на головные боли, боли в суставах верхних и нижних конечностей, мышцах тела, общую астению, боли в горле.
Кожа лица, шеи, груди у больных мезентериальным лимфаденитом часто бывает гиперемирована. В некоторых случаях появляется мелкоточечная сыпь, которая возвышается над кожей в области груди, живота, паховых складок, подмышечной области, предплечий и бедер, при надавливании сыпь бледнеет.
Наблюдается напряжение мышц и другие симптомы раздражения брюшины, которые очень похожи на картину «острого живота» при тяжелом течении болезни.Однако, в отличие от острого аппендицита, у пациентов с мезаденитом боли в животе не усиливаются при напряжении брюшного пресса. Этот новый симптом наблюдался во всех случаях псевдотуберкулезного мезаденита.
Клиника острого аппендицита при псевдотуберкулезе имеет свои особенности, связанные с тем, что помимо поражения перистальтического процесса у больных наблюдаются проявления основного заболевания. Как правило, пациенты, у которых аппендикулярный синдром развивается во время лечения в инфекционных больницах или поступившие с диагнозом «псевдотуберкулез» и имеющие выраженный аппендикулярный синдром, не оперируются, и заболевание имеет благоприятный исход после консервативного лечения. .Естественно, что за такими пациентами должны внимательно наблюдать и врач-инфекционист, и хирург, чтобы не пропустить подлинный аппендицит, возбудителем которого может быть псевдотуберкулез наряду с другими микробами. Известно, что микроб псевдотуберкулеза выделяется примерно в 7% случаев при бактериологическом исследовании процессов, удаленных во время аппендэктомии. Хирургические аспекты псевдотуберкулеза представляют большой практический интерес и требуют тщательного изучения.
Регионарный илеит при абдоминальной форме псевдотуберкулеза чаще наблюдается в период рецидива и ремиссии заболевания.В этом случае боли внизу живота развиваются на фоне кажущегося выздоровления, они сопровождаются периодическим повышением температуры тела до 38-39 и ознобом. Боль обычно умеренная, приступообразного характера. Через 2-3 дня после развития боли она становится менее интенсивной, в некоторых случаях перестает беспокоить пациента. Однако на 3-4 день они увеличиваются и становятся очень интенсивными.
У некоторых больных псевдотуберкулез начинается с симптомов регионарного илеита.В таких случаях симптомы псевдотуберкулеза выражены слабо. Это приводит к диагностическим ошибкам. При регионарном илеите боль в желудке часто сопровождается тошнотой. У половины больных возникает рвота, иногда повторяющаяся. Поражение терминального отдела подвздошной кишки может сопровождаться водянистым стулом до 3-х раз в сутки без примеси слизи и крови. Живот иногда вздувается. Наиболее болезненна правая подвздошная область, также наблюдается напряжение мышц передней стенки живота.Характерным признаком является сходство клинической картины регионарного илеита с клинической картиной острого аппендицита. «Во многих случаях чрезвычайно сложно диагностировать случай до операции.
108 Инфекционные болезни
У больных абдоминальной формой псевдотуберкулеза часто бывает гастроэнтерит. Его развитие можно наблюдать во все периоды болезни. Гастроэнтерит обычно имеет быстрое развитие.Заболевание начинается с болей в животе, тошноты, рвоты, обычно сопровождается вздутием живота, водянистым или пастообразным стулом до 2-3 раз в сутки, общей астенией, ознобом, головной болью и другими проявлениями псевдотуберкулеза. Иногда гастроэнтерит принимает хроническое течение. В этих случаях пациенты жалуются на беспокоящие их периодические боли внизу живота, общую астению, головную боль, общее недомогание. Стул у таких больных нестабильный. Сразу после еды возникает выраженная астения.Боли в животе могут напоминать приступы и не имеют четкой локализации. Часто выражены симптомы общей интоксикации.
Поражение пищеварительной системы не ограничивается только патологическими изменениями желудочно-кишечного тракта. Поражение печени любой степени часто наблюдается почти у половины больных, фактически это острый паренхиматозный гепатит, выраженность которого зависит от тяжести заболевания. Поражение печени проявляется увеличением ее размеров, желтушным цветом кожи и склер, повышением билирубина в крови, иногда напоминает клинику вирусного гепатита.
Тщательное сравнение клинических симптомов с биохимическими исследованиями показывает участие поджелудочной железы в патологическом процессе. Пациенты жалуются на боли внизу живота, напоминающие приступы и локализующиеся в эпигастральной области, в правом и левом подреберье. В некоторых случаях он попадает в поясницу или спину. Больные жалуются на тошноту, рвоту и общую астению. Стул может быть водянистым. Уровень амилазы в крови и моче, а также активность липазы в крови могут подтвердить диагноз.Некоторые авторы уделяют большое внимание эластазу. В 1986 г. В. А. Иванис отметил, что уровень эластазы зависит от тяжести заболевания и его показатели нормализуются в период реконвалесценции.
Генерализованная форма заболевания характеризуется сочетанием высокой температуры, экзантемы и тяжелой интоксикации со всеми основными синдромами заболевания: терминальным илеитом, паренхиматозным гепатитом, острым полиартритом, менингеальной симптоматикой и длительным рецидивирующим характером.
Диагностика
Среди неспецифических лабораторных признаков нет надежных диагностических тестов на псевдотуберкулез. В частности, клинический анализ крови не информативен. Изменения морфологического состава крови имеют место не у всех больных и носят умеренный характер.
Специфическая лабораторная диагностика псевдотуберкулеза очень важна в его диагностике. Он имеет первостепенное значение при легких и невыраженных формах заболевания, особенно, протекающих в виде отдельных спорадических случаев.
Основным материалом для бактериологического исследования являются экскременты и, в меньшей степени, смывы из зева, мочи и аппендикулярных отростков, которые удаляются во время операции. Больные псевдотуберкулезом выделяют
Псевдотуберкулез 109
бактерии со слизистой из зева, испражнений, мочи. Продолжительность их выведения со слизистыми и мочой не велика. Возбудитель псевдотуберкулеза обнаруживается в экскрементах на протяжении всего заболевания и в период рецидивов.В отдельных случаях может выводиться с фекалиями около 75 дней.
Серологические исследования начали проводить после обнаружения дальневосточной скарлатиноидной лихорадки. Вначале использовалась реакция агглютинации с живыми культурами в качестве антигена, позже реакция непрямой гемагглютинации, а также реакция бактериального лизиса, метод флуоресцентных антител и другие. Несмотря на то, что диагностика псевдотуберкулеза с каждым годом улучшается, практических врачей она пока не удовлетворяет.Процент бактериологического подтверждения диагноза остается низким, а реакция непрямой агглютинации, которая используется повсеместно, недостаточно чувствительна и специфична. Перспективной считается реакция коагглютинации и иммуноферментного анализа, позволяющая обнаружить как антиген, так и антитела к нему в течение первых 3-5 дней от начала заболевания.
Дифференциальная диагностика
Разнообразие клинических проявлений псевдотуберкулеза часто вызывает большое количество диагностических ошибок.Таким образом, гриппом можно считать острое начало, интоксикацию, головную боль, кашель, покраснение лица. Лихорадка, интоксикационная гепатомегалия, лимфаденопатия, ангина заставляют задуматься об инфекционном мононуклеозе. При катаральных проявлениях следует исключить интоксикацию, характерные кожные высыпания корь и краснуху. Список заболеваний, учитываемых при дифференциальной диагностике псевдотуберкулеза, можно продолжить. Поэтому для постановки правильного диагноза необходимо учитывать такие основные характеристики заболевания: период заболевания, его рецидив, полиорганные нарушения, вызванные псевдотуберкулезом, правильная интерпретация лабораторных данных.Иногда только результаты бактериологического исследования могут подтвердить диагноз.
Лечение
Невозможно согласиться с рекомендациями какого-то автора о возможности лечения больных псевдотуберкулезом в домашних условиях. Несмотря на некоторые положительные результаты, возможность развития внезапных обострений и рецидивов обязывает лечить пациентов только в стационаре и строго соблюдать режим и соответствующий уход.
Пациентам не требуется особая диета.Питание типично для больных с острой лихорадкой. Пища должна быть легкоусвояемой и калорийной, содержать достаточное количество витаминов. Суточный рацион должен составлять 3 200–3500 ккал. Пациентам с преимущественным поражением печени назначают диету № 5, содержащую достаточное количество углеводов и ограничение жиров, особенно рефрактерных.
Лечение зависит от клинической формы, срока и тяжести заболевания. Среди этиотропных средств используются левомицетин, метациклин, тетрациклин,
.110.Инфекционные болезни
стрептомицин, гентамицин, ампициллин в умеренных терапевтических дозах в течение не менее 7 дней и более. При тяжелом течении заболевания, септической форме наилучшие результаты достигаются при одновременном применении 2–3 антибиотиков и введение одного из них в вену: курс лечения продлевается до 10–14 дней, а через 6–7 дней его заменяют. препаратами с учетом антибиотикочувствительности выделенных иерсиний. Цефазолин (кефзол), цефотаксим (клафоран) эффективны, поскольку альтернативой может быть бактрим (бисептол).Менее эффективны препараты нитрофуранов и сульфаниламидов.
С целью дезинтоксикации и регидратации организма показаны 5% раствор глюкозы, серальбум, реополиглицин, тройной, четвертичный. Широко используются витамины, антигистаминные препараты и агенты, стимулирующие регенеративные процессы — дипразин, супрастин, тавегил, метилурацил (метацил), пентоксил, апилак, нуклеиновый натрий, тималин и др. При гастроэнтероколитической форме энтеросорбенты (активированные микросферические угли P, энтеросорбенты энтеросорбентов) ), заместительная ферментная терапия (фестал, панкреатин, панкурмен, панцитрат), диета №4.Колибактерин, бификол и другие биопрепараты показаны при развитии дисбактериоза. При остром тонзиллите рекомендуется полоскание горла. Показанием к применению индометацина, ибуфрофена, диклофенак-натрия (ортофена) и других нестероидных препаратов является развитие артрита, миокардита, синдрома Рейтера.
Всем пациентам назначена витаминотерапия в виде комплекса B, витаминов A, C, PP и других.
Терапевтическая тактика должна быть строго индивидуальной для каждого пациента, за которым необходимо постоянно ухаживать.Только индивидуальный подход и комплекс лечебных мероприятий могут принести неизменный успех и позволить добиться хороших результатов.
Профилактика
Несмотря на достигнутые успехи в изучении псевдотуберкулеза, проблемы специфической профилактики до сих пор не решены.
Для предотвращения распространения псевдотуберкулеза в медицине широко применяется комплекс неспецифических мероприятий, направленных на источники и факторы передачи.
Контрольные вопросы:
1. Этиология, эпидемиология и заболеваемость псевдотуберкулезом.
2. Патогенез псевдотуберкулеза.
3. Анатомическая патология болезни.
4. Основные клинические симптомы и признаки псевдотуберкулеза.
5. Лабораторные методы диагностики псевдотуберкулеза.
6. Критерии диагностики.
7. Дифференциальная диагностика псевдотуберкулеза.
8. Лечение псевдотуберкулеза.
9. Профилактика псевдотуберкулеза.
1.
Лептоспироз 111
Дата: 21.12.2014; просмотр: 891
| Каково систематическое положение кишечного иерсиниоза и псевдотуберкулеза? | Семейство Enterobacteriaceae Род Yersinia Виды: Yersinia enterocolitica Yersinia pseudotuberculosis. |
| Как Yersinia enterocolitica отличается от Yersinia pseudotuberculosis ? | Различается по биохимическим свойствам и антигенной структуре. |
| Что такое кишечный иерсиниоз? | Инфекционное заболевание, характеризующееся диареей, энтеритом, псевдоаппендицитом, илеитом, лимфаденитом брыжейки. |
| Каковы тинкториальные и морфологические особенности Yersinia enterocolitica ? | Это полиморфные грамотрицательные бактерии: палочки с закругленными или яйцевидными концами, палочки с биполярной окраской.Подвижен (перитрихозный), спор не образует. |
| Каковы особенности антигенной структуры? | Содержит О-антиген (бактерии серогрупп O3, O5, O8, O9 вызывают заболевания у человека). |
| Какой тип дыхания имеет Y. enterocolitica? | Это факультативный анаэроб. |
| Каковы факторы патогенности у Y.enterocolitica ? | Это эндотоксин, цитотоксин, энтеротоксин. |
| Каково распределение возбудителя кишечного иерсиниоза в природе? | Распространяет в почве, воде, зараженных растениях. С водой и растениями иерсинии распространены среди животных (крыс, мышей, птиц и сельскохозяйственных животных). |
| Как передается возбудитель кишечного иерсиниоза? | Основной путь — пищевой: через воду и пищу (мясо, молоко, овощи). |
| Что является источником кишечного иерсиниоза? | Источник — больные кишечным иерсиниозом, синантропные грызуны и животные (коровы, свиньи, козы, лошади).Он может передаваться от человека к человеку, иногда вызывая больничные инфекции. |
| Какой материал для микробиологической диагностики кишечного иерсиниоза? | Это кал, моча, кровь, ликвор, желчь, удаленный аппендикс |
| Какие методы микробиологической диагностики кишечного иерсиниоза? | . Бактериологический базовый и серологический — PHAT, ELISA. |
| Какие среды для культивирования Y.enterocolitica ? | Это Эндо, Плоскирев, селенит медиа. |
| Каковы культурные свойства Y. enterocolitica в среде Эндо? | Образует S-выпуклые колонии, круглые, блестящие, розовые с прямым краем. |
| Что такое псевдотуберкулез? | Острое инфекционное зоонозное заболевание, характеризующееся лихорадкой, полиморфной сыпью, лимфаденитом брыжейки, хронической диареей, септицемией, аллергизацией тела, заболеваниями суставов, длительным течением. |
| Каковы морфологические и тинкториальные особенности возбудителей псевдотуберкулеза? | Это грамотрицательная палочка с биполярным овоидным окрашиванием, образует капсулу. Имеет жгутики (перитрихиальные) и не образует спор. |
| Каков патогенез псевдотуберкулеза? | Возбудитель перемещается через М-клетки после инвазии слизистой оболочки кишечника. Выделяющий цитотоксин паразит в условиях неполного фагоцитоза проникает в лимфатические узлы брыжейки, вызывая лимфаденит (характерны боли в эпигастрии, симптомы острого аппендицита).После преодоления лимфатического барьера наблюдается бактериемия, которая приводит к образованию гранул в макрофагах печени, селезенки, легких, суставов. Происходит аллергизация организма. |
| Какова антигенная структура у Y. pseudotuberculosis ? | О-, H-антигены (бактерии сероваров John, III, IV вызывают заболевания у человека). |
| Что такое патогенные факторы? | Это энтеротоксин, цитотоксин, эндотоксин. |
| Что является резервуаром и источником псевдотуберкулеза для человека? | Млекопитающие (крупный рогатый скот, кошки, мыши, крысы), птицы, выделяющие возбудителя с фекалиями и мочой, а также воду, почву, в которой накапливаются паразиты. |
| Как передается возбудитель псевдотуберкулеза? | Пищевые продукты: вода, фрукты и овощи, загрязненные (загрязненные) и выделяющие мочу больных животных, которые содержались при низких температурах (4-12 ° C), размножаются паразитом в пищевых субстратах. Y. pseudotuberculosis от человека человеку не передается. |
| Какой материал для микробиологической диагностики псевдотуберкулеза? | Кал, желчь, пунктированные лимфатические узлы, кровь |
| Какие методы микробиологической диагностики псевдотуберкулеза? | Они бактериологические, серологические — PHAT (титр 1: 400), ELISA (2-5 недель), биологический, кожно-аллергический тест. |
| В чем особенности бактериологического исследования Ю.псевдотуберкулез ? | Материал, засеянный средой Серова, выдерживают 15-20 дней в холодильнике (t = 4 ° C) с последующей инокуляцией на дифференциальные среды. |
| Каковы культурные ценности Y. pseudotuberculosis ? | Очень хороший рост на универсальных средах при t = 22-28 ° C, образует S-колонии, маленькие, круглые, мутные, обесцвеченные; R-колонии выпуклые, бугристые. В жидкой среде образуют пленку или даже расплываются. |
| В чем суть биологических исследований при псевдотуберкулезе? | Морские свинки умирают после заражения через 4-12 дней. Мазок-отпечатки органов исследуются, и материалы инокулируются на среды с последующей идентификацией выбранных культур. |
| Каковы цель, метод и сущность кожно-аллергических тестов? | Он предназначен для выявления сенсибилизации пациента Y. pseudotuberculosis .Кожно-аллергическая проба проводится на второй неделе заболевания (сенсибилизация развивается с 7-20 дней и сохраняется 2-5 лет). Учет реакции вели через 48 часов. Если есть покраснение, позитивные и инфильтрационные движения, болезненные и зудящие. |
| Каковы особенности иммунитета при псевдотуберкулезе? | Клеточная (гиперчувствительность замедленного типа), несгибаемая. |
| Что такое неспецифическая профилактика псевдотуберкулеза? | 1) Постоянный санитарный контроль системы водоснабжения, 2) контроль технологических режимов обработки и хранения пищевых продуктов, 3) боевые грызуны. |
Yersinia pseudotuberculosis
- Yersinia pseudotuberculosis
Taxobox
color = lightgrey
name = «Yersinia pseudotuberculosis»
regnum = Бактерии
phylum = Proteobacteria
classis = Gammaproteobacteria
ordo = Enterobacteriales
familia = Enterobacteriaceae
«geniaus» = «Yersinia pseudotuberculosis» «
binomial =» Yersinia pseudotuberculosis «
binomial_authority = (Pfeiffer 1889)
Smith & amp; Thal 1965«Yersinia pseudotuberculosis » — грамотрицательная бактерия, которая в первую очередь вызывает заболевание у животных; люди иногда заражаются зоонозным путем, чаще всего через пищевые продукты. цитировать книгу | автор = Райан К.Дж.; Ray CG (редакторы) | title = Медицинская микробиология Шерис | edition = 4-е изд. | издатель = Макгроу Хилл | год = 2004 | id = ISBN 0-8385-8529-9 ]
Патогенез
У животных «Y. pseudotuberculosis» может вызывать симптомы, подобные туберкулезу, включая локализованный некроз тканей и гранулемы в селезенке, печени и лимфатических узлах.
У людей симптомы аналогичны симптомам инфекции Y. enterocolitica (лихорадка и боль в животе справа), за исключением того, что диарейный компонент часто отсутствует, что иногда затрудняет диагностику возникшего в результате этого состояния.Инфекции «Y. pseudotuberculosis» могут имитировать аппендицит, особенно у детей и молодых людей, и в редких случаях заболевание может вызывать кожные жалобы (узловатую эритему), жесткость суставов и боль (реактивный артрит) или распространение бактерий в кровь ( бактериемия).
Инфекция обычно проявляется через 5–10 дней после контакта и обычно длится 1–3 недели без лечения. В сложных случаях или в тех, которые связаны с пациентами с ослабленным иммунитетом, для разрешения могут потребоваться антибиотики; могут быть эффективны ампициллин, аминогликозиды, тетрациклин, хлорамфеникол или цефалоспорин.


 Академик Нисевич Н.И. © Meningococcal disease
Академик Нисевич Н.И. © Meningococcal disease — 82 с.
— 82 с.