Фурункулез
Фурункулез – образование множественных очагов гнойно-воспалительного процесса в мешочках волосяных фолликулов (фурункулов). Как правило, воспаление затрагивает не только волосяной фолликул, но и сальную железу и окружающие соединительные ткани, а его причиной чаще всего становятся стафилококки.
Для заболевания характерно хроническое течение с постоянными рецидивами (образование множественных фурункулов). Чаще всего местом образования фурункулов становятся нос, щеки, лоб, заушная и область шеи, предплечья, локти, бедра и ягодицы. При отсутствии качественного лечения фурункулез у взрослых может вызвать серьезные осложнения: абсцессы, флегмону, лимфоденит, сепсис и др.
Причины развития фурункулеза
Фурункулез возникает под действие патогенной микрофлоры, которая в силу разных причин активизируется и провоцирует гнойно-воспалительные процессы в организме.
- очаги хронической инфекции в организме;
- ослабленный иммунитет на фоне тяжелых хронических патологий, авитаминозов, эндокринных или гормональных нарушений;
- интоксикация организма;
- проблемная, склонная к жирности кожа, неправильный уход за ней, либо отсутствие такового;
- нарушение защитных функций кожи, травмы с нарушением целостности кожных покровов;
- профессиональная деятельность с постоянным контактом с грязью и пылью, вредными веществами.
Симптомы заболевания
При проникновении инфекции на коже появляется покраснение и уплотнение, что сопровождается болью и отеком. Через несколько дней внутри фурункула образуется стержень, а снаружи виден белый выпуклый гнойник. Когда фурункул созревает, он лопается, гнойное содержимое вытекает, после отторжения стержня начинает процесс заживления.
Лечение фурункулеза
Лечение заболевания у взрослых заключается в устранении причин возникновения фурункулеза, купировании инфекции в организме, укреплении иммунитета и общем оздоровлении. В отделении гравитационной хирургии крови применяют прогрессивные технологии очищения крови и оздоровления организма, что позволяет удалить из крови вредные вещества (токсины, шлаки, вирусы и бактерии), усилить кровоснабжение органов и систем, активизировать защитные силы организма.
Новейшие технологии, применяемые для лечения фурункулеза у взрослых в отделении гравитационной хирургии крови:
Данные методы терапии весьма эффективны не только при лечении различных патологий, но и для общего оздоровления организма.
причины и лечение – МЦ «Гармония»
Фурункулы — это болезненные гнойные шишки, которые возникают в результате воспаления волосяных фолликулов. После инфицирования под кожей появляется небольшой болезненный комочек, который быстро заполняется гноем. У некоторых людей диагностируют карбункул (целое скопление фурункулов в одной области).
После инфицирования под кожей появляется небольшой болезненный комочек, который быстро заполняется гноем. У некоторых людей диагностируют карбункул (целое скопление фурункулов в одной области).
Признаки
Фурункулы могут появиться в любом месте, но чаще всего новообразование вырастает на лице, шее, в подмышках или в паху. В повышенной зоне риска находятся те зоны тела, которые часто потеют и подвергаются трению. Развитие фурункула сопровождается следующими симптомами:
- появлением болезненной подкожной горошины;
- покраснением кожи;
- резким увеличением размера горошины в течение нескольких дней (иногда чирей может достигать размера теннисного мячика).
При нормальном развитии, созревание фурункула завершается через 9-10 дней. Горошина желто-белого цвета в конце концов самоочищается от гноя без посторонней помощи.
Как предотвратить развитие карбункулеза?
На самом деле большинство врачей рекомендуют не трогать чирей вообще.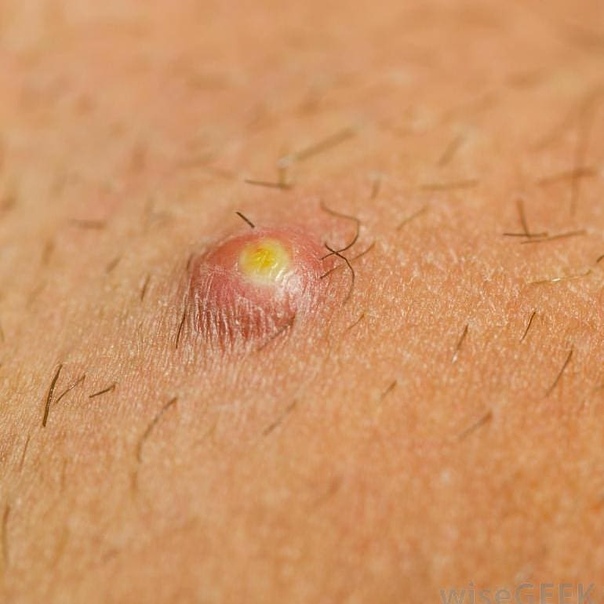 Однако несколько общих рекомендаций могут помочь предотвратить развитие более опасной формы болезни, а именно карбункулеза.
Однако несколько общих рекомендаций могут помочь предотвратить развитие более опасной формы болезни, а именно карбункулеза.
- Нужно следить за тем, чтобы болезненная область оставалась чистой и сухой; не подвергалась трению и сдавливанию.
- Не пытаться выдавить или вырезать подкожную горошину.
- Для ускорения созревания фурункула делать теплые компрессы несколько раз в день.
Также стоит избегать лишней потливости, временно отказаться от солярия и лазерной эпиляции.
Как предотвратить развитие фурункулеза?
Если на теле вырос единичный фурункул, то скорее всего проблема несистемная. Но если чирьи появляются вновь и вновь, стоит пересмотреть правила гигиены. Чтобы предотвратить рост карбункула, необходимо:
- использовать индивидуальные полотенца, мочалки, бритвы, дезодоранты;
- регулярно менять постельное и нательное белье;
- мыться не менее двух раз в день.
Также стоит отказаться от близких контактов с людьми, которые страдают от фурункулеза на острой стадии.
Где вылечить гематому в Лобне?
Обычно чирьи исчезают сами по себе. Но бывают и досадные исключения. Нужно обязательно записаться на прием к хирургу, если:
- в одной зоне выросло сразу несколько чирьев;
- подкожная горошина очень болит и пульсирует;
- повысилась температура;
- гной не вышел через 2 недели.
Не стоит бояться хирурга. Специалист просто сделает небольшой разрез стерильным скальпелем, и поможет гною выйти наружу. По желанию пациента применяется местный наркоз. В тяжелых случаях больному фурункулезом прописывают курс антибиотикотерапии.
В городе Лобня можно обратиться за помощью к хирургам, работающим в медицинском центре «Гармония». Специалист не только дренирует фурункул, но и попытается установить истинные причины проблемы.
Записаться на прием очень просто: достаточно позвонить по номерам, указанным на сайте, или оставить свои контактные данные в специальной форме.Примечание
ООО «Гармония» предоставляет скидки в размере 10%:
- Ветеранам
- Пенсионерам
- Инвалидам
- Многодетным семьям
- Медицинским работникам
Лечение и удаление фурункула в Казани
Фурункул — симптом пиодермии, гнойно — воспалительного процесса волосяной фолликулы при заражении стафилококковой или стрептококковой инфекцией.
От иных высыпаний различаются размерами и локализацией. Чаще патология диагностируется у пациентов подросткового или пожилого возраста.
В последнее время дерматологами отмечена тенденция роста заболевания в области лица.
Основная причина образования фурункула — бурное размножение на коже болезнетворной микрофлоры.Патогены стафилококк золотистый и стрептококк в малом количестве присутствуют на теле человека. Существует ряд факторов, под воздействием которых, колония бактерий активно растет.
- Снижение иммунитета при иммунодефиците, отравлениях, после серьезных перенесенных заболеваний;
- При прохождении лечения от аутоиммунных патологий, курсов химиотерапии, приеме стероидных гормонов или цитостатиков;
- Эндокринные нарушения в работе надпочечников, гипофиза, щитовидной железы;
- Повышенная выработка организмом гормона тестостерона;
- Проявления кожных патологий или повреждений эпидермиса — дерматиты, экземы, ожоги, раны;
- Несоблюдение гигиены;
- Использование некачественной косметики или средств по уходу за кожей;
Симптомы фурункула
Симптомами гнойного кожного образования в зависимости от локализации являются:
- Болевые ощущения;
- Дискомфорт;
- Зуд;
- Температура;
- Признаки общей интоксикации организма;
Каждый симптом возникает в определенной стадии протекания заболевания.
Лечение фурункула
Терапию назначает врач — дерматолог после диагностирования стадии развития и локализации фурункула.
- На начальной стадии пациенту прописывают курс антибиотиков для устранения бактерий и снятия воспалительного процесса. Также полезны облучение ультрафиолетом, электрофорез, иммуностимулирующая терапия, косметические процедуры.
- При созревании и вскрытии гнойника присоединяют обработку раневой поверхности в мед учреждении, лекарственные средства местного действия — вытягивающие и противомикробные мази.
- В стадии заживления показаны УВЧ процедуры, витаминотерапия, мази для восстановления кожи и рассасывания рубцов.
При кажущейся простоте, игнорирование лечения патологии грозит серьезными осложнениями. Среди последствий чаще всего были отмечены: фурункулез, абсцесс, сепсис, лимфаденит, лимфангит, тромбофлебит. Реже – пиелонефрит, абсцесс головного мозга, менингит.
Когда нужно вскрывать фурункул
Показанием к хирургическому вскрытию фурункула служат:
- Размеры фурункула свыше 5 мм;
- Распространение гиперемии или появление рядом второго гнойника;
- Повышение температуры тела;
- Болевой синдром;
- Локализация патологии на лице либо в ушных или слуховых проходах, в интимном месте.
- При обнаружении одного или нескольких признаков стоит немедленно обратиться к дерматологу в мед центре.
При возникновении первых настораживающих симптомов следует немедленно обратиться в медицинский центр для получения квалифицированной терапии.
Запись по телефону (843) 250-60-51
Другие услуги хирурга
Фурункулы на интимных местах, чирии и прыщи в паху у мужчин: причины и лечение
Фурункул в паху у мужчин беспокоит многих представителей сильного пола. Происходит гнойное воспаление волосяного фолликула, в результате воспаляются мягкие ткани, окружающие пораженную луковицу.
Происходит гнойное воспаление волосяного фолликула, в результате воспаляются мягкие ткани, окружающие пораженную луковицу.
Гнойник образуется по разным причинам (переохлаждение, плохая личная гигиена), в организм попадают стафилококки и провоцируют воспаление фолликула.
Как развивается фурункул
Выделяется несколько этапов развития и роста гнойника. Среди них следующие стадии:
- Небольшой участок кожи, находящийся над пораженной волосяной луковицей, краснеет и немного отекает. Мужчины ощущают раздражение и дискомфорт в области промежности. Возможны зуд и жжение.
- Фурункул растет, увеличиваясь в размерах. Гнойник уплотняется и возвышается над поверхностью кожи. Диаметр колеблется от одного до трех сантиметров, а внутри чирья созревает стержень. Из дополнительных симптомов – пульсация внутри гнойника, сильная отечность, болезненные ощущения. Мужчине больно ходить и сидеть. Также может повышаться температура тела, многие ощущают слабость и головную боль.
 Это связано с интоксикацией организма.
Это связано с интоксикацией организма. - Чирей в паху у мужчин окончательно созревает, а луковица фурункула вскрывается. Гной и прочее содержимое вытекает наружу.
- На конечной стадии кожа затягивается и рана заживает. Для быстрого выздоровления следует соблюдать правила личной гигиены, регулярно подмывать промежность и обрабатывать место ранки антисептиками.
Рассмотреть развитие гнойников можно на фото, которые представлены на сайте.
Причины появления
При благоприятных условиях стафилококки попадают в волосяную луковицу и вызывают воспаление фолликула. Луковица заполняется гноем и постепенно в процесс вовлекаются окружающие мягкие ткани.
Основные причины фурункулов в паху:
Совет от дерматолога… Зуд, сыпь и шелушение кожи сигнализирует о том, что организм во всю КРИЧИТ о проблемах. О чем говорят эти симптомы, мы спросили у главного врача Рыкова Сергея Владимировича… Читать далее…
- Снижение иммунитета – это может быть связано с длительными хроническими заболеваниями.
 Иногда чирьи возникают после того, как мужчина переболел инфекцией, чаще всего, мочеполовым заболеванием.
Иногда чирьи возникают после того, как мужчина переболел инфекцией, чаще всего, мочеполовым заболеванием. - Недостаточная личная гигиена – при редком приеме душа, длительном ношении тесного и грязного белья, в районе половых органов скапливаются бактерии.
- Переохлаждение – если мужчина длительное время сидел на холодном стуле и тп, то у него закупориваются волосяные фолликулы и развивается фурункулез.
- Гормональные заболевания – во время сахарного диабета и прочих эндокринных нарушений существенно снижается иммунитет. Это вызывает появление чирьев.
Также гнойники появляются при авитаминозе, несбалансированном питании, повышенной влажности кожи (гипергидрозе), при неправильной депиляции паховой области.
Как лечить фурункулез
Врачи прибегают в двум методам лечения:
- терапевтическое или медикаментозное лечение;
- хирургическое вмешательство.
Способ зависит от стадии развития. На начальных этапах рекомендуется традиционное лечение. Врачи назначают пропить антибиотики при фурункулах. Стафилококки, бактерии, провоцирующие развитие гнойников, чувствительны к антибактериальным препаратам.
Врачи назначают пропить антибиотики при фурункулах. Стафилококки, бактерии, провоцирующие развитие гнойников, чувствительны к антибактериальным препаратам.
Среди самых распространенных препаратов рекомендуют воспользоваться:
- Доксициллином – антибиотик тетрациклинового ряда. Суточная доза – 400 мг, длительность приема – от 7 до 10 дней;
- Левофлоксацином – терапия продолжается в течение 5 суток, рекомендованная ежедневная дозировка по 500 мг;
- Гентамицином – данный антибиотик вводят внутримышечно, дважды в день по два миллилитра. Лечение проводится в течение 7 дней.
Антимикробные средства пагубно влияют на микрофлору кишечника. Наряду с антибиотиками следует пропить курс пробиотиков, поддерживающих состояние пищеварительной системы. Это может быть: Линекс, Аципол, Бифиформ и тп.
Местное лечение
Фурункулы необходимо обязательно обрабатывать антисептиками. Несколько раз в день его смазывают салициловым спиртом или перекисью водорода. Далее на гнойник наносят противовоспалительные мази. Они ускоряют созревание.
Далее на гнойник наносят противовоспалительные мази. Они ускоряют созревание.
Среди мазей применяют:
- Ихтиоловую мазь;
- Мазь Вишневского.
После того как чирей вскроется, на ранку накладывают Левомеколь. Это средство ускоряет регенерацию тканей, помогает заживлению ранок.
Все мази наносят на гнойник, далее на него накладывают стерильную повязку. Перед применением мази фурункул следует обработать спиртом или другим антисептиком.
При появлении первых симптомов гнойника обратитесь к врачу. Он расскажет, чем лечить чирей, какой антибиотик подходит именно вам. Самолечение не принесет пользы.
Хирургическое вмешательство
На поздних стадиях врачи прибегают к оперативному вскрытию гнойника, независимо от причины его появления. Процедура проводится под местной анестезией. Хирурги обрабатывают место поражения медицинским спиртом и скальпелем вскрывают его. Содержимое выходит наружу.
Полость бывшего чирья промывают с помощью раствора фурацилина или перекисью водорода. На ранку накладывают резиновый жгут, его держат в течение двух – трех дней.
На ранку накладывают резиновый жгут, его держат в течение двух – трех дней.
Место разреза обрабатывают противовоспалительными мазями. Иногда дополнительно врачи прописывают пропить курс антибиотиков общего спектра действия. Это мера профилактики для избегания заражения организма.
Лечение дома
Многие мужчины задаются вопросом, как лечить народными средствами фурункулы? Ускорить процесс роста поможет прикладывание печеного лука (на стадии инфильтрата). Ранку после вскрытия можно обрабатывать примочками с соком алоэ или каланхоэ.
Однако лечить чирей самостоятельно строго не рекомендуется. Последствия – инфекция проникнет в лимфоток и кровоток, будут заражены другие органы.
Профилактические мероприятия
Существует ряд предупреждающих мер, которые помогут избежать появления фурункулов или рецидивов заболевания.
К ним относятся:
- регулярное соблюдение личной гигиены тела – мужчинам следует ежедневно принимать душ со специальным гелем;
- укрепление иммунитета – прием витаминов, правильное питание и регулярные занятия спортом;
- при повышенном потоотделении стоит использовать присыпки, уменьшающие потливость сальных желез;
- после проведения депиляции следует обрабатывать кожу антисептиками.

Также мужчинам следует избегать сквозняков, переохлаждений и излишних перегревов тела.
Заключение
Фурункул – это неприятное и болезненное воспаление волосяного фолликула. При появлении гнойников многие люди не знают, к какому врачу обратиться. Чирьи лечит хирург.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa).
Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний.
Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
На начальных этапах их можно вылечить терапевтическим способом. В других случаях их вскрывают хирургическим способом под местной анестезией.
Фурункул в паху у мужчин
Фурункул в паху у мужчин не является распространенной проблемой.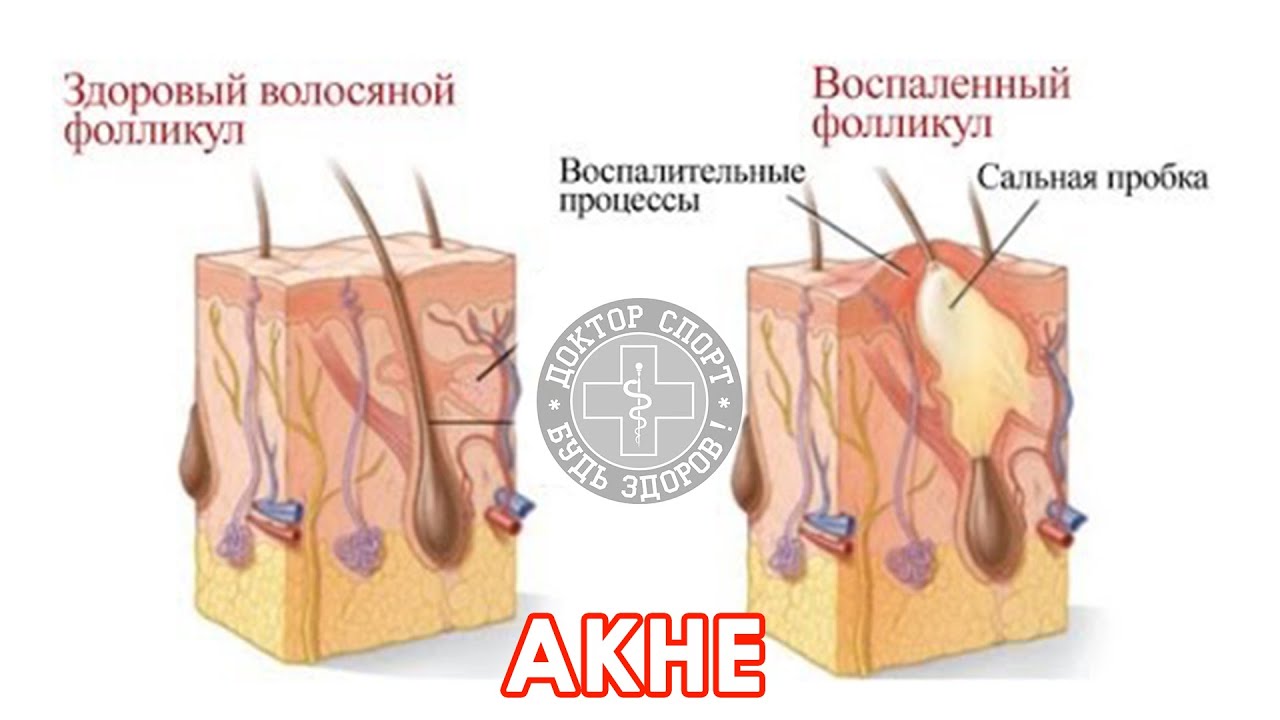 Заболевание требует проведения дополнительной диагностики, которая позволяет выявить причину.
Заболевание требует проведения дополнительной диагностики, которая позволяет выявить причину.
Причины
Причины фурункулов в паху следует разделить на следующие группы:
- Снижение защитных свойств организма, при которых организм становится подверженным различным бактериальным или вирусным агентам. Воспаление развивается на фоне хронических патологий или случайно попадающих в организм.
- Некачественные условия жизни отсутствием регулярных гигиенических процедур, регулярной смены белья, использование одежды от других лиц.
- Частые регулярные переохлаждения, которые понижают устойчивость организма к защите от бактерий и усилению размножения условно—патогенной флоры на поверхности кожных покровов.
- Снижение местного иммунитета при использовании белья, несоответствующего размеру, регулярных натираниях, бритвы со старым многоразовым лезвием.
- Повышение активности работы потовых желёз в области половых органов. Повышается местная температура, открываются протоки в потовой железе и усиливается размножение бактериальных агентов.

- Неполноценное и несбалансированное питание. Недостаток витаминов и полезных микроэлементов снижает защитные свойства организма, избыточное поступление продуктов, относящихся к быстрым углеводам повышает риск развития сахарного диабета.
- Контакт с инфицированным человеком, у которого отмечаются прыщи в паху.
Существуют и другие причины появления гнойников, которые выявляются при индивидуальной беседе с пациентом.
Стадии развития фурункула
Фурункул, как и любое заболевание имеет несколько этапов в развитии:
- 1 стадия. Кожа в области поражённого участка краснеет в зоне, где локализуется волосяная луковица. У покраснения отмечается развитие припухлости, что сопровождается дискомфортом и кожным зудом.
- 2 стадия. Покраснение и отек увеличиваются, присоединяется развитие боли. Постепенно происходит увеличение очага в размере со средним диаметром до 3 см. В средней части формируется очаг уплотнения с появлением головки белого или зеленоватого цвета, что можно увидеть на фото.
 При пальпации появляется флюктуация и размягчение.
При пальпации появляется флюктуация и размягчение. - 3 стадия. На данном этапе происходит созревание очага с последующим вскрытием и выходом гноя в окружающую среду.
- 4 стадия. Стадия заживления очага при которой идёт формирование корочки на участке вскрытия с последующим натяжением кожных покровов.Длительность каждой является индивидуальной и зависит от состояния иммунитета и применения лекарственных средств.
Диагностика
Несмотря на то, что его выявить легко, необходимо включить основные диагностические мероприятия, которые будут включать:
- Осмотр очага поражения с оценкой вовлечения лимфатических узлов, пальпацией и определением стадии течения фурункула. Мужчин интересует вопрос, к какому врачу обращаться. Занимается подобной проблемой хирург.
- Взятие мазка при наличии зоны флюктуации или на этапе вскрытия фурункула. Для проведения исследования гнойный материал помещают на предметное стекло для бактериоскопии. При анализе мазка оценивается вид возбудителя.

- Оценка бактерий на чувствительность к антибиотикам. Данный метод является необходимым при рецидивирующем или массивном процессе. При его проведении снижается вероятность развития лекарственной устойчивости. Он позволяет определить какой антибиотик выбрать.
Лечение
Лечение фурункула предусматривает использование медикаментозного или хирургического вмешательства. Чем лечить чирей в паху у мужчин решает специалист.
Выбор медикаментозного лечения зависит от стадии, на которой находится патологический процесс:
- На первой стадии медикаментозное лечение направлено на ускорение созревание очага, более быстрое формирование гнойного образования и вытягивание его на поверхность кожи. К данным методам относят:
- Салициловый спирт. Раствор можно наносить на зону поражения в течение нескольких раз в день или прикладывать примочки, которые усилят выход гноя к кожным покровам. Длительность лечения индивидуальна и зависит от скорости появления флуктуации.

- Ихтиоловая мазь. Нанесение ихтиоловой мази может служить заменой салициловому спирту. После образования головки необходимо прекратить нанесение мази.
- Вторая стадия процесса предусматривает назначение антибактериальных средств. До момента вскрытия фурункула рекомендовано использовать антибиотики в системной форме. Из местных средств применяются растворы, проявляющие гипертонические свойства.
- Третья предусматривает использование антибиотиков в местной и системной форме. При отсутствии определения индивидуальной чувствительности назначаются антибиотики при фурункулах широкого спектра действия. Преимущество отдаётся группе пенициллинов, цефалоспоринов и т.д. Среди местных препаратов применяют мази с антибиотиком, такие как Левомеколь.
- Четвёртая стадия. Данная стадия на фоне нормального иммунитета и отсутствия хронических патологий не требует лечения. При тяжелом процессе используются лекарства, которые обладают заживляющим действием. К ним относят депантол или актовегин.

Хирургическое лечение
Оперативное лечение является необходимой мерой при развитии интоксикации или наличии большого участка с воспалительной реакцией. Процедура предусматривает вскрытие очага с адекватным дренированием и возможной установкой дренажа или тампона.
Проводить вскрытие можно на этапе появления флуктуации, когда поражённый участок является отграниченным от окружающих тканей. При необходимости после вскрытия в очаг вводятся антибиотики.
Процедура является безболезненный, на фоне большого размера очага может быть использовано местное обезболивание.
Профилактика
Большое значение в предупреждении развития повторного фурункула требуется соблюдать профилактические меры, которые включают:
- Проведение регулярных гигиенических мероприятий, которые направлены на удаление загрязнений, частиц пота, а также бактериальных агентов, которые размножаются на поверхности кожных покровов.
- Повышение защитных сил организма.
 Для повышения иммунитета требуется включить в рацион правильное полноценное питание, физические упражнения, закаливание.
Для повышения иммунитета требуется включить в рацион правильное полноценное питание, физические упражнения, закаливание. - Подбор нижнего белья, которые изготавливаются из натуральных материалов, подобранных соответственно размеру и моделей, которые препятствуют натиранию кожных покровов.
- При наличии системных заболеваний регулярно проводить лечение и осуществлять контроль за их состоянием. Сахарный диабет предусматривает контроль уровня глюкозы с назначением инсулина.
Как лечить народными средствами заболевание определяет врач.
Заключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa).
Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний.
Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
https://www. youtube.com/watch?v=jbiUc_bx6TQ
youtube.com/watch?v=jbiUc_bx6TQ
При появлении очагов не рекомендуется самостоятельное лечение фурункула, так как это приводит к формированию хронического процесса с рецидивированием. Последствия несвоевременного лечения вызывают лекарственную устойчивость.
Фурункулы на интимных местах: ТОП методов лечения | АРМЕДИКА ЭЛИТ
Фурункул в паховой области очень распространенное явление у женщин. Как правило, он не опасен для здоровья, но может доставить сильный дискомфорт. При первичных болевых ощущениях, проблема приобретает совершенно иную форму. При возникновении боли, необходимо произвести лечение гнойника.
Безусловно, расположение в интимной области ставит многих женщин в неловкое положение, и они отказываются от идеи посетить врача. Но самолечение крайне опасно, ведь неизвестно, к каким последствиям может привести гнойник.
Тем более что фурункул на половых губах может стать первым «тревожным» звонком к возникновению серьезной патологии.
Фурункулез – гнойное заболевание, которое является вполне безопасным для женщин, но причиняет сильный дискомфорт.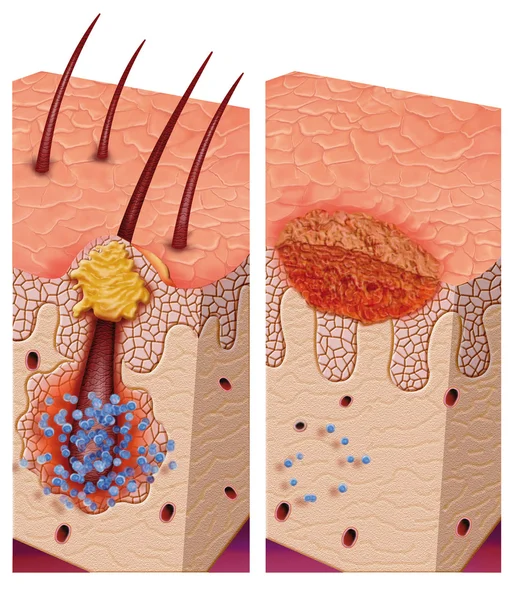 Чаще всего он возникает на коже, которая находиться в постоянном увлажнённом состоянии (повышенная потливость). Как правило, это зона подмышек или пах. Фурункул необходимо срочно удалить, ведь неизвестно, к каким последствия он может привести.
Чаще всего он возникает на коже, которая находиться в постоянном увлажнённом состоянии (повышенная потливость). Как правило, это зона подмышек или пах. Фурункул необходимо срочно удалить, ведь неизвестно, к каким последствия он может привести.
Причины возникновения
С медицинской точки зрения, гнойный нарыв формируется от инфекционной бактерии – стафилококка. Данная бактерия при попадании внутрь эпидермы наносит сильный урон волосяным луковицам, в результате происходит воспаление.
Как правило, гнойник формируется на волосистой части тела, но как было упомянуто выше, чаще всего возникает на подмышке и в паховой области. Воспаление, вызванное бактерией стафилококк, полностью поражает луковицу, более того, опасности подвергаются близлежащие ткани.
С прогрессией воспалительного процесса, фурункул накапливает гной, который практически невозможно самостоятельно выдавить. В результате с незаметного прыщика фурункул в паху вырастает до внушительных размеров. Физически это проявляется дискомфортом в паховой области, покраснением и болью.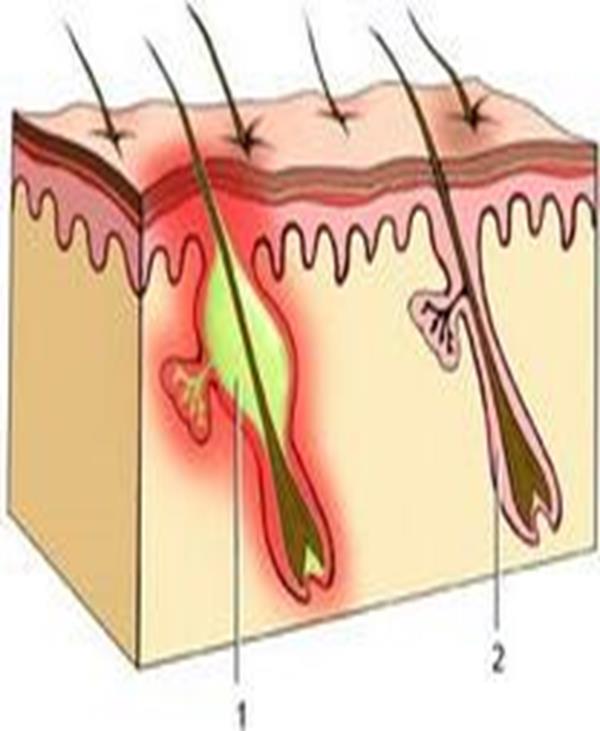
На самом деле, внутри кожи проходит воспалительный процесс, поражающий волосяную луковицу и мягкую ткань на месте поражения.
Стафилококк провоцирует воспаление в эпидерме при следующих факторах:
- Сбой работы иммунной системы. Организм, находясь в ослабленном состоянии, не способен выдержать нападение микробов и бактерий.
- Сильное загрязнение кожи. Даже человек, который полностью следует всем правилам гигиены, не сможет поддерживать чистоту кожного покрова на необходимом уровне, и в наиболее подходящий момент бактерии проникнут вглубь кожи, и спровоцируют воспаление. Особенно это относится к паховой области, которая является наиболее удачным местом для развития бактерии.
- Переохлаждение. Вследствие сильного переохлаждения человеческая кожа слабеет, в результате это может стать одной из причин образования воспаления волосяной луковицы.
- Повышенная потливость. Влажная среда является наиболее благоприятной для развития бактерий, поэтому стафилококк начинает активно размножаться, тем самым создавая необходимые условия для возникновения гнойного нарыва.

- Нарушенный обмен веществ. Рацион должен быть правильным и грамотно составленным.
- Неправильно подобранное нижнее белье. Ношение синтетических материалов создает благоприятные условия для возникновения инфекции.
- Любое повреждение кожи. Для проникновения бактерий внутрь эпидермы, достаточно незначительного пореза или царапины.
- Неосторожное выбривание паховой области. При депиляции паха, необходимо пользоваться только новыми бритвами, а после завершения процедуры обработать всю паховую область специальным дезинфицирующим препаратом.
Несоблюдение личной гигиены, увеличивает шанс возникновения фурункула на 50%.
Ищу метод лечения по интернету
Заразно ли заболевание?
Практически у каждого человека возникает вопрос, заразны ли фурункулы, возникающие в интимных местах. Сам паховый нарыв не способен как-либо заразить человека. Однако если самостоятельно удалить фурункул, гной, который выделяется из него, содержит достаточное количество бактерий-возбудителей для появления инфекции.
Воспаление развивается в несколько стадий и происходит в результате попадания гноя на незараженные участки кожи в паховой области. В результате образуется флегмона – разлитое воспаление с множеством провоцирующих очагов.
Чаще всего, именно по этой причине запрещено удалять возникший гнойник.
Более того, неаккуратно очищенный гнойный нарыв, без соблюдения необходимых требований по санитарии, может привести к проникновению бактерий в кровь, что в свою очередь приводит к сепсису.
Симптомы
Фурункул в паху у женщин имеет периодичный характер развития и развивается поэтапно.
На первой стадии пах начинает краснеть (малозаметная сыпь), пораженная область слегка опухает, возникает незначительный зуд. Подкожный гной провоцирует повышение температуры. На данной стадии фурункул можно легко спутать с обычным прыщиком, который не отличается особой тяжестью протекания и сильным дискомфортом.
Вторая стадия – основная. На данном этапе гнойник завершает своё формирование и достигает вполне внушительных размеров. Появляются сильные болевые ощущения в пораженной области, воспалившийся кожный покров значительно уплотняется.
Появляются сильные болевые ощущения в пораженной области, воспалившийся кожный покров значительно уплотняется.
Пораженная область отекает, при прикосновении можно ощутить небольшую пульсацию. Основной размер созревшего нарыва от 1 до 3 см в диаметре. В центре него расположен гнойный стержень с едва заметными пузырьками на поверхности.
Ощущается сильный жар в пораженной области, мышечные спазмы, а в более тяжкой форме – воспаление лимфатических узлов.
Третья (заключающая) стадия это непосредственный прорыв с выходом содержимого наружу. Разрыв может произойти в результате формирования лишнего гноя, который с огромным давлением буквально прорывает эпидерму изнутри. Это очень болезненный и неприятный процесс, сопровождающийся сильной температурой в пораженной области и дискомфортом при любом движении.
Последняя, четвертая стадия – заживление разрыва на коже. Регенеративный процесс может длиться до двух недель. На протяжении всего периода регенерации кожного покрова необходимо в идеале выполнять все гигиенические процедуры, для исключения возможности проникновения инфекции внутрь разрыва.
Вышеперечисленные стадии являются периодом формирования гнойника. Стоит заметить, что лечение на первых двух стадиях не составит особого труда и, как правило, ограничится лишь терапевтическими процедурами. Третья стадия требует хирургического вмешательства. Мы поговорим о возможных способах лечения, а также установим, возможно ли устранить гнойник с помощью народной медицины.
Лечение
Гнойный нарыв в паху – очень неприятное и крайне болезненное явление, поэтому от него необходимо избавиться на ранних стадиях развития, до появления вторичной симптоматики. Чтобы замедлить (или вовсе остановить) процесс формирования, достаточно использовать компрессы. Как правило, выделяют две разновидности:
- ватка, смоченная в салициловом спирте;
- мазь Вишневского или ихтиоловая мазь.
Данные способы являются наиболее действенными и способны значительно облегчить состояние. Однако они не гарантируют, что фурункул на лобке будет излечен, поэтому необходимо обратиться к врачу, который, в зависимости от стадии развития и иной сопровождающейся симптоматики, назначит хирургическое или терапевтическое вмешательство.
Мазь Вишневского
Хирургическое лечение – это прямое вмешательство хирурга, с целью удаления скопившегося подкожного гноя. Операция происходит под местной анестезией, с последующим вскрытием нарыва и полным очищением от гноя.
После пациент проходит послеоперационную физиотерапию и может покинуть медицинское учреждение. Боли в послеоперационное время практически отсутствуют, шансы на успешное проведение операции – 100%.
Единственным минусом является небольшой шрам, который может остаться вследствие хирургической операции по удалению гнойника.
Терапевтическое лечение заключается в обработке образовавшегося гнойника различными антибактериальными средствами. Весь терапевтический сеанс процедуры направлен на уменьшение нарыва, снижение воспаления и предупреждения возможных негативных последствий. Процедурный ряд должен проходить под непосредственным наблюдением специалиста, который в экстренной ситуации направит на хирургическую операцию. В исключительных случаях, для лечения гнойника могут быть назначены антибиотики местного применения – эритромицин, диклоксациллин или тетрациклин.
Стоит заметить, что самостоятельное устранение подкожного нарыва может привести к различным последствиям. От возвращения былого дискомфорта, до сильного повреждения эпидермы.
Также не до конца очистить скопившийся гной или перенести очаги воспаления на соседнюю непораженную ткань.
В самых тяжких случаях может произойти заражение крови, так как бактерии довольно легко могут просочиться в кровеносную систему.
Народные методы
Безусловно, самостоятельное лечение категорически противопоказано специалистами, особенно на прогрессирующей стадии развития гнойного нарыва. Однако будет довольно полезно узнать, что может предложить народная медицина в борьбе с образованиями в паховой области, ведь порой пациентки из-за стеснения долгое время не решаются посетить кабинет врача.
Народная медицина
Как лечить фурункул в домашних условиях наиболее актуальными народными методами:
- Пихтовое масло и мазь Вишневского равномерно смешать, нанести на гнойный нарыв.
 Сверху накрыть пищевой пленкой и замотать бинтом. Компресс делается на ночь.
Сверху накрыть пищевой пленкой и замотать бинтом. Компресс делается на ночь. - Размягченная сырая гречневая крупа. Подходит для ночного применения.
- Настой на любых противовоспалительных травах. Необходимо предварительно запарить кипятком и дать настояться сутки. Нанести на гнойник и приложить сверху тёплые вещи.
- Листья алоэ. Довольно неактуальный, но очень эффективный метод. Мягкие, свежие листочки прикладываются на образовавшемся нарыве. Алое обладает сильным противовоспалительным эффектом, поэтому хорошо подходит для устранения гнойника. Листья удерживать на коже несколько часов.
Необходимо серьезно отнестись к данной проблеме. Фурункул на половой губе может вызвать множество цепных реакций и стать провоцирующей причиной патологии. Поэтому необходимо произвести предварительное лечение народными средствами, чтобы снять первичные симптомы и воспаление.
Профилактика
Послеоперационная профилактика необходима для закрепления результатов, чтобы лечение не прошло зря. Фурункул – инфекционное заболевание, которое может возникнуть вновь, если не завершить лечение до конца. Как правило, профилактический ряд процедур назначает врач, но некоторые процедуры можно выполнять самостоятельно. Для окончательного устранения воспаления в паховой области:
Фурункул – инфекционное заболевание, которое может возникнуть вновь, если не завершить лечение до конца. Как правило, профилактический ряд процедур назначает врач, но некоторые процедуры можно выполнять самостоятельно. Для окончательного устранения воспаления в паховой области:
- придерживаться всех правил гигиены;
- желательно смазывать пораженную паховую область противовоспалительными мазями;
- на время прекратить любую половую связь;
- раз в неделю приходить на осмотр к врачу, чтобы он мог определить, удачно ли проходит послеоперационное лечение.
Довольно краткий перечень процедур поможет множеству женщин избежать негативных последствий, а также образования нового гнойника.
Рекомендации
Фурункулёз – достаточно неприятное инфекционное заболевание, которое доставляет дискомфорт любой женщине. Чтобы не допустить образования гнойных нарывов на эпидерме, достаточно выполнять ряд некоторых рекомендаций, которые помогут избежать обращения к врачу:
- Придерживайтесь правил ежедневной гигиены.
 Выполнение стандартных процедур, на которые отводится 10 минут, поможет вам уменьшить шанс возникновения фурункула.
Выполнение стандартных процедур, на которые отводится 10 минут, поможет вам уменьшить шанс возникновения фурункула. - Не носите тесное, синтетическое нижнее белье.
- При любом повреждении эпидермы необходимо обработать рану антисептиком или стандартным муравьиным спиртом.
- Если гнойник начал формирование, необходимо обратиться к врачу. Это поможет избежать возможности проведения хирургической операции.
- Лечение с помощью народной медицины возможно лишь на первых двух стадиях, далее показана операция. Сформировавшийся гнойник запрещено устранять самостоятельно. В противном случае, гнойный нарыв может возникнуть на любом участке коже.
Как лечить фурункул (видео)?
Вы можете задать свой вопрос нашему автору:
Причины появления фурункулов в паху у мужчин
Главная-Фурункул
Фурункулы на интимных местах у мужчины – это признак сниженной иммунной защиты, симптом заболевания, вызванного патогенной флорой. Нарывы вызывают боль, гноетечение, исключают возможность ведения нормальной половой жизни.
Нарывы вызывают боль, гноетечение, исключают возможность ведения нормальной половой жизни.
Причины появления фурункулов в паховой области у мужчины и их опасность
Причина образования фурункулов на интимных местах у мужчин – поражение волосяного фолликула патогенной флорой. Чаще всего в гнойных массах выявляют золотистый стафилококк. Возможно инфицирование и стрептококком, пиогенными бактериями, грибковой флорой.
Особенность интимной мужской зоны – наличие волосяного покрова, потовых желез, близкое расположение половых желез.
Факторы, способствующие появлению чирьев в интимной мужскую зоне:
- бактериальные, вирусные инфекции в недавнем прошлом;
- ЗППП, в том числе ВПЧ, кандидоз, гепатиты B и C;
- несоблюдение мужчиной правил личной гигиены как причина появления фурункулов;
- избыточное соблюдение правил гигиены, частое бритье в интимных местах;
- лечение агрессивными препаратами, цитостатиками;
- сниженный иммунный статус – ВИЧ-инфекция, состояние после трансплантации органов;
- простатит в остром или хроническом течении;
- травмы паховой области, кожного покрова в этой зоне.

Вне зависимости от причины чириев на интимных местах, прочих частях тела, состояние опасно для здоровья.
Гнойный процесс при несвоевременном лечении может окончиться флегмоной, абсцессом, образованием свищевых ходов в кишечнике и перианальной области, некротическими изменениями в мошонке и яичках.
Фурункулез в интимной чувствительной зоне, встречающиеся у мужчин сопровождается болью, нарушением мочеиспускания вплоть до полного стеноза уретры, проблемами с дефекацией. При наличии гнойного процесса половая жизнь невозможна.
Особенности локализации и симптоматика
Симптоматика заболевания зависит от стадии созревания фурункула в интимной паховой зоне у мужчины. Специфика локализации – классический чирей образуется только на волосяном фолликуле.
Нуждаетесь в совете опытного врача?Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Может быть выявлен фурункул на лобке, мошонке, перианальной складке, верхней части полового члена. На слизистых оболочках в интимной чувствительной зоне они не образуются.
На слизистых оболочках в интимной чувствительной зоне они не образуются.
Это может быть киста протока, гидраденит, атерома или жировик. Но не чирей, вызванный размножением стафилококковой флоры.
Симптоматика заболевания на разных стадиях:
- Образование инфильтрата – сопровождается появлением бугорка на лобке мужчины, основании полового члена, перианальной складки, мошонке припухлости. Наблюдается гиперемия кожных покровов над уплотнением. При нажатии возникает резкий болевой синдром. Новообразование прощупывается только в коже, не спаяно с мышечным слоем. В состоянии покоя боль присутствует. В зависимости от локализации возможны проблемы с мочеиспусканием и дефекацией. Через 3–5 суток на фурункуле образуется белая верхушка.
- Гнойно-некротическая стадия – происходит расплавление верхушки нарыва на интимном участке, истечение гнойных масс, отхождение некротического стержня. Боль стихает, признаки воспалительного процесса тоже.
- Заживление – на этой стадии происходит эпителизация раны.
 После заживления небольшого фурункула шрам у мужчины не остается. При развитии осложнений, длительном воспалительном процессе возможно образование рубца.
После заживления небольшого фурункула шрам у мужчины не остается. При развитии осложнений, длительном воспалительном процессе возможно образование рубца.
Симптоматика фурункула в интимной мужской зоне сходна с проявлениями вирусных и бактериальных ЗППП.
Желательно обратиться к врачу и исключить сифилис, генитальную разновидность герпеса, патологии потовых желез, атерому и прочие новообразования любого генеза.
Действенные методы лечения у мужчины
Лечение назначает врач исходя из результатов обследования. Фурункулы в интимной мужской зоне – это признак существенного снижения иммунной защиты у мужчины. Поэтому лечение направлено на подавление причины гнойного процесса, удаление некротических масс и восстановление защитных функций организма.
Способы лечения фурункула на интимном месте:
Медикаментозная терапия – используются препараты для подавления патогенной флоры. Это могут быть антибиотики широкого спектра действия, антисептики, антимикотики.
Дополнительно показаны мази для ускорения созревания нарыва – линимент Вишневского, ихтиоловая. На ранних стадиях фурункулов помогает обработка нарыва раствором йода, бриллиантового зеленого. Это способствует подавлению патогенной флоры в волосяном фолликуле, купированию воспалительного обширного процесса. Для ускорения созревания показаны физиопроцедуры – УВЧ.
После вскрытия фурункула в интимной мужской зоне, отхождения некротического стержня применяются антисептические средства – Хлоргексидин, Бетадин, Мирамистин – для обработки раневой поверхности, заживляющие и антибактериальные мази. Препаратом выбора является Левомеколь, тетрациклиновая мазь.
Хирургическое лечение – вскрытие фурункула на интимной паховой зоне у мужчины. Операция проводится под местным обезболиванием. Врач рассекает кожу над очагом гнойно-некротического процесса, удаляет стержень, устанавливает дренаж.
Накладывается асептическая повязка, назначаются антибиотики в форме мазей или таблеток. Лечение проводится амбулаторно, но при обширных фурункулах у мужчины, ухудшении общего состояния показана госпитализация в стационар.
Лечение проводится амбулаторно, но при обширных фурункулах у мужчины, ухудшении общего состояния показана госпитализация в стационар.
После отхождения стержня, гнойных масс пациент должен приходить на перевязки и обработку раны в назначенные врачом дни. Хирург оценит чистоту раны в интимной зоне у мужчины, скорость эпителизации тканей. При нормальном течении заживления дренаж убирают.
Народная медицина – сводится к применению препаратов официальной медицины, различных лепешек, компрессов и примочек для ускорения созревания фурункула в интимной болезненной зоне у мужчины. После вскрытия головки чирья рекомендуется его обработка отварами трав, спиртовыми настойками.
Фурункул в паху у мужчин и женщин: как избавиться, чем лечить? Мазь и антибиотики от фурункулов в паху у мужчин и женщин
Причины возникновения и лечение фурункула в паху у мужчин и женщин.
Фурункул — это болезненное воспаление волосяного фолликула и прилегающих к нему тканей, которое сопровождается процессом гнойного характера.
На первых порах чирей может быть похож на обычный прыщик, не требующий внимания.
Но, как правило, приблизительно через 12 часов после его появления начинается воспаление сальных желез, которое проявляет себя припухлостью и болезненностью.
Если не начать принимать меры на этом этапе, то фурункул может начать расти внутрь, а это уже может привести к заражению крови. Поэтому если вы заподозрили что у вас в паху появился чирей, тогда не медлите, а сразу принимайте адекватные меры.
Фурункул, чирей в паху у мужчин и женщин: симптомы, причины возникновения, фото
Начальная стадия фурункулезаСозревший фурункулВскрытие фурункула
Ученые установили, что самой частой причиной появления фурункула является бактерия стафилококка. Попав на кожу, она практически молниеносно начинает воспалять волосяной мешочек, тем самым провоцируя развитие гнойного процесса.
Поэтому если вы заметили, что нарывы в паху появляются у вас с завидной регулярностью, тогда обязательно сдайте анализы и узнайте не заразились ли вы стафилококком. Если этот так, то вам надо будет бороться одновременно и с патологической бактерией, и с фурункулезом, который она провоцирует.
Если этот так, то вам надо будет бороться одновременно и с патологической бактерией, и с фурункулезом, который она провоцирует.
Другие причины появления фурункулов в паху у мужчин и женщин:
- Плохой иммунитет. Если защитные силы организма находятся на нуле, то даже самая мелкая травма кожи в области паха может привести к воспалению волосяного фолликула и сальных желез.
- Неправильное питание. Из-за того, что внутренние органы не получают нужных им веществ, организм работает на износ. А это приводит к тому, что у человека катастрофически снижаются защитные силы, и как следствие активизируются различные воспалительные процессы.
- Несвоевременное проведение гигиенических процедур. В случае если мужчина или женщина не подмывают свои половые органы каждый день, то рано или поздно это приведет к образованию фурункулов в области паха. Произойдет это из-за банальной закупорки сальных желез.
- Неудобное нижнее белье.
 Плотные или просто маловатые трусы могут достаточно сильно травмировать кожу в паху. От постоянного трения на ней будут появляться трещинки, в которые могут попадать болезнетворные бактерии и это тоже будет приводить к появлению фурункулов.
Плотные или просто маловатые трусы могут достаточно сильно травмировать кожу в паху. От постоянного трения на ней будут появляться трещинки, в которые могут попадать болезнетворные бактерии и это тоже будет приводить к появлению фурункулов. - Чрезмерная потливость. В этом случае под бельем создается так называемый парниковый эффект, который способствует закупорке пор и воспалению волосяного фолликула.
- Переохлаждение. Если человек сутками напролет мерзнет (сидит на сквозняке, моется холодной водой или просто плохо одевается), то это очень сильно бьет по его иммунитету и как следствие, у него уже не остается ресурсов на то, чтобы бороться с фурункулезом.
- Бритье. Неправильное или неаккуратное бритье паховой зоны может привести к появлению ранок, в которые впоследствии может попадать все тот же стафилококк или другие патогенные бактерии.
Симптомы фурункула в паху
Симптомы фурункула в паху:
- На первом этапе вы можете чувствовать всего лишь небольшой дискомфорт в той зоне где впоследствии появится фурункул. Дополнять картину может ели заметное изменение цвета кожных покровов.
- Через некоторое время болевые ощущения начинают усиливаться, и внутри красного пятна появляется твердое на ощупь уплотнение. На этой стадии болезни может появиться достаточно сильный зуд и ощутимое покалывание в области воспаления.
- На следующем этапе под кожей начинает скапливаться кровь, лимфа и гной. Все это приводит к тому что болевые ощущения усиливаются, уплотнение увеличивается в размерах и появляется так званая белая головка. В случае если фурункулез протекает очень остро, то ко всем вышеописанным симптомам может добавиться еще и температура.
- После того как фурункул прорывает из него выходит кровь, гной и стрежень. Если вы проводили правильное лечение, то после того как фолликул очистится от всего лишнего, на коже останется только кратерообразная яма со слегка воспаленными краями. По мере того как она будет заживать, будет уходить и болезненность кожного покрова.
Какие антибиотики принимать при фурункулах в паху?
Антибиотики при фурункулезе
Как вы уже, наверное, поняли фурункул является патологией, которая требует серьезной и своевременной терапии.
Если вы не будете заниматься самолечением и, хотя бы проконсультируетесь с врачом, то узнаете, что на данный момент для лечения этой проблемы используют большой перечень антибиотиков.
Вещества, содержащиеся в подобных лекарственных препаратах помогают в самые короткие сроки убить патогенную микрофлору и снять воспаление, которое она спровоцировала.
И если раньше антибактериальное лечение назначалось исключительно при осложненном фурункулезе, который сопровождался увеличением лимфоузлов, то сейчас специалисты назначают такую терапию даже в том случае если на теле есть один фурункул.
Чаще всего для лечения пахового нарыва используют антибиотики наружного применения. Они хороши тем, что их не надо принимать внутрь, а можно просто прикладывать на пораженный участок кожи.
Продаются подобные средства в виде мазей, гелей и кремов.
Главным преимуществом таких препаратов является то, что они быстрее таблетированных средств могут поспособствовать выходу наружу гноя.
Для того чтобы добиться положительного результата будет достаточно 3 раза в сутки прикладывать на фурункул стерильную повязку (в данном случае она будет крепиться при помощи пластыря).
В случае же если подобная терапия результата не дает, а количество фурункулов в паху только увеличивается, тогда больному обязательно назначается внутренняя антибактериальная терапия.
Виды антибиотиков для лечения фурункулеза в паху:
- Группа пенициллинов. Очень быстро проникают в клетки нашего организма, находят там поврежденные и начинают интенсивно подавлять их рост и размножение.
- Группа цефалоспоринов. Данный вид антибиотиков хорошо борется с теми микроорганизмами, которых не замечают препараты группы пенициллинов. Также подобные средства достаточно эффективно останавливают распространение гнойного процесса, не давая ему проникать глубоко в ткани.
- Группа макролидов. По своему действию они похожи на все те группы антибиотиков, с которыми мы познакомили вас немного выше, единственным их преимуществом является то, что их можно без вреда для здоровья принимать довольно длительный срок.
- Группа аминогликозидов. Больше остальных препаратов подходят для лечения фурункулов в паху. Они очень хорошо борются с гнойным абсцессом и сепсисом, поэтому их специалисты чаще всего назначают для лечения гнойных ран.
Перечень антибиотиков для наружного применения:
- Левомеколь
- Мупироцин
- Бактробан
- Фузидин натрий
- Тетрациклиновая мазь
- Эротримициновая мазь
- Банеоцин
Перечень антибиотиков для внутреннего применения:
- Линкомицин
- Цефалексин
- Амоксиклав
- Оспексин
- Цефаклор
- Эротромицин
Какой мазью лечить гнойный абсцесс при фурункулезе в паху у мужчин и женщин?
Мази при фурункулезе
В случае если вы хотите максимально быстро избавиться от гнойного абсцесса возникшего в области появления фурункула, тогда лечите эту проблему комплексно.
Если вы упустили нужный момент и под кожей уже образовался стержень, то приема таблетированных антибиотиков может оказаться недостаточно.
Для того чтобы фурункул максимально быстро вскрылся, вам надо будет простимулировать этот процесс специальными мазями.
Причем вы должны помнить, что любой гнойный абсцесс лечится в несколько этапов.
Сначала вам надо будет поспособствовать вызреванию фурункула, затем в самые короткие сроки вытянуть из него гной, а после того как ранка полностью очистится, делать все чтобы в нее вновь не попали болезнетворные бактерии. Ввиду этого, для эффективного лечения гнойного процесса вам понадобится как минимум три разных мази.
Итак:
- Вытягивающие мази. Подобные препараты независимо от цены и производителя действуют по одинаковому принципу. Попав на кожу, они начинают ее раздражать, тем самым увеличивая приток крови к воспаленному волосяному фолликулу. На фоне этого процесса достаточно заметно усиливаются обменные процессы в дерме и это приводит к тому, что гнойник сначала созревает, а затем вскрывается без посторонней помощи. Помимо этого, вытягивающие мази оказывают слабый обезболивающий эффект и немного уменьшают зуд. Наносятся такие средства под стерильную повязку на обработанный антисептическими средствами фурункул. К лекарственным средствам вытягивающего действия относится мазь Вишневского, ихтиоловая, синтомициновая и гепариновая мазь.
- Антибактериальные мази. Этот вид мазей содержит в своем составе вещества, обеззараживающие ранку и убивающие патогенную микрофлору, которая осталась на коже после применения вытягивающих препаратов. Но запомните, если вы хотите, чтобы антибактериальные средства оказывали правильное воздействие на фурункул, тогда перед их использованием, обязательно обрабатывайте воспаленное место перекисью водорода. Она будет помогать удалять из ранки остатки гноя и крови, тем самым способствуя более быстрому снятию воспалительных процессов. К данной группе относятся следующие мази: Офлокаин, Фастин, Стрептонитол, Левосин Хинифурил.
- Заживляющие мази. Средства такого плана можно начинать использовать только после того, как из ранки выйдет весь гной и немного уменьшится краснота и припухлость. При правильном и регулярном использовании заживляющие мази помогут уменьшить зуд, который практически всегда появляется при заживании открытой раны, а также поспособствуют усилению регенерационных процессов в дерме, что позволит коже в месте воспаления восстановиться в самые быстрые сроки. На последней стадии лечения фурункула вы можете использовать Солкосерил, Спасатель, Повидон Йодин или Линимент Алое.
Профилактика фурункулеза
Профилактика фурункулеза
- В случае если вы не хотите, чтобы фурункулы еще когда-либо появлялись на вашем теле, тогда даже после того, как они исчезнут, старайтесь принимать меры, которые помогут вам избежать повторного возникновения данной проблемы. Первым делом возьмитесь за свой иммунитет. Постарайтесь сделать так чтобы круглый год ваш организм получал максимальное количество нужных ему полезных веществ. Для этого каждый день употребляйте большое количество овощей и фруктов. Помимо этого, пересмотрите свой распорядок дня.
- Старайтесь ложиться спать не очень поздно и отдыхать не менее 8 часов. Даже такие простые меры поспосбствуют тому, что защитные силы организма будут находиться на высоком уровне и с легкостью смогут бороться со всеми патологическими процессами, происходящими в организме. Ну и, конечно же, не забывайте о каждодневной гигиене интимной зоны. Ежедневное подмывание будет способствовать тому что на коже не будут задерживаться патогенные бактерии, которые чаще всего и являются причиной развития фурункулеза.
- Помимо этого, старайтесь максимально правильно проводить депиляцию паховой зоны. Перед тем как начать удалять волоски, обязательно вымойте кожу мылом и обработайте любым антисептическим средством. После того как проведете процедуру депиляции, повторите все манипуляции еще раз.
Видео: Лечение фурункула Мазь Вишневского, ихтиоловая мазь, левомеколь
Фурункул:Причины,Симптомы,Причины | doc.ua
Причины
Причина фурункулов – стафилококк, который бывает золотистым и белым. Образование такого воспаления обычно не несет в себе особой опасности здоровью человека. Но протекание и лечение фурункулеза усложняется на фоне некоторых хронических заболеваний – например, сахарного диабета. Возможные осложнения – тромбофлебит, региональный лимфаденит и лимфангиит.
Симптомы
Появляется он постепенно. Сначала возникает очаг ярко-красного цвета, который принимает конусовидную форму и немного возвышается над поверхностью кожи. Уже на этой стадии фурункулы требуют лечения. Воспаленное место чешется и немного болит.
Со временем площадь воспаления увеличивается, нарастает краснота, появляется отек. На 3–4 день в центре гнойника наблюдается некроз, а ткани становятся мягче. Они приобретают зеленоватый оттенок. В центре уплотнения виден стержень.
Когда на поверхности уже можно разглядеть стержень, боль усиливается. «Созревание» гнойника может сопровождаться такими состояниями как головная боль, повышение температуры, общее недомогание.
Как правило, через три дня стержень отторгается. На его месте образуется глубокая кровоточащая в меру рана, которая еще через три дня заживает.
Но стержень может и не образоваться, если заболевание протекает в «стертом» виде. Иногда воспаление переходит и за пределы волосяного фолликула, при этом развивается флегмона.
Лечение
На начальной стадии развитие гнойника можно предотвратить, смазывая больное место спиртовым раствором йода. Можно пройти процедуру электрофореза или обкалывания с использованием антибиотиков. Также с этой целью используют салициловую кислоту, кристаллический салициловый натрий. Так отторжение стержня происходит максимально быстро. Выдавливать содержимое гнойника категорически не рекомендуется!
Основные мероприятия по лечению такого рода воспалений состоят в тщательной обработке области кожи. Для этого используют 70 % раствор спирта, раствор метиленовый синий, бриллиантовый зеленый, спиртовой раствор салициловой кислоты. Если очаг возник на волосистой части головы и шеи, место вокруг него аккуратно выстригают.
В случае абсцесса, фурункулы вскрывают под местной анестезией, тщательно чистят рану от гнойных некротических масс. Затем производят обработку раствором фурацилина и перекисью водорода. На рану накладывают мазевую повязку. Лечение фурункула включает ряд физиотерапевтических процедур – УВЧ, УФО, соллюкс и другие. При рецидивах назначается терапия, направленная на общее укрепление организма и иммунитета.
Гнойники на лице более опасны. Если воспалился волосяной фолликул на лице, то возможна госпитализация. Она проводится в том случае, когда существует риск попадания инфекции по анастомозам в сосудистую систему головного мозга.
При повышении температуры больной должен соблюдать постельный режим. Ему нельзя разговаривать и жевать, употреблять твердую пищу. Рацион состоит исключительно из жидких блюд. В таких случаях крайне важно как можно раньше начать лечение. Назначаются дезинтоксикационные и антибактериальные мероприятия.
Хирургическое удаление фурункула: цена, отзывы
Фурункул — это гнойное или гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающих тканей. Он может возникнуть на любом участке тела, где есть волосы. Провоцируется воспаление так называемой условно-патогенной флорой, чаще всего золотистым стафилококком. Однако для развития серьезного воспаления необходима «благоприятная» почва или сочетание нескольких факторов. Удаление фурункула осуществляется с учетом причин развития заболевания, поэтому важно разобраться в истоках недуга.
Причины появления фурункула
Воспаление, развивающееся в результате активного размножения бактериальной флоры, может развиться по нескольким причинам:
- общее или местное снижение иммунных сил;
- наличие входных ворот для инфекции — травмы, повреждения кожи;
- переохлаждение;
- стресс;
- сахарный диабет и системные заболевания;
- нарушения правил гигиены и пр.
Во многих случаях наблюдается сочетание неблагоприятных факторов. Кроме того, важно помнить о том, что травмы могут неочевидными, к примеру, появляться в результате зуда при расчесывании участков кожи.
Симптомы и особенности диагностики
На начальных стадиях возникает небольшое уплотнение розового или красноватого цвета. При прикосновении наблюдается болезненность. Воспалительный процесс нарастает достаточно быстро, уже через несколько часов или 1−2 суток инфильтрат увеличивается в размерах, кожа становится ярко-красной, боль усиливается. Во многих случаях образование горячее на ощупь, нередко поднимается и общая температура тела. В центре очага воспаления можно увидеть черную точку — это отмершее основание волоса или так называемый гнойно-некротический стержень.
Перед хирургическим удалением фурункула обычно достаточно визуального осмотра врачом-хирургом. Но иногда могут потребоваться дополнительные методы исследования, например, УЗИ мягких тканей. Это необходимо для дифференциальной диагностики и исключения других заболеваний.
Развитие заболевания и осложнения
В редких случаях фурункул проходит самостоятельно. Благоприятный ход развития состоит в постепенном размягчении тканей, отторжении стержня. Таким образом, образование дренируется самостоятельно, содержимое выводится наружу. Но крайне важно знать, что самопроизвольное вскрытие еще не говорит о полном выздоровлении: гной из фурункула выделяется не всегда в полном объеме, малого отверстия зачастую недостаточно для полноценного выведения содержимого. Пытаться помочь себе и выдавливать гной наружу не стоит ни в коем случае, поскольку есть вероятность его направления вглубь тканей. Это может повлечь распространение инфекции на подкожную клетчатку и развитие флегмоны.
При неполучении своевременной помощи врача воспалительный процесс усиливается, распространяется вглубь тканей. Под кожей скапливается гнойное содержимое, заболевание развивается в абсцедирующий фурункул. Это сопровождается такими симптомами, как увеличение размеров образования, сильная пульсирующая боль, подъем температуры тела, признаки общей интоксикации.
Если в процесс вовлекаются соседние волосяные фолликулы, формируется карбункул: в центре образования возникает некроз участка кожи, общее состояние существенно ухудшается.
Фурункул в области лица может повлечь быстрое распространение инфекции, в том числе на мозговые оболочки. К другим тяжелым осложнениям относят лимфангит и лимфаденит. Течение болезни может быть осложнено тромбофлебитом и сепсисом.
Необходимо как можно скорее обратиться к хирургу, чтобы не допустить развития осложнений. Особенно важно это сделать людям, страдающим хроническими заболеваниями.
Консервативное лечение
Если вы обратитесь к хирургу в первые 1−3 суток после появления симптомов, могут быть использованы консервативные методы. К ним относят медикаментозную антибактериальную терапию, антисептические повязки, применение препаратов для стимуляции работы иммунной системы. Иногда целесообразно выполнение инъекций в месте очага воспаления. Для этого используются анестетики и антибиотики, которые помогают удалить гнойно-некротический стержень воспалительного образования. Безоперационные методы эффективны только при начальной стадии воспаления и не дают стопроцентной гарантии выздоровления. Они особенно актуальны для пациентов, имеющих противопоказания к хирургическому вмешательству.
Хирургическое лечение
Удаление фурункула хирургическим путем выполняется при неэффективности консервативных методов лечения, а также формировании абсцесса. Операция проводится в амбулаторных условиях.
Вмешательство проводится в несколько последовательных этапов:- обработка поверхности кожи антисептическим раствором;
- выполнение местной анестезии. Обычно для этого используется шприц с тонкой иглой, чтобы инъекция была максимально комфортной и безболезненной;
- вскрытие фурункула. Выполнение небольшого разреза позволяет получить доступ к полости гнойного образования;
- санация. С помощью специальных инструментов выполняется удаление гнойного содержимого, омертвевших участков ткани, затем проводится промывание полости с помощью антисептических растворов;
- дренирование. В полость образования устанавливается дренаж. Это может быть специальная полоска резины (для малой раны) или марлевая турунда с пропиткой лекарственными препаратами на водорастворимой основе (при большом очаге воспаления). Дренаж необходим для предупреждения быстрого зарастания кожных покровов, важно, чтобы рана продолжала очищаться и был обеспечен отток экссудата;
- наложение многослойной асептической повязки.
После выполнения вмешательства врач расскажет о том, как часто необходимо являться на перевязки и какие препараты применять в домашних условиях. Обычно назначается курс антибактериальной терапии, могут потребоваться иммуномодулирующие лекарственные средства.
Восстановительный период
Хирургическое лечение фурункула не предполагает госпитализации. Обычно пациенты не испытывают сильных болей, но лучше заранее посоветоваться с хирургом на предмет применения обезболивающих средств. Первая перевязка обычно выполняется на следующие сутки после операции. Во многих случаях достаточно трех визитов к врачу, а после удаления дренажа допускается самостоятельный уход за послеоперационной раной. Полное заживление проходит за 7−14 дней в зависимости от распространенности воспалительного процесса и общего состояния здоровья и защитных сил.
Преимущества обращения в клинику «Семейный доктор»
Удалить фурункул в Москве по доступной цене вы можете в клинике «Семейный доктор». Высококвалифицированные хирурги проводят операции любой сложности. Наши пациенты могут рассчитывать на высокое качество услуг, а также получают возможность комплексного подхода. Современное оснащение позволяет нам предлагать современные методы физиотерапевтического лечения для ускорения послеоперационного восстановления.Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму online-записи или обратитесь в регистратуру клиники.
Стоимость
врач-хирург, онколог, врач ультразвуковой диагностики
врач-хирург, онколог, к.м.н.
врач-хирург, онколог, флеболог
врач-хирург, онколог, эндоскопист
врач-хирург, к.м.н.
Удаление фурункула в клинике «Дека» в Москве
Навигация:
Заболевание, связанное с появлением фурункулов, называют фурункулезом. Наряду с некоторыми другими воспалениями, фурункул относят к группе пиодермий, то есть патологий кожи гнойно-воспалительного характера. Наиболее распространенными причинами появления фурункула называют повышенное пото- и салоотделение, загрязнения, микротравмы кожи (например, порезы при бритье), снижение иммунитета, неправильное питание, нарушение обмена веществ и др. То есть однозначно утверждать, что фурункулы бывают «от грязи», не совсем верно.
Появлению фурункулов способствуют следующие факторы:
- повышенная потливость, так как постоянное обильное выделение пота нарушает структуру и защитные свойства кожи;
- частые травмы и микротравмы кожи (ссадины, царапины, потертости), через которые легко проникнуть инфекции;
- расчесы и повреждения кожи, которые вызваны различными заболеваниями;
- постоянное контактирование кожи с выделениями из носа и ушей при отитах, ринитах и т.д.;
- несоблюдение гигиены;
- снижение защитных свойств кожи из-за вредности профессии (постоянное контактирование с пылью, смазочными составами, агрессивными химическими веществами и т.д.)
Как правило, образование единичных фурункулов связано с каким-либо из перечисленных выше внешних факторов, воздействующих на кожу. А если речь идет о систематическом появлении острых гнойных воспалений волосяных фолликул и сальных желез на коже, скорее всего, фурункулез провоцируется гормональными нарушениями или снижением иммунитета. В таких случаях для успешного лечения и профилактики фурункулеза нужно работать с причиной – принимать иммунномоделирующие препараты или проводить гормональную терапию.
Осложнения
Фурункул никак нельзя назвать «безобидным прыщиком»: кроме выраженных болезненных ощущений, ухудшения самочувствия, отсутствие лечения приводит к серьезным осложнениям. В данном случае можно говорить о местных и общих осложнениях. К местным причисляют флегмону, карбункул, абсцесс и даже рожу (хроническое инфекционное заболевание). Общими осложнениями фурункула могут стать: лимфангит, лимаденит, сепсис, артрит, абсцессы внутренних систем и органов, в том числе и головного мозга. Особенно опасными являются фурункулы на лице и шее.
Чем опасен фурункул на лице? Попытка выдавить фурункул на лице может привести к тому, что инфекция проникнет в венозное русло и вызовет развитие тромбофлебита, то есть воспаления венозных стенок с формированием тромбов. Лицо в таких случаях приобретает синюшный оттенок, становится отечным, любое дотрагивание до него приносит болевые ощущения, часто поднимается температура тела до 40⁰C. Инфекция способна распространиться в полость черепа и привести к менингиту, менингоэнцефалиту, сепсису. В гнойной хирургии существует такое правило: фурункулы на лице, расположенные выше верхней губы, требуют большой осторожности, и здесь «самодеятельность» пациента крайне нежелательна.
Вообще стоит отнестись серьезно к появлению фурункула в любом месте лица или тела. Фурункул живота, шеи, бедра «способен» принести очень болезненные ощущения и нарушить планы на ближайшую неделю. А его неправильное лечение продлит страдания или принесет ненужные осложнения.
Фурункул: лечение
Лечение будет напрямую зависеть того, в какой стадии протекает заболевание. Это может быть как терапевтическое лечение, так и хирургическое удаление фурункула.
Стадия инфильтрации. На коже наблюдается появление инфильтрата – участка с покраснением, отеком и уплотнением. Инфильтрат болезненный, постепенно увеличивается в размере (в среднем до 1-3 см). Что характерно: образование инфильтрата всегда происходит вокруг волоса, потому как стафилококки в первую очередь поражают волосяной фолликул, размножаясь внутри его. В обиходе эта стадия называется просто – «чирей созревает».
Основной целью лечения фурункула на данной стадии является ускорение созревания фурункула. Врач рекомендует накладывать на очаг поражения сухое тепло, ихтиоловые компрессы, смазывать поверхность фурункула и участок вокруг него антибактериальной мазью, назначает физиотерапевтические процедуры (УВЧ, лазер).
Гнойно-некротическая стадия. Наступает через 2-4 дня после появления первых симптомов: в центре инфильтрата образуется гнойный стержень, его конец виден над поверхностью (как гнойничок). В определенный момент тонкая ткань, которая прикрывает стержень, лопается, после чего гной и отмершая ткань начинают выходить наружу. Пациент чувствует значительно облегчение всех симптомов, отечность и покраснение, боль уменьшаются. В народе говорят — «чирей прорвался».
На этой стадии инфильтрат обкалывается антибиотиками, новокаином, делаются специальные компрессы с азотнокислым серебром. Нужно ли вскрывать фурункул? Удаление будет актуальным только в случаях, если созревание фурункула затягивается или наблюдается явная тенденция к образованию абсцесса, сепсиса. Целесообразность хирургического вскрытия фурункула определяется хирургом на осмотре.
Стадия заживления. После отторжения гноя и отмерших тканей рана начинает заживать, формируется рубец. Рана обрабатывается антисептиками, на очаг поражения накладываются повязки с мазью Вишневского или другими вытягивающими гной, ранозаживляющими составами.
Назначить правильное и эффективное лечение фурункула с исключением осложнений может только врач. Специалист проводит осмотр, оценивает степень тяжести воспалительного процесса и только после этого назначает лечение – терапевтическое или хирургическое.
Нужна помощь хирурга? Звоните прямо сейчас!
Рецидивирующий фурункулез — проблемы и лечение: обзор
Clin Cosmet Investig Dermatol. 2014; 7: 59–64.
Кристина Софи Иблер
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Чарльз Б. Кроманн
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Отделение дерматологии, Университетская больница Роскилле, Дания
, Копенгаген Для переписки: Кристина Софи Иблер, отделение дерматологии, больница Роскилле, Копенгагенский университет, Køgevej 7–13, 4000 Роскилле, Дания, тел. + 45 4732 2600, электронная почта kd.dnalleajsnoiger @ isk Авторские права © 2014 Ibler and Kromann. Эта работа опубликована Dove Medical Press Limited и находится под лицензией Creative Commons Attribution — Non Commercial (unported, v3.0) License. Полные условия лицензии доступны по адресу http://creativecommons.org/licenses/by-nc/3.0 /. Некоммерческое использование работы разрешено без какого-либо разрешения Dove Medical Press Limited при условии правильной ссылки на эту статью. Эта статья цитируется в других статьях PMC.Abstract
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани.Фурункулы выглядят как красные, опухшие и болезненные узелки на волосяных частях тела, и наиболее распространенным возбудителем инфекции является золотистый стафилококк , но также могут быть вызваны и другие бактерии. В некоторых странах устойчивый к метициллину S. aureus является наиболее распространенным патогеном инфекций кожи и мягких тканей, что является проблематичным, поскольку лечение затруднено. Фурункулез часто бывает рецидивирующим и может распространяться среди членов семьи. Некоторые пациенты являются носителями S.aureus и эрадикацию следует рассматривать в повторяющихся случаях. Одиночные поражения следует разрезать, если они колеблются, тогда как пациентов с множественными поражениями или признаками системного заболевания или иммуносупрессии следует лечить соответствующими антибиотиками. Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно в повторяющихся случаях, когда мазки посевов у пациента, членов семьи и близких людей являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
Ключевые слова: фурункулез, MRSA, SSTI, фурункулы, абсцесс, стафилококкоз
Введение
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани. На волосяных частях кожи появляются фурункулы, и возбудителем инфекции является золотистый стафилококк , .Однако причиной могут быть и другие бактерии. 1 Фурункулез возникает независимо от устойчивой к метициллину инфекции S. aureus (MRSA), которая стала эндемической в некоторых странах. MRSA сложнее лечить стандартными антибиотиками и, следовательно, представляет собой конкретную клиническую и микробиологическую проблему, которая подробно рассматривается в другом месте и поэтому не будет здесь подробно описываться. 2
Признаки и симптомы
Клинически фурункулы представляют собой красные, опухшие и болезненные узелки разного размера, а иногда и покрывающие пустулы.Лихорадка и увеличение лимфатических узлов возникают редко. Если инфицировано несколько соседних фолликулов, они могут срастаться и образовывать более крупный узел, известный как карбункул. Чаще всего фурункулы появляются на конечностях и после заживления могут образовывать рубцы. 3 Большинство пациентов обращаются с одним или двумя фурункулами, и после их устранения рецидивов не наблюдается. Однако фурункулез имеет тенденцию повторяться, и в таких случаях они часто распространяются среди членов семьи.
Рецидивирующий фурункулез
Рецидивирующий фурункулез обычно определяется как три или более приступов в течение 12 месяцев. 4 Колонизация S. aureus в передних отделах носа играет определенную роль в этиологии хронического или рецидивирующего фурункулеза. Помимо ноздрей, колонизация также происходит в теплых влажных складках кожи, например, за ушами, под отвисшей грудью и в паху. Бактерии, отличные от S. aureus , также могут быть патогенными, особенно в отношении фурункулов вульвовагинальной и периректальной области, а также на ягодицах. 1 В частности, на этих участках часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
Качество жизни пациентов с рецидивирующим фурункулезом, насколько нам известно, не исследовалось. Однако снижение качества жизни было обнаружено у MRSA-положительных пациентов, которые были изолированы в паллиативных учреждениях 5 и у пациентов с другими рецидивирующими заболеваниями фурункула, такими как гнойный гидраденит. 6 , 7
Факторы риска
Прямой физический контакт с инфицированными людьми, в первую очередь с членами семьи или медицинским персоналом, является основным фактором риска развития фурункулеза. Факторы риска, связанные с рецидивирующим фурункулезом, были изучены в исследовании случай-контроль, включавшем 74 пациента с рецидивирующим фурункулезом и такое же количество пациентов с нерецидивным фурункулезом. 4 Носовые мазки выявили S. aureus в 89% и 100% случаев рецидивирующего и нерецидивирующего фурункулеза, соответственно, и не было обнаружено значительных различий в устойчивости к обычно используемым антибиотикам.Наиболее важным независимым предиктором рецидива был положительный семейный анамнез. Другими независимыми предикторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, предыдущая госпитализация, множественные поражения, плохая личная гигиена и сопутствующие заболевания. 4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза. 8 Дефицит маннозо-связывающего лектина, а также нарушение функции нейтрофилов у умственно отсталых взрослых также были связаны с фурункулезом. 9 — 11 Ожирение и гематологические нарушения также являются предрасполагающими факторами. Тем не менее, в большинстве случаев убедительные предрасполагающие факторы не могут быть инкриминированы.
MRSA
Рецидивирующий фурункулез чаще всего вызывается чувствительными к метициллину S. aureus . Однако внебольничный MRSA (CA-MRSA) стал эндемическим заболеванием в США и в настоящее время является наиболее частой причиной инфекции мягких тканей в отделениях неотложной помощи во многих странах. 12 — 15 Распространенность CA-MRSA выше в США по сравнению с Европой, но распространенность в Европе растет. 16 — 21
Некоторые штаммы MRSA, в частности CA-MRSA, продуцируют токсин под названием лейкоцидин Пантона-Валентайна (PVL) и связаны с тяжелыми инфекциями. 22 PVL является лейкоцидным, и после инфицирования мягких тканей MRSA описаны тяжелые, но редкие осложнения, такие как некротический фасциит и некротическая пневмония.PVL является фактором вирулентности S. aureus , который коррелирует с хроническим рецидивирующим фурункулезом. 23 — 26
Диагноз
Диагностика фурункулеза относительно проста. Микробный агент может быть идентифицирован с помощью простых культуральных мазков. Необходимо провести общее клиническое обследование, и исследования включают в себя мазки посевов не только с поражений (предпочтительно из гноя или жидкостей из флюидных фурункулов, в конечном итоге полученных путем разреза), но также и из участков носителя, таких как ноздри и промежность.В зависимости от анамнеза могут потребоваться мазки посевов у членов семьи. Предлагается исследовать мочу и уровень глюкозы в крови или гликированный гемоглобин (HbA 1c ) для выявления любого основного диабета, а также провести полный анализ крови для исключения системной инфекции или другого внутреннего заболевания. Иммунологическая оценка может быть рассмотрена при рецидиве заболевания или признаках внутреннего заболевания.
Дифференциальный диагноз
Если узелки расположены исключительно в подмышечных впадинах, паху и / или в инфрамаммарных областях, гнойный гидраденит (HS) следует рассматривать как дифференциальный диагноз.Важен сбор анамнеза как личных, так и семейных эпизодов фурункулов. У женщин усиление симптомов, связанных с месячными менструациями, является верным признаком HS, и HS может со временем привести к синусовым ходам и свищам с зловонными гнилостными выделениями. Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Осложнения
Наиболее частыми осложнениями фурункулеза являются рубцевание и рецидивы.Редко фурункулез приводит к системной инфекции с лихорадкой и симптомами, связанными с органами. Описаны положительный посев крови и эндокардит после фурункулеза. 27 Было показано, что кожная инфекция MRSA осложняется системной инфекцией, включая респираторный дистресс и пневмонию, 23 и некротический фасциит и миозит. 26 Остеомиелит, септический артрит и инфекции центральной нервной системы с менингитом и абсцессом головного мозга после инфицирования S.aureus также сообщается. 28 — 33
Лечение
Ведение рецидивирующего фурункулеза проблематично и может вызывать разочарование. Схема ведения фурункулеза представлена на рис. При одиночных поражениях может быть достаточно простого разреза и дренажа, но может потребоваться системная антибактериальная терапия. S. aureus обладает способностью развивать устойчивость к различным антибиотикам, и это важно учитывать при выборе противомикробных препаратов. 34
Схема диагностики и лечения фурункулеза.
Сокращения: Ddx, дифференциальный диагноз; Dx, диагностика; Hx, история; Mx, менеджмент.
Согласно клиническим рекомендациям по инфекциям, вызываемым MRSA, при простых абсцессах или фурункулах достаточно одного разреза и дренирования, но необходимы дополнительные исследования для дальнейшего определения роли антибиотиков, если таковые имеются, в этих условиях. 35 , 36
Антибиотики рекомендуются, если кожная инфекция связана с тяжелым заболеванием (множественные очаги инфекции или быстрое прогрессирование), системным заболеванием или сопутствующими сопутствующими заболеваниями или подавлением иммунитета, крайним возрастом, абсцессом в определенной области трудно дренировать (например, лицо, руки и гениталии), ассоциированный септический флебит и отсутствие реакции только на разрез и дренирование.
Руководства Американского общества инфекционистов предлагают следующие пероральные антибиотики для эмпирического охвата CA-MRSA у амбулаторных больных: клиндамицин, триметоприм-сульфаметоксазол, тетрациклин (доксициклин или миноциклин) и линезолид. 35 Если требуется охват как β-гемолитических стрептококков, так и CA-MRSA, варианты включают только клиндамицин, или триметоприм-сульфаметоксазол, или тетрациклин в сочетании с β-лактамом (например, амоксициллин), или только линезолид. 35
Для госпитализированных пациентов с осложненной инфекцией, в дополнение к хирургической обработке и антибиотикам широкого спектра действия, следует рассмотреть возможность эмпирической терапии MRSA в ожидании данных посева. Варианты включают внутривенный (IV) ванкомицин 1 г два раза в день, перорально или внутривенно линезолид 600 мг два раза в день, даптомицин 4 мг / кг / доза внутривенно один раз в день, телаванцин 10 мг / кг / доза внутривенно один раз в день и клиндамицин 600 мг внутривенно или перорально. три раза в день. Бета-лактамный антибиотик (например, цефазолин) можно рассмотреть у госпитализированных пациентов с негнойным целлюлитом.При недостаточном клиническом ответе необходимо начать адаптацию к терапии с активным MRSA. 35 Рекомендуется лечение от семи до 14 дней, но его следует подбирать индивидуально в зависимости от клинической реакции пациента. Госпитализированные пациенты с MRSA должны быть изолированы от других пациентов.
Профилактика
Профилактическая образовательная информация о личной гигиене и соответствующем уходе за ранами рекомендуется пациентам с инфекциями кожи или мягких тканей (SSTI), такими как рецидивирующий фурункулез. 37 , 38 Раны следует закрывать чистыми сухими повязками и соблюдать правила личной гигиены с регулярным купанием и мытьем рук водой с мылом или рекомендуется очищать руки гелем на спиртовой основе, особенно после прикосновения к инфицированному кожа или предмет, непосредственно контактировавший с дренирующей раной. Следует избегать переработки или совместного использования личных вещей, таких как одноразовые или электрические бритвы и эпиляторы, постельное белье и полотенца, которые использовались на инфицированной коже.У пациентов с рецидивирующими ИМТП следует рассмотреть меры гигиены окружающей среды в домашних условиях или в общине. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, счетчики, дверные ручки, ванны и сиденья унитаза), которые могут контактировать с обнаженной кожей или открытыми инфекциями. Имеющиеся в продаже чистящие или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями по продукту для регулярной очистки поверхностей. 35
Колонизация
Попытки местного применения деколонизации с помощью мупироцина и хлоргексидина могут снизить частоту последующих S.aureus , хотя и с переменной эффективностью. 39 — 42 Деколонизация может быть рассмотрена в случаях рецидива ИМТН, несмотря на оптимизацию ухода за раной и гигиенических мер, а также в случаях продолжающейся передачи инфекции среди членов семьи или других близких людей, несмотря на меры гигиены. Деколонизация обычно состоит из 5-10-дневного нанесения мази мупироцина два раза в день на ноздри и ежедневного мытья тела 4% -ным мылом с хлоргексидином в течение 5-14 дней.Разбавляйте ванны с отбеливателем по 15 минут два раза в день в течение 3 месяцев. Полоскание полости рта 0,2% раствором хлоргексидина три раза в день снижает флору глотки. 41 Также было предложено местное применение 0,3% раствора генцианвиолета в ноздри два раза в день в течение 2–3 недель. 40
Пероральная антимикробная терапия рекомендуется только для лечения активной инфекции и обычно не рекомендуется для деколонизации. Пероральный препарат в сочетании с рифампицином, если штамм чувствителен, может быть рассмотрен для деколонизации, если инфекции рецидивируют, несмотря на вышеупомянутые местные меры. 35 Монотерапия рифампицином связана с риском выбора устойчивых вариантов и не рекомендуется. Комбинация местных и системных противомикробных препаратов очень эффективна: у пациентов, прошедших лечение, уровень клиренса составляет 87%. 43 Посев из ректального мазка может рассматриваться в рефрактерных случаях, поскольку желудочно-кишечный тракт может быть резервуаром чувствительных к метициллину S. aureus и MRSA. В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80–100% колонизации кишечника MRSA. 43 Могут появиться урогенитальные и вагинальные колонии.
Если члены семьи являются носителями, к ним следует относиться как к пациенту. Помимо деколонизации, любое ухудшение состояния питания пациентов должно быть улучшено, если это вообще возможно.
Обсуждение и заключение
У здоровых людей микробиом человека заметно отличается в коже и других средах обитания. Это разнообразие до конца не изучено, но подразумевается генетика хозяина, окружающая среда и раннее воздействие микробов.Таким образом, у многих носителей стафилококков из носа не появляются фурункулы или фурункулы, в отличие от других. Фурункулез — это кожное заболевание, которое имеет тенденцию повторяться и часто распространяется на членов семьи либо напрямую, либо косвенно, либо через контакт с кожей. Инфекция чаще всего вызывается S. aureus , и устойчивость к противомикробным препаратам становится все более серьезной проблемой. MRSA в настоящее время является эндемическим заболеванием во многих странах и представляет собой новую проблему во всем мире.
Заболеваемость фурункулезом может быть значительной.Поэтому лечение очень важно. Клинически серьезные осложнения SSTIs S. aureus включают бактериемию, инфекционный эндокардит и некротическую пневмонию. Кожные осложнения включают гнойные изъязвления и боль от поражений, что традиционно воспринимается как стигматизация со времен описаний в Книге Иова (Еврейская Библия). Насколько известно авторам, исследований качества жизни пациентов с рецидивирующим фурункулезом не проводилось. В недавнем немецком опросе пациентов в отделениях паллиативной помощи, изолированных из-за MRSA, было обнаружено негативное влияние на качество жизни, и необходимая изоляция считалась значительным бременем в конце жизни для этих неизлечимых пациентов. 5 Однако большинство пациентов не изолированы из-за кожных инфекций, и поэтому другие аспекты могут иметь значение. Можно предположить, что клиническое сходство между фурункулезом, HS и вульгарными угрями может отрицательно повлиять на качество жизни. Несколько исследований определили как акне, так и HS как основные источники снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что необходимы специальные исследования качества жизни и при фурункулезе.
Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно, если проблема связана с рецидивирующими поражениями. В таких случаях обязательно собирать мазки посевов у пациента, членов семьи и близких людей, чтобы выявить и, в конечном итоге, контролировать цепь инфекции. Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.Особое внимание следует уделять улучшению и поддержанию кожного барьера. Неповрежденная функция кожного барьера снижает риск заражения, и поэтому полезно регулярное использование смягчающих средств, чтобы кожа оставалась влажной.
Для лечения стафилококкоза имеют значение несколько терапевтических методов. Традиционно широко использовались разрез и дренирование. Однако эту процедуру следует ограничить колебаниями кипения. При фурункулах при фурункулах разрезы и дренирование обычно не проходят.После разреза полость абсцесса может потребовать тампонирования для поддержания дренажа. Незначительные элементы, которые не колеблются, не нуждаются в разрезе, и с ними можно справиться, поддерживая чистоту и защиту участка кожи.
Если присутствует лихорадка или у пациента развиваются системные признаки инфекции, необходимы системные противомикробные препараты. Регулярные и частые посевы мазков из поражений помогают решить, какой противомикробный препарат выбрать, поскольку картина устойчивости к микробам может варьироваться в зависимости от времени, места и географии.
В конечном итоге лечение стафилококкоза зависит от искоренения патогенных штаммов у пациентов и носителей. Однако ликвидация должна быть ограничена пациентами или семьями с рецидивирующими ИМТП. В большинстве случаев колонизация S. aureus безвредна, а большое количество бессимптомных носителей противоречит искоренению в этой популяции. Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков для контроля бактериальной популяции.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. Даль М.В. Стратегии лечения рецидивирующего фурункулеза. Саут Мед Дж. 1987; 80: 352–356. [PubMed] [Google Scholar] 2. Pottinger PS. Метициллин-резистентные инфекции Staphylococcus aureus. Med Clin North Am. 2013; 97: 601–619. [PubMed] [Google Scholar] 3. Тайра Б.Р., певица А.Дж., Тод ХК, младший, Ли С.К. Национальная эпидемиология кожных абсцессов: 1996-2005.Am J Emerg Med. 2009. 27: 289–292. [PubMed] [Google Scholar] 4. Эль-Гилани А.Х., Фати Х. Факторы риска повторного фурункулеза. Dermatol Online J. 2009; 15:16. [PubMed] [Google Scholar] 5. Букки Дж., Кляйн Дж., Но Л. и др. Метициллин-резистентный золотистый стафилококк (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Palliat Med. 2013; 27: 84–90. [PubMed] [Google Scholar] 6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Группа качества жизни Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Dermatol. 2007. 56: 621–623. [PubMed] [Google Scholar] 7. Ондердейк А.Дж., ван дер Зи Х.Х., Эсманн С. и др. Депрессия у больных гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar] 8. Hoeger PH. Чувствительность к противомикробным препаратам штаммов S. aureus, колонизирующих кожу, у детей с атопическим дерматитом. Pediatr Allergy Immunol. 2004. 15: 474–477. [PubMed] [Google Scholar] 9. Демирчай З., Эксиоглу-Демиральп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом.Br J Dermatol. 1998. 138: 1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. Микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейной недостаточности связывающего маннозу лектина.Eur J Clin Invest. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и др. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов в отделении неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr Растущая угроза внебольничного метициллин-устойчивого Staphylococcus aureus. Ann Intern Med. 2006. 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC., Jr. Текущие варианты лечения внебольничной инфекции, вызванной устойчивостью к метициллину Staphylococcus aureus.Clin Infect Dis. 2008; 46: 1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж. С., Нюрмбергер Е. Л., Бишай В. Р.. Внебольничный метициллин-устойчивый золотистый стафилококк: новая угроза. Lancet Infect Dis. 2005. 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-резистентный золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительных случаев S. aureus, 1997–2010 гг. PLoS One. 2013; 8: e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология появляющегося метициллин-устойчивого золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. J Clin Microbiol. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Fossum AE, Bukholm G. Повышение заболеваемости устойчивым к метициллину Staphylococcus aureus ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Clin Microbiol Infect. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика связанных с сообществом метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47: 73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического Staphylococcus aureus в виде внебольничного клона, устойчивого к метициллину. Ланцет.2005; 365: 1256–1258. [PubMed] [Google Scholar] 21. Ваннет В.Дж., Спалбург Э., Хек М.Э. и др. Появление в Нидерландах вирулентных метициллин-резистентных штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантона-Валентайна. J Clin Microbiol. 2005; 43: 3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowery D, Perdreau-Remington F. Высокая распространенность метициллин-устойчивого золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Ann Emerg Med. 2005; 45: 311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Алдаабиль РА. Внебольничная бактериемическая некротическая пневмония MRSA у пациента с язвой мошонки. J Infect. 2005; 51: e241 – e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротической пневмонии с продуцирующим лейкоцидин Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Clin Infect Dis. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Lina G, Piemont Y, Godail-Gamot F, et al.Участие Panton-Valentine, продуцирующего лейкоцидин Staphylococcus aureus, в первичных кожных инфекциях и пневмонии. Clin Infect Dis. 1999; 29: 1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротический фасциит, вызванный устойчивым к метициллину стафилококком в Лос-Анджелесе. N Engl J Med. 2005; 352: 1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных инфекциях, вызванных устойчивостью к метициллину Staphylococcus aureus.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Чанг В. Н., Лу Ч., Ву Дж. Дж. И др. Менингит, вызванный Staphylococcus aureus, у взрослых: клиническое сравнение инфекций, вызванных метициллин-резистентными и метициллин-чувствительными штаммами. Инфекция. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Е., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-устойчивой и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Clin Infect Dis. 2003. 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж. П., Абреу М. А., Родригес П., Карвелью Л., Коррейя Дж. А. Метицилин-резистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Порт Акта Мед. 2011; 24 (Приложение 2): 399–406. Португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллин-резистентного позвоночного остеомиелита Staphylococcus aureus.Саут Мед Дж. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуанг П.Я., Чен С.Ф., Чанг В.Н. и др. Спинальный эпидуральный абсцесс у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Clin Neurol Neurosurg. 2012; 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У, Бхат Дж., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллин-резистентный золотистый стафилококк при внебольничной пиодермии. Int J Dermatol. 2004. 43: 412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С. Е. и др.Общество инфекционных болезней Америки Руководство по клинической практике Общества инфекционистов Америки по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Clin Infect Dis. 2011; 52: e18 – e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р. Г. и др. Британское общество антимикробной химиотерапии Рабочая группа по инфекциям MRSA в сообществе Руководящие принципы для практики Великобритании по диагностике и лечению метициллин-резистентных инфекций Staphylococcus aureus (MRSA), присутствующих в сообществе.J Antimicrob Chemother. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С, Фаррелл AM. Бактериальные инфекции кожи у пожилых людей: диагностика и лечение. Наркотики старения. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Линь М., Волкофф Б., Додсон Д., Гладбах С., Жу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Emerg Infect Dis. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Харбарт С., Дхаран С., Лиассин Н., Херро П., Окенталер Р., Питтет Д.Рандомизированное плацебо-контролируемое двойное слепое исследование для оценки эффективности мупироцина для искоренения носительства метициллин-резистентного золотистого стафилококка. Антимикробные агенты Chemother. 1999; 43: 1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Окано М., Ногучи С., Табата К., Мацумото Ю. Актуальный генцианвиолет для кожных инфекций и носительства с MRSA. Int J Dermatol. 2000; 39: 942–944. [PubMed] [Google Scholar] 41. Рингберг Х., Катрин П.А., Уолдер М., Хьюго Йоханссон П.Дж. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar] 42. Simor AE, Phillips E, McGeer A, et al. Рандомизированное контролируемое испытание хлоргексидина глюконата для промывания, интраназального мупироцина, рифампицина и доксициклина в сравнении с отсутствием лечения для ликвидации колонизации метициллин-резистентного Staphylococcus aureus. Clin Infect Dis. 2007. 44: 178–185. [PubMed] [Google Scholar] 43. Атанаскова Н, Томецки К.Я. Инновационное лечение рецидивирующего фурункулеза. Dermatol Clin. 2010. 28: 479–487. [PubMed] [Google Scholar]Рецидивирующий фурункулез — проблемы и лечение: обзор
Clin Cosmet Investig Dermatol.2014; 7: 59–64.
Кристина Софи Иблер
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Чарльз Б. Кроманн
Отделение дерматологии, Больница Роскилле, Копенгагенский университет, Дания
Отделение дерматологии, Университетская больница Роскилле, Дания
, Копенгаген Для переписки: Кристина Софи Иблер, отделение дерматологии, больница Роскилле, Копенгагенский университет, Køgevej 7–13, 4000 Роскилле, Дания, тел. + 45 4732 2600, электронная почта kd.dnalleajsnoiger @ isk Авторские права © 2014 Ibler and Kromann. Эта работа опубликована Dove Medical Press Limited и находится под лицензией Creative Commons Attribution — Non Commercial (unported, v3.0) License. Полные условия лицензии доступны по адресу http://creativecommons.org/licenses/by-nc/3.0 /. Некоммерческое использование работы разрешено без какого-либо разрешения Dove Medical Press Limited при условии правильной ссылки на эту статью. Эта статья цитируется в других статьях PMC.Abstract
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани.Фурункулы выглядят как красные, опухшие и болезненные узелки на волосяных частях тела, и наиболее распространенным возбудителем инфекции является золотистый стафилококк , но также могут быть вызваны и другие бактерии. В некоторых странах устойчивый к метициллину S. aureus является наиболее распространенным патогеном инфекций кожи и мягких тканей, что является проблематичным, поскольку лечение затруднено. Фурункулез часто бывает рецидивирующим и может распространяться среди членов семьи. Некоторые пациенты являются носителями S.aureus и эрадикацию следует рассматривать в повторяющихся случаях. Одиночные поражения следует разрезать, если они колеблются, тогда как пациентов с множественными поражениями или признаками системного заболевания или иммуносупрессии следует лечить соответствующими антибиотиками. Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно в повторяющихся случаях, когда мазки посевов у пациента, членов семьи и близких людей являются обязательными для выявления и, в конечном итоге, контроля цепочки инфекции.Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.
Ключевые слова: фурункулез, MRSA, SSTI, фурункулы, абсцесс, стафилококкоз
Введение
Фурункулез — глубокая инфекция волосяного фолликула, приводящая к образованию абсцесса с скоплением гноя и некротической ткани. На волосяных частях кожи появляются фурункулы, и возбудителем инфекции является золотистый стафилококк , .Однако причиной могут быть и другие бактерии. 1 Фурункулез возникает независимо от устойчивой к метициллину инфекции S. aureus (MRSA), которая стала эндемической в некоторых странах. MRSA сложнее лечить стандартными антибиотиками и, следовательно, представляет собой конкретную клиническую и микробиологическую проблему, которая подробно рассматривается в другом месте и поэтому не будет здесь подробно описываться. 2
Признаки и симптомы
Клинически фурункулы представляют собой красные, опухшие и болезненные узелки разного размера, а иногда и покрывающие пустулы.Лихорадка и увеличение лимфатических узлов возникают редко. Если инфицировано несколько соседних фолликулов, они могут срастаться и образовывать более крупный узел, известный как карбункул. Чаще всего фурункулы появляются на конечностях и после заживления могут образовывать рубцы. 3 Большинство пациентов обращаются с одним или двумя фурункулами, и после их устранения рецидивов не наблюдается. Однако фурункулез имеет тенденцию повторяться, и в таких случаях они часто распространяются среди членов семьи.
Рецидивирующий фурункулез
Рецидивирующий фурункулез обычно определяется как три или более приступов в течение 12 месяцев. 4 Колонизация S. aureus в передних отделах носа играет определенную роль в этиологии хронического или рецидивирующего фурункулеза. Помимо ноздрей, колонизация также происходит в теплых влажных складках кожи, например, за ушами, под отвисшей грудью и в паху. Бактерии, отличные от S. aureus , также могут быть патогенными, особенно в отношении фурункулов вульвовагинальной и периректальной области, а также на ягодицах. 1 В частности, на этих участках часто присутствуют кишечные виды, такие как Enterobacteriaceae и Enterococci . Corynebacterium , S. epidermidis и S. pyogenes также могут присутствовать при фурункулезе. Иммунодефицит редко является основной причиной.
Качество жизни пациентов с рецидивирующим фурункулезом, насколько нам известно, не исследовалось. Однако снижение качества жизни было обнаружено у MRSA-положительных пациентов, которые были изолированы в паллиативных учреждениях 5 и у пациентов с другими рецидивирующими заболеваниями фурункула, такими как гнойный гидраденит. 6 , 7
Факторы риска
Прямой физический контакт с инфицированными людьми, в первую очередь с членами семьи или медицинским персоналом, является основным фактором риска развития фурункулеза. Факторы риска, связанные с рецидивирующим фурункулезом, были изучены в исследовании случай-контроль, включавшем 74 пациента с рецидивирующим фурункулезом и такое же количество пациентов с нерецидивным фурункулезом. 4 Носовые мазки выявили S. aureus в 89% и 100% случаев рецидивирующего и нерецидивирующего фурункулеза, соответственно, и не было обнаружено значительных различий в устойчивости к обычно используемым антибиотикам.Наиболее важным независимым предиктором рецидива был положительный семейный анамнез. Другими независимыми предикторами были анемия, предшествующая антибактериальная терапия, сахарный диабет, предыдущая госпитализация, множественные поражения, плохая личная гигиена и сопутствующие заболевания. 4 Установленные кожные заболевания, такие как атопический дерматит, хронические раны или язвы на ногах, повышают восприимчивость к бактериальной колонизации и более склонны к развитию фурункулеза. 8 Дефицит маннозо-связывающего лектина, а также нарушение функции нейтрофилов у умственно отсталых взрослых также были связаны с фурункулезом. 9 — 11 Ожирение и гематологические нарушения также являются предрасполагающими факторами. Тем не менее, в большинстве случаев убедительные предрасполагающие факторы не могут быть инкриминированы.
MRSA
Рецидивирующий фурункулез чаще всего вызывается чувствительными к метициллину S. aureus . Однако внебольничный MRSA (CA-MRSA) стал эндемическим заболеванием в США и в настоящее время является наиболее частой причиной инфекции мягких тканей в отделениях неотложной помощи во многих странах. 12 — 15 Распространенность CA-MRSA выше в США по сравнению с Европой, но распространенность в Европе растет. 16 — 21
Некоторые штаммы MRSA, в частности CA-MRSA, продуцируют токсин под названием лейкоцидин Пантона-Валентайна (PVL) и связаны с тяжелыми инфекциями. 22 PVL является лейкоцидным, и после инфицирования мягких тканей MRSA описаны тяжелые, но редкие осложнения, такие как некротический фасциит и некротическая пневмония.PVL является фактором вирулентности S. aureus , который коррелирует с хроническим рецидивирующим фурункулезом. 23 — 26
Диагноз
Диагностика фурункулеза относительно проста. Микробный агент может быть идентифицирован с помощью простых культуральных мазков. Необходимо провести общее клиническое обследование, и исследования включают в себя мазки посевов не только с поражений (предпочтительно из гноя или жидкостей из флюидных фурункулов, в конечном итоге полученных путем разреза), но также и из участков носителя, таких как ноздри и промежность.В зависимости от анамнеза могут потребоваться мазки посевов у членов семьи. Предлагается исследовать мочу и уровень глюкозы в крови или гликированный гемоглобин (HbA 1c ) для выявления любого основного диабета, а также провести полный анализ крови для исключения системной инфекции или другого внутреннего заболевания. Иммунологическая оценка может быть рассмотрена при рецидиве заболевания или признаках внутреннего заболевания.
Дифференциальный диагноз
Если узелки расположены исключительно в подмышечных впадинах, паху и / или в инфрамаммарных областях, гнойный гидраденит (HS) следует рассматривать как дифференциальный диагноз.Важен сбор анамнеза как личных, так и семейных эпизодов фурункулов. У женщин усиление симптомов, связанных с месячными менструациями, является верным признаком HS, и HS может со временем привести к синусовым ходам и свищам с зловонными гнилостными выделениями. Другие дифференциальные диагнозы включают реакции на инородное тело, пилонидальные кисты, абсцессы бартолиновых желез и другие виды абсцессов.
Осложнения
Наиболее частыми осложнениями фурункулеза являются рубцевание и рецидивы.Редко фурункулез приводит к системной инфекции с лихорадкой и симптомами, связанными с органами. Описаны положительный посев крови и эндокардит после фурункулеза. 27 Было показано, что кожная инфекция MRSA осложняется системной инфекцией, включая респираторный дистресс и пневмонию, 23 и некротический фасциит и миозит. 26 Остеомиелит, септический артрит и инфекции центральной нервной системы с менингитом и абсцессом головного мозга после инфицирования S.aureus также сообщается. 28 — 33
Лечение
Ведение рецидивирующего фурункулеза проблематично и может вызывать разочарование. Схема ведения фурункулеза представлена на рис. При одиночных поражениях может быть достаточно простого разреза и дренажа, но может потребоваться системная антибактериальная терапия. S. aureus обладает способностью развивать устойчивость к различным антибиотикам, и это важно учитывать при выборе противомикробных препаратов. 34
Схема диагностики и лечения фурункулеза.
Сокращения: Ddx, дифференциальный диагноз; Dx, диагностика; Hx, история; Mx, менеджмент.
Согласно клиническим рекомендациям по инфекциям, вызываемым MRSA, при простых абсцессах или фурункулах достаточно одного разреза и дренирования, но необходимы дополнительные исследования для дальнейшего определения роли антибиотиков, если таковые имеются, в этих условиях. 35 , 36
Антибиотики рекомендуются, если кожная инфекция связана с тяжелым заболеванием (множественные очаги инфекции или быстрое прогрессирование), системным заболеванием или сопутствующими сопутствующими заболеваниями или подавлением иммунитета, крайним возрастом, абсцессом в определенной области трудно дренировать (например, лицо, руки и гениталии), ассоциированный септический флебит и отсутствие реакции только на разрез и дренирование.
Руководства Американского общества инфекционистов предлагают следующие пероральные антибиотики для эмпирического охвата CA-MRSA у амбулаторных больных: клиндамицин, триметоприм-сульфаметоксазол, тетрациклин (доксициклин или миноциклин) и линезолид. 35 Если требуется охват как β-гемолитических стрептококков, так и CA-MRSA, варианты включают только клиндамицин, или триметоприм-сульфаметоксазол, или тетрациклин в сочетании с β-лактамом (например, амоксициллин), или только линезолид. 35
Для госпитализированных пациентов с осложненной инфекцией, в дополнение к хирургической обработке и антибиотикам широкого спектра действия, следует рассмотреть возможность эмпирической терапии MRSA в ожидании данных посева. Варианты включают внутривенный (IV) ванкомицин 1 г два раза в день, перорально или внутривенно линезолид 600 мг два раза в день, даптомицин 4 мг / кг / доза внутривенно один раз в день, телаванцин 10 мг / кг / доза внутривенно один раз в день и клиндамицин 600 мг внутривенно или перорально. три раза в день. Бета-лактамный антибиотик (например, цефазолин) можно рассмотреть у госпитализированных пациентов с негнойным целлюлитом.При недостаточном клиническом ответе необходимо начать адаптацию к терапии с активным MRSA. 35 Рекомендуется лечение от семи до 14 дней, но его следует подбирать индивидуально в зависимости от клинической реакции пациента. Госпитализированные пациенты с MRSA должны быть изолированы от других пациентов.
Профилактика
Профилактическая образовательная информация о личной гигиене и соответствующем уходе за ранами рекомендуется пациентам с инфекциями кожи или мягких тканей (SSTI), такими как рецидивирующий фурункулез. 37 , 38 Раны следует закрывать чистыми сухими повязками и соблюдать правила личной гигиены с регулярным купанием и мытьем рук водой с мылом или рекомендуется очищать руки гелем на спиртовой основе, особенно после прикосновения к инфицированному кожа или предмет, непосредственно контактировавший с дренирующей раной. Следует избегать переработки или совместного использования личных вещей, таких как одноразовые или электрические бритвы и эпиляторы, постельное белье и полотенца, которые использовались на инфицированной коже.У пациентов с рецидивирующими ИМТП следует рассмотреть меры гигиены окружающей среды в домашних условиях или в общине. Усилия по очистке должны быть сосредоточены на поверхностях, к которым часто прикасаются (например, счетчики, дверные ручки, ванны и сиденья унитаза), которые могут контактировать с обнаженной кожей или открытыми инфекциями. Имеющиеся в продаже чистящие или моющие средства, подходящие для очищаемой поверхности, следует использовать в соответствии с инструкциями по продукту для регулярной очистки поверхностей. 35
Колонизация
Попытки местного применения деколонизации с помощью мупироцина и хлоргексидина могут снизить частоту последующих S.aureus , хотя и с переменной эффективностью. 39 — 42 Деколонизация может быть рассмотрена в случаях рецидива ИМТН, несмотря на оптимизацию ухода за раной и гигиенических мер, а также в случаях продолжающейся передачи инфекции среди членов семьи или других близких людей, несмотря на меры гигиены. Деколонизация обычно состоит из 5-10-дневного нанесения мази мупироцина два раза в день на ноздри и ежедневного мытья тела 4% -ным мылом с хлоргексидином в течение 5-14 дней.Разбавляйте ванны с отбеливателем по 15 минут два раза в день в течение 3 месяцев. Полоскание полости рта 0,2% раствором хлоргексидина три раза в день снижает флору глотки. 41 Также было предложено местное применение 0,3% раствора генцианвиолета в ноздри два раза в день в течение 2–3 недель. 40
Пероральная антимикробная терапия рекомендуется только для лечения активной инфекции и обычно не рекомендуется для деколонизации. Пероральный препарат в сочетании с рифампицином, если штамм чувствителен, может быть рассмотрен для деколонизации, если инфекции рецидивируют, несмотря на вышеупомянутые местные меры. 35 Монотерапия рифампицином связана с риском выбора устойчивых вариантов и не рекомендуется. Комбинация местных и системных противомикробных препаратов очень эффективна: у пациентов, прошедших лечение, уровень клиренса составляет 87%. 43 Посев из ректального мазка может рассматриваться в рефрактерных случаях, поскольку желудочно-кишечный тракт может быть резервуаром чувствительных к метициллину S. aureus и MRSA. В этих случаях пероральный ванкомицин (1 г два раза в день в течение 5 дней) может уничтожить 80–100% колонизации кишечника MRSA. 43 Могут появиться урогенитальные и вагинальные колонии.
Если члены семьи являются носителями, к ним следует относиться как к пациенту. Помимо деколонизации, любое ухудшение состояния питания пациентов должно быть улучшено, если это вообще возможно.
Обсуждение и заключение
У здоровых людей микробиом человека заметно отличается в коже и других средах обитания. Это разнообразие до конца не изучено, но подразумевается генетика хозяина, окружающая среда и раннее воздействие микробов.Таким образом, у многих носителей стафилококков из носа не появляются фурункулы или фурункулы, в отличие от других. Фурункулез — это кожное заболевание, которое имеет тенденцию повторяться и часто распространяется на членов семьи либо напрямую, либо косвенно, либо через контакт с кожей. Инфекция чаще всего вызывается S. aureus , и устойчивость к противомикробным препаратам становится все более серьезной проблемой. MRSA в настоящее время является эндемическим заболеванием во многих странах и представляет собой новую проблему во всем мире.
Заболеваемость фурункулезом может быть значительной.Поэтому лечение очень важно. Клинически серьезные осложнения SSTIs S. aureus включают бактериемию, инфекционный эндокардит и некротическую пневмонию. Кожные осложнения включают гнойные изъязвления и боль от поражений, что традиционно воспринимается как стигматизация со времен описаний в Книге Иова (Еврейская Библия). Насколько известно авторам, исследований качества жизни пациентов с рецидивирующим фурункулезом не проводилось. В недавнем немецком опросе пациентов в отделениях паллиативной помощи, изолированных из-за MRSA, было обнаружено негативное влияние на качество жизни, и необходимая изоляция считалась значительным бременем в конце жизни для этих неизлечимых пациентов. 5 Однако большинство пациентов не изолированы из-за кожных инфекций, и поэтому другие аспекты могут иметь значение. Можно предположить, что клиническое сходство между фурункулезом, HS и вульгарными угрями может отрицательно повлиять на качество жизни. Несколько исследований определили как акне, так и HS как основные источники снижения качества жизни пациентов, предполагая, что аналогичная взаимосвязь может существовать для фурункулеза. Следовательно, предполагается, что необходимы специальные исследования качества жизни и при фурункулезе.
Диагностический и терапевтический подход к пациенту с подозрением на стафилококкоз должен включать тщательный сбор анамнеза, клиническое обследование и специальные микробиологические и биохимические исследования. Это особенно важно, если проблема связана с рецидивирующими поражениями. В таких случаях обязательно собирать мазки посевов у пациента, членов семьи и близких людей, чтобы выявить и, в конечном итоге, контролировать цепь инфекции. Сосредоточение внимания на личных, межличностных вопросах и вопросах гигиены окружающей среды имеет решающее значение для снижения риска заражения и рецидивов.Особое внимание следует уделять улучшению и поддержанию кожного барьера. Неповрежденная функция кожного барьера снижает риск заражения, и поэтому полезно регулярное использование смягчающих средств, чтобы кожа оставалась влажной.
Для лечения стафилококкоза имеют значение несколько терапевтических методов. Традиционно широко использовались разрез и дренирование. Однако эту процедуру следует ограничить колебаниями кипения. При фурункулах при фурункулах разрезы и дренирование обычно не проходят.После разреза полость абсцесса может потребовать тампонирования для поддержания дренажа. Незначительные элементы, которые не колеблются, не нуждаются в разрезе, и с ними можно справиться, поддерживая чистоту и защиту участка кожи.
Если присутствует лихорадка или у пациента развиваются системные признаки инфекции, необходимы системные противомикробные препараты. Регулярные и частые посевы мазков из поражений помогают решить, какой противомикробный препарат выбрать, поскольку картина устойчивости к микробам может варьироваться в зависимости от времени, места и географии.
В конечном итоге лечение стафилококкоза зависит от искоренения патогенных штаммов у пациентов и носителей. Однако ликвидация должна быть ограничена пациентами или семьями с рецидивирующими ИМТП. В большинстве случаев колонизация S. aureus безвредна, а большое количество бессимптомных носителей противоречит искоренению в этой популяции. Необходимы дальнейшие исследования для выяснения сложности микробиома у носителей S. aureus , а также для выяснения эффекта и механизмов использования, например, пробиотиков, а не антибиотиков для контроля бактериальной популяции.
Сноски
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. Даль М.В. Стратегии лечения рецидивирующего фурункулеза. Саут Мед Дж. 1987; 80: 352–356. [PubMed] [Google Scholar] 2. Pottinger PS. Метициллин-резистентные инфекции Staphylococcus aureus. Med Clin North Am. 2013; 97: 601–619. [PubMed] [Google Scholar] 3. Тайра Б.Р., певица А.Дж., Тод ХК, младший, Ли С.К. Национальная эпидемиология кожных абсцессов: 1996-2005.Am J Emerg Med. 2009. 27: 289–292. [PubMed] [Google Scholar] 4. Эль-Гилани А.Х., Фати Х. Факторы риска повторного фурункулеза. Dermatol Online J. 2009; 15:16. [PubMed] [Google Scholar] 5. Букки Дж., Кляйн Дж., Но Л. и др. Метициллин-резистентный золотистый стафилококк (MRSA) в отделениях паллиативной помощи и хосписах в Германии: общенациональное исследование политики изоляции пациентов и качества жизни. Palliat Med. 2013; 27: 84–90. [PubMed] [Google Scholar] 6. Wolkenstein P, Loundou A, Barrau K, Auquier P, Revuz, Группа качества жизни Французского общества дерматологов Нарушение качества жизни при гнойном гидрадените: исследование 61 случая.J Am Acad Dermatol. 2007. 56: 621–623. [PubMed] [Google Scholar] 7. Ондердейк А.Дж., ван дер Зи Х.Х., Эсманн С. и др. Депрессия у больных гнойным гидраденитом. J Eur Acad Dermatol Venereol. 2013; 27: 473–478. [PubMed] [Google Scholar] 8. Hoeger PH. Чувствительность к противомикробным препаратам штаммов S. aureus, колонизирующих кожу, у детей с атопическим дерматитом. Pediatr Allergy Immunol. 2004. 15: 474–477. [PubMed] [Google Scholar] 9. Демирчай З., Эксиоглу-Демиральп Э., Эргун Т., Акоглу Т. Фагоцитоз и окислительный взрыв нейтрофилов у пациентов с рецидивирующим фурункулезом.Br J Dermatol. 1998. 138: 1036–1038. [PubMed] [Google Scholar] 10. Гилад Дж., Борер А., Смоляков Р., Райзенберг К., Шлеффер Ф., Леви Р. Нарушение функций нейтрофилов в патогенезе вспышки рецидивирующего фурункулеза, вызванного метициллин-резистентным золотистым стафилококком среди умственно отсталых взрослых. Микробы заражают. 2006; 8: 1801–1805. [PubMed] [Google Scholar] 11. Карс М., ван Д.Х., Салиманс М.М., Бартелинк А.К., ван де Виль А. Ассоциация фурункулеза и семейной недостаточности связывающего маннозу лектина.Eur J Clin Invest. 2005; 35: 531–534. [PubMed] [Google Scholar] 12. Моран Г.Дж., Кришнадасан А., Горвиц Р.Дж. и др. EMERGEncy ID Net Study Group Метициллин-резистентные инфекции S. aureus среди пациентов в отделении неотложной помощи. N Engl J Med. 2006; 355: 666–674. [PubMed] [Google Scholar] 13. Moellering RC., Jr Растущая угроза внебольничного метициллин-устойчивого Staphylococcus aureus. Ann Intern Med. 2006. 144: 368–370. [PubMed] [Google Scholar] 14. Moellering RC., Jr. Текущие варианты лечения внебольничной инфекции, вызванной устойчивостью к метициллину Staphylococcus aureus.Clin Infect Dis. 2008; 46: 1032–1037. [PubMed] [Google Scholar] 15. Зетола Н., Фрэнсис Дж. С., Нюрмбергер Е. Л., Бишай В. Р.. Внебольничный метициллин-устойчивый золотистый стафилококк: новая угроза. Lancet Infect Dis. 2005. 5: 275–286. [PubMed] [Google Scholar] 16. Moxnes JF, de Blasio BF, Leegaard TM, Moen AE. Метициллин-резистентный золотистый стафилококк (MRSA) растет в Норвегии: анализ временных рядов зарегистрированных случаев MRSA и метициллин-чувствительных случаев S. aureus, 1997–2010 гг. PLoS One. 2013; 8: e70499.[Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Фариа Н.А., Оливейра Д.К., Вест Х. и др. Эпидемиология появляющегося метициллин-устойчивого золотистого стафилококка (MRSA) в Дании: общенациональное исследование в стране с низкой распространенностью инфекции MRSA. J Clin Microbiol. 2005; 43: 1836–1842. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Fossum AE, Bukholm G. Повышение заболеваемости устойчивым к метициллину Staphylococcus aureus ST80, новым ST125 и SCCmecIV в юго-восточной части Норвегии в течение 12-летнего периода.Clin Microbiol Infect. 2006; 12: 627–633. [PubMed] [Google Scholar] 19. Ларсен А.Р., Стеггер М., Бохер С., Сорум М., Монне Д.Л., Сков Р.Л. Возникновение и характеристика связанных с сообществом метициллин-резистентных инфекций Staphyloccocus aureus в Дании, 1999–2006 гг. J Clin Microbiol. 2009; 47: 73–78. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Робинсон Д.А., Кернс А.М., Холмс А. и др. Повторное появление раннего пандемического Staphylococcus aureus в виде внебольничного клона, устойчивого к метициллину. Ланцет.2005; 365: 1256–1258. [PubMed] [Google Scholar] 21. Ваннет В.Дж., Спалбург Э., Хек М.Э. и др. Появление в Нидерландах вирулентных метициллин-резистентных штаммов Staphylococcus aureus, несущих гены лейкоцидина Пантона-Валентайна. J Clin Microbiol. 2005; 43: 3341–3345. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Frazee BW, Lynn J, Charlebois ED, Lambert L, Lowery D, Perdreau-Remington F. Высокая распространенность метициллин-устойчивого золотистого стафилококка в отделениях неотложной помощи при инфекциях кожи и мягких тканей.Ann Emerg Med. 2005; 45: 311–320. [PubMed] [Google Scholar] 23. Аль-Тауфик Дж.А., Алдаабиль РА. Внебольничная бактериемическая некротическая пневмония MRSA у пациента с язвой мошонки. J Infect. 2005; 51: e241 – e243. [PubMed] [Google Scholar] 24. Gillet Y, Etienne J, Lina G, Vandenesch F. Ассоциация некротической пневмонии с продуцирующим лейкоцидин Staphylococcus aureus Panton-Valentine, независимо от устойчивости к метициллину. Clin Infect Dis. 2008; 47: 985–986. [PubMed] [Google Scholar] 25. Lina G, Piemont Y, Godail-Gamot F, et al.Участие Panton-Valentine, продуцирующего лейкоцидин Staphylococcus aureus, в первичных кожных инфекциях и пневмонии. Clin Infect Dis. 1999; 29: 1128–1132. [PubMed] [Google Scholar] 26. Миллер Л.Г., Пердро-Ремингтон Ф., Риг Г. и др. Некротический фасциит, вызванный устойчивым к метициллину стафилококком в Лос-Анджелесе. N Engl J Med. 2005; 352: 1445–1453. [PubMed] [Google Scholar] 27. Бахрейн М., Василиадес М., Вольф М., Юнус Ф. Пять случаев бактериального эндокардита после фурункулеза и продолжающаяся сага о внебольничных инфекциях, вызванных устойчивостью к метициллину Staphylococcus aureus.Scand J Infect Dis. 2006; 38: 702–707. [PubMed] [Google Scholar] 28. Чанг В. Н., Лу Ч., Ву Дж. Дж. И др. Менингит, вызванный Staphylococcus aureus, у взрослых: клиническое сравнение инфекций, вызванных метициллин-резистентными и метициллин-чувствительными штаммами. Инфекция. 2001; 29: 245–250. [PubMed] [Google Scholar] 29. Корра Т.В., Енох Д.А., Алию С.Х., Левер А.М. Бактериемия и последующий остеомиелит позвоночника: ретроспективный обзор 125 пациентов. QJM. 2011; 104: 201–207. [PubMed] [Google Scholar] 30. Косгроув С.Е., Сакулас Г., Перенцевич Э.Н., Швабер М.Дж., Карчмер А.В., Кармели Ю.Сравнение смертности, связанной с метициллин-устойчивой и метициллин-чувствительной бактериемией Staphylococcus aureus: метаанализ. Clin Infect Dis. 2003. 36: 53–59. [PubMed] [Google Scholar] 31. Феррейра Дж. П., Абреу М. А., Родригес П., Карвелью Л., Коррейя Дж. А. Метицилин-резистентный золотистый стафилококк и абсцесс печени: ретроспективный анализ 117 пациентов. Порт Акта Мед. 2011; 24 (Приложение 2): 399–406. Португальский. [PubMed] [Google Scholar] 32. Гельфанд М.С., Кливленд КО. Терапия ванкомицином и прогрессирование метициллин-резистентного позвоночного остеомиелита Staphylococcus aureus.Саут Мед Дж. 2004; 97: 593–597. [PubMed] [Google Scholar] 33. Хуанг П.Я., Чен С.Ф., Чанг В.Н. и др. Спинальный эпидуральный абсцесс у взрослых, вызванный Staphylococcus aureus: клиническая характеристика и прогностические факторы. Clin Neurol Neurosurg. 2012; 114: 572–576. [PubMed] [Google Scholar] 34. Нагараджу У, Бхат Дж., Курувила М., Пай Г.С., Джаялакшми, Бабу Р.П. Метициллин-резистентный золотистый стафилококк при внебольничной пиодермии. Int J Dermatol. 2004. 43: 412–414. [PubMed] [Google Scholar] 35. Лю С., Байер А., Косгроув С. Е. и др.Общество инфекционных болезней Америки Руководство по клинической практике Общества инфекционистов Америки по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей. Clin Infect Dis. 2011; 52: e18 – e55. [PubMed] [Google Scholar] 36. Натвани Д., Морган М., Мастертон Р. Г. и др. Британское общество антимикробной химиотерапии Рабочая группа по инфекциям MRSA в сообществе Руководящие принципы для практики Великобритании по диагностике и лечению метициллин-резистентных инфекций Staphylococcus aureus (MRSA), присутствующих в сообществе.J Antimicrob Chemother. 2008; 61: 976–994. [PubMed] [Google Scholar] 37. Лаубе С, Фаррелл AM. Бактериальные инфекции кожи у пожилых людей: диагностика и лечение. Наркотики старения. 2002; 19: 331–342. [PubMed] [Google Scholar] 38. Турабелидзе Г., Линь М., Волкофф Б., Додсон Д., Гладбах С., Жу Б.П. Личная гигиена и метициллин-резистентная инфекция Staphylococcus aureus. Emerg Infect Dis. 2006; 12: 422–427. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Харбарт С., Дхаран С., Лиассин Н., Херро П., Окенталер Р., Питтет Д.Рандомизированное плацебо-контролируемое двойное слепое исследование для оценки эффективности мупироцина для искоренения носительства метициллин-резистентного золотистого стафилококка. Антимикробные агенты Chemother. 1999; 43: 1412–1416. [Бесплатная статья PMC] [PubMed] [Google Scholar] 40. Окано М., Ногучи С., Табата К., Мацумото Ю. Актуальный генцианвиолет для кожных инфекций и носительства с MRSA. Int J Dermatol. 2000; 39: 942–944. [PubMed] [Google Scholar] 41. Рингберг Х., Катрин П.А., Уолдер М., Хьюго Йоханссон П.Дж. Горло: важное место для колонизации MRSA.Scand J Infect Dis. 2006; 38: 888–893. [PubMed] [Google Scholar] 42. Simor AE, Phillips E, McGeer A, et al. Рандомизированное контролируемое испытание хлоргексидина глюконата для промывания, интраназального мупироцина, рифампицина и доксициклина в сравнении с отсутствием лечения для ликвидации колонизации метициллин-резистентного Staphylococcus aureus. Clin Infect Dis. 2007. 44: 178–185. [PubMed] [Google Scholar] 43. Атанаскова Н, Томецки К.Я. Инновационное лечение рецидивирующего фурункулеза. Dermatol Clin. 2010. 28: 479–487. [PubMed] [Google Scholar]фурункулез | Руководство по болезням | Рыбный участок
Что это?
Фурункулез — очень заразное заболевание, поражающее рыб любого возраста.
Инфекция, также известная как инфекция Aeromonas salmonicida, вызывает высокую смертность лососевых, хотя поражены некоторые другие виды рыб.
Где и когда это может произойти?
Заболевание — одно из наиболее значимых с коммерческой точки зрения болезней лососевых. в аквакультуре пресноводных и морских лососевых во всех странах, кроме Австралии и Новая Зеландия.
Вспышки обычно происходят при температуре выше 10 ° C, однако вспышки могут встречаются у очень молодой рыбы и при температуре ниже 24 ° C.Заболевание может быть осаждаются эндогенными (например, смолтификация, нерест) и экзогенными (например, перепады температур, плохое качество воды) стрессоры.
Горизонтальная передача происходит через толщу воды, а также через прямую контакт между рыбами и животными-переносчиками (птицы и беспозвоночные, такие как морские вши).
Нелососевые могут заразиться при проглатывании тканей инфицированных лососевых. Аналогичным образом передача нелососевым рыбам может происходить в тех случаях, когда рыба, пойманная на корм, взяты из вод вблизи очага.
Восприимчивость к заболеванию увеличивается при повреждении слизистых и кожи, например: происходит, когда рыбу ловят сетями.
Вспышки болезни, выжившей у рыб, считаются переносчиками болезни и могут продолжать заражать оставшуюся популяцию, не проявляя никаких внешних признаков инфекции.
Диагностика
Фурункулез вызывает высокую смертность рыб, смерть наступает через несколько дней после появления симптомов.
Может наблюдаться внезапная смерть, возможно, с легким экзофтальмом (папайя).
Рыбы могут также проявлять вялое плавание или плавание чуть ниже поверхности, потерю аппетита, респираторную недостаточность или прыжки из воды.
Макропатологические признаки:
- фурункулы (или фурункулы) на коже и / или мышцах, прогрессирующие до кратерных поражений (обычно ограничиваются подострой или хронической фазой у взрослого лосося)
- Кровоизлияния на коже, рту и основаниях плавников (в основном парных плавников)
- потемнение цвета тела и бледных жабр
- Кровянистые выделения из ноздрей и / или выходных отверстий
- экзофтальм (попай)
- Кровоизлияния в мышцы и внутренние органы
- Увеличение селезенки и очаговый некроз печени
- Желудок наполнен слизью, кровью и отшелушенными эпителиальными клетками
- Застой в кишечнике
- смерть без каких-либо клинических признаков, кроме возможного потемнения кожи при острых инфекциях молоди лосося.
Микроскопические патологические признаки:
- слияние жаберных пластинок с некрозом эпителия
- эозинофильные воспалительные изменения жабр
- бактериальных колоний во многих тканях
- Случаи почечных канальцевых клеток в просвете почечных канальцев
- выпадение эпителиальных клеток кишечника в просвет кишечника.
Контроль / Лечение
Заболевание контролируется на фермах с помощью лекарств или вакцинации.
Йод также используется для обеззараживания поверхности удобрений. яйца для предотвращения вертикального передача (передача инфекции от родителей к потомству).
ИСТОЧНИК: Правительство Австралии, Министерство сельского хозяйства, рыболовства и лесного хозяйства.
Фурункулез — обзор | Темы ScienceDirect
Фурункулы и карбункулы
Фурункул (т. Е. Фурункул) — это инфекция волосяного фолликула, но в отличие от фолликулита, при котором инфекция остается в эпидермисе, воспаление фурункулов распространяется глубоко в дерму. 12,43 Фурункулы могут возникать в результате предшествующего фолликулита и проявляться как болезненные, глубоко расположенные, эритематозные, перифолликулярные узелки с вышележащими пустулами (рис. 68.6). Со временем воспалительная масса становится неустойчивой и часто открывается на поверхность кожи, отводя гнойный материал. 17 Поражения обнаруживаются на участках с волосами, чаще всего на лице, шее, подмышечных впадинах, ягодицах и паху.
Карбункул — болезненная инфекция, поражающая совокупность смежных фолликулов с множественными точками дренажа и воспалительными изменениями в окружающей соединительной ткани.Карбункулы обычно обнаруживаются на задней части шеи и у людей с сахарным диабетом. 12 Хотя люди с фурункулами обычно не имеют конституциональных симптомов, карбункулы могут быть связаны с лихорадкой, лейкоцитозом и бактериемией. И фурункулы, и карбункулы имеют свойство заживать рубцами.
Возбудителем фурункулов и карбункулов почти всегда является S. aureus . Изоляты стафилококков (например, MSSA и MRSA), связанные с фурункулезом, часто обладают фактором вирулентности лейкоцидином Пантона-Валентайна, порообразующим токсином, нацеленным на нейтрофилы. 13,43,54 Состояния, предрасполагающие к образованию фурункулов, включают ожирение, подавление иммунитета, сахарный диабет, гипергидроз, мацерацию, трение и ранее существовавший дерматит. 43 Сообщалось о вспышках фурункулеза в спортивных командах, семьях и других местах с тесным контактом. 12,55
Рецидивирующий фурункулез часто связан с носительством S. aureus в нескольких местах (например, в ноздрях, подмышечных впадинах, промежности) или с устойчивым тесным контактом с носителем.Редко у детей с рецидивирующим фурункулезом есть основной иммунодефицит. 12 Другие бактерии или грибки иногда вызывают фурункулы или карбункулы, поэтому показано окрашивание по Граму и посев гнойного экссудата. Дифференциальный диагноз фурункулов включает эпидермальные кисты, кистозные угри и гнойный гидраденит.
Лечение заключается в частом наложении горячего влажного компресса для улучшения дренажа. Большие фурункулы и большинство карбункулов требуют хирургического дренирования с нарушением существующих локализаций и, при необходимости, тампонады раны. 12,13,43 Когда поражения большие, множественные или связанные с обширным целлюлитом или лихорадкой, показано лечение пероральным антистафилококковым средством. При рецидивирующем фурункулезе можно попытаться искоренить стафилококковое носительство. Соблюдайте личную гигиену, принимайте ванны с отбеливателем или используйте хлоргексидиновое мыло.
Отделение рыбы и дикой природы NJDEP
Вопросы и ответы по фурункулезу (pdf, 26kb)Фурункулез — это болезнь диких и культивируемых лососевых (форель и лосось), вызываемая облигатной бактерией Aeromonas salmonicida .Заболевание вызывает бактериальную септицемию и часто приводит к летальному исходу у выращиваемой рыбы, если не лечить незамедлительно антибиотиками. Это заболевание рыб не представляет риска для здоровья человека.
Фурункулез назван в честь приподнятых мышечных поражений, напоминающих фурункулы (фурункулы), которые возникают у хронически инфицированных рыб (см. Иллюстрацию на странице «Болезни рыб»). В лаборатории мы можем проверить на фурункулез, выделив бактерии в питательной среде.
Рыба, зараженная A.salmonicida часто демонстрируют вялость, потемнение кожи и кровоизлияния в основании плавников. При остром заболевании можно заметить несколько внешних признаков, и может наступить тяжелая смертность. Бактерия имеет широкий спектр хозяев, заражая многие виды пресноводных и морских рыб, и считается географически повсеместной по всей Северной Америке. Заболевание фурункулез чаще всего встречается у форели и лосося, хотя сообщалось о нем у нескольких видов рыб-наживок и было показано, что оно вызывает язвенные поражения кожи у нескольких видов нелососевых.
В сентябре 2013 года в инкубатории Pequest Trout впервые был обнаружен фурункулез у ружей и ручейной форели, что повлияло на сезон зарыбления форели в 2014 году. Считается, что бактерия попала в инкубаторий от птицы. Птицы являются основным источником заражения рыбоводными заводами, питаясь больной рыбой в дикой природе и попадая в инкубатор путем ныряния в желоба или через фекалии. Заболевание лечили несколькими одобренными для рыб антибиотиками (флорфеникол и окситетрациклин).
Чтобы снизить риск распространения бактерии из инкубатория на дикую рыбу, была принята политика по охране здоровья рыб (pdf, 16kb) для заводской рыбы. Перед зарыблением все партии форели были повторно проверены на наличие бактерий; те рыбы, которые подверглись эффективной обработке и не имели признаков бактерии, были помещены в воды, не связанные с форелью.
Известно, что некоторые виды рыб могут оставаться переносчиками бактерий даже после эффективного лечения антибиотиками, поэтому эти рыбы не помещались в форелевые воды в целях сохранения естественных популяций форели.Рыба с положительным результатом на бактерии не была помещена ни в какие государственные водные ресурсы. Повторное появление фурункулеза у ручейной форели в инкубатории весной 2014 г. привело к гуманной эвтаназии около 205 000 ручейной форели.
В Pequest был предпринят и продолжается ряд профилактических мер, чтобы помочь устранить бактерии в инкубатории и предотвратить заболевание в будущем. Все каналы инкубатория были очищены паром и продезинфицированы, оставшийся ручей и кумжа были вакцинированы, чтобы защитить их от болезни, в течение следующих нескольких лет в инкубатории будут выращивать в основном радужную форель, так как это вид с естественной устойчивостью к болезням. болезни, и изучаются варианты перекрытия наружных каналов, в которых выращивается форель, для повышения биобезопасности объекта.
Клиническая картина инфекции, вызванной Staphylococcus Aureus: история, физика, причины
Jamal N, Teach SJ. Некротический фасциит. Скорая помощь педиатру . 2011 27 декабря (12): 1195-9; викторина 1200-2. [Медлайн].
Харамилло Д. Инфекция: опорно-двигательная. Педиатр Радиол . 2011 Май. 41 Приложение 1: S127-34. [Медлайн].
Chou H, Teo HE, Dubey N, Peh WC. Тропический пиомиозит и некротический фасциит. Семин Опорно-двигательный аппарат Радиол . 2011 15 ноября (5): 489-505. [Медлайн].
Lane JW, Tang J, Taggard D, Byun R. Успешное использование даптомицина и линезолида без хирургического вмешательства при лечении обширного эпидурального абсцесса и бактериемии из-за метициллин-резистентного золотистого стафилококка (MRSA). Инфекция Дис Клиническая Практика . Сентябрь 2011 г. 19 (5): 362-364.
Абдель-Хак Н., Кесада М., Асмар Б.И. Заглоточный абсцесс у детей: рост числа устойчивых к метициллину Staphylococcus aureus. Педиатр Инфекция Дис. J . 2012 июля 31 (7): 696-9. [Медлайн].
McNeil JC, Hulten KG, Kaplan SL, Mahoney DH, Mason EO. Инфекции, вызванные Staphylococcus aureus у больных детской онкологией: высокие показатели устойчивости к противомикробным препаратам, антисептическая толерантность и осложнения. Педиатр Инфекция Дис. J . 2012 11 сентября [Medline].
Эллиотт Д.Д., Заутис Т.Е., Троксель А.Б., Ло А., Керен Р. Эмпирическая антимикробная терапия детской кожи и инфекций мягких тканей в эпоху метициллин-резистентного золотистого стафилококка. Педиатрия . 2009 июн.123 (6): e959-66. [Медлайн].
Lee S, Choe PG, Song KH, Park SW, Kim HB, Kim NJ, et al. Менее ли цефазолин по сравнению с нафциллином при лечении бактериемии, вызванной чувствительным к метициллину Staphylococcus aureus? Противомикробные агенты Chemother . 2011 ноябрь 55 (11): 5122-6. [Медлайн]. [Полный текст].
Williams DJ, Cooper WO, Kaltenbach LA, Dudley JA, Kirschke DL, Jones TF, et al. Сравнительная эффективность стратегий лечения антибиотиками при инфекциях кожи и мягких тканей у детей. Педиатрия . 2011 15 августа [Medline].
[Рекомендации] Лю С., Байер А., Косгроув С.Е., et al. Руководство по клинической практике Американского общества инфекционистов по лечению устойчивых к метициллину инфекций Staphylococcus Aureus у взрослых и детей. Клин Инфекция Дис . 2011 г. 1. 52 (3): e18-e55. [Медлайн].
Кемпер А.Р., Долор Р.Дж., Фаулер В.Г. Младший. Лечение кожных абсцессов педиатрами первичной медико-санитарной помощи. Клиника Педиатр (Phila) . 2011 июн. 50 (6): 525-8. [Медлайн].
Sreeramoju P, Porbandarwalla NS, Arango J, Latham K, Dent DL, Stewart RM и др. Рецидивирующие инфекции кожи и мягких тканей, вызванные устойчивым к метициллину Staphylococcus aureus, требующие хирургической обработки раны. Am J Surg . 2011 Февраль 201 (2): 216-20. [Медлайн].
Пяакконен М., Каллио П.Е., Каллио М.Дж., Пелтола Х. Лечение костно-суставных инфекций, вызванных золотистым стафилококком, аналогично лечению других этиологий: анализ 199 стафилококковых инфекций костей и суставов. Педиатр Инфекция Дис. J . 2012 май. 31 (5): 436-8. [Медлайн].
Боггс В. Даптомицин лечит бактериемию S. aureus без нефротоксичности. Медицинские новости Medscape. 8 января 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/777276. Доступ: 15 января 2013 г.
von Eiff C, Becker K, Machka K, Stammer H, Peters G. Носовое носительство как источник бактериемии Staphylococcus aureus. Исследовательская группа. N Engl J Med . 2001 4 января.344 (1): 11-6. [Медлайн].
van Belkum A, Verkaik NJ, de Vogel CP, Boelens HA, Verveer J, Nouwen JL. Реклассификация типов носового носительства Staphylococcus aureus. Дж. Заражение Дис. . 2009 15 июня. 199 (12): 1820-6. [Медлайн].
Венцель Р.П., Perl TM. Значение носительства Staphylococcus aureus через нос и частота послеоперационной раневой инфекции. Дж Хосп Инфекция . 1995 31 сентября (1): 13-24. [Медлайн].
Ruimy R, Angebault C, Djossou F и др.Является ли генетика хозяина преобладающей детерминантой стойкого носительства Staphylococcus aureus через нос у людей? Дж. Заражение Дис. . 2010 15 сентября. 202 (6): 924-34. [Медлайн].
Chen CJ, Hsu KH, Lin TY, Hwang KP, Chen PY, Huang YC. Факторы, связанные с носовой колонизацией метициллин-резистентного золотистого стафилококка среди здоровых детей на Тайване. Дж. Клин Микробиол . 2011 января 49 (1): 131-7. [Медлайн]. [Полный текст].
Нерби Дж. М., Горвиц Р., Лешер Л., Джуни Б., Джавахир С., Линфилд Р.Факторы риска передачи в домашних условиях связанного с сообществом метициллин-устойчивого Staphylococcus aureus. Педиатр Инфекция Дис. J . 2011 30 ноября (11): 927-32. [Медлайн].
Fritz SA, Krauss MJ, Epplin EK, Burnham CA, Garbutt J, Dunne WM, et al. Естественная история современной носовой колонизации Staphylococcus aureus у общинных детей. Педиатр Инфекция Дис. J . 2011 Апрель 30 (4): 349-51. [Медлайн]. [Полный текст].
Джезуальдо Ф., Бонджорно Д., Риццо С., Белла А., Меничелла Д., Стефани С. и др.Колонизация носа MRSA у детей: метаанализ распространенности, обзор факторов риска и молекулярная генетика. Педиатр Инфекция Дис. J . 2013 21 января [Medline].
Петерс П.Дж., Брукс Д.Т., Макаллистер С.К., Лимбаго В., Лоури Г.К., Фосхейм Г. и др. Колонизация метициллин-резистентного золотистого стафилококка в паху и риск клинической инфекции среди ВИЧ-инфицированных взрослых. Emerg Infect Dis . Апрель 2013. 19 (4): 623-629.
Faden H, Lesse AJ, Trask J, Hill JA, Hess DJ, Dryja D.Важность места колонизации в современной эпидемии стафилококковых кожных абсцессов. Педиатрия . 2010 15 февраля. [Medline].
Ли С.Дж., Шанкаран С., Мукерджи Д.В., Апа З.Л., Хафер К.А., Райт Л. Staphylococcus aureus ротоглоточное носительство у заключенных. Клин Инфекция Дис . 2011 15 марта. 52 (6): 775-8. [Медлайн].
Nowrouzian FL, Dauwalder O, Meugnier H, Bes M, Etienne J, Vandenesch F, et al. Гены адгезина и суперантигена и способность Staphylococcus aureus колонизировать детский кишечник. Дж. Заражение Дис. . 2011 Сентябрь 204 (5): 714-21. [Медлайн].
Милстон А.М., Сонг Х, Коффин С., Элвард А. Идентификация и искоренение колонизации метициллин-резистентного золотистого стафилококка в отделении интенсивной терапии новорожденных: результаты национального исследования. Инфекционный контроль Hosp Epidemiol . 2010 июля 31 (7): 766-8. [Медлайн]. [Полный текст].
Накамура М.М., Макадам А.Дж., Сандора Т.Дж., Морейра К.Р., Ли Г.М. Более высокая распространенность носительства Staphylococcus aureus через глотку, чем через нос, в педиатрических отделениях интенсивной терапии. Дж. Клин Микробиол . 2010 августа 48 (8): 2957-9. [Медлайн].
Matheson EM, Mainous AG 3rd, Everett CJ, King DE. Потребление чая и кофе и носовое носительство MRSA. Энн Фам Мед . 2011 июл-авг. 9 (4): 299-304. [Медлайн].
Зангер П., Нурджади Д., Гайле М., Габриш С., Кремснер П.Г. Использование гормональных контрацептивов и стойкое носительство золотистого стафилококка. Клин Инфекция Дис . 2012 декабрь 55 (12): 1625-32. [Медлайн].
Bartlett AH, Hulten KG. Патогенез золотистого стафилококка: системы секреции, адгезины и инвазины. Педиатр Инфекция Дис. J . 2010 сентября, 29 (9): 860-1. [Медлайн].
Tuchscherr L, Heitmann V, Hussain M, Viemann D, Roth J, von Eiff C, et al. Варианты небольших колоний Staphylococcus aureus являются адаптированными фенотипами для внутриклеточной персистенции. Дж. Заражение Дис. . 2010 г., 1. 202 (7): 1031-40. [Медлайн].
Verkaik NJ, Dauwalder O, Antri K, Boubekri I, de Vogel CP, Badiou C.Иммуногенность токсинов при инфицировании золотистым стафилококком. Клин Инфекция Дис . 2010 г. 1. 50 (1): 61-8. [Медлайн].
Aalfs AS, Oktarina DA, Diercks GF, Jonkman MF, Pas HH. Стафилококковый синдром ошпаренной кожи: потеря десмоглеина 1 в коже пациента. евро Дерматол . 2010 июл-авг. 20 (4): 451-6. [Медлайн].
Bassetti M, Nicco E, Mikulska M. Почему MRSA, ассоциированный с сообществами, распространяется по всему миру и как это изменит клиническую практику ?. Int J Антимикробные агенты . 2009 июл. 34 Приложение 1: S15-9. [Медлайн].
Дэвид MZ, Daum RS. Связанный с сообществом метициллин-устойчивый золотистый стафилококк: эпидемиология и клинические последствия возникающей эпидемии. Clin Microbiol Ред. . 2010 июл.23 (3): 616-87. [Медлайн].
Пикетт А., Уилкинсон М., Менох М., Снелл Дж., Инигес Р., Буллок Б. Изменение частоты кожных абсцессов, вызванных метициллин-резистентным золотистым стафилококком, в педиатрическом отделении неотложной помощи. Скорая помощь педиатру . 2009 25 декабря (12): 831-4. [Медлайн].
Кайрам Н., Сильверман М.Э., Сало Д.Ф., Баорто Е., Ли Б., Амато К.С. Кожный метициллин-резистентный золотистый стафилококк в педиатрическом отделении пригородной городской больницы. J Emerg Med . 2011 ноябрь 41 (5): 460-5. [Медлайн].
Boucher HW, Кори Гр. Эпидемиология метициллин-устойчивого золотистого стафилококка. Клин Инфекция Дис . 2008 г. 1 июня.46 Приложение 5: S344-9. [Медлайн].
Теновер ФК, Геринг Р.В. Метициллин-резистентный штамм золотистого стафилококка USA300: происхождение и эпидемиология. J Антимикробный препарат Chemother . 2009 Сентябрь 64 (3): 441-6. [Медлайн].
Talan DA, Krishnadasan A, Gorwitz RJ, Fosheim GE, Limbago B, Albrecht V, et al. Сравнение золотистого стафилококка от инфекций кожи и мягких тканей у пациентов отделения неотложной помощи США, 2004 и 2008 годы. Clin Infect Dis .2011 Июль 53 (2): 144-149. [Медлайн].
Long CB, Madan RP, Herold BC. Диагностика и лечение внебольничных инфекций MRSA у детей. Expert Rev Anti Infect Ther . 2010 февраля 8 (2): 183-95. [Медлайн].
Lowy FD. Как золотистый стафилококк адаптируется к своему хозяину. N Engl J Med . 2011 26 мая. 364 (21): 1987-90. [Медлайн].
Hay R, Noor NM. Лейкоцидин Пантона-Валентайна и тяжелые инфекции кожи, вызванные Staphylococcus aureus: единственный виновник или у него есть сообщники? Curr Opin Infect Dis . 2011 24 апреля (2): 97-9. [Медлайн].
Ритц Н., Кертис Н. Роль лейкоцидина Пантон-Валентайн в мышечно-скелетных инфекциях Staphylococcus aureus у детей. Педиатр Инфекция Дис. J . 2012 май. 31 (5): 514-8. [Медлайн].
Mendes RE, Deshpande LM, Smyth DS, Shopsin B, Farrell DJ, Jones RN. Характеристика устойчивых к метициллину штаммов Staphylococcus aureus, полученных в результате клинического испытания фазы IV линезолида по сравнению с ванкомицином для лечения нозокомиальной пневмонии. Дж. Клин Микробиол . 2012 ноябрь 50 (11): 3694-702. [Медлайн]. [Полный текст].
Hermos CR, Yoong P, Pier GB. Высокие уровни антител к пантон-валентинному лейкоцидину не связаны с устойчивостью к инфекциям кожи и мягких тканей, связанным со Staphylococcus aureus. Клин Инфекция Дис . 2010 15 ноября. 51 (10): 1138-46. [Медлайн].
Grundmeier M, Tuchscherr L, Bruck M, Viemann D, Roth J, Willscher E. Штаммы стафилококков сильно различаются по своей способности вызывать воспалительный ответ в эндотелиальных клетках. Дж. Заражение Дис. . 2010 15 марта. 201 (6): 871-80. [Медлайн].
Strandberg KL, Rotschafer JH, Vetter SM, Buonpane RA, Kranz DM, Schlievert PM. Стафилококковые суперантигены вызывают у кроликов летальную болезнь легких. Дж. Заражение Дис. . 2010 декабрь 1. 202 (11): 1690-7. [Медлайн].
Li M, Cheung GY, Hu J, Wang D, Joo HS, Deleo FR, et al. Сравнительный анализ вирулентности и экспрессии токсинов глобальных сообществ устойчивых к метициллину штаммов Staphylococcus aureus. Дж. Заражение Дис. . 2010 15 декабря. 202 (12): 1866-76. [Медлайн].
Торрес В.Дж., Штауф Д.Л., Пищани Г., Безбрадица Ю.С., Горди Л.Е., Итурреги Дж. И др. Регуляторная система золотистого стафилококка, которая реагирует на гем хозяина и модулирует вирулентность. Клеточный микроб-хозяин . 2007, 19 апреля. 1 (2): 109-19. [Медлайн]. [Полный текст].
Пищани Г., Маккой А.Л., Торрес В.Дж., Краузе Дж.К., Кроу Дж.Э. младший, Фабри М.Э. и др. Специфичность для человеческого гемоглобина усиливает инфекцию Staphylococcus aureus. Клеточный микроб-хозяин . 2010 16 декабря. 8 (6): 544-50. [Медлайн]. [Полный текст].
Кобаяши С.Д., Малахова Н., Уитни А.Р., Браутон К.Р., Гарднер Д.Д., Лонг Д. и др. Сравнительный анализ детерминант вирулентности USA300 в модели инфекции кожи и мягких тканей кролика. Дж. Заражение Дис. . 2011 Сентябрь 204 (6): 937-41. [Медлайн]. [Полный текст].
Хота Б., Лайлс Р., Рим Дж., Попович К.Дж., Райс Т., Аручева А. Предикторы клинической вирулентности при внебольничных инфекциях, вызванных устойчивостью к метициллину Staphylococcus aureus: важность USA300 и пневмонии. Клин Инфекция Дис . 2011 Октябрь 53 (8): 757-65. [Медлайн].
Пейрани П., Аллен М., Вимкен Т.Л., Хак Н.З., Зервос М.Дж., Форд К.Д. и др. Тяжесть заболевания и клинические исходы у пациентов с внутрибольничной пневмонией, вызванной метициллин-устойчивыми штаммами Staphylococcus aureus, на которые не влияет наличие гена лейкоцидина Пантона-Валентина. Клин Инфекция Дис . 2011 Октябрь 53 (8): 766-71. [Медлайн].
Кебайер С., Чемберленд Р.Р., Аллен И.К., Гао Х, Бройли П.М., Холл Д.Д.Staphylococcus aureus a-Hemolysin опосредует вирулентность в мышиной модели тяжелой пневмонии посредством активации инфламмасомы NLRP3. Дж. Заражение Дис. . 2012 Март 205 (5): 807-17. [Медлайн].
Рудкин JK, Эдвардс AM, Bowden MG, Brown EL, Pozzi C, Waters EM. Устойчивость к метициллину снижает вирулентность связанного со здоровьем метициллин-устойчивого золотистого стафилококка, вмешиваясь в систему определения кворума agr. Дж. Заражение Дис. . 2012 Март.205 (5): 798-806. [Медлайн].
Sharma-Kuinkel BK, Ahn SH, Rude TH, Zhang Y, Tong SY, Ruffin F и др. Наличие генов, кодирующих пантон-валентинский лейкоцидин, не является основным фактором, определяющим исход у пациентов с внутрибольничной пневмонией, вызванной Staphylococcus aureus. Дж. Клин Микробиол . 2012 Март 50 (3): 848-56. [Медлайн]. [Полный текст].
Сунг Дж., Чун Дж., Паркер Д., Принц А. Staphylococcus aureus Активация каспазы 1 / передача сигналов кальпаина опосредует вторжение через кератиноциты человека. Дж. Заражение Дис. . 2012 май. 205 (10): 1571-9. [Медлайн].
Отто М. Как золотистый стафилококк поражает нашу кожу и вызывает инфекцию. Дж. Заражение Дис. . 2012 май. 205 (10): 1483-5. [Медлайн].
Wehrhahn MC, Робинсон Дж.О., Паско Е.М., Кумбс Г.В., Пирсон Дж.С., О’Брайен Ф.Г. Тяжесть болезни при инвазивной инфекции Staphylococcus aureus, возникшей в сообществе, и наличие генов вирулентности. Дж. Заражение Дис. . 2012 июн.205 (12): 1840-8.[Медлайн].
Garofalo A, Giai C, Lattar S, Gardella N, Mollerach M, Kahl BC. Длина полиморфной области белка Staphylococcus aureus регулирует воспаление: влияние на острую и хроническую инфекцию. Дж. Заражение Дис. . 2012 Июль 206 (1): 81-90. [Медлайн].
Shallcross LJ, Fragaszy E, Johnson AM, Hayward AC. Роль лейкоцидинового токсина Пантона-Валентайна при стафилококковой инфекции: систематический обзор и метаанализ. Ланцет Инфекция Дис . 2013 января 13 (1): 43-54. [Медлайн]. [Полный текст].
Сурядевара М., Кларк А.Э., Волк Д.М., Карман А., Розенбаум П.Ф. Молекулярная характеристика инвазивной инфекции Staphylococcus aureus у детей из центральной части Нью-Йорка: важность двух клональных групп и несогласованное присутствие выбранных детерминант вирулентности. Дж. Педиатр Инфекция Дис. Соц. . Март 2013. 2 (1): 30-39.
Schneider-Lindner V, Quach C, Hanley JA, Suissa S.Антибактериальные препараты и риск развития метициллин-резистентного золотистого стафилококка, ассоциированного с сообществом, у детей. Arch Pediatr Adolesc Med . 1 августа 2011 г. [Medline].
Smith TL, Pearson ML, Wilcox KR, et al. Возникновение устойчивости к ванкомицину у золотистого стафилококка. Рабочая группа по гликопептиду-промежуточному стафилококку. N Engl J Med . 1999 18 февраля. 340 (7): 493-501. [Медлайн].
Zheng X, Qi C, Arrieta M, O’Leary A, Wang D, Shulman ST.Отсутствие повышения устойчивости к ванкомицину у детских метициллин-устойчивых изолятов Staphylococcus aureus с 2000 по 2007 год. Pediatr Infect Dis J . 2010 сентября, 29 (9): 882-4. [Медлайн].
Кэмерон Д.Р., Уорд Д.В., Костулиас X, Хауден Б.П., Меллеринг Р.К. младший, Элиопулос Г.М. Серин / треонинфосфатаза Stp1 способствует снижению восприимчивости к ванкомицину и вирулентности золотистого стафилококка. Дж. Заражение Дис. . 2012 июн.205 (11): 1677-87. [Медлайн].
Чунг А., Дюкло Б. Stp1 и Stk1: Инь и Ян чувствительности и вирулентности ванкомицина в штаммах золотистого стафилококка промежуточного звена с ванкомицином. Дж. Заражение Дис. . 2012 июн.205 (11): 1625-7. [Медлайн].
Shore AC, Deasy EC, Slickers P, et al. Обнаружение стафилококковой кассетной хромосомы mec типа XI, кодирующей сильно дивергентные гены mecA, mecI, mecR1, blaZ и ccr в клиническом клональном комплексе человека 130 Метициллин-устойчивый Staphylococcus aureus. Противомикробные агенты Chemother . 2011 г. 2 июня [Medline].
Гарсия-Альварес Л., Холден М.Т., Линдси Х. и др. Метициллин-устойчивый золотистый стафилококк с новым гомологом mecA в популяциях людей и крупного рогатого скота в Великобритании и Дании: описательное исследование. Ланцет Инфекция Дис . 2011 г. 2 июня [Medline].
Кэмерон Д.Р., Хауден Б.П., Пелег А.Ю. Связь между устойчивостью к антибиотикам и вирулентностью Staphylococcus aureus и ее влияние на клинические исходы. Клин Инфекция Дис . 2011 Сентябрь 53 (6): 576-82. [Медлайн].
[Рекомендации] CDC. Временные рекомендации по профилактике стафилококковой инфекции, связанной со сниженной чувствительностью к ванкомицину, и борьбе с ней. MMWR Morb Mortal Wkly Rep . 1997 г. 11 июля. 46 (27): 626-8, 635. [Medline].
Ивамото М., Мю И, Линфилд Р., Буленс С.Н., Надл Дж., Арагон Д. и др. Тенденции инвазивных метициллин-устойчивых инфекций Staphylococcus aureus. Педиатрия . 13 октября 2013 г., 132 (4): e817-e824. [Медлайн].
Лейдман Дж. Распространенность MRSA, связанная с сообществами, растет у детей. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/811483. Доступ: 30 сентября 2013 г.
Helwick C. MRSA растет у детей с мышечно-скелетными инфекциями. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/813484. Доступ: 4 ноября 2013 г.
Saravolatz LD, Pawlak J, Johnson LB.Чувствительность in vitro и молекулярный анализ изолятов стафилококка, устойчивых к ванкомицину, и устойчивых к ванкомицину изолятов Staphylococcus aureus. Клин Инфекция Дис . 2012 августа. 55 (4): 582-6. [Медлайн].
Frei CR, Makos BR, Daniels KR, Oramasionwu CU. Появление внебольничных инфекций кожи и мягких тканей Staphylococcus aureus, устойчивых к метициллину, как частая причина госпитализации детей в США. Дж. Педиатр Хирургия . 2010 Октябрь 45 (10): 1967-74.[Медлайн].
Hadler JL, Petit S, Mandour M, Cartter ML. Тенденции инвазивного заражения метициллин-резистентным золотистым стафилококком, Коннектикут, США, 2001-2010 гг. Emerg Infect Dis . 2012 июн. 18 (6): 917-24. [Медлайн]. [Полный текст].
Сурядевара М., Моро М.Р., Розенбаум П.Ф., Киска Д., Ридделл С., Вайнер Л.Б. Частота инвазивных внебольничных инфекций Staphylococcus aureus у детей в Центральном Нью-Йорке. Дж. Педиатр .2010 Январь 156 (1): 152-154.e1. [Медлайн].
Landrum ML, Neumann C, Cook C, Chukwuma U, Ellis MW, Hospenthal DR. Эпидемиология Staphylococcus aureus крови и инфекций кожи и мягких тканей в системе военного здравоохранения США, 2005-2010 гг. Staphylococcus aureus в вооруженных силах США. ЯМА . 2012 июл 4. 308 (1): 50-9. [Медлайн].
Сян М.С., Шиау Р., Надле Дж., Чан Л., Ли Б., Чемберс Х.Ф. и др. Эпидемиологическое сходство у педиатрических сообществ, устойчивых к метициллину и чувствительных к метициллину Staphylococcus aureus в районе залива Сан-Франциско. Дж. Педиатр Инфекция Дис. Соц. . Сентябрь 2012. 1 (3): 200-211.
Рейес Дж., Ринкон С., Диаз Л. и др. Распространение устойчивой к метициллину линии передачи типа 8 Staphylococcus aureus USA300 в Латинской Америке. Клин Инфекция Дис . 2009 15 декабря. 49 (12): 1861-7. [Медлайн]. [Полный текст].
Sutter DE, Milburn E, Chukwuma U, Dzialowy N, Maranich AM, Hospenthal DR. Изменение восприимчивости к Staphylococcus aureus в педиатрической популяции США. Педиатрия . 2016 г. 1 марта [Medline].
Смит Дж., Согаард М., Шёнхейдер Х.С., Нильсен Х., Фрослев Т., Томсен Р.В. Диабет и риск внебольничной бактериемии Staphylococcus aureus: популяционное исследование случай-контроль. евро J Эндокринол . 2016 г. 10 марта [Medline].
Давенпорт Л. Пациенты с диабетом с повышенным риском заражения крови S aureus. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/860376.15 марта 2016 г .; Доступ: 27 апреля 2016 г.
Saxena S, Thompson P, Birger R, Bottle A, Spyridis N, Wong I. Увеличение кожных инфекций и осложнений Staphylococcus aureus у детей, Англия, 1997-2006. Emerg Infect Dis . 2010 марта 16 (3): 530-533. [Медлайн].
Otter JA, французский GL. Молекулярная эпидемиология ассоциированного с сообществами метициллин-устойчивого Staphylococcus aureus в Европе. Ланцет Инфекция Дис . 2010 апр.10 (4): 227-239. [Медлайн].
Lessa FC, Mu Y, Davies J, Murray M, Lillie M, Pearson A. Сравнение частоты инфицирования кровотока метициллин-резистентным золотистым стафилококком между Англией и США, 2006-2007 гг. Клин Инфекция Дис . 15 октября 2010 г. 51 (8): 925-8. [Медлайн].
Голдинг Г.Р., Леветт П.Н., Макдональд Р.Р., Ирвин Дж., Куинн Б., Нсунгу М. Высокие показатели инфекции Staphylococcus aureus USA400, Северная Канада. Emerg Infect Dis . 2011 Апрель 17 (4): 722-5. [Медлайн].
Голдинг Г.Р., Леветт П.Н., Макдональд Р.Р., Ирвин Дж., Нсунгу М., Вудс С. и др. Сравнение факторов риска, связанных с устойчивыми к метициллину и восприимчивыми к метициллину инфекциями Staphylococcus aureus в отдаленных районах. Эпидемиол. Инфекция . 2010 май. 138 (5): 730-7. [Медлайн].
Ким Дж., Феррато С., Голдинг Г.Р., Малви М.Р., Симмондс К.А., Свенсон Л.В. и др.Изменение эпидемиологии метициллин-устойчивого золотистого стафилококка в Альберте, Канада: популяционный эпиднадзор, 2005-2008 гг. Эпидемиол. Инфекция . 2010 21 сентября. 1-10. [Медлайн].
Matlow A, Forgie S, Pelude L, Embree J, Gravel D, Langley JM и др. Национальный эпиднадзор за устойчивым к метициллину Staphylococcus aureus среди госпитализированных педиатрических пациентов в канадских учреждениях неотложной помощи, 1995-2007 гг. Педиатр Инфекция Дис. J . 2012 31 августа (8): 814-20.[Медлайн].
Алесана-Слейтер Дж., Ричи С.Р., Хеффернан Х., Кэмп Т, Ричардсон А., Гербисон П. Метициллин-резистентный золотистый стафилококк, Самоа, 2007-2008 гг. Emerg Infect Dis . 2011 июн.17 (6): 1023-9. [Медлайн].
Сузуки М., Ямада К., Нагао М., Аоки Е., Мацумото М., Хираяма Т. и др. Противомикробные мази и устойчивый к метициллину Staphylococcus aureus USA 300. Emerg Infect Dis . 2011 17 (10) октября: 1917-20. [Медлайн].
Тонг С.Ю., Епископ Э.Дж., Лиллибридж Р.А. и др. Связанные с сообществами штаммы устойчивых к метициллину Staphylococcus aureus и чувствительных к метициллину S. aureus у коренных жителей Северной Австралии: эпидемиология и результаты. Дж. Заражение Дис. . 2009 15 мая. 199 (10): 1461-70. [Медлайн].
Salmenlinna S, Lyytikainen O, Vainio A, Myllyniemi AL, Raulo S, Kanerva M, et al. Случаи заболевания человека метициллин-резистентным золотистым стафилококком CC398, Финляндия. Emerg Infect Dis . 2010 16 октября (10): 1626-9. [Медлайн].
Tappe D, Schulze MH, Oesterlein A, Turnwald D, Müller A, Vogel U, et al. Пантон-Валентайн, лейкоцидин-положительные инфекции Staphylococcus aureus у возвращающихся путешественников. Ам Дж. Троп Мед Хиг . 2010 Октябрь 83 (4): 748-50. [Медлайн]. [Полный текст].
Чуа К., Лоран Ф., Кумбс Дж., Грейсон М.Л., Хауден Б.П. Не связанный с сообществом устойчивый к метициллину Staphylococcus aureus (CA-MRSA)! Руководство для клиницистов по сообществу MRSA — его развивающаяся устойчивость к противомикробным препаратам и последствия для терапии. Клин Инфекция Дис . 2011 Январь 52 (1): 99-114. [Медлайн].
Никерсон EK, Wuthiekanun V, Kumar V, Amornchai P, Wongdeethai N, Chheng K. Появление связанного с сообществом метициллин-устойчивого носительства золотистого стафилококка у детей в Камбодже. Ам Дж. Троп Мед Хиг . 2011 Февраль 84 (2): 313-7. [Медлайн].
Hamdan-Partida A, Sainz-Espuñes T, Bustos-Martínez J. Характеристика и устойчивость штаммов Staphylococcus aureus, выделенных из передних носов и глотки здоровых носителей в мексиканском сообществе. Дж. Клин Микробиол . 2010 май. 48 (5): 1701-5. [Медлайн].
Muttaiyah S, Coombs G, Pandey S, Reed P, Ritchie S, Lennon D, et al. Заболеваемость, факторы риска и исходы инфекций Staphylococcus aureus, чувствительных к метициллину, чувствительных к лейкоцидину, чувствительным к метициллину, и исходы в Окленде, Новая Зеландия. Дж. Клин Микробиол . 2010 Октябрь 48 (10): 3470-4. [Медлайн]. [Полный текст].
Адлер А., Гивон-Лави Н., Мозес А. Е., Блок C, Даган Р. Носительство связанного с сообществом метициллин-устойчивого золотистого стафилококка в когорте младенцев на юге Израиля: факторы риска и молекулярные особенности. Дж. Клин Микробиол . 2010 Февраль 48 (2): 531-8. [Медлайн]. [Полный текст].
Васька В.Л., Гримвуд К., Голе Г.А., Ниммо Г.Р., Патерсон Д.Л., Ниссен М.Д. Связанный с сообществом метициллин-устойчивый золотистый стафилококк, вызывающий орбитальный целлюлит у детей Австралии. Педиатр Инфекция Дис. J . 2011 30 ноября (11): 1003-1006. [Медлайн].
Марра Ф., Патрик Д.М., Чонг М., Маккей Р., Хоанг Л., Боуи В. Р.. Популяционное исследование увеличения частоты инфекций кожи и мягких тканей и связанного с ними использования противомикробных препаратов. Противомикробные агенты Chemother . 2012 декабрь 56 (12): 6243-9. [Медлайн]. [Полный текст].
Jenkins TC, Sabel AL, Sarcone EE, Price CS, Mehler PS, Burman WJ. Инфекции кожи и мягких тканей, требующие госпитализации в академическом медицинском центре: возможности для управления антимикробными препаратами. Клин Инфекция Дис . 15 октября 2010 г. 51 (8): 895-903. [Медлайн].
Спеллберг Б. Инфекции кожи и мягких тканей: современная эволюция древней проблемы. Клин Инфекция Дис . 15 октября 2010 г. 51 (8): 904-6. [Медлайн]. [Полный текст].
Каррильо-Маркес М.А., Халтен К.Г., Хаммерман В., Ламберт Л., Мейсон Е.О., Каплан С.Л. Staphylococcus aureus Пневмония у детей в эпоху внебольничной устойчивости к метициллину в Детской больнице Техаса. Педиатр Инфекция Дис. J . 2011 июл.30 (7): 545-50. [Медлайн].
Вандер Хаве К.Л., Кармазин Б., Верма М., Кейрд М.С., Хенсингер Р.Н., Фарли Ф.А.Связанный с сообществом метициллин-устойчивый золотистый стафилококк при острой скелетно-мышечной инфекции у детей: правила игры. Дж. Педиатр Ортоп . 2009 29 декабря (8): 927-31. [Медлайн].
Fretzayas A, Moustaki M, Tsagris V, Brozou T., Nicolaidou P. Пузырьковый дистальный дактилит MRSA и обзор зарегистрированных случаев. Педиатр дерматол . 2011 июл-авг. 28 (4): 433-5. [Медлайн].
Каррильо-Маркес М.А., Халтен К.Г., Хаммерман В., Мейсон Е.О., Каплан С.Л.USA300 является преобладающим генотипом, вызывающим септический артрит Staphylococcus aureus у детей. Педиатр Инфекция Дис. J . 2009 28 декабря (12): 1076-80. [Медлайн].
Carrillo-Marquez MA, Hulten KG, Mason EO, Kaplan SL. Клиническая и молекулярная эпидемиология Staphylococcus aureus Катетер-ассоциированная бактериемия у детей. Педиатр Инфекция Дис. J . 2010 май. 29 (5): 410-4. [Медлайн].
Jacobson JA, Kasworm E, Daly JA. Риск развития синдрома токсического шока, связанного с токсином 1 синдрома токсического шока, после негенитальной стафилококковой инфекции. Ред. Заразить диск . 1989 Янв-Фев. 11 Дополнение 1: S8-13. [Медлайн].
Джон С.К., Нирманн М., Шарон Б., Петерсон М.Л., Кранц Д.М., Шливерт П.М. Синдром стафилококкового токсического шока, эритродермия ассоциируется с суперантигенностью и гиперчувствительностью. Клин Инфекция Дис . 2009 15 декабря. 49 (12): 1893-6. [Медлайн]. [Полный текст].
Рамирес-Шремпп Д., Дорфман Д.Х., Бейкер В.Е., Литепло А.С. Аппликации УЗИ мягких тканей в педиатрическом отделении неотложной помощи: сливать или не сливать ?. Скорая помощь педиатру . 2009 25 января (1): 44-8. [Медлайн].
Sivitz AB, Lam SH, Ramirez-Schrempp D, Valente JH, Nagdev AD. Влияние прикроватного ультразвука на лечение инфекции мягких тканей у детей. J Emerg Med . 2010 ноябрь 39 (5): 637-43. [Медлайн].
Кори ГР. Бактериемия и эндокардит Staphylococcus aureus: роль диагностической оценки. Инфекция Дис Клиническая Практика . 2011/09. 19 (5): 307-312.
Kaasch AJ, Fowler VG Jr, Rieg S, Peyerl-Hoffmann G, Birkholz H, Hellmich M, et al.Использование простого набора критериев для ведения эхокардиографии при нозокомиальной бактериемии Staphylococcus aureus. Клин Инфекция Дис . 2011 июл 1. 53 (1): 1-9. [Медлайн]. [Полный текст].
Сориано А., Менса Дж. Обязательна ли чреспищеводная эхокардиография при внутрибольничной бактериемии Staphylococcus aureus ?. Клин Инфекция Дис . 2011 г. 1. 53 (1): 10-2. [Медлайн].
Showler A, Burry L, Bai AD, Steinberg M, Ricciuto DR, Fernandes T, et al.Использование трансторакальной эхокардиографии в лечении бактериемии Staphylococcus aureus с низким риском: результаты ретроспективного многоцентрового когортного исследования. JACC Cardiovasc Imaging . 2015 8 июля [Medline].
Боггс В. Трансторакальная эхокардиография, достаточная для исключения инфекционного эндокардита. http://www.medscape.com/viewarticle/848780. Доступно на http://www.medscape.com/viewarticle/848780. 30 июля 2015 г .; Доступ: 7 августа 2015 г.
Патель Уайли Ф, Каплан С.Л., Мейсон Е.О., Аллен Ч.Аспирация игл для этиологической диагностики детей с целлюлитом в эпоху внебольничного метициллинрезистентного Staphylococcus aureus. Клиника Педиатр (Phila) . 2011 июн. 50 (6): 503-7. [Медлайн].
Thwaites GE, Scarborough M, Szubert A ,. Дополнительный рифампицин при бактериемии Staphylococcus aureus (ARREST): многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2018 17 февраля. 391 (10121): 668-678. [Медлайн].
Duong M, Markwell S, Peter J, Barenkamp S. Рандомизированное контролируемое исследование антибиотиков при лечении внебольничных кожных абсцессов у педиатрических пациентов. Энн Эмерг Мед . 2010 май. 55 (5): 401-7. [Медлайн].
Ли М.С., Риос А.М., Атен М.Ф., Мехиас А., Кавуоти Д., Маккракен Г.Х. младший и др. Лечение и исходы у детей с абсцессами кожи и мягких тканей, вызванными внебольничным метициллин-резистентным Staphylococcus aureus. Педиатр Инфекция Дис. J . 2004 г., 23 (2): 123-7. [Медлайн].
Раджендран П.М., Янг Д., Маурер Т., Чемберс Х., Пердро-Ремингтон Ф., Ро П. Рандомизированное двойное слепое плацебо-контролируемое исследование цефалексина для лечения неосложненных кожных абсцессов в популяции, подверженной риску внебольничного метициллина -резистентная инфекция Staphylococcus aureus. Противомикробные агенты Chemother . 2007 ноябрь 51 (11): 4044-8. [Медлайн].
Ruhe JJ, Smith N, Bradsher RW, Menon A.Внебольничные инфекции кожи и мягких тканей, устойчивые к метициллину, Staphylococcus aureus: влияние антимикробной терапии на исход. Клин Инфекция Дис . 2007 15 марта. 44 (6): 777-84. [Медлайн].
Karchmer AW. Бактериемия Staphylococcus aureus и эндокардит нативного клапана: роль антимикробной терапии. Инфекция Дис Клиническая Практика . Март 2012. 20 (2): 100-108.
Chen AE, Carroll KC, Diener-West M, Ross T., Ordun J, Goldstein MA, et al.Рандомизированное контролируемое испытание цефалексина по сравнению с клиндамицином при неосложненных кожных инфекциях у детей. Педиатрия . 2011 Март 127 (3): e573-80. [Медлайн].
Макнамара В.Ф., Хартин С.В. мл., Эскобар Массачусетс, Ямут С.З., Лау СТ, Ли Ю.Х. Альтернатива открытому разрезу и дренажу при внебольничных абсцессах мягких тканей у детей. Дж. Педиатр Хирургия . 2011 Март 46 (3): 502-6. [Медлайн].
Келлер DM. Схема Staph aureus сокращает хирургическую инфекцию.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/833457. Доступ: 19 октября 2014 г.
Schweizer M, et al. Многоцентровое вмешательство для снижения инфекций в области хирургического вмешательства у пациентов, перенесших операции на сердце и тотальное эндопротезирование суставов (STOP SSI STUDY). Доклад, представленный на IDWeek; 8-12 октября 2014 г .; Филадельфия, Пенсильвания. [Полный текст].
Смит Дж., Лопес-Кортес Л.Е., Томсен Р.В., Шёнхейдер Х.С., Нильсен Х., Фрослев Т. и др.Использование статинов и риск внебольничной бактериемии Staphylococcus aureus: популяционное исследование «случай-контроль». Mayo Clin Proc . 2017 Октябрь 92 (10): 1469-1478. [Медлайн].
Брукс М. Статины могут помочь защититься от бактериемии S aureus. Новости Medscape. Доступно по адресу https://www.medscape.com/viewarticle/887676#vp_1. 26 октября 2017 г .; Доступ: 1 ноября 2017 г.
Nailor MD, Sobel JD. Антибиотики от грамположительных бактериальных инфекций: ванкомицин, тейкопланин, хинупристин / далфопристин, оксазолидиноны, даптомицин, далбаванцин и телаванцин. Инфекция Dis Clin N Am . Dec 2009. 23 (4): 965-82.
Thwaites GE, Edgeworth JD, Gkrania-Klotsas E, Kirby A, Tilley R, Török ME. Клиническое лечение бактериемии Staphylococcus aureus. Ланцет Инфекция Дис . 2011 марта, 11 (3): 208-222. [Медлайн].
Weisman LE, Thackray HM, Steinhorn RH, Walsh WF, Lassiter HA, Dhanireddy R, et al. Рандомизированное исследование моноклональных антител (пагибаксимаб) для предотвращения стафилококкового сепсиса. Педиатрия . 2011 августа 128 (2): 271-9. [Медлайн].
Jimenez-Truque N, Thomsen I, Saye E, Creech CB. Следует ли нацеливать более высокие минимальные уровни ванкомицина на инвазивные внебольничные метициллин-резистентные инфекции Staphylococcus aureus у детей? Педиатр Инфекция Дис. J . 2010 Апрель 29 (4): 368-70. [Медлайн].
Агуадо Дж. М., Сан-Хуан Р., Лалуэса А., Санс Ф., Родригес-Отеро Дж., Гомес-Гонсалес С. и др. Высокий МПК ванкомицина и осложненная метициллин-чувствительная бактериемия золотистого стафилококка. Emerg Infect Dis . 2011 июн.17 (6): 1099-102. [Медлайн].
Любин А.С., Снайдман Д.Р., Рутхазер Р., Биде П., Голан Ю. Прогнозирование высокой минимальной ингибирующей концентрации ванкомицина при инфекциях кровотока, вызванных устойчивостью к метициллину Staphylococcus aureus. Клин Инфекция Дис . 2011 г. 15 апреля. 52 (8): 997-1002. [Медлайн].
Куллар Р., Дэвис С.Л., Левин Д.П., Рыбак М.Дж. Воздействие ванкомицина на исходы у пациентов с метициллин-резистентной бактериемией Staphylococcus aureus: поддержка согласованных руководящих принципов предлагает целевые показатели. Клин Инфекция Дис . 2011 15 апреля. 52 (8): 975-81. [Медлайн].
Патель Н, Пай М.П., Родволд К.А., Ломаэстро Б., Друсано Г.Л., Лодизе Т.П. Ванкомицин: отсюда мы не можем добраться. Клин Инфекция Дис . 2011 г. 15 апреля. 52 (8): 969-74. [Медлайн].
van Hal SJ, Lodise TP, Paterson DL. Клиническое значение минимальной ингибирующей концентрации ванкомицина при инфекциях, вызванных Staphylococcus aureus: систематический обзор и метаанализ. Клин Инфекция Дис . 2012 Март 54 (6): 755-71. [Медлайн].
Дерезински С. Метициллин-устойчивый золотистый стафилококк и ванкомицин: минимальная ингибирующая концентрация имеет значение. Клин Инфекция Дис . 2012 марта 54 (6): 772-4. [Медлайн].
Wunderink RG, Niederman MS, Kollef MH, Shorr AF, Kunkel MJ, Baruch A, et al. Линезолид при нозокомиальной пневмонии, устойчивой к метициллину Staphylococcus aureus: рандомизированное контролируемое исследование. Клин Инфекция Дис . 2012 марта 54 (5): 621-9. [Медлайн].
Рамирес П., Фернандес-Барат Л., Торрес А. Новые варианты лечения MRSA с респираторной инфекцией / пневмонией. Curr Opin Infect Dis . 2012 Апрель 25 (2): 159-65. [Медлайн].
Morales G, Picazo JJ, Baos E, Candel FJ, Arribi A, Pelaez B. Устойчивость к линезолиду опосредована геном cfr в первом сообщении о вспышке устойчивого к линезолиду Staphylococcus aureus. Клин Инфекция Дис . 2010 15 марта. 50 (6): 821-5. [Медлайн].
Санчес Гарсия М., Де ла Торре М.А., Моралес Г. и др. Клиническая вспышка линезолид-устойчивого золотистого стафилококка в отделении интенсивной терапии. ЯМА . 9 июня 2010 г. 303 (22): 2260-4. [Медлайн].
Prokocimer P, De Anda C, Fang E, Mehra P, Das A. Тедизолид фосфат против линезолида для лечения острых бактериальных инфекций кожи и кожных структур: рандомизированное исследование ESTABLISH-1. ЯМА . 2013 13 февраля. 309 (6): 559-69. [Медлайн].
Prokocimer P, Bien P, Deanda C, Pillar CM, Bartizal K. Активность и микробиологическая эффективность тедизолида (TR-700) in vitro в отношении грамположительных клинических изолятов из исследования фазы 2 перорального приема тедизолид фосфата (TR-701) у пациентов с осложненными инфекциями кожи и кожных структур. Противомикробные агенты Chemother . 2012 Сентябрь 56 (9): 4608-13. [Медлайн]. [Полный текст].
Prokocimer P, De Anda C, Fang E, Mehra P, Das A.Сравнение тедизолидфосфата и линезолида при лечении острых бактериальных инфекций кожи и кожных структур: рандомизированное исследование ESTABLISH-1. ЯМА . 2013 13 февраля. 309 (6): 559-69. [Медлайн].
Moran GJ, Fang E, Corey GR, Das AF, De Anda C., Prokocimer P. Тедизолид в течение 6 дней по сравнению с линезолидом в течение 10 дней при острых бактериальных инфекциях кожи и кожных структур (ESTABLISH-2): рандомизированный, двойной слепое, фаза 3, испытание не меньшей эффективности. Ланцет Инфекция Дис .2014 5 июня. [Medline].
Lowes, R. Новый антибиотик тедизолид (Sivextro), одобренный FDA. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/827168. Дата обращения: 26 июня 2014 г.
Saravolatz LD, Stein GE, Johnson LB. Телаванцин: новый липогликопептид. Клин Инфекция Дис . 2009 15 декабря. 49 (12): 1908-14. [Медлайн].
Брукс М. FDA OKs Oritavancin (Orbactiv) для кожных инфекций. Медицинские новости Медскапа . 7 августа 2014 г. [Полный текст].
Moellering RC, Jr, Ferraro MJ. Оритаванцин для лечения серьезных грамположительных инфекций. Клин Инфекция Дис . 15 апреля 2012 г. 54 (Дополнение 3): S201-S243.
Кори Г.Р., Уилкокс М., Талбот Г.Х. и др. Комплексный анализ CANVAS 1 и 2: многоцентровые рандомизированные двойные слепые исследования фазы 3 для оценки безопасности и эффективности цефтаролина по сравнению с ванкомицином плюс азтреонам при осложненной инфекции кожи и кожных структур. Клин Инфекция Дис . 2010 15 сентября. 51 (6): 641-50. [Медлайн].
Saravolatz LD, Stein GE, Johnson LB. Цефтаролин: новый цефалоспорин с активностью против метициллин-резистентного золотистого стафилококка. Клин Инфекция Дис . 2011 Май. 52 (9): 1156-63. [Медлайн].
Резинки JG. Цефтаролин фосамил: цефалоспорин широкого спектра действия с метициллин-резистентной активностью золотистого стафилококка. Инфекция Дис Клиническая Практика .Март 2012. 20 (2): 122-130.
Фаррелл DJ, Castanheira M, Mendes RE, Sader HS, Jones RN. Активность цефтаролина in vitro против Staphylococcus aureus и Streptococcus pneumoniae с множественной лекарственной устойчивостью: обзор опубликованных исследований и программы наблюдения AWARE (2008-2010). Клин Инфекция Дис . 2012 сентябрь 55 Приложение 3: S206-14. [Медлайн].
Sader HS, Flamm RK, Farrell DJ, Jones RN. Анализ активности изолятов стафилококка от детей, взрослых и пожилых пациентов: Программа наблюдения за цефтаролином AWARE. Клин Инфекция Дис . 2012 сентябрь 55 Приложение 3: S181-6. [Медлайн].
Jones RN, Mendes RE, Sader HS, Castanheira M. Результаты антимикробных исследований in vitro фузидовой кислоты против современных (2008-2009 гг.) Грамположительных организмов, собранных в Соединенных Штатах. Клин Инфекция Дис . 2011 июн. 52 Приложение 7: S477-86. [Медлайн].
Craft JC, Moriarty SR, Clark K, Scott D, Degenhardt TP, Still JG. Рандомизированное двойное слепое исследование фазы 2, сравнивающее эффективность и безопасность перорального режима ударных доз фузидиевой кислоты и перорального линезолида для лечения острых бактериальных инфекций кожи и кожных структур. Клин Инфекция Дис . 2011 июн. 52 Приложение 7: S520-6. [Медлайн].
Фернандес П., Перейра Д. Усилия по поддержке разработки фузидовой кислоты в Соединенных Штатах. Клин Инфекция Дис . 2011 июн. 52 Приложение 7: S542-6. [Медлайн].
Ли А.С., Маседо-Винас М., Франсуа П., Ренци Дж., Шренцель Дж., Верназ Н. Влияние комбинированной низкоуровневой мупироцина и генотипической устойчивости к хлоргексидину на стойкое носительство метициллин-устойчивого золотистого стафилококка после деколонизирующей терапии: исследование случай-контроль . Клин Инфекция Дис . 2011 г. 15 июня. 52 (12): 1422-30. [Медлайн].
Джейн Р., Кралович С.М., Эванс М.Э. и др. Инициатива по делам ветеранов по профилактике метициллин-резистентных инфекций Staphylococcus aureus. N Engl J Med . 2011 г., 14 апреля. 364 (15): 1419-30. [Медлайн].
Robotham JV, Graves N, Cookson BD, Barnett AG, Wilson JA, Edgeworth JD. Стратегии скрининга, изоляции и деколонизации в борьбе с метициллин-резистентным Staphylococcus aureus в отделениях интенсивной терапии: оценка экономической эффективности. BMJ . 2011. 343: d5694. [Медлайн].
Simor AE. Стафилококковая деколонизация: эффективная стратегия профилактики инфекции ?. Ланцет Инфекция Дис . 2011 Декабрь 11 (12): 952-62. [Медлайн].
Фриц С.А., Хоган П.Г., Хайек Г., Эйзенштейн К.А., Родригес М., Эпплин Е.К. и др. Домашние и индивидуальные подходы к искоренению связанного с сообществом Staphylococcus aureus у детей: рандомизированное исследование. Клин Инфекция Дис .2012 Март 54 (6): 743-51. [Медлайн]. [Полный текст].
Миллер LG. Где мы находимся в области профилактики золотистого стафилококка, связанного с сообществами, — а пока что мы говорим нашим пациентам ?. Клин Инфекция Дис . 2012 марта 54 (6): 752-4. [Медлайн].
Kling J. Скрининг методом ПЦР сокращает внутрибольничную инфекцию. Медицинские новости Медскапа . 14 мая 2013 г. [Полный текст].
Милстон AM, Голднер Б.В., Росс Т., Шепард Дж. У., Кэрролл К. С., Perl TM.Колонизация метициллин-резистентного золотистого стафилококка и риск последующей инфекции у тяжелобольных детей: важность профилактики внутрибольничной передачи метициллин-резистентного золотистого стафилококка. Клин Инфекция Дис . 2011 ноябрь 53 (9): 853-9. [Медлайн]. [Полный текст].
Хуанг С.С., Септимус Э., Клейнман К., Муди Дж., Хикок Дж., Эйвери Т.Р. и др. Целенаправленная и универсальная деколонизация для предотвращения инфекции в отделениях интенсивной терапии. N Engl J Med . 2013 29 мая.[Медлайн].
Эдмонд МБ, Венцель РП. Скрининг стационарных пациентов на MRSA — Дело закрыто. N Engl J Med . 2013 29 мая. [Medline].
Laidman J. MRSA: Универсальная деколонизация превосходит скрининг и изоляцию. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/805005. Доступ: 11 июня 2013 г.
Шеной Е.С., Ким Дж., Розенберг Е.С., Коттер Дж. А., Ли Х., Валенски Р.П. и др. Прекращение контактных мер предосторожности в отношении метициллин-резистентного Staphylococcus aureus: рандомизированное контролируемое испытание, сравнивающее пассивный и активный скрининг с культурой и полимеразной цепной реакцией. Клин Инфекция Дис . 2013 июль 57 (2): 176-84. [Медлайн]. [Полный текст].
Lin Y-C, Петерсон М.Л. Новые взгляды на профилактику стафилококковых инфекций и синдрома токсического шока. Эксперт Рев Клин Фармакол . 2010. 3: 753-767.
Худа Т., Наир Х., Теодорату Э., Згага Л., Фаттом А, Эль Арифин С. и др. Оценка новых вакцин и иммунотерапии против стафилококковой пневмонии у детей. BMC Общественное здравоохранение .2011 г., 13 апреля. 11 Прил. 3: S27. [Медлайн]. [Полный текст].
Даум Р.С., Спеллберг Б. Прогресс в создании вакцины против Staphylococcus aureus. Клин Инфекция Дис . 2012 Февраль 54 (4): 560-7. [Медлайн].
Theilacker C, Kropec A, Hammer F, Sava I, Wobser D, Sakinc T. Защита от золотистого стафилококка с помощью антител к полиглицеринфосфатной основе гетерологичной липотейхоевой кислоты. Дж. Заражение Дис. . 2012 апр.205 (7): 1076-85.[Медлайн].
Проктор Р.А. Проблемы универсальной вакцины против Staphylococcus aureus. Клин Инфекция Дис . 2012 апр. 54 (8): 1179-86. [Медлайн].
Андерсон А.С., Скалли И.Л., Тимофеева Ю., Мерфи Е., Макнил Л.К., Мининни Т. и др. Staphylococcus aureus Транспортный белок C марганца — это высококонсервативный белок клеточной поверхности, который вызывает защитный иммунитет против S. aureus и Staphylococcus epidermidis. Дж. Заражение Дис. .2012 июн.205 (11): 1688-96. [Медлайн]. [Полный текст].
Fritz SA, Tiemann KM, Hogan PG, Epplin EK, Rodriguez M, Al-Zubeidi DN, et al. Серологический коррелят защитного иммунитета против внебольничной инфекции Staphylococcus aureus. Клин Инфекция Дис . 2013 июнь 56 (11): 1554-61. [Медлайн]. [Полный текст].
McNeil JC, Hulten KG, Kaplan SL, Mahoney DH, Mason EO. Инфекции, вызванные Staphylococcus aureus у больных детской онкологией: высокие показатели устойчивости к противомикробным препаратам, антисептическая толерантность и осложнения. Педиатр Инфекция Дис. J . 2013 Февраль 32 (2): 124-8. [Медлайн].
Крил AM, Дарем SH, Беннер KW, Альтен JA, Винклер MK. Тяжелые инвазивные внебольничные метициллин-резистентные инфекции Staphylococcus aureus у ранее здоровых детей. Педиатр Crit Care Med . 2009 Май. 10 (3): 323-7. [Медлайн].
Vergnano S, Menson E, Smith Z, Kennea N, Embleton N, Clarke P. Характеристики инвазивного Staphylococcus aureus в неонатальных отделениях Соединенного Королевства. Педиатр Инфекция Дис. J . 2011 30 октября (10): 850-4. [Медлайн].
Мениф К., Бузири А., Халди А., Хамди А., Бельхадж С., Борги А. и др. Связанные с сообществом метициллинрезистентные инфекции Staphylococcus aureus в педиатрическом отделении интенсивной терапии. J Инфекция разработчиков . 2011 12 августа. 5 (8): 587-91. [Медлайн].
Генрих Н., Мюллер А., Бартманн П., Саймон А., Бирбаум Г., Энгельхарт С. Успешное ведение вспышки MRSA в отделении интенсивной терапии новорожденных. Eur J Clin Microbiol Infect Dis . 2011 июл.30 (7): 909-13. [Медлайн].
Woodlief RS, Markowitz JE. Нераспознанная инвазивная инфекция у новорожденного, колонизированного метициллин-резистентным золотистым стафилококком. Дж. Педиатр . 2009 декабрь 155 (6): 943-943.e1. [Медлайн].
Арора П., Калра В.К., Паппас А. Множественные абсцессы головного мозга у новорожденного после инфицирования кровотока метициллин-резистентным золотистым стафилококком. Дж. Педиатр .2012 Сентябрь 161 (3): 563-563.e1. [Медлайн].
Niemann S, Ehrhardt C, Medina E, Warnking K, Tuchscherr L, Heitmann V, et al. Совместное действие вируса гриппа и Staphylococcus aureus panton-valentine leukocidin вызывает тяжелое повреждение эпителия легких. Дж. Заражение Дис. . 2012 Октябрь 1. 206 (7): 1138-48. [Медлайн]. [Полный текст].
Faden H, Gill S, Lesse A. Влияние управления и бактериальной геномики на исходы бактериемии Staphylococcus aureus у детей. Клиника Педиатр (Phila) . 2011 г. 17 июня [Medline].
Mejer N, Westh H, Schønheyder HC, Jensen AG, Larsen AR, Skov R, et al. Стабильная заболеваемость и постоянное снижение краткосрочной смертности от бактериемии Staphylococcus aureus в период с 1995 по 2008 год. BMC Infect Dis . 2012 17 октября 12: 260. [Медлайн]. [Полный текст].
Sengupta A, Rand C, Perl TM, Milstone AM. Знания, осведомленность и отношение к метициллин-устойчивому золотистому стафилококку среди лиц, ухаживающих за госпитализированными детьми. Дж. Педиатр . 2011 Март 158 (3): 416-21. [Медлайн].
Фолликулит, фурункулы и карбункулы | Сидарс-Синай
Не то, что вы ищете?Что такое фолликулит, фурункулы и карбункулы?
Фолликулит, фурункулы и карбункулы — это типы инфекций 1 или более волосяных фолликулов. Волосяной фолликул — это основа или корень волоса. В Инфекции могут возникать на любом участке кожи, где есть волосы.Они случаются чаще всего часто там, где может быть растирание и потливость. Это включает заднюю часть шеи, лицо, подмышки, талия, пах, бедра или ягодицы.
Есть 3 различных типа инфекций:
- Фолликулит. Это самый поверхностный тип воспаления волосяных фолликулов. Это может появиться на шея, грудь, ягодицы, спина, грудь и лицо.
- Кипячение. Это инфекция волосяной фолликул, проникающий в более глубокие слои кожи. Небольшой карман образуется гной (абсцесс). Он также известен как фурункул. Они часто встречаются в область талии, паха, ягодиц и под мышками.
- Карбункул. Это группа инфицированные волосяные фолликулы с гноем.Карбункул больше и глубже фурункула. Карбункулы часто встречаются на задней части шеи или бедра.
Что вызывает фолликулит, фурункулы и карбункулы?
Бактерии, называемые золотистым стафилококком (стафилококк), являются наиболее распространенными причина этих инфекций. Но их могут вызывать и другие виды бактерий.
Кто подвержен риску фолликулита, фурункулов и карбункулы?
У любого человека может развиться фолликулит, фурункулы или карбункулы.Персона подвергается большему риску, если они:
- Страдаете диабетом или слабой иммунной системой
- Есть другие кожные инфекции
- Иметь тесный контакт с кем-либо с кожным абсцессом, фурункулом, или карбункул
- Есть травмы кожи, такие как царапины, порезы или насекомые. укусы
- Получают лекарство внутривенно
- Некорректное пребывание в гидромассажной ванне или гидромассажной ванне. обрабатывали
Каковы симптомы фолликулита, фурункула и карбункулы?
Симптомы могут проявляться у каждого человека по-разному.
Симптомы фолликулита могут включать:
- Раздраженные и красные фолликулы
- Гной в волосяном фолликуле
- Поврежденные волосы
Симптомы фурункула могут включать:
- Теплая болезненная шишка на коже
- Гной в центре опухоли
- Беловатая кровянистая жидкость, вытекающая из фурункула
Симптомы карбункула могут включать:
- Гной в центре группы фурункулов
- Беловатая кровянистая жидкость, вытекающая из фурункулов
- Лихорадка
- Усталость
- Боль в области
Симптомы фолликулита, фурункулов и карбункулов могут быть похожи на другие состояния здоровья.Обязательно обратитесь к своему врачу по поводу диагноз.
Как диагностируют фолликулит, фурункулы и карбункулы?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья. история. Они проведут вам медицинский осмотр. Физический осмотр будет включать кожу экзамен. Образец гноя от инфекции может быть отправлен в лабораторию. Это называется а культура.Это делается для того, чтобы узнать, какие бактерии вызвали инфекцию. Это может помочь лечащий врач выбирает лучший антибиотик для лечения. Вам может понадобиться Обратитесь к специалисту для лечения фурункула или карбункула от умеренной до сильной.
Как лечат фолликулит, фурункулы и карбункулы?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья. здоровье. Это также будет зависеть от степени тяжести состояния.
Фолликулит и легкие фурункулы могут исчезнуть без лечения. Теплый салфетки (компрессы) могут облегчить симптомы и ускорить заживление.
Фурункулы и карбункулы от умеренных до сильных часто лечат осушение. Врач разрезает рану и сливает жидкость (гной). внутри. Это называется разрезом и дренированием. Вам также может потребоваться прием антибиотика. лекарство внутрь (перорально) или внутривенно в вену.Также может потребоваться введение антибиотика. мазь или крем на эту область.
Во время лечения:
- Держите кожу в чистоте.
- Вымойте руки в течение 20 секунд до и после прикосновения к зараженная зона.
- Не используйте мочалки или полотенца повторно и не используйте их совместно.
- Часто меняйте повязки. Поместите их в сумку, которую можно закрыты и выброшены.
Обсудите со своими поставщиками медицинских услуг риски, преимущества и возможные побочные эффекты всех видов лечения.
Каковы возможные осложнения фолликулита, фурункула и карбункулы?
Возможные осложнения включают:
- Инфекция распространяется на другие части тела
- Возвращение инфекции
- Рубцы
- Инфекция распространяется в кровь
Можно ли предотвратить фолликулит, фурункулы и карбункулы?
Для предотвращения этих инфекций:
- Очистите и защитите любые повреждения кожи.
- Часто мойте руки.
- Держите ногти коротко стриженными.
- Держите лицо в чистоте, используйте чистую бритву и принимайте ванну довольно часто.
- Используйте только ухоженные спа или джакузи.
- Не контактируйте с людьми, у которых есть активные кожные язвы.
Когда мне следует позвонить своему врачу?
Позвоните поставщику медицинских услуг, если у вас есть:
- Симптомы, которые не проходят или не ухудшаются
- Лихорадка
- Другие новые симптомы
- Болезненный узел с увеличивающимся гноем
Основные сведения о фолликулите, фурункулах и карбункулах
- Фолликулит, фурункулы и карбункулы — это типы инфекций. 1 или более волосяных фолликулов.
- Инфекции могут возникать в любом месте кожи, где есть волосы. Чаще всего они случаются там, где может быть растирание и потливость. Этот включает заднюю часть шеи, лицо, подмышки, талию, пах, бедра или ягодицы.
- Бактерии, называемые Staphylococcus aureus (стафилококки), являются наиболее распространенными. частая причина этих инфекций.
- Симптомы могут включать покраснение, гной, боль и подтекание жидкости. от болячки.
- Фолликулит и легкие фурункулы могут исчезнуть без лечения. Фурункулы и карбункулы от умеренных до сильных часто лечат путем дренирования. Вы можете также необходимо принимать антибиотики внутрь (перорально) или внутривенно.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции ваш провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как связаться со своим поставщиком услуг, если у вас вопросов.
Медицинский обозреватель: Майкл Лерер, доктор медицины
Медицинский обозреватель: Марианна Фрейзер MSN RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете? .

 Это связано с интоксикацией организма.
Это связано с интоксикацией организма.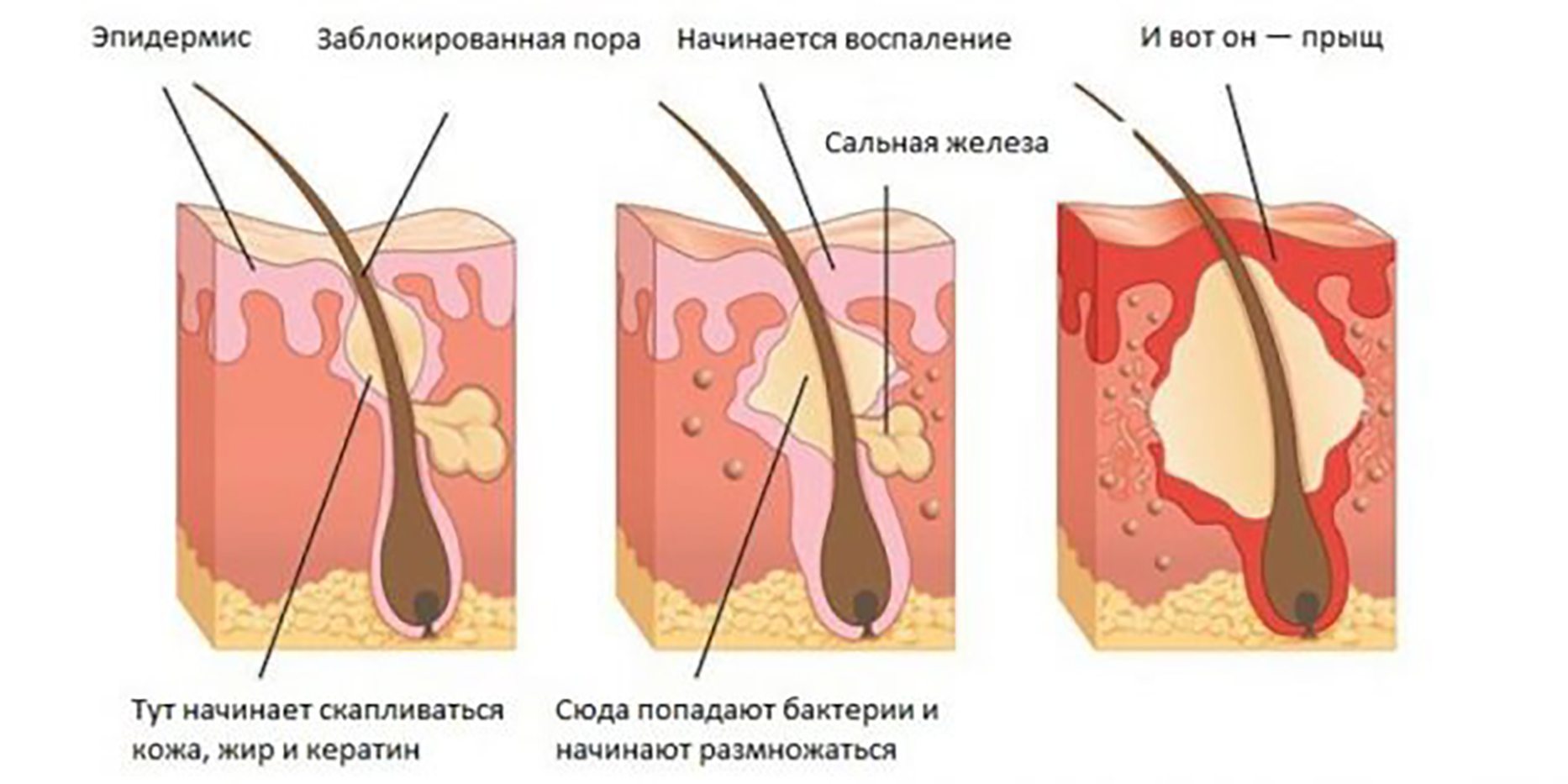 Иногда чирьи возникают после того, как мужчина переболел инфекцией, чаще всего, мочеполовым заболеванием.
Иногда чирьи возникают после того, как мужчина переболел инфекцией, чаще всего, мочеполовым заболеванием.

 При пальпации появляется флюктуация и размягчение.
При пальпации появляется флюктуация и размягчение.


 Для повышения иммунитета требуется включить в рацион правильное полноценное питание, физические упражнения, закаливание.
Для повышения иммунитета требуется включить в рацион правильное полноценное питание, физические упражнения, закаливание.
 Сверху накрыть пищевой пленкой и замотать бинтом. Компресс делается на ночь.
Сверху накрыть пищевой пленкой и замотать бинтом. Компресс делается на ночь. Выполнение стандартных процедур, на которые отводится 10 минут, поможет вам уменьшить шанс возникновения фурункула.
Выполнение стандартных процедур, на которые отводится 10 минут, поможет вам уменьшить шанс возникновения фурункула.
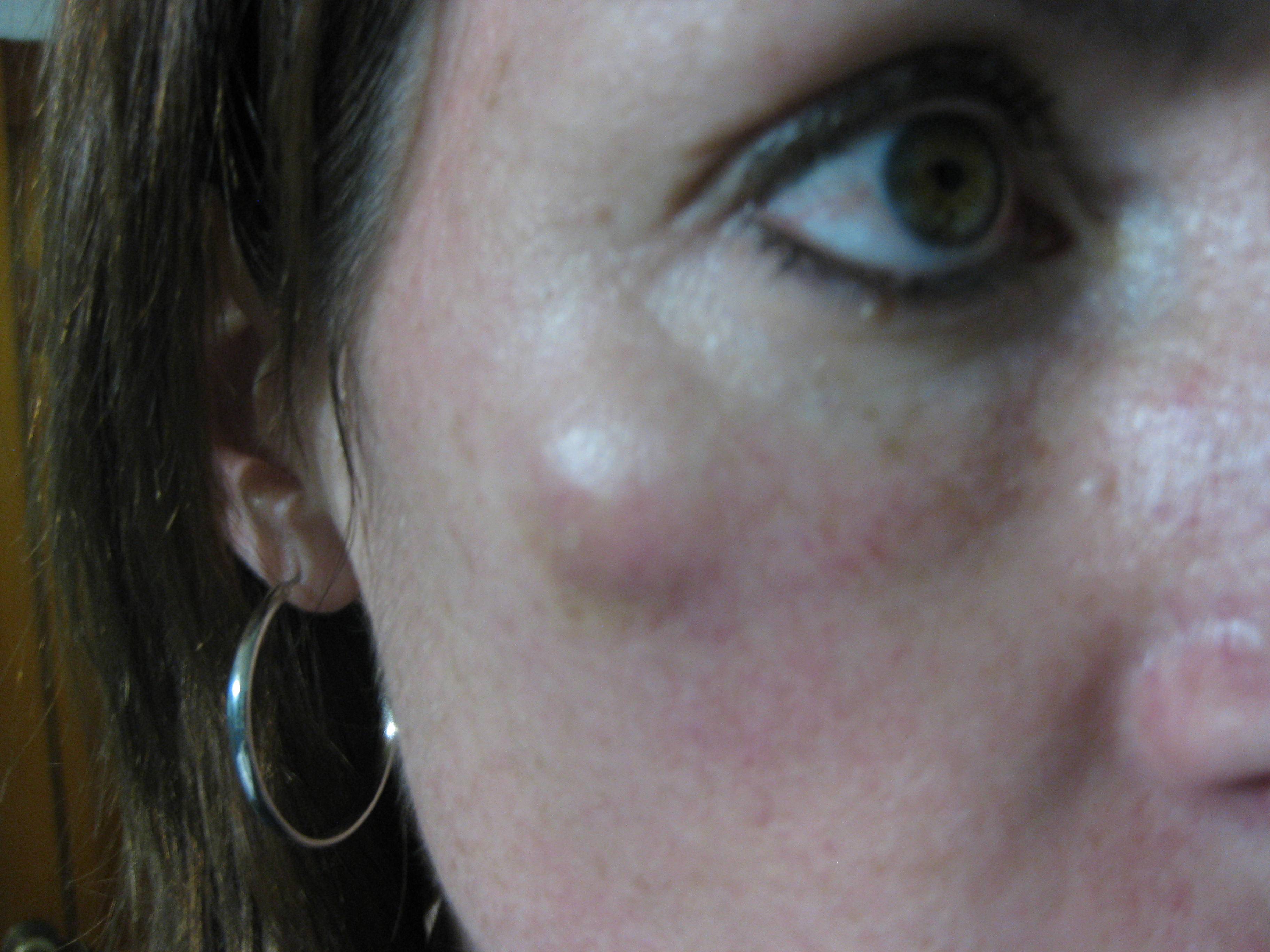 После заживления небольшого фурункула шрам у мужчины не остается. При развитии осложнений, длительном воспалительном процессе возможно образование рубца.
После заживления небольшого фурункула шрам у мужчины не остается. При развитии осложнений, длительном воспалительном процессе возможно образование рубца.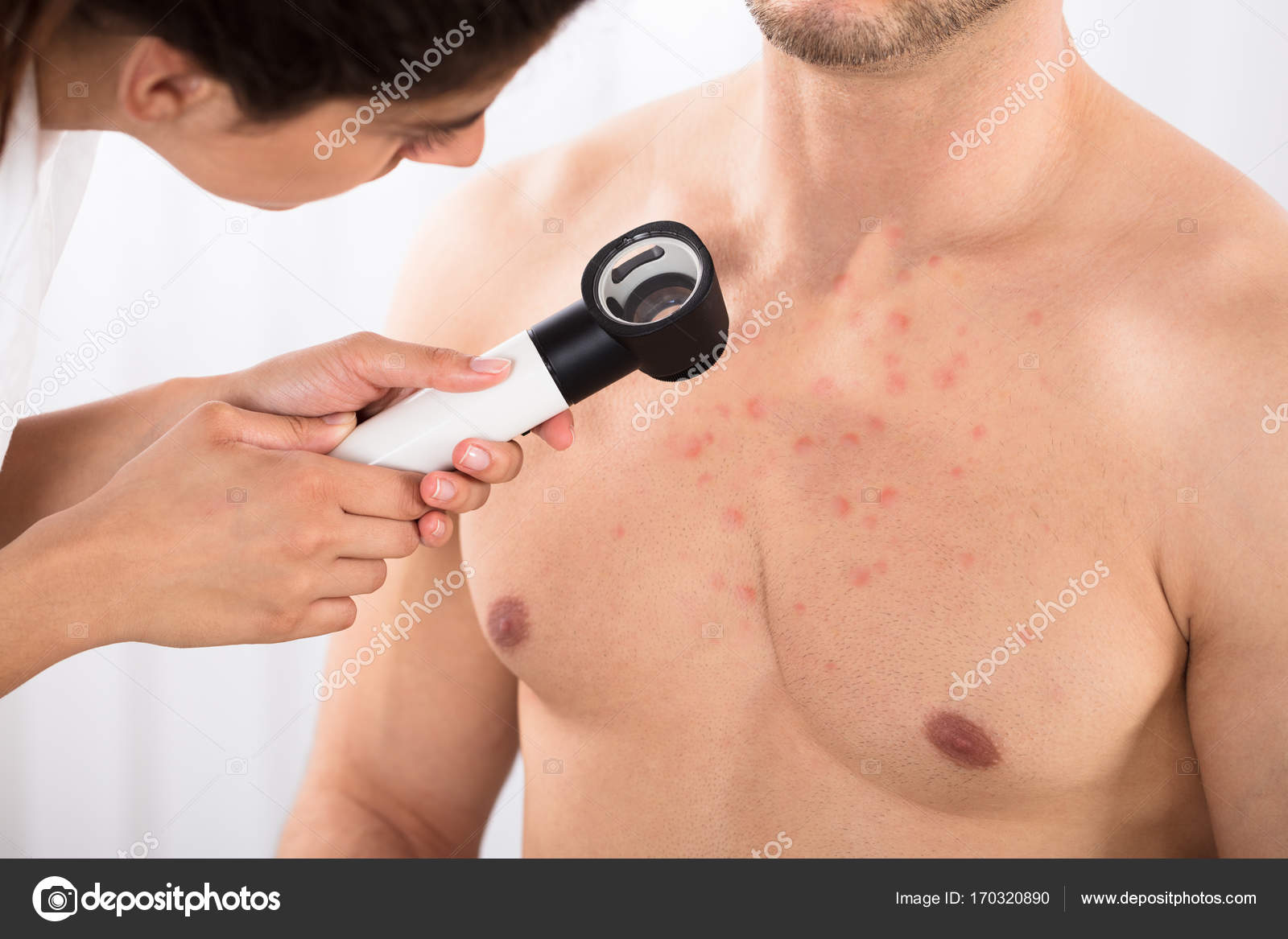 Плотные или просто маловатые трусы могут достаточно сильно травмировать кожу в паху. От постоянного трения на ней будут появляться трещинки, в которые могут попадать болезнетворные бактерии и это тоже будет приводить к появлению фурункулов.
Плотные или просто маловатые трусы могут достаточно сильно травмировать кожу в паху. От постоянного трения на ней будут появляться трещинки, в которые могут попадать болезнетворные бактерии и это тоже будет приводить к появлению фурункулов.