Диета при заболевании поджелудочной железы: лечение питанием при симптомах болезни
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .
 . Ацидоз
. Ацидоз - [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [А] Абазия .
Диета при панкреатите поджелудочной железы: симптомы воспаления, меню питания, рецепты
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .
 . Ацидоз
. Ацидоз - [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н]
- [А] Абазия .
Диета при болезни желудка и поджелудочной железы
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .
 . Ацидоз
. Ацидоз - [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н]
- [А] Абазия .
Каким должно быть питание при обострении поджелудочной железы, диета
Здравствуйте, дорогие читатели. Поджелудочная относится к железам смешанной секреции. Часть ее функционирует как обычный секретирующий орган – вырабатывает смесь ферментативных соединений, которые по специальным каналам транспортируются в просвет двенадцатиперстной кишки. Некоторые другие структурные единицы железы, выделяют гормоны, которые впрыскиваются непосредственно в кровяное русло, то есть выполняют роль эндокринных желез. Эти гормональные соединения – инсулин и глюкагон – отвечают за уровень содержания в крови сахаров. Учитывая важность выполняемых поджелудочной функций, логично предположить, что нарушения в ее работе приводят к развитию серьезных заболеваний.
Эти гормональные соединения – инсулин и глюкагон – отвечают за уровень содержания в крови сахаров. Учитывая важность выполняемых поджелудочной функций, логично предположить, что нарушения в ее работе приводят к развитию серьезных заболеваний.
Во избежание тяжелых последствий следует знать, как лечить поджелудочную железу — травами, диетой, медикаментами, народными средствами. Эти методы будут подробно рассмотрены ниже.
Что такое воспаление поджелудочной железы
Воспаленность поджелудочной железы в медицине называют панкреатитом. Заболевание может поражать как отдельную ее часть, так и полностью весь орган. При этом происходит омертвение панкреатических тканей.
Процесс достаточно болезненный. Человек испытывает хронические колики либо ноющие боли.
Для приступа панкреатита характерными являются следующие признаки:
✔ Интенсивные боли, локализованные в одной из сторон подреберной зоны либо по обе стороны.
✔ Пересыхание слизистой рта.
✔ Появление желтоватого либо светлого налета на языке.
✔ Наличие отрыжки.
✔ Избыточное количество кишечных газов.
✔ Диарея.
✔ Позывы к рвоте, примеси желчи в рвотной массе.
✔ Бледность кожи.
✔ Гипергидроз.
✔ Скачки температуры.
✔ Приступы гипотонии.
✔ Затрудненность дыхания.
Острая форма болезни достаточно опасна и может привести к летальному исходу. В этом случае невыносимая боль охватывает тело по кругу на линии анатомического расположения поджелудочной.
Больного рвет, наблюдается сильная диарея. Уровень артериального давления сильно занижен, поэтому ощущается сильная слабость, потемнение в глазах, головокружение. Возможен обморок.
Для диагностирования патологии используют ультразвуковое и ряд иных обследований. При обнаружении отклонений назначается диета и медикаментозная помощь.
Факторы, способствующие прогрессированию заболевания:
✔ Обильная жирная пища.
✔ Алкогольные возлияния.
✔ Нарушения гормонального фона.
✔ Действие некоторых лекарств.
✔ Наличие воспалений в пищеварительных структурах.
✔ Непроходимость желчных протоков, холецистит.
✔ Травмирование органа.
✔ Врожденные нарушения обменных процессов.
Лечение панкреатита в домашних условиях медикаментами и диетой
Хронический панкреатит неплохо поддается лечению в привычных домашних условиях. Чего не скажешь об острой разновидности патологии. При обнаружении ее признаков следует без промедления вызвать неотложную помощь.
В ожидании прибытия медиков нужно принять спазмолитик, прилечь и ослабить боли с помощью прохладной грелки, приложив ее к источнику боли.
После лечения в стационаре лечащий врач даст рекомендации касательно дальнейших оздоровительных действий. Обязательным условием является следование специальному рациону и искоренение зависимостей.
Без лекарственных препаратов тоже вряд ли получится обойтись. Они не только помогают избавиться от боли, но и гармонизируют работу пищеварительной системы.
Медикаментозное лечение поджелудочной
Лечение панкреатита направлено на параллельное решение нескольких задач.
- Избавление от болей. Для этого используют спазмолитические препараты (но-шпа, папаверин, апрофен, галидор, атропин), местные анестетики (новокаин). Так как при панкреатите развивается воспалительный процесс, было бы логично предположить, что можно принимать полифункциональные противовоспалительные лекарства нестероидной группы (аспирин, нимесулид, ибупрофен).
 Но это не так. В связи со способностью данных медикаментов разжижать кровь, их прием может спровоцировать внутреннее кровотечение, об опасности которых все наслышаны. Поэтому НПВС применять нельзя!
Но это не так. В связи со способностью данных медикаментов разжижать кровь, их прием может спровоцировать внутреннее кровотечение, об опасности которых все наслышаны. Поэтому НПВС применять нельзя!
- Прием ферментативных средств для снятия избыточной нагрузки на больной орган (фестал, панзинорм, мезим, панцитрат).
- Снижение гиперфункции железы. Достигается приемом лекарств-ингибиторов типа гордокса, промизола.
- Антибиотические средства позволяют предупредить или остановить развитие инфекции в поджелудочной и смежных органах (гентамицин, ампициллин и их аналоги).
- Для восстановления водных и электролитных запасов организма назначают солевые препараты.
- Проблемы с желчным пузырем и другие сопутствующие болезни должны получить соответствующее симптоматическое лечение (аллохол, алмагель и пр.).
При наличии некоторых осложнений прибегают к хирургическому вмешательству.
Можно ли, и как лечить поджелудочную железу диетой
В период обострения недуга рекомендуется отказаться от приема пищи. Продолжительность такого лечебного голодания – 3 дня. После следует начинать кушать, следуя рекомендациям лечащего врача.
Диеты необходимо придерживаться постоянно. Прием спиртного или несдержанность в еде может тут же вызвать внеочередной приступ панкреатита.
Основное питание при обострении поджелудочной
Основные диетические правила при проблемах с поджелудочной железой сводятся к нескольким пунктам.
Во-первых, следует минимизировать, а лучше полностью исключить жирную, острую, грубую пищу. А вот объем белковой продукции необходимо значительно повысить.
Во-вторых, рекомендованы отварные, паровые, протертые блюда, минеральные воды.
В-третьих, надо следовать дробному принципу питания — до восьми приемов пищи в день.
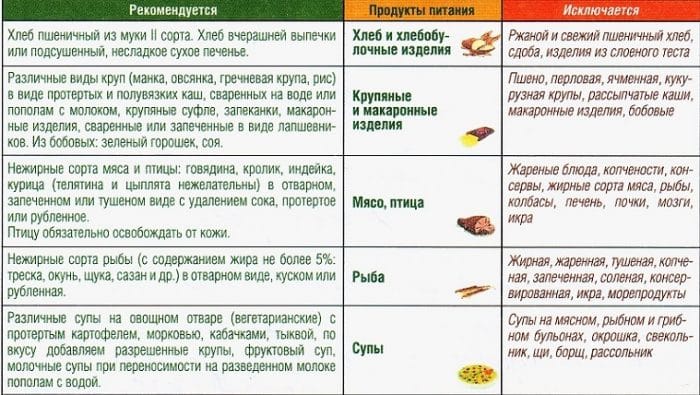
Разрешенные продукты:
- Вегетарианские крупяные супы.
- Обезжиренное мясо, диетические рыбные сорта.

- Растительные масла.
- Различные каши, особенно слизистые.
- Кисломолочная продукция (жирность 0%).
- Макаронные изделия, желательно из твердой пшеницы.
- Черствый хлеб, сухари.
- Ограниченное количество свежих фруктов и сливочного масла.
Запрещенные продукты:
- Спиртное.
- Кофеиносодержащие и газированные напитки.
- Кислые соки, квасы.
- Особо острые и пряные яства.
- Соленья, маринады, консервация.
- Вредные сладости.
- Копчености, колбасно-сосисочные изделия.
- Жирные мясные и рыбные блюда.
- Бобовые блюда, редиска, шпинат, капуста, щавель.
При обострении поджелудочной железы важно сразу обратить внимание на питание, а также, своевременно начать лечение.
Лечение поджелудочной народными средствами
Для избавления от панкреатических проявлений отличным подспорьем медикаментам будут народные рецепты.
Они помогут в борьбе с воспалением и очищением от последствий имеющей место интоксикации, включая медикаментозную, а также окажут бактерицидное действие. Но не следует приступать к самолечению без уточнения диагноза.
Следует пройти обследование и проконсультироваться со специалистом. Помните, что только грамотный комплексный подход может гарантировать избавление от проявлений недуга.
Лечение травами
Для лечения панкреатита используют различные травяные сборы. Можно купить такие в готовом виде, заваривать и принимать их в виде чаев приятной концентрации. Но каждому по силам растительные смеси приготовить самостоятельно.
- Ромашковые и календуловые цветки, корневища лопуха и девясила, траву череды, зверобоя, полыни, полевого хвоща, болотной сушеницы нужно взять в примерно равных количествах.
 Для приготовления целебного отвара нужно отмерять большую ложку смеси и залить ее стаканом кипятка. В тепле настаивают смесь не менее полутора часов. Отцеженный отвар принимают за один раз. Рекомендовано употреблять сбор трижды в день продолжительным курсом перед приемом пищи.
Для приготовления целебного отвара нужно отмерять большую ложку смеси и залить ее стаканом кипятка. В тепле настаивают смесь не менее полутора часов. Отцеженный отвар принимают за один раз. Рекомендовано употреблять сбор трижды в день продолжительным курсом перед приемом пищи.
- Зопник колючий, шалфей и цветки календулы нужно смешать в равных долях, затем прибавить немного зверобоя (9:1). Для получения пол-литрового объема отвара следует использовать 1-1,5 ст. л. растительного сырья. Его нужно залить кипятком и выдержать около четырех часов в термосе. Пьют такой отвар дозировано, по четверти стакана после каждого приема пищи (до шести раз в сутки).
- Для приготовления еще одного сбора от панкреатита следует календулу, зверобой, бессмертник и пустырник отмерить в равных количествах и ссыпать в отдельную емкость. Для травяного чая нужно в литр кипящей воды всыпать три больших ложки полученной лечебной смеси и дать настояться. Процеженный отвар пьют по одной чашке 4-5 раз в день.

Также полезны однокомпонентные отвары. В качестве сырья здесь используют подорожник, люцерну, полынь горькую, корни одуванчика. В качестве ветрогонного средства подойдет семя укропа.
Овсом
- Понадобятся неочищенные зерна. Стакан продукта нужно всыпать в литр кипящей воды и проварить в течение 15 минут. После варево снимают с огня и укутывают. Средство должно настаиваться всю ночь (около 8 часов). Отцеженный овсяный настой нужно пить по 1 стакану дважды в день. Рекомендуемая продолжительность лечения – не менее трех недель.
- Овсяное зерно (дробленое) замачивают на 1-2 суток, пока оно не забродит, воду отцеживают, зерновой остаток промывают в ограниченном количестве воды. Он больше не нужен. Полученную мутноватую жидкость нужно отстоять. Для приготовления киселя потребуется только осадок, остальное сливают. На 5 больших ложек полученной овсяной гущи нужно брать 400 мл воды. Этот состав следует прокипятить не менее 5 минут. Продолжительность варки влияет на густоту конечного продукта.
 Оставшуюся закваску хранят в холодильнике. Едят такой кисель ежедневно.
Оставшуюся закваску хранят в холодильнике. Едят такой кисель ежедневно.
Картофелем
Выжимка из картофеля нужна не только для лечения панкреатита. Она благотворно влияет на весь пищеварительный тракт.
Крахмальная пленка, остающаяся на слизистых стенках, выполняет защитную функцию, а также успокаивает и снимает воспаление. Это помогает при завышенной кислотности, гастритах, изъязвлениях.
Крахмальный сок можно получить при помощи соковыжималки или же отжать его вручную. Такой фреш следует употреблять после пробуждения на пустой желудок. Вкус может не понравиться, но запивать сок не следует.
Выждите минут десять, только потом можно выпить стакан обезжиренного некислого кефира. Выжимку принимают двухнедельным курсом. При необходимости можно вернуться к сокотерапии, сделав перерыв в 10-14 дней.
Как лечить поджелудочную народными методами
- Для снятия воспаления нужно пить прополис, точнее его водный настой. Спиртовая настойка не подойдет.
 Для приготовления настоя понадобится 10 г прополиса. Его нужно измельчить и загрузить в термос. Сюда же вливают около 100 мл теплой прокипяченной воды. Выдерживают смесь сутки. Теперь настой можно пить, отмеряя по 15 капель. Средство можно смешивать с молоком или ромашковым чаем. Вместо настоя используют сухой прополис, разжевывая ежедневно небольшое его количество.
Для приготовления настоя понадобится 10 г прополиса. Его нужно измельчить и загрузить в термос. Сюда же вливают около 100 мл теплой прокипяченной воды. Выдерживают смесь сутки. Теперь настой можно пить, отмеряя по 15 капель. Средство можно смешивать с молоком или ромашковым чаем. Вместо настоя используют сухой прополис, разжевывая ежедневно небольшое его количество.
- Популярным в народе противовоспалительным средством является пчелиный мед. Он также обладает антисептическими свойствами. Его принимают натощак, добавляют в блюда отвары и чаи. Однако этот продукт не подойдет аллергикам.
- При панкреатите поможет лен. Так же как и овсянка, льняное семя оказывает обволакивающее действие, уменьшая болезненность и защищая слизистую. В лечебных целях используют отвар. Первый способ его приготовления: 2 большие ложки семян залить стаканом воды, прокипятить 10 мин, настаивать час. Второй способ: в течение часа варят семена из расчета 2 ст. л. сырья на стакан воды, настаивать не нужно.
 Пьют отвар теплым перед каждым приемом пищи. Разовая доза – 1 стакан.
Пьют отвар теплым перед каждым приемом пищи. Разовая доза – 1 стакан.
Профилактика поджелудочной железы
- Нужно покончить с курением и приемом алкоголесодержащих напитков.
- Ешьте понемногу, исключив из рациона все запрещенные продукты. Время от времени устраивайте разгрузку для пищеварительной системы.
- Отказаться придется и от физического перенапряжения, включая усиленные спортивные тренировки. Но от спорта полностью отказываться нельзя. Профилактическая гимнастика и дыхательные приемы весьма полезны.
- При панкреатите не следует посещать парилки и бани. Это может спровоцировать приступ.
- При наличии проблем с другими органами, принимающими участие в пищеварении, следует целенаправленно заняться их излечением. Особенно отрицательно на состоянии поджелудочной сказывается наличие желчекаменной болезни.
Питание и диета при панкреатите
Диета при проблемах с поджелудочной является объективной необходимостью.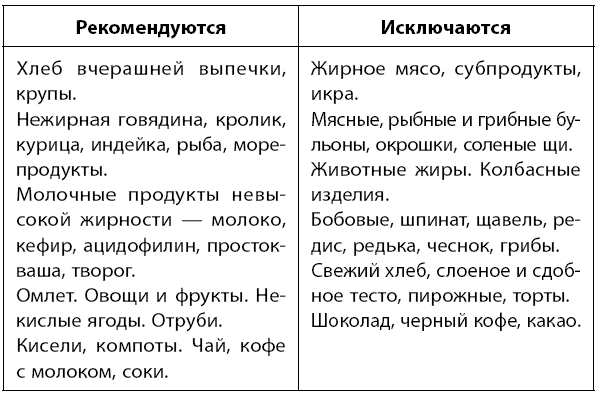 Ограничения в рационе действуют всегда, а не только при обострениях.
Ограничения в рационе действуют всегда, а не только при обострениях.
Предпочтительные мясные блюда: фрикадели, суфле, котлеты, тефтели из постной говядины, курятины, крольчатины.
Нежирную рыбу (сазан, щука, треска, судак) варят или готовят в пароварке.
Показаны молочнокислые продукты – простокваша, сыворотка, диетический творог, кефир, пресные сыры.
Количество растительных волокон следует ограничивать, потому свежих салатов в меню должно быть мало.
Овощи нужно тушить, проваривать, готовить на пару, а фрукты — протирать и отжимать. Также варят компоты, кисели, желе.
Не обойтись и без зерновых культур. Положено кушать каши, особенно овсянку и гречку. Также крупы добавляют в супы.
Для приготовления первых блюд используют только овощные отвары. Рассольника, кислые щи, борщи и наваристые бульоны нужно оставить в прошлом.
Как лечить поджелудочную железу — травами, диетой, медикаментами, народными средствами? Какой способ лучше? Оптимальный вариант – комбинированный подход. Следуйте врачебным рекомендациям, избавьтесь от плохих привычек, не переедайте, откажитесь от вредных продуктов, используйте силу лечебных растений. И тогда болезнь точно отступит.
Следуйте врачебным рекомендациям, избавьтесь от плохих привычек, не переедайте, откажитесь от вредных продуктов, используйте силу лечебных растений. И тогда болезнь точно отступит.
Автор статьи Ирина Петровна Вербицкая,
врач общей практики.
Диета при панкреатите: примерное меню на неделю, рецепты
Диета для похудения при панкреатите
Диета при панкреатите – важнейший лечебный фактор, куда важнее, чем все лекарственные средства. Они играют вспомогательную роль. Недаром панкреатит провоцирует переедание и отравление.
Исключите алкоголь, приправы, копчености. Купите пароварку. Исключение жиров будет способствовать снижению веса. Телятину, индейку лучше рубить на фарш и делать запеканки.
[1], [2], [3]
Диета 5 при панкреатите
Имеет такие основные принципы: нельзя принимать горячую и холодную пищу, ее нужно перетирать. Полезно пить шиповник.
Диетический стол при панкреатите – обязательная часть лечения. Диета 5 – это правильное питание, полезное даже здоровым людям.
Запрещаются консервы и жирные бульоны. Все блюда протирают в блендере.
Полезные продукты: куриное филе отварное, овощные супы, вчерашний хлеб, молочные супы, гречка.
- Сколько соблюдать диету при панкреатите?
Диета при панкреатите, если он острый, назначается на срок 6-9 мес. При хроническом панкреатите – на несколько лет.
- Что не должна включать диета при панкреатите?
Говяжий жир, капуста, редиска, шпинат, брюква, алкоголь, черный хлеб.
[4], [5]
Примеры рецептов диеты 5 при панкреатите
[6], [7]
Паровые котлеты
200 г говядины, 30г пшеничного хлеба, 3ст.л. молока, 3ч.л. оливкового масла, щепотка соли.
Смешать ингредиенты. Фарш разделить на шарики. Выложить в пароварку, налить воду, закрыть крышкой и варить до готовности на умеренном огне.
Молочный суп с лапшой
150г муки, 2 яйца, 10г сливочного масла, 10г сахара, 350 мл молока.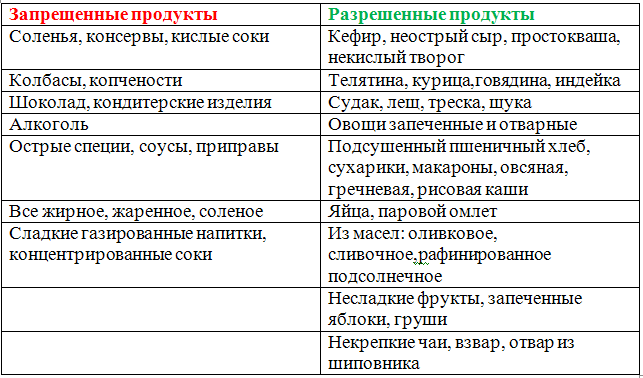
Заместить тесто из муки, воды и яйца. Тонко раскатать и нашинковать лапшу. В молоко засыпать лапшу и варить 8-12 минут.
Диета 5п при панкреатите
Используется для стимуляции пищеварения, она ограничивает углеводы и жиры. Калорийность – 2700-2800 Ккал. Подробней читайте здесь.
Какие блюда разрешены при диете 5п?
- Хлеб вчерашний пшеничный, галетное печенье.
- Супы на овощном отваре, фруктовые супы.
- Блюда из мяса: нежирные сорта курятины и телятина.
- Грибы, бобы, шпинат – под запретом. Разрешены кабачки и тыква.
- Бобовые исключаются.
- Разрешено не более 1 яйца в день.
- Некислые фрукты, желательно протертые, ягоды.
- Разрешен нежирный творог.
- Разрешаются подливы из ягод, сметанные соусы.
- Жиры: подсолнечное и оливковое масло. Сливочное масло ограничить.
Запрещено:
- Сдоба, грибы, копчености, жирное мясо, бобовые.
[8], [9], [10]
Диета 5а при панкреатите
Назначается, когда у больного также есть поражения желчных путей. Это диета с ограниченным потреблением жиров и холестеринов с достаточной калорийностью.
Это диета с ограниченным потреблением жиров и холестеринов с достаточной калорийностью.
Разрешенные продукты
Нежирная вареная говядина и курица, вареная паровая рыба, белковый омлет, молоко нежирное, растительное масло, небольшое количество сливочного масла, гречка, рис, манное и гречневое суфле. Полезны вареные кабачки кусочками. Овощные супы со сметаной. Сырые и печеные фрукты, ягоды. Разрешен зефир.
[11]
Диета 1 при панкреатите
Назначается, когда острый либо хронический панкреатит сочетается с болезнями желудка.
Разрешенные продукты
- Яйца: белковый паровой омлет.
- Молочные и крупяные супы (кроме перлового).
- Мясо и рыба: курятина, нежирная говядина, нежирные сорта рыб.
- Молочные каши из нежирного молока.
- Овощи: морковное пюре, протертая свекла, картофельное пюре.
- Ягоды: сырые, невяжущие, сладкие, варенье. Настой шиповника, компоты, кисели.
[12], [13], [14], [15]
Рецепты при панкреатите
Не забывайте, что после приступа острого панкреатита нужно соблюдать диету 8-9 месяцев.
Итак, вот рецепты вкусных и полезных блюд при панкреатите. Они несложно готовятся.
Мясной пудинг на пару
Вам нужно:
- 240 г говядины
- 40 г сливочного масла
- 20 г манки
- ½ стакана воды
- 1 яйцо
- Отвариваем мясо.
- Пропускаем вареную говядину через мясорубку.
- Соединяем с кашицей из манной крупы и яйца.
- Вымешиваем тесто, выкладываем в форму, смазанную маслом и доводим до готовности на пару.
Снежки
Вам нужно:
- яичный белок
- 30 г сахара
- 100 г клубники
- 20 г муки
- 120 г воды
- Ванилин (щепотка)
Белок взбивают и вводят ванилин и сахар. Выкладывают ложкой в форму с кипящей водой. Снежки переворачивают, закрывают крышкой и дают постоять 4 мин. Достают и дают воде стечь. Снежки заливают соусом, приготовленным из клубники, муки и 10 г сахара.
Банановo-персиковый торт без выпечки
Нужно взять 1 банан и 1 персик, 250 мл йогурта, сухое печенье, стакан воды и пачку желатина. Желатин развести в горячей воде. Добавить йогурт, размешать. Постелить на дно формы фольгу. Выкладывайте слоями: слой печенья, слой йогурта и желатина, слой бананов, слой крема, слой персиков, слой крема. Поставить торт в холодильник – пусть застывает.
Желатин развести в горячей воде. Добавить йогурт, размешать. Постелить на дно формы фольгу. Выкладывайте слоями: слой печенья, слой йогурта и желатина, слой бананов, слой крема, слой персиков, слой крема. Поставить торт в холодильник – пусть застывает.
[16], [17], [18]
Диета на неделю при панкреатите
Может быть не только полезной, но и очень вкусной. Белый вчерашний хлеб и галетное печенье «Мария» и «Зоологическое» разрешены. Паровой омлет, нежирное молоко, кефир, сметану – эти продукты можно употреблять. Можно есть сладкие фрукты, сухофрукты и изюм.
Что нужно исключить из питания, чтобы избежать повторения приступов панкреатита? Крепкие бульоны, жареное, копченое, сдобу и шоколад.
Итак, недельное меню при панкреатите примерно такое.
Понедельник
- Завтрак: галеты с сыром.
- Второй завтрак: омлет на пару, хлеб с чаем.
- Обед: гречневая каша, отварной кабачок, творог.
- Полдник: тертое яблоко.
- Ужин: овсянка, свекольный салат, запеченное яблоко.

Вторник
- Завтрак: творог.
- Второй завтрак: салат из морковки и зеленого горошка.
- Обед: говядина с хлебом.
- Ужин: суп из овощей, морковное пюре, яблочное пюре, йогурт.
Среда
- Завтрак: йогурт, яблоко.
- Второй завтрак: запеченное яблоко, изюм.
- Обед: рыба, гречка, хлеб.
- Ужин: суп из овощей, хлеб, курага.
Четверг
- Завтрак: творог.
- Второй завтрак: вареное мясо, овощное пюре, кефир.
- Обед: паровой омлет, отвар шиповника, хлеб.
- Ужин: рисово-творожный пудинг, йогурт.
Пятница
- Завтрак: минеральная вода без газа, сухари.
- Второй завтрак: котлеты на пару, свекольный салат.
- Обед: тушеное мясо, морковно-тыквенное пюре.
- Ужин: отварной рис, йогурт.
Суббота
- Завтрак: паровой омлет.
- Второй завтрак: отварное мясо, некрепкий чай.
- Обед: рис на пару, запеченные яблоки, отвар шиповника.

- Ужин: рисовый пудинг, йогурт.
Воскресенье
- Завтрак: творог.
- Второй завтрак: чечевичный суп (в период стойкой ремиссии).
- Обед: курица на пару, пюре из яблок.
- Ужин: отварная свекла, отварной картофель, паровое мясо, чай.
[19], [20], [21]
Диета по дням при панкреатите
Есть нужно 4 раза в день. Свекольники, свинину и гуся, почки, колбасу, семгу, осетр, сало, майонез, сливки, пшенные и ячменные гарниры, капусту, редьку, брюкву, лук, соусы, уксус, цитрусовые из рациона нужно полностью исключить.
Понедельник
- Завтрак: белковый омлет, рисовая каша, чай.
- Второй завтрак: творог, кефир.
- Обед: суп из овощей, котлеты на пару, пюре из моркови, компот из яблок.
- Ужин: рыбные кнели, картофельное пюре и чай.
Вторник
- Завтрак: белковый омлет, молочная гречневая каша, чай.
- Второй завтрак: творог, кефир.
- Обед: овощной суп, отварные куры, кисель.

- Ужин: отварная рыба, отварной картофель, некрепкий чай.
Среда
- Завтрак: сухари, негазированная минеральная вода.
- Второй завтрак: паровой омлет, ломтик белого хлеба, стакан молока.
- Обед: 200г отварной рыбы, ломтик белого хлеба.
- Ужин: 200г овсянки, 200 г пюре из морковки, ломтик белого хлеба, чай с молоком.
Четверг
- Завтрак: 200 г овсянки, ломтик белого хлеба, минеральная вода без газа.
- Второй завтрак: 100 г творожного пудинга, 100г яблочного пюре, чай.
- Обед: 400 мл овощного супа-пюре, 200 г тыквенной каши, 200 г творога.
- Ужин: 100г мясного рулета, 100 г творожной запеканки, 200 мл киселя.
Пятница:
- Завтрак: 200 г протертой рисовой каши, ломтик белого хлеба.
- Второй завтрак: 200 г рисового пудинга, 200 г пюре из морковки, 200 мл чая с молоком.
- Обед: 400 мл супа из овощей, 100 г творожной запеканки.
- Ужин: 200 г мяса куриного, 200 г овсянки, стакан чая.

[22], [23], [24]
Меню диеты при панкреатите
Диета при панкреатите – главное лекарство. Без соблюдения диеты от панкреатита вам не избавиться. Мы подскажем вам, от каких продуктов стоит отказаться, а что можно кушать и как сделать так, чтобы соблюдение диеты не превратилось для вас в пытку, чем заменить запрещенные сладости.
Первые 4 дня больной соблюдает лечебное голодание, пьет только воду. Начиная с 5 дня можно пить чай с сухариками, есть паровой омлет. Через неделю после приступа можно есть овощные супы. Вам нельзя употреблять черный хлеб, слоеное тесто, торты, пирожные, мороженое, почки, копченые колбасы и консервы.
Можно есть нежирную отварную рыбу. Яйца лучше употреблять в виде белковых паровых омлетов.
Молоко употребляется в блюдах. Разрешены отварные макароны. Пшенную кашу употреблять при панкреатите нельзя.
Из овощей разрешена морковь, картошка, цветная капуста.
Из супов предпочтение лучше давать овсяному и рисовому. Исключаются окрошка, рыбные отвары, мясные бульоны.
Исключаются окрошка, рыбные отвары, мясные бульоны.
Из сладких напитков разрешены компоты и муссы, печеные яблоки, протертые фрукты, фруктово-ягодные подливы.
Исключите все специи и пряности из рациона.
Очень полезен отвар шиповника. Можно пить некрепкий чай и напиток из цикория. Какао и кофе исключите.
Вам категорически нельзя употреблять спиртные напитки, острые специи, чипсы и картофель фри, хот-доги, чебуреки, шаурму.
Диетический стол при различных видах панкреатита
[25]
Диета при хроническом панкреатите
Диетический стол исключает продукты, обладающие сокогонным действием и сводит к минимуму углеводы. Пищу варят и едят протертой.
Допускается только белый вчерашний хлеб, запрещена сдоба. Разрешена нежирная говядина, мясо кролика, в паровом виде, нежирная рыба. Яйца – только в виде парового белкового омлета. Некислый творог допускается. Сливочное, подсолнечное масло нужно добавлять в блюда. Каши из манной крупы и риса варят на молоке с водой. Ешьте больше моркови, кабачков, картофеля, зеленого горошка, молодой фасоли. Из фруктов полезны только печеные яблоки. Пейте узвары из сухофруктов. Берите термос с отваром шиповника на работу. Готовьте молочные соусы – они очень вкусные. Несладкие соусы, приправы, пряности запрещены.
Ешьте больше моркови, кабачков, картофеля, зеленого горошка, молодой фасоли. Из фруктов полезны только печеные яблоки. Пейте узвары из сухофруктов. Берите термос с отваром шиповника на работу. Готовьте молочные соусы – они очень вкусные. Несладкие соусы, приправы, пряности запрещены.
Вам нельзя есть баранину, утку, копчености, колбасу, осетрину, карпа, маринады, грибы, кофе, шоколад, щавель, салат, репу, бобовые (кроме молодой фасоли и чечевицы), клюкву, гранат и газированную воду.
[26], [27], [28]
Диета при остром панкреатите
Сильное и длительное воспаление поджелудочной железы иногда может привести к сахарному диабету. Берегите себя, не допускайте погрешностей в диете. Когда вы будете находиться первые дни после приступа в больнице, вам вообще не будут давать пищу. Это нужно, чтобы максимально щадить железу.
Почему люди болеют острым панкреатитом? Все дело в том, что в нашей национальной традиции устраивать на праздники обильные пиршества с алкоголем, большим количеством жареных блюд, пикники с шашлыком из баранины. Мы часто едим на ходу, в Макдональдсе. Все это перенапрягает поджелудочную и однажды происходит приступ с сильнейшими болями. Заболеванию способствует язва.
На 6 день рацион расширяют, добавляя в него кисели, жидкие каши, паровые куриные котлеты.
Копчености, маринады, сало, сдоба исключаются до года.
[29], [30], [31], [32]
Диета при обострении панкреатита
Диетический стол максимально щадит поджелудочную. В первый день разрешается подогретая минеральная вода Боржоми, отвар шиповника, чай.
На 3-й день разрешается расширить рацион: добавляем слизистые супы, молочные кисели, жидкие каши без масла.
Когда боли исчезнут, соблюдают непротертый, развернутый вариант диеты. Но все равно очень долго, до года, нельзя употреблять ничего жареного, жирного, никакой сдобы и выпечки.
[33], [34], [35], [36], [37], [38], [39], [40]
Диета при панкреатите у детей
Диетический стол не должен мешать их правильному росту и развитию. Кормите ребенка часто, маленькими порциями.
Обратите внимание на нежирное мясо: телятину, курицу, индейку.
При обострении панкреатита готовьте ребенку белковый омлет на пару, а при ремиссии – паровой омлет из цельного яйца.
Ребенку, больному панкреатитом, нужен натуральный нежирный творог. В нем содержится такой необходимый для роста косточек кальций. Очень любят дети вкусные домашние творожные запеканки с морковкой, абрикосами, яблоками. Яблоки также можно запекать – в этом случае они еще и помогают при анемии.
Сливочное масло покупайте в пачках по 100 г и используйте только в блюдах. Дети с панкреатитом плохо переносят сливочное масло, намазанное на хлеб.
Идеальный суп для ребенка с больной поджелудочной – сборный овощной, протертый в блендере. Зимой можно использовать наборы из замороженных овощей.
Исключите из меню малыша свинину и утку. Не давайте колбасы, маринады и грибы, жареную рыбу, какао, шоколад, репу, редис, бобовые и украинский хлеб.
Полезные овощи: морковь, кабачки, картофель, свекла. Подавать их нужно в протертом и отварном виде. Цветную капусту, не кочанную, добавляйте в супы.
Можете иногда давать ребенку зефир и молочные конфеты, но совсем немного.
[41], [42], [43]
Диета при панкреатите у взрослых
Алкоголь, прием гормональных препаратов, стрессы, паразиты, сопутствующие заболевания ЖКТ – все это факторы развития панкреатита у взрослых. На фоне заболеваний желудка и печени возникает реактивный панкреатит.
Продукты больному лучше готовить в пароварке.
Что можно употреблять:
- Овощные супчики.
- Идейка, телятина, курятина.
- Простокваша, некислый творог, голландский сыр.
- Сливочное масло в готовых блюдах.
- Гречка, овсянка, рис.
- Лапша.
- Отварные овощи: тыква, кабачок, картофель, морковь, свекла.
- Печеные сладкие яблоки.
- Компоты, кисели, соки, сухофрукты.
Алкоголь, жареные блюда, редис, шпинат и соленья исключите.
Допускается 1 банан в день и 1 яйцо в день, сваренное «в мешочек».
[44], [45], [46]
Диета при реактивном панкреатите
Диетический стол должен учитывать те сопутствующие заболевания ЖКТ, из-за которых воспалилась поджелудочная. Чаще всего причиной реактивного панкреатита становятся болезни печени и желчного пузыря, камни в нем, гастрит и гепатит. Алкоголь и жирные продукты также провоцируют приступы, их нужно навсегда исключить. Отравление тяжелыми металлами часто бывают на вредных производствах, после чего у работников обнаруживают реактивный панкреатит. У женщин причиной воспаления поджелудочной может стать прием противозачаточных. Определенную роль играет генетическая предрасположенность.
Диета при панкреатите создает для поджелудочной полный физиологический покой. Питание должно быть дробным и частым (4-5 раз в день). Сократите до минимума углеводы, отдайте предпочтение белковой пище. Разрешена нежирная говядина, телятина, курятина и рыба в отварном виде. Исключите мясные и грибные бульоны, кислые овощи и фрукты. Запеченное и варенное мясо и рыба, овощи и крупы – основа рациона больного панкреатитом.
[47], [48], [49], [50], [51], [52], [53], [54]
Диетический стол при панкреатите и сопутствующих заболеваниях
[55], [56], [57], [58], [59], [60], [61]
Диета при холецистите и панкреатите
Холецистит – воспаление желчного пузыря. Холецистит иногда становится причиной воспаления поджелудочной – панкреатита. Причина панкреатита – алкоголизм, стрессы. При панкреатите возникает тошнота, рвота, диарея.
В рационе больных должны преобладать белки. Исключают острые, копченые, жареные, соленые блюда. Пищу варят.
Напитки при холецистите и панкреатите: некислые соки, отвар шиповника.
Разрешен вчерашний белый хлеб. Из молочных продуктов – домашний творог. Разрешены овощные супы, белковый омлет, варенье и мед.
Что исключить? Диета при панкреатите исключает свежую выпечку, жирные сорта рыбы – форель, сома, горбушу, жирное мясо, маринады, копчености, кислые ягоды, алкоголь, какао, шоколад, крем, газировку, пшенную, кукурузную, перловую кашу, бобовые, капусту, виноград и инжир.
Читайте более подробно: Диета при панкреатите и холецистите
[62], [63], [64], [65]
Диета при панкреатите и гастрите
Панкреатит и гастрит очень коварны, сейчас они встречаются даже у детей. Мы привыкли баловать их, покупать сладости – и вот результат.
Лучшим мясом считается курятина и кролик. Из них готовятся рулеты и пюре.
Для тех, кто не представляет свой стол без рыбы, подойдет карп, лещ и щука, котлетки и паштет из них.
Очень полезные овощные блюда, морковь, картофельное пюре, чечевица. Популярны протертые тушенные овощи, рагу (без соуса, с рафинированным маслом), пюре, пудинги.
Творожные блюда, особенно запеканки из нежирного творога также может включать диета при панкреатите и при гастрите.
Запрещен черный хлеб, шоколад и торты.
[66], [67], [68]
Диета при диабете и панкреатите
Подобрав правильное питание, можно свести к минимуму фармакологическое лечение при диабете и панкреатите.
Длительность голодания при остром панкреатите – 1-4 дня. На 3-4 день назначается лечебное питание маленькими дробными порциями. Например, рисовая каша на молоке пополам с водой и белковый омлет. Дальше каши можно при хорошей переносимости готовить на цельном молоке, включить в питание нежирный творог без сахара. На 8-9 день добавляют мясо в виде паровых суфле, на 10 день – в виде кнелей. Мясные, грибные отвары, бараний и свиной жир, кислые блюда, бобовые, редьку, чеснок и шоколад исключаем из рациона. Сахар, варенье, конфеты, сладкие фрукты, мед, виноградный сок больным сахарным диабетом запрещен!
Рекомендуется подсушенный белый хлеб, овощные и крупяные (особенно гречневый) супы со сметаной.
Из телятины и курятины готовят паровые котлеты, суфле, кнели.
Треску, щуку и другую нежирную рыбу варят в пароварке.
Разрешен обезжиренный некислый творог и неострый сыр, манная и овсяная каша, морковное и тыквенное пюре, некислые сырые протертые яблоки, чай с молоком без сахара. Сливочное масло употребляйте в уже готовых блюдах, а не на бутерброд.
Если вы больны сахарным диабетом, разнообразьте питание овощными супами, 200 г в день нежирного мяса или отварной рыбы, макаронами (до 150 г в день).
Диета при панкреатите и диабете разрешает потреблять в день до 250 г картофеля и моркови. Яйца разрешены не более 1 шт. в блюдах. Полезно выпивать в день 1 стакан кефира. Сыр и сметану употребляйте редко. Полезен натуральный нежирный творог, а также блюда из него (запеканки, сырники).
Полезен отвар шиповника и зеленый чай без сахара.
[69], [70], [71], [72], [73], [74]
Диета при язве и панкреатите
Диетический стол обязательно должен быть дробным, нужно избегать сокогонных продуктов питания: кофе, шоколада, грибов, алкоголя, рыбных бульонов, консервов, солений. Нежирное мясо, рыба и некислый творог разрешены. Нельзя коптить мясо и рыбу, жарить, только варить на пару, тушить и запекать в духовке. Полезны слизистые супы и протертые овощи, всю пищу нужно недосаливать.
В лечении язвы и панкреатита ведущая роль принадлежит диете. В первые дни после приступа язвы и панкреатита голодайте. На 3-й день можно кушать картофельное пюре, пить кисель. Разрешена минералка без газа и мясо на пару, блюда из творога. После утихания боли пациент ест блюда из протертой овсяной крупы или риса. Рисовую кашу можно готовить на молоке, разведенном водой. Подходит также белковый омлет. На 7 день в рацион можно ввести овощные супы, пюре из моркови, нежирные сорта мяса. Из фруктов можно есть печеные яблоки, сливы, груши. Рыбу употребляют до 200 г в сутки, только нежирную.
[75], [76], [77]
Диета при гастродуодените и панкреатите
Гастрит, гастродуоденит и панкреатит настигает многих еще в студенческие годы. Как правильно питаться, чтобы не провоцировать очередное обострение?
Какой хлеб можно кушать? Только белый, вчерашний, слегка подсушенный.
Разрешены овощные супы и супы из круп, в т.ч. молочные.
Из мяса хорошо подходит нежирная говядина и курятина. Готовьте мясной паштет и суфле, паровые котлеты, фрикадельки, кнели.
Окунь, треска и щука отлично подойдут для приготовления вкусных рыбных суфле и паштета.
Подходящие гарниры: картофельное пюре, свекла, гречка.
Готовьте тушенные овощи и вкусные запеканки из овощей.
Яйца в острый период больному лучше не предлагать, можно только белки, без желтков, в виде парового омлета.
Исключите из меню черный хлеб и сырые овощи и фрукты, осетрину, горбушу, свинину, утку.
[78], [79], [80]
Диета при панкреатите и гепатите
Гепатит – воспаление печени. Оно часто сочетается с панкреатитом. При гепатите лишь часть клеток печени выполняет свои функции, а часть не работает и замещена соединительной тканью. Это явление называется фиброзом. Каждая клетка печени выполняет самые разнообразные функции по обезвреживанию, синтезу и выработке желчи, участвует в белковом и углеводном обменах.
К хроническому гепатиту часто приводит не только вирусное поражение печени, но и паразиты, агрессивные лекарственные средства и туберкулез, гипотиреоз, ожирение, отравление свинцом и хлороформом.
Схема очищения организма и диета при панкреатите и гепатите выглядит приблизительно так:
- Нельзя есть жирную, жареную, острую пищу. Плохо переносится репа, редис. Ориентируетесь на то, какое заболевание сейчас ведущее по лабораторным показателям.
- Заместительные ферменты принимайте по показаниям.
- Лечите дисбактериоз, если он у вас есть.
- Проверьтесь на гельминты.
- Проводите витаминотерапию.
- Следите за уровнем железа в крови.
Из углеводов очень полезен мармелад и зефир. Употребляйте продукты с магнием, фосфором, кобальтом. Можно употреблять некислые соки.
Что запрещено? Прежде всего, жирное мясо, жирная рыба, рыбные отвары, грибные бульоны, рыбий жир, сердце, какао, консервы, лук, горчица, крепкий уксус, алкоголь и мороженое.
Полезен сыр, гречневая крупа, нежирная рыба (щука, треска).
Диета при панкреатите – основной метод лечения, который не может быть заменен фармакологическими средствами, так как только соблюдение диеты помогает разгрузить поджелудочную железу.
[81], [82]
Диета при воспалении поджелудочной железы | Меню и рецепты диеты при воспалении поджелудочной железы
Какая диета при воспалении поджелудочной железы?
При лечении воспаления поджелудочной железы диетой можно не просто прибегнуть к общим рекомендациям по составу пищи, возможности или невозможности есть те или иные продукты, а использовать уже существующие разработанные врачами схемы диет.
Читайте также: Диета при панкреатите
Самым распространённым подходом является использование вариантов диет (так называемых диетических столов), которые разработаны профессором М. И. Певзнером.
Каждый из этих столов рассчитан на использование при конкретном ряде заболеваний. При чём весь рацион подобран таким образом, чтобы блюда и продукты, которые включены в него не вызвали ухудшения состояния больного даже при тяжёлом его состоянии.
В частности, для лечения диетой при воспалениях поджелудочной железы рекомендован стол №5п. Данный стол рассчитан на торможение внешней секреции поджелудочной железы, щадящий режим для желудочно-кишечного тракта с точки зрения, как химических раздражителей, так и механических, предупреждение дистрофии самой поджелудочной железы, также учитывается и влияние на печень и жёлчный пузырь.
Предлагается пяти или шести разовое питание. Порции еды небольшие. В основном в рацион входит варёная или приготовленная на пару еда относительно жидкой консистенции.
Данная диета низкоэнергетична (1500-1700 ккал), снижено содержание жиров и углеводов, исключены продукты, которые стимулируют секрецию кишечника и желёз, а также грубая клетчатка.
Меню диеты при воспалении поджелудочной железы
Диета для лечения воспаления поджелудочной железы по своему химическому составу должна содержать около 80 г белков, 40 – 60 г жиров, 200 г углеводов. Рекомендовано употреблять в сутки около 1,5 литров жидкости. Соль – не более 8 – 10 г.
В меню включены сухари из пшеничного хлеба, нежная говядина, курица, кролик или индейка, нежирная рыба в виде суфле или кнелей, омлет из белков на пару (можно употреблять не более половины желтка в день в различных блюдах). Молоко можно использовать в приготовлении блюд (но не в сыром виде), а также свежий пастообразный творог, паровые молочные пудинги. Можно в готовых блюдах использовать сливочное и рафинированное растительное масло. Каши должны быть протёртыми, в виде суфле или пудингов. Овощи, такие как картофель, морковь, цветная капуста, кабачки, также могут быть приготовлены на пару, в виде пудингов. Супы также должны быть вязкими – крем-супы из мяса, слизистые супы с добавлением перловки, манки, овсянки, риса. Рекомендованы протёртые компоты, кисели, муссы, а также отвар шиповника или некрепкий чай.
В любом случае тактика лечения диетой при воспалении поджелудочной железы выбирается врачом, потому какие-либо изменения в рационе или меню должны согласовываться с ним и даже могут быть внесены изначально по решению лечащего врача.
Рецепты диеты при воспалении поджелудочной железы
Существует много классических рецептов приготовления продуктов, которые приведены в меню. Но при лечении диетой воспаления поджелудочной железы необходимо их модифицировать так, чтобы не нанести вред здоровью. Приведём несколько примеров рецептов блюд, которые будут не только полезными, но и вкусными при использовании диеты для лечения воспаления поджелудочной железы.
Крем-суп из мяса
Состав:
- Говядина нежирная – 100 г.
- Чечевица – 200 г.
- Укроп (зелень) – 50 г.
- Соль и в очень ограниченных количествах.
Чечевицу предварительно замочить на 20 минут, после чего отварить в 1 литре воды. Мясо нарезать небольшими ломтиками и положить к чечевице, когда та будет готова (через 2 часа приблизительно). Когда мясо будет готово, всё содержимое кастрюли измельчить в блендере или протереть через мелкое сито. Приправить полученный крем солью, украсить мелко нарубленной зеленью. Также можно положить в крем-суп сухарики из пшеничного хлеба.
Чайно – молочный пудинг
Состав:
- Яйцо 1 шт (1 белок и ½ желтка).
- Сахар 1 ст. л.
- Молоко 1 стакан
- Чайные листья 3 чайных ложки.
В молоко добавить чайные листья, довести до кипения и охладить. Яйцо взбить с сахаром и добавить в молоко. Затем разлить по формам и поставить в духовку для запекания на полчаса. Блюдо подают холодным.
Овощи на пару
Состав:
- Кабачок 1 шт.
- Морковь 2 шт.
- Картофель 2 шт.
- Вода 1 стакан.
- Масло оливковое 2 чайных ложки.
Картофель и морковь очистить от кожуры, кабачок освободить от кожуры и косточек. Все овощи порезать мелкими ломтиками. Затем для приготовления на пару можно использовать пароварку, либо разместить овощи в сите над паровой баней. После того, как они будут готовы (минут через 20 – 30) нужно добавить к ним воду (желательно предварительно подогреть до тёплого состояния) и оливковое масло, затем измельчить в блендере. Если нет возможности использовать блендер, то овощи протирают через сито с добавлением воды, а только потом добавляют масло. Соль можно добавить в небольшом количестве.
Читайте также: Рецепты диеты при панкреатите
Важно помнить, что диета при воспалении поджелудочной железы подразумевает тёплую температуру блюд, их нежную консистенцию, а также неразадражающий вкус, потому следует использовать соль и другие специи и приправы как можно осторожнее.
Лучшие (и худшие) продукты от боли при панкреатите — Основы здоровья от клиники Кливленда
То, что вы едите, может сильно повлиять на ваше самочувствие, особенно если у вас панкреатит — состояние, которое возникает, когда воспаляется орган, вырабатывающий пищеварительные ферменты.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Пристальное внимание к своей диете может помочь облегчить боль в животе, которая сопровождает это состояние, говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.Если вы правильно выберете пищу, вы можете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
Итак, очень важно знать, какие продукты можно есть, каких следует избегать и как их выбор может повлиять на ваше тело.
Связь панкреатит-пищевая
При хроническом воспалении поджелудочной железы ваше тело не может вырабатывать достаточное количество пищеварительных ферментов, которые помогают усваивать питательные вещества из продуктов, которые вы едите.
Со временем вы можете истощиться или начать худеть, даже не пытаясь этого сделать.Чахал говорит. Другая диета может помочь поджелудочной железе выполнять свою работу.
Однако изменения в диете не влияют на всех пациентов одинаково. По ее словам, влияние зависит от того, есть ли у вас острый или хронический панкреатит.
«Пациентам с легким панкреатитом может помочь только изменение диеты и образа жизни», — говорит она. «Однако диеты не всегда достаточно, чтобы контролировать симптомы в умеренных и тяжелых случаях».
Лучшие продукты при панкреатите
Диета, благоприятная для поджелудочной железы, с высоким содержанием белка из постного мяса и низким содержанием животных жиров и простых сахаров.Чахал говорит.
Вы должны есть много:
- Овощи.
- Фрукты.
- Цельное зерно.
- Фасоль, чечевица.
- Нежирные или обезжиренные молочные продукты (миндальное или льняное молоко).
Продукты, богатые антиоксидантами, такие как темные листовые овощи, красные ягоды, черника, сладкий картофель, виноград, морковь, грецкие орехи и гранаты, также полезны. Но ешьте авокадо, оливковое масло, жирную рыбу, орехи и семена в умеренных количествах.
Средиземноморская диета — хороший вариант для вас, если вы восстанавливаетесь после легкого острого панкреатита.Вы можете найти полезные рецепты в кулинарной книге Национального фонда поджелудочной железы, говорит доктор Чахал.
Чем полезны эти продукты?
Употребление овощей, фруктов и цельнозерновых продуктов ограничивает потребление холестерина и увеличивает потребление клетчатки. Это снижает риск развития камней в желчном пузыре или повышенного содержания триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление.
Добавление триглицеридов со средней длиной цепи (MCT) — жиров, которые часто получают из кокосового или пальмоядрового масла, — также может помочь улучшить усвоение питательных веществ при хроническом панкреатите.Чахал говорит.
Худшие продукты при панкреатите
По возможности избегайте жареной или жирной пищи, а также продуктов с высоким содержанием сахара.
Обязательно ограничьте:
- Красное мясо.
- Орган.
- Картофель фри, картофельные чипсы.
- Майонез.
- Маргарин, масло сливочное.
- Полножирные молочные продукты.
- Выпечка.
- Сладкие напитки.
Почему эти продукты вредны?
Ваша поджелудочная железа перерабатывает большую часть жира, который вы едите.Итак, чем больше вы едите, тем активнее работает ваша поджелудочная железа.
Продукты с высоким содержанием жиров и простые сахара также повышают уровень триглицеридов. Это увеличивает количество жира в крови и увеличивает риск острого панкреатита. Исследования также показывают, что переработанное мясо и красное мясо увеличивают риск рака поджелудочной железы, говорит доктор Чахал.
Восстановление с помощью диеты
Если вы перенесли эпизод острого панкреатита, вы можете ускорить выздоровление, изменив рацион и образ жизни, — говорит она.
Попробуйте эти советы:
- Ешьте от 6 до 8 небольшими порциями в день. Поджелудочной железе легче.
- Добавьте 1-2 столовые ложки МСТ в свой ежедневный рацион, и вы можете продолжать его, если у вас умеренно тяжелый или тяжелый хронический панкреатит.
- Примите поливитамины, чтобы восполнить запасы витаминов A, D, E, K, B12, цинка и фолиевой кислоты.
- Ограничьте общее потребление жиров до менее 30 граммов в день. Исключите насыщенные жиры.
- Избегайте алкоголя.
- Не курите (или постарайтесь бросить курить).
- Оставайтесь гидратированными.
Если боль в животе не исчезнет, врач может направить вас к специалисту по обезболиванию.
В конечном счете, контроль за питанием часто является эффективным способом защиты поджелудочной железы, — говорит доктор Чахал. «Независимо от того, является ли воспаление острым или хроническим, мы хотим минимизировать дополнительную нагрузку на поджелудочную железу», — говорит она.
Поджелудочная железа: функции и нарушения
Поджелудочная железа — это орган железы. Находится в брюшной полости.Он является частью пищеварительной системы и производит инсулин и другие важные ферменты и гормоны, которые помогают расщеплять пищу.
Поджелудочная железа выполняет эндокринную функцию, так как выделяет соки непосредственно в кровоток, а также экзокринную функцию, поскольку выделяет соки в протоки.
Ферменты, или пищеварительные соки, секретируются поджелудочной железой в тонкий кишечник. Там он продолжает расщеплять пищу, покинувшую желудок.
Поджелудочная железа также вырабатывает гормон инсулин и выделяет его в кровоток, где он регулирует уровень глюкозы или сахара в организме.Проблемы с контролем инсулина могут привести к диабету.
Другие возможные проблемы со здоровьем включают панкреатит и рак поджелудочной железы.
Краткие сведения о поджелудочной железе
Вот несколько ключевых моментов о поджелудочной железе. Более подробно в основной статье.
- Поджелудочная железа — это железистый орган, играющий ключевую роль в пищеварении и контроле уровня глюкозы.
- Проблемы, связанные с поджелудочной железой, включают диабет и рак.
- Здоровая диета может способствовать поддержанию здоровья поджелудочной железы.
Поджелудочная железа — это орган длиной от 6 до 8 дюймов. Он проходит горизонтально через живот.
Самая большая часть находится на правой стороне живота, где желудок прикрепляется к первой части тонкой кишки, двенадцатиперстной кишке.
В этот момент частично переваренная пища переходит из желудка в тонкий кишечник и смешивается с секретами поджелудочной железы.
Узкая часть поджелудочной железы простирается до левой стороны живота рядом с селезенкой.
Проток проходит по всей длине поджелудочной железы и соединяется несколькими небольшими ветвями от железистой ткани. Конец этого протока соединен с аналогичным протоком, идущим от печени, по которому желчь доставляется в двенадцатиперстную кишку.
Около 95 процентов поджелудочной железы составляет экзокринная ткань. Он производит ферменты поджелудочной железы, помогающие пищеварению. Здоровая поджелудочная железа вырабатывает около 2,2 пинты (1 литра) этих ферментов каждый день.
Остальные 5 процентов составляют сотни тысяч эндокринных клеток, известных как островки Лангерганса. Эти кластеры клеток, похожие на виноград, вырабатывают важные гормоны, которые регулируют секрецию поджелудочной железы и контролируют уровень сахара в крови.
Здоровая поджелудочная железа вырабатывает химические вещества для переваривания пищи, которую мы едим.
Экзокринные ткани выделяют прозрачный водянистый щелочной сок, содержащий несколько ферментов. Они расщепляют пищу на маленькие молекулы, которые усваиваются кишечником.
Ферменты включают:
- трипсин и химотрипсин для переваривания белков
- амилаза для расщепления углеводов
- липаза для расщепления жиров на жирные кислоты и холестерин
Эндокринная часть или островки Лангерганса секретируют инсулин и другие гормоны.
Бета-клетки поджелудочной железы выделяют инсулин при повышении уровня сахара в крови.
Инсулин:
- перемещает глюкозу из крови в мышцы и другие ткани для использования в качестве энергии
- помогает печени поглощать глюкозу, сохраняя ее в виде гликогена на случай, если организму потребуется энергия во время стресса или физических упражнений
Когда уровень сахара в крови падает, альфа-клетки поджелудочной железы выделяют гормон глюкагон.
Глюкагон заставляет гликоген расщепляться на глюкозу в печени.
Затем глюкоза попадает в кровоток, восстанавливая нормальный уровень сахара в крови.
Проблемы с поджелудочной железой могут сказаться на всем организме.
Если, например, поджелудочная железа не вырабатывает достаточного количества пищеварительных ферментов, пища не усваивается должным образом. Это может привести к потере веса и диарее.
Островки Лангерганса отвечают за регулирование уровня глюкозы в крови. Слишком низкое производство инсулина увеличивает риск диабета, а уровень глюкозы в крови повышается.
Панкреатит
Панкреатит — это острое или хроническое воспаление поджелудочной железы. Это может привести к вторичному диабету.
Воспаление может возникнуть, если главный проток поджелудочной железы заблокирован желчным камнем или опухолью.
Сок поджелудочной железы накапливается в поджелудочной железе, вызывая повреждение поджелудочной железы. Поджелудочная железа может начать переваривать себя.
Панкреатит может развиться в результате паротита, камней в желчном пузыре, травм и употребления алкоголя, стероидов и наркотиков.
Острый панкреатит встречается редко, но требует немедленной медицинской помощи.
Симптомы включают:
- сильную боль в животе, болезненность и отек
- тошноту и рвоту
- лихорадку
- мышечные боли
Немедленное лечение обычно проводится с помощью жидкостей и обезболивающих. Пациенты часто не хотят есть вначале, но при легкой форме панкреатита они относительно быстро снова начнут есть.
Если возникла вторичная инфекция, может потребоваться операция.
Хронический панкреатит может развиться, если острый панкреатит повторяется неоднократно, что приводит к необратимым повреждениям.
Наиболее частой причиной является злоупотребление алкоголем, и от нее чаще всего страдают мужчины среднего возраста.
Симптомы включают:
- постоянная боль в верхней части живота и спины
- потеря веса
- диарея
- диабет
- легкая желтуха
Наследственный панкреатит может произойти, если есть наследственная проблема в поджелудочной железе или кишечник.У человека в возрасте до 30 лет может возникнуть повторный острый панкреатит, что приведет к хроническому заболеванию.
Это прогрессирующее состояние, которое может привести к необратимому повреждению. Человек может испытывать боль, диарею, недоедание или диабет. Лечение направлено на уменьшение боли и восполнение утраченных ферментов.
Генетическое тестирование доступно для пациентов из группы риска.
Рак поджелудочной железы
Рак может развиться в поджелудочной железе. Точная причина часто неизвестна, но часто она связана с курением или пьянством.
К другим факторам риска относятся:
Симптомы включают:
- боль в верхней части живота, когда опухоль давит на нервы
- желтуха, пожелтение кожи и глаз и потемнение мочи из-за того, что рак влияет на желчь проток и печень
- потеря аппетита, тошнота и рвота
- значительная потеря веса и слабость
- бледный или серый стул и избыток жира в стуле
Симптомы могут не появиться до тех пор, пока рак не перейдет в запущенную стадию.К тому времени может быть уже слишком поздно для успешного лечения. Прогноз рака поджелудочной железы обычно плохой.
Лечение обычно включает хирургическое вмешательство, химиотерапию, лучевую терапию или их сочетание.
Паллиативное лечение направлено на уменьшение боли.
Рак поджелудочной железы — четвертая по частоте причина рака у мужчин в Соединенных Штатах (США) и пятая у женщин. Ежегодно выявляется более 37 000 новых случаев.
Диабет
Диабет 1 типа является аутоиммунным заболеванием.Это происходит, когда иммунная система атакует и разрушает бета-клетки поджелудочной железы, так что они больше не могут производить инсулин. Точная причина остается неизвестной, но она может быть связана с генетическими факторами и факторами окружающей среды, включая вирусы.
Диабет 2 типа начинается, когда мышцы, жир и клетки печени становятся неспособными перерабатывать глюкозу. Поджелудочная железа реагирует производством дополнительного инсулина, но со временем не может производить достаточно инсулина. Организм больше не может контролировать уровень глюкозы в крови.
Другие проблемы, которые могут возникнуть, включают:
- Экзокринная недостаточность поджелудочной железы (EPI): поджелудочная железа не производит достаточного количества ферментов
- Кисты поджелудочной железы: они могут быть удалены хирургическим путем, если существует риск рака
- Сбор жидкости поджелудочной железы: В результате ряда состояний это может привести к боли и лихорадке
- Синдром Золлингера-Эллисона: опухоль, известная как гастинома, развивается в поджелудочной железе или двенадцатиперстной кишке
Соблюдение сбалансированной диеты, отказ от курения и чрезмерного употребления алкоголя поможет сохранить здоровье. поджелудочная железа здорова.
Национальный фонд поджелудочной железы рекомендует:
- употребление не более 20 граммов жира в день
- отказ от алкоголя
- пить много воды для поддержания гидратации
Постная диета может вызвать регенерацию поджелудочной железы, что может помочь людям с диабетом, согласно результатам исследования на животных, опубликованному в феврале 2017 года.
Пост предполагает потребление гораздо меньше калорий, чем обычно, в течение нескольких дней.
Национальный фонд поджелудочной железы предлагает аналогичную стратегию для людей, которые испытывают обострение панкреатической боли.Они предлагают придерживаться чистой жидкой диеты в течение 1-2 дней, включая виноградный сок, бульон, желатин, яблоко и клюкву.
Пост не может обеспечить все необходимые питательные вещества для хорошего самочувствия. После голодания люди должны потреблять питательную пищу, чтобы восполнить потерю питательных веществ.
Голодание следует предварительно обсудить с врачом.
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит — это длительно прогрессирующее воспалительное заболевание поджелудочной железы, которое приводит к необратимому нарушению структуры и функции поджелудочной железы.
Поджелудочная железа — это орган, расположенный в брюшной полости, позади желудка и под грудной клеткой. Он специализируется на производстве важных ферментов и гормонов, которые помогают расщеплять и переваривать пищу. Он также заставляет инсулин снижать уровень сахара в крови.
Самая частая причина — длительное злоупотребление алкоголем — считается, что на него приходится от 70 до 80 процентов всех случаев.
Хронический панкреатит ежегодно вызывает более 122 000 посещений врача и 56 000 госпитализаций в США.
Заболевание значительно больше мужчин, чем женщин.
Поделиться на Pinterest Поджелудочная железа вырабатывает важные ферменты и гормоны, которые помогают расщеплять пищу.При хроническом панкреатите обычно рекомендуются следующие методы лечения.
Изменение образа жизни
Людям с хроническим панкреатитом необходимо будет изменить образ жизни. К ним относятся:
- Прекращение употребления алкоголя: Отказ от питья поможет предотвратить дальнейшее повреждение поджелудочной железы.Это также значительно облегчит боль. Некоторым людям может потребоваться профессиональная помощь, чтобы бросить алкоголь.
- Прекращение употребления табака: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
Обезболивание
Лечение должно быть направлено не только на облегчение болевых симптомов, но и на депрессию, которая является частым последствием длительной боли.
Врачи обычно используют пошаговый подход, при котором назначают легкие обезболивающие, которые постепенно усиливаются, пока боль не станет управляемой.
Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширное. У человека, вероятно, развился диабет 1 типа.
Регулярное лечение инсулином станет частью лечения на всю оставшуюся жизнь человека. Диабет 1 типа, вызванный хроническим панкреатитом, включает инъекции, а не таблетки, потому что пищеварительная система, скорее всего, не сможет их расщепить.
Хирургия
Сильная хроническая боль иногда не поддается лечению обезболивающими.Протоки в поджелудочной железе могут быть заблокированы, вызывая скопление пищеварительного сока, которое оказывает на них давление, вызывая сильную боль. Другой причиной хронической и сильной боли может быть воспаление головки поджелудочной железы.
Для лечения более тяжелых случаев могут быть рекомендованы несколько форм хирургического вмешательства.
Эндоскопическая хирургия
Узкая полая гибкая трубка, называемая эндоскопом, вводится в пищеварительную систему под контролем ультразвука. Через эндоскоп продевается устройство с крошечным спущенным баллоном на конце.Когда он достигает воздуховода, баллон надувается, расширяя тем самым воздуховод. Устанавливается стент, чтобы предотвратить сужение протока.
Резекция поджелудочной железы
Головка поджелудочной железы удалена хирургическим путем. Это не только снимает боль, вызванную воспалением, раздражающим нервные окончания, но также снижает давление на протоки. Для резекции поджелудочной железы используются три основных метода:
- Процедура Бегера: Это включает резекцию воспаленной головки поджелудочной железы с осторожным сохранением двенадцатиперстной кишки, остальная часть поджелудочной железы повторно соединяется с кишечником.
- Процедура Фрея: Она используется, когда врач считает, что боль вызвана как воспалением головки поджелудочной железы, так и закупоркой протоков. Процедура Фрея добавляет к резекции головки поджелудочной железы продольную декомпрессию протока — головка поджелудочной железы удаляется хирургическим путем, а протоки декомпрессируются, соединяя их непосредственно с кишечником.
- Панкреатодуоденэктомия с сохранением привратника (PPPD): Желчный пузырь, протоки и головка поджелудочной железы удаляются хирургическим путем.Это делается только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также заблокированы. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Однако у него самый высокий риск инфицирования и внутреннего кровотечения.
Тотальная резекция поджелудочной железы
Это включает хирургическое удаление всей поджелудочной железы. Это очень эффективно при болях. Тем не менее, у человека, перенесшего полную резекцию поджелудочной железы, будет зависеть лечение некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.
Трансплантация аутологичных островковых клеток поджелудочной железы (APICT)
Во время процедуры тотальной панкреатэктомии создается суспензия изолированных островковых клеток из хирургически удаленной поджелудочной железы и вводится в воротную вену печени. Островковые клетки функционируют как свободный трансплантат в печени и производят инсулин.
Принятие диетических мер для уменьшения последствий панкреатита жизненно важно.
Поджелудочная железа участвует в пищеварении, но панкреатит может нарушить эту функцию.Это означает, что люди с этим заболеванием будут испытывать трудности с перевариванием многих продуктов.
Людям с панкреатитом рекомендуется вместо трех обильных приемов пищи в день шесть небольших приемов пищи. Также лучше придерживаться обезжиренной диеты.
Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- управление или профилактика диабета, болезней почек и других осложнений
- снижение вероятность обострения панкреатита
План диеты будет составлен врачом, или пациент может быть направлен к квалифицированному диетологу.План основан на текущих уровнях питательных веществ в крови, показанных при диагностическом тестировании.
Планы питания обычно включают продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, они будут включать цельнозерновые, овощи, фрукты, нежирные молочные продукты и нежирные источники белка, такие как курица и рыба без костей.
Следует избегать жирной, жирной или жирной пищи, поскольку они могут вызвать выработку поджелудочной железой большего количества ферментов, чем обычно. Алкоголь, который является основной причиной хронического панкреатита, также лучше избегать при соблюдении диеты, благоприятной для панкреатита.
В зависимости от степени повреждения пациентам, возможно, также придется принимать искусственные версии некоторых ферментов для улучшения пищеварения. Это облегчит вздутие живота, сделает их кал менее жирным и неприятным запахом, а также избавит от спазмов в животе.
Поделиться на Pinterest Человек с хроническим панкреатитом может испытывать боль в животе, которая распространяется вдоль спины.Общие признаки и симптомы хронического панкреатита включают:
- Сильная боль в верхней части живота, которая иногда может распространяться по спине и становится более интенсивной после еды
- тошнота и рвота, которые чаще возникают во время эпизодов боли
Как болезнь По мере прогрессирования приступы боли становятся более частыми и сильными.Некоторые пациенты со временем страдают от постоянной боли в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появиться следующие симптомы:
- стул с неприятным запахом и жирным запахом
- вздутие живота
- спазмы в животе
- метеоризм
В конечном итоге поджелудочная железа может не может вообще вырабатывать инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- потеря веса
- усталость
- помутнение зрения
хронический панкреатит обычно является осложнением повторяющихся эпизодов острого панкреатита.Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин — это фермент, который вырабатывается в поджелудочной железе и попадает в кишечник, где он расщепляет белки как часть пищеварительной системы.
Трипсин неактивен, пока не попадает в кишечник. Если трипсин активируется внутри поджелудочной железы, он начинает переваривать саму поджелудочную железу, что приводит к раздражению и воспалению поджелудочной железы.Это переходит в острый панкреатит.
Злоупотребление алкоголем
Алкоголь может вызвать процесс, который запускает активацию трипсина внутри поджелудочной железы, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем, у которых развивается острый панкреатит, как правило, повторяются эпизоды, и в конечном итоге развивается хронический панкреатит.
Повторяющиеся приступы острого панкреатита в конечном итоге сказываются на поджелудочной железе, вызывая необратимые повреждения, которые затем переходят в хронический панкреатит.
Это также известно как хронический алкогольный панкреатит.
Идиопатический хронический панкреатит
Идиопатическое заболевание не имеет известной причины или причины. Идиопатический хронический панкреатит составляет большинство остальных случаев.
Большинство случаев идиопатического хронического панкреатита развивается у людей в возрасте от 10 до 20 лет и старше 50 лет.
Никто не знает, почему другие возрастные группы страдают редко. Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50 процентов пациентов с идиопатическим хроническим панкреатитом.Эти генетические мутации могут нарушить функции поджелудочной железы.
Другие гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором собственная иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, когда пациенты имеют генетическое заболевание и рождаются с дефектной поджелудочной железой
- муковисцидоз, другой генетический Состояние, повреждающее органы, включая поджелудочную железу
Не существует надежных тестов для диагностики хронического панкреатита.Врач заподозрит заболевание на основании симптомов пациента, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.
Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе не являются надежными. Уровни амилазы и липазы в крови повышаются в течение первых двух дней панкреатита, а затем возвращаются к норме через пять-семь дней. Больной хроническим панкреатитом болел бы гораздо дольше.
Врачам необходимо внимательно осмотреть поджелудочную железу, чтобы правильно диагностировать заболевание. Скорее всего, это будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение на мониторе поджелудочной железы и ее окружения.
- Компьютерная томография: Рентгеновские лучи используются для получения множества снимков одной и той же области под разными углами, которые затем объединяются для получения трехмерного изображения. Сканирование покажет изменения хронического панкреатита.
- Магнитно-резонансная холангиопанкреатография (MRCP): Это сканирование показывает желчные и панкреатические протоки более четко, чем компьютерная томография.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): Эндоскоп вводится в пищеварительную систему. Врач использует ультразвук, чтобы провести эндоскоп.
Пациенты с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. Если симптомы ухудшаются, особенно сужение протока поджелудочной железы, врачи могут заподозрить рак.В таком случае они закажут компьютерную томографию, МРТ или эндоскопическое исследование.
Поделиться на Pinterest Постоянная или повторяющаяся боль может вызывать беспокойство, раздражительность, стресс и депрессию.Есть несколько причин, по которым хронический панкреатит может развиться и стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Заболевание может повлиять на психологическое и эмоциональное состояние пациента. Постоянная или повторяющаяся боль, которая часто бывает сильной, может вызывать дистресс, беспокойство, раздражительность, стресс и депрессию.
Пациентам важно сообщить своим врачам, если они страдают эмоционально или психологически. Если в вашем районе есть группа поддержки, возможность поговорить с людьми, имеющими такое же заболевание, может помочь вам почувствовать себя менее изолированным и более способным справиться с ситуацией.
Псевдокиста
Это скопление ткани, жидкости, мусора, ферментов поджелудочной железы и крови в брюшной полости, вызванное утечкой пищеварительной жидкости, выходящей из поврежденного протока поджелудочной железы.
Псевдокисты обычно не вызывают никаких проблем со здоровьем.Однако иногда они могут инфицироваться, вызвать закупорку части кишечника или разрыв и вызвать внутреннее кровотечение. Если это произойдет, кисту придется удалить хирургическим путем.
Рак поджелудочной железы
Несмотря на то, что рак поджелудочной железы чаще встречается у пациентов с хроническим панкреатитом, риск составляет только 1 из 500.
Пациенты с острым панкреатитом значительно снижают риск развития хронического панкреатита, если они отказываются от употребления алкоголя.Это особенно актуально для пациентов, которые много и регулярно пьют.
Симптомы, лечение, причины и осложнения
Острый панкреатит — это воспаление поджелудочной железы. Это болезненно, быстро развивается и в некоторых случаях может привести к летальному исходу.
Некоторые легкие случаи разрешаются без лечения, но тяжелый острый панкреатит может вызвать потенциально смертельные осложнения. Уровень смертности колеблется от менее 5 процентов до более 30 процентов, в зависимости от того, насколько серьезным является состояние и достигло ли оно других органов за пределами поджелудочной железы.
Острый панкреатит, по оценкам, поражает от 4,5 до 35 человек на каждые 100 000 человек в год. Однако эта цифра может не включать многие легкие случаи, которые разрешаются без медицинского обследования или лечения. Ежегодно в США по поводу острого панкреатита госпитализируется 275 000 человек.
Поджелудочная железа — это длинная плоская железа, расположенная за желудком в верхней части живота. Он производит пищеварительные ферменты и гормоны, которые регулируют процесс обработки глюкозы в организме, например, инсулин.
Самой частой причиной панкреатита являются камни в желчном пузыре, но рост злоупотребления алкоголем связан с увеличением заболеваемости. На алкоголь сейчас приходится около 30 процентов случаев.
Острый панкреатит начинается внезапно, но хронический панкреатит повторяется или сохраняется. В этой статье речь пойдет об остром панкреатите.
Краткие сведения об остром панкреатите
- Панкреатит подразделяется на острый и хронический.
- Поджелудочная железа выполняет множество задач, включая производство пищеварительных ферментов.
- Симптомы включают боль в центре верхней части живота, рвоту и диарею.
- Наиболее частыми причинами острого панкреатита являются камни в желчном пузыре и злоупотребление алкоголем.
Как правило, у пациента возникает внезапная боль в центре верхней части живота, ниже грудины (грудины).
Изредка боль сначала ощущается внизу живота. Она будет постепенно становиться более интенсивной, пока не станет постоянной.
Боль может усилиться и стать серьезной.Примерно в половине случаев он также распространяется на спину. Прием пищи может усилить боль.
Панкреатит, вызванный желчными камнями, развивается очень быстро. Когда это вызвано алкоголем, симптомы развиваются медленнее, в течение нескольких дней.
Наклонение вперед или принятие позы эмбриона (свернувшись калачиком) может немного уменьшить боль. Любой, кто испытывает постоянную боль, должен обратиться за медицинской помощью.
Могут также присутствовать следующие симптомы:
- рвота
- тошнота
- диарея
- потеря аппетита
- учащенный пульс
- боль с кашлем, энергичными движениями и глубоким дыханием
- болезненность при прикосновении к животу
- лихорадка и температура не ниже 100.4 ° F (38 ° C)
- желтуха, когда кожа и белки глаз приобретают желтоватый оттенок
- боль не может быть уменьшена даже сильными обезболивающими
- кровяное давление может упасть или подняться, но оно упадет, когда пациент стоит, иногда вызывая обморок
Лечение острого панкреатита будет зависеть от его легкой или серьезной степени. В легких случаях риск осложнений невелик. В серьезных случаях риск велик.
Лечение острого панкреатита легкой степени
Лечение направлено на поддержание функций организма и облегчение симптомов, пока поджелудочная железа восстанавливается.
Сюда входят:
- Обезболивающие: Легкий острый панкреатит может быть умеренно или сильно болезненным.
- Назогастральный зонд: Зонд может удалять излишки жидкости и воздуха при тошноте и рвоте.
- Покой кишечника: Желудочно-кишечному тракту потребуется отдых в течение нескольких дней, поэтому человек не будет принимать пищу или пить через рот, пока его состояние не улучшится.
- Предотвращение обезвоживания: Обезвоживание часто сопровождает панкреатит и может усугубить симптомы и осложнения.Жидкость часто вводится внутривенно в течение первых 24-48 часов.
Обычно человек может вернуться домой примерно через 5-7 дней.
Лечение тяжелого острого панкреатита
При тяжелом остром панкреатите обычно наблюдается отмирание или некроз тканей. Это увеличивает риск сепсиса, тяжелой бактериальной инфекции, которая может поразить все тело. Сепсис может привести к повреждению или отказу нескольких органов.
Тяжелый острый панкреатит также может вызвать гиповолемический шок.Сильная потеря крови и жидкости может привести к тому, что сердце не сможет перекачивать кровь в организм. Некоторые части тела могут быстро стать лишенными кислорода. Это опасная для жизни ситуация.
Лечение этого вида панкреатита включает:
- Лечение в отделении интенсивной терапии (ОИТ): Инъекции антибиотиков направлены на то, чтобы остановить развитие любой инфекции в мертвых тканях.
- Внутривенные жидкости: Они помогают поддерживать гидратацию и предотвращают гиповолемический шок.
- Помощь при дыхании: Вентиляционное оборудование поможет пациенту дышать.
- Питательные трубки: Они обеспечивают необходимое питание. В этом случае раннее кормление улучшает результаты.
- Операция: В некоторых случаях может потребоваться хирургическое удаление мертвой ткани.
Пациент будет оставаться в отделении интенсивной терапии до тех пор, пока не исчезнет риск органной недостаточности, гиповолемического шока и сепсиса.
Лечение камней в желчном пузыре
Если камни в желчном пузыре вызвали острый панкреатит, пациенту может быть сделана операция или эндоскопическая ретроградная холангиопанкреатография (ERCP) после улучшения его состояния.
После удаления камней в желчном пузыре пациенту можно посоветовать соблюдать специальную диету для снижения уровня холестерина в крови, поскольку избыток холестерина способствует росту камней в желчном пузыре.
Американская гастроэнтерологическая ассоциация рекомендует операцию по удалению желчного пузыря у любого пациента, у которого панкреатит развивается из-за желчных камней.
Лечение злоупотребления алкоголем
Если врачи установят, что злоупотребление алкоголем было основной причиной острого панкреатита, пациенту может быть предложена программа лечения злоупотребления алкоголем.
Желчные камни, инфекции и злоупотребление алкоголем — частые причины острого панкреатита.
Злоупотребление алкоголем
У людей, употребляющих алкоголь в течение многих лет, может развиться панкреатит. Более высокое потребление, по-видимому, связано с более высокой вероятностью хронического панкреатита.
Трипсин — пищеварительный фермент, вырабатываемый поджелудочной железой в неактивной форме.
Злоупотребление алкоголем может вызвать активацию трипсина, когда он все еще находится в поджелудочной железе, но ученые не уверены, почему.
Исследователи считают, что молекулы этанола влияют на клетки поджелудочной железы, заставляя их преждевременно активировать трипсин.
Камни в желчном пузыре
Камни в желчном пузыре — это небольшие, похожие на гальку образования, которые развиваются в желчном пузыре, часто при слишком высоком содержании холестерина в желчи.
Иногда желчные камни могут застревать, когда они выходят из желчных протоков в кишечник.
Эта блокировка также влияет на поджелудочную железу и не позволяет ей высвобождать свои ферменты в кишечнике.
Если острый панкреатит связан с камнями в желчном пузыре, удаление желчного пузыря обычно рекомендуется до выписки пациента из больницы.
Инфекции
Бактериальные инфекции, которые могут привести к острому панкреатиту, включают сальмонеллез, тип пищевого отравления, вызываемый бактерией Salmonella, или болезнь легионеров, инфекцию, вызываемую бактерией Legionella pneumophila , обнаруженной в сантехнике, душевых лейках и резервуары для хранения воды.
Острый панкреатит также может быть вызван некоторыми вирусами, такими как гепатит B, эпидемический паротит, вирус Коксаки, цитомегаловирус и вирус ветряной оспы.
Другие возможные причины:
- некоторые аутоиммунные состояния, такие как волчанка или синдром Шегрена
- генетические мутации, которые делают некоторых людей более восприимчивыми
- повреждение поджелудочной железы
- высокий уровень триглицеридов в крови
- высокий уровень кальция в крови
Более 10 процентов всех случаев острого панкреатита называют идиопатическими, что означает отсутствие очевидной причины.
Для большинства людей с острым панкреатитом нет диетических ограничений, но человек может быть не в состоянии есть в течение нескольких дней или ему, возможно, придется избегать твердой пищи.
В больнице некоторым людям может потребоваться зонд для кормления.
Когда человек снова начнет есть, ему, вероятно, посоветуют придерживаться здоровой диеты с низким содержанием жиров и регулярно есть небольшими порциями.
Важно пить много жидкости, но ограничивать потребление кофеина и избегать употребления алкоголя.
Американские диетические рекомендации содержат рекомендации по здоровой диете с низким содержанием жиров.
Панкреатит может привести к осложнениям со смертельным исходом.
К ним относятся:
- обструкция желчного протока или протока поджелудочной железы
- утечка из протока поджелудочной железы
- псевдокисты с риском разрыва, кровотечения или инфекции
- повреждение поджелудочной железы
- плевральный выпот
- селезеночная вена тромбоз
Возможна сердечная, легочная и почечная недостаточность.В тяжелых случаях органная недостаточность может произойти примерно через 48 часов после появления симптомов. Без лечения это может привести к смерти. При появлении признаков острого панкреатита важно как можно скорее обратиться за лечением.
Врач спросит пациента о симптомах и осмотрит его брюшную полость. Если определенные области живота чувствительны при прикосновении, это может указывать на острый панкреатит.
При остром панкреатите мышцы брюшной стенки жесткие. При прослушивании брюшной полости с помощью стетоскопа кишечных звуков может быть очень мало или они могут отсутствовать.
Анализы крови
Поделиться на PinterestУровни амилазы и липазы могут быть высокими на ранних стадиях панкреатита.Если уровень амилазы и липазы в крови выше нормы, пациент, скорее всего, будет отправлен в больницу. Во время острого панкреатита поджелудочная железа производит повышенные уровни обоих химических веществ.
Однако анализы крови могут быть неточными, если они не были получены в первый или второй день болезни. Это связано с тем, что уровни липазы и амилазы наиболее высоки в течение первых нескольких часов и возвращаются к норме через несколько дней.
Амилаза приходит в норму через 3-7 дней, а липаза приходит в норму через 8-14 дней.
Дальнейшее обследование в больнице
Чтобы определить риск осложнений, врач захочет выяснить, насколько воспалена поджелудочная железа; могут быть выполнены следующие тесты:
- ERCP (эндоскопическая ретроградная холангиопанкреатография) сканирование: Эндоскоп (тонкая гибкая трубка с камерой на конце) вводится в пищеварительную систему. ERCP может помочь определить точное местоположение камня в желчном пузыре.
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают на мониторе изображение поджелудочной железы, желчного пузыря и их окружения.
- CECT (компьютерная томография с контрастным усилением) сканирование: Они используются для получения снимков одной и той же области под разными углами; затем они объединяются для создания трехмерного изображения. КЭКТ-сканирование может помочь выявить воспаление поджелудочной железы, скопление жидкости и любые изменения плотности железы.
- Рентген грудной клетки: Врач может назначить рентген грудной клетки, чтобы проверить наличие участков спавшейся легочной ткани или скопления жидкости в грудной полости.
Острый панкреатит обычно проходит в течение нескольких дней после лечения, хотя некоторым людям может потребоваться некоторое время оставаться в больнице, в зависимости от причины и степени тяжести симптомов.
Симптом рака поджелудочной железы — возраст и диета подвергают вас риску
На ранних стадиях рака поджелудочной железы опухоль поджелудочной железы, которая является большой железой в пищеварительной системе, обычно не вызывает никаких симптомов.
Однако симптомы могут проявиться по мере того, как болезнь начинает распространяться.
Чтобы диагностировать болезнь, врачи обычно проводят анализ мочи и берут образцы крови.
Поджелудочная железа — большая железа, которая является частью пищеварительной системы.
Служба поддержки рака Macmillan заявила, что врачи еще не знают, что может вызвать рак поджелудочной железы, но сообщила, что существует ряд факторов, которые могут увеличить риск его развития.
К ним относятся:
Возраст — у людей старше 50 лет больше шансов заболеть
Курение — по данным благотворительной организации, около 30 процентов людей, страдающих раком поджелудочной железы, курят
Состояние здоровья в анамнезе — эксперты предполагают диабет и язва желудка могут увеличить риск рака поджелудочной железы
Алкоголь — регулярное употребление алкоголя в количестве, превышающем рекомендуемую суточную норму, может увеличить риск
Диета — употребление красного мяса, жира и сахара, как полагают, связано с повышенным риском рака поджелудочной железы
Масса тела и физическая активность — избыточный вес или ожирение являются единственной самой большой причиной предотвратимого рака в Великобритании после курения и связаны с 13 типами рака, включая рак поджелудочной железы
Предыдущий рак — люди, которые ранее болели раком, могли иметь больше риск
Семейный анамнез рака поджелудочной железы — до десяти процентов случаев рака поджелудочной железы могут быть связаны o генетика
Доктор Айн Маккарти, старший научный сотрудник отдела научной информации Великобритании, ранее сообщила «Экспресс».co.uk, почему выживаемость такая низкая.
«Есть ряд причин, по которым выживаемость больных раком поджелудочной железы низкая», — сказала она.
«Например, поскольку болезнь, как правило, очень быстро растет, пациенты часто диагностируются на поздней стадии, когда их рак с большей вероятностью распространился и его сложнее лечить.
«Диагностика поздних стадий также затрудняет ученым изучение болезни на ранних стадиях, то есть мы не знаем так много о биологии, лежащей в основе рака поджелудочной железы, как о других видах рака.
«Это привело к тому, что в последние десятилетия не было разработано новых методов лечения этого заболевания, и выживаемость практически не изменилась».
Cancer Research UK объявило в мае, что инвестирует 10 миллионов фунтов стерлингов в лечение рака поджелудочной железы — поддерживая Precision Проект Panc.
Это произошло после того, как эксперты обнаружили, что уровень смертности от рака поджелудочной железы растет, и только каждый десятый пациент выживает с этой болезнью более 10 лет.
Профессор Эндрю Бианкин из Университета Глазго, который был пионером проекта. с исследователями из Великобритании, сказал, что он стремится ускорить набор и регистрацию пациентов с раком поджелудочной железы для клинических испытаний, которые подходят для каждого отдельного пациента.
«Поскольку болезнь настолько агрессивна, пациенты могут вообще не получать лечения или, если им будет предоставлена возможность, это будет только одна линия лечения, поэтому очень важно, чтобы наиболее подходящее лечение было быстро определено», — сказал он.
ДЕВЯТЬ СИМПТОМОВ РАКА ПАНКРЕАТИКИ
Определение, пример случая, причины, диагностика и лечение
Панкреатит — очень частая причина боли в верхней центральной части живота. Это неотложная медицинская помощь, которая может варьироваться от внезапного острого заболевания до хронического состояния, вызывающего серьезное ограничение нормальной активности.Какие симптомы панкреатита?
Острый панкреатит — очень частая причина боли в верхней центральной части живота. Это могло вызвать только легкие или умеренные симптомы или действительно быть очень серьезным, требующим передового медицинского вмешательства.
Это заболевание может быть следствием употребления алкоголя, приема некоторых лекарств или наличия желчных камней. Если вы подозреваете, что у вас это заболевание, обратитесь за неотложной медицинской помощью, как показано в приведенном ниже примере.
Но это не всегда смертельная болезнь.Хилари было 34 года. Она — главный корпоративный босс города. Она пристрастилась к спиртным, выпивая по крайней мере три-четыре бокала вина каждую ночь, хотя по выходным подливает себе немного спиртного.
Хилари обратилась к Хилари с болью в животе, которая не прекращалась последние два дня. Боль стала настолько сильной, что проникает глубоко в спину. Боль частично снимается при наклоне вперед. Ее рвало несколько раз за ночь. У нее на боку появился синяк, но она поклялась, что принимала участие в любой ссоре или падении.Врачи не смогли записать ее кровяное давление.
Через несколько часов после госпитализации ее состояние настолько ухудшилось, что ей потребовалась госпитализация в реанимационное отделение больницы.
К 04:00 следующего дня Хилари скончалась, несмотря на всю борьбу медсестер и врачей за ее жизнь. Такова была печальная история Хилари, милой и яркой молодой девушки из Парижа. Отчет вскрытия подтвердил, что врачи лечили ее от… острого панкреатита.
ЧТО ТАКОЕ ПАНКРЕАТИТ?
Это медицинский термин, используемый для обозначения воспаления поджелудочной железы.
Поджелудочная железа — это железа в форме запятой, расположенная прямо под желудком. Он играет очень важную роль в переваривании пищи.
Он также помогает регулировать уровень сахара в крови с помощью двух вырабатываемых им гормонов — инсулина и глюкагона.
Пищеварительные ферменты, вырабатываемые поджелудочной железой, включают липазу, эластазу, протеазу и амилазу. Липаза помогает расщеплять жиры и масла, эластазу, эластин, содержащиеся в мясе, протеины протеазы и углеводы амилазы.
Это очень мощные ферменты. Даже когда вы глотаете мясо целиком, эти ферменты могут растопить мясо. Ферменты обычно проходят через специальные каналы в виде неактивных химических веществ в тонкую кишку, где они воздействуют на потребляемую пищу.
При этом заболевании их высвобождение и активация могут быть преждевременными. Обычно эти ферменты, помимо того, что они высвобождаются как неактивные химические вещества, пока не вступают в контакт с пищевым веществом, которое они должны переваривать, их активация и действие регулируются другими химическими веществами, производимыми поджелудочной железой.
Эти ингибиторы / регуляторы включают ингибиторы C1-эстеразы, альфа-1-антитрипсин и белок-ингибитор трипсина поджелудочной железы. Любой дисбаланс в этой системе проверки и баланса, вызванный каким-либо состоянием, ускоряет атаку на поджелудочную железу.
ПОЧЕМУ ТАК СМЕРТЕЛЬНО?
Если эти ферменты по какой-либо причине вступают в контакт с поджелудочной железой, они в буквальном смысле быстро съедают поджелудочную железу и распространяются на все окружающие ткани, вызывая огромное множественное повреждение тканей.
Фермент липаза превращает даже жир, находящийся в брюшной полости, легких, коленных суставах и других местах, в мыло. Это происходит за счет расщепления жиров и масел на жирные кислоты. Они соединяются с кальцием в реакции, называемой мылованием.
По сути, приступ панкреатита может превратить человека в «мыльный столб»! Таким образом, воспаление поджелудочной железы является очень серьезным и потенциально смертельным заболеванием.
Если поджелудочная железа повреждена после приступа, инсулин-продуцирующая функция поджелудочной железы также теряется; таким образом, у человека может развиться диабет.
Панкреатит может возникнуть внезапно и прогрессировать в течение нескольких дней, а затем исчезнуть. Это называется острым панкреатитом. Это могло произойти на низком уровне в течение недель и месяцев, и это называется хроническим панкреатитом.
ВОЗМОЖНОСТЬ РАЗВИТИЯ ПАНКРЕАТИТА
Панкреатит — довольно распространенное заболевание. Примерно 3-4 человека из 100 пациентов, госпитализированных в больницу, например, в Великобритании, страдают панкреатитом.
В США ежегодно происходит около 80 000 случаев, а в Японии — около 21 случая на 100 000 человек.Это чаще встречается у чернокожих и может возникнуть в любом возрасте.
В то время как обычно 1 из 100 человек, страдающих этим заболеванием, может умереть в течение нескольких дней, у тех, кто страдает тяжелым заболеванием, уровень смертности может достигать 50%.
ПРИЧИНЫ
Панкреатит может быть вызван чем угодно, находящимся под солнцем, и даже самим солнцем! При менее упрощенном подходе причины включают:
- Алкоголь (40%)
- Камни в желчном пузыре (40%)
- ERCP
- Абдоминальная хирургия
- Хирургия шунтирования сердца и легких
- Травма
- Рак поджелудочной железы
- Почки отказ
- Глистное заражение, такое как аскариды
- Наследственная гиперлипадемия
- Лекарства, такие как оральные противозачаточные таблетки, стероиды, метилдопа, тиазиды, тетрациклины, эритромицин, азатиоприн, меркаптопурин, вальпорат натрия.
- Инфекции, такие как микоплазма, вирусные инфекции, такие как цитомегаловирус (CMV), эпидемический паротит, краснуха, вирус Эпштейна-Барра, вирус Коксаки, вирус гепатита, вирус Эпштейна-Барра (EBV) и краснуха
- Язвенная болезнь
- Дуоденальная непроходимость
- Змея или укус паука
- Муковисцидоз
- Тяжелая гипотермия
- Гиперпаратиреоз,
- Диабетическая кома
- Беременность
- Уремия
Как узнать, есть ли у меня панкреатит? (Симптомы)
ОСТРЫЙ ПАНКРЕАТИТ
Острый приступ обычно возникает после недавнего употребления алкоголя или закупорки желчными камнями протока поджелудочной железы.
Это могло быть вызвано любым из факторов, упомянутых выше. Причину может быть даже невозможно определить.
Обычно это начинается с боли в верхней центральной части живота, над пупком. Боль может начаться внезапно или от четверти часа до нескольких часов, постепенно нарастая.
Это обычно мучительное, и более чем у 50% людей оно распространяется на спину. Боль также может распространяться на правую верхнюю часть живота. У некоторых людей облегчение происходит от наклона вперед.
Больной обычно сильно болеет, его рвет и может подниматься температура. Живот может опухнуть, область вокруг пупка может обесцветиться до синеватого оттенка (так называемый признак Каллена) или бок может выглядеть синяком (признак Грея Тернера).
Пульс пациента может стать слишком быстрым, а артериальное давление низким, чтобы его можно было записать. Нормальный звук, издаваемый кишечником, может отсутствовать.
Очевидно, что при осмотре живот будет очень болезненным, а в тяжелых случаях жидкость будет скапливаться в легочном пространстве.Пациент может запутаться.
Если поражены легкие, почки или кишечник, состояние пациента может быстро ухудшиться, и смерть будет неминуемой.
Иногда жидкость из продукта распада панкреатической атаки покрывается телом в так называемую псевдопанкреатическую кисту или абсцесс.
Острый панкреатит можно спутать с сердечным приступом, холециститом, непроходимостью кишечника, перитонитом или прободением кишечника.
Острый инсульт поджелудочной железы в некоторых случаях может разрешиться самостоятельно без какого-либо вмешательства.Лечащий врач или хирург несет четкую ответственность за то, чтобы попытаться определить причину приступа острого заболевания.
Это очевидно для лечения таких, где это возможно, и предотвращения второй атаки, которая может быть фатальной.
Рецидивирующий или прогрессирующий острый панкреатит легкой степени может привести к хроническому заболеванию.
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Это результат либо повторных приступов острого панкреатита, либо продолжающихся острых приступов низкой степени тяжести.
Имеется стойкое необратимое повреждение структуры и функции поджелудочной железы. В длительных случаях поджелудочной железой не только нарушается выработка пищеварительных ферментов, но и прекращается выработка инсулина и глюкагона после повреждения необходимых клеток. Это приведет к сосуществованию сахарного диабета у пациентов с длительным хроническим заболеванием.
Протоки поджелудочной железы деформируются и сужаются из-за повторного воспаления, вдоль которого образуется рубец.Камни ели иногда также в протоках из-за многократного мылования и отложений кальция. При хроническом воспалении поджелудочной железы из поджелудочной железы извлекаются камни весом до 200 граммов. По этой причине продолжительная ноющая боль остается основным симптомом хронического панкреатита.
Хронический панкреатит — заболевание, которое чаще встречается у мужчин среднего возраста. Соотношение мужчин и женщин, пораженных этим заболеванием, составляет 4: 1. Он чаще встречается после 30 лет и достигает пика примерно с 5-го по 7-е десятилетия жизни.
В европейских странах около 70% случаев хронического раздражения поджелудочной железы вызваны злоупотреблением алкоголем. В Керале, Южная Индия, большинство случаев хронического панкреатита связано с хорошо установленным случаем наследственного заболевания.
Указатель хронического панкреатита — это боль в животе у любого, у кого в прошлом был панкреатит после употребления алкоголя. Боль может быть в центре живота над пупком (эпигастральная область) или, если очаг заболевания сосредоточен в основном в хвосте поджелудочной железы, боль может быть больше слева (левое подреберье).
Боль может отдавать в спину и / или левое плечо. Боль можно уменьшить, наклонившись вперед или, как ни странно, выпив алкоголь! Возможны тошнота и рвота. Возможно похудание из-за страха перед едой, так как еда усиливает боль.
Объемный бледный стул, который часто плавает в унитазе, является хорошо известным признаком стеатореи у этих пациентов.
Диагноз хронического заболевания поджелудочной железы может быть подтвержден только с помощью ERCP.
ЛАБОРАТОРНЫЕ ИСПЫТАНИЯ
Доктора назначат следующие тесты:
Анализы крови
УРОВНИ АМИЛАЗЫ
При панкреатите уровень амилазы и липазы заметно повышается из-за того, что эти ферменты попадают в кровь из окружающей среды. поврежденные ткани.Это то, на что врачи обращают больше внимания при анализе крови. Обычно уровень амилазы превышает 200 единиц Somogyi. Более 1000 почти диагностических.
Тем не менее, панкреатит — не единственное заболевание, которое приводит к повышению уровня амилазы.
Уровни амилазы также повышаются при таких состояниях, как ишемия кишечника (умирающий кишечник из-за недостаточного кровоснабжения), разрыв кисты яичника, инфекция околоушной слюнной железы и перфорированная язвенная болезнь.
Исключительно высокий уровень плюс хороший анамнез делают диагноз весьма вероятным.
Постоянно повышенный уровень амилазы указывает на формирование псевдокисты поджелудочной железы.
Еще один анализ крови, полезный при панкреатите, — это уровень лактата.
КРИОРЕАКТИВНЫЙ БЕЛК (CRP)
Это очень важный компонент анализа крови, который требуется после панкреатита. Это также полезно для определения исхода заболевания у людей с точки зрения их выживаемости. С-реактивный белок — это белок, вырабатываемый в ответ на ЛЮБОЙ острый воспалительный процесс в организме.Таким образом, при панкреатите он будет повышен. Он начинает стихать после разрешения воспалительного процесса. Если уровень продолжает оставаться высоким в первые 96 часов после выявления серьезного заболевания.
ПОЛНЫЙ ПОДСЧЕТ КРОВИ (FBC или CBC)
Полный анализ крови может выявить повышенный уровень лейкоцитов. Этот повышенный уровень может быть связан исключительно с продолжающимся воспалительным процессом или, как правило, с насекомыми (бактериями), размножающимися в супе из мертвых тканей, образовавшихся после воспаления поджелудочной железы.Количество белых кровяных телец увеличится с 12000.
Также могут быть повышены уровни креатинина и мочевины.
Также может быть запрошен уровень газов артериальной крови. Если компенсация не произошла, может наблюдаться снижение pH (ацидоз) плюс дефицит оснований. В тяжелых случаях уровень кислорода будет низким.
Анализ мочи
Через два-три дня после начала острого панкреатита уровень амилазы в крови может начать снижаться. Надежный способ определить правильность подозрения на панкреатит — это определить уровень амилазы в моче: креатинин.Обычно повышается.
Рентген
Обычный рентгеновский снимок брюшной полости может мало или ничего не показать. Часто на рентгенограмме острого панкреатита можно увидеть небольшую петлю расширенной тонкой кишки, называемую сигнальной петлей.
Еще важнее рентгенография грудной клетки в вертикальном положении. Это помогает обнаружить воздух под диафрагмой, если исследуемый симптом вызван перфорацией кишечника, которая может проявляться практически как панкреатит. Если легкие поражены панкреатитом, рентген грудной клетки может показать признаки скопления жидкости в легких или их покровах.
Ультразвуковое сканирование
Ультразвуковое сканирование — золотая подставка для подтверждения диагноза панкреатит. Он продемонстрирует набухшую поджелудочную железу и свободную жидкость в брюшной полости. Он также может сказать, связана ли причина панкреатита с камнями желчного пузыря, поскольку это будет обнаружено на ультразвуковом сканировании.
КТ — сканирование
При остром заболевании компьютерная томография, сделанная через несколько дней, прольет свет на жизнеспособность органа и на то, сколько его осталось.Это также продемонстрирует поражение соседних органов и кишечника.
Это наиболее полезный метод исследования хронического панкреатита. Его чувствительность составляет 75–90% при хроническом воспалении поджелудочной железы и позволяет обнаруживать кальциноз, обструкцию протоков и любые отклонения в органах зондирования, таких как селезенка.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА
Острое заболевание требует неотложной помощи.Как только в анамнезе появится подозрение на это, врач назначит различные тесты и немедленно начнет лечение, включая:
Обезболивание
Введение жидкости через вены для восполнения потери жидкости
Кислород
Антибиотики
Установка мочевого катетера собирать и, самое главное, контролировать функцию почек
Попросить, чтобы больше ничего не ешь
Ввести назогастральный зонд
Тяжелых пациентов лучше всего перевести в отделение высокой зависимости больницы для более тщательного ведения.
Если уровень глюкозы в крови повышен, пациенту вводят инсулин.
Настоятельно рекомендуется делать инъекции для разжижения крови, а также носить чулки, предотвращающие образование тромбов.
Ищите возможные обратимые осаждения, такие как лекарства.
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Обезболивание
Обезболивание — это основное лечение хронического панкреатита. Доступен широкий спектр обезболивающих, включая НПВП, такие как ибупрофен и вольтерол.
ДИЕТА
Диета должна быть очень маложирной. Этим пациентам следует полностью избегать употребления алкоголя. Доступны добавки ферментов поджелудочной железы. Это помогает восстановить утраченную пищеварительную функцию поджелудочной железы до разумного уровня. Также не рекомендуется употреблять морфин и табак.
Диабет
Если диабет является проблемой при хроническом заболевании поджелудочной железы, должны быть некоторые ограничения по углеводам и инъекции инсулина, как при первичном диабете.


 . Ацидоз
. Ацидоз . Ацидоз
. Ацидоз . Ацидоз
. Ацидоз Но это не так. В связи со способностью данных медикаментов разжижать кровь, их прием может спровоцировать внутреннее кровотечение, об опасности которых все наслышаны. Поэтому НПВС применять нельзя!
Но это не так. В связи со способностью данных медикаментов разжижать кровь, их прием может спровоцировать внутреннее кровотечение, об опасности которых все наслышаны. Поэтому НПВС применять нельзя!
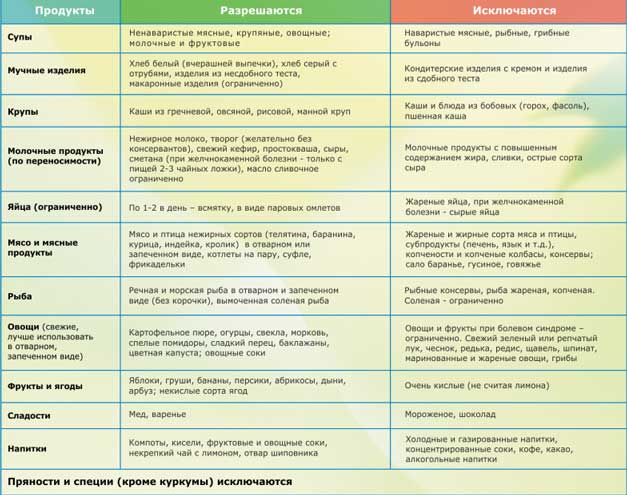 Для приготовления целебного отвара нужно отмерять большую ложку смеси и залить ее стаканом кипятка. В тепле настаивают смесь не менее полутора часов. Отцеженный отвар принимают за один раз. Рекомендовано употреблять сбор трижды в день продолжительным курсом перед приемом пищи.
Для приготовления целебного отвара нужно отмерять большую ложку смеси и залить ее стаканом кипятка. В тепле настаивают смесь не менее полутора часов. Отцеженный отвар принимают за один раз. Рекомендовано употреблять сбор трижды в день продолжительным курсом перед приемом пищи.
 Оставшуюся закваску хранят в холодильнике. Едят такой кисель ежедневно.
Оставшуюся закваску хранят в холодильнике. Едят такой кисель ежедневно. Для приготовления настоя понадобится 10 г прополиса. Его нужно измельчить и загрузить в термос. Сюда же вливают около 100 мл теплой прокипяченной воды. Выдерживают смесь сутки. Теперь настой можно пить, отмеряя по 15 капель. Средство можно смешивать с молоком или ромашковым чаем. Вместо настоя используют сухой прополис, разжевывая ежедневно небольшое его количество.
Для приготовления настоя понадобится 10 г прополиса. Его нужно измельчить и загрузить в термос. Сюда же вливают около 100 мл теплой прокипяченной воды. Выдерживают смесь сутки. Теперь настой можно пить, отмеряя по 15 капель. Средство можно смешивать с молоком или ромашковым чаем. Вместо настоя используют сухой прополис, разжевывая ежедневно небольшое его количество.