Что выбрать для беременных и кормящих мам из товаров
Во время беременности все мысли будущей мамы сконцентрированы на ребенке, она старается, чтобы к рождению малыша все было готово: ничего не забыть, сверится с десятком разных списков со всех доступных ресурсов. Ассортимент огромен, один выбор коляски чего стоит, тысячи комментариев в обсуждениях тому подтверждение. В этой суете важно не забыть, что не только новому члену семьи понадобится море обновок, но и маме тоже: существующие товары способны невероятно упростить бытовые хлопоты, оставив больше времени и на общение с малышом, и просто на отдых.
На эти и другие вопросы ответим в нашей статье.
Первые в очереди — подушки
Первое, на что стоит обратить внимание еще во время беременности — это специальные подушки. Каждая беременная знает, что по мере увеличения срока и спина дает о себе знать, да и спать становится откровенно неудобно.
Как собрать сумку в роддом
Сборы в роддом также доставляют немалую головную боль. Хочется и не забыть ничего, и лишнего не брать — все же больших шкафов в роддомах не предусмотрено. Самым простым выходом из положения могут стать заранее собранные сумки, продающиеся с комплектом всего необходимого. Но собрать такую сумку не сложно и самостоятельно, тут стоит обратить внимание на небольшие упаковки: сложно угадать какой крем лучше подойдет маме, на какие подгузники у ребенка может неожиданно оказаться аллергия.
Что поможет при грудном вскармливании
Предметом особенно внимания любой мамы всегда будет кормление ребенка. И хоть и кажется, что нет ничего более естественного, чем грудное вскармливание, на самом деле с ним нередко возникают проблемы, и стоит заранее подготовится, чтобы их избежать. Накладки на соски могут помочь сразу с двумя из них: болезненными ощущениями и сложностями, которые могут возникнуть у ребенка с захватом. Обычно их используют только первое время, пока грудное вскармливание еще не налажено, и они прекрасно справляются с возложенными на них обязанностями. Также после родов незаменимы будут и прокладки для бюстгальтера, чтобы досадные пятна на одежде не портили настроение.
Девайсы для кормящих мам
Особняком в этом вопросе стоят молокоотсосы и аксессуары к ним. Они стали действительно прекрасными помощниками для мам: и для тех, у кого кормление не вызывает никаких проблем, и для тех, кому повезло меньше. Молокоотсосы бывают механическими и электрическими, отличаются они тем, придется вам самой нажимать на помпу или все будет работать автоматически. У каждого варианта есть свои плюсы: с электрическим у вас не будет уставать рука и это особенно актуально, если вам по какой-либо причине нужно им пользоваться постоянно, в механическом же вы будете максимально контролировать и скорость, и силу работы, к тому же они банально бюджетнее. Особенно удобны те модели, к которым напрямую можно присоединить бутылочку или емкость для хранения молока, это позволяет не только сэкономить время, но и обеспечить гигиеничность и чистоту. Хранение же молока можно организовать в специальных многоразовых контейнерах или в одноразовых пакетах. Первый вариант выходит в итоге экономичнее, да и контейнеры потом можно использовать, например, для пюрешек или перекусов, во втором проще обеспечивать стерильность.
Они стали действительно прекрасными помощниками для мам: и для тех, у кого кормление не вызывает никаких проблем, и для тех, кому повезло меньше. Молокоотсосы бывают механическими и электрическими, отличаются они тем, придется вам самой нажимать на помпу или все будет работать автоматически. У каждого варианта есть свои плюсы: с электрическим у вас не будет уставать рука и это особенно актуально, если вам по какой-либо причине нужно им пользоваться постоянно, в механическом же вы будете максимально контролировать и скорость, и силу работы, к тому же они банально бюджетнее. Особенно удобны те модели, к которым напрямую можно присоединить бутылочку или емкость для хранения молока, это позволяет не только сэкономить время, но и обеспечить гигиеничность и чистоту. Хранение же молока можно организовать в специальных многоразовых контейнерах или в одноразовых пакетах. Первый вариант выходит в итоге экономичнее, да и контейнеры потом можно использовать, например, для пюрешек или перекусов, во втором проще обеспечивать стерильность.
Как выбрать стерилизатор
Говоря о кормлении, стоит упомянуть и стерилизаторы с подогревателями. Ассортимент тут настолько велик, что глаза разбегаются: от самых простых стерилизаторов, для использования которых нужна микроволновка, до устройств, умеющих выполнять обе функции сразу и абсолютно автономно от любой другой домашней техники. Выбирать стоит исходя из ситуации, если для мамы, кормящей грудью, более чем достаточным будет самый простой стерилизатор, в который нужно будет лишь иногда закидывать пустышки и булочку, из которой малыш пьет воду, то в случае искусственного вскармливания мама по достоинству оценит многофункциональную модель, способную и обработать большое количество посуды одновременно, и подогреть смесь.
Нужен ли подогреватель
Подогреватели молока не так распространены и говорят о них реже. Кажется, что они лишние, ведь у каждого дома есть микроволновка, которая меньше чем за минуту разогреет любую еду, зачем лишний раз тратиться? Первым очевидным преимуществом подогревателя будет возможность точно задать температуру и не беспокоиться, что еда малыша окажется слишком холодной или горячей. А вот о втором факторе обычно узнают уже в процессе более подробного изучения приготовления еды для ребенка. Проблема микроволновки заключается в неравномерном подогреве, вы наверняка и сами замечали, что, например, разогревая пюре, вы в итоге часто получаете горячими только тонкий край и верхний слой, а все остальное остается холодным.
Кстати, выбирая подогреватель именно для молока, обратите внимание на те, у которых есть функция размораживания, она будет незаменима, если вы планируете хранить молоко в морозилке.
Первая еда малыша — домашняя или из баночек
Но вот малыш подрос и готов пробовать новую еду. Первыми в очереди становятся овощные и фруктовые пюре, и мама сразу оказывается перед выбором: покупать или готовить самой.
Все, о чем речь шла раньше, значительно упрощает кормление ребенка дома, но что делать на длительной прогулке или, например, на пикнике? Ведь малыш кушает часто и не всегда получается подгадать время, когда он проголодается.
Радио или видеоняни — что выбрать
Любой маме знакомо, как порой бывает страшно оставить ребенка без присмотра даже на минутку. Не пропустить, когда проснулся, точно услышать, если заплакал, а то и просто присмотреть как подросший малыш играет, пока мама готовит в соседней комнате. И это не говоря о тех случаях, когда приболевший ребенок спит в отдельной комнате! А в больших квартирах и, тем более, частных домах с несколькими этажами, возможность «видеть на расстоянии» становится необходимостью. Тут на помощь приходят радио и видеоняни.
И это не говоря о тех случаях, когда приболевший ребенок спит в отдельной комнате! А в больших квартирах и, тем более, частных домах с несколькими этажами, возможность «видеть на расстоянии» становится необходимостью. Тут на помощь приходят радио и видеоняни.В первую очередь, выбирая такой прибор, надо определиться важно для вас только слышать или еще и видеть ребенка. Самые простые радионяни работают по принципу обычной рации, постоянно передавая все звуки из детской, далее функционал все сильнее расширяется, позволяя удовлетворить самые взыскательные запросы.
- Функция VOX. То, на что точно стоит обратить внимание. Няни, оснащенные ей, передают сигнал не постоянно, а только тогда, когда громкость звука в детской превышает заданную. Это не только сохраняет заряд родительского блока, но и позволяет вовремя среагировать, так как внимание не рассеивается из-за постоянного шуршания, доносящегося из динамика.
- Датчик движения. Действует по аналогии с VOX, только реагирует уже на движения ребенка, а не на звук.
 Актуален для моделей, передающих видео.
Актуален для моделей, передающих видео. - Ночная съемка или подсветка. Для видеоняни необходимо, чтобы была хотя бы одна из этих функций, иначе сама передача видео становится бессмысленной в самый, по сути, актуальный период — ночной.
- Дополнительные датчики. Детский блок может не только присматривать за малышом, но и контролировать микроклимат в комнате: температуру, влажность. Можно выбрать «няню», которая будет оповещать родителя, если какой-то из показателей вышел за заранее установленные пределы.
- Дополнительные функции. Удобно, когда один прибор выполняет сразу несколько функций. Среди моделей можно выбрать те, которые совмещают в себе ночник и даже умеют воспроизводить колыбельные
- Взаимодействие детского и родительского блоков. В самом простом варианте это передатчик (у ребенка) и приемник (у родителей). Но и тут сейчас есть больший выбор. Родительский блок может на расстоянии управлять детским: включать ночник и музыку, поворачивать камеру. Кроме того, некоторые модели позволяют передавать и голос родителя ребенку.

- Индикация на родительском блоке. Родительский блок может иметь дополнительную индикацию о температуре, влажности, громкости звука, движении и даже ночнике. И если эти варианты стоит выбирать на свой вкус, то сигнал о выходе из радиуса действия будет незаменим, особенно в большой квартире или доме.
Появляется все больше моделей, где в качестве родительского блока выступает телефон, планшет или компьютер — они самые универсальные, сочетающие в себе, как правило, наибольшее количество функций. А уж если вы любитель современных технологий — то это однозначно ваш выбор. Кстати, они, как правило, еще и позволяют сохранять запись на память.
Обратите внимание на дальность связи между детским и родительским блоком, это важно, если в силу размеров жилья передавать сигнал придется на существенные расстояния. Стоит учитывать, что производитель дает информацию без учета стен, которые будут находится между блоками, поэтому дальность в реальных условиях будет меньше. В самых современных моделях передача информации ведется по Wi-Fi, и этот вопрос снимается полностью: вы сможете присматривать за малышом даже из другого города при помощи своего мобильного телефона или планшета.
В самых современных моделях передача информации ведется по Wi-Fi, и этот вопрос снимается полностью: вы сможете присматривать за малышом даже из другого города при помощи своего мобильного телефона или планшета.
Уход за собой — косметика для мам
Особняком стоит вопрос косметики для мам. Вынашивание, рождение и кормление ребенка влияет на тело и в этот период особенно важно ухаживать за собой. Еще во время вынашивания стоит пользоваться кремом, предотвращающим появление растяжек и увлажняющим кожу. Он не только помогает с эстетической составляющей, но и снижает неприятные ощущения сильно натянутой кожи на большом сроке, наносить такие средства можно не только на кожу живота, но и на грудь. Они существуют в самых разных формах: кремы, лосьоны, масла, сыворотки — на любой вкус.
Послеродовый период требует особенно внимательного отношения к интимной гигиене. Многие мамы отдают предпочтение одноразовым трусикам, они удобнее в первые дни. Важно приобрести специальные прокладки, так как обычные в этот период не подойдут. Урологические и послеродовые прокладки больше и намного лучше впитывают и их точно стоит брать с собой в роддом. Поддержать гигиену помогут специальные средства, они максимально нейтральны, не содержат ароматизаторов и поддерживают естественный уровень кислотности.
Важно приобрести специальные прокладки, так как обычные в этот период не подойдут. Урологические и послеродовые прокладки больше и намного лучше впитывают и их точно стоит брать с собой в роддом. Поддержать гигиену помогут специальные средства, они максимально нейтральны, не содержат ароматизаторов и поддерживают естественный уровень кислотности.
В период привыкания груди к кормлению ребенка стоит использовать специальные кремы. Они не только увлажняют кожу, но сохраняют ее эластичность, предотвращая растрескивание. Хороший крем должен обладать успокаивающим и заживляющим эффектом. Обратите внимание, нужно ли смывать крем перед кормлением, удобнее и комфортнее, если этого делать не надо. Многие производители рекомендуют начинать пользоваться такими кремами еще до родов, заранее подготавливая грудь.
Выбирая любую косметику в период беременности и кормления грудью, проконсультируйтесь с врачом, организм каждой женщины уникален, и этот период жизни требует особой аккуратности.
Заключение
Появление малыша — одно из самых волнительных и счастливых событий в жизни семьи. Правильная подготовка и грамотный выбор поможет наслаждаться им, не отвлекаясь на бытовые мелочи!
Рейтинг статьи:
рейтинг: 5 голосов: 6Грудное вскармливание без проблем | Бюджетное учреждение здравоохранения Омской области «Областная детская клиническая больница»
Многих женщин, ожидающих малыша, очень волнует вопрос, как же правильно подготовиться к кормлению грудью. О том, как избежать проблем с грудным вскармливанием, рассказывает Елена Байбарина, главный специалист неонатолог Министерства здравоохранения и социального развития РФ.
Настройтесь заранее
Самое главное – это психологический настрой. Поэтому женщинам стоит походить до родов на занятия в школу молодой матери вместе с отцом будущего ребенка.
Ведь самое важное – это ждать ребенка с радостью, понимая естественность этого процесса и заранее настроиться на свое материнство. В таком случае и процесс кормления пойдет правильно.
«Очень часто возникают проблемы, когда женщина излишне бережет себя и сразу после родов пытается «отдохнуть» от ребенка», — рассказывает Байбарина. Однако малыша надо приложить к груди сразу после родов и, несмотря на возможные трудности, стараться находится с ним постоянно вместе.
Как подготовиться к кормлению?
Некоторые специалисты советуют готовить грудь к родам заранее – вытягивать соски, массировать их грубой тканью или мочалкой. Но это не безопасное мероприятие. Ведь стимуляция сосков может спровоцировать сокращение матки, что особенно опасно при угрозе преждевременных родов.
Что действительно стоит сделать – это купить хорошее поддерживающее белье, принимать воздушные ванны и не забывать о гигиене.
С чего начать?
Малыша надо прикладывать к груди в первый же час после родов. Даже если грудь кажется «пустой», и молоко еще «не пришло», малышу надо все равно дать грудь. Это простимулирует приток молока: чем чаще ребенок прикладывается к груди, тем быстрее появится молоко.
Даже если грудь кажется «пустой», и молоко еще «не пришло», малышу надо все равно дать грудь. Это простимулирует приток молока: чем чаще ребенок прикладывается к груди, тем быстрее появится молоко.
Самое первое молоко – молозиво – очень полезный и ценный продукт. Оно концентрированное и питательное, содержит антитела, необходимые для формирования иммунитета ребенка. Потому даже несколько капель молозива принесут огромную пользу, и отказываться от кормления им не стоит.
Режим?
Кормить ребенка надо по требованию. Это заложено природой: ведь у малыша достаточно быстро переваривается пища, и опорожняется желудок. Но при этом его энергетические потребности высоки, и младенец растет с такой скоростью, с которой уже никогда не будет на протяжении всей жизни. Ведь за год ему надо вырасти больше чем в три раза.
Потому в первые недели жизни ребенок может требовать грудь до 20 и больше раз в сутки – и это нормально. Потом постепенно промежуток между кормлениями увеличится до 3,5 часов днем и до 5–6 часов ночью.
Потом постепенно промежуток между кормлениями увеличится до 3,5 часов днем и до 5–6 часов ночью.
Как питаться маме?
Не надо при грудном вскармливании соблюдать диету, направленную на похудение – это может отразиться на количестве и качестве молока. Не стоит и усиленно питаться для якобы лучшей выработки молока. Организм человек устроен так, что количество молока будет регулироваться потребностями ребенка.
Кстати, обычное здоровое питание в неизбыточном количестве во время грудного вскармливания неплохо помогает восстановить физическую форму после беременности. Набранные за время беременности лишние запасы организм израсходует на производство молока.
Как решать возможные проблемы?
Для профилактики трещин сосков правильно прикладывайте малыша к груди и не давать ему в первые дни соску. В противном случае ребенок приучится брать в рот только сосок без околососкового кружка, и может повредить его.
Кроме того, если грубо отнимать у ребенка грудь, он начнет тянуть сосок на себя, что тоже может спровоцировать образование трещин.
Еще одна распространенная ошибка – кормление малыша, лежащего спиной на руке. В таком случае малышу придется поворачивать голову и тянуться к груди, что помешает ему брать ее правильно. Наиболее удобная поза – «живот к животу», она позволяет ребенку захватить сосок вместе с околососковым кружком.
Если соски плоские, заранее приобретите специальные накладки, чтобы у малыша не возникло проблем с захватом. И проявляйте настойчивость и терпение, раз за разом предлагая ему грудь.
Кроме того стоит посетить занятия в школах молодой матери – там рассказывают, как правильно прикладывать ребенка к груди в зависимости от ее формы.
Надо ли докармливать?
Не пытайтесь докармливать малыша из бутылки без медицинских показаний и рекомендации педиатра. Сосать из бутылочки проще, чем из груди, поэтому ребенок быстро перестраивается на более легкий способ получения еды и отказывается от груди.
Определить, хватает ли малышу молока, просто – он стабильно прибавляет в весе. А в момент кормления слышно, что младенец не просто сосет, но и глотает.
Почему пропадет молоко?
Причиной резкого снижения количества молока обычно становятся волнение или переутомление у мамы. Этот период называется гипогалактический криз. Если в течение нескольких дней молока чуть меньше, ребенку это не навредит, и он потом быстро наверстает упущенное.
Основной способ борьбы со снижением количества молока – не препараты или диета, а достаточное количество питья, частое прикладывание к груди и спокойное отношение к проблеме.
О чем надо помнить
Грудное вскармливание – абсолютно естественный процесс. И его успешность зависит от настроя мамы и ее подготовленности. Посетите школу молодых матерей, и следуйте рекомендациям неонатологов и педиатров.
Самая лучшая пища для малыша − материнское молоко. Каждому ребенку идеально подходит молоко именно его мамы. Грудное вскармливание снабжает его всеми необходимыми питательными веществами, водой, укрепляет иммунитет ребенка и дарит неповторимую близость матери и ребенка.
В большинстве случаев до шести месяцев младенец ни в какой другой пище вообще не нуждается. Но что нужно делать маме, чтобы установить хорошую лактацию и сохранить ее вплоть до того момента, как ребенок предпочтет ложку и кружку?
Как появляется молоко
Грудное вскармливание
Если вам доступна возможность грудного вскармливания – выбирайте его. Ведь мамино молоко – это лучшая еда для младенца.
Главным условием установления лактации для здоровой женщины является само кормление. Молоко выделяется в ответ на сосание ребенком груди, и чем слабее ребенок сосет − тем хуже лактация.
Таков природный механизм, производящий молока ровно столько, сколько малышу требуется. Поэтому очень важно в первые дни жизни ребенка прикладывать его к груди и не перебивать ему аппетит, ничем не докармливая и не допаивая. Если это невозможно − грудь нужно сцеживать, добиваясь выделения молока.
Также молоко начинает выделяться как реакция на плач ребенка. Проще говоря, лучшее условие для установления лактации − это нахождение матери рядом с малышом.
Возможные проблемы
Очень важно с самого начала использовать правильную технику грудного кормления. Неправильное положение тела матери или ребенка, неверный захват ртом соска могут вызвать массу проблем − таких, как заглатывание воздуха и трещины сосков.
После кормления соски нужно смазывать каплей молока и давать высохнуть на воздухе. Если трещины уже появились, кормить ребенка придется только здоровой грудью, сцеживая из больной молоко с помощью молокоотсоса.
Также могут помочь специальные силиконовые накладки на сосок, которые значительно снижают болевые ощущения.
Степень упитанности
Большинство родителей волнуются, достаточно ли ребенок получает пищи (особенно если бабушки постоянно говорят, что внук недостаточно упитан). Определить состояние малыша можно по следующим признакам:
1. Сытый ребенок − довольный ребенок. Если младенец сосет спокойно, часто совершая глотательные движения − молоко идет хорошо. Если же он беспокоится и сердится, сосет, но не сглатывает − возможно, молока нет, или его мало. Если после еды ребенок засыпает − он наелся. Если продолжает плакать и беспокойно вертеться − он все еще голоден.
2. Здоровый и активный. Если ребенок бледный, вялый − скорее всего, он недоедает. Если же ребенок имеет здоровый вид и активно двигается, значит, голодом его точно не морят.
3. Точный подсчет. Купите точные электронные весы. Взвесьте ребенка до и после кормления. Запишите разницу, а вечером просуммируйте съеденное за сутки. Если итоговые цифры изо дня в день не снижаются, значит, и выработка молока не ухудшилась.
4. Контрольный подгузник. Недоедающий ребенок мочится реже и меньше по объему. Нормальный цвет мочи должен быть прозрачным или светло-желтым. Также при недостаточном питании изменяется и стул малыша. Так называемый голодный стул имеет зеленоватый цвет, скудный объем и неправильную консистенцию.
Если по всем этим признакам молока достаточно − предпринимать ничего не нужно, улучшать лактацию ни к чему.
Повседневный контроль
Многие мамы после 3–4 месяцев кормления жалуются, что у них стало значительно меньше молока. Такая иллюзия часто возникает из-за того, что выработка молока полностью налаживается, и молоко перестает «течь рекой». Вместо того, чтобы сочиться непрерывно, оно остается в груди и покидает ее только тогда, когда ребенок начинает сосать.
Ни докармливать малыша, ни начинать срочно улучшать лактацию в таком случае не нужно. Все, что вы можете сделать − это исключить из рациона продукты, которые ухудшают вкус молока или могут повредить ребенку.
Так, чеснок и перец могут сделать молоко горьким. Цельное коровье молоко и бобовые способны стать причиной газообразования в кишечнике малыша. Клубника, креветки и арахис − вызвать у него аллергию. Соленые и маринованные продукты задерживают жидкость в организме и снижают количество молока.
Напротив, сделать молоко более вкусным и питательным помогут кисломолочные продукты, фрукты (лучше всего − те, что растут в вашей местности), отварные мясо и рыба, овощи и растительное масло.
Диета для кормящей мамы
Что можно, что нельзя, и в каком режиме лучше питаться кормящей матери? Простые ответы на сложные вопросы. .
Как улучшить лактацию
Если все же вы или ваш врач считаете, что хорошо бы увеличить выработку молока, используйте следующие приемы.
1. Увеличьте количество прикладываний к груди.
2. Врач может назначить лактогенные препараты и физиотерапевтические процедуры.
3. На количество вырабатываемого молока хорошо влияют сок черной смородины, сироп из грецких орехов, а также травяные чаи, в которые входят анис, фенхель, душица, боярышник, крапива и другие травы. Поможет и обычный горячий свежезаваренный зеленый чай, который можно пить прямо во время кормления.
Бесполезные знания
Иногда окружающие дают «полезные» советы и «народные мудрости», которые в действительности довольно вредные.
Например, распространено заблуждение о том, что на лактацию очень хорошо влияет пиво. На самом деле оно помогает не больше любой другой жидкости, мешает сбросу лишнего веса после родов, а содержащийся в нем алкоголь попадает в грудное молоко, что детям противопоказано.
Также для повышения жирности молока многие бабушки рекомендуют есть сало. Большая часть этого сала пойдет не в молоко, а отложится в жировые запасы на животе и бедрах, увеличивая риск появления заболеваний, связанных с лишним весом.
Единственный хороший совет, с которым спорить не станет никто – это важность для успешного грудного вскармливания спокойной и доброжелательной обстановки в семье, хорошего отдыха матери и внимание к ней и малышу со стороны окружающих.
По материалам сайта http://www.takzdorovo.ru
Никотин в грудном молоке ухудшает сон младенцев
Ученые Monell Chemical Senses Center, работающие под руководством доктора Джулии Менелла (Julie A. Mennella), установили, что младенцы, вскармливаемые содержащим никотин грудным молоком, быстрее просыпаются и в среднем спят меньше, чем после употребления нормального молока.
Многие женщины, отказавшиеся от курения на время беременности, возвращаются к вредной привычке после родов. Существует мнение, что никотин может повредить ребенку только в случае «пассивного» воздействия дыма. Однако до сих пор практически не проводилось работ по изучению немедленных и отложенных эффектов никотина, содержащегося в грудном молоке.
Никотин является фармакологическим стимулятором, воздействие которого на развивающийся мозг способствует возникновению поведенческих нарушений и дефектов познавательной функции.
Авторы в течение 3,5 часов наблюдали за изменениями характера сна 15 младенцев (2-7 месяцев) в зависимости от поведения матери. Все матери на момент проведения исследования являлись активными курильщицами, которых просили воздержаться от курения по крайней мере в течение 12 часов до начала каждого из периодов наблюдения.
Каждая из женщин выкуривала 1-3 сигареты непосредственно перед началом периода наблюдения в один из дней наблюдения и продолжала воздерживаться от курения в другой день. В течение последующих 3,5 часов матери кормили младенцев по мере необходимости и после каждого кормления укладывали их спать.
Регистратор активности, прикрепленный к лодыжке младенца, позволял ученым наблюдать активность и характер сна ребенка. Образцы молока, предоставленные женщинами непосредственно перед кормлением, тестировали на содержание никотина и котинина (главного метаболита никотина), что позволяло оценить дозу никотина, поступающую в организм ребенка.
В среднем за период 3,5 часа время никотин укорачивал время сна младенцев на 37%: с 84 минут (при воздержании от курения) до 53 минут (при курении перед кормлением). Это происходило за счет укорочения самого длительного периода сна и сокращения всех фаз быстрого и медленного сна. При этом выраженность нарушений сна была пропорциональна количеству никотина, полученного младенцем с грудным молоком.
Согласно результатам более ранней работы авторов, младенцы отдают предпочтение вкусам, впервые прочувствованным в составе материнского молока. Это объясняет тот факт, что дети, матери которых курили во время лактации, чаще начинают курить в подростковом возрасте.
Менелла подчеркивает, что необходимо проведение дополнительных исследований для оценки отдаленных эффектов, оказываемых никотином в грудном молоке на развитие ребенка. Она также рекомендует кормящим матерям, неспособным полностью отказаться от вредной привычки, по возможности регулировать время курения, т.к., согласно результатом еще одной работы, проделанной под ее руководством, никотин достигает максимального уровня в грудном молоке спустя 30-60 минут после выкуривания 1-2 сигарет и выводится из него в течение трех часов.
Ссылка на публикацию: cbio
Когда нельзя кормить грудью? Пропадает ли молоко у кормящей мамы при беременности? Беременность и кормление грудным молоком одновременно: противопоказания.
Чем раньше вы приложите ребенка к груди, тем лучше. Это обеспечит становление нормального процесса лактации.
В первые дни после родов из груди выделяется не молоко, а молозиво. У него особый состав: минимум углеводов, большое количество легко усвояемого белка и микроэлементов. Это позволяет сформировать иммунитет и микрофлору в пищеварительном тракте малыша.
Чтобы в дальнейшем грудное молоко вырабатывалось в нужном количестве, нужно с первых дней кормления выполнять некоторые правила.
Основные правила кормления ребенка грудью
В первые дни прикладывать ребенка к груди следует как можно чаще. Дело в том, что молозиво вырабатывается постоянно, но в небольших количествах. Частые кормления помогут не только утолить голод малыша, но и наладить нормальную лактацию. Раздражение соска в процессе кормления приведет к выработке зрелого молока в нужном количестве.
Важно правильно прикладывать малыша к груди. При неправильном положении и захвате соска ребенок может наглотаться воздуха, а это может привести к обильным срыгиваниям или коликам. Как кормить ребенка грудью?
Займите комфортную позу. Малыша разверните всем корпусом себе, следите, чтобы голова не была запрокинута: она должна находиться на одной линии с корпусом. Не стоит фиксировать голову, у ребенка должна быт возможность удобно захватить сосок и выпустить его при окончании кормления.
Грудь не должна закрывать нос ребенкаи мешать ему дышать.
Не вкладывайте сосок в ротик насильно, в таком положении он не возьмет его правильно.
Следите, чтобы ребенок взял сосок вместе с ореолой: снизу ее не должно быть видно совсем, сверху — только край. Именно такой захват позволит насытиться, не травмировав сосок.
Если ребенок сосет слишком активно, захлебываясь, стоит прекратить кормление. Бережно разожмите челюсти пальцем, извлеките сосок и подержите малыша вертикально до появления отрыжки.
При кормлении не должно быть болезненных ощущений. Если вы чувствуете боль в области соска — скорее всего, ребенок неправильно захватил его. В этом случае нужно скорректировать положение груди.
Кормить ребенка грудью рекомендуется 20-30 минут, но ориентироваться нужно на его поведение. Если он продолжает активно сосать — не прерывайте кормление. А вот если малыш засыпает раньше времени и не реагирует на сосок — трапезу стоит прекратить.
Можно ли кормить грудью при температуре? Если вы не принимаете сильнодействующие лекарства — можно. Если вы простужены — перед кормлением стоит надеть марлевую повязку.
Если молока вырабатывается очень много, следует сцеживать остатки, чтобы избежать застоя и воспаления протоков. Если же молока недостаточно, не спешите переходить на искусственные смеси.
Продолжайте регулярно прикладывать ребенка кгруди, стимуляция соска способствует выработке молока
Если молоко не появляется в нужном количестве через 2 дня, при этом вы видите, что младенец голоден и ведет себя беспокойно, следует наладить искусственное питание. Подобрать смесь поможет педиатр.
Первые полгода жизни грудное молоко дает малышу все необходимые питательные вещества. В этот период не рекомендуется ни прикорм, ни введение в рацион чая, воды и других напитков.
После 6 месяцев меню расширяется, постепенно вводятся каши, овощи, соки и т. д., но отказываться от грудного вскармливания не стоит.
Помере увеличения доли прикорма стоит уменьшать количество маминого молока, новрачи рекомендуют кормить грудью догода
После 1 года необходимости в грудном молоке уже нет, но и веских причин отказываться от него не существует. Если молока по-прежнему достаточно, а кормление доставляет удовольствие и маме, и малышу — можно продолжать его до 2 лет.
Нередко случается так, что в период кормления грудью мама испытывает то или иное недомогание, чувствует себя нездоровой, сталкивается с необходимостью принимать лекарственные препараты. Как быть в этой ситуации? Как правильно организовать вскармливание, чтобы не навредить малышу?
Причины, по которым кормящая мама может быть нездорова, можно разделить на три основные группы: обострения хронических заболеваний, острые вирусные и острые бактериальные инфекции. От того, какая именно из этих причин вызвала заболевание матери, и будет зависеть тактика вскармливания.
В любом случае возникновение противопоказаний для продолжения грудного вскармливания обосновано тем, что при ряде заболеваний возбудители или их токсины могут проникнуть в кровь заболевшей матери и, соответственно, в грудное молоко, способствуя тем самым возникновению заболевания и у ребенка. Другой предпосылкой, которая может осложнить грудное вскармливание, является необходимость кормящей матери принимать во время заболевания медикаментозные препараты, нежелательные или прямо противопоказанные маленьким детям в силу их токсичности.
Рассмотрим каждую из возможных ситуаций.
Острые заболевания при кормлении грудью
При появлении признаков острого заболевания прежде всего нужно по возможности защитить малыша от риска инфицирования воздушно-капельным путем (если мама чихает, кашляет, просто дышит на малыша). В наибольшей мере это относится к респираторным вирусным и бактериальным инфекциям. Желательно при первых же признаках болезни изолировать мать новорожденного ребенка. В тех случаях, когда изоляция невозможна, кроватку малыша необходимо поставить как можно дальше от кровати матери.
Следующее, что необходимо сделать, — проконсультироваться с врачом и провести лабораторное исследование крови (общий анализ крови).
Если заболевание матери относится к респираторным вирусным или бактериальным инфекциям (ОРЗ), для предупреждения инфицирования малыша будет достаточно временной изоляции на время сна и систематических проветриваний помещения. Вирусы (именно они подавляющем большинстве случаев являются возбудителями заболевания) очень летучи и при проветривании легко удаляются из комнаты. Для усиления эффекта проветривания можно пользовать противовирусные свойства чеснока. Содержащиеся в нем фитонциды (летучие пахучие вещества, губительно воздействующие на вирусы) весьма эффективны в отношении многих вирусов. Рекомендуется очистить несколько зубчиков чеснока, раздавить их и разместить вокруг детской кроватки. Можно расставить несколько небольших сосудов с полученной чесночной пастой на тумбочке, пеленальном столике в непосредственной близости от ребенка. Чеснок нужно менять не реже трех раз в день, так как эфирные масла, содержащие фитонциды, очень быстро улетучиваются.
Кормить ребенка и осуществлять уход за ним нужно только в четырехслойной марлевой или одноразовой повязке, причем менять ее необходимо каждые 2-3 часа.
Для профилактики возникновения ОРЗ у крохи можно использовать бактерицидную (ультрафиолетовую) лампу, разместить ее в комнате, в которой находится малыш, и 4-5 раз в день включать на 10-15 минут.
В подавляющем большинстве случаев при ОРЗ грудное вскармливание не противопоказано. Надо отметить и тот факт, что во время болезни в организме матери вырабатываются защитные антитела к возбудителю, вызвавшему данное заболевание. Эти антитела передаются малышу и служат для него защитой.
После осмотра матери лечащим врачом, проведения лабораторных исследований, а также назначения необходимого ей лечения, нужно проконсультироваться с педиатром. Как известно, многие медикаменты проникают в грудное молоко, пусть и в очень незначительной концентрации, и далеко не все они безобидны для ребенка. Как правило, при назначении лечения учитывается тот факт, что пациентка кормит грудью, следовательно, подход к выбору лекарств бывает особенно тщательным. Но, тем не менее, будет не лишним услышать мнение педиатра о возможности и безопасности для ребенка продолжения грудного вскармливания во время приема каждого из назначенных препаратов.
Зачастую, если состояние кормящей матери удовлетворительное, при простудных заболеваниях можно обойтись применением фитопрепаратов — различных лекарственных чаев, настоек, микстур. Весьма эффективны гомеопатические препараты, которые не противопоказаны при кормлении грудью.
Всегда необходимо помнить о том, что применение матерью любого лекарства может вызвать у ребенка аллергию. Особенно на это нужно обращать внимание в том случае, если в роду есть люди, страдающие тем или иным аллергическим заболеванием — бронхиальной астмой, экземой, аллергическим насморком и т.п. В любом случае (а в случаях с отягощенной по аллергическим заболеваниям наследственностью — особенно) следует отдавать предпочтение медикаментам с как можно меньшим количеством компонентов. Наибольшее число аллергических осложнений возникает при использовании именно комбинированных препаратов.
Обращайте внимание на то, в какой степени тот или иной препарат проникает в молоко — это всегда указывается в аннотации. Если есть возможность, остановите свой выбор на препаратах местного действия — аэрозолях, ингаляциях, мазях, полосканиях.
При повышении температуры тела лучше использовать жаропонижающие препараты на основе парацетамола — он не противопоказан даже самым маленьким детям и безвреден в той ничтожной концентрации, в которой проникает в молоко при приеме внутрь.
Иногда прием травяных чаев бывает достаточно эффективным, и использование медикаментозных препаратов не потребуется, однако лекарственные травы тоже должны быть назначены врачом. Он же подтвердит совместимость их приема с грудным вскармливанием.
Особое внимание следует уделить тем случаям, когда для лечения кормящей матери необходимо назначение антибиотиков. Не все они в одинаковой степени проникают в грудное молоко, и не все антибиотики в равной степени оказывают нежелательное воздействие на организм малыша. Наиболее явным побочным эффектом от проводимой антибактериальной терапии является нарушение микробного равновесия кишечника — дисбактериоз. Однако некоторые группы антибиотиков оказывают более выраженное влияние на микрофлору кишечника, в то время как другие действуют более щадяще. Разумеется, при выборе антибиотика для лечения кормящей матери врач отдаст предпочтение тем из них, которые проникают в молоко в наименьшей степени, и тем, которые менее агрессивны в отношении здоровой микрофлоры кишечника.
Бывают случаи, когда матери приходится принимать антибиотики, назначение которых весьма нежелательно для ребенка. Так, например, некоторые из аминогликозидов обладают такими побочными эффектами, как понижение слуха, нарушение функции почек. Особенно выраженно эти побочные эффекты могут проявляться при воздействии на организм новорожденного. В том случае, когда обойтись без назначения одного из таких антибиотиков невозможно, решается вопрос о временном отказе от грудного вскармливания.
Особо следует остановиться на такой, к сожалению, нередкой инфекции, как гнойный мастит (воспаление молочной железы). Хотя это заболевание и не относится к абсолютным противопоказаниям к грудному вскармливанию со стороны матери, к продолжению вскармливания следует отнестись с большой осторожностью. Дело в том, что одним из наиболее распространенных возбудителей этого серьезного заболевания является золотистый стафилококк. При наличии в молочной железе очага гнойного воспаления молоко практически всегда оказывается инфицировано им. Следовательно, получая молоко от матери, страдающей этим заболеванием, ребенок так или иначе инфицируется золотистым стафилококком, что само по себе нежелательно. Кроме того, при лечении гнойного мастита используются антибактериальные препараты, проникающие в молоко в максимальной степени (для того чтобы оказывать терапевтическое воздействие на очаг воспаления). Таким образом, ребенок не только подвергается риску инфицирования микроорганизмом, способным вызвать гнойную инфекцию у самого малыша и вызывающим достаточно выраженную аллергизацию организма, но и получает в высокой концентрации медикаментозные препараты, далеко не безопасные для него. Именно поэтому при развившемся гнойном мастите акушеры-гинекологи и педиатры чаще всего принимают решение о временном переводе ребенка на искусственное вскармливание.
Режим — это важно!
Если кормящая мама заболела, то, кроме всех вышеперечисленных мер, ей следует уделять особое внимание своему режиму, для того чтобы возросшая нагрузка на ее организм не привела к сокращению количества выделяющегося молока. Режим ее дня должен быть максимально щадящим: заболевшая мама должна иметь достаточно времени для сна, ее необходимо оградить от хлопот по хозяйству, дав возможность ее организму преодолеть болезнь в наиболее сжатые сроки.
Все лечебные мероприятия необходимо проводить под наблюдением врача, особенно если заболевание возникло в течение первых полутора месяцев после родов, так как в этот период организм женщины наиболее уязвим, и многие заболевания могут протекать с осложнениями. Неразумно также совершенно отказываться от лечения медикаментами, когда необходимость этого велика. Оценить тяжесть состояния заболевшей мамы и сделать вывод о возможностях лечения может только врач.
Обострение хронических заболеваний в период кормления грудью
В том случае, когда недомогание вызвано обострением хронического заболевания, такого, как тонзиллит, гайморит, бронхит, гастрит, противопоказаний к продолжению грудного вскармливания обычно не возникает. Состояние мамы может колебаться от вполне удовлетворительного до среднетяжелого, однако непосредственной угрозы для ребенка обострение не представляет. Хронические заболевания вне стадии обострения представляют собой достаточно вялотекущий процесс, во многих случаях проявления и лабораторные признаки заболевания отсутствуют. При возникновении обострения процесс активизируется, однако существенную роль играет тот факт, что иммунитет матери находится в состоянии напряжения вследствие давнего «знакомства» с причиной болезни и не позволяет процессу стать общим, генерализованным. Процесс как бы локализуется в том органе, который страдает при нем, соответственно и возбудитель (если он есть) в кровь и молоко не проникает.
Из всех существующих хронических инфекционных заболеваний только четыре инфекции могут стать препятствием для прикладывания к груди. Это активный туберкулез, ВИЧ, вирусный гепатит В и С, сифилис. Правда, нет однозначного ответа на вопрос, является обнаружение одной из этих инфекций у матери абсолютным противопоказанием к грудному вскармливанию или нет. Существует риск инфицирования ребенка при любой из этих инфекций, поэтому вопрос, как правило, решается в пользу отказа от трудного вскармливания.
Любая другая хроническая вирусная или бактериальная инфекция не является противопоказанием для прикладывания к груди.
В связи с тем, что мама и ее малыш находятся в тесном контакте, любое инфекционное заболевание матери является серьезной угрозой и здоровью малыша. Потому лучшей профилактикой инфекционных заболеваний у ребенка является профилактика этих заболеваний у матери.
Екатерина Комар
Врач-неонатолог, НИИ акушерства и педиатрии, г. Ростов-на-Дону
Обсуждение
Здравствуйте! Я хотела узнать, я заболела гриппом, нос забытый горло болит, кашель. У меня дочка 4 месяца, она не берёт грудь естн немного кашель. Что делать?
14.03.2018 21:00:28, КенжегулПомню в тот период моя простуда сопровождалась сухим кашлем. Моя врач сказала ингаляции делать с Проспаном. Дышала через небулайзер. ГВ не бросала, в этом не было потребности, т.к лекарство проникает непосредственно в очаг воспаления. Вылечилась за несколько дней.
Есть и рациональное зерно, но многие советы на грани утопии. Например, выбраться в поликлинику в врачу за советами маме грудничка достаточно затруднительно. Особенно если она кормит только грудь. Мы кстати говоря грипповали всей семьей, когда доче было 3 месяца. Не представляю варианта отдыха или сцеживания, когда тебя ломает и шатает, надо дать лекарство старшему ребенку и развлечь грудничка
не в тему но из опыта — когда Анька совсем крошкой была, то ей приболевшей как-то рука не поднималась дать лекарства в чистом виде прямо ей напрямую, и я прогоняла их через молоко — пила сама (здоровая) ударную дозу витамина С + нормальную для взрослого дозу парацетамола и.. кормила полученным «медикаментозным» молоком. Замечательно помогает)))
http://s-meridian.com/parents/breastfeed/ill-breastfeed.html — вот тоже на эту тему статья.
Гм… мастит это когда грудь раздуло, болит, и температурка под 40?.. Меня спасла моя ляля — она сосала, сосала и сосала, и на вторые сутки все прошло:))). Ни антибиотиков не дисбактериозов. Давала ей только больную грудь, а здоровую сцеживала, потому что из больной ни руками ни молокоотсосом сцедить почти ничего не получалось.
Аллергия на коровье молоко, насколько мне известно, возникает из-за раннего введения прикорма на основе коровьего молока — причем, может быть достаточно одной единственной бутылочки смеси, которую малышу, пока вы «отдыхаете после родов», заботливо подсунут в роддоме:))).
А то что она обострилась на фоне приёма антибиотиков — так в этом, не ваше, Ирина, молоко виновато. Я сама аллергик и очень часто сталкиваюсь с тем что так наз «сенсибилизацию» и обострение аллергии вызывают вещества, на которых у меня на самом деле никакой аллергии НЕТ (и именно для выяснения что же именно является аллергеном делают аллергопробы, а если бы все было столь очевидно — в них просто не было бы нужды).
Кстати, вас не настораживает что и на запеканку аллергия?.. Творог и молоко — две большие разницы. Когда у моего братца был геморогический васкулит (около 1,5 лет ему было), он вообще почти ничего не мог есть кроме творога, других молочнокислых продуктов и бананов (молоко тоже не переносил).
А я не соглашусь — статья полезная, и не так уж пропагандирует отказ от вскармливания грудью, скорее призывает делать это разумно. Это сложно понять, пока сам не пережил. Я вот к сожалению ничего подобного не прочитала в свое время и кормила ребенка когда лечилась от мастита. Теперь у моего сына аллергия на белок коровьего молока — лекарство убило лактобактерии. До этого случая он употреблял продукты с молоком спокойно, так что причина была видна. Сейчас ему 2,5 года, а он не знает вкуса творожной запеканки, молочной каши и уж вряд ли будет есть мороженое (по крайней мере, без последствий)
03.03.2008 22:42:56, СветланаМного правильного, хотя и в резкой форме, в высказывании предыдущего автора. Во всем мире дисбактериоз как таковой никто не лечит, инфицирование грудного молока (как правило, это как раз стафилокок золотистый) не считается причиной для отказа от грудного вскармливания. Это наша советская педиатрия настаивает на изоляции ребенка от всех возможных микробов, расти, мол, как в стерильной колбе. Грудное молоко содержит антитела от многих инфекций, это раз, дисбактериоз у ребенка более вероятен как раз при переводе на искусственные смеси, это два. Статья опирается на спорные доводы и полезность некоторых разделов спорная.
да уж, с такими врачами лучше сразу на смесь переводить врачу легче:(, а что ребенку плохо, так это же проблема мамы, главное педиатр или неонатолог про прибавки отрапортовал радостно:(и премию получил, сажать за такие статьи и рекомндации врачей надо и надолго, ведь кто-то почитает эту статью и решит, что лучше не кормить в такой ситуации, а кормить как раз надо, самое смешное противопоказание — из указанных здесь — стафилокок и вызываемымй им дисбактериоз:), а то что в молоке еще и антитела к сатфилококу есть сказать забыли, конечно же, да? а что можно стафилокок лечить хлорфилиптом, который не токсичен для ребенка, тоже не знаете или забыли? да во всем мире никто даже не заморачивается с этим дисбаком — нет такого заболевания и только мы как маньяки лечим дисбак, в лучшем случае фагами в худшем антибиотиками, грустно все это
Комментировать статью «Если мама заболела… Можно ли кормить грудью?»
Можно ли кормить грудью? Кормить её грудью при всех моих стараниях не получилось. Где-то на третьей неделе у Мишульки стал плохо дышать Чем лечит маме зеленые сопли? В последнее время замучилась я простудами, то кашель, то сопли. антибиотики, гайморит и ГВ.
Обсуждение
Маримером нос промывайте, возьмите тот что форте и пройдет насморк быстро. Если хотите капельки сосудосуживающие, то лучше виброцил брать, он более широкого действия.
Сходили к врачу,он сказала классический вирус,назначил лечение.
С некоторых пор характеристику»классический» подвергаю сомнению.
4 года назад ставили классический аппендицит несколько врачей-оказался цистит острый.Но тут,думаю, вирус.
Можно ли кормить грудью? Болезнь мамы и кормление грудью. Питание и питье при простуде. В каких случаях дети легче переносят простуду, ОРВИ, грипп? Можно ли кормить грудью? Таблетки в молоке. Лекарства при грудном вскармливании.
Простыла — можно ли кормить? Проблема,наверно, уже обсуждалась. Подскажите советом, можно ли кормить грудью, если это ротавирус, не передастья ли он малышу? Берегите грудь! Как сохранить грудное вскармливание. Что делать при застое молока в груди…
Обсуждение
купили повязки в аптеке, все течет как из крана((. капаю себе пиносол и принимаю оциллококцинум. ребенку виферон купили.Не нравится вторжение в интимные места)),но ниче не поделаешь…
Всем спасибо))!!Всем не болеть!!
Кормить обязательно! Малышастику в нос капать Деринат, по 2 капли в каждую ноздрю 4 раза в день, в попу свечки Виферон 2 раза в день. Нам так врач рекомендовал, если дома кто-то заболевает.
Грудное вскармливание: советы по увеличению лактации, кормление по требованию, длительное ГВ, отлучение от груди. Вопрос, по которому мы спорим с мужем. Он говорит, что нет, мол, вся зараза перейдет к ребенку через молоко. Я думаю, что одно другому не мешает.
Обсуждение
Я крмила с температурой 39 и ни чего с мелким не случилось. мы с мужем болели, а он нет. Только я старалась особо на мелкого не дышать.
Обязательно нужно кормить. С молоком ребенок получит антитела от вируса, которым вы болеете. А заразится он по-любому. Только на ГВ он не заболеет, или перенсет вирус в легкой форме.
Конференция » Грудное вскармливание» » Грудное вскармливание». Раздел: Медицинские вопросы (можно ли делать йодную сетку при гв). Тем не менее, кормить грудью мне не запретили, посоветовали сцеживать молоко, кипятить его на водяной бане и давать малышу.
» Простуда » на губах и кормление. Медицинские вопросы. Ребенок от рождения до года. Чем можно лечить? На Завираксе написано, что при кормлении нельзя использовать. В принципе не страшно, ребенку с молоком поступают антитела. Мой почаще руки и т.п. Главное не…
Обсуждение
Корми, только с маской. Если есть возможность, пусть в это время пока в начальной пузырьковой стадии -самой заразной- с ребенком возится кто-то другой, ты только как источник питания, либо целый день с маской… В принципе не страшно, ребенку с молоком поступают антитела. Мой почаще руки и т.п. Главное не заразить. Кормить грудью не прекращай, умоляю.
Если подтвержден диагноз гриппа, смазать один раз в день околоноздревую область носика дитенка оксолиновой мазью, только чуточку.
Все это соблюдала — дитятя не заразился, все закончилось благополучно.
Желаю наибыстрейшего выздоровления!
Кормить не бросать! Если конечно это не грипп с бешеной температурой при котором надо принимать кучу таблеток.
Считается что если мама болеет, то это только закаляет имунную систему малыша.
При насморке — я использовала ВИТАОН — прекрасно помогает, только надо часто очень капать в нос. При кашле — можно заварить мать- и мачеху — специально узнавала — ее можно кормящим. Намазывала для прогрева область груди (не «сиси», а где дыхалка) пихтовым маслом — правда надо 1-2 капли,чтобы не обжечь кожу. С ним же можно ингаляции, картошкой отварной дышать.
А чтоб детка не испугалась я когда кормила накрывала головку в области ушка махровым маленьким полотенцем и при приступе еше и рукой ушко накрывала. Конечно неудобно, но все это проходяще. Да, еще ноги в горчице можно попарить. Чай с лимоном и медом (алергии причем на мед как пугала педиатр не было, а я его ела не только в простуду, но и просто с орехами для жирности молока).
Еще отвечу если будут вопросы. Выздоравливайте!
Кормление грудью при гриппе.. Ребенок от рождения до года. Уход и воспитание ребенка до года: питание, болезни, развитие. Или, если не трудно, просто ответьте можно ли мне кормить дочку грудью при явных симптомах гриппа, т.е. головная боль, температура под 39…
Не является редкостью. При активной сексуальной жизни более половины женщин способны зачать ребенка в этот период. Тревожащим вопросом в такой ситуации является вероятность нормального вынашивания плода при его совмещении с кормлением старшего младенца грудью.
Особенности грудного вскармливания при беременности
И беременность, и вскармливание малыша грудью характеризуются бурно меняющимся гормональным фоном. При каждом из этих состояний внутренние железы изменяют содержание гормонов в крови по определенному графику, а при совмещении ГВ и беременности организм вынужден работать в режиме «и нашим и вашим».
В результате женщины сталкиваются со следующими изменениями в своем организме:
- В первом триместре в процессе ГВ появляются неприятные ощущения в сосках из-за усиления их чувствительности. Может появиться болезненность, которая не снимается изменением частоты прикладывания ребенка к груди.
- Повышается утомляемость, связанная с гормональными перестройками. В результате усталость от ночного недосыпания ещё более усиливается днем.
- Вкус молока изменяется из-за роста его солености и уменьшения количества лактозы. В результате дети на ГВ часто сами отказываются от груди во втором триместре беременности.
- Уменьшение количества молока и объема его выработки. Около 70% беременных подтверждают указанные факты, что облегчает отлучение от груди при принятии такого решения.
- Стимулирование сокращений маточных миоцитов окситоцином, вырабатываемым в ответ на раздражение сосков при кормлении. Этот гормон может инициировать срыв беременности.
- Сложность выбора удобной позы для вскармливания при увеличении живота. Особенный дискомфорт возникает при ночном кормлении ребенка на боку.
Перечисленные изменения в организме матери не являются критическими и позволяют при большом желании продолжить ГВ до рождения второго ребенка. При отсутствии медицинских показаний для отлучения малыша от груди женщина сама принимает решение о целесообразности продолжения кормления.
Можно ли женщине кормить грудью во время беременности?
При беспроблемном протекании периода беременности повода для отказа от ГВ нет. Происходящие в организме матери изменения благоприятствуют отлучению ребенка от груди, но окончательное решение об этом принимает она.
И беременность, и НВ требуют от девушки ежедневных дополнительных потребностей в питательных веществах. Женщине приходится кушать за троих, чтобы обеспечить едой двоих растущих детей. Поэтому необходимо употреблять большое количество микроэлементов, витаминов и белков. В таких случаях рекомендуется посетить диетолога для правильного подбора продуктов.
Повышенная физическая нагрузка при совмещении ГВ и беременности требует и более длительного отдыха. Поэтому желательно, чтобы с женщиной постоянно находился кто-то из родственников и помогал в решении бытовых вопросов.
Проблемы, связанные с увеличением чувствительности груди, можно компенсировать за счет корректировки захвата соска грудничком. Многие матери терпят дискомфорт, связанный с неправильной позой при ГВ. Обучение ребенка правильному захвату и выбор комфортной позы уменьшает эту проблему.
Кроме того, при принятии решения об отлучении младенца от груди необходимо учитывать такие факторы:
- возраст малыша;
- психологическая потребность в контакте с грудью;
- соответствие уровня развития возрастной норме;
- мнение остальных родственников, пронимающих участие в уходе за ребенком.
Физически слабых, часто болеющих детей нежелательно рано отлучать от груди без серьезных показаний. Материнское молоко должно максимально долго обеспечивать их питательными веществами. Это укрепит их здоровье и сблизит ментально с развивающимся в животе матери братом или сестрой.
Добрый день! Когда дочке было 5 месяцев, я опять забеременела и кормлю грудью. Второй ребенок желанный, об аборте речь не идет. До какого срока беременности можно будет сохранить ГВ? Очень не хочется бросать кормление. Наташа, 19 лет.
Добрый день, Наталья! Если беременность будет протекать нормально, то вы сможете докормить малыша на ГВ до самих родов и продолжить кормить его грудью после них. Никаких ограничений нет. Главное, чтобы ваше здоровье и здоровье детей не подвергалось риску.
Беременность и кормление грудным молоком одновременно: противопоказания
Материнский инстинкт является у женщин самым сильным, поэтому при беременности и ГВ он максимально мобилизует для детей физиологические и материальные ресурсы организма. В результате отдельные органы могут не справиться с повышенными нагрузками, что в конечном итоге приведет к возникновению патологий. Прогрессирование заболеваний может заставить выбирать между жизнью матери и снабжением питательными веществами одновременно двоих детей.
К состояниям, требующим отлучения ребенка от груди беременной женщины, относятся:
- Токсикоз, сопровождающийся частыми рвотами, потерей сознания и необходимостью госпитализации. Иногда грудничок может испытывать такие же симптомы, что и мама.
- Потеря веса при полноценном питании.
- Нервные срывы на фоне хронической усталости.
- Многоплодная беременность.
- Наличие в анамнезе выкидыша, угрозы срыва беременности.
- Слабость шейки матки и другие патологии, способные привести к выкидышу.
- Повышение уровня окситоцина в крови, угрожающее спровоцировать преждевременные роды.
- Непрекращающееся падение уровня гемоглобина у матери.
Если добровольное прекращение ГВ находится в компетенции матери, то отлучение от груди по медицинским показаниям – это обязанность врача. При малейшей угрозе здоровью плода он должен убедить женщину в необходимости прекращения кормления грудным молоком.
Пропадает ли молоко у кормящей мамы при беременности?
На 5 месяце миоциты матки начинают реагировать на окситоцин, выделяющийся в кровь при сосании груди. С этого срока начинает возрастать риск преждевременных родов. Поэтому этот период считается оптимальным для начала отказа от ГВ.
Также после 20 недели беременности количество молока у кормящей женщины начинает сокращаться. Тогда же изменяется его вкус и структура основных компонентов. Эти факторы необходимо использоваться для старта отлучения грудничка от груди, если было принято такое решение. Полностью окончить ГВ при наличии медицинских рисков желательно к концу 7 месяца беременности.
Если никаких мер по ограничению кормления грудью не предпринимать, то молоко продолжит вырабатываться, а после родов его количество будет даже увеличиваться.
Профилактика психотравмы у ребенка при прекращении ГВ
Осторожно следует относиться к отлучению от ГВ ребенка старше года. Он уже способен связать запрет употребления молока из материнской груди с рождением второго ребенка – конкурента. Это может спровоцировать появление ревности, нервных расстройств и нелюбви к брату или сестре. Причем неосознаваемая обида может остаться на всю жизнь.
Предотвратить подобную психологическую травму можно следующими действиями:
- Отлучать ребенка от груди за 2-2,5 месяца до родов.
- Объяснять ребенку, что новорожденный не может ничем питаться, кроме маминого молока.
- Уделять всем детям одинаковое количество внимания.
- Перекладывать старшего ребенка ночью в свою кроватку, исключив сон с родителями.
При достаточности выработки молока женщина может кормить обоих детей одновременно, тем более старший малыш уже получает большую часть питательных веществ за счет обычной пищи.
Принимать решение об отлучении ребенка от груди при беременности должна либо семья, либо врач. Главным ориентиром при этом должно быть здоровье матери и детей. При нормально протекающей беременности желательно продолжить ГВ ребенка и после родов, обеспечив обоих малышей женским молоком.
Добрый день! Доктор, я не пойму, почему нельзя кормить грудью при беременности? Я на 4 месяце, проблем никаких, но все советуют отлучить ребенка от груди. Что делать? Карина, 29 лет.
Добрый день, Карина! При решении этого вопроса нельзя слушать мнение окружающих людей. Обратитесь к своему акушеру-гинекологу, и если он не найдет оснований для прекращения ГВ, то спокойно можете и дальше радовать малыша своим молоком.
Задать бесплатный вопрос врачу
Насморк, кашель, повышение температуры тела – такие симптомы не обрадуют никого, но особую тревогу их появление вызывает у кормящей мамы. Женщина в таком случае оказывается в затруднительном положении: она боится заразить малыша «больным» молоком, но в то же время лактация не позволяет употреблять большую часть лекарственных препаратов от простуды. Что же делать? Отлучить ребенка от груди и быстрее вылечиться сильнодействующими препаратами или бороться с простудой народными методами, но при это не прерывать кормление грудью? Ищите ответы на эти вопросы в нашей статье.
Стоит ли прерывать кормление грудью при простуде?
Молодая мама простудилась, и родственники в один голос заявляют, что кормление грудью стоит прекратить до полного выздоровления женщины. Но далеко не каждая мама сразу следует этому совету, интуиция подсказывает ей: кормление прерывать не стоит.
Резкое прекращение лактации может вызвать определённые трудности:
- Новое питание может вызвать у ребенка колики, несварение, аллергию;
- Даже если малыш примет смесь, могут возникнуть проблемы с возобновлением лактации. Из бутылочки пить гораздо проще, есть вероятность, что грудь потом младенец не возьмет;
- При прерывании грудного вскармливания женщина будет вынуждена постоянно сцеживаться, а стоит только пропустить очередную процедуру, простуженная мама может столкнуться с лактостазом, застоем молока или маститом;
- Даже за несколько дней без кормления молоко у мамы может пропасть, а пользе грудного вскармливания известно всем.
Это далеко не все сложности, которые может вызвать прекращение лактации, именно поэтому даже мамы, которые заболели простудой, не спешат это делать. Кроме того, современные педиатры доказали, что кормление во время простуды вполне безопасно.
Почему грудное вскармливание во время простуды считается безопасным?
Многие забывают о том, что вирусы, которые передает мама малышу с молоком начинают попадать в организм ребенка гораздо раньше, чем женщина заподозрит о болезни. Со дня, когда вирус проникнет в организм женщины, до первых симптомов простуды проходит до трех суток. Когда мама обнаружит у себя насморк и повышение температуры, младенец уже успеет получить с молоком возбудителей болезни . Есть ли в таком случае смысл в прекращении ГВ? Конечно нет!
Для многих окажется открытием тот факт, что зараженное мамино молоко даже полезно для грудничка. Как это объяснить? Как и у любого простуженного человека, организм молодой мамы начинает вырабатывать антитела с первого дня заболевания. Они подавляют развитие вируса, но при этом попадают во все органы и ткани, в том числе и в грудное молоко. С маминым молоком грудничок получает фрагменты этого вируса, уже частично обезвреженного, а также антитела. В ответ маленький организм начинает активно вырабатывать свои антитела. Как результат – мамино молоко во время простуды только укрепит иммунную защиту детского организма, проведет для нее своего рода «тренировку».
Это важно!
Лишая малыша грудного молока во время простуды, мама одновременно лишает его и ценных антител, которые проникают в его организм с грудным молоком. А если в этот период заменить грудное молоко на смесь, ребенок имеет все шансы заразиться. И в таком случае бороться с болезнью ему придется самостоятельно!
Не испортиться ли грудное молоко при простуде?
Педиатры опровергли устаревшее мнение о том, что во время простуды молоко у кормящей мамы может испортиться.
Запомните!
Во время маминой болезни с молоком ничего не произойдет, оно не прокиснет и не станет вредным для ребенка, если девушка не принимает запрещённых при лактации препаратов.
Кормить ребенка можно и нужно обычным способом, нет необходимости в сцеживании, а тем более в кипячении молока. Термическая обработка бессильна против большинства вирусов, но при этом убивает все полезные вещества, которыми так богато мамино молочко. Действительно опасным грудное молоко может стать для младенца в том случае, когда мама занимается самолечением, только врач может решить безопасно ли лекарство при лактации.
Как лечить простуду кормящей маме?
Единственный минус непрерывного кормления во время простуды состоит в том, что мама не может употреблять большинство противовирусных средств, так как они могут навредить ребенку при попадании в его организм с грудным молоком. Но переживать по этому поводу не стоит, сегодня на фармацевтическом рынке представлено множество щадящих лекарственных средств от простуды для кормящих мам.
Медикаментозное лечение
Для снижения высокой температуры тела кормящей маме можно выпить Парацетамол, он считается безопасным как для мамы, так и для младенца. В исключительном случае разрешено единоразово выпить любое жаропонижающее, но при этом стоит заранее сцедить молоко на несколько кормлений.
Победить кашель и насморк помогут симптоматические препараты, чаще всего именно они назначаются медиками. Очень важно при простуде носить медицинскую маску, так как вероятность заражения младенца воздушно-капельным путем гораздо выше, чем через грудное молоко.
Полезный совет:
Если мама простужена, то ей стоит чаще проводить влажную уборку в комнате ребенка, мыть руки, а также не забывать о проветривании помещения.
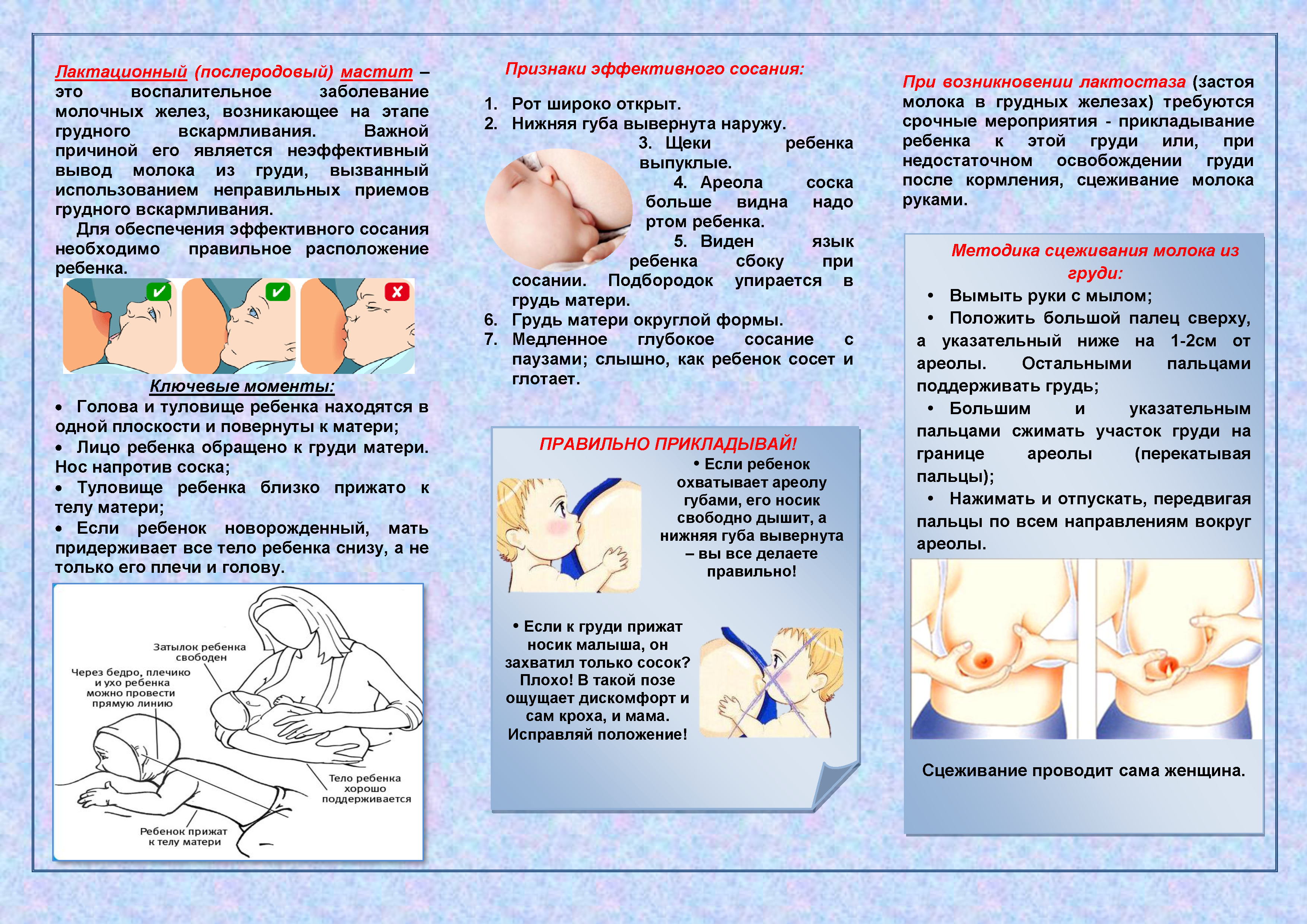
Будущих матерей во время беременности очень волнует процесс родов, как он будет протекать и какие могут быть осложнения. После них возникает еще больше вопросов, связанных уже с развитием и здоровьем ребенка. К сожалению, существует ряд проблем, возникающих и у новоиспеченных матерей, среди которых воспалительный процесс молочных желез, называемый маститом. При возникновении признаков такой болезни женщин волнует важный в данный период вопрос, можно ли кормить грудью при мастите?
Для ответа на него важно четкое понимание того, что собой представляет мастит, какие признаки его определяют, и чем он угрожает ребенку.
Общая информация
Мастит может возникнуть у кормящих женщин, реже у некормящих и даже у новорожденных детей.
Воспаление может произойти вследствие застоя молока у кормящей матери или попадания в ее организм инфекции. В первом случае возникает уплотнение, отечность, боль, покраснение кожи груди, иногда и повышенная температура из-за нарушенного движения молока по протокам.
Лактостаз является частым явлением при кормлении грудью, в особенности, во время первых родов. В большинстве случаев он появляется в связи с нарушенным режимом кормления малыша или неполным опорожнением молочных протоков в процессе кормления или сцеживания.
Опасаться этого явления не стоит, но важно вовремя принять меры по устранению и недопущению развития заболевания.
Виды патологии
Осложненным длительным лактостазом с его ярко выраженными признаками является мастит, который может быть инфицированным и неинфицированным. Последний тип заболевания может давать высокую температуру, покраснение кожи в местах закупорки, усиливающуюся при движении и смене положения тела боль. Могут возникнуть озноб и лихорадка, негативным образом действующие на организм матери.
Высокая температура и болезненные ощущения, которые длятся в течение 2 и более дней, являются симптомами мастита инфицированного. Ослабленный иммунитет женщины, наличие трещин на сосках, негигиеничность, хронические и даже легкие заболевания являются предпосылками попадания инфекции в организм. Это опасная ситуация, при возникновении которой необходимо срочно обратиться к врачу.
Для определения характера лечения мастита сначала необходимо поставить точный диагноз. Для этого проводятся микробиологическое и ультразвуковое обследования. В результате первого устанавливается тип возбудителя, степень его распространенности и уровень зараженности молока микробами, с помощью последнего определяются места скопления молока, образующие закупорку молочных протоков.
В видео смотрите о видах патологии и об экстренной помощи молодым мамам.
Процесс протекания воспаления
В большинстве случаев мастит проявляется на 2-3 неделе после родов. Процесс развития заболевания происходит последовательно по стадиям: серозной, инфильтративной и гнойной.
Серозная форма сопровождается ознобом и высокой температурой до 39 градусов, появляются болевые ощущения, покраснения кожных покровов в области груди, ухудшается самочувствие в целом. При этом процессы образования молока и кормление малыша не меняются.
При скоплении в молочных тканях молока и, как следствие, нарушенной молокоотдаче развивается инфильтративная форма мастита. Она характеризуется появлением неравномерных по всей груди инфильтратов, то есть уплотнений. Чаще всего такие скопления возникают в верхнем наружном квадрате груди женщины. При подобном заболевании могут увеличиваться лимфатические узлы в области подмышек для защиты от дальнейшего распространения инфекции в организме.
В случае резко ухудшенного состояния матери, сопровождающегося появлением гноя в местах уплотнений, сильного отека и боли имеет место уже гнойный мастит. Такая форма является очень опасной и тяжелой, при этом наблюдается очень сильное покраснение кожи груди и нагрубание. Гнойный мастит устраняется разрезом места нагноения для выведения скопившегося гноя.
Кормление ребенка
Ответ на вопрос, можно ли кормить ребенка грудью при мастите, не может быть однозначным и зависит от стадии протекания болезни и метода ее лечения. В большинстве случаев кормление является не только возможным, но и необходимым. Частое и эффективное опорожнение молочных протоков, имеющих застой, сосущим ребенком или посредством сцеживания, является главным средством борьбы с появившимися заболеванием.
Причем именно дети могут помочь матерям избавиться от застоя молока в груди и рассосать уплотнения. Никакой молокоотсос или ручное сцеживание не способно так эффективно опорожнить молочные железы, как это сделает ребенок. При этом рекомендуется в перерывах между кормлениями немного сцеживать молоко для того, чтобы оно чрезмерно не накапливалось.
При лактостазе и неинфицированном мастите грудное кормление не наносит вреда малышу. Не следует бояться, что в организм ребенка попадут болезнетворные бактерии, ведь младенец получит и выработанные организмом кормящей матери антитела. При изменении цвета молока, его консистенции не стоит ограничивать кормление больной грудью.
Появление повышенной температуры у матери также не является причиной отказаться от грудного кормления, качество и полезность молока в таком случае не меняются. Согласно медицинским исследованиям, заражение или расстройство желудочно-кишечного тракта у ребенка при кормлении грудным молоком матери, заболевшей маститом, не происходит. Прекращение грудного вскармливания в данном случае может только навредить женщине.
При возникновении гнойного мастита решение о продолжении или прекращении грудного кормления принимает врач . Разрешение на кормление в таком случае зависит от степени распространенности заболевания у матери, качества молока, уровня содержания в нем гноя, и назначенных лекарственных препаратов для лечения заболевания.
Подбор лекарственных препаратов
Среди медикаментозных средств, применяемых в лечебных целях при мастите, существуют препараты совместимые и несовместимые с грудным кормлением.
При применении лекарств важно знать степень попадания препарата из молока матери в организм ребенка.
При подборе средства для лечения, совместимого с кормлением, лечение заболевания не предполагает окончание грудного вскармливания. Оптимальным вариантом будет средство, не выделяющееся с молоком. При этом важно знать, что даже лекарства, имеющие наименьшую вероятность перехода к ребенку, могут ему навредить возникновением нарушения микрофлоры кишечника.
Существуют и препараты, не имеющие проверенных данных о совместимости с кормлением грудью. В таком случае решение принимается врачом и самой матерью. Польза от кормления молоком матери, превышающая возможный вред при попадании лекарства к малышу, делает возможным продолжение грудного вскармливания. При этом здоровье ребенка должно быть под пристальным наблюдением врача.
Прекращение кормления может быть временным и постоянным. Последний случай может иметь место при серьезной патологии, которая требует долговременного лечения.
Чаще всего врачами рекомендуется временный переход на искусственное кормление ребенка смесями. При этом важно сохранить лактацию посредством периодического сцеживания, желательно, молокоотсосом. Молоко, полученное путем сцеживания, не предлагается младенцу и утилизируется. В случае если молоко матери не представляет угрозы ребенку, но непосредственное кормление грудью опасно, сцеженное молоко разрешено дать малышу.
Многие препараты выводятся из организма матери уже на 2-3 сутки, после чего грудное вскармливание можно возобновить. Точный срок выведения лекарства указывается в инструкции по применению.
При появлении первых признаков мастита у кормящей женщины необходимо срочно обратиться к врачу для предотвращения развития заболевания и назначения лечения.
Не стоит самостоятельно употреблять лекарственные, обезболивающие препараты, большинство которых может навредить младенцу.
На начальной стадии заболевания наиболее эффективным средством лечения является повышение количества прикладываний ребенка к груди. При этом частота кормления зависит не только от желания малыша, но от желания матери по мере наполнения молочных протоков.
При этом выбранная поза кормления должна быть направлена на интенсивное опорожнение груди в проблемном уплотненном месте. Для этого необходимо расположить малыша так, чтобы подбородок крохи был направлен на болезненное уплотнение.
Сцеживание руками тоже может помочь матери, однако, может и нанести вред, и вызвать абсцесс. Поэтому оно должно быть в умеренном количестве, проводиться между кормлениями, но не вместо них. Не допускается грубый процесс сцеживания, передавливание и сильный массаж, при котором молочная железа может быть передавлена, и уплотнения образуются в других местах.
Дополнительное сцеживание назначается при тяжелых случаях мастита вместе с частыми прикладываниями ребенка к груди. Для этого грудь необходимо слегка разогреть, сделать мягкий массаж, немного сцедить молока и уже после таких процедур прикладывать ребенка. По завершении кормления сцеживать не рекомендуется, это приводит к выделению большего количества молока в следующий раз, что приведет к новому застою.
Если самостоятельно справиться с маститом не получается и положительный результат не наблюдается, существует риск развития гнойной стадии, которая требует медицинского или даже хирургического вмешательства.
Врачи иногда назначают физиотерапевтические процедуры, среди которых сеансы ультразвука, помогающие устранить уплотнения, магнито-, свето-, электронейростимулирующая и лазерная терапии, воздействующие на количество выделения молока.
Мастит не приговор, при срочном лечении заболевание быстро и успешно устраняется. Главное, принять соответствующие меры.
Меры по недопущению появления заболевания
Самым действенным методом недопущения возникновения мастита является его профилактика, которая включает следующие меры:
- правильно организованное грудное вскармливание;
- сцеживание молока после кормления в первые недели после родов для недопущения застоя остатков;
- своевременное лечение трещин сосков;
- гигиена груди;
- спокойное эмоциональное состояние, влияющее на лактацию.
В понятие правильно организованного грудного вскармливания входит правильный захват груди младенцем, прикладывание ребенка не строго по расписанию, а по его требованию, продолжительность кормления в зависимости от желания малыша, выбор разных поз для кормления, а также отсутствие сцеживания без необходимости.
Важным профилактическим средством является соблюдение гигиены матери, но в умеренном виде. Грудь перед каждым кормлением необходимо мыть, однако чрезмерное пользование мылом или спиртосодержащих средств для протирания может привести к иссушению кожи и, как следствие, появлению трещин сосков.
Таким образом, застой молока появляется у многих кормящих матерей, однако правильные действия и своевременное лечение не допускают его перехода в мастит. Возникновение данного заболевания не требует отказа от кормления грудью, если это негнойная стадия и не принимаются лекарства, несовместимые и противопоказанные при грудном вскармливании.
В видео смотрите о возникновении мастита у кормящей матери.
Важно знать! У не рожавших женщин до 25-30 лет фиброзно-кистозная болезнь (мастопатия) не вызывает особого беспокойства, но уже ближе к 30, особенно во время беременности и после родов у 80 процентов женщин развивается осложнение мастопатии. На ряду с не рожавшими женщинами, многие мамы, уделяющие почти все свое время малышу, забывают о своем здоровье или думают, что эта проблема — пустяковая и пройдет сама. Будущие мамы находятся в еще более сложном положении — при беременности и ГВ многие аптечные препараты запрещены. Знаете ли вы, что мастопатия, если её вовремя не лечить, делая профилактику заболевания, может вызвать рак груди. О полностью натуральном средстве от мастопатии (фиброзно-кистозной болезни), совместимым с грудным вскармливанием и беременностью читайте здесь…
как наладить лактацию при стрессе
Отрицательные эмоции, стрессы, страхи и переживания кормящей мамочки негативно влияют и на грудное вскармливание, и на самочувствие крохи. Как справиться с тревогами и наладить лактацию? Есть проверенные способы!
Burda Media
Многие верят в то, что из-за волнений грудное вскармливание под угрозой — якобы у кормящей мамы может пропасть молоко. Согласитесь, часто можно услышать «Не волнуйся, а то молоко пропадет!»
Однако из-за стрессов и переживаний молока в груди меньше не становится, однако влияние стрессы на лактацию оказывают. Оказывается гормон стресса адреналин блокирует выталкивание молока и ребенку сложно высасывать его из груди. В большинстве случаев рекомендация “надо успокоиться” ни к чему не приводит. Что же делать маме, которая оказалась в сложной ситуации и не может быстро справиться со стрессом. Как накормить кроху?
ЧИТАЙТЕ ТАКЖЕ: Грудное вскармливание: 3 преимущества для всей семьи
1. Проверить правильное прикладывание
Иногда, если мама сильно волнуется, эта тревога передается и малышу, он беспокоится и берет грудь таким образом, что высосать ничего не получается. Проверьте прикладывание. Иногда изменение положения уже может сделать высасывание молока эффективным.
Правильное прикладывание выглядит так: ротик малыша широко открыт, губки вывернуты наружу, подбородок плотно прижат к маминой груди, а носик едва касается ее, со стороны подбородка малыш взял больше груди, чем со стороны носика, мама не слышит подсасывающих и цокающих звуков и не ощущает боли.
2. Увеличить приток молока
Если вы считаете, что в груди стало меньше молока, увеличить лактацию можно, если:
- за полчаса до кормление выпивать что-то теплое — чай, молоко, бульон, компот и т. д.
- почаще менять грудь, кормить в одно кормление из двух грудей, перекладывая по несколько раз.
Burda Media
3. Отдохнуть вместе с ребенком
Иногда достаточно пообниматься с малышом, поиграть в тактильные игры, а в период сна крохи не забирать у него грудь, а полежать вместе с ним. Используя тот факт, что окситоцин снижает действие адреналина, можно в период долгого кормления отвлечься от проблем, представить место, в котором вам может быть комфортно. Представить и услышать звуки в этом месте, ощущения тела, какие запахи вас окружают. Так и вы настроитесь на более спокойный лад, и кроха успокоится.
4. Поговорить о своих тревогах
Если есть какая-то нерешенная проблема, которая мешает вам успокоиться, расскажите о ней. Проговоренная вслух проблема может стать не такой уж и страшной. Возможно, уже в процессе ее озвучивания найдется и решение.
Можно пожаловаться подруге, родственнице или написать на форум, где маму поддержат единомышленники, поделятся своим опытом те, кто оказался в подобной ситуации, или просто посочувствуют и пожелают успеха. Часто в стрессе больше всего не хватает элементарной поддержки!
Fotolia
5. Уделить больше внимания ребенку
Разглядывайте кроху, трогайте его, изучайте каждую его ресничку, каждое движение, исследуйте его мимику. Это поможет отвлечься от стресса и переключиться на малыша. Организм мамы будет получать больше сигналов о том, что ребенок рядом, что он замечательный и нужно подарить ему частичку себя в виде еще одной порции молока. При этом окситоцина станет больше, и он снизит адреналин.
Источник: YouTube, автор: Доктор Комаровский
ЧИТАЙТЕ ТАКЖЕ:
Грудное вскармливание: 3 вопроса эксперту
Завершаем грудное вскармливание: как это сделать легко и без проблем
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
что делать, как восстановить лактацию, почему это происходит
Решение о естественном грудном вскармливании малыша так же, как и решение об отказе от грудного кормления, является сугубо личным выбором. И все-таки необходимо иметь в виду несколько рекомендаций при отлучении ребенка от груди, когда придет время.
Клиника Майо советует прекращать грудное вскармливание сразу же после того, как становится понятно, что ребенок готов к этому. Процесс отлучения от груди станет более естественным, если в рацион малыша будет добавлено детское питание. К тому же некоторые дети не проявляют интереса к этому до тех пор, пока не начнут ходить и спокойно оставаться с няней. Абсолютно нормально закончить кормление грудью тогда, когда хочется вам, а не ребенку. Клиника Майо советует «сосредотачиваться не только на потребностях малыша, но и на своих собственных», и не пытаться сравнивать себя с другими матерями.
Несмотря на то что существует огромное количество информации, рассказывающей о последствиях прекращения грудного вскармливания для ребенка, нет практически никаких сведений о последствиях такого решения для матери, в том числе об изменениях, происходящих с ее телом. И это несправедливо — ведь отлучение от груди влияет и на женщину тоже! Итак, что же произойдет с вашем телом, если вы откажетесь от грудного вскармливания?
Обвисание, набухание и многое другое
Будьте готовы к изменениям груди после прекращения естественного кормления. Кэтлин Хаггинс, дипломированная медицинская сестра и профессиональный консультант по лактации, автор «Руководства для кормящей матери по отлучению от груди» рассказала The Huffington Post, что для некоторых женщин процесс отлучения от груди проходит быстро и безболезненно, без лактостаза.
Как они говорят, если что-то выглядит слишком хорошо, чтобы быть правдой, так и есть. В течение двух недель после прекращения кормления ваша грудь может внезапно набухнуть. Хаггинс предупреждает, что любая стимуляция молочных желез может спровоцировать лактостаз. Вместо этого стоит принять «Ибупрофен», носить поддерживающий бюстгальтер и позволить груди отдохнуть. Если вы сможете вытерпеть дискомфорт в течение нескольких дней, то ваша грудь должна вновь стать мягкой и упругой.
Во время отлучения вы также можете заметить в груди уплотнения. Это совершенно нормально и вызвано рассасыванием молока, и будет длиться до тех пор, пока молоко полностью не пропадет, как объясняет Каспер в Redbook magazine. После полного отлучения вы также можете заметить, что грудь «сдулась». Не стоит переживать: Хаггинс говорит, что это, вероятнее всего, вызвано временной потерей жировой ткани. Через полгода жир вернется, а ваша грудь обретет новую жизнь.
Как правильно завершить лактацию?
Чтобы процесс отлучения от груди прошел мягко и комфортно для обеих сторон следует придерживаться некоторых рекомендации:
- не отлучать ребенка от кормлений резко – многие мамы слушают давнишние советы и покидают детей на несколько суток, чтобы те отвыкли от груди. Но это огромный двойной стресс и сегодня так делать не рекомендуют ни педиатры, ни специалисты по грудному вскармливанию;
- оптимальный возраст ребенка для завершения лактации 1,5-2,5 г, так как в этом возрасте малыш уже многое понимает, он полностью освоил прикорм, и его зависимость от груди носит скорее психологический характер;
- в течение месяца стоит плавно уходить от дневных кормлений, особенно если ребенок делает это от скуки;
- для снижения выработки молока следует потреблять меньше калорийной жирной пищи, не пить много жидкости;
- также можно увеличить физическую нагрузку – заняться активными видами спорта или хотя бы регулярно делать зарядку;
- для подавления выработки молока можно пить травяные отвары мяты или шалфея.
Не рекомендуется перевязывать грудь, так как это может привести к развитию гнойного мастита и инфицированию внутренних тканей молочной железы.
Естественные методы завершения грудного вскармливания
Завершение грудного вскармливания естественным образом происходит, когда малыш уже достаточно подрос (1,5 -2,5 г) и материнское молоко для него уже давно не является единственным источником питания и энергии. Обычно к этому моменту число прикладываний сокращается и для многих детей сосание груди является скорее обязательным ритуалом перед сном или же всегда помогающим средством для успокоения.
К этому времени женщина и сама замечает, что грудь становится мягче, и в ней нет той наполненности, которая наблюдалась в первый год жизни ребенка.
Именно в это время следует плавно сокращать число оставшихся прикладываний и как можно чаще объяснять малышу, что скоро он перестанет кушать мамино молоко. В этот момент женщина может наткнуться на жесткий отпор со стороны ребенка, который не желает расставаться с грудью, но, действуя плавно и постепенно, все же удастся добиться результатов.
Искусственные способы прекращения лактации
В отличие от естественного прекращения лактации и применения фитотерапии использование медикаментов для остановки пребывания молока является более эффективным и позволяет быстро решить этот вопрос. Назначать средства может только врач, так как большинство из них являются гормональными и имеют ряд побочных эффектов.
Это не самый безвредный способ завершения грудного вскармливания, но бывают ситуации, когда без приема таких препаратов не обойтись (потеря малыша, выкидыши).
Ниже в таблице приведены несколько препаратов, которые чаще назначаются для подавления лактации:
| Достинекс | Подавляет производство в организме гормона пролактина, снижение которого в кровяном русле отмечается уже через несколько часов после приема лекарства. Может вызывать сонливость и понижение артериального давления. |
| Бромкриптнин | Помимо подавления лактации препарат обладает седативным эффектом и улучшает работу сердца. После применения данного средства при необходимости лактация может быть восстановлена. Из побочных эффектов могут быть головокружение, тошнота, слабость. |
| Каберголин | Таблетки способствуют подавлению лактации. Могут вызывать проблемы со сном и дурноту. Не назначаются при наличии проблем с сердцем. |
Возможные осложнения перегорания грудного молока
Не всегда прекращение ГВ проходит без последствий, безболезненно и мягко. Особенно часто с этим сталкиваются женщины, которые вынуждены завершить кормление грудью резко. В таких случаях нередко может развиться лактостаз или мастит. Оба этих состояния имеют схожую симптоматику, но все же отличаются между собой. И при мастите, и при лактостазе повышается температура. Во втором случае возникает непроходимость молочных долек, из-за чего могут быть трудности со сцеживанием.
При мастите также возникают сложности с оттоком молока, но природа возникновения самого мастита носит в себе инфекционный характер.
Также женщины нередко вообще принимают эти 2 заболевания за обычную простуду или ОРЗ.
Лактостаз
При лактостазе появляется ощущение переполненности в груди, чувство тяжести и боль. Женщина не может нормально кормить ребенка, так как прикосновения к груди приносят дискомфорт. Внутри самих молочных желез прощупываются уплотнения, и в зоне застоя отмечается покраснение кожи. У большей части женщин отмечается повышение температуры. Как в этой ситуации женщина может помочь себе?
Акушеры и маммологии рекомендуют:
- принять теплый душ;
- выпить теплый чай с молоком;
- не отказываться от прикладываний ребенка, так как благодаря сосанию малыша все застойные явления быстрее удастся убрать;
- обратиться за помощью к специалисту, который поможет расцедить грудь.
Мастит
Представляет собой осложнение лактостаза, для которого характерно длительное повышение температуры (более 2-х суток подряд), болезненные ощущения в груди, а также неважное самочувствие.
В этой ситуации женщине следует:
- обратиться за помощью к доктору;
- пройти УЗИ-обследование молочных желез;
- сцеживать грудь, чтобы не усугублять состояние.
Профилактикой мастита является плавное завершение ГВ, так как при резком отлучении ребенка молоко не пропадает быстро и, продолжая пребывать, может провоцировать развитие лактостаза и мастита. Грудное молоко родной матери является самым лучшим питанием для ребенка в раннем возрасте. Тем не менее, рано или поздно наступает момент, когда необходимо отлучать малыша от груди.
В случае плавного завершения грудного вскармливания молоко перегорает не сразу, но при этом инволюция (завершение) проходит мягко и чаще всего женщине удается избежать неприятных ощущений и симптомов и настроить малыша на завершение этого важного процесса.
При резком же завершении кормления грудью риски развития мастита и лактостаза повышаются в разы, а ребенок, одномоментно лишившийся доступа к маминой груди, получает стресс. Поэтому для обеих сторон, если это возможно, предпочтительнее завершать грудное вскармливание плавно.
Ваше тело позаботится об остатках молока
Когда-нибудь задумывались, что происходит с молоком после прекращения грудного вскармливания? Хотя многие придерживаются термина «пропадает», на деле все обстоит несколько иначе. Ли Энн О’Коннор, профессиональный консультант по лактации, объяснила нюансы процесса изданию Romper. Во-первых, молоко продолжает вырабатываться, как и всегда. Когда это происходит и вы прекращаете кормить грудью или сцеживать молоко, то тело говорит мозгу, что молоко больше не нужно, что приводит к прекращению его выработки. «Затем молоко абсорбируется телом», — говорит О’Коннор.
«Папа обижается». Агата Муцениеце об отношениях с Прилучным после развода
Денежное дерево радует пышным цветением: мой секрет в уходе за листьями
Почему французские дети хорошо себя ведут: восемь методов их воспитания
Абсорбция на деле довольно сложный, но интересный процесс. Диана Уэст, профессиональный консультант по лактации и директор по связям со СМИ La Leche League — некоммерческой организации по вопросам, связанным с грудным вскармливанием — подробно рассказала о процессе Fox News. Она объяснила, что клетки, изначально ответственные за выработку молока, впоследствии начинают его разрушать. Да, женская грудь обладает поистине магическими силами.
Что делать, чтобы вернуть прежние объемы молока?
Чтобы восстановить утраченные объемы лактации следует:
- как можно чаще прикладывать малыша к груди;
- самой женщине перестать волноваться по поводу отсутствия молока, так как стресс будет способствовать лишь уменьшению лактации;
- при кормлении предлагать ребенку обе груди;
- сцеживаться между кормлениями – это дополнительно простимулирует выработку молока.
Следуя данным рекомендациям можно вернуть прежний обильный приток молока к молочным железам в любом возрасте малыша.
Ощущение выброса молока пугает
Ваше тело может отлично поглощать молоко, которое не будет использоваться, однако это далеко не беспроблемный и гладкий процесс. Келли М. Каспер, акушер-гинеколог из Университета здоровья Индианы, говорит, что на самом деле телу может понадобиться несколько месяцев на то, чтобы полностью избавиться от ненужного молока. К сожалению, это означает, что на протяжении этого времени женщина может испытывать неприятные и болезненные ощущения. По словам Каспер, неотъемлемыми элементами процесса станут «протечки молока, ощущение, будто молоко «выливается», простреливающие боли, покалывание, длительное ощущение припухлости».
Согласно словам команды портала Parents.com, подобные «выбросы» молока являются всего лишь рефлексом. Возбуждение нервных окончаний в груди провоцирует выработку окситоцина. Гормон заставляет маленькие мышцы около лактогенных клеток сокращаться, что приводит к прохождению молока через протоки. К сожалению, выработка молока становится сущим наказанием, когда вы пытаетесь прекратить грудное вскармливание. Тело может начинать процесс в любое время — когда женщина слышит плач ребенка или же вступает в сексуальный контакт с партнером. Однако и это пройдет — сразу после того как организм поймет, что грудное вскармливание окончено и дальнейшая выработка молока не требуется.
Женские джинсы: прежде чем их купить, нужно обратить внимание на одну деталь
Кожа гладкая и свежая: дермопланирование, или Зачем женщине нужно брить лицо
Если выпало мало снега, то урожая не будет: 16 декабря — День Ивана Молчальника
Когда пропадает?
Само понятие «перегорание» подразумевает под собой уменьшение количества молока в груди. При этом за его выработку отвечают гормоны пролактин и окситоцин. Если их уровень снижается, то, соответственно, уменьшается и количество вырабатываемого молока. Это напрямую зависит от частоты прикладываний ребенка к груди.
Сколько точно времени на это потребуется на данный момент это не известно, то есть нет четко установленных временных границ, в рамках которых происходит перегорание молока. Данный процесс носит весьма индивидуальный характер. У одной женщины молоко перегорает через неделю, после завершения грудного вскармливания, у другой – через пару месяцев.
Молоко сохраняется в молочных железах на протяжении 40 дней с момента завершения грудного вскармливания. Кроме того, остатки могут выделяться на протяжении целого полугодия.
При болезнях и стрессе
В народе бытует ошибочное мнение, что болезни (грипп, ОРВИ и др.) способствуют перегоранию молока в груди. Причем связывают это с повышением температуры тела, нагрубанием или наоборот, ощущением пустоты в молочных железах. Однако это в корне неверное суждение.
Дело в том, что при повышении температуры, человеческий организм начинает испытывать большую потребность в воде, в результате чего быстро происходит обезвоживание. При этом в силу того, что грудное молоко практически на 90% состоит из воды, то, соответственно, ее недостаток негативно сказывается на лактации. Температура к этому не имеет никакого отношения.
В случае если мама заболела, кормление грудью прерывать не стоит. Однако для того чтобы обезопасить ребенка от вирусов, необходимо одеть маску и свести все контакты к минимуму (поцелуи, объятия и т.д.).
Зачастую кормящая мать испытывает стресс, переутомление и упадок сил. При этом также может наблюдаться уменьшение лактации. Столкнувшись с подобной ситуацией, многие женщины полагают, что у них произошло перегорание молока на фоне стресса. Однако такое мнение является ошибочным. Под влиянием стресса лактация может нарушиться, но не исчезнуть полностью. Поэтому в данном случае рекомендуется побороть стресс и продолжать грудное вскармливание. Со временем все придет в норму.
Ваши гормоны «проснутся»
При прекращении грудного вскармливания грудь становится не единственной частью тела, сталкивающейся с «американскими горками» в функционировании. Лесли Миллс, участковая медсестра в Ванкувере, рассказала Today’s Parent, как изменяются женские гормоны после отлучения ребенка от груди. Уровень окситоцина и пролактина, растущий во время грудного кормления, снижается при его прекращении, в то время как уровень эстрогена, прогестерона и фолликулостимулирующего гормона возрастает. По этой причине Миллс советует постепенно прекращать грудное вскармливание, поскольку резкий отказ от него может привести к негативному изменению гормонального фона.
Женское тело проходит через многие процессы во время отлучения от груди, однако не все так плохо, как кажется. После рождения ребенка и начала кормления грудью ваше либидо может резко понизиться. Но Бати Грундленд, семейный врач Woman’s College Hospital в Торонто, подтвердила Today’s Parent, что прекращение грудного кормления и увеличение уровня эстрогена может привести к возрастанию либидо и, соответственно, сексуальных аппетитов.
Постепенное прекращение лактации
Процессу грудного вскармливания характерны последовательные этапы, начиная с его становления и заканчивая инволюцией. Естественная остановка выработки молока происходит не моментально. В редких случаях начало угасания лактации наступает раньше, чем ребенок достигнет 1 года и 6 месяцев.
Если ребенку не давать кушать грудь, объем молока уменьшится независимо от потребностей крохи. Это самое оптимальное время для того, чтобы отлучить от груди малыша.
На сегодняшний день достаточно распространена ситуация, когда мама вынуждена завершить кормить грудью еще до начала инволюции. Как прекратить выработку грудного молока в этом случае? Если ребенку уже исполнилось 9-11 месяцев, отлучать от груди его можно в течение 2-3 месяцев:
- через каждые две недели следует сокращать число кормлений на одно;
- к завершению этого периода должно остаться только кормление на ночь;
- далее нужно отказаться и от него, однако у малыша все еще будет оставаться сосательный рефлекс — чтобы его удовлетворить, можно поить кроху водой, компотами или кефиром из бутылочки.
По мнению Разахацкой Натальи, автора книги «Советы кормящей маме», отлучать от груди по собственной инициативе можно:
- в холодное время года (поскольку летом возрастает риск инфицирования кишечными вирусами и бактериями)
- если малыш здоров и его возраст более 1,5 лет.
Маме в период, когда она стремится прекратить лактацию, стоит следовать некоторым рекомендациям:
- сократить объем потребляемой жидкости;
- отказаться от горячего чая, бульона, соленой еды и тех продуктов, которые вызывают жажду;
- убрать из меню жирное мясо, копченные и молочные продукты, масло;
- при болях или ощущении дискомфорта в молочных железах сцеживаться в малых количествах до момента прекращения неприятных симптомов.
В период отлучения крохи от груди маме желательно отказаться от употребления соли и тех продуктов, в которых она содержится в больших количествах
Вы можете столкнуться с депрессией
Как и в случае с гормональным фоном, ваше эмоциональный так же может скакать. Саманта Мельцер-Броуди, руководитель программы психологической помощи в перинатальном периоде, реализуемой в Центре расстройств настроения у женщин при Университете Северной Каролины, объяснила The Huffington Post, что женщины, прекратившие грудное вскармливание раньше, чем планировали, могут ощущать вину и печаль из-за этого. Она также рассказала, что сегодня считается, что такие женщины сталкиваются с послеродовой депрессией.
Студентка полицейской академии Вьетнама рассказала, как ухаживает за кожей лица
Бразилец проезжает 36 км на велосипеде ежедневно, чтобы отвести любимую домой
Похудела: чем пожертвовала София Тарасова ради «ВИА Гры» (новые фото)
Несмотря на это, столкнуться с печалью и тоской могут даже те женщины, которые хотят прекратить кормление грудью. Мельцер-Броуди уточняет, что в этот период уровень окситоцина в организме очень высок, а окситоцин сильно воздействует на мозг. А потом это резко прекращается, что не очень хорошо для психики. Внимательно следите за своим состоянием в этот период: если вы отлучаете ребенка от груди и чувствуете беспокойство, то обязательно обратитесь к врачу за помощью.
Причины перегорания молока
Специалисты по грудному вскармливанию выделяют несколько причин по которым молока может быть недостаточно. Они могут быть связаны как с индивидуальными особенностями женского организма, так и с неверно выбранной тактикой организации кормления малыша.
Психологические факторы, стресс
Нередко после родов женщины оказываются в сложной психологической ситуации. Это может быть связано с внутрисемейной обстановкой, нехваткой финансов или развитием послеродовой депрессии. Испытывая стресс, женщина подвергает свой организм колоссальным нагрузкам, что в итоге ведет к уменьшению редуцирования молока.
Также нередко к развитию стресса ведут проблемы со здоровьем, возникающие у женщины или малыша. Так, например, почти всегда возникают проблемы с лактацией после осложненных родов, а также при рождении малыша намного раньше срока.
Психологическое состояние женщины в такие моменты усугубляют происходящие в её организме гормональные процессы, что негативно отражается на лактации. Однако даже под влиянием тяжелых стрессовых ситуаций молоко никогда не перегорает сразу полностью. При наличии поддержки со стороны близких людей и налаженном кормлении или сцеживании лактацию вполне можно восстановить.
Простуда
Иногда женщины, боясь заразить малыша простудным заболеванием, предпочитают не контактировать с ним вовсе и прекращают грудное вскармливание. На самом деле делать этого не стоит, а для защиты в процессе кормления можно использовать маску. Для сохранения лактации при простудах следует пить как можно больше жидкости.
В случае же если требуется назначение антибиотиков, то кормить грудным молоком ребенка может быть нельзя. Однако это длиться не слишком долгое время, и в этот период можно пытаться сохранять лактацию, регулярно сцеживая молоко. При развитии гнойного и инфекционного мастита сохранить лактацию хоть и затруднительно, но также возможно.
Нарушение режима прикладывания
Перегорает грудное молоко и при нарушении режима прикладывания младенца к груди. Многие матери предпочитают кормить ребенка по времени, прикладывая его к груди каждые 2-3 ч. Подобная тактика в первые месяцы жизни малыша малоэффективна, и способствует скорейшему переходу на смеси.
Новорожденному малышу необходимо обеспечить доступ к маминой груди по первому же требованию. Да, это может быть неудобно для самой женщины, и вначале ребенок будет действительно подолгу сосать грудь и просить её очень часто. Но уже через месяц количество прикладываний уменьшиться, лактация наладиться и мама и малыш смогут идеально подстроиться друг под друга.
При этом снизиться риск возникновения неприятных симптомов и ощущений из-за переполненности в груди, когда молоко уже прибыло, а время кормить ребенка еще не наступило.
Лактационный криз
Данный термин на самом деле означает не какой-то сбой, а совершенно иной процесс подстройки организма матери, когда он приспосабливается вырабатывать необходимое количество молока для ребенка. Дети, особенно до 1 года, растут очень быстро и в каждый скачок роста потребность малыша в молоке увеличивается. Именно поэтому многие мамы ошибочно полагают, что у них случился сбой, и уменьшилось количество молока.
Следует подождать несколько дней и организм поймет, что требуется вырабатывать больше молока.
Гормональный сбой
Во время беременности и после родов организм женщины подвергается мощнейшей перестройке, которую обеспечивают гормоны, отвечающие за детородную функцию. Иногда в ходе родов может возникнуть потребность стимуляции или оперативного вмешательства. В итоге женщине могут вводить гормональные препараты и естественный гормональный баланс нарушается. Это, безусловно, отражается на лактации и пребывании молока.
Переохлаждение
При кормлении младенца грудью следует опасаться длительного пребывания на сквозняке, избегать переохлаждения. Если женщина замерзла, объем редуцируемого молока может резко уменьшится. В случае переохлаждения, чтобы не потерять лактацию, рекомендуется принять теплый душ, разогреть мягкими массирующими движениями грудь и выпить теплого черного чая с молоком.
Недостаток жидкости в рационе матери
Некоторые женщины привыкли потреблять мало жидкости, однако в период кормления малыша необходимо контролировать свой питьевой режим и пить как можно больше чистой питьевой воды. Также можно пить обычный черный чай, компот из сухофруктов или же приобрести специальные аптечные сборы, которые помогут улучшить лактацию и поддержать водный баланс женского организма.
Если же женщина пьет мало, она может не только потерять лактацию, но и столкнуться с такой неприятной проблемой как запоры, ведь производство молока на самом деле забирает много жидкости из организма и без восполнения этих запасов может вести к обезвоживанию.
Вы сможете вновь смеяться, не боясь намочить штаны
Непроизвольное мочеиспускание во время смеха может быть одним из не самых приятных послеродовых последствий. К счастью, это изменится сразу после того как будет прекращено грудное вскармливание: Джейми Кнопман, репродуктолог и акушер-гинеколог, рассказал, что как только уровень эстрогена и прогестерона вернется в норму, слабость связок и недержание мочи также исчезнут.
В общих чертах это работает так: во время беременности вырабатывается гормон релаксин. Он воздействует на связки, делая их более эластичными, что облегчает процесс родов. Тазовое дно, контролирующее мочевой пузырь, сформировано мышцами и связками, соответственно, подвергается действию гормона. Выделение небольшого количества мочи является побочным эффектом этого гормона, но как только связки и мышцы тазового дна вернутся в нормальное состояние, вы вновь сможете смеяться, чихать и кашлять, не боясь обмочить штаны.
Симптомы нехватки молока у кормящей мамы
Чтобы понять, достаточный ли объём молока получает ребёнок, необходимо определить, каким образом у вас организовано грудное вскармливание. Есть два режима кормления:
- «По часам»: соблюдаются чёткие перерывы между прикладываниями к груди. Примерный режим кормления — раз в 3–4 часа. В этом случае проверить, достаточно ли молока получил ребёнок, можно с помощью его взвешивания до и после еды. Вес малыша после кормления должен увеличиваться на 30–100 г в первую неделю жизни и до 180 г со второй недели. Этот метод не подходит при нережимном кормлении, ведь число прикладываний к груди в сутки может быть свыше 30, а само прикладывание длится порой часами.
- «По требованию»: грудь предлагается ребёнку всякий раз, когда он выражает беспокойство. При таком режиме оптимальный метод проверки достатка молока у мамы — это подсчёт мокрых пелёнок. Способ трудоёмкий, т.к. на сутки придётся отказаться от подгузников и одевать ребёнка в лёгкую одежду. Считают количество смен одежды или пелёнок за сутки. Если их было больше 10, то причин для беспокойства нет.
Возможны и другие проверки, применимые для каждого способа грудного вскармливания:
- Общая прибавка в весе у ребёнка за месяц. Усреднённый показатель — 500 г. Эти изменения фиксирует педиатр при плановом осмотре в конце первого месяца жизни новорождённого. Как правило, дети на грудном вскармливании в первые месяцы жизни отличаются чуть меньшими прибавками в весе, чем малыши, находящиеся на искусственном вскармливании. Новорождённый ещё слаб и может высосать недостаточно молока, поэтому маме рекомендуют сцеживать из груди молоко, оставшееся после кормления, и докармливать с ложки, чтобы малыш креп и мог сам опустошить грудь.
- Регулярность стула. В первую неделю жизни малыша практически каждое его кормление сопровождается стулом. Это связано с освобождением кишечника от липкого чёрного мекония — первого кала новорождённого, образованного ещё в утробе матери из непереваренных клеток эпителия, пренатальных волос, слизи, амниотической жидкости, желчи и воды. Существует Амстердамская шкала оценки стула — шкала Беккали, разработанная для детей раннего возраста. Согласно этой шкале, частота стула у детей считается нормальной в следующих случаях:
- до 4 месяцев происходит 1–7 актов дефекации в сутки;
- от 4 месяцев до 2 лет — 1–3 раза.
Для детей раннего возраста шкала Беккали описывает консистенцию стула (по 4 пунктам), количество (по 4 пунктам), цвет (6 категорий)
Нормой считается: объём стула — от 25 до 50% внутренней поверхности подгузника, консистенция — водянистая, сформированная или мягкая, цвет — от жёлтого до зелёного в первые 6 месяцев и коричневый — после введении прикорма, всегда без крови, слизи и кислого запаха. Если кал малыша плотный и трудноотделимый, это может говорить как о недостатке молока, так и о несоблюдении кормящей мамой диеты. - Внешние признаки обезвоживания у ребёнка. В норме:
- родничок — упругий, спокойный, не западающий внутрь;
- слизистые — не пересохшие; малыш плачет со слезами, его глаза ясные, кожа не шершавая.
Видео: признаки недостаточной выработки грудного молока
С возвращением, акне
Спешим расстроить тех, кто думает, что воспаление кожи лица и прыщи — проблема старшей школы: акне вернется к вам после прекращения кормления грудью. Остановка выработки окситоцина не только ухудшает настроение, но и провоцирует появление прыщей. Не говоря уже о том, что наличие маленького ребенка само по себе является источником стресса. Соня Дакар, дерматолог и основатель Sonya Dakar Skin Clinic, объясняет, что стресс приводит к возрастанию уровня кортизола и, как следствие, появлению акне.
В проблемах с кожей также можно обвинить гормональные скачки. Мэри Дэвенпорт, акушер-гинеколог из Калифорнии, объясняет, что увеличение уровня прогестерона может увеличить выработку кожного сала. Чем его больше — тем больше прыщей. Впрочем, беспокоиться не стоит: акне пройдут через пару недель после окончания грудного кормления.
Компрессы
Важно знать, как прекратить лактацию грудного молока правильно. Неверное завершение вскармливания может привести к проблемам с грудью, воспалениями. Хорошо помогают снизить выработку молока и облегчить состояние женщины компрессы и обертывания груди.
Капустный лист не только поможет остановить лактацию, но и предотвратит развитие лактостаза
Компресс можно делать из капустных листов. Их немного отбивают, чтобы пошел сок. Размягченные листы прикладывают к груди и меняют каждый час.
Это один из самых действенных методов, который предотвращает развитие лактостаза. Компресс приведет к уменьшению выработки молока, а, следовательно, постепенно станет снижаться лактация.
Эффективным способом, как остановить лактацию грудного молока в домашних условиях, является обертывание с камфорным маслом. Его можно применять и в качестве компресса, и для натирания. Для проведения процедуры необходимо прописать бинт или салфетку камфорным маслом, приложить к груди и сверху утеплить. Недостаток этого — масло обладает слишком резким запахом.
Вы станете такой же сильной, как супергерой (почти)
Знаете ли вы, что во время кормления делитесь кальцием со своим ребенком? Часть кальция вымывается из ваших костей и поступает в грудное молоко. Мара Хорвитц, адъюнкт-профессор медицины в Отделении эндокринологии и метаболизма при Питтсбургском университете, рассказала American Babymagazine, что кормящие грудью мамы теряют за шесть месяцев в среднем от пяти до десяти процентов костной массы. К счастью, Обри Ричардсон, профессиональный консультант по лактации, убеждена, что после прекращения вскармливания весь тот кальций возвращается обратно, и даже в большем количестве, чем раньше.
Хорошие новости для тех, кто хочет завести еще одного ребенка. Согласно исследованиям Национального института здоровья, чем больше детей у женщины — точнее, чем больше беременностей продолжительностью 28 недель и дольше у нее было, тем выше плотность ее костей и ниже риск переломов и костных болезней.
наладить, советы, кризис, 1 месяц, после родов, кесарева, не наедается, питание, мастит, грудь, молокотсос, пользоваться, ребенок, болит, проблемы, симптомы, п
Грудное молоко – это уникальная, предложенная природой форма питания малыша, являющаяся единственно адекватной для новорожденного ребенка. Оно содержит в себе все питательные вещества, необходимые для полноценного развития ребенка, а также антитела, защищающие малыша от болезней.
Грудное молоко является наилучшим способом питания младенца, рекомендованное Всемирной организацией здравоохранения, и поэтому сохранение лактации является важнейшей задачей матери, которая собирается вырастить здорового и счастливого ребенка.
Почему пропадает молоко или кратко о физиологии
Чтобы понимать почему пропадает молоко у кормящей мамы? Ей важно знать, какие процессы в ней происходят. Такое понимание станет залогом успешной лактации. Молочная железа состоит из каналов и железистой ткани. Стеночки каналов выстланы клеточками, образующими молоко. Сразу же после появления на свет ребенка мозг дает груди сигнал – производить молоко. Дальше сам процесс сосания груди малышом способствует производству гормонов, которые провоцируют лактацию, то есть те самые молочные «приливы».
Грудь работает по принципу спроса и предложения.
То есть: чем чаще кроха сосет, тем больше молока она производит. Именно поэтому постепенно, со временем, механизм «приливов» начинает работать, как часы. И крошка получает ровно столько маминого молочка, сколько ему и нужно! Именно так должны работать правила естественного вскармливания. И никакой кризис грудного вскармливания не наступает. Чтобы так оно и было, важно наладить процесс верно с самого начала.
Ситуации, требующие восстановления лактации
В жизни женщины сталкиваются со многими проблемами, которые ведут к снижению количества молока или к полному прекращению его выработки.
Как бы трудно ни было, в любых случаях врачи придерживаются такой точки зрения, что матери должны кормить ребенка грудным молоком.
Восстановление лактации должно обязательно быть проведено после любого хирургического вмешательства, будь то аппендицит или операция на груди. Малыш должен получать материнское молоко, чтобы расти крепким и здоровым. Возвратиться к лактации можно после полного выздоровления матери.
Почему пропадает молоко у кормящей мамы и как этого избежать?
После родов и после кесарева
Очень важно для дальнейшего успеха, чтобы новорожденного приложили к маме сразу же, либо спустя 2-3 часа после родов. Прикладывание после кесарева обычно проводят, как только мама приходит в себя. Это помогает наладить связь между ребенком и женщиной, почувствовать друг друга.
Плюс молозиво (первое молочко) имеет в составе вещества, крайне важные для иммунитета крохи. Еще важно приложить правильно. Правильно – это значит помещая ореолу полностью в ротик. Особенно важно, чтобы во рту была нижняя часть. Когда малыш берет грудь верно, он не глотает зря воздух, а нежные мамочкины соски не травмируются.
Видео как наладить грудное вскармливание после родов и кесарева сечения:
Две основных позы кормления
Насчет позы. Их множество, но в начале пути рекомендуется применять «ленивую».То есть когда мама полулежит на спине, опираясь на подушки, а крошка лежит у нее на животе.Также подойдет кормление «из подмышки».
Позы желательно чередовать, чтобы молоко не застоялось.
Кратко о режиме
Не менее важен режим. Обычно он вырабатывается сам по себе.
Но поначалу важно прикладывать крошку к груди по его запросу, то есть – по требованию.
И не заставлять его кушать, тем более не будить для завтрака или обеда. Если крошка спит спокойно, значит он сыт. На самом деле, голодный малыш сам оповестит маму про свой голод, громкими криками.
Кормить ночью тоже важно, особенно в самом начале, в период становления процесса. Ни один новорожденный не способен прожить 6 или 8 ночных часов без еды. Чтобы он поспал подольше, мама может сдвинуть вечернее кормление к 23-м часам. В итоге, после такого позднего ужина крошка поспит дольше. Кроме того, сон нужен и кормящей матери тоже. Однако, как только малыш потребует еды, важно ему ее дать.
Причины прекращения лактации
По мнению врачей, только пять процентов мам, в силу различных генетических отклонений, не имеют возможности кормить ребенка грудью. Остальные девяносто пять процентов женщин вполне способны вырабатывать грудное молоко, а его недостаток объясняется разными причинами. Какие же факторы приводят к тому, что у мамы пропадает грудное молоко и как его вернуть? Причины прекращения лактации могут иметь как физиологический, так и психологический характер.
Психологические факторы
Самым частым фактором того, что у мамы убывает грудное молоко, является стресс и нервное истощение. Причиной стресса может быть регулярное недосыпание и усталость. К депрессии и стрессу приводят конфликтные ситуации и неполадки в личной жизни. В таких случаях лактация может и вовсе прекратиться.
Важную роль в грудном вскармливании имеет желание мамы кормить ребенка грудью. Бывает, что по каким-то причинам у женщины это желание отсутствует, причем «не желать» она может даже подсознательно. В организме кормящей мамы как будто «сбиваются настройки» и молоко начинает убывать. Не исключено, что оно может исчезнуть совсем.
Физиологические причины
Чтобы молоко прибывало, следует часто прикладывать ребенка к груди. Некоторые кормящие мамы, столкнувшись с проблемами в самом начале грудного вскармливания, начинают реже кормить малыша грудью, вводят прикорм и, как следствие, лактация снижается. Мамам, которые в период вскармливания не могут постоянно находиться с ребенком, приходится сцеживаться в бутылочку и кормить ребенка таким образом. Это тоже может стать причиной, из-за которой молоко начинает убывать.
Иногда ребенок растет настолько стремительно, что организм кормящей мамы не успевает вырабатывать необходимое количество молока. Вследствие чего ребенок и начинает «недоедать». Первые несколько дней после кесарева сечения могут быть проблемными в плане лактации, но затем она должна восстановиться. Причиной, из-за которой убывает или пропадает грудное молоко, может стать начало следующей беременности мамы.
Некоторые женщины сетуют, что количество молока у них стало уменьшаться вследствие кормления ребенка «по графику». В таких случаях следует прикладывать его к груди как можно чаще. Немаловажный фактор нормального вскармливания малыша – хорошее и, главное, правильное питание и питье мамы. Иногда женщине кажется, что молоко пропадает или его становится меньше вечером, и она старается его «накопить», реже прикладывая ребенка к груди на протяжении дня. Делать этого не стоит – чем чаще ребенок ест, тем лучше будет лактация.
Питание кормящей мамы в первый месяц
Кормящая женщина обязана кушать достаточно калорийно, но правильную, здоровую еду. Морить себя голодом (для похудения) или сильно ограничивать (из-за угрозы аллергии у крохи) сейчас не рекомендуют.
Точно следует исключить, особенно в начале: копчености, жареное, слишком жирную и соленую еду, маринованные овощи, плоды красного цвета, цитрусовые, алкоголь.
Все остальное – можно.
Пить нужно около 2-х литров в сутки, лучше всего пить воду, морсы, компотики, чай с молоком.
В данном случае справедлив принцип: будет жидкость в организме — будет и молоко.
Ребенок не наедается грудным молоком
Распространена обеспокоенность всех начинающих мам насчет того, наедается ли кроха. Ведь поначалу сложно понять, хватает ли ему молочка. Особенно если он частенько психует и плачет.
Вот признаки того, что ребенку действительно не хватает молока:
- кроха не успокаивается надолго после кормления, нервничает и плачет в процессе или же после;
- писает меньше 6 раз в день;
- сложно засыпает и беспокойно ведет себя во сне;
- может причмокивать губками, сосать пальчик или кулачок.
Запомните: если младенец спокойно ведет себя в течение хотя бы 1,5-2 часов после еды, значит с ним все в порядке, он точно наедается.
Еще можете взвесить его до и после трапезы. Считается, что в первые 10 дней в малыша должно попадать 40 мл молока за одну трапезу. Это значит, что вес должен увеличиться примерно на 40 граммов.
Если признаки налицо, или пропадает молоко, нужно простимулировать лактацию еще более частым прикладыванием.
Даже если есть ощущение «пустой груди», прикладывать к ней дочку или сына нужно, ведь так вы простимулируете прибытие в нее молочка. Именно так и работает механизм «обратной связи». Простимулировать производство поможет и любой теплый напиток, выпитый за 30 минут до детской трапезы.
Если младенец не наедается, потому что плохо сосет, сонный, можете попробовать чуток потормошить его за щечку, в процессе. Или же немного продлить период его «голодания», больше гулять на свежем воздухе.
Как определить нехватку грудного молока для малыша
До 1 года ребенок нуждается в мамином грудном молоке. В нем содержатся все необходимые витамины и микроэлементы, которые укрепляют иммунитет, способствуют нормальному развитию.
Грудное вскармливание особенно важно в первые месяцы жизни, когда организм малыша еще очень слаб, подвержен вирусам и бактериям.
Заметить гипогалактию просто, об этом вам подскажет ребенок. Основные признаки:
- плохой набор веса;
- малыш начинает просыпаться во время ночного или дневного сна;
- ребенок капризничает, находится в беспокойном состоянии;
- кроха дольше не отлучается от груди в период кормления, активно сосет, реже глотает;
- грудничок меньше мочится (до 6 месяцев нормальная частота – 9-12 раз в сутки, меньше 8 раз – признак нехватки питания).
Грудь после кормления
Чтобы избежать таких проблем, как лактостаз, трещины, мастит, боли, важно верно ухаживать за молочными железами. Ничего сложного в таком уходе нет. Достаточно лишь 1 раз в день мыть грудь теплой водичкой, даже без мыла. Перед каждой трапезой, а тем более после, мыть точно не надо, ведь так можно пересушить нежную кожу.
Если болит грудь, а соски раздражены, попробуйте смазывать их специальным кремом или обычным ланолином, после каждого «подхода». Уже буквально через 3 или 4 дня кожа адаптируется к новым нагрузкам, боли и раздражения пройдут. Кстати, если крем у вас остался – вы можете смело применять его для смазывания попки малыша.
Еще очень полезно грудь проветривать – оставлять ее на воздухе некоторое время, чтобы она «дышала». Белье нужно носить мягкое, натуральное, предельно удобное. Специальные прокладки для груди помогут сохранить ее сухой, если есть проблема подтекания молочка.
Что такое лактационный криз?
Существует такой термин, как лактационный криз. Лактационные кризы случаются примерно на:
- третьей – шестой неделе после родов;
- на третьем;
- седьмом;
- одиннадцатом;
- двенадцатом месяце жизни ребенка.
Лактация обычно снижается на 3 – 4 дня, иногда криз может затянуться до недели. Предполагают, что лактационные кризы связаны с интенсивным ростом ребенка, когда молочные железы как бы приспосабливаются к новым запросам малыша. Мамам советуют не паниковать и не спешить переводить ребенка на смеси – в противном случае вряд ли получится восстановить грудное вскармливание, а временная нехватка молока не причинит ребенку вреда. Просто в этот период ребенка нужно как можно чаще прикладывать к груди, и молоко обязательно прибудет.
Мастит при грудном вскармливании
В последнее время чаще звучит запрет на сцеживания, от специалистов. Но многие авторитетные врачи, в том числе доктор Комаровский, высказываются за сцеживания. И их главный аргумент – высокий риск мастита.
Мастит лактационный – это воспалительный процесс в железах у кормящей женщины. Причиной его в более чем 80% случаев является лактостаз, то есть застой молока.
Основные симптомы мастита:
- ощущение переполненности груди;
- горячая кожа груди;
- уплотнения, которые можно нащупать;
- боль и покраснение кожи.
Если такие признаки наблюдаются дольше 2-х дней, и не проходят, необходимо обратиться к врачу. В то же время, на начальной стадии можно и нужно применять сцеживания, в том числе с помощью молокоотсоса.
Недостаток отдыха и сна
Плохой сон — как правило, основная причина недостаточной выработки молока. С трех до восьми часов в организме активируется гормон пролактин, отвечающий за лактацию, которая еще более усиливается, если малыш сосет грудь. Неотдохнувший организм требует восполнения сил, и это отражается на процессе образования грудного молока. Рекомендуется совместный сон с малышом, чтобы кормление по большей мере происходило в состоянии покоя. К сожалению, члены семьи редко готовы понять потребность кормящей матери в отдыхе, а ей бывает неприятно на этом настаивать в ущерб отношениям и привычному порядку в доме. В итоге страдает малыш.
Зачем нужен молокоотсос?
Молокоотсос – это такой «насос» для груди с емкостью для молока, верное средство от лактостаза.
Бывают они в наши дни самые разные – электрические, ручные, поршневые, шприцевые, помповые и так далее. Прибор электрический может действовать слишком интенсивно. Использовать его желательно уже после работы ручного отсоса. Применять его достаточно просто. Вот общая инструкция как пользоваться молокоотсосом для всех приборов:
- Прочитайте внимательно прилагаемую инструкцию.
- Вымойте руки и простерилизуйте все детали прибора (можно в микроволновке или кипячением).
- Найдите удобное место, сядьте расслаблено.
- Подумайте о малыше или посмотрите на его фото, чтобы простимулировать молочный отток.
- Расположите воронку прибора так, чтобы ваш сосок оказался строго по центру.
- Двигайте прибор плавно несколько минут, или же нажмите кнопку, запустив самый щадящий режим.
- Подождите 2-3 минуты, пока молоко начнет течь, когда это произойдет, начинайте более интенсивное сцеживание.
- Смените грудь через 5 минут и повторите действия с 5 пункта. Делайте замены снова, пока в сумме время для каждой груди не составит 10-15 минут.
- В конце промойте все детали горячей водой, а грудь просто промокните салфеткой.
Бесспорно, проще всего в эксплуатации и дешевле ручной молокоотсос. Однако, использование ручного прибора действительно требует приложения силы. И не каждой женщине это дается просто. Кстати, одной моей знакомой сцеживаться помогал ее заботливый супруг, причем с удовольствием. Ведь разные подобные устройства всегда лучше работают в мужских руках. Перенимайте ее опыт, и ваша жизнь станет проще!
Почему пропадает молоко у кормящей мамы и как наладить грудное вскармливание? Как видите, ответить на эти вопросы кратко просто невозможно! Я надеюсь, мне в этой статье удалось осветить подробно и понятно все самые важные моменты. Про преимущества грудного вскармливания для матери и ребенка читайте тут. Если есть вопросы – задавайте их в комментариях обязательно. Буду очень благодарна за ваши подписки, лайки, желание поделиться статьей через социальные сети. Всем удачи и до новых встреч!
Как правильно уменьшать докорм?
Если вы чувствуете, что молока стало много, и хотите убрать докорм, делайте это постепенно, проверяя, наедается ли ваш малыш.
- ребёнок должен писать не менее 12 раз за сутки. Если кроха мочится 12 раз за сутки (считайте количество мокрых пелёнок, использование памперса не подойдет), он съедает достаточно;
- через 3 дня повторите подсчёт мочеиспусканий. Если малыш мочится меньше, докорм остается в прежнем объёме. Когда число мочеиспусканий 12 раз и более, объём докорма можно сократить на 30 %.
Производите подсчёт раз в четыре дня. Когда количество смеси сократится до 100 мл, докорм можно убрать и кормить только грудью.
Перегорание молока — это обратимый процесс. Положительный настрой женщины, её уверенность и спокойная семейная обстановка помогут справиться с этой проблемой. Будьте уверены в себе, приложите максимум усилий, и лактация восстановится. Вы сможете продолжать кормить грудью, сколько потребуется.
Как изменится моё молоко, если я кормлю грудью во время беременности? • KellyMom.com
Home ▸ Часто задаваемые вопросы о BF: тандем ▸ Как изменится моё молоко, если я кормлю грудью …Обеспечение молоком во время беременности
Большинство матерей, кормящих грудью во время беременности, замечают уменьшение количества молока к середине беременности, но иногда и уже в первый месяц. Во время беременности зрелое молоко также постепенно превращается в молозиво, которое присутствует при рождении. Предложение может увеличиться к концу беременности, когда начнется выработка молозива.
Почему во время беременности надой молока обычно снижается? Уровень прогестерона постепенно повышается во время беременности. Одна теория, объясняющая причину снижения количества молока во время беременности (Flower 2003), заключается в том, что прогестерон делает альвеолы проницаемыми или «протекающими», поэтому они не могут хорошо хранить молоко. При рождении (при рождении плаценты) уровень прогестерона резко падает, позволяя пролактину взять верх. Пролактин делает альвеолы непроницаемыми, тем самым создавая основу для возвращения обильного производства молока.
Теперь младенцы могут получить
весь свой витамин D
из материнского молока;
капли не требуются с
нашего спонсора TheraNatal Lactation Complete
от THERALOGIX. Используйте код PRC «KELLY» для специальной скидки!
Производство грудного молока зависит от адекватного опорожнения груди, но регулирование спроса и предложения молока обычно не выдерживает гормональных изменений во время беременности. Снижение молочной продуктивности обычно происходит , несмотря на продолжающуюся или увеличивающуюся частоту кормления грудью, хотя меньшая часть беременных матерей не испытывает снижения количества молока.Очевидно, что если ваш ребенок действительно снизит спрос, это еще больше уменьшит предложение.
Когда у вас начинает уменьшаться выработка молока, ваш ребенок может отреагировать увеличением или уменьшением частоты кормлений. Ваш ребенок, скорее всего, восполнит снижение потребления молока, потребляя больше твердой пищи (действительно, увеличение потребления твердой пищи — это один из способов, с помощью которого беременные мамы могут отслеживать уменьшение количества молока). Вы можете пойти дальше и поощрять употребление твердой пищи — просто имейте в виду, что если вашему ребенку меньше года, молоко должно быть его / ее основным источником питания.Пока ваш ребенок набирает вес и кормит грудью не менее 3-4 раз в день, ему вряд ли понадобится дополнительный источник молока (см. Достаточно ли молока у моего старшего ребенка?).
Многие мамы утверждают, что употребление овсянки один раз в день способствует выработке молока. Существует также ряд трав, которые могут помочь увеличить количество молока, но эксперты обычно не согласны с тем, что их безопасно использовать во время беременности.
Изменения в составе молока
В одном исследовании сравнивались изменения в молоке двух кормящих беременных матерей в течение первых двух месяцев беременности с ежедневными изменениями в молоке двух женщин, которые постепенно отнимали от груди (Prosser, Saint & Hartmann, 1984).Изменения состава и объема молока во время беременности были аналогичны изменениям во время постепенного отлучения от груди, но изменения во время беременности произошли , несмотря на продолжающихся или увеличенных кормлений, а не в ответ на уменьшение частоты кормлений.
| ||||||||||
Ожидается, что изменения, сопровождающие уменьшение количества молока, повлияют на вкус молока, и действительно, некоторые младенцы грудного возраста упоминают об изменении вкуса для мамы. Когда молоко состоит в основном / полностью из молозива, вкус снова может измениться. Некоторым саженцам не нравится изменение вкуса (особенно в сочетании с одновременным сокращением количества молока), и в результате они могут отлучиться от груди.Некоторым это нравится. Другие либо не замечают изменения, либо продолжают кормить грудью, несмотря на изменение, либо просто не против.
Буду ли я производить молозиво?
Да. Переход между выработкой зрелого молока и молозива начинается в среднем между 4-м и 8-м месяцем беременности, но некоторые матери начинают производить молозиво несколько раньше. Многие матери, кормящие грудью во время беременности, отмечают, что их молоко содержит в основном молозиво в течение последнего месяца перед рождением ребенка.Вы будете вырабатывать молозиво на протяжении всего последнего периода беременности — ваш старший ребенок не может его «израсходовать».
Изменения молозива и стула у старшего ребенка
Если ваш старший ребенок получает достаточное количество молозива (до или после родов), естественный слабительный эффект молозива может вызвать у него более жидкий и частый стул. Стул должен вернуться в норму, как только молозиво полностью заменено зрелым молоком.
Смена молока после рождения
При рождении внезапное снижение уровней прогестерона и эстрогена (и, как следствие, скачок уровня пролактина), которое происходит с рождением плаценты, вызывает ускорение выработки молозива и дает сигнал вашему молоку «поступать».«После рождения ребенка количество времени, в течение которого вы производите молозиво, ограничено, поскольку зрелое молоко начнет поступать в течение нескольких дней.
См. Также: Всегда ли моему новорожденному сначала нужно кормить грудью?
Будет ли молока на двоих?
Как исследования, так и неофициальные данные подтверждают, что мать, кормящая двух или более детей (братьев и сестер, близнецов или более), способна производить большое количество молока (см. Saint, Maggiore & Hartmann 1986).В одном исследовании тандемная кормящая мать производила двойной запас молока за все 7 месяцев, которые ее старший ребенок кормил вместе с новорожденным (см. Prosser 1984). Как и при любых отношениях с медсестрой, такие факторы, как операция по уменьшению груди или усыновление, могут повлиять на количество производимого молока, но единственная проблема, связанная с поставками, обычно сообщаемая тандемными кормящими матерями, — это избыток , а не недостаток. Видите, есть молоко? для получения дополнительной информации о поддержании и увеличении количества молока.
Я не кормлю грудью.Мое грудное молоко высохнет само по себе?
Да, но вашему телу понадобится неделя, чтобы понять это сообщение.
Как млекопитающие, женщины биологически запрограммированы производить молоко для своего потомства. Процесс начинается во время беременности. Возможно, вы заметили, что ваша грудь начинает выделять молозиво (раннее грудное молоко) с 16 недели беременности.
Роды вашего ребенка и плаценты посылают вашему телу сигнал, чтобы он начал вырабатывать много молока. Планируете ли вы кормить грудью или нет, ваша грудь будет больше и тяжелее, когда появится ребенок.
Гормон, вырабатывающий грудное молоко, называется пролактином. Если вы не сцеживаете молоко грудью или сцеживанием, ваше тело начинает выделять фактор ингибирования пролактина (СДС). СДС посылает в ваш мозг сигнал о том, что молоко не нужно, и постепенно снижает выработку молока.
Если вы не кормите грудью или не кормите грудью, обычно требуется от семи до десяти дней после родов, чтобы вернуться к гормональному уровню небеременной / нелактирующей. В это время вы можете почувствовать некоторый дискомфорт, если грудь наполнилась молоком.
Вероятно, вы обнаружите, что поддерживающий бюстгальтер позволяет вам чувствовать себя более комфортно, но не стягивает грудь. Связывание может привести к таким проблемам, как мастит и закупорка протоков. По крайней мере, это усугубит ваш дискомфорт.
Вы также можете попробовать наложить прохладные компрессы или пакеты со льдом (пакет замороженных овощей подойдет) и принять нестероидные противовоспалительные препараты, такие как ибупрофен. Эти меры не заставят вас производить меньше молока, но они могут помочь вам чувствовать себя более комфортно.
Если вам действительно некомфортно, можно сцеживать небольшое количество молока, чтобы облегчить нагрубание. Но имейте в виду, что регулярное сцеживание говорит вашему организму о необходимости вырабатывать больше молока и задерживает время, необходимое для прекращения выработки молока. (Если вам действительно некомфортно и вы не хотите сцеживать немного молока, вам также следует стоять подальше от теплой воды в душе, так как это может стимулировать выработку молока.)
Некоторые врачи считают, что применение сырого капуста к груди помогает облегчить дискомфорт и снизить выработку молока.(Сначала положите холодные и холодные капустные листья в холодильник или морозильник.) Это безопасно и стоит попробовать.
Увеличение количества грудного молока
Лучший способ наладить нормальное снабжение грудным молоком — это рано начать кормить грудью, часто кормить грудью и следить за тем, чтобы ваш ребенок правильно сосал.
У некоторых женщин мало молока, особенно в первые недели грудного вскармливания. Это основная причина, по которой некоторые матери начинают отказываться от груди или переходят на искусственное вскармливание. Однако мать редко производит меньше молока, чем необходимо ее ребенку.
Какие причины недостаточного предложения?
Есть много разных причин, по которым у некоторых женщин мало ресурсов, в том числе:
- задержки грудного вскармливания после родов или разлучения матери и ребенка, например, если ребенок должен быть помещен в детский сад или если мать плохо себя чувствует после родов
- Плохое прикладывание к груди, которое может быть вызвано плоскими или втянутыми сосками, уздечкой языка или губ, сонливостью ребенка из-за желтухи или тяжелыми или продолжительными родами
- , если мать нездорова из-за таких проблем, как мастит, задержка плацентарной ткани или большая кровопотеря после рождения ребенка
- кормление по расписанию или по времени вместо кормления ребенка по требованию
- прием оральных противозачаточных таблеток, содержащих эстроген
- кормление смесью и грудное вскармливание
- отказ от грудного вскармливания и предложение дополнительных кормовых смесей, но не сцеживание грудного молока в это время, чтобы обеспечить дальнейшее удовлетворение спроса ребенка
- длительное использование манекенов или накладок для сосков
- курение
Предоставление грудного молока может быть низким, если у женщины есть проблемы со здоровьем, такие как синдром поликистозных яичников, гипотиреоз, диабет и преддиабет, или она принимает лекарства от кровяного давления и препараты от простуды и гриппа, или принимала противозачаточные таблетки, или была бесплодна. .
У некоторых женщин операция на груди или сосках затрудняет кормление грудью. У некоторых женщин грудь не изменилась в период полового созревания и на ранних сроках беременности таким образом, чтобы облегчить грудное вскармливание.
Типичное поведение ребенка
Некоторые медицинские работники и матери имеют нереалистичные ожидания относительно того, как будет вести себя ребенок, и могут быть обеспокоены тем, что нормальное поведение ребенка может указывать на низкий запас.
Если у вашего ребенка много мокрых подгузников каждый день, малый запас не является вероятной причиной.
Некоторые проблемы с грудным вскармливанием включают:
- желание часто кормить — грудное молоко переваривается примерно за 1,5–2 часа, тогда как молочная смесь переваривается дольше
- быть более суетливым вечером; в это время у вас может быть меньше молока, и ваш ребенок будет запрашивать меньшее количество кормлений или будет кормить «кластером» (кормить часто в определенное время дня)
- суетливое или неспокойное время дня, которое может длиться несколько часов
- любят сосать, даже если они хорошо кормили грудью — сосание их утешает
- хотят, чтобы они обнимались и контактировали с кожей — это заставляет их чувствовать себя в безопасности и обеспечивает удовлетворение потребностей ребенка
- желание кормить чаще, что может произойти, когда у ребенка наблюдается резкий скачок роста — чем больше кормление, тем больше у вас будет кормления
- сокращает время сосания у груди — это часто происходит через 2 или 3 месяца, когда ваш ребенок начинает более эффективно сосать грудь
Что нормально для мамы?
Хотя грудное вскармливание у каждой женщины разное, следующее не означает, что у вас низкий запас:
- ваша грудь внезапно кажется более мягкой — это нормально, поскольку количество молока приспосабливается к потребностям вашего ребенка
- из вашей груди молоко не вытекает, не течет молоко или течет лишь немного
- вы не чувствуете, что молоко выталкивается из груди
- , вы не можете накачивать слишком много с помощью электрической помпы — помните, что ребенок намного эффективнее и всегда будет получать больше, чем помпа
- сколько вы накачиваете, уменьшается со временем
Как узнать, что ребенок получает достаточно молока?
Всегда смотрите на всю картинку, чтобы убедиться, что рост и развитие ребенка находятся в пределах нормы.Ребенок получает достаточно молока, если он:
- использовать от 6 до 8 мокрых подгузников за 24 часа, включая как минимум несколько грязных подгузников
- просыпаются для кормления сами по себе и энергично кормят грудью
- кормят грудью от 8 до 12 за 24 часа
- мини стул мягкий желтый
- устраивается и достаточно хорошо спит после большинства кормлений
- возвращается к массе тела при рождении примерно через 2 недели
- прибавка в среднем 150 г или больше каждую неделю в течение первых 3 месяцев
Если у вас мало
Количество молока считается низким, если вы не производите достаточно молока для нормального роста и развития ребенка.
Низкое количество молока — это обычно временная ситуация, которая улучшится при соответствующей поддержке и ведении грудного вскармливания. Производство большего количества молока зависит от спроса и предложения — чем больше молока удаляется из груди, тем больше молока производится. Чем меньше молока удаляется, тем меньше производится.
Как увеличить ваш запас
Следующие ингредиенты могут помочь увеличить ваш запас грудного молока:
- убедиться, что ребенок хорошо сосет грудь и эффективно выводит молоко из груди
- будьте готовы кормить ребенка чаще — кормите ребенка грудью не менее 8 раз за 24 часа
- переключайте ребенка с одной груди на другую; предложить каждую грудь дважды
- убедитесь, что ваша грудь хорошо опорожняется при каждом кормлении или сцеживании; Вы можете сцеживать молоко после кормления грудью, чтобы убедиться, что
- не оставайтесь без молока дольше 5 часов — ваш ребенок сосет грудь является наиболее эффективным способом сделать это, но в противном случае используйте ручную или электрическую помпу
- , когда ваш ребенок кормит, сжимайте грудь, чтобы помочь потоку молока, так как это также будет способствовать более эффективному сосанию
- Убедитесь, что вы пьете много воды, придерживаетесь здорового сбалансированного питания и не пропускаете приемы пищи
- также убедитесь, что вы как можно больше отдыхаете между кормлениями
Другие варианты, которые могут помочь с низким предложением, включают:
- дополнительная медсестра или «линия снабжения»
- травяные и фармакологические средства, которые, как известно, увеличивают выработку молока
Обсудите эти варианты со своим врачом, консультантом по грудному вскармливанию, консультантом по грудному вскармливанию или детской медсестрой.Вы можете позвонить в службу по телефону «Беременность, рождение и малыш» по телефону 1800 882 436 для получения совета и поддержки.
Грудь во время беременности и кормления грудью
ВВЕДЕНИЕ
Преимущества и недостатки грудного вскармливания обсуждаются на протяжении многих лет. Частота грудного вскармливания в Соединенных Штатах и других высокоразвитых странах мира значительно снизилась с 1950-х до второй половины 1960-х годов. Однако с акцентом на натуральную пищу и естественные процессы в 1970-х годах интерес к грудному вскармливанию снова возрос и возродился.Осознание преимуществ грудного вскармливания было усилено разрушительными последствиями попыток перехода от традиционных методов грудного вскармливания к кормлению смесями в развивающихся странах. Отсутствие надлежащих средств для стерилизации искусственных молочных смесей в сочетании с тем фактом, что в этих смесях отсутствуют многие вещества, важные для устойчивости младенца к инфекциям, привело к значительному увеличению младенческой смертности и заболеваемости в этих странах.
Возобновился интерес к научным исследованиям грудного молока, и эти исследования продемонстрировали его многочисленные уникальные свойства.Значительные различия в питании грудного молока человека и коровьего молока или смесей коровьего молока, уникальные иммунологически активные компоненты грудного молока, психологическая польза для матери и ребенка, снижение затрат и усилий, необходимых для грудного вскармливания, и возможность сокращения заболеваемость фиброзно-кистозной болезнью и защита кормящей матери от последующего развития рака груди и яичников — это лишь некоторые из областей текущего исследования и интереса.Только с пониманием физиологической основы производства грудного молока и быстро растущим объемом данных о грудном молоке практикующие врачи могут должным образом обучать своих пациентов и помогать им в более здоровом и более удовлетворяющем опыте раннего материнства.
МАММОГЕНЕЗ
Анатомические изменения
Маммогенез — это процесс роста и развития молочной железы при подготовке к производству молока. Этот процесс начинается, когда молочная железа подвергается воздействию эстрогена в период полового созревания, и завершается в третьем триместре беременности.До беременности грудь состоит преимущественно из жировой ткани без обширного развития желез или протоков. Под влиянием непрерывно повышающихся концентраций эстрогена, прогестерона и пролактина во время беременности в груди увеличивается содержание воды, электролитов и жира. Это увеличение общего объема груди составляет примерно 3/4 фунта (0,338 кг) на грудь. Увеличение объема сопровождается заметным увеличением кровоснабжения груди; расширенные подкожные вены молочной железы становятся заметными, и кровоток увеличивается вдвое.Размер и пигментация сосков также увеличиваются под влиянием повышения концентрации эстрогена. Сальные железы Монтгомери по периферии ареол сильно увеличиваются; во время лактации они производят секрет, важный для кондиционирования и смазки сосков.
Обследование сосков имеет особое значение на ранних сроках беременности для выявления пациенток с действительно втянутым соском как можно раньше, поскольку это состояние может затруднить или сделать невозможным грудное вскармливание.Спайки под соска, вызванные маститом или травмой низкой степени, могут связывать сосок с подлежащей стромой груди, так что выворот соска не происходит при стимуляции соска (рис. 1). Псевдо перевернутый сосок при стимуляции становится прямым и выпуклым, тогда как истинный перевернутый сосок втягивается. Настоящий втянутый сосок встречается редко, но его следует выявить и лечить во время беременности. Пациенту следует как можно чаще растягивать ареолы с противоположными пальцами, помещенными в положениях на 9 и 3 часа и в положениях на 12 и 6 часов, чтобы разрушить сращения под сосков (упражнения Хоффмана).Кроме того, во время беременности следует носить щиток для сосков под бюстгальтером, чтобы соски медленно выдвигались вперед и наружу. Когда это лечение начинают на ранних сроках беременности, оно почти всегда является корректирующим и позволяет без затруднений кормить ребенка грудью. Хотя для коррекции втянутых сосков описаны различные хирургические методы, до сих пор не существует надежного хорошего решения, позволяющего избежать риска эстетических и функциональных проблем. 1
Рис.1. Различие между истинными и псевдоинвертированными сосками |
Окончательный размер молочных желез во время родов зависит от многих факторов (например, , предварительно сформированного размера до беременности, распределения молочного жира, количества установленных начальных долек, паритета, возраст). Важно убедить пациента в том, что размер железы мало влияет на ее функциональные возможности. Такое успокоение во время беременности может иметь большое значение для облегчения многих препятствующих лактации эффектов тревоги и чувства неполноценности, особенно у первородящих, которые никогда не пытались кормить грудью.
Гормональные эффекты
Общая экскреция эстрогена увеличивается с 20–20 000 мг в сутки между ранними и поздними сроками беременности. Это отражает повышение уровня эстрогена в плазме, что в значительной степени стимулирует ветвление протоков, начавшееся в период полового созревания, и дифференцировку эпителиальных клеток на протоковые, ацинарные и миоэпителиальные элементы. По мере расширения ацинарно-протоковая система замещает большую часть жировой ткани груди и организовывается в зрелые функциональные долько-альвеолярно-протоковые единицы, окруженные гипертрофированными миоэпителиальными элементами (рис.2). Помимо воздействия на сами клетки молочной железы, эстроген стимулирует синтез и высвобождение пролактина лактотрофами гипофиза. Повышение уровня пролактина, по-видимому, необходимо для того, чтобы эстроген оказывал свое биологическое воздействие на молочную железу. Кроме того, пролактин индуцирует ферменты, необходимые для секреторной активности ацинаров, наблюдаемой после родов. Уровень пролактина повышается с 20–200 нг / мл во время беременности.
Рис.2.Рост и развитие груди при беременности. Протоковые, альвеолярные и миоэпителиальные элементы подвергаются выраженной гиперплазии при подготовке к лактации. Пролиферация протоков преимущественно контролируется эстрогеном (E), тогда как ацинарная дифференцировка — это эффект прогестерона (P), которому способствует эстроген. |
Секреция прогестерона увеличивается с 3–300 мг / день во время беременности. В присутствии эстрогена и пролактина прогестерон стимулирует пролиферацию ацинаров и подавляет синтез лактозы.Высокие концентрации эстрогена и прогестерона в плазме крови перед родами подавляют активные секреторные эффекты пролактина на альвеолярный эпителий молочных желез.
Было показано, что помимо регулирующей роли половых стероидных гормонов, все больший список местных факторов роста модулируют выживаемость и апоптоз молочной железы. Стимулирующая роль в пролиферации и / или дифференцировке эпителиальных клеток молочной железы предполагается для большинства факторов роста, включая эпидермальный фактор роста, трансформирующий фактор роста альфа и инсулиноподобные факторы роста. 2 Специфические эффекты инсулина и плацентарного лактогена на маммогенез еще предстоит полностью выяснить. На культуре тканей ясно показано, что инсулин необходим эстрогену, прогестерону и пролактину для стимуляции роста эпителиальных клеток молочной железы. 3 У крыс с диабетом, получавших аллоксан, также было показано снижение секреции молока. Человеческий плацентарный лактоген (HPL), также называемый хорионическим соматомаммотропином человека, представляет собой плацентарный белковый гормон, который имеет как лактогенный, так и соматотропный эффекты, которые могут напрямую способствовать маммогенезу или действовать путем конкурентного ингибирования рецепторов пролактина в ткани молочных желез во время беременности, чтобы задерживать выработку молока до момента родов. . 4
Начальная стимуляция эпителия молочных желез происходит в течение первых нескольких недель беременности. Ко второму триместру в альвеолах ацинарных желез в небольших количествах появляется молозиво, первое молоко, что отражает начало синтеза белка под влиянием пролактина. К третьему триместру альвеолы содержат значительное количество молозива, эпителиальные клетки насыщаются каплями жира, а жировая ткань груди заметно уменьшается и заменяется функционирующими железистыми единицами.
ЛАКТОГЕНЕЗ
Эпителий молочных желез остается пресекреторной тканью до резкого снижения концентрации эстрогена и прогестерона в плазме, которое происходит во время родов. Без ингибирующего влияния прогестерона на эпителий молочной железы пролактин и другие гормоны, участвующие в инициации выработки молока, могут оказывать свое действие на ацинарные клетки. К 4–5 дню после родов концентрации эстрогена и прогестерона в плазме ниже нормальных уровней фолликулярной фазы, и переход ацинарного эпителия из пресекреторного в секреторное состояние завершается.Очевидно, яичники не нужны для начала или поддержания лактации, потому что овариэктомия не влияет на этот процесс.
Для начала производства молока (лактогенеза) у человека требуется 2–5 дней. Это время, необходимое для полного секреторного созревания ацинарного эпителия. Подавление лактогенеза перед доставкой, по-видимому, является следствием высоких уровней циркулирующего прогестерона, который конкурентно ингибирует связывание кортизола с внутриклеточным рецептором.Это предотвращает синергетическое действие кортизола с пролактином, вызывающее выработку молока. 5 Быстрое падение прогестерона после доставки позволяет связывать кортизол и продолжать лактогенез. Введение больших доз прогестерона в ближайшем послеродовом периоде подавляет выработку молока. Однако после завершения секреторной трансформации ацинарного эпителия половые стероиды неэффективны для остановки лактогенеза.
Пролактин и кортизол необходимы для лактогенеза, а гормон роста, инсулин и тироксин играют факультативную роль.Пролактин, пептидный гормон с молекулярной массой 23 500, вырабатывается лактотрофами гипофиза. Хотя первоначально считалось, что он почти идентичен гормону роста и HPL, дальнейшие исследования продемонстрировали многие структурные и функциональные характеристики, уникальные для пролактина. Пролактин специфически связывается с рецептором на поверхности альвеолярного эпителия, стимулируя синтез молекул информационной РНК (мРНК), которые необходимы для производства белков молока и других необходимых ферментов. 6 , 7 Например, выработка мРНК для синтеза казеина, важного молочного белка, инициируется синергическим действием пролактина и кортизола. Пролактин также вызывает повышенную активность галактозилтрансферазы, лактозосинтетазы и γ-лактальбумина.
Высокий уровень пролактина, достигнутый под действием эстрогена во время беременности, не сохраняется после родов. Концентрация пролактина после родов быстро снижается, и нормальные уровни у небеременных достигаются примерно через 7 недель после родов как у кормящих, так и у нелактирующих матерей.Однако «скачки» пролактина происходят в течение 15 минут после стимуляции сосков во время кормления грудью. Пик этих скачков составляет 100–200 нг / мл в течение первой недели, 25–250 нг / мл в течение второй – четвертой недель и менее 20–40 нг / мл в дальнейшем.
Сосание стимулирует сенсорные рецепторы в соске, которые активируют нервные импульсы; эти импульсы передаются через грудные нервы 4, 5 и 6 в спиноталамические тракты спинного мозга, заканчиваясь нейронами среднего мозга. Импульсы от среднего мозга передаются в гипоталамус, что приводит к снижению уровня ингибирующего пролактин фактора (вероятно, дофамина), который освобождает лактотрофов от ингибирующего влияния катехоламинов.Это позволяет синтезировать и высвобождать пролактин.
При отсутствии пролактина лактация не наступает. Гипофизэктомия, послеродовой некроз гипофиза, деструктивные заболевания гипоталамо-гипофизарной системы и прием агонистов дофамина (например, бромокриптина, L-допа) приводят к нарушению лактации. Повышенные концентрации пролактина, по-видимому, имеют особое значение в процессе лактогенеза, тогда как только нормальные уровни у небеременных, по-видимому, необходимы для поддержания уже начатой лактации.
Единственный другой специфический гормон, необходимый для лактогенеза, — это окситоцин. Окситоцин — это октапептид, вырабатываемый супраоптическим и паравентрикулярным ядрами гипоталамуса и хранящийся в задней доле гипофиза. Он высвобождается после кормления грудью, стимулирует сенсорные волокна в соске. Импульсы, которые активируют его высвобождение, передаются по тем же путям, что и импульсы высвобождения пролактина до уровня среднего мозга (рис. 3). В этот момент пути разделяются, и импульсы, которые контролируют высвобождение окситоцина, перемещаются в супраоптическое и паравентрикулярное ядра, где они стимулируют как синтез, так и высвобождение окситоцина.Окситоцин выделяется из нервных пузырей (тельца сельди) в нервных окончаниях задней доли гипофиза. Эти нейровезикулы расположены рядом с плотной сосудистой сетью, дренирующей эту область. Через бета-рецепторы окситоцин заставляет миоэпителиальные клетки сокращаться, что приводит к выделению молока в млечные протоки и пазухи, чтобы его можно было удалить при кормлении грудью. Выделение окситоцина становится у кормящей женщины условной реакцией, требующей только визуальной стимуляции или сознательного мышления.Такого условного высвобождения пролактина не было продемонстрировано.
Рис. 3. Синтез и высвобождение пролактина и окситоцина во время лактации. Хотя импульсы, возникающие в сенсорных терминалах сосков, проходят по общим путям в средний мозг, они активируют разные ядра в гипоталамусе. |
Было показано, что только упомянутые гормоны имеют важное значение для лактогенеза. Нормальные уровни гормона щитовидной железы, инсулина, гормона роста и паратиреоидного гормона, по-видимому, способствуют, но не требуются в других концентрациях, кроме нормальных, небеременных. 8
ИНГИБИРОВАНИЕ ЛАКТАЦИИ
Успех целенаправленного подавления лактации зависит от подавления процесса лактогенеза. Поскольку лактогенез не начинается у человека до тех пор, пока не произойдет быстрое снижение уровня эстрогена и прогестерона во время родов, и поскольку для его завершения требуется 2–3 дня, можно подавить лактогенез за счет использования экзогенных стероидов для поддержания относительно высокого уровня циркуляции. уровни в этот критический период после родов.Введение половых стероидов после завершения лактогенеза мало влияет на лактацию. Прием эстрогена или прогестерона по отдельности практически не влияет на лактогенез или лактацию; когда их вводят в комбинации, их эффективность в снижении надоев зависит от дозы. Один из возможных способов действия, который уже был предложен, заключается в том, что прогестерон в присутствии эстрогена может конкурентно ингибировать комплекс кортизол-рецептор, необходимый для образования грубого эндоплазматического ретикулума и синтеза белка.После образования этого комплекса прогестерон не влияет на лактацию. 9
В 1980-х годах бромокриптин был предложен в качестве лекарственного средства для подавления лактации. Как агонист дофаминовых рецепторов, бромокриптин очень эффективен при снижении уровня пролактина в послеродовом периоде и подавлении лактации. 10 Типичная доза составляет 2,5 мг два-три раза в день на срок до 2 недель. Совсем недавно было обнаружено, что каберголин, препарат длительного действия, снижающий уровень пролактина, дает результаты, сравнимые с результатами бромокриптина.Каберголин назначают однократно в дозе 1 мг в течение 24 часов после родов. 11 Эти препараты в настоящее время не рекомендуются для подавления лактации.
Побочные эффекты обоих препаратов включают головокружение, гипотонию, головную боль, тошноту и сонливость. Больше женщин сообщают о побочных эффектах при приеме бромокриптина (26%), чем при приеме каберголина (16%). Эти лекарства могут быть связаны с серьезными побочными реакциями, и нефармакологические методы являются методом выбора для подавления лактации.
Некоторые общие поддерживающие меры по подавлению лактации, по мнению многих, столь же эффективны, как и медикаментозная терапия. Эти поддерживающие меры значительно способствуют успешному подавлению лактации. Использование повязок для груди или узкого бюстгальтера, носимого 24 часа в сутки; периодическое наложение пакета со льдом; использование анальгетиков при необходимости; отказ от чая, кофе и фенотиазиновых транквилизаторов; и, что наиболее важно, отказ от стимуляции сосков обычно приводит к прекращению лактации через 1 неделю после родов.Стимуляция сосков — чрезвычайно важный фактор в период лактации. Даже после приема лекарств, таких как эстроген или прогестерон, для большинства пациентов возможно удовлетворительное кормление грудью, потому что постоянное кормление грудью в конечном итоге преодолевает тормозящее влияние лекарства.
В настоящее время, когда кормление грудью нежелательно, обычно применяются консервативные поддерживающие меры. Стероидные препараты, бромокриптин или каберголин сегодня редко назначают для подавления лактации.
ГАЛАКТОПОЭЗ
Галактопоэз — это поддержание молочной продуктивности после того, как она установилась в результате завершения лактогенеза.Единственный наиболее важный фактор успешного галактопоэза — регулярное и частое удаление молока из молочной железы. Удаление молока стимулирует дальнейшую секрецию молока по крайней мере с помощью трех механизмов. Во-первых, регулярное кормление грудью способствует регулярному синтезу и высвобождению как пролактина, так и окситоцина, которые необходимы для непрерывной секреции молока. Во-вторых, грудь способна хранить молоко не более 48 часов, прежде чем произойдет существенное снижение продуктивности. Это снижение выработки молока вызвано уменьшенной стимуляцией железистого эпителия пролактином и сосудистым застоем, вызванным повышенным внутримаммарным давлением в результате расширения молочных протоков и альвеол из-за накопленного молока.Приток крови к молочным железам значительно снижается из-за этого повышенного внутримаммарного давления, что снижает снабжение питательными веществами и гормонами, необходимыми для производства молока. В-третьих, как и у других молочных животных, количество вырабатываемого за день молока довольно тесно связано с потребностью (т. Е. Количеством молока, удаленного в предыдущий день), если соблюдаются пищевые и гормональные потребности. Нормальный уровень пролактина (5–20 нг / мл) с резкими скачками пролактина и окситоцина во время кормления грудью также необходим для поддержания нормальной молочной продуктивности.
Катехоламины, высвобождаемые во время стресса и тревоги, напрямую противодействуют действию окситоцина на миоэпителиальные клетки, а норэпинефрин вызывает сужение сосудов, которое оказывает влияние на выработку молока, подобное тому, которое возникает при неспособности вывести молоко. Следовательно, психологическое состояние кормящей женщины имеет решающее значение для поддержания адекватной молочной продуктивности.
Связь между материнским поведением и лактацией была уточнена в исследованиях сосательного рефлекса у грызунов.Используя выборочное размещение поражений в серотонинергических путях в мозгу крысы, исследователи обнаружили, что сосательный стимул вызывает как рефлекторное поведение матери при кормлении, так и всплески выброса пролактина. Эти два рефлекса возникают по разным афферентным путям. Избирательное разрушение любого из путей приводит к резкому снижению роста крысят, что свидетельствует о необходимости правильного материнского поведения для успешной лактации. 12
Наконец, важность адекватного питания для кормящей женщины невозможно переоценить.Диета в период лактации даже больше, чем в третьем триместре беременности. 13 Значительное увеличение потребления белков, углеводов, липидов, минералов и калорий необходимо поддерживать на протяжении всей лактации, если необходимо производить достаточное количество молока. 14 Неадекватное питание влияет на объем производимого молока, а не на его составляющие. Молоко имеет те же концентрации основных ингредиентов, когда диетическое потребление недостаточное, но эти ингредиенты взяты из материнских запасов.Если в рационе содержится недостаточное количество кальция, например, запасы материнской кости используются до тех пор, пока в секретируемом молоке не будет достигнут нормальный уровень. Однако объем производимого молока значительно уменьшается, если мать плохо питается.
АМЕНОРЕЯ И БЕСПЛОДИЕ
Исследования документально подтвердили более медленное возвращение овуляции и регулярных менструаций у кормящих женщин после беременности. Продолжительность лактационной аменореи значительно варьируется и частично зависит от частоты и продолжительности кормления грудью.Не существует схемы, гарантирующей ановуляцию и бесплодие для всех женщин. В заявлении о консенсусе относительно использования грудного вскармливания для планирования семьи делается вывод, что до 98% женщин имеют защиту от беременности в течение 6 месяцев после родов, если они полностью кормят грудью и страдают аменореей. 15 В то время как грудное вскармливание приводит к аменорее и задерживает восстановление фертильности, продолжительность задержки не может быть надежно предсказана или обнаружена. 16 Таким образом, у большинства кормящих женщин менструация возобновляется в течение 6–9 месяцев.Поскольку у кормящих женщин овуляция может наступить уже через 6–8 недель после родов, всем кормящим женщинам следует рассмотреть возможность применения противозачаточных средств.
ЧЕЛОВЕЧЕСКОЕ МОЛОКО
Молозиво и переходное молоко
После устранения подавляющего влияния эстрогена и прогестерона пролактин стимулирует альвеолярные эпителиальные клетки, чтобы они начали активную секрецию первого молока, молозива. Молозиво перемещается в млечные протоки и пазухи за счет сокращения миоэпителиальных клеток под действием окситоцина и удаляется при кормлении грудью.Водная фаза молока — это преимущественно раствор лактозы. Когда прогестерон отменяется, послеродовая лактоза секретируется в просвет ацинара и осмотически включает воду, в результате чего получается раствор, изосмотический с плазмой. Следовательно, лактоза является основным фактором, влияющим на объем молока. По содержанию электролитов водная вода молока аналогична содержанию внутриклеточной жидкости (то есть с высоким содержанием калия и относительно низким содержанием натрия и хлоридов). Адекватное поступление глюкозы в альвеолярные клетки также важно для продолжения производства молока.
Молозиво вырабатывается в течение первых 3-5 дней после родов за счет секреции как апокринной (апикальная дегенерация), так и мерокринной (трансмембранный транспорт) секреции. Он содержит белки, минералы и витамины, липиды, углеводы, а также химические и клеточные иммунологические факторы, которые имеют большое значение для выживания новорожденного, хотя трансплацентарный переход иммуноглобулинов обеспечивает пассивный иммунитет плоду, в то время как в утробе матери и для первого через несколько недель после рождения. У многих видов, таких как жвачные, трансплацентарный перенос иммуноглобулинов отсутствует, и новорожденный полностью зависит от иммуноглобулинов, присутствующих в молозиве.Хотя человеческий младенец изначально менее уязвим, послеродовое молозиво обеспечивает чрезвычайно важные иммуноглобулины и другие противомикробные вещества, которые действуют локально в кишечном тракте против потенциальных патогенов.
Обычно молозиво представляет собой вязкую жидкость желтого цвета, составляющую примерно 25 мл / день. Он богат витамином А, пигмент которого придает ему желтый цвет. Содержание белка и минералов в молозиве значительно выше, чем в зрелом молоке, и половина общего белка идентична гамма-глобулину, в первую очередь иммуноглобулину типа А.Этот иммуноглобулин представляет собой уникальную двойную молекулу, связанную дисульфидными мостиками, что значительно снижает его гидролиз и метаболизм в кишечном тракте. Молозиво содержит иммунологически активные лимфоциты и моноциты, интерферон, фактор, который способствует удалению кишечного мекония, и фактор, стимулирующий полезные микроорганизмы Lactobacillus bifidus в кишечном тракте.
Производство переходного молока начинается после первой недели лактации и продолжается до третьей недели после родов.Содержание иммуноглобулина и общего белка в этом молоке меньше, чем в молозиве, тогда как содержание лактозы, липидов, водорастворимых витаминов и калорий больше. К концу второй недели послеродового периода количество вырабатываемого молока увеличивается со 100–500 мл.
Зрелое молоко
Во многих отношениях зрелое грудное молоко отличается от коровьего молока и заменителей молока на основе коровьего молока. Грудное молоко содержит 1,2 г / 100 мл белка, что вдвое меньше, чем в коровьем молоке. Основное различие заключается в содержании казеина, которого в материнском молоке значительно меньше.Относительно низкое содержание казеина способствует образованию творога в кишечнике младенца. Это увеличивает перевариваемость молока и поддерживает высокую кислотность желудочного сока, что приводит к усилению антимикробного действия. Поскольку содержание незаменимых аминокислот в материнском молоке практически такое же, как и в плазме человека, перенос из кишечного тракта в плазму довольно эффективен. Кроме того, грудное молоко богато аминокислотой таурина, которая может иметь большое значение для нервного развития, особенно у недоношенных детей.Наконец, грудное молоко содержит несколько специфических факторов роста, которые отсутствуют в коровьем молоке, как будет показано ниже. 17
Содержание углеводов в грудном молоке составляет примерно 7 г / 100 мл, что почти вдвое больше, чем в коровьем молоке. Основным углеводом молока является лактоза, которая, по-видимому, выполняет несколько функций. Он способствует росту флоры L. bifidus , которая поддерживает высокую кислотность кишечника, подавляет рост патогенных бактерий и максимизирует всасывание кальция.Гидролиз лактозы приводит к образованию галактозы, которая необходима для производства цереброзидов, используемых в синтезе миелина.
Липиды присутствуют в материнском молоке в концентрации 3,7 г / 100 мл. Они выступают в качестве основного источника энергии для растущего младенца. Эмульгированный липид в материнском молоке намного мельче, чем в коровьем молоке, и активность липазы также намного выше. Оба эти фактора облегчают переваривание грудного молока младенцем.
Грудное молоко содержит около 200 мг / 100 мл минералов, что составляет одну треть от содержания минералов в коровьем молоке.Основное различие заключается в концентрации натрия.
Витамина А может быть недостаточно в материнском молоке, если мать плохо питается. Точно так же витамин D, вероятно, следует дополнить через 3-4 месяца после родов. Поскольку коровье молоко содержит вдвое меньше витамина А, витамина D и железа, чем грудное молоко, наблюдается более ранняя тенденция к дефициту роста и анемии, когда ребенок содержится на коровьем молоке. Первоначально содержание витамина С в коровьем молоке ниже, чем в грудном молоке, и процесс нагревания еще больше снижает его концентрацию.
Человеческое молозиво и зрелое молоко содержат несколько факторов роста. Наиболее важным из этих факторов, составляющим примерно 75% стимулирующей рост активности молока, является фактор роста эпидермиса человека (EGF). Концентрация EGF наиболее высока в молозиве и падает при переходе к зрелому молоку, но остается обнаруживаемой на протяжении всей лактации. 17 Инсулиноподобный фактор роста I (IGF-I), еще один мощный фактор роста, также присутствует в материнском молоке. В отличие от EGF, концентрация IGF-I в грудном молоке увеличивается в течение первых 6 недель после родов. 18 Данные свидетельствуют о том, что грудное молоко от женщин, родивших недоношенных детей, может содержать гораздо более высокие концентрации EGF и других факторов роста. 19 Это представляет собой уникальную адаптацию к преждевременным родам и подразумевает, что недоношенному ребенку может быть полезно материнское грудное молоко, а не объединенное грудное молоко или смесь.
Противомикробные факторы
Антимикробные составляющие грудного молока начали ценить только недавно. Грудное молоко содержит многочисленные противовоспалительные цитокины, антиоксиданты, ингибиторы протеаз и простагландины, которые помогают защитить грудного ребенка. 20 Как упоминалось ранее, иммуноглобулин оказывает местное действие против патогенных бактерий и вирусов. Производство иммуноглобулина у матери — это динамический процесс, который непрерывно производит иммуноглобулины как против патогенов, которым мать подвергается независимо, так и против патогенов, переданных от младенца матери до того, как произошло клиническое инфицирование младенца. Это дает начало местной иммунной системе в кишечном тракте младенца, которая остается актуальной в отношении потенциальных патогенов в окружающей среде.
Бифид-фактор в грудном молоке в 40–100 раз больше, чем в коровьем молоке. Он состоит из группы сахаридов, которые стимулируют рост и доминирование флоры L. bifidus в кишечном тракте младенца. К концу первой недели 55% бактерий, которые могут быть культивированы из кишечного тракта грудного ребенка, составляют L. bifidus , тогда как колиформные организмы преобладают у детей, находящихся на искусственном вскармливании. Подкисляя кишечник, бифидная флора создает устойчивость к Staphylococcus aureus, Shigella, простейшим и патогенным колиформным организмам.
Лактоферрин и трансферрин, благодаря своим железосвязывающим и хелатирующим свойствам, соответственно, обладают бактериостатическим действием против колиформных организмов. Наконец, лизоцим (мурамидаза), присутствующий в значительных концентрациях в грудном молоке человека, является бактериолитическим по отношению к энтеробактериям и грамположительным организмам.
Кормление грудью: ПРИНЦИПЫ И ПРАКТИКА
Среди детей, родившихся в 2004 году, 21 штат США достиг национальной цели Здоровые люди 2010 — 75% матерей начали грудное вскармливание. 21 Резкое возрождение грудного вскармливания потребовало от врача, который заботится о пациентах репродуктивного возраста, глубоких знаний о лактации и грудном вскармливании. Продуманные и разумные советы кормящей матери значительно увеличивают удовлетворенность грудью матери и общую пользу для младенца.
Кормление здорового зрелого младенца должно начинаться во время или вскоре после родов. Раньше младенца прикладывали к груди матери сразу после родов, чтобы вызвать сокращения матки для изгнания плаценты и гемостаза.Кроме того, прикладывание младенца к груди матери после родов также может повысить прочность связи между матерью и младенцем.
Начальный период кормления должен быть коротким (2–3 минуты на каждую грудь с интервалом в 2–4 часа) с небольшим увеличением продолжительности каждый день. Уход может осуществляться на регулярной основе (каждые 4 часа) или по запросу. В течение первой недели до 10 дней кормления грудью младенец не будет брать все молоко из груди, а оставшееся следует удалить отсасыванием, чтобы максимизировать выработку молока и минимизировать симптомы боли и нагрубания.К 2 неделям после родов объем регулируется спросом и предложением. Ночные кормления обычно необходимы в течение первого послеродового месяца, но для большинства младенцев от них можно постепенно отказаться в течение второго месяца. Время кормления следует увеличить до 10 минут на каждую грудь, потому что 5–6 минут — это все, что обычно требуется для опорожнения груди. Чрезмерное кормление грудью может вызвать трещины на сосках и мастит.
Причины затруднений
Самая большая причина трудностей с кормлением грудью или кормлением грудью — беспокойство.Это беспокойство может быть вторичным по отношению к страхам недостаточности, связанным с размером груди, к беспокойству о способности производить достаточное количество молока (обычно во время первой беременности или если такая проблема возникла при кормлении грудью предыдущего ребенка) или к бессознательным или сознательным негативным переживаниям по поводу уход. Стресс и беспокойство, вызываемые этими чувствами, связаны с повышенным производством катехоламинов, что подавляет стимуляцию миоэпителиальных клеток окситоцином и вызывает сужение сосудов, которое снижает поступление окситоцина и пролактина к ацинарным клеткам груди.Это состояние похоже на психологическое бессилие; физиологический механизм не нарушен, но существует вегетативный блок, который возникает в психике и подавляет нормальную физиологическую функцию. Лечение этой трудности — консультирование, образование и поддержка. Такие группы, как Лига Ла Лече, Кормящие матери и Ассоциация по обучению родам, являются чрезвычайно полезными группами поддержки для молодой кормящей матери или матери, испытывающей трудности с кормлением. Поддержка, оказываемая такими группами, — это обычно все, что необходимо для успешного грудного вскармливания.Когда необходима медикаментозная терапия, хлорпромазин в дозе 25 мг (три раза в день) в течение 3–10 дней помогает расслабить тревожную мать и увеличить выработку пролактина и, следовательно, выработку молока. Точно так же умеренное содержание теофиллина в кофе и чае может стимулировать выработку пролактина и увеличить секрецию молока. Расстроенная, обеспокоенная мать и голодный младенец — плохая комбинация. Матери, кормящей грудью впервые, настоятельно рекомендуется хорошее дородовое образование и поддержка со стороны внимательной медсестры-акушерки или группы поддержки.
Помимо беспокойства, существует несколько других, менее распространенных причин недостаточного количества молока. Комбинированные противозачаточные таблетки были причастны к уменьшению выработки молока и могут быть вредными для младенца, хотя стандартные комбинированные таблетки умеренной или низкой дозировки, используемые сегодня, не уменьшали количество молока или уменьшали количество молока, а также вызывали нежелательные явления. эффекты у младенца. Ранее использовавшиеся таблетки с высокими дозами эстрогена в некоторой степени снижали секрецию молока.
У заядлого курильщика (одна или несколько пачек в день) циркулирующий уровень никотина достаточен для подавления синтеза и высвобождения пролактина. Значительные концентрации никотина также обнаруживаются в грудном молоке и нежелательны для развивающегося младенца. Поэтому курение сигарет кормящей маме противопоказано.
Иногда у матери не хватает молока в результате недостаточного потребления калорий и питательных веществ с пищей. Диетические ограничения могут привести к недостаточному потреблению калорий для удовлетворения потребности кормящих женщин в 3000 калорий в день (таблица 1).Если есть опасения по поводу уменьшения количества молока, важно учитывать диетические привычки женщины. Недавние исследования показывают, что умеренная потеря веса (менее 2 кг в месяц) и физические упражнения не влияют на объем или состав молока. 22
Таблица 1. Требования к питанию во время ранней беременности и кормления грудью
Суточные потребности | Ранняя беременность | | 2100 | 3000 |
Белок (г) | 55 | 85 | ||
Fat41 0505 | ||||
Углеводы (г) | 330 | 480 | ||
Кальций (г) | 0.8 | 1,3 | ||
Железо (мг) | 15 | 20 | ||
Витамин A (МЕ) | 5000 | |||
Витамин D (МЕ) | 200 | 400 |
Редкие случаи олигогалактии и агалактии, вызванные неспособностью гипофиза вырабатывать пролактин.Этот сбой может возникнуть в результате гипоталамо-гипофизарного заболевания или послеродового некроза гипофиза. При подозрении на такое состояние требуется серия провокационных тестов для определения гипофизарной недостаточности. Тест на стимуляцию высвобождающего гормона кортикотропина (CRH) определяет чувствительность гипофизарно-надпочечниковой системы. Точно так же тест на стимуляцию тиреотропин-рилизинг-гормона (TRH) определяет, может ли гипофиз вырабатывать и выделять тиреотропный гормон и пролактин.TRH вводится в дозе 100 мкг, а кровь на пролактин берется через 0, 0,5, 1, 2 и 3 часа. Если уровень пролактина в крови увеличится хотя бы вдвое, лактотрофы гипофиза не повреждены.
Одним из наиболее частых состояний, возникающих во время кормления грудью, является болезненность сосков. Соски могут потрескаться или покрыться синяками, а также кровоточить. Пренатальная подготовка может уменьшить болезненность. Захватывая ареолу, осторожно вытягивая ее наружу и перекручивая сосок между большим и указательным пальцами, подготавливает грудь к сосанию и уменьшает болезненность.Как только грудное вскармливание началось, болезненность можно уменьшить, используя правильное положение ребенка, ограничивая время сосания, не связанное с питанием, избегая нагрубания груди и применяя имеющуюся в продаже мазь для кормления грудью.
Закупорка протоков, проявляющаяся в виде болезненного уплотнения в груди, может возникнуть при неполном опорожнении груди. Тепло и массаж, а также частое кормление грудью могут способствовать дренажу протоков.
Набухание обычно происходит через 3–4 дня после родов и может повлиять на способность младенца брать грудь и есть.Управление включает регулярное кормление из обеих грудей и использование сцеживания или ручного сцеживания перед кормлением. Если дискомфорт значительный, могут потребоваться анальгетики.
Мастит поражает до 3% кормящих женщин. 23 Когда определенная область уплотнения и покраснения развивается без системных симптомов (например, лихорадка, недомогание), это состояние обычно можно удовлетворительно лечить с помощью местного нагрева и продолжения кормления с обеих грудей. При развитии системных симптомов следует применять антибактериальную терапию против резистентных штаммов стафилококка в течение 7–10 дней.Во время лечения нет необходимости прекращать кормление, и кормление следует продолжать с обеих грудей. Иногда мастит может переходить в дискретный абсцесс, который не поддается лечению антибиотиками или местной терапией и требует хирургического дренирования. Даже в этой ситуации целеустремленная мама может спокойно продолжать кормить грудью.
Преимущества
Возможные преимущества грудного вскармливания многочисленны. Описано приобретение у младенца устойчивости к кишечным и респираторным бактериальным и вирусным инфекциям. 24 Младенцы с повышенным риском развития аллергии могут также получить пользу от грудного вскармливания. Задержка контакта с чужеродными белками может быть полезной. Кроме того, грудное молоко содержит секреторный иммуноглобулин А, который может ограничивать всасывание потенциально аллергенных соединений из кишечника младенца. Младенцы, находящиеся на грудном вскармливании, лишь в редких случаях приобретают изнурительное состояние энтеропатического акродерматита, редкого аутосомно-рецессивного нарушения метаболизма цинка, вызывающего везикулярную сыпь на нижних конечностях и отверстиях тела с рецидивирующей диареей.Хотя коровье молоко содержит более высокие концентрации цинка, биодоступность цинка в грудном молоке выше и обеспечивает временную защиту от заболевания. У младенцев, которых кормят из бутылочки, заболевание проявляется в течение первых нескольких дней жизни или в течение нескольких дней или недель после отлучения от груди. 25 Уникальная аминокислота грудного молока, таурин, и ее возможная польза для недоношенных детей в отношении развития нервной системы уже были описаны. Материнский тироксин переносится с грудным молоком к младенцу и предотвращает разрушительное развитие кретинизма, которое возникает, когда гипотиреоз не диагностируется во время продолжающегося нервного развития ребенка в критические первые месяцы после рождения.
Высокая концентрация холестерина в грудном молоке является предметом интенсивных исследований на протяжении многих лет. У младенцев, находящихся на грудном вскармливании, как правило, выше общий уровень липидов, чем у младенцев, находящихся на искусственном вскармливании. Однако множественные поперечные и когортные исследования показывают, что взрослые, которые кормились исключительно грудью, имеют значительно более низкие концентрации циркулирующего холестерина, чем контрольные пациенты, которые находились на искусственном вскармливании. 26 Предполагается, что воздействие на младенца высоких уровней холестерина индуцирует ферменты, необходимые в более позднем возрасте для обработки пищевых холестериновых нагрузок. 27 Оказывает ли этот умеренный эффект какое-либо долгосрочное клиническое воздействие, остается неясным.
Ожирение в детстве и зрелом возрасте может иметь свои корни в раннем вскармливании. Перекармливание ребенка и последующее ожирение, по-видимому, гораздо реже встречаются у детей, находящихся на грудном вскармливании, чем у детей, находящихся на искусственном вскармливании. Однако исследования, приведшие к такому выводу, не учитывали такие важные переменные, как потребление твердой пищи.
Понятие связи матери и ребенка было определено относительно недавно.Связанные с этим паттерны поведения, по-видимому, устанавливаются довольно скоро после рождения, если они вообще устанавливаются, и эффекты продолжаются. Несколько исследований показали, что связь матери и ребенка может влиять на психосоциальное поведение, способность к обучению и языковые способности в более позднем возрасте. По крайней мере, это способствует более счастливым отношениям между матерью и ребенком с самого начала и, возможно, более здоровым и счастливым отношениям между родителями и детьми в последующие годы.
Недоношенность
Вопрос о том, кормить ли недоношенного ребенка грудью, обсуждался в течение многих лет.Несомненно, слабого и больного недоношенного ребенка, который физически не способен к адекватному кормлению грудью, следует кормить как можно менее напряженным и наиболее полезным методом. Однако в настоящее время большинство отделений неонатальной помощи признают потенциальные иммунологические, связанные с развитием, экономические и психологические преимущества грудного вскармливания даже для очень недоношенных детей. Клинические исследования, проведенные в детских садах по всему миру, показали, что у недоношенных детей, вскармливаемых грудным молоком, частота различных инфекций ниже, чем у детей, вскармливаемых детской смесью. 28 В связи с их уникальными физиологическими потребностями обогащение сцеженного грудного молока может быть показано для младенцев с очень низкой массой тела при рождении. Больницы и врачи должны рекомендовать грудное молоко недоношенным и другим детям из группы высокого риска либо путем прямого грудного вскармливания, либо с использованием сцеженного молока матери, и это следует поощрять как можно раньше. 29
Индуцированная лактация
Возможность суррогатной лактации для усыновленного ребенка вызывает растущий интерес.Хотя могут потребоваться добавки, основной целью индуцированной лактации является питание, а не питание. Рекомендуется стимуляция груди и сосков за 2 месяца до рождения ребенка. Лекарства, повышающие уровень пролактина в сыворотке, такие как хлорпромазин или метаклопромид, могут быть полезны при начале грудного вскармливания. Интраназальный окситоцин, вызывающий расслабляющую реакцию, также может быть полезным в течение первых нескольких недель. Подобные методы могут быть полезны для релаксации, когда недоношенность или болезнь младенца задерживают грудное вскармливание. 30
Состав грудного молока у женщин с индуцированной лактацией кажется нормальным. Объем грудного молока может быть ограничен, и может потребоваться добавление донорского грудного молока или смеси. Значительная поддержка со стороны семьи, практикующего врача и консультанта по грудному вскармливанию жизненно важна для успеха индуцированной лактации.
Отлучение и инволюция
Процесс инволюции, который начинается с уменьшающейся частоты кормления грудью или отлучением от груди, занимает приблизительно 3 месяца.Рекомендуется медленное, а не резкое прекращение лактации как для ребенка, так и для матери. Если отлучение от груди происходит постепенно, у матери будет меньше сопротивления и меньше симптомов нагрубания и дискомфорта для матери. Уменьшение частоты кормления увеличивает количество грудного молока, остающегося в груди, что приводит к застою сосудов и атрофии альвеол. Меньшее количество пролактина также вырабатывается при уменьшении количества сосаний, что еще больше снижает синтез молока. Основное изменение, которое происходит во время инволюции, — это уменьшение размера альвеолярно-долевых протоков, а не количественная потеря этих единиц, как это происходит во время менопаузальной инволюции.Менопаузальная инволюция также включает потерю эластичных поддерживающих тканей и уменьшение жировой подушечки груди, ни одно из которых не происходит в какой-либо значительной степени при постлактационной инволюции. К 3 месяцам после прекращения лактации грудь максимально уменьшилась. Поскольку они сохраняют часть увеличенной жировой ткани и элементов соединительной ткани, образовавшихся во время беременности, они остаются немного больше, чем их размер до беременности.
ПРЕПАРАТЫ И МОЛОКО
Относительно мало известно о появлении в грудном молоке множества лекарств, представленных сегодня на рынке. 31 Небольшая доступная информация указывает на то, что лекарства депонируются в грудном молоке так же, как они депонируются в других органах и тканях. Лекарства, принимаемые матерью, диффундируют или переносятся из материнской плазмы в альвеолярные клетки груди. Скорость и количество транспорта зависят от концентрации несвязанного лекарственного средства в кровотоке матери, его молекулярного размера, а также его растворимости в липидах или состояния ионизации. Лекарства в плазме либо связаны с белками-носителями, либо свободны.Только свободное соединение активно в диффузионном смысле. Небольшие (молекулярная масса менее 200) водорастворимые препараты свободно проходят из плазмы матери в альвеолярные клетки груди и в грудное молоко в просвете альвеол. Поскольку основным препятствием для диффузии лекарственного средства является обнаженный липид клеточной мембраны, чем менее ионизирована и / или более липидорастворима молекула, тем легче она проходит к альвеолярным клеткам, а затем в молоко. Как правило, можно предположить, что любое лекарство, проглоченное матерью, в той или иной степени обнаруживается с грудным молоком; обычно общее количество препарата в грудном молоке составляет менее 1% от количества, попадающего в организм матери.Для большинства лекарств хроническое употребление их матерью, которое подвергает ребенка постоянному воздействию лекарства, может причинить наибольший вред.
Преобладающим симптомом многих лекарств является рвота, диарея или кожная сыпь. Каждый раз, когда эти симптомы возникают у грудного ребенка, необходимо выяснить, принимала ли мать лекарство в анамнезе. Кормление грудью не рекомендуется женщинам, получающим радиоактивные изотопы или химиотерапевтические препараты. Прием алкоголя может вызвать седативный эффект или даже нарушение двигательной функции у младенца.Поскольку алкоголь растворим в жирах, он содержится в молоке в той же концентрации, что и в сыворотке крови матери. И седативные средства, и стимуляторы легко появляются в грудном молоке и приводят к появлению гиперактивных или гипоактивных младенцев. Выведение антитиреоидных соединений с грудным молоком является значительным и может вызывать гипотиреоз и зоб у детей, подвергшихся хроническому воздействию. Одним из наиболее вредных препаратов, содержащихся в грудном молоке, является резерпин, который вызывает затруднение дыхания и плохое сосание из-за заложенности носа.Гепарин из-за его высокой молекулярной массы и кумадин из-за его высокой степени связывания с белками вряд ли вызовут дискразию кровотечения у младенца; младенческое протромбиновое время и частичное тромбопластиновое время в норме.
Литий выделяется с грудным молоком, потенциально способствуя токсическому воздействию лития на младенцев. Сообщалось, что эрготамин вызывает рвоту, диарею и судороги у новорожденных, находящихся на грудном вскармливании. Во избежание чрезмерного воздействия на младенцев необходимо тщательно контролировать сывороточные уровни противосудорожных препаратов, таких как тегретол и фенитоин, у матери.Фенобарбитал очень медленно выводится новорожденным и может вызывать значительный седативный эффект при применении матерью.
Комбинированные оральные контрацептивы в прошлом были противопоказаны кормящим матерям, поскольку хроническое воздействие довольно высоких доз соединений эстрогена и прогестерона значительно подавляло выработку молока. С появлением таблеток с низкими дозами и контрацептивов с преобладанием прогестерона их влияние на молочную продуктивность вызывает меньше опасений. Некоторые исследования действительно предполагают ограниченное влияние на объем молока даже при использовании низких доз оральных контрацептивов.После установления лактации эффект оказывается минимальным, что позволяет кормящим женщинам использовать оральные контрацептивы. Контрацептивы, содержащие только прогестерон, также были выбраны, чтобы избежать какого-либо подавляющего действия комбинированных таблеток на лактацию. Небольшая стимуляция груди младенца, вызванная проглатываемым эстрогеном и наблюдаемая в прошлом при использовании таблеток с более высокими дозами, редко наблюдается при применении таблеток с низкой дозой. Когда это действительно происходит, это обратимо после прекращения приема таблеток. Неизвестно о каких-либо долгосрочных эффектах воздействия комбинации эстрогена и прогестинов на младенца.Младенцы, которых выкармливали матери в 1950-х годах во время первоначальных испытаний противозачаточных таблеток в Пуэрто-Рико, не были обнаружены в молодом возрасте с большей частотой каких-либо отклонений, чем в контрольной популяции, не подвергавшейся воздействию.
В целом, однако, кормящей матери следует избегать приема всех необязательных лекарств. Когда лекарство необходимо, принимаемая концентрация и продолжительность лечения должны быть минимальными. Если есть сомнения относительно возможного действия препарата, кормление грудью следует временно прекратить, а грудь подвергнуть сцеживанию.
ПОТЕНЦИАЛЬНАЯ ОПАСНОСТЬ, СВЯЗАННАЯ С МОЛОКОМ
Большинство женщин могут кормить грудью своих младенцев. При надлежащем образовании, поддержке и заверениях лишь незначительное меньшинство не может удовлетворительно кормить грудью. С другой стороны, существуют определенные недостатки грудного молока, определенные группы пациентов, которым не следует кормить грудью, и определенные потенциально вредные долгосрочные последствия грудного вскармливания, которые еще четко не определены.
С точки зрения питания, витамин A, витамин B 12 и фолиевая кислота обычно обычно присутствуют на пограничных уровнях в грудном молоке и значительно снижены у пациентов с плохим диетическим питанием.Например, витамин А необходим для роста эпителия и образования зрительных пигментов, и его содержание в грудном молоке экономически неблагополучных матерей может составлять до половины необходимого количества. Эти витамины, наряду с железом, вероятно, следует добавлять в качестве добавок в рацион грудного ребенка.
У некоторых младенцев есть генетический дефицит фермента, необходимого для метаболизма галактозы, что приводит к галактоземии с характерными клиническими симптомами умственной отсталости, увеличения печени и селезенки с асцитом и катарактой.Это состояние в значительной степени обратимо, когда прекращается воздействие галактозы или ее предшественника, лактозы, на младенца. Следует выяснить семейный анамнез галактоземии, и младенцев с таким анамнезом следует обследовать на наличие этого заболевания в раннем возрасте.
Женщинам, которые постоянно принимают потенциально токсичные лекарства, не следует планировать кормление грудью. К таким лекарствам относятся антитиреоидные соединения, антиметаболиты, литий и резерпин. Алкоголики, наркоманы и кумиры, скорее всего, будут иметь неадекватное питание для успешного и здорового грудного вскармливания, и перенос алкоголя и вызывающих привыкание наркотиков младенцу с грудным молоком является дополнительным противопоказанием для этих групп.
Кормление грудью на фоне гипербилирубинемии создало некоторую путаницу. Первоначальная связь кормления грудью с появлением тяжелой и продолжительной гипербилирубинемии в возрасте 10–15 дней встречается нечасто и требует прекращения грудного вскармливания до тех пор, пока концентрация билирубина не вернется к нормальному уровню. Гораздо более частая физиологическая гипербилирубинемия появляется на второй или третий день после родов, в критическое время выделения молока и завершения лактогенеза, но на это не влияет кормление грудью и это не должно быть противопоказанием к нему.
Относительно новой проблемой является влияние загрязненной окружающей среды на грудное молоко и грудного ребенка. Возможность заражения грудного молока такими вредными соединениями, как пестициды, полихлорированные бифенилы и полибромированные дифенилы, остается в значительной степени неизвестной, а частота и долгосрочная значимость не определены. Образованная и сознательная мать, заботящаяся о том, чтобы обеспечить своему ребенку наиболее естественную и незагрязненную среду для роста, сталкивается с дилеммой: она не знает, кормить ли ребенка из бутылочки в надежде избежать возможного воздействия этих соединений, или подвергнуться риску. ухаживает за своим младенцем, несмотря на возможное загрязнение окружающей среды, чтобы обеспечить это несметное количество полезных веществ, содержащихся в материнском молоке.На данный момент нет никаких указаний на то, что возможное присутствие этих соединений в грудном молоке имеет какой-либо пагубный эффект; до тех пор, пока не появятся такие данные, грудное молоко остается предпочтительным питательным веществом для роста человеческого младенца.
Кормление грудью женщин, инфицированных вирусом иммунодефицита человека (ВИЧ), вызвало новую озабоченность по поводу безопасности младенцев. Вирусные элементы могут быть изолированы в материнском молоке, и многочисленные отчеты документально подтверждают передачу ВИЧ через грудное вскармливание.Хотя риск передачи инфекции во время беременности трудно отделить от риска, связанного с кормлением грудью, метаанализ показал, что у детей, вскармливаемых грудью, частота инфицирования выше, чем у детей, вскармливаемых из бутылочки. 32 Первичная ВИЧ-инфекция у женщины в послеродовом периоде, вероятно, представляет наибольший риск для младенца из-за высокой вирусной нагрузки во время начальной инфекции. В развивающихся странах, где питание детей грудного возраста является критической проблемой, озабоченность по поводу ВИЧ-инфекции создает серьезную дилемму для здоровья.Защита младенцев с помощью противовирусной терапии изучается, но способность этих лекарств предотвращать передачу инфекции еще не известна.
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы женщины и медицинские работники знали о потенциальном риске заражения ВИЧ во время беременности и кормления грудью. Защита от инфекций имеет решающее значение для кормящей грудью женщины, находящейся в группе риска. Всем женщинам рекомендуется пройти тестирование на ВИЧ. ВОЗ не рекомендует кормить грудью ВИЧ-инфицированных женщин.В отделениях интенсивной терапии новорожденных следует соблюдать осторожность при работе с грудным молоком из-за возможности заражения ВИЧ. Наконец, банкам грудного молока рекомендуется проводить строгие проверки доноров молока. 33
10 веских причин кормить ребенка грудью
Грудное вскармливание важно для вас и вашего ребенка.
Сегодня большинство младенцев находятся на грудном вскармливании. И по мере того, как все больше канадцев понимают, насколько важно грудное вскармливание для здоровья матери и ребенка, все больше людей поддерживают кормление матерей грудью дольше, до 2 лет и более.
Вот 10 веских причин кормить ребенка грудью:
Содержание
- Идеальное питание
- Защита
- Сила мозга
- Готовое и переносное
- Размер не имеет значения
- Хорош для мам тоже
- Создает особую облигацию
- Преимущества сохраняются по мере роста ребенка
- Благо для планеты
- Экономия на бюджете
1.Идеальное питание
Грудное молоко — лучшая пища для роста и развития вашего ребенка. Она изготавливается по индивидуальному заказу каждой матери для своего малыша. Грудное молоко содержит идеальное количество белков, углеводов, жиров, витаминов и минералов и легко усваивается.
2. Защита
Грудное молоко помогает вашему ребенку бороться с недугами.
После рождения первое молоко, которое вырабатывается вашей грудью, называется молозивом. Это помогает остановить вредные микробы, которые могут вызвать заболевание вашего ребенка.Молозиво делает это, покрывая пищеварительную систему вашего ребенка, так что микробам некуда расти. Эта защита еще более важна, если ваш ребенок родился рано (недоношенным).
Грудное вскармливание снижает вероятность того, что ваш ребенок заболеет:
- страдают диареей, инфекциями уха или легких
- умереть от синдрома внезапной детской смерти (СВДС)
- иметь избыточный вес или ожирение в возрасте старше
3.Сила мозга
Исследования показывают, что дети, находившиеся на грудном вскармливании, получают более высокие результаты по тестам интеллекта (IQ). Они могут даже дольше учиться в школе и зарабатывать больше денег, став взрослыми.
4. Готовая и переносная
Грудное молоко всегда свежее и нужной температуры. Он готов для вашего малыша, когда он будет готов кушать. Необязательно нагревать, кипятить воду или стерилизовать бутылки. Это делает кормление намного проще!
Поскольку грудное молоко всегда с вами, путешествовать или делать покупки с малышом проще.
5. Размер не имеет значения
Размер вашей груди не имеет значения. Большая или маленькая, ваша грудь будет производить достаточно молока для вашего ребенка. Грудь начинает готовиться к рождению ребенка на очень ранних сроках беременности. Ваша грудь может вырабатывать молозиво уже во втором триместре.
Как только ваш ребенок рождается, гормоны приказывают вашей груди вырабатывать больше молока. Ваша грудь будет производить столько молока, сколько нужно вашему ребенку. Чем больше ваш ребенок кормит грудью — тем больше у вас будет молока!
6.Хорош для мам тоже
Исследования показывают, что грудное вскармливание может защитить матерей от многих болезней, таких как:
- рак груди и яичников
- диабет
- порок сердца
Ваше тело использует энергию для производства молока, поэтому грудное вскармливание может помочь вам сбросить вес, который вы набрали во время беременности.
Исключительное грудное вскармливание (кормление ребенка только грудным молоком) также может хотя бы на некоторое время отсрочить возобновление менструации.Важно знать, что вы все равно можете забеременеть, даже если у вас не начнутся месячные.
7. Создает особую облигацию
Близость и комфорт кормления грудью помогают вам сблизиться с вашим ребенком. Это одна из многих вещей, которые вы можете сделать, чтобы построить безопасные и любящие отношения. Объятия ребенка помогут ему стать более доверчивым и уверенным, когда он станет старше.
8. Преимущества сохраняются по мере роста ребенка
Грудное молоко настолько полно, что это единственная еда или питье, в которой нуждается ваш ребенок в течение первых 6 месяцев. По мере того, как ваш ребенок растет, ваше грудное молоко будет меняться, чтобы соответствовать потребностям вашего ребенка.
Примерно с 6-месячного возраста вашему ребенку потребуется разнообразная здоровая пища, а также грудное молоко. Но грудное молоко по-прежнему является важным источником питания и защиты вашего ребенка. Грудное вскармливание рекомендуется на срок до двух и более лет или столько, сколько хотите вы и ваш ребенок. Любое количество грудного молока, которое вы можете дать своему ребенку, — это хорошо!
9. Благо для планеты
Грудное вскармливание полезно для вашего ребенка, для вас и окружающей среды. Грудное молоко производится и доставляется прямо вашему ребенку — без какой-либо обработки, химических консервантов, упаковки и отходов.
10. Экономия бюджета
Грудное вскармливание экономит ваши деньги. Рождение ребенка может быть дорогостоящим, поэтому приятно осознавать, что грудное вскармливание — это не так! Грудное вскармливание может сэкономить сотни или даже тысячи долларов.
Запросите информацию и поддержку по грудному вскармливанию
Чтобы научиться кормить грудью, нужно время и терпение.Это навык, которому мама и ребенок учатся вместе. Не сдавайся! Есть много людей и групп, которые могут вам помочь, в том числе: члены семьи и друзья, которые кормили грудью
- поставщиков медицинских услуг (медсестра, врач или акушерка)
- консультанты по грудному вскармливанию
- группы поддержки, такие как La Leche League
Собираетесь на работу или в школу? Ваш ребенок по-прежнему может получать все преимущества вашего грудного молока.
- Вы можете сцеживать грудное молоко и передать его опекуну для кормления ребенка
- Грудное молоко можно заморозить и использовать позже
- Если у вас есть присмотр за детьми на работе, в школе или поблизости, вы можете кормить грудью во время перерывов
Также доступны 10 ценных советов по успешному грудному вскармливанию — руководство, которое поможет вам достичь поставленных целей в области грудного вскармливания.
Для получения дополнительной информации посетите: www.canada.ca
Циталопрам — База данных по лекарствам и кормлению грудью (LactMed)
Уровни и эффекты лекарств
Сводка по применению во время лактации
Младенцы получают циталопрам с грудным молоком, и у некоторых он обнаруживается в низких уровнях в сыворотке. Дозировка, которую получает младенец, и достигнутый уровень в сыворотке, вероятно, связаны с генетической метаболической способностью матери и младенца. Сообщалось о нескольких случаях незначительных поведенческих побочных эффектов, таких как сонливость или суетливость, но не было обнаружено никаких неблагоприятных последствий для развития у младенцев, наблюдаемых до года.У младенцев, подвергшихся воздействию в утробе матери, может возникнуть синдром отмены в послеродовом периоде, несмотря на грудное вскармливание и продолжающийся прием циталопрама матерью [1,2]. Если циталопрам требуется матери, это не является причиной для прекращения грудного вскармливания. Некоторые эксперты не рекомендуют циталопрам во время кормления грудью [3], но система оценки безопасности считает, что циталопрам приемлем во время грудного вскармливания. [4] Если мать принимала циталопрам во время беременности или если другие антидепрессанты были неэффективны, большинство экспертов рекомендуют не менять лекарства во время кормления грудью.В противном случае могут быть предпочтительны агенты с более низким выделением в грудное молоко, особенно при кормлении грудью новорожденного или недоношенного ребенка. Следите за младенцем на предмет чрезмерной сонливости, беспокойства, возбуждения, плохого кормления и недостаточного набора веса, особенно у младенцев, находящихся на исключительно грудном вскармливании, и при использовании комбинаций психотропных препаратов.
Матери, принимающие СИОЗС во время беременности и в послеродовом периоде, могут испытывать трудности с грудным вскармливанием, хотя это может быть отражением их болезненного состояния.[5] Этим матерям может потребоваться дополнительная поддержка при грудном вскармливании. Младенцы, находящиеся на грудном вскармливании и получавшие СИОЗС в третьем триместре беременности, имеют более низкий риск плохой неонатальной адаптации, чем младенцы, находящиеся на искусственном вскармливании.
Уровни лекарственного средства
Циталопрам метаболизируется до 2 метаболитов, каждый из которых обладает антидепрессивной активностью, которая, как считается, составляет 13% от активности циталопрама. [6]
Материнские уровни. В объединенном анализе сывороточных уровней из опубликованных исследований и 2 неопубликованных случаев авторы обнаружили, что у 18 матерей, принимавших среднюю дневную дозу 29 мг (диапазон от 20 до 60 мг), средний уровень циталопрама в молоке составлял 157 мкг / л (диапазон От 41 до 451 мкг / л).[6] Используя данные о средней дозировке и уровне молока из этой статьи, ребенок, находящийся на исключительно грудном вскармливании, будет получать примерно 7,9% дозировки циталопрама, скорректированной по весу матери.
Женщине с послеродовой депрессией давали циталопрам по 20 мг в день в течение 2 дней, затем по 40 мг в день. После 8 дней терапии образец грудного молока содержал 98,9 мкг / л циталопрама. [7]
У 9 матерей, принимавших циталопрам от 20 до 40 мг в день во время грудного вскармливания, образцы молока из кормушки были взяты непосредственно перед кормлением утром 4-го дня, а также в течение 2-й недели и 2-го месяца послеродового периода.Концентрации циталопрама в молочных желобах, стандартизованные до дозировки 20 мг в день, составляли в среднем 81,4, 103,4 и 75,9 мкг / л за 3 периода отбора проб. Авторы сообщили, что младенец, находящийся на исключительно грудном вскармливании, получит примерно 0,3 и 0,2% от дозировки циталопрама, скорректированной по массе матери, через 2 недели и 2 месяца после родов, соответственно [8]. Однако эти значения, по-видимому, являются результатом ошибки расчета. Используя указанные выше значения концентрации молока, можно рассчитать минимальную дозу для младенцев, равную 4.7 и 3,4% дозировки для матери, скорректированной по весу, что согласуется со значениями, указанными в других исследованиях.
У 10 детей на грудном вскармливании (степень не указана) (включая одну пару близнецов) в возрасте от 3 до 42 недель, матери которых принимали среднюю суточную дозу циталопрама в 24 мг (диапазон от 20 до 50 мг), авторы подсчитали, что их полностью Младенцы, находящиеся на грудном вскармливании, будут получать в среднем 5,2% (от 2,5 до 9,4%) материнской дозы. [9]
Мать принимала циталопрам внутрь по 40 мг один раз в сутки вечером.Пробы однократного молока были взяты через 16 часов после введения дозы на 25, 46 и 53 дни после родов. Уровни циталопрама в молоке составляли 280, 230 и 320 мкг / л. Эти значения составляют 5,8%, 4,7% и 6,6% от дозировки, скорректированной по массе матери [1].
Кормящая мать принимала циталопрам по 20 мг в сутки. Образцы переднего и заднего молока, взятые через 4 недели после родов, через 11 часов после введения дозы, содержали 123 мкг / л и 131 мкг / л соответственно. Образцы также содержали 25 мкг / л и 31 мкг / л десметилциталопрама в переднем и заднем молоке, соответственно.[10]
Две женщины, получавшие циталопрам в дозе 5 или 10 мг в день в течение третьего триместра беременности и во время грудного вскармливания, сдали образцы молока в течение первой недели после родов. Уровни циталопрама в молоке составляли 62,6 мкг / л при дозе 5 мг и 95,4 мкг / л при дозе 10 мг. Расчетный процент дозировок для беременных с поправкой на вес составлял 18,4% и 13,2% соответственно. Эти значения могут быть неточными из-за времени взятия пробы молока. [11]
Случайные образцы молока были получены от 6 женщин, принимавших среднюю дозу циталопрама в 20 мг (от 10 до 30 мг) ежедневно, и средняя концентрация циталопрама в молоке составляла 111.5 мкг / л (от 41,5 до 260 мкг / л). Авторы подсчитали, что это представляет собой среднюю дозу для младенцев 16,7 (от 6,2 до 39) мкг / кг в день. Не было обнаружено корреляции между дозировкой для матери и уровнем циталопрама в молоке. [12]
Младенческие уровни. В объединенном анализе 5 пар мать-младенец из опубликованных и неопубликованных случаев авторы обнаружили, что у младенцев в среднем было 7% уровней циталопрама в плазме их матери; У 1 из 5 младенцев уровень в плазме крови превышал 10% от уровня матери в плазме, который был определен авторами как повышенный.[6]
Женщине с послеродовой депрессией давали циталопрам по 20 мг в день в течение 2 дней, затем по 40 мг в день. Шестнадцать дней спустя уровень в сыворотке ее младенца, вскармливаемого грудью, составил 12,7 мкг / л. Из-за проблем со сном у младенца доза для матери была снижена до 20 мг в день. Через 1 неделю приема этой дозировки сывороточный циталопрам младенца составил 4,5 мкг / л, и сон младенца нормализовался. [7]
У 9 матерей, вскармливаемых грудью, которые принимали циталопрам во время беременности и в послеродовом периоде, уровень циталопрама в сыворотке крови при родах составлял 63% от сывороточного уровня матери.Уровни сыворотки младенцев упали на 37% ко 2 дню, 61% к 4 дню и 90% к 2 неделе, несмотря на исключительно грудное вскармливание. В 2-месячном возрасте уровни циталопрама у младенцев в сыворотке крови составляли около 2% от уровня матери; уровни метаболитов в сыворотке были несколько выше. [8]
У 10 детей в возрасте от 3 до 42 недель, находящихся на грудном вскармливании (степень не указана), матери которых принимали циталопрам в средней суточной дозе 24 мг (диапазон от 20 до 50 мг), циталопрам был обнаружен у 6 детей. Уровни лекарств в сыворотке 10 младенцев в среднем равнялись 0.9% (от 0 до 4,8%) своих матерей. Двое из младенцев с определяемым циталопрамом были близнецами, мать которых плохо усваивала циталопрам (мутация CYP2C19 * 2). У пяти младенцев с генотипом CYP2C19 * 1 / * 2 уровни сыворотки были в 3,75 раза выше, чем у других 5 младенцев с генотипом CYP2C19 * 1 / * 1 [9].
Мать принимала циталопрам 40 мг перорально один раз в сутки в 23:00. Уровни сыворотки младенцев были измерены в возрасте 12, 25 и 53 дней, первый раз в неустановленное время, а последние два в 15:00.Сывороточные уровни циталопрама у младенцев составляли 2,3, 1,2 и 1,7 мкг / л в это время. Уровни сыворотки младенца на 25 и 53 день составляли 0,9% и 1,8% от уровня сыворотки матери, соответственно. [1]
Воздействие на младенцев, находящихся на грудном вскармливании
Производитель заявляет, что у младенцев, находящихся на грудном вскармливании, наблюдалась сонливость и потеря веса.
Беспокойный сон, который прекратился при уменьшении дозировки и частичном добавлении молочных смесей, вероятно, был вызван циталопрамом в грудном молоке у 5-месячного младенца.[7]
Группа из 10 младенцев, находящихся на грудном вскармливании (6 исключительно, 3 получали некоторые смеси начиная с 2 месяцев) от рождения до одного года во время приема циталопрама матерью, имела нормальную массу тела и неврологическое развитие у всех младенцев по сравнению с 9 младенцами из контрольной группы, чьи матери не принимал циталопрам. [8]
Три матери, которые принимали среднюю дозу циталопрама 15 мг один раз в день, кормили своих младенцев исключительно грудью в течение 4 месяцев и не менее 50% в течение 5 и 6 месяцев. Их младенцы прибавили в весе за 6 месяцев, что было нормальным в соответствии с национальными стандартами роста.[13]
В исследовании сравнивали побочные реакции у 31 младенца, находившегося на грудном вскармливании во время применения циталопрама матерью, с контрольной группой из 31 младенца на грудном вскармливании, матери которых не принимали антидепрессанты. В группе циталопрама было зарегистрировано больше нежелательных явлений (3 против 1). Однако исследование не обнаружило статистической разницы в частоте побочных эффектов между группами младенцев, и ни один из побочных эффектов не был серьезным. Одна мать сообщила о младенческой раздражительности и беспокойстве после начала приема циталопрама через 2 месяца после родов.Побочные эффекты исчезли после того, как она прекратила кормить грудью 2 недели спустя. [14]
У 10 детей в возрасте от 3 до 42 недель, находящихся на грудном вскармливании (степень не указана), матери которых принимали циталопрам в среднем 24 мг в день, на момент исследования не было отмечено клинических краткосрочных побочных реакций [9].
Младенец, находившийся на грудном вскармливании, мать которого принимала циталопрам в дозе 40 мг в день на протяжении всей беременности и в послеродовом периоде, имел многочисленные симптомы, такие как поверхностное и нерегулярное дыхание, апноэ, нарушение сна и гипотония после рождения.Все симптомы исчезли к 3-недельному возрасту. Симптомы были расценены как симптомы отмены, а не побочные эффекты препарата в грудном молоке. [1]
Женщина возобновила прием циталопрама в дозе 10 мг в день после прекращения приема препарата в течение последнего месяца беременности. Ее ребенок находился на грудном вскармливании в течение 6 месяцев (объем не указан). У младенца не было перинатальных осложнений, и педиатр не заметил никаких нейропсихологических отклонений в возрасте 18 месяцев [15].
Женщина принимала циталопрам 60 мг и зипразидон 40 мг ежедневно на протяжении всей беременности и в послеродовом периоде.Она широко кормила грудью, за исключением редких случаев кормления грудью другими детьми. В возрасте 6 месяцев педиатр установил, что младенец здоров, нормальный рост и развитие [16].
В ходе неконтролируемого онлайн-опроса были собраны данные о 930 матерях, которые кормили своих младенцев, принимая антидепрессанты. Симптомы прекращения приема лекарств у младенцев (например, раздражительность, низкая температура тела, неконтролируемый плач, расстройства пищевого поведения и сна) наблюдались примерно у 10% младенцев. Матери, которые принимали антидепрессанты только во время грудного вскармливания, гораздо реже замечали симптомы отмены препарата у своих младенцев, чем те, кто принимал препарат во время беременности и кормления грудью.[17]
Когорта из 247 младенцев, получавших антидепрессант внутриутробно в течение третьего триместра беременности, была оценена на предмет плохой адаптации новорожденных (PNA). Из 247 младенцев у 154 развилась ПНК. Младенцы, которым давали исключительно смесь, имели примерно в 3 раза больший риск развития ПНА, чем дети, находившиеся на исключительно или частично грудном вскармливании. 51 ребенок получил циталопрам внутриутробно. [18]
В исследовании «случай-контроль», проведенном в Израиле, сравнивались 280 младенцев кормящих матерей, длительно принимающих психотропные препараты, с младенцами 152 женщин, принимающих антибиотики.О сонливости у младенцев в возрасте 4 дней сообщила одна мать, принимавшая циталопрам во время беременности и грудного вскармливания, и ни одна из них не принимала антибиотики. Сонливость прошла в течение 24 часов без влияния на развитие [19].
Влияние на лактацию и грудное молоко
Препараты класса СИОЗС, включая циталопрам, могут вызывать повышение уровня пролактина и галакторею у небеременных и не кормящих пациентов. [20-24] В исследовании случаев гиперпролактинемии и ее симптомов (например, гинекомастии) ) сообщил во французский центр фармаконадзора, у флувоксамина было обнаружено 3.В 9 раз повышенный риск гиперпролактинемии по сравнению с другими лекарствами. [25] Уровень пролактина у матери с установленным периодом лактации может не влиять на ее способность кормить грудью.
В небольшом проспективном исследовании 8 первородящих женщин, которые принимали ингибитор обратного захвата серотонина (SRI; 3 принимали флуоксетин и по 1 принимали циталопрам, дулоксетин, эсциталопрам, пароксетин или сертралин), по сравнению с 423 матерями, которые не принимали SRI. У матерей, принимавших SRI, начиналась секреторная активация молока (лактогенез II), которая откладывалась в среднем на 16.7 часов по сравнению с контролем (85,8 часа после родов у матерей, получавших SRI, и 69,1 часа у матерей, не получавших лечения), что вдвое увеличивало риск отложенного кормления в группе, не получавшей лечения. Однако задержка лактогенеза II может не иметь клинического значения, поскольку не было статистически значимой разницы между группами в процентном соотношении матерей, испытывающих трудности с кормлением после 4-го дня после родов. [26]
В исследовании случай-контроль сравнивалась частота преобладающего грудного вскармливания через 2 недели после родов у матерей, которые принимали антидепрессанты СИОЗС на протяжении всей беременности и во время родов (n = 167) или SSRI только во время беременности (n = 117), с контрольной группой матерей. не принимавшие антидепрессанты (n = 182).Среди двух групп, принимавших СИОЗС, 33 — циталопрам, 18 — эсциталопрам, 63 — флуоксетин, 2 — флувоксамин, 78 — пароксетин и 87 — сертралин. Среди женщин, принимавших СИОЗС, частота грудного вскармливания через 2 недели после родов была на 27–33% ниже, чем у матерей, не принимавших антидепрессанты, без статистической разницы в частоте кормления грудью между группами, принимавшими СИОЗС [27].
Наблюдательное исследование изучило результаты 2859 женщин, принимавших антидепрессанты в течение 2 лет до беременности.По сравнению с женщинами, которые не принимали антидепрессанты во время беременности, матери, принимавшие антидепрессанты в течение всех 3 триместров беременности, на 37% реже кормили грудью после выписки из больницы. Матери, принимавшие антидепрессанты только в третьем триместре, на 75% реже кормили грудью при выписке. У тех, кто принимал антидепрессанты только в первом и втором триместрах, вероятность кормления грудью при выписке не снижалась [28]. Антидепрессанты, которые применяли матери, не уточнялись.
Ретроспективное когортное исследование электронных медицинских карт больниц с 2001 по 2008 год сравнивало женщин, которым давали антидепрессант на поздних сроках беременности (n = 575; циталопрам n = 139), с теми, кто имел психическое заболевание, но не получал антидепрессант ( n = 1552) и матерей, не имевших психиатрического диагноза (n = 30 535). У женщин, получавших антидепрессанты, вероятность кормления грудью при выписке на 37% ниже, чем у женщин без психиатрического диагноза, но не менее вероятно, чем у нелеченных матерей с психиатрическим диагнозом.[29]
Ссылки
- 1.
- Franssen EJ, Meijs V, Ettaher F, et al. Уровни циталопрама в сыворотке и молоке у матери и ребенка во время кормления грудью. Ther Drug Monit. 2006; 28: 2–4. [PubMed: 16418683] ,
- , 2. ,
- , Erol S, Ozcan B, Celik IH, et al. Неонатальный абстинентный синдром из-за пренатального воздействия циталопрама: отчет о клиническом случае. Arch Argent Pediatr. 2017; 115: e424 – e7. [PubMed: 227]
- 3.
- Larsen ER, Damkier P, Pedersen LH, et al.Использование психотропных препаратов во время беременности и кормления грудью. Acta Psychiatr Scand Suppl. 2015; (445): 1–28. [PubMed: 26344706]
- 4.
- Угуз Ф. Новая система оценки безопасности использования психотропных препаратов во время кормления грудью. Am J Ther. 2021; 28: e118 – e26. [PubMed: 30601177] ,
- , 5. ,
- , Grzeskowiak LE, Leggett C, Costi L, et al. Влияние использования ингибитора обратного захвата серотонина на количество грудного молока у матерей недоношенных детей: ретроспективное когортное исследование. Br J Clin Pharmacol.2018; 84: 1373–9. [Бесплатная статья PMC: PMC5980248] [PubMed: 29522259]
- 6.
- Weissman AM, Levy BT, Hartz AJ, et al. Объединенный анализ уровней антидепрессантов у кормящих матерей, грудного молока и грудных детей. Am J Psychiatry. 2004; 161: 1066–78. [PubMed: 15169695]
- 7.
- Шмидт К., Олесен О.В., Йенсен П.Н. Циталопрам и кормление грудью: концентрация в сыворотке и побочные эффекты у младенца. Биол Психиатрия. 2000; 47: 164–5. [PubMed: 10664835]
- 8.
- Хейккинен Т., Экблад Ю., Керо П. и др.Циталопрам при беременности и кормлении грудью. Clin Pharmacol Ther. 2002; 72: 184–91. [PubMed: 12189365]
- 9.
- Берле Йо, Стин В.М., Аамо Т.О. и др. Кормление грудью во время лечения матери антидепрессантами с ингибиторами обратного захвата серотонина: воздействие на младенцев, клинические симптомы и генотипы цитохрома P450. J Clin Psychiatry. 2004; 65: 1228–34. [PubMed: 15367050]
- 10.
- Weisskopf E, Panchaud A, Nguyen KA, et al. Одновременное определение селективных ингибиторов обратного захвата серотонина и их основных метаболитов в грудном молоке человека методом жидкостной хроматографии и масс-спектрометрии с электрораспылением.J Chromatogr B Analyt Technol Biomed Life Sci. 2017; 1057: 101–9. [PubMed: 28511118]
- 11.
- Pogliani L, Baldelli S, Cattaneo D, et al. Проникновение селективных ингибиторов обратного захвата серотонина в грудное молоко кормящих женщин. J Matern Fetal Neonatal Med. 2019; 32: 3020–5. [PubMed: 29557689]
- 12.
- Schoretsanitis G, Augustin M, Sassmannshausen H, et al. Антидепрессанты в грудном молоке; Сравнительный анализ показателей экскреции. Arch Womens Ment Health. 2019; 22: 383–90.[PubMed: 30116895]
- 13.
- Хендрик В., Смит Л. М., Хван С. и др. Увеличение веса у младенцев на грудном вскармливании от матерей, принимающих антидепрессанты. J Clin Psychiatry. 2003. 64: 410–2. [PubMed: 12716242]
- 14.
- Ли А., Ву Дж, Ито С. Частота побочных эффектов у младенцев, которые связаны с использованием циталопрама во время кормления грудью. Am J Obstet Gynecol. 2004; 190: 218–21. [PubMed: 14749663]
- 15.
- Джентиле С., Воцци Ф. Последовательное воздействие ламотриджина и циталопрама во время беременности.Arch Womens Ment Health. 2007; 10: 299–300. [PubMed: 17763980]
- 16.
- Верремейер А. Использование зипразидона и циталопрама во время беременности и кормления грудью у женщины с психотической депрессией. Am J Psychiatry 2009; 166: 1298. Письмо. PMID: 19884241. [PubMed: 19884241]
- 17.
- Хейл Т.В., Кендалл-Тэкетт К., Конг З. и др. Синдром отмены у новорожденных, матери которых принимали антидепрессанты во время беременности или кормления грудью. Breastfeed Med. 2010; 5: 283–8. [PubMed: 20807106]
- 18.
- Kieviet N, Hoppenbrouwers C, Dolman KM, et al. Факторы риска плохой адаптации новорожденных после воздействия антидепрессантов в утробе матери. Acta Paediatr. 2015; 104: 384–91. [PubMed: 25559357]
- 19.
- 20.
- 21.
- González Pablos E. Actas Esp Psiquiatr. 2001; 29: 414. Minguez MartÍn L, Hernández Fernández M и др. [Клинический случай галактореи после лечения циталопрамом] [PubMed: 11730581]
- 22.
- Koch HJ, Zellmer H.Заметный мидриаз и оптический неврит, связанные с галактореей после лечения циталопрамом: отчет о клиническом случае и обсуждение. Case Rep Med. 2011; 2011: 1. [Бесплатная статья PMC: PMC3160104] [PubMed: 21869891]
- 23.
- Белли Х., Вардар М.К., Есилюрт С. и др. Циталопрам-связанная эупролактинемическая галакторея: клинический случай. West Indian Med J. 2010; 59: 100–1. [PubMed: 20931925]
- 24.
- Türkoğlu S. Циталопрам-индуцированная галакторея у подростков. Clin Neuropharmacol.2016; 39: 331. [PubMed: 27438185] ,
- , 25. ,
- , Trenque T, Herlem E, Auriche P, et al. Ингибиторы обратного захвата серотонина и гиперпролактинемия: исследование случая / отсутствия случая в базе данных французского фармаконадзора. Drug Saf. 2011; 34: 1161–6. [PubMed: 22077504]
- 26.
- Marshall AM, Nommsen-Rivers LA, Hernandez LL, et al. Транспорт и метаболизм серотонина в молочной железе модулируют секреторную активацию и инволюцию. J Clin Endocrinol Metab. 2010; 95: 837–46. [Бесплатная статья PMC: PMC2840848] [PubMed: 19965920]
- 27.
- Горман младший, Као К., Чемберс CD. Кормление грудью женщин, принимавших антидепрессанты во время беременности. J Hum Lact. 2012; 28: 181–8. [PubMed: 22344850]
- 28.
- Венкатеш К.К., Кастро В.М., Перлис Р.Х. и др. Влияние лечения антидепрессантами во время беременности на акушерские исходы у женщин, ранее лечившихся от депрессии: обсервационное когортное исследование. J Perinatol. 2017; 37: 1003–9. [PubMed: 28682318] ,
- , 29, ,
- , Leggett C., Costi L., Morrison JL, et al.Использование антидепрессантов на поздних сроках беременности и грудного вскармливания при выписке из больницы. J Hum Lact. 2017; 33: 701–9. [PubMed: 28984528]
Последняя информация о коронавирусе и грудном вскармливании
Эта информация о коронавирусе и грудном вскармливании регулярно проверяется и будет развиваться в соответствии с руководящими принципами и доказательствами. Эта страница последний раз обновлялась 3 ноября 2021 г.
Заявление BfN о вакцинах против COVID-19 при грудном вскармливании
Это заявление направлено на ответы на вопросы, которые мы получаем.Он предназначен только для информации и не предназначен для рекламы вакцины или замены рекомендаций медицинского работника.
Если вы кормите грудью или даете сцеженное молоко, вы можете получить любую из трех вакцин, доступных в настоящее время в Великобритании (Astra Zeneca, Pfizer / BioNTech или Moderna), если вы выполняете другие условия для получения вакцины (как установлено выпущены JCVI и MHRA). Как и в случае с другими вакцинами, нет никаких доказательств того, что в грудное молоко проникает что-либо, кроме антител.Эти антитела не вредны для вашего ребенка и могут дать некоторую защиту от вируса. Нет необходимости отказываться от кормления вашего ребенка грудным молоком сразу после вакцинации, пропуская грудное вскармливание или сцеживая и сливая молоко.
JCVI рекомендует вводить вакцины во время грудного вскармливания. Это соответствует рекомендациям США и Всемирной организации здравоохранения.
Часто задаваемые вопросы
Когда мне делать вакцину? Вакцинация рекомендуется во время беременности и кормления грудью, чтобы вы могли сделать укол, как только вас пригласят.
Я беременна, можно мне сделать прививку? JCVI и RCOG рекомендуют вам иметь вакцины Moderna или Pfizer / BioNTech, поскольку они были более подробно изучены в США. Однако, если вы уже получили одну дозу вакцины AstraZeneca, вам будет рекомендовано ввести вторую дозу той же вакцины, поскольку нет никаких доказательств риска или пользы от смешивания вакцин.
Мне меньше 40 лет, и я понимаю, что мне предложат вакцину Moderna или Pfizer / BioNTech .Могу ли я кормить грудью? Да. Вы не должны прекращать грудное вскармливание, чтобы сделать прививку от COVID-19. В настоящее время имеется меньше опыта с вакциной Moderna, но MHRA и JCVI рекомендовали продолжать грудное вскармливание в обычном режиме. Нет оснований полагать, что он ведет себя иначе, чем другие версии. Имеются значительные данные о вакцине Pfizer / BioNTech при грудном вскармливании.
Я планирую кормить грудью после рождения ребенка, могу ли я сделать вакцину сейчас? Да, сейчас вы можете получить любую из трех лицензированных вакцин и кормить грудью как обычно.Во время беременности вам обычно будут предлагать вакцины Moderna или Pfizer / BioNTech. Оба они совместимы с грудным вскармливанием.
Я кормлю грудью, могу ли я сделать вакцину? Да, вы можете получить любую из трех лицензированных вакцин и продолжать грудное вскармливание в обычном режиме.
Я перестала кормить грудью после вакцинации. Могу я перезапустить сейчас? Если вы хотите повторно стимулировать выработку молока или рассказать о своем опыте, вы можете обратиться в Национальную горячую линию по грудному вскармливанию.Наша цель — поддерживать индивидуальные, осознанные решения, основанные на лучших данных, которые у нас есть.
Я слышал, что вакцины вызывают недомогание. Смогу ли я позаботиться о своем ребенке? Некоторые люди сообщают о головных болях, гриппоподобных симптомах, общих болях, тошноте и желудочно-кишечных симптомах. Прием парацетамола и обильное питье для поддержания гидратации может помочь облегчить симптомы. Парацетамол можно принимать в обычном режиме при беременности или кормлении грудью. Поскольку некоторые люди сообщают о чувстве усталости через день или два после вакцинации, вы можете сделать прививку, когда кто-то будет рядом, чтобы помочь вам позаботиться о вашем ребенке и привести его к вам для кормления.Если вы обычно сцеживаете молоко, вы можете заранее сцеживать немного молока на случай, если захотите его использовать. Помните, что отсутствие корма может снизить ваш корм и привести к закупорке протоков или маститу.
Некоторые люди анекдотично сообщали о симптомах мастита и об изменении количества молока у сторонников грудного вскармливания. Сообщений о побочных эффектах ограничено, и нет данных о количестве вакцинированных кормящих матерей.
Если вы считаете, что у вас возникла побочная реакция на вакцину, вы можете сообщить об этом через систему желтых карточек: https: // coronavirus-yellowcard.mhra.gov.uk/
Резюме: какую вакцину я могу получить и когда?
| АстраЗенека | Pfizer / BioNTech | Модерна | |
| Беременность | вторая доза да, если была первая доза AstraZeneca | да | да |
| Грудное вскармливание | да | да | да |
| До 40 лет | вторая доза да, если была первая доза AstraZeneca | да | да |
В настоящее время нет доказательств того, что вакцинация от COVID-19 во время грудного вскармливания причиняет какой-либо вред детям, находящимся на грудном вскармливании, или влияет на их способность кормить грудью.
- Вакцины против COVID-19 не содержат живых компонентов, и нет известного риска, связанного с введением неживой вакцины во время грудного вскармливания. Текущий совет Объединенного комитета по вакцинации и иммунизации (JCVI) заключается в том, что кормящим родителям может быть предложена любая подходящая вакцина против COVID-19 в зависимости от их возраста.
- MHRA внимательно следит за безопасностью вакцин COVID-19 во время грудного вскармливания, включая оценку отчетов «Желтая карточка» для вакцин COVID-19 от кормящих женщин.Эти отчеты были проанализированы независимыми экспертами Рабочей группы экспертов по снижению риска вакцины против COVID-19 Комиссии по лекарственным средствам для человека, а также экспертами в области педиатрии и грудного вскармливания.
- Мы получили около 3000 отчетов о желтых карточках от женщин, кормящих грудью во время вакцинации. Большинство этих женщин сообщали только о предполагаемых реакциях у себя, которые были аналогичны сообщениям для населения в целом, без каких-либо сообщений о влиянии на их количество молока или на их детей, находящихся на грудном вскармливании.
- Небольшое количество женщин сообщили об уменьшении количества молока, которое в большинстве случаев было временным, или о возможных реакциях у их ребенка, находящегося на грудном вскармливании. На количество молока и поведение младенца может влиять ряд факторов, включая общее состояние здоровья матери, количество сна и беспокойство. Симптомы, о которых сообщают дети (высокая температура, сыпь, диарея, рвота и общая раздражительность), являются обычными состояниями у детей этого возраста, поэтому некоторые из описанных эффектов могли возникнуть случайно.
- У небольшого числа женщин может наблюдаться снижение выработки грудного молока, и кормящим женщинам может быть полезно знать, как поддерживать выработку грудного молока, особенно если они плохо себя чувствуют. На веб-сайте NHS есть хороший ресурс для этого: www.nhs.uk/start4life/baby/breastfeeding
- MHRA продолжит мониторинг безопасности вакцин против COVID-19. Как и в случае с любыми другими вопросами безопасности, они будут держать это в поле зрения.
- MHRA еженедельно публикует обзор предполагаемых побочных реакций на вакцины против COVID-19.Более подробную информацию можно найти здесь: https://www.gov.uk/…/coronavirus-covid-19-vaccine…
У детей, которые когда-либо находились на грудном вскармливании, меньше шансов получить положительный результат теста на COVID-19
Наблюдательное исследование с участием детей в возрасте 14 лет и младше, которые обращались в отделение неотложной помощи в определенные дни в течение трехмесячного периода, показало, что те, кто когда-либо находился на грудном вскармливании (даже за годы до начала пандемии), имели значительно меньшую вероятность положительного результата теста на COVID-19, чем те, кто никогда не кормил грудью.Хотя есть и другие факторы, которые могут способствовать этому эффекту (такие переменные, как доход домохозяйства, не учитывались), этот результат предполагает, что грудное вскармливание может дать некоторую долгосрочную устойчивость к инфекциям, с которыми ребенок может столкнуться в будущем, включая COVID-19. .
Verd, S., Ramakers, J., Vinuela, I. et al. Защищает ли грудное вскармливание детей от COVID-19? Наблюдательное исследование педиатрической службы Майорки, Испания. Int Breastfeed J 16, 83 (2021).https://doi.org/10.1186/s13006-021-00430-z
Более высокие уровни антител против SARS-CoV-2 обнаружены в грудном молоке матерей, кормивших грудью в течение двух и более лет.
Исследование Ramirez et al., Опубликованное в августе 2021 года, подтвердило результаты предыдущих исследований, показывающие, что в грудном молоке от матерей, которым была сделана две дозы вакцинации COVID-19, есть антитела против SARS-CoV-2 в грудном молоке через две недели после вакцинации. вторая вакцинация. Эти антитела не были обнаружены у матерей, которые не были вакцинированы.Они также обнаружили, что в молоке матерей, кормивших грудью в течение двух и более лет, были более высокие уровни антител. Это показывает, что грудное молоко может иметь важные защитные свойства для детей старшего возраста, кормящих грудью, а также младенцев.
Ссылка:
Рамирес DSR, Pérez MML, Pérez MC, et al. Антитела SARS-CoV-2 в грудном молоке после вакцинации. Педиатрия. 2021; DOI: 10.1542 / peds.2021-052286. https://pediatrics.aappublications.org/content/pediatrics/early/2021/08/17/peds.2021-052286.full.pdf
Антитела SARS-CoV-2, обнаруженные в грудном молоке после вакцинации матери
Недавнее исследование показало, что грудное молоко матерей, вакцинированных против COVID-19, содержит антитела, которые могут помочь защитить их младенцев от вируса.
В исследование были включены 32 кормящих женщины, которые уже решили пройти вакцинацию. Они получили вакцину Pfizer-BioNTech в виде двух доз с интервалом 21 день. В контрольную группу вошли 28 кормящих грудью женщин, не вакцинированных против COVID-19.
антитела против COVID-19 были обнаружены в грудном молоке всех вакцинированных матерей, но не в грудном молоке матерей из невакцинированной группы. Антитела достигли наивысшего наблюдаемого уровня примерно через 29 дней после первой дозы (7 дней после второй дозы) и все еще присутствовали примерно через 43 дня после первой дозы (22 дня после второй дозы).
Исследование матерей, которым был поставлен диагноз COVID-19, показало, что их грудное молоко также содержит антитела к вирусу, и что в лаборатории это грудное молоко способно нейтрализовать вирус.Это означает, что грудное молоко, содержащее антитела, может дать младенцам на грудном вскармливании некоторую защиту от вируса. Исследование грудного молока вакцинированных женщин показало, что уровни антител в их грудном молоке были выше, чем у женщин, которым был поставлен диагноз COVID-19, показывая, что вакцинация может придать грудному молоку более сильные защитные свойства, чем заражение вирусом.
Ни один из младенцев вакцинированных матерей, участвовавших в исследовании, не испытал каких-либо серьезных побочных эффектов после вакцинации их матерями, и у большинства из них не было вообще никаких побочных эффектов.В целом это исследование подтверждает важность вакцинации кормящих женщин вакциной COVID-19.
Ссылка:
Jakuszko, K. et al. Иммунный ответ на вакцинацию против COVID-19 у работников здравоохранения, занимающихся грудным вскармливанием. Вакцины, 2021, 9, 663. https://www.mdpi.com/2076-393X/9/6/663/htm
Симптомы у матери и ребенка после вакцинации против COVID-19 у кормящих матерей
В этом отчете рассматривались 4455 кормящих матерей, получивших вакцинацию от COVID-19 Pfizer или Moderna.Из них 77 матерей (1,7%) сообщили о негативном влиянии на грудное вскармливание. Было отмечено, что эти матери также сообщали о более тяжелых реакциях на вакцину. В целом 7,1% матерей сообщали о каких-либо симптомах у своих детей, находящихся на грудном вскармливании, после вакцинации от COVID-19. Они показаны в таблице ниже. Другие предполагаемые симптомы у детей, о которых сообщили три или более матерей, включали насморк и покраснение щек.
Команда пришла к выводу, что вакцинация против COVID-19 среди кормящих матерей оказала минимальное влияние на грудное вскармливание и минимальные побочные эффекты у ребенка, находящегося на грудном вскармливании.
Ссылка:
Скайлер Маклаурин-Цзян, Кристин Д. Гарнер, Кайтлин Крутч и Томас В. Хейл. Медицина грудного вскармливания. перед печатью http://doi.org/10.1089/bfm.2021.0079 https://www.infantrisk.com/content/results-breastfeeding-and-covid-19-vaccine-survey
- Baird JK et al. Антитела SARS-CoV-2, обнаруженные в поствакцинации грудного молока человека (опубликовано 2 марта 2021 г.), что они идентифицировали присутствие специфических иммуноглобулинов SARS-CoV-2 (антитела covid-19) в молоке 6 вакцинированных матери.
https://www.medrxiv.org/content/10.1101/2021.02.23.21252328v1.full.pdf?fbclid=IwAR3l5hlpS0L6J–vwuq7odYHJ3aB6P8OjEdu-Fy_vvzC5vLh-y.
Заключение группы:
«В настоящее время практически нет исследований, которые могли бы помочь кормящим женщинам и их медицинским работникам принять решение о вакцинации или отказе от нее. Мы представляем первые доказательства того, что матери, вакцинированные против SARS-CoV-2, вырабатывают антитела к этому вирусу в грудном молоке, которые могут быть защитными для младенцев.
2. Peng S et al, 2020. Исследование практики грудного вскармливания, SARS-CoV-2 и его антител в грудном молоке матерей с подтвержденным COVID-19
https://www.thelancet.com/journals/lanwpc/article/PIIS2666-6065(20)30045-6/fulltext#seccesectitle0001]
Изучено 24 матери с подтвержденным COVID-19 и 19 с подозрением на инфекцию по сравнению с контрольной группой из 21 матери без инфекции. Все 44 образца грудного молока дали отрицательный результат на нуклеиновую кислоту SARS-CoV-2.Признаков наличия вируса SARS-CoV-2 в грудном молоке не обнаружено. Присутствие IgM в некоторых образцах предполагает, что грудное молоко может оказывать защитное действие на новорожденных. На продолжительность грудного вскармливания повлияло разлучение матери и ребенка во время заражения.
3. Гилберт П., Рудник С. Антитела новорожденного к SARS-CoV-2, обнаруженные в пуповинной крови после вакцинации матери
https://www.medrxiv.org/content/10.1101/2021.02.03.21250579v1?fbclid=IwAR2Uwu7PKrm1bulzYxYUC8V-AP_ur2_bDAaW99RSUe4wj78YbhUYztpRpYM]
Первое сообщение о ребенке с антителами IgG к SARS-CoV-2, обнаруживаемыми в пуповинной крови после вакцинации матери.SARS-CoV-2 уже был обнаружен в молоке матерей, инфицированных COVID-19. Они также были обнаружены у одной матери, вакцинированной во время беременности, но не инфицированной COVID-19, в пуповинной крови ее новорожденного
4. Mahase E Covid-19: Беременным женщинам следует предлагать вакцины Pfizer или Moderna.
https://www.bmj.com/content/373/bmj.n1013?utm_source=etoc&utm_medium=email&utm_campaign=tbmj&utm_content=weekly&utm_term=20210423
«Те, кто планирует беременность в послеродовом периоде или в период грудного вскармливания, могут быть вакцинированы любой вакциной, в зависимости от их возраста и группы клинического риска»
5.Perl SH, Uzan-Yulzari A, Klaine H et al. SARS-CoV-2-специфические антитела в грудном молоке после вакцинации против COVID-19 кормящих женщин
https://jamanetwork.com/journals/jama/fullarticle/2778766
Изучены 84 женщины в Израиле, получившие 2 дозы вакцины Pfizer BioNTech с интервалом 21 день. Антитела IgG, специфичные к SARS-CoV-2, оставались низкими в течение первых 3 недель с увеличением на 4 неделе (20,5 Ед / мл; P = 0,004), когда 91,7% образцов дали положительный результат, с увеличением до 97% при недели 5 и 6.
Ни у одной матери или младенца не было серьезных побочных эффектов в течение периода исследования. Сорок семь женщин (55,9%) сообщили о побочных эффектах, связанных с вакцинацией, после введения первой дозы вакцины и 52 (61,9%) после второй дозы вакцины, причем наиболее частой жалобой была местная боль. У четырех младенцев поднялась температура в течение периода исследования через 7, 12, 15 и 20 дней после вакцинации матери. У всех были симптомы инфекции верхних дыхательных путей, включая кашель и заложенность, которые исчезли без лечения, за исключением 1 ребенка, который был госпитализирован для оценки неонатальной лихорадки в связи с его возрастом и лечился антибиотиками до получения результатов посева.О других побочных эффектах не сообщалось.
Источники информации о совместимости с вакциной и грудном вскармливании: Могу ли я кормить грудью, если у меня COVID-19?Текущие данные свидетельствуют о том, что кормить грудью и продолжать предлагать грудное молоко безопасно, если у вас есть COVID-19. «Долгосрочные и хорошо известные преимущества грудного вскармливания с большой вероятностью перевешивают любые потенциальные риски передачи вируса через грудное молоко» (RCOG, RCM, июль 2020 г., Walker, июнь 2020 г. и ВОЗ, июнь 2020 г.)
Фактически, грудное молоко — лучший источник питания для младенцев и обеспечивает защиту от многих болезней.Если вы подтвердили COVID-19 или у вас есть симптомы, вам следует принять все возможные меры предосторожности, чтобы избежать передачи вируса вашему ребенку, включая мытье рук перед прикосновением к ребенку, стерилизацию любого молокоотсоса или бутылочек и мытье рук после смены подгузников.
Подумайте о том, чтобы носить маску для лица или водонепроницаемую маску для лица во время кормления или ухода за ребенком.
Если ваш ребенок старше, может быть безопаснее не снимать маску, чтобы он не потянул ее и не коснулся ваших выделений.
Младенцы не должны носить маску или маску, так как они могут задохнуться.
Если вы слишком плохо себя чувствуете, чтобы кормить грудью, вы все равно можете сцеживать молоко для своего ребенка. Насосное оборудование и бутыли необходимо стерилизовать в соответствии с инструкциями производителя.
Иногда бывает сложно отличить простуду, грипп и коронавирус. Информация на этой диаграмме может помочь: https://www.bbc.co.uk/news/health-54145299
Информация о лекарствах и средствах, отпускаемых без рецепта:
Информацию о средствах от кашля и простуды при грудном вскармливании см .: https: // www.Brefeedingnetwork.org.uk/cold-remedies/
Для получения информации о продуктах, которые помогают облегчить боль в горле: https://www.breastfeedingnetwork.org.uk/sore-throats/
Для получения информации об обезболивающих, которые также могут помочь снизить температуру и боли: https://www.breastfeedingnetwork.org.uk/analgesics/
Если вам поставят диагноз COVID-19 и вы попадете в больницу, вам могут прописать более сильные лекарства, в том числе противовирусные:
См. Https: // www.liebertpub.com/doi/full/10.1089/bfm.2020.0268?fbclid=IwAR2OAUf0u5yEbACcrAydssi7JTS68ZVbHrkOnmQgmYVOrLapM1vvbjYLSmo_source=ETOC&utm_medium=cam
Для получения дополнительной информации о грудном вскармливании при COVID19 см. Раздел часто задаваемых вопросов. Я чувствую себя плохо, и, возможно, у меня коронавирус , найденный ниже на этой странице
Список литературы
- Dumitriu D, Emeruwa UN, Hanft E, et al. Результаты новорожденных, рожденных от матерей с тяжелым острым респираторным синдромом, инфицированным коронавирусом 2, в большом медицинском центре в Нью-Йорке. JAMA Pediatr. Опубликовано онлайн 12 октября 2020 г. doi: 10.1001 / jamapediatrics.2020.4298
- Разделы 6: 1-3, Версия 11: обновлено 24 июля 2020 г. Руководство для медицинских работников по заражению коронавирусом (COVID-19) во время беременности, опубликовано RCOG, Королевским колледжем акушерок, Королевским колледжем педиатрии и детского здоровья, Общественным Здоровье Англии и Общественное здравоохранение Шотландии. https://www.rcog.org.uk/coronavirus-pregnancy
- https: // www.england.nhs.uk/coronavirus/wp-content/uploads/sites/52/2020/05/C0441-maternity-leaflets-cv19-parent-information.pdf
- Уокер, К. Ф., О’Донохью, К., Грейс, Н., Дорлинг, Дж., Комо, Дж. Л., Ли, В., Торнтон, Дж. Дж. Передача SARS-COV-2 новорожденному от матери и возможные пути такой передачи: систематический обзор и критический анализ. BJOG 2020; https://doi.org/10.1111/1471-0528.16362. 127: 1324–1336.
- https://obgyn.onlinelibrary.wiley.com/doi/10.1111/1471-0528.16362
- ВОЗ, июнь 2020 г., WHO / 2019-nCoV / Sci_Brief / Breastfeeding / 2020.1
- https://www.who.int/news-room/commentaries/detail/breastfeeding-and-covid-19
Сделать:
часто мойте руки водой с мылом — делайте это не менее 20 секунд
Всегда мойте руки, когда вы возвращаетесь домой или на работу
используйте дезинфицирующий гель для рук, если мыло и вода недоступны
прикрывайте рот и нос салфеткой или рукавом (не руками), когда кашляете или чихаете
сразу же кладите использованные салфетки в мусорное ведро и вымойте руки после этого
попробуйте избегать тесного контакта с нездоровыми людьми
Нет
прикоснуться к глазам, носу или рту, если у вас грязные руки
https://www.gov.uk/government/publications/covid-19-stay-at-home-guidance/stay-at-home-guidance-for-households-with-possible-coronavirus-covid-19-infection
Доступ к сайту 10 ноября 2020 г.
Если вы подозреваете, что у вас COVID-19 или он был подтвержден, и вам нужна информация о грудном вскармливании, перейдите по ссылке:
https://www.rcog.org.uk/en/guidelines-research-services/guidelines/coronavirus-pregnancy / covid-19-virus-заражение и беременность /
Доступ к сайту 10 ноября 2020 г. и последнее обновление 14 октября 2020 г.
Ссылки на правительственные сайты и сайты автономных администраторов см. В разделе часто задаваемых вопросов. Могу ли я кормить грудью, если у меня COVID-19? дальше по этой странице.
Основные пункты включают:
- Вымойте руки перед тем, как прикасаться к ребенку, молокоотсосу или бутылочкам
- Старайтесь не кашлять и не чихать ребенку во время кормления, будь то кормление грудью или кормление из бутылочки. *
- Подумайте о том, чтобы носить маску для лица во время грудного вскармливания или кормления из бутылочки. Если ваш ребенок старше, может быть безопаснее не снимать маску, чтобы он не тянул за нее и не касался ваших выделений. Обсудите варианты с вашей акушеркой, патронажной сестрой или терапевтом..
- Следуйте рекомендациям производителя по очистке помпы после каждого использования.
- Если вы чувствуете себя слишком плохо для кормления грудью, подумайте о том, чтобы попросить кого-нибудь, кто здоров, кормить вашего ребенка сцеженным грудным молоком.
- Если вы решили кормить ребенка смесью или сцеженным молоком, важно соблюдать правила стерилизации https://www.nhs.uk/conditions/pregnancy-and-baby/sterilising-bottles/
- Если вы сцеживаете грудное молоко в больнице, следует использовать специальный молокоотсос.В больнице могут быть инструкции по доставке бутылочек в неонатальное отделение
* Это необходимо для обеспечения хорошей респираторной гигиены, когда он находится рядом с ребенком, например, во время кормления или смены подгузников.
Если вы хотите узнать больше о донорском молоке во время болезни, перейдите по этой ссылке, чтобы найти ближайший банк молока. Запасы ограничены, они сделают все, что в их силах. http://www.ukamb.org/
Если ваш ребенок нуждается в уходе в неонатальном отделении (NICU), по этим ссылкам можно найти общую и конкретную информацию о COVID-19.
Часто задаваемые вопросы в неонатальных службах — они подробно описаны и написаны для врачей. В разделе Управление предоставлением сцеженного грудного молока (ДМ) в ННЕ у матери, инфицированной SARS-Co-V
В нем говорится : «Текущие национальные рекомендации для здоровых детей от матерей с подозрением на COVID-19 или подтвержденными состоят в том, что преимущества грудного вскармливания перевешивают любые теоретические риски». А затем заявляет:
«В отношении нездоровых или недоношенных детей в ННУ данные менее однозначны.Практикующие должны обсудить с родителями плюсы и минусы предоставления доказательной медицины младенцам в NNU, учитывая текущую неопределенность. Совместное решение должно основываться на факторах, включая беременность и клиническое состояние ребенка, передачу защитных материнских антител, наличие донорского грудного молока и выбор родителей. Другие коронавирусы уничтожаются пастеризацией ».
Этот документ может помочь при обсуждении пребывания с ребенком в неонатальном окружении: «Неонатальные службы представляют собой уникальную ситуацию с точки зрения« посетителей », и очень важно, чтобы мать и ее партнер никогда не считались посетителями в неонатальном отделении. — они являются партнерами по уходу за своим ребенком, и их присутствие следует поощрять (см. Заявление Bliss по ссылке ниже). Мать и ее новорожденный являются биологическими объектами и должны иметь неограниченный контакт, когда поступление в ННУ неизбежно.”
https://www.rcpch.ac.uk/resources/covid-19-guidance-neonatal-settings
https://www.bliss.org.uk/health-professionals/information-and-resources/parental-access-covid19
Доступ к сайту 10 ноября 2020 г. и последнее обновление 23 октября 2020 г.
В Великобритании существуют неприемлемые вариации, на которые представитель NHS Англии сказал: «Национальная служба здравоохранения четко дала понять, что родители должны как можно чаще находиться со своими детьми в отделениях для новорожденных, и любые ограничения должны применяться только в случае крайней необходимости.»
https://www.theguardian.com/society/2020/nov/16/mothers-needlessly-separated-babies-hospital-covid-rules
Руководство для специалистов здравоохранения здесь:
https://www.unicef.org.uk/babyfriendly/COVID-19/
Дальнейшие исследования, собранные Unicef UK BFI, доступны здесь:
https://www.unicef.org.uk/babyfriendly/news-and-research/baby-friendly-research/coronavirus-research/
сайтам BFI 16 ноября 2020
Сцеживание и донорское молоко :
Если вы сцеживаете грудное молоко в больнице, следует использовать специальный молокоотсос.В больнице могут быть инструкции по доставке бутылочек в неонатальное отделение.
Если вы хотите узнать больше о донорском молоке во время болезни, перейдите по этой ссылке, чтобы найти ближайший банк молока. Запасы ограничены, они сделают все, что в их силах. http://www.ukamb.org/ и https://heartsmilkbank.org/milk/
Информация о лекарствах и средствах, отпускаемых без рецепта:
Информацию о средствах от кашля и простуды при грудном вскармливании см .: https: // www.Brefeedingnetwork.org.uk/cold-remedies/
Для получения информации о продуктах, которые помогают облегчить боль в горле: https://www.breastfeedingnetwork.org.uk/sore-throats/
Для получения информации об обезболивающих, которые также могут помочь снизить температуру и боли: https://www.breastfeedingnetwork.org.uk/analgesics/
Если вам поставят диагноз COVID-19 и вы попадете в больницу, вам могут прописать более сильные лекарства, включая противовирусные:
https: // www.liebertpub.com/doi/full/10.1089/bfm.2020.0268?fbclid=IwAR2OAUf0u5yEbACcrAydssi7JTS68ZVbHrkOnmQgmYVOrLapM1vvbjYLSmo_source=ETOC&utm_medium=cam
Для дополнительной информации:
Информационная служба«Наркотики в грудном молоке» доступна через страницу в Facebook или по электронной почте [email protected]
Ссылки проверены 10 ноября 2020
Начало грудного вскармливания — первые дни. Женщины говорят нам, что третий или четвертый день может быть временем перемен, и чувство подавленности вместе с усталостью может быть обычным явлением.Вы также можете чувствовать себя изолированным в это время общественного беспокойства и ограничений в социальных контактах. Важно оставаться на связи с малышом по мере того, как ваше тело адаптируется к потребностям ребенка, также как и знать, где вы можете получить помощь, если она вам понадобится. Вы можете заметить, что ваша грудь становится теплее и покалывает, когда она начинает наполняться молоком, и ваш ребенок может быть более беспокойным и питаться непредсказуемым образом. Принимайте каждое кормление по одному, проводя время с малышом, пока вы оба учитесь друг у друга.Когда возможно, держать ребенка вместе, кожа к коже, это поможет успокоить ребенка. Знание того, на что нужно обращать внимание, поможет вам увидеть и почувствовать, насколько хорошо ваш ребенок кормит. Изучение и распознавание некоторых простых знаков может иметь решающее значение.Как проходит кормление?
Если помочь ребенку хорошо приложиться, он сможет максимально использовать ваше молоко и не повредить вашу грудь. Для начала вам нужны короткие сосания, которые могут быть сильными, за которыми следует долгое ритмичное сосание и глотание.Когда ваш ребенок заканчивает кормление, он должен казаться довольным и довольным — хотя он может захотеть еще от второй груди, прежде чем окончательно успокоится. Ваши соски должны выглядеть так, как до кормления, если они болят, деформированы или имеют линии давления, значит, насадка сместилась во время кормления — над этим нужно работать. Помните фразу « ПОДБОРОДОК» , обученные сторонники-сверстники используют это сокращение при поддержке матерей, чтобы помочь запомнить, как держать и прикреплять ребенка: C проиграть, ваш ребенок должен быть рядом с вами, чтобы они могли совать достаточно груди в рот H свободно, так что ваш ребенок может запрокинуть голову назад, когда прикладывается к вашей груди.Это позволяет его подбородку вести вперед, когда он касается груди. I n Line, голова и тело вашего ребенка должны быть на прямой линии, чтобы им было удобно и они могли легко глотать. N ose к соску, это должно быть в верхней части списка — начинайте кормление с вашего соска на уровне носа вашего ребенка, чтобы, когда они укоренились и наклонили голову, вы могли поднести их ближе к вам, чтобы они хорошо прикрепились . S Устойчивый, удобный для вас обоих благодаря кормлению. Мокрые и грязные подгузники вашего ребенка являются хорошим показателем количества выпитого молока.
Первые 48 часов
- Вначале у вашего ребенка выделяется черный дегтеобразный фекалий (называемый меконием)
- В первые 48 часов у вашего ребенка, скорее всего, будет только 2 или 3 влажных подгузника.
Влажные подгузники должны стать более частыми, по крайней мере, 6 каждые 24 часа, начиная с 5-го дня. Вы можете заметить оранжевое или красное пятно цвета кирпичной пыли на подгузнике вашего ребенка в первые пару дней после рождения. Это может тревожно выглядеть как кровь, но это кристаллы уратов, что в настоящее время является нормальным явлением.По мере увеличения количества корма моча становится менее концентрированной, и окрашивание исчезает. Сообщите вашей акушерке, остались ли они на 3-й или 4-й день. Маленькие девочки также часто имеют выделения из влагалища в первые несколько дней после родов. Иногда это может быть небольшое пятно крови из-за присутствия ваших гормонов в организме вашей дочери; это совершенно нормально, но в случае сомнений проконсультируйтесь с вашей акушеркой. https://www.cuh.nhs.uk/rosie-hospital/pregnancy-labour-and-birth/going-home/caring-for-your-baby/what%E2%80%99s-nappy
3-4 дня
- К 3-му дню становится легче очистить фекалии вашего ребенка, поскольку меконий смешивается с молоком, и он должен стать более светлым, рыхлым, зеленоватым.
- Начиная с 4-го дня и в течение первых 4–6 недель ваш ребенок должен выдавать не менее 2 желтых помета каждый день, причем размер помета должен быть не менее 2 фунтов стерлингов.
Если в какой-либо день в течение первой недели у вашего ребенка не было какашек или у вас возникли какие-либо проблемы, позвоните на Национальную горячую линию по грудному вскармливанию. Вы также можете поговорить со своей акушеркой. Они помогут вам проверить, насколько хорошо ваш ребенок кормит, и какие трудности могут у вас возникнуть. Будет много раз, когда ваш ребенок будет хорошо себя чувствовать с промежутком в помете, но лучше быть осторожным и искать поддержки, чтобы помочь вам.Чтобы обсудить этот или любой вопрос, спросите свою акушерку или позвоните на национальную горячую линию по грудному вскармливанию, 0300 100 0212, открытую с 9:30 до 21:30 каждый день в году. Важно оставаться на связи, поэтому звоните сколько угодно раз.
Ссылка на всю поддержку грудного вскармливания, доступную во время COVID-19 https://www.breastfeedingnetwork.org.uk/breastfeeding-support-in-the-uk-during-the-coronavirus-covid-19-situation/
Эти ссылки ниже могут сделать все проще, хотя на самом деле все может быть сложнее.Обсудите это с кем-нибудь на горячей линии, поскольку они знают, как помочь.
См. Изменение цвета детских какашек на стр. 17 https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2010/11/otbs_leaflet.pdf
Начало грудного вскармливания https://www.nhs.uk/conditions/pregnancy-and-baby/breastfeeding-osition-attachment/
Более продолжительное, 10-минутное видео, показывающее более подробную информацию о привязанности и о том, как младенцы сигнализируют о своей готовности к кормлению с помощью сигналов о кормлении https: // globalhealthmedia.организация / элементы-портфолио / прикрепление-вашего-ребенка-у-груди /
Первые каналы https://web.bestbeginnings.org.uk/web/video/your-babys-first-feed-1041/videos
Кормление на 2-й день — малышам нужно успокоиться, чтобы их кормить. Слишком расстроен с первого раза https://www.breastfeedinginc.ca/baby-28-hours-old-assisted-latching
Как мне увеличить количество кормлений грудью? Я кормлю грудью и даю бутылочки со смесью. Если ваш ребенок в настоящее время кормит грудью после предыдущих трудностей, и вы хотите увеличить объем грудного вскармливания, попробуйте сократить количество кормлений одной смесью за то время, которое подходит вам обоим. Рано или поздно утром бывает хорошо, вы будете знать, что вам подходит. Предлагайте ребенку обычное грудное вскармливание с обеих сторон. Что будет дальше, зависит от вас и вашего ребенка. Перед тем, как предложить их обычную бутылку смеси, вы можете предложить еще одно кормление из первой и, возможно, второй груди, чтобы стимулировать больше молока. Затем предложите бутылочку со смесью для младенцев, пьющих из больших бутылочек, или, если вы хотите идти медленнее, попробуйте добавить 30 мл в это кормление.Оставьте остальную часть корма неизменной в течение остальной части дня. Придерживайтесь этого режима каждый день в течение нескольких дней, чтобы ваше тело приспособилось. Ваш ребенок может захотеть следующего кормления грудью раньше, или разница может быть незначительной. Через несколько дней уменьшите кормление еще на 30 мл и продолжайте в том же темпе, пока не сможете полностью прекратить кормление. Затем придерживайтесь этой схемы в течение нескольких дней, а когда вы оба будете готовы, попробуйте уменьшить объем смеси в другой бутылке. Подобная медленная работа означает, что вы знаете, что ваш ребенок не упускает слишком много смеси, и дает вашему молоку время, чтобы его количество увеличилось.Вы можете убедиться, что ваш ребенок получает достаточно молока, проверив его подгузники — он должен производить не менее 6 влажных подгузников (от 6 дней и старше) и не менее 2 поминок каждые 24 часа. Для младенцев постарше этот образец может отличаться, поэтому сравните с их обычным количеством мокрых и грязных подгузников. Вы можете заметить, что их фекалии снова становятся более жидкими и желтыми. Эти предложения предназначены для детей, которые набирают вес и не беспокоятся об их способности есть. Важно идти в темпе, который подходит вашему ребенку.Если ваш ребенок привык к пустышке, это может сократить время кормления грудью, поэтому используйте ее экономно в то время, когда вы роняете количество корма. В качестве альтернативы вы можете сцеживать немного молока и давать его из бутылочки, прежде чем закончить кормление своей обычной смесью — это труднее поддерживать, так как у вас есть 3 разных варианта кормления, которыми нужно жонглировать. Это может быть полезно как краткосрочный вариант, например, если вашему ребенку потребовалось время, чтобы научиться эффективно есть. Если у вас есть трудности с грудным вскармливанием или у вас есть какие-либо опасения, позвоните в Национальную горячую линию по грудному вскармливанию, чтобы обсудить это.Ссылки перепроверены 14 апреля 2020 г. https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2020/03/Unicef-UK-Baby-Friendly-Initiative-Maximising-breastmilk-and-re -lactation -idance-3.pdf https://abm.me.uk/breastfeeding-information/relactation/ https://www.who.int/maternal_child_adolescent/documents/who_chs_cah_98_14/en/ Я прекратил кормление грудью, могу ли я возобновить кормление?Возобновление грудного вскармливания возможно. Это требует времени, большого терпения и зависит от того, как ваш ребенок отреагирует, некоторым удивительно легко приспособиться, а другим нужно время, чтобы заинтересоваться.Поощряйте ребенка Следующие шаги могут помочь, но нет точного или простого способа сделать это. Наблюдайте за своим ребенком, следуйте его подсказкам. Иногда им нужно несколько дней побыть с вами, кожа к коже, прежде чем они решат проявить интерес к захвату. Найдите время, когда вы можете лечь на кровать, опираясь на подушку или подушки, или лежа на боку, в зависимости от того, что удобно для вас обоих. Если вы сидите, держите ребенка между грудями кожа к коже. Если на боку, лягте с ребенком близко к груди.Позвольте вашему ребенку снова привыкнуть к близости и исследуйте вашу грудь. Как и вначале, они часто начинают с того, что ласкают и облизывают ваш сосок, а затем протягивают руку. Вы можете способствовать этому, сцеживая немного молока, если оно у вас есть, чтобы они могли его попробовать. Это может быть неудобно и отвлекать, поэтому сосредоточьтесь на том, чтобы позволить им исследовать, пока вы не решите, что это поможет. Когда вашего ребенка кормили или кормили из бутылочки, иногда щиток для сосков может помочь вашему ребенку перейти к кормлению из груди.Они бывают разных размеров, поэтому вам, вероятно, понадобится помощь, чтобы найти тот, который вам подходит и из которого ребенку будет удобно кормиться. Ваш ребенок должен быть хорошо приложен к груди, чтобы его язык мог дотянуться до вашей груди, минуя ножку, — это поможет вашему ребенку получить больше молока. Если ножка крышки для сосков слишком велика, кормление может быть неудобным, так как это может вызвать рвоту. Об этом легче поговорить с квалифицированным специалистом по грудному вскармливанию лично или по национальной горячей линии грудного вскармливания.Стимуляция груди Используйте насос или ручной экспресс, чтобы стимулировать грудь в течение 10–15 минут с каждой стороны, прицеливаясь не менее восьми раз за 24 часа, в том числе один раз на ночь. Помпа должна быть удобной, слишком высокая установка может вызвать у вас болезненные ощущения без увеличения подачи. Количество выражений важнее, чем равномерное распределение времени выражения. Увеличение количества кормлений грудью См. FAQ по увеличению количества кормлений. Легче постепенно отказываться от одного кормления за раз, поскольку это означает, что вы знаете, что ваш ребенок в любой момент пропускает только небольшое количество смеси.Для младенцев, пьющих бутылочки большего размера, или если вы хотите идти медленнее, попробуйте добавить 30 мл этого корма и придерживаться этого режима в течение нескольких дней, пока они не усвоят новый режим. Если ваш ребенок беспокоится в перерывах между кормлениями, попробуйте предложить дополнительное кормление грудью, это поможет увеличить количество молока. Матери часто говорят, что переход от более предсказуемого времени кормления их тревожит. Чтобы привыкнуть к этому новому шаблону, нужно время. Некоторым младенцам нужно идти быстрее, поэтому эта фаза может показаться довольно интенсивной.Вы можете заметить, что испытываете большую жажду и голод по мере увеличения количества молока. Все это ожидаемо и является хорошим признаком того, что вы производите больше молока. Еще одним признаком того, что ваш ребенок получает достаточно молока, является то, что он производит не менее 6 влажных подгузников (в возрасте 6 дней и старше) и не менее 2 поминок каждые 24 часа. Для младенцев постарше этот образец может отличаться, поэтому сравните с их обычным количеством мокрых и грязных подгузников. Вы можете заметить, что их фекалии снова становятся более жидкими и желтыми. Если у вас есть трудности с грудным вскармливанием, позвоните в Национальную горячую линию по грудному вскармливанию, чтобы обсудить это.Эти предложения предназначены для детей, которые набирают вес и не беспокоятся об их способности есть. Важно идти в темпе, который подходит вашему ребенку. У ABM есть буклет, объясняющий более подробно родоразрешение: https://abm.me.uk/wp-content/uploads/ABM-relactation-breastfeeding.pdf И листовку, объясняющую защиту сосков: https://abm.me.uk/ информация о грудном вскармливании / using-a-nipple-shield-a-грудное вскармливание / Национальная линия помощи по грудному вскармливанию 0300100 0212
Безопасно ли совместное использование грудного молока во время коронавируса? Неформальное совместное использование молока не рекомендуется, особенно при коронавирусе — COVID-19 вызывает такую озабоченность.Хотя вирус не был обнаружен в грудном молоке, он может оставаться на поверхности контейнеров, а также может передаваться при тесном контакте, при этом человек не подозревает, что у него есть какие-либо симптомы. http://www.ukamb.org/breastmilk-sharing/ Можно ли получить донорское грудное молоко из банка молока? Пастеризованное донорское молоко можно получить в молочном банке. Приоритет отдается самым болезненным и недоношенным детям. Матери, у которых есть проблемы с грудным вскармливанием, могут получить донорское грудное молоко, если его достаточно.http://heartsmilkbank.org/milk/ Медицинские работники, сцеживающие молоко на работе Если вы сцеживаете молоко на работе и обеспокоены возможностью заражения COVID-19, следующая информация, проверенная 20 апреля 2020 года, может помочь. Приоритетом является ваша собственная безопасность и безопасность вашего ребенка. Если вы ухаживаете за пациентами с COVID-19 во время сцеживания для собственного ребенка, интенсивность окружающей среды может затруднить приспособление к этим сеансам. Резюме COVID-19 является новым заболеванием, и пройдет некоторое время, прежде чем доказательства станут более убедительными. COVID-19 не передается с грудным молоком. Однако COVID-19 может загрязнять поверхности, в том числе бутылочки и молокоотсос. Следующие ресурсы могут быть полезны, если вы работаете в среде, где это возможно, например пациенты дали положительный результат на COVID-19 или подозреваются на наличие вируса. Руководство # COVID19 и грудное вскармливание для медицинских работников [1] написано врачами для личного пользования.В руководстве описаны практические варианты — обращение с помпой и создание зоны дезинфекции у входной двери. Тщательная гигиена рук до и после сцеживания жизненно важна наряду с тщательной очисткой деталей помпы. В Великобритании общие рекомендации по очистке насосов заключаются в соблюдении инструкций производителя, повторенных здесь, в Руководстве RCOG / RCM [стр. 34] ниже. [2 и 3] Емкости для хранения молока классифицируются как поверхность, контактирующая с пищевыми продуктами, поэтому использование химических дезинфицирующих средств снаружи заполненных емкостей не рекомендуется (HMBANA, апрель 2020 г.).[4] В инфографическом руководстве HMBANA [4] есть предложения по переливанию молока после сцеживания в чистые бутылки, которые могут быть полезны. Применяются стандартные сроки хранения молока [5] Ссылки [1] Грудное вскармливание и COVID-19 для медицинских работников [2] Инфекция коронавирусом (COVID-19) во время беременности: Информация для медицинских работников Версия 7: опубликовано в четверг, 9 апреля 2020 г. https: //www.rcog.org.uk/coronavirus-pregnancy [3] Инструкции для Великобритании по стерилизации бутылочек и деталей помпы https: // www.nhs.uk/conditions/pregnancy-and-baby/sterilising-bottles/ [4] Обращение с молоком для матерей с положительным или подозрением на COVID-19 в условиях больницы, дата обращения 16.04.2020 https://www.hmbana.org/news /milk-handling-for-covid-19-positive-or-suspected-mothers-in-the-hospital-setting.html [5] Выражение и хранение информации https://www.breastfeedingnetwork.org.uk/breastfeeding-help / выражение-запоминание / Поддержка грудного вскармливания в Великобритании во время ситуации с COVID-19 Сторонники грудного вскармливания в Великобритании — как добровольные, так и платные — имеют опыт и знания в предоставлении поддержки в области грудного вскармливания по телефону и через Интернет.Доступно несколько телефонных линий помощи, и многие из них имеют увеличенную емкость:Данная информация подготовлена совместно организациями поддержки грудного вскармливания.
Если вам сложно найти обычную марку детской смеси для вашего ребенка Для всех младенцев первую детскую смесь следует использовать в течение первого года. Если вы не можете получить свою обычную марку первой детской смеси, используйте другую марку первого молока, поскольку все препараты имеют схожий питательный состав в соответствии с законодательством.Если детская смесь недоступна, может быть жидкость, готовая к употреблению молока. Не используйте последующее молоко в течение первых 6 месяцев. Для детей от 6 месяцев и старше. Если вы не можете найти свой обычный тип смеси, используйте первую смесь для младенцев. Ваш ребенок может оставаться на этой смеси в течение первого года. Если вы обычно используете другое молоко, такое как антирефлюксное или успокаивающее молоко, и не можете их найти, тогда используйте первую детскую смесь. Всегда готовьте детскую смесь, как указано на упаковке — не добавляйте больше воды, чтобы она прослужила дольше, так как разбавление молока может поставить под угрозу здоровье вашего ребенка.Если в основных супермаркетах нет детской смеси, попробуйте местные магазины, аптеки и угловые магазины. Многие аптеки будут заказывать продукты для своих клиентов, если их об этом попросят. Они сейчас очень заняты. Ссылки проверены 22 марта 2020 г. По материалам: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2/2020/03/Unicef-UK-Baby-Friendly-Initiative-statement-on -infant -eding-during-the-Covid-19-outbreak-2.pdf Дополнительная информация о кормлении из бутылочки здесь: https://www.unicef.org.uk/babyfriendly/wp-content/uploads/sites/2 / 2008/02 / start4life_guide_to_bottle_-feed.pdf И: https://www.firststepsnutrition.org/infant-milks-overview Защита вашего психического здоровья в периоды тревоги Чувство тревоги — это очень нормальная эмоция. Мы все сейчас в тревоге. Вы можете быть изолированы от своей семьи или найти обычную поддержку невозможно. И это без дополнительных опасений по поводу коронавируса. Эти чувства нормальны, но временами могут казаться подавляющими. Коронавирус, или COVID-19, представляет угрозу как для нас самих, так и для людей, о которых мы заботимся.Признание этой угрозы может помочь вам решить, как лучше обезопасить себя. Подумайте о том, что вам помогает, а что заставляет вас чувствовать себя хуже, а затем постарайтесь защитить себя от всего негативного, включая ограничение времени в социальных сетях. Обращаться за помощью необходимо только в том случае, если вы обнаружите, что ваши чувства выходят из-под контроля. Расскажите своим близким, что вы чувствуете, это может быть возможность выразить свое разочарование и беспокойство, а это может быть все, что вам нужно прямо сейчас. Вы можете позвонить на Национальную горячую линию по грудному вскармливанию, чтобы обсудить свои проблемы, связанные с грудным вскармливанием. Если вы чувствуете себя более уверенно в том, как вы кормите своего ребенка, это может сильно сбить вас с толку. Источники помощи:Полезная информация для поддержки детей
Mindheart опубликовал короткую книгу, чтобы поддержать и успокоить детей в возрасте до 7 лет о коронавирусе. Covibook доступен для загрузки на 21 языке, включая английский. Прочтите новость: #COVIBOOK Поддерживая и успокаивая детей во всем мире
Прочтите книгу: Covibook (PDF)
https://www.unicef.org.au/blog/news-and-insights/march-2020/how-to-talk-to-your-children-about-coronavirus?dm_i=4W2U,BAIH,1FV16H, 18L55,1
https: // www.childline.org.uk/info-advice/your-feelings/anxiety-stress-panic/worries-about-the-world/coronavirus/
Психическое здоровье и благополучие
Национальный центр для детей и семей Анны Фрейд опубликовал советы и рекомендации для родителей и опекунов и школ
https://www.annafreud.org/what-we-do/anna-freud-learning-network/coronavirus/
Коронавирус, психическое здоровье, благополучие Каждый из нас может многое сделать для поддержания благополучия тех, кто находится в нашей жизни.Мы не знаем, повлияет ли ситуация с коронавирусом на психическое здоровье детей и молодежи, но думаем, что может. www.annafreud.org |
Ассоциация психического здоровья детей выпустила подкаст, в котором обсуждаются коронавирус и психическое здоровье детей и молодежи.
Прочтите новость и послушайте подкаст: https://player.fm/series/association-for-child-and-adolescent-mental-health-acamh/dr-jon-goldin-on-the- коронавирус и психическое здоровье ребенка
Информация об онлайн-безопасности
https: // www.gov.uk/government/publications/child-safety-online-a-practical-guide-for-parents-and-carers/child-safety-online-a-practical-guide-for-parents-and-carers-whose- дети используют социальные медиа
https://www.nspcc.org.uk/keeping-children-safe/online-safety/
Здесь вы можете найти краткое изложение и оригинальные источники информации NSPCC, которые мы описали выше.
https://parentinfantfoundation.org.uk/first-advice-on-safeguarding/
https: // www.nspcc.org.uk/keeping-children-safe/coronavirus-advice-suppport-children-families-parents/
Вот некоторые из последних рекомендаций: — Другая информация и дополнительная поддержка Каждый день на официальных правительственных сайтах появляется все больше информации. Для получения точной и актуальной информации посетите веб-сайт государственного здравоохранения . Департамент здравоохранения и социального обеспечения будет публиковать обновленные данные на следующей странице каждый день до дальнейшего уведомления Веб-сайт NHS Коронавирус (2019-nCoV) .NHS Scotland — коронавирус NHS UK — коронавирус Полезная информация, чтобы оставаться дома Рекомендации для людей с подтвержденной или возможной инфекцией коронавируса (COVID-19) Рекомендации по самоизоляции .

 Актуален для моделей, передающих видео.
Актуален для моделей, передающих видео.