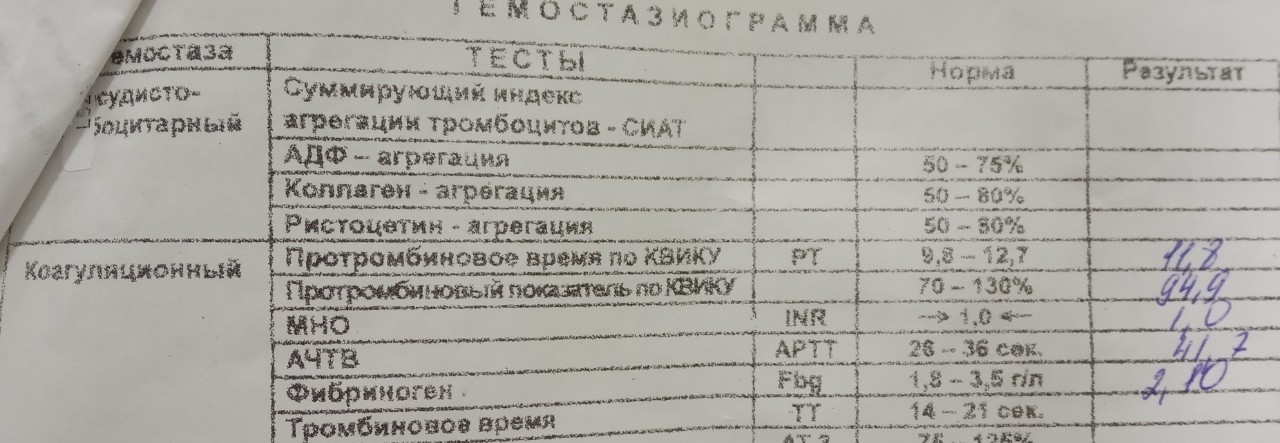
Коагулограмма (ориентировочное исследование системы гемостаза)(АЧТВ, МНО, ТВ, Ф, Tr количество, Ат III)
Коагулограмма — это комплексное исследование гемостаза, которое позволяет оценить состояние разных звеньев свертывающей, противосвертывающей и фибринолитической систем крови и выявить риск гиперкоагуляции (чрезмерного свертывания) или гипокоагуляции (кровотечения).
Система гемостаза состоит из многих биологических веществ и биохимических механизмов, которые обеспечивают сохранение жидкого состояния крови, предупреждают и прекращают кровотечения. Она поддерживает баланс между свертывающими и противосвертывающими факторами.
Значительные нарушения компенсаторных механизмов гемостаза проявляются процессами гиперкоагуляции (чрезмерного тромбообразования) или гипокоагуляции (кровотечения), которые могут угрожать жизни пациента.
При повреждении тканей и сосудов компоненты плазмы (факторы свертывания) участвуют в каскаде биохимических реакций, результатом которых является образование фибринового сгустка.
Коагулограмма определяет несколько важнейших показателей системы гемостаза.
Определение МНО (международного нормализованного отношения) позволяет оценить состояние внешнего пути свертывания крови. МНО – это стандартизованный в соответствии с международными рекомендациями показатель протромбинового теста. Он вычисляется по формуле: МНО = (протромбиновое время пациента / протромбиновое время контроля) х МИЧ, где МИЧ (международный индекс чувствительности) – коэффициент чувствительности тромбопластина относительно международного стандарта.

Активированное частичное тромбопластиновое время (АЧТВ) характеризует внутренний путь свертывания крови. Продолжительность АЧТВ зависит от уровня высокомолекулярного кининогена, прекалликреина и факторов свертывания XII, XI, VIII и менее чувствительно при изменениях уровней факторов X, V, протромбина и фибриногена. АЧТВ определяют по длительности образования кровяного сгустка после добавления в пробу крови кальция и парциального тромбопластина. Увеличение АЧТВ связано с повышенным риском кровотечений, уменьшение – с тромбозом. Данный показатель отдельно используют для контроля терапии прямыми антикоагулянтами (гепарином).
Фибриноген – фактор свертывания крови I, вырабатывающийся в печени. Благодаря действию коагуляционного каскада и активных ферментов плазмы он превращается в фибрин, который участвует в образовании кровяного сгустка и тромба. Дефицит фибриногена может быть первичным (вследствие генетических нарушений) или вторичным (из-за чрезмерного потребления в биохимических реакциях), что проявляется нарушением образования стабильного тромба и повышенной кровоточивостью. Фибриноген является также острофазовым белком, его концентрация в крови повышается при заболеваниях, сопровождающихся повреждением тканей и воспалением. Определение уровня фибриногена в составе коагулограммы имеет значение в диагностике заболеваний с повышенной кровоточивостью или тромбообразованием, а также для оценки синтетической функции печени и риска сердечно-сосудистых заболеваний с осложнениями. Противосвертывающая система крови препятствует образованию избыточного количества активных факторов свертывания в крови.
Дефицит фибриногена может быть первичным (вследствие генетических нарушений) или вторичным (из-за чрезмерного потребления в биохимических реакциях), что проявляется нарушением образования стабильного тромба и повышенной кровоточивостью. Фибриноген является также острофазовым белком, его концентрация в крови повышается при заболеваниях, сопровождающихся повреждением тканей и воспалением. Определение уровня фибриногена в составе коагулограммы имеет значение в диагностике заболеваний с повышенной кровоточивостью или тромбообразованием, а также для оценки синтетической функции печени и риска сердечно-сосудистых заболеваний с осложнениями. Противосвертывающая система крови препятствует образованию избыточного количества активных факторов свертывания в крови.
Антитромбин III – главный естественный ингибитор свертывания крови, который синтезируется в печени. Он ингибирует тромбин, активированные факторы IXa, Xa и XIIa. Гепарин в 1000 раз усиливает активность антитромбина, являясь его кофактором. Пропорциональное соотношение тромбина и антитромбина обеспечивает стабильность системы гемостаза. При первичном (врожденном) или вторичном (приобретенном) дефиците АТ III процесс коагуляции крови не будет своевременно остановлен, что приведет к повышенной свертываемости крови и высокому риску тромбоза.
Пропорциональное соотношение тромбина и антитромбина обеспечивает стабильность системы гемостаза. При первичном (врожденном) или вторичном (приобретенном) дефиците АТ III процесс коагуляции крови не будет своевременно остановлен, что приведет к повышенной свертываемости крови и высокому риску тромбоза.
Тромбиновое время – это время, необходимое для формирования фибринового сгустка при добавлении к плазме тромбина – фермента (фактор IIа), появляющегося в итоге взаимодействия факторов свертывания крови при повреждении сосуда. Тромбиновое время зависит только от концентрации фибриногена и активности ингибиторов тромбина (АТIII, гепарин, парапротеины) и оценивает как III фазу свёртывания крови — образование фибрина, так и состояние естественных и патологических антикоагулянтов. Тромбин необходим для заключительного этапа коагуляционного каскада –превращения молекулы фибриногена в нерастворимый фибрин, который способен полимеризовываться и образовывать стабильный фибриновый сгусток, обеспечивающий остановку кровотечения при повреждении мелких и средних сосудов и содержащий кроме полимеров фибрина клеточные элементы – тромбоциты и эритроциты.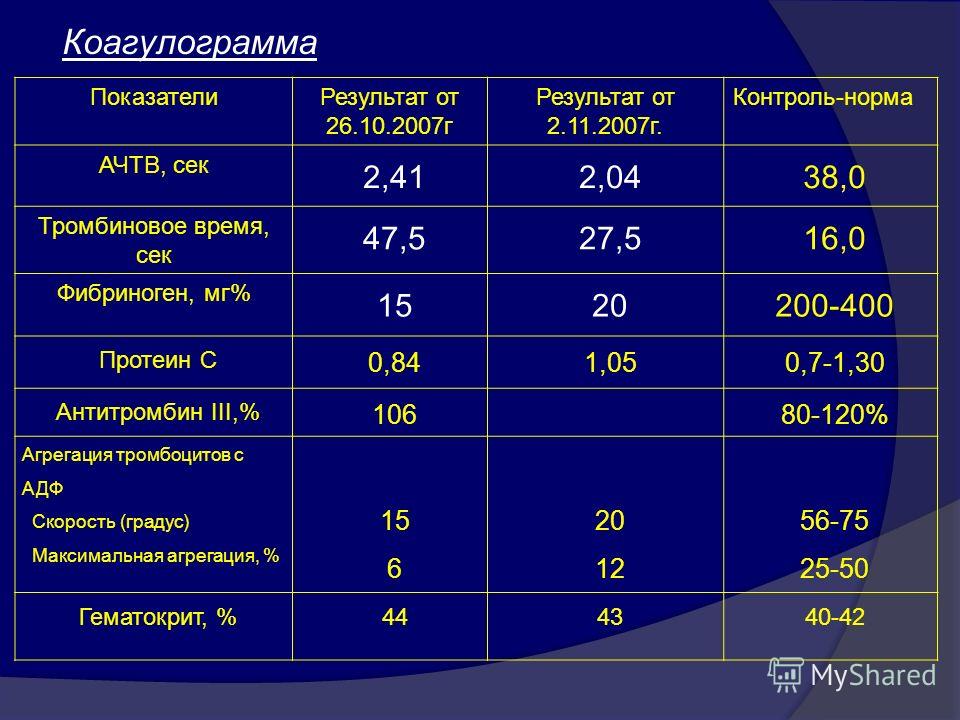 В лабораторных условиях заключительный этап коагуляционного каскада воспроизводится путем добавления готового тромбина к плазме, а изменения структуры или концентрации фибриногена отражаются в увеличении или уменьшении тромбинового времени.
В лабораторных условиях заключительный этап коагуляционного каскада воспроизводится путем добавления готового тромбина к плазме, а изменения структуры или концентрации фибриногена отражаются в увеличении или уменьшении тромбинового времени.
Подсчет тромбоцитов входит в состав общего анализа крови и коагулограммы. Тромбоциты – клетки крови, основная функция которых – участие в свертывании крови. Повреждение сосуда вызывает образование веществ, которые переводят тромбоциты в активную форму. Тромбоциты уплощаются и обретают способность склеиваться друг с другом и со стенкой сосуда, создавая тромб, который способствует остановке кровотечения. Продолжительность жизни тромбоцитов около 10 дней, поэтому требуется их постоянное обновление. Если баланса между образованием тромбоцитов в костном мозге и разрушением нет, может возникать склонность к повышенной кровоточивости или, напротив, к тромбообразованию.
Для чего используется исследование?
1. Для общей оценки свертывающей системы крови.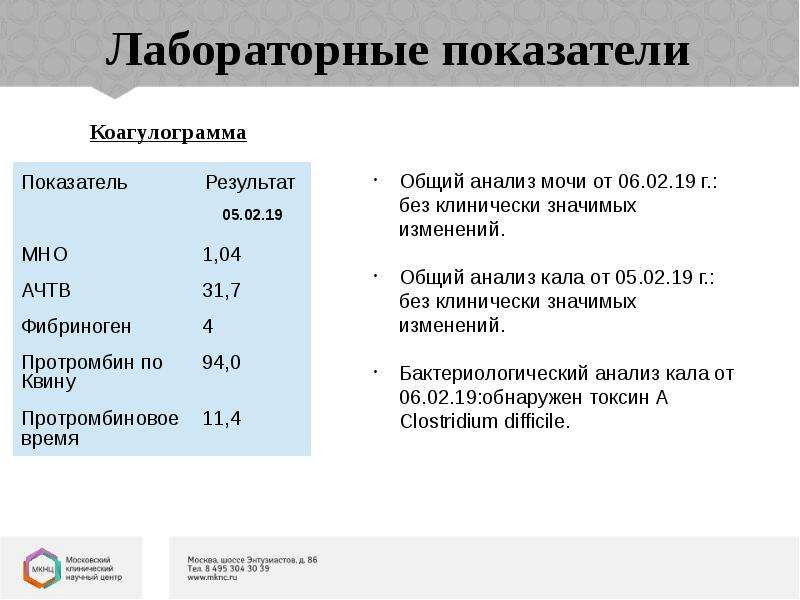
2. Для диагностики нарушений внутреннего, внешнего и общего путей свертывания крови, а также активности противосвертывающей и фибринолитической систем.
3. Для обследования пациента перед оперативным вмешательством.
4. Для диагностики причин невынашивания беременности.
5. Для диагностики ДВС-синдрома, венозного тромбоза, антифосфолипидного синдрома, гемофилии и оценки эффективности их лечения.
6. Для мониторинга антикоагулянтной терапии.
Когда назначается исследование?
1. При подозрении на ДВС-синдром, тромбоэмболию легочной артерии.
2. При планировании инвазивных процедур (хирургических вмешательств).
3. При обследовании пациентов с носовым кровотечением, кровоточивостью десен, кровью в стуле или моче, кровоизлияниями под кожу и в крупные суставы, хронической анемией, обильными менструальными выделениями, внезапной потерей зрения.
4. При обследовании больного с тромбозами, тромбоэмболиями.
5. При обнаружении волчаночных антител и антител к кардиолипину.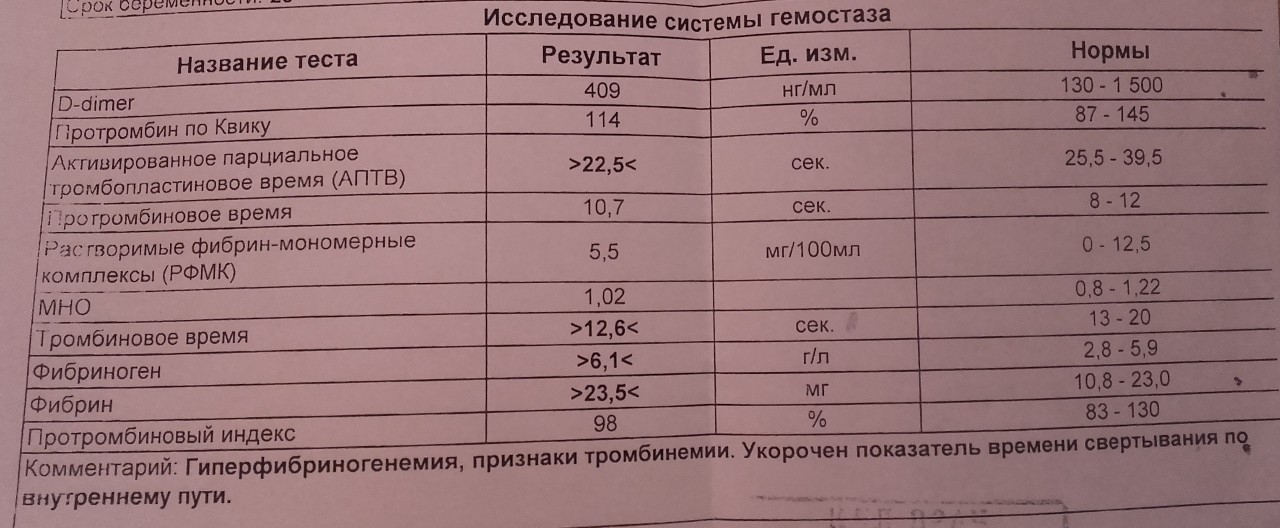
6. При наследственной предрасположенности к нарушениям системы гемостаза.
7. При высоком риске сердечно-сосудистых осложнений и тромбоэмболий.
8. При тяжелых заболеваниях печени.
9. При повторных выкидышах.
10. При контроле системы гемостаза на фоне длительного применения антикоагулянтов.
Гемостазиограмма скрининг (коагулограмма) | Сдача анализов. Диагностика
Гемостазиограмма скрининг, или коагулограмма — комплексное исследование системы гемостаза, позволяющее оценить внутренний, внешний и общий пути свертывания крови, а также активность противосвертывающей и фибринолитической систем крови. Определяемые параметры: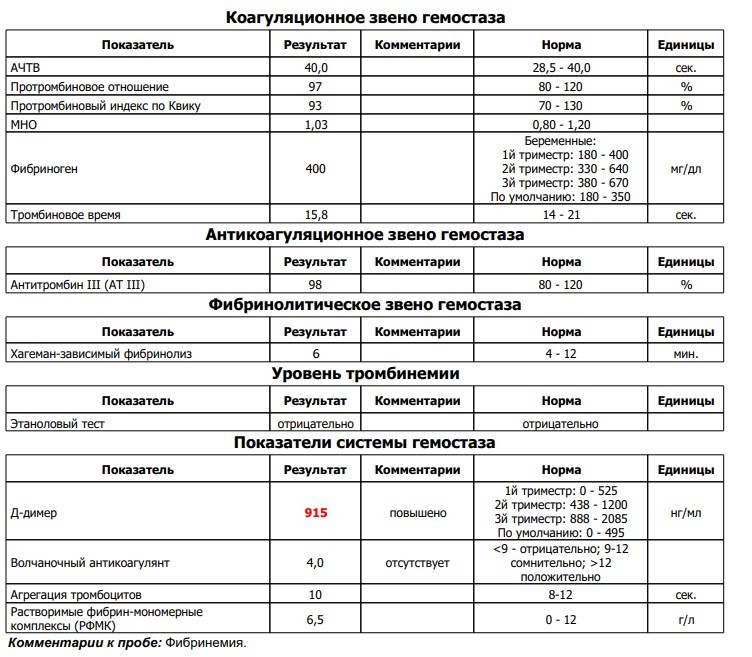 Является одним из важнейших показателей работы свертывающей системы крови и позволяет определить такие состояния, как гипокоагуляция (снижение свертывания крови) и гиперкоагуляция (повышение свертывания крови).
Является одним из важнейших показателей работы свертывающей системы крови и позволяет определить такие состояния, как гипокоагуляция (снижение свертывания крови) и гиперкоагуляция (повышение свертывания крови).
 Механизм действия связан с ингибированием тромбина и активированных факторов IXa, Xa и XIIa. Врожденный либо приобретенный дефицит антитромбина — III приводит к повышенной свертываемости крови и высокому риску тромбообразования.
Механизм действия связан с ингибированием тромбина и активированных факторов IXa, Xa и XIIa. Врожденный либо приобретенный дефицит антитромбина — III приводит к повышенной свертываемости крови и высокому риску тромбообразования.- Для общей оценки состояния свертывающей системы крови
- Для обследования пациента перед оперативным вмешательством
- Для диагностики тромботических состояний, антифосфолипидного синдрома, гемофилии, ДВС-синдрома и т.п.
- Для контроля состояния свертывающей системы крови на фоне приема прямых и непрямых антикоагулянтов
Коагулограмма (расширенная) — ЕМЦ
Коагулограмма (лат. coagulatio свертывание, сгущение + греч, gramma линия, изображение) или гемостазиограмма — сложный комплексный анализ. Врач оценивает не столько каждый конкретный показатель в отдельности, сколько цельную картину свертывания крови.
Два глобальных теста, которые должны быть в каждой коагулограмме (гемостазиограмме) — АЧТВ и протромбин. Вместе с коагулограммой (гемостазиограммой) обязательно исследуются показатели периферической крови (ОАК).
Остальные тесты в разных комбинациях дополняют картину. Так как при этом оценка одного и того же звена свертывания крови может проводиться несколькими способами, наборы показателей будут различны.
Условия сдачиНе допускается в течение 8 часов (желательно 12) до сдачи анализов прием пищи, в том числе, сок, чай, кофе, алкоголь. Можно пить простую воду. Если врач назначил сдачу анализа на фоне приема препаратов, влияющих на свертывание крови, пожалуйста, отметьте это в анкете.
Сдавать анализ рекомендуется в спокойном состоянии. Если Вы перед сдачей анализа пробежались за транспортом, прошли большое расстояние пешком, то перед взятием крови рекомендуется отдохнуть 10 — 15 мин, выпить стакан жидкости (воды). Это увеличит точность исследования.
- Волчаночный антикоагулянт
- D-димер
- Антитромбин III
- Аутоиммунные антитела
- Фолатный статус
Срок готовности анализа: на следующий день.
Суть анализа коагулограма (гемостазиограмма)
Система гемостаза осуществляет следующие функции:
- поддержание крови в жидком виде внутри сосудов
- образование тромбов при повреждении сосудистой стенки для остановки кровотечения
- регулирование местной воспалительной реакции
- аинициирование репарации (востановления) тканей
Она условно разделена на системы свертывания, противосвертывания и фибринолиза.
Свертывание крови осуществляют 13 белков-ферментов, которые называют факторами свертывания крови. Процесс свертывания включает в себя несколько стадий и состоит в превращении неактивного фактора (профермента) в активную форму – фермент, который катализирует превращение следующего профермента в фермент и т.д. Часто этот процесс называют каскадом свертывания.
Процесс свертывания включает в себя несколько стадий и состоит в превращении неактивного фактора (профермента) в активную форму – фермент, который катализирует превращение следующего профермента в фермент и т.д. Часто этот процесс называют каскадом свертывания.
Каскад свертывания крови принято условно разделять на два пути — внутренний и внешний. Для активации свертывания крови по внешнему пути необходим тромбопластин (тканевой фактор), который отсутствует в крови в норме и появляется только при повреждении тканей. Компоненты внутреннего пути свертывания присутствуют в крови.
Скрининговые тесты Исследования гемостаза включают протромбиновое время (ПТ) с МНО, АЧТВ, тромбинового времени ТТ, фибриногена, количество протромбина по Квику.Скрининговые тесты позволяют исследовать активацию ряда реакций каскада гемостаза. Нормальные результаты этих тестов позволяют исключить нарушения системы гемостаза. Отклонения от нормальных результатов одного или нескольких тестов, могут подсказать направление поиска патологии.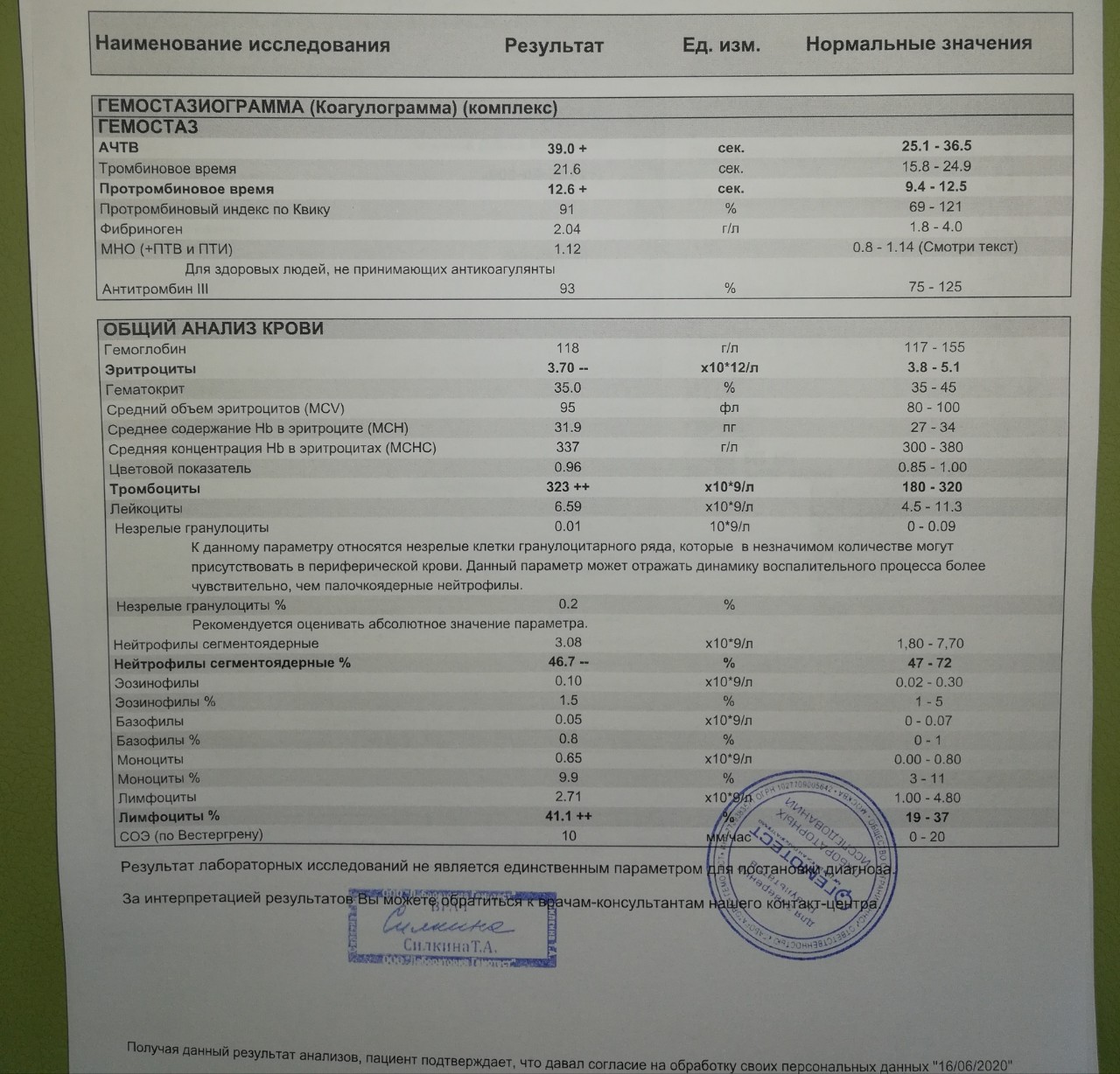 Кроме того, скрининговые тесты используют для контроля антикоагулянтной терапии.
Кроме того, скрининговые тесты используют для контроля антикоагулянтной терапии.
Протромбиновое время и АЧТВ часто называют «глобальными» тестами. Они отражают активацию по внешнему и внутреннему пути свертывания крови. Нормальные результаты этих тестов позволяют исключить значительные дефекты большинства компонентов системы свертывания крови.
Протромбиновый тест является одним из наиболее часто выполняемых коагулологических анализов, особенно в нашей стране. Он был предложен Quick A.J. и соавт. в 1935 г.
Результат теста зависит от:
- содержания факторов VII, X, V, протромбина и фибриногена
- наличия патологических ингибиторов: полимеризации фибрина (ПДФ, миеломные белки), фосфолипид-зависимых реакций
Существует два стандартных способа представления результатов этого теста
- % по Квику отражает содержание факторов свертывания
- МНО — международное нормализованное отношение используют для контроля за антикоагулянтной терапией
Активированное частичное тромбопластиновое время (АЧТВ) является тестом на «внутренний» путь свертывания и зависит от всех факторов, за исключением VII и XIII. Его удлинение наблюдается при:
Его удлинение наблюдается при:
- дефиците/аномалии факторов
- терапии гепарином и, в меньшей степени, антагонистами витамина К
- наличии патологических ингибиторов
- полимеризации фибрина (ПДФ, миеломные белки)
- инактивирующих факторах
АЧТВ часто используется в клинической практике для контроля гепаринотерапии, лечения непрямыми антикоагулянтами.
Тромбиновое время (ТВ)Удлинение тромбинового времени (ТВ) наблюдается при:
- аномалии фибриногена (гипофибриногенемия, дисфибриногенемия)
- антикоагулянтной терапии гепарином или прямыми ингибиторами тромбина
- наличии патологических ингибиторов полимеризации фибрина (продуктов деградации фибриногена/фибрина, аномальных антикоагулянтов (миеломных белков)
Определение фибриногена
Фибриноген является важным фактором риска появления тромбозов. Повышение уровня фибриногена наблюдается при курении, при сахарном диабете; уровень фибриногена выше у женщин и лиц, подверженных стрессам, социальной изоляции. Кроме того, фибриноген является белком острой фазы и повышается при воспалительных заболеваниях различной этиологии.
Повышение уровня фибриногена наблюдается при курении, при сахарном диабете; уровень фибриногена выше у женщин и лиц, подверженных стрессам, социальной изоляции. Кроме того, фибриноген является белком острой фазы и повышается при воспалительных заболеваниях различной этиологии.
Диагностика волчаночных антикоагулянтов
Согласно рекомендациям Международного Общества по Тромбозам и Гемостазу диагноз ВА может быть поставлен, если наблюдается каждый из следующих признаков:
- удлинение, как минимум, одного из фосфолипид-зависимых тестов свертывания
- наличие ингибирования в тестах по смешиванию плазмы больного с пулом нормальных плазм
- доказана зависимость ингибирования от фосфолипидов. Для этого может использоваться изменение концентрации или состава фосфолипидов
- тщательно дифференцированы ВА от других коагулопатий, которые могут давать сходные лабораторные показатели, и/или сопутствовать ВА.
 Для этого могут оказаться необходимыми специфические исследования факторов свертывания
Для этого могут оказаться необходимыми специфические исследования факторов свертывания
Сложность диагностики волчаночных антикоагулянтов в том, что не существует ни одного метода, который обеспечивал бы близкую к 100% чувствительность тестов. Это обусловлено разнообразием свойств образующихся антител, которые теоретически могут ингибировать любую из фосфолипид — зависимых реакций.
Скрининговые тесты для диагностики ВА- АЧТВ, чувствительное к ВА
- Тест с разбавленным тромбопластином (ингибирование тромбопластина)
- Тест с ядом гадюки Рассела
- Каолиновое время
Эти тесты обладают высокой чувствительностью к ВА. У разных фирм-производителей они могут встречаться под разными названиями.
Удлинение ПТ-тест и АЧТВ при нормальном ТВ можно рассматривать, как подозрение на ВА. Аномальный результат хотя бы одного из этих тестов, требует перехода к подтверждающим тестам, которые должны показать или исключить связь с зависимостью от фосфолипидов.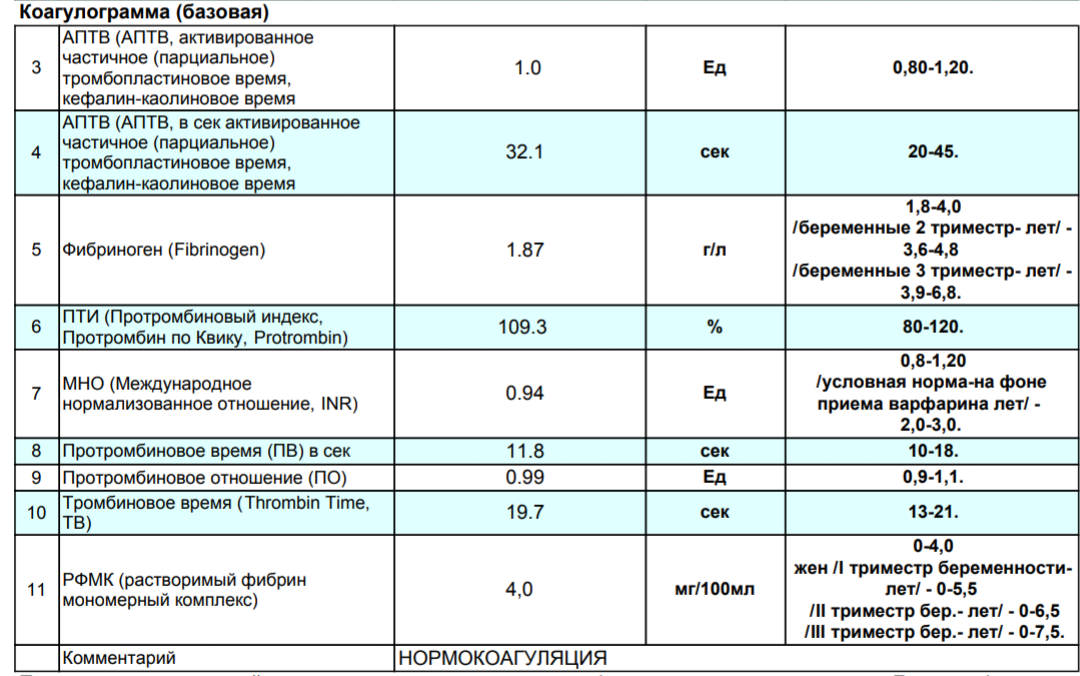 Для этого плазмы больного и здорового человека (пул донорских) смешивают в равной пропорции и повторяют тесты, результаты которых отличались от нормы у пациента. Если полученный результат превышает средние значения теста на 2 — 3 стандартных отклонения, то тест на ВА считается положительным. После этого необходимо провести подтверждающие тесты с фосфолипидами. Для этого плазму больного смешивают с синтетическими фософлипидами или лизатом тромбоцитов в равных пропорциях. Нормальный результат теста подтверждает присутствие в плазме ВА.
Для этого плазмы больного и здорового человека (пул донорских) смешивают в равной пропорции и повторяют тесты, результаты которых отличались от нормы у пациента. Если полученный результат превышает средние значения теста на 2 — 3 стандартных отклонения, то тест на ВА считается положительным. После этого необходимо провести подтверждающие тесты с фосфолипидами. Для этого плазму больного смешивают с синтетическими фософлипидами или лизатом тромбоцитов в равных пропорциях. Нормальный результат теста подтверждает присутствие в плазме ВА.
Д-димер. Определение уровня Д-димера является высокоспецифичным и чувствительным маркером тромбообразования. Однако его уровень повышается и при патологических состояниях, сопровождающихся усиленным фибоинолизом: геморрагические осложнения, инфекции, заживлении ран, при наличии в крови ревматоидного фактора и т.п. Тем не менее определение Д-димера имеет важное диагностическое значение в диагностике тромбозов. Его нормальный уровень позволяет с точностью 98% исключить состояния, сопровождающиеся повышенным тромбообразованием. Для определения Д-димера существует много способов, для ежедневной клинической практике используют фотометрическую регистрацию аглютинации латексных частиц, для научных целей используют иммуноферментные наборы.
Его нормальный уровень позволяет с точностью 98% исключить состояния, сопровождающиеся повышенным тромбообразованием. Для определения Д-димера существует много способов, для ежедневной клинической практике используют фотометрическую регистрацию аглютинации латексных частиц, для научных целей используют иммуноферментные наборы.
Антитромбин III и протеин С являются представителями противосвертывающей системы.
Антитромбин III. АТIII определяется по ингибированию тромбина.
Дефицит ATIII может быть наследственным или приобретенным. Наиболее частым клиническим проявлением наследственного дефицита ATIII является развитие тромбоза глубоких вен и, как следствие этого, тромбоэмболии легкого. Вероятность развития тромботических осложнений у больных с дефицитом ATIII увеличивается с возрастом.
Приобретенный дефицит ATIII может быть обусловлен сниженным синтезом, повышенным потреблением или потерей белка. Во всех этих случаях наблюдается параллельное снижение концентрации и активности ATIII. ATIII синтезируется в печени, поэтому заболевания некоторые заболевания печени, приводят к снижению уровня ATIII. Если параллельно со снижением ATIII происходит повышение тромбогенных свойств стенки сосудов и активация свертывания, то наблюдается дальнейшее снижение ATIII обусловленное его потреблением, что встречается при ДВС-синдроме, вызванном различной патологией: при массивных травмах, сепсисе, воспалениях ран, змеиных укусах, осложненной беременности, раке и т.д.
ATIII синтезируется в печени, поэтому заболевания некоторые заболевания печени, приводят к снижению уровня ATIII. Если параллельно со снижением ATIII происходит повышение тромбогенных свойств стенки сосудов и активация свертывания, то наблюдается дальнейшее снижение ATIII обусловленное его потреблением, что встречается при ДВС-синдроме, вызванном различной патологией: при массивных травмах, сепсисе, воспалениях ран, змеиных укусах, осложненной беременности, раке и т.д.
Кроме того, снижение синтеза ATIII наблюдается при терапии эстрогенами и синтетическими препаратами, обладающими эстрогенным действием, нефротическом синдроме и желудочно-кишечных заболеваниях, когда потеря белка превышает скорость его синтеза. В этих случаях наблюдается параллельное снижение ATIII и альбумина.
Протеин С. Дефицит Протеина С является фактором, предрасполагающим к развитию венозных тромбозов, развивающихся при наличии других осложняющих факторов, таких как травмы, операции и иммобилизация больного, беременность и использование оральных контрацептивов.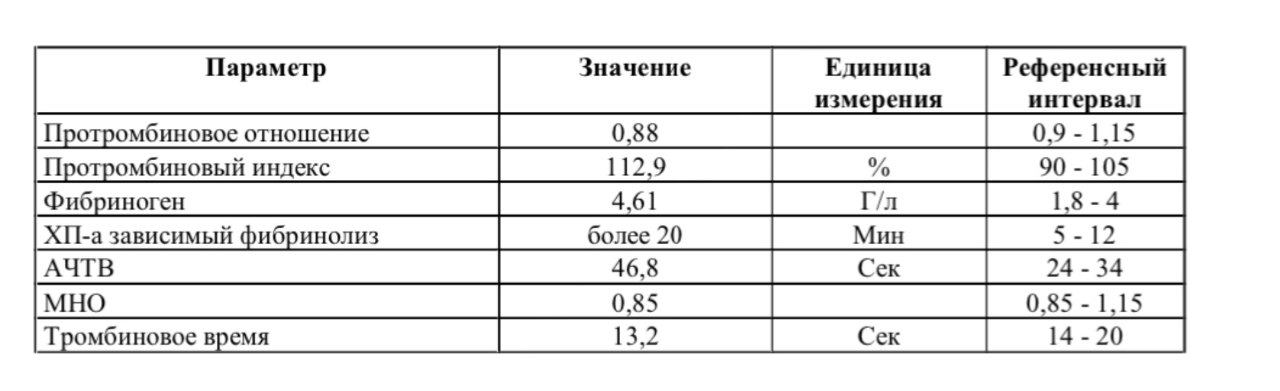 Приобретенный дефицит Протеина С наблюдается при беременности и приеме гормональных контрацептивов, заболеваниях печени и ДВС.
Приобретенный дефицит Протеина С наблюдается при беременности и приеме гормональных контрацептивов, заболеваниях печени и ДВС.
Анализ на тромбиновое время (ТВ) — 250 р. – Лаборатория ЦЭЛТ
Тромбиновое время это – показатель, который определяет время, требующееся для образования фибрина из фибриногена. Синонимы – ТВ, антитромбин I, английские – TCT, Thrombin Clotting Time.
Образование сгустка – конечный этап коагуляционного каскада. При исследовании вначале из венозной крови отделяют плазму, в которой растворен фибриноген. Фибриноген по строению – двухкомпонентный белок. Место образования – печень, откуда вещество поступает в кровоток. Это фактор I коагуляции, способный не только образовывать сгустки, но и влиять на их растворение. Фибриноген захватывает «лишний» тромбин и переводит в активную форму плазминоген – вещество, запускающее растворение кровяных сгустков. Поэтому любое изменение количества и структуры фибриногена сопровождается как склонностью к тромбозам, так и кровоточивостью.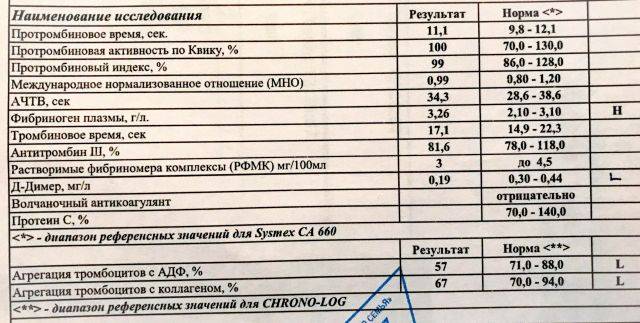 Часто эти процессы сочетаются друг с другом…
Часто эти процессы сочетаются друг с другом…
К плазме добавляют тромбин, под действием которого молекула фибриногена превращается в мономер, выглядит это как желе. Тромбин – это протеолитический фермент, расщепляющий белки, только он может превратить растворенный в крови фибриноген в нерастворимый фибрин.
При добавлении кальция множество мономеров собираются в один полимер. Полимерный фибриновый каркас заполняется клетками крови (тромбоциты,эритроциты) и получается нерастворимый плотный сгусток или фибрин I.
Время, за которое происходит этот процесс и есть тромбиновое время.
Основное влияние на время образования сгустка оказывают два фактора: количество и состав фибриногена и количество антикоагулянтов – веществ, препятствующих свертыванию крови. Эти состояния бывают как врожденными, так и приобретенными.
Наиболее опасное приобретенное состояние – ДВС-синдром или диссеминированное внутрисосудистое свертывание. Синдром возникает как осложнение тяжелых инфекций, лейкозов, патологической беременности, ожогов, переливаний крови. При этих состояниях образуется много тромбопластина или третьего фактора свертывания. От этого в мелких сосудах всех органов возникают тромбы. На это расходуется много фибриногена и сопутствующих веществ, отчего появляется кровоточивость. ДВС-синдром требует непрерывного мониторинга процессов коагуляции, ставит организм на грань выживания.
При этих состояниях образуется много тромбопластина или третьего фактора свертывания. От этого в мелких сосудах всех органов возникают тромбы. На это расходуется много фибриногена и сопутствующих веществ, отчего появляется кровоточивость. ДВС-синдром требует непрерывного мониторинга процессов коагуляции, ставит организм на грань выживания.
Нарушается количество и химический состав фибриногена при болезнях печени – циррозе, вирусных гепатитах, хронической недостаточности, нарушениях образования и отделения желчи. Синтезируемый фибриноген связывается сиаловыми кислотами, находящимися в «хвосте» молекулы, теряя от этого способность полимеризации.
Тромбиновое время – главный показатель антикоагулянтной активности крови. Наличие гепарина или прямого антикоагулянта удлиняет тромбиновое время, поскольку гепарин связывается с антитромбином и этот комплекс нейтрализует тромбин. Непрямые антикоагулянты (лекарства) такого действия не оказывают.
Изменять ТВ могут также собственные антитела, разрушающие тромбин. На показатель также оказывают влияние парапротеины или белки, которые образуются только при болезнях, особенно опухолях. Эти вещества не дают фибрину организоваться в полимер.
На показатель также оказывают влияние парапротеины или белки, которые образуются только при болезнях, особенно опухолях. Эти вещества не дают фибрину организоваться в полимер.
Врачи ЦЭЛТ максимально используют этот показатель, чтобы защитить пациента от возможных осложнений.
Единица измерения в ЦЭЛТ — сек.
Среднее нормальное значение – от 9,0 до 12,0 секунд. У новорожденных значение выше, это нормально и физиологично.
Показатели гемостаза
Адреса клиник г. Казань
Адрес: ул. Гаврилова, 1, ост. «Гаврилова» (пр. Ямашева)Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а, 18, 33, 35, 35а, 36, 44, 45, 46, 49, 55, 60, 62, 76
Троллейбус: 2, 13
Трамвай: 5, 6
Адрес: ул.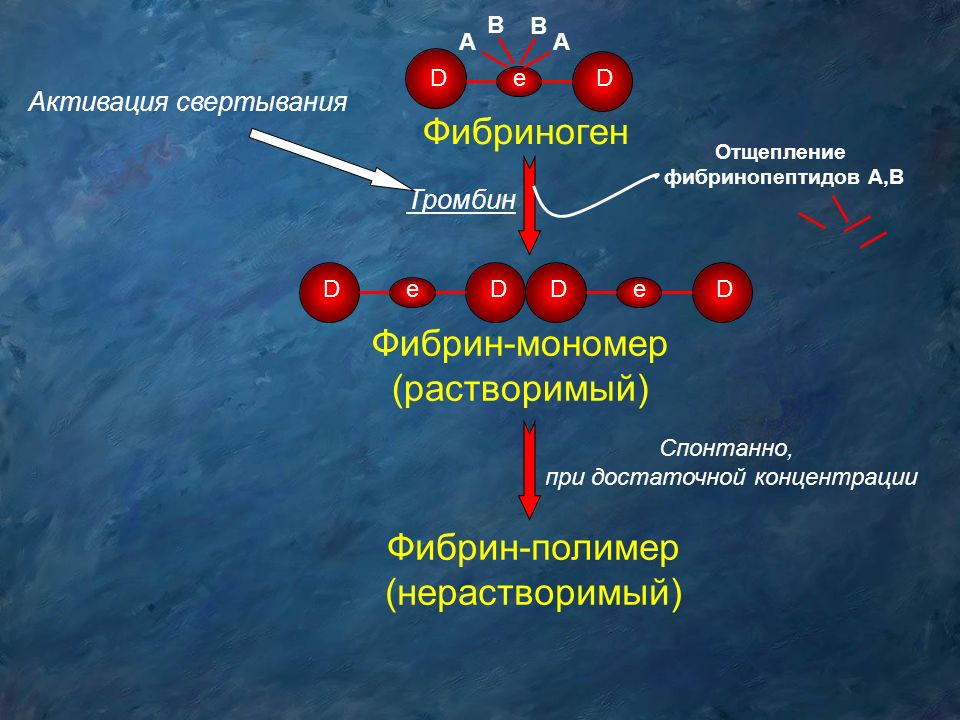 Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»
Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 2, 31, 37, 47, 74
Троллейбус: 6, 8, 12
Метро: Суконная слобода
Адрес: ул. Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 34, 37, 62 77
Трамвай: 5
Метро: Проспект Победы
Адрес: ул. Назарбаева, 10, ст. метро «Суконная Слобода», ост. «Метро Суконная Слобода»Пн-Пт: 7. 00-20.00, Сб: 7.30-16.00, Вс: выходной
00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 1, 4, 25, 43, 71
Метро: Суконная слобода
Адрес: ул. Декабристов, 180, ст. метро «Северный вокзал», ост. «Гагарина»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 6, 18, 29, 33, 37, 40, 43, 53, 62, 76, 78, 89
Троллейбус: 13
Трамвай: 1, 6
Метро: Северный вокзал
Адрес: пр. А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Троллейбус: 3
Адрес: Дербышки, ул.
 Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»
Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 19, 25, 34, 44, 60, 84
Адрес: ул. Серова, 22/24, ост. «ул. Серова»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а
Адрес: ул. Беломорская, 6, ст. метро «Авиастроительная», ост. «ул. Ленинградская»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 6, 18, 33, 37, 40, 42, 43, 53, 60, 78, 89, 93
Троллейбус: 13
Трамвай: 1
Метро: Авиастроительная
Адрес: ул. Закиева, 41а, ост. «Кабельное телевидение»
Закиева, 41а, ост. «Кабельное телевидение»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 18, 30, 31, 34, 45, 46, 62, 63, 77, 89
Троллейбус: 3, 5, 9, 12
Адрес: ул. Кул Гали, 27, ост. «ул. Кул Гали» (ул. Габишева)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 46, 90
Адрес: ул. Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобусы: 5, 18, 30, 31, 33, 34, 45, 68, 74, 77
Троллейбусы: 5, 9, 12
Трамвай: 4
Метро: Дубравная
Адрес: ул. Фрунзе, 3а, ост. «Идель»
Фрунзе, 3а, ост. «Идель»Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобусы: 10а, 36, 49, 53, 63, 72, 106
Троллейбус:1
Растворимые фибрин-мономерные комплексы (РФМК)
РФМК – что это
Растворимые фибрин-мономерные комплексы – это высокомолекулярные комплексы, которые формируются в процессе физиологической активации фибринолиза и состоят из молекулы фибрин-мономера, двух молекул фибриногена, продуктов деградации фибрина и фибриногена. Помимо данного пути формирования РФМК существует путь, связанный с процессом гиперкоагуляции. При этом активизируется XIIIфактор (XIIIа) и РФМК превращаются в нерастворимый фибрин, в результате чего образуется тромб.
Как подготовиться к анализу на РФМК
Для сохранения объективности результата созданы правила, рекомендованные к выполнению:
-
кровь сдается натощак, через двенадцать часов после приема пищи накануне;
-
за тридцать минут до взятия крови исключаются эмоциональные и физические нагрузки;
-
следует отказаться от курения за полчаса до визита в клинику.
Увеличение РФМК в плазме крови возникает в период активации процессов свертывания крови, сопровождающие некоторые патологические процессы. К ним относят тромбозы различной локализации, тромбоэмболии, тромбофилии после обширных оперативных вмешательств, травм, ожогов.
Кому необходимо сдать анализ на РФМК
Анализ на РФМК назначается лечащим врачом вместе с другими показателями, характеризующими систему гемостаз, перед крупным оперативным вмешательством, которое включает в себя использование аппарата искусственного кровообращения. Также это исследование помогает оценить эффективность терапии антикоагулянтами.
РФМК при беременности демонстрирует состояние крови в маточно-плацентарном круге кровообращения. Поэтому он входит в состав анализа крови, сдаваемого будущей мамой при постановке на учет в женскую консультацию и перед ЭКО. Это один из показателей коагулограммы, который исследуется при подозрении на:
Где можно сдать анализ на РФМК в Ростове-на-Дону
В лабораториях лечебно-диагностического центра “Да Винчи” в Ростове-на-Дону созданы все условия для наиболее точного измерения уровня РФМК крови. Все исследования выполняются в соответствии с принятыми стандартами путем использования новейшего оборудования.
Наименование услуги
Цена
Отзывы об услуге
Лабораторная диагностика инфаркта миокарда и другие сердечно-сосудистые маркеры
Профилактика инфаркта миокарда:
I. Исследование системы гемостаза.
Базовые параметры коагулограммы:
- Фибриноген (норма 2,0 — 5,0 г/л), у беременных его уровень растет и достигает в конце III триместре 6,0 г/л. Плазма крови без фибриногена называется сывороткой крови. Повышается в крови при инфаркте миокарда, снижается при ДВС-синдроме.
- Протромбиновое время — показывает внешний путь свертывания, в норме 11 — 14 сек., Увеличение свидетельствует о склонности к гипокоагуляции, уменьшение — к гиперкоагуляции. Выражается как протромбиновый индекс (ПТИ, норма 93-107%) и МНО (международное нормализованное отношение).
- Активированное частичное тромбопластиновое время (АЧТВ) — скрининговый тест оценки активности некоторых факторов коагуляции, а также эффективности терапии гепарином, в норме 24 — 36 сек.
- Тромбиновое время характеризует конечный этап процесса свертывания — превращение фибриногена в фибрин, в норме 8 — 14 сек.
Дополнительные параметры гемостазиограммы:
- Д-Димер. Его фрагменты образуются в результате разрушения сгустка крови, норма до 0,5 мкг/мл.
II. Исследование липидов с целью профилактики риска атеросклероза.
- Холестерин общий представляет собой жироподобные вещества, входящие в состав клеточных оболочек. Его уровень выше нормы (более 5,0 ммоль/л) — основной показатель риска развития атеросклероза.
- Липопротеины высокой (ЛПВП, α-липопротеины) и низкой (ЛПНП, β-липопротеины) плотности. ЛПВП является антиатерогенным, в норме 1,04 — 1,55 ммоль/л. ЛПНП способны транспортировать холестерин в клетки, поэтому являются наиболее атерогенными, их уровень в норме меньше 2,59 ммоль/л.
- Аполипопротеин А1 (АПО-А1) — белок плазмы крови, который входит в состав липопротеинов высокой плотности, является показателем риска возникновения сердечно-сосудистых заболеваний, в норме женщины: 107,0 — 205,0 мг/дл; мужчины: 107,0 — 177,0 мг/дл.
- Аполипопротеин В (АПО-В) — носитель «плохого холестерина», который вызывает накопление холестерина в стенках кровеносных сосудов. Накопление АПО-В в крови приводит к развитию атеросклероза. Концентрация АПО-В в крови является более достоверным индикатором риска атеросклероза, чем общий холестерин или холестерин ЛПНП. Норма: женщины: 52,0 — 129,0 мг/дл; мужчины: 60,0 — 138,0 мг/дл.
- Триглицериды — это вид жиров, которые обеспечивают нас энергией. Знать оптимальные уровни триглицеридов очень важно, поскольку повышенный уровень может создать риск сердечного приступа или инсульта, их норма до 1,7 ммоль/л.
- Коэффициент атерогенности — основной показатель, по которому можно судить о нарушениях и определять прогноз, он должен не превышать 3,0.
Новое в лабораторной медицине:
- Гомоцистеин — серосодержащая аминокислота плазмы крови. При высоком уровне гомоцистеина увеличивается риск сердечно-сосудистых заболеваний, инсульта, болезни Альцгеймера и остеопороза. Выступает маркером гомоцистеинурии — редкой наследственной болезни, результатом ее развития являются ранние сердечно-сосудистые заболевания.
- NT-proBNP или мозговой натрийуретический пептид — это гормон, который вырабатывается в предсердиях и желудочках сердца в ответ на повышение растянутости кардиомиоцитов и увеличения давления в камерах сердца, определяется в сыворотке крови.
Диагностика инфаркта миокарда:
- Миоглобин — железосодержащий белок мышечных клеток, повышение уровня в крови наблюдается уже через 2-3 часа после появления боли при ИМ и сохраняется до 2-х суток. Уровень миоглобина повышается самым первым из всех маркеров ИМ, концентрация его в крови может возрастать в 4-10 раз и более.
- Креатининфосфокиназа — фермент, играющий важную роль в энергетическом обмене мышечной, нервной и других тканей; в частности, ее субъединица МВ-фракция, которая содержится в большом количестве в сердечной мышце и выступает маркером ИМ, проявляя максимальную активность через 20 часов после появления первых симптомов и уменьшается до нормы через 40 — 50 часов от их появления. Норма КФК-МВ до 24.0 Ед/л.
- Фермент лактатдегидрогеназа (ЛДГ) участвует в конечных этапах превращения глюкозы и является одним из основных ферментативных тестов в лабораторной диагностике ИМ на позднем сроке, так как возрастает в промежутке 8 – 12 часов от начала болевого приступа, достигает максимума через 24 — 48 часов, оставаясь повышенной в течение 7 и более дней. Ее повышение наблюдается обычно в 3 — 4 раза выше верхней границы референтных значений, но может быть и 10-кратным. Уровень ЛДГ может быть умеренно увеличен при миокардитах и сердечной недостаточности с застойными явлениями в печени. Норма в нашей лаборатории составляет 225,0 — 450,0 Ед/л.
- 1-й изофермент ЛДГ (ЛДГ-1, α-гидроксибутиратдегидрогеназа (ГБДГ)). Повышение ГБДГ-α в течение первых трех суток после появления боли позволяет с большей вероятностью диагностировать ИМ. Через 46 — 20 часов после болевого приступа, когда общая активность ЛДГ еще не выходит за пределы референтных значений, наблюдается рост ГБДГ-α, также его активность может оставаться увеличенной после того, как суммарная активность ЛДГ уже возвращается к норме. Норма < 182,0 Ед/л.
- Также в типичных случаях острого ИМ активность сывороточной АсАТ становится выше нормального уровня через 6 — 12 часов после появления клинических признаков, достигает максимума (8 — 10 раз выше нормы) через 18 — 36 часов и возвращается к исходному уровню до 3 — 4 дня заболевания.
- Тропонина I является наиболее специфическим и надежным, чем традиционные сердечные ферменты, в частности КФК или МВ-КФК. У пациентов с ИМ первоначальное увеличение концентрации тропонинов в периферической крови наблюдают через 3-4 часа, его уровень сохраняется до 6 суток.
D-димер и протромбиновое время являются важными индикаторами тяжелого заболевания COVID-19 и плохого прогноза
Цель . Изучить значение показателей коагуляции D-димера (DD), протромбинового времени (PT), активированного частичного тромбопластинового времени (APTT), тромбинового времени (TT) и фибриногена (Fg) в прогнозировании тяжести и прогноза COVID-19. Методы . Всего было включено 115 пациентов с подтвержденным COVID-19, которые были госпитализированы в больницу Тянью Уханьского университета науки и технологий в период с 18 января 2020 года по 5 марта 2020 года.Были протестированы динамические изменения DD, PT, APTT и Fg, а также изучена корреляция с компьютерной томографией, клинической классификацией и прогнозом. Результаты . Нарушение свертывания крови возникло на ранней стадии инфекции COVID-19, у 50 (43,5%) пациентов была повышена DD, а у 74 (64,3%) пациентов — Fg. Уровни DD и Fg коррелировали с клинической классификацией. Среди 23 умерших пациентов, у 18 была повышена DD при первом лабораторном тесте, у 22 — DD увеличилась при втором и третьем лабораторных исследованиях, а у 18 — увеличилась продолжительность PT при третьем тесте.Результаты ROC-анализа риска смертности показали, что AUC DD составляли 0,742, 0,818 и 0,851 в трехкратном тестировании, соответственно; PT составил 0,643, 0,824 и 0,937. Кроме того, с прогрессированием заболевания изменение изображения КТ было тесно связано с увеличением значения DD (). Выводы . Дисфункция свертывания крови чаще возникает у тяжелых и критических пациентов. DD и PT могут быть использованы в качестве значимых индикаторов при прогнозировании смертности от COVID-19.
1. Введение
COVID-19, который возник в Ухане, провинция Хубэй, Китай, вызван тяжелым острым респираторным синдромом, вызванным коронавирусом 2 (SARS-CoV-2). Обычно он передается воздушно-капельным путем и при тесном контакте. Основное клиническое проявление — поражение легких [1, 2]. У большинства пациентов прогноз благоприятный, но у некоторых быстро развиваются тяжелые и критические случаи с респираторным дистресс-синдромом, дисфункцией свертывания крови, полиорганной недостаточностью и т. Д. [3, 4].Поэтому раннее определение степени тяжести очень важно для клинической диагностики и лечения COVID-19. Обычно используемые клинические лабораторные индексы коагуляции, такие как D-димер (DD), протромбиновое время (PT), активированное частичное тромбопластиновое время (APTT), тромбиновое время (TT) и фибриноген (Fg), могут точно отражать состояние свертывания крови тело.
Целью отчета является исследование роли динамических изменений DD, PT, APTT, TT и Fg в прогнозировании тяжести и прогноза у пациентов с COVID-19.
2. Материалы и методы
2.1. Источник пациентов и критерии диагностики
Была собрана информация о 115 пациентах с подтвержденным COVID-19, которые были госпитализированы в больницу Тянью при Уханьском университете науки и технологий в период с 18 января 2020 года по 5 марта 2020 года. . Подтвержденные пациенты имели положительный результат теста на нуклеиновую кислоту SARS-CoV-2 с помощью флуоресцентной ОТ-ПЦР в реальном времени. Были проведены три клинические оценки болезни с использованием собранных лабораторных данных.Изучены случаи выписки из стационара, смерти и лечения при длительности госпитализации более 14 дней до 5 марта 2020 года. Случаи с неполными лабораторными данными или с продолжительностью госпитализации менее 14 дней до 5 марта 2020 г. были исключены. Это исследование было одобрено Наблюдательным советом по медицинской этике Уханьского университета науки и технологий (№ 202009).
2.2. Клинические классификации
2.2.1. Идентификация случая
В соответствии с Руководством по коронавирусным заболеваниям 2019 г .: Профилактика, контроль, диагностика и лечение, редактируемым Национальной комиссией здравоохранения Китайской Народной Республики, все случаи были разделены на четыре категории: легкие, обычные и тяжелые. случаи и критические случаи.(1) Легкие случаи имели легкие клинические симптомы и отсутствие проявлений пневмонии на изображениях. (2) В обычных случаях наблюдались такие симптомы, как лихорадка и симптомы со стороны дыхательных путей, а проявление пневмонии можно увидеть на изображениях. (3) В тяжелых случаях встречалось любое из следующего: респираторная недостаточность, количество вдохов / мин; насыщение кислородом менее 93% в состоянии покоя; или артериальное парциальное давление (). Пациенты с прогрессированием поражения> 50% в течение 24-48 часов при визуализации легких рассматривались как тяжелые. (4) В критических случаях встречалось одно из следующих: возникает дыхательная недостаточность и требуется искусственная вентиляция легких; происходит шок; или осложнен недостаточностью других органов, требующей наблюдения и лечения в отделении интенсивной терапии.
2.2.2. Исход болезни
В соответствии с клиническим прогрессом исходы по конечным точкам были разделены на четыре типа: выписка из больницы, улучшение, обострение и смерть.
2.3. Сбор данных
Лабораторные данные были собраны в трех временных точках: госпитализация, 3-5 дней госпитализации и комбинированная конечная точка. DD, PT, APTT и Fg были получены и обозначены как DD1-3, PT1-3, APTT1-3, TT1-3 и Fg1-3 соответственно. Тем временем были определены идентификация случая, идентификация с помощью изображений и исход болезни.
2.4. Статистические методы
Статистический анализ проводился с использованием программного обеспечения SPSS 25.0. Описательная статистика включала средние значения и стандартные отклонения. Для анализа различий между группами использовались критерий Краскела-Уоллиса и критерий хи-квадрат независимой выборки. Кривая рабочих характеристик приемника (ROC-кривая) использовалась для расчета площади под кривой (AUC) DD и PT, чтобы оценить чувствительность и специфичность этих факторов при прогнозировании смертности и выписки из больницы.Анализ ранговой корреляции Спирмена был использован для измерения степени корреляции между иерархически упорядоченными переменными в этом исследовании. Статистически значимым считалось значение <0,05.
2,5. Вовлечение пациентов и общественности
Это было ретроспективное исследование серии случаев, и пациенты не принимали непосредственного участия в дизайне исследования, постановке вопросов исследования или оценке результатов. Пациентов не просили дать совет относительно интерпретации или записи результатов.
3. Результаты и обсуждение
3.1. Демографические характеристики
Среди 115 пациентов с COVID-19 средний возраст составлял (27-96) лет, мужчины — 66 (57,4%), женщины — 49 (42,6%) и старше 60 лет — 78 ( 67,8%) случаев. На момент поступления легкие и обычные пациенты составляли 39 (33,9%) случаев, тяжелые пациенты — 48 (41,7%) случаев, критические пациенты — 28 (24,3%) случаев (таблица 1). В этом исследовании больше пациентов были мужчинами и больше пациентов старше 60 лет, что согласуется с предыдущим литературным отчетом [1].
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.2. Взаимосвязь между уровнями DD1, PT1, APTT1, Fg1 и клинической классификацией
Имеются значительные различия в DD1 между различными клиническими классификациями (). Степень тяжести заболевания увеличивалась по мере увеличения DD1. У 81 (70,4%) пациента был повышен Fg1 (таблица 2).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нормальный справочные значения: DD (значение рассчитано с помощью двустороннего теста. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.3. Связь между динамическими изменениями DD, PT, APTT, TT, Fg и прогнозом COVID-19
Значительная разница () и положительная корреляция были обнаружены между DD, PT и результатами в составных конечных точках. Корреляция при третьем обнаружении была сильнее, чем при первом и втором обнаружении.
Среди 23 умерших пациентов у 18 (78,3%) случаев DD1 было увеличено, у 12 из 18 — DD1 в два раза выше (> 1,10 мг / л), у 22 случаев — DD2 и DD3, у 21 из 22 — DD2 и DD3 — два. раз выше (> 1.10 мг / л). В восьми случаях у пациентов с обострением отмечалось повышение DD2 и DD3 все выше (1,10 мг / л) (Таблица 3).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Нормальные справочные значения: DD (значение рассчитано с помощью двустороннего теста. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.4. Анализ DD и PT в прогнозировании выписки из больницы и смертности от COVID-19
Мы использовали анализ кривой ROC для оценки диагностической ценности выписки из больницы и смертности у 115 пациентов. AUC DD1, DD2 и DD3 для прогнозирования выписки из больницы и смертности составляли 0,742, 0,818 и 0,851 соответственно (рис. 1 (а)). AUC для PT1, PT2 и PT3 для прогнозирования выписки из больницы и смертности составляли 0,643, 0,824 и 0,937 соответственно (рис. 1 (b)).
3.5. Динамические изменения КТ-изображений грудной клетки, DD и CTA у пациентов с COVID-19
На ранней стадии заболевания корреляция между изменениями компьютерной томографии и значением DD не была очевидна; однако по мере прогрессирования заболевания изменение CT было тесно связано с увеличением значения DD, и наблюдалась значительная статистическая разница (Таблица 4).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Фактор аномальной коагуляции соответствовало результатам компьютерной томографии.В этой статье в качестве примера был взят типичный пациент. Динамические изменения КТ грудной клетки и DD были последовательными (рис. 2 (а)). Повышенный DD был связан с тромбоэмболией легочной артерии, что было подтверждено CTA (рис. 2 (b)).
4. Выводы
COVID-19 — острое инфекционное заболевание, вызванное новым типом коронавируса (SARS-CoV-2). Начало COVID-19 проявляется в виде лихорадки, легкой или тяжелой, в некоторых случаях [4–6]. У некоторых пациентов может постепенно развиваться одышка. Однако в тяжелых случаях заболевание быстро прогрессирует, у пациентов развивается тяжелый септический шок и они умирают [7–10].Тяжесть и прогноз COVID-19 осложняются разнообразием симптомов, радиологических проявлений и прогрессированием заболевания. Особо следует отметить, что некоторые тяжелые, критические и умершие пациенты имеют значительную дисфункцию свертывания крови [1, 4]. Патологические изменения заболевания были добавлены в седьмое издание плана лечения COVID-19, выпущенного Национальной комиссией здравоохранения Китая, в котором вскрытие и гистопатологические исследования демонстрируют тромб или микротромб в легких, сердце, почках и / или или печень.
При попадании SARS-CoV-2 в организм через рецептор ангиотензинпревращающего фермента 2 (ACE2), адсорбированный на поверхности эпителиальных клеток слизистой оболочки [7, 8], его патоген-ассоциированный молекулярный паттерн (PAMP) может быть быстро распознан с помощью иммунная система, и иммунный ответ активируется, чтобы избавиться от вируса. Однако сверхактивный иммунный ответ может вызвать цитокиновый шторм. В результате цитокиновый шторм вызывает повреждение эндотелия сосудов, активирует систему свертывания и подавляет фибринолитическую и антикоагулянтную системы.Чрезмерные тромбозы в микрососудистой системе приводят к диссеминированному внутрисосудистому свертыванию (ДВС) и, в конечном итоге, к нарушению микроциркуляции и серьезному синдрому полиорганной дисфункции [11]. Следовательно, раннее выявление и коррекция дисфункции свертывания крови может эффективно снизить смертность.
Обычно используемые лабораторные индикаторы коагуляции включают DD, PT, APTT и Fg. DD является продуктом фибринолитической солюбилизации фибрина, и повышенный уровень DD указывает на наличие гиперкоагулирующего состояния и вторичного фибринолиза в организме, что проявляется в повышенной фибринолитической активности системы организма [12–15].ПВ и АЧТВ — экзогенные и эндогенные факторы свертывающей системы, которые можно использовать для ранней диагностики ДВС-синдрома. Fg — это белок с функцией коагуляции, синтезируемый печенью, который является важным веществом в процессе свертывания и тромбоза. Высокий уровень Fg является важным показателем множества тромботических заболеваний. DD, PT, APTT и Fg могут использоваться в качестве чувствительных индикаторов для отражения различной степени коагулирующей дисфункции. Поэтому в этой статье исследование было сосредоточено на том, связаны ли эти показатели с тяжестью COVID-19.
Результаты этого исследования показали, что DD и Fg могут быть использованы в качестве новых индикаторов для клинической классификации COVID-19. В первом тесте DD у 50 из 115 пациентов были аномальные уровни DD (> 0,55 мг / л), что составляет 43,5% (50/115). Из 28 тяжелобольных пациентов 17 имели> 0,55 мг / л, что составляло 60,7%. (17/25), а в 14 случаях было в два раза больше нормального эталонного значения. 70,4% (81/115) пациентов с COVID-19 имели аномальную концентрацию Fg. Кроме того, было замечено, что уровень Fg был значительно повышен у тяжелых и критических пациентов, с 70.3% тяжелых и критических пациентов (52/74)> 4,00 г / л. Результаты исследования показывают, что уровни DD и Fg значительно увеличились у тяжелых и критически больных пациентов, а у некоторых пациентов их состояние ухудшилось во время лечения, что позволяет предположить, что пациенты с COVID-19, особенно тяжелые пациенты, имеют высокий риск тромбоза, что согласуется с с предыдущими сообщениями [1, 4].
Кроме того, результаты этого исследования также показывают значительную корреляцию между факторами свертывания и исходом заболевания, предполагая, что DD, PT и APTT могут служить диагностическими индикаторами прогрессирования заболевания.Среди 23 умерших пациентов 18 имели аномальный DD в первом тесте, что составляет 78,3% (18/23), среди которых у 12 уровень DD в два раза превышал нормальное контрольное значение. Во втором и третьем тестах было 8 случаев обострения. Кроме того, среди 23 умерших пациентов 21 случай имел уровень DD в два раза выше нормального референтного значения. В первом тесте PT было две аномалии (15 секунд) у 8 пациентов с отягчающими обстоятельствами, тогда как 5 аномалий (15 секунд) у 23 умерших пациентов. В то время как во втором и третьем тестах PT было 10 и 18 отклонений (> 15 секунд), соответственно, у 23 умерших пациентов.Постепенно увеличивающиеся уровни DD и PT предполагают значительную корреляцию с прогрессированием заболевания.
Используя выписанные и умершие пациенты в качестве основы положительного деления, анализ кривой ROC показал, что площади под кривой (AUC) составили 0,742, 0,818 и 0,851 соответственно. При третьем тесте PT и APTT значения AUC составили 0,937 и 0,856 соответственно, что указывает на то, что PT и APTT имеют большое значение для прогноза заболевания.
Основываясь на результатах исследования, уровни D-димера, PT и APTT были значительно выше, тогда как Fg в умерших случаях был значительно ниже, чем в случаях выживания, что свидетельствует о вероятности динамического процесса свертывания крови у пациентов с COVID-19. состояние гиперкоагуляции с последующей активацией фибринолиза.В этом исследовании ПВ и АЧТВ увеличились у 23 умерших пациентов, и это удлинение было более значительным во втором и третьем тестах, что указывает на то, что пациенты находились в переходе от состояния высокой коагуляции к фибринолитическому состоянию из-за чрезмерного потребления факторов свертывания. Кроме того, результаты исследования показали, что DD, один из продуктов фибринолитической деградации, постепенно увеличивался на протяжении всего заболевания, указывая на то, что пациенты, возможно, находились в гиперфибринолитическом состоянии, что согласуется с данными Chen et al.Отчет [16].
КТ считается ценным инструментом в диагностике и прогнозировании COVID-19. Результаты исследования показали, что DD коррелировала с компьютерной томографией в прогнозировании прогрессирования заболевания. В частности, повышенный уровень DD предполагает состояние гиперкоагуляции и возможную тромбоэмболию легочной артерии, что может быть дополнительно подтверждено КТ-ангиографией (КТА).
Одно ограничение этого исследования заключается в том, что оно проводилось в одном медицинском центре без дизайна контрольной группы из-за чрезвычайной ситуации вспышки COVID-19.В будущем исследователи должны объединиться с несколькими медицинскими центрами в этом районе и привлечь контрольную группу, чтобы повысить надежность исследования.
В заключение, результаты этого исследования показали, что гиперкоагуляция, вероятно, присутствовала у пациентов с COVID-19 на ранней стадии. А гиперкоагуляция тесно связана с прогрессированием заболевания и клиническим исходом. Поэтому такие показатели коагуляции, как DD и PT, следует контролировать как можно раньше, чтобы выявить тромботические осложнения.Крайне важно проводить профилактическое лечение, чтобы снизить риск тромбоэмболии и ДВС-синдрома, вторичного по отношению к нарушению свертывания крови, тем самым снижая заболеваемость и смертность пациентов, инфицированных COVID-19.
Доступность данных
Данные, использованные для подтверждения результатов этого исследования, можно получить у соответствующего автора по запросу.
Конфликт интересов
Все авторы сообщили об отсутствии конфликта интересов. Все авторы подали форму ICMJE для раскрытия информации о потенциальных конфликтах интересов.
Вклад авторов
Хуэй Лонг, Лан Не и Сяочэнь Сян внесли равный вклад в это исследование.
Что это такое, когда это нужно и многое другое
Анализ крови на фибриноген используется для оценки того, насколько хорошо белок, называемый фибриногеном, также называемый фактором свертывания I, действует в крови и для измерения его уровня в крови. Тест также называется тестом на фактор I (фибриноген), фибриноген сыворотки и функциональный тест фибриногена.
Фибриноген вырабатывается печенью и важен для свертывания крови.Это белок, который помогает остановить кровотечение и способствует заживлению ран, образуя сгустки на месте кровотечения, где бы он ни находился.
Существует два вида анализов крови на фибриноген:
- Тест на активность фибриногена: Этот тест проверяет, насколько хорошо функционирует фибриноген, исходя из того, сколько времени требуется для образования тромба. Если это длится слишком долго, это может означать, что ваш фибриноген плохо работает или его уровень ниже, чем должен быть .
- Тест на антиген фибриногена: Этот тест используется для измерения уровня фибриногена в крови.
Когда нужно сдавать анализ крови на фибриноген?
Ваш врач обычно рекомендует сделать анализ крови на фибриноген, если он считает, что у вас нарушение свертываемости крови или сгусток крови в кровеносном сосуде, препятствующий свободному течению крови.
Иногда его также используют, чтобы узнать, есть ли у вас шанс заболеть сердечным заболеванием.Это связано с тем, что высокий уровень фибриногена может указывать на повышенный риск сердечных заболеваний и инсульта.
Обычно, если у вас есть следующие проблемы, ваш врач попросит вас сделать этот тест:
- У вас есть признаки чрезмерного кровотечения, например, у вас легко появляются синяки или у вас частые кровотечения из носа или кровоточащие десны
- У вас есть семейный анамнез нарушений свертываемости крови или нарушений свертываемости крови
- Вы проходите тестирование на заболевание печени
- У вас наблюдаются признаки состояния, называемого диссеминированным внутрисосудистым свертыванием (ДВС)
- Вы показываете ненормальные результаты других тестов на свертывание крови
- Вы нуждаетесь кто-то, кто будет следить за вами на случай, если у вас появятся тромбы после приема лекарств
Ваши шансы на образование тромбов выше, если вы:
- Недавно перенесли операцию и выздоравливаете
- Долгое время сидели в одном положении как в самолете
- Есть диабет или холестерин
- Есть лишний вес или ожирение
- Вы старше 60 лет Возраст
Процедура анализа
Для анализа вам будет предложено предоставить образец крови.Ваш лечащий врач проинформирует вас, если вам нужно выполнить какие-либо конкретные инструкции, такие как прекращение приема лекарства, прежде чем вы явитесь на анализ.
Поговорите со своим врачом обо всех лекарствах, витаминах и добавках, которые вы принимаете. Если вы принимаете какие-либо травы или другие натуральные добавки, их также необходимо обсудить.
Во время теста кровь берется из вены на руке с помощью иглы, прикрепленной к шприцу. Когда игла вводится, вы почувствуете покалывание, но оно не будет слишком болезненным и не продлится долго.Весь процесс происходит быстро, обычно занимает всего несколько минут.
Если вам некомфортно брать кровь или иглы и шприцы в целом, поговорите со своим врачом, чтобы они помогли вам чувствовать себя более комфортно при проведении теста.
По окончании теста вам сообщат, когда вы можете ожидать результатов и как их получить.
Возможные побочные эффекты теста
Анализ крови на фибриноген выполняется просто и быстро, и обычно он не имеет серьезных побочных эффектов.Количество взятой у вас крови тоже очень мало.
Иногда после этого вы можете почувствовать головокружение или головокружение. У вас также может быть небольшая боль или небольшой синяк на этом участке — оба эти фактора безвредны. Эти симптомы обычно проходят в течение нескольких дней.
Что означают результаты теста?
Нормальный уровень фибриногена для взрослого человека колеблется от 200 до 400 миллиграммов / децилитр. Если они превышают 700 миллиграммов на децилитр, у вас может быть больше шансов получить сгустки крови, которые могут попасть в ваш мозг, легкие или сердце, что в конечном итоге приведет к повреждению.Кроме того, у вас может быть инфекция, воспаление, рак, артрит, заболевание почек, сердечный приступ или инсульт, или вы даже можете быть беременны.
Если уровень фибриногена ниже 50 миллиграммов / децилитр, у вас может быть более высокая вероятность чрезмерного кровотечения после операции. У вас даже может быть заболевание печени, рак, недоедание, ДВС-синдром, наследственные или врожденные нарушения свертывания крови (присутствующие при рождении) и частые переливания крови.
Фибриноген — лабораторные тесты онлайн AU
Как он используется?
Тест на активность фибриногена используется как часть исследования возможного нарушения свертываемости крови или неправильного образования тромба.Фибриноген обычно запрашивается с другими тестами, такими как PT, APTT, тромбоциты, продукты деградации фибрина (FDP) и D-димер, чтобы помочь в диагностике. Фибриноген можно использовать в качестве наблюдения за аномальным протромбиновым временем (ПВ) или активированным частичным протромбиновым временем (АЧТВ или ЧТВ) и / или эпизодами длительного или необъяснимого кровотечения. Иногда фибриноген можно использовать для отслеживания статуса прогрессирующего заболевания (например, заболевания печени) с течением времени.
Иногда фибриноген запрашивается вместе с другими маркерами сердечного риска, такими как С-реактивный белок высокой чувствительности (вчСРБ), чтобы помочь определить общий риск развития сердечно-сосудистых заболеваний у пациента.Однако такое использование измерения уровней фибриногена не получило широкого распространения, потому что не существует прямых методов лечения повышенных уровней. Однако некоторые врачи считают, что измерения фибриногена дают им дополнительную информацию, которая может побудить их более агрессивно лечить те факторы риска, на которые они могут влиять (например, холестерин и ЛПВП).
Тест на антиген фибриногена можно заказать в качестве последующего теста, чтобы определить, вызвано ли снижение активности недостаточным количеством фибриногена или дисфункциональным фибриногеном.
Когда это требуется?
Врач может запросить тест на фибриноген, если у пациента наблюдается необъяснимое или продолжительное кровотечение и / или ненормальный результат теста PT и APTT. Тест также можно использовать, когда у пациентов наблюдается диссеминированное внутрисосудистое свертывание крови (), например: кровотечение из десен, тошнота, рвота, сильная боль в мышцах и животе, судороги и олигурия (снижение диуреза) или когда врач наблюдает за лечением ДВС-синдрома. .
Тестирование фибриногена также может выполняться с другими тестами на фактор свертывания крови, когда есть подозрение, что у пациента может быть унаследованный дефицит или дисфункция фактора, или когда врач хочет оценить и контролировать в течение определенного периода времени способность пациента к свертыванию крови. приобретенное нарушение свертываемости крови.
В некоторых случаях тестирование фибриногена выполняется вместе с другими тестами, когда врач хочет оценить риск развития сердечно-сосудистых заболеваний у пациента.
Что означает результат теста?
Уровень фибриногена отражает способность организма к свертыванию и активность. Снижение концентрации фибриногена может нарушить способность организма образовывать стабильный тромб. Очень низкие уровни могут быть связаны со снижением продукции из-за наследственного состояния, такого как афибриногенемия (отсутствие продукции) или гипофибриногенемия (низкие уровни), или с приобретенным состоянием, таким как заболевание печени или недоедание.
Острые (возникающие внезапно) низкие уровни часто связаны с потреблением фибриногена, например, при диссеминированном внутрисосудистом свертывании (ДВС). В этих условиях расходуется большое количество факторов свертывания крови, что приводит сначала к неправильному образованию сгустка, а затем — по мере снижения уровня — к чрезмерному кровотечению. Снижение уровня фибриногена также может наблюдаться иногда после потери большого объема крови (например, после автомобильной аварии). Фибринолитические белки, которые обычно растворяют сгустки, также могут снижать уровень фибриногена, атакуя фибриноген и разрушая фибрин с ускоренной скоростью.
Нормальный уровень фибриногена обычно отражает нормальное свертывание крови, но может также наблюдаться, когда у человека имеется достаточное количество фибриногена, но фибриноген не функционирует нормально — это называется дисфибриногенемией. Обычно это происходит из-за редкой наследственной аномалии гена, вырабатывающего фибриноген, что приводит к выработке аномального белка фибриногена. Если клинические данные указывают на проблему с фибриногеном, могут быть проведены другие специализированные тесты для дальнейшей оценки функции фибриногена.
Концентрация фибриногена может резко возрасти при любом состоянии, которое вызывает повреждение тканей или стресс, например при хирургических вмешательствах или воспалительных заболеваниях. Повышенные концентрации фибриногена неспецифичны — они не говорят врачу о причине или месте нарушения. По этой причине врачи часто не проверяют повышенный уровень фибриногена в таких ситуациях. Обычно эти возвышения временные; возвращение в нормальное состояние после устранения основного состояния.
Повышенные уровни можно увидеть с:
Хотя уровни фибриногена повышены, они могут увеличивать риск развития тромба у человека, а со временем могут способствовать увеличению риска развития сердечно-сосудистых заболеваний.Вот почему некоторые врачи иногда запрашивают фибриноген вместе с другими маркерами сердечного риска.
Что еще мне следует знать?
Переливания крови в течение последнего месяца могут повлиять на результаты теста на фибриноген. Некоторые препараты могут вызывать снижение уровня, в том числе: анаболические стероиды, андрогены, фенобарбитал, фибринолитические препараты (стрептокиназа, урокиназа, tPA) и вальпроат натрия. Умеренное повышение фибриногена может иногда наблюдаться при беременности, курении сигарет, а также при приеме оральных контрацептивов или эстрогенов.
Дисфибриногенемия (аномальная продукция фибриногена) — редкое нарушение свертывания крови, вызванное мутацией в гене, контролирующем выработку фибриногена в печени. Это заставляет печень вырабатывать аномальный фибриноген, который может сопротивляться деградации при преобразовании в фибрин и быть связан преимущественно с венозным тромбозом (неправильное образование тромбов в венах). ПВ, АЧТВ и тромбиновое время используются для скрининга этого состояния, которое затем подтверждается дополнительными специализированными анализами крови.В качестве альтернативы, пациенты с дефицитом фибриногена или дисфибриногенемией могут испытывать плохое заживление ран и повышенное кровотечение.
001610: Активность фибриногена | Labcorp
1. Адкок Д.М., Крессин Д.К., Марлар Р.А. Влияние концентрации цитрата натрия 3,2% против 3,8% на рутинный анализ коагуляции. Am J Clin Pathol. 1997Jan; 107 (1): 105-110. 8980376
2. Ренеке Дж., Этцелль Дж., Лесли С., Нг В.Л., Готфрид Э.Л. Увеличенное протромбиновое время и активированное частичное тромбопластиновое время из-за недостаточного заполнения пробирок для образцов 109 ммоль / л (3.2%) цитратный антикоагулянт. Am J Clin Pathol. 1998 Jun; 109 (6): 754-757. 9620035
3. Национальный комитет по стандартизации клинических лабораторий. Сбор, транспортировка и обработка образцов крови для тестирования коагуляции и общего выполнения тестов на коагуляцию; Утвержденное руководство. 5 изд. Вилланова, Пенсильвания: NCCLS; 2008. Документ h31-A5: 28 (5).
4. Готфрид Э.Л., Адачи ММ. Протромбиновое время и активированное частичное тромбопластиновое время можно измерить в первой пробирке. Am J Clin Pathol. 1997 Jun; 107 (6): 681-683.65
5. McGlasson DL, More L, Best HA, Norris WL, Doe RH, Ray H. Рисование образцов для тестирования коагуляции: нужна ли вторая пробирка? Clin Lab Sci. , май-июнь 1999 года; 12 (3): 137-139. 10539100
6. Adcock DM, Bethel MA, Macy PA, et al. Справочник по коагуляции. Коагуляция эзотерикса; 2006.
7. Робертс Х.Р., Эскобар Массачусетс. Реже встречаются врожденные нарушения гемостаза. In Kitchens CS, Алвинг Б.М., Кесслер С.М., ред. Консультативный гемостаз и тромбоз. Филадельфия, Пенсильвания: WB Saunders Co; 2002: 57-71.
8. Triplett DA. Нарушения коагуляции. В McClatchey KD, ed. Клиническая лабораторная медицина. 2-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2002: 1033-1049.
9. Ван Котт Э.М., Лапосата М. Коагуляция. В Джейкобс Д.С., ДеМотт В.Р., Оксли Д.К., ред. Справочник лабораторных испытаний с указателем ключевых слов. Хадсон, Огайо: Lexi-Comp; 2001: 327-358.


 Для этого могут оказаться необходимыми специфические исследования факторов свертывания
Для этого могут оказаться необходимыми специфические исследования факторов свертывания