О чем говорит постоянное покалывание в области сердца? | Здоровая жизнь | Здоровье
Боли в грудной клетке, в месте, где расположено сердце, могут быть разными: колющими, давящими, жгущими, ноющими, тянущими, пронзающими и др. Они могут длиться всего несколько секунд или на протяжении часов, появляться редко или с постоянной периодичностью. Неприятные ощущения за грудиной у одних пациентов возникают при физической и эмоциональной нагрузке, у других – в состоянии покоя или во сне. Некоторые годами страдают от периодически возникающих покалываний в области сердца. АиФ.ru выяснил у кардиолога, о каких заболеваниях могут говорить такие симптомы.«Сердечные боли чаще всего давящие, жгучие, обычно возникают не в покое, а при нагрузке. Если эти симптомы возникают ночью или в покое – это может говорить о далеко зашедшем процессе атеросклероза в коронарных сосудах, – говорит Юрий Кремнёв, кардиолог, доктор медицинских наук, заслуженный врач РФ. – А вот колющие боли в грудной клетке не характерны для патологии сердца, с ними следует обращаться к терапевту или неврологу.
Врач-невролог Юрий Андрусов также отмечает, что боль в левой половине грудной клетки в подавляющем числе случаев не имеет отношения непосредственно к боли в сердце. «Сердечная боль, это на самом деле, боль за грудиной. Так происходит при инфаркте и ишемической болезни сердца, – говорит врач. – Что касается боли в левой половине грудной клетки, наиболее частой причиной неврологического характера является невроз – человек в результате психо-эмоциональных проблем испытывает ощущения, которые как он считает, являются проблемами с сердцем. Вторая наиболее частая причина – межрёберная невралгия. Также это может быть артроз суставов рёбер и грудины, намного реже – проявление остеохондроза».
Смотрите также:
Покалывание в области сердца — причины, диагностика и лечение
Покалывание в области сердца зачастую вызвано внесердечными причинами — стрессом, неврозами, межреберной невралгией, грудным остеохондрозом. Кардиальными этиологическими факторами колющих болей служат миокардиты, стенокардия, аритмии. Чтобы установить причину развития симптома, проводится инструментальное обследование, которое включает ЭКГ, ЭхоКГ, МРТ и обзорную рентгенографию. Для диагностики некардиальных состояний требуется оценка неврологического статуса, ЭНМГ. Купировать боли в предсердечной области помогают противовоспалительные, седативные, антиаритмические препараты. Применяются методики физиотерапии и психотерапии.
Кардиальными этиологическими факторами колющих болей служат миокардиты, стенокардия, аритмии. Чтобы установить причину развития симптома, проводится инструментальное обследование, которое включает ЭКГ, ЭхоКГ, МРТ и обзорную рентгенографию. Для диагностики некардиальных состояний требуется оценка неврологического статуса, ЭНМГ. Купировать боли в предсердечной области помогают противовоспалительные, седативные, антиаритмические препараты. Применяются методики физиотерапии и психотерапии.Причины покалывания в области сердца
Физиологические факторы
Покалывание в прекардиальной области возможно при сильном волнении во время острого стресса. В таких случаях оно появляется внезапно, выражено в легкой степени и локализовано преимущественно в левой половине груди. Симптом часто сопровождается ощущением замирания в области сердца, гипергидрозом ладоней и стоп, головокружением, дрожанием рук. После разрешения неприятной ситуации самочувствие человека быстро нормализуется.
Неврозы
В большинстве случаев покалывание в области сердца обусловлено неврологическими расстройствами. При кардионеврозе пациента беспокоит периодическая колющая боль, не связанная с физическими нагрузками или временем суток. Обычно симптом провоцируется умственным перенапряжением, стрессом, конфликтной ситуацией. Покалывание выражено умеренно, но человеку кажется, что оно является признаком тяжелого сердечного заболевания.
В отличие от органических кардиальных болезней, при неврозе больные склонны детально описывать свои ощущения: где именно колет, как часто симптомы возникают, чем сопровождаются. Для кардионевроза типично сочетание покалывания в области сердца с другими вегетативными симптомами: внезапной брадикардией или тахикардией, потливостью, побледнением или гиперемией кожи.
Межреберная невралгия
Если поражение межреберных нервов происходит с левой стороны, многие пациенты описывают симптомы как покалывание и боли в сердце. Дискомфорт усиливается при прикосновении к ребрам, а особенно при ощупывании межреберных промежутков. Сильные колющие ощущения появляются при глубоком вдохе, кашле и чихании. Чтобы облегчить симптомы, человек занимает неподвижное положение, слегка согнувшись.
Дискомфорт усиливается при прикосновении к ребрам, а особенно при ощупывании межреберных промежутков. Сильные колющие ощущения появляются при глубоком вдохе, кашле и чихании. Чтобы облегчить симптомы, человек занимает неподвижное положение, слегка согнувшись.
Покалывание в груди при межреберной невралгии наблюдается постоянно в течении нескольких дней, его возникновение не зависит от времени суток. Некоторые больные пытаются купировать болевой синдром нитроглицерином, но препарат не дает никакого эффекта. Также возможны парестезии и онемение в пораженной области грудной клетки. Усиление болей иногда сопровождается потливостью, покраснением кожи.
Аритмии
Экстрасистолия зачастую клинически проявляется покалыванием в сердечной области. Для этого вида аритмии характерно сочетание колющих ощущений с периодическим замиранием сердца. Отличием от коронарогенных сердечно-сосудистых болезней служит отсутствие иррадиации болей в другие части тела. Покалывание при нарушениях ритма, как правило, возникает без видимого провоцирующего фактора, длится недолго.
Покалывание при нарушениях ритма, как правило, возникает без видимого провоцирующего фактора, длится недолго.
Миокардиты
При этом заболевании покалывание в основном развивается спустя несколько недель после перенесенной вирусной или бактериальной инфекции. Дискомфорт в области сердца появляется на фоне ухудшения самочувствия — человек жалуется на слабость, одышку, повышение температуры тела. Колющие ощущения при миокардите неинтенсивные, длительные, не иррадиируют в руку или лопатку.
Ишемическая болезнь сердца
При стабильной стенокардии прекардиальное покалывание может ощущаться в межприступный период либо в самом начале ангинозного приступа. При ИБС колющие боли имеют четкую связь с физической нагрузкой (быстрая ходьба, подъем по лестнице) либо с психотравмирующей ситуацией. Болевые ощущения длятся около 5-10 минут, отдают в руку, левую лопатку. Патогномоничный признак — облегчение состояния после применения нитровазодилататоров.
Поражение суставов
Неприятные ощущения в области сердца могут быть вызваны артрозом реберно-грудинных соединений, остеохондрозом. Покалывание провоцируется физическими нагрузками, резкими поворотами или наклонами туловища. Когда человек спокойно сидит или лежит, интенсивность симптома уменьшается. Покалывающие боли возникают не только в области сердца, но и у центра грудины, сбоку грудной клетки.
Помимо покалывания наблюдается онемение и чувство «мурашек в груди». Симптоматика усиливается при глубоких вдохах и выдохах. Иногда при остеохондрозе вышеперечисленная симптоматика сочетается с болями в верхних отделах живота. Также пациенты жалуются на трудности при поднятии рук, нарушения мелкой моторики пальцев, снижение кожной чувствительности.
Редкие причины
Диагностика
Обследование больного начинается со стандартного осмотра у врача-кардиолога. Врач проводит аускультацию сердца, чтобы выявить признаки органической патологии — грубые шумы, глухость, расщепление или акцентирование тонов. Поскольку при клиническом обследовании выяснить причину покалывания довольно сложно, применяются лабораторные и инструментальные методы диагностики:
Поскольку при клиническом обследовании выяснить причину покалывания довольно сложно, применяются лабораторные и инструментальные методы диагностики:
- Электрокардиография. По результатам исследования врач безошибочно определяет наличие аритмии и ее вид. Нарушение реполяризации и снижение вольтажа зубцов указывает на миокардит или коронарогенные заболевания миокарда. При затруднениях в диагностике рекомендуют суточное мониторирование ЭКГ.
- УЗИ сердца. Эхокардиография эффективна для выявления органической кардиопатологии, вызывающей покалывание в сердце. По данным ЭхоКГ оценивают толщину и равномерность сокращения сердечной стенки, фракцию выброса, состояние полости перикарда. Кровоток измеряют с помощью допплерографии.
- Рентгенография. Стандартная рентгенограмма грудной клетки необходима для предварительной оценки размеров и формы сердца, визуализации контуров магистральных сосудов. Для более детального исследования анатомических структур выполняется МРТ.

- Анализы крови. Воспалительное поражение тканей сердца проявляются лейкоцитозом и повышением СОЭ в гемограмме. Характерно увеличение острофазовых белков. При коронарогенных болезнях типично повышение уровней общего холестерина и фракции ЛПНП. При необходимости измеряют миокардиальные маркеры.
При подозрении на кардионевроз или поражение периферических нервов пациента направляют к неврологу. Помимо оценки неврологического статуса специалист может назначить ЭЭГ, электронейромиографию, КТ и МРТ. При психогенных неврозах в диагностическом поиске должен участвовать психиатр. Признаки суставной патологии — показание для консультации ревматолога.
Лечение
Помощь до постановки диагноза
Покалывание в сердце обычно провоцируется психоэмоциональными факторами, поэтому целесообразно использовать легкие растительные седативные препараты. Чтобы избавиться от признаков невроза, необходимо нормализовать режим дня и диету, повысить физическую активность и время пребывания на свежем воздухе. Если человеку установлен диагноз ИБС, для устранения колющей боли нужно принимать назначенные врачом вазодилататоры быстрого действия.
Если человеку установлен диагноз ИБС, для устранения колющей боли нужно принимать назначенные врачом вазодилататоры быстрого действия.
Консервативная терапия
Покалывание редко достигает такой интенсивности, когда существует угроза болевого шока и требуются неотложные меры помощи. Основным в лечении является устранение этиологического фактора. После успешной терапии имеющегося заболевания покалывание в сердце исчезает. Медикаментозная схема лечения подбирается индивидуально соответственно типу патологического процесса. Используют следующие препараты:
- Седативные средства. Лекарства, действующие на ЦНС, эффективны при кардионеврозах. Они быстро стабилизируют психоэмоциональный фон, устраняют повышенную тревожность. Для ликвидации невротических расстройств требуется их длительный прием.
- Миорелаксанты. Препараты широко рекомендованы для борьбы с болевым синдромом при невралгии, остеохондрозе. Они влияют на периферические нервные окончания, уменьшают болезненное напряжение мышц.

- Антиаритмические медикаменты. Для нормализации сердечного ритма специалисты в области кардиологии применяют 4 класса лекарственных средств. Медикаменты подбирают с учетом характера и тяжести аритмии, наличия сопутствующих болезней сердечно-сосудистой системы.
- Противовоспалительные препараты. Лекарства из группы нестероидных противовоспалительных средств показаны при миокардитах и других инфекционных процессах, суставных заболеваниях. При недостаточной эффективности терапии назначаются глюкокортикоиды.
Для целенаправленного действия медикаментозных средств при невралгии и поражениях суставов эффективна методика электрофореза. Чтобы уменьшить покалывание и боль неврологического происхождения, проводят физиотерапевтическое лечение — лазеротерапию, УВЧ, магнитотерапию. При неврозах требуются индивидуальные и групповые занятия с психотерапевтом.
Кардиолог перечислила неочевидные признаки распространенных болезней: Общество: Россия: Lenta.
 ru
ruСвидетельствовать о распространенных заболеваниях сердечно-сосудистой системы могут неочевидные и разнообразные признаки. Их перечислила доктор медицинских наук, профессор, заместитель генерального директора Национального медицинского исследовательского центра кардиологии Минздрава Нана Погосова в разговоре с «Комсомольской правдой».
Так, на гипертонию могут указывать следующие симптомы: головные боли или чувство тяжести в голове, часто в затылочной области; тошнота; головокружение; шум в ушах; нарушение четкости зрения, мелькание мушек или бликов перед глазами; сердцебиение, дискомфорт в области сердца; одышка при физической нагрузке; изменчивость настроения, ощущение внутренней напряженности, волнение; потливость, повышенная утомляемость; слабость, беспокойный сон.
Признаками атеросклероза могут быть кожные образования — ксантомы (локальные отложения холестерина и триглицеридов), которые говорят о нарушении липидного обмена. «Они имеют желтовато-бурый цвет и безболезненны, могут быть плоскими или в виде узелков, локализуются обычно на коже век, шеи, разгибательной поверхности рук», — рассказала Погосова.
Также на эту болезнь могут указывать боль в мышцах ног и выпадение волос на ногах. Эти симптомы появляются из-за нарушения периферического кровообращения. Состояние ротовой полости тоже связано с развитием сердечно-сосудистых заболеваний. Так, при пародонтозе и кариесе патогенные бактерии попадают в кровь, что значительно повышает риск развития воспалительного процесса в сосудах, а значит, и риск атеросклероза.
Заподозрить стенокардию можно при приступе боли в грудной клетке, чаще всего за грудиной. Боль может отдавать в левую половину грудной клетки, в шею, челюсть, в левое плечо, руку и под левую лопатку. Иногда вместо боли может появиться чувство дискомфорта в груди или внезапно возникшие одышка и слабость. Такие приступы, как правило, возникают при физической нагрузке и во время эмоционального возбуждения, стресса. Они длятся в среднем от двух до пяти минут.
Ранее кардиолог Галина Лазаренко рассказала, что симптомами «тихого инфаркта» могут быть нетипичные проявления сердечного приступа, например, одышка, ощущение тяжести, жжения, приступы слабости, усталости, внезапно развившиеся нарушения ритма сердца.
Только важное и интересное — у нас в Facebook
Стенокардия | HealthLink BC
Обзор темы
Что такое стенокардия?
Стенокардия (скажем, «ANN-juh-nuh» или «ann-JY-nuh») — это симптом болезни сердца. Стенокардия возникает при недостаточном притоке крови к сердечной мышце. Это часто является результатом сужения кровеносных сосудов, обычно вызванного затвердением артерий (атеросклероз).
Стенокардия может быть опасной. Поэтому важно обращать внимание на свои симптомы, знать, что для вас типично, научиться контролировать это и понимать, когда вам нужно лечиться.
Какие симптомы?
Симптомы стенокардии включают боль или давление в груди или странное ощущение в груди. Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках. Другие симптомы стенокардии включают одышку, тошноту или рвоту, головокружение или внезапную слабость, а также быстрое или нерегулярное сердцебиение.
Некоторые люди чувствуют боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках. Другие симптомы стенокардии включают одышку, тошноту или рвоту, головокружение или внезапную слабость, а также быстрое или нерегулярное сердцебиение.
Некоторые люди описывают свою стенокардию как давление, тяжесть, тяжесть, стеснение, сдавливание, дискомфорт, жжение или тупую боль в груди.Люди часто прикладывают кулак к груди, описывая свою боль. Некоторые люди могут чувствовать покалывание или онемение в руке, кисти или челюсти при стенокардии.
Вам может быть трудно указать точное место, где болит ваша боль. Давление на грудную стенку не вызывает боли , а не .
Ваши симптомы могут начаться с низкого уровня, а затем усилиться в течение нескольких минут, чтобы достичь пика. Стенокардия, которая начинается с активности, обычно уменьшается, когда активность прекращается.Боль в груди, которая начинается внезапно или длится всего несколько секунд, с меньшей вероятностью может быть стенокардией.
Стенокардия, которая начинается с активности, обычно уменьшается, когда активность прекращается.Боль в груди, которая начинается внезапно или длится всего несколько секунд, с меньшей вероятностью может быть стенокардией.
Женщины несколько чаще, чем мужчины, имеют другие симптомы, такие как тошнота, боль в спине или челюсти. Это ощущение может возникать не только в груди, но и в области шеи или челюсти.
Не ждите, если вам кажется, что у вас сердечный приступ. Быстрая помощь может спасти вам жизнь. Даже если вы не уверены, что это сердечный приступ, проверьте его.
Какие бывают виды стенокардии?
Стабильная стенокардия
Стабильная стенокардия означает, что вы обычно можете предсказать, когда появятся ваши симптомы. Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.
Вы, наверное, знаете, что вызывает стенокардию. Например, вы знаете, какая активность обычно вызывает стенокардию.
Симптомы стенокардии возникают, когда ваше сердце работает с большей нагрузкой и нуждается в большем количестве кислорода, чем может быть доставлено через суженные артерии. Стенокардия может случиться, если вы:
- Выполняете тяжелые упражнения (особенно, если вы обычно не занимаетесь спортом).
- Воздействие низких температур.
- Наличие внезапных сильных эмоций, таких как гнев или страх.
- Курение.
- Есть тяжелая еда.
- Употребление кокаина или амфетаминов.
Боль уходит, когда вы отдыхаете или принимаете нитроглицерин. Это может продолжаться без особых изменений годами.
Нестабильная стенокардия
Нестабильная стенокардия возникла неожиданно. Это изменение вашего обычного паттерна стабильной стенокардии. Это происходит, когда приток крови к сердцу внезапно замедляется из-за сужения сосудов или небольших сгустков крови, которые образуются в коронарных артериях.Симптомы нестабильной стенокардии похожи на симптомы сердечного приступа. Это срочно. Это может произойти в состоянии покоя или при легкой активности. Он не уходит ни отдыхом, ни нитроглицерином.
Это изменение вашего обычного паттерна стабильной стенокардии. Это происходит, когда приток крови к сердцу внезапно замедляется из-за сужения сосудов или небольших сгустков крови, которые образуются в коронарных артериях.Симптомы нестабильной стенокардии похожи на симптомы сердечного приступа. Это срочно. Это может произойти в состоянии покоя или при легкой активности. Он не уходит ни отдыхом, ни нитроглицерином.
Стенокардия, вызванная спазмами коронарных артерий
Менее распространенные типы стенокардии вызваны спазмами коронарных артерий. Эта стенокардия возникает, когда коронарная артерия внезапно сокращается (спазмы), уменьшая приток богатой кислородом крови к сердечной мышце. В тяжелых случаях спазм может заблокировать кровоток и вызвать сердечный приступ. Большинство людей, страдающих такими спазмами, страдают ишемической болезнью сердца, хотя у них не всегда есть бляшки, сужающие их артерии.
Спазмы могут быть вызваны курением, употреблением кокаина, холодной погодой, электролитным дисбалансом и другими причинами. Но во многих случаях неизвестно, что вызывает спазмы.
Вазоспастическая стенокардия , также называемая стенокардией Принцметала или вариантной стенокардией, является одним из типов стенокардии, вызванным спазмом коронарной артерии. Имеет характерный узор. Обычно это происходит, когда вы отдыхаете. Часто это происходит каждый день в одно и то же время. Например, часто бывает ночью или ранним утром.Симптомы обычно сначала легкие, затем усиливаются, а затем становятся менее интенсивными. Эпизод может длиться около 15 минут. Нитроглицерин может облегчить симптомы.
Как вы справляетесь со стабильной стенокардией?
Большинство людей со стабильной стенокардией могут контролировать свои симптомы, принимая назначенные лекарства и нитроглицерин при необходимости.
Советы по ведению стенокардии см .:
Что ухудшает симптомы?
Другие проблемы со здоровьем, такие как лихорадка или инфекция, анемия или другие проблемы с сердцем, могут усугубить симптомы стенокардии.Они также могут вызывать нестабильную стенокардию.
Стенокардия может ухудшиться при другом заболевании:
- Заставляет сердце работать интенсивнее, что увеличивает количество необходимого ему кислорода.
- Уменьшает количество кислорода, получаемого сердцем.
В любом случае существует дисбаланс между количеством кислорода, в котором нуждается ваше сердце, и количеством, которое оно получает через кровоснабжение из ваших коронарных артерий. Если вашему сердцу не хватает кислорода, симптомы стабильной стенокардии могут ухудшиться.
Если вашему сердцу не хватает кислорода, симптомы стабильной стенокардии могут ухудшиться.
Предупреждающих знаков о том, что вас ожидают проблемы с сердцем
Сейчас американский месяц сердца, но мы должны обращать внимание на свое сердце в течение всего года, а не только в феврале. Все остальное, что делает ваше тело, зависит от того, насколько хорошо работает ваше сердце, поэтому, если оно подвержено риску возникновения проблем, вам нужно выяснить, почему.
Конечно, не все мы врачи, так откуда же нам знать, что наше сердце не работает должным образом, пока мы не встретимся лицом к лицу с дефибриллятором в задней части машины скорой помощи, верно? Неправильный.Наши сердца дают нам множество подсказок, когда мы движемся к сердечной недостаточности или сердечному приступу, и если мы знаем, что это за подсказки, мы можем спасти свою жизнь и жизни тех, кого мы любим.
Боль в груди
Боль в груди — одно из наиболее распространенных и очевидных предупреждений о сердечном приступе или сердечной недостаточности. Боль в груди — серьезный симптом проблемы с сердцем, поскольку большинство сердечных приступов связаны с длительным дискомфортом в центре груди. Обычно это описывается как «дискомфортное давление, сдавливание, чувство полноты, жжения, боли или боли.«Боль в груди может быть ранним предупреждением о проблеме с сердцем, но если она серьезная, длится более нескольких минут и / или излучается в другие области вашего туловища или вниз по руке, вам требуется немедленная медицинская помощь. Эксперты говорят, что к боли в груди всегда следует относиться как к серьезной, поскольку она может указывать на ухудшение сердечной недостаточности или сердечный приступ.
Боль в груди — серьезный симптом проблемы с сердцем, поскольку большинство сердечных приступов связаны с длительным дискомфортом в центре груди. Обычно это описывается как «дискомфортное давление, сдавливание, чувство полноты, жжения, боли или боли.«Боль в груди может быть ранним предупреждением о проблеме с сердцем, но если она серьезная, длится более нескольких минут и / или излучается в другие области вашего туловища или вниз по руке, вам требуется немедленная медицинская помощь. Эксперты говорят, что к боли в груди всегда следует относиться как к серьезной, поскольку она может указывать на ухудшение сердечной недостаточности или сердечный приступ.
Если вы испытываете боль в груди, прекратите то, что вы делаете, и лягте. Если это длится более 15 минут, вам следует позвонить в службу 911. Эксперты также говорят, что лучше всего вызвать скорую помощь, чем попросить кого-нибудь отвезти вас, потому что аварийные работники могут немедленно начать работу, чтобы спасти вашу жизнь, и вы, вероятно, чтобы быстрее попасть в больницу.
Аритмия
Аритмия — это нерегулярный ритм вашего сердцебиения, который часто описывается как трепетание сердца или потеря сердечного ритма. В большинстве случаев аритмии безвредны, но иногда они могут сигнализировать о том, что с вашим сердцем что-то не так. Это особенно верно, если у вас аритмия, которая совпадает с другими, более серьезными симптомами сердечной недостаточности. Если вы обнаружите, что у вас стойкая аритмия в сочетании с другими симптомами, вам следует посетить врача, чтобы исключить какие-либо серьезные проблемы.Имейте в виду, что некоторые аритмии могут привести к инсульту, поэтому не оставляйте этот вопрос без внимания.
Одышка
Одышка, особенно в сочетании с болями в груди, торсе или учащенным пульсом, может быть сильным признаком сердечного приступа. Одышка также может быть признаком того, что вы приближаетесь к болезни сердца, даже если у вас нет сердечного приступа. Если ваше сердце не работает должным образом, кровоток будет поддерживаться в легочных венах, и жидкость будет просачиваться в легкие. Если вам не нужно много времени, чтобы запыхаться, это может быть какая-то форма сердечной недостаточности, и вам следует проконсультироваться с врачом. Если вы находитесь в состоянии покоя и у вас внезапно возникла одышка в течение длительного времени или она становится все хуже, у вас может быть сердечный приступ, и вам требуется немедленная медицинская помощь. Кроме того, если это признак проблем с сердцем, одышка разбудит вас, пока вы спите. Связанная с этим проблема также может заключаться в постоянном и сильном кашле, особенно если при этом выделяется кровянистая слизь.Если что-то из этого происходит, вам необходимо посетить врача.
Если вам не нужно много времени, чтобы запыхаться, это может быть какая-то форма сердечной недостаточности, и вам следует проконсультироваться с врачом. Если вы находитесь в состоянии покоя и у вас внезапно возникла одышка в течение длительного времени или она становится все хуже, у вас может быть сердечный приступ, и вам требуется немедленная медицинская помощь. Кроме того, если это признак проблем с сердцем, одышка разбудит вас, пока вы спите. Связанная с этим проблема также может заключаться в постоянном и сильном кашле, особенно если при этом выделяется кровянистая слизь.Если что-то из этого происходит, вам необходимо посетить врача.
Усталость
Необъяснимая и усиливающаяся утомляемость или утомляемость — один из наиболее незаметных симптомов сердечной недостаточности. Если вы внезапно все время чувствуете себя более усталым или испытываете трудности с повседневными делами, к которым привыкли, или особенно если даже скромные физические нагрузки быстро утомляют вас, это может быть признаком сердечной недостаточности. Это означает, что ваше сердце не может должным образом контролировать кровоток. Человек с сердечной недостаточностью чувствует большую усталость, потому что его сердце не может перекачивать кровь, достаточную для удовлетворения потребностей других органов и тканей тела.Когда жизненно важные органы не получают достаточно крови, ваше тело будет отводить кровь от мышц конечностей и направлять ее в сердце и мозг, чтобы они продолжали функционировать. Если у вас была длительная необъяснимая усталость, ваш врач может провести тесты, чтобы убедиться, что ваше сердце работает нормально.
Это означает, что ваше сердце не может должным образом контролировать кровоток. Человек с сердечной недостаточностью чувствует большую усталость, потому что его сердце не может перекачивать кровь, достаточную для удовлетворения потребностей других органов и тканей тела.Когда жизненно важные органы не получают достаточно крови, ваше тело будет отводить кровь от мышц конечностей и направлять ее в сердце и мозг, чтобы они продолжали функционировать. Если у вас была длительная необъяснимая усталость, ваш врач может провести тесты, чтобы убедиться, что ваше сердце работает нормально.
Головокружение, обморок, дурноту
Подобно утомляемости, головокружению, обморокам и дурноту, это более тонкие признаки потенциально опасных проблем с сердцем. Например, если вы чувствуете головокружение или головокружение во время тяжелой или даже умеренной физической активности, это может быть признаком того, что ваше сердце не может справиться и перекачивать достаточно крови там, где это необходимо. Чувство обморока, головокружения или головокружения, особенно при других симптомах болезни сердца, может быть связано с уменьшением притока крови к мозгу. Если приток крови к мозгу сильно снижен, вы можете внезапно потерять сознание. Это серьезные симптомы, которые могут указывать на проблемы с ненормальной частотой сердечных сокращений или со способностью вашего сердца перекачивать кровь. Вы можете подвергнуться риску сердечного приступа или инсульта.
Чувство обморока, головокружения или головокружения, особенно при других симптомах болезни сердца, может быть связано с уменьшением притока крови к мозгу. Если приток крови к мозгу сильно снижен, вы можете внезапно потерять сознание. Это серьезные симптомы, которые могут указывать на проблемы с ненормальной частотой сердечных сокращений или со способностью вашего сердца перекачивать кровь. Вы можете подвергнуться риску сердечного приступа или инсульта.
Проблемы с пищеварением
Не все проблемы с пищеварением можно отнести к сердечной недостаточности, но изменения в пищеварении или аппетите могут быть признаком сердечной недостаточности.А ваше пищеварение может быть предупреждением о надвигающемся сердечном приступе, если вы испытываете ужасную изжогу с тошнотой и рвотой. Когда ваше сердце не работает должным образом, ваш желудок и другие органы пищеварения не получают достаточно крови, что нарушает процесс пищеварения. Вы можете почувствовать сытость после небольшого количества еды или почувствовать тошноту после еды, потому что в вашем желудке нет крови, необходимой для переваривания пищи.
Кроме того, если ваше сердце не перекачивает достаточно крови и в легких накапливается жидкость, они набухнут и окажут давление на вашу пищеварительную систему, что приведет к ощущению наполнения или тошноты.Если у вас в прошлом были проблемы с сердцем или у вас есть другие симптомы, эти проблемы с пищеварением могут быть признаком того, что вы находитесь на пути к болезни сердца.
Другая боль в теле
Сердечные приступы и сердечная недостаточность проявляются не только болью в груди или сердце. Часто другие части вашего тела будут чувствовать боль. Во-первых, вы можете заметить, что ваши конечности чаще испытывают покалывание «иголки», если ваше сердце не перекачивает достаточно крови по вашему телу, что может быть ранним предупреждением о сердечной недостаточности.Боль в других частях тела также может быть признаком сердечного приступа. Женщины особенно сообщают о других болях типа «несварения желудка», а не о сильных болях в груди при сердечном приступе. Эти болевые симптомы могут ощущаться по всему туловищу в виде дискомфорта в одной или обеих руках, а также в плечах, спине, шее, челюсти или животе.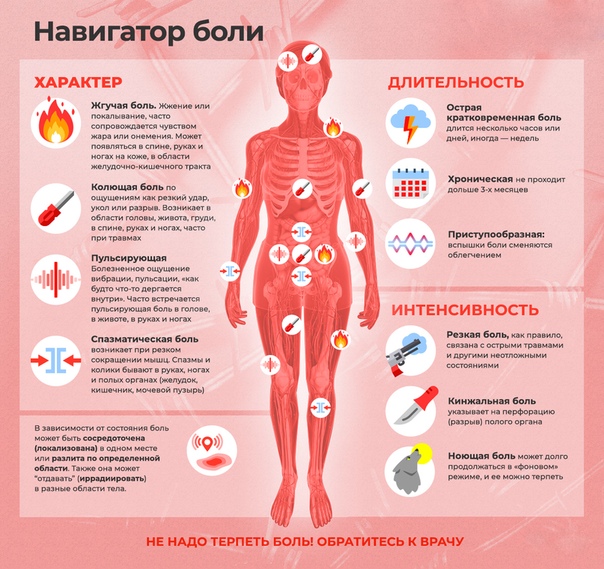 Боль может ощущаться как давление на одну из этих частей тела или как излучающий дискомфорт, переходящий от одной части тела к другой. Эти болевые симптомы не следует игнорировать.
Боль может ощущаться как давление на одну из этих частей тела или как излучающий дискомфорт, переходящий от одной части тела к другой. Эти болевые симптомы не следует игнорировать.
Увеличение веса, накопление жидкости
Тонким, менее известным признаком основной проблемы с сердцем является быстрое увеличение веса или накопление жидкости в различных областях вашего тела. Это может быть отек или вздутие живота или талии, или это может проявляться как опухоль в ступнях, лодыжках или ногах. Когда ваше сердце не перекачивает столько крови, кровь, которая возвращается к сердцу по венам, возвращается обратно. Когда эта жидкость находится в резерве, в ваших тканях накапливается больше жидкости.Кроме того, ваши почки не могут так быстро избавиться от натрия и воды, потому что они не получают достаточно крови, поэтому вы будете удерживать больше жидкости. Вы можете заметить быстрые колебания вашего веса изо дня в день, поскольку жидкость накапливается, а затем выделяется. Если это происходит, что еще более важно, если есть другие симптомы, вам следует обратиться к врачу.
Образ жизни
Последний намек на то, что вас ждет болезнь сердца, исходит не от сердца. Это твой образ жизни. Существует несколько факторов и выбор образа жизни, которые повышают риск сердечного приступа, большинство из которых можно предотвратить.Сидячий образ жизни (что означает, что вы не занимаетесь спортом), курение и ожирение — вот три из пяти основных факторов риска сердечных заболеваний. Эти факторы риска можно полностью предотвратить, изменив свой образ жизни. Даже небольшие изменения могут улучшить ваше здоровье и значительно снизить риск сердечного приступа или сердечной недостаточности.
Двумя другими серьезными рисками являются высокое кровяное давление и аномальные значения липидов в крови. Это не всегда вызвано выбором образа жизни, но даже правильное питание и регулярные осмотры у врача могут снизить эти риски, что полностью зависит от вас.
Стенокардия (боль в груди) — Новости здоровья потребителей
Что такое стенокардия?
Стенокардия — это временная боль или дискомфорт в груди, возникающие, когда в сердечную мышцу поступает недостаточное количество крови, несущей кислород. (Термин «стенокардия» означает «боль», в то время как «грудная клетка» относится к груди.) Иногда стенокардия ощущается как изжога, подобные ощущения вы можете получить после обильной еды. Но если вы чувствуете эту боль регулярно, это может быть признаком болезни сердца.
(Термин «стенокардия» означает «боль», в то время как «грудная клетка» относится к груди.) Иногда стенокардия ощущается как изжога, подобные ощущения вы можете получить после обильной еды. Но если вы чувствуете эту боль регулярно, это может быть признаком болезни сердца.
Причина этого?
Стенокардия чаще всего является признаком сердечного заболевания, а именно закупорки одного или нескольких основных кровеносных сосудов, снабжающих сердечную мышцу. На самом деле стенокардия — наиболее типичный симптом сердечных заболеваний. В США им страдают около 9,8 миллиона человек. Приступ стенокардии возникает, когда закупоренный сосуд препятствует адекватному кровотоку или когда возникает спазм сосуда, приводящий к снижению притока крови к сердечной мышце.
Стенокардия вызывает или ухудшает состояние сердца?
Обычно стенокардия не вызывает повреждения сердца. Стенокардия больше похожа на предупреждающий сигнал, и это может означать, что у вас повышенный риск сердечного приступа. Идете ли вы в гору, ведете жаркий спор с партнером или перевариваете изысканную еду из пяти блюд, стенокардия — это способ вашего сердца сказать вам, что вы заставляете его слишком много работать и что ему не хватает крови и кислород.
Идете ли вы в гору, ведете жаркий спор с партнером или перевариваете изысканную еду из пяти блюд, стенокардия — это способ вашего сердца сказать вам, что вы заставляете его слишком много работать и что ему не хватает крови и кислород.
Каковы симптомы стенокардии?
Хотя они варьируются от человека к человеку, это типичные симптомы:
- Острая или тупая боль, ощущение стеснения, давления, сдавливания или жжения в груди
- Боль в руках, шее, челюсти, плече или спине, сопровождающая дискомфорт в груди (эти симптомы часто возникают во время физических нагрузок, эмоционального стресса или приема пищи.)
- Покалывание, боль или онемение в локтях, руках или запястьях (особенно в левой руке)
- Одышка
- Пот
- Тошнота
- Усталость
- Беспокойство
- Головокружение
Как диагностируется стенокардия?
По вашим симптомам и стресс-тесту, который обычно означает ходьбу по беговой дорожке. Вас подключат к электрокардиограмме (ЭКГ), которая измеряет электрическую активность сердца до, во время и после стресс-теста, и ваше кровяное давление будет контролироваться на протяжении всего теста.Характерные изменения на ЭКГ возникают при наличии сердечного заболевания. Но этот тест предназначен для скрининга, и вам могут потребоваться другие тесты, такие как ядерное сканирование или ангиограмма. На ангиограмме в кровь вводят краситель и делают рентгеновский снимок сердца и его кровеносных сосудов.
Вас подключат к электрокардиограмме (ЭКГ), которая измеряет электрическую активность сердца до, во время и после стресс-теста, и ваше кровяное давление будет контролироваться на протяжении всего теста.Характерные изменения на ЭКГ возникают при наличии сердечного заболевания. Но этот тест предназначен для скрининга, и вам могут потребоваться другие тесты, такие как ядерное сканирование или ангиограмма. На ангиограмме в кровь вводят краситель и делают рентгеновский снимок сердца и его кровеносных сосудов.
Как лечится?
Нитроглицерин, помещенный под язык, является обычным лекарством от приступа стенокардии: он помогает расширять кровеносные сосуды, чтобы больше крови могло достигать сердца. Нитроглицерин также доступен в форме таблеток или пластырей для предотвращения симптомов.(Любой, кто принимает нитроглицерин, должен избегать использования Виагры (силденафила), поскольку это может привести к серьезному падению артериального давления.) После того, как вы пройдете полное обследование, ваш врач может назначить другие лекарства, такие как бета-блокаторы и блокаторы кальциевых каналов, которые могут помогают предотвратить стенокардию. Ваш врач может также посоветовать вам регулярно принимать аспирин, который снижает способность крови к свертыванию, позволяя ей легче проходить через суженные артерии.
Ваш врач может также посоветовать вам регулярно принимать аспирин, который снижает способность крови к свертыванию, позволяя ей легче проходить через суженные артерии.
Вам может пригодиться изучение таких методов снятия стресса, как медитация или упражнения на расслабление.Поищите в местном общественном центре списки занятий или семинаров.
Что делать, если у меня приступ стенокардии?
Большинству людей с диагнозом стенокардия назначают таблетки нитроглицерина. Они всегда должны быть при себе или поблизости. Держите их в нескольких местах дома и на работе. Сядьте и отдохните, если вы еще не сидите, и положите одну таблетку под язык, чтобы она растворилась. Нитроглицерин может вызвать головокружение, поэтому важно принимать его сидя и медленно вставать, когда почувствуете себя лучше.Американская кардиологическая ассоциация рекомендует принимать одну таблетку нитроглицерина. Если боль не уменьшилась или усилилась через пять минут, вам следует немедленно вызвать скорую помощь в случае сердечного приступа. Как только вы обратитесь в службу экстренной помощи, вас могут попросить повторить дозу нитроглицерина еще два раза с пятиминутными интервалами.
Как только вы обратитесь в службу экстренной помощи, вас могут попросить повторить дозу нитроглицерина еще два раза с пятиминутными интервалами.
Как узнать, страдаю ли я стенокардией или сердечным приступом?
Приступ стенокардии легко принять за сердечный приступ.Оба, как правило, начинаются с боли в груди. Оба могут отмечаться болью, онемением или покалыванием в шее, плечах, руках и челюсти. Разница в том, что при наиболее распространенной форме стенокардии отдых и лекарства снимают симптомы за две-три минуты.
Если у вас сердечный приступ, боль не пройдет, а может стать более интенсивной. Хотя стенокардия может вызывать боль в груди и дискомфорт, боль при сердечном приступе также обычно бывает более сильной. Кроме того, женщины часто переживают сердечные приступы иначе, чем мужчины, и могут иметь симптомы, не связанные с болью в груди, такие как одышка, тошнота, потливость, головокружение или необычная усталость.Если вы когда-нибудь почувствуете эти симптомы или то, что можно описать как «слон, сидящий у вас на груди», позвоните в службу экстренной помощи: это признаки сердечного приступа.
Всегда ли лекарства помогают облегчить приступ стенокардии?
Так бывает, если у вас стабильная стенокардия, самая распространенная разновидность. Если вам поставили диагноз нестабильная стенокардия, симптомы приступа стенокардии будут очень похожи на симптомы сердечного приступа. Часто лекарства не помогают при нестабильной стенокардии, она длится дольше нескольких минут и возникает, когда вы не напрягаетесь.Вам необходимо обсудить со своим врачом, как контролировать свое состояние и когда следует рассматривать симптомы как неотложную.
Знание характера приступов стенокардии должно помочь вам определить истинную неотложную ситуацию, особенно если есть изменения в продолжительности, причине или интенсивности.
Если у меня стенокардия, что мне делать, чтобы позаботиться о себе?
Ваш врач посоветует вам, сколько вы можете сделать, основываясь на результатах ваших анализов. Программа упражнений под наблюдением для кардиологических пациентов может быть чрезвычайно полезной, но вам может потребоваться изменить свою деятельность, чтобы не перегружать себя (см. Упражнения и болезни сердца).Если обильная и обильная еда вызывает приступ, попробуйте меньшие порции. Если симптомы возникают при быстрой ходьбе, замедлите походку. В очень холодную или ветреную погоду вам, вероятно, придется лучше закутаться и прикрыть голову и лицо; Ваш врач может даже посоветовать вам положить таблетку нитроглицерина под язык перед тем, как выйти на улицу. А если у вас уже был сердечный приступ, ваш врач может назначить небольшую дозу аспирина каждый день, чтобы предотвратить новый.
Упражнения и болезни сердца).Если обильная и обильная еда вызывает приступ, попробуйте меньшие порции. Если симптомы возникают при быстрой ходьбе, замедлите походку. В очень холодную или ветреную погоду вам, вероятно, придется лучше закутаться и прикрыть голову и лицо; Ваш врач может даже посоветовать вам положить таблетку нитроглицерина под язык перед тем, как выйти на улицу. А если у вас уже был сердечный приступ, ваш врач может назначить небольшую дозу аспирина каждый день, чтобы предотвратить новый.
Если у вас болезнь сердца, вы станете более здоровым, если будете следовать этим рекомендациям:
- Контролируйте высокое кровяное давление, диабет и высокий уровень холестерина.
- Придерживайтесь диеты с низким содержанием жиров и натрия.
- Если вы курите, бросьте.
- Уменьшите или прекратите употребление алкоголя.
- Если у вас избыточный вес, попробуйте сбросить несколько фунтов.
- Занимайтесь спортом по 30 минут не менее 5 дней в неделю, если это не запрещает врач.

Сердечные заболевания обычно лечатся лекарствами. В некоторых случаях, однако, люди успешно вылечили сердечные заболевания, занимаясь физическими упражнениями, соблюдая строгую диету с низким содержанием жиров, рекомендованную их врачами, и внося другие изменения в образ жизни.
Дополнительные ресурсы
Американская кардиологическая ассоциация 800-242-8721 http://www.americanheart.org
Национальный институт сердца, легких и крови 800-575-9355 http://www.nih.gov/ nhlbi
Список литературы
Стенокардия, Национальная кардиология, легкие, Институт крови.
Стенокардия, Американская кардиологическая ассоциация.
Нитроглицерин Сублингвально. Здоровье для жизни. Медицинский центр государственного университета Огайо.
Статистика сердечного приступа и стенокардии.Американская Ассоциация Сердца.
Американская кардиологическая ассоциация. Статистика сердечного приступа и стенокардии. http://www.americanheart.org/presenter.jhtml?identifier=4591
Статистика сердечного приступа и стенокардии. http://www.americanheart.org/presenter.jhtml?identifier=4591
Рекомендации ACC / AHA по ведению пациентов с инфарктом миокарда с подъемом сегмента ST — Резюме. Практические рекомендации ACC / AHA. Тираж. 2004; 110: 588-636, по состоянию на 21 ноября 2008 г. http://circ.ahajournals.org/cgi/content/full/110/5/588
Mayo Clinic. Болезни сердца у женщин: ознакомьтесь с симптомами и факторами риска.http://www.mayoclinic.com/health/heart-disease/hb00040
Клиника Мэйо. Стенокардия. http://www.mayoclinic.com/health/angina/DS00994
Американская академия семейных врачей. Стенокардия и болезнь сердца. http://familydoctor.org/online/famdocen/home/common/heartdisease/basics/233.html#ArticleParsysMiddleColumn0006
Как диабет может маскировать болезнь сердца — Клиника Кливленда
Автор Сью Коути, RN, CDE, и Андреа Харрис, RN, CDE
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Если у вас диабет, вы, вероятно, знаете, что он иногда вызывает невропатию или повреждение нервов. Но вы можете не осознавать, что невропатия, связанная с диабетом, иногда может маскировать признаки сердечного заболевания или заставлять вас пропускать важные признаки сердечного приступа.
Более двух третей людей с диабетом в конечном итоге страдают той или иной формой нейропатии.Самый распространенный тип — повреждение периферических нервов, которое вызывает онемение, покалывание или слабость в руках и ногах.
Но есть другой, более серьезный тип — вегетативная невропатия, которая может повредить нервы, ведущие к сердцу, мочевому пузырю, кишечнику и кровеносным сосудам. Когда это происходит, организм иногда не может регулировать такие функции, как мочеиспускание, или ощущать боль в этих областях.
Это двойной удар, если у вас диабет. Вы не только подвержены более высокому риску невропатии, но также чаще страдаете сердечными заболеваниями.Если невропатия притупляет нервы, ведущие к сердцу, вы можете не замечать симптомы сердечного заболевания, такие как боль в груди.
Вы не только подвержены более высокому риску невропатии, но также чаще страдаете сердечными заболеваниями.Если невропатия притупляет нервы, ведущие к сердцу, вы можете не замечать симптомы сердечного заболевания, такие как боль в груди.
Вот что вам нужно знать.
Не игнорируйте малозаметные признаки неисправности
Если у вас диабет, настройтесь на свое тело. Научитесь внимательно слушать и действовать в соответствии с тем, что вам говорят.
Если у вас есть симптомы сердечного приступа, сообщите о них своему врачу. Не ждите, чтобы увидеть, пройдет ли боль. Например, несварение желудка, которое не проходит быстро, иногда является признаком сердечного приступа.
Обязательно посещайте врача для регулярных осмотров. Ежегодные тесты могут выявить проблему до появления симптомов. Раннее лечение может снизить вероятность того, что небольшие проблемы превратятся в более серьезные.
Каковы признаки сердечного приступа?
Если у вас невропатия, симптомы, которые могут быть очень заметны у кого-то еще, не так заметны для вас. Обратите внимание на любой из этих признаков возможного сердечного приступа:
Обратите внимание на любой из этих признаков возможного сердечного приступа:
- Боль в груди или чувство распирания
- Тошнота
- Изжога
- Необычная усталость
- Боль в челюсти, шее или левой руке — особенно у женщин
- Одышка без больших усилий
- Головокружение
- Потливость или липкость рук без напряжения
Что нужно знать о невропатии
Не всегда можно избежать невропатии, но изменение образа жизни может помочь снизить риск, даже если у вас диабет.
Чрезвычайно важно поддерживать уровень глюкозы в крови в здоровом диапазоне. Вы можете добиться этого, поддерживая здоровый вес, регулярно занимаясь спортом и соблюдая здоровую диету. Также избегайте курения и ограничьте потребление алкоголя.
Если вы подозреваете, что у вас вегетативная невропатия, обратите внимание на следующие симптомы:
- Головокружение или обморок при вставании
- Проблемы с мочеиспусканием, такие как недержание мочи или невозможность полностью опорожнить мочевой пузырь
- Сексуальные трудности, такие как эректильная дисфункция или низкое либидо
- Проблемы с пищеварением, такие как потеря аппетита, затрудненное глотание и изжога
- Потоотделение слишком много или совсем не потоотделение
- Непереносимость физических упражнений
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу. Ранняя диагностика и лечение могут помочь замедлить повреждение нервов и устранить проблемы. Варианты лечения невропатии могут включать:
Ранняя диагностика и лечение могут помочь замедлить повреждение нервов и устранить проблемы. Варианты лечения невропатии могут включать:
- Обезболивающие
- Физиотерапия
- Трудотерапия для снятия боли и потери функции
- Вспомогательные приспособления, такие как подтяжки, для увеличения подвижности и уменьшения боли
- Изменения в питании
Если у вас диабет 2 типа, ежегодно проходите обследование у врача на вегетативную невропатию. Если у вас диабет 1 типа, Американская диабетическая ассоциация рекомендует проводить ежегодные обследования через пять лет после постановки диагноза.
Дополнительные советы экспертов от Sue Cotey, RN, CDE, и Андреа Харрис, RN, CDE в их блоге .
Неотложная помощь при гипертонической болезни | Michigan Medicine
Обзор темы
Срочная гипертоническая болезнь — это очень высокое кровяное давление, которое повреждает организм. Это может вызвать повреждение мозга, сердца, глаз или почек. При неотложной гипертонической болезни требуется немедленная помощь.
Это может вызвать повреждение мозга, сердца, глаз или почек. При неотложной гипертонической болезни требуется немедленная помощь.
Симптомы включают онемение, нечеткое зрение, боль в груди, сильную головную боль и спутанность сознания.
Эту проблему еще называют злокачественной гипертонией.
Лекарства быстрого действия используются для снижения артериального давления.
Причина может быть неизвестна. Или проблема может быть вызвана лекарством или другим заболеванием.
Когда звонить врачу
Позвонить 911 в любое время, когда вы думаете, что вам может потребоваться неотложная помощь. Это может означать наличие симптомов, указывающих на то, что ваше кровяное давление вызывает серьезные проблемы с сердцем или кровеносными сосудами.Ваше кровяное давление может быть выше 180/120.
Например, позвоните 911, если:
- У вас есть симптомы сердечного приступа. К ним могут относиться:
- Боль или давление в груди или странное ощущение в груди.

- Потоотделение.
- Одышка.
- Тошнота или рвота.
- Боль, давление или странное ощущение в спине, шее, челюсти или верхней части живота, либо в одном или обоих плечах или руках.
- Головокружение или внезапная слабость.
- Учащенное или нерегулярное сердцебиение.
- Боль или давление в груди или странное ощущение в груди.
- У вас симптомы инсульта. К ним могут относиться:
- Внезапное онемение, покалывание, слабость или потеря подвижности лица, руки или ноги, особенно только на одной стороне тела.
- Внезапные изменения зрения.
- Внезапное затруднение при разговоре.
- Внезапная путаница или проблемы с пониманием простых утверждений.
- Внезапные проблемы с ходьбой или равновесием.
- Внезапная сильная головная боль, отличная от головной боли в прошлом.
- У вас сильная боль в спине или животе.
Не ждите, , пока ваше кровяное давление снизится само по себе.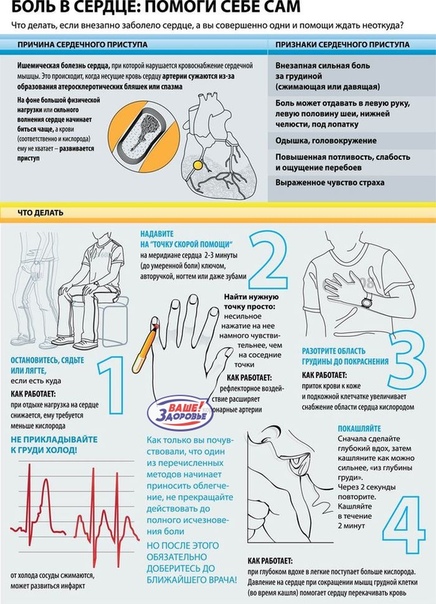 Немедленно обратитесь за помощью.
Немедленно обратитесь за помощью.
Позвоните своему врачу или немедленно обратитесь за помощью. , если:
- Ваше кровяное давление намного выше нормы (например, 180/120 или выше), но у вас нет симптомов.
- Вы думаете, что высокое кровяное давление вызывает такие симптомы, как:
- Сильная головная боль.
- Расплывчатое зрение.
Внимательно следите за изменениями в своем здоровье и обязательно обратитесь к врачу, если:
- Ваше кровяное давление превышает рекомендованное врачом как минимум в 2 раза. Это означает, что верхнее число выше или нижнее число выше, или и то, и другое.
- Вы думаете, что у вас могут быть побочные эффекты от лекарства от кровяного давления.
Какие еще проблемы могут возникнуть при неотложной гипертонической болезни?
Неотложная гипертоническая болезнь может вызвать:
- Кровотечение в мозгу или теле.

- Сердечный приступ.
- Сердечная недостаточность.
- Почечная недостаточность.
- Повреждение глаз и потеря зрения.
Как это предотвратить?
Лучше предотвратить неотложную гипертоническую болезнь, чем лечить приступ после того, как он у вас уже был. Одна из наиболее частых причин неотложной гипертонической болезни — неправильный прием лекарств от артериального давления. Иногда это происходит непреднамеренно. Например, может закончиться ваш рецепт или вы можете забыть принять дозу.Но постарайтесь как можно лучше придерживаться графика приема лекарств. Другая причина — незаконное употребление наркотиков, таких как стимуляторы, такие как кокаин.
Как лечится?
Для оказания неотложной помощи при гипертонии врачи и медсестры будут внимательно следить за вашим кровяным давлением и вводить лекарство внутривенно (через иглу, введенную в одну из ваших вен). Ближайшая цель — снизить артериальное давление настолько, чтобы ваши органы больше не подвергались непосредственной опасности. Но его нужно опускать медленно, чтобы у вашего тела было достаточно времени, чтобы приспособиться к изменению артериального давления.Если артериальное давление снижается слишком быстро, вашему телу может быть трудно доставить кровь в мозг.
Но его нужно опускать медленно, чтобы у вашего тела было достаточно времени, чтобы приспособиться к изменению артериального давления.Если артериальное давление снижается слишком быстро, вашему телу может быть трудно доставить кровь в мозг.
Другая цель лечения — вылечить поражение органов. Например, ваш врач может прописать вам мочегонное средство, если у вас скопилась жидкость в легких. Или ваш врач может назначить бета-блокатор и нитраты, если у вас ишемия миокарда (недостаточно крови до сердца). После того, как ваш врач снизит ваше кровяное давление до безопасного уровня и вылечит ваши осложнения, он или она попытается определить причину острого приступа.Затем ваш врач будет работать с вами, чтобы разработать схему лечения, которая поможет предотвратить будущие приступы.
Пожилая женщина с необъяснимыми падениями и «покалыванием в голове»
Обсуждение
Причины падений у пожилых людей часто бывают сложными, и бывает трудно определить основной способствующий фактор. Тщательное расследование и вмешательство в отношении всех контролируемых причин учитывают это и доказали свою эффективность (2). История болезни пациента, включая обстоятельства и симптомы до, во время и после падения, а также любых предыдущих падений, используется вместе с информацией о сопутствующих заболеваниях и других факторах риска для более целенаправленной оценки.Это должно сопровождаться обзором приема лекарств, исследованием физических функций, включая оценку походки и равновесия, а также осмотр ступней / обуви и оценку страха пациента перед падением.
Тщательное расследование и вмешательство в отношении всех контролируемых причин учитывают это и доказали свою эффективность (2). История болезни пациента, включая обстоятельства и симптомы до, во время и после падения, а также любых предыдущих падений, используется вместе с информацией о сопутствующих заболеваниях и других факторах риска для более целенаправленной оценки.Это должно сопровождаться обзором приема лекарств, исследованием физических функций, включая оценку походки и равновесия, а также осмотр ступней / обуви и оценку страха пациента перед падением.
Клинический осмотр также включает беглое неврологическое обследование и когнитивную оценку. Падения и обмороки частично совпадают (4), а информация от свидетелей или знакомых пациенту часто отсутствует, поскольку пациенты обычно падают в одиночестве.Знание и осведомленность об этом дополняют оценку риска падения в соответствии с рекомендациями (2) и делают ее, на наш взгляд, более интересной.
Обморок — это кратковременная самоограничивающаяся потеря сознания и постурального тонуса из-за глобального нарушения церебральной перфузии. Обморок следует дифференцировать от эпилептических припадков, комы, гипогликемии, головокружения и т. Д., И это достигается, прежде всего, на основе истории болезни, часто дополняемой другими данными. Обморок обычно делится на три основных типа на основе механизма (6), который недавно был описан в этом журнале (7) и проиллюстрирован в несколько упрощенной форме на рисунке 3.
Обморок следует дифференцировать от эпилептических припадков, комы, гипогликемии, головокружения и т. Д., И это достигается, прежде всего, на основе истории болезни, часто дополняемой другими данными. Обморок обычно делится на три основных типа на основе механизма (6), который недавно был описан в этом журнале (7) и проиллюстрирован в несколько упрощенной форме на рисунке 3.
Ортостатический обморок — это обморок как компонент ортостатизма, более или менее постоянная неспособность поддерживать артериальное давление в вертикальном положении, и в большинстве случаев часто вызвано гипотензивными препаратами или вегетативной недостаточностью. Ортостатическое артериальное давление измеряется в положении лежа на спине и в вертикальном положении через одну и три минуты, при падении артериального давления на систолическое 20 мм рт. Ст. Или диастолическое на 10 мм рт. Ст. Или до систолического менее 90 мм рт. или усталость, считается диагностическим признаком ортостатической гипотензии и может объяснять падения.
Ст. Или до систолического менее 90 мм рт. или усталость, считается диагностическим признаком ортостатической гипотензии и может объяснять падения.
Сердечный обморок вызван внезапным падением сердечного выброса из-за аритмии или структурного заболевания сердца (пороки клапанов, проксимальная ишемическая болезнь сердца, гипертрофическая обструктивная кардиомиопатия или миксома). Обморок у пациента с сердечным заболеванием всегда следует подозревать как сердечный. Без лечения эти пациенты имеют плохой прогноз, и им следует пройти кардиологическое обследование, часто в срочном порядке. Их редко направляют для оценки риска падений в гериатрическую амбулаторную клинику.Учащенное сердцебиение, симптомы при физической нагрузке или в положении лежа на спине, а также внезапная смерть членов семьи в возрасте до 40 лет должны вызывать подозрение на сердечный обморок (8). Блокада левой ножки пучка Гиса, или двух- или трехпучковая блокада — это ключи, указывающие на нарушения сердечной проводимости, а в случае необъяснимых иным образом обмороков прерывистая АВ-блокада является таким вероятным объяснением, что показан кардиостимулятор.
Рефлекторный обморок — это временная и кратковременная дисфункция хорошо функционирующей системы регуляции артериального давления.Падение артериального давления происходит из-за расширения сосудов и / или брадикардии в различных сочетаниях. Рефлекторный обморок часто можно диагностировать только на основании истории болезни пациента, и почти всегда присутствует ортостатический компонент в виде обморока в вертикальном положении, а иногда и просто сидя. Среди пожилых людей обмороки каротидного синуса являются наиболее частыми рефлекторными обмороками (5). Обмороки при мочеиспускании и обмороки, связанные с кашлем или приемом пищи, также являются относительно частыми формами рефлекторных обмороков у пожилых людей.
Обморок каротидного синуса редко встречается в возрасте до 40 лет. Классический вариант, когда плотный воротник или давление на шею вызывает обморок, встречается редко. Достаточно повернуть голову или почесать шею, чтобы вызвать обморок, а у пожилых людей такое обморок может возникнуть без известной стимуляции каротидного синуса. Чаще всего пусковой механизм не определяется, но диагноз ставится при массаже каротидного синуса. Редко можно наблюдать такое убедительное воспроизведение симптомов, как показано здесь — спонтанное восклицание пациентки, когда она пришла в себя, подтверждает связь между симптомом падений и причиной — обмороком каротидного синуса.
Чаще всего пусковой механизм не определяется, но диагноз ставится при массаже каротидного синуса. Редко можно наблюдать такое убедительное воспроизведение симптомов, как показано здесь — спонтанное восклицание пациентки, когда она пришла в себя, подтверждает связь между симптомом падений и причиной — обмороком каротидного синуса.
Требование воспроизведения симптомов важно, поскольку гиперчувствительность каротидного синуса часто встречается у пожилых людей, особенно у мужчин (5). Если нет подозрения на обморок и / или есть осведомленность о других факторах, которые могут легко объяснить падения, обнаружение кардиоингибиторной реакции без симптомов, вероятно, не будет иметь никакого значения для риска падений, и, следовательно, пациента не следует лечить с помощью кардиостимулятор. Согласно новым рекомендациям, кардиостимуляторы обычно показаны только в том случае, если наблюдается синусовая пауза продолжительностью не менее шести секунд.В то же время данные о снижении частоты рецидивов обмороков подтверждают эффект стимуляции (9).
Важно не переоценивать эффективность кардиостимулятора в снижении склонности к падению, поскольку в большинстве случаев присутствуют дополнительные причины. Среди наиболее слабых, более мелкие гемодинамические изменения могут также вызывать головокружение и неустойчивость с последующими падениями, даже если они не вызывают обморока (5). У этих пациентов специально подобранные силовые тренировки и тренировки на равновесие могут быть эффективными для предотвращения дальнейших падений, даже если обмороки выявлены и вылечены.
По большей части оценка обморока может быть проведена в общей врачебной практике. Подробный анамнез пациента с акцентом на симптомы и триггерные ситуации часто показывает, есть ли вазовагальный обморок. Если это так, можно объяснить механизм и успокоить пациента. Важно прямо спросить о тревожных симптомах: обморок при физической нагрузке или в положении лежа на спине, отсутствие триггерных факторов и случаи внезапной смерти в семье должны привести к направлению.
Массаж каротидного синуса также можно выполнять в общей практике в соответствии с указаниями, изложенными выше. Непрерывный мониторинг ЭКГ во время самой манипуляции документирует любую синусовую паузу. Если диагноз обморока не определен или существует риск серьезных последствий, пациента необходимо направить. У пожилых людей могут возникнуть проблемы с диагностикой из-за сопутствующих заболеваний, неуверенности в самооценке истории болезни и риска серьезных последствий.
Боль в груди и онемение рук: признаки сердечного приступа или инсульта
Боль в груди — лишь один из многих возможных признаков сердечного приступа.
Изображение предоставлено: monstArrr_ / iStock / GettyImages
Что бы вы сказали, если бы вас попросили определить классический признак сердечного приступа? Большинство людей назвали бы сокрушительную боль в груди самым распространенным средством для курения, но есть еще один менее известный признак того, что ваше сердечно-сосудистое здоровье может быть под угрозой: онемение руки.
Подробнее: Это сердечный приступ или что-то еще? Вещи, ошибочно принимаемые за сердечный приступ
Сердечные приступы и инсульты
По данным Центров по контролю и профилактике заболеваний (CDC), каждые 40 секунд у американца случается сердечный приступ.По данным CDC, каждые 40 секунд у американца случается инсульт.
И то и другое происходит, когда нормальный кровоток к сердцу или мозгу блокируется, приводя в действие клеточное отключение, которое в конечном итоге проявляется как чрезвычайная ситуация. Когда это происходит, время имеет решающее значение. Эксперты Национального института здравоохранения предупреждают, что, когда сердце остается без крови в течение слишком длительного периода времени, то есть примерно 20 минут или более, ущерб может оказаться необратимым.
Это означает, что для людей очень важно иметь возможность немедленно определять ключевые признаки прогрессирующего сердечно-сосудистого кризиса, чтобы можно было как можно быстрее обратиться за помощью.
Что означает онемение руки?
Согласно изданию Harvard Health Publishing, боль в груди на самом деле является лишь одним из многих возможных признаков сердечного приступа. Другие индикаторы включают одышку или внезапное чувство тошноты, головокружения или усталости. Кроме того, если одна или обе руки внезапно почувствовали боль, дискомфорт, тяжесть, слабость или онемение, это также может быть признаком сердечной недостаточности.
«Есть много различных потенциальных причин онемения кисти или руки», — говорит Грегг Фонаров, доктор медицины, директор Центра кардиомиопатии Ahmanson-UCLA.Фактически, Национальная медицинская библиотека США перечисляет широкий спектр альтернативных объяснений, начиная от травм нерва или позвоночника и заканчивая дефицитом витаминов и простым сидением или стоянием слишком долго в одном и том же положении. Так как же определить, что на самом деле означает онемение руки?
«Боль или онемение, которые очень локализованы и вызваны прикосновением или положением, с меньшей вероятностью представляют сердечные симптомы», — говорит Фонаров. «Но онемение руки, связанное с одышкой, внезапной тошнотой или рвотой, головокружением или головокружением, холодным потом и / или общей усталостью, значительно увеличивает вероятность того, что этот симптом может представлять собой сердечный приступ.«
Стоит отметить, что очень часто мужчины и женщины испытывают разные симптомы при сердечном приступе. Фонаров говорит, что до сих пор нет ясного мнения о том, является ли онемение руки общим симптомом.
«Некоторые исследования показали, что онемение как симптом сердечного приступа чаще встречается у мужчин», — говорит он. «Тем не менее, другие не показали никакой разницы между мужчинами и женщинами. Эти симптомы следует рассматривать как вызывающие беспокойство как у мужчин, так и у женщин. И если развиваются симптомы, вызывающие какое-либо беспокойство, очень важно позвонить в службу 911, чтобы вызвать скорую медицинскую помощь.«
Онемение как инсультный сигнал
Тем не менее, согласно Американской ассоциации по инсульту (ASA), внезапное начало слабости или онемения руки на самом деле не столько показатель сердечного приступа, сколько признак другого серьезного сердечного приступа: инсульта.
Фактически, онемение руки — важная особенность полезного сокращения ASA для определения симптомов инсульта: «F.A.S.T.» В то время как «F» обозначает опущенное лицо, а «S» обозначает невнятную речь, буква «A» обозначает слабость или онемение рук.(«T» обозначает время для вызова 911 при появлении любого из этих симптомов.)
Чтобы лучше понять, может ли онемение руки сигнализировать об инсульте, специалисты ASA советуют всем, у кого внезапно появилась слабость или онемение в руке, попытаться поднять обе руки. Если при этом одна рука начинает опускаться вниз, возможно, начался удар.
ASA также предупреждает, что рука может быть не единственной частью тела, которая страдает онемением при инсульте. Внезапное онемение или слабость ноги или лица — особенно если это затрагивает только одну сторону тела — является еще одним сильным признаком инсульта.
Подробнее: Онемение и покалывание в левой руке после тренировки
.