Техника проведения плевральной пункции — подготовка пациента к торакоцентезу
В норме у каждого человека в плевральной полости содержится небольшое количество жидкости, которая обеспечивает смазку слизистой во время дыхательного процесса. В силу различных патологий, объем указанной жидкости — либо воздуха — резко увеличивается, что может стать причиной развития дыхательной недостаточности.
При подобных ситуациях осуществляют торакоцентез – прокол грудной клетки и плевральной полости специальной иглой с целью проведения диагностических и/или лечебных мероприятий.
Показания к выполнению плевральной пункции – могут ли быть противопоказания?
Для проведения рассматриваемой манипуляции должны быть веские основания.
После изучения жалоб пациента, его истории болезни и проведения некоторых диагностических процедур доктор принимает решение о целесообразности проведения плевральной функции.
Основанием для проведения торакоцентеза является скопление в плевральной полости жидкости (экссудата, крови, лимфатической жидкости и т.д.) либо воздуха.
Подобное патологическое состояние проявляется следующими симптомами:
- Постоянным сухим кашлем.
- Болевыми ощущениями в грудной клетке.
- Нарастающей одышкой.
- Острой болью при лежании.
- Потерей сознания (не всегда).
Указанные симптомы могут являться последствием нескольких заболеваний:
- Воспалительных процессов в легких.
- Туберкулеза.
- Злокачественных новообразований в легких/плевре.
- Застойной сердечной недостаточности.
- Сильного травмирования грудной клетки.
- Системных заболеваний соединительной ткани.
- Метастазов в плевральную полость при любых онкозаболеваниях.
Существует также ряд противопоказаний к проведению рассматриваемой манипуляции:
- Плохая свертываемость крови.
- Повреждение кожных покровов, гнойные, воспалительные процессы в зоне пункции.
- Опоясывающий лишай.
- Незначительное скопление жидкости или воздуха в плевральной полости: менее 3 мл.
Определенные состояния пациента могут стать препятствием для осуществления торакоцентеза — однако, окончательное решение принимает врач:
- Беременность.
- Период кормления грудью.
- Лишний вес (от 130 кг).
- Недавно перенесенная операция на легких.
- Погрешности в работе сердечно-сосудистой системы.
Подготовка пациента к пункции плевры
Перед проведением рассматриваемой манипуляции врач должен выяснить, есть ли у пациента какие-либо противопоказания к проведению плевральной пункции, аллергия на определенные лекарственные препараты.
При наличии хронических, системных, инфекционных заболеваний могут предварительно проводиться дополнительные лабораторные (анализ крови) или инструментальные диагностические исследования.
В целом, подготовка к проведению плевральной пункции предусматривает следующие мероприятия:
- Рентген. Дает возможность врачу выбрать оптимальное место прокола.
- УЗИ грудной клетки. Способствует определению количества жидкости, что скопилась в плевральной полости.
- Электрокардиограмма.
- Прием противокашлевых, обезболивающих препаратов.
Непосредственно перед торакоцентезом пациенту измеряют давление, пульс, делают общий анализ крови.
Если больной находится без сознания, пункцию производят в палате. В остальных случаях для этих целей используют манипуляционный кабинет.
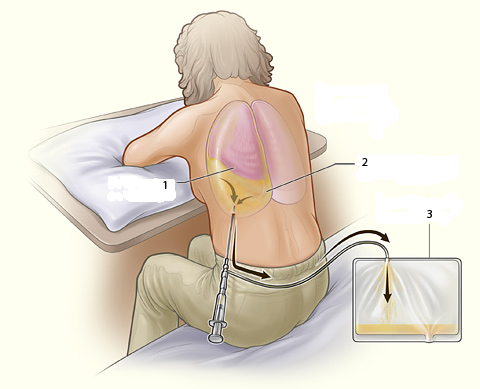
Алгоритм проведения торакоцентеза — место плевральной пункции, дренирование
Для указанной процедуры пациент должен принять сидячее положение, сделав упор руками на спинку стула или стол.
В редких случаях рассматриваемую пункцию проводят в положении лежа: больной располагается на здоровом боку, заведя руку за голову.
В ходе всей процедуры медсестра следит за пульсом и давлением пациента. При появлении серьезных погрешностей она немедленно сообщает об этом доктору.
Алгоритм выполнения плевральной пункции следующий:
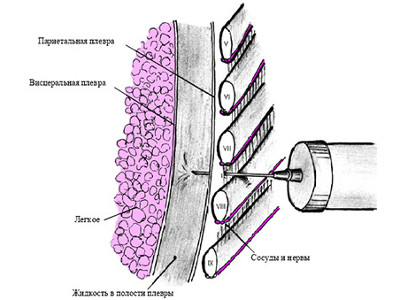
- Определение области прокола. На данном этапе врач внимательно изучает данные рентгенологического исследования. При скоплении в плевральной полости воздуха точка прокола будет располагаться между 2 и 3 ребрами вдоль среднеключичной линии. Если же в легких сосредотачивается жидкость, пункционную иглу необходимо внедрять на уровне 7-9 межреберья по задней подмышечной линии. При пребывании пациента в лежачем положении, участок прокалывания будет смещаться.

- Подготовка зоны манипуляции. Область вокруг пункции облаживают стерильными пеленками. Точку прокола обеззараживают два раза спиртом. Второй раз, при отсутствии аллергических реакций, может применяться раствор йода.
- Обезболивание. С этой задачей справляется раствор новокаина. На свободный конец шприца надевают каучуковую трубку, которая укомплектована специальным зажимом для перекрывания воздуха, а сверху фиксируют канюлю для шприца. Введение иглы (диаметр которой от 1 мм и выше) осуществляют по верхней грани нижележащего ребра. Это минимизирует риск задевания нервов и кровеносных сосудов. Анестетик впрыскивают постепенно по мере внедрения, что оказывает нужный эффект на подкожные слои, мышцы, листки плевры.
- Откачивание скопившегося в плевре экссудата, воздуха, крови, гноя. Указанный процесс начинается с момента прокалывания плевры иглой. У пациента данное явление сопровождается резкой болью, а доктор ощущает своеобразное проваливание иглы. Извлекаются жидкость посредством медленного потягивания поршня шприца на себя. Первую порцию помещают в заранее приготовленную лабораторную пробирку. При большом скоплении жидкости применяют электроотсос. В этом случае одноразовую иглу заменяют на более толстую, многоразовую, с дальнейшим подсоединением шланга. При снятии шприца каучуковую трубку зажимают, чтобы предотвратить попадание воздуха в плевру. Виды наборов для плевральной пункции и дренирования — назначение инструментов в наборах для торакоцентеза
- Введение антимикробных препаратов в плевральную полость после полной эвакуации жидкости.
- Изъятие иглы и обработка места прокола. Иглу вытягивают резким движением руки, а участок пункции обрабатывают йодсодержащими препаратами или ватным тампоном, смоченным спиртом. Сверху накладывают медицинский пластырь, либо стерильную клеоловую повязку.
В том случае, если на момент выкачивания жидкости пациент начал сильно кашлять, а в шприц активно поступает кровь, процедуру прерывают.
После вытягивания иглы его кладут на спину и следят за общим состоянием. При потере сознания пациенту дают вдохнуть раствор аммиака.
Возможные осложнения плевральной пункции и их профилактика
На момент проведения рассматриваемой манипуляции могут произойти серьезные обострения, для устранения которых может потребоваться срочное хирургическое вмешательство:
- Повреждение иглой ткани легкого, что провоцирует пневмоторакс. У пациента начинается сильный кашель, во рту появляется привкус введенных медикаментов.
- Нарушение целостности кровеносных сосудов, что расположены между ребрами. Гемоторакс. Если кровотечение незначительное, доктор изымает иглу и сильно зажимает раненый сосуд пальцем.
- Прокалывание диафрагмы, желудка. Возможно также повреждение иглой селезенки либо печени. При подобных состояниях пациент резко бледнеет, начинает отхаркивать кровью. Это может повлиять на работу сердца и спровоцировать его остановку.
- Воздушная эмболия сосудов головного мозга. Внешне проявляется полной утратой зрения, судорогами, потерей сознания.
- Инфицирование грудной клетки либо плевры. Зачастую является следствием игнорирования правил асептики.
- Резкое падение артериального давления, как реакция организма на анестетик — либо на торакоцентез. Чтобы вовремя среагировать на указанное состояние, перед началом проведения пункции готовят два шприца с сосудистыми препаратами.
Максимально точное определения места пункции, а также строгое соблюдение методики торакоцентеза поможет минимизировать риск появления указанных осложнений.
Подготовка к плевральной пункции — Студопедия
Цель:
диагностическая и лечебная
Показания:
скопление патологической жидкости (выпота) в плевральной полости;
промывание полости;
введение антибиотиков.
Пункция выполняется врачом
Подготовка инструментов:
1. Очки, маска
2. Аптечка антиспид (укладка форма № 50)
3. Новокаин 2,5% — 200мл.
4. Клеол
5. Йод для обработки операционного поля
6. Емкость для плевральной жидкости или мерная колба
7. Противошоковый набор
8. Антибиотики
9. Резиновый фартук для врача
10. Тонометр, фонендоскоп
11. Подушка, пеленку
12. Стул
13. Спирт
14. Три пробирки: 1 стерильная — для бактериологического, 2 чистые — для клинического и цитологического исследования;
15.Нашатырный спирт.
На стерильный стол:
1. Лоток
2. Стерильный материал
3. Стерильные перчатки
4. Стерильные шприцы емкостью 5, 10, 20 мл., шприц Жане
5. Резиновую трубочку с канюлей
6. Помазки (для обработки места пункции)
7. Предметные стекла для мазков
8. Иглу Дюфо
9. Зажим Мора
Перед пункцией м/с:
— готовит пациента психологически;
— сопровождает или транспортирует пациента в процедурный кабинет;
— измеряет АД;
— усаживает на стул «верхом», подушка, накрытая клеёнкой, у спинки
—
Во время пункции м/с:
— ассистирует врачу: подает пробирки, удерживает пациента, наблюдает за ним;
— плевральную жидкость выливают в приготовленные пробирки;
— оформляет направление в лабораторию
После пункции м/с:
— транспортирует пациента в палату;
— наблюдает за состоянием пациента в течение суток (АД, пульс, ЧДД, внешний вид, состояние повязки).
Примечание:
Ø возможно использование одноразовых наборов для плевральной пункции.
что это, показания и противопоказания, подготовка
15 марта 2019
Пункция подразумевает под собой прокол какого-либо органа, или полости — например, патологических полостей (абсцесс, киста, гематома), костей, плевральной полости, спинномозгового канала, мочевого пузыря, брюшной полости и др.
В хирургии достаточно часто применяют пункцию плевральной полости
Далее в статье расскажем более детально про пункцию плевральной полости, ознакомимся с показаниями и противопоказаниями к данной манипуляции, особенностях предварительной подготовки к процедуре и этапах ее проведения.
Что такое плевральная пункция. Показания и противопоказания к ее проведению
Плевральная пункция, или плевроцентез — это малоинвазивная диагностическая и лечебная манипуляция, которая заключается в проколе специальной полой иглой плевры с целью доступа к плевральной полости и ее содержимому.
Когда может понадобиться плевральная пункция? Показания к данной процедуры можно поделить на диагностические и терапевтические. Итак, диагностические показания к плевроцентезу включают следующее:
- Наличие в плевральной полости жидкости неизвестной этиологии. Это может быть транссудат, экссудат, гнойное содержимое, кровь, лимфа
- Наличие в плевральной полости воздуха
- Наличие у пациента таких симптомов, как боль при кашле или глубоком вдохе, одышка, асимметрия грудной клетки в случае исключения таких заболеваний, как сердечная недостаточность, цирроз печени и др.
К плевроцентезу (плевральная пункция) показания могут быть и терапевтическими, а именно:
- Пневмоторакс
- Гидроторакс
- Пневмогидроторакс
- Эмпиема плевры
- Хилоторакс
Существуют ли к процедуре плевральная пункция противопоказания? Как и в случае любой лечебной, или диагностической манипуляции, плевроцентез имеет свои противопоказания. Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Итак, для проведения диагностическо-лечебной процедуры плевральная пункция противопоказания включают следующее:
- Наличие неконтролируемого, безостановочного кашля
- Анатомические особенности грудной клетки, которые не позволяют провести плевроцентез качественно
- Сопутствующие серьезные заболевания легких
- Нарушение свертываемости крови
- Инфицирование кожи в месте манипуляции
- Незначительное количество жидкости в плевральной полости
Как подготовится к плевральной пункции
Нужна ли к процедуре плевральная пункция подготовка пациента и в чем она заключается? Обычно какая-либо специальная подготовка пациента к плевральной пункции не требуется.
Предварительно перед процедурой рекомендуется сдать анализы крови, в частности, оценить показатели свертываемости крови, провести ЭКГ и УЗИ плевральной полости, или рентгенографию.
Последнее лучше всего делать непосредственно в день проведения пункции.
Максимально безопасно и качественно пункция может быть проведена только при условии полного спокойствия пациента. Поэтому, если пациент страдает сильным, изнуряющим кашлем, перед плевроцентезом (плевральная пункция) подготовка должна включать прием противокашлевых средств.
Кроме этого, непосредственная подготовка пациента к плевральной пункции включает:
- В день процедуры пациенту следует воздержаться от приема пищи и жидкости
- Пациенту следует обеспечить максимально удобное положение — обычно сидя, несколько наклонившись вперед, опершись руками на стол, или спинку стула
Как проводится плевральная пункция
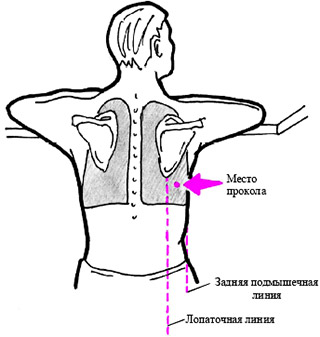
Проведение плевральной пункции не являет собой ничего сложного. Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Проведение плевральной пункции включает следующие этапы:
- Антисептическая обработка места пункции
- Анестезия
- Пункционной иглой проводится прокол по верхнему краю ребра
- Проведение иглы внутрь до появления чувства провала, которое свидетельствует о вхождении в плевральную полость
- Эвакуация жидкости. Не рекомендуется эвакуировать однократно более, чем 1000 мл жидкости
- Извлечение иглы и заклеивание прокола лейкопластырем
- Проведение контрольной рентгенографии.
подготовка пациента, техника проведения и осложнения
Плевральная пункция торакоцентез, плевроцентез – это процедура, при которой производится прокол грудной клетки и плевры пустотелой иглой, как для диагностирования, так в лечебных целях.
Показания и противопоказания
Имеются следующие показания к плевральной пункции:
- При гемотораксе – накопление крови в плевральной полости.
 Если имеется опасение на наличие опухоли плевры.
Если имеется опасение на наличие опухоли плевры.- При гидротораксе – скапливание жидкости.
- При экссудативном плеврите – развитие воспаления в плевре с образованием жидкости.
- При обнаружении эмпиемы плевры – образование гноя.
- При наличии туберкулеза.
Проведение плевральной пункции дает возможность определить присутствие крови, воздуха, гноя в плевральной полости и тем самым откачать их. Также она дает возможность расправить легкое и взять биопсию для исследования. Помимо этого инъецируют антибиотики, антисептики, гормональные и противоопухолевые лекарства.
Необходимость в ее проведении возникает и тогда, когда у больного наложение пневмоторакса, однако осуществление осложняется, когда пациент находится без сознания.
Но есть и некоторые противопоказания:
- У пациента опоясывающий лишай.
- Нарушение свертываемости крови.
- Нарушение целостности кожи в месте проведения процедуры.
- При гнойных поражениях кожи.
 При присутствии избыточного веса (130 кг и выше) в период вынашивания ребенка и грудного кормления у женщин, а так же при болезнях сердца и сосудов для проведения плевральной пункции показания должны определяться врачом.
При присутствии избыточного веса (130 кг и выше) в период вынашивания ребенка и грудного кормления у женщин, а так же при болезнях сердца и сосудов для проведения плевральной пункции показания должны определяться врачом.
Процедура некоторых пугает, по этой причине возникает необходимость провести подготовку пациента эмоционально. Врач объясняет преимущества данной методики и способ ее проведения, при возможности пациент пишет согласие на выполнение процедуры.
Подготовка к плевральной пункции больного проходит непосредственно перед введением новокаина: осмотр пациента, фиксирование давления, пульса. При наличии аллергии дополнительно вводятся препараты для ее предупреждения.
к оглавлению ↑Техника проведения
Для осуществления процедуры потребуются следующие инструменты:
 полая игла со скошенным на конце острием;
полая игла со скошенным на конце острием;- переходник;
- резиновая трубка;
- шприц.
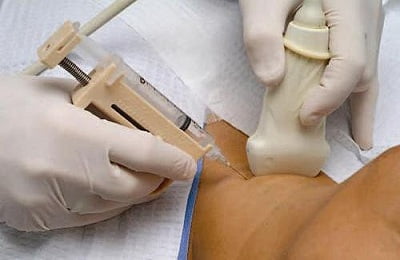
Больной садится, тело слегка наклоняет вперед, при этом опирается на стол либо спинку стула, в более сложной ситуации – лежа. Прокол делается по подмышечной либо лопаточной черте, обычно между седьмым и восьмым ребром либо между вторым и третьим – для выведения воздуха. Место прокола обрабатывают раствором йода и хлоргексидина, новокаином обезболивают.
Нужно знать, что чем меньше объем поршня шприца, тем меньше боли пациент испытает при осуществлении манипуляции, в особенности это касается детского организма.
Для проведения процедуры применяется шприц и игла, которая крепится к шприцу с участием каучуковой трубки, на ней имеется зажим для предупреждения прохождения воздуха в плевру. Прокол делают непосредственно по верхней грани ребра, чтоб не затронуть нервы и межреберную артерию, что еще более опасно, так как кровотечение остановить крайне сложно. Иглу надо вводить очень осторожно, чтоб она проникла именно в то место, откуда надо откачивать жидкость или воздух, во избежание попадания в органы брюшной полости либо выше скопления жидкости.
 Игла вводится неспешно и постепенно выдавливается новокаин. Когда игла продвигается сквозь мышцы и мягкие ткани грудины, чувствуется напряженное прохождение иглы, а в то время, когда игла проходит через плевру и попадает в плевральную полость, дальше проходит спокойно и чувствуется, что ей ничто не мешает.
Игла вводится неспешно и постепенно выдавливается новокаин. Когда игла продвигается сквозь мышцы и мягкие ткани грудины, чувствуется напряженное прохождение иглы, а в то время, когда игла проходит через плевру и попадает в плевральную полость, дальше проходит спокойно и чувствуется, что ей ничто не мешает.
Поршень шприца начинают осторожно тянуть обратно и тем самым вытягивают «ненужную начинку» плевральной полости: кровь, гной, воздух, выпот (экссудат). Это будет первичное понимания итога плевральной пункции, что немаловажна для диагностирования.
Дальше игла одноразового шприца заменяется на многоразовую, которая толще. К ней, благодаря переходнику, прикрепляется шланг электроотсоса и снова вводиться в плевральную полость, но уже с обезболиванием. Дальше вывод содержимого проходит благодаря работе электроотсоса.
Таким образом из плевры убираются воздух и жидкость, но когда в шприце появляется пена с кровью или у пациента наступает кашлять, то процесс прерывают.
Когда манипуляция закончена, зона прокола сжимается пальцами, игла аккуратно достается и кожа дезинфицируется раствором спирта, сверху налаживается стерильный тампон. У опасных больных иглу не достают, чтобы иметь возможность провести срочную реанимацию. Техника проведения плевральной пункции завершается исследованием содержания плевральной полости.
к оглавлению ↑Возможные осложнения
Во процессе такой операции, если врачом будут допущены даже незначительные ошибки, могут произойти некоторые осложнения плевральной пункции, например:
- Тахикардия.
- Смещение средостения.
 Повреждение иглой легкого, печени, диафрагмы, желудка либо селезенки.
Повреждение иглой легкого, печени, диафрагмы, желудка либо селезенки.- Образование кровотечения в плевре.
- Обморок больного, судороги.
- Воздушная эмболия сосудов мозга.
- Коллапс – сосудистая недостаточность, вызванная резким падением давления.
В случае повреждения легкого пациент начнет кашлять, а при введении препарата во рту образовывается соответствующий привкус. Если начинается кровотечение, то в шприц просачивается кровь. При формировании бронхоплеврального свища больного также начинает мучать кашель.
При развитии эмболии сосудов мозга, о чем будет свидетельствовать утрата зрения, пациент может упасть в обморок, в некоторых случаях проявляются судороги. При проникновении иглы в желудок в шприце появляется его содержание, либо попадает воздух.
 Если хоть один из вышеперечисленных симптомов появится, то игла достается, больной ложится на спину лицом вверх. Требуется срочное вмешательство хирурга, а при потере сознания невропатолога и реаниматолога. Конечно, последствия могут быть довольно тяжелыми, однако, если не проводить данную методику, состояние может стать угрожающим для жизни пациента и в последующем потребуется удаление легкого.
Если хоть один из вышеперечисленных симптомов появится, то игла достается, больной ложится на спину лицом вверх. Требуется срочное вмешательство хирурга, а при потере сознания невропатолога и реаниматолога. Конечно, последствия могут быть довольно тяжелыми, однако, если не проводить данную методику, состояние может стать угрожающим для жизни пациента и в последующем потребуется удаление легкого.
Именно по этой причине, пока проводится плевральная пункция — торакоцентез, за пациентом должно быть постоянное наблюдение, чтоб при надобности в срочном порядке перекрыть зажим и закончить пункцию. Больной помещается на стационарное лечение и сутки находится под наблюдением врача.
Пункция плевры – наиболее результативный способ терапии выпота, для того, чтобы ее провести качественно, нужно обследовать пациента, провести анализы и подобрать квалифицированного врача для проведения процедуры.
Пункция плевральной полости считается одним из самых важных способов проведения диагностики, ведь именно с его помощью на ранней стадии выявляются различные серьезные заболевания, что дает возможность вовремя начать необходимое лечение и достичь скорого выздоровления пациента. Если у больного раковые заболевания внутренних органов, то показание к плевральной пункции даст возможность улучшить самочувствие больного.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
 Загрузка…
Загрузка…ПОДГОТОВКА ИНСТРУМЕНТОВ К ПЛЕВРАЛЬНОЙ ПУНКЦИИ — Студопедия
Цель:
— лечебная,
— диагностическая.
Показания определяет врач. Противопоказания определяет врач.
ПРИГОТОВЬТЕ:
1. Шприц 20 мл.
2. Различной длины иглы.
3. Иглу Дюфо или специальную иглу для плевральной функции.
4. Резиновую трубочку с канюлей.
5. Плевроаспиратор.
6. Стерильный лоток.
7. Стерильную асептическую повязку.
8. Лейкопластырь.
9. Перчатки.
10. Маску.
11. Спиртовой раствор йода. 12.70% спирт.
13. 0,25% раствор новокаина.
14. Противошоковый набор.
15. Стерильный стол или стерильный лоток с одноразовым инструментарием.
16. Стерильные пробирки — 2 шт.
17. Штатив.
18. Стул.
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ ПАЛАТНОЙ МЕДСЕСТРЫ:
1. Доставьте пациента, разденьте до пояса.
2. Измерьте АД, подсчитайте пульс (манжетку оставьте на руке).
3. На спинку стула удобно уложите подушку.
4. Усадите пациента лицом к спинке стула, обе руки его положите на подушку (поза первоклассника).
5. Наклоните пациента в сторону, противоположную той, где намечена манипуляция.
6. Руку со стороны манипуляции положите на здоровое плечо.
7. Фиксируйте пациента в этом положении.
8. В процессе манипуляций контролируйте гемодинамические показатели пациента.
9. Успокаивайте пациента.
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ ПРОЦЕДУРНОЙ МЕДСЕСТРЫ:
п.п 1, 2, 3 — см. раздел «Парацинтез».
1. После анестезии области пункции подайте иглу Дюфо с резиновой трубкой длиной 10-15 см, имеющую с двух сторон канюли для соединения со шприцем и иглой (соединения можно укрепить лейкопластырем), затем — 20 мл шприц.
2. 20 гр. шприц соедините с канюлей трубки, подайте зажим.
3. На трубку ВРАЧ наложит зажим, чтобы воздух не попал в плевральную полость.
4. Перед взятием содержимого из плевральной полости ВРАЧ снимет зажим.
5. Содержимое шприца должно быть перелито в пробирку. Перед отсоединением шприца от трубочки ВРАЧ наложит зажим, затем подсоединит плевроаспиратор.
6. После окончания манипуляции ВРАЧ выводит иглу вместе с канюлей и трубочкой из полости, медсестра накладывает асептическую повязку.
7. Палатная медсестра транспортирует пациента в палату.
8. Процедурная медсестра проводит дезинфекцию использованного материала, плевральной жидкости, рабочего места, обрабатывает перчатки в 3% растворе хлорамина и замачивает их.
9. Оформляет направление в лабораторию, закрывает пробирки плотно пробками и обеспечивает доставку биологического материала в лабораторию.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ:
Пациент нуждается в динамическом наблюдении дежурного персонала.
С диагностической целью берут 50-100 мл содержимого плевральной полости, с лечебной — обычно удаляют 800-1200 мл.
При необходимости ввести в плевральную полость лекарственное средство (а/б), после откачивания жидкости накладывают зажим на резиновую трубочку, шприцем с тонкой иглой прокалывают резиновую трубочку и вводят его. Места прокола предварительно обрабатывают спиртом.
Плевральная пункция: техника проведения, показания, набор инструментов
Первостепенную значимость приобретает психологическая подготовка к процедуре. Это входит в обязанности медицинской сестры. Она должна объяснить суть, настроить его на положительный исход, поддерживать в нем уверенность.
Важно доброжелательно и мило относиться к пациенту, проявляя к нему уважение, обращаясь по имени-отчеству. Если человек знает суть процедуры, примерно себе представляет, как и в какой последовательности она будет проходить, перенести ее будет намного легче. Незнание всегда вызывает больший страх и панику. Пациент должен понимать, какие результаты врач планирует получить и для чего, собственно, нужна процедура. Пациент должен пройти предварительные исследования, термометрию.
Обязательным этапом является премедикация, в ходе которой пациента подготавливают к анестезии. Проводится консультация анестезиолога. Он осматривает пациента, проводит необходимые лабораторные исследования, затем подбирает соответствующие лекарственные средства.
Методы плевральных пункций
Существует много различных методов, при помощи которых можно удалить плевральную жидкость из полости. Для каждого из них характерны свои преимущества и недостатки. Наиболее распространенным методом является торакоцентез, применяемый преимущественно при тяжелых превритах, пневмотораксе, скоплении крови в самой полости. Также применяется дренирование полости, метод Бюлау. Также проводится активное дренирование посредством резиновой груши, проточно-аспирационное дренирование.
[4], [5], [6], [7]
Диагностическая плевральная пункция
Нашла широкое применение в различных областях медицины: используется ревматологами, травматологами, пульмонологами. Онкологи также вынуждены применять эту процедуру достаточно часто. Проводится для своевременного выявления патологии, а также забора биологического материала для дальнейшего исследования. Производят забор жидкости и биопсию, при которой берут кусочек ткани для дальнейшего гистологического исследования. Жидкость может быть транссудативной, не вызывающей патологии экссудативной, которая вызывает воспалительный процесс. Для этого исследуют плотность полученных биологических образцов и другие параметры. После извлечения биоматериала, его подвергают дальнейшему биохимическому анализу. Если подозревается инфекционный процесс, проводится бактериологический, вирусологический анализ. Если возникает подозрение на то, что развивается онкологический процесс, проводят гистологическое исследование.
Диагностические исследования проводят довольно часто, поскольку им свойственна высокая информативность. При необходимости исследуется внутриполостная кровь, лимфа, гной, воздух. Если есть кровотечение или подозрение на его возникновение, также проводится проба (берут образец, ведут за ним наблюдение). Это существенно облегчает жизнь при тяжелых поражениях плевры, зачастую спасает жизнь пациенту. Часто проводится сначала диагностическая пункция, которая при обнаружении патологии переходит в лечебную манипуляцию.
[8], [9], [10], [11], [12]
Пункция и катетеризация плевральной полости
Проводится при гнойно-воспалительных процессах для устранения экссудата, транссудата, крови и воздуха.
Наборы для плевральной пункции
В аптеках продаются готовые наборы, которые содержат все необходимое для того, чтобы провести пункцию. Основа набора представлена шприцом и иглами. Объем шприцов и диаметр игл различаются, поэтому нужно четко знать, что именно требуется для проведения процедуры. Также набор оснащен специальными зажимами, которые применяют с целью предотвращения попадания воздуха в плевру. Каждый набор включает 2 пробирки для сбора биоматериала, лоток с набором необходимых инструментов. Они обычно представлены пинцетами, тампонами, палочками ватными. Также в наборы включены самые простые препараты для обработки кожи и оказания первой помощи.
Плеврофикс
В его состав входит шприц, иглы различных диаметров, зажимы, пробирки для сбора биологического материала, пинцеты, тампоны и ватные палочки.
Одноразовый набор для плевральной пункции
Предназначен набор для осуществления тораконцентезов, пункций. Применяются преимущественно при появлении жидкости в полости плевры, развитии гнойных патологий. Набор представлен лотком с инструментами, шприцами и пункционными иглами. Иногда наборы оснащены раствором новокаина для обезболивания, спиртом, различными материалами медицинского назначения.
Инструменты для плевральной пункции
Сегодня фармацевтическая промышленность выпускает множество наборов, в состав которых входят все необходимые для проведения процедуры инструменты, а также некоторые товары медицинского назначения и лекарственные препараты. Преимущество таких наборов состоит в том, что они одноразовые, соответственно, существенно снижается риск заражения.
Игла для плевральной пункции
Диаметр иглы обычно колеблется в широких пределах. Предназначены для соединения со шприцом. Соединение осуществляется через резиновые трубки. Предназначены наборы для однократного применения.
Подготовка к плевральной пункции.
Цель:
диагностическая и лечебная
Показания:
скопление патологической жидкости (выпота) в плевральной полости;
промывание полости;
введение антибиотиков.
Пункция выполняется врачом
Подготовка инструментов:
Очки, маска
Аптечка антиспид (укладка форма № 50)
Новокаин 2,5% — 200мл.
Клеол
Йод для обработки операционного поля
Емкость для плевральной жидкости или мерная колба
Противошоковый набор
Антибиотики
Резиновый фартук для врача
Тонометр, фонендоскоп
Подушка, пеленку
Стул
Спирт
Три пробирки: 1 стерильная — для бактериологического, 2 чистые — для клинического и цитологического исследования;
15.Нашатырный спирт.
На стерильный стол:
Лоток
Стерильный материал
Стерильные перчатки
Стерильные шприцы емкостью 5, 10, 20 мл., шприц Жане
Резиновую трубочку с канюлей
Помазки (для обработки места пункции)
Предметные стекла для мазков
Иглу Дюфо
Зажим Мора
Перед пункцией м/с:
готовит пациента психологически;
сопровождает или транспортирует пациента в процедурный кабинет;
измеряет АД;
усаживает на стул «верхом», подушка, накрытая клеёнкой, у спинки
Во время пункции м/с:
ассистирует врачу: подает пробирки, удерживает пациента, наблюдает за ним;
плевральную жидкость выливают в приготовленные пробирки;
оформляет направление в лабораторию
После пункции м/с:
транспортирует пациента в палату;
наблюдает за состоянием пациента в течение суток (АД, пульс, ЧДД, внешний вид, состояние повязки).
Примечание:
Плевральная пункция: техника, показания, набор инструментов
Психологическая подготовка к процедуре имеет первостепенное значение. Это ответственность медсестры. Он должен разъяснять суть, настраивать на положительный результат, поддерживать в нем уверенность.
Важно относиться к пациенту дружелюбно и мило, проявляя к нему уважение, ссылаясь на его имя и отчество. Если человек знает суть процедуры, она примерно представляет, как и в каком порядке она будет проходить, перенести будет намного проще.Незнание всегда вызывает больше страха и паники. Пациент должен понимать, какие результаты планирует получить врач и для чего, собственно, нужна процедура. Пациенту необходимо пройти предварительное обследование, термометрию.
Обязательный этап — премедикация, во время которой больного готовят к анестезии. Консультация анестезиолога. Он осматривает пациента, проводит необходимые лабораторные исследования, затем подбирает соответствующие лекарства.
Способы плевральной пункции
Существует множество различных методов удаления плевральной жидкости из полости.У каждого из них есть свои достоинства и недостатки. Самый распространенный метод — торакоцентез, который используется в первую очередь при тяжелых заболеваниях позвоночных, пневмотораксе и скоплении крови в самой полости. Также используется дренаж полости, метод Былау. Также активный дренаж осуществляется с помощью резиновой груши, проточно-аспирационного дренажа.
[4], [5], [6], [7]
Плевральная пункция диагностическая
Нашла широкое применение в различных областях медицины: используется ревматологами, травматологами, пульмонологами.Онкологам тоже приходится довольно часто применять эту процедуру. Его проводят для своевременного выявления патологии, а также сбора биологического материала для дальнейшего исследования. Выполняется прием жидкости и биопсия, при которой кусочек ткани берется для дальнейшего гистологического исследования. Жидкость может быть транссудативной неэкссудативной патологией, вызывающей воспалительный процесс. Для этого исследуют плотность полученных биологических образцов и другие параметры. После извлечения биоматериала его подвергают дальнейшему биохимическому анализу.При подозрении на инфекционный процесс проводится бактериологический, вирусологический анализ. Если есть подозрение, что развивается онкологический процесс, проводится гистологическое исследование.
Диагностические исследования проводятся довольно часто, так как они отличаются высокой информативностью. При необходимости исследуют внутриполостную кровь, лимфу, гной, воздух. Если есть кровотечение или подозрение на его возникновение, также берется проба (взять пробу, контролировать ее). Это значительно облегчает жизнь с тяжелыми поражениями плевры, часто спасая жизнь пациента.Часто сначала проводится диагностическая пункция, которая при обнаружении патологии становится лечебной манипуляцией.
[8], [9], [10], [11], [12]
Пункция и катетеризация плевральной полости
Проводится при гнойно-воспалительных процессах с целью устранения экссудата, транссудата, крови и воздуха.
Наборы для плевральной пункции
В аптеках продаются готовые наборы, в которых есть все необходимое для проведения пункции. Основа набора — шприц и иглы.Объем шприцев и диаметр игл различаются, поэтому нужно четко знать, что именно требуется для процедуры. Также комплект снабжен специальными зажимами, которые используются для предотвращения попадания воздуха в плевру. В каждый набор входят 2 пробирки для сбора биоматериала, лоток с набором необходимых инструментов. Обычно это пинцеты, тампоны, ватные палочки. Также в комплекты входят простейшие препараты для ухода за кожей и оказания первой помощи.
Pleurofics
Включает шприц, иглы разного диаметра, зажимы, пробирки для сбора биологического материала, пинцет, тампоны и ватные палочки.
Одноразовый набор для плевральной пункции
Набор предназначен для проведения концентраций грудной клетки, пункций. Их применяют в основном при наличии жидкости в плевральной полости, развитии гнойных патологий. Комплект представляет собой лоток с инструментами, шприцами и пункционными иглами. Иногда в комплекты входят раствор новокаина для наркоза, спирт, различные медицинские принадлежности.
Инструменты для плевральной пункции
Сегодня фармацевтическая промышленность выпускает множество наборов, в которые входят все необходимые инструменты для процедуры, а также некоторые медицинские изделия и лекарства.Преимущество таких наборов в том, что они одноразовые, соответственно, значительно снижается риск заражения.
Игла для плевральной пункции
Диаметр иглы обычно сильно различается. Предназначены для соединения со шприцем. Подключение осуществляется через резиновые трубки. Предназначены наборы для одноразового использования.
.Процедура, причины, осложнения, результаты и интерпретация
Медицинские тесты здоровья Патологический тест Плевральный кран
Поступило 27 марта 2012 г.
Плевральный кран
Процедура плевральной пункции включает удаление жидкости из области между грудной полостью и тканевой выстилкой легких. Эта область называется плеврой. В этой области обычно присутствует небольшое количество жидкости, так как она необходима для смазки плевры.Однако в некоторых случаях между слоями слизистой оболочки легких или плевры происходит скопление лишней жидкости. Это состояние называется плевральным выпотом. Плевральные выпоты бывают двух типов: транссудативные плевральные выпоты и экссудативные плевральные выпоты. Транссудативный выпот возникает в результате утечки жидкости в плевральную область, вызванной повышением давления или низким уровнем белка в кровеносных сосудах. Наиболее частой причиной этого состояния является застойная сердечная недостаточность. Экссудативный выпот возникает в результате утечки в кровеносные сосуды из-за воспаления плевры.Распространенными причинами этого являются заболевания легких, такие как рак, или инфекции, такие как пневмония и туберкулез.
Мешковидные мембраны, называемые плеврой, выстилают грудную полость и обволакивают легкие. Обычно жидкость присутствует в незначительных количествах, чтобы поддерживать смазку стенок плевры. Плевральный выпот — это состояние, при котором в этом плевральном пространстве имеется ненормальный объем жидкости. Выполняется плевральная пункция, чтобы удалить лишнюю жидкость, скопившуюся между грудной стенкой и плеврой. В зависимости от места возникновения плеврального выпота существует два типа.
- Транссудативный плевральный выпот: возникает, когда избыток жидкости просачивается в плевральную полость.
- Экссудативный плевральный выпот: это происходит, когда избыток жидкости просачивается из слабых вен, как правило, из-за воспаления.
Симптомы плеврального выпота
Симптомы плеврального выпота очень заметны, и пациент будет испытывать боль в груди, одышку, гипервентиляцию или прерывистое дыхание, жар, кашель и потерю веса. Наиболее вероятными причинами являются курение и профессиональные опасности, такие как воздействие асбеста.Рентген грудной клетки, компьютерная томография или пробы плевры определяют наличие жидкости (транссудативной или экссудативной).
Причины плеврального выпота
Общие причины плеврального выпота можно в общих чертах разделить на две категории в зависимости от типа плеврального выпота.Транссудативный плевральный выпот
- «Застойная» сердечная недостаточность. Это когда левый желудочек сердца перестает функционировать.
- Проблемы с митральным клапаном
- Заболевание печени
- Проблемы с почками
- Избыток жидкости в грудной полости и плевре
- Опухоль яичника
- Блокада в верхней полой вене из-за рака легких
Экссудативный плевральный выпот
- Пневмония
- Рак груди у женщин
- Рак легких у мужчин
- Ревматоидный артрит
- Панкреатит
- Аутоиммунитет
- Проблемы с сердцем
- Туберкулез
- Грибковые инфекции
- Воздействие токсичных веществ, таких как асбест
- Непереносимость некоторых лекарств
Лечение Плевральный выпот
После того, как врач определит, что состояние вызвано транссудативным или экссудативным плевральным выпотом, первым шагом в лечении является удаление лишней жидкости.Второй шаг — убедиться, что жидкость не просачивается в полость или легкие. Последний шаг в лечении плеврального выпота — это диагностика состояния и назначение пациенту правильного режима лечения.
Если заболевание является результатом избытка жидкости, вызывающего давление на легкие и затрудняющее дыхание и затрудняющее дыхание, немедленным курсом действий является терапевтический торакоцентез. Удаление жидкости снизит давление на легкие и позволит пациенту нормально дышать.
Плевральный выпот в результате рака дренируется через дренажную трубку. Плевральный выпот из-за инфекций лечится соответствующими антибиотиками. Плевральный выпот, вызванный проблемами с сердцем, лечится мочегонными средствами, а во многих случаях — лекарствами для лечения сердца. После того, как жидкость слита, введение лекарств в грудную полость поможет предотвратить дальнейшее накопление. В некоторых тяжелых случаях может потребоваться операция. Однако обычно это происходит только в крайних случаях, если врач считает, что другого способа лечения нет.
Используемая техника
Процедура плевральной насечки выполняется в строгих клинических условиях опытным профессионалом. Метод плеврального постукивания сначала включает рентген или ультразвук для определения точного места скопления жидкости. Пациенту вводят местный анестетик. Его просят сесть прямо, слегка наклонившись вперед. Полую иглу или канюлю для плеврального отвода пропускают между ребрами через спину пациента, и собранную таким образом жидкость отправляют на анализ.На место прокола накладывается стерильная повязка, после чего делается рентген грудной клетки.
Осложнения
Осложнения плеврального отвода включают:
- Обморок
- Кашель
- Одышка
- Кровотечение
- Инфекция
- Отек легкого или скопление жидкости
- Коллапс легкого
Причины
Плевральный выпот проводится для определения причины скопления жидкости. Это также делается для уменьшения симптомов, вызванных скоплением жидкости.
Подготовка
Для этой процедуры не требуется предварительной подготовки. В некоторых случаях рентген грудной клетки может быть сделан до или после пробы плевры. Во время пункции плевры человек не должен двигаться, глубоко дышать или кашлять, так как это может создать риск повреждения легких.
Процедура
Человека заставляют сидеть на кровати или на стуле, положив голову и руки на стол. Область вокруг места процедуры сначала дезинфицируется, а затем драпируется.В эту область вводят местную анестезию. В плевральную полость вводится инструмент, известный как игла для плевроцентеза. Когда игла вводится в плевральную область, может возникнуть небольшое давление. Жидкость отбирается из зоны, а образец отправляется на анализ в лабораторию.
Результаты
Отклонения от нормы в результатах анализов могут указывать на инфекцию, сердечную недостаточность, рак, заболевание почек или цирроз печени. Если есть подозрение, что причиной плеврального выпота является инфекция, проводится посев взятой жидкости для определения присутствия микроорганизмов.Другие состояния, при которых может потребоваться плевральная пункция, включают панкреатит, пневмонию, гемоторакс, заболевание щитовидной железы, тромбоэмболию легочной артерии и лекарственные реакции.
Интерпретация
Только обученный профессионал сможет предоставить вам надлежащую интерпретацию плевральной пункции. Количество белка в образце жидкости определяет, является ли он транссудативным (ниже 30 г / л) или экссудативным выпотом (выше 30 г / л).
Дополнительные индикаторы:
- Кровь в пробе жидкости указывает на рак, повреждение сердца и непереносимость асбеста
- Аномальные уровни pH указывают на легочную инфекцию, ревматизм, ТБ и рак
- Аномальное количество лейкоцитов указывает на ТБ и рак
Иногда также наблюдаются аномальные уровни холестерина, триглицеридов и глюкозы.
.Плевральный отвод | определение плевральной жидкости в Медицинском словаре
Торакоцентез
Определение
Торакоцентез, также известный как анализ плевральной жидкости, — это процедура, при которой жидкость или воздух удаляются из грудной клетки через иглу или трубку.
Назначение
Снаружи легкие выстланы двумя тонкими слоями ткани, называемыми плеврой. Пространство между этими двумя слоями называется плевральным пространством. Обычно в этом пространстве есть только небольшое количество смазочной жидкости.Жидкость и / или воздух накапливаются в этом пространстве между легкими и ребрами из-за многих условий. Жидкость называется плевральным выпотом; воздух называется пневмотораксом. Большинство плевральных выпотов — это осложнения, вызванные метастатическим злокачественным новообразованием (перемещение раковых клеток из одной части тела в другую). Большинство злокачественных плевральных выпотов выявляются и контролируются с помощью плевроцентеза. Торакоцентез также выполняется как диагностическое мероприятие. В этих случаях необходимо отбирать только небольшое количество материала.Симптомы плеврального выпота включают затрудненное дыхание, боль в груди, лихорадку, потерю веса, кашель и отек. Удаление воздуха часто является экстренной процедурой, чтобы предотвратить удушье из-за давления на легкие. Отрицательное давление воздуха в грудной полости обеспечивает нормальное дыхание. Скопление воздуха или жидкости в плевральной полости может устранить эти нормальные условия и нарушить дыхание и движение воздуха в грудной полости. Удаление жидкости выполняется для снижения давления в плевральной полости и анализа жидкости.Кроме того, для удаления крови из грудной полости традиционно использовался торакоцентез. Это редкость сейчас, когда установка торакостомической трубки оказалась более эффективным и безопасным методом.Торакоцентез часто обеспечивает немедленное уменьшение симптомов. Однако жидкость часто начинает повторно накапливаться. Большинству пациентов в конечном итоге потребуется дополнительная терапия помимо простого плевроцентеза.
В плевральной полости есть два типа жидкости, в одной из которых больше белка, чем в другой.Более водянистые жидкости называются транссудатами; более густые жидкости называются экссудатами. На основе этой разницы можно легче определить причину излияния.
Transudates
Тонкая водянистая жидкость просачивается в грудную клетку либо из-за того, что обратное давление со стороны кровообращения выдавливает ее наружу, либо из-за того, что кровь потеряла часть своего осмотического давления.
- Сердечная недостаточность создает противодавление в венах, поскольку кровь должна ждать, пока ее не перекачивают через сердце.
- Тромбоэмболия легочной артерии — это сгусток крови в легком.Это создаст обратное давление в кровотоке, а также повредит часть легкого, из-за чего будет течь жидкость.
- Цирроз — это больная, рубцовая печень, которая не может производить достаточно белка для крови, а также ограничивает кровоток через нее.
- Нефроз — это совокупность заболеваний почек, которые изменяют осмотическое давление крови и позволяют жидкости просачиваться в полости тела.
- Микседема — это заболевание, вызванное недостатком гормона щитовидной железы.
Экссудаты
Более густая и вязкая жидкость обычно возникает из-за более сильного повреждения тканей, что позволяет белкам крови, а также воде просачиваться наружу.
- Пневмония, вызываемая вирусами и бактериями, повреждает ткань легких и может открыть путь экссудату в плевральную полость.
- Туберкулез может поражать не только легкие, но и плевру, вызывая утечку жидкости.
- Раковые образования многих типов оседают в легких или плевре и выделяют жидкость с их поверхности.
- В зависимости от размера и нанесенного ущерба тромбоэмболия легочной артерии также может вызывать экссудат.
- Несколько лекарств могут повредить оболочки легких в качестве неожиданного побочного эффекта.Ни один из этих препаратов обычно не используется.
- Пищевод, перфорированный раком, травмой или другими состояниями, может проливать жидкость и даже пищу в грудную клетку. Раздражение создает экссудат в плевральной полости.
- Заболевание поджелудочной железы может вызвать скопление жидкости в брюшной полости, которая затем может попасть в грудную клетку.
- Перикардит — это воспаление мешка, в котором находится сердце. Он может вытекать жидкость с обеих сторон — в пространство сердца и в грудную клетку.
- Радиация для лечения рака или несчастных случаев с радиоактивными материалами может повредить плевру и привести к экссудату.
- Плевру поражает широкий спектр аутоиммунных заболеваний. Среди них ревматоидный артрит и системная красная волчанка (СКВ).
- Многие другие редкие состояния также могут приводить к экссудату.
Кровь
Кровь в грудной клетке (гемоторакс) наблюдается редко, если не считать двух условий:
- При серьезной травме кровеносные сосуды в груди могут перерезаться, что приведет к их кровотечению в плевральную полость
- Раковые опухоли могут выделять не только жидкость, но и кровь, обычно они не кровоточат сильно
Chyle
Иногда жидкость, выходящая из грудной клетки, бывает не прозрачной и не кровянистой, а молочной.Это происходит из-за разрыва большого лимфатического канала — грудного протока, по которому лимфатическая жидкость идет из кишечника в сердце. Он имеет молочный цвет, потому что переносит жиры, усвоенные в процессе пищеварения. Основными причинами хилоторакса являются:
- травмы в результате серьезной травмы, например, автомобильной аварии
- раковые образования, эрозии в грудной проток
Воздух
Воздух в плевральной полости называется пневмотораксом. Воздух может попадать в плевральную полость либо непосредственно через отверстие между ребрами, либо через отверстие в легких.Отверстия в легких иногда возникают спонтанно, иногда травматично, а иногда являются результатом болезни, открывающей сообщение с воздухом в легких.
Меры предосторожности
Следует соблюдать осторожность, чтобы не проколоть легкое при введении иглы. Ни в коем случае нельзя выполнять торакоцентез, вводя иглу в инфекцию. В этих случаях необходимо найти альтернативный сайт. Пациентам, которые принимают антикоагулянтные препараты, следует тщательно рассмотреть возможность проведения процедуры.
Описание
Обычно постукивают по груди ниже подмышки (подмышечной впадины). В стерильных условиях и под местной анестезией для выполнения процедуры можно использовать иглу, катетер со сквозной иглой или катетер с надетой иглой. В целом, катетерные методы могут быть более безопасными. Отводится жидкость или воздух. Жидкость отправляется в лабораторию на анализ. Если воздух или жидкость продолжают накапливаться, трубку оставляют на месте и присоединяют к односторонней системе, чтобы она могла стекать, не всасывая воздух в грудную клетку.
Подготовка
Местоположение жидкости точно определяется с помощью рентгеновского или ультразвукового исследования. Ультразвук — более точный метод, когда выпот небольшой. В некоторых случаях может применяться седативное средство, но обычно это не рекомендуется. Пациенту следует дать кислород.
Последующий уход
Пока трубка находится в грудной клетке, пациент должен лежать неподвижно. После того, как он будет удален, рентген определит, накапливается ли выпот или воздух,% — хотя некоторые исследователи и клиницисты считают, что рентген грудной клетки не нужно делать после обычного плевроцентеза.
Риски
Повторное накопление жидкости или воздуха является возможным осложнением, равно как и гиповолемический шок (шок, вызванный недостатком циркулирующей крови) и инфекция. Пациенты подвергаются повышенному риску неблагоприятных исходов, если в недавнем анамнезе они принимали антикоагулянты, имеют очень маленькие выпоты, значительное количество жидкости, плохое здоровье, ведущее к этому состоянию, имеют положительное давление в дыхательных путях и спайки в плевральной полости. Пневмоторакс иногда может быть вызван процедурой торакоцентеза.Использование ультразвука для руководства процедурой может снизить риск пневмоторакса.Торакоцентез также может привести к гемотораксу или кровотечению в грудной клетке. Кроме того, при введении иглы могут быть повреждены такие внутренние структуры, как диафрагма, селезенка или печень. Повторные торакоцентезы могут увеличить риск развития гипопротеинемии (уменьшение количества белка в крови).
Ресурсы
Книги
Абелофф, Мартин Д. и др., Редакторы. Клиническая онкология .Нью-Йорк: Черчилль Ливингстон, 2000.
Челли, Р. Бартоломе. «Заболевания диафрагмы, грудной стенки, плевры и средостения». В учебник медицины Сесила , под редакцией Дж. Клода Беннета. Филадельфия: W. B. Saunders, 2000.
Periodicals
Colt, Henri G. «Факторы, способствующие развитию пневмоторакса после торакоцентеза». Сундук 117 (февраль 2000 г.).
Петерсен, W.G. «Ограниченная применимость рентгенограммы грудной клетки после торакоцентеза». Сундук 117 (апрель 2000 г.): 1038-1042.
Ключевые термины
Катетер — трубка, которая перемещается через тело для удаления или введения жидкости в полости тела. Осмотическое давление — Давление в жидкости, создаваемое растворенными в ней химическими веществами. Он обеспечивает баланс воды пропорционально количеству растворенных химикатов в двух отсеках, разделенных полупроницаемой мембраной. Плевра — Два тонких слоя, выстилающих легкие снаружи.Медицинская энциклопедия Гейла. Авторское право 2008 г., The Gale Group, Inc.Все права защищены.
торакоцентез
, торакоцентез (tho? Ra-sen-te’sis) (? Ra-ko-) [ thoraco- + центез ]ТОРАЦЕНТЕЗ
Введение иглы через грудную стенку плевральная полость, обычно для удаления жидкости в диагностических или терапевтических целях. Синоним: плевроцентез ; торакоцентез См .: иллюстрацияУход за пациентом
Перед процедурой пациента тщательно обследуют, собирают анамнез и анализируют радиологические исследования, такие как рентген грудной клетки или ультразвуковое исследование.Пациенту следует объяснить процедуру и предоставить информацию о его ощущениях (покалывание при закапывании анестезии). Следует тщательно проанализировать риски (кровотечение, прокол легкого с последующим коллапсом легкого или занесение инфекции), а также преимущества и альтернативы этой процедуры. Если пациент желает продолжить, необходимо заполнить форму согласия с подписью пациента. Отмечается аллергия на местные анестетики. Будут получены базовые показатели жизненно важных функций и введен дополнительный кислород.Обычно проводится кардиологический мониторинг. Медсестра или респираторный терапевт может помогать врачу и поддерживать пациента на протяжении всей процедуры. Для процедуры собирается оборудование, и в большинстве случаев жидкость идентифицируется с помощью ультразвука, чтобы избежать повреждения печени, легких или других тканей. Положение пациента обеспечивает доступ к плевральной жидкости для исследователя.
Кожа пациента подготавливается в соответствии с протоколом, область драпируется и подкожно вводится местная анестезия.После того, как это станет эффективным в течение короткого времени, иглу для плевроцентеза вводят над ребром, чтобы не повредить межреберные сосуды, которые проходят в сосудисто-нервном пучке под каждым ребром. Пациенту рекомендуется не двигаться, не кашлять и не глубоко дышать во время процедуры, чтобы снизить риск травмы. Когда игла соприкасается с карманом для жидкости, жидкость может быть извлечена самотеком или путем всасывания. По показаниям после удаления иглы или канюли для торакоцентеза можно ввести торакостомическую трубку большего диаметра для обеспечения дополнительного дренажа.
Во время плевроцентеза медицинские работники должны обследовать пациента на предмет затрудненного дыхания, головокружения, обморока, боли в груди, тошноты, бледности или цианоза, слабости, потливости, кашля, изменений жизненно важных функций, уровня насыщения кислородом или сердечного ритма. При удалении иглы или канюли на место прокола следует накладывать окклюзионную повязку, предотвращающую попадание воздуха. Полученная жидкость маркируется и отправляется на диагностические тесты в соответствии с заказом (обычно окрашивание по Граму, посев, подсчет клеток, измерения химического состава жидкости, pH и, при необходимости, цитология).Документируются количество, цвет и характер жидкости, а также время процедуры, точное место прокола и реакция пациента. После процедуры часто делают рентген грудной клетки, чтобы оценить результаты или определить, произошла ли какая-либо травма, например, пневмоторакс. Пациенту следует удобно расположиться. Показатели жизненно важных функций контролируются до стабилизации, затем по мере необходимости. Пациенту рекомендуется немедленно обратиться за помощью, если возникнет затруднение дыхания или плевритная боль.
Медицинский словарь, © 2009 Фарлекс и партнеры
.Люмбальная пункция
Заявление об ограничении ответственностиНастоящее руководство было разработано для принятия клинических решений медицинским, медсестринским и другим медицинским персоналом детской больницы Перта. Это не строгие протоколы, и они не заменяют суждение старшего врача . Всегда следует руководствоваться здравым смыслом. На эти клинические рекомендации никогда нельзя полагаться как на замену надлежащей оценки с учетом конкретных обстоятельств каждого случая и потребностей каждого пациента.Перед тем, как следовать каким-либо рекомендациям, клиницисты должны также учитывать уровень имеющихся навыков и местные правила. R Прочтите полный отказ от ответственности отделения неотложной помощи PCH. |
Цель
Чтобы направить персонал при выполнении люмбальной пункции у детей и:- Обеспечить безопасность и комфорт младенца или ребенка при получении пробы спинномозговой жидкости (СМЖ).
- Соберите адекватный образец спинномозговой жидкости, чтобы можно было диагностировать инфекции центральной нервной системы, воспаления и нарушения обмена веществ без загрязнения образца.
Предварительная процедура
- Пациентов, которым требуется люмбальная пункция (LP), необходимо обсудить с консультантом по неотложной помощи или старшим врачом перед началом процедуры
- Люмбальная пункция никогда не должна откладывать потенциально спасающие жизнь вмешательства, такие как назначение антибиотиков пациентам с подозрением на бактериальный менингит
- Информированное устное согласие требуется до начала LP.Это должно включать обсуждение и объяснения диагностических преимуществ процедуры и потенциальных осложнений.
- Для получения согласия и обучения родителям должен быть предоставлен информационный листок о здоровье люмбальной пункции.
Общие
- Люмбальная пункция — это процедура, используемая для получения спинномозговой жидкости (ЦСЖ). Образцы
- CSF должны быть получены с соблюдением правил асептики.
- Для сравнения уровня глюкозы в спинномозговой жидкости следует получить уровень глюкозы крови непосредственно перед процедурой
- LP проводится только после тщательного неврологического обследования и исключения повышенного внутричерепного давления (ВЧД) или других противопоказаний.
- Обычная компьютерная томография не исключает повышенного ВЧД и не заменяет тщательного обследования.
- Сложный LP — если несрочная люмбальная пункция считается сложной (например, индекс массы тела пациента> 30), следует с самого начала рассмотреть вопрос о том, лучше ли проводить процедуру под визуальным контролем.
- Если два раза безуспешно предпринята люмбальная пункция, пациента следует направить к более старшему клиницисту для выполнения процедуры или направления для ее выполнения под визуальным контролем.
- Информацию о терапевтической люмбальной пункции с интратекальным введением химиотерапии см. В рекомендациях отделения онкологии.
Показания
- Подозрение на менингит или энцефалит
- Подозрение на субарахноидальное кровоизлияние с нормальной КТ
- Измерение давления открытия при подозрении на идиопатическую внутричерепную гипертензию
- Терапевтическое снижение ВЧД при идиопатической внутричерепной гипертензии
- Стадирование заболевания и введение химиотерапии онкологическим больным
- Для помощи в диагностике других патологий центральной нервной системы, включая демиелинизирующие, нейровоспалительные и нейрометаболические состояния.
Противопоказания
- Кома или снижение сознания: отсутствие / нецеленаправленная реакция на болевые раздражители
- Признаки повышенного внутричерепного давления (ВЧД):
- Измененные зрачковые реакции
- Отсутствие глазных рефлексов куклы
- Децеребрационная или декортикационная поза
- Папиллоэдема
- Аномальный респираторный паттерн, гипертония, брадикардия (триада Кушинга).
- В течение 30 минут после приступа или если нормальный уровень сознания не вернулся после приступа.
- Новые очаговые неврологические симптомы — гемипарез, подошвенные разгибатели, параличи глаз.
- Сильное подозрение на менингококковую инфекцию с риском распространения внутрисосудистой коагуляции (типичная пурпурная сыпь у нездорового ребенка).
- Местная инфекция в месте введения иглы.
- Дефекты коагуляции.
- Сердечно-сосудистая недостаточность / шок.
- Респираторный компромисс напр. ребенок с апноэ.
- Тромбоцитопения.Если тромбоциты <50, обсудите с консультантом
Препарат
Персонал
- Врач делает люмбальную пункцию.
- От одного до двух помощников потребуются для помощи в удерживании пациента и подготовке оборудования — по крайней мере, один должен быть медсестрой / врачом с опытом работы в клиническом холдинге для LP.
Оборудование
- Тележка для переправы
- Большой перевязочный мешок.
- Стерильно: халат, перчатки, полотенце для рук, простыня с окнами, марля.
- Соответствующий кожный антисептик:
- Младенцы, дети, подростки: 2% хлоргексидин и 70% изопропиловый спирт (например, палочка Maxi) или
- повидон йод, если известна чувствительность к хлоргексидину
- Новорожденные ≥ 28 недель беременности: 1% хлоргексидин и 70% изопропиловый спирт (предпочтительно тампон)
- Недоношенные новорожденные <28 недель беременности: раствор повидона йода
- 3 стерильных контейнера для образцов ЦСЖ.
- Может потребоваться более 3 контейнеров, если требуется несколько тестов для образца CSF.
- Минимальные требуемые объемы для каждого теста указаны в каталоге тестов PathWest (http://pathlines.health.wa.gov.au/testdirectory/). При необходимости обсудите это с клиническим микробиологом перед взятием образца.
- Маленькая прозрачная полупроницаемая окклюзионная повязка.
- Иглы для люмбальной пункции позвоночника (длина зависит от возраста).
- Спинальные иглы со скосом 22G или 25G со стилетом. Длина и калибр иглы зависят от возраста и роста ребенка, а также от показаний для люмбальной пункции. Карандашный карандаш предпочтительнее для детей старшего возраста, чтобы снизить риск головной боли.
Может потребоваться дополнительное оборудование:
- Местный анестетик, шприц 2/5 мл, иглы
- Маска хирургическая
- Очки защитные
- Комплект манометров.
Процедурная седация и анальгезия
- Нанесите местный обезболивающий крем (например, EMLA®) на место введения и закройте окклюзионную повязку на 45-60 минут (за исключением случаев, когда образцы являются срочными)
Во время процедуры варианты:
- Инфильтрация местного анестетика (1% лигнокаина)
- Сахароза для перорального применения для детей младше 3 месяцев
- Закись азота для детей старше 3 лет с нормальным сознанием
- Устная седация сознания может рассматриваться как
- Немедикаментозные методы
- Отвлечение, присутствие родителей.
Мониторинг
- Всем тяжелобольным детям требуется непрерывный пульсоксиметрический мониторинг
- При необходимости рассмотреть возможность кардиологического мониторинга
- При использовании седативных средств следуйте соответствующему протоколу / руководству
- После процедуры всем пациентам необходимо проводить как минимум ежечасное неврологическое наблюдение.
Процедура
Подготовить тележку
- Выполните гигиену рук.
- Обеззараживайте тележку для перевязки салфеткой с моющим средством и дайте ей высохнуть перед настройкой процедуры.
- Открыть стерильное оборудование в стерильном поле.
Положение пациента
- Проведите гигиену рук перед тем, как дотронуться до пациента.
Правильное позиционирование увеличивает межостистое расстояние, облегчая доступ к мозговым оболочкам и спинномозговой жидкости- Расположите пациента на боку, повернув его лицом к медсестре
- Колени и подбородок пациента должны быть прижаты к груди, тело хорошо согнуто (положение плода)
- Бедра должны быть вертикальными, чтобы выровнять гребни подвздошной кости i.е. спина должна быть под углом 90 градусов к кровати
- Спина пациента должна располагаться параллельно и близко к краю кровати, а бедра должны быть выровнены вертикально.
Альтернативно
- Пожилые пациенты могут предпочесть оставаться в сидячем положении. Попросите пациента положить плечи на подушку, не сгибая бедер, и удерживая положение спины на 90 градусов.
- Избегайте чрезмерного сгибания шеи, особенно у младенцев, поскольку это может привести к нарушению дыхания.
Препарат
- Выполните гигиену рук (момент 1) перед тем, как дотронуться до пациента.
- Определите место LP — линия между вершиной гребня подвздошной кости пересекает позвоночник примерно в промежутке L3 / L4:
- Место для введения иглы должно находиться в промежутке L3 / L4 или L4 / L5.
- Вымыть руки в асептических условиях, надеть стерильный халат и перчатки.
- Обработайте кожу антисептическими тампонами или стерильными щипцами и марлей:
- Протрите антисептический тампон круговыми движениями, начиная с предполагаемого места введения
- Повторите со вторым тампоном или стерильными пинцетами и марлей.
- Накройте пациента стерильной салфеткой с отверстиями, чтобы дыхательные пути были всегда видны.
- Снимите крышки с контейнеров для образцов CSF.
- Определите ориентиры и пальпируйте точку введения иглы.
- При использовании местного анестетика:
- Пропитайте кожу 1% лигнокаином (подождите 1-2 минуты для обезболивания).
- Перед введением иглы убедитесь, что кожа высохла.
- Подтвердите наземные метки и место LP перед введением иглы.
Установка спинномозговой иглы
- Удерживайте спинную иглу так, чтобы скос находился в верхнем положении (вверх)
- Вставьте стилет в нужное положение, введите иглу через кожу и дождитесь остановки любого движения пациента.
- Нацелившись на пупок, продвигайте иглу в остистой связке до тех пор, пока сопротивление не уменьшится.
- Снимите стилет и проверьте наличие спинномозговой жидкости на ступице иглы:
- Если CSF не течет
- Замените стилет, слегка продвиньте или переместите иглу и повторно проверьте наличие спинномозговой жидкости.
- Если CSF течет
- Если требуется давление открытия, подсоедините манометр к спинномозговой игле
- Соберите по 10 капель в каждый (x3) стерильный контейнер. (Обратите внимание, в каком контейнере находится первая коллекция)
- Минимальные требуемые тома для каждого теста указаны в каталоге тестов PathWest. При необходимости обсудите это с клиническим микробиологом перед взятием образца.
- Когда сбор пробы будет завершен, снова вставьте стилет
- Снимите иглу и стилет
- Используйте стерильную марлю для легкого давления на место введения
- Закройте место введения прозрачной окклюзионной повязкой (напр.г. Тегадерм), который должен оставаться на месте в течение 24 часов
- Снимите средства индивидуальной защиты и выполните гигиену рук (Момент 3).
Образцы
- Наклейте на контейнеры CSF имя пациента, дату рождения, UMRN, дату и время сбора образца.
- Поместите контейнеры с этикетками в пакет для биологически опасных материалов и срочно отправьте в лабораторию для подсчета клеток, белка, глюкозы, микроскопии и посева. ПЦР CSF (необходимо запросить простой герпес, энтеровирус и т. Д., Как указано).
- Если сбор образцов происходит в нерабочее время лаборатории, свяжитесь с дежурным ученым-микробиологом по коммутатору, чтобы провести срочную микроскопию.
Пост-процедура
Осложнения
- Неполучение образца, повторные попытки (часто)
- Головные боли (частые, до 15%)
- боли в спине
- Преходящие / стойкие парестезии / онемение
- Церебральная грыжа
- Внутричерепное субдуральное кровоизлияние
- Спинальное эпидуральное кровотечение
- Параплегия
- Инфекция
- Кардиореспираторный компромисс из-за расположения
- Эпидермоидные опухоли спинного мозга, связанные с иглами без стилета (редко).
Послепродажное обслуживание
- Минимум ежечасных неврологических наблюдений требуется для всех пациентов после процедуры, включая проверку участка LP.
CSF Интерпретация
- Весь СМЖ следует отправить на срочный подсчет клеток, белка, глюкозы, микроскопию и посев.
- Нормальный СМЖ не должен содержать нейтрофилов, но может содержать различные лейкоциты в зависимости от возраста.
| Нормальный новорожденный | 0 | <20 | <1 г / л | > 2/3 глюкозы сыворотки или > 2.0 ммоль. Л |
| Нормальный (> 1 месяца) | 0 | <5 | <0,4 г / л | > 2/3 глюкозы сыворотки или > 2,5 ммоль / л |
| Бактериальный менингит | Очень высокий | Обычно <100 | > 1 г / л | Низкий |
| Вирусный менингит | Обычно <100 | 10–1000 | нормальный | нормальный |
- Частично пролеченный бактериальный менингит может иметь картину ЦСЖ бактериального менингита, вирусного менингита или их комбинации.
- СМЖ, окрашенный кровью в результате травматической процедуры, может быть труднее интерпретировать.
- Существуют различные методы расчета значимости WCC при травматическом постукивании:
- Соотношение 1 лейкоцитов: 750 эритроцитов в спинномозговой жидкости является нормальным, если у пациента нормальный общий анализ крови
- Расчет может быть использован для корректировки количества лейкоцитов в спинномозговой жидкости, которые ложно увеличены из-за травматического постукивания: добавлено
лейкоцитов = лейкоциты (кровь) x эритроциты (CSF) / RBC (кровь)
Доказательства
- Имеющиеся в настоящее время данные не поддерживают постельный режим вместо немедленной мобилизации для уменьшения постуральных головных болей; поэтому обычный постельный режим не требуется.
Библиография
- Бонадио В. Детская люмбальная пункция и анализ спинномозговой жидкости. J Emerg Med 2014; 46: 141-150
- Arevalo-Rodriguez I, Ciapponi A, Roqué i Figuls M, Muñoz L & Bonfill Cosp X. Поза и жидкости для предотвращения головной боли после пункции твердой мозговой оболочки. Кокрановская база данных систематических обзоров, 2016 г., выпуск 3. Ст. №: CD009199. DOI: 10.1002 / 14651858.CD009199.pub3.
- Evans RW, Armon C, Frohman EM и Goodin DS. Оценка: профилактика головных болей после люмбальной пункции.Отчет Подкомитета по оценке терапии и технологий Американской академии неврологии. Неврология 2000; 55 (7): 909-14.
- E, Aerssens P, Alliet P, Gillis P & Raes M. Постдуральные пункционные головные боли у детей. Обзор литературы. Европейский журнал педиатрии 2003; 162: 117-21.
| Подтверждено: | Директор отделения неотложной помощи | Дата: | ноя 2017 |
Этот документ может быть предоставлен в альтернативных форматах по запросу для человека с ограниченными возможностями.


 Если имеется опасение на наличие опухоли плевры.
Если имеется опасение на наличие опухоли плевры.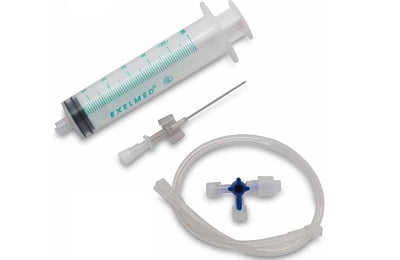 полая игла со скошенным на конце острием;
полая игла со скошенным на конце острием; Повреждение иглой легкого, печени, диафрагмы, желудка либо селезенки.
Повреждение иглой легкого, печени, диафрагмы, желудка либо селезенки.