Тонус при беременности
Главная / Гинеколог / Тонус при беременностиМатка – это полый мышечный орган, способный сокращаться. Во время беременности матка увеличивается. В норме, на протяжении 9 месяцев, мышцы матки находятся в спокойном (расслабленном) состоянии, что позволяет выносить ребенка. Также в норме матка временами несильно сокращается, происходит это ближе к предполагаемой дате родов. Такие сокращения (схватки) называют тренировочными.
Но бывает так, что в течении большого периода беременности (в некоторых случаях, на протяжении всего периода вынашивания) мышцы матки находятся в возбужденном, сокращенном состоянии. Мышечный слой этого органа сжимается (повышается его тонус) — давление в полости матки повышается. К сожалению, это патологическое состояние, требующее соответствующего и своевременного лечения, поскольку является симптомом угрозы выкидыша или преждевременных родов.
Симптомы
Беременную должны насторожить следующие признаки тонуса матки при беременности:
- сильные боли внизу живота;
- кровянистые выделения из влагалища;
- твердый «каменный» живот;
- тяжесть в нижней части живота;
- головокружение и тошнота.
Причины тонуса матки
Как правило, возникновению повышенного тонуса (гипертонуса) матки способствуют нервные стрессы, страх, перевозбуждение или перенапряжение мышечных волокон, вызванное чрезмерной физической нагрузкой.
Если тонус возник на ранних сроках беременности, причиной этого могут послужить гормональные нарушения, в частности, пониженная выработка прогестерона.
Как правило, повышенный тонус матки во втором триместре обычно появляется из-за перегрузок на работе или неправильного образа жизни.
Кроме того, гипертонус может возникать вследствие воспалительных и структурных изменений (миомы матки, эндометриоза).
К повышенному тонусу может приводить перерастяжение мышц матки, которое происходит из-за многоплодной беременности, многоводия или крупного плода.
Более того, повышенный тонус матки может возникать в результате перенесенного ОРЗ или другого заболевания (гриппа, ангины, пиелонефрита), предыдущих абортов, вредных привычек (курения, алкоголя и т.д.).
В третьем триместре беременности повышенный тонус матки может привести к преждевременным родам.
Диагностика тонуса матки
Способов медицинской диагностики гипертонуса матки несколько. Часто тонус заметен даже при простом гинекологическим осмотре.
Впрочем, наиболее распространенным методом диагностики – это ультразвуковое исследование. УЗИ

Лечение тонуса матки
О возникновении этого состояния необходимо как можно раньше сообщить своему акушеру-гинекологу. Он подскажет, как себя вести, чтобы уменьшить риск осложнений, а, в случае необходимости, пропишет медикаментозное лечение.
Для того чтобы снять излишнее напряжение в мышечном органе, следует соблюдать ряд правил:
- Тяжелый физический труд и спорт противопоказан.
- Нельзя поднимать тяжести.
- Дышать свежим воздухом, но без изнуряющих пеших прогулок.
- Спать не меньше 8 часов.
- Ограничить половую жизнь.
- Полноценно питаться.
- Стараться избегать длительных поездок и переполненного транспорта.
- Обязательно следует отказаться от вредных привычек.
- Стараться избегать стрессовых ситуаций.
В качестве профилактики возможного гипертонуса, еще до беременности, женщина должна обследоваться на наличие инфекций в органах малого таза. Вот почему следует проконсультироваться с гинекологом. Необходимо сделать все анализы.
Вот почему следует проконсультироваться с гинекологом. Необходимо сделать все анализы.
Где вылечить тонус матки?
Если Вам необходима помощь опытного гинеколога, записывайтесь на консультацию по телефонам 8 (49244) 9-32-49, 8 (910) 174-77-72.
На каких сроках необходимо УЗИ при беременности, определение пола ребенка.
Диагностика УЗИ позволяет выявить:
- пороки развития и роста плода на самых ранних сроках. Особенно это важно, когда существует генетическая предрасположенность к возникновению врожденных аномалий и синдромов, несовместимых с жизнью.
- состояние окружающих плод тканей и вод, их количество,
- степень плацентарного старения,
- целостность плаценты и место ее крепления к стенке матки.
Результаты УЗИ исследования могут повлиять на ведение беременности, дают представление о размерах ребенка и их соответствие возможностям родовых путей матери.
Международными исследованиями доказано, что УЗИ при беременности не оказывает вредного (тератогенного) действия на плод.
То есть не может повлечь за собой нарушение развития и роста ребенка. Однако известно, что ультразвуковое исследование может повысить тонус матки, что может способствовать возникновению угрозы самопроизвольного прерывания беременности или преждевременных родов.
Что касается частоты проведения УЗИ, то по рекомендациям ВОЗ за весь срок беременности следует делать три раза.
Не стоит ходить на УЗИ часто в целях любопытства или определения пола ребенка. Это медицинская процедура, которая должна проводиться строго по показаниям.
Но если у вашего врача есть подозрения на какие-то отклонения в течении вашей беременности, то не нужно отказываться от обследования ультразвуком!
Это может спасти жизнь вашего малыша.
За все месяцы беременности в среднем женщина, ожидающая малыша, делает от 3 до 5 УЗИ.
Первое УЗИ проводят на сроке 9-12 недель для:
- подтверждения нормального течения беременности,
- определения более точного срока зачатия ребенка,
- установления места прикрепления эмбриона,
- определения в каком состоянии органы половой системы у женщины.

- диагностирования внематочной беременности, чтобы оказать своевременную помощь,
- устанавливления многоплодия,
- определения врожденных аномалий плода,
Некоторые женщины проводят первое УЗИ на очень маленьких сроках (3-5 недель) для подтверждения самого факта беременности и ее расположения внутриматочно.
Дополнительные УЗИ в первом триместре беременности требуются при:
- миоме матки,
- различных новообразованиях,
- если есть подозрение на замершую или внематочную беременность,
- в случаях, если до беременности у женщины не был изъят внутриматочный контрацептив (спираль),
- если беременность сопровождалась тератогенным (вызывающим уродства и другие нарушения) действием, инфекционными заболеваниями,
- привычном невынашивании (у женщины ранее были несохранившиеся беременности).
Если даже по время проведения УЗИ врач заподозрил какую-либо генетическую аномалию, не спешите впадать в панику!
Параллельно стоит провести анализ на некоторые генетические маркеры, после чего компьютер рассчитает вероятность наличия у плода тех или иных врожденных генетических аномалий в процентах.
Этот процент может быть очень низок, и только вы вправе принимать решение: сохранять беременность или стоит от нее избавиться, чтобы не заставлять ребенка страдать в дальнейшем.
Во втором триместре УЗИ проводят на сроке 16-21 недели для определения:
- размера ребенка,
- его возраста,
- положения,
- установления пола,
- подтверждения нормального развития его органов,
- подробного осмотра строения и степени развития органов плода
- состояния репродуктивных органов матери.
Если после проведения УЗИ становится известно о серьезных патологиях развития плода, женщине могут рекомендовать вызвать преждевременные роды.
При проведении УЗИ-исследования в третьем триместре изучают те же параметры, что и в предыдущем, уделяя особенное внимание тому, как расположен ребенок в матке, как пролегает пуповина, ее параметры, испытывает ли малыш дефицит кровообращения или трофики (совокупности процессов клеточного питания, обеспечивающих жизнедеятельность клеток).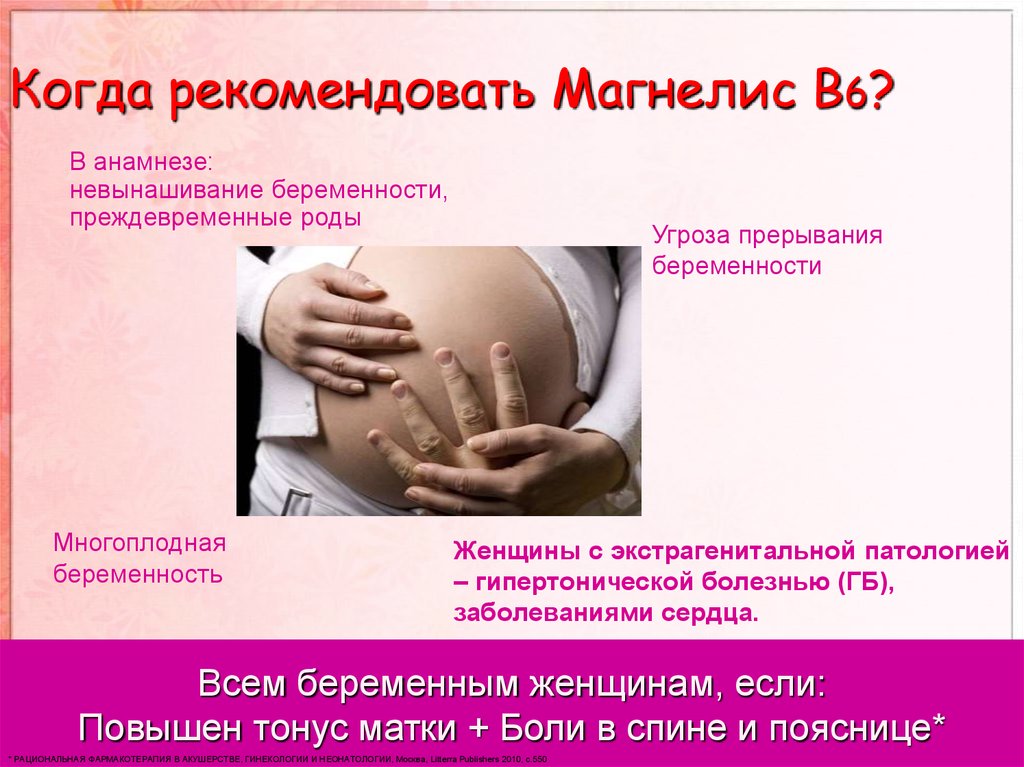
Когда возникают новые показания к проведению внеплановых УЗИ-исследований, не нужно пренебрегать ими, так как возможный вред их проведения абсолютно несущественен, если сравнивать с пользой своевременной диагностики тех или иных отклонений!
В клинике «Поликлиника +1» все врачи-гинекологи владеют ультразвуковой диагностикой.
Мы намеренно настаиваем на этом, так как врач сразу может получить достоверную и полную картину необходимой ему информации, а не получать ее, возможно в искаженном виде, от дополнительных специалистов.
«Поликлиника +1» оснащена одним из самых современных УЗИ аппаратов.
По Вашему желанию врач сделает Вам столько первых фотографий Вашего малыша, сколько Вы захотите.
Также мы можем записать Вам DVD диск с первым фильмом о Вашем малыше при проведении 3D УЗИ.
Ждем ВАС в нашей клинике.
Выкидыш, как избежать — Планирование и ведение беременности в гинекологии поликлиники Литфонда после выкидыша
Выкидыш всегда связан с тяжелыми последствиями для всего организма женщины и для ее репродуктивных органов в особенности, так же он отражается на семейной ситуации, нарушает рабочий график женщины. Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Любой грамотный гинеколог скажет, что проблему выкидыша можно решить. При грамотной подготовке к беременности и ее ведении в следующий раз у Вас будет благополучное завершение беременности. Большинство девушек после выкидыша впадают в крайность: принимают попытки скорее забеременеть снова. А если это удается, то выкидыш очень часто повторяется. А нужно дать организму отдохнуть 2-3 месяца, затем выявить и устранить причину. И только потом пробовать.
Причины выкидыша
Многие убеждены, что выкидыш происходят из-за падения, ушиба или другого какого-то физического потрясения. Любая женщина, у которой был выкидыш, может вспомнить, что незадолго до этого она или падала, или подняла что-то тяжелое. И уверена, что потеряла будущего ребенка именно из-за этого. Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
В другой половине выкидышей почти всегда виноват организм женщины. Они вызываются различными известными и неизвестными факторами, такими как: острые инфекционные заболевания, перенесенные в первом триместре беременности, плохая экология или тяжелые условия труда, чрезмерное психологическое или физическое напряжение, неправильное развитие матки, радиация, алкоголь, курение и некоторые виды лекарств.
Причины выкидыша на ранних и более поздних сроках могут различаться, хотя могут и совпадать. Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Замершая беременность
В статистику выкидышей входит и «замершая беременность». Иногда так происходит, что зародыш погибает и задерживается в полости матки. Чаще всего этот факт выявляется на УЗИ. Погибший плод может начать разлагаться, а это, тем самым, приведет к отравлению материнского организма.
Врачи прибегают к хирургическому выскабливанию, которое связано с риском воспалений и осложнений. При таком выкидыше следующую беременность планируют после полного восстановления организма – не раньше года. За этот год придется выяснить причину замершей беременности и провести лечение.
Выкидыш на сроке до 6 недель
Основными причинами выкидыша на этом строке являются пороки развития самого эмбриона. Статистика гласит, что от 70-90 % эмбрионов имели хромосомные нарушения: они случайны и не возникнут при других беременностях. Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Организм человека совершенен и сам находит способ исправить ситуацию выкидышем. Сегодня для вас – это трагедия. Настоящей трагедией стало бы сохранение и рождение больного, нежизнеспособного ребенка. Так что не плачьте и поймите: все к лучшему, слезами горю не поможешь… И через тройку месяцев попробуйте повторить попытку – почти наверняка она окажется удачной.
Следует также учесть, что факт выкидыша еще не означает, что вы что-то потеряли. Так на сроке 7-8 недель обнаруживается отсутствие эмбриона в плодном яйце – «анэмбриония». Есть мнение, что в 80-90 % случаев выкидыши – это недиагностированные неразвивающиеся беременности.
Выкидыш на сроке от 6 до 12 недель
Выкидыш в этом периоде тоже считается ранним. Наиболее частыми его причинами являются:
Эндокринные нарушения
Эндокринные нарушения, когда яичники синтезируют недостаточно гормонов для удержания плода в утробе матери, либо увеличено количество мужских половых гормонов, – одна из наиболее распространенных причин невынашивания беременности и выкидыша.
Нарушение баланса гормонов в организме женщины с большой вероятностью может привести к прерыванию беременности на раннем сроке. При недостатке главного гормона прогестерона, вырабатываемого яичниками, это случается чаще всего. Еще одна гормональная проблема – повышение тонуса матки, провоцирующее изгнание плода.
Прогестерон обеспечивает подготовку слизистой матки к имплантации, и является гормоном сохранения беременности в первые месяцы. Если же зачатие происходит, зародыш не может должным образом закрепиться в матке. В итоге плодное яйцо отторгается. Но беременность можно спасти с помощью препаратов прогестерона при благовременном обнаружении этой проблемы.
Также причиной раннего выкидыша может быть избыток мужских половых гормонов, подавляющих выработку эстрогенов и прогестерона. Нередко, причиной повторяющихся выкидышей являются андрогены, влияющие на формирование и развитие беременности; так же гормоны щитовидной и железы надпочечников. Следовательно, изменение функции этих желёз может привести к выкидышу.
Недолеченные половые инфекции
Эту проблему необходимо решить еще до зачатия. Зачастую причиной выкидыша становятся инфекции, передающиеся половым путём: сифилис, трихомониаз, токсоплазмоз, хламидиоз, цитомегаловирусная и герпетическая инфекции. Их влияние на плод и течение беременности различно у каждой женщины и зависит от сроков инфицирования, активности микроорганизма, степени иммунной защиты и наличия других неблагоприятных факторов. В зависимости от ситуации они могут привести к формированию пороков развития плода, его внутриутробному инфицированию, фето-плацентарной недостаточности, выкидышу на ранних сроках или преждевременным родам. Инфицирование плода и поражение оболочки плода приводит к выкидышу. Во избежание этого, лечение инфекций стоит проводить до беременности. Применение терапии возможно и во время беременности по предписанию врача.
Вирусные инфекции и другие заболевания
К выкидышу могут привести любые заболевания, сопровождающиеся интоксикацией и повышением температуры выше 38оС. Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Крайне опасна во время беременности краснуха – она приводит к тяжелейшим порокам развития плода, поэтому заражение ею во время беременности является показанием для медицинского аборта.
Любое заболевание на фоне беременности может привести к нежизнеспособности зародыша. И организм путем выкидыша страхует вас от нежелательного потомства. При таком выкидыше следующая беременность имеет все шансы пройти благополучно.
Иммунные причины выкидыша
Иногда в крови беременной образуются антитела, враждебные плоду. Эту причину можно спрогнозировать и устранить заранее. Чаще всего конфликт возникает, когда эмбрион наследует положительный резус-фактор отца, а отрицательный резус-фактор организм матери отторгает чужеродные для него ткани эмбриона. Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Пониженный иммунитет
Пониженный иммунитет беременной также относится к иммунным причинам. Организм просто не в состоянии вырастить в себе новую жизнь. Вам нужно позаботиться о себе и восстановиться до следующего зачатия.
Анатомические причины выкидыша
Анатомические причины невынашивания – самые трудноразрешимые. Пороки развития матки – серьезное основание выкидыша. Иногда с этим приходится просто смириться.
Выкидыш на сроке от 12 до 22 недель
Такой выкидыш считается поздним. Причины его совпадают с причинами выкидышей на ранних сроках (анатомические, иммунные, инфекционные, эндокринные).
На таком сроке выкидыш случается еще и из-за истмико-цервикальной недостаточности – слабая шейка матки не может удержать плод и раскрывается. По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
При истмико-цервикальной недостаточности существует только один метод лечения — это механическое сужение канала шейки матки. Для этого шейку либо зашивают, либо одевают на нее специальное кольцо. Однако последний метод менее эффективный, т.к. кольцо может легко соскальзывать с шейки, тогда оно уже не будет сдерживать процесс ее раскрытия.
После наложения швов, при необходимости, возможно применение антибиотиков и препаратов, нормализующих микрофлору влагалища. Обработку влагалища и контроль за состоянием швов проводят ежедневно в течение 5 дней. Швы снимают в 37-38 недель и при преждевременном начале родовой деятельности.
Истмико-цервикальная недостаточность может быть первичной (без видимых причин), может являться следствием абортов или гормональных нарушений (повышенного уровня андрогенов – мужских половых гормонов или их предшественников).
Выкидыш на сроке после 22-й недели
Такую потерю трудно забыть. Акушеры говорят о преждевременных родах после 28-й недели беременности. Традиционно, жизнеспособным считается ребенок, рожденный именно после этого срока. Но медицине известно немало случаев, когда удавалось сохранить жизнь и более ранним деткам.
Рекомендуем Вам тщательно обследоваться на предмет невынашивания беременности, проверьте вышеперечисленные факторы. Кроме них причиной выкидыша может быть антифосфолипидный синдром, при этом организм женщины воспринимает ребенка, как нечто чужеродное и отторгает его. Это заболевание, как и другие перечисленные поддается коррекции, т.е. у Вас есть вполне реальные шансы выносить ребенка.
Выкидыши из-за нарушений гемостаза
Все вышеперечисленные причины составляют лишь 30-40%. До 70% выкидышей обусловлено нарушениями в системе свертываемости крови (гемостаза).
Нарушения свертывающей системы крови, приводящие к потере беременности, можно разделить на тромбофилические (повышенная свертываемость) и геморрагические (склонность к кровотечениям). Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Основные геморрагические изменения могут проявиться еще в детском возрасте в виде повышенной кровоточивости при порезах, удалении зубов, начале менструации. Но порой они заявляют о себе только при беременности и являются причиной выкидыша. Кровотечения на ранних сроках и отслойку хориона трудно остановить.
Вы можете и не догадываться, но непонятные головные боли, слабость, утомляемость, временное снижение обоняния или слуха могут оказаться симптомами нарушений в свертывающей системе крови.
При планировании беременности нужно пройти генетическое обследование и при необходимости начать лечение.
Желательно обследоваться на скрытые дефекты гемостаза даже тем, кто считает себя здоровым. Это позволит прогнозировать возникновение осложнений и предупредить потерю. Заранее начатая терапия позволяет предупредить выкидыш в 98% случаев. Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Что делать после выкидыша?
Выявлять причину! Идеальный вариант – обследоваться будущим родителям: гораздо разумнее отложить зачатие и потратить два-три месяца на выявление причин, чем рискнуть снова забеременеть, провести два месяца в ожидании, а потом все вновь потерять и все равно отправиться к врачам.
Пока вы не поняли причину, она не испариться. В большинстве случаев, ответы лежат на поверхности. Позаботьтесь о своем здоровье и о своем будущем малыше.
Записывайтесь на консультацию акушер-гинеколога по телефону +7(495)150-60-01
Возврат к списку
Сделать УЗИ по беременности
Ультразвуковое исследование – это эффективный и безопасный способ определить состояние здоровья будущей матери, особенности развития плода. Проведение такой диагностики актуально на всех этапах беременности, для своевременного выявления патологии. В сети клиник «Ниармедик» беременная женщина может записаться на УЗИ в любой удобный день: мы работаем без выходных, просто выберите удобную дату, позвонив нам по телефону.
В сети клиник «Ниармедик» беременная женщина может записаться на УЗИ в любой удобный день: мы работаем без выходных, просто выберите удобную дату, позвонив нам по телефону.
Разновидности УЗИ при беременности
На разных триместрах исследование проводится трансвагинально и абдоминально. Трансвагинальный метод проводится на ранних сроках: с помощью него удается выявить плодное яйцо через три недели после зачатия ребенка. Датчик вводится во влагалище пациентки только в первом триместре. На более поздних сроках исследование проводится абдоминально, чтобы не спровоцировать повышенный тонус матки. При абдоминальном методе датчик соприкасается только с кожей на животе, что абсолютно безопасно для плода.
Как часто проводится УЗИ при беременности?
Вы можете приобрести программу ведения беременности, при которой скрининг будет проводиться регулярно, в соответствии с установленными стандартами. Приведем сроки проведения планового исследования:
- Первое исследование проводится на 11-14 неделе беременности.
 Уже на этом этапе удается исключить генетические аномалии, а также исследовать состояние органов малого таза у пациентки, определить вероятность выкидыша.
Уже на этом этапе удается исключить генетические аномалии, а также исследовать состояние органов малого таза у пациентки, определить вероятность выкидыша. - На 19-21 неделе исследование проводится повторно. На этой стадии можно определить пропорциональность строения плода, строение черепа и особенности формирования внутренних органов. Врач оценивает количество околоплодных вод, структуру и расположение плаценты.
- Последующие УЗИ проводятся по показаниям на 30-34 неделе, а также после 37 недели. Оценивается размер плода в соответствии с нормами, функционирование сердца и сосудов у ребенка, врач исключает кислородное голодание малыша. Эти исследования дополняются допплерометрией.
При подозрении на отклонения в нормальном течении беременности, УЗИ может проводиться чаще. Показания для селективных обследований достаточно разнообразны – многоплодная беременность, хронические заболевания у пациентки, угроза выкидыша, предлежание плаценты.
Подготовка к УЗИ при беременности?
При абдоминальном исследовании на ранних сроках пациентке рекомендуется приходить с наполненным мочевым пузырем, поэтому перед процедурой следует выпить определенное количество жидкости.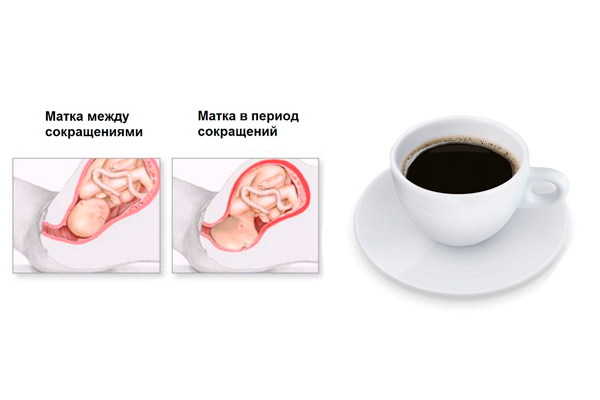 На более поздних сроках плод хорошо визуализируется на мониторе, поэтому в такой мере нет необходимости.
На более поздних сроках плод хорошо визуализируется на мониторе, поэтому в такой мере нет необходимости.
Перед транвагинальном УЗИ рекомендуется опорожнять мочевой пузырь. За несколько дней до процедуры придерживайтесь диеты, исключающей повышенное газообразование, которое затрудняет диагностику.
Дополнительной подготовки не требуется. В нашей клинике есть все расходные материалы для проведения исследования, поэтому никаких вещей с собой брать не нужно.
Преимущества УЗИ при беременности в клинике Ниармедик
Вот несколько причин, по которым эту диагностику рекомендуется проводить у нас:
- Если вы покупаете программу по ведению беременности, доплачивать отдельно за плановые УЗИ не требуется – эта услуга уже входит в пакет необходимых процедур.
- Современное оборудование, позволяющее получить детализированное изображение плода, вовремя заметить патологии.
- Опытные акушеры-гинекологи, дающие подробную расшифровку УЗИ и консультирующие пациентку по поводу ее здоровья и состояния малыша.

- Внимательное и бережное отношение к женщине, индивидуальный подход.
- Клиника работает без выходных, прием ведется по предварительной записи, что позволяет исключить наличие очередей.
УЗИ – не единственный метод диагностики во время этого деликатного периода. В клинике Ниармедик вы можете сдать анализы для беременных, чтобы убедиться в нормальном протекании беременности, а при необходимости – получить эффективное лечение.
Записывайтесь на прием к акушеру-гинекологу по телефону или на сайте: мы поможем выносить и родить здорового ребенка под оком наших бдительных врачей!
Остались вопросы?
Заполните форму и наш специалист свяжется с вами.
4. Клинические варианты ранних потерь беременности / КонсультантПлюс
4. КЛИНИЧЕСКИЕ ВАРИАНТЫ РАННИХ ПОТЕРЬ БЕРЕМЕННОСТИ
Угрожающий выкидыш — тянущие боли внизу живота и поясничной области, скудные кровяные выделения из половых путей. Тонус матки повышен, шейка матки не укорочена, внутренний зев закрыт, тело матки соответствует сроку беременности. При ультразвуковом исследовании регистрируют сердцебиение плода.
Тонус матки повышен, шейка матки не укорочена, внутренний зев закрыт, тело матки соответствует сроку беременности. При ультразвуковом исследовании регистрируют сердцебиение плода.
Начавшийся выкидыш — боли и кровяные выделения из влагалища более выражены, цервикальный канал приоткрыт. Необходимо диагностировать следующие акушерские осложнения: отслойку хориона (плаценты), предлежание или низкое расположение хориона (плаценты), кровотечение из второго рога матки при пороках ее развития, гибель одного плодного яйца при многоплодной беременности.
Выкидыш в ходу — тело матки, как правило, меньше предполагаемого срока беременности, определяются регулярные схваткообразные сокращения миометрия, в более поздние сроки беременности возможно подтекание околоплодных вод. Внутренний и наружный зевы открыты, элементы плодного яйца находятся в цервикальном канале или во влагалище. Кровяные выделения могут быть различной интенсивности, чаще обильные.
Неполный выкидыш — беременность прервалась, но в полости матки имеются задержавшиеся элементы плодного яйца. Отсутствие полноценного сокращения матки и смыкания ее полости приводит к продолжающемуся кровотечению, что в некоторых случаях может вести к большой кровопотере и гиповолемическому шоку. Чаще встречается после 12 нед. беременности, в случае, когда выкидыш начинается с излития околоплодных вод. При бимануальном исследовании матка меньше предполагаемого срока беременности, кровяные выделения из цервикального канала обильные, при ультразвуковом исследовании в полости матки определяются остатки плодного яйца, во II триместре — плацентарной ткани.
Отсутствие полноценного сокращения матки и смыкания ее полости приводит к продолжающемуся кровотечению, что в некоторых случаях может вести к большой кровопотере и гиповолемическому шоку. Чаще встречается после 12 нед. беременности, в случае, когда выкидыш начинается с излития околоплодных вод. При бимануальном исследовании матка меньше предполагаемого срока беременности, кровяные выделения из цервикального канала обильные, при ультразвуковом исследовании в полости матки определяются остатки плодного яйца, во II триместре — плацентарной ткани.
Септический (инфицированный) выкидыш — прерывание беременности, сопровождающееся лихорадкой, ознобом, недомоганием, болями внизу живота, кровяными, иногда гноевидными выделениями из половых путей. При физикальном осмотре — тахикардия, тахипноэ, дефанс мышц передней брюшной стенки; при бимануальном исследовании — болезненная, мягкой консистенции матка, шейка матки расширена. Воспалительный процесс чаще всего вызван золотистым стафилококком, стрептококком, грамотрицательными микроорганизмами, грамположительными кокками. При отсутствии лечения возможна генерализация инфекции в виде сальпингита, локального или разлитого перитонита, септицемии.
Неразвивающаяся беременность — гибель эмбриона (до 9 недель) или плода на сроке до 22 недель беременности при отсутствии экспульсии продуктов зачатия из полости матки.
Открыть полный текст документа
Общие советы по питанию | Сургутская городская клиническая поликлиника № 4
Поздравляем! Вы беременны! – это самое лучшее, что может услышать женщина в своей жизни. Беременность – прекрасная пора, когда внутри вас две души и два сердца. И теперь самое главное, что от вас требуется – это здоровое, правильное питание во время беременности, которое влияет на развитие и здоровье будущего ребенка.
Важно употреблять натуральные, экологически чистые продукты. Любые продукты содержащие химию могут нанести вред плоду.
Питание должно быть сбалансированным, содержать достаточное количество полезных витаминов и минералов. Но запомните: вам не нужно есть за двоих! Это даже вредно.
Советы: каким должно быть питание будущей мамы
- 1. Считайте калории. Будущим мамам нужно всего лишь на 300 кал больше чем обычно. Что не так уж и много. Следует выбирать пишу богатую витаминами и минералами, а не пустыми калориями.
- 2. Ведите дневник. Самый простой способ контролировать Ваше питание — это завести дневник. Положите его на кухне (берите с собой на работу) и записывайте все, что вы съедаете. Дневник поможет вам увидеть достаточно ли вы употребляете питательных веществ и не перебарщиваете ли с «пустой едой».
- 3. Ставьте цель на неделю. Порой тяжело иметь сбалансированное питание каждый день. Вместо этого попробуйте сбалансировать неделю.
- 4. Обращайте особое внимание на железо и кальций. Эти минералы лучше всего абсорбируются из пищи, а не из таблеток.
- 5. Балуйте себя, но не переусердствуйте. Позволяйте себе, то что вам хочется, но следите за размером порции. И разбавляйте «пустую еду» листовыми салатиками, фруктами и овощами.
- 6. Употребляйте больше растительной пищи. Когда идете в магазин, покупайте в первую очередь овощи. И готовьте из них основные блюда.
- 7. Увеличьте количество пищевых волокон в рационе. Рекомендованная доза 25 грамм в день. Употребляйте бобовые, овсянку, каши, клубнику, яблоки и груши. Благодаря волокнам вы избежите такой актуальной для беременных проблемы как запоры.
- 8. Физическая нагрузка. Бег, плаванье, ходьба, йога — все это поможет вам не набрать лишнего веса. Как минимум 30 минут ходьбы в день — должно быть вашей целью.
- 9. Вода. Мы состоим на 90-70% из воды. И когда в нас растет новый человек мы особенно нуждаемся в воде.
- 10. Взвешивайтесь! Прибавка веса в неделю составляет 200-300 грамм в зависимости от изначального веса- чем больше был излишек веса,тем меньше Вы можете набирать
Разнообразное питание будущей мамы, физкультура и вода — залог здоровья малыша!
Еда которую стоит ограничить!
Колбасы и копчености, маринованные овощи, мясо приготовленное в барбекю или на гриле.
Не пастеризованные мягкие сыры.
Кофе, крепкий черный и зеленый чай.
Цитрусовые -если у ВАС на них гиперчувствительность или аллергия.
Искусственные подсластители.
Суши и роллы-некоторые виды рыб содержат большое количество ртути(тунец), риск заражения паразитами
Непрожаренное мясо(особенно свинина, говядина-есть риск заражения паразитами)
Для каждого срока есть свои рекомендации по употреблению тех или иных продуктов. Поэтому целесообразнее рассмотреть питание при беременности по неделям.
Первая и вторая неделя
Первая и вторая недели беременности являются самыми важными. Так как именно на этом сроке зарождается новая жизнь, новый организм. С того момента как вы узнали, что ожидаете малыша, откажитесь от вредной пищи, как колбасные изделия, полуфабрикаты, чипсы, газированная вода, гамбургеры, кофе. Кофе сужает сосуды матки и повышает ее тонус, что может привести к угрозе выкидыша. Если беспокоит токсикоз уберите из вашего меню жареное и жирное. Лучше всего готовить на пару, тушить, варить.
На этом сроке вам будут полезны такие продукты как сыр, злаковые, салат листовой, тыква, манго, персики. Питание в первый триместр беременности должно быть богато фолиевой кислотой— она защитит Вашего будущего ребенка от пороков развития нервной системы, в Вас от анемии.
Она есть в таких продуктах как шпинат, зеленый салат, дыня, петрушка, спаржа, капуста белокочанная, брокколи, щавель, красная фасоль, орехи (грецкие орехи, миндаль, арахис).
Третья и четвертая неделя
На третьей и четвертой неделе беременности начинает формироваться скелет будущего ребенка и организму нужен кальций. У некоторых женщин «в положении» возникает непреодолимое желание съесть известку или мел. Это говорит о том, что организм нуждается в кальции. Суточная норма кальция у будущих мамочек – примерно две тысячи миллиграмм. Восполнить ее можно с помощью небольшого кусочка сыра. Старайтесь употреблять молочные продукты, брокколи, разнообразную зелень и овощи. Не забывайте про натуральные соки. Также в рационе должны присутствовать продукты, содержащие цинк и марганец. Завтракайте овсяной кашей, яйцами, не забывайте о бананах и морковке, орехах в небольших количествах.
Пятая неделя
У многих женщин на пятой неделе беременности еще бывает токсикоз. Снизьте употребление мяса и яиц, чтобы избавиться от неприятных ощущений. Увеличьте количество бобовых и соевых продуктов. Не заставляйте себя есть то, от чего вас тошнит. Ваш организм сам вам подскажет, чего ему не хватает. От токсикоза попробуйте съесть яблочко с утра, как только проснулись. Пить имбирь с медом и лимоном.
Шестая-десятая недели
На 6-10 неделе вас уже не будет беспокоить токсикоз, и вы можете просыпаться с утра с диким аппетитом. Не отказывайте себе в легком завтраке прямо в постели. Если ваш вес превышает норму, то лучше перейти на изделия из муки грубого помола и снизить употребление сахара. Не забывайте пить достаточное количество жидкости – минимум один литр в день. Не ешьте после восьми тяжелую пищу, перекусывайте сухофруктами. Это будет полезней и для вашего ребенка, и для вашей фигуры.
Последние недели первого триместра
10-12 неделя – конец первого триместра. Теперь малыш сам посылает вам сигналы с «заказами» того, чего ему не хватает. Так что не удивляйтесь, если вы опустошите целую банку с солеными огурцами или будете есть сыр с вареньем. Не лишайте себя удовольствия. Если не наедаетесь во время обеда, то можно положить добавку или перекусить яблоком. По вечерам можно пить кефир. Не игнорируйте капусту, морковь, болгарский перец.
Ешьте здоровую пищу. Но помните, что питание на ранних сроках беременности, каким бы правильным и полноценным оно не было, нуждается в дополнительных витаминах. Их вам выпишет гинеколог, у которого вы наблюдаетесь.
Правильное питание во время беременности — залог здоровья вас и малыша!
Будьте с этим очень внимательны! Слушайте Себя!
Питание во втором триместре беременности
(13-26 неделя)
Особенно важным для будущей мамы является, конечно же, питание. В этот период она должна уделить как можно больше внимания своему рациону, потому что его теперь нужно рассчитывать на двоих. Каким же должно быть питание во втором триместре беременности?
Что происходим с малышом в этот период
Во втором триместре организм крохи начинает совершенствоваться, по этой причине он нуждается в большем количестве полезных веществ и витаминов. Но не только малышу они нужны. Плаценте также требуются эти ценные вещества. Поэтому задумайтесь о том, сколько витаминов и полезных продуктов вы съедаете в день. Если недостаточно, то у будущей мамы может развиться гиповитаминоз.
Кроме того, из-за того, что малыш стремительно развивается в этот период, мамин организм будет очень нуждаться в железе. Поэтому также сдайте соответствующий анализ и не забывайте следить за уровнем гемоглобина в крови.
В то же время помните, что, несмотря на проснувшийся аппетит, вы не должны есть все, что вам захочется, ведь вы рискуете набрать лишний вес.
Питание для будущей мамы по неделям
Питание при беременности по неделям очень важно. Если говорить о втором триместре, который начинается на 13 неделе, то в это время следует стараться ежедневно пить по стакану молока, а также больше есть фруктов, особенно яблок. Если не любите молоко, то подойдет кефир. Его можно принимать с печеньем на овсяной муке. Чувство голода не проходит? Увеличьте порции, поскольку в этот период расходуются все вещества.
Как можно больше обогатите свой организм витамином А на 17 (до 24) неделе. Вам на помощь придут такие овощи, как морковь, капуста и болгарский перец.
Изжога может появиться на 25 неделе. Чтобы не усугубить этот дискомфорт, постарайтесь меньше есть острые и жирные блюда.
Но помните, что если во время беременности чего-то очень хочется, то можно себе разрешить все, только в небольшом количестве.
Во втором триместре беременности будущая мама может позволить себе очень разнообразное питание, благодаря отсутствию токсикоза. Однако все же не следует есть соленую, копченую, маринованную пищу. Кроме того, откажитесь от кофе или чая, или хотя бы ограничьте их употребление.
Помните, что правильное питание во время беременности приветствуется.
Ежедневно рекомендуется употреблять варенные и тушенные мясные (рыбные) блюда. В этот период малышу будут требоваться яйца и различные молочные продукты (в особенности творог). Чаще себе готовьте салаты из овощей и фруктов. Чтобы не возникло дефицита железа, полезной будет печень говядины, а также каша из гречки и томатный сок.
В чем нужно еще ограничить себя во время второго триместра, так это, в первую очередь, в сладком и мучном, ведь можно с легкостью набрать лишний вес или заработать сахарный диабет беременных.
Для беременных особенно важен витамин С, так как его активно забирает плацента. Почаще делайте себе напиток из шиповника – он очень полезен и содержит большое количество полезных веществ.
Чтобы правильно формировались клетки нервной системы крохи, предпочитайте продукты, которые содержат фолиевую кислоту. Пейте соки, особенно – яблочный и сельдереевый, хороши они и в смеси. Также необходимо больше кальция, витамина D и железа, которое бережет от анемии. Не забудьте о витаминах А и В. Витамин А можно получить из моркови, абрикоса, шпината и тыквы. Полезны также рыбий жир, желток яиц и петрушка. Чтобы наполнить свой организм кальцием, то вам нужно принимать рыбу и молочные изделия.
Что же необходимо при беременности
Белковая пища
Необходимо 3 порции (1 порция =30 гр) в день
Белки — это мясо, рыба, яйца, бобы, орехи.
Белки — это строительные «кирпичики», которые формируют новые клетки и поддерживают старые клетки здоровыми.
Белковая еда нужна в течении всей беременности, но особенно важна в последние несколько месяцев. В последние месяцы клетки мозга малыша развиваются очень интенсивно. Белки помогают деткам быть умными! ))))
Белковая пища, так же богаты витаминами В и железом.
Молочные продукты
Необходимо 3 порции (1 порция =1 чашка кефира (ряженки, йогурта), 45-60 гр сыра, 1.5 чашки мороженного) в день.
Молочные продукты — это кефир, ряженка, йогурт, сыр, мороженное, творог.
В молочных продуктах содержится Кальций необходимый для здоровых костей и зубов.
Молочные продукты обеспечивают нормальную работу сокращения и расслабления мышц.
Молочные продукты так же содержат протеин.
Молочные коктейли — вкусно, полезно и быстро!
Фрукты и овощи
Необходимо 4 порции (1 порция =1/2 чашки) в день.
Порции должны включать:
1 порция фруктов или овощей богатых витамином С. Например: грейпфрут, апельсины, клубника, помидоры, дыни, перец, брокколи.
1 порция фруктов или овощей богатых витамином А. Например: салат латук и шпинат, желтые и оранжевые овощи, как морковка и тыква.
Эти продукты необходимы для роста и развития тканей.
Так же фрукты и овощи помогут работе кишечника и избавят от запров.
Каши
Необходимо 9 порции (1 порция = 1 кусочек хлеба, 1/2 чашки каш или макарон) в день
Эта пища включает: хлеб, каши, рис, макароны, крекеры, овсянка.
В кашах содержится большое количество витаминов и минералов.
Так же они богаты калориями, которые придадут вам сил и энергии.
Каши богаты железом.
Наилучшими в этой категории считаются: цельнозерновой хлеб, коричневый рис, и другие продукты из цельнозерновой муки. Эта пища больше всего имеет минералов и витаминов и пищевых волокон.
Питание в 3 триместре беременности
(27-40недели)
Особое внимание к рациону питания должно быть приковано в третьем триместре беременности. Это связано с тем, что на последних сроках у ребенка происходит основная прибавка в весе. Малыш в это время должен получать как можно больше полезных витаминов и микроэлементов. Кроме того, от качества питания зависит и самочувствие будущей мамы. Все-таки данный период опасен отеками, которые приводят к повышению артериального давления. Но что делать? Как правильно подобрать питание в третьем триместре беременности?
Все тот же Кальций
Оказывается, в этот период в меню должны входить продукты насыщенные железом, кальцием, а также витаминами К, Д и С. Кальций необходим для правильного формирования у малыша костной ткани, зубов, кожи и глаз. Установлено, что ребенок в третьем триместре беременности должен получать в сутки не менее 300 мг кальция. Этот химический элемент можно в полной мере получить из кефира, козьего и коровьего молока, а также твердых сортов сыра. В том случае, когда будущая мама по тем или иным причинам не может ввести в рацион молочные продукты восполнить недостаток кальция поможет растительная пища. В этой группе особо выделяют семечки кунжута, плоды подсолнечника, пшеничные отруби, фасоль, шпинат и хурму.
Витамин Д
Однако кальций не всегда усваивается организмом правильно. Исправить эту ситуацию поможет витамин Д. Вдобавок следует знать, что недостаток этого витамина во время беременности может привести к развитию у новорожденного рахита, а также привести к более серьезным заболеваниям (например, остеопорозу). Обеспечить плод витаминов Д в третьем триместре можно с помощью рыбы, водорослей, красной икры, сливочного масла и рыбьего жира.
Железо
Каждая вторая женщина во время беременности сталкивается с такой проблемой, как анемия. Данное состояние крайне негативно сказывается не только на будущей маме, но и на развивающемся малыше. У ребенка на фоне железодефицита может наблюдаться кислородное голодание. В свою очередь для мамы подобное состояние крайне опасно во время родоразрешения, поскольку может привести к большой кровопотере. Избавиться от этого заболевания помогут железосодержащие продукты. Здесь следует особо выделить миндаль и грецкие орехи, свежие ягоды (лучше отдавать предпочтение клубнике, чернике и малине), бобовые культуры, а также овощи и фрукты.
Витамин К
Витамин К в основном необходим будущей маме. Благодаря этому химическому элементу удается нормализовать процессы свертываемости крови. Вдобавок данный витамин играет не последнюю роль в обменных процессах. Насытить организм этим элементом помогут зеленые растения. В этой группе лидерами считаются капуста, зеленые помидоры и листовой салат. Кроме того, получить витамин К можно из оливкового масла, молока, грецких орехов и свиной печени.
Витамин С
Распаляться о необходимости витамина С и вовсе не приходится. Всем известно, что этот элемент помогает организму защититься от атаки вирусных микроорганизмов. Вдобавок именно витамин С укрепляет сосуды малыша и помогает ему как можно легче адаптироваться к новым условиям. Восполнить потребность организма в этом элементе поможет облепиха, барбарис, цитрусовые фрукты, шиповник, морковь, свекла, плоды садовой рябины и брюссельская капуста.
Как вы можете видеть, список необходимых продуктов в третьем триместре беременности не так уж и велик. Кроме того, подобный рацион питания не нанесет существенного вреда семейному бюджету. По возможности изучите информацию о правильном питании при беременности по неделям. Данный материал позволит вам избежать многих проблем в самый важный момент вашей жизни.
УЗИ при беременности: почему эта процедура необходима?
Обычно, на плановое ультразвуковое исследование будущие мамы приходят трижды за период беременности: с 10 по 14, с 20 по 22 и с 30 по 32 недели. Однако, в случае, если у акушера-гинеколога возникают сомнения, либо в анамнезе женщины были случаи невынашивания, первое УЗИ может быть назначено и на 6-8 неделе.
Главным образом, первое УЗИ подтверждает наступление физиологичной беременности и исключает внутриматочную, определяет ее срок (что особенно важно при нерегулярных менструациях), многоплодность, а также информирует о месте прикрепления плодного яйца и состоянии эмбриона.
Несмотря на распространенное предубеждение к проведению этой процедуры со стороны многих родителей и сомнений, касающихся «за» и «против», безусловный плюс УЗИ во время беременности – выявление грубых пороков развития, за которым следует назначение консультации генетика и ряда дополнительных исследований.
В первом триместре УЗИ проводят c помощью абдоминального или вагинального датчиков. Последний позволяет точнее определить беременность на самом раннем сроке.
Во второй раз беременным назначают прохождение УЗИ, когда уже можно детальней изучить строение плода, опять-таки же, чтобы исключить врожденные пороки. Параллельно с этим, доктор определяет тонус матки, оценивает количество амниотической жидкости, положение плаценты и пуповины. На этом сроке к особой радости родителей можно определить пол ребенка.
Третье ультразвуковое исследование дает возможность выявить риск наступления преждевременных родов, а также определить врожденный порок сердца, что позволяет, при необходимости в кратчайшие сроки после родов сделать ребенку жизненно важную операцию (в первые дни или даже часы жизни новорожденного). К тому же, во время третьего УЗИ медики, как правило, проводят допплерометрическое исследование – определяют гемодинамику сосудов пуповины, плода и матки.
УЗИ в последние недели беременности помогает окончательно выбрать тактику ведения родов в зависимости от положения плаценты и плода, его веса и количества околоплодных вод (маловодие или многоводие может оказаться симптомом вируса или инфекции). Так, показаниями к кесареву сечению являются обвитие пуповиной и тазовое предлежание плода. В противном случае, существует серьезная угроза жизни ребенка.
ФАКТ. Будущие мамы, с настороженностью относящиеся к УЗИ, часто апеллируют к тому, что эта процедура не нравится самому малышу: он «прячется», не давая рассмотреть себя врачу. В свою очередь, сторонники метода отмечают: плод вовсе не пытается скрыться от вредных ультразвуковых волн. Подобное поведение может быть связано с эмоциями мамы и прикосновениям датчика к животу.
Как подготовиться к УЗИ?
За пару дней до исследования специалисты советуют исключить из рациона продукты, вызывающие вздутие: бобовые, капусту, виноград, орехи, газировку, черный хлеб. Если вам будут делать УЗИ с помощью абдоминального датчика, перед процедурой, как и перед проведением ультразвукового исследования органов малого таза, необходимо наполнить мочевой пузырь, выпив до полулитра воды без газа.
В случае необходимости, доктор может назначить дополнительные УЗ исследования помимо вышеперечисленных плановых.
Несмотря на мнения противников УЗИ-диагностики во время беременности, значение этой процедуры в выявлении патологий во много раз превосходит гипотетические угрозы. Научных доказательств негативного влияния ультразвуковой волны на эмбрион и плод, на сегодня, нет. В особенности, пренебрегать этим видом исследования нельзя в случаях, если имеются жалобы, являющиеся потенциальной угрозой вынашиванию.
Осложнение тонуса матки во время суррогатной беременности — крупнейшая в мире база данных
Симптом тонуса матки при беременности — одна из самых неприятных вещей для женщины, доставляющая ей максимальный дискомфорт.
Это тот синдром, который проявляется только после правильной диагностики. Следовательно, крайне необходимо проверять здоровье суррогатных матерей, чтобы мы могли регулярно определять положение и здоровье ребенка. Наши гинекологи осматривают положение малыша и состояние здоровья суррогатной матери.Обычно суррогатная мать не знает об этом осложнении, если она страдает от него.
Тонус матки
Женщины, страдающие тонусом матки во время беременности, на самом деле подвержены растяжению мышц матки. Возможно, вы слышали о термине «гипертонус», который является альтернативным словом, используемым для обозначения того же синдрома.
Матка в норме остается расслабленной. В случае выявления этого состояния он обращается за немедленной медицинской помощью.Тонус матки может быть одной из причин выкидыша. В некоторых случаях это становится причиной преждевременных родов. Обычно это происходит, если синдром обнаружен на более позднем сроке беременности. Повышение тонуса матки можно контролировать, если его вовремя диагностировать. Правильное лечение и отдых помогают контролировать неблагоприятные последствия этого синдрома.
Симптомы тонуса матки
Обычные симптомы тонуса матки ощущает только суррогатная мать.У нее увеличивается уровень дискомфорта внизу живота из-за частого проявления гипертонуса. Этот дискомфорт похож на менструальную боль, которую иногда испытывают женщины.
Об этом дискомфорте важно сообщить гинекологу, как только он почувствуется. Правильно назначенное в нужное время лечение сохраняет и продлевает беременность.
Симптомы тонуса матки чаще всего подтверждаются клинически. Для этого гинеколог проводит подробный осмотр влагалища, чтобы определить уровень тонуса.Они пальпируют живот, чтобы дополнительно изучить положение малыша.
Консистенция матки обычно оказывается похожей на камень, если диагностируется тонус матки. То же самое наблюдение было обнаружено при проведении влагалищного исследования двумя руками. Сокращение мышцы матки подтверждает наличие синдрома.
Первым шагом после постановки диагноза является определение положения ребенка в утробе матери. Из-за такого сжатия ребенок испытывает давление.Наша первая цель по-прежнему состоит в том, чтобы обезопасить жизнь ребенка. Наша первая обязанность как агентства суррогатного материнства — информировать предполагаемых родителей о статусе беременности. Если предполагаемые родители находятся в другой стране, мы общаемся с ними в цифровом формате, чтобы мгновенно информировать их о ситуации.
Специалисты-гинекологи определяют дальнейшие действия. Для правильного определения медицинских процедур необходимы дополнительные исследования. Для нас важны и суррогатная мать, и ребенок.Мы не оставляем камня на камне, чтобы обеспечить здоровье суррогатной матери и ребенка.
Причины тонуса матки
Причин тонуса матки во время беременности может быть множество. На самом деле причины у разных женщин разные. Основные причины тонуса матки:
Недостаток сна. Во время беременности большинство женщин страдает бессонницей. В основном это связано с гормональными изменениями в организме в это время. Стресс и беспокойство также вызывают недосыпание у многих беременных женщин.
Стресс. Стресс — еще одна важная причина тонуса матки у женщин. Суррогаты испытывают большой стресс из-за ответственности, которую они несут. Их тело проходит через несколько лекарств, чтобы иметь возможность вынашивать ребенка в утробе. Это вызывает стресс и беспокойство, которые являются жизненно важными причинами тонуса матки.
Повышенная физическая активность — суррогатным матерям настоятельно рекомендуется много отдыхать во время беременности. Если они занимаются физическими нагрузками, у них повышается тонус матки.
Возрастной фактор. Этот типичный синдром может повлиять на беременность в возрасте до 18 лет или старше 35 лет. В таких случаях матка не готова к вынашиванию беременности.
Курение или употребление алкоголя во время беременности. Употребление алкоголя или курение во время беременности может вызвать тонус матки. Однако суррогаты с New Life подписали договор о том, чтобы не употреблять какие-либо из таких веществ, пока они вынашивают чужого ребенка в утробе.
Недостаток прогестерона — Недостаток гормона прогестерона также вызывает снижение напряжения мышц матки во время беременности и приводит к тонусу матки. Это также может привести к выкидышу, если вовремя не принять меры.
Тонус матки возникает у некоторых женщин во втором триместре. Это вызвано различными воспалительными опухолевыми заболеваниями.
Профилактика тонуса матки
Тонус матки, возникающий во время гестационного периода, необходимо немедленно контролировать, чтобы избежать выкидыша или преждевременных родов.Следовательно, очень важно связаться с гинекологом. По этой же причине в период беременности назначают регулярное посещение гинеколога. Это помогает в раннем обнаружении аномалий и тем самым спасти беременность. В противном случае это часто приводит к выкидышу или преждевременным родам.
Во время беременности важно много отдыхать. В это время категорически запрещены тяжелые физические нагрузки. В это время мы рекомендуем заниматься йогой, чтобы снять мышечное напряжение.
Беременной женщине необходимо есть свежие фрукты и включать в свой рацион много овощей, чтобы получить необходимые витамины. Здоровое питание и легкое настроение важны для здоровья суррогатной матери и ребенка.
Лечение тонуса матки
После постановки диагноза суррогатной матери назначают полный постельный режим.
Расслабление и седация — ключ к выздоровлению от этого синдрома. С этой целью чаще всего используются травяные успокаивающие средства. Чтобы успокоить суррогатную мать, дают пустырник, валериану и травяной чай.Постельный режим позволяет организму преодолеть повреждения, нанесенные матке.
В это время важна спокойная жизнь. Женщине рекомендуется держаться подальше от всего негатива и заниматься позитивными мыслями. Это помогает процессу восстановления.
Если отдых и седативные препараты не помогают, суррогатной матери нужно дать более сильные лекарства. Спазмолитики или миотропные препараты обычно назначают для расслабления мышц и получения седативного эффекта. Лекарства в это время тщательно подбираются гинекологами, чтобы не было негативного воздействия на плод.
Использование папаверина может иногда оказывать негативное влияние на суррогатную мать и плод, если ей чуть больше двадцати лет. Следовательно, все лекарства выбираются с учетом всех основных критериев.
Часто папаверин применяют в ректальных суппозиториях трижды в день. Это способствует быстрому восстановлению суррогатной матери тонуса матки на последнем сроке беременности.
Целью всей медицинской процедуры является устранение причин выкидыша или преждевременных родов.Сокращенные мышцы матки обычно имеют тенденцию толкать ребенка раньше запланированного времени. Это может привести к выкидышу и даже к преждевременным родам. Предпринимаются медицинские попытки контролировать ситуацию и обеспечить здоровье суррогатной матери и ребенка.
Рождение ребенка: этапы беременности
Для беременной женщины ощущение новой жизни, развивающейся внутри вашего тела, — это удивительный опыт, даже если вы не всегда чувствуете себя лучше на всех этапах беременности.Одним из самых больших изменений для большинства беременных является увеличение веса: беременная, вынашивающая одного ребенка, должна набрать от 11 до 40 фунтов. (От 5 до 18 кг) к концу беременности, в зависимости от веса до беременности, согласно Центрам по контролю и профилактике заболеваний .
Но есть и много других изменений, и то, как беременность влияет на организм, может сильно отличаться от человека к человеку, и даже для одной и той же матери от одной беременности к другой. Некоторые симптомы беременности сохраняются в течение нескольких недель или месяцев, в то время как другие неудобства носят временный характер или не влияют на всех одинаково.
«Беременность — это долгий 10-месячный путь», — сказал доктор Дрейон Берч, акушер и гинеколог из женской больницы Маги Медицинского центра Университета Питтсбурга.
Нормальная беременность обычно длится около 40 недель, считая с первого дня последней менструации, то есть примерно за две недели до фактического зачатия. Беременность делится на три триместра продолжительностью от 12 до 13 недель каждый. В течение каждого триместра в организме беременной женщины и развивающегося плода происходят изменения.
Некоторые медицинские эксперты предполагают, что матери и врачи также должны распознавать «четвертый триместр», то есть 12-недельный период после рождения, в течение которого младенцы приспосабливаются к жизни вне матки, а женщины справляются с материнством и продолжающимися изменениями в материнстве. их тела, согласно статье, опубликованной в июле 2017 года в Американском журнале акушерства и гинекологии .
Зачатие и имплантация
Примерно через две недели после менструации происходит овуляция, во время которой яичники выделяют обычно одну яйцеклетку, но иногда две или более яйцеклеток.Яйцо или яйца могут быть оплодотворены сперматозоидами через 12–24 часа после выпуска, когда яйцеклетка движется по фаллопиевой трубе к матке.
Пол плода определяется во время оплодотворения или зачатия и зависит от того, получает ли яйцеклетка хромосому X или Y от сперматозоида. Если яйцеклетка получит Х-хромосому, ребенок будет девочкой; Y-хромосома означает, что ребенок будет мальчиком.
Согласно данным Кливлендской клиники , оплодотворенной яйцеклетке (или эмбриону) требуется от трех до четырех дней, чтобы переместиться к слизистой оболочке матки, где она прикрепляется или имплантируется к стенке матки.После имплантации эмбриона клетки начинают расти, в конечном итоге становясь плодом и плацентой — тканью, которая прикрепляется к слизистой оболочке матки. Плацента транспортирует кислород, питательные вещества и гормоны из крови матери к развивающемуся плоду через пуповину на протяжении всей беременности.
Первый триместр, недели 1-12
Изменения в организме матери в первом триместре:
Беременные люди будут испытывать множество симптомов в течение первого триместра, поскольку организм приспосабливается к гормональным изменениям во время беременности.В первые недели беременность может не проявляться внешне, но внутри происходят многие изменения.
Связано: Беременна ли я? 12 ранних признаков беременности
Одним из первых изменений является выработка гормона хорионического гонадотропина (ХГЧ) человека, который обнаруживается в крови сразу после зачатия. Уровень ХГЧ можно определить в моче беременной примерно через неделю после задержки менструации. Хорионический гонадотропин человека — это то, что обнаруживается при положительном тесте на беременность .
Повышение уровня ХГЧ и других гормонов, таких как эстроген , может быть причиной волн тошноты и рвоты, известных как утреннее недомогание, которые наиболее распространены в течение первых нескольких месяцев беременности. Несмотря на название, утреннее недомогание может возникать в любое время дня.
Беременный человек также может чувствовать большую усталость, чем обычно, в течение первого триместра — симптом, связанный с повышением уровня гормона прогестерона, который усиливает сонливость.
На ранних сроках беременности грудь может ощущаться более болезненной и опухшей, что является еще одним побочным эффектом повышения уровня гормонов беременности.Ареолы, кожа вокруг каждого соска, потемнеют и увеличатся.
Пищеварительная система беременных может замедлиться, чтобы увеличить усвоение полезных питательных веществ. Но снижение подвижности пищеварительной системы может также вызвать такие распространенные жалобы, как изжога, запор, вздутие живота и газы, согласно Office по женскому здоровью (OWH) .
Многие части тела во время беременности будут работать тяжелее, в том числе сердце. Частота сердечных сокращений увеличится, чтобы перекачать больше крови в матку, которая будет поставлять ее плоду.
Помимо физических изменений, будущие матери могут также испытывать эмоциональные взлеты и падения в первые месяцы беременности и на протяжении всей беременности. Эти эмоции могут варьироваться от слезливости, перепадов настроения и забывчивости до страха, беспокойства и волнения.
Связано: Перепады настроения и мозг матери: Эмоциональные проблемы беременности
Развитие эмбриона в первом триместре:
Развивающийся ребенок называется эмбрионом с момента зачатия до восьмой недели беременности. беременность.
По данным Американского колледжа акушеров и гинекологов (ACOG) , в течение первого месяца беременности начинают развиваться сердце и легкие, и начинают формироваться руки, ноги, головной, спинной мозг и нервы.
Эмбрион будет размером с горошину примерно через месяц беременности, сказал Берч. Примерно на втором месяце беременности эмбрион вырос до размеров фасоли. Кроме того, образуются щиколотки, запястья, пальцы и веки, появляются кости, начинают развиваться гениталии и внутреннее ухо.
После восьмой недели беременности и до рождения ребенка развивающийся ребенок называется плодом.
К концу второго месяца большая часть основных органов плода сформируется, сказал Берч. Он подчеркнул, что на этом этапе беременности чрезвычайно важно, чтобы беременные женщины не принимали вредные лекарства, такие как запрещенные препараты. Первый триместр — это также период, когда происходит большинство выкидышей и врожденных дефектов. По данным Mayo Clinic , от 10% до 20% известных беременностей заканчиваются выкидышем, в основном потому, что плод не развивается нормально. Исследования показали, что риск выкидыша значительно снижается после 12-й недели беременности.
Уже на 10-й неделе беременности беременная женщина может выбрать неинвазивный пренатальный тест (НИПТ). В этом тесте используется образец крови матери для анализа ДНК плода, чтобы помочь определить риск рождения ребенка с определенными генетическими аномалиями, согласно MedlinePlus . В это время мать также может узнать пол ребенка, также предоставив образец крови для анализа ДНК плода.Ни один из этих тестов не соприкасается с плодом и не причиняет ему вреда.
На третьем месяце беременности у плода начинают расти кости и мышцы, появляются почки для будущих зубов, растут пальцы рук и ног. Начинает формироваться кишечник, а кожа становится почти прозрачной.
Второй триместр, 13–27 недели
Изменения во втором триместре у матери:
Ко второму триместру некоторые из неприятных последствий ранней беременности могут уменьшиться или исчезнуть, поскольку организм приспосабливается к изменяющимся уровням гормонов.Может облегчиться сон и повыситься уровень энергии.
Тошнота и рвота обычно проходят и проходят, сказал Берч Live Science. Но по мере продолжения роста и развития плода могут появиться и другие симптомы.
Беременные люди начнут ощущать большее давление в тазу, сказал Берч, добавив, что таз кажется тяжелым, как будто что-то его давит.
Более заметная шишка у ребенка появляется, когда матка выходит за пределы таза, а кожа над расширяющимся животом может чесаться при растяжении, согласно OWH .
По словам Берча, по мере того, как плод становится больше и мать набирает больше веса во время беременности в передней части тела, она также может испытывать более сильные боли в спине. Исследование 2020 года, опубликованное в журнале Journal of Personalized Medicine , показало, что, хотя большинство беременных испытывали боль в спине, она была хуже у тех, кто не был физически активен.
Где-то между 16-й и 18-й неделями беременности мать, впервые родившая ребенка, может почувствовать первые трепетные движения плода, известные как учащение, сказал Берч.«Если это не первая беременность, мать, вероятно, почувствует, как плод пинается, извивается или поворачивается еще раньше, потому что она знает, чего ожидать», — сказал он.
20-я неделя обычно знаменует середину беременности. Примерно с 20 недель возможно развитие преэклампсии , состояния, характеризующегося повышенным кровяным давлением, согласно данным клиники Мэйо . Если не лечить, это состояние может привести к серьезным, даже смертельным, осложнениям для матери и ребенка.Другие симптомы включают быстрое увеличение веса и отек.
Берч поощряет своих пациенток совершать «полнолуние» — мини-отпуск или уик-энд — во втором триместре, и он сказал, что лучшее время для этого — примерно на 28 неделе беременности. Беременные матери обычно чувствуют себя неплохо, и риск выкидыша и преждевременных родов ниже. Исследование, опубликованное в 2020 году в журнале PLOS One , показало, что для сотен тысяч младенцев авиаперелеты их матери не оказали неблагоприятного воздействия на вес при рождении или срок беременности.Однако некоторые медицинские работники и авиакомпании могут отказываться от перелетов после 36-й недели, потому что в это время роды могут быть не за горами.
Развитие плода во втором триместре:
Во втором триместре плод будет от 3 до 5 дюймов (от 7 до 12 сантиметров) в длину, сказал Берч. Где-то между 18 и 22 неделями УЗИ может выявить пол ребенка, если родители хотят знать эту информацию заранее.
Связано: Есть ли у меня мальчик или девочка? УЗИ и прогнозирование пола
К четвертому месяцу беременности у плода формируются брови, ресницы, ногти и шея, а кожа становится морщинистой.Кроме того, в течение четвертого месяца руки и ноги могут сгибаться, почки начинают работать и вырабатывать мочу, а плод может глотать и слышать, согласно ACOG .
На пятом месяце беременности плод более активен, и мать может чувствовать его движения. Плод также спит и просыпается по обычным циклам. Тонкие волосы (называемые лануго) и восковое покрытие (называемое верниксом) покрывают и защищают тонкую кожу плода.
К шестому месяцу беременности начинают расти волосы, начинают открываться глаза и стремительно развивается мозг.Хотя легкие полностью сформированы, они еще не функционируют.
Третий триместр, 28-40 недель
Изменения в третьем триместре у матери:
Во время третьего триместра, когда увеличенная матка матери давит на ее диафрагму, главную мышцу, участвующую в дыхании. По данным Johns Hopkins Medicine , из-за этого она может чувствовать одышку, потому что у легких меньше места для расширения. Лодыжки, руки, ступни и лицо беременной могут опухать из-за задержки жидкости и замедления кровообращения.
Будущей матери необходимо чаще мочиться из-за давления на мочевой пузырь. У нее также могут быть более сильные боли в спине и более сильные боли в бедрах и тазу, поскольку эти суставы расширяются при подготовке к родам. Согласно исследованию 2006 года, опубликованному в American Journal of Obstetrics and Gynecology , изменение формы тела также может сделать беременную более неустойчивой на ногах и с большей вероятностью упасть.
На ее лице могут появиться темные участки кожи, а на животе, бедрах, груди и ягодицах могут появиться растяжки.Также она может заметить варикозное расширение вен на ногах.
По данным OWH, в третьем триместре из груди может начать вытекать молозиво, желтая жидкость, когда они готовятся к грудному вскармливанию. Ребенок начнет опускаться ниже живота матери.
Ложные схватки, известные как схватки Брэкстона-Хикса, могут начаться по мере приближения срока родов. «Инстинкт гнездования», поведение, проявляемое у многих млекопитающих, может сработать, поскольку ожидающие родители работают над тем, чтобы защитить свой дом от детей, делать покупки для детей, готовить детскую и ждать их нового прибытия.
Связано: Признаки родов: 6 признаков того, что ребенок скоро появится
В последние недели беременности станет труднее найти удобное положение для сна, что усугубит повышенный уровень усталости, сказал Берч. .
Развитие плода в третьем триместре:
К седьмому месяцу беременности плод начинает дергаться и растягиваться и даже может реагировать на свет и звук, сказал Берч. Его глаза также могут открываться и закрываться.
На восьмом и девятом месяце беременности плод очень быстро набирает вес. Кости затвердевают, но череп остается мягким и гибким, поэтому голова может проходить через родовые пути. Согласно ACOG, формируются различные области мозга, и плод может икать.
Девятый месяц — это завершающий период беременности, и плод готовится к родам, поворачиваясь в положение головы вниз в тазу матери. Легкие теперь полностью созрели и готовы к самостоятельной работе.
Определение доношенной беременности — это когда ребенок рождается на сроке от 39 до 40 недель (раньше это было 37 недель), — сказал Берч. Это связано с тем, что у доношенных детей риск возникновения проблем с дыханием, кормлением и регулированием температуры ниже, чем у детей, родившихся раньше, согласно данным Национального института здоровья .
Четвертый триместр, послеродовой
Период, называемый «четвертым триместром», начинается по окончании родов. Хотя это время может быть радостным и волнующим для большинства молодых родителей, оно также может быть чрезвычайно сложным и напряженным.
В течение нескольких недель и месяцев после рождения ребенка организм матери продолжает претерпевать серьезные изменения, поскольку он заживает и восстанавливается после беременности и родов. В то же время мать должна справляться с физическими и эмоциональными проблемами, связанными с кормлением и уходом за новорожденным, — написала доктор Илона Т. Гольдфарб, специалист по материнскому здоровью для журнала Harvard Health Blog . «Женщины и их семьи претерпевают существенные физиологические, социальные и эмоциональные изменения», — писал Гольдфарб за это время.
Несмотря на продолжающиеся изменения и проблемы, которые возникают после родов, большинство матерей посещают своего акушера только один раз в несколько недель после родов. Многие эксперты в области здравоохранения согласны с тем, что отсутствие внимания к материнскому здоровью в четвертом триместре вызывает беспокойство, особенно с учетом того, что более половины смертей, связанных с беременностью, происходит после рождения ребенка, согласно отчету ACOG за 2018 год.
К счастью, некоторые из экспертов оказывают давление на медицинское сообщество, чтобы оно оказало более комплексный послеродовой уход.Гольдфарб рекомендует беременным составить послеродовой план, который поможет предвидеть трудности и как с ними справляться по мере их появления. Она также рекомендует матерям поговорить со своим акушером, чтобы узнать больше об имеющихся у них послеродовых ресурсах.
Дополнительные ресурсы
Беременность день за днем: иллюстрированный ежедневный обратный отсчет до материнства, от зачатия до родов Посмотреть сделку
Эта статья предназначена только для информационных целей и не предназначена для предоставления медицинских консультаций.Эта статья была обновлена 14 июня 2021 г. участницей Live Science Сарой Уайлд.
Гормоны беременности: прогестерон, эстроген и перепады настроения.
Если ваше тело и разум сейчас беспорядочно ощущаются, главным виновником являются гормоны беременности. Вот что вам нужно знать…
Если вам интересно, почему беременность вызывает у вас ежедневные приступы плача или ярость, у нас есть для вас одно слово: гормоны. Однако эти сверхмощные гормоны не только влияют на ваше настроение, но и влияют на:
- рост и развитие
- обмен веществ
- половая функция
- репродукция.
(MedlinePlus, 2016)
Да, когда вы беременны, гормоны играют огромную роль (Kumar and Magon, 2012). Они могут влиять на такие вещи, как то, как вы сейчас рыдаете в эпизоде EastEnders. Они также объясняют, почему все говорят, что вы «светитесь», и почему ваши ногти впервые с одиннадцати лет выросли должным образом.
Они также помогают вашему растущему ребенку развиваться и улучшать его физически, с помощью определенных гормонов, расслабляющих связки, готовых к родам.Это может означать, что вы получаете больше травм или недоразумений в теле, когда тренируетесь и во время беременности (Healthline, 2017).
Гормоны также могут заставить вас наброситься на своего партнера в определенные моменты беременности и ужаснуться идее секса на других.
Прогестерон, эстроген и другие гормоны при беременности
Наиболее важные гормоны, которые играют во время беременности, следующие.
Эстроген
Эстроген вырабатывается на ранних сроках беременности, чтобы поддерживать вашего ребенка до тех пор, пока плацента не возьмет верх.Эстроген помогает развитию органов вашего ребенка и правильному функционированию плаценты. Тем не менее, это также может вызвать тошноту и размягчить связки, оказывая давление на нижнюю часть спины и таз (NHS, 2018).
На более поздних сроках беременности эстроген помогает подготовить ваш организм к кормлению грудью (если вы решите это сделать). Это также позволяет вашей матке реагировать на окситоцин во время родов (Society for Endocrinology, 2018).
Прогестерон
Прогестерон вырабатывается на ранних сроках беременности, чтобы поддерживать вашего ребенка до тех пор, пока плацента не возьмет верх.Прогестерон увеличивает приток крови к матке. Это также может быть причиной этой надоедливой изжоги, а также рвоты, рефлюкса, газов и запоров (Society for Endocrinology, 2018).
Позже это может помочь в развитии вашего ребенка. Это предотвратит выработку молока до рождения ребенка и укрепит мышцы тазового дна, готовые к родам (Society for Endocrinology, 2018).
Окситоцин
Окситоцин облегчает боль во время родов и способствует раскрытию шейки матки, а также помогает с лохиями (кровотечением после родов).Окситоцин также играет важную роль в производстве молока и склеивании (Общество эндокринологии, 2018).
Пролактин
Как и окситоцин, пролактин способствует укреплению связи (Общество эндокринологии, 2018).
Релаксин
Это гормон, который делает ваши связки мягче и означает, что вам нужно скорректировать определенные виды упражнений, чтобы не получить травму. Релаксин помогает в родах, поскольку он смягчает и удлиняет шейку матки, а также область таза (Общество эндокринологии, 2018).
Хорионический гонадотропин человека (ХГЧ)
ХГЧ попадает в ваш кровоток, когда вы беременны, чтобы поддерживать вас и вашего ребенка. Часто это показатель беременности и в безрецептурных тестах (Society for Endocrinology, 2018).
Плацентарный лактоген человека (hPL)
Гормон hPL помогает вашему ребенку получать необходимые питательные вещества, пока вы беременны (Society for Endocrinology, 2018).
Простагландины
Простагландины помогают подготовить шейку матки к родам (Общество эндокринологии, 2018).
Гормоны и эмоции при беременности
Хотя это время может быть во многих отношениях счастливым, вы, скорее всего, будете чувствовать себя эмоционально уязвимым и временами подавленным во время беременности. Неважно, насколько вы взволнованы тем, что у вас будет ребенок.
Если вам кажется, что вы чувствуете себя подавленным или сильно беспокоитесь, поговорите со своим терапевтом, акушеркой и кем-нибудь из близких вам людей (Northamptonshire Healthcare NHS Foundation Trust 2015). Такое ощущение во время беременности также может увеличить шансы послеродовой депрессии в будущем, поэтому лучше сразу же отметить это.
Последнее обновление этой страницы: июль 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Причины, симптомы, диагностика и лечение
Обзор
Что такое выпадение матки?
Выпадение матки — это состояние, при котором внутренние опоры матки со временем становятся слабыми.Матка — один из органов репродуктивной системы. Матка, также называемая маткой, расположена в тазу и имеет примерно форму груши. Во время беременности матка удерживает развивающегося ребенка. На самом деле он растягивается во время беременности, чтобы соответствовать ребенку, а затем снова уменьшается в размерах после родов.
Пролапс может варьироваться в зависимости от того, насколько слабой стала опора матки. При неполном выпадении матка могла соскользнуть настолько, что частично попала во влагалище (родовые пути).Это создает шишку или выпуклость. В более серьезном случае матка может скользить настолько, что ощущается вне влагалища. Это называется полным пролапсом.
У кого выпадение матки?
Выпадение матки чаще всего встречается у женщин, которые:
- Родился один или несколько раз через естественные родовые пути.
- Находятся в постменопаузе.
- Есть члены семьи, у которых был пролапс.
Менопауза наступает, когда яичники перестают вырабатывать гормоны, регулирующие ежемесячный менструальный цикл (период).Если у вас не было менструаций в течение 12 месяцев подряд, это считается менопаузой. Один из гормонов, действие которых прекращается во время менопаузы, — это эстроген. Этот гормон помогает укрепить мышцы таза. Без этого риск развития пролапса выше.
Насколько распространено выпадение матки?
Выпадение матки — довольно распространенное заболевание. Ваш риск развития этого состояния увеличивается с возрастом. Вы также подвержены более высокому риску выпадения матки, если у вас было несколько вагинальных родов во время родов на протяжении всей вашей жизни.
Симптомы и причины
Что вызывает выпадение матки?
Ваша матка удерживается внутри таза группой мышц и связок. Вы можете услышать, что это называется мышцами тазового дна. Когда эти структуры ослабевают, они перестают удерживать матку в нужном положении, и она начинает провисать. Несколько факторов могут способствовать ослаблению мышц таза, в том числе:
- Потеря мышечного тонуса в результате старения.
- Травма во время родов, особенно если у вас было много или много детей (более 9 фунтов).
- Ожирение.
- Хронический кашель или напряжение.
- Хронический запор.
Каковы симптомы выпадения матки?
Если у вас опущение матки в легкой степени, у вас может не быть никаких очевидных симптомов. Однако по мере того как матка все больше смещается со своего места, она может оказывать давление на другие органы малого таза, такие как мочевой пузырь или кишечник, и вызывать такие симптомы, как:
Симптомы могут ухудшиться, если вы длительное время стоите или ходите.В этих положениях сила тяжести оказывает дополнительное давление на мышцы таза.
Диагностика и тесты
Как диагностируется опущение матки?
Врач проведет осмотр органов малого таза, чтобы определить, опустилась ли матка из своего нормального положения. Во время гинекологического осмотра врач вставляет расширитель (инструмент, который позволяет врачу видеть во влагалище) и исследует влагалище и матку. Ваш врач нащупает любые выпуклости, вызванные опусканием матки во влагалищный канал.
Ведение и лечение
Как лечится выпадение матки?
Существуют хирургические и нехирургические варианты лечения выпадения матки. Ваш лечащий врач выберет ваш путь лечения в зависимости от тяжести вашего пролапса, вашего общего состояния здоровья, возраста и того, хотите ли вы детей в будущем. Лечение обычно эффективно для большинства женщин. Варианты лечения могут включать:
Безоперационные возможности
- Упражнение: Специальные упражнения, называемые упражнениями Кегеля, могут помочь укрепить мышцы тазового дна.Это может быть единственное лечение, необходимое в легких случаях выпадения матки. Чтобы выполнять упражнения Кегеля, напрягите мышцы таза, как если бы вы пытались сдержать мочу. Удерживайте мышцы в напряжении в течение нескольких секунд, а затем расслабьте. Повторить 10 раз. Вы можете выполнять эти упражнения где угодно и в любое время (до четырех раз в день).
- Вагинальный пессарий : Пессарий — это резиновое или пластиковое устройство в форме пончика, которое устанавливается вокруг или под нижней частью матки (шейки матки). Это устройство помогает поддерживать матку и удерживать ее на месте.Медицинский работник подберет и вставит пессарий, который необходимо часто чистить и снимать перед сексом.
Хирургические варианты
- Гистерэктомия и лечение пролапса: Выпадение матки можно лечить путем удаления матки с помощью хирургической процедуры, называемой гистерэктомией. Это можно сделать через разрез (разрез) во влагалище (вагинальная гистерэктомия) или через брюшную полость (абдоминальная гистерэктомия). Гистерэктомия — это серьезная операция, и удаление матки означает, что беременность больше не возможна.
- Восстановление пролапса без гистерэктомии : Эта процедура включает в себя возвращение матки в ее нормальное положение. Подвешивание матки может быть выполнено путем повторного прикрепления тазовых связок к нижней части матки, чтобы удерживать ее на месте. Операция может проводиться через влагалище или через брюшную полость в зависимости от используемой техники.
Какие осложнения при выпадении матки?
Если вы не лечите выпадение матки, это может повлиять на другие органы в тазовой области вашего тела.Выпадение матки может мешать работе кишечника и мочевого пузыря. Это также может негативно повлиять на вашу сексуальную жизнь, причиняя вам боль.
Профилактика
Можно ли предотвратить выпадение матки?
Возможно, вы не сможете предотвратить все случаи выпадения матки, но есть способы снизить риск развития выпадения матки. Вот несколько советов по образу жизни, которые могут снизить риск пролапса:
- Поддержание здоровой массы тела.
- Регулярно занимается спортом.Кроме того, выполняйте упражнения Кегеля, чтобы укрепить мышцы тазового дна. Помните, проконсультируйтесь со своим врачом, прежде чем начинать новую программу упражнений.
- Соблюдение здорового питания. Поговорите со своим врачом или диетологом (врачом особого типа, который помогает вам составить план питания) о наиболее подходящей диете.
- Бросьте курить. Это снижает риск развития хронического кашля, который может вызвать дополнительную нагрузку на мышцы таза.
- Использование надлежащей техники подъема.
Каковы правильные методы подъема?
Существует несколько советов по поднятию тяжелых предметов, которые помогут избежать травм. Эти методы подъема включают:
- Не пытайтесь поднимать предметы необычной формы или слишком тяжелые для вас. Также не поднимайте тяжелые предметы выше уровня талии.
- Прежде чем поднимать какой-либо предмет, убедитесь, что у вас есть надежная опора.
- Чтобы поднять предмет ниже уровня вашей талии, держите спину прямо и согнитесь в коленях и бедрах.Не наклоняйтесь вперед в талии, колени прямые.
- Встаньте в широкую стойку рядом с предметом, который вы пытаетесь поднять, и твердо держите ноги на земле. Напрягите мышцы живота и поднимите предмет, используя мышцы ног. Выпрямите колени равномерным движением. Не дергайте предметом вверх по телу.
- Встаньте прямо, не перекручивая. Поднимая предмет, всегда двигайте ноги вперед.
- Если вы поднимаете предмет со стола, сдвиньте его к краю стола, чтобы вы могли держать его близко к своему телу.Согните колени так, чтобы вы оказались близко к объекту. Используйте ноги, чтобы поднять предмет и принять положение стоя.
- Держите упаковки близко к телу, согнув руки. Держите мышцы живота напряженными. Делайте маленькие шаги и двигайтесь медленно.
- Чтобы опустить объект, поставьте ступни, как при подъеме, напрягите мышцы живота и согните бедра и колени.
Перспективы / Прогноз
Произойдет ли снова выпадение матки?
В большинстве случаев лечение выпадения матки оказывается эффективным.Однако иногда пролапс может вернуться. Это чаще встречается, если у вас очень серьезный пролапс, у вас ожирение или у молодых женщин (младше 60 лет).
Каковы перспективы выпадения матки?
В большинстве случаев прогноз при выпадении матки очень хороший. Как правило, лечение этого состояния дает очень положительные результаты, и изменение образа жизни (поддержание хорошего веса и упражнения) могут помочь предотвратить повторное выпадение. Поговорите со своим врачом о любых проблемах, которые могут у вас возникнуть по поводу пролапса.Ваш врач может помочь вам разработать план лечения и сформировать здоровый образ жизни, чтобы предотвратить выпадение в будущем.
изменений в вашем теле во время беременности: второй триместр
Путь к улучшению здоровья
Большинство женщин, которые плохо себя чувствовали в первом триместре беременности, обычно начинают чувствовать себя лучше во втором. Тошнота и рвота от утреннего недомогания должны со временем уменьшаться. У вас может быть больше энергии и меньше перепадов настроения, поскольку ваши гормоны уравновешиваются. Это хорошее время для выполнения множества задач, необходимых для подготовки вашего ребенка.
Будьте готовы набрать вес быстрее в этом триместре. Это означает, что вам, возможно, придется носить одежду для беременных.
Изменения груди
Ваша грудь может быть не такой нежной, как в первом триместре, но она будет продолжать расти. Увеличение молочных желез и отложения жира вызывают рост. Эти изменения подготовят вас к грудному вскармливанию.
Вы можете заметить, что кожа на сосках и вокруг них потемнеет. У вас также могут быть небольшие неровности вокруг сосков.Шишки — это железы, которые образуют маслянистую субстанцию, препятствуя высыханию сосков. Из сосков может начать вытекать желтоватая жидкость, называемая молозивом.
Изменения кожи
По мере роста вашего тела некоторые участки кожи могут натягиваться. Эластичные волокна прямо под кожей могут порваться. Это создает полосы на коже с выемками, называемые растяжками. На животе и груди могут появиться растяжки.
Не у каждой беременной женщины появляются растяжки, но они встречаются часто.К сожалению, полностью предотвратить их невозможно. Постарайтесь контролировать свой вес и не набирать больше, чем рекомендует врач. Есть некоторые лосьоны и масла, которые, как утверждается, предотвращают появление растяжек. Эффект от этих продуктов не доказан. Тем не менее, если ваша кожа хорошо увлажнена, это поможет уменьшить зуд, связанный с растяжками. Следы должны исчезнуть и стать менее заметными после беременности.
Возможны и другие кожные изменения, но не у всех женщин.Общие изменения кожи включают:
- Сухая, зудящая кожа, особенно на животе
- Повышенная чувствительность к солнцу. Это означает, что вам будет легче сгореть. Убедитесь, что вы пользуетесь сильным солнцезащитным кремом, когда проводите время на улице.
- Темная линия («черная линия») по середине живота от пупка до лобковых волос
- Пятна потемневшей кожи на лице (иногда называемые «маской беременности»)
Чаще всего эти изменения могут уменьшиться или исчезнуть после беременности.
Кузовные изменения
Ваше тело быстро меняется, чтобы адаптироваться к растущему ребенку. Вы также можете испытать эти изменения тела.
- Боль в ноге. У вас могут быть судороги в ногах, особенно во сне. Это может быть связано с давлением, которое ваш растущий ребенок оказывает на нервы и кровеносные сосуды, идущие к вашим ногам. Убедитесь, что вы спите на боку, а не на спине. Другое заболевание ног, тромбоз глубоких вен (ТГВ), может быть серьезным. ТГВ — это сгусток крови, который образуется в вене и вызывает боль и отек в одной ноге.Немедленно обратитесь к врачу, если у вас есть эти симптомы.
- Ваши лодыжки, руки и лицо могут опухать во втором триместре. Это происходит потому, что ваше тело сохраняет больше жидкости для ребенка. У вас также замедляется кровообращение.
- Боль в спине, тазе и бедрах. Работа по поддержке растущего живота создает нагрузку на вашу спину. Ваши бедра и таз могут начать болеть, поскольку гормоны беременности расслабляют связки, которые скрепляют ваши кости. Ваши кости двигаются, готовясь к родам.
- Боль в желудке. Мышцы и связки, поддерживающие матку, растягиваются по мере роста матки. Это может вызвать легкую боль или спазмы.
- Шатающиеся зубы. Гормоны беременности также влияют на связки и кости во рту, поэтому зубы могут расшататься. Они приходят в норму после беременности. Обратитесь к стоматологу, если у вас кровотечение или отек десен. Эти симптомы могут быть признаками пародонтоза. Это состояние связывают с преждевременными (ранними) родами и низкой массой тела при рождении.Второй триместр — лучшее время для стоматологической работы.
- Заложенность носа, кровотечение из носа и кровоточивость десен. Это результат усиленного притока крови к слизистым оболочкам носа и рта.
- Изжога может начаться или усилиться во втором триместре. Растущая матка давит на живот, из-за чего пища и кислота могут попадать в пищевод, вызывая ожог.
- Инфекции мочевыводящих путей (ИМП). Во втором триместре может развиться инфекция.Гормональные изменения замедляют отток мочи, и ваш мочевой пузырь не опорожняется полностью, потому что увеличенная матка давит на него. Нелеченные ИМП могут привести к преждевременным родам, поэтому сообщите своему врачу, если вы думаете, что они у вас есть. Симптомы включают частые позывы к мочеиспусканию, ощущение жжения при мочеиспускании или наличие крови или сильного запаха в моче.
- схватки Брэкстона-Хикса. Сокращения Брэкстона-Хикса, также называемые «ложными родами», представляют собой сокращение мышц матки.Это один из способов подготовки матки к родам. Брэкстон-Хикс заставляет ваш живот чувствовать себя очень напряженным и твердым и может вызывать дискомфорт. Схватки нерегулярны по времени и должны исчезнуть в течение нескольких минут. Позвоните своему врачу, если они станут регулярными и болезненными, и не уходят, когда вы меняете положение или ходите. Возможно, это преждевременные роды.
Ближе к середине второго триместра вы можете начать чувствовать ребенка. Вначале это похоже на трепещущие движения глубоко в животе.Ваш ребенок двигался раньше, но это было слишком глубоко, чтобы вы это почувствовали. Если вы были беременны раньше, вы могли заметить движения раньше, потому что вам известно, как они себя чувствуют. Отметьте в календаре, когда впервые почувствуете движения, чтобы сообщить об этом своему врачу.
Внутриматочное давление — обзор
Обсуждение
Хорошо известно, что обычные системы измерения внутриматочного давления имеют серьезные внутренние недостатки, и что неизвестные физиологические параметры и экзогенный эффект выполнения измерения часто имеют большее влияние на результат, чем имеет точность измерительной системы (2, 12, 13).Поскольку точность самого датчика находится в пределах нескольких миллиметров ртутного столба, достоверность и интерпретация данных, полученных с помощью датчика сжатия, ограничиваются факторами, определяемыми приложением измерительного устройства к головке плода.
Описанный здесь метод основан на предположении, что датчик находится в плоском контакте с теменной костью плода. Если голова моделируется как «жидкость», содержащаяся в растяжимом полужестком контейнере, то применяется принцип объяснения; поперечные силы будут отменены, и сила (т.е. эквивалентно давлению, когда площадь известна), действующее с обеих сторон стены, будет одинаковым. Тогда давление внутри головки плода будет пропорционально давлению сжатия. Если, с другой стороны, голова моделируется как сплошная сфера, датчик сжатия обнаружит искусственно увеличенную нагрузку из-за более глубокого напряжения центральной части. Благодаря этому эффекту с помощью стандартных геометрических формул можно вычислить, что сплошная сфера радиусом 3 см даст запись почти в три раза больше, чем сфера радиусом 8 см, когда обе стороны с одинаковой силой прижимаются к верху из силиконовой резины.Очень часто возникает обширное плесневение головки плода; и поэтому голова представляет собой сплющенный сфероид, а не сплошную сферу. На самом деле невозможно теоретически ответить, в какой степени модель жидкостного напора верна, но, возможно, дополнительные одновременные измерения давления сжатия головки, сил и механических размеров в модели на животных могли бы прояснить этот вопрос.
Установка датчика между головкой и родовым каналом увеличивает натяжение стенки канала из-за растяжения.Даже если бы голова была сплошной сферой с типичным радиусом 5 см, введение датчика увеличило бы окружность менее чем на 2%. Расширяющееся давление в (замкнутом) растяжимом полом объекте является функцией двух основных радиусов кривизны объекта (закон Лапласа). Спорный вопрос, применим ли закон Лапласа при разрыве плодных оболочек, но в цилиндрическом приближении родовых путей радиальное давление изменяется пропорционально натяжению. Таким образом, увеличение окружности на 2% приведет к увеличению радиального давления на 2%; я.е. введение самого преобразователя способствует лишь очень небольшому увеличению давления, даже если головка моделируется как сплошная сфера. Этот эффект, вероятно, вообще не будет заметен в модели жидкостной головки, потому что датчик будет разделять растяжение между стенкой и головкой.
Интерпретация результатов также основана на предположении, что датчик компрессии не скользит по головке плода во время толкающих усилий. Это невозможно гарантировать, если не будет вставлен какой-либо жесткий монтажный кронштейн.По очевидным причинам клиническое применение при обычных родах требует минимум дополнительных устройств, то есть за счет возможности определения точного положения.
Степень сжатия головки плода зависит от нескольких факторов, включая размер ребенка, коэффициент трения материнских тканей, вместительность или тесноту таза и принудительное выталкивающее усилие. Из-за высокой деформации тканей матери и относительно небольшой площади контакта между головкой плода и родовыми путями давление от стенки к голове должно быть больше, чем внутриамниотическое давление.Как правило, на головку плода по самой большой окружности (контактный круг) будут действовать большие силы, чем внутриутробные выталкивающие силы. Результаты нашего пилотного исследования согласуются с различными записями других исследователей (3, 6, 7, 8, 14), которые показали, что цервикальное давление на головке плода в два с половиной — четыре раза превышает амниотическую жидкость. давление, когда голова находится в тазу, и что давление между стенкой и головой является наибольшим на самой большой окружности головы.
Инструментальные методы родоразрешения, такие как щипцы или вакуумные экстракторы (а также давление на дно матки, прикладываемое акушеркой), увеличивают общую силу изгнания, чтобы преодолеть трение плода / матери, но силы или давления, действующие на головку плода, в этом случае неизбежно увеличиваются. Это ясно показано в последней части рисунка 3. Роды этого пациента были вызваны преэклампсией. У нее была эпидуральная анальгезия, а схватки стимулировались окситоцином. Через 14 часов в качестве вспомогательного средства для родов использовали вакуумную экстракцию.Как видно, во время этой (безуспешной) процедуры количество медицинских работников резко выросло. Позже плод пришлось родить путем кесарева сечения.
Головка является наиболее уязвимой частью плода во время родов, поскольку она наименее сжимаемая и податливая. Область черепа, которая присутствует во время родов, зависит от степени сгибания головы, и вовлеченная область может быть соотнесена с диаметром этой области. Благодаря подвижности костей внутри их перепончатого покрытия форма головы может быть изменена, чтобы она могла вплавляться в таз и распределять давление.Согласно этому анализу, давление тазового дна примерно одинаково действует на обе теменные кости, распределяя давление сжатия на внутричерепной объем плода. Наш материал пока не позволяет сделать общие выводы о компрессии головки плода во втором периоде родов. Наша преобладающая гипотеза о том, что повышенное сжимающее усилие на головку плода в тазовой области, измеренное этим датчиком сжатия, отражает внутричерепное давление плода, будет дополнительно исследована.Основная цель этой статьи состояла в том, чтобы представить экспериментальный метод исследования сжимающих сил и основных соотношений давления на головку плода во втором периоде родов. Описанная конструкция преобразователя очень проста в использовании и достаточно прочна, чтобы выдержать случайное падение на пол. Он не представляет никакой опасности для плода или роженицы с точки зрения механических повреждений или инфекции.
Беременность и упражнения: Детка, пошли!
Беременность и упражнения: Детка, пошли!
Во время беременности упражнения помогут вам оставаться в форме и подготовиться к родам.Вот краткая информация о беременности и физических упражнениях, начиная с начала и заканчивая сохранением мотивации.
Персонал клиники МэйоБеременность может показаться идеальным временем, чтобы расслабиться и расслабиться. Скорее всего, вы чувствуете себя более уставшим, чем обычно, и у вас может болеть спина из-за лишнего веса.
Но если у вас нет проблем, сидение без дела не поможет. Фактически, беременность может быть прекрасным временем для того, чтобы стать активным, даже если вы какое-то время не тренировались.
Почему упражнения во время беременности?
При беременности заниматься спортом можно:
- Уменьшает боли в спине, запоры, вздутие живота и отеки
- Повысьте настроение и уровень энергии
- Помогает лучше спать
- Предотвратить лишний вес
- Повышает мышечный тонус, силу и выносливость
Другие возможные преимущества выполнения регулярной программы упражнений во время беременности могут включать:
- Снижение риска гестационного диабета
- Укороченный труд
- Сниженный риск кесарева сечения
Беременность и физические упражнения: все в порядке
Прежде чем приступить к программе упражнений, убедитесь, что ваш лечащий врач в порядке.Хотя упражнения во время беременности, как правило, полезны и для матери, и для ребенка, врач может посоветовать вам не заниматься спортом, если у вас есть:
- Некоторые формы болезней сердца и легких
- Преэклампсия или высокое кровяное давление, впервые развивающееся во время беременности
- Проблемы с шейкой матки
- Постоянное вагинальное кровотечение во втором или третьем триместре
- Проблемы с плацентой
Также может быть небезопасно заниматься спортом во время беременности, если у вас есть какие-либо из этих других осложнений:
- Преждевременные роды при текущей беременности
- Многоплодная беременность с риском преждевременных родов
- Преждевременный разрыв плодных оболочек
- Анемия тяжелая
Стимуляция беременности
Для большинства беременных женщин рекомендуется не менее 30 минут упражнений средней интенсивности в большинство, если не во все дни недели.
Ходьба — отличное упражнение для новичков. Он обеспечивает умеренную аэробную подготовку с минимальной нагрузкой на суставы. Другие хорошие варианты включают плавание, аэробику с малой нагрузкой и катание на велотренажере. Силовые тренировки тоже подходят, если вы придерживаетесь относительно небольших весов.
Не забудьте разогреться, потянуться и остыть. Пейте много жидкости, чтобы избежать обезвоживания, и будьте осторожны, чтобы не перегреться.
Интенсивные упражнения увеличивают приток кислорода и крови к мышцам и от матки.В общем, вы должны иметь возможность поддерживать разговор во время тренировки. Если вы не можете нормально говорить во время тренировки, вы, вероятно, слишком сильно заставляете себя.
В зависимости от вашего уровня физической подготовки примите во внимание следующие рекомендации:
- Вы какое-то время не тренировались. Начните с 10 минут физической активности в день. Увеличивайте до 15 минут, 20 минут и так далее, пока не достигнете хотя бы 30 минут в день.
- Вы занимались спортом до беременности. Вероятно, вы можете продолжать тренироваться на том же уровне во время беременности — пока вы чувствуете себя комфортно и ваш лечащий врач говорит, что это нормально.
Действия, требующие осторожного обращения
Если вы не уверены, безопасно ли какое-либо занятие во время беременности, проконсультируйтесь со своим врачом. Попробуйте избегать:
- Любые упражнения, которые заставляют вас лечь на спину после первого триместра
- Подводное плавание с аквалангом, при котором у вашего ребенка может возникнуть декомпрессионная болезнь
- Контактные виды спорта, такие как хоккей, футбол, баскетбол и волейбол
- Занятия, связанные с высоким риском падения, например горные лыжи, роликовые коньки, гимнастика и верховая езда
- Действия, при которых вы можете удариться о воду с большой силой, например водные лыжи, серфинг и дайвинг
Другие действия, которых следует избегать, включают:
- Упражнения на большой высоте
- Действия, которые могут вызвать у вас прямую травму живота, например кикбоксинг
- Горячая йога или горячий пилатес
Если вы занимаетесь физическими упражнениями на большой высоте, убедитесь, что вы знаете признаки и симптомы высотной болезни, такие как головная боль, усталость и тошнота.Если вы испытываете симптомы высотной болезни, как можно скорее вернитесь на более низкую высоту и обратитесь за медицинской помощью.
Сохранять мотивацию
У вас больше шансов придерживаться плана упражнений, если он включает в себя занятия, которые вам нравятся, и вписывается в ваш ежедневный график. Рассмотрим эти простые советы:
- Начните с малого. Вам не нужно ходить в спортзал или носить дорогую спортивную одежду, чтобы привести себя в форму. Просто двигайся. Попробуйте ежедневно прогуливаться по своему району или несколько раз обходить периметр продуктового магазина.Поднимитесь по лестнице вместо лифта.
- Найдите партнера. Упражнение может быть интереснее, если вы потратите время на общение с другом. А еще лучше привлечь всю семью.
- Попробуй класс. Многие фитнес-центры и больницы предлагают занятия, такие как пренатальная йога, предназначенные для беременных женщин. Выберите тот, который соответствует вашим интересам и расписанию.
Слушайте свое тело
Каким бы важным ни было физическое упражнение, также важно следить за признаками проблемы.Прекратите тренироваться и обратитесь к своему врачу, если у вас есть:
- Вагинальное кровотечение
- Головокружение
- Головная боль
- Повышенная одышка перед началом тренировки
- Боль в груди
Другие предупреждающие знаки, на которые следует обратить внимание, включают:
- Болезненные сокращения матки, продолжающиеся после отдыха
- Жидкость вытекает из влагалища
- Боль или припухлость в икре
- Слабость мышц, влияющая на равновесие
Здоровый выбор
Регулярные упражнения могут помочь вам справиться с физическими изменениями во время беременности и повысить выносливость для решения предстоящих задач.Если вы не занимаетесь спортом регулярно, используйте беременность в качестве мотивации для начала.
12 марта 2021 г. Показать ссылки- Artal R. Физические упражнения во время беременности и в послеродовом периоде. https://www.uptodate.com/contents/search. По состоянию на 26 мая 2019 г.
- Рекомендации по физической активности для американцев. 2-е изд. Министерство здравоохранения и социальных служб США. https://health.gov/paguidelines/second-edition/. По состоянию на 26 мая 2019 г.
- Gregg VH, et al.Физические упражнения при беременности. Клиники спортивной медицины. 2017; 36: 741.
- Madden CC, et al., Eds. Спортсменка. В: Спортивная медицина Неттера. 2-е изд. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 26 мая 2019 г.
- Комитет акушерства Американского колледжа акушеров и гинекологов. Мнение Комитета № 650: Физическая активность и упражнения во время беременности и в послеродовой период. Акушерство и гинекология. 2015; 126: e135.
- Американский колледж акушеров и гинекологов.



 Уже на этом этапе удается исключить генетические аномалии, а также исследовать состояние органов малого таза у пациентки, определить вероятность выкидыша.
Уже на этом этапе удается исключить генетические аномалии, а также исследовать состояние органов малого таза у пациентки, определить вероятность выкидыша.