Пиелонефрит при беременности — Дети Mail.ru
Фотобанк Лори
• Пиелонефрит поражает внутренние ткани почки. Проявляется болезнь лихорадкой и болями в спине.
• В анализе мочи при пиелонефрите повышается количество лейкоцитов (иммунных клеток), появляются бактерии и эритроциты (красные кровяные клетки).
• Лечат пиелонефрит при беременности антибактериальными препаратами в таблетках. Одновременно принимают меры, чтобы вывести из организма токсины, с которыми не справляются почки.
Что такое пиелонефрит?
Пиелонефрит – воспаление, которое, в основном, затрагивает ткани, выстилающие внутреннюю поверхность почек. Кроме того, поражается их основная ткань – паренхима. Чаще всего пиелонефрит вызывают условно-патогенные бактерии, которые входят в состав нормальной флоры человека, например, кишечная палочка, энтеробактерии, энтерококки.
Если иммунная система женщины работает нормально, эти микробы мирно живут в организме. В ситуации, когда защитные силы организма слабеют, что и происходит во время беременности, условно-патогенные бактерии могут стать болезнетворными и вызывают проблемы, в том числе пиелонефрит.
Мне при всех трех беременностях во второй половине ставили пиелонефрит. Лежала в роддоме, если отеков было слишком много и сама не справлялась, дома все время пила что-то мочегонное. Кстати, в нормальной жизни с почками все нормально. Реакция на беременность, видимо. Следить надо за количеством воды, выпитой и «вылитой», диету соблюдать, и все будет в относительной норме.
Почему во время беременности женщины чаще болеют пиелонефритом?
Будущие мамы, в целом, больше подвержены инфекционным заболеваниям, потому что во время беременности происходит нормальное снижение иммунитета. Это необходимо для того, чтобы ребенок, набор клеток которого наполовину чужероден для материнского организма, не был отторгнут.
Кроме того, во время беременности происходят изменения в работе мочевой системы. Мочеточники, идущие от почек в мочевой пузырь, и полости внутри почек (лоханка и почечные чашки) расширяются, из-за чего в них скапливается большое количество мочи, что повышает риск воспаления.
По тем же причинам во время беременности может произойти обострение скрыто протекавшего хронического пиелонефрита. Если у женщины в обычном состоянии болезнь обострялась несколько раз, в ее карте запишут «хронический пиелонефрит», и у нее чаще, чем обычно, будут брать анализ мочи, чтобы не пропустить начало обострения.
Симптомы, которые должны насторожить
Пиелонефрит чаще всего начинается с повышения температуры до 38-40ºС, сильного озноба, головной боли, иногда появляется тошнота и рвота.
Характерными симптомами болезни также является учащенное болезненное мочеиспускание и боли в пояснице. Но иногда подъем температуры бывает небольшим, поэтому даже при показателе 37,5ºС, если такой скачок сочетается с болью при мочеиспускании или тянущими болями в спине, срочно обращайтесь к врачу.
Осложнения пиелонефрита
Если болезнь не лечить, возможны опасные осложнения, например, абсцесс (полость с гноем) в почке или тяжелый гестоз. Поэтому беременные женщины с острым или хроническим пиелонефритом должны находиться под строгим врачебным наблюдением.
Поэтому беременные женщины с острым или хроническим пиелонефритом должны находиться под строгим врачебным наблюдением.
Как диагностируют пиелонефрит при беременности?
Подозрения у врача возникают уже во время опроса и осмотра пациентки. Инфекция часто движется по мочевыводящим путям вверх, от мочевого пузыря к почкам, поэтому до развития пиелонефрита женщины часто жалуются на боли при мочеиспускании, то есть, симптомы цистита, и только потом появляются неприятные ощущения в спине и повышается температура.
В общем анализе мочи при пиелонефрите повышено количество лейкоцитов, есть эритроциты, белок и бактерии. Кроме того, у пациентки берут посев мочи для выявления возбудителя болезни и определения его чувствительности к антибиотикам.
Лечение начинают, не дожидаясь результатов посева. Их учитывают в том случае, если микрофлора не отреагирует на стандартное лечение.
Как лечат пиелонефрит при беременности?
Цель лечения – подавить рост инфекции в органах выделительной системы, поэтому специалисты применяют антибактериальные препараты. При этом, конечно, выбирают средства, не оказывающие влияния на развитие ребенка.
При этом, конечно, выбирают средства, не оказывающие влияния на развитие ребенка.
К сожалению, многие антибиотики, которые выводятся, в основном, с мочой, и чаще всего применяются для лечения пиелонефрита, во время беременности противопоказаны. Врач может назначить лекарства, разрешенные будущим мамам, например, «Монурал» или «Амоксиклав».
В качестве дополнительного лечения назначают растительные препараты: «Канефрон», «Фитолизин», листья брусники. Если температура очень высокая (а при остром пиелонефрите она может подниматься выше 38ºС), можно облегчить состояние приемом жаропонижающего (парацетамола, ибупрофена), пока не подействует антибиотик.
Гестационный пиелонефрит: клинические наблюдения | Шкодкин
Аннотация
Гестационный пиелонефрит представляет угрозу для плода и беременной. Отсутствуют исследования, показывающие преимущества дренажного ведения беременных с пиелонефритом. Несмотря на это, традицией достаточно большого числа клиник является дренирование верхних мочевых путей. Сроки дренирования у данной категории пациенток также не определены рекомендательно. Зачастую стандартной практикой является удаление дренажа после родоразрешения. Отрицательной стороной такого подхода являются персистирующая дренажная инфекция, обструкция и необходимость частой смены дренажей. В статье приведены клинические наблюдения пациенток с ранним удалением мочевых дренажей, что позволило купировать бактериурию и воспалительные изменения в моче.
Сроки дренирования у данной категории пациенток также не определены рекомендательно. Зачастую стандартной практикой является удаление дренажа после родоразрешения. Отрицательной стороной такого подхода являются персистирующая дренажная инфекция, обструкция и необходимость частой смены дренажей. В статье приведены клинические наблюдения пациенток с ранним удалением мочевых дренажей, что позволило купировать бактериурию и воспалительные изменения в моче.
Введение
Актуальность проблемы пиелонефрита беременных обусловлена имеющимися рисками инфекционно-септических осложнений в отношении плода и будущей матери, отрицательную роль при этом могут сыграть иммунодефицит и дилатации верхних мочевых путей, развивающиеся при беременности [1, 2]. О вопросе дренирования верхних мочевых путей при гестационном пиелонефрите в России нет доказательной позиции мнения: от экстренного пособия в приёмном отделении до использования в качестве отсроченной опции [1-3]. Главным образом в принятии решения определяющее значение имеют традиции клиники.
 Дополнительным преимуществом раннего удаления мочевых дренажей является снижение риска катетер ассоциированной инфекции [4, 7], к числу опасений можно отнести боязнь рецидива пиелонефрита на фоне дилатации верхних мочевых путей, вызванной беременностью. Нужно отметить, что отсутствует доказательная рекомендательная база в отношении как необходимости стентирования, так и дородового дренирования верхних мочевых путей у пациенток с гестационным пиелонефритом [2, 4, 9, 10].
Дополнительным преимуществом раннего удаления мочевых дренажей является снижение риска катетер ассоциированной инфекции [4, 7], к числу опасений можно отнести боязнь рецидива пиелонефрита на фоне дилатации верхних мочевых путей, вызванной беременностью. Нужно отметить, что отсутствует доказательная рекомендательная база в отношении как необходимости стентирования, так и дородового дренирования верхних мочевых путей у пациенток с гестационным пиелонефритом [2, 4, 9, 10].Описание клинических случаев
Приводим Вашему вниманию клиническое наблюдение пациентки с гестационным пиелонефритом. Пациентка 25 лет на сроке гестации 22 недели осмотрена урологом в день перевода из реанимационного отделения перинатального центра, где находилась 3 суток с диагнозом «Эклампсия». Из анамнеза: однократный эпизод кратковременной потери сознания сопровождался выраженным болевым приступом в левой поясничной области. При осмотре пациентка предъявляла жалобы на постоянную боль данной локализации, лихорадку с ознобом 39,2° С, пальпация в проекции левой почки была резко болезненна, отмечались положительный симптом поколачивания слева, пиурия густо в поле зрения, лейкоцитоз 19,5 тыс/мл. Сонографически гидронефроз неполностью удвоенной левой почки, отёк паренхимы до 22 мм, конкремент 8 мм верхней трети левого мочеточника. Справа без признаков уростаза. Учитывая клинико-лабораторные данные, пациентке установлен диагноз: МКБ Камень верхней трети левого мочеточника неполностью удвоенной левой почки. Острый обструктивный пиелонефрит слева. Бактериотоксический шок 3 суток назад. Беременность 22 недели.
Сонографически гидронефроз неполностью удвоенной левой почки, отёк паренхимы до 22 мм, конкремент 8 мм верхней трети левого мочеточника. Справа без признаков уростаза. Учитывая клинико-лабораторные данные, пациентке установлен диагноз: МКБ Камень верхней трети левого мочеточника неполностью удвоенной левой почки. Острый обструктивный пиелонефрит слева. Бактериотоксический шок 3 суток назад. Беременность 22 недели.
Наличие аномалии развития мочевой системы послужило поводом для раздельного наружного перкутанного дренирования обеих половин удвоенной почки, при котором, несмотря на выраженность гидронефроза, обращало на себя внимание отсутствие лоханочной гипертензии. На фоне адекватно функционирующих наружных дренажей 14 Ch лихорадка и интоксикационный синдромы купированы в течение 10 суток, в посеве мочи — полирезистентная кишечная палочка, выполнена смена антибиотиков с защищённых пенициллинов 3 поколения и защищённых цефалоспоринов 4 поколения на карбапенемы с фосфомицином.
Второе клинической наблюдение. Беременной в другой урологической клинике на фоне дилатации верхних мочевых путей на сроке гестации 14 недель выполнена пункционная нефростомия справа.

Обсуждение
Данные клинические наблюдения говорят о возможности как можно более раннего удаления мочевых дренажей, что способствует купированию пиурии и бактериурии. Конечно же, в обоих случаях такая тактика оговаривалась с пациентами, которые находились под наблюдением в условиях стационара и были информированы о вероятности повторного дренирования.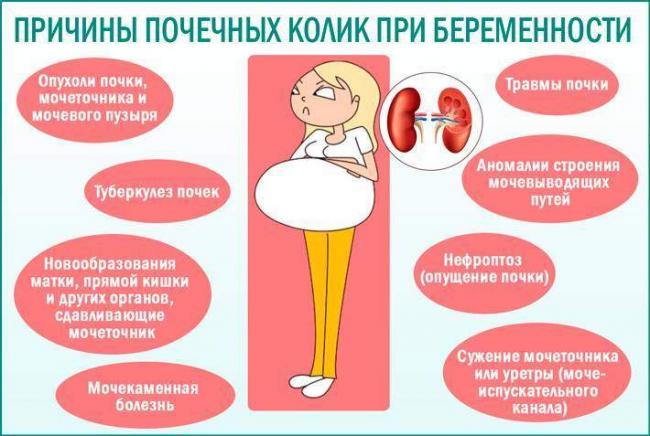 Обе пациентки были достаточно комплаентны в отношении объёма водной нагрузки и постурального дренирования. Для инфузии мы использовали периферический венозный катетер, что обеспечило возможность укладки пациентки на противоположный больному бок.
Обе пациентки были достаточно комплаентны в отношении объёма водной нагрузки и постурального дренирования. Для инфузии мы использовали периферический венозный катетер, что обеспечило возможность укладки пациентки на противоположный больному бок.
В отношении первого клинического наблюдения, яркая клиническая картина обструктивного пиелонефрита, положительные результаты УЗИ и МРТ не исключают гипердиагностики уроли- тиаза, которая может составлять по литературным данным до 14% [6, 7]. Однако выполнение уретероскопии позволило не только исключить уролитиаз, но и обеспечить возможность раннего удаления мочевых дренажей, что способствовало элиминации мочевой инфекции. Важным признаком, позволившим заподозрить отсутствие конкремента в мочеточнике, явилось низкое внутрилоханочное давление при установке нефростомических дренажей. Это ещё раз указывает на то, что у беременных несмотря на дилатацию, пассаж мочи по верхним мочевым путям не нарушен и тактику, принятую в отношении обструктивного пиелонефрита у небеременных, нельзя экстраполировать на гестационный пиелонефрит.
Второе наблюдение интересно тем, что расширение верхних мочевых путей было диагностировано на раннем сроке 14 недель, что стало, видимо, поводом для первичной нефростомии. Здесь сомнительна идеология дренирования бессимптомной дилатации верхних мочевых путей у беременной. С другой стороны, если взять излитие околоплодных вод на сроке 36 недель и рождение мальчика весом 2 кг 700 г, то может мы имеем дело с проблемой диагностики срока беременности. И тогда все физиологично, кроме нефростомии: и дилатация на 18 неделях и роды на 40. На этот вопрос мы точно сегодня не ответим. Вторым, абсолютно абсурдным моментом является постановка нефростомы 8 Ch, которая первично проработала две, вторично — одну неделю. Ну и третий и четвёртый моменты тоже, на наш взгляд, нелогичны — зачем менять нефункционирующий неадекватный дренаж на такой же, а при неудаче выполнять повторную нефро- стомию только для того, чтобы отправить в другое лечебное учреждение.
Заключение
Таким образом, на сегодняшний день нет достоверных клинических данных, указывающих как на необходимость дренирования при гестационном пиелонефрите, так и на его продолжительность. Однозначно отсутствуют исследования, доказывающие необходимость раннего удаления дренажей у этой категории больных, но, на наш взгляд, используя взвешенный подход у ряда пациенток, можно получить больше выгоды от их раннего удаления, чем от неоднократных замен и лечения дренажной инфекции.
Однозначно отсутствуют исследования, доказывающие необходимость раннего удаления дренажей у этой категории больных, но, на наш взгляд, используя взвешенный подход у ряда пациенток, можно получить больше выгоды от их раннего удаления, чем от неоднократных замен и лечения дренажной инфекции.
1. Синякова Л.А., Лоран О.Б., Косова И.В., Колбасов Д.Н., Цицаев Х.Б. Выбор метода дренирования мочевых путей при гестационном пиелонефрите. Вестник урологии. 2019;7(4):35‒42. https://doi.org/10.21886/2308-6424-2019-7-4-35-42
2. Левченко В.В., Моргун П.П. Гестационный пиелонефрит: современная дренирующая тактика. Вестник урологии. 2019;7(3):29‒34. https://doi.org/10.21886/2308-6424-2019-7-3-29-34
3. Курбаналиев Х.Р., Чернецова Г.С. Пиелонефрит беременных. Современный взгляд на проблемы урогинекологов (Обзор литературы). Вестник Кыргызско-Российского Славянского университета. 2017;17(7):33‒36. eLIBRARY ID: 29816649
Курбаналиев Х.Р., Чернецова Г.С. Пиелонефрит беременных. Современный взгляд на проблемы урогинекологов (Обзор литературы). Вестник Кыргызско-Российского Славянского университета. 2017;17(7):33‒36. eLIBRARY ID: 29816649
4. Локшин К.Л. Дренирование верхних мочевых путей при остром пиелонефрите у беременных: Зачем? Кому? Как долго? Вестник урологии. 2019;7(3):35‒40. https://doi.org/10.21886/2308-6424-2019-7-3-35-40
5. Resim S, Ekerbicer HC, Kiran G, Kilinc M. Are changes in urinary parameters during pregnancy clinically significant? Urol Res. 2006;34(4):244‒248. https://doi.org/10.1007/s00240-006-0051-7
6. Somani BK, Dellis A, Liatsikos E, Skolarikos A. Review on diagnosis and management of urolithiasis in pregnancy: an ESUT practical guide for urologists. World J Urol. 2017;35(11):1637‒1649. https://doi.org/10.1007/s00345-017-2037-1
World J Urol. 2017;35(11):1637‒1649. https://doi.org/10.1007/s00345-017-2037-1
7. Pedro RN, Das K, Buchholz N. Urolithiasis in pregnancy. Int J Surg. 2016;36(Pt D):688‒692. https://doi.org/10.1016/j.ijsu.2016.10.046
8. Semins MJ, Matlaga BR. Management of stone disease in pregnancy Curr. Opin. Urol. 2010;20(2):174‒177. https://doi.org/10.1097/MOU.0b013e3283353a4b
9. Шкодкин С.В. Гестационный пиелонефрит: с чего начать? Вестник урологии. 2019;7(3):41‒46. https://doi.org/10.21886/2308-6424-2019-7-3-41-46
10. Wein AJ, Kavoussi LR, Partin AW, Peters CA, eds. Campbell- Walsh Urology, 10th ed. Section 9. Upper urinary tract and trauma. Netherlands: Elsevier; 2012.
Infektsii mochevyvodyashchikh putey u beremennykh. Novye vozmozhnosti protivoretsidivnoy terapii | Ledina
Инфекционные процессы мочевыводящих путей – группа часто встречающихся в клинической практике заболеваний, и в первую очередь это касается беременных женщин, у которых с ранних сроков беременности развиваются функциональные изменения мочевыводящих путей. Наиболее частым патологическим состоянием во время беременности является бессимптомная бактериурия. При позднем назначении антибактериальных препаратов, назначении без учета чувствительности возбудителей, недостаточных терапевтических дозах может развиться восходящая инфекция, приводящая к развитию гестационного пиелонефрита и другим осложнениям беременности. С целью лечения рекомендуется применение антибактериальной терапии, для профилактики рецидивирования целесообразно назначение экстракта клюквы, содержащего проантоцианидин А или другие доказательно эффективные фитопрепараты, обязательным является диспансерное наблюдение за этой группой пациенток.
Инфекции мочевыводящих путей (МВП) – широко распространенное патологическое состояние (в первую очередь эта проблема касается беременных женщин), часто диагностируемое акушерами-гинекологами. Для физиологической беременности свойственны разной степени функциональные изменения МВП – нарушение тонуса и сократительной активности мышц малых чашечек, лоханок, мочеточников, их расширение. Эти изменения происходят в ранние сроки беременности (6–8 нед), достигают максимума в 18–20 нед и способствуют повышению риска развития инфекционных заболеваний МВП. Если на ранних сроках беременности основной причиной дилатации лоханок и мочеточников является гормональный фактор, в дальнейшем присоединяется и фактор механический, который может привести к образованию пиелоэктазии, возникновению пузырно-мочеточникового рефлюкса, создавая условия для развития восходящего инфекционно-воспалительного процесса [1–3]. Наиболее частым патологическим состоянием во время беременности является бессимптомная бактериурия, которая встречается у 2–8% женщин (пик заболеваемости приходится на 9–17-ю недели), как правило, выявляется при плановом обследовании [4]. При этом об инфекции мочевых путей свидетельствует обнаружение в средней порции мочи более 6–8 лейкоцитов в поле зрения. Возбудители Основным возбудителем инфекционных процессов мочевыделительной системы является Escherichia coli – 60–90% (по данным A.Moges и соавт., 2002). Помимо этого, в моче больных могут обнаруживаться клебсиелла, энтерококк, золотистый стафилококк и другие микроорганизмы [5, 6]. Диагностика Для постановки диагноза бессимптомной бактериурии кроме общего анализа мочи рекомендуется проведение двух последовательных исследований данного материала культуральным методом со взятием мочи катетером. О наличии заболевания свидетельствует обнаружение более 105 КОЕ в 1 мл мочи, при этом важное значение имеют идентификация микроорганизмов, определение чувствительности микробной флоры к антибиотикам и антибактериальным препаратам.
Наиболее частым патологическим состоянием во время беременности является бессимптомная бактериурия, которая встречается у 2–8% женщин (пик заболеваемости приходится на 9–17-ю недели), как правило, выявляется при плановом обследовании [4]. При этом об инфекции мочевых путей свидетельствует обнаружение в средней порции мочи более 6–8 лейкоцитов в поле зрения. Возбудители Основным возбудителем инфекционных процессов мочевыделительной системы является Escherichia coli – 60–90% (по данным A.Moges и соавт., 2002). Помимо этого, в моче больных могут обнаруживаться клебсиелла, энтерококк, золотистый стафилококк и другие микроорганизмы [5, 6]. Диагностика Для постановки диагноза бессимптомной бактериурии кроме общего анализа мочи рекомендуется проведение двух последовательных исследований данного материала культуральным методом со взятием мочи катетером. О наличии заболевания свидетельствует обнаружение более 105 КОЕ в 1 мл мочи, при этом важное значение имеют идентификация микроорганизмов, определение чувствительности микробной флоры к антибиотикам и антибактериальным препаратам. В клинической практике лечение чаще начинают при однократном выявлении 105 КОЕ/мл и более в 1 мл мочи [7], особенно при ее нейтральной реакции. Терапевтические возможности Лечение включает проведение курса антимикробной, противовоспалительной, фито-, физиотерапии. Из антибактериальных препаратов могут применяться пенициллины (амоксициллин/клавуланат в дозе 500 мг 2 раза в сутки в течение 3–7 дней) и цефалоспорины (цефиксим 400 мг 1 раз в сутки – 5–7 дней, цефтриаксон по 1000 мг 1 раз в сутки 3–5 дней). Следует помнить о том, что применение препаратов нитрофуранового ряда у беременных ограничено в связи с опасностью развития анемии у матери и плода [8]. Фосфомицин считается безопасным для применения во время беременности препаратом [9] и, по данным A.Estebanez и соавт. (2009 г.), столь же эффективен, как и ампициллин/клавуланат, но более прост в применении (3000 мг однократно при лечении бессимптомной бактериурии и цистита) [10]. Но с учетом того, что фосфомицин не может глубоко проникать в уротелий, его применение ограничено и показано только в начальных стадиях процесса и при раннем начале лечения.
В клинической практике лечение чаще начинают при однократном выявлении 105 КОЕ/мл и более в 1 мл мочи [7], особенно при ее нейтральной реакции. Терапевтические возможности Лечение включает проведение курса антимикробной, противовоспалительной, фито-, физиотерапии. Из антибактериальных препаратов могут применяться пенициллины (амоксициллин/клавуланат в дозе 500 мг 2 раза в сутки в течение 3–7 дней) и цефалоспорины (цефиксим 400 мг 1 раз в сутки – 5–7 дней, цефтриаксон по 1000 мг 1 раз в сутки 3–5 дней). Следует помнить о том, что применение препаратов нитрофуранового ряда у беременных ограничено в связи с опасностью развития анемии у матери и плода [8]. Фосфомицин считается безопасным для применения во время беременности препаратом [9] и, по данным A.Estebanez и соавт. (2009 г.), столь же эффективен, как и ампициллин/клавуланат, но более прост в применении (3000 мг однократно при лечении бессимптомной бактериурии и цистита) [10]. Но с учетом того, что фосфомицин не может глубоко проникать в уротелий, его применение ограничено и показано только в начальных стадиях процесса и при раннем начале лечения. Проведение антибактериальной терапии при бессимптомной бактериурии приводит к достоверному снижению частоты гестационного пиелонефрита [11]. В случае если терапия не проводилась, или антибактериальные препараты назначались без учета чувствительности возбудителя, или применялись в недостаточных терапевтических дозах, у 30–40% беременных может развиться восходящая инфекция, приводящая к развитию гестационного пиелонефрита. При этом около 53% случаев острого пиелонефрита возникает во II триместре, 26% – в III [12]. Течение острого пиелонефрита характеризуется повышением температуры до 38°С, дизурическими проявлениями, болью в поясничной области, слабостью. Лечение острого гестационного пиелонефрита должно проводиться в условиях стационара. При интоксикации, обусловленной воспалительным процессом, показана дезинтоксикационная, десенсибилизирующая, спазмолитическая терапия. Антибактериальная терапия должна назначаться с учетом чувствительности микроорганизмов к антибиотикам. Более эффективным является внутривенное введение противомикробных препаратов.
Проведение антибактериальной терапии при бессимптомной бактериурии приводит к достоверному снижению частоты гестационного пиелонефрита [11]. В случае если терапия не проводилась, или антибактериальные препараты назначались без учета чувствительности возбудителя, или применялись в недостаточных терапевтических дозах, у 30–40% беременных может развиться восходящая инфекция, приводящая к развитию гестационного пиелонефрита. При этом около 53% случаев острого пиелонефрита возникает во II триместре, 26% – в III [12]. Течение острого пиелонефрита характеризуется повышением температуры до 38°С, дизурическими проявлениями, болью в поясничной области, слабостью. Лечение острого гестационного пиелонефрита должно проводиться в условиях стационара. При интоксикации, обусловленной воспалительным процессом, показана дезинтоксикационная, десенсибилизирующая, спазмолитическая терапия. Антибактериальная терапия должна назначаться с учетом чувствительности микроорганизмов к антибиотикам. Более эффективным является внутривенное введение противомикробных препаратов. Для лечения могут быть назначены комбинация ампициллин + гентамицин, а также цефазолин + цефтриаксон, которые имеют примерно эквивалентную эффективность в отношении микроорганизмов, вызывающих пиелонефрит [13]. Как и при лечении бессимптомной бактериурии, для лечения пиелонефрита в настоящее время предпочтительным является назначение b-лактамов, так как резиситентность E. coli к этим препаратам, по данным A.Artero (2013 г.), наиболее низкая [14]. В то же время E.Sabharval (2012 г.) сделал противоположное заключение: резистентность E. coli и других микроорганизмов к ампициллину – 90%, амоксициллину/клавуланату (Аугментин) – 78%, цефтриаксону – 35% [15]. В связи с этим в условиях роста резистентности уропатогенов к большинству антибактериальных препаратов возрастает роль цефалоспоринов III поколения в лечении неосложненной инфекции мочевыводящих путей. Отличительной чертой этой группы антибиотиков является высокая активность в отношении микроорганизмов семейства Enterobacteriaceae, устойчивость к действию b-лактамаз, длительный период полувыведения, что позволяет назначать эти препараты 1–2 раза в сутки [16, 17].
Для лечения могут быть назначены комбинация ампициллин + гентамицин, а также цефазолин + цефтриаксон, которые имеют примерно эквивалентную эффективность в отношении микроорганизмов, вызывающих пиелонефрит [13]. Как и при лечении бессимптомной бактериурии, для лечения пиелонефрита в настоящее время предпочтительным является назначение b-лактамов, так как резиситентность E. coli к этим препаратам, по данным A.Artero (2013 г.), наиболее низкая [14]. В то же время E.Sabharval (2012 г.) сделал противоположное заключение: резистентность E. coli и других микроорганизмов к ампициллину – 90%, амоксициллину/клавуланату (Аугментин) – 78%, цефтриаксону – 35% [15]. В связи с этим в условиях роста резистентности уропатогенов к большинству антибактериальных препаратов возрастает роль цефалоспоринов III поколения в лечении неосложненной инфекции мочевыводящих путей. Отличительной чертой этой группы антибиотиков является высокая активность в отношении микроорганизмов семейства Enterobacteriaceae, устойчивость к действию b-лактамаз, длительный период полувыведения, что позволяет назначать эти препараты 1–2 раза в сутки [16, 17]. Американскими учеными было проведено сравнительное многоцентровое исследование эффективности цефалоспорина III поколения цефиксима и амоксициллина с участием 565 взрослых пациентов, страдающих неосложненными инфекциями мочевыводящих путей. Клиническая эффективность цефиксима составила 90%, амоксициллина – 83%, эрадикация уропатогенов наблюдалась у 92% пациентов, лечившихся цефиксимом, и у 84% больных, принимавших амоксициллин [18]. Тем не менее в исследованиях А.Alemu и соавт. (2012 г.) множественная лекарственная устойчивость микроорганизмов была выявлена в 95% проб мочи, собранной у беременных женщин с инфекциями МВП [19]. Повышение резистентности микроорганизмов отмечается в результатах многих исследований [20], все больше антибиотиков становятся малоэффективными, поэтому необходимы поиски новых подходов к лечению инфекционных процессов. Во время обострения процесса в интервалах между курсами антибактериальной терапии, а также для профилактики обострения хронических воспалительных процессов мочевыделительной системы следует рекомендовать применение растительных диуретиков, антисептиков и противовоспалительных препаратов.
Американскими учеными было проведено сравнительное многоцентровое исследование эффективности цефалоспорина III поколения цефиксима и амоксициллина с участием 565 взрослых пациентов, страдающих неосложненными инфекциями мочевыводящих путей. Клиническая эффективность цефиксима составила 90%, амоксициллина – 83%, эрадикация уропатогенов наблюдалась у 92% пациентов, лечившихся цефиксимом, и у 84% больных, принимавших амоксициллин [18]. Тем не менее в исследованиях А.Alemu и соавт. (2012 г.) множественная лекарственная устойчивость микроорганизмов была выявлена в 95% проб мочи, собранной у беременных женщин с инфекциями МВП [19]. Повышение резистентности микроорганизмов отмечается в результатах многих исследований [20], все больше антибиотиков становятся малоэффективными, поэтому необходимы поиски новых подходов к лечению инфекционных процессов. Во время обострения процесса в интервалах между курсами антибактериальной терапии, а также для профилактики обострения хронических воспалительных процессов мочевыделительной системы следует рекомендовать применение растительных диуретиков, антисептиков и противовоспалительных препаратов. Фитотерапия Активные компоненты лекарственных растений, используемых для лечения заболеваний МВП и почек (золототысячник, любисток, розмарин, марена красильная, двуплодник стебельковый, камнеломка язычковая, травы толокнянки, шалфея, шиповника, зверобоя, хвоща полевого и др.), способствуют выведению из организма вредных веществ, оказывают антибактериальное, противовоспалительное, противоаллергическое, мочегонное действие. Издавна для лечения заболеваний почек, мочевого пузыря использовалась и клюква [21]. Ягоды этого растения содержат органические кислоты (включая салицилат), фруктозу, витамины С, A, К, E и группы B, флавоноиды, антоцианидины, катехины и тритерпиноиды. Антоцианидины и проантоцианидины, входящие в состав растения, являются естественными антибиотиками [22]. Механизм их действия заключается в ингибировании адгезии бактерий, в том числе E. coli, на клетки уротелия, что облегчает удаление микроорганизмов из мочевых путей. Антиадгезивный эффект проантоцианидинов дозозависим и достоверен, что было подтверждено многочисленными экспериментальными и клиническими исследованиями [23, 24].
Фитотерапия Активные компоненты лекарственных растений, используемых для лечения заболеваний МВП и почек (золототысячник, любисток, розмарин, марена красильная, двуплодник стебельковый, камнеломка язычковая, травы толокнянки, шалфея, шиповника, зверобоя, хвоща полевого и др.), способствуют выведению из организма вредных веществ, оказывают антибактериальное, противовоспалительное, противоаллергическое, мочегонное действие. Издавна для лечения заболеваний почек, мочевого пузыря использовалась и клюква [21]. Ягоды этого растения содержат органические кислоты (включая салицилат), фруктозу, витамины С, A, К, E и группы B, флавоноиды, антоцианидины, катехины и тритерпиноиды. Антоцианидины и проантоцианидины, входящие в состав растения, являются естественными антибиотиками [22]. Механизм их действия заключается в ингибировании адгезии бактерий, в том числе E. coli, на клетки уротелия, что облегчает удаление микроорганизмов из мочевых путей. Антиадгезивный эффект проантоцианидинов дозозависим и достоверен, что было подтверждено многочисленными экспериментальными и клиническими исследованиями [23, 24]. Кроме того, вещества, которые содержатся в соке клюквы, изменяя состав мочи, не дают развиваться в ней болезнетворным бактериям. Для достижения антибактериального эффекта рекомендуется 2–3-кратный прием клюквенного натурального сока ежедневно[25], но при таком лечении могут возникать неблагоприятные явления, наиболее частыми из которых являются отрыжка, тошнота, изжога, учащенный стул, головные боли, повышение уровня глюкозы в крови и кожные реакции, поэтому применение экстракта клюквы в капсулах вместо использования целых плодов в последнее время считается более перспективным [26, 27]. Препарат Журавит представляет собой экстракт плодов клюквы крупноплодной (Vaccinium macrocarpon), содержащий в 1 капсуле 220 мг активного вещества, что соответствует 5500 мг свежих плодов клюквы. Помимо антибактериального, экстракт клюквы (Журавит) обладает выраженным антиоксидантным эффектом, что было подтверждено в исследованиях D.Wojnicz и соавт. (2012 г.), и рекомендовано использовать препарат для профилактики и лечения инфекций МВП, включая хронические и рецидивирующие процессы [28].
Кроме того, вещества, которые содержатся в соке клюквы, изменяя состав мочи, не дают развиваться в ней болезнетворным бактериям. Для достижения антибактериального эффекта рекомендуется 2–3-кратный прием клюквенного натурального сока ежедневно[25], но при таком лечении могут возникать неблагоприятные явления, наиболее частыми из которых являются отрыжка, тошнота, изжога, учащенный стул, головные боли, повышение уровня глюкозы в крови и кожные реакции, поэтому применение экстракта клюквы в капсулах вместо использования целых плодов в последнее время считается более перспективным [26, 27]. Препарат Журавит представляет собой экстракт плодов клюквы крупноплодной (Vaccinium macrocarpon), содержащий в 1 капсуле 220 мг активного вещества, что соответствует 5500 мг свежих плодов клюквы. Помимо антибактериального, экстракт клюквы (Журавит) обладает выраженным антиоксидантным эффектом, что было подтверждено в исследованиях D.Wojnicz и соавт. (2012 г.), и рекомендовано использовать препарат для профилактики и лечения инфекций МВП, включая хронические и рецидивирующие процессы [28].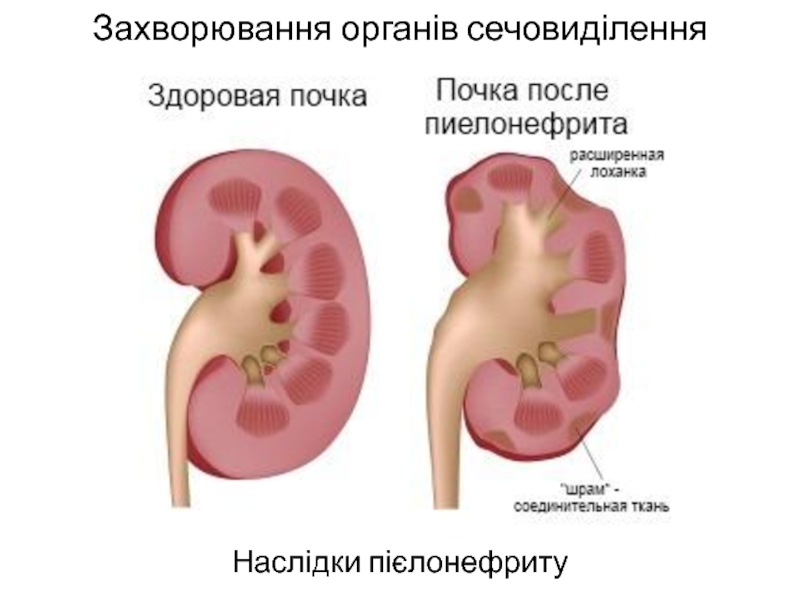 В ранее проведенном сравнительном исследовании по изучению эффективности экстракта клюквы и триметоприма у женщин с рецидивирующими инфекциями МВП M.McMurdo (2009 г.) показана одинаковая их эффективность, но при меньшем числе побочных эффектов у женщин, принимавших с целью лечения экстракт клюквы [29], что еще раз подтверждает целесообразность и безопасность применения препаратов на растительной основе. Рекомендуемые дозы Журавита – 1 капсула 3 раза в сутки в течение 3 дней, затем 1 капсула 1 раз в сутки, длительность лечения 2–4 нед. Такой режим приема удобен и необременителен для пациенток и способствует повышению приверженности терапии. Экстракт клюквы (Журавит) показан при следующих заболеваниях МВП: цистит, бессимптомная бактериурия, пиелонефрит, как дополнительное средство лечения в комплексной терапии, так и для профилактики развития восходящей инфекции или других осложнений. Заключение Учитывая высокий уровень заболеваемости МВП во время беременности, чрезвычайно важной является профилактика этой патологии.
В ранее проведенном сравнительном исследовании по изучению эффективности экстракта клюквы и триметоприма у женщин с рецидивирующими инфекциями МВП M.McMurdo (2009 г.) показана одинаковая их эффективность, но при меньшем числе побочных эффектов у женщин, принимавших с целью лечения экстракт клюквы [29], что еще раз подтверждает целесообразность и безопасность применения препаратов на растительной основе. Рекомендуемые дозы Журавита – 1 капсула 3 раза в сутки в течение 3 дней, затем 1 капсула 1 раз в сутки, длительность лечения 2–4 нед. Такой режим приема удобен и необременителен для пациенток и способствует повышению приверженности терапии. Экстракт клюквы (Журавит) показан при следующих заболеваниях МВП: цистит, бессимптомная бактериурия, пиелонефрит, как дополнительное средство лечения в комплексной терапии, так и для профилактики развития восходящей инфекции или других осложнений. Заключение Учитывая высокий уровень заболеваемости МВП во время беременности, чрезвычайно важной является профилактика этой патологии. Некоторые клиницисты считают обоснованным назначение профилактических курсов антибактериальной терапии (1–3 дня), другие оспаривают целесообразность такого подхода, учитывая соотношение риска и пользы данной терапии для матери и плода. Более того, частое, кратковременное назначение антибактериальных препаратов способствует развитию устойчивости микроорганизмов, возникновению аллергии, нарушению иммунитета, развитию дисбактериоза и т.д. Именно поэтому для предупреждения обострения хронического пиелонефрита, цистита рекомендуется широкое применение растительных препаратов. Практические рекомендации Таким образом, существенное место в комплексе профилактических мероприятий, направленных на предупреждение рецидивов инфекции МВП, занимает применение современных фитопрепаратов, в том числе и на основе продуктов клюквы. Обязательными являются и соблюдение личной гигиены, режима, диеты с исключением острой, соленой пищи, занятия лечебной физкультурой. Каждая женщина в течение всей беременности должна находиться под строгим наблюдением врача акушера-гинеколога, особенно в критические сроки (22–28 нед), когда чаще всего проявляется пиелонефрит беременных.
Некоторые клиницисты считают обоснованным назначение профилактических курсов антибактериальной терапии (1–3 дня), другие оспаривают целесообразность такого подхода, учитывая соотношение риска и пользы данной терапии для матери и плода. Более того, частое, кратковременное назначение антибактериальных препаратов способствует развитию устойчивости микроорганизмов, возникновению аллергии, нарушению иммунитета, развитию дисбактериоза и т.д. Именно поэтому для предупреждения обострения хронического пиелонефрита, цистита рекомендуется широкое применение растительных препаратов. Практические рекомендации Таким образом, существенное место в комплексе профилактических мероприятий, направленных на предупреждение рецидивов инфекции МВП, занимает применение современных фитопрепаратов, в том числе и на основе продуктов клюквы. Обязательными являются и соблюдение личной гигиены, режима, диеты с исключением острой, соленой пищи, занятия лечебной физкультурой. Каждая женщина в течение всей беременности должна находиться под строгим наблюдением врача акушера-гинеколога, особенно в критические сроки (22–28 нед), когда чаще всего проявляется пиелонефрит беременных. Пациенткам, страдающим заболеваниями почек, требуются диспансерное наблюдение у терапевта женской консультации, систематическое обследование, что способствует раннему выявлению бессимптомной бактериурии, профилактике осложнений и своевременному началу лечения. Женщинам, у которых во время беременности выявлялись инфекционные и воспалительные заболевания МВП, протеинурия, гематурия, пиурия, повышение артериального давления, отеки, а также перенесшим поздний токсикоз во время предыдущих беременностей, показано тщательное обследование и наблюдение в течение всех последующих беременностей с обязательным проведением лечебных и профилактических мероприятий. Более широкое распространение и внедрение в рутинную клиническую практику комплементарной и альтернативной терапии – эффективный метод снижения заболеваемости воспалительными заболеваниями МВП во время беременности.
Пациенткам, страдающим заболеваниями почек, требуются диспансерное наблюдение у терапевта женской консультации, систематическое обследование, что способствует раннему выявлению бессимптомной бактериурии, профилактике осложнений и своевременному началу лечения. Женщинам, у которых во время беременности выявлялись инфекционные и воспалительные заболевания МВП, протеинурия, гематурия, пиурия, повышение артериального давления, отеки, а также перенесшим поздний токсикоз во время предыдущих беременностей, показано тщательное обследование и наблюдение в течение всех последующих беременностей с обязательным проведением лечебных и профилактических мероприятий. Более широкое распространение и внедрение в рутинную клиническую практику комплементарной и альтернативной терапии – эффективный метод снижения заболеваемости воспалительными заболеваниями МВП во время беременности.
- Шехтман М.М. Руководство по экстрагенитальной патологии у беременных.
 Изд. 3-е. М.: Триада, 2005.
Изд. 3-е. М.: Триада, 2005. - Урология. Национальное руководство. Под ред. Н.А.Лопаткина. М.: ГЭОТАР-Медиа, 2009.
- Никонов А.П. Асцатурова О.Р., Шулутко П.А., Каптильный В.А. Инфекции мочевыводящих путей и беременность. Гинекология. 2007; 9 (1): 38–40.
- Tseng C.C, Huang J.J, Ko W.C et al. Decreased predominance of pap G class II allele in Escherichia coli strains isolated from adults with acute pyelonephritis and urinary tract abnormalities. J Urol 2001; 166: 1643–6.
- Sabharwal E.R. Antibiotic susceptibility patterns of uropathogens in obstetric patients. N Am J Med Sci 2012; 4 (7): 316–9; doi: 10.4103/1947-2714.98591.
- Rizvi M, Khan F, Shukla I et al. Rising prevalence of antimicrobial resistance in urinary tract infections during pregnancy: necessity for exploring newer treatment options. J Lab Physicians 2011; 3 (2): 98–103; doi: 10.4103/0974-2727.86842.

- Nicolle L.E, Bradley S, Colgan R et al. Infectious Diseases Society of America guidelines for the diagnosis and treatment of asymptomatic bacteriuria in adults. Clin Infect Dis 2005; 40: 643.
- Ben David S, Einarson T, Ben David Y et al. The safety of nitrofurantoin during the first trimester of pregnancy: meta — analysis. Fundam Clin Pharmacol 1995; 9: 503.
- Stein G.E. Single — dose treatment of acute cystitis with fosfomycin tromethamine. Ann Pharmacother 1998; 32: 215.
- Estebanez A et al. Fosfomycin in a single dose versus a 7-day course of amoxicillin — clavulanate for the treatment of asymptomatic bacteriuria during pregnancy. Eur J Clin Microbiol Infect Dis 2009; 28 (12): 1457–64; doi: 10.1007/s10096-009-0805-6. Epub 2009.
- Smaill F, Vazquez J.C. Antibiotics for asymptomatic bacteriuria in pregnancy. Fosfomycin in a single dose versus a 7-day course of amoxicillin — clavulanate for the treatment of asymptomatic bacteriuria during pregnancy.
 Cochrane Database Syst Rev 2007; CD000490.
Cochrane Database Syst Rev 2007; CD000490. - Archabald K.L, Friedman A, Raker C.A, Anderson B.L. Impact of trimester on morbidity of acute pyelonephritis in pregnancy. Am J Obstet Gynecol 2009; 201: 406.e1.
- Wing D.A, Hendershott C.M, Debuque L, Millar L.K. A randomized trial of three antibiotic regimens for the treatment of pyelonephritis in pregnancy. Obstet Gynecol 1998; 92: 249.
- Artero A, Alberola J, Eiros J.M et al. Pyelonephritis in pregnancy. How adequate is empirical treatment? Rev Esp Quimioter 2013; 26 (1): 30–3.
- Sabharwal E.R. Antibiotic susceptibility patterns of uropathogens in obstetric patients. N Am Med Sci 2012; 4 (7): 316–9.
- Пушкарь Д.Ю., Зайцев А.В. Современный взгляд на применение цефиксима в лечении инфекции мочевыводящих путей. РМЖ. Хирургия. Урология. 2010; 18 (29): 1809–12.
- Айламазян Э.К. Применение цефиксима при неосложненном пиелонефрите беременных (методические рекомендации для акушеров — гинекологов).
 Гинекология. 2006; 3: 28–31.
Гинекология. 2006; 3: 28–31. - Пушкарь Д.Ю., Зайцев А.В. Современный взгляд на применение цефиксима в лечении инфекции мочевыводящих путей. РМЖ. Хирургия. Урология. 2010; 29.
- Alemu A, Moges F, Shiferaw Y et al. Bacterial profile and drug susceptibility pattern of urinary tract infection in pregnant women at University of Gondar Teaching Hospital, Northwest Ethiopia. BMC Res Notes 2012; 5: 197; doi: 10.1186/1756-0500-5-197.
- Rizvi M et al. Rising prevalence of antimicrobal resistence in urinary tract infections during pregnancy: necessity for exploring newer treatment options. J Lab Physicians 2011; 3 (2): 98–103.
- Guay D.R. Cranberry and urinary tract infections. Drugs 2009; 69 (7): 775–807.
- Cimolai N, Cimolai T. The cranberry and the urinary tract. Eur J Clin Microbiol Infect Dis 2007; 26 (11): 767–76.
- Gupta K, Chou M.Y, Howell A et al.
 Cranberry products inhibit adherence of p — fimbriated Escherichia coli to primary cultured bladder and vaginal epithelial cells. J Urol 2007; 177 (6): 2357–60.
Cranberry products inhibit adherence of p — fimbriated Escherichia coli to primary cultured bladder and vaginal epithelial cells. J Urol 2007; 177 (6): 2357–60. - Afshar K, Stothers L, Scott H, Mac Neily A.E. Cranberry juice for the prevention of pediatric urinary tract infection: a randomized controlled trial. J Urol 2012; 188 (4 Suppl.): 1584–7; doi: 10.1016/j.juro.2012.02.031. Epub 2012.
- Wing D.A, Rumney P.J, Preslicka C.W, Chung J.H. Daily cranberry juice for the prevention of asymptomatic bacteriuria in pregnancy: a randomized, controlled pilot study. J Urol 2008; 180 (4): 1367–72; doi: 10.1016/j.juro.2008.06.016. Epub 2008.
- Dugoua J.J, Seely D, Perri D et al. Safety and efficacy of cranberry (vaccinium macrocarpon) during pregnancy and lactation. Can J Clin Pharmacol 2008; 15 (1): e80–6.
- Hisano M, Bruschini H, Nicodemo A.C, Srougi M. Cranberries and lower urinary tract infection prevention.
 Clinics (Sao Paulo) 2012; 67 (6): 661–8.
Clinics (Sao Paulo) 2012; 67 (6): 661–8. - Wojnicz D, Sycz Z, Walkowski S et al. Study on the influence of cranberry extract Żuravit S•O•S(R) on the properties of uropathogenic Escherichia coli strains, their ability to form biofilm and its antioxidant properties. Phytomedicine 2012; 19 (6): 506–14; doi: 10.1016/j.phymed.2011.12.013. Epub 2012.
- McMurdo M.E, Argo I, Phillips G et al. Cranberry or trimethoprim for the prevention of recurrent urinary tract infections? A randomized controlled trialinolder women. J Antimicrob Chemother 2009; 63: 389–95.
Cited-By
Article Metrics
Refbacks
- There are currently no refbacks.
Тактика лечения и профилактика осложнений беременности и родов у женщин с пиелонефритом и обструктивными нарушениями верхних мочевых путей
На правах рукописи
ВЛАСЮК Марина Евгеньевна
ТАКТИКА ЛЕЧЕНИЯ И ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ БЕРЕМЕННОСТИ И РОДОВ У ЖЕНЩИН С ПИЕЛОНЕФРИТОМ И ОБСТРУКТИВНЫМИ НАРУШЕНИЯМИ ВЕРХНИХ МОЧЕВЫХ ПУТЕЙ
14. 01.01 — Акушерство и гинекология
01.01 — Акушерство и гинекология
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
о 4 ОКТ 2012
Москва-2012
005052823
Работа выполнена в Государственном бюджетном учреждении здравоохранения Московской области «Московский областной научно-исследовательский институт акушерства и гинекологии» Министерства здравоохранения Московской области и Государственном бюджетном учреждении Ростовской области «Областная больница № 2» г. Ростов-на-Дону.
Научный руководитель:
доктор медицинских наук, профессор Петрухин Василий Алексеевич Официальные оппоненты:
Шалина Раиса Ивановна — доктор медицинских наук, профессор кафедры акушерства и гинекологии педиатрического факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И.Пирогова» Минздравсоцразвития РФ;
Леваков Сергей Александрович — доктор медицинских наук, профессор, заведующий кафедрой акушерства и гинекологии ФГУ «Институт повышения квалификации» Федерального медико-биологического агентства России.
Ведущая организация: ГБОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России.
Защита диссертации состоится «_»_ 2012 года в _часов на
заседании диссертационного совета Д 208.048.01 при ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии» (101000, Москва, ул. Покровка, д.22 а).
С диссертацией можно ознакомиться в библиотеке ГБУЗ МО МОНИИАГ. Автореферат разослан «_»_2012 года.
Ученый секретарь диссертационного совета доктор медицинских наук,
профессор Я.З. Зайдиева
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальность проблемы
Пиелонефрит — одно из распространенных экстрагенитальных заболеваний при беременности, встречающееся у 8-12% беременных (Иремашвили В.В., 2007). Его обострению в процессе гестации способствует комплекс гормональных, водно-электролитных, иммунных и механических факторов, неразрывно связанных с беременностью (Серов В. Н., Тютюнник В.Л., 2008). Начиная с ранних сроков беременности, у 80% здоровых женщин возникают функциональные изменения мочевых путей, проявляющиеся снижением тонуса и гипокинезией мочеточников (Захарова Е.В., 2008). На этом фоне развиваются пузырно-мочеточниковые рефлюксы, повышается внутрилоханоч-ное давление, возникают лоханочно-почечные рефлюксы, приводящие к проникновению мочи, микробов, токсинов в ткань почки, что предрасполагает к развитию острого или обострению хронического пиелонефрита (Никонов А.П. с соавт., 2007). Осложненное течение беременности при данной патологии почек встречается в 82,3-89% (Шехтман М.М. с соавт., 2000).
Н., Тютюнник В.Л., 2008). Начиная с ранних сроков беременности, у 80% здоровых женщин возникают функциональные изменения мочевых путей, проявляющиеся снижением тонуса и гипокинезией мочеточников (Захарова Е.В., 2008). На этом фоне развиваются пузырно-мочеточниковые рефлюксы, повышается внутрилоханоч-ное давление, возникают лоханочно-почечные рефлюксы, приводящие к проникновению мочи, микробов, токсинов в ткань почки, что предрасполагает к развитию острого или обострению хронического пиелонефрита (Никонов А.П. с соавт., 2007). Осложненное течение беременности при данной патологии почек встречается в 82,3-89% (Шехтман М.М. с соавт., 2000).
В настоящее время имеется достаточно большое число рекомендаций по лечению данной патологии, в том числе и эмпирической антимикробной химиотерапии пиелонефрита во время беременности. Однако следует иметь в виду, что даже самая мощная медикаментозная, в том числе антибактериальная, терапия может оказаться неэффективной в том случае, если сохраняется нарушение пассажа мочи. Поэтому определяющим моментом при лечении обструктив-ных форм заболевания является восстановление адекватной уродинамики с использованием различных методов дренирования почечной лоханки (Еникеев Д.В., 2009; Ое1ге111Е. е! а1., 2000).
Поэтому определяющим моментом при лечении обструктив-ных форм заболевания является восстановление адекватной уродинамики с использованием различных методов дренирования почечной лоханки (Еникеев Д.В., 2009; Ое1ге111Е. е! а1., 2000).
В современной литературе недостаточно освещены показания к разгрузке верхних мочевых путей у беременных при обструктивных поражениях с выбором оптимального метода дренирования почек, особенно на фоне гестационных осложнений. Отсутствует единство взглядов на ведение обструктивного пиелонефрита у беременных, нет общей точки зрения о длительности лечения,
сроках и различных подходах к катетеризации полостной системы почек с позиций не только коррекции состояния почек и мочеотведения, но и снижения тяжести гестационных осложнений, риска перинатальных потерь. В связи с вышеизложенным, проблема разработки тактики комплексного лечения пиелонефрита и ретенционно-обструктивных поражений верхних мочевых путей у беременных, относится к актуальным.
Цель исследования: снижение частоты и тяжести осложнений беременности, родов и послеродового периода у пациенток с пиелонефритом на фоне ретенционно-обструктивных осложнений путем совершенствования комплексного лечения и применения дренирования полостной системы почек.
Задачи исследования
1. Определить структуру и частоту встречаемости осложнений беременности и родов, перинатальных исходов у беременных при пиелонефрите на фоне развития ретенционно-обструктивных поражений верхних мочевых путей.
2. Выявить анамнестические, клинико-лабораторные и ультразвуковые особенности патологии у беременных с ретенционно-обструктивными поражениями верхних мочевых путей.
3. Дать сравнительную оценку клинической эффективности лечения острого пиелонефрита и ретенционно-обструктивных поражений верхних мочевых путей, частоты и тяжести осложнений беременности и родов, перинатальных исходов, качества лечения с применением разной тактики эндоуро-логического дренирования почек.
4. Выявить морфологические особенности строения околоплодных структур, сосудов ворсинчатого хориона и терминальных ворсин плаценты, их ангиоархитектоники при гнойном обструктивном пиелонефрите на фоне и при отсутствии эндоурологического дренирования почек.
5. Разработать рациональную дифференцированную тактику ведения беременных с пиелонефритом при развитии ретенционно-обструктивных поражений верхних мочевых путей, обосновать целесообразность катетериза-
ции полостной системы почек с целью профилактики осложнений беременности, родов и послеродового периода.
Научная новизна исследования В работе предложен новый подход к лечению беременных с пиелонефритом, протекающим в условиях развития обструктивной уропатологии. Впервые доказано преимущество наружного дренирования почки (чрескож-ная пункционная нефростомия) у беременных с пиелонефритом на фоне об-структивных уропатий. Изучены новые особенности патоморфологических реакций в плаценте, плацентарном ложе матки, сосудах ворсин при различной тактике лечения беременных с острым пиелонефритом.
Практическая значимость работы Уточнены показания для проведения наружного или внутреннего дренирования мочевых путей у беременных при остром обструктивном пиелонефрите. Оптимизирован алгоритм обследования и лечения беременных с острым пиелонефритом на фоне и при отсутствии ретенционно-обструктивных нарушений посредством учета почасового диуреза, результатов проведения фармакоэхографической пробы с диуретиком и оценки мор-фо-функционального состояния уродинамики, учета гестационных осложнений, врожденных аномалий развития почек и мочевой системы, стадии пиелонефрита и анамнестических данных о длительности экстрагенитапьной патологии. Полученные в работе доказательства целесообразности ранней и длительной катетеризации полостной системы почек в комплексном лечении обструктивного пиелонефрита беременных способствуют внедрению этого метода в практическое здравоохранение, снижению риска развития осложнений гестации, родов и перинатальных исходов.
Основные положения диссертации, выносимые на защиту 1. При обструктивном пиелонефрите у беременных эффективность дренирования мочевых путей зависит не только от степени нарушения уродинамики, но и определяется анамнестическими и гестационными особенностями.
При обструктивном пиелонефрите у беременных эффективность дренирования мочевых путей зависит не только от степени нарушения уродинамики, но и определяется анамнестическими и гестационными особенностями.
2. Своевременное и длительное дренирование мочевых путей при пиелонефрите у беременных приводит к более раннему купированию воспаления в почках, уменьшению воспалительных изменений в последе и улучшению перинатальных исходов. Наружное дренирование мочевых путей более эффективно по сравнению с внутренним.
3. Разработанная тактическая схема лечения беременных с об-структивным пиелонефритом позволяет оказать эффективную помощь в первые 3-6 часов после начала обструкции, дифференцированно выбрать наиболее оптимальный способ дренирования мочевых путей.
Внедрение результатов работы
Результаты проведенного диссертационного исследования внедрены и используются в работе акушерского отделения ГУЗ «Областная больница №2» г. Ростов-на-Дону, Муниципального учреждения здравоохранения «Медсанчасть №9 им. М.А. Тверье», а также применяются при чтении лекций на кафедре акушерства и гинекологии №3 ФПК и ППС РостГМУ, ФГОУ ДПО «Институт повышения квалификации ФМБА» России.
М.А. Тверье», а также применяются при чтении лекций на кафедре акушерства и гинекологии №3 ФПК и ППС РостГМУ, ФГОУ ДПО «Институт повышения квалификации ФМБА» России.
Апробация работы
Основные положения диссертации доложены и обсуждены на заседании акушерского отделения ГУЗ «Областная больница № 2» г. Ростова-на-Дону, представлены на III Всероссийской научно-практической конференции «Функциональное состояние и здоровье человека» (Ростов-на-Дону, 2010г.), Пленуме Российского научного медицинского общества терапевтов «Инновационные технологии и прогресс терапевтической клиники» (г.Ростов-на-Дону, 2010 г.). Апробация диссертации проведена на заседании Ученого совета ГУЗ МОНИИАГ от 14 июня 2011 г..
Личный вклад
Автор лично принимала участие в отборе 144 беременных для включения в исследование, в проведении клинических и инструментальных обследований пациентов и их лечении. Автором разработан оригинальный алгоритм ведения беременных с обструктивным пиелонефритом, позволившим
повысить эффективность их лечения. Автором доказано преимущество наружного дренирования мочевых путей беременных с обструктивным пиелонефритом по сравнению с внутренним.
Автором доказано преимущество наружного дренирования мочевых путей беременных с обструктивным пиелонефритом по сравнению с внутренним.
Публикации
По результатам диссертации опубликовано 8 научных работ в отечественной печати, в том числе 3 журнальные статьи в изданиях, рекомендованных ВАК РФ.
Объем и структура диссертации
Диссертационное исследование изложено на 151 страницах машинописного текста, состоит из введения, 6 глав, выводов, практических рекомендаций и указателя литературы. Работа иллюстрирована 30 таблицами, 29 рисунками. Список литературы содержит 166 источников, в том числе 51 зарубежных авторов.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В основу работы положены результаты наблюдения за 144 беременными, находившимися на обследовании, лечении и родоразрешенными в ГУЗ «Областная больница №2» г.Ростов-на-Дону и урологическом отделении БСМП №2 г. Ростов-на-Дону, а также результаты последующего осмотра их новорожденных.
Беременные были разделены на четыре группы:
1-я группа — 37 беременных с острым пиелонефритом без ретенционно-обструктивных поражений верхних мочевых путей (ВМП), которым было проведено только комплексное консервативное лечение;
2-я группа — 35 беременных с острым пиелонефритом и ретенционно-обструктивным поражением ВМП, которым было проведено внутреннее эндоурологическое дренирование с использованием самоудерживающихся мочеточниковых стентов;
3-я группа — 32 беременные с острым пиелонефритом и ретенционно-обструктивным поражением ВМП, которым было проведено наружное дренирование ВМП посредством чрескожной пункционной нефростомии.
Контрольную группу составили 40 соматически здоровых женщин с физиологически протекающей беременностью.
В 1-й группе беременных возраст пациенток колебался от 17 до 32 лет, в среднем составив 23,б±0,9 года. Во 2-й группе данный показатель находился в диапазоне от 18 до 34 лет, среднее значение было 24,0+0,8 года, а в 3-й группе — варьировал от 19 до 34 лет, при среднем значении — 23,2±0,9 года. Беременные контрольной группы имели возраст от 18 до 32 лет, в среднем 23,9+0,6 года.
Среди обследуемых 1-й группы 26 (70,3%) пациенток были первобере-менными, а первородящих было — 28 (75,7%). Во 2-й и 3-й группе аналогичные показатели составили 27 (77,1%), 29 (82,8%) и 23 (71,9%), 26 (81,3%) соответственно.
Аномалии развития мочевой системы и фоновая патология почек встречались в 4 (10,8%) наблюдениях в 1-й группе и у 22 (32,8%) пациенток при об-структивной уропатологии (табл. 1). Причем, у подавляющего большинства женщин аномалии развития мочевой системы были впервые обнаружены во время беременности в результате проведенных исследований.
У 6 (9,0%) беременных на фоне обструктивной уропатологии наблюдалось ряд аномалий развития мочевой системы, при этом в 3-й группе они встречались чаще, чем во 2-й (табл. 1).
Наследственный анамнез по заболеваниям мочеполовой системы оказался отягощенным у 16 (43,2%) беременных 1-й группы, 15 (42,8%) — 2-й и 14 (43,8%) пациенток 3-й группы.
Первое наблюдение за беременными осуществляли при первичной манифестации воспалительного процесса в почках, в преобладающем большинстве случаев в сроки 22-26 недель. Дальнейшее обследование проводилось в 32-34, 36-38 недель, в родах и в первую неделю после родов. Анализировали клинические данные, изучали акушерско-гинекологический анамнез, осуществляли динамическое наблюдение за состоянием плода и новорожден-
ных, проводили патоморфологическое исследование последов, изучали осложнения эндоурологического дренирования ВМП.
Таблица 1.
Структура аномалий развития мочевой системы у беременных на фоне и
при отсутствии обструктивной уроиатологии
1-я группа Пр и обструктивной уропатологии
Аномалия развития (п=37) 2-я группа 3-я группа В целом
(п=35) (п=32) (п=67)
абс. % абс. % абс. % абс. %
Врожденный стеноз — — — — 3 9,4 3 4,5
лоханочно- моче-
точникового сег-
мента
Аномальное распо- — — — — 4 12,5 4 6,0
ложение устья мо-
четочника
Нефроптоз 1 2,7 — — 3 9,4 3 4,5
Врожденная анома-
лия развития почки: 2 5,4 1 2,9 8 25,0* 9 13,4*
-подковообразная — — — — 2 6,3 2 3,0
почка
— дистопия почки — — — — 1 зд 1 1,5
-лоханочно- моче- — — — — 2 6,3 2 3,0
точниковое удвое-
ние
— добавочная доль- 1 2,7 — — 1 3,1 1 1,5
ка 1 2,7 1 2,9 1 зд 2 3,0
— гипоплазия почки — — — — 1 3,1 1 1,5
— поликистоз почек
Добавочные сосуды 1 2,7 3 8,6 6 18,8* 9 13,4*
почек
Примечание: достоверные отличия по сравнению с 1-й группой при р<0,05.
Наряду с общепринятыми методами в клинико-лабораторное обследование беременных были включены: анализ мочи по Нечипоренко, исследование суточной протеинурии, бактериологические методы исследования мочи с последующей идентификацией возбудителя, определением степени микробной обсемененности и чувствительности выделенной микрофлоры к антибиотикам, оценка кислотно-щелочного состояния крови.
Инструментальное обследование беременных включало ультразвуковое (УЗ) исследование почек с помощью аппарата AIoka-630 (Япония) с линейным датчиком 7,5 мГц, при котором определяли структуру, размеры почек, толщину коркового слоя, состояние чашечно-лоханочной системы, выявляли образования и инфильтраты почек. У пациенток, подвергшихся катетеризации или нефростомии, обязательно проводился УЗ контроль почек во время беременности и после родов. Допплерэхографическое исследование сосудов маточно-плацентарного-плодового кровотока проводили по стандартному алгоритму (Демидов В.Н. и соавт., 1998).
Для раннего выявления ретенции ВМП у беременных использовали метод фармакоэхографии, предложенный H.A. Лопаткиным с соавт. (1985) и усовершенствованный М.Н. Почерниковой с соавт. (2006). На фоне форсированного диуреза (прием 1 литра жидкости и фуросемида 0,3 мг/кг под язык) измеряли изменение поперечного размера лоханок обеих почек спустя 7, 10, 15, 30, 45, 60 и 90 минут. Если поперечный размер лоханки достигал максимума к 30 минуте, не увеличивался больше 50% от исходного размера и возвращался через 45-60 минут наблюдения к первоначальным значениям, то такие показатели соответствовали ранним стадиям нарушения уродинамики ВМП (I, II). Если повышение диуреза приводило к замедлению сокращения поперечного размера лоханки и достигало максимума к 60 минуте, лоханка увеличивалась больше 50% от исходного размера, и начиналось ее сокращение через 90 минут наблюдения, но не возвращалось к первоначальным значениям, то такие показатели соответствовали IIIA стадии нарушения уродинамики ВМП. Если на протяжении 90 минут имело место увеличение лоханки больше 50% от исходного размера и отсутствовала тенденция к ее сокращению, то такая кривая соответствовала ШБ стадии нарушения уродинамики ВМП. Признаком обструкции считали увеличение размеров поперечника лоханки на 50% через 5 минут после водной нагрузки и введения фуросемида. По методу М.Н. Почерниковой с соавт. (2006) при I и II типах рекомендуется консервативное ведение больных, при IIIA и ШБ типах нарушения уродина-
мики — стеитирование катетером-стентом и при обструкции мочевых путей -наложение нефростомы.
При патоморфологическом исследовании последов особое внимание уделяли макроскопической характеристике: массе и диаметру последа, а также выраженности компенсаторно-приспособительных, инволютивно-деструктивных реакций в плаценте.са 6.0».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
При поступлении беременных с острым пиелонефритом в стационар в срочном порядке осуществляли забор крови и мочи на общий, биохимический и микробиологический анализ, катетеризировали мочевой пузырь для учета почасового диуреза, начинали инфузионную, десенсибилизирующую и антибактериальную терапию. У всех беременных 1-й группы почасовой диурез был в норме (50 мл и более). Они не требовали катетеризации ВМП и им проводили консервативное лечение. У остальных беременных при наличии продолжающейся анурии или олигурии на фоне проводимого лечения был предположительно поставлен диагноз острого пиелонефрита, осложнившегося ретенционно-обструктивными нарушениями.
Во 2-й группе больных ША стадия нарушений уродинамики наблюдалась у 18 (51,4%) пациенток, ШБ — у 16 (45,7%) беременных и обструкция ВМП — у 1 (2,9%) женщины. В 3-й группе по частоте преобладала обструкция ВМП — 26 (81,3%) беременных, у 6 (18,7%) пациенток была выявлена ШБ стадия нарушений уродинамики.
У пациенток при ША и ШБ стадиях нарушений уродинамики стенти-ровали мочеточники. При анурии, обструкции мочевых путей, аномалиях развития мочевыделительной системы сразу накладывали нефростому. У 10 (22%) пациенток дренирование мочеточника катетером-стентом было неэффективным. У этих больных исходно наблюдали окклюзию в условиях фар-макоэхографического исследования, гестоз, наличие добавочной петли почечных сосудов как врожденной аномалии, гнойной стадии пиелонефрита, имелись анамнестические указания на обострения пиелонефрита еще до беременности (табл. 2).
Таблица 2.
Факторная оценка эффективности катетеризации мочеточников стентом
Фактор Влияние на эффективность катетеризации 5 X >Р
Окклюзия при фармакоэхогра-фической пробе 1 X = 10,9, р=0,001
ША и ШБ стадия нарушения уродинамики т Х=0,41,р>0,05
Добавочные сосуды почек X = 11,6, р=0,0007
Пиелонефрит в анамнезе до беременности 2 х= 7,52, р=0,0061
Гнойный пиелонефрит 1 X = 7,23, р=0,0072
Пиелокаликэктазия 1 1 X = 7,07, р=0,008
Гестоз 4 X = 14,5, р=0,0001
Через 1-2 дня неэффективной катетеризации ВМП пациенткам накладывали чрескожную нефростому. Беременным с указанными в табл. 2 признаками оптимальным является выполнение чрескожной пункционной неф-ростомии и отказ от использования мочетониковых катетеров-стентов. Разработанный подход позволяет более оперативно и эффективно принимать врачебные решения о ведении беременных с острым пиелонефритом и ре-тенционно-обструктивными осложнениями.
Нами была определена тактика исходного обследования беременных с острым пиелонефритом для оптимального выбора метода восстановления пассажа мочи (рис. 1).
Поступление беременной с острым гнойным пиелонефритом в стационар
Катетеризация мочевого пузыря для учета почасового диуреза
Признаки обструкции
УЗИ почек
Врожденные аномалии мочевой
Консервативное введение
Фармакоэхо графи ческа$у проба: Обструкция’ •I, II тип нарушения уродинамики 1IIA и ШБтипы нарушения уродинамики ‘
Пиелонефрит „в анамнезе
Гестоз (нефропатия II и III степени тяжести)
Катетер-стент
Рис. 1. Алгоритм ведения беременных с обструктивным пиелонефритом.
Решение в пользу дренирования ВМП принималось с учетом почасового диуреза (менее 50 мл), результатов проведения фармакоэхографической пробы с диуретиком (обструкция, IIIA и ШБ типы нарушений уродинамики), гестационных осложнений (наличие гестоза — нефропатии II и III степени тяжести), врожденных аномалий развития почек и мочевой системы, стадии пиелонефрита и анамнестических данных о длительности экстрагенитальной патологии.
Благодаря использованной методике диагностики и лечения пиелонефрита на фоне обструктивной уропатологии купирование основных симптомов заболевания — болевого синдрома, лейкоцитоза, повышенного СОЭ во 2-й и 3-й группах происходило быстрее по сравнению с 1-й группой при консервативном лечении (рис. 2).
Эритроцитурия Лейкоцитурия СОЭ Лейкоцитоз Гипертермия Болевой синдром
ШЗ-я группа ■ 2-я группа 01-я группа
0 2 4
10 12 14
Сутки
Рис. 2. Купирование симптомов пиелонефрита в группах.
При дренировании мочевых путей у больных 2-й и 3-й группы по сравнению с консервативным ведением пациенток болевой синдром купировался быстрее во 2-й группе на 44,3%, в 3-й группе — на 72%; лейкоцитоз — во 2-й группе на 53,2%, в 3-й группе — на 51,9% быстрее. Во 2-й и 3-й группе беременных по сравнению с 1-й группой были выше темпы снижения СОЭ (на 16,4% и 21,4%), количества палочкоядерных нейтрофилов, лимфоцитов. Причина такой разницы в показателях кроется в скорой и успешной нормализации уродинамики во 2-й и 3-й группах. Болевой синдром быстрее всего купировался при наружном дренировании. Во всех группах после начала лечения содержание азотистых продуктов белкового обмена — креатинина и мочевины снижалось, что свидетельствовало о снижении интоксикационных явлений в организме. Наиболее благоприятная динамика креатинина и мочевины крови наблюдалась после наложения чрескожной нефростомы, что привело к достоверно более низким значениям этих показателей на 10-е сутки в 3-й группе (0,079±0,02 ммоль/л) по сравнению со 2-й (0,088±0,03 ммоль/л) и 1-й (0,087±0,04 ммоль/л) группами.
Угроза прерывания беременности была самым частым осложнением во всех группах исследования: в 1-й группе — у 26 (73,0%), во 2-й группе — у 31 (88,6%) и в 3-й группе — у 27 (84,4%) пациенток (табл.3).
Таблица 3.
Структура осложнений родов у больных пиелонефритом на фоне и при _отсутствии обструктивной уропатологии_
Осложнения 1-я фуппа При обструктивной уропатологии
родов (п=37) 2-я группа (п=35) 3-я группа (п=32) В целом (п=67)
абс. % абс. % абс. % абс. %
Преждевременное 6 17,1 6 18,8 5 16,1 11 17,5
излитие околоплод-
ных вод
Аномалии родовой 7 20,0 8 25,0 6 19,4 14 22,2
деятельности
Эпизиотомия 4 11,4 4 12,5 3 9,7 7 11,1
Дефекты последа 5 14,3 8 25,0* 4 12,9 12 19,0
Предлежание пла- 3 8,6 3 9,4 4 12,9 7 11,1
центы
ПОНРП 2 5,7 3 9,4 2 6,5 5 7,9
Стимуляция родовой 4 11,4 6 18,8* 3 9,7 9 14,3
деятельности
Кровотечение в ран- 4 11,4 6 18,8* 4 12,9 10 15,9
нем послеродовом
периоде
Объем кровопотери, 315,7±32,1 328,2±27,9 320,6±24,6 322,5±30,7
(мл)
Ручной контроль по- 7 20,0 8 25,0 7 22,6 15 23,8
лости матки
Примечание как в табл. 1.
Угроза преждевременных родов чаще (р<0,05) наблюдалась в 1-й группе при консервативном ведении (48,6%) по сравнению со 2-й (37,1%) и 3-й группой (31,3%). Беременность на фоне обструктивной уропатологии чаще (р<0,05) осложнялась гестозом (37,3%) по сравнению с пациентками с неосложненным воспалительным процессом в почках (18,9%). Причем в каждом десятом наблюдении степень тяжести гестоза у пациенток с об-структивным пиелонефритом была средней или тяжелой. ФПН, напротив,
чаще (р<0,05) встречалась у беременных при пиелонефрите без обструктив-ных нарушений (70,3% против 34,3%). У беременных 1-й группы задержка роста плода была выявлена в 16% и встречалась чаще (р<0,05), чем у пациенток с нарушением уродинамики в ВМП (4,5%), что, по-видимому связано с длительностью интоксикации. Изменения околоплодных вод наблюдались в сходном проценте случаев в изучаемых группах.
В 1-й группе преждевременных родов было 9 (25,7%), из них в 22,2% на сроке 28-32 недель, в 33,3% — на 32—34 неделе и в 44,4% — на 34—36 неделе беременности. Во 2-й группе преждевременные роды наблюдались у 11 (34,4%) пациенток: в 18,2%, 27,3% и 54,5% на сроке 28-32, 32-34 и 34-36 недели беременности, соответственно. В 3-й группе число преждевременных родов по сравнению с двумя предыдущими группами было ниже и составило 12,9%, причем у всех женщин роды были в сроки 34-36 недель. Таким образом, в 3-й группе беременных, где в схему лечения была включена чрескож-ная нефростомия, по сравнению с 1-й и 2-й группами количество преждевременных родов было ниже (р<0,05).
В 1-й группе кесарево сечение проведено у 13 (37,1%) беременных, во 2-й группе — у 10 (31,2%), в 3-й группе — у 6 (19,4%) больных. В 1-й группе плановое кесарево сечение по отношению к общему количеству операций наблюдалось у большего числа пациенток (76,9% против 60,0% во 2-й й 66,7% в 3-й группах). Показаниями к плановому проведению кесарева сечения явились: антомически узкий таз, рубец на матке, предлежание плаценты, миома матки. В 1-й группе экстренное кесарево сечение по отношению к общему количеству операций проведено у 3 (23,1%) больных, во 2-й группе — у 4 (40,0%) и в 3-й группе — у 2 (33,3%) пациенток. В 1-й группе показаниями к экстренному кесареву сечению явились преэклампсия (п=1), кровотечения при преждевременной отслойке нормально расположенной плаценты (ПОНРП) и начавшаяся острая гипоксия плода (п=2). Во 2-й группе причиной экстренного кесарева сечения явились слабость родовой деятельности (п=3) и кровотечения при ПОНРП (п=3). В 3-й группе экстренное кесарево
сечение проведено у 2 больных при кровотечении, связанном с ПОНРП и острой гипоксией плода. Осложнения кесарева сечения были единичными, патологической кровопотери не было.
Структура осложнений родов у больных пиелонефритом на фоне и при отсутствии обструктивной уропатологии представлена в табл. 3. К наиболее частым осложнениям в родах относили преждевременное излитие околоплодных вод, нарушения сократительной активности матки с последующей стимуляцией родовой деятельности, нарушения процессов отделения и выделения последа, что являлось показанием к проведению ручного контрольного обследования полости матки. Кровотечения в последовом и раннем послеродовом периодах у пациенток с пиелонефритом на фоне и при отсутствии обструкции ВМП встречались, соответственно, в 11,4%, 18,8% и 12,9% в 1-й, 2-й и 3-й группах.
Показатели состояния новорожденных и распространенность патологии плода и новорожденных отражены в табл. 4. Различная тактика веденных беременных сопровождалась отличиями в состоянии новорожденных. В 1-й группе чаще (р<0,05) наблюдалась хроническая внутриутробная гипоксия плода, гипербилирубинемия и анемия. Ишемические поражения ЦНС у новорожденных (31,4%), внутричерепная гипертензия (22,9%) при консервативном ведении пациенток в 1-й группе наблюдались чаще по сравнению с женщинами, у которых осложнения пиелонефрита своевременно купировались эндоурологическими методами (20,6% и 11,1% соответственно). Различие между группами по частоте хронической внутриутробной гипоксии плода было статистически достоверным и объяснялось более высокой встречаемостью ФПН по сравнению с женщинами, у которых осложнения пиелонефрита своевременно купировались эндоурологическими методами. У родильниц в 1-й группе вес ребенка при рождении в среднем составил 3,28±0,5 кг, во 2-й группе — 3,35±0,6 кг и в 3-й группе 3,48±0,4 кг, различий между группами не отмечалось. Гипотрофия новорожденных встречалась во всех
группах в одной пятой наблюдений. 23 ребенка (65,7%), родившихся от матерей
Таблица 4.
Состояние новорожденных и течение раннего неонаталыюго периода
Характеристика состояния плода и новорожденных 1-я группа (п=35) При обструктивной уропатологии
2-я группа (п=32) 3-я группа (п=31) В целом (п=63)
абс. | % абс. | % абс. | % абс. | %
Вес ребенка при рождении, (кг) 3,28±0,5 3,35±0,6 3,48±0,4 3,35±0,6
Гипотрофия новорожденных 7 20,0 6 18,8 6 19,4 12 19,0
Баллы по шкале Апгар на 1-й мин. 7,73±0,5 7,85±0,4 7,94±0,3 7,85±0,4
Баллы по шкале Апгар на 5-й мин. 8,15±0,6 8,13±0,9 8,35±0,7 8,26±0,5
Хроническая внутриутробная гипоксия плода 29 82,8 20 62,5* 20 64,5* 40 63,5*
Аспирационный синдром 2 5,7 2 6,3 1 3,2 3 4,8
Пневмония 6 17,1 5 15,6 4 12,9* 9 14,3
Везикулез 2 5,7 2 6,3 3 9,7 5 7,9
Анемия новорожденных 9 25,7 6 18,8 5 16,1* 11 17,5*
Гипербилирубине-мия 18 51,4 10 31,3* 9 29,0* 19 30,2*
Ишемические поражения ЦНС 11 31,4 7 21,9* 6 19,4* 13 20,6*
Внутричерепная гипертензия 8 22,9 4 12,5* 3 9,7* 7 11,1*
Врожденные пороки развития 4 11,4 4 12,5 2 6,5 6 9,5
Вес ребенка при выписке, кг 3,06±0,2 3,11±0,4 3,0±0,5 3,01±0,4
Примечание как в табл. 1.
1-й группы и 38 детей (60,3%) от матерей с осложненным пиелонефритом были переведены в отделения патологии новорожденных детских больниц. Пневмония чаще встречалась у новорожденных в 1-й группе (17,1%) по сравнению с пациентками при эндоурологической тактике ведения (15,6% во
2-й и 12,9% в 3-й группах). Частота везикулеза была сходной в группах обследования — 5,7%, 6,3% и 9,7% в 1-й, 2-й и 3-й группах соответственно.
Различная тактика ведения наблюдаемых беременных сопровождалась отличиями в состоянии новорожденных. В 1-й группе чаще (р<0,05) наблюдалась хроническая внутриутробная гипоксия плода, гипербилирубинемия и анемия. Ишемические поражения ЦНС у новорожденных (31,4%), внутричерепная гипертензия (22,9%) при консервативном ведении пациенток в 1-й группе наблюдались чаще по сравнению с женщинами, у которых осложнения пиелонефрита своевременно купировались эндоурологическими методами (20,6% и 11,1% соответственно). Различие между группами по частоте хронической внутриутробной гипоксии.
При патоморфологическом исследовании последов обращало на себя внимание, что частота воспалительных изменений — хориоамнионита, фуни-куллита в 1-й группе по сравнению со 2-й и 3-й была выше. В 3-й группе воспалительные изменения в последе встречались редко (13%), а явлений хориоамнионита и фуникуллита не наблюдалось. О выраженности компенсаторно- приспособительных реакций плаценты на тканевом уровне судили по количеству терминальных ворсин малого калибра, гиперплазии периферически расположенных капилляров (ангиоматоз), уменьшению толщины плацентарного барьера за счёт истончения синцития, образованию синцитиока-пиллярных мембран и синцитиальных узелков. При консервативном ведении пациентов в 1-й группе чаще других встречались слабые очаговые компенсаторно-приспособительные реакции (45,9%). При дренировании мочевых путей во 2-й и 3-й группах с наибольшей частотой наблюдались умеренные по выраженности компенсаторно-приспособительные реакции (57,1% и 65,6% соответственно). В 1-й группе больных суммарно признаки плацентарной недостаточности были обнаружены в 89,2% (п=33), во 2-й группе — в 82,8% (п=29) и в 3-й группе — в 71,9% (п=23). При этом, плацентарная недостаточность в стадии субкомпенсации чаще наблюдалась в 1-й группе, а во 2-й и 3-й группах чаще встречалась компенсация патологии.
Наибольшая выраженность облитерационной ангиопатии наблюдалась при консервативном ведении пиелонефрита. В 3-й группе пропускная способность артерий была ограничена только для стволовых ворсин. Напротив, в терминальных ворсинах капилляризация возрастала. Во 2-й группе сосудистое ремоделирование с ограничением кровоснабжения было выявлено в стволовых и промежуточных ворсинах, а в терминальных ворсинах, как и в 3-й группе, объемная плотность капилляров возрастала. Таким образом, признаки ангиопатии были выражены меньше всего в 3-й группе при наружном дренировании мочевых путей.
Комплексное морфологическое исследование материнской части плаценты у рожениц с пиелонефритом показало, что в преобладающем большинстве наблюдений при консервативной тактике в 1-й группе выявлены очаговые или распространенные расстройства маточно-плацентарного кровообращения и альтернативно-дистрофические изменения структурных элементов плаценты, с увеличением функциональной паренхимы, незрелых форм ворсин хориона, снижением показателей компенсаторно-приспособительных реакций. Гистологические данные, проведенные согласно стандартам, показали, что морфологическая картина плацент соответствует картине хронической плацентарной недостаточности и выраженным воспалительным изменениям.
У беременных с пиелонефритом в послеродовый период частым осложнением явились гнойно-воспалительные заболевания женских половых органов и мочевыделительной системы, несмотря на проводимую антибактериальную терапию в течение 4—5 суток после родов. Причем, у женщин 1-й группы послеродовые гнойно-воспалительные осложнения женских половых органов (послеродовый эндомиометрит, частичное расхождение шва промежности, гематома щва) встречались чаще, чем при пиелонефрите с об-структивными нарушениями (25,7%, 12,5%, 12,9% соответственно, в 1-й, 2-й и 3-й группах), хотя это различие носило характер тенденции, без статистической достоверности (р>0,05). Выскабливания стенок полости матки в по-
слеродовой период осуществляли по поводу гематометры в (2,8%, 3,1%, 0% наблюдений соответственно, в 1-й, 2-й и 3-й группах). Выписка беременных преимущественно проходила на 5-7 сутки после родов. По данным амбулаторного мониторинга инфекционно-воспалительные осложнения мочевой системы (обострение пиелонефрита, цистит), которые возникали на 11-14 сутки после родов, встречались чаще в 1-й группе женщин (22,9% против 9,4% и 6,5% соответственно, в 1-й, 2-й и 3-й группах). Анемия в послеродовом периоде наблюдалась в каждом пятом случае и была обусловлена интоксикацией ввиду протекания гнойно-воспалительных осложнений мочеполовой системы. Таким образом, эндохирургические способы восстановления пассажа мочи при пиелонефрите, устраняющие застой мочи в чашечно-лоханочной системе почек, способствовали снижению гнойно-воспалительных осложнений мочевой системы и женских половых органов в послеродовом периоде.
Проведенные в работе клинические и патоморфологические исследования позволили заключить, что своевременное и длительное дренирование мочевых путей при пиелонефрите у беременных приводит к более быстрому купированию воспалительных реакций, снижению осложнений в период ге-стации и в родах, что связано со снижением патоморфологических реакций в плаценте и ее сосудах. При этом, эффективность наружного дренирования мочевых путей при пиелонефрите у беременных выше внутреннего.
ВЫВОДЫ
1. Среди больных с острым пиелонефритом в 26,9% наблюдаются нарушения уродинамики ША стадии, в 32,8% — ШБ стадии и в 40,3% имеет место обструкция верхних мочевых путей.
2. У беременных с острым пиелонефритом при присоединении ретенционно-обструктивных осложнений чаще наблюдаются угроза прерывания беременности и гестоз. Длительное дренирование мочевых путей сопровождается снижением частоты ФПН, ЗРП, гипоксии и гипербилирубинемии новорож-
денных, а также послеродовых гнойно-воспалительных осложнений мочевой системы у женщин.
3. У беременных с обструктивным пиелонефритом при накладывании чрескожной пункционной нефростомы по сравнению с внутренним дренированием мочеточников катетером-стентом болевой синдром, лейкоцит- и эритроцитурия купируются быстрее на 1-е, 7-е и 3-й сутки соответственно, продолжительность дизурических расстройств, астенического синдрома сокращается, наблюдается более эффективное снижение мочевины крови, восстановление кислотно-щелочного состояния крови с нормализацией парциального напряжения кислорода.
4. Катетеризация мочеточников катетером-стентом неэффективна при исходном выявлении окклюзии в условиях фармакоэхографического исследования, наличии добавочной петли почечных сосудов как врожденной аномалии, гнойной стадии пиелонефрита и анамнестических указаниях на обострение пиелонефрита еще до беременности, а также при гестозе (нефро-патия 2—3 ст.). Этим беременным показано проведение чрескожной пункционной нефростомии.
5. Использование чрескожной нефростомии сопровождается повышением компенсаторно-приспособительных реакций в плаценте, что выражается в повышении капилляризации терминальных ворсин малого калибра, гиперплазии периферически расположенных капилляров, уменьшению толщины плацентарного барьера. При наружном дренировании облитерационная ан-гиопатия ограничена только промежуточными ворсинами, сокращается площадь деструктивных и воспалительных изменений в плаценте по сравнению с внутренним дренированием мочеточников.
6. Предлагаемый алгоритм ведения беременных с обструктивным пиелонефритом позволяет улучшить качество диагностики, дифференцированно подойти к терапии, сократить время принятия решения о целесообразности эндоурологического дренирования до 3-6 часов, что приводит к снижению осложнений беременности, родов и патологии новорожденного.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. При госпитализации беременных с острым пиелонефритом для своевременной диагностики ретенционно-обструктивных осложнений в стандарт первичного обследования необходимо включить: 1) клинико-лабораторное обследование с уточнением урологического анамнеза и выявлением акушерских осложнений; 2) катетеризацию мочевого пузыря с определением почасового диуреза; 3) фармакоэхографическую пробу.
2. У беременных с острым пиелонефритом при окклюзии верхних мочевых путей, на фоне гестоза, гнойной стадии воспалительного процесса в почках, указания на пиелонефрит до беременности, добавочный нижнеполярный сосуд почек и другие врожденные аномалии мочевой системы показано наружное дренирование мочевых путей посредством наложения чрескожной пункционной нефростомы.
3. Эндоурологическое дренирование мочевых путей следует осуществлять в многопрофильной больнице с подключением специалистов урологического и нефрологического отделений.
4. У беременных с острым пиелонефритом при консервативном ведении необходимо проводить профилактику и лечение ФПН и ЗРП на всем протяжении беременности и динамическое амбулаторное наблюдение после родов.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
Власюк М.Е., Пакус И.О., Рыжков C.B., Пакус. О.И., Воронова О.В., Моисе-1ко С.Н., Бережная О.Г. Патоморфологическое исследование плацент и их >судов у беременных при пиелонефрите в условиях консервативной и эндохи-фгической тактики лечения // Вестник новых медицинских технологий. -2010. T. XVII. — №4. — С.125-127 (перечень ВАК РФ).
Рыжков C.B., Власюк М.Е., Пакус О.И., Рогачева Е.А., Уманский М.Н. Кли-1ческое значение естественных аутоантител к почечным антигенам для про-юзирования течения пиелонефрита у беременных. // Материалы III Всероссий-
ской научно-практической конференции «Функциональное состояние и здоровье человека». — Ростов-на-Дону, 2010-С. 168-169.
3. Рыжков C.B., Власюк М.Е., Пакус О.И., Пампула Н.С. Возможности фармако-эхографической пробы у беременных при остром пиелонефрите // Международный журнал прикладных и фундаментальных исследований. — 2010. — № 10. -С. 79-81.
4. Власюк М.Е., Рыжков C.B. Современная тактика лечения пиелонефрита у беременных // Материалы Пленума Российского научного медицинского общества терапевтов и межрегиональной конференции, посвященной 80-летию Ростовского Областного научно-медицинского общества терапевтов «Инновационные технологии и прогресс терапевтической клиники». — Ростов-на-Дону, 2010. — С. 27-28.
5. Рыжков C.B., Власюк М.Е., Пакус О.И., Полонская Е.И. Эффективность эндоурологического дренирования мочевых путей у беременных при пиелонефрите // Успехи современного естествознания. -2011. — №5. — С. 154—155.
6. Рыжков C.B., Власюк М.Е., Пакус О.И., Тасина Е.И. Дифференцированный выбор метода эндоурологического дренирования мочевых путей у беременных при пиелонефрите // Международный журнал прикладных и фундаментальных исследований. — 2011. — №6. — С. 148-149.
7. Петрухин В.А., Рыжков C.B., Пакус О.И., Власюк М.Е., Пармон В.Я. Тактика и клиническая эффективность ведения беременных с осложненным острым пиелонефритом. // Российский вестник акушера-гинеколога. — 2011. — № 1. -С. 26-30 (перечень ВАК РФ).
8. Власюк М.Е., Рыжков C.B., Полонская Е.И., Пампуло Н.С., Шацкая В.В., Давнденко В.Н., Киртанасов Я.П., Пакус О.И. Клиническая эффективность консервативной и эндоурологической тактики лечения беременных с острым пиелонефритом при ретенционно-обструктивных осложнениях // Современные проблемы науки и образования (электронный журнал). — 2012. — № 1; URL: www.science-education.ru/101-5385 (перечень ВАК РФ).
Печать цифровая. Бумага офсетная. Гарнитура «Тайме». Формат 60×84/16. Объем 1,0 уч.-изд.-л. Заказ № 2720. Тираж 100 экз. Отпечатано в КМЦ «КОПИЦЕНТР» 344006, г. Ростов-на-Дону, ул. Суворова, 19, тел. 247-34-88
Почки «распускаются» при беременности | 74.ru
Как в целях профилактики, так и лечения нефрологи советуют беременным «позиционную терапию». Будущую маму укладывают на противоположный больной почке бок в согнутом коленно-локтевом положении. Ножный конец кровати приподнимают. Такая позиция помогает отклонить беременную матку и давление на мочеточники уменьшается.
Тяжкое «послевкусие»
Гломерулонефрит – еще одно воспалительное заболевание почек, вызываемое болезнетворными бактериями – стрептококками. Что примечательно, чаще всего этот недуг возникает после ангины или гриппа. Основная опасность воспалительного процесса в том, что, когда прекращается нормальное выделение мочи, начинается заражение крови или часто повторяются приступы почечной колики.
«Гломерулонефрит беременных проявляется болью в почках и пояснице, головными болями, снижением работоспособности, – рассказывает нефролог Татьяна Нефедова. – Основной симптом при беременности – отеки на лице под глазами, на нижних конечностях, передней брюшной стенке, повышение артериального давления. Роды у мам с почечными заболеваниями проходят естественным путем, необходимость в кесаревом сечении возникает лишь при опущении почки в область таза, при сращениях почек («подковообразная почка»), после пластической операции по восстановлению отсутствующей стенки мочевого пузыря, при отслойке плаценты из-за высокого артериального давления, гипоксии плода и в некоторых других случаях».
Один в поле – воин?
«Очень много обстоятельств учитывают врачи, прежде чем разрешить рожать женщине, у которой удалена одна почка, – задумывается акушер-гинеколог Инна Левина. – Этот вопрос решается положительно, если оставшаяся почка абсолютно здорова и компенсирует работу удаленной и если после операции прошло не менее двух лет».
Только пять лет назад российские исследователи показали, что это возможно – выносить и родить малыша с одной почкой. Прогноз для женщины и плода в большинстве случаев благоприятен, конечно, при условии регулярного наблюдения у врача.
«Единственная почка может быть следствием врожденного дефекта развития или остаться после удаления второй почки по поводу какого-либо заболевания: пиелонефрита, почечнокаменной болезни, опухоли, травмы и т.п. – рассказывает врач-нефролог Татьяна Нефедова. – Резервные возможности почки достаточно велики. В норме одновременно функционирует лишь четверть почечной ткани. После удаления почки кровоснабжение оставшейся увеличивается почти вдвое, постепенно начинает функционировать почти вся почечная ткань, и функциональная способность ее приближается к нормальному уровню, существовавшему при двух почках. Процесс компенсации функций утраченной почки длительный. Он завершается лишь через полтора-два года после операции».
После операции оставшаяся почка работает с двойной нагрузкой, ее напряженная деятельность постепенно приводит к некоторому истощению. Поэтому нельзя считать мам, перенесших когда-то нефрэктомию (удаление почки), абсолютно здоровыми даже в том случае, если второй орган кажется вполне здоровым. Поскольку возможности одной почки ограничены, она чутко реагирует на различные воздействия, такие как беременность, инфекция и прочее.
Наиболее благоприятное для возникновения беременности время – от двух до четырех лет после нефрэктомии, когда завершена функциональная перестройка органа. Физиологические функции оставшейся почки во время беременности обычно нормальны, мочевыделение не нарушается. Белок в моче у беременных после нефрэктомии такой же незначительный, как и у здоровых.
«Хочется предупредить, что у женщин, перенесших нефрэктомию, во время беременности часто возникает инфекция мочевыводящих путей (например, цистит), – рассказывает врач-нефролог Татьяна Нефедова. – Это осложнение встречается более чем у половины беременных. Однако работа почки при этом страдает мало: она не ухудшается существенно ни во время беременности, ни после родов».
«Хочу успокоить будущих мамочек, перенесших ранее эту непростую операцию, – успокаивает акушер-гинеколог Инна Левина. – Отсутствие одной почки не влияет на продолжительность беременности, не является причиной преждевременных родов или невынашивания. Послеродовой период в большинстве случаев протекает вполне благополучно: акушерские осложнения и ухудшение состояния органов мочевыделения наблюдаются редко и, как правило, не связаны с предшествовавшим вмешательством».
Сила стереотипов
«К сожалению, часто встречаются ситуации, когда, увидев в карточке серьезный «почечный» диагноз, женщинам часто предлагают прервать беременность. Такой совет нередко можно услышать от акушера-гинеколога, наблюдающего «проблемную» мамочку, – сожалеет акушер-гинеколог Анна Скоробогатова. – Это довольно стереотипный и неправильный подход. Как будто воспроизводить потомство могут лишь здоровые женщины, которых, кстати, становится все меньше. Только сама беременная и еще, может быть, ее ближайшие родственники, вправе решать, быть ли ей матерью. А вот насколько это возможно, должен определить консилиум специалистов, состоящий, кроме гинеколога, как минимум из опытного терапевта и, когда речь идет о почках, нефролога».
Прерывание беременности показано при:
- сочетании пиелонефрита с тяжелыми формами гестоза;
- отсутствие эффекта от проводимого лечения;
- острой почечной недостаточности;
- гипоксии (нехватке кислорода) у плода.
«Самый оптимальный вариант, в случае, если вас направляют на прерывание, посетить еще одного, или нескольких специалистов и еще раз тщательно обсудить ситуацию, – призывает специалист. – Не отчаивайтесь раньше времени, помните, вам нельзя волноваться. Обязательно сходите к нефрологу. Сейчас уровень медицины позволяет решать весьма сложные проблемы. Вырабатывается тактика наблюдения за беременностью, и подбираются необходимые способы лечения. Они нередко позволяют улучшить положение и свести к минимуму последствия от заболеваний почек как для самой матери, так и для ребенка».
Доктора рекомендуют
«Будущая мама с любой патологией почек должна быть окружена вниманием не только гинеколога, но и нефролога, – настаивает врач-нефролог Татьяна Нефедова.–- Беременность, конечно, не болезнь, но беречься в этой ситуации придется особенно тщательно. Вот несколько моментов: много ходить не возбраняется, но делать это нужно не торопясь. Ни в коем случае не участвовать в марафонских забегах (заплывах и прочих спортивных соревнованиях – шучу!). А если серьезно, образ жизни такой женщины должен быть во всем более спокойным. Не пренебрегайте дневным отдыхом, самое время осуществить мечту отоспаться вдоволь! Старайтесь максимально оградить себя от нервных перегрузок, как бы это ни было трудно порой. Чтобы поменьше волноваться, можно воспользоваться успокаивающими средствами, разрешенными при беременности (валериана, например)».
Если не удалось избежать отеков и белка в моче, вам придется перейти на низкосолевую диету: она не требует полного отказа от соли, но если вкусовые качества любимого блюда не слишком пострадают, то лучше обойтись без нее. И, конечно, о типично «беременных» вкусностях, таких, как солености, копчености и маринады, мамам с болезнями почек на время ожидания рекомендуется вспоминать пореже.
«Однако не стоит, стремясь во что бы то ни стало родить ребенка, пренебрегать опасностью для здоровья и жизни его и своей, – настоятельно рекомендует акушер-гинеколог Инна Левина. – Ведь если весомые противопоказания для вынашивания малыша обнаружатся уже во время беременности, придется ее прерывать. Если беременность не противопоказана, сразу же после ее обнаружения обратитесь в женскую консультацию. Так как акушеру-гинекологу, нефрологу и урологу важно знать, кокой функция почек была в начале первого триместра, чтобы правильно судить о ее изменении по мере развития беременности. Будущая мама должна постоянно находиться под контролем, неоднократно ложиться в стационар для обследования и лечения. Помните, госпитализация обязательна, и ни в коем случае не занимайтесь самолечением!».
В медицинской практике, к сожалению, встречаются настолько серьезные изменения функции почек, что беременность становится для них непосильной нагрузкой. Невозможность выносить и родить здорового ребенка – один из самых страшных приговоров для большинства женщин. Однако последствия беременности при некоторых (далеко не всех, заметьте!) болезнях почек столь грозны, что при зрелом размышлении любая женщина поймет: медицинские противопоказания – не каприз врачей и не «перестраховка»! Знание, даже горькое, всегда лучше неведения, которое способно привести к самым печальным последствиям.
От себя добавлю только, что любой здравый смысл я бы настоятельно рекомендовала разбавить изрядной долей оптимизма: все-таки возможности медицины сейчас очень велики.
Хронический пиелонефрит / Заболевания / Клиника ЭКСПЕРТ
Хронический пиелонефрит – инфекционно-воспалительный процесс неспецифического характера, который может развиваться в одной или обеих почках и верхних отделах мочевыводящих путей. При этом происходит поражение паренхимы почки и чашечно-лоханочной системы. Среди заболеваний почек пиелонефрит является одним из самых распространенных.
Как правило, причина данной патологии бактериальная. В основном, инфекция попадает в почки по мочеточникам из мочевого пузыря и уретры. Другим путем возникновения воспалительного процесса является попадание микроорганизмов из очага инфекции с током крови или лимфы.
По статистике пиелонефрит больше характерен для женщин, которые страдают данной патологией в 6 раз чаще мужчин. Связано это, прежде всего, с анатомическими особенностями строения уретры – у женщин она более короткая, следовательно, инфекция быстрее попадает в почечную ткань. Кроме этого, пиелонефриту подвержены больше женщины в период беременности, а также дети в возрасте до 7 лет. У мужчин данное заболевание чаще развивается на фоне аденомы простаты и хронического простатита, что связано с затрудненным оттоком мочи. При наличии мочекаменной болезни развитию пиелонефрита одинаково подвержены представители обоих полов.
Классификация
Пиелонефрит по характеру течения классифицируют на:
- острый
- хронический
В зависимости от количества пораженных почек пиелонефрит бывает:
- двухсторониий
- односторонний
В зависимости от того, каким образом произошло проникновение инфекционного агента:
- восходящий вариант (встречается чаще)
- нисходящий вариант (встречается реже)
В зависимости от условий возникновения воспалительного процесса:
- первичный
- вторичный
По проходимости мочевыводящих путей выделяют пиелонефрит:
- обструктивный
- необстркутивный
Симптомы пиелонефрита
В зависимости от течения заболевания клинические проявления могут варьироваться.
- При острой форме у пациента внезапно повышается температура, возникают боли в поясничной области,которые могут отдавать в паховую область и переднюю поверхность бедра.
- Может появиться головная боль и общая слабость, что связано с проявлением интоксикации.
- Помимо этого, при остром пиелонефрите могут возникать отеки, а также может быть повышение артериального давления.
- В общем анализе мочи наблюдается возрастание уровня лейкоцитов, что является первым признаком начала острого воспалительного процесса. Реже встречаются в анализе мочи эритроциты, белок, цилиндры.
- В общем анализе крови регистрируются изменения воспалительного характера, в частности, лейкоцитоз.
При хроническом пиелонефрите наблюдается сочетание следующих симптомов, выраженность которых зависит от степени тяжести заболевания:
- Болевой синдром. Как правило, он является характерным для фазы активного воспаления, в то время как в течение латентного воспаления может полностью отсутствовать. Боль умеренной выраженности локализуется в поясничной области, а также в области боковых флангов живота. Обычно при первичном пиелонефрите болевой синдром наблюдается с обеих сторон, при вторичном – односторонний. Боль не зависит от положения тела. Может присутствовать симптом покалачивания в области поясницы (возникновение болезненности).
- Часто аналогом боли может быть чувство зябкости в поясничной области.
- Интоксикационный синдром. Проявляется слабостью и познабливанием при сохранении нормальной температуры тела. В вечернее время может быть лихорадка. Значительное повышение температуры наблюдается лишь у 20% пациентов.
- Отечный синдром. Как правило, оечность возникает в утренние часы в области лица.
- Синдром артериальной гипертензии. Развивается в среднем у 50-75% больных, чаще отмечается в период обострений.
- Синдром нарушенного ритма отделения мочи. Для хронического пиелонефрита характерна никтурия (выделения большей части суточного объема мочи в ночное время) и поллакиурия (учащенное мочеиспускание).
- Анемия, возникновение которой связано с угнетением выработки эритропоэтического фактора в почках за счет воспалительного процесса.
- Изменения в общем анализе мочи носят непостоянный характер, выражаются в низком удельном весе мочи при отсутствии обострения, бактериурии и лейкоцитурии в период обострения заболевания.
При появлении подобных симптомов рекомендуется пройти обследование для исключения острого или хронического пиелонефрита!
При любой степени тяжести заболевания необходимо незамедлительно обратиться к врачу нефрологу за помощью, так как хронический пиелонефрит, особенно при наличии частых осложнений и отсутствии противорецидивного лечения, может привести к многочисленным осложнениям, среди которых основными являются следующие:
- артериальная гипертензия почечного происхождения
- хроническая почечная недостаточность.
Диагностика
В Клинике ЭКСПЕРТ отработан четкий алгоритм диагностики хронического пиелонефрита. Необходимое комплексное обследование включает:
Лабораторные методы
- общий анализ мочи для выявления в ней признаков воспаления (бактерии, лейкоциты)
- при выявлении бактерий в общем анализе мочи проводится посев мочи на флору и чувствительность ее к антибиотикам
- выполняются клинический, биохимический анализ крови.
Вы можете начать обследование с проведения комплексного скрининга на пиелонефрит.
Инструментальные исследования
УЗИ почек, во время которого оцениваются ультразвуковые признаки изменения структуры почек.
Важно! Объем необходимого обследования может определить только врач нефролог.
Лечение пиелонефрита
Учитывая частоту заболеваемости пиелонефритом и высокую вероятность развития осложнений, подход к лечению должен осуществляться исключительно на профессиональном уровне. Самолечение чревато увеличением риска осложнений, а при острой форме – переходом в хроническую.
При выборе схемы лечения наши врачи руководствуются не только основными принципами лечения пиелонефрита, но и учитывают целый ряд прочих факторов: наличие сопутствующих заболеваний, состояние иммунной системы, возраст пациента.
При остром пиелонефрите выбор лечебной тактики будет зависеть от характера воспалительного процесса, формы заболевания, а также от индивидуальных особенностей течения. Общий подход к лечению базируется на подборе:
- диеты
- режима
- гидратации
- дезинтоксикационной терапии
- антибактериальных медикаментов
Антибактериальная терапия является основным средством в быстром купировании симптомов острого пиелонефрита. Она сочетается с препаратами, оказывающими дезинтоксикационное действие, антигистаминными медикаментами, а также теми средствами, которые способствуют активизации защитных реакций организма. С целью повышения эффективности комплексной терапии острого пиелонефрита таже может быть назначена гипербарическая оксигенация.
При хроническом пиелонефрите подход к лечению определяется такими факторами, как давность заболевания, частота и продолжительность обострений. Режим в период обострения рекомендуется постельный, а при отсутствии обострения – обычный, исключая выраженные физические нагрузки, занятия профессиональным спортом.Диетического питания следует придерживаться всем пациентам, страдающим хроническим пиелонефритом, но в период обострений оно должно контролироваться более строго и соответствовать рекомендациям врача. В случае такого осложнения, как ренальная артериальная гипертензия, следует к минимуму свести употребление соли и уменьшить водные нагрузки в период выраженности отечного синдрома.
Медикаментозное лечение острого пиелонефрита направлено на устранение инфекционной причины заболевания. Еще одной группой препаратов, которые рекомендуется применять для лечения хронического пиелонефрита, являются средства, улучшающие микроциркуляцию в почечной ткани и уменьшающие проницаемость капилляров. В качестве вспомогательных средств, необходимых для проведения противорецидивного лечения, используют адаптогены, поливитамины, фитотерапевтические препараты с уросептическим эффектом.
В Клинике ЭКСПЕРТ придерживаются принципа этапности в лечении.
На первом этапе составляется план лечения, который включает:
- режим
- диету
- подбор базисной терапии антибактериальными препаратами в сочетании с растительными уросептиками.
На втором этапе оценивается эффективность проводимой терапии:
- Если на фоне применения антибактериальных препаратов активность заболевания снижается, клиническая симптоматика становится менее выраженной, то расширяется режим и диета, назначается профилактический курс лечения и назначается дата повторного визита к врачу.
- Если на фоне проводимой терапии улучшения самочувствия не наступает, решается вопрос о назначении более сильных антибактериальных препаратов.
Третий этап лечения осуществляется после достижения стойкой ремиссии. Он представляет собой схему курсового профилактического лечения.
Даже после достижения долгосрочной ремиссии пациенту рекомендуется быть внимательным к себе и регулярно наблюдаться у врача нефролога, так как возможен рецидив заболевания.
Практически всем пациентам необходимо принимать рекомендованные врачом средства противорецидивной терапии. Некоторые препараты способствуют снижению риска развития обострений и хронической почечной недостаточности.
Прогноз
Если диагностика и лечение острого пиелонефрита начинается вовремя, сразу же после возникновения первых симптомов заболевания, то в большинстве случаев оно позволяет добиться полного выздоровления. Как правило, такой исход наблюдается в 90% клинических случаев. При развитии острого гнойного пиелонефрита благоприятный прогноз обеспечен при своевременно проведенном оперативном вмешательстве. В том случае, когда гнойный пиелонефрит осложняется уросепсисом или бактериотоксическим шоком, что бывает в 20% случаев, то прогноз, к сожалению, неблагоприятный.
При хроническом пиелонефрите прогноз определяется такими факторами, как длительность заболевания и активность воспалительного процесса. Неблагоприятный прогноз грозит в тех случаях, когда состояние пациента осложняется артериальной гипертензией почечного происхождения и хронической почечной недостаточностью.
Помните, что очень важно начать лечение на ранних стадиях болезни, так как в запущенных случаях, как правило, требуется применение длительной, тяжелой и дорогостоящей терапии.
Рекомендации и профилактика
Пациентам с пиелонефритом рекомендуется соблюдать диету. Режим питания подбирается с таким учетом, чтобы питание было энергетически ценным за счет углеводов и жиров растительного происхождения. Источником белка для таких пациентов являются белки куриных яиц, отварная рыба и мясо нежирных сортов. Абсолютно противопоказаны острые приправы. Также требуется уменьшить потребление соли и увеличить употребление жидкости для улучшения эффективности дезинтоксикационной терапии.
Для профилактики развития заболевания необходимо устранить причины, ведущие к формированию воспаления и нарушения нормального функционирования мочевыводящих путей (своевременное лечение инфекции мочевыводящих путей, регулярное мочеиспускание, обучение правильному туалету наружных половых органов у девочек и пр.).
С целью профилактики рецидивов всем пациентам рекомендуется один раз в квартал консультация врача нефролога для оценки функции почек и разработки или коррекции противорецидивного лечения. Для профилактики рецидивов используются методы восстановления нормального мочеотделения и антибактериальное лечение.
Пациентам, страдающим пиелонефритом, рекомендуется посещать санаторий не менее одного раза в год, а также проводить плановое лечение в условиях стационара.
Часто задаваемые вопросы
Излечим ли хронический пиелонефрит?
Хронический пиелонефрит – это хроническое заболевание инфекционной природы.Таким образом, имеющиеся лекарственные препараты направлены на уменьшение интенсивности воспалительного процесса, позволяют добиться длительной, а иногда и пожизненной ремиссии, но не могут полностью излечить заболевание.
Из-за чего возникает заболевание?
В основе пиелонефрита лежит инфекция мочевыводящих путей и формирование нарушения уродинамики(заброса мочи в вышележащие отделы мочевыделительной системы). Чаще болеют женщины, что связано с анатомическими особенностями. В пожилом возрасте заболевание одинаково распространено как у женщин, так и у мужчин.
Является ли заболевание противопоказанием к беременности?
Вынашивание беременности разрешается при стойкой ремиссии в течение 2-х лет отсутствия высокой степени повышения артериального давления. В этот период необходим регулярный контроль анализов мочи, применение растительных уросептиков (клюква, брусника).
Частые обострения, гипертензия, нарушение функции почек служит показанием к прерыванию беременности на любых сроках.
Может ли пиелонефрит проявляться резями при мочеиспускании?
Наличие рези или боли при мочеиспускании является проявлением цистита – воспаления мочевого пузыря, что может быть причинным фактором для дальнейшей восходящей инфекции, но не симптомом пиелонефрита.
Увеличивается ли риск заболеть пиелонефритом, если близкий родственник страдает данным заболеванием?
По наследству передается не пиелонефрит, а особенности анатомического строения мочевыводящих путей, что косвенно может в дальнейшем повышать риски нарушений уродинамики.
В основе заболевания – инфекция, не имеющая отношение к наследственным факторам.
Истории лечения
История №1
Пациентка Д., 26 лет обратилась в Клинику ЭКСПЕРТ с жалобами на жажду, учащенное безболезненное мочеиспускание в ночное время, повышение температуры до 37 С. Из анамнеза заболевания известно, что с детства выявлялись изменения в анализах мочи, проводилось лечение (какое не помнит) и до настоящего времени жалоб не предъявляла. Из анамнеза жизни известно, что пациентка недавно вышла замуж и свадебное путешествие семейная пара проводила в туристической поездке в апреле, проживая в палатке. Отмечает наличие переохлаждения, так как промочила ноги.
При объективном обследовании врач выявил симптом болезненного поколачивания по поясничной области с обеих сторон. При лабораторно-инструментальном обследовании выявлены бактерии и лейкоциты в общем анализе мочи, а при последующем посеве мочи определена микрофлора, вызвавшая обострение пиелонефрита и чувствительность к антибиотикам. При УЗИ почек установлены ультразвуковые критерии хронического пиелонефрита.
Пациентке было объяснено, что обострение хронического пиелонефрита было вызвано 2-мя важными для женщины факторами: изменение микрофлоры урогенитальной зоны (т.н. пиелонефрит «медового месяца») и переохлаждение.
До получения результатов посева мочи (длительность его выполнения – до 8-10 дней) пациентке было назначено антибактериальное лечение антибиотиком широкого спектра действия в сочетании с растительными уросептиками. Были даны рекомендации по образу жизни (не переохлаждаться, на время лечения – половой покой). После получения результатов чувствительности микроорганизмов к антибиотикам лечение выбранным препаратом было продолжено, так как к нему была подтверждена чувствительность выделенного микроорганизма.
Пациентка успешно окончила курс лечения, продолжает наблюдаться в Клинике ЭКСПЕРТ в течение 2-х лет. За период наблюдения рецидивов заболевания не отмечалось. Семья планирует рождение первенца под наблюдением акушера-гинеколога и нефролога.
История №2
Пациент Ш., 58 лет, обратился к неврологу с жалобами на дискомфорт в поясничной области. При осмотре неврологом причинно-следственной связи между симптоматикой и состоянием периферической нервной системы обнаружено не было. При тщательном сборе анамнеза было выявлено, что в течение нескольких лет пациента беспокоит затрудненное мочеиспускание. Обследовался урологом 8 лет назад, тогда же выявлена начальная стадия аденомы простаты с рекомендациями динамического наблюдения, чего пациент не выполнял.
Неврологом был проведен заочный консилиум с урологом и нефрологом, в результате которого было назначено обследование: клинический и биохимический анализы крови, онкомаркер патологии простаты, общий анализ мочи и УЗИ почек и простаты с определением остаточной мочи. В результате обследования были выявлены признаки воспаления мочевыделительной системы (признаки пиелонефрита) и прогрессирование аденомы простаты при сравнении с данными 8-летней давности.
Пациенту было объяснено, что виной обострения пиелонефрита явилось нарушение оттока и застой мочи в результате роста аденомы предстательной железы.
Мужчине было назначено антибактериальное лечение параллельно с консервативной терапией аденомы простаты. На фоне комплексной терапии воспаление купировано, больной продолжает лечение у уролога с регулярными осмотрами и своевременным обследованием у специалиста.
Пиелонефрит при беременности — симптомы, диагностика, лечение
Из всего числа заболевших пиелонефритом женщин 6-12% – беременные. Это заболевание само по себе неприятное и опасное для здоровья женщины, а что уж говорить, если она носит под сердцем ребенка! Мало того, что это состояние опасно для здоровья и матери, и малыша, так беременность – как раз является тем провоцирующим фактором, способным вызвать обострение заболевания.
Вовремя пролеченный пиелонефрит не представляет серьезной опасности для развития беременности и плода. Но, если его не лечить, то возрастает риск самопроизвольного аборта. Практика свидетельствует, что прерывание беременности происходит во втором триместре (на 16-24 неделях). Также возможна внутриутробная гибель плода. Если женщине удается выносить малыша, то после рождения у него могут отмечаться признаки внутриутробной инфекции, начиная простым конъюнктивитом и заканчивая тяжелыми инфекционными поражениями легких, почек и других органов. Кроме того, пиелонефрит становится причиной развития у женщины позднего токсикоза и тяжелой анемии.
Что такое пиелонефрит? Как он проявляется при беременности?
Пиелонефрит представляет собой воспалительный процесс в почках, точнее, в их лоханках. Вызывается это заболевание различными микроорганизмами (кишечная палочка, грамотрицательные эктеробактерии, синегнойная палочка, протей, энтерококк, золотистый стафилококк, стрептококк, грибы типа Candida), которые размножаются в результате затруднения тока мочи в мочевыводящих путях и наличия инфекционного очага в организме. Очагом инфекции может служить любой гнойно-воспалительный процесс, например, кариозные зубы, фурункулез кожи, половая инфекция, инфекция желчного пузыря или дыхательных путей.
Инфекция может попасть в мочевые пути несколькими способами: восходящим (из мочевого пузыря), нисходящим (из кишечника), гематогенным (при различных инфекционных заболеваниях).
Пиелонефрит бывает первичным (возникает впервые во время беременности) и вторичным (беспокоящий женщину еще до зачатия, но обострившийся на фоне беременности).
У беременных женщин воспаление почек может быть вызвано ростом матки, которая, увеличиваясь, оттесняет соседние внутренние органы. Не минула эта участь и почки: растущая матка начинает пережимать и сдавливать их, в результате чего затрудняется прохождение мочи по мочеточникам. Нередко причиной возникновения или обострения пиелонефрита являются гормональные изменения, а также их несоответствие в организме беременной.
При обострении хронической формы пиелонефрита у беременной наблюдается высокая температура, учащение пульса, озноб, боли в пояснице, рези при мочеиспускании, возможны классические признаки интоксикации. Как правило, усиление болей происходит по ночам. Но, в то же время, бывают случаи, когда пиелонефрит протекает бессимптомно, и женщина не догадывается о существующей опасности. В случае с хроническим течением болезни выявить ее можно только с помощью проведения анализов (мочи, крови).
В чем заключается лечение пиелонефрита у беременных?
Лечение пиелонефрита – это не тот вопрос, который можно отложить «на потом». Действовать необходимо сразу. Про самолечение не может быть и речи, поскольку для устранения симптомов и причин возникновения заболевания домашних или бабушкиных рецептов не достаточно. Тут нужна «тяжелая артиллерия».
Как правило, в такой ситуации назначают антибиотики. Это как раз тот случай, когда их применение оправдано и несет для мамы и ее будущего ребенка намного меньше вреда, чем последствия заболевания. Разрешенные во время беременности антибиотики – ампициллин, оксациллин, метициллин (допустимы в первом триместре), гентамицин, канамицин, цефалоспорины (применяются во втором и третьем). Использование антибиотиков тетрациклинового, стрептомицинового и левомицетинового ряда, применение бисептола, сульфаниламидов длительного действия, фуразолидона, фторхинолона категорически запрещено. Их применение может вызвать серьезные нарушения состояния здоровья малыша: повреждение его костного скелета, кроветворных органов, органов слуха, вестибулярного аппарата. Проводится антибактериальная терапия только в стационаре под строгим наблюдением врача.
Всем без исключения больным, не смотря на то, какая у них степень заболевания, назначают спазмолитики и болеутоляющие препараты. Возможно применение акупунктуры, это позволяет уменьшить объем лекарственных средств, а, в некоторых случаях, отказаться от анальгетиков и обезболивающих.
При лечении пиелонефрита беременных также назначают уроантисептики, проводят позиционную терапию, катетеризацию мочеточников, дезинтоксикационную терапию и физиотерапию. В некоторых случаях необходимо оперативное вмешательство (например, нефрэктомия, декапсуляция почки или вскрытие гнойников, наложение нефростомы).
Общеукрепляющее лечение включает в себя витамины, успокоительные препараты. В комплексе с другими лекарственными средствами эффективным является прием фитопрепарата канефрон, который обладает противовоспалительным, спазмолитическим и мочегонным эффектом.
Лечение беременных в стационаре проводится под контролем акушеров-гинекологов и нефрологов. Их первое задание – восстановить нарушенный пассаж мочи. С этой целью проводят “позиционную терапию”, при которой женщину укладывают на противоположный больной почке бок в согнутом коленно-локтевом положении. Один конец кровати приподнимают так, чтобы ноги находились выше головы. В этом положении матка отодвигается и давление на мочеточники уменьшается. Если в течение суток ситуация не улучшается, проводят катетеризацию мочеточника пораженной почки. Как правило, это приводит к ожидаемому результату. Если же этого не происходит, проводят дренирование мочи из почки с помощью катетера, который вводят непосредственно в пораженный орган.
В случаях, когда заболевание осложняется нагноением, проводят декапсуляцию почки (удаляют фиброзную капсулу) или полное удаление этого органа. Если заболевание настолько запущено, нередко принимается решение об искусственном прерывании беременности.
При лечении пиелонефрита очень важно соблюдать специальную диету и режим. Диета предполагает исключение жареных, острых, копченых, соленых блюд, употребления разнообразных приправ и специй. Очень важно наладить питьевой режим, чтобы «промыть» почки. Для этого хорошо подойдут компоты, морсы, свежевыжатые соки, а также чаи, обладающие мочегонным эффектом. Немаловажно следить за тем, чтобы у беременной не возникали запоры, которые поддерживают воспаление в почках.
Постельный режим необходимо соблюдать в острой стадии заболевания, которая сопровождается сильными болевыми ощущениями, подъемами температуры, признаками интоксикации. Обычно этот период длится от 4 до 8 дней. Далее, наоборот, следует активно двигаться, поскольку это обеспечит отток мочи из верхних мочевыводящих путей. Также этому способствует определенная поза, которую беременная должна принимать несколько раз в день. Для этого женщина должна принять коленно-локтевое положение или «позу кошки».
В случае хронического пиелонефрита, если анализ мочи нормальный, нет необходимости в госпитализации. Беременной дают общие рекомендации относительно образа жизни и особенностей питания.
Многих волнует вопрос, можно ли родить самой, если при беременности выявили гестационный пиелонефрит? Можно, это заболевание не является показанием к кесареву сечению. Но необходимо помнить, что своевременное обращение к специалистам позволит в кратчайшие сроки облегчить состояние беременной и провести лечение с минимальным количеством осложнений.
Специально для beremennost.net – Ольга Павлова
Инфекции мочевыводящих путей при беременности: основы практики, патофизиология, этиология
Автор
Раиса О Платте, доктор медицинских наук Ассистент урогинекологии, отделение акушерства и гинекологии, Geisinger Health System
Раиса О Платте, доктор медицины, доктор философии является членом следующих медицинских обществ: Американской медицинской ассоциации, AAGL, Американского урогинекологического общества, Международное общество по борьбе с недержанием мочи
Раскрытие информации: не подлежит раскрытию.
Соавтор (ы)
Кристал Рейнольдс, DO, MHSA Врач-резидент, Департамент акушерства и гинекологии, Spectrum Health, Колледж медицины человека Мичиганского государственного университета
Кристал Рейнольдс, DO, MHSA является членом следующих медицинских обществ: Американского конгресса акушеров и Гинекологи, Американская медицинская ассоциация, Общество медицины матери и плода
Раскрытие: Ничего не говорится.
Главный редактор
Эдвард Дэвид Ким, доктор медицины, FACS Профессор хирургии, отделение урологии, Высшая школа медицины Университета Теннесси; Консультант, Медицинский центр Университета Теннесси
Эдвард Дэвид Ким, доктор медицины, FACS является членом следующих медицинских обществ: Американского общества репродуктивной медицины, Американской ассоциации урологов, Общества сексуальной медицины Северной Америки, Общества мужской репродукции и урологии, Общество изучения мужской репродукции, Медицинская ассоциация Теннесси
Раскрытие информации: выступать (d) в качестве докладчика или члена бюро докладчиков для: Endo.
Дополнительные участники
Дж. Стюарт Вольф, младший, доктор медицинских наук, FACS Дэвид А. Блум, профессор урологии, доцент кафедры урологической хирургии, директор отделения эндоурологии и каменной болезни, отделение урологии, Медицинская школа Мичиганского университета
Дж. Стюарт Вольф, Младший, доктор медицинских наук, FACS является членом следующих медицинских обществ: Католическая медицинская ассоциация, Эндоурологическое общество, Инженерное и урологическое общество, Общество лапароэндоскопических хирургов, Общество университетских урологов, Общество урологической онкологии, Американский колледж хирургов, Американская урологическая ассоциация
.Раскрытие: Ничего не раскрывать.
Эмили Кэтрин Джонсон, доктор медицины, магистр здравоохранения Руководитель отдела клинических исследований, лечащий врач отделения урологии, Детская больница Энн и Роберта Х. Лурье в Чикаго; Доцент кафедры урологии, доцент Центра медицинских исследований Института общественного здравоохранения и медицины Северо-Западного университета, Медицинская школа Файнберга
Эмили Кэтрин Джонсон, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Alpha Omega Alpha, американская Урологическая ассоциация, Национальная медицинская ассоциация, Общество женщин-урологов
Раскрытие: Ничего не раскрывать.
Благодарности
Гамаль Мостафа Гонием, доктор медицины, FACS Профессор урологии, руководитель отделения женской урологии, реконструктивной хирургии тазовых органов и дисфункции мочеиспускания, отделение урологии, Калифорнийский университет, Ирвин, медицинский факультет
Гамаль Мостафа Гонием, доктор медицинских наук, FACS является членом следующих медицинских обществ: Американского колледжа хирургов, Американского урогинекологического общества, Американской урологической ассоциации, Международного общества недержания мочи, Международной ассоциации урогинекологии и Общества уродинамики и женской урологии
Раскрытие: Astellas Honoraria Выступление и обучение; Членский взнос за консультацию по колопластике; Плата за консультацию по уропластике Консультации
Летисия А. Джонс, MD , клинический инструктор, отделение акушерства и гинекологии, больница Университета Индианы, Clarian Health Partners
Летиция А. Джонс, доктор медицины, является членом следующих медицинских обществ: Американский колледж акушеров и гинекологов
Раскрытие: Ничего не нужно раскрывать.
Марк Джеффри Ноубл, MD Консультант, Урологический институт, Фонд клиники Кливленда
Марк Джеффри Ноубл, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Американской ассоциации урологов, Канзасского медицинского общества, Sigma Xi, Общества университетских урологов и Юго-западной онкологической группы
.Раскрытие: Ничего не нужно раскрывать.
Генри Э. Руис, доктор медицины Заведующий отделением реконструктивной урологии и уродинамики, Ассоциация урологов Южного Техаса, Пенсильвания, и Центр радиационной онкологии
Генри Руис, доктор медицины, является членом следующих медицинских обществ: Американская урологическая ассоциация
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Патрик Дж. Вудман, DO, Заместитель директора, Стипендия урогинекологии (FPMRS), доцент клинического профессора Медицинской школы Университета Индианы; Консультант отделения акушерства и гинекологии Методической больницы
Патрик Дж. Вудман, DO, является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов; Американский колледж хирургов; Американская остеопатическая ассоциация; Американское урогинекологическое общество; Ассоциация профессоров гинекологии и акушерства; Медицинская ассоциация штата Индиана; Международное общество недержания мочи
Раскрытие: Ничего не нужно раскрывать.
Острый пиелонефрит при беременности и исходы у беременных | Архив клинических инфекционных болезней
Пиелонефрит — одна из наиболее частых причин серьезных медицинских осложнений и госпитализаций во время беременности, которым страдают 1–2% беременных (1–4). Это основная причина неакушерских дородовых госпитализаций и может привести к значительной материнской и внутриутробной заболеваемости и смертности (1, 2, 11). Хотя последствия пиелонефрита и принципы его ведения и лечения в дородовом периоде были хорошо определены 20–30 лет назад (11), информации о его региональной заболеваемости, исходах и осложнениях мало.В настоящее время хорошо известно, что беременные женщины с пиелонефритом подвержены повышенному риску сепсиса, ОРДС (острого респираторного дистресс-синдрома) и потребности в медицинской помощи в интенсивной терапии по сравнению с небеременными с пиелонефритом. С другой стороны, исследования утверждали, что пиелонефрит поглощает значительную часть бюджетов здравоохранения (12,4 миллиона долларов в год) и вызывает чрезмерную нагрузку на расходы (6, 11, 12). Преимущества раннего скрининга и лечения асимптотической бактериурии, особенно в гестационном периоде, — неоспоримый факт.
В данном исследовании были изучены 60 беременных пациенток с пиелонефритом. Большинство (65%) были во втором триместре, а средний гестационный возраст составлял 25,73 ± 7,42 года, однако в предыдущих исследованиях сообщалось о 90% случаев во втором триместре, что согласуется с пиковым периодом застоя мочи и иммунологического статуса мочевыводящих путей. изменения из-за гормонального воздействия. Возраст пациентов в этом исследовании составлял от 22 до 24 лет, что аналогично предыдущим исследованиям (13).
Хотя ни у одного из пациентов не было повышения креатинина, дыхательной недостаточности и потребности в диализе во время госпитализации и последующего наблюдения, в Hill et al.исследования, 23% пациентов страдали анемией, 2% имели повышение креатинина и 7% пациентов имели дыхательную недостаточность (5).
Самой частой клинической жалобой была боль в груди у пациентов, болезненность ЦВА была наиболее частым признаком, хотя чаще она была с правой стороны. Аналогичным образом Докинз и др. сообщили о боли в спине как наиболее частый симптом в своем исследовании (6). Кроме того, болезненность правой стороны ЦВА присутствовала у большинства пациентов (66,7%), как и сообщалось Angel et al. (14).
В этом исследовании низкий вес при рождении (менее 2500 г) не выявлен ни у одного из новорожденных, а преждевременные роды произошли только у четырех (6.66%) случаев, что аналогично Hill et al. исследования, но Angel et al. доказали более высокую частоту случаев рождения с низкой массой тела (14,7%) и преждевременных родов (32%) (5, 14). С другой стороны, частота рождений с низкой массой тела в 13,8% была ниже, чем сообщалось Sharma и Thapa, а также преждевременные роды в 6,66% были ниже, чем 7,44%, описанные в той же группе (13). Более того, данные не позволили нам установить связь между возникновением пиелонефрита и новорожденным с низкой массой тела при рождении или преждевременными родами, но большинство отчетов соответствовали нашим результатам.
Преобладающим организмом, выделенным из посевов мочи, был E. coli с чувствительностью к гентамицину 92,3%, как и в предыдущих исследованиях. Хотя микроорганизмы были менее чувствительны к ампициллину, при комбинированной терапии гентамицином все пациенты имели ответ на лечение, и другие препараты не добавлялись (1, 5, 13, 14).
Для определения риска рецидива важны серийные посевы мочи, но, к сожалению, это невозможно из-за отсутствия сотрудничества с пациентами и плохого последующего наблюдения.
В текущем исследовании не было значительных неблагоприятных исходов для матери, поскольку было выполнено точное ведение. Исследование не показало значимой связи между преждевременными родами, низкой массой тела при рождении и более низкими баллами по шкале Апгар с возникновением острого пиелонефрита. Подобно исследованию Шарма и Тхапа, аналогичному десятилетним данным UHWI, текущее исследование не выявило более низких показателей преждевременных родов и низкой массы тела при рождении, однако заболеваемость пиелонефритом была выше во втором триместре, как и в предыдущих международных исследованиях ( 6, 13).
Иногда симптомы и признаки пиелонефрита напоминают острый живот (15) во время беременности, но в нашем исследовании у нас не было таких запутанных проблем.
Пиелонефрит может чаще встречаться у пациентов с системным волчаночным нефритом, и у некоторых из них может быть обнаружен антикардиолипин (16), но ни у одного из наших пациентов не было этого типа заболевания.
Распространенность острого повреждения почек иногда увеличивается во время беременности (17), ассоциированного с пиелонефритом, но этого не произошло у наших обследованных пациенток.
Некоторые отчеты показали, что провайдеры дородовой помощи должны учитывать женщин с аномальным ИМТ беременности и прибавкой в весе во время беременности, чтобы избежать осложнений, связанных с беременностью (18), но у наших пациентов ИМТ не был фактором риска.
Связь между ежедневной физической активностью в течение последнего месяца беременности и исходом беременности доказана (19), но в нашем исследовании она не изучалась.
Это исследование показало, что, несмотря на низкую распространенность пиелонефрита, его лечение и агрессивная терапия могут уменьшить осложнения и предотвратить серьезные проблемы.
В этом исследовании не сообщалось об отсутствии серьезных осложнений, связанных с пиелонефритом во время беременности, включая низкий вес при рождении, преждевременные роды или другие заболевания. Однако пиелонефрит — важное и серьезное заболевание, которое может привести к фатальным осложнениям, которые можно предотвратить с помощью своевременного лечения и лечения.
Пиелонефрит во время беременности | babyMed.com
Пиелонефрит — это инфекция верхнего отдела мочевыводящих путей. Заболевание чаще встречается у женщин с бессимптомной инфекцией мочевыводящих путей или мочевого пузыря.Исследования выявили соотношение риска от 14 до 1000. Это означает, что на 1000 беременностей выявляется около 14 случаев острого пиелонефрита. Подсчитано, что до 70 процентов случаев можно избежать с помощью регулярных посевов мочи и последующего лечения бактерий, присутствующих в моче. Лечение инфекций мочевыводящих путей, включая инфекции мочевого пузыря и пиелонефрит, представляет собой курс антибиотиков.
Причины пиелонефритаПиелонефрит чаще возникает у беременных из-за повышенного содержания прогестерона и давления на мочеточники со стороны растущей матки.Примерно в 85% случаев кишечная палочка является бактерией, вызывающей инфекцию, хотя и другие бактерии, включая стафилококки и стрептококки группы D.
Симптомы пиелонефритаНекоторые беременные женщины могут не проявлять никаких симптомов бактериальной инфекции, включая общие симптомы инфекции мочевого пузыря. У других женщин будет жар, тошнота и рвота. Также может присутствовать боль в области почек. Примерно в 85% случаев боль ощущается с правой стороны.
Риск других осложнений беременности, связанных с пиелонефритомПиелонефрит без лечения может вызвать другие осложнения беременности, включая респираторный дистресс, анемию и нарушение функции почек. Около 20% тяжелых случаев приводит к септическому шоку с острой респираторной недостаточностью и почечной недостаточностью. Около 5 процентов женщин с острой формой инфекции страдают преждевременными родами.
Лечение пиелонефритаБеременных женщин с пиелонефритом обычно лечат внутривенными (IV) антибиотиками до тех пор, пока лихорадка не спадет как минимум на 48 часов.Повышенная температура указывает на активную инфекцию, но некоторые врачи могут потребовать отрицательный результат посева мочи перед выпиской беременных пациенток для завершения курса лечения антибиотиками в домашних условиях. Если пациент не реагирует на внутривенное лечение антибиотиками в течение 48 часов, следует заменить антибиотик и провести еще один посев мочи, чтобы исключить другие возможные инфекции. Если посев мочи окажется положительным на бактерии, вызывающие пиелонефрит, у пациента может быть стойкий штамм, требующий дополнительного внутривенного лечения антибиотиками.После выписки могут быть назначены пероральные антибиотики на срок до 14 дней для предотвращения рецидива.
Будущее дородовое наблюдениеПосле лечения от пиелонефрита беременные пациентки должны проходить посев мочи не реже одного раза в месяц. Если пиелонефрит рецидивирует, пациенткам могут назначать длительные пероральные антибиотики на время беременности для предотвращения инфекции.
Пиелонефрит — серьезная инфекция мочевыводящих путей, которую можно вылечить только сильным курсом антибиотиков.
Беременная с острым пиелонефритом и кортикомедуллярным абсцессом почек: УЗИ и МРТ
Уважаемый редактор,
Инфекции мочевыводящих путей распространены во время беременности, им страдают 10-15% женщин. В 1-2,5% беременностей возникают осложнения из-за острого пиелонефрита1, и инфекция повторяется у 10% женщин. Развитие абсцесса почки на фоне острого пиелонефрита во время беременности встречается редко. Это может повлиять на пациентов с изменениями мочевыводящих путей, и для диагностики состояния требуется высокий индекс подозрения и подтверждения с помощью ультразвука.2-5 Наиболее частыми возбудителями являются энтеробактерии. Инфекция чаще всего поражает правую почку (90%), обычно односторонняя и связана с высокой заболеваемостью, поэтому необходимы ранняя диагностика и лечение.1,2-4
Это случай 23-летнего пациента. пожилая женщина с историей повторных инфекций мочевыводящих путей с 16 лет. В 2005 году у нее случился выкидыш на сроке 12 недель, что совпало с инфекцией мочевых путей, вызванной Escherichia coli. В ноябре 2006 года, когда она была на 12 неделе беременности, в результате анализа мочи были получены следующие результаты: pH 7.5, нитриты (+), лейкоциты (++). Осадок: лейкоцитов 20-40 на поле и много бактерий. Никакого лечения назначено не было. 4 января 2007 г., когда она была на 20 неделе беременности, у нее поднялась температура до 39 ° C и появились боли в правой почечной ямке. Биохимия показала: лейкоцитов 27 800 / мм3 (85% нейтрофилов), Hb 8,7 г / дл, тромбоцитов 288 000 / мм3 и БПВ 16-39 мм / ч. Другие данные: Na 138 ммоль / л, K 4,8 ммоль / л, Cl 96 ммоль / л, глюкоза 66 мг / дл, мочевина 48 мг / дл, креатинин 0,7 мг / дл, мочевая кислота 3,4 мг / дл и CRP 31 мг / дл. Моча: кровь 25 / мл, нитриты (+), лейкоциты 100 / мл.Осадок: лейкоциты 31-50 на поле, изолированные эритроциты и многочисленные бактерии. Посев мочи: Escherichia coli. Она получала внутривенное введение цефотаксима 1 г / 12 часов в течение четырех дней. Лихорадка исчезла через 48 часов, улучшилось ее клиническое состояние и результаты анализов. 18 января 2007 г., на 22-й неделе беременности, она снова была госпитализирована с теми же симптомами. Биохимия показала: лейкоцитов 36 800 / мм3 (нейтрофилов 91%), Hb 8,4 г / дл, тромбоцитов 357 000 / мм3.Моча: лейкоциты (+++), протеинурия (++), мочевина 55 мг / дл, креатинин 1,2 мг / дл, общий белок 5,1 г / дл и СРБ 69 мг / дл. Ультразвук показал: правая почка увеличилась в размерах (на 14 см больше в диаметре), с уменьшением кортикомедуллярной дифференцировки и гипоэкогенным изображением на 8 мм на кортикальном уровне в верхнем полюсе, с эхогенным содержимым, которое указывает на кортикомедуллярный абсцесс, умеренный расширение чашечки, лоханки и проксимального отдела мочеточника (рисунок 1). Длина большой оси левой почки — 12.7 см, эхогенность была нормальной, наблюдалась легкая дилатация чашечно-лоханочной железы. Пациенту сначала было назначено лечение амоксициллина клавуланатом 500 мг / 8 часов, а затем 850/125 мг / 8 часов; через 48 часов температура спала, и ее симптомы улучшились. Через девять дней после первого ультразвукового исследования было проведено второе, которое продолжало отображать изображение абсцесса в правой почке. 8 февраля 2007 года, когда она была на 24 неделе беременности, МРТ показала двустороннее пиелоуретеральное расширение, которое было больше с правой стороны, с притуплением свода чашечки и почечной лоханки размером 2.8см. Правая почка увеличена с ухудшением кортикомедуллярной дифференцировки. В верхнем полюсе вокруг кортикомедуллярной области было гиперинтенсивное изображение диаметром 8-10 мм, которое, по-видимому, было паренхиматозным абсцессом (рис. 2). Лечение с использованием клавуланата амоксиллина 875/125 мг / 8 часов проводилось в течение трех недель. Клинический прогресс пациента был благоприятным, и уровень лейкоцитов нормализовался (рис. 3). Через две недели новое сканирование МРТ показало микроабсцесс диаметром 15 мм и почечную лоханку 3 см.На новом ультразвуковом сканировании, проведенном через три недели, поражение уменьшилось в размере. Антибиотикотерапия (пероральный амоксициллин клавуланат) продолжалась еще две недели до завершения пятинедельного курса лечения. Регулярное ультразвуковое сканирование выявило постоянное наличие абсцесса, поэтому лечение пациента было переведено на фосфомицин 500 мг / 8 часов в течение трех недель (с 7 по 28 марта). Пациент продолжал проходить осмотр у терапевта, и новое МРТ показало наличие поражений.Затем пациентка снова была госпитализирована. При поступлении получены следующие результаты: лейкоцитов 15 700 (нейтрофилов 74,5%) и осадка мочи 20-30 лейкоцитов на поле. Затем ей вводили цефотаксим 2 г / 8 часов в течение пяти недель. 4 мая, когда она была на 38 неделе беременности, были вызваны роды, в результате которых родились живые дети (вес 2,94 кг) без осложнений. Через неделю после родов была проведена новая контрольная МРТ, которая показала абсцесс правой почки и его содержимое.Пациент был направлен в отделение урологии, чтобы можно было провести тесты на пузырно-мочеточниковый рефлюкс и убедиться, что пациент выздоровел. Анализы показали, что абсцесс исчез.
Беременные женщины имеют более высокий риск заболеть инфекциями мочевыводящих путей, 1 однако развитие острого пиелонефрита с абсцессом почки является чрезвычайно редким осложнением2-4, которое сложно поддается лечению.
Диагноз почечной инфекции в основном основывается на таких симптомах, как лихорадка, дрожь и боль в боку, 6,7 с помощью методов визуализации.Методика выбора при беременности — УЗИ. Сегментарный пиелонефрит (долевая нефрония) проявляется на УЗИ как сплошное образование овальной формы с нечетко очерченными краями, тогда как абсцесс выглядит как четко идентифицируемая масса, похожая на кисту. Присутствие внутренних эхо-сигналов или слоев клеточного мусора внутри четко определенной массы с неровной внутренней стенкой предполагает абсцесс.6,7 Для небеременных пациенток КТ является методом выбора для выявления острого пиелонефрита и / или почечной недостаточности. абсцесс.8-10 Абсцесс почки на КТ проявляется в виде неконтрастного образования с опухшей неровной стенкой, внутри которой может находиться жидкость и клеточный детрит, а также внутренние перегородки. Поскольку при МРТ не используется ионизирующее излучение, этот метод визуализации широко используется в акушерстве.11-13 До сих пор был опубликован только один случай с участием беременной пациентки с кортикальным абсцессом почек, обнаруженным с помощью МРТ2 При сканировании абсцесс почки имеет вид округлого очага с опухшей стенкой, который имеет низкую интенсивность сигнала, который неоднороден на изображении, взвешенном по T1, и увеличивает интенсивность сигнала на изображении, взвешенном по T2.Нам также удалось обнаружить наличие жидкости с детритом. Кроме того, МРТ может точно показать уровень обструкции мочевыводящих путей или любые другие аномалии, такие как пузырно-мочеточниковый рефлюкс, которые могут присутствовать во время беременности. Хотя гадолиний противопоказан во время первого триместра беременности, его можно использовать во втором и третьем триместрах для исследования аномалий плода и плаценты, которые четко не определяются при ультразвуковом сканировании.11,14 Акортикальный абсцесс почек связан со смертельным исходом. ставка 1.5-15%. Следовательно, лечение должно быть агрессивным и основываться на сочетании интенсивной антибиотикотерапии с чрескожным дренированием или хирургическим вмешательством3. При более частом использовании УЗИ и МРТ, наличие более мощных антибиотиков и более эффективных мер поддержки во многих случаях требует лечения. жизнеспособная альтернатива хирургическому вмешательству.3,7,9 Длительное лечение антибиотиками оказывает более благоприятное влияние на снижение заболеваемости и сохранение массы и функции почек.7,9 У нашего пациента были отмечены три ключевых симптома: лихорадка, боль в боку и пиурия, что характерно инфекции верхних мочевыводящих путей.В этом случае, помимо застоя мочи и гидронефроза, вызванного беременностью 5, существовали и другие факторы, способствовавшие этому состоянию, такие как предыдущие инфекции мочевыводящих путей и пузырно-мочеточниковый рефлюкс. Ультразвук и МРТ сделали возможной раннюю диагностику, показав наличие почечного кортикомедуллярного абсцесса и дилатацию верхних мочевыводящих путей. Тщательный мониторинг поражений с использованием регулярных ультразвуковых и магнитно-резонансных томографий, а также постоянное чередование антибиотиков позволило успешно перенести беременность без необходимости прибегать к хирургическому дренированию.
Таким образом, мы описали исключительный случай женщины на 24 неделе беременности, у которой был обнаружен острый пиелонефрит, вызванный Escherichia coli, который дополнительно осложнился кортикомедуллярным абсцессом почек. Диагноз подтвержден с помощью УЗИ и МРТ. Продолжавшееся лечение антибиотиками позволило сохранить беременность и довести ее до срока на 38-й неделе, что привело к нормальным живорожденным. Пациент также полностью выздоровел, не прибегая к чрескожному дренированию.Этот случай подчеркивает, что сканирование МРТ может быть полезно для выявления конкретных урологических проблем, таких как сложный случай пиелонефрита с абсцессом почек, гидронефроза и пузырно-мочеточникового рефлюкса. Учитывая благоприятный прогноз для матери и плода, этот случай также показывает, что консервативное лечение является жизнеспособной альтернативой хирургическому вмешательству.
Рисунок 1.
Рисунок 2.
Рисунок 3.
Пиелонефрит при беременности: симптомы и лечение
Пиелонефрит
Врач в больнице проводит осмотр, осматривает ребенка и проводит несколько лабораторий.Ребенок чувствует себя хорошо, у Мелиссы несколько нерегулярных схваток, но ее моча показывает признаки инфекции.
У нее температура 102,3 ° F, и она сообщила о значительной боли, когда врач обследовал ее на болезненность реберно-позвоночного угла (CVA) или боль в средней части спины непосредственно над нижними ребрами.
Врач объясняет, что у нее пиелонефрит , особый тип инфекции мочевыводящих путей, при которой инфекция переместилась в одну или обе почки.
Симптомы
Пациенты с пиелонефритом во время беременности обычно сообщают:
- Срочное мочеиспускание (ощущение, что вам нужно поспешить, чтобы успеть в туалет)
- Частое мочеиспускание (очень часто ходит в туалет)
- Дизурия (болезненное мочеиспускание)
- Гематурия (кровь в моче)
- Лихорадка (выше 100,3 ° F)
- Озноб
- Боль в боку (боль в спине над нижними ребрами) и болезненность ЦВА
- Сокращения матки и преждевременные роды
- Септический шок (когда инфекция поражает организм, вызывая сильное заболевание человека)
Лечение
Лечение необходимо подбирать индивидуально для каждого пациента.Некоторые пациенты могут лечиться амбулаторно (без госпитализации), если их случай протекает в легкой форме, но из-за дополнительного риска осложнений во время беременности большинству женщин потребуется хотя бы короткая госпитализация, чтобы убедиться, что состояние их здоровья улучшается.
Пиелонефрит лечится антибиотиками. Антибиотики, которые назначают пациенту, следует определять по образцу мочи, в котором был проведен посев и анализ чувствительности для определения конкретных бактерий, обнаруженных в образце.Это расскажет нам, какой тип бактерий присутствует, сколько бактерий присутствует и какие антибиотики подействуют лучше всего. Результаты этих тестов могут занять несколько дней. Как медицинская бригада, мы должны делать как можно более точные предположения и внимательно наблюдать за пациентом на предмет улучшения или ухудшения.
Поскольку пиелонефрит — инфекция внутри почек, важно также убедиться, что выбранный антибиотик может попасть в почки в достаточно высокой концентрации для лечения инфекции.Кроме того, нам нужно выбрать самый безопасный антибиотик для беременных; многие антибиотики могут быть потенциально опасными для развивающегося плода. Нам нужно будет помнить, на каком этапе беременности находится женщина, потому что на разных этапах беременности разные лекарства имеют разный уровень безопасности. И последнее, но не менее важное: мы должны учитывать аллергию матери. Например, если у вашего друга аллергия на препараты пенициллина, мы постараемся их избегать.
Стандартные лекарства, которые используются изначально, включают:
- цефтриаксон (роцефин) или
- Цефепим (Максипим) или
- Цефотаксим (Клафоран) или
- цефтазидим (Fortaz, Tazicef) или
- Цефазолин (Анцеф) или
- Ампициллин плюс гентамицин
Внутривенное (IV) лечение, как правило, проводится до тех пор, пока у пациента не исчезнет температура в течение как минимум 24 часов и симптомы не улучшатся.Затем следует назначать пероральные антибиотики до тех пор, пока у пациента не будет 14 дней полного курса лечения.
Некоторые варианты пероральных антибиотиков включают (в зависимости от того, какие антибиотики используются для лечения конкретной инфекции):
- Цефалексин (Кефлекс) или
- Амоксициллин или
- Амоксициллин-клавуланат (Аугментин) или
- Триметоприм / сульфаметоксазол (Бактрим) — избегайте применения в ближайшем будущем и в первом триместре
Примерно через две недели после того, как ваша подруга завершит лечение, необходимо повторить посев мочи, чтобы подтвердить, что ее инфекция исчезла.
Краткое содержание урока
Пиелонефрит или почечные инфекции у беременных женщин могут быть более серьезными, чем у небеременных. Госпитализация обычно рекомендуется для предотвращения повреждения плода.
Они могут прийти в больницу для обследования, или их могут увидеть в кабинете врача или акушерки, а затем направить в больницу для лечения. Общие симптомы, которые заставят женщину обратиться за лечением, включают: лихорадку, озноб, боль в боку, позывы к мочеиспусканию, частое мочеиспускание, кровь в моче или схватки / преждевременные роды.На экзамене почти все люди будут иметь CVA нежности . При отсутствии лечения у женщины может развиться септический шок.
К счастью, пиелонефрит поддается лечению антибиотиками. Как правило, специальный тест, известный как посев и анализ чувствительности , проводится с образцом ее мочи, чтобы точно определить, какой тип бактерий вызывает ее инфекцию и какие антибиотики являются лучшим выбором для ее лечения.
Антибиотики внутривенно обычно назначаются первыми. Пероральные антибиотики удобнее.После того, как состояние пациента стабилизируется в течение 24 часов, внутривенное введение антибиотиков можно прекратить и назначить пероральные антибиотики, пациенту следует назначить антибиотики в общей сложности в течение 14 дней. Выбор конкретного антибиотика будет зависеть от аллергии пациента, от организма, вызывающего инфекцию, и от того, на каком сроке беременности она находится.
Через две недели после завершения лечения важно сделать еще один анализ мочи, чтобы подтвердить, что инфекция полностью исчезла.
Пиелонефрит — потенциально опасное для жизни состояние во время беременности.Однако при раннем выявлении и лечении он хорошо поддается лечению.
Заявление об отказе от ответственности: информация на этом сайте предназначена только для вашего сведения и не заменяет профессиональные медицинские консультации.
Клинические проявления, факторы риска и патогены, вызывающие бактериурию у беременных женщин, посещающих женские консультации в 3 больницах в развивающейся стране: кросс-секционное аналитическое исследование | BMC: беременность и роды
В этом исследовании мы сообщаем о распространенности 9.9% бактериурии среди 354 беременных в 3 больницах Дуалы. Статистически значимым предиктором бактериурии были ИМП в анамнезе. Высокий уровень образования был защитным. E. coli был наиболее часто изолированным патогеном.
Распространенность бактериурии у беременных в 3 больницах Дуалы составила 9,9%. Эта распространенность ниже, чем сообщается Mokube et al. в Камеруне (23,5%) [10]. Это может быть связано с различиями в исследуемой популяции.Женщины с университетским уровнем составляют половину изучаемого нами населения и четверть их. Кроме того, исследование Mukube et al. проводился в сельской местности, а наш — в городской. Некоторые авторы выявили, что женщины, проживающие в сельской местности, чаще болеют ABU по сравнению с городскими жителями [13]. Это может быть связано с плохими гигиеническими условиями и отсутствием социальных удобств в сельской местности. Наша распространенность также ниже, чем у некоторых других авторов [8, 10, 12, 13, 17].Кроме того, у нас была 5,7% распространенность бессимптомной бактериурии в исследуемой популяции. Наше значение находится в диапазоне 2–10%, о котором сообщается в других источниках [6, 7, 10, 18]. Напротив, он ниже, чем у других авторов [8, 13, 14, 19]. Различия в исследованиях могут быть связаны с различиями в географическом положении, социально-экономическом статусе, условиях исследования (первичная медико-санитарная помощь, больница общего профиля и община), размере выборки и вариациях в скрининговых тестах (пороговая точка для обнаружения патогенов).
Распространенность цистита была выше (3.6%), чем в литературе на 1–2% [2]. Нелегко четко определить признаки цистита во время беременности, особенно во втором и третьем сроке, когда поллакиурия и боли внизу живота являются частыми. Острый пиелонефрит был обнаружен в 0,6% случаев, что находится в пределах, указанных в других исследованиях [5]. Острый пиелонефрит является тяжелой формой ИМП и может привести к осложнениям со стороны матери (анемия, почечная недостаточность и преэклампсия) или плода (преждевременные роды). Лечение ABU снижает его частоту.
Возраст, семейное положение, ВИЧ-статус, ожирение, гестационный возраст, половая принадлежность и низкий ежемесячный доход не оказали статистически значимого влияния на бактериурию в нашем исследовании. Однако было обнаружено, что уровень иммуносупрессии у людей, живущих с ВИЧ / СПИДом, является предиктором бактериурии во время беременности [16].
Высокий образовательный уровень защитный. Достигнутый уровень образования может служить индикатором социально-экономического статуса женщины. Более низкий уровень образования и низкий социально-экономический статус были связаны с более высокой распространенностью ABU в других исследованиях [5, 20].Другим прогностическим фактором бактериурии во время беременности, выявленным в этом исследовании, были ИМП в анамнезе. Другие исследования показали аналогичный результат [10, 15, 21, 22]. Известно, что одни пациенты более предрасположены к инфекциям мочевыводящих путей, чем другие (генетическая предрасположенность и анатомическая предрасположенность) [23].
E. coli был наиболее распространенным патогеном с общим уровнем изоляции 48,6%. Сопоставимые результаты были получены в Эфиопии (47,5%), Хартуме (42,4%), Иране (80%), Камеруне (33%), Нигерии (48%), Пакистане (70%) и Индии (60%).1%) [7, 9,10,11, 16, 21, 22, 24, 25]. Klebsiella pneumoniae был вторым по частоте патогеном в этом исследовании с 14,3%. Этот результат был аналогичен результатам других исследований, в которых Klebsiella pneumoniae был вторым или третьим по распространенности патогеном [11, 16, 17]. Некоторые авторы сообщают, что наиболее частым патогеном является Staphylococcus aureus [13, 19]; он составляет четвертую причину бактериурии в нашем исследовании. Эти различия могут объясняться географическим положением и использованием антибиотиков.
Пределы исследования: Это исследование ослаблено его больничным дизайном, который может не полностью отражать то, что происходит в сообществе. Чувствительность выделенных бактерий к антибиотикам не была частью этого исследования, но мы знаем, что это важно для надлежащего лечения этих женщин.
Инфекция мочевыводящих путей при беременности — обзор
Инфекция мочевыводящих путей
Инфекции мочевыводящих путей представляют собой наиболее частую почечную проблему, с которой сталкиваются во время беременности (103, 138, 369, 415, 471). 1 Хотя распространенность бессимптомной бактериурии, которая колеблется от 2% до 10%, аналогична таковой в небеременных популяциях (исключение составляют гравида с серповидноклеточной чертой и диабет, у которых наблюдаются более высокие показатели) (138), История скрытых инфекций мочевыводящих путей отличается от таковой у негравидных женщин. В последнем случае ситуация довольно благоприятна, тогда как во время беременности прогрессирование до явного цистита или пиелонефрита происходит у 40% пораженных беременных (62, 138, 369, 415, 471).Также утверждалось, что бессимптомная бактериурия связана с увеличением случаев анемии, гипертонии и задержки внутриутробного развития, а также с «недоношенными / маловесными» младенцами, но данные, подтверждающие эти утверждения, отсутствуют или сомнительны (103, 138, 255 , 369, 412, 509, 519).
Патофизиологическую основу повышенной заболеваемости можно отнести к двум «физиологическим» изменениям в мочевыводящих путях, подробно описанным в предыдущих разделах. Наблюдается застой мочи и расширение мочеточника (иногда обструктивного происхождения), а моча гравидаса имеет высокое содержание питательных веществ, что способствует росту лучше, чем у небеременных.Следовательно, большинство авторитетов считают, что все gravidas следует проверять при их первоначальном пренатальном посещении, а женщин с подтвержденными положительными культурами следует лечить, руководствуясь чувствительностью к антибиотикам изолированных микроорганизмов (138, 369, 471). Действительно, обнаружение и лечение бессимптомных инфекций, по-видимому, предотвращает примерно две трети потенциального дородового пиелонефрита (138). Однако другие исследователи (84, 178, 593) ставят под сомнение чувствительность и экономическую эффективность рутинного скрининга и предлагают ограничить тестирование женщинами с рецидивирующей инфекцией мочевыводящих путей в анамнезе.
Частота бактериурии увеличивается примерно до 17% сразу после родов, но снова снижается до примерно 4%, если посев мочи проводится на 3-й день после родов (563).
СИМПТОМАТИЧЕСКИЕ ИНФЕКЦИИ
Цистит или пиелонефрит осложняет около 3% всех беременностей (138, 471). Универсальный скрининг на скрытую бактериурию, по-видимому, не снизил частоту острого цистита (1–2%), но, по-видимому, ответственен за снижение потенциально более серьезного осложнения — острого пиелонефрита.Его заболеваемость, когда-то составлявшая почти 3%, сейчас составляет менее 1%, снижение объясняется своевременным лечением после выявления бессимптомной бактериурии (138).
Цистит, по-видимому, представляет собой отдельное заболевание, мало связанное со скрытой бактериурией. Последнее является необычным после 12 недели гестации, тогда как большинство приступов цистита возникают во втором триместре у женщин с ранее отрицательными результатами скрининга. Кроме того, ее легче искоренить, и она имеет более низкую частоту рецидивов, чем бессимптомная бактериурия (138, 471).
Острый пиелонефрит — потенциально более опасное заболевание во время беременности. В большинстве случаев ~ 70% связано с существовавшей ранее бессимптомной бактериурией, но возбудитель инфекции может быть приобретен заново. Около 10% этих симптоматических инфекций приходится на начальный триместр, а оставшаяся часть поровну распределяется между двумя последними триместрами (138, 471). Инфекционные микроорганизмы аналогичны тем, которые культивируются у женщин с бессимптомной бактериурией (> 90% грамотрицательных палочек, в основном Escherichia coli ) (138, 352, 415, 471, 593).Важно то, что беременность, по-видимому, снижает толерантность к этим патогенам, а беременные с острым пиелонефритом более склонны к шоку и респираторному дистресс-синдрому, а также к нарушениям функции почек, гематологии и печени (138, 369, 471). Симптоматические инфекции почек также участвуют в этиологии врожденных аномалий, преждевременных родов, задержки роста плода и внутриутробной смерти (103, 369). Примечательно, что, хотя инфекционная атака, по-видимому, мало влияет на функцию почек у небеременных пациентов, острый пиелонефрит у беременных может привести к временному, но заметному снижению СКФ (138, 471).
Перинефральный абсцесс, почечный карбункул и почечный кортикальный абсцесс — необычные явления во время беременности, но их следует учитывать в случаях скрытой или резистентной инфекции (138, 369). Это особенно верно в послеродовом периоде, когда акцент на маточные и абдоминальные источники инфекции часто приводит к тому, что врачи игнорируют возможность осложнений, упомянутых выше.
УПРАВЛЕНИЕ
По состоянию на 2007 год, большинство властей прописывали бы антибиотики в течение 7–10 дней для лечения скрытой бактериурии. 2 Такие схемы искореняют бактериурию у 70% этих бессимптомных пациентов и излечивают более 90% женщин с циститом (138, 471). Более короткие курсы, которые в настоящее время изучаются, включают терапию однократной дозой (604), подход, который, в случае его успеха, минимизирует токсичность и, возможно, выявляет пациентов с повышенным риском рецидивирующей бессимптомной бактериурии (последние могут получить пользу от супрессивной терапии) ( 138, 471). Кроме того, в 2007 году проводилось крупное рандомизированное испытание Всемирной организации здравоохранения (ВОЗ), в котором тестировалось использование щупов для выявления значительной бактериурии с последующей однодневной терапией для ее устранения.
В то время как цистит лечат амбулаторно, острый пиелонефрит предпочтительно лечить в больничных условиях. Однако в последнем отношении периодически появляются разрозненные отчеты об успешном амбулаторном лечении (471).


 Изд. 3-е. М.: Триада, 2005.
Изд. 3-е. М.: Триада, 2005.
 Cochrane Database Syst Rev 2007; CD000490.
Cochrane Database Syst Rev 2007; CD000490. Гинекология. 2006; 3: 28–31.
Гинекология. 2006; 3: 28–31. Cranberry products inhibit adherence of p — fimbriated Escherichia coli to primary cultured bladder and vaginal epithelial cells. J Urol 2007; 177 (6): 2357–60.
Cranberry products inhibit adherence of p — fimbriated Escherichia coli to primary cultured bladder and vaginal epithelial cells. J Urol 2007; 177 (6): 2357–60. Clinics (Sao Paulo) 2012; 67 (6): 661–8.
Clinics (Sao Paulo) 2012; 67 (6): 661–8.