Параовариальная киста
Параовариальная киста – опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение параовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
- Характеристика параовариальной кисты
- Симптомы параовариальной кисты
- Диагностика параовариальной кисты
- Лечение параовариальной кисты
- Осложнения параовариальной кисты
- Прогноз при параовариальной кисте
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой.
Характеристика параовариальной кисты
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задненижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты.
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист – 8-10 см; в редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. ч., гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Симптомы параовариальной кисты
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики.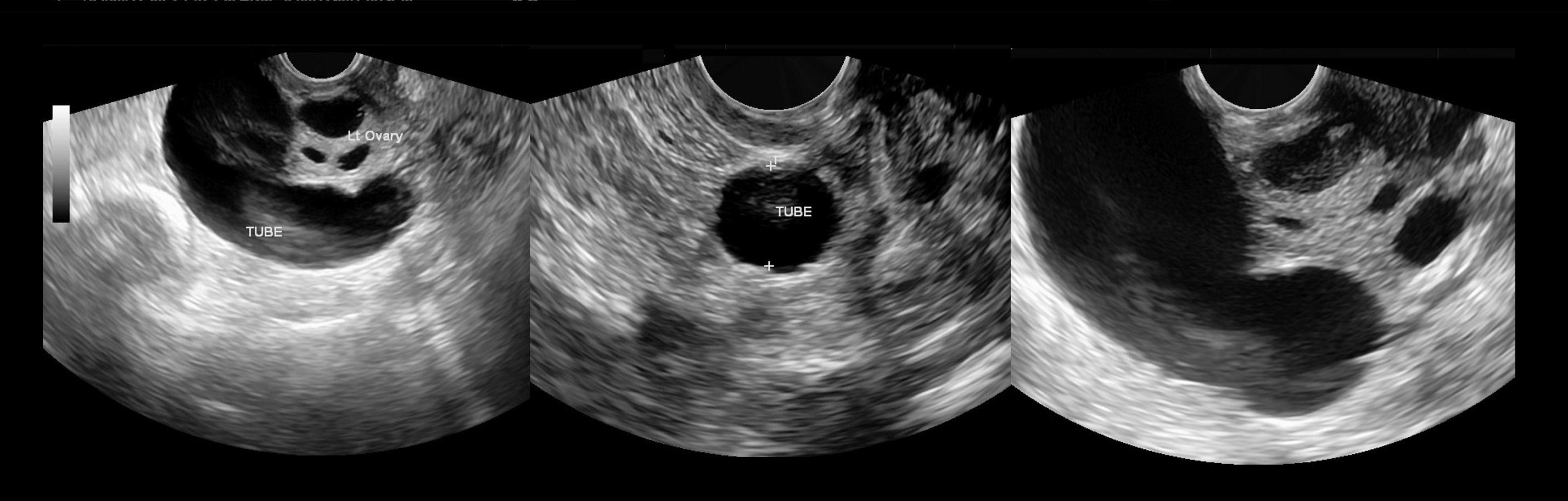 Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Сдавливание мочевого пузыря или кишечника вызывает дизурические расстройства, запоры или часты позывы к дефекации; может отмечаться диспаурения и увеличение живота. В некоторых случаях на фоне параовариальных кист развиваются нарушение менструального цикла и бесплодие. При осложненных вариантах параовариальной кисты (перекруте ножки, разрыве капсулы) развивается симптоматика острого живота.
Диагностика параовариальной кисты
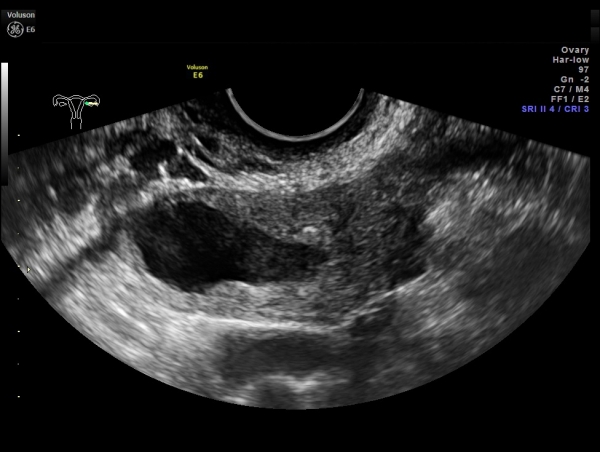
Обнаружение параовариальной кисты чаще происходит во время планового УЗИ или консультации гинеколога, иногда – при выполнении диагностической лапароскопии по поводу бесплодия. При бимануальном гинекологическом исследовании сбоку или над маткой пальпируется одностороннее безболезненное опухолеподобное образование, имеющее гладкие контуры, эластическую консистенцию, ограниченную подвижность.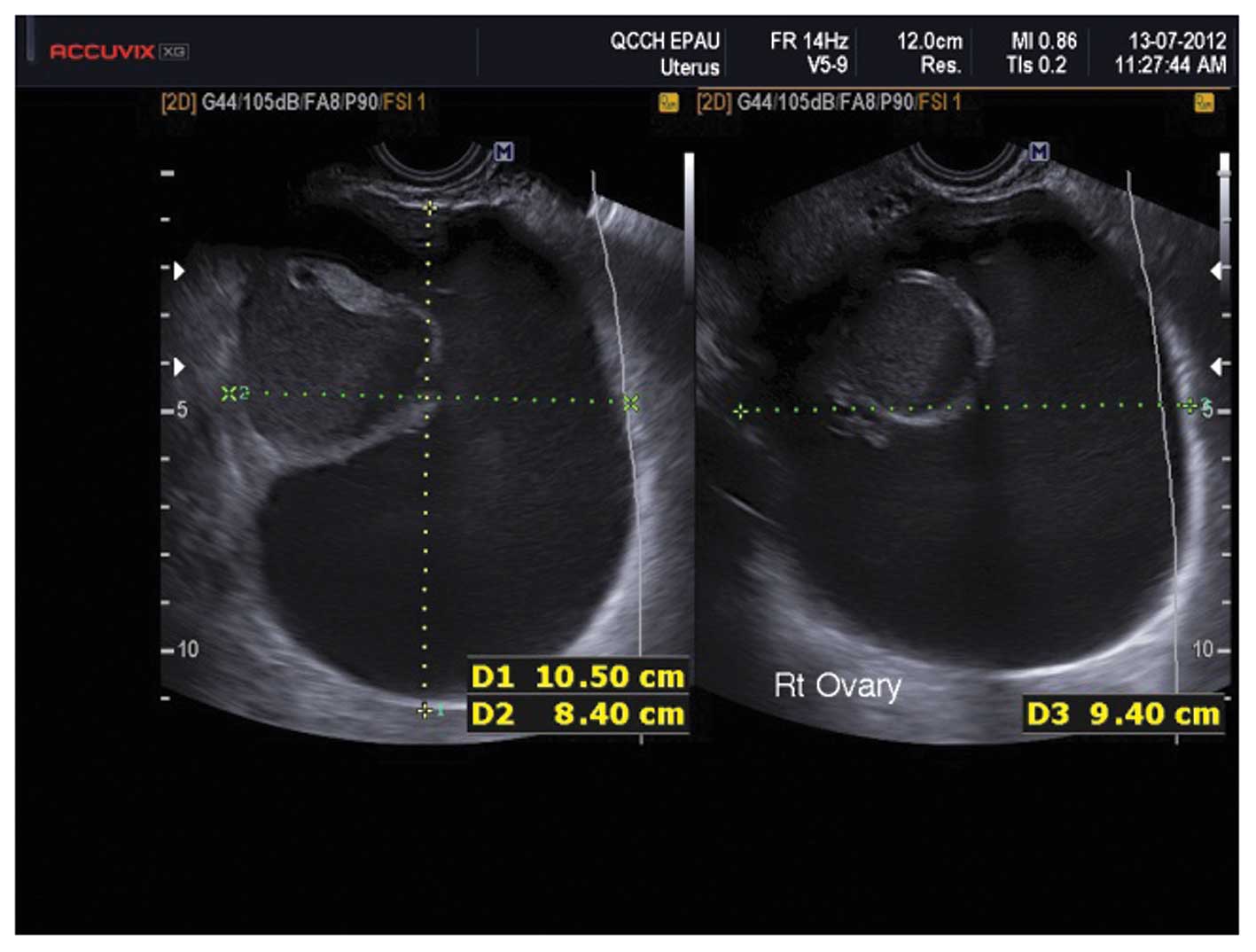
В процессе трансвагинального УЗИ определяется округлое или овоидное тонкостенное образование с однородным анэхогенным содержимым, реже — с мелкодисперсной взвесью внутри. Эхоскопическим критерием параовариальной кисты служит визуализация интактного яичника. Параовариальную кисту дифференцируют с внематочной беременностью, кистой яичника, истинными опухолями яичника.
Лечение параовариальной кисты
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.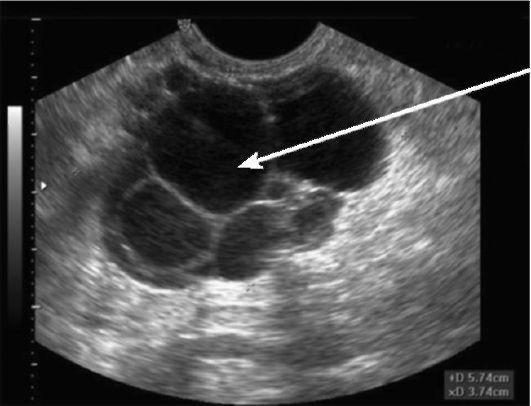
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже — лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
Осложнения параовариальной кисты
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко – маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Прогноз при параовариальной кисте
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты. Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
Киста яичника: виды, методы диагностики, операция по удалению
Классификация кист яичников в зависимости от их строения и способа образования:
1. Фолликулярная (функциональная) киста яичника
Образуется из фолликулов, имеет гладкие стенки, ровную поверхность, полость которой заполнена жидкостью. Размер её обычно не больше 8 см в диаметре. Причиной возникновения кисты считают дисбаланс гормонов, поэтому чаще всего ее диагностируют при половом созревании или климаксе.
При образованиях большего размера (6-10 см) появляются следующие симптомы:
- нарушение цикличности регул,
- длительные болезненные регулы с обильными выделениями,
- кровянистые выделения между менструациями и после полового акта.
- беспокоят боли внизу живота, которые усиливаются во 2-ю фазу менструального цикла, после активных и резких движений (кувырке, наклоне, резком повороте), после секса,
- часто пациентки жалуются на ощущение тяжести, чувства распирания в паховой области.
2. Киста желтого тела
Образуется в 2-ую фазу менструального цикла из желтого тела, которое вовремя не исчезает. Когда лопается фолликул и новая яйцеклетка опускается, на этом месте возникает желтое тело. Если же в данном цикле оплодотворение не происходит, то желтое тело исчезает само по себе, из-за прекращения доступа крови. Однако, при нарушении кровотока это же желтое тело может образовать кисты, которые по размерам не превышают 8 см, их полость заполняется жидкостью желтовато-красного цвета. Чаще всего данное образование появляется из-за нарушения гормонального фона и кровообращения в придатках.
Однако, при нарушении кровотока это же желтое тело может образовать кисты, которые по размерам не превышают 8 см, их полость заполняется жидкостью желтовато-красного цвета. Чаще всего данное образование появляется из-за нарушения гормонального фона и кровообращения в придатках.
Факторы, способствующие образованию кисты желтого тела:
- воспаление в придатках,
- неполноценное питание или голодание,
- физические нагрузки и длительные стрессы,
- искусственное прерывание беременности,
- гормональная контрацепция,
- подготовка к экстракорпоральному оплодотворению (ЭКО).
Симптоматика при этой кисте слабо выражена: (незначительная болезненность, чувство тяжести и дискомфорта в животе со стороны образования, задержки менструаций или, наоборот, затяжные менструации). Зачастую такие кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно исчезают.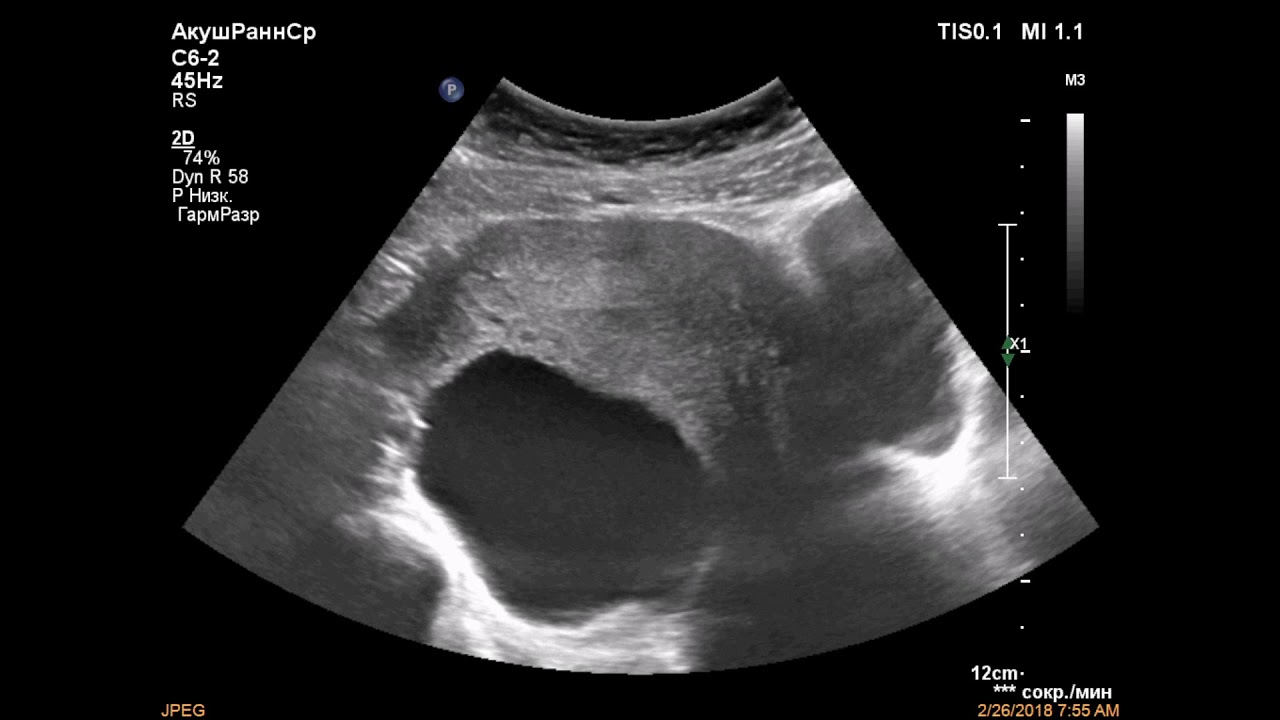
3. Параовариальная киста яичника
Образуется она из рудиментарного образования – параовария (яичникового придатка), между листками широкой маточной связки, яичником и трубой. Располагается обычно сбоку или над маткой. Анатомически — это однокамерное образование тугоэластической консистенции с полостью, в которой содержится прозрачная жидкость, содержащая много белка и небольшое количество муцина. Содержимое это постепенно накапливается, формируя тонкостенный «мешок» с гладкими стенками. Форма кисты овальная или круглая, размер её бывает от маленького до большого, в редких случаях достигая размеров головы новорожденного. Развитие такой кисты приходится обычно на 3-4 декады жизни женщины (период зрелости). Встречается параовариальная киста в 8-16% случаев всех выявленных кист.
Чаще развитие её бессимптомно. Однако, у некоторых пациенток выявляются периодические тянущие боли в пояснице, внизу живота, нарушается цикл регул, бесплодие.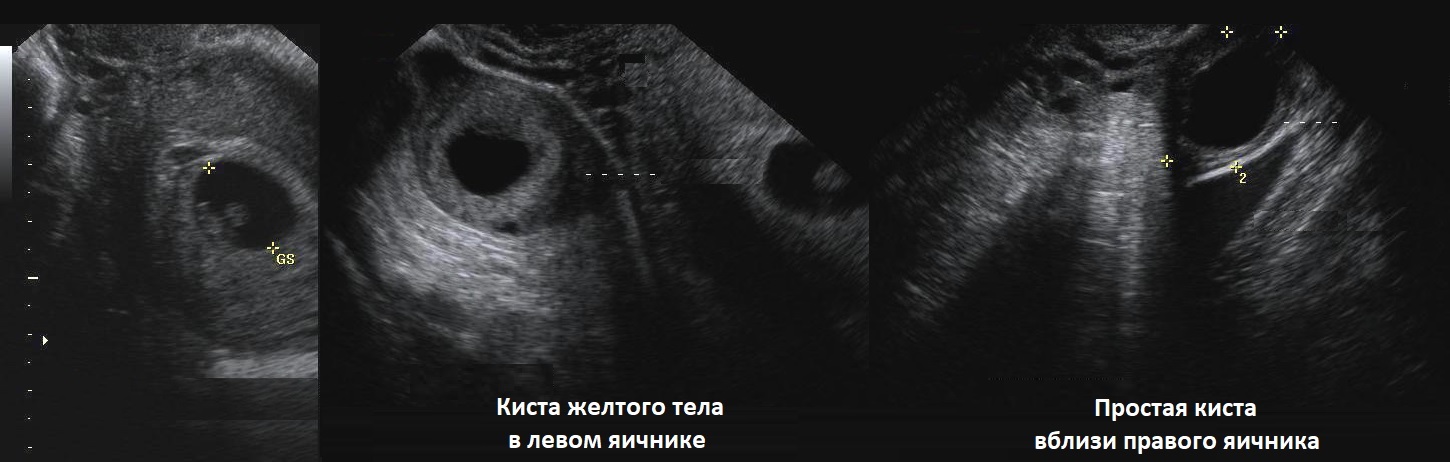 Подобная симптоматика появляется при размере кисты более 5 см. При дальнейшем росте образования боли носят распирающий, ноющий характер с локализацией этих ощущений в латеральных областях живота, захватывают поясницу и крестец. Связи с менструальным циклом или с периодом созревания яйцеклетки не выявляется. Как правило, возникновение боли пациентки связывают с физической нагрузкой.
Подобная симптоматика появляется при размере кисты более 5 см. При дальнейшем росте образования боли носят распирающий, ноющий характер с локализацией этих ощущений в латеральных областях живота, захватывают поясницу и крестец. Связи с менструальным циклом или с периодом созревания яйцеклетки не выявляется. Как правило, возникновение боли пациентки связывают с физической нагрузкой.
4. Муцинозная киста яичника
Это доброкачественная опухоль с бугристой поверхностью и многокамерной полостью, в которой находится слизь. Основные признаки, отличающие её от других видов кист — это быстрый темп роста и гигантские размеры (до 30см). Чаще всего такие кисты встречаются у женщин старше 45 лет, так как основной причиной являются гормональные сбои, которые возникают в период климакса.
Характерные симптомы кисты муцинозного вида: боли ноющего характера в области лона, увеличение живота в объеме из-за быстрого роста кисты, постоянные позывы к мочеиспусканию, постоянное чувство полного кишечника, частые запоры.
5. Дермоидная киста яичника
Также относится к доброкачественным опухолям. Частота их выявления составляет 15-20% случаев всех кист яичников. Вначале она имеет круглую форму, которая потом меняется на овальную форму с гладкими стенками. Содержимое её представлено различными клетками и тканями организма (кости, волосы, зубы, хрящи, мышцы, жировая или нервная ткань, др.). Величина диаметра кисты может быть больше 15 см.
К факторам риска относятся гормональные всплески, поэтому развивается данная киста чаще всего у женщин при климаксе и в момент полового созревания.
Клинические проявления дермоидной кисты яичника связаны с достижением ею больших размеров (15 см и более). К таковым относятся: ощущения распирания и тяжести, болезненность внизу живота, иногда увеличение живота в размерах, а в дальнейшем учащением мочеиспускания, нарушениями функции кишечника (запорами или диареей).
Дермоидная киста яичника не вызывает гормональных изменений и нарушения менструальной функции.
6. Эндометриоидная киста
Является одной из форм генитального эндометриоза. Относят её к псевдокистам, так как стенка её не имеет секретирующего эпителия, как у истинных кист, а формируется из эндометрия. Эндометрий – это ткань, которая в норме выстилает только полость матки, а при эндометриозе происходит занос клеток эндометрия в другие органы, в том числе яичники. Считается, что это происходит при различных хирургических вмешательствах на матке. Но некоторые специалисты выдвигают ещё один возможный способ заноса клеток эндометрия в яичники и брюшную полость: с помощью ретроградного тока менструальной крови по маточным трубам, чему способствуют значительная физическая нагрузка, половые акты во время менструаций, значительная ширина маточных труб, плохой отток менструальной крови при узком канале шейки матки. Клетки эндометрия, попавшие в брюшную полость, в трубы и яичники, имплантируются в эти ткани. Они не являются атипическими, но являются гормонозависимыми и поэтому имеют способность разрастаться при определенных условиях и, к тому же, циклически во время регул проявляют менструальноподобную реакцию, т. е. кровоточат. В результате образуется эндометриоидный островок, внутри которого накапливается темная жидкость — кровь, не нашедшая выхода. Образуется киста. Благодаря цвету своего содержимого, эти кисты называются ещё «шоколадными».Диаметр образования может варьироваться от 1 до 10 см.
е. кровоточат. В результате образуется эндометриоидный островок, внутри которого накапливается темная жидкость — кровь, не нашедшая выхода. Образуется киста. Благодаря цвету своего содержимого, эти кисты называются ещё «шоколадными».Диаметр образования может варьироваться от 1 до 10 см.
Способствуют эндометриозу вообще, и развитию «шоколадных» кист в том числе, следующие факторы:
- нарушения в иммунной системе,
- гормональные нарушения (избыток эстрогена и пролактина, недостаток прогестерона и андрогенов, дисфункция других эндокринных органов — щитовидной железы и коры надпочечников),
- операции (в том числе аборты) и травмы живота,
- перенесенные стрессы,
- воспалительные заболевания женской половой сферы,
- другие соматические заболевания и нарушения обмена.
В некоторых случаях эндометриоидная киста протекает бессимптомно, но может проявляться болью внизу живота, в пояснично-крестцовой области. Нарушается менструальный цикл: сами месячные удлиняются и становятся более обильными, появляются мажущие межменструальные выделения. Женщина может страдать бесплодием.
Нарушается менструальный цикл: сами месячные удлиняются и становятся более обильными, появляются мажущие межменструальные выделения. Женщина может страдать бесплодием.
Большие кисты, сдавливая окружающие органы малого таза, могут способствовать нарушению мочеиспускания, запорам, вздутию живота. При длительном существовании «шоколадные» кисты могут осложняться разрывом, нагноением и формированием спаечного процесса.
7. Поликистоз яичников.
При этом синдроме в яичниках появляется не одно, а множество полостей небольших размеров.
Главная причина возникновения данного заболевания — инсулинорезистентность организма (нарушение восприятия инсулина и усваивания глюкозы). В результате повышается инсулин, а его избыток негативно воздействует на яичники. Впоследствии это приводит к повышенной выработке андрогенов (мужские гормоны), которые нарушают созревание фолликулов, в результате остается много неразорвавшихся полостей.
Факторы риска образования поликистоза:
- Раннее или же позднее половое созревание.
- Позднее или раннее наступление климакса.
- Различные сбои менструального цикла.
- Прерывание беременности, выкидыши, бесплодие.
- Воспалительные процессы органов малого таза.
- Нарушение гормонального фона под действием эндокринных заболеваний или применения гормональных медицинских препаратов.
- Нерегулярные половые акты.
- Избыточная или недостаточная масса тела.
- Заболевание сахарным диабетом.
- Генетическая предрасположенность.
- Длительные стрессы.
- Сильная физическая нагрузка.
Поликистоз бывает: первичный (истинный) и вторичный.
- Первичный поликистоз.
Он обычно возникает в период полового созревания. Нарушенный баланс гормонов у девочек-подростков приводит к позднему наступлению менструаций или они могут вообще отсутствовать. Момент становления нормального менструального цикла проходит со сбоями, наблюдается олигоменоррея (скудные выделения при менструации) или аменоррея (отсуствие менструации), что свидетельствует об ановуляции (яйцеклетка не выходит из яичников).
Нарушенный баланс гормонов у девочек-подростков приводит к позднему наступлению менструаций или они могут вообще отсутствовать. Момент становления нормального менструального цикла проходит со сбоями, наблюдается олигоменоррея (скудные выделения при менструации) или аменоррея (отсуствие менструации), что свидетельствует об ановуляции (яйцеклетка не выходит из яичников).
- Вторичный поликистоз.
Заболевание свойственно женщинам старшего возраста, с повышенным весом и высокими показателями инсулина.
Наиболее часто поликистоз проявляется бесплодием, кроме того приводит к следующим изменениям: оволосение на любых участках тела; изменение скелета и мускулатуры по мужскому типу; развитие подкожной клетчатки на животе; изменения в голосовом аппарате. Это симптомы гиперандрогении имеют различную степень выраженности у разных пациенток.
Такое состояние требует динамического наблюдения за пациенткой, так как гормональный спектр женщин с поликистозом способствует пролиферативным процессам в миометрии, что является риском в плане развития рака матки.
Осложнения кисты яичника
Малигнизация кисты яичника.
Кисты яичников изначально имеют доброкачественную природу. Чаще всего эти образования протекают бессимптомно и со временем рассасываются сами по себе, однако иногда киста сохраняется дольше положенного срока, вызывая боль и кровотечения, и может перерасти в злокачественные новообразования.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли:
-
1.Самыми благоприятными в плане прогноза являются фолликулярные и кисты желтого тела (лютеиновые), которые чаще всего рассасываются самостоятельно, особенно, если назначается консервативная гормональная терапия.
-
2.При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.

-
3.Серозные и муцинозные кисты часто имеют гигантские размеры и в большинстве случаев быстро перерождаются в злокачественную опухоль.
Рак яичников диагностируется преимущественно у пациенток в менопаузе. В большинстве случаев при отсутствии своевременной терапии женщины обращаются за медицинской помощью, когда опухоль вызывает болевые ощущения.
В онкологической практике для определения кист и опухолей применяется анализ на онкомаркеры. Наиболее распространенным онкомаркером является СА-125, а также НЕ4 и индекс ROMA Окончательный диагноз, как правило, устанавливается по результатам биопсии опухоли.
Наличие онкологического образования можно заподозрить, если присутствуют следующие симптомы
- 1. Изменение общего состояния: повышенная утомляемость и слабость.
- 2. Появление дискомфорта внизу живота.
-
3. Прощупывание плотного бугристого образования в проекции придатков.

- 4. Зачастую в начале процесса могут возникать явления диспепсии, такие как вздутие и болезненность живота, тошнота, отрыжка и потеря аппетита.
- 5. Вечером температура тела может повышаться до 38 градусов.
Диагностика кисты яичника
- 1. Клинический анализ крови указывает на наличие воспаления (увеличение показателей СОЭ и лейкоцитов) и анемии (снижение гемоглобина).
- 2. Ультразвуковое обследование (УЗИ) органов малого таза. Данный метод обследования позволяет визуализировать кисту яичника и определить ее место локализации.
- 3. Диагностическая лапароскопия. В полость малого таза вводится камера, которая позволяет увидеть кисту, а также по возможности взять биопсию (кусочек ткани яичника для гистологического исследования). Гистологическое исследование способствует установке окончательного диагноза.
-
4. Пункция кисты яичника под контролем УЗИ.
 С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.
С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.
Методы лечения кисты яичника
Консервативное лечение кист
Чаще всего проводится в период менопаузы у женщин, когда пациентка уже не планирует беременеть. Такая же тактика применяется при только что выявленных кистах небольшого диаметра (до 10 сантиметров).
При обнаружении кисты яичника, лечение заключается в выжидательной тактике в течение 3 месяцев, с учетом того, что большинство образований в яичниках на протяжении нескольких менструальных циклов способны подвергаться обратному развитию (саморассасыванию). При этом следует выполнять динамическое наблюдение по УЗИ для контроля размеров образования. Если положительная динамика отсутствует, проводится противовоспалительная и гормональная терапия.
Лечение кисты яичника гормональными препаратами (прогестерон или его аналоги) нацелено на снижение уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
Так же гормональную терапию можно дополнить приемом витаминов (фолиевой и аскорбиновой кислоты и витамина Е) и общеукрепляющих препаратов. Стимулирование иммунной системы может спровоцировать защитные реакции, которые будут направлены на предотвращение развития заболевания. Если на фоне гормональной терапии не наблюдают положительный эффект, или происходит увеличение кист в размерах, то показано оперативное лечение.
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.

- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
- заболевания, связанные с плохой свертываемостью крови;
- сердечно-сосудистые и неврологические заболевания в острой стадии;
- инфекции мочеполовой системы;
- внутренние кровотечения;
- запущенные стадии ожирения;
- поражение легких;
- проблемы с постоянным вздутием кишечника;
- свищи.
Методы проведения операции по удалению кист яичника
Лапароскопическое удаление кисты яичника
Лапароскопия предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на животе (1-2см). Сначала производится ревизия всех органов брюшной полости, затем диагностика самого образования; киста изучается на предмет перекрута или разрыва, после чего при необходимости она подвергается удалению. Вся процедура проходит под наркозом, длительность составляет от 20 минут до часа.
Вся процедура проходит под наркозом, длительность составляет от 20 минут до часа.
Данная операция проводится с использованием специального прибора — лапароскопа. Он оснащен линзами, видеокамерой и системой увеличения, что позволяет получить достаточно четкое изображение внутренних органов на специальном мониторе.
Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.
- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
Послеоперационный период
Начинать вставать после операции рекомендуется с первого дня. Очень важно, чтобы в послеоперационный период было достаточно движений.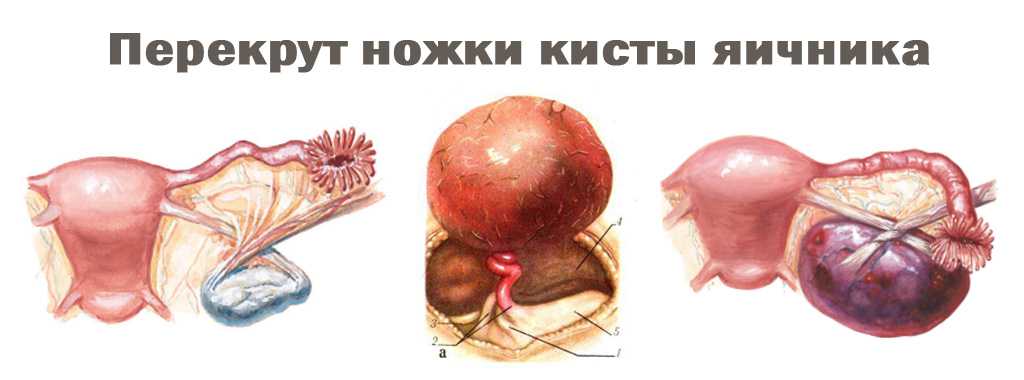 Это является профилактикой послеоперационных осложнений. Пища должна употребляться в жидком виде. Длительность пребывания в стационаре обычно 1-2 дня и зависит от объема хирургического вмешательства и общего состояния пациентки.
Это является профилактикой послеоперационных осложнений. Пища должна употребляться в жидком виде. Длительность пребывания в стационаре обычно 1-2 дня и зависит от объема хирургического вмешательства и общего состояния пациентки.
Обычно трудоспособность восстанавливается на 10-14-й день после операции. Полное восстановление организма в домашнем режиме происходит в течение 1 месяца, затем женщина может вернуться к полноценной трудовой деятельности. Лапаротомия — это полостная операция.
Доступ к яичникам осуществляется через разрез на передней брюшной стенке. При этом виде хирургического вмешательства яичник может быть удален частично или полностью. Во время полостной операции необходим общий наркоз. Послеоперационный период восстановления после лапаротомии длится не менее 2-х недель.
Показаниями к данному виду операции являются: ожирение, осложненная киста яичника с гнойным воспалительным компонентом и кровотечением, подозрение на злокачественный процесс.
Оперативное лечение заболеваний яичников — это серьезное вмешательство для женского организма. Поэтому динамическое наблюдение врача-гинеколога и проведение планового ультразвукового исследования через 1, 3, 6 месяцев , а затем 1 раз в полгода необходимы. Если женщина оперирована в детородном периоде, то обычно применяется гормональная терапия с целью восстановления функции яичников.
После хирургического вмешательства планировать беременность рекомендуется не ранее, чем через 3-4 менструальных цикла.
Лапароскопия, кистэктомия (киста яичника, параовариальная киста)
Лапароскопия, кистэктомия (киста яичника, параовариальная киста)
Лапароскопия Кистэктомия.
Новообразование яичника(киста)- это образование с тонкими стенками, заполненное жидкостью или полужидким содержимым, располагается в толще яичника или на его поверхности.
Среди прочих гинекологических заболеваний кисты яичников занимают по распространенности от 8 до 20%К факторам, увеличивающим риск возникновения и развития кисты яичника, относят раннее начало менструаций, бесплодие, снижение функции щитовидной железы, прием некоторых фармацевтических препаратов.
Кисты яичников могут иметь разное строение и происхождение, соответственно для каждой из них есть свои методы лечения, от гормональной и противовоспалительной терапии до оперативного вмешательства.
Виды кист яичников:
- Фолликулярная;
- Киста желтого тела
- Серозная
- Эндометриоидная («шоколадная»)
- Дермоидная (тератома)
- Синдром поликистозных яичников.
Клиническая картина при данной патологии зависит от этиологии кисты.К основным симптомам при данном диагнозе можно отнести следующее: тянущие, режущие боли в низу живота, боль в животе при половом акте, боль, отдающая в задний проход, нарушение менструального цикла. При осложнениях: разрыв кисты, перекрут кисты, появляются такие симптомы, как слабость, головокружение, обморочное состояние, рвота. При появлении данных симптомов требуется госпитализация в гинекологическое отделение в неотложном порядке.
При осложнениях: разрыв кисты, перекрут кисты, появляются такие симптомы, как слабость, головокружение, обморочное состояние, рвота. При появлении данных симптомов требуется госпитализация в гинекологическое отделение в неотложном порядке.
Для диагностики кист яичников применяют УЗИ, МРТ малого таза, лапароскопию, исследование гормонального баланса крови, пункция полости малого таза. Также проводится анализ крови на присутствие онкомаркеров.
В НМЦ Парацельс за один день можно провести полную диагностику для выявления кист яичников, определения причины их появления и получить консультацию гинеколога-эндокринолога, гинеколога-хирурга для выбора метода лечения.
В НМЦ Парацельс проводится оперативное лечение кист яичников любых размеров и этиологии( кроме злокачественных новообразований).Оперативное вмешательство при данной патологии проводится путем лапароскопии, лапаротомии.Выбор доступа и объема оперативного вмешательства определяется на консультации гинеколога-хирурга.
Лапароскопия — современный метод хирургии, при котором операции на внутренних половых органах проводят через небольшие (обычно 0,5—1,5 см) отверстия на передней брюшной стенке
Лапароскопический доступ- это наиболее щадящий метод оперативного вмешательства, приводящий к быстрой реабилитации пациенток, минимизирующий вероятность возникновения послеоперационных спаек. Операция на органах малого таза осуществляется из нескольких небольших разрезов, куда вводятся специальные инструменты. Предварительно брюшная полость наполняется стерильным газом, который позволяет отодвинуть внутренние органы друг от друга. Обзор осуществляется с помощью видеокамеры, которая также вводится в брюшную полость.
С помощью введенных инструментов хирург проводит удаление кисты яичника, параовариальной кисты. Удаляется только стенка кисты, с максимальным сохранением здоровых тканей.
В Нашем МЦ Парацельс во время лапароскопических операций используется оборудование фирмы Karl Storz (производитель №1 в мире лапароскопии), электрокоагуляция проводится биполярным электродом, что исключает электротравму пациентки во время операции, минимизирую термическую травму внутренних половых органов, что очень важно для сохранения репродуктивного резерва яичников..jpg) После осмотра и очищения(санации) брюшной полости, контроля отсутствия кровотечения, инструменты удаляются. Выводится газ и брюшной полости. На сегодняшний день существует ряд специальных гелей, который хирург вводит в брюшную полость для профилактики спайкообразования
После осмотра и очищения(санации) брюшной полости, контроля отсутствия кровотечения, инструменты удаляются. Выводится газ и брюшной полости. На сегодняшний день существует ряд специальных гелей, который хирург вводит в брюшную полость для профилактики спайкообразования
Показания:
- Наличие доброкачественного новообразования яичников или широкой связки(параовариальная киста), диаметром более 30мм, неподдающиеся консервативному лечению.
- Наличие доброкачественного новообразования яичников в постменопаузе.
- Наличие доброкачественного новообразования яичников у пациенток, требующих назначение гормональных препаратов для лечения рака молочной железы.
Обследование на оперативное вмешательство и срокидействия результатов обследования:Весь объем предоперационного обследования Вы можете пройти в Нашем МЦ Парацель за один день!
- кольпоскопия-12мес
- УЗИ органов малого таза
- УЗИ вен нижних конечностей — 3мес
- Мазок на флору -10дн
- онкоцитология с шейки матки – 6месСА крови(онкомаркер)-3мес
- Общий анализ мочи-10 дн, Общий анализ крови и ретикулоциты -10 дн,
- Электрокардиограмма с расшифровкой -14дн,
- Кровь на ВИЧ, Гепатит В, Гепатит С, Сифилис 3мес.

- Биохимический анализ крови: общий, прямой, непрямой Билир., Общий Белок, альбумин,
- мочевина, глюкоза, креатинин, мочевая кислота, АСТ,АЛТ, ЩФ, натрий и калий крови,холестерин -10дн
- Коагулограмма — 10дн
- Группа Крови и резус фактор
- Флюрография — 6мес.
- Маммография -24мес (после 36 лет до 50лет),12мес (после 50 лет) УЗИ молочных желез (до 36 лет) -12мес
- Консультация Терапевта, анестезиолога и других специалистов по показаниям.По показаниям могут быть добавлены другие обследования.Обезболивание: Данные операции проводятся под эндотрахеальным наркозом. При этом методе обезболивания пациентка полностью расслаблена, во время проведения операции спит.Болевые ощущения после пробуждения минимизируются путем введения специальных препаратов.Противопоказания:
Плановое вмешательство не проводят при клинически значимых нарушениях свертываемости крови, острых инфекциях, декомпенсированных соматических заболеваниях (гипертонии, нестабильной стенокардии, тяжело протекающем сахарном диабете, выраженной анемии). После проведения оперативного лечения в Нашем МЦ Парацельс с 1х послеоперационных суток пациентки начинают физиолечение, что благоприятно сказывается на послеоперационном течении и профилактирует образование спаек.Нахождение в стационаре после кистэктомии 2-3 дня.
После проведения оперативного лечения в Нашем МЦ Парацельс с 1х послеоперационных суток пациентки начинают физиолечение, что благоприятно сказывается на послеоперационном течении и профилактирует образование спаек.Нахождение в стационаре после кистэктомии 2-3 дня.
Параовариальная киста яичника лечение при беременности: симптомы, диагностика и лечение.
Параовариальная киста яичника – это округлое опухолевидное образование, заполненное прозрачной жидкостью (секретом) и образующееся в связках, соединяющих матку и яичники.
Параовариальная киста встречается примерно в 10% случаев кист яичников. На фоне этого заболевания проблем с зачатием у женщин не возникает, но если беременность уже наступила, то риск осложнений параовариальной кисты яичника несколько возрастает. Кроме того, параовариальная киста никогда самостоятельно «не рассасывается». Скорость ее роста и максимальный размер не предсказуемы. Поэтому кисту лучше диагностировать и в случае необходимости удалить еще до наступления беременности. Но если ее обнаружили у женщины, которая уже находится в положении, впадать в панику не стоит!
Но если ее обнаружили у женщины, которая уже находится в положении, впадать в панику не стоит!
Обратитесь за консультацией к опытному врачу-гинекологу!
Причины образования параовариальной кисты
В подавляющем большинстве случаев параовариальная киста яичника образуется только с одной стороны матки. В связи с этим врачи различают:
- параовариальную кисту левого яичника,
- параовариальную кисту правого яичника.
Параовариальная киста появляется обычно у женщин детородного возраста. Спровоцировать ее образование могут:
- сбои в работе яичников,
- неправильное созревание фолликул,
- нарушения в функционировании эндокринной системы,
- инфекционные заболевания,
- медицинские аборты в прошлом.
Параовариальные кисты часто достигают больших размеров у представительниц прекрасного пола, ожидающих ребенка. Причина – колебание гормонального фона, в частности, значительное повышение уровня женских гормонов. В этом случае, необходимо регулярно наблюдаться у гинеколога, чтобы врач следил за ростом кисты и в случае необходимости имел возможность быстро принять меры по ее удалению.
Причина – колебание гормонального фона, в частности, значительное повышение уровня женских гормонов. В этом случае, необходимо регулярно наблюдаться у гинеколога, чтобы врач следил за ростом кисты и в случае необходимости имел возможность быстро принять меры по ее удалению.
Симптомы и диагностика
Часто параовариальная киста не достигает больших размеров (ее диаметр обычно колеблется от нескольких миллиметров до 2-х сантиметров) и практически никак себя не проявляет, поэтому ее находят случайно во время планового ультразвукового обследования.
А вот при разрастании киста может сдавливать кишечник или мочевой пузырь, вызывая тянущие, ноющие боли в области живота и крестца, неприятные ощущения во время интимной близости. Большие параовариальные кисты, как левого яичника, так и правого гинеколог легко обнаружит и без УЗИ во время пальпации.
Осложнения параовариальной кисты
Обычно при параовариальной кисте яичника нет угрозы для беременности или развития плода.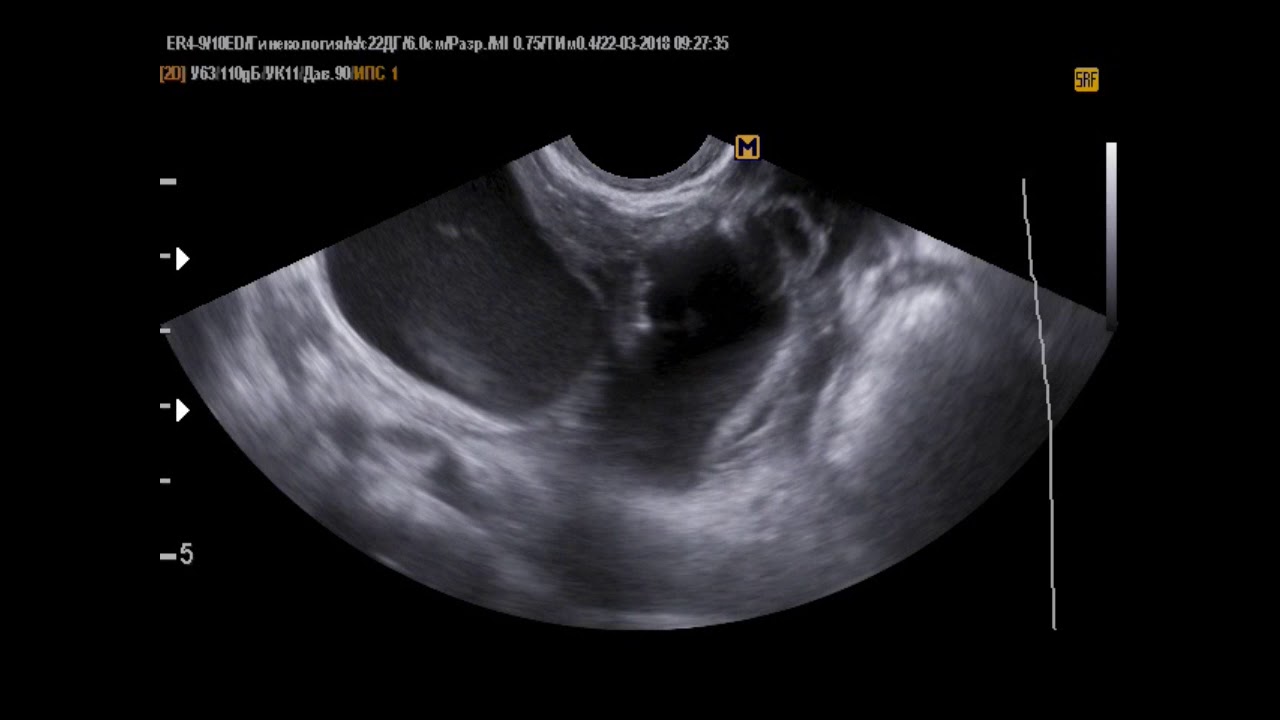 Большие кисты не перерастают в злокачественные опухоли и разрываются довольно в редких случаях, но, тем не менее, требуют постоянного наблюдения со стороны гинеколога, поскольку несут другую опасность. В отличие от маленьких большие параовариальные кисты у беременных женщин смещаются по мере роста матки и формируют ножку, которая может перекручиваться и вызывать резкую боль в области малого таза. Перекручивание способствует также развитию некроза (омертвлению) самой кисты. В этом случае, скорее всего, потребуется оперативное вмешательство.
Большие кисты не перерастают в злокачественные опухоли и разрываются довольно в редких случаях, но, тем не менее, требуют постоянного наблюдения со стороны гинеколога, поскольку несут другую опасность. В отличие от маленьких большие параовариальные кисты у беременных женщин смещаются по мере роста матки и формируют ножку, которая может перекручиваться и вызывать резкую боль в области малого таза. Перекручивание способствует также развитию некроза (омертвлению) самой кисты. В этом случае, скорее всего, потребуется оперативное вмешательство.
Лечение параовариальной кисты яичника
При параовариальной кисте яичника небольшого размера терапия не нужна. Если же киста постоянно растет или в ходе обследования выявлен воспалительный процесс, то потребуется хирургическое вмешательство. Поэтому операцию нужно делать либо при планировании беременности до зачатия, либо после беременности.
Раньше проводили обширную полосную операцию с большим разрезом внизу живота (лапаротомия). Современный метод хирургического лечения – лапароскопическая операция, которая проводится через 3 небольших прокола в животе и практически не оставляет после себя косметических дефектов.
Современный метод хирургического лечения – лапароскопическая операция, которая проводится через 3 небольших прокола в животе и практически не оставляет после себя косметических дефектов.
По всем вопросам, связанным с диагностикой и лечением, а также удалением параовариальной кисты Вы можете в любое время обратиться к врачам-гинекологам нашего центра! Записаться на прием можно как по телефону +7 (495) 223-22-22, так и заполнив online форму, приведенную ниже.
БИСЕКОВ САЛАМАТ ХАМИТОВИЧ
Хирург, флеболог, врач высшей категории, кандидат медицинских наук
Клиническая больница | Опухоли и опухолевидные образования яичников
Любое объемное образование на придатках, независимо от его формы, размеров, наличия или отсутствия болевого синдрома и возраста пациентки является поводом для тщательного наблюдения и дообследования. Среди прочих, диагноз «киста яичника» считается основным и всегда выносится на первое место.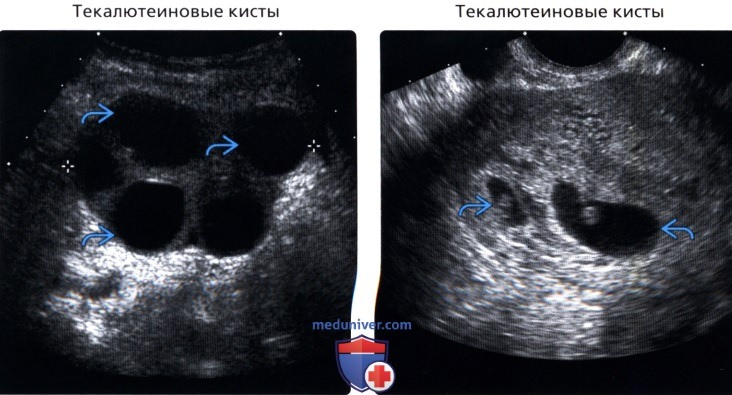 При сохранении кисты яичника более двух менструальных циклов незамедлительно должен быть решен вопрос о хирургическом лечении и удалении этого образования. Желательно, чтобы результаты обследования и наблюдения были подкреплены заключением УЗИ в динамике.
При сохранении кисты яичника более двух менструальных циклов незамедлительно должен быть решен вопрос о хирургическом лечении и удалении этого образования. Желательно, чтобы результаты обследования и наблюдения были подкреплены заключением УЗИ в динамике.
По современной классификации все образования, которые определяются в области придатков матки, относятся к опухолям яичников. Но по старой классификации к опухолям яичников относят кисты и кистомы.
Как правило, под термином «киста яичника» подразумевается образование в яичнике, имеющее капсулу и различное содержимое. Жидкость в кисте может быть совершенно различной: как очень водянистой, так и плотной, вязкой. В яичниках развиваются опухоли самого различного происхождения и строение.
По данным различных авторов частота встречаемости опухолей яичников составляет 8-19% гинекологических заболеваний. Выделяют истинные опухоли яичников (кистомы) и опухолевидные образования яичников (кисты).
К опухолям яичников относятся в основном:
- Цистаденомы (серозная, муцинозная).

- Эндометриоидные кисты (следствие эндометриоза яичников).
- Дермоидные опухоли (имеющие в своем составе производные соединительной такни (волосы, жир, зубы и т. д.).
К опухолевидным образованиям относятся в основном:
- Фолликулярные кисты (в том случае, если овуляция не происходит, и фолликул продолжает расти).
- Кисты желтого тела (в том случае, если не происходит обратного развития желтого тела и оно продолжает расти).
- Параовариальные кисты (то есть кисты, расположенные рядом с трубами и яичниками).
Киста
Киста – ретенционное образование, которое образуется в результате накопления секрета внутри этого образования (то есть не за счет истинного роста). Кисты, в основном, возникают на фоне гормональных изменений и на фоне хронического воспалительного процесса в области малого таза.
- На первом месте по частоте бывают фолликулярные кисты, которые образуются на фоне воспаления.
 Это, как правило, односторонние образования, которые возникают на месте кистозно-атрезированного фолликула, однокамерные, тонкостенные. В этой кисте накапливается жидкость, содержащая эстрогены, которые продуцируются внутренней выстилкой капсулы. Жидкость желтого цвета, прозрачная. Небольшие кисты протекают бессимптомно и обнаруживаются случайно при гинекологическом осмотре, ультразвуковом исследование или при возникновении осложнений.Иногда может беспокоить незначительная тупая боль внизу живота. Зачастую единственным проявлением фолликулярной кисты яичника является нарушение менструального цикла: гиперполименорея (обильные и длительные месячные) или маточные кровотечения. В некоторых случаях возможно развитие таких осложнений, как перекрут ножки кисты, разрыв капсулы кисты, и тогда развивается картина «острого живота».
Это, как правило, односторонние образования, которые возникают на месте кистозно-атрезированного фолликула, однокамерные, тонкостенные. В этой кисте накапливается жидкость, содержащая эстрогены, которые продуцируются внутренней выстилкой капсулы. Жидкость желтого цвета, прозрачная. Небольшие кисты протекают бессимптомно и обнаруживаются случайно при гинекологическом осмотре, ультразвуковом исследование или при возникновении осложнений.Иногда может беспокоить незначительная тупая боль внизу живота. Зачастую единственным проявлением фолликулярной кисты яичника является нарушение менструального цикла: гиперполименорея (обильные и длительные месячные) или маточные кровотечения. В некоторых случаях возможно развитие таких осложнений, как перекрут ножки кисты, разрыв капсулы кисты, и тогда развивается картина «острого живота». - На втором месте – кисты желтого тела. Их строение сходно со строением желтого тела, которое образуется во вторую фазу менструального цикла: они односторонние, капсула более толстая, образуются в репродуктивном возрасте (16-40 лет).
 Кисты желтого тела часто имеют разрыв, кровоизлияние, нередко они подвергаются обратному развитию. Поэтому женщин с кистами желтого тела также можно наблюдать в течение 2 месяцев и смотреть бимануально. Жалоб больные обычно не предъявляют, и киста обнаруживается случайно при гинекологическом осмотре. При сопутствующем воспалительном процессе в придатках матки могут беспокоить боли внизу живота. Возможно развитие осложнения – кровоизлияния в полость кисты. Киста желтого тела прощупывается сбоку от матки, имеет гладкую поверхность и эластическую консистенцию. Нередко возникает во время беременности, а после ее прерывания самостоятельно рассасывается.
Кисты желтого тела часто имеют разрыв, кровоизлияние, нередко они подвергаются обратному развитию. Поэтому женщин с кистами желтого тела также можно наблюдать в течение 2 месяцев и смотреть бимануально. Жалоб больные обычно не предъявляют, и киста обнаруживается случайно при гинекологическом осмотре. При сопутствующем воспалительном процессе в придатках матки могут беспокоить боли внизу живота. Возможно развитие осложнения – кровоизлияния в полость кисты. Киста желтого тела прощупывается сбоку от матки, имеет гладкую поверхность и эластическую консистенцию. Нередко возникает во время беременности, а после ее прерывания самостоятельно рассасывается. - Параовариальная киста – образуется между листками широких связок, которые отходят от боковой поверхности матки. То есть такая киста располагается не в яичнике, а рядом. Как правило, образуются на фоне хронического аднексита. Такие кисты продуцируют секрет и капсула растягивается, гормоны не продуцируются. Имеют очень тонкую стенку, поэтому ее трудно вылущить.

Тактика ведения
Если через 2 месяца киста не исчезает, то необходимо оперативное вмешательство, что объясняется в первую очередь онконастороженностью. При образовании на яичнике она гораздо выше, нежели при других опухолевых процессах женской половой сферы, например миоме матки.
Задача гинекологов общего профиля – любой ценой предупредить развитие онкопроцесса, и задача эта на сегодняшний день значительно облегчена появлением ультразвука и лапароскопии. Если четко выявляется киста, а не опухоль, то операция ограничивается цистэктомией – удалением кисты с капсулой (для предотвращения рецидива). Лапароскопия дает возможность удалить кисту без повреждения здоровой ткани яичника, при минимальном вмешательстве удалить параовариальную кисту. При развитии осложнений также показано оперативное вмешательство.
Кистома
Кистомы – это истинные опухоли яичников, они способны к росту, то есть их увеличение идет не за счет накопления секрета, а за счет роста. Кистомы бывают доброкачественные, потенциально злокачественные и злокачественные.
Кистомы бывают доброкачественные, потенциально злокачественные и злокачественные.
Выделяют следующие группы пациентов с повышенным риском развития кистом.
- Женщины, страдающие хроническими воспалительными заболеваниями малого таза. Таким женщинам необходимо в комплексе терапии этих заболеваний рекомендовать применение гормональных контрацептивов.
- Женщины, страдающие гормональными нарушениями – нарушение менструального цикла, гормональное бесплодие (отсутствие беременности).
- Женщины, у которых в анамнезе были операции на яичниках – цистэктомия, и др.
- Отягощенная наследственность – опухоли яичников, эндометрия у близких родственников.
- Женщины у которых рак молочной железы.
- Женщины у которых была патологическая беременность.
Для опухолей яичников очень трудно найти скрининг – выявление определенного симптома у большой группы больных. Начать углубленное обследование необходимо начинать у женщин, у которых обнаружено объемное образование более 3 см в области придатков матки при бимануальном исследовании..jpg)
Обследование при опухоли яичников:
- Бимануальное исследование — не теряет своей актуальности даже при наличии хорошей аппаратуры. Образование может быть бугристое, неподвижное за счет спаечного процесса и т.д.
- Осмотр в зеркалах: шейка матки доступна для исследования, можно сделать осмотр эндометрия, взять аспират.
- Пункция брюшной полости и получение смыва, который исследуется цитологически.
- Под контролем УЗИ делают пункцию образования, а затем опять — цитологическое исследование.
- УЗИ: абдоминальный датчик, вагинальный датчик.
- Компьютерная томография, ЯМРТ — более точные, послойные исследования. Уточнение наличия метастазов в лимфоузлах.
- Исследование кишечника на предмет опухоли (ректороманоскопия, ирригоскопия), исследование молочных желез (маммография, УЗИ), исследование состояния эндометрия.
- Так как могут быть метастатические опухоли яичников (из желудка — метастаз Крукенберга, кишки, поджелудочной железы), надо исследовать желудочно-кишечный тракт.
- Определение опухолевых маркеров. Подъем СА-125 (онкомаркер) выше нормы (больше 35 единиц) говорит о том, что в данном случае риск столкновения с онкопроцессом выше. Однако это не всегда так. Мы наблюдаем подъём онкомаркёров значительно выше нормы при эндометриозе и эндометриоидных кистах яичников, не имеющих ничего общего с онкологией.
- Лапароскопия.
Тактика ведения
1. Объем оперативного вмешательства при злокачественной опухоли яичника:
экстирпация матки с придатками и удаление большого сальника, т.е. удаление шейки матки, матки, придатков. Большой сальник удаляется потому, что в 18-20% случаях обнаруживают микрометастазы, сальник активно участвует в накоплении и продукции асцитической жидкости (особенно при запущенных стадиях).
2. Объем оперативного вмешательства при доброкачественном процессе: аднексэктомия (удаление придатков).
При операции производят внимательный осмотр внутренней выстилки кисты (могут быть злокачественные разрастания). Во время операции выполняют экспресс гистологическое исследование.
Параовариальная киста: причины, симптомы и лечение
Параовариальная киста — это опухолеподобное полостное образование, формирующееся из придатка яичника. Согласно медицинской статистике у большинства женщин разного возраста может развиваться киста яичника. На ранних стадиях развития эта патология не сопровождается болью, поэтому многие женщины не воспринимают её всерьез. Но как только появляется болевой синдром и разного рода неприятные симптомы или осложнения, представительницы прекрасного пола спешат на прием к врачу. К сожалению, в такие моменты специалисту довольно сложно поставить диагноз, ведь некоторые формы заболевания, в том числе и параовариальная киста, не определяются даже после проведения УЗИ. Что же это за патология? Какие существуют методы её исследования? И как проходит лечение?
В гинекологической практике под параовариальной кистой принято понимать полостное новообразование придатка яичника, которое состоит из одной камеры, заполненной прозрачной жидкостью. Обычно оно располагается между яичником и фаллопиевой трубой, и при этом она увеличивается в размерах за счет растяжения стенок, а не за счет деления клеток, поэтому данный вид кисты не подвергается злокачественному перерождению. Параовариальная киста яичника образуется у женщин в период половой зрелости. К тому же скорость её развития непредсказуема и не зависит от наследственной или генетической предрасположенности.
Характерные черты заболевания
Параовариальная киста яичника представляет собой гладкостенную, упругую капсулу овальной формы, которая локализуется с правой стороны или над маткой. Она имеет тонкие и прозрачные стенки, которые покрыты эпителием. К тому же параовариальная киста справа заполнена прозрачной консистенцией с большим количеством белка и малым содержанием муцина. Вдоль её верхнего полюса находится маточная труба, а у нижней поверхности расположен яичник. Кровоснабжение к новообразованию поступает через сосуды брыжейки и фаллопиевой трубы. Обычно данная форма кисты закреплена жестко и подвижность её ограничена. И развивается она довольно медленно, но вследствие накопления жидкости и растяжения ею стенок, её величина может измениться до 30 см. Причинами появления параовариальной кисты яичника может быть воспаление последнего или заболевания органов эндокринной системы, а также частые аборты и даже беременность. Также следует отметить тот факт, что это новообразование в момент своего развития практически не вызывает никаких субъективных ощущений, но как только оно начинает увеличиваться, то может вызывать незначительные боли внизу живота. На какие симптомы следует все же обратить внимание?
Опасная сторона параовариальной кисты
Итак, если женщине был поставлен диагноз параовариальной кисты яичника, то специалист рекомендует ей соблюдать следующие правила:
- устранить физические нагрузки;
- не поднимать тяжести;
- избегать падений;
- исключить перелеты и смену климата;
- ограничить половую жизнь удобными позами;
- не принимать солнечные ванны и не посещать солярий.
В противном случае, несоблюдение этих простых рекомендаций может привести к осложнению параовариальной кисты, которое сопровождается перекрутом ножки, нагноением содержимого, разрывом капсулы. Перекрут ножки может быть как частичным, так и полным, при котором сдавливаются маточные связки и трубы, а также её нервные и сосудистые стволы. В результате чего у женщины появляются сильные боли и напряжение живота, сопровождаемые высокой температурой тела. В случае нагноения в организм женщины попадает инфекция, которая вызывает лихорадку, рвоту и резкую боль по всей брюшной полости. Если же происходит разрыв кисты, то у женщины проявляется тахикардия и снижение давления. Кровоснабжение яичника нарушается и начинается некроз тканей, что влечет за собой внутреннее кровотечение. Независимо от формы осложнения этого новообразования специалист незамедлительно удаляет его.
Прогноз лечения опасного образования
Исходя из того, что во время оперативного вмешательства удаляются все элементы параовариальной кисты, то прогноз вполне благоприятный. Даже в том случае, если это новообразование было обнаружено на одном из сроков беременности пациентки. В данной ситуации врач постоянно отслеживает состояние кисты и устраняет её только после рождения ребенка. Что же касается непосредственно зачатия, то оно вполне вероятно, однако, существует риск перекрута ножки кисты, который может возникнуть при увеличении матки. Поэтому женщине рекомендуют планировать беременность только через месяц после удаления кисты. Все же при своевременной диагностике и лечении можно не только избежать осложнений, но и самого возникновения параовариальной кисты.
Симптомы параовариальной кисты
Как уже было отмечено ранее, начальное развитие параовариальной кисты не сопровождается клиническими симптомами. Признаки её наличия проявляются тогда, когда её размеры превышают 5 см. В результате женщину могут беспокоить ноющие болевые ощущения в области крестца, в нижней части живота и спине, которые усиливаются и спонтанно исчезают при физических нагрузках. Помимо этого у женщины могут наблюдаться следующие симптомы:
- сжатие мочевого пузыря, сопровождаемое болью при мочеиспускании;
- запоры или постоянные позывы к дефекации;
- расстройство пищеварительного тракта;
- увеличение объема живота;
- болевые ощущения во время полового акта;
- сбои менструального цикла;
- бесплодие.
Самым непредсказуемым и болезненным признаком параовариальной кисты яичника является симптом острого живота, который сопровождается сильными болями и разного рода осложнениями. В данном случае проводят экстренное удаление параовариальной кисты.
Учитывая то, что это новообразование развивается довольно незаметно, то специалисты рекомендуют своим пациенткам при возникновении болезненных ощущений, не относящихся к менструальному циклу, сразу же обратиться за медицинской помощью и пройти диагностику для предотвращения необратимых последствий.
Обнаружили симптомы данного заболевания?Звоните
Наши специалисты проконсультируют Вас!
Диагностика параовариальной кисты
Для того чтобы обнаружить параовариальную кисту яичника врач осматривает пациентку и пальпирует живот. Во время гинекологического обследования области матки специалист может обнаружить параовариальную кисту справа. Помимо этого пациентку обследуют с помощью УЗИ брюшной полости, которое помогает увидеть и определить место локализации полостного образования. Для точного подтверждения диагноза используется диагностический метод лапароскопии: в брюшную полость вводят специальную трубку, которая позволяет определить размер кисты и взять биопсию для дифференцирования новообразования. После этого специалист назначает соответствующий курс лечения.
Лечение параовариальной кисты
Лечение параовариальной кисты назначается сугубо индивидуально. Если у женщины была обнаружена подобная патология, но небольшого размера, то пациентке рекомендуют посещать специалиста один раз в несколько месяцев. Также следует отметить и то, что это новообразование не является причиной проявления воспалительных процессов, поэтому в данном случае медикаментозная терапия не способствует положительным результатам лечения.
Если же киста увеличилась до средних размеров и вызывает болевые ощущения и нарушения менструального цикла, то врач проводит лапароскопию параовариальной кисты яичника. Данный метод лечения подразумевает удаление через небольшой разрез в брюшной полости не только кисты, но и её капсулы. Эта операция проходит совершенно без травматических повреждений матки и яичников, и послеоперационный период длится всего несколько дней.
Но, если у пациентки была обнаружена параовариальная киста яичника большого размера, то специалисту приходится удалить и яичник вместе с новообразованием. Как правило, рецидивы после хирургического вмешательства не возникают, так как удаляется непосредственно сама параовариальная киста. Но все же эта патология может сопровождаться осложнениями.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Киста яичника — лечение и симптомы, диагностика кисты яичника в Москве, Клинический Госпиталь на Яузе
— Врачи Клинического госпиталя на Яузе могут диагностировать кисты яичников на гинекологическом осмотре с помощью грамотного сбора анамнеза, УЗИ органов малого таза с цветным допплеровским картированием, клинического обследования.
— В ряде случаев необходимо применить дополнительные методы исследования, такие как КТ или МРТ и тесты на половые гормоны.
— В большинстве случаев функциональные кисты яичника через некоторое время исчезают самостоятельно. В противном случае наши специалисты назначают лечение – консервативное или хирургическое.
Киста яичника — доброкачественное образование, заполненное каким-либо содержимым. По статистике, киста яичника встречается в течение жизни у 30–50% женщин репродуктивного возраста.
Записаться к гинекологу
Виды кист яичника
Самый распространенный вид кист яичников — это функциональные, которые подразделяются на фолликулярные и кисты желтого тела. Причинами их развития в большинстве случаев являются гормональные нарушения, вызванные дисфункцией яичников. Наличие хронических воспалительных заболеваний и наследственная предрасположенность так же увеличивают риск их возникновения.
Фолликулярная киста возникает из фолликула, в котором не произошла овуляция и представляет собой жидкостное образование с тонкими стенками. Размер данного вида кисты обычно не превышает 5–6 см.
Киста жёлтого тела. После того как яйцеклетка выходит из фолликула, он перерождается в желтое тело. Если беременность не наступает, желтое тело разрушается. В некоторых случаях оно может заполниться кровью или жидкостью и на некоторое время остаться в яичнике. Так формируется киста желтого тела. Размер кисты обычно не более 6–8 см.
Чаще всего функциональные кисты исчезают естественным образом и требуют динамического наблюдения и минимального лечения. Но возможны и осложнения, связанные с их прекрутом, разрывом и, как следствие, возможным кровотечением.
Параовариальные кисты развиваются из тканей, окружающих яичник и наполнены серозной жидкостью. Это однокамерное тонкостенное доброкачественное образование. Они располагаются рядом с яичником или маточной трубой, не рассасываются и могут достигать 20 см в диаметре.
Дермоидные кисты формируются из остатков эмбриональной ткани. Могут включать зубы и волосы, жировые клетки, косную и хрящевую ткань.
Эндометриоидные кисты развиваются из очагов эндометриоза в яичниках. Во время менструации выделяют небольшое количество крови, которое заполняет кисту густой тёмной жидкостью.
Серозные и муцинозные кисты могут возникать из эпителиальных клеток яичника.
Все кисты могут достигать больших размеров, нарушая репродуктивную функцию, вызывая болевой синдром.
Симптомы кисты яичника
Чаще всего заболевание протекает бессимптомно, изредка могут беспокоить:
- боли внизу живота, которые могут отдавать в прямую кишку,
- нарушения менструального цикла, маточные кровотечения, связанные с дисфункцией яичников, задержки менструации,
- болезненные ощущения во время полового акта,
- иногда – увеличение живота (при большой кисте),
- киста яичника, особенно эндометриоидная, может являться причиной бесплодия.
Чем опасно это заболевание?
Киста может осложняться: перекрутом её ножки, разрывом образования, распространением эндометриоза. Эти ситуации требуют экстренной госпитализации в стационар для проведения операции.Также возможна малигнизация (озлокачествление) некоторых видов длительно существующих кист.
Записаться на прием
Диагностика
Врачи Клинического госпиталя на Яузе диагностируют кисту яичника на гинекологическом осмотре с помощью ультразвукового исследования. В ряде случаев для уточнения диагноза, выяснения причин образования кисты необходимо проводить КТ или МРТ органов малого таза, анализы на онкомаркеры СА-125, тесты на половые гормоны.
Любые образования на яичниках требуют дифференциальной диагностики с онкологическим процессом.
Лечение
Чаще всего функциональные кисты яичника в течение 2-3 месяцев самостоятельно исчезают, если же этого не происходит, наши специалисты назначают лечение.
Консервативная терапия
В большинстве случаев врач прописывает консервативную противовоспалительную терапию и, в случае необходимости, прием оральных контрацептивов, после чего состояние пациентки контролируется при помощи УЗИ.
Если требуется оперативное вмешательство, то женщина направляется на лапароскопию — эффективный и малотравматичный метод удаления кист. После операции для успешного восстановления организма и предотвращения повторного появления кисты яичника наши специалисты назначают специальную фармакотерапию.
Лапароскопические операции при кисте яичника
Если киста яичника (эндометриоидная, серозная, муцинозная, дермоидная или параовариальная) достигает значительных размеров (более 4–5 см), вызывает болевой синдром и разрушает здоровые ткани яичника или нарушает его функцию и функции соседних органов, ее необходимо удалить. Это делается с помощью лапароскопической операции.
Своевременное выявление и лечение кист яичников позволяет пациентам максимально быстро вернуться к обычному образу жизни.
Наши преимущества
- В нашем медицинском центре принимают врачи, имеющие богатый практический опыт.
- У нас особая инновационная конструкция операционных: устойчивые к инфекциям бесшовные монолитные блоки, 5 уровней стерильности, благодаря сложной системе вентиляции.
- Отделение гинекологии оснащено оборудованием последнего поколения — хирургической техникой признанных мировых производителей медицинского оборудования — «Karl Storz», «Covidien», «Erbe» и др.
- Все процедуры проводятся в максимально комфортных для пациентки условиях.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом, к.м.н. Сазоновой Ю.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Отзывы
Юлия
Хотелось бы выразить свою благодарность вашим врачам. Решиться на операцию всегда страшно. Я, как и сотни других людей, старалась отказаться от нее. Хорошо что врач доступно объяснил последствия отказа в моем случае. Операция прошла быстро и легко, послеоперационный период провела у вас. всем довольна, избавилась от проблемы, и снова могу жить полноценной жизнью.
Игорь
То, что работа клиники организована на высоком уровне, заметно уже на входе. Прием, диагностика, консультация врача, также оставили самое приятное впечатление. Лечение подобрали очень грамотно. Киста исчезла, а вместе с ней и болезненные ощущения.
Екатерина
Клиника оснащена отличным современным аппаратом для ультразвуковой диагностикиврачи выявили кисту, смогли подобрать лечение пока не появились осложнения.почти сразу после пройденной терапии я смогла забеременеть, за что искренне благодарна врачам госпиталя.
Влада
Спасибо Игорю Анатольевичу за чудесно проведенную операцию. Ни боли, ни страха я не испытала. Зато после операции чувствовать себя стала гораздо лучше. Отношение к пациентам в клинике просто замечательное. Умеют и успокоить и ободрить.
Ольга
В клинике работают замечательные специалисты. применяются самые современные щадящие методы. Для меня это стало основным критерием при выборе клиники.
Параовариальные кисты: причины, симптомы и лечение
Параовариальные кисты растут рядом с яичниками. Иногда их принимают за кисты яичников, но они часто не вызывают симптомов.
Что такое параовариальные кисты?
Параовариальная киста — это заполненный жидкостью мешок, обнаруживаемый в маточных трубах рядом с яичниками. Ее также можно назвать паратубальной кистой или эхинококковой кистой Морганьи.
Эти кисты обычно не вызывают никаких симптомов и часто не обнаруживаются, если у вас нет операции или других проблем.Параовариальная киста обычно не является злокачественной и проходит сама по себе. Но иногда они становятся злокачественными.
Параовариальные кисты могут иметь размер от 0,5 до 20 см. Они могут выглядеть как киста яичника, если находятся рядом с яичником.
Причины возникновения параовариальных кист
Параовариальные кисты обычно возникают в результате развития до вашего рождения. На самых ранних стадиях беременности у ребенка есть структура, называемая вольфовидным протоком. Они становятся мужскими половыми органами.
Они изменяются по мере роста самки и становятся мюллеровым протоком. Здесь растут матка, шейка матки, маточные трубы и влагалище. Их также называют парамезонефрическими протоками.
Иногда эти части протоков могут остаться после рождения, и они могут стать параовариальными кистами. Некоторые параовариальные кисты также происходят из мезонефрических протоков. Это почечные протоки, которые были соединены с мюллеровыми и вольфовыми протоками во время вашего раннего развития в утробе матери.
Кисты обычно возникают у женщин в возрасте от 30 до 40 лет.Их также могут получить молодые женщины. Параовариальные кисты у подростков часто бывают большими.
Симптомы параовариальной кисты
Большинство людей с параовариальной кистой не знают об этом. Обычно они протекают бессимптомно и обычно обнаруживаются только тогда, когда ваш врач рассматривает другие проблемы со здоровьем. Иногда они могут расти и вызывать другие проблемы.
Симптомы параовариальных кист могут включать:
- Давление
- Боль в животе, которая приходит и уходит
- Чувство тяжести или полноты в животе
- Запор
- Частое мочеиспускание
Большинство диагностирующих параовариальных кист
в большинстве случаев ваш врач обнаружит ваши кисты, пока он изучает другие проблемы со здоровьем.Они проведут физический осмотр и осмотр органов малого таза и назначат несколько анализов, если у вас появятся симптомы.
Ультразвук . Вам может потребоваться УЗИ органов малого таза или брюшной полости, чтобы проверить наличие аномальных новообразований. При этом используется частота ультразвука, чтобы сделать снимки матки и брюшной полости.
Магнитно-резонансная томография . МРТ использует магнитное поле и радиоволны, чтобы делать подробные снимки ваших органов.
Рекомендации по лечению параовариальных кист
Большинство параовариальных кист не имеют никаких симптомов.Ваш врач может решить посмотреть, что произойдет. Лучшее лечение кисты — хирургическое вмешательство. Но операция сопряжена с риском. Поэтому они могут решить оставить кисту, если она не растет и не влияет на ваше здоровье.
Ваш врач, скорее всего, порекомендует операцию, если киста продолжает расти, чтобы предотвратить любые другие осложнения.
Лапароскопическая цистэктомия . Цистэктомия — это операция по удалению кисты. При лапароскопической цистэктомии делается небольшой разрез в брюшной полости.Обычно это лучший выбор для избавления от кист, потому что вы быстро выздоровеете и получите лучшие результаты.
Лапаротомия. Эта операция представляет собой инвазивную открытую операцию, при которой делается большой разрез брюшной полости. Ваш врач может сделать лапаротомию, чтобы осмотреть больше брюшной полости, если у вас есть осложнения из-за параовариальной кисты или вам требуется экстренная операция.
Осложнения параовариальных кист
Иногда параовариальные кисты могут разрастаться и вызывать другие проблемы со здоровьем.
Торсион. Параовариальные кисты удерживаются на месте специальными тканями, называемыми стеблями. Иногда киста может перекручиваться на ножке. Это называется кручением. Это может вызвать серьезные побочные эффекты, такие как:
- Судороги
- Внезапная и сильная боль в животе
- Боль, иррадиирующая в нижнюю часть спины
- Лихорадка
- Рвота
Перекрут — неотложная медицинская помощь. Скручивание кисты вызывает перекручивание и фаллопиевой трубы. Это может вызвать кровопотерю в этой области.Это может привести к необратимому повреждению ваших маточных труб.
Перекрут параовариальной кисты чаще возникает во время беременности. Вероятно, это связано с тем, что происходит быстрый рост.
Кровоизлияние . Иногда киста может разорваться. Это может вызвать неконтролируемое кровотечение и кровопотерю.
Разрыв маточной трубы. Если киста становится слишком большой или она перекручивает маточную трубу, это может привести к ее разрыву.
Рак .Иногда клетки параовариальной кисты могут измениться и превратиться в рак. Это редко.
Большие кисты . Иногда кисты могут становиться очень большими. Они могут оказывать давление на другие органы, такие как кишечник, мочевой пузырь, почки или матка. Большие кисты могут вызывать такие симптомы, как запор, отек почек и частое болезненное мочеиспускание.
Возможно, вы не знаете, что у вас параовариальная киста. Поговорите со своим врачом, если вы чувствуете боль или тяжесть в нижней части живота.
Осложнения и лечение параовариальной кисты: ретроспективный анализ
J Obstet Gynaecol India.2019 Apr; 69 (2): 180–184.
Оригинальная статья
иAnitha Durairaj
Отделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Отделение Кавитрикс и Гандхимал,
Больница медицинского колледжа и научно-исследовательский институт, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница и научно-исследовательский институт медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия
Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г.
Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Параовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты.
Цель
Анализировать клинический профиль, осложнения и лечение параовариальной кисты.
Материалы и методы
Ретроспективный анализ 51 пациента с оперативным диагнозом параовариальная киста был проведен в нашем учреждении за 5-летний период.
Результаты
Большинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты вылечены лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист.
Заключение
Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности.
Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия
Введение
Параовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точек зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2].
Поскольку нет четких руководств по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты.
Материалы и методы
Из медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции.
Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы.
Результаты
В таблице показаны клинический профиль, изображения и осложнения параовариальной кисты.
Таблица 1
Клинический профиль, визуализация и осложнения параовариальной кисты
| Характеристики параовариальной кисты | Абсолютное значение | Частота (%) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Возрастная группа | Возрастная группа | 19,6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Репродуктивная | 31 | 60,78 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Перименопауза | 6 | 11,76 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Менопауза | 4 9020.84 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Клиническая картина | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Боль в животе | 32 | 62,74 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Случайно | 19 | 37,25 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Неправильный диагноз | 27 | 52,94 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| МРТ сделано в | 12 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Правильный диагноз | 7 | 58.33 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Неправильный диагноз | 5 | 47,05 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Поперечный | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Правый | 29 | 56,86 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Левый | Левый | 5,88 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Осложнения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Увеличение кисты | 43 | 79,62 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Кручение | 10 | 18.51 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Кровоизлияние | 4 | 7,4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Разрыв | 1 | 1,85 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Доброкачественная опухоль | 7 | Доброкачественная опухоль | 7 | 12,96 9020 Средний возраст пациентов в нашем исследовании 9197 9020 лет (диапазон 13–72 года), и большинство из них (60,78%) относятся к группе репродуктивного возраста. Около двух третей пациентов жаловались на боли в животе, а остальные были обнаружены случайно при визуализации или хирургическом вмешательстве, сделанном по другим причинам.Боль в животе при параовариальной кисте возникла из-за увеличения кисты у 17 пациентов, перекрут придатка отмечен у 10 пациентов, кровотечение — у 4 пациентов, разрыв кисты — у одного пациента. Из случаев случайной параовариальной кисты 10 случаев были выявлены при оценке нарушения менструального цикла, 4 случая при обследовании на бесплодие, 1 случай при медицинском осмотре, 2 случая при кесаревом сечении и 1 случай при послеродовой стерилизации. Две параовариальные кисты, каждая из которых была обнаружена при кесаревом сечении и послеродовой стерилизации, ранее лечились путем аспирации кисты в первом триместре. Ультразвук поставил правильный диагноз менее чем у половины пациентов. У 23 пациенток была диагностирована киста яичника, а у 4 — гидросальпинкс. Даже МРТ поставила правильный диагноз только у половины пациентов. Параовариальная киста чаще встречалась с правой стороны, и лишь немногие из них были двусторонними. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). Среди 51 пациента с 54 параовариальными кистами 20.34% были размером ≤ 5 см, 66,66% — размером 6–10 см и 12,96% — размером> 10 см. Средний диаметр кисты в нашем исследовании составлял 7,51 см (от 3 до 18 см). Как показано в таблице, из 11 параовариальных кист размером ≤ 5 см 72,72% были обнаружены случайно. Среди 36 параовариальных кист размером 6–10 см 72,2% имели боли в животе. Из 7 параовариальных кист размером> 10 см у 71,4% наблюдалась боль в животе. Таблица 2Анализ параовариальной кисты разного размера
В таблице показано, что 10 параовариальных кист подверглись перекруту придатков.50% случаев перекрута зафиксировано у женщин репродуктивного возраста. Шестьдесят процентов перекрута произошли в кисте размером 6–10 см. Кручение чаще встречалось на правом фланге (3: 2). Только 40% из них удалось вылечить путем деторсии и параовариальной цистэктомии. Таблица 3Анализ перекрута параовариальной кисты
Тип хирургического вмешательства в нашем подходе и хирургическом вмешательстве был основан на возрасте пациента, клинической картине, размере и осложнениях параовариальной кисты, сопутствующей патологии и стремлении к будущей фертильности.Как показано в таблице, 84,3% пациентов лечились лапароскопией, 13,72% пациентов — открытым хирургическим вмешательством и 1,96% пациентов — вагинальным путем. 57,39% пациентов с параовариальной кистой прошли лечение параовариальной цистэктомией, 14,81% пациентов прошли сальпингэктомию и параовариальную цистэктомию, а 27,77% пациентов прошли аднексэктомию. Таблица 5Анализ лечения параовариальной кисты
ОбсуждениеПараовариальная киста может возникнуть в любой возрастной группе от новорожденного до менопаузы [3].Факторы риска развития параовариальной кисты изучаются. Выявлена связь между ожирением и параовариальной кистой [4, 5]. Предполагается, что параовариальная киста играет роль в бесплодии и внематочной беременности, нарушая перистальтику маточных труб и сужая просвет маточных труб. Увеличение параовариальной кисты происходит из-за кистозного расширения выстилающего эпителия трубного типа. Увеличение размера кисты в постпубертатном периоде и во время беременности предполагает гормональное влияние на рост параовариальной кисты, но прямая связь четко не продемонстрирована.В отличие от кисты яичника они нефизиологичны и не реагируют на гормоны. Увеличение параовариальной кисты проявляется хронической болью в животе или образованием в брюшной полости или придатках. Клинически параовариальная киста неотличима от кисты яичника. Даже на УЗИ ее сложно отличить от кисты яичника. Перекрут придатка более выражен при параовариальной кисте, чем при кисте яичника (2,1–16% против 2,3%). Поскольку параовариальная киста не имеет собственной ножки, она разрывается вместе с яичником, маточной трубой или и тем, и другим.Перекрут придатка чаще встречается с правой стороны (3: 1). Таким образом, его часто ошибочно диагностируют как аппендицит и мочеточниковую колику, и пациент может быть госпитализирован в хирургическое отделение. Поскольку это неотложная хирургическая операция, очень важен высокий индекс подозрительности. Параовариальные кисты неопластического происхождения обычно не регистрируются. Хотя злокачественные параовариальные опухоли очень редки и в литературе описано лишь несколько случаев, доброкачественные параовариальные опухоли не редкость. Гистологические типы доброкачественной параовариальной опухоли: серозная цистаденома, папиллярная серозная цистаденома, серозная цистаденофиброма, муцинозная цистаденома и эндометроидная цистаденома. Диагностика параовариальной кисты с помощью ультразвука требует большей осведомленности и точности [6]. На УЗИ обнаруживается четко очерченная овальная или круглая киста, расположенная близко, но отдельно от ипсилатерального яичника, отсутствие окружающего фолликула и демонстрация признака расщепления. Признаком расщепления является небольшое колебательное движение в противоположную сторону между кистой и яичником, проталкиваемое эндовагинальным зондом. Дифференциальный диагноз с помощью УЗИ — киста яичника, гидросальфинкс и киста перитонеального включения. Для более точного диагноза можно сделать МРТ, но стоимость очень высока, а точность диагностики все еще сомнительна. На МРТ параовариальная киста выглядит как однородная масса, которая находится между маткой и круглой связкой, но отделена от ипсилатерального яичника. Характеристика кисты с помощью ультразвука помогает отличить простую параовариальную кисту от опухолевой. Эхогенная параовариальная киста может быть кровоизлиянием или новообразованием. Наличие папиллярной проекции должно вызывать подозрение на новообразование.Помимо клинической картины, знак Whirlpool на УЗИ помогает диагностировать перекрут придатка при параовариальной кисте [7]. Использование допплера в такой ситуации не является обязательным, поскольку поток все еще может быть нормальным с частичным скручиванием, что приводит к задержке в управлении [8]. Ведение параовариальной кисты зависит от возраста, наличия и тяжести симптомов, размера кисты и ее осложнений [9]. До сих пор лечение — это просто экстраполяция кисты яичника. Но, в отличие от кисты яичника, они нефизиологичны и не могут разрешиться аналогичным образом; они более предрасположены к перекруту придатка, и, независимо от его размера, сообщалось об опухолях [10].Ни одно общество не разработало строгий числовой критерий для определения параовариальной кисты, до какого размера можно вылечить выжидательно. Гормональное лечение параовариальной кисты не играет роли. Параовариальные кисты, обнаруженные случайно во время операции, требуют удаления независимо от размера, чтобы избежать возможных осложнений. Предпочтительно лапароскопический доступ. Интраоперационная диагностика параовариальной кисты проводится по ее локализации, а в сложных ситуациях, таких как плотные спайки, идентификация проводится по характерному пересечению сосудов по поверхности кисты.Лапароскопическая параовариальная цистэктомия технически проста и требует меньше времени, чем киста яичника, и выполнима почти во всех случаях. Наличие перекрута придатков в параовариальной кисте не должно препятствовать выполнению деторсии и параовариальной цистэктомии с сохранением придатков, чтобы гарантировать будущую фертильность и функцию гонад [11]. Независимо от общего вида, безопасность и полное функциональное восстановление придатков после деторсии хорошо изучены. Возраст, менопаузальный статус, клинические проявления, размер кисты, септация и CA 125 — плохие показатели новообразования.Следовательно, они бесполезны для дифференциации простой параовариальной кисты от новообразования. Таким образом, при наличии папиллярной проекции следует соблюдать осторожность во время операции с использованием эндобаги для предотвращения внутрибрюшинного разлива и анализа замороженных срезов [12]. Доброкачественные параовариальные опухоли лечат параовариальной цистэктомией. Редкость злокачественной параовариальной опухоли делает ее лечение особенно сложным, и нет единого мнения об оптимальном лечении. Пациенты со злокачественной параовариальной опухолью и пограничной параовариальной опухолью без стремления к фертильности лечатся как злокачественная опухоль яичников [13].Пациентам с пограничной параовариальной опухолью и стремлением к будущей фертильности можно лечить с помощью комплексного определения стадии и аднексэктомии, поскольку они обычно ведут себя доброкачественно [14]. ЗаключениеОптимальное управление придатковой массой требует точного знания ее природы. Параовариальная киста должна учитываться при дифференциальной диагностике образования придатков как врачом, так и рентгенологом. Невозможно переоценить важность дифференциации параовариальной кисты от кисты яичника. Необходимо изучить роль выжидательной тактики при параовариальной кисте. Лапароскопический доступ возможен во всех случаях. В любом случае следует рассматривать возможность операции по сохранению фертильности. Лапароскопическая параовариальная цистэктомия технически проще и не требует много времени. БиографияАнита Дурайрадж— доцент, а Кавита Гандираман — доцент кафедры акушерства и гинекологии в больнице и исследовательском институте медицинского колледжа Веламмал, Мадурай, Тамил Наду, Индия. ПримечанияКонфликт интересовАвторы заявляют об отсутствии конфликта интересов. Этическое заявлениеЭто исследование было одобрено институциональным этическим комитетом. Поскольку это исследование является ретроспективным анализом, этические вопросы не затрагиваются. СноскиД-р Анита Дурайрадж — доцент кафедры акушерства и гинекологии в больнице и научно-исследовательском институте медицинского колледжа Веламмал, Мадурай.Она получила степень доктора медицины в области OBG в 2011 году в Институте акушерства и гинекологии Медицинского колледжа Мадраса, Ченнаи. У нее особый интерес к обучению, эндоскопическим операциям и акушерству высокого риска. Ссылки1. Кисели М., Чаглар Г.С., Дженгиз С.Д. и др. Клинический диагноз и осложнения паратубальных кист: обзор литературы и отчет о необычных проявлениях. Arch Gynecol Obstet. 2012. 285 (6): 1563–1569. DOI: 10.1007 / s00404-012-2304-8. [PubMed] [CrossRef] [Google Scholar] 2.Гупта А., Гупта П., Манактала У. и др. Клинический, радиологический и гистопатологический анализ параовариальных кист. J Здоровье среднего возраста. 2016; 7 (2): 78–82. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Bosnalı O, Moralıolu S, Cerrah-Celayir A. Возникновение паратубальных кист в детстве: анализ 26 случаев. Turk J Pediatr. 2016; 58 (3): 266–270. DOI: 10.24953 / turkjped.2016.03.006. [PubMed] [CrossRef] [Google Scholar] 4. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Паратубальные кисты, ожирение и гиперандрогения.J Pediatr Surg. 2011. 46 (11): 2164–2167. DOI: 10.1016 / j.jpedsurg.2011.07.011. [PubMed] [CrossRef] [Google Scholar] 5. Дитрих Дж. Э., Адейеми О., Хаким Дж. И др. Размер паратубальной кисты коррелирует с ожирением и нарушением регуляции пути передачи сигналов Wnt. J Pediatr Adolesc Gynecol. 2017; 30 (5): 571–577. DOI: 10.1016 / j.jpag.2017.04.002. [PubMed] [CrossRef] [Google Scholar] 6. Сокальска А., Тиммерман Д., Теста А.С. и др. Диагностическая точность трансвагинального ультразвукового исследования для постановки конкретного диагноза новообразованиям придатков.Ультразвуковой акушерский гинекол. 2009. 34 (4): 462–470. DOI: 10.1002 / uog.6444. [PubMed] [CrossRef] [Google Scholar] 7. Вальский Д.В., Эш-Бродер Э., Коэн С.М. и др. Дополнительное значение серого знака водоворота в диагностике перекрута придатков. Ультразвуковой акушерский гинекол. 2010. 36 (5): 630–634. DOI: 10.1002 / uog.7732. [PubMed] [CrossRef] [Google Scholar] 8. Сасаки KJ, Миллер CE. Придаточный кручение: обзор литературы. J Minim Invasive Gynecol. 2014. 21 (2): 196–202. DOI: 10.1016 / j.jmig.2013.09.010. [PubMed] [CrossRef] [Google Scholar] 9.Де Санктис V, Солиман А.Т., Эльседфи Х. и др. Подросток с бессимптомной кистой придатка: волноваться или не волноваться? Варианты лечения: медикаментозное и хирургическое. Acta Biomed. 2017; 88 (2): 232–236. [Бесплатная статья PMC] [PubMed] [Google Scholar] 10. Муолокву Э., Санчес Дж., Беркоу Дж. Л. и др. Заболеваемость и хирургическое лечение паратубальных кист в педиатрической и подростковой популяции. J Pediatr Surg. 2011. 46 (11): 2161–2163. DOI: 10.1016 / j.jpedsurg.2011.04.054. [PubMed] [CrossRef] [Google Scholar] 11.Агарвал П., Агарвал П., Багди Р. и др. Сохранение яичников у детей при аденексальной патологии, современные тенденции в лапароскопическом лечении и наш опыт. J Indian Assoc Pediatr Surg. 2014. 19 (2): 65–69. DOI: 10.4103 / 0971-9261.129594. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Рю К.Дж., Ким И.С., Бэ Х.С. и др. Рак околопаточной трубы, обнаруженный во время лапароскопической операции по поводу перекрута придатка: отчет о болезни и обзор литературы. Eur J Gynaecol Oncol. 2014; 35 (6): 741–744. [PubMed] [Google Scholar] 14.Ли С., Ан К. Х., Парк Х. Т. и др. Паратубальная пограничная злокачественная опухоль: случай 17-летнего подростка, которому была проведена лапаро-эндоскопическая операция на одном узле, и обзор литературы. J Pediatr Adolesc Gynecol. 2016; 29 (1): 74–76. DOI: 10.1016 / j.jpag.2014.07.012. [PubMed] [CrossRef] [Google Scholar]осложнений и лечение параовариальной кисты: ретроспективный анализJ Obstet Gynaecol India. 2019 Apr; 69 (2): 180–184. Оригинальная статья иAnitha DurairajОтделение акушерства и гинекологии, Больница и научно-исследовательский институт Медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия Отделение Кавитрикс и Гандхимал,Больница медицинского колледжа и научно-исследовательский институт, Мадурай, Тамил Наду 625014 ИндияОтделение акушерства и гинекологии, Больница и научно-исследовательский институт медицинского колледжа Веламмал, Мадурай, Тамил Наду 625014 Индия Автор, отвечающий за переписку.Поступило 06.11.2017; Принято 19 июня 2018 г. Авторское право © Федерация акушерских и гинекологических обществ Индии, 2018 г. Эта статья цитируется в других статьях в PMC.AbstractIntroductionПараовариальные кисты, несмотря на их относительную частоту, не получили должного внимания. Клиницист должен знать об осложнениях параовариальной кисты. ЦельАнализировать клинический профиль, осложнения и лечение параовариальной кисты. Материалы и методыРетроспективный анализ 51 пациента с оперативным диагнозом параовариальная киста был проведен в нашем учреждении за 5-летний период. РезультатыБольшинство (60,78%) параовариальных кист было обнаружено в третьем и четвертом десятилетиях, а средний возраст пациентов составил 31,8 года. 62,74% пациентов с параовариальной кистой жаловались на боль в животе, а остальные были случайной находкой. Ультразвук поставил правильный диагноз в 47 лет.05% пациентов. Средний размер параовариальной кисты 7,51 см. Осложнениями параовариальной кисты, отмеченными в нашем исследовании, являются увеличение кисты (79,62%), перекрут придатка (18,51%), кровотечение (7,4%), разрыв (1,85%) и доброкачественная опухоль (12,96%). В 84,31% случаев параовариальные кисты вылечены лапароскопией. Операции по сохранению фертильности были выполнены у 57,39% параовариальных кист. ЗаключениеПараовариальная киста должна учитываться при дифференциальной диагностике образования придатков. Невозможно переоценить важность дифференциации его от кисты яичника.При лечении осложнений параовариальной кисты следует рассматривать лапароскопический подход и, желательно, операцию по сохранению фертильности. Ключевые слова: Параовариальная киста, Осложнения, Лапароскопия ВведениеПараовариальную кисту необходимо дифференцировать от кисты яичника, поскольку считается, что она не ведет себя одинаково как с клинической, так и с биологической точек зрения. Параовариальная киста составляет всего 5–20% всех образований придатков. Параовариальная киста возникает в широкой связке между маточной трубой и яичником.Термины параовариальная киста и паратубальная киста используются взаимозаменяемо в зависимости от их близости к яичнику или маточной трубе. Они развиваются либо из мезотелия широкой связки (68%), либо из парамезонефрических (30%) или мезонефрических остатков (2%). Их точная частота неизвестна из-за их частого бессимптомного присутствия. Они выявляются у 15,7% пациентов, перенесших оперативную лапароскопию. Параовариальная киста привлекает клиническое внимание в случае таких осложнений, как увеличение кисты, перекрут, разрыв, кровотечение и новообразование [1, 2]. Поскольку нет четких руководств по лечению параовариальной кисты и ее осложнений, это исследование направлено на анализ клинического профиля, осложнений и лечения параовариальной кисты. Материалы и методыИз медицинских карт нашего учреждения был идентифицирован 51 пациент с оперативным диагнозом параовариальная киста за 5-летний период с 2012 по 2017 год. Возраст, менархе, семейное положение, менопаузальный статус и подробности клинических проявлений пациенток были отмечены в записях о поступлении.Были отмечены ультразвуковые и КТ / МРТ-диагностика и результаты с точки зрения латеральности, размера, эхогенности, расслоения и папиллярной проекции. Из оперативной документации были получены показания к операции, тип оперативного вмешательства, оперативные данные и осложнения, такие как перекрут придатка, кровоизлияние и разрыв параовариальной кисты. Были собраны гистопатологические отчеты этих пациентов. Эти данные были проанализированы. РезультатыВ таблице показаны клинический профиль, изображения и осложнения параовариальной кисты. Таблица 1Клинический профиль, визуализация и осложнения параовариальной кисты
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


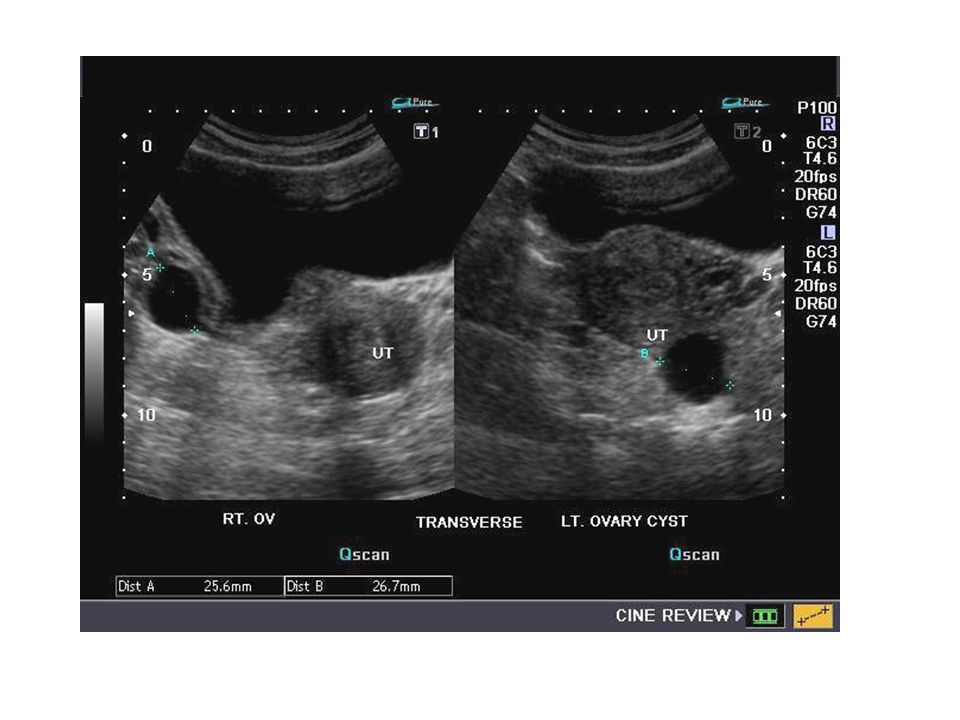
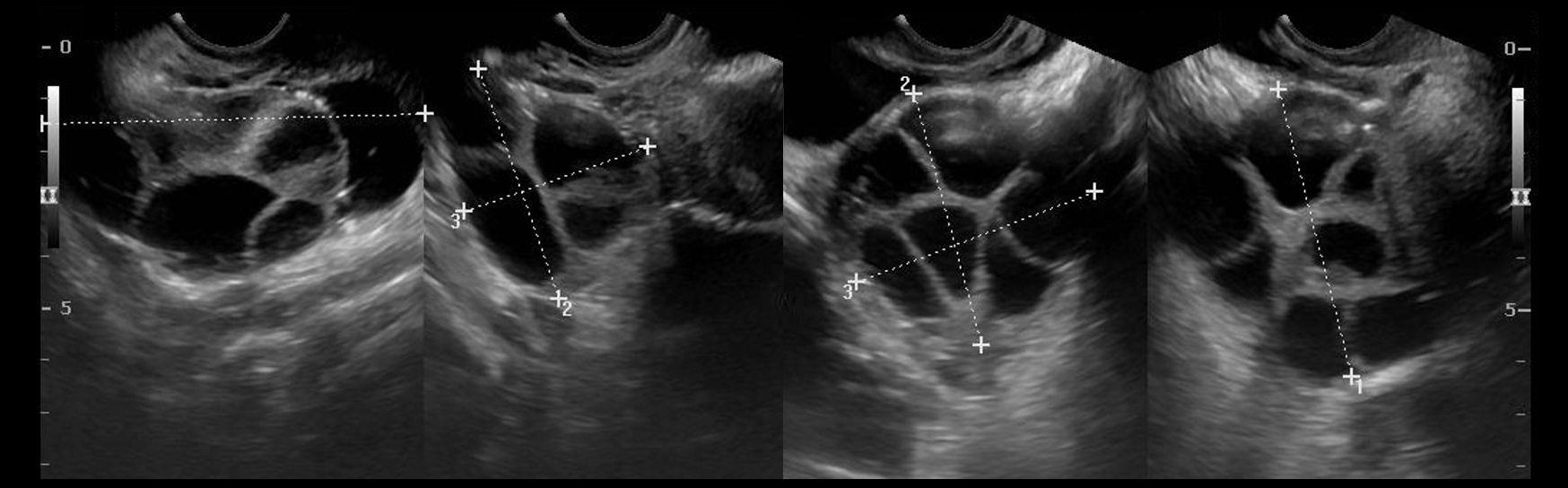
 С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.
С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.


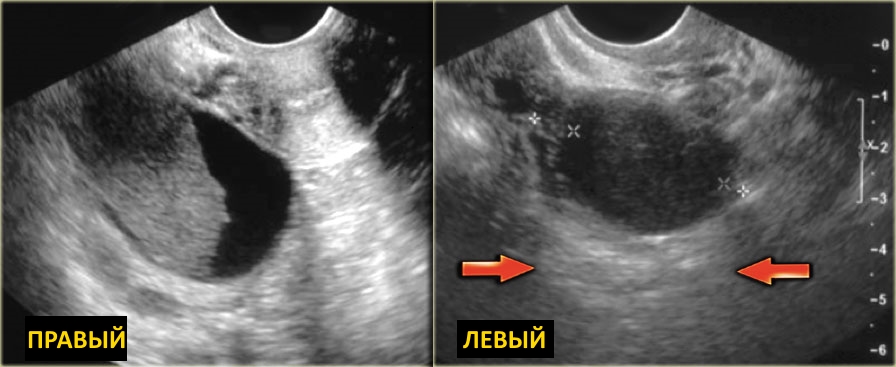 Это, как правило, односторонние образования, которые возникают на месте кистозно-атрезированного фолликула, однокамерные, тонкостенные. В этой кисте накапливается жидкость, содержащая эстрогены, которые продуцируются внутренней выстилкой капсулы. Жидкость желтого цвета, прозрачная. Небольшие кисты протекают бессимптомно и обнаруживаются случайно при гинекологическом осмотре, ультразвуковом исследование или при возникновении осложнений.Иногда может беспокоить незначительная тупая боль внизу живота. Зачастую единственным проявлением фолликулярной кисты яичника является нарушение менструального цикла: гиперполименорея (обильные и длительные месячные) или маточные кровотечения. В некоторых случаях возможно развитие таких осложнений, как перекрут ножки кисты, разрыв капсулы кисты, и тогда развивается картина «острого живота».
Это, как правило, односторонние образования, которые возникают на месте кистозно-атрезированного фолликула, однокамерные, тонкостенные. В этой кисте накапливается жидкость, содержащая эстрогены, которые продуцируются внутренней выстилкой капсулы. Жидкость желтого цвета, прозрачная. Небольшие кисты протекают бессимптомно и обнаруживаются случайно при гинекологическом осмотре, ультразвуковом исследование или при возникновении осложнений.Иногда может беспокоить незначительная тупая боль внизу живота. Зачастую единственным проявлением фолликулярной кисты яичника является нарушение менструального цикла: гиперполименорея (обильные и длительные месячные) или маточные кровотечения. В некоторых случаях возможно развитие таких осложнений, как перекрут ножки кисты, разрыв капсулы кисты, и тогда развивается картина «острого живота».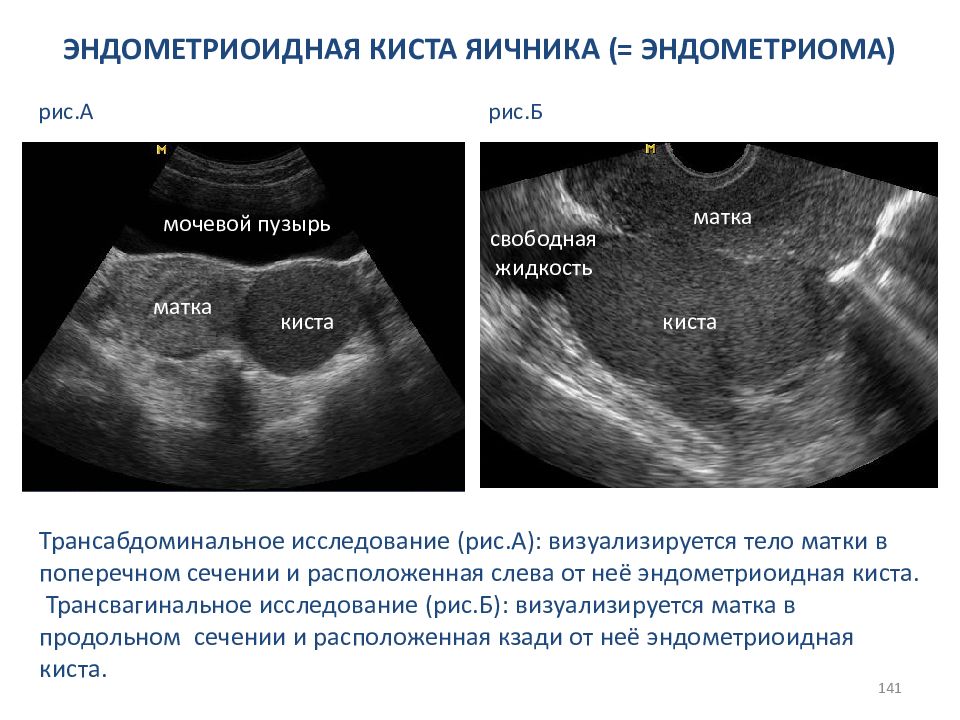 Кисты желтого тела часто имеют разрыв, кровоизлияние, нередко они подвергаются обратному развитию. Поэтому женщин с кистами желтого тела также можно наблюдать в течение 2 месяцев и смотреть бимануально. Жалоб больные обычно не предъявляют, и киста обнаруживается случайно при гинекологическом осмотре. При сопутствующем воспалительном процессе в придатках матки могут беспокоить боли внизу живота. Возможно развитие осложнения – кровоизлияния в полость кисты. Киста желтого тела прощупывается сбоку от матки, имеет гладкую поверхность и эластическую консистенцию. Нередко возникает во время беременности, а после ее прерывания самостоятельно рассасывается.
Кисты желтого тела часто имеют разрыв, кровоизлияние, нередко они подвергаются обратному развитию. Поэтому женщин с кистами желтого тела также можно наблюдать в течение 2 месяцев и смотреть бимануально. Жалоб больные обычно не предъявляют, и киста обнаруживается случайно при гинекологическом осмотре. При сопутствующем воспалительном процессе в придатках матки могут беспокоить боли внизу живота. Возможно развитие осложнения – кровоизлияния в полость кисты. Киста желтого тела прощупывается сбоку от матки, имеет гладкую поверхность и эластическую консистенцию. Нередко возникает во время беременности, а после ее прерывания самостоятельно рассасывается.