Почему отекают пальцы рук по утрам и в каких случаях нужно обратиться к врачу | Гармония здоровья
Проблема отечности пальцев встречается как у мужчин, так и у женщин. Но чаще всего от этого страдают женщины из-за ежемесячных гормональных изменений. При отеках пальцев бывает трудно снять кольцо. Пальцы выглядят раздутыми и болезненными.
Кожа на опухшем пальце может быть красной или иметь нормальный цвет кожи. Отек можно заметить при пробуждении утром сразу после сна, при беге трусцой или прогулках. Обычно проходит через несколько часов после начала активной деятельности.
Источник: https://www.google.ru/imgresИсточник: https://www.google.ru/imgres
Отекают пальцы рук утром после сна причины
Есть много возможных причин отеков пальцев по утрам, некоторые из этих причин включают в себя:
- Задержка жидкости. Такое может происходит у некоторых женщин в определенные моменты менструального цикла.
 Задержка жидкости также может быть связана с высоким потреблением соленой пищи перед сном;
Задержка жидкости также может быть связана с высоким потреблением соленой пищи перед сном; - Бездействие во время сна. Когда во время сна не хватает движений, также может быть отек пальцев утром;
- Нарушение электролитного баланса.
В другое время отек пальцев может возникать при:
- Быстрой ходьбе;
- Прохладной погоде, когда пальцы мерзнут, кровеносные сосуды могут сжиматься, вызывая задержку жидкости.
Несмотря на то, что большая часть отеков проходит сама по себе, все же есть некоторые случаи, когда необходимо обратиться к врачу, чтобы проверить свое здоровье:
- Когда отек возникает вместе с затрудненным дыханием;
- Когда у человека в анамнезе проблемы с сердцем;
- Когда другие области тела становятся отечными;
- Когда наблюдается боль в груди;
- Когда внезапно начинается отек, особенно когда женщина беременна, это может быть признаком преэклампсии.

Уважаемые читатели! Статья носит информационный характер. Не забудьте проконсультироваться с врачом или соответствующим специалистом.
Что еще почитать:
В чем польза петрушки для здоровья
Чай с петрушкой снимает отеки и помогает похудеть
Синяки на теле — откуда они берутся и о чем могут рассказать. Причины появления синяков без ушибов
Почему я сильно потею ночью? Пять распространенных причин сильного потоотделения ночью
Польза и вред соли
Подписывайтесь на канал «Гармония здоровья». Тогда никогда не пропустите свежие публикации!
Понравилась статья, поделитесь информацией со своими друзьями в соцсетях и поставьте лайк.
Отекают пальцы на руках: причина
Медики рассказали о причинах отёка пальцев на руках. Отёк происходит, когда жидкость скапливается внутри тканей, пишет «ГлавУфа».
Отёк происходит, когда жидкость скапливается внутри тканей, пишет «ГлавУфа».Его могут вызвать многочисленные факторы, в том числе изменение температуры или иные условия. Если опухшие руки вызваны медицинской проблемой, лечение должно помочь избавиться от отёка.
Почему отекают руки?
Человек может заметить, что его пальцы или руки кажутся больше, чем обычно. Кожа может выглядеть опухшей или блестящей, и может появиться вмятина, когда человек нажимает на кожу.
- Отёки на руках часто проходят без лечения. Внесение некоторых изменений в образ жизни может помочь уменьшить частоту отёков.
- Опухшие руки могут возникать в определённое время суток или иметь связь с определёнными видами деятельности.
- Некоторые простые домашние средства могут уменьшить отёк в руках. Лечение направлено на то, чтобы стимулировать поток жидкости через организм.
Распухшие руки могут быть более заметны утром. Неподвижное лежание в течение ночи может привести к накоплению жидкости в тканях рук, что приводит к отёку.
Растяжка рук и ладоней в начале дня может помочь циркуляции жидкости. Вот несколько примеров простых упражнений, которые можно попробовать:
- Вытяните обе руки над головой, к потолку, и удерживайте это положение в течение нескольких секунд.
- Вытяните руки прямо перед собой и медленно рисуйте в воздухе круги кистями рук.
- Аккуратно сожмите пальцы в кулак и затем отпустите, повторяя это движение пять раз или столько, сколько будет удобно.
В жаркую погоду
Это происходит потому, что кровеносные сосуды расширяются, чтобы отправить больше крови к коже в попытке охладить тело. По мере того, как сосуды расширяются, некоторая часть жидкости может попасть в ткань в руках.
Сполосните руки прохладной водой. Это должно уменьшить отёк. Другой вариант — наполнить тазик прохладной водой и держать в нём руки до тех пор, пока отёк не спадёт.
- Избегайте одежды с плотно прилегающими рукавами, которые могут вызвать дискомфорт вместе с отёком.

- Ношение часов или ювелирных изделий на запястьях также может уменьшить циркуляцию крови.
После упражнений
Тело нагревается во время физических упражнений, заставляя кровеносные сосуды набухать, как это было бы в жаркую погоду. Это может привести к отёчности рук, хотя отёк обычно проходит, как только тело остывает.
Умеренная физическая нагрузка полезна для здоровья. Пейте много воды до и после тренировки, а также носите свободную одежду, которая поможет сохранить тело прохладным.
Во время беременности
- Многие женщины испытывают некоторые отёки рук и ног во время беременности.
- Нужно носить свободную одежду, оставаться активной и поднимать ноги.
После еды
Человек может заметить припухлость в руках после употребления обильной или солёной пищи.
- Слишком большое количество соли может заставить клетки привлекать жидкость, и это может привести к задержке воды и набуханию.

- Лекарства от ревматоидного артрита также могут заставить организм удерживать соль.
- Уменьшение количества соли в рационе может помочь справиться с проблемой.
- Употребление слишком большого количества соли в долгосрочной перспективе может привести к высокому кровяному давлению, болезням почек и сердечным приступам
Во время лечения рака
Некоторые формы рака могут вызвать отёк. Кроме того, препараты химиотерапии могут вызвать отёк. Это может повлиять на ступни, лодыжки, ноги или лицо, а также на руки.
Обратитесь за медицинской помощью, если отёк сопровождает любой из следующих симптомов:
- одышка
- нерегулярное сердцебиение
- мочеиспускание меньше обычного
- опухоль, которая движется вверх по рукам или ногам
Заболевание почек
Почки фильтруют жидкость и лишнюю воду из организма. Если почки не работают правильно, жидкость и вода могут собираться в тканях, вызывая отёк.
Другие симптомы, связанные с болезнью почек, включают:
- кровь в моче
- высокий уровень холестерина
- высокое кровяное давление.
Артрит
Ключевым симптомом артрита является отёк и скованность в суставах. Симптомы и поражённые участки могут варьироваться, в зависимости от типа артрита, но заболевание обычно возникает в руках.
Суставы пальцев и запястий могут выглядеть красными и распухшими, ощущаться тёплыми или жёсткими. Эти симптомы могут быть особенно заметны в начале дня.
Следующие симптомы обычно предполагают артрит:
- суставы выглядят жёсткими в течение 1 часа или дольше утром
- отёк, который длится 3 дня и более
- отёк, который возникает три и более раз в месяц
Артрит обычно реагирует на изменения образа жизни и нестероидные противовоспалительные препараты, такие как аспирин, которые могут лечить боль и воспаление.
Домашнее средство
Некоторые простые домашние средства могут лечить отёк в руках.
- Согревание или охлаждение опухших рук может обеспечить облегчение.
- Жара может ослабить мышцы и помочь крови обеспечить циркуляцию.
- Тёплый душ или горячий компресс, нанесённый на руки, может помочь при симптомах.
- Холод также может уменьшить отёк и заглушить любую боль. Заверните пакет со льдом в полотенце и приложите его к рукам.
Старайтесь не прикладывать к коже ничего слишком горячего или холодного. Согревайте или охлаждайте руки не более 20 минут, и дайте коже вернуться к обычной температуре перед нанесением тепла или холода снова.
Уменьшите количество соли, ограничив количество фастфуда и консервированных продуктов. Все эти продукты содержат большое количество соли или натрия. Ешьте свежие фрукты и овощи, а также используйте травы и специи, а не соль, чтобы добавить аромат.
Поощряйте циркуляцию жидкости, сохраняя активность. Старайтесь не сидеть слишком долго на одном месте и регулярно выполняйте некоторые упражнения.
- Подняв руки или подержав их под прохладной водой, можно быстро уменьшить отёк.
- Употребление большого количества воды может помочь поддерживать правильный баланс химических веществ и жидкостей в организме.
- Это также может помочь с циркуляцией и удержанием жидкости.
Если руки регулярно опухают, это может быть следствием основного состояния здоровья, такого как болезнь почек или артрит. Лечение этих состояний обычно включает в себя медикаментозное лечение, которое также должно уменьшить отёк.
Отёки на руках обычно не вызывают длительных проблем со здоровьем. Некоторые простые домашние средства часто могут уменьшить частоту отёков в руках. Если они не работают, обратитесь к врачу, который может проверить наличие каких-либо основных проблем.
Отеки при беременности | Nutriclub
Что нужно знать об отеках: почему они появляются, как с ними бороться, как отличить обычные физиологические отеки от симптома серьезного заболевания
Считается, что отеки неизбежно сопровождают беременность большинства женщин – надо только перетерпеть их неэстетичный вид. Однако отечность может быть сигналом проблем со здоровьем и представлять опасность как для будущей мамы, так и для развития плода. Nutriclub разбирается, когда следует беспокоиться, если у вас появились отеки.
Однако отечность может быть сигналом проблем со здоровьем и представлять опасность как для будущей мамы, так и для развития плода. Nutriclub разбирается, когда следует беспокоиться, если у вас появились отеки.
- Отеки — избыточное скопление жидкости в межтканевом пространстве — случаются у беременных довольно часто. Припухлости могут возникнуть на любых сроках и на разных частях тела.
- Отеки на лице (особенно мешки под глазами и сильная отечность век) бывают особенно заметными и вызывают максимальное недовольство, ведь они напрямую влияют на внешний вид.
- Очень часто у беременных отекают ноги, особенно после долгой ходьбы. Именно поэтому так важно обзавестись удобной обувью на весь период беременности.
- Руки, как правило, отекают у женщин, которые работают за компьютером или занимаются рукоделием. Начинают давить кольца, пальцы выглядят как «сосиски». В таких случаях нужно временно отказаться от украшений.
- Отек слизистой оболочки носа беременные часто принимают за насморк или аллергию.
 Второе более вероятно, потому что аллергические реакции во время беременности обостряются. Также у беременных из-за изменения гормонального фона может развиться состояние, называемое ринитом беременных, которое сопровождается сильной заложенностью носа. Лучше сдать анализы и обязательно обсудить ситуацию с врачом, который выпишет препарат, разрешенный при беременности. Игнорировать заложенность носа не рекомендуется – проблемы с дыханием у мамы могут затруднять доступ кислорода к ребенку.
Второе более вероятно, потому что аллергические реакции во время беременности обостряются. Также у беременных из-за изменения гормонального фона может развиться состояние, называемое ринитом беременных, которое сопровождается сильной заложенностью носа. Лучше сдать анализы и обязательно обсудить ситуацию с врачом, который выпишет препарат, разрешенный при беременности. Игнорировать заложенность носа не рекомендуется – проблемы с дыханием у мамы могут затруднять доступ кислорода к ребенку.
Все эти отеки могут быть как физиологическими, так и патологическими.
Физиологические отеки
Физиологические обычно не вызывают осложнений. Объясняются они естественными изменениями в организме будущей мамы: матка давит на соседние органы, замедляя кровообращение, а в крови накапливается натрий – он замедляет выведение из организма жидкости. При этом во время беременности общее количество циркулирующей по всему телу жидкости увеличивается почти вдвое (часть из нее содержится в околоплодных водах и плаценте).
Одновременно у женщины меняется гормональный фон, что может быть причиной легендарной тяги «на солененькое», которая, в свою очередь, провоцирует жажду и чрезмерное употребление жидкости.
Летняя жара или духота в транспорте и помещениях, физические перегрузки тоже отражаются на здоровье и внешности.
Физиологические отеки считаются естественными на любом сроке беременности – и не представляют опасности для здоровья женщины.
Но при первых признаках появления отечности вам обязательно нужно обратиться к своему акушеру-гинекологу. Врач назначит необходимые обследования и анализы, чтобы исключить патологические отеки, свидетельствующие о проблемах со здоровьем и осложнениях беременности.
Патологические отеки
Патологические отеки на ранних сроках могут сигналить о гипотиреозе – состоянии, при котором в организме возникает недостаток гормонов щитовидной железы. Врачи стараются выявить заболевание до появления отечности – беременным с дефицитом или избытком массы тела, с выраженным токсикозом назначается анализ крови на гормоны щитовидной железы.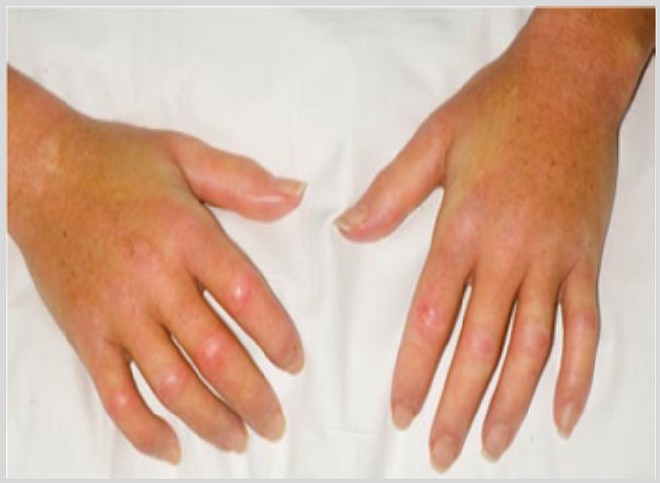 Если результаты не соответствуют норме, назначают лечение.
Если результаты не соответствуют норме, назначают лечение.
Также, начиная с первого триместра, отеки могут появляться из-за проблем с почками. Очень важно сдавать анализ мочи каждые две недели, как и рекомендуют в женской консультации. Эритроциты, высокие лейкоциты, белок, которого не должно быть в моче – повод для направления к урологу и на УЗИ почек. Важно исключить инфекцию в почках, а если она диагностирована – качественно ее пролечить. Иначе возможны преждевременные затрудненные роды или рождение ребенка с низким весом.
Начиная с 20-й недели, отеки могут свидетельствовать о варикозном расширении вен. Нарушение кровообращения из-за давления матки приводит к образованию «узлов» и болей в ногах. При подозрениях на варикоз вас направят к флебологу, который даст необходимые рекомендации.
Отеки сопровождают и сердечную недостаточность, которая считается серьезным осложнением беременности. В этом случае появлению отеков предшествуют одышка и синюшность слизистых оболочек.
Однако чаще всего патологическая отечность свидетельствует о позднем токсикозе – гестозе. Это проблема третьего триместра беременности, но первые признаки могут начать проявляться и между 18-й и 20-й неделями. Гестоз почти всегда требует помощи врача и нахождения беременной в стационаре.
Что такое гестоз и чем опасен?
Однако у гестоза, помимо отеков, есть и другие симптомы: повышенное артериальное давление, белок в море (в норме он отсутствует), тошнота, рвота, головные боли, судороги, лихорадка, сонливость или, наоборот, сильное возбуждение.
Существует четыре степени гестоза. Первую степень известна как водянка беременных, в основном выражается именно в отеках. Вторая степень – это отеки, белок в моче, нарушение давления. Третья степень гестоза носит название преэклампсии. Для нее характерны снижение мозгового кровообращения и даже кровоизлияния. При самой тяжелой, четвертой стадии заболевания наблюдаются судороги (эклампсия). У беременной может произойти инсульт или отслойка плаценты.
Таким образом, даже если все окружающие говорят, что отеки совершенно естественны, и самой беременной они дискомфорта не доставляют, очень важно сообщить врачу о первых появлениях припухлостей – именно для того, чтобы убедиться, что отеки физиологические, а не патологические, и никаких осложнений для развития плода и процесса родов не повлекут.
В каких случаях нужно незамедлительно обратиться к врачу
Поводом для срочного обращения к врачу можно считать следующие проблемы:
- отеки видны уже с утра, сразу после подъема;
- отеки сопровождаются повышенным давлением;
- отеки становятся очень сильными: невозможно сжать руку в кулак, обувь больно и неудобно носить, глаза тяжело открыть из-за припухлостей;
- регулярно возникает одышка, учащенное сердцебиение;
- головные боли не проходят по несколько дней;
- регулярно возникают тошнота и рвота после 12-й недели;
- позывы по малой нужде редкие и сопровождаются выделением мочи темного цвета;
- возникают боли в верхней части живота;
- появляются болезненные судороги;
Как бороться с отеками?
Если по результатам осмотра и анализов установлено, что отеки физиологические, избавиться от них (или по крайней мере уменьшить) можно, используя следующие методы.
- Исключить из рациона жареную, копченую, острую, маринованную и сладкую пищу. Готовить на пару или запекать, регулярно есть фрукты и овощи.
- Употребление соли стоит ограничить – в ее состав входит натрий, именно он задерживает в организме жидкость.
- Многие советуют ограничить употребление воды, даже в виде бульона. На самом деле это грозит обезвоживанием. Пить лучше простую воду маленькими глотками – и большую часть суточной нормы в полтора-два литра употреблять в первой половине дня. Газировку следует исключить.
- Противопоказано долго находиться на жаре или в душных помещениях.
- По рекомендации врача можно носить специальное компрессионное белье, при этом отказаться от тесных колготок, неудобной обуви и каблуков.
- Спать необходимо не менее 8-10 часов. Также рекомендуется каждый день лежать 15-20 минут с приподнятыми вверх ногами, делать массаж ступней и ванночки для ног с морской солью.
Почему отекают глаза, ноги и пальцы? Симптомы, при которых пора к врачу
Многие хотя бы раз в жизни подходили с утра к зеркалу в ванной и ужасались своему отражению. А точнее — отечности и мешкам под глазами. Это состояние — не просто косметический дефект, а индикатор конкретного заболевания. Разбираемся, о чем говорят отечные глаза и другие неприятные симптомы, связанные с отеками.
Почему отекают глаза и лицо по утрам
Отек — это нарушение водно-электролитного баланса, чрезмерное накопление жидкости в тканях и органах. Отеки могут быть системными и местными.
Если у вас по утрам регулярно отекают глаза и лицо, это может указывать на развитие нескольких серьезных состояний. Во-первых — почечной недостаточности (нарушение функций почек, которое приводит к расстройству водного, электролитного, азотистого и других видов обмена).
Смотрите также: Правило «трех раз». Что вы должны знать о своем теле, по мнению врачей
При почечной недостаточности отечность возникает в районе нижнего века. Она особенно заметна в утренние часы. В течение дня отеки, вызванные почечной недостаточностью, постепенно уменьшаются.
Верный признак того, что отеки под глазами связаны с почками — присоединение двух других симптомов: нарушения мочеиспускания и чрезмерной утомляемости в течение дня.
Depositphotos
Еще одно состояние, на которое могут указывать отеки под глазами — артериальная гипертензия (гипертония, повышение артериального давления). Заподозрить гипертонию в случае отеков можно при наличии постоянной или регулярно возникающей головной боли.
Depositphotos
И еще одно состояние, на которое могут указывать мешки под глазами — сердечная недостаточность. В этом случае отеки возникают по той причине, что сердце не справляется с перекачиванием крови, отчего ухудшается отток жидкости.
Depositphotos
Оговоримся: лицо может отекать и у человека, не страдающего вышеупомянутыми заболеваниями. Например, после бурной алкогольной вечеринки. Или после съеденного на ночь целого арбуза. В этом случае отечность должна пройти сама вскоре после пробуждения. Если же речь идет о регулярных беспричинных отеках, стоит показаться врачу, не затягивая. Для начала — врачу общей практики или терапевту, который решит, к какому узкому специалисту вам нужно.
Полезно знать: Как записаться к врачу через интернет? Запись в поликлинику через Госуслуги
Почему отекают руки и пальцы рук
С отеками пальцев рук часто сталкиваются женщины. Из-за особенностей женского организма в период беременности или в предменструальный период пальцы могут немного отекать к вечеру. Как правило, ни о каких заболеваниях легкие отеки в это время не говорят. Тревогу стоит бить, если пальцы отекают сильно (вы не можете снять кольцо перед сном) и регулярно — вне зависимости от дня цикла.
Смотрите также: Скрытые сигналы: серьезные болезни, начинающиеся с усталости
Беспричинные отеки рук и пальцев рук могут указывать на проблемы c печенью. Нередко в этом случае отеки сопровождаются изжогой или дискомфортом во время еды вплоть до тошноты. При этом сама печень может не подавать никаких неприятных сигналов.
А случается, что пальцы отекают только на одной руке. Или вообще — отекает только одна кисть. В этом случае можно заподозрить ущемление нерва, проблемы с щитовидной железой или сердечную недостаточность. Если у вас регулярно отекает только одна кисть или пальцы на одной руке, к врачу нужно обращаться срочно.
Depositphotos
Почему отекают ноги
Считается, что с отечностью ног чаще других сталкиваются беременные женщины. Отеки в этом случае возникают из-за задержки жидкости в организме. Во время беременности отеки случаются не только на ногах, но и на лице, и руках. Если нет других симптомов, такая отечность у беременных считается нормой и не требует лечения.
Это полезно: Шум в ушах и голове — что делать? Причины и лечение
Однако отеки ног — проблема не только женская и с вынашиванием ребенка она связана не всегда. Отечность нижних конечностей может указывать на наличие хронических заболеваний вен. Так из-за застоя крови может возникать отечность в области голени. Если присутствуют тромбы глубоких вен голени, отеки могут появляться в районе стопы. В случае тромбов отеки чаще всего возникают на одной ноге. При подозрении на проблемы с венами не стоит затягивать с визитом к врачу.
Depositphotos
Другая причина отечности ног может заключаться в заболеваниях сердца. В этом случае ноги сильно отекают к вечеру, отеки держатся достаточно долго. Стоит учитывать, в этом случае отекают обе ноги.
Какие еще могут быть причины?
Проблемы с венами, тромбы, заболевания сердца — не единственная причина отечных ног. Иногда ноги могут отекать из-за специфики работы человека. Например, если пациент целыми днями находится на ногах или наоборот — сидит за компьютером, не делая разминку. В этом случае ноги будут отекать ближе к вечеру.
В этой ситуации, если нет других симптомов, отеки не требуют лечения. Чтобы снять отечность ног, вызванную длительным пребыванием в положении стоя, достаточно 10-15 минут полежать, подняв ноги вверх — например, расположив их на спинке дивана.
Depositphotos
Почему отекают губы, язык и глаза
И самый опасный вид отека, при котором нужно незамедлительно звонить в скорую — ангионевротический отек, который также называют отеком Квинке (по имени немецкого врача Генриха Квинке, описавшего состояние в XIX веке).
В тему: Причины, по которым может появляться ощущение кома в горле
При отеке Квинке страдает лицо: отечность затрагивает глаза и губы. Также могут пострадать язык, глотка, голосовая щель. Опасность в том, что при отеке горла человек может столкнуться с затрудненным дыханием. Именно поэтому при подозрениях на отек Квинке стоит сразу же звонить в скорую.
Симптомами отека Квинке могут быть также чувство сдавленности в горле, хриплый голос, затрудненное глотание. Причинами отека Квинке может быть, в частности, аллергическая реакция на лекарственные препараты. Как правило, при отеке Квинке в зависимости от причины развития применяются антигистаминные препараты и глюкокортикостероиды. Пациентов, столкнувшихся с тяжелой и среднетяжелой реакцией, госпитализируют.
Wikipedia
А теперь взгляните, о каких серьезных проблемах со здоровьем могут говорить регулярно дергающийся глаз, мурашки и чувство онемения в районе кисти, а также дискомфорт при вставании на носочки. Подробнее: Что значит дергающийся глаз? Симптомы, при которых пора бежать к неврологу
Отеки и сахар: миф или реальность?
Есть на ночь соленое, если не хочешь на утро быть похожим на шарик, нельзя. Но вот о том, что сухофрукты, ложечка меда или полезного йогурта с фруктовыми добавками могут быть причиной отеков, знают немногие. Ведь это не соль, какие могут быть отеки? Оказывается, могут.По опыту именно сахар и подсластители становятся частыми причинами отеков в возрасте старше 35-40 лет. В основе развития отеков на фоне употребления сахаров лежит гиперинсулинемия и инсулинорезистентность – когда инсулина в крови достаточно, а нашим клеткам кажется, что его мало. В связи с этим они заставляют поджелудочную железу синтезировать инсулин все больше, пока ее силы не иссякнут, и она не сможет больше поставлять новую порцию инсулина в кровь. Инсулин жизненно необходим нашему организму, т.к. заставляет глюкозу поступать в клетки, где она сжигается для получения энергии. Избыток инсулина в крови плохо, как и его недостаток.
Избыток инсулина вызывает задержку натрия (соли) в организме, который, в свою очередь, удерживает воду в вашем теле, что ведет к появлению отеков. Кроме того, инсулин повышает проницаемость сосудов, а острая гиперинсулинемия может даже провоцировать транскапиллярный выход альбумина, что также способствует появлению отеков.
Легкоусвояемые сахара (сахар, фруктоза) начинают усваиваться уже в ротовой полости, быстро попадают в кровь и способствуют стремительному пиковому повышению в крови уровня инсулина. Постоянное употребление легкоусвояемых углеводов ведет к резким подъемам инсулина, в результате чувствительность клеток к инсулину снижается и постепенно развивается инсулинорезистентность. К легкоусвояемым углеводам относятся: сахар, мед, конфеты, шоколад, сухофрукты и т.д. Макароны альденте, хлеб из обдирной муки, крупы тоже содержат углеводы, но они усваиваются гораздо медленнее и вызывают постепенное повышение уровня сахара и инсулина крови. Нашему организму хватает времени, чтобы «адаптироваться» под эти изменения.
Многие люди, пытаясь снизить потребления сахара, заменяют его на искусственные подсластители, содержащие сукралозу и ацесульфам калия, однако по данным исследований они также могут вести к развитию инсулинорезистентности и набору веса, как и употребление избыточного количества обычного сахара и меда.
Какие признаки позволяют заподозрить наличие у человека инсулинорезистентности или гиперинсулинемии?
- жирная кожа и расширенные поры на лице, акне;
- частая отечность лица, пальцев рук, голеней, постоянные колебания веса ± 2-3 кг;
- головная боль, общая слабость, потливость между приемами пищи, которые проходят после еды;
- постоянный голод и потребность есть сладкое или пить сладкий чай или кофе;
- избыточный вес с отложением жира в области живота;
- нерегулярный менструальный цикл;
- тонкие волосы, потемнение (гиперпигментация) и шелушение кожи в подмышечной области, паху, шеи, переорбитальной области, локтях, коленях и подгрудных складках;
- множественные мелкие папилломы на коже в подмышечной области, паху, шеи, веках и подгрудных складках.
Анна Турушева, диетолог, специалист по питанию и коррекции веса Медицинского центра СКА.
_______________________________________________________________________________________________________
↓ Больше интересного в наших соцсетях ↓
Инстаграм
ВКонтакте
Почему отекают ноги, руки и лицо и что с этим делать
Это «не так» может варьироваться от «ничего страшного» до перспективы скорого летального исхода. Поэтому не оставляйте отёчность без внимания.
Когда надо срочно звонить в скорую
Немедленно обращайтесь за медицинской помощью, если наблюдаете следующие симптомы :
- отёк появился внезапно и быстро увеличивается в размерах;
- он (вне зависимости от места появления) сопровождается одышкой, болью в груди;
- одновременно с появлением отёка вы чувствуете беспокойство, сильное головокружение или головную боль;
- у вас опухла только одна нога.
Звонить в скорую необязательно, но постарайтесь как можно быстрее проконсультироваться с врачом, если:
- отёчность (речь о любой части тела) не проходит со временем;
- у вас есть болезни сердца, печени или почек;
- опухшая область покраснела и кажется горячей на ощупь;
- отёк сопровождается лихорадкой;
- вы беременны.
Что такое отёк
Отёк возникает, когда в тканях тела задерживается вода. Чаще всего такое случается с ногами — жидкость скапливается в районе ступней, щиколоток, лодыжек. Но нередко отёки можно обнаружить и на других частях тела — руках, животе, лице.
Лишняя вода появляется из кровеносных сосудов: ведь она основа плазмы крови.
Когда кровь застаивается на том или ином участке, влагу начинает выдавливать через стенки сосудов в межклеточное пространство. Есть и другие варианты: когда стенки сосудов по тем или иным причинам становятся более проницаемыми или в тканях есть вещество, задерживающее выведение лишней жидкости. Что именно у вас, зависит от причины отёка.
Откуда берётся отёк
Вот наиболее распространённые причины .
1. Вы получили травму или ожог
Глубокая царапина, укус пчелы, вывихнутая лодыжка, ожог — любую из травм, затронувших внутренние слои кожи, наш организм считает опасностью. И реагирует на неё отёком. Чем больше жидкости из кровеносных сосудов в районе повреждения, тем больше там белых кровяных телец, способных побороть возможную инфекцию.
2. Вы слишком много или мало пьёте
В первом случае почки не успевают вывести лишнюю жидкость из организма. В плазме крови скапливается много воды, её выдавливает сквозь стенки сосудов.
Во втором, когда жидкости катастрофически не хватает, организм начинает делать её запасы в межклеточном пространстве. Поэтому отёки нередко появляются в жару. Они сигнал о том, что вы приближаетесь к обезвоживанию.
Кстати, большие дозы алкоголя тоже провоцируют нехватку жидкости. С соответствующими «опухшими» последствиями по утрам.
3. Вы съели много солёного
В норме лишняя жидкость из межклеточного пространства уходит туда же, откуда и пришла: вновь возвращается в сосудистую систему. Но соль удерживает воду в тканях. В результате любовь к солёной рыбке или маринованным огурцам нередко оборачивается отёчностью.
Кстати, тем же влагоудерживающим эффектом обладает и гиалуроновая кислота, которую применяют в омолаживающих уколах красоты. Если перестараться с инъекциями, вместо юного лица можно получить опухшее.
4. Вы сели на диету с низким содержанием белка
Если организму не хватает протеинов, его ткани, в том числе и стенки кровеносных сосудов, становятся менее эластичными и легче пропускают влагу в межклеточное пространство. Поэтому причиной отёчности могут стать и популярные летом овощные либо фруктовые разгрузочные дни.
5. Вы слишком долго находились в одной позиции
Про связь между застоем кровообращения и отёчностью мы упоминали выше. Этот вид отёков чаще всего затрагивает ноги — например, если вы слишком долго стояли или сидели — и руки, если они находились в неудобной позиции.
6. Вы женщина, и у вас ПМС
Гормональные колебания при предменструальном синдроме часто сопровождаются накоплением и задержкой жидкости в тканях.
7. Вы беременны
Как и в предыдущем случае, виноваты колебания гормонального фона. Эта же причина срабатывает, если вы приближаетесь к климаксу или принимаете оральные контрацептивы.
8. Вы принимаете некоторые лекарства
Отёчность может быть побочным эффектом даже невинных, на первый взгляд, препаратов :
- популярных обезболивающих — например, средств на основе ибупрофена или напроксена;
- лекарств от высокого кровяного давления;
- некоторых средств, применяемых при диабете;
- стероидов.
9. У вас аллергия
В ответ на проникший в организм аллерген находящиеся рядом с местом его наибольшей концентрации сосуды выпускают в ткань жидкость, чтобы быстрее нейтрализовать и вывести опасность.
10. У вас серьёзное заболевание, связанное с работой внутренних органов
Такую ситуацию можно предположить, если отёчность становится хронической, то есть проявляется регулярно, день за днём. Вот несколько заболеваний и нарушений, заставляющих ткани накапливать излишнюю влагу.
- Хроническая сердечная недостаточность. Сердце не может эффективно качать кровь, поэтому та застаивается в кровеносных сосудах, что и приводит к отёку. Чаще всего страдают ноги, но сердечная недостаточность также проявляется отёком в области живота.
- Болезни почек. Повреждённые почки не справляются с выводом лишней воды из организма. Обычно отёчность возникает на ногах и вокруг глаз.
- Гепатиты и цирроз. В этом случае жидкость чаще всего скапливается в ногах и в брюшной полости.
- Хроническая венозная недостаточность. Повреждения или слабые стенки вен на ногах приводят к тому, что кровь задерживается в нижних конечностях, провоцируя отёк. Это опасное состояние: застой крови иногда приводит к образованию тромбов. Если такой тромб оторвётся и уйдёт в кровоток, то может заблокировать работу сердца. Поэтому сильный отёк на одной из ног — показание к срочному вызову скорой.
- Лимфостаз. Так называются сбои в работе лимфатической системы. Именно она помогает очищать ткани от избытка жидкости. Лимфостаз нередко возникает при ожирении или лечении рака.
Как убрать отёк
Это зависит от того, что именно стало его причиной. Если она понятна — например, вас укусила оса, вы поцарапались или перебрали вчера на вечеринке, можно не волноваться: с такими отёками организм в абсолютном большинстве случаев справляется самостоятельно.
Если же ноги, руки, лицо опухают регулярно и вы не знаете, чем именно это вызвано, не затягивайте с визитом к терапевту. Врач установит диагноз и не пропустит опасных для здоровья и жизни нарушений.
Хорошие новости: если речь не идёт о действительно опасных заболеваниях, вы можете устранить задержку жидкости, чуть изменив образ жизни:
- Ограничьте употребление соли и алкоголя.
- Не допускайте обезвоживания.
- Больше двигайтесь — это не даст застаиваться крови.
- Посоветуйтесь с врачом по поводу приёма мочегонных средств — это могут быть, например, аптечные чаи с мочегонным эффектом или препараты-диуретики.
- Ешьте больше продуктов, содержащих магний. Этого микроэлемента много в овсянке, бананах, миндале, брокколи, свёкле. Можно принимать и аптечные добавки, но по этому поводу обязательно проконсультируйтесь с терапевтом.
- Выделите время для массажа: так можно улучшить вывод лишней жидкости из тканей. Только обязательно переговорите с врачом! Есть ситуации, когда массаж противопоказан.
Читайте также 👩⚕️💊👍
О чем говорят отеки?
Лишняя жидкость в организме приводит к появлению отеков на лице и теле. Они не украшают человека, наоборот, их появление говорит о “слабых” местах в нашем организме.
Опухшее лицо, тело или конечности говорят о том, что внутри нас скопилась лишняя жидкость. Отечность — это состояние, при котором в тканях собирается большое количество воды. Как утверждают медики, отеки могут быть ситуационными (временными) и постоянными.
К первым относят те, которые возникают редко и, в основном, по причине чрезмерного употребления спиртных напитков (алкоголь — это токсин, из-за которого в организме наблюдается обезвоживание) и соленой пищи (соль задерживает жидкость), а также из-за малоподвижного образа жизни (застойные явления). “Алкогольные” отеки чаще всего поражают область лица (глаза, щеки, подбородок), “соленые” — лицо, верхние и нижние конечности.
Еще человек может отекать в жару (чаще всего это область ног) и после полета на самолете (вследствие перепадов давления и длительного нахождения в одной позе в большинстве случаев отекают ноги). Кроме того, отеки могут появиться даже из-за недосыпов (на лице) и после длительных пеших прогулок (на ногах).
Постоянные и длительные отеки опасны и для женщин, и для мужчин. Они могут сигнализировать о заболеваниях почек, кровеносной и сердечно-сосудистой систем, а также о гормональных нарушениях и аллергии. Например, “сердечные” отеки можно распознать по ежедневно опухшим лодыжкам, “почечные” — по отечности лица, опухшим векам и наличию мешков под глазами (появляются утром), “печеночные” — по отечности живота, пальцев рук и ног, “варикозные” — по опухшим голеням и стопам (появляются вечером), “гормональные” — по отечности ног (у каждого человека они могут локализоваться по-разному: в зоне голеней, лодыжек или стоп).
Врач-эндокринолог медицинского центра “ОН Клиник Харьков” Галина Веселова говорит:
Отеки, которые не проходят, всегда свидетельствуют о начале патологического процесса в организме. В таких случаях нужно пройти обследование. Например, при гормональных сбоях проблема отечности может крыться в щитовидной железе: она вырабатывает мало гормонов, вследствие чего в тканях задерживается вода. В результате появляются отеки, которые чаще всего локализуются в области ног (голень, лодыжки). Как правило, после нажатия на отекшее место не остается следов, что говорит о том, что это отек гормонального характера.
Лечить гормональные отеки должен только эндокринолог. Шутки с гормонами неуместны. Ни в коем случае не занимайтесь самолечением.
Если у человека проблемы с сердцем, в частности диагностирована сердечная недостаточность, в области ног появляются отеки (чаще всего страдают стопы и лодыжки, отечность возникает вечером и проходит к утру). Отечность говорит о том, что сердце не справляется с функцией перекачивания крови. В этом случае нужна помощь кардиолога.
Чтобы бороться с отеками, нужно понимать причину их появления. Только врач способен обнаружить все факторы, которые их вызывают и подобрать оптимальные методы воздействия.
Врач-гастроэнтеролог медицинского центра “ОН Клиник Днепр” Елена Мульченко объясняет:
Профилактика отечности, так же как и лечение, тоже зависит от причины, которая ее вызвала. В общих случаях свести отечность к минимуму помогает правильный режим питания и питья. К продуктам, которые предупреждают их появление, относят яблоки, бананы, абрикосы, дыни и арбузы. При отеках в пищу лучше употреблять отварное мясо и картофель, нежирный творог и сметану. От соленой, жирной и пряной пищи, а также от газированных сладких напитков лучше отказаться.
Другими словами, в каждом конкретном случае профилактические меры нужно тоже подбирать с лечащим врачом. Приведу пример. Здоровому человеку ежедневно нужно выпивать около 1,5-2 л воды в сутки. А вот тем, у кого проблемы с сердцем или почками, нужно подбирать щадящий питьевой режим в зависимости от диагноза. И сделать это может только доктор.
Врач терапевт-кардиолог медицинского центра “ОН Клиник Харьков Дворец Спорта” Щукина Наталия говорит:
Отеки не чужды и для здоровых людей. Они могут возникать в жаркий период (важно понимать, что утоляет жажду), после переедания соленых блюд на ночь или после укуса насекомых. У женщин отеки могут появляться от ношения высоких каблуков”. С такой отечностью можно бороться. Например, избавиться от отеков на лице поможет отказ от употребления на ночь большого количества жидкости, ног — валик, подложенный под ноги на полчаса (для этого нужно принять горизонтальное положение тела).
Добавлю, что сам отек не считается заболеванием и его периодическое появление у людей — это нормальное явление. Однако частое их появление действительно служит поводом обращения к врачу. Ведь может являться признаком заболеваний почек, сердца или сосудов.
А вас беспокоят отеки? Как решаете проблему?
Жду ваших писем. [email protected]
Рейтинг статьи:
5 из 5 на основе 4 оценки
Автор: Наталья Павлова
Почему у меня опухли пальцы? 10 основных причин опухших пальцев
Инфекция ногтей (паронихия)
Паронихия — это инфекция кожи пальцев рук или ног в месте, где кожа сгибается вниз, чтобы соприкасаться с ногтем.
Острая или внезапная паронихия вызывается бактериями стафилококка. Организм может проникнуть внутрь, если ноготь треснут, сломан, укушен или слишком сильно обрезан.
Хроническая или продолжающаяся паронихия вызывается грибком. Восприимчивы люди, чья работа требует, чтобы их руки были влажными большую часть времени.
Люди с диабетом или ослабленной иммунной системой более восприимчивы к инфекциям ногтей.
Симптомы включают болезненность, покраснение и опухание кожи вокруг ногтя, иногда с скоплением гноя под кожей.
Диагноз ставится на основании физического осмотра, а иногда и культивирования кожи для выявления пораженного организма.
Лечение острой паронихии включает в себя медицинскую очистку раненого ногтя и дренирование любой инфекции, а иногда и проведение курса антибиотиков.
Лечение хронической формы включает поддержание кожи сухой и нанесение противогрибковых препаратов на пораженный ноготь.
Редкость: Редко
Основные симптомы: Самопроизвольная боль в пальцах, боль в ногтях, отек ногтей
Срочность: Телефонный звонок или личное посещение
Целлюлит
Целлюлит — это бактериальная инфекция глубоких слоев кожи. Он может появиться где угодно на теле, но чаще всего встречается на ступнях, голенях и лице.
Заболевание может развиться, если бактерии стафилококка попадают в поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, от кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают постепенно и включают болезненную, покрасневшую кожу.
Если не лечить, инфекция может стать серьезной, образовать гной и разрушить ткани вокруг него.В редких случаях инфекция может вызвать заражение крови или менингит.
При появлении симптомов сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании медицинского осмотра.
Лечение состоит из антибиотиков, поддержания чистоты раны и иногда операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему отдыхом и полноценным питанием.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, опухшее лицо, боль в лице
Симптомы, которые всегда возникают при целлюлите: покраснение лица, покраснение кожи
Срочность: Врач первичной медико-санитарной помощи
Болезнь Дюпюитрена
Болезнь Дюпюитрена, также известная как контрактура Дюпюитрена, представляет собой заболевание, при котором соединительная ткань (фасция) под кожей ладони постепенно утолщается и становится похожей на шрам.Хотя болезнь Дюпюитрена не причиняет боли, она ограничивает движения. Утолщенная ткань заставляет несколько пальцев — обычно безымянный и мизинец — сгибаться к ладони.
Редкость: Нечасто
Основные симптомы: Жесткость суставов пальцев, бугорок кисти, утолщение кожи на пальце, опухшие руки, травмы кисти
Срочность: Врач первичной медико-санитарной помощи
Псориатический артрит
Псориатический артрит
Псориаз состояние, вызывающее воспаление суставов.В большинстве случаев псориатический артрит возникает в возрасте от 30 до 50 лет и возникает после проявления симптомов псориаза, который является заболеванием кожи. Псориатический артрит ..
Ревматоидный артрит
Артрит — это общий термин, обозначающий множественные состояния, вызывающие болезненное воспаление и скованность во всем теле. Ревматоидный артрит (РА) — это хроническое заболевание, которое является аутоиммунным по своей природе, что означает, что иммунная система организма, которая обычно защищает организм с помощью ат..
Перелом боксера
Перелом боксера — это термин, обозначающий перелом одного из пальцев и обычно возникает после контакта сжатого кулака с твердым предметом.
Редкость: Обычная
Основные симптомы: Боль в пальце, опухший палец, ушиб пальца, удар твердым предметом
Симптомы, которые всегда возникают при переломе боксера: боль в пальце, опухший палец, удар твердым предметом
Срочность: Личное посещение
Отек рук — опухшие руки
Отек рук может быть вызван относительно незначительными причинами, такими как задержка жидкости во время предменструального синдрома или беременности.Отек также может быть вызван травмой или травмой, инфекцией, воспалительными состояниями и другими аномальными процессами.
В некоторых случаях отек руки является симптомом серьезного или опасного для жизни состояния, которое следует немедленно обследовать в экстренных случаях.
Причины отека руки, связанные с травмами
Отек кисти может возникнуть в результате травм, в том числе:
Дегенеративные, инфекционные, воспалительные и аутоиммунные причины отека рук
Опухшие руки могут сопровождать воспалительные, инфекционные и аутоиммунные состояния, в том числе:
Другие причины отека рук
Другие серьезные или потенциально опасные для жизни заболевания включают:
Лекарства, вызывающие отек рук
Всегда сообщайте своему врачу о любых лекарствах или методах лечения, которые вы используете, включая рецептурные и безрецептурные лекарства, добавки, травяные или альтернативные методы лечения.Следующие лекарства могут быть возможной причиной отека рук:
Антидепрессанты, такие как трициклики и ингибиторы МАО
Лекарства от диабета
Лекарства от высокого кровяного давления
Гормональная терапия
Стероиды
Вопросы для диагностики причины отека руки
Чтобы диагностировать основную причину отека руки, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с вашими симптомами.Вы можете лучше всего помочь своему врачу в диагностике основной причины отека рук, предоставив полные ответы на следующие вопросы:
Каково точное место опухоли?
Опишите опухоль. Когда началась опухоль? Это приходит и уходит или постоянно?
Набухают ли другие участки тела?
Вы испытываете боль, одышку или другие симптомы?
Предоставьте полную историю болезни, включая все медицинские состояния, операции и методы лечения, семейный анамнез, а также полный список лекарств и пищевых добавок, которые вы принимаете.
Каковы возможные осложнения отека руки?
Осложнения, связанные с отеком руки, могут прогрессировать и варьироваться в зависимости от основной причины. Поскольку отек может быть вызван серьезными заболеваниями, отказ от обращения за лечением может привести к осложнениям и необратимым повреждениям. При появлении отека или других необычных симптомов важно посетить вашего врача. После того, как основная причина будет диагностирована, соблюдение плана лечения, изложенного вашим врачом, может снизить риск потенциальных осложнений, в том числе:
Что такое дактилит? Понимание причин, симптомов и методов лечения
Большинство видов артрита вызывают опухоль, но опухоль при дактилите — это совсем другое дело.«Мне кажется, что мои пальцы вот-вот лопнут», — сказала нам в Facebook пациентка с псориатическим артритом (ПсА) Эмили Терброк. Эта невероятно болезненная, красная и горячая опухоль делает пальцы похожими на сосиски, что дало дактилиту прозвище «колбасные пальцы».
А вот дактилит можно отличить от обычного отека суставов. «Дактилит — это опухоль всего пальца — пальца или стопы — а не просто сустава на пальце или ноге», — говорит ревматолог Артур М. Манделин II, доктор медицинских наук, доцент медицины в Медицинской школе Файнберга Северо-Западного университета в г. Чикаго.«Обычно пораженный палец больше всего опухает в середине и реже на концах, приобретая вид сигары».
Какие типы артрита возникают при дактилите?
Дактилит связан со спондилоартритом, который представляет собой зонтичную категорию артритов, вызывающих, в частности, симптомы в позвоночнике, а также в других суставах.
«Дактилит может быть связан со всеми спондилоартропатиями, включая воспалительный полиартрит, связанный с ВЗК, и реактивный артрит, но чаще всего с псориатическим артритом», — говорит Мона Индрис, доктор медицины, ревматолог из AnMed Health в Южной Каролине.«Дактилит также можно увидеть при других состояниях, таких как серповидноклеточная анемия, подагра, саркоидоз, туберкулез и сифилис».
Эти состояния можно дифференцировать по другим клиническим признакам и лабораторным тестам, говорит ревматолог и исследователь Дафна Гладман, доктор медицины, профессор медицины Университета Торонто.
Из-за тесной связи между дактилитом и псориатическим артритом его наличие можно использовать для диагностики псориатического артрита и отличия его от других форм артрита.
«У меня ПсА, и первым моим симптомом была боль в пальце, которую в течение нескольких месяцев ошибочно считали тендинитом. Дошло до того, что мой палец не мог сгибаться вообще, раздулся вдвое и стал очень горячим », — рассказала нам Эрин Джин Веллер в Facebook. «Мой ревматолог взглянул на меня и сразу понял, что это [псориатический] артрит».
Другие пациенты также сказали нам, что дактилит был одним из их первых симптомов ПсА; его присутствие может помочь поставить быстрый и точный диагноз.
Что вызывает дактилит?
«Дактилит вызывается неконтролируемым воспалением, которое возникает в результате спондилоартропатий, и может быть связан с обострением основного заболевания суставов», — говорит д-р Идрис. «Отек является диффузным и непрерывным по всей ткани, поражая сухожилия, связки, синовиальную оболочку — пространство, в котором находятся суставы и суставную капсулу — и прилегающие мягкие ткани». (Дополнительная информация о синовите.)
Что касается того, почему существует такая сильная связь между дактилитом и псориатическим артритом, то до сих пор нет однозначного ответа, но д-р.У Манделина есть несколько идей. «Неясно, почему возникает дактилит, но вполне вероятно, что его происхождение связано с тем фактом, что пациенты с псориатическим артритом имеют тенденцию к развитию воспаления сухожилий и окружающих их оболочек в дополнение к воспалению самих суставов», он говорит.
Как ощущается дактилит?
Доктор Идрис говорит, что это состояние часто бывает болезненным, а также может серьезно ограничивать функциональность. Пациенты, от которых мы слышали, это переносили, описывая невероятную боль от прикосновения рук к чему-либо; ощущение тяжести, жара; и не могут сгибать или использовать пальцы.
«Когда это происходит, это начинается как стянутость, а в конечном итоге доходит до того, что кожа растягивается настолько сильно, что становится зудящей», — описал Лайн Депре в Facebook. «Каждое движение пораженного пальца мучительно. Такое ощущение, что нервы сдавливаются опухолью, и если вы пошевелитесь, вас будут мучить. Вы не можете одеваться или раздеваться, есть, пользоваться ванной или делать что-либо без посторонней помощи, когда это происходит с обеими руками одновременно ».
Сигнализирует ли дактилит об ухудшении состояния?
К сожалению, наличие дактилита часто указывает на более тяжелое заболевание.- говорит Глэдман. «Вероятность повреждения пальцев с дактилитом выше, чем у пальцев без дактилита», — говорит она. Доктор Манделин говорит, что важно отметить, что это всего лишь повышенный риск, а не гарантированный результат. «Вывод состоит в том, что за пациентами с дактилитом, вероятно, следует более внимательно наблюдать и более строго контролировать их заболевание, чтобы попытаться противодействовать этому риску», — говорит он.
Как лечится дактилит?
Многие пациенты, от которых мы слышали, говорили, что после того, как им поставили диагноз и нашли для них подходящие лекарства, их дактилит прошел.«У меня был дактилит на пальцах рук и ног», — сказала нам Джоан Взонтек Альба в Facebook. «Теперь я нахожусь на биопрепаратах и не ел сосиски с тех пор, как нашел тот, который работает».
Все три доктора, с которыми мы разговаривали, согласились, что биопрепараты более эффективны при лечении дактилита, чем обычные противоревматические препараты, изменяющие течение болезни (DMARD).
«Даже если заболевание суставов поддается лечению традиционным DMARDS, дактилит может быть устойчивым, и в этот момент мы можем добавить биологический препарат», — говорит д-р Идрис.«Исследования пока показывают, что наиболее эффективный контроль дактилита достигается за счет использования биопрепаратов, в том числе ингибиторов ФНО и некоторых новых агентов, таких как устекинумаб и секукинумаб, но нужно взвесить риски и преимущества».
Помимо биопрепаратов, доктор Манделин советует пациентам с дактилитом настоятельно рассмотреть «новые низкомолекулярные ингибиторы JAK, поскольку они явно более эффективны против дактилита, чем традиционные DMARD, такие как метотрексат».
Вот еще несколько медицинских советов по лечению дактилита:
- Поговорите со своим врачом, чтобы узнать, какое лекарство подходит для ваших симптомов, и убедитесь, что вы придерживаетесь своего режима приема лекарств.Идрис говорит.
- Если у вас псориатический артрит, доктор Манделин советует вам обратиться к ревматологу и дерматологу, так как болезнь сложная и требует решения со всех сторон. «Псориатический артрит более сложен, чем многие другие формы артрита, и может влиять на организм несколькими необычными способами, которые не всегда беспокоят другие формы артрита — дактилит — только один из таких примеров», — говорит он.
- Немедленно сообщите своему врачу, если у вас возник дактилит.«Важно немедленно лечить дактилит, чтобы он не превратился в хроническую проблему», — советует доктор Гладман.
Домашние средства от дактилита
Помимо лечения, некоторые пациенты, о которых мы слышали, предлагали лечить дактилит в домашних условиях. Поговорите со своим врачом, прежде чем пробовать домашние средства.
- Используйте холодные компрессы или смочите руки в холодной воде.
- Надевайте компрессионные перчатки или рукава для пальцев, как у волейболистов или баскетболистов.
- Попробуйте теплый парафиновый воск, ледяной жар или другие согревающие средства.
- Держите пальцы в движении при вязании крючком или спицами, с мячом для стресса или даже просто сгибайте и расслабляйте.
- Регулярно выполняйте упражнения на подвижность пальцев рук и ног.
Отслеживайте свои симптомы с помощью ArthritisPower
Присоединяйтесь к реестру исследований CreakyJoints, ориентированному на пациентов, и отслеживайте такие симптомы, как усталость и боль. Узнайте больше и зарегистрируйтесь здесь.
Продолжайте читать
Симптомы, типы артрита рук и лечение
Если вы испытываете постоянную боль в руках, возможно, вы задаетесь вопросом, не виноват ли артрит.Но какой тип артрита у вас может быть проблемой? Ответ не всегда очевиден.
Две наиболее распространенные формы артрита — остеоартрит (ОА, или дегенеративный артрит, вызванный износом суставов) и ревматоидный артрит (РА, воспалительный тип артрита, вызванный воспалением суставов) — имеют много общих симптомов. Кроме того, есть и другие, менее распространенные формы воспалительного артрита, поражающие руки, которые также необходимо учитывать вашему врачу.
Типы артритов рук
И остеоартрит, и воспалительный артрит могут вызывать боль, скованность (особенно по утрам), отек и болезненность суставов рук. Но люди с воспалительными формами артрита, такими как ревматоидный артрит, могут демонстрировать дополнительные симптомы, которые не наблюдаются у людей с остеоартритом.
«Пациентам с остеоартритом не хватает тепла и покраснения на руках, как у пациентов с воспалительным артритом», — говорит Кевин Уэйн Байрам, доктор медицины, доцент кафедры ревматологии и иммунологии и директор клиники васкулита Вандербильта в Медицинском центре Университета Вандербильта.«Кроме того, у людей с воспалительным артритом обычно поражаются обе руки, тогда как симптомы ОА обычно усиливаются в доминирующей руке».
Как долго длится утренняя скованность, может помочь определить, какой у вас артрит рук, добавляет он. Люди с воспалительным артритом обычно испытывают длительную скованность, которая длится час или дольше, в то время как скованность часто уменьшается всего за 5-15 минут у пациентов с ОА.
Если симптомы артрита руки указывают на воспалительный артрит, доктор Др.Байрам говорит, что наиболее вероятной причиной является ревматоидный артрит (который часто начинается с рук), но это также может быть псориатический артрит (ПсА), который обычно поражает и руки. Другие симптомы ПсА включают опухшие пальцы рук и ног, напоминающие сосиски (состояние, называемое дактилитом), бляшки на коже и ямки на ногтях.
Вашему врачу также необходимо будет рассмотреть, вызваны ли ваши симптомы палиндромным ревматизмом (PR), эпизодической формой воспалительного артрита (хотя палиндромный ревматизм встречается редко).PR может атаковать любой сустав, но чаще всего поражает руки.
Подагра, тип артрита, вызванный высоким уровнем мочевой кислоты в организме, также может быть виновником. Однако, хотя подагра может поражать запястье и пальцы, она, скорее всего, поразит ваш большой палец ноги.
Другие возможные причины боли в руке
Боль в руке также является признаком контрактуры Дюпюитрена, состояния, при котором ткань ладони и пальцев становится утолщенной и плотной, заставляя пальцы загибаться внутрь.Непонятно, почему развивается контрактура Дюпюитрена, хотя те, кто курит, пьет много алкоголя, страдают судорогами или диабетом, более подвержены ее развитию.
Ваш врач также рассмотрит, может ли ваша боль в руке быть следствием синдрома запястного канала, говорит доктор Байрам. «РА может быть причиной синдрома запястного канала, поэтому, если мы увидим кого-то, у кого есть канал запястья, мы захотим убедиться, что у него нет РА». По данным Американской академии хирургов-ортопедов, запястный канал — это состояние, которое возникает, когда один из основных нервов руки — срединный нерв — сдавливается или сдавливается при прохождении через запястье.
Как врачи диагностируют артрит, боль в руке
Чтобы определить, что стоит за болью в руке, ваш врач будет полагаться на вашу историю болезни, медицинский осмотр, визуализацию и анализы крови, чтобы поставить диагноз и определить, какой артрит болит в руке (если таковая имеется) у вас.
«Пощупывание суставов пациента во время обследования может помочь отличить ОА от воспалительного артрита», — говорит доктор Байрам. «У пациентов с остеоартритом опухоль ощущается сильнее, потому что со временем образуется дополнительная кость в суставах, называемая остеофитами.Отек при РА и других воспалительных заболеваниях становится более мягким ».
Визуализирующие исследования, такие как рентген или МРТ, могут выявить эрозию суставов (наблюдается у пациентов с воспалительным артритом), а также остеофиты и потерю хряща (характерно для ОА).
Если ваш врач подозревает воспалительный артрит, он также назначит анализы крови для определения наличия определенных антител, таких как ревматоидный фактор или анти-CCP, которые помогают идентифицировать RA и другие типы воспалительного артрита.
Как лечат артрит рук
Если у вас диагностирована воспалительная форма артрита, у вас есть больше вариантов лечения, чем у человека с остеоартритом.В то время как нестероидные противовоспалительные препараты (НПВП) могут помочь справиться с болью при обоих типах артрита, разработка модифицирующих болезнь противоревматических препаратов (DMARD) и биопрепаратов значительно улучшила прогноз людей с воспалительными формами артрита за счет уменьшения воспаления и предотвращения дальнейшее повреждение суставов.
Инъекции кортизонамогут быть полезны людям с ОА и такими состояниями, как РА, хотя они обычно используются у пациентов, у которых воспалительный артрит ограничен только одним или двумя суставами.- говорит Байрам. Инъекции гиалуроновой кислоты могут быть полезны для людей с ОА (это вещество помогает смазывать суставы), но они лучше справляются с болью в более крупных суставах, таких как колени, а не в руках.
Домашние методы лечения артрита рук
К счастью, существует несколько домашних методов лечения, которые могут помочь облегчить симптомы как остеоартрита, так и РА, а также других воспалительных артритов рук.
«Я рекомендую использовать сочетание тепла и льда», — сказал доктор.- говорит Байрам. «Тепловая терапия полезна утром, чтобы расслабить сустав, в то время как ледяная терапия лучше всего после дневной активности».
Он также рекомендует пациентам с артритом рук работать с ручными терапевтами. Эти медицинские работники могут показать вам, как облегчить повседневную деятельность, и помогут избежать нагрузки на болезненные суставы с помощью вспомогательных устройств.
«Многие из этих устройств предназначены для обеспечения большей площади захвата людьми», — сказал д-р.Байрам объясняет. «Например, есть ручки, которые можно надеть на столовые приборы и инструменты, с помощью которых легче открывать банки и надевать носки и обувь».
Ручные терапевты также могут предложить вам простые упражнения для поддержания диапазона движений пальцев, а также могут порекомендовать использовать шины для снятия нагрузки на суставы.
Продолжайте читать
Боль и припухлость в руках и запястьях у 45-летней женщины
CMAJ.2015 6 января; 187 (1): E53 – E54.
Отделение ревматологии (Юнг, Барра), Школа медицины и стоматологии им. Шулиха, Лондон, Онтарио.
Copyright © 2015 8872147 Canada Inc. или ее лицензиарыРанее здоровая 45-летняя женщина обратилась к врачу с усталостью и болью в пальцах и запястьях, связанной с одночасовой утренней скованностью, возникающей в течение нескольких месяцев. Боль частично снимается безрецептурными нестероидными противовоспалительными препаратами. У нее не было недавних инфекций или системных симптомов.При осмотре обнаружен двусторонний отек и болезненность во всех пястно-фаланговых суставах и обоих запястьях.
Какой диагноз наиболее вероятен?
Наиболее вероятный диагноз — ревматоидный артрит. Тщательный сбор анамнеза и физикальное обследование важны для того, чтобы отличить ревматоидный артрит от других причин полиартрита, таких как системная красная волчанка и другие заболевания соединительной ткани, спондилоартрит с поражением периферических суставов, инфекции суставов, кристаллический артрит и остеоартрит.Ревматоидный артрит следует заподозрить на основании клинических данных: двусторонняя и симметричная боль и припухлость в периферических суставах, особенно в мелких суставах, и утренняя скованность в течение более 30 минут. 1 Критерии классификации ревматоидного артрита были пересмотрены в 2010 году, чтобы повысить шансы раннего обнаружения (вставка 1). 1 В исследовании с участием 2258 пациентов с ранним ревматоидным артритом новые критерии имели чувствительность 71–84% и специфичность 60–74% для выявления. 2 Это означает, что существуют риски ложноотрицательных и ложноположительных диагнозов, особенно когда вероятность наличия заболевания в учреждениях первичной медико-санитарной помощи низка. Следовательно, критерии могут служить руководством, но не должны использоваться изолированно.
Вставка 1:
Критерии классификации ревматоидного артрита Американского колледжа ревматологии / Европейской лиги против ревматизма 2010 г.
Целевая группа: пациенты, которые
| |
|---|---|
| Критерии классификации (алгоритм на основе баллов: сложите баллы по категориям A– D; оценка ≥ 6/10 необходима для классификации пациента как пациента с определенным ревматоидным артритом) * | Оценка |
| (A) Поражение суставов † | |
| 1 большой сустав | 0 |
| 2–10 крупных суставов | 1 |
| 1–3 мелких суставов (с участием или без участия крупных суставов) | 2 |
| 4–10 мелких суставов (с участием или без участия крупных суставов). большие суставы) | 3 |
| > 10 суставов (минимум 1 маленький сустав) | 5 |
| (B) Серология (требуется ≥ 1 результата теста для классификации ication) ‡ | |
| Отрицательный RF и отрицательный ACPA | 0 |
| Низко-положительный RF или Низко-положительный ACPA | 2 |
| Высокий или положительный положительный ACPA | 3 |
| (C) Реагенты с острой фазой (для классификации необходим ≥ 1 результат теста) | |
| Нормальный CRP и нормальный СОЭ | 0 |
| Аномальный CRP3 или СОЭ | 1 |
| (D) Продолжительность симптомов | |
| <6 недель | 0 |
| ≥ 6 недель | 1 |
Канадские консенсусные заключения, подтвержденные результатами исследований, подтвержденными консенсусом по Канаде в рандомизированных контролируемых исследованиях подчеркивается важность ранней диагностики ревматоидного артрита и незамедлительного назначения модифицирующих болезнь противоревматических препаратов для предотвращения t длительный ущерб и инвалидность. 3 , 4
Какие лабораторные исследования следует заказать?
Консенсусные утверждения рекомендуют измерять скорость оседания эритроцитов или уровень С-реактивного белка или и то, и другое в случаях подозрения на ревматоидный артрит; однако эти тесты неспецифичны. 1 , 4 Также рекомендуется обнаружение наличия антител, связанных с ревматоидным артритом, таких как ревматоидный фактор (RF) и антитела к антицитруллинированному пептиду (обычно измеряемое как антитело к антициклическому цитруллинированному пептиду [анти-CCP2]). в диагностике. 1
Систематические обзоры диагностической ценности антител при недифференцированном воспалительном артрите показали, что антитела, связанные с ревматоидным артритом, являются прогностическими факторами заболевания (положительное отношение правдоподобия 1,1–13,5 для ревматоидного фактора и 12,7 для анти-CCP2). 5 , 6 Однако ревматоидный фактор может быть обнаружен и при других состояниях, таких как бактериальный эндокардит, вирусная инфекция гепатита С и первичный билиарный цирроз, тогда как анти-CCP2 имеет более высокую специфичность при ревматоидном артрите (96% против.86%). 6 Тестирование на анти-CCP2 и ревматоидный фактор не помогает исключить заболевание, потому что до 50% пациентов с ревматоидным артритом не имеют антител. 6 Его следует выполнять только при наличии стойкого синовита, и статус антител не должен использоваться изолированно, чтобы исключить или исключить заболевание. 7
Нужна ли рентгенография?
Рентгенография у пациентов с ранним ревматоидным артритом может показать только неспецифические признаки, такие как остеопения.Однако наличие эрозий, характерных для ревматоидного артрита, является диагностическим. 3 Таким образом, при подозрении на воспалительный артрит следует делать рентгенограммы кистей и стоп, как рекомендовано в согласованном заявлении Канадской ревматологической ассоциации. 4
Следует ли направить этого пациента к специалисту по лечению артрита?
Даже если пациент не соответствует критериям классификации ревматоидного артрита, может потребоваться направление к специалисту по лечению артрита.В заявлении о консенсусе в Канаде подчеркивается, что выявление стойкого синовита (продолжительность ≥6 недель) при обследовании остается наиболее надежным диагностическим признаком для пациентов, которым требуется срочное направление, даже если они не соответствуют диагностическим критериям. 3 Направление также следует направлять, если на основании клинической оценки подозреваются другие типы воспалительного артрита (например, воспалительная боль в спине или полиорганная болезнь).
Повторный визит в случай
Результаты лабораторных анализов пациента показали повышенные уровни С-реактивного белка, ревматоидного фактора и анти-CCP2, которые более чем в три раза превышали верхний предел нормы.На рентгенограммах эрозионных изменений не отмечено. Общий балл по критериям классификации 2010 г. составил 8 (3 балла за поражение 4–10 мелких суставов; 3 балла за высокий уровень ревматоидного фактора или анти-CCP2 значения; 1 за аномальный уровень С-реактивного белка или скорость оседания эритроцитов; и 1 для продолжительности ≥ 6 недель). Пациент был направлен к специалисту по лечению артрита, и была начата терапия модифицирующими заболевание противоревматическими препаратами.
Ресурсы для пациентов и врачей
Канадское общество артрита предлагает информацию о различных типах артрита и сеть групп поддержки для пациентов (доступно на www.arthritis.ca)
Примечания
Конкурирующие интересы: Не заявлены.
Эта статья прошла рецензирование.
Авторы: Оба автора внесли значительный и равный вклад в концепцию статьи, обзор литературы и редакцию рукописи. Они одобрили представленный к публикации окончательный вариант и согласились выступить гарантом работы.
Ссылки
1. Aletaha D, Neogi T, Silman AJ, et al. Критерии классификации ревматоидного артрита 2010 года: совместная инициатива Американского колледжа ревматологии / Европейской лиги против ревматизма.Энн Рум Дис 2010; 69: 1580–8. [PubMed] [Google Scholar] 2. Ван дер Линден М.П., Кневель Р., Хейзинга TWJ и др. Классификация ревматоидного артрита: сравнение критериев Американского колледжа ревматологии 1987 года и критериев Американского колледжа ревматологии / Европейской лиги против ревматизма 2010 года. Ревматоидный артрит 2011; 63: 37–42. [PubMed] [Google Scholar] 4. Бикерк В.П., Аххаван П., Хазлвуд Г.С. и др. Рекомендации Канадской ревматологической ассоциации по фармакологическому лечению ревматоидного артрита с помощью традиционных и биологических противоревматических препаратов, модифицирующих заболевание.J Ревматол 2012; 39: 1559–82. [PubMed] [Google Scholar] 5. Шоэлс М., Бомбардье С., Алетаха Д. Диагностическая и прогностическая ценность антител и растворимых биомаркеров при недифференцированном периферическом воспалительном артрите: систематический обзор. J Rheumatol Suppl 2011; 87: 20–5. [PubMed] [Google Scholar] 6. Whiting PF, Smidt N, Sterne JAC, et al. Систематический обзор: точность антител к цитруллинированному пептиду для диагностики ревматоидного артрита. Энн Интерн Мед 2010. 152: 456–64. [PubMed] [Google Scholar] 7.Миллер А., Махтани К.Р., Уотерфилд М.А. и др. Полезен ли ревматоидный фактор в первичной медико-санитарной помощи? Ретроспективное кросс-секционное исследование. Clin Rheumatol 2013; 32: 1089–93. [PubMed] [Google Scholar]Твердые суставы пальцев по утрам?
Жесткие суставы пальцев по утрам могут быть вызваны несколькими причинами, включая артрит, беременность, предыдущую травму и чрезмерное использование. Однако это еще не все плохие новости; Существует множество изменений в образе жизни и диете, которые помогут сделать утренний распорядок более управляемым.
Причина жесткости
Первым шагом к уменьшению утренней скованности суставов пальцев является понимание причины скованности. Артрит — одна из наиболее частых причин боли, скованности и отека в суставах пальцев. Артрит, буквально означающий «воспаление суставов», представляет собой обширное заболевание, которое поражает суставы и окружающие их ткани, а также другие соединительные ткани в организме и включает более 100 различных ревматических заболеваний и состояний.
Остеоартрит и ревматоидный артрит — два наиболее часто диагностируемых типа артрита.Остеоартрит, поражающий 10% населения Канады, возникает в результате дегенерации хряща и обычно поражает дистальные и проксимальные межфаланговые суставы руки, а также позвоночник, бедра, колени и ступни.
И наоборот, ревматоидный артрит требует лежащей в основе генетической предрасположенности в сочетании с несоответствующим иммунным ответом, что приводит к форме аутоиммунного хронического воспаления в синовиальной оболочке, которая выстилает полость между суставами. Ревматоидный артрит обычно поражает проксимальные межфаланговые и пястно-фаланговые суставы рук, а также суставы запястья, голеностопного сустава и суставов пальцев ног.
При определении этиологии жесткости суставов пальцев важно оценить, как долго сохраняется жесткость и когда она возникает. Если суставы пальцев остаются жесткими после пробуждения даже после нескольких часов движения, это указывает на системную воспалительную причину, такую как ревматоидный артрит. В качестве альтернативы, когда жесткие суставы пальцев сразу же улучшаются при движении по утрам, но усугубляются длительной физической нагрузкой или физическими упражнениями, основной причиной может быть остеоартрит. Кроме того, возможно одновременное заболевание остеоартритом и ревматоидным артритом.
Что ты умеешь
Прежде всего, полное диагностическое обследование вашим основным лечащим врачом необходимо для того, чтобы помочь вам лучше контролировать и понимать свои симптомы. Между тем, вы можете внести несколько изменений в диету и образ жизни, чтобы уменьшить обострение симптомов и предотвратить дальнейшую дегенерацию суставов:
- Соблюдайте противовоспалительную диету. Ежедневно ешьте продукты с высоким содержанием омега-3 жирных кислот, такие как рыба, грецкие орехи и авокадо, и рассмотрите возможность ежедневного приема добавок рыбьего жира с минимум 2000 мг комбинированных EPA / DHA.Мета-анализ 2010 года показал, что рыбий жир значительно снижает жесткость суставов у пациентов с ревматоидным артритом и может иметь аналогичный эффект у пациентов, страдающих остеоартритом.
- Исключите провоспалительные продукты. Следует избегать сахара-рафинада, трансжиров, алкоголя и многих молочных продуктов. Провоспалительные продукты вызывают дополнительное воспаление в организме и могут усугубить утреннюю жесткость суставов пальцев.
- Поддерживайте здоровый индекс массы тела (ИМТ). Контроль веса с помощью регулярных упражнений поможет снизить нагрузку на суставы, а также увеличит уровень гормонов «хорошего самочувствия», таких как эндорфины и энкефалины.Старайтесь тренироваться три раза в неделю по 45–1 часу за одно занятие.
- Применяйте препараты местного действия для облегчения симптомов. Использование таблеток для снятия боли в суставах или геля Absolüt Arnica: во время обострения может помочь облегчить боль, отек и скованность.
- Уменьшите ежедневный стресс. Поскольку стресс может усугубить симптомы артрита, занятия по снижению стресса, такие как йога или медитация, могут помочь облегчить некоторые симптомы.
Список литературы
http: // www.ncbi.nlm.nih.gov/pubmed/25184806
http://www.healthline.com/health/arthritis#Causes2
http://www.phac-aspc.gc.ca/cd-mc/arthritis-arthrite/ lwaic-vaaac-10/3-eng.php
http://www.ncbi.nlm.nih.gov/pubmed/26687826
http://www.ncbi.nlm.nih.gov/pubmed/20509981
Вода задержка: причины, симптомы, лечение отеков в руках, ногах, лодыжках | Здоровье
Все мы знаем, что примерно 70% человеческого тела состоит из воды, присутствующей как внутри, так и вне клеток.Наши органы, мышцы и даже кости содержат большое количество воды. Вода — это суть нашего существования, но иногда наше тело удерживает слишком много воды. Такое чрезмерное накопление жидкости в организме приводит к задержке воды.
«Внезапный отек, отечность или вздутие стопы, лодыжек, рук, пальцев и лица может показаться увеличением веса. Но когда никакие диеты или упражнения не помогают и опухоль не проходит с болью, это может быть задержка воды », — сказал доктор Пуджа Чаудхари, консультант по здоровью, Healthians.
Что такое задержка воды?
Задержка воды или жидкости (с медицинской точки зрения известная как отек) определяется как чрезмерное накопление жидкости в системе кровообращения, тканях или полостях тела, которое может привести к отеку рук, ступней, лодыжек и ног. . Это может быть вызвано многими вещами.
Причины задержки воды
• Диета: Продукты с высоким содержанием соли (натрия), которые в основном включают обработанные продукты, такие как мясо, крекеры, чипсы, овощные консервы, супы, фаст-фуд и даже безалкогольные напитки, могут вызывать задержку воды. .
• Недоедание и плохое питание: Низкобелковая диета может привести к низкому уровню альбумина, что также может привести к задержке воды.
• Отсутствие физической активности: Очень длительный период отсутствия физической активности также увеличивает вероятность задержки жидкости в организме. Слишком долгое сидение или стояние может привести к тому, что ткани будут удерживать воду и вызвать отек и боль в пораженных областях. Это обычное явление после долгой поездки на машине или в самолете.
• Гормоны: Обычно женщины ощущают вздутие живота или вздутие живота в дни менструального цикла.Задержка жидкости, связанная с гормональными изменениями во время менструального цикла, может вызвать болезненность груди, неприятные отеки в руках и ногах, вздутие живота и увеличение веса. Определенные виды гормональной терапии также могут вызвать задержку воды.
• Жаркая погода: В жаркую погоду наш организм менее эффективно удаляет жидкость из тканей.
• Хроническая венозная недостаточность: Ослабленные клапаны в венах ног не могут эффективно возвращать кровь к сердцу, что приводит к скоплению крови, что приводит к варикозному расширению вен.
Это также может быть симптомом серьезных заболеваний:
Заболевания почек, такие как нефротический синдром, острый гломерулонефрит // Сердечная недостаточность // Хроническое заболевание легких, такое как эмфизема // Злокачественная лимфедема — проблема, вызванная раком и лечением рака // Заболевание щитовидной железы // Артрит // Аллергические реакции // Аутоиммунные реакции, такие как волчанка
Очень длительный период отсутствия физической активности также увеличивает шансы задержки жидкости в организме.(Shutterstock)Симптомы задержки воды
Наиболее частые симптомы задержки воды включают:
Отек пораженных частей тела (ступни, лодыжки и руки) // Вздутие живота // Боль в пораженной части тела // Скованность в суставах // Необъяснимые колебания веса // Быстрое увеличение веса в течение нескольких дней или даже недель
Диагностика задержки воды
Чтобы избавиться от задержки воды, самое главное — это получить поставьте правильный диагноз и соответственно начните лечение.Процедура диагностики включает:
Правильный физикальный осмотр // История болезни пациента // Подробный опрос о задержке жидкости, в том числе о том, когда она началась, о факторах, ухудшающих отек, и о том, является ли он постоянным или повторяющимся // Анализы крови // Моча тесты // Функциональные пробы печени // Функциональные пробы почек // Рентген грудной клетки // Функциональные тесты сердца, такие как электрокардиограмма (ЭКГ)
Лечение задержки воды
После диагностики проблемы можно начинать лечение.Лечение в основном включает следующие изменения в диете, упражнениях и непосредственное устранение причины.
Устранение причинного фактора задержки воды // Изменения образа жизни в зависимости от основного заболевания // Если причиной задержки жидкости являются лекарства, то следует изменить лекарство или дозу. Это должно контролироваться врачом. // Таблетки с водой (диуретики) могут помочь уменьшить задержку воды за счет увеличения частоты мочеиспускания // Также полезно передвижение или легкие упражнения
Домашние средства и диетические рекомендации, чтобы предотвратить появление воды удержание
• Соблюдайте диету с низким содержанием соли, так как высокое потребление натрия в соли может вызвать задержку воды
• Увеличьте потребление магния с пищей.Хорошими источниками являются орехи, цельнозерновые продукты, темный шоколад, листовые и зеленые овощи.
• Потребление витамина B6 следует увеличить. Продукты, богатые витамином B6, — это бананы, картофель, грецкие орехи и мясо.
• Включите продукты, богатые калием, поскольку они снижают уровень натрия в организме. Бананы и помидоры являются богатым источником калия
• Пейте много воды
• Избегайте рафинированных углеводов
• Избегайте таких напитков, как чай, кофе, алкоголь и газированные напитки, поскольку они могут вызвать обезвоживание
• Добавьте клюквенный сок в свой рацион
• Включите в свой рацион свежие фрукты и молочные продукты
• Чтобы улучшить кровообращение, попробуйте поднимать ноги несколько раз в день
• Если задержка воды в нижних конечностях, рекомендуется носить поддерживающие чулки
• Избегайте сидения и слишком долго стоять на месте, переходить между работой
• Рекомендуется избегать экстремальных температур, таких как горячие ванны или сауна
Следуйте @htlifeandstyle, чтобы узнать больше
.

 Задержка жидкости также может быть связана с высоким потреблением соленой пищи перед сном;
Задержка жидкости также может быть связана с высоким потреблением соленой пищи перед сном;

 Второе более вероятно, потому что аллергические реакции во время беременности обостряются. Также у беременных из-за изменения гормонального фона может развиться состояние, называемое ринитом беременных, которое сопровождается сильной заложенностью носа. Лучше сдать анализы и обязательно обсудить ситуацию с врачом, который выпишет препарат, разрешенный при беременности. Игнорировать заложенность носа не рекомендуется – проблемы с дыханием у мамы могут затруднять доступ кислорода к ребенку.
Второе более вероятно, потому что аллергические реакции во время беременности обостряются. Также у беременных из-за изменения гормонального фона может развиться состояние, называемое ринитом беременных, которое сопровождается сильной заложенностью носа. Лучше сдать анализы и обязательно обсудить ситуацию с врачом, который выпишет препарат, разрешенный при беременности. Игнорировать заложенность носа не рекомендуется – проблемы с дыханием у мамы могут затруднять доступ кислорода к ребенку.