Острый остеомиелит — причины, симптомы, диагностика и лечение
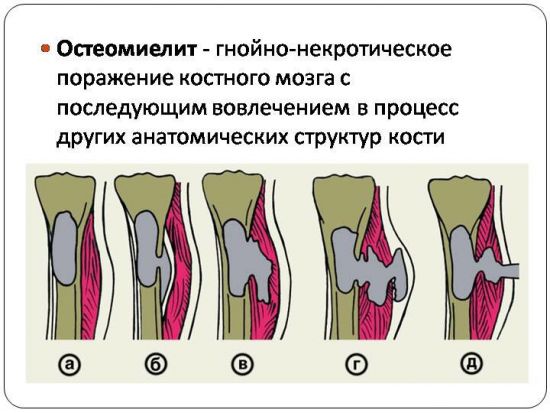
Острый остеомиелит – острое гнойное воспаление, при котором поражаются все элементы кости: надкостница, собственно кость и костный мозг. Обычно в процесс вовлекаются окружающие мягкие ткани. Причиной развития может стать проникновение гноеродных микробов гематогенно (через кровь) или контактно (через рану либо через воспаленные ткани). Проявляется болью, отеком и гиперемией, а также общими признаками воспаления: слабостью, разбитостью, лихорадкой, ознобами и головной болью. Диагноз выставляется на основании симптомов и данных рентгенографии. Лечение чаще хирургическое, проводится на фоне антибиотикотерапии.
Общие сведения
Острый остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – острый гнойный процесс в костях. «Остеомиелит» — исторически сложившийся термин, недостаточно точно отражающий сущность заболевания. Он был введен Рейно в 1831 году и в переводе означает «воспаление костного мозга», однако в клинической практике такой изолированный процесс практически не встречается. В наши дни в травматологии под остеомиелитом понимают воспаление не только костного мозга, но и других элементов кости (надкостницы и собственно костной ткани).
В большинстве случаев возбудителями заболевания являются стафилококки, реже – пневмококки и стрептококки. Возможно существование микробных ассоциаций с синегнойной палочкой, кишечной палочкой или вульгарным протеем. В отдельных случаях в посевах определяются клебсиеллы. Симптомы и течение острого остеомиелита зависят от множества факторов: способа инфицирования, состояния организма, возраста больного, наличия хронических заболеваний и интоксикаций и т. д. Исходом становится выздоровление или хронизация процесса (развитие хронического остеомиелита). Лечение острого остеомиелита осуществляют травматологи.
Острый остеомиелит
Патогенез и классификация
В зависимости от способа проникновения инфекции выделяют эндогенный и экзогенный острый остеомиелит. При эндогенном (гематогенном) остеомиелите инфекция проникает в кость через кровь из первичного очага, расположенного в области лимфоидного глоточного кольца, слизистых носоглотки и полости рта, очага латентной инфекции (панариций, фурункул, пиодермия), раны на коже, потертости или опрелости (у младенцев). Данная форма болезни развивается у детей, что обусловлено особенностями кровоснабжения костей в детском возрасте.
Факторами, способствующими развитию острого гематогенного остеомиелита, являются вирусные инфекции, острые и хронические воспалительные заболевания, переохлаждение, несбалансированное питание, гиповитаминозы и другие состояния, сопровождающиеся снижением сопротивляемости организма. Определенную роль могут играть травмы с повреждением надкостницы или костной ткани. Некоторые исследователи (например, Дерижанов) считают, что гематогенный остеомиелит возникает на фоне аллергической реакции замедленного типа вследствие сенсибилизации организма латентной бактериальной флорой. Существует также нервно-рефлекторная теория (Торонец и Еланский), согласно которой развитие остеомиелита в значительной степени обусловлено нарушением нервной регуляции тонуса внутрикостных сосудов и возникновением продолжительного спазма, создающего благоприятные условия для «оседания» микробов в костной ткани.
Все остальные формы острого остеомиелита (посттравматический, огнестрельный, послеоперационный и контактный) являются экзогенными. При этих формах заболевания инфекция проникает в кость либо непосредственно из внешней среды, либо из инфицированных окружающих мягких тканей. Особенностью экзогенного острого остеомиелита является распространение гнойного воспаления на все элементы кости без предшествующего образования первичного воспалительного очага в костном мозге.
Острый гематогенный остеомиелит
Развивается преимущественно в детском возрасте, при этом в 30% случаев симптомы появляются у детей младше 1 года. Чаще поражаются длинные трубчатые кости, реже – короткие и плоские. Возможно также одновременное образование нескольких гнойных очагов в разных костях. Выделяют три формы заболевания: токсическую (адинамическую), местную и септико-пиемическую. Для септико-пиемической формы острого остеомиелита характерны острое начало с подъемом температуры до фебрильных цифр и выраженной интоксикацией, ознобы, повторная рвота и головные боли. Возможны нарушения сознания, бред и гемолитическая желтуха. Общее состояние тяжелое. В течение двух суток с начала заболевания возникают интенсивные боли в кости с четкой локализацией, пораженная конечность занимает вынужденное положение, активные движения становятся невозможными. В области поражения выявляется нарастающий отек, гиперемия, гипертермия и напряжение кожи. Нередко отмечается появление венозного рисунка. В близлежащем суставе может развиться артрит.
Местная форма гематогенного острого остеомиелита протекает относительно благоприятно. Преобладают симптомы местного воспаления, общее состояние страдает незначительно. Для токсической формы заболевания характерно молниеносное развитие с преобладанием общей симптоматики. В первые сутки возникает значительное повышение температуры, снижение АД, менингеальные симптомы, судороги и потеря сознания. Быстро развивается острая сердечно-сосудистая недостаточность. При этом местные симптомы отсутствуют или слабо выражены, что затрудняет своевременную постановку диагноза и назначение адекватной терапии.
Рентгенологические признаки при всех формах гематогенного острого остеомиелита становятся заметными к концу 1-2 недели заболевания, у младенцев – на 4-5 сутки. На ранних стадиях определяется утолщение надкостницы, смазанность контуров кости, наличие участков уплотнения и разряжения. В последующем выявляются секвестры (очаги разрушения костной ткани), окруженные зоной уплотнения и утолщения кости. При необходимости для уточнения диагноза могут назначаться УЗИ, КТ и МРТ пораженного сегмента.
Лечение комплексное, включает в себя антибиотикотерапию, иммобилизацию конечности, дезинтоксикационную терапию, иммунокоррекцию, десенсибилизацию, антиоксидантную терапию, коррекцию обмена, биостимуляцию, анаболические гормоны, витаминотерапию и детоксикацию с использованием лазерного облучения крови (ВЛОК), УФО крови, плазмофереза и гемосорбции. На фоне консервативных мероприятий производится оперативное лечение. У детей младшего возраста осуществляют вскрытие флегмоны. У подростков вскрытие гнойного очага дополняют множественной остеоперфорацией. В отверстия устанавливают трубки для внутрикостного введения антисептиков и антибиотиков. По показаниям выполняют секвестрэктомию или поднадкостничную резекцию. В послеоперационном периоде осуществляют иммобилизацию конечности и продолжают комплексную консервативную терапию.
Травматический и контактный острый остеомиелит
Травматический острый остеомиелит является осложнением открытых переломов, огнестрельных ранений и ортопедических операций. Возникает в течение 2-3 недель после травмы или оперативного вмешательства. В патогенезе посттравматического остеомиелита ведущую роль играет соблюдение правил асептики и антисептики в ходе хирургического вмешательства и последующей обработки послеоперационной раны. Определенное значение имеет и состояние организма пациента. Вероятность развития острого остеомиелита при открытых переломах и огнестрельных ранениях напрямую зависит от таких факторов, как степень разрушения тканей, интенсивность микробного загрязнения, вирулентность инфекции, выраженность нарушений местного кровообращения, а также особенности реакции организма на травматическое воздействие.
Для посттравматического остеомиелита характерны как общие, так и местные симптомы. Возникает тяжелая интоксикация, выраженная разбитость и слабость, ознобы, тошнота и головная боль. Температура повышается до фебрильных цифр. Местные симптомы, как правило, появляются через 5-7 суток после возникновения общей симптоматики. В области повреждения отмечаются резкая болезненность, отек, гиперемия и местная гипертермия. Из раны выделяется значительное количество гноя.
Лечение острого остеомиелита хирургическое. Оперативные вмешательства выполняются на фоне комплексной консервативной терапии (основные методы лечения – как при остром гематогенном остеомиелите). Для улучшения оттока гнойного содержимого с раны снимают швы, раскрывают затеки. Удаляют некротизированные костные отломки и гнойные грануляции, выполняют секвестрэктомию. Осуществляют промывание и дренирование. Вопросы об иммобилизации фрагментов решают индивидуально. Обычно используют скелетное вытяжение, при возможности наложения аппарата Илизарова проводят внеочаговый остеосинтез.
Острый контактный остеомиелит развивается при переходе воспаления на кость с окружающих тканей. Возникает при длительно текущих гнойных процессах: обширных ранах (особенно – волосистой части головы), панарициях и т. д. Проявляется усилением локальной болезненности, увеличением отека и образованием свищей. Лечение комплексное – хирургические вмешательства на фоне антибиотикотерапии и других консервативных мероприятий. Производится вскрытие гнойных очагов и удаление омертвевших тканей с последующим дренированием. При поражении всех тканей пальца может потребоваться ампутация.
Острый остеомиелит: виды, причины, симптомы, лечение
Острый остеомиелит – недуг, для которого характерно развитие бактериального воспаления костного мозга и всех структурных частей кости. Опасность болезни состоит в разнообразии течения – от бессимптомного до молниеносного. Основным источником патологии выступают болезнетворные микроорганизмы, проникающие в кость и приводящие к возникновению гнойного процесса. Помимо этого, выделяют несколько механизмов развития и предрасполагающих факторов.
Онлайн консультация по заболеванию «Острый остеомиелит».
Задайте бесплатно вопрос специалистам: Стоматолог, Травматолог.Клиническая картина будет несколько отличаться в зависимости от формы протекания недуга и кости, которая была поражена. Главными симптомами принято считать болевой синдром, отёчность и патологическое покраснение проблемной области.
Поскольку болезнь имеет довольно специфическую симптоматику, то диагностика основывается на данных, полученных врачом во время физикального осмотра и инструментальных обследованиях, среди которых рентгеновские снимки.
Лечение в подавляющем большинстве случаев хирургическое, но осуществляется на фоне консервативных методик.
В настоящее время патогенез развития воспаления всех составляющих кости остаётся не до конца изученным. Однако клиницистами принято выделять несколько теорий, которые поэтапно описывают развитие недуга. Тем не менее каждая из них имеет свои положительные и отрицательные стороны, отчего не может считаться основной.
Таким образом, существуют следующие теории:
- эмболическая – заключается в снижении скорости кровотока в капиллярах, из-за чего увеличивается вероятность образования тромбов, что может привести к некрозу. Проникновение патологических агентов собственно и приводит к развитию острого гнойного остеомиелита;
- аллергическая – во время продолжительных исследований было установлено, что бактерии сами по себе приводят к развитию воспалительного процесса примерно в 18% случаев, однако при получении даже незначительной травмы происходит асептическое воспаление. В итоге это приводит к полному прекращению кровотока, прогрессированию отёчности мягких тканей и увеличению поражённой площади;
- нервно-рефлекторная – такая теория основывается на том, что под влиянием некоторых неблагоприятных факторов, в частности стресса, протекания какого-либо тяжёлого недуга, развивается рефлекторный спазм кровеносных сосудов.
Несмотря на наличие вышеуказанных предположений, все клиницисты сходятся во мнении касательно того, что зачастую возбудителями воспалительного процесса становятся такие микроорганизмы:
В некоторых случаях привести к патологии может одновременное влияние нескольких бактерий.
Помимо этого, на развитие подобного заболевания могут повлиять как эндогенные, так и экзогенные факторы.
Эндогенные или внутренние причины заключаются в том, что возбудитель инфекции проникает в кровоток из первичного очага, который может быть локализован в:
- оболочке носоглотки;
- ротовой полости;
- ранах на кожном покрове;
- источниках латентной инфекции;
- областях потёртостей или опрелостей – именно это зачастую приводит к возникновению подобного недуга у детей раннего возраста, которым ещё не исполнился один год.
Факторами риска, способствующими появлению острого гематогенного остеомиелита, выступают:
- все инфекционные процессы вирусного генеза;
- воспалительные недуги, протекающие как в острой, так и в хронической форме;
- переохлаждение;
- нерациональное питание;
- витаминная недостаточность;
- широкий спектр состояний, которые сопровождаются снижением сопротивляемости иммунной системы.
Экзогенные, т. е. внешние источники развития воспаления представлены перенесёнными ранее:
- травмами;
- огнестрельными ранениями;
- хирургическими операциями.
В вышеуказанных ситуациях инфекционный источник проникает в кость в двух случаях – напрямую из внешней среды или из-за инфицирования окружающих тканей. Это означает, что воспалению не предшествовало формирование первичного очага.
Помимо этого, спровоцировать развитие воспаления кости при остром остеомиелите могут:
- обширные ожоги и обморожение;
- протекание сахарного диабета или туберкулёза;
- длительное голодание;
- чрезмерное физическое переутомление;
- расстройства со стороны психоэмоционального состояния;
- лечение злокачественных новообразований при помощи химиотерапии.
По способу проникновения в человеческий организм патологического агента заболевание делится на:
- острый гематогенный остеомиелит – у детей он диагностируется чаще, нежели у взрослых. При этом инфекция попадает в кровоток из других очагов. Имеет несколько разновидностей – септико-пиемическую, местную и токсическую форму;
- острый экзогенный остеомиелит – бывает посттравматического, контактного, огнестрельного и послеоперационного происхождения.
Отдельной разновидностью считается острый одонтогенный остеомиелит, который состоит в инфекционном поражении челюсти, с последующим образованием гнойно-некротического процесса. Примечательно то, что такой тип воспаления кости диагностируется у представителей мужчин в возрастной категории старше тридцати пяти лет. Основной причиной формирования выступает некорректное проведение стоматологических процедур или операций, на фоне чего увеличивается количество патогенных бактерий.
В зависимости от того, какая челюсть вовлечена в патологию, различают:
- острый остеомиелит нижней челюсти – самый частый тип недуга, который диагностируется в 85% из всего числа установления подобного диагноза;
- острый остеомиелит верхней челюсти – наблюдается в 15% и отличается тем, что протекает намного легче вышеуказанной формы.
Ещё одна классификация делит воспаление кости на типичное и атипичное протекание.
По типу возбудителя острый остеомиелит бывает:
- специфическим – обуславливается воздействием конкретного типа бактерии, например, возбудителем пневмонии, гонореи, сифилиса, бруцеллёза или туберкулёза;
- неспецифическим – развивается на фоне негативного влияния палочек, грибков и кокков.
Остеомиелит
По распространённости воспаления болезнь может быть:
- генерализованной;
- локализованной.
Клинические признаки острого остеомиелита делятся на две категории – общие и специфические. Первая группа подразделяется на симптомы локальной и генерализированной формы.
Таким образом, общие локальные проявления представлены:
- повышением температуры до 38.5 градусов;
- отёками и нездоровым покраснением кожного покрова, расположенной в области воспаления кости;
- сильным болевым синдромом;
- ощущением жара и пульсации в очаге воспаления;
- выделением гноя;
- дискомфортом и болезненностью во время движения;
- значительным ограничением двигательной функции.
При остром остеомиелите генерализированного характера симптоматика будет следующей:
- лихорадка и озноб;
- сильные болевые ощущения в области поражённого сегмента, которые присутствуют постоянно;
- слабость и разбитость;
- интенсивные головные боли;
- повышенное потоотделение;
- расстройство процесса мочеиспускания;
- приступы потери сознания;
- бледность кожи.
Специфические симптомы полностью зависят от очага инфекционного процесса, но они будут максимально подобными с общими клиническими признаками.
Септико-пиемический тип острого гематогенного остеомиелита характеризуется:
- незначительным повышением температуры;
- признаками интоксикации организма;
- ознобами;
- учащёнными рвотными позывами;
- постоянными головными болями;
- бредовым состоянием;
- развитием гемолитической желтухи;
- появлением болезненности с чёткой локализацией.
Признаки местной разновидности гематогенного острого остеомиелита ничем не отличаются от общей симптоматики.
Токсическая разновидность недуга имеет молниеносное течение, что выражается в следующих симптомах:
- резкое возрастание температуры;
- понижение кровяного тонуса;
- судорожные припадки;
- периоды потери сознания;
- проявления сердечно-сосудистой недостаточности.
Острый одонтогенный остеомиелит челюстей проявляется такими признаками:
- резкое возникновение острой болезненности с той стороны челюсти, в которой локализуется очаг инфекции;
- распространение болезненности в область висков, лба и носовых пазух;
- повышение температуры;
- обильное выделение холодного и липкого пота;
- сильный озноб;
- общее недомогание.
Клиника острого одонтогенного остеомиелита
По причине того, что болезнь имеет довольно специфическую симптоматику, с постановкой диагноза проблем не возникает. Однако значительную помощь в этом процессе оказывают лабораторно-инструментальные обследования пациента.
Тем не менее клиницисту, прежде всего, нужно самостоятельно выполнить несколько манипуляций, среди которых:
- изучение истории болезни и сбор жизненного анамнеза больного – для установления пути проникновения источника инфекции;
- тщательный физикальный осмотр, направленный на оценку состояния кожного покрова над поражённой костью и пальпацию проблемной области. При этом врач обращает внимание на реакцию человека;
- детальный опрос пациента – для установления степени выраженности симптоматики и получения полной информации касательно протекания такого заболевания.
Среди лабораторных диагностических мероприятий стоит выделить:
- общеклинический анализ крови – обращают внимание на СОЭ и количество лейкоцитов. Возможно обнаружение гемолитической анемии, которая развивается при генерализированной форме воспаления;
- общий анализ урины – для поиска признаков протекания воспалительного процесса и почечной недостаточности. Также наблюдается повышение белка в моче и снижение её относительной плотности;
- биохимию крови – анализ покажет изменение её состава.
Основу диагностики составляют следующие инструментальные обследования:
- рентгенография воспалённой кости в нескольких проекциях – рентгенологические признаки начинают проявляться спустя две недели с момента развития недуга у взрослых, через пять суток у детей. При этом определяется наличие утолщения надкостницы, нечёткость контуров и присутствие зон уплотнения;
- УЗИ, КТ и МРТ проблемной области;
- диагностическая пункция кости – состоит в заборе гнойной жидкости из очага воспаления, что необходимо для установления возбудителя болезни.
Остеомиелит на рентгеновском снимке
Подобное заболевание необходимо дифференцировать от:
Наиболее эффективной схемой терапии острого остеомиелита челюсти или любой другой локализации заключается в осуществлении целого комплекса терапевтических методов, которые включают в себя:
- приём лекарственных препаратов;
- прохождение физиотерапевтических процедур;
- соблюдение щадящего рациона;
- хирургическое вмешательство.
Медикаментозное лечение направлено на использование:
- физиологических растворов, которые вливают внутрикостно;
- антибактериальных средств на протяжении двух месяцев;
- местных противомикробных средств, в частности мазей или порошков;
- витаминных комплексов;
- иммуномодуляторов.
Наиболее эффективными физиотерапевтическими процедурами считаются:
- лекарственный электрофорез с применением антибиотиков;
- ультрафиолетовое облучение;
- УВЧ.
Лечение острого гематогенного остеомиелита при помощи диеты заключается в выполнении таких правил:
- обогащение рациона белками, кальцием и железом;
- частое и дробное потребление пищи;
- треть меню должны составлять свежие фрукты, диетическое мясо и кисломолочная продукция;
- обильный питьевой режим;
- приготовление блюд путём варки и пропаривания, тушения и запекания.
Остальные рекомендации предоставляет врач-диетолог.
Помимо этого, консервативная терапия направлена на:
- иммобилизацию конечности;
- прохождение курса лечебного массажа.
Острый гематогенный остеомиелит у детей и взрослых устраняется при помощи:
- удаления зуба;
- санации источника инфекции;
- лечебного шинирования.
Шинирование зубов
Однако без осуществления врачебного вмешательства неоперабельные методики не будут эффективными. Хирургическое лечение острого одонтогенного остеомиелита, гематогенной и экзогенной его формы состоит в иссечении любого гнойного очага.
Все последствия болезни делятся на общие и местные. Первая категория представлена:
Среди местных осложнений стоит выделить:
- патологический перелом или вывих;
- анкилоз и контрактуры;
- аррозивное кровоизлияние;
- деформацию поражённой кости или нарушение процесса её роста;
- формирование ложного сустава.
Острый одонтогенный остеомиелит может привести к:
Острый и хронический остеомиелит – это два понятия тесно связанных между собой. Игнорирование симптоматики острого воспалительного процесса приводит к хронизации недуга, а лечение в таких случаях будет намного сложнее.
Для того чтобы не возросло количество пациентов с подобным диагнозом, необходимо соблюдать следующие правила профилактики:
- правильно и сбалансировано питаться;
- избегать длительного переохлаждения;
- своевременно лечить стоматологические патологии;
- по возможности избегать травм конечностей;
- не допускать физического и эмоционального переутомления;
- несколько раз в год проходить полный профилактический осмотр.
Что касается прогноза, то для каждого пациента он будет индивидуальным, потому что зависит от формы и характера протекания болезни, а также наличия осложнений. Хронический остеомиелит у ребёнка или взрослого практически не поддаётся лечению, а последствия нередко приводят к летальному исходу.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знанияОстрый остеомиелит > Клинические протоколы МЗ РК
В случаях поздней диагностики остеомиелита выраженные деструктивные изменения в костной ткани, очаги сниженного кровотока и некроза создают благоприятные условия для размножения анаэробных микроорганизмов. При этом в комплекс антибактериальной терапии дополнительно включают активные в отношении анаэробов препараты группы метронидазола (флагил, трихопол) из расчета 7,5 мг/кг 3 раза в сутки.
Противовоспалительные методы физиотерапевтического лечения остеомиелита: УВЧ-терапия, инфракрасная лазеротерапия, гипербарическая оксигенация.Хирургическое вмешательство
Общие принципы лечения острого гематогенного остеомиелита такие же, как при других гнойно-септических заболеваниях: воздействие на очаг, на возбудителя болезни и повышение общей сопротивляемости организма. Применяют различные варианты декомпрессивной перфорации кости в 2-3 участках с целью вскрытия и дренирования костномозгового канала. Устранение повышенного внутрикостного давления предотвращает дальнейший некроз кости, способствует прекращению болей и улучшению общего состояния больного. Внутрикостные промывания через перфоративные отверстия различными растворами (например, изотоническим раствором хлорида натрия с протеолитическими ферментами и антибиотиками) обеспечивают более быстрое и полное удаление гноя и других продуктов распада из кости, что создает условия для ускорения восстановительных процессов и уменьшает.
Общий стандарт оперативного лечения больных хроническим гематогенным остеомиелитом должен включить следующие действия:
— Удалить нежизнеспособные мягкотканевые структуры.
— Выделить кость на всем протяжении предполагаемого объема резекции.
— Резекция кости по уровню макроскопически здоровой ткани.
— Трепанационная и внутрикостная резекция на всем протяжении очага поражения, обеспечивающие возможность полной некрэктомии метаэпифизарной зоны и вскрытия свободных отделов костномозгового канала.
— В большинстве случаев между костью и зашитой раной мягких тканей необходимо установить аспирационно-промывную систему.
— При значительной инфильтрации, экземе, индурации мягких тканей, оголении кости и не убежденности в полноценности некрэктомии рану мягких тканей зашивать не следует.
Фиксация приемлема в случаях угрозы перелома длинных трубчатых костей и нестабильности при спондилитах; способы фиксации индивидуальны, от гипса до накостных и внеочаговых пластин и конструкций.
Развитие послеоперационной лихорадки септического характера является поводом к ревизии операционной раны.
Нагноение раны и переход ее в свищ — рассматривать, как обоснованное показание к повторной операции.
Профилактические мероприятия
Профилактика хронического остеомиелита во многом зависит от рационального лечения заболевания в острой стадии. Локализовать гнойное воспаление, не допустить некротических изменений в костной ткани, что приводит в последующем к секвестрации, т.е. к хроническому остеомиелиту, можно при ранней госпитализации больного в хирургический стационар.
Важнейшим моментом в профилактике хронического гематогенного остеомиелита остаются максимально ранняя диагностика и рано начатое интенсивное лечение острого остеомиелита.
Профилактика травматического остеомиелита состоит в предотвращении вторичного инфицирования ран, в тщательной первичной хирургической обработке ран при открытом переломе костей и в учете показаний и противопоказаний к металлоостеосинтезу.
Предупреждение послеоперационного остеомиелита предусматривает более четкое определение показаний и противопоказаний к операции, профилактику интраоперационного и послеоперационного инфицирования ран.
При хроническом остеомиелите прогноз для жизни можно считать благоприятным, очень редко хирургические вмешательства заканчиваются летально.
Число умерших в результате осложнений хронического остеомиелита (преимущественно амилоидоза паренхиматозных органов и последствий малигнизации) тоже невелико, хотя в поздние сроки болезни амилоидоз внутренних органов встречается чаще. Выздоровление больного, полное восстановление функции опорно-двигательного аппарата всецело зависят от эффективности лечения. Можно утверждать, что только при хирургическом лечении хронического остеомиелита удается достичь выздоровления.
Дальнейшее ведение
После заживления раны или возможности перевязок в амбулаторных условиях, больной выписывается на дальнейшее амбулаторное лечение.
Реабилитация после перенесѐнного остеомиелита, особенно если для его лечения была необходима операция, долгий и кропотливый процесс. Реабилитацию можно разделить на три этапа – медицинская, социальная и профессиональная.
Медицинская реабилитация должна быть направлена не только на прямое медикаментозное лечение организма, но и на психологическую подготовку пациента к будущей жизни.
Социальная или бытовая реабилитация заключается в том, чтобы человек как можно быстрее адаптировался к простой бытовой жизни, то есть заново научился сам за собой ухаживать и самостоятельно пользоваться элементарной бытовой техникой.
Главная цель профессиональной реабилитации — добиться того, чтобы человек как можно быстрее смог вернуться к общественно полезному труду. Чем короче будет временной отрезок между медицинской и профессиональной реабилитациями, тем лучше. По этой причине рекомендуется даже в течение процесса лечения по возможности заниматься своей основной деятельностью, чтобы максимально сохранить навыки работы.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
Критериями эффективности лечения служат следующие показатели:
1. Динамика клинического улучшения.
2. Длительность гипертермии.
3. Динамика улучшения показателей клинических анализов крови.
4. Динамика внутрикостного давления (для острого гематогенного остеомиелита).
5. Динамика изменений цито- и бактериологических показателей.
6. Динамика рентгенологических изменений.
Этап заканчивается в связи с улучшением с нормализацией основных показателей общего анализа крови, температуры тела, инструментальных методов исследования (на рентгенограммах отмечается стойкое улучшение структуры кости, иногда наличие небольшой костной полости при отсутствии очагов костной деструкции).
Гематогенный остеомиелит — причины, симптомы, диагностика и лечение
Гематогенный остеомиелит – это гнойное воспаление кости, возникающее в результате заноса микробов с током крови из гнойничков на коже, гнойных ран и воспалительных очагов в различных органах. В первые сутки преобладают симптомы общей интоксикации: высокая температура, тошнота, рвота, ознобы, слабость и головная боль. Затем возникают интенсивные боли и значительный отек конечности. В последующем гной проникает в мягкие ткани, образуя флегмону, и может прорываться через кожу с формированием свищей. Диагноз выставляется на основании симптомов и данных лабораторных исследований. Рентгенография информативна только с третьей недели болезни. Лечение – антибиотикотерапия, дезинтоксикационная терапия, вскрытие и дренирование гнойников.
Общие сведения
Гематогенный остеомиелит (от лат. haematogenus происходящий из крови, osteon кость + myelos костный мозг + itis воспаление) – гнойный процесс в костной ткани, возникший в результате заноса инфекции через кровь. Этот вид остеомиелита является тяжелым заболеванием, поражающим преимущественно детей и подростков в возрасте от 7 до 15 лет. Могут страдать и дети младшей возрастной группы. У мальчиков встречается втрое чаще, чем у девочек. Взрослые заболевают очень редко. Начинается остро, но в последующем иногда переходит в хроническую форму и может тянуться в течение многих лет – этим обусловлено наличие определенного количества взрослых пациентов, страдающих гематогенным остеомиелитом. Гнойное воспаление может развиться в любой кости, но чаще поражаются длинные трубчатые кости (плечевая, бедренная, большеберцовая). Лечение гематогенного остеомиелита осуществляют травматологи-ортопеды.
Гематогенный остеомиелит
Причины
Чаще всего возбудителем болезни становится золотистый стафилококк. Реже гематогенный остеомиелит вызывается пневмококком, стрептококком и кишечной палочкой. Началу заболевания предшествует бактериемия (наличие микробов в крови), которая может возникать из-за наличия крупных гнойных процессов, так и вследствие небольших очагов инфекции (фурункулы, нагноившиеся ссадины, гнойники в миндалинах при ангине, гной при остром отите). При этом специалисты в области травматологии отмечают, что остеомиелит может развиваться как на фоне существующей инфекции, так и спустя много месяцев или даже лет.
Предрасположенность детей к гематогенному остеомиелиту объясняется особенностями строения костей в детском возрасте. У детей метафиз имеет очень широкую разветвленную сеть сосудов с замедленным кровотоком, что обусловлено необходимостью поставлять большое количество питательных веществ в зону роста кости. Сосуды метафиза не сообщаются с сосудами эпифизарного хряща, поэтому многие артериолы слепо заканчиваются на границе метафиза и эпифиза, что создает благоприятные условия для задержки патогенных микроорганизмов. Попадая в эту зону, микробы создают очаги дремлющей инфекции, которая может активизироваться при ослаблении организма или незначительной травме.
Примерно в половине случаев гематогенный остеомиелит возникает после небольшой травмы (ушиба) при которой, по предположениям исследователей, ранее занесенные гноеродные микроорганизмы высвобождаются из «дремлющего очага» и начинают размножаться. В результате их жизнедеятельности формируется гнойный очаг в кости и возникают явления общей интоксикации. Факторами, снижающими сопротивляемость организма и способствующими активизации микробов, являются детские инфекционные заболевания, грипп и общее переохлаждение.
Патогенез
Вначале в толще костного мозга метафизарной зоны формируется небольшой гнойник. Поскольку устойчивость эпифизарного хряща к нагноению достаточно высока, гной распространяется в сторону диафиза, разрушая костный мозг и тем самым лишая кость питания изнутри. Через гаверсовы каналы гной проникает под надкостницу и отслаивает ее от кости, так кость лишается питания снаружи. Оставшаяся без питательных веществ кость разрушается, образуется участок остеонекроза.
Токсины из очага инфекции поступают в окружающие ткани и активно всасываются в кровь, что обуславливает развитие бурной интоксикации. А высокое давление гноя в полости, ограниченной костномозговым каналом, вызывает резкие, очень интенсивные боли. В последующем гной расплавляет надкостницу и проникает в мягкие ткани, вследствие чего формируется межмышечная флегмона. При прорыве флегмоны наружу образуется свищ на коже.
Симптомы гематогенного остеомиелита
Септико-пиемическая форма заболевания сопровождается выраженной интоксикацией и быстрым развитием местных изменений. Болезнь начинается с повышения температуры до 39-40 градусов. Состояние пациента тяжелое, характерны ознобы, повторная рвота и головные боли. Возможен бред и потеря сознания. Иногда выявляется гемолитическая желтуха. На вторые сутки появляются очень интенсивные, четко локализованные боли и быстро нарастающий отек мягких тканей. Конечность находится в вынужденном положении, движения невозможны из-за боли. Кожа над пораженной областью напряжена, отмечается местная гиперемия и гипертермия.
Гематогенный остеомиелит часто сочетается с артритом близлежащих суставов. По анализам выявляется метаболический ацидоз, гипонатриемия, гиперкальциемия и гиперкалиемия, а также циклические изменения свертывающей системы крови: вначале развивается гиперкоагуляция, в последующем – гипокоагуляция и фибринолиз. Нарушаются функции печени и почек. При развитии сепсиса формируются гнойные очаги в различных органах. Возможно множественное поражение костей, гнойный перикардит или гнойная деструктивная пневмония.
При местной форме гематогенного остеомиелита преобладает локальная симптоматика: боли, отек и гиперемия конечности. Общее состояние страдает меньше, чем при других формах, может незначительно ухудшаться, а иногда – даже оставаться удовлетворительным.
Токсическая (адинамическая) форма наблюдается достаточно редко. Характерно молниеносное развитие и очень тяжелое течение. В первые сутки возникает нарастающий токсикоз, сопровождающийся резким повышением температуры, появлением менингеальных симптомов, резким снижением артериального давления и развитием острой сердечно-сосудистой недостаточности. Наблюдаются судороги и потеря создания, сменяющиеся адинамией. Местная симптоматика на начальных стадиях слабо выражена, что существенно затрудняет постановку диагноза.
Диагностика
Диагноз гематогенный остеомиелит выставляется специалистом в сфере травматологии и ортопедии на основании клинической картины и данных лабораторных исследований, свидетельствующих об остром инфекционном процессе. При подозрении на нарушение работы внутренних органов и распространение инфекции назначаются консультации соответствующих специалистов: пульмонолога, гастроэнтеролога, нефролога. В зависимости от локализации выполняется рентгенография бедренной кости, рентгенография плечевой кости и т. д.
Рентгенологическое исследование повторяют в динамике, поскольку на начальных стадиях болезни изменения на рентгенограммах отсутствуют. Примерно спустя две недели от начала заболевания на снимках появляются признаки периостита, а несколько позже начинают выявляться признаки смазывания и разрежения губчатой кости в области метафиза. Через 2-4 месяца после появления первых симптомов на рентгенограммах обнаруживаются секвестры. Для уточнения расположения секвестров, свищевых ходов и полостей выполняется фистулография, радиотермия, МРТ кости и УЗИ пораженного сегмента.
Лечение гематогенного остеомиелита
Лечение проводится в условиях травматологического отделения. Для борьбы с инфекцией назначают внутримышечные и внутривенные инъекции полусинтетических пенициллинов, цефалоспоринов или линкомицина. В некоторых случаях раннее начало антибиотикотерапии позволяет остановить развитие воспалительного процесса и ликвидировать гнойный очаг до начала разрушения кости и образования секвестров. Одновременно проводится дезинтоксикационная терапия с использованием плазмы, кровезаменителей и кристаллоидных растворов. Назначаются препараты симптоматического действия.
Местное лечение включает в себя иммобилизацию пораженной конечности. При образовании гнойника в области метафиза или диафиза выполняют вскрытие, создавая фрезевые отверстия в кости, и осуществляют проточно-промывное дренирование. Межмышечные флегмоны широко вскрывают и дренируют. В полости гнойников, расположенных в кости и мягких тканях, вводят антибиотики. В послеоперационном периоде осуществляют антибиотикотерапию и дезинтоксикационную терапию. Иммобилизацию продолжают до полного купирования воспаления.
симптомы и лечение народными средствами, что это такое, диагностика
Остеомиелит – это воспаление костного мозга, поражающее всю кость и затрагивающее окружающие мягкие ткани. Его могут вызывать гноеродные бактерии и грибы, в зависимости от типа возбудителя остеомиелит подразделяется на специфический и неспецифический.
Заболевание может протекать в острой и хронической форме, для каждой из них характерны свои признаки. В основе лечения лежит вскрытие и дренаж образовавшихся гнойных очагов, а также иссечение полостей, свищей и секвестров (в случае хронической формы).
Что такое остеомиелит
Термин «остеомиелит» образован от латинских слов osteon – кость, myelos – костный мозг и itis – воспаление. Он описывает патологию, которая поражает все костные элементы – надкостницу, губчатое и компактное вещество. Согласно статистике, остеомиелит после травм и оперативных вмешательств составляет почти 7% случаев от общего числа болезней опорно-двигательной системы.
Наиболее часто встречается остеомиелит плечевой и бедренной кости, голеней, позвонков, височно-челюстных суставов и верхней челюсти. После открытых переломов трубчатых костей верхних и нижних конечностей гнойно-некротический процесс развивается у 16 пациентов из 100.
СПРАВКА: у мужчин остеомиелит диагностируется чаще, чем у женщин, в группе риска находятся дети и пожилые люди.
Причины
Непосредственной причиной болезни является проникновение инфекции в кость, после чего начинается воспаление. Самым распространенным возбудителем становится золотистый стафилококк, несколько реже – бактерии рода протея, синегнойная и кишечная палочка, гемолитический стрептококк. Встречаются также и смешанные инфекции с несколькими возбудителями.
Однако одного попадания патогенного микроба в кость мало, необходимы еще благоприятные условия для его активного размножения. Провоцирующими факторами могут быть:
- очаги скрытой инфекции – миндалины, аденоиды, фурункулез, кариозные зубы;
- склонность к аллергическим реакциям;
- ослабление иммунитета;
- физическое истощение, долгое голодание.
Запустить патологический процесс способны травмы, обморожения, ожоги, вирусные инфекции (ОРВИ), физический труд, связанный с поднятием тяжестей, психоэмоциональный шок и пр. Случаи остеомиелита были зарегистрированы даже у новорожденных детей.
Читайте также:
Разновидности
Остеомиелит бывает специфический и неспецифический. Специфический тип болезни провоцируют костный туберкулез, бруцеллез, сифилис и т. п. Неспецифический – золотистый стафилококк (в 90% случаев), стрептококк, кишечная палочка, иногда виновниками воспаления становятся грибы (микоинфекция).
При остеомиелите сначала поражается костная ткань, затем воспаление распространяется на близлежащие структуры
Микробы способны проникать в кости разными путями: внутренним (эндогенным) и наружным (экзогенным). При эндогенном варианте бактерии попадают в кровь из зараженного очага – фурункула, гнойника, абсцесса – и заносятся вместе с кровью в кость. Источник инфекции может также находиться в гландах, придаточных пазухах носа, пораженных кариесом зубах.
Экзогенный путь подразумевает наличие раны, проведение хирургического вмешательства, в результате которого инфекция распространяется на окружающие органы и ткани. На ранних стадиях обе разновидности проявляются по-разному, но постепенно отличия сглаживаются, и они протекают практически одинаково.
Среди экзогенных форм остеомиелита выделяют следующие:
- посттравматическую, возникающую при открытом переломе;
- огнестрельную, спровоцированную пулевым ранением;
- постоперационную, развивающуюся после операции на костях;
- контактную, когда воспалительный процесс переходит с близлежащих структур.
Почти всегда остеомиелит начинается остро. При благоприятном дальнейшем течении он заканчивается выздоровлением, в противном случае становится хроническим. Встречаются и нетипичные формы болезни – абсцесс Броди, остеомиелит Оллье/Гарре, при которых воспалительный процесс с самого начала носит вялотекущий характер. Так же происходит при остеомиелите, вызванном сифилисом и туберкулезом.
Острый остеомиелит
В острой фазе симптоматика зависит от пути попадания инфекции – эндо- или экзогенного. Имеет значение общее состояние здоровья человека, масштабность травмы самой кости и прилежащих мягких тканей. На рентгеновских снимках изменения можно заметить через 2-3 недели с момента начала воспаления.
Гематогенный (эндогенный) остеомиелит протекает в острой форме и встречается преимущественно у детей до года (33% случаев). Во взрослом возрасте он является скорее исключением и представляет собой, как правило, рецидив перенесенной в детстве болезни.
СПРАВКА: воспаление костного мозга позвоночника или грудины может осложняться пневмонией из-за занесения инфекции в легкие гематогенным или контактным путем.
В трубчатых костях, особенно в их средней части – диафизе – расположена густая сеть кровеносных сосудов, в которых кровообращение замедленное. Попавшие сюда микробы оседают в губчатом костном веществе, и под влиянием неблагоприятных факторов вызывают воспаление.

Остеомиелит Оллье – это редкая, почти уникальная форма болезни, которая чаще всего встречается у детей и подростков
Активное размножение бактерий могут вызвать, в частности, переохлаждение и сезонное снижение иммунитета. Наиболее часто гематогенный остеомиелит наблюдается в большеберцовой и бедренной костях, но не исключено и поражение нескольких костей одновременно.
Гематогенный остеомиелит бывает генерализованным, местным (локальным) и токсическим (редко).
Генерализованный
Характеризуется острым началом и выраженной интоксикацией организма. Сопровождается лихорадкой, высокой температурой до 40°, головной болью и неоднократной рвотой. В отдельных случаях наблюдаются мышечные судороги, пожелтение кожных покровов и слизистых оболочек, возможны обмороки.
Лицо пациента бледнеет, губы приобретают синеватый оттенок, пульс учащается, артериальное давление падает. Методом пальпации определяется увеличенная печень и селезенка, иногда воспаляются бронхи и легкие.
Уже в первый или на второй день появляется боль в стопе, пяточной кости или на другом участке (в зависимости от локализации поражения). Болевой синдром носит резкий, сверлящий и распирающий характер, нарастает даже при незначительных движениях.
Если рядом с источником воспаления располагается сустав, в нем развивается гнойный артрит. Например, остеомиелит кости бедра может вызывать артрит тазобедренного сустава.
Примерно через неделю или две в воспалительном очаге скапливается патологическая жидкость. Она проникает в мышечные структуры с образованием флегмон, которые подлежат обязательному вскрытию. При отсутствии адекватного лечения формируется свищ, либо увеличивается флегмона, что может привести к гнойному артриту и заражению крови – сепсису.
Местный
Локальный остеомиелит бывает нескольких видов и может поражать:
- длинные трубчатые кости ног или рук, включая фаланги пальцев;
- плоские кости таза, черепа или лопаток;
- смешанные кости пятки, позвонков и челюстей.
Локальный остеомиелит позвоночника, трубчатых, плоских или смешанных костей проявляется болевым синдромом высокой интенсивности. В пораженной зоне ощущается сильное распирание, движения резко ограничиваются, кожа краснеет и становится горячей на ощупь.
Симптомы остеомиелита включают выраженную отечность, особенно при образовавшейся межмышечной флегмоне. Кожа натягивается и блестит, под ней чувствуется движение жидкости (флюктуация).
Температура тела повышается, но держится в пределах 37-38°. Если гной прорывается сквозь надкостницу, боль слабеет. С выходом содержимого через полноценный свищевой ход прекращается и боль, и воспаление.
Токсический
Токсический остеомиелит ноги, руки и других костей отличается стремительным началом и преобладанием симптомов острого заражения крови:
- резким подъемом температуры тела;
- признаками отравления, включая повторную рвоту;
- снижением давления;
- острой сердечной недостаточностью.
Зачастую возникают трудности с диагностикой и своевременным лечением токсического остеомиелита, поскольку признаки воспаления костной ткани выражены слабо и появляются не сразу.
Другие виды
В острой форме может протекать посттравматический, послеоперационный, огнестрельный и контактный остеомиелит. Посттравматический вид патологии возникает при инфицировании раны во время травмы и чаще всего развивается в результате оскольчатых переломов, масштабных повреждений мягких тканей на фоне снижения иммунитета и недостаточного кровоснабжения травмированной области.
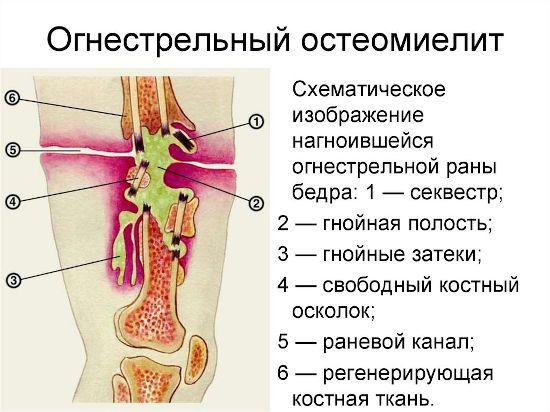
Огнестрельный остеомиелит протекает по типу посттравматического, но его симптомы нередко расплывчаты. Отечность небольшая, объем гнойного содержимого незначительный. О воспалении кости свидетельствует налет серого цвета, покрывающий рану.
Проблем с заживлением кости при огнестрельном ранении обычно нет, если исключить сильную раздробленность и большое смещение костных отломков. Гнойные очаги при этом оказываются внутри костной мозоли.
Послеоперационный остеомиелит – это разновидность посттравматического воспаления. Развивается после проведения остеосинтеза при закрытых переломах, внедрения спиц в ходе наложения компрессионно-дистракционных аппаратов, скелетного вытяжения. Причина чаще всего заключается в несоблюдении асептических правил или сильной травматичности вмешательства.
Контактный тип патологии может возникнуть, если гнойный процесс развивается в мягких тканях рядом с костью. Это возможно при нагноении костей пальцев рук, кисти, больших ран волосистой части головы.
Диагностика и лечение
Для выявления остеомиелита используются лабораторные и инструментальные методы. В числе первых – анализы крови и мочи, пункция для определения возбудителя инфекции и удаления гноя из воспалительного очага. Подтвердить диагноз можно с помощью ультразвука, инфракрасного сканирования, рентгена, компьютерной томографии.
Лечить острый остеомиелит следует только в больнице, в травматологическом отделении. Сначала пораженную конечность или другую часть тела обездвиживают, затем проводят массивное лечение остеомиелита антибиотиками. Наиболее часто назначают Ципрофлоксацин, Офлоксацин, Ванкомицин, Цефтриаксон и Клиндамицин. Иногда используется сразу несколько препаратов.
Для очищения крови от инфекции, восполнения объема кровяного русла и улучшения локального кровообращения проводят переливание плазмы, вводят раствор альбумина 10%. В тяжелых случаях чистят кровь и лимфу с применением методов гемокоррекции.
В терапии остеомиелита важнейшая роль принадлежит антибиотикам
Гнойный очаг обязательно дренируют, промывают растворами, содержащими антибиотики и протеолитические ферменты. Если в тазобедренном или другом суставе диагностирован гнойный артрит, делают пунктирование. В ходе процедуры гной удаляется из суставной полости, а затем в нее вводятся антибиотики. Когда пункция по каким-то причинам невозможна, все манипуляции выполняют на открытом суставе.
Хронический остеомиелит
Хронизация воспалительного процесса в кости происходит не более чем у 3 пациентов из 10. Примерно через месяц после начала болезни образуются секвестры – омертвевшие фрагменты кости, окруженные измененной костной тканью. Еще спустя 2-3 месяца эти секвестры полностью отделяются, и в зоне разрушения возникает полость. Таким образом остеомиелит становится хроническим.
Признаки остеомиелита, протекающего хронически, выражены неярко: состояние пациента удовлетворительное, слабоинтенсивная боль приобретает ноющий характер. Свищи могут появляться как рядом с местом повреждения, так и на значительном расстоянии от него. Из свищевых ходов периодически выделяется небольшое количество гноя.
Продолжительность периода ремиссии варьируется от месяца до нескольких лет и зависит от возраста, состояния здоровья больного, характера и локализации травмы. Рецидив может спровоцировать имеющееся заболевание, падение иммунитета, закрытие свищевого хода и скопление гноя в полости кости.
СПРАВКА: клиническая картина рецидива похожа на размытую симптоматику острого остеомиелита.
Диагностика и лечение
Диагностика хронического остеомиелита, как правило, не вызывает трудностей и основывается на результатах рентгена, МРТ или КТ. Свищевые ходы и их местонахождение выявляется с помощью фистулографии – рентгенологического исследования с применением контрастного вещества.
В первую очередь удаляются очаги хронического воспаления и участки с выраженными рубцовыми изменениями. В Москве такие операции выполняются под общим наркозом, в ходе процедуры иссекаются секвестры, грануляции и гнойные полости вместе с их внутренними стенками. Вылущиваются свищи с дальнейшим промывным дренированием. Затем полости санируются, и проводится костная пластика.
Очень важно своевременно удалить патологическую жидкость и промыть образовавшуюся полость
При хроническом остеомиелите можно делать массаж и физиопроцедуры, но только после удаления гнойных очагов и строго по указанию лечащего врача.
СПРАВКА: при любой форме остеомиелита действует незыблемое правило общей хирургии – гнойный очаг подлежит обязательному удалению.
Диетическое питание
Ускорить выздоровление поможет правильное питание при остеомиелите. Основные правила таковы:
- пища должна содержать достаточное количество белка, кальция и железа;
- предпочтительно дробное питание – часто и небольшими порциями, 5-6 раз в день, чтобы еда лучше усваивалась;
- как минимум 1 раз в день на столе должны быть мясные и молочные продукты, яблоки и бананы;
- больше фруктов – до 30% от всего объема продуктов;
- минимум потребляемой жидкости – 2.5 литра;
- если есть сопутствующее заболевание обменного характера, необходимо учитывать рекомендации соответствующего узкого специалиста.
Народные рецепты помощи
Лечение остеомиелита народными средствами можно совмещать с основной терапией. Это поможет ускорить процесс выздоровления и предотвратить ее болезни. Большой популярностью пользуются лечебные ванны с настоями и отварами лекарственных трав, компрессы и мази из доступных продуктов, а также средства для приема внутрь.

Рецепт сиреневой настойки особенно актуален при травмах, полученных весной, когда можно собрать свежие цветы растения
2 ст. л. полевого хвоща заливают двумя стаканами воды, доводят до кипения и варят примерно полчаса. Готовый отвар оставляют на ночь, после чего принимают по 3 ст. л. до 4 раз в день. Средство можно применять для компрессов: нужно просто намочить в нем бинт или марлю, которую приложить к больному месту.
Настойка сирени обладает противовоспалительным и обеззараживающим действием. Готовят ее так: цветки заливают водкой или спиртом из расчета 50 г на полстакана. Настаивают 10 дней, периодически взбалтывая смесь. С настойкой делают компрессы, как в предыдущем рецепте.
Прогноз
Лечение остеомиелита, как правило, длительное. Обычно требуется как минимум несколько месяцев, чтобы справиться с болезнью. При остром воспалении прогноз более благоприятный. В случае хронического остеомиелита многое зависит от давности и типа повреждения.
острый остеомиелит и хронический, симптомы остеомиелита и диагностика, осложнения
Остеомиелит: острый остеомиелит и хронический, симптомы остеомиелита и диагностика, осложнения
Остеомиелит
Остеомиелит означает инфекцию кости, которая может быть либо острой (недавнее начало), либо хронической (многолетней).

 остеомиелит, симптомы остеомиелита
остеомиелит, симптомы остеомиелитаБактерии являются обычными инфекционными агентами. Двумя вероятными методами доступа являются первичная инфекция кровотока (включая вторичную инфекцию через кровь после заражения в другом месте в организме) и рану или рану, которая позволяет бактериям непосредственно достигать кости. У взрослых таз и позвоночник являются наиболее уязвимыми, а костные инфекции у детей, как правило, нацелены на длинные кости рук и ног. Без лечения инфекция и воспаление блокируют кровеносные сосуды. Отсутствие кислорода и питательных веществ приводит к смерти костной ткани, что приводит к хроническому остеомиелиту. Другие возможные осложнения остеомиелита включают отравление крови и абсцессы костей.
Симптомы остеомиелита
Симптомы остеомиелита включают:
Локализованная боль в костях
Уменьшенное перемещение части пострадавшего тела
Кожа может быть красной, горячей и опухшей
Покрывающая оболочка может содержать гной
Спазмы связанных мышц
Необъяснимая потеря веса
Общее недомогание
Высокая температура
Чрезмерное потоотделение
Озноб
События, которые могут вызвать остеомиелит
Кости заражаются кровоснабженными микроорганизмами. В большинстве случаев микроорганизмами являются бактерии, такие как Staphylococcus aureus , но грибы также могут вызывать остеомиелит.
Некоторые из условий и событий, которые могут привести к остеомиелиту, включают:
Бактерии, вводимые во время операции на костях.
Бактерии вводятся при травме кости.
Инфекция переломов костей.
Инфекция протезных имплантатов (таких как искусственный тазобедренный сустав).
Инфекции в других местах тела, которые достигают костей через кровоток.
Первичная инфекция крови (септицемия).
Факторы риска остеомиелита

 факторы риска остеомиелита
факторы риска остеомиелитаНекоторые из факторов риска, которые могут повысить восприимчивость человека к остеомиелиту, включают:
Длительные инфекции кожи.
Неадекватно контролируемый диабет.
Плохое кровообращение (артериосклероз).
Факторы риска для плохого кровообращения, которые включают высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови и диабет.
Дефицит иммунной системы.
Протезные суставы.
Использование внутривенных препаратов.
Серповидно-клеточная анемия.
Рак.
Острый остеомиелит

 острый остеомиелит, лечение остеомиелита
острый остеомиелит, лечение остеомиелитаОсновные категории острого остеомиелита включают:
Гематогенный остеомиелит — первичная инфекция крови или инфекция из другого места в теле доставляется в кость через кровоток. Дети подвергаются повышенному риску. Бактерии попадают в районы с богатым кровоснабжением, поэтому инфекция имеет тенденцию ориентироваться на растущие части на концах длинных костей.
Прямой прививочный остеомиелит — бактерии доставляются непосредственно в костную ткань через хирургию или травму.
Хронический остеомиелит
Острый приступ остеомиелита может привести к хроническому остеомиелиту, характеризуемому мертвыми зонами кости. Это условие может не отвечать на лечение и повторяться в течение длительного времени. Во многих случаях хронический остеомиелит является полимикробным, что означает более одного инфекционного агента.

 осложнение остеомиелита, диагностика остеомиелита
осложнение остеомиелита, диагностика остеомиелитаОсложнения остеомиелита
Некоторые из осложнений остеомиелита включают:
Абсцесс костной ткани (карман гноя)
Костный некроз (смерть кости)
Распространение инфекции
Воспаление мягких тканей
Кровоизлияние (септицемия)
Хроническая инфекция, которая плохо реагирует на лечение.

 остеомиелит, диагностика остеомиелита и лечение
остеомиелит, диагностика остеомиелита и лечениеДиагностика остеомиелита
Остеомиелит диагностируется с использованием ряда тестов, в том числе:
Физический осмотр
История болезни
Анализ крови
Рентгеновские лучи
Сканирование компьютерной томографии (КТ)
Магнитно-резонансная томография (МРТ)
Биопсия костной ткани.
Лечение остеомиелита
Лечение остеомиелита зависит от тяжести, но может включать:
Госпитализация и внутривенные антибиотики.
Длительный (от четырех до шести недель или более) курс антибиотиков, пероральный или внутривенный.
Болеутоляющие лекарства.
Изменения образа жизни, такие как уход от сигарет для улучшения кровообращения.
Лечение основных причин, таких как диабет.
Замена инфицированной протезной части, если это необходимо.
Хирургия, чтобы очистить и вымыть зараженную кость.
Кожные трансплантаты, если необходимо.
Ампутация, в тяжелых случаях.

 лечение остеомиелита, острый остеомиелит
лечение остеомиелита, острый остеомиелитИспользование народных средств при остеомиелите
Остеомиелит можно лечить с помощью эффективных народных средств. Однако не стоит забывать, что данное заболевание довольно серьезное и народные рецепты помогают лишь в профилактических целях или на этапе восстановления.
Можно использовать довольно простое, но действенное средство при лечении остеомиелита:
- Потребуется около 100 гр меда, желательно брать свежий продукт. Всю порцию следует растопить на водяной бане. Однако температура жидкости не должна превышать 40-50 градусов. К растопленной медовой массе добавляем ржаную муку в количестве 100 гр. Требуется тщательно перемешать, а затем добавить 90 гр сливочного масла и 1 желток от куриного яйца.
- Все компоненты перемешать до состояния однородного теста, которое необходимо раскатать в виде тонкого блина. Приложить на пораженный участок тела, желательно утеплить полиэтиленом. Процедуру повторяют до того момента, пока гнойное образование не исчезнет. Компресс удобнее делать перед сном.
Тибетские целители рекомендуют очень эффективный рецепт при возникновении остеомиелита:
- Потребуется несколько граммов мумие, которое необходимо растворить в стакане воды. В итоге должна получиться коричневатая жидкость.
- Лекарство употребляют по 1 ст. ложке перед едой. Курс лечения составляет не менее 10 дней.
Также можно использовать такие эффективные народные рецепты:
- Необходимо взять 50 гр прополиса. Всю массу разделить на мелкие кусочки, размером, как большая горошинка. Перед самым употреблением маленький кусочек нужно разогреть в 1 ст. ложке сливочного масла. Средство нужно употреблять за 30 минут до принятия пищи.
- При образовании остеомиелита на помощь придет ореховая настойка. Для ее приготовления потребуется 200 гр скорлуп от грецких орехов. Их необходимо залить водкой в количестве 500 мл. Получившуюся смесь нужно убрать в темное место и настаивать в течение 2 недель. Готовую настойку следует процедить и пить три раза в день по 1 ст. ложке перед едой. Курс лечения нужно продолжать до полного исчезновения симптомов остеомиелита.
- Эффективно справляются с остеомиелитом луковые компрессы. Необходимо измельчить или натереть на крупной терке 1 луковицу. В получившуюся массу добавить 100 гр измельченного хозяйственного мыла. Компоненты перемешать до однородной массы. Лекарство нужно использовать в виде компресса.
- При остеомиелите рекомендуется использовать настой тысячелистника. Столовую ложку соцветий залить 500 мл кипящей воды. Отвар настаивать в течение 30 минут, затем его следует процедить. Весь объем необходимо разделить на четыре части. Употреблять нужно на протяжении всего дня. Курс лечения требуется продолжить до облегчения симптомов остеомиелита.
- Хорошо себя зарекомендовали компрессы из овсяной соломы. Потребуется взять небольшую горсть соломы и тщательно проварить ее в кипящей воде в течение 30 минут. Получившуюся массу приложить к пораженной конечности и обмотать широким бинтом. Обратите внимание, что компресс не должен сильно давить и нарушать кровоток. Длительность процедуры составляет около часа. Повторять ее нужно каждый день.
Электрофорез при остеомиелите

 электрофорез при остеомиелите, лечение остеомиелита
электрофорез при остеомиелите, лечение остеомиелитаЕсли заболевание находится на начальной стадии, то довольно эффективно справляются с ним физиотерапевтические процедуры. Довольно часто назначается лекарственный электрофорез. Данный метод лечения считается наиболее действенным, потому что лекарственный препарат направляется к очагу заболевания. Побочные действия от процедуры бывают редко. Поэтому рекомендуется такая терапия даже для детей.
Введенный препарат длительное время воздействует на костную ткань. Электрофорез помогает ликвидировать симптомы остеомиелита. Воздействие электрических частиц позволяет активизировать обменные процессы в костных тканях и суставах. Данный метод наиболее актуален при заболевании крупных костей, которые находятся в ногах. Данные конечности характеризуются ослабленным кровоснабжением.
УВЧ-терапия
При остеомиелите широко применяется УВЧ-терапия. Она может быть назначена в сочетании с электрофорезом. Данная процедура помогает наладить процесс кровоснабжения, что, в свою очередь, позволит избежать воспаления суставов. Процедура может быть назначена при поражении коленного и тазобедренного суставов. Большинство специалистов рекомендуют своим пациентам прогревающие процедуры. Это позволяет ускорить процесс восстановления костной ткани.
Любая из назначаемых процедур помогает восстановить функционирование тканей в поврежденной конечности. Помимо этого, больному настоятельно рекомендуется соблюдать здоровый образ жизни и придерживаться принципа сбалансированного питания. Лечащий врач также может порекомендовать и прием витаминных комплексов.
Лечебная физкультура при остеомиелите

 лечебная физкультура при остеомиелите, лечение и восстановление
лечебная физкультура при остеомиелите, лечение и восстановлениеДовольно часто пациенту с остеомиелитом назначается лечебная физкультура. Данный метод наиболее эффективен при остеомиелите, который возникает на фоне полученной травмы. Конечно, физические упражнения не смогут вылечить болезнь. Однако они способствуют скорейшему снятию симптоматики.
Грамотно подобранные упражнения помогают улучшить кровоток. При этом они позволяют поддерживается здоровый мышечный тонус. Также улучшается работа внутренних органов.
Ежедневные лечебные тренировки помогают снизить риск переломов костей. Как правило, занятия проводятся в специальных лечебных учреждениях. Однако допускаются
и самостоятельные тренировки в домашних условиях. Обязательным условием ЛФК становится строгое соблюдение врачебных предписаний.
Эффективные препараты при остеомиелите
Как правило, при диагностике остеомиелита назначается курс антибиотиков и противомикробных препаратов. Лекарственные средства рекомендуются с учетом типа патологии и возбудителя инфекционного процесса. Начинают лекарственную терапию с применения препаратов, которые справляются с группой кокков и анаэробных бактерий. При первичных признаках назначают внутривенное введение лекарства. Если отмечается облегчение симптоматики, то уколы могут быть заменены таблетками.

 препараты при остеомиелите
препараты при остеомиелитеДля лечения острого остеомиелита используются следующие антибиотические и противомикробные лекарственные средства:
- Ванкомицин;
- Цефуроксим;
- Амоксициллин;
- Оксациллин;
- Гентамицин;
- Ципрофлоксацин;
- Офлоксацин;
- Цефтриаксон;
- Клиндамицин.
Если болезнь протекает в тяжелой форме, то допускается назначение сразу нескольких препаратов антибактериального действия. Любая схема лечения должна назначаться лечащим врачом. Замена лекарства на аналогичный препарат также производится по согласованию со специалистом.
Хирургическое лечение остеомиелита

 хирургическое лечение остеомиелита
хирургическое лечение остеомиелитаЕсли консервативное лечение не приносит желаемых результатов, то назначают оперативное вмешательство. Поводом для операции служат запущенные формы остеомиелита с развитием флегмоны. Большинство врачей склоняются к тому, что подобное гнойное образование следует удалить, если происходит непрерывный процесс образования гноя.
Если подобная форма болезни еще не зафиксирована, то оперативное вмешательство не носит обязательный характер.
Цель операции при хроническом остеомиелите — это ликвидация очага хронического воспалительного процесса. Процедура производится под общим наркозом в условиях септического операционного зала. Каждый случай рассматривается в индивидуальном порядке. Именно это и повлияет на ход оперативного вмешательства.
Рассмотрим стандартные этапы операции при остеомиелите:
- Оперируемая зона обрабатывается антисептическими растворами. Врач должен убедиться в наличии необходимых инструментов.
- Далее проверяется качество произведенной анестезии. Если результаты оказались положительными, производится первичный надрез.
- Происходит плавное продвижение к воспалительному очагу, который находится внутри кости.
- Предстоит освободить костный участок, который по размеру соответствует воспалительному очагу.
- Как только участок кости освобожден, делаются небольшие отверстия. Они должны быть в форме прямоугольника, который повторяет расположение костномозгового канала.
- Далее с помощью электрического лобзика делаются промежутки между созданными отверстиями. Данная процедура позволяет отделить небольшую пластину костной ткани от тела кости. Это откроет доступ к очагу остеомиелита.
- Костномозговой канал тщательно промывается антисептическими средствами.
- Как только процедура промывания завершена, в канал устанавливается дренажная трубка, по бокам которой имеются небольшие отверстия.
- Другой край трубки выносят за пределы раны.
- Производят послойное ушивание раны.
- После оперативного вмешательства выполняется промывка костномозгового канала. Именно для этого и устанавливалась дренажная трубка. Процедура выполняется в течение одной недели после операции. В качестве средств для промывания используют антибиотические растворы.
Если первая операция не принесла желаемых результатов, то назначается повторное вскрытие раны. В этом случае дренажная трубка убирается. На освободившееся место размещают лоскут поперечнополосатой мышцы. Подобная процедура позволяет избежать дальнейшего скопления анаэробных бактерий в костномозговом канале. Это поможет не допустить осложнений остеомиелита.
После завершения всех манипуляций рану ушивают. В мягких тканях оставляется небольшой дренаж, который подлежит удалению после заживления раны.
В послеоперационный период пациенту рекомендуется ношение гипсового лангета. Подобный фиксатор имеет ряд преимуществ по сравнению с гипсовой повязкой:
- К ране происходит доступ воздуха.
- Лангета может быть снята в любой момент. Это очень удобно для отслеживания процесса заживления.
- Лангета довольно легкая, что удобно при ношении.
Подобный вид хирургического вмешательства считается наиболее популярным в современной медицине при лечении остеомиелита.
Остеомиелит у беременных

 остеомиелит у беременных
остеомиелит у беременныхИногда остеомиелит возникает в период беременности. Данное заболевание возникает при попадании в кость различных патогенных бактерий. Однако не каждый микроб сможет вызвать воспаление в костной ткани.
Заражению могут способствовать следующие факторы:
- ослабление иммунной функции организма, что довольно часто происходит в момент вынашивания ребенка;
- предрасположенность к аллергическим реакциям;
- скрытые инфекционные очаги (кариес, воспаление миндалин).
Результативность лечения будет зависеть от установления диагноза. Для диагностики остеомиелита во время беременности проводятся лабораторные и инструментальные процедуры.
При обнаружении первичных признаков данного заболевания беременная женщина должна незамедлительно обратиться за врачебной помощью, так как осложнения остеомиелита опасны. Возникновение болезни во время беременности может стать угрозой не только для плода, но и для будущей мамы. В подобной ситуации требуется экстренное лечение. Врач должен грамотно оценить потенциальные риски. Приоритетной задачей лечения становится сохранение жизни пациентки.
При беременности лечение остеомиелита проводится двумя способами: консервативно или с помощью операции. Второй метод выбирается в случае наличия гнойного очага. Врач должен учитывать, что операция может негативно отразиться на ходе беременности. Для начала пытаются ликвидировать симптомы остеомиелита консервативными методами. Иными словами, острый остеомиелит переводят в хронический при помощи лекарственных средств.
Профилактика остеомиелита
Осложнения остеомиелита довольно опасные. Именно поэтому рекомендуется предпринимать ряд мер, которые помогут избежать инфицирования костной ткани.

 профилактика остеомиелита
профилактика остеомиелитаВ качестве профилактических мероприятий рекомендуется:
- Придерживаться здорового образа жизни.
- Соблюдать правила сбалансированного питания.
- Поддерживать физическую активность.
- Избегать стрессовых ситуаций.
Нужно своевременно лечить хронические заболевания, при этом устранять инфекционные очаги. Например, причиной инфицирования костной ткани может стать кариес, ангина или гайморит.
Любую рану необходимо тщательно обработать антисептическим раствором. Например, использовать перекись водорода или Хлоргексидин. Повышенная температура тела — весомый повод для обращения за медицинской помощью. В случае перелома кости необходимо срочно посетить врача. Подобные профилактические меры помогут избежать возникновения остеомиелита.
Долгосрочная перспектива при остеомиелите
Острый остеомиелит легче лечить, чем хронический остеомиелит. Чем раньше диагноз поставлен и начало лечения, тем лучше перспектива. Если мертвую и больную ткань нужно удалить хирургическим путем, кость восстанавливается в течение нескольких недель. Предотвращение острого остеомиелита включает в себя правильное лечение ран и своевременную медицинскую помощь при инфекциях.
Похожие интересные статьи
Остеомиелит у детей — причины, симптомы, диагностика и лечение
Остеомиелит у детей – это гнойное поражение костного мозга, распространяющееся на все слои кости, окружающие ткани. Чаще имеет гематогенный характер. Манифестирует выраженной гипертермией, слабостью, ознобами, нарушением общего состояния, к которым вскоре присоединяются очень сильные сверлящие, рвущие боли. Развивается флегмона, формируется свищ. При хронизации наблюдается чередование обострений и ремиссий. Патология диагностируется на основании клинических проявлений, данных рентгенографии, КТ, лабораторных исследований. Лечение включает антибиотикотерапию, вскрытие и дренирование гнойников, секвестрэктомию.
Общие сведения
Остеомиелит у детей в половине случаев диагностируется в возрасте от 6 до 14 лет. Почти треть больных составляют дети младше 1 года. Девочки страдают вдвое реже мальчиков, что обусловлено некоторыми анатомическими особенностями. Могут вовлекаться любые костные структуры, но чаще всего поражаются метафизы длинных трубчатых костей: бедренной, большеберцовой, плечевой. Детский остеомиелит представляет серьезную проблему из-за тяжести состояния больных, возможности летального исхода, риска возникновения опасных осложнений, хронизации процесса.
Остеомиелит у детей
Причины
Остеомиелит развивается при инфицировании патогенными микроорганизмами. 80-85% случаев заболевания у детей вызывается золотистым стафилококком. Реже в качестве возбудителей выступают стрептококки, пневмококки, кишечная либо синегнойная палочка, клебсиелла, вульгарный протей. Причинами специфического остеомиелита являются туберкулезная палочка, бруцелла, бледная спирохета. Микробы попадают в костный мозг гематогенно, из внешней среды или из близлежащих тканей. Источниками гематогенной инфекции становятся:
- стоматологические патологии: кариозные зубы;
- ЛОР-заболевания: синусит, тонзиллит, острый отит;
- гнойные процессы: поверхностные и глубокие пиодермии;
- небольшие травмы: инфицированные раны и ссадины;
- поражения кожи у грудничков: опрелости, незаживающие пупочные ранки.
Высокая распространенность гематогенного остеомиелита в детском возрасте связана с особенностями строения костных структур. В области метафиза у детей располагается множество сосудов, кровоток замедлен из-за необходимости интенсивного питания растущей кости. Многие мелкие сосуды слепо заканчиваются ближе к эпифизу. В результате в метафизе скапливаются болезнетворные бактерии, которые начинают размножаться при ухудшении состояния организма.
Причиной контактного инфицирования являются открытые переломы, раны после операций на костных структурах и близлежащих тканях, глубокие гнойные поражения (абсцессы, флегмоны), распространяющиеся на кость. В качестве предрасполагающего фактора развития всех видов остеомиелита рассматривают иммунные нарушения, возникающие на фоне следующих состояний:
Патогенез
При гематогенном поражении гнойник первично формируется в костном мозге, а затем распространяется изнутри кнаружи. При контактной форме вначале возникает периостит, потом гной переходит снаружи внутрь, на костный мозг. В обоих случаях микробы проникают в ранее здоровые слои кости через гаверсовы каналы, надкостница отслаивается, кость перестает получать питательные вещества и некротизируется.
В зоне поражения скапливаются вещества, выделяемые болезнетворными бактериями, остатки погибших микробов, собственных клеток иммунной системы. Токсины всасываются в кровь, разносятся по организму, что провоцирует состояние интоксикации. Из-за высокого давления гноя на неэластичную кость при гематогенном остеомиелите появляются чрезвычайно резкие боли, интенсивность которых несколько снижается после расплавления надкостницы и прорыва в мягкие ткани.
При других видах остеомиелита этап первичного гнойника в костной ткани при сохранении целостности других слоев отсутствует, поэтому болевой синдром выражен менее ярко. Гной расплавляет не только кость, но и окружающие мягкие ткани. Формируется флегмона, которая в последующем прорывается наружу с образованием свища. При открытых переломах, операционных разрезах гной выходит наружу через рану.
Классификация
Остеомиелит у детей может быть эндогенным (гематогенным) или экзогенным. Различают следующие формы экзогенного воспаления кости:
- Посттравматический. Наблюдается у пострадавших с открытыми переломами.
- Послеоперационный. Выявляется у детей, перенесших остеосинтез, костную пластику, другие вмешательства на костях. Иногда формируется после проведения спиц (спицевой остеомиелит).
- Контактный. Диагностируется при флегмонах, абсцессах, глубоких инфицированных ранах мягких тканей, распространяющихся на кость.
Огнестрельный остеомиелит и атипичные варианты болезни (склерозирующий остеомиелит Гарре, абсцесс Броди) у детей обнаруживаются очень редко. Вначале заболевание протекает остро, в дальнейшем иногда становится хроническим.
Симптомы
Гематогенный остеомиелит у детей
Самая распространенная септико-пиемическая форма болезни манифестирует бурно. Температура тела ребенка повышается до 39-40°C, общее состояние резко ухудшается, возникают слабость, разбитость, головная боль, неоднократная рвота. Возможны судороги, нарушения сознания, бред. У ряда детей формируется гемолитическая желтуха. Кожа становится сухой и бледной, слизистые оболочки приобретают синюшный оттенок. Наблюдаются гипотония, тахикардия, тахипноэ, гепатоспленомегалия.
Через 1-2 дня возникает болезненность в пораженном сегменте. Иногда возникает несколько очагов в разных костях. Боль быстро усиливается, приобретает дергающий, сверлящий, разрывающий характер. Малейшее движение вызывает взрыв боли, поэтому дети замирают в постели. Конечность отечная, гиперемированная, горячая на ощупь. На фоне тяжелой интоксикации развиваются нарушения обмена, страдают функции печени и почек.
Местная и токсическая формы остеомиелита обнаруживаются реже. При местной форме общая симптоматика выражена незначительно, детей беспокоят проявления со стороны пораженной конечности. Токсическая форма характеризуется преобладанием общих симптомов, тяжелым токсикозом, грубыми электролитными нарушениями, острой сердечно-сосудистой недостаточностью. Возможен летальный исход еще до появления болей в конечности.
Экзогенный остеомиелит у детей
Для посттравматической и послеоперационной разновидностей заболевания типична более сглаженная симптоматика. Состояние ребенка ухудшается, возникает гипертермия, наблюдаются симптомы интоксикации. В ране появляется гнойное отделяемое, ткани вокруг краснеют, отекают. Интенсивность болей нарастает, но болевой синдром не достигает такой выраженности, как у пациентов с гематогенным остеомиелитом.
Объем гнойного процесса зависит от исходного состояния. При линейных переломах страдает только зона повреждения. При наличии осколков отмечается тенденция к распространению инфекции по сегменту. После операций гной проникает под металлоконструкции или вызывает отторжение трансплантатов. Тяжелый токсикоз при отсутствии осложнений нехарактерен.
Контактный остеомиелит формируется на фоне уже существующего гнойного процесса в мягких тканях, сопровождается усилением болевого синдрома, нарастанием интоксикации и гипертермии. Через некоторое время образуется свищ, после чего боли уменьшаются, состояние пациента улучшается.
Хронический остеомиелит у детей
При сохранении симптомов более 4-6 месяцев остеомиелит приобретает хроническое течение, отмечается чередование ремиссий и обострений. Обострения нередко провоцируются перегрузкой, острыми инфекциями, ухудшением состояния при соматических заболеваниях. Свищ периодически закрывается, после чего воспаление активизируется, появляются симптомы, напоминающие стертую клиническую картину острого остеомиелита. После очередного открытия свищевого хода состояние нормализуется.
Осложнения
Гематогенный остеомиелит, а также остеомиелит при внутрисуставных и околосуставных переломах нередко осложняются гнойным артритом. В исходе формируются контрактуры. При всех видах остеомиелита возможно развитие сепсиса с образованием вторичных гнойных очагов. Иногда наблюдаются деструктивная пневмония, гнойный перикардит. Омертвение большого участка кости может стать причиной патологического перелома.
В период восстановления кости происходит ее дистрофическая перестройка, что приводит к нарушению роста и деформации конечности ребенка. Хронический остеомиелит неблагоприятно влияет на состояние сердца, почек и печени, провоцирует амилоидоз внутренних органов, у некоторых детей становится причиной развития хрониосепсиса.
Диагностика
Диагностику остеомиелита у детей осуществляют ортопеды. На ранних стадиях патологию определяют на основании клинической симптоматики, поскольку визуализационные методики показывают изменения не ранее 7-10 дня от момента появления первых признаков болезни, а результаты лабораторных исследований неспецифичны и могут наблюдаться при любом тяжелом гнойном процессе. Для подтверждения диагноза применяют следующие методы:
- Рентгенография. Становится информативной примерно через 2 недели с начала заболевания. Вначале на снимках обнаруживаются признаки периостита. Затем обнаруживаются изменения, свидетельствующие о разрежении губчатого вещества. Спустя 2-4 месяца на рентгенограммах начинают просматриваться секвестры.
- УЗИ. Применяется для выявления периостального утолщения кости на ранней стадии болезни. Позволяет подтвердить наличие остеомиелита до появления рентгенографических признаков.
- МРТ с контрастированием. Свидетельствует о характерных нарушениях кровоснабжения. Является еще одной методикой, применяемой для ранней диагностики остеомиелита.
- Фистулография. Производится при наличии хронического остеомиелита. Дает возможность уточнить расположение свищевых ходов. Назначается на этапе планирования операций, при необходимости выполняется интраоперационно.
- Лабораторные анализы. В общем анализе крови определяется повышение СОЭ, лейкоцитоз со сдвигом влево. При проведении биохимического исследования обнаруживаются острофазовые белки. Бактериологический посев крови может свидетельствовать о наличии бактериемии.
Лечение остеомиелита у детей
Консервативная терапия
Пациента экстренно госпитализируют в отделение детской ортопедии. Осуществляют следующие консервативные мероприятия:
- Иммобилизация. Конечность фиксируют с помощью пластиковой или гипсовой повязки.
- Антибиотикотерапия. Начинается при поступлении. Полусинтетические пенициллины или цефалоспорины вводят парентерально в течение 4 или более недель. После нормализации показателей острофазовых белков переходят на пероральный прием медикаментов.
- Инфузионная терапия. Целью инфузий является уменьшение выраженности интоксикации, коррекция водно-солевого и кислотно-щелочного обмена, улучшение локального кровообращения. Используют плазму, коллоидные и кристаллоидные растворы.
- Симптоматическая терапия. Ребенку назначают обезболивающие средства. По показаниям вводят медикаменты для улучшения функций внутренних органов.
- Экстракорпоральная гемокоррекция. Лимфосорбция или гемосорбция показаны при тяжелом токсикозе, позволяют уменьшить проявления интоксикации, снизить риск развития опасных соматических осложнений.
Хирургическое лечение
Тактика оперативного лечения определяется особенностями течения и стадией развития остеомиелита. Детям могут быть показаны следующие вмешательства:
- Вскрытие, дренирование. Гнойник в кости вскрывают сразу после формирования с помощью фрезы, проводят проточно-промывное дренирование с использованием протеолитических ферментов и антибактериальных препаратов.
- Декомпрессия субпериостального пространства. Хирургическую либо аспирационную декомпрессию производят при наличии иммунодефицита или атипичном течении заболевания.
- Артротомия. Может потребоваться при развитии гнойного артрита. В относительно легких случаях рекомендованы повторные пункции с промыванием полости сустава растворами антибиотиков.
- Секвестрэктомия. Операцию осуществляют при хроническом остеомиелите. Секвестры, полости, грануляции и свищевые ходы иссекают, выполняют промывное дренирование.
- Костно-пластические методики. Показаны после полной санации инфекционного очага для устранения деформации или укорочения конечности.
- Вмешательства на суставах. Требуются пациентам, перенесшим гнойный артрит. Как и костная пластика, проводятся после санации зоны поражения. Для улучшения функции конечности могут использоваться артропластика, артролиз или артродез.
Прогноз
Прогноз определяется формой болезни, своевременностью и адекватностью терапевтических мероприятий, наличием осложнений. При позднем начале терапии, токсической форме гематогенного остеомиелита, развитии сепсиса, гнойных поражениях внутренних органов возможна гибель больного. Примерно у 70% детей в исходе наблюдается полное выздоровление, в остальных случаях отмечается хронизация процесса.
Профилактика
Профилактические мероприятия включают устранение очагов инфекции, укрепление иммунитета, предупреждение детского травматизма. Операции на костях проводят с учетом имеющихся противопоказаний, строгим соблюдением правил асептики, обязательной послеоперационной антибиотикотерапией.
Диагностика и лечение остеомиелита
ПИТЕР КАРК, доктор медицины, ЛОРИ М. ДИКЕРСОН, PHARM.D., И ДЖОНАТАН Л.СЕК, доктор медицины, Медицинский университет Южной Каролины, Чарльстон, Южная Каролина
Am Fam Врач. , 15 июня 2001 г .; 63 (12): 2413-2421.
Острый остеомиелит — это клинический термин, обозначающий новую инфекцию кости. Эта инфекция встречается преимущественно у детей и часто передается гематогенным путем. У взрослых остеомиелит обычно представляет собой подострую или хроническую инфекцию, которая развивается вторично в результате открытого повреждения кости и окружающих мягких тканей.Конкретный организм, выделенный при бактериальном остеомиелите, часто связан с возрастом пациента или общим клиническим сценарием (например, травмой или недавней операцией). Staphylococcus aureus поражает большинство пациентов с острым гематогенным остеомиелитом. Staphylococcus epidermidis, S. aureus, Pseudomonas aeruginosa, Serratia marcescens и Escherichia coli обычно выделяются у пациентов с хроническим остеомиелитом. Для достижения оптимальных результатов антибактериальную терапию следует начинать рано, при этом антимикробные препараты вводятся парентерально в течение как минимум четырех-шести недель.Лечение обычно включает оценку, определение стадии, определение микробной этиологии и восприимчивости, антимикробную терапию и, при необходимости, санацию раны, управление мертвым пространством и стабилизацию кости.
Остеомиелит — это воспаление кости, вызванное гнойным организмом. Исторически остеомиелит подразделяется на острый, подострый и хронический, при этом каждый тип проявляется в зависимости от времени начала заболевания (т. Е. Возникновения инфекции или травмы). Острый остеомиелит развивается в течение двух недель после начала заболевания, подострый остеомиелит — в течение одного или нескольких месяцев, а хронический остеомиелит — через несколько месяцев.
Поскольку остеомиелит представляет собой сложное заболевание, появились различные системы классификации, выходящие за рамки общих категорий острых, подострых и хронических. В системе классификации Вальдфогеля1–3 остеомиелит подразделяется на гематогенный, непрерывный и хронический (таблица 1) .1 Более поздняя система стадирования Черни-Мадера основана на статусе болезненного процесса, а не на его этиологии, хроничности или других факторах (таблица 2) .4 Термины «острый» и «хронический» не используются в системе Черни-Мадера.Этапы в этой системе динамичны и могут изменяться в зависимости от состояния здоровья пациента (хозяина), успешной антибактериальной терапии и других методов лечения.
Просмотр / печать таблицы
ТАБЛИЦА 1Система классификации Вальдфогеля для остеомиелита
Гематогенный остеомиелит | |
Остеомиелит, вторичный по отношению к смежному очагу инфекции | |
Генерализованное сосудистое заболевание | |
Хронический остеомиелит (некротическая кость) | |
Система классификации Вальдфогеля для остеомиелита
3 Вторичный остеомиелитГематогенный остеомиелит прилегающий очаг инфекции
02 | |
Нет генерализованного сосудистого заболевания | |
Генерализованного сосудистого заболевания | |
Хроническая остеомия elitis (некротическая кость) | |
Просмотреть / распечатать таблицу
ТАБЛИЦА 2Система стадирования Cierny-Mader для остеомиелита
Стадия 2: поверхностный остеомиелит
Возраст пациентов 1 год) S.aureus S.Анатомический тип | ||||||||||||||||||||||||||||||||||||||||||||||||||
Стадия 1: костномозговой остеомиелит | ||||||||||||||||||||||||||||||||||||||||||||||||||
Стадия 3: локализованный остеомиелит | ||||||||||||||||||||||||||||||||||||||||||||||||||
Стадия 4: диффузный остеомиелит | ||||||||||||||||||||||||||||||||||||||||||||||||||
Физиологический класс | ||||||||||||||||||||||||||||||||||||||||||||||||||
A хозяин: | Хост B: | |||||||||||||||||||||||||||||||||||||||||||||||||
Bs: системный компромисс | ||||||||||||||||||||||||||||||||||||||||||||||||||
Bl: локальный компромисс | ||||||||||||||||||||||||||||||||||||||||||||||||||
Bls: местный и системный компромисс2 | ||||||||||||||||||||||||||||||||||||||||||||||||||
| хозяин: лечение хуже болезни 900 25 | ||||||||||||||||||||||||||||||||||||||||||||||||||
Факторы, влияющие на иммунный надзор, метаболизм и местную васкуляризацию | ||||||||||||||||||||||||||||||||||||||||||||||||||
Системные факторы (Bs): недоедание, почечная или печеночная недостаточность, сахарный диабет, хроническая гипоксия, иммунные заболевания, возрастные ограничения, иммунодепрессия или иммунодефицит | ||||||||||||||||||||||||||||||||||||||||||||||||||
Местные факторы (B1): хроническая лимфедема, венозный застой, поражение крупных сосудов, артериит, обширное рубцевание, лучевой фиброз, заболевание мелких сосудов, невропатия, злоупотребление табаком. Система для остеомиелита
Хотя системы классификации остеомиелита помогают описать инфекцию и определить необходимость хирургического вмешательства, эти категории не относятся к особым обстоятельствам (т.например, инфекции, затрагивающие протезы суставов, имплантированные материалы или более мелкие кости тела) или особые типы инфекций (например, остеомиелит позвоночника). Клиническое описаниеОстрый гематогенный остеомиелит встречается преимущественно у детей, причем наиболее часто встречается метафиз длинных костей. Пациенты обычно обращаются в течение от нескольких дней до одной недели после появления симптомов. Помимо местных признаков воспаления и инфекции, у пациентов наблюдаются признаки системного заболевания, в том числе лихорадка, раздражительность и вялость.Типичные клинические признаки включают болезненность пораженной кости и уменьшение диапазона движений в соседних суставах. Диагноз острого остеомиелита может быть установлен на основании нескольких конкретных клинических данных (таблица 3) .5 Посмотреть / распечатать таблицу ТАБЛИЦА 3Диагностика острого остеомиелита *
Диагностика острого остеомиелита *
Подострый и хрони c формы остеомиелита обычно возникают у взрослых.Как правило, эти костные инфекции являются вторичными по отношению к открытой ране, чаще всего это открытая травма кости и окружающих мягких тканей. Часто наблюдаются локальная боль в костях, эритема и дренаж вокруг пораженного участка. Кардинальные признаки подострого и хронического остеомиелита включают дренирование носовых ходов, деформацию, нестабильность и местные признаки нарушения кровоснабжения, диапазона движений и неврологического статуса. Частота глубокого опорно-двигательного инфекции от открытых переломов, как сообщается, может достигать 23 процентов.6 Факторы пациента, такие как измененная защита нейтрофилов, гуморальный иммунитет и клеточно-опосредованный иммунитет, могут увеличить риск остеомиелита. ДиагнозДиагноз остеомиелита основывается в первую очередь на клинических данных, при этом данные из первоначального анамнеза, физикального обследования и лабораторных тестов служат в первую очередь в качестве критериев, по которым измеряется реакция на лечение. Можно отметить лейкоцитоз и повышение скорости оседания эритроцитов и уровня С-реактивного белка.Посев крови положительный примерно у половины детей с острым остеомиелитом. Пальпация кости в глубине инфицированных язв стопы у пациентов с сахарным диабетом сильно коррелирует с наличием основного остеомиелита (чувствительность 66 процентов; специфичность 85 процентов; положительная прогностическая ценность 89 процентов; отрицательная прогностическая ценность 56 процентов) .7 Если кость пальпируется, оценка может перейти непосредственно к микробиологическому и гистологическому подтверждению остеомиелита, а затем к лечению.Дальнейшие диагностические исследования не нужны. При остеомиелите конечностей простая рентгенография и сцинтиграфия костей остаются основными инструментами исследования8,9 (Таблица 4) .9 Рентгенологические доказательства разрушения кости в результате остеомиелита могут появиться не раньше, чем через две недели после начала инфекции (Рисунок 1). Рентгенограммы могут выявить остеолиз, периостальную реакцию и секвестры (сегменты некротизированной кости, отделенные от живой кости грануляционной тканью) .10 Костный абсцесс, обнаруженный во время подострой или хронической стадии гематогенного остеомиелита, известен как абсцесс Броди. ТАБЛИЦА 4Чувствительность и специфичность методов визуализации, часто используемых при диагностике остеомиелита Правообладатель не предоставил права на воспроизведение этого объекта на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации. Просмотреть / распечатать Рисунок Рисунок 1. Рентгенограмма без пленки, показывающая остеомиелит второй пястной кости (стрелка). Присутствуют возвышение надкостницы, нарушение кортикального слоя и поражение костного мозга. Рис. 1. Рентгенограмма без пленки, показывающая остеомиелит второй пястной кости (стрелка). Присутствуют возвышение надкостницы, нарушение кортикального слоя и поражение костного мозга. Для ядерной визуализации предпочтительным радиофармацевтическим агентом является метилендифосфонат технеция Tc-99m11 (рис. 2). Специфичность сцинтиграфии костей не будет достаточно высокой для подтверждения диагноза остеомиелита во многих клинических ситуациях.12 При сканировании костей остеомиелит часто нельзя отличить от инфекции мягких тканей, нейротрофического поражения, подагры, дегенеративного заболевания суставов, послеоперационных изменений. , заживающий перелом, неинфекционная воспалительная реакция или стрессовый перелом.Во многих случаях сканирование костей будет положительным, несмотря на отсутствие аномалий костей или суставов. Просмотр / печать Рисунок РИСУНОК 2. Сканирование костей как переднего (A), так и бокового (B), показывающее скопление радиоактивного индикатора в правой лодыжке (стрелка). Это очаговое скопление характерно для остеомиелита. РИСУНОК 2. Сканирование костей как переднего (A), так и бокового (B), показывающее накопление радиоактивного индикатора в правой лодыжке (стрелка).Это очаговое скопление характерно для остеомиелита. Магнитно-резонансная томография (МРТ) может быть чрезвычайно полезна в неясных ситуациях. Этот метод визуализации особенно полезен, когда у пациента есть подозрение на остеомиелит, дискит или септический артрит с поражением осевого скелета и таза. По сравнению с сцинтиграфией костей, МРТ имеет эквивалентную или более высокую чувствительность, специфичность и точность для выявления остеомиелита. МРТ также обеспечивает более высокое пространственное разрешение при определении анатомического распространения инфекции.13 Ультрасонография и компьютерная томография (КТ) (рис. 3) могут быть полезны при оценке подозрения на остеомиелит.10 Ультразвуковое исследование может выявить скопления жидкости (например, абсцесс) и поверхностные аномалии костей (например, периостит), тогда как компьютерная томография может выявить небольшие участки остеолиза в кортикальном слое кости, небольшие очаги газа и мельчайшие инородные тела. Просмотр / печать Рисунок РИСУНОК 3. Компьютерный томографический снимок, демонстрирующий остеомиелит правой головки бедренной кости.Сканирование показывает эрозию и перфорацию коры, образование надкостницы и отек головки бедренной кости и окружающих мягких тканей (стрелка). [ исправлено] РИСУНОК 3. Компьютерная томография, демонстрирующая остеомиелит в головке правой бедренной кости. На сканировании видны эрозия и перфорация коры, образование надкостницы и отек головки бедренной кости и окружающих мягких тканей (стрелка). [ исправлено] Гистопатологическое и микробиологическое исследование кости — золотой стандарт диагностики остеомиелита.Культуры образцов синусового тракта не являются надежными для идентификации возбудителей. Поэтому для определения этиологии остеомиелита рекомендуется биопсия. 14 Однако точность биопсии часто ограничивается отсутствием единообразного сбора образцов и предшествующим применением антибиотиков. При оценке подозрения на остеомиелит следует учитывать и другие диагнозы. Острый лейкоз, целлюлит и злокачественные опухоли костей (например, саркома Юинга, остеосаркома) — это состояния с похожими проявлениями. ЭтиологияКонкретные микроорганизмы, выделенные от пациентов с бактериальным остеомиелитом, часто связаны с возрастом пациента или клиническим сценарием (таблицы 515 и 616). Staphylococcus aureus вовлечен в большинство случаев острого гематогенного остеомиелита и является причиной до 90% случаев у здоровых детей.17 Staphylococcus epidermidis, S. aureus, Pseudomonas aeruginosa, Serratia marcescens и Escherichia coli обычно выделяются у пациентов с хроническим остеомиелитом. . Посмотреть / распечатать таблицу ТАБЛИЦА 5Микроорганизмы, обычно выделяемые при остеомиелите в зависимости от возраста пациентаВзрослые (> 16 лет)
Организмы, обычно выделяемые при остеомиелите <202 | ||||||||||||||||||||||||||||||||||||||||||||||||||
Стрептококки группы B | ||||||||||||||||||||||||||||||||||||||||||||||||||
Staphylococcus aureus | ||||||||||||||||||||||||||||||||||||||||||||||||||
Escherichia coli | ||||||||||||||||||||||||||||||||||||||||||||||||||
Дети (от 1 до 16 лет) | ||||||||||||||||||||||||||||||||||||||||||||||||||
Streptococcus pyogenes | ||||||||||||||||||||||||||||||||||||||||||||||||||
Haemophilus influenzae | ||||||||||||||||||||||||||||||||||||||||||||||||||
Взрослые (> 16 лет) | ||||||||||||||||||||||||||||||||||||||||||||||||||
Staphylococcus epidermidis | ||||||||||||||||||||||||||||||||||||||||||||||||||
Pseudomonas aeruginosa | ||||||||||||||||||||||||||||||||||||||||||||||||||
Serratia marcescens | ||||||||||||||||||||||||||||||||||||||||||||||||||
E. coli | ||||||||||||||||||||||||||||||||||||||||||||||||||
Посмотреть / распечатать таблицу
ТАБЛИЦА 6Организмы, выделенные при бактериальном остеомиелите637 9040 9040 9039 9039
Staphylococcus aureus
Организм, наиболее часто выделяемый при всех типах остеомиелита
Коагулазонегативные стафилококки или виды Propionibacterium
Инфекция, связанная с инородным телом 90 003
Виды Enterobacteriaceae или Pseudomonas aeruginosa
Часто встречаются при нозокомиальных инфекциях
Стрептококки или анаэробные бактерии
Связаны с укусами, поражениями стопы кулака другого человека, вызванными контактом , пролежневые язвы
Виды сальмонелл или Streptococcus pneumoniae
Серповидно-клеточная анемия
Bartonella henselae
Вирус иммунодефицита человека Eclipse
900enella multimuliaУкусы человека или животных
Aspergillus разновидностей, Mycobacterium avium-intracellulare или Candida albicans
Пациенты с ослабленным иммунитетом
Mycobacterium tuberculosis
Популяции, в которых преобладает туберкулез
Виды Brucella, Coxiella burnetii (причина хронической Q-лихорадки) или другие грибы, обнаруженные в определенных географических районах
Население, в котором эти патогены являются эндемичными
ТАБЛИЦА 6Микроорганизмы, изолированные при бактериальном остеомиелите
| Организм | Комментарии | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Staphylococcus aureus | Организм, наиболее часто выделяемый при всех типах остеомиелита 002или виды Propionibacterium Bartonella henselae
ЛечениеПосле первоначальной оценки, определения стадии и установления микробной этиологии и восприимчивости, лечение включает антимикробную терапию, санацию с обработкой образовавшегося мертвого пространства и при необходимости стабилизация кости.18 У большинства пациентов с остеомиелитом ранняя антибактериальная терапия дает наилучшие результаты. Противомикробные препараты необходимо вводить как минимум в течение четырех недель (в идеале — шести недель) для достижения приемлемой скорости излечения (таблица 7) .16,19 Для снижения затрат можно использовать парентеральное введение антибиотиков в амбулаторных условиях или использование пероральных антибиотиков. считается. Просмотреть / распечатать таблицу ТАБЛИЦА 7Начальные схемы антибиотиков для пациентов с остеомиелитом
Начальные схемы антибиотиков для пациентов с остеомиелитом
АНТИБИОТИКОВАЯ ТЕРАПИЯОстрый гематогенный остеомиелит лучше всего лечить с помощью тщательной оценки микробной этиологии и восприимчивости, а также четырех-шестинедельного курса соответствующей антибактериальной терапии. В хирургической обработке раны нет необходимости, если диагноз гематогенного остеомиелита поставлен на ранней стадии. Текущие рекомендации по лечению редко требуют хирургической обработки. Однако, если антибактериальная терапия не дает результатов, необходима санация (или повторная санация) и еще один четырех-шестинедельный курс парентеральной антибиотикотерапии.26–28 После получения культур начинается эмпирическая парентеральная антибиотикотерапия (нафциллин [Унипен] плюс цефотаксим [Клафоран] или цефтриаксон [Роцефин]), чтобы охватить клинически подозреваемые организмы. Когда известны результаты посева, режим антибиотиков пересматривается. Дети с острым остеомиелитом должны получить двухнедельную парентеральную терапию антибиотиками, прежде чем им назначат пероральный препарат.28,29 Хронический остеомиелит у взрослых более устойчив к терапии и обычно лечится антибиотиками и хирургической обработкой.Эмпирическая антибактериальная терапия обычно не рекомендуется. В зависимости от типа хронического остеомиелита пациенты могут лечиться парентеральными антибиотиками в течение двух-шести недель. Однако без адекватной обработки раны хронический остеомиелит не поддается лечению большинством схем лечения антибиотиками, независимо от продолжительности терапии. Амбулаторная внутривенная терапия с использованием долгосрочных катетеров для внутривенного доступа (например, катетеров Хикмана) сокращает продолжительность пребывания в больнице28–30 Пероральная терапия с использованием фторхинолоновых антибиотиков против грамотрицательных микроорганизмов в настоящее время используется у взрослых с остеомиелитом.23 Ни один из доступных в настоящее время фторхинолонов не обеспечивает оптимального антистафилококкового покрытия, что является важным недостатком с учетом роста числа случаев нозокомиальной устойчивости к стафилококкам.31 Кроме того, существующие хинолоны практически не обеспечивают защиты от анаэробных патогенов. ОБРАБОТКА РАСЧЕТАХирургическая обработка раны у пациентов с хроническим остеомиелитом может быть сложной с технической точки зрения.32 Качество обработки является наиболее важным фактором в успешном ведении.После хирургической обработки с иссечением кости необходимо удалить мертвое пространство, образовавшееся в результате удаления ткани. Управление мертвым пространством включает в себя местную миопластику, перенос свободных тканей и использование гранул, пропитанных антибиотиками. Процедуры для мягких тканей были разработаны для улучшения местного кровотока и доставки антибиотиков. Особые ситуацииПОЗВОНОЧНЫЙ ОСТЕОМИЕЛИТВертебральный остеомиелит обычно возникает в результате инфекции межпозвоночного пространства, засеянной путем гематогенного распространения или хирургического вмешательства.33 Другие возможные причины — травмы, распространение инфекции из соседних структур и осложнения хирургии позвоночника и диска. Предрасполагающие условия включают в себя место экстраспинальной инфекции, инструменты для мочевыводящих путей, постоянный сосудистый катетер, гемодиализ, внутривенное употребление наркотиков, рак и сахарный диабет.34 Вертебральный остеомиелит обычно связан с сильной болью и ограниченной функциональностью. МРТ — важный метод визуализации для выявления гнойного остеомиелита позвонков.13 Эта форма остеомиелита обычно излечивается без хирургического вмешательства, даже если может быть обширное поражение костей. Обычно рекомендуется шестинедельный курс антибактериальной терапии. ПРОТЕЗНЫЕ ИНФЕКЦИИ СУСТАВОВКоагулазонегативные стафилококки являются наиболее распространенными бактериями при инфекциях протезных суставов. Внутривенное введение антибиотиков, помимо хирургического удаления протеза, является лучшим лечением. Сустав не используется, пока проводится курс внутривенной терапии продолжительностью от двух до шести недель; Затем имплантируется другой сустав.33 Предлагаемые методы лечения инфекций протезов суставов включают использование пропитанных антибиотиками шариков и протезов с антибиотиками. САХАРНЫЙ ДИАБЕТДиабет является важным фактором, способствующим развитию остеомиелита, особенно у пациентов с сопутствующими неврологическими или сосудистыми аномалиями.33 От этих инфекций часто выделяются самые разные организмы (например, P. aeruginosa, стафилококки, анаэробы). Может потребоваться первичная госпитализация для оценки кровоснабжения, выявления микробов-нарушителей, удаления мертвых тканей, дренирования ран и обеспечения соблюдения режима лечения. Последующее наблюдениеРанняя антибактериальная терапия до обширного разрушения кости дает наилучшие результаты у пациентов с остеомиелитом. Во время лечения следует внимательно следить за пациентами на предмет признаков и симптомов обострения инфекции. После завершения лечения последующее наблюдение должно основываться на реакции на терапию и в целом .Острый пиогенный остеомиелитОстрый остеомиелитОстрый остеомиелит проявляется острой гипертермией болезнь. Ребенок токсичен, болен, жалуется на боли в костях. В Остит в Южной Африке — распространенное явление, и его следует заподозрить у любого ребенка. у которого болезненная конечность вместе с заболеванием гипертермия. В позднем случае конечность может отекать, при этом появляется точечный отек, напоминающий отек. целлюлит.У детей редко развивается целлюлит без основного заболевания. причина — рассмотреть остеомиелит у всех детей с «целлюлитом». До приема антибиотиков смертность от этой болезни составляла 20-30%, но сегодня смертельные случаи редки. Однако есть заболеваемость, особенно если диагноз задерживается и развивается хронический остеомиелит. ПатогенезПервичный септический очаг часто представляет собой септическое поражение кожи, такое как чесотка, гнойный зуб или другое поражение.Ребенок часто недоедает и болезнь часто ассоциируется с бедностью. Может быть история незначительной травмы, организмы засевают метафиз и образуют небольшой абсцесс, возможно, в уже существующей гематоме. Гной накапливается в метафизе и позже отходит под надкостницу.
К этому времени наблюдается общий сепсис, и ребенок токсичен. больной.В некоторых областях, таких как бедро и колено, метафиз частично поврежден. внутрикапсулярный и выход этого гноя может вызвать септический артрит осложнить первоначальный остеомиелит. Пластинка роста действует как барьер, и гной не может пересечь его прямо в сустав. Острый остеомиелит это болезнь детей. У взрослых могут быть инфицированы только позвонки. У детей могут поражаться все длинные кости, особенно проксимальный бедро и около колена.Таз и позвонки также часто поражается у детей. Септицемия может передавать микроорганизмы в другие кости и другие системные такие осложнения, как менингит, бронхопневмония и перикардит общие. Ребенок может поступить в первую очередь к педиатрической травме. с этими жалобами можно не обращать внимания на инфекцию костей.
Возбудитель в 95% случаев — Staphylococcus aureus .Грипп Haemophyllis часто встречается в возрасте до 2 лет. В иммунной подавленный, практически любой организм может быть причиной.
КлиническийК тому времени, когда дети попадают в раненые, они болеют и обезвоживаются.Боль в костях и болезненность. Перкуссия над костным выступом рядом с инфицированным участком вызывает острую боль. Не забудьте тщательно обследовать ребенка на предмет остеомиелита других участков. а также шевелить суставами при септическом артрите. Если ребенок принимал пероральные антибиотики, вышеуказанные признаки могут быть замаскированы и таким образом, поставить диагноз сложнее. Проверьте шею на наличие признаков менингизм.Прислушайтесь к легким и сердцу на предмет признаков пневмонии или шум трения перикарда. Специальные расследованияКоличество лейкоцитов и СОЭ повышены. Взять кровь на посев — положительно в 80%. Сканирование технеция будет положительным, но пора потребляет и обычно не требуется, поскольку диагноз может быть поставлен без этого. Необходимо срочно отвести ребенка в театр и слить кость. Р-лучи в норме, за исключением возможного отека мягких тканей. Проверьте при излияниях в соседние суставы — это может указывать на септический артрит или симпатический выпот, вторичный по отношению к воспалению, вызванному остит. Примерно через 10 дней появляются такие признаки, как периостальная реакция будет появляться. Если лечение не останавливает развитие инфекции, признаки хронического остита, такие как invulucrum и sequestrum, станут виден на рентгеновском снимке. Сканирование костей с технецием может быть полезно, если есть сомнения в диагнозе. Ложноотрицательный результат сканирования костей наблюдается почти в половине случаев. ЛечениеРебенок часто обезвоживается. Вставьте внутривенный катетер и регидрат, при этом кровь можно брать на посев, полный анализ крови и СОЭ. Цель состоит в том, чтобы реанимировать пациента и получить как можно скорее в театр для дренажа.В Южной Африке больше всего случаи появляются поздно (от 2 до 3 дней после начала) и из-за этого оперативного лечение обязательно. Если другие заболевания, например, бронхопневмония, менингит и т. д. осложняют остит, они тоже требуют внимания. Дренирование гноя — экстренная процедура, откладывать которую нельзя. не требуется из-за необходимости сканирования костей и других несущественных расследования.Если по клиническим причинам место поражения может быть локализованным, приступить к дренажной операции. Если сайт не может быть локализованным, сканирование технеция неоценимо. В театре подход к площадке осуществляется с помощью соответствующего оперативного подхода. Перейти на метафиз, даже если кожа над диафизом опухла, гной берет начало в метафизе, и он должен быть удален. Дрель 2 или 3 небольших отверстия в коре над метафизом.В раннем гной будет вытекать из кости. В запущенном случае гной имеет уже вышли и, возможно, придется дренировать поднадкостнично вдоль весь вал. Сломайте все локулы, чтобы гной мог свободно стекать. Не поддавайтесь искушению осушить диафиз, даже если есть гной по ней. Это создает фактор стресса, который может привести к септическому заболеванию. патологический перелом. Если было обнаружено много гноя, оставьте рана открыта для вторичного шва позже — «второй взгляд» рекомендуется операция через 24-48 часов, если температура не рассасывается, и рана остается загрязненной.взять обильный гной тампоны для микроскопии и исследования чувствительности. Начато внутривенное введение антибиотиков. Если ожидается значительная задержка перед операцией, они могут быть начаты до операции, но они могут маскировать бактериологический анализ гноя. Потому что тип организма будет известно позже, начните с эффективного антибиотика против S. aureus, такого как клоксациллин (100 мг / кг внутривенно, затем 200 мг / кг / день, разделить на шестичасовые дозы) и дополнить его чем-нибудь который убьет H.Influensae, такие как эритромицин. Фуцидовая кислота и Эритромицин также эффективен, как и цефалоспорин первого поколения. К 3 дню чувствительность станет известна, и антибиотики можно будет принимать. при необходимости менял. Пирексия должна исчезнуть ко второму дню после операции. Если причина не исчезнет может быть тот же участок, который был не полностью дренирован, другая кость или инфицирование сустава не скелетным источником, например, бронхопневмонией. Послеоперационная физиотерапия проводится для мобилизации соседних суставов. В конечность может нуждаться в защите с помощью задней пластины, шины или вытяжения (бедренная область). Скорость оседания эритроцитов (СОЭ) должна упасть до следующие недели. Если этого не произойдет, у пациента может развиться хроническая остеомиелит. Антибиотики продолжают внутривенно, пока ребенок пирексиальный.Как только температура снизится, примите пероральную форму антибиотика. можно дать. Продолжайте принимать антибиотики минимум три недели. Если рентген и высокое СОЭ показывают, что остеомиелит становится хроническим, может понадобиться продолжить дольше. При обнаружении секвестров антибиотики будут неэффективными и хирургические меры, такие как секвестрэктомия можно рассмотреть.
После выписки из больницы ослабленная кость может нуждаться в защите. гипсом или костылями. До того, как обертка сформировала остеопенический кость может легко сломаться.Перелом септической кости затруднен лечить.
Хронический остеомиелитУстановленный остеомиелит состоит из нового костного образования — обертки . Мертвая кость, известная как секвестр , действует как очаг инфекции. Антибиотики будут неэффективными, пока это не будет удалено.
Операция секвестрэктомииВажно улучшить состояние хозяина.Заболевания, подавляющие иммунную систему, обычно являются причиной сохранения хронического остеомиелита. Сопутствующие заболевания, такие как диабет и ВИЧ / СПИД, должны находиться под оптимальным контролем перед проведением любой операции.
Осложнения
Остеомиелит — знания для студентов-медиков и врачейОстеит и остеомиелит — инфекции костного и костного мозга соответственно. Поскольку в клинических условиях эти термины часто используются как синонимы, здесь оба состояния будут называться остеомиелитом. Золотистый стафилококк является причиной большинства случаев острого остеомиелита; однако с этим заболеванием связан ряд других патогенов. То, как возбудитель попадает в кость, определяет тип остеомиелита: существуют гематогенная и экзогенная формы.Гематогенный остеомиелит вызывается посевом из удаленного источника и чаще всего встречается среди потребителей наркотиков и детей. Экзогенный остеомиелит чаще встречается у взрослых и возникает в результате прямого заражения в результате травмы (посттравматический остеомиелит) или непрерывного распространения из инфицированной прилегающей ткани (смежный остеомиелит, вызванный, например, диабетической стопой, загрязненным протезом). Остеомиелит может быть острым или хроническим и проявляться общими признаками местного воспаления, включая отек, боль, покраснение и тепло.Системные признаки, такие как жар и озноб, скорее указывают на острую инфекцию. Диагностика клинически подозреваемых случаев подтверждается лабораторными исследованиями, биопсией и / или визуализацией. Лечение выбора при гематогенном остеомиелите — внутривенное введение антибиотиков. Для удаления некротизированной кости, абсцессов, инфицированных инородных тел или свищей может потребоваться операция. В то время как остеомиелит у взрослых часто принимает хроническое течение и требует длительного лечения, у детей обычно происходит быстрое и полное выздоровление. .Диагностика и лечение остеомиелита1. Mylona E, Самаркос М, Какалу Э, Фанургиакис П, Скоутелис А. Пиогенный остеомиелит позвоночника: систематический обзор клинических характеристик. Семин Артрит Рум . 2009; 39 (1): 10–17 …. 2. Вальдфогель Ф.А., Медофф Г, Шварц MN. Остеомиелит: обзор клинических особенностей, терапевтических соображений и необычных аспектов. N Engl J Med .1970. 282 (4): 198–206. 3. Cierny G III, Мадер JT, Penninck JJ. Система клинической стадии остеомиелита у взрослых. Clin Orthop Relat Res . 2003; (414): 7–24. 4. Каплан SL. Остеомиелит у детей. Инфекция Dis Clin North Am . 2005. 19 (4): 787–797. 5. Aragón-Sánchez J, Ласаро-Мартинес JL, Кинтана-Мар-реро Y, и другие. Связаны ли язвы диабетической стопы, осложненные остеомиелитом MRSA, с худшим прогнозом? Исходы хирургической серии. Диабет Мед . 2009. 26 (5): 552–555. 6. Коли Р., Хэдли С. Грибковые артриты и остеомиелиты. Инфекция Dis Clin North Am . 2005. 19 (4): 831–851. 7. Гутьеррес К. Инфекции костей и суставов у детей. Педиатрическая клиника North Am . 2005. 52 (3): 779–794. 8. Сааведра-Лозано Дж., Мехиас А, Ахмад Н, и другие. Изменение тенденций развития острого остеомиелита у детей: влияние инфекций, вызываемых метициллин-резистентным Staphylococcus aureus. Дж Педиатр Ортоп . 2008. 28 (5): 569–575. 9. Auh JS, Биннс HJ, Кац БЖ. Ретроспективная оценка подострого или хронического остеомиелита у детей и молодых людей. Clin Pediatr (Phila) . 2004. 43 (6): 549–555. 10. Поллак А.Н., Джонс А.Л., Castillo RC, Боссе MJ, Маккензи Э.Дж.; Исследовательская группа LEAP. Взаимосвязь между временем до хирургической обработки раны и частотой инфицирования после открытой высокоэнергетической травмы нижней конечности J Bone Joint Surg Am .2010. 92 (1): 7–15. 11. Курц С.М., Лау Э, Schmier J, Онг КЛ, Чжао К, Парвизи Дж. Инфекционное бремя при эндопротезировании тазобедренного и коленного суставов в США. J Артропластика . 2008. 23 (7): 984–991. 12. Циммерли В. Клиническая практика. Остеомиелит позвоночника. N Engl J Med . 2010. 362 (11): 1022–1029. 13. Барретт А.М., Лусеро М.А., Позволять, Робинсон Р.Л., Дворкин Р.Х., Чаппелл А.С.Эпидемиология, бремя общественного здравоохранения и лечение диабетической периферической нейропатической боли: обзор. Болеутоляющее . 2007; 8 (приложение 2): S50 – S62. 14. Абдулразак А, Битар ЗИ, Аль-Шамали А.А., Mobasher LA. Бактериологическое исследование инфекций диабетической стопы. J Осложнения диабета . 2005. 19 (3): 138–141. 15. Чен В.Л., Чанг WN, Чен Ю.С., и другие. Острые внебольничные костно-суставные инфекции у детей: высокая частота сочетанного поражения костей и суставов. J Microbiol Immunol Infect . 2010. 43 (4): 332–338. 16. Баям Л., Брюс CE, Сампат Дж, Баям ФБ, Абернети Л. Важность общения между врачами: серия случаев. Травма . 2008. 39 (5): 623–626. 17. Американское общество пластических хирургов. Научно обоснованное руководство по клинической практике: хронические раны нижней конечности. http://www.plasticsurgery.org/Documents/medical-professionals/health-policy/evidence-practice/Evidence-based-Clinical-Practice-Guideline-Chronic-Wounds-of-the-Lower-Extremity.pdf. По состоянию на 31 мая 2011 г. 18. Grayson ML, Гиббонс GW, Балог К, Левин Э, Карчмер А.В. Зондирование костей в инфицированных язвах стопы. Клинический признак основного остеомиелита у больных сахарным диабетом. JAMA . 1995. 273 (9): 721–723. 19. Лавери, Лос-Анджелес, Армстронг Д.Г., Питерс Э.Дж., Липский Б.А. Тест «зонд-кость» для диагностики остеомиелита диабетической стопы: надежный или реликтовый? Уход за диабетом .2007. 30 (2): 270–274. 20. Pääkkönen M, Каллио MJ, Каллио ЧП, Пелтола Х. Чувствительность скорости оседания эритроцитов и С-реактивного белка при инфекциях костей и суставов у детей. Clin Orthop Relat Res . 2010. 468 (3): 861–866. 21. Липский Б.А., Берендт А.Р., Deery HG, и другие.; Американское общество инфекционных болезней. Диагностика и лечение инфекций диабетической стопы. Пласт Реконстр Сург . 2006; 117 (7 доп.): 212С – 238С. 22. Senneville E, Меллиез Х, Белтранд E, и другие. Посев образцов чрескожной биопсии кости для диагностики остеомиелита диабетической стопы: соответствие с посевами мазков из язвы. Clin Infect Dis . 2006. 42 (1): 57–62. 23. Брутто Т, Каим АХ, Regazzoni P, Видмер А.Ф. Современные концепции посттравматического остеомиелита: диагностическая проблема с новыми возможностями визуализации. J Травма . 2002. 52 (6): 1210–1219. 24. Пинеда С, Эспиноза R, Пена А. Радиографические изображения при остеомиелите: роль простой рентгенографии, компьютерной томографии, ультрасонографии, магнитно-резонансной томографии и сцинтиграфии. Семин Пласт Сург . 2009. 23 (2): 80–89. 25. Schweitzer ME, Даффнер Р.Х., Вайсман Б.Н., и другие. Критерии соответствия ACR при подозрении на остеомиелит у пациентов с сахарным диабетом. Дж. Ам Колл Радиол . 2008. 5 (8): 881–886. 26. Pineda C, Варгас А, Родригес А.В. Визуализация остеомиелита: современные концепции. Инфекция Dis Clin North Am . 2006. 20 (4): 789–825. 27. Динь М.Т., Абадский ЦЛ, Сафдар Н. Диагностическая точность физического осмотра и визуализации остеомиелита, лежащего в основе язв диабетической стопы: метаанализ. Clin Infect Dis . 2008. 47 (4): 519–527. 28. Капур А, Страница S, Lavalley M, Гейл Д.Р., Felson DT. Магнитно-резонансная томография для диагностики остеомиелита стопы: метаанализ. Arch Intern Med . 2007. 167 (2): 125–132. 29. Термаат МФ, Райджмейкерс П.Г., Scholten HJ, Баккер ФК, Патка П, Haarman HJ. Точность диагностической визуализации для оценки хронического остеомиелита: систематический обзор и метаанализ. J Bone Joint Surg Am . 2005. 87 (11): 2464–2471. 30. Любовь C, Патель М, Лоннер Б.С., Томаш МБ, Палестро CJ. Диагностика остеомиелита позвоночника: сравнение сцинтиграфии костей, Ga-67 и магнитно-резонансной томографии. Clin Nucl Med . 2000. 25 (12): 963–977. 31. Роблот Ф, Besnier JM, Юхель Л, и другие. Оптимальная продолжительность антибактериальной терапии при остеомиелите позвоночника. Семин Артрит Рум . 2007. 36 (5): 269–277. 32. Караманис Э.М., Маттайу Д.К., Мораитис Л.И., Falagas ME. Фторхинолоны в сравнении со схемами на основе беталактама для лечения остеомиелита: метаанализ рандомизированных контролируемых исследований. Позвоночник (Phila Pa 1976) . 2008; 33 (10): E297 – E304. 33. Дэвис Дж. С.. Лечение инфекций костей и суставов, вызванных Staphylococcus aureus. Intern Med J .2005; 35 (приложение 2): S79 – S96. 34. Бачур Р, Pagon Z. Успех короткого курса парентеральной антибактериальной терапии острого остеомиелита в детском возрасте. Clin Pediatr (Phila) . 2007. 46 (1): 30–35. 35. Тайс А.Д., Hoaglund PA, Шульц Д.А. Исходы остеомиелита у пациентов, получавших амбулаторную парентеральную антимикробную терапию. Ам Дж. Мед . 2003. 114 (9): 723–728. 36. Conterno LO, да Силва Филью CR.Антибиотики для лечения хронического остеомиелита у взрослых. Кокрановская база данных Syst Rev . 2009; (3): CD004439. . |

