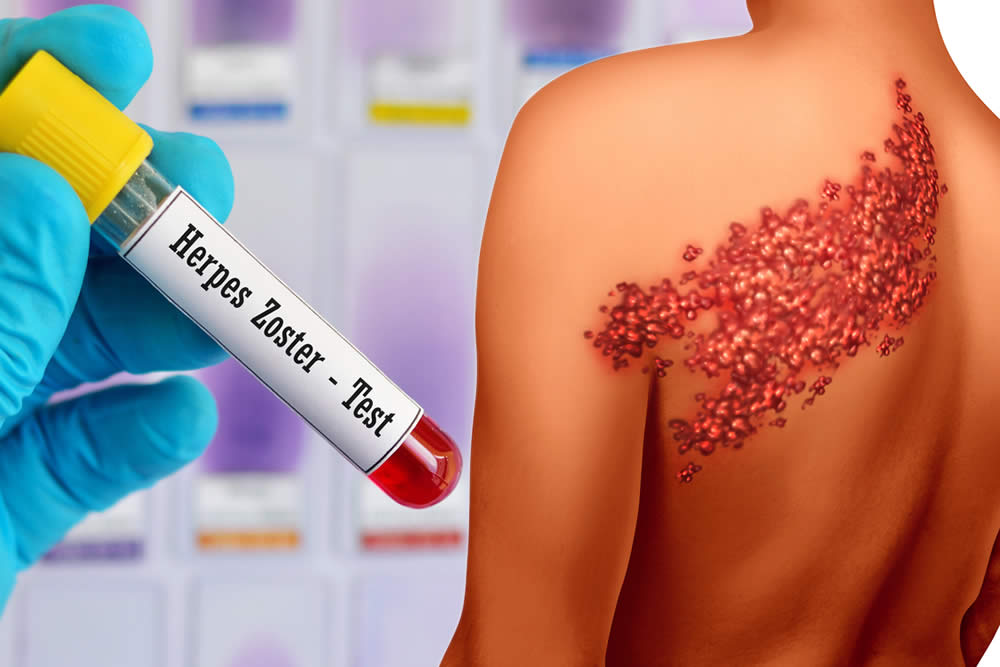
Опоясывающий герпес (опоясывающий лишай) | Memorial Sloan Kettering Cancer Center
Данная информация рассказывает об опоясывающем герпесе (опоясывающем лишае), в том числе о путях его распространения и способах лечения.
Вернуться к началуЧто представляет собой опоясывающий герпес?
Опоясывающий герпес, который также называют опоясывающим лишаем, — это инфекционное заболевание, вызываемое вирусом ветряной оспы. Это тот же вирус, который вызывает ветряную оспу. Опоясывающий герпес возникает только у тех лиц, которые ранее переболели ветряной оспой. Когда ветряная оспа проходит, вирус ветряной оспы остается в организме как неактивный. Это значит, что вы можете не чувствовать симптомов, но вирус в организме по-прежнему присутствует. Когда вирус ветряной оспы снова становится активным, он вызывает опоясывающий герпес.
Вернуться к началуКаковы симптомы опоясывающего герпеса?
У лиц с опоясывающим герпесом появляется сыпь, похожая на сыпь при ветряной оспе.
При локализованном опоясывающем герпесе сыпь обычно появляется в виде широкой полосы с одной стороны тела. При диссеминированном (более широко распространенном) опоясывающем герпесе сыпь покрывает более обширную область тела.
Вернуться к началуКак распространяется опоясывающий герпес?
Опоясывающий герпес может распространяться через прикосновение к волдырям инфицированного человека. Диссеминированный опоясывающий герпес может распространяться через контакт с капельками жидкости из носа и горла инфицированного человека. Капельки, содержащие вирус, попадают в воздух, когда инфицированный человек кашляет или чихает. Их легко вдохнуть и заразиться инфекцией.
Если вы переболели ветряной оспой ранее, ваш вирус не станет активным в результате контакта с человеком, заболевшим опоясывающим герпесом. Тем не менее, если вы не болели ветряной оспой, вы можете заболеть ею после контакта с человеком, заболевшим опоясывающим герпесом.
Кто подвержен риску инфицирования опоясывапющим герпесом?
Опоясывающий герпес, как правило, развивается у лиц с серьезными заболеваниями или со слабой иммунной системой.
Вернуться к началуКак лечить опоясывающий герпес?
Для лечения опоясывающего герпеса применяются антивирусные лекарства, кожные кремы и, при необходимости, обезболивающие лекарства.
Вернуться к началуКакие меры предосторожности принимаются в больнице, если у меня обнаруживается опоясывающий герпес?
Меры по изоляции — это мероприятия, которые мы проводим, чтобы предотвратить распространение инфекции среди пациентов. Если во время пребывания в больнице у вас диагностировали ветряную оспу, или вы подверглись риску заражения этим заболеванием:
- Вас поместят в отдельную палату.
- Дверь в вашу палату всегда должна быть закрытой.
- На вашей двери повесят табличку с информацией о том, что весь персонал и посетители должны вымыть руки с мылом или протереть их спиртосодержащим антисептиком для рук перед входом и после выхода из вашей палаты.

- Меры по изоляции, принимаемые в случае локализованного и диссеминированного опоясывающего герпеса, различны.
- При локализованном опоясывающем герпесе все посетители и персонал должны надевать желтый халат и перчатки во время пребывания в вашей палате. Они выдаются за пределами вашей палаты и могут быть утилизированы в вашей палате.
- При диссеминированном опоясывающем герпесе посетители и персонал должны надевать желтый халат, перчатки и респираторную маску во время пребывания в вашей палате.
- При соблюдении этих мер по изоляции вам запрещено ходить по отделению.
- При любом типе опоясывающего герпеса вам запрещены прогулки по отделению и доступ в следующие зоны больницы:
- кладовая для продуктов в вашем отделении;
- центр отдыха в M15;
- детские зоны отдыха в M9;
- кафетерий;
- основной вестибюль;
- любые другие зоны общего пользования на территории больницы.

- У вас в палате могут проводиться сеансы арт-терапии или массажа.
- Если вы выходите из своей палаты для проведения диагностических исследований, вам следует надеть желтый халат и перчатки. Если у вас диссеминированный опоясывающий герпес, вам также придется надеть маску.
Вы можете прекратить соблюдать эти меры предосторожности, когда подсохнут и покроются коркой все волдыри.
Вернуться к началуКаковы способы профилактики опоясывающего герпеса?
Для профилактики опоясывающего герпеса применяют вакцину Zostavax®. Эта вакцина рекомендуется лицам старше 60 лет, но она не применяется при ослабленной иммунной системе. Дополнительную информацию об этой вакцине может предоставить ваш врач.
Вернуться к началуГде я могу получить дополнительную информацию об опоясывающем герпесе?
Если у вас есть вопросы, обратитесь к своему врачу или медсестре/медбрату. Кроме того, для получения дополнительной информации вы можете посетить веб-сайты:
Кроме того, для получения дополнительной информации вы можете посетить веб-сайты:
Центр контроля и профилактики заболеваний
www.cdc.gov/shingles/hcp/clinical-overview.html
Департамент здравоохранения штата Нью-Йорк
www.health.ny.gov/diseases/communicable/shingles/fact_sheet.htm
Вернуться к началуОпоясывающий герпес: фазы развития заболевания, симптомы и лечение
Содержание:
Заражение порой вызвано пробуждением латентного вируса ветряной оспы. Активизируется на фоне проблем, способствующих снижению сопротивляемости: переохлаждение, хронические болезни, злокачественные образования, нарушенный обмен веществ, ВИЧ–инфекция. Поэтому важно провести глубокое обследование, чтобы выявить корень проблемы.
При этой болезни повышается температура, пациента лихорадит, проявляется интоксикация. Ощущения напоминают общеинфекционные. Возникают проблемы кожи (пузырьковая сыпь) с ощутимым болевым синдромом. Варицелла действует как дерматонейротропный вирус. Он внедряется в слизистую и кожу, поражая в особо тяжелых формах участки спинного и головного мозга.
Варицелла действует как дерматонейротропный вирус. Он внедряется в слизистую и кожу, поражая в особо тяжелых формах участки спинного и головного мозга.
Осенью и зимой опоясывающий герпес возникает чаще. Особенно подвержены ему люди, когда-то перенесшие ветрянку. Болеет примерно 15 человек на сто тысяч. В редких ситуациях болезнь может возникнуть повторно. Ребёнок при общении с пациентом может заболеть ветряной оспой.
Патогистология напоминает обычный герпес. Воспалительные инфильтраты развиваются в ганглиозных клетках, волокнах нервов. Возникают микроскопические кровоизлияния, нервные волокна подвергаются дистрофии; в цереброспинальной жидкости содержится увеличенное количество белков.
Важно знать, что течение инкубационного периода, бывает, продолжается два-три года с момента заражения.
Фазы развития болезни
Развитию болезни обычно сопутствует высокая температура, вялость, межреберная невралгия.
Клинические разновидности опоясывающего герпеса:
- буллезная;
- геморрагическая;
- гангренозная;
- генерализованная.
Диагностика болезни для опытного специалиста обычно не представляет проблемы – по ходу иннервации, на отечном основании типичное расположение герпетиформных элементов, выраженные болевые ощущения.
Клиника опоясывающего герпеса
Лечат болезнь комплексно. Скорее всего, вам не понадобится ложиться в клинику. Терапия осуществляется медикаментозными средствами, противовирусными и иммуномодулирующими препаратами. Эффективность терапии напрямую зависит от темпов ее начала: лучше начать как можно раньше.
При сложных гангренозных и распространенных формах опоясывающего герпеса, или когда поражены глаз (ухо), понадобится лечь в стационар. Хорошо помогают физиотерапевтические средства: микроволновое облучение, УФ–облучение, УВЧ, электрофорез. Применяется местная терапия — анилиновые красители, мази, — которые при применении в комплексе тоже ускоряют выздоровление. При тяжелых формах болезни в комплексную терапию будут включены антибиотики.
В нашей клинике при лечении этой разновидности герпеса применяется комплексная терапия. Она включает пероральный прием (таблетки), местное применение наружных средств, совместно с комплексной терапией сопутствующих заболеваний. Таблетки, особенно при рецидивах, эффективны в сочетаниями с мазями, физиопроцедурами и другими средствами терапии.
Таблетки, особенно при рецидивах, эффективны в сочетаниями с мазями, физиопроцедурами и другими средствами терапии.
Также полезна противорецидивная терапия. Однако предупреждаем – ни в коем случае не пытайтесь применять все эти средства самостоятельно, без назначений специалиста!
После устранения кожных высыпаний терапию продолжат наши невропатологи вплоть до исчезновения постгерпесных неврологических болевых ощущений. Опоясывающий герпес отлично вылечивается, за исключением разве что редких осложненных и гангренозных форм. В нашей клинике мы обязательно поможем вам справиться с проблемой и существенно улучшим ваше самочувствие.
Ветряная оспа и опоясывающий лишай
Оспа ветряная – высококонтангиозное острое вирусное заболевание с воздушно-капельным путем передачи, возникающее преимущественно в дет-ском возрасте и характеризующееся умеренной интоксикацией, лихорадочным состоянием, везикулезной сыпью на коже и слизистых.
Этиология. Возбудитель ветряной оспы относится к вирусам группы гер-песа, неустойчив во внешней среде. Быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира. Хорошо переносит замора-живание. Вирус отличается летучестью и с потоком воздуха может перено-ситься на значительные расстояния.
Эпидемиология. Вирус вызывает два клинических варианта: ветряную ос-пу, опоясывающий герпес. Считают, что ветряная оспа – это проявление пер-вичной инфекции в восприимчивом организме (чаще у детей), так как опоясы-вающий герпес – это реактивация инфекции в иммунном и ослабленном орга-низме. Пути передачи инфекции – воздушно-капельный, реже – контактно– бытовой. Возможна также передача вируса ветряной оспы и опоясывающего лишая от матери к плоду во время беременности (вертикальный путь передачи инфекции). Однако реализуется эта возможность крайне редко.
Источником инфекции является человек, больной ветряной оспой или опоясывающим герпесом. Больной заразен в последние 1-2 дня инкубаци-онного периода и до 5 дня от появления последних везикул. Вирус в большом количестве находится в содержимом пузырьков и отсутствует в корочках. По-сле перенесенного заболевания вырабатывается стойкий иммунитет. Вирус длительно «живет» в клетках спинальных ганглиев, ганглиях лицевого и трой-ничного нервов. Возбудитель проникает в организм воздушно-капельным пу-тем через слизистые оболочки верхних дыхательных путей. После окончания периода инкубации он попадает в кровоток. Фиксация вируса происходит в эпителии кожи и клетках слизистых оболочек, вследствие чего появляется ха-рактерная сыпь.
Больной заразен в последние 1-2 дня инкубаци-онного периода и до 5 дня от появления последних везикул. Вирус в большом количестве находится в содержимом пузырьков и отсутствует в корочках. По-сле перенесенного заболевания вырабатывается стойкий иммунитет. Вирус длительно «живет» в клетках спинальных ганглиев, ганглиях лицевого и трой-ничного нервов. Возбудитель проникает в организм воздушно-капельным пу-тем через слизистые оболочки верхних дыхательных путей. После окончания периода инкубации он попадает в кровоток. Фиксация вируса происходит в эпителии кожи и клетках слизистых оболочек, вследствие чего появляется ха-рактерная сыпь.
Под воздействием каких-либо провоцирующих факторов (или на фо-не иммунодефицитных состояний) вирус может активизироваться вновь, что может выражаться в виде локальных высыпаний на коже – опоясывающего герпеса или опоясывающего лишая. Опоясывающий лишай — это спорадиче-ское заболевание, возникающее в результате активизации латентного вируса ветряной оспы. Характеризуется воспалением задних корешков спинного моз-га и межпозвоночных ганглиев, а также появлением лихорадки, общей инток-сикации и везикулезной экзантемы по ходу вовлеченных в процесс чувстви-тельных нервов.
Характеризуется воспалением задних корешков спинного моз-га и межпозвоночных ганглиев, а также появлением лихорадки, общей инток-сикации и везикулезной экзантемы по ходу вовлеченных в процесс чувстви-тельных нервов.
Основной удельный вес заболевших приходится на возраст 3-6 лет. Заболеть ветряной оспой могут и взрослые, ранее не болевшие данной инфек-цией. Восприимчивость к ветряной оспе уникальна – она составляет 100%. Как и другие вирусы, вирус герпеса отличается низкой устойчивостью в окру-жающей среде, поэтому больной представляет угрозу только при непосредст-венном общении с ним. Вирус быстро гибнет при воздействии на него прямых лучей солнечного света, ультрафиолетового облучения, и при нагревании.
Случаи ветряной оспы регистрируются на протяжении всего го-да. Максимальная заболеваемость ветряной оспой наблюдается в осенне-зимние месяцы, минимальная – летом. Групповая заболеваемость отмечается в осенне-зимний период, главным образом в организованных коллективах среди детей дошкольного возраста.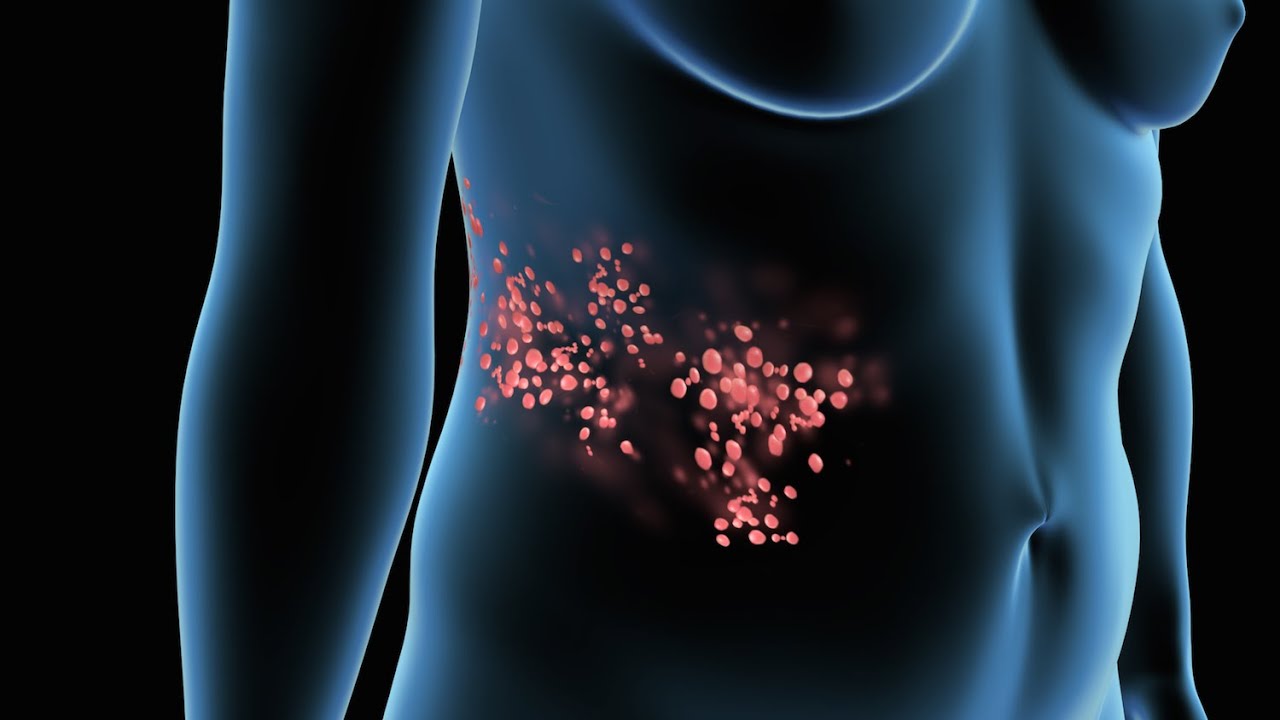 Дети, посещающие детские сады и ясли, болеют этой инфекцией в 7 раз чаще, чем неорганизованные дети.
Дети, посещающие детские сады и ясли, болеют этой инфекцией в 7 раз чаще, чем неорганизованные дети.
Клиника ветряной оспы. Инкубационный период может длиться 11—21 день, в среднем около 14 дней. Заболевание начинается остро: повышается температура тела, возникают симптомы интоксикации, понижается аппетит. Одновременно на всем теле появляется сыпь с элементами в виде мелких па-пул, которые быстро превращаются в везикулы. Через 1—3 дня везикулы под-сыхают, и на их месте образуются корочки, отпадающие на 2—3-й неделе бо-лезни. После них на коже остается легкая пигментация. Рубцы не образуются. Зуд кожных покровов наблюдается у детей раннего возраста и лиц, склонных к аллергическим реакциям. Элементы ветряночной сыпи появляются сразу на всех кожных покровах, в том числе на волосистой части головы, а также на слизистой полости рта, конъюнктивах. Кожа ладоней и стоп сыпью не покры-вается. Элементы не сливаются. Могут отмечаться осложнения, которые свя-заны с присоединением вторичной бактериальной инфекции, и проявляются в виде абсцессов, флегмон, пневмоний, энцефалитов, отитов, синуситов, конъ-юнктивитов, рожи, скарлатины, лимфаденитов, стоматитов.
После перенесенного заболевания остается пожизненный иммунитет. Од-нако следует отметить, что у лиц с тяжелым иммунодефицитом различной этиологии (ВИЧ-инфекция, после пересадки органов) возможно повторное возникновение заболеваний. Опоясывающий лишай, напротив, чаще всего встречается среди взрослых.
Лечение. Лечение проводится в амбулаторных условиях, при тяжелом те-чении с осложнениями со стороны ЦНС и гнойными осложнениями или по эпидемиологическим показаниям больные госпитализируются в стационар.
Профилактика. Больной подлежит изоляции на дому до 5-го дня с момента появления последнего элемента сыпи. Дезинфекция не производится. Детей в возрасте до 3 лет, бывших в контакте с больным ветряной оспой и не болев-ших ею ранее, разобщают с 11-го по 21-й день, считая от момента контакта.
Специфическая профилактика. В настоящее время в соответствии с Национальным календарем профилактических прививок и перечнем профилактических прививок по эпидемическим показаниям иммунизация против ветряной оспы осуществляется детям, которым планируется проведение операции по трансплантации органов и (или) тканей человека, при отсутствии антител или через 2 года после окончания иммуносупрессивной терапии после трансплантации.
ОПОЯСЫВАЮЩИЙ ЛИШАЙ (HERPES ZOSTER) — EuroDerm
Вирус Herpes zoster в спящем состоянии находится в нервных ганглиях и не дает никаких клинических проявлений, а когда он переходит в активное состояние, из-за провоцирующих факторов, становится причиной появления опоясывающего лишая. Около 20% людей, которые ранее перенесли ветряную оспу, впоследствии могут заболеть герпес зостер. В большинстве случаев опоясывающим лишаем болеют только один раз.
Нарушение иммунной системы, онкологические заболевания, лейкемия, лимфома, иммунодефицит являются неблагоприятными факторами и повышают риск проявления и развития Herpes zoster. Так же провоцирующим фактором является прием химиопрепаратов, препаратов при трансплантации органов, прием системных кортикостероидов длительное время, облучение Х-лучами.
КАКИЕ СИМПТОМЫ HERPES ZOSTER?
Вначале может появиться боль, зуд или парестезии на месте где позже появится сыпь. Иногда, высыпаниям может предшествовать недомогание, головная боль и лихорадка, но чаще бывает только слабый зуд и болезненные ощущения.
Высыпания обычно располагаются с одной стороны. На гиперемированном фоне возникают пузырьки (везикулы) с прозрачным содержимым, которое постепенно мутнеет, и со временем превращается в желтые или геморрагические корочки. Иногда болезненные ощущения возникают при отсутствии везикул, и появления сыпи не всегда будет сопровождаться болезненными ощущениями и зудом.
ГДЕ РАСПОЛАГАЕТСЯ СЫПЬ ПРИ ОПОЯСЫВАЮЩЕМ ЛИШАЕ?
Чаще всего сыпь располагается на туловище и ягодицах, но так же может появиться на лице, верхних или нижних конечностях, или на поверхности кожи, которую иннервирует нерв, где проходит размножение вируса.
КАКИЕ МОГУТ БЫТЬ ОСЛОЖНЕНИЯ ПРИ ГЕРПЕС ЗОСТЕР?
Наиболее частыми осложнением являются нарушения невралгического характера: болезненные ощущения, зуд, парастезии, которые сохраняются длительное время после появления сыпи. Иногда, болезненные ощущения могут сохраняться длительное время после того, как сыпь пройдет, от нескольких недель, до нескольких месяцев. Такое течение заболевания наиболее характерно для пожилых людей.
Такое течение заболевания наиболее характерно для пожилых людей.
Так же возможно присоединение бактериальной инфекции. Когда высыпания становятся красным, отечными, присоединяются болезненные ощущения. В таком случае необходимо обратиться к своему дерматологу, для исключения вторичного инфицирования, после консультации специалиста, возможно, будет необходимо назначение антибактериальных препаратов.
Высыпания опоясывающего лишая в области глаза или кончика носа, могут говорить о поражении глазной ветви тройничного нерва, что может привести к таким осложнениям, как глаукома, воспаление тройничного нерва. Поэтому этот вид опоясывающего лишая требует как можно более скорого и тщательного осмотра и лечения.
КАК ДИАГНОСТИРОВАТЬ HERPES ZOSTER?
Клиническая картина опоясывающего лишая достаточна специфическая, поэтому опытный дерматолог на основании клинических данных (характера сыпи), истории болезни (время появления болезненных ощущений, сыпи) может поставить диагноз. При необходимости, для уточнения диагноза, возможно выделение вируса методом ПЦР диагностики и методом культивирования. Эти методы проводятся в специализированной лаборатории.
При необходимости, для уточнения диагноза, возможно выделение вируса методом ПЦР диагностики и методом культивирования. Эти методы проводятся в специализированной лаборатории.
ЕСЛИ У ВАС ОПОЯСЫВАЮЩИЙ ЛИШАЙ, ЕСТЬ ЛИ ПРИЧИНЫ БЕСПОКОИТЬСЯ О БОЛЕЕ СЕРЬЕЗНОМ ЗАБОЛЕВАНИИ ИЛИ НАРУШЕНИИ ФУНКЦИИ ИММУННОЙ СИСТЕМЫ?
Большинство людей с Herpes zoster здоровы. Люди, у которых есть заболевания крови, ВИЧ, или проходили длительное облучение находятся в группе риска, но при использовании медикаментов вылечиваются.
МОЖНО ЛИ ЗАРАЗИТЬСЯ ОПОЯСЫВАЮЩИМ ЛИШАЕМ?
Herpes zoster является менее контагиозным, чем ветряная оспа. Человек с Herpes zoster может быть источником заражения, только в том случае, если пузырьки при высыпаниях повреждены.
Пациенты с опоясывающим лишаем редко требуют госпитализации.
ЛЕЧЕНИЕ ОПОЯСЫВАЮЩЕГО ЛИШАЯ
Обычно кожные проявления при опоясывающем лишае проходят в течение нескольких недель. Болезненные ощущения могут сохраняться еще некоторое время, после того, как сыпь прошла. Для того, что бы уменьшить болезненные ощущения и зуд, можно использовать холодный компресс на места высыпаний. Если диагноз поставлен на ранней стадии, не позднее 48 часов после первых проявлений, то возможно назначение противовирусных препаратов, которые остановят размножение вируса в нервных ганглиях и уменьшат количество и длительность клинических проявлений. При поражении глаз и подозрении на воспаление глазной ветви тройничного нерва необходимо начинать терапию, как можно раньше, возможно необходима будет консультация офтальмолога.
Для того, что бы уменьшить болезненные ощущения и зуд, можно использовать холодный компресс на места высыпаний. Если диагноз поставлен на ранней стадии, не позднее 48 часов после первых проявлений, то возможно назначение противовирусных препаратов, которые остановят размножение вируса в нервных ганглиях и уменьшат количество и длительность клинических проявлений. При поражении глаз и подозрении на воспаление глазной ветви тройничного нерва необходимо начинать терапию, как можно раньше, возможно необходима будет консультация офтальмолога.
Для лечения постгерпетической невралгии возможно использование противовоспалительных препаратов, обезболивающих, которые уберут воспаления и дискомфортные ощущения.
Препараты кортикостероидов в комбинации с противовирусными препаратами также, иногда, используются для лечения тяжелых форм, поражения конъюнктивы глаза, выраженном болевом синдроме. Так же при выраженном болевом синдроме может использоваться блокада нерва.
Для определения правильной тактики лечения опоясывающего лишая проконсультируйтесь со своим дерматологом.
Комплексное лечение герпетических поражений периферической нервной системы | Игонина И.А., Колоколов О.В., Бакулев А.Л., Кравченя С.С., Колоколова А.М., Ситкали И.В.
Опоясывающий лишай (herpes zoster) – заболевание, вызываемое вирусом герпеса 3-го типа, в основе которого лежит реактивация латентной ганглий-ассоциированной вирусной инфекции с поражением кожного покрова и нервной системы. В типичных случаях опоясывающий герпес проявляется лихорадкой, болью и пузырьковыми высыпаниями на коже, расположенными по ходу нервов [10, 14, 16].
Заболеваемость опоясывающим лишаем варьирует от 0,4 до 1,6 случаев на 1000 человек – в возрасте до 20 лет и от 4,5 до 11,8 случаев на 1000 человек – в более старшей возрастной группе. Мужчины и женщины болеют с одинаковой частотой. К важным факторам риска развития herpes zoster относят стресс, переохлаждение и физическую травму. Осложнения заболевания более вероятны в пожилом возрасте, при наличии сопутствующей аутоимунной, онкологической и гематологической патологии, сахарного диабета, приеме иммуносупрессивных препаратов (кортикостероидов, цитостатиков). ВИЧ-инфекция неблагоприятным образом влияет как на риск развития, так и на степень тяжести дерматоза. Так, заболеваемость опоясывающим лишаем в возрасте от 20 до 50 лет у ВИЧ-инфицированных почти в 8 раз превышает таковую у иммунокомпетентных лиц. Рецидивы болезни встречаются менее чем у 5% переболевших [14, 45].
ВИЧ-инфекция неблагоприятным образом влияет как на риск развития, так и на степень тяжести дерматоза. Так, заболеваемость опоясывающим лишаем в возрасте от 20 до 50 лет у ВИЧ-инфицированных почти в 8 раз превышает таковую у иммунокомпетентных лиц. Рецидивы болезни встречаются менее чем у 5% переболевших [14, 45].Отличительной особенностью возбудителя ветряной оспы и опоясывающего герпеса – Varicella zoster virus (VZV) подсемейства Alphaherpesvirinae семейства Herpesviridae – является способность длительно персистировать в сенсорных ганглиях нервной системы и реактивироваться под воздействием каких-либо неблагоприятных эндогенных и (или) экзогенных факторов. По сути, речь идет о двух клинических формах заболевания, вызванных одним и тем же этиотропным агентом. Дерматоз манифестирует с первичной инфекции – ветряной оспы, затем переходит в латентную фазу с локализацией в ганглиях задних корешков спинного мозга и ганглиях черепных нервов, рецидивируя впоследствии опоясывающим лишаем [10, 12, 14].

Путь передачи Varicella zoster virus – воздушно-капельный. После репликации вирусов на слизистых оболочках дыхательных путей происходит их миграция в лимфатические узлы и CD4+-лимфоциты, а также в эпителиальные клетки. Инфицирование окончаний чувствительных нервов опосредуется внеклеточным вирусом, присутствующим в огромном количестве в везикулах на коже. Дальнейшее распространение VZV в макроорганизме может происходить гематогенным, лимфогенным и нейрогенным (по аксонам чувствительных нервов) путями. Вирус инфицирует сенсорные ганглии нервной системы, что обеспечивает его пожизненную персистенцию в организме человека. Продукты активации ряда генов вируса приводят к блокаде интерферона, снижению экспрессии ряда рецепторов на иммунокомпетентных клетках, вследствие чего VZV приобретает способность «ускользать» от защитных механизмов иммунной системы человека.
Снижение напряженности клеточных реакций приводит к реактивации вируса, что сопровождается поражением не только кожи, но и нервных окончаний.
 Гистологически при реактивации вируса в ганглиях выявляют кровоизлияния, отек и лимфоцитарную инфильтрацию на всем протяжении чувствительного нерва. Характер этих изменений определяет наличие и степень выраженности болевого синдрома.
Гистологически при реактивации вируса в ганглиях выявляют кровоизлияния, отек и лимфоцитарную инфильтрацию на всем протяжении чувствительного нерва. Характер этих изменений определяет наличие и степень выраженности болевого синдрома.Большинство дерматовенерологов предлагают выделять следующие клинические формы опоясывающего лишая: везикулярная, без сыпи (zoster sine herpete), генерализованная, диссеминированная, слизистых оболочек, офтальмогерпес, синдром Ханта, а также атипичные (буллезная, геморрагическая, язвенно-некротическая, гангренозная, абортивная) [14].
По локализации выделяют поражения тригеминального (гассерова) и коленчатого узлов, шейных, грудных и пояснично-крестцовых ганглиев. По мнению большинства специалистов, чаще всего поражаются участки кожи, иннервируемые спинальными и тройничными нервами, причем наиболее часто в патологический процесс вовлекаются торакальные дерматомы. По данным ряда других авторов, герпетическое поражение гассерова узла встречается чаще, нежели спинальные ганглиониты [17].

Обычно заболевание манифестирует болевым синдромом. Около 70–80% пациентов с опоясывающим лишаем в продромальном периоде предъявляют жалобы на боль в пораженном дерматоме, в зоне которого впоследствии появляются кожные высыпания.
В продромальном периоде боль может носить постоянный или приступообразный характер. Чаще всего боль описывается как жгучая, стреляющая, колющая или пульсирующая. Некоторые больные чувствуют боль только при прикосновении. У других пациентов ведущим клиническим симптомом является выраженный кожный зуд. Продромальный период обычно длится 2–3 дня, но иногда достигает недели.
Нередки парестезии в пораженных участках. Интенсивность болевого синдрома определяется степенью вовлеченности периферических нервов в патологический процесс. Через 2–7 дней на коже начинают появляться типичные для опоясывающего лишая высыпания. В случае классического течения herpes zoster – это эфемерная эритема, отек, затем множественные папулы, быстро, в течение 2–3 дней трансформирующиеся в везикулы.
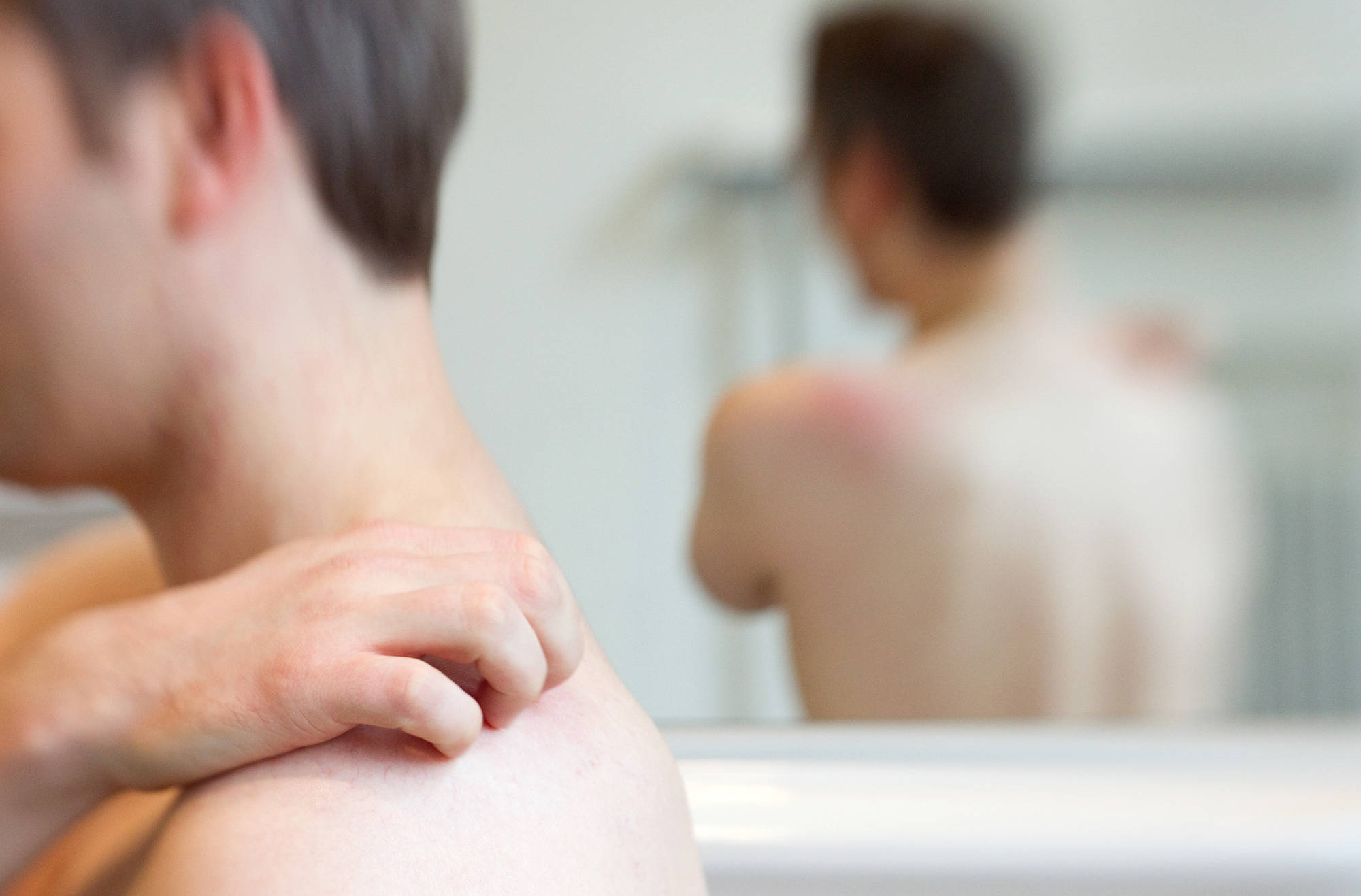 Эффлоресценции склонны к группировке и слиянию между собой. Вследствие присоединения вторичной пиококковой инфекции отмечается пустулизация в очагах.
Эффлоресценции склонны к группировке и слиянию между собой. Вследствие присоединения вторичной пиококковой инфекции отмечается пустулизация в очагах. Выраженные общеинфекционные проявления (лихорадка, цефалгия, миалгия, утомляемость, общее недомогание), а также увеличение региональных лимфатических узлов наблюдаются менее чем у 20% пациентов.
По данным ряда авторов, при исследовании цереброспинальной жидкости при опоясывающем лишае определяется лимфоцитарный плеоцитоз [36].
Через 3–5 дней на месте везикул появляются эрозии и образуются корочки, исчезающие к 3–4 нед. На месте разрешившихся высыпаний обычно длительно сохраняется гипо- или гиперпигментация. Если период появления новых везикул длится более 1 нед., это указывает на высокую вероятность наличия у пациента иммунодефицитного состояния. На слизистых оболочках вместо корочек образуются неглубокие эрозии. Высыпания на слизистых могут вообще оставаться незамеченными.
Важно, что при опоясывающем герпесе распространение патологического процесса соответствует определенному дерматому на одной стороне тела (левой или правой) и не пересекает анатомической средней линии туловища, за исключением зон смешанной иннервации.
 У иммунокомпетентных пациентов обычно поражается один дерматом, однако из-за индивидуальной вариативности иннервации в процесс могут быть вовлечены и соседние дерматомы.
У иммунокомпетентных пациентов обычно поражается один дерматом, однако из-за индивидуальной вариативности иннервации в процесс могут быть вовлечены и соседние дерматомы.Высыпания обычно сопровождаются такими же болевыми ощущениями, как и в продромальном периоде. Однако в некоторых случаях болевой синдром может появиться только в остром периоде заболевания.
При абортивной форме herpes zoster высыпания на коже ограничиваются эритемой и папулами, без трансформации в полостные элементы. При геморрагической форме опоясывающего лишая содержимое везикул в большинстве своем геморрагическое, патологический процесс захватывает не только эпидермис, но и дерму, после разрешения высыпаний возможно образование рубцов. Из наиболее тяжелых разновидностей herpes zoster выделяют некротическую и диссеминированную форму опоясывающего лишая [14].
Боль в течение всего периода высыпаний, как правило, носит интенсивный жгучий характер, зона ее распространения соответствует корешкам пораженного ганглия.
 Обычно боль усиливается ночью и при воздействии различных раздражителей (тактильных, температурных и др.).
Обычно боль усиливается ночью и при воздействии различных раздражителей (тактильных, температурных и др.).При объективном осмотре могут быть выявлены расстройства чувствительности в виде гиперестезии, гипостезии или анестезии, включая anesthesia dolorosa, и других. Расстройства чувствительности обычно ограничены областью высыпаний, однако весьма изменчивы по форме и интенсивности.
Степень выраженности болевого синдрома не всегда коррелирует с тяжестью кожных проявлений. У ряда больных, несмотря на тяжелую гангренозную форму поражения кожи, боль остается незначительной и кратковременной. В то же время у других пациентов наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
При ганглионите гассерова узла наблюдаются мучительные боли, нарушения чувствительности и высыпания в зоне иннервации одной (I, II или III), двух или (редко) всех ветвей тройничного нерва. При офтальмогерпесе возможны кератит, эписклерит, иридоциклит, в редких случаях – поражение сетчатой оболочки глаза, оптический неврит с исходом в атрофию зрительного нерва, а также глаукома.
 Возможно поражение III, IV, VI черепных нервов, что проявляется глазодвигательными расстройствами и птозом.
Возможно поражение III, IV, VI черепных нервов, что проявляется глазодвигательными расстройствами и птозом.Инфекция, вызываемая VZV и вирусом простого герпеса – Herpes simplex virus (HSV) – является наиболее частой причиной паралича Белла, кожные проявления при этом могут отсутствовать, а этиологическая роль VZV или HSV может быть определена с помощью лабораторных методов исследования. Нередко герпетическое поражение VII черепного нерва проявляется не только периферическим прозопарезом, но также, при поражении коленчатого узла, – гиперакузией и гипогевзией (синдром Ханта) [31]. Поражение VIII черепного нерва обычно дебютирует шумом в ушах. Гипоакузия может возникать не только при поражении слухового нерва, но также при вовлечении аппарата среднего уха. Вестибуляторные расстройства обычно развиваются медленно и варьируют от легкого головокружения до грубой вестибулярной атаксии.
При локализации высыпаний в области иннервации IX черепного нерва наблюдаются боль и нарушение чувствительности в области мягкого неба, небной дужки, языка, задней стенки глотки.
Вследствие развития герпетических радикулитов и невритов иногда наблюдаются двигательные расстройства, соответствующие обычно зоне сенсорных нарушений.
Поражение шейных узлов сопровождается высыпаниями на коже шеи и волосистой части головы. При ганглионитах нижнешейной и верхнегрудной локализации может наблюдаться синдром Стейнброккера (боль в руке сопровождается отечностью кисти, трофическими расстройствами в виде цианоза и истончения кожного покрова, гипергидроза, ломкости ногтей) [10]. Ганглиониты грудной локализации нередко симулируют клиническую картину стенокардии, инфаркта миокарда, что приводит к ошибкам в диагностике. При герпетическом поражении ганглиев пояснично-крестцовой области возникает боль, симулирующая панкреатит, холецистит, почечную колику, аппендицит. В связи с развитием ганглиорадикулитов вызываются симптомы Нери, Лассега, Мацкевича, Вассермана.
Нейрогенный мочевой пузырь с нарушениями мочеиспускания по периферическому типу может ассоциироваться с опоясывающим герпесом сакральных дерматомов S2–S4. Острый и хронический герпетический энцефалит и миелит являются серьезными осложнениями, приводящими нередко к летальному исходу или инвалидизации [10, 33, 36].
Болевой синдром является наиболее мучительным проявлением опоясывающего лишая при поражении периферической нервной системы. У одних пациентов сыпь и боль имеют относительно короткую длительность, у 10–20% больных возникает постгерпетическая невралгия, которая может длиться месяцы и даже годы. Значительно снижая качество жизни, она может приводить к длительной временной потере трудоспособности и сопровождается существенными финансовыми затратами. Вот почему эффективное лечение болевого синдрома, ассоциированного с опоясывающим герпесом, является важной клинической задачей.
Согласно современным представлениям, болевой синдром при опоясывающем герпесе имеет три фазы: острую, подострую и хроническую [32].
Острая герпетическая невралгия возникает, как правило, в продромальном периоде и длится до 30 дней. У большинства пациентов появлению боли и сыпи предшествует чувство жжения или зуда в определенном дерматоме. Боль может быть колющей, пульсирующей, стреляющей, носить приступообразный или постоянный характер. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой, недомоганием, миалгиями, головной болью. Определить причину боли на этой стадии крайне сложно. В зависимости от ее локализации дифференциальный диагноз следует проводить со стенокардией, инфарктом миокарда, острым приступом холецистита, панкреатита, аппендицита, плевритом, кишечной коликой, вертеброгенной радикулопатией и другими состояниями. Причина болевого синдрома обычно становится очевидной после появления характерных высыпаний. Непосредственной причиной продромальной боли является субклиническая реактивация и репликация VZV в нервной ткани. Наличие сильной боли в продромальном периоде увеличивает риск более выраженной острой герпетической невралгии в периоде высыпаний и вероятность развития впоследствии постгерпетической невралгии.
У большинства (60–90%) иммунокомпетентных пациентов появление кожных высыпаний сопровождает острая сильная боль. Выраженность острого болевого синдрома увеличивается с возрастом. Характерной особенностью острой герпетической невралгии является аллодиния – боль, вызванная воздействием неболевого стимула, например прикосновением одежды. Полагают, что аллодиния в острой фазе является предиктором возникновения постгерпетической невралгии.
Подострая фаза герпетической невралгии начинается по окончании острой фазы (после 30 дней от начала продромального периода). На фоне адекватного лечения она может быть купирована или продолжается более 120 дней, переходя в постгерпетическую невралгию. К факторам, предрасполагающим к сохранению боли, относят: пожилой возраст, женский пол, наличие длительного продромального периода, массивные кожные высыпания, локализацию высыпаний в области иннервации тройничного нерва (особенно области глаза) или плечевого сплетения, сильную острую боль, наличие иммунодефицита.
При постгерпетической невралгии пациенты описывают три типа боли:
1) постоянная, глубокая, тупая, давящая или жгучая боль;
2) спонтанная, периодическая, колющая, стреляющая боль, похожая на удар током;
3) боль при одевании или легком прикосновении (у 90% больных).
Согласно определению Международного форума по лечению герпеса, постгерпетическую невралгию определяют как боль, которая длится более 4 мес. (120 дней) после начала продромального периода опоясывающего лишая [33–35].
Болевой синдром, как правило, сопровождается нарушениями сна, потерей аппетита и снижением веса, хронической усталостью, депрессией, что приводит к социальной дезадаптации пациентов.
Если в острой фазе болевой синдром носит смешанный (воспалительный и нейропатический) характер, то в хронической фазе – это типичная нейропатическая боль. Каждая из перечисленных фаз имеет свои особенности лечения, основанные на патогенетических механизмах болевого синдрома и подтвержденные контролируемыми клиническими исследованиями.
Лечение опоясывающего лишая в настоящее время является актуальной междисциплинарной проблемой, в решении которой принимают участие не только дерматовенерологи и неврологи, но и инфекционисты, офтальмологи, оториноларингологи, а также доктора других специальностей.
Препаратами выбора этиотропной терапии при опоясывающем герпесе в настоящий момент остаются синтетические ациклические нуклеозиды (ацикловир и его аналоги – фамцикловир и валцикловир). Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии cинтeтичecкиx нуклеозидов с репликационными ферментами герпесвирусов. Тимидинкиназа герпесвирусов гораздо быстрее, чем клеточная, связывается с ацикловиром, вследствие чего препарат накапливается преимущественно в инфицированных клетках. Ацикловиры выстраиваются в цепь строящихся ДНК для «дочерних» вирусных частиц, обрывая патологический процесс и прекращая репродукцию вируса. Валацикловир отличает высокая биодоступность, что позволяет значительно сократить дозу и кратность приема препарата. Фамцикловир, за счет более высокого сродства к нему тимидинкиназы герпесвирусов, нежели к ацикловиру, обладает более выраженной эффективностью в лечении опоясывающего лишая.
Основными схемами противовирусной терапии опоясывающего герпеса у взрослых пациентов считаются: валацикловир по 1000 мг 3 раза/сут. перорально в течение 7 дней или фамцикловир по 500 мг 3 раза/сут. перорально в течение 7 дней, или ацикловир по 800 мг 5 раз/сут. перорально в течение 7–10 дней. Следует помнить, что ациклические нуклеозиды следует назначать как можно раньше – в первые 72 ч от момента появления высыпаний на коже.
Как отмечено выше, патогенетическое лечение в разные фазы заболевания имеет свои особенности. В продромальную и острую фазы целесообразно назначение противовоспалительных препаратов (НПВП), противоотечной, десенсибилизирующей терапии.
Как известно, «золотым стандартом» эффективности НПВП, эталоном при изучении терапевтического потенциала и безопасности новых и «старых» препаратов этой группы является диклофенак натрия. Апробация диклофенака проведена во всех областях клинического использования НПВП, его эффективность доказана в ходе рандомизированных клинических исследований как при ургентных состояниях, так и при хронической боли. При этом в ходе многочисленных исследований показано, что ни один из существующих НПВП не превосходит диклофенак по эффективности, в то время как последний может уступать некоторым из них по безопасности. По мнению ряда авторов, в РФ диклофенак остается наиболее популярным НПВП, что обусловлено, прежде всего, финансовой доступностью дженериков этого препарата. По данным опроса 3 тыс. больных в Москве и других 6 регионах России, регулярно получающих НПВП, этот препарат использовали 72% респондентов [8]. Однако именно дешевые дженерики не подвергались крупным клиническим исследованиям на предмет их эффективности и безопасности [9], чего нельзя сказать об оригинальном препарате диклофенак и его аналогах.
Положительные качества диклофенака прежде всего обусловлены оптимальными физико-химическими и структурными характеристиками препарата, его способностью проникать и накапливаться в очагах воспаления, а также хорошей совместимостью со многими другими лекарственными средствами. Противовоспалительное действие диклофенака обусловлено угнетением активности циклооксигеназы 1 и 2 (ЦОГ-1 и ЦОГ-2). ЦОГ-1 считается структурной, а ЦОГ-2 – индуцированной формой ключевого фермента метаболизма арахидоновой кислоты. ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Простациклин обладает сосудорасширяющим и дезагрегационным свойствами, улучшая микроциркуляцию в почках, легких и печени. ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность НПВП обусловлена угнетением именно ЦОГ–2. Большинство неселективных НПВП в большей степени ингибирует ЦОГ-1, нежели ЦОГ-2. Диклофенак ингибирует оба изофермента примерно в одинаковой степени, поэтому реже вызывает поражение желудочно-кишечного тракта (ЖКТ). Препарат нарушает метаболизм арахидоновой кислоты и уменьшает количество ПГ как в очаге воспаления, так и в здоровых тканях, подавляет экссудативную и пролиферативную фазы воспаления. Наибольшая эффективность его действия отмечается при болях воспалительного характера, что важно при лечении острой герпетической невралгии [13].
Как и все НПВП, диклофенак обладает антиагрегантной активностью. Однако он не конкурирует с ацетилсалициловой кислотой за связывание с активным центром ЦОГ-1 и не влияет на ее антитромбоцитарный эффект.
Диклофенак снижает проницаемость капилляров, стабилизирует лизосомальные мембраны, снижает выработку АТФ в процессах окислительного фосфорилирования, подавляет синтез медиаторов воспаления (ПГ, гистамин, брадикинины, лимфокинины, факторы комплемента и другие). Препарат блокирует взаимодействие брадикинина с тканевыми рецепторами, восстанавливает нарушенную микроциркуляцию и снижает болевую чувствительность в очаге воспаления. Анальгетическое действие обусловлено снижением концентрации биогенных аминов, обладающих альгогенными свойствами, и увеличением порога болевой чувствительности рецепторного аппарата. При длительном применении может оказывать десенсибилизирующее действие.
Что касается риска серьезных осложнений, то безопасность диклофенака в отношении ЖКТ в целом выше, нежели других неселективных НПВП, а у пациентов с относительно низким риском осложнений – сравнима с селективными НПВП [19].
Однако суммарная частота осложнений со стороны ЖКТ, прежде всего диспепсии на фоне приема диклофенака, достоверно выше, чем при использовании эторикоксиба, целекоксиба, нимесулида и мелоксикама. Применение диклофенака ассоциируется с повышением риска дестабилизации артериальной гипертонии и сердечной недостаточности, а также развития кардиоваскулярных катастроф. Диклофенак способен вызывать серьезные гепатотоксические осложнения, хотя клинически выраженная патология печени возникает редко.
Тем не менее, по мнению многих исследователей, с учетом соотношения эффективности, переносимости и низкой стоимости диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска развития НПВП-гастропатии, не страдающих заболеваниями сердечно-сосудистой и гепатобилиарной системы. При умеренном риске – у лиц пожилого возраста без серьезной коморбидной патологии или больных с язвенным анамнезом (без серьезных осложнений) – диклофенак может быть использован в комбинации с гастропротекторами, но при отсутствии кардиоваскулярной патологии или ее эффективной медикаментозной коррекции.
При постгерпетической невралгии, представляющей собою хроническую нейропатическую боль, на первый план в лечении пациентов выступают препараты, подавляющие периферическую и центральную сенситизацию и активирующие антиноцицептивную систему. К таким препаратам относятся антидепрессанты (предпочтение отдается селективным ингибиторам обратного захвата серотонина и норадреналина) и антиконвульсанты [1, 3, 22]. Показано назначение нейропротективных препаратов.
В комплексном лечении как острой, так и хронической боли используют витамины группы В [7]. Описан метаболический и нейротрофический эффект витамина В1 (тиамина) – важнейшего компонента физиологической системы проведения нервных импульсов. Установлено, что витамины В6 и В12 (пиридоксин и цианокобаламин) играют важную роль в процессах миелинизации нервных волокон. Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы [2, 5, 26, 40]. В ряде работ подчеркивается, что как комбинация, так и раздельное применение витаминов В1, В6, В12 обладает анальгезирующим эффектом [20, 24, 27–29, 38, 41, 42]. Доказано, что комбинация витаминов В при болях ингибирует ноцицептивные ответы, не меняющиеся после введения налоксона [24], усиливает действие норадреналина и серотонина – главных «антиноцицептивных» нейромедиаторов [29].
Ряд экспериментальных исследований выявил отчетливый антиноцицептивный эффект отдельных витаминов и их комплексов при нейропатической боли [15, 21, 25, 44]. При лечении комплексом витаминов группы В на протяжении 3 нед. 1149 пациентов с болевыми синдромами и парестезиями, обусловленными полиневропатиями, невралгиями, радикулопатиями, мононевропатиями, отмечено значительное уменьшение интенсивности болей и парестезий в 69% случаев [23]. В обзоре работ по изучению антиноцицептивного действия комплекса витаминов В I. Jurna в 1998 г., подвергнув анализу имевшиеся к тому времени экспериментальные и клинические исследования, пришел к выводу, что их применение способно уменьшить как скелетно-мышечные, так и корешковые боли в спине [28].
Имеются данные синергичного эффекта в снижении тактильной аллодинии при одновременном применении витамина В12, В1 и антиконвульсанта карбамазепина или габапентина [37, 41], что представляется важным для реализации механизмов действия препаратов при их одновременном применении у пациентов с нейропатической болью.
Одним из препаратов, содержащих комплекс витаминов группы В, является Нейромультивит, лечение которым продолжают в дозе 1–3 таблетки в сутки на протяжении 1–2 мес. в зависимости от эффективности терапии. Включение Нейромультивита в комплексную терапию болевого синдрома позволяет достичь более выраженного действия при одновременном применении с НПВП, уменьшить длительность эпизода боли и длительность терапии, сократить частоту возникновения рецидива.
Особого внимания заслуживает препарат Нейродикловит, содержащий в 1 капсуле с модифицированным высвобождением 50 мг диклофенака натрия, 50 мг тиамина гидрохлорида, 50 мг пиридоксина гидрохлорида и 250 мкг цианокобаламина. Препарат назначают в дозе 1–3 капсулы в сутки на протяжении 1–2 нед.
Использование комбинации витаминов В1, В6, В12 и диклофенака позволяет достигать более выраженного анальгезирующего эффекта, при этом может быть уменьшена длительность терапии, что подтверждается данными ряда клинических исследований [7, 11, 18, 30, 43], включая многоцентровые двойные слепые рандомизированные исследования [37]. При комбинированной терапии острота боли по субъективному ощущению больных достоверно уменьшается раньше, чем при монотерапии НПВП. При комбинации НПВП с витаминами группы В можно снизить дозу НПВП [4, 6, 18, 30, 43]. В нескольких клинических исследованиях с использованием комплекса витаминов В как адъювантной терапии при назначении диклофенака [37, 39, 43] обезболивающий эффект подтверждался не только уменьшением интенсивности боли по визуально-аналоговой шкале, но и нормализацией у больных ночного сна и улучшением качества жизни.
Таким образом, наиболее адекватной и оптимальной терапией при герпетическом поражении периферической нервной системы в дополнение к противовирусным препаратам является назначение с первых дней заболевания комплекса: НПВП + витамины В1, В6, В12 (Нейродикловит), а при появлении нейропатической боли – использование комплекса: антидепрессант или антиконвульсант + витамины В1, В6, В12 (Нейромультивит), а также нейропротективных средств.
Литература
1. Болевые синдромы в неврологической практике / Под ред. В.Л. Голубева. М.: МЕДпресс-информ, 2010. 330 с.
2. Бурчинский С.Г. Возможности комплексной нейротропной фармакотерапии при нейропатических и невралгических синдромах // Здоровье Украины. 2009. № 4. С. 14–15.
3. Данилов А.Б. Алгоритм диагностики и лечения боли в нижней части спины с точки зрения доказательной медицины // Атмосфера. Нервные болезни. 2010. № 4. С. 11–18.
4. Данилов А.Б. Витамины группы В в лечении болевых синдромов // Трудный пациент. 2010. № 12. С. 1–8.
5. Данилов А.Б. Лечение острой боли в спине: витамины группы «В» или НПВП? // РМЖ. 2010. Специальный выпуск «Болевой синдром». С.35–39.
6. Данилов А.Б. Применение витаминов группы В при болях в спине: новые анальгетики? // РМЖ. 2008. Специальный выпуск «Болевой синдром». С. 35–39.
7. Зудин А.М., Багдасарян А.Г. Опыт лечения постишемических невритов у больных хронической критической ишемией нижних конечностей // Фарматека. 2009. № 7. С. 70–72.
8. Иммаметдинова Г.Р., Чичасова Н.В. Вольтарен в практике ревматолога // РМЖ. 2007. № 15. С. 1987–1991.
9. Каратеев А.Е., Насонов Е.Л. НПВП-ассоциированная патология ЖКТ: реальное состояние дел в России // РМЖ. 2006. №15. С. 1073–1078.
10. Корсунская И.М. Опоясывающий лишай // РМЖ. 1998. № 6.
11. Красивина И.Г. и др. Применение фиксированной комбинации диклофенака с витаминами группы B при остеоартрозе коленных суставов // Фарматека. 2011. № 5. С. 86–90.
12. Львов Н.Д. Герпесвирусы человека – системная, интегративная, лимфопролиферативная иммуноонкопатология // РМЖ. 2012. № 22. С. 1133–1138.
13. Насонов Е.Л., Каратеев А.Е.Применение нестероидных противовоспалительных препаратов. Клинические рекомендации // РМЖ. 2006. № 25. С. 1769–1778.
14. Опоясывающий герпес/ Под ред. А.А. Кубановой. М.: ДЭКС-ПреСС, 2010. 24 с.
15. Строков И.А., Ахмеджанова Л.Т., Солоха О.А.Эффективность витаминов группы В при лечении болевых синдромов // РМЖ. 2010. № 16. С.1014–1017.
16. Таха Т.В. Опоясывающий герпес: клиника, диагностика, принципы терапии // РМЖ. 2012. № 34. С. 1644–1648.
17. Цукер М.Б. Поражения нервной системы, вызываемые вирусами группы герпеса // Клин. медицина. 1976. Т. 54. № 9. С. 9097.
18. Bruggemann G., Koehler C.O., Koch E.M. Results of a double-blind study of diclofenac + vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae. A multicenter study // Klin. Wochenschr. 1990. Vol. 68, №.2. P. 116–120.
19. Cannon C.P. Cardiovascular outcomes with etoricoxib and diclofenac in patients with osteoarthritis and rheumatoid arthritis in the Multinational Etoricoxib and Diclofenac Arthritis Long-term (MEDAL) programme: a randomised comparison // Lancet. 2006. Vol. 368. № 9549. P. 1771–1781.
20. Caram-Salas N.L. et al. Antinociceptive synergy between dexamethasone and the B vitamin complex in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 88–91.
21. Caram-Salas N.L. et al. Thiamine and cyanocobalamin relieve neuropathic pain in rats: synergy with dexamethasone // Pharmacol. 2006. Vol. 77. №2. P. 53–62.
22. Carey T. et al. Acute severe low back pain. A population-based study of prevalence and care-seeking // Spine. 1996. Vol. 21. P. 339–344.
23. Eckert M., Schejbal P. Therapy of neuropathies with a vitamin B combination. Symptomatic treatment of painful diseases of the peripheral nervous system with a combination preparation of thiamine, pyridoxine and cyanocobalamin // Fortschr Med. 1992. Vol. 110. №29. P. 544–548.
24. Franca D.S. et al. B vitamins induce an antinociceptive effect in the acetic acid and formaldehyde models of nociception in mice // Eur. J. Pharmacol. 2001. Vol. 421. № 3. P. 157–164.
25. Granados-Soto V. et al. Effect of diclofenac on the antiallodinic activity of vitamin B12 in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 92–94.
26. Hosseinzadeh H. et al. Anti-nociceptive and anti-inflammatory effects of cyanocobalamin (vitamin B12) against acute and chronic pain and inflammation in mice // Arzneimittelforschung. 2012. Vol. 62, № 7. P. 324–329.
27. Jolivalt C.G. et al. B vitamins alleviate indices of neuropathic pain in diabetic rats // Eur. J. Pharmacol. 2009. Vol. 612. № 1–3. P. 41–47.
28. Jurna I. Analgesic and analgesia-potentiating action of B vitamins // Schmerz. 1998. Vol. 12. № 2. P. 136–141.
29. Jurna I., Reeh P.W. How useful is the combination of B vitamins and analgesic agents? // Schmerz. 1992. Vol. 3. P. 224–226.
30. Kuhlwein A., Meyer H.J., Koehler C.O. Reduced diclofenac administration by B vitamins: results of a randomized double-blind study with reduced daily doses of diclofenac (75 mg diclofenac versus 75 mg diclofenac plus B vitamins) in acute lumbar vertebral syndromes // Klin. Wochenschr. 1990. Vol. 68. № 2. P. 107–115.
31. Lee D.H. et al Herpes zoster laryngitis accompanied by Ramsay Hunt syndrome // J. Craniofac. Surg. 2013. Vol. 24. № 5. P. 496–498.
32. Loncar Z. et al. Quality of pain in herpes zoster patients // Coll. Antropol. 2013. Vol. 37. № 2. P. 527–530.
33. McElveen W.A. Postherpetic neuralgia differential diagnoses // http://emedicine.medscape.com/ article/1143066-overview. Accessed 11 May 2011.
34. Nalamachu S., Morley-Forster P. Diagnosing and Managing Postherpetic Neuralgia // Drugs Aging. 2012. Vol. 29. P. 863–869.
35. Tontodonati M. et al Post-herpetic neuralgia // Intern. J. General Med. 2012. Vol. 5. P. 861–871.
36. Haug A. et al. Recurrent polymorphonuclear pleocytosis with increased red blood cells caused by varicella zoster virus infection of the central nervous system: Case Report and Review of the Literature // J. Neurol. Sci. 2010. Vol. 292. № 1–2. P. 85–88.
37. Mibielli M.A. et al. Diclofenac plus B vitamins versus diclofenac monotherapy in lumbago : the DOLOR study // Curr. Med. Res. Opin. 2009. Vol. 25. P. 2589–2599.
38. Mixcoatl-Zecuatl T. et al. Synergistic antiallodynic interaction between gabapentin or carbamazepine and either benfotiamine or cyanocobalamin in neuropathic rats // Methods Find. Exp. Clin. Pharmacol. 2008. Vol. 30. № 6. P. 431–441.
39. Perez–Florez E. et al. Combination of Diclofenac plus B vitamins in acute pain after Tonsillectomy: a pilot study // Proc. West. Pharmacol. 2003. Vol. 46. P. 88–90.
40. Reyes-Garcia G. et al. Mechanisms of analgesic action of B vitamins in formalin-induced inflammatory pain // Proc. West. Pharmacol. Soc. 2002. Vol. 45. P. 144–146.
41. Reyes-Garcia G. et al. Oral administration of B vitamins increases the antiallodynic effect of gabapentin in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 76–79.
42. Rocha-Gonzalez H.I. et al. B vitamins increase the analgesic effect of diclofenac in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 84–87.
43. Vetter G. et al. Shortening diclofenac therapy by B vitamins. Results of a randomized double-blind study, diclofenac 50 mg versus diclofenac 50 mg plus B vitamins, in painful spinal diseases with degenerative changes // Z. Rheumatol. 1988. Vol. 47. № 5. P. 351–362.
44. Wang Z.B. et al. Thiamine, pyridoxine, cyanocobalamin and their combinatuin inhibit thermal, but not mechanical hyperalgesia in rats with primary sensory neuron loss // Pain. 2005. Vol. 114. P. 266–277.
45. Yawn B.P., Gilden D. The global epidemiology of herpes zoster // Neurology. 2013. Vol. 81. № 10. P. 928–930.
.
Опоясывающий лишай (опоясывающий герпес) — Южный округ Невады
Что такое черепица?
Опоясывающий лишай — это заболевание кожи, вызываемое тем же вирусом, который вызывает ветряную оспу.
Это происходит только у людей, которые были инфицированы вирусом ветряной оспы в прошлом, и возникает в результате реактивации (возобновления активности) вируса.
Почему вирус реактивируется, неизвестно.
Как вы его получите?
Что вызывает приступ опоясывающего лишая, неизвестно. Контакт с кем-то, кто болен активной ветряной оспой, не активирует вирус, вызывающий опоясывающий лишай.
Прямое воздействие жидкости в волдырях опоясывающего лишая может вызвать ветряную оспу у неиммунизированных или никогда не болевших ветряной оспой.
Опоясывающий лишай чаще встречается у пожилых людей, чем у более молодых людей или детей.
Каковы симптомы и когда они появляются?
- Первым признаком опоясывающего лишая часто бывает покалывание на коже, сопровождающееся зудом или сильной колющей болью.
- Через несколько дней на теле или голове появляется пятнистая сыпь в виде выпуклых точек.
- Через 7–12 дней появляются небольшие пузыри, заполненные жидкостью, они высыхают и образуют корки.
- В свою очередь, струпья отпадают через 2–3 недели.
- Сыпь и боль обычно исчезают в течение 3-5 недель.
- Хотя опоясывающий лишай часто бывает очень болезненным, заболевание не считается опасным для здоровых людей.
- Тем не менее, любой, кто испытывает приступ опоясывающего лишая в непосредственной близости от глаз, должен немедленно обратиться за медицинской помощью к окулисту.
Как долго человек заразен?
Человек с опоясывающим лишаем заразен до тех пор, пока не исчезнут новые волдыри, а старые не покроются коркой.
Как можно избежать заражения других?
Человек с опоясывающим лишаем может избежать заражения других, если тщательно вымыть руки после прикосновения к волдырям и держать волдыри закрытыми, чтобы никто не подвергался воздействию жидкости из волдырей.
Как лечить опоясывающий лишай?
Большинство людей с опоясывающим лишаем выздоравливают самостоятельно без лечения. Иногда определенные противовирусные препараты, прописанные врачом, могут сократить продолжительность и уменьшить тяжесть заболевания.
Если у вас однажды появился опоясывающий лишай, сможете ли вы получить его снова?
Да. Хотя многие люди, заболевшие опоясывающим лишаем, переживают только один приступ, у других может быть несколько приступов с течением времени. Считается, что иммунная система человека участвует в защите от реактивации вируса.
Как можно избежать этого?
Вакцина от опоясывающего лишая под названием Zostavax доступна для людей в возрасте 50 лет и старше. Эта новая вакцина доступна в медицинском районе. Звоните (702) 759-0850 для получения дополнительной информации.
Вакцина от ветряной оспы одобрена для использования в США. Его влияние на возникновение опоясывающего лишая в настоящее время неизвестно.
Где я могу получить больше информации?
Обратитесь к своему врачу в Клинику иммунизации Южного округа Невады по телефону (702) 759-0878 или в Управление эпидемиологии по телефону (702) 759-1300.
Уведомление
Вакцина против опоясывающего лишая Zostavax доступна в ограниченных количествах во всех клиниках иммунизации государственных медицинских центров.
Опоясывающий лишай (Herpes zoster)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Опоясывающий лишай (Herpes zoster): причины появления, симптомы, диагностика и способы лечения.Опоясывающий лишай – инфекционное заболевание, возбудитель которого (вирус герпеса 3-го типа) вызывает также ветряную оспу.
Поскольку вирус, проникая в чувствительные нервные окончания, встраивается в генетический аппарат нервных клеток, удалить его из организма невозможно. У переболевших ветряной оспой вирус переходит в латентное (неактивное) состояние.
При ослаблении иммунитета вирус активизируется, поражая кожные покровы. Болезнь чаще развивается у пожилых и у лиц с иммунодефицитными состояниями.Причины заболевания
Вирус передается от больного ветряной оспой или опоясывающим лишаем контактным или воздушно-капельным путем. Человек, который при этом заражается первично (чаще всего ребенок), заболевает ветряной оспой. Проникая через слизистые оболочки в кровь и лимфу, вирус достигает нервных клеток, где начинает размножаться. После выздоровления вирус пожизненно сохраняется в организме, чаще находясь в неактивном состоянии. Пробуждение инфекции связано с ослаблением иммунитета, вызванном переохлаждением, длительным приемом стероидных гормональных препаратов, иммуносупрессией (после трансплантации), химио- и лучевой терапией, а также общим снижением иммунитета у пациентов с заболеваниями крови, онкологическими и вирусными болезнями. Очень тяжело протекает опоясывающий лишай у ВИЧ-инфицированных пациентов.
Классификация опоясывающего лишая
Клиническая картина опоясывающего герпеса складывается из кожных проявлений и неврологических расстройств. Различают типичную и атипичную формы заболевания. При атипичной форме возможно стертое течение болезни, при котором в очагах гиперемии развиваются папулы, которые не трансформируются в пузырьки.
При опоясывающем герпесе распространение патологического процесса соответствует определенному участку кожи и не пересекает анатомической средней линии туловища. У большинства пациентов появлению сыпи предшествует чувство жжения или зуда в определенном участке кожи, а также боль, которая может быть колющей, пульсирующей, стреляющей, носить приступообразный или постоянный характер. У ряда больных болевой синдром сопровождается общими системными воспалительными проявлениями: лихорадкой, недомоганием, миалгиями, головной болью.
Инфицирование центральной нервной системы и поражение мозговых оболочек может давать менингеальную, энцефальную (симптомы свидетельствуют о поражении вирусом головного и/или спинного мозга и мозговых оболочек) или смешанную формы опоясывающего лишая. Если инфекция распространяется по ходу глазного нерва, развивается офтальмогерпес.
При появлении высыпания по всей поверхности кожи и на паренхиматозных органах (например, печени, почках) развивается генерализованная форма опоясывающего лишая. Другая разновидность опоясывающего лишая – геморрагическая. Характерным признаком служит кровянистая жидкость внутри пузырьков.
Симптомы опоясывающего лишая
Начало болезни сопровождается общей интоксикацией, недомоганием и лихорадкой. Возможны тошнота и рвота. Лимфатические узлы увеличиваются.
Появляются выраженные боли по ходу пораженного нерва, которые могут быть постоянными, но чаще носят приступообразный зудящий характер, усиливаясь в ночное время.
Их, как правило, провоцируют любые раздражители: прикосновение к коже, холод, движение. Некоторые пациенты жалуются на потерю чувствительности на отдельных участках кожи, которая может сочетаться с усилением болевой реакции. Иногда болевой синдром при отсутствии высыпаний на коже может напоминать стенокардию, инфаркт миокарда, почечную колику или панкреатит. Период невралгии, предшествующий высыпаниям, продолжается до 7 дней. Затем на одной стороне тела появляются узелки, из которых формируются пузырьки с прозрачным содержимым, которое постепенно мутнеет. По прошествии 3-7 дней большая часть пузырьков засыхает с образованием желто-бурых корочек. При травмировании пузырьков обнажаются ярко-красные язвочки. После заживления язвочек на коже остаются небольшие струпья или рубцы.Чаще всего сыпь и боль отмечаются в области ребер, поясницы и крестца, реже – по ходу ветвей тройничного, лицевого и ушного нерва и на конечностях.
В редких случаях поражаются слизистые оболочки.Диагностика опоясывающего лишая
Поставить диагноз можно после осмотра и опроса пациента. Врач обращает внимание на характер высыпаний (локализованный и односторонний), вид пузырьков и жалобы на зудящую жгучую боль. Сложнее выявить атипичную форму опоясывающего лишая. При стертой форме боль и другая неврологическая симптоматика могут отсутствовать. При неврогенных нарушениях до появления высыпаний поставить диагноз можно на основании результатов лабораторных анализов. При этом используют гистологическое исследование, а также выделяют вирус в культуре клеток. Быстро подтвердить герпетическую природу высыпаний помогает тест Цанка: в соскобе материала, взятого с основания пузырька, обнаруживают гигантские многоядерные клетки. Однако этот тест не дает возможности определить тип герпеса. Применяют также методы иммуноферментного анализа и непрямой иммунофлуоресцентной реакции. В последнее время диагностику вирусных инфекций проводят с помощью полимеразной цепной реакции (ПЦР).
К каким врачам обращаться
В зависимости от первичной симптоматики пациенты с опоясывающим лишаем могут обращаться к различным специалистам. Однако в первую очередь стоит отправиться к терапевту для осмотра и получения направлений на анализы. При появлении ограниченных, локализованных кожных высыпаний и отсутствии болевой симптоматики необходимо обратиться к дерматологу для проведения дифференциальной диагностики рожистого воспаления (вызываемого бактериями), экземы и т. д. При выраженном болевом синдроме, двигательных расстройствах необходима консультация невролога. При поражении глаз, болях при движении глазных яблок требуется консультация офтальмолога. Генерализованная форма герпеса часто требует госпитализации и объединенных усилий иммунолога, невролога и дерматолога.
Лечение при опоясывающем лишае
При любой локализации высыпаний в первую очередь назначают противовирусные средства (препарат, кратность введения и дозировку определяет лечащий врач!).
Особенно эффективно их действие в первые 72 часа от начала клинических проявлений.
При наличии сильного болевого синдрома врач может рекомендовать противовоспалительную терапию. Однако при этом необходимо учитывать противопоказания (например, хронические заболевания, такие как артериальная гипертензия, сахарный диабет, эрозивные поражения кишечника, язвенная болезнь желудка и двенадцатиперстной кишки). Если эффект от анальгетиков отсутствует, врач может назначить препараты с центральным анальгетическим действием (часто они отпускаются по рецепту) и невральные блокады. Наружное (местное) лечение необходимо для устранения воспаления и предупреждения инфицирования кожи другими агентами (например, бактериями). При эрозивных формах опоясывающего лишая на пораженные участки наносят кремы и мази, обладающие антибактериальным действием.Врач также может рекомендовать лечение, направленное на повышение иммунитета, например, прием витаминов (в частности, группы В).
Осложнения
При вскрытии пузырьков возможно присоединение вторичной инфекции (бактериальное инфицирование кожи), которое сопровождается повышением температуры и общей интоксикацией.
К типичным осложнениям опоясывающего лишая относятся невриты, парезы и параличи чувствительных и двигательных нервов.
Постгерпетическая невралгия трудно поддается лечению.
Глазная форма герпеса может привести к кератиту (воспалению роговицы), реже – к ириту (воспалению радужной оболочки глаза) или глаукоме (повышению внутриглазного давления). Кроме того, возможно развитие неврита зрительного нерва, иногда с последующей его атрофией и слепотой. При поражении ветви глазодвигательного нерва развивается птоз (опущение верхнего века). Иногда пациенты жалуются на нарушение слуха, поражение вестибулярного аппарата, в тяжелых случаях – на параличи и парезы органов полости рта. Кроме того, пациенты могут отмечать шум в ушах или повышенную чувствительность к звукам. Поражение пояснично-крестцовых нервных узлов иногда приводит к задержке мочеиспускания, запорам или поносам. У пациентов со значительно ослабленным иммунитетом (при ВИЧ-инфекции, онкологических заболеваниях) опоясывающий лишай часто протекает в генерализованной форме и осложняется менингитом, энцефалитом или менингоэнцефалитом.Профилактика опоясывающего лишая
Поскольку опоясывающий лишай вызывает то же возбудитель, что и ветряной оспы, в основе профилактики заболевания будут лежать те же меры, что и при ветрянке.
Для предотвращения распространения инфекции необходима изоляция больного, которая длится до 5 дней со момента появления последнего элемента сыпи.
За лицами, контактировавшими с больным ветряной оспой, наблюдают в течение 21 дня. В качестве экстренной профилактики используют активную (вакцинация) и пассивную (введение иммуноглобулина) иммунизацию. Вакцинацию проводят детям старше 12 месяцев и взрослым, не имеющим противопоказаний, в первые 72-96 часов после вероятного контакта с больным ветряной оспой или опоясывающим лишаем. Пассивная иммунизация противоветряночным иммуноглобулином показана лицам с низким иммунитетом, имеющим противопоказания к прививкам, беременным, детям до 12 месяцев и новорожденным, матери которых заболели ветряной оспой в течение 5 дней до рождения ребенка. Введение иммуноглобулина также проводят в течение 72-96 часов после контакта с больным ветряной оспой или опоясывающим лишаем.Список литературы
- Герпес опоясывающий: Клинические рекомендации. МЗ РФ. 2016.
- Постановление Главного государственного санитарного врача Российской Федерации от 05.02.2018 № 12 об утверждении СП 3.1.3525-18 «Профилактика ветряной оспы и опоясывающего лишая». 2018.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Битумная черепица | Национальный институт старения
Опоясывающий лишай Рут причинял столько боли, что она не могла вынести того, чтобы надеть одежду или прикоснуться простынями к коже. Симптомы опоясывающего лишая продолжались несколько месяцев.
Саре было легче. Опоясывающий лишай заставлял ее чувствовать себя плохо всего несколько дней. Некоторое время она чувствовала легкий зуд, но через несколько недель она вернулась к своему прежнему состоянию.
Что такое черепица?
Прочтите и поделитесь этой инфографикой, чтобы узнать больше о черепице.Опоясывающий лишай — это заболевание, поражающее нервы. Это может вызвать жжение, стреляющую боль, покалывание и / или зуд, а также сыпь и волдыри.
Вы можете вспомнить, что в детстве болели ветряной оспой. Опоясывающий лишай вызывается тем же вирусом, вирусом ветряной оспы (VZV). После выздоровления от ветрянки вирус продолжает жить в некоторых нервных клетках. Обычно он неактивен, поэтому вы даже не знаете, что он там есть.
Фактически, большинство взрослых живут с VZV в организме и никогда не болеют опоясывающим лишаем.Но примерно у каждого третьего взрослого вирус снова становится активным. Вместо того, чтобы вызвать еще один случай ветряной оспы, он вызывает опоясывающий лишай. Мы не совсем понимаем, почему вирус из неактивного становится активным.
Опоясывающий лишай не означает, что у вас есть какое-либо другое заболевание.
Как получить опоясывающий лишай?
Каждый, кто переболел ветряной оспой, имеет в организме VZV и рискует заболеть опоясывающим лишаем. Прямо сейчас невозможно узнать, кто заразится.Но некоторые вещи делают это более вероятным:
- Пожилой возраст. Риск получения опоясывающего лишая увеличивается с возрастом. С возрастом людям может быть труднее бороться с инфекциями. Около половины всех случаев опоясывающего лишая приходится на взрослых в возрасте 60 лет и старше. К 70 годам шанс получить опоясывающий лишай становится намного выше.
- Борьба с инфекциями. Ваша иммунная система — это часть вашего тела, которая реагирует на инфекции. Возраст может повлиять на вашу иммунную систему.То же самое можно сказать о ВИЧ-инфекции, раке, лечении рака, чрезмерном солнечном облучении или лекарствах для трансплантации органов. Даже стресс или простуда могут на короткое время ослабить вашу иммунную систему. Все это может поставить вас под угрозу опоясывающего лишая.
Можно ли поймать опоясывающий лишай?
Опоясывающий лишай не заразен. От кого-то это не заразишь. Но вы можете заразиться ветрянкой от опоясывающего лишая. Итак, если вы никогда не болели ветряной оспой, старайтесь держаться подальше от тех, у кого опоясывающий лишай.
Если у вас опоясывающий лишай, старайтесь держаться подальше от тех, кто не болел ветряной оспой или у кого может быть слабая иммунная система.
Каковы симптомы опоясывающего лишая?
Обычно опоясывающий лишай развивается только на одной стороне тела или лица и на небольшом участке, а не на всем протяжении. Чаще всего опоясывающий лишай покрывается полосой вокруг талии.
У большинства людей наблюдаются следующие симптомы опоясывающего лишая:
- Жжение, покалывание или онемение кожи
- Чувство тошноты — озноб, лихорадка, расстройство желудка или головная боль
- Блистеры заполненные жидкостью
- Кожа, чувствительная к прикосновениям
- От легкого зуда до сильной боли
В зависимости от того, где развивается опоясывающий лишай, он также может вызывать такие симптомы, как икота или даже потеря зрения.
У некоторых людей симптомы опоясывающего лишая незначительны. У них просто может быть зуд. У других опоясывающий лишай может вызвать сильную боль, которую можно почувствовать от легкого прикосновения или ветра.
Как долго длится черепица?
Большинство случаев опоясывающего лишая длятся от трех до пяти недель. Битумная черепица по образцу:
- Первым признаком часто бывает жгучая или покалывающая боль; иногда онемение или зуд на одной стороне тела.
- Примерно через один-пять дней после покалывания или жжения на коже появится красная сыпь.
- Через несколько дней сыпь превратится в пузыри, заполненные жидкостью.
- Примерно через неделю или 10 дней после этого волдыри высыхают и покрываются коркой.
- Пару недель спустя корки проходят.
Большинство людей получают опоясывающий лишай только один раз. Но получить его можно не один раз.
Длительная боль и другие длительные проблемы
После исчезновения опоясывающего лишая у некоторых людей может остаться постоянная боль, называемая постгерпетической невралгией или ПГН.Боль ощущается в том месте, где была сыпь. Для некоторых людей PHN — самая долговечная и самая плохая часть опоясывающего лишая. Чем старше вы становитесь, когда у вас опоясывающий лишай, тем больше у вас шансов на развитие PHN.
Боль PHN может вызывать депрессию, беспокойство, бессонницу и потерю веса. Некоторым людям с PHN трудно заниматься повседневными делами, такими как одевание, приготовление пищи и прием пищи. Поговорите со своим врачом, если у вас есть какие-либо из этих проблем.
Есть лекарства, которые могут помочь с PHN.Стероиды могут уменьшить боль и сократить время болезни. Анальгетики, антидепрессанты и противосудорожные препараты также могут уменьшить боль. Обычно со временем PHN становится лучше.
У некоторых людей есть другие проблемы, которые не проходят после того, как опоясывающий лишай исчез. Например, волдыри, вызванные опоясывающим лишаем, могут инфицироваться. Они также могут оставить шрам. Важно поддерживать чистоту и стараться не поцарапать волдыри. При необходимости врач может назначить лечение антибиотиками.
Немедленно обратитесь к врачу Если вы заметили волдыри на лице — это неотложная проблема.Волдыри рядом или в глазу могут вызвать длительное повреждение глаз или слепоту. Также может наблюдаться потеря слуха, кратковременный паралич лица или, в очень редких случаях, отек мозга (энцефалит).
Есть сыпь? Иди к доктору
Если вы подозреваете, что у вас опоясывающий лишай, как можно скорее поговорите со своим врачом. Важно обратиться к врачу не позднее, чем через три дня после появления сыпи. Врач подтвердит, есть ли у вас опоясывающий лишай, и составит план лечения. Если у вас есть заболевание, которое ослабляет иммунную систему, врач может назначить вам тест на опоясывающий лишай.Тест на опоясывающий лишай также может помочь врачам диагностировать опоясывающий лишай у людей, у которых нет сыпи. Хотя от опоясывающего лишая неизлечимо, раннее лечение препаратами, борющимися с вирусом, может помочь волдырям высохнуть быстрее и уменьшить сильную боль. Опоясывающий лишай часто можно лечить в домашних условиях. Людям с опоясывающим лишаем редко приходится оставаться в больнице.
Следует ли вам делать прививку от опоясывающего лишая?
Вакцина против опоясывающего лишая безопасна и проста, и она может уберечь вас от опоясывающего лишая и PHN. Здоровые взрослые люди в возрасте 50 лет и старше должны пройти вакцинацию против опоясывающего лишая под названием Shingrix, которую вводят в двух дозах.Зоставакс, предыдущая вакцина против опоясывающего лишая, больше не доступна в США.
Вам следует попытаться получить вторую дозу Shingrix через два-шесть месяцев после получения первой дозы. Если ваш врач или фармацевт не работает в Shingrix, вы можете использовать Vaccine Finder, чтобы найти других поставщиков, у которых есть Shingrix. Вы также можете связаться с аптеками в вашем районе и попросить, чтобы вас включили в список ожидания для Shingrix. Если с момента приема первой дозы прошло более шести месяцев, вам следует получить вторую дозу как можно скорее.Вам не нужно снова принимать первую дозу.
Вы должны получить Shingrix, даже если у вас уже был опоясывающий лишай, вы принимали Zostavax или не помните, что у вас была ветряная оспа. Однако вам не следует делать вакцину, если у вас жар или болезнь, у вас ослаблена иммунная система или у вас аллергическая реакция на Шингрикс. Если вы не знаете, что делать, посоветуйтесь со своим врачом.
Вы можете сделать прививку от опоясывающего лишая в кабинете врача и в некоторых аптеках. Все планы Medicare Part D и большинство планов частного медицинского страхования покроют стоимость.
Что вы можете сделать с опоясывающим лишаем?
Если у вас опоясывающий лишай, вот несколько советов, которые помогут вам почувствовать себя лучше:
- Больше отдыхайте и ешьте хорошо сбалансированную пищу.
- Попробуйте простые упражнения, например, растяжку или ходьбу. Проконсультируйтесь с врачом перед тем, как начать новую тренировку.
- Приложите прохладную салфетку к волдырям, чтобы облегчить боль и высушить волдыри.
- Делайте то, что отвлекает от боли. Например, смотрите телевизор, читайте, разговаривайте с друзьями, слушайте расслабляющую музыку или занимайтесь любимым хобби.
- Избегайте стрессов. Это может усилить боль.
- Носите свободную одежду из натуральных тканей.
- Примите ванну с овсянкой или используйте лосьон с каламином, чтобы увидеть, успокаивает ли он вашу кожу.
- Поделитесь своими переживаниями по поводу своей боли с семьей и друзьями. Просите их понимания.
Также вы можете ограничить распространение вируса с помощью:
- Скрыть сыпь
- Не трогать и не царапать сыпь
- Часто мыть руки
Прочтите эту тему на испанском языке.Lea sobre este tema en español.
Для получения дополнительной информации о черепице
Этот контент предоставлен Национальным институтом старения NIH (NIA). Ученые NIA и другие эксперты проверяют этот контент, чтобы убедиться, что он точен и актуален.
Проверено содержание:
01 февраля 2021 г.
Как долго сохраняется опоясывающий лишай? Сроки и обращение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Опоясывающий лишай вызывает болезненную сыпь, зуд и жжение на коже и в большинстве случаев сохраняется в течение 3-5 недель. Обычно опоясывающий лишай возникает только один раз, но инфекция может повториться.
Опоясывающий лишай — это вирусная инфекция, которой страдает примерно каждый третий взрослый в Соединенных Штатах. Около половины всех случаев опоясывающего лишая встречается у взрослых старше 60 лет.
Это может произойти у любого, кто болел ветряной оспой, поскольку и опоясывающий лишай, и ветряная оспа вызываются вирусом ветряной оспы (VZV).Этот вирус остается в организме после того, как ветряная оспа исчезла, и может реактивироваться в любое время, что приводит к опоясывающему лишая.
Симптомы опоясывающего лишая обычно развиваются на одной стороне лица или тела. Часто они поражают лишь небольшую площадь. Чаще всего это происходит сбоку на талии, хотя они могут встречаться где угодно.
За несколько дней до появления сыпи опоясывающий лишай может вызвать чувствительность кожи или боль. Дальнейшие ранние симптомы включают:
- общий дискомфорт
- горячая кожа
- раздражение
- зуд
- онемение
- покалывание
В течение следующих 1-5 дней вокруг чувствительной области обычно образуется красная сыпь.Через несколько дней на месте сыпи появятся волдыри, наполненные жидкостью.
Волдыри будут сочиться до высыхания, обычно в течение 10 дней после появления. На этом этапе на коже образуются струпья, которые заживут в течение 2 недель.
Чувствительность кожи и сыпь могут сопровождать другие симптомы, в том числе:
Опоясывающий лишай возле глаз может ухудшить зрение.
Следует отметить, что симптомы опоясывающего лишая варьируются от легких до тяжелых, при этом некоторые люди испытывают зуд и легкий дискомфорт, а другие — сильную боль.
В большинстве случаев опоясывающий лишай рассасывается, не вызывая долгосрочных последствий. Однако к потенциальным осложнениям относятся:
Постгерпетическая нейропатия (PHN)
Постгерпетическая нейропатия (PHN) — частое осложнение опоясывающего лишая. Это относится к повреждению нервов, которое вызывает боль и жжение, которое сохраняется после того, как инфекция опоясывающего лишая исчезла.
Некоторые источники предполагают, что до 20 процентов людей, страдающих опоясывающим лишаем, развивают PHN у пожилых людей, которые считаются особенно подверженными риску.
Лечить ПГН сложно, и симптомы могут длиться годами. Однако большинство людей полностью выздоравливает в течение 12 месяцев.
Неизвестно, почему у некоторых людей с опоясывающим лишаем развивается PHN. Факторы риска для PHN включают:
- ослабленная иммунная система
- наличие боли на ранних стадиях инфекции опоясывающего лишая
- пожилой возраст
- наличие тяжелого опоясывающего лишая, покрывающего большую часть кожи
Согласно некоторым исследованиям , пожилые женщины, у которых наблюдаются сильная боль и симптомы сыпи, могут иметь 50-процентную вероятность развития ПГН.
Другие осложнения
Другие потенциальные осложнения опоясывающего лишая:
Поделиться на Pinterest Для лечения опоясывающего лишая могут быть рекомендованы лекарства, отпускаемые без рецепта или по рецепту.Важно обратиться к врачу, как только человек замечает симптомы опоясывающего лишая.
Национальный институт старения рекомендует людям обращаться за медицинской помощью не позднее, чем через 3 дня после появления сыпи. Раннее лечение может уменьшить боль, ускорить заживление сыпи и уменьшить образование рубцов.
После того, как врач подтвердит наличие опоясывающего лишая, он может предложить следующие методы лечения:
Противовирусные препараты
Они облегчают симптомы, ускоряют выздоровление и могут предотвратить осложнения. Обычно назначают курс противовирусных препаратов от 7 до 10 дней. Варианты включают:
- ацикловир (Зовиракс)
- фамцикловир (Фамвир)
- валацикловир (Валтрекс)
Противовирусные препараты наиболее эффективны, если их принимать в течение 3 дней с момента появления сыпи, хотя их все же можно прописать в течение первых 7 дней. дни появления сыпи.
Обезболивающие и антигистаминные препараты
Безрецептурные или отпускаемые по рецепту лекарства могут уменьшить боль и раздражение кожи. Варианты включают:
- противовоспалительные препараты, такие как ибупрофен (Адвил)
- антигистаминные препараты от зуда, включая дифенгидрамин (Бенадрил)
- кортикостероиды или местные анестетики от сильной боли
- обезболивающие, включая лидокаин (Лидодерм)
Некоторые из этих лекарств доступны для покупки в Интернете, включая ибупрофен, антигистаминные препараты и лидокаин.
Антидепрессанты
Доказано, что некоторые антидепрессанты снижают боль при опоясывающем лишае, а также симптомы PHN.
Трициклические антидепрессанты (ТЦА) чаще всего назначают при боли в опоясывающем лишае, в том числе:
- амитриптилин (элавил)
- имипрамин (тофранил)
- нортриптилин (авентил, памелор)
прием антидепрессантов может занять несколько недель или месяцев. работать при нервной боли.
Противосудорожные препараты
Хотя обычно используются для лечения эпилепсии, некоторые противосудорожные препараты могут уменьшить нервную боль.Опять же, это может занять несколько недель. Обычно назначаемые противосудорожные препараты при опоясывающем лишае включают:
- габапентин (нейронтин)
- прегабалин (Lyrica)
Помимо обращения за медицинской помощью, люди могут предпринять другие меры для облегчения своих симптомов и уменьшения дискомфорта. К ним относятся:
- высыпаться и отдыхать
- использование влажного компресса на зудящей и воспаленной коже и волдырях
- снижение стресса за счет здорового образа жизни, медитации и упражнений на глубокое дыхание
- ношение свободной одежды из натуральной ткани волокна, такие как хлопок.
- принять ванну с овсянкой
- нанести на кожу лосьон с каламином
Людям следует по возможности избегать расчесывания сыпи и волдырей. Разрыв кожи или лопнувшие волдыри могут вызвать инфекцию и дальнейшие осложнения.
Опоясывающий лишай не заразен, но представляет собой реактивацию вируса, уже присутствующего в организме.
Однако человек с опоясывающим лишаем может заразить ветряную оспу тому, кто никогда раньше не болел вирусом VZV.
Следовательно, больным опоясывающим лишаем следует избегать контакта с теми, кто никогда не болел ветряной оспой, до тех пор, пока их сыпь полностью не заживет.Чтобы заразиться вирусом, кто-то должен иметь прямой контакт с сыпью.
Чтобы избежать распространения VZV, людям с опоясывающим лишаем следует:
- Избегать тесного контакта с людьми, которые никогда не болели ветряной оспой и не были вакцинированы от нее.
- Избегайте тесного контакта с младенцами с низкой массой тела при рождении и людьми с ослабленной иммунной системой, например, принимающих лекарства от ВИЧ или перенесших трансплантацию органов.
- Прикройте сыпь свободной натуральной одеждой, чтобы не допустить контакта с ней посторонних.
- Часто мойте руки, особенно после прикосновения к сыпи или нанесения лосьона на кожу.
Существует вакцинация для снижения риска развития опоясывающего лишая и долгосрочных осложнений, например, PHN.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют взрослым в возрасте 50 лет и старше пройти две дозы вакцины Shingrex в течение 2-6 месяцев. Считается, что он более чем на 90% эффективен в предотвращении опоясывающего лишая и PHN.
Людям, которые уже переболели опоясывающим лишаем, можно сделать прививку, чтобы предотвратить его появление в будущем.
До трети населения США страдает опоясывающим лишаем. Симптомы различаются по степени тяжести и продолжительности. Раннее вмешательство является ключом к уменьшению тяжести симптомов и предотвращению таких осложнений, как ПГН.
Таким образом, люди должны как можно скорее обратиться к врачу, если у них повышенная чувствительность кожи, сыпь или волдыри. Некоторые домашние средства могут облегчить симптомы опоясывающего лишая, если их использовать в сочетании с медицинскими процедурами.
Людям следует рассмотреть возможность вакцинации против опоясывающего лишая, чтобы снизить риск получения опоясывающего лишая и длительной нервной боли.
Как долго сохраняется черепица? Сроки и обращение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Опоясывающий лишай вызывает болезненную сыпь, зуд и жжение на коже и в большинстве случаев сохраняется в течение 3-5 недель. Обычно опоясывающий лишай возникает только один раз, но инфекция может повториться.
Опоясывающий лишай — это вирусная инфекция, которой страдает примерно каждый третий взрослый в Соединенных Штатах. Около половины всех случаев опоясывающего лишая встречается у взрослых старше 60 лет.
Это может произойти у любого, кто болел ветряной оспой, поскольку и опоясывающий лишай, и ветряная оспа вызываются вирусом ветряной оспы (VZV). Этот вирус остается в организме после того, как ветряная оспа исчезла, и может реактивироваться в любое время, что приводит к опоясывающему лишая.
Симптомы опоясывающего лишая обычно развиваются на одной стороне лица или тела.Часто они поражают лишь небольшую площадь. Чаще всего это происходит сбоку на талии, хотя они могут встречаться где угодно.
За несколько дней до появления сыпи опоясывающий лишай может вызвать чувствительность кожи или боль. Дальнейшие ранние симптомы включают:
- общий дискомфорт
- горячая кожа
- раздражение
- зуд
- онемение
- покалывание
В течение следующих 1-5 дней вокруг чувствительной области обычно образуется красная сыпь.Через несколько дней на месте сыпи появятся волдыри, наполненные жидкостью.
Волдыри будут сочиться до высыхания, обычно в течение 10 дней после появления. На этом этапе на коже образуются струпья, которые заживут в течение 2 недель.
Чувствительность кожи и сыпь могут сопровождать другие симптомы, в том числе:
Опоясывающий лишай возле глаз может ухудшить зрение.
Следует отметить, что симптомы опоясывающего лишая варьируются от легких до тяжелых, при этом некоторые люди испытывают зуд и легкий дискомфорт, а другие — сильную боль.
В большинстве случаев опоясывающий лишай рассасывается, не вызывая долгосрочных последствий. Однако к потенциальным осложнениям относятся:
Постгерпетическая нейропатия (PHN)
Постгерпетическая нейропатия (PHN) — частое осложнение опоясывающего лишая. Это относится к повреждению нервов, которое вызывает боль и жжение, которое сохраняется после того, как инфекция опоясывающего лишая исчезла.
Некоторые источники предполагают, что до 20 процентов людей, страдающих опоясывающим лишаем, развивают PHN у пожилых людей, которые считаются особенно подверженными риску.
Лечить ПГН сложно, и симптомы могут длиться годами. Однако большинство людей полностью выздоравливает в течение 12 месяцев.
Неизвестно, почему у некоторых людей с опоясывающим лишаем развивается PHN. Факторы риска для PHN включают:
- ослабленная иммунная система
- наличие боли на ранних стадиях инфекции опоясывающего лишая
- пожилой возраст
- наличие тяжелого опоясывающего лишая, покрывающего большую часть кожи
Согласно некоторым исследованиям , пожилые женщины, у которых наблюдаются сильная боль и симптомы сыпи, могут иметь 50-процентную вероятность развития ПГН.
Другие осложнения
Другие потенциальные осложнения опоясывающего лишая:
Поделиться на Pinterest Для лечения опоясывающего лишая могут быть рекомендованы лекарства, отпускаемые без рецепта или по рецепту.Важно обратиться к врачу, как только человек замечает симптомы опоясывающего лишая.
Национальный институт старения рекомендует людям обращаться за медицинской помощью не позднее, чем через 3 дня после появления сыпи. Раннее лечение может уменьшить боль, ускорить заживление сыпи и уменьшить образование рубцов.
После того, как врач подтвердит наличие опоясывающего лишая, он может предложить следующие методы лечения:
Противовирусные препараты
Они облегчают симптомы, ускоряют выздоровление и могут предотвратить осложнения. Обычно назначают курс противовирусных препаратов от 7 до 10 дней. Варианты включают:
- ацикловир (Зовиракс)
- фамцикловир (Фамвир)
- валацикловир (Валтрекс)
Противовирусные препараты наиболее эффективны, если их принимать в течение 3 дней с момента появления сыпи, хотя их все же можно прописать в течение первых 7 дней. дни появления сыпи.
Обезболивающие и антигистаминные препараты
Безрецептурные или отпускаемые по рецепту лекарства могут уменьшить боль и раздражение кожи. Варианты включают:
- противовоспалительные препараты, такие как ибупрофен (Адвил)
- антигистаминные препараты от зуда, включая дифенгидрамин (Бенадрил)
- кортикостероиды или местные анестетики от сильной боли
- обезболивающие, включая лидокаин (Лидодерм)
Некоторые из этих лекарств доступны для покупки в Интернете, включая ибупрофен, антигистаминные препараты и лидокаин.
Антидепрессанты
Доказано, что некоторые антидепрессанты снижают боль при опоясывающем лишае, а также симптомы PHN.
Трициклические антидепрессанты (ТЦА) чаще всего назначают при боли в опоясывающем лишае, в том числе:
- амитриптилин (элавил)
- имипрамин (тофранил)
- нортриптилин (авентил, памелор)
прием антидепрессантов может занять несколько недель или месяцев. работать при нервной боли.
Противосудорожные препараты
Хотя обычно используются для лечения эпилепсии, некоторые противосудорожные препараты могут уменьшить нервную боль.Опять же, это может занять несколько недель. Обычно назначаемые противосудорожные препараты при опоясывающем лишае включают:
- габапентин (нейронтин)
- прегабалин (Lyrica)
Помимо обращения за медицинской помощью, люди могут предпринять другие меры для облегчения своих симптомов и уменьшения дискомфорта. К ним относятся:
- высыпаться и отдыхать
- использование влажного компресса на зудящей и воспаленной коже и волдырях
- снижение стресса за счет здорового образа жизни, медитации и упражнений на глубокое дыхание
- ношение свободной одежды из натуральной ткани волокна, такие как хлопок.
- принять ванну с овсянкой
- нанести на кожу лосьон с каламином
Людям следует по возможности избегать расчесывания сыпи и волдырей. Разрыв кожи или лопнувшие волдыри могут вызвать инфекцию и дальнейшие осложнения.
Опоясывающий лишай не заразен, но представляет собой реактивацию вируса, уже присутствующего в организме.
Однако человек с опоясывающим лишаем может заразить ветряную оспу тому, кто никогда раньше не болел вирусом VZV.
Следовательно, больным опоясывающим лишаем следует избегать контакта с теми, кто никогда не болел ветряной оспой, до тех пор, пока их сыпь полностью не заживет.Чтобы заразиться вирусом, кто-то должен иметь прямой контакт с сыпью.
Чтобы избежать распространения VZV, людям с опоясывающим лишаем следует:
- Избегать тесного контакта с людьми, которые никогда не болели ветряной оспой и не были вакцинированы от нее.
- Избегайте тесного контакта с младенцами с низкой массой тела при рождении и людьми с ослабленной иммунной системой, например, принимающих лекарства от ВИЧ или перенесших трансплантацию органов.
- Прикройте сыпь свободной натуральной одеждой, чтобы не допустить контакта с ней посторонних.
- Часто мойте руки, особенно после прикосновения к сыпи или нанесения лосьона на кожу.
Существует вакцинация для снижения риска развития опоясывающего лишая и долгосрочных осложнений, например, PHN.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют взрослым в возрасте 50 лет и старше пройти две дозы вакцины Shingrex в течение 2-6 месяцев. Считается, что он более чем на 90% эффективен в предотвращении опоясывающего лишая и PHN.
Людям, которые уже переболели опоясывающим лишаем, можно сделать прививку, чтобы предотвратить его появление в будущем.
До трети населения США страдает опоясывающим лишаем. Симптомы различаются по степени тяжести и продолжительности. Раннее вмешательство является ключом к уменьшению тяжести симптомов и предотвращению таких осложнений, как ПГН.
Таким образом, люди должны как можно скорее обратиться к врачу, если у них повышенная чувствительность кожи, сыпь или волдыри. Некоторые домашние средства могут облегчить симптомы опоясывающего лишая, если их использовать в сочетании с медицинскими процедурами.
Людям следует рассмотреть возможность вакцинации против опоясывающего лишая, чтобы снизить риск получения опоясывающего лишая и длительной нервной боли.
Как долго сохраняется черепица? Сроки и обращение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Опоясывающий лишай вызывает болезненную сыпь, зуд и жжение на коже и в большинстве случаев сохраняется в течение 3-5 недель. Обычно опоясывающий лишай возникает только один раз, но инфекция может повториться.
Опоясывающий лишай — это вирусная инфекция, которой страдает примерно каждый третий взрослый в Соединенных Штатах. Около половины всех случаев опоясывающего лишая встречается у взрослых старше 60 лет.
Это может произойти у любого, кто болел ветряной оспой, поскольку и опоясывающий лишай, и ветряная оспа вызываются вирусом ветряной оспы (VZV). Этот вирус остается в организме после того, как ветряная оспа исчезла, и может реактивироваться в любое время, что приводит к опоясывающему лишая.
Симптомы опоясывающего лишая обычно развиваются на одной стороне лица или тела.Часто они поражают лишь небольшую площадь. Чаще всего это происходит сбоку на талии, хотя они могут встречаться где угодно.
За несколько дней до появления сыпи опоясывающий лишай может вызвать чувствительность кожи или боль. Дальнейшие ранние симптомы включают:
- общий дискомфорт
- горячая кожа
- раздражение
- зуд
- онемение
- покалывание
В течение следующих 1-5 дней вокруг чувствительной области обычно образуется красная сыпь.Через несколько дней на месте сыпи появятся волдыри, наполненные жидкостью.
Волдыри будут сочиться до высыхания, обычно в течение 10 дней после появления. На этом этапе на коже образуются струпья, которые заживут в течение 2 недель.
Чувствительность кожи и сыпь могут сопровождать другие симптомы, в том числе:
Опоясывающий лишай возле глаз может ухудшить зрение.
Следует отметить, что симптомы опоясывающего лишая варьируются от легких до тяжелых, при этом некоторые люди испытывают зуд и легкий дискомфорт, а другие — сильную боль.
В большинстве случаев опоясывающий лишай рассасывается, не вызывая долгосрочных последствий. Однако к потенциальным осложнениям относятся:
Постгерпетическая нейропатия (PHN)
Постгерпетическая нейропатия (PHN) — частое осложнение опоясывающего лишая. Это относится к повреждению нервов, которое вызывает боль и жжение, которое сохраняется после того, как инфекция опоясывающего лишая исчезла.
Некоторые источники предполагают, что до 20 процентов людей, страдающих опоясывающим лишаем, развивают PHN у пожилых людей, которые считаются особенно подверженными риску.
Лечить ПГН сложно, и симптомы могут длиться годами. Однако большинство людей полностью выздоравливает в течение 12 месяцев.
Неизвестно, почему у некоторых людей с опоясывающим лишаем развивается PHN. Факторы риска для PHN включают:
- ослабленная иммунная система
- наличие боли на ранних стадиях инфекции опоясывающего лишая
- пожилой возраст
- наличие тяжелого опоясывающего лишая, покрывающего большую часть кожи
Согласно некоторым исследованиям , пожилые женщины, у которых наблюдаются сильная боль и симптомы сыпи, могут иметь 50-процентную вероятность развития ПГН.
Другие осложнения
Другие потенциальные осложнения опоясывающего лишая:
Поделиться на Pinterest Для лечения опоясывающего лишая могут быть рекомендованы лекарства, отпускаемые без рецепта или по рецепту.Важно обратиться к врачу, как только человек замечает симптомы опоясывающего лишая.
Национальный институт старения рекомендует людям обращаться за медицинской помощью не позднее, чем через 3 дня после появления сыпи. Раннее лечение может уменьшить боль, ускорить заживление сыпи и уменьшить образование рубцов.
После того, как врач подтвердит наличие опоясывающего лишая, он может предложить следующие методы лечения:
Противовирусные препараты
Они облегчают симптомы, ускоряют выздоровление и могут предотвратить осложнения. Обычно назначают курс противовирусных препаратов от 7 до 10 дней. Варианты включают:
- ацикловир (Зовиракс)
- фамцикловир (Фамвир)
- валацикловир (Валтрекс)
Противовирусные препараты наиболее эффективны, если их принимать в течение 3 дней с момента появления сыпи, хотя их все же можно прописать в течение первых 7 дней. дни появления сыпи.
Обезболивающие и антигистаминные препараты
Безрецептурные или отпускаемые по рецепту лекарства могут уменьшить боль и раздражение кожи. Варианты включают:
- противовоспалительные препараты, такие как ибупрофен (Адвил)
- антигистаминные препараты от зуда, включая дифенгидрамин (Бенадрил)
- кортикостероиды или местные анестетики от сильной боли
- обезболивающие, включая лидокаин (Лидодерм)
Некоторые из этих лекарств доступны для покупки в Интернете, включая ибупрофен, антигистаминные препараты и лидокаин.
Антидепрессанты
Доказано, что некоторые антидепрессанты снижают боль при опоясывающем лишае, а также симптомы PHN.
Трициклические антидепрессанты (ТЦА) чаще всего назначают при боли в опоясывающем лишае, в том числе:
- амитриптилин (элавил)
- имипрамин (тофранил)
- нортриптилин (авентил, памелор)
прием антидепрессантов может занять несколько недель или месяцев. работать при нервной боли.
Противосудорожные препараты
Хотя обычно используются для лечения эпилепсии, некоторые противосудорожные препараты могут уменьшить нервную боль.Опять же, это может занять несколько недель. Обычно назначаемые противосудорожные препараты при опоясывающем лишае включают:
- габапентин (нейронтин)
- прегабалин (Lyrica)
Помимо обращения за медицинской помощью, люди могут предпринять другие меры для облегчения своих симптомов и уменьшения дискомфорта. К ним относятся:
- высыпаться и отдыхать
- использование влажного компресса на зудящей и воспаленной коже и волдырях
- снижение стресса за счет здорового образа жизни, медитации и упражнений на глубокое дыхание
- ношение свободной одежды из натуральной ткани волокна, такие как хлопок.
- принять ванну с овсянкой
- нанести на кожу лосьон с каламином
Людям следует по возможности избегать расчесывания сыпи и волдырей. Разрыв кожи или лопнувшие волдыри могут вызвать инфекцию и дальнейшие осложнения.
Опоясывающий лишай не заразен, но представляет собой реактивацию вируса, уже присутствующего в организме.
Однако человек с опоясывающим лишаем может заразить ветряную оспу тому, кто никогда раньше не болел вирусом VZV.
Следовательно, больным опоясывающим лишаем следует избегать контакта с теми, кто никогда не болел ветряной оспой, до тех пор, пока их сыпь полностью не заживет.Чтобы заразиться вирусом, кто-то должен иметь прямой контакт с сыпью.
Чтобы избежать распространения VZV, людям с опоясывающим лишаем следует:
- Избегать тесного контакта с людьми, которые никогда не болели ветряной оспой и не были вакцинированы от нее.
- Избегайте тесного контакта с младенцами с низкой массой тела при рождении и людьми с ослабленной иммунной системой, например, принимающих лекарства от ВИЧ или перенесших трансплантацию органов.
- Прикройте сыпь свободной натуральной одеждой, чтобы не допустить контакта с ней посторонних.
- Часто мойте руки, особенно после прикосновения к сыпи или нанесения лосьона на кожу.
Существует вакцинация для снижения риска развития опоясывающего лишая и долгосрочных осложнений, например, PHN.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют взрослым в возрасте 50 лет и старше пройти две дозы вакцины Shingrex в течение 2-6 месяцев. Считается, что он более чем на 90% эффективен в предотвращении опоясывающего лишая и PHN.
Людям, которые уже переболели опоясывающим лишаем, можно сделать прививку, чтобы предотвратить его появление в будущем.
До трети населения США страдает опоясывающим лишаем. Симптомы различаются по степени тяжести и продолжительности. Раннее вмешательство является ключом к уменьшению тяжести симптомов и предотвращению таких осложнений, как ПГН.
Таким образом, люди должны как можно скорее обратиться к врачу, если у них повышенная чувствительность кожи, сыпь или волдыри. Некоторые домашние средства могут облегчить симптомы опоясывающего лишая, если их использовать в сочетании с медицинскими процедурами.
Людям следует рассмотреть возможность вакцинации против опоясывающего лишая, чтобы снизить риск получения опоясывающего лишая и длительной нервной боли.
Как долго сохраняется черепица? Сроки и обращение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Опоясывающий лишай вызывает болезненную сыпь, зуд и жжение на коже и в большинстве случаев сохраняется в течение 3-5 недель. Обычно опоясывающий лишай возникает только один раз, но инфекция может повториться.
Опоясывающий лишай — это вирусная инфекция, которой страдает примерно каждый третий взрослый в Соединенных Штатах. Около половины всех случаев опоясывающего лишая встречается у взрослых старше 60 лет.
Это может произойти у любого, кто болел ветряной оспой, поскольку и опоясывающий лишай, и ветряная оспа вызываются вирусом ветряной оспы (VZV). Этот вирус остается в организме после того, как ветряная оспа исчезла, и может реактивироваться в любое время, что приводит к опоясывающему лишая.
Симптомы опоясывающего лишая обычно развиваются на одной стороне лица или тела.Часто они поражают лишь небольшую площадь. Чаще всего это происходит сбоку на талии, хотя они могут встречаться где угодно.
За несколько дней до появления сыпи опоясывающий лишай может вызвать чувствительность кожи или боль. Дальнейшие ранние симптомы включают:
- общий дискомфорт
- горячая кожа
- раздражение
- зуд
- онемение
- покалывание
В течение следующих 1-5 дней вокруг чувствительной области обычно образуется красная сыпь.Через несколько дней на месте сыпи появятся волдыри, наполненные жидкостью.
Волдыри будут сочиться до высыхания, обычно в течение 10 дней после появления. На этом этапе на коже образуются струпья, которые заживут в течение 2 недель.
Чувствительность кожи и сыпь могут сопровождать другие симптомы, в том числе:
Опоясывающий лишай возле глаз может ухудшить зрение.
Следует отметить, что симптомы опоясывающего лишая варьируются от легких до тяжелых, при этом некоторые люди испытывают зуд и легкий дискомфорт, а другие — сильную боль.
В большинстве случаев опоясывающий лишай рассасывается, не вызывая долгосрочных последствий. Однако к потенциальным осложнениям относятся:
Постгерпетическая нейропатия (PHN)
Постгерпетическая нейропатия (PHN) — частое осложнение опоясывающего лишая. Это относится к повреждению нервов, которое вызывает боль и жжение, которое сохраняется после того, как инфекция опоясывающего лишая исчезла.
Некоторые источники предполагают, что до 20 процентов людей, страдающих опоясывающим лишаем, развивают PHN у пожилых людей, которые считаются особенно подверженными риску.
Лечить ПГН сложно, и симптомы могут длиться годами. Однако большинство людей полностью выздоравливает в течение 12 месяцев.
Неизвестно, почему у некоторых людей с опоясывающим лишаем развивается PHN. Факторы риска для PHN включают:
- ослабленная иммунная система
- наличие боли на ранних стадиях инфекции опоясывающего лишая
- пожилой возраст
- наличие тяжелого опоясывающего лишая, покрывающего большую часть кожи
Согласно некоторым исследованиям , пожилые женщины, у которых наблюдаются сильная боль и симптомы сыпи, могут иметь 50-процентную вероятность развития ПГН.
Другие осложнения
Другие потенциальные осложнения опоясывающего лишая:
Поделиться на Pinterest Для лечения опоясывающего лишая могут быть рекомендованы лекарства, отпускаемые без рецепта или по рецепту.Важно обратиться к врачу, как только человек замечает симптомы опоясывающего лишая.
Национальный институт старения рекомендует людям обращаться за медицинской помощью не позднее, чем через 3 дня после появления сыпи. Раннее лечение может уменьшить боль, ускорить заживление сыпи и уменьшить образование рубцов.
После того, как врач подтвердит наличие опоясывающего лишая, он может предложить следующие методы лечения:
Противовирусные препараты
Они облегчают симптомы, ускоряют выздоровление и могут предотвратить осложнения. Обычно назначают курс противовирусных препаратов от 7 до 10 дней. Варианты включают:
- ацикловир (Зовиракс)
- фамцикловир (Фамвир)
- валацикловир (Валтрекс)
Противовирусные препараты наиболее эффективны, если их принимать в течение 3 дней с момента появления сыпи, хотя их все же можно прописать в течение первых 7 дней. дни появления сыпи.
Обезболивающие и антигистаминные препараты
Безрецептурные или отпускаемые по рецепту лекарства могут уменьшить боль и раздражение кожи. Варианты включают:
- противовоспалительные препараты, такие как ибупрофен (Адвил)
- антигистаминные препараты от зуда, включая дифенгидрамин (Бенадрил)
- кортикостероиды или местные анестетики от сильной боли
- обезболивающие, включая лидокаин (Лидодерм)
Некоторые из этих лекарств доступны для покупки в Интернете, включая ибупрофен, антигистаминные препараты и лидокаин.
Антидепрессанты
Доказано, что некоторые антидепрессанты снижают боль при опоясывающем лишае, а также симптомы PHN.
Трициклические антидепрессанты (ТЦА) чаще всего назначают при боли в опоясывающем лишае, в том числе:
- амитриптилин (элавил)
- имипрамин (тофранил)
- нортриптилин (авентил, памелор)
прием антидепрессантов может занять несколько недель или месяцев. работать при нервной боли.
Противосудорожные препараты
Хотя обычно используются для лечения эпилепсии, некоторые противосудорожные препараты могут уменьшить нервную боль.Опять же, это может занять несколько недель. Обычно назначаемые противосудорожные препараты при опоясывающем лишае включают:
- габапентин (нейронтин)
- прегабалин (Lyrica)
Помимо обращения за медицинской помощью, люди могут предпринять другие меры для облегчения своих симптомов и уменьшения дискомфорта. К ним относятся:
- высыпаться и отдыхать
- использование влажного компресса на зудящей и воспаленной коже и волдырях
- снижение стресса за счет здорового образа жизни, медитации и упражнений на глубокое дыхание
- ношение свободной одежды из натуральной ткани волокна, такие как хлопок.
- принять ванну с овсянкой
- нанести на кожу лосьон с каламином
Людям следует по возможности избегать расчесывания сыпи и волдырей. Разрыв кожи или лопнувшие волдыри могут вызвать инфекцию и дальнейшие осложнения.
Опоясывающий лишай не заразен, но представляет собой реактивацию вируса, уже присутствующего в организме.
Однако человек с опоясывающим лишаем может заразить ветряную оспу тому, кто никогда раньше не болел вирусом VZV.
Следовательно, больным опоясывающим лишаем следует избегать контакта с теми, кто никогда не болел ветряной оспой, до тех пор, пока их сыпь полностью не заживет.Чтобы заразиться вирусом, кто-то должен иметь прямой контакт с сыпью.
Чтобы избежать распространения VZV, людям с опоясывающим лишаем следует:
- Избегать тесного контакта с людьми, которые никогда не болели ветряной оспой и не были вакцинированы от нее.
- Избегайте тесного контакта с младенцами с низкой массой тела при рождении и людьми с ослабленной иммунной системой, например, принимающих лекарства от ВИЧ или перенесших трансплантацию органов.
- Прикройте сыпь свободной натуральной одеждой, чтобы не допустить контакта с ней посторонних.
- Часто мойте руки, особенно после прикосновения к сыпи или нанесения лосьона на кожу.
Существует вакцинация для снижения риска развития опоясывающего лишая и долгосрочных осложнений, например, PHN.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют взрослым в возрасте 50 лет и старше пройти две дозы вакцины Shingrex в течение 2-6 месяцев. Считается, что он более чем на 90% эффективен в предотвращении опоясывающего лишая и PHN.
Людям, которые уже переболели опоясывающим лишаем, можно сделать прививку, чтобы предотвратить его появление в будущем.
До трети населения США страдает опоясывающим лишаем. Симптомы различаются по степени тяжести и продолжительности. Раннее вмешательство является ключом к уменьшению тяжести симптомов и предотвращению таких осложнений, как ПГН.
Таким образом, люди должны как можно скорее обратиться к врачу, если у них повышенная чувствительность кожи, сыпь или волдыри. Некоторые домашние средства могут облегчить симптомы опоясывающего лишая, если их использовать в сочетании с медицинскими процедурами.
Людям следует рассмотреть возможность вакцинации против опоясывающего лишая, чтобы снизить риск получения опоясывающего лишая и длительной нервной боли.
Битумная черепица | Johns Hopkins Medicine
Что такое черепица?
Опоясывающий лишай или опоясывающий герпес — распространенная нервная инфекция. Это вызвано вирусом. Опоясывающий лишай вызывает болезненную сыпь или небольшие волдыри на участке кожи. Он может появиться где угодно на теле, но обычно появляется только на одной стороне лица или тела. Жгучая или стреляющая боль, покалывание или зуд — ранние признаки инфекции.Даже после того, как сыпь исчезнет, боль может продолжаться месяцами и даже годами.
Что вызывает опоясывающий лишай?
Опоясывающий лишай вызывается реактивацией вируса ветряной оспы. После того, как человек переболел ветряной оспой, вирус долгие годы находится в состоянии покоя в определенных нервах. Опоясывающий лишай чаще встречается у людей с ослабленной иммунной системой и у людей старше 50 лет.Каковы симптомы опоясывающего лишая?
Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
- Чувствительность кожи, покалывание, зуд и / или боль в области кожи до появления сыпи
- Сыпь, которая обычно появляется через 1–5 дней после появления симптомов и первоначально выглядит как маленькие красные пятна, которые превращаются в волдыри.
- Волдыри обычно покрываются коркой через 7-10 дней и исчезают в течение 2-4 недель
Другие ранние симптомы опоясывающего лишая могут включать:
- Расстройство желудка
- Чувствую себя плохо
- Лихорадка и / или озноб
- Головная боль
Симптомы опоясывающего лишая могут быть похожи на другие заболевания или проблемы.Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется опоясывающий лишай?
Ваш лечащий врач проведет полный медицинский осмотр и спросит о вашей истории болезни, особенно о том, болели ли вы ветрянкой.
Ваш лечащий врач, скорее всего, сразу узнает, что это опоясывающий лишай, на основании уникальной сыпи. Сыпь обычно появляется в одной области на одной стороне тела или лица. Это проявляется в виде красных пятен, небольших пузырьков, заполненных жидкостью или гноем, или струпьев.
Поставщик медицинских услуг может также сдать соскоб кожи для тестирования.
Как лечится опоясывающий лишай?
Конкретное лечение опоясывающего лишая будет определено вашим лечащим врачом на основании:
- Ваш возраст, общее состояние здоровья и история болезни
- Как долго присутствует опоясывающий лишай (некоторые лекарства не столь эффективны, если их вводить более чем через 2–3 дня после появления сыпи)
- Степень состояния
- Ваша переносимость определенных лекарств, процедур или методов лечения
- Ожидания по ходу состояния
- Ваше мнение или предпочтение
От черепицы нет лекарства.Это просто должно идти своим чередом. Лечение направлено на облегчение боли. Обезболивающие могут частично облегчить боль. Противовирусные препараты могут помочь уменьшить некоторые симптомы и уменьшить повреждение нервов. Другие методы лечения могут включать:
- Кремы или лосьоны для снятия зуда
- Холодные компрессы на пораженные участки кожи
- Противовирусные препараты (например, ацикловир, валацикловир и фамцикловир)
- Стероиды
- Антидепрессанты
- Противосудорожные препараты
Каковы осложнения опоясывающего лишая?
Симптомы опоясывающего лишая обычно не длятся более 3-5 недель.Однако могут возникнуть осложнения. Основные осложнения, которые может вызвать опоясывающий лишай, включают:
- Постгерпетическая невралгия (ПГН). Наиболее частое осложнение опоясывающего лишая — постгерпетическая невралгия (ПГН). Эта постоянная хроническая боль длится даже после заживления кожных повреждений. Боль может быть сильной в области волдырей. Пораженная кожа может быть очень чувствительной к жаре и холоду.
Если у вас была сильная боль во время активной сыпи или у вас были нарушения чувств, вы подвергаетесь повышенному риску PHN.Пожилые люди также подвергаются большему риску. Раннее лечение опоясывающего лишая может предотвратить ПГН. Для снятия боли и воспаления могут использоваться обезболивающие и лечение стероидами. Другие методы лечения включают противовирусные препараты, антидепрессанты, противосудорожные препараты и средства местного действия. - Бактериальная инфекция. Еще одно осложнение — бактериальная инфекция кожи, на которой появляется сыпь. В редких случаях инфекции могут привести к еще большему количеству проблем, например к отмиранию тканей и рубцеванию. Когда инфекция происходит рядом или на глазах, может произойти инфекция роговицы.Это может привести к временной или постоянной слепоте.
Можно ли предотвратить опоясывающий лишай?
Для предотвращения опоясывающего лишая доступны две разные вакцины. Эксперты рекомендуют вакцинацию всем взрослым от 50 лет и старше, даже если у вас раньше был опоясывающий лишай. Поговорите со своим врачом о наиболее подходящем времени для вакцинации и о том, какая вакцина лучше всего подходит для вас.
Когда мне следует позвонить своему врачу?
Чтобы уменьшить тяжесть и сократить продолжительность болезни, лечение нужно начинать как можно скорее.Если вы подозреваете, что у вас опоясывающий лишай, как можно скорее позвоните своему врачу.
Основные сведения о черепице
- Опоясывающий лишай — распространенная вирусная инфекция нервов. Это вызывает болезненную сыпь или небольшие волдыри на участке кожи.
- Опоясывающий лишай вызывается реактивацией вируса ветряной оспы.
- Чаще встречается у людей с ослабленной иммунной системой и у людей старше 50 лет.
- Опоясывающий лишай начинается с чувствительности кожи, покалывания, зуда и / или боли, за которыми следует сыпь, которая выглядит как маленькие красные пятна, которые превращаются в волдыри.
- Сыпь обычно поражает только одну область на одной стороне тела или лица.
- Как можно скорее начать лечение, чтобы уменьшить тяжесть заболевания.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с вашим провайдером, если у вас есть вопросы.
Этапы восстановления опоясывающего лишая и время восстановления: чего ожидать
Опоясывающий лишай — болезненная сыпь, вызываемая тем же вирусом, который вызывает ветряную оспу. Люди старше 50 подвержены большему риску заболеть опоясывающим лишаем, потому что с возрастом иммунная система ослабевает, что позволяет вирусу реактивироваться после длительного периода бездействия.Восстановление опоясывающего лишая обычно происходит по определенной схеме и может занять от 2 до 6 недель и более. У некоторых людей после опоясывающего лишая развиваются осложнения, в том числе нервная боль, называемая постгерпетической невропатией. Узнайте, каковы стадии восстановления опоясывающего лишая и как вы можете минимизировать симптомы.
Перед появлением опоясывающего лишая у вас может появиться ощущение жжения, зуда или онемения в том месте, где появится сыпь. Эта стадия опоясывающего лишая может быть очень болезненной.Если у вас есть эти симптомы, как можно скорее обратитесь к своему врачу, потому что раннее лечение противовирусными препаратами может помочь вам быстрее выздороветь и снизить вероятность осложнений.
Расположение и размер сыпи у разных людей сильно различаются. После ветряной оспы вирус бездействует (не реплицируется) в нервных корешках спинного мозга. Когда вирус реактивируется в опоясывающий лишай, он чаще всего поражает грудной отдел позвоночника, поэтому у вас появляется сыпь на туловище или в области туловища.Однако это может повлиять на верхние или нижние отделы позвоночника. Вирус также может поражать структуры лица через черепные нервы, такие как зрительный и тройничный нервы, но это не так часто, как реактивация вдоль туловища.
Этапы восстановления опоясывающего лишая
После появления сыпи, которая обычно появляется только на одной стороне тела, образуются волдыри. Вы можете почувствовать, что у вас грипп или небольшая температура. По мере выздоровления вы обычно проходите следующие этапы:
- Волдыри начинают лопаться или плакать примерно через 5 дней после их появления и сохраняются от 7 до 10 дней.В этот период вам следует взять перерыв на работе и других занятиях, потому что вы можете передать вирус другим через жидкость в волдырях. В противном случае вы можете вернуться к работе, когда почувствуете себя комфортно.
- Волдыри покрываются коркой и начинают заживать, что занимает от 1 до 3 недель, если только сыпь не появляется на коже черепа. В этом случае это может занять несколько месяцев.
- По мере заживления волдыри становятся меньше и менее болезненными, обычно в течение 3-5 недель.
- Примерно у 10-15% людей с опоясывающим лишаем развивается хроническая нервная боль, которая может быть очень сильной. Возможна чувствительность к прикосновению в месте высыпания. Чем вы старше, тем больше вероятность того, что у вас разовьется это заболевание, называемое постгерпетической невралгией или ПГН. Со временем боль часто уменьшается. Доступные методы лечения включают противовоспалительные инъекции, нервную блокаду, некоторые трициклические антидепрессанты или крем с капсаицином, который сделан из перца чили и может помочь облегчить нервную боль.
Что вы можете сделать, чтобы помочь вылечиться от опоясывающего лишая
Нет лекарства от опоясывающего лишая, но есть лекарства, в том числе противовирусные, такие как ацикловир или валацикловир, которые помогают бороться с инфекцией.
Пока ваш опоясывающий лишай активен, вам следует:
- Отдохнуть и расслабиться. Попробуйте умеренные занятия, например прогулки и прослушивание музыки, которые помогут отвлечься от боли. При сильной боли ваш врач может назначить наркотические болеутоляющие, кортикостероиды и противосудорожные препараты.
- Носите свободную одежду.
- Держите сыпь чистой и сухой. Не накрывайте его и не используйте мази, которые могут предотвратить лопание волдырей и появление корок.
- Попробуйте прохладные компрессы, лосьон с каламином или овсяную ванну, чтобы облегчить зуд и боль при сыпи.
- Не делитесь постельным бельем, одеждой или полотенцами во избежание распространения инфекции, пока у вас есть волдыри.
Существуют эффективные вакцины для предотвращения опоясывающего лишая, поэтому, если вы переболели ветряной оспой, поговорите со своим врачом о том, как защитить себя от опоясывающего лишая.
.