симптомы, фото, лечение нейродермита у взрослых
Нейродермит – это кожное хроническое заболевание неврогенно-аллергического типа, протекающее с периодами ремиссии и обострения.
В медицинской терминологии термин «нейродермит» впервые был использован в 1891 году. В то время данное название характеризовало патологический процесс, сопровождающийся первичным кожным зудом и расчесами.
В настоящее время нейродермитом называется заболевание, которое составляет примерно 40% от общего количества всех кожных поражений.
Чаще всего оно выявляется в детском возрасте, однако в пубертатном периоде (периоде полового созревания) при отсутствии других патологий исчезает самостоятельно. Тем не менее, родители должны быть очень внимательны, так как при отсутствии адекватного лечения нейродермита могут развиться осложнения (изменение кожного рельефа, формирование уплотнений, а также вероятность присоединения инфекции).
В качестве профилактики нейродермита в детском возрасте специалисты рекомендуют неукоснительно придерживаться правил общей гигиены и режима грудного вскармливания. Вместе с тем для предотвращения развития патологического процесса у взрослых следует соблюдать профессиональную и ментальную (психологическую) гигиену.
Причины возникновения и развития нейродермита
- Наследственная предрасположенность.
- Стрессы, нервные расстройства и длительные негативные эмоции.
- Вредные производственные факторы.
- Длительное умственное напряжение и тяжелый физический труд.
- Патологии пищеварительной системы.
- Систематическое нарушение режима дня.
- Пищевая, лекарственная и другие виды интоксикации.
- Факторы внешней среды, провоцирующие развитие аллергических реакций (сухой корм для аквариумных рыбок, шерсть животных, шерстяные вещи, домашняя пыль, некоторые косметические средства, пуховый наполнитель подушек и одеял, цветочная пыльца, пищевые консерванты и некоторые продукты питания).
- Лекарственные препараты.
Только после того, как будет выяснена причина возникновения нейродермита, можно приступать к лечению заболевания.
Виды нейродермита
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
Ограниченный нейродермит
При развитии очаговой формы нейродермита пациенты жалуются на возникновение кожных высыпаний на ограниченном пространстве. Как правило, в данном случае бляшки, состоящие из мелких папулезных образований, локализуются в области шеи, на обратной стороне колен, а также в локтевых ямках, в области ануса и половых органов. Чаще всего эти бляшки располагаются симметрично и имеют правильную овальную форму. Их цвет может колебаться от розового до коричневого. В пораженных очагах кожные покровы сухие, инфильтрированные, с характерной лихенификацией (кожным рисунком). Периферическая часть пораженного очага пигментирована. Она постепенно переходит в здоровую, не измененную кожу. В центре очага при обследовании можно выявить зону, которая состоит из папул величиной с булавочную головку (или чуть более). Папулы имеют блестящую поверхность и неправильные очертания.
При очаговом нейродермите (как и при других его формах) не наблюдается мокнутия. Патологические очаги, как правило, покрыты геморрагическими корками или серо-белыми чешуйками. После их отпадения остаются гипер- или депигментированные пятна. В ходе развития заболевания пациенты жалуются на зуд, который усиливается под влиянием раздражающих факторов, а также ночью.
Диффузный нейродермит
Диффузный нейродермит, или, как его еще называют клиницисты, атопический дерматит, это более тяжелая форма патологии, для которой характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
В том случае, когда заболевание развивается в детском возрасте, очаги поражения также могут возникать на волосистой части головы и вокруг глаз. В период полового созревания патологические проявления у детей зачастую стихают.
Гипертрофический нейродермит
Нейродермит Эрманна – это редкая форма патологии, при которой очаги поражения локализуются на внутренней поверхности бедер и в пахово-бедренных складках. В данном случае у пациентов отмечается резко выраженная инфильтрация и лихенификация кожных покровов, и сильно выраженный зуд, имеющий приступообразный характер. Нередко патологический процесс сопровождается возникновением бородавчатоподобных формирований (бородавчатый нейродермит Крейбиха).
Линеарный нейродермит
Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
Остроконечный фолликулярный нейродермит
При развитии данной формы заболевания папулы располагаются вдоль устьев волосяных фолликулов и имеют остроконечную форму.
Депигментированный нейродермит
Такая форма заболевания характеризуется возникновением в зонах поражения выраженной депигментации (частичной или полной потери пигмента тканями).
Декальвирующий нейродермит
Как правило, патологический процесс поражает участки тела, покрытые пушковым волосом, и сопровождается их выпадением.
Псориазиформный нейродермит
В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
Симптомы нейродермита
К наиболее типичным признакам заболевания относят зуд, сыпь, шелушение, покраснение кожных покровов и невротические расстройства. Самым характерным симптомом нейродермита является возникновение сильного кожного зуда еще до появления высыпаний. Далее на коже постепенно формируются мелкие кожные узелки с блестящей поверхностью. Вначале они по цвету не отличаются от нормальной кожи, а затем приобретают коричневато-розовое окрашивание. Через некоторое время узелковые формирования начинают сливаться, образуя сплошной, покрытый чешуйками или геморрагическими корками очаг с размытыми границами. Пораженный участок кожи приобретает синюшное или багровое окрашивание. Вместе с тем в старых очагах зачастую наблюдаются депигментированные участки.
Следует подчеркнуть, что при нейродермите область распространения патологического процесса бывает разнообразной и зависит от его разновидности. Чаще всего очаги поражения локализуются в паховой области, складке между ягодицами, в мошонке , на больших половых губах, в подколенных и локтевых сгибах, а также на шее. При развитии заболевания происходит значительное снижение функции надпочечников, в связи с чем кожные покровы больного темнеют. Вместе с тем пациенты зачастую теряют массу тела, что весьма негативно сказывается на общем состоянии их организма. Также отмечается снижение артериального давления, возникают жалобы на быструю утомляемость, слабость, апатию и повышенную нервную возбудимость. При проведении диагностического лабораторного исследования отмечается снижение уровня глюкозы в крови и уменьшение секреции желудочного сока.
В некоторых случаях нейродермит у взрослых может стать причиной развития лимфаденита (воспаления лимфоузлов), а это, в свою очередь, приводит к ухудшению работы многих органов.
Как правило, рецидивы заболевания возникают в холодное время года, а в летний период у пациентов, наоборот, отмечаются значительные улучшения в состоянии здоровья.
Следует отметить, что наибольшим страданиям подвержены лица, у которых очаги поражения локализуются на руках. Это связано с тем, что кисти рук более всего подвержены влиянию влаги и механическим воздействиям, усугубляющим течение патологического процесса.
Диагностика нейродермита у взрослых
Прежде всего, при постановке диагноза различные виды нейродермита дифференцируют от почесухи, красного плоского лишая, хронической экземы, грибовидного микоза, лимфатической эритродермии, крауроза вульвы и пр.
Также в обязательном порядке учитываются данные анамнеза (в том числе и семейного). Пациент подвергается визуальному осмотру, у него берут анализ крови (для определение уровня иммуноглобулина Е в сыворотке) и пробы с пораженного участка (при наличии пустул обязательно проводится бакпосев на микрофлору). Следует отметить, что у людей, страдающих нейродермитом, уровень иммуноглобулинов класса Е в сыворотке крови повышен, а также у таких пациентов имеются существенные дефекты клеточного иммунитета, отмечается снижение количества Т-лимфоцитов, а в периферической крови выявляется повышенное количество эозинофилов.
Лечение нейродермита
Тактика лечения при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и пролонгирование ремиссий.
Общие терапевтические мероприятия
- Строгая диета, предусматривающая полное ограничение маринадов, пряностей, шоколада, острых и копченых продуктов, цитрусовых, какао, цельного коровьего молока, яиц, крепких мясных бульонов и пр.
- Запрет на нахождение в жилом помещении домашних животных, аквариумных рыб и цветущих растений (особенно, если выявлена сенсибилизация).
- Ежедневное проведение влажной уборки, а также отказ от ковров, в которых могут находиться пылевые клещи.
- По возможности одежда пациента, страдающего нейродермитом, должна быть просторной, дабы исключить возможное трение и давление. Синтетические и шерстяные вещи в данной ситуации противопоказаны.
- Обязательное условие для больного: полноценный сон, полное исключение переутомления и стрессовых ситуаций.
- Ограничение водных процедур.
Применение седативных и психотропных препаратов
Для того чтобы снизить вероятность развития невротических реакций, пациентам показан прием психотропных и седативных препаратов, транквилизаторов и антидепрессантов. Хотелось бы подчеркнуть, что из растительных препаратов специалисты рекомендуют использовать настойку корня валерианы или настойку пиона.
Санация очагов хронической инфекции
Это одно из наиболее важных условий, которое должно быть соблюдено в ходе комплексного лечения нейродермита.
Нормализация работы желудочно-кишечного тракта
В том случае, если у пациента, страдающего нейродермитом, выявлено нарушение функции пищеварительной системы, то в ходе лечения ему показан прием ферментативных препаратов (мезим форте, фестал, дигестал, панкреатин и пр.). При дисбактериозе кишечника назначаются пробиотики, а при тяжелых хронических формах нейродермита – гепатопротекторы.
Системные препараты, применяемые при лечении нейродермита
Главную роль в лечении данной патологии играют антигистаминные средства (Н-гистаминовые блокаторы).
К препаратам I поколения относят хлопирамин, мебгидролин, хлорфенирамин, прометазин, дифенгидрамин.
Терфенадин, астемизол и фексофенадин — это препараты II поколения.
В группу препаратов III поколения входят эбастин, цетиризин и лоратадин.
Вместе с тем при лечении нейродермита пациентам показан прием кетотифена (стабилизатор мембран тучных клеток) и ципрогептадина (блокатор гистаминовых рецепторов с антисеротониновой активностью).
В настоящий момент наибольшей популярностью пользуются препараты второго и третьего поколений, обладающие пролонгированным действием и не имеющие побочных эффектов на центральную нервную систему (нарушение быстроты реакции и координации движений, сонливость, заторможенность и пр.).
При обострении патологического процесса пациентам показано внутривенное введение 10% раствора глюконата кальция или 30% тиосульфата натрия. В том случае, если к острой форме нейродермита присоединяется вторичная бактериальная инфекция и развивается фурункулез, больным назначается антибактериальная терапия с применением антибиотиков широкого спектра действия.
В особо тяжелых случаях, при нарушении общего состояния и возникновении выраженной экссудации в течение непродолжительного времени и с большой осторожностью назначается лечение гормональными препаратами.
Вместе с тем не так давно в комплексной терапии нейродермита стали использоваться иммунные препараты, стимулирующие Т-лимфоциты (левамизол, тималин, тимоген, т-активин), а для поддержки В-клеточного иммунитета – препарат миелопид. Также многие специалисты и пациенты неплохо отзываются о циклоспорине. Это иммуносупрессор, который показан при терапии очень тяжелых форм нейродермита, не поддающихся лечению традиционными препаратами.
Также в обязательном порядке в период лечения пациенту проводится витаминотерапия с использованием витаминов А, В и Е.
Препараты для местного лечения нейродермита
Для местного лечения нейродермита в дерматологической практике используются различные примочки (борные, резорциновые, таниновые), а также пасты с дегтем, ихтиолом, нафталаном и пр. В тяжелых случаях на пораженные участки кожи накладываются негалогенизированные кортикостероидные мази пролонгированного действия, которые не вызывают атрофии и истончения кожных покровов. У таких препаратов минимум побочных явлений, в связи с чем их разрешают использовать даже при лечении маленьких детей.
Физиотерапевтическое лечение
Очень хорошо себя зарекомендовала при лечении нейродермита такая процедура, как светолечение (с использованием кварцевой лампы, УФО или селективной фототерапии). Селективная фототерапия, предусматривающая использование УФ-лучей с длиной волны 315-320 нм показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания. Длительность курса лечения – 15-20 процедур.
Также в качестве физиотерапевтического лечения при нейродермите дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение очагов поражения медицинским лазером.
Вместе с тем очень благотворно воздействует на организм пациентов санаторно-курортное лечение (побережье Черного и Мертвого морей).
Экстракорпоральная гемокоррекция
Это процедура, которая предусматривает обработку компонентов плазмы крови пациента, либо удаление из неё вредных продуктов, провоцирующих развитие патологического процесса.
Профилактика нейродермита
Для того чтобы предотвратить развитие нейродермита, специалисты рекомендуют проводить своевременное лечение детской экземы и атопического диатеза, а также постоянно поддерживать нормальное физическое и психическое самочувствие. Кожные покровы необходимо постоянно оберегать от перегрева или переохлаждения, воздействия агрессивных веществ и прочих раздражителей. Вместе с тем людям, склонным к развитию аллергических реакций рекомендуется исключить из своего рациона продукты питания, которые могут спровоцировать развитие и обострение патологического процесса, а также ограничить потребление углеводов и соли.
симптомы, фото, лечение. Как лечить нейродермит
Симптомы нейродермита, лечение и причины возникновения
Нейродермит (или дерматит атопический, или нейродермит диффузный) — этохроническое воспалительное заболевание — дерматит аллергический, поражающий кожу людей, имеющих предрасположенность в геноме, а также расстройство иммунного статуса, нервной и эндокринной систем, функционала других органов.
Наличие у пациентов врожденных аномалий сердца, косолапости, грыж, катаракты и т. п. также свидетельствует о наследственном факторе атопического дерматоза. Нейродермит имеет упорный хронический, часто рецидивирующий характер, отличающийся по форме в зависимости от возраста, причин, симптоматики, а также от сезона года.
Ведущая роль в возникновении нейродермита принадлежит нервной системе. Синоним атопический дерматит. Сейчас также используют термин «атопический нейродермит». Механизм развития заболевания нейроэндокринный. Следствие диатеза — переход в детскую экзему — почесуха — нейродермит.

Что это такое?
Нейродермит – воспалительное кожное заболевание, возникающее вследствие эндогенных (протекающих внутри организма) причин. Он встречается преимущественно в детском и подростковом возрасте, нередко приобретает хронический характер и является одним из самых распространенных дерматологических заболеваний на планете.
Причины развития болезни
Нейродермит не относится к заразным заболеваниям. Зачастую его первопричиной оказывается генетическая предрасположенность к аллергии. Отреагировать болезнью человеческий организм может на любой раздражитель – от шерсти домашнего питомца до любимого косметического средства.
Распространенными причинами возникновения нейродермита специалисты считают:
- нервно-психические расстройства здоровья;
- лекарственные препараты;
- климатические факторы;
- работа во вредных условиях и другие раздражающие факторы;
- нерациональное питание, общее токсическое загрязнение организма;
- продолжительные психоэмоциональные, умственные и физические перегрузки, депрессии;
- глубокие нарушения функционирования иммунной, центральной и периферической нервной систем, вегето-сосудистый синдром;
- источники хронической инфекции, очаги воспалений в организме и бактериальные скопления на коже;
- заболевания ЖКТ, связанные с расстройством процессов ферментации, сбои в эндокринной системе, ЛОР-заболевания;
- генетическая обусловленность склонности к различным аллергическим реакциям, что доказано большой интенсивностью заболеваний близких родственников и однояйцевых близнецов;
- эндогенные факторы — загрязненное состояние окружающей внешней (уличной) и внутренней (внутри помещений) среды, способное вызвать гиперреактивность кожи.
Несмотря на разнообразие факторов, провоцирующих развитие нейродермита, дерматологи считают, что болезнь запускает аллергический механизм. При первой встрече с аллергеном организм вырабатывает антитела к новому для себя соединению, но во второй раз антитела соединяются с организмом и разносятся кровотоком ко всем тканям и органам и разрушают мембраны их клеток.
В процессе дегрануляции происходит выброс активных веществ, среди которых находится гистамин. Это вещество вызывает покраснение и уплотнение кожи, повышение местной температуры и чувство зуда или жжения. В случае вторичного инфицирования повышается температура тела.
Поражение нервной системы как причину возникновения нейродермита ученые объясняют дисфункциональностью периферических нервных волокон. Поэтому больного начинает донимать сильный зуд, а на теле появляются высыпания. Желание почесать кожу приводит к ее травмированию, увеличению интенсивности зуда и отечности тканей.

Классификация
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
- Диффузный нейродермит. Для этой формы характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
- Ограниченный нейродермит. Этому типу нейродермита свойственно появление на поверхности кожи покрытых узелковыми новообразованиями бляшек на шее, в коленных и локтевых сгибах, в промежности, на половых органах. При этой разновидности болезни нередко отмечается симметричное расположение бляшек. Как правило, они появляются одновременно на обоих локтях, коленях, стопах.
- Декальвирующий поражает покрытые волосами области тела, вызывая постепенное выпадение волос.
- Линеарный нейродермит. Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
- Фолликулярный: образуется на волосистых частях тела в форме высыпаний, имеющих вид остроконечных папул.
- Псориазиформный нейродермит. В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
- Гипертрофический: выражается в припухлостях в области лимфоузлов, чаще всего паховых.
Каждый вид нейродермита приносит ощутимый дискомфорт человеку, поэтому лечение требуется без промедления.

Симптомы нейродермита
Основные симптомы нейродермита у взрослых и детей характеризуются сыпью, зудом, невротическими расстройствами, покраснениями, шелушением. Причем, область распространения заболевания может быть разнообразной в зависимости от конкретной его разновидности.
При нейродермите значительно снижается функция надпочечников, поэтому кожа может заметно потемнеть. Человек теряет вес, что негативно сказывается на общем состоянии организма. Давление понижается, возрастает утомляемость, апатия и слабость, снижаются секреция желудочного сока и уровень глюкозы в крови. Нейродермит иногда приводит к лимфадениту (воспалению лимфатических узлов), ухудшающему деятельность многих органов.
Необходимо отметить тот факт, что симптомы нейродермита наиболее ярко проявляются в зимнее время года и в вечернее время суток, а летом, наоборот, ощущаются заметные улучшения. Нейродермит на руках приносит наибольший дискомфорт, так как из-за влаги и частых механических воздействий заболевание только усугубляется.
Как выглядит нейродермит, фото
На фото ниже показано, как проявляется заболевание у взрослых и детей.

Как правильно диагностировать?
Диагностика нейродермита проводится врачом-дерматологом при первом же посещении. Для этого достаточно жалоб пациента и осмотра его тела. Чтобы подтвердить диагноз, пациенту могут быть назначены лабораторные и биохимические исследования: его кровь проверяется на количество лейкоцитов и эозинофилов.
У большинства больных обнаруживается эозинофилия и лейкоцитоз, а при иммунологических исследованиях – повышенное количество иммуноглобулинов IgE. При присоединении вторичных заболеваний лечение нейродермита и его симптомов может корректироваться в соответствии с общей клинической картиной.

Чем лечить нейродермит?
Часто нейродермит лечится очень усечено и внимание придается только кожным проявлениям. На купирование которых направляется местное лечение. Однако, стоит рассматривать процесс в комплексе и придавать внимание всем этапам лечения.
- Диета. Начинается терапия, особенно в случае с малышами, с диетических мероприятий. Идеально, когда удается определить основные аллергены, провоцирующие процесс, и исключить их из пищи. У взрослых терапия также начинается с внедрения диеты с ограничением алкоголя и специй. Детей стараются вести на грудном вскармливании или перевести на гидролизаты коровьего белка.
- Общий режим. Нормализация общего режима должна предусмотреть полноценный ночной (а для детей и дневной сон), достаточное пребывание на свежем воздухе и рациональные психические и физические нагрузки, исключающие переутомление и перевозбуждение нервной системы. лечение нейродермита у взрослых при тотальном поражении, локализации на ладонях, вторичных гнойных осложнениях может проводиться амбулаторно с выдачей листка нетрудоспособности.
- Лечение дисбактериоза. На периоды обострения рекомендуют также заняться коррекцией дисбактериоза и начать прием курса энтеросорбентов («Энтеросгеля», «Полиепана»). Сорбенты использовать на постоянной основе нецелесообразно, поскольку они приводят к удалению из кишечника не только аллергенов, но и витаминов, возместить которые довольно сложно ввиду ограничений в пище и непереносимости синтетических аналогов.
- Успокоительные средства. При необходимости пациентам назначаются курсы успокоительных препаратов или проводится медикаментозная терапия более грубых неврологических или психических проблем.
Общие рекомендации при нейродермите которые можно выполнять в домашних условиях:
1) Самое главное – прекратить постоянное расчесывание кожи. Никакое лечение не будет эффективным, если больной продолжает расчесывать очаги поражения. Для этого:
- коротко стричь ногти
- на ночь в период обострения одевать на руки хлопхатобумажные перчатки или спать в хлопчатобумажной пижаме. Это уменьшит непроизвольные расчесы во время сна.
2) Очень важно избегать контактов с аллергенами, вызывающими обострение. Для этого:
- необходима гипоаллергенная диета
- новую одежду следует предварительно стирать.
- надо пользоваться стиральными порошками на основе мыла
- одежду следует тщательно полоскать
- ежедневно проводить в доме влажную уборку
3) Уменьшить сухость кожи. Для этого:
- использовать кремистое мыло и моющие средства с увлажняющим эффектом.
- водные процедуры должны быть кратковременными (5-10 мин), в теплой (не горячей) воде.
- после мытья или плаванья в бассейне следует наносить на тело крем или молочко для тела.
- следует носить просторную одежду из чистого хлопка.
- желательно отказаться от шерстяной одежды и шерстяных одеял, заменив их на одежду и одеяла из других материалов.
Тактика лечения при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и пролонгирование ремиссий. [adsen]
Медикаментозное лечение
Противоаллергическая ниша терапии подразумевает использование антигистаминных, в большинстве случаев 2 и 3 поколений препаратов, которые обладают менее тормозящим ЦНС действием и вместе с этим стабилизируют тучные клетки и одновременно блокируют влияние гистамина, но и препараты первого поколения пока еще активно применяются. Они оказывают относительно быстрый эффект и дают сонливости, что впрочем даже неплохо при наличии зудящего дерматоза.
- Первое поколение: Фенистил в таблетках или каплях (Демитенден), Тавегил (Клемастин), в таблетках или инъекциях Пипольфен (Прометазин), Фенкарол (Хифенадин), Супрастин (Хлорпирамин).
- Препарат второго поколения – Кетотифен (Задитен) предпочтителен при сочетаниях кожного процесса с бронхообструкцией.
- Лекарственные средства третьего поколения: Астелонг, Астемизол, Акривастин, Ацеластин, Аллергодил, Гисталонг, Гистим, Кларитин, Кларисенс, Лоратадин, Левокабастин, Семпрекс, Телфаст, Терфенадил, Теридин, Цитеризин, Эбастин.
Глюкокортикоиды применяются при тяжелом течении распространенного процесса в периоды обострения или наличия аллергических осложнений в виде острых аллергических реакций (крапивницы, отека Квинке).
- Естественные: кортизон, гидрокортизон.
- Полусинтетические ГКС: дексаметазон, триамцинолон, преднизолон.
Лечение мазями с глюкококртикоидами проводится один раз в сутки. Наносятся тонким слоем, не втираются. При курсовом приеме не вызывают побочного системного лдействия (синдрома Иценко-Кушинга. надпочечниковой недостаточности, атрофии кожи и сахарного диабета). При приеме годами постепенно снижается собственный выброс надпочечниковых гормонов и развиваются системные побочные эффекты.
- Препараты слабой силы: нефторированные: гидрокортизоновая мазь, метилпреднизолона ацепонат.
- Умеренной силы. Нефторированные: «Латикорт», «Локоид». Фторированные: «Афлодерм», «Фторокорт», «Триакорт», «Эсперсон», «Локакартен», «Лоринден».
- Сильные. Фторированные: «Дермовейт», «Кутивейт», «Белодерм», «Целестодерм», «Синалар», «Флуцинар», «Синафлар». Нефотрированные: «Элоком», «Адвантан».
Основная задача негормональных препаратов – подсушить кожу (Цинковая мазь или паста, Ски-дерм) и оказать смягчающее действие (Гистан). Однако часть препаратов обладает и противовоспалительным действием (Апилак), препараты на базе дегтя и ихтиола), а также снижает зуд (Элидел, Глутамол). Также пользуются заживляющими мазями (Бипантен, Пантенол).
Аутосыворотки изготавливаются из крови самого больного, которая собрана на пике обострения нейродермита. Таким образом, пациент получает антитела против аллергенов.

Физиотерапевтическое лечение
Очень хорошо себя зарекомендовала при лечении нейродермита такая процедура, как светолечение (с использованием кварцевой лампы, УФО или селективной фототерапии). Селективная фототерапия, предусматривающая использование УФ-лучей с длиной волны 315-320 нм показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания. Длительность курса лечения – 15-20 процедур.
Также в качестве физиотерапевтического лечения при нейродермите дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение очагов поражения медицинским лазером.
Вместе с тем очень благотворно воздействует на организм пациентов санаторно-курортное лечение (побережье Черного и Мертвого морей).
Народные средства
На основе натуральных компонентов, можно приготовить различные домашние средства для успешной борьбы с кожным недугом. Это:
- Примочки, ванночки, обтирания. Для различной обработки воспаленных участков кожи и для примочек, идеально подойдут отвары трав, с противовоспалительным и успокаивающим эффектом. Хорошо зарекомендовали себя: ромашка, череда, душица, крапива, хвоя, чабрец, подорожник, мята. Можно делать как однокомпонентные настои так и отвары из сбора трав.
- Крема, мази. Наиболее часто для приготовления мази в качестве жирной основы берут свиной жир/сало, его нужно предварительно растопить и добавить очищенной серы до получения однородной массы. Перед применением хорошенько очистите пораженные зоны с помощью детского мыла.
- Еще один домашний рецепт мази, который готовиться из любого птичьего жира, пчелиного воска, и березового дегтя. Все компоненты смешать, поместить в керамическую емкость и оставить на 4 ч. в теплом месте или на разогретой поверхности.
- Компрессы. Весьма положительно зарекомендовала себя при лечении недуга голубая глина, которую с легкостью можно приобрести в аптеке или косметическом магазине. Глину нужно смешать с морской солью в одинаковых пропорциях, подмешать воды и эту кашицу ровным слоем нанести на пораженные участки. Дальше необходимо дождаться, когда смесь высохнет, и аккуратно смыть теплой водой.
Правила питания
Диета при нейродермите у взрослых предполагает отказ от соли, острой и пряной пищи, продуктов, содержащих большое количество углеводов. В остром периоде из рациона исключают продукты питания с высоким индексом аллергической активности:
- яйца,
- цельное молоко,
- морепродукты,
- шоколад,
- цитрусовые
На период обострения следует отказаться от употребления жирных сортов мяса и рыбы, фаст-фуда, консервов, продуктов, содержащих искусственные красители и ароматизаторы.
Упор в питании делается на соблюдение молочно – растительной диеты. Полезно употреблять свежие овощи и фрукты, салаты с растительным маслом, кисломолочные продукты. Рекомендуется пить больше жидкости (до 2-х литров в день). В рацион включают отварное диетическое мясо, каши, овощные пюре, нежирные бульоны. Сахар лучше заменить ксилитом или сорбитом. Из напитков предпочтительнее зеленый чай, отвар шиповника, компоты, минеральная вода.

Профилактика
Профилактика нейродермита выглядит так же, как и профилактика любого заболевания. Правильное сбалансированное питание, умеренные физические нагрузки, закаливание и повышение иммунитета, избегание стрессов. Дерматологи советуют людям, склонным к дерматологическим заболеваниям, носить одежду из натуральных материалов, не раздражающих кожу, чтобы не спровоцировать развитие болезни.
Также не стоит подвергать кожу в период ремиссий и обострений любым раздражителям, например, делая пилинги, скрабы, используя кремы с маркировкой «для похудения», в состав которых входят раздражающие кожу вещества – перец, корица, ментол. И, наконец, чувствительную кожу важно оберегать от высоких и низких температур.
Прогноз
Поскольку нейродермит не грозен опасными осложнениями, то и прогнозы — самые благоприятные для жизни, хотя полное выздоровление наступает не во всех случаях. Когда причина нейродермита кроется в глубоких аллерго-генетических структурах, то исключить рецидивы невозможно, потому как лечебные мероприятия могут охватить не все проявления болезни.
Диффузный нейродермит с выраженными обострениями может привести к долговременной утере работоспособности. Ограниченный нейродермит не имеет обыкновения переходить в диффузный, потому и прогноз его много благоприятней.
виды, симптомы и лечение заболевания, фото
Нейродермит является хроническим заболеванием кожи неврогенно-аллергического характера, сопровождающимся периодами ремиссии и обострения. Термин «нейродермит» в медицинской терминологии впервые был применен в 1891 году. В те времена это название означало патологический процесс, сопровождающийся кожным зудом и расчесами. В настоящее время такое заболевание составляет 40% от общего числа всех болезней кожи.
Выявляется оно чаще всего в детском возрасте, а в период полового созревания, если отсутствуют другие патологии, самостоятельно исчезает. Однако родителям необходимо быть очень внимательными, потому что при несвоевременном лечении нейродермита могут возникнуть серьезные осложнения, такие как формирование уплотнений, изменение кожного рельефа. Также велика вероятность того, что может присоединиться инфекция. Необходимо разобраться, какие симптомы имеет это заболевание и какое лечение для этого требуется.
Виды нейродермита
Такое заболевание имеет несколько видов, отличающихся друг от друга местом распространения патологического процесса по кожным покровам человека.
- Ограниченный нейродермит. При развитии заболевания пациент жалуется на кожные высыпания, возникшие на ограниченном пространстве. Такие бляшки, состоящие из очень мелких папулезных образований, в основном образуются на обратной стороне колен, в области шеи, половых органов, ануса, а также в локтевых ямках. Форма бляшек овальная, располагаются они симметрично, а цвет их колеблется от розового до коричневого.
- Диффузный нейродермит. Такой вид заболевания представляет собой более тяжелую форму патологии, характеризующуюся возникновением большого количества патологических очагов. Находятся они чаще всего на нижних и верхних конечностях (на локтевых сгибах и в подколенных впадинах), а также на туловище. Кроме того, диффузный нейродермит может возникать в области шеи, лица, заднего прохода и гениталий.
- Гипертрофический нейродермит. Этот вид заболевания носит название нейродермит Эрманна и является редкой формой патологии, очаги поражения при которой располагаются в пахово-бедренных складках и на внутренней поверхности бедер. При этом у больных отмечается резко выраженная лихенификация и инфильтрация покровов кожи, сопровождающиеся сильно выраженным зудом, который имеет приступообразный характер.
- Линеарный нейродермит. При этом виде заболевания очаги поражения располагаются чаще всего на разгибательных поверхностях ног и рук, имеющих форму полос, иногда с шелушащейся или бородавчатой поверхностью.
- Остроконечный фолликулярный нейродермит. При данной форме заболевания папулы остроконечной формы находятся вдоль устьев волосяных фолликулов.
- Депигментированный нейродермит. Этот вид заболевания характеризуется образованием выраженной депигментации (полной или частичной потери тканями пигмента) в зонах поражения.
- Декальвирующий нейродермит. Патологический процесс в том случае поражает такие участки тела, которые покрыты пушковым волоском, и сопровождаемый их выпадением.
- Псориазиформный нейродермит. Очаги поражения при этом виде заболевания представлены в виде красных уплотнений, покрытых очень мелкими серебристо-белыми чешуйками. В основном они располагаются на шее и голове.
Причины образования
Возникать нейродермит может по следующим причинам:
- наследственная предрасположенность;
- вредные производственные факторы;
- патологии пищеварительной системы;
- лекарственная, пищевая и другие виды интоксикации;
- нервные расстройства, стрессы и длительные негативные эмоции;
- лекарственные препараты;
- тяжелый физический труд и длительное умственное напряжение;
- регулярное нарушение режима дня;
- факторы внешней среды, которые провоцируют развитие аллергических реакций (шерсть животных, домашняя пыль, пуховый наполнитель одеял и подушек, пищевые консерванты, сухой корм для аквариумных рыбок, шерстяные вещи, некоторые косметические средства, цветочная пыльца, некоторые продукты питания).
Симптомы
Наиболее характерными симптомами нейродермита являются: сыпь, покраснение кожных покровов, зуд, шелушение, невротические расстройства. Главным признаком, свидетельствующим о наличии заболевания, считается возникновение сильного кожного зуда, появляющегося еще до образования высыпаний. После этого кожа начинает постепенно покрываться мелкими узелками, имеющих блестящую поверхность. Цвет их поначалу ничем не отличается от нормальной кожи, а затем приобретает коричневато-розовое окрашивание. Постепенно узелки начинают объединяться, сливаясь в сплошной очаг, имеющий размытые границы и покрытый геморрагическими корками или чешуйками. Пораженное место приобретает багровое или синюшное окрашивание.
При нейродермите патологические очаги могут возникать в разных областях, зависит это от вида заболевания. В основном такие очаги образуются в паховой области, мошонке, в локтевых и подколенных сгибах, складке между ягодицами, на больших половых губах, на шее. Развитие заболевания способствует снижению функции надпочечников, из-за чего кожные покровы начинают темнеть. Больные при этом начинают сильно худеть, а это очень плохо сказывается на общем самочувствии пациента.
Также к симптомам заболевания относят снижение артериального давления, утомляемость, апатию, слабость и повышенную нервную возбудимость. При осуществлении диагностического лабораторного исследования выявляется снижение в крови уровня глюкозы и уменьшение секреции желудочного сока. Иногда в результате возникновения нейродермита воспаляются лимфатические узлы, что ухудшает работу многих органов.
Симптомы этого заболевания носят сезонный характер и усугубляются в холодное время года, а вот летом больные, наоборот, отмечают существенные улучшения состояния своего здоровья. Необходимо отметить, что самым сильным страданиям подвержены больные, очаги поражения у которых находятся на руках. Объясняется это тем, что кисти рук больше всего подвергаются воздействию влаги, которая усугубляет течение такого патологического процесса.
Лечение
Тактика лечения при таком заболевании направлена на то, чтобы устранить нарушения, приводящие к развитию патологического процесса, а также для предупреждения рецидивов. Используют такие способы лечения, как:
- терапевтические мероприятия;
- использование психотропных и седативных препаратов;
- санация очагов хронической инфекции;
- применение системных препаратов;
- использование препаратов для местного лечения;
- физиотерапевтическое лечение;
- экстракорпоральная гемокоррекция.
Терапевтические мероприятия
Включают в себя:
- Соблюдение строгой диеты, которая исключает употребление маринадов, шоколада, цитрусовых, цельного коровьего молока, крепких мясных бульонов, пряностей, копченых и острых продуктов, какао, яиц и т. д.
- Запрет на присутствие дома цветущих растений, домашних животных и аквариумных рыбок.
- Осуществление ежедневной влажной уборки, при этом лучше всего убрать все ковры, в которых могут обитать пылевые клещи.
- Одежда больного должна быть достаточно просторной, чтобы не было никакого трения и давления. Совершенно противопоказаны шерстяные и синтетические вещи.
- Больной обязательно должен высыпаться, не переутомляться и избегать стрессовых ситуаций.
- Уменьшение использования водных процедур.
Использование психотропных и седативных препаратов
Лечение психотропными, седативными препаратами, антидепрессантами и транквилизаторами снижает вероятность того, что могут развиться невротические реакции. Хотелось бы отметить, что специалисты из растительных препаратов советуют использовать настойку пиона или корня валерианы.
Санация очагов хронической инфекции и применение системных препаратов
Очень важно во время комплексного лечения кожного заболевания осуществлять санацию очагов хронической инфекции.
Если у больного было обнаружено, что нарушена функция пищеварительной системы, то во время лечения ему необходимо принимать ферментативные препараты, такие как фестал, панкреатин, мезим форте, дигестал и пр. При дисбактериозе кишечника обычно назначают пробиотики, а при тяжелых хронических формах – гепатопротекторы.
Очень большую роль во время лечения играют антигистаминные средства. Препараты 1-го поколения: хлопирамин, хлорфенирамин, дифенгидрамин, мебгидролин, прометазин. Препараты 2-го поколения: астемизол, терфенадин, фексофенадин. Препараты 3-го поколения: цетиризин, эбастин, лоратадин.
Вместе с тем лечение этого кожного заболевания осуществляется с помощью кетотифена, являющегося стабилизатором мембран тучных клеток, и ципрогептадина, который представляет собой блокатор гистаминовых рецепторов, обладающего антисеротониновой активностью.
В настоящее время для лечения чаще всего используют препараты второго и третьего поколения, которые обладают пролонгированным действием без каких-либо побочных эффектов, оказывающих влияние на центральную нервную системы (сонливость, нарушение координации движений, заторможенность и т. д.).
Если у больного отмечается обострение патологического процесса, то ему рекомендуется ввести внутривенно 10% раствор глюконата кальция или 30% тиосульфата натрия. Антибактериальную терапию с использованием антибиотиков широкого спектра действия проводят в том случае, если при острой форме заболевания возникает вторичная бактериальная инфекция, в результате чего развивается фурункулез.
В особо тяжелых случаях, сопровождаемых нарушением общего состояния и возникновением выраженной экссудации, назначают лечение гормональными препаратами, которые следует принимать с большой осторожностью в течение довольно непродолжительного времени. Также обязательно в период лечения больному необходимо проводить витаминотерапию с использованием таких витаминов, как A, B, E.
Использование препаратов для местного лечения
Чтобы вылечить нейродермит, дерматологи рекомендуют применять разнообразные примочки (резорциновые, борные, таниновые), а также пасты с ихтиолом, дегтем, нафталаном и пр. В особо тяжелых случаях на пораженные участки накладывают негалогенизированные кортикостероидные мази, обладающие пролонгированным действием, не вызывающие истончения кожных покровов и атрофии. Такие препараты обладают незначительными побочными явлениями, что позволяет их использовать при лечении маленьких детей.
Физиотерапевтическое лечение
Очень хорошо при таком способе лечения зарекомендовала себя такая процедура, как светолечение, которая осуществляется при помощи кварцевой лампы, селективной фототерапии или УФО. Также дерматологи рекомендуют проведение криомассажа и облучение пораженных участков медицинским лазером. Больным рекомендовано санаторно-курортное лечение, которое очень благоприятно воздействует на человеческий организм.
Экстракорпоральная гемокоррекция
Эта процедура заключается в обработке компонентов плазмы крови больного или удалении из нее вредных продуктов, которые способствуют развитию патологического процесса.
Таким образом, чтобы предотвратить образование нейродермита, следует постоянно оберегать кожные покровы от переохлаждения или перегрева, а также воздействия различных раздражителей. Люди-аллергики обязательно должны исключить из своего рациона такие продукты, которые способны привести к развитию и обострению патологического процесса.
Нейродермит и его виды
причины, симптомы, диагностика и лечение
Нейродермит – это кожное заболевание неврогенно-аллергического характера (нейроаллергодерматоз), имеющее хроническое рецидивирующее течение. Нейродермит характеризуется мокнущими кожными высыпаниями, приступами сильного зуда, расчесыванием с последующим образованием корочек, пигментации и утолщения кожи на пораженных участках. Нейродермит диагностируется на основании дерматологического осмотра, определения уровня IgE, кожно-аллергических проб, биопсии кожи. Лечение нейродермита включает гипоаллергенную диету, охранительный режим, прием антигистаминных, седативных, кортикостероидных препаратов, наружное применение мазей, бальнеотерапию, физиотерапию, курортолечение.
Общие сведения
Нейродермит – хронический дерматоз нейроаллергического характера, протекающий с частыми обострениями. В настоящее время в клинической дерматологии для обозначения группы заболеваний, протекающих с кожными аллергическими проявлениями, принят термин «атопический дерматит». Это понятие объединило такие отдельные нозологические формы, как нейродермит, пруриго (почесуха), экзема, экссудативный диатез, пеленочный дерматит и др. Однако до сих пор отдельные диагнозы широко используются в клинической аллергологии, дерматологии, педиатрии, что диктует необходимость подробного рассмотрения к каждой из этих форм. По данным многочисленных исследований, нейродермит широко распространен в разных возрастных группах и встречается у 0,6–1,5% взрослых лиц. Заболеваемость нейродермитом выше среди женщин (65%) и жителей мегаполисов.
Нейродермит
Причины нейродермита
Несмотря на многолетнее изучение проблемы нейродермита, в его этиологии и патогенезе до сих пор остается немало «белых пятен».
- Неврогенная теория происхождения нейродермита ведущую роль в генезе заболевания отводит нарушениям ВНД, что сопровождается дискоординацией нервных процессов, патологическим изменением их силы, уравновешенности и подвижности. У больных нейродермитом прослеживается прямая корреляция между тяжестью кожных проявлений и функциональных нарушений нервной системы. В пользу неврогенной теории говорит и тот факт, что провоцировать манифестацию нейродермита или его обострение могут стрессовые ситуации. Лицам, страдающим нейродермитом, присущи невротические черты личности: тревожность, эмоциональная лабильность, напряженность, подавленность, ипохондрия, депрессия и пр.
- Аллергическая теория генеза нейродермита во главу угла ставит гиперсенсибилизацию организма к тем или иным пищевым, лекарственным, химическим веществам. Последователи данной теории считают, что нейродермит является прямым продолжением экссудативно-катарального диатеза детского возраста. На близость нейродермита к аллергическим заболеваниям указывает частое сочетание аллергодерматоза с крапивницей, поллинозом, бронхиальной астмой, аллергическим конъюнктивитом.
- Наследственная теория рассматривает этиологию и патогенез нейродермита в русле генетической предрасположенности к атопии. Так, исследования показывают, что нейродермит развивается у 56-81% людей, чьи родители (соответственно один или оба) также страдали данным недугом. Учитывая выше сказанное, скорее всего, следует думать о неврогенно-аллергической природе нейродермита и его преимущественном развитии у лиц с наследственной предрасположенностью.
Толчком к началу и прогрессированию нейродермита могут послужить психогенные факторы, интоксикации, эндогенные и экзогенные раздражители (обострение хронических инфекций, пищевые, ингаляционные, контактные аллергены, инсоляция, вакцинация), эндокринные нарушения, беременность, лактация и пр. Значительная роль в развитии нейродермита отводится патологии ЖКТ (ферментопатиям, гастродуодениту, дисбактериозу кишечника, запорам, дискенезиям желчевыводящих путей, хроническому панкреатиту и т. д.) и ЛОР органов (гаймориту, этмоидиту, хроническому тонзиллиту и фарингиту), создающим условия для аутоаллергизации и аутоинтоксикации.
Патогенез
Основные патогенетические изменения при нейродермите касаются иммунных нарушений, избыточной продукции вазоактивных веществ и нарушений регуляции сосудистого тонуса. Так, у 80% пациентов с нейродермитом выявляется значительное увеличение уровня IgE и эозинофилов в крови. Повышенное высвобождение медиаторов воспаления, в частности гистамина, определяет характерные для нейродермита упорный зуд и чувствительность кожи. Следствием изменения тонуса сосудов кожи становится стойкий белый дермографизм, снижение температуры непораженных участков кожи. Нарушение липидного обмена, функции сальных и потовых желез приводит к сухости кожи. Патоморфологические изменения кожи при нейродермите представлены акантозом, межклеточным отеком (спонгиозом), гиперкератозом, наличием периваскулярных инфильтратов в дерме.
Классификация
В зависимости от распространенности поражения кожных покровов различают следующие формы нейродермита:
- ограниченную (лишай Видаля) — захватывает отдельные участки кожи
- диссеминированную — объединяет несколько очагов ограниченного нейродермита.
- диффузную – разлитое поражение кожных покровов.
Ряд авторов отождествляет с атопическим дерматитом именно диффузный нейродермит. По характеру изменений кожи в пораженных очагах выделяют следующие разновидности ограниченного нейродермита: псориазиформный (с очагами шелушения), белый (с очагами депигментации), декальвирующий (с поражением волосистой части головы и развитием алопеции), бородавчатый или гипертрофический (с опухолевидными изменениями кожи), линеарный (с кожными проявлениями в виде линейных полос), фолликулярный (с образованием остроконечных папул зоне волосяного покрова).
Симптомы нейродермита
При ограниченном варианте поражение кожи обычно представлено локальными зудящими бляшками величиной не более ладони в области задней или боковой поверхности шеи, пахово-бедренных складок, мошонки, половых губ, межъягодичной складки. Измененные участки кожи представляют собой зоны лихенификации, окруженные диссеминированными папулами по периферии. В позднем периоде нейродермита по краям очагов формируется гиперпигментация, на фоне которой, в местах расчесов, может образовываться вторичная лейкодерма — участки обесцвеченной кожи.
Формированию диффузного нейродермита, как правило, предшествует наличие экссудативного диатеза в грудном возрасте, затем детской экземы, и, наконец, собственно атопического дерматита (диффузного нейродермита). Типичная локализация поражения: лицо (лоб, щеки, красная кайма губ), шея, локтевые и коленные сгибы, грудная клетка, внутренняя поверхность бедер. Кожа в местах поражения сухая, гиперемированная, лихенизированнная с экскориациями, корочками, очагами экссудации; границы измененной кожи нерезкие. При вовлечении красной каймы губ развивается атопический хейлит.
Ведущий симптом нейродермита — мучительный кожный зуд, усиливающийся в ночное время. Интенсивный зуд доставляет пациенту эмоциональные и физические переживания, приводит к бессоннице, раздражительности, невротическим изменениям личности, депрессии. Расчесы кожи часто сопровождаются образованием длительно незаживающих ран, присоединением вторичной инфекции. Осложнения при нейродермите могут включать фолликулит, импетиго, фурункулез, стафилодермии, гидраденит, лимфаденит, лимфангит, грибковую инфекцию, вирусные поражения (контагиозный моллюск, простые и подошвенные бородавки, герпетиформную экзему Капоши) и др.
Среди других кожных симптомов при диффузном нейродермите встречаются темные круги под глазами, продольные суборбитальные складки (линии Денни-Моргана) под нижними веками, глубокие ладонные и подошвенные складки, фолликулярный кератоз. Для больных нейродермитом характерна слабость и быстрая утомляемость, снижение веса, артериальная гипотония, гипогликемия; иногда у них обнаруживается катаракта, кератоконус, экзема сосков, ихтиоз. Для диффузного нейродермита типичны обострения в осенне-зимний период и ремиссии в течение теплого времени года.
Диагностика
Диагноз нейродермита может быть выставлен специалистом-дерматологом или аллергологом-иммунологом уже на основании клинических признаков, поскольку специфические лабораторные и инструментальные маркеры данного заболевания отсутствуют. Критериями для диагностики нейродермита выступают: дерматит с типичной локализацией, сухость кожных покровов, интенсивный зуд и расчесы кожи, рецидивирующее хроническое течение. Большое диагностическое значение имеет наличие сопутствующих аллергических заболеваний (аллергического ринита, бронхиальной астмы и др.), наследственной отягощенности по атопическим заболеваниям, связь обострений с дополнительной аллергизацией организма и т. п.
В анализах крови при нейродермите отмечается эозинофилия, повышение уровня общего и аллергенспецифичных IgE. При проведении кожных аллергопроб (скарификационных, аппликационных) обнаруживается положительная реакция на те или иные аллергены. При проведении биопсии кожи выявляются характерная для нейродермитa морфологическая картина. Дифференциальная диагностика при нейродермите должна проводиться с дерматитами (себорейным, контактным), дерматофитией, розовый лишаем, чесоткой, псориазом, дисгидротической экземой и др.
Лечение нейродермита
Современная стратегия терапии нейродермита включает следующие направления: устранение причинно-значимых факторов (инфекционных, аллергенных, психогенных), приводящих к обострению аллергодермтоза; наружное местное (противовоспалительное, увлажняющее) лечение; системное лечение.
- Диетотерапия. Пациенту, страдающему нейродермитом, показана гипоаллергенная диета; соблюдение охранительного режима, включающего полноценный сон, отсутствие стрессов и т. п.; ношение белья и одежды из натуральных материалов; санация хронических очагов инфекции ЛОР-органов и зубо-челюстной системы.
- Местная терапиия нейродермита проводится с использованием кортикостероидных мазей, дегтярных мазей, нафталановой мази, лечебной косметики для ухода за кожей. Хороший эффект может давать криомассаж, физиотерапия (фонофорез с кортикостероидами, диадинамотерапия, магнитотерапия, индуктотермия, гальванизация, дарсонвализация, электросон), рефлексотерапия (электропунктура, лазеропунктура), обкалывание очагов ограниченного нейродермита бетаметазоном, гидрокортизоном.
- Системная фармакотерапия нейродермита проводится в различных направлениях. Ведущая роль в лечении отводится антигистаминным препаратам, седативным и иммуномодулирующим средствам, системным кортикостероидам, витаминам. Больным с тяжелыми формами диффузного нейродермита может быть показана иммуносупрессивная терапия, ПУВА-терапия и селективная фототерапия, УФО крови, гипербарическая оксигенация, плазмаферез.
Пациентам с нейродермитом рекомендуется курортолечение в условиях сухого морского климата, радоновые и сероводородные ванны, талассотерапия.
Прогноз и профилактика
Ограниченный нейродермит имеет более легкое течение, чем диффузная форма. Постоянный зуд и косметические дефекты вызывают фиксированность больных на своем состоянии, приводя к вторичным психическим наслоениям, ухудшают качество жизни, ограничивают работоспособность. Тем не менее, с возрастом (примерно к 25-30 годам) у многих больных даже при диффузном нейродермите может наблюдаться регресс симптомов до очаговых проявлений или даже спонтанное самоизлечение.
Профилактика нейродермита должна начинаться с раннего детства и включать грудное вскармливание, рациональное введение прикормов, соблюдение диетических рекомендаций по питанию детей, терапию сопутствующих заболеваний, исключение психотравмирующих факторов.
Симптомы и лечение нейродермита — Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
симптомы, фото, лечение. Как лечить нейродермит
Симптомы нейродермита, лечение и причины возникновения
Наличие у пациентов врожденных аномалий сердца, косолапости, грыж, катаракты и т. п. также свидетельствует о наследственном факторе атопического дерматоза. Нейродермит имеет упорный хронический, часто рецидивирующий характер, отличающийся по форме в зависимости от возраста, причин, симптоматики, а также от сезона года.
Ведущая роль в возникновении нейродермита принадлежит нервной системе. Синоним атопический дерматит. Сейчас также используют термин «атопический нейродермит». Механизм развития заболевания нейроэндокринный. Следствие диатеза — переход в детскую экзему — почесуха — нейродермит.

Что это такое?
Нейродермит – воспалительное кожное заболевание, возникающее вследствие эндогенных (протекающих внутри организма) причин. Он встречается преимущественно в детском и подростковом возрасте, нередко приобретает хронический характер и является одним из самых распространенных дерматологических заболеваний на планете.
Причины развития болезни
Нейродермит не относится к заразным заболеваниям. Зачастую его первопричиной оказывается генетическая предрасположенность к аллергии. Отреагировать болезнью человеческий организм может на любой раздражитель – от шерсти домашнего питомца до любимого косметического средства.
Распространенными причинами возникновения нейродермита специалисты считают:
- нервно-психические расстройства здоровья;
- лекарственные препараты;
- климатические факторы;
- работа во вредных условиях и другие раздражающие факторы;
- нерациональное питание, общее токсическое загрязнение организма;
- продолжительные психоэмоциональные, умственные и физические перегрузки, депрессии;
- глубокие нарушения функционирования иммунной, центральной и периферической нервной систем, вегето-сосудистый синдром;
- источники хронической инфекции, очаги воспалений в организме и бактериальные скопления на коже;
- заболевания ЖКТ, связанные с расстройством процессов ферментации, сбои в эндокринной системе, ЛОР-заболевания;
- генетическая обусловленность склонности к различным аллергическим реакциям, что доказано большой интенсивностью заболеваний близких родственников и однояйцевых близнецов;
- эндогенные факторы — загрязненное состояние окружающей внешней (уличной) и внутренней (внутри помещений) среды, способное вызвать гиперреактивность кожи.
Несмотря на разнообразие факторов, провоцирующих развитие нейродермита, дерматологи считают, что болезнь запускает аллергический механизм. При первой встрече с аллергеном организм вырабатывает антитела к новому для себя соединению, но во второй раз антитела соединяются с организмом и разносятся кровотоком ко всем тканям и органам и разрушают мембраны их клеток.
В процессе дегрануляции происходит выброс активных веществ, среди которых находится гистамин. Это вещество вызывает покраснение и уплотнение кожи, повышение местной температуры и чувство зуда или жжения. В случае вторичного инфицирования повышается температура тела.
Поражение нервной системы как причину возникновения нейродермита ученые объясняют дисфункциональностью периферических нервных волокон. Поэтому больного начинает донимать сильный зуд, а на теле появляются высыпания. Желание почесать кожу приводит к ее травмированию, увеличению интенсивности зуда и отечности тканей.
Классификация
Нейродермит – это заболевание, которое имеет несколько видов, обуславливающих степень распространенности патологического процесса по кожным покровам пациента.
- Диффузный нейродермит. Для этой формы характерно возникновение множественных очагов поражения. Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтевых сгибах), а также на туловище. Вместе с тем диффузный нейродермит зачастую поражает область шеи, гениталии, область заднего прохода и лицо. В данном случае очаги поражения представляют собой сливающиеся лихенифицированные и инфильтрированные кожные участки. Кое-где, помимо лихенификации возникают плоские блестящие узелки. Иногда у пациентов после расчесов наблюдается непродолжительное мокнутие. Как следствие, очаги поражения могут инфицироваться, осложнившись лимфаденитом или пиодермией. Пациентов, страдающих диффузным нейродермитом, отличает отечность и гиперемия кожных покровов, зачастую покрытых мелкими чешуйками.
- Ограниченный нейродермит. Этому типу нейродермита свойственно появление на поверхности кожи покрытых узелковыми новообразованиями бляшек на шее, в коленных и локтевых сгибах, в промежности, на половых органах. При этой разновидности болезни нередко отмечается симметричное расположение бляшек. Как правило, они появляются одновременно на обоих локтях, коленях, стопах.
- Декальвирующий поражает покрытые волосами области тела, вызывая постепенное выпадение волос.
- Линеарный нейродермит. Это патология, при которой очаги поражения локализуются преимущественно на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
- Фолликулярный: образуется на волосистых частях тела в форме высыпаний, имеющих вид остроконечных папул.
- Псориазиформный нейродермит. В данном случае очаги поражения представляют собой красные уплотнения, покрытые мелкими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и на шее.
- Гипертрофический: выражается в припухлостях в области лимфоузлов, чаще всего паховых.
Каждый вид нейродермита приносит ощутимый дискомфорт человеку, поэтому лечение требуется без промедления.

Симптомы нейродермита
Основные симптомы нейродермита у взрослых и детей характеризуются сыпью, зудом, невротическими расстройствами, покраснениями, шелушением. Причем, область распространения заболевания может быть разнообразной в зависимости от конкретной его разновидности.
При нейродермите значительно снижается функция надпочечников, поэтому кожа может заметно потемнеть. Человек теряет вес, что негативно сказывается на общем состоянии организма. Давление понижается, возрастает утомляемость, апатия и слабость, снижаются секреция желудочного сока и уровень глюкозы в крови. Нейродермит иногда приводит к лимфадениту (воспалению лимфатических узлов), ухудшающему деятельность многих органов.
Необходимо отметить тот факт, что симптомы нейродермита наиболее ярко проявляются в зимнее время года и в вечернее время суток, а летом, наоборот, ощущаются заметные улучшения. Нейродермит на руках приносит наибольший дискомфорт, так как из-за влаги и частых механических воздействий заболевание только усугубляется.
Как выглядит нейродермит, фото
На фото ниже показано, как проявляется заболевание у взрослых и детей.

Как правильно диагностировать?
Диагностика нейродермита проводится врачом-дерматологом при первом же посещении. Для этого достаточно жалоб пациента и осмотра его тела. Чтобы подтвердить диагноз, пациенту могут быть назначены лабораторные и биохимические исследования: его кровь проверяется на количество лейкоцитов и эозинофилов.
У большинства больных обнаруживается эозинофилия и лейкоцитоз, а при иммунологических исследованиях – повышенное количество иммуноглобулинов IgE. При присоединении вторичных заболеваний лечение нейродермита и его симптомов может корректироваться в соответствии с общей клинической картиной.

Чем лечить нейродермит?
Часто нейродермит лечится очень усечено и внимание придается только кожным проявлениям. На купирование которых направляется местное лечение. Однако, стоит рассматривать процесс в комплексе и придавать внимание всем этапам лечения.
- Диета. Начинается терапия, особенно в случае с малышами, с диетических мероприятий. Идеально, когда удается определить основные аллергены, провоцирующие процесс, и исключить их из пищи. У взрослых терапия также начинается с внедрения диеты с ограничением алкоголя и специй. Детей стараются вести на грудном вскармливании или перевести на гидролизаты коровьего белка.
- Общий режим. Нормализация общего режима должна предусмотреть полноценный ночной (а для детей и дневной сон), достаточное пребывание на свежем воздухе и рациональные психические и физические нагрузки, исключающие переутомление и перевозбуждение нервной системы. лечение нейродермита у взрослых при тотальном поражении, локализации на ладонях, вторичных гнойных осложнениях может проводиться амбулаторно с выдачей листка нетрудоспособности.
- Лечение дисбактериоза. На периоды обострения рекомендуют также заняться коррекцией дисбактериоза и начать прием курса энтеросорбентов («Энтеросгеля», «Полиепана»). Сорбенты использовать на постоянной основе нецелесообразно, поскольку они приводят к удалению из кишечника не только аллергенов, но и витаминов, возместить которые довольно сложно ввиду ограничений в пище и непереносимости синтетических аналогов.
- Успокоительные средства. При необходимости пациентам назначаются курсы успокоительных препаратов или проводится медикаментозная терапия более грубых неврологических или психических проблем.
Общие рекомендации при нейродермите которые можно выполнять в домашних условиях:
1) Самое главное – прекратить постоянное расчесывание кожи. Никакое лечение не будет эффективным, если больной продолжает расчесывать очаги поражения. Для этого:
- коротко стричь ногти
- на ночь в период обострения одевать на руки хлопхатобумажные перчатки или спать в хлопчатобумажной пижаме. Это уменьшит непроизвольные расчесы во время сна.
2) Очень важно избегать контактов с аллергенами, вызывающими обострение. Для этого:
- необходима гипоаллергенная диета
- новую одежду следует предварительно стирать.
- надо пользоваться стиральными порошками на основе мыла
- одежду следует тщательно полоскать
- ежедневно проводить в доме влажную уборку
3) Уменьшить сухость кожи. Для этого:
- использовать кремистое мыло и моющие средства с увлажняющим эффектом.
- водные процедуры должны быть кратковременными (5-10 мин), в теплой (не горячей) воде.
- после мытья или плаванья в бассейне следует наносить на тело крем или молочко для тела.
- следует носить просторную одежду из чистого хлопка.
- желательно отказаться от шерстяной одежды и шерстяных одеял, заменив их на одежду и одеяла из других материалов.
Тактика лечения при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и пролонгирование ремиссий.
Медикаментозное лечение
Противоаллергическая ниша терапии подразумевает использование антигистаминных, в большинстве случаев 2 и 3 поколений препаратов, которые обладают менее тормозящим ЦНС действием и вместе с этим стабилизируют тучные клетки и одновременно блокируют влияние гистамина, но и препараты первого поколения пока еще активно применяются. Они оказывают относительно быстрый эффект и дают сонливости, что впрочем даже неплохо при наличии зудящего дерматоза.
- Первое поколение: Фенистил в таблетках или каплях (Демитенден), Тавегил (Клемастин), в таблетках или инъекциях Пипольфен (Прометазин), Фенкарол (Хифенадин), Супрастин (Хлорпирамин).
- Препарат второго поколения – Кетотифен (Задитен) предпочтителен при сочетаниях кожного процесса с бронхообструкцией.
- Лекарственные средства третьего поколения: Астелонг, Астемизол, Акривастин, Ацеластин, Аллергодил, Гисталонг, Гистим, Кларитин, Кларисенс, Лоратадин, Левокабастин, Семпрекс, Телфаст, Терфенадил, Теридин, Цитеризин, Эбастин.
Глюкокортикоиды применяются при тяжелом течении распространенного процесса в периоды обострения или наличия аллергических осложнений в виде острых аллергических реакций (крапивницы, отека Квинке).
- Естественные: кортизон, гидрокортизон.
- Полусинтетические ГКС: дексаметазон, триамцинолон, преднизолон.
Лечение мазями с глюкококртикоидами проводится один раз в сутки. Наносятся тонким слоем, не втираются. При курсовом приеме не вызывают побочного системного лдействия (синдрома Иценко-Кушинга. надпочечниковой недостаточности, атрофии кожи и сахарного диабета). При приеме годами постепенно снижается собственный выброс надпочечниковых гормонов и развиваются системные побочные эффекты.
- Препараты слабой силы: нефторированные: гидрокортизоновая мазь, метилпреднизолона ацепонат.
- Умеренной силы. Нефторированные: «Латикорт», «Локоид». Фторированные: «Афлодерм», «Фторокорт», «Триакорт», «Эсперсон», «Локакартен», «Лоринден».
- Сильные. Фторированные: «Дермовейт», «Кутивейт», «Белодерм», «Целестодерм», «Синалар», «Флуцинар», «Синафлар». Нефотрированные: «Элоком», «Адвантан».
Основная задача негормональных препаратов – подсушить кожу (Цинковая мазь или паста, Ски-дерм) и оказать смягчающее действие (Гистан). Однако часть препаратов обладает и противовоспалительным действием (Апилак), препараты на базе дегтя и ихтиола), а также снижает зуд (Элидел, Глутамол). Также пользуются заживляющими мазями (Бипантен, Пантенол).
Аутосыворотки изготавливаются из крови самого больного, которая собрана на пике обострения нейродермита. Таким образом, пациент получает антитела против аллергенов.

Физиотерапевтическое лечение
Очень хорошо себя зарекомендовала при лечении нейродермита такая процедура, как светолечение (с использованием кварцевой лампы, УФО или селективной фототерапии). Селективная фототерапия, предусматривающая использование УФ-лучей с длиной волны 315-320 нм показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания. Длительность курса лечения – 15-20 процедур.
Также в качестве физиотерапевтического лечения при нейродермите дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение очагов поражения медицинским лазером.
Вместе с тем очень благотворно воздействует на организм пациентов санаторно-курортное лечение (побережье Черного и Мертвого морей).
Народные средства
На основе натуральных компонентов, можно приготовить различные домашние средства для успешной борьбы с кожным недугом. Это:
- Примочки, ванночки, обтирания. Для различной обработки воспаленных участков кожи и для примочек, идеально подойдут отвары трав, с противовоспалительным и успокаивающим эффектом. Хорошо зарекомендовали себя: ромашка, череда, душица, крапива, хвоя, чабрец, подорожник, мята. Можно делать как однокомпонентные настои так и отвары из сбора трав.
- Крема, мази. Наиболее часто для приготовления мази в качестве жирной основы берут свиной жир/сало, его нужно предварительно растопить и добавить очищенной серы до получения однородной массы. Перед применением хорошенько очистите пораженные зоны с помощью детского мыла.
- Еще один домашний рецепт мази, который готовиться из любого птичьего жира, пчелиного воска, и березового дегтя. Все компоненты смешать, поместить в керамическую емкость и оставить на 4 ч. в теплом месте или на разогретой поверхности.
- Компрессы. Весьма положительно зарекомендовала себя при лечении недуга голубая глина, которую с легкостью можно приобрести в аптеке или косметическом магазине. Глину нужно смешать с морской солью в одинаковых пропорциях, подмешать воды и эту кашицу ровным слоем нанести на пораженные участки. Дальше необходимо дождаться, когда смесь высохнет, и аккуратно смыть теплой водой.
Правила питания
Диета при нейродермите у взрослых предполагает отказ от соли, острой и пряной пищи, продуктов, содержащих большое количество углеводов. В остром периоде из рациона исключают продукты питания с высоким индексом аллергической активности:
- яйца,
- цельное молоко,
- морепродукты,
- шоколад,
- цитрусовые
На период обострения следует отказаться от употребления жирных сортов мяса и рыбы, фаст-фуда, консервов, продуктов, содержащих искусственные красители и ароматизаторы.
Упор в питании делается на соблюдение молочно – растительной диеты. Полезно употреблять свежие овощи и фрукты, салаты с растительным маслом, кисломолочные продукты. Рекомендуется пить больше жидкости (до 2-х литров в день). В рацион включают отварное диетическое мясо, каши, овощные пюре, нежирные бульоны. Сахар лучше заменить ксилитом или сорбитом. Из напитков предпочтительнее зеленый чай, отвар шиповника, компоты, минеральная вода.

Профилактика
Профилактика нейродермита выглядит так же, как и профилактика любого заболевания. Правильное сбалансированное питание, умеренные физические нагрузки, закаливание и повышение иммунитета, избегание стрессов. Дерматологи советуют людям, склонным к дерматологическим заболеваниям, носить одежду из натуральных материалов, не раздражающих кожу, чтобы не спровоцировать развитие болезни.
Также не стоит подвергать кожу в период ремиссий и обострений любым раздражителям, например, делая пилинги, скрабы, используя кремы с маркировкой «для похудения», в состав которых входят раздражающие кожу вещества – перец, корица, ментол. И, наконец, чувствительную кожу важно оберегать от высоких и низких температур.
Прогноз
Поскольку нейродермит не грозен опасными осложнениями, то и прогнозы — самые благоприятные для жизни, хотя полное выздоровление наступает не во всех случаях. Когда причина нейродермита кроется в глубоких аллерго-генетических структурах, то исключить рецидивы невозможно, потому как лечебные мероприятия могут охватить не все проявления болезни.
Диффузный нейродермит с выраженными обострениями может привести к долговременной утере работоспособности. Ограниченный нейродермит не имеет обыкновения переходить в диффузный, потому и прогноз его много благоприятней.
Нейродермит: фото, первые признаки, симптомы разных видов заболевания у детей и взрослых
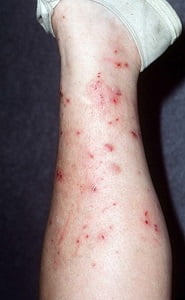
Нейродермитом называется заболевание кожных покровов, которое сопровождается высыпаниями и воспалением. Болезнь имеет склонность к обострению в определенное время года и часто встречается у детей. Ее проявления продолжаются до начала полового созревания, после чего примерно в 70—85% случаев она проходит навсегда. Рассмотрим, как выглядит нейродермит на фото и чем различаются его виды.
У взрослого человека патология сопровождается образованием корочек, утолщений, участков мокнутия и пигментации. Типичные проявления нейродермита у взрослых видны на фото, приведенном ниже.

Симптомы
В начале развития заболевания пациент ощущает зуд, кожа в пораженном месте изменяется не сильно, на фоне покраснения иногда визуализируются мелкоточечные высыпания. На предложенном фото можно рассмотреть самые первые признаки нейродермита.

В зависимости от распространенности и вида, различают отдельные формы этого заболевания.
Рассмотрим более подробно, какие бывают нейродерматиты, а их виды покажем на фото:
- Ограниченная форма. Начальный процесс проявляется в виде покраснения. Потом на определенном участке тела образуются бляшки, не превышающие размером ладонь. Их локализация — паховая область, шея, мошонка и половые губы, складка между ягодицами, руки или ноги. Кожа, как это хорошо представлено на следующих фотографиях, имеет участки утолщения, становится багрово-синюшной, а по периферии отмечается папулезная сыпь.




- При диффузном поражении у детей симптомы нейродермита предваряют появление диатеза и детской экземы. Кожа становится сухая, местами утолщается, отшелушивается, образуются корочки, выделяется экссудат. Границы между нормальной тканью и больным участком просматриваются с трудом. Типичные изменения при этой разновидности видны на фото, расположенном ниже. Нарушения затрагивают практически любой участок тела, в том числе и лицо.


- Линейный дерматит поражает ноги и руки. Рисунок кожи усиливается, она высыхает и трескается. Изменения показаны на прилагаемом фото.


- Как выглядит хронический нейродермит в области лица, можно рассмотреть на следующем фото. Очень часто у больного выпадают брови, меняется оттенок век, которые отекают и наплывают на глаза.


- Фолликулярный нейродерматит размещается в области роста волос на голове, на следующем фото наглядно показана именно такая локализация. Для лечения в этих местах обычно применяются лечебные лосьоны.


Другие признаки
При нейродермите симптомы не ограничиваются только кожными изменениями. Это заболевание отличается сильнейшим зудом, который ночью становится совершенно невыносимым. Этот признак остается постоянным, независимо от разновидности заболевания. В результате больной плохо спит, становится раздражительным, теряет аппетит.
Взрослый человек не может нормально работать и отдыхать. Развивается утомление, снижается вес и давление, падает сахар крови. Хроническая форма заболевания влияет на работу надпочечников, поэтому на коже появляются участки гиперпигментации.
Такие симптомы проявляются не всегда, они отмечаются у ослабленных людей и детей. На месте упорных расчесов возникают раны, иногда присоединяется инфекция. Особенно часто это осложнение наблюдается у малышей как это видно на предлагаемом фото. В этом случае лечение требует использования антибиотиков и антисептиков.


Справочное руководство по заболеванию нейродермитом — Drugs.com
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 8 сентября 2020 г.
На этой странице
Обзор
Нейродермит — это кожное заболевание, которое начинается с зудящего участка кожи. От царапин зуд становится еще больше. Этот цикл «зуд-царапина» приводит к тому, что пораженная кожа становится толстой и кожистой. У вас может появиться несколько зудящих пятен, обычно на шее, запястьях, предплечьях, ногах или анальной области.
Нейродермит, также известный как простой хронический лишай, не опасен для жизни и не заразен.Но зуд может быть настолько сильным или повторяющимся, что нарушает ваш сон, сексуальную функцию и качество жизни.
Прервать цикл «зуд-царапина» при нейродермите сложно, а нейродермит обычно сохраняется на всю жизнь. Успех лечения зависит от противодействия желанию потереть или почесать пораженные участки. Лекарства, отпускаемые без рецепта или по рецепту, могут помочь облегчить зуд. Вам также необходимо определить и устранить факторы, которые могут усугубить проблему.
Симптомы
Признаки и симптомы нейродермита включают:
- Зудящие участки кожи
- Кожистая или чешуйчатая текстура на пораженных участках
- Выпуклое грубое пятно или участки красного или более темного цвета, чем остальная часть вашей кожи
Заболевание поражает участки, которые можно дотянуть до расчесывания — голову, шею, запястья, предплечья, лодыжки, вульву, мошонку или задний проход.Зуд, который может быть сильным, может приходить и уходить, а может быть постоянным. Вы можете почесаться по привычке и во время сна.
Когда обращаться к врачу
Обратитесь к врачу, если:
- Вы ловите себя на том, что постоянно чешете один и тот же участок кожи
- Зуд мешает вам спать или сосредоточиться на повседневных делах
- Ваша кожа становится болезненной или выглядит инфицированной, и у вас жар
Причины
Причина нейродермита неизвестна.Постоянное трение и расчесывание, характеризующие это состояние, могут начаться с чего-то, что просто раздражает кожу, например, тесной одежды или укуса насекомых. Когда вы трет или почесываете эту область, она становится сильнее. Чем больше чешешься, тем больше чешется.
В некоторых случаях нейродермит связан с хроническими кожными заболеваниями, такими как сухость кожи, экзема или псориаз. Стресс и беспокойство также могут вызвать зуд.
Факторы риска
Определенные факторы могут повлиять на ваш риск нейродермита, в том числе:
- Ваш пол и возраст. У женщин вероятность развития нейродермита выше, чем у мужчин. Заболевание чаще всего встречается в возрасте от 30 до 50 лет.
- Другие кожные заболевания. Люди с личным или семейным анамнезом дерматита, экземы, псориаза или аналогичных кожных заболеваний более склонны к развитию нейродермита.
- Тревожные расстройства. Беспокойство и стресс могут вызвать зуд нейродермита.
Осложнения
Постоянное расчесывание может привести к ране, бактериальной инфекции кожи или стойким рубцам и изменению цвета кожи.Зуд нейродермита может повлиять на ваш сон, сексуальную функцию и качество жизни.
Диагностика
Ваш врач может диагностировать нейродермит, осмотрев пораженную кожу и определив, не чешетесь ли вы. Чтобы исключить другие причины, он или она может взять небольшой образец пораженной кожи (биопсия кожи) для исследования.
Лечение
Лечение направлено на контроль зуда, предотвращение расчесов и устранение основных причин.
- Кремы против зуда с лекарствами. Если безрецептурный кортикостероидный крем не помогает, ваш врач может прописать более сильный кортикостероид или нестероидное средство от зуда. При поражении вульвы может помочь мазь с ингибитором кальциневрина (такролимус).
- Инъекции кортикостероидов. Ваш врач может ввести кортикостероиды непосредственно в пораженную кожу, чтобы помочь ей заживать.
- Лекарство от зуда. Антигистаминные препараты, отпускаемые по рецепту, помогают облегчить зуд у многих людей с нейродермитом.Некоторые из этих препаратов могут вызывать сонливость и уменьшать расчесывание во время сна.
- Лекарства от тревожности. Поскольку тревога и стресс могут вызвать нейродермит, успокаивающие препараты могут помочь предотвратить зуд.
- Лечебные пластыри. При устойчивом зуде ваш врач может порекомендовать местные пластыри с 5-процентным лидокаином или 8-процентным капсаицином.
- Световая терапия. Иногда полезно воздействие на пораженную кожу света определенного типа.
- Психотерапия. Разговор с психологом поможет вам узнать, как ваши эмоции и поведение могут подпитывать — или предотвращать — зуд и царапины.
Новые методы лечения
Если зуд не проходит, несмотря на лечение, врач может посоветовать нетрадиционный подход. Например, в небольших исследованиях некоторые люди, симптомы которых не улучшились при приеме кортикостероидов, сообщили об успехе следующих методов лечения.
- OnabotulinumtoxinA (Ботокс) для инъекций. Этот метод может уменьшить зуд и очистить огрубевшие участки кожи.
- Пероральное лекарство, облегчающее тягу к царапинам. В небольшом исследовании было показано, что пероральный препарат под названием N-ацетилцистеин помогает некоторым людям с нарушениями ковыряния и царапания и может помочь людям с нейродермитом.
Образ жизни и домашние средства
Эти меры по уходу за собой могут помочь вам вылечить нейродермит:
- Перестаньте тереться и царапаться. Зуд может быть сильным, но избегание трения и царапин является ключом к контролю над своим состоянием и предотвращению рецидивов.
- Применяйте прохладные влажные компрессы. Они могут успокоить кожу и уменьшить зуд. Нанесите прохладный влажный компресс на пораженную кожу на несколько минут, прежде чем нанести лечебный крем, чтобы крем впитался в кожу.
- Попробуйте лекарства, отпускаемые без рецепта. Нанесите на пораженный участок крем или лосьон против зуда.Крем с гидрокортизоном может временно уменьшить зуд. Пероральные антигистаминные препараты, такие как дифенгидрамин, могут облегчить сильный зуд и помочь вам уснуть. Некоторым людям помогает крем с капсаицином (кап-САЙ-их-син), но поначалу он может ужалить.
- Закройте пораженный участок. Бинты или повязки помогают защитить кожу и предотвратить появление царапин. Это может быть особенно полезно, если вы чешетесь во время сна.
- Держите ногти подстриженными. Короткие ногти могут меньше повредить кожу, особенно если вы склонны царапать во время сна.
Примите короткие теплые ванны и увлажните кожу. Приготовьте ванну с теплой, а не горячей водой. Посыпать коллоидной овсянкой. Используйте мягкое мыло без красителей и отдушек. Ограничьте время и частоту купания.
После мытья промокните кожу насухо и нанесите увлажняющий крем без запаха.
- Избегайте триггеров. Обратите внимание на то, что, кажется, вызывает рецидив, и избегайте этого. Например, используйте методы управления стрессом и избегайте одежды, которая раздражает вашу кожу.
Запись на прием
Вы можете начать с посещения лечащего врача. Он или она может направить вас к врачу, специализирующемуся на кожных заболеваниях (дерматологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Перед встречей составьте список:
- Симптомы, которые у вас есть и как долго
- Ключевая личная информация, включая любые серьезные стрессы или недавние изменения в жизни
- Все лекарства, витамины и добавки, которые вы принимаете, включая дозы
- Вопросы к врачу
В отношении нейродермита некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какая у меня наиболее вероятная причина зуда?
- Есть ли другие возможные причины?
- Нужны ли мне тесты?
- Перестанет ли когда-нибудь зуд?
- Какие процедуры доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Какие альтернативы основному подходу вы предлагаете?
- Сколько времени потребуется, чтобы моя кожа стала нормальной?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
Чего ожидать от врача
Примеры вопросов, которые может задать врач, включают:
- Ваши симптомы приходят и уходят, или они довольно постоянны?
- Какие продукты вы используете для ухода за кожей, включая мыло, лосьоны и косметику?
- Какие шаги вы предприняли, чтобы справиться с зудом?
- Помогли ли какие-либо из этих мер?
- Испытывали ли вы в последнее время стресс или тревогу?
- Насколько ваши симптомы влияют на качество вашей жизни, включая вашу способность спать?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Узнать больше о нейродермите
Сопутствующие препараты
.Симптомы и лечение нейродермита
Состав:
Нейродермит
Нейродермит — хроническое заболевание кожи нейрогенно-аллергического типа, протекающее с периодами ремиссии и обострения.
В медицинской терминологии термин «нейродермит» впервые был использован в 1891 году. В то время это название характеризовало патологический процесс, сопровождавшийся первичным кожным зудом и расчесыванием.
В настоящее время атопический дерматит — это заболевание, на которое приходится около 40% от общего числа всех поражений кожи.
Чаще всего выявляется в детстве, но в период полового созревания (полового созревания) при отсутствии других патологий исчезает самостоятельно. Однако родителям следует быть очень осторожными, поскольку при отсутствии адекватного лечения нейродермита могут развиться осложнения (добавляются изменения текстуры кожи, образование уплотнений, а также вероятность заражения).
В качестве профилактики нейродермита в детском возрасте специалисты рекомендуют строго соблюдать правила общей гигиены и грудного вскармливания.При этом для предотвращения развития патологического процесса у взрослых следует соблюдать профессиональную и психическую (психологическую) гигиену.
Причины развития и развития нейродермита
- Наследственная предрасположенность
- Стресс, нервные срывы и длительные отрицательные эмоции.
- Вредные производственные факторы.
- Длительные умственные нагрузки и тяжелый физический труд.
- Патология органов пищеварения.
- Систематическое нарушение режима дня.
- Пищевые, лекарственные и другие виды интоксикации.
- Факторы окружающей среды, провоцирующие развитие аллергических реакций (сухой корм для аквариумных рыб, шерсть животных, шерстяные вещи, домашняя пыль, некоторые косметические средства, набитые пухом подушки и одеяла, пыльца, консерванты и некоторые продукты питания).
- Лекарства.
Только после выяснения причины нейродермита можно начинать лечение болезни.
Виды нейродермита
Нейродермит — заболевание, имеющее несколько типов, определяющих степень распространенности патологического процесса на коже пациента.
Ограниченный нейродермит
При развитии очаговой формы нейродермита пациенты жалуются на появление кожных высыпаний в ограниченном пространстве. Как правило, в этом случае бляшки, состоящие из мелких папулезных образований, локализуются на шее, на тыльной стороне колен, а также в локтевых ямках, в области заднего прохода и половых органов.Чаще всего эти бляшки расположены симметрично и имеют правильную овальную форму. Их цвет может варьироваться от розового до коричневого. В пораженных очагах кожа сухая, инфильтрированная, с характерной лихенификацией (кожным узором). Периферическая часть пораженного очага пигментирована. Постепенно превращается в здоровую неизмененную кожу. В центре очага при осмотре можно выделить область, состоящую из папул размером с булавочную головку (или немного больше). Папулы имеют блестящую поверхность и неправильную форму.
При очаговом нейродермите (как и при других его формах) промокания не наблюдается. Патологические очаги обычно покрыты геморрагическими корками или серо-белыми чешуйками. После их отпадения остаются гипер- или депигментированные пятна. Во время развития болезни пациенты жалуются на зуд, который усиливается раздражителями, а также в ночное время.
Диффузный атопический дерматит
Диффузный атопический дерматит или, как его еще называют клиницисты, атопический дерматит, является более тяжелой формой патологии, характеризующейся возникновением множественных поражений.Как правило, они локализуются на верхних и нижних конечностях (в подколенных впадинах и локтях), а также на туловище. Однако диффузный атопический дерматит часто поражает шею, гениталии, анус и лицо. В этом случае поражения представляют собой сливные, лихенифицированные и инфильтрованные участки кожи. Кое-где помимо лихенификации появляются плоские блестящие узелки. Иногда у больных после расчесывания возникает непродолжительный плач. В результате очаги поражения могут инфицироваться, осложниться лимфаденитом или пиодермией.У больных, страдающих диффузным атопическим дерматитом, различают припухлость и покраснение кожи, часто покрытой мелкими чешуйками.
В том случае, если болезнь развивается в детстве, на коже головы и вокруг глаз могут появиться высыпания. В период полового созревания патологические проявления у детей часто стихают.
Гипертрофический нейродермит
Нейродермит Эрманна — редкая форма патологии, при которой поражения расположены на внутренней поверхности бедер и в пахово-бедренных складках.При этом у пациентов наблюдается выраженная инфильтрация и лихенификация кожных покровов, а также выраженный зуд, имеющий приступообразный характер. Часто патологический процесс сопровождается появлением бородавчатых образований (бородавчатый атопический дерматит Крейбича).
Линейный атопический дерматит
Это патология, при которой поражения расположены в основном на разгибательных поверхностях рук и ног и имеют форму полос, иногда с бородавчатой или шелушащейся поверхностью.
Острый фолликулярный нейродермит
При развитии данной формы заболевания папулы располагаются по ходу устьев волосяных фолликулов и имеют заостренную форму.
Депигментированный нейродермит
Для этой формы болезни характерно появление сильной депигментации (частичная или полная потеря пигмента тканями) на пораженных участках.
Декальвирующий нейродермит
Как правило, патологический процесс поражает участки тела, покрытые пушистыми волосами, и сопровождается их выпадением.
Псориазиформный нейродермит
В данном случае поражения представляют собой красные уплотнения, покрытые небольшими серебристо-белыми чешуйками. Чаще всего они локализуются на голове и шее.
Симптомы нейродермита
Симптомы нейродермита
К наиболее частым признакам заболевания относятся зуд, сыпь, шелушение, покраснение кожи и невротические расстройства. Наиболее характерный симптом нейродермита — возникновение сильного кожного зуда до появления сыпи.Затем на коже постепенно образуются небольшие кожные узелки с блестящей поверхностью. Вначале они не отличаются по цвету от нормальной кожи, а затем приобретают коричневато-розовый цвет. Через некоторое время узелковые образования начинают сливаться, образуя твердый, покрытый хлопьями или геморрагическими корками очаг с размытыми границами. Пораженная кожа приобретает синеватый или пурпурный оттенок. При этом в старых очагах часто наблюдаются депигментированные участки.
Следует подчеркнуть, что при нейродермите ареал распространения патологического процесса разнообразен и зависит от его типа.Чаще всего очаги поражения располагаются в паху, складке между ягодицами, в мошонке, на больших половых губах, в подколенной и локтевой складках, а также на шее. По мере развития заболевания происходит значительное снижение функции надпочечников, в связи с чем кожа пациента темнеет. Однако пациенты часто теряют массу тела, что очень негативно сказывается на общем состоянии их организма. Также наблюдается снижение артериального давления, появляются жалобы на утомляемость, слабость, апатию и повышенную нервную возбудимость.При проведении диагностического лабораторного исследования наблюдается снижение уровня глюкозы в крови и уменьшение секреции желудочного сока.
В некоторых случаях атопический дерматит может вызвать развитие лимфаденита (воспаление лимфатических узлов), а это, в свою очередь, приводит к ухудшению работы многих органов.
Как правило, рецидивы болезни возникают в холодное время года, а в летний период, наоборот, у пациентов отмечается значительное улучшение состояния здоровья.
Следует отметить, что наибольшим страданиям подвержены лица с локализованными поражениями на руках. Это связано с тем, что руки наиболее подвержены воздействию влаги и механических нагрузок, усугубляющих течение патологического процесса.
Диагностика атопического дерматита
В первую очередь при постановке диагноза дифференцируют различные типы нейродермита от кожного зуда, красного плоского лишая, хронической экземы, грибовидного микоза, лимфатической эритродермии, крауроза вульвы и др.
Также обязательно учитываются данные анамнеза (в том числе семейного). Пациента осматривают визуально, берут анализ крови (для определения уровня иммуноглобулина Е в сыворотке крови) и пробы с пораженного участка (при наличии гнойничков на микрофлору берут бакпоз). Следует отметить, что у людей, страдающих нейродермитом, повышен уровень иммуноглобулинов класса Е в сыворотке крови, а также у этих пациентов наблюдаются значительные дефекты клеточного иммунитета, наблюдается снижение количества Т-лимфоцитов, и повышенное количество эозинофилов обнаруживается в периферической крови.
Лечение нейродермита
Лечебная тактика при нейродермите направлена на устранение нарушений, спровоцировавших развитие патологического процесса, а также на предупреждение рецидивов и продление ремиссий.
Общетерапевтические мероприятия
- Строгая диета, предусматривающая полное ограничение маринадов, специй, шоколада, острых и копченых продуктов, цитрусовых, какао, цельного коровьего молока, яиц, крепких мясных бульонов и т. Д.
- Запрет на присутствие в жилом помещении домашних животных, аквариумных рыбок и цветущих растений (особенно при обнаружении сенсибилизации).
- Ежедневная влажная уборка, а также отказ от ковра, на котором могут оказаться пылевые клещи.
- По возможности, одежда пациента, страдающего нейродермитом, должна быть просторной, чтобы исключить возможное трение и давление. Синтетические и шерстяные вещи в этой ситуации противопоказаны.
- Обязательное условие для пациента: полноценный сон, полное устранение переутомления и стрессовых ситуаций.
- Ограничение водных процедур.
Употребление седативных и психотропных средств
С целью снижения вероятности развития невротических реакций пациентам показан прием психотропных и седативных средств, транквилизаторов и антидепрессантов. Подчеркну, что из травяных сборов специалисты рекомендуют использовать настойку корня валерианы или настойку пиона.
Лекарство от очагов хронической инфекции
Это одно из важнейших условий, которое необходимо соблюдать при комплексном лечении нейродермита.
Нормализация работы желудочно-кишечного тракта
В случае, если у больного нейродермитом наблюдается нарушение функции пищеварительной системы, то во время лечения ему показан прием ферментных препаратов (мезим форте, фестал, дигестал, панкреатин и др.). При дисбактериозе кишечника назначают пробиотики, а при тяжелых хронических формах нейродермита — гепатопротекторы.
Системные препараты, применяемые при лечении нейродермита
Основную роль в лечении данной патологии играют антигистаминные препараты (блокаторы H-гистамина).
Препараты первого поколения включают клапирамин, мебгидролин, хлорфенирамин, прометазин, дифенгидрамин.
Терфенадин, астемизол и фексофенадин — препараты второго поколения.
Третье поколение препаратов включает эбастин, цетиризин и лоратадин.
Однако при лечении нейродермита показано, что пациенты получают кетотифен (стабилизатор мембран тучных клеток) и ципрогептадин (блокатор гистаминовых рецепторов с антисеротониновой активностью).
В настоящее время наиболее популярные препараты второго и третьего поколений обладают пролонгированным действием и не имеют побочных эффектов на центральную нервную систему (нарушение скорости реакции и координации движений, сонливость, вялость и др.).
При обострении патологического процесса пациентам показано внутривенное введение 10% раствора глюконата кальция или 30% тиосульфата натрия. В случае присоединения вторичной бактериальной инфекции к острой форме нейродермита и развития фурункулеза пациентам назначают антибактериальную терапию с применением антибиотиков широкого спектра действия.
В тяжелых случаях, при нарушении общего состояния и возникновении сильной экссудации непродолжительное время и с большой осторожностью назначают гормональную терапию.
В то же время, не так давно в комплексной терапии нейродермита применялись иммунные препараты, стимулирующие Т-лимфоциты (левамизол, тималин, тимоген, т-активин), а для поддержания В-клеточного иммунитета — миелопид. Также многие специалисты и пациенты хорошо отзываются о циклоспорине. Это иммунодепрессант, который показан для лечения очень тяжелых форм нейродермита, которые не поддаются лечению традиционными препаратами.
Также обязательно в период лечения пациенту вводится витаминотерапия с использованием витаминов A, B и E.
Препараты для местного лечения нейродермита
Для местного лечения нейродермита в дерматологической практике используются различные лосьоны (борные, резорцин, дубильные), а также пасты с дегтем, ихтиолом, нафталаном и др. В тяжелых случаях негалогенированные кортикостероидные мази пролонгированного действия, не вызывают атрофию и истончение, наносятся на пораженные участки кожи.кожные покровы. Эти препараты обладают минимумом побочных эффектов, в связи с чем их разрешено использовать даже при лечении маленьких детей.
Физиотерапевтическое лечение
Такая процедура, как фототерапия (с использованием кварцевой лампы, ультрафиолетового облучения или селективной фототерапии) очень хорошо зарекомендовала себя при лечении нейродермита. Селективная фототерапия, предполагающая использование УФ-лучей с длиной волны 315-320 нм, показана пациентам, страдающим нейродермитом, только в период ремиссии заболевания.Продолжительность курса лечения 15-20 процедур.
Также в качестве физиотерапевтического лечения нейродермита дерматологи рекомендуют криомассаж (использование жидкого азота) и облучение поражений медицинским лазером.
В то же время санаторно-курортное лечение (побережье Черного и Мертвого морей) очень благотворно влияет на организм пациента.
Экстракорпоральная гемокоррекция
Это процедура, которая предполагает переработку компонентов плазмы крови пациента или удаление из нее вредных продуктов, провоцирующих развитие патологического процесса.
Профилактика нейродермита
С целью предотвращения развития нейродермита специалисты рекомендуют своевременно проводить лечение детской экземы и атопического диатеза, а также постоянно поддерживать нормальное физическое и психическое самочувствие. Кожу следует постоянно защищать от перегрева или переохлаждения, воздействия агрессивных веществ и других раздражителей. При этом людям, склонным к развитию аллергических реакций, рекомендуется исключить из своего рациона продукты, способные спровоцировать развитие и обострение патологического процесса, а также ограничить потребление углеводов и соли.
Также:
.видов экземы: нейродермит | Национальная ассоциация экземы
Что такое нейродермит?

Сильный зуд — и вызываемое им расчесывание — приводят к симптомам нейродермита, распространенного типа экземы, которым страдает около 12% населения.
В отличие от атопического дерматита, который может быть широко распространенным, нейродермит обычно ограничивается одним или двумя участками кожи. Это редко проходит без лечения, а продолжающееся расчесывание может раздражать нервные окончания кожи, усиливая как зуд, так и расчесывание.
«Чрезвычайно зудящие участки кожи заставляют пациентов чесаться, даже когда они этого не осознают, и просто сказать им, чтобы они прекратили», — сказал д-р Гил Йосипович, профессор и директор Центра зуда в Майами в клинике доктора. Филип Фрост Отделение дерматологии и кожной хирургии Медицинской школы Миллера Университета Майами во Флориде.
Йосипович, который использовал томографию головного мозга для изучения позывов к царапинам у пациентов с хроническим зудом, объяснил, что царапание кожи активизирует центр вознаграждения мозга.
«В каком-то смысле расчесывание доставляет удовольствие, не потому, что вы этого хотите, а потому, что оно приносит облегчение и удовлетворение», — сказал он. «Это помогает объяснить, почему это может стать привычкой, которая часто возникает бессознательно, и почему этот цикл« зуд-царапина »трудно сломать».
Со временем хроническое расчесывание приводит к тому, что зудящие участки кожи становятся сухими, кожистыми и утолщенными. Это называется лихенификацией, а нейродермит также известен как простой хронический лишай.
Симптомы нейродермита
Нейродермит может возникнуть везде, где можно дотянуться до царапины, но чаще всего встречается на ступнях, лодыжках, руках, запястьях, локтях, плечах, шее и волосистой части головы.Также могут быть поражены веки, гениталии и анальная область.
Зуд может приходить и уходить или быть активным все время. «Люди часто чувствуют зуд, когда они расслабляются или пытаются заснуть, или когда они находятся в состоянии стресса или беспокойства», — сказал Йосипович.
На толстых кожистых участках нейродермита могут появиться выраженные кожные линии, чешуйки и изменение цвета, которое часто бывает красным, коричневым или серым. Расчесывание может вызвать кровоточащие открытые раны, инфицирование, образование струпьев и рубцов. Со временем царапины на коже головы могут вызвать выпадение волос.
Качество жизни также может ухудшиться, зуд может нарушить сон и нарушить сексуальную функцию, сказал Йосипович.
Кто и почему заболевает нейродермитом
Нейродермит чаще всего встречается у взрослых в возрасте от 30 до 50 лет и чаще встречается у женщин и людей с контактным дерматитом и атопическим дерматитом. Он редко диагностируется у детей, хотя у некоторых с атопическим дерматитом также развивается нейродермит.
Псориаз и тревожные расстройства повышают риск.«Исследования и клинический опыт показывают, что определенные типы личности более склонны к развитию нейродермита», — сказал Йосипович. «К ним относятся более сильная тенденция подчиняться или быть« угодником людям », сдерживать эмоции или быть чрезмерно послушными».
Нейродермит также может быть вызван тесной одеждой (особенно из шерсти или синтетической ткани), укусами насекомых, травмой нервов и сухой кожей.
Лечение нейродермита
Лечение нейродермита направлено на заживление кожи и прекращение цикла зуд-царапина.
Дерматологи часто используют кортикостероиды, чтобы успокоить воспаление, зуд и смягчить утолщенную кожу. Обычно это сильнодействующие стероиды для местного применения, но если кожа очень толстая, дерматолог может ввести стероид в пластырь.
Нестероидные средства для местного применения, такие как ингибиторы кальциневрина и мази с салициловой кислотой, также могут использоваться для контроля зуда.
Окклюзионные средства, покрывающие пораженный участок, помогают контролировать зуд и затрудняют расчесывание.К ним относятся наложение полиэтиленовой пленки после нанесения средств местного действия или увлажняющего крема или использование марли, пропитанной пастой из оксида цинка.
Дерматологи могут также прописать лечебные пластыри, содержащие лидокаин, обезболивающее, и капсаицин, компонент перца чили, который помогает снизить чувствительность нервных окончаний, вызывающих зуд.
Некоторые пероральные препараты также помогают избавиться от позывов к царапинам, особенно когда это происходит во время сна. К ним относятся антигистаминные препараты, отпускаемые по рецепту, которые могут вызвать сонливость, и низкие дозы успокаивающих лекарств.
Некоторым пациентам может быть полезно консультирование или когнитивно-поведенческая терапия, чтобы помочь справиться с тревогой и другими эмоциональными проблемами, способствующими возникновению цикла зуд-царапина.
«Техники расслабления, такие как прогрессивная мышечная релаксация, йога и практика внимательности, также могут помочь обуздать царапины», — предположил Йосипович.
Ежедневное увлажнение, прохладные компрессы или ванны с коллоидной овсянкой, а также ношение свободной, не раздражающей одежды могут уменьшить зуд, а короткие ногти уменьшают повреждения, вызванные царапинами.
.Что такое нейродермит? (с иллюстрациями)
Нейродермит — это кожное заболевание, характеризующееся хроническим циклом зуда и царапины, при котором пациент испытывает зуд, царапины и раздражение кожи, что вызывает еще больший зуд. Это может быть трудно лечить, потому что для решения проблемы часто требуется изменение поведения со стороны пациента. Лечение нейродермита может предоставить дерматолог, который может справиться с раздражением кожи, и психолог, который может помочь пациенту решить поведенческие проблемы.
Для облегчения кожного зуда можно наносить крем местного действия.В некоторых случаях нейродермит вызывается самоповреждением, обычно в результате стресса. Люди могут навязчиво царапать или раздражать кожу и кожу головы, вызывая появление чешуйчатых повреждений, которые, в свою очередь, вызывают зуд, заставляя пациента чесаться и создавая циклическую кожную проблему.Другие причины нейродермита включают ситуации, вызывающие раздражение нервных окончаний, такие как химическое воздействие, тесная одежда, длительное давление и т. Д. В этих случаях раздраженные нервные окончания начинают посылать сигнал о том, что они чешутся, даже когда нет ничего, что могло бы вызвать раздражение или зуд.
Дерматолог может предоставить пациентам план лечения и лекарства от нейродермита.Это состояние также известно как простой хронический лишай. У пациента обычно появляется покрасневшая, чешуйчатая кожа, которая может включать твердые узелки раздраженной кожи. Если пациенты почесать достаточно сильно, они могут образовать открытые язвы, которые могут просочиться и открыть отверстие для проникновения бактерий в организм. Кожа также обычно бывает сухой и шелушащейся.Нейродермит может возникнуть на любом участке тела. Руки — обычное место, как и кожа головы. У людей с кожными проблемами в анамнезе нейродермит часто возникает на старых проблемных участках. Например, у кого-то, у кого в анамнезе развилась крапивница и раздражение на руках, могут появиться повреждения на руках.
Поражения на коже головы может лечить дерматолог.Лечение нейродермита включает местное применение антибиотиков и стероидов для лечения воспаления и потенциальной инфекции. Успокаивающие кожу кремы также можно использовать для снятия зуда и уменьшения раздражения пациента. Наконец, пациент должен меньше царапаться. Некоторые пациенты могут справиться с расчесыванием самостоятельно, в то время как другие используют такие методы, как короткая стрижка ногтей и ношение перчаток, чтобы с меньшей вероятностью повредить кожу.Посещение психолога также может помочь пациенту, который хочет научиться не чесаться.
Нейродермит характеризуется хроническим циклом зуд-царапина.У пациентов, у которых нейродермит развился из-за раздражительности или нервозности, иногда могут быть полезны транквилизаторы.Эти лекарства помогают пациенту сохранять спокойствие и могут уменьшить чувство стресса и расстройства, которые способствуют развитию царапания. В идеале пациенты, которым требуются седативные препараты, должны также обратиться к психологу, чтобы изучить методы борьбы со стрессом и решить проблемы, вызывающие стресс.
Нейродермит может появиться в результате стресса.Руки — обычное место для развития нейродермита. Ношение тесной одежды может привести к нейродермиту. .






