Отчего на коже появляются сухие пятна?
Сухие пятна на коже могут иметь разные причины, к которым относятся, например, аллергические заболевания, дерматиты и псориаз. Точное определение, отчего эти пятна появились, необходимо для назначения правильного лечения.
Сухость кожи — распространённая зимняя проблема, когда мы подвергаемся действию холодного и сухого воздуха. В таких случаях чаще всего достаточно нанесения увлажняющих средств, чтобы снять раздражение и сухость.
Но у некоторых людей пятна сухой кожи — состояние хроническое. Это может указывать на наличие того или иного заболевания, для устранения которого требуется найти лечение.
В этой статье мы опишем некоторые наиболее часто встречающиеся состояния и другие факторы, которые могут вызывать сухость кожи. А также — что предпринять в этих случаях.
Причины образования сухих пятен на коже
Сухость, шелушение и чешуйки на коже могут возникать и по повседневным причинам — таким как действие хозяйственного мыла и длительное пребывание на холоде и ветру.
Сухая кожа может появиться также:
От мытья горячей водой;
От большого количества стирки вручную;
От обезвоживания;
От плохого питания;
От использования косметических препаратов, содержащих спирт.
Во многих случаях сухость кожи можно устранить просто регулярным нанесением увлажняющего лосьона, а также отказом от моющих средств, содержащих агрессивные вещества.
Но иногда сухие пятна на коже указывают на наличие заболевания и, соответственно, необходимость лечения.
Состояние кожи может ухудшаться в холодное время года — это относится, например, к дерматитам (дерматит — широкое определение относящееся к любому воспалительному заболеванию кожных покровов).
Образование участков/пятен сухой кожи могут вызывать следующие состояния:
Контактный дерматит
Этот вид дерматита обычно развивается после контакта с аллергеном, таким как пыльца амброзии или шерсть животного. Некоторые стиральные порошки также могут вызвать аллергическую реакцию.
Некоторые стиральные порошки также могут вызвать аллергическую реакцию.
Контактный дерматит обычно не требует лечения и проходи после прекращения контакта с веществом, его вызвавшим.
Предотвратить развитие контактного дерматита можно выяснив какие аллергены вызывают кожную реакцию и в дальнейшем избегая их действия.
Контактный дерматит возникает на участках кожи, которые входили в контакт с аллергеном. Обычно места, не прикрываемые одеждой, такие как кисти рук и лицо.
Симптомы контактного дерматита включают:
Сухие, красноватые или шелушащиеся пятна на коже;
Сыпь;
Зуд или чувство жжения на затронутых реакцией участках;
Пузырьки или волдыри.
Атопический дерматит
Атопический дерматит, или экзема — хроническое кожное заболевание, встречающееся преимущественно у детей. Точные причины атопического дерматита остаются неизвестными, но значительную роль в развитии болезни играют генетические факторы и действие окружающей среды.
Симптомы атопического дерматита обычно развиваются на щеках, руках и ногах. Некоторые из них включают в себя:
Сухую, раздражённую кожу;
Шелушение кожи;
Сыпь;
Кожный зуд;
Трещины на коже за ушами.
Себорейный дерматит
Себорейный дерматит — кожное заболевание, возникающее, когда сальные железы выделяют слишком много жира. Обычно это вызывает образование участков на коже, покрытых белыми чешуйками или жирными корочками, обычно на голове, лице, груди или спине. Если это состояние затрагивает грудных детей, оно называется молочными корками.
К другим симптомам себорейного дерматита относятся:
Тонкие, белые или желтоватые чешуйки;
Маслянистые или жирных пятна на коже;
Покраснение кожи;
Кожный зуд.
Ихтиоз
Ихтиоз — термин, который описывает целую группу наследственных заболеваний кожи, вызывающих её сухость и шелушение. Большинство форм ихтиоза очень редки, и у 95% больных развивается самая легкая форма: ихтиоз обыкновенный.
Большинство форм ихтиоза очень редки, и у 95% больных развивается самая легкая форма: ихтиоз обыкновенный.
Обычно заболевание развивается в детстве, но в некоторых случаях ихтиоз возникает во взрослом возрасте — обычно на ногах, но может также появиться на руках илм туловище.
Симптомы ихтиоза включают в себя:
Сухость кожи, зуд и шелушение;
Покрытие кожи «чешуёй»;
Утолщение отдельных участков кожи.
Псориаз Псориаз — распространённое аутоиммунное заболевание, поражающее кожу. Псориаз наблюдается у 2–3% населения.
Точные механизмы возникновения болезни пока полностью не раскрыты, но установлено, что возникновение псориаза связано с наследственностью и особенностями иммунитета.
Псориаз может возникнуть на любом участке тела, но наиболее часто его высыпания появляются на:
Покрытой волосами части головы;
Лице;
Кистях и стопах;
Коленях и локтях;
Пояснице;
В области половых органов.

Симптомами псориаза являются:
Сухость, покраснение и шелушение отдельных участков кожи;
Зуд или болезненность кожи в отдельных местах;
Слущивание кожи;
Изменения строения и цвета ногтей рук и ног.
Диагностика
Часто врач часто может определить причины появления высыпаний и сухости кожи при осмотре, учитывая жалобы человека, наличие факторов риска и заболеваниях кожи, которые имелись у членов семьи.
Если врач подозревает, что проблемы с кожей вызваны заболеванием, он, скорее всего, направит человека к дерматологу — врачу, который специализируется на кожных заболеваниях.
Дерматолог изучит историю болезни и симптомы и, возможно, назначит некоторые анализы, которые могут помочь уточнить диагноз.
Лечение
Есть несколько методов для борьбы с сухостью кожи.
К домашним средствам для избавления от этого неприятного состояния относятся:
Отшелушивание с помощью мочалки из люфы, пемзы или скраба для удаления мертвых клеток кожи;
Если врач рекомендует регулярно применять мазь или крем идеально использовать продукты, содержащие увлажнители, керамиды или смягчающие средства;
Использование увлажнителя воздуха;
Наложение холодных компрессов на поражённый участок;
Добавление в тёплую воду ванной детского масла или нанесение после душа на влажную кожу;
Использование при принятии душа или купании тёплой воды вместо горячей;
После ванны или душа аккуратно промакивайте кожу полотенцем насухо, а не трите её.

Лекарственные средства, которые применяют для лечения заболеваний, вызывающих сухость кожи:
Препараты для местного применения, включая кремы, содержащие ретиноиды;
Гормональные препараты (стероиды), включая гидрокортизон;
Антибиотики;
Антисептические средства;
Антигистаминные препараты.
#симптомы #диагностика #лишай #дерматит
Псориаз:Причины,Симптомы,Псориаз у детей | doc.ua
Псориаз часто является причиной появления псориатических бляшек – красных и сухих пятен, немного выступающих над кожей. Они образовываются как участки хронического воспаления с избыточным размножением клеток иммунной системы – лимфоцитов, макрофагов, кератиноцитов кожи и избыточного образования мелких капилляров. Кроме кожи, псориаз нередко поражает ногти, а 10-15% больных псориазом страдают поражением суставов, вызываемым этой болезнью.
Теория о том, что псориаз приобретается инфекционным путем, полностью опровергнута в наше время.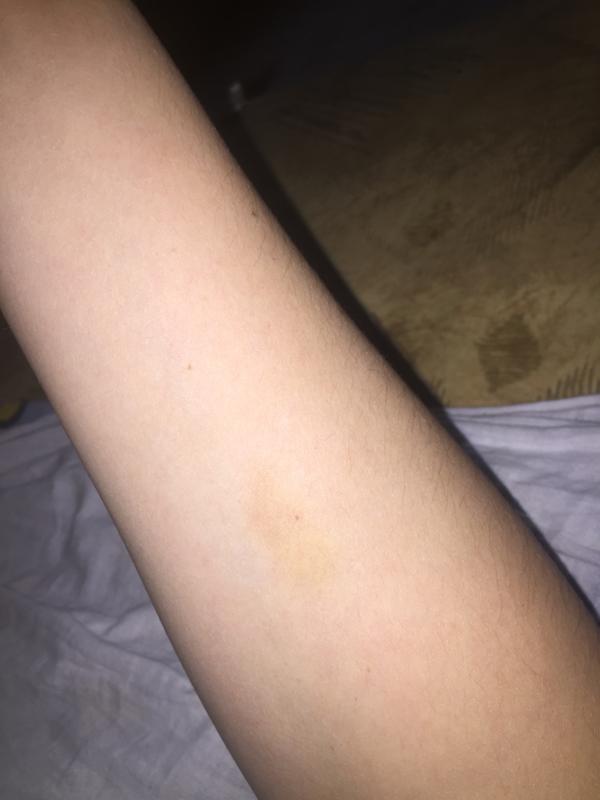 В основном, данной болезнью чаще страдают люди с сухой и чувствительной кожей, чем с жирной и увлажняемой. У пациента псориаз часто развивается там, где обнаруживаются повреждения кожного покрова – наличие царапин, ссадин, порезов в местах, которые обычно подвержены контакту с химическими моющими средствами, трению.
В основном, данной болезнью чаще страдают люди с сухой и чувствительной кожей, чем с жирной и увлажняемой. У пациента псориаз часто развивается там, где обнаруживаются повреждения кожного покрова – наличие царапин, ссадин, порезов в местах, которые обычно подвержены контакту с химическими моющими средствами, трению.
Формы и классификация псориаза
Протекание псориаза осуществляется различными формами с разнообразными клиническими проявлениями.
Формы псориаза широко классифицируются как непустулезные и пустулезные. К непустулезному псориазу относят обыкновенный, простой и эритродермический псориаз. К пустулезному – генерализированный пустулезный, пальмоплантарный и аннулярный псориазы, хронический персистирующий акродерматит и герпетиформное псориатическое импетиго.
Также различают дополнительные формы псориаза:
- лекарственно-индуцированный;
- себорейноподобный псориаз;
- псориаз сгибающихся поверхностей и складок кожи;
- псориаз Напкина.

Существует классификация псориаза в зависимости от степени тяжести. Поражение 3% кожной поверхности и менее – легкий псориаз, 3-10% — средний, поражено выше 10% кожного покрова – тяжелый. При этом, независимо от формы тяжести болезни, поражение суставов псориаза классифицируют как тяжелую форму.
Степень тяжести и активности протекания данной болезни часто оценивают с помощью индекса тяжести поражения псориаза (PASI), который преобразовывает значения оценки площади псориатического поражения и степени выраженности поражений в наглядную линейную шкалу.
Каплевидный псориаз
Каплевидный псориаз – одна из форм псориаза, для которой характерно волнообразное течение и возникновение высыпаний в различных местах тела. Каплевидные воспаления возникают в любой области тела и в разном возрасте. Чаще всего каплевидная форма псориаза наблюдается у людей в возрасте от 16 до 27 лет. Размер образований может быть различным: от мелких пятен небольшого размера, до пятен крупного диаметра до 10 см.
Первые признаки каплевидного псориаза могут проявиться в подростковом периоде. Согласно исследованиям заболевание чаще всего развивается после перенесенного отита, ангины и других инфекций. Псориаз каплевидного типа протекает непредсказуемо. Псориатические бляшки могут возникнуть в отдельном месте, а затем пропасть, а через время появиться снова уже в другой части тела.
Причиной каплевидного псориаза чаще всего становится бактериальная инфекция, стрептококковая. В некоторых случаях заболевание может возникать на фоне вирусных инфекций. Каплевидный псориаз начинается спустя 2-3 недели после перенесенной стрептококковой инфекции: ангины, гайморита, отита и других. Особенно у людей со слабым иммунитетом.
Зоны поражения псориазом
Псориаз на руках – это хроническое заболевание, поражающее кожу ладоней, область между пальцами и кисти. От заболевания могут страдать суставы верхних и нижних конечностей и приводить к псориатическому артриту. По этой причине человек теряет трудоспособность и может стать инвалидом.

Псориаз на ногах чаще всего может давать такие осложнения, как отек нижних конечностей, псориатический артрит, заболевание ногтевых пластин. Больные чувствуют сильный дискомфорт и неприятные ощущения, сильно подавлены психологически. Причина развития псориаза на ногах до сих пор точно не установлена. Большинство специалистов склонны считать, что заболевание возникает из-за наследственного фактора и сбоя в работе иммунной системы, которая проявляет агрессию по отношению к своим тканям. Из-за этого начинается ускоренное деление клеток и образование бляшек.
Развитие псориаза на лице может быть связано со многими причинами, среди которых чаще всего выделяют сбой в иммунной системе, заболевания эндокринной системы, инфекционные и хронические заболевания, постоянные стрессы, чрезмерное увлечение алкоголем и курением.
Специалисты склоняются к теории сбоя в иммунитете, который приводит к повышенной активности клеток кожи. Происходит быстрое деление клеток, старые не успевают отделяться и образуются псориатические бляшки.
При псориазе волосистой части головы возникает большое плотное образование на поверхности кожи с волосяным покровом, а границы его проходят по лбу. Отдельные мелкие бляшки могут распространяться на область лба и на шею. Они не затрудняют рост волос и не приводят к выпадению волос. Основной причиной возникновения псориаза головы является наследственная предрасположенность. Заболевание может не проявляться в течение долгих лет, однако при негативных факторах оно начинает прогрессировать. К таким факторам можно отнести заболевания эндокринной системы, желудка, снижение иммунитета, курение, злоупотребление алкогольными напитками, стрессы и постоянное нервное напряжение.
- Псориаз на локтях может не проявляться долгое время, однако при негативном факторе начинает проявляться.
 Возникает нарушение обменных процессов, сбой в работе эндокринной и иммунной системе. В результате ускоряется процесс деления клеток кожи, старые клетки не успевают отмирать и возникает наслоение — псориатические бляшки, папулы. Причин развития псориаза на локтях множество: стрессы, бессонница, заболевания эндокринной системы, заболевания желудочно-кишечного тракта, длительный прием препаратов, курение и алкоголь. Определенные причины пока не установлены, поэтому врачи считают псориаз многофакторным заболеванием.
Возникает нарушение обменных процессов, сбой в работе эндокринной и иммунной системе. В результате ускоряется процесс деления клеток кожи, старые клетки не успевают отмирать и возникает наслоение — псориатические бляшки, папулы. Причин развития псориаза на локтях множество: стрессы, бессонница, заболевания эндокринной системы, заболевания желудочно-кишечного тракта, длительный прием препаратов, курение и алкоголь. Определенные причины пока не установлены, поэтому врачи считают псориаз многофакторным заболеванием. Ладонно подошвенный псориаз наблюдается в любом возрасте, чаще всего в возрасте 30–50 лет. Заболевание может передаваться по наследству. Если предрасполагающих факторов нет, псориаз может не проявиться. Причинами развития псориаза ладоней и подошв могут стать постоянные механические или химические раздражения кожи: пребывание в воде, контакт с химическими и другими вредными веществами на работе, ношение неудобной обуви. Развитие ладонно подошвенного псориаза также может быть вызвано различными инфекционными заболеваниями, такими, как: скарлатина, при которой происходит отторжение верхних слоев ладоней и подошв, хроническим тонзиллитом, гайморитом, пиелонефритом, а также курением, злоупотребление спиртным, эндокринными нарушениями, стрессом, пониженным иммунитетом.

- Псориаз ногтей развивается по причине сбоя в иммунитете организма, что приводит к делению и росту незрелых клеток верхнего слоя кожи и рогового покрытия ногтевой пластины. Иммунная система воспринимает их, как инородное тело и вырабатывает специфические антитела. Это приводит к поражению собственной кожи и ногтей, ногти становятся ломкими и хрупкими, начинают отслаиваться.
Причины
Гипотезы развития псориаза
Несмотря на изученность болезни псориаз, причины его образования и процесс развития все еще неизвестны, существуют лишь гипотезы.
Первая гипотеза предполагает, что псориаз – это первичное заболевание кожи с нарушением протекания нормального процесса созревания, при котором наблюдается усиленное размножение клеток кожи. Положительный эффект при лечении псориаза лекарствами, которые замедляют растущий объем кератиноцитов, только подтверждает эту гипотезу.
Вторая гипотеза основывается на том, что псориаз – это аутоиммунное заболевание, которое провоцирует активирование клеток, защищающих организм от различных инфекций. Они создают большинство химических факторов, вызывающих воспаление и активное размножение кератиноцитов. Эту гипотезу подтверждает то, что иммуносупрессоры повышают вероятность уменьшения или исчезновения псориатических поражений.
Они создают большинство химических факторов, вызывающих воспаление и активное размножение кератиноцитов. Эту гипотезу подтверждает то, что иммуносупрессоры повышают вероятность уменьшения или исчезновения псориатических поражений.
Известны многие гены, которые играют большую роль при развитии псориаза или сами его развивают, но пока неизвестно, каким образом они взаимодействуют друг с другом при развитии болезни. Параллельно с псориазом появляется ухудшение регулирования деятельности эндокринной системы, а нарушение ритма выделения мелатонина способствует бессоннице, слабости и повышенной тревожности. Иногда псориаз протекает одновременно с аутоиммунным тиреоидитом и гипотиреозом.
Группа ученых сделала предположение о том, что половые гормоны также участвуют в процессе псориаза, объяснив это тем, что этой болезни более подвержены женщины, а ее течение иногда улучшается при беременности с дальнейшим рецидивом.
Симптомы
Псориаз по значимости ухудшения качества жизни больных стоит наравне с такими заболеваниями, как депрессия и сердечная недостаточность. Также, псориаз может провоцировать депрессию, стресс, социофобию.
Также, псориаз может провоцировать депрессию, стресс, социофобию.
Простой псориаз
У 80-90% больных встречаются обыкновенный, простой псориаз. Симптомами бляшковидного псориаза часто являются красные надкожные образовния, покрытые светло-серебряной кожей, которая легко отслаивается. Кожа под этим слоем содержит чрезмерное количество сосудов, и в связи с этим может кровоточить. Такие участки называют псориатическими бляшками. Их размеры могут увеличиваться, соединяясь с соседними бляшками и формируя пластины бляшек.
Псориаз сгибательных поверхностей
Гладкие красные воспаленные пятна без шелушения, которые располагаются в кожных складках без поражения других участков кожи или с незначительным поражением. Наиболее подвержены этой форме псориаза складки в паху, подмышечных впадинах, а также складки кожи под молочными железами женщин и под животом при ожирении. Зачастую, трение кожи, ее травмирование приводит к осложнениям в виде вторичной грибковой инфекции и ухудшает протекание псориаза. Кожа, с присутствием на ней множества небольших сухих наростов красного либо лилового цвета в форме капель или маленьких точек, является признаком каплевидного псориаза. Эти небольшие образования в основном поражают большую площадь кожного покрова, в основном, бедра. Ими усыпаются также плечи, предплечья, образовывается псориаз волосистой части головы, спины, шеи, псориаз на лице. Часто развитие этого типа псориаза провоцируется инфекциями стрептококковой ангины или фарингита.
Кожа, с присутствием на ней множества небольших сухих наростов красного либо лилового цвета в форме капель или маленьких точек, является признаком каплевидного псориаза. Эти небольшие образования в основном поражают большую площадь кожного покрова, в основном, бедра. Ими усыпаются также плечи, предплечья, образовывается псориаз волосистой части головы, спины, шеи, псориаз на лице. Часто развитие этого типа псориаза провоцируется инфекциями стрептококковой ангины или фарингита.
Пустулезный или экссудативный псориаз
Он проявляется волдырями с прозрачной жидкостью внутри и покраснениями кожи с воспалением вокруг них. Пустулезный псориаз имеет локализованную область поражения, чаще всего это голени и предплечья. Если патология имеет тяжелый характер, пустулезный псориаз является обширным – распространяет пустулы по всему телу, и они сливаются друг в друга.
Псориаз ногтей
Вызывает изменения цвета ногтей и ногтевого ложа, снижает плотность ногтей, делая их ломкими, провоцирует появление точек, пятен на ногтях и под ними. Кожа под ногтями и вокруг них утолщается.
Кожа под ногтями и вокруг них утолщается.
Артропатический псориаз
Псориаз, синдромы которого проходят с воспалением суставов и соединительной ткани, поражает, в основном, мелкие суставы дистальных фаланг пальцев ног и рук — артропатический псориаз. Это приводит к разбуханию пальцев, другими словами – к псориатическому дактилиту. Эта форма псориаза также способна поражать тазобедренные, коленные суставы, суставы позвонков.
Иногда такой артрит лишает больного возможности передвигаться самостоятельно, иногда приковывает его к постели тяжелой инвалидностью. Вероятность летального исхода таких тяжелых форм становится выше, ведь в обездвиженном постельном режиме происходит возникновение пролежней и пневмония. Псориатическим артритом страдают около 10-15% больных.
Эритродермический псориаз
Развивается с шелушением кожи на голове, большой части всего кожного покрова или всей кожи, сопровождается зудом, оттеком и болезненностью кожи. Часто такой вид псориаза образовывается при резком отказе от системного лечения. Алкоголь, стресс и простудные заболевания также могут провоцировать эритродермический псориаз. У этой формы болезни не исключен летальный исход, так как слишком воспаленная кожа понижает способность организма регулировать температурный режим тела.
Алкоголь, стресс и простудные заболевания также могут провоцировать эритродермический псориаз. У этой формы болезни не исключен летальный исход, так как слишком воспаленная кожа понижает способность организма регулировать температурный режим тела.
Обострение псориаза
Обострение псориаза может быть вызвано многими факторами. Многие пациенты отмечают, что заболевание может начаться без особых причин. Было проведено множество исследований, но они не смогли дать четкого ответа на данный вопрос. У каждого человека обострение может быть спровоцировано определенной причиной, но чаще всего выделяют следующие:
- постоянные переживания и стрессы;
- хроническая или острая инфекция;
- некоторые препараты;
- нарушение обменных процессов;
- несоблюдение диеты;
- спиртное или курение;
- контакт с химическими веществами;
- смена климатических поясов;
- аллергия на косметику;
- ВИЧ–инфекция в стадии СПИД.
Обострение псориаза чаще всего поражает участки более сухой и тонкой кожи, которая подвергалась механическому или химическому воздействию: в месте расчесов, ран, контакте с бытовой химией. Специалисты считают, что данный процесс вызывает стрептококковая инфекция, которая легко проникает в сухую кожу и вызывает сухое воспаление и ускоренное деление кератиноцитов. Псориаз является хроническим заболеванием, поэтому для него характерны стадии ремиссии и обострения. При соблюдении всех правил он может не беспокоить долгое время.
Специалисты считают, что данный процесс вызывает стрептококковая инфекция, которая легко проникает в сухую кожу и вызывает сухое воспаление и ускоренное деление кератиноцитов. Псориаз является хроническим заболеванием, поэтому для него характерны стадии ремиссии и обострения. При соблюдении всех правил он может не беспокоить долгое время.
Псориаз у детей
Детский псориаз протекает сезонно, в зимний период он обостряется, летом наступает ремиссия. Это наследственное заболевание. Если у одного из родителей есть псориаз, вероятность того, что ребенок заболеет, составляет 25%, а если у обоих — то 60-75%. Псориаз возникает в силу негативных факторов, чаще всего из-за инфекционных и тяжелых простудных заболеваний, стрессов, пониженного иммунитета, приема некоторых медицинских препаратов.
По распространению псориаз у детей бывает нескольких видов:
- ограниченный псориаз — высыпания поражают одну часть тела;
- распространенный псориаз — высыпания возникают на двух и более частях тела;
- универсальный псориаз – высыпания локализуются на всех областях кожи, но есть светлые части;
- эритродермия – наиболее тяжелая форма псориаза, при которой поражается все тело ребенка.

Для псориаза характерно появление на коже сыпи в виде бляшек красного цвета с серебристо-белыми участками, которые зудят и легко шелушатся. Симптомы псориаза у детей выражаются в виде трещин и ран на бляшках, из которых может идти кровь из-за чего возникает вторичная инфекция. Псориатические проявления на коже у детей похожи на взрослые, но есть отличия. Для детского псориаза характерно развитие синдрома Кебнера – возникновение высыпаний в местах, которые были раздражены или травмированы. Заболевание протекает длительное время, исключение составляет каплевидная, более благоприятная форма псориаза.
Псориатические высыпания могут располагаться в различных местах тела. Чаще всего страдает кожа локтей и коленей, ягодиц, пупка, кожа головы. Среди симптомов псориаза у детей выделяют сильный зуд, болевые ощущения, стянутость кожи. У каждого третьего ребенка псориаз поражает ногти, при котором на ногтевых пластинах появляются мелкие дырочки, похожие на ямки наперстка. Бляшки часто возникают в складках кожи, на слизистых оболочках, особенно на языке, при этом высыпания могут менять место и форму. При псориазе у детей утолщается кожа ладоней и подошвы стопы. Лицо страдает реже, сыпь возникает на лбу и щеках, может распространяться на уши.
При псориазе у детей утолщается кожа ладоней и подошвы стопы. Лицо страдает реже, сыпь возникает на лбу и щеках, может распространяться на уши.
Передается ли псориаз
Чаще всего заболевание передается по наследству и может начаться из-за негативного фактора, нервного стресса, хронических заболеваний. Можно ли заразиться псориазом от другого человека:
- псориаз не передается при контакте с больным через рукопожатие, прикосновения, объятия и другие контакты;
- нельзя заразиться при уходе за больным;
- псориаз не передается половым путем и через поцелуи;
- нельзя заразиться контактно-бытовым путем, поэтому вы можете спокойно пользоваться общими предметами пользования: полотенцем, посудой и другими;
- псориаз не вызывают патогенные микроорганизмы, поэтому для окружающих больной не является заразным, так как источника инфекции не существует.
Как передается псориаз от человека к человеку? Существует несколько теорий насчет происхождения псориаза. Одни врачи считают, что оно передается по наследству, другие, что это инфекционно-аллергическое заболевание. Некоторые дерматологи склонны считать, что причина в эндокринных нарушениях организма. Нарушение обменных процессов приводят к сбою работы важных систем и вызывают псориаз. Но в любом случае заболеванием нельзя заразиться.
Одни врачи считают, что оно передается по наследству, другие, что это инфекционно-аллергическое заболевание. Некоторые дерматологи склонны считать, что причина в эндокринных нарушениях организма. Нарушение обменных процессов приводят к сбою работы важных систем и вызывают псориаз. Но в любом случае заболеванием нельзя заразиться.
Большинство ученых склоняются к той теории, что псориаз передается по наследству. Исследования показали, что нарушение процесса обмена в крови и коже пациентов возникают рано и перед клиническими проявлениями. Согласно анализам, которые проводились в определенных семьях, в крови у здоровых родственников были обнаружены идентичные маркеры при прямом родстве. Это говорит о том, что процессы при псориазе в клетках передаются по наследству и создают риск развития заболевания. Однако не у всех родственников обязательно проявляется псориаз. Хотя риск заболевания довольно высок — от 20 до 60%. Многие дети болеют псориазом из-за наследственного фактора. В некоторых семьях заболевание передавалось от бабушек и прабабушек.
Наиболее высокий риск заболеваемости псориазом отмечается в возрасте 20-45 лет, процент больных превышает 70% от общего числа пациентов. В последнее время псориазом стали болеть чаще дети и подростки, особенно тяжелыми формами, псориатической эритродермией и псориатической артропатией. Заболевание наблюдается в 13-15 лет, так как в организме происходит гормональная перестройка. Как можно заразиться псориазом в раннем возрасте? Псориаз у детей может встречаться в первом году жизни, в 4 и 7 месяцев и только по генетическим причинам. При этом родители могут не болеть, а признаки заболевания могут проявиться у них позднее.
Последствия псориаза
Псориаз является серьезным заболеванием кожи и всего организма, так как может давать различные осложнения. При обширных поражениях кожных покровов нарушается защитная система организма, иммунные процессы, обмен веществ в тканях. Псориаз затрагивает все системы организма:
- Псориатический артрит;
- Поражение ногтей свидетельствует о начале заболеваний суставов.
 Если у больного изменяется внешний вид ногтевых пластинок, появляются углубления, масляные пятна, разрушение ногтевых пластинок, есть риск развития псориатического артрита.
Если у больного изменяется внешний вид ногтевых пластинок, появляются углубления, масляные пятна, разрушение ногтевых пластинок, есть риск развития псориатического артрита. - Заболевания глаз: коньюктивит, склероз хрусталиков, ирит, эписклерит и другие.
- Заболевания желудочно-кишечного тракта, слизистых оболочек ротоглотки, уретры, мочевого пузыря.
- Увеличение размера печени и селезенки.
- Нарушение работы центральной нервной системы: бред, эпилептические припадки, энцефалопатия.
- Резкие боли в мышцах, атрофия мышц, мышечная слабость.
- Заболевания сердца: миокардит, перикардит, пороки сердца.
- Нарушение эндокринной системы: увеличение лимфоузлов.
На сегодняшний день существует большое количество методов лечения псориаза. Терапия подбирается в зависимости от стадии заболевания. На начальных этапах могут применяться местные гормональные и негормональные мази, крема, при прогрессирующей форме псориаза показана фототерапия и лечение ультрафиолетом. Широко используется лечение в санаторно-курортных комплексах с помощью грязевых и других лечебных ванн. В период лечения и после пациенту необходимо соблюдать диету, ограничить продукты-аллергены, чтобы не вызвать рецидива.
Широко используется лечение в санаторно-курортных комплексах с помощью грязевых и других лечебных ванн. В период лечения и после пациенту необходимо соблюдать диету, ограничить продукты-аллергены, чтобы не вызвать рецидива.
Лечение
Лечение псориаза проходит системным образом. В начальной стадии назначается местное лечение с помощью кремов, мазей, препаратов с кератолитическими веществами. Чтобы добиться высокой результативности, применяют фототерапию во взаимодействии с фотохимиотерапией. При долговременном применении одного вида лечения, псориаз может приобрести устойчивость к нему, поэтому следует периодически сочетать различные методы.
Лечение капельного псориаза представляет собой длительный процесс, так как данная форма заболевания отличается непредсказуемым течением. В большинстве случаев каплевидный псориаз поражает большую площадь тела. При мягкой форме псориаза применяются местные кремы и мази на основе натуральных веществ. Тяжелая форма заболевания лечится с помощью препаратов на основе кортикостероидных гормонов: «Ридерм», «Дипросалик», «Элоком», «Адвантан».
Для лечение псориаза на голове используются препараты, которые содержат гормоны — кортикостероиды. Они высоко эффективны и помогают достичь быстрого результата, однако имеют много побочных действий, поэтому назначаются при тяжелых стадиях псориаза. При тяжелой форме псориаза рекомендуется сделать короткую стрижку, так как приходится часто применять мази и кремы, а голову мыть каждый день. Нужно избегать сложных причесок, укладок и реже стягивать волосы резинкой, заколками. Не рекомендуется использование острых шпилек, невидимок, бигудей, плоек, так как они могут поранить кожу. Волосы можно сушить феном в щадящем режиме, чтобы не сушить кожу головы.
Витамины при псориазе
При псориазе страдает не только кожа, но и все системы организма, поэтому человек нуждается в дополнительном приеме витаминного комплекса. Витамины при псориазе крайне необходимы организму, чтобы восстанавливать регенеративные процессы кожи, укреплять ногти, волосы, костную ткань. Они способствуют восстановлению структур ткани, улучшению обменных процессов и повышению иммунитета. Комплекс и дозировку витаминов должен назначать врач, так как повышенное содержание витаминов в организме вредно для здоровья.
Комплекс и дозировку витаминов должен назначать врач, так как повышенное содержание витаминов в организме вредно для здоровья.
Какие нужно пить витамины при псориазе:
- витамин А;
- витамин Е;
- витамин Д;
- витамины группы В;
- витамин С;
- добавки кальция, цинка.
Аевит – это необходимый комплекс витаминов при псориазе. В него входит сразу 2 витамина А и Е. Данные витамины полезны при любом виде псориаза, в том числе и головы. Аевит ускоряет восстановительные процессы, улучшает кровообращение, питание тканей, благодаря чему кожа быстро восстанавливается и обновляется. Витамин Е борется со свободными радикалами и продлевает молодость кожи, устраняет морщины. Витамин А и Е можно принимать отдельно, но Аевит более полезен, так как лучше усваивается организмом. Принимать его нужно по 1 капсуле в день.
Таблетки от псориаза
В лечении псориаза широко применяются препараты местного действия, являющиеся достаточно эффективными. Это гормональные и негормональные мази. Гормональные препараты или глюкокортикостероиды обладают сильным действием и быстро устраняют симптомы заболевания. Однако их длительное применение может вызвать эффект отмены, при котором действие лекарства прекращается, а отказ от его использования проблематичен. Мази на основе гормонов вызывают сильные побочные действия и могут вызывать ряд серьезных заболеваний. Данные препараты негативно влияют состояние печени, эндокринной системы, почек, сердца и сосудов.
Это гормональные и негормональные мази. Гормональные препараты или глюкокортикостероиды обладают сильным действием и быстро устраняют симптомы заболевания. Однако их длительное применение может вызвать эффект отмены, при котором действие лекарства прекращается, а отказ от его использования проблематичен. Мази на основе гормонов вызывают сильные побочные действия и могут вызывать ряд серьезных заболеваний. Данные препараты негативно влияют состояние печени, эндокринной системы, почек, сердца и сосудов.
Лучшими лекарствами от псориаза считаются мази на основе таких веществ, как:
- Триамцинолон – это вещество входит в мази Берликорт, Кеналог, Фторокорт, Назакорт, Триакорт. Оно обладает противовоспалительными, противоаллергическими, противозудными действиями. Вызывает такие побочные действия, как раздражение, зуд, экзема, атрофические и инфекционные поражения кожи при длительном применении.
- Мометазон – входит в такие препараты, как Скин Лайт, Момат, Унидерм. Снимает зуд, раздражение, аллергию.
 Вызывает побочные действия в виде зуда, жжения, пигментации, растяжения кожи.
Вызывает побочные действия в виде зуда, жжения, пигментации, растяжения кожи. - Флуметазон, флуоцинонид ацетонид, флудкортонол — входят в состав мазей Локасален, Синалар, Локакортен, Флукорт, Флуцинар. Обладают противозудным, антиэкссудативным, противоаллергическим эффектами. Могут вызвать побочные действия: зуд, жжение, атрофия, обширная пигментация, растяжения, системные нарушения кожи.
Негормональные мази являются менее эффективными, однако они не вызывают побочных действий и не влияют на состояние организма. К негормональным препаратам относят Салициловую мазь, Дайвобет, Карталин, Белосалик, Акрустал, Цинковую мазь, крем с витамином Д.
Помимо таблеток от псориаза пациенту могут назначаться витаминные комплексы, гепатопротекторы для защиты печени, гептрал, Фосфоглив, жирные кислоты Омега-3, иммуномодуляторы, энтеросорбенты для устранения токсинов из кишечника, противоаллергические препараты, Супрастин, Тавегил, Цетрин.
Уколы от псориаза
Уколы являются эффективным методом лечения, так как быстро всасываются в кровь и начинают активно действовать на организм. В зависимости от основного вещества уколы от псориаза делятся на следующие группы:
В зависимости от основного вещества уколы от псориаза делятся на следующие группы:
- иммуномодуляторы: пирогенал, тималин, глутоксим;
- иммунодепрессанты: хумира, ремикейд, стелара;
- антигистаминные средства: тавегил, хлоропирамин;
- гепатопротекторы: гептор, гептрал;
- глюкокортикостероиды: дипроспан, флостерон, гидрокортизон, преднизолон, метипред.
Иммуномодулирующие препараты нормализуют обмен веществ в клетках и тканях. Они обладают противовоспалительным, иммуномодулирующим, обезболивающим, гемостимулирующим эффектом.
Иммунодепрессанты содержат моноклональные тела и дают более высокие результаты. В год можно сделать несколько таких уколов от псориаза. Их недостаток в том, что стоимость не каждому доступна. Также эти препараты способствуют снижению функции иммунной системы организма, что приводит к развитию других заболеваний.
Гепатопротекторы назначаются для очищения печени, выведения токсинов из организма. Они обладают регенерирующим, антиоксидантным и очищающим действием.
Антигистаминные препараты назначаются для устранения зуда, отеков, так как обладают антихолинергическим, антисеротониновым, успокаивающим и обезболивающим действием. Данная группа препаратов используется в том случае, если псориаз вызывает аллергическую реакцию.
Глюкокортикостероиды являются наиболее эффективными уколами от псориаза. Они оказывают противовоспалительное, противоаллергическое и иммунодепрессивное действие. Однако они назначаются только в критических случаях, так как вызывают привыкание, дают много побочных эффектов, действуют непродолжительное время.
Крем от псориаза
Не гормональный крем от псориаза является более безопасным в отличие от гормональных препаратов, так как не вызывает побочных действий, в его составе только натуральные компоненты. Он применяется в течение длительного периода. В зависимости от активного вещества выделяют несколько негормональных кремов от псориаза:
- цинк — Цинокап обладает противовоспалительными, антибактериальными и противогрибковыми свойствами, Скин-кап быстро устраняет зуд, жжение и сухость кожи, обладает антисептическим свойством, не вызывает привыкания, может применяться для лица и в складках кожи;
- кальципотриол или с витамином Д – Дайвонекс используется для длительного лечения простой формы псориаза, способствует регенерации и быстрому заживлению кожи;
- с мочевиной и нафталаном – Лостерин применяется для ежедневного ухода, смягчает и устраняет воспаление кожи;
- с экстрактами трав – Псорилом используется для ежедневного ухода, устраняет зуд, жжение, сухость и шелушение кожи, обладает противовоспалительным, обеззараживающим и регенерирующим свойством;
- с флорализином — крем Зорька смягчает кожу, устраняет воспаление, ускоряет восстановительные процессы в коже;
- с мочевиной и пчелиным воском – Топикрем подходит для очень сухой и шероховатой кожи, обладает высоким увлажняющим, питательным действием, восстанавливает защитную жировую пленку на коже, нельзя применять для лица и поврежденной кожи.
К гормональным кремам и мазям от псориаза относятся Гидрокортизоновая и Преднизолоновая мазь, Лоринден, Латикорт, Локакортен, Локоид, Фторокорт и другие. Они обладают быстрым действием и высоким эффектом благодаря изменению уровня гормонов в организме. Однако при длительном использовании представляют высокую опасность для здоровья, так как влияют на состояние почек, печени, сердца, эндокринной системы, нарушают обмен веществ, приводят к остеопорозу и артриту. Кремы гормонального типа прописываются только в случае тяжелой формы псориаза.
Лечение псориаза салициловой мазью
Псориаз является хроническим заболеванием, поэтому требует постоянного лечения. Среди негормональных мазей при псориазе хорошо себя зарекомендовала салициловая мазь. В своем составе она содержит салициловую кислоту, которая обладает лечебными свойствами. Благодаря высокой эффективности салициловая мазь при псориазе имеет только положительные отзывы пациентов.
Салициловая мазь применяется с давних времен. Активным компонентом является салициловая кислота, которую получали из коры ивы. Салициловая мазь применяется в лечении не только псориаза, но и других кожных заболеваний. Она обладает высоким противовоспалительным и регенеративным свойством. В отличие от гормональных препаратов салициловая мазь не вызывает сильных побочных действий, но применять ее нужно строго по рецепту врача.
Мази с салициловой кислотой от псориаза оказывают положительное действие на кожные покровы:
- противовоспалительное — снимают зуд и воспаление;
- антисептическое — очищают кожу от микробов и инфекций;
- кератопластическое — подсушивают кожу и предохраняют ее от гнойных процессов;
- кератолитическое — размягчение и растворение отторжения рогового слоя кожи.
Также при псориазе может применяться салицилово цинковая мазь. Она обладает высокой эффективностью, так как содержит окись цинка и салициловую кислоту. Оксид цинка способствует дезинфекции и снятию воспаления, подсушивает высыпания. Салициловая кислота обладает антисептическими и противовоспалительными свойствами.
Шампуни при псориазе
Шампуни при псориазе головы делятся на следующие группы:
- дегтярные;
- противогрибковые;
- лечебные, в которые входят медикаментозные вещества: салициловая кислота, ихтионол, кетоконазол, цинк и другие;
- косметические средства с лечебным действием;
- детские шампуни.
Дегтярные шампуни: «Фридерм Деготь», дегтярный шампунь «Псорилом», шампунь от бабушки Агафьи «Дегтярный для бани», «Альгопикс», шампунь дегтярный 911. Содержат в составе деготь березы, ивы, сосны, можжевельника или каменноугольный. Активные вещества дегтя мягко очищают кожу от сала, отмерших клеток, хорошо смывают жирные мази, устраняют воспаление, шелушение, сильный кожный зуд и другие симптомы псориаза. Также деготь приостанавливает образование грибка на коже.
Противогрибковые шампуни от псориаза: «Низорал», «Кето Плюс», «Сквафан», «Биодерма», «Виши». Благодаря их составу устраняются грибковые образования на коже головы. В начале использования зуд может усиливаться. Основное действующее вещество в шампуне — противогрибковый компонент кетоконазол. Регулярное применение шампуней устраняет рост грибковой инфекции, устраняет зуд, затягивает раны и ссадины на коже.
Лечебные шампуни содержат такие компоненты, как салициловая кислота, мочевина, ихтиол, цинк и другие. Наиболее известным считается «Скин Кап», который выпускается в виде спрея. Данные вещества активно борются с бактериями, микробами, смягчают воспаленную кожу, останавливают рост грибковой флоры.
Косметические шампуни при псориазе головы: Фридерм Баланс, шампунь «Гармония чистых металлов», «Сульсена», «Натура». Подходят для чувствительной кожи, смягчают ее. Косметические шампуни нормализуют выделение кожного сала, устраняют перхоть, шелушение, защищают от выпадения волос, укрепляют волосы. Основное действие таких шампуней направлено на поддержание внешнего вида волос.
Детские шампуни при псориазе головы: «Джонсонс Беби», «Бюбхен», «Натура Сиберика». Такие шампуни не содержат отдушек, консервантов, красителей, агрессивных пенообразователей, поэтому идеально подходят при псориазе. У детского шампуня уровень РН максимально приближен к РН кожи, поэтому устраняется сухость кожи и воспаление. Детский шампунь не должен содержать лаурилсульфат натрия и пропиленгликоль, имеет прозрачную текстуру и не имеет запаха.
При псориазе головы необходим правильный уход. Вода для мытья должна быть теплой, ни в коем случае не горячей. Волосам лучше дать высохнуть самостоятельно, если вы спешите, используйте минимальный режим фена. Не рекомендуется делать завивку, использовать плойки, бигуди, так как они пересушивают кожу. При псориазе стоит отказаться от сложных причесок, тугих хвостов и кос, от использования резинок и заколок. Лучше сделать короткую прическу, так как волосы нужно мыть каждый день.
Лечение псориаза народными методами
Как избавиться от псориаза народными средствами? Хорошо себя зарекомендовали теплые ванны. Для лечебного эффекта в них добавляются разные средства:
- морская соль;
- сода;
- чистотел и другие травы;
- крахмал;
- скипидар.
Ванну следует принимать 15-20 минут. Вода должна быть теплой, не горячей, чтобы не повредить больную кожу. После процедуры рекомендуется обсохнуть без полотенца и нанести лечебную или увлажняющую мазь.
Эфирные масла применяются для лечения многих заболеваний кожи и псориаза. Они положительно влияют на кожу, так как содержат активные вещества, обладают противовоспалительным, антибактериальным, заживляющим действием. Наиболее полезными для кожи считаются такие масла, как льняное, оливковое, чайного дерева, репейное, кокосовое, облепиховое. Масло наносится на пораженные участки с помощью ватного диска и оставляется на 5 минут.
Как лечить болезнь псориаз с помощью дегтя. Деготь смешивается с салициловой кислотой и касторовым маслом. Мазь обладает сильным запахом и почти не отстирывается, поэтому сверху нужно надевать одежду, которую не жалко. Мазь на основе дегтя эффективна при псориазе кожи головы. Но после ее использования волосы нужно хорошо промыть шампунем несколько раз, чтобы не оставалось запаха.
Использовать березовый деготь не рекомендуется в летнее время, так как кожа после него становится более восприимчивой к солнечным лучам. Существует еще один рецепт мази и дегтя. Для него нужно смешать яйца, касторовое масло, немного меда и деготь. Полученной мазью обработать пораженные участки на ночь. Полезно смазывать кожу чистым солидолом. Она заживляет кожу от воспаления и ран, хорошо очищает кожу от высыпаний.
Лечение псориаза можно проводить с помощью примочек и компрессов на основе чистотела, соды, алоэ, череды, яблочного уксуса и других натуральных компонентов. Для лечения нужно смочить бинт в растворе и прикладывать к псориатическим бляшкам.
Особое место в лечении псориаза занимает диета. Она является достаточно строгой, но повышает эффективность терапии и позволяет продлить ремиссию. Питание исключает все соленые, жирные, копченые, острые, сладкие, мучные, пряные продукты и блюда. Под строгим запретом спиртное и газированные напитки, пакетированные соки. Разрешаются все фрукты, овощи, ягоды, зелень, кроме пасленовых и красных, особенно полезен сельдерей, морковь в малых количествах. Из напитков стоит отдавать предпочтение свежим сокам из овощей, фруктов, зеленому чаю, очищенной воде. Полезно пить чай из шиповника, мяты, ромашки, он обладает седативным и расслабляющим действием.
Солидол от псориаза
На сегодняшний день существует много видов солидоловых мазей от псориаза: мазь Голюка, Карталин, Цитопсор, Магнипсор, мазь Рыбакова, Антипсор и другие. Можно приготовить мазь из солидола самостоятельно. В их составе помимо солидола содержатся минеральные соли, натуральные травы, кислоты, мед, различные масла. Для этого нужно взять жировой солидол для смазки деталей, который продается не в аптеке, а в магазине. Очищенное аптечное вещество не подойдет, так как в нем утеряны полезные свойства. Рецепты мази от псориаза на солидоле:
- Взять обычный солидол и нанести его на псориазные бляшки. Первую неделю оставлять мазь на 20-30 минут, после чего смыть, затем увеличить время до 60 минут. Прежде чем использовать солидол, проверьте нет ли у вас на него аллергии, нанеся на локтевой сгиб.
- Взять 100 г солидола, 25 г сухого измельченного чистотела, 20 г липового меда, 1 чайную ложку серы. Все ингредиенты смешать и перелить в стеклянную банку, оставить на 10 дней в темное место. Наносить солидоловую мазь на пораженные участки 1-2 раза в день. Курс составляет 2 месяца.
- Смешать 100 г солидола, 1ст. ложку топленого сливочного масла, 1 сырой белок яйца. Оставить смесь на 3 часа, затем добавить 1 ч. ложку настойки элеутерококка и снова все смешать. Наносить на больные места. Курс лечения — 2 месяца.
Длительность лечения псориаза солидолом должна составлять 2 месяца. Поле этого вы увидите эффект. Солидол можно использовать в чистом виде либо в форме мази. Чистый солидол наносится на кожу толстым слоем и оставляется на 15-20 минут, в течение недели доведите время до 40-60 минут. После нанесения мази нужно хорошо смыть солидол. Для этого хорошо подходит дегтярное мыло, так как оно хорошо очищает кожу от загрязнений и обладает антибактериальным эффектом.
Лечение псориаза дегтем
Применение березового дегтя при псориазе может быть в чистом виде или в составе мазей, шампуней, мыла. При псориазе в стационарной стадии чистый деготь нужно втирать в области поражения кожи. При старых псориатических бляшках и вновь появляющихся деготь можно применять одновременно с паровыми ваннами. Нанесение дегтя чередуется с водными процедурами. На псориатические бляшки нужно нанести деготь, через 30 минут нужно принять душ с мылом или гелем, смыть деготь мочалкой или губкой.
Можно добавить в ванну 50-100 г чистого дегтя или смесь дегтя с мыльным спиртом и дистиллированной водой по 75 г. Принимать ванну с дегтем при псориазе нужно от 30 до 60 минут. Вода должна быть теплой. После того как вы удалите деготь, кожу нужно смазать мазью на ланолиновой основе. Чтобы добиться хорошего результата, такие процедуры нужно проводить каждый день.
Для лечения псориаза можно приготовить мазь на основе березового дегтя. Его нужно смешать с салициловой кислотой и касторовым маслом. Деготь отличается сильным запахом и практически не отстирывается. Поэтому при нанесении мази нужно использовать одежду, которую не жалко. Мази с дегтем хорошо помогают при псориазе кожи головы. После ее нанесении голову нужно промыть несколько раз, чтобы устранить неприятный запах.
Другой рецепт приготовления мази из дегтя. Берем сырые яйца, касторовое масло, немного меда и деготь. Все смешиваем, полученную мазь нанести на кожу перед сном. Курс лечения составляет месяц. После этого вы заметите улучшения. Кроме мази можно использовать дегтярное мыло и дегтярный шампунь. Они эффективны в лечении псориаза тела и головы. Мылом можно мыть голову, но не часто, так как оно сильно сушит кожу.
Лечение псориаза березовым дегтем не стоит проводить летом, так как после него кожа сильно чувствительна к ультрафиолету и можно получить ожоги. Использование дегтя противопоказано при беременности, заболеваниях почек, острых воспалениях кожи, угрях, экземах, которые вызваны аллергенами химического происхождения.
Рецепты лечения псориаза чистотелом
Для лечения псориаза используется сок чистотела. Он заготавливается во время цветения. Растение собирается и хорошо промывается водой. Чистотел высушить на ткани и перекрутить в мясорубке или в блендере. Отжать сок и перелить в любую посуду. Чтобы сохранить полезные свойства сока, нужно добавить в него спирт или водку. На 1 литр сока берется 50 грамм водки или спирта, и поставить в прохладное темное место.
При обострении псориаза применяется сок чистотела. В кожу нужно втирать сок в течение 20 минут. Затем 5 минут дать высохнуть и снова начать втирать. Нужно сделать 3 процедуры, потом смыть водой. Во время лечения чистотелом кожа сразу реагирует. Пятна жгут и краснеют, будто после крапивы, но это нормально. Курс лечения проводится до полного выздоровления кожи.
Из чистотела изготавливают мазь, которую втирают в кожу тела и головы. Как сделать мазь из чистотела от псориаза в домашних условиях: взять 100 грамм солидола, 15 грамм флуцинара и 2 чайные ложки чистотела. Все хорошо перемешать. Настаивать мазь при комнатной температуре в течение 3 дней, затем можно использовать. Перед применением мази нужно принять теплую ванну или душ. Хорошо обсушить тело и втирать мазь. Процедуру нужно выполнять утром и вечером. На 4-5 день вы увидите улучшение. После того как бляшки станут чистыми, лечение все равно нужно продолжать по 2 раза в день, пока в месте бляшек не останутся бледные серые пятна.
Чистотел от псориаза на голове: за 2-3 часа до мытья головы наносим мазь на кожу головы, а потом смываем мыльной водой. Волосы ополоснуть настоем чистотела: 1 ст. ложка смеси на 1 литр воды. Кипятим в течение 5 минут, настаиваем в течение получаса. Через 2 дня процедуру нужно повторить.
Мазь можно приготовить другим способом: берем чистотел 2 ч.л., грецкого ореха листья 1 ч.л., листья ежевики 1 ч.л., деготь 3 ч.л., мед 2 ч.л. и рыбий жир 1 ч.л. Листья измельчаем в мясорубке, добавляем порошок растения, мед. Смешиваем и настаиваем в течение 2 часов. Затем добавляем рыбий жир и применяем для смазывания пятен. Это мазь из чистотела можно применять от псориаза на локтях.
Как лечить псориаз чистотелом по царской методике:
- Принимать настойку чистотела с 1 капли, каждый день увеличивая дозу на одну каплю, смешивая с водой 50-100 мг. Доводим норму до 15-20 капель, чтобы не было побочных действий. Если вы чувствуете себя плохо, нужно снизить норму на 4-5 капель и употреблять дальше. Сделать перерыв на 10 дней, затем снова пить с 1 капли. Курс лечение составляет 3 месяца.
- Принимать настойку с 1 капли в день, разводя с водой. Увеличить дозу до 20 капель. Затем уменьшать по 1 капле в день. Сделать перерыв на 10 дней и снова начать лечение. Курс длится 3 месяца.
Лечение псориаза содой
При псориазе эффективными являются содовые ванны. Для приготовления содовой ванны нужно растворить в теплой воде 250 граммов соды. Принимать ванну следует в течение 20 минут. После процедуры кожа должна высохнуть сама, не нужно ее вытирать, затем нанести увлажняющий крем. Принимать содовую ванну нужно один раз в 2 дня.
В содовую ванну можно добавить 500 граммов соли, 250 граммов соды, 5 мл йодовой спиртовой настойки. Соль лучше добавить морскую, но можно и обычную. Настойку из йода можно заменить 10 мл настойкой прополиса, если нет аллергических реакций.
Содовые ванны при псориазе можно дополнить магнием. Берем 300 граммов соды, 20 граммов карбоната магнезии и 15 граммов пербората магния и добавляем в воду.
В ванну из соды можно добавлять различные лекарственные травы: череду, шалфей, чистотел, ромашку. Для приготовления ванны понадобится 1 литр отвара и 250 граммов соды.
Еще один рецепт лечебной ванны: сода с эфирными маслами. Для кожи особенно полезны масла розмарина, чайного дерева, пихты, можжевельника. Они способствуют смягчению, заживлению и регенерации кожи. В воду для ванны нужно добавить 10 капель масла и 300 граммов карбоната натрия.
Курс лечения составляет 2 месяца. Вода в ванной должна быть теплой температуры, чтобы не обжечь кожу. После принятия ванны не рекомендуется вытирать кожу полотенцем, пусть кожа высохнет самостоятельно. Затем нанесите на нее увлажняющий жирный крем или лосьон.
Диета Пегано при псориазе
Американский врач Джон Пегано первым обратил внимание на взаимосвязь питания и псориаза. На основе идей американского врача Эдгара Кейси он разработал программу лечения для больных псориазом без использования препаратов. Согласно теории Пегано для поддержания здоровья при псориазе необходимо поддерживать баланс 3 составляющих: правильная диета, позитивное настроение и очищение от вредных веществ. Кожные заболевания говорят о внутреннем сбое организма, поэтому необходимо правильное питание.
Диета Джона Пегано при псориазе предполагает употребление щелочеобразующих продуктов: вода, различные фрукты и овощи, свежие соки. Они должны составлять основную часть питания пациента. В другую часть входят кислотообразующие продукты: злаки, рыба, мясо, молоко, яйца, растительное масло. Они должны составлять 20-30% всего рациона, а щелочеобразующие продукты — 70-80%.
Благодаря диете Пегано при псориазе происходит улучшение общего состояния пациента, замедляется процесс отмирания кожи на псориатических бляшках, устраняется кожный зуд и воспаление, заболевание находится в стадии ремиссии. Кроме того такое питание способствует очищению организма, снижению веса, что немаловажно при заболеваниях кожи.
Джон Пегано считает, что лечение псориаза должно происходить естественным путем. Только правильное питание и физические упражнения позволят добиться стойкого результата. Диета Пегано при псориазе позволяет употреблять такие продукты, как:
- свежие фрукты: ананасы, нектарины, манго, папайя, изюм, вишня, виноград, лимон, апельсины;
- овощи: брокколи, свекла, стручковая фасоль, огурцы, сельдерей, кресс-салат, морковь и батат;
- злаковые;
- миндаль;
- мясные и рыбные блюда, при этом рекомендуется употреблять больше баранины, меньше птицы;
- коровье и козье молоко;
- йогурт, кефир, простокваша с низкой или нулевой жирностью;
- отруби;
- рассыпчатые каши на воде: гречка, кукуруза, пшеница, ячмень;
- цельнозерновой хлеб.
Что категорически нельзя есть при псориазе? Из питания нужно исключить все цитрусовые, шоколад, цельное молоко и кисломолочные продукты с высоким процентом жирности, мед, соусы, маринады, мясные бульоны, помидоры, перец, клубника, красная смородина и другие фрукты, ягоды красного цвета. Категорически запрещено включать в меню острое, кислое, пряности, соленые, мучные, копченые, сладкие блюда и продукты.
Необходимо сократить потребление соли, лучше заменить ее морской капустой, так как она содержит большое количество йода. Полностью исключается спиртное, кофе, курение, сладкие напитки, соки с сахаром из пакетов, сладкая вода с консервантами и красителями, мучные и кондитерские изделия. К запрещенным продуктам при псориазе относят все полуфабрикаты, фаст-фуд, уличную еду, так как они содержат большое количество соли, специй, сахара и жира.
Профилактика псориаза
Можно ли загорать при псориазе?
Как влияет солнце на псориаз? Под действием ультрафиолета происходит регенерация кожи, устранение бляшек, заживление ран и ссадин. Умеренные солнечные ванны положительно влияют на кожные покровы. Если загорать длительное время и в опасные часы, псориаз может обостриться из-за ожогов кожи. Псориаз — это аутоиммунное заболевание, поэтому у пациентов повышается риск развития рака кожи и ее преждевременное старение по сравнению со здоровыми людьми.
Можно ли загорать при псориазе на солнце? Можно, но только в меру. Специалисты рекомендуют в первые дни принимать солнечные ванны в течение 5-7 минут. В следующие дни время загара можно увеличивать постепенно на 5-7 минут, но общая продолжительность пребывания на солнце не должна составлять более 30 минут. Загорать можно только в правильное время, с 12-14 часов быть на солнце запрещено. Кожу следует обработать защитным кремом или лосьоном, избегая участки поражения псориазом.
Также необходимо обязательно обработать псориатические бляшки. Заболевание приводит к сильному воспалению в отдельных участках кожи. Воспаленная кожа является более чувствительной к солнечным лучам и другим раздражителям. Чтобы не травмировать больную кожу, на нее нужно нанести лечебное средство. Псориатические бляшки можно обработать с помощью мази на основе активированного пиритиона цинка. Хорошо помогает спрей «Скин-кап», так как он глубоко проникает в кожу и быстро снимает воспалительный процесс. Им можно воспользоваться и после загорания.
Бронируйте препараты для лечения псориаза прямо на нашем сайте, который включает в себя онлайн поиск лекарств, сравнение цен на них и наличие в аптеках рядом с вами. Однако перед этим лучше проконсультироваться с врачом.
Как вовремя распознать опасные родинки
Какие кожные новообразования в большинстве случаев превращаются в злокачественную опухоль, почему этопроисходит и как сохранить свою жизнь.
Меланома — самый опасный рак кожи. Под разными обликами она рождается из невуса (родинки, родимого пятна). В процессе развития опухоль стремительно прорастает через кожу, затем, лимфой и кровью переносится в другие органы. Там возникают её новые очаги. В результате — летальный исход. Никто из пациентов с поздно выявленной меланомой не преодолел пятилетний рубеж выживаемости. О том, как правильно использовать живительные солнечные лучи, рассказывает главный врач клиники «Наджа» Елена Иванникова.
— Елена Николаевна, всем известно, что солнце — основа жизни, оно дает нам силы. Наступили тёплые дни и изголодавшиеся по оживляющим солнечным лучам северяне принимают солнечные ванны. Скажите, быть может разговоры о небезопасности времяпрепровождения на пляже сильно преувеличены?
— Безусловно, в умеренных дозах солнечный свет дарит нам не только радость и хорошее настроение, но и здоровье. Он также является хорошим профилактическим и лечебным средством при рахите, стимулирует выработку витамина D, укрепляет иммунитет, приносит пользу при некоторых хронических заболеваниях кожи. Ультрафиолет по 10-15 минут в день полезен.
Однако опасность для здоровья кроется в избыточном солнечном облучении. И термические ожоги, тепловые удары, повышение кровяного давления и фотостарение — не самая большая беда.
По данным Московского научно-исследовательского онкологического института им. П. А. Герцена, в ХХI веке заболеваемость меланомой в России увеличилась и продолжает расти. Заболеваемость меланомой занимает 3 место среди всей заболеваемости раком в России. На первой и второй строчках рак лёгких и рак молочной железы у женщин. А между тем этот вид рака кожи, зачастую является обратной стороной красивого загара.
— Сейчас многие знают о том, что рак кожи может вырасти из особенной родинки. Как отличить такую опасную родинку?
— Людей без родинок нет. Если родинка вдруг изменила форму, стала несимметричной, с неровными краями, пёстрой или почернела, покажите её врачу. Если она начала болеть, чесаться или кровоточить — это также повод для беспокойства. В течение жизни невусы, в течение жизни видоизменяются. Если в детстве появился невус и в 30-40 лет он не изменился — следует показать его врачу.
От меланомы безобидное пятнышко отличают пять признаков, которые зашифрованы в слове «АКОРД»:
- А — асимметрия. Воображаемой осью безопасная родинка поделится на две одинаковые части.
- К — край, в норме гладкий и ровный.
- О — окраска. Пестроты быть не должно.
- Р — размер. Если родинка больше 5 мм, внимательно наблюдайте. Опасность увеличивается, еслиона расположена на открытом участке тела.
- Д — динамика. При появлении ранок, увеличении в размерах и других изменениях обратитесь к врачу.
Наличие волос в родинке скорее говорит о доброкачественности, но, если внезапно отмечается их выпадение, стоит поспешить к дерматологу — онкологу.
У мужчин «плохие» невусы чаще локализуются на спине. У женщин — на ногах. Опасны родинки, расположившиеся на ладонях, стопах и в местах трения обувью и одеждой.
— Что служит наиболее частой причиной превращения родинки в рак? И у кого опасность заболеть больше?
— Пигментное образование может стать раком после травмы или солнечного ожога облучения. Наличие подобного страшного диагноза у родственников увеличивает опасность.
Родинки превращаются в опухоль, под воздействием ультрафиолета, у тех, кто имеет:
- светлую кожу (слабая адаптация)
- светлые глаза
- светлые и рыжие волосы
- много родинок (свыше 50) и веснушек
- пожилой возраст.
Опасность заработать меланому в зрелости повышается у тех, кто сгорал под солнцем в детстве или больше трёх раз в течение жизни.
— Как поставить меланому на «стоп»?
— Каждому следует проявлять по отношению к себе онкологическую настороженность.
Защищайте открытые участки кожи от солнца. 1 раз в 3 — 6 месяцев осматривайте родинки при помощи зеркал и фотоаппарата, запоминайте их внешний вид. При обнаружении подозрительных родинок срочно обращайтесь к дерматологу для осмотра образования методом дерматоскопии.
Дерматоскоп — оптический прибор, который увеличивает изображение в десятки раз. Врач исследует родинку при помощи этой оптики и оценивает степень опасности. А в своём заключении даёт рекомендации по лечению или удалению. Исследование нетравматично. Безопасно. Проводится в течение 10-15 минут. Своевременное дерматоскопическое исследование родинок и выявление меланомы на ранней стадии в большинстве случаев помогают предотвратить дальнейшее развитие опухоли и спасти человеческую жизнь.
— Врачи не рекомендуют загорать с полудня до 16 часов. Но ведь северное солнце не такое активное, как южное. Возможно, для наших читателей Вы дадите более конкретные рекомендации?
— Наши сограждане шутят, что июнь в нашем городе ещё не лето, август — уже не лето, а июль — как повезёт. Действительно, солнечные дни в нашем регионе бывают не так часто, как этого хотелось, но никаких поблажек для нас не существует. Пребывания на солнце в часы его наибольшей активности следует избегать.
— Елена Николаевна, я знаю, что вы много лет работали врачом дерматологом. Ваш супруг также врач. А любят ли принимать солнечные ванны в вашей семье? Расскажите, наверное, вы и своим детям не разрешаете загорать и избегаете пляжного отдыха?
— Совсем нет. Ведь мы же обычные люди. Иногда, как и все, мы отдыхаем на юге. Но никогда не забываем о защите. Находясь на солнце, надеваем головные уборы с широкими полями или «козырьками», солнцезащитные очки, легкую светлую одежду из натуральных материалов. Не посещаем пляж с 11.00 до 16.00. А если случается проводить время на пляже, то наносим на открытые участки кожи защитные средства. А дети сызмальства знают правила бережного отношения к своему здоровью. Поэтому их скорее удивляет, почему так много людей пренебрегает простыми правилами нахождения на пляже.
— Что должно стать сигналом для того, чтобы понять, что стоит спрятаться в тени?
— Любые изменения обычного самочувствия являются поводом для прекращения пребывания на солнце и обращения за медицинской помощью.
— Аптечные прилавки, как и телевизионная реклама, пестрят большим количеством средств защиты кожи от УФО. Как правильно подобрать то средство, которое подойдёт для твоей кожи?
— Лучше пользоваться теми солнцезащитными кремами, в которых содержаться и UVA и UVB фильтры. В первые дни необходимо подбирать такой фильтр, который максимально защитит кожу от вредного воздействия солнца (SPF 90+, 60+, 50+). Далее выбирайте солнцезащитный фактор, соответствующий вашему типу кожи (SPF 30+,15+).
Помните о том, что нужно наносить средство за 30 минут перед выходом на солнце и дополнительно при длительном пребывании на солнце, а также после купания и вытирания.
Номер SPF показывает не качество защиты, а время, которое можно находиться на солнце не обгорая.
Хочется добавить, что разумное отношение к солнцу сохраняет не только здоровье, но и молодость кожи. Ведь старение кожи в 80% случаев – это преждевременное старение (фотостарение). Интенсивный загар являетсяповреждающимфактором для кожи, приводит к обезвоживанию,
огрубению, потере эластичности и появлению пятен, от которых впоследствии избавиться не просто.
Основные правила профилактики рака кожи:
- не будьте приверженцами загара
- всегда защищайте кожу от активного солнца
- не травмируйте родинки
- раз в год приходите на осмотр к дерматологу-онкологу
- по рекомендациям врача обследуйте и удаляйте подозрительные кожные образования.
Здоровая кожа — признак красоты, будьте бережны к ней и следите за ее состоянием!
Сухая кожа: почему кожа становится сухой и как за ней ухаживать
Ощущение стянутости кожи приносит в жизнь дискомфорт и раздражение. Неприятными могут быть любые действия: прикосновения к отдельным участкам тела, трение одежды. Зачастую это неприятно не только тактильно, но и эстетически: шелушение и сухие участки на лице выглядят достаточно отталкивающе. Для того, чтобы решить эту проблему, следует разобраться, почему кожа сухая, прежде чем купить профессиональную косметику по уходу за ней.
Причины сухости и стянутости кожи
Одна из распространенных проблем, с которой так или иначе сталкивались практически все люди, это сухая кожа тела. Причины этого могут быть различными:
- Неблагоприятные погодные условия: мороз, ветер, жара, палящее солнце. Это касается тех участков тела, которые не скрыты под одеждой: прежде всего, это лицо. Также могут особенно страдать руки и шея.
- Особенности питания. Задаваясь вопросом «почему шелушится кожа?», люди часто не задумываются о связи этого явления с их питанием. Избыток сладкой и соленой пищи в рационе, чрезмерное употребление кофе, крепкого чая и алкоголя, а также недостаток выпиваемой воды могут провоцировать дефицит влаги в организме, что приводит к сухости кожных покровов. Негативный эффект усиливают жесткие диеты, недостаток жиров и некоторых витаминов.
- Недостаток влаги в воздухе дома и/или на работе – там, где человек проводит много времени.
- Отсутствие грамотного ухода. Если кожа стала сухой, стоит пересмотреть уход за ней. Усугублять проблему могут слишком частые и агрессивные пилинги и скрабы, недостаток питательных и увлажняющих средств, а также средства- «пустышки», которые создают лишь видимость полезного эффекта. Также вредят походы в солярий, частые и продолжительные горячие ванны.
- Типы кожи, которые часто не учитываются при выборе ухода. Сухой и смешанный типы кожных покровов довольно трудно поддерживать в оптимальном состоянии.
Признаки сухой кожи
Как определить, что кожные покровы нуждаются в увлажнении? Вот несколько признаков, позволяющих это сделать:
- Стянутость вплоть до болевых ощущений;
- Шелушение, отслаивание фрагментов эпидермиса – верхнего слоя кожных покровов;
- Отдельные шелушащиеся пятна;
- Дискомфорт от прикосновений, шероховатость и грубость кожных покровов;
- Тусклый, побледневший вид – не эксклюзивный, но практически всегда встречающийся признак;
- Снижение чувствительности пересушенных участков.
Если присутствует хотя бы один из этих признаков – проблема есть, и ее необходимо решать.
Как определить норму жирности кожи
Кожные покровы могут быть сухими, нормальными, жирными и комбинированными. Тест на жирность кожи поможет определить ее тип, чтобы составить правильный план дальнейших действий.
К лицу необходимо приложить бумажную салфетку и подержать ее некоторое время. Если она осталась абсолютно сухой и чистой – очевидна чрезмерная сухость эпидермиса. Очень легкие следы кожного сала свидетельствуют о том, что все в норме, излишнее его количество говорит о чрезмерной жирности.
В норме кожные покровы ощущаются как мягкие и гладкие. Они не подвержены чрезмерной чувствительности, легкие прикосновения к ним не вызывают неприятных или болевых ощущений. Они обладают естественным оттенком, не шелушатся и не имеют в то же время чрезмерного блеска. Кожное сало слегка увлажняет их, поддерживая в оптимальном состоянии.
Рекомендации по уходу за сухой кожей
Уход за сухой кожей тела должен строиться на основе грамотного комплексного подхода. В первую очередь, необходимо пересмотреть питание. Привычку правильно питаться имеет совсем небольшое количество человек – большинство нарушает принципы здорового рациона в той или иной степени.
Питание должно быть здоровым, рекомендуется исключить алкоголь, ограничить употребление соли, сахара и напитков, содержащих кофеин. Очень важен питьевой режим: достаточное количество чистой воды, выпитой за день, существенно поможет в решении проблемы.
Воздух в помещении, где человек проводит большую часть времени, должен быть увлажненным. Для этой цели подойдут специальные устройства. Не рекомендуется находиться от приборов центрального отопления долгое время.
Стоит пересмотреть также привычки, связанные с приемом душа и ванны. Не рекомендуется мыться обычным мылом. Лучше всего подобрать мягкий гель для душа, который не будет пересушивать кожные покровы. От агрессивных скрабов с крупными абразивными частицами лучше отказаться совсем, а применение мягких пилингов сократить до 1 раза в 2 недели. После приема душа рекомендуется наносить специальный увлажняющий и смягчающий крем для тела. Чувствительная кожа будет быстрее восстанавливаться, если носить одежду из мягких, натуральных тканей и ограничить синтетику.
Полезные привычки для сухой кожи
- Сухая кожа зимой зачастую вызвана не столько холодом, сколько сезонным авитаминозом. Прием дополнительных витаминных комплексов после консультации с врачом может значительно облегчить ситуацию.
- Также решением может стать увеличение количества полезных жиров в рационе. Особенную актуальность это приобретает в свете популярности жестких диет у женщин. Очень сухая кожа лица может быть вызвана банальным недостатком питательных веществ, поступающих с пищей.
- Многих любителей горячего душа и ванны беспокоит сухая кожа тела. Что делать в данном случае? Стоит привыкнуть принимать теплый душ, не обжигающий тело. Полезной и приятной привычкой может стать добавление в воду для ванны различных масел, оказывающих увлажняющий эффект.
- Привычка носить одежду из натуральных тканей – хлопка, льна и мягкой шерсти – может оказаться неожиданным решением проблемы. Синтетические ткани могут излишне натирать, провоцируя нарушение целостности кожных покровов и еще большую сухость.
Сухость кожных покровов – вполне решаемая проблема, если подойти к ней грамотно и использовать эффективные методы борьбы. Профессиональная косметика тела будет тут очень кстати. Не стоит терпеть связанный с этим дискомфорт, снижающий качество жизни и привлекательность, достаточно лишь приложить некоторые усилия, и вскоре результат будет очевиден.
Треснувшая или сухая кожа
Это симптом вашего ребенка?
- Трещины на коже или сухая грубая кожа
- Трещины на руках, ногах и губах
- Сухая грубая кожа на всей поверхности тела
Причины трещин на коже
- Наиболее потрескавшаяся кожа находится на ступнях , руки или губы.
- футов. Чаще всего поражаются подошвы стоп. Чаще всего трещины возникают на пятках и больших пальцах ног.Это называется дерматитом теннисной обуви. Глубокие трещины очень болезненны и могут кровоточить. Основная причина — ношение мокрых или вспотевших носков или частое плавание.
- Руки. У детей на руках могут образоваться трещины. Основная причина — слишком частое мытье рук или мытье посуды. Также может возникнуть при работе на улице в зимнюю погоду. Более серьезные трещины на пальцах возникают при сосании большого пальца.
- Губы. Губы у детей могут потрескаться от солнца или ветра. Если губы потрескались, это обычно из-за привычки «облизывать губы».Кожа вокруг губ также может стать розовой и сухой. Это особенно характерно для детей, которые сосут губы.
Причины сухой кожи
- Сухая кожа — обычное заболевание.
- Мыло. Сухость кожи в основном вызвана чрезмерным купанием и мылом (мыльный дерматит). Мыло удаляет естественные защитные масла кожи. Когда они исчезнут, кожа не сможет удерживать влагу.
- Климат. Сухой климат ухудшает сухость кожи, как и зимняя погода (так называемый зимний зуд).
- Генетика также играет важную роль в сухой коже.
- Сухая кожа у подростков встречается реже, чем у детей младшего возраста. Это потому, что сальные железы более активны.
- Кератоз волосистый — сухая, грубая, неровная кожа на тыльной стороне предплечий. Мыло усугубляет ситуацию. Обработайте увлажняющими кремами.
- Pityriasis Alba — сухие бледные пятна на лице. Они более распространены зимой, а также усугубляются мылом. Обработайте увлажняющими кремами.
- Экзема. У детей с экземой очень сухая и зудящая кожа.
Жидкая пластиковая повязка для глубоких хронических трещин
- Жидкая пластиковая повязка для кожи — это новый продукт, закрывающий раны. Это пластиковое покрытие, которое держится до 1 недели.
- Это лучший способ облегчить боль и ускорить заживление. По мере заживления трещины снизу вверх пластиковое уплотнение сдвигается вверх.
- После того, как рана промыта и высушена, нанесите жидкость. Поставляется с маленькой щеточкой или тампоном.Сохнет менее чем за минуту. Затем нанесите второй слой. Он водонепроницаем и может прослужить неделю.
- Приобрести можно в любой аптеке. Доступны многие марки жидких повязок. Рецепт не требуется.
Когда обращаться в случае потрескавшейся или сухой кожи
Позвоните врачу или обратитесь за помощью сейчас
- Лихорадка и выглядит инфицированным (распространяющееся покраснение)
- Треснувшие красные губы и жар длится 5 дней и более
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что ваш ребенок нуждается в осмотре, и проблема срочная
Обратиться к врачу в течение 24 часов
- Выглядит инфицированным (гной или распространяющееся покраснение)
- Кровотечение из потрескавшихся губ
- Трещины на ногах, затрудняющие ходьбу
- Вы думаете, что ваш ребенок должен быть замечено, но проблема не срочна
Обратиться к врачу в рабочее время
- Трещины от сосания или сосания пальца
- Отслоение кожи и причина не ясна
- После 2 недель лечения трещины на губах не заживают
- После 2 недель лечения потрескавшаяся кожа не зажила
- После 2 недель лечения сухая кожа все еще чешется
- У вас есть другие вопросы или проблемы 9000 6
Самостоятельный уход в домашних условиях
- Трещины на коже на ногах
- Трещины на руках
- Потрескавшиеся губы
- Сухая, зудящая кожа, вызванная мылом или холодной / сухой погодой
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу
Лечение потрескавшейся кожи на ступнях
- Что следует знать о трещинах на ступнях:
- Чаще всего трещины на коже стоп возникают в результате многократного контакта с влагой.
- Основная причина — часто ношение мокрых (или потных) носков. У пловцов тоже есть эта проблема.
- Чаще всего поражаются подошвы стоп. Обычно вы видите трещины на пятках и больших пальцах ног.
- Это называется дерматитом теннисной обуви или кроссовками.
- Сухие и потрескавшиеся ступни ног обычно можно лечить в домашних условиях.
- Вот несколько советов по уходу, которые могут помочь.
- Мелкие трещины — используйте мазь:
- Трещины заживают быстрее, если они защищены от воздействия воздуха и высыхания.
- Держите трещины постоянно покрытыми вазелином (например, вазелином). Наносить на трещинки 3 раза в день.
- Если трещина кажется слегка инфицированной, используйте вместо нее мазь с антибиотиком (например, полиспорин).Рецепт не требуется. Наносить на трещинки 3 раза в день.
- Покрытие мази повязкой (например, пластырем) ускоряет выздоровление. Также можно накрыть носком.
- Вариант: если он у вас есть, жидкая повязка для кожи подойдет еще лучше. Не используйте жидкую повязку и мазь вместе.
- Глубокие трещины — используйте жидкую повязку для кожи:
- Глубокие трещины на ступнях или пальцах ног обычно не заживают мазями.
- Используйте жидкую повязку для кожи, которая полностью закроет трещину.Доступны многие марки жидких повязок. Рецепт не требуется.
- Начните с 2 слоев. Наносите еще один слой по мере необходимости.
- По мере заживления трещины пластиковый слой будет выталкиваться вверх.
- Предотвращение трещин на ногах:
- Меняйте носки, когда они мокрые или потные.
- Возьмите лишнюю пару носков в школу.
- По возможности не носите обувь. Ходите босиком или носите только носки.
- Не используйте в ванне жидкое мыло или другое мыло.Мыло удаляет натуральные масла из кожи.
- Используйте увлажняющий крем для ног после ванны или душа.
- Носите обувь, позволяющую коже «дышать».
- Чего ожидать:
- Большинство трещин заживают за 1 неделю после лечения.
- Глубокие трещины заживают, если вы все время закрываете их герметиком для трещин. Глубокие трещины заживут примерно за 2 недели с помощью герметика для трещин.
- Позвоните своему врачу, если:
- Начинает выглядеть инфицированным (покраснение, красная полоса, гной)
- Трещины продолжаются более 2 недель после лечения
- Вы считаете, что вашего ребенка нужно осматривать
- Ваш ребенок становится хуже
Лечение потрескавшейся кожи на руках
- Что следует знать о трещинах на руках:
- Трещины на коже рук обычно возникают в результате многократного контакта с влагой.
- Примеры: частое мытье посуды или руки.
- Мыло удаляет натуральные защитные масла с кожи.
- Трещины на сухих руках обычно можно лечить в домашних условиях.
- Вот несколько советов по уходу, которые могут помочь.
- Мелкие трещины — используйте мазь:
- Трещины заживают быстрее, если они защищены от воздействия воздуха и высыхания.
- Держите трещины постоянно покрытыми вазелином (например, вазелином). Наносить на трещинки 3 раза в день.
- Если трещина кажется слегка инфицированной, используйте вместо нее мазь с антибиотиком (например, полиспорин). Рецепт не требуется. Наносить на трещинки 3 раза в день.
- Покрытие мази повязкой (например, пластырем) ускоряет выздоровление. Вы также можете прикрыть его перчаткой.
- Вариант: если он у вас есть, жидкая повязка для кожи подойдет еще лучше. Не используйте жидкую повязку и мазь вместе.
- Глубокие трещины — используйте жидкую повязку для кожи:
- Глубокие трещины на пальцах обычно не заживают мазями.
- Используйте жидкую повязку для кожи, которая полностью закроет трещину. Доступны многие марки жидких повязок. Рецепт не требуется.
- Начните с 2 слоев. Наносите еще один слой по мере необходимости.
- По мере заживления трещины пластиковый слой будет выталкиваться вверх.
- Предотвращение трещин на руках:
- Вымойте руки теплой водой.
- Используйте мыло только в том случае, если руки очень грязные. Кроме того, используйте мыло для всего, что не смывается водой.
- При мытье посуды надевайте перчатки.
- В холодную погоду надевайте перчатки на улице.
- Наносите увлажняющий крем на руки после того, как они были в воде.
- Чего ожидать:
- Большинство трещин заживают за 1 неделю после лечения.
- Глубокие трещины заживают, если вы все время закрываете их герметиком для трещин. Глубокие трещины заживут примерно за 2 недели с помощью герметика для трещин.
- Позвоните своему врачу, если:
- Начинает выглядеть инфицированным (покраснение, красная полоса, гной)
- Трещины продолжаются более 2 недель после лечения
- Вы думаете, что вашего ребенка нужно осматривать
- Ваш ребенок становится хуже
Лечение потрескавшихся губ
- Что следует знать о потрескавшихся губах:
- Губы у детей могут потрескаться от слишком сильного солнца или ветра.
- Если губы потрескались, это обычно из-за привычки «облизывать губы».
- Кожа вокруг губ также может стать розовой и сухой. Особенно это происходит, когда дети сосут губы.
- Вот несколько советов по уходу, которые могут помочь.
- Бальзам для губ:
- Бальзам для губ следует использовать часто, даже ежечасно.
- Обязательно надевайте его после еды или питья.
- Избегайте «облизывания губ»:
- Помогите своему ребенку отказаться от привычки облизывать или сосать губы.
- Эта привычка обычно не проявляется в возрасте до 6 лет.
- Эта привычка изменится только в том случае, если вы сможете добиться от вашего ребенка активного участия.
- Воззвание к гордости вашего ребенка. Покажите ребенку в зеркале, как сосание губ повлияло на его внешний вид.
- Дайте им смазку для губ. Скажите им, чтобы они использовали это, когда они чувствуют желание сосать их. Другой вариант — заменить сосание губ жевательной резинкой.
- Предложите стимул к тому, чтобы целый день не сосать губы.Примерами вознаграждений являются деньги или баллы к призу.
- Избегайте давления или наказания. Это приведет к обратным результатам, вызовет борьбу за власть и продлит эту привычку.
- Позвоните своему врачу, если:
- Начинает выглядеть инфицированным (покраснение, красная полоса, гной)
- Трещины продолжаются более 2 недель после лечения
- Вы считаете, что вашего ребенка нужно осматривать
- Ваш ребенок становится хуже
Лечение сухой или зудящей кожи
- Что следует знать о сухой коже:
- Сухая кожа — обычное заболевание.
- В основном вызвано чрезмерным купанием и мылом (мыльный дерматит).
- Мыло удаляет естественные защитные масла кожи. Когда они исчезнут, кожа не сможет удерживать влагу.
- Сухой климат усугубляет ситуацию, как и зимняя погода (так называемый зимний зуд).
- Генетика также играет важную роль в сухой коже.
- Сухая кожа у подростков встречается реже, чем у детей младшего возраста. Это потому, что сальные железы более активны у подростков.
- Вот несколько советов по уходу, которые могут помочь.
- Купание — избегайте мыла:
- Маленьким детям с сухой кожей следует избегать любого мыла. Мыло выводит из кожи натуральные защитные масла. Пена для ванны наносит наибольший урон.
- Для маленьких детей кожу можно очищать только теплой водой. Продолжайте купаться до 10 минут или меньше.
- Большинству детей младшего возраста нужно купаться только два раза в неделю.
- Подростки могут использовать мыло только для подмышек, гениталий и ступней. Также используйте мягкое мыло (например, Dove).
- Не используйте мыло для удаления зуда или высыпаний.
- Увлажняющий крем:
- Купите большую бутылку увлажняющего крема (например, Eucerin). Избегайте ароматизаторов.
- Наносите крем на любое сухое или зудящее место 3 раза в день.
- После душа или ванны с теплой водой задерживает влагу в коже. Для этого нанесите крем повсюду после купания. Используйте крем в течение 3 минут после завершения ванны.
- Зимой наносите крем каждый день, чтобы предотвратить сухость кожи.
- Стероидный крем:
- При сильном зуде используйте 1% крем с гидрокортизоном (например, Cortaid). Рецепт не требуется.
- Используйте до 3 раз в день по мере необходимости, пока зуд не пройдет.
- Со временем увлажняющий крем станет всем, что вам нужно для ухода за сухой кожей.
- Увлажнитель:
- Если у вас сухие зимы, защитите кожу ребенка от постоянного высыхания.
- Для этого включите увлажнитель воздуха в помещении на постоянной основе.
- Предотвращение сухости кожи:
- Не используйте мыло или пену для ванн.
- Вымойте руки теплой водой. Используйте мыло только в том случае, если руки очень грязные. Кроме того, используйте мыло для всего, что не смывается водой.
- Не пользуйтесь бассейнами или джакузи. Причина: химические вещества для бассейнов очень сушат.
- Включите увлажнитель зимой, если воздух сухой.
- В холодную погоду надевайте перчатки на улице. Это помогает предотвратить высыхание кожи.
- Пейте много жидкости.
- Позвоните своему врачу, если:
- Сухая кожа длится более 2 недель после лечения
- Вы считаете, что вашему ребенку необходимо осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появляется любой из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 01.12.2021
Последняя редакция: 21.10.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Стопа спортсмена: Обзор — InformedHealth.org
Введение
Многие люди в какой-то момент жизни заболеют спортивной стопой. Обычно поражаются промежутки между пальцами ног.
Стопу атлета обычно можно эффективно лечить с помощью кремов, доступных в аптеке. Чтобы стопа спортсмена не развивалась в первую очередь, важно, чтобы ноги были сухими.
Симптомы
Атлетическая стопа (tinea pedis) особенно часто встречается между мизинцем и пальцем ноги рядом с ним. Грибок может вызвать покраснение и растрескивание кожи. Пораженные участки шелушатся и иногда зудят. Кожа также может стать белой и утолщенной, а затем часто слегка опухать.
Стопа спортсмена: типичное покраснение и трещины на коже
Если инфекция распространяется по подошве стопы, это называется мокасиной стопы спортсмена. Подошвы стоп, пятки и края стоп тогда становятся сухими, чешуйчатыми и могут вызывать зуд.Стопу спортсмена-мокасина иногда принимают за другое заболевание, например, за экзему.
Редкий вид атлетической стопы вызывает острое воспаление, связанное с покраснением кожи, волдырями, гнойными шишками и открытыми язвами. Кожа может чесаться и стягиваться.
Причины
Атлетическая стопа обычно вызывается грибками, поражающими кожу (дерматофиты). Они могут попасть в кожу через небольшие трещинки или ранки, а также заразить верхний слой.
Грибки передаются при прямом контакте с кожей или при контакте с чешуйками кожи.Это может произойти, если, например, вы наступите на инфекционные чешуйки кожи в общественном душе. Эти же грибы могут вызывать грибковые инфекции ногтей.
Для распространения грибковых инфекций кожи требуется влага и тепло. Наши ступни создают для них идеальную среду, потому что мы носим обувь большую часть дня, и поэтому наши ступни часто бывают теплыми и влажными. Кожа на ногах также содержит много кератина — белка, который содержится в верхнем слое кожи. Этим питаются грибы.
Факторы риска
Определенные факторы риска могут увеличивать риск возникновения микоза.Вот основные из них:
Генетическая предрасположенность (если она есть у многих в вашей семье),
Особенно потные ноги
Слабая иммунная система, например, из-за серьезной болезнь или длительный прием лекарств, ослабляющих иммунную систему
Проблемы с кровообращением в ногах, например, в результате диабета или сужения кровеносных сосудов
Некоторые виды спорта, особенно бег и плавание
Люди, которым на работе всегда приходится носить прочную обувь, такую как защитные или резиновые сапоги, также подвергаются более высокому риску.
Распространенность
Атлетическая стопа — очень распространенное заболевание. По оценкам, от 3 до 15% населения страдают. Более вероятно, что им заболеют мужчины и пожилые люди.
Внешний вид
Хотя атлетическая стопа не вызывает серьезных проблем у людей, которые в остальном здоровы, обычно она не проходит сама по себе. Если не лечить, он может распространиться на ноготь и вызвать грибковую инфекцию ногтей. Инфекция может распространиться на другие участки кожи, например, на руки, но это случается редко.
Очень редко и только в тяжелых случаях микоза стопы также могут привести к бактериальной инфекции.
Диагноз
Врач осматривает пораженные участки кожи и спрашивает о симптомах. Они могут взять образец кожи, чтобы исключить другие похожие кожные заболевания. Для этого нужно соскрести небольшой участок кожи и обработать его химическим средством для выявления спор грибка под микроскопом. Результаты часто доступны на следующий день. В редких случаях грибковая культура будет выращена в лаборатории, чтобы определить точный штамм грибка.На это уходит около трех недель.
Профилактика
Поскольку грибки особенно хорошо растут во влажной среде, важно следить за тем, чтобы ноги оставались сухими. Например, вы можете попробовать следующее:
Тщательно вытирайте ноги полотенцем после душа или ванны или после плавания
Ношение не слишком тесной обуви, позволяющей ногам дышать
Два дня подряд не носить одну и ту же пару обуви
Снимать обувь как можно чаще
Следующие меры могут помочь вам не получить ногу спортсмена из-за инфицированных чешуек кожи и предотвратить ее появление назад:
Ношение шлепанцев при посещении бассейнов, общих душевых и раздевалок
Отсутствие совместного использования полотенец, обуви или носков
Стирка носков, постельного белья и полотенец при 60 градусах Цельсия или более
Добавление специальных антигрибковых дезинфицирующих средств для стирки при стирке при более низких температурах
Нет никаких хороших исследований, насколько эффективно эти профилактические меры есть.
Лечение
Стопу атлета обычно можно эффективно лечить с помощью кремов, гелей или спреев, которые можно купить в аптеке без рецепта. Эти продукты содержат ингредиент, который останавливает рост грибка или убивает его.
Иногда рекомендуются домашние средства, такие как масло чайного дерева или некоторые травяные ванны для ног. Но нет никаких научных доказательств того, что они эффективны при лечении микоза.
Если спортивная стопа не поддается лечению с помощью кремов, гелей или спреев, можно рассмотреть возможность лечения таблетками.Но это бывает редко.
Дополнительная информация
Когда люди болеют или нуждаются в медицинской консультации, они обычно сначала идут к семейному врачу. Прочтите о том, как найти подходящего врача, как подготовиться к приему и о чем следует помнить.
Источники
- Deutsche Dermatologische Gesellschaft (DDG), Deutschsprachige Mykologische Gesellschaft (DMykG). Tinea der freien Haut (S1-Leitlinie). AWMF-Registernr .: 013-002. Октябрь 2008 г.
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом. Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Вы можете найти подробное описание того, как наша информация о здоровье создается и обновляется в наши методы.
Ювенильный подошвенный дерматоз | DermNet NZ
Автор: оригинальная страница д-ра Аманды Окли, дерматолога, Гамильтон, Новая Зеландия, 1997 г. Обновлено д-ром Анитой Эшраги, дерматолог, Швеция, и д-ром Окли, в марте 2018 г.Пересмотрено в сентябре 2020 г.
Что такое ювенильный подошвенный дерматоз?
Юношеский подошвенный дерматоз — это распространенное хроническое заболевание стоп с сухой кожей стоп, которое в основном поражает детей до подросткового возраста.
Юношеский подошвенный дерматоз также известен как атопический зимний дерматит стоп и передний дерматит.
Юношеский подошвенный дерматоз
См. Другие изображения ювенильного подошвенного дерматоза.
Кто заболевает ювенильным подошвенным дерматозом?
Юношеский подошвенный дерматоз обычно поражает детей в возрасте от 3 до 14 лет, средний возраст — 8 лет.У мальчиков это встречается немного чаще, чем у девочек. Юношеский подошвенный дерматоз у взрослых встречается редко.
Хотя связь была высказана с атопическим дерматитом, астмой или сенной лихорадкой, это не было подтверждено в исследованиях случай-контроль.
Что вызывает ювенильный подошвенный дерматоз?
Юношеский подошвенный дерматоз может быть вызван:
- Повторяющиеся фрикционные движения при движении стопы вверх и вниз в обуви
- Окклюзионный эффект закрытой обуви, особенно синтетической (например, нейлоновой или виниловой)
- Чрезмерное потоотделение (гипергидроз), которое при последующем быстром высыхании приводит к растрескиванию и растрескиванию
- Генетическая чувствительность кожи
- Климатические изменения: с ухудшением в летние месяцы из-за жары и потоотделения, а в холодные месяцы из-за ношения зимней обуви.Следовательно, нет постоянных сезонных колебаний.
Каковы клинические признаки ювенильного подошвенного дерматоза?
Юношеский подошвенный дерматоз включает в себя опорные участки подошв стоп, проявляющиеся в виде зудящей или болезненной, блестящей, красной кожи с тусклым видом и потерей рисунка эпидермального гребня.
- Обычно поражает обе стопы симметрично.
- Возникают болезненные трещины, трещины и шелушение.
- Подошвенный аспект больших пальцев стопы (подушечка большого пальца стопы) является наиболее частым участком поражения и обычным начальным участком.
- Обычное поражение подушечек стопы (передней части стопы) и в некоторых случаях пятки; пальцев ног и подъема стопы обычно не затрагивают, что помогает отличить это от опоясывающего лишая стопы.
- Редко может поражать ладони и кончики пальцев.
Каковы осложнения ювенильного подошвенного дерматоза?
- Наиболее частым осложнением ювенильного подошвенного дерматоза являются болезненные трещины и трещины. На заживление может уйти много недель или месяцев.
Как диагностируется ювенильный подошвенный дерматоз?
Диагноз ювенильного подошвенного дерматоза основывается на клинических данных.
Могут быть выполнены соскобы кожи для исключения грибковой инфекции (tinea pedis) и патч-тесты на контактную аллергию на обувь.
Биопсия кожи требуется редко. Гистология показывает эпидермальный спонгиоз и кожное воспаление, сосредоточенное вокруг потовых протоков.
Что такое дифференциальный диагноз ювенильного подошвенного дерматоза?
Ювенильный подошвенный дерматоз иногда трудно отличить от:
Как лечится ювенильный подошвенный дерматоз?
Не существует неизменно полезного лечения.Общие рекомендации включают следующее без подтверждающих исследований, показывающих пользу.
Снижает трение
- Носите хорошо сидящую обувь, желательно кожаную, чтобы минимизировать трение.
- Ношение двух или более пар хлопковых или шерстяных носков также может уменьшить трение.
- Избегайте ношения обуви и носков из синтетических материалов.
- Регулярно меняйте носки.
Смажьте сухую кожу
- Нанесите увлажняющий крем, содержащий мочевину или вазелин, после ванны и перед сном. Барьерный крем
- (содержащий диметикон) легче носить в течение дня, и его следует наносить каждые 4 часа.
Ежедневно отдыхайте
- Запланируйте спокойное время с небольшой ходьбой или без нее, чтобы позволить трещинам зажить.
Покровные трещины
- Трещины заживают быстрее при окклюзии. Лейкопластыри обычно бывают удовлетворительными.
- Для снятия боли на трещины можно нанести спрей или жидкий акрилатный клей.
Мази по рецепту
При применении один или два раза в день курсами до 4 недель они редко оказываются более эффективными, чем простые смягчающие средства.
Каковы исходы ювенильного подошвенного дерматоза?
Юношеский подошвенный дерматоз обычно проходит спонтанно в подростковом возрасте, но может сохраняться и во взрослой жизни.
Ссылки
- Ashton RE, Griffiths WA. Юношеский подошвенный дерматоз — атопия или обувь ?. Clin Exp Dermatol. 1986; 11 (6): 529-34. DOI: 10.1111 / j.1365-2230.1986.tb00504.x. PubMed.
- Эштон Р. Р., Джонс Р. Р., Гриффитс А.Юношеский подошвенный дерматоз. Клинико-патологическое исследование. Arch Dermatol. 1985; 121 (2): 225-8. PubMed.
- Harding CR. Роговой слой: структура и функции в условиях здоровья и болезней. Dermatol Ther. 2004; 17 Дополнение 1: 6-15. DOI: 10.1111 / j.1396-0296.2004.04s1001.x. PubMed.
- Шипли Д.Р., Кеннеди, Коннектикут. Ювенильный подошвенный дерматоз, реагирующий на местное применение мази такролимуса. Clin Exp Dermatol. 2006; 31 (3): 453-4. DOI: 10.1111 / j.1365-2230.2006.02121.x. PubMed.
- Элиас П.М., Чой Э.Взаимодействие защитных функций рогового слоя. Exp Dermatol. 2005; 14 (10): 719-26. DOI: 10.1111 / j.1600-0625.2005.00363.x. PubMed.
- Инграм-младший. Экзематозные расстройства. В: Griffiths C, Barker J, Bleiker T, Chalmers R, Creamer D (ред.). Учебник дерматологии Рока [4 тома], 9-е изд., Wiley Blackwell, 2016: 39.21-2.
В DermNet NZ
Книги о коже
См. Книжный магазин DermNet NZ.
Какой диагноз: сухая кожа или стопа спортсмена? — Техника
Легкое заболевание стопы атлета трудно отличить от сухой кожи.
Сколько времени прошло с тех пор, как вы обслужили клиента со спортивной стопой? Совсем недавно, чем вы думаете, верят многие ортопеды. «Особенно у пожилых людей, в большинстве случаев — я бы сказал, в 70% случаев — то, что они считают сухой кожей, на самом деле является стопой спортсмена», — говорит Сима Солтани, DPM из Ирвина, Калифорния. Стивен Прайтбут, DPM, с этим согласен доцент кафедры хирургии Медицинского центра Университета Джорджа Вашингтона в Вашингтоне. «У меня были пациенты, которые обращались ко мне после безуспешного лечения своей« сухой кожи »в течение многих лет, и на самом деле это состояние спортсмена, — отмечает он.
Различия между сухой кожей и мягкой спортивной стопой незначительны (см. Врезку «Непростой вызов»), особенно при легких грибковых инфекциях. Стопа спортсмена, также называемая tinea pedis, принимает несколько форм в зависимости от поражающих грибов. Большинство людей представляют себе стопу спортсмена как покрасневшую, шелушащуюся кожу и волдыри, которые начинаются между четвертым и пятым пальцами ног и затем распространяются. Но это также может появиться только на подошвах в виде утолщенной, сухой на вид кожи, которая шелушится или шелушится. И зуд может, а может и нет — как сухая кожа, говорят ортопеды.
Осторожно протекать в салонеПо данным Американского колледжа ортопедии и медицины стопы и голеностопного сустава, 70% американцев в какой-то момент своей жизни испытают атлетическую стопу — независимо от уровня физической активности. Наиболее подвержены этому заболеванию мужчины всех возрастов, люди с ослабленной иммунной системой и пожилые люди, но заболеть этим заболеванием может практически любой.
Drs. Солтани и Прибут призывают мастеров маникюра проявлять осторожность, полагая, что все случаи кажущейся сухой кожи на самом деле связаны со стопой спортсмена.Выбросьте все одноразовые инструменты, тщательно промойте металлические и другие инструменты многоразового использования водой с мылом, затем продезинфицируйте в соответствии с правилами государственного совета. И сделайте строгие санитарные и дезинфекционные процедуры с помощью ножной ванны своим образом жизни.
Вместо того, чтобы рисковать обидеть клиентов, предположив, что у них «спортивная стопа» (и рискнуть быть обвиненным в диагностике заболевания без медицинского образования), вовлеките клиента в диалог. Например, вместо того, чтобы соглашаться с ее жалобой на сухость ног (или призывать ее к себе), объясните ей, что сухость может быть связана с несколькими кожными заболеваниями.
Спросите ее, как долго она испытывала симптомы, какие меры она предпринимала для их лечения и какие результаты у нее были. Если, например, она безрезультатно смазывает подошвы увлажняющим кремом и покрывает их ботинками каждую ночь, сообщите ей, что сухость может быть симптомом чего-то еще, и направьте ее к ортопеду или дерматологу.
Ремонт стопы своими рукамиХотя только врач может поставить диагноз, лекарства, отпускаемые без рецепта, могут эффективно лечить как сухую кожу, так и стопу спортсмена.Уловка, говорит доктор Прибут, состоит в том, чтобы подобрать лечение в соответствии с заболеванием. Средство от сухой кожи — интенсивное увлажнение — например, создает идеальные условия для грибков, вызывающих рост стопы спортсмена. Доктора Прибут и Солтани рекомендуют попробовать Лотримин или Ламизил от сухости, связанной с ногами спортсмена. «Безрецептурные кремы работают примерно в 50% случаев», — комментирует доктор Прибут. Однако трещины или трещины на коже обычно указывают на более запущенную инфекцию, требующую лечения по рецепту.
Для тех, кто предпочитает в первую очередь самолечение, доктор Солтани подчеркивает, что наилучший успех достигается при постоянном ежедневном применении средства в течение долгого времени после исчезновения симптомов. «Неудача обычно возникает из-за того, что лекарство применяется недостаточно часто — по крайней мере, два раза в день, хотя три раза в день лучше — или недостаточно долго».
Врачи подчеркивают необходимость продолжения использования кремов еще долго после исчезновения симптомов. «Если симптомы исчезнут через два месяца, пациенту необходимо продолжить лечение еще два-три месяца», — говорит доктор.Солтани. Симптомы в более легких случаях часто исчезают в течение одной-двух недель, но ортопеды соглашаются, что использование должно продолжаться не менее четырех недель.
Для тех, кто не уверен, что грибок является виновником, доктор Прибут говорит, что не видит вреда в нанесении безрецептурного крема для ног спортсмена утром и ранним вечером и использовании увлажняющего крема перед сном. После постановки диагноза доктор Солтани рекомендует рассматривать это состояние как «ногу спортсмена», объясняя это тем, что безрецептурные процедуры не ухудшат состояние сухой кожи, а режим интенсивного увлажнения обеспечивает идеальную среду для роста и распространения грибов, что затрудняет выздоровление.
Если несколько недель постоянного лечения противогрибковым кремом, отпускаемым без рецепта, не улучшили состояние, возможно, пришло время перейти на увлажняющие средства. Центр стопы диакониссы Джослин-Бет Исраэль в Бостоне рекомендует намазывать ноги увлажняющим кремом сразу после купания, чтобы предотвратить попадание влаги.
В то время как Drs. При выборе увлажняющего крема Pribut и Soltani учитывают индивидуальные предпочтения, между составами есть некоторые различия, которые могут повлиять на ваш выбор. Увлажняющие мази, такие как Aquaphor, лучше всего удерживают влагу в коже, но некоторым людям не нравится тяжелая жирная кожа. последовательность.Масляные увлажнители — менее жирный, но эффективный вариант. Далее идут кремы, которые втираются в кожу, не оставляя жирных следов. Лосьоны — самая легкая и самая популярная форма увлажняющего крема, но врачи предупреждают, что некоторые из них содержат спирт, который может вызвать сухость. Несмотря на это, доктор Прибут твердо верит в то, что пациентам следует позволить выбирать, потому что они с большей вероятностью будут использовать его в соответствии с указаниями.
Если утолщенная, шелушащаяся кожа представляет собой особую проблему, он, однако, советует пациентам рассмотреть возможность использования увлажняющего крема, в состав которого входят альфа-гидроксикислоты (AHA), молочная кислота, лактат аммония или мочевина, все ингредиенты, которые ускоряют отшелушивание лишней омертвевшей кожи. .Если симптомы не реагируют на кремы для ног или интенсивные увлажняющие средства для спортсменов или, по крайней мере, начинают улучшаться в течение нескольких недель, пришло время высказать другое мнение. Такие состояния, как экзема, аллергическая реакция и атопический дерматит, также могут имитировать симптомы сухой кожи, но требуют диагностики и лечения врача.
Не простой звонок
Иногда даже врачам трудно найти разницу между простой проблемой сухой кожи и стопы спортсмена. Сравните симптомы, чтобы понять, почему.
СУХАЯ КОЖА
• Участки сухой, шелушащейся кожи
• Зуд
• Трещины
• Покраснение (которое может указывать на дальнейшее раздражение или бактериальную инфекцию)
НОГА СПОРТСМЕНА
• Участки утолщенной, шелушащейся омертвевшей кожи
• Зуд
• Трещины или трещины
• Покраснение или воспаление
• Волдыри или открытые язвы
• Сырая, воспаленная кожа
Другие похожие условияПростая сухая кожа и микоз стопы являются наиболее частыми причинами зуда и шелушения стоп, но они ни в коем случае не единственные — просто просмотрите список других состояний стопы (и иногда незначительные различия, которые врачи будут искать) ниже.Если симптомы не улучшаются по крайней мере через неделю или две при самолечении, пора проконсультироваться с дерматологом или ортопедом.
Экзема: отличается красными, сочными, болезненными пятнами
Контактный дерматит: дифференцируется по покраснению и припухлости, локализации, просачиванию или дренированию очагов
Дишидроз: , отличающийся небольшими волдырями, глубоким зудом и жжением, шелушением, растрескиванием и образованием корок
Псориаз: , дифференцированный по пятнистым выступающим кожным бляшкам; боль
После того, как вы опорочите ногу спортсмена, ортопеды рекомендуют принять профилактические меры против новых инфекций.Убедите своих клиентов выполнить следующие простые шаги:
Остановить ногу спортсмена по ее следам
• Тщательно мойте ноги водой с мылом каждый день.
• После купания полностью вытрите ноги полотенцем, в том числе между пальцами ног. Некоторые врачи даже рекомендуют сушить ноги феном.
• Обменяйте носки из 100% хлопка на носки из влагоотводящих материалов.
• Купите как минимум две пары хорошо подогнанной обуви и поочередно носите обувь, чтобы дать им высохнуть и проветриться.
• Присыпайте противогрибковую присыпку (детская присыпка тоже хорошо работает, говорит доктор Солтани) внутри обуви каждое утро, чтобы впитать лишнюю влагу.
• Меняйте носки один или несколько раз в день.
Для запросов на перепечатку и лицензирование этой статьи щелкните здесь.
Почему кожа на ногах такая сухая и шелушащаяся?
Сухая кожа на ступнях — очень распространенное явление.Однако это может быть не только из-за недостатка влаги или из-за того, что вы забыли нанести лосьон на область, которая ее вызывает. Многие кожные заболевания, вызывающие сухость кожи, возникают из-за других системных заболеваний, влияющих на стопы и нижние конечности.
Кожа состоит из семи слоев, которые составляют более поверхностный эпидермис и более глубокий слой дермы. У любого здорового человека кожа будет реагировать на окружающую среду. Например, зимой при пониженной влажности кожа становится более сухой, особенно в области ступней и пяток.Это также связано с регулярной потерей влаги, вызывающей сухость и шелушение кожи. Однако существует несколько местных и системных причин сухой кожи на ногах, одна из которых — состояние, называемое ксерозом. Ксероз — это патологическая потеря воды в эпидермисе. Заболеваемость ксерозом увеличивается у пожилых пациентов, и он чаще встречается в сухом климате с низкой влажностью. У пациентов с ксерозом уменьшается количество сальных потовых желез, что способствует этому состоянию. Лечение этого состояния включает попытки повысить влажность и влажность, использовать местные смягчающие средства, такие как мочевина, и воздерживаться от замачивания кожи сильным мылом или моющими средствами, которые могут раздражать кожу.
Одной из наиболее частых причин шелушения и сухости кожи здорового человека является дерматомикоз стопы, или более распространенный термин, который неспециалисты называют «стопой спортсмена». Опоясывающий лишай стопы — это грибковая инфекция, поражающая кожу и ногти. Кожа на ступнях и между пальцами может быть сухой, шелушащейся и шелушащейся, может сопровождаться зудом или покраснением, а может и не иметь трещин. Tinea pedis встречается повсеместно и зависит от окружающей среды.Например, есть условия, которые могут сделать кого-то более склонным к микозу стопы; этот гриб процветает в темных, теплых и закрытых помещениях. Места, в которых будет процветать этот гриб, включают закрытую спортивную обувь, край бассейна, пол в раздевалке спортзала или душевую кабину. И после заражения на коже потребуется комбинация местного (или иногда перорального препарата, если он очень кальцитрант) вместе с изменением окружающей среды кожи является эффективным лечением. Например, частая смена носков, ношение обуви из дышащего материала и отказ от ходьбы босиком на пораженных участках предотвратят эту инфекцию.
Другой причиной сухого шелушения кожи может быть контактный дерматит. Контактный дерматит — это зуд, шелушение или покраснение кожи, вызванные аллергеном, с которым пациент может контактировать. Это может очень часто вызывать зуд и шелушение кожи, но важно понимать, что это также может вызвать трещину на коже. Обычно это вызвано мылом, лосьонами, духами и красителями. Сыпь не заразна и часто не распространяется дальше того, на что был нанесен аллерген. Когда кожа соприкасается с раздражителем, она реагирует практически сразу и может длиться до 2–3 недель.Однако как только вы удалите это инфекционное вещество с кожи, она может начать заживать. Это лечится с помощью местного кортизона, который уменьшит зуд и покраснение. Важно распознать причину раздражения и определить это. Дальнейшее воздействие легкого раздражителя может вызвать усиление симптомов или реакцию при повторном воздействии. Если у вас острая реакция, которая вызывает появление волдырей и трещин на коже, важно обратиться за медицинской помощью.
В отличие от местных или местных инфекций, вызывающих шелушение и сухость, существуют также системные причины.Один из них — венозный застой, вызывающий венозный застойный дерматит. Артерии отвечают за отток крови от сердца ко всем более мелким сосудам нижних конечностей; а вены отвечают за транспортировку дезоксигенированной крови от пальцев ног обратно к сердцу. При венозном застое возникает дефект вен, и это вызывает отсутствие надлежащего кровотока от нижней конечности обратно к сердцу из-за дисфункции клапанов. Дерматит с венозным застоем часто является ранним проявлением венозного застоя и хронической венозной недостаточности.Изменения тканей кожи также являются следствием воспалительного процесса. Наиболее частая локализация в области лодыжек и верхних частей стоп, проявляется в виде небольших участков сухой шелушащейся, шелушащейся кожи. Лучшее лечение дерматита с венозным застоем — это компрессия и контроль отека. Сухие участки кожи также реагируют на смягчающее средство, увлажняющее кожу. В нашем офисе есть несколько типов, некоторые из которых содержат мочевину в разном процентном соотношении. Это очень важно для предотвращения осложнений разрыва кожи или дальнейших осложнений в виде язв венозного застоя.
Некоторые системные состояния также могут быть причиной сухой шелушащейся кожи на ступнях и нижних конечностях. Один из самых распространенных при сахарном диабете. Уровень глюкозы в крови выше нормы может выводить жидкость из организма, вызывая сухость кожи. Диабетическая невропатия влияет на периферические нервы и чувствительные нервы, но также влияет на симпатические нервы. Эти нервы регулируют кожные и судомоторные реакции, и часто у пациентов с диабетом наблюдается атрофия потовых желез, вызывающая сухость в ступнях и ногах.Существует также корреляция между увлажнением кожи и кровообращением в микрососудах нижних конечностей, что также может влиять на сухой шелушащийся вид кожи. Лечение включает соответствующие смягчающие средства, такие как мочевина для местного применения.
Еще одно системное заболевание, которое может повлиять на увлажнение кожи стоп и нижних конечностей, — это гипотиреоз. Гипотироидизм — это недостаточная выработка организмом гормонов щитовидной железы. Среди прочего, воздействие на кожу — снижение активности потовых желез.Это уменьшает влажность кожи и может сделать ее сухой и шелушащейся. Эта кожа также может быть тонкой, блестящей и атрофичной. Запись на прием к лечащему врачу пациента или посещение специалиста, такого как эндокринолог, может помочь контролировать нехватку гормона щитовидной железы, и, в конечном итоге, побочные эффекты также будут под контролем.
Как показано выше, существует множество причин для сухой, шелушащейся кожи на ступнях и нижних конечностях. Это может быть не просто недостаток увлажняющего крема, как вы думаете! Но понимание различных причин может повлиять на его лечение.Поиск и лечение сухой шелушащейся кожи важно, чтобы убедиться, что она не перерастет в то, что будет труднее лечить, или не приведет к дальнейшим осложнениям. Наш офис поставит правильный диагноз и предложит план лечения, чтобы облегчить сухость кожи.
Проблемы с сухой кожей и стопами
Кожа жизненно важна для защиты вашего тела от внешних факторов. Он гибкий, прочный и водонепроницаемый, а также защищает от опасных бактерий.Это ваш самый большой орган, поэтому вам нужно поддерживать его в хорошей форме.
Различные факторы могут повлиять на состояние вашей кожи и привести к ее сухости. Это не проблема сама по себе, но если ее не лечить, это приведет к взлому и заражению. Кожа может быть сухой по всему телу, но ноги особенно уязвимы.
Каковы симптомы?Трещины, шелушение или шелушение кожи — все это признаки того, что что-то не так. Также распространены кожная сыпь и зуд.Сначала симптомы могут быть довольно незначительными, но трещины и высыпания — это открытые раны, которые нарушают защитный кожный барьер, и это открывает путь для вредных бактерий.
Повседневные причины сухой кожиЕжедневный стресс
Ваши ноги поддерживают весь вес вашего тела и постоянно подвергаются давлению и трению. Также они могут нагреваться внутри обуви — все это приводит к потере воды и сухости.
Холодная погода
Отопление в помещении снижает влажность, что приводит к сухости, что также может повлиять на pH-баланс кожи.Это снижает способность кожи бороться с инфекцией.
Чистящие средства
Если ваш гель для душа или мыло слишком жесткие, они лишат вашу кожу эфирных защитных масел. Это значительно сушит кожу, поэтому всегда используйте нежные натуральные продукты.
Старение
Гормональные изменения в пожилом возрасте приводят к истончению кожи, снижению эластичности и потере жировых подушечек, поддерживающих наши ступни. Это также приводит к тому, что кожа становится сухой, шелушащейся или мозолистой.
Заболевания и проблемы с кожей
Сухая кожа может быть признаком нескольких заболеваний, некоторые из которых являются серьезными, поэтому не следует игнорировать новые вспышки.
Диабет
Высокий уровень сахара в крови, связанный с диабетом, вызывает большую потерю жидкости, чем обычно, что приводит к сухости кожи. Проблемы с кровообращением и снижение чувствительности нервов также распространены, поэтому безболезненное состояние кожи может быть признаком чего-то более серьезного.Без лечения это может привести к язвам стопы и даже в крайних случаях к ампутации.
Псориаз
Это аутоиммунное заболевание может выглядеть как сухая кожа, но заставляет клетки кожи размножаться намного быстрее, чем обычно. Вместо того, чтобы регулярно выделяться, как нормальные клетки кожи, они накапливаются на коже, что вызывает сыпь и поражения. Они зудящие, болезненные и некрасивые.
Проблемы с щитовидной железой
Кожа (вместе с ногтями и волосами) особенно чувствительна к дисбалансу гормона щитовидной железы.Сухая, чешуйчатая, шелушащаяся кожа на ступнях может указывать на недостаточную активность щитовидной железы (гипотиреоз). Это может привести к множеству проблем, например, к проблемам с желудочно-кишечным трактом, бесплодию или психическому здоровью.
Стопа спортсмена
Эта грибковая инфекция кожи часто начинается между пальцами ног или на участках сухой кожи вокруг пяток. Это очень зудит и может быть очень болезненным. На коже появляются волдыри и трещины, а инфекция легко распространяется, так как она очень заразна; ногти на ногах особенно уязвимы для грибковых инфекций, поэтому не игнорируйте предупреждающие знаки.
Общий уход за ногамиВсе мы должны регулярно увлажняться, носить хорошо сидящую, дышащую обувь, использовать мягкие моющие средства, аккуратно подстригать ногти на ногах и регулярно заниматься спортом для хорошего кровообращения. Эти простые шаги сохранят ваши ноги в форме и здоровье и уменьшат или даже устранят сухость кожи.
Тем не менее, даже повседневный уход должен выполняться правильно, и, конечно же, при определенных недугах, прежде чем что-либо делать, всегда следует обращаться к профессионалу.
Спросите у ортопедаНе уверены, что вам подходит? Feet By Pody здесь, чтобы помочь вам со всеми проблемами ухода за ногами, от общего обслуживания до конкретных вопросов.
Свяжитесь с Feet By Pody сегодня
Vittori Foot & Ankle Specialist: Podiatry
Когда дело доходит до чего-то странного на вашей ноге, которое доставляет вам дискомфорт и заставляет беспокоиться о возможных вредных причинах, вы заслуживаете знать, что это такое, нужно ли лечить и что делать. Сухая кожа и ступня спортсмена — две очень распространенные проблемы: одну нужно лечить немедленно, а другой может просто потребоваться хороший лосьон и немного отдохнуть от ног.
В Vittori Foot & Ankle мы стремимся предоставить каждому из наших пациентов информацию и помощь при всех травмах стопы и лодыжки.Знание правды от профессионала по сравнению с глубоким погружением в Интернет не только дает вам ответы, которым вы можете доверять, но и облегчает ваш разум. Продолжайте читать, чтобы узнать о различиях между стопами спортсменов и сухой кожей.
Что такое стопа спортсмена?
Athletes Foot — это не то, что люди могут просто поймать. Это название контакта стопы с грибком. Стопа спортсмена развивается, когда грибок вызвал инфекцию. Грибок процветает в темных и влажных местах и может легко передаваться от человека к человеку, если не соблюдать надлежащие меры предосторожности.
Грибок, от которого страдают стопы спортсменов, обычно возникает у тех, у кого мокрые ноги и они не сушат их должным образом перед тем, как надеть носок, обувь или даже накрыть ноги одеялом перед сном. Этот грибок может развиться, если вы окунетесь в озеро, прыгнете в лужах в дождливые дни, когда ваши носки и обувь промокнут, а также при ходьбе босиком в общественных местах, например в душевых. Все эти ситуации помогают грибку развиваться, укореняться и распространяться, если ваши ноги не высохли.
Симптомы стопы спортсменов
Признаки и симптомы стопы спортсмена различаются и могут проявляться в любой области стопы. Основные симптомы включают чешуйчатую сыпь, которая вызывает зуд, покалывание и жжение при контакте других материалов с фу. Боль может быть слабой или интенсивной, в зависимости от тяжести сыпи и лечения.
Как избежать ног у спортсменов
Всегда держите ноги сухими и защищенными. Для спортсменов и любителей бассейнов этот гриб часто распространяется, так как душ в раздевалках и раздевалках часто используется совместно; в таких ситуациях важно всегда надевать шлепанцы во время душа.Тем, кто находится в постоянном контакте с водой во время занятий или работы, важно, чтобы носки, обувь и ноги были сухими любой ценой. К сожалению, тем, кто страдает от сильного потоотделения стоп, также очень важно часто ополаскивать и тщательно сушить их.
Что такое сухая кожа?
Сухая кожа — это очень неприятное состояние, которое часто характеризуется шелушением, зудом, покалыванием и растрескиванием. Сухая кожа может возникать по всей стопе и может быть вызвана множеством причин.У некоторых людей есть состояние, при котором их кожа естественно сухая, и это легко распознать. У других время от времени может развиться сухость кожи.
Как избежать сухой кожи
Иногда бывает сложно избежать высыхания кожи. Поскольку в течение дня вы всегда на ногах, важно помнить, что вам также нужно уделить немного времени себе и немного расслабиться. Обычно можно избежать сухости кожи, постоянно увлажняя ноги и давая им отдых. Тем, у кого кожа от природы сухая, следует проконсультироваться с Vittori Foot & Ankle о вариантах лечения, которые могут помочь уменьшить постоянный дискомфорт.
Разница между стопами спортсменов и сухой кожей
Теперь, когда вы немного знаете о каждом состоянии, пора понять, в чем большая разница между Athletes Foot и сухой кожей. Иногда бывает сложно отличить одно от другого самому; это связано с основными симптомами обоих заболеваний, включая зуд, дискомфорт, жжение и легкое покалывание.
Основное различие между Athletes Foot и сухой кожей — это пораженная область. Стопа спортсмена больше похожа на сыпь, часто определяемую как кольцо из сухой кожи, которое обычно располагается с обеих сторон стопы, вокруг пятки и между пальцами ног.Сухая кожа часто возникает на пятках, под пальцами ног, а иногда и на верхней части стопы. Легко представить себе стопу спортсмена как просто сухую кожу на ранних стадиях, прежде чем она перерастет в сыпь.
Почему важно обратиться к ортопеду
Как мы упоминали выше, на ранних стадиях ступня спортсмена может выглядеть и ощущаться очень похожей на сухую кожу. Лечебные процедуры для сухой кожи не такие интенсивные, как для Athletes Foot. Если оставить на слишком долгое время, грибок разрастется и из-за этого будет казаться, будто вы прогуливаетесь по огню.Вы пользуетесь ногами каждый день; лучше быть уверенным, чем ждать, пока инфекция прогрессирует.
Варианты лечения для Athletes Foot могут включать в себя безрецептурные кремы и спреи, но в более крайних случаях часто требуются медицинские рецепты. Когда вы придете в Vittori Foot & Ankle, мы осмотрим пораженные участки и поставим вам правильный и профессиональный диагноз. Наша команда также найдет время, которого вы заслуживаете, чтобы научить вас различным способам избежать в будущем проблем со стопой спортсмена и сухой кожей.
Выберите подходящую подиатрическую клинику
День за днем мы в Vittori Foot & Ankle делаем все возможное для наших пациентов, чтобы их стопы были здоровыми и счастливыми круглосуточно. Ваши ноги важны, и они заслуживают заботы. Следите за новостями в блогах, в которых вы узнаете о распространенных травмах стоп, о том, что выделяет Vittori Foot & Ankle, а также о новых и инновационных вариантах ухода за стопами. Если у вас или кого-то, кого вы любите, подозревают, что у вас стопа спортсмена или сухость кожи, свяжитесь с Vittori Foot & Ankle сегодня и получите ответы и получите необходимое лечение!
.


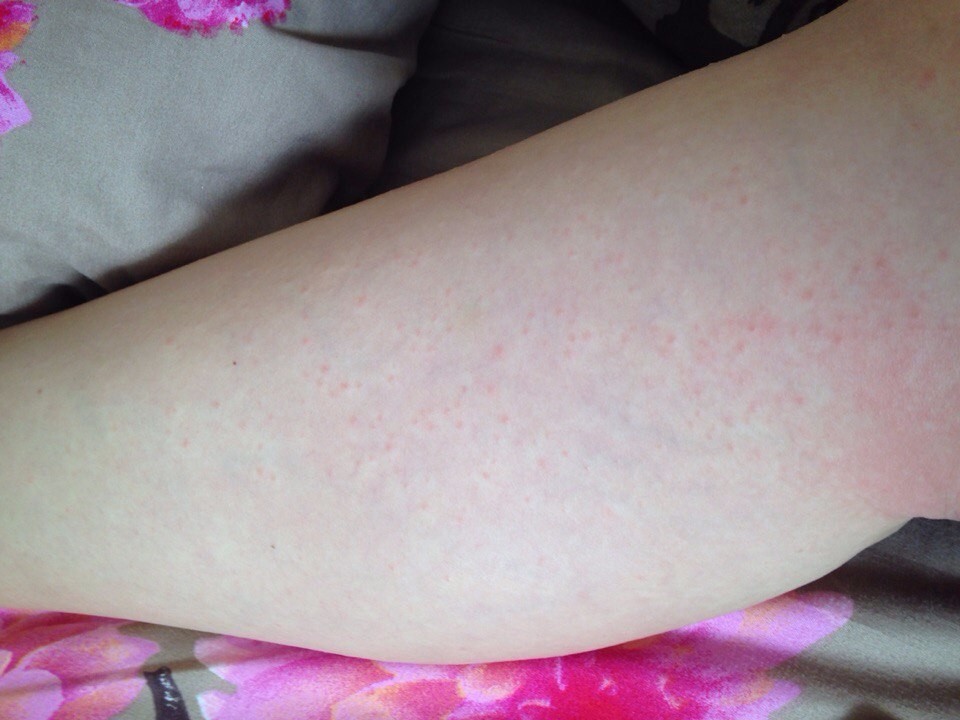

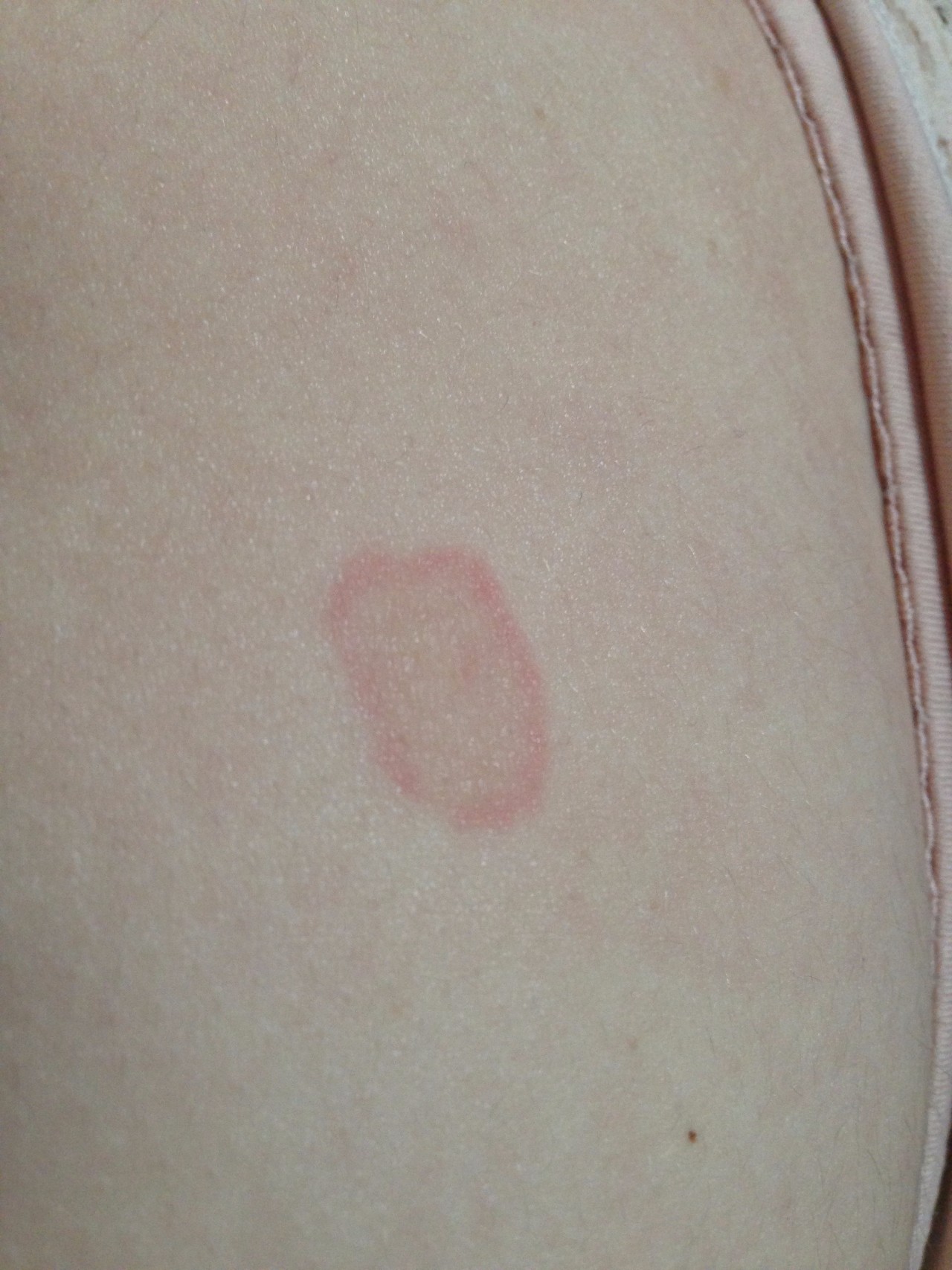

 Возникает нарушение обменных процессов, сбой в работе эндокринной и иммунной системе. В результате ускоряется процесс деления клеток кожи, старые клетки не успевают отмирать и возникает наслоение — псориатические бляшки, папулы. Причин развития псориаза на локтях множество: стрессы, бессонница, заболевания эндокринной системы, заболевания желудочно-кишечного тракта, длительный прием препаратов, курение и алкоголь. Определенные причины пока не установлены, поэтому врачи считают псориаз многофакторным заболеванием.
Возникает нарушение обменных процессов, сбой в работе эндокринной и иммунной системе. В результате ускоряется процесс деления клеток кожи, старые клетки не успевают отмирать и возникает наслоение — псориатические бляшки, папулы. Причин развития псориаза на локтях множество: стрессы, бессонница, заболевания эндокринной системы, заболевания желудочно-кишечного тракта, длительный прием препаратов, курение и алкоголь. Определенные причины пока не установлены, поэтому врачи считают псориаз многофакторным заболеванием.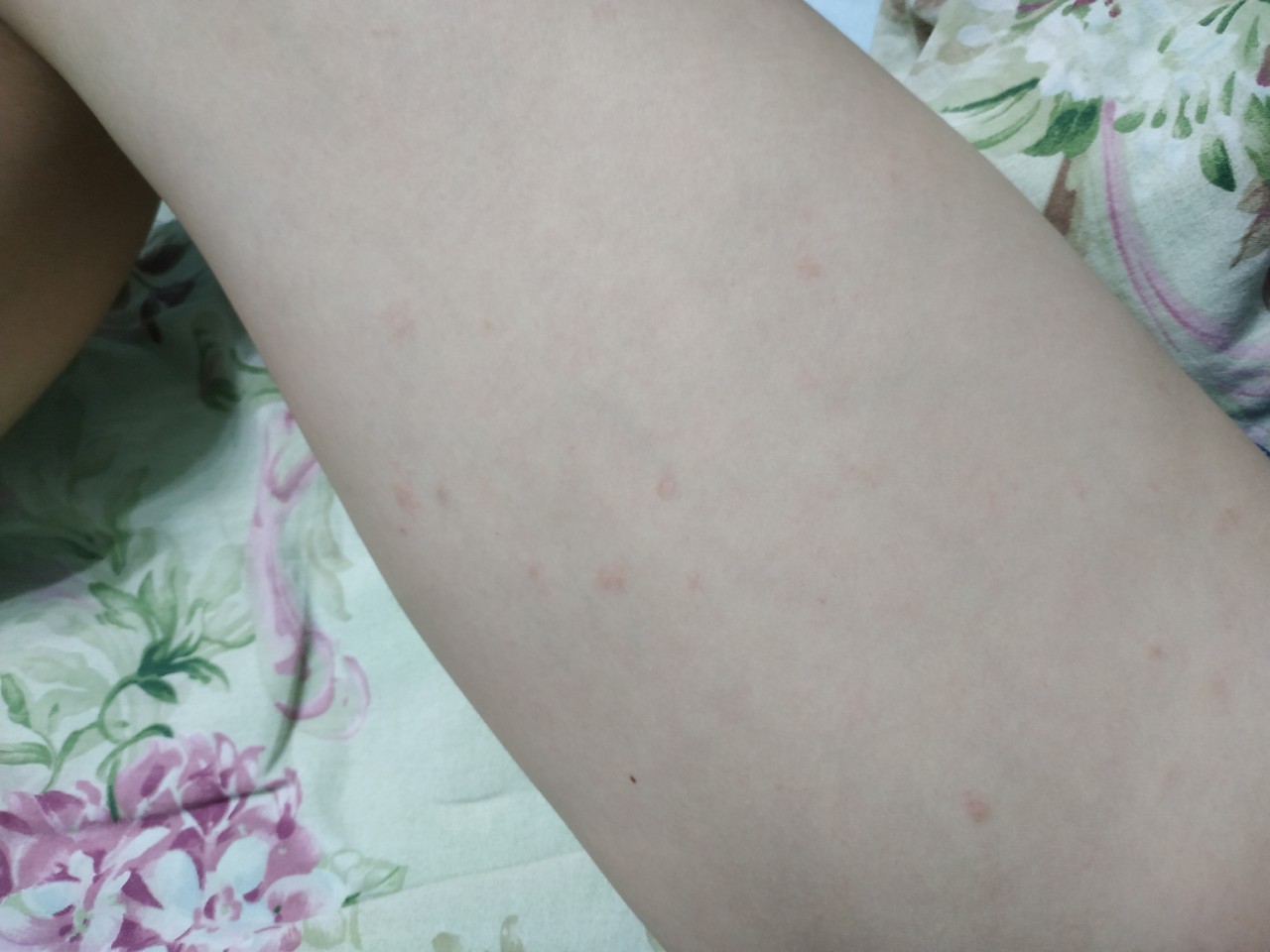

 Если у больного изменяется внешний вид ногтевых пластинок, появляются углубления, масляные пятна, разрушение ногтевых пластинок, есть риск развития псориатического артрита.
Если у больного изменяется внешний вид ногтевых пластинок, появляются углубления, масляные пятна, разрушение ногтевых пластинок, есть риск развития псориатического артрита. Вызывает побочные действия в виде зуда, жжения, пигментации, растяжения кожи.
Вызывает побочные действия в виде зуда, жжения, пигментации, растяжения кожи.