Вспомогательный хэтчинг эмбрионов после криозаморозки – Клиника ЦКБ РАН, Москва
Протокол ЭКО (экстракорпорального оплодотворения) – сложный многоэтапный процесс, успех которого зависит от очень многих факторов. Несмотря на то, что ребенок, зачатый с помощью ЭКО, впервые появился на свет еще в 1978 году, гарантии рождения малыша после первой же попытки применения вспомогательных репродуктивных технологий не даёт никто. По разным данным, желаемый результат достигается в 30-50% таких случаев. И все же благодаря новым технологиям процент беременностей, наступивших в результате ЭКО, постоянно растет. К примеру, медики нашли решение проблемы, связанной с затруднением выхода зародыша из так называемой зоны пеллюцида (zona pellucida) – блестящей прозрачной гликопротеиновой оболочки. В этом случае на помощь приходит вспомогательный хэтчинг – процедура, помогающая эмбриону освободиться от оболочки и имплантироваться в матку.
Цель процедуры
Неспособность эмбриона прикрепиться к стенке матки – одна из распространенных причин женского бесплодия.

Показания для проведения вспомогательного хэтчинга
Как и любая другая медицинская процедура, вспомогательный хэтчинг эмбриона должен проводиться исключительно на основании рекомендации специалиста. Это не панацея — в ряде случаев он может никак не повлиять на вероятность беременности, а в некоторых ситуациях — даже навредить. Но довольно часто к протоколу ЭКО обращаются пациентки, которым вспомогательный хэтчинг абсолютно необходим для наступления беременности. В каких же ситуациях к вспомогательному хэтчингу прибегают чаще всего? Список показаний выглядит так:
- Материнский возраст старше 38 лет
- Курение будущей мамы
- Невозможность естественного хэтчинга
- Превышение нормы фолликулостимулирующего гормона (ФСГ) фоллитропина в крови
- Низкие морфологические показатели (неудовлетворительное качество) эмбрионов
- Утолщение или другие аномалии зоны пеллюцида
- Перенос эмбрионов, подвергшихся криозаморозке
- Несколько предшествующих неудачных попыток ЭКО
Важные факторы
Повышенный базальный уровень фолликулостимулирующего гормона очень негативно сказывается на эффективности вспомогательных репродуктивных технологий.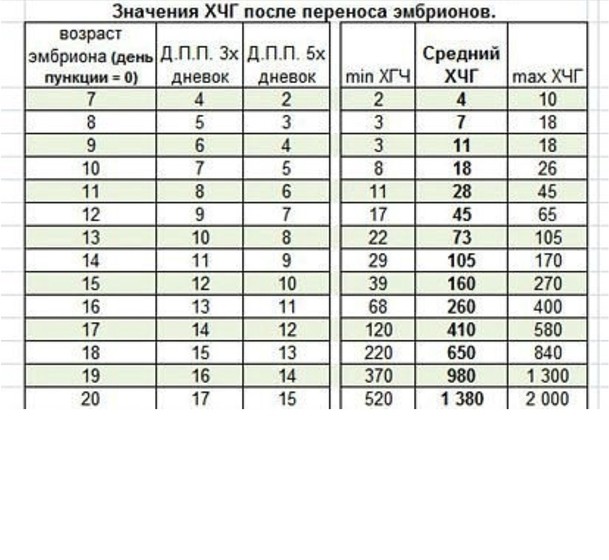 Процент наступивших беременностей значительно снижается уже тогда, когда на третий день цикла уровень ФГС превышает 15 мМе/мл. Такие показатели всегда влекут за собой необходимость применения технологии.
Процент наступивших беременностей значительно снижается уже тогда, когда на третий день цикла уровень ФГС превышает 15 мМе/мл. Такие показатели всегда влекут за собой необходимость применения технологии.
Увеличение плотности зоны пеллюцида чаще всего связано со зрелым возрастом будущей мамы, но иногда причиной этого становятся длительные мероприятия по стимуляции овуляции. Как бы то ни было, показанием для вспомогательного хэтчинга является оболочка эмбриона плотностью выше 18 нм. Кстати, именно из-за уплотнения оболочки обычно назначается вспомогательный хэтчинг после криозаморозки эмбрионов.
Что касается качества эмбрионов, то большое значение имеет их форма, скорость дробления, наличие или отсутствие безъядерных фрагментов – все то, что может повлиять на имплантацию в матке после переноса. Если эмбрионы не самого высокого III или IV класса и при этом их фрагментация превышает 10%, а также если в эмбрионе менее шести бластомеров (клеток, образующихся на начальных этапах дробления) — то также назначается вспомогательный хэтчинг.
Методы проведения вспомогательного хэтчинга эмбрионов
Что касается методов, с помощью которых сегодня проводится вспомогательный хэтчинг, то современные технологии предоставляют медикам и пациентам достаточно богатый выбор. Рассечение или истончение зоны пеллюцида можно сделать одним из четырёх способов.
- Первый из них – механический, который практикуется с 1990 года. Специальную микроиглу под углом вводят в оболочку эмбриона, чтобы не повредить его собственные ткани. Образовавшийся прокол облегчает выход зародыша из зоны пеллюцида.
- Второй способ – химический. Он тоже проверен временем — его медики используют с 1991 года. В этом случае микропипеткой на оболочку эмбриона, выбирая самые безопасные зоны, наносят ферментный кислый раствор Тироде. После того, как в зоне пеллюцила образуется отверстие диаметром примерно 25 мкм, чтобы избежать негативного воздействия химического вещества, раствор смывают.
- Третий способ вспомогательного хэтчинга — пьезо-методика.
 В этом случае эмбрион фиксируют специальной микропипеткой, а на его оболочку воздействуют пьезоэлектрическим микроманипулятором. Результатом высокочастотной мирковибрации становятся конические углубления в зоне пеллюцида. Они и способствуют скорейшему выходу эмбриона из оболочки.
В этом случае эмбрион фиксируют специальной микропипеткой, а на его оболочку воздействуют пьезоэлектрическим микроманипулятором. Результатом высокочастотной мирковибрации становятся конические углубления в зоне пеллюцида. Они и способствуют скорейшему выходу эмбриона из оболочки. - Четвертый, лазерный, метод тоже практикуется уже больше 25 лет и считается наиболее безопасным и эффективным. В этом случае оболочка эмбриона истончается бесконтактно, при помощи тончайшего лазерного луча.
Каждый из этих методов вспомогательного хэтчинга зарекомендовал себя как действенный и безопасный — как для мамы, так и для будущего малыша. Выбор наиболее подходящего пациентка делает на основании тщательного обследования и последующих рекомендаций репродуктолога и эмбриолога.
Стоимость процедуры
| Название услуги | Стоимость, руб |
Вспомогательный хэтчинг |
13000 |
Анализы, необходимые перед процедурой хетчинга
Надсечение оболочки эмбриона – это процедура, увеличивающая вероятность успеха ВРТ. Способы проведения вспомогательного хетчинга эмбрионовЭмбриологическая лаборатория клиники «СМ-Клиника» оснащена всем необходимым для проведения хетчинга самыми распространенными в настоящее время методами. В зависимости от показаний к применению методики, врачи могут использовать следующие способы воздействия на оболочку:
Специалисты клиники «СМ-Клиника» рекомендуют использовать именно лазерный хетчинг, поскольку именно эта методика обеспечивает точность исполнения процедуры. |
Этапы вспомогательного хетчингаВспомогательный хетчинг проводится непосредственно перед подсадкой эмбриона в полость матки. Подготовленный зародыш помещается под мощный микроскоп, позволяющий увидеть все структуры. Оболочка истончается или надрезается выбранным способом, после чего эмбрион помещается в полость матки через специальный катетер. В дальнейшем имплантация, беременность и роды протекают, как обычно.Также вспомогательный хетчинг используется при подготовке к биопсии трофэктодермы для последующей предимплантационной диагностики. При использовании нескольких эмбрионов процедура повторяется отдельно для каждого из них. Особенности и преимущества хетчингаЕстественный выход эмбриона из окружающей его оболочки далеко не всегда идет правильно. В некоторых случаях мембрана сохраняет свою целостность, в результате чего имплантация и, соответственно, беременность не происходят. Технология вспомогательного хетчинга облегчает разрыв мембраны и, соответственно, имплантацию зародыша. Это увеличивает вероятность беременности на 50%. Это особенно важно для женщин с отягощенным анамнезом, у которых шанс родить ребенка существенно ниже даже при условии использования вспомогательных репродуктивных технологий. Эффективность и безопасность вспомогательного хетчингаЦена искусственно проведенного хетчинга – увеличение шанса успешно забеременеть. Если процедура проводится в соответствии с показаниями, она полностью безопасна и для эмбриона, и для вынашивающей его женщины. Манипуляции проводятся с использованием современных, высокоточных инструментов под мощным увеличением, что исключает риск повреждения зародыша в процессе надрезания оболочки. Беременность протекает абсолютно естественно, а рожденные дети не отличаются от сверстников ни по умственному, ни по физическому развитию. |
На какой день после ЭКО прикрепляется эмбрион к матке: признаки и симптомы прикрепления

На какой день обычно происходит имплантация после ЭКО и от чего эти сроки могут зависеть, мы расскажем в этой статье.
Имплантация – особенности процесса
При естественном зачатии оплодотворенная в день овуляции или сутками позднее яйцеклетка начинает перемещаться по фаллопиевой трубе от места, где состоялась встреча со сперматозоидом в маточную полость, в которой малышу предстоит расти и развиваться на протяжении девяти календарных месяцев. Это «путешествие» длится от 7 до 10 суток. В среднем, на 8-9 день после овуляции происходит имплантация плодного яйца.
Весь процесс регулируется гормонами, которые вырабатываются в организме женщины для поддержания беременности. В частности, прогестерон подготавливает эндометрий к имплантации, делает ткани более рыхлыми, а сосуды более проницаемыми. Когда бластоциста опустится, она должна пройти два процесса – сначала происходит адгезия (припипание оболочки плодного яйцо к стенке матки), а потом – инвазия (внедрение в эндометрий). Плодное яйцо благодаря хориону начинает получать кислород и питательные вещества из материнской крови, кровеносных сосудов функционального слоя матки. С этого момента беременность считается состоявшейся.
Плодное яйцо благодаря хориону начинает получать кислород и питательные вещества из материнской крови, кровеносных сосудов функционального слоя матки. С этого момента беременность считается состоявшейся.
При оплодотворении в протоколе ЭКО процесс слияния ооцита и сперматозоида происходит вне материнского организма, и многое зависит от того, насколько хорошо будет готов эндометрий к имплантации и от того, насколько точное время выберут врачи для переноса эмбрионов в организм женщины.
Сам процесс имплантации после ЭКО ничем не отличается от процесса, описанного выше, характерного для естественного зачатия. Но вот сроки имплантации могут быть несколько иными.
Подробнее о выборе дня для переноса эмбрионов вы узнаете, посмотрев следующее видео.
Сроки
Для повышения результативности протокола врачи стараются совершить подсадку в период так называемого имплантационного окна – промежутка времени, когда эндометрий матки максимально готов принять бластоцисты. Чаще всего это окно выпадает на 20-22 день менструального цикла. Однако в зависимости от типа протокола этот срок может быть сдвинут на более ранее или более позднее время. Обычно эмбрион прикрепляется на 6-10 день после переноса, однако может быть и раннее прикрепление – на 3-4 сутки или более позднее прикрепление – на 11-12 день.
Следует отметить, что при естественном зачатии сам процесс имплантации длится около 40 часов. За это время плодное яйцо успевает пройти обе стадии имплантации. После ЭКО процесс более долгий – на адгезию и инвазию требуется порой до 3 суток.
После подсадки эмбрионов-трехневок в среднем имплантационный процесс начинается через 3-4 суток. Пятидневные эмбрионы обычно раньше начинают имплантироваться – они могут приступить к этому уже через несколько часов после проведения процедуры переноса. После криопереноса может быть чуть более поздняя имплантация.
Признаки и симптомы прикрепления
Специфических признаков имплантация не имеет, в большинстве случаев женщина ничего не чувствует и не догадывается о том, когда именно эмбрионы начали внедряться в стенку матки. У некоторых женщин после естественного зачатия наблюдается так называемое имплантационное кровотечение, связанное с нарушением эндометрия матки при инвазии. Это проявляется нетипичными коричневатыми, розовыми, кремовыми выделениями. Выделения скудные и быстро проходят.
У некоторых женщин после естественного зачатия наблюдается так называемое имплантационное кровотечение, связанное с нарушением эндометрия матки при инвазии. Это проявляется нетипичными коричневатыми, розовыми, кремовыми выделениями. Выделения скудные и быстро проходят.
После ЭКО у многих женщин, которые проходили стимулированный протокол, выделения присутствуют, но не отличаются от обычных в середине цикла, а потому заметить имплантационное кровотечение будет практически невозможно.
Некоторые женщины отмечают, что после имплантации меняется настроение, самочувствие, появляется сонливость, повышается аппетит, а также может подниматься температура тела. Ощущения эти субъективные и не могут считаться клиническим признаком.
Как повысить шансы?
На самом деле существенно повлиять на возможность имплантации после подсадки женщина не может. Для того чтобы гормональный фон максимально соответствовал естественному во второй фазе цикла, ей назначают препараты прогестерона. И это единственный способ сделать наступление беременности более вероятным.
Для того чтобы гормональный фон максимально соответствовал естественному во второй фазе цикла, ей назначают препараты прогестерона. И это единственный способ сделать наступление беременности более вероятным.
Помимо этого, женщине рекомендуется соблюдать определенные правила после подсадки эмбрионов – не принимать горячую ванну, не плавать, не пить какие-либо лекарства без разрешения врача, не поднимать тяжестей, ограничить физические нагрузки, особенно связанные с прыжками и резкими наклонами туловища.
Женщине необходимо отказаться от любых диет, питаться сбалансированно. В первые двое суток лучше соблюдать постельный или полупостельный режим.
Имплантация при эко на какой день. Признаки беременности после переноса эмбрионов
Оплодотворение in vitro — сложная многоэтапная процедура, завершающей стадией которой является имплантация эмбрионов в матку. Далее наступает время для имплантации, то есть прикрепления оплодотворенной в лабораторных условиях яйцеклетки к подготовленному лекарственными препаратами эндометрию. О важности данного процесса и о его особенностях при ЭКО и пойдет речь в этой статье.
Далее наступает время для имплантации, то есть прикрепления оплодотворенной в лабораторных условиях яйцеклетки к подготовленному лекарственными препаратами эндометрию. О важности данного процесса и о его особенностях при ЭКО и пойдет речь в этой статье.
Сроки имплантации эмбриона после ЭКО
При зачатии в естественных условиях оплодотворенная в маточной трубе яйцеклетка опускается в полость матки, где и происходит ее прикрепление. От момента зачатия до прикрепления эмбриона проходит от недели до 10 суток. Сам процесс внедрения протекает 40 часов.Иногда указанные выше сроки могут смещаться, в этом случае говорят о ранней и поздней имплантации.
Имплантация называется ранней, когда внедрение зародыша в матку имеет место на 6-7 день после овуляции. Такое встречается редко, так как в это время эндометрий еще недостаточно подготовлен к имплантации.
Поздняя имплантация протекает на 10-е сутки после момента оплодотворения. Процесс имплантации занимает до 3 суток.
После ЭКО, как правило, имеет место . Данный вид имплантации является благоприятным для оплодотворения в искусственно созданных условиях.
Данный вид имплантации является благоприятным для оплодотворения в искусственно созданных условиях.
Имплантация эмбриона после ЭКО: признаки, симптомы и ощущения
После подсадки эмбрионов женщина с волнением ждет первых признаков того, что все прошло благополучно и эмбрион успешно внедрился в маточную полость. Действительно, этот этап чрезвычайно ответственный, ведь от него во многом зависит исход беременности.
Главными субъективными критериями произошедшей имплантации являются:
- небольшие бежевые или розовые выделения. Дело в том, что эмбрион в процессе имплантации разрушает эндометрий, содержащий большое количество кровеносных сосудов. Если имплантация происходит активно, могут появиться выделения;
- незначительные ноющие или тянущие боли внизу живота подобные менструальным;
- чувство тошноты или изменение вкуса. Чаще всего — привкус металла во рту;
- появление субфебрильной температуры, которая колеблется в пределах 37,0 — 37,2 0 С и редко поднимается выше;
- общие симптомы в виде слабости, головокружения, чувства раздражительности, повышенной возбудимости.

При любых отклонениях от нормы при наличии кровянистых выделений из половых путей или болей внизу живота после ЭКО необходимо проконсультироваться с лечащим врачом, чтобы исключить развитие патологии или угрожающего самопроизвольного выкидыша.
Клинически подтвержденной считается беременность :
- при возрастании , исследование на который проводят спустя 14 дней;
- при высоких показателях базальной температуры. Подробнее об ;
- по результатам УЗИ, которое выполняют на 5-е сутки после подсадки эмбрионов, а затем через 10 дней для динамического наблюдения за развитием плода.
Почему не происходит имплантация эмбриона после ЭКО
Для того чтобы понять причины, по которым имплантация могла не произойти, следует понять, какие условия должны быть соблюдены для благополучного прикрепления эмбриона. Итак, успешная имплантация происходит тогда, когда:
- толщина эндометрия не более 13 мм;
- прогестерон в сыворотке крови находится в пределах нормы;
- в эндометрии достаточное количество питательных веществ.

Отсутствие имплантации при ЭКО может быть вызвано:
- генетическими дефектами со стороны эмбриона;
- патологическим состоянием эндометрия;
- врожденными пороками развития эмбриона;
- наличием толстой блестящей оболочки яйцеклетки, что препятствует прикреплению ее в полости матки.
Даже при отсутствии положительного результата не стоит отчаиваться, ведь одна неудача — это не приговор. Каждый случай требует тщательного медицинского анализа, после которого процедура ЭКО может быть проведена повторно.
Можно ли улучшить имплантацию эмбриона при ЭКО
Вопрос о том, может ли женщина своими действиями помочь эмбриону внедриться в маточную полость, интересует многих будущих мам. Безусловно, сам процесс обоснования зародыша в матке является физиологичным, однако определенное поведение женщины может как поспособствовать его удачному завершению, так и спровоцировать осложнения. Вот простые правила, которые помогут снизить риск неудачи:
- ограничение физических нагрузок;
- половой покой;
- правильное и полноценное питание;
- отсутствие стрессовых ситуаций;
- отсутствие переохлаждения;
- исключение лекарственных средств, если только они не были назначены врачом;
- отсутствие тепловых воздействий на организм, таких как баня, сауна, ванна;
- соблюдение режима труда и отдыха.

Эти правила справедливы для всего периода роста и развития малыша в утробе, но особую осторожность следует проявлять первые 10-12 дней после подсадки. В это время следует больше лежать, по возможности исключить любой труд, в том числе, приготовление пищи, уборку, стирку, глажку и т.д. Время за ноутбуком и планшетом должно быть сведено к минимуму. Помните, что после подсадки женщина уже не одна, и, в том числе, от ее действий зависит, сможет ли зародыш вырасти в здорового полноценного малыша и получить ту порцию ласки и любви, которую готовы ему дать родители.
Имплантация эмбриона
Имплантацией называют процесс «врастания» эмбриона в слизистую оболочку матки. После этого наступает беременность и начинает развиваться плодное яйцо.
При естественном оплодотворении имплантация эмбриона возможна после того, как оплодотворенная яйцеклетка пройдет через маточную трубу и попадет в полость матки. Имплантация эмбриона при ЭКО происходит после процедуры его переноса в матку.
На какой день происходит имплантация эмбриона?
Беременность после ЭКО наступает только в том случае, если состоялась имплантация эмбриона. На какой день это происходит, точно сказать нельзя, ведь процесс внедрения эмбриона в эндометрий занимает определенное время.
Врачи репродуктологи подсчитали, сколько длится имплантация эмбриона, и выяснили, что продолжительность этого процесса составляет около 40 часов. Однако это средняя длительность. Нет четко ограниченного временного периода, в течение которого будет продолжаться имплантация эмбриона.
На какой день «внедрение» бластоцисты в матку следует считать завершённым, выяснить нельзя, так как это процесс постепенный, а не одномоментный. Он может занять от нескольких часов до нескольких суток.
После имплантации эмбриона наступает беременность. Это может произойти в разное время. Обычно – на 6-7 день после овуляции, соответственно, на 2-3 день после переноса. Иногда отмечается поздняя имплантация эмбриона. В таком случае «врастание» бластоцисты в слизистую оболочку матки происходит на 10 день после овуляции или позже.
В таком случае «врастание» бластоцисты в слизистую оболочку матки происходит на 10 день после овуляции или позже.
Если процедура ЭКО прошла успешно, плодное яйцо начинает вырабатывать ХГЧ, и совсем скоро беременность можно будет установить лабораторно. Матка после имплантации эмбриона начинает увеличиваться. По её размеру можно судить о сроках беременности.
Условия для имплантации эмбриона
Существуют определенные условия, при которых имплантация эмбриона после переноса состоится с большей вероятностью. К ним относятся:
- толщина эндометрия – оптимально она должна быть 9-11 мм, минимально – от 7-8 мм;
- нормальное кровообращение в слизистой оболочке матки;
- нормальный уровень половых гормонов в крови, прежде всего прогестерона;
- возраст женщины до 35 лет.
На некоторые условия можно повлиять. Поэтому женщине в протоколе ЭКО назначают препараты прогестерона или синтетические аналоги этого гормона для стимуляции созревания эндометрия.
При нарушении кровообращения в слизистой оболочке матки существуют специальные препараты и процедуры, которые позволяют нормализовать кровоток. После этих мероприятий успешная имплантация эмбриона становится более вероятной.
У возрастных женщин оболочка яйцеклетки может быть слишком плотной. Если эмбрион не сумеет её «сбросить», то имплантация эмбриона в матку не состоится. Для облегчения данного процесса используется процедура под названием вспомогательный хетчинг. У определенных категорий пациентов это позволяет увеличить шанс успеха.
Возможна и обратная ситуация. Пролиферативные заболевания эндометрия – гиперплазия, полипы – препятствуют успешной имплантации. Тогда проводится процедура под названием скретчинг. Суть её состоит в том, что на эндометрий наносятся «насечки», позволяющие облегчить бластоцисте проникновение в толщу слизистой оболочки матки.
Скретчинг делается в разгар секреторной фазы, предшествующего планируемой беременности менструального цикла, с целью улучшения эндометриального кровотока, стимуляции роста эндометрия в пролиферативной фазе следующего цикла.
К сожалению, далеко не всегда после процедуры переноса наступает беременность.
Возможные причины, почему не произошла имплантация эмбриона после ЭКО:
- эндометрий не готов к принятию эмбриона;
- эмбрион имеет дефекты генетического материала, а потому отторгается;
- причина неизвестна – даже качественные эмбрионы не всегда имплантируются в хорошо подготовленную слизистую оболочку матки.
Если цикл завершился неудачно, следует предпринять повторную попытку переноса — криопротокол. Рано или поздно произойдет имплантация эмбриона после овуляции, и беременность наступит.
Признаки имплантации эмбриона
Патогномоничные (характерные только для данного процесса) симптомы имплантации эмбриона отсутствуют. Женщина не способна почувствовать или иным способом определить время имплантации эмбриона.
Иногда в течение первых дней после переноса отмечаются следующие признаки:
- ноющая боль в нижней части живота;
- покалывание в молочных железах;
- слабость, головокружение;
- эмоциональная лабильность;
- незначительное увеличение температуры тела;
- изменение вкуса;
- необильные выделения из влагалища.

У некоторых женщин в день имплантации эмбриона наблюдаются скудные (мажущие) кровянистые выделения из влагалища, металлический привкус во рту, снижение базальной температуры тела.
Тем не менее, наличие перечисленных симптомов не говорит о том, что произошла имплантация эмбриона. Ощущения и объективные признаки могут быть обусловлены не наступившей беременностью, а применением гормональных препаратов.
Экстракорпоральное оплодотворение — довольно сложный процесс. Сначала мужчина и женщина проходят медицинский осмотр в течение 2 месяцев, затем гормональную стимуляцию и пункцию яйцеклеток. И только потом наступает день переноса эмбрионов.
У любых родителей на этом этапе возникает вопрос, когда должен прижиться эмбрион после переноса? Рассмотрим, как происходит имплантация эмбриона, и что на него влияет. А также какими признаками сопровождается этот процесс, и как понять, что эмбрион все же прикрепился.
Как правило, репродуктологи раньше времени никогда не озвучивают пациентам, наступила беременность или нет. Потому что врачи знают, что далеко не всегда имплантация эмбриона после ЭКО проходит благоприятно. Всегда существует риск, что плод не приживется, и протокол будет неудачным.
Потому что врачи знают, что далеко не всегда имплантация эмбриона после ЭКО проходит благоприятно. Всегда существует риск, что плод не приживется, и протокол будет неудачным.
Для нормальной имплантации эмбриона необходимо, чтобы толщина эндометрия составляла от 7 до 13 мм, иначе он не сможет прикрепиться. Также очень важно, чтобы в организме женщины на достаточном уровне находился гормон прогестерон, который отвечает за сохранение беременности. Поэтому часто женщинам после переноса эмбриона назначают прием прогестерона.
Если имплантация не произошла, то врачи начинают выяснять причины. Чаще всего такая ситуация возникает, если подсадили некачественный эмбрион. Чтобы этого избежать, врачи выбирают самые жизнеспособные клетки, а подсадку производят на 5 день после оплодотворения, чтобы выбрать самый хороший эмбрион.
Также отсутствие имплантации может быть связано с такими факторами, как:
- сместилось окно имплантации;
- присутствуют какие-либо заболевания;
- плохой эндометрий;
- присутствуют изменения слизистой матки;
- негативное влияние стимуляции суперовуляции.

Если исключить все причины, которые помешали прижиться плоду в первый раз, то повторное ЭКО с большей вероятностью пройдет благоприятно.
Сроки
В естественных условиях имплантация происходит на 7-10 сутки после зачатия. После оплодотворения зигота продолжает размножаться в фоллопиевой трубе, а в матку она попадает в виде бластоцисты. В течение 40 часов эмбрион врастает в матку, затем формируется плацента, и плод начинает активно расти.
Имплантация бывает поздняя и ранняя, первая наступает на 10 сутки после оплодотворения, а вторая — на 7. Многих интересует, на какой день после ЭКО наступает имплантация?
Дня зачатия методом ЭКО характерна поздняя имплантация. Чаще всего в матку подсаживают эмбрионы-пятидневки, которые являются бластоцистами. На 5 день после подсадки 5-дневных эмбрионов наступает имплантация.
Признаки
Врачи репродуктологи считают, что женщина физически не может ощущать процесс имплантации плода. Но каждая будущая мамочка с нетерпением ждет возникновения каких-либо признаков, которые подтвердили бы ее ожидание. С точностью сказать, наступила ли беременность, можно только через 10-14 дней после подсадки пятидневок.
С точностью сказать, наступила ли беременность, можно только через 10-14 дней после подсадки пятидневок.
На этом сроке эмбрион уже закрепился и начал активно вырабатывать гормон ХГЧ. Если женщина сдаст анализ на этот гормон, то она сможет обнаружить, наступила беременность или нет.
Также существует ряд признаков, которые косвенно могут свидетельствовать о том, что произошла имплантация:
- слабые кровянистые выделения на 5-6 день после подсадки;
- слабые боли внизу живота;
- повышение базальной температуры;
- слабость, головокружение.
Если женщину никакие симптомы не беспокоят, то это является нормальным состояниям. Так как чаще всего неприятные симптомы свидетельствуют о неудачном ЭКО, лучше сообщить об их появлении врачу.
Стоит отметить, что уровень ХГЧ при поздней имплантации при ЭКО может отставать от нормы. В таком случае не нужно паниковать раньше времени, но с врачом все же лучше проконсультироваться.
Имплантация эмбриона (Видео)
Женщины, готовящиеся к экстракорпоральному оплодотворению, должны знать, на какой день происходит имплантация эмбриона после переноса в полость матки. Нужно ознакомиться и с другими немаловажными фактами. Все будущие мамы, столкнувшиеся с инновационной технологией ЭКО, обязаны после самой важной процедуры вести себя правильно. Сюда входит стандартный набор правил: ограничение физической активности, исключение поднятия тяжестей, отказ от банных процедур с применением горячей воды, временное прекращение вождения автомобиля, частое совершение прогулок по улице, защита тела от переохлаждения, корректный режим сна, идеально продуманная система питания и эксплуатация удобной одежды. Кроме этого необходимо воздержаться от половых контактов и не посещать общественные места с большим скоплением людей.
Нужно ознакомиться и с другими немаловажными фактами. Все будущие мамы, столкнувшиеся с инновационной технологией ЭКО, обязаны после самой важной процедуры вести себя правильно. Сюда входит стандартный набор правил: ограничение физической активности, исключение поднятия тяжестей, отказ от банных процедур с применением горячей воды, временное прекращение вождения автомобиля, частое совершение прогулок по улице, защита тела от переохлаждения, корректный режим сна, идеально продуманная система питания и эксплуатация удобной одежды. Кроме этого необходимо воздержаться от половых контактов и не посещать общественные места с большим скоплением людей.
Имплантация эмбриона при ЭКО
День прикрепления эмбриона
Существуют общепринятые рамки, согласно которым между операцией по оплодотворению яйцеклетки и непосредственно имплантацией — должен иметься промежуток 7-10 дней. Отсчет этого срока ведется со дня овуляции. Не внедрившаяся в стенку женского органа яйцеклетка имеет защитную оболочку с гладкой структурой. С целью успешного присоединения к стенке происходит сброс оболочки и образуется трофобласт. В норме данное образование прочно прикрепляется к внутреннему слою матки, погружая в ее мягкие стенки свои специальные ворсинки.
С целью успешного присоединения к стенке происходит сброс оболочки и образуется трофобласт. В норме данное образование прочно прикрепляется к внутреннему слою матки, погружая в ее мягкие стенки свои специальные ворсинки.
Естественный отбор эмбрионов
Правильно развитый эмбрион, не имеющий дефектов, без затруднения проходит процесс имплантации, оценивается женским организмом корректно и беременность продолжает развиваться согласно природному сценарию. При наличии генетических сбоев посаженный в матку эмбрион не сможет вырасти, так как отторжение некачественного материала произойдет в самом начале.
Особенности имплантации эмбриона
Считается, что имплантация занимает примерно 40 часов, а далее стартует период естественного развития. Известно, что неудачные сеансы искусственного оплодотворения зачастую связаны с повышенной плотностью и гладкостью оболочки, которая препятствует нормальному прикреплению живого объекта. Замечено, что такое явление чаще отмечается у женщин старше 40 лет. Чтобы процесс внедрения эмбриона был правильно организован, требуется достаточный процент прогестерона в материнской крови. Гормон отвечает за разрастание эндометрия и поддержание беременности. Специалисты повествуют о том, что более распространено позднее прикрепление эмбриона.
Чтобы процесс внедрения эмбриона был правильно организован, требуется достаточный процент прогестерона в материнской крови. Гормон отвечает за разрастание эндометрия и поддержание беременности. Специалисты повествуют о том, что более распространено позднее прикрепление эмбриона.
Срок имплантации эмбриона
Согласно врачебной практике, имплантация может быть как ранней, так и поздней.
- В некоторых случаях встречается ранняя имплантация, обозначающая, что уже через 6-7 дней эмбрион сливается в единую систему с женским организмом.
- Наиболее распространена поздняя имплантация, срок которой составляет 10 дней, при отсчете от дня овуляции. При отсутствии признаков беременности в это время, назначается ультразвуковое исследование, которое может прояснить картину. Живому объекту необходимо определенное время для освоения новой среды, поэтому от факта оплодотворения до решающего момента — имплантации, может пройти до 2-3 суток.
Готовность организма к имплантации эмбриона
После того, как эмбрион успешно внедрился во внутренности матки, происходят изменения в эндометрии.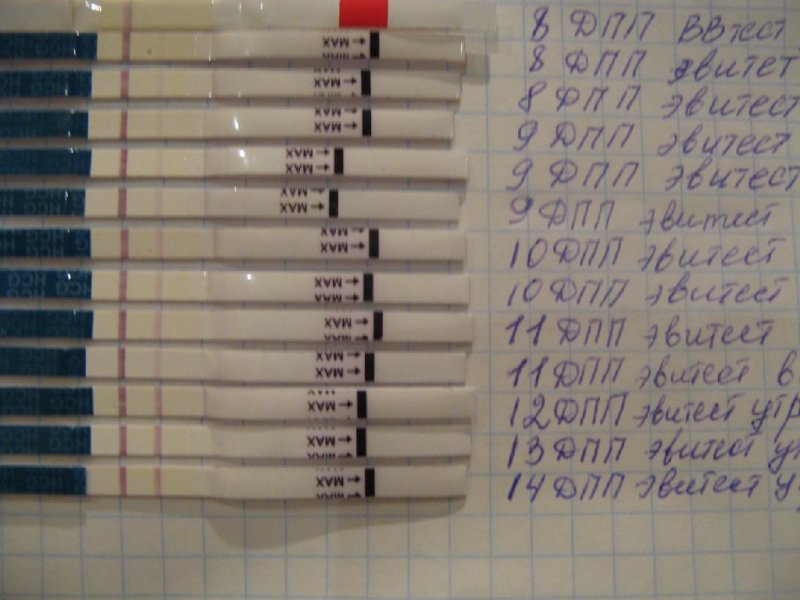 Образуется децидуальная клеточная ткань, принимающая непосредственное участие в формировании плаценты. Меняется состав крови, в частности, наблюдается повышение процента ХГЧ.
Образуется децидуальная клеточная ткань, принимающая непосредственное участие в формировании плаценты. Меняется состав крови, в частности, наблюдается повышение процента ХГЧ.
Для успешного вживления эмбриона требуется несколько обязательных условий, среди них:
- наличие в стенках матки необходимой концентрации жизненно важных питательных элементов;
- оптимальная толщина слизистой поверхности матки, она составляет максимум 13 миллиметров;
- процент прогестерона значительно выше нормы (данный гормон осуществляет задержку менструального кровотечения и предрасполагает женский организм к росту эмбриона).
Показатель ХГЧ после переноса эмбриона
Специалисты должны адекватно оценить эффективность проделанной операции оплодотворения. Для этого анализ у женщины берется через 2 недели. Всем будущим мамам интересно, какой должен быть ХГЧ на 14 день после переноса эмбриона, поэтому они должны задавать специалистам больше вопросов для полного усвоения всех необходимых знаний о собственной беременности.
Итак, специалисты по ЭКО придерживаются следующих рамок:
- при показателе ХГЧ, превышающем 100 мМЕ/л, можно говорить о наличии беременности, присутствии серьезных шансов на ее нормальное протекание и роды здорового ребенка;
- когда анализ после искусственного оплодотворения показывает низкий процент ХГЧ, а именно менее 25 мМЕ/л, значит, делается заключение об отсутствии беременности;
- если оценка проводится слишком рано, то вполне может иметь место невысокий показатель хорионического гонадотропина;
- в случаях пограничного уровня гормона ХГЧ, врачи выражают сомнения в успешности операции, а также подозревают о существовании внематочной беременности, но к счастью, данная патология после ЭКО случается крайне редко;
- для небеременных женщин характерен уровень ХГЧ в пределах 0-5 мМЕ/л;
- по тест-полоскам беременность можно определить при концентрации гормона 10-25 мМЕ/л;
- при уровне ХГЧ в 1000 мМЕ/л — представляется возможным наблюдение плода методом ультразвукового исследования.

Специалисты всецело доверяют определению беременности методом измерения концентрации хорионического гонадотропина в составе крови. Данный точнейший лабораторный тест на самом раннем сроке способен прояснить картину, этим он отличается от всех остальных методов. Наблюдая за уровнем ХГЧ, специалисты могут определить, на какой день происходит имплантация эмбриона после переноса его в маточную полость. Процент хорионического гонадотропина варьируется в женской крови при беременности, меняясь каждую неделю, а иногда и каждый день.
Когда эмбрион прикрепляется к слизистой поверхности матки, в организме женщины зарождается новая жизнь. Во время имплантации зародыша все органы и системы будущей мамы претерпевают серьезные изменения. Материнский организм пребывает в состоянии стресса, ведь крохотное существо, проникшее в матку, частично является чужеродным, содержит отцовские гены.
Сроки имплантации эмбриона
Оплодотворение яйцеклетки осуществляется в фаллопиевой трубе.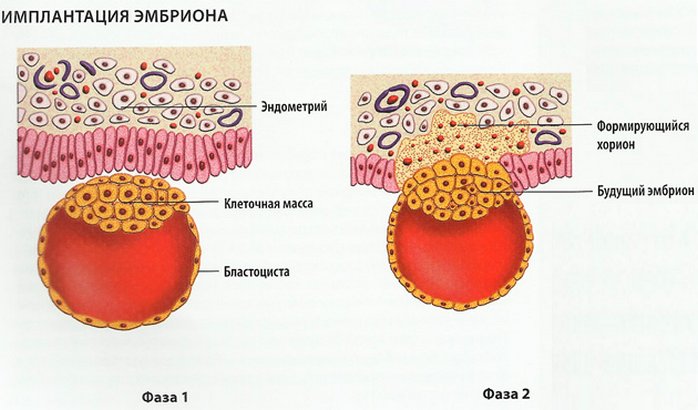 Получившаяся после слияния яйцеклетки и сперматозоида зигота неторопливо продвигается к матке, по пути делясь и увеличиваясь в размерах, превращаясь в эмбрион. Если зародыш благополучно достигает матки, внедряется в ее слизистую оболочку, то наступает беременность. Но иногда материнский организм принимает эмбрион за чужеродный и вредоносный объект, отторгает его.
Получившаяся после слияния яйцеклетки и сперматозоида зигота неторопливо продвигается к матке, по пути делясь и увеличиваясь в размерах, превращаясь в эмбрион. Если зародыш благополучно достигает матки, внедряется в ее слизистую оболочку, то наступает беременность. Но иногда материнский организм принимает эмбрион за чужеродный и вредоносный объект, отторгает его.
От зачатия до имплантации зародыша проходит в среднем 7 — 10 суток, включая день овуляции. Само внедрение в матку занимает у эмбриона примерно 40 часов, то есть почти двое суток. После прикрепления начинается долгий этап эмбрионального развития, длящийся восемь недель. Некоторые медицинские специалисты считают, что имплантация эмбриона после ЭКО на самом деле растягивается на 20 недель беременности, до полного формирования плаценты, защищающей плод.
Поздняя имплантация эмбриона после ЭКО
Поздняя имплантация осуществляется на 10 сутки после оплодотворения, хорошо, если она наблюдается после проведения ЭКО.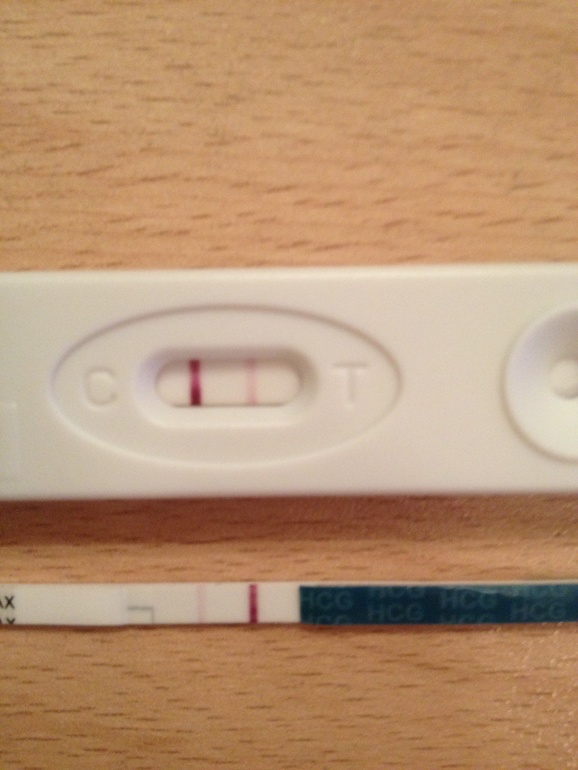 Иногда женщина уже думает, что беременность не случилась, и запоздалое присоединение зародыша к матке можно назвать радостной неожиданностью.
Иногда женщина уже думает, что беременность не случилась, и запоздалое присоединение зародыша к матке можно назвать радостной неожиданностью.
Ранняя имплантация эмбриона после ЭКО
Ранняя имплантация происходит в очень редких случаях, когда зародыш внедряется в слизистые покровы матки уже на 6 или 7 сутки после зачатия. Врачи считают, что матка не успевает подготовиться к принятию крохотного существа. Однако прикрепление эмбриона нередко протекает благополучно, беременность диагностируется вопреки неблагоприятным прогнозам медицинских специалистов.
Условия для успешной имплантации зародыша
Чтобы эмбрион нормально прикрепился к слизистой поверхности матки, женский организм должен создать для этого условия.
- Толщина слизистых покровов матки не должна составлять больше 13 миллиметров.
- В эндометрии должно содержаться большое количество полезных веществ, необходимых для полноценного существования плода в утробе.
- Организм женщины должен синтезировать много гормона прогестерона, задерживающего месячные и дающего зародышу возможность адаптироваться в матке.

Признаки имплантации эмбриона
Когда зародыш погружается в матку, женский организм испытывает сильнейший стресс. Понятно, что женщина наблюдает у себя во время имплантации эмбриона ощущения, которые сложно назвать нормальными и естественными. Обычными признаками имплантации являются:
- неинтенсивные влагалищные выделения с незначительными вкраплениями крови;
- слабые боли в нижних отделах живота;
- утяжеление молочных желез, покалывание в груди;
- привкус металла на языке;
- несильная тошнота;
- незначительное повышение температуры тела;
- слабость, вялость, головокружение;
- нервозность, вспыльчивость, раздражительность;
- депрессивный настрой, мнительность, обидчивость.
Причины отторжения зародыша
Иногда женский организм не принимает крохотное существо, пытающееся проникнуть в слизистую оболочку матки. Такая неприятность случается не просто так, имеет определенные причины.
- Эмбрион развивается неправильно, имеет физические или генетические дефекты.

- Эндометрий патологически толстый, зародыш не может к нему прикрепиться.
- Слизистые покровы матки содержат недостаточное количество полезных микроэлементов.
- Женщина страдает тяжелым заболеванием, часто переутомляется, курит, принимает наркотики или злоупотребляет алкогольными напитками.
Имплантация эмбриона после ЭКО
Если семейная пара не может самостоятельно зачать ребенка, то выходом для нее является ЭКО, то есть экстракорпоральное оплодотворение. Для проведения процедуры врачам нужно согласие обоих половых партнеров. У потенциальной матери не должно быть патологических изменений в половой системе, оба супруга не должны страдать хроническими заболеваниями. ЭКО — не помощь в оплодотворении, а полноценная терапия бесплодия. Перед процедурой и мужчина, и женщина проходят тщательное медицинское обследование.
Чтобы увеличить шанс зачатия, в матку вводится сразу два или три выращенных в пробирке эмбриона. Женщине нужно знать, на какой день происходит имплантация эмбриона после ЭКО, чтобы не прозевать первые признаки беременности.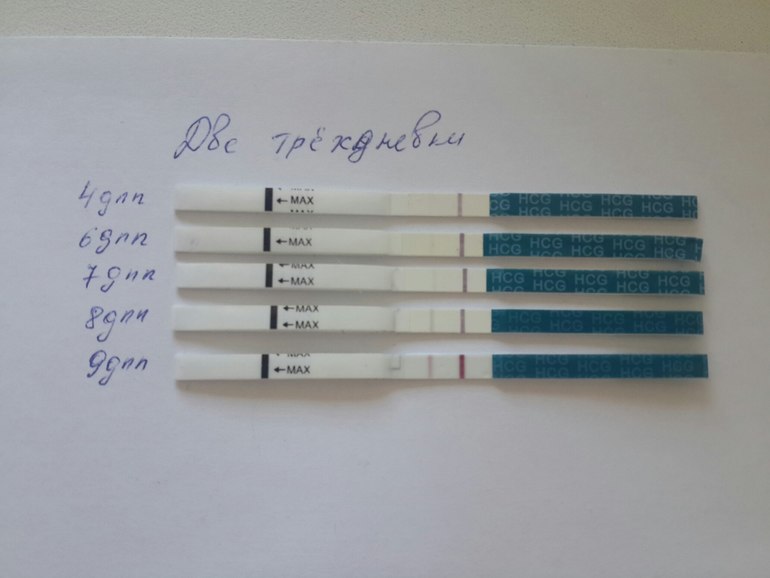 Зародыш внедряется в матку спустя 12 — 14 суток после искусственного оплодотворения. Имплантация эмбриона после ЭКО всегда запоздалая, так как эмбрион долго адаптируется в матке. Когда, наконец, зародыш надежно присоединяется к эндометрию, у женщины появляются те же ощущения, как после естественного зачатия.
Зародыш внедряется в матку спустя 12 — 14 суток после искусственного оплодотворения. Имплантация эмбриона после ЭКО всегда запоздалая, так как эмбрион долго адаптируется в матке. Когда, наконец, зародыш надежно присоединяется к эндометрию, у женщины появляются те же ощущения, как после естественного зачатия.
день передачи ЭКО — чего ожидать до, во время и после?
Перенос эмбрионов в матку — важная часть программы. Он определяет, наступит беременность или нет. Поэтому большинство людей нервничают и не знают, что делать в день перевода на ЭКО. Давайте подробно рассмотрим процесс и посмотрим, что происходит после ЭКО изо дня в день, чтобы убедиться, что беспокоиться не о чем.
День переноса ЭКО — Транспортировка эмбрионов
Экстракорпоральное оплодотворение — наиболее эффективное лечение бесплодия.Перенос эмбрионов — заключительный этап процедуры.
Как происходит перенос эмбрионов?
Перенос эмбрионов (перенос бластоцисты) проводят со второго по шестой день после оплодотворения. Т.е. 48-120 часов после оплодотворения яйцеклетки спермой. В некоторых случаях процедура может происходить чуть позже. Это зависит от физиологических и физиологических особенностей женщины. Эмбриолог определяет точное время и день ЭКО.
Т.е. 48-120 часов после оплодотворения яйцеклетки спермой. В некоторых случаях процедура может происходить чуть позже. Это зависит от физиологических и физиологических особенностей женщины. Эмбриолог определяет точное время и день ЭКО.
Трансплантация проводится во время овуляции с помощью специального оборудования — гинекологического катетера.
Все эмбрионы находятся в жидкости. Как только они попадают в матку, яйца прикрепляются к стенкам. Так начинается беременность. Будущие дети будут получать питание из организма матери через плаценту, прикрепленную к стенкам матки.
Ваш врач обсудит с вами количество эмбрионов для переноса, а также их качество. Вы можете заморозить оставшиеся эмбрионы для следующей программы ЭКО. Долгое время ученые проводили различные эксперименты, сколько эмбрионов нужно пересадить.В результате теперь в матку переносят не более 3-4 эмбрионов.
Несколько важных факторов влияют на количество пересаженных яиц:
В некоторых случаях более эффективно использовать перенос одного эмбриона. Второй подход относится к пожилым пациентам, чтобы избежать выкидышей и беременностей двойней.
Второй подход относится к пожилым пациентам, чтобы избежать выкидышей и беременностей двойней.
После манипуляции с переносом у вас будет 30-40 минут отдыха.
Качество эмбрионов для ЭКО
При проведении искусственного оплодотворения врач должен быть уверен, что яйцеклетка превратится в бластоцисту.Встречается в 80% случаев. Более того, они должны соблюдать все правила процедуры, чтобы увеличить шансы на беременность.
Эмбрион третьего дня может достичь стадии бластоцисты. Поэтому в этот период врачи делают пересадку. Если развитие эмбриона прекратится, оплодотворение не удастся. Было много примеров, когда у женщин было 10 эмбрионов на третий день культивирования. Все были отличного качества. На пятый день для трансплантации был пригоден только один эмбрион.
Врачи считают, что самое страшное — это пересаживать эмбрионы на 4-й день культивирования.
Этот период — самый критический. Во время него зародыш запускает свой геном. Если в хромосомах нет аномалий, эмбрион продолжает развиваться.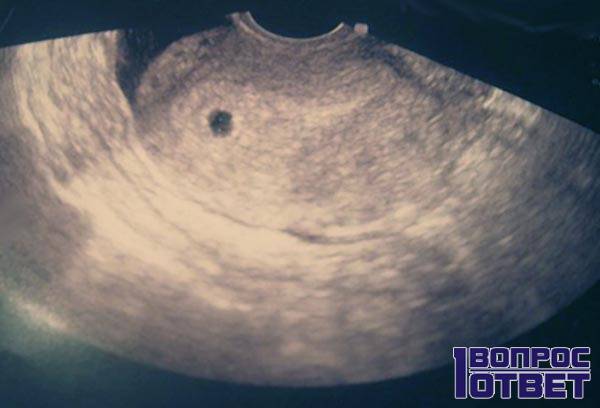 Если есть, он умирает.
Если есть, он умирает.
Причины отказа от имплантации эмбриона
Врач-репродуктолог может отложить день оплодотворения. Немаловажную роль играет общее состояние организма и ряд других факторов.
- Вирусные болезни, инфекции. Ослабленный иммунитет не сможет эффективно сохранить яйцо.
- СГЯ (синдром гиперстимуляции яичников) . Если врачи получили более 20 яиц во время пункции, это может означать высокий риск СГЯ. Одышка, увеличение живота или отек могут стать причиной отмены дня переноса ЭКО.
- Гиперплазия эндометрия . Стандартный размер эндометрия 9-12 см. Если он превышает этот размер, эффективность удобрения снижается. Поэтому перед проведением ЭКО необходимо пройти курс лечения.
- Высокий уровень прогестерона . Слишком много прогестерона снижает вероятность эффективного переноса яйцеклеток.
- Низкий уровень прогестерона . Это также влияет на результат оплодотворения.
 Поэтому женщине следует пройти гормональное лечение, чтобы привести показатель гормона в норму.
Поэтому женщине следует пройти гормональное лечение, чтобы привести показатель гормона в норму.
Однако не стоит переживать, что ваша процедура будет отменена. Пациенты могут уменьшить или избежать каких-либо осложнений, если строго следовать рекомендациям врача.
Как подготовиться к переносу ЭКО День
Каждая женщина, которая готовится стать мамой с помощью ЭКО, перед переносом эмбрионов должна выполнить следующие действия:
- Сдать анализ крови на эстрадиол и прогестерон. Эти гормоны сильно влияют на процедуру.
- Выпейте до двух стаканов воды за несколько часов до перевода. Ваш мочевой пузырь должен быть умеренно полным.
- Перед обращением в поликлинику нельзя пользоваться косметикой и косметикой.
Что делать после дня перевода на ЭКО — наши рекомендации
Для начала вы должны четко понимать, что все, что будет дальше, больше не зависит от ваших усилий. Сам перевод и ожидание результата пройдут, и вы не сможете повлиять на их исход. Все зависит от природы, вашего организма и удачи. Тем более, что врачи стараются изо всех сил и не могут дать никаких гарантий. Развитие эмбриона — настоящее чудо, не поддающееся человеческому пониманию.
Все зависит от природы, вашего организма и удачи. Тем более, что врачи стараются изо всех сил и не могут дать никаких гарантий. Развитие эмбриона — настоящее чудо, не поддающееся человеческому пониманию.
Следовательно, нет смысла нервничать или бояться. Процессы внутри вашего тела идут независимо от того, что происходит вокруг, и вопреки всему.
Представьте, что вы выращиваете яблоню. Вы сажали, поливали, удобряли и защищали от вредителей. Вы сделали все, что в ваших силах, чтобы собрать хороший урожай. Однако на некоторые вещи вы не можете повлиять, например, погода или необъяснимая природа. Надо надеяться и ждать. ⠀
То же с ЭКО. День перевода и неделя после него — пора позаботиться о себе и сохранять спокойствие, чтобы в конце концов выдержать любые результаты.
- Не задумывайтесь о том, что происходит внутри вашего тела. В естественном цикле женщина до задержки менструации вообще не знает о своей беременности. Представьте, что вы тоже ничего не знаете о беременности.
 Старайтесь жить повседневной жизнью эмоционально и физически. ⠀
Старайтесь жить повседневной жизнью эмоционально и физически. ⠀ - Тем не менее, было бы неплохо спланировать дни после переезда и заняться своими обычными делами. Фильмы, сериалы, встречи с друзьями, прогулки, выставки, театры были бы отличной идеей. Вам не нужно лежать дома и ждать, делать то, что вы делали раньше, и вести обычную жизнь.
Вы ДОЛЖНЫ
- Будьте спокойны и расслаблены;
- Сохраняйте обычный распорядок дня.
- Немедленно обратитесь к врачу, если вы чувствуете себя плохо или заметили какие-либо изменения в своем теле. Иногда может появиться чувство тяжести внизу живота. У некоторых женщин после имплантации возникает небольшое кровотечение. Это следствие повреждения кровеносных сосудов матки.
НЕ ДОЛЖНО
- Поднимите тяжести;
- Дым;
- употреблять алкоголь;
- Нервничать или слишком тревожиться.
Возможное повышение температуры тела
В отдельных случаях может повыситься температура тела женщины. Это реакция организма на пересадку эмбрионов. За это время в матке зарождается новая жизнь. Поэтому женский организм реагирует на изменения. Если температура превышает допустимые значения, необходимо обратиться к врачу.
Это реакция организма на пересадку эмбрионов. За это время в матке зарождается новая жизнь. Поэтому женский организм реагирует на изменения. Если температура превышает допустимые значения, необходимо обратиться к врачу.
Часто задаваемые вопросы о переносе эмбрионов
Может ли эмбрион выпасть из полости матки?
Распространенным опасением среди женщин, подвергающихся ЭКО, является риск выпадения эмбриона из матки.Еще до того, как он имплантируется в эндометрий, эмбриональная пушка выпадает. Матка — мышечный орган, сообщающийся с влагалищем через полую мышечную трубку (шейку матки). После процедуры ЭКО его сокращение предотвращает попадание эмбрионов во влагалище.
Ученые провели исследование с двумя группами женщин. Врачи вводили женщинам пузырьки воздуха в полости матки. В первой группе соблюдался строгий постельный режим, у второй — обычные занятия без ограничений.После этого эксперты оценили результаты. Различий в положении «эмбрионов» у пациентов обеих групп не было.
Сколько времени нужно для имплантации эмбриона?
Процесс введения бластоцисты в стенку матки происходит в течение нескольких дней после процедуры ЭКО. Сама имплантация занимает не более 40 часов, в течение которых пациенты могут ощущать тяжесть внизу живота, головокружение.
Можно ли заниматься сексом после процедуры?
Женщинам запрещается вступать в половую связь в течение 10-14 дней после дня переноса ЭКО.Сохраняйте терпение, пока не получите результаты теста на беременность ХГЧ.
Есть ли какие-либо рекомендации по диете и повседневному образу жизни?
Исключите продукты, вызывающие метеоризм, и пейте достаточно воды. Врачи рекомендуют принимать витаминизированные пищевые добавки для поддержания здорового обмена веществ. Не носите тесную одежду (узкие джинсы, брюки). Было бы здорово ежедневно совершать получасовые прогулки на свежем воздухе. Избегайте перегрева (сауна, баня, джакузи). Стирать только под душем. Избегайте переохлаждения. Не плавайте в прудах или бассейнах.
Не плавайте в прудах или бассейнах.
Есть ли рекомендации для мужчин перед ЭКО?
- Партнер-мужчина должен сообщить врачу о любых заболеваниях в начале или во время цикла лечения. Даже незначительные расстройства и лихорадка имеют большое значение, поскольку могут снизить качество и количество сперматозоидов.
- Перед началом лечения стоит исключить посещение саун и принятие горячей ванны за 1-2 месяца до начала протокола.
- За 2-3 месяца до начала лечения бесплодия мужчине следует бросить курить и употреблять алкоголь.
- Если у мужчины есть вирусная инфекция, пара должна сообщить об этом своему врачу и репродуктологу. Они могут выбрать промывание спермы и провести успешное ЭКО, даже если мужчина страдает хроническими заболеваниями, ВИЧ или гепатитом.
- Если мужчина ходит в спортзал, стоит исключить новые упражнения и избегать тяжеловесов.
- Бег трусцой рекомендуется ограничивать до 35 километров в неделю.
- Исключить половой акт и мастурбацию за 3-7 дней до программы и оплодотворения.

Тесты на беременность ХГЧ
УровеньХГЧ (хорионический гонадотропин человека) показывает, что женщина беременна. Он увеличивается с каждым днем беременности в геометрической прогрессии и достигает определенного уровня на 14-й день после дня передачи ЭКО.
Его показатель в крови должен быть более 100 баллов. Однако в современной медицинской практике даже от 5 до 25 мЕд / мл указывают на то, что оплодотворение прошло успешно. Если у врача есть сомнения, он назначит еще одно обследование через 2-3 дня.
День передачи ЭКО — Заключительные слова
Экстракорпоральное оплодотворение позволяет эффективно лечить бесплодие.Трансплантация эмбриона — сложный процесс. Выполняется на специализированном оборудовании. После процедуры женщина должна более тщательно относиться к себе и своему здоровью. Репродуктологи дают своим пациентам конкретные рекомендации. Они помогут женщине правильно подготовиться к процедуре. Если вы хотите узнать больше об этой революционной технологии или задать какие-либо вопросы, связанные с ЭКО — оставьте комментарий ниже или свяжитесь с нами для получения бесплатной консультации.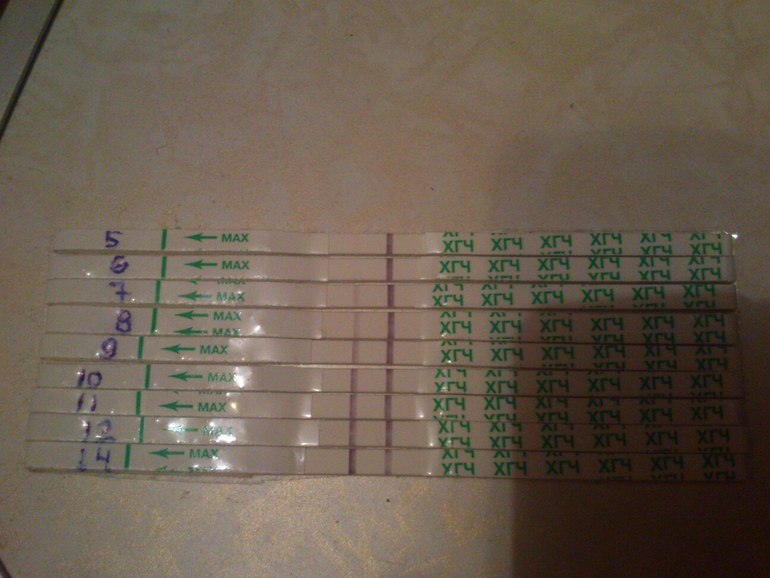 Мы в Sunshine всегда готовы помочь!
Мы в Sunshine всегда готовы помочь!
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ
Избранные изображения от Freepik
Концепция: как это работает | Обучение пациентов
Чтобы забеременеть, необходимо выполнить следующие действия:
Эти шаги описаны ниже.
Транспортировка спермы
Транспортировка спермы зависит от нескольких факторов:
- Сперма должна быть способна продвигаться через среду женского влагалища и шейки матки.
- Эта среда, которая находится под циклическим гормональным контролем, должна быть благоприятной для приема сперматозоидов, не разрушая их.
- Сперма должна обладать способностью преобразовываться в форму, способную проникать через клеточную мембрану яйцеклетки (капситация).
После эякуляции сперма образует гель, который защищает ее от кислой среды влагалища.Гель разжижается в течение 20-30 минут ферментами предстательной железы. Это разжижение важно для высвобождения сперматозоидов, поэтому может произойти транспортировка. Семенная плазма остается во влагалище.
Семенная плазма остается во влагалище.
Защищенные сперматозоиды с наибольшей подвижностью проходят через слои цервикальной слизи, которые охраняют вход в матку. Во время овуляции этот барьер становится тоньше и меняет кислотность, создавая более благоприятную среду для сперматозоидов. Слизь шейки матки действует как резервуар для длительного выживания сперматозоидов.
После того, как сперматозоид попал в матку, сокращение продвигает сперму вверх по фаллопиевым трубам. Первые сперматозоиды попадают в пробирки через несколько минут после эякуляции. Однако первая сперма, скорее всего, не является оплодотворяющей спермой. Подвижные сперматозоиды могут сохраняться в женских половых путях до пяти дней.
Транспортировка яиц
Транспортировка яйца начинается при овуляции и заканчивается, когда яйцо достигает матки. После овуляции бахромчатый конец маточной трубы, похожий на палец, проходит над яичником.Адгезивные участки на ресничках, которые расположены на поверхности фимбрий, отвечают за захват и перемещение яиц в трубку. Реснички внутри трубки и мышечные сокращения, возникающие в результате движения яйца, создают движение вперед. Транспортировка по трубке занимает около 30 часов.
Реснички внутри трубки и мышечные сокращения, возникающие в результате движения яйца, создают движение вперед. Транспортировка по трубке занимает около 30 часов.
Такие состояния, как инфекции органов малого таза и эндометриоз, могут необратимо нарушать функцию маточных труб из-за рубцевания или повреждения фимбрий.
Оплодотворение и развитие эмбрионов
После овуляции яйцеклетка способна к оплодотворению только от 12 до 24 часов.Контакт между яйцеклеткой и спермой носит случайный характер.
Как только яйцо достигает определенного участка трубки, называемого ампулярно-истмическим переходом, оно остается в покое еще на 30 часов. В этой части трубки происходит оплодотворение — соединение сперматозоидов с яйцеклеткой. Затем оплодотворенная яйцеклетка начинает быстро спускаться в матку. Период покоя в трубке, по-видимому, необходим для полного развития оплодотворенной яйцеклетки и для подготовки матки к приему яйца.
Дефекты маточной трубы могут нарушить транспорт и увеличить риск трубной беременности, также называемой внематочной беременностью.
Оболочка, окружающая яйцо, называемая zona pellucida, выполняет две основные функции при оплодотворении. Во-первых, блестящая оболочка содержит рецепторы сперматозоидов, специфичные для человеческой спермы. Во-вторых, после проникновения сперматозоидов мембрана становится непроницаемой для проникновения других сперматозоидов.
После проникновения серия событий подготовила почву для первого деления клеток. Одноклеточный зародыш называется зиготой. В течение следующих семи дней человеческий эмбрион претерпевает множественные деления клеток в процессе, называемом митозом.В конце этого переходного периода эмбрион становится массой очень организованных клеток, называемой бластоцистой. Сейчас считается, что по мере взросления женщины этот процесс раннего развития эмбриона все больше нарушается из-за ухудшения качества яйцеклеток.
Имплантация
Когда эмбрион достигает стадии бластоцисты, примерно через пять-шесть дней после оплодотворения, он вылупляется из блестящей оболочки и начинает процесс имплантации в матку.
В природе 50 процентов всех оплодотворенных яйцеклеток теряются до того, как у женщины наступит менструальный цикл.В процессе экстракорпорального оплодотворения (ЭКО) эмбрион может начать развиваться, но не дожить до стадии бластоцисты — первой стадии, на которой клетки, которым суждено стать плодом, отделяются от тех, которые станут плацентой. Бластоциста может имплантироваться, но не расти, или бластоциста может расти, но перестать развиваться до двухнедельного периода, когда можно обнаружить беременность. Восприимчивость матки и здоровье эмбриона важны для процесса имплантации.
Отказ имплантации при ЭКО — почему это происходит?
« Мой врач сказал, что мои эмбрионы выглядели идеально, но им не удалось имплантировать — почему это произошло ?»
Это вопрос в сознании женщин, которые потерпели неудачу при ЭКО, и это становится особенно мучительным сомнением, когда они сталкиваются с многочисленными неудачами ЭКО.Многие женщины естественно думают, что их матка неисправна или их тело недостаточно хорошо, чтобы принять эмбрион, что их матка отторгает перенесенный эмбрион или их собственное тело убивает его. В конце концов, оплодотворение произошло в лаборатории, эмбрион хорошо вырос в пробирке, и они даже видели свой эмбрион (помните, вы всегда должны видеть свои эмбрионы и запрашивать фотографии перед переносом эмбрионов!).
Эмбриолог заверил их, что они выглядят идеально, и они прочитали множество историй успеха ЭКО женщин, которые забеременели такими хорошими эмбрионами.В результате они естественным образом приходят к выводу, что хорошие эмбрионы предназначены для имплантации — и если они этого не сделали, это явно означает, что есть проблема с их маткой или их телом.
Это не твоя вина
Звучит знакомо? Низкая самооценка, вызванная бесплодием, позволяет вам быстро прийти к такому выводу и наказать себя. Плохая ситуация часто усугубляется тем, что родственники говорят вам, что эмбрион, должно быть, «выпал» из-за того, что вы недостаточно отдыхали; или что цикл не удался, потому что вы слишком напряжены или у вас слишком много «тепла».Вот почему многие женщины, перенесшие повторную неудачную имплантацию, выбирают суррогатное материнство.
Эта статья была написана, чтобы помочь вам понять, что вызывает повторяющиеся неудачи имплантации (действительно ли причина известна? И что является виновником — семя (эмбрион) или почва (матка)?
Что такое неудачная имплантация при ЭКО?
Когда яйцеклетка и сперматозоид соединяются вместе, образуется эмбрион (это событие происходит в маточной трубе вашего тела, а в лаборатории ЭКО — в чашке Петри, содержащей питательную культуральную среду).Образованный таким образом эмбрион быстро делится и достигает матки на стадии бластоцисты (или переносится в матку на 3 или 5 день во время цикла ЭКО).
Находясь в матке, бластоциста начинает общаться с эндометрием (слизистой оболочкой матки), секретируя белковые молекулы. Если эмбрион достаточно компетентен и если эндометрий восприимчив, это приводит к имплантации. Имплантация — это прикрепление эмбриона на стадии бластоцисты к эндометриальной оболочке матки, чтобы он в дальнейшем развился в ребенка (представьте, что вы сажаете семя в почву).
Когда у женщины три или более неудачных попытки ЭКО (с эмбрионами хорошего качества) или если имплантация не происходит даже после переноса более 10 «красивых» эмбрионов в течение многих циклов, считается, что у женщины «неудачная имплантация». ». Когда эмбрион не может имплантироваться, могут быть только две логические причины: эмбрион недостаточно хорош (генетически ненормальный) или эндометрий недостаточно «восприимчив» (не позволяет эмбриону имплантироваться). Итак, что на самом деле вызывает неудачу имплантации? Продолжайте читать!
Кто виноват — семя или почва?
Представьте себе фермера, который владеет участком земли и хочет выращивать рис.Он вспахивает и обрабатывает землю, подготавливая ее к посеву, находит подходящий сезон и тщательно отбирает семена.
Это аналогично тому, как врач ЭКО готовит женщину к прохождению цикла ЭКО. Он делает инъекции гормонов, чтобы яйца были собраны и оплодотворены спермой ее партнера, чтобы сформировать эмбрионы (семена). Гормоны (эстроген и прогестерон) также используются для подготовки матки к принятию эмбриона (точно так же, как вспашка земли, добавление удобрений и т. Д.). Женщина должна быть здорова (аналогично ожиданию подходящего сезона для посева семян).
Когда фермер заботится обо всем этом и сеет семена, он ожидает, что семена прорастут и вырастут. Но что происходит, если семена не прорастают? Это происходит по трем основным причинам:
- Низкое качество семян (зародыш)
- Не плодородная почва (матка)
- Окружающая среда недостаточно благоприятна (физическое здоровье будущей матери)
В редких случаях к дополнительным факторам, препятствующим росту, относятся неправильный посев (сложный или травматический перенос эмбриона) или внезапное изменение окружающей среды (например,г., инфекция в матке).
Как качество эмбриона влияет на успешную имплантацию?
Это хорошо известный факт, что молодые женщины беременеют быстрее, чем их сверстницы старшего возраста. Это связано с тем, что яйца от пожилых женщин более подвержены генетическим дефектам, таким как анеуплоидии (наличие неправильного числа хромосом), и содержат неправильную или недостаточную генетическую информацию, необходимую для построения здорового ребенка.
Оплодотворение таких яиц приводит к образованию генетически несостоятельных эмбрионов.Либо такие эмбрионы не приживаются, и даже в этом случае беременность заканчивается ранним выкидышем. В редких случаях они также могут привести к доношенным родам, когда у новорожденного есть генетические дефекты.
С появлением комплексного хромосомного скрининга теперь можно проверять все 24 хромосомы (22 аутосомы и 2 половые хромосомы) на наличие анеуплоидии (даже несмотря на то, что эффективность такого метода увеличения живорождений с помощью АРТ в клинической практике невелика). до сих пор не доказано).Одно из таких исследований с использованием CGH показало, что 96% анеуплоидных эмбрионов не смогли имплантироваться.
Это ясно показывает, что компетентность эмбриона играет важную роль при имплантации. Вот почему пожилым женщинам требуется больше попыток, чем их более молодым коллегам, чтобы добиться успеха с помощью ЭКО. Когда пожилая женщина использует донорские яйцеклетки, ее шансы на успех ЭКО резко возрастают! Это неопровержимое доказательство того, что качество эмбриона играет важную роль в имплантации и успехе ЭКО.
Роль эндометрия в имплантации эмбриона
Значение качества почвы в сельском хозяйстве хорошо известно.Играет ли эндометрий столь важную роль в имплантации эмбриона? Что происходит, когда плодородное семя (генетически компетентный эмбрион) высевается на дефектную почву (невосприимчивый эндометрий)?
Период, в течение которого матка может принять эмбрион (бластоциста), называется «окном имплантации». Матка человека восприимчива только в течение короткого периода времени, который известен как «маточная восприимчивость». У людей период восприимчивости составляет от 20 до 24 дня регулярного менструального цикла i.е., через 7-11 дней после всплеска ЛГ, вызывающего овуляцию. (С помощью этого простого в использовании календаря фертильности вы можете рассчитать лучшее время для беременности.)
Во время ЭКО эмбрионы переносятся в матку либо на 3-й день (перенос эмбриона), либо на 5-й день (перенос бластоцисты) после сбора яйцеклеток (день овуляции), что совпадает с «окном имплантации» естественного менструального цикла. Во время переноса замороженных эмбрионов день начала прогестерона считается первым днем овуляции, и перенос эмбрионов выполняется соответственно.
Мы все еще не совсем понимаем имплантацию
Имплантация человеческого эмбриона — загадочное биологическое явление — в конце концов, эксперименты in vivo непрактичны и неэтичны; а исследования на животных моделях плохо переносятся на людей. Но это общеизвестный факт, что эмбрион и эндометрий общаются друг с другом с помощью молекулярных сигналов, и такой перекрестный разговор необходим для успешной имплантации. Однако никаких надежных молекулярных маркеров рецептивности эндометрия выявлено не было.Это затрудняет определение, является ли эндометрий восприимчивым или нет во время цикла ЭКО.
Во время ЭКО чувствительность эндометрия оценивается грубо с помощью ультразвуковых изображений. Толщина эндометрия измеряется с помощью ультразвуковых изображений, и эндометрий размером более 8 мм, который является триламинарным, считается оптимальным для переноса эмбриона.
Хорошо известно, что эндометрий становится восприимчивым только после воздействия прогестерона. Прогестерон вызывает необходимые изменения в эндометрии (переводит эндометрий из пролиферативной в секреторную фазу), так что он становится готовым принять эмбрион.В последнее время перенос замороженных эмбрионов становится намного более успешным, чем перенос свежих эмбрионов в области ЭКО. Предполагается, что высокая концентрация эстрогена в организме во время свежего цикла ЭКО снижает восприимчивость эндометрия.
Почему у меня может быть «невосприимчивая» матка?
- Если матка содержит спайки, полипы или миомы в полости, то ее восприимчивость будет нарушена.
- Если наблюдается преждевременное повышение уровня прогестерона (то есть повышение уровня прогестерона до сбора яйцеклеток из-за преждевременной лютеинизации фолликулов) во время цикла ЭКО, то восприимчивость матки не синхронизируется со временем переноса эмбриона.Это может привести к неудачной имплантации. Решить эту проблему можно путем тщательного контроля цикла ЭКО.
- Считается, что тонкая слизистая оболочка эндометрия (толщина менее 8 мм) недостаточно восприимчива.
- Также была выдвинута гипотеза, что инфекция матки предотвращает имплантацию, делая среду матки менее оптимальной.
Существует также множество недоказанных причин недостаточной восприимчивости матки, в том числе иммунологические теории, такие как наличие большого количества маточных NK-клеток, чрезмерное совпадение HLA между партнерами и проблемы со свертыванием крови.
Какие факторы, кроме эмбриона и матки, могут способствовать неудаче имплантации?
Легкость, с которой матка может быть обработана для переноса эмбриона, также играет ключевую роль в достижении успешной имплантации. Если к матке трудно получить доступ через шейку матки (например, у пациентов со стенозом шейки матки), то для улучшения имплантации следует использовать другие методы переноса эмбрионов, такие как ZIFT.
Можно ли вылечить неудачу имплантации? Какие существуют методы лечения, основанные на доказательствах?
Да, это лечится, но только если известна причина.Единственная хорошо известная и научно доказанная причина неудачной имплантации — это генетически некомпетентные эмбрионы. Если вы женщина преклонного возраста матери или у вас преждевременное старение яичников, даже если вам нужно перенести несколько эмбрионов во время цикла ЭКО, во многих случаях они могут быть генетически ненормальными и не будут успешно имплантироваться.
По иронии судьбы, многие женщины не хотят принимать этот факт (в конце концов, очень трудно признать, что у них не может быть генетического ребенка) и пытаются обвинить свою матку в неудачной имплантации.В результате они считают, что суррогатное материнство может помочь им зачать ребенка, что не соответствует действительности!
Врачи используют свое невежество и «лечат» их множеством различных методов лечения, не основанных на доказательствах. Я видел так много женщин преклонного возраста, которые подвергали себя бесполезным методам лечения и в конечном итоге добились успеха, когда наконец использовали донорские яйцеклетки. Поэтому, если преклонный возраст матери или недостаточный овариальный резерв являются причиной неудачной имплантации, единственное разумное решение — использовать донорские яйцеклетки.
Если в полости матки имеются спайки, миомы или полипы, мешающие имплантации, их удаление поможет в имплантации эмбриона.
Роль толщины эндометрия в успешной имплантации все еще остается под вопросом. Многим женщинам с тонким эндометрием имплантация проходит успешно, но научная литература показывает, что толщина эндометрия более 8 мм является оптимальной для имплантации.
Какие виды терапии, не основанной на доказательствах, доступны для лечения неудачной имплантации?
Следующие методы лечения не имеют убедительных доказательств своей эффективности и являются весьма предположительными:
- Использование разжижителей крови, таких как аспирин и гепарин.
- Причинение местного повреждения эндометрия перед переносом эмбриона для улучшения местного маточного кровотока.
- Терапия, такая как использование стероидов, ВВИГ, интралипидов и т. Д., Которые утверждают, что снижают уровень NK-клеток в матке.
- Иммунотерапия отцовскими лимфоцитами для «лечения» совпадения HLA между партнерами.
- Использование G-CSF (фактор, стимулирующий колонии гранулоцитов), который коммерчески известен как нейпоген.
- Использование эмбрионального клея (вещества, которое, как утверждается, улучшает прикрепление эмбриона к матке).
- Обычное проделывание отверстия в блестящей оболочке эмбриона (внешняя оболочка эмбриона) с целью помочь эмбриону успешно вылупиться из скорлупы. Это известно как вылупление эмбриона с помощью лазера.
- Совместное культивирование эмбрионов с эпителиальными клетками эндометрия.
- Внутриматочное введение PBMC (мононуклеарных клеток периферической крови).
Врачи не должны предлагать такое лечение. Они должны убедиться, что пациент понимает, что вышеупомянутые методы лечения не основаны на доказательствах и не могут быть панацеей от их проблемы.
Что делать, если имплантация повторяется неудачно?
- Проверьте свой AMH; на 3-й день значение ФСГ и E2; и количество антральных фолликулов — они в норме? У вас хороший яичниковый резерв? Если у вас плохой овариальный резерв, или вы старше 40 лет и страдаете от неоднократной неудачной имплантации, вам следует рассмотреть возможность использования донорских яйцеклеток.
- Если вы молоды и у вас хороший яичниковый резерв, спросите эмбриолога, как выглядят ваши эмбрионы — хорошего качества? Если они хорошего качества (хорошо делящиеся в зависимости от возраста), то велика вероятность того, что перенесенные эмбрионы могли быть генетически нормальными (к сожалению, у нас все еще нет технологии для проверки всех возможных генетических дефектов перед переносом. ).
- У вас СПКЯ? Они извлекли много яйцеклеток (более 25 яиц) из ваших яичников? СПКЯ может быть причиной отсутствия имплантации эмбриона. Прием сенсибилизаторов инсулина, таких как метформин и миоинозитол, может решить вашу проблему.
- Если ваш врач использовал тот же протокол стимуляции яичников для извлечения яйцеклеток из ваших яичников, вы также можете попробовать другие протоколы стимуляции яичников. Было обнаружено, что протоколы мягкой стимуляции яичников превосходят в производстве яйцеклеток и эмбрионов лучшего качества у выбранной подгруппы пациенток ЭКО (в основном у пациентов с плохим овариальным резервом).
- Если вы несколько раз терпели неудачу ЭКО с использованием переноса эмбрионов на третий день, попробуйте перенести эмбрион на пятый день. Тот факт, что эмбрионы развиваются до стадии бластоцисты, является хорошим показателем (хотя и не окончательным доказательством) того, что ваши эмбрионы достаточно хороши.
- Вы можете попробовать перенести замороженный эмбрион вместо переноса свежего. Высокий уровень эстрогена в организме во время свежего цикла может повредить восприимчивость матки.
- Если у вас стеноз шейки матки и перенос эмбриона цервикальным путем становится затруднительным, вы можете попробовать другие способы переноса эмбрионов (например, ZIFT).
- Можете попробовать сменить клинику — иногда это срабатывает!
- Другой доступный вариант — использовать донорские яйцеклетки или донорские эмбрионы.
- Если в полости матки есть спайки, полипы или миомы, их необходимо удалить. Если есть много спаек или вы страдаете от тонкой оболочки эндометрия из-за неизлечимого синдрома Ашермана, вы можете выбрать суррогатное материнство.
Что такое сообщение на дом?
Когда эмбрион попадает в матку на стадии бластоцисты, он инициирует молекулярный перекрестный обмен с эндометрием. Возможно, он говорит: «Привет, я здесь, и я хочу связаться с тобой. Ты готов меня принять? Эндометрий воспринимает сигнал, посылаемый эмбрионом, и соответствующим образом реагирует.Все эти перекрестные разговоры происходят путем высвобождения соответствующих белковых молекул. Считается, что если есть какие-то проблемы с этим перекрестным разговором, имплантация эмбриона не удастся.
Предполагается, что эндометрий действует как биосенсор качества эмбриона. Это означает, что если генетически аномальная бластоциста попадает в полость матки, эндометрий ощущает это по сигналам, посылаемым эмбрионом, и предотвращает имплантацию эмбриона. Таким образом, если у некоторых женщин этот биосенсорный механизм неисправен, они, как это ни парадоксально, становятся «суперплодными».То есть такие женщины очень легко забеременеют, потому что даже генетически аномальные эмбрионы могут прикрепиться к эндометрию и установить беременность.
С другой стороны, они страдают от повторяющихся биохимических беременностей или выкидышей, потому что даже если генетически ненормальный эмбрион имплантируется, он не может развиться в здорового ребенка и в конечном итоге выкидывается.
Существуют также исследования, которые показывают, что даже если эндометрий не оптимально восприимчив, генетически компетентный эмбрион может изменить среду эндометрия, сделав ее благоприятной, так что будет достигнута успешная имплантация.
Когда вы разговариваете с опытным специалистом по ЭКО, он на основании своего практического опыта скажет, что, когда женщины страдают от повторяющейся неудачной имплантации, в большинстве случаев замена яйцеклетки может привести к успешной имплантации и беременности!
Эндометрий действует как пассивный реципиент. В конце концов, семя может прорасти даже при отсутствии почвы (например, у женщин с внематочной беременностью, когда эмбрион имплантируется в маточную трубу, а эндометрий отсутствует вообще). Если вы страдаете от повторяющейся неудачной имплантации, пожалуйста, не вините свою матку, если у нее нет явных дефектов.
Это отрывок из нашей готовящейся к выходу книги «Руководство для опытных пациентов по ЭКО». Это авторство нашего опытного пациента, Манджу и меня.
Вы можете написать Манджу по адресу [email protected]
Ее блог находится на www.myselfishgenes.blogspot.com
Новый рубеж исследований человеческого эмбриона
Эмбрион мыши, культивированный до 11 дня Фото: Weizmann Inst.
В лаборатории в Израиле барабан инкубатора крутится на столе.Две стеклянные бутылки, прикрепленные к барабану, содержат эмбрионы мыши, каждая размером с рисовое зерно, с полупрозрачными пульсирующими сердцами.
Целые эмбрионы мыши обычно выращивали in vitro всего в течение примерно 24 часов. Но, тщательно настроив смесь химикатов, в которой купаются мышиные эмбрионы, команде из Научного института Вейцмана в Реховоте, Израиль, удалось сохранить пятидневные эмбрионы вне матки еще шесть дней 1 . Это примерно одна треть их нормальной трехнедельной беременности и параллельна некоторым событиям в первом триместре эмбрионального развития человека.Выращивание человеческих эмбрионов с использованием аналогичных методов могло бы позволить ученым изучать процессы, неотъемлемые для человеческого развития, которые долгое время были скрыты от глаз. «Это может стать золотым стандартом изучения биологии человеческого эмбриона», — говорит Джейкоб Ханна, биолог стволовых клеток и ведущий исследователь проекта в Институте науки Вейцмана.
Этот и другие недавние открытия, такие как создание структур, подобных эмбриону человека, из плюрипотентных стволовых клеток, дают ученым арсенал инструментов для дальнейшего изучения раннего развития человека.Барабанный инкубатор Ханны и эти модели человеческого эмбриона обещают позволить более детальное изучение таких процессов, как гаструляция, при которой три слоя зародышевых клеток развиваются в множество тканей, и формирование органов. Ханна и другие говорят, что понимание этих важнейших эмбриональных фаз необходимо для разработки методов лечения, исправляющих ошибки развития, а также для создания пересаживаемых человеческих органов.
Но этические принципы использования человеческих эмбрионов остановили большинство исследований этих фаз развития — до сих пор.В мае этого года Международное общество исследования стволовых клеток (ISSCR) отменило свое давнее правило, согласно которому человеческие эмбрионы не следует культивировать после 14-го дня после оплодотворения. Это изменение, вместе с потоком достижений, заставляет ученых сталкиваться с вопросами о том, как далеко еще далеко, когда дело доходит до выращивания человеческих эмбрионов во имя науки. Быстрый темп открытий побудил и биологов, и специалистов по этике призвать к более широкому публичному обсуждению того, какие методы оправданы с учетом предполагаемых медицинских преимуществ, а какие угрожают давним представлениям о моральном статусе человеческой жизни.
«Это начало, а не конец противоречий», — говорит Уильям Херлбат, специалист по биоэтике из Стэнфордского университета в Калифорнии и член Президентского совета по биоэтике во время президентства Джорджа Буша в США. «Если мы не овладеем этими вопросами, если мы не задумаемся над ними, мы не сможем бороться с будущим по мере его развития».
Череда открытийИсследователи долгое время называли первые несколько недель человеческого развития черным ящиком, потому что они обычно не могли изучать то, что происходило внутри матки, не нарушая роста эмбриона.«После имплантации вам действительно трудно увидеть, что происходит», — говорит Маттиас Лютольф, биомедицинский инженер из Швейцарского федерального технологического института в Лозанне. Без возможности выращивать эмбрионы за пределами матки в течение длительного времени, детали этой стадии развития останутся загадкой.
Барабан инкубатора Ханны представляет собой важный шаг на пути к решению проблемы. Его новаторство было результатом нескольких лет проб и ошибок. «Момента эврики не было», — говорит Ханна.«Это была просто болезненная оптимизация». Чтобы сохранить жизнь эмбрионов мыши in vitro , команда Ханны изменила параметры окружающей среды — включая сыворотку пуповинной крови человека, глюкозу и поток пузырьков кислорода — до тех пор, пока эмбрионы не смогли выжить в течение одного дня, а затем двух дней. затем шесть, вплоть до формирования органов.
Примерно в то время, когда исследование инкубатора Ханны стало достоянием общественности, ученые из двух других учреждений — Университета Монаша в Мельбурне, Австралия и Юго-западного медицинского центра Техасского университета в Далласе — сообщили об успешном создании моделей эмбрионов человека, известных как бластоиды, из линий стволовые клетки 2 , 3 .
Хотя эти бластоиды, состоящие примерно из 100–400 клеток, неспособны развиться в полноценного человека, их рост поразительно похож на рост естественных эмбрионов. Некоторые бластоиды даже прилипали к стеклянной посуде, в которой они росли, как будто проникая в слизистую оболочку матки. До сих пор бластоиды сохраняли жизнеспособность в лаборатории всего несколько дней, хотя этот интервал может увеличиться в продолжающихся испытаниях.
Эксперименты с бластоидами показывают, что стволовые клетки человека могут генерировать многоклеточные структуры, которые имеют многие из тех же свойств, что и естественная эмбриональная ткань.По словам Лютольфа, поскольку эти клетки самоорганизуются и дифференцируются во многом так же, как и эмбриональные клетки, бластоиды могут обеспечивать окно в такие процессы, как гаструляция, которые обычно труднодоступны. В отличие от настоящих человеческих эмбрионов, которые дарят люди, проходящие лечение от бесплодия и поэтому их не хватает, эти модели искусственных эмбрионов можно выращивать в больших количествах, что позволяет проводить гораздо больше экспериментов.
Другие способы выращивания эмбриональных структур, близких к человеческим, также набирают обороты.В апреле международная группа исследователей сообщила об инъекции плюрипотентных стволовых клеток человека в шестидневные эмбрионы обезьян, в результате чего были созданы гибридные эмбрионы, известные как химеры 4 . Хотя ни одна из химер не выжила более 20 дней, эксперимент предоставил доказательство концепции, согласно которой большое количество человеческих клеток может сохраняться более двух недель в эмбрионе приматов. (В более ранних исследованиях химер, сделанных из эмбрионов свиней или овец, выжил исчезающе малый процент человеческих клеток.) Если бы химеры человек-обезьяна могли сохраняться в живых в течение более длительного времени, их можно было бы использовать для выращивания пересаживаемых человеческих органов на нечеловеческом субстрате — хотя использование других видов хозяев, таких как свиньи, также изучается.
По мере того, как эмбриональные модели и методы культивирования становятся все более совершенными, ученые используют генетический анализ для более точного определения ранних событий развития. В июне группа исследователей из Кембриджского университета, Великобритания, сообщила о секвенировании РНК эмбрионов, оставшихся после оплодотворения in vitro (ЭКО) через 9 и 11 дней после оплодотворения 5 .Исследователи также определили ключевые процессы передачи сигналов между слоем клеток, граничащих с эмбрионом, известным как гипобласт, и самим развивающимся эмбрионом.
Эти сигналы, как сообщила команда, определяют, какие клетки станут головой и хвостом эмбриона — событие дифференциации, которое закладывает основу для последующих сложных последовательностей развития. Молекулярный биолог Марта Шахбази, часть команды Кембриджа, которая работала над исследованием, теперь хочет исследовать связанные процессы, которые происходят дальше в эмбриональном развитии.«При гаструляции происходит так много важных вещей», — говорит она. Наблюдение за этими переходами может дать ключ к разгадке того, почему некоторые ранние человеческие эмбрионы перестают расти.
Последствия леченияВо многом ажиотаж вокруг таких открытий вызван их потенциалом изменить медицинский ландшафт. Одна цель, которая теперь достижима, говорит Цзяньпин Фу, биомедицинский инженер из Мичиганского университета в Анн-Арборе, — это создание моделей человеческого эмбриона, которые отражают моменты перехода на ключевом этапе человеческого развития — от преимплантации до имплантации и гаструляции. , вплоть до раннего органогенеза.Однако разработка точных эмбриональных моделей гаструляции и органогенеза, вероятно, потребует от исследователей выращивания естественных эмбрионов более 14 дней — один из факторов, который побудил ISSCR пересмотреть предел (см. Nature 594 , 18–19; 2021).
Изучение эмбрионов или моделей эмбрионов после 14-дневной отметки, возможно, в системе инкубатора, подобной системе Ханны, позволило бы исследователям улучшить свое понимание происхождения и развития состояний, возникающих в результате генетических мутаций или мутаций, связанных с развитием.Они могут включать β-талассемию, которая снижает способность крови переносить кислород, или расщепление позвоночника, при котором развивающиеся кости позвоночника не срастаются друг с другом обычным образом во время нейруляции — процесса развития, который следует за гаструляцией.
Биолог стволовых клеток Якоб Ханна настраивает индивидуальную систему для культивирования эмбрионов Фото: Weizmann Inst.
Эти знания о гаструляции и последующих процессах, в свою очередь, могут позволить ученым разрабатывать и тестировать целевые методы лечения, устраняющие эти дефекты.Например, эмбрионы на ранних стадиях или эмбриональные модели с β-талассемией могут быть модифицированы с помощью метода редактирования генов CRISPR – Cas9, а затем помещены в систему инкубатора, где исследователи могут отслеживать влияние своего вмешательства в течение нескольких недель. При дальнейшем лечении отредактированные эмбрионы могут быть возвращены в матку для продолжения развития. Национальная академия наук США выразила осторожную поддержку клиническим испытаниям, в которых CRISPR используется для редактирования эмбрионов, когда целью является лечение серьезного заболевания, при условии, что испытания проводятся под строгим контролем.
Исследователи говорят, что изучение развития после оплодотворения также поможет им выявить причины потери беременности на ранних сроках — явления, которое в настоящее время окутано тайной. Во время беременности развивающийся эмбрион инициирует каскад сигнальных процессов, и эксперименты с эмбрионами Шахбази показывают, что сбои в этом молекулярном перекрестном взаимодействии лежат в основе по крайней мере некоторых ранних выкидышей 6 . Ее команда изучила эмбрионы с тремя копиями хромосомы 16, частой причиной выкидыша.«Мы обнаружили дефект, специфичный для ткани, из которой будет образована плацента», — говорит Шахбази, что позволило им идентифицировать молекулярные процессы, которые могут быть ответственными. Изучая процессы передачи сигналов сверх 14-дневного лимита, Шахбази и ее коллеги надеются найти больше механизмов, ведущих к потере беременности, и в конечном итоге исправить некоторые из них.
В фармацевтической сфере модели человек-эмбрион могут быть подходящими для скрининговых испытаний лекарств, в которых исследователи могут определять токсическое воздействие лекарств на развитие без необходимости тестирования лекарств на естественных эмбрионах.Более того, нежизнеспособные модели человека-эмбриона, такие как бластоиды или химеры животное-человек, можно было бы использовать для выращивания целых человеческих органов для трансплантации, что потребовало бы месяцев разработки. «Достижение этих амбициозных целей потребует дальнейшего изучения как реальных человеческих эмбрионов, так и эмбриональных моделей спустя много времени после первоначального 14-дневного лимита», — говорит Ханна. «Есть большой пробел в знаниях. Заполнение этого пробела имеет решающее значение для продвижения исследований стволовых клеток и регенерации органов ».
Этическая борьбаРеволюция в медицине, казалось бы, близкая, была важным фактором, мотивировавшим решение ISSCR отменить 14-дневный лимит на выращивание человеческих эмбрионов.Отчасти из-за того, что наука настолько подвижна и постоянно меняется, официальные лица ISSCR решили не заменять 14-дневное руководство другим конкретным пределом. Вместо этого общество предлагает этический обзор, в котором каждое предложение исследования «должно оцениваться индивидуально, с точки зрения оправданности исследования с точки зрения ценности полученной информации», — написал биолог по стволовым клеткам Робин Ловелл-Бэдж, председатель недавнего Рабочая группа ISSCR, в Nature (см. Nature 593 , 479; 2021).Причина в том, что чем дольше выращиваются эмбрионы, тем сильнее должно быть оправдание для их выращивания.
Hurlbut, однако, считает, что ISSCR допустила ошибку, отказавшись от своих первоначальных правил, не создав четких инструкций по замене. Он рассматривает исследования человеческого эмбриона после 14-дневного ограничения как политическую пороховую бочку и призывает ученых искать менее опасные способы изучения раннего развития. Он и другие настаивали на создании линий плюрипотентных стволовых клеток, полученных не из эмбрионов.«Мы должны иметь возможность проводить эти исследования, по крайней мере, с очень хорошим приближением, без создания эмбрионов», — говорит Херлбат. «Мы относимся к живым людям после их рождения как к обладающим особой неприкосновенностью. Теперь мы говорим о нескольких месяцах до этого — мы не можем просто сказать, что это пустяк ».
Некоторые биологи, однако, утверждают, что ученые должны сначала непосредственно изучить человеческие эмбрионы, чтобы иметь возможность создавать модели, точно отражающие ранние стадии развития. «Мы хотим создавать альтернативные системы, чтобы не использовать настоящие эмбрионы, — говорит Лютольф, — но в то же время нам все еще нужно знать, как ведет себя настоящая вещь.Ханна соглашается, добавляя, что в большинстве случаев мышиные эмбрионы не могут заменить человеческие эмбрионы, потому что после гаструляции они развиваются по-другому.
Еще больше усложняет проблему то, что эксперименты с неэмбрионами, такими как бластоиды или химеры животное-человек, несут в себе собственный этический багаж. Хотя эти структуры могут не иметь потенциала для развития в людей, их сходство с человеческими эмбрионами побудило Фу и других призвать к тщательному надзору за тем, как они используются в лаборатории.Также были подняты вопросы о том, насколько похожи на эмбрионы структуры должны напоминать естественные эмбрионы, прежде чем эти структуры тоже будут считаться человеческими. На данный момент ISSCR заявляет, что если модель человек-эмбрион представляет «интегрированное развитие всего эмбриона», а не только часть эмбриона, она должна быть подвергнута такому же детальному процессу проверки, что и естественные эмбрионы, прежде чем она может быть прошел 14-дневный этап.
Fu, Hurlbut и другие говорят, что будущие дискуссии о моральных принципах, направляющих исследования раннего развития, должны вовлекать не только международное научное сообщество, но и общество в целом.«Мы должны быть уверены, что остаемся прозрачными», — говорит Фу. «Мы всегда должны вести публичные дискуссии о научном значении таких исследований, а также о социальных и этических проблемах».
Неустраненное будущееПомимо этических препятствий, существуют практические и финансовые препятствия, которые необходимо преодолеть. Прямо сейчас, говорит Фу, ученые в Соединенных Штатах не уверены, сохранят ли Национальные институты здоровья свое нынешнее нежелание финансировать большинство экспериментов с эмбрионами, учитывая обновленные в этом году правила ISSCR.Похожая ситуация и в Европе, где во многих странах все еще действуют запреты на финансирование исследований эмбрионов в течение последних 14 дней, несмотря на изменения в рекомендациях ISSCR. Некоторые страны, такие как Германия, Австрия и Россия, продолжают запрещать любые эксперименты на человеческих эмбрионах.
Эта неопределенность побудила исследователей во всем мире потребовать большей ясности от финансирующих агентств. «Наука развивается так быстро в этой конкретной области, что правила всегда отстают», — говорит Лютольф.Тем не менее, нормативные акты, которые будут регулировать дальнейшие решения о финансировании, формируются в политическом и законодательном контексте. По словам Херлбут, это делает еще более важным просвещение общественности об основных биологических принципах, лежащих в основе методов культивирования эмбрионов, а также о медицинских инновациях, которые эти методы могут сделать возможными.
В нынешних нестабильных климатических условиях большинство исследователей из-за необходимости сосредотачиваются на немедленных следующих шагах. Ханна добивается одобрения израильских наблюдательных советов на выращивание неиспользованных эмбрионов ЭКО в своем инкубаторе в течение 40 дней после оплодотворения.«Это эмбрионы, которые в любом случае будут утилизированы, потому что они были заморожены в течение очень долгого времени», — говорит он.
Даже если надзорные органы удовлетворят просьбу Ханны, он и другие исследователи столкнутся с продолжающейся реакцией критиков, которые ссылаются на этические последствия роста человеческих эмбрионов после 14-дневной отметки. «Меня беспокоит, к чему это приведет, — говорит Херлбат. «Я думаю, это повлияет на характер нашей культуры». Но, с точки зрения Ханны, потенциальные награды, такие как возможность исправить эмбриональные мутации, чтобы новорожденные могли жить долгой и здоровой жизнью, являются достаточным основанием для организации человеческого развития на его лабораторном столе.«Мы не отказываемся от этических проблем», — говорит он. «Достаточно ли преимуществ, чтобы взглянуть? Думаю, очень.
Женщина родила после трансплантации матки — Клиника Кливленда
Девочка, родившаяся в прошлом месяце в клинике Кливленда, вошла в историю. Она была первым ребенком в Северной Америке, родившимся от матери, которой была сделана трансплантация матки от умершего донора.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Вы, наверное, знакомы с идеей трансплантации почек, печени или сердца, но трансплантация матки — это быстро развивающаяся область, — говорит специалист по материнско-фетальной медицине Ума Перни, доктор медицины, которая входила в группу по уходу за матерью.
«Важно помнить, что это все еще исследование, но интересно узнать, какие варианты могут быть у женщин в будущем», — говорит она.
Мать, которой около 30 лет, участвует в новаторском исследовательском исследовании с участием 10 женщин с бесплодием из-за фактора матки.У женщин с UFI нет матки или матка была удалена, поэтому они не могут забеременеть. В ходе исследования проверяется, может ли трансплантация матки от умершего донора позволить этим женщинам забеременеть (посредством экстракорпорального оплодотворения), вынашивать и родить ребенка.
Это клиническое испытание отражает традицию инноваций в клинической медицине Cleveland Clinic. В отличие от некоторых других программ трансплантации матки, в исследовании Cleveland Clinic используются только матки недавно умерших доноров.Это исключает риск нанесения вреда живому донору, которому для удаления матки потребуется серьезная операция на брюшной полости.
«Трансплантация матки женщине — сложная процедура, требующая подавления реакции ее иммунной системы», — говорит хирург-трансплантолог Андреас Цакис, доктор медицины. «Посредством этого исследования мы стремимся сделать эти необычные события обычными для женщин, выбравших этот вариант. Благодарим жертвователя. Их щедрость позволила осуществить мечту нашего пациента и родить ребенка.”
С начала испытания команда выполнила пять операций по трансплантации матки, три из которых были успешными (включая эту, в результате которой родился живой ребенок). В настоящее время две женщины ждут пересадки эмбрионов, и еще несколько кандидатов ждут пересадки.
Узнайте подробнее, как работает трансплантат матки в рисунок ниже.
Международная командасоздала первые химерные эмбрионы человека и обезьяны
Группа ученых из США.С., Китай и Испания сообщили в четверг, что создали первые эмбрионы, которые были наполовину человеческими, наполовину обезьяньими, и сохранили их живыми до 20 дней в лабораторных чашках.
Этически противоречивое создание химер, содержащих клетки разных видов, является частью стремления создать экспериментальные модели, чтобы помочь ученым лучше понять раннее развитие, разработать новые методы лечения болезней человека и, возможно, найти методы выращивания органов для трансплантации другим животным. , например, свиньи или овцы.Такие химеры можно использовать в экспериментах, которые невозможно провести, например, с человеческими эмбрионами, но объединение человеческих клеток с клетками приматов порождает новые и неотложные этические проблемы.
Для ясности, работа, опубликованная в журнале Cell, находится на очень ранней стадии. Команда не создавала живых дышащих полулюдей. Они создали очень ранние эмбрионы и никогда не имплантировали их в матку какого-либо животного. Опасения по поводу химер человека и животных основаны на том, что стэнфордский биоэтик и ученый-юрист Хэнк Грили называет «мозгами, шарами и красотой» — беспокойством о том, что животное может выглядеть как человек, родиться с человеческим мозгом или иметь возможность воспроизводить потомство.
объявление
Этот эксперимент не нес ни одного из этих рисков, но дает понять, что настало время начать обсуждение этики химер человека и животных. «Это первый в своем роде эксперимент», — сказала STAT Нита Фарахани, профессор права и философии юридического факультета Университета Дьюка, которая является соавтором перспективной статьи об этике исследования. «Всякий раз, когда вы пересекаете серьезное технологическое или биологическое препятствие, подобное этому, это хороший момент, чтобы остановиться и задуматься.”
В отчете представлены научные подробности работы, которая началась несколько лет назад в Испании и Китае и произвела фурор после того, как в 2019 году информация попала в газету El País. (Пандемия Covid-19 задержала завершение и публикацию работы, исследователи сказал.)
объявление
В ходе эксперимента исследователи ввели по 25 плюрипотентных стволовых клеток человека определенного типа (так называемые «верхние стволовые клетки», потому что они могут превращаться в любой вид клеток, включая экстраэмбриональные клетки, такие как плацента) каждой из 132 6-дневных клеток. эмбрионы макак обезьяны.Исследователи окрашивали человеческие клетки исключительно ярко-красным флуоресцентным белком под названием tdTomato, чтобы их можно было обнаружить в эмбрионе обезьяны по мере его развития.
Ученые воспользовались новой техникой, которая позволила им выращивать эмбрионы обезьян вне матки до 20 дней, стадии, когда эмбрионы еще в значительной степени не развились, но образовывали слои и полости. В ходе эксперимента выживаемость эмбрионов снизилась; через 10 дней 103 эмбриона все еще развивались, а к 19-му дню только три из химерных эмбрионов остались живы.(Через 20 дней эмбрионы обезьян, выросшие вне матки, даже не химерные, просто разрушаются.)
Тем не менее, исследователи обнаружили большое количество человеческих клеток в выживших химерных эмбрионах. В среднем от 3% до 4% клеток в эмбрионах были человеческими, а в одном эмбрионе — до 7%. «Когда мы наблюдали, что человеческие клетки были живы в эмбрионах обезьян, это было потрясающе», — сказал Тао Тан, главный научный сотрудник Государственной ключевой лаборатории биомедицинских исследований приматов и Куньминского университета науки и технологий в Юньнани, Китай, и один из руководителей исследования. авторы, сообщили STAT.
Работа, опубликованная ранее в этом году исследовательской группой во Франции, показала, что человеческие клетки плохо выживают в эмбрионах обезьян. Ключом к успеху новой статьи могут быть конкретные использованные стволовые клетки, а также способ их культивирования.
По словам других ученых, эта работа является наиболее успешной на сегодняшний день в поддержании жизни и здоровья относительно большого количества человеческих клеток в нечеловеческом эмбрионе. «Эта статья — яркая демонстрация способности плюрипотентных стволовых клеток человека встраиваться в эмбрионы яванского макака», — сказала Магдалена Зерницка-Гетц, биолог развития из Калифорнийского технологического института, чья лаборатория впервые разработала на мышах метод выращивания. эмбрионы в лабораторной посуде.Такая работа привлекла все большее внимание после того, как в прошлом месяце было объявлено, что Джейкоб Ханна, биолог развития из Института науки Вейцмана в Израиле, сохранял мышиные эмбрионы живыми и, казалось бы, здоровыми в течение длительного периода в искусственной матке.
Результаты, опубликованные в четверг, показали гораздо более высокую выживаемость человеческих клеток в нечеловеческом эмбрионе, чем в предыдущих экспериментах с химерами овца-человек или свинья-человек, где иногда только одна из 100000 клеток была человеческой.
Именно эти неутешительные результаты побудили исследователей обратиться к обезьянам, которые гораздо более тесно связаны с людьми и имеют аналогичные сроки развития, сказал руководитель проекта, биолог развития Института Солка Хуан Карлос Изписуа Бельмонте. «Человеческие клетки не вносят значительного вклада в образование химер у видов, эволюционно далеких от человека», — сказал он.
Связанный:
Создатель химеры свинья-человек доказывает, что другие ученые ошибаются
С обезьянами все было по-другому.«Мы обнаружили, что клетки человека и обезьяны взаимодействуют друг с другом в создании эмбриона», — сказал Цзюнь Ву, член исследовательской группы, который сейчас работает доцентом в Юго-западном медицинском центре UT в Далласе, но когда он работал штатным научным сотрудником в Солке. работал над проектом. Исследование Ву показало, что когда человеческие клетки помещают в культуру с клетками мыши, «мы видим, что клетка мыши активно убивает человеческую клетку, но когда мы помещаем клетки человека и обезьяны вместе, конкуренции нет».
Эксперименты, подобные этому, не могут быть профинансированы за счет федеральных исследовательских долларов, хотя они не нарушают U.С. законы. Работа проводилась в Китае не потому, что она была незаконной в Соединенных Штатах, говорят исследователи, а потому, что там были доступны эмбрионы обезьян, которые трудно достать и которые дороги. В эксперименте использовалось в общей сложности 150 эмбрионов, которые были получены без вреда для обезьян, «как в процедуре ЭКО», — сказал Тан.
Но такие эксперименты, в которых сочетаются человеческие клетки с клетками животных, тем не менее, противоречивы. Эта работа, как и другие работы Изписуа Бельмонте, развивались так быстро, что биоэтикам было трудно за ними поспевать.
«Сложность в том, что нам нужны более совершенные модели болезней человека, но чем лучше эти модели, тем ближе они приближают нас к этическим проблемам, которых мы пытались избежать, не проводя экспериментов на людях», — сказал Фарахани. «Значительные шаги вперед требуют безотлагательного участия общественности».
Актуальные:
Сравнение вакцин против Covid-19, разработанных Pfizer, Moderna и Johnson & Johnson
Помимо соображений об исследованиях, которые могут стереть грань между людьми и животными, работа с обезьянами поднимает вопросы как о благополучии животных, так и о согласии человека.Хотя многие «деидентифицированные» человеческие клетки могут быть использованы в исследованиях без согласия для конкретных экспериментов, это может быть не лучшим подходом для столь противоречивых экспериментов, как этот, сказала она.
Изписуа Бельмонте и другие исследователи согласились, что этические дебаты и руководящие принципы для такой работы имеют решающее значение. Они сказали, что обсудили работу с специалистами по этике, прежде чем продолжить, и получили всесторонний анализ и одобрение всех участвующих научных учреждений. Раздел обсуждения статьи начинается не с научных выводов, как это обычно бывает в исследовательской работе, а с заявления об этических соображениях.
Исследователи говорят, что химеры животных и человека могут оказаться мощным инструментом в биомедицине и что новое исследование важно для понимания того, какие препятствия стоят на пути слияния человеческих клеток с эмбрионами животных. Их надежда состоит в том, чтобы понять принципы химер обезьяна-человек, которые, кажется, легче создать, а затем попытаться применить эти знания к более технически сложным, но этически более приемлемым химерам свинья-человек.
Исследователи и другие ученые STAT, с которыми связались для комментариев, заявили, что одной из самых захватывающих вещей в новой статье было открытие «перекрестных помех» между человеческими и обезьяньими клетками в развивающемся эмбрионе, что не так часто случается у человека. свиньи-химеры.«Человеческие клетки в ткани свиньи похожи на общение между двумя далекими языками, такими как китайский и французский, тогда как человеческие клетки у макак похожи на общение между двумя тесно связанными языками, такими как испанский и французский», — сказал Изписуа Бельмонте. «Мы действительно думаем, что понимание межвидового взаимодействия может быть ключом к созданию более успешных химер».
По их словам, одна из основных целей — найти способ выращивать человеческие органы у свиней или других животных, чтобы уменьшить нехватку трансплантатов.В настоящее время более 100 000 американцев ожидают трансплантации органов. Но некоторые ученые сомневаются, достижима ли эта цель, учитывая, насколько убедительно доказано исследование.
«Насколько реалистично думать, что когда-нибудь это направление исследований действительно сможет производить органы для трансплантации пациентам-людям?» — спросил Пол Нёпфлер, ученый по стволовым клеткам и профессор Медицинской школы Калифорнийского университета в Дэвисе. «Если это крайне маловероятно с учетом технических проблем, даже не считая этических соображений, насколько далеко следует продвинуть это исследование только для того, чтобы расширить наши знания о человеческом развитии?»
Knoepfler сказал, что исследование поставило и множество других вопросов.«Есть ли момент, когда химера« слишком человечна »? Например, что, если химера обезьяна-человек окажется более человечной, чем обезьяна, должны ли применяться особые правила? » он спросил. «Что, если в развивающемся мозге химеры много человеческих клеток?»
Проблема мозга заслуживает особого внимания, отчасти потому, что многие считают мозг органом, который делает человека уникальным. Из-за этих соображений Национальная академия наук созвала группу, чтобы взвесить этические нормы и управление развивающейся областью нейронных органоидов, трансплантатов и химер.В отчете, выпущенном ранее в этом месяце, говорится, что многие этические проблемы в этой области могут быть решены с помощью существующих механизмов, но крайне важно постоянно переоценивать опасения по мере развития науки.
Документ Cell интересен, сказал сопредседатель комитета по составлению отчетов Джошуа Сэйнс, нейробиолог и профессор молекулярной и клеточной биологии в Гарварде, но он не имеет отношения к обсуждению нейронных химер, потому что менее трех недель — старые эмбрионы еще не достигли состояния нервной системы.Тем не менее, он сказал, что новая работа подкрепила призыв комитета к тому, чтобы этические разговоры «опережали тенденцию».
«Совершенно очевидно, что все поле продвигается вперед с большой скоростью, — сказал Санес. «Неясно, насколько быстро это будет развиваться или в каком направлении, но нам нужно регулярно возвращаться к этим вопросам».
Уже ведется работа по ослаблению международно признанных этических ограничений, запрещающих ученым выращивать человеческий эмбрион вне тела дольше 14 дней.Это правило действовало на протяжении десятилетий и было разработано в то время, когда было технологически невозможно поддерживать жизнь эмбрионов вне тела более чем на несколько дней. Но в последние годы ситуация кардинально изменилась, и с ростом интереса к мощным инструментам редактирования генов, таким как CRISPR, для генетической модификации эмбрионов с целью лечения болезней, появляется сильная мотивация для дальнейшего расширения биологических ограничений и получения четких указаний о том, что может зайти слишком далеко.
Саид Нёпфлер: «Предоставление возможности каждому исследователю и институциональному совету по этике полностью придумывать свои собственные правила исследования человеческого эмбриона кажется мне рецептом больших неприятностей.”
Методы скарификации семян — как надрезать семена цветов перед посадкой
Возможно, вы слышали, что обдирать семена растений перед тем, как их проращивать, — хорошая идея. На самом деле, некоторые семена нужно надрезать, чтобы прорасти. Другим семенам это не обязательно, но надрезание способствует более надежному прорастанию семян. Перед тем, как начинать сад, важно знать, как надрезать семена цветов, а также семена других растений.
Прокалывание семян перед посадкой
Итак, почему нужно надрывать кожуру семян? Обдирание семян перед посадкой помогает семенам впитывать воду, что сигнализирует внутреннему зародышу растения о начале процесса прорастания.Обрывая семена растений, а затем замачивая их в воде, вы ускоряете их прорастание и ускоряете рост вашего сада. Этот метод также известен как скарификация.
Какие семена нужно надрезать? Семена с непроницаемой (водонепроницаемой) семенной оболочкой могут получить наибольшую выгоду от надрезания. Крупные или твердые семена, такие как бобы, окра и настурция, часто требуют скарификации для оптимального прорастания. Большинство растений из семейств томатов и ипомеи также имеют непроницаемую оболочку семян и лучше прорастают после скарификации.
Семена с низкой или редкой всхожестью также следует тщательно надрезать, чтобы увеличить шансы, что они прорастут.
Методы скарификации семян
Вы можете надрезать семена кромкой кусачки для ногтей, пилки для ногтей или ножа, или вы можете отшлифовать семенной слой с помощью кусочка наждачной бумаги.
Сделайте как можно более неглубокий надрез на семени, ровно достаточно глубокий, чтобы вода могла проникнуть в семенную оболочку. Будьте осторожны, чтобы не повредить зародыш растения внутри семени — вы хотите разрезать только оболочку семени, оставляя зародыш растения и другие структуры внутри семени невредимыми.


 В этом случае эмбрион фиксируют специальной микропипеткой, а на его оболочку воздействуют пьезоэлектрическим микроманипулятором. Результатом высокочастотной мирковибрации становятся конические углубления в зоне пеллюцида. Они и способствуют скорейшему выходу эмбриона из оболочки.
В этом случае эмбрион фиксируют специальной микропипеткой, а на его оболочку воздействуют пьезоэлектрическим микроманипулятором. Результатом высокочастотной мирковибрации становятся конические углубления в зоне пеллюцида. Они и способствуют скорейшему выходу эмбриона из оболочки.
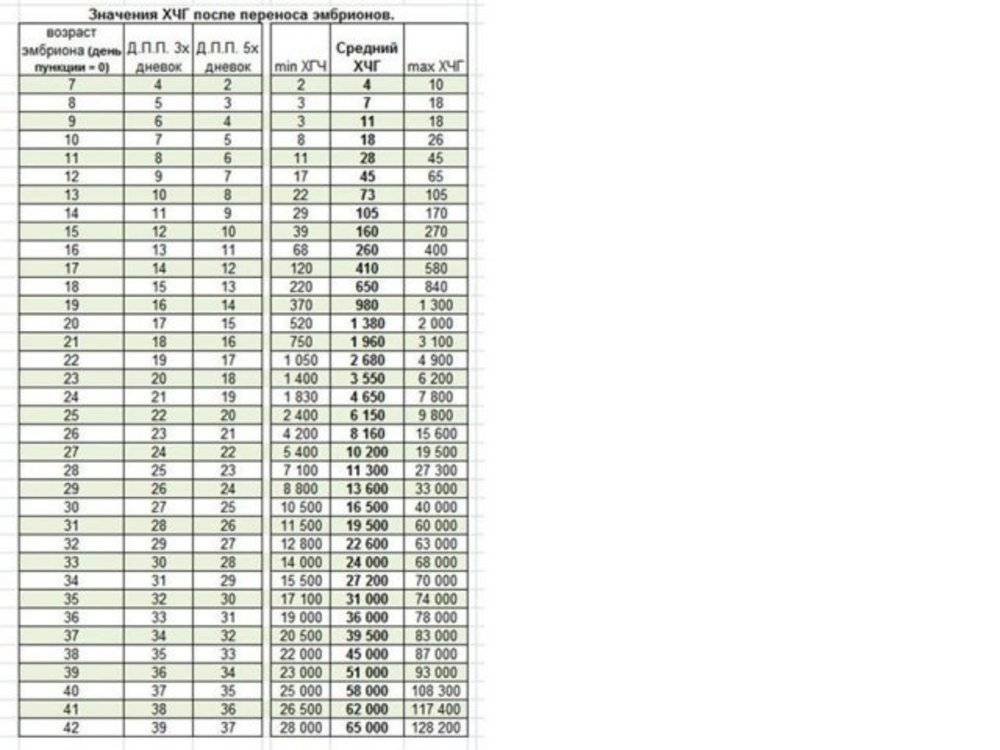
 В таком случае для эффективности процедуры переноса эмбриона рекомендуется сделать эмбриону хетчинг перед переносом в полость матки
В таком случае для эффективности процедуры переноса эмбриона рекомендуется сделать эмбриону хетчинг перед переносом в полость матки








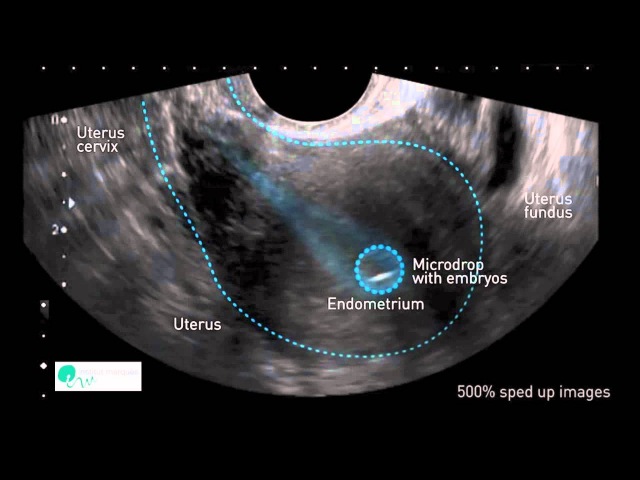 Поэтому женщине следует пройти гормональное лечение, чтобы привести показатель гормона в норму.
Поэтому женщине следует пройти гормональное лечение, чтобы привести показатель гормона в норму. Старайтесь жить повседневной жизнью эмоционально и физически. ⠀
Старайтесь жить повседневной жизнью эмоционально и физически. ⠀