Что такое синдром поликистозных яичников (СПКЯ), признаки, лечение
Синдром поликистозных яичников для краткости называют СПКЯ или поликистозом. Это заболевание гормональной природы, при котором нарушается нормальное функционирование яичников и изменяется их структура. Оно встречается у женщин в репродуктивный период.
Главная опасность СПКЯ — отсутствие овуляции и бесплодие. Если долгожданная беременность не наступает, а менструации нерегулярны, важно начать обследование, ведь в некоторых случаях синдром поддаётся лечению. Обратитесь к гинекологу клиники персональной медицины MedEx, чтобы получить профессиональную консультацию и пройти диагностику.
Что такое СПКЯ
В здоровых яичниках женщины каждый месяц созревает одна или две яйцеклетки. Они развиваются в фолликулах, которые в норме должны легко разрывать оболочку яичников и выходить наружу, когда приходит время овуляции.
При СПКЯ из-за гормонального сбоя естественный процесс нарушается. Оболочка яичников становится толще, созревшие фолликулы не могут преодолеть её и постепенно превращаются в кисты — заполненные жидкостью нефункционирующие пузырьки.
СПКЯ и мультифолликулярные яичники: есть ли разница
Диагноз СПКЯ распространён, но в некоторых случаях его ставят ошибочно. Ввести в заблуждение может картина мультифолликулярных яичников, которая просматривается на гинекологическом УЗИ.
Действительно, при СПКЯ выявляется большое число фолликулов в яичниках, но одного этого признака крайне мало для постановки диагноза. Нередко при мультифолликулярных яичниках нет никаких нарушений репродуктивной функции, данное состояние можно считать нормой, особенно для молодых женщин в определённые фазы цикла.
В чём заключается разница между мультифолликулярными яичниками и поликистозом:
- СПКЯ — это заболевание, а сами по себе мультифолликулярные яичники не всегда являются патологией.
- Синдром поликистозных яичников сопряжён с эндокринными нарушениями, то есть при этой болезни меняется гормональный фон в организме.

- При мультифолликулярных яичниках может сохраняться овуляция и нормальный менструальный цикл, в отличие от СПКЯ.
- На УЗИ разница между мультифолликулярными и поликистозными яичниками тоже бывает очевидна. В первом случае, как правило, диаметр фолликулов меньше, размер яичников остаётся в пределах нормы, тогда как СПКЯ характеризуется сильным увеличением яичников.
Как проявляется СПКЯ и когда женщине ставят такой диагноз
Итак, большого числа фолликулов в яичниках мало для постановки диагноза СПКЯ. О заболевании можно говорить лишь в тех случаях, когда на этом фоне страдает репродуктивная функция и есть сбои со стороны эндокринной системы.
Основные признаки СПКЯ:
- Длительное отсутствие менструаций. Паузы в менструальном цикле могут длиться по несколько месяцев.
- Ановуляция — хроническое отсутствие овуляции.
- Сложности с зачатием. Как правило, у женщин с СПКЯ встречается первичное бесплодие, то есть забеременеть не получается и в прошлом беременности не было.

- Гиперандрогения — повышенная выработка мужских половых гормонов (в первую очередь тестостерона и некоторых гормонов надпочечников). Вследствие такого гормонального нарушения на теле женщины могут в избытке расти волосы, кожа становится жирной и угреватой. В сгибах локтей, подмышках и паху кожа может потемнеть.
- Метаболический синдром. Из-за того, что при СПКЯ нередко повышается уровень инсулина в крови, у пациенток могут развиваться заболевания сердечно-сосудистой системы, ожирение и даже диабет второго типа.
Симптомов СПКЯ достаточно много, некоторые из них могут совпадать с другими гормональными нарушениями и годами вводить женщину в заблуждение. Но основные признаки поликистоза яичников — бесплодие, отсутствие овуляций и
нерегулярные менструации. Эти серьёзные симптомы однозначно требуют консультации специалиста.
Если женщина отмечает у себя один или несколько проявлений из списка, стоит обратиться к гинекологу и провести дифференциальную диагностику, чтобы отличить СПКЯ от других патологий.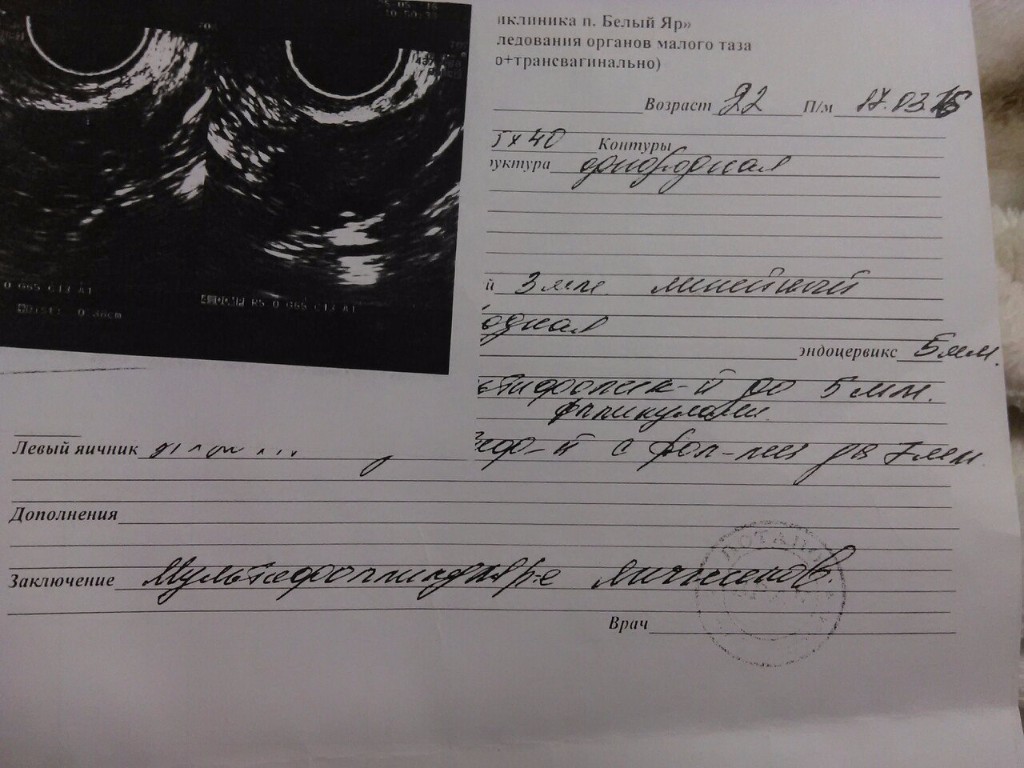
Возможные осложнения
СПКЯ опасен не только тем, что зачастую является преградой для желанной беременности. С возрастом синдром может прогрессировать и приводить к серьёзным осложнениям.
На фоне систематического отсутствия менструаций при СПКЯ у некоторых женщин развиваются:
- неизлечимое бесплодие;
- онкологические заболевания органов малого таза;
- мастопатия или злокачественные новообразования в молочных железах;
- сахарный диабет;
Если беременность при СПКЯ всё же наступила, повышен риск осложнений во время вынашивания плода: диабета беременных, преждевременных родов или даже выкидыша на раннем сроке. Поэтому женщинам с синдромом поликистозных яичников во время беременности важен усиленный медицинский контроль и поддержка грамотного акушера-гинеколога.
Почему возникает СПКЯ
Хотя синдром поликистозных яичников достаточно распространён, а последствия его серьёзны, точные причины патологии до сих пор не известны современной медицине. Однако учёные установили несколько факторов риска, которые могут определять предрасположенность женщины к СПКЯ.
Однако учёные установили несколько факторов риска, которые могут определять предрасположенность женщины к СПКЯ.
К таким факторам относятся:
- Сахарный диабет. Иногда он следствие гормональных нарушений при СПКЯ и возникает позже, но нередко встречается и обратная зависимость, когда поликистоз яичников развивается на фоне диабета.
- Предожирение или ожирение. У женщин с избыточной массой тела происходят гормональные и метаболические нарушения, которые могут приводить к СПКЯ.
- Наследственность. Доказано, что предрасположенность к поликистозу яичников может передаваться генетически от матери к дочери.
- Врождённые или приобретённые гормональные нарушения. У женщин с инсулинорезистентностью, то есть сниженной чувствительностью к инсулину, увеличивается выработка не только этого гормона поджелудочной железы. При повышенном уровне инсулина в крови яичники могут продуцировать больше мужских половых гормонов. В этом состоянии постепенно нарушается репродуктивная функция, меняется структура самих яичников — в результате и возникает поликистоз.

Диагностика: как выявить синдром поликистозных яичников
Постановка диагноза начинается с беседы. Врач-гинеколог задаст вопросы и детально выяснит, какие симптомы беспокоят пациентку. После этого врач проведёт осмотр, во время которого уже могут быть обнаружены первые признаки поликистоза.
Основной метод исследования при подозрении на СПКЯ — гинекологическое УЗИ матки и придатков.
Во время исследования врач УЗИ-диагностики видит такую картину:
- значительно увеличенные в объёме яичники, иногда их размер почти вдвое больше нормы;
- количество дозревших фолликулов — более 10, все они хорошо просматриваются на УЗИ и имеют диаметр свыше 1 см;
- капсула каждого яичника заметно утолщена.
Уже в ходе УЗИ грамотный врач может отличить проявления поликистоза от признаков мультифолликулярных яичников, которые могут наблюдаться в некоторые фазы цикла и не являются патологией.
Для уточнения диагноза специалист также назначит лабораторные анализы, потому что СПКЯ нередко сопровождается гормональными нарушениями в организме.
Возможно, потребуется сделать:
- анализ крови на содержание мужских половых гормонов и гормонов надпочечников;
- биохимический анализ крови, который поможет установить содержание в крови глюкозы, холестерина и других важных для диагностики показателей;
- глюкозотолерантный тест или анализ сахарной кривой — с помощью этих методик определяется уровень чувствительности к инсулину.
Если СПКЯ сопровождается бесплодием, важно понимать истинную причину, по которой не наступает беременность. Врач может назначить дополнительные исследования, чтобы исключить наличие спаек в маточных трубах и другие факторы. Кроме того, иногда проводится обследование супружеской пары, то есть партнёру тоже необходимо пройти диагностику.
Как лечится СПКЯ: консервативные, хирургические методы и поддерживающая терапия
При синдроме поликистозных яичников лечение зависит от возраста и состояния женщины, а также от её желания иметь ребёнка в ближайшем будущем.
Консервативное лечение проводится в несколько этапов:
- Работа с избыточным весом. Если на фоне СПКЯ масса тела сильно увеличилась, на первом этапе важно привести её в норму. Здесь необходимо комплексное изменение образа жизни. Во-первых, врач порекомендует диету, чтобы нормализовать жировой и углеводный обмен. Во-вторых, не обойтись без дополнительной физической нагрузки. Эти и другие меры обсуждаются с врачом и подбираются индивидуально.
- Нормализация гормонального фона. Чтобы справиться с гормональными нарушениями в организме, врач назначит специальные препараты. В результате такого лечения не только налаживаются внутренние обменные процессы, но и сглаживаются неприятные внешние проявления гиперандрогении: становится меньше волос на теле, угревой сыпи.
- Стимулирование овуляции. После того как вес и баланс гормонов в организме приведены в норму, а все другие факторы бесплодия исключены, можно стимулировать естественный процесс вызревания яйцеклеток.
 Для этого используют гормональные препараты, которые подбирает врач. После успешного лечения СПКЯ примерно в 60–65% случаев восстанавливается овуляция, а у 30–35% женщин получается забеременеть.
Для этого используют гормональные препараты, которые подбирает врач. После успешного лечения СПКЯ примерно в 60–65% случаев восстанавливается овуляция, а у 30–35% женщин получается забеременеть.
В качестве поддерживающей терапии при СПКЯ могут быть рекомендованы занятия фитнесом и курсы физиотерапии.
Консервативное лечение бывает эффективным, но помогает не всем женщинам. Иногда удаётся восстановить менструальный цикл, но беременность так и не наступает. В ряде случаев требуются более серьёзные меры: врач рекомендует лапароскопическую операцию, чтобы восстановить функцию яичников и устранить другие факторы бесплодия (спаечные процессы, непроходимость труб).
Диагностика и лечение СПКЯ в Москве
Чтобы лечение было успешным, важно вовремя диагностировать синдром поликистозных яичников и отличить это заболевание от мультифолликулярности, которая является вариантом нормы и не угрожает репродуктивному здоровью женщины. Обратитесь к врачу-гинекологу клиники MedEx: у нас вы сможете не только получить консультацию специалиста, но и пройти необходимое обследование, включая УЗИ, лабораторные тесты и так далее.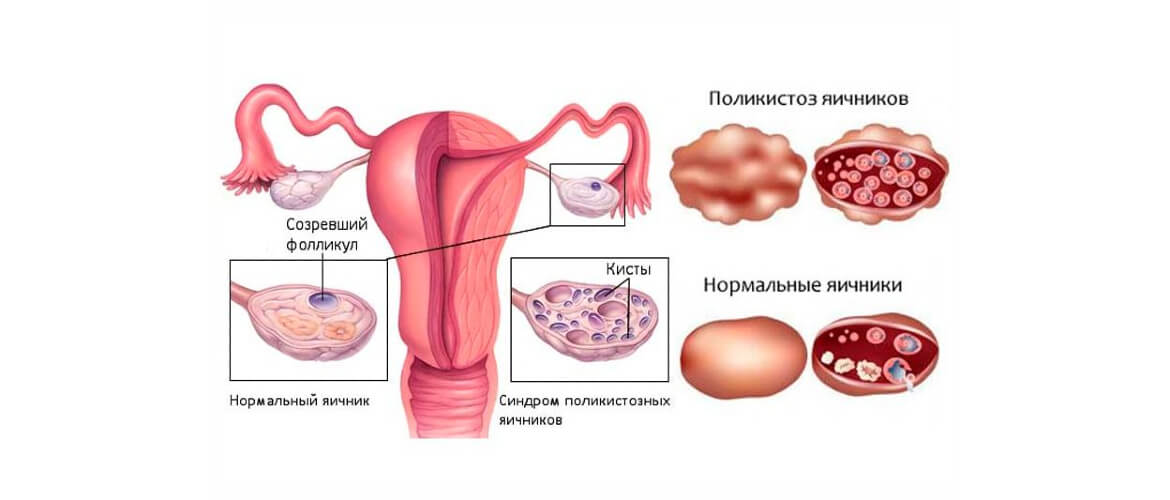
Мы придерживаемся принципов персональной медицины и верим, что будущее — за своевременной диагностикой и лечением в соответствии с вашим образом жизни. Для каждой пациентки мы составляем индивидуальную карту здоровья и ищем способы комплексно воздействовать на организм, а не просто снимать симптомы отдельной болезни. Позвоните нам, чтобы выбрать удобное время приёма и получить помощь специалиста.
Мультифолликулярные яичники — планирование беременности
Обычно женские яичники содержат 3-7 фолликулов (мешочков, где зреет яйцеклетка), из которых полностью созревают 1-2. Мультифолликулярные изменения яичников предполагает увеличение фолликулов до 8-10, что является отклонением. Это не отдельное заболевание, но сигнал о возможном наличии какой-то патологии.
Мультифолликулярные яичники — причины появления
Спровоцировать мультифолликулярность яичников могут различные факторы:
- резкий набор или сброс веса;
- сильный или затяжной стресс;
- грудное вскармливание;
- период полового созревания;
- ожирение;
- наследственность;
- диабет и другие заболевания эндокринной системы;
- синдром поликистозных яичников.

МФЯ не сопровождаются конкретными симптомами или болезненными ощущениями. Их, как правило, выявляют случайно при проведении УЗИ органов малого таза. Единственным признаком может быть отсутствие менструации до шести месяцев. Это связано с тем, что из-за большого количества фолликулов ни один из них не достигает размера доминантного, и зрелая яйцеклетка из фолликула не выходит, не наступает овуляция. Или, правильнее, наступает ановуляция.
Как поликистоз и мультифолликулярные яичники препятствуют зачатию?
МФЯ и беременность — не взаимоисключающие понятия. Забеременеть при таком состоянии можно. Но есть вероятность, что процесс зачатия будет тормозиться. И если месячные отсутствуют, то овуляция просто не наступит.
Стоит также отметить, что иногда мультифолликулярность сопровождается гормональными изменениями, которые являются причиной бесплодия. В таком случае следует найти квалифицированного врача, который поможет справиться с этой проблемой. Лучшая в городе Одесса гинекология в клинике Лада поможет найти патологию и способы ее устранения.
Как проходит беременность при МФЯ?
В данном случае повышается риск замирания плода и выкидыша. Поэтому требуется постоянное наблюдение гинеколога и консультации рекомендованных им врачей.
Как вылечить мультифолликулярные яичники?
Диагностируется измененное состояние при проведении УЗИ органов малого таза. Эхоскопически мультифолликулярные яичники видны сразу. Также врач может назначить томографию головного мозга, чтобы исключить заболевание гипофиза, в котором образуется гормон, отвечающий за увеличение фолликул. Также нужно сдать анализ крови на гормоны.
Терапия непосредственно этого состояния не требуется, лечить нужно сопутствующие патологии. Основная цель — восстановить менструальный цикл. Для этого назначается курс гормонотерапии, прием витаминов. Возможна дополнительная стимуляция яичников.
Диагностическая лапароскопия (метод хирургического вмешательства) проводится лишь при поликистозе.
Восстановление цикла занимает до полугода. Если по результатам этого забеременеть естественным путем не получается, рекомендуется искусственная инсеминация или ЭКО.
Если по результатам этого забеременеть естественным путем не получается, рекомендуется искусственная инсеминация или ЭКО.
При диагнозе мультифолликулярные яичники психосоматика играет ключевую роль. Стресс является одним из катализаторов для такого состояния, а проблемы с зачатием и нормальным протеканием беременности выступают дополнительным эмоциональным фактором. Для положительного исхода лечения важны спокойствие, положительный настрой и квалифицированный врач.
Клиника ЭКО | Мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Не особенно вслушиваясь в название, многие женщины реагируют на то, что у них нашли МНОГО фолликулов, а это, вероятно, ни к чему хорошему не приведет. Что же означает диагноз «мультифолликурярные яичники»?
Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов.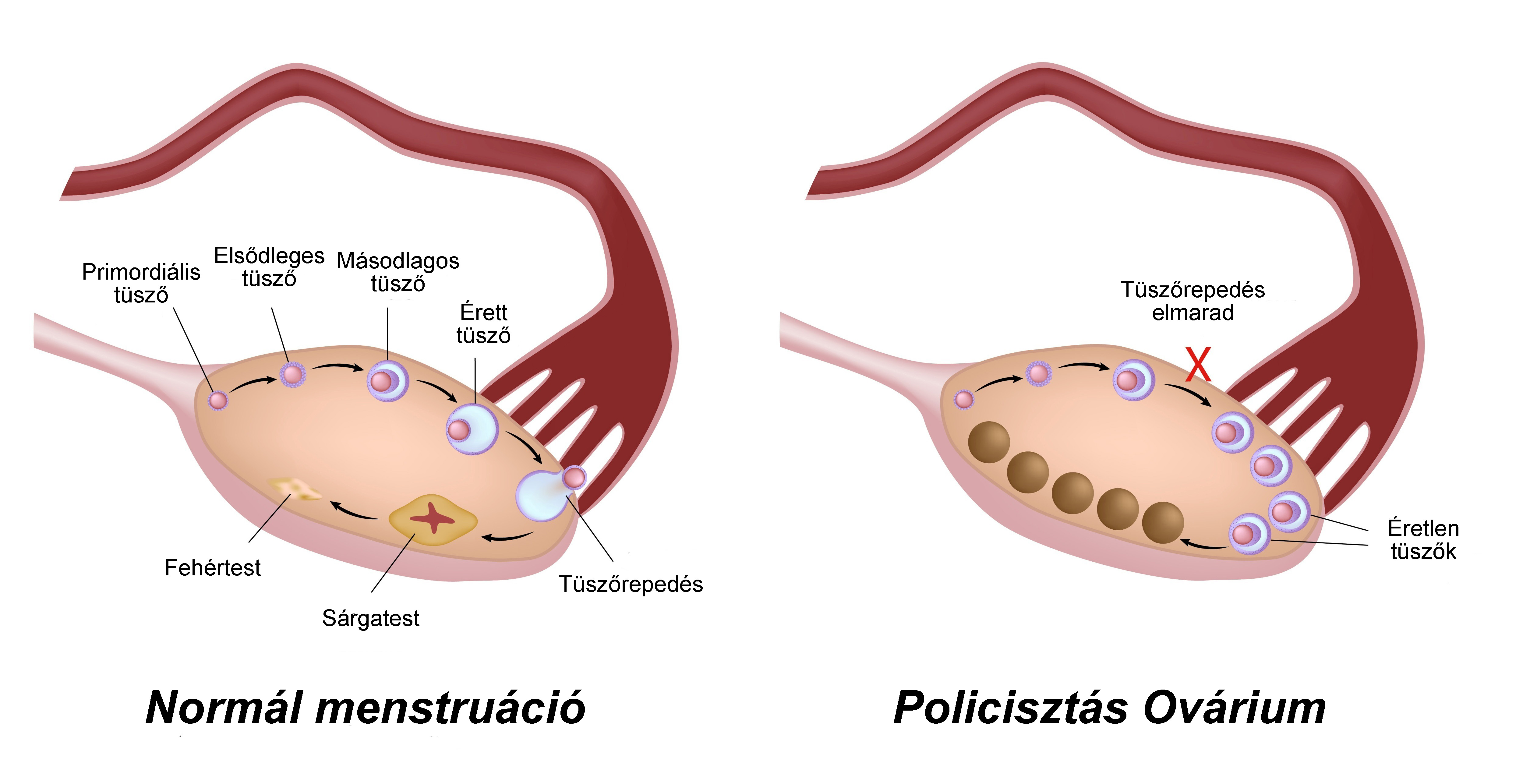 Между тем, это совершенно разные понятия, несопоставимые ни по происхождению, ни по влиянию на здоровье и плодовитость.
Между тем, это совершенно разные понятия, несопоставимые ни по происхождению, ни по влиянию на здоровье и плодовитость.
Для начала опишем УЗИ-картину яичников при поликистозе.
-
Во-первых, обьем яичников увеличен почти вдвое (7–9 см3 и более при обычном размере 4–7 см3).
-
Во-вторых, для поликистозных яичников характерно утолщение капсулы яичника, что четко видно как более выраженная линия по периферии всего яичника. При этом толщина капсулы может достигать четверти видимого диаметра яичника.
-
Наконец, по периферии, под капсулой специфическим «ожерельем» располагается 10 и более фолликулов диаметром около 10 мм.
Однако весьма похожая картина может быть в фазе цикла (на 5–7-й день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.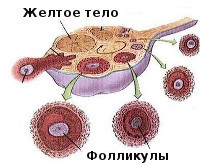
В то же время для мультифолликулярных яичников характерны несколько другие признаки при УЗИ. Самое главное отличие — это нормальный обьем яичника. Кроме того, фолликулов редко бывает больше 7–8, а их диаметр составляет 4–10 мм.
Мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако нужно учитывать, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников. Поэтому для более точной диагностики при подозрении на мультифолликулярные яичники нужно исследовать содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5–3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых такое состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают особые гормональные и внешние изменения.
У них специфическую ультразвуковую картину сопровождают особые гормональные и внешние изменения.
Каждая женщина должна понимать, что мультифолликулярные яичники — не заболевание, а определенное состояние, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т. д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Ознакомьтесь с текстом по ссылке
Y N
Мультифолликулярные яичники: норма или патология
%PDF-1.5 % 1 0 obj > endobj 4 0 obj /CreationDate (D:20190528061059-04’00’) /ModDate (D:20190530222830+05’00’) /PDFVersion (1.5) /Title >> endobj 2 0 obj > endobj 3 0 obj > stream application/pdf
 Ф.
Ф. 32 841.92]
/Tabs /S
/Type /Page
/Contents 31 0 R
>>
endobj
7 0 obj
>
/Parent 2 0 R
/StructParents 17
/Resources >
/XObject >
/ProcSet [/PDF /Text /ImageB /ImageC /ImageI]
>>
/MediaBox [0 0 595.32 841.92]
/Tabs /S
/Type /Page
/Contents 34 0 R
>>
endobj
8 0 obj
>
/Parent 2 0 R
/StructParents 18
/Resources >
/XObject >
/ProcSet [/PDF /Text /ImageB /ImageC /ImageI]
>>
/MediaBox [0 0 595.32 841.92]
/Tabs /S
/Type /Page
/Contents 36 0 R
>>
endobj
9 0 obj
>
/Parent 2 0 R
/StructParents 214
/Resources >
/Font >
/ProcSet [/PDF /Text /ImageB /ImageC /ImageI]
>>
/MediaBox [0 0 595.32 841.92]
/Tabs /S
/Type /Page
/Contents 37 0 R
>>
endobj
10 0 obj
>
endobj
11 0 obj
>
endobj
12 0 obj
>
endobj
13 0 obj
>
endobj
14 0 obj
>
endobj
15 0 obj
>
endobj
16 0 obj
>
endobj
17 0 obj
>
endobj
18 0 obj
>
endobj
19 0 obj
>
endobj
20 0 obj
>
endobj
21 0 obj
>
endobj
22 0 obj
>
endobj
23 0 obj
>
stream
x
32 841.92]
/Tabs /S
/Type /Page
/Contents 31 0 R
>>
endobj
7 0 obj
>
/Parent 2 0 R
/StructParents 17
/Resources >
/XObject >
/ProcSet [/PDF /Text /ImageB /ImageC /ImageI]
>>
/MediaBox [0 0 595.32 841.92]
/Tabs /S
/Type /Page
/Contents 34 0 R
>>
endobj
8 0 obj
>
/Parent 2 0 R
/StructParents 18
/Resources >
/XObject >
/ProcSet [/PDF /Text /ImageB /ImageC /ImageI]
>>
/MediaBox [0 0 595.32 841.92]
/Tabs /S
/Type /Page
/Contents 36 0 R
>>
endobj
9 0 obj
>
/Parent 2 0 R
/StructParents 214
/Resources >
/Font >
/ProcSet [/PDF /Text /ImageB /ImageC /ImageI]
>>
/MediaBox [0 0 595.32 841.92]
/Tabs /S
/Type /Page
/Contents 37 0 R
>>
endobj
10 0 obj
>
endobj
11 0 obj
>
endobj
12 0 obj
>
endobj
13 0 obj
>
endobj
14 0 obj
>
endobj
15 0 obj
>
endobj
16 0 obj
>
endobj
17 0 obj
>
endobj
18 0 obj
>
endobj
19 0 obj
>
endobj
20 0 obj
>
endobj
21 0 obj
>
endobj
22 0 obj
>
endobj
23 0 obj
>
stream
xМультифолликулярные яичники: возможные причины и терапия
Яичники — это важный орган репродуктивной системы женщины. Любые сбои в его работе приводят к дисфункции половых желез, нарушению цикла, невозможности зачать ребенка. Поэтому при появлении начальных признаков расстройства необходимо сразу приступать к лечению. Одной из серьезных патологий, требующих пристального внимания со стороны врачей, является синдром мультифолликулярных яичников (МФЯ). О причинах и методах его лечения речь пойдет в сегодняшней статье.
Любые сбои в его работе приводят к дисфункции половых желез, нарушению цикла, невозможности зачать ребенка. Поэтому при появлении начальных признаков расстройства необходимо сразу приступать к лечению. Одной из серьезных патологий, требующих пристального внимания со стороны врачей, является синдром мультифолликулярных яичников (МФЯ). О причинах и методах его лечения речь пойдет в сегодняшней статье.
Представление о менструальном цикле
Женский организм имеет некоторый запас зародышей яйцеклеток. Они формируются у плода еще в эмбриональном периоде. Незрелая половая клетка располагается в специальном мешочке — фолликуле. В каждом менструальном цикле созревает несколько таких зародышей. В норме активизируется только 4-7 из них. Еще некоторое время они развиваются одновременно. Затем одна или две «лидирующих» клетки обгоняют остальных, притормаживая их рост. Это так называемые доминантные фолликулы. С одним из них произойдет овуляция в текущем цикле.
В этот момент стенки мешочка разрываются. Из него появляется готовая к оплодотворению яйцеклетка. Некоторое время она остается в брюшной полости, а затем проникает в фаллопиеву трубу. Лопнувший доминантный фолликул продолжает активное развитие. На его месте формируется желтое тело. Это временная эндокринная железа, которая отвечает за контроль ожидаемой беременности. Если в течение 2-3 суток зачатие не случается, яйцеклетка умирает. Желтое тело полностью разрушается за несколько дней до даты предполагаемой менструации.
Из него появляется готовая к оплодотворению яйцеклетка. Некоторое время она остается в брюшной полости, а затем проникает в фаллопиеву трубу. Лопнувший доминантный фолликул продолжает активное развитие. На его месте формируется желтое тело. Это временная эндокринная железа, которая отвечает за контроль ожидаемой беременности. Если в течение 2-3 суток зачатие не случается, яйцеклетка умирает. Желтое тело полностью разрушается за несколько дней до даты предполагаемой менструации.
Мультифолликулярные яичники — что это значит?
Иногда в яичниках созревает одновременно более восьми фолликулов, причем доминантный экземпляр отсутствует. Они имеют увеличенный размер и хорошо просматриваются во время ультразвукового исследования, что позволяет врачу поставить соответствующий диагноз.
Необходимо заметить, что данное состояние не всегда требует незамедлительного лечения. Мультифолликулярные яичники в некоторые периоды женского цикла являются вариантом нормы. Речь идет о первой фазе. В это время активизируются и одновременно пускаются в рост сразу несколько фолликулов. К середине цикла все приходит в норму.
В это время активизируются и одновременно пускаются в рост сразу несколько фолликулов. К середине цикла все приходит в норму.
Однако диагностированная патология требует внимания со стороны врачей. Неправильное расходование детородного материала способствует появлению кистозных образований, затрудняет возможность иметь детей.
МФЯ и синдром поликистозных яичников (СПКЯ)
Пациентки, которым пришлось столкнуться с бесплодием, вынуждены регулярно проходить осмотры у гинеколога. По результатам обследования один врач может поставить диагноз «поликистоз», а другой — «МФЯ». Существует отдельная категория докторов, убежденных в идентичности этих патологий, поэтому попросту их не разделяют. Подобные заключения могут дезориентировать пациентку и спровоцировать неграмотное лечение.
Чтобы избежать таких ситуаций, необходимо выбирать УЗИ-диагноста, который является по совместительству гинекологом. Как правило, подобные специалисты обладают большей компетентностью в вопросе. В чем же различие между двумя диагнозами?
В чем же различие между двумя диагнозами?
Если сравнивать проявления МФЯ и СПКЯ, то во втором случае у яичников наблюдаются следующие отличительные особенности:
- более 10 единиц фолликулов;
- размеры пузырьков превышают 10 мм;
- капсула существенно утолщена;
- периферическое расположение;
- увеличение в размерах самих яичников.
Поликистоз — это серьезное нарушение, которое сопровождается образованием множественных кист. Происходит это по причине изменения структуры тканей, которая уплотняется и не позволяет фолликулами разрываться. Однако сами пузырьки остаются на месте, наполняются жидкостью и трансформируются в кисты. Если при МФЯ терапия требуется не всегда, то поликистоз нужно обязательно лечить.
Основные причины
Чаще всего мультифолликулярные яичники выявляются на фоне гормонального дисбаланса. С таким нарушением знакомы многие девушки в период полового созревания. Данное явление считается вариантом нормы.
В зрелом возрасте расстройство гормонального фона может быть обусловлено следующими причинами:
- Частые аборты в анамнезе.

- Резкое похудание или набор массы тела. Присутствие оптимального количества жировой ткани — важное условие для полноценной секреции половых гормонов. Ее дефицит или переизбыток способствует нарушению концентрации эстрогенов.
- Использование оральных контрацептивов. Действие препаратов изначально направлено на подавление естественной овуляции. Поэтому в яичниках сохраняются целые фолликулы. После отмены медикамента в течение нескольких месяцев ситуация, как правило, стабилизируется.
- Период беременности и лактации. Во время грудного вскармливания в организме женщины наблюдается повышенная выработка гормона пролактина. Он стимулирует продукцию молока, но одновременно с этим подавляет овуляцию.
- Эндокринные патологии. Заболевания щитовидки и поджелудочной железы вызывают дисфункцию половых желез.
- Психоэмоциональные перегрузки. Стрессовые ситуации часто сопровождаются гормональным дисбалансом.
Ученые выяснили, что синдром МФЯ имеет способность передаваться по наследству. Если у женщины ежемесячно вырастает более 8 фолликулов, вероятность повторения патологии у ее дочери довольно высока.
Если у женщины ежемесячно вырастает более 8 фолликулов, вероятность повторения патологии у ее дочери довольно высока.
Клиническая картина
У каждой четвертой дамы детородного возраста во время УЗИ-диагностики врачи выявляют мультифолликулярную структуру яичников. Фолликулы нормальных размеров и с неизменной капсулой хорошо просматриваются в ходе процедуры. Их диаметр может варьироваться от 4 до 8 мм, а общее число не превышает 10 единиц. Патологические изменения могут затрагивать один или одновременно оба яичника. Однако исключительно одного ультразвукового обследования недостаточно для постановки диагноза и назначения обследования. Доктору важно изучить анамнез пациентки и сопутствующие жалобы.
Признаки мультифолликулярных яичников проявляются, прежде всего, нарушением маточного цикла. Ниже перечислены физиологические симптомы этого состояния:
- Ановуляторные циклы (отсутствие овуляции до 5 раз в год). Основными причинами дисфункции выступают кистозные образования или невызревание доминантного фолликула.

- Нерегулярные месячные на фоне неправильной работы яичников. При этом продолжительность первой фазы цикла составляет от 30 до 40 дней вместо положенных 12-14. Последняя или лютеиновая фаза очень короткая. Она продолжается всего 8-10 дней вместо 14.
- Длительно отсутствие месячных.
- Бесплодие.
Мультифолликулярные яичники не следует воспринимать как окончательный диагноз. Это просто заключение ультразвукового обследования. Если данному состоянию не сопутствует нарушение цикла и отсутствие овуляции, оно признается нормой. Поэтому не требует специфической терапии. В противном случае доктор должен назначить дополнительные анализы с целью уточнения диагноза.
Возможна ли беременность?
Многие женщины полагают, что мультифолликулярные яичники и беременность — это несовместимые вещи. На самом деле все не так сложно. Если беременность уже наступила, МФЯ не влияют на процесс вынашивания. В этом случае не требуется коррекции гормонального фона медикаментозными средствами.
Основная сложность состоит в процессе зачатия. Достаточно трудно добиться ежемесячной овуляции, чтобы иметь возможность зачать малыша в каждом цикле. Устранить подобную проблему можно только одним способом — отрегулировать гормональный статус для роста доминантного фолликула и эндометрия. Если и этот вариант оказывается неэффективным, паре необходимо обратиться к гинекологу-репродуктологу. Специалист назначит стимуляцию овуляции. При мультифолликулярных яичниках данный процесс осуществляется посредством периодических инъекций препаратов. Одновременно с этим раз в два дня необходимо делать УЗИ-диагностику для оценки лечения.
Когда размер доминантного фолликула достигант своего пика, женщине делают инъекцию ХГЧ для нарушения целостности капсулы. При этом у яйцеклетки появляется возможность выйти и проникнуть в фаллопиеву трубу для последующего оплодотворения.
Медицинское обследование
Наиболее информативным методом диагностики считается УЗИ. Квалифицированный специалист при проведении обследования без труда может определить мультифолликулярные яичники. Признаками патологии выступают:
Признаками патологии выступают:
- незначительное увеличение в размерах яичников;
- меньшая эхогенность по сравнению с маткой;
- наличие множественных (более 20) антральных фолликулов и их диффузное расположение;
- у доминантного фолликула нет утолщенной капсулы.
Для уточнения диагноза УЗИ назначают трижды: в начале, середине и конце менструального цикла. Такой подход позволяет проследить количество созревающих фолликулов в динамике. Для назначения грамотного лечения может потребоваться анализ крови на половые гормоны.
Особенности терапии
Специфическое лечение мультифолликулярных яичников обычно не требуется. Гинеколог-эндокринолог после обследования может назначить препараты для коррекции гормонального фона и обеспечения созревающим фолликулам способность к овуляции. Нормализация женского цикла, возможность успешного зачатия и вынашивания беременности — вот основные цели, которые преследует терапия при данной патологии. Медикаментозное лечение мультифолликулярных яичников подразумевает под собой прием следующих средств:
- Комбинированные оральные контрацептивы с низким содержанием гормона эстрогена.
 К этой группе относятся «Логест», «Джес» и «Ярина». Эти препараты сокращают уровень андрогенов в крови, делая клетки менее чувствительными к их воздействию. Минимальный курс прием составляет три месяца. В подростковом возрасте альтернативой КОК служат гомеопатические препараты. Например, «Циклодинон».
К этой группе относятся «Логест», «Джес» и «Ярина». Эти препараты сокращают уровень андрогенов в крови, делая клетки менее чувствительными к их воздействию. Минимальный курс прием составляет три месяца. В подростковом возрасте альтернативой КОК служат гомеопатические препараты. Например, «Циклодинон». - «Дюфастон». Препарат назначается при дефиците гормонов лютеиновой фазы. «Дюфастон» не воздействует на овуляцию, но способствует нормализации цикла и гормонального статуса. Он является своеобразным пусковым механизмом для определенных процессов в эндометрии, подготавливая тем самым матку к беременности. Средство не влияет на метаболические процессы. Его дозировку определяет врач. Курс лечения продолжается от 3 до 6 месяцев. При наступлении беременности «Дюфастон» нельзя резко отменять, поскольку возрастает вероятность выкидыша.
- Витаминотерапия. Вне зависимости от причины мультифолликулярных изменений в яичниках в ходе лечения рекомендуется принимать минеральные комплексы.
 Необходимо, чтобы в их составе содержалось большое количество витаминов Е и В.
Необходимо, чтобы в их составе содержалось большое количество витаминов Е и В.
Если причиной МФЯ выступает стресс, обязательно следует пройти беседу с психологом. В особо серьезных случаях может потребоваться прием транквилизаторов и антидепрессантов.
Помощь народной медицины
Травы с фитогормонами позволяют нормализовать здоровье женщины с мультифолликулярными яичниками. Отзывы представительниц прекрасного пола также говорят о том, что рецепты народных лекарей способствуют созданию в организме благоприятных условий для созревания яйцеклеток и повышают шансы зачать ребенка. Ниже перечислены наиболее популярные варианты лечения.
- Авраамово дерево повышает концентрацию лютеинизирующего гормона в крови. Потребуется 10 г высушенных плодов залить стаканом кипятка, дать настояться. Принимать средство рекомендуется в качестве чая по утрам и вечерам. Можно вприкуску использовать мед. Курс приема составляет 3 месяца.
- Прострел луговой нормализует женский цикл.
 Необходимо 5 столовых ложек сухих побегов залить 0,5 л крепленого вина, предварительно разогретого на водяной бане. В отвар затем следует добавить 2 ложки сахара и оставить его на 3 недели в темном месте. Принимают получившееся лекарство по 25 мл дважды в сутки. В случае заболеваний ЖКТ употреблять его рекомендуется после приема пищи.
Необходимо 5 столовых ложек сухих побегов залить 0,5 л крепленого вина, предварительно разогретого на водяной бане. В отвар затем следует добавить 2 ложки сахара и оставить его на 3 недели в темном месте. Принимают получившееся лекарство по 25 мл дважды в сутки. В случае заболеваний ЖКТ употреблять его рекомендуется после приема пищи. - Борщевик восстанавливает естественный процесс созревания яйцеклетки. Примерно 100 г травы настаивают на красном вине. После этого литр напитка нужно довести до кипения, добавить несколько соцветий гвоздики, пару ложек меда. Настаивать рекомендуется в темном месте, но не более трех суток. Принимают средство по 50 мл перед сном. В дни месячных от такого лечения лучше отказаться.
Рецепты нетрадиционной медицины, если сравнивать их с терапией аптечными препаратами, практически не обладают побочными эффектами. Однако перед тем, как лечить мультифолликулярные яичники, необходимо проконсультироваться с гинекологом.
Способы профилактики
Женская репродуктивная система достаточно чутко реагирует на все изменения, случающиеся в организме. Поэтому при наличии предрасположенности к мультифолликулярным изменениям в яичнике необходимо регулярно проходить ультразвуковое обследование для своевременного обнаружения патологии. Кроме того, в профилактических целях врачи рекомендуют:
Поэтому при наличии предрасположенности к мультифолликулярным изменениям в яичнике необходимо регулярно проходить ультразвуковое обследование для своевременного обнаружения патологии. Кроме того, в профилактических целях врачи рекомендуют:
- Контролировать массу тела. Резкое похудание или набор веса могут спровоцировать гормональный дисбаланс.
- Физическая нагрузка должна быть в разумных пределах.
- Не следует употреблять гормональные препараты или оральные средства контрацепции без назначения гинеколога.
- Любой дискомфорт в области органов малого таза — повод для обращения к врачу.
Левый или правый яичник с мультифолликулярной функцией считается нормой, если они не наносят вреда репродуктивной системе. С таким явлением можно полноценно жить и без медикаментозных вмешательств.
Мультифолликулярные яичники — опасность для беременности?
Статья опубликована 7 октября 2012
Обычно в первые дни менструального цикла у женщин начинается созревание 4-7 фолликулов, но лишь один (редко – два) дозреваю полностью. Это – норма, но бывает, что одновременно начинается дозревание больше чем 7 фолликулов, что видно при УЗИ-картине мультифолликулярных яичников. Подобная особенность организма – не повод для паники. Например, такие перемены в структуре яичников довольно часто происходят в период полового созревания, в первые дни менструального цикла (5-7 день), а также у женщин, долгое время пользующихся гормональными контрацептивными препаратами.
Это – норма, но бывает, что одновременно начинается дозревание больше чем 7 фолликулов, что видно при УЗИ-картине мультифолликулярных яичников. Подобная особенность организма – не повод для паники. Например, такие перемены в структуре яичников довольно часто происходят в период полового созревания, в первые дни менструального цикла (5-7 день), а также у женщин, долгое время пользующихся гормональными контрацептивными препаратами.
В некоторых ситуациях только по результатам УЗИ нельзя совершенно точно установить разницу между мультифолликулярными и поликистозными яичниками. Именно поэтому каждая женщина с УЗИ-признаками мультифолликулярных яичников нуждается в динамическом наблюдении у гинеколога, а также обязательно сдает анализы на состояние гормонального фона.
Снижение уровня лютеинизирующего гормона, которое может быть результатом быстрой потери или быстрого набора веса, также иногда приводит к синдрому мультифолликулярных яичников. Если причина действительно в этом, один из симптомов синдрома – нарушение менструального цикла. Более того, может фиксироваться как олигоменорея (редкие месячные), так и аменорея (менструация отсутствует на протяжении полугода и более). В таком случае синдрому мультифолликулярных яичников считают ранней стадией начала поликистоза яичников.
Более того, может фиксироваться как олигоменорея (редкие месячные), так и аменорея (менструация отсутствует на протяжении полугода и более). В таком случае синдрому мультифолликулярных яичников считают ранней стадией начала поликистоза яичников.
В большинстве случаев, когда УЗИ показывает наличие мультифолликулярных яичников, не нужно проводить никакие лечебные процедуры.
Если результаты наблюдения и анализа уровня половых гормонов говорят об отсутствии симптома поликистозных яичников, в будущим женщина с мультифолликулярными яичниками не нуждается в особом контроле со стороны врача.
При этом синдроме требуется лечение лишь в том случае, если фиксируются ановуляторные циклы. В таком случае главная задача лечения мультифолликулярных яичников – это нормализация гормонального фона.
Чаще всего мультифолликулярные яичники не препятствуют нормальной овуляции и способности забеременеть. Тем не менее, такая особенность организма при беременности требует внимательного наблюдения и тщательной диагностики состояния здоровья женщины.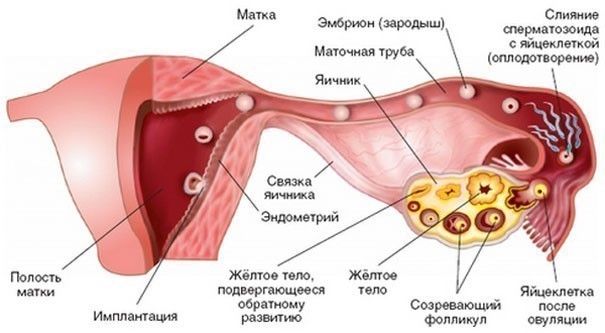 В случае, когда все показатели соответствуют норме ( гормоны, УЗИ), вполне вероятно, что беременность пройдет без осложнений.
В случае, когда все показатели соответствуют норме ( гормоны, УЗИ), вполне вероятно, что беременность пройдет без осложнений.
Лечение бесплодия при СПКЯ (мультифолликулярные яичники) | Об ЭКО
Синдром поликистозных яичников (СПКЯ) – одно из наиболее частых эндокринных заболеваний женщин детородного возраста.
Оно проявляется себя комбинацией симптомов:
- гиперандрогения (увеличение мужских половых гормонов),
- отсутствие овуляции
- характерные поликистозные изменения яичников (мультифолликулярные яичники).
Часто при СПКЯ наблюдается инсулинорезистентность и ожирение.
СПКЯ очень многогранное заболевание. В разные периоды жизни женщины оно поворачивается одной из своих сторон. В молодом возрасте на первое место выходят бесплодие, связанное с отсутствием овуляции и проявления гиперандрогении (избыточный рост волос, жирная кожа и угревая сыпь).
В зрелом возрасте наиболее актуальными становятся ожирение, гиперинсулинемия, сахарный диабет, атеросклероз, гипертоническая болезнь, увеличивается риск развития рака эндометрия.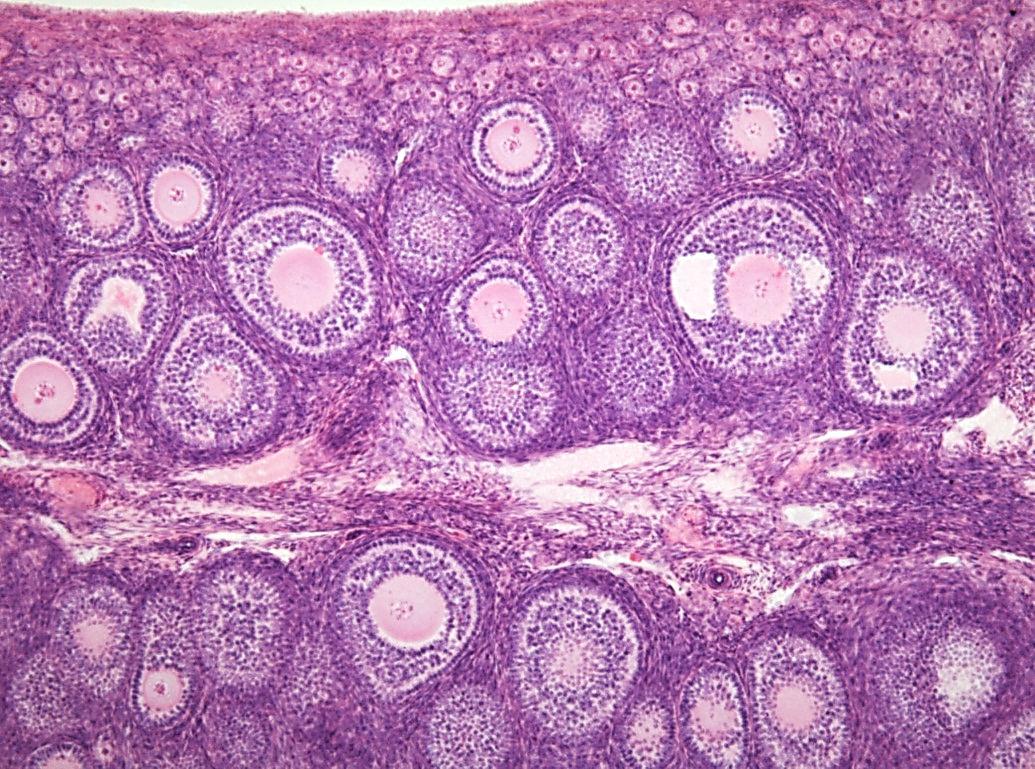
Риск рака эндометрия связан с гормональными нарушениями: относительным или абсолютным избытком эстрогенов, низким уровнем прогестерона. Одной из функций прогестерона является защита эндометрия от избыточной активности эстрогенов. При СПКЯ овуляция отсутствует, значит нет и желтого тела, и некому вырабатывать прогестерон. Поэтому противодействовать эстрогенам некому.
Об СПКЯ говорят, если есть 2 из 3 критериев (Rotterdam 2003):
- Клиническое или биохимическое проявление высоких уровней андрогенов в отсутствии других причин.
- Олиго- или ановуляция (редкие овуляторные циклы или их отсутствие)
- Характерная УЗ – картина яичников: наличие более 12 фолликулов в каждом яичнике и/или увеличение объема яичников более 10 мл. Из-за такой особенности их еще называют мультифолликулярные яичники.
Почему развивается СПКЯ?
Полная картина развития СПКЯ до сих пор неясна. Гиперандрогения и ановуляция, сопровождающие СПКЯ, могут быть вызваны нарушениями в:
Гиперандрогения и ановуляция, сопровождающие СПКЯ, могут быть вызваны нарушениями в:
- Яичниках (избыточная продукция андрогенов, отсутствие созревания фолликулов и овуляции)
- подкожно жировой клетчатке (избыток способствует инсулинорезистентности, и является источником синтеза эстрогенов, часто лишним)
- гипоталамо-гипофизарной системе (нарушение механизма регуляции и синтеза ЛГ и ФСГ) – самая главная причина
Выше я уже упоминал инсулинорезистентность. Что это такое? Под инсулинорезистентностью понимают устойчивость клеток к действию инсулина. Основная роль инсулина – облегчение транспорта глюкозы внутрь клетки. При инсулинорезистентности, клетка не реагирует на обычные дозы инсулина, требуются более высокие концентрации, чтобы завести глюкозу в клетку. Высокие уровни инсулина называют гиперинсулинемией. Гиперинсулинемия способствуют повышению андрогенов. Высокие уровни андрогенов мешают нормальному развитию фолликулов в яичниках. Фолликулы начинают созревать, но останавливаются на ранних стадиях, достигая диаметра не более 1 см.
Фолликулы начинают созревать, но останавливаются на ранних стадиях, достигая диаметра не более 1 см.
Нарушение секреции ФСГ и ЛГ также способствует дисбалансу в продукции андрогенов и эстрогенов в яичниках. Часто наблюдается увеличение секреции ЛГ при нормальных показателях ФСГ.
Обычна тот или иной фактор превалирует, но присутствуют все вышеперечисленные нарушения:
- аномальная выработка гонадотропинов (ФСГ, ЛГ),
- гиперинсулинемия
- избыток андрогенов.
Как проявляется СПКЯ?
Ановуляцию в случае СПКЯ подозревают при наличии редких менструаций (олигоменоррея) или при их отсутствии (аменорея).
Ановуляция на фоне СПКЯ – ведущая причина исчезновения менструаций (вторичная аменорея) у пациентов, обращающихся за лечением по поводу бесплодия.
Часто женщины с СПКЯ имеют характерный внешний вид.
Почти у половины женщин с СПКЯ есть лишний вес. Тип отложения жира в организме имеет отношение к регулярности менструального цикла и инсулинорезистентности. Часто говорят о распределении в форме «яблока» или «груши». В первом случае в основном жировая ткань распределяется вокруг живота, во втором вокруг бёдер и ягодиц. При распределении вокруг живота чаще наблюдается нарушение менструального цикла и чаще бывает инсулинорезистентность.
Часто говорят о распределении в форме «яблока» или «груши». В первом случае в основном жировая ткань распределяется вокруг живота, во втором вокруг бёдер и ягодиц. При распределении вокруг живота чаще наблюдается нарушение менструального цикла и чаще бывает инсулинорезистентность.
Наличие признаков гиперандрогении (акне, гирсутизм, облысение по мужскому типу) говорит о возможном наличии СПКЯ. Вирилизация («омужествление») говорит о серьезных нарушениях секреции андрогенов. При ее наличии необходимо исключить другие причины гиперандрогении:
- андроген-секретирующих опухоли
- неклассическую форму гиперплазии надпочечников
- синдром Кушинга.
Акантозис нигриканс (acanthosis nigricans) – это признак выраженной инсулинорезистентности, часто встречается при СПКЯ и ожирении.
Лабораторные изменения:
- У трети женщин с СПКЯ имеется повышение общего тестостерона.
При концентрации более 5 нмоль/л необходимо исключить другие причины повышенного тестостерона:
- андрогенсекретирующие опухоли яичников или надпочечников,
- врожденной гиперплазию надпочечников
- синдром Кушинга.
Наиболее частая форма врождённой гиперплазии надпочечников, связанна с дефицитом 21 – гидроксилазы. У этих женщин имеются повышенные концентрации 17 – гидроксипрогестерона.
- Измерение свободного тестостерона считается наиболее достоверным методом оценки гиперандрогении. Дело в том, что половые гормоны, в том числе и тестостерон, находятся в двух состояниях: часть из них прикрепляется к особым белкам (белок, связывающего половые гормоны) и считается неактивной, а другая находится в свободном состоянии и оказывает свое действие на клетки мишени. Повышение уровня инсулина (гиперинсулинемия) ведет к уменьшению белка, связывающего половые гормоны, и как следствие, при вроде бы нормальном уровне гормонов, концентрация свободного, активного гормона становится выше.
- Работу яичников в основном регулируют два гормона: фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ). При СПКЯ происходит увеличение концентрации ЛГ, но не ФСГ. При высоких уровнях ЛГ чаще наблюдаются нарушении менструального цикла, выкидыши, снижаются шансы на зачатие ребенка.
- Антимюллеров гормон (АМГ) также увеличен при СПКЯ.
Как определить была или нет овуляция?
Измерение прогестерона.
Прогестерон образуется в желтом теле. Желтое тело появляется на месте овулировавшего фолликула.
Повышение прогестерона до 30нмоль/л говорит о наличии овуляции. Обычно он максимально повышен на 20-21 день цикла (на 7 день после овуляции). Но при нерегулярном цикле бывает сложно выбрать правильный день для измерения прогестерона.
УЗИ яичников.
Обычно требуется измерить несколько раз в течение менструального цикла. Наблюдает за ростом фолликулов, а потом регистрируют и желтое тело.
Измерение ЛГ
ЛГ повышается за 36 часов до овуляции. Измерить его можно с помощью тестов на овуляцию или сдав кровь (что более достоверно).
Есть одна проблема. При СПКЯ ЛГ итак повышен, поэтому возможна ложная диагностика овуляции.
Дополнительное обследование касается других причин ановуляции.Частые причины вторичное аменореи (отсутствия менструации):
- Раннее истощение яичников
- Гиперпролактинемия
- Аменорея, связанная с потерей веса или с занятиями спортом
- Гипогонадотропный гипогонадизм
УЗИ при СПКЯ.
При СПКЯ яичники имеют характерную ультразвуковую картину. В них имеется множество мелких фолликулов по периферии яичника, их иногда называют «ожерельем». Обычно это 9-12 фолликулов диаметром до 9 мм. За счет разрастания стромы яичника (ткань которая окружает фолликулы) увеличивается и объем яичников, обычно он более 10 мл.
Лечение бесплодия при СПКЯ.
Снижение веса.
С одной стороны, это просто, с другой, может представлять очень сложную задачу.
Как мы уже говорили выше, высокие уровни инсулина усугубляют развитие СПКЯ, лишний вес способствует инсулинорезистентности и как следствие ведет к повышению инсулина. Нормализация веса тела, по крайней мере, до индекса массы тела ниже 30 кг/м2 (норма 19-25 кг\м2) помогает восстановить менструальный цикл, улучшает результативность всех видов лечения бесплодия, ведет к снижению уровня инсулина и тестостерона. Даже небольшое, 5%-снижение веса ведет к уменьшению жировой ткани, повышает чувствительность к инсулину и способствует восстановлению овуляции.
Стойкой нормализации веса тяжело добиться без изменения образа жизни. Требуется коррекция характера питания и уровня физической активности. В ряде случаев может понадобиться медикаментозная поддержка или хирургическое лечение.
Необходимо обращать внимание на безопасность медикаментозных препаратов, т.к. основная цель это беременность.
Лечение ановуляции
Клостилбегит.
Антиэстрогены используются для лечения ановуляции очень давно. Наиболее известный антиэстроген – клостилбегит. Обычно с него начинают лечение ановуляции при СПКЯ. Регуляция работы яичников осуществляется из гипофиза и гипоталамуса (структуры, которые находятся в головном мозге). Гипофиз и гипоталамус оценивают уровень эстрогенов в крови, если он низкий дается сигнал усилить работу яичников, если он высокий, то яичники отдыхают. При назначении антиэстрогенов, гипоталамус и гипофиз считают, что эстрогенов мало и интенсивно стимулируют выработку ФСГ. Фолликулостимулирующий гормон заставляет яичники работать интенсивнее, что ведет к образованию фолликулов и к овуляции.
Цель стимуляции овуляции смоделировать физиологические изменения в организме и вызвать рост 1-2 фолликулов.
Клостилбегит (кломифен) вызывает овуляцию примерно у 70-80% пациентов. Эффективность терапии клостилбегитом довольно высокая. Беременность наступает у 15% женщин в течение одного цикла и у 67% через 6 месяцев лечения. Однако при наличии других причин бесплодия достигнуть этих цифр сложно.
Если удалось достигнуть овуляции в течении 3-6 циклов, но беременность не наступила, необходимо рассмотреть и другие варианты лечения.
Побочные эффекты клостилбегита:
- нарушения зрения
- приливы
- вздутие живота
- смена настроения
- нагрубание молочных желез
- головокружение
- тошнота
При стимуляции клостилбегитом существует риск многоплодия, около 6-11%.
Часть пациентов с СПКЯ не реагирует на клостилбегит. В этом случае говорят о кломифенрезистентности. Помочь этим пациентам могут метформин (сиафор), ингибиторы ароматазы, гонадотропины и хирургическое лечение.
Гонадотропины.
Гонадотропины назначают в случаях, когда отсутствует положительный эффект от клостилбегита. Кроме того, их используют при наличии побочных эффектов от клостилбегита.
Начинают обычно с малых доз, цель получение 1-2 фолликула. Основной минус гонадотропинов – высокая стоимость препаратов, по сравнению с клостилбегитом.
Препараты, повышающие чувствительность к инсулину.
Метформин (сиафор) долгие годы использовался как противодиабетический препарат. Действие его направлено на облегчение попадания инсулина в клетку, повышение чувствительности рецепторов клетки к инсулину.
При СПКЯ часто наблюдается снижение чувствительности к инсулину (инсулинорезистентность). Назначение препаратов, восстанавливающих чувствительность рецепторов к инсулину, может исправить ситуацию и нормализовать обмен гормонов, что приведет к появлению овуляции. Чувствительность рецепторов к инсулину восстанавливается, уровень инсулина снижается, в след за этим снижается уровень андрогенов, что способствует восстановлению процесса формирования фолликулов и появлению овуляции.
Однако с точки зрения восстановления овуляции метформин проигрывает клостилбегиту и гонадотропинам. Но использование метформина в комбинации с клостилбегитом может помочь в случаях, когда один клостилбегит не справляется (клостилбегит-резистентные яичники).
Хирургическое лечение при СПКЯ (дриллинг, каутеризация, клиновидная резекция яичников).
Оперативное лечение один из самых старых и эффективных методов лечения ановуляции при СПКЯ. Кроме того, он лишен таких недостатков стимуляции яичников, как риск многоплодия и возникновения синдрома гиперстимуляции яичников.
До конца непонятно, почему удаление части яичника помогает восстановить овуляцию у женщин с СПКЯ.
Проведённая операция позволяет вернуть регулярный менструальный цикл.
Наиболее эффективна данная процедура у пациентов с СПКЯ, имеющих высокий ЛГ. У женщин с СПКЯ, имеющих выраженную гиперандрогению, ожирение и длительно существующее бесплодие – операция менее эффективна.
Операция относительно безопасна, осложнения встречаются редко. Наиболее частое осложнение — это формирование послеоперационных спаек.
Эффект от операции временный, менструальный цикл и овуляция, если все удачно, восстанавливается на 1-2 года. Т.е. оперативное лечение, даже успешное, не ведет к полному излечению.
Главный же минус оперативного лечения при СПКЯ — это необратимая потеря овариального резерва. Восстановить его невозможно. И даже ЭКО может не привезти к нужному результату. В этом случае единственным выходом будет донорство яйцеклеток.
Поэтому оперативное лечение СПКЯ оправдано лишь у женщин, которые не имеют возможности наблюдаться во время стимуляции яичников.
Лечение бесплодия при СПКЯ с помощью ЭКО.
Безусловно лечение бесплодия при СПКЯ с помощью ЭКО это самый быстрый путь достижения беременности. Современные технологи позволяют сделать это быстро, эффективно и безопасно.
Читайте также:
СПКЯ как эволюционное преимущество.
ЭКО и СПКЯ. Как добиться максимального результата при лечения бесплодия у пациенток с СПКЯ?
Мультифолликулярные яичники — планирование беременности
Обычно женские яичники содержат 3-7 фолликулов (мешочков, в которых созревает яйцеклетка), из которых 1-2 полностью созрели. Мультифолликулярные изменения яичников предполагают увеличение фолликулов до 8-10, что является отклонением. Это не отдельное заболевание, а сигнал о возможном наличии какой-то патологии.
Мультифолликулярные яичники — причины возникновения
Спровоцировать мультифолликулярность яичников могут различные факторы:
- внезапное увеличение или потеря веса;
- тяжелый или длительный стресс;
- грудное вскармливание;
- полового созревания;
- ожирение;
- наследственность;
- сахарный диабет и другие заболевания эндокринной системы;
- синдром поликистозных яичников.
MFO не имеют специфических симптомов или болезненных ощущений. Обычно они обнаруживаются случайно при УЗИ органов малого таза. Единственным признаком может быть то, что у вас не было менструации в течение шести месяцев. Это связано с тем, что из-за большого количества фолликулов ни один из них не достигает доминантного размера, а созревшая яйцеклетка не выходит из фолликула, овуляции не происходит. Вернее, возникает ановуляция.
Как поликистоз яичников и мультифолликулярные яичники предотвращают зачатие?
МФО и беременность не исключают друг друга.Вы можете забеременеть с этим заболеванием. Но есть вероятность, что процесс зачатия замедлится. А если менструация отсутствует, то овуляции просто не произойдет.
Также стоит отметить, что иногда мультифолликулярность сопровождается гормональными изменениями, вызывающими бесплодие. В этом случае вам следует найти квалифицированного врача, который поможет справиться с этой проблемой. Лучшая в городе Одесса гинекология в клинике Лада поможет найти патологию и способы ее устранения.
Как протекает беременность при МФО?
В этом случае увеличивается риск замерзания плода и выкидыша. Поэтому требуется постоянное наблюдение гинеколога и консультация рекомендованных им врачей.
Как вылечить мультифолликулярные яичники?
Измененное состояние диагностируется при УЗИ органов малого таза. Эхоскопически мультифолликулярные яичники видны сразу. Также врач может назначить томографию головного мозга, чтобы исключить заболевание гипофиза, при котором образуется гормон, отвечающий за увеличение фолликулов.Также нужно сдать анализ крови на гормоны.
Терапия при данном состоянии напрямую не требуется, необходимо лечить сопутствующие патологии. Основная цель — восстановить менструальный цикл. Для этого назначается курс гормональной терапии, прием витаминов. Возможна дополнительная стимуляция яичников.
Диагностическая лапароскопия (метод хирургического вмешательства) проводится только при поликистозе.
Цикл восстановления занимает до шести месяцев. Если в результате этого не удается забеременеть естественным путем, проводится искусственное оплодотворение или ЭКО.
Психосоматика играет ключевую роль при диагностировании мультифолликулярных яичников. Стресс является одним из катализаторов этого состояния, а проблемы с зачатием и нормальным течением беременности выступают в качестве дополнительного эмоционального фактора. Спокойствие, позитивный настрой и квалифицированный врач важны для положительного результата лечения.
Ультразвуковое исследование поликистозных яичников: стоит ли считать фолликулы? | Репродукция человека
Аннотация
ИСТОРИЯ ВОПРОСА: Это исследование пересмотрело критерии ультразвуковой диагностики синдрома поликистозных яичников (СПКЯ) и изучило взаимосвязь между основными гормональными и метаболическими особенностями СПКЯ и количеством фолликулов в яичнике (FNPO).Методы. В проспективное исследование было включено 214 женщин с СПКЯ по сравнению со 112 женщинами с нормальными яичниками. Основные клинические, биологические и ультразвуковые маркеры СПКЯ оценивались на ранней фолликулярной фазе. Результаты. Среднее значение FNPO фолликулов размером 2–5 мм было значительно выше в поликистозных яичниках, чем в контроле, в то время как оно было аналогичным в диапазоне 6–9 мм. Установка порога на 12 для FNPO 2–9 мм предложила лучший компромисс между специфичностью (99%) и чувствительностью (75%).В пределах диапазона фолликулов 2–5 мм мы обнаружили значительную положительную взаимосвязь между FNPO и андрогенами. FNPO в диапазоне 6–9 мм значимо и отрицательно связано с индексом массы тела и уровнем инсулина в сыворотке крови натощак. ВЫВОДЫ: Мы предлагаем изменить определение поликистозных яичников, добавив наличие ≥12 фолликулов диаметром 2–9 мм (среднее значение обоих яичников). Кроме того, наши результаты подтверждают гипотезу о том, что внутриовариальный гиперандрогенизм способствует чрезмерному раннему росту фолликулов и что дальнейшее прогрессирование не может протекать нормально из-за гиперинсулинизма и / или другого метаболического влияния, связанного с ожирением.
Введение
Синдром поликистозных яичников (СПКЯ) — наиболее частое проявление гиперандрогении и ановуляторного бесплодия у женщин. Его диагностическое определение с помощью УЗИ в настоящее время неоднозначно, особенно с учетом того, почему и как следует использовать критерии УЗИ яичников. Хотя современные ультразвуковые критерии можно считать неоптимальными для диагностики классического СПКЯ, они считаются полезными несколькими авторами, включая нас (Dewailly et al ., 1997), для распознавания неклассических форм СПКЯ.
С момента появления ультразвука было предложено множество параметров для морфологического определения поликистозных яичников (PCO), но до сих пор нет единого мнения относительно их диагностической ценности. Следовательно, определение, предложенное Адамсом и др. . (1985) по-прежнему преобладает и используется большинством авторов сегодня. Это определение следующее: наличие ≥10 кист диаметром 2–8 мм, расположенных по периферии вокруг плотного ядра стромы или разбросанных по увеличенному количеству стромы.Он включает два основных гистологических признака PCO, а именно чрезмерное количество фолликулов, также называемое мультифолликулярностью, и гипертрофию стромы.
Большинство авторов, использующих ультразвук, согласны со специфичностью гипертрофии стромы (обзор Adams et al ., 1985), хотя этот критерий является субъективным и не коррелирует с биохимическими показателями при измерении трехмерным ультразвуком ( Нардо и др. ., 2002). Ранее мы предлагали использовать вместо гипертрофии яичников (т.е. область яичников> 5,5 см ( 2 односторонне или двусторонне) в качестве морфологического индикатора СПКЯ, поскольку его легче определить количественно и он тесно коррелирует с гипертрофией стромы (Dewailly et al ., 1994). Другие пришли к тем же выводам, используя объем яичников (Pache et al ., 1992; Takahashi et al ., 1995; VanSantbrink et al ., 1997). Больше противоречий вызывает увеличение количества фолликулов как морфологического предиктора СПКЯ.В своем морфологическом обзоре PCO Hughesdon обнаружил вдвое больше всех типов антральных фолликулов, обычно <4 мм в диаметре, по сравнению с контрольными яичниками (Hughesdon, 1982). Поскольку с помощью ультразвука можно обнаружить фолликулы только размером> 2 мм, мультифолликулярную природу PCO можно спутать с другими причинами мультифолликулярных яичников (MFO), в которые вовлечены только самые последние стадии развития фолликулов (> 4 мм). Действительно, МФО наблюдаются с помощью ультразвука в различных физиологических и патологических ситуациях, таких как средний и поздний период полового созревания, центральное преждевременное половое созревание, ановуляция гипоталамуса, гиперпролактинемия и, что наиболее важно, ранняя нормальная фолликулярная фаза у взрослых женщин только в одном яичнике, прежде чем один фолликул в когорте становится доминирующим.Это поднимает вопрос о том, какой порог следует принимать, если количество фолликулов на яичник (FNPO) используется для диагностики PCO. Большинство авторов установили этот порог на уровне 10 (Adams et al ., 1985; Takahashi et al ., 1994), но некоторые авторы рекомендовали 15 (Fox et al ., 1991).
Точно так же не ясно, в каком диапазоне размеров фолликулы следует подсчитывать с помощью ультразвука. Большинство авторов использовали относительно широкий диапазон диаметров, т.е.от 2 до 8 мм. Однако Pache et al . (1993) показали, что среднее значение размера фолликула, оцененное с помощью ультразвука, было значительно меньше у их пациентов с СПКЯ, чем у их контрольных субъектов (3,8 против 5,1 мм соответственно), что согласуется с патологическими данными Hughesdon (1982). Следовательно, можно сомневаться, будет ли более уместным подсчет более мелких фолликулов.
Чтобы прояснить эти нерешенные проблемы, мы предположили, что увеличение порогового значения количества фолликулов до 15 и / или сужение диапазона размеров фолликулов до 2–5 мм повысит точность подсчета фолликулов для диагностики PCO. и поиск функциональных коррелятов.Для этих целей мы использовали нашу базу данных, включая данные, собранные проспективно у женщин контрольной группы и у пациентов с СПКЯ.
Материалы и методы
Пациенты и контрольная группа
Это исследование было одобрено институциональным наблюдательным советом университетской больницы Лилля. Информированное согласие было получено от всех пациентов и контрольной группы перед их включением в исследование.
Элементы управления
Контрольную популяцию составили 112 женщин с нормальными яичниками.Этих женщин набирало отделение вспомогательной репродуктивной медицины нашего учреждения. Они были направлены на ЭКО из-за трубного и / или мужского бесплодия. Критерии исключения включали в себя наличие в анамнезе нарушений менструального цикла (т.е. продолжительность цикла <25 дней или> 35 дней), гирсутизма, аномального уровня пролактина или андрогенов в сыворотке [т. Е. уровень тестостерона и / или андростендиона в сыворотке выше, чем мы сообщали ранее, т.е. 0,7 или 2,2 нг / мл соответственно (Pigny et al ., 1997)], ПКЯ на УЗИ (см. Ниже) и гормональной терапии в течение 3 месяцев до исследования.
Пациенты с СПКЯ
В общей сложности 214 пациентов с подозрением на СПКЯ были набраны из клиник гинекологии и эндокринологии. Диагноз СПКЯ был основан на ассоциации одного клинического критерия [гирсутизм (по модифицированной шкале Ферримана и Галлвея> 8) или нарушений менструального цикла (например, олигоменорея или аменорея, либо продолжительность цикла <25 дней или> 35 дней и / или нарушения овуляции, оцениваемые по диаграмме базальной температуры тела и / или уровень прогестерона в сыворотке <3 нг / мл в лютеиновой фазе)], с любым одним биологическим критерием (уровни ЛГ в сыворотке> 6.5 UI / л, и / или уровни тестостерона> 0,7 нг / мл, и / или уровни андростендиона> 2,2 нг / мл), или область яичников> 5,5 см 2 односторонне или двусторонне при УЗИ (Pigny et al . , 1997).
Забор сыворотки
Забор крови проводился во время ранней фолликулярной фазы (EFP), то есть между 2 и 7 днями после последней менструации (LMP), как у пациенток с СПКЯ, так и у женщин контрольной группы, как описано ранее (Pigny et al ., 1997). У пациентов с СПКЯ LMP был либо спонтанным, либо индуцированным введением дидрогестерона (10 мг / день в течение 7 дней).
Гормональные иммуноанализы
Эстрадиол, Δ4-андростендион, тестостерон, ЛГ и ФСГ измеряли с помощью иммуноанализов, как описано ранее (Pigny et al ., 1997). Уровни инсулина в сыворотке крови натощак измеряли дважды с помощью радиоиммуноанализа (Bi-Insulin IRMA Pasteur; Bio-Rad, Марн-ла-Кокетт, Франция), в котором используются два моноклональных антиинсулиновых антитела.Коэффициенты вариации внутри и между анализами были <3,8 и 7,5% соответственно. Результаты выражены в мМЕ / л в соответствии с эталонным препаратом Всемирной организации здравоохранения 66/304.
Сывороточный ингибин B измеряли с помощью двухсайтового иммуноферментного анализа (Serotec, Oxford, UK), как описано ранее (Pigny et al ., 1997). Этот анализ основан на использовании специфического захватывающего моноклонального антитела, направленного на субъединицу β B . Меченое моноклональное антитело (R1) направлено против N-концевой части зрелой субъединицы α.Результаты выражены в пг / мл частично очищенных форм из фолликулярной жидкости, откалиброванных по 32 кДа рекомбинантному ингибину B. Предел обнаружения анализа ингибина B составлял 10 пг / мл.
Ультразвуковое исследование органов малого таза
Ультразвуковое исследование проводилось между 2 и 7 днями цикла с трансвагинальным датчиком 7 МГц (Logic 400; General Electric, Милуоки, США). Ультразвуковые измерения проводились в режиме реального времени в соответствии со стандартизованным протоколом.Для исследования яичников использовалось максимально возможное увеличение. После определения самой длинной медиальной оси яичника измеряли длину и толщину, а также вычисляли площадь с помощью ручного или автоматического эллипса, чтобы очертить яичник, как описано ранее (Dewailly et al ., 2002). Несколько фолликулов были измерены в двух плоскостях яичника, чтобы оценить размер и их положение. Подсчитывали все фолликулы размером <9 мм, но> 2 мм. Диаметр нескольких фолликулов измеряли, исходя из среднего значения двух диаметров (продольного и переднезаднего), затем определяли количество фолликулов размером> 5 мм или ≤5 мм путем сканирования каждого яичника от внутреннего края до внешнего края в продольном поперечном направлении. раздел.
Пациенты, у которых трансвагинальное ультразвуковое исследование было неподходящим (девственные или отказывающиеся пациенты), были исключены из анализа, а также те, у которых не было обнаружено фолликула ни в правом, ни в левом яичнике и / или у которых площадь яичников была ниже нижний предел нормы, т.е. 2,5 см 2 . Пациенты с хотя бы одним фолликулом <9 мм в диаметре на УЗИ или с уровнем эстрадиола в сыворотке> 80 пг / мл также были исключены из исследования, чтобы не смешивать данные с наличием доминантного фолликула.
Статистические методы
Для FNPO три различных размерных категории (2–5, 6–9 и 2–9 мм) были рассмотрены для отдельного анализа. В пределах каждого диапазона размеров данные, используемые для статистического анализа, представляли собой среднее значение наблюдаемых значений для левого и правого яичника. Статистическая значимость между средними значениями была приписана двустороннему P <0,05. Значимые взаимосвязи между различными параметрами оценивались с помощью коэффициента корреляции Пирсона.
Кривые рабочих характеристик приемника (ROC) (Zweig and Campbell, 1993) были построены для проверки эффективности диагностических тестов, то есть способности различать контрольную группу и пациентов с СПКЯ. Чувствительность против (1 — специфичность) была нанесена на график на каждом уровне, а площадь под кривой рассчитывалась с помощью непараметрического статистического критерия Вилкоксона (Zweig and Campbell, 1993). Площадь под кривой представляет собой вероятность правильного определения контрольной группы и пациентов с СПКЯ.Значение 0,5 означает, что результат теста не лучше случайного.
Статистический анализ был выполнен с использованием Statview 4.5 (Abacus Concepts Inc., Беркли, Калифорния, США).
Результаты
Таблица I показывает основные клинические, гормональные и ультразвуковые характеристики каждой популяции. День отбора проб и ультразвукового исследования (от 2 до 7 дней после LMP) не оказал значительного влияния на эти переменные, как определено с помощью дисперсионного анализа.
Диагностическая ценность количества фолликулов в зависимости от размера фолликула
В пределах 2–5 и 2–9 мм среднее значение FNPO было значительно выше в группе СПКЯ, чем в контроле, в то время как оно было сходным между двумя группами в пределах фолликулярного диапазона 6–9 мм (Таблица I).Во всех диапазонах размеров индивидуальные значения FNPO у пациентов с PCO перекрывали таковые в контрольной группе (рисунок 1).
Диагностическая ценность FNPO в пределах каждого диапазона размеров фолликулов оценивалась по площадям под кривыми ROC (см. Материалы и методы). Не наблюдалось никакой разницы между FNPO 2–5 мм и 2–9 мм, которые дали значения площади, указывающие на хорошие диагностические характеристики (Таблица II и Рисунок 2), намного лучше, чем полученная с FNPO 6–9 мм.
Кривые ROC позволили оценить чувствительность и специфичность заданного порога (таблица II). Повышение порогового значения для FNPO 2–5 или 2–9 мм с 10 до 15 дало 100% специфичность, но существенно снизило чувствительность (Таблица II). Аналогичным образом, использование 2–5 мм вместо 2–9 мм FNPO улучшило специфичность, но снизило чувствительность, независимо от порогового значения FNPO. Установка порогового значения 12 для FNPO 2–9 мм предложила лучший компромисс между специфичностью (99%) и чувствительностью (75%) (Таблица II).
Клинические и гормональные корреляции с количеством фолликулов в зависимости от размера фолликула у пациентов с СПКЯ
В таблице III показаны отношения между FNPO в пределах каждого диапазона размеров фолликулов и основными клиническими и биологическими маркерами СПКЯ.
В диапазоне фолликулов 2–5 мм мы обнаружили значительную и положительную взаимосвязь между уровнями FNPO и тестостерона, андростендиона и ЛГ в сыворотке. После контроля ЛГ взаимосвязь между уровнями ФНПО и тестостерона и андростендиона оставалась значительной ( r = 0.228 и 0,253, P = 0,001 и 0,001 соответственно), в то время как связь с ЛГ была потеряна после контроля тестостерона или андростендиона ( r = 0,109 и 0,08 соответственно).
FNPO в диапазоне 6–9 мм отрицательно связан с тестостероном, индексом массы тела (ИМТ) и уровнями инсулина натощак в сыворотке крови и положительно связан с концентрациями ингибина B (Таблица III). После контроля ИМТ или инсулина взаимосвязь между FNPO и уровнями тестостерона и ингибина B перестала быть значимой ( r = –0.105 и –0,098 соответственно и r = 0,119 и r = 0,098 соответственно).
Клиническая и гормональная корреляция с количеством фолликулов в зависимости от размера фолликула в контроле
В этой группе 2–5 мм FNPO коррелировали исключительно с сывороточным ЛГ ( r = 0,187, P = 0,049), в то время как FNPO 6–9 мм достоверно не коррелировало с какими-либо гормональными или метаболическими переменными.
Корреляция в обеих группах
Не было обнаружено значимой взаимосвязи между уровнем FNPO и FSH или ингибином A в сыворотке ни в одной группе, ни в каком-либо диапазоне размеров фолликулов (данные не показаны).
Обсуждение
Наше исследование было проведено для оценки диагностического и патофизиологического интереса определяемых ультразвуком FNPO при СПКЯ. Для диагностических целей мы повторно оценили, подходит ли порог в 10 фолликулов на яичник, как рекомендовано несколькими авторами (Adams et al ., 1985; Ardaens et al ., 1991; Takahashi et al ., 1994) для определения PCO. Наши данные с кривыми ROC показывают, что установка порога на 15 вместо 10 не помогает отличить ЗКЯ от нормальных яичников у контрольных женщин.Хотя это увеличивает специфичность до 100%, это приводит к значительной потере чувствительности. Точно так же сужение диапазона фолликулов до 2–5 мм не улучшает диагностическую мощность FNPO по сравнению с данными, полученными при подсчете фолликулов размером 2–9 мм. Использование порогового значения 12 вместо 10 фолликулов в диапазоне 2–9 мм кажется хорошим компромиссом, поскольку при этом сохраняется хорошая чувствительность (75%) при повышении специфичности до 99%, что делает этот параметр таким же ценным, как и яичников. области, как сообщалось ранее (Atiomo et al ., 2000).
Хотя проведение различия между диапазонами размеров фолликулов 2–5 и 6–9 мм не улучшает диагностику ПКЯ, наши данные поднимают некоторые вопросы, представляющие патофизиологический интерес. Действительно, PCO содержит в два-три раза больше всех типов растущих фолликулов (от стадии 1 до стадии 5) по сравнению с нормальными яичниками (Hughesdon, 1982). Недавние данные предполагают, что это усиление фолликулогенеза находится в зависимости от андрогенов внутри яичников, которые способствуют пролиферации гранулезных клеток и ингибируют апоптоз (Vendola et al ., 1998), особенно в небольших фолликулах, которые наиболее богаты рецепторами андрогенов (Hillier et al ., 1997; Weil et al ., 1998). Этот физиологический эффект андрогенов, вероятно, преувеличен в PCO, где клетки тека являются гиперактивными, чрезмерно экспрессирующими стероидогенные ферменты. Это последнее явление может быть частично независимым от ЛГ и инсулина, как предполагают долгосрочные культуры (Wickenheisser et al ., 2000), и, следовательно, может действовать во время раннего роста фолликулов.То, что значимая и положительная корреляция между числом фолликулов размером 2–5 мм и уровнями тестостерона или андростендиона в сыворотке у наших пациентов с СПКЯ не зависела от ЛГ, хорошо согласуется с этой концепцией. Хотя ни одно из предыдущих исследований не фокусировалось на количестве фолликулов в диапазоне 2–5 мм при СПКЯ, наши данные согласуются с выводами других. Takahashi и др. . (1994) и Battaglia и др. . (1999) отметили положительную корреляцию между количеством мелких фолликулов (2–8 мм) и уровнем андростендиона в сыворотке или соотношением ЛГ / ФСГ.Паче и др. . (1993) также обнаружили, что и тестостерон, и иммунореактивный ЛГ независимо коррелировали с количеством фолликулов ≥2 мм.
Насколько нам известно, это первое исследование, которое показало, что пациенты с СПКЯ имеют такое же количество фолликулов размером 6–9 мм на яичник, что и контрольная группа, несмотря на наличие большого количества фолликулов размером 2–5 мм у пациентов с СПКЯ. Это ультразвуковое исследование подтверждает теорию остановки фолликулов, которая предполагает, что прогрессирование небольших антральных фолликулов к выбранным фолликулам (размером 6–9 мм) и к доминантному фолликулу не может нормально протекать при PCO (Franks, 1997).Этот феномен важен для определения ановуляции СПКЯ, и было показано, что он тесно связан с ожирением и гиперинсулинизмом (Franks, 1997). Соответственно, для пациентов с СПКЯ в нашем исследовании избыточный вес и гиперинсулинемия отрицательно влияли на количество фолликулов размером 6–9 мм, как это было в случае сывороточных концентраций ингибина B в нашем предыдущем исследовании (Cortet-Rudelli et al ., 2002). Мы думаем, что оба явления отражают важную роль ожирения и / или гиперинсулинизма в остановке фолликулов при СПКЯ.В соответствии с этой гипотезой, женщины с ожирением (ИМТ> 25 кг / м 2 ) в нашей серии имели меньше 6–9 мм фолликулов и более низкий средний уровень ингибина В в сыворотке, чем худые (2,7 ± 3,0 против 3,8 ± 3,4 пг). / мл и 82,4 ± 41,9 против 112,6 ± 49,2 пг / мл соответственно; P <0,02 и P <0,0001 соответственно).
Как Laven et al . (2001), мы обнаружили, что уровень ингибина B в сыворотке у наших нестимулированных пациентов с СПКЯ положительно коррелировал с FNPO.Однако в нашем исследовании эта взаимосвязь была ограничена диапазоном 6–9 мм и не была значимой после контроля ИМТ или уровня инсулина натощак в сыворотке крови. Кроме того, в нашей контрольной группе такой взаимосвязи не отмечалось. Следовательно, как мы ранее подчеркивали (Cortet-Rudelli et al ., 2002), настоящие данные снова подчеркивают необходимость всегда рассматривать вес пациентов как мешающий фактор, когда уровень ингибина B в сыворотке значительно связан с гормональным или переменные УЗИ.
В заключение мы предлагаем изменить ультразвуковое определение ПКЯ, предложенное Адамсом и др. . (1985) следующим образом: «увеличение площади яичников (> 5,5 см 2 ) или объема (> 11 мл) и / или наличие ≥12 фолликулов диаметром 2–9 мм (среднее значение обоих яичников)». Это определение должно помочь распознать неклассические формы СПКЯ на практике и улучшить фенотипический анализ в рамках семейных исследований. Помимо пересмотра критериев ультразвуковой диагностики СПКЯ, наши результаты ультразвукового исследования подтверждают гипотезу о том, что проблема фолликулов при СПКЯ является двукратной (Dewailly et al ., 2003). Во-первых, внутри яичниковая гиперандрогения способствует чрезмерному раннему росту фолликулов, вплоть до фолликулярной стадии 2–5 мм, независимо от ЛГ и инсулина. Во-вторых, попадание фолликулов из этого увеличенного пула в когорту и их дальнейшее развитие к выбранным фолликулам (размером 6–9 мм) и, в конечном итоге, к доминантному фолликулу не может происходить из-за остановки фолликулов. Хотя мало что известно о механизме (ах) этого последнего явления, ясно, что оно усугубляется гиперинсулинизмом и / или другими метаболическими факторами, связанными с ожирением (Franks et al ., 1999).
Благодарности
Мы благодарим г-жу С. Деруддер за ее помощь в сборе образцов крови и г-жу И. Фай, г-жу И. Граувин, г-жу В. Данель и г-жу Х. Друэз за их помощь в вычислении клинических и биологических данных. Мы благодарим профессора С.Фрэнкса и доктора Р. Берча за любезный вклад в редактирование рукописи и д-ра А. Дюамеля в редактировании статистических данных. При поддержке грантов Délégation à la Recherche du CHU de Lille (Франция) и Régionale des Etudes Doctorales Университета Лилля II (Франция).
Рис. 1. Графики в виде прямоугольников и усов, показывающие среднее количество фолликулов в серии пациентов с синдромом поликистозных яичников (СПКЯ) ( n = 214) и в контроле ( n = 112). В пределах фолликулов 2–5 и 2–9 мм соответственно 2,5 и 14% контролей были выше порога 10, в то время как в обоих этих диапазонах размеров фолликулов ни один не был выше порога 15. И наоборот, в пределах 2–5 и 2–9 мм соответственно у 41 и 25% пациентов с СПКЯ были ниже порогового значения 10, а у 66 и 52% соответственно — ниже порога 15.
Рис. 1. Графики типа «квадрат и усы», показывающие среднее количество фолликулов в серии пациентов с синдромом поликистозных яичников (СПКЯ) ( n = 214) и в контроле ( n = 112). В пределах фолликулов 2–5 и 2–9 мм соответственно 2,5 и 14% контролей были выше порога 10, в то время как в обоих этих диапазонах размеров фолликулов ни один не был выше порога 15. И наоборот, в пределах 2–5 и 2–9 мм соответственно у 41 и 25% пациентов с СПКЯ были ниже порогового значения 10, а у 66 и 52% соответственно — ниже порога 15.
Рис. 2. Кривые рабочих характеристик приемника (ROC), показывающие диагностические характеристики числа фолликулов на яичник в пределах каждого диапазона размеров фолликулов.
Рис. 2. Кривые рабочих характеристик приемника (ROC) , дающие диагностические характеристики количества фолликулов на яичник в пределах каждого диапазона размеров фолликулов.
Таблица I.Основные клинические и гормональные признаки у контрольной группы и у пациентов с синдромом поликистозных яичников (СПКЯ)
| Контроли | СПКЯ | P a | |
| n = 112) | ( n = 214) | ||
| Возраст (лет) | 30.0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 |
| Индекс массы тела (кг / м 2 ) | 23,1 (19,4–32) | 26,7 (20–40,3) | 0,0001 |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 |
| Андростендион (нг / мл) | 1,33 2,20 (1,35–3,30) | 0,0001 | |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52) | NS |
| LH (МЕ / л) | 4.1 (2,3–6,9) | 6,2 (2,4–12,4) | 0,0001 |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 |
| Ингибин B (пг / мл) | 84 (50–138) | 89 (43–152) | NS |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5– 16,9) | 0,0001 |
| Площадь яичников (см 2 ) | 8,1 (6,1–10.3) | 12,6 (9,6–16,0) | 0,0001 |
| Число фолликулов | |||
| 2–9 мм | 6,0 (4,5–10) | 15,5 ) | 0,0001 |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8) | NS |
| Элементы управления | PCOS | P a | |
| ( n 6 | = 112) 214) | ||
| Возраст (лет) | 30.0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 |
| Индекс массы тела (кг / м 2 ) | 23,1 (19,4–32) | 26,7 (20–40,3) | 0,0001 |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 |
| Андростендион (нг / мл) | 1,33 2,20 (1,35–3,30) | 0,0001 | |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52) | NS |
| LH (МЕ / л) | 4.1 (2,3–6,9) | 6,2 (2,4–12,4) | 0,0001 |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 |
| Ингибин B (пг / мл) | 84 (50–138) | 89 (43–152) | NS |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5– 16,9) | 0,0001 |
| Площадь яичников (см 2 ) | 8,1 (6,1–10.3) | 12,6 (9,6–16,0) | 0,0001 |
| Число фолликулов | |||
| 2–9 мм | 6,0 (4,5–10) | 15,5 ) | 0,0001 |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8) | NS |
Основные клинические и гормональные особенности у контрольной группы и у пациентов с синдромом поликистозных яичников (СПКЯ)
| Контрольные группы | СПКЯ | P a | |
| ) | ( n = 214) | ||
| Возраст (лет) | 30,0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 |
| Индекс массы тела (кг / м) 2 ) | 23.1 (19,4–32) | 26,7 (20–40,3) | 0,0001 |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 |
| 0,0001 | Андростендион (нг / мл)1,41 (0,88–2,03) | 2,20 (1,35–3,30) | 0,0001 |
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52 ) | NS |
| LH (МЕ / л) | 4,1 (2.3–6,9) | 6,2 (2,4–12,4) | 0,0001 |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 |
| Ингибин (пг / мл) | 84 (50–138) | 89 (43–152) | NS |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5–16,9) | 0,0001 |
| Площадь яичников (см 2 ) | 8,1 (6,1–10,3) | 12.6 (9,6–16,0) | 0,0001 |
| Число фолликулов | |||
| 2–9 мм | 6,0 (4,5–10) | 15,5 (10–27,5) | |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8 ) | NS |
| Элементы управления | PCOS | P a | ||
| ( n = 112) | ||||
| Возраст (лет) | 30.0 (25–34,7) | 27,2 (21,4–33,6) | 0,0001 | |
| Индекс массы тела (кг / м 2 ) | 23,1 (19,4–32) | 26,7 (20–40,3) | 0,0001 | |
| Тестостерон (нг / мл) | 0,27 (0,09–0,50) | 0,48 (0,21–0,84) | 0,0001 | |
| Андростендион (нг / мл) | 1,33 2,20 (1,35–3,30) | 0,0001 | ||
| Эстрадиол (пг / мл) | 30 (20–51) | 33 (20–52) | NS | |
| LH (МЕ / л) | 4.1 (2,3–6,9) | 6,2 (2,4–12,4) | 0,0001 | |
| ФСГ (МЕ / л) | 6,0 (4,6–7,6) | 5,1 (3,5–6,5) | 0,0001 | |
| Ингибин B (пг / мл) | 84 (50–138) | 89 (43–152) | NS | |
| Инсулин (мМЕ / л) | 3,0 (1,4–7,4) | 5,3 (1,5– 16,9) | 0,0001 | |
| Площадь яичников (см 2 ) | 8,1 (6,1–10.3) | 12,6 (9,6–16,0) | 0,0001 | |
| Число фолликулов | ||||
| 2–9 мм | 6,0 (4,5–10) | 15,5 ) | 0,0001 | |
| 2–5 мм | 4 (1,65–7) | 12 (6,5–24) | 0,0001 | |
| 6–9 мм | 2,5 (0,5–5,5) | 2,5 (0–8) | NS |
Кривая рабочих характеристик приемника (ROC)
| Площадь под кривой ROC | Пороговое значение | Чувствительность (%) | Специфичность (%) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| FNPO | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2–5 мм | 0,924 | 10 | 65 | 97 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 57 | 99 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 6–9 мм | 0.502 | 3 | 42 | 69 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 4 | 32,5 | 80 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0,937 | 10 | 86 | 90 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 75 | 99 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15 | Площадь под кривой ROC | Порог | Чувствительность (%) | Специфичность (%) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| FNPO | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 2–5 мм | .92410 | 65 | 97 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 57 | 99 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15 | 0,502 | 3 | 42 | 69 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 4 | 32,5 | 80 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 5 | 0.937 | 10 | 86 | 90 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 12 | 75 | 99 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 15 | 9045 II Кривая рабочих характеристик приемника (ROC)
|


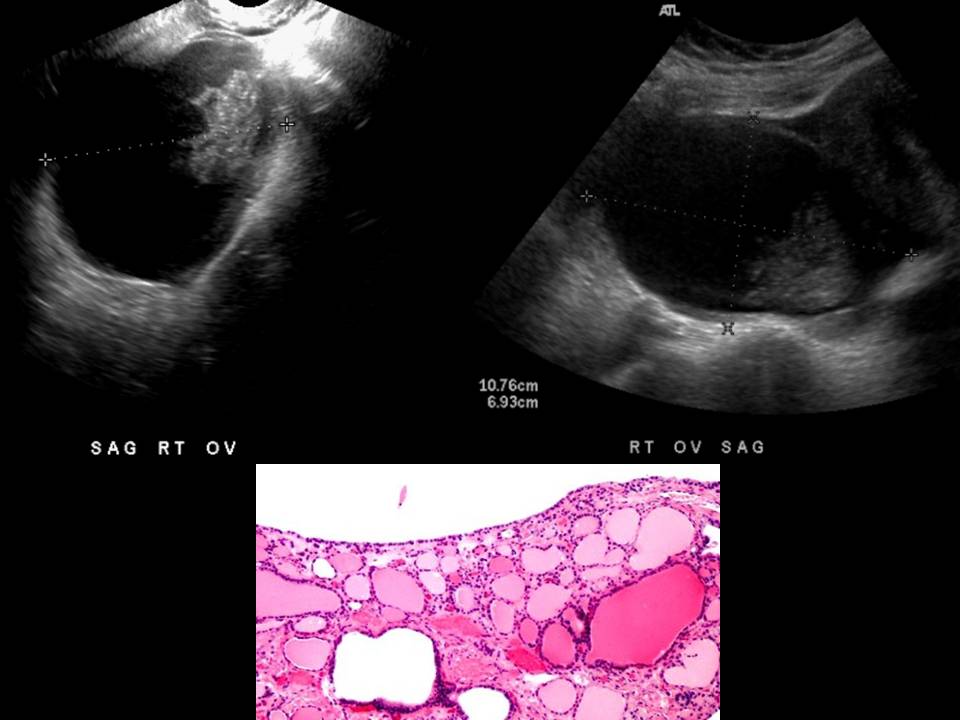
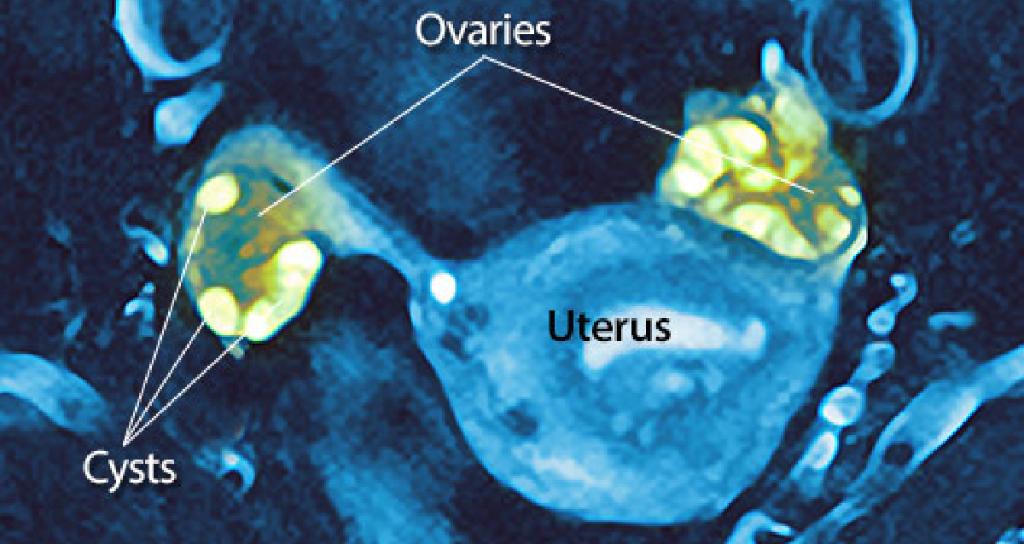
 Для этого используют гормональные препараты, которые подбирает врач. После успешного лечения СПКЯ примерно в 60–65% случаев восстанавливается овуляция, а у 30–35% женщин получается забеременеть.
Для этого используют гормональные препараты, которые подбирает врач. После успешного лечения СПКЯ примерно в 60–65% случаев восстанавливается овуляция, а у 30–35% женщин получается забеременеть.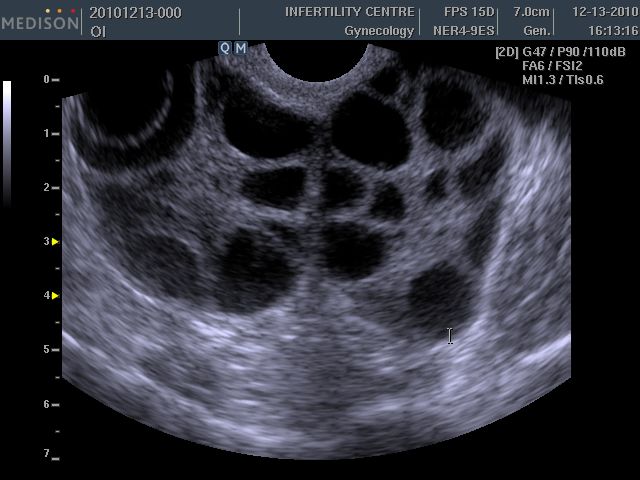


 К этой группе относятся «Логест», «Джес» и «Ярина». Эти препараты сокращают уровень андрогенов в крови, делая клетки менее чувствительными к их воздействию. Минимальный курс прием составляет три месяца. В подростковом возрасте альтернативой КОК служат гомеопатические препараты. Например, «Циклодинон».
К этой группе относятся «Логест», «Джес» и «Ярина». Эти препараты сокращают уровень андрогенов в крови, делая клетки менее чувствительными к их воздействию. Минимальный курс прием составляет три месяца. В подростковом возрасте альтернативой КОК служат гомеопатические препараты. Например, «Циклодинон». Необходимо, чтобы в их составе содержалось большое количество витаминов Е и В.
Необходимо, чтобы в их составе содержалось большое количество витаминов Е и В. Необходимо 5 столовых ложек сухих побегов залить 0,5 л крепленого вина, предварительно разогретого на водяной бане. В отвар затем следует добавить 2 ложки сахара и оставить его на 3 недели в темном месте. Принимают получившееся лекарство по 25 мл дважды в сутки. В случае заболеваний ЖКТ употреблять его рекомендуется после приема пищи.
Необходимо 5 столовых ложек сухих побегов залить 0,5 л крепленого вина, предварительно разогретого на водяной бане. В отвар затем следует добавить 2 ложки сахара и оставить его на 3 недели в темном месте. Принимают получившееся лекарство по 25 мл дважды в сутки. В случае заболеваний ЖКТ употреблять его рекомендуется после приема пищи.