Mycoplasma hominis, ДНК [реал-тайм ПЦР]
Исследование для выявления возбудителя урогенитального микоплазмоза (Mycoplasma hominis), в ходе которого с помощью метода полимеразной цепной реакции в реальном времени (РТ-ПЦР) определяется генетический материал (ДНК) микоплазм в образце биоматериала.
Синонимы русские
Возбудитель микоплазмоза, микоплазма.
Синонимы английские
M. hominis, DNA.
Метод исследования
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Секрет простаты, первую порцию утренней мочи, соскоб из прямой кишки, соскоб урогенитальный.
Общая информация об исследовании
Mycoplasma hominis (микоплазма хоминис) является представителем микоплазм – микроорганизмов, способных паразитировать на мембране сперматозоидов и эпителия слизистой оболочки мочеполовых органов.
Микоплазма хоминис считается условно-патогенным микроорганизмом, опасным для человека только в определенных условиях при бурном размножении. Нередко микоплазма выявляется при бактериальном вагинозе (гарднереллезе). Инкубационный период составляет 3-5 недель. Симптомы микоплазменной инфекции неспецифичны и зачастую отсутствуют. При снижении иммунитета Mycoplasma hominis у женщин и мужчин может быть причиной воспалительных заболеваний органов малого таза (негонококкового уретрита, хронического простатита, орхоэпидидимита, эндометрита, аднексита, цистита). Для беременных женщин микоплазма хоминис опасен преждевременным прерыванием беременности, послеродовым или послеабортным эндометритом, а также внутриутробным инфицированием плода, менингитом и сепсисом новорождённых.
Кроме того, при снижении иммунитета Mycoplasma hominis может приводить к заболеваниям дыхательных путей.
Микоплазмозу часто сопутствуют заболевания, вызванные условно-патогенной флорой, коинфицирование гонококками, трихомонадами, уреаплазмами, а также ВИЧ.
Единственный способ диагностики Mycoplasma hominis – метод полимеразной цепной реакции, который позволяет выявить ДНК конкретного вида микоплазмы в исследуемом биоматериале. Его принцип основан на многократном увеличении числа копий специфичного для данного возбудителя участка ДНК.
Для чего используется исследование?
- Чтобы установить причину воспалительных заболеваний органов мочеполовой или дыхательной системы.
- Для дифференциальной диагностики заболеваний, протекающих со сходными симптомами, например хламидиоза, гонореи, уреаплазменной инфекции (наряду с другими исследованиями).
- Чтобы оценить эффективность антибактериальной терапии.
- Для профилактического скринингового обследования.

Когда назначается исследование?
- При подозрении на микоплазменную инфекцию, в том числе при частой смене половых партнеров.
- При вялотекущих воспалительных заболеваниях мочеполовой системы (особенно при отсутствии гонококков, хламидий, трихомонад и Mycoplasma genitalium).
- При заболеваниях дыхательных путей с невыясненными причинами.
- При планировании беременности (обоим супругам).
- При бесплодии или невынашивании беременности.
- Через 1 месяц после антибактериальной терапии.
- При ВИЧ.
Что означают результаты?
Референсные значения: отрицательно.
Положительный результат
- Выявление ДНК M. hominis при симптомах воспаления и отсутствии патогенных возбудителей (гонококков, хламидий, трихомонад, M. genitalium) свидетельствует о наличии микоплазменной инфекции.
- Если ДНК микоплазма хоминис выявляется в небольшом количестве у людей без признаков патологии органов мочеполовой системы, это расценивается как носительство (микоплазмопозитивность).

Отрицательный результат
- Наличие инфекции, вызванной Mycoplasma hominis, маловероятно.
Что может влиять на результат?
- Антибактериальная терапия.
Микоплазмоз у женщин | Централ Клиник
Микоплазмы — это микроскопические бактерии, которые относятся к условно-патогенным микроорганизмам. Присутствуют во рту и глотке, а также на слизистых половых органов и мочевыводящих путей. Микоплазмы могут, как долго и мирно присутствовать в организме человека, так и, при понижении иммунитета, стрессе, во время беременности, перейти в опасную форму и вызывать ряд неприятных заболеваний. К таким заболеваниям относятся: 
Симптомы:
Выявление Mycoplasma genitalium и Mycoplasma hominis не является показанием к лечению. Наличие одних лишь микоплазмов с малой долей вероятности станет причиной для сильных воспалительных процессов в репродуктивной системе. В основном причиной заболеваний является наличие, в том числе и других инфекций. Обычно причиной обращения к доктору служат:
- скудные прозрачные выделения из влагалища, не имеющие характерного запаха;
- резь и жжение при мочеиспускании;
- боль в паху во время или после полового акта;
- невынашивание беременности;
- многоводие;
- аномальное строение плаценты.
Причины появления:
Заражение урогенитальным микоплазмозом происходит исключительно при незащищенном традиционном половом контакте между мужчиной и женщиной. Также риску заражения подвержены новорожденные, если женщина была заражена во время беременности. В бытовых условиях заражение не происходит.
Диагностика и лечение:
Врачи Централ Клиник имеют большой опыт в диагностике и лечении урогенитального микоплазмоза, в том числе у беременных женщин. При появлении данных симптомов необходимо обратиться к вашему лечащему врачу, который назначит проведение лабораторной диагностики
При появлении данных симптомов необходимо обратиться к вашему лечащему врачу, который назначит проведение лабораторной диагностики
Микоплазмы, уреаплазмы и беременность | Румянцева, md
Bозвращаемся к вечной теме: влияние уреаплазм на исход беременности. Наверное, эта тема является лидером по числу вопросов, которые я получаю от пациенток. Итак,
ни в одном руководстве мира нет указаний на то, что всех беременных необходимо обследовать на наличие уреаплазм и микоплазм, а тем более лечить.
В нашей же стране выявление уреаплазм и последующее назначение антибиотиков беременным женщинам – явление весьма распространенное.
В связи с этим не могу не привести данные последнего обзора по этому вопросу (то есть сведенные в одно все имеющиеся результаты исследований относительно микоплазм и уреаплазм и их влияния на беременность).
Напомню, что Mycoplasma genitalium – это ИППП (инфекция, передаваемая половым путем), а Mycoplasma hominis, Ureaplama parvum и Ureaplasma urealyticum – условно-патогенные микроорганизмы.
Итак, какие выводы можно сделать на основании имеющихся знаний о микоплазмах, уреаплазмах и беременности:
1. Уреаплазмы обнаруживаются во влагалище беременных крайне часто (до 93% беременных женщин); Mycoplasma hominis несколько реже — до 50% беременных женщин; Mycoplasma genitalium определяется у 0.5-1% беременных женщин.
2. Mycoplasma hominis, Ureaplasma parvum и Ureaplasma urealyticum являются компонентами флоры, которые могут участвовать в развитии бактериального вагиноза.
3. Выявление Ureaplasma urealyticum в околоплодной жидкости (не во влагалище!!!) пациенток с преждевременным излитием околоплодных вод повышает риск преждевременных родов и хориоамнионита (инфицирования плодных оболочек).
4. Mycoplasma genitalium – доказанная причина выкидышей и преждевременных родов.
5. Mycoplasma hominis, Ureaplasma parvum и Ureaplasma urealyticum передается ребенку во время родов. Опасность эти бактерии представляют только для недоношенных детей.
6. У недоношенных детей урепалазмы ассоциированы с развитием тяжелой патологии: бронхопульмонарная дисплазия, незаращение артериального протока, кровоизлияния в головной мозг. Важный момент – именно ассоциированы (то есть у таких детей чаще выявляются уреаплазмы), а не являются причиной возникновения этих проблем.
Обследование всех беременных женщин на наличие уреаплазм/ Mycoplasma hominis бессмысленно.
В некоторых ситуациях имеет смысл обследование женщин с преждевременным излитием околоплодных вод или начавшимися преждевременными родами (одновременно следует определять признаки воспаления в околоплодной жидкости). При обнаружении и уреаплазм, и признаков воспаления (в околоплодной жидкости!) вероятность того, что начавшиеся преждевременные роды не удастся «притормозить» и они завершатся, выше, чем в отсутствии таковых.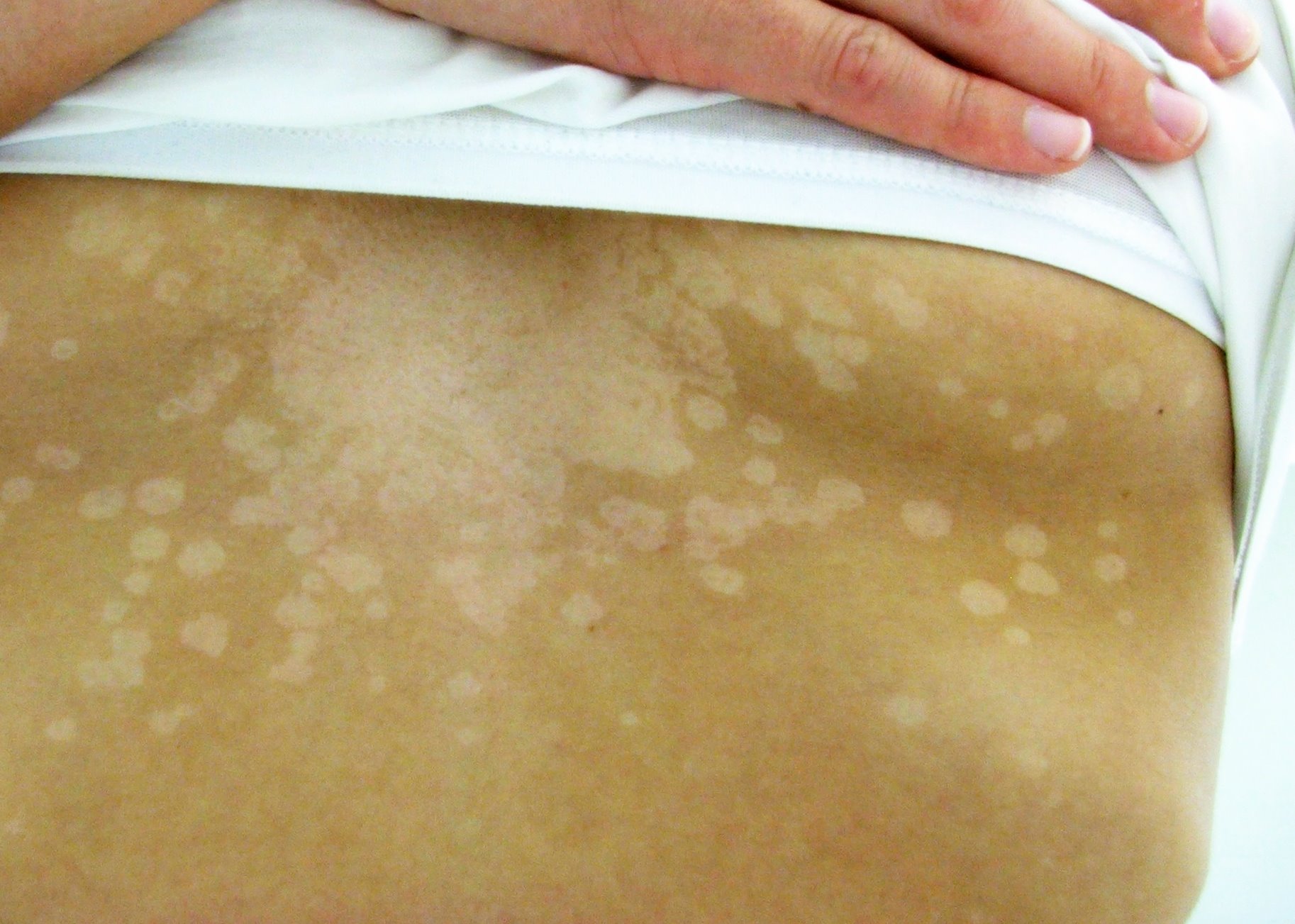
Самое важное:
применение антибиотиков при обнаружении уреаплазм/ Mycoplasma hominis не улучшает исходы беременности и не снижает вероятность преждевременных родов и осложнений у новорожденных.
Применение нескольких антибиотиков или длительных схем лечения также не улучшает ситуацию! Отдельно отмечу, что для большинства антибиотиков нет адекватных исследований на беременных женщинах, а потому само по себе применение антибиотиков во время беременности – процедура весьма рискованная.
Подводим итог:
Mycoplasma genitalium – это ИППП, если она выявлена, необходимо лечение.
Для Mycoplasma hominis, Ureaplasma parvum и Ureaplasma urealyticum показана ассоциация с преждевременными родами и заболеваниями новорожденных, если они выявлены в амниотической жидкости у пациенток с преждевременным излитием вод.
Выявление уреаплазм и Mycoplasma hominis во влагалище/шейке матки беременных женщин бессмысленно, а назначение антибиотиков при выявлении уреаплазм и Mycoplasma hominis не улучшает исходы беременности.
Подробнее про уреаплазмы и микоплазмы можно прочитать здесь:
«Уреаплазмоз» — диагноз, которого нет
«Микоплазмоз» — есть ли опасность?
Источник:
Donders GG, Ruban K, Bellen G, Petricevic L. Mycoplasma/Ureaplasma infection in pregnancy: to screen or not to screen. J Perinat Med. 2017 Jan 18.
ПохожееКомментарии в Facebook
▷ Медицинский центр Eurolab
Общая характеристика
Микоплазма хоминис – условно-патогенный микроорганизм паразитирующий на эпителии слизистой оболочки мочеполовых органов и на мембране сперматозоидов. Микоплазмы долгое время могут присутствовать в организме человека и при этом не вызывать никаких заболеваний. Активизируются они при ослабленном иммунитете и могут стать причиной:
- простатита,
- уретрита,
- микоплазменного вагинита,
- цервицита и др.

У беременных женщин, зараженных Микоплазмой хоминис могут начаться преждевременные роды, развиться послеродовой или послеабортный эндометрит. Микоплазмоз чреват заражением плода, сепсисом и менингитом новорожденных.
Показания для назначения
- частая смена половых партнеров, подозрения на микоплазмоз;
- вялотекущие воспалительные заболевания мочеполовой системы;
- заболевания дыхательных путей с невыясненной этиологией;
- супругам, при планировании беременности;
- при невынашивании беременности, бесплодии;
- после антибактериальной терапии;
- ВИЧ.
Клиническая значимость
Для установления причин воспалений органов мочеполовой или дыхательной системы. Диагностики заболеваний со сходными симптомами: хламидиоз, гонорея и др. С целью оценки эффективности антибактериальной терапии. Для скринингового обследования в профилактических целях.
Материал для исследования
Соскоб слизистых оболочек урогенитального тракта, эпителия уретры у мужчин, моча, секрет предстательной железы.
Правила подготовки пациента
Урогенитальный соскоб
Стандартные условия. За три часа до анализа воздержаться от мочеиспускания. В течении трех суток исключить половые контакты. Две недели не принимать антибактериальные препараты.
Женщинам за три дня до исследования противопоказаны: спринцевания, постановка внутривагинальных свечей, мазей, тампонов. Материал не сдается во время менструации (через 3 дня после ее окончания).
Моча
Перед анализом провести туалет наружных половых органов. Собирается первая порция утренней мочи в стерильный сухой контейнер.
Секрет предстательной железы
Перед процедурой требуется двух-трех дневное половое воздержание. Забор проводит врач-уролог.
симптомы, лечение, последствия для ребенка
Болезни в период беременности переносятся намного сложнее. Они очень часто влекут за собой отрицательные последствия для ребенка. Микоплазмоз – одно из опасных заболеваний, которое на протяжении длительного времени протекает бессимптомно. Чем грозит микоплазма хоминис при беременности? Какие существуют способы диагностики? Как можно самостоятельно определить микоплазмоз? Как предотвратить развитие заболевания у беременных женщин?
Микоплазмоз – одно из опасных заболеваний, которое на протяжении длительного времени протекает бессимптомно. Чем грозит микоплазма хоминис при беременности? Какие существуют способы диагностики? Как можно самостоятельно определить микоплазмоз? Как предотвратить развитие заболевания у беременных женщин?
Микоплазма и уреаплазма: характеристика возбудителя и причины заражения
Микоплазмоз – общее название, принятое для обозначения воспалительных процессов в организме человека, вызванных микоплазмой. Возбудителями являются микроорганизмы, занимающие промежуточное звено между бактериями, вирусами и грибами. У них нет клеточной стенки, они легко проникают в самые микроскопические поры, вследствие чего могут спровоцировать высокую заболеваемость людей микоплазмозом. Представители рода Микоплазмы способны размножаться на бесклеточном субстрате вне человеческого тела.
Микоплазма относится к условно-патогенной флоре и присутствует в организме большинства женщин и мужчин в умеренном количестве. На сегодняшний день существует множество разновидностей микоплазмы, но угрозу для женщины во время беременности представляют три вида – микоплазма хоминис, гениталиум и пневмонии.
На сегодняшний день существует множество разновидностей микоплазмы, но угрозу для женщины во время беременности представляют три вида – микоплазма хоминис, гениталиум и пневмонии.
При каждом следующем инфицировании в организме увеличивается рост и уреаплазмы – микроорганизма, который относится к роду Микоплазмы. Уреаплазма при попадании в организм воздействует аналогично, но требует кардинально другого лечения. Передача микоплазмы и уреаплазмы в 95% случаев происходит при половом акте или оральном контакте. Однако медицине известны случаи и бытового инфицирования.
Сопутствующие симптомы
Наибольшую угрозу для женщины в положении представляет микоплазма хоминис. Это самый распространенный урогенитальный возбудитель. В 45–50% всех случаев заболевание протекает бессимптомно. Если же болезнь проявляет себя, ее симптомы легко перепутать с признаками других патологий мочеполовой системы. К числу ее проявлений относятся:
- светлая и прозрачная слизь из влагалища;
- покраснение, зуд, жжение;
- боль при мочеиспускании;
- дискомфорт при сексуальном контакте.

Диагностические мероприятия
При возникновении одного из вышеперечисленных симптомов женщине ни в коем случае нельзя заниматься самолечением. В первую очередь пациентке необходимо обратиться к врачу для получения направления на проведение необходимых диагностических мероприятий. Учитывая такую особенность микоплазм, как их небольшое количество в микрофлоре организма, распознать болезнь на первых этапах достаточно сложно. Основной характеристикой для подтверждения заболевания является динамика роста микроорганизмов в ходе исследований и анализов.
Метод ПЦР
Молекулярная диагностика – метод, который позволяет выявить в урогенитальном образце (моче или мазке) присутствие ДНК возбудителя инфекции. Многократное превышение показателя нормы указывает на наличие возбудителя. Эта специфическая особенность позволяет лаборанту отличить микоплазму от других болезнетворных микроорганизмов, например, уреаплазмы или гонококков.
Этот метод считается высокоэффективным, поскольку с его помощью врачам удается определить наличие единичных клеток микоплазмы. Специалисты прибегают к нему в тех случаях, когда выявить микоплазму иначе невозможно (например, если болезнь протекает в хронической или бессимптомной форме).
Специалисты прибегают к нему в тех случаях, когда выявить микоплазму иначе невозможно (например, если болезнь протекает в хронической или бессимптомной форме).
Несмотря на многочисленные достоинства, исследование может показать ложноположительный или ложноотрицательный результат в следующих случаях:
- при нарушении правил забора мазка;
- в случае халатного отношения лаборантов при транспортировке образцов;
- при приеме женщиной медикаментов накануне обследования.
Бактериологический посев
Бакпосев – еще один эффективный метод выявления микоплазм. Его высокая точность объясняется тем, что во время исследования создается благоприятная среда для культивации микроорганизмов. Обследование позволяет выявить не только присутствие инфекции, но и количество микроорганизмов. Основным преимуществом бактериального посева является то, что с помощью анализа можно дополнительно выявить устойчивость микроорганизма к определенной группе антибиотиков и скорректировать схему лечения.
Иммуноферментный анализ
ИФА – высокоэффективный метод диагностики инфекции. Материалом для исследования может служить не только кровь, но и урогенитальный мазок или околоплодная жидкость. В ходе исследования специалистам удается обнаружить антитела или антигены к возбудителю болезни. Результат анализа не только дает информацию о наличии микроорганизмов (IgA, IgM и IgG), но и указывает на стадию заболевания.
Схема лечения
Курс лечения обычно назначается обоим партнерам во избежание риска повторного инфицирования. Через месяц после завершения приема медикаментов паре необходимо сдать повторный анализ.
Сопоставив результаты обследования и первичное состояние пациентки, оценив пользу и вред от приема антибиотиков для будущей мамы и малыша, врач назначает подходящие препараты. Если количество микоплазм минимальное, курс лечения можно отложить. Лекарственная терапия женщин в положении может включать:
- Антибактериальную терапию. Однако микоплазмоз – заболевание, которое очень сложно вылечить посредством антибактериальной терапии.
 Его возбудитель очень устойчив ко многим антибиотикам, вследствие чего процесс выздоровления сильно затягивается. Кроме того, в первом триместре прием антибиотиков нежелателен, их влияние на ребенка намного опаснее, чем воздействие микоплазм.
Его возбудитель очень устойчив ко многим антибиотикам, вследствие чего процесс выздоровления сильно затягивается. Кроме того, в первом триместре прием антибиотиков нежелателен, их влияние на ребенка намного опаснее, чем воздействие микоплазм. - Дополнительное лечение. Врачи часто назначают пациенткам интерферон и прием витаминно-минеральных комплексов для поднятия иммунитета и выработки антител к болезни.
Какие последствия могут быть для матери и ребенка?
Это заболевание опасно для беременных женщин из-за негативных последствий для ребенка. К числу возможных осложнений относятcя:
- Замершая беременность. В первом триместре микоплазмоз повышает угрозу выкидыша.
- Преждевременные роды. В третьем триместре микоплазмы оказывают разрушительное воздействие на околоплодные оболочки и провоцируют подтекание вод, преждевременные роды.
- Нарушения функциональности мочеполовой системы беременной. Беременная женщина с микоплазмозом страдает от воспалительных процессов во влагалище, заболеваний почек (пиелонефрит и другие хронические заболевания).
 Возрастает риск прерывания беременности и бесплодия в будущем.
Возрастает риск прерывания беременности и бесплодия в будущем. - Инфицирование плода. Если до родов женщине не удалось вылечить заболевание, инфицирования плода в процессе родов не избежать. Инфекция поражает глаза, легкие, бронхи, носоглотку, половые органы девочек.
Профилактические меры
О профилактике заболевания целесообразно говорить еще на этапе планирования беременности. Многие клиники предлагают пакеты анализов для семейных пар, мечтающих о здоровом малыше. Кроме того, врачи дают следующие общие рекомендации:
- здоровый образ жизни, включая питание, физическую активность, закаливание;
- соблюдение личной гигиены;
- регулярное посещение гинеколога и выполнение всех рекомендаций лечащего врача.
youtube.com/embed/qP4ZtoobXhc?wmode=transparent&autohide=1&controls=1&disablekb=0&showinfo=1&fs=1&iv_load_policy=3&modestbranding=1&rel=0&autoplay=0″ sandbox=»allow-scripts allow-same-origin allow-presentation allow-popups»/>
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »Поделитесь с друьями!
Микоплазма (Mycoplasma hominis) (антитела класса IgА)
Mycoplasma hominis принадлежит к классу микоплазм. Между вирусами, бактериями, простейшими занимает промежуточное положение. Микоплазмы паразитируют на мембранах клеток, рассматриваются как условно-патогенная микрофлора (т.е. в определенных количествах обнаруживаются в составе нормальной микрофлоры слизистых оболочек, в частности мочеполового тракта). При увеличении численности этих микроорганизмов могут развиваться воспалительные процессы мочеполового тракта. Микоплазменные поражения органов урогенитальной системы занимают сегодня ведущее место в группе инфекций, которые передаются половым путем. Нередки сочетания микоплазм с другими микроорганизмами, способными также поражать органы мочеполовой системы, как, например, гонококками, трихомонадами, хламидиями, уреаплазмами.
Микоплазменные поражения органов урогенитальной системы занимают сегодня ведущее место в группе инфекций, которые передаются половым путем. Нередки сочетания микоплазм с другими микроорганизмами, способными также поражать органы мочеполовой системы, как, например, гонококками, трихомонадами, хламидиями, уреаплазмами.
Источник инфекции — больные лица, а также носители инфекции. Инфицирование происходит половым путем. Инфекционный процесс может существовать скрыто, переходя под влиянием различного рода факторов в острую, хроническую, а также рецидивирующую формы.
Признаки инфекции разнообразны. Так, у мужчин в большинстве случаев болезнь протекает в форме воспаления мочеиспускательного канала, предстательной железы, сопровождаясь жжением, зудом, болезненностью в области уретры при мочеиспускании и частыми позывами к нему.
У женщин воспалительный процесс в гениталиях при микоплазменной инфекции выражен слабо и нередко почти не вызывает субъективных ощущений. Однако необходимо отметить, что как моноинфекция микоплазмоз встречается лишь в 12 – 18% случаев, а в ассоциации с другими патогенными микробами – в 70 – 87%, с хламидиями – в 25 – 30% случаев. Продолжительное существование инфекции в организме может приводить к развитию бесплодия, выкидышам, а также к преждевременным родам.
Однако необходимо отметить, что как моноинфекция микоплазмоз встречается лишь в 12 – 18% случаев, а в ассоциации с другими патогенными микробами – в 70 – 87%, с хламидиями – в 25 – 30% случаев. Продолжительное существование инфекции в организме может приводить к развитию бесплодия, выкидышам, а также к преждевременным родам.
Отмечено, что М. hominis выделяется при кольпитах и цервицитах неясной этиологии в 2-4 раза чаще, чем у клинически здоровых женщин. Во многих случаях уреаплазмы вызывают латентную инфекцию, которая под влиянием различных стрессовых факторов может перейти в хроническую рецидивирующую или острую форму.
Инкубационный период длится 3 – 5 нед. Женщины чаще всего являются носителями, а мужчины заражаются половым путем. Многие исследователи предлагают отнести заболевание к венерическим, однако до настоящего времени этот вопрос не решен.
Факторами, провоцирующими развитие инфекционного процесса, могут явиться присоединившаяся инфекция различной природы; изменение гормонального фона в связи с фазой менструального цикла; беременность, роды; изменение иммунного статуса организма. Для развития инфекционного процесса большое значение имеет не столько сам факт наличия или отсутствия уреаплазмы, сколько широта и массивность ее диссеминации. Кроме того, до сих пор мало известно о дифференциальной патогенности различных серотипов, их сочетанном воздействии.
Для развития инфекционного процесса большое значение имеет не столько сам факт наличия или отсутствия уреаплазмы, сколько широта и массивность ее диссеминации. Кроме того, до сих пор мало известно о дифференциальной патогенности различных серотипов, их сочетанном воздействии.
Проникновение уреаплазм в более глубокие отделы мочевыводящей системы может привести к развитию уретрального синдрома. В 20% случаев уреаплазмы были выделены из мочевых камней при мочекаменной болезни. Описаны случаи острого геморрагического цистита, связанного с микоплазменной инфекцией, с вовлечением верхних и нижних отделов мочеполового тракта, имеются также сообщения о выделении микоплазм у больных с острой абактериальной пиурией. В ряде случаев уретрит, обусловленный Mycoplasma hominis, может сочетаться с поражением суставов, конъюнктивитом, сопровождаться лихорадкой — «синдром Рейтера». Mycoplasma hominis может передаваться от матери плоду через плаценту, а также в родах. При наличии таких случаев у новорожденных инфицированность этим микроорганизмом может выражаться развитием респираторных инфекций, менингита или же септицемии.
Как и при многих инфекциях вообще, при попадании Mycoplasma hominis в организм иммунная система отвечает на нее выработкой специфических иммуноглобулинов различных классов, а именно иммуноглобулинов класса A (IgA), класса M (IgM) и класса G (IgG).
Выработка IgА начинается спустя приблизительно 2-3 недели от момента заражения, антитела циркулируют в крови 2-3 месяца, снижаясь в концентрации и заменяясь высокими концентрациями антител класса G в случае выздоровления. При обострении хронического процесса вновь появляются в крови, являясь маркерами реактивации инфекции наряду с обнаружением ДНК в урогенитальных соскобах. Концентрация IgA пропорциональна выраженности воспалительного процесса.
Показания к назначению:
- диагностика, определение стадии инфекции, вызванной Mycoplasma hominis;
- дифференциальная диагностика инфекций, вызывающих воспалительные процессы органов урогенитального тракта и репродуктивной системы;
- планирование беременности;
- обследование женщин во время беременности при наличии жалоб;
- осложненная беременность, прерывание беременности;
-
оценка эффективности терапии.

Референсные значения: Отрицательный результат.
Необходимо воздержаться от приема пищи в течение 2-3 часов.
Mycoplasma genitalium среди молодых городских беременных
Цель . Поскольку последствия Mycoplasma genitalium у беременных неизвестны, мы исследовали взаимосвязь между пренатальной инфекцией M. genitalium и SAB. Методы . Присутствие M. genitalium было определено с помощью ПЦР в моче 82 женщин, которые впоследствии испытали SAB, и 134 женщин, у которых сохранялась беременность после гестации более 22 недель.Была оценена взаимосвязь между M. genitalium и последующими SAB, демографическими характеристиками, характеристиками текущей беременности и репродуктивного здоровья в анамнезе. Результаты . По сравнению с женщинами без M. genitalium , женщины с M. genitalium чаще сообщали о нерождении (41,7% против 17,4%), воспалительных заболеваниях органов малого таза в анамнезе (27,3% против 8,8%) до C. trachomatis (63,6% против 36,9%) и проблемы с беременностью (18.2% против 4,4%,). M. genitalium не был связан с SAB (AOR 0,9, 95% ДИ 0,2–3,8). Выводы . Беременные женщины с положительным результатом теста на M. genitalium не имеют повышенного риска САБ, но сообщают о репродуктивных заболеваниях в анамнезе.
genitalium чаще сообщали о нерождении (41,7% против 17,4%), воспалительных заболеваниях органов малого таза в анамнезе (27,3% против 8,8%) до C. trachomatis (63,6% против 36,9%) и проблемы с беременностью (18.2% против 4,4%,). M. genitalium не был связан с SAB (AOR 0,9, 95% ДИ 0,2–3,8). Выводы . Беременные женщины с положительным результатом теста на M. genitalium не имеют повышенного риска САБ, но сообщают о репродуктивных заболеваниях в анамнезе.
1. Введение
Самопроизвольный аборт (САБ), потеря концепции до 20 недель, является наиболее частым неблагоприятным исходом беременности, который встречается примерно в 15% клинически признанных беременностей [1] и до 50%. всех беременностей [2].Многие SAB, возникающие в первом триместре, вызваны фенотипическими и / или хромосомными аномалиями, тогда как факторы окружающей среды могут иметь большее влияние на SAB, возникающие на более поздних сроках беременности [2]. Данные свидетельствуют о том, что бактериальные и вирусные инфекции, передаваемые половым путем, такие как Treponema pallidum , бактериальный вагиноз (БВ) и Chlamydia trachomatis , могут играть роль в SAB [3–13].
Mycoplasma genitalium, бактерия, передающаяся половым путем, была связана с различными неблагоприятными гинекологическими и репродуктивными заболеваниями.Он был связан с цервицитом [14–17] и был вовлечен в качестве этиологического агента воспалительного заболевания органов малого таза (PID) независимо от C. trachomatis и Neisseria gonorrhoeae [17–20]. Кроме того, он был обнаружен в образцах шейки матки и сальпинги от женщин с лапароскопически подтвержденным сальпингитом [21], а также в образцах шейки матки и эндометрия от женщин с гистологически подтвержденным эндометритом [18]. Серологическая связь между M.genitalium и трубный фактор бесплодия [22, 23].
Поскольку M. genitalium было связано с этими заболеваниями, вполне вероятно, что M. genitalium может инфицировать верхние половые пути во время беременности, приводя к неблагоприятным исходам беременности. Однако данные о M. genitalium у беременных немногочисленны. В то время как два исследования среди женщин из группы низкого риска не сообщили об отсутствии связи между M. genitalium и SAB [11, 24], в одном исследовании сообщалось о связи между M.genitalium и преждевременные роды [25]. Таким образом, не исключено, что M. genitalium может отрицательно повлиять на исходы беременности. Мы провели исследование «случай-контроль», чтобы изучить роль M. genitalium на ранних сроках беременности и последующих SAB. Также были исследованы связи между M. genitalium и микробиологическими, демографическими, текущими беременностями и характеристиками репродуктивного здоровья среди преимущественно молодых, одиноких афроамериканских женщин с историей заболеваний, передающихся половым путем (ЗППП).
В то время как два исследования среди женщин из группы низкого риска не сообщили об отсутствии связи между M. genitalium и SAB [11, 24], в одном исследовании сообщалось о связи между M.genitalium и преждевременные роды [25]. Таким образом, не исключено, что M. genitalium может отрицательно повлиять на исходы беременности. Мы провели исследование «случай-контроль», чтобы изучить роль M. genitalium на ранних сроках беременности и последующих SAB. Также были исследованы связи между M. genitalium и микробиологическими, демографическими, текущими беременностями и характеристиками репродуктивного здоровья среди преимущественно молодых, одиноких афроамериканских женщин с историей заболеваний, передающихся половым путем (ЗППП).
2. Материалы и методы
2.1. Популяция исследования
Для нашего анализа мы использовали данные участников проспективного исследования ранней беременности (EPS), предназначенного для изучения влияния насилия на риск САБ [26].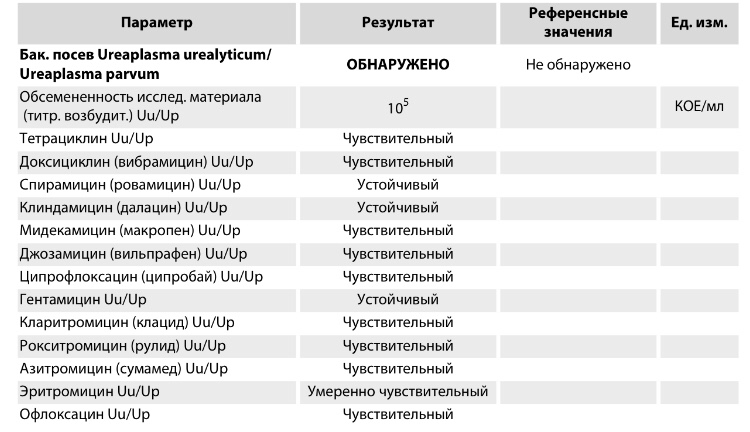 В период с января 1999 года по август 2001 года девочки-подростки и женщины в возрасте от 14 до 40 лет, которые обратились в отделение неотложной помощи (ED) больницы Пенсильванского университета с различными жалобами, включая связанные с беременностью осложнения, такие как вагинальное кровотечение или Боль в животе и жалобы, не связанные с беременностью, связанные с инфекциями, несчастными случаями и травмами, были проверены на соответствие критериям [26].Медсестры-интервьюеры провели краткую анкету для выявления всех беременных женщин со сроком гестации менее 22 недель, наблюдаемых в отделении неотложной помощи, независимо от причины посещения. Среди 1249 беременных подростков и взрослых женщин, подходящих для участия в исследовании, 96% согласились участвовать. Средний гестационный возраст на момент включения в исследование составлял 10,3 недели. Все участники предоставили письменное информированное согласие, а протокол и формы согласия были одобрены институциональным наблюдательным советом Пенсильванского университета.
В период с января 1999 года по август 2001 года девочки-подростки и женщины в возрасте от 14 до 40 лет, которые обратились в отделение неотложной помощи (ED) больницы Пенсильванского университета с различными жалобами, включая связанные с беременностью осложнения, такие как вагинальное кровотечение или Боль в животе и жалобы, не связанные с беременностью, связанные с инфекциями, несчастными случаями и травмами, были проверены на соответствие критериям [26].Медсестры-интервьюеры провели краткую анкету для выявления всех беременных женщин со сроком гестации менее 22 недель, наблюдаемых в отделении неотложной помощи, независимо от причины посещения. Среди 1249 беременных подростков и взрослых женщин, подходящих для участия в исследовании, 96% согласились участвовать. Средний гестационный возраст на момент включения в исследование составлял 10,3 недели. Все участники предоставили письменное информированное согласие, а протокол и формы согласия были одобрены институциональным наблюдательным советом Пенсильванского университета.
2.2. Сбор данных
При зачислении медсестры, проводившие собеседование, лично заполняли анкету. Интервью содержало информацию о медицинском и репродуктивном анамнезе, социально-демографических факторах, текущем уровне социальной поддержки, условиях проживания и осложнениях беременности. Образцы волос были собраны для измерения употребления кокаина, а образцы мочи в середине потока были собраны для оценки недавнего употребления табака и алкоголя. Последующие телефонные интервью проводились на 16 и 22 неделе беременности для определения статуса беременности, а также проводились обзоры медицинских карт для подтверждения исхода беременности.807 женщин, которые остались беременными в течение 22 недель гестации, были классифицированы как контрольные (67%), а 392 женщины, которые испытали неиндуцированную потерю беременности до 22 недель гестации, были классифицированы как заболевшие (33%). Из этих случаев в 212 случаях наблюдались САБ при включении, а в 180 — САБ в течение периода последующего наблюдения.
Для наших последующих субанализов EPS были исключены женщины, которые испытывали САБ при зачислении, и женщины, у которых не было образца мочи для анализа.Таким образом, случаи состояли из женщин, которые испытали САБ в течение периода последующего наблюдения и имели образец замороженной мочи, доступный для анализа. Мы провели сопоставление 2: 1 для контрольной группы и случайно отобранных женщин, у которых не было САБ и у которых были доступны образцы мочи. для тестирования Демографические характеристики и характеристики пациентов между женщинами с доступными образцами и без них существенно не различались.
2.3. Обнаружение
M. genitalium и C. trachomatis В 2009 году для этого последующего исследования ранее собранные образцы мочи, хранящиеся в, были проверены на M.genitalium и C. trachomatis . M. genitalium ПЦР-тестирование проводилось в других исследованиях, при хранении замороженных образцов до восьми лет [19, 27, 28]. Из 285 образцов, отправленных на анализ, 216 образцов (82 случая и 134 контрольных) были достаточными для анализа. M. genitalium был обнаружен с помощью контролируемой ингибитором TaqMan ПЦР в реальном времени, выявляющей консервативную часть гена адгезии MgPa (MG192) [29]. Все положительные результаты были подтверждены второй ПЦР с праймерами, выведенными из последовательности гена 16 S рРНК M.genitalium [29]. ДНК C. trachomatis была обнаружена с помощью контролируемой ингибитором ПЦР TaqMan в реальном времени с амплификацией последовательности гена 16S рРНК видов хламидий с помощью зонда TaqMan MGB , специфичного для C. trachomatis [29]. Положительные результаты были подтверждены анализом ПЦР в реальном времени, выявляющим последовательность криптической плазмиды. Методы ПЦР-обнаружения M. genitalium и C. trachomatis в моче были ранее апробированы [30].
Из 285 образцов, отправленных на анализ, 216 образцов (82 случая и 134 контрольных) были достаточными для анализа. M. genitalium был обнаружен с помощью контролируемой ингибитором TaqMan ПЦР в реальном времени, выявляющей консервативную часть гена адгезии MgPa (MG192) [29]. Все положительные результаты были подтверждены второй ПЦР с праймерами, выведенными из последовательности гена 16 S рРНК M.genitalium [29]. ДНК C. trachomatis была обнаружена с помощью контролируемой ингибитором ПЦР TaqMan в реальном времени с амплификацией последовательности гена 16S рРНК видов хламидий с помощью зонда TaqMan MGB , специфичного для C. trachomatis [29]. Положительные результаты были подтверждены анализом ПЦР в реальном времени, выявляющим последовательность криптической плазмиды. Методы ПЦР-обнаружения M. genitalium и C. trachomatis в моче были ранее апробированы [30].
2.4. Переменные микробиологических, демографических, текущих беременностей и репродуктивного здоровья в анамнезе
Ниже приводится список микробиологических, демографических, текущих показателей беременности и репродуктивного здоровья, которые сравнивались между случаями и контрольной группой: M. genitalium и C Инфекция .trachomatis , обнаруженная с помощью ПЦР, возраста, расы, уровня образования, семейного положения, получателя государственной помощи, гестационного возраста при зачислении, вагинального кровотечения во время беременности, паритета, ЗППП в анамнезе, ВЗОМТ, проблем с беременностью в анамнезе, история SAB, предшествующие внематочные беременности и употребление алкоголя, сигарет, марихуаны и крэка / кокаина во время текущей беременности.Все переменные были самооценены во время базового интервью. Употребление кокаина дополнительно измерялось в образцах волос, как описано ранее [26]. Для нашего анализа мы определили употребление кокаина как кокаин, обнаруженный в образцах волос, собранных при исходном уровне и / или самооценке употребления кокаина. Гестационный возраст был рассчитан на основе самооценки даты последней менструации.
genitalium и C Инфекция .trachomatis , обнаруженная с помощью ПЦР, возраста, расы, уровня образования, семейного положения, получателя государственной помощи, гестационного возраста при зачислении, вагинального кровотечения во время беременности, паритета, ЗППП в анамнезе, ВЗОМТ, проблем с беременностью в анамнезе, история SAB, предшествующие внематочные беременности и употребление алкоголя, сигарет, марихуаны и крэка / кокаина во время текущей беременности.Все переменные были самооценены во время базового интервью. Употребление кокаина дополнительно измерялось в образцах волос, как описано ранее [26]. Для нашего анализа мы определили употребление кокаина как кокаин, обнаруженный в образцах волос, собранных при исходном уровне и / или самооценке употребления кокаина. Гестационный возраст был рассчитан на основе самооценки даты последней менструации.
2,5. Статистические методы
Микробиологические, демографические характеристики, характеристики текущей беременности и репродуктивного здоровья в анамнезе среди случаев и контрольной группы сравнивались с использованием хи-квадрат и точных тестов Фишера для непрерывных и дихотомических переменных, если это необходимо. Связь между M. genitalium ПЦР и микробиологическими, демографическими характеристиками, характеристиками текущей беременности и репродуктивного здоровья в анамнезе оценивалась с помощью одномерных моделей логистической регрессии. Значимые в одномерной модели переменные были скорректированы для C. trachomatis ПЦР в многомерных моделях логистической регрессии. Кроме того, нуль-рождение было скорректировано с учетом возраста. Точный критерий Фишера использовался для проверки ассоциаций, если размер ячеек в таблице сопряженности был меньше пяти.
Связь между M. genitalium ПЦР и микробиологическими, демографическими характеристиками, характеристиками текущей беременности и репродуктивного здоровья в анамнезе оценивалась с помощью одномерных моделей логистической регрессии. Значимые в одномерной модели переменные были скорректированы для C. trachomatis ПЦР в многомерных моделях логистической регрессии. Кроме того, нуль-рождение было скорректировано с учетом возраста. Точный критерий Фишера использовался для проверки ассоциаций, если размер ячеек в таблице сопряженности был меньше пяти.
Логистическая регрессия использовалась для исследования взаимосвязи между M. genitalium ПЦР мочи и SAB. У нас была мощность 80%, чтобы выявить 3,4 повышенный риск САБ среди женщин, инфицированных M. genitalium . Анализы повторяли с учетом возраста, наличия САБ в анамнезе, курения и гестационного возраста. Модели регрессии были повторены без истории SAB, так как включение истории переменной SAB в модель может смещать отношение в сторону нуля, если существует связь между M. genitalium и SAB. Мы повторили наш анализ, классифицируя SAB по гестационному возрасту (11 недель, 11 недель), поскольку гестационный возраст 11 недель или более на момент SAB может использоваться в качестве маркера того, когда беременность с большей вероятностью будет хромосомно нормальной, и других факторов, таких как инфекционные агенты чаще вызывают потерю беременности [2]. Мы также повторили наши анализы, исключая женщин, у которых было вагинальное кровотечение при включении в исследование, так как эти женщины, возможно, уже испытали САБ, и это могло нарушить временные рамки.
genitalium и SAB. Мы повторили наш анализ, классифицируя SAB по гестационному возрасту (11 недель, 11 недель), поскольку гестационный возраст 11 недель или более на момент SAB может использоваться в качестве маркера того, когда беременность с большей вероятностью будет хромосомно нормальной, и других факторов, таких как инфекционные агенты чаще вызывают потерю беременности [2]. Мы также повторили наши анализы, исключая женщин, у которых было вагинальное кровотечение при включении в исследование, так как эти женщины, возможно, уже испытали САБ, и это могло нарушить временные рамки.
3. Результаты
Среди всех участников исследования 5,6% (12/216) дали положительный результат на M. genitalium и 6,9% (15/216) дали положительный результат на C. trachomatis при включении. Только одна женщина была инфицирована обоими бактериями. Участники были преимущественно моложе 30 лет (82%), афроамериканцы (90%), не состоящие в браке (81%) и получавшие государственную помощь на момент зачисления (59%). Почти две трети женщин (62%) сообщили о ЗППП в анамнезе. Средний гестационный возраст при включении составил 9 лет.2 недели.
Почти две трети женщин (62%) сообщили о ЗППП в анамнезе. Средний гестационный возраст при включении составил 9 лет.2 недели.
По сравнению с женщинами контрольной группы, случаи вагинального кровотечения значительно чаще сообщали о вагинальном кровотечении как в течение 24 часов после посещения (57,3% против 21,8%), так и в любое время во время беременности (65,4% против 37,3%) (Таблица 1) . Случаи также значительно чаще сообщали о предыдущем SAB (40,2% против 26,1%), чем контрольные. Это были единственные характеристики, которые различались между случаями и контролем. Результаты остались такими же после исключения женщин с вагинальным кровотечением на исходном уровне.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Примечание: отсутствующие наблюдения: раса, вагинальное кровотечение, курение сигарет, употребление марихуаны, употребление крэка / кокаина, предшествующая несостоятельность шейки матки, ранее внематочная беременность, история ЗППП, история ВЗОМТ, история проблем с беременностью, Гестационный возраст на момент включения в исследование в неделях.  Обнаружен в образце волос, собранном при регистрации и / или самоотчете об употреблении кокаина. С.trachomatis , N. gonorrhoeae , сифилис, остроконечные кондиломы, Trichomonas vaginalis и / или BV. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
По сравнению с женщинами, у которых был отрицательный результат на M. genitalium , женщины с положительным результатом на M. genitalium чаще сообщали о нерождении (41,7% против 17,4%), ВЗОМТ в анамнезе (27,3%). против 8,8%,), предшествующей инфекции C. trachomatis (63,6% против 36,9%) и проблем с беременностью (18,2% против 4.4%,) (таблица 2). Хотя результаты не были статистически значимыми, направление ассоциации осталось прежним после поправки на C. trachomatis ПЦР (бесплодие бесплодия 3,4, 95% доверительный интервал 1,0–11,6; история PID AOR 3,9, 95% доверительный интервал 0,9–16,1; ранее C. trachomatis инфекция, AOR 3,0, 95% ДИ 0,8–10,5; проблемы с беременностью, AOR 4,8, 95% ДИ 0,9–25,7). После поправки на возраст у нерожавших женщин вероятность положительного результата теста на M. genitalium была выше, чем у женщин, не сообщавших о нерождении, но результаты не были статистически значимыми (AOR 2.8, 95% ДИ 0,8–9,8).
После поправки на возраст у нерожавших женщин вероятность положительного результата теста на M. genitalium была выше, чем у женщин, не сообщавших о нерождении, но результаты не были статистически значимыми (AOR 2.8, 95% ДИ 0,8–9,8).
Примечание: отсутствующие наблюдения: раса, вагинальное кровотечение, курение сигарет, курение марихуаны использование, ранее некомпетентная шейка матки, предшествующая внематочная беременность, история ЗППП, история ВЗОМТ, история проблем с беременностью, | -значение не рассчитано.  Гестационный возраст при зачислении в неделю. -test -value =.78. Обнаружен в образце волос, собранном при зачислении и / или употреблении кокаина по собственному отчету. C. trachomatis , N. gonorrhoeae , сифилис, остроконечные кондиломы, Trichomonas vaginalis и / или BV. M. genitalium не был независимо связан с SAB после поправки на возраст, историю SAB, курение во время беременности и гестационный возраст (AOR 0,9, 95% ДИ 0,2–3,8) (Таблица 3). Результаты были аналогичными после дополнительной поправки на BV, о которой сообщают сами (AOR 0.4, 95% ДИ 0,08–1,9) и после исключения женщин, у которых при включении в исследование было вагинальное кровотечение (ОШ 0,4, 95% ДИ 0,1–3,8). Когда история SAB была удалена из многомерной модели, M. genitalium не был связан с SAB.
Около 28% (22/79) случаев имели САБ на сроке беременности менее 11 недель.Среди этих случаев ни один не дал положительного результата на M. genitalium . Среди случаев, у которых наблюдался САБ на 11 неделе беременности и более, 4,3% (2/46) дали положительный результат на M. genitalium . M. genitalium не был связан с SAB (OR 0,6, 95% CI 0,1–3,0), даже после поправки на возраст, историю SAB, курение и гестационный возраст на момент включения в исследование (AOR 1,0, 95% CI 0,2–6,5) 4.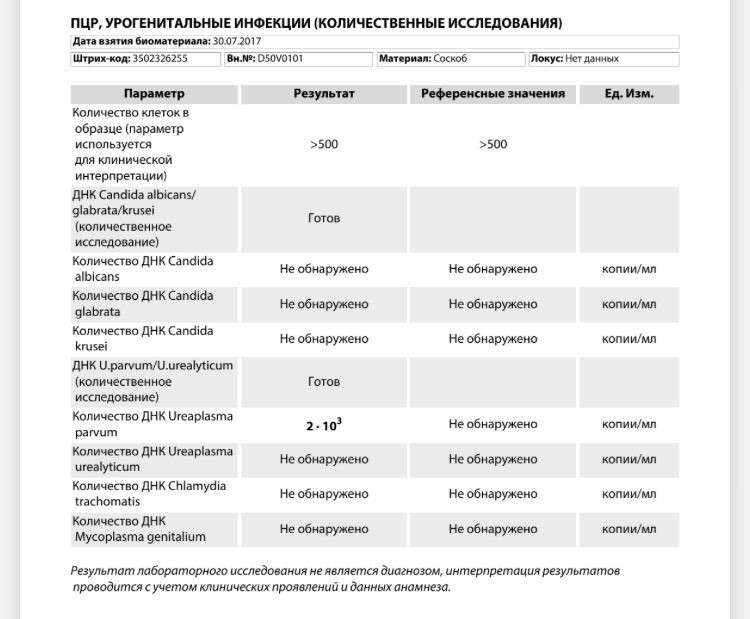 Обсуждение Обсуждение Насколько нам известно, наше исследование было первым, в котором проспективно оценивалась взаимосвязь между M.genitalium и последующие SAB среди беременных с высоким риском, и мы обнаружили, что M. genitalium во время беременности не было связано с последующими SAB. Наши нулевые результаты согласуются с результатами двух других исследований M. genitalium и SAB. Окшотт и др. использовали ПЦР для тестирования образцов мочи от 915 беременных женщин, обратившихся за дородовым наблюдением на срок менее 10 недель в клиники общей практики и планирования семьи в Лондоне [11]. Только 0,66% образцов дали положительный результат на M.genitalium [11]. Женщины, которые испытали последующий SAB, не имели большей вероятности дать положительный результат теста на M. genitalium по сравнению с женщинами, у которых не было SAB (1% против 0,6%) [11]. Хотя частота M. genitalium была выше среди случаев SAB в этом исследовании, способность обнаружить значительную разницу, вероятно, была ограничена из-за небольшого числа женщин, у которых был положительный результат на M. В нашем исследовании были изучены клинические, демографические и поведенческие характеристики беременных женщин, у которых положительный результат теста на M.genitalium и женщины, которые не были похожи. Наши результаты аналогичны результатам, полученным Labbe et al., В которых M. genitalium не было связано с какими-либо демографическими, поведенческими, клиническими или лабораторными характеристиками, включая возраст, возраст начала половой жизни, количество половых партнеров, предыдущие беременности. , сифилис, серология на ВИЧ, N. gonorrhoeae и T. vaginalis (для всех) [24]. Напротив, Oakeshott et al. Хотя M. genitalium не было связано с SAB или демографическими и поведенческими характеристиками, оно было связано с другими гинекологическими и репродуктивными заболеваниями в анамнезе, включая анамнез ВЗОМТ, предшествующую хламидийную инфекцию и проблемы с беременностью. Кроме того, наши результаты предполагают независимую связь между M.genitalium и этих условиях, поскольку результаты остались такими же даже после поправки на присутствие C. trachomatis . Наши результаты согласуются с другими исследованиями, которые идентифицировали M. genitalium как возможный этиологический агент других неблагоприятных репродуктивных состояний, таких как негонококковые / нехламидийные ВЗОМТ [17–20] и осложнения, связанные с ВЗОМТ [19], включая бесплодие с помощью трубного фактора. Есть несколько ограничений, которые следует признать в рамках этого исследования.Во-первых, небольшие размеры выборки некоторых из наших подгрупп ограничивали статистические возможности. Во-вторых, средний гестационный возраст на момент включения в исследование составлял примерно 9 недель, поэтому более ранние SAB были бы пропущены. Тем не менее, срок беременности колебался от 1 до 15 лет, поэтому были включены ранние SAB. 5. Выводы В заключение следует отметить, что среди этой популяции, состоящей в основном из молодых одиноких беременных афроамериканских женщин, M. genitalium не является прогностическим фактором SAB. Однако тенденции между M. genitalium и историей гинекологических и репродуктивных заболеваний, включая другие ЗППП, ВЗОМТ и проблемы с беременностью, были очевидны даже после корректировки на C. trachomatis . Результаты этого исследования подтверждают необходимость дальнейших исследований роли M. Выражение признательностиЭта работа финансировалась R01 HD36918-04 Национальным институтом здоровья детей и развития человека и Программой малых грантов Департамента эпидемиологии Департамента эпидемиологии Высшей школы общественного здравоохранения Питтсбургского университета. отображать или не отображатьСсылки [1] Lee SE, Romero R, Kim EC, Yoon BH. Высокий балл по шкале Ньюджента, но не положительный результат посева на генитальные микоплазмы, является фактором риска самопроизвольных преждевременных родов. [2] Смит Д. Г., Рассел В. К., Тиркелл Д. Адгезия Ureaplasma urealyticum к эпителиальным клеткам человека. Микробиология. 1994; 140 (Pt 10): 2893–8. Поиск в Google Scholar [3] Christiansen G, Jensen LT, Boesen T., Emmersen J, Ladefoged SA, Schiotz LK, et al.Молекулярная биология микоплазм. Wien Klin Wochenschr. 1997; 109: 557–61. Поиск в Google Scholar [4] Харада К., Танака Х., Комори С., Цуджи Й., Нагата К., Цуцуи Х. и др. Вагинальная инфекция, вызванная Ureaplasma urealyticum, является причиной преждевременных родов через индукцию воспалительных реакций. Microbiol Immunol. 2008; 52: 297–304. Поиск в Google Scholar [5] Donders GG, Van CK, Bellen G, Reybrouck R, Van den Bosch T., Riphagen I, et al. Прогностическое значение для преждевременных родов с аномальной микрофлорой влагалища, бактериальным вагинозом и аэробным вагинитом в первом триместре беременности.Br J Obstet Gynaecol. 2009; 116: 1315–24. [6] Резеберга Д., Лаздане Г., Кройка Дж., Соколова Л., Дондерс Г.Г. Гистологическое воспаление плаценты и инфекции репродуктивного тракта у беременных из группы низкого риска в Латвии. Acta Obstet Gynecol Scand. 2008; 87: 360–5. Поиск в Google Scholar [7] Cunningham CK, Bonville CA, Hagen JH, Belkowitz JL, Kawatu RM, Higgins AM и др. Иммуноблот-анализ антител против Ureaplasma urealyticum у беременных женщин и новорожденных.Clin Diagn Lab Immunol. 1996; 3: 487–92. Поиск в Google Scholar [8] Рузман Н., Мискулин М., Рудан С., Босняк З. Распространенность и факторы риска колонизации шейки матки генитальными микоплазмами среди беременных женщин из Восточной Хорватии. Coll Antropol. 2013; 37: 135–40. Поиск в Google Scholar [9] Faye-Kette H, La RG, Ali-Napo L, Messou N, Viho I., Welffens-Ekra C, et al. Генитальные микоплазмы среди беременных женщин в Кот-д’Ивуаре, Западная Африка: распространенность и факторы риска.Int J ЗППП, СПИД. 2000; 11: 599–602. [10] Агбакоба Н.Р., Адетосой А.И., Адеволе И.Ф. Наличие микоплазм и видов уреаплазм во влагалище женщин репродуктивного возраста. West Afr J Med. 2007; 26: 28–31. Поиск в Google Scholar [11] Бачинска А., Хвид М., Лами П., Биркелунд С., Кристиансен Г., Феддер Дж. Распространенность Mycoplasma genitalium, Mycoplasma hominis и Chlamydia trachomatis среди датских пациентов, обращающихся за абортом . Syst Biol Reprod Med. 2008; 54: 127–34.Искать в Google Scholar [12] Averbach SH, Hacker MR, Yiu T, Modest AM, Dimitrakoff J, Ricciotti HA. Mycoplasma genitalium и преждевременные роды в городском медицинском центре. Int J Gynaecol Obstet. 2013; 123: 54–7. Поиск в Google Scholar [13] Байрактар М.Р., Озерол И.Х., Гуклуер Н., Челик О. Распространенность и чувствительность к антибиотикам Mycoplasma hominis и Ureaplasma urealyticum у беременных женщин. Int J Infect Dis. 2010; 14: e90–5. Поиск в Google Scholar [14] Чхве С.Дж., Парк С. [15] Лоутон Б.А., Роуз С.Б., Бромхед К., Гайтанос Л.А., Макдональд Э.Дж., Лунд К.А. Высокая распространенность Mycoplasma genitalium у женщин, обращающихся за прерыванием беременности. Контрацепция. 2008; 77: 294–8. Поиск в Google Scholar [16] Peuchant O, Le RC, Desveaux C, Paris A, Asselineau J, Maldonado C, et al. Скрининг на Chlamydia trachomatis, Neisseria gonorrhoeae и Mycoplasma genitalium должен ли он быть интегрирован в рутинный уход за беременными французскими молодыми беременными женщинами? Диагностика Microbiol Infect Dis.2015; 82: 14–9. Поиск в Google Scholar [17] Катаока С., Ямада Т., Чоу К., Нисида Р., Морикава М., Минами М. и др. Связь между преждевременными родами и колонизацией влагалища микоплазмами на ранних сроках беременности. J Clin Microbiol. 2006; 44: 51–5. [18] Labbe AC, Frost E, Deslandes S, Mendonca AP, Alves AC, Pepin J. Mycoplasma genitalium не связана с неблагоприятными исходами беременности в Гвинее-Бисау. Половая трансмиссия. 2002; 78: 289–91. Поиск в Google Scholar [19] Окшотт П., Хэй П., Тейлор-Робинсон Д., Хэй С., Дон Б., Керри С. и др.Распространенность Mycoplasma genitalium на ранних сроках беременности и взаимосвязь между ее наличием и исходом беременности. Br J Obstet Gynaecol. 2004; 111: 1464–7. Поиск в Google Scholar [20] Джоб К.А., Дауни Р.Ф., Хаммар Д., Ван С.Л., Шмидт Т.А. Эпидемиология инфекций, передаваемых половым путем, в сельских районах на юго-западе Гаити: исследование здоровья женщин Grand’Anse. Am J Trop Med Hyg. 2014; 91: 881–6. Поиск в Google Scholar [21] Zheng BJ, Yin YP, Xiang Z, Han Y, Shi MQ, Jiang N и др. Эпидемиологическое исследование инфекций Mycoplasma genitalium среди мужчин, посещающих клинику по лечению заболеваний, передающихся половым путем, в Гуанси, Китай.Jpn J Infect Dis. 2014; 67: 17–21. Поиск в Google Scholar [22] Гесинк Д.К., Малвад Дж., Монтгомери-Андерсен Р., Поппель Ю., Монтгомери-Андерсен С., Бинзер А. и др. Наличие, устойчивость и эпидемиология Mycoplasma genitalium в Гренландии. Int J Циркумполярное здоровье. 2012; 71: 1–8. Поиск в Google Scholar [23] Шипицына Э., Красносельских Т., Золотоверхая Э., Савичева А., Кротин П., Домейка М. и др. Сексуальное поведение, знания и отношение к безопасному сексу, а также распространенность невирусных инфекций, передаваемых половым путем, среди посетителей молодежных клиник в Санкт-Петербурге.Петербург, Россия. J Eur Acad Dermatol Venereol. 2013; 27: e75–84. Поиск в Google Scholar [24] Manhart LE, Critchlow CW, Holmes KK, Dutro SM, Eschenbach DA, Stevens CE, et al. Слизисто-гнойный цервицит и Mycoplasma genitalium. J Infect Dis. 2003; 187: 650–7. Поиск в Google Scholar [25] Якобссон Б., Маттсби-Бальцер И., Андерш Б., Бокстром Х., Холст Р.М., Николайчук Н. и др. Микробная инвазия и цитокиновый ответ в околоплодных водах в шведской популяции женщин с преждевременным разрывом плодных оболочек.Acta Obstet Gynecol Scand. 2003; 82: 423–31. Поиск в Google Scholar [26] Буджолд Э., Моренси А.М., Раллу Ф., Ферланд С., Тету А., Дуперрон Л. и др. Бактериология околоплодных вод у женщин с подозрением на цервикальную недостаточность. J Obstet Gynaecol Can. 2008; 30: 882–7. Поиск в Google Scholar [27] О, К.Дж., Ли С.Е., Юнг Х, Ким Джи, Ромеро Р., Юн Б.Х. Обнаружение уреаплазм по полимеразной цепной реакции в околоплодных водах больных с цервикальной недостаточностью. J Perinat Med. 2010; 38: 261–8.Поиск в Google Scholar [28] Витт А., Бергер А., Грубер С.Дж., Петричевич Л., Апфальтер П., Ворда С. и др. Повышение внутриматочной частоты Ureaplasma urealyticum у женщин с преждевременными родами и преждевременным разрывом плодных оболочек и последующим кесаревым сечением. Am J Obstet Gynecol. 2005; 193: 1663–9. Поиск в Google Scholar [29] Кирхнер Л., Хельмер Х., Хайнце Г., Вальд М., Брунбауэр М., Венингер М. и др. Амнионит, вызванный Ureaplasma urealyticum или другими микробами, приводит к увеличению заболеваемости и длительной госпитализации младенцев с очень низкой массой тела при рождении.Eur J Obstet Gynecol Reprod Biol. 2007; 134: 44–50. Поиск в Google Scholar [30] Кундсин РБ, Левитон А., Оллред Э.Н., Пулин С.А. Ureaplasma urealyticum — инфекция плаценты при преждевременной беременности. Obstet Gynecol. 1996; 87: 122–7. Поиск в Google Scholar [31] Якобссон Б., Маттсби-Бальцер И., Андерш Б., Бокстром Х., Холст Р. М., Веннерхольм У. Б. и др. Микробная инвазия и цитокиновый ответ в околоплодных водах в шведской популяции женщин с преждевременными родами. Acta Obstet Gynecol Scand.2003; 82: 120–8. Поиск в Google Scholar [32] Якобссон Б., Маттсби-Бальцер I, Хагберг Х. Интерлейкин-6 и интерлейкин-8 в шейке матки и околоплодных водах: связь с микробной инвазией хориоамниотических мембран. Br J Obstet Gynaecol. 2005; 112: 719–24. Поиск в Google Scholar [33] Jacobsson B, Aaltonen R, Rantakokko-Jalava K, Morken NH, Alanen A. Количественная оценка ДНК Ureaplasma urealyticum в амниотической жидкости пациентов в PTL и pPROM и его отношение к уровням воспалительных цитокинов.Acta Obstet Gynecol Scand. 2009; 88: 63–70. Поиск в Google Scholar [34] Маркони К., де Андраде Рамос Б. Р., Пераколи Дж. К., Дондерс Г. Г., да Силва М. Г.. Амниотическая жидкость интерлейкин-1 бета и интерлейкин-6, но не интерлейкин-8, коррелируют с микробной инвазией амниотической полости при преждевременных родах. Am J Reprod Immunol. 2011; 65: 549–56. Поиск в Google Scholar [35] О, К.Дж., Ли К.А., Сон Ю.К., Парк К.В., Хонг Дж. С., Ромеро Р. и др. Внутриамниотическая инфекция генитальными микоплазмами проявляет более интенсивный воспалительный ответ, чем интраамниотическая инфекция другими микроорганизмами у пациентов с преждевременным преждевременным разрывом плодных оболочек.Am J Obstet Gynecol. 2010; 203: 211–8. Поиск в Google Scholar [36] Hadar A, Ytzhaki O, Shani-Shrem N, Horowitz S, Mazor M, Horowitz S. Молекула-1 межклеточной адгезии околоплодных вод является маркером инфекции уреаплазмы у женщин с преждевременными родами. Am J Obstet Gynecol. 2006; 195: 1601–6. Поиск в Google Scholar [37] Дох К., Бартон П.Т., Корнеева И., Перни С.К., Бонджованни А.М., Таттл С.Л. и др. Дифференциальная вагинальная экспрессия цитокинов системы интерлейкина-1 в присутствии Mycoplasma hominis и Ureaplasma urealyticum у беременных.Заражение Dis Obstet Gynecol. 2004; 12: 79–85. Поиск в Google Scholar [38] Gauthier DW, Meyer WJ, Bieniarz A. Ожидаемое лечение преждевременного разрыва плодных оболочек с использованием культур околоплодных вод, положительных только на Ureaplasma urealyticum. Am J Obstet Gynecol. 1994; 170: 587–90. Поиск в Google Scholar [39] Юн Б.Х., Ромеро Р., Ким М., Ким Э.С., Ким Т., Пак Дж. С. и др. Клинические последствия обнаружения Ureaplasma urealyticum в амниотической полости с помощью полимеразной цепной реакции.Am J Obstet Gynecol. 2000; 183: 1130–7. Поиск в Google Scholar [40] Jones HE, Harris KA, Azizia M, Bank L, Carpenter B, Hartley JC и др. Различная распространенность и разнообразие видов бактерий в плодных оболочках при очень преждевременных и срочных родах. PLoS One. 2009; 4: e8205. Поиск в Google Scholar [41] Payne MS, Feng Z, Li S, Doherty DA, Xu B, Li J, et al. Концентрация цитокинов в околоплодных водах во втором триместре, Ureaplasma sp. статус колонизации и сексуальная активность как предикторы преждевременных родов у китайских и австралийских женщин.BMC Беременность и роды. 2014; 14: 340. Поиск в Google Scholar [42] Хоровиц С., Мазор М., Хоровиц Дж., Порат А., Глезерман М. Антитела к Ureaplasma urealyticum у женщин с интраамниотической инфекцией и неблагоприятным исходом беременности. Acta Obstet Gynecol Scand. 1995; 74: 132–6. Поиск в Google Scholar [43] Horowitz S, Horowitz J, Mazor M, Porath A, Glezerman M. Колонизация шейки матки Ureaplasma urealyticum как маркер осложнений беременности. Int J Gynaecol Obstet. 1995; 48: 15–9.Искать в Google Scholar [44] Кацеровский М., Павловский М., Тоснер Дж. Преждевременный разрыв плодных оболочек и генитальные микоплазмы. Acta Medica (Градец Кралове). 2009; 52: 117–20. Поиск в Google Scholar [45] Касеровский М., Драгосова М., Горнычева Н., Плишкова Л., Болеховская Р., Форстл М. и др. Значение интерлейкина-8 в околоплодных водах для прогнозирования гистологического хориоамнионита при преждевременном разрыве плодных оболочек. Neuro Endocrinol Lett. 2009; 30: 733–8. Поиск в Google Scholar [46] Касеровский М., Плишкова Л., Болеховская Р., Мусилова И., Горнычева Н., Тамбор В. и др.Микробная нагрузка генитальными микоплазмами коррелирует со степенью гистологического хориоамнионита у недоношенных PROM. Am J Obstet Gynecol. 2011; 205: 213–7. Поиск в Google Scholar [47] Касеровский М., Мусилова И., Хатиби А., Скогстранд К., Хаугард Д.М., Тамбор В. и др. Интраамниотический воспалительный ответ на бактерии: анализ белков множественных околоплодных вод у женщин с преждевременным разрывом плодных оболочек. J Matern Fetal Neonatal Med. 2012; 25: 2014–9. Поиск в Google Scholar [48] Касеровский М., Плишкова Л., Болеховска Р., Скогстранд К., Хаугард Д.М., Циартас П. и др.Влияние микробной нагрузки генитальных микоплазм и срока беременности на интенсивность интраамниотического воспаления. Am J Obstet Gynecol. 2012; 206: 342–8. Поиск в Google Scholar [49] Качеровский М., Плишкова Л., Менон Р., Кутова Р., Мусилова И., Малый Дж и др. Микробная нагрузка пуповинной крови Виды Ureaplasma и Mycoplasma hominis при преждевременном предродовом разрыве плодных оболочек. J Matern Fetal Neonatal Med. 2014; 27: 1627–32. Поиск в Google Scholar [50] Massaro G, Scaravilli G, Simeone S, Capuano S, Pastore E, Forte A и др.Интерлейкин-6 и Mycoplasma hominis как маркеры преждевременных родов и связанных с ними повреждений головного мозга: наш опыт. J Matern Fetal Neonatal Med. 2009; 22: 1063–7. Поиск в Google Scholar [51] Гонсалес Б. Э., Джин А., Феррер И., Боррас М., Лайла Дж. М.. Значение колонизации видов эндоцервикальной уреаплазмы как маркера преждевременных родов. Gynecol Obstet Invest. 2006; 61: 119–23. Поиск в Google Scholar [52] Мицунари М., Йошида С., Деура И., Хори С., Цукихара С., Харада Т. и др. Колонизация шейки матки Ureaplasma urealyticum может быть связана с увеличением частоты преждевременных родов у беременных без профилактических микроорганизмов при обычном обследовании.J Obstet Gynaecol Res. 2005; 31: 16–21. Поиск в Google Scholar [53] Кафцис Д.А., Скеваки К.Л., Скутери В., Гаврили С., Пеппа К., Косталос С. и др. Колонизация материнских гениталий Ureaplasma urealyticum способствует преждевременным родам: ассоциация респираторной колонизации недоношенных детей с хроническим заболеванием легких и повышенной смертностью. Clin Infect Dis. 2004; 39: 1113–22. Поиск в Google Scholar [54] Кэрролл С.Г., Папайоанну С., Нтумаза Иллинойс, Филпотт-Ховард Дж., Николайдес К.Х.Мазки из нижних отделов половых путей в прогнозе внутриутробной инфекции при преждевременном преждевременном разрыве плодных оболочек. Br J Obstet Gynaecol. 1996; 103: 54–9. Поиск в Google Scholar [55] Abele-Horn M, Peters J, Genzel-Boroviczeny O, Wolff C, Zimmermann A, Gottschling W. Колонизация вагинальной Ureaplasma urealyticum: влияние на исход беременности и неонатальность заболеваемость. Инфекционное заболевание. 1997; 25: 286–91. Поиск в Google Scholar [56] Breugelmans M, Vancutsem E, Naessens A, Laubach M, Foulon W.Ассоциация аномальной микрофлоры влагалища и видов уреаплазм как факторов риска преждевременных родов: когортное исследование. Acta Obstet Gynecol Scand. 2010; 89: 256–60. Поиск в Google Scholar [57] Carey JC, Blackwelder WC, Nugent RP, Matteson MA, Rao AV, Eschenbach DA, et al. Посев в дородовой период на Ureaplasma urealyticum бесполезен для прогнозирования исхода беременности. Группа изучения вагинальных инфекций и недоношенности. Am J Obstet Gynecol. 1991; 164: 728–33. Поиск в Google Scholar [58] Martinez MA, Ovalle A, Santa-Cruz A, Barrera B., Vidal R, Aguirre R.Возникновение и чувствительность к противомикробным препаратам Ureaplasma parvum (Ureaplasma urealyticum biovar 1) и Ureaplasma urealyticum (Ureaplasma urealyticum biovar 2) у пациенток с неблагоприятными исходами беременности и здоровых беременных женщин. Scand J Infect Dis. 2001; 33: 604–10. Поиск в Google Scholar [59] Конг Ф., Ма З., Джеймс Дж., Гордон С., Гилберт Г.Л. Идентификация видов и подтипы Ureaplasma parvum и Ureaplasma urealyticum с использованием анализов на основе ПЦР. J Clin Microbiol. 2000; 38: 1175–9. Поиск в Google Scholar [60] Кемп М.В., Сайто М., Каллапур С.Г., Джобе А.Х., Килан Дж. А., Ли С. и др.Воспаление кожи плода овцы в результате внутриутробного воздействия Ureaplasma parvum. Reprod Sci. 2011; 18: 1128–37. Поиск в Google Scholar [61] Мосс Т.Дж., Ницос И., Икегами М., Джоб А.Х., Ньюнхэм Дж. Экспериментальная внутриутробная уреаплазменная инфекция у овец. Am J Obstet Gynecol. 2005; 192: 1179–86. Поиск в Google Scholar [62] Novy MJ, Duffy L, Axthelm MK, Sadowsky DW, Witkin SS, Gravett MG, et al. Ureaplasma parvum или Mycoplasma hominis как единственные патогены вызывают хориоамнионит, преждевременные роды и пневмонию плода у макак-резусов.Reprod Sci. 2009; 16: 56–70. Поиск в Google Scholar [63] Аллен-Дэниэлс MJ, Серрано MG, Pflugner LP, Fettweis JM, Prestosa MA, Koparde VN, et al. Идентификация гена Mycoplasma hominis, связанного с преждевременными родами и микробной нагрузкой при интраамниотической инфекции. Am J Obstet Gynecol. 2015; 212: 779. Поиск в Google Scholar [64] Абрахамс В.М., Поттер Дж. А., Бхат Г., Пельтье М. Р., Сааде Г., Менон Р. Бактериальная модуляция экспрессии Toll-подобных рецепторов мембраны плода человека. Am J Reprod Immunol.2013; 69: 33–40. Поиск в Google Scholar [65] Нгуен Д.П., Гербер С., Хольфельд П., Сандрин Г., Виткин С.С. Mycoplasma hominis в околоплодных водах в середине триместра: связь с исходом беременности. J Perinat Med. 2004; 32: 323–6. Поиск в Google Scholar [66] Hillier SL, Nugent RP, Eschenbach DA, Krohn MA, Gibbs RS, Martin DH и др. Связь между бактериальным вагинозом и преждевременными родами ребенка с низкой массой тела при рождении. Группа изучения вагинальных инфекций и недоношенности. N Engl J Med.1995; 333: 1737–42. Поиск в Google Scholar [67] Аггер В.А., Сиддики Д., Ловрич С.Д., Каллистер С.М., Боргерт А.Дж., Меркитч К.В. и др. Эпидемиологические факторы и урогенитальные инфекции, связанные с преждевременными родами у населения Среднего Запада США. Obstet Gynecol. 2014; 124: 969–77. Поиск в Google Scholar [68] Дондерс Г.Г., Ван ББ, Кодрон Дж., Лондерс Л., Вереекен А., Шпиц Б. Связь бактериального вагиноза и микоплазм с риском самопроизвольного аборта. Am J Obstet Gynecol. 2000; 183: 431–7.Искать в Google Scholar [69] Leli C, Meucci M, Vento S, D’Alo F, Farinelli S, Perito S, et al. Микробные и вагинальные детерминанты, влияющие на колонизацию гениталий Mycoplasma hominis и Ureaplasma urealyticum в популяции пациенток. Infez Med. 2013; 21: 201–6. Поиск в Google Scholar [70] Квак Д.В., Хван Х.С., Квон Дж.Й., Пак Ю.В., Ким Ю.Х. Совместное инфицирование вагинальными Ureaplasma urealyticum и Mycoplasma hominis увеличивает неблагоприятные исходы беременности у пациенток с преждевременными родами или преждевременным разрывом плодных оболочек.J Matern Fetal Neonatal Med. 2014; 27: 333–7. Поиск в Google Scholar [71] Capoccia R, Greub G, Baud D. Ureaplasma urealyticum, Mycoplasma hominis и неблагоприятные исходы беременности. Curr Opin Infect Dis. 2013; 26: 231–40. Поиск в Google Scholar [72] Одендаал Х. Дж., Попов И., Шуман Дж., Гроув Д. Преждевременные роды — вовлечена ли Mycoplasma hominis? S Afr Med J. 2002; 92: 235–7. Поиск в Google Scholar [73] Менард Дж. П., Мазуни С., Салем-Шериф И., Феноллар Ф., Рауль Д., Бубли Л. и др.Высокие вагинальные концентрации Atopobium vaginae и Gardnerella vaginalis у женщин, перенесших преждевременные роды. Obstet Gynecol. 2010; 115: 134–40. Поиск в Google Scholar [74] Эдвардс Р.К., Фергюсон Р.Дж., Рейес Л., Браун М., Териак Д.В., Дафф П. Оценка взаимосвязи между преждевременными родами и различными микроорганизмами, извлеченными из нижних отделов половых путей. . J Matern Fetal Neonatal Med. 2006; 19: 357–63. Поиск в Google Scholar [75] Лу Дж. К., Швебке Дж. Р., Даффи Л. Б., Касселл Г. Х., Хаут Дж. К., Эндрюс В. В. и др.Вагинальные Mycoplasma genitalium в середине триместра у женщин с последующими самопроизвольными преждевременными родами. Am J Obstet Gynecol. 2001; 185: 163–5. Поиск в Google Scholar [76] Lis R, Rowhani-Rahbar A, Manhart LE. Инфекция Mycoplasma genitalium и заболевания женских половых путей: метаанализ. Clin Infect Dis. 2015; 61: 418–26. Поиск в Google Scholar [77] Short VL, Jensen JS, Nelson DB, Murray PJ, Ness RB, Haggerty CL. Mycoplasma genitalium среди молодых городских беременных женщин. Заражение Dis Obstet Gynecol.2010; 2010: 984760. Поиск в Google Scholar [78] Хитти Дж, Гарсия П., Тоттен П., Пол К., Астете С., Холмс К.К. Корреляты шейки матки Mycoplasma genitalium и риск преждевременных родов среди перуанских женщин. Sex Transm Dis. 2010; 37: 81–5. Поиск в Google Scholar [79] Cultrera R, Seraceni S, Germani R, Contini C. Молекулярные доказательства колонизации Ureaplasma urealyticum и Ureaplasma parvum у недоношенных детей во время респираторного дистресс-синдрома. BMC Infect Dis. 2006; 6: 166. Поиск в Google Scholar [80] Viscardi RM, Hashmi N, Gross GW, Sun CC, Rodriguez A, Fairchild KD.Частота инвазивной уреаплазмы у детей с очень низкой массой тела: связь с тяжелым внутрижелудочковым кровоизлиянием. J Perinatol. 2008; 28: 759–65. Поиск в Google Scholar [81] Голденберг Р.Л., Эндрюс В.В., Гёпферт А.Р., Фэй-Петерсен О., Кливер С.П., Карло В.А. и др. Исследование преждевременных родов в Алабаме: культуры Ureaplasma urealyticum и Mycoplasma hominis из пуповинной крови у очень недоношенных новорожденных. Am J Obstet Gynecol. 2008; 198: 43–5. Поиск в Google Scholar [82] Хан Х.С., Ли К.Х., Ку Ю.Дж., Ким С.Г., Ри Дж.Э., Ким М.И. и др.Распространение и перинатальная передача бактериальных вагинальных инфекций у беременных без вагинальных симптомов. Scand J Infect Dis. 2014; 46: 348–53. Поиск в Google Scholar [83] Rosenstein IJ, Morgan DJ, Lamont RF, Sheehan M, Dore CJ, Hay PE и др. Влияние интравагинального крема клиндамицина на исход беременности и аномальную микрофлору влагалища беременных. Заражение Dis Obstet Gynecol. 2000; 8: 158–65. Поиск в Google Scholar [84] De Francesco MA, Caracciolo S, Bonfanti C, Manca N.Заболеваемость и чувствительность к антибиотикам Mycoplasma hominis и Ureaplasma urealyticum, выделенных в Брешии, Италия, более 7 лет. J Infect Chemother. 2013; 19: 621–7. Поиск в Google Scholar [85] Рэмси П.С., Ваулес М.Б., Васдев Г.М., Эндрюс В.В., Рамин К.Д. Материнская и трансплацентарная фармакокинетика азитромицина. Am J Obstet Gynecol. 2003; 188: 714–8. Поиск в Google Scholar [86] Саттон А.Л., Акоста Е.П., Ларсон К.Б., Керстнер-Вуд CD, Тита А.Т., Биггио-младший. Перинатальная фармакокинетика азитромицина для профилактики кесарева сечения.Am J Obstet Gynecol. 2015; 212: 812–6. Поиск в Google Scholar [87] Мерчан Л.М., Хассан Х.Э., Террин М.Л., Уэйтс К.Б., Кауфман Д.А., Амбалаванан Н. и др. Фармакокинетика, микробный ответ и легочные исходы многократного внутривенного введения азитромицина у недоношенных детей с риском респираторной колонизации уреаплазмой. Антимикробные агенты Chemother. 2015; 59: 570–8. Поиск в Google Scholar [88] Furfaro LL, Spiller OB, Keelan JA, Payne MS. In vitro активность солитромицина и его метаболитов, CEM-214 и N-ацетил-CEM-101, против 100 клинических Ureaplasma spp.изолятов по сравнению с азитромицином. Int J Antimicrob Agents. 2015; 46: 319–24. Поиск в Google Scholar [89] Manhart LE, Broad JM, Golden MR. Mycoplasma genitalium: нужно лечить и как? Clin Infect Dis. 2011; 53 Suppl 3: S129–42. Поиск в Google Scholar [90] Мазор М., Хоровиц С., Мерил Т., Бар-Ам I. Искоренение Ureaplasma urealyticum из околоплодных вод. Isr J Med Sci. 1992; 28: 296–8. Поиск в Google Scholar [91] Romero R, Hagay Z, Nores J, Sepulveda W., Mazor M.Эрадикация Ureaplasma urealyticum из околоплодных вод с помощью трансплацентарного лечения антибиотиками. Am J Obstet Gynecol. 1992; 166: 618–20. Поиск в Google Scholar [92] Сморгик Н., Френкель Э., Зайденштейн Р., Лазарович Т., Шерман Д. Лечение антибиотиками внутриамниотической инфекции, вызванной Ureaplasma urealyticum. Отчет о болезни и обзор литературы. Fetal Diagn Ther. 2007; 22: 90–3. Поиск в Google Scholar [93] Берг Т.Г., Филпот К.Л., Валлийский М.С., Сангер В.Г., Смит CV. Уреаплазма / инфицированные микоплазмой амниотическая жидкость: исход беременности у пролеченных и нелеченных пациентов.J Perinatol. 1999; 19: 275–7. Поиск в Google Scholar [94] Grigsby PL, Novy MJ, Sadowsky DW, Morgan TK, Long M, Acosta E, et al. Терапия азитромицином у матери при интраамниотической инфекции уреаплазмы задерживает преждевременные роды и снижает повреждение легких плода на модели приматов. Am J Obstet Gynecol. 2012; 207: 475. Поиск в Google Scholar [95] Огасавара К.К., Гудвин TM. Эффективность азитромицина в снижении колонизации Ureaplasma urealyticum нижних половых органов у женщин с риском преждевременных родов.J Matern Fetal Med. 1999; 8: 12–6. Поиск в Google Scholar [96] Витт А., Соммер Э.М., Чична М., Постлбауэр К., Видхальм А., Грегор Х. и др. Плацентарный переход кларитромицина превосходит другие антибиотики группы макролидов. Am J Obstet Gynecol. 2003; 188: 816–9. Поиск в Google Scholar [97] Азизмохаммади С., Азизмохаммади С. Паттерны антимикробной чувствительности Ureaplasma urealyticum и Mycoplasma hominis, выделенных от беременных женщин. Iran Red Crescent Med J. 2015; 17: e17211. Поиск в Google Scholar [98] Гомес Р., Ромеро Р., Ниен Дж. К., Медина Л., Карстенс М., Ким Ю. М. и др.Назначение антибиотиков пациентам с преждевременным разрывом плодных оболочек не устраняет внутриамниотическую инфекцию. J Matern Fetal Neonatal Med. 2007; 20: 167–73. Поиск в Google Scholar [99] McCormack WM, Rosner B, Lee YH, Munoz A, Charles D, Kass EH. Влияние лечения беременных женщин эритромицином на массу тела при рождении. Obstet Gynecol. 1987; 69: 202–7. Поиск в Google Scholar [100] Эшенбах Д.А., Ньюджент Р.П., Рао А.В., Котч М.Ф., Гиббс Р.С., Липскомб К.А. и др. Рандомизированное плацебо-контролируемое исследование эритромицина для лечения Ureaplasma urealyticum для предотвращения преждевременных родов.Группа изучения вагинальных инфекций и недоношенности. Am J Obstet Gynecol. 1991; 164: 734–42. Поиск в Google Scholar [101] Оздемир Р., Эрдеве О., Диздар Е.А., Огуз С.С., Урас Н., Сайган С. и др. Кларитромицин в профилактике бронхолегочной дисплазии у недоношенных новорожденных с положительной реакцией на Ureaplasma urealyticum. Педиатрия. 2011; 128: e1496–501. Поиск в Google Scholar [102] Оздемир Р., Сари Ф. Н., Тунай З. О., Эрдеве О., Канполат Ф. Е., Огуз С. С. и др. Связь между колонизацией дыхательных путей Ureaplasma urealyticum и тяжелой ретинопатией недоношенных у недоношенных детей [103] Огасавара К.К., Гудвин TM. Эффективность профилактического применения эритромицина в предотвращении вертикальной передачи Ureaplasma urealyticum. Am J Perinatol. 1997; 14: 233–7. Поиск в Google Scholar KoreaMed Synapse 1. Килич Д., Басар М.М., Кайгусуз С., Йилмаз Э., Басар Х., Батислам Е. Распространенность и лечение Chlamydia trachomatis, Ureaplasma urealyticum и Mycoplasma hominis у пациентов с негритонококковой инфекцией.Jpn J Infect Dis. 2004; 57: 17–20. 3. Кох А., Билина А., Теодорович Л., Старый А. Mycoplasma hominis и Ureaplasma urealyticum у пациентов с венерическими заболеваниями. Wien Klin Wochenschr. 1997; 109: 584–589. 4. Макдональд Х.М., О’Лафлин Дж. А., Джолли П. Т., Виньесваран Р., Макдональд П. Дж.Изменения микрофлоры влагалища во время беременности и связь с преждевременными родами. J Infect Dis. 1994; 170: 724–728. 5. Уэйтс К.Б., Радд П.Т., Крауз Д.Т., Канупп К.С., Нельсон К.Г., Рэмси С. и др. Хронические Ureaplasma urealyticum и Mycoplasma hominis инфекции центральной нервной системы у недоношенных детей. Ланцет. 1988; 1: 17–21. 6. Араи С., Гохара Ю., Кувано К., Кавашима Т. Антимикоплазменная активность новых хинолонов, тетрациклинов и макролидов против Mycoplasma pneumoniae.Антимикробные агенты Chemother. 1992; 36: 1322–1324. 7. Hannan PC. Сравнительная чувствительность различных СПИД-ассоциированных микоплазм урогенитального тракта человека и штаммов Mycoplasma pneumoniae к 10 классам антимикробных агентов in vitro . J Med Microbiol. 1998; 47: 1115–1122. 9. Йе Й, Ту С., Ли Х. Клиническое интервенционное исследование урогенитальной микоплазменной инфекции у беременных. Чжунхуа Лю Син Бин Сюэ За Чжи. 2001; 22: 293–295. 10. Ullmann U, Schubert S, Krausse R. Сравнительная in vitro активность левофлоксацина, других фторхинолонов, доксициклина и эритромицина против Ureaplasma urealyticum и Mycoplasma hominis . J Antimicrob Chemother. 1999; 43: Suppl C. 33–36. 11.Листер П.Дж., Балечандран Т., Риджуэй Г.Л., Робинсон А.Дж. Сравнение азитромицина и доксициклина при лечении негонококкового уретрита у мужчин. J Antimicrob Chemother. 1993; 31: Дополнение E. 185–192. 12. Романовски Б., Талбот Н., Стадник М., Ковальчук П., Боуи В. Р.. Миноциклин по сравнению с доксициклином при лечении негонококкового уретрита и слизисто-гнойного цервицита. Ann Intern Med. 1993; 119: 16–22. 13. Штамм В.Е., Хикс С.Б., Мартин Д.Х., Леоне П., Хук Е.В., 3-й, Купер Р.Х. и др. Азитромицин для эмпирического лечения синдрома негонококкового уретрита у мужчин.Рандомизированное двойное слепое исследование. ДЖАМА. 1995; 274: 545–549. 14. Робертс М.С., Кенни Г.Е. Распространение определителя устойчивости к тетрациклину tetM на Ureaplasma urealyticum . Антимикробные агенты Chemother. 1986; 29: 350–352. 15. Ленг З., Райли Д.Е., Бергер Р.Э., Кригер Дж. Н., Робертс М.С. Распределение и подвижность детерминанты устойчивости к тетрациклину tetQ. J Antimicrob Chemother. 1997; 40: 551–559. 16. Ли Г. Х., Ким Х. Дж., Пак СН, Чон Й. Дж., Чой Х. Дж., Ли Х. Н. и др.Частота возбудителей ВЗОМТ и ПМСП. Заразить Chemother. 2012; 44: 362–363. 18. Capoccia R, Greub G, Baud D. Ureaplasma urealyticum , Mycoplasma hominis и неблагоприятные исходы беременности. Curr Opin Infect Dis. 2013; 26: 231–240. 19. Хрянин А.А., Решетников О.В.Насколько безопасно использовать джозамицин в акушерской практике в России? Антибиотик Химиотер. 2007; 52: 32–36. 20. Whalley PJ, Adams RH, Combes B. Токсичность тетрациклина при беременности. Нарушение функции печени и поджелудочной железы. ДЖАМА. 1964; 189: 357–362. 21. Купер В.О., Эрнандес-Диаз С., Арбогаст П.Г., Дадли Дж.А., Дайер С.М., Гидеон П.С. и др. Антибиотики, потенциально используемые в ответ на биотерроризм и риск серьезных врожденных пороков развития. Педиатр Перинат Эпидемиол. 2009; 23: 18–28. 22. Хорн Х.В. мл., Кундсин РБ.Роль микоплазмы среди 81 последовательной беременности: проспективное исследование. Int J Fertil. 1980; 25: 315–317. 23. Wasiela M, Krzemiński Z, Hanke W, Kalinka J. Связь между генитальными микоплазмами и риском преждевременных родов. Med Wieku Rozwoj. 2003; 7: Дополнение 1. 211–216. 24. Пак Дж. К., Шин Дж. К., Чой В., Ли С. А., Ли Дж. Х., Пайк В. Я. Mycoplasma Инфекция цервиковагинальной жидкости у женщин с преждевременными родами. Корейский J Perinatol. 2005; 16: 128–136. 25.Ко Э, Ким С., Ким И.С., Маенг К.Ю., Ли С.А. Чувствительность к противомикробным препаратам Ureaplasma urealyticum и Mycoplasma hominis у беременных. Корейский J Clin Microbiol. 2009; 12: 159–162. 26. Ким С.И., Ли Й.Дж., Хью М., Ли С.Х., Пак И.Ю., Ан Х.Й. и др. Анализ инфекции Mycoplasma hominis и Ureaplasma urealyticum у пациентов с преждевременными родами и PROM. Корейский J Obstet Gynecol. 2004; 47: 1469–1473. 28. Квон О.Дж., Лим Ю.К., О С.М., Ким Т.Х., Чой Х.С., Ли С.Дж. Распространенность и чувствительность к противомикробным препаратам Mycoplasma hominis , Ureaplasma urealyticum и Ureaplasma parvum у лиц с симптомами мочеполовых инфекций или без них.Lab Med Online. 2016; 6: 79–87. 29. Ли Х. Х., Джу К. С., Ли К. Х., Вон Н. Х. Обнаружение Chlamydia trachomatis , Mycoplasma hominis и Ureaplasam urealyticum в мазке из шейки матки и парафиновой ткани при инфекции женских половых путей. Корейский J Obstet Gynecol. 1999; 42: 549–555. (PDF) Mycoplasma genitalium среди молодых городских беременныхИнфекционные заболевания в акушерстве и гинекологии 7 значительно эффективнее, чем шейные (P =.049) и образец мазка из уретры (P = 0,0009) [30]. Тем не менее, для оптимальной чувствительности следует дополнить мочу образцом из шейки матки . В нашем исследовании добавление цервикального или вагинального образца для ПЦР могло повысить чувствительность и выявить больше M. genitalium положительные женщины. Однако образцов шейки матки не были доступны для тестирования. Следовательно, зарегистрированная распространенность M. genitalium в нашей исследуемой популяции может быть заниженной оценкой истинной распространенности в нашем исследовании популяции.Нулевое соотношение между M. genitalium ПЦР мочи и SAB может быть дополнительно объяснено тем фактом , что у некоторых женщин не было инфекции верхних половых путей, , но вместо этого была только инфекция мочевыводящих или нижних половых путей, недостаточна для вызывают САБ. 5. Выводы В заключение, среди этой популяции, состоящей в основном из молодых, одиноких афроамериканских беременных женщин, M. genitalium не являлась прогностическим фактором САБ.Однако тенденции между M. genitalium и историей гинекологических и репродуктивных заболеваний , включая другие ЗППП, ВЗОМТ и проблемы с беременностью , были очевидны даже после поправки на C. trachomatis. Результаты этого исследования подтверждают необходимость дальнейших исследований роли M. genitalium в репродуктивных и неблагоприятных исходах беременности. Хотя предполагается, что M. genitalium связано с нарушением фертильности, необходимы более крупные проспективные исследования среди беременных женщин и женщин, пытающихся зачать ребенка.В таких исследованиях следует рассмотреть тестирование на M. genitalium в образцах из шейки матки или влагалища от женщин, набранных до беременности, или от женщин на ранних сроках беременности. Выражение признательности Эта работа финансировалась R01 HD36918-04 из Национального института здоровья детей и человеческого развития и Программы малых грантов Департамента эпидемиологии, Департамент эпидемиологии Питтсбургского университета Grad- Юатская школа общественного здравоохранения. Ссылки [1] А. Дж. Уилкокс, К. Р. Вайнберг, Дж. Ф. О’Коннор и др., «Заболеваемость ранней потери беременности», The New England Journal of Medicine, vol. 319, нет. 4, pp. 189–194, 1988. [2] K.Kline, Z.Stein и M.Susser, Conception to Birth Epidemi- ology of Prenatal Development, Oxford University Press, New York, NY, USA, 1989. [3] A. Lindstrand, S. Bergstrom, A. Bugalho, G. Zanconato, A.-M. Хельгессон, Б.Хедерштедт, «Распространенность инфекции сифилиса у мозамбикских женщин с выкидышем во втором триместре и женщин, получающих дородовую помощь во втором триместре», Мочеполовая медицина, том. 69, нет. 6, pp. 431–433, 1993. [4] KF Schulz, W. Cates Jr. и PR O’Mara, «Потеря беременности, младенческих смертей и страданий: наследие сифилиса и гонореи in Африка », Мочеполовая медицина, т. 63, нет. 5. С. 320–325, 1987. [5] Г. Г. Дондерс, Б. ВанБулк, Дж. Каудрон, Л. Лондерс, А. Вереекен и Б. Спитц, «Связь бактериального вагиноза и микоплазм с риском самопроизвольного аборта», Американский журнал акушерства и гинекологии, вып. 183, нет. 2, pp. 431–437, 2000. [6] B. Guerra, T. Ghi, S. Quarta, et al., «Исход беременности после раннего выявления бактериального вагиноза », European Journal of Акушерство, гинекология и репродуктивная биология, т.128, нет. 1-2, стр. 40–45, 2006. [7] PE Hay, RF Lamont, D. Taylor-Robinson, DJ Morgan, C. Ison и J. Pearson, «Аномальная бактериальная колонизация половые пути и последующие преждевременные роды и поздний выкидыш , British Medical Journal, vol. 308, нет. 6924, pp. 295–298, 1994. [8] JA McGregor, JI French, R. Parker, et al., «Профилактика преждевременных родов путем скрининга и лечения распространенных инфекций половых путей: результаты проспективной контролируемой оценки », Американский журнал акушерства и гинекологии, vol.173, нет. 1, pp. 157–167, 1995. [9] П. Окшотт, П. Хэй, С. Хэй, Ф. Стейнке, Э. Ринк и С. Керри, «Связь между бактериальным вагинозом и хламидийной инфекцией. — и выкидыш до 16 недель беременности: проспективное когортное исследование на уровне сообщества », British Medical Journal, vol. 325, нет. 7376, pp. 1334–1336, 2002. [10] С.Г. Ральф, А.Дж. Резерфорд и Дж. Д. Уилсон, «Влияние бактериального вагиноза на зачатие и выкидыш в первом триместре беременности –: когортное исследование», British Medical Journal , т.319, нет. 7204, стр. 220–223, 1999. [11] П. Окшотт, П. Хэй, Д. Тейлор-Робинсон и др., «Распространенность Mycoplasma genitalium на ранних сроках беременности и взаимосвязь между его наличие и исход беременности », БЖОГ, т. 111, нет. 12, pp. 1464–1467, 2004. [12] С. С. Виткин и У. Дж. Леджер, «Антитела к хламидиям trachomatis в сыворотке крови женщин с рецидивирующими спонтанными абортами », Американский журнал акушерства и гинекологии, вып. 167, нет. 1, pp. 135–139, 1992. [13] F. Licciardi, JA Grifo, Z. Rosenwaks и SS Witkin, «Связь между антителами к Chlamydia trachomatis и самопроизвольным абортом после экстракорпорального оплодотворения», Журнал вспомогательной репродукции и генетики, вып. 9, вып. 3, pp. 207– 210, 1992. [14] Л. Фальк, Х. Фредлунд и Дж. С. Дженсен, «Признаки и симптомы уретрита и цервицита у женщин с или без Mycoplasma genitalium или хламидиоза. trachomatis, Инфекции, передаваемые половым путем, т.81, нет. 1, pp. 73–78, 2005. [15] Л. Э. Манхарт, К. В. Кричлоу, К. К. Холмс и др., «Урулентный цервицит и Mycoplasma genitalium Mucop- », Journal of Infectious Diseases, vol. 187, нет. 4, pp. 650–657, 2003. [16] J. Pepin, A.-C. Лаббе, Н. Хонде и др., «Mycoplasma genital- мкм: организм, обычно связанный с цервицитом среди секс-работников в Западной Африке», Инфекции, передаваемые половым путем, т. 81, вып. 1. С. 67–72, 2005. [17] М. Уно, Т. Дегучи, Х. Комеда и др., «Mycoplasma genital — мкм в шейках японских женщин», Передающиеся половым путем. Болезни, том. 24, вып. 5, pp. 284–286, 1997. [18] C. R. Cohen, L. E. Manhart, E. A. Bukusi и др., «Ассоциация между Mycoplasma genitalium и острым эндометритом», Lancet, vol. 359, нет. 9308, pp. 765–766, 2002. [19] CL Haggerty, PA Totten, SG Astete, et al., «Неудача — единиц цефокситина и доксициклина для уничтожения эндометрия. Mycoplasma genitalium и последствия для клинических проявлений. Лечение воспалительных заболеваний органов малого таза », Передающиеся половым путем. Инфекции, т.84, нет. 5, pp. 338–342, 2008. [20] И. Симмс, К. Истик, Х. Маллинсон и др., «Связь между Mycoplasma genitalium, Chlamydia trachomatis и при воспалительном заболевании таза», Журнал клинической патологии, т. 56, вып. 8, pp. 616–618, 2003. распространенность передачи от матери к новорожденномуБактериальная передача от матери к ее ребенку может происходить через внутриутробную инфекцию , когда бактерия размножается в околоплодных водах и является затем передал в легкие плода.Этот вид инфекции может произойти в в начале беременности и когда плодные оболочки еще не повреждены. В качестве альтернативы инфекция гематогенным путем вовлекает кровеносные сосуды пупка из инфицированной плаценты. Третий способ передачи может происходить через дыхательные и кожные оболочки, , когда ребенок проходит через родовые пути [16]. Микоплазмы изучаются для изучения их возможного влияния на течение и исход беременности (ранние схватки, ранние роды, ранний выкидыш и т. Д.) и их участие в заболеваниях новорожденных. Ureaplasma spp. были впервые идентифицированы около начала нового тысячелетия; следовательно, можно с уверенностью предположить, что предположить, что исследования, опубликованные до этого периода, не сделали различий между видами Up и Uu [4,7]. В предыдущих исследованиях самый высокий уровень инфицирования (40–80%) был обнаружен во влагалище и шейке матки у бессимптомных женщин. Кроме того, эти бактерии были наиболее распространенными среди всех бактерий, обнаруженных в околоплодных водах и плазме centa [16]. Более поздние исследования, в которых проводилось различие между двумя видами , обнаружили более высокую распространенность Up, чем Uu .среди беременных по сравнению с небеременными [4,7].В исследовании в отношении новорожденных проспективные когортные исследования показали, что инфекция Uu замедляет рост плода и связана с низкой массой тела при рождении, что является высоким риском , особенно в случаях бактериального вагиноза [14,15]. . Во многих работах показано, что уреаплазма вызывает врожденную и неонатальную пневмонию, при этом некоторые описывают случаи неонатальной бактериемии, приводящей к тяжелой пневмонии, легочной гипертензии и смертности [16].Большинство исследований не обнаружили никакой связи между Mg и осложнениями акушерских родов [1]. В исследовании «случай-контроль» , проведенном в Гвинее-Бисау с участием 1041 женщин, было обнаружено 6,2% распространенность Mg в шейке матки через 7 дней после родов; последствия для осложнений родов, , таких как бесшумные роды, выкидыш, преждевременные роды и небольшой вес плода, не были обнаружены [6]. В когортном исследовании , проведенном в Лондоне среди 1216 женщин, образцы мочи на ранней стадии беременности (<10 недель) и вагинальные мазки , исследованные методом полимеразной цепной реакции (ПЦР) на присутствие Mg, показали незначительное наличие патогена (0.7%) и пришли к выводу, что нет оснований полагать , что это фактор риска для беременности [11]. В другом проспективном исследовании , в котором анализировались вагинальные мазки, полученные на 21–25 неделе беременности , только четыре из 124 женщин , имевших ранние и спонтанные роды, оказались носителями Mg [9]. Целью данной работы было изучить уровень носительства этих патогенов среди рожениц в Израиле и охарактеризовать этих женщин в соответствии с логическими и демографическими переменными эпидеми- , чтобы исследовать уровень заражения новорожденных , а также для выявления факторов риска.В добавлении была оценена возможная корреляция между носительством патогена и исходами родов и заболеваемостью . Методы Характеристики пациентов Это исследование было проведено в отделении новорожденных и матерей- в Медицинском центре Пория, Израиль, с июня 2014 года по январь 2016 года. год. Исследование было одобрено Советом по институциональной проверке , № утверждения POR 31–2013.Последовательные приемы были предложены для участия в исследовании медсестрой ting. Каждый участник подписал форму информированного согласия до начала каких-либо процедур, связанных с исследованием . Клинические и демографические данные были получены из медицинских карт беременных и новорожденных , а затем через контакт с педиатром сообщества . Данные, собранные у матерей , включали возраст, среду проживания (сельская, городская), этническую принадлежность , способ родоразрешения (вагинальные роды, вакуум с помощью или кесарево сечение) и общее количество де- ливрей.Данные, собранные из карт новорожденных, включали пол, вес при рождении и наличие осложнений в срок до 6 месяцев после даты рождения. Критериями включения для включения в исследование были беременные женщины в возрасте 18–45 лет, на любом этапе родов и при любом способе родоразрешения. Для новорожденных критерии включения включали новорожденных до первой недели их жизни. Критерии исключения включали генетические нарушения, врожденные дефекты, лабораторный документально подтвержденный хориоамнионит (происхождение посева плаценты, мембраны, околоплодные воды) и лечение антибиотиками за 1 месяц до исследования.Женщины с психическими расстройствами не были включены в исследование. Сбор образцов и молекулярная идентификация Образцы из влагалища были собраны не позднее 72 часов. джин и мазок на 360 градусов. В случае положительного результата на один или несколько вариантов исследуемых возбудителей был получен образец из глотки новорожденного .Тампоны хранились при комнатной температуре до передачи в лабораторию, не позднее чем через 24 ч после отбора пробы, где они были проверены на наличие патогенов. ДНК экстрагировали из образцов с использованием набора для выделения ДНК AccuPrep Genomic (Bioneer, Daejeon, Корея) в соответствии с инструкциями производителя. Затем ДНК подвергали мультиплексной реакции ПЦР с использованием набора Anyplex ™ II) II STI-5 See- ген, Сеул, Корея). Peretz et al. BMC по беременности и родам (2020) 20: 456 Стр. 2 из 7 Содержимое любезно предоставлено Springer Nature, применяются условия использования. Права защищены. Распространенность Mycoplasma genitalium и Ureaplasma urealyticum у беременных — DOAJРаспространенность Mycoplasma genitalium и Ureaplasma urealyticum у беременных — DOAJМедицинский журнал Тегеранского университета (Ноя 2018)
Принадлежности
АннотацияЧитать онлайн Справочная информация: Инфекции, передаваемые половым путем, являются наиболее распространенными инфекциями человека, которые приводят к тяжелым осложнениям.Mycoplasma genitalium (MG) и Ureaplasma urealyticum (UU) — частые и важные причины инфекций мочеполовых путей. MG является членом генитальных микоплазм, который становится важным возбудителем инфекций, передаваемых половым путем, как у мужчин, так и у женщин. Это исследование было направлено на определение распространенности UU и MG у беременных женщин и на оценку факторов риска, которые могут способствовать предрасположенности людей к инфекции. Методы. В данном поперечном исследовании 210 беременных женщин, поступивших в больницу Расула Акрама в Тегеране, были отобраны для исследования с использованием неслучайной выборки.Образцы мочи были взяты у 194 беременных женщин с мая по декабрь 2015 года. Образцы были переданы в Исследовательский центр инфекционных заболеваний больницы Расул Акрам в стерильных условиях. Образцы подвергали экстракции ДНК с последующей мультиплексной полимеразной цепной реакцией (ПЦР) для обнаружения инфекции. Впоследствии были собраны данные, включая пол, возраст, анамнез абортов, анамнез инфекций мочеполовых путей. Результаты. Распространенность инфекций MG и UU в образцах мочи составила 5%.6% и 11,2% соответственно. Среднее и стандартное отклонение риска UU составило 2,08 (3,56–1,22) у женщин с абортом в анамнезе и 0,70 (1,03–0,47) у женщин без абортов в анамнезе. Обнаружена значимая взаимосвязь между историей заболеваний, передающихся половым путем, и частотой UU (P <0,022). Из 22 пациентов с инфекцией UU шесть пациентов имели в анамнезе заболевания, передающиеся половым путем. Была обнаружена значимая корреляция между распространенностью инфекций MG и UU. История абортов в значительной степени связана с частотой инфекций UU и MG.Распространенность инфекции MG отрицательно коррелирует с триместрами беременности. Инфекции мочеполовых путей в анамнезе были достоверно связаны с частотой UU. Заключение: наличие UU и MG может быть связано с абортом. Ключевые словаОпубликовано вМедицинский журнал Тегеранского университета
О журнале QR-код WeChatСледует ли нам регулярно тестировать на Mycoplasma genitalium при тестировании на другие инфекции, передаваемые половым путем?Mycoplasma genitalium — это бактерия, передающаяся половым путем, которая первоначально была идентифицирована как причина негонококкового уретрита у мужчин.1 В настоящее время признаются ассоциации с другими синдромами мочеполовых путей, включая цервицит и воспалительные заболевания органов малого таза у женщин, хотя и с ограниченным пониманием естественного течения инфекции. 1,2 Однако значение M. genitalium у бессимптомных лиц, в том числе беременные женщины, сомнительно. Местные и международные руководящие принципы рекомендуют проводить тестирование только пациентов с симптомами, если у бессимптомного человека не было полового контакта с кем-либо, инфицированным M.genitalium или предстоит операция на мочеполовых путях с нарушением шейного барьера.3,4,5 Мы сообщаем первые данные по эпидемиологии M. genitalium в австралийской больнице, в том числе у беременных женщин, и обсуждаем трудности, связанные с тестирование бессимптомных пациентов на M. genitalium . Monash Health — это крупная сеть здравоохранения в Мельбурне, в которую входят три отделения неотложной помощи и акушерская служба, ежегодно принимающая более 9000 родов.В течение 3-месячного периода с 1 мая по 31 июля 2017 г. мы включили рутинное тестирование амплификации нуклеиновых кислот (NAAT) (High-Plex Urinogenital multiplex, AusDiagnostics) для M. genitalium при мультиплексном тестировании на инфекцию, передающуюся половым путем, образцов из мочеполовой системы (включая мочу). , эндоцервикальный, вагинальный и уретральный мазки) для Chlamydia trachomatis и Neisseria gonorrhoeae был запрошен в отделение неотложной помощи, амбулаторную клинику или госпитализированных пациентов. Тестирование на C.trachomatis рекомендуется в Австралии в рамках рутинного дородового скрининга4. Наше исследование было одобрено этическим комитетом по этике исследований на людях Monash Health (ссылка, RES ‐ 17‐0000‐466Q). Из 1176 протестированных пациентов 56 (5%) были положительными на M. genitalium ; 67 (6%) были положительными на C. trachomatis , 12 (1%) на N. gonorrhoeae . Распространенность M. genitalium составляла 3% среди мужчин (12 из 365), 5% среди женщин (44 из 811) и 9% среди беременных женщин (8 из 92) (вставка). Средний возраст пациентов с положительным результатом на M. genitalium (24 года; межквартильный размах [IQR], 19–29 лет) был ниже, чем у M. genitalium — отрицательных пациентов (29 лет; IQR, 22–39 лет). ), и более крупные доли были положительными для C. trachomatis (отношение шансов [OR], 4,6; 95% доверительный интервал [CI], 2,3–9,5) или N. gonorrhoeae (OR, 7,6; 95% ДИ, 1,8. –27). Разница в среднем возрасте была статистически значимой как для мужчин, так и для женщин, но не была клинически значимой для пациентов женского пола (вставка). M. genitalium был обнаружен у пяти мужчин с эпидидимоорхитом, у одного с уретритом и у трех женщин с воспалительными заболеваниями органов малого таза, у всех без других диагностированных инфекций, передаваемых половым путем. У четырех беременных женщин с положительным результатом на M. genitalium были мочеполовые симптомы, но ни одна из них не была типичной для инфекций M. genitalium . Наша серия случаев, хотя и небольшая, имеет важное значение для тестирования NAAT на множественные инфекции, передаваемые половым путем.Значение обнаружения M. genitalium у бессимптомного пациента неясно. Важно, чтобы лаборатории в качестве диагностов поддерживали тесную связь со своими коллегами-клиницистами, чтобы гарантировать, что они проводят только клинически полезные исследования и не предоставляют клиницистам незапрошенные результаты неопределенной ценности. Значение инфекции M. genitalium у беременных также неясно, а возможности лечения ограничены. Мета-анализ выявил ассоциации с преждевременными родами и мертворождением 2, но эти результаты не были подтверждены проспективными исследованиями.6 Мы не рекомендуем рутинное тестирование на M. genitalium . Учитывая растущее понимание потенциального вреда ненужной антибактериальной терапии, этот вывод соответствует клиническим руководствам, рекомендующим лечить M. genitalium инфекций только в том случае, если у пациента есть симптомы, имелся половой контакт с инфицированным человеком или ему предстоит хирургическая операция. нарушает цервикальный барьер.3,4,5 Клиническое значение бессимптомных инфекций еще предстоит выяснить. Коробка — результаты тестирования на Mycoplasma genitalium у 1176 пациентов в Медицинском центре Монаш, Мельбурн, май – июль 2017 г.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||






 Его возбудитель очень устойчив ко многим антибиотикам, вследствие чего процесс выздоровления сильно затягивается. Кроме того, в первом триместре прием антибиотиков нежелателен, их влияние на ребенка намного опаснее, чем воздействие микоплазм.
Его возбудитель очень устойчив ко многим антибиотикам, вследствие чего процесс выздоровления сильно затягивается. Кроме того, в первом триместре прием антибиотиков нежелателен, их влияние на ребенка намного опаснее, чем воздействие микоплазм. Возрастает риск прерывания беременности и бесплодия в будущем.
Возрастает риск прерывания беременности и бесплодия в будущем.
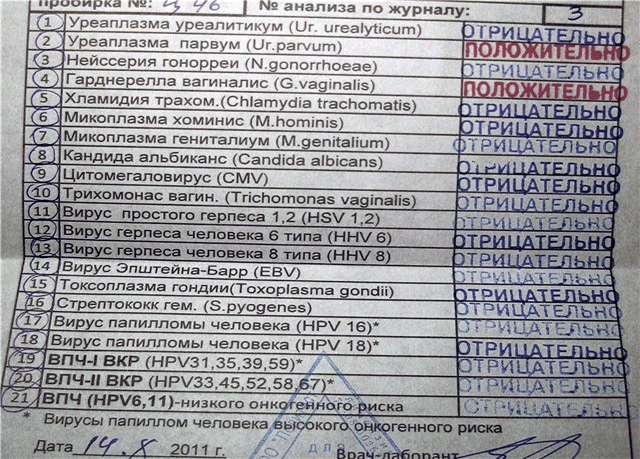 genitalium
genitalium  9)
9) 3)
3) 58
58 7)
7) 3)
3) 27
27 04
04 trachomatis
trachomatis  genitalium
genitalium  genitalium [11]. В исследовании случай-контроль с участием 1014 недавно беременных женщин в Гвинее-Бисау, M.genitalium , обнаруженный с помощью ПЦР в образцах шейки матки, собранных в течение 24 часов после SAB или родов доношенного новорожденного, не был связан с SAB (OR 0,61, 95% CI 0,07–2,5) [24]. В нашем исследовании, хотя у нас была небольшая выборка, M. genitalium было более распространенным, чем сообщалось в исследовании Oakeshott et al. (5,6% против 0,66%), и у нас была мощность 80% для обнаружения примерно трехкратного увеличения риска САБ среди M. genitalium положительных пациентов. Можно ожидать более высокой распространенности, поскольку женщины в нашей исследуемой популяции, вероятно, подвергались высокому риску ЗППП в целом, поскольку они были преимущественно молодыми, одинокими, афро-американцами, с более низким социально-экономическим статусом (СЭС) и сообщали о ЗППП в анамнезе.Кроме того, в отличие от Labbe et al., Которые тестировали на M.
genitalium [11]. В исследовании случай-контроль с участием 1014 недавно беременных женщин в Гвинее-Бисау, M.genitalium , обнаруженный с помощью ПЦР в образцах шейки матки, собранных в течение 24 часов после SAB или родов доношенного новорожденного, не был связан с SAB (OR 0,61, 95% CI 0,07–2,5) [24]. В нашем исследовании, хотя у нас была небольшая выборка, M. genitalium было более распространенным, чем сообщалось в исследовании Oakeshott et al. (5,6% против 0,66%), и у нас была мощность 80% для обнаружения примерно трехкратного увеличения риска САБ среди M. genitalium положительных пациентов. Можно ожидать более высокой распространенности, поскольку женщины в нашей исследуемой популяции, вероятно, подвергались высокому риску ЗППП в целом, поскольку они были преимущественно молодыми, одинокими, афро-американцами, с более низким социально-экономическим статусом (СЭС) и сообщали о ЗППП в анамнезе.Кроме того, в отличие от Labbe et al., Которые тестировали на M. genitalium во время SAB и родов, мы тестировали на M. genitalium до потери беременности. Следовательно, в отличие от предыдущих исследований M. genitalium и SAB, наше проспективное исследование позволило нам установить временную взаимосвязь между ранней беременностью M. genitalium и последующими SAB среди беременных с высоким риском.
genitalium во время SAB и родов, мы тестировали на M. genitalium до потери беременности. Следовательно, в отличие от предыдущих исследований M. genitalium и SAB, наше проспективное исследование позволило нам установить временную взаимосвязь между ранней беременностью M. genitalium и последующими SAB среди беременных с высоким риском. обнаружили, что M. genitalium чаще встречается у беременных женщин моложе 20 лет, не состоящих в браке с чернокожими, и у которых СЭС ниже [11].Наши нулевые результаты, вероятно, были связаны с тем, что наша исследуемая популяция была довольно однородной группой женщин, что могло смещать наши результаты в сторону нулевых.
обнаружили, что M. genitalium чаще встречается у беременных женщин моложе 20 лет, не состоящих в браке с чернокожими, и у которых СЭС ниже [11].Наши нулевые результаты, вероятно, были связаны с тем, что наша исследуемая популяция была довольно однородной группой женщин, что могло смещать наши результаты в сторону нулевых. [22, 23]. Возможно, что M. genitalium не было связано с SAB в нашей исследуемой популяции беременных женщин, потому что женщины с M.genitalium продолжают развиваться ВЗОМТ и субфертильность и поэтому не будут включены в наше исследование. Результаты этого исследования подтверждают необходимость дальнейших исследований роли M. genitalium в репродуктивных и неблагоприятных исходах беременности. Хотя предполагается, что M. genitalium связано с нарушением фертильности, необходимы более крупные проспективные исследования среди беременных женщин и женщин, пытающихся зачать ребенка.
[22, 23]. Возможно, что M. genitalium не было связано с SAB в нашей исследуемой популяции беременных женщин, потому что женщины с M.genitalium продолжают развиваться ВЗОМТ и субфертильность и поэтому не будут включены в наше исследование. Результаты этого исследования подтверждают необходимость дальнейших исследований роли M. genitalium в репродуктивных и неблагоприятных исходах беременности. Хотя предполагается, что M. genitalium связано с нарушением фертильности, необходимы более крупные проспективные исследования среди беременных женщин и женщин, пытающихся зачать ребенка. Более того, в анализах подгрупп, стратифицированных по гестационному возрасту на момент включения в исследование, результаты не различались. В-третьих, использование самоотчетов в качестве средства сбора информации может внести несколько предубеждений и может быть не очень точной мерой.Хотя гестационный возраст был рассчитан на основе самооценки даты последней менструации, которая может быть завышена или недооценена истинная дата, почти у 72% участниц предполагаемая дата родов была подтверждена с помощью УЗИ органов малого таза. Наконец, для тестирования M. genitalium в нашем подисследовании EPS были доступны только заархивированные образцы мочи из средней части потока (MSU), и это могло ограничить наши анализы. Пока нет данных о чувствительности M. genitalium ПЦР в MSU по сравнению с образцами первого мочеиспускания (FVU), C.trachomatis исследования показали, что MSU имеет чувствительность от 86% до 95% по сравнению с FVU [31]. Таким образом, мы ожидаем, что ПЦР MSU M.
Более того, в анализах подгрупп, стратифицированных по гестационному возрасту на момент включения в исследование, результаты не различались. В-третьих, использование самоотчетов в качестве средства сбора информации может внести несколько предубеждений и может быть не очень точной мерой.Хотя гестационный возраст был рассчитан на основе самооценки даты последней менструации, которая может быть завышена или недооценена истинная дата, почти у 72% участниц предполагаемая дата родов была подтверждена с помощью УЗИ органов малого таза. Наконец, для тестирования M. genitalium в нашем подисследовании EPS были доступны только заархивированные образцы мочи из средней части потока (MSU), и это могло ограничить наши анализы. Пока нет данных о чувствительности M. genitalium ПЦР в MSU по сравнению с образцами первого мочеиспускания (FVU), C.trachomatis исследования показали, что MSU имеет чувствительность от 86% до 95% по сравнению с FVU [31]. Таким образом, мы ожидаем, что ПЦР MSU M. genitalium дала результаты в нашем исследовании, аналогичные результатам с использованием FVU, которые Jensen et al. ранее опубликовали как наиболее чувствительный тип образцов для обнаружения M. genitalium с помощью ПЦР по сравнению с образцами мазков из шейки матки и уретры [30]. В исследовании, сравнивающем эффективность FVU с образцами цервикального и уретрального мазков для выявления M.genitalium с использованием собственных ПЦР-анализов, контролируемых ингибиторами, больше инфекций было обнаружено с использованием образцов мочи (88%), чем образцов цервикального (71%) и уретрального мазков (57%), а образец мочи был значительно более эффективным, чем оба образца цервикального канала. и образец мазка из уретры [30]. Однако для оптимальной чувствительности к моче следует добавить образец из шейки матки. В нашем исследовании добавление цервикального или вагинального образца для ПЦР могло повысить чувствительность и выявить более M.genitalium положительных женщин.
genitalium дала результаты в нашем исследовании, аналогичные результатам с использованием FVU, которые Jensen et al. ранее опубликовали как наиболее чувствительный тип образцов для обнаружения M. genitalium с помощью ПЦР по сравнению с образцами мазков из шейки матки и уретры [30]. В исследовании, сравнивающем эффективность FVU с образцами цервикального и уретрального мазков для выявления M.genitalium с использованием собственных ПЦР-анализов, контролируемых ингибиторами, больше инфекций было обнаружено с использованием образцов мочи (88%), чем образцов цервикального (71%) и уретрального мазков (57%), а образец мочи был значительно более эффективным, чем оба образца цервикального канала. и образец мазка из уретры [30]. Однако для оптимальной чувствительности к моче следует добавить образец из шейки матки. В нашем исследовании добавление цервикального или вагинального образца для ПЦР могло повысить чувствительность и выявить более M.genitalium положительных женщин.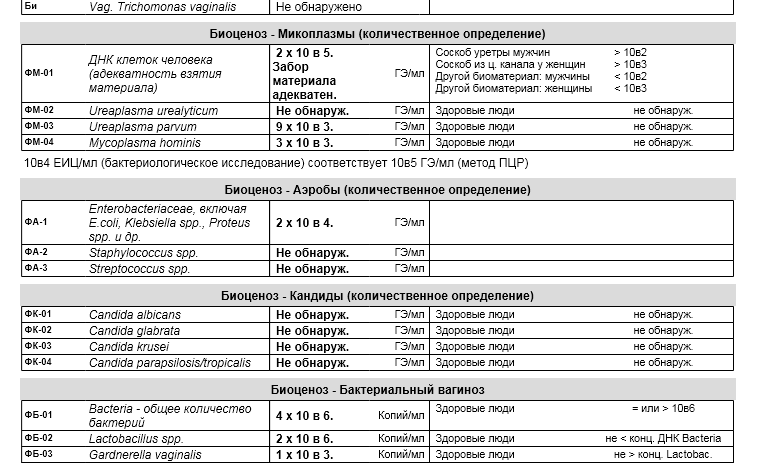 Однако образцы шейки матки не были доступны для тестирования. Следовательно, заявленная распространенность M. genitalium в нашей исследуемой популяции может быть недооценкой истинной распространенности в нашей исследуемой популяции. Нулевое соотношение между M. genitalium ПЦР мочи и SAB может быть дополнительно объяснено тем фактом, что у некоторых женщин не было инфекции верхних половых путей, а вместо этого была только инфекция мочевыводящих или нижних половых путей, недостаточная для того, чтобы вызвать SAB.
Однако образцы шейки матки не были доступны для тестирования. Следовательно, заявленная распространенность M. genitalium в нашей исследуемой популяции может быть недооценкой истинной распространенности в нашей исследуемой популяции. Нулевое соотношение между M. genitalium ПЦР мочи и SAB может быть дополнительно объяснено тем фактом, что у некоторых женщин не было инфекции верхних половых путей, а вместо этого была только инфекция мочевыводящих или нижних половых путей, недостаточная для того, чтобы вызвать SAB. genitalium при репродуктивных и неблагоприятных исходах беременности. Хотя предполагается, что M. genitalium связано с нарушением фертильности, необходимы более крупные проспективные исследования среди беременных женщин и женщин, пытающихся зачать ребенка. В таких исследованиях следует рассмотреть возможность тестирования на M. genitalium в образцах из шейки матки или влагалища, взятых у женщин, взятых до беременности, или у женщин на ранних сроках беременности.
genitalium при репродуктивных и неблагоприятных исходах беременности. Хотя предполагается, что M. genitalium связано с нарушением фертильности, необходимы более крупные проспективные исследования среди беременных женщин и женщин, пытающихся зачать ребенка. В таких исследованиях следует рассмотреть возможность тестирования на M. genitalium в образцах из шейки матки или влагалища, взятых у женщин, взятых до беременности, или у женщин на ранних сроках беременности.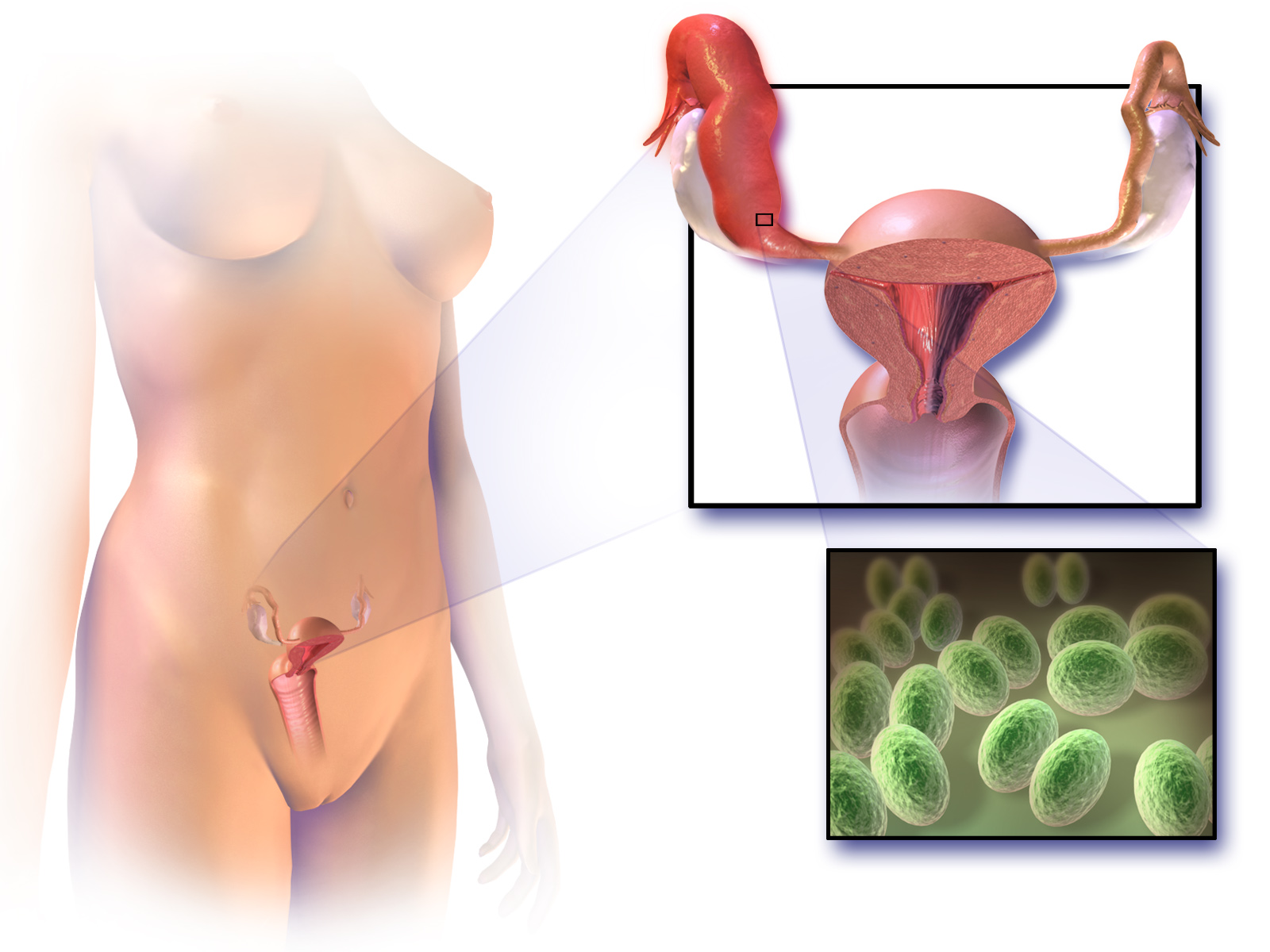 J Matern Fetal Neonatal Med. 2009; 22: 212–7. Поиск в Google Scholar
J Matern Fetal Neonatal Med. 2009; 22: 212–7. Поиск в Google Scholar Поиск в Google Scholar
Поиск в Google Scholar Поиск в Google Scholar
Поиск в Google Scholar Д., Джанг И.Х., Угу И, Ли А.Распространенность вагинальных микроорганизмов у беременных с преждевременными родами и преждевременными родами. Ann Lab Med. 2012; 32: 194–200. Поиск в Google Scholar
Д., Джанг И.Х., Угу И, Ли А.Распространенность вагинальных микроорганизмов у беременных с преждевременными родами и преждевременными родами. Ann Lab Med. 2012; 32: 194–200. Поиск в Google Scholar Поиск в Google Scholar
Поиск в Google Scholar