Местный перитонит
Ограниченный воспалительный процесс в брюшной полости, локализующийся в зоне органа, вызвавшего воспаление. Заболевание проявляется абдоминальными болями, локальным напряжение передней стенки брюшины, тошнотой и рвотой, раздражением брюшной полости, тахикардией, лихорадкой, а также умеренной слабостью. Чтобы установить и подтвердить диагноз, врач анализирует симптоматику, изучает анамнез, проводит физикальный осмотр и назначает дополнительные обследования. Обычно, выполняется общий анализ крови, рентгенография, ультразвуковое исследование, мультиспиральная компьютерная томография, а также диагностическая лапароскопия. Если гнойник не сформирован, назначается консервативная терапия антибактериальными препаратами, однако если в брюшной полости образовался абсцесс, проводят хирургическую операцию.
Причины местного перитонитаК заболеванию приводит выраженный воспалительный процесс одного из органов брюшины, перешедший на листки брюшной полости. Одной из основных причин недуга является перфорация полого органа с излитием его содержимого в полость брюшины. Если происходит выход каловых масс, развивается бактериальное обсеменение, а желудочные, поджелудочные и желчные агрессивные ферменты провоцируют асептический воспалительный процесс в брюшной полости. Местные защитные механизмы активизируются и приводят к осумкованию воспаления, предотвращая его распространение. При отсутствии своевременной терапии либо ее неэффективности, болезнь осложняется абсцессом брюшины. Местный перитонит всегда возникает вследствие других патологий и может быть спровоцированным кишечной палочкой, клебсиеллой, протеем, стрептококками, энтерококками, бактероидами, эубактериями, иногда – грибками. Чаще всего образованию гнойника способствуют ишемия и иммуносупрессия кишечника, а также выход каловых масс в полость брюшины при перфорации кишечника. Если заболевание не диагностируется вовремя, оно может обрести хроническое течение.
Одной из основных причин недуга является перфорация полого органа с излитием его содержимого в полость брюшины. Если происходит выход каловых масс, развивается бактериальное обсеменение, а желудочные, поджелудочные и желчные агрессивные ферменты провоцируют асептический воспалительный процесс в брюшной полости. Местные защитные механизмы активизируются и приводят к осумкованию воспаления, предотвращая его распространение. При отсутствии своевременной терапии либо ее неэффективности, болезнь осложняется абсцессом брюшины. Местный перитонит всегда возникает вследствие других патологий и может быть спровоцированным кишечной палочкой, клебсиеллой, протеем, стрептококками, энтерококками, бактероидами, эубактериями, иногда – грибками. Чаще всего образованию гнойника способствуют ишемия и иммуносупрессия кишечника, а также выход каловых масс в полость брюшины при перфорации кишечника. Если заболевание не диагностируется вовремя, оно может обрести хроническое течение.
Отличают острое и постепенное начало недуга. На фоне «прикрытой» перфорации полых органов, болезнь выражается острой кинжальной болью и рефлекторной рвотой. Через несколько часов, боль стихает и ощущается только в проекции воспалительного процесса. Как правило, у пациента поднимается температура до субфебрильных значений, увеличивается частота сердечных сокращений и ухудшается общее состояние. Нарушения сознания не наблюдаются.
На фоне «прикрытой» перфорации полых органов, болезнь выражается острой кинжальной болью и рефлекторной рвотой. Через несколько часов, боль стихает и ощущается только в проекции воспалительного процесса. Как правило, у пациента поднимается температура до субфебрильных значений, увеличивается частота сердечных сокращений и ухудшается общее состояние. Нарушения сознания не наблюдаются.
Если воспаление распространяется постепенно, отмечается невыраженное вздутие живота, умеренные локализованные болевые ощущения, субфебрилитет, удовлетворительное общее состояние, привычная трудоспособность. У некоторых больных, которые несвоевременно обратились на медицинской помощью, через несколько недель симптоматика регрессирует. Однако, состояние пациента может и ухудшаться: поднимается фебрильная температура и возникают сильные абдоминальные боли. Данные признаки свидетельствуют о формировании гнойника в полости брюшины. При пальпации выявляется плотная болезненная опухоль и напряженные мышцы передней брюшной стенки.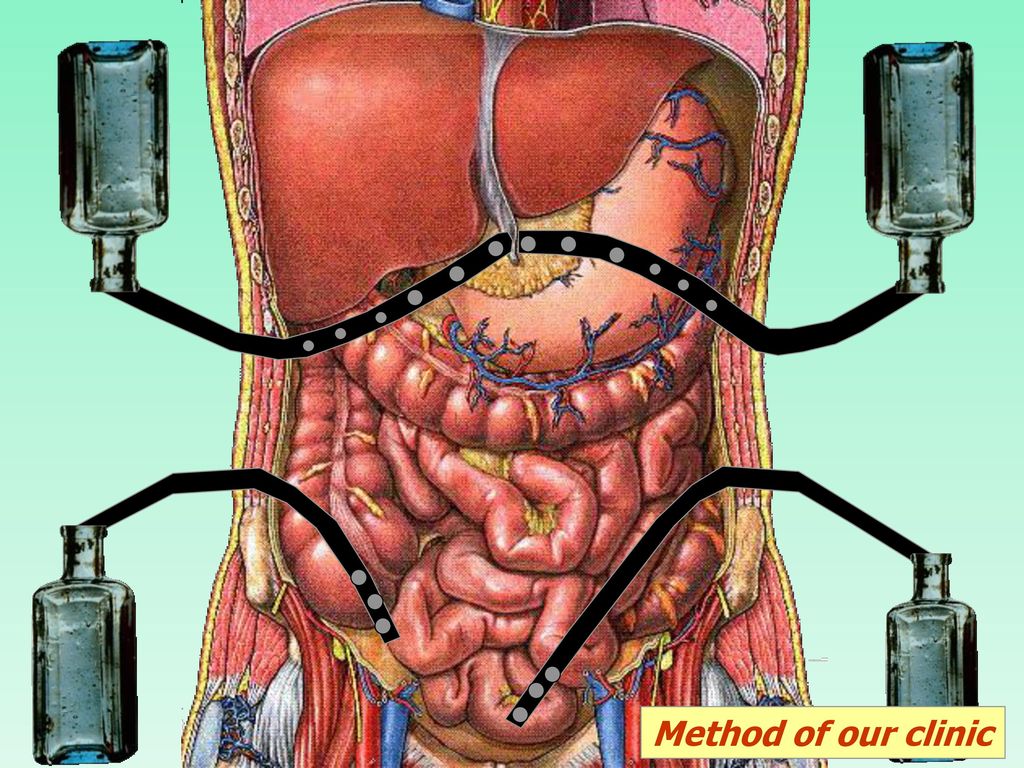
Диагностика затруднена. Чтобы установить и подтвердить диагноз, врач анализирует симптоматику, изучает анамнез, проводит физикальный осмотр и назначает дополнительные обследования. Обычно, выполняется общий анализ крови, рентгенография, ультразвуковое исследование, мультиспиральная компьютерная томография, а также диагностическая лапароскопия. Возможно проведение ректального и вагинального обследования, если очаг поражения располагается в малом тазу.
Лечение местного перитонитаПри неосложненном течении заболевания применяется консервативная терапии. Пациенту назначают антибактериальные препараты, проводят дезинтоксикацию, корректируют рацион питания и рекомендуют соблюдать постельный режим. Если во время диагностики был обнаружен гнойник, выполняют оперативное вмешательство методом хирургического дренирования. После операции больному показан курс антибактериальной терапии.
После операции больному показан курс антибактериальной терапии.
Специфические методы профилактики не разработаны. Необходимо своевременно выявлять и лечить болезни пищеварительного тракта, способные спровоцировать местный перитонит.
Страница не найдена |
Страница не найдена |Архив за месяц
ПнВтСрЧтПтСбВс
6789101112
13141516171819
20212223242526
27282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Метки
Настройки
для слабовидящих
Острый гангренозный аппендицит.
 Местный серозно-фибринозный перитонит реферат 2010 по медицине
Местный серозно-фибринозный перитонит реферат 2010 по медицинеМУНИЦИПАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДННИ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РФ АЛТАЙСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Кафедра факультетской хирургии История болезни Больной: Клинический диагноз: Острый гангренозный аппендицит. Местный серозно-фибринозный перитонит Барнаул-2009 Паспортная часть ФИО: Возраст: 30 лет Пол: мужской Место жительства: г.Барнаул, Павловский тракт 128, кв.44. Профессия: электрик Дата поступления: 16.06.2009 Дата курации: 23.06.2009 Клинический диагноз: острый гангренозный аппендицит, местный перитонит. Операция: Видеолапароскопическая аппендэктомия, дренирование брюшной полости (16.06.2009) Жалобы Основные жалобы: На наличие операционных ран в трех типичных точках: над пупком, на 4 см. ниже пупка, между наружной и средней третью линии, соединяющей переднюю верхнюю ость подвздошной кости и пупок. На умеренную боль в области операционной раны при напряжении мышц брюшного пресса. Дополнительные жалобы: Система органов дыхания: носовое дыхание не затруднено, свободное; выделяемого из носа не отмечает. Больной отмечает небольшое першение и дискомфорт в горле, во время разговора. Система органов кровообращения: периферических отёков, чувства похолодания и онемения конечностей не отмечает. Система органов пищеварения: аппетит не изменен, тошноты нет, вкус не извращен, неприятного запаха изо рта нет. Стул регулярный, оформленный, 1 раз в сутки, без патологических примесей. Мочевыделительная система: болей внизу живота не отмечает, мочеиспускание регулярное, 3-4 раза в день, безболезненное. производилось. Гемотрансфузии отрицает. Туберкулез, вирусный гепатит, венерические заболевания отрицает у себя и у родственников. Аллергологический анамнез: реакция на пенициллин, новокаин – крапивница. Вредные привычки: курит с 18 лет по 20 сигарет в день. Алкоголь употребляет умеренно. У отца и у брата был аппендицит. Заключение: На основании анамнеза жизни можно выделить следующие предрасполагающие факторы развития аппендицита: наличие очагов хронической инфекции: хронический тонзиллит, кариес зубов; преобладание в пище мяса, возможна глистная инвазия, наследственная предрасположенность, сенсибилизация организма.
Дополнительные жалобы: Система органов дыхания: носовое дыхание не затруднено, свободное; выделяемого из носа не отмечает. Больной отмечает небольшое першение и дискомфорт в горле, во время разговора. Система органов кровообращения: периферических отёков, чувства похолодания и онемения конечностей не отмечает. Система органов пищеварения: аппетит не изменен, тошноты нет, вкус не извращен, неприятного запаха изо рта нет. Стул регулярный, оформленный, 1 раз в сутки, без патологических примесей. Мочевыделительная система: болей внизу живота не отмечает, мочеиспускание регулярное, 3-4 раза в день, безболезненное. производилось. Гемотрансфузии отрицает. Туберкулез, вирусный гепатит, венерические заболевания отрицает у себя и у родственников. Аллергологический анамнез: реакция на пенициллин, новокаин – крапивница. Вредные привычки: курит с 18 лет по 20 сигарет в день. Алкоголь употребляет умеренно. У отца и у брата был аппендицит. Заключение: На основании анамнеза жизни можно выделить следующие предрасполагающие факторы развития аппендицита: наличие очагов хронической инфекции: хронический тонзиллит, кариес зубов; преобладание в пище мяса, возможна глистная инвазия, наследственная предрасположенность, сенсибилизация организма. Status praesens communis Общее состояние больного удовлетворительное, сознание ясное. Положение больного в постели свободное, активное. Выражение лица спокойное, поведение адекватное, эмоции сдержаны. Осанка правильная, телосложение правильное. Больной умеренного питания. Конституция нормостеническая. Рост больного 176 см, вес 72 кг. Кожа, переферические лимфоузлы и слизистые оболочки: Кожные покровы бледные, сухие. Участков гиперпигментации, расчесов, высыпаний, геморрагий, сосудистых звездочек нет. Эластичность и тургор равномерно снижены, оволосение по мужскому типу. Ногти нормальной формы. Слизистая рта бледно-розовая, патологических изменений не выявлено. Подкожно жировая клетчатка умерено развита (толщина кожно- подкожно-жировой складки под лопаткой 3 см). Отеки в нижней трети голени, усиливаются к вечеру. Периферические лимфоузлы непальпируются. Опорно-двигательный аппарат: Общее развитие мышечной системы нормальное, тонус сохранен. Болезненности при ощупывании мышц нет, атрофии и уплотней не обнаружено.
Status praesens communis Общее состояние больного удовлетворительное, сознание ясное. Положение больного в постели свободное, активное. Выражение лица спокойное, поведение адекватное, эмоции сдержаны. Осанка правильная, телосложение правильное. Больной умеренного питания. Конституция нормостеническая. Рост больного 176 см, вес 72 кг. Кожа, переферические лимфоузлы и слизистые оболочки: Кожные покровы бледные, сухие. Участков гиперпигментации, расчесов, высыпаний, геморрагий, сосудистых звездочек нет. Эластичность и тургор равномерно снижены, оволосение по мужскому типу. Ногти нормальной формы. Слизистая рта бледно-розовая, патологических изменений не выявлено. Подкожно жировая клетчатка умерено развита (толщина кожно- подкожно-жировой складки под лопаткой 3 см). Отеки в нижней трети голени, усиливаются к вечеру. Периферические лимфоузлы непальпируются. Опорно-двигательный аппарат: Общее развитие мышечной системы нормальное, тонус сохранен. Болезненности при ощупывании мышц нет, атрофии и уплотней не обнаружено. Деформаций костей и болезненности при пальпации и поколачивании нет. Утолщений и неровностей надкостницы нет. Искривлений позвоночника нет. Органы дыхания: Частота дыхательных движений 18 дыхательных движений в минуту, ритмичное. Тип дыхания смешанный. Патологических типов дыхания (Чейн- Стокса, Куссмауля, Биота) не наблюдается. Носовое дыхание не затруднено, изменений формы носа нет. Пальпация и перкуссия придаточных пазух носа безболезненна. Деформации гортани, отклонения ее от хода срединной линии не наблюдается, пальпация безболезнена, голос обычный: охриплости, афонии нет. Форма грудной клетки нормостеническая, обе половины симметричны, в акте дыхания участвуют одинаково. Межреберные промежутки не расширены, плотное прилегание лопаток, ключицы симметричные. При пальпации грудной клетки болезненность не выявлена. Резистентность не изменена, голосовое дрожание равномерное. При сравнительной перкуссии отмечается ясный легочный звук над обеими легкими по всем 9 парным точкам выслушивания.
Деформаций костей и болезненности при пальпации и поколачивании нет. Утолщений и неровностей надкостницы нет. Искривлений позвоночника нет. Органы дыхания: Частота дыхательных движений 18 дыхательных движений в минуту, ритмичное. Тип дыхания смешанный. Патологических типов дыхания (Чейн- Стокса, Куссмауля, Биота) не наблюдается. Носовое дыхание не затруднено, изменений формы носа нет. Пальпация и перкуссия придаточных пазух носа безболезненна. Деформации гортани, отклонения ее от хода срединной линии не наблюдается, пальпация безболезнена, голос обычный: охриплости, афонии нет. Форма грудной клетки нормостеническая, обе половины симметричны, в акте дыхания участвуют одинаково. Межреберные промежутки не расширены, плотное прилегание лопаток, ключицы симметричные. При пальпации грудной клетки болезненность не выявлена. Резистентность не изменена, голосовое дрожание равномерное. При сравнительной перкуссии отмечается ясный легочный звук над обеими легкими по всем 9 парным точкам выслушивания. При топографической перкуссии: Размеры легкого соответствуют норме. Подвижность легочного края в норме. Аускультативно: Дыхание везикулярное, хрипов нет. Шум трения плевры и плевро- перикардиальный шум отсутствуют. Сердечно-сосудистая система: При осмотре и пальпации по ходу периферических сосудов патологических отклонений и боли не обнаружено. При осмотре области сердца сердечного горба и патологических пульсаций не обнаружено. Верхушечный толчок не пальпируется. Сердечного толчка нет. Границы относительной и сердечной тупости сердца соответствуют норме. Аускультативно: Ритм правильный, тоны сердца глухие в 4 основных и 3 дополнительных точках (Боткина, Наунина, Левиной), патологических шумов нет, раздвоений и расщеплений тонов нет. ЧСС 62 уд/мин Исследования сосудов: При осмотре пульсации сосудов шеи не обнаружено. При осмотре и пальпации сонных и лучевых артерий видимых изменений не наблюдается, сосуды эластичны, извитостей нет, безболезненны, варикозных расширений нет. Уплотнений по ходу вен нет.
При топографической перкуссии: Размеры легкого соответствуют норме. Подвижность легочного края в норме. Аускультативно: Дыхание везикулярное, хрипов нет. Шум трения плевры и плевро- перикардиальный шум отсутствуют. Сердечно-сосудистая система: При осмотре и пальпации по ходу периферических сосудов патологических отклонений и боли не обнаружено. При осмотре области сердца сердечного горба и патологических пульсаций не обнаружено. Верхушечный толчок не пальпируется. Сердечного толчка нет. Границы относительной и сердечной тупости сердца соответствуют норме. Аускультативно: Ритм правильный, тоны сердца глухие в 4 основных и 3 дополнительных точках (Боткина, Наунина, Левиной), патологических шумов нет, раздвоений и расщеплений тонов нет. ЧСС 62 уд/мин Исследования сосудов: При осмотре пульсации сосудов шеи не обнаружено. При осмотре и пальпации сонных и лучевых артерий видимых изменений не наблюдается, сосуды эластичны, извитостей нет, безболезненны, варикозных расширений нет. Уплотнений по ходу вен нет. Симптом Квинке отрицательный. Пульс на лучевых артериях обеих рук одинаковый: ритм правильный, удовлетворительного наполнения и напряжения. Частота пульса 62 уд/мин. Дефицита пульса нет. АД= 125/80 мм. рт. ст. При аускультации сонных артерий патологических шумов не наблюдается. Мочевыделительная система: Осмотром поясничной области отеков и припухлостей не выявлено. При глубокой пальпации в пяти положениях почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Пальпаторно мочевой пузырь безболезненный, наполненный. Мочеиспускание безболезненное, регулярное, 5-6 раз в день. Нейроэндокринная система: Движения скоордированы, сознание ясное, поведение адекватное, настроение хорошее, на вопросы отвечает адекватно. Ориентируется в пространстве и времени. Слух и обоняние, зрение в норме. Тремора рук нет. области эпигастрия, а затем спустились в правую подвздошную область (симптом Кохера). Объективно при поступлении: язык суховат, обложен белым налетом. Живот не вздут, симметрично участвует в акте дыхания.
Симптом Квинке отрицательный. Пульс на лучевых артериях обеих рук одинаковый: ритм правильный, удовлетворительного наполнения и напряжения. Частота пульса 62 уд/мин. Дефицита пульса нет. АД= 125/80 мм. рт. ст. При аускультации сонных артерий патологических шумов не наблюдается. Мочевыделительная система: Осмотром поясничной области отеков и припухлостей не выявлено. При глубокой пальпации в пяти положениях почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Пальпаторно мочевой пузырь безболезненный, наполненный. Мочеиспускание безболезненное, регулярное, 5-6 раз в день. Нейроэндокринная система: Движения скоордированы, сознание ясное, поведение адекватное, настроение хорошее, на вопросы отвечает адекватно. Ориентируется в пространстве и времени. Слух и обоняние, зрение в норме. Тремора рук нет. области эпигастрия, а затем спустились в правую подвздошную область (симптом Кохера). Объективно при поступлении: язык суховат, обложен белым налетом. Живот не вздут, симметрично участвует в акте дыхания. Наблюдается напряжение мышц брюшного пресса, особенно в правой подвздошной области. При лёгких ударах пальца кисти по передней брюшной стенке наибольшая болезненность наблюдается в правой подвздошной области (симптом Менделя). При толчкообразном движении в левой подвздошной области – боль в левой подвздошной области (симптом Ровзинга). При плавном нажатии кистью на перднюю брюшную стенку и резком отнятии кисти боль в момент отнятия в правой подвздошной области (симптом Щеткина-Блюмберга). При повороте на левый бок боль усиливалась (симптом Ситковского). При поднятии прямой ноги и надавливании на правую подвздошную область резкая болезненность проекции аппендикса (симптом Образцова). Всё это говорит в пользу острого аппендицита. Симптом Образцова, давность заболевания(3 суток), значительный лейкоцитоз свидетельствует в пользу гангренозного аппендицита. Резко положительный симптом Щеткина-Блюмберга в правой подвздошной области, напряжение мышц брюшного пресса, свидетельствуют о развитии местного перитонита.
Наблюдается напряжение мышц брюшного пресса, особенно в правой подвздошной области. При лёгких ударах пальца кисти по передней брюшной стенке наибольшая болезненность наблюдается в правой подвздошной области (симптом Менделя). При толчкообразном движении в левой подвздошной области – боль в левой подвздошной области (симптом Ровзинга). При плавном нажатии кистью на перднюю брюшную стенку и резком отнятии кисти боль в момент отнятия в правой подвздошной области (симптом Щеткина-Блюмберга). При повороте на левый бок боль усиливалась (симптом Ситковского). При поднятии прямой ноги и надавливании на правую подвздошную область резкая болезненность проекции аппендикса (симптом Образцова). Всё это говорит в пользу острого аппендицита. Симптом Образцова, давность заболевания(3 суток), значительный лейкоцитоз свидетельствует в пользу гангренозного аппендицита. Резко положительный симптом Щеткина-Блюмберга в правой подвздошной области, напряжение мышц брюшного пресса, свидетельствуют о развитии местного перитонита. Из анамнеза жизни известно, что у пациента имелись факторы риска развития острого аппендицита: наличие очагов хронической инфекции: хронический тонзиллит, кариес зубов; преобладание в пище мяса, возможна глистная инвазия, наследственная предрасположенность, сенсибилизация организма. На основании жалоб и объективного статуса на момент курации (осталась только умеренная боль и болезненность в области операционных ран) можно сказать, что патологический очаг — воспалённый аппендикс удален полностью. При аппендэктомии: Червеобразный отросток увеличен в размерах, напряжен, тёмно-багрового цвета, с некротическими изменениями, у основания участок перфорации с каловым отделяемым. В брюшной полости большое количество серозно-фибринозного выпота. Макропрепарат: аппендикс размером 9,0 на 1,5 см., отёчен, инфильтрирован с гнойно- некротическими изменениями, с перфорацией у основания. Микрокартина: отдельныё участки некроза на всю стенку аппендикса, пропитан лимфоцитами сплошь. Это еще раз подтверждает диагноз: Острый гангренозный аппендицит.
Из анамнеза жизни известно, что у пациента имелись факторы риска развития острого аппендицита: наличие очагов хронической инфекции: хронический тонзиллит, кариес зубов; преобладание в пище мяса, возможна глистная инвазия, наследственная предрасположенность, сенсибилизация организма. На основании жалоб и объективного статуса на момент курации (осталась только умеренная боль и болезненность в области операционных ран) можно сказать, что патологический очаг — воспалённый аппендикс удален полностью. При аппендэктомии: Червеобразный отросток увеличен в размерах, напряжен, тёмно-багрового цвета, с некротическими изменениями, у основания участок перфорации с каловым отделяемым. В брюшной полости большое количество серозно-фибринозного выпота. Макропрепарат: аппендикс размером 9,0 на 1,5 см., отёчен, инфильтрирован с гнойно- некротическими изменениями, с перфорацией у основания. Микрокартина: отдельныё участки некроза на всю стенку аппендикса, пропитан лимфоцитами сплошь. Это еще раз подтверждает диагноз: Острый гангренозный аппендицит. Местный серозно-фибринозный перитонит. Клиническая картина Клиническая картина острого аппендицита вариабельна и зависит от степени воспалительных изменений в стенке отростка, особенностей локализации аппендикса в брюшной полости, возраста, физического состояния больных, их реактивности, наличия или отсутствия осложнений сопутствующих заболеваний. Жалобы. При остром не осложненном аппендиците в начале болезни внезапно появляется абдоминальный дискомфорт: ощущение вздутия, распирания живота, колик или неопределенной боли в эпигастрии или в околопупочной области. Отхождение стула или газов на короткий период облегчает состояние пациента. С течением времени (1—3 ч) интенсивность боли нарастает, меняется ее характер. Вместо приступообразной, ноющей, колющей появляется постоянная, жгучая, распирающая, давящая боль. Как правило, это соответствует фазе миграции боли из эпигастрия в правый нижний квадрант живота (симптом Кохера—Волковича). В этот период резкие движения, глубокое дыхание, кашель, тряская езда, ходьба усиливают локальную боль, которая может заставить больного принять вынужденное положение (на правом боку с приведенными к животу ногами).
Местный серозно-фибринозный перитонит. Клиническая картина Клиническая картина острого аппендицита вариабельна и зависит от степени воспалительных изменений в стенке отростка, особенностей локализации аппендикса в брюшной полости, возраста, физического состояния больных, их реактивности, наличия или отсутствия осложнений сопутствующих заболеваний. Жалобы. При остром не осложненном аппендиците в начале болезни внезапно появляется абдоминальный дискомфорт: ощущение вздутия, распирания живота, колик или неопределенной боли в эпигастрии или в околопупочной области. Отхождение стула или газов на короткий период облегчает состояние пациента. С течением времени (1—3 ч) интенсивность боли нарастает, меняется ее характер. Вместо приступообразной, ноющей, колющей появляется постоянная, жгучая, распирающая, давящая боль. Как правило, это соответствует фазе миграции боли из эпигастрия в правый нижний квадрант живота (симптом Кохера—Волковича). В этот период резкие движения, глубокое дыхание, кашель, тряская езда, ходьба усиливают локальную боль, которая может заставить больного принять вынужденное положение (на правом боку с приведенными к животу ногами). Локализация боли в животе часто указывает на место расположения воспалительного очага в брюшной полости. Так, боль, сосредоточенная в лонной области, внизу живота справа может свидетельствовать о тазовой локализации отростка. При медиальном расположении аппендикса боль проецируется на пупочную область, ближе к середине живота. Наличие боли в поясничной области, возможная иррадиация в правую ногу, промежность, наружные половые органы при отсутствии патологических изменений в почке и мочеточнике могут указывать на расположение воспаленного отростка позади слепой кишки. Боль в правом подреберье характерна для подпеченочной локализации отростка. Боль в левом нижнем квадранте живота отмечается очень редко и может возникать при левостороннем расположении слепой кишки и отростка. Хотя локальная боль в правом нижнем квадранте живота наблюдается более чем у 90 % больных, эпигастральная фаза начала болезни встречается только у 70 %, а симптом перемещения боли сверху вниз и вправо — лишь у 50 % пациентов.
Локализация боли в животе часто указывает на место расположения воспалительного очага в брюшной полости. Так, боль, сосредоточенная в лонной области, внизу живота справа может свидетельствовать о тазовой локализации отростка. При медиальном расположении аппендикса боль проецируется на пупочную область, ближе к середине живота. Наличие боли в поясничной области, возможная иррадиация в правую ногу, промежность, наружные половые органы при отсутствии патологических изменений в почке и мочеточнике могут указывать на расположение воспаленного отростка позади слепой кишки. Боль в правом подреберье характерна для подпеченочной локализации отростка. Боль в левом нижнем квадранте живота отмечается очень редко и может возникать при левостороннем расположении слепой кишки и отростка. Хотя локальная боль в правом нижнем квадранте живота наблюдается более чем у 90 % больных, эпигастральная фаза начала болезни встречается только у 70 %, а симптом перемещения боли сверху вниз и вправо — лишь у 50 % пациентов. Боль в животе при остром аппендиците, как правило, умеренная, терпимая. При растяжении червеобразного отростка гноем (эмпиема) она достигает большой интенсивности, становится невыносимой, пульсирующей, дергающей. Гангрена отростка сопровождается гибелью его нервных окончаний, что объясняет короткий период мнимого улучшения состояния за счет исчезновения самостоятельной боли в животе. Перфорация отростка характеризуется резким внезапным усилением боли с постепенным ее распространением на другие отделы живота. В типичных случаях боль при остром аппендиците не иррадиирует, за исключением тех наблюдений, когда отросток тесно предлежит к другим внутренним органам (желчный пузырь, прямая кишка, мочеточник, мочевой пузырь). Вовлечение в воспалительный процесс стенок этих органов при атипической локализации воспаленного отростка обусловливает характерную для этих органов отраженную боль. Через несколько часов после начала «абдоминального дискомфорта» у большинства больных (80 %) появляется тошнота, сопровождающаяся одно-, или двукратной рвотой (наблюдается у 60 % больных, чаще у детей).
Боль в животе при остром аппендиците, как правило, умеренная, терпимая. При растяжении червеобразного отростка гноем (эмпиема) она достигает большой интенсивности, становится невыносимой, пульсирующей, дергающей. Гангрена отростка сопровождается гибелью его нервных окончаний, что объясняет короткий период мнимого улучшения состояния за счет исчезновения самостоятельной боли в животе. Перфорация отростка характеризуется резким внезапным усилением боли с постепенным ее распространением на другие отделы живота. В типичных случаях боль при остром аппендиците не иррадиирует, за исключением тех наблюдений, когда отросток тесно предлежит к другим внутренним органам (желчный пузырь, прямая кишка, мочеточник, мочевой пузырь). Вовлечение в воспалительный процесс стенок этих органов при атипической локализации воспаленного отростка обусловливает характерную для этих органов отраженную боль. Через несколько часов после начала «абдоминального дискомфорта» у большинства больных (80 %) появляется тошнота, сопровождающаяся одно-, или двукратной рвотой (наблюдается у 60 % больных, чаще у детей). положении на правом боку боль уменьшается, поэтому некоторые больные принимают это положение с приведенными к животу ногами. Почти у 30—40 % больных частота пульса соответствует норме. Тахикардию до 100 ударов в 1 мин обнаруживают в более поздней стадии у 50 % больных. Пульс свыше 100, как правило, свидетельствует о наличии осложнений. Частота пульса обычно соответствует уровню температуры тела. Так, у 50 % больных она меньше 37°С. Обнаружение несоответствия между пульсом, температурой и количеством лейкоцитов у больных острым аппендицитом при динамическом контроле за величиной этих показателей каждые 3 ч считают плохим прогностическим признаком, указывающим на развитие синдрома системной реакции на воспаление, свидетельствующим о тяжести процесса и возможном развитии диффузного перитонита. При неосложненных формах аппендицита язык влажный, покрыт белым налетом. Сухие слизистые оболочки внутренней поверхности щеки и языка указывают на выраженную дегидратацию, наблюдаемую по мере развития перитонита.
положении на правом боку боль уменьшается, поэтому некоторые больные принимают это положение с приведенными к животу ногами. Почти у 30—40 % больных частота пульса соответствует норме. Тахикардию до 100 ударов в 1 мин обнаруживают в более поздней стадии у 50 % больных. Пульс свыше 100, как правило, свидетельствует о наличии осложнений. Частота пульса обычно соответствует уровню температуры тела. Так, у 50 % больных она меньше 37°С. Обнаружение несоответствия между пульсом, температурой и количеством лейкоцитов у больных острым аппендицитом при динамическом контроле за величиной этих показателей каждые 3 ч считают плохим прогностическим признаком, указывающим на развитие синдрома системной реакции на воспаление, свидетельствующим о тяжести процесса и возможном развитии диффузного перитонита. При неосложненных формах аппендицита язык влажный, покрыт белым налетом. Сухие слизистые оболочки внутренней поверхности щеки и языка указывают на выраженную дегидратацию, наблюдаемую по мере развития перитонита. Описано большое число признаков острого аппендицита. Не все они имеют одинаковую диагностическую значимость, основные из них приведены далее. При осмотре живота находят, что конфигурация его, как правило, не изменена, но иногда отмечают некоторое вздутие в нижних отделах, вызванное умеренным парезом слепой и подвздошной кишки. Реже наблюдают асимметрию живота, обусловленную защитным напряжением мышц в правомнижнем квадранте. Признаки острого аппендицита по данным физикального обследования Тахикардия до 100 ударов в 1 мин. Субфебрильная температура мин Локальная боль и болезненность при пальпации живота Частота дыхания более 20 в 1 мин Болезненность при ректальном исследовании. При деструктивном аппендиците часто обнаруживают некоторое отставание в акте дыхания правой половины живота, особенно в нижних отделах. При перфоративном аппендиците почти вся брюшная стенка напряжена, не участвует в акте дыхания в связи с возникшим перитонитом. При перкуссии живота у многих больных удается определить умеренный тимпанит над правой подвздошной областью, часто распространяющийся на весь гипогастрий.
Описано большое число признаков острого аппендицита. Не все они имеют одинаковую диагностическую значимость, основные из них приведены далее. При осмотре живота находят, что конфигурация его, как правило, не изменена, но иногда отмечают некоторое вздутие в нижних отделах, вызванное умеренным парезом слепой и подвздошной кишки. Реже наблюдают асимметрию живота, обусловленную защитным напряжением мышц в правомнижнем квадранте. Признаки острого аппендицита по данным физикального обследования Тахикардия до 100 ударов в 1 мин. Субфебрильная температура мин Локальная боль и болезненность при пальпации живота Частота дыхания более 20 в 1 мин Болезненность при ректальном исследовании. При деструктивном аппендиците часто обнаруживают некоторое отставание в акте дыхания правой половины живота, особенно в нижних отделах. При перфоративном аппендиците почти вся брюшная стенка напряжена, не участвует в акте дыхания в связи с возникшим перитонитом. При перкуссии живота у многих больных удается определить умеренный тимпанит над правой подвздошной областью, часто распространяющийся на весь гипогастрий. У 60 % больных сотрясение воспаленной брюшины при перкуссии в правом нижнем квадранте живота вызывает резкую болезненность(симптом Раздольского), в большинстве случаев соответствующую локализации источника воспаления. Пальпация живота позволяет обнаружить два наиболее важных симптома острого аппендицита — локальную болезненность и напряжение мышц брюшной стенки в правой подвздошной области. Поверхностную пальпацию следует начинать в левой подвздошной области, последовательно проводя по всем отделам (против часовой стрелки), и заканчивать в правой подвздошной. «Ключом» к диагнозу острого аппендицита, «симптомом, спасшим жизни миллионам больных», является защитное напряжение мышц брюшной стенки. Необходимо различать степень напряжения мышц брюшной стенки: от небольшой резистентности до ярко выраженного напряжения и, наконец, «доскообразный живот». Симптом защитного напряжения мышц живота возникает рефлекторно (висцеромоторный рефлекс) в результате раздражения париетальной брюшины воспалительным процессом.
У 60 % больных сотрясение воспаленной брюшины при перкуссии в правом нижнем квадранте живота вызывает резкую болезненность(симптом Раздольского), в большинстве случаев соответствующую локализации источника воспаления. Пальпация живота позволяет обнаружить два наиболее важных симптома острого аппендицита — локальную болезненность и напряжение мышц брюшной стенки в правой подвздошной области. Поверхностную пальпацию следует начинать в левой подвздошной области, последовательно проводя по всем отделам (против часовой стрелки), и заканчивать в правой подвздошной. «Ключом» к диагнозу острого аппендицита, «симптомом, спасшим жизни миллионам больных», является защитное напряжение мышц брюшной стенки. Необходимо различать степень напряжения мышц брюшной стенки: от небольшой резистентности до ярко выраженного напряжения и, наконец, «доскообразный живот». Симптом защитного напряжения мышц живота возникает рефлекторно (висцеромоторный рефлекс) в результате раздражения париетальной брюшины воспалительным процессом. Его местоположение соответствует локализации воспаленного отростка. В случае типичного расположения аппендикса симптом локальной мышечной защиты выявляют только в правой подвздошной области. Более обширная зона мышечного напряжения свидетельствует о распространении воспаления по брюшине, т. е. о диффузном перитоните. Напряжение мышц брюшной стенки может отсутствовать у лиц с выраженной жировой клетчаткой, многорожавших женщин, престарелых людей, пациентов, находящихся в состоянии алкогольного опьянения. Скольжение рукой по брюшной стенке через рубашку в направлении от эпигастрия к лонной области позволяет обнаружить (в 60—70 %) зону кожной гипертензии (болезненности) в правой подвздошной области (симптом Воскресенского). Для определения болевых симптомов проводят глубокую пальпацию живота. Ее начинают, так же как и поверхностную, с левой стороны вдали от места проецируемой боли. Одним из наиболее информативных признаков является симптом Щеткина—Блюмберга (медленное глубокое надавливание на брюшную стенку всеми сложенными вместе пальцами кисти не влияет на самочувствие пациента, тогда как в момент быстрого отнятия руки больной отмечает появление или резкое усиление боли).
Его местоположение соответствует локализации воспаленного отростка. В случае типичного расположения аппендикса симптом локальной мышечной защиты выявляют только в правой подвздошной области. Более обширная зона мышечного напряжения свидетельствует о распространении воспаления по брюшине, т. е. о диффузном перитоните. Напряжение мышц брюшной стенки может отсутствовать у лиц с выраженной жировой клетчаткой, многорожавших женщин, престарелых людей, пациентов, находящихся в состоянии алкогольного опьянения. Скольжение рукой по брюшной стенке через рубашку в направлении от эпигастрия к лонной области позволяет обнаружить (в 60—70 %) зону кожной гипертензии (болезненности) в правой подвздошной области (симптом Воскресенского). Для определения болевых симптомов проводят глубокую пальпацию живота. Ее начинают, так же как и поверхностную, с левой стороны вдали от места проецируемой боли. Одним из наиболее информативных признаков является симптом Щеткина—Блюмберга (медленное глубокое надавливание на брюшную стенку всеми сложенными вместе пальцами кисти не влияет на самочувствие пациента, тогда как в момент быстрого отнятия руки больной отмечает появление или резкое усиление боли). При остром аппендиците симптом Щеткина—Блюмберга положителен в той части брюшной стенки, которая ближе всего располагается к червеобразному отростку. Симптом обусловлен сотрясением воспаленной брюшины и не является специфическим. Нередко (40 %) обнаруживают появление или усиление боли в правой подвздошной области при резком, отрывистом кашле (симптом Кушниренко). Сотрясение внутренних органов происходит и при симптоме Ровсинга: надавливание левой рукой на брюшную стенку в левой подвздошной области соответственно расположению нисходящей части ободочной кишки, а правой — на ее вышележащую часть (толчкообразно) вызывает появление или усиление боли в правой подвздошной области. При повороте больного на левый бок червеобразный отросток становится более доступным для пальпации вследствие смещения влево большого сальника и петель тонкой кишки. При пальпации в этом положении в правой подвздошной области отмечают появление или усиление болезненности (положительный симптом Бартомье). Если в положении больного на левом боку кистью правой руки медленно сместить петли кишечника снизу вверх и слева направо, а затем во время выдоха резко убрать руку, внутренние органы под влиянием силы слепой кишки, нечеткость контура m.
При остром аппендиците симптом Щеткина—Блюмберга положителен в той части брюшной стенки, которая ближе всего располагается к червеобразному отростку. Симптом обусловлен сотрясением воспаленной брюшины и не является специфическим. Нередко (40 %) обнаруживают появление или усиление боли в правой подвздошной области при резком, отрывистом кашле (симптом Кушниренко). Сотрясение внутренних органов происходит и при симптоме Ровсинга: надавливание левой рукой на брюшную стенку в левой подвздошной области соответственно расположению нисходящей части ободочной кишки, а правой — на ее вышележащую часть (толчкообразно) вызывает появление или усиление боли в правой подвздошной области. При повороте больного на левый бок червеобразный отросток становится более доступным для пальпации вследствие смещения влево большого сальника и петель тонкой кишки. При пальпации в этом положении в правой подвздошной области отмечают появление или усиление болезненности (положительный симптом Бартомье). Если в положении больного на левом боку кистью правой руки медленно сместить петли кишечника снизу вверх и слева направо, а затем во время выдоха резко убрать руку, внутренние органы под влиянием силы слепой кишки, нечеткость контура m. ileopsoas. Значительно реже выявляют рентгенопозитивную тень калового камня в проекции червеобразного отростка. При перфорации аппендикса иногда обнаруживают газ в свободной брюшной полости. При наличии стертой клинической картины заболевания, невозможности с уверенностью установить или опровергнуть диагноз острого аппендицита, прежде всего у женщин детородного возраста, у пожилых людей и стариков, у детей, показаны УЗИ и/или лапароскопия. При остром аппендиците воспаленный отросток идентифицируют по данным УЗИ более чем у 90 % больных. Его прямыми отличительными признаками являются увеличение диаметра червеобразного отростка до 8— 10 мм и более (в норме 4—6 мм), утолщение стенок до 4—6 мм и более (в норме 2 мм), что в поперечном сечении дает характерный симптом «мишени» («кокарды»). Косвенными признаками острого аппендицита считают ригидность отростка, изменение его формы (крючковидная, S-образная), наличие конкрементов в его полости, нарушение слоистости его стенки, инфильтрация брыжейки, обнаружение скопления жидкости в брюшной полости.
ileopsoas. Значительно реже выявляют рентгенопозитивную тень калового камня в проекции червеобразного отростка. При перфорации аппендикса иногда обнаруживают газ в свободной брюшной полости. При наличии стертой клинической картины заболевания, невозможности с уверенностью установить или опровергнуть диагноз острого аппендицита, прежде всего у женщин детородного возраста, у пожилых людей и стариков, у детей, показаны УЗИ и/или лапароскопия. При остром аппендиците воспаленный отросток идентифицируют по данным УЗИ более чем у 90 % больных. Его прямыми отличительными признаками являются увеличение диаметра червеобразного отростка до 8— 10 мм и более (в норме 4—6 мм), утолщение стенок до 4—6 мм и более (в норме 2 мм), что в поперечном сечении дает характерный симптом «мишени» («кокарды»). Косвенными признаками острого аппендицита считают ригидность отростка, изменение его формы (крючковидная, S-образная), наличие конкрементов в его полости, нарушение слоистости его стенки, инфильтрация брыжейки, обнаружение скопления жидкости в брюшной полости. Точность метода в руках опытного специалиста достигает 95 %. Лапароскопические признаки острого аппендицита можно также разделить на прямые и косвенные. К прямым признакам относят видимые изменения отростка, ригидность стенок, гиперемию висцеральной брюшины, мелкоточечные кровоизлияния на серозном покрове отростка, наложения фибрина, инфильтрация брыжейки. Непрямые признаки — наличие мутного выпота в брюшной полости (чаще всего в правой подвздошной ямке и малом тазу), гиперемия париетальной брюшины в правой подвздошной области, иперемия и инфильтрация стенки слепой кишки. Специфических признаков катарального аппендицита, позволяющих отличить его при лапароскопии от вторичных изменений отростка (на фоне пельвиоперитонита, аднексита, мезаденита, тифлита), не существует. При флегмонозном аппендиците отросток утолщен, напряжен, серозная оболочка гиперемирована, имеет геморрагии, налеты фибрина. Брыжейка инфильтрирована, гиперемирована. В правой подвздошной области может быть виден мутный выпот.
Точность метода в руках опытного специалиста достигает 95 %. Лапароскопические признаки острого аппендицита можно также разделить на прямые и косвенные. К прямым признакам относят видимые изменения отростка, ригидность стенок, гиперемию висцеральной брюшины, мелкоточечные кровоизлияния на серозном покрове отростка, наложения фибрина, инфильтрация брыжейки. Непрямые признаки — наличие мутного выпота в брюшной полости (чаще всего в правой подвздошной ямке и малом тазу), гиперемия париетальной брюшины в правой подвздошной области, иперемия и инфильтрация стенки слепой кишки. Специфических признаков катарального аппендицита, позволяющих отличить его при лапароскопии от вторичных изменений отростка (на фоне пельвиоперитонита, аднексита, мезаденита, тифлита), не существует. При флегмонозном аппендиците отросток утолщен, напряжен, серозная оболочка гиперемирована, имеет геморрагии, налеты фибрина. Брыжейка инфильтрирована, гиперемирована. В правой подвздошной области может быть виден мутный выпот. При гангренозном аппендиците отросток резко утолщен, зеленовато-черного цвета, неравномерно окрашен, на его серозной оболочке видны множественные очаговые или сливные кровоизлияния, наложения фибрина, брыжейка резко инфильтрирована. В правой подвздошной области часто виден мутный серозно-фибринозный выпот. Считают, что диагностическая точность лапароскопии при остром аппендиците составляет 95—98 %. К компьютерной томографии прибегают при осложненном аппендиците с целью дифференциальной диагностики аппендикулярного инфильтрата и опухоли слепой кишки, а также для поиска отграниченных скоплений гноя (абсцессов). Дифференциальный диагноз Острый аппендицит приходится дифференцировать почти от всех острых заболеваний органов брюшной полости и забрюшинного пространства. Этому, с одной стороны, способствует чрезвычайная вариабельность расположения червеобразного отростка, а с другой — нередкое отсутствие специфической симптоматики заболевания. Острый панкреатит в отличие от острого аппендицита начинается с резких болей чаще опоясывающего характера, в верхних отделах живота.
При гангренозном аппендиците отросток резко утолщен, зеленовато-черного цвета, неравномерно окрашен, на его серозной оболочке видны множественные очаговые или сливные кровоизлияния, наложения фибрина, брыжейка резко инфильтрирована. В правой подвздошной области часто виден мутный серозно-фибринозный выпот. Считают, что диагностическая точность лапароскопии при остром аппендиците составляет 95—98 %. К компьютерной томографии прибегают при осложненном аппендиците с целью дифференциальной диагностики аппендикулярного инфильтрата и опухоли слепой кишки, а также для поиска отграниченных скоплений гноя (абсцессов). Дифференциальный диагноз Острый аппендицит приходится дифференцировать почти от всех острых заболеваний органов брюшной полости и забрюшинного пространства. Этому, с одной стороны, способствует чрезвычайная вариабельность расположения червеобразного отростка, а с другой — нередкое отсутствие специфической симптоматики заболевания. Острый панкреатит в отличие от острого аппендицита начинается с резких болей чаще опоясывающего характера, в верхних отделах живота. Боли нередко иррадиируют в спину и сопровождаются многократной рвотой желчью, не приносящей облегчения. В начальной стадии острого панкреатита больные ведут себя беспокойно, затем по мере нарастания интоксикации они становятся вялыми, адинамичными; при бурно прогрессирующем заболевании может наблюдаться коллапс. Кожные покровы бледные, иногда с некоторым акроцианозом, пульс значительно учащён, в то время как температура по крайней мере в течение первых часов заболевания остается нормальной. При объективном исследовании живота обращает на себя внимание несоответствие между тяжестью общего состояния и относительно невыраженной болезненностью в эпигастральной области. В правой подвздошной области болезненность чаще всего отсутствует вообще. Лишь в поздних стадиях острого панкреатита по мере распространения выпота из сальниковой сумки и правого подреберья в сторону правого бокового ка нала и подвздошной области могут появиться симптомы, симулирующие острый аппендицит. Между тем и в этом случае анамнез заболевания, наличие максимальной болезненности в эпигастральной области и характерных для острого панкреатита симптомов (отсутствие пульсации брюшной аорты в эпигастрии, наличие болезненной резистентности брюшной стенки несколько выше пупка и болезненности в левом реберно-позвоночном углу), будут способствовать установлению истинного диагноза. чем при аппендиците. Существенной разницы в динамике лейкоцитоза и в том, и в другом случае, как правило, не имеется. Ценную информацию можно получить при ультразвуковом исследовании. Оно позволяет четко визуализировать желчный пузырь, обнаружить типичные для его воспаления признаки (увеличение объема пузыря, толщины его стенок, слоистость стенок и т.д.). В то же время надежды на ультразвуковую верификацию диагноза острого аппендицита неоправданно преувеличены, хотя это иногда не удается. Правосторонняя почечная колика, как правило, начинается не с тупых, а с чрезвычайно острых болей в правой поясничной или правой подвздошной области. Нередко на фоне болей возникает рвота, которая носит рефлекторный характер. Боли в типичных случаях иррадиируют в правое бедро, промежность, половые органы и сопровождаются дизурическими расстройствами в виде учащенного и болезненного мочеиспускания. Необходимо отметить, что дизурические явления могут наблюдаться и при остром аппендиците, если воспалённый червеобразный отросток находится в тес ном соседстве с правой почкой, мочеточником или мочевым пузырём, однако в этом случае они менее выражены. В дифференциальной диагностике чрезвычайно важная роль принадлежит анамнезу: как известно, при аппендиците никогда не бывает очень сильных приступообразных болей с описанной выше иррадиацией. Кроме того, несмотря на сильные субъективные болевые ощущения, во время физикального исследования больного с почечной коликой не удаётся выявить ни интенсивной болезненности в животе, ни симптомов раздражения брюшины. Сомнения могут быть разрешены после лабораторного исследования мочи и по возможности — срочной экстренной урографии или хромоцистоскопии. Иногда даже макроскопически удаётся отметить интенсивно-красную окраску мочи (макрогематурия), не говоря уже о том, что при микроскопии мочевого осадка почти всегда обнаруживают избыточное содержание свежих эритроцитов (микрогематурия). Обнаружение нарушения пассажа мочи по одному из мочеточников, установленное путем урографии или хромоцистоскопии, при наличии описанного выше болевого синдрома служит патогномоничным признаком почечной колики. Иногда разрешить диагностические сомнения помогает и обычная обзорная рентгенография мочевых путей, при которой удается заметить тень рентгеноконтрастного конкремента. Определенную ясность в диагноз вносит ультразвуковое обследование, обнаруживающее у ряда больных конкременты в проекции правого мочеточника, увеличение размеров правой почки. Лечение острого аппендицита Лечение острого аппендицита только хирургическое. Используется операция ранней аппендэктомии. Положение больного на спине. Доступ – косой переменный разрез в правой подвздошной области (по Волковичу- Дьяконову) или прямой параректальный разрез справа (по Леннандеру). В неясных случаях, а также при клинической картине перитонита- срединный разрез. Послойно вскрывается брюшная полость и в рану выводится слепая кишка. Ее находят, руководствуясь серо–аспидным цветом, наличием taenia coli, а также по отсутствию на куполе слепой кишки жировых отростков. Аппендикс располагается в месте соединения трех лент ободочной кишки (свободной, брыжеечной, сальниковой). На свободный край брыжейки у верхушки аппендикса накладывают кровоостанавливающий зажим, пересекают брыжейку, предварительно перевязав ее сосуды. Мобилизованный отросток приподнимают, основание пережимают зажимом. Отросток перевязывают кетгутом, отступя 1,5см. накладывают серозно- мышечный кисетный шов, который не затягивают. Выше лигатуры накладывают кровоостанавливающий зажим и между ним и лигатурой отсекают отросток скальпелем. Культю смазывают спиртовым раствором йода. Затем погружают ранее наложенным кисетным швом, поверх которого накладывают Z-образный шов. Погружают слепую кишку в брюшную полость и послойно ушивают брюшную полость. Если аппендикс сращен с брюшиной органов малого таза или брюшной полости, и вывести его в рану нельзя, то производится ретроградная аппендэктомия. У основания отростка через его брыжейку проводят зажим, с помощью которого заводят под основание марлевую ленту-держалку. Вокруг основания накладывают кисетный шов. Отросток у основания пережимают зажимом, перевязывают и отсекают. Накладывают второй зажим на 0,5см. от лигатуры и между ним и лигатурой отсекают отросток, кисетный шов затягивают, накладывают Z-образный шов. Потягивая за отросток, острым путем разделяют сращения. Выделяют отросток. Погружают слепую кишку в брюшную полость и послойно ушивают брюшную полость. План дополнительных методов обследования 1. Общий анализ крови: лейкоцитоз, со смещением лейкоцитарной формулы влево, увеличение СОЭ 2. Общий клинический анализ мочи: лейкоциты и эритроциты, если червеобразный отросток располагается в малом тазу около мочевого пузыря, либо ретроцекально около мочеточника 3. Запись ЭКГ, исключить патологию сердца 4. Кровь на RW 5. Определение группы крови по системе АВ0 и Rh. 6. УЗИ внутренних органов, по нему мы можем диагностировать увеличение диаметра червеобразного отростка до 8— 10 мм и более, утолщение стенок до 4—6 мм и более, что в поперечном сечении дает характерный симптом «мишени» («кокарды»). Косвенными признаками острого аппендицита считают ригидность отростка, изменение его формы (крючковидная, S-образная). 7. Обзорную рентгенографию органов грудной клетки и брюшной полости у 80% больных можно выявить один или несколько косвенных признаков острого аппендицита: уровень жидкости в слепой кишке и терминальном отделе подвздошной кишки, рентгенопозитивную тень аппендицит» срочную операцию выполняют у всех больных, поскольку частота осложнений и летальность напрямую зависят от времени, прошедшего от начала заболевания до операции. Чем длительнее этот период, тем чаще встречаются осложнения и тем выше послеоперационная летальность. В целях профилактики гнойно-септических осложнений всем больным до и после операции вводят антибиотики широкого спектра действия, воздействующие как на аэробную, так и на анаэробную флору. При неосложненном аппендиците наиболее эффективными препаратами считают цефалоспорины 4-го поколения («Зинацеф», «Цефуроксим») в сочетании с линкозамидами («Далацин», «Клиндамицин») или метронидазолом («Метрогил»,»Трихопол»). При осложненном остром аппендиците целесообразно назначать карбопенемы («Тиенам», «Имипенем», «Меронем») или уреидопенициллин. Аппендэктомию выполняют под общим (внутривенным или эндотрахеальным) или под местным обезболиванием. Ее проводят открытым или лапароскопическим методом. При лапароскопической аппендэктомии изменяется только оперативный доступ. Методика удаления отростка такая же, как при обычной операции. Достоинствами эндоскопической аппендэктомии являются одновременное решение диагностической и лечебной задач, малая травматичность, уменьшение числа осложнений (нагноение ран). В связи с этим сокращается послеоперационный период и длительность реабилитации. Продолжительность лапароскопической операции несколько больше, чем открытой. Кроме того, у небольшой части больных (3—5 %) возникает необходимость конверсии эндоскопической операции в традиционную из-за плотных спаек, внутреннего кровотечения, абсцесса, выраженного ожирения. Противопоказанием к лапароскопии служит беременность. Однако при использовании безгазового метода (отсутствие инсуффляции газа в брюшную полость) она проста и безопасна. При «открытой» аппендэктомии чаще используют косопеременный доступ, при этом середина разреза проходит через точку Мак-Бернея; реже используют параректальный доступ. При подозрении на распространенный гнойный перитонит целесообразно производить срединную лапаротомию, которая позволяет провести полноценную ревизию и выполнить любую операцию на органах брюшной полости, если возникает такая необходимость. После лапаротомии купол слепой кишки вместе с отростком выводят в рану, перевязывают сосуды брыжейки отростка, затем накладывают рассасывающуюся лигатуру на его основание. После этого отросток отсекают и погружают его культю в слепую кишку кисетным и Z-образным швами. Если купол слепой кишки воспален и наложение кисетного шва невозможно, культю отростка перитонизируют линейным серозно-мышечным швом, захватывая только неизмененную ткань слепой кишки. У детей до 10 лет культю отростка перевязывают нерассасывающимся материалом, а видимую слизистую оболочку выжигают электрокоагулятором или 5 % раствором йода. При обнаружении скопления экссудата в брюшной полости (перитоните) рану промывают антисептическим раствором, в брюшную полость вводят дренажную трубку через отдаленный разрез брюшной стенки. Лечение Егорова Е.А. После проведения обшеклинических исследований по cito (общий анализ крови, общий анализ крови, ЭКГ, биохимический анализ крови) проведена премедикация: Sol. promedoli 2%-1 ml., sol. athropini 0.1% — 1.0 ml., sol. dimedroli 2%-1ml.п/к, sol. ampisidi 1.5 в/в . В течении 40 мин. после госпитализации больной доставлен в операционную для проведения видеоляпароскопической аппендэктомии, дренирования брюшной полости. Протокол операции В асептических условиях под интубационном наркозом наложен управляемый карбоксиперитонеум. В 3-х типичных точках введены камера и инструменты. В брюшной полости большое количество серозно- фибринозного выпота, преимущественно в малом тазу. Отросток расположен типично, увеличен в размерах, напряжен, темно-багрового цвета, с некротическими изменениями, у основания участок перфорации с каловым отделяемым. Другой доступной осмотру патологии не выявлено. Брыжейка отростка клипирована, отсечена. На основание аппендикса наложена эндопетля, отросток отсечён с коагуляцией, удалён. Брюшная полость санирована раствором фурациллина многократно до чистых вод. Контоль гемостаза — сухо. Через контрапертуры 1 дренаж в малый таз, 1 под купол слепой кишки, 1 в правый боковой канал. Десуфляция. Швы на раны. Асептическая повязка. Макропрепарат: аппендикс размером 9,0 на 1,5 см., отёчен, инфильтрирован с гнойно-некротическими изменениями, с перфорацией у основания. Микропрепарат: отдельныё участки некроза на всю стенку аппендикса, пропитан лимфоцитами сплошь. В послеоперационном периоде: первые сутки наблюдение. Назначено: Цефатоксим 2,0х2 раза в день в течении 5 дней, инфузия изотонического раствора- 800 мл. с КCl 10%-30 ml. в течении 2-х дней (лаваж брюшной полости). Анальгин 50% 2 ml. 3 раза в день на 5 дней. Димедрол 2% 1 ml. 3 раза в день на 5 дней. После нормализации температуры УВЧ на область операционных ран. На 3-ий день, при отсутствии отделяемого по дренажам, их извлекают из брюшной полости. Через сутки после операции 16 (послеоперацинный)стол, на вторые сутки 1 стол. Режим: постельный, быстро сменяющийся на полупостельный( в течении суток), затем палатный. Ведение послеоперационный периода напрвлено на исключении появления у пациента осложнений аппендэктомии: гематома послеоперационных ран, серома послеоперационных ран, инфильтрат п/о ран, нагноение п/о ран, внутрибрюшное кровотечение, несостоятельность швов культи аппендикса, продолжающийся послеоперационный перитонит. инфильтраты и абсцессы брюшной полости различной локализации (дугласова пространства, межпетельный, подпеченочный, поддиафрагмальный и др.), пневмония, послеоперационный парез кишечника, острая задержка мочеиспускания. На 8-ой день снимаются швы
Боли нередко иррадиируют в спину и сопровождаются многократной рвотой желчью, не приносящей облегчения. В начальной стадии острого панкреатита больные ведут себя беспокойно, затем по мере нарастания интоксикации они становятся вялыми, адинамичными; при бурно прогрессирующем заболевании может наблюдаться коллапс. Кожные покровы бледные, иногда с некоторым акроцианозом, пульс значительно учащён, в то время как температура по крайней мере в течение первых часов заболевания остается нормальной. При объективном исследовании живота обращает на себя внимание несоответствие между тяжестью общего состояния и относительно невыраженной болезненностью в эпигастральной области. В правой подвздошной области болезненность чаще всего отсутствует вообще. Лишь в поздних стадиях острого панкреатита по мере распространения выпота из сальниковой сумки и правого подреберья в сторону правого бокового ка нала и подвздошной области могут появиться симптомы, симулирующие острый аппендицит. Между тем и в этом случае анамнез заболевания, наличие максимальной болезненности в эпигастральной области и характерных для острого панкреатита симптомов (отсутствие пульсации брюшной аорты в эпигастрии, наличие болезненной резистентности брюшной стенки несколько выше пупка и болезненности в левом реберно-позвоночном углу), будут способствовать установлению истинного диагноза. чем при аппендиците. Существенной разницы в динамике лейкоцитоза и в том, и в другом случае, как правило, не имеется. Ценную информацию можно получить при ультразвуковом исследовании. Оно позволяет четко визуализировать желчный пузырь, обнаружить типичные для его воспаления признаки (увеличение объема пузыря, толщины его стенок, слоистость стенок и т.д.). В то же время надежды на ультразвуковую верификацию диагноза острого аппендицита неоправданно преувеличены, хотя это иногда не удается. Правосторонняя почечная колика, как правило, начинается не с тупых, а с чрезвычайно острых болей в правой поясничной или правой подвздошной области. Нередко на фоне болей возникает рвота, которая носит рефлекторный характер. Боли в типичных случаях иррадиируют в правое бедро, промежность, половые органы и сопровождаются дизурическими расстройствами в виде учащенного и болезненного мочеиспускания. Необходимо отметить, что дизурические явления могут наблюдаться и при остром аппендиците, если воспалённый червеобразный отросток находится в тес ном соседстве с правой почкой, мочеточником или мочевым пузырём, однако в этом случае они менее выражены. В дифференциальной диагностике чрезвычайно важная роль принадлежит анамнезу: как известно, при аппендиците никогда не бывает очень сильных приступообразных болей с описанной выше иррадиацией. Кроме того, несмотря на сильные субъективные болевые ощущения, во время физикального исследования больного с почечной коликой не удаётся выявить ни интенсивной болезненности в животе, ни симптомов раздражения брюшины. Сомнения могут быть разрешены после лабораторного исследования мочи и по возможности — срочной экстренной урографии или хромоцистоскопии. Иногда даже макроскопически удаётся отметить интенсивно-красную окраску мочи (макрогематурия), не говоря уже о том, что при микроскопии мочевого осадка почти всегда обнаруживают избыточное содержание свежих эритроцитов (микрогематурия). Обнаружение нарушения пассажа мочи по одному из мочеточников, установленное путем урографии или хромоцистоскопии, при наличии описанного выше болевого синдрома служит патогномоничным признаком почечной колики. Иногда разрешить диагностические сомнения помогает и обычная обзорная рентгенография мочевых путей, при которой удается заметить тень рентгеноконтрастного конкремента. Определенную ясность в диагноз вносит ультразвуковое обследование, обнаруживающее у ряда больных конкременты в проекции правого мочеточника, увеличение размеров правой почки. Лечение острого аппендицита Лечение острого аппендицита только хирургическое. Используется операция ранней аппендэктомии. Положение больного на спине. Доступ – косой переменный разрез в правой подвздошной области (по Волковичу- Дьяконову) или прямой параректальный разрез справа (по Леннандеру). В неясных случаях, а также при клинической картине перитонита- срединный разрез. Послойно вскрывается брюшная полость и в рану выводится слепая кишка. Ее находят, руководствуясь серо–аспидным цветом, наличием taenia coli, а также по отсутствию на куполе слепой кишки жировых отростков. Аппендикс располагается в месте соединения трех лент ободочной кишки (свободной, брыжеечной, сальниковой). На свободный край брыжейки у верхушки аппендикса накладывают кровоостанавливающий зажим, пересекают брыжейку, предварительно перевязав ее сосуды. Мобилизованный отросток приподнимают, основание пережимают зажимом. Отросток перевязывают кетгутом, отступя 1,5см. накладывают серозно- мышечный кисетный шов, который не затягивают. Выше лигатуры накладывают кровоостанавливающий зажим и между ним и лигатурой отсекают отросток скальпелем. Культю смазывают спиртовым раствором йода. Затем погружают ранее наложенным кисетным швом, поверх которого накладывают Z-образный шов. Погружают слепую кишку в брюшную полость и послойно ушивают брюшную полость. Если аппендикс сращен с брюшиной органов малого таза или брюшной полости, и вывести его в рану нельзя, то производится ретроградная аппендэктомия. У основания отростка через его брыжейку проводят зажим, с помощью которого заводят под основание марлевую ленту-держалку. Вокруг основания накладывают кисетный шов. Отросток у основания пережимают зажимом, перевязывают и отсекают. Накладывают второй зажим на 0,5см. от лигатуры и между ним и лигатурой отсекают отросток, кисетный шов затягивают, накладывают Z-образный шов. Потягивая за отросток, острым путем разделяют сращения. Выделяют отросток. Погружают слепую кишку в брюшную полость и послойно ушивают брюшную полость. План дополнительных методов обследования 1. Общий анализ крови: лейкоцитоз, со смещением лейкоцитарной формулы влево, увеличение СОЭ 2. Общий клинический анализ мочи: лейкоциты и эритроциты, если червеобразный отросток располагается в малом тазу около мочевого пузыря, либо ретроцекально около мочеточника 3. Запись ЭКГ, исключить патологию сердца 4. Кровь на RW 5. Определение группы крови по системе АВ0 и Rh. 6. УЗИ внутренних органов, по нему мы можем диагностировать увеличение диаметра червеобразного отростка до 8— 10 мм и более, утолщение стенок до 4—6 мм и более, что в поперечном сечении дает характерный симптом «мишени» («кокарды»). Косвенными признаками острого аппендицита считают ригидность отростка, изменение его формы (крючковидная, S-образная). 7. Обзорную рентгенографию органов грудной клетки и брюшной полости у 80% больных можно выявить один или несколько косвенных признаков острого аппендицита: уровень жидкости в слепой кишке и терминальном отделе подвздошной кишки, рентгенопозитивную тень аппендицит» срочную операцию выполняют у всех больных, поскольку частота осложнений и летальность напрямую зависят от времени, прошедшего от начала заболевания до операции. Чем длительнее этот период, тем чаще встречаются осложнения и тем выше послеоперационная летальность. В целях профилактики гнойно-септических осложнений всем больным до и после операции вводят антибиотики широкого спектра действия, воздействующие как на аэробную, так и на анаэробную флору. При неосложненном аппендиците наиболее эффективными препаратами считают цефалоспорины 4-го поколения («Зинацеф», «Цефуроксим») в сочетании с линкозамидами («Далацин», «Клиндамицин») или метронидазолом («Метрогил»,»Трихопол»). При осложненном остром аппендиците целесообразно назначать карбопенемы («Тиенам», «Имипенем», «Меронем») или уреидопенициллин. Аппендэктомию выполняют под общим (внутривенным или эндотрахеальным) или под местным обезболиванием. Ее проводят открытым или лапароскопическим методом. При лапароскопической аппендэктомии изменяется только оперативный доступ. Методика удаления отростка такая же, как при обычной операции. Достоинствами эндоскопической аппендэктомии являются одновременное решение диагностической и лечебной задач, малая травматичность, уменьшение числа осложнений (нагноение ран). В связи с этим сокращается послеоперационный период и длительность реабилитации. Продолжительность лапароскопической операции несколько больше, чем открытой. Кроме того, у небольшой части больных (3—5 %) возникает необходимость конверсии эндоскопической операции в традиционную из-за плотных спаек, внутреннего кровотечения, абсцесса, выраженного ожирения. Противопоказанием к лапароскопии служит беременность. Однако при использовании безгазового метода (отсутствие инсуффляции газа в брюшную полость) она проста и безопасна. При «открытой» аппендэктомии чаще используют косопеременный доступ, при этом середина разреза проходит через точку Мак-Бернея; реже используют параректальный доступ. При подозрении на распространенный гнойный перитонит целесообразно производить срединную лапаротомию, которая позволяет провести полноценную ревизию и выполнить любую операцию на органах брюшной полости, если возникает такая необходимость. После лапаротомии купол слепой кишки вместе с отростком выводят в рану, перевязывают сосуды брыжейки отростка, затем накладывают рассасывающуюся лигатуру на его основание. После этого отросток отсекают и погружают его культю в слепую кишку кисетным и Z-образным швами. Если купол слепой кишки воспален и наложение кисетного шва невозможно, культю отростка перитонизируют линейным серозно-мышечным швом, захватывая только неизмененную ткань слепой кишки. У детей до 10 лет культю отростка перевязывают нерассасывающимся материалом, а видимую слизистую оболочку выжигают электрокоагулятором или 5 % раствором йода. При обнаружении скопления экссудата в брюшной полости (перитоните) рану промывают антисептическим раствором, в брюшную полость вводят дренажную трубку через отдаленный разрез брюшной стенки. Лечение Егорова Е.А. После проведения обшеклинических исследований по cito (общий анализ крови, общий анализ крови, ЭКГ, биохимический анализ крови) проведена премедикация: Sol. promedoli 2%-1 ml., sol. athropini 0.1% — 1.0 ml., sol. dimedroli 2%-1ml.п/к, sol. ampisidi 1.5 в/в . В течении 40 мин. после госпитализации больной доставлен в операционную для проведения видеоляпароскопической аппендэктомии, дренирования брюшной полости. Протокол операции В асептических условиях под интубационном наркозом наложен управляемый карбоксиперитонеум. В 3-х типичных точках введены камера и инструменты. В брюшной полости большое количество серозно- фибринозного выпота, преимущественно в малом тазу. Отросток расположен типично, увеличен в размерах, напряжен, темно-багрового цвета, с некротическими изменениями, у основания участок перфорации с каловым отделяемым. Другой доступной осмотру патологии не выявлено. Брыжейка отростка клипирована, отсечена. На основание аппендикса наложена эндопетля, отросток отсечён с коагуляцией, удалён. Брюшная полость санирована раствором фурациллина многократно до чистых вод. Контоль гемостаза — сухо. Через контрапертуры 1 дренаж в малый таз, 1 под купол слепой кишки, 1 в правый боковой канал. Десуфляция. Швы на раны. Асептическая повязка. Макропрепарат: аппендикс размером 9,0 на 1,5 см., отёчен, инфильтрирован с гнойно-некротическими изменениями, с перфорацией у основания. Микропрепарат: отдельныё участки некроза на всю стенку аппендикса, пропитан лимфоцитами сплошь. В послеоперационном периоде: первые сутки наблюдение. Назначено: Цефатоксим 2,0х2 раза в день в течении 5 дней, инфузия изотонического раствора- 800 мл. с КCl 10%-30 ml. в течении 2-х дней (лаваж брюшной полости). Анальгин 50% 2 ml. 3 раза в день на 5 дней. Димедрол 2% 1 ml. 3 раза в день на 5 дней. После нормализации температуры УВЧ на область операционных ран. На 3-ий день, при отсутствии отделяемого по дренажам, их извлекают из брюшной полости. Через сутки после операции 16 (послеоперацинный)стол, на вторые сутки 1 стол. Режим: постельный, быстро сменяющийся на полупостельный( в течении суток), затем палатный. Ведение послеоперационный периода напрвлено на исключении появления у пациента осложнений аппендэктомии: гематома послеоперационных ран, серома послеоперационных ран, инфильтрат п/о ран, нагноение п/о ран, внутрибрюшное кровотечение, несостоятельность швов культи аппендикса, продолжающийся послеоперационный перитонит. инфильтраты и абсцессы брюшной полости различной локализации (дугласова пространства, межпетельный, подпеченочный, поддиафрагмальный и др.), пневмония, послеоперационный парез кишечника, острая задержка мочеиспускания. На 8-ой день снимаются швы
Острый гангренозный аппендицит. Местный серозно-фибринозный перитонит (Реферат)
МУНИЦИПАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДННИ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РФ АЛТАЙСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра факультетской хирургии
История болезни
Больной:
Клинический диагноз:
Острый гангренозный аппендицит. Местный серозно-фибринозный перитонит
Барнаул-2009
Паспортная частьФИО:
Возраст: 30 лет
Пол: мужской
Место жительства: г.Барнаул, Павловский тракт 128, кв.44.
Профессия: электрик
Дата поступления: 16.06.2009
Дата курации: 23.06.2009
Клинический диагноз: острый гангренозный аппендицит, местный перитонит.
Операция: Видеолапароскопическая аппендэктомия, дренирование брюшной полости (16.06.2009)
Жалобы
Основные жалобы:
На наличие операционных ран в трех типичных точках: над пупком, на 4 см. ниже пупка, между наружной и средней третью линии, соединяющей переднюю верхнюю ость подвздошной кости и пупок. На умеренную боль в области операционной раны при напряжении мышц брюшного пресса.
Дополнительные жалобы:
Система органов дыхания: носовое дыхание не затруднено, свободное; выделяемого из носа не отмечает. Больной отмечает небольшое першение и дискомфорт в горле, во время разговора.
Система органов кровообращения: периферических отёков, чувства похолодания и онемения конечностей не отмечает.
Система органов пищеварения: аппетит не изменен, тошноты нет, вкус не извращен, неприятного запаха изо рта нет. Стул регулярный, оформленный, 1 раз в сутки, без патологических примесей.
Мочевыделительная система: болей внизу живота не отмечает, мочеиспускание регулярное, 3-4 раза в день, безболезненное.
Эндокринная система: масса тела в последний месяц без изменений, сердцебиения, тремора рук не отмечает.
Нервная система: сон спокойный, не нарушен, настроение спокойное; параличей и парезов нет.
Система опорно-двигательных органов: ломоты, болей в костях и ограничения подвижности в суставах не отмечает.
Заключение по жалобам: Исчезновение жалоб, предъявляемых при поступлении свидетельствует о правильно выбранной тактике лечения и отсутствии ранних осложнений операции.
Anamnesis morbi
Считает себя больным с 14 июня, когда появились постоянные тянущие боли, умеренной интенсивности в эпигастрии. На следующий день боль распространилась в правую подвздошную область. Самостоятельно принимал таблетки анальгина, боль стихала, но полностью не купировалась. 16 июня (3-ий день) боль значительно усилилась в той же области, присоединились головная боль, озноб, двухкратный жидкий стул, незначительная тошнота, вызвал скорую помощь, доставлен в ГБ№1, госпитализирован с диагнозом: острый аппендицит.
Объективно: положение на спине, сознание ясное, ЧСС- 110 в минуту, АД-120/80 мм.рт.ст., ЧД-18 в минуту, температура тела- 38,1 С.
Язык суховат, обложен белым налетом. Живот не вздут, симметрично участвует в акте дыхания. Наблюдается напряжение мышц брюшного пресса, особенно в правой подвздошной области. При лёгких ударах пальца кисти по передней брюшной стенке наибольшая болезненность наблюдается в правой подвздошной области (симптом Менделя). При толчкообразном движении в левой подвздошной области – боль в левой подвздошной области (симптом Ровзинга). При плавном нажатии кистью на переднюю брюшную стенку и резком отнятии кисти боль в момент отнятия в правой подвздошной области (симптом Щеткина-Блюмберга). При повороте на левый бок боль усиливалась (симптом Ситковского). При поднятии прямой ноги и надавливании на правую подвздошную область резкая болезненность проекции аппендикса (симптом Образцова) В крови лейкоцитоз- 17*10в 9 степени. По абсолютным показаниям под интубационным наркозом, проведена срочная видеоляпароскопическая аппендэктомия, дренирование брюшной полости. В послеоперационном периоде назначено: Цефатоксим 2,0х2 раза в день, в течении 5 дней. Анальгин 50% 2 ml. 3 раза в день на 5 дней. Димедрол 2% 1 ml. 3 раза в день на 5 дней. По дренажам скудное серозно-гемморагическое отделяемое. На третий день после операции дренажные трубки удалены. В течении 3 дней после операции была субфебрильная гипертермия.
Заключение по анамнезу заболевания: Следует отметить, что заболевание началось остро, и имело прогрессирующий характер. Позднее обращение пациента к врачу привело к гангренозному процессу червеобразного отростка и осложнению в виде местного перитонита.
Anamnesis vitae
Родился 25 апреля 1979 года в г. Чита, первый ребенок в семье, доношенный, есть младший брат. Рос и развивался нормально, в умственном и физическом развитии от сверстников не отставал. В юношестве занимался спортом (легкая атлетика). Социально-бытовые условия были удовлетворительные.
В настоящее время (в течении 2 последних лет проживает в городе Барнауле в благоустроенной квартире на 4 этаже, социально-бытовые условия удовлетворительные, питание удовлетворительное, преобладает животная пища. Женат. Работает в ЗАО «Автоспецкомплект» электриком.
Перенесенные заболевания: в детстве дифтерия, корь, простудные заболевания 1-2 раза в год, 3 года назад выявили глистную инвазию, санирован, после этого не обследовался. Хронические заболевания: хронический тонзиллит, кариес зубов. Травм и ранений не было. Операций не производилось. Гемотрансфузии отрицает. Туберкулез, вирусный гепатит, венерические заболевания отрицает у себя и у родственников. Аллергологический анамнез: реакция на пенициллин, новокаин – крапивница.
Заключение: На основании анамнеза жизни можно выделить следующие предрасполагающие факторы развития аппендицита: наличие очагов хронической инфекции: хронический тонзиллит, кариес зубов; преобладание в пище мяса, возможна глистная инвазия, наследственная предрасположенность, сенсибилизация организма.
Перитонит патогенез и патологическая анатомия МЦПК
В учении о перитоните патогенез имеет наибольшее значение, так как знание всех его механизмов позволяет создать наиболее эффективный комплекс лекарственной терапии, которая так же необходима, как и хирургическое вмешательство.
Патогенез вторичного перитонита во многом определяется характером заболевания, которое привело к его возникновению. Включение гнойного воспаления брюшины в развивающийся патологический процесс нередко заканчивается печально, если при первых признаках этого грозного осложнения не будут приняты радикальные меры.
Поэтому в трактовке патогенеза любого вторичного перитонита надо учитывать патогенез основного заболевания или травмы, явившихся причиной перитонита. Конечно, по-разному будет развиваться перитонит у старого ослабленного человека при прободении раковой язвы толстой кишки, у молодого человека с прободной язвой Желудка или примерно у одинаковых лиц — ферментативный, мочевой и простой перитониты. Иные оттенки имеет перитонит, осложняющий острую непроходимость кишечника.
Перитонит возникает или в результате гематогенного попадания инфекции в полость брюшины, или при переходе воспаления с внутреннего органа, покрытого брюшиной, или после внезапного прорыва (перфорации, разрыва) полого органа (желудка, кишки, желчного пузыря, мочевого пузыря, маточной трубы).
Определяют патогенез любого перитонита, кроме предшествующего или сопутствующего заболеваний, следующие факторы:
- 1) состояние защитных реакций организма;
- 2) болевая импульсация;
- 3) воспаление;
- 4) массивность и вирулентность попавшей инфекции и ее влияние на брюшину и на организм больного;
- 5) интоксикация;
- 6) паралитическая непроходимость кишечника, неизменно сопровождающая перитонит;
- 7) большие потери жидкости, электролитов, ферментов и витаминов;
- 8) гипопротеинемия;
- 9) расстройство кровообращения в связи с нарушениями гомеостаза, интоксикацией и депонированием крови в брюшной полости;
- 10) изменения в печени, почках и эндокринных органах, в периферической и центральной нервной системе.
Коротко рассмотрим все эти факторы и их роль в развитии острого перитонита (схема 12).
Перитонит патогенез и патологическая анатомия МЦПК Русаков В.И. 1997 1
От общих и местных защитных механизмов зависит многое. В генезе перитонита надо учитывать то, что у подавляющего большинства больных воспаление брюшины начинается на фоне ослабления организма уже имеющимся патологическим процессом.
Только при травматических перитонитах основную роль в развитии заболевания играет сила повреждения и вирулентность инфекции, если считать, что травма нанесена вполне здоровому человеку. Правда, и при такой ситуации течение перитонита во многом зависит от врожденной резистентности организма и его способности ответить наиболее целесообразной защитой на агрессию. Здесь надо иметь в виду нормергическую, гииоергическую и гиперергическую реакции. Последние особенно бурными бывают при сенсибилизации организма. И. А. Салихов (1973) показывает значительную роль в течении острых перитонитов сенсибилизации организма к бактериальным и белковым антигенам. Имеет значение и аутосенсибилизация. От типа реакции, состояния больного, выраженности его естественного иммунитета зависит течение острого перитонита, которое может быть молниеносным, обычным и вялым (затяжным) при слабой местной реакции.
Кроме того, надо иметь в виду, что и сам патологический процесс значительно снижает физиологические механизмы за-щиты. На угнетение реактивности организма указывают пони-жение общего белка сыворотки крови, уменьшение альбуминово-глобулинового индекса, отсутствие или низкие титры ком-плимента (до 0,4—0,14 при норме 0,02—0,08), гетерофильных агглютининов (1:4 при норме 1 .8—1 :32), уменьшение количества иммуноглобулинов М и О, снижение показателя иммуно-логической реактивности по В. И. Иоффе (М. М. Ковалев и соавт., 1976). Снижение иммунологической реактивности у больных острым разлитым перитонитом убедительно показывают Е. А. Венглинская, В. А. Полянский (1976). В. Д. Федоров (1974) выявил значительное уменьшение иммуноглобулинов при разлитых перитонитах.
Неизменным компонентом патогенеза перитонита является боль. Отрицательное влияние болевой импульсации на жизненные функции организма хорошо известны. Брюшина — это огромное поле интерорецепции, обусловливающее при патологии мощные потоки афферентной импульсации. Прободные перитониты сопровождаются шоком, иногда тяжелым, угрожающим жизни.
При простых перитонитах отрицательное влияние постоянных изнуряющих болей в животе вписывается в патогенез страдания, усугубляя отрицательное влияние других факторов на нервную систему, надпочечники, кровообращение и другие органы и системы. П. Л. Потолочный (1970) выявил существенные сдвиги функционального состояния коры головного мозга, причем характер и выраженность этих изменений находятся в зависимости от особенностей развития перитонита.
Постоянным спутником перитонита является воспаление, обусловленное, прежде всего, попавшей в брюшную полость инфекцией, а также повреждением тканей и нарушением кровообращения. При непроходимости кишечника толчком к воспалительной реакции и образованию экссудата является растяжение кишки и нарушение кровообращения, что приводит к воспалительно-дегенеративным изменениям стенки кишки и делает ее проницаемой для микробов. В этих случаях экссудат вначале бывает асептическим, а затем по мере развития непроходимости инфицируется. При прободных, травматических и после-операционных перитонитах воспаление брюшины является следствием одновременного воздействия травмы и инфекции.
Брюшина реагирует на эти воздействия однотипно, но воспалительная реакция формируется по-разному. При простых перитонитах признаки воспаления развиваются постепенно, а при травматических, прободных и послеоперационных реакция бывает быстрой, внезапной. Поэтому простые перитониты протекают легче, ибо в период нарастания процесса реагирует брюшина не только пораженного, но и прилежащих органов, а потому экссудация, выпадение фибрина и склеивание органов успевают часто выполнить реакцию защиты, отгораживая процесс от других отделов брюшной полости. В этих случаях есть время для подготовки защитной реакции, нет губительной внезапности, сильнейшего, иногда непереносимого стресса. Бурная воспалительная реакция брюшины после прободения органа иногда замедляется и стихает, если прободное отверстие закрывается сальником или стенкой прилежащего органа.
В начале процесса наступает спазм мелких артерий и капилляров, что быстро сменяется расширением сосудов. Это вызывает депонирование большого количества крови и уменьшение объема циркулирующей крови (гиповолемии), что приводит к гипоксемии, гипоксии и к нарушению процессов окисления, образованию дополнительных токсических продуктов метаболизма и ацидозу. Это резко повышает нагрузку на сердце в связи с дефицитом притока к нему венозной крови.
И. А. Салихов (1960, 1961) установил, что при перитоните в первые часы наступает функциональное выключение огромной массы прессорных импульсов абдоминальных органов, с чего и начинается выключение «периферического сердца» портальной системы. Ф. И. Дуденко и соавт. (1976) выделяют три степени гиповолемии:
- 1) дефицит объема циркулирующей крови (ОЦК) составляет 10—12%,
- 2) дефицит ОЦК — 20%,
- 3) дефицит ОЦК — выше 25%.
Е. Н. Маломан и соавт. (1976) нашли значительные нарушения микроциркуляции у больных острым разлитым перитонитом: для начальной стадии характерен спазм венул и прекапиллярных сфинктеров, открытие арте- риоло-венулярных шунтов и внутрисосудистая агрегация эритроцитов I—II степени, а для поздних стадий — дилятация сосудов и агрегация эритроцитов II—III степени, распростра няющаяся и на артериоло-венулярные шунты.
Брюшина становится гиперемированной. Вскоре присоединяется отек и она утолщается, теряет блеск, делается матово- красной. Гистологическое исследование показывает отек, раз-рыхление брюшины, обширную десквамацию мезотелия, массивную клеточную инфильтрацию с очагами гнойного расплавления в поздних стадиях.
Гиперемия вначале локализуется в участке повреждения, а затем по мере прогрессирования процесса захватывает все новые и новые участки висцеральной и париетальной брюшины. Мезотелий подвергается дегенеративным изменениям, слущивается. При выраженных перитонитах промокание брюшины марлевым шариком сопровождается просачиванием мельчайших капелек крови.
Воспалительные изменения брюшины вызывают интенсивную экссудацию. Экссудат вначале бывает серозным, почти прозрачным. Он содержит небольшое количество лейкоцитов и большое количество белка (до 5—7%). Почти все простые перитониты начинаются с серозного выпота. Однако многие формы перитонита стадии серозного экссудата не имеют. Не бывает серозного выпота при развитии перитонита после кровотечения, когда полость брюшины наполнена кровью, и это фактически есть начало послеоперационного перитонита. Сразу же бывает смешанным экссудат при прободных, травматических и желчных перитонитах.
Наличие в серозном экссудате большого количества белка сопровождается выпадением фибрина в виде тонких нитей или наложений. Тогда экссудат становится серозно-фибринозным. Образовавшийся фибрин способствует склеиванию прилежащих органов. Выпадение фибрина, процесс склеивания органов и образование спаек и сращений широко варьируют и еще плохо изучены. У одних больных брюшина реагирует большим отложением фибрина и быстрым образованием обширного спаечного процесса вплоть до полной облитерации полости брюшины, а у других даже при длительном течении перитонита не образуется ни одной спайки и нет фибринозных наложений.
По мере прогрессирования процесса экссудат становится мутным, а затем гнойным. В зависимости от наличия фибринозных наложений экссудат называют гнойным или фибринозно-гнойным. Фибринозные наложения иногда бывают в виде обширных толстых белых пленок, прочно соединенных с серозной оболочкой, которая по снятии этих наложений кровоточит.
Отложение больших масс фибрина тормозит экссудацию, и выпота в таких случаях бывает мало. Иногда особенно тяжело протекают стрептококковые перитониты с небольшим количеством экссудата, но резко выраженной интоксикацией и очень быстрым прогрессированием. Такие перитониты называют септическими или молниеносными.
Если в перитоните участвует кишечная палочка, то экссудат приобретает каловый запах. Этот запах почти неизбежно сопровождает аппендикулярные перитониты, и его можно использовать для дифференциации источника перитонита.
Экссудат приобретает своеобразный характер при желчных и прободных перитонитах. В зависимости от стадии процесса в серозном или гнойном экссудате обнаруживается примесь желчи, желудочного содержимого (непереваренных кусочков пищи), тонкокишечного содержимого или каловых масс В последнем случае экссудат имеет грязно-коричневый цвет и очень зловонный запах. При прободных перитонитах в брюшной полости можно обнаружить желчные камни, аскариды, элемен ты распадающейся опухоли. При прободении кишки и гангренозных аппендицитах экссудат может быть гнилостным; он имеет серо-коричневый или бурый цвет и гнилостный запах.
Чрезвычайно тяжело протекают мочевые перитониты, связанные с ранением мочевых органов или с несостоятельностью швов после операций на них. Моча при длительном воздействии оказывает губительное влияние на ткани, а при присоединении инфекции, что бывает неизбежно при травмах и после операции, она вызывает тяжелые, быстро прогрессирующие гнойно-некротические воспаления.
При тотальных перитонитах выпота может быть много, несколько литров, и он заполняет всю полость брюшины со всеми ее карманами, пространствами и сумками.
Длительное разностороннее, и прежде всего токсическое, воз-действие на сосуды брюшной полости, на нервные элементы кишечника и нервные сплетения приводит в конечном итоге к необратимому параличу кишечника. Тонкие кишки, усиленно перистальтирующие в первые моменты болезни, постепенно приходят в состояние пареза, а затем и глубокого паралича. Кишки раздуты, резко напряжены, переполнены токсическим содержимым. Затем они становятся дряблыми и тусклыми, с синеватым оттенком. Следовательно, в первые же часы развивается картина паралитической непроходимости, которая играет огромную роль в патогенезе перитонита.
Но еще до паралитической непроходимости, с первых минут заболевания включаются в формирование патогенеза два важных фактора: инфекция и интоксикация. Попавшие в полость брюшины микробы быстро размножаются. Их число пополняется и за счет микроорганизмов, проникающих в огромных количествах через кишечную стенку с начала паралитической непроходимости кишечника. Экссудат становится очень токсичным. Бактерицидные вещества, разрушая бактерии, освобождают эндотоксин, дополняющий действие бактериального экзотоксина. Бактериальные токсины вызывают гибель клеток, что тоже сопровождается выделением токсических продуктов.
В связи с всасыванием экссудата, идущим весьма энергично в первые периоды перитонита, в кровь поступают бактерии, продукты их жизнедеятельности (токсины) и токсические продукты, образующиеся в результате воспаления и поступающие в полость брюшины через порозную стенку кишечника. Развиваются массивная бактериемия и токсемия, которые могут быть даже в ранние стадии перитонита причиной септического (бактериального) шока и смерти больного. В. Д. Федоров (1974) выявил бактериемию у 60,4% больных перитонитом. Бактериемия может дать начало сепсиса и септикопиемии с образованием гнойных очагов в различных отделах тела.
Твердо установлено, что бактериемия вызывает нарушение гемодинамики, дыхания, изменения внутренних органов вплоть до необратимых циркуляторных расстройств и сенсибилизацию организма (В. Д. Федоров, 1974). По данным Shiers (1967), грамположительные бактерии вызывают расширение сосудов, а грамотрицательные — сужение.
Токсические продукты вызывают расширение сосудов, уве-личивают проницаемость капилляров, функциональные и орга-нические изменения нервных элементов, что усугубляет парез сосудов и кишечника, усиливает экссудацию и способствует депонированию крови и жидкости. Все это увеличивает накопление токсических веществ.
Создается своеобразный порочный круг, в который каждый отрицательно действующий фактор вкладывает свою лепту. Надо оговориться, что описание патогенеза перитонита с последовательным изложением роли каждого фактора, конечно, условно. В процесс сразу включаются все механизмы, все органы и системы в гармоничном взаимодействии и тонкой взаимозависимости.
Нарастающее поступление токсинов (бактериальные эндо- и экзотоксины, продукты аутолиза и извращенного метаболизма, аммиак, гистамин, индикан и др.) вызывает нарушение обменных процессов в печени и других органах. Токсины вызывают функциональные нарушения всех внутренних органов и декомпенсацию функции надпочечников.
Иными словами, интоксикация приводит к глубоким местным и общим изменениям организма, а потому и к глубоким нарушениям обменных процессов и угнетению механизмов защиты и в конечном итоге к необратимым изменениям в жизненно важных органах и смерти.
В течение 6—12 часов включается в развитие перитонита паралитическая непроходимость кишечника. Исключение составляют перитониты, осложняющие острую кишечную непроходимость, когда компонент непроходимости предшествует воспалению брюшины. Это вызывает дополнительную потерю воды (скапливается много жидкости в просвете кишок, потери с рвотой), усугубляются расстройства кровообращения в брюшной полости и увеличивается объем депонированной крови, поступает огромное количество микробов из просвета кишок в полость брюшины, резко увеличивается потеря белков и электролитов.
Только одна непроходимость кишечника обусловливает потерю до 8—10 литров жидкости в сутки, до 300 г. белка и много электролитов. Парез и паралич кишечника резко усиливают интоксикацию, пополняя экссудат микробами и их токсинами, аммиаком, гистамином, птомаином и другими токсическими веществами, образующимися при непроходимости кишечника.
Большие изменения при перитоните развиваются в желудке. Этот вопрос специально изучал Н. И. Напалков (1927). Он выделял три периода изменений в желудке. В ранний период желудок еще сохраняет тонус, опорожняется при рвоте, но за него уже начинает забрасываться содержимое двенадцатиперстной кишки. Во втором периоде начинает зиять привратник, резко выражен застой содержимого, а в третьем — желудок огромных размеров сдавливает диафрагму, затрудняя работу сердца и дыхание и ухудшая общее состояние больного (рис. 74).
Перитонит патогенез и патологическая анатомия МЦПК Русаков В.И. 1997 2
Содержимое его может достигать 2—3 литров, темно-коричневого цвета со зловонным, иногда каловым запахом.
Дальнейшее развитие перитонита идет бок о бок с нарастающими явлениями паралитической непроходимости кишечника. Эти два процесса, усугубляя друг друга, характеризуются, как уже было сказано выше, огромными потерями воды, белка, электролитов, витаминов и глубокими обменными нарушениями, сопровождающимися и отягощающимися функциональнымн, дистрофическими и дегенеративными изменениями внутренних органов.
Тяжело повреждается печень, несущая при перитоните чрезвычайно большую нагрузку. В ней развиваются патологические изменения под влиянием многих отрицательных воздействии: токсемии, бактериемии, нарушения кровообращения, обезвоживания, гипопротеинемии, потери электролитов, застоя в системе воротной вены, потерявшей свое «периферическое сердце» (перистальтику кишечника) и т. д. Резкое снижение антитоксической функции способствует нарастанию интоксикации. Угнетение белковообразовательной функции усугубляет сдвиги белкового обмена.
Печень, как правило, увеличена, полнокровна. В ней выражены дегликогеноз и жировая дистрофия. X. К- Гафуров (1957) характеризует патологоанатомические изменения в печени как воспалительно-дегенеративные, начинающиеся в первые часы заболевания мутным набуханием и зернистым перерождением протоплазмы печеночных клеток. В поздние сроки обнаруживаются некрозы гепатицитов. Потреб-ление кислорода тканью печени при перитоните понижается на 33% (Е. М. Нейко, 1967). Нарушение кровенаполнения печени подтверждается при реографическом исследовании (М. П. Вилянский, 1973; П. И. Шелестюк, 1974).
На ранних стадиях перитонита страдает сердечно-сосудистая система из-за интоксикации, бактериемии, гипоксемии и гипоксии, рефлекторных влияний, резкого обезвоживания и депонирования большого количества крови в брюшной полости.При перитоните до 50% всей внеклеточной жидкости перемещается в полость брюшины и ее органы. Депонирование крови в брюшной полости резко затрудняет работу сердца, что приводит к уменьшению объема циркулирующей крови. называл это кровотечением в собственные брюшные сосуды. Сердце получает большую нагрузку. Оно начинает бешеным галопом охотиться за кровью, скопившейся в сосудах брюшной полости (А. М. Заблудовский, 1922). На аутопсии обнаруживаются белковая дистрофия миокарда и явления миокардита. Г. М. Харин (1973) обнаружил в миокарде дистрофические изменения и нарушение энергетического обмена.
В процесс неизменно и рано вовлекаются почки, в которых развивается картина острого, а иногда и геморрагического нефрита (X. К. Гафуров, 1957; В. Шлапоберский, 1958), уменьшается диурез. Снижение диуреза объясняется большой потерей воды, а в последующем и морфологическими изменениями, связанными, в частности, с большими воспалительными и дегенеративными изменениями печени. Следовательно, у больных перитонитом возникают предпосылки к возникновению печеночно-почечной недостаточности (примерно у 10% больных). Но чаще больные с запущенными перитонитами погибают от других причин.
Обнаруживаются изменения и во всех других органах и системах: в надпочечниках, центральной и периферической нервной системе, в поджелудочной железе, в селезенке, в легких, что губительно влияет на жизнедеятельность организма, углубляет недостаточность защитных механизмов. В разгар перитонита в крови накапливаются адреналиноподобные вещества и уменьшаются вещества холинергического комплекса (И. Н. Волкова, О. С. Кочнев, 1967; Г. Я. Базаревич, 1969; и др.), что отражается на функции внешнего дыхания. Г. Я. Базаревич, А. К- Колесников (1976), изучая медиаторный обмен при перитоните в эксперименте и клинике, выявили резкую недостаточность дыхательной функции в разгар перитонита. Минутная легочная вентиляция уменьшается до 58,6%.
Страдают также все виды обмена. Гиповолемия, гипоксемия, гипоксия, потеря электролитов, гипопротеинемия ведут к задержке окислительных процессов, в результате чего развивается метаболический ацидоз, выраженность которого по мере развития перитонита нарастает. Образованию ацидоза способствует повышение содержания молочной кислоты, обусловленное гипоксией,, повышением уровня адреналина (реакция на стресс) и угнетением функции печени, ответственной за утилизацию молочной кислоты. Тяжело страдает белковый обмен. А. М. Карякин (1970), В. Д. Федоров (1974) считают, что нарушение белкового обмена играет ведущую роль в патогенезе перитонита. Гипопротеинемия развивается в основном за счет потери альбуминов. Общий белок крови снижается до 6,11%, а альбумины — до 38—40% (М. М. Ковалев и соавт., 1976).
Нарушается обмен аминокислот. Б. Д. Савчук и соавт. (1973) выявили при остром перитоните резкое повышение экскреции почками большинства аминокислот и увеличение уровня аммиака в крови. Аммиак обладает большой токсичностью. В норме он или не содержится в крови, или его очень мало (до 0,2 мкг/мл). У больных острым перитонитом содержание аммиака повышается (А. Ф. Жлоба. 1968) до 1,5— 2,5 мкг/мл.
И. И. Кальченко, Д. П. Павловский (1971), П. И. Мымриков (1976) убедительно показывают повышение свертываемости крови у больных перитонитом.
Большие изменения наступают в уровне электролитов. Как правило, бывает выраженная гипокалиемия, углубляющая парез кишечника и отрицательно сказывающаяся на деятельности сердца (аритмия, сердечный блок). Выполненные исследования еще не внесли достаточной ясности в понимание нарушений состава электролитов. Поэтому у каждого больного надо определять уровень электролитов крови так же, как и кислотно-щелочное равновесие, для выбора индивидуальной коррекции гомеостаза.
Страдают липидный и основной обмены. Резко снижается уровень витаминов. Г. А. Ивашкевич и соавт. (1976) обнаружили повышение активности кининовой системы параллельно с повышением общей протеолитической активности крови, что явилось дополнительным обоснованием предложения Г. А. Ивашкевича (1973) добавлять в комплекс лечения больных ингибиторы протеиназ, вводя их внутрь полости брюшины и внутривенно до 50000—100000 ед. в сутки. А. М. Карякин (1972), К. И. Веремеенко и соавт. (1973) считают применение ингибиторов при лечении разлитого перитонита обязательным. Г. А. Ивашкевич (1972), Г. А. Ивашкевич и соавт. (1974) в эксперименте установили, что экссудат при перитоните угнетает перистальтику кишечника, и связывают это с повышением активности протеолитпческих ферментов.
Следовательно, при остром перитоните развивается сложный комплекс местных и общих изменений в организме, который в основном проявляется воспалением большой площади брюшины, мощной болевой импульсацией, бактериемией, интоксикацией, потерей большого количества воды и солей, гипопротеинемией, нарушением гемодинамики и глубокими сдвигами в обменных процессах, обусловленных изменениями в брюшной полости и усугубляющихся дистрофическими, дегенеративными и воспалительными изменениями во всех органах и системах организма, неизменно вовлекающихся в процесс.
Течение перитонита широко индивидуально варьирует, и поэтому нет строгого деления болезни на фазы или стадии. Условно можно разделить развитие перитонита на три стадии:
- 1) начальная — первые 12—24 часа,
- 2) стадия кульминации — от 24 часов до 3—4 суток,
- 3) терминальная стадия — позднее 3—4 дней.
Продолжительность любой стадии может меняться в широких пределах.
С прогрессированием процесса перитонит может давать различные осложнения. Иногда гнойный процесс переходит на плевру, и болезнь осложняется гнойным плевритом. В гнойный процесс могут быть вовлечены средостение, забрюшинная клетчатка, внутренние половые органы у женщин. Бывают случаи, правда, редко, когда при маловирулентной инфекции нарастание патологических сдвигов останавливается и формируется эмпиема полости брюшины.
Описаны даже случаи опорожнения гноя через пупок, через кишку, через мочевой пузырь или через маточную трубу, матку и влагалище. Чаще острый процесс завершается формированием большой гнойной полости при местных перитонитах (абсцессы поддиафрагмальный, под- печеночный, межкишечный, дугласова кармана). Ослабленные больные плохо переносят осложнения перитонита. Так, присоединение гнойного плеврита, пневмонии, тромбофлебита, паранефрита или другого, даже более легкого, осложнения исчерпывает сопротивляемость организма, и больной умирает.
Если говорить о причинах смерти у больных перитонитом, то надо иметь в виду ряд обстоятельств.
У больных с большими повреждениями брюшины и при массивном инфицировании смерть может наступить от травматического или от бактериального шока. П. Н. Зубарев, П. Б. Остроумов (1976) смерть при молниеносном перитоните объясняют сердечно-сосудистой недостаточностью, как результат проявления шока и отравления эндоксинами грамотрицательной флоры.
Welch, Burke (1963) считают, что одной из причин смерти в ранние стадии перитонита является дыхательная недостаточность.
Генез необратимых изменений при длительном течении перитонита различен. Здесь имеют значение особенности перитонита (повреждения) и наличие уязвимых мест. Некоторые больные погибают от печеночно-почечной недостаточности. При больших нарушениях гемодинамики смерть наступает от сердечно-сосудистой недостаточности. Присоединение к основному процессу воспаления легких быстро заканчивается летальным исходом при явлениях сердечно-легочной недостаточности.
Способствуют сердечно-легочной недостаточности резко вздутый живот и переполненный раздутый желудок, но все это протекает на фоне глубокой интоксикации, бактериемии и обезвоживания. Судя по литературным данным, смерть может быть связана с непосредственным влиянием на дыхательный и сосудистый центры токсинов и бактерий, проникающих в продолговатый мозг по блуждающим нервам (М. П. Бушмакина, И. А. Пигалев, 1928). Основное значение в причинах смерти имеют бактериемия и интоксикация как основные пусковые механизмы перитонита, приводящие к необратимым изменениям жизненных функций организма.
Перитонит: симптомы, лечение, профилактика
Среди основных причин смерти больных с острыми хирургическими заболеваниями перитонит занимает лидирующую позицию. Это связано с внезапным началом и быстрым распространением патологического процесса, который влечет нарушение функций жизненно важных органов.
Перитонит – воспалительный процесс брюшины острого или хронического течения. Он возникает в результате попадания в брюшную полость патогенных микроорганизмов. Это опасное состояние, которое требует немедленной медицинской помощи и госпитализации. Как вовремя распознать перитонит, можно ли его предупредить, и что делать, если поставлен такой диагноз — расскажем далее в статье.
Причины перитонита
Брюшина — это полое пространство, в котором располагается органы пищеварительной и мочеполовой системы, а также желудок, печень, селезенка и поджелудочная железа.
Чаще всего к воспалению полого органа приводит образование в его стенке сквозного дефекта или перфорация. В результате в брюшную полость попадают болезнетворные бактерии и микробы. Перфорация возможна:
- при травме органов брюшины;
- прободной язве;
- химическом ожоге ЖКТ;
- несостоятельности желудочно-кишечных анастомозов (искусственные соединения органа, созданные при помощи операции).
Нередко к перитониту приводят запущенные заболевания внутренних органов или их осложнения. Это может быть длительная непроходимость кишечника, ущемления грыжи, холецистит, аппендицит или гинекологические заболевания.
В группе риска находятся мужчины среднего возраста с хроническими заболеваниями органов брюшины. Это связано с тем, что мужчины склонны редко посещать врачей при незначительных болях и дискомфорте. Это приводит к запоздалому обращению за медицинской помощью и хирургическим осложнениям.
Классификация
По происхождению выделяют 3 вида:
- Первичный — редкий вид, диагностируется не более чем, у 5% больных. Инфицирование патогенной микрофлорой происходит без перфорации брюшины, то есть бактерии попадают в полый орган преимущественно через лимфу или кровь от других зараженных органов. У детей такая форма перитонита возникает в раннем детстве, до 5 лет. Провоцирующий фактор — нефротический синдром, красная волчанка.
- Вторичный — причиной становятся острые хирургические патологии. Это может быть обострение аппендицита, холецистит, панкреатит, онкологические образования или кишечная непроходимость. Такая форма заболевания диагностируется и в результате открытых или закрытых травм брюшной полости.
- Третичный — это тяжелая инфекция, которая возникает через 2 суток после успешного оперативного лечения вторичного перитонита. Но из-за сниженного иммунного статуса больного, организм не способен сформировать адекватный ответ на хирургическое вмешательство. Хирурги одной из причин называют наличие у больного длительной скрытой внутрибрюшной инфекции, которая не поддается оперативному лечению. При такой форме перитонита высокий риск летального исхода.
По характеру жидкости (экссудата), которая стала причиной воспалительного процесса в брюшной полости, выделяют: гнойный, желчный, каловый, фиброзный и серозный перитонит.
Брюшная полость анатомически разделена на 9 областей: правая предреберная, правая боковая, правая подвздошная, надлобковая, околопупочная, эпигастральная, левая предреберная, левая боковая и левая подвздошная. В зависимости от того, на какие области брюшины распространился патологический процесс, медицина выделяет:
- Отграниченный перитонит или абсцесс — воспаление имеет четко ограниченные границы в виде спаек или фиброзного налета. Наиболее часто встречающиеся подпеченочный, межкишечный или поддиафрагмальный.
- Разлитой диффузный — поражает большую часть брюшной полости без тенденции к четкому отграничению. Границы точно определить проблематично. Может захватывать несколько смежных областей.
- Местный — располагается рядом с тем органом, от которого произошло инфицирование. Занимает, как правило, одну область.
- Распространенный — патологический затрагивает сразу несколько анатомических областей.
- Общий — патологический процесс охватывает всю брюшную полость.
Наиболее распространенной формой в хирургии является разлитой перитонит с гнойным экссудатом.
Клинические проявления патологии
Симптоматика различна, и зависит от стадии патологического процесса, а также причины воспаления. Наиболее распространенные проявления:
- боль в брюшной области, которая усиливается при движении;
- тошнота;
- рвота;
- повышение температуры, озноб.
В период реактивной стадии (первые сутки развития воспаления) главным признаком являются резкие болевые ощущения постоянного характера. Обычно человек лежит на боку, согнувшись, и старается не двигаться. Если источник перитонита находится в верхней области брюшины, то боль может отдавать в спину или область плеч. При локализации воспаления в нижнем отделе возможны ложные позывы в туалет, боли в области таза и промежности.
Рвота не приносит облегчения. Наблюдается учащенный пульс, более 100 ударов в минуту. Артериальное давление может быть немного понижено. При осложнении некоторых заболеваний кишечника может быть кал с примесью крови.
При повышении интоксикации организма наступает токсическая стадия перитонита. Симптоматика сглаживается, так как защитное напряжение мышц ослабляется. Боль может уменьшится. Наблюдается так называемый симптом гробового молчания, когда в кишечнике не слышно перистальтических шумов. Живот напряжен, возникает задержка газов и стула.
Температура тела повышается до 38—39° градусов. Сознание становится спутанным. Наступает терминальная стадия, которая характеризуется сильным упадком сил, поверхностным дыханием, и сильной обильной рвотой содержимого кишечника. На этой стадии увеличивается риск летального исхода без немедленной медицинской помощи.
Перитонит нередко приводит к развитию септического шока, сепсису или печеночно-почечной недостаточности.
Диагностика
Основной диагностический метод — пальпация брюшины. Это позволяет определить степень напряжения мышц и локализацию воспалительного процесса.
Для подтверждения диагноза назначаются лабораторные анализы: общий анализ крови, мочи; кровь на печеночные пробы. Также рекомендуется проведение УЗИ брюшной полости. Но из-за сильного вздутия живота и сильного болевого синдрома такое обследование не всегда удается провести, особенно если человек находится на терминальной стадии.
При подозрении на сепсис неясного происхождения проводят диагностическую лапароскопию. Это малоинвазивное оперативное вмешательство через небольшие проколы.
Справка! Лапароскопия — это современный и щадящий метод определения точной причины острых болей в области живота. Ее преимущество заключается в том, что одновременно с диагностическим осмотром брюшины врач имеет возможность провести оперативное лечение, если в этом есть необходимость. Точность такого метода достигает 90%.
Одним из первых доступных инструментальных исследований при тяжелом состоянии больного является обзорная рентгенография брюшной полости. Ее можно сделать в боковом положении или лежа на спине.
Основные методы лечения
Главная цель — выявить и устранить источник инфекции, а также повысить иммунные силы организма. Учитывая, что инфекционный процесс способен затрагивать всю брюшную полость, то лечение должно быть комплексным. Оно включает предоперационную терапию инфузионными растворами и антибиотикотерапию. Это подготовительный этап перед операцией, которая является единственным эффективным методом устранения перитонита.
Хирургическое лечение
Основные этапы оперативного вмешательства при любых формах патологии:
- Радикальное полное устранение экссудата при помощи промывания специальным раствором.
- Проведение декомпрессии кишечника. Это необходимо из-за того, что при перитоните любой формы кишечник сдавливается, и находится в состоянии пареза.
- Дренирование брюшины с выводом дренажей в подкожную жировую клетчатку.
- Зашивание с оставлением дренажей для последующего лечения остаточной инфекции. Если операция проводилась на начальном реактивном этапе, то возможно завершение операции без дренирования. В этом случае хирурги должны быть уверены, что организм с остаточной инфекцией справится самостоятельно.
В большинстве случаев применяется срединная лапаротомия. Она позволяет получить оптимальный доступ ко всем областям брюшной полости.
Послеоперационный период и прогноз
После оперативного вмешательства важно не допустить осложнений. Для этого назначаются антибактериальные препараты внутривенно и иммунная терапия. Для купирования болевого синдрома применяют обезболивающие медикаменты.
Прогноз зависит от того, насколько вовремя удалось диагностировать воспалительный процесс и ликвидировать его. Вероятность летального исхода зависит от общего состояния пациента, возраста, наличия сопутствующих заболеваний и тяжести развития перитонита. На 1 и 2 стадии прогноз при адекватной терапии благоприятный. На терминальной стадии происходит сильное повреждение органов брюшной полости, что приводит к их дисфункции. В этом случае смертность достигает 70‒80%.
Чтобы избежать этой патологии необходимо своевременно лечить хронические заболевания ЖКТ, а при острых состояниях немедленно обращаться за медицинской помощью.
Перитониты — Справочник по медицине PRO7
Перитонит — воспаление брюшины — представляет собой исключительно тяжелое заболевание. Особенно тяжело перитонит протекает у грудных и маленьких детей. [Стр.210]По установлении диагноза перитонита ребенок должен быть. незамедлительно направлен в стационар. [Стр.211]
Перитонит осложняет течение острых хирургических заболеваний органов брюшной полости примерно в 20% случаев. [Стр.55]
Токсическая фаза (равнозначна понятию эндотоксиновый шок ) -длительностью от 24 до 72 часов [Стр.55]
Терминальная фаза (соответствует понятию септический шок ) — свыше 72 часов. [Стр.55]
Однако, симптомы могут быть весьма вариабельными, в зависимости от фазности течения перитонита. [Стр.57]
Перитонит является абсолютным показанием для экстренной операции. [Стр.59]
Вторичный перитонит — распространение инфекции на брюшину из гнойно-деструктивных очагов брюшной полости. [Стр.172]
Молниеносный перитонит — это, по существу, перитонит, осложненный септическим шоком. [Стр.173]
Главной причиной заболевания является микробная инвазия. [Стр.174]
Прогрессирование острого гнойного воспаления (восходящий путь инфицирования) [Стр.174]
Общее состояние Средней тяжести Тяжелое или очень тяжелое [Стр.178]
Вторичный перитонит по причинам, его вызывающим, может быть подразделен на следующие виды. [Стр.438]
Перитонит при язвенно-некротическом энтероколите без перфорации полог органа. [Стр.438]
Сальмонеллез, вирусные гепатиты и другие кишечные инфекции [Стр.444]
При местном перитоните летальность 2,4—14,9%, среднестатистическая летальность при разлитых формах — 35—40%. [Стр.186]
Особые формы канцероматозный, паразитарный, ревматоидный, гранулематозный. [Стр.186]
По клиническому течению перитонит может быть острым или хроническим. Наиболее часто встречается острый перитонит. [Стр.252]
Летальность при распространенном (общем) перитоните остается высокой. [Стр.163]
Впервые на этом форуме остро был поставлен вопрос о состоя НИИ тонкой кишки. [Стр.164]
Динамика развития и лечения острого гнойного перитонита. [Стр.166]
1 -й Московский Международный конгресс хирургов Тезисы докладов. М., 1995. [Стр.166]
Быстро накапливается, желтоватая, не полностью эмульгированная жидкость. Удельный вес выше 1012. [Стр.529]
Микроскопически жировых шаров мало. Судан не дает. [Стр.529]
При спондилартрозе также возможны иррадиирующие в живот, нередко опоясывающие боли. [Стр.530]
Клиническую картину острого живота могут давать следующие заболевания. [Стр.530]
Общее состояние тяжелое, заторможенность, вынужденное положение тела. [Стр.122]
Нестабильная гемодинамика, тахикардия, в тяжелых случаях — токсический шок. [Стр.122]
Перистальтика отсутствует, задержка стула и газов, олиго- или анурия. [Стр.122]
Какова разница между висцеральной и париетальной брюшиной [Стр.314]
Что происходит с инфекционными агентами в брюшной полости в норме [Стр.315]
Первичный перитонит представляет собой диффузную бактериальную инфекцию брюш- [Стр.315]
Какие другие отклонения лабораторных показателей могут быть при ДКА [Стр.321]
Почему у больных развивается гиперхлоремический метаболический ацидоз после лечения ДКА [Стр.323]
Острый аппендицит при медиальном расположении червеобразного отростка [Стр.104]
Нам представляется целесообразным различать некоторые позиции червеобразного отростка [Стр.104]
Анализируя начало заболевания, установили, что эпигастральная фаза заболевания выявлена у 184 (76%) больных. В историях болезней [Стр.106]
Состояние при поступлении средней тяжести. Температура тела 37,5°. [Стр.107]
Гистологическое заключение флегмонозно-ганренозный аппендицит, периаппендицит. [Стр.107]
По характеру экссудата различают серозный, фибринозный, гнойный, а также их сочетания. [Стр.712]
По степени распространенности выделяют ограниченный, диффузный, распространенный, разлитой. [Стр.712]
1 Патогенез — Инфицирование брюшины во время кесарева сечения 1 [Стр.718]
Анамнез Хориоамнионит в родах, длительный безводный период, затяжные роды [Стр.718]
Гематологическая картина Лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов [Стр.719]
По характеру патологического содержимого брюшной полости серозный фибринозный гнойный геморрагический желчный каловый хилезный гнилостный. [Стр.41]
Вторичный — локализованный (абсцесс) или распространенный перитонит (абдоминальный сепсис), связанный с нарушениями целостности органов. Наиболее распространенная категория — 80% всех перитонитов. Встречается [Стр.41]
Противопоказания перитонит или наличие инфекционного очага червеобразного отростка или органов малого таза. [Стр.146]
Клиника. Клиническая картина развивается после инкубационного периода в 2—3 нед. В раннем периоде инвазии возникают симптомы энтерита, гепатита, асептического перитони-… [Стр.166]
Течение стронгилоидоза длительное с периодами обострений и ремиссий. При повторных аутоинвазиях заболевание может продолжаться до 20 лет и более. Описаны серьезные осложнения язвенный энтероколит, кахексия, перфорация кишечника, перитонит, панкреатит, гепатит и т. д. Прогноз в целом относительно благоприятен. Тяжелое течение наблюдается не более чем в 6% случаев. [Стр.203]
К осложнениям относятся воспаление брюшины (перитонит) и внутрибрюшное кровотечение. При отсутствии своевременной хирургической помощи неминуем смертельный исход. [Стр.168]
Особое внимание следует обратить па указание больного на перенесенный сухой рецидивирующий плеврит, повторные ларингиты, холодные эмпиемы, перитонит, перикардит, полисерозит и т. п., так как известно, что эти заболевания чаще всего туберкулезной этиологии. [Стр.209]
Основные показания к применению дигидрострептомицин-пантотената различные формы туберкулеза туберкулезный менингит перитонит, плеврит, эндокардит, вызванный пенициллиноустойчивыми микробами менингит заболевания мочевых путей и другие инфекции, вызванные чувствительными к стрептомицину микробами. [Стр.160]
Туберкулезный перитонит в фазе рассасывания и после наступившего рассасывания выпота, а также в продуктивной форме. [Стр.758]
Следует иметь в виду, что брюшная водянка развивается сплошь и рядом как часть общей водянки, наступающей обычно сразу. Туберкулезный перитонит развертывается медленно, вяло и незаметно. Скопившаяся жидкость при туберкулезном перитоните может и без прокола отчасти всасываться и вновь накопляться. После опорожнения проколом новое… [Стр.524]
Осложнения. Асцит-перитонит. Дистрофия миокарда, печени, почек. [Стр.21]
Поражение других органов и систем при ревматизме полиартрит, серозиты (плеврит, перитонит, абдоминальный синдром), энцефалит, менингоэнцефалит, церебральные васкулиты, нефрит, пневмония, гепатит, тиреоидит, ирит, поражение кожи. [Стр.62]
Кишечный амебиаз дизентерийный амебиаз, недизентерийный колит, амебома, амебный аппендицит, осложнения и последствия кишечного амебиаза (перфорация и перитонит, кровотечение, кишечная непроходимость, постдизентерийный колит, стриктура). [Стр.110]
Тяжесть ранения (легкое, средней тяжести, тяжелое) определяется размерами раны, ее глубиной, характером повреждений внутренних органов и осложнениями (кровотечение, нарушение функции раненого органа, перитонит, пневмоторакс). [Стр.54]
Смотреть другие источники с термином Перитониты: [Стр.188] [Стр.197] [Стр.64] [Стр.65] [Стр.53] [Стр.160] [Стр.126] [Стр.314] [Стр.324] [Стр.61] [Стр.359] [Стр.466] [Стр.467] [Стр.526] [Стр.83] [Стр.211] [Стр.62] [Стр.175] [Стр.305] [Стр.498] [Стр.516] [Стр.517] [Стр.517] [Стр.517] [Стр.517] [Стр.518] [Стр.521] [Стр.521] [Стр.522] [Стр.522] [Стр.524] [Стр.525] [Стр.526] [Стр.528]
Узнайте, как правильно реагировать …: Nursing2021
Острое или хроническое заболевание, перитонит — это воспаление брюшины, серозной оболочки, выстилающей брюшную полость и покрывающей внутренние органы. Такое воспаление может распространяться на брюшину или локализоваться в виде абсцесса. Перитонит обычно снижает перистальтику кишечника и вызывает вздутие кишечника из-за газов. Без лечения это может привести к фатальной непроходимости кишечника, сепсису или синдрому полиорганной недостаточности.Вот что вам нужно знать, чтобы оценить пациентов на предмет перитонита и принять соответствующие меры.
Как развивается перитонит
В желудочно-кишечном тракте обычно содержатся бактерии, но брюшина стерильна. Воспаление и перфорация желудочно-кишечного тракта в результате аппендицита, дивертикулита или язвенной болезни позволяет бактериям проникать в брюшину, вызывая перитонит. Химическое воспаление также может вызвать перитонит. Возможные причины включают перфорацию язвы желудка с выделением желудочной кислоты или желчью из перфорированного желчного пузыря.
Независимо от того, является ли воспаление бактериальным или химическим, жидкость, содержащая белок и электролиты, накапливается в брюшной полости и делает обычно прозрачную брюшину непрозрачной, красной, воспаленной и отечной. Обычно инфекция локализуется в виде абсцесса, поскольку брюшная полость очень устойчива к заражению. Однако, если брюшина ослаблена или повреждена, воспаление и инфекция могут распространиться через брюшную полость. Перистальтическое действие снижается, что приводит к непроходимости кишечника.Большое количество жидкости из внутрисосудистого пространства перемещается в брюшную полость, вызывая гиповолемию и гемоконцентрацию. У пациента может развиться шок, олигурия и почечная недостаточность.
Распознавание проблемы
На ранней стадии перитонита пациент может ощущать нечеткую генерализованную боль в животе. (Если инфекция локализована, он может описать боль в определенной области.) По мере прогрессирования перитонита боль в животе пациента становится все более сильной и непрекращающейся и обычно усиливается при движении и дыхании.Иногда боль может относиться к области плеча или грудной клетки. Другие признаки и симптомы включают вздутие живота, анорексию, тошноту, рвоту и невозможность отхождения кала и газов.
При измерении жизненно важных функций пациента можно обнаружить лихорадку, тахикардию и гипотонию. Пациент будет сильно обеспокоен и может спокойно лежать в постели с согнутыми коленями, неглубоко дышать и как можно меньше двигаться, пытаясь облегчить боль в животе. Если он потерял излишнюю жидкость, электролиты и белки в брюшную полость, вы можете заметить повышенное потоотделение; прохладная липкая кожа; бледность; вздутие живота и признаки обезвоживания (например, сухость слизистых оболочек).
На ранней стадии перитонита при аускультации вы услышите звуки кишечника, но они, как правило, исчезают по мере прогрессирования воспаления. Вы заметите жесткость живота при пальпации и общую болезненность (или местную болезненность, если воспаление остается в определенной области). Пациент также может иметь болезненность восстановления.
Диагностическое обследование включает общий анализ мочи, полный анализ крови, биохимический анализ крови, рентгенологию брюшной полости и грудной клетки, компьютерную томографию (КТ) брюшной полости и таза, а также парацентез для получения образца перитонеальной жидкости для лабораторных исследований.Если у пациента перитонит, его количество лейкоцитов может выявить лейкоцитоз (более 11000 / мм 3 ), а его уровень электролитов в сыворотке может быть ненормальным, что отражает обезвоживание. Рентген брюшной полости может показать отечное и газообразное вздутие тонкой и толстой кишки. Воздух будет виден в брюшной полости, если воздухосодержащий внутренний орган, такой как желудок, был перфорирован. Рентген грудной клетки может показать подъем диафрагмы, а компьютерная томография брюшной полости может выявить небольшие скопления жидкости в областях воспаления.
Анализ перитонеальной жидкости может помочь врачу определить инфекцию брюшины, а также утечку поджелудочной железы, желчных путей или мочи.
Как вмешаться
Ключевым моментом является поддержание гемодинамической стабильности вашего пациента. Лечение также направлено на борьбу с инфекцией, восстановление перистальтики кишечника и замену жидкости и электролитов.
При бактериальном перитоните тип назначаемой антибактериальной терапии зависит от возбудителя.Держите пациента N.P.O., вводите дополнительные парентеральные жидкости и электролиты в соответствии с предписаниями и вводите лекарства для снятия боли в соответствии с назначением. Вставьте назогастральный зонд для декомпрессии кишечника.
Хирургическое вмешательство — важное вмешательство во всех случаях перитонеальной инфекции. Тип операции зависит от причины перитонита; например, аппендэктомия может быть выполнена, если перитонит был вызван разрывом аппендикса. Орошение брюшной полости растворами антибиотиков может проводиться во время операции, хотя эта практика является спорной.
Соображения по уходу
Убедитесь, что у вашего пациента есть проходимые дыхательные пути, и оценивайте его респираторный статус не реже одного раза в час или чаще, если этого требует его состояние (например, если у него респираторная недостаточность из-за шока). Отметьте частоту, ритм и глубину дыхания и сообщите об одышке и использовании дополнительных мышц.
Прослушайте легкие с обеих сторон на предмет появления дополнительных или ослабленных звуков дыхания. Постоянно оценивайте сатурацию кислорода пациента с помощью пульсоксиметрии, а также отслеживайте отклонения в результатах анализа газов артериальной крови и сообщайте о них.
Поместите пациента в удобное положение, обеспечивающее максимальный воздухообмен, например положение от полу-Фаулера до высокого положения Фаулера. Если его респираторный статус ухудшится, помогите с интубацией трахеи и искусственной вентиляцией легких.
Оценивайте гемодинамический статус пациента, включая артериальное давление и частоту сердечных сокращений, по крайней мере, ежечасно или чаще, если есть показания. Если у него установлен катетер в легочную артерию, контролируйте центральное венозное давление, давление заклинивания легочной артерии, сердечный выброс и сердечный индекс.
Установите постоянный кардиологический мониторинг и следите за аритмией, вызванной дефицитом объема жидкости, гипоксемией, кислотно-щелочными нарушениями или дисбалансом электролитов. Будьте готовы лечить аритмию в соответствии с передовыми рекомендациями по поддержанию жизнедеятельности сердца.
Контролируйте температуру пациента каждые 1-2 часа и давайте назначенные жаропонижающие средства. Прослушайте его живот на предмет звуков кишечника и оцените вздутие живота. Если происходит вздутие живота, ежедневно измеряйте обхват его живота, чтобы следить за изменениями.Держите его N.P.O. пока его кишечная функция не вернется. Вводите антагонисты рецепторов гистамина 2 в соответствии с указаниями, чтобы снизить риск образования язвенной болезни.
В соответствии с предписанием ввести жидкость для внутривенного введения и восполнение электролитов. Если у пациента наблюдаются признаки и симптомы кровотечения, подготовьтесь к введению продуктов крови, таких как эритроциты.
Дайте И.В. назначенные антибиотики и оценка ототоксичности и нефротоксичности.
Внимательно следите за потреблением и выделением жидкости пациентом, ежечасно оценивая диурез.Сообщите врачу, если диурез менее 0,5 мл / кг / час. Не забудьте включить дренаж из всех источников в расчеты выпуска. Ежедневно взвешивайте пациента. Если у него есть трубка NG, проверяйте дренаж трубки каждые 1-2 часа на предмет цвета, количества и других характеристик. Сообщите врачу, если дренаж ярко-красный или похож на кофейную гущу.
Следите за уровнем сознания пациента, отмечая такие изменения, как нарастание спутанности сознания, вялость или умственную вялость, которые могут указывать на гипоксемию.
Регулярно оценивайте уровень его боли, используя шкалу оценки интенсивности боли, и соответствующим образом управляйте болью. Будьте внимательны при внезапном усилении боли (или внезапном уменьшении сильной боли), что может указывать на перфорацию.
Окажите эмоциональную поддержку пациенту и его семье и научите их, о каких признаках и симптомах следует сообщать немедленно, например, об изменении болевых характеристик, затрудненном дыхании, тошноте или рвоте или головокружении. Понимая перитонит и как с ним бороться, вы можете помочь своему пациенту на пути к выздоровлению.
Адаптировано и обновлено из Critical Care Challenges , Lippincott Williams & Wilkins, 2003.
Анализ перитонеальной жидкости | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
Wolf, D. (Обновлено 10 декабря 2014 г.). Хилезный асцит. Ссылка на Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/185777-overview#showall. Дата обращения 09.09.2016.
Christensen, B. (Обновлено 15 декабря 2014 г.). Интерпретация градиента асцитного альбумина сыворотки (SAAG).Ссылка на Medscape. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/peritonitis/basics/definition/con-20032165. Дата обращения 09.09.2016.
Лал, С. К. (обновлено 11 февраля 2015 г.). Анализ перитонеальной жидкости. Медицинская энциклопедия MedlinePlus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003626.htm. Дата обращения 09.09.2016.
Персонал клиники Мэйо. (Обновлено 23 марта 2015 г.). Перитонит. Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/peritonitis/basics/definition/con-20032165.Дата обращения 09.09.2016.
Лал, С. К. (14 августа 2015 г.). Асцит. Медицинская энциклопедия MedlinePlus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000286.htm. Дата обращения 09.09.2016.
Шламовиц Г. Л. (обновлено 28 июля 2016 г.). Парацентез. Ссылка на Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/80944-overview. Дата обращения 09.09.2016.
Бхутта Р.А., Сайед Н.А., Ахмад А. Анализ перитонеальной жидкости (анализ асцитической жидкости, пункция брюшной полости или абдоминальный парацентез, или абдоминальная пункция), часть 3.Доступно в Интернете по адресу http://www.labpedia.net/test/227. По состоянию на сентябрь 2016 г.
Шах, Рахиль. Асцит. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/170907-overview#a5. По состоянию на сентябрь 2016 г.
Источники, использованные в предыдущих обзорах
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (© 2007). Справочник Мосби по диагностике и лабораторным испытаниям, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 694-699.
Ву, А. (2006). Клиническое руководство по лабораторным исследованиям Титца, четвертое издание.Сондерс Эльзевир, Сент-Луис, Миссури. PP 1535-1536.
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание]. С. 1448-1449.
Forbes, B. et. al. (© 2007). Диагностическая микробиология Бейли и Скотта, двенадцатое издание: Mosby Elsevier Press, Сент-Луис, Миссури. Пп 904 — 913.
Ван Вурхиз, Б. (22 января 2007 г., обновлено). Анализ перитонеальной жидкости. Медицинская энциклопедия MedlinePlus [Он-лайн информация].Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003626.htm. Доступно 21.06.08.
Lehrer, J. (обновлено 14 ноября 2006 г.). Перитонит — самопроизвольный. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000648.htm. Доступно 21.06.08.
(13 мая 2002 г.). Национальный институт рака. Мезотелиома: вопросы и ответы [Он-лайн информация]. Доступно в Интернете по адресу http://www.cancer.gov/cancertopics/factsheet/sites-types/mesothelioma.Доступно 3 июля 2008 г.
(22 марта 2008 г., обновлено). ACS. Подробное руководство по злокачественной мезотелиоме [он-лайн информация]. Доступно в Интернете по адресу http://www.cancer.org/docroot/CRI/content/CRI_2_4_7x_CRC_Malignant_Mesothelioma_PDF.asp. Доступно 3 июля 2008 г.
Карл Кьельдсберг и Джозеф Найт. Телесные жидкости. Третье издание. ASCP Press. Стр. 223-253.
Шламовиц Г. и Шах Н. (Обновлено 9 мая 2012 г.). Парацентез. Ссылка на Medscape. [Он-лайн информация]. Доступно на сайте http: // emedicine.medscape.com/article/80944-overview. По состоянию на июнь 2012 г.
Дагдейл, Д. (Обновлено 4 февраля 2011 г.). Анализ перитонеальной жидкости. Медицинская энциклопедия MedlinePlus. [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003626.htm. По состоянию на июнь 2012 г.
Daley, B. et. al. (Обновлено 29 марта 2011 г.). Перитонит и абдоминальный сепсис. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/180234-overview.По состоянию на июнь 2012 г.
Зиеве, Д. (16 октября 2011 г.). Асцит. Медицинская энциклопедия MedlinePlus. [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000286.htm. По состоянию на июнь 2012 г.
Вольф Д. и Рагураман У. (Обновлено 21 марта 2011 г.). Хилезный асцит. Ссылка на Medscape. [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/185777-overview#showall через http://emedicine.medscape.com. По состоянию на июнь 2012 г.
Эррин, С.(Отредактировано в июле 2009 г.). Асцит. Пособие Merck для специалистов в области здравоохранения. [Он-лайн информация]. Доступно на сайте http://www.merckmanuals.com. По состоянию на июнь 2012 г.
Что такое перитонит у собак? | Совет по уходу за домашними животными
Что такое перитонит у собак?
Перитонит — это воспаление брюшины — оболочки, выстилающей внутреннюю часть брюшной полости собаки. Это очень серьезное и болезненное заболевание, которое, к сожалению, часто заканчивается летальным исходом.
Существует два основных типа перитонита — первичный перитонит, который возникает спонтанно, без каких-либо предшествующих состояний в брюшной полости, и вторичный перитонит, который возникает в результате основного первичного заболевания в брюшной полости.Вторичный перитонит чаще всего встречается у собак, тогда как первичный перитонит встречается довольно редко.
Вторичный перитонит можно разделить на две категории — септический и несептический, причем септический перитонит является наиболее распространенным.
Я беспокоюсь, что у моей собаки перитонит, что мне делать?
Перитонит — чрезвычайно серьезное опасное для жизни заболевание, которое требует немедленного интенсивного ветеринарного лечения. Если вы подозреваете, что у вашей собаки перитонит, немедленно обратитесь к ветеринару или, в нерабочее время, в ближайшую клинику скорой помощи Vets Now или круглосуточную больницу.
Предлагаем индивидуальные видео консультации.
Здесь для вас каждый день с 8.00 до 23.00
Вас также может заинтересовать:
Что вызывает перитонит у собак?
Симптомы перитонита у собак
Признаки перитонита могут включать:
- Слабость
- Учащенное дыхание
- Рвота
- Потеря аппетита
- Диарея
- Снижение 148148 148 9014 боли в кале Наиболее распространенным типом перитонита является септический перитонит, который вызывается бактериальной инфекцией.Это может произойти в результате заражения брюшной полости внешней раной (например, травмы) или, чаще, перфорации органа брюшной полости. Перфорация желудочно-кишечного тракта собаки — одна из наиболее частых причин септического перитонита. Это может произойти, когда они проглотят инородное тело, например игрушку. Иногда перфорирующая язва желудка или кишечника может быть вызвана побочной реакцией на определенные типы лекарств, например. стероиды и нестероидные противовоспалительные препараты.
Другие возможные причины септического перитонита включают осложнения от предыдущей операции на брюшной полости, абсцесс печени, воспаление поджелудочной железы (панкреатит), разрыв желчного пузыря или желчного протока, разрыв инфицированной матки (пиометра) или разрыв мочевого пузыря.
В редких случаях перитонит может быть вызван инфекцией, которая распространилась из кровотока, например вирусами, паразитами, грибами или бактериями. В остальных случаях причина неизвестна.
Симптомы перитонита у собак
Признаки перитонита могут включать:
- Слабость
- Учащенное дыхание
- Рвота
- Потеря аппетита
- Диарея
- Снижение 148148 148 боли Снижение 148148 боли в кале
. являются симптомами перитонита у собак - Первая публикация
- Последнее обновление
Перитонит у собак Симптомы могут включать слабость, учащенное дыхание, рвоту, потерю аппетита, диарею, снижение дефекации, черный стул, нежелание лечь и появление видимых признаков боли, включая нежелание позволять вам прикоснуться к их животу.К сожалению, внезапная смерть также может произойти из-за шока от большого количества бактериальных токсинов.
Другие клинические признаки, которые ваш ветеринар может лучше всего определить, включают лихорадку, шок, низкое кровяное давление, кровотечение, бледность десен, желтуху, учащенное сердцебиение, непроходимость кишечника, вздутие живота, скопление жидкости в брюшной полости и абдоминальные образования.
Хотите видеочат с ветеринаром?
Получите индивидуальный совет специалиста и душевное спокойствие
Как ветеринар диагностирует перитонит у собак?
Чтобы диагностировать перитонит, ветеринар обычно рассматривает симптомы вашей собаки и ее историю здоровья и спрашивает вас о любых возможных факторах, которые могли вызвать проблему.Если они подозревают, что у вашей собаки перитонит, они могут провести полное медицинское обследование, а также дополнительные анализы, которые могут включать анализы крови, рентген и УЗИ брюшной полости. Они также могут взять образец брюшной жидкости для анализа.
Как лечится перитонит у собак?
Во-первых, ветеринар обычно занимается любыми последствиями перитонита, например, болью, шоком или потерей жидкости. Они также могут попытаться определить основную причину воспаления и работать над ее устранением.
После того, как состояние вашего питомца стабилизируется, дальнейшее лечение может включать в себя операцию для исследования брюшной полости и устранения любых проблем, а затем тщательное промывание брюшной полости вашей собаки для удаления любых загрязнений.
После операции можно использовать дренаж, чтобы убедиться, что аномальная жидкость продолжает выводиться.
Лечение после операции может включать в себя жидкости, электролиты и антибиотики. Многие животные с перитонитом не едят после операции, поэтому их, возможно, придется кормить через трубку, вводимую в нос.
Как предотвратить риск перитонита?
Из-за множества возможных причин перитонита у собак не существует единого способа предотвратить это заболевание. Однако, поскольку травма из-за проглатывания инородного тела является одной из основных причин перитонита у собак, очень важно держать неподходящие предметы в недоступном для собаки месте.
О статье
Vets Now не несет ответственности за содержание этой страницы.Этот совет не заменяет надлежащую консультацию ветеринара и предназначен только в качестве руководства. Пожалуйста, обратитесь в местную ветеринарную клинику за советом или лечением, если вы беспокоитесь о здоровье своего питомца — даже если они закрыты, они всегда будут обслуживать в нерабочее время. Узнайте больше о том, что делать в чрезвычайной ситуации.
Wydział Lekarski — Uniwersytet Mikołaja Kopernika w Toruniu
УМК CM USOS poczta Moodleтел .: +48 52 585 33 96
эл. Почта: [email protected] Wydział Ученик Кандыдат Наука Nadchodzące wydarzenia: 404 Zapraszamy na stronę główną.
- Zarządzenia Dziekana
- ГРАНТИ
- Абсольвент
- Докторантура на английском языке
- ИНФОРМАЦИЯ О КОРОНАВИРУСИ !!!
- RADA DYSCYPLINY NAUKI MEDYCZNE
- Регуламины
- Волонтариат
- СТН СМ УМК
- Авторские права
- Администратор
- Контакт
- Władze Wydziału
- Komisje Wydziałowe
- O wydziale
- Jednostki wydziałowe
- Pracownicy Wydziału
- Pracownicy dziekanatu
- Informacje dla pracowników
- Doktoranci Wydziału
- Planowanie i realizacja zajęć w CSM
- Realizowane projekty
- Delegacje
- Zaproszenia
- Jakość Kształcenia
- Pytania do Dziekana
- Odpowiedzi na pytania
- Raport z nauczania na WL CM UMK w roku akademickim 2020/2021
- Информация для студентов
- Opieka zdrowotna i ubezpieczenia
- USOSweb
- НАУКЗАНИЕ ЗДАЛЬНОЕ
- Керунек лекарский
- Биотехнология
- Оптика окулярная с элементами оптометрии
- Inżynieria biomedyczna
- Оптометрия
- Oferty pracy
- Odzież i obuwie medyczne
- Эразмус +
- Studenckie Towarzystwo Naukowe CM UMK
- Rejestracja kandydatów na studia
- Керунек лекарский
- Biotechnologia medyczna I st.
- Biotechnologia medyczna II st.
- Оптика окулярная с элементами оптометрии
- Оптометрия II ул.
- Przeniesienia studentów z innych uczelni
- Докторантура на английском языке
- Рекрутация на студии доктора
- Studia doktoranckie
- Przewody doktorskie
- Postępowania habilitacyjne
- Postępowanie o nadanie tytułu profesora
- Nostryfikacje dyplomów
Смертельный перитонит, вызванный Rhizopus microsporus | Медицинская микология
Аннотация
52-летняя женщина с болезнью Крона в анамнезе поступила по поводу перитонита, который последовал за перфорацией кишечника.После временного лечения вориконазолом разрешение инфекции осложнилось повторным перитонитом в результате некроза и перфорации левой толстой кишки, что в конечном итоге привело к смерти пациента. Микроскопическое исследование перитонеальной жидкости показало наличие широких, неправильной формы гиф, и посев жидкости дал Rhizopus microsporus . Идентификация гриба была подтверждена его характерной микроскопической морфологией и секвенированием ITS-области рДНК.Гистопатологическое исследование ткани толстой кишки показало присутствие широких, несептированных гиф, и тот же самый гриб снова был выделен в культуре.
Введение
Rhizopus microsporus , тип Zygomycota, отряд Mucorales, представляет собой сапрофитный гриб, обнаруживаемый в лесной почве и на деревянных поверхностях. Зигомикоз возникает у пациентов с ослабленным иммунитетом, пациентов, получающих терапию дефероксамином, у пациентов с сахарным диабетом, ожогами, травмами и у реципиентов трансплантатов твердых органов.Mucorales вызывают тяжелые ангиоинвазивные инфекции, смертность от которых превышает 60% [1]. Клинические проявления могут быть носороговыми, церебральными, легочными, кожными, диссеминированными, желудочно-кишечными или разными. Перитонит описывается редко, и его возникновение связано с непрерывным амбулаторным перитонеальным диализом (CAPD) [2,3]. Мы сообщаем о смертельном случае вероятного внутрибольничного перитонита, вызванного Rhizopus microsporus .
История болезни
52-летняя женщина с 2-летней историей болезни Крона, лечившаяся кортикостероидами и азатиоприном, обратилась в местное отделение неотложной помощи с болью в животе и кишечной непроходимостью.КТ брюшной полости показала перитонеальный выпот с околопеченочным воздухом. Перитонит, возникший в результате перфорации тонкой кишки, был подтвержден хирургическим лечением, включающим илео-слепую резекцию с илеостомией и правой колостомией. Гистологическое исследование ткани выявило болезнь Крона без каких-либо других аномалий. На 15-й день после поступления у пациента развился септический шок, и он был переведен в отделение интенсивной терапии университетской больницы Ниццы. У нее обнаружена полиорганная недостаточность с гемодинамической дисфункцией, требующей введения высоких доз норадреналина.Кроме того, большая часть колостомы была покрыта плесенью. Культивирование плесневидного материала на среде Сабуро дало Aspergillus fumigatus . С помощью Е-теста было обнаружено, что этот гриб чувствителен к амфотерицину В и вориконазолу, то есть к минимальной ингибирующей концентрации (МИК) 0,125 мкг / мл и 0,25 мкг / мл соответственно. Чтобы избежать дальнейшего распространения грибка, и, несмотря на отрицательные доказательства антигенемии галактоманана Aspergillus (значение индекса = 0.19; thres hold = 0,5-набор Pastorex Aspergillus ; Biorad, Марн-ла-Кокетт, Франция), было начато профилактическое лечение вориконазолом внутривенно (400 мг 2 раза в день в качестве нагрузочной дозы с последующим введением 300 мг 2 раза в день). Лечение было прекращено через шесть дней на основании повторной отрицательной антигенемии по галактоманану Aspergillus (значение индекса = 0,06) и отрицательной серологии Aspergillus . В течение следующей недели клиническое состояние пациента постепенно улучшилось, и норадреналин был отменен.К сожалению, через 2 дня состояние пациента ухудшилось, и лечение вориконазолом было восстановлено (300 мг 2 раза в день). КТ брюшной полости и множественные пробы в поисках вторичных очагов были отрицательными. Шесть дней спустя у пациентки развилась гемодинамическая нестабильность и повреждение на левом боку, что свидетельствовало о целлюлите. КТ показала внутрибрюшные скопления, связанные с инфильтрацией левого бока. Лапаротомия показала инкапсулирующий перитонит, покрывающий некротически перфорированную левую кишку.Пациент скончался на 18-е сутки после поступления. Гистологическое исследование кишечника показало очаги ишемического некроза левой ободочной кишки и сальника и тромбоз сосудов вследствие инвазивной грибковой инфекции. Исследование окрашенных серебром срезов Grocott-Gomori показало большие, неправильные, разветвленные под прямым углом асептатные гифы, указывающие на зигомицет в сосудах, мышечной оболочке и субсерозной мембране толстой кишки (рис. 1). Микроскопическое исследование внутрибрюшной жидкости также показало большие и неправильные гифы, а культура жидкости на декстрозном агаре Сабуро, инкубированная при 28 ° C, дала Rhizopus spp.в течение 48 ч. Колонии были темными, серовато-коричневыми, микроскопическое исследование показало ризоиды и коричневатые спорангиоспоры. Изолят был отправлен во Французский национальный справочный центр микозов и противогрибковых агентов и был идентифицирован как R. microsporus путем секвенирования ITS-регионов [4]. Было обнаружено, что он чувствителен к амфотерицину B (MIC = 0,03 мкг / мл) и устойчив к вориконазолу (MIC> 8 мкг / мл) с помощью микрометода в жидкой среде, EUCAST.
Рис.1
Большие, неправильные, ценоцитарные гифы, проникающие в кровеносный сосуд (окраска метенамином серебра Grocott Gomori × 1000).
Рис. 1
Большие, неправильной формы ценоцитарные гифы, проникающие в кровеносный сосуд (окрашивание метенамином серебра Grocott Gomori × 1000).
Дальнейшие исследования
Поиск переносимых по воздуху грибов в нашем отделении интенсивной терапии не выявил присутствия ни A. fumigatus , ни R. microsporus . Однако различные виды Aspergillus (но не R.microsporus ) были извлечены из центральной системы кондиционирования местной больницы, в которой были диагностированы два недавних случая послеоперационного аспергиллеза.
Обсуждение
Патологоанатомические данные, полученные от гематологических пациентов, показывают, что зигомикоз является причиной 8–13% грибковых инфекций, связанных с пациентами, и только 2–11% поражений желудочно-кишечного тракта (ЖКТ) [5]. R. microsporus — второй наиболее часто выделяемый зигомицет, который может обнаруживаться в желудке и подвздошной кишке.В этом случае при эндоскопическом исследовании выявляются обширные геморрагические изъязвления с черным, некрозом, дном и инфильтрацией окружающих тканей [6]. Зигомикоз толстой кишки встречается реже. Часто сообщается о кровавой диарее или массивной гематохезии [7]. Однако до настоящего времени не было описано ни одного случая зигомикоза толстой кишки, вызванного R. microsporus , вероятно потому, что в большинстве случаев диагноз ставится посмертно без определения вида. Перитонит, вызванный R.microsporus обычно описывается при CAPD [2, 3], и только один случай был зарегистрирован после первичного перитонита, вызванного перфорацией сигмовидной кишки [8]. Обстоятельства заражения для желудочно-кишечного тракта и зигомикоза, ассоциированного с перитонитом, различаются. В первом случае заражение происходит из-за проглатывания зараженных пищевых продуктов, использования загрязненных деревянных депрессоров для языка. Например, внутрибольничные инфекции, вызванные Rhizopus spp. были описаны после использования деревянных язычковых депрессоров [9].Точно так же микоз желудка появился после назогастральной интубации или других состояний, приводящих к развитию язвы желудка или толстой кишки, что позволяет предположить, что первоначальное изъязвление может вызвать грибковую инфекцию. При перитоните инфекция, по-видимому, происходит из-за прямого заражения брюшины катетерами при CAPD или фекальной флорой, содержащей R. microsporus [2,3,8]. В нашем случае инфекция могла быть получена из-за заражения рабочей зоны грибком в результате возможной неисправности системы кондиционирования воздуха.
Из-за тропизма сосудов, быстрая диагностика зигомицетов очень важна. Лучшим методом является биопсия органа-мишени, но у пациентов с ослабленным иммунитетом и нарушениями свертывания крови это часто бывает затруднительно. Действительно, прижизненный диагноз был установлен только в 9% из 185 случаев диссеминированного зигомикоза [10]. Точно так же при перитоните пост-CAPD микологические культуры часто бывают отрицательными, что требует концентрации перитонеальной жидкости.
Лечение часто требует хирургического вмешательства с последующей противогрибковой терапией.У нашего пациента начальное лечение местного аспергиллеза с помощью вориконазола оказалось подходящим вариантом, поскольку вориконазол рекомендуется в качестве терапии первой линии для лечения этой грибковой инфекции. Кроме того, он имеет ограниченную токсичность и может применяться перорально. Недавние руководства рекомендуют системный вориконазол при кожных поражениях после диссеминированной инфекции [11]. Aspergillus Перитонит, возникающий как осложнение CAPD, также можно лечить с помощью вориконазола в качестве первичной терапии, хотя большинство этих случаев первоначально лечили дезоксихолатом амфотерицина B, как описано в отдельных отчетах [11].Во всех случаях инфекции CAPD катетеры должны быть удалены. Однако вориконазол имеет более узкий спектр, чем амфотерицин B, и неэффективен для ограничения развития зигомицетов [12]. Таким образом, многие авторы наблюдают рецидив зигомикоза среди пациентов с факторами риска [13]. Позаконазол может быть альтернативной терапией. В ретроспективном исследовании, включавшем 91 случай рефрактерного или непереносимого зигомикоза к предшествующему лечению противогрибковыми препаратами, эффективность позаконазола составила 60% через 12 недель после начала лечения [14].В этой серии у двух пациентов был желудочно-кишечный зигомикоз, и у обоих был благоприятный исход.
В заключение, в настоящем отчете описывается необычный случай перитонита, вызванного R. microsporus , осложненный инвазией в толстую кишку, и подчеркиваются ограничения применяемых в настоящее время противогрибковых препаратов.
Благодарности
Мы благодарим Национальный справочный центр Франции за помощь в идентификации штамма Rhizopus microsporus и за проведение тестов на чувствительность in vitro.
Список литературы
1.« и др.Эпидемиология и исходы зигомикоза: обзор 929 зарегистрированных случаев
,Clin Infect Dis
,2005
, vol.41
(стр.634
—653
) 2.,,,,.Мукормикоз брюшины у больного на CAPD
,Perit Dial Int
,2007
, vol.27
(стр.216
—217
) 3.,,, Et al.Мукормикоз брюшины у пациента, получающего непрерывный амбулаторный перитонеальный диализ
,Am J Kidney Dis
,1989
, vol.13
(стр.237
—239
) 4.,,, Et al.Молекулярная идентификация зигомицетов в культуре и экспериментально инфицированных тканях
,J Clin Microbiol
,2006
, vol.44
(стр.340
—349
) 5.,.Мукормикоз и энтомофторамикоз: обзор клинических проявлений, диагностики и лечения
,Clin Microbiol Infect
,2004
, vol.10
(стр.31
—47
) 6.,,,,.Успешное лечение язв кишечника, вызванных Rhizopus microsporus
,Трансплантация костного мозга
,2003
, vol.32
(стр.739
—740
) 7.,,,,.Мукормикоз толстой кишки: исключительно редкая причина массивных кровотечений из нижних отделов желудочно-кишечного тракта
,Dig Liver Dis
,2006
, vol.38
(стр.616
—617
) 8.,,,.Случай перитонита, вызванного Rhizopus microsporus
,Mycoses
,2006
, vol.49
(стр.139
—142
) 9.,,, Et al.Вспышка мукормикоза желудка, связанная с использованием деревянных депрессоров языка у тяжелобольных
,Intensive Care Med
,2004
, vol.30
(стр.724
—728
) 10.,,, Et al.Десятилетний опыт лечения зигомикоза в центре третичной медицинской помощи в Индии
,J Infect
,2001
, vol.42
(стр.261
—266
) 11.,,, Et al.Лечение аспергиллеза: руководство по клинической практике Американского общества инфекционистов
,Clin Infect Dis
,2008
, vol.46
(стр.327
—360
) 12.,,,,.In vitro Чувствительность зигомицетов к обычным и новым противогрибковым средствам
,J Antimicrob Chemother
,2003
, vol.51
(стр.45
—52
) 13.,,, И др.Зигомикоз после длительного применения вориконазола у пациентов с ослабленным иммунитетом и гематологическими заболеваниями: требуется внимание
,Clin Infect Dis
,2005
, vol.40
(стр.35
—37
) 14.,,,,.Позаконазол эффективен в качестве спасительной терапии при зигомикозе: ретроспективное резюме 91 случая
,Clin Infect Dis
,2006
, vol.42
(стр.61
—65
)Эта статья была впервые опубликована на сайте Early Online 14 мая 2010 года.
© 2010 ISHAM
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Первичный рак брюшины | рак яичников
Первичный рак брюшины (PPC) — редкий вид рака. Он начинается в тонком слое ткани, выстилающем внутреннюю часть живота. Эта тканевая выстилка называется брюшиной.
КлеткиPPC являются такими же, как наиболее распространенный тип клеток рака яичников. Это связано с тем, что выстилка брюшной полости и поверхность яичника происходят из одной и той же ткани, когда мы развиваемся из эмбрионов в утробе матери. Таким образом, врачи лечат ППК так же, как рак яичников.
Что такое брюшина?
Брюшина покрывает все органы брюшной полости (брюшной полости), такие как кишечник и печень. Он защищает органы и действует как барьер для инфекции. Имеет 2 слоя.Один слой выстилает брюшную стенку и называется теменным слоем. Другой слой покрывает органы и называется висцеральным слоем.
Между двумя слоями есть небольшое количество жидкости, которая разделяет их и позволяет им скользить друг по другу. Эта жидкость позволяет нам перемещаться, не вызывая трения между слоями.
О первичном раке брюшины
ППК поражает в основном женщин. У мужчин встречается очень редко. На момент постановки диагноза большинству людей больше 60 лет.
Нет точных цифр, сколько людей получают его в Великобритании. Американские исследования показывают, что около 10 из 100 (около 10%) всех женщин с серозным раком яичников, маточного рака и брюшной полости имеют БПК.
Причины появления КПП неизвестны. Большинство раковых заболеваний вызывается взаимодействием ряда различных факторов. Исследования показывают, что очень небольшое количество PPC может быть связано с унаследованными дефектными генами BRCA 1 и BRCA 2. Это те же самые гены, которые увеличивают риск рака яичников и рака груди.
Симптомы
Симптомы первичного рака брюшины могут быть очень неясными, и их трудно обнаружить. Многие симптомы, скорее всего, вызваны другими заболеваниями.
Симптомы КПП включают:
- опухший живот (живот)
- боль в животе
- запор или диарея
- чувство или тошнота
- чувство вздутия живота
- потеря аппетита
тесты для диагностики
Для диагностики первичного рака брюшины вам могут быть назначены следующие тесты.
Тазовое обследование
Большинство людей начинают с посещения терапевта. Возможно, они захотят осмотреть ваш живот. Они будут осторожно нажимать на внешнюю поверхность вашего живота, чтобы нащупать комочки или болезненные участки.
Ваш врач может также захотеть осмотреть вас внутренне. Это нужно для того, чтобы убедиться, что ваш живот, включая матку и яичники, чувствует себя нормально.Врач попросит вас лечь на спину на кушетку, поднять ноги и расставить колени.
Затем они введут вам во влагалище один или два пальца в перчатках. В то же время они давят на ваш живот другой рукой. Если какая-либо часть живота увеличена или есть какое-либо уплотнение, ваш врач может это почувствовать.
Анализы крови
При первичном раке брюшины часто вырабатывается белок CA125, который обнаруживается в анализе крови.Врачи называют это онкомаркером.
Повышенный уровень CA125 может быть признаком PPC, рака яичников или рака маточной трубы. Но он может быть увеличен по другим причинам, например:
- эндометриоз
- миома
- беременность
- воспалительное заболевание органов малого таза
Сканы
Для постановки диагноза может потребоваться ультразвуковое сканирование.Ультразвук использует звуковые волны для создания изображения части тела. Вам могут пройти УЗИ брюшной полости или трансвагинальное УЗИ.
Ваш врач может также попросить вас сделать компьютерную томографию или МРТ, чтобы проверить, распространился ли рак по вашей брюшной полости.
Стадии
Стадия рака показывает, насколько он велик и распространился ли он. Это помогает врачам решить, в каком лечении нуждаются люди.
Система стадирования для ППК такая же, как и для рака яичников, но ранняя стадия отсутствует.КПП всегда бывает 3-й или 4-й стадии. Это запущенный рак.
Лечение
Лечение зависит от ряда факторов, в том числе:
- размер вашего рака
- где рак находится в брюшной полости, а если он распространился дальше
- ваше общее состояние здоровья
Лечение PPC такое же, как и при распространенном эпителиальном раке яичников.
Целью лечения запущенного рака обычно является уменьшение рака и контроль над ним как можно дольше.Вам могут быть назначены следующие методы лечения.
Хирургия
Целью операции является удаление как можно большей части раковой опухоли брюшной полости до начала химиотерапии. Это называется хирургическим вмешательством.
Химиотерапия обычно эффективнее, когда внутри брюшной полости есть только небольшие опухоли. Операция обычно включает удаление матки, яичников, маточных труб и слоя жировой ткани, называемого сальником.
Хирург также удалит любой другой рак, который он может увидеть во время операции. Это может включать часть кишечника, если рак распространился туда.
Иногда ППК может разрастаться, блокируя кишечник или мочевыводящую систему. Если это произойдет, вам может потребоваться операция, чтобы разблокировать их.
Химиотерапия
В химиотерапии используются противораковые (цитотоксические) препараты для уничтожения раковых клеток.Эти лекарства действуют, нарушая рост раковых клеток. Лекарства циркулируют в кровотоке по всему телу.
Вы можете пройти курс химиотерапии:
- до операции, чтобы уменьшить размер рака
- после операции, когда вы вылечились
- самостоятельно, если вы не можете пройти операцию
Наиболее распространенными химиотерапевтическими препаратами, используемыми для лечения ППК, являются комбинация карбоплатина и паклитаксела (Таксол).
Лучевая терапия
Радиотерапия использует высокоэнергетические рентгеновские лучи для уничтожения раковых клеток.Радиотерапия нечасто применяется для ПК. Но врачи могут использовать его для уменьшения опухолей и уменьшения симптомов.
Другие методы лечения
Вы можете пройти курс лечения для контроля симптомов, таких как боль и жидкость в брюшной полости (асцит), даже если вы не можете пройти химиотерапию.
Жидкость может скапливаться между двумя слоями брюшины.Это может быть очень неудобно и тяжело.
Ваш врач может слить жидкость с помощью процедуры, называемой абдоминальным парацентезом или асцитической пункции. Схема ниже показывает это.
Исследования
Исследователи во всем мире ищут более эффективные способы диагностики и лечения рака яичников. Некоторые исследования запущенного рака яичников также открыты для людей с PPC
.Зайдите в базу данных клинических испытаний Cancer Research UK, чтобы прочитать об испытаниях рака яичников в Великобритании.Краткое описание испытания включает информацию о том, кто может принять участие в испытании. Вам необходимо поговорить со своим специалистом, если есть какие-либо испытания, в которых, по вашему мнению, вы могли бы принять участие.
Копинг
Справиться с раком, особенно в редких случаях, может быть сложно как с практической, так и с эмоциональной точки зрения.

