последствия и причины зеленых вод при родах – почему бывает выход мекония в амниотическую жидкость
Меконий в околоплодных водах может быть заподозрен у беременной еще в период вынашивания ребенка, но чаще этот факт становится очевидным уже при родах, при отхождении вод. Они имеют зеленоватый цвет, воды мутные, и это не очень хорошая ситуация. Каковы причины и последствия мекониальных вод, расскажет эта статья.
Что это такое?
В норме околоплодные воды прозрачные, они не имеют какого-либо специфического запаха, могут быть слегка желтоватыми. Но зелеными в норме воды не бывают никогда. Такой цвет им придает меконий.
Меконием называется
До недавнего времени врачи считали меконий почти что стерильной средой, как сами воды. Но испанским ученым удалось доказать, что в них присутствуют бактерии: лактобактерии и кишечные палочки. И это открытие стало важнейшим для науки, поскольку оно точно показало два момента: у ребенка еще до рождения в кишечнике присутствуют бактерии и именно они тоже помогают становлению его иммунитета.
В норме меконий остается в кишечнике и выходит наружу в первые дни после рождения малыша, постепенно сменяясь нормальными каловыми массами грудничка. Однако иногда испражнение происходит до рождения и воды становятся мекониальными. Это опасно, поскольку ребенок до самых родов продолжает заглатывать воды, но теперь он глотает не стерильную жидкость, а загрязненную. Но в большей мере опасность представляет синдром аспирации мекония, при котором малыш не глотает, а вдыхает воды с меконием. Это может случиться и до родов, и во время родов. Развивается обструкция дыхательных путей.
Насколько часто встречается такая патология, сказать однозначно нельзя. Специалисты считают, что распространенность отхождения мекония раньше времени составляет в среднем от 4,5 до 20%. В 10% случаев родов с нормальным головным предлежанием малыша в материнской утробе отошедшие воды имеют зеленый цвет и примеси мекония. При тазовом предлежании частота раннего опорожнения кишечника в воды несколько ниже.
Причины и научные факты
Сами частицы мекония размером 5-30 мкм являются с биологической точки зрения подвидом гликопротеинов. И имеющиеся исследования показали, что повышение в водах уровня серотонина в 2 и более раз предположительно приводит к тому, что кишечник ребенка становится более возбудимым, перистальтика усиливается.
Считается, что причиной отхождения кала в воды могут быть такие ситуации:
- повышенное артериальное давление у матери, гестоз;
- сахарный диабет матери, включая его гестационный вид;
- наличие иммунологического конфликта между матерью и плодом по фактору резус-принадлежности;
- возраст женщины до 19 лет и после 37 лет;
- большое количество сделанных ранее абортов;
- большое количество родов, предшествовавших данной беременности;
- обвитие пуповиной;
- состояние гипоксии плода.
Если плод обвит пуповиной, то вероятность, что в воды отойдет меконий, равна примерно 75%. При родах меконий чаще всего отходит в воды, если у женщины отмечаются слабые схватки. При затяжных родах у каждой пятой роженицы отошедшие воды имеют зеленый цвет.
Плодный фактор в этом вопросе не слишком очевиден, но его нельзя отрицать. Ученые обратили внимание, что чаще всего преждевременная дефекация происходит у детей с весом более 3,5 килограммов, а у маловесных крох до 2 килограммов меконий выходит в воды очень редко.
Диагностика и симптомы
Меконий в водах врачи могут заподозрить при проведении ультразвукового обследования, но более точные ответы может дать амниоскопия. При проведении этой процедуры в матку через шейку вводят тонкий зонд с камерой на дистальном конце. Он дает возможность внимательно изучить консистенцию и цвет вод, не нарушая при этом целостности плодного пузыря.
Единых диагностических стандартов не существует. Мнения специалистов и в этом расходятся. Одни утверждают, что если воды равномерно загрязненные, то это признак длительного страдания плода. А наличие хлопьев и комочков мекония скорее говорит о том, что реакция малыша на некий стресс была кратковременной. Но все врачи солидарны во мнении, что увеличение количества мекония — неблагоприятный диагностический признак.
Серо-зеленые мекониальные воды считаются более опасными, поскольку есть предположение, что опорожнение произошло уже давно, что грозит не только аспирацией, но и гибелью младенца. Если воды загрязнены темно-зеленым меконием, считается, что дефекация произошла совсем недавно и это означает, что вредное влияние на малыша не столь высоко.
Однако есть и другие исследования, которые указывают, что оценивать нужно и общее состояние плода, частоту сердечных сокращений. При наличии мекония, но нормальном сердцебиении, отсутствии признаков ацидоза говорить о серьезном страдании плода не стоит. И потребности ускорять роды нет.
Если это сопровождается нарушениями состояния плода, женщина может обратить внимание, что шевеления малыша становятся более частыми, а потом более редкими. Других признаков и симптомов нет. Выявить риск мекониальных вод или предположить, что малыш наглотался, вдохнул загрязненные воды, врачи могут по данным ультразвукового сканирования и КТГ.
Последствия
При наличии мекония в водах, когда бы этот факт ни выявился, повышается вероятность младенческой смертности. Частота оперативных родов при загрязнении вод в 2 раза выше, чем при светлых родах, и действительно, кесарево сечение помогает снизить вероятность детской смертности, поскольку ускоряет появление крохи на свет.
Вероятность перинатальной гибели плода при наличии в амниожидкости мекония составляет в среднем 7%. Последствия для выживших могут быть различны. Тяжелым осложнением считается аспирация такими водами. Обычно вдыхают их дети переношенные, а также родившиеся в срок, но в состоянии гипоксии
. Аспирация мекониальными водами нередко встречается у детей с внутриутробной задержкой развития. При этом частицы мекония попадают в трахею, могут вызвать закупорку воздухоносных путей и постепенное развитие пневмонита уже в течение двух суток. Снижается растяжимость легочной ткани, сопротивление дыхательных путей. Тяжелым осложнением считается разрыв альвеол.У каждого третьего новорожденного при аспирации мекониальными водами развивается то или иное респираторное нарушение. Опасны и постгипоксические изменения в работе нервной системы. Тут последствия напрямую зависят от того, в какой степени поражен головной мозг, и варьируются от легких неврологических нарушений до тяжелых поражений ЦНС.
Дети, рожденные с мекониальными водами, более слабые, почти всегда требуется реанимация.
Если есть аспирация, то требуется санация путей, иногда искусственная вентиляция легких. Когда ребенка отдадут матери, зависит от последствий аспирации.
Аспирация мекония и амниотической жидкости
Ведение беременности и родов при наличии мекония в околоплодных водах
Тактика ведения беременности и родов при наличии мекония в водах окончательно не решена. Имеются единичные сообщения о значении времени отхождения мекония и степени его окраски на исход родов для плода и новорожденного.
Отмечено, что окрашивание околоплодных вод после отхождения мекония прежде всего появляется в дне матки при головных предлежаниях плода. Затем происходит прокрашивание всей массы околоплодных вод, в том числе и передних. Окрашивание пигментами мекония ногтей и кожи плода, а также хлопьев казеозной смазки находится в прямой зависимости от времени отхождения мекония: окрашивание ногтей плода наступает через 4-6 ч, хлопьев смазки — через 12-15 ч.
Высказывается также предположение, что меконий может появиться во II триместре беременности и находиться там до наступления срочных родов, в процессе которых трактуется как признак нарушения жизнедеятельности плода. Имеются также данные о том, что появление мекония в водах является признаком гибели плода во II триместре беременности.
В родах раннее появление мекония в околоплодных водах наблюдается в 78,8 %, позднее — в 21,2 %. Раннее незначительное попадание мекония в амниотическую жидкость, наблюдавшееся у 50 % беременных с окрашенным меконием водами, не сопровождалось увеличением заболеваемости или смертности плодов и новорожденных. Массивное же попадание мекония сопровождалось повышенной заболеваемостью и смертностью новорожденных при осложненном течении беременности.
По поводу диагностического значения характера мекония, обнаруживаемого в околоплодной жидкости, имеются противоречивые мнения. Одни авторы считают, что равномерное окрашивание околоплодной жидкости меконием говорит о длительном страдании плода, взвешенные комочки и хлопья — о кратковременной реакции плода. Увеличение содержания мекония является неблагоприятным прогностическим признаком.
Некоторые авторы светло-зеленый меконий характеризуют как «старый, жидкий, слабый» и более опасный в отношении плода, а темно-зеленый — как «свежий, недавний, густой» и менее опасный, так как не установлена его связь с перинатальной смертностью. В противоположность этому Fenton, Steer (1962) указывали, что при ЧСС плода в 110 уд/мин и наличии густого мекония перинатальная смертность составляла 21,4 %, при слабом окрашивании вод — 3,5 %, при светлых водах — 1,2 %. Установлено также, что при наличии густого мекония в водах и открытии маточного зева на 2-4 см имеет место снижение рН крови плода.
Более того, установлена корреляция между характером мекония, рН крови плода и состоянием новорожденных по шкале Апгар. Так, по данным исследованиям, при густом окрашивании вод меконием в начале родов рН крови плода был ниже 7,25 в 64 %, а оценка по шкале Апгар в 100 % составила 6 баллов и ниже. В то же время наличие мекония в околоплодной жидкости без других симптомов (ацидоз, децелерации ЧСС плода) нельзя расценивать как свидетельство ухудшения состояния плода и в связи с этим нет необходимости форсировать родоразрешение. В то же время, когда бы ни появились нарушения сердцебиения плода при наличии мекония в водах риск для плода возрастает по сравнению со светлыми водами.
С целью уменьшения опасности осложнений для плода и новорожденного, связанных с асфиксией, при наличии мекония в водах рекомендуют при рН 7,20 и ниже прибегать к оперативному родоразрешению. Если же имеются нарушения ЧСС плода по данным кардиотокографии, то родоразрешение показано при преацидозе (рН 7,24-7,20).
В связи с этим, в родах при окрашивании вод меконием большинство исследователей укатывают на целесообразность мониторного наблюдения за состоянием плода. При проведении комплексной оценки состояния плода в родах удается снизить перинатальную смертность при наличии мекония в водах до 0,46 %.
Частота оперативных вмешательств при наличии мекония в водах составляет 25,2 % против 10,9 % при светлых водах.
Существенно отметить, что при кесаревом сечении меконий может попасть в абдоминальную полость, в результате чего может развиться гранулематозная реакция на инородное тело, последствием чего могут быть спайки и абдоминальные боли.
Одним из тяжелых осложнений периода новорожденности при наличии мекония в водах является синдром аспирации мекония, частота которого колеблется от 1 до 3 %. Он чаще обнаруживается у плодов при раннем и обильном появлении мекония, чем при легком и позднем его отхождении. При густом окрашивании околоплодных вод меконием в начальном периоде родов аспирация его встречается в 6,7 %. Отмечено, что при отхождении мекония в околоплодных водах у 10-30 % новорожденных развиваются различной степени респираторные нарушения. Синдром аспирации мекония чаще наблюдается у доношенных и переношенных детей при острой гипоксии. Гипоксический стресс приводит к увеличению дыхательных движений плода, и амниотическая жидкость, окрашенная меконием, аспирируется. Частицы мекония проникают глубоко к альвеолам, вызывая химические и морфологические изменения легочной ткани. В некоторых случаях аспирация мекония может произойти в более хронической форме, что может способствовать развитию острой внутриутробной пневмонии.
Аспирация мекония является важной причиной неонатальной смертности, показатели которой, хотя и более низкие, чем при болезни гиалиновых мембран, однако составляют большой процент — 19-34 %. Поэтому синдром аспирации мекония является важной клинической проблемой, с которой сталкиваются неонатологи в палате интенсивной терапии.
Для предотвращения развития дыхательной патологии у новорожденных большинство авторов указывают на необходимость уменьшения до минимума аспирации во время родов. Аспирированный меконий следует отсасывать катетером в течение 2-3 ч. Необходимость осторожного ведения родов и немедленного отсасывания мекония из верхних дыхательных путей является важным профилактическим мероприятием предупреждения неонатальной смертности.
Таким образом, имеющиеся в литературе данные свидетельствуют о том, что диагностическое и прогностическое значение примеси мекония в околоплодных водах окончательно не установлено. Однако большинство авторов расценивают наличие мекония в околоплодных водах как признак страдания плода.
Мониторное наблюдение в родах с использованием современных методов диагностики (кардиотокография, амниоскопия, определение кислотно-основного состояния крови плода, рН-метрия околоплодных вод) у рожениц с наличием мекония в водах позволяет уточнить состояние плода в родах и определить дальнейшую тактику родов.
В конце физиологической беременности при отсутствии нарушений в состоянии плода характерной амниоскопической картиной является умеренное количество прозрачных (реже «молочных») вод с наличием умеренно большого содержания легкоподвижных хлопьев казеозной смазки. Обнаружение же мекония в водах расценивают как признак страдания плода. Пигменты мекония окрашивают воды в зеленый цвет. Эта окраска сохраняется длительное время и может быть обнаружена через несколько часов и дней. Расчеты Э. Залинга показали, что при живом плоде для элиминации мекония из амниотической полости требуется по крайней мере 4-6 дней. Следовательно, при контроле через каждые 2 дня не заметить меконий невозможно. Отмечено, что асфиксия новорожденных наблюдается в 1,5-2,4 раза чаще при наличии мекония в водах, чем при светлых водах.
С целью улучшения диагностики состояния плода в родах при наличии мекония в околоплодных водах проводилась комплексная оценка состояния плода, включающая кардиотокографию, амниоскопию, определение кислотно-основного состояния крови плода и роженицы, мониторную рН-метрию околоплодных вод. Проведен клинический анализ течения родов у 700 рожениц, из них у 300 с наличием мекония в околоплодных водах; у 400 рожениц (контрольная группа) — 150 рожениц со своевременным отхождением вод и 250 рожениц с несвоевременным отхождением вод. Клинико-физиологическое исследование проведено у 236 рожениц.
Полученный информационный массив 148 признаков статистически обработан на ЭВМ «ЕС-1060» с использованием американского пакета прикладных статистических программ.
В результате проведенных исследований установлено, что количество абортов и выкидышей в анамнезе было в 2-2,5 раза больше в группе с наличием мекония в водах. Среди повторнородящих у 50 % женщин предыдущие роды имели осложненное течение (оперативные вмешательства, интранатальная гибель плода), что не наблюдалось в контрольной группе рожениц. Почти у каждой второй роженицы основной группы течение настоящей беременности было осложненным. Следует подчеркнуть, что нефропатией страдали только роженицы основной группы. Отеки и анемия беременных встречались в два раза чаще у рожениц с наличием мекония в водах.
Первородящие старшего возраста также преобладали в основной группе, что подтверждает мнение вышеуказанных авторов о значении возраста роженицы в отхождении мекония.
Очевидно, при тяжелых сопутствующих заболеваниях матери и осложнениях беременности в первую очередь изменяются условия питания и газообмена плода, обусловленные нарушением маточно-плацентарного кровообращения, что может привести к отхождению мекония в околоплодные воды.
Выявлена определенная зависимость между клиническим течением беременности и родов и состоянием плода и новоржденного. Так, выявлена высокая зависимость между нефропатией как при беременности, так и в родах, слабостью родовой деятельности, аномалиями вставления головки, обвитием пуповины вокруг шеи плода и низкими оценками новорожденных по шкале Апгар. У каждой третьей роженицы, страдающей нефропатией (35,3 %) и слабостью родовой деятельности (36,1 %), новорожденные имели оценку по шкале Апгар 6 баллов и ниже. Исследования показали, что при нефропатии плод испытывает гипоксию только при отхождении мекония; асфиксия новорожденных возрастает в 2,5 раза по сравнению с контрольной. Надо отметить, что отхождение мекония зависит не столько от степени токсикоза, сколько от его длительности.
У рожениц с наличием мекония в околоплодных водах отмечено более длительное течение родового акта (13,6 ± 0,47 ч) по сравнению с контрольной группой (11,26 ± 0,61 ч).
У каждого второго новорожденного, родившегося в асфиксии, наблюдалось обвитие пуповины вокруг шеи плода (50 %), у каждого пятого (19,4 %) — аномалии вставления головки.
Осложнения родового акта обусловили высокий процент оперативного родоразрешения (14,33 %), в структуре которого операция кесарева сечения составила 7,66 %, акушерские щипцы и вакуум-экстракция плода — 6,67 %.
Несмотря на то, что в литературе имеются сообщения о низкой корреляции (22,3 %) оперативных вмешательств и окраской околоплодных вод меконием, выявлена высокая зависимость между способом родоразрешения и низкими оценками по шкале Апгар. Так, асфиксия новорожденных при наложении полостных акушерских щипцов наблюдалась в 83,3 %, при вакуум-экстракции плода — в 40 %, операции кесарева сечения — в 34,7 %.
Ускорение рождения плода активацией родовой деятельности (хинин, окситоцин), а также применение акушерских щипцов и вакуум-экстрактора усугубляет патологическое состояние плода, находящегося на грани срыва компенсаторных возможностей. При наличии мекония в водах и явлениях метаболического ацидоза у плода, даже физиологически протекающий родовой акт может быть такой нагрузкой, которая в любой момент может привести к срыву компенсаторных механизмов плода.
Асфиксия новорожденных, наблюдавшаяся в 12 % при наличии мекония в водах, явилась причиной тяжелого осложнения периода новорожденности — синдрома аспирации мекония (16,65 %). Гипоксический стресс приводит к увеличению дыхательных движений плода и аспирации амниотической жидкости. Синдром аспирации мекония является важной причиной неонатальной смертности. По нашим наблюдениям, синдром аспирации мекония при асфиксии новорожденных приводил к летальному исходу в 5,5 %, что согласуется с данными литературы, указывающими на увеличение перинатальной смертности при этой патологии до 7,5 %.
Таким образом, данные убедительно показывают, что примесь мекония в водах следует расценивать как признак страдания плода. Клинико-физиологическое исследование показало, что при наличии мекония в водах показатели КОС крови плода достоверно различаются с контрольной группой. Достоверное снижение рН крови (7,26 ± 0,004) и дефицита основания (-6,75 ± 0,46) уже в начале родовой деятельности при наличии мекония в водах указывает на напряжение компенсаторных механизмов плода. Об истощении резервных возможностей плода при наличии мекония в водах свидетельствуют наши наблюдения, позволившие обнаружить преацидоз в его крови (рН 7,24-7,21) в начале родовой деятельности в 45,7 %, в конце же периода раскрытия — в два раза чаще (80 %), что согласуется с данными Starks (1980), в исследованиях которого у плодов, имевших отхождение мекония, отмечался значительный ацидоз в крови.
В группе новорожденных с оценкой по шкале Апгар 6 баллов и ниже показатели КОС крови плода отражают патологический ацидоз: в начале родовой деятельности рН — 7,25 ± 0,07; BE — 7,22 ± 0,88; в конце периода раскрытия рН — 7,21 ± 0,006; BE — 11,26 ± 1,52; увеличение же рСО2, особенно во II периоде родов (54,70 ± 1,60), указывает на наличие респираторного ацидоза.
Результаты исследований выявили зависимость между показателями КОС крови плода и низкими оценками новорожденных по шкале Апгар при наличии мекония в околоплодных водах. Показатели КОС крови роженицы в этих случаях не отличаются от однозначных в контрольной группе и находятся в физиологических пределах. Дельта рН не несет дополнительной диагностической информации, так как данный показатель изменяется практически только за счет плодового компонента. Эти данные противоречат сообщениям некоторых авторов, указывающих на изменение КОС крови матери, связанное с внутриутробной гипоксией плода.
Выявлена четкая корреляция между рН крови плода и рН околоплодных вод. Более низкие показатели рН околоплодных вод, окрашенных меконием (7,18 ± 0,08) в начале родовой деятельности и 6,86 ± 0,04 в конце периода раскрытия, укладываются в «предпатологическую зону» — зону высокого риска для плода, и отражают истощение компенсаторных ресурсов внутриутробного плода.
При гипоксии плода рН вод снижается до 6,92, при легкой асфиксии оно составляет 6,93, при тяжелой — 6,66. При гипоксии плода снижение рН вод и крови плода обусловлено выделением в амниотическую жидкость из организма плода большого количества кислых продуктов обмена веществ. Снижение рН околоплодных вод (6,67 ±0,11 в начале родовой деятельности и 6,48 ±0,14 в конце II периода родов) в группе новорожденных с низкими оценками по шкале Апгар указывает на выраженный ацидоз, особенно во II периоде, когда реакция околоплодных вод существенно сдвигается в кислую сторону, и тем значительнее, чем тяжелее состояние плода. Буферная емкость околоплодных вод составляет половину буферной емкости крови плода, в связи с чем истощение ее ресурсов идет быстрее и при гипоксии плода ацидоз выражен в значительно большей степени. Снижение буферной емкости вод проявляется при гипоксии плода и наличие мекония проявляется в виде повышения внутричасовых колебаний рН вод до 0,04 ± 0,001 против 0,02 ± 0,0007 в контроле при наличии светлых околоплодных вод. Кроме того, увеличение показателя внутричасовых колебаний рН околоплодных вод может произойти раньше, чем уменьшение абсолютного значения их рН, что позволяет своевременно выявить начальные признаки страдания плода в процессе родов.
Кардиотокография при наличии мекония в водах приводит к снижению амплитуды осцилляции (6,22 ± 0,27) и миокардиального рефлекса (10,52 ± 0,88), что указывает на снижение резервных возможностей плода и согласуется с результатами Krebs и соавт. (1980).
При наличии мекония в водах патологические децелерации зарегистрированы в четыре раза чаще (35,4 ± 4,69), чем при светлых водах (8,33 ± 3,56), указывая на нарушение жизнедеятельности плода. Однако в наших наблюдениях отмечались ложно-положительные и ложно-отрицательные результаты. Так, при нормальных показателях КОС крови плода патологические децелерации зарегистрированы в 24 % случаев, при наличии же ацидоза в его крови нормальные показатели кардиотокографии зарегистрированы в 60 %.
Появление мекония при нормальных показателях КТГ и нормальной рН крови плода, может быть временно компенсированной стадией нарушения его жизнедеятельности; однако, когда бы ни появились нарушения сердцебиения плода при наличии мекония в водах, риск для него больше, чем при светлых водах.
Для определения диагностической значимости различных методов оценки состояния плода при наличии мекония в водах нами впервые проведен корреляционный анализ, позволяющий установить связь между различными признаками. Корреляционные матрицы составлялись на каждую группу в отдельности и на каждый этап родового акта.
При наличии мекония в околоплодных водах рН крови плода высоко коррелировало с рН вод и его внутричасовыми колебаниями, поздними децелерациями; рН вод, окрашенных меконием, вступила в корреляционную связь с миокардиальным рефлексом, амплитудой осцилляции, децелерациями. Средняя частота коррелировала с децелерациями.
Высокую корреляционную связь с оценкой по шкале Апгар имели рН крови плода, рН вод, внутричасовые колебания рН вод, поздние децелерации, рСО2 крови плода. Корреляционной зависимости между рН крови плода и роженицы не выявлено.
Проведенное исследование позволило нам разработать методику комплексной оценки состояния плода в родах при наличии мекония в околоплодных водах:
- у всех рожениц в течение родов проводят кардиотокографию с определением средней ЧСС плода, амплитуды осцилляции, величины миокардиального рефлекса, патологических децелерации. Независимо от показателей КТГ производят амниоскопию;
- при обнаружении мекония в водах вскрывают плодный пузырь и исследуют кислотно-основное состояние крови плода по методу Залинга;
- при показателях КОС крови плода, свидетельствующих о внутриутробном страдании его, производят срочное родоразрешение;
- при стабильно благополучных показателях рН вод проводят дальнейшее наблюдение за состоянием плода до конца родов; при нарастании ацидоза в околоплодных водах — повторная проба Залинга.
Основными осложнениями беременности при наличии мекония в водах являются поздние токсикозы (28,9 %) и анемия беременных (12 %), встречающиеся у них в два раза чаще, чем в контрольной группе.
У рожениц с наличием мекония в водах основными осложнениями родового акта являются аномалии родовой деятельности (31,3 %), нефропатия (19,3 %), обвитие пуповины вокруг шеи плода (21 %), аномалии вставления головки (4,6 %), наблюдаемые в два раза чаще, чем в контрольной группе.
При наличии мекония в водах отмечается высокая частота оперативных вмешательств (14,33 %), в структуре которых операция кесарева сечения составляет 7 %, операция наложения акушерских щипцов — 2 % (полостных), полостного вакуум-экстрактора — 1,67%.
При наличии мекония в водах асфиксия новорожденных встречается в 6 раз чаще, чем в группе сравнения. Тяжелое осложнение периода новорожденности — синдром аспирации мекония является причиной летального исхода у 5,5 % новорожденных.
Многофакторный дискриминантный анализ позволил прогнозировать у рожениц с наличием мекония в водах оперативное родоразрешение в интересах плода в 84 %, а состояние новорожденного — в 76 %.
Высокая частота осложнений беременности, родового акта, оперативных вмешательств, а также комплексное мониторное наблюдение за состоянием плода позволяет отнести рожениц с наличием мекония в околоплодных водах в группу высокого риска, нуждающихся в интенсивном наблюдении в родах.
меконий в околоплодных водах — 25 рекомендаций на Babyblog.ru
Вот уже пятнадцать лет мы живем не просто в новом столетии, а в новом тысячелетии. Вот уже двадцать лет мы пользуемся компьютерами и интернетом повсеместно. Казалось бы, что с прогрессом техники у людей есть колоссальные возможности обмена прогрессивной информацией, знаниями и передовым опытом. Но реальная картина почти противоположная: ложная, неправдивая информация, часто поданная «под соусом» запугивания и обмана, распространяется и принимается людьми быстрее и проще, чем правдивая и полезная.
Самое худшее, что сейчас наблюдается в медицине — это подача многих состояний, в том числе вполне нормальных, и некоторых диагнозов как чего-то страшного и опасного, угрожающего жизни человека, требующего агрессивного и объемного лечения незамедлительно. Акушерство здесь не исключение. Наоборот, за последние годы эта отрасль медицины переросла в ряде стран в некую машину умышленного нанесения вреда беременной женщине и ее неродившемуся ребенку.
Понятие «коммерческий диагноз», введенное мною в обиход десять лет тому назад, уже не отрицается многими людьми и даже используется ими в повседневной жизни, разговорах и обсуждениях ситуации в системе здравоохранения. Об акушерской агрессии начали говорить и писать как врачи, так и люди других специальностей. Тем не менее количество вымышленных диагнозов, которые не существуют в большинстве стран мира, поражает не только отсталостью, но и отсутствием логического анализа ситуации, признаков, результатов обследования при их постановке (точнее выдумывании).
НЕСОВМЕСТИМОСТЬ СУПРУГОВ
Обычно такой диагноз звучит при:
— неудачном планировании беременности и бесплодии;
— потере беременности, даже первой или одной;
— спонтанных привычных выкидышах;
— в исключительно «поразительных случаях» при наличии одного ребенка или нескольких здоровых детей.
Если вообще говорить о какой-то «несовместимости супругов», то речь может идти только о несовместимости психологической или же по сексуальным темпераментам, но никакой другой «несовместимости» не существует.
Аллергическая реакция на сперму — чрезвычайно редкое явление среди людей, но в диагнозе будет звучать слово аллергия, а не «несовместимость».
Если семейная пара не может зачать потомство, это может быть бесплодие, которое требует правильной диагностики. Есть разные виды бесплодия или факторы бесплодия, а значит, будет разный подход в обследовании семейной пары и лечении.
Очень модное коммерческое тестирование на HLA (человеческий лейкоцитарный антиген) в мире прогрессивной медицины используется при трансплантации органов и тканей, для диагностики ряда аутоиммунных заболеваний, подтверждения отцовства и контроля эффективности лечения ряда заболеваний, но не имеет ничего общего с зачатием детей, вынашиванием беременности, а тем более с «несовместимостью супругов». «Генетическая несовместимость партнеров» — это очередная выдумка для навязывания дорогостоящего обследования и лечения.
Если у кого-то из партнеров поражены гены, то есть имеются изменения в виде мутаций, то такие изменения могут быть связаны с проблемами зачатия и вынашивания потомства, однако это не является несовместимостью. Это может быть определенный диагноз (болезнь, синдром) со стороны одного или обоих партнеров. И не всегда профессионально звучат рекомендации некоторых врачей проводить в таких случаях ЭКО, используя все тот же половой материал, или же найти сексуального партнера вне брачных отношений с целью зачатия ребенка.
ТОКСИКОЗ
Понятие «токсикоз» появилось в советском акушерстве в начале 1990-х, когда в мире прогрессивной медицины от такого понятия уже все полностью отошли. Токсикоз означает «состояние отравления» (токсины — отрава), и логически напрашивается вывод, что это отравление беременностью, то есть эмбрион/плод отравляет тело, а значит жизнь будущей матери. А разве мать не отравляет будущего ребенка некачественной едой, водой, приемом медикаментов, курением и даже употреблением алкоголя?
На Западе очень быстро поняли абсурдность такого «диагноза» и попробовали перейти на понятие «гестоз», то есть состояние, связанное с гестацией (беременностью). Однако и от этого определения отказались тоже очень быстро, потому что чем больше развивались наука и медицина, чем быстрее проходил обмен передовой информацией и опытом, тем быстрее врачи начали понимать, что многие «странные» явления при беременности — это не заболевания, а варианты нормы, и наоборот — все осложнения беременности имеют конкретные специфические названия, которые и должны фигурировать как диагнозы.
В постсоветской медицине до сих пор совершенно нормальное явление — тошноту и рвоту в начале беременности — называют ранним токсикозом (в остальном мире это — всего лишь неприятные симптомы данного состояния), а на поздний токсикоз «списывают» отеки, которые для преимущественного большинства женщин нормальны, гипертонию беременных, преэклампсию, эклампсию и еще около десяти других осложнений беременности, представляющих собой самостоятельные диагнозы, а не всеобъемлющий мифический токсикоз.
Запомните: нет такого диагноза — токсикоз!
ТОНУС/ГИПЕРТОНУС МАТКИ
Впервые нормальные сокращения матки с началом беременности и до ее окончания родами описал английский врач Джон Брекстон Хикс в 1872 году. Ошибочно такие сокращения называют «тренировочными схватками», что неправда. В публикации этого врача речь шла о нормальных сокращениях матки в течение всей беременности, а не перед родами.
Матка — мышечный орган, поэтому точно так же, как и любые мышцы, она имеет свой режим сокращений, который зависит от многих факторов и может наблюдаться как вне беременности, так и при беременности.
Диагноз «тонус» или «гипертонус» придуман постсоветскими УЗИ-врачами и в акушерстве остального мира не существует, поэтому не требует лечения, а тем более стационарного, с применением большого количества препаратов, которые тоже давно не используются в современном акушерстве («Папаверин», «Но-шпа», «Вибуркол», витамин Е, магнезия и др.)
УГРОЗА ПОТЕРИ БЕРЕМЕННОСТИ
Тема «угрозы прерывания беременности» поднималась уже мною не раз, тем более что она созвучна теме «сохранение беременности». В реальности же угроза для беременной исходит больше от медперсонала, чем действительно от еще кого-то или чего-то (природы), потому что именно люди запугивают, давят на психику негативными сценариями, нагнетают обстановку, вредят небезопасным лечением.
Единственный диагноз в акушерстве, который имеет в своем составе корень слова, созвучный с «угроза», — «угрожающий аборт». Ставится этот диагноз по строгим критериям, а не из-за «тонуса/гипертонуса матки», лечения не требует, потому что лечения не существует.
Все остальные виды угроз — это вымышленные диагнозы. В акушерстве принято говорить о факторах риска и определять группу или степень риска по развитию того или иного осложнения беременности (низкий риск, высокий риск). На фоне наличия разных факторов риска беременность может протекать совершенно нормально и завершиться благополучно.
РЕЗУС- И ГРУППОВОЙ КОНФЛИКТ
В современном акушерстве нет такого понятия или диагноза, как «резус-конфликт» или «групповой конфликт». Хуже всего, что таким «диагнозом» запугивают семейную пару до такой степени, что она отказывается от зачатия детей: раз категорически нельзя беременеть, значит, и не пытаемся. Наличие разных групп крови, как и разных резус-факторов, — это нормальное явление в человеческой жизни и не считается никаким конфликтом.
В современном акушерстве насчитывается более 50 маркеров крови (антигенов), на которые могут вырабатываться антитела (иммуноглобулины), и такое состояние называется аллоиммунизацией, или сенсибилизацией.
При беременности антитела могут вырабатываться в организме матери на антигены плода, проникать через плаценту и разрушать красные кровяные тельца плода, что приводит к его анемии и появлению гемолитической болезни плода. Если возникла гемолитическая болезнь плода, то она завершится или гибелью плода, или рождением ребенка с гемолитической болезнью новорожденного. К сожалению, в видах желтух многие врачи не разбираются, не знают современной нормы уровней билирубина, поэтому диагноз «гемолитическая болезнь новорожденного» в большинстве случаев оказывается ложным, а значит, агрессивное лечение таких детей абсолютно нецелесообразно.
Если говорить о редких действительно «кровных конфликтах», то они возникают не между мужчиной и женщиной, а между матерью и плодом. Поэтому так удивляет увлечение некоторых врачей поиском антител в крови мужчины. Также удручает факт поиска антител в крови матери после родов с целью постановки диагноза «гемолитическая болезнь новорожденного». И шокирует использование такой опасной процедуры, как плазмаферез, якобы для «чистки крови» от антител. Эта процедура перешла в разряд коммерческих, ибо дорогостоящая и приносит немалый доход тем, кто ее проводит.
Для профилактики резусной сенсибилизации у матери давно используют вакцинацию иммуноглобулинами (Д-антителами), которую проводят при отсутствии собственных антител у женщины по ходу беременности, после родов, абортов, ряда процедур. Эта профилактика не защищает текущую беременность, но позволяет предупредить гемолитическую болезнь плода и новорожденного при последующих беременностях. Однако она неэффективна для предупреждения сенсибилизации по всем остальным маркерам крови.
НАСЛЕДСТВЕННАЯ (ГЕНЕТИЧЕСКАЯ) ТРОМБОФИЛИЯ
В постсоветском акушерстве за последнее десятилетие появилось чрезвычайно много ставок генетиков, которые не разбираются в пренатальных генетических скринингах и в генетике в целом, и гематологов (их модно называют гемостезиологами, гемастезологами), которые не разбираются в крови и совершенно ничего не знают о нормальных изменениях состава крови, особенно системы свертывания крови у беременных.
При беременности вязкость крови повышается, несмотря на увеличение объема (плазмы) крови и понижение концентрации многих веществ. Поэтому с первых же недель беременность сопровождается гиперкоагуляционным состоянием. Оно может сохраняться в течение нескольких недель не только после родов, но и после абортов и замерших беременностей. Это не патологическое состояние, а нормальные физиологические изменения.
Д-димер, по уровню которого всем подряд беременным назначают гепарин, является производным фибриногена. Эти оба показатели повышаются с первых недель беременности, что абсолютно нормально.
Коммерчески выгодное генетическое тестирование приводит к тому, что диагнозом «тромбофилия» чрезмерно злоупотребляют, хотя известно несколько десятков заболеваний, связанных с нарушениями процесса свертывания крови. Существует несколько видов наследственных тромбофилий, которые имеют четкое название, а не просто «генетическая тромбофилия». Также есть обретенные тромбофилии, которые часто оказываются не отдельным диагнозом, а лабораторным и клиническим симптомом других заболеваний.
Наличие генов и их комбинаций не означает, что у человека есть тромбофилия (и многие другие заболевания). Это может говорить о наследственной предрасположенности, но без подтверждения клинически и лабораторно, а тем более вне состояния беременности, такие диагнозы не ставятся и назначение препаратов, разжижающих кровь, не проводится.
Постельный режим в стационарах, где беременных женщин держат неделями и даже месяцами, признан самым опасным фактором образования тромбов. Также удивляет то, что до беременности многие женщины понятия не имели о своем «генетическом заболевании», принимали гормональные контрацептивы, которые несовместимы с тромбофилией, и потом после родов дальше принимают их, забыв о страшном диагнозе. Впрочем, врачи о нем быстро забывают тоже.
СТАРАЯ ПЛАЦЕНТА
Диагноз «старая плацента», который нередко звучит в совокупности с диагнозом «маточно-плацентарная недостаточность», породили все те же УЗИ-специалисты.
Плацента — это динамичный орган, в котором происходят закономерные изменения по ходу прогресса беременности. Поэтому смело можно сказать, что стареет не только плацента, но и сам плод. Женщина тоже становится старше на 9 месяцев!
О недостаточности плаценты можно говорить только тогда, когда она не выполняет свою функцию. Точно так же, как есть сердечная или печеночная недостаточность, может существовать и плацентарная недостаточность. Но ее наличие можно определить только по состоянию плода. Если плод развивается нормально и не отстает в росте (для этого должны вестись графики роста и должен быть известен точный срок беременности), то о какой плацентарной недостаточности может идти речь?
Но удручает во всех этих историях с плацентами то, что женщине предлагаются разные схемы «омоложения» плаценты, которые обязательно включают два фуфломицина — «Курантил» и «Актовегин». Запомните: плаценту омолодить невозможно!
В дополнение вдруг стал модным диагноз «плацентит», который очень давно действительно использовался в ветеринарии, но в акушерстве — никогда! Превращаем беременных женщин в самок животных?
ТЕНДЕНЦИЯ К МАЛОВОДИЮ/МНОГОВОДИЮ
Когда я слышу или читаю о диагнозе «тенденция к маловодию/многоводию», мне хочется ответить с большим чувством юмора: «Вы знаете, у нас всех есть множество тенденций. Например, реальная тенденция с возрастом получить старческое слабоумие. Можно купить лотерейный билет — появится тенденция к обогащению. Сядем в автомобиль, поедем по автотрассе — имеем тенденцию попасть в дорожно-транспортное происшествие и даже погибнуть». Совершенно верно, жизнь имеет тенденцию заканчиваться. Значит, беременность имеет тенденцию завершиться родами в срок и рождением здорового ребенка.
Чрезвычайно распространенный диагноз «тенденций» — это часто порождение УЗИ-специалистов, которые почему-то не включают логическое мышление акушеров-гинекологов, чтобы задать простой вопрос: что это за чушь?
Состояние околоплодных вод бывает только в виде нормы, многоводия и маловодия, но ни о каких тенденциях речь не идет. Определяют эти состояния по измерению одного кармашка (столбика) околоплодных вод в сантиметрах, но чаще всего по сумме четырех (именно четырех, а не двух или трех) кармашков, то есть определяя амниотических индекс околоплодной жидкости (АИЖ). После 20 недель в норме АИЖ составляет от 8 до 24 см, конечно же, с поправкой на состояние плода и другие УЗИ-находки.
Маловодие и многоводие практически не лечится, поэтому объемные схемы антибиотиков и фуфломицинов, тех же «Курантила», «Актовегина», «Хофитола», «Виферона», «Тиворина» и других подобных препаратов, причем с обязательным нахождением беременной женщины в стационаре, — это проявление врачебной малограмотности.
АСФИКСИЯ ПЛОДА
Чаще всего диагноз «асфиксия плода» фигурирует в заключениях патологоанатомов после потери беременности, а также при мертворождении. Удивительно, но разницу между гипоксией и асфиксией не видят именно специалисты, которые как раз обязаны выяснить причину прерывания беременности и гибели плода.
Ребенок внутри матки не дышит. У него легкие не работают. Все, что он получает от матери в виде питательных веществ и кислорода, поступает через пуповину. Понятие гипоксии подразумевает нарушение кровотока в сосудах плода (нарушение гемодинамики) из-за наличия обычно двух параллельных состояний — анемии (малокровия) и ацидоза (повышения кислотности) из-за кислородного голодания тканей.
Под асфиксией понимают удушье, которое связано с уменьшением и даже прекращением поступления кислорода через дыхательную систему. При этом резко понижается содержание кислорода в крови, что приводит к гибели мозга и смерти. Поскольку плод не дышит, у него не может быть асфиксии.
Об асфиксии новорожденного говорят тогда, когда в дыхательные пути ребенка после рождения с первым или последующими вдохами попадает инородное тело (околоплодные воды, слизь, меконий, кровь и др.). Поэтому диагноза «асфиксия плода» просто не существует, и если он присутствует в заключениях патологоанатомического исследования (вскрытия), это говорит о непрофессионализме врача.
Меконий в околоплодных водах: причины
С каждой неделей плод стремительно развивается. Начиная с середины беременности происходит дифференциация толстого и тонкого кишечника плода, вскоре к этому добавляется и перистальтика. Кишечник плода начинает выполнять свои непосредственные функции. Результатом этого может явиться выделение мекония.
Откуда берется?
Окружающая плод среда — амниотическая жидкость — содержит чешуйки эпидермиса плода, пушковые волоски, слизь, желчь. Плод заглатывает эту жидкость, а непереваренные остатки выводятся из организма. В итоге обнаруживается меконий в околоплодных водах, причины появления которого, как мы видим, абсолютно физиологичны. Чаще первородный кал выводится уже после рождения или в ходе родов, тем не менее, выделение мекония внутриутробно также является разновидностью нормы.
Как выявить
Своевременная ультразвуковая диагностика позволяет, помимо всего прочего, контролировать степень прозрачности вод и их количество. Если воды имеют тенденцию к помутнению, и, кроме того, диагностируется маловодие — это настораживающий знак. Большое количество вод делает присутствие мекония менее значимым.
Наличие мекония можно определить амниоскопом — прибором, который позволяет исследовать воды, не повреждая плодный пузырь.
Если женщина уже находится в родах, нередко проводится искусственный разрыв плодного пузыря, одной из целей которого является оценка вод на предмет наличия мекония.
Возможные проблемы
В родах малыш может дополнительно наглотаться околоплодных вод, но основную опасность представляет аспирация меконием. Это явление возможно, если в родах имела место гипоксия или асфиксия. Физиологически это объясняется просто: накопление углекислоты в крови стимулирует дыхательный центр в продолговатом мозге, в результате чего возникает рефлекторный вдох. И если роды затянулись, то ребенок делает этот свой первый вдох еще в утробе матери, в итоге меконий попадает в легкие. В результате помимо проблем, связанных с гипоксией, добавляется еще одна — риск развития пневмонии. Особенно опасна пневмония для недоношенных детей, ведь у них и без того уязвимые легкие.
Следует помнить, что сама по себе гипоксия вызывает дополнительное выделение мекония, что усугубляет ситуацию. Меконий в околоплодных водах также причина и следствие переношенности плода. Именно поэтому не стоит ожидать вне медицинского контроля начало родов, если срок беременности превысил 40 недель.
Не терять бдительности
В знойные дни потребность в воде у детей возрастает, ведь у них обмен веществ повышен, к тому же малыши очень подвижны. Поэтому для поддержания водного баланса они должны получать нужное количество жидкости
Сразу после родов врач должен удалить жидкость из дыхательных путей ребенка. Иногда требуется рентгенография легких.
Меконий, задержавшийся в организме новорожденного, полностью выведется естественным путем в течение первых дней жизни малыша. Частый стул у новорожденного признак освобождения кишечника от первородного кала. Меконий у новорожденных отличается от обычного кала грудничка темно-зеленым цветом, липкой консистенцией и отсутствием запаха.
Медицинское наблюдение за малышом в послеродовом периоде позволит развеять все сомнения мамы и устранить проблемы в случае их появления.
время выхода, норма и патология
Меконий – первый кал новорождённого младенца. Он образуется внутриутробно при заглатывании околоплодных вод и выделяется в первые часы жизни. Это вязкая густая однородная масса тёмно-зелёного цвета, не имеющая запаха. В состав мекония входит слизь, слущенные клетки кишечника, пушковые волосы, билирубин, капли жира.
Сколько выходит меконий
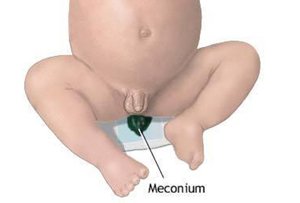 Обычно первая дефекация наступает через 8-10 часов после появления ребенка на свет. Меконий отходит на протяжении 2-3 суток, затем стул становится переходным и к 6-7 дню жизни нормализуется. Общее количество мекония составляет от 60 до 100 г. Длительное отхождение первородного кала указывает на недостаточное питание.
Обычно первая дефекация наступает через 8-10 часов после появления ребенка на свет. Меконий отходит на протяжении 2-3 суток, затем стул становится переходным и к 6-7 дню жизни нормализуется. Общее количество мекония составляет от 60 до 100 г. Длительное отхождение первородного кала указывает на недостаточное питание.
В 10% случаев меконий начинает выделяться внутриутробно и окрашивает амниотическую жидкость в зеленоватый цвет. Самая частая причина этого явления – гипоксия плода. При переношенной беременности в 40% случаев в околоплодных водах выявляют примесь мекония.
Почему не отходит меконий?
Задержка отхождения мекония свыше 24 часов после рождения указывает на патологию пищеварительного тракта и представляет опасность для жизни ребёнка.
Основные причины:
 Врождённые дефекты кишечника с нарушением проходимости – атрезия участка тонкой или толстой кишки, ануса, кольцевидная поджелудочная железа, мембрана в двенадцатиперстной кишке. Дефекты пищеварительного тракта часто возникает на фоне хромосомных аномалий и сочетается с пороками развития других органов.
Врождённые дефекты кишечника с нарушением проходимости – атрезия участка тонкой или толстой кишки, ануса, кольцевидная поджелудочная железа, мембрана в двенадцатиперстной кишке. Дефекты пищеварительного тракта часто возникает на фоне хромосомных аномалий и сочетается с пороками развития других органов.- Муковисцидоз – тяжёлое полиорганное заболевание с аутосомно-рецессивным типом наследования. Секрет поджелудочной железы становится вязким, уменьшается продукция ферментов, усиливается всасывание жидкости из просвета кишечника. Изменяется консистенция мекония, нарушается его отхождение.
- Функциональная незрелость органов пищеварения – снижение секреции и перистальтики у недоношенных младенцев приводит к застою кала.
- Синдром мекониевой пробки – скопление мекония в толстой кишке из-за нарушения моторики. Патология встречается у детей, рождённых от женщин с сахарным диабетом и гипермагниемией.
- Болезнь Гиршпрунга – врождённое недоразвитие или отсутствие нервных сплетений кишечника, регулирующих моторику. В результате возникает обструкция поражённого участка. Отделы кишечника, расположенные выше, переполняются каловыми массами и расширяются.

Мекониевый илеус
Мекониевый илеус – это одна из форм врождённой непроходимости кишечника, возникающая при закупорке меконием подвздошной кишки. Заболевание встречается у одного ребёнка из 10-16 тыс. новорождённых. В 70-80% случаев мекониевый илеус связан с муковисцидозом, реже – с атрезией тонкой кишки и недоношенностью. 14% детей, страдающих муковисцидозом, в младенчестве перенесли мекониевую кишечную непроходимость.
Клиника
Первые симптомы заболевания появляются спустя сутки после рождения на фоне отсутствия дефекации:
 обильное срыгивание, рвота с примесью желчи после 4-5 кормления;
обильное срыгивание, рвота с примесью желчи после 4-5 кормления;- беспокойство, плач;
- отказ от еды;
- вздутие живота, увеличение его размеров;
- на передней брюшной стенке видны контуры кишечника;
- при пальпации прощупываются переполненные петли тонкой кишки.
В дальнейшем развивается обезвоживание и электролитный дисбаланс. Ребенок становится вялым, нарушается работа сердечно-сосудистой системы. На основании клинических данных врач-неонатолог ставит предварительный диагноз мекониевой непроходимости кишечника.
Диагностика
Для подтверждения диагноза и выявления причины патологии назначают следующие исследования:
 Обзорная рентгенограмма живота – на снимке видны раздутые кишечные петли. Наличие газа и плотного мекония даёт характерную рентгенологическую картину: симптом матового стекла и мыльного пузыря.
Обзорная рентгенограмма живота – на снимке видны раздутые кишечные петли. Наличие газа и плотного мекония даёт характерную рентгенологическую картину: симптом матового стекла и мыльного пузыря.- Ирригография – в прямую кишку с помощью клизмы вводят гастрографин (контрастное вещество) и выполняют рентгенограмму. При мекониевом илеусе толстая кишка пустая, узкая (микроколон), в дистальном отделе подвздошной кишки видны дефекты наполнения – плотные комочки мекония. С помощью исследования определяют место закупорки кишечника.
- Компьютерная томография – метод диагностики причины кишечной непроходимости, проводят рентгеновское исследование с разных ракурсов, затем получают трёхмерное изображение на компьютере.
- УЗИ – показывает структурные изменения органов брюшной полости, псевдокисты, кальцинаты в брюшной полости.
- Потовая проба – определение содержания хлоридов в секрете потовых желёз. Это основной лабораторный метод диагностики муковисцидоза. Тест проводят всем детям с мекониевой непроходимостью.

Поздняя диагностика патологии приводит к некрозу и перфорации кишки, перитониту. Иногда осложнения развиваются внутриутробно: мекониевый перитонит, псевдокисты, сращение кишечных стенок с формированием стеноза.
Лечение
 Разжижение и эвакуация каловых масс – делают клизмы с гастрографином и тёплым раствором хлорида натрия. Гиперосмолярные составы притягивают воду в просвет кишечника, разжижают кал, способствует его отхождению. В неосложнённых случаях для разрешения кишечной непроходимости требуется 2-3 клизмы.
Разжижение и эвакуация каловых масс – делают клизмы с гастрографином и тёплым раствором хлорида натрия. Гиперосмолярные составы притягивают воду в просвет кишечника, разжижают кал, способствует его отхождению. В неосложнённых случаях для разрешения кишечной непроходимости требуется 2-3 клизмы.- Декомпрессия желудка – с помощью назогастрального зонда удаляют содержимое желудка.
- Инфузионная терапия – введение жидкости, электролитов, растворов для парентерального питания.
- Ферменты. К энтеральному питанию переходят через 2 суток после восстановления проходимости кишки, при муковисцидозе обязательно добавляют ферментные препараты.
- Хирургические методы лечения. При неэффективности консервативной терапии, врождённом стенозе кишечника и при осложнённом илеусе показана операция. Её цель – эвакуация мекония и восстановление проходимости пищеварительного тракта. Рассекают кишку, удаляют меконий, накладывают анастомоз. При хирургическом вмешательстве стараются сохранить наибольшую длину кишки.
Когда обратиться к педиатру
Проблемы с отхождением мекония возникают в первые дни жизни новорождённого и диагностируются еще в родильном доме. Педиатр-неонатолог осматривает младенца ежедневно в утренние часы.
Немедленно обратитесь к дежурному врачу в следующих случаях:
- у ребенка нет стула более суток после рождения;
- постоянное беспокойство, плач;
- обильное срыгивание, рвота;
- отказ от еды.
Прогноз
Результаты лечения зависят от причины патологии, степени нарушения и своевременной диагностики. При отсутствии грубых органических изменений эффективность консервативной терапии достигает 85%. Осложнённая мекониевая непроходимость в 25% случаев приводит к летальному исходу.
Профилактика
Поскольку к нарушению дефекации приводят врождённые заболевания, профилактические мероприятия проводят во время беременности.
 Наблюдение гинеколога – своевременное лечение патологии беременности и сопутствующих хронических заболеваний.
Наблюдение гинеколога – своевременное лечение патологии беременности и сопутствующих хронических заболеваний.- Исключение вредных воздействий: производственных и бытовых факторов, потенциально опасных лекарственных препаратов, табачного дыма, алкоголя.
- Консультация генетика. В зависимости от возраста будущих родителей, семейного анамнеза, результатов анализов врач оценивает риск хромосомной аномалии.
- УЗИ плода – доступный и безопасный метод пренатальной диагностики, при котором тяжёлую патологию кишечника определяют еще во время беременности. Лечение начинают сразу же после рождения ребенка, не дожидаясь появления симптомов.
что это такое? Почему бывают мутные околоплодные воды на 20 неделе? Чем грозит при беременности? Особенности мелкодисперсной и крупнодисперсной, гиперэхогенной и эховзвеси
Часто женщины пугаются, услышав от врача, что в околоплодных водах у них обнаружена эхогенная взвесь. В голову сразу приходят самые страшные сценарии дальнейших событий, но поводы для волнений, поверьте, есть не всегда.
Что это такое?
Взвесь в водах — это не что иное, как свободноплавающие частицы, обычно — продукты жизнедеятельности вашего малыша. Кроха в материнской утробе не скучает — он регулярно заглатывает некоторое количество вод, они проходят по пищеварительному тракту, тренируя его работу и перистальтику кишечника, попадают в мочевой пузырь, малыш умеет писать. Помимо этого, в состав взвеси в норме входят эпителиальные клетки, которые постоянно отшелушиваются, выпавшие волоски лануго, частицы жирной первородной смазки, которая на протяжении почти всей беременности густым слоем покрывает тонкую, как пергамент, кожу, защищая ее от постоянного воздействия водной среды до тех пор, пока кожа не станет плотной.
Воды вырабатываются внутренней мягкой и эластичной оболочкой плодного пузыря — амнионом. И обновление вод происходит каждые 3 часа, чтобы общая среда внутри матки непременно оставалась стерильной.
Наличие частиц продуктов жизнедеятельности малыша, которые мы перечислили, не считают признаком патологии, болезни — это умеренные физиологические взвеси, которые не вызывают опасений.
Однако есть и другие примеси, которые представляют собой более тревожную картину. В мекониальных водах, например, присутствуют частицы первородного кала мекония. В норме кал накапливается в кишечнике ребенка и покидает его только после того, как кроха появится на свет и начнет кушать. Меконий имеет темный зеленый или почти черный цвет. И его появление в водах всегда свидетельствует о состоянии неблагополучия плода, обычно о гипоксии.
Примеси крови в околоплодных водах — тоже крайняя ситуация, в которой нужно принимать срочное решение о спасении плода и его матери, поскольку она может быть признаком отслойки плаценты.
Патологические взвеси наблюдаются только в мутных водах, и почти всегда в этом случае имеет место внутриутробное инфицирование
Как оценивают состояние вод?
Существует несколько способов обнаружения взвеси — УЗИ, амниоскопия и амниоцентез.
Ультразвуковое обследование дает довольно приблизительное представление о составе вод, прозрачности. До конца первого триместра обычно воды анэхогенные, в них нет эховзвесей. Со второго триместра может в норме обнаруживаться эхопозитивная мелкодисперсная взвесь, которая и является, по сути, первыми частицами жизнедеятельности малыша.
На этих сроках взвеси определяются только очень чувствительными сканерами, их количество невелико, а потому говорят об их единичном присутствии в поле зрения. Эхопозитивная гиперэхогенная взвесь может присутствовать в водах с конца второго триместра, чем больше срок беременности, тем ее количество больше. Если обнаруживается слишком много взвеси, то говорят о перенашивании беременности, но такое обычно уже наблюдается после того, как предполагаемый срок родов давно истек, а роды еще не наступили.
Если эховзвесь крупнодисперсная, хлопьевидная, то это чаще всего означает, что в водах присутствуют патологические примеси, например, меконий. Но точно установить это ультразвуковое обследование не позволяет. Оно определяет лишь факт присутствия, а вот детали помогают выяснить другие методы.
При подозрении на гипоксию плода более информативным является метод амниоскопии. Прибор амниоскоп вводят через шейку матки, не травмируя плодные оболочки. Камера на дистальном конце помогает врачу внимательно осмотреть амниотическую жидкость, исследовать ее прозрачность, рассмотреть цвет и характер крупнодисперсной взвеси.
В самых тяжелых сомнительных случаях показана инвазивная диагностика, которой является амниоцентез. Проводится прокол плодного пузыря через переднюю брюшную стенку или задний свод влагалища, тонкой иглой осуществляется забор вод для последующего их изучения в лаборатории. Это самый точный, но и самый рискованный метод диагностики, для которого нужны веские медицинские показания.
Если женщина чувствует себя хорошо, у плода все тоже идет по плану, беременность протекает благополучно, то состояние вод очевидным уже становится в родах, когда плодный пузырь лопается, и воды выходят наружу.
Каким должно быть лечение?
Если врач не встревожен, говоря о наличии небольшого количества мелкодисперсной эхопозитивной взвеси, то нет повода волноваться и женщине, как нет никакого повода что-либо начинать срочно лечить. Процессы внутри матки протекают физиологические, в коррекции и вмешательстве они не нуждаются. Лишь на самых поздних сроках при очевидном перехаживании большое количество таких взвесей косвенно подтверждает перенашивание и может быть поводом для принятия решения о стимуляции родов или проведении кесарева сечения, если к нему имеются индивидуальные показания.
Все меняется, если взвеси патологические. В случае подтверждения мекониальных вод женщине назначается особое лечение и постоянный контроль состояния плода — ультразвук, КТГ. При малейших признаках ухудшения ради спасения малыша проводят досрочное родоразрешение.
Если срок уже большой, и плод доношенный, то предпочтительным считается родоразрешение, чтобы не подвергать малыша даже потенциальному риску.
Для лечения гипоксии рекомендуют препараты, улучшающие маточно-плацентарный кровоток, витамины, кислородные коктейли. При необходимости вводят в схему антибиотики широкого спектра действия, чтобы предупредить инфицирование.
Если лечение эффективно, состояние ребенка улучшается, то естественный механизм обновления вод постепенно приведет к очищению водной среды, и уже через некоторое время воды почти полностью освободятся от смесей.
Профилактика
Предупредить образование мелкодисперсной физиологической эхопозитивной взвеси женщина не может. Да и нет в этом никакой нужды, поскольку она ничем не грозит ни на 18 неделе, ни на 20 неделе, ни на других сроках.
Чтобы не было гипоксии, женщине нужно стараться вести здоровый образ жизни, отказаться от вредных привычек, больше гулять на свежем воздухе, полноценно питаться. Важно постараться исключить все стрессы, переживания, сохранять спокойствие и душевное равновесие.
Ранняя постановка на учет по беременности — отличный шанс обнаружить возможные факторы риска гипоксии или проблем с плацентой на самых начальных стадиях, когда медицинская помощь придется как никогда кстати.
Важно не отказываться от прохождения плановых ультразвуковых исследований, сдачи анализов. Только все это вместе поможет не допустить кислородного голодания плода, при котором последствия могут быть крайне опасными и даже необратимыми.
что это такое, функции амниотической жидкости. Как они отходят и сколько ребенок может находиться без вод? Как и когда они обновляются? Какие патологии бывают?
Природа мудро предусмотрела для развивающего в материнской утробе плода оптимальные условия, в которых новый организм получает возможность в сжатые сроки пройти весь путь эволюции человека от одной клетки до многоклеточного сложного организма. И во многом главную роль в этих условиях играют околоплодные воды — единственная среда, которая обеспечивает сразу несколько важнейших потребностей малыша до рождения.
Что это такое?
Околоплодные воды или амниотическая жидкость — это жидкая среда, имеющая высокую биологическую активность. Она появляется в женском организме только при беременности и самоустраняется перед родами или уже непосредственно в родовом процессе. Воды ограничены плодными оболочками, заполняя их и создавая наилучшую среду для существования малыша в период его внутриутробного развития.
Амниотическая жидкость — это продукт секреции плодных оболочек. Сама оболочка, секретирующая околоплодные воды, называется амнионом, откуда и происходит второе название. Эта жидкая среда является естественной средой обитания ребенка, ему в ней комфортно. Помимо этого, воды активно участвуют в процессе обмена веществ малыша и надежно оберегают его от разных внешних раздражителей, каковыми являются шум, свет, инфекции.
От того, насколько правильно вырабатываются воды у беременных, каковы их количественные и качественные характеристики, во многом зависит, будет ли беременность благополучной.
Воды представляют собой прозрачную или слегка мутноватую жидкость почти без запаха. В ней свободно плавают частички отшелушившегося эпидермиса, густой первородной смазки, волоски лануго, которыми тело малыша покрыто на протяжении длительного периода внутриутробного развития, и которые выпадают еще в утробе сами собой. Воды содержат высокое количество белков, жиров, глюкозу, гормоны, растворы солей и даже витамины.
Эту питательную смесь малыш в утробе постоянно глотает, они проходят по его пищеварительному тракту, и ими кроха писает. Но переживать не стоит — у малыша нет необходимости плавать в собственной моче. Воды обновляются каждые 3 часа. К окончанию беременности, когда вес матки достигает максимальных значений, количество вод доходит до двух литров, но может быть и небольшим — около полулитра, и перед родами в этом нет ничего страшного.
Когда плодный пузырь лопается, в норме это происходит в стадии активных схваток уже в родах, вышедшие воды способствуют более быстрому раскрытию шейки матки. Стимуляция родов, если в ней появляется необходимость, в большинстве случаев также начинается с процедуры амниотомии — прокола плодного пузыря и излития вод под контролем медицинских специалистов.
Функции вод
Воды имеют огромное значение для малыша и нормального протекания беременности. Основных функций амниотической жидкости несколько.
- Питание. Состав вод делает их ценными с пищевой точки зрения, и малыш постоянно заглатывает небольшие порции во 2 и 3 триместре. В первом, когда глотательный рефлекс еще не сформировался, эмбрион потребляет их путем прямого всасывания через кожные покровы.
- Стабильность давления. Водная среда помогает поддерживать давление внутри матки на одном и том же стабильном уровне – развитию малыша ничто не угрожает.
- Температура. Водная среда всегда имеет постоянную температуру, оптимальную для малыша, который еще не умеет сам сохранять тепло собственного тела. Если нет никаких патологий, связанных с воспалением оболочек, температура амниотической среды всегда находится на уровне 37 градусов.
- Функции защиты. Внутри пузыря с водой малыш не подвержен механическим воздействиям извне, поскольку вода — отличный амортизатор. Благодаря этому даже при ходьбе и активном беге беременной малыш не испытывает дискомфорта, а пуповина не пережимается.
- Спасение от инфекции. Плодный пузырь герметичен. В него не могут проникнуть инфекции, если его целостность не нарушена. Сама же жидкость содержит иммуноглобулины на случай проникновения инфекции. Обновление вод не сказывается на составе и свойствах — новые порции имеют такую же иммунологическую функцию.
- Обеспечение движений. В водной среде малышу значительно легче двигаться. Даже в стесненных условиях на поздних сроках беременности именно воды обеспечивают ребенку возможность тренировать работу нервной системы и двигательного аппарата.
- Создание нужного звукового фона. Водная среда приглушает резкие звуки и шум извне, к которым малыш еще не готов.
Воды обновляются постоянно с самых ранних сроков и до родов. Процесс этот невидимый, неощутимый, но очень важный. Они полностью стерильны.
Диагностика
Состояние околоплодных вод, их количество всегда оценивается врачами при прохождении женщиной ультразвукового обследования. Дело в том, что воды могут о многом поведать опытному доктору — гиперэхогенные включения могут говорить о начальной стадии гипоксии или внутриутробной инфекции. Эти состояния тем легче вылечить, чем раньше они установлены.
Роль амниотической жидкости при диагностике состояния плода огромна. Иногда возникает необходимость исследовать состав и качество вод в лаборатории, и тогда проводится анализ, который называется амниоцентезом. Это инвазивная диагностика, которая представляет собой пункцию плодного пузыря с забором жидкости для исследования. Амниоцентез делают по строгим медицинским показаниям. Например, для того чтобы определить, есть ли у малыша генетические аномалии, если результаты обязательного скрининга указывают на высокую вероятность такого развития событий.
В матку вводят длинную тонкую иглу под контролем ультразвукового сканера, делают забор небольшого количества жидкости. В лаборатории можно установить половой хроматин в клетках эпидермиса, которые плавают в составе жидкости. Из них выделяют ДНК, что дает возможность генетикам установить, ребенок какого пола развивается в утробе, есть ли у него тяжелые наследственные недуги, например, гемофилия, синдром Дауна или болезнь Арана-Дюшенна. Это обследование помогает выяснить, нет у ребенка нарушения обмена веществ, какова группа крови малыша.
Если у женщины на существенных сроках гестации возникают осложнения, которые требуют скорейшего родоразрешения, исследование околоплодных вод помогает установить, насколько созрели легкие малыша, готов ли он к самостоятельному дыханию. Количество лецитина и сфингомиелина в жидкости дадут все необходимые ответы на эти важные вопросы.
Какие могут быть проблемы?
В основном проблемы с водами бывают двух типов — либо их слишком много, либо слишком мало. И то и другое считается опасным осложнением беременности, которое представляет собой риск для ребенка.
Маловодие
Как следует из названия, суть патологии заключается в малом количество амниотической жидкости. Есть нормы индекса плодных вод, которые всегда есть перед глазами у врача в таблице по неделям беременности. Если во время прохождения ультразвукового обследования выявляется индекс вод, который существенно меньше нормы для текущего срока, ставится соответствующий диагноз. Маловодием страдают, по медицинской статистике, около 3,5% беременных.
Маловодие может стать причиной перинатальной смерти, недоразвития легких плода, нарушения формирования скелета ребенка. Часто маловодие приводит к преждевременным и тяжелым родам.
Поскольку моча ребенка принимает активное участие в обновлении вод, то самыми частыми причинами маловодия являются проблемы с почками у плода — обструкция, поликистоз и другие аномалии. Помимо этого, малое количество вод может быть связано с нарушениями работы плаценты при фетоплацентарной недостаточности на фоне позднего гестоза, высокого артериального давления, наличия у будущей мамы сахарного диабета.
К выработке недостаточного количества амниотической жидкости могут привести и вредные привычки мамы, особенно опасно курение. Маловодие нередко диагностируется у женщин с общим обезвоживанием организма.
На проблему могут указывать очень маленький живот для текущего срока, жалобы беременной на болезненные шевеления крохи, но наиболее достоверным и точным методом исследования считается УЗИ. Именно на нем у большинства и обнаруживается маловодие.
Во всех без исключения случаях маловодие приводит к отставанию плода в развитии. Каждая четвертая беременность с малым количеством заканчивается преждевременными родами. Почти все дети, которые в утробе находились в недостаточном количестве вод, имеют низкий вес при рождении, недоразвитые легкие. Нередко встречаются искривление конечностей, сужение грудной клетки, атрезия пищевода.
Женщине с маловодием, если оно не связано с почечной патологией ребенка, рекомендуется пить больше жидкости. В случае употребления более двух литров воды в сутки увеличить секрецию жидкости плодными оболочками удается примерно на треть.
Нередко в выборе способа родоразрешения женщинам с маловодием рекомендуется кесарево сечение.
Многоводие
Многоводием называется противоположная ситуация, когда количество вод превышает норму. У этого явления есть еще одно название – полигидрамнион. Многоводие встречается реже, чем маловодие, примерно 1% будущих мам сталкивается с такой акушерской аномалией. Чаще всего проблема становится очевидной лишь к середине срока вынашивания и в 3 триместре.
Многоводие в половине всех случаев становится причиной сильной интоксикации и токсикоза на любом сроке. В трети случаев беременность на фоне многоводия прерывается самопроизвольно. Плодные оболочки просто не выдерживают сильного давления жидкой среды и рвутся. Почти во всех случаях чрезмерного количества жидкости дети в матке располагаются неправильно — в отличном от головного предлежании, ведь у них больший простор для движений.
Многоводие опасно риском преждевременных родов, а также развитием тяжелых массированных кровотечений после родов. Оно может стать причиной отслойки плаценты, преждевременного отхождения вод.
Причины состояния могут крыться либо в нарушении работы плодных оболочек, когда вод изначально продуцируется больше, чем нужно, либо нарушением их всасывания — малыш редко глотает их, либо не глотает, вообще. Истинные причины удается установить далеко не всегда.
Часто состояние развивается на фоне сахарного диабета матери, ее почечных и сердечных патологий. Нередко аномалия становится реальной при резус-конфликте матери и плода. Вызвать состояние могут перенесенные женщиной во время вынашивания крохи краснуха, токсоплазмоз или герпес.
Наличие многоводия иногда указывает на генетические аномалии плода. Повышаются риски после перенесенных на ранних сроках гриппа или ОРВИ, а также в случаях, когда будущая мама продолжает употреблять алкоголь или наркотики даже после наступления беременности.
На многоводие может указывать появление позднего токсикоза с сильной рвотой, отечность передней брюшной стенки и сильные отеки ног. Живот слишком большой, а высота стояния дна матки превышает норму. Но конечное слово опять же за специалистами ультразвуковой диагностики.
Лечение проводится в стационаре, в течение всей беременности женщину наблюдают более внимательно и тщательно, чтобы при малейшей угрозе провести досрочное родоразрешение. При установленном многоводии роды проводят путем кесарева сечения.
Преждевременное отхождение
Своевременное отхождение вод происходит уже в родах, в течение первого периода. Преждевременным называется излитие вод до начала родовой деятельности на любом сроке. Если подтекание вод на самых поздних сроках можно не заметить, то с полным отхождением вопросов обычно не возникает. Они изливаются в большом объеме, одномоментно. Так происходит примерно в половине случаев.
Вторая половина — это сомнительные ситуации, в которых даже опытные врачи сомневаются, есть ли подтекание. Такое подтекание обычно связано с микротрещинами или боковыми надрывами плодных оболочек.
Врачи обратили внимание, что своевременные роды обычно чаще начинаются со схваток, а вот преждевременные – наиболее часто стартуют именно с досрочного отхождения амниотической жидкости.
Медицине доподлинно неизвестны истинные причины, которые могут привести к досрочному отхождению вод, но совершенно точно установлено, что проблема склонна рецидивировать — если в предыдущую беременность такое имело место, то есть высокая вероятность, что все повторится и в этот раз.
Считается, что риск преждевременного излития вод повышается, если женщина имеет половые воспаления. Мазок, который берут у пациентки, в половине случаев подтверждает присутствие бактериальной инфекции. Причина может крыться и в хориоамнионите — воспалении хориона. При этом малый срок беременности заметно повышает риск разрыва оболочки.
Причиной раннего и досрочного излития вод могут быть узкий таз мамы, неправильное положение плода в утробе, но в этом случае обычно речь идет о поздних сроках беременности.
Воды условно имеют свою классификацию, разделяясь на передние и задние. Передние околоплодные воды — это жидкость, которая оказывается в передней части после того, как малыш прижмется головкой к выходу из малого таза. Если таз у женщины узкий, то передних вод получается больше, что и становится причиной перфорации плодного пузыря.
Первопричиной досрочного излития может быть диагностированная истмико-цервикальная недостаточность. При недостаточном функционировании шейки как запорного устройства происходит выпячивание пузыря, и его нижняя часть легко подвергается инфекциям и разрыву.
К отхождению вод может привести воздействие извне — например, проведение амниоцентеза. Но не стоит думать, что хоть какую-то опасность могут представлять половой акт или влагалищный осмотр у врача — такое исключено.
А вот вредные привычки будущей мамы и ее системные недуги очень опасны. Чаще всего досрочное излитие вод происходит у женщин с анорексией, тяжелой анемией, а также курящих беременных и употребляющих наркотические вещества.
Излитие вод до срока более вероятно, если женщины вынашивает не одного, а двух или трех малышей. Опасность представляет падение будущей мамы с получением тупой травмы живота.
При разрыве плодного пузыря по времени все происходит быстро — появляется большое количество жидкости, никак не связанное с работой мочевого пузыря. Живот опускается ниже, высота стояния дна матки уменьшается. В течение короткого времени обычно развиваются схватки, и начинается родовая деятельность.
Если надрыв боковой, отличить его от обычных выделений будет не так просто. Подтекание может быть таким слабым, что женщина, вообще, не обратит на него внимания. Узнать такие ситуации можно по характерному признаку — если полежать некоторое время, то после принятия вертикального положения количество выделений станет больше.
При обнаружении водянистых выделений, которые не пахнут, не липкие на ощупь, следует обратиться к врачу, особенно если у женщины есть предрасположенность к раннему отхождению амниотической жидкости. Это важно сделать потому, что диагноз важно установить в первые сутки. Если это не предпринять, то вероятность развития инфицирования плодных оболочек и самого плода существенно повышается. При хориоамнионите повышается температура тела, учащается сердцебиение у мамы и плода, матка становится болезненной, а из шейки могут начать выделяться розовые или гнойные выделения.
Отличить воды от слизистой пробки совсем несложно — пробка похожа на сгусток желе, она отходит целиком или появляется по частям перед родами за несколько дней. От обычных выделений, которых при беременности становится больше, отличить воды помогут специальные тесты или посещение врача.
Сроки родов после излития вод
Ребенок может некоторое время находиться без вод, но сроки безводного периода весьма ограничены. Латентным периодом после отхождения вод считается период до начала активной родовой деятельности.
- Если у женщины отошли воды на сроке 24–28 недель, то рассчитывать на скорые роды не стоит. В некоторых случаях может пройти около месяца. И этот месяц женщина проводит на условиях соблюдения строго постельного режима в стационаре, в стерильной палате, поскольку риск инфекции невероятно высок.
- Если воды отходят до 37 недели, то ждать схваток следует в течение 1-2 суток. Так бывает примерно в половине случаев. Остальные могут находиться в режиме ожидания до недели и даже чуть больше, но опять же — под строгим врачебным наблюдением
- Если беременность доношенная, и срок более 37 недель, то у большинства родовые схватки начинаются в течение 12-72 часов.
Ждать самостоятельных схваток не всегда безопасно и разумно. Если состояние плода становится угрожающим, принимается решение о стимуляции родов или о проведении операции кесарева сечения.
Как определить подтекание вод?
Есть несколько способов диагностики преждевременного отхождения вод. Не все из них одинаково полезны и точны.
- Осмотр у гинеколога. Подтекание амниотической жидкости выявляет присутствие прозрачной жидкости в заднем своде влагалища. Женщину просят покашлять, при таком действии выделения усиливаются. Но способ не слишком хорош — влагалищное исследование опасно, если на самом деле есть подтекание, поскольку увеличивается риск инфицирования. К тому же сперму и другие биологические жидкости легко спутать с водами на глазок.
- Ультразвуковое обследование. Помогает установить количество вод, максимальный карман при разделении их на передние и задние, обнаружить хлопья — взвеси, но, увы, неспособно дать ответа на вопрос, есть подтекание или нет в данный момент. Разрыв хориона и амниона, надрыв не определяются посредством ультразвукового сканирования.
- Амниоцентез с индиго. Для такой диагностики требуется проведение амниоцентеза. В плодный пузырь вводят небольшое количество раствора индиго. Если через полчаса на прокладке или влагалищном тампоне появляются следы красителя, говорят о преждевременном подтекании вод.
Но такой метод небезопасен сам по себе, поскольку является инвазивным, и, по статистике, примерно у одной из 270 женщин после такой диагностики, даже если она показала отсутствие вод в выделениях, происходит самопроизвольное прерывание беременности.
- Микроскопия мазка. Этот метод требует лабораторного обследования. Когда амниотическая жидкость высыхает, она начинает напоминать на стекле кристаллические фигуры, похожие на папоротниковые листья. Однако и сперма, которая могла сохраниться в половых путях женщины после полового акта, высыхает на лабораторном стекле аналогично, а потому достоверным и высокоточным метод считать нельзя — примерно в трети случаев результаты ложноположительные, а в 13% случаев — ложноотрицательные.
Амниотесты для определения вод. После того как оболочки пузыря оказываются даже незначительно поврежденными, во влагалищной среде появляются вещества, которые свойственны исключительно околоплодным водам и больше ни одной другой жидкости — инсулиноподобный фактор роста и плацентарный микроглобулин-1. Именно их и определяют специальные тесты, которые не «отвлекаются» ни на сперму, ни на мочу.
Тесты, которые способны улавливать фактор роста, обладают меньшей чувствительностью, чем тесты, определяющие плацентарный микроглобулин. При малом количестве подтекаемых вод может быть нерезультативным. Проводится в медицинских учреждениях.
Тесты на определение микроглобулина более точны. Единственное условие — проведение теста в течение 12 часов после появления странных выделений. Если этого не сделать, результативность снижается. В аптеках есть только один тест, который работает по такому принципу – AmniSure. Остальные к этому способу обследования не относятся, и их точность существенно ниже.
AmniSure применяется просто — достаточно ввести специальный тампончик на 5 сантиметров во влагалище и подержать там в течение одной минуты. Потом его опускают в емкость со специальным раствором на такое же время. В жидкость внутри емкости опускают стрип-полоску, и через 5-9 минут получают ответ. Одна полосочка — вод нет, две — воды, действительно, подтекают.
Аспирация водами
Нередко новорожденным с рождения ставят первый диагноз — аспирационный синдром. И действительно, случаи, когда ребенок вдохнул воды при родах — не редкость. Обычно такое случается в том случае, если кроха начал дышать раньше, чем медперсонал прочистил ему ротик и носик. Если воды при этом чистые, существенного вреда малышу они не принесут. Несмотря на то что воды очищаются и весьма приятны малышу на вкус, они разительно меняются, если в них присутствует меконий — частицы первородного кала малыша. И в случае аспирации ими последствия могут быть довольно плачевными.
Ребенок, переживший аспирационный синдром, обычно сильнее срыгивает после родов, у него могут наблюдаться нарушения работы нервной системы, разжижение консистенции стула, но в целом прогнозы весьма благоприятные.
Другие риски
Еще одна опасная ситуация — эмболия беременной околоплодными водами. Путь проникновения амниотической жидкости в кровяное русло — поврежденные сосуды матки. Такое, в частности, может случиться при кесаревом сечении и при естественных родах. Это грозное осложнение, которое требует высокого профессионализма от врачей.
Амниотическая жидкость: функции и нарушения
Амниотическая жидкость — это прозрачная жидкость желтого цвета, которая обнаруживается в течение первых 12 дней после зачатия в амниотическом мешке. Он окружает растущего ребенка в матке.
Амниотическая жидкость выполняет множество важных функций и жизненно важна для здорового развития плода. Однако, если количество околоплодных вод внутри матки слишком мало или слишком велико, могут возникнуть осложнения.
В этой статье рассматриваются многие функции околоплодных вод, а также то, что происходит, когда уровни околоплодных вод либо слишком высоки, либо слишком низки.
Краткие сведения об околоплодных водах
- Сначала околоплодные воды состоят из воды из тела матери, но постепенно большую часть составляет моча ребенка.
- Он также содержит важные питательные вещества, гормоны и антитела и помогает защитить ребенка от ударов и травм.
- Если уровень околоплодных вод слишком низкий или слишком высокий, это может создать проблему.
Пока ребенок находится в утробе матери, он находится в амниотическом мешке, который состоит из двух оболочек, амниона и хориона.Плод растет и развивается внутри этого мешка, окруженного околоплодными водами.
Изначально жидкость состоит из воды, производимой матерью. Однако примерно к 20 неделе беременности она полностью замещается мочой плода, поскольку плод глотает и выделяет жидкость.
Амниотическая жидкость также содержит жизненно важные компоненты, такие как питательные вещества, гормоны и антитела, борющиеся с инфекциями.
Зеленый или коричневый цвет околоплодных вод указывает на то, что у ребенка меконий выделился еще до рождения.Меконий — это название первого испражнения.
Меконий в жидкости может вызвать проблемы. Это может вызвать проблемы с дыханием, называемые синдромом аспирации мекония, который возникает при попадании мекония в легкие. В некоторых случаях после рождения младенцам требуется лечение.
Амниотическая жидкость отвечает за:
- Защита плода: Жидкость защищает ребенка от внешнего давления, действуя как амортизатор.
- Контроль температуры: Жидкость изолирует ребенка, согревая его и поддерживая постоянную температуру.
- Инфекционный контроль: Амниотическая жидкость содержит антитела.
- Развитие легких и пищеварительной системы: Вдыхая и глотая околоплодные воды, ребенок тренируется, используя мышцы этих систем по мере их роста.
- Развитие мышц и костей: Когда ребенок плавает в амниотическом мешке, он может свободно двигаться, давая мышцам и костям возможность развиваться должным образом.
- Смазка Амниотическая жидкость предотвращает срастание частей тела, таких как пальцы рук и ног; перепонки могут возникнуть при низком уровне околоплодных вод.
- Опора для пуповины: Жидкость в матке предотвращает сжатие пуповины. Этот шнур транспортирует пищу и кислород от плаценты к растущему плоду.
Обычно уровень околоплодных вод достигает максимума примерно к 36 годам беременности и составляет около 1 литра. Этот уровень снижается по мере приближения рождения.
Когда вода прорывается, амниотический мешок разрывается. Затем амниотическая жидкость, содержащаяся в мешочке, начинает вытекать через шейку матки и влагалище.
Воды обычно прорываются к концу первого периода родов. По данным Today’s Parent , только около 15 процентов вод отрываются после начала родов. Когда это произойдет, пора связаться с врачом, так как роды могут быть неизбежными.
При некоторых заболеваниях количество околоплодных вод может быть больше или меньше нормального.
Олигогидрамнион — это когда околоплодных вод слишком мало.
Многоводие, , также называемое гидрамнионом или заболеванием околоплодных вод, возникает при избытке жидкости.
Олигогидрамнион
Низкий уровень амниотической жидкости, называемый олигогидрамнионом, встречается у 4 процентов всех беременностей и 12 процентов беременностей после родов.
Олигогидрамнион присутствует, когда индекс амниотической жидкости (AFI), видимый на УЗИ, составляет менее 5 см (нормальный показатель составляет 5-25 см), а максимальный вертикальный карман (MVP) менее 2 см.
Это может быть очевидным в случаях утечки жидкости из разрыва амниотических оболочек, небольшого размера для определенного периода беременности, или если плод двигается не так сильно, как можно было бы ожидать.
Это может также произойти у матерей с любым из следующих заболеваний в анамнезе:
- предшествующие беременности с задержкой роста
- хроническое высокое кровяное давление (гипертония)
- проблемы с плацентой, например отслойка
- преэклампсия
- диабет
- волчанка
- многоплодная беременность, например, двойня или тройня
- врожденные дефекты, такие как аномалии почек
- роды после срока
- другие неизвестные причины, известные как идиопатические
Олигогидрамнион может возникнуть в любом триместре но это более серьезная проблема в течение первых 6 месяцев беременности.В это время повышается риск врожденных дефектов, прерывания беременности, преждевременных родов или гибели новорожденных.
Если в последнем триместре уровень жидкости низкий, риски включают:
- медленный рост плода
- осложнения родов
- необходимость кесарева сечения
Остальные сроки беременности будут тщательно контролироваться для обеспечения нормального развития происходит.
Врачи могут использовать следующие тесты:
- Нестрессовые тесты: Это для проверки сердцебиения ребенка, когда он отдыхает и когда он двигается.
- Биофизический анализ: Ультразвуковое сканирование может определять движения ребенка, мышечный тонус, дыхание и уровень околоплодных вод. После этого можно провести нестрессовый тест.
- Количество ударов плода: Это время, в течение которого ребенок пинает определенное количество раз.
- Допплерография: Они используют звуковые волны для проверки кровотока у ребенка.
В некоторых случаях врачи могут решить, что роды необходимо стимулировать, чтобы защитить мать или ребенка.Также может потребоваться амниоинфузия (введение физиологического раствора в матку), увеличение объема материнской жидкости и постельный режим.
Вероятность осложнений в родах выше из-за риска сдавления пуповины. Во время родов может потребоваться амниоинфузия. В некоторых случаях может потребоваться кесарево сечение.
Многоводие
Когда околоплодных вод слишком много, это называется многоводием. По данным Американской ассоциации беременных, это происходит в 1% всех беременностей.
Многоводие присутствует, когда AFI превышает 24 сантиметра (см), а значение MVP превышает 8 см.
Заболевания плода , которые могут приводить к многоводию, включают:
- желудочно-кишечные расстройства, включая атрезию двенадцатиперстной кишки или пищевода, гастрошизис и диафрагмальную грыжу
- Нарушения головного мозга или нервной системы, такие как анэнцефалия или миотоническая дистрофия, костная ахондрия Нарушение роста
- Проблемы с частотой сердечных сокращений плода
- Инфекция
- Синдром Беквита-Видемана, который является врожденным нарушением роста
- Аномалии легких плода
- Водянка плода, при которой ненормальный уровень воды накапливается во многих областях тела плода
- Синдром переливания крови между близнецами, при котором у одного ребенка кровоток больше, чем у другого.
- Несоответствие крови между матерью и ребенком, например, резус-несовместимость или болезнь Келла.
Плохо контролируемый материнский диабет также увеличивает риск.
Слишком много жидкости может вырабатываться при многоплодной беременности, когда мать вынашивает более одного плода.
Симптомы матери могут включать боль в животе и затрудненное дыхание из-за увеличения матки.
Другие осложнения включают:
- преждевременные роды
- преждевременный разрыв плодных оболочек
- отслойка плаценты
- мертворождение
- послеродовое кровотечение
- неправильное положение плода
- выпадение пуповины
может быть рекомендовано обследование на диабет у матери будет получен контроль уровня околоплодных вод в матке.
Легкие случаи многоводия обычно проходят без лечения.
В более тяжелых случаях может потребоваться уменьшение жидкости с помощью амниоцентеза или лекарства под названием индометацин. Это уменьшает количество мочи, выделяемой ребенком.
Иногда утечка жидкости происходит до того, как вода прорвется. По данным Американской ассоциации беременных, только 1 из 10 женщин испытает сильное выделение жидкости при отливе воды. В большинстве случаев это начинается как струйка или утечка.
Иногда то, что выглядит как утечка жидкости, на самом деле является мочой, потому что матка давит на мочевой пузырь.
Если жидкость не имеет цвета и запаха, это будут околоплодные воды, и вам следует обратиться к врачу, поскольку роды обычно начинаются вскоре.
Если жидкость зеленого, коричневато-зеленого цвета или имеет неприятный запах, это может указывать на присутствие мекония или инфекции. Следует обратиться за медицинской помощью.
Преждевременный разрыв плодных оболочек
Если утечка или разрыв происходит до 37 недель, это называется преждевременным разрывом плодных оболочек (PROM). В зависимости от того, насколько рано это произойдет, это может иметь серьезные последствия для матери и будущего ребенка.Это поражает примерно 2 из 100 беременностей.
Это явление известно как преждевременный разрыв, но также возможен преждевременный разрыв. Это когда срок беременности составляет 37 недель или более, но роды не начинаются спонтанно в течение 6 часов после разрыва мембраны.
Важно как можно скорее обратиться за медицинской помощью и избегать половых контактов и попадания чего-либо во влагалище, так как это может привести к инфекции.
Всем, кто обеспокоен утечкой или уровнем околоплодных вод во время беременности, следует обсудить это со своим лечащим врачом.
.границ | Не очень стерильная матка: доказательства того, что человеческий плод подвергается воздействию бактерий до рождения
Введение
Долгое время считалось, что плод человека бесплоден. За последнее десятилетие появились новые данные, опровергающие эту догму. Однако эти идеи до сих пор остаются спорными, и среди перинатальных и микробиологических исследователей существуют разногласия относительно того, засевается ли человеческий микробиом до рождения. В то время как многочисленные исследования сообщают об обнаружении бактерий (Mshvildadze et al., 2010; Gosalbes et al., 2013; Hu et al., 2013; Moles et al., 2013; Ardissone et al., 2014; Hansen et al., 2015; Чу и др., 2016, 2017; Колладо и др., 2016; Нагпал и др., 2016; Урушияма и др., 2017; Wampach et al., 2017; Лим и др., 2018; Ши и др., 2018; Wang et al., 2018), архей (Wampach et al., 2017), грибковой (Wampach et al., 2017) и вирусной (Lim et al., 2018) ДНК в меконии и амниотической жидкости, интерпретация этих данных является спорным из-за основных проблем загрязнения.
В настоящее время общепризнано, что лабораторные реагенты, включая наборы для экстракции нуклеиновых кислот и реактивы мастер-микса для ПЦР, содержат низкие уровни бактериальной ДНК (Salter et al., 2014). Хотя это загрязнение не является серьезной проблемой для исследований образцов с высокой колонией, таких как фекалии взрослых, оно становится важной проблемой при работе с образцами с низкой биомассой, такими как меконий и амниотическая жидкость. Например, присутствие бактерий и бактериальной ДНК в плаценте ранее сообщалось с использованием секвенирования гена 16S рРНК, полногеномного секвенирования, культивирования и окрашивания / микроскопии (Stout et al., 2013; Aagaard et al., 2014; Cao and Майсорекар, 2014; Zheng et al., 2015; Bassols et al., 2016; Колладо и др., 2016; Гомес-Аранго и др., 2017; Parnell et al., 2017). Тем не менее, проблемы, связанные с загрязнением и интерпретацией данных с низкой биомассой, остаются, и несколько исследований показали, что плацентарный «микробиом» неотличим от отрицательного контроля (Lauder et al., 2016; Hornef and Penders, 2017; Leiby et al., 2018; Theis et al., 2019). Это важное соображение, поскольку бактерии, попадающие во внутриамниотическое пространство, обязательно проходят через плаценту или экстраплацентарные оболочки.
До недавнего времени с этим загрязнением в основном боролись путем секвенирования холостого экстракта и контролей ПЦР и их включения в анализ. Однако недавно мы сообщили о методе удаления загрязнений из мастер-миксов для ПЦР («миксом»), который в сочетании с тщательно проведенной экстракцией на основе магнитных шариков сводит к минимуму загрязнение в нашем рабочем процессе микробиома до такой степени, что оно едва обнаруживается (Стинсон и др., 2018). Это позволяет более чувствительно и точно профилировать образцы с низким содержанием биомассы.Предыдущие исследования микробиома плода сопряжены с множеством других методологических проблем. В частности, во многих из этих исследований используется короткое секвенирование ампликонов, которое часто не может дать точную идентификацию на уровне рода или вида (Martinez-Porchas et al., 2016). Некоторые из этих исследований также проводят свой анализ с использованием QIIME v1, конвейера, который, как было показано, дает неточные результаты, при этом одно исследование предполагает, что 56–88% названий родов, данных QIIME 1, являются ложноположительными (Edgar, 2017).Наконец, в некоторых из этих исследований не предпринимались шаги для учета высоких уровней ингибиторов ПЦР в меконии, что привело некоторых исследователей к выводу, что меконий стерилен.
Хотя исследования в этой области осложняются методологическими проблемами, те, в которых при анализе секвенирования, по крайней мере, использовались средства контроля экстракции и амплификации ДНК, предоставляют убедительные доказательства того, что внутриамниотическое пространство вряд ли будет стерильным при беременностях у здоровых людей. Фактически, передача микробов развивающемуся потомству является универсальной тенденцией в Kingdom Animalia, что позволяет предположить, что эта практика может иметь эволюционное преимущество (Funkhouser and Bordenstein, 2013).
Предполагается, что пренатальный посев микробиома человека будет иметь значительные физиологические последствия для развивающегося плода. Микробиота человека производит важные метаболиты, в том числе короткоцепочечные жирные кислоты (SCFA), которые всасываются системно и изменяют иммунную функцию и развитие (Koh et al., 2016). Присутствие бактерий во внутриамниотическом пространстве может вызвать активацию иммунной системы или сенсибилизацию, что приведет к выработке медиаторов воспаления и других иммуномодуляторов.Передача микробов от матери к плоду во время беременности, вероятно, окажет значительное влияние на иммунную систему плода, кишечник и мозг. Кроме того, этот ранний каркас микробиома плода может влиять на события послеродовой колонизации. Таким образом, важно окончательно определить, есть ли у плода микробиом или предполагаемый микробиом плода является просто результатом контаминации и других методологических ошибок.
Цели этого исследования состояли в том, чтобы охарактеризовать профили бактериальной ДНК кишечника плода и околоплодных вод с помощью полноразмерного секвенирования гена 16S рРНК и ранее описанного протокола для минимизации загрязнения на основе реагентов (Stinson et al., 2018), принимая меры по максимально возможному устранению загрязнения окружающей среды. Кроме того, мы профилировали уровни воспалительных цитокинов в околоплодных водах и SCFAs в меконии, чтобы изучить любые потенциальные метаболические, иммунологические и микробиологические взаимодействия.
Материалы и методы
Набор пациентов и сбор образцов
Пациенты, родившие неэкстренным кесаревым сечением между 34 и 42 неделями беременности ( n = 50) в Мемориальной больнице короля Эдварда, Субиако, Западная Австралия, были приглашены для участия в этом исследовании с одобрения Комитета по этике исследований на людях. Службы охраны здоровья женщин и новорожденных Министерства здравоохранения Западной Австралии (2015212EW).Письменное информированное согласие было получено от всех участников. Критерии включения: одноплодная беременность, неэкстренное кесарево сечение и гестационный возраст ≥34 +0 недель. Показания для кесарева сечения представлены в таблице 1. Участницы ответили на подробный вопросник, касающийся их здоровья, диеты и образа жизни во время текущей беременности. Были также собраны клинические данные, в том числе гестационный возраст, возраст матери, количество детей, пол младенца, показания для кесарева сечения, предыдущий акушерский анамнез и продолжительность пребывания в отделении интенсивной терапии новорожденных (при наличии).Характеристики матери и плода представлены в таблице 2. Пять родов произошли на поздних сроках беременности (34–37 недель беременности). Образцы околоплодных вод ( n = 43) были собраны в асептических условиях во время кесарева сечения. Приблизительно 10 мл жидкости набирали в шприц через 10-сантиметровую канюлю, полностью вставленную в место разреза сразу после амниотомии, затем переносили в стерильные пробирки и центрифугировали при 40000 × g в течение 6 минут при 4 ° C для осаждения клеток. Гранулы ресуспендировали в 200 мкл воды, свободной от нуклеаз (Integrated DNA Technologies), и осадок и супернатанты замораживали при -80 ° C до обработки.

Таблица 1. Показания для кесарева сечения в этой когорте ( n = 50).

Таблица 2. Характеристики матери, плода и беременности для этой когорты ( n = 50).
Пробы мекония при первом прохождении ( n = 50) были собраны в течение первых 24 часов после доставки (среднее значение: 8,26 часа; диапазон: 0,67–18,55 часа). В случаях, когда новорожденных кормили до образования первого мекония, они получали только молозиво.Подгузники были сняты акушерками в перчатках и помещены в стерильные транспортные пакеты. Затем образцы подгузников были взяты в шкафу с ламинарным потоком с использованием асептических методов. Центральную часть мекония набирали в стерильный одноразовый шприц, чтобы избежать загрязнения от внешних частей, которые могли контактировать с кожей или подгузником новорожденного. Образцы мекония делили на аликвоты по 200 ± 3 мг и хранили при -80 ° C до экстракции.
Профиль мекония по жирным кислотам с короткой цепью
аликвоты мекония (200 мг) от 47 участников (недостаточный объем образца в трех случаях) были перенесены в пробирки Эппендорфа на 2 мл.Добавляли подкисленный (0,05 M) 10% водный раствор для экстракции метанола с добавлением 2-этилмасляной кислоты в качестве внутреннего стандарта (0,84 мМ) и пробирку встряхивали в течение 1 мин. Пробирку оставили на 60 мин при 4 ° C, а затем снова встряхивали в течение 1 мин. Образцы центрифугировали при 400 × g в течение 20 мин при 4 ° C. Супернатант (1 мл) переносили в сосуд для ГХ и анализировали ГХ-МС в течение 48 часов. Таким же образом готовили холостой контроль. Разделение SCFAs было достигнуто на Thermo Fisher Scientific GC-MS (ISQ) с использованием колонки Thermo Fisher Scientific TG-Wax (30 м × 0.25 мм × 0,25 мкм). Температура инжектора была установлена на 230 ° C в режиме без деления потока и объем впрыска 1 мкл. Температура колонки первоначально составляла 50 ° C в течение 0,5 мин, а затем повышалась до 110 ° C в течение 0,6 мин. Затем температуру повышали до 135 ° C со скоростью 4 ° C / мин, а затем повышали до 230 ° C со скоростью 20 ° C / мин и выдерживали в течение 5 минут. Линия передачи МС поддерживалась при 230 ° C, а источник ионов — при 250 ° C. МС работал в режиме электронного удара, диапазон сканированных масс составлял 50–250 а.е.м. Количественная оценка была основана на калибровочной кривой по семи точкам.Стандарты уксусной кислоты были приготовлены в диапазоне 0,4-20 мМ, масляной и пропионовой кислот в диапазоне 0,2-10 мМ, изомасляной кислоты в диапазоне 0,05-2 мМ, изовалериановой и валериановой кислот в диапазоне 0,07-3,6 мМ, изогексановой и гексановая кислота в диапазоне 0,06–3 мМ.
Цитокиновый анализ амниотической жидкости
Уровни интерлейкина 6 (IL-6), интерлейкина 10 (IL-10), хемокина 10 с мотивом CXC (CXCL10) и фактора, стимулирующего колонии гранулоцитов (G-CSF), измеряли в супернатантах амниотической жидкости с помощью мультиплексного анализа (Merck Millipore ) на приборе MAGPIX (Luminex Corp) в соответствии с инструкциями производителя.Пределы обнаружения IL-6, IL-10, CXCL10 и G-CSF составляли 0,9, 1,1, 8,6 и 1,8 пг / мл соответственно.
Извлечение ДНК
ДНКэкстрагировали из мекония ( n = 43) и гранул околоплодных вод ( n = 43) с использованием набора QIAGEN MagAttract DNA / RNA Microbiome (QIAGEN Pty Ltd., Хильден, Германия) на платформе King Fisher DUO ( Thermo Fisher Scientific) в соответствии с инструкциями производителя для ДНК, за исключением этапа взбивания шариков, который выполняли в пробирках на 2 мл на взбивателе для шариков Precellys 24 при 6500 об / мин в течение 45 с.Семь из 50 собранных образцов мекония не удалось извлечь из-за побочных реакций с дополнительным компонентом лизиса протокола (добавление фенола: хлороформа: изоамилового спирта, 25: 24: 1 к раствору MBL). Этот необязательный шаг был исключен из всех других извлечений. Один холостой контроль экстракции был включен в каждую серию экстракций (11 образцов и один контроль на партию).
Усиление и штрих-кодирование
ПЦР выполняли на ДНК, экстрагированной из образцов мекония и амниотической жидкости, чтобы амплифицировать полный ген 16S рРНК для секвенирования.Использовались праймеры 27F (5′-AGRGTTYGATYMTGGCTCAG-3 ‘) и 1492R (5′-RGYTACCTTGTTACGACTT-3’) [ранее описанные здесь (Singer et al., 2016)] с универсальными последовательностями UNITAG-F (gcagtcgaacatgtagctg
.

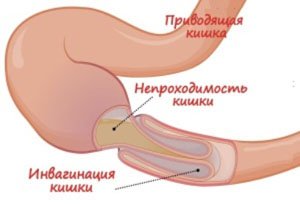 Врождённые дефекты кишечника с нарушением проходимости – атрезия участка тонкой или толстой кишки, ануса, кольцевидная поджелудочная железа, мембрана в двенадцатиперстной кишке. Дефекты пищеварительного тракта часто возникает на фоне хромосомных аномалий и сочетается с пороками развития других органов.
Врождённые дефекты кишечника с нарушением проходимости – атрезия участка тонкой или толстой кишки, ануса, кольцевидная поджелудочная железа, мембрана в двенадцатиперстной кишке. Дефекты пищеварительного тракта часто возникает на фоне хромосомных аномалий и сочетается с пороками развития других органов.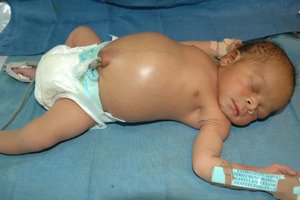 обильное срыгивание, рвота с примесью желчи после 4-5 кормления;
обильное срыгивание, рвота с примесью желчи после 4-5 кормления; Обзорная рентгенограмма живота – на снимке видны раздутые кишечные петли. Наличие газа и плотного мекония даёт характерную рентгенологическую картину: симптом матового стекла и мыльного пузыря.
Обзорная рентгенограмма живота – на снимке видны раздутые кишечные петли. Наличие газа и плотного мекония даёт характерную рентгенологическую картину: симптом матового стекла и мыльного пузыря. Разжижение и эвакуация каловых масс – делают клизмы с гастрографином и тёплым раствором хлорида натрия. Гиперосмолярные составы притягивают воду в просвет кишечника, разжижают кал, способствует его отхождению. В неосложнённых случаях для разрешения кишечной непроходимости требуется 2-3 клизмы.
Разжижение и эвакуация каловых масс – делают клизмы с гастрографином и тёплым раствором хлорида натрия. Гиперосмолярные составы притягивают воду в просвет кишечника, разжижают кал, способствует его отхождению. В неосложнённых случаях для разрешения кишечной непроходимости требуется 2-3 клизмы. Наблюдение гинеколога – своевременное лечение патологии беременности и сопутствующих хронических заболеваний.
Наблюдение гинеколога – своевременное лечение патологии беременности и сопутствующих хронических заболеваний.