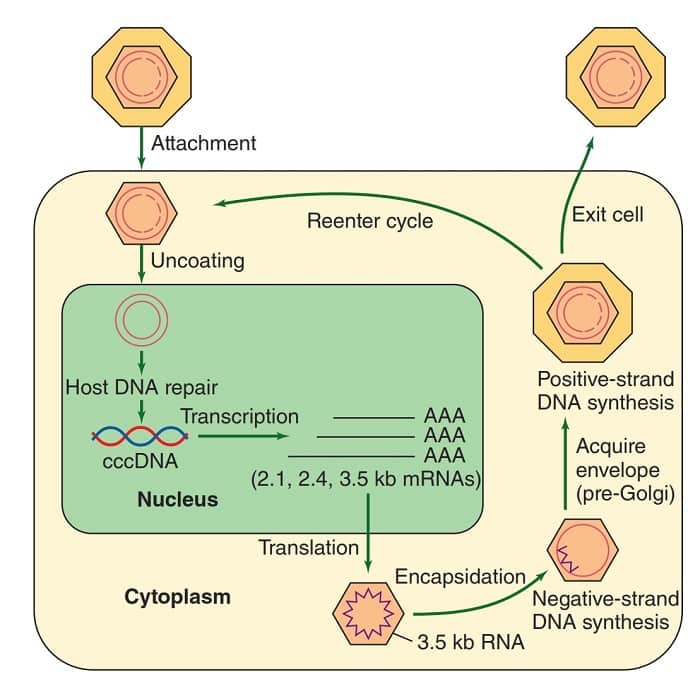
Как передается гепатит B?
При заражении инфекцией гепатита B происходит поражение гепатоцитов печени и развитие патологического процесса, начиная с вирусоносительства и заканчивая тяжелыми клиническими формами заболевания.
В крови циркулируют три морфологические формы вируса: целые вирионы — так называемые частицы Дейна, нитевидные и сферические элементы оболочек и сердцевины — антигены HBsAg и HBeAg.
Пути и механизмы передачи
Вирус гепатита B (Hepatitis B virus) относится к антропонозным инфекциям, то есть передается лишь от человека к человеку. Источником заражения являются больные острыми и хроническими формами, в том числе в инкубационном периоде, и вирусоносители. Гепатит B может передаваться уже с третьей недели после заражения.
Механизм инфицирования экзогенный, то есть возбудитель попадает извне. Другие определения гепатита B — сывороточный, шприцевой, посттрансфузионный — подчеркивают характерность парентерального пути заражения.
Вирус содержится во всех биологических жидкостях организма больного: крови, слюне, сперме, влагалищном секрете, грудном молоке, слезах.
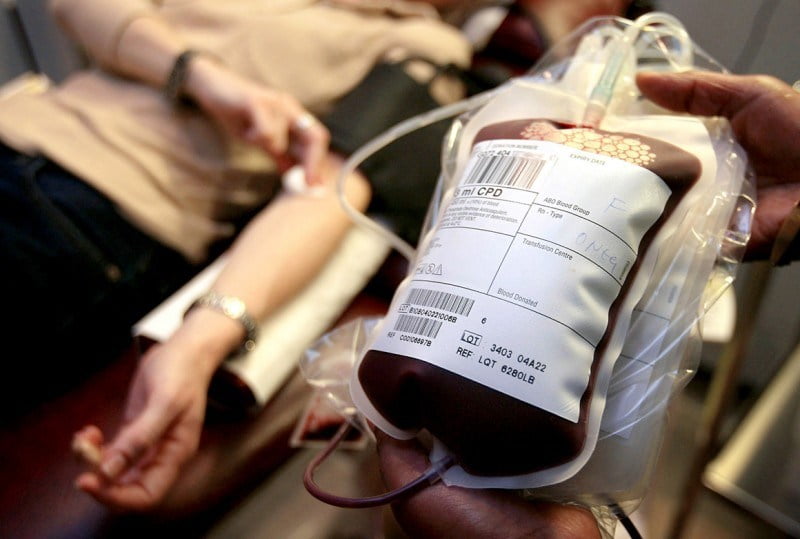
Опаснее всего кровь больного. Инфицирующая доза чрезвычайно мала, для заражения достаточно 0,0005 мл крови — это в 100 раз меньше, чем при передаче ВИЧ.
В других жидкостях содержится меньше вируса, но сохраняется большой риск заразиться при попадании слюны или спермы на слизистые или поврежденную кожу.
Выделяют несколько путей инфицирования:
- искусственный (артифициальный) — при переливании препаратов крови, проведении различных медицинских процедур инвазивного характера, либо связанных с нарушением целостности кожного покрова и слизистых: инъекций, внутренних зондирований, гинекологических осмотров, стоматологических процедур;
- естественный путь — механизмы заражения контактно-бытовые: при половых контактах, тесном общении с носителем инфекции. Почти треть всех случаев заражения по статистике происходит половым путем. Причиной заражения может стать случайное попадание вируса с загрязненных предметов и поверхностей — полотенец, белья, посуды, бритвенных станков, маникюрных инструментов при условии нахождения на них частиц зараженной крови, даже микроскопических, высохших и внешне незаметных;
- вертикальный способ — передача вируса от матери ребенку при родах, трансплацентарно (заражение плода при пороках и разрывах плаценты), герминативно (оплодотворение яйцеклетки инфицированным спермотозоидом). Высокий риск передачи плоду гепатита B существует при наличии в крови беременной антигена HBeAg, который свидетельствует о высокой активности инфекции. Почти 90% заражения новорожденных происходит в родах, около 10% получают вирус внутриутробно.
Повышенная опасность заражения обусловлена высокой вирулентностью вируса и восприимчивостью организма — при отсутствии специфического иммунитета риск развития болезни возрастает до 100%.
Инфекцию легко можно подцепить при использовании чужой зубной щетки, мочалки, маникюрных принадлежностей или бритвы, вилки или ложки. Во всех случаях заражение будет парентеральным — при попадании на предметы выделений больного и занесения их в кровь через небольшие ссадины, порезы, царапины или расчесы. Гепатит б может передаваться при поцелуе, если на слизистой полости рта есть ранки, изъязвления, или присутствует примесь крови.
Подобный контактно-бытовой механизм заражения некоторое время вызывал предположение о возможности передачи инфекции фекально-оральным путем, подобно гепатиту A. Впоследствии эти опасения не подтвердились. Через рукопожатие и воздушно-капельным путем гепатит B не передается.
Много вопросов вызывает проблема грудного вскармливания новорожденных инфицированной матерью. Содержание вируса в грудном молоке ничтожно и не представляет опасности заражения. Риск возникает при возможном наличии кровяных включений в молоке из-за патологий грудных желез, травмирования сосков. Тогда вирус способен передаться ребенку через нежные мацерированные (разбухшие) слизистые оболочки ротовой полости. Вопрос о кормлении младенца решается индивидуально.
Вирус гепатита B стойко переносит многократное замораживание, воздействие дезинфицирующих средств. Кипячение убивает его лишь через час, при комнатной температуре он остается активным несколько месяцев. К дезактивации приводят лишь автоклавирование и прожарка в специальных камерах.
Группы риска
Факторами риска заражения гепатитом являются профессиональные особенности, состояние здоровья и образ жизни. Выделяют несколько категорий людей, наиболее подверженных опасности инфицирования:
- медицинские работники, особенно специалисты хирургических, инфекционных направлений, а также имеющие непосредственный контакт с кровью и ее препаратами;
- пациенты клиник, находящиеся на гемодиализе, те, кому регулярно требуется проведение различных внутренних обследований, переливаний крови;
- люди, имеющие беспорядочные половые связи или неразборчивых партнеров;
- инъекционные наркоманы;
- члены семей больных и инфицированных гепатитом B.
Человек, не принадлежащий к группе риска, не застрахован от случайного заражения.
Одной незащищенной половой связи, минутного контакта с загрязненным инструментом в поликлинике, салоне красоты, нечаянного укола зараженной иглой или острым осколком может быть достаточно для инфицирования.
Выявление заболевания
Полученная инфекция никак не проявляется долгое время, инкубационный период заболевания длится от одного месяца и более. Человек чувствует себя отлично, не зная, что заражен и способен заражать других.
Первые симптомы гепатита тоже редко вызывают подозрения о возможном инфицировании — недомогание, слабость, ноющие боли мышц и суставов, лихорадка и повышение температуры воспринимаются как признаки ОРВИ. Лишь появление характерных для гепатита симптомов — пожелтение кожи и слизистых, боли в области печени, сильная интоксикация — способны насторожить.
Признаки болезни могут быть стертыми или отсутствовать вообще. Длительное отсутствие симптомов заболевания характерно для хронических форм гепатита B при слабом иммунном ответе организма на проникновение инфекции либо вирусоносительстве.
При малейшем подозрении на заражение гепатитом необходимо сдать анализ крови на наличие вируса. Любые странные симптомы и ощущения, тем более, если ранее имелись манипуляции медицинского или косметологического характера, случайная половая связь, должны стать поводом для обращения в лабораторию. Наиболее информативные методы выявления гепатита B — анализ ИФА и ПЦР. Найденные в крови антигены HBsAg или HBeAg, вирусные ДНК свидетельствуют о наличии инфекции.
По некоторым данным, механизм заражения, а также полученная инфекционная доза, напрямую связаны с опасностью изначального формирования хронической формы гепатита B. Чем меньше количество проникших в кровь вирусов, тем больше вероятность хронизации инфекции. Напротив, гемотрансфузионные механизмы заражения — переливание крови, инъекции — чаще вызывают манифестные (острые) формы заболевания с острыми клиническими проявлениями.
Профилактика заражений
В случае состоявшегося полового контакта с возможным носителем вируса или тесного бытового общения, при подозрении на заражение проводится постэкспозиционная серопрофилактика — срочно вводится доза иммуноглобулина, блокирующая вирус, затем проводится вакцинация от гепатита B по ускоренной или стандартной схеме. Иммуноглобулин при своевременном введении (до двух недель) полностью предотвращает развитие инфекции и обеспечивает кратковременную (около двух месяцев) защиту.
Подобная практика используется при спасении от инфицирования новорожденных — введением иммуноглобулина в первые сутки жизни удается предотвратить болезнь более чем у 90% детей, рожденных больной матерью. Кроме того все новорожденные вакцинируются от гепатита B по установленной схеме: 1 день — 1 месяц — 6 месяцев. Вырабатываемый иммунитет защищает организм 10–15 лет жизни.
Используют иммуноглобулин и для профилактики возможного грядущего заражения в случае предстоящих хирургических операций, контактирования с больными людьми.
Нельзя заразиться гепатитом B лишь в двух случаях:
- перенесения в прошлом острой формы заболевания с формированием пожизненного специфического иммунитета;
- наличия стойкой иммунной защиты после вакцинации.
Есть ли в крови защита от вируса, показывает количественный уровень анти-HBsAg. Решение о постэкспозиционных мерах при отсутствии сведений об иммунитете всегда принимается положительное — экстренная профилактика проводится, исходя из пессимистического варианта.
Вирус гепатита B постоянно изучается с целью поиска наиболее эффективных методов лечения. Хорошо известны его способности мутировать и создавать новые штаммы, наиболее опасные из которых — с изменениями антигена HBsAg, недосягаемые для иммунных антител организма. Предполагается, что эволюции инфекции способствует применение интерферонов и вакцинных препаратов — вирус вырабатывает способность обходить защитные силы и приспосабливается к лекарственным средствам.
Угроза распространения гепатита B требует принятия комплексных мер повышенной безопасности — при отборе доноров, подготовке донорской крови и препаратов из нее проводится тщательная проверка на наличие маркеров гепатита B. Тестирование обязательно при проведении трансплантаций, хирургических операций, гемодиализа.
Решающее значение имеет правильное обращение с медицинскими инструментами многоразового применения: тщательная предстерилизационная обработка, стерилизация в автоклавах.
В быту профилактика заражения предусматривает соблюдение общих правил безопасности: нужно избегать случайных половых контактов, пользоваться только одноразовыми медицинскими инструментами, индивидуальным бельем и предметами гигиены. Необходимо соблюдать осторожность при посещении косметологических салонов и стоматологических кабинетов — обращаться лишь в центры, использующие надежные методы стерилизации инструментария.
Как можно заразиться гепатитом В в быту: способы передачи вируса
Огромное количество людей во всем мире страдает от гепатита В, и с каждым годом, эта цифра неуклонно растет. Большинство заболевших, это люди в возрасте от 20 до 45 лет.
Несмотря на вакцинирование, болезнь не сдает своих позиций, хотя до изобретения вакцины, она поражала, куда большее число людей. Гепатит разрушает клетки печени, приводит к тяжелым осложнениям, в виде цирроза и рака печени.
Различают всего 4 разновидности недуга, но самым распространенным считается именно гепатит В. Он способен за короткий срок поразить все внутренние органы, сосуды и суставы, требует длительного комплексного лечения.

Что такое гепатит В и насколько он заразен
Вирусный гепатит В может иметь различные формы и сопровождаться разными симптомами. У некоторых больных он никак не проявляется, и в течение длительного времени протекает бессимптомно, а у других, напротив, вызывает бурную реакцию организма. Это аутоиммунное заболевание, при котором в организме самостоятельно вырабатываются антитела, атакующие собственные здоровые клетки.
Гепатит В или сывороточный гепатит, является ДНК-содержащим вирусом, устойчивым как к высоким, так и к низким температурам. Его выращивание в лабораторных условиях невозможно, что значительно затрудняет процесс изучения вируса. Интересно, что гепатит В находится не только в крови, но и во всех органах и тканях организма.
Причем даже здоровый человек, может оказаться носителем вируса, и представлять опасность для окружающих. Основная опасность заключается в том, что вирус может сохранять свои свойства очень долгое время, оставаясь на белье и любых предметах со следами крови больного. Простой водой или чистящим порошком, от него не избавиться. Здесь поможет только обработка формалином, хлорамином или перекисью водорода.
В группу риска входят медицинские работники, непосредственно контактирующие с кровью больных (медсестры, лаборанты) и наркоманы. Кстати, последние, заболевают гепатитом В более чем в 85% случаев.
Пути заражения гепатитом В и его опасность
- В основном, болезнь передается через кровь, но возможны и другие пути заражения: через слюну, мочу, сперму. Достаточно одной капли любой физиологической жидкости, попавшей на поврежденную кожу, в царапину или ссадину. Высокий риск заражения гепатитом В присутствует при проведении любых хирургических операций, от сложных полостных, до самых простых (вскрытие гнойников, обработка порезов).
- Нередко, заражению предшествует посещение маникюрных и тату-салонов, проведение пластических операций и некоторых косметологических процедур. Опасность может представлять даже обычное посещение стоматолога. А еще, заразиться можно при поцелуе, если нарушена целостность слизистого слоя в ротовой полости или при половом контакте.
- Чаще всего, гепатит В диагностируется у наркоманов, при повторном использовании грязных, зараженных шприцев, а также у больных, которым делали переливание чужой крови.
- В быту, заражение также возможно, а привести к нему может пользование одной с больным зубной щеткой, расческой или бритвой. Особенно при наличии на коже здорового человека каких-либо мелких порезов и ссадин. При этом, заражение происходит в 98-100% случаев.
- Еще одним гарантированным способом передачи вируса, является трансплацентарный (ребенку от больной матери во время беременности). Чаще всего, ребенок заражается именно в процессе родов, проходя по родовым путям или в период грудного вскармливания.

Болезнь может никак не проявляться в течении длительного времени. Так, с момента заражения, до появления первых симптомов, может пройти около 4-6 месяцев. Сначала, человек ощущает слабость, появляется рвота, высокая температура, суставные и мышечные боли, носовые кровотечения, сонливость, кровоточивость десен. Но, бывает и так, что болезнь появляется резко, отмечается постоянная рвота, запор, потеря аппетита, головокружение.
Печень сильно увеличивается, кал становится белым, а моча очень темной. Все это сопровождается пожелтением кожи, белков глаз и слизистых оболочек. В этот период отмечается ухудшение состояния, появляется сильный зуд и кожные высыпания, увеличивается селезенка, наблюдается тахикардия, гипотония.
Если вовремя начать лечение, то симптомы быстро проходят, но бывает и так, что организм не может справиться с инфекцией и болезнь приобретает хроническую форму. Она, в свою очередь, часто заканчивается циррозом или онкологией, острой печеночной недостаточностью.
Причем острая стадия недуга продолжается около месяца, подострая – 5-6 месяцев, и только потом наступает хроническая. Хотя известны случаи, когда гепатит сразу приобретал хроническую форму.

Группы риска среди обычных людей
Прививки от гепатита, значительно снизили риск появления болезни, особенно у детей. Взрослые люди (старше 20 лет), часто пренебрегают повторной ревакцинацией, что повышает риск возможного заражения. В странах третьего мира, подобное заболевание встречается гораздо чаще, и являются основной причиной рака печени и последующей высокой смертности.
Основные группы риска заражения гепатитом B:
- лица, ведущие беспорядочную половую жизнь;
- лица, проживающие с инфицированным человеком;
- лица, имеющие половые контакты с инфицированным партнером;
- лица, употребляющие инъекционные наркотики;
- дети, родившиеся у инфицированных матерей;
- гомосексуалисты;
- больные, получающие частые переливания крови.
Основные пути заражения – это кровь и половой контакт. Через слюну, вирус предается реже, а при кашле и чихании, заразиться невозможно.
Как передается гепатит В в бытовых условиях
Для вируса гепатита В характерно то, что он содержится во всех физиологических жидкостях человеческого организма: в моче, слюне, крови, кале и слезах. Но заразиться им можно только в случае попадания этих жидкостей на поврежденную кожу здорового человека, через открытые раны и царапины, ссадины.
Через общую посуду можно заразиться, если у здорового, не зараженного человека, во рту присутствуют трещины или раны на слизистой. Поэтому, можно сказать, что заражение бытовым путем встречается крайне редко.
Во время полового акта с больным гепатитом, заражение происходит всегда, а при поцелуе, оно возможно при микротрещинах и царапинах в полости рта. Через рукопожатие, объятия, стать носителем вируса невозможно.
В период беременности, от больной матери, ребенок получает гепатит не всегда, а лишь в 5% случаев. А вот в процессе родов – заражение происходит гарантированно.
Прогноз для жизни больного, в целом благоприятен, но только при соблюдении определенных условий. Своевременно начатое лечение, отказ от вредных привычек (алкоголя, наркотиков и табака), соблюдение режима питания, выполнение всех врачебных предписаний и регулярный прием лекарственных средств, является залогом долгой и счастливой жизни.

Больной гепатитом в семье. Рекомендации
Если в семье живет больной гепатитом человек, то избежать опасности помогут некоторые простые правила. Их неукоснительное соблюдение поможет защитить здоровых членов семьи от заражения.
Основные профилактические меры:
- своевременная вакцинация;
- здоровый образ жизни, отказ от вредных привычек;
- индивидуальные предметы личной гигиены;
- посещение только проверенных косметологических кабинетов и стоматологических клиник;
- избегание случайных половых контактов;
- регулярное прохождение профилактических медицинских осмотров.
Все члены семьи, проживающие в одной квартире с больным гепатитом человеком, находятся в группе риска. Поэтому, необходимо тщательно соблюдать все меры предосторожности. Даже малейшая царапина на коже здорового человека, может привести к возникновению заболевания. При любом подозрении на гепатит В, необходимо обратиться к врачу для прохождения обследования и сдачи крови.
Заключение
Гепатит В – это опасное и очень тяжелое заболевание, передающееся через физиологические жидкости и кровь. Уберечь себя от болезни можно с помощью регулярных прививок от гепатита, проводимых каждые 10 лет. Соблюдение элементарных мер личной гигиены, способно защитить от заражения в быту. Здоровый образ жизни, правильное питание, отказ от татуировок и пирсинга, сокращают риск возникновения недуга.
Заразиться гепатитом можно только при попадании крови, слюны, мочи больного в рану или ссадину на коже здорового человека. Незащищенные половые контакты, всегда приводят к развитию гепатита В.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Пути передачи гепатита В (Б): половой, контактный, кровь
Развитие современной микробиологии позволило точно определять возбудителя, вызывающего различные заболевания. В двадцатом веке был выделен вирус, вызывающий гепатит В. Изучение вириона позволило выявить пути передачи вирусного гепатита В. На основании изученных данных разработаны методы лечения, профилактики.
О чем я узнаю? Содержание статьи…
Что такое гепатит Б?
Гепатит В – инфекционное заболевание, при котором происходит повреждение гепатоцитов печени. Вирион проникает через пути передачи гепатита, посредством кровеносной системы переносится в железу. Вирус встраивается в геном клеток паренхимы, иммунная система не распознает измененные гепатоциты, атакует как чужеродные.
Паренхиматозные клетки погибают, в местах повреждения активизируются клетки Ито, отвечающие за заживление раневых поверхностей с образованием фиброзных рубцов. Количество соединительнотканных участков постепенно увеличивается, что приводит к развитию цирроза.
Вирусный гепатит В протекает в двух формах – острой, хронической. При остром типе характерны симптомы.
- Головная боль.
- Повышение температуры тела.
- Ломота в суставах, костях тела.
- Диспепсические нарушения.
- Боли в правом подреберье.
- Желтизна кожи, слизистых, склер.
- Высветление кала, потемнение мочи.
Инкубационный период способен длиться до полугода. Встречаются клинически стертые виды, протекающие без признаков желтухи. Высока вероятность заразиться от пациента, не подозревающего о патологии. Острую форму завершает период реконвалесценции. Больной остается пожизненным носителем вируса.
При развитии хронического гепатита Б желтухи не наблюдается. Клинические признаки стерты.
- Астенический синдром.
- Нарушения сна.
- Тяжесть в правом подреберье.
- Субфебрильная температура.
- Постоянные головные боли.
- Ноющие суставы.
- Диспепсические нарушения.
Симптомы наблюдаются во время обострений. В периоды ремиссий проявления отсутствуют.
Возбудитель гепатита В
Возбудитель вирусного гепатита Б относится к гепаднавирусам – содержащим ДНК. Открыто десять генотипов возбудителя. Состоит из ядра – нуклеокапсида, белковой оболочки. Длина участка ДНК непостоянна, что позволяет встраиваться в геном гепатоцитов, где может размножаться.
Гепатит В, передача которого происходит от инфицированного человека, развивается при попадании вируса через входные ворота. В составе вируса несколько антигенов, нахождение которых в крови позволяет диагностировать патологию.
Вирион устойчив во внешней среде. Уничтожается при обработке трехпроцентным хлорамином в течение часа. Способен справиться с возбудителем сухожаровой шкаф при температуре 180 градусов, экспозиции 60 минут. Автоклавирование уничтожает вирус при давлении 2,2 атмосферы, температуре 132 градуса в течение двадцати минут. С помощью шестипроцентной перекиси водорода уничтожается в течение часа.
Группы риска
Механизм передачи заболевания позволил выделить круг лиц, рискующий заразиться в первую очередь.
- Люди, перенесшие переливание крови. Современная обработка плазмы позволяет избежать инфицирования – плазма карантинизируется в течение полугода, подвергается глубокой заморозке при температуре тридцать градусов ниже нуля. У донора, по истечении срока карантина, производят повторный забор анализов на маркеры, в случае отрицательного результата плазма допускается к переливанию больным.
Эритроцитарная масса не может карантинизироваться, замораживать ее нельзя. Несмотря на высокие технологии очистки, такие как снятие лейкотромбослоя, риск передачи гепатита остается. Связано с длительным инкубационным периодом.
- Медицинские работники. Трудовая деятельность в ЛПУ связана с контактированием с пациентами. Современные средства защиты, маски, перчатки, не дают гарантии сохранности кожных покровов. Перчатки повреждаются, прокалываются иглами, скальпелями. Если в этот момент происходит контакт с инфицированной кровью, возможна передача гепатита медику.
- Лица с гомосексуальными наклонностями. Специфические половые контакты ведут к образованию микроповреждений, через которые способен проникнуть вирион.
- Лица, пользующиеся наркотическими препаратами в инъекционной форме. Наркоманы используют один шприц на несколько человек, поэтому происходит передача инфекции.
- Младенцы, родившиеся у зараженных матерей. Во время беременности передача не происходит благодаря плацентарному барьеру. Инфицирование плода осуществляется во время прохождения родовыми путями.
- Лица, ведущие беспорядочную половую жизнь. Большое количество половых партнеров, секс без использования презервативов – риск передачи не только гепатита, но и других инфекций, передающихся половым путем.
- Семья вирусоносителя. Близкие контакты, пользование одной зубной щеткой, бритвой, сексуальные контакты повышают риск данной группы.
- Туристы, работники, выезжающие в эндемически осложненные страны.
Пути передачи вирусного гепатита В
Гепатит В имеет два основных пути передачи – парентеральный и непарентеральный. Максимальная концентрация вируса содержится в биологических жидкостях человека – крови, сперме, спинномозговой жидкости. Низкая концентрация в моче, кале, слюне, грудном молоке, слезных жидкостях.
Парентеральный
Самый распространенный способ передачи – через кровь. Происходит во время медицинских манипуляций в лечебных учреждениях – гемодиализе, гемотрансфузиях, санировании полости рта, гинекологических осмотрах. Инъекционные заражения в больницах не происходят – повсеместно практикуется использование одноразового инструментария. Через шприц заражаются наркоманы. Инфицирование возможно при получении татуировки, в пирсинг-салонах.
Непарентеральный
- Гепатит Б передается половым путем при незащищенном сексе. Инфицирование возможно как при гетеросексуальных, так и при гомосексуальных контактах. Получение микротравм – входные ворота инфекции.
- Передача гепатита Б возможна от инфицированной матери во время родов.
- Бытовой способ инфицирования встречается редко, но вероятен – использование одной зубной щетки, бритвы, поцелуи при микротравмах слизистой оболочки губ, рта.
Мифы о заражении гепатитом В
Мнительные люди опасаются находиться рядом с носителями вируса. Их страхи безосновательны. В механизм заражения гепатитом В не входят такие способы передачи, как воздушно-капельный, через рукопожатия, при одновременном приеме пищи, при разговоре. Инфицирование происходит только через биологически активные жидкости, находиться рядом с больными можно спокойно.
Профилактика заражения
Лучшее средство защиты – профилактические прививки. Младенцев прививают с рождения, через двенадцать часов после появления на свет. Ревакцинация проводится в один месяц, полгода, год. Действует вакцина до восемнадцатилетнего возраста.
В обязательном порядке прививают медиков, для снижения риска заражения от больных. Вакцинация проводится трехкратно, через месяц, шесть месяцев. Действие – пять лет.
В качестве остальных мер профилактики рекомендуют.
- Использование презервативов при сексуальных контактах. Ограничение количества партнеров.
- Использование одноразового медицинского инструментария при выполнении инъекций, трансфузий, посещений гинекологов, стоматологов.
- Манипуляции в виде выполнения татуировок, прокола ушей проводить в сертифицированных салонах, соблюдающих санитарные нормы обработки.
Зная, каким путем передается вирус гепатита В, можно защитить себя, своих близких от возможного заражения. Лучшим средством профилактики являются прививки. Вакцинацию может пройти любой, обратившись в поликлинику по месту жительства.
Вирусные гепатиты: симптомы, пути заражения, методы лечения. Справка
Вирус гепатита В передается половым путем, при инъекциях нестерильными шприцами у наркоманов, от матери — плоду. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезенки. Также может быть потемнение мочи и обесцвечивание кала.
Гепатит С — наиболее тяжелая форма вирусного гепатита, которую называют еще посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери — плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени.
Хроническое течение развивается примерно у 70–80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом.
Гепатит D — «болезнь‑спутник», осложняющяя течение гепатита B.
Гепатит E похож на гепатит A, но начинается постепенно и опаснее для беременных.
Последний в семействе гепатитов, гепатит G, похож на C, но менее опасен.
Пути заражения
Вирусы гепатита попадают в организм человека двумя основными способами. Больной человек может выделять вирус с фекалиями, после чего тот с водой или пищей попадает в кишечник других людей. Врачи называют такой механизм заражения фекально‑оральным. Он характерен для вирусов гепатита А и Е. Таким образом, гепатит А и гепатит Е возникают в основном из‑за несоблюдения личной гигиены, а также при несовершенстве системы водоснабжения. Этим объясняется наибольшая распространенность этих вирусов в малоразвитых странах.
Второй путь заражения — контакт человека с инфицированной кровью. Он характерен для вирусов гепатитов В, С, D, G. Наибольшую опасность, ввиду распространенности и тяжелых последствий заражения, представляют вирусы гепатитов В и С.
Ситуации, при которых чаще всего происходит заражение:
— переливание донорской крови. Во всем мире в среднем 0,01–2% доноров являются носителями вирусов гепатита, поэтому в настоящее время донорская кровь перед переливанием реципиенту исследуется на наличие вирусов гепатита В и С. Риск инфицирования повышается у лиц, нуждающихся в повторных переливаниях крови или ее препаратов
— использование одной иглы разными людьми во много раз увеличивает риск заражения гепатитами В, С, D, G. Это самый распространенный путь заражения среди наркоманов;
— вирусы B, С, D, G могут передаваться при половом контакте. Чаще всего половым путем передается гепатит В. Считается, что вероятность заражения гепатитом С у супругов мала.
Путь заражения от матери к ребенку (врачи называют его «вертикальный») наблюдается не так часто. Риск повышается, если женщина имеет активную форму вируса или в последние месяцы беременности перенесла острый гепатит. Вероятность заражения плода резко увеличивается, если мать, кроме вируса гепатита, имеет ВИЧ‑инфекцию. С молоком матери вирус гепатита не передается. Вирусы гепатитов В, С D, G передаются при нанесении татуировки, иглоукалывании, прокалывании ушей нестерильными иглами. В 40% случаев источник заражения остается неизвестным.
Симптомы
От момента заражения до появления первых признаков болезни проходит разное время: от 2–4 недель при гепатите А, до 2–4 и даже 6 месяцев при гепатите В. По истечении этого периода, во время которого вирус размножается и адаптируется в организме, болезнь начинает проявлять себя.
Сначала, до появления желтухи, гепатит напоминает грипп и начинается с повышения температуры, головной боли, общего недомогания, ломоты в теле, как при гепатите А. При гепатитах B и С начало, как правило, более постепенное, без резкого подъема температуры. Так, вирус гепатита В проявляет себя незначительной температурой, болью в суставах, иногда высыпаниями.
Начальные проявления гепатита С могут ограничиться слабостью и снижением аппетита. Через несколько дней картина начинает меняться: пропадает аппетит, появляются боли в правом подреберье, тошнота, рвота, темнеет моча и обесцвечивается кал. Врачи фиксируют увеличение печени и реже — селезенки. В крови обнаруживаются характерные для гепатитов изменения: специфические маркеры вирусов, увеличивается билирубин, печеночные пробы увеличиваются в 8–10 раз.
Обычно после появления желтухи состояние больных улучшается. Однако этого не происходит при гепатите С, а также у хронических алкоголиков и наркоманов, независимо от вида вируса, вызывающего заболевание, из‑за интоксикации организма. У остальных же больных постепенно, в течение нескольких недель, происходит обратное развитие симптомов. Так протекают острые формы вирусных гепатитов.
Клиническое течение гепатитов может быть разной степени тяжести: легкая, среднетяжелая и тяжелая формы. Есть еще и четвертая, фульминантная, то есть молниеносная форма. Это самая тяжелая разновидность гепатита, при которой развивается массивный некроз печени, заканчивается обычно смертью больного.
Наибольшую опасность представляет хроническое течение гепатитов. Хронизация характерна только для гепатитов B, C, D. Наиболее характерными признаками хронических гепатитов являются недомогание и усиливающаяся к концу дня повышенная утомляемость, невозможность выполнять прежние физические нагрузки. На далеко зашедшей стадии хронического вирусного гепатита обнаруживаются желтуха, потемнение мочи, кожный зуд, кровоточивость, похудание, увеличение печени и селезенки, сосудистые звездочки.
Лечение
Длительность гепатита А составляет в среднем 1 месяц. Специального противовирусного лечения при этом заболевании не требуется. Лечение включает в себя: базисную терапию, постельный режим, соблюдение диеты. При наличии показаний назначается дезинтоксикационная терапия (внутривенно или перорально), симптоматическая терапия. Обычно рекомендуют избегать употребления алкоголя, который, как ядовитое вещество, может ослабить и без того поврежденную печень.
Острый вирусный гепатит В с выраженными клиническими симптомами заканчивается выздоровлением более чем в 80% случаев. У больных, перенесших безжелтушную и субклиническую формы, гепатит В часто хронизируется. Хронический гепатит приводит со временем к развитию цирроза и рака печени. Полного излечения хронического гепатита В практически не наступает, но можно добиться благоприятного течения заболевания при условии выполнения определенных рекомендаций, касающихся режима труда и отдыха, питания, психоэмоциональных нагрузок, а также при приеме препаратов, улучшающих обменные процессы в клетках печени.
В обязательном порядке проводится базисная терапия. Противовирусное лечение назначается и проводится под строгим контролем врача и в тех случаях, когда имеются показания. К противовирусному лечению относятся препараты группы интерферонов. Лечение проводится длительно. Иногда бывают необходимы повторные курсы терапии.
Гепатит C — наиболее серьезный вид гепатита. Развитие хронической формы наблюдается как минимум у каждого седьмого заболевшего. У этих больных высок риск развития цирроза и рака печени. Основой всех схем лечения является интерферон‑альфа. Механизм действия этого препарата заключается в предотвращении инфицирования новых клеток печени (гепатоцитов). Применение интерферона не может гарантировать полного выздоровления, однако, лечение им предотвращает развитие цирроза или рака печени.
Гепатит D протекает только на фоне гепатита B. Лечение гепатита D должно проводиться в стационаре. Требуется как базисная, так и противовирусная терапия.
Гепатит E не лечат, так как организм человека достаточно силен, чтобы избавиться от вируса без помощи лечения. Через месяц‑полтора наступает полное выздоровление. Иногда доктора назначают симптоматическую терапию для устранения головной боли, тошноты и других неприятных симптомов.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей и печеночная кома, и если нарушение в работе желчевыводящих путей поддается терапии, то печеночная кома является грозным признаком молниеносной формы гепатита, заканчивающейся летальным исходом практически в 90% случаях. В 80% случаев молниеносное течение обусловлено сочетанным действием вирусов гепатитов В и D. Печеночная кома наступает из‑за массивного омертвения (некроза) клеток печени. Продукты распада печеночной ткани попадают в кровь, вызывая поражение центральной нервной системы и угасание всех жизненных функций.
Хронический гепатит опасен тем, что отсутствие адекватного лечения нередко приводит к циррозу, а иногда и раку печени.
Самое тяжелое течение гепатита вызывает сочетание двух и более вирусов, например В и D или B и С. Встречается даже B+D+C. В этом случае прогноз крайне неблагоприятный.
Профилактика
Чтобы уберечься от заражения гепатитами, необходимо соблюдать несложные правила. Не следует употреблять некипяченую воду, всегда мыть фрукты и овощи, не пренебрегать термической обработкой продуктов. Так можно предотвратить заражение гепатитом А.
В целом, необходимо избегать контакта с биологическим жидкостями других людей. Для предохранения от гепатитов В и С — в первую очередь с кровью. В микроскопических количествах кровь может остаться на бритвах, зубных щетках, ножницах для ногтей. Не стоит делить эти предметы с другими людьми. Нельзя делать пирсинг и татуировки нестерильными приборами. Необходимо принимать меры предосторожности при сексе.
Материал подготовлен на основе информации открытых источников
Пути заражения гепатитом В: как чаще всего происходит?
Гепатит В – заболевание печени, связанное с патологическими изменениями клеток и тканей органа. При отсутствии лечения болезнь переходит в хроническую форму и вызывает осложнения. Заражение гепатитом В чаще происходит в результате полового акта с инфицированным человеком или при контакте с его кровью.
Часто среди пациентов с данным диагнозом оказываются люди, страдающие наркотической зависимостью. Зная способы попадания вируса в организм и меры профилактики, можно избежать заражения гепатитом.
О чем я узнаю? Содержание статьи…
Что такое гепатит В?
Гепатит В представляет собой патологическое состояние печени, вызванное вирусом семейства гепаднавирусов. Заражая организм, он вызывает изменения в клеточных структурах органа и нарушает его деятельность. Отсутствие лечения приводит к полной потере функционала печени.
Долгое время болезнь протекает бессимптомно. Первые симптомы появляются, когда вирус поразил здоровые клетки. Ранняя диагностика и лечение избавят от неприятной симптоматики и облегчат состояние больного. При острой форме заболевания назначается лечение, направленное на купирование симптомов. Терапия при хроническом течении включает в себя комплекс мер по поддержанию работы печени без периодов обострения.
Группы риска
От угрозы заражения гепатитом Б никто не застрахован. Рискуют заболеть те, кто в силу профессии или образа жизни контактируют с зараженными жидкостями.
В группы риска входят следующие категории людей:
- сотрудники медицинских организаций, работающие с биоматериалами человеческого организма;
- люди, ведущие беспорядочный образ жизни и меняющие сексуальных партнеров;
- лица нетрадиционной сексуальной ориентации;
- наркоманы, злоупотребляющие инъекционным введением препаратов;
- люди, находящиеся в местах лишения свободы;
- дети, рожденные от больных матерей;
- пациенты с искусственной почкой;
- пациенты, перенесшие операции с переливанием крови;
- родственники больного гепатитом, живущие с ним рядом.
Высока вероятность попадания вируса в организм при использовании нестерильных инструментов в салонах красоты. Любители маникюра, педикюра, пирсинга, татуировок и других косметических процедур должны быть внимательны при выборе мастера.
Люди, относящиеся к группе риска, должны проходить обследование каждый год и вакцинироваться раз в пять лет.
Пути заражения вирусом
Вирус, вызывающий гепатит, устойчив к факторам внешней среды. Он может долгое время существовать в окружающей среде вне организма человека и выдерживать воздействие повышенных и низких температур. Попадая в благоприятную среду, вирус проявляет активность. Он поражает клеточные структуры печени и со временем разрушает орган. Заражение гепатитом В происходит несколькими путями.
| Механизм заражения | Способ заражения | Характеристика |
| Естественный | Передача вируса от матери к ребенку | Заражение происходит в период вынашивания плода; при рождении ребенка, когда он проходит через родовые пути; в период лактации, когда мать кормит новорожденного грудным молоком. |
| Заражение во время полового контакта | Риск попадания вируса в организм связан с повреждением слизистой половых органов. Микроскопические травмы и трещинки не защищают от проникновения патогенных микроорганизмов. Опасны любые контакты с зараженными биологическими жидкостями. | |
| Передача вируса через слюну | Меньшая концентрация патогенных клеток в слюне не защищает от передачи вируса при поцелуе, когда образуются микроскопические повреждения слизистой оболочки ротовой полости. | |
| Бытовой путь передачи | Использования предметов гигиены больного гепатитом, его столовых приборов, контактирование с кровью или другими жидкостями. | |
| Искусственный | Медицинские действия | Манипуляции, связанные с введением под кожу лекарственных средств нестерильной иглой, контакт с зараженной кровью при переливании. |
| Немедицинские действия | Повреждение слизистых оболочек и кожных покровов при нанесении иглой тату, татуажа, прокалывании. |
Самый частый способ заражения гепатитом В
Самый распространенный путь заражения гепатитом B – незащищенный половый акт с носителем вируса. Это происходит при повреждении слизистых оболочек, которые контактировали с инфицированными жидкостями. Риск заражения гепатитом увеличивается, если человек имеет несколько сексуальных партнеров.
Часто заражение происходит, когда кровь больного человека попадает на поврежденные кожные покровы и слизистые здорового человека.
Профилактика заражения
Профилактика гепатита В включает в себя специфические и неспецифические действия.
Если больной гепатитом длительное время находился рядом с другими людьми, неспецифические профилактические меры подразумевают его госпитализацию и лечение в условиях стационара. Те, кто находился рядом с ним, должны пройти обследование и наблюдаться у врача в течение полугода. Место проживания нужно обработать, а вещи больного прокипятить 30 минут. Необходимо пользоваться только личными предметами гигиены. Помните, вирус передается бытовым путем, через слюну, кровь.
Посещайте салоны красоты, только будучи уверенными, что мастер использует стерильные инструменты для проведения процедур. Особенно если они связаны с повреждением или прокалыванием кожных покровов.
Специфическая профилактика связана с обязательной вакцинацией. Серия прививок защищает человека от вируса и вырабатывает стойкий иммунитет к заболеванию. При рождении ребенка сразу прививают от гепатита. Последующую вакцинацию проводят через полгода и через год.
Инфицированным малышам вакцинация делается в сжатые сроки. В России прививка от гепатита В входит в перечень обязательных прививок, которые делают каждому человеку. Благодаря этой мере удалось снизить количество людей, страдающих этим заболеванием.
Самое важное в профилактике заражения гепатитом – устранить факторы, способствующие проникновению вируса в организм.
Что делать, если заразился гепатитом В?
При заражении гепатитом В обратитесь к врачу. Выбор тактики лечения зависит от стадии заболевания, симптоматики, индивидуальных особенностей организма пациента. Медикаментозная терапия сочетается с физиотерапевтическими процедурами и сопровождается назначением специального питания.
Диета исключает употребление продуктов, раздражающих печень. Необходимо освободить печеночные клетки от дополнительной нагрузки. Диетическое питание отличается разнообразием. В ежедневный рацион включены блюда из круп, мяса, птицы, овощей, фруктов.
При диагностике гепатита пациенту необходимо регулярно обследоваться в течение полугода и сдавать анализы на присутствие вируса. Анализ крови – главный диагностический метод. С его помощью определяется динамика вирусного процесса.
Если возникает риск перехода заболевания в хроническую форму, лечение проводится в условиях стационара. На ранних стадиях заражения пациент лечится в домашних условиях, соблюдая рекомендации врача.
При выздоровлении у человека формируется стойкий иммунитет к заболеванию, который сохраняется на всю жизнь.
💉 Гепатит Б: способы заражения
Гепатит B является одним из наиболее опасных вирусов из группы гепатитов. Это заболевание печени способно нанести немалый вред здоровью человека, и даже привести к летальному исходу. Заражение гепатитом Б опасно еще и потому, что вылечиться от этой болезни невозможно.
На текущий момент имеются лишь способы купировать болезнь, и не дать ей развиваться. Но применять препараты для купирования ВГВ придется в течение всей жизни больного.
У гепатита Б основные пути заражения — через кровь и телесные жидкости. Причем вариантов имеется очень много. Заражение гепатитом Б чаще всего происходит именно через кровь, но существуют и другие варианты. Всех их стоит знать, особенно тем людям, которые находятся в группе риска получить это заболевание. Поэтому надо знать, что относится способам заражения гепатитом Б.
Основные способы передачи вируса гепатита B
Имеется ряд основных способов, по которым вирус передается от человека к человеку. Все они связаны с обменом телесными жидкостями между двумя людьми. Среди основных путей распространения ВГВ выделяют следующие:
- При родах от матери к ребенку. Стоит запомнить: передача вируса происходит только в момент рождения младенца. При вынашивании мать не может передать вирус своему ребенку. Это невозможно с точки зрения физиологии.
- Контакт с кровью зараженного лица. В группу риска входят люди, пользующиеся иглами совместно с кем-либо. В частности, это лица, страдающие от наркотической зависимости, либо получившие укол в больнице уже использованным шприцем: чаще всего, из-за халатности медперсонала.
- Контакт с другими биологическими жидкостями — слюной, менструальной кровью, вагинальными выделениями или семенной жидкостью. Передача вируса нередко происходит при половых контактах без предохранения. Заражение возможно как при гетеросексуальных, так и при гомосексуальных контактах.
При этом вирус способен сохранять жизнеспособность до 6-7 дней, находясь вне тела носителя. Поэтому в редких случаях заразиться можно, например, даже при пользовании общественным туалетом, либо при совместном использовании бритвенных принадлежностей.
Но следует учитывать, что в определенных ситуациях заражение невозможно в принципе. Всем, находящимся в группе риска, стоит знать, какие ситуации не несут для них опасности получения вируса гепатита B. Заразиться невозможно в следующих ситуациях:
- Через обычный физический контакт с человеком: рукопожатия, поцелуи и т. п.
- При грудном вскармливании.
- Воздушно-капельным путем, в частности, при кашле и чиханье.
- При совместном использовании сауны, бани, бассейна и т. п.
Заражение при переливании крови теоретически возможно. Но это вероятно лишь в тех случаях, когда сданную кровь не проверили, что случается лишь при экстренном переливании с письменного согласия больного или членов его семьи. В остальных случаях доноры обязаны сдавать множество анализов, в том числе — и на гепатит B.
Группы риска на заражение вирусом гепатита B

Стоит запомнить, что многим людям не грозит заражение вирусом гепатита B. Это связано с тем, что они не входят в группы риска на получение этого заболевания. Поэтому нужно знать, кто более всего рискует получить эту болезнь.
Первая, наиболее многочисленная группа риска — это дети до 6 лет. Именно в этот период организм более всего подвержен заболеванию. Для детей младшего возраста вероятность развития хронического гепатита B составляет 95% в случае заражения.
И родителям надо помнить, что даже сильный иммунитет здесь не поможет. Поэтому рекомендуется прививать детей для защиты от вируса сразу же, как это разрешит сделать врач.
Для взрослых больных риск развития хронического гепатита B составляет только 5%. Но и они могут заболеть ВГB в хронической форме, когда входят в одну из групп риска. Вот эти группы:
- Люди, пользующиеся инъекционными наркотиками. Очень большой процент людей с подобной зависимостью страдает от гепатита B. И надо учитывать: многие наркотики сильно ослабляют иммунитет, ускоряя развитие заболевания.
- Больные различными хроническими заболеваниями, которым требуются постоянные инъекции в больницах. Если медицинские иглы использовались повторно, то возникает риск передачи ВГB.
- Лица с татуировками. Причем в лицензированном тату-салоне шанс заразиться ничтожен. А вот при нанесении татуировок в кустарных условиях (например, в тюрьме) риск получения ВГB весьма велик.
- Люди, имеющие частые сексуальные контакты с посторонними — работники секс-индустрии и клиенты этой сферы.
Отдельно стоит отметить больных, зараженных ВИЧ. Эти два вируса (ВИЧ и ВГВ) передаются по одному и тому же принципу. Поэтому примерно 1% от зараженных вирусом гепатита B страдает также и от ВИЧ. Таким людям показана специальная терапия для подавления заболевания. К счастью, на текущий момент часть лекарств, разработанных против ВИЧ, является эффективной также и против ВГВ.
Заключение
В заключение нужно сказать, что такое гепатит Б заражение. Это передача вируса ВГВ через телесные жидкости. Причем заражение гепатитом Б чаще всего осуществляется через кровь. И надо помнить, что у гепатита Б пути заражения весьма разнообразны. Связано это с тем, что вирус способен выживать вне организма человека в течение одной недели.
Из-за того, что имеется множество способов заражения гепатитом Б, рекомендуется проходить вакцинацию для защиты организма от вируса. Вакцинация бесплатна, совершенно безопасна, и при этом дает 95% защиту от вируса на срок от 20 лет. Причем в большинстве случаев повторная вакцинация не требуется до конца жизни.
Оцените статью:
| Всего голосов: 3 Средняя оценка: 4.3Пути передачи вирусных гепатитов В и С
Вирусный гепатит опасен серьезными осложнениями, связанными с аутоиммунными изменениями печени. Главными путями передачи гепатита В и С считаются парентеральный и половой.

 Вирусы гепатита В и С
Вирусы гепатита В и СВозбудитель, попадая в кровь, достигает гепатоцитов, размножается в них. Затем снова выходит в кровяное русло, разносится по организму. Заражаются гепатитом В и С одинаково. Заболевания не имеют характерных признаков, схожи с простудными инфекциями, поэтому не сразу выявляются. Важно знать возможные способы передачи возбудителя, чтобы обезопасить себя от вирусов.
О чем я узнаю? Содержание статьи…
Что такое гепатиты В и С?
Характеристики заболеваний
| Гепатит В | Гепатит С | |
| Возбудитель | ДНК-вирус | РНК-вирус |
| Внкубационный период | от месяца до полугода | от двух недель до года |
| Вероятность хронической формы | до 30% | до 85% |
| Пути передачи | через кровь, половой экссудат, семенную жидкость, плацентарный барьер | при попадании в кровяное русло, половым путем, от матери-младенцу |
| Лечение | поддержка иммунитета, снятие интоксикации, диета; организм самостоятельно вырабатывает антитела или их вводят посредством вакцинации | разработаны противовирусные препараты нового поколения, способные противостоять РНК-вирусу. |
У ДНК-вируса сложная природа, две оболочки. В РНК-вирусе нет ДНК-цепочки, ее заменяет РН-кислота. Оба возбудителя постоянно мутируют. У вида В три разновидности, у С – 11. Оба заболевания часто протекают в скрытой форме, часто больные не могут точно установить путь распространения вируса.
Инфекционные поражения вызывают воспаление печени, угасание её функции, нарастания интоксикации организма. Характерными симптомами инфекционных печеночных заболеваний считается изменение цвета мочи и кала.
Заболевание вирусом С часто называют «ласковым убийцей» из-за затруднённого диагностирования и высокого процента осложнений:
- карциномы – злокачественного новообразования в паренхиме;
- цирроза – некротического перерождения печени, когда на участках пораженных гепатоцитов разрастается рубцовая ткань.
Пути передачи гепатитов В и С
Инфекционные заболевания имеют сходную природу, передаются только от человека человеку. Гепатиты В и С по путям передачи возбудителей почти не различаются. Парентеральный предусматривает непосредственное введение инфицированной крови в организм человека. Например, при медицинских манипуляциях нестерильными инструментами.
Непарентаральный путь подразумевает случайное попадание компонентов крови или половых экссудатов в кровяное русло здорового человека. Возбудитель проникает через поврежденную кожу при пользовании колюще-режущими инструментами и предметами, которые до этого были инфицированы частиками биологических материалов больного человека (вирусоносителя).
Пути передачи гепатита В
Возможна передача вируса половым путем без использования контрацептивов барьерного типа. Особенно опасно вступать в контакт со случайными партнёрами, так как вирусоносительство выявляется только лабораторным путем. Внешние признаки в виде желтушности появляются только 40-45% случаев.
Вирус живет в сухих частичках компонентов крови до 2 суток. Они остаются на полотенцах, зубных щетках и других предметах. У 80% инъекционных наркоманов диагностируется заболевание. Заражение донорской кровью возможно в только в исключительных случаях, когда кровь вводится без надлежащей проверки.
Пути передачи гепатита С
Распространяется как и вид В. Не исключено заражение:
- в больничных условиях,
- в быту при повседневной жизни, если рядом проживает инфицированный;
- при посещении косметологических центров и салонов;
- во время татуажа, пирсинга,
- в стоматологических кабинетах.
Пути передачи вирусных гепатитов не всегда выявляются, поэтому статистика не ведется.
Чем отличаются способы передачи?
Основные пути заражения гепатитом В и С не отличаются. ДНК- и РНК-вирусы в большой концентрации присутствуют в крови. Заражение, обусловленное половыми связями, характерно для ДНК-вируса и РНК-возбудителя.
Чаще регистрируются случаи передачи вируса В вертикальным путем от мамы к плоду во время вынашивания и при родах. Вид С чаще выявляется в среде инъекционных наркоманов.
Как нельзя заразиться гепатитом В и С?
Несмотря на то, что вирусы присутствуют во всех биологических жидкостях, в слюне, слезном, назальном, легочном экссудате, грудном молоке их концентрация ничтожна. Опасность для младенца при вскармливании представляют трещины на сосках матери, они могут стать путем передачи возбудителя от мамы малышу.
Исключена вероятность заразиться:
- при вербальном общении;
- поцелуе;
- сильном чихании;
- интенсивном кашле;
- сморкании;
- совместном употреблении пищи.
Маленькая вероятность заражения через общую посуду, если нет контакта с кровью инфицированного человека. Кровососущие насекомые также не являются переносчиками вируса. Множество исследований это подтвердили. В странах с тропическим климатом, где высокий уровень заболеваемости инфекционными воспалениями печени перенос инфекции москитами исключен.
Профилактика заражения
Меры неспецифической защиты от гепатитов видов В и С схожи, они заключаются в устранении путей заражения. Важно соблюдать правила личной гигиены. Необходимо пользоваться индивидуальной зубной щеткой, бритвой, ножницами, принадлежностями по уходу за ногтями.
При выборе стоматологических клиник, косметологических салонов, мастеров татуажа и пирсинга следует остановиться на заведениях с хорошей репутацией. Важно периодически проводить исследование крови, выявлять антигены вирусов вида В и С. Раннее выявление снижает риск перехода заболевания в хроническую форму, опасную осложнениями.
Неспецифическая и экстренная профилактика отличаются
Разновидности профилактики | Гепатит В | Гепатит С |
| Экстренная | Вакцинация 0-1-2-30 (первая сразу после контакта, вторая через неделю, третья через две недели, четвертая через месяц после первой инъекции) При наличии в крови антител вводится иммуноглобулин для стимуляции защитных функций организма. | Вакцины не существует, при контакте с зараженной кровью проводится курс лечения интерфероном и Рибавирином, противовирусным средством нового поколения. |
| Специфическая | Иммунизация населения с о до 55 лет с ревакцинацией каждые 10 лет | Иммунизация не проводится |
Какой гепатит легче передается В или С?
Анализируя способы передачи возбудителей, вероятность заразиться видом В выше. Это связано с разнообразием путей передачи вируса. Он передается половым путем в 30% случаев, так как концентрация возбудителя в семенной жидкости и влагалищных выделениях высокая. Барьерная контрацепция не на 100% предохраняет от заражения гепатитом вида В.
Парентеральные пути заражения идентичны. Одинаковую угрозу представляет бытовой путь переноса возбудителя. Шанс заражения увеличивается при употреблении алкоголя, когда человек теряет самоконтроль. Если защитные функции организма сильны, шанс не заразиться увеличивается.
Против вируса В разработана вакцина, она снижает возможность поражения инфекцией всеми возможными путями. У РНК вируса гепатита С такой защиты нет, поэтому степень защиты от этого заболевания ниже.
Вирус гепатита B — структура, симптомы, диагностика, лечение + еще
Вирус гепатита B — это ДНК-вирус, принадлежащий к семейству Hepadnaviridae , вызывающий гепатит B у людей. Гепатит B — это вирусная инфекция, которая поражает печень и может вызывать как острые, так и хронические заболевания.
Группа: VII группа (dsDNA-RT)
Семейство: Hepadnaviridae
Род: Orthohepadnavirus
Виды: вирус гепатита B
Структура вируса гепатита B
03
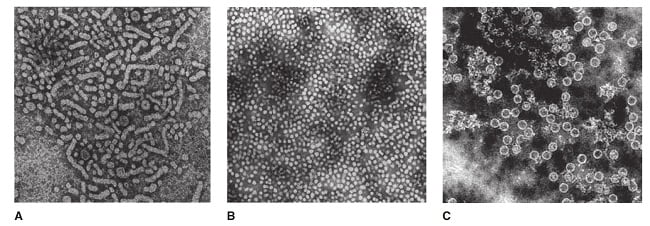
3 типа вирусные частицы визуализируются в инфекционной сыворотке с помощью электронной микроскопии.
диаметром 42 нм (частица датчанина — вирион) диаметром 20 нм (сферические структуры) диаметром 22 нм (нитевидные частицы) 
 Рис. A: нефракционированный поверхностный антиген гепатита B (HBsAg) — положительная плазма человека. Показаны нити, сферические частицы размером 22 нм и несколько вирионов размером 42 нм (77000 ×). B: Очищенный HBsAg (55000 ×). (Любезно предоставлено RM McCombs и JP Brunschwig.) C: Ядерный антиген гепатита B, очищенный из инфицированных ядер печени (122 400 ×).Диаметр частиц ядра 27 нм. (Любезно предоставлено HA Fields, GR Dreesman и G Cabral.)
Рис. A: нефракционированный поверхностный антиген гепатита B (HBsAg) — положительная плазма человека. Показаны нити, сферические частицы размером 22 нм и несколько вирионов размером 42 нм (77000 ×). B: Очищенный HBsAg (55000 ×). (Любезно предоставлено RM McCombs и JP Brunschwig.) C: Ядерный антиген гепатита B, очищенный из инфицированных ядер печени (122 400 ×).Диаметр частиц ядра 27 нм. (Любезно предоставлено HA Fields, GR Dreesman и G Cabral.) 
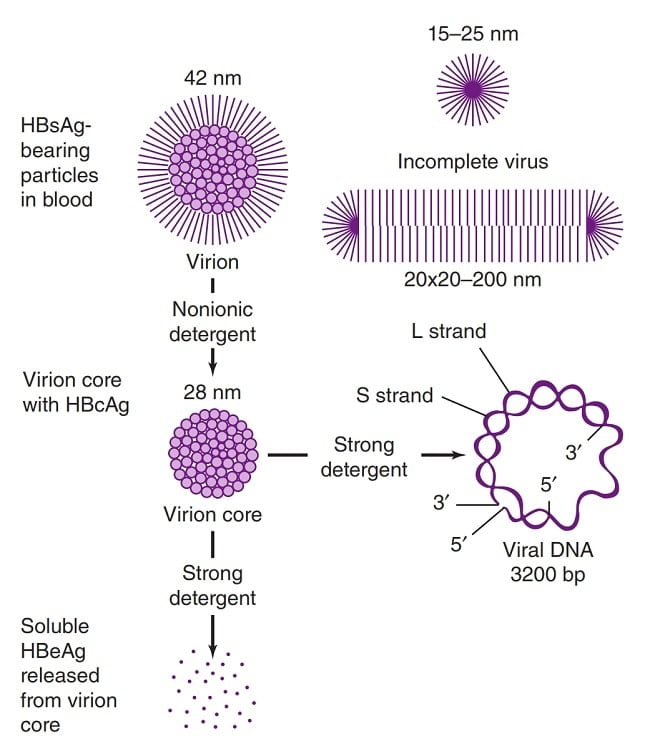
 Рис. Схематическое изображение трех форм, содержащих поверхностный антиген гепатита B (HBsAg), которые могут быть идентифицированы в сыворотке от носителей вируса гепатита B (HBV). 42-нм сферическая частица датчанина может быть разрушена неионными детергентами для высвобождения 27-нм ядра, содержащего частично двухцепочечный геном вирусной ДНК. Растворимый антиген, называемый е-антигеном гепатита В (HBeAg), может высвобождаться из коровых частиц обработкой сильным детергентом.HBcAg, ядерный антиген гепатита В.
Рис. Схематическое изображение трех форм, содержащих поверхностный антиген гепатита B (HBsAg), которые могут быть идентифицированы в сыворотке от носителей вируса гепатита B (HBV). 42-нм сферическая частица датчанина может быть разрушена неионными детергентами для высвобождения 27-нм ядра, содержащего частично двухцепочечный геном вирусной ДНК. Растворимый антиген, называемый е-антигеном гепатита В (HBeAg), может высвобождаться из коровых частиц обработкой сильным детергентом.HBcAg, ядерный антиген гепатита В. - Содержит икосаэдрический нуклеокапсид, ядро (27 нм) и внешнюю оболочку (4 нм).
- Имеется внешняя оболочка (или оболочка), состоящая из липида и белка, которая называется «поверхностный антиген» или «HBsAg».
- Внутренняя белковая оболочка, называемая коровой частицей или «HBcAg», содержит вирусную ДНК и ферменты, используемые при репликации вируса (называемые «ДНК-полимеразой»).
- HBeAg (е-антиген гепатита В) представляет собой антигенную детерминанту, которая тесно связана с нуклеокапсидом HBV.Он также циркулирует в сыворотке крови как растворимый белок.
Геном вируса гепатита B

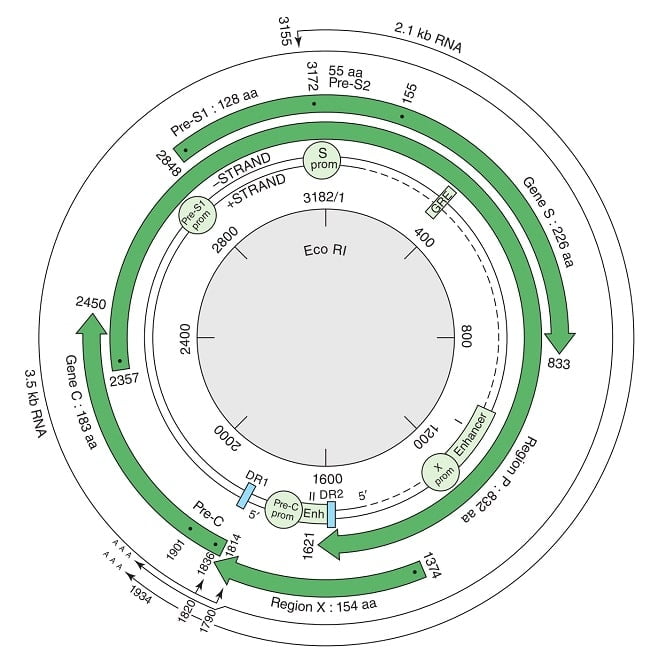
 Рис. Генетическая организация генома вируса гепатита B. Четыре открытые рамки считывания, кодирующие семь пептидов, показаны большими стрелками.
Рис. Генетическая организация генома вируса гепатита B. Четыре открытые рамки считывания, кодирующие семь пептидов, показаны большими стрелками. - Геном представляет собой частично двухцепочечную ДНК, которая образует ковалентно замкнутый круг с 5′-концом полной минус цепи, которая связана с вирусной ДНК-полимеразой.
- Круглые, несегментированные и приблизительно 3.2 килобазы (кб) размером.
- Длина генома составляет 3020–3320 нуклеотидов (для полной цепи) и 1700–2800 нуклеотидов (для короткой цепи).
- Компактная организация с четырьмя перекрывающимися рамками считывания, движущимися в одном направлении, и без некодирующих областей.
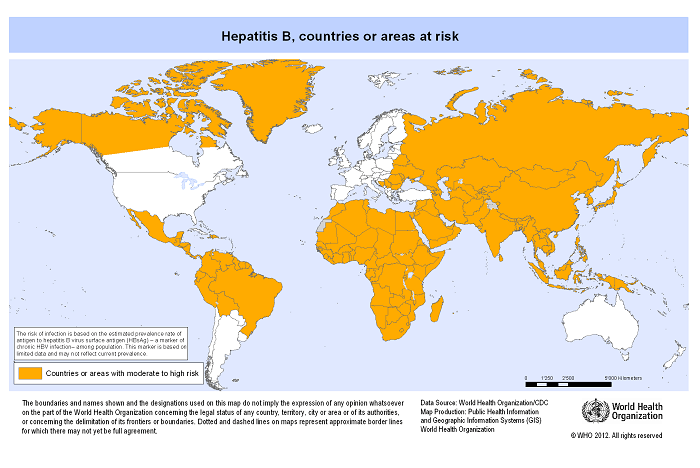
Эпидемиология гепатита B


- Распространенность гепатита B наиболее высока в странах Африки к югу от Сахары и Восточной Азии, где от 5 до 10% взрослого населения хронически инфицированы.
- Во всем мире 240 миллионов человек, инфицированных гепатитом B, и 786 000 человек умирают каждый год из-за осложнений гепатита B.
- В 2013 году в США было зарегистрировано 19 764 новых инфицированных вирусом гепатита B, примерно от 700 000 до 1,4 миллиона. лица с хронической инфекцией вируса гепатита В.
Признаки и симптомы гепатита B
Только от 30% до 50% взрослых развиваются значительные симптомы во время острой инфекции.
Инкубационный период вируса гепатита В составляет в среднем 75 дней, но может варьироваться от 30 до 180 дней.
- Лихорадка, гриппоподобное заболевание
- Усталость
- Темная моча
- Потеря аппетита
- Тошнота, Рвота
- Боль в суставах
- Глиняный испражнения
- Желтуха (пожелтение кожи и глаз)
- Боль в правом верхнем углу живота (из-за воспаления печени)
- У людей с хроническим гепатитом B развиваются серьезные заболевания печени, такие как цирроз (рубцевание печени) или рак печени.
Передача гепатита B
- Передается через кровь и инфицированные биологические жидкости, а также через слюну, менструальную, вагинальную и семенную жидкости.
- Передаются через прямой контакт кровь к крови, незащищенный секс, использование нестерильных игл и от инфицированной женщины к ее новорожденному в процессе родов.
- Заражение может произойти во время медицинских, хирургических и стоматологических процедур, нанесения татуировок или при использовании бритв и подобных предметов, зараженных инфицированной кровью.
- В редких случаях гепатит В может передаваться через перелитые продукты крови, донорскую печень и другие органы.
- Гепатит B не передается через пищу, воду или при случайном контакте.
Репликация вируса гепатита B


- Инфекционный вирион прикрепляется к клеткам и теряет покрытие.
- В ядре частично двухцепочечный вирусный геном превращается в ковалентно замкнутую кольцевую двухцепочечную ДНК (кзкДНК).
- кзкДНК служит матрицей для всех вирусных транскриптов, включая прегеномную РНК размером 3,5 т.п.н.
- РНК прегенома инкапсидируется вновь синтезированным HBcAg.
- Внутри ядер вирусная полимераза синтезирует путем обратной транскрипции копию ДНК с отрицательной цепью.
- Полимераза начинает синтезировать положительную цепь ДНК, но процесс не завершается.
- Ядра отпочковываются от мембран до Гольджи, приобретая HBsAg-содержащие оболочки, и могут выйти из клетки.
- В качестве альтернативы ядра могут быть повторно импортированы в ядро и инициировать еще один раунд репликации в той же клетке.
Патогенез гепатита B


- По-видимому, в повреждении клеток печени во время HBV-инфекции задействованы три механизма.
- Первый — это ограниченный по HLA класс I цитотоксический Т-клеточный (CTL) ответ, направленный на HBcAg / HBeAg на гепатоцитах, инфицированных HBV.
- Второй возможный механизм — это прямой цитопатический эффект экспрессии HBcAg в инфицированных гепатоцитах.
- Третий возможный механизм — это высокий уровень экспрессии и неэффективная секреция HBsAg.
- В стадии обострения появляются признаки воспаления воротных трактов; инфильтрат преимущественно лимфоцитарный. В паренхиме печени инфицированные гепатоциты увеличиваются в размерах и при смерти образуют ацидофильные (член Совета) тела.
- При хроническом гепатите повреждение распространяется за пределы воротного тракта, что приводит к постепенному некрозу. Также наблюдается некоторое лобулярное воспаление. По мере прогрессирования болезни развивается фиброз и, в конечном итоге, цирроз печени.
- Хроническое повреждение печени возникает в результате продолжающегося иммуноопосредованного разрушения гепатоцитов, экспрессирующих вирусные антигены. Кроме того, аутоиммунные реакции могут способствовать повреждению, поскольку иммунные ответы индуцируются на различные специфические для печени антигены.
Диагностика гепатита B
- Диагноз HBV-инфекции и связанного с ней заболевания основывается на совокупности клинических, биохимических, гистологических и серологических данных.
- Лаборатория может проводить тесты на широкий спектр антигенов и антител HBV, используя иммунологические тесты, основанные на реактивности ферментов (EIA) или хемилюминесценции (CLIA) и ELISA.
- ДНК HBV можно количественно определить в сыворотке или плазме с использованием анализа полимеразной цепной реакции (ПЦР) в реальном времени.
- Направлен на обнаружение поверхностного антигена гепатита B HBsAg.
- Острая инфекция HBV характеризуется наличием HBsAg и антител иммуноглобулина M (IgM) к коровому антигену, HBcAg.
- На начальной стадии инфекции пациенты также являются серопозитивными по е-антигену гепатита В (HBeAg). HBeAg обычно является маркером высокого уровня репликации вируса. Присутствие HBeAg указывает на то, что кровь и биологические жидкости инфицированного человека очень заразны.
- Хроническая инфекция характеризуется сохранением HBsAg в течение как минимум 6 месяцев (с или без одновременного HBeAg). Персистенция HBsAg является основным маркером риска развития хронических заболеваний печени и рака печени (гепатоцеллюлярной карциномы) в более позднем возрасте.
Лечение гепатита B
- Целью лечения хронического гепатита B является подавление репликации HBV, предотвращение прогрессирования заболевания печени и, следовательно, развития цирроза, печеночной недостаточности и HCC.
- Интерферон альфа (α-IFN) — это вариант лечения первой линии для пациентов без цирроза печени. Интерферон оказывает противовирусное, антипролиферативное и иммуномодулирующее действие.
- В дозе 100 мг в день ламивудин приводит к заметному снижению или устранению определяемой ДНК HBV в плазме примерно у 40% HBeAg-положительных и 60–70% HBeAg-отрицательных пациентов.
- Телбувидин представляет собой аналог L-нуклеозида с сильной анти-HBV активностью. По механизму действия и профилю резистентности он похож на ламивудин, но более эффективен. Однако его использование ограничено из-за высокой устойчивости и перекрестной устойчивости с ламивудином.
- Эмтрицитабин — еще один аналог L-нуклеозида с активностью, аналогичной ламивудину.
- Адефовир представляет собой нуклеотидный аналог дезоксиаденозинмонофосфата, который продемонстрировал эффективность в подавлении ДНК HBV (20–50%) и нормализации функции печени (50–70%).
- Энтекавир представляет собой карбоциклический аналог 2′-дезоксигуанозина. Это мощный супрессор репликации HBV, приводящий к потере сывороточной ДНК HBV у 70–90% и нормализации АЛТ у 70–80% пациентов.
- Тенофовир — это нуклеотидный аналог, первоначально одобренный для лечения ВИЧ. Он часто используется в комбинации с эмтрицитабином. После 48 недель терапии тенофовиром потеря ДНК HBV достигается у 80–90%, а нормализация АЛТ — у 70–80% пациентов.
- Ортотопическая трансплантация печени — это лечение хронического гепатита B на конечной стадии поражения печени. Тем не менее, риск повторного инфицирования трансплантата составляет не менее 80% от вируса гепатита В, предположительно из внепеченочных резервуаров в организме.
Вакцины против гепатита B
- Гепатит B — болезнь, которую можно предотвратить с помощью вакцин.
- Вакцина против гепатита B доступна с 1982 года.
- Вакцина против гепатита B безопасна и эффективна и обычно вводится в виде 3-4 прививок в течение 6 месяцев.
- Вакцины, полученные из плазмы: Первоначальная вакцина была приготовлена путем очистки HBsAg, связанного с частицами размером 22 нм, от здоровых HBsAg-положительных носителей и обработки частиц агентами, инактивирующими вирус (формалин, мочевина, нагревание).
- Вакцины на основе рекомбинантной ДНК : Эти вакцины состоят из HBsAg, продуцируемого рекомбинантной ДНК в клетках дрожжей или в непрерывных линиях клеток млекопитающих. HBsAg, экспрессируемый в дрожжах, образует частицы диаметром 15–30 нм с морфологическими характеристиками антигена со свободной поверхностью в плазме, хотя полипептидный антиген, продуцируемый рекомбинантными дрожжами, не гликозилирован.Вакцина, созданная с использованием этого очищенного материала, имеет эффективность, аналогичную эффективности вакцины, полученной из антигена, полученного из плазмы.
- HBsAg-вакцины (HB) можно комбинировать с другими вакцинами, такими как бацилла Кальметта-Герена (БЦЖ), кори, эпидемического паротита и краснухи (MMR), Haemophilus influenzae b (Hib), а также дифтерии, столбняка и коклюша в сочетании с полиомиелитом. (АКДС-полиомиелит).
Профилактика гепатита В и борьба с ним
- Вакцина против гепатита В является основой профилактики гепатита В.
- ВОЗ рекомендует вакцинировать всех младенцев против гепатита В как можно скорее после рождения, предпочтительно в течение 24 часов.
- Простые экологические процедуры могут ограничить риск заражения медицинских работников, лаборатория
. Гепатит B — NHS
Гепатит B — это инфекция печени, вызываемая вирусом, который распространяется через кровь и биологические жидкости.
Часто не вызывает никаких явных симптомов у взрослых и обычно проходит в течение нескольких месяцев без лечения.
Но у детей он часто сохраняется в течение многих лет и в конечном итоге может вызвать серьезное повреждение печени.
Гепатит B менее распространен в Великобритании, чем в других частях мира, но определенные группы подвержены повышенному риску.
Сюда входят люди из стран с высоким уровнем риска, люди, употребляющие инъекционные наркотики, и люди, имеющие незащищенный секс с несколькими сексуальными партнерами.
Вакцина против гепатита В доступна для людей с высоким риском заболевания.
Информация: Консультации по коронавирусу
Получите консультацию о коронавирусе и заболеваниях печени в British Liver Trust
Симптомы гепатита В
Многие люди с гепатитом B не испытывают никаких симптомов и могут бороться с вирусом, даже не подозревая о его наличии.
Если симптомы действительно развиваются, они обычно проявляются через 2 или 3 месяца после контакта с вирусом гепатита В.
Симптомы гепатита B включают:
Эти симптомы обычно проходят в течение 1–3 месяцев (острый гепатит B), хотя иногда инфекция может длиться 6 месяцев и более (хронический гепатит B).
Когда обращаться за медицинской помощью
Гепатит B может быть серьезным, поэтому вам следует получить медицинскую консультацию, если:
- вы считаете, что могли подвергнуться воздействию вируса гепатита B — неотложная помощь может помочь предотвратить инфекцию, если ее назначить в течение нескольких дней воздействия
- у вас есть симптомы, связанные с гепатитом B
- вы подвержены высокому риску заражения гепатитом B — группы высокого риска включают людей, родившихся в стране, где инфекция распространена, младенцы, рожденные от матерей, инфицированных гепатитом B, и люди, которые когда-либо употребляли инъекционные наркотики
За помощью и советом вы можете обратиться к местному оператору общей практики, в наркологическую службу, в клинику мочеполовой медицины (ГУМ) или в клинику сексуального здоровья.
Можно провести анализ крови, чтобы проверить, есть ли у вас гепатит В или был ли он в прошлом.
Для снижения риска заражения также может быть рекомендована вакцина против гепатита В.
Лекарства от гепатита В
Лечение гепатита B зависит от того, как долго вы были инфицированы.
Если вы подверглись воздействию вируса в течение последних нескольких дней, неотложная помощь может помочь предотвратить заражение.
Если у вас инфекция только в течение нескольких недель или месяцев (острый гепатит B), вам может потребоваться лечение только для облегчения симптомов, пока ваше тело борется с инфекцией.
Если у вас была инфекция более 6 месяцев (хронический гепатит B), вам могут предложить лечение лекарствами, которые могут держать вирус под контролем и снижать риск повреждения печени.
Хронический гепатит B часто требует длительного или пожизненного лечения и регулярного наблюдения для выявления любых дальнейших проблем с печенью.
Как передается гепатит В
Вирус гепатита B обнаруживается в крови и жидкостях организма, таких как сперма и вагинальные жидкости, инфицированного человека.
Он может передаваться:
- от матери новорожденному ребенку, особенно в странах, где инфекция распространена (подробнее о гепатите B во время беременности)
- внутри семей (от ребенка к ребенку) в странах, где инфекция передается. общий
- путем инъекции наркотиков и совместного использования игл и другого оборудования для наркотиков, такого как ложки и фильтры
- путем занятия сексом с инфицированным человеком без использования презерватива
- путем нанесения татуировки, пирсинга или медицинского или стоматологического лечения в антисанитарных условиях окружающая среда с нестерилизованным оборудованием
- при совместном использовании зубных щеток или бритв, зараженных инфицированной кровью
Гепатит B не распространяется через поцелуи, держание за руки, объятия, кашель, чихание или совместное использование посуды и принадлежностей.
Профилактика гепатита В
Вакцина, обеспечивающая защиту от гепатита B, обычно доступна для всех детей, рожденных в Великобритании.
Он также доступен для людей с высоким риском заражения или осложнений.
Сюда входят:
- младенцев, рожденных от матерей, инфицированных гепатитом В
- близких родственников и половых партнеров человека с гепатитом В
- человек, путешествующих в ту часть мира, где гепатит В широко распространен, например, в страны Африки к югу от Сахары , Восточная и Юго-Восточная Азия и острова Тихого океана
- семей, усыновляющих или опекающих детей из стран высокого риска
- людей, употребляющих инъекционные наркотики или имеющих сексуального партнера, употребляющего инъекционные наркотики
- человек, часто меняющих полового партнера
- мужчин, у которых есть секс с мужчинами
- секс-работники мужского и женского пола
- людей, которые работают там, где существует риск контакта с кровью или биологическими жидкостями, например, медсестры, тюремный персонал, врачи, стоматологи и сотрудники лабораторий
- люди с хроническим заболеванием печени
- человек с хроническим заболеванием почек
- заключенных
- человек, регулярно получающих кровь или продукты крови, и их опекун s
Вакцина против гепатита В вводится младенцам в рамках плановой вакцинации детей и тем, кто подвержен высокому риску развития инфекции.
Вам не нужно платить за вакцину, если ваш ребенок имеет право на вакцинацию в рамках обычного календаря вакцинации детей или если он родился от матери, больной гепатитом B.
Другим, возможно, придется заплатить за вакцину.
Перспективы гепатита B
Подавляющее большинство людей, инфицированных гепатитом B во взрослом возрасте, способны бороться с вирусом и полностью выздоравливать в течение 1–3 месяцев.
У большинства из них будет пожизненный иммунитет к инфекции.
Младенцы и дети с гепатитом B более склонны к развитию хронической инфекции.
Хронический гепатит B поражает около:
- 90% детей с гепатитом B
- 20% детей старшего возраста с гепатитом B
- 5% взрослых с гепатитом B
Хотя лечение может помочь, есть риск, что люди с хроническим гепатитом В со временем могут развиться опасные для жизни проблемы, такие как рубцевание печени (цирроз) или рак печени.
Последняя проверка страницы: 30 января 2019 г.
Срок следующей проверки: 30 января 2022 г.
. Острая инфекция против хронического гепатита B
Инфекция гепатита B может привести к острой или хронической инфекции. Когда человек впервые заражается вирусом гепатита В, это называется «острой инфекцией» (или новой инфекцией). Большинство инфицированных здоровых взрослых людей не имеют никаких симптомов и могут без проблем избавиться от вируса. Некоторые взрослые не могут избавиться от вируса через шесть месяцев, и им ставят диагноз «хроническая инфекция».»Простой анализ крови может диагностировать острую или хроническую инфекцию гепатита В.
Риск развития хронической инфекции гепатита B напрямую связан с возрастом, в котором человек впервые подвергается воздействию вируса гепатита B. Чем моложе человек в момент первого заражения, тем выше риск развития хронической инфекции гепатита B:
- Более чем у 90% инфицированных младенцев разовьется хроническая инфекция гепатита B
- До 50% инфицированных детей в возрасте от 1 до 5 лет заболевают хроническим гепатитом B
- У 5-10% инфицированных здоровых взрослых людей 19 лет и старше разовьется хроническая инфекция гепатита В (то есть 90% выздоровеют после заражения)
Большинство беременных женщин не знают, инфицированы ли они гепатитом В, и могут ли они неосознанно передать вирус своим новорожденным во время родов.Таким образом, поскольку риск развития хронической инфекции новорожденных при рождении очень высок, Всемирная организация здравоохранения и Центры по контролю и профилактике заболеваний США рекомендуют всем младенцам получить первую дозу вакцины против гепатита В в течение 12-24 часов после рождения. .
Рекомендация по вакцинации младенцев и детей против гепатита B настолько важна, потому что они подвергаются наибольшему риску развития хронической инфекции, если они не будут защищены от вируса гепатита B как можно скорее.
Острая инфекция гепатита B может длиться до шести месяцев (с симптомами или без них), и инфицированные люди могут передавать вирус другим в течение этого времени . Простой анализ крови может помочь человеку узнать, есть ли в его крови вирус гепатита B или он успешно избавился от вируса. Пока ваш лечащий врач не подтвердит, что анализ крови показывает, что в вашей крови больше нет вируса гепатита B, важно защитить других от возможной инфекции.
Также важно, чтобы ваш сексуальный партнер (ы) и члены семьи (или те, с кем вы живете в тесном домашнем контакте) прошли тестирование на гепатит B. Если они не были инфицированы и не получили вакцину против гепатита B, то они также следует начать серию вакцины против гепатита В.
Симптомы острой инфекции могут включать потерю аппетита, боль в суставах и мышцах, субфебрильную температуру и, возможно, боль в желудке. Хотя большинство людей не испытывают симптомов, они могут появиться через 60–150 дней после заражения, в среднем через 90 дней или 3 месяца.Некоторые люди могут испытывать более серьезные симптомы, такие как тошнота, рвота, желтуха (пожелтение глаз и кожи) или вздутие живота, что может побудить их обратиться к врачу.
Если требуется лечение от острой инфекции гепатита В, человек может быть госпитализирован для получения общей поддержки . Отдых и устранение симптомов являются основными задачами этой медицинской помощи. Редкое опасное для жизни состояние, называемое «молниеносный гепатит», может возникнуть при новой острой инфекции и требует немедленной и неотложной медицинской помощи, поскольку у человека может развиться внезапная печеночная недостаточность.
Простые советы по уходу за печенью во время новой инфекции: избегать алкоголя, бросить или ограничить курение, есть здоровую пищу, избегать жирной или жирной пищи и поговорить со своим врачом о ваших рецептах и лекарствах, отпускаемых без рецепта. и задайте любые другие вопросы, которые могут у вас возникнуть в это время. Использование витаминов и пищевых добавок для здоровья печени, скорее всего, не поможет вашему выздоровлению и на самом деле может принести печени больше вреда, чем пользы.
Обязательно проконсультируйтесь с вашим лечащим врачом по поводу любых дополнительных анализов крови, которые необходимы для подтверждения вашего выздоровления от острой инфекции.
Людям, у которых положительный результат теста на вирус гепатита В в течение более шести месяцев (после их первого результата анализа крови) диагностируется хроническая инфекция. Это означает, что их иммунная система не смогла избавиться от вируса гепатита B, и он все еще остается в их крови и печени.
Риск развития хронической инфекции гепатита B также напрямую связан с возрастом, в котором человек впервые подвергается воздействию вируса гепатита B:
- У 90% инфицированных новорожденных и младенцев развивается хроническая инфекция гепатита В
- До 50% инфицированных детей (1-5 лет) заболевают хроническим гепатитом В
- У 5-10% инфицированных взрослых разовьется хроническая инфекция гепатита B (то есть 90% выздоровеют)
Информация о том, что у вас хронический гепатит B, может быть очень неприятной.Поскольку у большинства людей нет симптомов и их можно диагностировать спустя десятилетия после их первоначального контакта с вирусом гепатита B, диагноз хронической инфекции гепатита B может стать шоком и неожиданностью. Хорошая новость заключается в том, что большинство людей с хроническим гепатитом В должны рассчитывать на долгую и здоровую жизнь .
Существуют эффективные лекарственные препараты, которые могут контролировать и даже предотвращать дальнейшее повреждение печени вирусом гепатита B. В процессе исследований находятся также многообещающие новые лекарства, которые могут стать лекарством в ближайшем будущем.Хотя риск развития серьезного заболевания печени или рака печени выше у людей, живущих с хроническим гепатитом B, чем у тех, кто не инфицирован, есть еще много простых вещей, которые человек может сделать, чтобы снизить свои риски.
Поговорите со своим лечащим врачом о том, поможет ли лечение хронической инфекции гепатита B в предотвращении серьезных заболеваний печени или рака печени.Важно понимать, что не все являются кандидатами на лечение, но всем с хроническим ВГВ полезно регулярное наблюдение Убедитесь, что ваш лечащий врач проверяет вас на рак печени во время ваших регулярных посещений, поскольку раннее обнаружение означает больше вариантов лечения и более долгую жизнь Избегайте или ограничьте употребление алкоголя и курения, так как они вызывают серьезную нагрузку на печень Придерживайтесь здоровой диеты с большим количеством овощей, так как жареные жирные продукты вредны для печени Чтобы узнать больше о других способах защиты печени и здоровья, нажмите здесь.
. Патогенетические механизмы индуцированного вирусом гепатита С лимфомагенеза В-клеток
Инфекция, вызванная вирусом гепатита С (ВГС), вероятно, является наиболее распространенной хронической вирусной инфекцией и поражает примерно 180 миллионов человек во всем мире, что составляет 3% населения мира. Хотя печень считается основной мишенью, внепеченочные проявления хорошо известны среди пациентов с хронической инфекцией ВГС. Эпидемиологические исследования ясно продемонстрировали корреляцию между хронической инфекцией ВГС и возникновением В-клеточных неходжкинских лимфом (B-NHL).Клинические данные о том, что противовирусная терапия играет важную роль в лечении, по крайней мере, некоторых лимфопролиферативных расстройств, связанных с HCV, особенно вялотекущей B-NHL, дополнительно подтверждают существование этиопатогенетической связи. Однако механизмы, используемые HCV для индукции лимфопролиферации B-клеток, до сих пор полностью не выяснены. Вполне возможно, что различные биологические механизмы, а именно хроническая стимуляция антигена, высокоаффинное взаимодействие между белком HCV-E2 и его клеточными рецепторами, прямая инфекция ВГС B-клеток и трансформирующие события типа «ударил и убегали», могут сочетаться друг с другом и сотрудничают в многофакторной модели лимфомагенеза, связанного с ВГС.
1. Введение
Вирус гепатита С (ВГС) — это положительный одноцепочечный РНК-вирус с оболочкой, принадлежащий к семейству Flaviviridae [1]. Во время репликативного цикла он проходит через промежуточное звено РНК с отрицательной цепью, но не через ДНК, так что интеграция последовательностей нуклеиновых кислот HCV в геном хозяина кажется маловероятной. Геном HCV кодирует один предшественник полипротеина из примерно 3000 аминокислот, который протеолитически процессируется вирусными и клеточными протеазами с образованием структурных (нуклеокапсид, E1 и E2) и неструктурных (NS) белков (NS2, NS3, NS4A, NS4B, NS5A. , и NS5B).Белки оболочки HCV состоят из двух сильно гликозилированных белков, E1 и E2, которые действуют как лиганды для клеточных рецепторов [1, 2].
CD81 человека — первый идентифицированный рецептор, необходимый для входа в клетки HCV, который может напрямую связываться с белком E2 HCV [3, 4]. CD81 — это широко распространенный тетраспанин на клеточной поверхности, который участвует в различных молекулярных комплексах на разных типах клеток, включая гепатоциты, В-лимфоциты, Т-лимфоциты и естественные клетки-киллеры. Было высказано предположение, что HCV использует CD81 не только для вторжения в гепатоциты, но и для модуляции иммунных ответов хозяина [5].
Инфекция ВГС поражает примерно 180 миллионов человек, что составляет 3% мирового населения [6, 7]. HCV — общепризнанный этиологический агент хронического гепатита. Хотя естественная история инфекции ВГС сильно различается, по оценкам, от 15% до 30% пациентов, у которых развивается хроническая инфекция, имеют прогрессирование до цирроза в течение следующих трех десятилетий, и эти последние пациенты требуют наблюдения на предмет осложнений, включая гепатоцеллюлярную карциному (ГЦК). , который развивается у 1–3% таких больных в год [6, 7].Действительно, риск ГЦК в популяции, инфицированной ВГС, в 23–35 раз выше, чем у неинфицированных здоровых людей [8, 9].
Хотя печень считается первичной мишенью инфекции HCV, внепеченочные проявления, такие как смешанная криоглобулинемия (MC), это системное опосредованное иммунным комплексом заболевание, характеризующееся пролиферацией B-клеток, которая может перерасти в явные B-клетки. Неходжкинская лимфома (B-NHL) примерно у 10–20% пациентов через несколько лет после постановки диагноза часто распознается среди пациентов с хронической инфекцией ВГС [10–12].Более того, эпидемиологические данные убедительно свидетельствуют о тесной связи между хронической инфекцией HCV и de novo B-NHL, не осложняющей течение MC [13–16]. Рассмотрены возможные патогенетические механизмы В-клеточного лимфомагенеза, вызванного ВГС.
2. Эпидемиологическая ассоциация HCV и B-NHL
Эванс и Мюллер предположили, что необходимо выполнить эпидемиологические или вирусологические руководящие принципы, чтобы подтвердить этиологическую роль вируса в данном раке человека [17].Предлагаемые эпидемиологические руководящие принципы включали следующее: (а) географическое распространение вирусной инфекции должно совпадать с географическим распределением опухоли; (б) присутствие вирусных маркеров должно быть выше у субъектов, чем у согласованных контрольных субъектов; (c) вирусные маркеры должны предшествовать опухоли, с более высокой частотой опухолей у людей с маркером, чем у людей без него; (г) профилактика вирусной инфекции должна снизить заболеваемость опухолями [17]. Предлагаемые вирусологические руководящие принципы включали следующее: (а) вирус должен быть способен трансформировать человеческие клетки in vitro; (б) вирусный геном должен проявляться в опухолевых клетках, а не в нормальных клетках; (c) вирус должен быть способен вызвать опухоль у экспериментального животного [17].
Что касается связи между инфекцией ВГС и возникновением В-НХЛ, большинство эпидемиологических рекомендаций Эванса и Мюллера по причинно-следственной связи соблюдаются. ВГС связан с определенными типами B-NHL, особенно в географических регионах с эндемичностью ВГС, таких как Италия, Япония и Египет, где показатели распространенности колеблются от 20% до 40% [14, 15, 18–21], тогда как в неэндемичных регионах , как в Северной Европе, Северной Америке и Великобритании, распространенность инфекции ВГС в B-NHL намного меньше 5% [22–24].Возникает вероятность того, что в этих последних географических регионах, где распространенность ВГС среди субъектов, не затронутых B-NHL, низкая, распространение вируса может быть недавним, что не позволяет наблюдать все последствия для развития B-NHL. Более того, исследования в регионах с низкой распространенностью ВГС могли не включать достаточное количество пациентов, чтобы выявить значительную связь между ВГС и B-NHL [16]. В совокупности эпидемиологический анализ показал, что распространенность инфекции HCV у пациентов с B-NHL составляет примерно 15% [25].Распространенность антител против HCV и / или последовательностей РНК HCV значительно выше у пациентов с B-NHL, чем у пациентов с другими лимфоидными злокачественными новообразованиями или у здоровых субъектов того же возраста. Более того, инфекция ВГС часто на несколько лет предшествует возникновению лимфом [26]. В недавнем метаанализе, посвященном 15 исследованиям, совокупный относительный риск (ОР) всех В-НХЛ среди ВГС-положительных лиц оказался равным 2,5 (95% доверительный интервал (ДИ), 2,1–3,1) в случае контроля. исследований и 2,0 (95% ДИ, 1.8–2.2) в когортных исследованиях [27]. В другом метаанализе были проанализированы данные 23 исследований (4 049 пациентов с НХЛ и 1813 480 контрольных) и выявлена более сильная связь (отношение шансов 5,70) [28]. Следует отметить, что RR, хотя и умеренный (в среднем 2-3) по сравнению с ассоциацией HCV и HCC, был аналогичным образом увеличен для всех основных подтипов B-NHL и первичных участков представления [16, 29]. Лишь немного более высокий ОР для экстранодального по сравнению с узловым B-NHL был зарегистрирован для HCV-положительных пациентов, но это различие в значительной степени связано с ранними исследованиями.Более того, обширные исследования не продемонстрировали четких различий в связи между HCV и основными гистологическими подтипами B-NHL, будь то вялотекущая, а именно фолликулярная, маргинальная (MZL), лимфоплазмоцитарная и хроническая лимфоцитарная лейкемия / небольшая лимфоцитарная лимфома, или агрессивная диффузная большая лимфома. B-клеточная (DLBCL) и лимфома Беркитта [16, 29, 30]. Фактически, самые ранние исследования, предполагающие более сильную связь ВГС с определенными подтипами, такими как лимфоплазмоцитарные / лимфомы Вальденстрема, были выполнены в основном у инфицированных ВГС субъектов с МС, подгруппы пациентов, у которых эти подтипы лимфомы, как сообщалось, были широко распространены [ 16, 29].Напротив, одно из крупнейших на сегодняшний день исследований случай-контроль выявило более высокий OR (3,5 против 2,3) для агрессивных лимфом по сравнению с вялотекущими лимфомами, соответственно, и предположило, что на предыдущие данные также мог повлиять относительно более плохой прогноз, связанный с агрессивными лимфомами [14 ]. Пациенты с DLBCL, связанным с HCV, могут иметь более агрессивные клинические признаки при поступлении по сравнению с HCV-отрицательными пациентами [31, 32].
Возможная связь между конкретными вирусными генотипами и злокачественными лимфопролиферативными заболеваниями остается спорным вопросом.Существует как минимум шесть основных генотипов ВГС, распространенность которых варьируется географически. Генотип 1 является причиной большинства инфекций в Северной Америке, Южной Америке и Европе [7]. Различные клинические исследования не смогли продемонстрировать связь между конкретными вирусными генотипами и B-NHL, но следует также отметить, что этот вопрос не рассматривался специально в нескольких других сериях. Luppi et al. документально подтвердили неожиданно более низкую распространенность генотипа 1b / II HCV у пациентов с B-NHL. Напротив, распространенность генотипов 2a / III и 2b / IV была выше у пациентов с B-NHL, чем у пациентов, находящихся на гемодиализе или хронических заболеваниях печени, что позволяет предположить, что разные варианты HCV могут проявлять больший лимфотропизм [33].Недавние эпидемиологические данные многоцентрового ретроспективного исследования также показали, что генотип 2 может быть более распространенным и канцерогенным у пациентов с лимфомой [34]. Более подробно, HCV-положительные пациенты были классифицированы как пациенты с раком (129 пациентов, включая 53 гематологических злокачественных новообразования и 76 солидных опухолей), иммунокомпетентные (333 пациента) и коинфицированные HCV-HIV (102 пациента). Генотип 1 преобладал (84%) у иммунокомпетентных по сравнению с пациентами с ГЦК (74%) или лимфомой (59%,). Напротив, генотип 2 был более распространен у пациентов с лимфомой (24%) по сравнению с иммунокомпетентными (8%), что давало 3-кратное увеличение риска рака среди пациентов с HCV, чем другие генотипы [34].Интересно, что Pellicelli et al. [19] наблюдали, что пациенты с DLBCL имели более высокую распространенность генотипа 1 и более короткую продолжительность инфекции HCV по сравнению с пациентами с вялотекущим B-NHL низкой степени, которые показали более высокую распространенность генотипа 2 и более длительную продолжительность инфекции HCV. . Поскольку генотип 2 HCV связан с более длительной вирусной инфекцией, предполагалось, что со временем он может вызывать стойкую хроническую иммуностимуляцию B-клеток. Напротив, прямая трансформация лимфоцитов может быть предположена для генотипа 1 HCV в агрессивных лимфомах на основании более короткой продолжительности воздействия вируса [19].Будущие перспективные исследования с участием большого количества пациентов необходимы для дальнейшего изучения различного распределения и канцерогенного потенциала различных генотипов ВГС.
Регресс B-NHL, связанного с ВГС, после противовирусной терапии, вероятно, представляет собой самый сильный аргумент в пользу этиологической связи между инфекцией ВГС и некоторыми лимфомами человека [16, 26]. Несколько клинических испытаний показали, что противовирусная терапия, в основном основанная на пег-интерфероне и рибавирине, приводила к полной или частичной ремиссии лимфомы у HCV-положительных, но не HCV-отрицательных пациентов с B-NHL [29, 35–37].Систематический обзор показал, что полные ответы были достигнуты в 75% случаев ВГС [38]. Регресс лимфомы обычно положительно коррелировал со снижением вирусной нагрузки [29]. Эти испытания проводились на бессимптомных вялотекущих лимфомах на этапе, когда не применялось никакого другого терапевтического вмешательства. При агрессивной лимфоме или симптоматической вялотекущей лимфоме только эрадикация ВГС не является вариантом. Этим пациентам в качестве первого лечения требуется системная терапия ритуксимабом и схемы на основе химиотерапии.Тем не менее, противовирусная терапия для искоренения ВГС может быть вариантом после успешного лечения лимфомы. Остается неясным, может ли эрадикация ВГС после химиоиммунотерапии повлиять на будущую выживаемость [29]. Относительно этой темы La Mura et al. ретроспективно проанализировано 343 пациента с НХЛ [39]. Двадцать пять из 69 ВГС-положительных субъектов получали противовирусную терапию (интерферон и рибавирин) после противоопухолевого лечения с целью искоренения инфекции ВГС. Общая выживаемость (ОВ) была немного лучше у HCV-инфицированных пациентов с НХЛ, получавших противовирусную терапию, по сравнению с нелеченными, даже если это не было статистически значимым.Напротив, выживаемость без признаков заболевания (DFS) была значительно улучшена у пролеченных пациентов по сравнению с нелеченными. Устойчивый вирусологический ответ был получен у 8/25 (32%) HCV-положительных пациентов с НХЛ, прошедших противовирусное лечение. Ни у одного из пациентов, у которых была ликвидирована инфекция ВГС, не было рецидива лимфомы при последующем наблюдении, тогда как у 5/17 из тех, кто не ответил на противовирусную терапию, были рецидивы. При многофакторном анализе независимыми факторами, связанными с лучшим DFS в этой серии, были противовирусная терапия и вялотекущая гистология в начале лимфомы [39].Противовирусное лечение может быть стратегией для усиления результатов успешных схем химиоиммунотерапии, но для дальнейшего изучения этой клинической проблемы необходимы будущие проспективные исследования. Интересно, что недавнее исследование показало, что пациенты, инфицированные HCV, которые получали терапию интерфероном и испытали устойчивый вирусологический ответ, имели коэффициент риска лимфомагенеза, который был значительно ниже, чем у пациентов, которые не получали противовирусное лечение [40]. Эти данные предполагают, что противовирусное лечение также может быть эффективным для предотвращения лимфомагенеза у пациентов, инфицированных HCV.Более того, представляет интерес изучить влияние новых противовирусных агентов прямого действия, таких как ингибиторы протеазы телапревир и боцепревир [11, 41–43], на будущую распространенность и клинические исходы B-NHL у пациентов с хронической инфекцией ВГС. . В то время как риск реактивации вируса гепатита B (HBV) после химиоиммунотерапии хорошо известен и широко рекомендуется профилактическая противовирусная терапия для подавления HBV-ДНК, вопрос реактивации HCV у пациентов с лимфомой, получающих противоопухолевое лечение, менее изучен [29, 44].Однако у значительной части пациентов с ВГС-положительной НХЛ при лечении традиционной химиоиммунотерапией может развиться токсичность для печени из-за прямой цитотоксичности или повышенной токсичности лекарств из-за субоптимального метаболизма лекарств [29, 45]. Добавление ритуксимаба к химиотерапии, по-видимому, не оказывает значительного влияния на токсичность печени [45]. Уровни РНК ВГС, по-видимому, повышаются во время химиоиммунотерапии в результате реактивации вируса, но уровни РНК ВГС впоследствии снижаются через 6 месяцев после лечения, часто без серьезных клинических последствий для большинства пациентов [44].Тем не менее, следует также отметить, что массивный некроз печени может возникать у пациентов с ВГС-положительной лимфомой после отмены химиотерапии или снижения приема кортикостероидов, что указывает на иммуноопосредованный механизм поражения печени [44, 46]. Без исходной дисфункции печени пациенты с HCV-положительным статусом и NHL могут иметь аналогичный результат по сравнению с их HCV-отрицательными коллегами при лечении традиционной химиоиммунотерапией [44, 47]. Защитная роль противовирусной профилактики для подавления репликации ВГС во время противоопухолевого лечения еще не определена [29, 44].Проспективные исследования и более длительное наблюдение необходимы, чтобы установить, имеют ли пациенты с ВГС-положительным B-NHL неблагоприятный исход или будут ли долгосрочные последствия химиоиммунотерапии для прогрессирования заболевания печени [47]. Пациентам с инфекцией ВГС и лимфомой рекомендуется тщательно следить за гепатотоксичностью и уровнем РНК ВГС. Кроме того, гематологи и гепатологи должны работать в тесном сотрудничестве, чтобы оптимизировать ведение инфекции ВГС на протяжении всего лечения лимфомы и улучшить клинический исход [29].
3. Механизмы лимфопролиферации, индуцированной ВГС
Биологическое обоснование исследования причинной связи между инфекцией ВГС и возникновением В-НХЛ основано на эпидемиологических и клинических наблюдениях. Тем не менее, пока имеется ограниченная информация о биологических механизмах лимфопролиферации, вызванной HCV. Данные экспериментальных исследований предполагают, что несколько различных механизмов могут быть вовлечены в опосредованную HCV трансформацию B-клеток [16, 29, 48].
Подобно ассоциации инфекции Helicobacter pylori и MALT-лимфомы желудка, концепция хронической антигенной стимуляции, приводящей к моноклональной злокачественной пролиферации, также может быть применена к HCV (Рисунок 1 (A)) [49, 50]. Интересно, что HCV-ассоциированные B-NHL обычно происходят из зародышевого центра (GC) или пост-GC B-клеток, предполагая, что лимфомагенез происходит, когда B-клетки испытывают соматическую гипермутацию и пролиферируют в ответ на антиген [51, 52]. Дальнейшие доказательства получены из антител и использования гена вариабельного иммуноглобулина (Ig VH) у пациентов с хронической инфекцией HCV и HCV-ассоциированной B-NHL.В трех из пяти ВГС-положительных узловых МЗЛ Marasca et al. выявили использование гена Vh2-69 со сходным CDR3, что указывает на сильно предвзятое и неслучайное использование сегментов VH в этом подтипе опухолей [53]. Эти данные указывают на роль общего антигенного эпитопа, участвующего в отборе и размножении клона В-клеток в происхождении неопластических клеток. Сегмент иммуноглобулина Vh2-69 экспрессируется в ограниченном репертуаре В-лимфоцитов печени плода и, как полагают, участвует в естественном иммунитете.Продуктивная перестройка Vh2-69 присутствует в 1,6% нормальных В-лимфоцитов у взрослых. Vh2-69 реаранжируется в 10-20% B-клеточных хронических лимфоцитарных лейкозах, а моноклональная реаранжировка Vh2-69 также присутствует у большинства пациентов с MC типа II, типичным заболеванием, связанным с HCV [53 ]. Дальнейшее экспериментальное секвенирование вариабельных областей клональных Ig от пациентов с MC и HCV-ассоциированными B-NHL задокументировало ограниченный репертуар генов IgV с экспрессией генов VH и VL (Vh2-69 и V κ 3-A27), предполагая воздействие и ответ к общему антигену [54–56].Следует отметить, что белок E2 HCV является основной мишенью для антител против HCV [57]. Куинн и др. получили клонирование В-клеточного рецептора из одного HCV-положительного DLBCL и его экспрессию в виде растворимого иммуноглобулина [58]. Было показано, что освобожденный иммуноглобулин связывает гликопротеин HCV-E2 таким же образом, как и истинное человеческое антитело против E2, что позволяет предположить, что некоторые HCV-ассоциированные B-NHL могут происходить из B-клеток, которые первоначально были активированы белком HCV-E2. [58]. Аналогичным образом, в описанном случае лейкоза плазматических клеток, ассоциированного с HCV, иммуноблоттинг показал, что обнаруженный в сыворотке моноклональный IgG-каппа был направлен против вирусного белка, а именно, корового белка HCV [59].Эти и другие исследования предполагают косвенную, управляемую антигенами лимфомагенетическую роль HCV, при этом белок HCV-E2 признан одним из наиболее важных антигенов, участвующих в хронической стимуляции B-лимфоцитов [16, 26, 29].
Второй механизм, потенциально вовлеченный в лимфомагенез, связанный с HCV, происходит из высокоаффинного связывания между HCV-E2 и одним из его рецепторов, тетраспанином CD81, экспрессируемым на B-клетках (рис. 1 (B)) [ 16]. CD81, как известно, образует костимулирующий комплекс B-клеток с CD19, CD21 и интерферон-индуцируемыми белками Leu-13 (CD225).Этот комплекс снижает порог активации B-клеток через рецептор B-клеток, связывая антиген-специфическое распознавание и CD21-опосредованное распознавание комплемента [60, 61]. Сообщалось, что взаимодействие CD81 с B-клетками человека комбинацией белка E2 HCV и mAb против CD81 приводит к пролиферации наивных B-клеток, а взаимодействие E2-CD81 вызывает фосфорилирование тирозина белка и гипермутацию генов иммуноглобулинов в В-клеточные линии [62]. Помимо прямого воздействия на В-клетки, взаимодействие CD81 с Т-клетками снижает порог продукции интерлейкина-2, что приводит к сильному увеличению пролиферации Т-клеток.Это может привести к активации Т-клеток в ответ на неоптимальные стимулы и к активации В-клеток со стороны стороннего наблюдателя [63]. Взятые вместе, эти результаты предполагают, что взаимодействие CD81 с B- и T-клетками может приводить к прямой или косвенной активации [16]. Хроническая пролиферация B-клеток в ответ на антигенную стимуляцию или поликлональную активацию может предрасполагать к генетическим повреждениям, таким как транслокация и / или сверхэкспрессия антиапоптотического белка Bcl-2 [64]. В недавнем исследовании линия клеток лимфомы Беркитта человека (клетки Raji) и первичные B-лимфоциты человека (PHB) обрабатывались белком HCV-E2 и частицами HCV, продуцируемыми культурой клеток (HCVcc) [65].Результаты показали, что как E2, так и HCVcc запускали фосфорилирование IkB α с последующим усилением экспрессии генов-мишеней NF-kB и NF-kB, таких как антиапоптотические белки семейства Bcl-2 (Bcl-2 и Bcl-xL). Либо клетки Raji, либо клетки PHB были защищены от смерти, опосредованной FAS. Кроме того, как белок E2, так и HCVcc увеличивали экспрессию костимулирующих молекул CD80, CD86 и самого CD81 и снижали экспрессию рецептора комплемента CD21. Эффекты зависели от взаимодействия E2-CD81 на поверхности клетки, поскольку подавленные CD81 клетки Raji не отвечали на оба лечения.Более того, мутант E2, который теряет активность связывания CD81, не может запускать ответы как клеток Raji, так и клеток PHB. Следует отметить, что эффекты не были связаны с репликацией ВГС в клетках [65]. Следовательно, вовлечение E2-CD81 играет роль в активации B-клеток, защите B-клеток от гибели клеток, вызванной активацией, и регуляции иммунологической функции. Эти последние механизмы могут вносить вклад в патогенез ВГС-ассоциированных лимфопролиферативных заболеваний В-клеток [65]. Более того, было показано, что взаимодействие между HCV-E2 и CD81 на B-клетках стимулирует усиленную экспрессию индуцированной активацией цитидиндезаминазы (AID) и индуцирует двухцепочечные разрывы ДНК в локусе гена IgVH, тем самым способствуя возникновению мутатора. фенотип, повышающий риск злокачественной трансформации В-клеток [66].
Другой предложенный онкогенетический механизм — прямое инфицирование В-клеток ВГС (рис. 1 (C)) [16, 29, 67]. В начале 1990-х присутствие РНК ВГС было продемонстрировано с помощью ПЦР не только в сыворотке / плазме и тканях печени, но и в мононуклеарных клетках периферической крови (МКПК), особенно в В-клетках, пациентов, инфицированных ВГС [68–71 ]. Тем не менее, хотя HCV был обнаружен в лимфоцитах пациентов с HCV и пациентов с MC, только в небольшом количестве случаев РНК-отрицательные цепи, промежуточные репликативные HCV, указывающие на репликацию вируса, также были обнаружены в клетках [72–74].Обнаружение отрицательных цепей РНК HCV в PBMC с помощью полимеразной цепной реакции также может быть связано либо с контаминацией, либо с пассивной абсорбцией циркулирующего HCV, что потенциально может привести к ложноположительным результатам [75, 76]. Marukian et al. показали, что выращенный в культуре HCV реплицируется в клетках гепатомы, но не обнаруживается репликации HCV в B- или T-клетках, моноцитах, макрофагах или дендритных клетках от здоровых доноров [77]. Кроме того, Stamataki et al. предоставили экспериментальные доказательства того, что HCV может инфицировать B-клетки, но B-клетки не способны поддерживать активную репликацию вируса [78].В целом, эти результаты должны указывать на то, что PBMC не может быть допустимо для репликации HCV [16].
Однако сообщалось, что HCV может инфицировать и реплицироваться только в относительно редком подмножестве B-клеток, таких как CD5 + B-клетки. Было показано, что эти клетки экспрессируют высокие уровни CD81 и увеличиваются в печени, инфицированной HCV [79]. В качестве альтернативы, B-клеткам может потребоваться другое событие, такое как коинфекция другим вирусом, а именно вирусом Эпштейна-Барра (EBV), чтобы стать допустимыми для инфекции и репликации HCV [16, 80].Ни РНК HCV, ни вирусные белки обычно не обнаруживаются в лимфоматозных клетках in vivo, за некоторыми исключениями, например, первичный DLBCL печени, который, как было установлено, содержит вирусные нуклеиновые кислоты в результате гибридизации in situ, и случай лимфомы из клеток мантии, из которого линия клеток лимфомы могла быть создана in vitro [26, 81, 82]. Более того, Sung et al. создали линию B-клеток (SB) из инфицированного HCV B-NHL, вирионы которого могут инфицировать первичные гепатоциты человека, PBMC, а также установленную линию B-клеток (клетки Raji) in vitro [83].Дальнейшие исследования предоставили доказательства того, что HCV реплицируется в различных типах гемопоэтических клеток, включая периферические дендритные клетки, моноциты и макрофаги [84–86]. В целом, несмотря на доказательства того, что HCV может инфицировать B-клетки, результаты о его способности реплицироваться в B-клетках и других мононуклеарных клетках крови и индуцировать прямую злокачественную лимфопролиферацию по-прежнему весьма противоречивы [16, 29].
Японская группа недавно выявила трансгенных мышей HCV, которые экспрессировали полный геном HCV в B-клетках (мыши RzCD19Cre) [87].Интересно, что у мышей RzCD19Cre с существенно повышенными уровнями растворимого в сыворотке рецептора интерлейкина-2 α -субъединицы (sIL-2R α ) развивалась B-NHL. Другая модель лимфопролиферативного расстройства на мышах была создана с помощью стойкой экспрессии структурных белков HCV через нарушение регуляторного фактора-1 интерферона (мыши irf-1, , — / — / CN2). Irf-1 — / — / CN2 мыши показали чрезвычайно высокую заболеваемость лимфомами и лимфопролиферативными расстройствами.Более того, эти мыши показали повышенные уровни интерлейкина (IL) -2 и IL-10, а также повышенную экспрессию Bcl-2, что способствовало онкогенной трансформации лимфоцитов. В этой мышиной модели избыточная экспрессия белков, связанных с апоптозом, и / или аберрантная продукция цитокинов были основными событиями, участвующими в индукции лимфопролиферации [87].
Недавнее исследование показало, что B-клетки периферической крови пациентов с хронической инфекцией HCV были инфицированы, а также имели повышенную экспрессию генов, связанную с развитием B-NHL, по сравнению со здоровым контролем [88].Кроме того, было обнаружено, что HCV вызывает высокую частоту мутаций клеточных генов (гены тяжелой цепи иммуноглобулина, Bcl-6, p53 и бета-катенин), в линиях B-клеток и PBMC in vitro, вызывая двухцепочечные разрывы и активируя ошибку. -прон-полимеразы и АИД [89]. Эти мутации клеточных генов амплифицируются в HCV-ассоциированном B-NHL in vivo, что позволяет предположить, что индуцированные HCV мутации в протоонкогенах и генах-супрессорах опухолей могут приводить к онкогенной трансформации инфицированных B-клеток.Так называемый мутаторный фенотип, индуцированный острой и хронической инфекцией ВГС в B-клетках, можно рассматривать как механизм трансформации клеток «ударил и убегал» (рис. 1 (D)) [89].
Было высказано предположение, что ВГС использует B-клетки в качестве резервуаров для стойкой инфекции, что может привести к усиленной экспрессии генов, связанных с лимфомагенезом, в частности, AID, который, как считается, имеет решающее значение для инициации и развития B-NHL [ 67]. Другие исследования показали, что эволюция от лимфопролиферации к злокачественному новообразованию может потребовать второго трансформирующего события, такого как антиапоптотическая перестройка Bcl-2.Транслокация t (14; 18) действительно в значительной степени связана с хронической инфекцией HCV и особенно с MC [90, 91]. Хотя роль проникновения и репликации вируса в B-клетках еще предстоит полностью прояснить, некоторые данные свидетельствуют о том, что присутствие вируса HCV или белков HCV в этих клетках представляет собой онкогенный стимул [16, 29].
4. Заключение
Эпидемиологические исследования четко продемонстрировали корреляцию между хронической инфекцией HCV и возникновением B-NHL.Клинические данные о том, что противовирусная терапия играет важную роль в лечении и профилактике некоторых лимфопролиферативных заболеваний, связанных с HCV, особенно вялотекущей B-NHL, дополнительно подтверждают существование этиопатогенетической связи. Механизмы, используемые HCV для индукции лимфопролиферации B-клеток, отличаются от классических механизмов лимфомагенеза, индуцированного герпесвирусами, которые требуют поддержания геномов EBV или вируса герпеса-8 человека в трансформированных B-клетках как клональных эписомах, вместе с экспрессией набор латентных и, в меньшей степени, литических белков [92].Вполне возможно, что различные предложенные механизмы, а именно: хроническая стимуляция антигеном, высокоаффинное взаимодействие между белком HCV-E2 и его клеточными рецепторами, прямая инфекция ВГС B-клеток и трансформирующие события «ударил и убегали», не исключают друг друга. , но они могут быть объединены в многофакторную модель лимфомагенеза, ассоциированного с HCV (Рисунок 1 (A – D)) [16, 26, 29, 67].
Конфликт интересов
Авторы указали, что потенциальных конфликтов интересов нет.
Выражение признательности
Эта работа была поддержана Итальянской ассоциацией по рисованию суль Канкро, Милан, Италия. Грант № (AIRC IG10621-2010).
.
Срок следующей проверки: 30 января 2022 г.