Ларингит у детей — причины, симптомы, диагностика и лечение
Ларингит у детей – воспаление верхнего отдела респираторного тракта (гортани), сопровождающееся поражением голосового аппарата и расстройством дыхания. При ларингите у детей отмечается «лающий» кашель, осиплость голоса, повышение температуры, затруднение дыхания, иногда – развитие ложного крупа. Диагностика ларингита у детей проводится детским отоларингологом на основании клинической картины, ларингоскопии, вирусологического или бактериального исследования мазка. Лечение ларингита у детей предусматривает соблюдение голосового режима; прием антигистаминных, противовирусных или антибактериальных препаратов; проведение ингаляций, физиотерапии.
Общие сведения
Ларингит у детей — воспалительный процесс, захватывающих слизистую оболочку гортани и голосовые связки. Заболеваемости ларингитом особенно подвержены дети раннего и дошкольного возраста.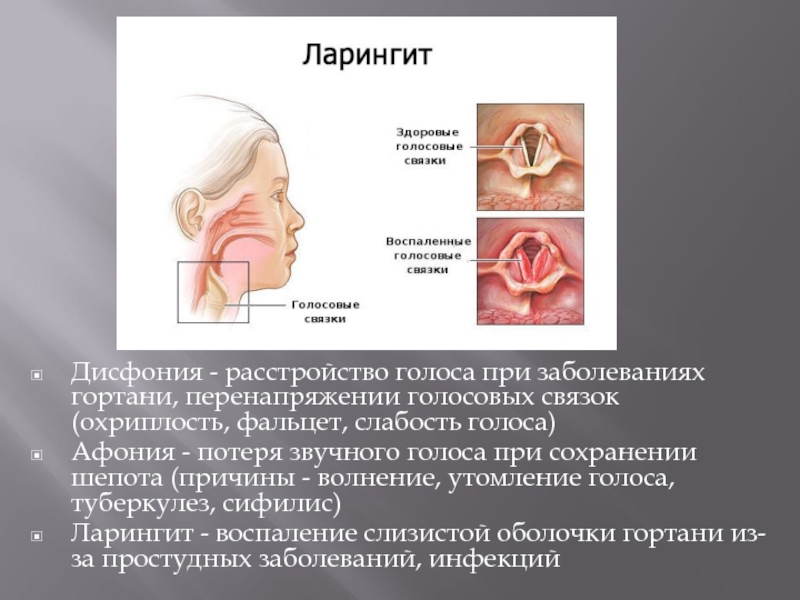 В педиатрии ларингит выявляется у 34% детей с ОРЗ в возрасте до 2-х лет. Ларингит у детей редко бывает изолированным и обычно протекает вместе с трахеитом и бронхитом в виде ларинготрахеобронхита. На фоне ларингита у детей может развиваться острая обструкция верхних дыхательных путей, требующая оказания неотложной помощи. Из вышесказанного следует, что ларингит у детей является далеко не безобидным заболеванием и требует серьезного отношения со стороны родителей, педиатров и детских отоларингологов.
В педиатрии ларингит выявляется у 34% детей с ОРЗ в возрасте до 2-х лет. Ларингит у детей редко бывает изолированным и обычно протекает вместе с трахеитом и бронхитом в виде ларинготрахеобронхита. На фоне ларингита у детей может развиваться острая обструкция верхних дыхательных путей, требующая оказания неотложной помощи. Из вышесказанного следует, что ларингит у детей является далеко не безобидным заболеванием и требует серьезного отношения со стороны родителей, педиатров и детских отоларингологов.
Ларингит у детей
Причины
Развитие ларингита у детей может быть связано с инфекционными, аллергическими, конституциональными, психо-эмоциональными и другими факторами. Чаще всего ларингит у ребенка имеет вирусную природу и вызывается вирусами парагриппа, гриппа, простого герпеса, кори, PC-вирусами, аденовирусами. Ларингиты бактериальной этиологии встречаются у детей реже, однако и протекают значительно тяжелее. В этом случае основными возбудителями выступают гемофильная палочка типа b, стафилококк, пневмококк, гемолитический стрептококк группы А (возбудитель скарлатины), палочка Борде-Жангу (возбудитель коклюша) и др. Благодаря проведению обязательной вакцинации против дифтерии дифтерийный ларингит у детей встречается крайне редко.
Благодаря проведению обязательной вакцинации против дифтерии дифтерийный ларингит у детей встречается крайне редко.
Пик заболеваемости детей ларингитом отмечается в холодное время года. Этому способствует переохлаждение, нарушение носового дыхания, гиповитаминоз, ослабление иммунитета, обострение у ребенка ринита, фарингита, аденоидита, тонзиллита. К развитию ларингита более предрасположены дети с лимфатико-гипопластическим диатезом.
Ларингит аллергической этиологии у детей может развиваться при вдыхании паров лаков, красок, бытовой химии; частиц домашней пыли, шерсти животных; орошении слизистые оболочки носоглотки и полости рта лекарственными аэрозолями; употреблении пищевых аллергенов. Иногда причиной ларингита у детей выступает перенапряжение голосового аппарата (при сильном крике, занятиях хоровым пением и т. п.), сильные психо-эмоциональные потрясения, повлекшие спазм гортани, травмы гортани, аспирация инородных тел, заброс кислого содержимого из желудка при ГЭРБ (рефлюкс-ларингит).
Патогенез
Специфика течения ларингита у детей связана с возрастными анатомо-физиологическими особенностями строения дыхательных путей, а именно — узостью просвета и воронкообразной формой гортани; рыхлостью слизистой оболочки и соединительной ткани, их склонностью к отеку; особенностями иннервации гортани, слабостью дыхательной мускулатуры. Именно поэтому при ларингите у детей часто возникает острая обструкция верхних дыхательных путей и острая дыхательная недостаточность.
Следует отметить, что при отеке слизистой и увеличении ее толщины всего на 1 мм просвет гортани у детей уменьшается наполовину. Кроме этого, в генезе обструкции также играет роль предрасположенность к рефлекторному спазму мышц и механическая закупорка просвета гортани воспалительным секретом или инородным телом. Сужение просвета гортани и нарушение дыхания обычно развивается ночью вследствие изменения лимфо- и кровообращения гортани, уменьшения глубины и частоты дыхательных движений в период сна.
С учетом характера течения ларингит у детей может быть острым и хроническим; осложненным и неосложненным. В соответствиями с эндоскопическими критериями в отоларингологии выделяют острый катаральный, отечный и флегмонозный ларингит; хронический катаральный, гипертрофический и атрофический ларингит. При катаральном ларингите воспаление захватывает только слизистую оболочку гортани; при флегмонозном — подслизистый, мышечный слой, связки и надхрящницу. При гипертрофическом ларингите отмечается разрастание и гиперплазия слизистой гортани; при атрофическом – ее истончение. У детей обычно встречается катаральный и гипертрофический ларингит.
В зависимости от распространения воспалительной реакции различают подсвязочный ларингит, диффузный ларингит у детей, ларинготрахеобронхит.
Симптомы ларингита у детей
Клинические проявления острого ларингита у детей обычно развиваются через 2-3 дня после острой респираторной инфекции. Ребенок жалуется на недомогание, боль при глотании, першение в горле. Может отмечаться повышение температуры (до 37,5° C), головная боль, учащение и затруднение дыхания.
Ребенок жалуется на недомогание, боль при глотании, першение в горле. Может отмечаться повышение температуры (до 37,5° C), головная боль, учащение и затруднение дыхания.
При ларингите у детей резко изменяется голос: он становится глухим, хриплым, слабым или беззвучным – развивается дисфония или афония. Появляется сухой, грубый поверхностный кашель, который через 3-4 дня сменяется влажным, с отхождением слизистой мокроты. Неосложненный острый ларингит у детей обычно длится 5-10 дней.
Стремительное прогрессирование ларингита у детей раннего возраста нередко сопровождается спастическим сужением гортани и развитием острого стенозирующего ларинготрахеита или ложного крупа. Чаще ложный круп возникает у детей в возрасте от 6 месяцев до 6 лет. Клиническое течение ложного крупа у детей характеризуется триадой признаков: лающим кашлем, осиплостью голоса, инспираторной одышкой (стридором). Приступ ложного крупа на фоне ларингита у детей обычно развивается ночью или в предутренние часы. Ребенок просыпается от резкого кашля и удушья; его охватывает беспокойство и возбуждение. Объективно выявляется форсированное свистящее дыхание, тахипноэ, тахикардия, цианоз носогубного треугольника, акроцианоз, потливость и т. д. В тяжелых случаях на фоне ложного крупа может возникнуть сердечно-сосудистая недостаточность и асфиксия.
Ребенок просыпается от резкого кашля и удушья; его охватывает беспокойство и возбуждение. Объективно выявляется форсированное свистящее дыхание, тахипноэ, тахикардия, цианоз носогубного треугольника, акроцианоз, потливость и т. д. В тяжелых случаях на фоне ложного крупа может возникнуть сердечно-сосудистая недостаточность и асфиксия.
Хронический ларингит наблюдается у детей старшего возраста. Для него характерна преходящая или стойкая дисфония, утомляемость при голосовой нагрузке, саднение и першение в горле, рефлекторный кашель. При обострении ларингита у детей данные явления усиливаются.
Диагностика ларингита у детей
Для установления диагноза ларингита детскому отоларингологу обычно достаточно данных анамнеза и клинической картины. Специальное отоларингологическое обследование ребенка включает фарингоскопию, риноскопию, отоскопию, пальпацию шейных лимфатических узлов.
Основная роль в инструментальной диагностике ларингита у детей принадлежит ларингоскопии, в ходе которой обнаруживается гиперемия, отек, усиление сосудистого рисунка или петехиальные кровоизлияния в слизистую оболочку гортани; утолщение и неполное смыкание голосовых складок при фонации.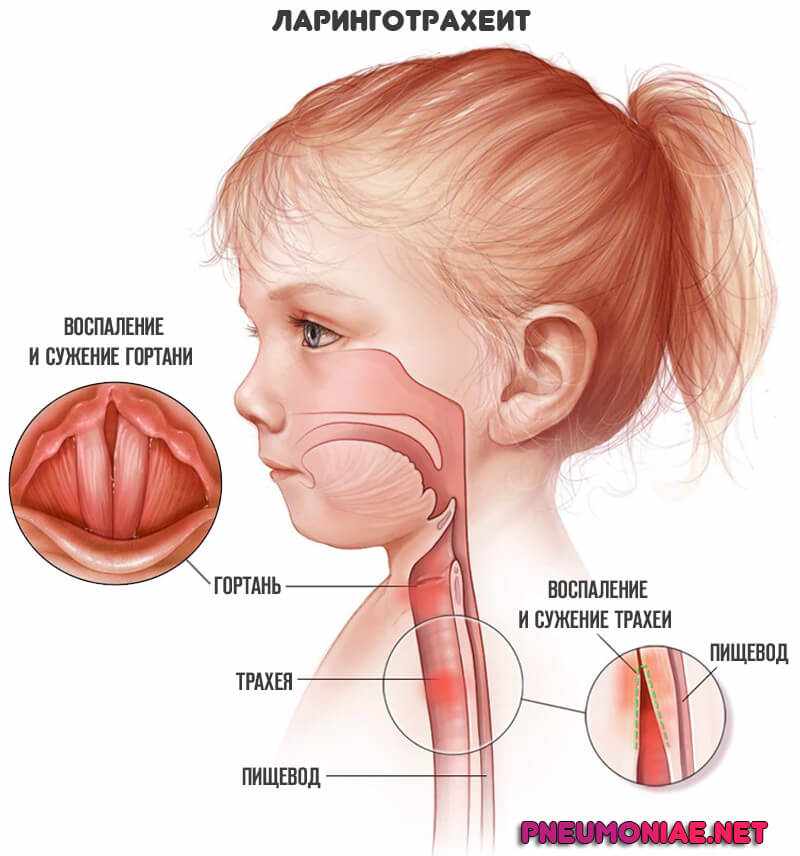 Для идентификации возбудителя ларингита у детей проводится бактериологическое, вирусологическое или ПЦР-исследование смывов из верхних дыхательных путей.
Для идентификации возбудителя ларингита у детей проводится бактериологическое, вирусологическое или ПЦР-исследование смывов из верхних дыхательных путей.
Стойкие нарушения голоса у детей, обусловленные ларингитом, требуют консультации врача-фониатра, логопеда и фонопеда; проведения исследования голосовой функции.
Ложный круп у детей необходимо дифференцировать от дифтерии гортани (истинного крупа), инородного тела гортани, заглоточного абсцесса, папилломатоза гортани, аллергического отека гортани, эпиглоттита, врожденного стридора, обусловленного ларингомаляцией, ларингоспазма вследствие спазмофилии и др.
Лечение ларингита у детей
Терапия ларингита у детей предполагает организацию лечебно-охранительных мероприятий: постельного режима, голосового покоя, температурного комфорта, достаточной влажности. Диета ребенка должна быть щадящей, исключающей холодную, горячую, раздражающую пищу, газированные напитки. Хорошим лечебным эффектом при ларингите обладает теплое щелочное питье, сухое тепло на область шеи (повязки, согревающие компрессы), небулайзерная терапия, лекарственные ингаляции, банки, горчичники.
При ларингите детям назначаются физиотерапевтические процедуры (УВЧ, электрофорез на область гортани, микроволновая терапия, фонофорез, УФО передней поверхности шеи). При стойко сохраняющихся нарушениях голоса показаны логопедические занятия по коррекции дисфонии.
Медикаментозная терапия ларингита у детей включает прием противовирусных или антимикробных препаратов, НПВС, антигистаминных, противокашлевых или отхаркивающих средств. При ларингите у детей широко используются местные препараты антисептического действия – аэрозоли, таблетки для рассасывания; при необходимости проводится эндоларингеальное введение лекарственных препаратов.
В случае развития ложного крупа необходимо немедленное начало терапии, направленной на уменьшение или ликвидацию отека и спазма гортани, восстановление нормального дыхания. До приезда «скорой помощи» следует придать ребенку вертикальное положение; обеспечить доступ свежего, увлажненного воздуха; провести щелочную ингаляцию, отвлекающие процедуры (горячие общие или ножные ванны). В стационаре ребенку проводится кислородотерапия и ингаляции; вводятся спазмолитические, гормональные, антигистаминные препараты. При крайней степени стеноза гортани выполняется интубация или трахеостомия, ИВЛ.
В стационаре ребенку проводится кислородотерапия и ингаляции; вводятся спазмолитические, гормональные, антигистаминные препараты. При крайней степени стеноза гортани выполняется интубация или трахеостомия, ИВЛ.
Прогноз и профилактика
При неосложненном ларингите у детей прогноз благоприятен. Большинство детей в школьном возрасте «перерастает» заболевание, однако при частых эпизодах воспаления возможен исход в хронический ларингит. При развитии ложного крупа прогноз во многом определяется адекватностью оказания первой помощи; при критическом стенозе гортани возможен летальный исход вследствие асфиксии.
Комплекс профилактических мероприятий, направленных на предупреждение ларингита у детей, предусматривает повышение неспецифического иммунитета, своевременное лечение заболеваний ЛОР-органов, вакцинацию против основных детских инфекций, исключение контакта с потенциальными аллергенами, соблюдение рационального голосового режима.
Детский голос — тонкие струны души вашего ребенка
На приеме у врача-фониатра
Детский голос — тонкие струны души вашего ребенка
«У моего ребенка постоянная охриплость голоса, хотя он не простужен и не имеет каких-то хронических заболеваний.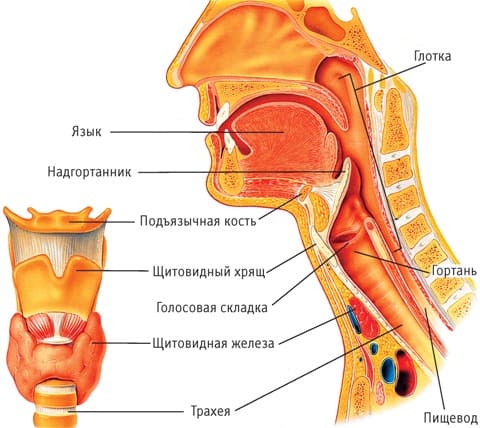 Посоветуйте, что делать и к какому специалисту нужно обратиться»
Посоветуйте, что делать и к какому специалисту нужно обратиться»
Наталья Зайцева, г. Ростов
С вопросами о том, почему у наших детей возникают проблемы с голосом, и как эти проблемы решить, родители обращаются все чаще. А число детей, имеющих измененный тембр – от легкой охриплости-гиперназальности, до выраженных нарушений тональности и силы звучания голоса, постоянно растет. С чем это связано и как в таких случаях помочь ребенку? На эти вопросы сегодня отвечает ведущий специалист ОКДЦ, врач оториноларинголог – фониатр высшей категории Надежда Филоненко.
Осторожно – голос!
Надо признать, что голосовые перегрузки, связанные с воспитанием ребенка в детских дошкольных учреждениях, занятия в вокальных и хоровых коллективах, где зачастую нет опытных педагогов, экологические и социальные проблемы, приводят к тому, что с детьми, страдающими заболеваниями голосового аппарата, врачу приходится сталкиваться все чаще.
К сожалению, и педагоги, и сами родители, редко вспоминают о том, что органы дыхания у детей отличаются некоторыми особенностями. Носовые ходы, глотка, гортань, трахея и бронхи у ребенка сравнительно узкие и покрыты нежной слизистой оболочкой, мышечная ткань этих органов развита слабо, хрящи гортани мягкие и легко сдавливаются. Поскольку грудная клетка у детей как бы приподнята, а ребра не могут опускаться при дыхании так низко, как у взрослых, дети не в состоянии делать глубокие вдохи, что, безусловно, ограничивает силу голоса и длительность звучания.
Наш ребенок растет и постоянно меняется. Но процесс этот происходит неравномерно. Это касается и голосового аппарата. Если рост носоглотки и околоносовых пазух в основном заканчивается к периоду полового созревания , к 12-14 годам, то все остальные органы завершают свой рост лишь с окончанием этого периода — условно к 18-19 годам.
Почему теряется «серебристость»?
Каждые 2-3 года голос ребенка меняет свои качества. Из «серебристого» с диапазоном звучания 5-6 нот он становится насыщенным, обретает полноту звучания, «металлический» оттенок. Постепенно увеличивается его диапазон, у подростков он может быть равен двум октавам.
Как правило, становление голоса складывается по подражанию в возрасте до 7 лет, и зависит от того, каким были голос и манеры его использования у окружающих-родителей, педагогов, воспитателей, сверстников. Процесс
Развития голоса у детей проходит 4 периода:
- Дошкольный (6-7 лет)
- Домутационный (7-12 лет)
- Мутационный (12-15 лет)
- Постмутационный (15-19 лет)
Дошкольный период характерен тем, что гортань у ребенка по сравнению с взрослыми имеет довольно высокое положение . Кроме того, во всех отделах гортани большое количество слизистых желез, лимфатической и соединительной ткани, они как бы заменяют собой некоторые отсутствующие внутренние мышцы гортани.
Голосовые мышцы, располагающиеся в толще голосовых складок, в виде отдельных пучков начинают формироваться с 5 лет и развиваются примерно к 11-12 годам, то есть уже во втором периоде — домутационном. Поэтому у детей до 10 лет отмечается фальцетный механизм голосообразования, Голосовые складки у них никогда не смыкаются полностью, образуя щель в виде треугольника или линейной формы. Это и есть фальцет.
К 11-12 годам голосовая мышца начинает оформляться в самостоятельную и принимать участие в процессе голосообразования. В этом возрасте появляется еще один механизм фонации — грудной. На нижних тонах диапазона появляется грудное звучание голоса, на высоких – по-прежнему остается фальцетное. При этом на низких тонах голосовые складки смыкаются полностью, на высоких отмечается узкая линейная щель, свойственная фальцету.
Затем наступает собственно мутация — период смены голоса, физиологическое состояние, связанное с изменением функции гортани и всего организма во время полового созревания. Обычно этот период проходит незаметно для ребенка и его родителей и не сопровождается какими-либо нарушениями, если процесс протекает медленно, постепенно. При остром течении мутации происходят резкие изменения в голосе — срывы, появление низких звуков, внезапное «соскакивание на фистулу» . Такие изменения заметны и для ребенка, и для его родителей. Особенно ощущают эти симптомы поющие дети. У некоторых подростков голос становится грубым, хриплым, без модуляций.
Трудности подросткового возраста
Мутация наступает в возрасте 12-15 лет. Причем, это характерно не только для мальчиков, но и для девочек. Хотя у девочек изменения голоса протекают обычно плавно, без скачков, без болезненных ощущений в гортани. В этот период появляются вторичные половые признаки. Ребенок повышенно нервозен. Происходят выраженные анатомические изменения в гортани: хрящи гортани увеличиваются в размерах (у мальчиков в продольном, а у девочек в поперечном направлении ). Отмечается быстрый рост голосовых складок, в период мутации длина их у мальчиков увеличивается 1,5 раза, а у девочек только на одну треть.
Голос подростка понижается почти на октаву. Меняется и его тембр: голос из альта переходит в тенор, баритон или бас. У девочек наблюдается расширение диапазона как в сторону низких, так и в сторону высоких частот.
Мутационный период длится, как правило, 1-2 года, но иногда он может быть очень коротким (несколько дней-недель) или затянуться на несколько лет. Нередки случаи исключительно быстрой смены голоса: у мальчика, разговаривающего накануне детским голосом, вдруг обнаруживается голос взрослого мужчины. У ребят, много болевших в детстве, слабо развитых физически, половое созревание запаздывает. При этом значительно отстает в развитии и голосовой аппарат. В этих случаях голос может остаться инфантильным долгое время, даже в возрасте взрослого мужчины.
Доктор вам поможет
Детский и подростковый возраст характеризуется неустойчивостью нервной системы. И не секрет, что послемутационному периоду свойственна особая ранимость. В этом возрасте голосовой аппарат быстро «устает». Чрезмерно громкое пение, крик, несоблюдение возрастного диапазона -пение «взрослых» песен, сольные выступления на эстраде, пение во время респираторного заболевания, все это может привести к значительным нарушениям голоса и развитию таких заболеваний, как узелки, полипы и кисты голосовых складок, хронический ларингит, подслизистая гематома гортани , кровоизлияние в голосовую складку.
Дети с повышенным темпераментом, о которых говорят, что они и минуты не сидят на месте, много разговаривают, кричат, часто страдают узелками голосовых складок ,(«узелками крикунов»). К вечеру голос у них «садится», хрипнет, ребенок говорит шепотом. Стрессовые ситуации, испуг, страх, переживание, особенно у девочек, могут явиться причиной психогенной афонии. Возникновению нарушений голоса у детей способствуют различные заболевания других органов: риносинуситы, фарингиты, тонзиллиты, тугоухость, хронические бронхиты и трахеиты, болезни сердечно-сосудистой системы, эндокринные болезни.
При любом нарушении голоса, особенно длительно сохраняющемся, требуется тщательное обследование ребенка. Для этого необходима консультация оториноларинголога-фониатра с обязательным осмотром гортани. В ОКДЦ для такой диагностики используются различные методики, начиная от простой ларингоскопии с помощью гортанного зеркала и заканчивая проведением оптической эндоскопии гортани.
Оптическая эндоскопия гортани может осуществляться как жестким эндоскопом, так и с помощью фиброскопа. Обе методики высоко информативны. Однако выявить мельчайшие изменения вибраторной активности голосовых складок, что очень важно у поющих детей, особенно в период мутации, позволяет только стробоскопия гортани.
При стробоскопическом исследовании гортани (специальном осмотре гортани в режиме импульсного света) во время фонации (произношении или пении гласных звуков) колебания голосовых складок становится видимым, что позволяет уточнить характер голосовых нарушений. Выполнить осмотр гортани этими методами можно с возраста 7-8 лет, в связи с эмоциональными и поведенческими особенностями маленького пациента. В более раннем возрасте такая процедура может быть выполнена только в условиях общего обезболивания , под легким наркозом, который безопасен для организма.
Все знают, что любое заболевание легче предупредить , чем лечить. То же можно сказать и о нарушения голоса.. Исследования показали, что пение оказывает благоприятное влияние не только на гортань, но и на организм ребенка в целом, и на его интеллект. Но репертуар должен быть правильно подобран по диапазону, текст понятен для ребенка, а продолжительность занятий пением не должна превышать 30-45 минут.
Для профилактики стойких нарушений голоса у ребенка необходимо соблюдение гигиены голоса, санация очагов хронической инфекции дыхательных путей, а при появлении расстройства голоса в виде охриплости, грубости или осиплости — своевременное обращение к врачу-фониатру.
Ларингит у детей — Into-Sana
Ларингит — это воспаление гортани, возникающее в результате негативного воздействия на ее слизистую оболочку болезнетворных микроорганизмов или факторов внешней среды. У детей болезнь особо выраженная, так как их дыхательная система еще не сформировалась окончательно.
Причины возникновения ларингитаВирусные и бактериальные инфекции являются главной причиной ларингита. Они активизируются в весенне-осенний период, когда организм ребенка ослаблен в результате гиповитаминоза. Также здесь играет роль влажность атмосферы и переохлаждение организма. В это время дети часто болеют острыми респираторными вирусными инфекциями (ОРВИ). Классическим возбудителем болезни является парагрипп, но другие вирусы (грипп, корь, аденовирус) также становятся причиной этого заболевания.
Когда чужеродный микроорганизм попадает в слизистую оболочку, он вызывает там воспаление, что сопровождается отеком и сужением просвета гортани. Это состояние может доходить до критической степени, когда ребенку трудно дышать, и он задыхается, что носит название ложного крупа.
Современные дети часто имеют проблемы с иммунной системой. Виной этому становится неблагополучная экологическая обстановка, пищевые добавки, недостаточное питание и т. д. Когда организм неадекватно реагирует на продукты питания, пыль, шерсть домашних животных, пыльцу растений или другие аллергены, возникает обильное выделение слизи и сужение просвета дыхательных путей. Ларингит в этом случае будет иметь аллергическую этиологию.
Существенную роль в развитии болезни играет перенапряжение голоса. Ребенок может много плакать, раздражая свои связки, чем усугубляет процесс. Успокоить в таком случае юного пациента и уберечь его гортань – главное задание родителей и педиатра.
Виды ларингитаПрежде всего, ларингит бывает острый и хронический, что зависит от длительности его течения и клинической картины.
Острый ларингит длится несколько дней, сопровождается выраженными симптомами и не имеет цикличности. Хронический вариант беспокоит ребенка месяцами, и даже годами. При этом наблюдаются периоды полного благополучия и возобновления симптоматики. Затяжной ларингит появляется при активизации неспецифической микрофлоры, которая поражает слизистую оболочку гортани. Виной этому могут быть аномалии дыхательной системы (искривленная носовая перегородка, полипы, гипертрофический ринит). Также причиной становятся другие воспалительные заболевания ротоглотки (тонзиллиты, риносинуситы, кариес и др.).
В зависимости от причины возникновения выделяют следующие варианты заболевания:
- Инфекционный, который в свою очередь делится на бактериальный и вирусный. Спектр возбудителей очень широк: это могут быть стрептококки, дифтерийная или коклюшная палочка, микобактерии, вирус кори и многие другие.
- Аллергический, который провоцируется специфическими аллергенами.
- Атрофический ларингит не имеет четкой причины. Это могут быть как вирусные возбудители, так и агрессивные вещества, находящиеся в воздухе. Главный признак этой формы — атрофия слизистой оболочки.
Острый ларингит может иметь разные морфологические изменения. Различают следующие варианты:
- Острый катаральный ларингит. Возникает в основном на фоне острой респираторной вирусной инфекции. Он является продолжением катарального воспаления полости носа, горла и верхних дыхательных путей во время простуды. Также катар при ларингите возникает в случае активизации собственной микрофлоры. Это происходит во время переохлаждения или интенсивных нагрузок на голосовые связки (например, во время пения или длительного разговора). Слизистая оболочка отечна, гиперемирована. Ее внешняя поверхность повреждена, но глубокие слои сохраняют функциональность. Клинически у ребенка появляется сухой кашель, который позже переходит в мокрый. Температура, как правило, не повышается или держится на субфебрильных цифрах (до 37,5°С).
- Геморрагический ларингит. Чаще всего является следствием гриппа, возбудитель которого повреждает мелкие сосуды и вызывает кровотечения. Появление геморрагического ларингита провоцируется перенапряжением голоса (длительный изнуряющий кашель или пение). Морфологически можно определить наличие расширенных сосудов на слизистой оболочке, эрозий эпителия, участков кровоизлияний в гортани. Ребенок с этой формой заболевания будет жаловаться на сухой кашель, ощущение постороннего предмета в горле, мокрота будет с прожилками крови. Важно знать, что обильное кровотечение или наслоение корочек иногда приводят к удушью, а это требует немедленной госпитализации.
- Стенозирующий ларингит (синдром ложного крупа). Отличается от истинного крупа тем, что возникает из-за отека слизистой оболочки дыхательных путей, а не из-за наслоения фибринозных пленок (как при дифтерии). Синдром ложного крупа часто появляется у детей с аллергическим диатезом и характерен для раннего возраста. Это объясняется особенностями строения дыхательной системы. Просвет бронхов меньше в диаметре, слизи выделяется больше, а повышенная реактивность иммунной системы усугубляет воспалительный процесс. Именно это приводит к тому, что переохлаждение, неблагоприятный климат, проникновение вирусной инфекции или воздействие токсических агентов провоцирует отек и критическое сужение бронхов. Чаще всего ложный круп возникает молниеносно в ночное время суток. Ребенка беспокоит приступообразный «лающий» кашель, экспираторная одышка. Воздух входит в грудную клетку, но выходит с трудом из-за сужения дыхательных путей. Голос становится хриплым, шумным, вплоть до афонии (полной потери голоса). При стенозирующем ларингите меняется внешний вид больного: губы, нос, кончики ушей, а нередко и все лицо приобретает синий оттенок.
- Гнойный ларингит возникает вследствие травмы верхних дыхательных путей, проглатывания инородного тела, затяжных воспалительных процессов. Характеризуется появлением флегмон — разлитых участков гнойного экссудата, которые могут распространяться за пределы гортани.
Симптомы данного заболевания на первых этапах ничем не отличаются от обычной простуды. У ребенка поднимается температура, появляется боль в горле, осиплость голоса, периодический сухой кашель. При прогрессировании отека сужается просвет гортани и присоединяется «лающий» кашель — основной признак ларингита. Развивается одышка, чувство нехватки воздуха, которое в тяжелых случаях перерастает в удушье.
Диагностика ларингитаНа этапе первичной диагностики проводится сбор жалоб и осмотр больного. Определяется степень дыхательной недостаточности, характер изменения зева (покраснение, отечность, наличие гнойных пленок). Более точную информацию дает исследование с помощью ларингоскопа — специального инструмента для визуализации гортани и связок. Проводят прямую или непрямую ларингоскопию. В сомнительных случаях необходимо делать биопсию — морфологическое исследование образца слизистой оболочки гортани.
Также ребенку проводят общий анализ крови, который дает возможность оценить воспалительные изменения: повышение числа лейкоцитов или лимфоцитов (в зависимости от того, бактериальной или вирусной природы заболевание), скорость оседания эритроцитов (СОЭ).
Следующий шаг — определение специфики возбудителя. Для этого применяют серологические методики, проводят анализ мокроты с использованием бактериологии и бактериоскопии.
Методы лечения ларингитаЛечение ларингита зависит от этиологии и степени тяжести.
Вирусные ларингиты лечатся симптоматически. В первую очередь, здесь важен питьевой режим. Теплой жидкости необходимо много, можно использовать горячее молоко с медом или чай. Режим дня должен быть обязательно щадящим, ребенку надо сохранять силы для борьбы с болезнью. Также даются противовирусные средства. Важно отметить, что они эффективны только в первые дни болезни. Для купирования лихорадки используют противовоспалительные препараты. С целью санации ротовой полости делают полоскание специальными антисептическими растворами. Противокашлевые препараты и бронходилятаторы препятствуют раздражению связок и ускоряют выздоровление, поэтому их применение необходимо.
При ларингите бактериальной этиологии назначают антибиотики. Антигистаминная терапия применяется при аллергических ларингитах.
Особое внимание необходимо обратить на ларингит со стенозом. Здесь обычное медикаментозное лечение не поможет, так как имеются признаки дыхательной недостаточности. На догоспитальном этапе и в легких случаях применяют отвлекающую терапию (горчичники, горячие ванны). В более тяжелых вариантах вводят глюкокортикоиды, а при выраженном стенозе выполняется интубация трахеи. Ее проведение часто становится невозможным, из-за чего прибегают к проведению трахеостомии.
Последствия ларингитаПри отсутствии адекватного лечения ларингит может иметь серьезные последствия. Доказано, что хронический ларингит часто приводит к опухоли гортани. Это может быть обычная фиброма или папиллома, но бывают и злокачественные новообразования. Затяжное воспаление в области связок со временем приводит к осиплости голоса или его полной утрате.
Острый ларингит чреват возникновением стеноза, который опасен летальным исходом. Если бактериальная инфекция осложняется флегмоной, существует высокий риск сепсиса, так как возбудитель может занестись в кровь.
Всех этих осложнений можно избежать, если вовремя обратиться к врачу. Опытные педиатры клиники Into-Sana обследуют Вашего ребенка и назначат ему эффективное лечение.
Ларингит
Ларингит у детей обычно возникает в межсезонье, и речь в этом случае идет о воспалении гортани. Дети болеют ларингитом чаще взрослых, поскольку защитные механизмы, расположенные в носоглотке, развиты у них недостаточно хорошо, из-за чего возбудители болезни (аллергическая реакция или вирусы) быстро попадают в гортань и вызывают воспаление.
Основная причина появления ларингита у детей – ОРВИ. Кроме того, благоприятные условия для развития болезни создает строение их гортани и голосовых связок: подслизистый слой в этой области очень рыхлый и быстро воспаляется, а сама гортань и голосовая щель узкие, поэтому вызванный воспалением отек перекрывает доступ воздуха.
Ларингит у детей развивается на фоне насморка, позже появляется сухой лающий кашель, голос ребенка становится сиплым, он часто и с трудом дышит (вечером и рано утром затруднение усиливается, и на вдохе возникает характерный свист). Немного повышается температура, появляется першение в горле, становится больно глотать, “садится” голос. Спустя 3-4 дня кашель делается влажным, и состояние ребенка налаживается. В целом болезнь длится от 7 до 10 дней.
У детей встречается катаральный и гипертрофический ларингит. Первый характеризуется жалобами на першение в горле, малыша беспокоит кашель, голос становится осиплым. Во втором случае признаки болезни проявляются острее, а на голосовых связках возникают образования в виде узелков, вызывающих хрипоту. Кроме того, ларингит бывает острым и хроническим, который часто бывает связан с аллергией.
Ларингит у детей может вызывать осложнения, самым серьезным из которых является ложный круп. Чаще всего он возникает у детей до 5 лет, и тогда воспаление гортани приводит к появлению отека, который мешает нормально дышать.
Лечение ларингита надо начинать как можно скорее, чтобы не рисковать развитием осложнений. Очень важно, чтобы малыш не напрягал голосовые связки и дышал в основном носом. Нужно позаботиться о том, чтобы влажность воздуха в детской была достаточной, иначе слизистые оболочки дыхательный путей будут пересыхать. Следите за тем, чтобы малыш побольше пил, причем жидкость должна быть теплой и щелочной. Врач назначит ему лекарства, которые снимут раздражение гортани и отек тканей, например, травяные сиропы и антигистаминные (противоаллергические) средства. Лечебные ингаляции нужно проводить только с использованием специального прибора и по рекомендации доктора. Не нужно давать ребенку леденцы «от кашля», поскольку в гортань – орган, который, как мы помним, воспаляется при ларингите, слюна не попадает, и от хрипоты и боли они не избавят. Если врач поставил диагноз «ларингит», нужно подготовиться к долгому курсу лечения и аккуратному выполнению всех назначений специалиста, чтобы не рисковать распространением инфекции в область легких.
Знаете ли вы эту важную информацию о охриплости у младенцев?
Почти каждый слышал хриплый хриплый голос взрослого или ребенка. Но что происходит, когда охриплым голосом является младенец? Что его вызвало и что с этим делать?
Что такое охриплость?
Охриплость — это общий термин, используемый для описания натянутого, хриплого или хрипящего голоса, связанного с изменениями громкости или высоты тона, который часто требует дополнительных усилий для использования.
От чего мой ребенок охрип?
Охриплость у младенцев возникает по ряду причин.Одна из самых распространенных — злоупотребление. Если ребенок слишком много плачет, это может привести к перегрузке его голосовых связок. Это ничем не отличается от того, когда вы проводите слишком много времени, болея на концерте или спортивном мероприятии. В редких случаях плач также может вызвать такую нагрузку на голосовые связки, что у ребенка могут образоваться узелки.
Если ваш ребенок заболел, у него может скопиться лишняя мокрота. Младенцы часто не могут эффективно прочистить горло, поэтому это скопление может повлиять на их голос.
Кислотный рефлюкс, который часто встречается у младенцев, иногда может приводить к отеку голосового аппарата, который также может способствовать охриплости голоса.
В очень редких случаях у вашего ребенка может быть что-то более серьезное, например, слабость голосовых связок, врожденный дефект голосового аппарата или даже опухоль, сказал доктор CEENTA ЛОР Джад Джаббур, доктор медицины. Часто осмотр для оценки голосового аппарата помогает определить, присутствует ли такое состояние и какое лечение будет лучше всего для него.
Как лечить охриплость голоса у ребенка?
Если ваш ребенок много плачет и его охриплость вызвана чрезмерным использованием, к сожалению, нет другого лечения, кроме как успокоить и успокоить его, как вы, вероятно, в любом случае.«Если вы пытаетесь позволить им плакать по какой-то причине, например, для тренировки сна, их охриплость не должна мешать вам достичь этой цели», — сказал доктор Джаббур.
Если проблемы с голосом вызваны болезнью или кислотным рефлюксом, лечение основного заболевания может помочь с охриплостью. Врач вашего ребенка может назначить лекарство в зависимости от состояния и его тяжести. Если предполагается, что у вашего ребенка одно из более редких состояний, перечисленных выше, ваш врач может порекомендовать дальнейшее обследование или даже хирургическую процедуру, хотя нехирургического лечения часто бывает достаточно.
Если вы не уверены в том, что вызывает охриплость вашего ребенка, не стесняйтесь показать его врачу CEENTA ENT. Они смогут поставить диагноз вашему ребенку и помочь вам составить план, чтобы он почувствовал себя лучше и здоровее.
Этот блог предназначен для только в информационных целях. По конкретным медицинским вопросам обращайтесь ваш врач. Доктор Джаббур практикует в нашем офисе SouthPark. Вы ищете детского ЛОР-врача? Звоните 704-295-3000. Вы также можете записаться на прием онлайн или через myCEENTAchart.
Диагностика стридора у детей
Слово «стридор» происходит от латинского слова «stridulus», что означает скрип, свист или скрежет. Стридор — это резкий вибрирующий звук переменной высоты, вызванный частичной закупоркой дыхательных путей, что приводит к турбулентному потоку воздуха через дыхательные пути. Хотя стридор может быть результатом относительно доброкачественного процесса, он также может быть первым признаком серьезного и даже опасного для жизни расстройства. Стридор является тревожным симптомом для своих жертв и их родителей и представляет собой диагностическую проблему для врачей.Таким образом, стридор требует немедленного внимания и тщательной оценки, чтобы выявить точную первопричину. В этой статье рассматривается этиология стридора у детей и предлагается подход к оценке и устранению проблемы.
Этиология и клинические проявления
Причины стридора у детей в зависимости от места обструкции перечислены в таблице 1.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Причины стридора у детей в зависимости от места обструкции
Нос и глотка | |
Атрезия хоан | |
Лингвальная щитовидная железа или киста щитовидно-язычного канала | |
Макроглоссия | |
| Микрогнатия | |
Заглоточный или перитонзиллярный абсцесс | |
Гортань | |
Ларингомаляция | |
Паутина ларингеальной группы, киста40002000 Ларингоцеле 04 | 956 |
Острый спазматический ларингит (спазматический круп) | |
Эпиглоттит | |
Паралич голосовых связок | |
Ларинготрахеальный стеноз | |
Стеноз ларинго-трахеи | |
0 | |
Кистозная гигрома | |
Подсвязочная гемангиома | |
Папиллома гортани | |
Ангионевротический отек | 02Ларингия Психоаналитический стридор |
Трахея | |
Трахеомаляция | |
Бактериальный трахеит | |
Наружное сжатие |
Причины стридора у детей в зависимости от места обструкции
Нос и глотка | |
Атрезия хоан | |
Язычная щитовидная железа или киста щитовидной железы | |
6 | |
6 | Микрогнатия |
Гипертрофические миндалины / аденоиды | |
Заглоточный или перитонзиллярный абсцесс | |
Гортань | |
Ларингвальная гортань | |
Ларингома | |
Ларинготрахеобронхит (вирусный круп) | |
Острый спазматический ларингит (спазматический круп) | |
Эпиглоттит | |
| Паралич голосовых связок | |
Стеноз ларинготрахеального отдела | |
Интубация | |
Инородное тело | |
Кистозная гигрома | |
Подсвязочная глотка 0521 | |
Ларингоспазм (гипокальциемическая тетания) | |
Психогенный стридор | |
Трахея | |
02Трахеомаляция6 |
НОС И ФАРИНКС
Атрезия хоан.Атрезия хоан, хотя и встречается редко, но является наиболее частой врожденной аномалией носа. Атрезия хоан возникает из-за стойкости букконазальной перепонки в задней части ноздрей на заднем крае твердого неба. Односторонняя атрезия хоан обычно не вызывает каких-либо клинических проблем, если только контралатеральная сторона не заблокирована, например, в результате инфекции верхних дыхательных путей. Двусторонняя атрезия хоан — это опасное для жизни состояние и общепризнанная причина обструкции дыхательных путей и респираторного дистресса у новорожденных.
Язычная щитовидная железа или киста щитовидной железы. Язычная щитовидная железа возникает из-за недостаточности опускания щитовидной железы. Киста щитовидной железы возникает из остатков щитовидно-язычного протока.
Клинически киста щитовидной железы представляет собой гладкое дискретное образование по средней линии шеи в любом месте от подъязычной кости до щитовидной железы. Обычно масса движется вверх, когда язык высовывается. Язычная щитовидная железа или киста щитовидной железы, если она достаточно велика, могут вызвать обструкцию дыхательных путей и стридор.
Макроглоссия. Макроглоссия может быть результатом синдрома Беквита-Видемана, синдрома Дауна, болезни накопления гликогена и врожденного гипотиреоза. Язык может быть достаточно большим, чтобы закрывать глотку.
Микрогнатия. Закупорка ротоглотки может быть результатом микрогнатии из-за смещения языка кзади. Обструкция обычно ухудшается в положении лежа на спине, поскольку сила тяжести отталкивает язык все дальше назад.1 Микрогнатия — классическая особенность синдрома Пьера-Робена (рис. 1), синдрома Тричера-Коллинза и синдрома Халлерманна-Штрайфа.
Просмотр / печать Рисунок
РИСУНОК 1.
Новорожденный ребенок с синдромом Пьера-Робена. Обратите внимание на микрогнатию.
РИСУНОК 1.
Новорожденный с синдромом Пьера-Робена. Обратите внимание на микрогнатию.
Гипертрофические миндалины / аденоиды. Тонзиллярная или аденоидальная ткань может быть настолько большой, что надгортанные дыхательные пути закупориваются. Характерно, что стридор наиболее заметен во время сна.
Заглоточный или перитонзиллярный абсцесс. Заглоточный или перитонзиллярный абсцесс может вызвать стридор по мере развития отека гортани. Хотя оба могут проявляться лихорадкой, слюнотечением и дисфагией, ребенок с перитонзиллярным абсцессом может испытывать затруднения при открывании рта (тризм) из-за спазма крыловидных мышц, в то время как ребенок с заглоточным абсцессом часто держит шею чрезмерно вытянутой.
LARYNX
Ларингомаляция. Ларингомаляция — наиболее частая причина хронического стридора у детей младше двух лет.Соотношение мужчин и женщин составляет примерно 2: 1,1. Состояние вызвано внутренним дефектом или задержкой созревания опорных структур гортани. Во время вдоха проходимость дыхательных путей частично закупорена из-за выпадения вялого надгортанника, черпалоидных и надгортанниковых складок. Инспираторный стридор обычно усиливается, когда ребенок лежит на спине, когда плачет или возбужден, или когда возникает инфекция верхних дыхательных путей.2
Паутина гортани, киста или ларингоцеле.Паутина гортани возникает из-за неспособности реканализации зародышевых дыхательных путей. 3 Большинство ларингеальных перепонок возникает на уровне голосовых связок и находится спереди. 3 Киста гортани обычно возникает в надгортаннике или надгортаннике. Киста гортани обычно содержит слизь малых слюнных желез. Ларингоцеле возникает как расширение мешочка гортанного желудочка. Паутина гортани, киста или ларингоцеле могут проявляться стридором, как правило, при рождении или вскоре после него.
Ларинготрахеобронхит (вирусный круп).Наиболее частой причиной острого стридора в детстве является ларинготрахеобронхит, или вирусный круп. Заболевание чаще всего вызывается вирусом парагриппа, но оно также может быть вызвано вирусом гриппа типа A или B, респираторно-синцитиальным вирусом и риновирусами.4 Круп обычно встречается у детей в возрасте от шести месяцев до шести лет, с пиком заболеваемости в второй год жизни. Соотношение мужчин и женщин составляет примерно 3: 2,4. Крупу обычно предшествует инфекция верхних дыхательных путей, которая длится несколько дней.Затем развиваются субфебрильная температура, лающий кашель, стридор на вдохе и охриплость голоса. Симптомы обычно усиливаются ночью и усиливаются от возбуждения и плача.
Острый спастический ларингит (спастический круп). Спастический круп может имитировать ларинготрахеобронхит, за исключением того, что ему обычно не предшествует инфекция верхних дыхательных путей, и он часто возникает внезапно ночью. Аллергия, психологические факторы и гастроэзофагеальный рефлюкс могут вызвать спазматический круп.Спастический круп может повторяться.
Эпиглоттит. У детей эпиглоттит почти всегда вызывается Haemophilus influenzae типа b.5 В последние годы частота возникновения эпиглоттита резко снизилась благодаря широкому использованию вакцины против H. influenzae типа b.5 Эпиглоттит обычно возникает у детей от двух до семи лет. возрастом, с пиком заболеваемости у трехлетних детей6.
Соотношение мужчин и женщин составляет примерно 3: 2. Заболевание характеризуется внезапным появлением высокой температуры, интоксикации, возбуждения, стридора, одышки, приглушенного голоса, дисфагии и слюнотечения.Старший ребенок может предпочесть сидеть, наклонившись вперед, с открытым ртом и несколько высунутым языком. Самопроизвольного кашля нет. Отечный вишнево-красный надгортанник, видимый в контролируемой среде, является признаком эпиглоттита.
Паралич голосовых связок. Односторонний паралич голосовых связок чаще возникает на левой стороне из-за более длительного протекания возвратного гортанного нерва, что делает его более уязвимым для травм. Односторонняя дисфункция может быть результатом родовой травмы, травмы во время торакальной хирургии или сдавления средостенными массами сердечного, легочного, пищеводного, тироидного или лимфоидного происхождения.Двусторонний паралич голосовых связок чаще связан с проблемами центральной нервной системы, включая перинатальную асфиксию, кровоизлияние в мозг, гидроцефалию, бульбарную травму и мальформацию Арнольда-Киари.1 Голосовые связки также могут быть повреждены в результате прямой травмы в результате попыток интубации трахеи или во время всасывания глубоких дыхательных путей. . При параличе голосовых связок стридор обычно двухфазный. При одностороннем параличе голосовых связок плач младенца слабый и слабый; однако респираторного дистресса обычно нет.При двустороннем параличе голосовых связок голос обычно хорошего качества, но отмечается выраженная респираторная недостаточность. 3
Стеноз гортани и трахеи. Стеноз гортани и трахеи — это врожденное или приобретенное сужение дыхательных путей, представляющее собой совокупность заболеваний, которые могут повлиять на голосовую щель, подсвязочное пространство и трахею.7 Термин «подсвязочный стеноз» в прошлом часто использовался неправильно7. Наиболее частая причина приобретенного стеноза гортани и трахеи. это эндотрахеальная интубация, особенно у младенцев с низкой массой тела при рождении, которым требуется длительная интубация и вентиляция легких.Другие причины включают тупую травму шеи, высокую трахеотомию, крикотиротомию, внешнее сжатие дыхательных путей и гастроэзофагеальный рефлюкс7
Интубация. Интубация может привести к параличу голосовых связок, стенозу гортани и трахеи, отеку подсвязочного канала и ларингоспазму. Любое из вышеперечисленного, по отдельности или в комбинации, может привести к обструкции дыхательных путей и стридору.
Инородное тело. Аспирация инородного тела — частая причина острого стридора. Пик заболеваемости приходится на возраст от одного до двух лет.
Инородное тело — это обычно пища. Анамнез аспирации или удушья можно получить в 90 процентах случаев. Наиболее частыми симптомами инородных тел в гортани и трахеи являются кашель, стридор и одышка, а при инородных телах из бронхов — кашель, снижение шума дыхания, хрипы и дисфагия. Стридор может возникать из-за прямого сдавливания трахеи крупными предметами, застрявшими в посткрикоидной области, параэзофагеального воспаления, образования абсцесса или прямого распространения воспалительного процесса в трахею путем образования язв и свищей.
Кистозная гигрома. Кистозная гигрома — это совокупность лимфатических мешочков, содержащих прозрачную бесцветную лимфу. Поражение является врожденным и, вероятно, представляет собой скопление лимфатических каналов, которые не смогли подключиться к нормальному лимфатическому пути. Обычно это происходит в области шеи (рис. 2). По мере роста опухоль может вызывать сдавление трахеи и стридор.
Просмотр / печать Рисунок
РИСУНОК 2.
Двухлетний ребенок с кистозной гигромой на левой стороне шеи.
РИСУНОК 2.
Двухлетний ребенок с кистозной гигромой на левой стороне шеи.
Подсвязочная гемангиома. Подсвязочная гемангиома чаще встречается у девочек, соотношение женщин и мужчин составляет 2: 1,8. Поражение обычно подслизистое. Никакого изменения цвета или, самое большее, незначительное изменение цвета на голубоватое. Это часто связано с гемангиомами в других частях тела. Стридор является двухфазным и усиливается плачем или натуживанием, поскольку поражение имеет тенденцию к набуханию.8
Папиллома гортани. Это наиболее распространенное новообразование гортани у детей, которое обычно возникает в результате вертикальной передачи вируса папилломы человека при рождении. Обычно множественные папилломы чаще всего возникают в голосовых связках и связках желудочков, но могут поражать любую часть гортани. Чаще всего они встречаются у детей от двух до четырех лет. Обычным симптомом является охриплость голоса, но у некоторых пациентов наблюдаются стридор и другие признаки обструкции гортани.
Ангионевротический отек.Ангионевротический отек может привести к острому отеку верхних дыхательных путей с появлением стридора и одышки. Также может присутствовать отек лица, языка или глотки.
Ларингоспазм (гипокальциемическая тетания). Гипокальциемия редко может вызывать ларингоспазм и стридор.9 Другие признаки включают раздражительность, тремор, подергивания и спазм запястья.
Психогенный стридор. Стридор может быть вызван эмоциональным стрессом или проявлением конверсионного расстройства. Нарушение функции голосовых связок, связанное с эмоциональным стрессом, может привести к стридору на вдохе или выдохе.10
Характерно, что стридор возникает внезапно, но без ожидаемого количества бедствия. Шею часто держат в согнутом положении, а не в вытянутом положении.
TRACHEA
Трахеомаляция. Трахеомаляция характеризуется аномальным коллапсом трахеи, вызванным неадекватностью хрящевых и миоэластических элементов, поддерживающих трахею. Сужение трахеи происходит с истечением срока и вызывает стридор.11 Стридор может отсутствовать при рождении, но незаметно появляется после первых недель жизни.Стридор обычно усугубляется инфекциями дыхательных путей и возбуждением.11
Бактериальный трахеит. Бактериальный трахеит обычно вызывается золотистым стафилококком, хотя он также может быть вызван H. influenzae типа b и Moraxella catarrhalis. Большинство пациентов моложе трех лет. Бактериальный трахеит обычно возникает после инфекции верхних дыхательных путей. Затем пациент серьезно заболевает с высокой температурой, токсичностью и респираторной недостаточностью.
Внешнее сжатие.Сдавление трахеи может быть результатом сосудистых аномалий, таких как двойная дуга аорты, правая дуга аорты с левой артериальной связкой, аномальная безымянная артерия, аномальная левая общая сонная артерия, аномальная левая легочная артерия или аберрантная подключичная артерия. Ребенок может предпочесть чрезмерно вытянутую шею. Стридор, возникающий в результате сдавления трахеи, часто усиливается при кормлении.
Трахея также может быть сдавлена кистой средостения, тератомой, лимфомой или лимфаденопатией.
Педиатрия Four Seasons »» Рост крупа / ларингита
Просмотрите информацию о крупе и ларингите, так как в настоящее время мы наблюдаем большее количество случаев заболевания.
Круп
Определение:
Круп — это вирусная инфекция, которая возникает осенью и зимой. Обычно это начинается с насморка и громкого лающего кашля. Чаще всего круп вызывается вирусом парагриппа, тем же вирусом, который вызывает ларингит у детей старшего возраста и взрослых.Это вызывает отек голосовых связок, голосового аппарата и дыхательной трубки. Лихорадка и лающий кашель могут длиться 5 дней и более; и обычно хуже ночью. Вирус может передаваться от человека к человеку, как простуда. Мытье рук ограничит распространение. Лекарства от кашля и антибиотики не помогают при крупе.
Полезные советы по дому:
1. Держите комнату ребенка влажной в течение 24 часов в день или повесьте в комнате несколько мокрых простыней или полотенец (по мере их высыхания в комнате станет влажно).
2. Поощряйте ребенка пить прозрачную жидкость и меньше молока.
3. Не курите рядом с ребенком и рядом с ним.
4. Если у вашего ребенка жар или боль в горле; ацетаминофен поможет.
Приступы крупа:
У некоторых детей приступы крупа состоят из приступов кашля, сопровождаемых звуком, который возникает при вдохе. Обычно их можно контролировать одним из следующих способов:
1. Включите горячую воду в душе при закрытой двери ванной.Пока он готовится, перейдите к шагу
2. Откройте дверцу морозильной камеры и пусть ваш ребенок вдохнет туман из морозильной камеры; если это не позволяет добиться значительного улучшения в течение 5-10 минут, продолжайте выводить ребенка в ванную комнату; который следует распарить. Если это не дает улучшения в течение 5-10 минут; переходите к шагу
3. Укутайте ребенка в одеяло и прогуляйтесь на прохладном ночном воздухе.
Немедленно позвоните, если:
1. Вышеуказанные меры не работают.
2. Ваш ребенок быстро дышит, у него посинели губы или он выглядит неудобно.
3. Ваш ребенок пускает слюни или не глотает правильно.
4. Ваш ребенок не может удобно лечь и хочет сесть.
5. Ваш ребенок не может наклонять шею вперед.
6. Если ваш ребенок может подавиться чем-то, что было положено в рот.
7. Это началось внезапно после приема лекарств, укуса насекомого или новой еды.
8. Температура больше 103 градусов.
9. Ваш ребенок плохо пьет и не мочился по крайней мере 3 раза за последние 24 часа.
Спастический круп:
Спастический круп связан с инфекционным крупом. Однако его причина и симптомы немного отличаются. В большинстве случаев спастический круп вызван аллергической реакцией. В некоторых случаях вирусы могут вызвать аллергическую реакцию. В редких случаях раздражение дыхательных путей может быть вызвано срыгиванием (рефлюксом) желудочной кислоты.
Спастический круп — это не заразный тип крупа. Различия включают отсутствие лихорадки и симптомы обычно длятся короче, чем в случае инфекционного крупа.В настоящее время в Соединенных Штатах инфекционный и спазматический круп вместе составляют около 15 процентов всех респираторных заболеваний, наблюдаемых педиатрами. Инфекционный круп чаще всего встречается у детей младше 6 лет, причем мальчики поражаются несколько чаще, чем девочки. Спастический круп обычно поражает детей постарше.
Вместо лихорадки или симптомов простуды ребенок со спастическим крупом часто выглядит довольно здоровым до того, как начнется кашель. Остальные члены семьи обычно не болеют респираторными заболеваниями.Эпизоды кашля и громкого хрипящего дыхания обычно начинаются без предупреждения, часто посреди ночи. Эти симптомы часто проходят, если ребенка вынести на прохладный ночной воздух или отвести в душную. Симптомы спастического крупа обычно проходят в течение нескольких часов, хотя часто симптомы появляются снова несколько ночей подряд.
В большинстве случаев мы диагностируем спастический круп на основании повторяющегося анамнеза, симптомов и физических данных вашего ребенка.
Лечение спастического крупа аналогично лечению вирусного крупа .
Другие факторы, которые следует учитывать:
Чехол на матрас и наволочку от аллергии.
Пылеуловители предельного значения, такие как комоды, чучела животных
Распечатать Читать предыдущие информационные бюллетени
Хриплый голос у младенцев — причины и лечение
Наша цель FirstCry Parenting — предоставить вам самую точную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования как нашей редакционной командой, так и экспертами.Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
.Последнее обновление:
Мы знаем, что младенцы плачут, но некоторые младенцы, как правило, плачут много и довольно громко в течение более длительного времени. В любом из этих случаев у младенцев может развиться хриплый голос. Но это не единственная причина, по которой детские голоса могут охрипеть. Прорезывание зубов и болезнь также могут влиять на их голос. В этой статье мы обсудим еще несколько причин хриплого голоса у младенцев, его причины и лечение.Читайте дальше, чтобы узнать больше.
Причины охрипшего голоса у младенцев
Причины охриплости у младенцев варьируются от простейших объяснений до признаков серьезного заболевания. Вот некоторые из них.
1. Набухание голосовых связок и образование узелков
Хриплый голос ребенка может быть вызван плачем, хотя это не очень часто встречается у младенцев. Как и у взрослых, когда голосовые связки подвергаются сильной нагрузке, связки ребенка могут опухать или образовывать узелки, из-за чего его голос становится хриплым.
2. Наличие мокроты / инфекции
Голосовой тракт также связан с носом, поэтому любое препятствие в носу влияет на голос. Если у вашего малыша кашель или простуда, наличие мокроты в горле может повлиять на голос. Вирусная инфекция, такая как ларингит, также может вызвать воспаление голосового аппарата и привести к временной охриплости голоса.
3. Результат кислотного рефлюкса
Кислотный рефлюкс довольно часто встречается у младенцев, поскольку их пищеварительная система еще не достигла полной зрелости.Однако, когда рефлюкс становится слишком частым, кислота, которая продолжает подниматься к горлу, может взаимодействовать с голосовыми связками и вызывать у них царапающую текстуру.
4. Постоянный папилломатоз дыхательной системы
Хотя это заболевание редко встречается у младенцев, оно вызывает хриплый голос. Рецидивирующий респираторный папилломатоз или РРП вызывается вирусом ВПЧ или вирусом папилломы человека. Это приводит к образованию бородавок на голосовых связках, из-за чего они становятся хриплыми.
5. Возможность опухоли
Это довольно серьезное заболевание, которое может привести к летальному исходу, если его не диагностировать быстро. В таких случаях младенцы обычно много плачут, а затем у них возникают проблемы с дыханием. Наличие опухоли не обязательно указывает на рак, но мешает нормальному функционированию спинного мозга.
6. Обезвоживание
Обезвоживание может быть еще одной причиной, по которой у ребенка может быть охрипший голос. Большой промежуток между кормлениями может привести к пересыханию горла, а голосовые связки могут напрячься, и ребенок будет громко плакать в течение длительного времени.
Большинство упомянутых выше причин приводят к временной охриплости голоса у младенцев. Поэтому родителям, возможно, придется подождать, пока они будут продолжать кормить ребенка достаточным количеством жидкости, чтобы избавиться от сухости в горле. Однако в некоторых случаях может потребоваться медицинская помощь. Читайте дальше, чтобы узнать, когда следует отвести малыша к врачу.
Когда вашему ребенку следует лечить охриплость голоса?
Когда охриплость голоса обычно возникает по естественным причинам, она обычно проходит в течение нескольких часов или нескольких дней.Но не следует игнорировать его, если он длится слишком долго. Поэтому вам необходимо связаться с врачом, чтобы установить причину и понять варианты лечения, если охриплость не исчезнет в течение 2–3 дней. Посещение врача также рекомендуется, если вы заметили какой-либо из признаков, приведенных ниже:
- Голос будет часто меняться в течение следующих нескольких дней.
- Охриплость обычно сохраняется почти месяц.
- Ребенок начинает испытывать затруднения при правильном дыхании.
- Похоже, образование в области горла похоже на комок.
- Ребенок много кашляет и периодически рвет кровью.
В следующем разделе мы поговорим немного подробнее о вариантах лечения, доступных при охриплости голоса у младенцев.
Варианты лечения охрипшего голоса для младенцев
Хриплый голос вашего малыша может сильно смущать вас и раздражать ребенка. В зависимости от того, какой может быть диагноз охриплости, существует множество вариантов лечения, которые могут быть предприняты для облегчения охриплости или излечения.
1. Охриплость от плача
Для ребенка, у которого осипло горло из-за чрезмерного плача, важно не подвергать пуповины дополнительной нагрузке. Держите ребенка и напевайте песню, чтобы как можно скорее успокоить его. Постарайтесь убаюкивать ребенка, чтобы он мог немного отдохнуть, или дайте ему бутылочку молока, чтобы он успокоился.
2. Охриплость из-за узелков
Обычно младенцам избегают хирургического вмешательства, и основное внимание уделяется успокоению голосовых связок. Выбрав процедуры увлажнения, уменьшающие количество факторов, вызывающих аллергию, а также очищая пазухи, можно уменьшить узелки на голосовых связках.Однако окончательное решение зависит от каждого случая и лечащего врача.
3. Охриплость от мокроты
Мокрота начинается с закупорки носового прохода. Таким образом, необходимо избавиться от простуды в носу с помощью назальных спреев / физиологических растворов и назального аспиратора. Мокрота часто возникает в результате болезни или вирусной инфекции, количество которой уменьшается после лечения.
4. Охриплость из-за кислотного рефлюкса
Возникшую в этом случае охриплость нельзя устранить сразу.Ключевым аспектом здесь является уменьшение кислотного рефлюкса за счет введения фиксированной диеты и обеспечения того, чтобы пищеварительные процессы вашего ребенка были оптимизированы.
5. Охриплость из-за РРП
Поскольку это результат инфекции, вызванной вирусом, ваш врач может предложить лекарство, которое может бороться с вирусом. В тяжелых случаях также может потребоваться операция.
6. Охриплость из-за опухоли
При обнаружении опухоли ваш врач проведет анализы, чтобы проверить, злокачественная ли это опухоль.В зависимости от этого варианты лечения могут включать противодействие раку или проведение операции по удалению опухоли.
Советы по уходу за охрипшим голосом у младенцев
Хотя рекомендуется проконсультироваться с врачом по поводу охриплости голоса, есть определенные шаги и меры предосторожности, которые вы можете предпринять, чтобы ускорить заживление и уменьшить дискомфорт у вашего ребенка.
1. Ограничение и облегчение деформации голосовых связок
Чтобы ребенок не напрягал голосовые связки и не злоупотреблял ими, попробуйте различные методы его / ее расслабления, такие как пеленание, пение, напевание мелодии и т. Д.По мере того, как ваш ребенок растет, установите время молчания, когда он может читать, писать или играть молча в течение определенного времени, и поощряйте его говорить тихим голосом.
2. Убедитесь, что ваш ребенок гидратирован
Обеспечение гидратации вашего ребенка должно иметь первостепенное значение, поскольку это снижает охриплость голоса. Матери могут планировать короткие и частые сеансы грудного вскармливания для младенцев, в то время как для младенцев постарше они могут следить за тем, чтобы их дети пили достаточно воды в течение дня, чтобы оставаться гидратированным.
3.Ограничить воздействие загрязненной окружающей среды и регулярно проводить вакцинацию
Воздействие дыма от сигарет и загрязнения окружающей среды могут вызывать проблемы с дыханием, а также состояния, вызывающие охриплость голоса у младенцев. Кроме того, регулярные вакцинации укрепляют их иммунную систему и повышают устойчивость к вирусам и микробам, вызывающим болезнь, которая может привести к охриплости голоса.
Когда дело доходит до понимания причины охриплости у младенцев, другие симптомы могут отсутствовать, чтобы дать четкое представление о причине этого состояния.Обычно анализ поведения ребенка до того, как он услышит хриплый голос, может помочь вам в разгадывании. Тогда варианты лечения становятся довольно простыми.
Croup | Advocare Summit Педиатрия
Это симптом вашего ребенка?
- Лайный кашель и хриплый голос, вызванные вирусом
- Круп — вирусная инфекция голосовой связки (гортани)
- Крупозный кашель плотный, низкий и лающий (как лай тюленя)
- Голос или крик охрип (называется ларингитом)
- Некоторые дети с тяжелым крупом издают резкий, сдавленный звук при вдохе.Это называется стридор.
Если НЕТ, попробуйте одно из следующих:
Стридор: другая проблема со здоровьем при крупе
- Стридор — резкий, скрипучий звук, который лучше всего слышен при дыхании
- Громкий или постоянный стридор означает тяжелый круп. То же самое и в состоянии покоя (когда не плачет и не кашляет).
- Все стридоры необходимо обработать теплым туманом
- Большинство детей со стридорами нуждаются в лечении стероидом (например, Декадроном)
- Для лечения любого стридора см. Первая помощь
Причины крупозного кашля
- Вирусный круп. Вирусы — наиболее частая причина симптомов крупа. Многие респираторные вирусы могут инфицировать область голосовых связок и вызывать сужение. Даже грипп (грипп) может это сделать. Лихорадочный кашель часто сопровождается жаром.
- Аллергический круп. Крупозный кашель может возникнуть при контакте с пыльцой или аллергенами в сарае. Также часто присутствуют насморк, зуд в глазах и чихание.
- Порошок для ингаляций. Вдыхание любого мелкого вещества может вызвать сильный кашель в течение 10 минут.Примеры: сахарная пудра, мучная пыль или арахисовая пыль. Они могут попасть в легкие. Это не аллергическая реакция.
- Посторонний предмет в дыхательных путях (серьезный). Подозрение на внезапный приступ кашля и удушья. Обычные примеры — арахис и семена. Пиковый возраст — от 1 года до 4 лет.
- Пищевая аллергия (серьезная). Симптомы крупа также могут быть вызваны пищевой аллергией. Это может быть опасно для жизни (анафилаксия). Примеры — орехи или рыба.
Когда звонить в круп
Позвоните в службу 911 сейчас
Обратитесь к врачу или обратитесь за помощью сейчас
| Связаться с врачом в течение 24 часов
Обратитесь к врачу в рабочее время
| Самостоятельный уход в домашних условиях
|
Позвоните в службу 911 сейчас
- Сильное затруднение дыхания (затруднение при каждом вдохе, постоянный сильный стридор)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Круп начался внезапно после укуса пчелы, после приема нового лекарства или аллергическая пища
- Слюнотечение, плевание или серьезные проблемы с глотанием.Исключение: слюнотечение при прорезывании зубов.
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Обратитесь к врачу или обратитесь за помощью сейчас
- Стридор (резкий звук при вдохе) слышен сейчас
- Дыхание затруднено, но не сильно
- Повернулись губы или лицо синеватый при кашле
- Дыхание намного быстрее обычного
- Невозможно согнуть шею вперед
- Сильная боль в груди
- Раньше требовался круп Декадрон
- Слабая иммунная система.Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка выше 104 ° F (40 ° C)
- Лихорадка у ребенка младше 12 недель. Осторожно: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Стридор (резкий звук при вдохе) возник, но отсутствует сейчас
- Непрерывный кашель
- Возраст менее 1 года с крупообразным кашлем
- Боль в ухе или выделения из уха
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как его не было более 24 часов
- Вы думаете, что ваш ребенок нуждается в осмотре , но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Круп — частая проблема (3 или более раз)
- Барки-кашель длится более 14 дней
- Вы есть другие вопросы или проблемы
Самостоятельный уход в домашних условиях
- Легкий круп (корявый кашель) без стридора
Рекомендации по уходу за крупом
- Что следует знать о крупе:
- У большинства детей с крупом просто лающий кашель.
- У некоторых затрудненное дыхание (стридор). Стридор — это громкий резкий звук при вдохе. Он исходит из области голосовой почты.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Мы хотим помочь продуктивному кашлю, а не выключить его.
- Вот несколько советов по уходу, которые могут помочь.
- Первая помощь при стридоре (резкий звук при вдохе):
- Вдохните теплый туман в закрытую ванную комнату с горячим душем.Делайте это в течение 20 минут.
- Можно также использовать влажную тряпку для мытья посуды, поднесенную к лицу.
- Осторожно: не используйте очень горячую воду или пар, которые могут вызвать ожоги.
- Если теплый туман не проходит, подышите прохладным воздухом, стоя возле открытого холодильника. Вы также можете выйти с ребенком на улицу, если погода холодная. Сделайте это несколько минут.
- Успокойте своего ребенка, если у него или нее есть стридор:
- Плач или страх могут усугубить стридор.
- Постарайтесь, чтобы ваш ребенок был спокойным и счастливым.
- Держите и утешайте вашего ребенка.
- Говорите успокаивающим мягким голосом.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.
- Причина: сухой воздух ухудшает круп.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- В возрасте от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад.Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года жизни.
- Возраст от 1 года: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп.
- В возрасте 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле. Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет.Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: нет доказанной пользы для детей и не одобрено для детей младше 6 лет (FDA).
- Мед помогает от кашля лучше. Внимание: не используйте мед до 1 года жизни.
- Если вам исполнилось 6 лет, вы можете принять решение использовать лекарство от кашля. Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин.DM присутствует в большинстве безрецептурных сиропов от кашля. Следуйте инструкциям на упаковке.
- Когда использовать: давать только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев.Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько теплой жидкости, сколько необходимо.
- Причина: одновременно расслабляют дыхательные пути и отводят мокроту.
- Жидкости — Подробнее:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку хорошее увлажнение.
- Он также разжижает мокроту в легких. Тогда легче откашляться.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- При любой лихорадке: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Спите рядом с вашим ребенком:
- Спите с ребенком в одной комнате несколько ночей.
- Причина: стридор может внезапно включиться ночью.
- Избегайте табачного дыма:
- Табачный дым ухудшает круп.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- Практически невозможно предотвратить распространение крупа и простуды.
- Чего ожидать:
- Чаще всего круп длится от 5 до 6 дней и ухудшается ночью.
- Крупозный кашель может длиться до 2 недель.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Возникает стридор (резкий хриплый звук)
- Крупозный кашель длится более 14 дней
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Распространенные проблемы с дыханием у детей летом
Лето — любимое время года среди детей. У них длинные школьные каникулы, и они также могут наслаждаться пляжем, бассейном или горами. В эти летние месяцы важно не игнорировать здоровье детей. Некоторые болезни поражают их более регулярно из-за сильной жары, кондиционера и резких перепадов температур.В этом посте мы поговорим о распространенных проблемах дыхания у детей летом года, чтобы вы могли вовремя их обнаружить и предотвратить.
Этот тип респираторных заболеваний становится более частым зимой из-за холода, закрытых помещений и перепадов температуры. Однако некоторые болезни очень распространены у младенцев летом.
Вот некоторые из наиболее распространенных проблем с дыханием у детей летом:
- Аллергия : хотя пищевая аллергия является наиболее распространенной среди детей, аллергия на полынь, также известная как «сенная лихорадка», поражает многих детей в течение весна, лето и осень.Обычными симптомами являются насморк, чрезмерное слезотечение и крошечные красные пятна под глазами (аллергические блестящие пятна). Старайтесь не выходить на улицу с малышом в ветреные дни, чтобы это не произошло. Концентрация аллергенов увеличивается, а вместе с ним и возможность контакта с ребенком через нос или рот, вызывая ринит или астму, а также через слизь в углу глаза, вызывая конъюнктивит. Также рекомендуется узнать об уровне пыльцы перед выходом на улицу.Вы можете найти подробную информацию об этих уровнях на сайтах Испанского общества клинической аллергологии и иммунологии или Испанской сети аэробиологов. Старайтесь избегать задымленных помещений, проветривайте закрытые помещения перед тем, как входить с ребенком, и не допускайте попадания в них клещей — распространенного аллергена.
- Ларингит : это респираторное заболевание, которое вызывает инфекцию или раздражение гортани, сужает их и вызывает проблемы с дыханием. Обычно он поражает детей в возрасте от 6 месяцев до 6 лет и может быть вызван вирусом из-за сильных перепадов температуры из-за кондиционера и внезапных изменений, вызванных плаванием в бассейне или море.Наиболее частыми симптомами ларингита у детей являются охриплость голоса или афония, боль в горле и сухой кашель, который чаще возникает в ночное время. Иногда это также может вызвать хрипы и учащенное дыхание. Способ предотвращения — избегать сухих и задымленных помещений, поддерживать ребенка в высокой степени гидратации, часто мыть руки и избегать контактов с людьми, которые страдают от этого.
- Бронхит: это воспаление бронхов, которое обычно поражает детей в возрасте от 0 до 36 месяцев.Обычно это начинается из-за холода, но также может быть вызвано хлором в бассейне, табачным дымом, пылью и некоторыми аллергенами. Общие симптомы — сухой кашель, заложенность носа, боль в груди, затрудненное дыхание и хрипы. Чтобы предотвратить это, постарайтесь, чтобы ваш ребенок избегал задымленной среды, эту постоянную следует поддерживать, чтобы предотвратить любые проблемы, которые могут повлиять на дыхательные пути, старайтесь постоянно поддерживать вашего ребенка в высокой степени гидратации, а летом рекомендуется не плавать в бассейнах с высоким содержанием хлора.Возможное решение этой проблемы — соляные бассейны, которые все чаще встречаются как в общественных, так и в частных помещениях.
- Астма : это воспалительное заболевание легких, которое может возникать в любом возрасте, хотя чаще встречается у детей младшего возраста. В зависимости от происхождения или факторов, вызывающих астму, мы можем выделить два различных типа астмы: аллергическая астма или внешняя астма: вызванная аллергией (пылевые клещи, пыльца, грибы…) и неаллергическая астма или внутренняя астма: вызванная дымом, вирусом, загрязнением окружающей среды. …
Симптомы схожи при обоих типах астмы, но наиболее частыми из них являются затрудненное дыхание, кашель, хрипы, втягивание межреберных промежутков (когда ребра становятся выступающими во время дыхания ребенка). Чтобы предотвратить это, старайтесь избегать контакта с аллергенами, ограничивайте его воздействие загрязненным воздухом и избегайте задымленных помещений.
Чтобы узнать, серьезны ли респираторные проблемы, которые могут возникнуть у младенцев летом, и иметь возможность определить, является ли их причина аллергической, астматической или инфекционной, необходимо знать степень насыщения крови кислородом, другими словами, уровень кислорода в крови и частота сердечных сокращений.Liip Smart Monitor информирует вас об уровне кислорода у ребенка и возникновении тахикардии благодаря своей передовой технологии. Он также уведомит вас наиболее точным и подробным образом в случае серьезных респираторных заболеваний. Кроме того, он связывается с вашим педиатром, облегчая диагностику респираторной проблемы вашего ребенка, контролируя ее и, в случае, если это требует особого лечения, узнавая его развитие и результат.
Мы надеемся, что этот пост поможет вам сейчас, когда наступило лето.Мы будем рады помочь вам, если у вас возникнут вопросы или сомнения. И помните, что для детей очень важно иметь высокий уровень гидратации, с осторожностью находиться на солнце, всегда использовать солнцезащитный крем, а также хорошо питаться.
Если вам понравилась эта статья, подпишитесь на получение последних новостей
Croup, The Children’s Cough | Педиатрический центр
Круп, детский кашель
Круп, также известный как ларинготрахеит , подсвязочный ларингит и обструктивный ларингит — респираторная проблема у детей, часто вызываемая острой вирусной инфекцией голосового аппарата, голосовых связок и трахеи.Это очень заразно. Круп иногда ошибочно принимают за эпиглоттит из-за сходства симптомов. Хотя эпиглоттит становится тяжелым намного быстрее, чем круп, и имеет несколько различных симптомов, таких как очень плохой внешний вид и слюнотечение. Этот тип крупа, который редко вызывается бактериями, также известен как дифтерия гортани, бактериальный трахеит, ларинготрахеобронхит и ларинготрахеобронхопневмонит. Дифтерия гортани вызывается Corynebacterium diphtheriae, а бактериальный трахеит. Ларинготрахеобронхит и ларинготрахеобронхопневмонит вызываются основной вирусной инфекцией и вторичным ростом бактерий.Поражая в основном детей в возрасте от шести месяцев до трех лет, круп почти никогда не встречается у подростков или взрослых. Заболевание крупом малышей и детей в Айдахо-Фолс — довольно частое явление. В зимние месяцы при экстремальной погоде; простуда, грипп и другие респираторные заболевания распространены среди состояний, которые лечатся в педиатрическом центре.
Как дети получают круп в Айдахо-Фолс
Редко у взрослых круп, как правило, заражается маленькими детьми в возрасте от шести месяцев до трех лет.Круп обычно вызывается первичной вирусной инфекцией или контактом с больным. После заражения ребенка они становятся чрезвычайно заразными для других детей и малышей. Часто передается при кашле или от слизи и слюны, это может быть неприятным и, возможно, достаточно серьезным для поездки в ER Инфекция, вызванная вирусом парагриппа (тип 1, 2 и 3), является наиболее распространенным способом заражения крупом и составляет 75% диагностированные случаи. Вирус парагриппа также является очень распространенным респираторным заболеванием, обнаруживаемым у детей и малышей, но им может заразиться кто угодно.Он также может передаваться через несколько других патогенов, таких как грипп A и B, аденовирус, корь и респираторно-синцитиальный вирус (RSV). Другие возможные причины включают бактерии, вдыхаемые раздражители и даже кислотный рефлюкс. Быть особенно уязвимым во время сурового зимнего крупа в Айдахо-Фолс также довольно распространено.
Симптомы крупа
Круп характеризуется резким кашлем, который очень похож на лай тюленя или собаки. Охриплость, зуд и затрудненное дыхание вызваны воспалением и слизью в дыхательных путях.Из-за воспаления тканей вокруг гортани, закупорки слизи и сужения бронхов; При выдохе воздуха из легких ребенка издается глухой скрипучий звук, называемый стридором. Чаще симптомы крупа в Айдахо-Фолс усиливаются ночью, в большинстве случаев длятся от пяти до шести дней и могут вызвать отек горла. Часто ребенка необходимо вывести на свежий воздух или принять горячий душ. Поскольку круп может проявляться вторично по отношению к уже имевшейся простуде или гриппу, а лихорадка является еще одним частым симптомом инфекции крупа.
Лечение крупа в Айдахо-Фолс
В идеале врачи рекомендуют уход на дому в большинстве случаев крупа и настоятельно рекомендуют родителям обращаться за неотложной медицинской помощью в наиболее серьезных случаях. Во время борьбы с крупом в Айдахо-Фолс; Как правило, лечение крупа можно проводить дома с помощью увлажнителей воздуха, паровой терапии или прохладного тумана. Эти методы лечения смазывают дыхательные пути ребенка и растворяют засохшую или липкую слизь для облегчения ее удаления из дыхательных путей. Врачи педиатрического центра также рекомендуют спать в одной комнате с вашим ребенком, поскольку симптомы крупа ухудшаются ночью.(Если симптомы вашего ребенка ухудшаются, немедленно обратитесь за медицинской помощью!) В клинических условиях круп можно лечить стероидами или пероральными кортикостероидами, которые снимают отек и воспаление тканей. В тяжелых случаях можно вводить ингаляционный рацемический адреналин. Если сатурация кислорода у ребенка опускается ниже 92%, требуется экстренное вмешательство, которое включает рентген грудной клетки, кислородную терапию (с маской, «прорывом» или, в крайних случаях, эндотрахеальную интубацию с вентиляцией) и госпитализацию.
Меры профилактики крупа
Экстремальная зимняя погода и повышенный риск простуды и гриппа имеют большое значение для крупа в Айдахо-Фолс. Активная профилактика — ключ к предотвращению распространения этой заразной болезни. Чаще всего развитие крупа вторично по отношению к вирусу гриппа или простуды. Обычное мытье рук — это первая линия защиты от простуды, гриппа и, в свою очередь, крупа. Вооружение ваших детей регулярными, правильными и эффективными методами мытья рук имеет решающее значение для предотвращения широкого спектра заболеваний, включая круп.В дополнение к регулярному мытью рук, держите своих детей подальше от других взрослых и детей, которые больны, значительно снижает их шансы заразиться крупом. Также подумайте о том, чтобы ограничить воздействие на ребенка других респираторных раздражителей, таких как пыль, дым, холодный воздух и аллергены. И, наконец, иммунизация вашего ребенка и постоянная профилактика прививок снижает риск и помогает предотвратить круп. Обратитесь в Педиатрический центр для получения дополнительной информации о профилактике, лечении и вакцинации крупа.
Изображение предоставлено Фрэнком Гайларом — собственная работа, CC BY-SA 3.0, https://commons.wikimedia.org/w/index.php?curid=6792682
.
