Легочное кровотечение — причины, симптомы, диагностика и лечение
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
лечение, кровь из легких, кровохарканье при раке легких
Кровохарканье довольно типично для рака лёгкого, рано или поздно оно возникает почти у половины больных. Кровохарканье — это кровь в мокроте в каждом плевке или реже, прожилками или полностью смешанная со слизью, но не более 50 мл в сутки. Больше крови в мокроте — признак лёгочного кровотечения. В методичках для торакальных хирургов лёгочное кровотечение (ЛК) обозначают, как «откашливание крови, которое проявляется кровохарканьем или кровотечением».

Кровохарканье может быть довольно длительным. Оно не отражается на состоянии больного, но психологически угнетает. Кровотечение не только ухудшает состояние и все показатели функций организма, но может угрожать жизни.
Лёгочное кровотечение бывает разной интенсивности, специалисты по-разному оценивают его массивность, где-то массивным кровотечением считают суточную потерю стандартного медицинского лотка крови — 600 мл, где-то — более литра.
Виды легочного кровотечения
Отечественные специалисты с 1990 года пользуются классификацией лёгочного кровотечения по трём степеням:
- Первая, А, Б и В — последовательно от 50 до 500 мл суточной потери крови;
- Вторая, А и Б — от 30 мл до 500 мл уже за час;
- Третья степень, А и Б — одномоментно излитие до 100 мл крови или более.
Тактика при разной интенсивности кровопотери различается, и если кровохарканье у пациента не пугает онколога, хоть и вносит коррективы в терапию, то кровотечение из лёгкого требует срочной медицинской и реанимационной помощи.
Как возникает лёгочное кровотечение?
Принципиально кровохарканье возможно при любой серьёзной патологии лёгких и даже при банальном бронхите, при инфекциях и заболеваниях сердца. Но причиной кровотечения из сосудов лёгочных структур чаще всего становятся злокачественные опухоли бронхов. Далее следуют первичные опухоли самой ткани лёгкого и метастазы в лёгкие злокачественных опухолей любых органов. У каждого десятого больного раком лёгкого кровотечение — первый явный симптом болезни, но в среднем кровотечение разной интенсивности в процессе болезни настигает каждого пятого пациента.
При раке причина кровотечения кроется в разъеденном опухолью сосуде. Раковая опухоль распространяется в окружающие ткани, прорастая их, замещая нормальные ткани опухолевой. Бронхиальная стенка пронизана сосудиками, которые тоже вовлекаются в опухоль, опухоль как будто «съедает» их, образуя дефект сосудистой стенки, легко пробиваемый током крови. Стенки разорванного сосуда не могут спадаться, поскольку неподвижны из-за окружающей опухоли каменистой плотности. Сосуд зияет своим просветом, из него беспрепятственно кровь изливается в просвет бронха и кашлевым рефлексом выбрасывается наружу. Дефект сосудистой стенки может быть крошечным, но чем больше диаметр повреждённого сосуда, тем интенсивнее кровотечение.

До 80% лёгочных кровотечений отвечают критериям первой степени тяжести. Массивные кровотечения, их даже называют молниеносными из-за потери крови «полным ртом», отмечаются только у пяти из сотни, но выживают при таком кровотечении единицы. Повезло, если кровотечение случилось в стационаре, потому что в течение первого часа от начала кровотечения без медицинской помощи погибает две трети больных.
Любое случившееся дома кровотечение — беда, лёгочное кровотечение — страшная трагедия, потому что для такого случая просто жизненно необходима срочная эвакуация в специализированное реанимационное отделение. Из доехавших до обычной больницы пациентов тоже выживают только единицы. И погибают они не столько от кровопотери, сколь от асфиксии — заполнения лёгочных альвеол стекающей по бронхам кровью, что нарушает газообмен, а без кислорода жизни нет.
Симптомы легочного кровотечения
Кровотечение может случиться в любое время и даже вовсе беспричинно на фоне полного покоя или умеренной нагрузки. Всё дальнейшее зависит от скорости кровопотери. Если и раньше уже отмечалось кровохарканье, то пациент пугается меньше, но когда кровь идёт горлом страшно всем.
Как правило, при серьёзном кровотечении начинается сильный и неукротимый кашель, к нему присоединяется прогрессирующая одышка, поскольку кровь затекает в альвеолы и отключает в них газообмен. Кровь может пениться, смешиваясь с воздухом. Часто возникает рвота проглоченной кровью, в отторгнутых массах кровь рыжая. Усиливается сердцебиение, пациент покрывается липким холодным потом, руки и ноги холодеют вследствие снижения периферического давления. Уходит кровь, теряются силы.
Диагностика
Для начала необходимо разобраться, действительно ли это лёгочное кровотечение. Установить, что кровит слизистая оболочка ротовой полости или верхних дыхательных путей, помогает ЛОР- осмотр. Далее дифференцируют желудочное и лёгочное кровотечение, при кровотечении из лёгких кровь частично проглатывается и часто бывает рвота, но никогда не бывает жидкого чёрного стула — мелены. Цвет крови не помогает диагностике, потому что кровь из лёгких может быть алой и тёмной, в зависимости от того что повреждено: бронхиальная артерия или веточка лёгочной артерии. Но кровь из лёгких щелочная, а желудочная имеет кислую реакцию рН, это очень быстрая и точная диагностика.
Рентгенологическое исследование органов грудной клетки помогает в половине случаев установить из какого именно лёгкого, правого или левого, поступает кровь, ещё в половине случаев не удаётся локализовать источник. Компьютерная томография с контрастированием тоже установит сторону поражения, а также даст полезную информацию о состоянии систем сосудов бронхиального и малого круга, и чаще рентгена устанавливает точное место, откуда поступает кровь.
Если КТ не смогла найти источник кровотечения, то выполняется бронхоскопия. На первом этапе бронхоскопию выполняют при угрозе жизни, она не столь диагностическое, сколь экстренное лечебное мероприятие. При небольшом кровотечении и при заведомо известном источнике, к примеру, при диагностированной единственной опухоли бронха, просто незаменима ангиография, которая точно укажет на сосуд.
Всё обследование должно выполняться в реанимационном отделении или операционной, поскольку у пациента развивается тяжёлая дыхательная и присоединяется сердечно-сосудистая недостаточность. Важно, чтобы в этот момент рядом с пациентом были реаниматолог, торакальный онколог, сосудистый хирург и рентгенэндоваскулярный хирург. В государственных неспециализированных учреждениях «скорой помощи» нет возможности для оказания достаточной при легочном кровотечении помощи, остаётся полагаться только на искусство хирурга и мастерство реаниматолога.
Лечение лёгочного кровотечения
Поскольку половина пациентов к моменту развития лёгочного кровотечения уже прошла лечение первичного рака лёгкого и вступила в период его неуклонного прогрессирования, такие радикальные меры лечения кровотечения, как удаление части или всего лёгкого, у них невозможны. Разумеется, если лёгочное кровотечение выступает первым сигналом о наличии злокачественной опухоли лёгкого или бронха, необходимо решить вопрос о возможности радикальной операции, если другими консервативными способами не удаётся остановить кровь. Плановая операция имеет неоспоримые преимущества, срочное вмешательство имеет целью спасение жизни.

При небольшом кровотечении сначала прибегают к консервативной терапии, с назначением противокашлевых препаратов. При значительном кровотечении на первый план выходят методы интервенционной эндоскопии, но сначала больного вводят в наркозный сон и интубируют трахею. При бронхоскопии воздействуют на источник кровотечения, если таковой найден, а до того промывают бронхи холодными растворами, вводят кровоостанавливающие средства.
Повреждённый сосуд коагулируют или устанавливают в бронхе баллон или тампон на 1-2 суток. Возможна электрокоагуляция, лазерная фотокоагуляция и аргон-плазменная коагуляция повреждённого сосуда. При отсутствии информации о точном нахождении источника кровотечения выполняется эмболизация бронхиальных артерий. Специализированным отделениям доступен мультимодальный подход, когда выполняется коагуляция и эндопротезирование, а после остановки кровотечения на опухоль проводится фотодинамическая терапия и брахитерапия. Этот подход даёт самую высокую отдалённую выживаемость.
Современная медицинская наука предлагает выбор — дело за возможностями конкретного учреждения, в которое направлен пациент.
Легочное кровотечение — что это, причины, симптомы, лечение
 Легочное кровотечение (иначе называют гемоптоэ) внешне проявляется кровохарканьем (хотя это разные патологии), когда при кашле выделяются кровяные сгустки. Кстати цвет этого сгустка может указать на источник выделения крови. Так, если кровь алого цвета и, хотя бы немного пенится, то это точно из дыхательных путей, и мы имеем дело с легочным кровотечением.
Легочное кровотечение (иначе называют гемоптоэ) внешне проявляется кровохарканьем (хотя это разные патологии), когда при кашле выделяются кровяные сгустки. Кстати цвет этого сгустка может указать на источник выделения крови. Так, если кровь алого цвета и, хотя бы немного пенится, то это точно из дыхательных путей, и мы имеем дело с легочным кровотечением.
Кровотечение – это одно из наиболее опасных патологических состояний. Оно всегда сопровождается паникой со стороны больного и его родственников и требует немедленной помощи со стороны специалистов. Легочное кровотечение является наиболее опасным, поскольку даже небольшой его объем может привести к летальному исходу.
Статистика показывает, что наибольшие по объему кровотечения касаются туберкулеза, на который приходится 90%. Операции, например, бронхоэктазия (удаление бронха или его части) по кровопотерям занимает 5.9%. На гангрену легких приходится 2.7%. Летальные исходы при легочном кровотечении доходят до 15%. Чаще всего это касается фиброзно-кавернозной формы туберкулеза.
Содержание статьи
Что такое легочное кровотечение
Справочно. Легочное кровотечение – это тяжелая патология бронхолегочной системы, которая проявляется истечением крови в бронхи или паренхиму легких и отхождение ее вместе с мокротой.
Кровохарканье и легочное кровотечение часто путают, но стоит знать, что при последнем объем выделяемой за сутки крови не превышает 50 мл. При этом в мокроте наблюдаются прожилки крови, но она не принимает полностью красный цвет.
При кровотечении объем крови превышает 50 мл. Мокрота становится красной вследствие того, что в бронхах крови больше, чем слизи.
Легкие – обильно кровоснабжаемые паренхиматозные органы. Кровь к ним приходит из двух кругов кровообращения: малого и большого. Большой круг кровообращения обеспечивает поступление к паренхиме легких артериальное, обогащенной кислородом, крови. Артерии большого круга называют бронхиальными.
Малый круг несет обедненную полезными веществами кровь для того, чтобы отдать углекислый газ и заменить его на кислород. Артерии этого круга называю бронхиальными. Легочное кровотечение может начаться в любом круге кровообращения.
Артерии делятся подобно бронхам: вначале к каждому легкому, затем долевые, сегментарные, субсегментарные и так вплоть до артерий бронхиол и альвеол. Идут кровеносные сосуды вместе с бронхами в строме легочной ткани. Артерии заканчиваются артериолами, которые переходят в капилляры, те, в свою очередь, в венулы и вены.
Легочное кровотечение может возникнуть не только при повреждении артерий, но также при разрывах капилляров и вен. Чем больше калибр сосудов, отсчитывая по убывающей от долевых артерий к капиллярам, тем массивнее кровотечение.
Внимание. Поскольку в артериях кровь движется под большим, чем в венах, давлением, артериальное кровотечение всегда более массивное и более опасное, чем венозное.
При легочном кровотечении сложно сразу определить венозное оно или артериальное, поскольку в легочных артериях кровь также бедна кислородом и такая же темная, как в бронхиальных венах. А в легочных венах она такая же алая и богатая кислородом, как в бронхиальных артериях. Поэтому даже кровохарканье рассматривают как угрожающее жизни состояние.
Основная опасность легочного кровотечения заключается не в потере крови. Пациенты с этой патологией очень редко умирают от острой гиповолемии.
Важно. Причиной летального исхода чаще является асфиксия. Чем массивнее кровотечение, тем больше крови попадает в альвеолы, легкие или одно легкое не могут выполнять свою функцию, человек задыхается.
Легочное кровотечение – причины
Легочное кровотечение может возникнуть вследствие заболеваний бронхолегочной системы, приводящих к повреждению сосудов, вследствие болезней системы крови, а также в результате повреждения.
вследствие болезней системы крови, а также в результате повреждения.
Существует три возможных механизма возникновения кровоизлияния в паренхиму легкого:
- Путем повреждения стенки сосуда. Такие кровотечения возникают после аварий, ранений острыми или тупыми предметами, огнестрельных ранений. Кроме того, возможен спонтанный разрыв сосуда при изменении его стенки, например, при аневризме. Сосуды легкого или обоих легких повреждаются, кровь изливается в альвеолы и бронхи. Этот механизм развития кровотечения встречается не часто, поскольку сосуды легких механически повредить достаточно сложно.
- Путем разъедания стенки сосуда. В этом случае основной причиной является заболевание, которое способно вызвать легочное кровотечение. К этой группе относятся инфекции, воспаления, опухолевые образования, заболевания сосудистой стенки. Патологический процесс как бы разъедает стенку сосуда изнутри или снаружи до тех пор, пока не образуется сквозное отверстие. Через него кровь попадает в паренхиму легкого.
- С сохранением целостности сосудистой стенки, но увеличением ее проницаемости. В этом случае кровь выходит через неповрежденную стенку сосуда вследствие изменения ее свойств. Этот механизм характерен для заболеваний сердца и патологии свертывающей системы крови.
Какие процессы предшествуют легочному кровотечению
Сосуды легких залегают глубоко в их паренхиме. Механическое повреждение извне редко приводит к кровоизлиянию в паренхиму легкого. Чаще оно обусловлено процессами, происходящими внутри организма.
Легочному кровотечению могут предшествовать следующие состояния:
- Инфекционно-воспалительные заболевания бронхолегочной системы. К ним относится туберкулез, абсцессы легких, гриппозная пневмония, хронический бронхит.
- Другие заболевания легких и бронхов: инфаркт и гангрена легкого, бронхоэктатическая болезнь.
- Патология свертывающей системы крови: гемофилии, коагулопатии, тромбоцитопении.
- Заболевания сердца: левожелудочковая сердечная недостаточность, гипертоническая болезнь.
- Патология сосудистой стенки: аневризматические изменения сосудистой стенки, аутоиммунные васкулиты.
- Опухолевые заболевания. Любое злокачественное новообразование грудной клетки может прорастать паренхиму легкого и врастать в сосуды. Когда такая опухоль распадается кровь изливается в паренхиму.
Справочно. Каждое из перечисленных патологических состояний может стать основной причиной кровотечения, поэтому важна своевременная их диагностика и лечение.
Легочное кровотечение – симптомы
Заболевание имеет типичную клиническую картину, которая характерна только для этого патологического процесса. Симптомы зависят от  объема кровопотери и локализации кровоточащего сосуда.
объема кровопотери и локализации кровоточащего сосуда.
Чаще всего патологический процесс имеет следующие проявления:
- Кашель. Он возникает потому, что кровь раздражает слизистую оболочку бронхов. Если кровопотери не много, то кашель вначале непродуктивный, а затем с мокротой и прожилками крови, постепенно мокрота полностью становится кровавой.
- Наружное кровотечение. Поскольку легкие сообщаются с внешней средой, кровоизлияние в их паренхиму расценивается как наружное. Кровь при этом всегда выходит через нос или рот на поверхность. Кровь может выходить плевками при небольшом кровотечении или струей при более массивной кровопотери. Отделяемое пенистое, поскольку кровь смешивается с воздухом.
- Одышка. Пациент начинает дышать поверхностно и часто, поскольку часть воздухоносных путей содержат кровь, которая мешает прохождению воздуха. При массивном кровотечении возможно удушье.
- Общие признаки кровопотери. К ним относятся слабость, тахикардия, гипотензия, мелькание мушек перед глазами, похолодание конечностей, бледность кожных покровов.
Справочно. При небольших кровотечениях, многие симптомы могут отсутствовать. Так, при кровопотере до 100 мл в сутки пациент может наблюдать только примесь крови в мокроте, жаловаться на затрудненное дыхание и отмечать наличие металлического привкуса во рту.
Осложнения
Массивное легочное кровотечение может быстро закончится летальным исходом вследствие асфиксии. Воздухоносные пути и альвеолы больного заполнены кровью, он не может сделать вдох. Организм испытывает гипоксию, вследствие включения функции внешнего дыхания. Пациент задыхается, захлебнувшись собственной кровью.
В том случае, если легочное кровотечение не настолько массивное и больной выживает, возможно развитие отдаленных последствий.
Внимание. Одним из осложнений данной патологии является пневмония, возникающая вследствие аспирации крови в альвеолы легких.
Кровь является питательной средой для микроорганизмов, кроме того, она сама по себе раздражает легочную ткань. Инфекционные агенты и неспецифическое повреждение создают условия для возникновения воспаления легких.
Аспирационные пневмонии лечатся достаточно тяжело и могут стать причиной летального исхода.
Справочно. Еще одной патологией, которая может возникнуть вследствие легочного кровотечения, является сердечная недостаточность.
Дело в том, что при попадании крови в легкие, в последних возникает повышение давления. Это может повлечь за собой рефлекторный спазм сосудов. При этом правые отделы сердца испытывают повышенную нагрузку.
Правому желудочку сложно продвигать кровь в легочную артерию, а правому предсердию – в правый желудочек. Таким образом возникает правожелудочковая сердечная недостаточность. У пациента появляются отеки на ногах, увеличивается печень, в большом круге кровообращения наблюдаются застойные явления.
Диагностика
Внимание. Поскольку легочное кровотечение является жизнеугрожающей патологией, существуют четкие диагностические алгоритмы.
Пациент должен быть доставлен в приемное отделение, где с помощью дополнительных методов исследования врач устанавливает диагноз. В случае, если состояние больного тяжелое, его переводят в реанимационное отделение до начала диагностики, тогда установление диагноза происходит в отделении интенсивной терапии.
В случае, если состояние больного тяжелое, его переводят в реанимационное отделение до начала диагностики, тогда установление диагноза происходит в отделении интенсивной терапии.
Для диагностики врач использует следующие методы:
- Физикальное исследование. В него входит осмотр, перкуссия и аускультация. Важным этапом является осмотр полости носа и носовых ходов, а также глотки. Иногда кровотечение из этих отделов может имитировать легочное. При перкуссии в месте, где альвеолы заполнены кровью, ясный легочный звук сменяется притупленным. Аускультативно выслушиваются влажные хрипы в местах скопления крови.
- Лабораторные исследования. К ним относится общий анализ крови, позволяющий увидеть степень кровопотери и определить уровень тромбоцитов, а также коагулограмма, оценивающая состояние свертывающей системы крови.
- Рентгенография. Очень простой и быстрый метод, позволяющий увидеть место, где легкие заполнены кровью. Иногда удается установить источник кровотечения, например, если видна опухоль.
- Селективная ангиография сосудов бронхиального дерева. Контраст вводится в сосуды легких. Он проходит последовательно по артериям, капиллярам и венам. В сосуде, ставшем причиной кровотечения, контраст вытекает в паренхиму легкого.
- Компьютерная томография. Более точный метод, чем обычная рентгенография. КТ позволяет посмотреть на грудную полость в объемных срезах. Таким образом можно увидеть даже небольшое скопление крови в паренхиме и установить источник кровотечения.
- Бронхоскопия. Наиболее точный метод, который позволяет локализовать кровотечение. В некоторых случаях бронхоскопия из метода диагностики может перейти в способ лечения, например, если провести коагуляцию сосуда через бронхоскоп.
Дифференциальная диагностика
Справочно. Легочное кровотечение необходимо дифференцировать с кровотечением из верхних дыхательных путей, ротовой полости и желудочно-кишечного тракта.
Носовое кровотечение может быть достаточно массивным. Кровь в большей степени выделяется из полости носа и в меньшей изо рта в виде плевков. Также видно, как она стекает по задней стенке глотки. Отделяемое не пенистое, кровь алая, может быть с примесью слизи.
Кровотечение из ротовой полости бывает массивным при ранениях языка. Важно осушить полость рта и тщательно осмотреть ее на предмет ранений, кариозных зубов, заболеваний десен. При таких кровотечениях отделяемое не пенистое, алое или темное, смешанное со слюной.
При кровотечении из пищевода кровь чаще имеет темный цвет, поскольку в большинстве случаев источником его являются венозные сплетения. Отделяемое вытекает струйкой или массивными порциями “полным ртом”. Примесей в крови нет.
Внимание. Важно правильно собрать анамнез: пищеводным кровотечениям часто предшествует заглатывание острых предметов, например, костей рыбы или портальная гипертензия.
При кровотечениях из желудка или двенадцатиперстной кишки отделяемое темное. Кровь перемешивается с соляной кислотой в желудке и становится цвета “кофейной гущи”. Кровь выделяется порциями, чему предшествуют толчкообразные движения грудной клетки.
Первая помощь и терапия
Важно вовремя распознать опасность и передать больного в руки специалистов. Если у пациента диагностировано легочное кровотечение, первая помощь заключается в придании ему того положения, в котором лучше всего отходит кровь – на противоположном от очага боку с опущенной головой. Затем следует вызвать бригаду скорой помощи.
Справочно. Терапия данного состояния делится на три вида: консервативная, малоинвазивная и хирургическая.
Первая используется при небольших кровотечениях, а также в качестве неотложной помощи. 
Пациенту необходимо ввести следующие препараты:
- Противокашлевые. Каждый приступ кашля провоцирует кровотечение, потому важно прекратить приступы. Вводят препараты кодеина или морфина.
- Гемостатики. Их введение является попыткой остановить кровотечение консервативно. Вводят аминокапроновую кислоту или этамзилат.
- Сосудосуживающие препараты. Чем меньше просвет сосуда, тем меньше крови через него выйдет наружу, и тем быстрее возникнет в нем тромб. С этой целью вводят адреналин.
В том случае если консервативное лечение не дало эффекта, переходят к малоинвазивным методам. К ним относятся:
- Лечение через бронхоскоп. Можно проводить одновременно с диагностикой. Кровоточащий сосуд коагулируют, местно вводят сосудосуживающие препараты. При небольшом повреждении сосуда такая терапия очень эффективна.
- Эмболизация кровоточащего сосуда. Это новая методика, которая применяется не во всех клиниках и требует специальной техники. Под контролем рентгеновского аппарата через одну из периферических артерий вводят эмбол, который проводят до кровоточащего сосуда и перекрывают его просвет.
Хирургические методы лечения используют в том случае, если предыдущие были неэффективны. Для этого в грудной клетке делают разрезы с разъединением костей и хрящей. Далее выполняют перевязку кровоточащего сосуда. В том случае, если это невозможно, часть легкого, где расположен этот сосуд удаляют.
Профилактика
 Предвидеть заранее развитие легочного кровотечения невозможно. Не у всех пациентов с одинаковыми заболеваниями развивается данное осложнение. Чаще всего к такому исходу приводят заболевания легких и опухолевые процессы.
Предвидеть заранее развитие легочного кровотечения невозможно. Не у всех пациентов с одинаковыми заболеваниями развивается данное осложнение. Чаще всего к такому исходу приводят заболевания легких и опухолевые процессы.
Для профилактики легочного кровотечения важна ранняя диагностика основного заболевания и своевременное его лечение. Пациенты, у которых может развиться легочное кровотечение в виду тяжести их болезни, должны лечиться в стационаре и находиться под постоянным наблюдением врача.
Кроме того, важно соблюдать рекомендации, данные специалистом. Часто таким пациентам запрещают физическую нагрузку, курение и употребление спиртных напитков.
Прогноз
Прогноз данной патологии зависит от объема кровопотери, состояния пациента и своевременности оказания медицинской помощи. При небольшом кровотечении и удовлетворительном состоянии прогноз благоприятный. В том случае, если пациент потерял много крови и его состояние нестабильное прогноз сомнительный.
Внимание. Неблагоприятной можно назвать ситуацию, когда пациент доставлен в стационар в коматозном состоянии, терапия начата несвоевременно, гемодинамика пациента нестабильная.
Кроме того, неблагоприятным является прогноз при развившейся асфиксии или в том случае, если пациент пережил клиническую смерть.
Исход кровотечения в аспирационную пневмонию или сердечную недостаточность также является неблагоприятным, поскольку требует длительного лечения.
Кровохарканье — причины, диагностика и лечение
Общая характеристика кровохарканья
Причины и механизмы развития кровохарканья (гемоптизиса) в целом аналогичны этиологии и патогенезу легочного кровотечения (гемоптоэ). Разница между этими состояниями, главным образом, количественная: при откашливании небольшого количества крови (менее 50 мл в сутки) принято говорить о кровохаркании, при выделении большего объема – о кровотечении.
Возникновению гемоптизиса может предшествовать упорный кашель, гипертонический криз, интеркуррентные заболевания. Спровоцировать данный симптом может активная физическая нагрузка, тепловые и водные процедуры, например, парение в бане, парафинотерапия, общие ванны и лечебные души. Также началу кровохарканья нередко способствуют метеорологические факторы: повышение атмосферного давления, холодная или жаркая погода.
Обычно кровохарканье начинается внезапно. Во время очередного откашливания мокроты пациент замечает в ней следы крови. Некоторые больные отмечают предвестники кровохарканья: першение (щекотание) и клокотание (бульканье) в горле, загрудинную боль, иногда – неприятное тепло, разливающееся по грудной клетке. На фоне затрудненного дыхания возникает кашель с выделением крови. При этом ощущается солоноватый привкус крови во рту и ее специфический запах.
Кровь при гемоптизисе выделяется периодически, не при каждом кашлевом приступе. В одних случаях кровохарканье имеет вид прожилок в слюне или мокроте, в других ‒ отдельных плевков алой (свежей) либо темной (старой) крови. Если выделение алой крови повторяется при кашле систематически, считается, что у больного началось легочное кровотечение. Во время эпизода кровохарканья пациент бледнеет, выглядит испуганным, чувствует слабость во всем теле, головокружение. Хронические и рецидивирующие приступы гемоптизиса приводят к анемизации.
Причины кровохарканья
Опухоли легких и бронхов
Гемоптизис нередко отмечается при различных опухолевых процессах дыхательных путей, хотя и не является обязательным симптомом бронхолегочных неоплазий. Кровохарканье может быть вызвано прорастанием опухолью сосудов бронхиальной стенки, сдавлением и узурацией крупных артериальных стволов быстро растущим новообразованием, распадом опухолевой массы, содержащей новообразованные сосуды. Треть пациентов с опухолевыми заболеваниями впервые обращается к врачу именно по причине рецидивирующего кровохарканья. Данный признак может указывать на следующие неопластические процессы:
- Бронхогенный рак. Откашливание крови, как правило, появляется на фоне другой симптоматики и носит умеренный характер. Чаще возникает при центральном (экзофитном), реже – при периферическом раке легкого. Кровохарканью предшествует мучительный кашель рефлекторного генеза, на фоне которого в бронхиальном секрете обнаруживается алая кровь в виде отдельных кровяных нитей (прожилок) либо сгустков. Иногда кровянистая мокрота напоминает «малиновое желе». Эпизоды кровохарканья повторяются неоднократно. Сопутствующие симптомы – одышка, боль в груди, надсадный кашель, потеря веса. Может развиваться клиника обтурационной пневмонии. Молниеносные терминальные кровотечения случаются у 5-8% пациентов и связаны с изъязвлением ветвей легочной артерии. Рак легкого необходимо исключать при повторных эпизодах кровохарканья у мужчин старше 40 лет с длительным стажем курения и хроническим бронхитом в анамнезе.
- Аденома бронха. Бронхоаденома имеет обильную васкуляризацию, часто растет в просвет бронхов, вызывая упорный сухой кашель со свистящим дыханием. Рецидивирующее кровохарканье является ранним и постоянным симптомом аденомы (встречается у 80% пациентов). Диагноз бронхоаденомы вероятен у женщин молодого возраста с повторяющимися сегментарными и долевыми пневмониями, кашлевыми пароксизмами и гемоптизисом.
- Гемангиома легкого. Весьма опасным является кровохарканье при гемангиомах легкого. Эти сосудистые опухоли могут протекать бессимптомно или сопровождаться торакалгией, одышкой. Кровохарканье возникает беспричинно или на фоне физического усилия, кашля, инсоляции. Плевки крови имеют алый цвет, мокрота, как правило, не выделяется. Гемоптизис неоднократно рецидивирует. Изъязвление и разрыв крупной гемангиомы может осложниться фатальным кровотечением. На ангиоматоз внутренних органов косвенно указывает наличие множественных телеангиэктазий на теле пациента.
- Другие опухоли легких. Боле редкие причины кровохарканья – плазмоцитома, саркома легкого, бронхиолоальвеолярный рак. Возможно развитие кровохаркания при метастатическом поражении легких, прорастании мезотелиомы плевры. Наряду со злокачественными новообразованиями, осложняться кровохарканьем могут гамартомы легких, тератомы средостения и др. Клиника неспецифична – кашель с кровянистой мокротой. Исключение составляет бронхиолоальвеолярный рак, при котором с кашлем выделяется большой объем (около 1 литра за сутки) водянистой слизистой мокроты с кровяными примесями.
Туберкулез легких
Гемоптизис считается патогномоничным признаком туберкулезной инфекции и встречается почти у 80% фтизиатрических пациентов. Более половины случаев кровохарканья туберкулезной этиологии приходится на фиброзно-кавернозный и цирротический туберкулез легких, от 15 до 25% — на диссеминированный, около 10% — на инфильтративно-пневмонический вариант, порядка 5% — на туберкуломы. У больных пожилого возраста кровохарканье возникает вдвое чаще, чем у молодых.
При кровохаркании туберкулезный больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При длительном нахождении крови в полости каверны ее цвет становится темно-коричневым или ржавым. Во время кашля больные ощущают жжение груди и могут точно указать пораженную сторону и источник гемоптизиса. О начале легочного кровотечения сигнализирует обильное откашливание алой пенящейся крови или кровяных сгустков.
Кровохарканье туберкулезной этиологии обычно хроническое или рецидивирующее, повторяющееся на протяжении всего периода болезни и даже после излечения (при остаточных изменениях в легких — посттуберкулезном пневмосклерозе, бронхоэктазах). Для обозначения таких форм тубинфекции во фтизиатрии используется термин «гемоптоическая чахотка». Кроме кровохарканья, для клиники туберкулеза характерны постоянный кашель, лихорадка, ночная потливость, похудение.
Пневмонии
С кровохарканьем протекают различные морфологические (долевая, геморрагическая, атипичная) и этиологические формы пневмонии (пневмококковая, клебсиеллезная, стафилококковая). Вначале пациента беспокоят общие симптомы – слабость, лихорадочно-интоксикационный синдром, ознобы, одышка. Кашель с кровохарканьем присоединяется уже в развернутой фазе пневмонии. При различных видах воспаления легких кровохарканье имеет свои отличия:
- Крупозная пневмония. При долевой пневмококковой плевропневмонии кровохарканье наблюдается у 40% пациентов. Оно необильно, возникает на 2-3 сутки от начала болезни, что соответствует стадии красного опеченения в легких (пропотевание эритроцитов в альвеолярный экссудат). Примесь крови придает мокроте коричневатый, бурый оттенок ‒ для обозначения характера отделяемого из бронхиального дерева при долевой пневмонии используется термин «ржавая мокрота».
- Пневмония Фридлендера. Течение заболевания острое и крайне тяжелое: типичны выраженная лихорадка, интоксикация, боли в боку на вдохе, наличие геморрагий на коже и слизистых оболочках. Для фридлендеровской пневмонии патогномоничен навязчивый кашель с вязкой слизисто-кровянистой мокротой, имеющей неприятный запах пригоревшего мяса. Геморрагические вкрапления придают мокроте вид, напоминающий «смородиновое желе». Выделение обильной кровавой мокроты связано с образованием множественных полостей деструкции в легочной ткани, заполненных экссудатом.
- Геморрагическая пневмония. Чаще имеет гриппозную этиологию, встречается также при кори, натуральной оспе, легочных формах сибирской язвы и чумы. Появление крови в мокроте при данных нозологиях является следствием инфекционно-токсического поражения стенок капиллярной сети. При геморрагической пневмонии откашливается обильный пенистый секрет, окрашенный в ярко-красный цвет. Другие типичные признаки – цианоз, тяжелая дыхательная недостаточность, гипотензия, другие геморрагические проявления.
- Нагноительные заболевания легких. Бактериальные деструкции легких часто являются исходом пневмоний. При абсцессе или гангрене легкого кровохарканье является следствием повреждения сосудов при прорыве гноя из патологического очага в дренирующий бронх. При этом гнойная мокрота с кровянистой примесью откашливается полным ртом, имеет зловонный запах. Выражены боли в грудной клетки, лихорадочный синдром, интоксикация, одышка. При расплавлении бронхиальных артерий кровохарканье имеет высокий риск перехода в профузное легочное кровотечение.
«Кровавая мокрота» также встречается при ряде других пневмоний. Так, приступообразный мучительный кашель с отделением мокроты ржаво-коричневого цвета отмечается при бензиновой пневмонии. Примесь крови в слизисто-гнойном секрете может обнаруживаться при легочном воспалении орнитозной и микоплазменной этиологии. Геморрагические осложнения в виде кровохарканья, желудочных кровотечений, гематурии характерны для легионеллезной пневмонии. В целом же, кровохарканье не является специфическим признаком пневмонии, поэтому при его обильном или упорном характере необходимо искать другие причины, прежде всего – туберкулез и рак легкого.
Заболевания бронхов
Кашель любой этиологии относится к наиболее частым факторам, провоцирующим кровохарканье. Кашлевые пароксизмы сопровождают различные заболевания легких и сердечно-сосудистой системы, но прежде всего, ассоциируется с патологией трахеобронхиального дерева. Установлено, что около 60-70% случаев кровохарканья обусловлены тем или иным поражением бронхов:
- Бронхиты. В структуре причин кровохарканья составляют 15%. Кровохарканьем осложняются как острые, так и хронические бронхиты в фазе обострения. Разрыву мелких сосудов способствует надсадный сильный кашель. Кровянистые примеси обычно минимальные, имеют характер отдельных прожилок. Кашель беспокоит преимущественно по утрам, типично отхождение вязкой мокроты слизисто-гнойного или гнойного характера.
- Бронхоэктазы. Обусловливают более 30% случаев кровохарканья, являясь исходом хронической пневмонии и бронхита, легочного абсцесса, кавернозного туберкулеза. Источником гемоптизиса при бронхоэктазиях служат бронхиальные артерии (чаще среднедолевая артерия). Кровохарканье возникает в период обострения воспалительных явлений (обычно осенью и весной) на фоне обильного откашливания гнойной мокроты. Чаще имеет вид кровянистых прожилок, однако описаны случаи массивных легочных кровотечений.
- Инородные тела дыхательных путей. Аспирация инородных тел – частая причина кровохарканья в детской популяции. В этом плане наиболее опасны мелкие остроконечные предметы, фиксирующиеся в бронхах. Они вызывают постоянную травматизацию слизистой, образование пролежней, рецидивирующее воспаление бронхов. Инородные тела бронхов проявляются приступами коклюшеподобного кашля с кровохарканием, стридорозным дыханием, одышкой.
- Бронхолитиаз. Относится к случаям инородных тел бронхов эндогенного происхождения. Образование бронхиальных камней – бронхолитов — может обусловливать упорные, часто повторяющиеся эпизоды кровохаркания. При бронхолитиазе в откашливаемом кровяном секрете можно обнаружить крошкообразную белую массу, представляющую собой фрагменты известкового бронхолита.
- Бронхиальные свищи. Кровохарканье чаще осложняет бронхо-пищеводные свищи. На данную патологию указывает кашель, возникающий во время еды, откашливание частиц только что съеденной пищи, сопровождающееся удушьем и цианозом. Наряду с кровохарканием, возможна рвота с примесью крови.
Грибковые и паразитарные инвазии
Гемоптизисом осложняются легочные формы различных гельминтозов. В подобных случаях развитие геморрагического синдрома может быть обусловлено миграцией паразитов через легкие (шистосомоз, аскаридоз, стронгилоидоз), образованием кист и очагов деструкции (парагонимоз, эхинококкоз). Кашель возникает приступообразно, нередко сопровождается бронхоспазмом, одышкой. Мокрота слизистая или слизисто-гнойная с вкраплениями крови. При микроскопии в секрете бронхов могут определяться личинки гельминтов. По мере прогрессирования паразитарного очага в легких кровохарканье усиливается вплоть до гемоптоэ.
С явлениями кровохарканья протекают некоторые грибковые инвазии: актиномикоз, кандидоз, аспергиллез органов дыхания. Развитию геморрагической симптоматики способствует прорастание мицелия, выделение грибками протеолитических ферментов, расплавляющих легочную ткань. Кровохарканье чаще необильное, эпизодическое, в виде включений крови в откашливаемом секрете. Клиническую картину дополняет надсадный кашель, повышенная температура тела, одышка. Верификации диагноза и вида пневмомикоза способствует обнаружение грибка в секрете и бронхиальных смывах.
Эндометриоз легких
Для легочной формы эндометриоза типично кровохарканье, которое повторяется во время месячных. Объем гемоптизиса варьирует от небольшого до значительного, приводящего к анемии, и не зависит от менструальной кровопотери. В мокроте могут присутствовать обрывки эндометриоидной ткани. Кровохарканье возобновляется не каждую менструацию, степень его выраженности также различается от цикла к циклу.
Во время беременности кровохарканье прекращается, однако после медаборта откашливание кровянистой мокроты может стать более регулярным и обильным. Кроме кашля и гемоптизиса, эндометриоз легких сопровождается ноющими или колющими болями в груди. Все проявления типичны для женщин репродуктивного возраста.
Травмы бронхов и легких
Откашливание крови может быть связано с прямым механическим повреждением дыхательных путей, при котором происходит нарушение целостности бронхиальных и легочных артерий, пропитыванием паренхимы легких кровью. При этом в генезе кровохарканья всегда четко прослеживается связь с воздействием травмирующего фактора. Гемоптизис может возникать сразу после травмы или отсрочено, быть однократным или сохраняться несколько суток.
- Эндобронхиальные манипуляции. Потенциально возможные ятрогенные причины кровохарканья – травмирование слизистой бронха жестким тубусом бронхоскопа, биопсийными щипцами или иглой при заборе тканевых образцов. Во всех перечисленных случаях сразу после процедуры откашливается свежая кровь. Обычно кровохарканье выражено незначительно или умеренно, проходит самостоятельно либо быстро купируется гемостатической терапией, повторно не развивается.
- Повреждения ткани легкого. Кровохарканьем осложняются переломы ребер, ножевые и огнестрельные ранения, разрывы бронха, размозжение легкого. При этом на первый план выходят боли в грудной клетке и другие признаки торакальной травмы (подкожная эмфизема, резкая одышка, плевропульмональный шок), а кровохаркание дополняет клиническую картину лишь у трети больных. В зависимости от характера травмы проводятся консервативные мероприятия или диагностическая торакотомия.
Сердечно-сосудистая патология
Кардиоваскулярные заболевания, протекающие с легочной гипертензией (ЛГ) и левожелудочковой недостаточностью, чаще других осложняются гемоптизисом. В первом случае механизм кровохарканья связан с разрывом артериовенозных бронхолегочных анастомозов и мелких склерозированных альвеолярных сосудов; во втором — с застойными явлениями в системе малого круга кровообращения, выходом транссудата и эритроцитов в альвеолы.
- Легочная гипертензия. Кровохарканье характерно для всех заболеваний, сопровождающихся ЛГ: митрального стеноза, врожденных пороков сердца (дефектов перегородок, ОАП, комплекса Эйзенменгера и ряда других), миксомы левого предсердия. В клинике легочной гипертензии преобладаеют боли за грудиной, одышка, цианоз, отеки конечностей. Кровохарканье (слабо выраженное или умеренное) развивается на фоне непродуктивного кашля.
- ТЭЛА. Кровохарканье сопровождает 20-30% случаев тромбоэмболии ЛА, протекающих с развитием инфаркта легкого. Типичный клинический вариант инфаркт-пневмонии характеризуется одышкой, более выраженной в вертикальном положении, болью колющего характера в боковых отделах грудной клетки, лихорадкой. Кровохарканье при ТЭЛА имеет характер кровяных вкраплений или сгустков на поверхности скудно откашливаемой мокроты.
- Отек легких. Кардиогенный отек легких может возникать при остром инфаркте миокарда, миокардитах, аритмиях. В развернутой стадии выделяется пенистая мокрота, окрашенная кровью в розоватый цвет. Отеку легких сопутствует выраженное удушье, приступы кашля. Стремительно нарастает цианоз, лицо становится одутловатым. Больной испытывает жуткий страх смерти, жадно ловит воздух ртом. На расстоянии слышится его клокочущее дыхание.
- Аневризма ЛА. Разрыв аневризмы легочной артерии приводит к летальному кровотечению. Однако предвестником этого грозного осложнения нередко служит кровохарканье, которое постепенно нарастает в течение нескольких недель или дней. Оно может возникать либо беспричинно, либо вследствие физического напряжения или усиления кашля.
Наследственные и врожденные заболевания
Генетические и врожденные дефекты не играют ведущей роли в структуре этиофакторов гемоптизиса. Как правило, легочные геморрагические проявления развиваются вторично, на фоне морфологических и функциональных изменений в легких. Реже, например, при ангиодисплазиях, причиной кровохарканье становится первичная неполноценность стенок сосудов легких.
- Муковисцидоз. Респираторная форма муковисцидоза протекает с явлениями хронической пневмонии, на фоне которой формируются бронхоэктазы, пневмосклероз, легочное сердце. Эти факторы становятся определяющими в патомеханизме кровохарканья. Заболеванию сопутствует постоянный кашель с густой мокротой, одышка, деформация грудной клетки и фаланг пальцев. Легочное кровотечение возникает редко.
- Наследственная телеангиэктазия. Геморрагический синдром – типичное проявление синдрома Рандю–Вебера–Ослера. Кровохарканье возникает спонтанно, без видимых причин. Кроме гемоптизиса, типичны носовые, желудочные кровотечения, кровоточивость ангиом и телеангиэктазий на слизистой губ, полости рта и различных участках кожи.
- Пороки развития легких. Гипоплазия, секвестрация, кисты осложняются кровохарканьем в связи с развитием воспаления или абсцедирования. Кровянистые включения появляются в периоды обострения на фоне откашливания гнойного бронхиального секрета, интоксикации, фебрилитета. При прорыве легочной кисты в бронх существует угроза легочного кровотечения, аспирационной пневмонии и асфиксии.
Аутоиммунные заболевания
Синдром кровохарканья может сопровождать клинику васкулитов, протекающих с поражением легочных сосудов: синдрома Гудпасчера, гранулематоза Вегенера, аллергической пурпуры (болезни Шенлейн–Геноха). Для системных васкулитов характерны полиорганные поражения (кожный, суставной, почечный, легочный и др. синдромы), склонность к геморрагиям. Кровохарканье носит рецидивирующий характер, может прогрессировать в легочное кровотечение. Иногда гемоптизис сопутствует саркоидозу, болезни Бехчета, узелковому полиартерииту и другим аутоиммунным патологиям.
Иммунокомплексный механизм, предположительно, лежит и в основе идиопатического гемосидероза легких, характеризующегося рецидивирующими альвеолярными кровоизлияниями. Этот фактор и определяет клинику заболевания – постоянный сухой кашель, во время которого отхаркиваются плевки крови без примесей, одышка. При длительном кровохаркании развивается анемический синдром (головокружение, слабость, мушки перед глазами). Заболевание манифестирует в детском возрасте.
Болезни крови
Гематологические нарушения, как причины кровохарканья, встречаются сравнительно редко. В этих случаях гемоптизис обусловлен либо патологией различных звеньев гемостаза, либо ятрогенными факторами – неправильным назначением и применением кроверазжижающих медикаментов. Среди состояний, осложняющихся кровохарканием, рассматриваются:
- Коагулопатии. Кровохарканье может являться симптомом гемофилии, болезни Виллебранда, тромбоцитопении и мн. др. При этом отмечаются самопроизвольные кровотечения различных локализаций (десневые, носовые, желудочно-кишечные, маточные), постоянные синяки на коже, гемартрозы. Кровохарканье имеет рецидивирующее спонтанное течение, часто возникает гемоптоэ.
- Лейкоз. Лейкемическая инфильтрация приводит к множественным кровоизлияниям в ткань легкого, обусловливающим развитие кровохарканья. При этом клиническая картина очень напоминает очаговую пневмонию, в мокроте отмечается примесь крови, реже наблюдается интенсивное окрашивание бронхиального секрета кровью. Для клиники острого лейкоза патогномоничны другие кровотечения, повышенная температура, резкая слабость, боль в теле, лимфаденопатия.
- Осложнения антикоагулянтной терапии. Геморрагические осложнения наблюдаются при передозировке антикоагулянтов непрямого и прямого действия: фенидиона, гепаринов, варфарина, ривароксабана и др. Микрогеморрагические проявления включают наличие в мокроте прожилок крови, примесь эритроцитов в моче (гематурию), кратковременные носовые кровотечения, субконъюнктивальные кровоизлияния.
Обследование
Многообразие причин кровохарканья ставит перед медицинскими специалистами серьезные диагностические задачи, которые должны быть решены в кратчайшие сроки. Предположительно определить ведущие этиофакторы помогает внимательное изучение анамнеза, оценка данных внешнего осмотра и аускультативного исследования. Первичная диагностика проводится терапевтами и пульмонологами, в дальнейшем с учетом причины кровохарканья курация пациента может осуществляться фтизиатром, ревматологом, онкологом. Для получения объективных данных при кровохаркании используются:
- Рентген ОГК. Полипозиционная рентгенография легких позволяет обнаружить причину кровохарканья в трети случаев. При этом могут выявляться туберкулезные инфильтраты или каверны, воспалительные фокусы при пневмонии, очаговые изменения при опухолях легкого, кисты при паразитарных инвазиях и т.д. Детализировать характер изменений сосудистого и бронхолегочного рисунка помогают рентгенконтрастные методики – бронхография, ангиопульмонография (АПГ), бронхиальная артериография.
- Компьютерная томография. КТ легких имеет более высокую диагностическую точность по сравнению с Rg грудной клетки – источник кровотечения выявляется в 77% случаев (включая небольшие новообразования, сегментарные ателектазы, бронхоэктазы, аномалии развития легких). Проведение МСКТ легких с болюсным внутривенным контрастированием дает возможность дополнительной оценки состояния бронхиальных артерий и сосудов малого круга.
- Фибробронхоскопия. Информативна для обнаружения эндобронхиальной патологии как источника кровохарканья. Бронхоскопия позволяет одномоментно выполнить целый ряд диагностических и лечебных задач: провести биопсию, осуществить забор мокроты, извлечь инородное тело, удалить эндобронхиальную опухоль, прижечь кровоточащий сосуд.
- Исследование крови. Для оценки степени кровопотери и уровня анемии рекомендуется проведение общего анализа крови с определением уровня гемоглобина и эритроцитов. При подозрении на инфекционные процессы, онкогематологические заболевания информативно исследование лейкоцитарной формулы. С целью выявления нарушений свертывания крови изучаются параметры коагулограммы (ПТИ, АЧТВ, фибриноген), количество тромбоцитов. При выраженных признаках дыхательной недостаточности выполняется определение показателей КЩС, газового состава артериальной крови.
- Исследование бронхиального секрета. Микроскопически мокроту с примесями крови исследуют на наличие атипичных клеток, микобактерий туберкулеза, личинок паразитов, грибков. Для идентификации инфекционного возбудителя выполняется посев на питательные среды свободно откашливаемого секрета бронхов или смывных вод, полученных в ходе бронхоскопии.
- Диагностические операции. Торакоскопия или эксплоративная торакотомия проводятся в тех случаях, когда источник кровохарканья не удается выявить ни одним из вышеописанных методов, в анамнезе имеются указания на травму легкого либо отмечается тенденция к усилению кровохарканья. Цель вмешательства ‒ интраоперационная ревизия, выявление источника кровотечения и его ликвидация.
- Исследование сердца. С помощью ЭхоКГ обнаруживаются кардиальные пороки и вторичные изменения миокарда при легочной гипертензии. Запись ЭКГ необходима для подтверждения ТЭЛА (регистрируются признаки острого легочного сердца — перегрузка правого желудочка).
Кровохарканье в процессе диагностики дифференцируют с кровотечением из варикозных вен пищевода, желудка. При гемоптизисе кровь откашливается с мокротой, чаще имеет алый цвет, щелочную реакцию. Длительность кровохарканья – от нескольких часов до нескольких суток. Кровохарканье никогда не случается во сне, без отхаркивания выделение крови из дыхательных путей наружу невозможно.
При кровотечении из ЖКТ кровь выделяется с рвотными массами («кофейная гуща»), рвота обильная и кратковременная, реакция крови кислая, характерен дегтеобразный стул. Пищеводное кровотечение сопровождается отрыжкой, выделяемая кровь имеет бурый цвет, сгустки, неприятный кислый запах. Иногда за кровохарканье ошибочно принимают кровотечения из носа или десен.
Бронхоскопия при кровохаркании
Симптоматическое лечение
Первоочередные лечебные мероприятия направлены на остановку кровохарканья и предотвращение его прогрессирования в легочного кровотечение. Если кровохарканье началось дома, необходимо вызвать бригаду СМП и не оставлять больного одного до приезда медиков. Необходимо уложить пациента в кровать, придать ему полусидячее положение или приподнять головной конец. Нужно постараться успокоить больного, убедить его спокойно дышать, не разговаривать, не форсировать кашель. Для обеспечения достаточного доступа кислорода следует расстегнуть одежду, извлечь зубные протезы, открыть окно или дать кислород через носовой катетер.
Разрешается положить пациенту на грудь пузырь со льдом или предложить глотать кусочки льда с интервалом 15-20 минут. Из лекарственных средств допустим прием легких транквилизаторов при излишнем возбуждении, противокашлевых средств при упорном кашле, гипотензивных препаратов при повышенном АД, периферических вазодилататоров (нитросорбида) под язык. Симптоматическая терапия при кровохарканье на догоспитальном этапе включает введение с гемостатической целью раствора аминокапроновой кислоты, кальция хлорида, транексамовой кислоты внутривенно, инъекции викасола внутримышечно.
До прекращения кровохарканья категорически запрещается:
- любая физическая активность
- горячее питье, прием любой пищи
- употребление алкоголя, курение
- ингаляции и тепловые процедуры
- прием отхаркивающих и кроверазжижающих препаратов.
Внимание (это важно)!
Следует помнить, что даже небольшое однократное или периодически повторяющееся кровохарканье может явиться предвестником массивного легочного кровотечения. Аспирация или заглатывание больным части крови, выделяющейся из различных отделов дыхательных путей, зачастую делает затруднительной оценку истинных масштабов кровопотери. Даже единичный эпизод кровохарканья – повод для незамедлительного обращения врачу и тщательного всестороннего обследования.
Легочное кровотечение: признаки, первая помощь и лечение
 Лёгочное кровотечение (укр. легенева кровотеча) является угрожающим жизни состоянием, которое требует скорейшего квалифицированного медицинского лечения. Обуславливается оно кровоизлияниями из бронхиальных сосудов, или каналов, питающих легкие.
Лёгочное кровотечение (укр. легенева кровотеча) является угрожающим жизни состоянием, которое требует скорейшего квалифицированного медицинского лечения. Обуславливается оно кровоизлияниями из бронхиальных сосудов, или каналов, питающих легкие.
При таких кровотечениях, выделяется кровь сквозь воздухоносные пути, с излиянием в бронхи.
Данное патологическое состояния является серьезным отягощением, наступающим вследствие разнообразных заболеваний кардиологической, или респираторных групп, а также отдельных патологиях сосудов.
Нарушение нормальной циркуляции крови по сосудам легких происходит при их деформации и нарушении легочных тканей. Тождественным названием легочного кровотечения (ЛК) является диффузное альвеолярное кровотечение.
При таком патологическом состоянии резко нарушается самочувствие пациента, ему сопутствуют нарушения кровообращения в малом круге циркуляции крови, что влечет к нарушению функциональности работы сердца.
Что собой являет ЛК?
В большинстве случаев, регистрирование легочного кровотечения происходит как осложнения вследствие заболеваний, связанных с сердцем, легкими и кроветворением.
Именно поэтому проведение лечения происходит под контролем нескольких врачей разных направлений (кардиологи, пульмонологи, гематологи, терапевты).
Так как заболевания является тяжелым осложнением, то оно указывать на не менее серьезное первоначальное заболевание.

Внутреннее легочное кровотечение с развитием гемоторакса
Сопутствие этих двух патологических состояний, может возникнуть внутреннее кровотечение, что приведет к скорой гибели.
Степень летальности зависит от стадии развития и сопутствующих заболеваний, а также от скорости оказания медицинской помощи. Смертность составляет от 5 до 80 процентов.
В большинстве случаев, поражаются пациенты после 50 лет, при наличии провоцирующих заболеваний, длительном курении, или страдающих от нарушения функциональности легких.
Самостоятельным заболеванием, легочное кровотечение, может быть при травмах грудной клетки или легких, а также пи воздействии на организм химикатов.
Классификация
Классификация такого заболевания, как легочное кровотечение, по клиническим признакам разделяется на явное кровотечение в легких и кровохарканье. Они разнятся по количеству выделяемой крови из сосудов.
В большинстве случаев, кровохарканье является предшественником обширному ЛК, поэтому нуждается в срочном обследовании врачей, а также скорейшем применении мер по его предотвращению.
Последней стадии характерна мокрота, выделяемая с кашлем, с наличием кровяных прожилок. Количество таких выделений не более пятидесяти миллилитров в сутки. Увеличение выделяемой крови с мокротой диагностируется как легочное кровотечение.
Разделение ЛК происходит по количеству выделяемой при кашле крови.

Кровь при кашле
Выделяются три степени легочного кровотечения:
- Малое кровоизлияние характеризуется примесями крови в мокроте, в объеме от пятидесяти до ста миллилитров в сутки,
- Среднее – от ста до пятисот миллилитров кровяных примесей в сутки,
- Тяжелое – более пятисот миллилитров.
Особую опасность представляют быстро прогрессирующие кровотечения в больших количествах. В преимущественном большинстве случаев они приводят к острой нехватке воздуха и смерти.
Также, существует разделение легочного кровотечения по трем формам:
- Внутреннее кровотечение с прогрессированием скопления крови в плевральной полости,
- Наружное кровотечение – кровоизлияния с внешней стороны легких,
- Смешанное – одновременное сочетание перечисленных выше кровотечений.
Какие причины ЛК?
Данное патологическое состояние обуславливается травматическими ситуациями, патологиями внутренних органов, а также разнообразными действиями химикатов на человеческий организм.
В преимущественном большинстве регистрируемых случаев, фактором, провоцирующим легочное кровотечение, являются патологии бронхиальных сосудов и легких. Возбудители данного заболевания деформируют сосуды и альвеолы.
Инфекции, которые поражают легкие и бронхиальную сеть, с прогрессированием серьезных отягощений, перечислены ниже:
- Стафилококк,
- Туберкулезная инфекция,
- Менингококк,
- Пневмококк,
- Паразиты.
Основными факторами, которые влияют на прогрессирование легочного кровотечения, как самостоятельного заболевания, являются следующие:
- Продолжительная терапия антикоагулянтами,
- Аллергические реакции на лекарственные препараты,
- Ионное облучение,
- Нервные перенапряжения,
- Травматические ситуации легких,
- Неполная остановка кровоизлияния на начальных этапах постоперационного лечения,
- Влияние химикатов на организм,
- Застой крови в венах малого круга циркуляции крови,
- Пересадка костного мозга, или иных органов.
Виды патологических состояний сердечно-сосудистой системы, отдельные участки которой непосредственно взаимодействуют с малым кругом циркуляции крови, влекут к прогрессированию заболевания:
 Постоянное повышенное давление,
Постоянное повышенное давление,- Тромбирование артерии легкого,
- Сердечные пороки,
- Образование рубцовых тканей в сердечной мышце, взамен здоровых соединительных,
- Ишемия сердца (недостаточные поставки крови в миокард).
Следующие заболевания, также, могут провоцировать кровотечение в легких.
К ним относят:
- Пневмосклероз (воспалительные, или дистрофические процессы в легких, которые приводят к патологическому замещению легочной ткани соединительной),
- Опухолевые образования доброкачественного характера в системе бронхов,
- Раковые процессы в легких,
- Ревматизм,
- Васкулит,
- Диатез,
- Отмирание тканей легкого,
- Кавернозный туберкулез легких– деструктивная форма заболевания, отличительной чертой которой является наличие в легочной ткани изолированной полости распада (каверны),
- Пневмокониозы группа заболеваний лёгких (необратимых и неизлечимых), вызванных длительным вдыханием производственной пыли и характеризующихся развитием в них фиброзного процесса,
- Гемосидероз легких – метаболическое нарушение, обусловленное избытком пигмента гемосидерина в клетках организма,
- Синдром Гудпасчера – редкое аутоиммунное заболевание неизвестного происхождения, характеризующееся диффузным поражением альвеолярного аппарата легких и мембран клубочков почек.
Существует и группа риска, в которую входят люди с большим шансом прогрессирования легочного кровотечения, при наличии следующих факторов:
- При заболевании острой пневмонией,
- Пораженные диабетом,
- Женщины, вынашивающие ребенка,
- Страдающие при туберкулезе,
- Люди низкого экономического и социального статуса,
- Мигранты,
- Категория осужденных людей, отбывающих наказание в тюрьмах,
- Пациенты, употребляющие глюкокортикоиды,
- Люди престарелого возраста.

Почти все патологические состояния легких и малого круга циркуляции крови подвергают опасности легочного кровотечения.
В таких случаях необходима постоянная профилактика заболеваний, а в случае наличия явных признаков патологий – врачебная помощь больному.
Как определить симптомы?
Проявление явных симптомов, указывающих на легочное кровотечение, появляется сразу. На ранних стадиях развития заболевание возможные незначительное кровохарканье и приступы кашля – это основной признак ЛК.
Происходят явные выделения крови, ярко-красного оттенка со слизистыми выделениями.
Такие выделения крови могут развиваться как медленно, нарастая постепенно, так и в очень быстром темпе, что угрожает жизни пациента.
Такие симптомы могут указывать и на поражения других органов, так что нужно сопоставлять их с характером кашля, оценивая его по нескольким критериям, чтобы понять, что кровоизлияния действительно легочные.
Это очень важный параметр, так как прожилки крови могут появляться и при кровотечении из носа, что по ошибке можно принять за кровотечение из легких.
Основные клинические симптомы легочного кровотечения проявляются в следующем:
- При небольших выделениях крови, которые пациент постоянно сглатывает, происходит накопление крови, что влечет кровавую рвоту и потемнение каловых масс,
- Консистенция мокроты – пенистая, темно красного оттенка,
- Отхаркивание с кровью сопровождается приступами кашля и рвоты,
 Тяжелое дыхание,
Тяжелое дыхание,- Учащенное дыхание,
- Общая слабость,
- Бледный оттенок кожного покрова,
- Увеличенное количество сердечных сокращений,
- Охриплость голоса,
- Испуганный вид,
- Обмороки,
- Неприятные и болевые ощущения в грудной клетке,
- Лихорадка,
- Синюшный оттенок кожи,
- Упадок артериального давления.
В большинстве регистрируемых случаев – это кровохаркание, которое имеет более приятный прогноз. При таких состояниях самочувствие пациента не сильно нарушается, а кровь выделяется в малых количествах.
Необходимо четко отличать легочное кровотечение и кровоизлияния, спровоцированные нарушением желудочного тракта. Сделать это можно по оценкам консистенции выделяемой крови с мокротой.
Какие заболевания могут сопровождаться легочным кровотечением?
Появление явной симптоматики кровотечения легких, обычно, появляется при нормальном состоянии пациента, внезапно. Приступы кашля, на начальных стадиях беспокоят редко. Небольшие покраснения выделяемой мокроты гласят о небольших повреждениях тканей легкого.
Со временем приступы возникают все более часто и количество выделяемой мокроты растет. Такой кашель очень трудно остановить. Большие выделения крови могут провоцировать обмороки, судороги, упадок зрения, а также недостаточность воздуха.

При бронхоэктатической болезни, одним из явно выраженных симптомов является кровохарканье.
При появлении данного симптома это указывает на явные разрушительные процессы бронхов.
Основной симптоматикой данной патологии являются:
- Постоянные приступы кашля,
- Охриплость голоса,
- Тяжелое дыхание,
- Болевые ощущения в грудной клетке,
- Лихорадка,
- Слабая физическая выносливость,
- Истощение организма,
- Нарушения процессов развития,
- Утолщение фаланг верхних конечностей.
Дыхательное расширение грудной клетки не может работать в полной мере, а при прослушивании фонендоскопом отмечаются влажные хрипы сухого и громкого характеров.
Регистрируется ЛК и при раке легких. Происходит развитие опухолевого образование и его распад, что влечет к деформированию бронхов и поражению сосудов легких.
Основными первоначальными признаками рака легких являются приступы сухого продолжительного кашля, которые со временем перерастает во влажный, при нём и происходит отхаркивание с кровью. Происходит резкая потеря веса пациента, а также увеличение лимфатических узлов.
При сопутствии раку легочного кровотечения, в большинстве случаев, наступает смертельный исход. Диагностика данного заболевания, помимо симптоматики подкрепляется в особых результатах рентгенографии.
Силикоз и другие патологические состояния группы пневмокониозов проявляются в отхаркивании с кровью, а в тяжелых своих стадиях и кровотечением в легких. Люди, которые постоянно вдыхают рабочую пыль, находятся в группе риска.
При отмирании тканей сердечной мышцы (инфаркт), отхаркивание крови может быть незначительным, или достаточно объемным, а также имеет разную продолжительность. Проявление его происходит на фоне остальных явно выраженных симптомов.
Абсцесс легкого проявляется себя в отхаркивании с кровью. Пациентами отмечается неприятный запах мокроты, а также гнойное её содержимое. После отхаркивания регистрируется временное облегчение. Отмечается симптоматика выраженной интоксикации человеческого организма.

Все состояния являются опасными для жизни, при которых требуется как доврачебная, так и стационарная медицинская помощь.
Что происходит при туберкулезе?
В случае туберкулезного поражения тканей легких, с деформацией основных их структурных компонентов, проявляется явная интоксикация организма, общая слабость, приступы сухого кашля, болевые ощущения в грудной клетке.
При появлении кровохаркания, течение заболевания значительно ухудшается.
Начинает проявляться тяжелое дыхание, лихорадка, профузное (повышенное) выделение пота, а также синий оттенок кожи. Приступы кашля переходят от сухих к влажным, а все явные симптомы становятся наиболее выраженными.
Диагностика
После того, как пациент приходит, врач производит первичный осмотр, выслушивает жалобы пациента и производит аускультацию бронхов, также производится оценка тяжести состояния и стадия развития заболевания.
Важна, также, история болезни, которая должная быть у пациента с собой. Именно по ней врач, может отследить перенесенные заболевания, и все факторы, которые могли повлиять на прогрессирование легочного кровотечения.
Первичный осмотр производиться для того, чтобы отследить явные признаки легочного кровотечения. Прослушивается бронхолегочное отделение при помощи фонендоскопа на определение явных хрипов и аномальных звуков.
Самыми информативными методами исследований, чтобы диагностировать кровоизлияние в легкие у взрослых и детей являются следующие тесты:
- Первичный осмотр с прослушиванием пациента,
- Клинический анализ крови. Покажет общее состояние здоровья пациента, и отклонения от показателей нормы элементов, насыщающих кровь,
- Биохимический анализ крови. Обширный анализ крови, который поможет определить состояние почти всех органов организма. По колебаниям показателей в ту, или иную сторону, можно определить не только пораженный орган, но и масштабы его поражения,
- Ультразвуковое исследование (УЗИ). Исследование, при помощи которого можно визуально увидеть состояние сосудов и органов, что помогает диагностировать многие структурные нарушения органов,
- Ультразвуковое исследование сердца – конкретно исследование сердечной мышцы применяется для исключения патологического состояния митрального клапана, для более точного диагностирования,
- Рентген. На рентгене может быть обнаружено наполненное кровью легкое взрослого и детей, и диагностированы отклонения, указывающие на первоначальные ЛК заболевания,
- МРТ. Дает полную информацию по состоянию организма. Но является очень дорогостоящим методом исследования,
- Бронхиальная артериография – рентгеновское исследование бронхиальных артерий, после введения контрастного вещества,
- Ангиопульмонография— рентгеноконтрастное исследование лёгочных артерий с применением компьютерной томографии,
- Микробиологическое исследование мокроты проводят с целью определения происхождения кровоизлияний,
- Серологические тесты – это методы изучения антигенов, или антител в биологическом материале больных, основанные на определенных реакциях иммунитета,
- Бронхоскопия – это метод непосредственного осмотра и оценки состояния слизистых трахеи и бронхов при помощи специального прибора — бронхофиброскопа. Применяется для остановки кровотечения.

Проведение биопсии
Выбор метода исследования зависит исключительно от лечащего врача, который назначает их, учитывая все факторы, симптомы и жалобы, что могут присутствовать у пациента.
Первая помощь при легочном кровотечении
Так как кровоизлияние в легкие является очень тяжелым состоянием, то необходимо, как можно скорее вызвать скорую помощь. До её приезда нужно знать, как оказать первую помощь. Меры, которые можно применить к пациенту на данном этапе, очень ограниченны.
Следует придерживаться следующих действий.
Неотложная помощь алгоритм:
- Расположить тело пораженного в полусидящем виде, опустив голени и стопы, рекомендуемо полубоком. Такое положение снизит давление в легочных сосудах и поспособствует нормальному оттоку крови из бронхов,
- Дать пораженному кусочки льда для глотания, или холодную питьевую воду маленькими глотками, приложить к груди холодный компресс,
- Отвлечь пациента, добиться его успокоения,
- Предпринять все меры для скорейшей госпитализации.

При госпитализации пациента часто проводится дифференциальная диагностика, для исключения возможных других заболеваний.
Лечение в стационарном отделении всегда оказывает большую пользу и помогает временно, или навсегда остановить кровотечение.
Протокол действий в стационарном отделение состоит из следующих пунктов, которые могут использоваться в зависимости от индивидуальных показателей больного:
- Применение рентгена грудной клетки, после которого есть возможность определиться с причиной, которая повлекла внутреннее кровотечение,
- Диагностирование бронхоскопией. При таком исследовании можно точно диагностировать источник кровотечения в бронхах и как-то воздействовать на него,
- Терапия медикаментами,
- Срочное хирургическое вмешательство.
Какие препараты применяют в стационаре?
Применение любых препаратов назначается после того, как проводятся аппаратные исследования, для точного понимания, какой курс терапии необходим. Нужно знать, что некоторые средства действуют так, что происходит временная остановка кровотечения. Но наиболее эффективным методом лечения является хирургия.
Основной целью курса терапии является устранение первоначального заболевания. На данный момент консервативное лечение используется для терапии малых и средних форм кровотечения в легких.
Наиболее часто применяют следующие препараты:
ПрепаратыХарактеристика
| Гемостатические медикаменты (Викасол, Этамзилат натрия, Гордокс, Контрикал) | Помогают эффективно остановить легочное кровотечение |
| Гипотензивные лекарственные препараты (Пентамин, Арфонад, Клонидин) | Данный вид медикаментов эффективно понижает артериальное давление |
| «Кодеин», «Дионин», «Промедол» | Применяются для купирования приступов кашля |
| Обезболивающие средства (Анальгин, Кеторол, некоторое наркотические медикаменты) | Назначение их происходит при кровотечении в легком, сопровождающееся болевыми ощущениями. |
| Иммунодепрессанты и глюкокортикоиды «Циклофосфамид» | Синтетические препараты (аналоги эндогенных гормонов, продуцируемых корой надпочечников), которые оказывают противовоспалительное, десенсибилизирующее, иммунодепрессивное, противошоковое и антитоксическое действия |
| Десенсибилизирующие препараты (Пипольфен, Димедрол) | Лекарственные средства, предупреждающие, или ослабляющие аллергические реакции |
| Кардиотонические лекарственные препараты (Строфантин, Коргликон) | Повышают сократимость миокарда (силу сокращений сердца), применяются, в основном, при сердечной недостаточности |
| Оксигенотерапия | Терапия заключается в применении кислорода в целях лечения и профилактики заболеваний, дыхательной и сердечно-сосудистой систем. |
Какие существуют методы лечения, помимо медикаментозной терапии?
При отсутствии эффекта медикаментозного лечения применяется бронхоскопия. Для проведения данного исследования используется ввод лекарственных средств, через гемостатическую трубку.
Основной задачей этих средств является восстановление сосудов по месту их деформации, пломбирование бронхов и восстановление артерий.
Не следует рассчитывать на окончательно излечение этим способом, так как он восстанавливает легкие лишь на время.
Основными методами лечения тяжелых стадий легочного кровотечения являются хирургические вмешательства.
К ним относят:
- Рентген-эндоваскулярная окклюзия. Такие операции – это хирургические вмешательства, проводимые на кровеносных сосудах доступом через кожу, под контролем методов лучевой визуализации с использованием специальных инструментов. Метод лечения является очень эффективным, но бывает прогрессирование осложнений (ишемические атаки сердца, спинного, или головного мозга),
- Радикальные метод. Сюда относят операции по удалению всего, или части легкого, отсекании патологических частей легкого,
- Паллиативные методы.
К ним относиться:
- Коллапсотерапия лечение туберкулёза легких путём достижения постоянного, или временного уменьшения объёма пораженного лёгкого,
- Торакопластика хирургическая операция, которая заключается в резекции рёбер и проводится с целью уменьшения объёма грудной полости,
- Перевязка артерии – производят перевязывание кровоточащей артерии,
- Пневмотомия хирургическая операция: рассечение ткани легкого, для вскрытия абсцесса, удаления эхинококковой кисты и т.д.

Достоверный выбор метода оперирования зависит от индивидуальных показателей пациента и назначается при обследовании хирургов и непосредственно лечащих врачей.
Профилактика
Для того чтобы не допустить легочное кровотечение, рекомендуется соблюдать профилактические действия, направленные на противостояние прогрессированию многих заболеваний:
- Правильное питание. Необходим сбалансированный рацион питания, с исключением вредных продуктов, сильно жареных, соленых, пряных блюд. Употребляйте больше свежих овощей и фруктов, а также нежирного мяса и продуктов, насыщенных большим количеством витаминов и питательных элементов,
- Здоровый образ жизни является неотъемлемым фактором профилактики большинства заболеваний. Рекомендуются занятия спортом, для поддержания тонуса организма, а также недопущение лишнего веса, которое влечет к различным патологиям и группам риска,
- Не пребывайте долго в сырых или пыльных помещениях, так как может быть спровоцирована легочная недостаточность,
- Избегание стрессов. Максимально ограничьте себя от нервных напряжений, стрессовых воздействий и сильных эмоциональных нагрузок. Все они пагубно сказываются на общем состоянии здоровья,
- Регулярно употребляйте лекарственные препараты, если их Вам назначил лечащий врач. Несоблюдение курса терапии может привести к отмиранию тканей в организме и смертельному исходу,
- Соблюдайте водный баланс. Употребляйте не мене полутора литров чистой воды в день,
- Откажитесь от употребления спиртных напитков и сигарет,
- Один раз в год проходите обследование у врача, сдавайте анализ крови и полностью исследуйте организм. Это поможет обнаружить заболевания еще на раннем этапе развития, что значительно облегчит курс терапии и возможность отягощений.
Данный список действий направлен на профилактику большого количества заболеваний, и поможет минимизировать шанс поражения организма.
Видео: Помощь при легочном кровотечении.
Прогноз на жизнь
Такой вид патологического осложнения является очень опасным для жизни пациента, и при отсутствии квалифицированного лечения, даже при малых количествах крови, выделяемой с мокротой, может повлечь дальнейший смертельный исход.
Так как легочное кровотечение, в преимущественном большинстве случаев, является отягощением на фоне других заболеваний, то следует выполнять профилактику широкого спектра действия. При обнаружении малейших симптомов, нужно обратиться в больницу к квалифицированному врачу.
Он определит патогенез, и назначит правильное и эффективное лечение.
При диагностировании на начальных, или средних стадиях легочного кровотечения, нужно неуклонно принимать медикаментозное лечение, назначенное врачом, чтобы не допустить развития тяжелой стадии заболевания.
Крайняя стадия ЛК очень опасна для жизни человека. При обильных легочных кровотечениях, в большинстве случаев, наступает перекрытие дыхательных путей кровяными сгустками, что приводит к нехватке воздуха и смерти, также параллельно такому перекрытию происходят спазмы бронхов.
Оперативное вмешательство в экстренных ситуациях, при наличии легочного кровотечения, увеличивает риск прогрессирования отягощения в десять раз.
При обнаружении симптомов, сразу обращайтесь в больницу для обследования, это может спасти жизнь пациента.
Не занимайтесь самолечением и будьте здоровы.
 Загрузка…
Загрузка…симптомы, причины и помощь при кровотечении в лёгких
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-гематологу в вашем лечебном учреждении!
Соавторы: Марковец Наталья Викторовна, врач-гематолог
Лёгочное кровотечение — это серьезное осложнение, которое сопровождается выходом крови через дыхательные пути. Требуется оказание неотложной помощи и назначение грамотного лечения. Разберемся в симптомах, признаках легочного кровотечения, чтобы можно было верно оказать доврачебную помощь.
Лёгочное кровотечение представляет собой тяжелое осложнение разнообразных болезней органов дыхания. Оно характеризуется течением потоков крови, которые выходят воздухоносным путем из сосудов бронхов, а также легких. Кровотечение в легких имеет свою симптоматику, формы, особенности оказания первой неотложной помощи, а также методики и способов лечения.
Лёгкие — один из органов дыхательной системы. Кровотечение в них — это осложнение от болезни, и остановить его самостоятельно не получится. Нужно незамедлительно обращаться к врачу
Признаки и симптомы
Признаки легочного кровотечения представлены:
- выделением крови в жидком виде или сгустков алого оттенка;
- наличием слабости;
- возникновением головокружения;
- резким понижением давления;
- обмороками.
Симптомы данного типа кровотечения характеризуются:
- выделением в момент кашля крови из дыхательных путей;
- наличием пенистости в выходящей крови;
- бледностью кожи;
- холодным и липким потом;
- появлением одышки;
- учащенным биением сердца;
- появлением чувства страха;
- возникновением шума в ушах;
- обморочным состоянием при очень сильном кровотечении.
Изучите также по теме симптомы желудочного кровотечения в дополнение к текущей статье.
Формы
Различаются следующие формы:
- кровохарканье. Это процесс откашливания или выхода из бронхов, а также легких крови, выделяющейся как прожилки в плевке. В такой ситуации кровопотеря минимальна и составляет максимум пятьдесят миллилитров за 24 часа;
Отхаркивание мокроты с кровяными сгустками — это одна из форм кровотечения в легких. Может быть вызвано разными болезнями
- кровотечение в лёгких представляет собой процесс, при котором осуществляется выделение крови или сгустков из органов дыхательной системы. Виды по кровопотере представлены:
- малым кровотечением. Потери составляют от 50 до 100 миллилитров за 24 часа;
- средним. Здесь показатели варьируются от 100 до 500 мл в сутки;
- массивным или профузным. Кровопотеря достигает более 500 миллилитров за 24 часа.
Видео: помощь при легочном кровотечении
Причины возникновения легочного кровотечения
Они представлены:
- наличием инфекционных болезней, которые провоцируют разрушение тканей легких. Среди них: туберкулез, гангрена, абсцесс, а также бронхоэктазы;
Туберкулез — это болезнь, поражающая легкие. Отхаркивание кровью в этом случае является одним из синдромов
- наличием грибковых, паразитарных поражений легких. К примеру, такое заболевание, как аспергиллез;
- болезнью пневмосклероза;
- поражением легких опухолями;
- наличием болезней сердечно-сосудистой системы. Например, тромбоэмболии легочной артерии;
- имеющимися травмами грудной клетки;
- иными болезнями, которые поражают многие органы.
Доврачебная помощь при легочном кровотечении
При обнаружении кровотечения данного типа у себя следует незамедлительно вызвать скорую помощь. Если признаки и симптомы были обнаружены у другого человека, то ему потребуется неотложная помощь. Грамотное ее оказание — это залог спасения его жизни.
Важно! Первая помощь при данном кровотечении минимальна, так как в любом случае потребуется госпитализация больного для лечения в отделение пульмонологии или грудной хирургии. Самостоятельно остановить кровопотери не получится.
Неотложная помощь при лёгочном кровотечении имеет алгоритм, согласно которому следует:
- вызвать машину «Скорой медицинской помощи»;
- обеспечить больному полноценный физический покой;
- снять с него всю одежду, которая затрудняет дыхание;
- помочь принять больному положения: сидя или полусидя. Наклон при этом должен быть выполнен в сторону к пораженному органу. Это нужно для того, чтобы кровь не попадала к здоровому легкому;
Ранее мы писали уже о правилах наложения жгута при артериальном кровотечении и рекомендовали добавить статью в закладки.
Правильное положение человека при легочном кровотечении. Если это случилось вне дома, нужно помочь ему прислониться к дереву или иному предмету и под спину положить валик из одежды или одеял
- нужно оказать эмоциональную поддержку. Больной при этом не должен разговаривать, двигаться, а также есть и пить;
- к пораженной области следует приложить пузырь со льдом или иной холодный компресс, но не более чем на пятнадцать минут. Через аналогичный промежуток времени можно повторить;
- если больному ранее были предписаны медиками противокашлевые средства и у него способность к глотанию сохраняется, то следует дать их;
- по возможности нужно сделать больному внутримышечный укол 10% кальция глюконата в количестве от 5 до 10 миллилитров;
- при наличии одышки, а также тяжелейшего состояния потребуется ввести внутримышечно сульфокамфокаин, в количестве двух миллилитров.
Важно! Принимать душ, горячую ванну, а также ставить банки, грелки в зоне груди запрещено при наличии такого осложнения, как легочное кровотечение. Алгоритм неотложной помощи, который должен знать каждый, обязателен для строгого соблюдения.
Доврачебная помощь, оказанная грамотно, позволит сохранить больному жизнь.
Лечение легочного кровотечения
Оно включает следующие методы и рекомендации:
- первоначально нужно обеспечить больному положение полусидя, ноги при этом должны быть опущены вниз;
- далее врачами осуществляется отсасывание крови из органов дыхательной системы специализированными аппаратами;
- назначение внутримышечного или внутривенного введения кровеостанавливающих лекарственных средств;
- применение лечебной бронхоскопии. Данная методика позволяет провести осмотр дыхательных путей с внутренней стороны, выявить место возникшего кровотечения, осуществить его остановку. Последнее действие выполняется путем закупорки сосуда, который кровоточит, с помощью специализированных средств;
Мы рекомендуем изучить статью на похожую тему «Как проявляются симптомы внутреннего кровотечения?» в рамках данного материала.
Метод бронхоскопии при лечении легочного кровотечения
- хирургическое вмешательство. Проводится операция открытого типа путем ушивания сосуда или иссечения части легкого;
- переливание крови при большой кровопотере;
- назначение антибиотиков в целях профилактических мероприятий, для снижения риска присоединения инфекции;
- лечение болезни, которая привела к кровотечению в легких.
Наиболее частые последствия и осложнения
Они представлены:
- возникновением недостаточности дыхательной системы;
- наличием асфиксии;
- возникновением пневмонии;
- риском появления анемии;
- смертельным исходом.
Лёгочное кровотечение опасно для жизни, если не была оказана своевременно помощь и не назначено лечение. Самолечение в данном случае неуместно. Следует обращаться к профессиональным медицинским работникам.
Рекомендуем изучить похожие материалы:
- 1. Причины и опасности повышения уровня базофилов у детей
- 2. Причины повышения или понижения нейтрофилов в анализе крови у детей?
- 3. Функции и возможные причины патологий сегментоядерных нейтрофилов
- 4. Правильное питание при повышенном уровне билирубина в крови
- 5. Что делать при повышенном уровне билирубина во время беременности?
- 6. Что делать при повышении уровня базофилов и что это может означать?
- 7. Низкий уровень общего билирубина в крови: причины понижения показателя
Кровоизлияние в легкие — Лечение кровотечений
Кровоизлияние в легкие: причины
При кровоизлиянии в лёгкие происходит выход крови из сосудов, расположенных в лёгких, и пропитывание ею тканей лёгких. У грудных детей подобное состояние может наблюдаться в самые первые дни их жизни, оно представляет собой тяжёлую форму пневмонии неинфекционного типа.
Среди причин кровоизлияния в лёгкие можно отметить такие факторы:
- травматические повреждения области грудной клетки;
- проблемы со сворачиваемостью крови у пациента;
- заболевания сердечно-сосудистой системы;
- образование опухолей в лёгких;
- болезни инфекционной природы, которые приводят к поражениям ткани лёгких, такие, как туберкулёз, абсцесс лёгкого, а также экстатическая болезнь бронхов.
Причина должна определяться после проведения специального медицинского обследования.
Симптомы кровоизлияния в легкие
Среди симптомов кровоизлияния в лёгкие выделяются побледнение пациента, сильный кашель, иногда с примесями крови, продолжительное повышение температуры тела. В ночное время наблюдается обильная потливость пациента, в груди появляются устойчивые, сильные боли, понижается аппетит.
Симптомы кровоизлияния в лёгкие определяются заболеванием, которое такие кровоизлияния вызывает. При абсцессе лёгкого у пациента отмечается обильное отделение гнойной мокроты при кашле, при этом в мокроте присутствуют кровяные прожилки. Если причиной кровоизлияния стал хронический бронхит, среди симптомов преобладает кашель, продолжающийся более трёх месяцев. Крови при этом выделяется мало. Температура повышается несущественно. При туберкулёзе существенно понижается вес пациента и аппетит, кашель продолжительный с кровью.
Особенности кровоизлияний в легкие
Особенностью кровоизлияния в лёгкие у детей является тот факт, что в основном они наблюдаются у недоношенных детей. Также такие кровоизлияния характерны для детей, которые родились с удушьем, при обвитии пуповины вокруг шеи ребёнка при родах, при врождённых пороках развития лёгких и несовместимости крови матери и ребёнка по резус-фактору. Именно биологическая недоразвитость лёгких и становится причиной возникновения кровоизлияния в них. Нередко кровотечения у детей и взрослых протекают на фоне врождённых лёгочных заболеваний, таких, как спадание лёгочной ткани, геморрагический синдром. Ребёнок, перенёсший кровоизлияние в лёгкие, как правило умирает на вторые сутки поле случившегося.
Кровоизлияние в легкие у новорожденного
Сравнительно редкими можно считать случаи кровоизлияния в лёгкие у новорожденных детей, однако они сопровождаются тяжёлыми последствиями, в результате которых ребёнок или умирает, или становится инвалидом.
У детей, родившихся в положенный срок, случаи лёгочных кровоизлияний сравнительно редки. До конца неизвестны причины, которые вызывают такие кровотечения. Они протекают на фоне расстройств дыхания, которые происходят неожиданно. При этом происходит инфильтрация обоих лёгких. В таких случаях бывает весьма эффективным лечение, направленность которого заключается в поддержании на должном уровне основных жизненно важных функций.
Кровоизлияние в лёгкие у ребёнка происходит по причине врождённых заболеваний систем дыхания. В подавляющем большинстве случаев, примерно 70% от общей массы, летальный исход наступает к истечению вторых суток после кровоизлияния.
Кровоизлияние в легкие у взрослых
У взрослого человека кровоизлияние в лёгкие происходит на фоне различных заболеваний или механических повреждений грудной области. При этом лёгкие пропитываются кровью и для нормализации жизнедеятельности требуется её выведение. Также причинами подобного состояния могут стать различные инфекционные поражения и проблемы сворачиваемости крови у пациента.
Симптомами кровоизлияния в лёгкие у взрослого человека являются кашель, порой не прекращающийся достаточно долго, одышка, болью в груди. Кровь при этом выделяется не всегда, её исход при кашле зависит от болезни, которая вызвала кровоизлияние. Возможны рецидивы кровоизлияния и повторение его спустя определённые промежутки времени.
Кровоизлияние в легкие: лечение
Для лечения кровоизлияния в лёгкие применяются следующие средства и методы:
- медицинские препараты, действие которых направлено на остановку крови;
- антибиотики, действие которых обеспечивают должный уровень профилактики инфекционных проявлений;
- средства для усиления отхаркивания, действие которых направлено на ускорение отхода мокроты при его затруднении;
- терапия при помощи кислорода, предусматривающая его доставку специальными масками и аппаратами;
- локализация и последующее полное устранение основного болезненного состояния, которое стало причиной лёгочного кровоизлияния;
- хирургическая операция, предполагающая удаление некоторого участка лёгкого.
Операционное вмешательство проводится в случае обильных кровоизлияний, и особенно тяжёлого состояния потерпевшего.
Похожие статьи:
Кровотечение при раке
Кровотечение при полипах
Кровотечения при циррозе печени
Язвенное кровотечение
Вторичное кровотечение
Причины, симптомы и варианты лечения
Тромбоэмболия легочной артерии — это сгусток крови, который образуется в легких. Что такое тромбы в легких? Это может повредить часть легкого из-за ограничения кровотока, снизить уровень кислорода в крови, а также повлиять на другие органы. Большие или множественные сгустки крови могут быть фатальными.
Засорение может быть опасным. По данным клиники Майо, это приводит к смерти одной трети людей, у которых не диагностирован диагноз или нет лечения. Однако немедленная первая помощь значительно увеличивает ваши возможности избежать необратимого повреждения легких.
Причины легочной эмболии
Эмболия может образоваться по ряду причин. Легочная эмболия часто вызывается тромбозом глубоких вен — состоянием, при котором в глубоких венах тела образуются тромбы. Сгустки крови, которые обычно вызывают эмболию легких, образуются в ногах или тазу.
Сгустки крови в глубоких венах тела могут иметь множество различных причин, в том числе:
- Состояние здоровья : Некоторые состояния здоровья вызывают слишком быстрое сгущение крови, что может привести к тромбоэмболии легочной артерии.Лечение заболеваний, например хирургическое вмешательство или химиотерапия рака, также может вызвать образование тромбов.
- Отсутствие активности : Во время длительного отсутствия физических упражнений сила тяжести вызывает застаивание крови в самых нижних частях тела, что может привести к эмболии. Это может произойти, если вы сидите в длительном путешествии или лежите в постели, восстанавливаясь после болезни.
- Травма или повреждение : Травмы, такие как переломы костей или разрывы мышц, могут вызвать повреждение капилляров и образование сгустков.
Существуют дополнительные факторы риска, которые увеличивают ваши шансы на наличие сгустка крови, который может вызвать тромбоэмболию легочной артерии.
Кто подвержен риску образования тромбов в легких?
Факторы, повышающие риск развития тромбоза глубоких вен и тромбоэмболии легочной артерии, включают:
- проблемы с весом
- семейный анамнез эмболий
- возраст старше 60 лет
- Переломы голени или бедра
- хирургическое вмешательство
- Состояния гиперкоагуляции или генетические нарушения свертывания крови, состоящие из фактора V Лейдена, мутации гена протромбина и повышенных уровней гомоцистеина
- принимает эстроген или тестостерон
- малоподвижный образ жизни
- рак
- Инфаркт или инсульт в анамнезе
Симптомы тромбов в легких
Симптомы тромбоэмболии легочной артерии зависят от размера сгустка и места его скопления в легком.
Самый распространенный симптом тромбоэмболии легочной артерии — одышка. Это может быть прогрессирующим или резким.
Другие симптомы тромбов в легких включают:
- легкомысленность
- учащенное сердцебиение
- обморок
- слабый импульс
- стресс и тревога
- Боль в груди, которая может распространяться на руку, челюсть, шею и плечо
- Нерегулярное сердцебиение
- быстрое дыхание
- беспокойство
- липкая или голубоватая кожа
- изрыгать кровь
Если вы наблюдаете некоторые из этих симптомов, в частности одышку, вам следует немедленно обратиться за медицинской помощью.
Диагностика
Во многих случаях эмболию легкого трудно диагностировать. Это особенно верно, если у вас есть основное заболевание легких или сердца, такое как эмфизема или высокое кровяное давление.
Когда вы обратитесь к врачу по поводу симптомов, он спросит вас об общем состоянии вашего здоровья и имеющихся у вас ранее заболеваниях.
Ваш врач обычно проводит один или несколько из следующих тестов, чтобы определить причину ваших симптомов:
- MRI : В этом сканировании используются радиоволны и электромагнитное поле для получения подробных изображений.
- Ангиография легких : Этот тест включает в себя небольшой надрез, чтобы врач мог провести специальные инструменты по вашим венам. Ваш врач введет специальный краситель, чтобы были видны кровеносные сосуды легких.
- Рентген грудной клетки : этот стандартный неинвазивный тест позволяет медицинским работникам увидеть информацию о вашем сердце и легких, а также о любых проблемах с костями вокруг легких.
- электрокардиография (ЭКГ) : этот тест измеряет электрическую активность вашего сердца.
- Тест на D-димер : Разновидность анализа крови.
- венография : Это индивидуальный рентгеновский снимок вен ваших ног.
- Компьютерная томография : Это сканирование дает вашему врачу возможность увидеть изображения поперечного сечения ваших легких. Можно заказать специальное сканирование, называемое V / Q сканированием.
- дуплексный венозный ультразвук : В этом тесте используются радиоволны для представления кровотока и поиска сгустков крови в ногах.
Сгустки крови при лечении легких
Лечение тромбоэмболии легочной артерии зависит от ее размера и расположения.Если проблема небольшая и выявляется на ранней стадии, ваш врач может порекомендовать лекарства в качестве лечения. Некоторые лекарства могут разрушить небольшие эмболии.
Лекарства, которые может порекомендовать ваш врач, включают:
- антикоагулянты : Гепарин и варфарин, также называемые препаратами для разжижения крови, предотвращают образование новых эмболий в крови. Они могут спасти вам жизнь в экстренной ситуации.
- растворители эмболии (тромболитики) : Эти препараты ускоряют разрушение сгустка.Обычно их заказывают для экстренных случаев, поскольку побочные эффекты могут включать опасные кровотечения.
Может потребоваться операция для удаления проблемных и наиболее опасных сгустков, особенно тех, которые ограничивают кровообращение в легких или сердце. Некоторые операции, которые ваш врач может использовать в случае тромба в легком, включают:
- Венский фильтр : Ваш врач сделает небольшой надрез, а затем с помощью тонкой проволоки установит небольшой фильтр в нижнюю полую вену.Полая вена — это основная вена, которая ведет от ног к правой стороне сердца. Фильтр предотвращает распространение эмболии с ног в легкие.
- Сгусток в удалении легкого : Тонкая трубка, называемая катетером, отсасывает большие сгустки из вашей артерии. Это не совсем эффективный подход из-за сопряженных с этим трудностей, поэтому он не всегда является предпочтительным методом лечения.
- открытая операция : Врачи используют открытую операцию только в экстренных случаях, когда человек находится в шоке или лекарства не работают для отделения эмболий.
Что делать дальше?
После того, как вы пройдете надлежащее лечение эмболии легкого в больнице, вам будет рекомендовано лечить первопричину. Обычно это тромбоз глубоких вен.
Скорее всего, вы начнете принимать антикоагулянтные препараты, такие как гепарин и варфарин, чтобы предотвратить повторное образование тромбов. Возможно, вам также придется использовать компрессионные чулки (они напоминают узкие носки) или другое приспособление, чтобы предотвратить образование сгустков в ногах.
Частая тренировка ног также является ключевой частью терапии после эмболии легкого.Ваш врач даст вам подробные инструкции о том, как следить за собой, чтобы предотвратить образование тромбов в будущем.
.Сгустков крови в легких — симптомы, причины и лечение
Последний раз просмотрено доктором Мэри 4 октября 2018 г.
Легочная эмболия или сгустки крови в легких — это проблема, которая возникает, когда одна или несколько артерий в легких заблокированы. Во многих случаях сгустки крови в легких возникают из-за скоплений крови, которые поступают в легкие из другой части тела — чаще всего из ног.
Сгустки крови в легких могут возникнуть у здоровых людей.Симптомы и признаки могут варьироваться от человека к человеку, но часто включают необъяснимую и внезапную одышку, боли в области груди и кашель, при котором может выделяться мокрота с кровяным оттенком.
Сгустки крови в легких могут быть опасными для жизни, но своевременное лечение препаратами, препятствующими свертыванию, может значительно снизить любой риск смерти. Принятие мер по предотвращению образования тромбов в ногах также может помочь защитить человека от тромбоэмболии легочной артерии или от перемещения сгустка из ноги в легкие.
Сгустки крови в легких Симптомы
Тромбы в легких имеют симптомы, которые могут значительно различаться в зависимости от того, какая часть легкого поражена, размера сгустка и общего состояния здоровья человека, особенно наличия или отсутствия какого-либо основного заболевания сердца или легких.
Общие симптомы и признаки включают:
- Боль в груди — Человек может чувствовать, будто у него сердечный приступ. Эта боль может усиливаться при глубоком дыхании, еде, кашле, остановке или наклоне.Эта боль усиливается при нагрузке, но не проходит, даже когда человек находится в состоянии покоя.
- Одышка — Этот симптом обычно появляется внезапно, а также возникает независимо от того, находитесь ли вы в состоянии покоя или активны.
- Кашель — При этом кашле может выделяться мокрота с кровью или прожилками крови.
Дополнительные симптомы и признаки, которые могут возникнуть при сгустках крови в легких, включают:
- Свистящее дыхание
- Голубоватая или липкая кожа
- Отек ноги
- Чрезмерное потоотделение
- Нерегулярное или учащенное сердцебиение
- Обморок или головокружение
- Слабый пульс
Тромбоэмболия легочной артерии или сгустки крови в легких могут быть опасными для жизни.Человеку необходимо срочно обратиться за медицинской помощью, если он испытывает необъяснимую одышку, боль в груди или кашель с выделением кровавой мокроты.
Причины образования тромбов в легких
Сгустки крови возникают, когда масса материала, чаще всего сгусток крови, вклинивается в артерию легких. Эти сгустки часто образуются в глубоких венах ног; однако они также могут исходить из других частей тела. Это состояние также называется
«тромбоз глубоких вен» или ТГВ
Иногда другие вещества могут образовывать закупорку кровеносных сосудов в легких.Некоторые примеры включают:
- Часть опухоли
- Жир из костного мозга сломанной кости
- Пузырьки воздуха
Одиночный тромб бывает очень редко. Фактически, в большинстве случаев задействовано несколько сгустков. Ткань легкого, через которую проходит каждая заблокированная артерия, не получает энергии и может погибнуть. Из-за этого легким становится гораздо сложнее доставлять кислород к остальному телу.
Поскольку эти сгустки почти всегда возникают в сочетании с «тромбозом глубоких вен», многие врачи называют эти две ситуации вместе как «венозная тромбоэмболия» или ВТЭ.
Лечение
Быстрое лечение тромбов в легких необходимо, чтобы остановить тяжелые заболевания или даже смерть.
Лекарства
Антикоагулянты
Гепарин — это препарат, который действует очень быстро и обычно вводится с помощью иглы. Варфарин или кумадин принимают перорально. Оба эти препарата предотвращают образование новых тромбов, но прежде чем варфарин начнет действовать, потребуется несколько дней. Риски могут включать кровоточащие десны, а также образование синяков.
Растворители сгустков — тромболитики
Сгустки обычно растворяются сами по себе, но некоторые лекарства могут способствовать их быстрому растворению. Поскольку эти препараты, разрушающие тромбы, могут вызвать сильное и внезапное кровотечение, они обычно используются только в опасных для жизни ситуациях.
Хирургические, а также другие процедуры
Удаление сгустка
Если у человека есть сгусток в легком очень большого размера, врач может удалить его с помощью гибкой тонкой трубки — катетера, продетой через кровеносные сосуды.
Фильтр вен
Это когда катетер также используется для установки фильтра в главной вене — нижней полой вене — которая ведет от ног к правой стороне сердца. Этот фильтр предотвращает перенос сгустков в легкие. Это процедура, которая обычно предназначена для людей, которые не могут принимать какие-либо антикоагулянты или когда антикоагулянтные препараты не работают очень хорошо.
.10 Признаков сгустка крови в легких
Нажмите Ctrl + D , чтобы добавить эту страницу в закладки. Возможно, он вам понадобится в будущем.
Свертывание крови — это полезный нормальный процесс в организме, когда он происходит по правильной причине в нужном месте . Наличие тромбов полезно только тогда, когда они образуются на поверхности поврежденных кровеносных сосудов в ответ на травму с целью остановки кровотечения .
Причины образования тромбов в легких
Существует несколько факторов, которые необходимо учитывать, чтобы определить причину образования тромбов в легких.Как правило, это связано с увеличением количества тромбоцитов в организме, состоянием, известным как тромбоцитоз, которое приводит к аномальному свертыванию крови в кровеносных сосудах и органах .
Заболевание опасно, зная, что оно может привести к серьезным нарушениям функций организма, таким как инсульт, сердечный приступ и другие сердечно-сосудистые заболевания .
- ПОДРОБНЕЕ
Опасность образования тромба в легких
Присутствие сгустка крови в легких может указывать на состояние, известное как тромбоэмболия легочной артерии , которая описывается как артериальная блокада в легких , которая приводит к подавлению нормального функционирования легких.
Как правило, сгусток крови в определенном месте можно сместить и переместить в другой орган или место в теле. Это одна из причин, по которой он может вызвать закупорку легочных артерий, которые отвечают за кровоснабжение легких.
Ситуация может легко привести к повреждению легких из-за ограничения кровотока. В конце концов, это приведет к снижению уровня кислорода в циркулирующей крови.
Ущерб, вероятно, распространится на другие органы тела, которые зависят от кислорода, поступающего из легких.Фактически, множественные сгустки крови в легких могут привести к смертельному исходу, например к смерти.
Факторы, влияющие на образование сгустка крови на выживаемость легких
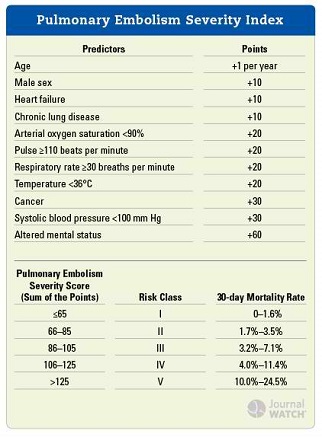
Неотложная помощь потребуется, чтобы избежать потенциально смертельных последствий, а также принять превентивные меры против необратимого повреждения легких.
Следующие общие тромб в легких симптомы .
Симптомы тромба в легких
1.Одышка
Это наиболее частый симптом тромбоэмболии легочной артерии. Одышка может быть внезапной или постепенной . Это происходит из-за закупорки артерий, которые должны перемещать дезоксигенированную кровь в легкие для оксигенации.
Газообмен происходит в легких, и поэтому недостаток кислорода в легких приведет к тому, что все органы тела будут лишены свежего запаса кислорода , что приведет к развитию сильного сжатия в груди.
При возникновении одышки важно немедленно обратиться за медицинской помощью.
 Подробнее:
Подробнее:- Пол Д. Стейн, доктор медицины, Афзал Бимат, доктор медицины, Фади Матта, доктор медицины, Джон Г. Вег, доктор медицины, Роджер Д. Юсен, доктор медицины, Чарльз А. Хейлз, доктор медицины, Рассел Д. Халл, MBBS, магистр наук, Кеннет В. Липер, младший, доктор медицины, Н. Дирк Состман, доктор медицины, Виктор Ф. Тэпсон, доктор медицины, Джон Д. Бакли, доктор медицины, Александр Готтшалк, доктор медицины, Лоуренс Р. Гудман, доктор медицины, Томас Уэйкфид, доктор медицины, и Памела К. Вудард, доктор медицины (2007). Клиническая характеристика пациентов с острой тромбоэмболией легочной артерии.
2. Кашель
Кашель — еще один вероятный симптом тромбоза в легких. Кашель начинается внезапно без каких-либо предварительных показаний. Он также может стать постоянным на довольно длительный период времени.
Пациенты, испытывающие приступы кашля, могут сначала заподозрить, что они страдают туберкулезом (ТБ) .
Подобно туберкулезу, кашель характеризуется появлением следов кровянистой мокроты; и при кашле может быть видно некоторое количество крови.Это известный признак множественных тромбов в легких.
3. Боль в груди
Человек, страдающий от тромба в легких, вероятно, будет испытывать боль в груди под грудиной или, в большинстве случаев, на одной стороне груди .
Боль обычно острая и колющая . может быть очень жгучим в некоторых ситуациях с ноющим, тупым и тяжелым ощущением.
Кроме того, ситуация ухудшается при глубоком вдохе, а также при кашле, наклонах, наклонах и даже при приеме пищи.Иногда боль может длиться довольно долго.

4. Учащенное дыхание
Из-за одышки организм может попытаться восполнить недостаток кислорода за счет учащенного дыхания. Это означает, что снабжает кровь достаточным количеством кислорода, которое требуется организму для многих функциональных целей.
Учащенное дыхание может быть внезапным , повторяться несколько раз , в зависимости от степени повреждения, вызванного тромбом в легком.
Учащенное дыхание определенно прекратится, но это не должно заставлять человека думать, что проблема решена. Необходима срочная медицинская помощь, чтобы избежать возможных опасных для жизни последствий.
5. Учащенное сердцебиение
Это признаки сгустка крови в легких, очень похожие на учащенное дыхание. Сердце отвечает за перекачку крови, которая переносит кислород во все части тела.
Так как легкие не имеют доступа к достаточному количеству кислорода, сигнал к сердцу потребует увеличения частоты пульса на , чтобы попытаться покрыть недостаток кислорода.
Размер сгустка в легких ставит организм в положение, требующее применения мер, направленных на уничтожение сгустка . Этот процесс приводит к переутомлению органов тела, что на увеличивает сердцебиение на .
В некоторых случаях учащение пульса возникает из-за движения сгустка к другим жизненно важным органам и местам, таким как сердце и мозг.
6. Резкие перепады температуры тела
Свертывание крови может привести к повышению температуры тела.Температура может быть нестабильной и экстремальной , что приводит к другим вторичным проблемам.
Пациенту может быть очень некомфортно. В некоторых случаях может возникать постоянное ощущение покалывания .
Это может сопровождаться другими генерализованными симптомами, такими как пульсация и зуд.
7. Лихорадка
Лихорадка — частый симптом почти всех заболеваний крови. Сгустки крови в легких могут вызывать только легкое повышение температуры тела пациента, о чем свидетельствует повышение температуры тела, дрожь, потливость, постоянные головные боли, низкий аппетит и общая слабость организма.
Экстремальные ситуации лихорадки могут привести к галлюцинациям и спутанности сознания пациента.
Симптомы появляются, когда температура тела устанавливается в диапазоне от 39,5 до 41,5 градусов Цельсия, что, очевидно, намного выше нормальной температуры тела.
8. Обморок и головокружение
Обморок вызван нехваткой кислорода . Симптом также связан со сгустком крови в легком, несмотря на его неспецифический характер, и может возникнуть в самый неожиданный момент.
Обморок и головокружение — два взаимосвязанных симптома , которые случаются, когда организм больше не может справляться с тромбом естественным путем. Человек может обнаружить затруднений с дыханием. , как упоминалось ранее, по тем же причинам, недостаток кислорода.
Головокружение обычно наблюдается, когда человек некоторое время сидит, а затем внезапно встает.
9. Затуманенное, двоение или ухудшение зрения
Способность видеть также может быть изменена, если страдает эмболией легких .Проблемы со зрением — это симптомы тромбов в легких, которые указывают на сбой в работе соответствующих органов нервной системы.
Неспособность легких поставлять достаточное количество кислорода к частям тела уже значительно повлияла на мозг .
В этом контексте процессы коммуникации и реакции в головном мозге ухудшаются, что может привести к нарушению зрения человека.
Если вовремя не лечить, симптом может перерасти в серьезные серьезные проблемы со зрением.
10. Беспокойство и депрессия
Острая боль в челюстях, спине пациента и грудной клетке может быть признаком тромба в легких. Боль иногда становится постоянной , вызывая дискомфорта и сильных страданий для человека.
Головные боли , а также раздражение также могут сопровождать симптомы телесных болей. Эти состояния могут привести к тревоге и депрессии пациента.
Нажмите Ctrl + D , чтобы добавить эту страницу в закладки. Возможно, он вам понадобится в будущем.
- ПОДРОБНЕЕ
.
Жидкость в легких (отек легких) Причины и лечение
Жидкость в легких относится к состоянию, известному как отек легких. Однако этот термин иногда можно спутать с другими состояниями, такими как жидкость вне легких или вокруг легких, то есть плевральный выпот. Оба вызывают характерные симптомы, такие как булькающий звук в легких (хрипы) при дыхании. Термин «жидкость в легких» также используется для обозначения слизи внутри легких. Слизь или мокрота — это густой липкий секрет, а «легочная вода» — жидкая жидкость.Другое скопление жидкости может быть результатом крови или гноя.
Легкие расположены в грудной клетке (грудной клетке) по обе стороны от сердца. Воздух проходит через дыхательные пути, включая нос, глотку (горло), трахею (воздуховод) и бронхи. Легочная ткань состоит из небольших воздушных мешочков, известных как альвеолы, которые тонкие и окружены кровеносными капиллярами.
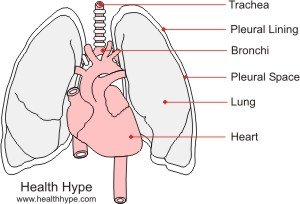
Структура дыхательной системы позволяет осуществлять обмен газов, так что необходимый кислород поступает в организм, а продукты жизнедеятельности, наряду с газами, выводятся через выдыхаемый воздух.Легкое заключено в воздухонепроницаемую плевральную полость с небольшой плевральной полостью, отделяющей легкое от грудной стенки. Эта полость выстлана слизистой оболочкой плевры, которая также производит небольшое количество плевральной жидкости для уменьшения трения между грудной стенкой и легкими во время дыхания.
Что такое отек легких?
Легочный отек — это скопление жидкости в легочных пространствах. Эта жидкость может быть тканевой жидкостью, плазмой (из крови), кровью или слизью (мокротой), которые вырабатываются слизистой оболочкой дыхательных путей.Дыхательные пути выстланы слизистой оболочкой, которая представляет собой особую ткань, которая производит смузь.
Эта слизь смазывает слизистую оболочку, которая может высыхать из-за того, что воздух входит в проходы и выходит из них, а также задерживает пыль или микроорганизмы в воздухе. Однако в определенных условиях слизистые оболочки дыхательных путей могут производить чрезмерное количество слизи, которая может медленно «опускаться» ниже по дыхательным путям, пока не осядет в легких.
При кашлевом рефлексе или даже спонтанном кашле, как правило, большая часть слизи выводится через рот (мокрота), однако в случае чрезмерного выделения слизи, обструктивного заболевания дыхательных путей или ослабления кашля слизь быстро оседает в легких.
Вода в легких
«Вода в легких» или вода в легких обычно возникает из интерстициальной жидкости или плазмы крови и может быть признаком более серьезного основного заболевания, обычно сердечно-сосудистых состояний. Эта жидкость в легких называется отеком легких и может сопровождаться одышкой или затрудненным дыханием (одышкой), чувством удушья, беспокойства и беспокойства. Также присутствуют ненормальные звуки дыхания, особенно треск.Отек легких может считаться неотложной медицинской помощью, и требуется немедленное медицинское вмешательство.
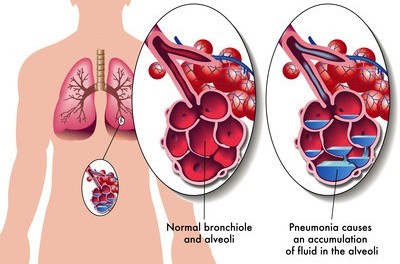
Кровь в легких
Кровь также может заполнять легкие, но обычно это происходит в результате тяжелой травмы, и причина очевидна, например, при огнестрельном или ножевом ранении. В большинстве случаев травм, когда кровь может поступать в легкие, легкие разрушаются, и кровь скапливается вокруг легких в плевральной полости (гемоторакс).Такие инфекции, как туберкулез (ТБ) или рак легких, также могут вызывать скопление крови в легких. В зависимости от тяжести травмы кровь в легких может вызвать утопление и требует немедленной медицинской помощи. Гной также может образоваться внутри легкого из-за абсцесса легкого и также требует немедленной неотложной медицинской помощи.
Причины жидкости в легких
- Бронхит — наиболее частая причина образования слизи в легких и часто характеризуется постоянным кашлем.Это респираторное заболевание может развиться после обычной «простуды» или гриппа (сезонный грипп), часто в результате вторичной бактериальной инфекции, но также может быть хроническим и неинфекционным, как в случае курильщиков.
- Неинфекционная пневмония также может приводить к появлению «воды в легких» или жидкости с более низкой вязкостью. Это может возникнуть только в пораженной доле легкого из-за воспаления легочной ткани. Пневмония вызывается не только инфекциями, но может быть вызвана содержимым желудка, которое аспирируется из желудка в легкие, как это имеет место при аспирационной пневмонии.
- Респираторная аллергия часто приводит к увеличению выработки слизи, однако в некоторых острых случаях может наблюдаться отек легких. Посттекло из носа может часто приводить к скоплению слизи в легких, а аллергия также может вызывать воспаление бронхиол и слизь в легких при астме.
- Около утопление приводит к образованию жидкости в легких, и даже если вся жидкость вытечет из легких, важно наблюдать за пациентом в больнице, чтобы предотвратить утопление в сухом состоянии.
- Почечная недостаточность может вызвать отек легких, поскольку почки не могут фильтровать токсины из крови.
- Вдыхание дыма может вызвать серьезное воспаление легочной ткани, которое приводит к накоплению жидкости в легких.
- Лимфатическая недостаточность приводит к неадекватному дренажу лимфатической жидкости.
- Побочные эффекты лекарств могут привести к отеку легких, в том числе безрецептурные (внебиржевые) или отпускаемые по рецепту лекарства , наркотики или анестетики .Это также может произойти после использования препарата, когда кажется, что действие препарата прекратилось.
- Вдыхание, проглатывание или инъекция токсинов или ядов может увеличить проницаемость стенок капилляров, что приведет к отеку легких. Некоторые токсины могут также увеличивать выработку слизи в слизистой оболочке легких.
Жидкость вне легких
Плевральный выпот — это скопление жидкости вокруг легкого в плевральной полости.Кровь ( гемоторакс ), жировая лимфатическая жидкость ( хилоторакс ) или гной ( эмпиема ) также могут заполнять плевральную полость, хотя это происходит реже. К любому скоплению жидкости вокруг легких следует относиться серьезно и требует немедленной медицинской помощи. Скопление жидкости вокруг легких сжимает легкое, что препятствует нормальному дыханию, что приводит к неадекватному газообмену. Типы и причины плеврального выпота подробно обсуждаются в разделе «Жидкость вокруг легких».
Некоторые причины появления жидкости вокруг легких
- Застойная сердечная недостаточность — одна из наиболее частых причин плеврального выпота. Эта жидкость более густая ( транссудативный ) из-за белка, который «вытесняется» из кровеносных сосудов в плевральную полость.
- Экссудативный выпот — это скопление водянистой жидкости из-за воспаления, вызванного раком легких , например, мезотелиомой плевры, инфекциями, такими как TB или пневмония , заболеванием легких, например асбестозом или реакциями на лекарства .
- A гемоторакс может быть результатом травмы или разрыва крупных кровеносных сосудов в случае аневризмы аорты, хотя последняя, вызывающая плевральный выпот, встречается редко.
- Эмпиема — это скопление гноя в плевральной полости, часто из-за абсцесса легкого.
- A хилоторакс — это скопление лимфатической жидкости с высокой концентрацией жира, которое может возникать при некоторых видах рака, например лимфоме.
- Некоторые из причин скопления жидкости в легких могут также вызывать плевральный выпот, включая почечную недостаточность и заболевания печени.
Диагностика жидкости в легких
После медицинского осмотра ваш врач сможет определить аномальные звуки, такие как пузыри или потрескивание (хрипы) с помощью стетоскопа при дыхании. Хрипящий звук (стридор) также может быть отчетливо слышен при выдохе. Перкуссия — это постукивающее движение по грудной стенке, которое поможет вашему врачу определить области легкого, которые могут быть затронуты.
Обычно скопление жидкости вызывает глухой звук по сравнению с нормальным полым звуком наполненного воздухом легкого. На основании клинических данных и других признаков и симптомов ваш врач может запросить дальнейшие диагностические исследования, которые могут включать следующие процедуры.
- Рентген грудной клетки — одно из основных диагностических исследований, проводимых для определения степени тяжести и области поражения. Для дальнейшей визуализации может быть проведено КТ грудной клетки или УЗИ грудной клетки.
- В связи с частотой сердечно-сосудистых заболеваний, связанных с жидкостью в легких, ваш врач может провести ЭКГ (электрокардиографию), УЗИ сердца (эхокардиографию) и другие кардиологические исследования.
- Жидкость может быть аспирирована из плевральной полости, что называется торакоцентезом, но это нужно делать осторожно, чтобы предотвратить пневмоторакс (скопление воздуха в плевральной полости). Затем проводится анализ плевральной жидкости для определения типа экссудата или каких-либо микроорганизмов.
- Посев мокроты может потребоваться для определения причины инфекции.
- Ваш врач может запросить ряд анализов крови для проверки функции почек и печени, надлежащего газообмена и сердечных заболеваний.
Лечение отека легких
Лечение зависит от причины появления жидкости в легких. Некоторые из вариантов лечения могут включать:
- В случае инфекции могут потребоваться антибиотики, противовирусные или противогрибковые препараты.
- Мочегонные средства способствуют выведению дополнительного количества жидкости, но при сердечных заболеваниях их следует применять с осторожностью.
- Антигистаминные препараты могут быть необходимы при аллергических реакциях, и их, возможно, необходимо продолжать на постоянной основе для предотвращения обострений.
- Кортикостероиды могут быть полезны для контроля воспаления и образования слизи, как при астме, и их можно использовать в течение длительного времени для предотвращения острых приступов.
- Дренирование грудной клетки с помощью трубки может потребоваться при эмпиеме или терапевтический торакоцентез при плевральном выпоте.
- Антигипертензивные препараты можно вводить при повышенном артериальном давлении.
- Кислород вводят в тяжелых случаях жидкости в легких, когда нарушен надлежащий газообмен. Хотя это не сразу устраняет причину жидкости в легких, за исключением нехватки кислорода, это способствует адекватному газообмену.
- Для оттока слизи может потребоваться физиотерапия.
Ссылки
- Отек легких.Merck
- Хилоторакс. Medscape
Последнее обновление 19 августа 2018 г.
.

 Постоянное повышенное давление,
Постоянное повышенное давление, Тяжелое дыхание,
Тяжелое дыхание,