Какой метод контрацепции самый эффективный?
Автор фото, Getty Images
Решение о правильной контрацепции принимать нелегко, особенно когда есть из чего выбирать.
Существует 15 методов контрацепции, одобренных Национальной службой здравоохранения Великобритании (NHS), но ни один из них не надежен на все 100%.
Администрация рекламных стандартов запретила рекламу в Facebook приложения «Естественные циклы» после того, как обнаружила, что оно вводит в заблуждение.
Приложение рекламируют как «очень точное» и «клинически протестированное», но это «преувеличивает» его эффективность.
В то время как некоторые контрацептивы эффективны на 99%, есть и такие, эффективность которых — менее 71%.
Эффективность контрацепции зависит от типа, который вы используете, а также от правильности применения.
NHS советует четко придерживаться инструкций при использовании контрацептивов, чтобы они были максимально эффективными.
Естественное планирование семьи
Автор фото, Natural Cycles
Підпис до фото,Приложение «Естественные циклы» для Facebook обещает точный результат
Естественное планирование семьи — это процесс мониторинга различных сигналов фертильности в течение менструального цикла, чтобы предсказать, когда можно забеременеть.
Если все делать правильно, этот метод может быть эффективным на 99%, но «обычное использование» снижает эффективность примерно до 76%.
От такого метода нет никаких физических побочных эффектов, однако он менее эффективен, если не придерживаться четких инструкций.
Презервативы
Существуют два типа презервативов: мужские презервативы (одеваются на пенис) и женские презервативы (вставляются во влагалище).
Презервативы — это единственный тип контрацепции, который может защитить от половых инфекций и предотвратить беременность.
Автор фото, Getty Images
Мужские презервативы эффективны на 98% и изготовлены из очень тонкого латекса, полиизопрена или полиуретана.
Есть несколько факторов, которые могут снизить эффективность мужских презервативов, такие как масляные вещества, кремы или повреждения.
Автор фото, Getty Images
Женские презервативы эффективны на 95%, их помещают внутрь влагалища.
Их эффективность снижается, если в них есть повреждения, или когда пенис случайно входит мимо презерватива.
Таблетки
Автор фото, Getty Images
Комбинированные таблетки эффективны более чем на 99% при правильном применении, однако их эффективность снижается до 91% при «типичном использовании».
Самый распространенный способ — ежедневно пить одну таблетку в течение 21 дня, а во время менструации употребление прекратить.
Риски забеременеть появятся, если вы не принимаете таблетки регулярно, пропустили прием или если у вас сильная диарея или рвота.
Также снижают эффективность таблеток определенные антибиотики.
Контрацептивы, содержащие только прогестерон, при правильном употреблении имеют эффективность более 99%. Эти таблетки следует принимать ежедневно без перерыва.
При типичном использовании их эффективность составляет 92%. При этом они не содержат гормон эстроген.
Противозачаточная инъекция
Автор фото, Getty Images
Инъекция эффективна на 99% и действует от восьми до 13 недель в зависимости от препарата.
При типичном использовании ее эффективность составляет около 94%.
На такой метод контрацепции не влияют другие лекарства, но он может привести к нерегулярным циклам у женщины.
После прекращения действия инъекции пожет пройти до года, прежде чем фертильность вернется в норму.
Противозачаточный пластырь
Автор фото, Getty Images
Пластырь эффективен на 99%, если его использовать идеально правильно, при типичном использовании показатель снижается до 91%.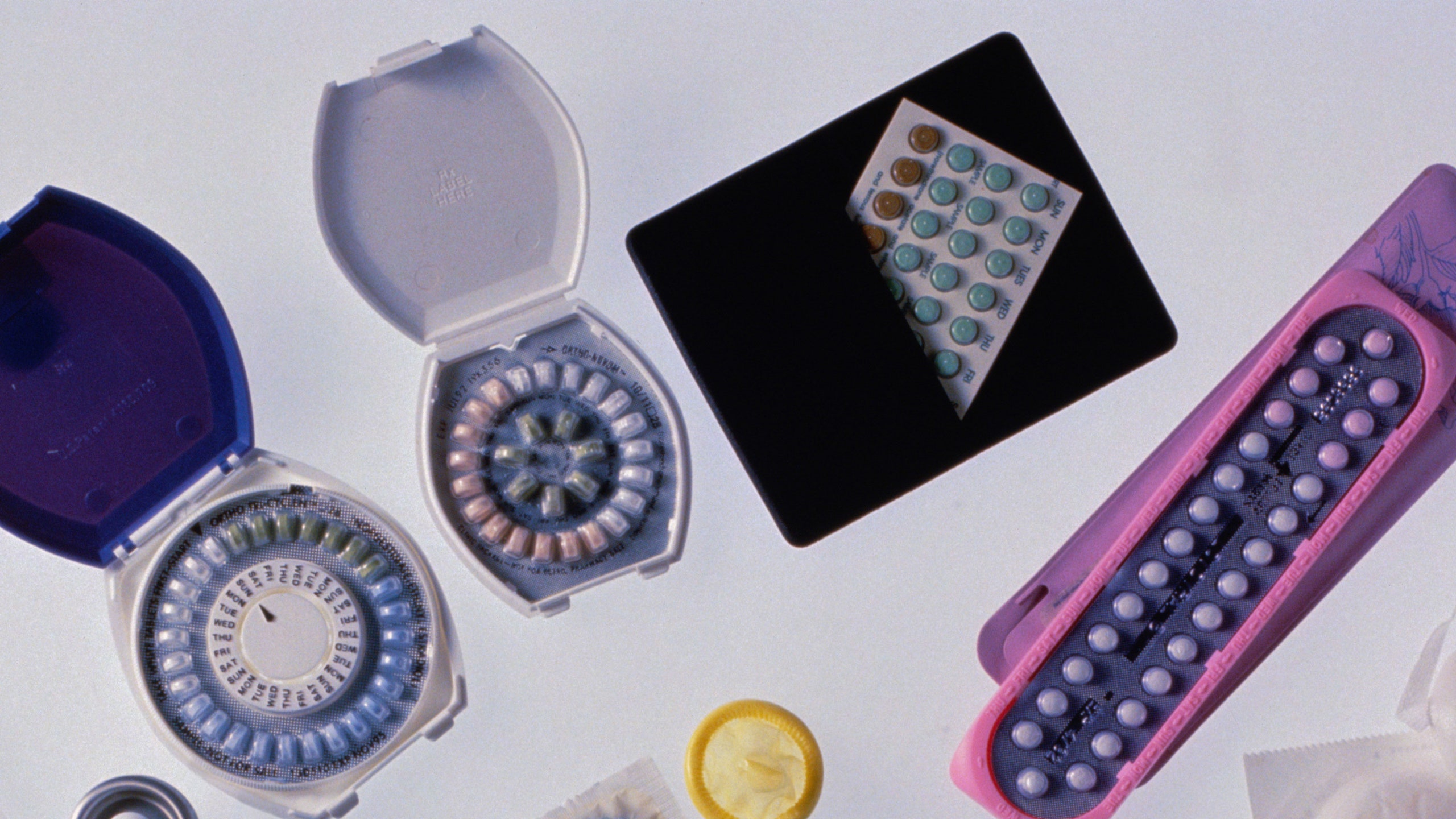
Из него в тело выделяются гормоны, которые предотвращают беременность и действуют в течение одной недели.
Пластырь нужно менять еженедельно в течение трех недель, потом неделю пропустить.
Вагинальное кольцо
Автор фото, Getty Images
Вагинальное кольцо тоже имеет эффективность 99%, если его правильно использовать, а типичное использование эффективно на 91%.
Его помещают внутрь влагалища, гормоны попадают в кровь и обеспечивают контрацепцию в течение месяца.
С таким кольцом можно заниматься сексом, на него не влияет рвота или диарея. Но помните, что его надо менять ежемесячно.
Противозачаточный имплантат
Автор фото, Getty Images
Такой метод контрацепции эффективен на 99% и работает в течение трех лет.
Это небольшой пластиковый стержень, который помещают под кожу руки, где он выделяет гормоны.
При этом на его эффективность могут повлиять определенные антибиотики и лекарства.
Внутриматочная система
Этот метод контрацепции имеет эффективность 99%. При этом он работает от трех до пяти лет в зависимости от типа.
Устройство выпускает гормон прогестаген.
NHS описывает его как одну из самых эффективных форм контрацепции, существующих в Великобритании. При этом предостерегают, что после его установки существует небольшой риск инфицирования.
Внутриматочное средство
Автор фото, Getty Images
Внутриматочное средство (или «спираль») имеет высокую эффективность и может использоваться в течение пяти — десяти лет в зависимости от типа.
Оно похоже на внутриматочную систему, однако для предотвращения беременности устройство выделяет медь.
Существует небольшой риск, что ваше тело может отторгать спираль, также этот метод может не подойти тем, у кого ранее были инфекции органов таза.
Противозачаточные диафрагмы и колпачки
При правильном применении со спермицидами, диафрагмы или колпачки эффективны на 92-96%.
Эффективность при типичном применении — около 71-88%. Поэтому этот метод не столь эффективен, как другие виды контрацепции.
Диафрагму изготавливают из силикона и вводят во влагалище перед половым актом.
После секса она должна оставаться внутри не менее шести часов.
ᐈ Подбор метода контрацепции в Киеве ✅【МЕДИКОМ】
Методы контрацепции: плюсы и минусы
Современные методы контрацепции достаточно разнообразны, но все их можно объединить в шесть отдельных групп:
1. Гормональная контрацепция.
Является наиболее распространенным методом. Гормональные контрацептивы хорошо переносятся женщинами и обладают высокой степенью защиты. Однако, не стоит самостоятельно «назначать» себе препараты данной группы. Механизм действия гормональных контрацептивов зависит от их состава. Поэтому, прежде чем врач посоветует прием определенного контрацептива, пациентка должна пройти ряд исследований. Неконтролируемый приемов гормонов может привести к сбою обменных процессов и нарушению гомеостаза.
Поэтому, прежде чем врач посоветует прием определенного контрацептива, пациентка должна пройти ряд исследований. Неконтролируемый приемов гормонов может привести к сбою обменных процессов и нарушению гомеостаза.
Оральные контрацептивы – это группа контрацептивов, содержащая гормоны – эстроген и прогестины. Эти препараты могут назначаться как лекарственные средства для лечения гормональных сбоев и некоторых гинекологических заболеваний.
2. Внутриматочная контрацепция.
С большой долей вероятности защищает от нежелательной беременности. Требует регулярного наблюдения у гинеколога.
3. Барьерная контрацепция.
Использование цервикальных колпачков, презервативов, спермицидов и т. д. Подобрать контрацептивы для механической защиты можно самостоятельно, но только врач может определить насколько они будут эффективны в каждом отдельном случае. Такие средства контрацепции как презерватив и фемидом надежно защищают от заболеваний, передающихся половым путем, но могут вносить определенный психологический дискомфорт в половой акт.
д. Подобрать контрацептивы для механической защиты можно самостоятельно, но только врач может определить насколько они будут эффективны в каждом отдельном случае. Такие средства контрацепции как презерватив и фемидом надежно защищают от заболеваний, передающихся половым путем, но могут вносить определенный психологический дискомфорт в половой акт.
4. Химические методы.
Позволяют создать искусственный барьер для прохождения сперматозоидов. Применяются местно в виде свечей, мазей, паст и т.д.
5. Хирургический метод.
Требует оперативного вмешательства, заключается в «перевязывании» маточных труб, при котором блокируется их проходимость. Данный метод подходит для женщин, которые больше не планируют иметь детей.
6. Экстренная контрацепция.
Применяется в случае незащищенного полового акта, при повреждении презерватива во время семяизвержения. Врачи рекомендуют использовать ее только в исключительных случаях; оказывает негативное влияние на организм.
Подбор методов контрацепции в клинике «Оксфорд Медикал — Киев»
Требования к эффективности и безопасности контрацептивов растут с каждым годом. Самыми востребованными сегодня являются барьерные контрацептивы (вагинальные свечи, кремы, тампоны) и оральные средства контрацепции — гормональные противозачаточные таблетки. На первый взгляд, выбор противозачаточного средства несложен. Однако стоит помнить, что уровень воздействия гормональных препаратов на женский организм очень велик, поэтому участие врача-гинеколога в выборе вида контрацептива обязательно.
Врачи отделения гинекологии клиники «Оксфорд Медикал» проводят не только консультации, но и предлагают пройти осмотр и сдать несколько анализов. Благодаря такой несложной диагностике врач может подобрать наиболее подходящий и эффективный метод контрацепции, с учетом особенностей организма пациентки и её индивидуальных пожеланий.
НАДЕЖНЫЕ МЕТОДЫ КОНТРАЦЕПЦИИ
Внутриматочная контрацепция, которая представляет собой введение в полость матки рожавшей женщины специальных устройств (внутриматочной спирали или гормональной системы). Внутриматочная спираль вызывает асептическое воспаление, и оплодотворенная яйцеклетка не может прикрепиться к стенке матки. Побочные эффекты: повышенный риск внематочной беременности, воспалительные заболевания. Гормональная система в организме женщины каждый день, на протяжении пяти лет, выделяется определенное количество гормона, провоцирующего сгущение слизи в шейке матки, из-за чего сперматозоидам не удается проникнуть в полость матки.
Внутриматочная спираль вызывает асептическое воспаление, и оплодотворенная яйцеклетка не может прикрепиться к стенке матки. Побочные эффекты: повышенный риск внематочной беременности, воспалительные заболевания. Гормональная система в организме женщины каждый день, на протяжении пяти лет, выделяется определенное количество гормона, провоцирующего сгущение слизи в шейке матки, из-за чего сперматозоидам не удается проникнуть в полость матки.
Данные препараты предотвращают овуляцию. Подбор врачом гормональных контрацептивов обеспечит женщине не только надежную защиту от не планируемой беременности, но также улучшит состояние кожи и самочувствие при менструациях, снизит вероятность внематочной беременности.
Гормональные контрацептивы, к которым относятся:
- таблетки;
- вагинальные кольца;
- пластыри.
Хирургическая стерилизация. Этот метод применяется в двух случаях:
- когда пара имеет двоих и больше детей и больше не планирует;
- когда женщине по состоянию здоровья беременность строго противопоказана.

Данный метод необратим и имеет определенные хирургические риски.
ВИДЫ НЕНАДЕЖНЫХ МЕТОДОВ КОНТРАЦЕПЦИИ
Прерванный половой акт. Этот метод абсолютно ненадежен, поскольку сперматозоиды, которые находятся в смазке, могут выделяться до акта непосредственного семяизвержения. У мужчин прерывание полового акта вызывает нарушения сокращения мышц промежности и предстательной железы. При регулярном применении возникают невротические состояния, застойный простатит и импотенция.
Календарный метод — ежемесячное вычисление момента овуляции и отказ от сексуальных контактов в это время. Данный метод требует ежедневной оценки шеечной слизи и измерения базальной температуры. Несмотря на сложность исполнения, такой метод контрацепции очень ненадежен, так как сперматозоиды довольно долго сохраняют дееспособность.
Метод лактационной аменореи — для полового акта используется время отсутствия у кормящей мамы овуляции и менструации. Этот метод ненадежен, поскольку первая овуляция после рождения ребенка практически всегда наступает до первых месячных, и определить её точное время практически невозможно.
Химические контрацептивы, к которым относятся:
- тампоны;
- свечи;
- кремы.
Их действие основано на способности обездвиживать сперматозоиды. Главный недостаток — при регулярном применении очень страдает микрофлора влагалища, довольно часто возникает дисбактериоз.
Презервативы. Самое главное преимущество презервативов — защита партнёров от инфекций. Но применение презервативов довольно часто закачивается беременностью по многим причинам:
- неправильное или несвоевременное надевание;
- повторное использование;
- низкое качество презерватива и т.д.
ПОДБОР КОНТРАЦЕПТИВОВ В КЛИНИКЕ «ОКСФОРД МЕДИКАЛ»
Решение о продолжении рода — одно из самых важных и ответсвенных в жизни представителей обоих полов. Если вы не готовы к беременности, вынашиванию и рождению ребенка, приходите в «Оксфорд Медикал» за подбором контрацепции. Мы работаем для вас по адресу в Киеве: ул. Глубочицкая, 40Х, с 8.00 до 21.00, без выходных и праздников.
Таблетка, которая изменила секс | Культура и стиль жизни в Германии и Европе | DW
В Германии ее называют просто «таблетка» — «die Pille». Белые маленькие пилюли постоянно совершенствуются, содержание гормонов в препаратах оптимизируется, чтобы сократить риск для здоровья, связанный с их потреблением. Прием противозачаточных таблеток стал сегодня обыденным делом для женщин.
Лекарство с разрешения мужа
Первый контрацептивный препарат такого рода под названием «Enovid» появился на рынке США уже в 1957 году, но первоначально был показан только при нарушениях менструального цикла. И лишь в 1960 году он официально был допущен к продаже в качестве противозачаточного средства.
В Германии дорога «таблетки» к признанию была не менее тернистой. Гормональный препарат «Anovlar», выпущенный в 1961 году фирмой Bayer Schering Pharma, также применялся сначала для лечения менструальных расстройств, причем прописывали его исключительно замужним женщинам и только с разрешения мужа. А контрацептивное действие упоминалось в инструкции лишь как одно из побочных явлений.
А контрацептивное действие упоминалось в инструкции лишь как одно из побочных явлений.
Anovlar — первая противозачаточная таблетка в Германии
Большего тогда не допускало консервативное общественное мнение. Женщина, предохраняющаяся от беременности, считалась «легкодоступной», а сам факт контрацепции — покушением на общепринятую мораль. Интересно, что, в отличие от ФРГ, в ГДР относились к этому спокойнее. Здесь оральные контрацептивы появились в 1965 году. Они назвались «таблеткой желанного ребенка» и распространялись бесплатно.
Пилюля дает свободу
На волне общественных перемен, вызванных студенческими протестами середины-конца шестидесятых годов, к возражениям против противозачаточных средств как в Западной Германии, так и во всей Европе практически перестали прислущиваться. Произошло то, что принято называть «сексуальной революцией»: трансформация представлений о сексуальной морали в общественном сознании. Женщина приобрела невиданную до сих пор свободу в отношениях с мужчиной, перестав быть и в семейном, и в сексуальном смысле «второстепенной» фигурой. Возможность самой решать, беременеть или нет, стала колоссальным импульсом женской эмансипации и радикальным образом изменила отношения полов.
Возможность самой решать, беременеть или нет, стала колоссальным импульсом женской эмансипации и радикальным образом изменила отношения полов.
Историю противозачаточных таблеток принято считать историей успеха. Это действительно так, если ограничить рамки триумфального шествия «таблетки» Европой и США, где и сейчас проживает большинство пользующихся этим контрацептивным средством женщин. Однако в мире есть страны, в которых популярность оральной контрацепции близка нулю. Так, например, в Японии, развитой промышленной стране, противозачаточными таблетками женщины пользуются крайне редко. Относительная неприязнь к этому виду планирования беременности укоренилась и в России, причем еще в советские времена. Причем не только среди пациентов, но и среди врачей. Надо сказать, что основания для этого есть до сих пор, хотя сегодняшние разновидности «таблетки», уверяют немецкие специалисты, куда менее вредны для здоровья, чем их предшественницы.
Смотрите также:
Немцы и эротика: история отношений
Моральный переворот
Сфера сексуальной морали подверглась в ФРГ радикальной трансформации в 1960-е годы.
 В молодежном журнале Bravo стали открыто обсуждаться проблемы секса, а в кинопрокате появились эротические фильмы. В 1968 году рекорд популярности побила комедия «Сделай это, крошка!», поставленная Май Спилс (на фото — в центре). Главные роли сыграли Уши Глас (Uschi Glas) и Вернер Энке (Werner Enke).
В молодежном журнале Bravo стали открыто обсуждаться проблемы секса, а в кинопрокате появились эротические фильмы. В 1968 году рекорд популярности побила комедия «Сделай это, крошка!», поставленная Май Спилс (на фото — в центре). Главные роли сыграли Уши Глас (Uschi Glas) и Вернер Энке (Werner Enke).Немцы и эротика: история отношений
Грешница
А в 1951 году кинофильм «Грешница» с совсем молодой тогда актрисой Хильдегард Кнеф (Hildegard Knef) в главной роли вызвал скандал в ФРГ из-за одной-единственной эротической сцены, невинность которой сегодня вызвала бы только улыбку. Но при консервативном правительстве канцлера Конрада Аденауэра (Konrad Adenauer) такие сцены были просто немыслимы.
Немцы и эротика: история отношений
Контрацепция как залог женской свободы
Когда в 1961 году фирма Schering стала выпускать противозачаточные таблетки, в ФРГ разразился страшный скандал. Церковь предрекала «моральное разложение молодежи», газеты взахлеб писали о том, что женщины, принимающие подобные медикаменты, становятся нимфоманками.
 Тем не менее, таблетки пользовались большим спросом, а контрацепция стала залогом женской свободы.
Тем не менее, таблетки пользовались большим спросом, а контрацепция стала залогом женской свободы.Немцы и эротика: история отношений
Сексуальная революция
Немецкое молодежной движение в конце 1960-х годов не только пошатнуло политическую систему ФРГ, но и дало толчок сексуальной революции. Первым пристанищем «свободной любви» стало знаменитое западноберлинское сообщество «Коммуна 1», в числе основателей которого были хиппи Райнер Лангханс (Rainer Langhans) и его красавица-подруга Уши Обермайер (Uschi Obermaier).
Немцы и эротика: история отношений
Секс-шопы и каталоги по «гигиене брака»
В послевоенные годы в ФРГ завоевала известность Беате Узе (Beate Uhse), открывшая первый в мире секс-шоп и основавшая фирму по торговле «эротическими принадлежностями», со временем превратившуюся в целую империю. Ее имя знало 98 процентов взрослого населения страны. Компания Беате Узе также конфиденциально рассылала своим клиентам каталоги товаров по «гигиене брака».

Немцы и эротика: история отношений
«Не гомосексуал извращен…»
Еще недавно к людям с «нетрадиционной», как принято говорить, сексуальной ориентацией и в Германии относились не слишком толерантно. Кинорежиссер и гей-активист Роза фон Праунхайм (справа) много сделал для того, чтобы это изменилось. Один из его документальных фильмов называется «Не гомосексуал извращен, а ситуация, в которой он живет».
Немцы и эротика: история отношений
Проблема гомофобии
В Германии гомосексуализм был щекотливой темой. Долгое время политики предпочитали ее не затрагивать. Положения антигомосексуального параграфа 175 в ФРГ смягчили лишь в 1969 году, и однополые связи между мужчинами перестали быть уголовно наказуемы. А в 1994 году закон был и вовсе отменен. При этом в профессиональном спорте, например, гомосексуалы и сегодня не афишируют свою сексуальную ориентацию.
Немцы и эротика: история отношений
Очаровательная Лило Вандерс
В прошлом году в Бонне прошла выставка, которая рассказывала об изменениях сексуальной морали в ФРГ, ГДР и объединенной Германии.
 На ее открытии побывала дрэг-квин и телеведущая Лило Вандерс (Lilo Wanders). Этот сценический образ создал актер Эрни Райнхард (Ernie Reinhardt), давно ставший в Германии культовой фигурой.
На ее открытии побывала дрэг-квин и телеведущая Лило Вандерс (Lilo Wanders). Этот сценический образ создал актер Эрни Райнхард (Ernie Reinhardt), давно ставший в Германии культовой фигурой.Автор: Хайке Мунд, Наталия Королева
К числу потенциальных рисков приема гормональных контрацептивов прибавился повышенный риск глаукомы
«Газета.Ru» разбирается в рисках и побочных эффектах комбинированных оральных контрацептивов. Правда, для нашей страны эти риски минимальны из-за малой популярности противозачаточных таблеток среди россиянок.
Прием оральных контрацептивов в течение трех и более лет в два раза повышает риск развития глаукомы. Это сообщение, сделанное на ежегодном съезде Американской академии офтальмологии в Новом Орлеане, впервые указывает на возможную связь популярных противозачаточных средств и одной из основных причин слепоты — ею страдают 60 млн человек во всем мире.
Этой новостью участников съезда «обрадовали» специалисты из Калифорнийского университета в Сан-Франциско, Медицинской школы Университета Дьюка и их китайские коллеги из Третьего госпиталя Наньчанского университета. Исследователи воспользовались данными медицинской статистики за 2005–2008 годы. Они получили сведения о 3406 женщинах 40 лет и старше, проживающих в Соединенных Штатах, которые отвечали на вопросы о своем репродуктивном здоровье и проверяли зрение.
Исследователи воспользовались данными медицинской статистики за 2005–2008 годы. Они получили сведения о 3406 женщинах 40 лет и старше, проживающих в Соединенных Штатах, которые отвечали на вопросы о своем репродуктивном здоровье и проверяли зрение.
Оказалось, что дамы, использовавшие оральные контрацептивы более трех лет, в 2,05 раза чаще заболевают глаукомой.
Оральные противозачаточные средства представляют собой таблетки, которые содержат синтетические аналоги женских половых гормонов, эстрогенов и прогестинов. Они подавляют овуляцию, то есть препятствуют развитию и выходу яйцеклетки, изменяют структуру эндометрия (слизистой оболочки матки), так что оплодотворенная яйцеклетка не может к ней прикрепиться, сгущают цервикальную слизь, делая шейку матки непроходимой для сперматозоидов, наконец, снижают подвижность сперматозоидов.
Разные лекарства отличаются составом и концентрацией гормонов, но в данном случае эффект не зависел от того, какой именно препарат принимали женщины.
Исследователи подчеркивают, что, хотя результаты их работы и не указывают на прямую связь между приемом оральных контрацептивов и развитием глаукомы, долговременное использование противозачаточных препаратов может быть потенциальным фактором риска, особенно если на пациентку действуют и другие провоцирующие факторы, например семейная предрасположенность к глаукоме, повышенное глазное давление или существующие дефекты поля зрения. Еще один фактор риска — повышенное содержание эстрогенов, поэтому результаты американских и китайских медиков нельзя считать полной неожиданностью. По мнению авторов исследования, работу в этом направлении следует продолжать,
а женщины, которые принимают противозачаточные препараты, должны регулярно посещать не только гинеколога, но и окулиста и проверять, не развивается ли у них глаукома.
Нежелательные побочные эффекты оральных контрацептивов не новость.
Давно известно, в частности, что они увеличивают риск развития рака молочной железы и тромбозов.
Специалисты, однако, отмечают, что при существующем разнообразии гормональных противозачаточных препаратов врач может подобрать для женщины средство, которое подходит именно ей, учитывая состояние ее здоровья и предрасположенность к разным заболеваниям. Конечно, есть дамы, которым гормональные контрацептивы не подходят, но на то и список противопоказаний, который прилагается к каждой упаковке таблеток. По мнению медиков, потенциальный урон от оральных контрацептивов ниже, чем вред, который наносят здоровью аборты. А при грамотно подобранном препарате и правильном его использовании эффективность предотвращения беременности составляет 99%. В развитых индустриальных странах именно комбинированные оральные контрацептивы наиболее часто используются как средство предохранения от нежелательной беременности. Считается, что это более надежное средство, чем использование презерватива.
Однако в последние годы претензии к оральным контрацептивам участились. Оказалось, что оральные контрацептивы — один из главных факторов риска ишемической болезни сердца. Женщины, инфицированные вирусом папилломы человека, чаще заболевают инвазивным раком шейки матки, если принимают гормональные противозачаточные средства. Но главная претензия к оральным контрацептивам — повышенный риск образования тромбов, который чреват инфарктами, инсультами и смертельным исходом. Третий год не утихает скандал, о котором писала «Газета.Ru», связанный с тем, что синтетический гормон дроспиренон, который входит в состав некоторых противозачаточных препаратов последнего поколения, существенно повышает риск образования тромбов в глубоких венах. Фирма-производитель вынуждена выплачивать пациенткам компенсации.
Оказалось, что оральные контрацептивы — один из главных факторов риска ишемической болезни сердца. Женщины, инфицированные вирусом папилломы человека, чаще заболевают инвазивным раком шейки матки, если принимают гормональные противозачаточные средства. Но главная претензия к оральным контрацептивам — повышенный риск образования тромбов, который чреват инфарктами, инсультами и смертельным исходом. Третий год не утихает скандал, о котором писала «Газета.Ru», связанный с тем, что синтетический гормон дроспиренон, который входит в состав некоторых противозачаточных препаратов последнего поколения, существенно повышает риск образования тромбов в глубоких венах. Фирма-производитель вынуждена выплачивать пациенткам компенсации.
Исследования в этой области продолжаются, недавно специалисты канадского Университета МакГилла (McGill University) проанализировали результаты 22 статей, посвященных действию оральных контрацептивов, и подтвердили, что
прием лекарств, содержащих дроспиренон, увеличивает риск развития тромбозов примерно в три раза по сравнению с контрацептивами с другими синтетическими гормонами.
Эти выводы исследователи опубликовали в журнале BJOG.
Риск глубоких тромбозов при использовании оральных контрацептивов возрастает в 2–2,5 раза, такие данные приводят специалисты кафедры акушерства и гинекологии с курсом перинатологии РУДН в обзоре, опубликованном в журнале «ДОКТОР.РУ». За последние десятилетия уровень тромбозов среди женщин в целом возрос в четыре раза. А среди пользователей оральных контрацептивов такое осложнение встречается у 8–9 из 10 000 женщин.В России не более 4% женщин репродуктивного возраста предохраняются от беременности при помощи комбинированных оральных контрацептивов, поэтому проблема осложнений для нашей страны в целом не актуальна.
Зато пугает статистика абортов: по данным Росстата, которые приводят специалисты РУДН, на 10 родов приходилось почти 6 прерываний беременности.
Все о контрацепции в Украине
25 июня 2020
25 июня 2020
Cosmo
Ежегодно, по данным ВОЗ, в мире совершается примерно 22 миллиона небезопасных абортов, вызывающих серьезные нарушения репродуктивного и морального здоровья женщин. При этом в Украине самое продаваемое противозачаточное средство – “Постинор”, так называемая экстренная контрацепция, которая применяется после незащищенного секса. Стоит ли говорить, что это не самая хорошая статистика?!
Стоит ли говорить, что это не самая хорошая статистика?!
Действительно, когда-то, пару тысяч лет назад, женщина была создана для того, чтобы зачать, выносить и выкормить потомство. Но теперь мир движется в сторону тотального освобождения личности. Женщине возвращается право распоряжаться собственным телом: жить такой сексуальной жизнью, которая ей подходит, и самостоятельно принимать решение о готовности забеременеть или прервать нежелательную беременность. Развитие контрацепции позволяет держать организм под контролем. Важно только понимать как.
Средний возраст сексуального дебюта в Украине, по данным Института педиатрии, акушерства и гинекологии совместно с Иллинойским университетом Чикаго, 14,7 лет. В этом возрасте девочка, становящаяся женщиной, уже должна пройти полный курс полового воспитания и понимать не только, что куда вставлять и как получать удовольствие от секса, но и что будет, если… Если парень является носителем какой-нибудь болезни. Если рядом не будет презерватива. Если надеть его только в самом конце. Если выпить-таки эту “страшную” таблетку после.
Если рядом не будет презерватива. Если надеть его только в самом конце. Если выпить-таки эту “страшную” таблетку после.
Исследования UNICEF показали, что те подростки, которые понимают, как работает организм у представителей противоположного пола, начинают свою половую жизнь в среднем на 2 года позже. К чему мы это? К тому, что даже те, кому давно не 15, редко задумываются о безопасности секса и важности контрацепции. Самое время поговорить о том, что “не кончать внутрь” – это не защита. И что делать, если уже таки да.
В мировой практике используется более 20 методов контрацепции, и все они в Украине доступны: от обычных (и необычных) презервативов до гормональных имплантов. Почти все продаются в аптеке без рецепта. Подбор конкретного средства защиты зависит от множества факторов: наличия или отсутствия постоянного полового партнера, веса, привычек, планов на будущее. Подбором контрацептивов занимается обычно гинеколог-эндокринолог, ведь только он сможет учесть все плюсы и минусы каждого метода для конкретного человека.
Глобально у контрацептивов есть два предназначения: защищать от инфекций, передающихся половым путем, и предотвращать нежелательную беременность. С первой задачей справляются только барьерные методы, то есть презервативы, поэтому не пренебрегай ими, если партнер не постоянный или попросту не один. А контролировать деторождение можешь по-разному.
Степень защиты более 99%
— Мужская и женская стерилизация (навсегда) ~ 10 000 грн
— Внутриматочная спираль (действует до 5 лет) ~ 3000-5000 грн
— Имплант (действует до 3 лет) ~ 5000 грн
Степень защиты 99%
— Мужские презервативы
Степень защиты 98%
— Гормональные таблетки (КОК) ~ 400 грн/мес
— Инъекционная контрацепция (вводится каждые 12 недель) ~ 500 грн за одну инъекцию
Степень защиты 95%
— Пластырь (действует 1 неделю) ~ 2000 грн / мес
— Вагинальные кольца (действуют 3 недели) ~ 800 грн / мес
Степень защиты 92-94%
— Диафрагма / вагинальный колпачок (действует 3-4 часа) ~ 1200 грн
— Крем, свечи, губка (действуют 35-40 мин)
Степень защиты 80%
— Календарный метод
Прерванный половой акт не считается средством контрацепции.
Поговорим о топовых для Украины видах контрацепции и их особенностях.
Самый эффективный и популярный в мире метод контрацепции – гормональный. Отличницы, не пропускающие прием препарата, получают 99,9% защиты от нежелательной беременности. Это безопасно, удобно и, в отличие от презерватива, оставляет полную свободу действий: можешь заняться любовью хоть на парковке, хоть в лифте.
В категорию гормональных контрацептивов попадают таблетки, пластыри, кольца. Самыми популярными в мировой практике остаются таблетки – The Pill на Западе, или КОКи (комбинированные оральные контрацептивы) у нас. В Украине они продаются в аптеках без рецепта, но выписывать их самому себе не стоит.
В США гормональными контрацептивами пользуются до 45% женщин 15-44 лет. В Украине же таких менее 10%, что связано прежде всего с мифами, которыми окутана эта тема. Одни боятся, что из-за гормональных таблеток станут толстыми, другие – что покроются волосами, как йети, третьи – что потом трудно будет забеременеть. Потому для начала мы разберемся, как работают гормоны.
Потому для начала мы разберемся, как работают гормоны.
Как это работает
Все гормональные контрацептивы работают в целом по одному и тому же принципу: подавляют овуляцию, не дают яйцеклетке закрепиться на поверхности слизистой матки или сгущают цервикальную слизь, затрудняя проход сперматозоидов через шейку матки. Это происходит за счет того, что в организм постоянно поступает небольшое количество синтетических половых гормонов. Подавление овуляции погружает яичники в искусственно вызванный контролируемый “сон”: они уменьшаются в размерах и фолликулы перестают выбрасывать яйцеклетки впустую. Такое состояние еще называют ложной беременностью. И нет, это не имеет ничего общего с климаксом.
Плюсы
Очевидным преимуществом КОКов является их неконтрацептивный эффект. Таблетки помогают избавиться от ПМС, анемии, болезненных месячных, мигрени, связанной с менструальным циклом, акне и выпадения волос. Также с таблетками нет необходимости планировать половой акт: они оставляют больше возможностей для спонтанного секса. Еще одним плюсом можно считать отсутствие воздействия на будущего ребенка. В том случае если ты одна из тех 9 счастливиц из 100, которой удалось забеременеть во время приема противозачаточных, никаких изменений и дефектов развития плода не будет.
Также с таблетками нет необходимости планировать половой акт: они оставляют больше возможностей для спонтанного секса. Еще одним плюсом можно считать отсутствие воздействия на будущего ребенка. В том случае если ты одна из тех 9 счастливиц из 100, которой удалось забеременеть во время приема противозачаточных, никаких изменений и дефектов развития плода не будет.
Минусы
Основная сложность в приеме КОКов – самодисциплина: таблетки нужно принимать ежедневно в одно и то же время. Поэтому, если ты из тех, кто любит опаздывать, срывать дедлайны и все забывать, лучше подумать о другом способе контрацепции.
Также существует ряд временных побочных эффектов, которые могут настигнуть девушку в первые три месяца приема препарата: нагрубание и увеличение молочных желез, тошнота, мажущие выделения, дискомфорт в области живота, головные боли, пигментация на лице, сгущение крови.
ВАЖНО Не пропускать прием таблеток и пить 2,5 л чистой воды в день.
Противопоказания
Курение после 35 лет, тромбоз (в семейной истории), избыточная масса тела, мигрени, малоподвижный образ жизни (инвалидность), повышение артериального давления, перенесенный рак молочной железы, сахарный диабет с осложнениями, заболевания печени, плановое хирургическое вмешательство.
Порвался презерватив, случайно кончил, не заменила вовремя пластырь или вагинальное кольцо, забыла выпить таблетку или колпачок был надет неправильно – в таких случаях приходится прибегать к экстренной контрацепции. То есть той, которая осуществляется после секса. Но пользоваться таким методом часто гинекологи настоятельно не рекомендуют.
Экстренная контрацепция бывает гормональной и негормональной. Негормональная – постановка внутриматочного контрацептива (спирали), гормональная – таблетки. Их бывает три вида – с разным действующим веществом.
Продажа гормональных таблеток для экстренной контрацепции во много раз превышает продажу плановых контрацептивов в Украине.
Спираль вводит доктор в течение 5 дней после незащищенного секса. Медикаменты, содержащиеся в ней, подавляют активность сперматозоидов и не позволяют слизистому слою матки принять оплодотворенную яйцеклетку, если такая уже имеется.
Плюсы
После экстренной установки спирали женщина может использовать ее на регулярной основе до 5 лет.
Таблетки необходимо принять в течение 72 часов после незащищенного секса, но чем раньше, тем лучше. Купить их можно в аптеке, но если есть возможность проконсультироваться с доктором, лучше это сделать. Ведь любой из таких препаратов – огромная доза гормонов, задача которых отодвинуть овуляцию либо сделать слизистый слой матки невосприимчивым к прикреплению яйцеклетки.
ВАЖНО Экстренная контрацепция не защищает от ВИЧ-инфекций и других заболеваний, передающиеся половым путем.
Исследования 321 женщина с количеством сексуальных контактов около 6 раз в месяц подтвердила, что глобальных изменений в самочувствии после регулярного приема таблеток экстренной контрацепции нет.
Мужской презерватив уже сотни лет является самым доступным и универсальным средством контрацепции. Если правильно им пользоваться, он рвется в менее чем 1% случаев, а беременность наступает у 2 женщин из 100.
Если твой бойфренд жалуется на дискомфорт от презерватива, попробуйте подобрать правильный размер. Для этого необходимо знать длину и диаметр эрегированного члена. Опросы показывают, что на оргазм, возбуждение и общее удовольствие использование презервативов не влияет. В случае аллергии на латекс существуют презервативы из полиуретана.
Плюсы
Во-первых, это барьерное средство контрацепции, и защищает оно не только от незапланированной беременности, но и от заболеваний. Возбудители гонореи, хламидиоза, трихомониаза и ВИЧ крупнее, чем поры латекса и полиуретана, из которых обычно делают презервативы, поэтому риск заражения кардинально снижается. Генитальный герпес, сифилис и ВПЧ могут проявляться и за пределами закатанного в презерватив пениса, так что от них защита ниже. Во-вторых, презервативы – самое доступное средство контрацепции с моментальной защитой.
Во-вторых, презервативы – самое доступное средство контрацепции с моментальной защитой.
ВАЖНО Всегда менять презерватив при смене места проникновения. И да, инфекция не думает, на какой именно из слизистых ей прижиться, потому использовать презервативы нужно также и при анальном и оральном контакте.
Несмотря на большое количество способов контрацепции, ученые не останавливаются и продолжают искать более комфортные. В разработке уже находятся презервативы, сложенные гармошкой, – оригами-кондомы, которые не так плотно прилегают к члену и обеспечивают более комфортные ощущения. Также через 5-10 лет планируется выпуск презервативов из гидрогеля (сейчас из него делают контактные линзы). Этот материал на ощупь похож на человеческую кожу, а его прочность превышает прочность латекса.
Согласно данным mpts101.org, сейчас активно разрабатываются средства контрацепции, способные не только контролировать деторождение, но и эффективно защищать от заболеваний, передающихся половым путем. Большинство разработок составляют вагинальные гели, содержащие спермициды и противовирусные вещества.
Большинство разработок составляют вагинальные гели, содержащие спермициды и противовирусные вещества.
Ведутся работы над созданием негормональных таблеток. С 2012 года в США тестируется вещество под названием JQ1, которое блокирует выработку сперматозоидов и снижает их подвижность. То есть при его использовании мужская эякуляция останется активной, но клеток, способных к оплодотворению, в сперме будет существенно меньше. Еще одна мощнейшая разработка последних лет – ДНК-вакцина, “выключающая” на время способность к размножению.
Контрацепция будет развиваться и модернизироваться, но одно должно остаться неизменным – твоя приверженность безопасному сексу.
Ученые: противозачаточные таблетки новых поколений более опасны для кровеносных сосудов — Общество
МОСКВА, 27 мая. /ТАСС/. Оральные контрацептивы новых поколений в большей степени способствуют образованию тромбов в кровеносных сосудах, выяснили ученые, статья которых опубликована в научном журнале The BMJ.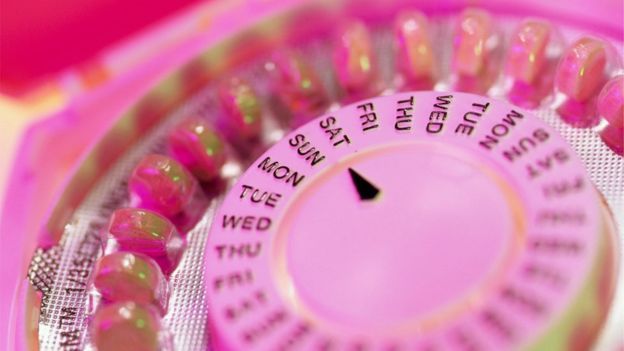
Риск развития венозной тромбоэмболии
«Это наблюдательное исследование, основанное на двух базах данных об оказании первичной медицинской помощи, показало, что у женщин, принимавших контрацептивы с дроспиреноном, гестоденом, ципротероном и дезогестрелом в течение как минимум 28 дней, был в четыре раза повышен риск развития венозной тромбоэмболии. У женщин, которые принимали таблетки с левоноргестрелем, норэтистероном и норгестиматом, этот риск был выше в 2,5 раза, чем у женщин, которые не принимали этих веществ в течение года», — пишут в своей статье Яна Виноградова из Ноттингемского университета (Великобритания) и ее коллеги.
В мире около 9% женщин репродуктивного возраста принимают противозачаточные таблетки. Известно, что такие препараты повышают риск образования тромбов в кровеносных сосудах. По своему составу эти препараты различаются, и по времени появления их условно разделяют на четыре поколения. Таблетки второго поколения содержат такие вещества, как левоноргестрел и норгестимат. К более поздним третьему и четвертому поколению относят препараты с дроспиреноном, ципротероном и другими веществами.
К более поздним третьему и четвертому поколению относят препараты с дроспиреноном, ципротероном и другими веществами.
Виноградова и ее коллеги обнаружили в проанализированных ими данных более 10,5 тысяч случаев венозной тромбоэмболии у женщин в возрасте от 15 до 49 лет. При обработке данных исследователи также учитывали такие факторы, как курение, употребление алкоголя, этническую группу, массу тела и другие. Самыми безопасными оказались таблетки, содержащие левоноргестрел и норгестимат, самыми опасными — дезогестрел и ципротерон. Длительность приема не имела значения.
Полученные результаты — не повод отказываться от оральных контрацептивов, однако разную степень риска нужно учитывать при их подборе, отмечают ученые.
Таблетки «беби-капут» могут запретить
Депутаты Елена Мизулина («Справедливая Россия») и Сергей Попов («Единая Россия») подготовили проект закона, разрешающий проведение абортов только в государственных медицинских учреждениях и выводящий этот вид медпомощи из системы ОМС и услуг частных клиник.
Группа депутатов также подготовила и внесет на рассмотрение палаты проект закона о запрете розничной продажи лекарств, предназначенных для искусственного прерывания беременности, или так называемых таблеток «беби-капут».
Как сообщила ТАСС Мизулина, поправки предлагается внести, чтобы «медикаментозные аборты» проводились исключительно в стенах государственных медицинских учреждений под контролем квалифицированных врачей».
«Данная инициатива ограничивает оборот лекарственных средств для искусственного прерывания беременности», — отметила депутат. По ее словам, зафиксирована «пугающая тенденция роста медикаментозных абортов».
Последствия таких процедур досконально до сих пор не изучены. Такие препараты совершенно точно не должны быть в свободной продаже: только в медицинских учреждениях государственного здравоохранения и по предписанию врача
Елена Мизулина
Депутат, глава комитета по вопросам семьи женщин и детей
Опыт и восприятие контрацепции, опрос среди украинских женщин | BMC Women’s Health
Украина была одной из 189 стран, подписавших Декларацию тысячелетия Организации Объединенных Наций [A / RES / 55/2], обязуясь достичь Целей развития тысячелетия к 2015 году. Уровень использования противозачаточных средств и неудовлетворенная потребность в планировании семьи являются важными индикаторами достижение Задачи 5.B — Всеобщий доступ к репродуктивному здоровью. Недавние исследования показывают рост распространенности противозачаточных средств во всем мире (с 54.8% в 1990 г. до 63,3% в 2010 г.) и снижение неудовлетворенной потребности в планировании семьи (с 15,4% в 1990 г. до 12,3% в 2010 г.), в Украине не произошло быстрого изменения уровня использования противозачаточных средств (с 66 , 6% в 1990 г. до 67,0% в 2010 г.), а неудовлетворенная потребность в планировании семьи снизилась с 11,6% в 1990 г. до 10,7% в 2010 г. [1].
Уровень использования противозачаточных средств и неудовлетворенная потребность в планировании семьи являются важными индикаторами достижение Задачи 5.B — Всеобщий доступ к репродуктивному здоровью. Недавние исследования показывают рост распространенности противозачаточных средств во всем мире (с 54.8% в 1990 г. до 63,3% в 2010 г.) и снижение неудовлетворенной потребности в планировании семьи (с 15,4% в 1990 г. до 12,3% в 2010 г.), в Украине не произошло быстрого изменения уровня использования противозачаточных средств (с 66 , 6% в 1990 г. до 67,0% в 2010 г.), а неудовлетворенная потребность в планировании семьи снизилась с 11,6% в 1990 г. до 10,7% в 2010 г. [1].
Общая неудовлетворенная потребность в планировании семьи рассчитывается как количество женщин репродуктивного возраста, которые являются гетеросексуально активными, не желают в настоящее время иметь детей и не используют методы контрацепции.
Использование противозачаточных средств среди замужних женщин в возрасте 15–49 лет в Украине незначительно снизилось с 67,5% в 1999 г. до 65,4% в 2012 г., в то время как использование барьерных методов увеличилось с 13,5% до 24,2% за это время. период по официальной статистике. [2]. Поскольку неудовлетворенная потребность в планировании семьи представляет собой разрыв между репродуктивными намерениями женщин и их противозачаточным поведением, важно выявить распространенность противозачаточных средств, которая вместе с неудовлетворенной потребностью в планировании семьи определяет общую потребность в планировании семьи [3].Население Украины росло в течение первых пяти лет после обретения независимости, пока не достигло 52 244 000 в 1993 году, постепенно уменьшалось до 1990 года и снова увеличилось до нынешней средней численности населения 42 800 501 человека в 2013 году. Согласно официальной статистике, общий коэффициент рождаемости (СКР) в Украине в 2013 г. составлял 1,5 на женщину в возрасте 15–49 лет, снизился с 1,77 в 1991 г., когда страна стала независимой [4]. Повозрастные коэффициенты рождаемости в 2012 г. оказались самыми высокими в возрастной группе 20–24 лет [5].
до 65,4% в 2012 г., в то время как использование барьерных методов увеличилось с 13,5% до 24,2% за это время. период по официальной статистике. [2]. Поскольку неудовлетворенная потребность в планировании семьи представляет собой разрыв между репродуктивными намерениями женщин и их противозачаточным поведением, важно выявить распространенность противозачаточных средств, которая вместе с неудовлетворенной потребностью в планировании семьи определяет общую потребность в планировании семьи [3].Население Украины росло в течение первых пяти лет после обретения независимости, пока не достигло 52 244 000 в 1993 году, постепенно уменьшалось до 1990 года и снова увеличилось до нынешней средней численности населения 42 800 501 человека в 2013 году. Согласно официальной статистике, общий коэффициент рождаемости (СКР) в Украине в 2013 г. составлял 1,5 на женщину в возрасте 15–49 лет, снизился с 1,77 в 1991 г., когда страна стала независимой [4]. Повозрастные коэффициенты рождаемости в 2012 г. оказались самыми высокими в возрастной группе 20–24 лет [5].
Консультации по методам планирования семьи обычно проводят акушеры и гинекологи в клиниках планирования семьи, амбулаторных клиниках или в больницах (родильных домах).
Доступ к методам контрацепции зависит от знаний поставщиков медицинских услуг (HCP) и дохода на душу населения в регионе. Из методов обратимой контрацепции длительного действия (LARC) в стране доступны только внутриматочные контрацептивы (IUC). По состоянию на август 2017 года имплантаты по-прежнему недоступны в Украине.Стоимость внутриматочной спирали с медью (ВМС) составляет около 15–20 евро, а внутриматочной системы, высвобождающей левоноргестрел (ЛНГ-ВМС), составляет около 700 евро. Стоимость инъекционных противозачаточных средств, содержащих медроксипрогестерона ацетат, составляет 15–20 евро за инъекцию, а стоимость пероральных противозачаточных таблеток составляет примерно 10–15 евро на 3 месяца. Экономический кризис в Украине в 2014–2015 годах способствовал резкому увеличению стоимости импортных препаратов, что также сказалось на гормональных противозачаточных средствах. Реклама современных методов LARC в украинских социальных сетях не разрешена, однако существует множество других форумов и веб-сайтов, на которых женщины и медицинские работники делятся опытом использования гормональной контрацепции.
Реклама современных методов LARC в украинских социальных сетях не разрешена, однако существует множество других форумов и веб-сайтов, на которых женщины и медицинские работники делятся опытом использования гормональной контрацепции.
В Украине разрешен аборт по запросу до 12-й недели беременности. Самый распространенный метод — это дилатация и кюретаж (D&C), который выполняется как в государственных, так и в частных клиниках. Согласно конституции, медицинское обслуживание для граждан Украины является бесплатным, что делает процедуру аборта бесплатной, однако в случае необходимости дополнительного лечения или в случае возникновения осложнений, таких как инфекция или продолжительное кровотечение, женщины должны оплатить все самостоятельно.Медикаментозный аборт с использованием мифепристона и мизопростола также доступен в Украине, но он стоит дорого, и все используемые лекарства оплачиваются женщиной.
В 1995 году уровень абортов в Украине был одним из самых высоких в Европе — 58,2 на 1000 женщин в возрасте 15–49 лет и превышал средний мировой показатель абортов (35 на 1000 женщин в возрасте 15–49 лет). Согласно официальной статистике абортов, количество абортов быстро снизилось в течение 1995–2005 гг., После чего падение заметно замедлилось (с 41,3% в 1995–2000 гг. До 9,3% в 2009–2010 гг.).[2] Уровень рождаемости в Украине в 2016 году составил 10,5 рождений на 1000 населения. [6]
Согласно официальной статистике абортов, количество абортов быстро снизилось в течение 1995–2005 гг., После чего падение заметно замедлилось (с 41,3% в 1995–2000 гг. До 9,3% в 2009–2010 гг.).[2] Уровень рождаемости в Украине в 2016 году составил 10,5 рождений на 1000 населения. [6]
С целью получить представление о текущей ситуации в отношении методов планирования семьи в Украине, мы провели настоящее исследование, целью которого является изучение текущего опыта и знаний о методах контрацепции среди недавно беременных женщин и определение возможных препятствий для их использования. эффективных методов, таких как методы LARC.
Противозачаточные практики и намерения украинских женщин
Цели: Это исследование было предпринято для изучения методов контрацепции и факторов, лежащих в основе предпочтений противозачаточных средств среди украинских женщин, обращающихся за абортом или гинекологическим осмотром.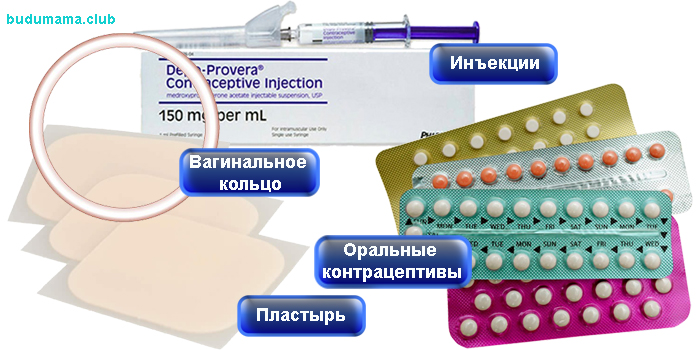
Методы: Женщины, поступившие с целью прерывания беременности (n = 919), и здоровые небеременные женщины (n = 297) были изучены с помощью анонимного опросника из 192 пунктов в рамках непревзойденного больничного плана «случай-контроль».
Полученные результаты: Среднее количество абортов на одну женщину выросло с возрастом до 4 лет.6 в группе абортов и 2,4 аборта в группе небеременных. В группах абортов и небеременных женщин об отсутствии использования противозачаточных средств в течение последнего года сообщили 27% и 20%, а во время зачатия или в течение предыдущего месяца — 61% и 51%, соответственно. Тем не менее, о намерении использовать противозачаточные средства в будущем сообщили 15% и 8% женщин соответственно. История предыдущих родов (отношение шансов (OR) = 1,8), по крайней мере, два искусственных аборта (OR = 1,7) и половое воспитание, полученное из литературы (OR = 1. 8) были связаны с предпочтением использования современных противозачаточных средств. Намерение не использовать противозачаточные средства в будущем было связано с отсутствием ответа о принятии аборта в качестве метода контроля над рождаемостью (OR = 5,4), неуверенностью, использовать ли аборт или внутриматочную спираль в ситуации выбора (OR = 1,8), низкий доход (OR = 1,9) и отсутствие ответа о жилищной ситуации (OR = 3,9). Отсутствие опыта работы с противозачаточными средствами уменьшило намерение использовать какой-либо метод в будущем.
8) были связаны с предпочтением использования современных противозачаточных средств. Намерение не использовать противозачаточные средства в будущем было связано с отсутствием ответа о принятии аборта в качестве метода контроля над рождаемостью (OR = 5,4), неуверенностью, использовать ли аборт или внутриматочную спираль в ситуации выбора (OR = 1,8), низкий доход (OR = 1,9) и отсутствие ответа о жилищной ситуации (OR = 3,9). Отсутствие опыта работы с противозачаточными средствами уменьшило намерение использовать какой-либо метод в будущем.
Выводы: Лучшее репродуктивное образование / информация и экономические стимулы могут способствовать переходу от абортов к использованию противозачаточных средств.
Использование некоторых противозачаточных средств может временно замедлить восстановление фертильности женщины.
По данным исследования, женщинам, возможно, придется ждать восемь месяцев, чтобы восстановить фертильность после прекращения использования инъекционных контрацептивов.
Женщинам, которые перестают использовать некоторые формы контрацепции, возможно, придется подождать до восьми месяцев, прежде чем их фертильность вернется, предполагает исследование, опубликованное в Интернете в BMJ.
Американские и датские исследователи измерили задержку восстановления фертильности у женщин после использования различных методов контрацепции. Они обнаружили, что время до восстановления фертильности варьировалось в зависимости от того, какой метод использовался. Восстановление фертильности не зависело от того, как долго женщина использовала противозачаточные средства.
Во всем мире около 22% женщин репродуктивного возраста использовали гормональную контрацепцию в 2019 году. Мужские презервативы и оральные контрацептивы являются наиболее часто используемыми методами в Северной Америке и Европе, но методы обратимой контрацепции длительного действия (LARC), такие как внутриматочные спирали (ВМС) ), имплантаты, пластыри и инъекционные контрацептивы становятся все более популярными во всем мире.
Предыдущие исследования восстановления фертильности после использования обратимых контрацептивов длительного действия были небольшими и непоследовательными, оставив многие вопросы без ответа. Более ранние исследования были сосредоточены в основном на эффекте оральных контрацептивов, при этом большинство исследований показывали короткие задержки примерно на три месяца в восстановлении фертильности после того, как женщины перестали их принимать.
Чтобы завершить картину, группа исследователей Школы общественного здравоохранения Бостонского университета во главе с Дженнифер Иланд в сотрудничестве с Орхусским университетом в Дании приступила к оценке связи между использованием различных методов контрацепции до беременности и их последующими действиями. вероятность забеременеть (оплодотворяемость).
Для своего исследования исследователи объединили данные трех исследований, в которых в общей сложности участвовало около 18 000 женщин из Дании и Северной Америки, запланировавших беременность в период с 2007 по 2019 год.
В начале исследования женщины сообщили свои истории применения противозачаточных средств, а также личную, медицинскую информацию и информацию об образе жизни.
Анкеты для последующего наблюдения отправлялись каждые два месяца на срок до 12 месяцев или до тех пор, пока они не сообщили, что забеременели. Более 80% участников заполнили хотя бы один повторный опросник.
В целом, у этих женщин было зарегистрировано 10 729 беременностей в течение 66 759 менструальных циклов наблюдения. Примерно 56% женщин забеременели в течение 6 циклов последующего наблюдения и 77% — в течение 12 циклов.
Наиболее часто упоминаемым методом контрацепции были оральные контрацептивы (38%), за ними следуют барьерные методы, такие как презервативы, диафрагма и губка (31%), и естественные методы, такие как абстинентный синдром и отказ от секса в период фертильности (15%).
Примерно 13% женщин использовали обратимые методы контрацепции длительного действия; наиболее часто использовались ВМС — 8% женщин использовали гормональные ВМС и 4% женщин использовали медные ВМС в качестве последнего метода контрацепции.
У женщин наблюдались кратковременные задержки в восстановлении фертильности, если они недавно прекратили использование оральных контрацептивов, противозачаточных колец и некоторых обратимых методов контрацепции длительного действия, по сравнению с теми, кто использовал барьерные методы.
Женщины, которые использовали инъекционные контрацептивы, имели самую долгую задержку восстановления нормальной фертильности (от пяти до восьми циклов), за ними следовали пользователи пластырей (четыре цикла), пользователи пероральных контрацептивов и вагинальных колец (три цикла), а также пользователи гормональных и медные внутриматочные спирали и имплантат контрацептивов (два цикла).
Исследование имело важные ограничения. У авторов не было данных о дате последней инъекции для женщин, которые использовали инъекционные контрацептивы, и вместо этого полагались на самооценку времени с момента прекращения контрацепции для всех изученных методов.
Тем не менее, результаты показывают, что восстановление нормальной фертильности существенно зависит от метода контрацепции.
Авторы отметили, что: «Наши результаты, хотя и неточные, указывают на незначительное или нулевое влияние длительного использования этих методов на плодовитость…».эти результаты могут послужить основой для клинических рекомендаций по принятию решений о противозачаточных средствах ».
[Конец]
11.11.2020
Для редакции
Исследование: Использование прегравидальных контрацептивов и их оплодотворяемость: проспективное когортное исследование
Журнал: BMJ
Источник финансирования: Национальный институт здоровья детей и человеческого развития им. Юнис Кеннеди Шрайвер, Национальные институты здравоохранения
Ссылка на систему маркировки пресс-релизов Академии медицинских наук: https: // press.psprings.
Контрацепция | Avert
БЫСТРЫЕ ФАКТЫ
- Контрацепция может помочь вам избежать беременности или спланировать беременность.
- Существует множество вариантов контрацепции, и некоторые из них могут подойти вам больше, чем другие.
- Презервативы — единственный вид контрацепции, который также защищает вас от инфекций, передаваемых половым путем (ИППП).
- Если вы живете с ВИЧ, при принятии решения о том, какой тип контрацепции использовать, следует подумать и о других вещах.
Контрацепция помогает людям избежать беременности или спланировать, когда забеременеть. Это означает, что вы можете расслабиться и наслаждаться сексом, не беспокоясь о беременности, однако вам все равно придется использовать презерватив для предотвращения инфекций, передаваемых половым путем (ИППП).
Существует множество различных типов контрацепции или «противозачаточных средств», поэтому вы можете найти тот, который подходит вашему образу жизни.Информация на этой странице может помочь вам решить, что подходит именно вам.
Большинство форм контрацепции, описанных на этой странице, используются женщинами. Однако важно, чтобы пары говорили о противозачаточных средствах и разделяли ответственность за их правильное использование. Вместе вы сможете решить, какой из них вам подходит.
Как выбрать правильный тип контрацепции?
Ваш лечащий врач расскажет вам о различных доступных противозачаточных средствах и ответит на любые ваши вопросы.Вот некоторые вещи, о которых стоит подумать:
- как часто нужно принимать
- Насколько эффективно он предотвращает беременность
- как защититься от ИППП
- если / как скоро вы планируете забеременеть в будущем
- любое имеющееся у вас состояние здоровья и другие лекарства, которые вы принимаете, включая лечение от ВИЧ.
Какие существуют виды контрацепции?
Гормональный
Гормональная контрацепция высвобождает гормоны в организм, чтобы предотвратить беременность.Есть несколько видов:
- Комбинированная таблетка или «таблетка» — содержит два гормона (эстроген и гестаген). Обычно вы принимаете по одной таблетке каждый день в течение 21 дня, прежде чем сделать семидневный перерыв. Через неделю вы снова начинаете принимать таблетку.
- Таблетка только с прогестероном (POP) или «мини-таблетка» — содержит только прогестоген и принимается каждый день без перерывов.
- Противозачаточный пластырь — небольшой липкий пластырь на коже. Вы носите каждый пластырь в течение недели, прежде чем сменить его.Через три недели вы снимаете пластырь на семь дней, прежде чем снова начинать с нового пластыря.
- Вагинальное кольцо — маленькое пластиковое кольцо, которое вы помещаете во влагалище. Вы используете его в течение 21 дня, а затем вынимаете его на семь дней. Через неделю вы надеваете новое кольцо.
При правильном использовании гормональная контрацепция очень эффективна. Некоторым женщинам легко не забыть принимать таблетку каждый день, в то время как другие предпочитают пластырь и кольцо, потому что им не нужно думать о них так часто.
Сначала некоторые женщины замечают некоторые побочные эффекты от приема гормональных контрацептивов, такие как болезненность груди, изменение настроения и легкое кровотечение между менструациями. Обычно они проходят через несколько недель, но поговорите со своим лечащим врачом, если вы беспокоитесь или обнаруживаете, что побочные эффекты трудно контролировать.
Очень редко у женщин наблюдаются более серьезные побочные эффекты, включая образование тромбов. Ваш лечащий врач сообщит вам, если вы находитесь в группе риска, и может измерить ваше артериальное давление.При необходимости они могут порекомендовать другой тип контрацепции.
Гормональная контрацепция и лечение ВИЧ
Некоторые виды лечения ВИЧ могут снизить эффективность некоторых гормональных контрацептивов. Если вы принимаете лечение от ВИЧ, важно посоветоваться со своим лечащим врачом, когда вы решите, какое средство контрацепции использовать.
Вам также следует рассказать им о любых других типах лекарств, которые вы принимаете, в том числе о любых лечебных травах, на случай, если они повлияют на выбранную вами контрацепцию.
Обратимая контрацепция длительного действия
Обратимая контрацепция длительного действия (LARC) может длиться неделями, месяцами или годами. Есть несколько видов:
- Внутриматочная система или ВМС — небольшое пластиковое устройство Т-образной формы, которое врач вставляет в матку. Высвобождает прогестаген, чтобы не забеременеть. Действует от трех до пяти лет.
- Противозачаточная инъекция — инъекция, содержащая прогестаген. Длится от 8 до 13 недель в зависимости от типа инъекции.Затем вам потребуется повторная инъекция. Depo Provera — одна из самых распространенных марок инъекционных препаратов.
- Противозачаточный имплант — небольшой пластиковый стержень, помещаемый под кожу в верхней части руки, который выделяет прогестаген. Обычно длится три года. Nexplanon (также называемый Implanon) — один из самых распространенных брендов.
- Внутриматочное устройство (ВМС), также известное как «медная спираль» или «спираль» — небольшое Т-образное пластиковое и медное устройство, вводимое в матку. ВМС является негормональной, вместо этого она выделяет медь, чтобы предотвратить беременность.Длится от пяти до десяти лет.
Многие женщины предпочитают контрацептивы длительного действия, поскольку не нужно помнить о том, что их нужно принимать каждый день или каждый раз, когда вы занимаетесь сексом. Это также делает его одним из самых надежных средств контрацепции.
Некоторые женщины замечают легкие побочные эффекты, такие как болезненность груди, головные боли и изменение менструального цикла. Обычно это не повод для беспокойства, но поговорите со своим лечащим врачом, если вы обеспокоены или считаете, что любое из этих изменений трудно устранить.
После удаления ВМС, имплантата или ВМС вы сразу сможете забеременеть. Однако после того, как вы перестанете делать инъекцию, может пройти до года, прежде чем ваша фертильность вернется в норму. Вы можете подумать об этом, если вскоре захотите забеременеть.
Презервативы (мужские и женские)
Презервативы — единственный вид контрацепции, предотвращающий беременность и предотвращающий заражение ИППП. Вы можете использовать мужские или женские презервативы.
Многие люди предпочитают использовать «двойную защиту», используя презервативы с другим методом, например с таблеткой или имплантатом, для большей безопасности.Помните, что вы никогда не должны использовать два презерватива одновременно, так как это увеличивает вероятность их разделения (что означает, что вы не будете защищены от беременности или ИППП).
Другие виды контрацепции
Диафрагма или шейный колпачок
Небольшое устройство, помещаемое во влагалище для предотвращения попадания сперматозоидов в яйцеклетку. Чтобы диафрагмы и колпачки работали, вам также необходимо использовать спермицид (химическое вещество, которое вы вводите во влагалище, которое разрушает сперму). Однако некоторые спермициды могут увеличить риск заражения ВИЧ, раздражая кожу.
Естественное планирование семьи
Включает отслеживание признаков фертильности во время менструального цикла, чтобы определить, когда у вас наиболее высокая вероятность забеременеть.
Это один из наименее надежных методов контрацепции, поэтому подходит только для пар, которые думают о скором рождении ребенка и не возражают против беременности.
Проконсультируйтесь с врачом, прежде чем рассматривать этот вариант.
Неотложная контрацепция
Если у вас был незащищенный секс или ваша контрацепция «не сработала» (например, порвался презерватив или вы забыли принять таблетку), вы можете воспользоваться средствами экстренной контрацепции, чтобы предотвратить беременность.
Есть два типа:
- Неотложная контрацепция или таблетки «на следующее утро» — большинство таблеток необходимо принимать в течение 72 часов (трех дней), хотя некоторые из них могут подействовать даже через пять дней. Но чем раньше вы примете таблетку, тем больше вероятность, что она подействует.
- ВМС или медная спираль — также может использоваться в качестве средства экстренной контрацепции до пяти дней после незащищенного полового акта. Затем вы можете использовать его как обычную форму контрацепции.
Некоторые лекарства, в том числе некоторые виды лечения ВИЧ, могут сделать утро после приема таблетки менее эффективным, поэтому поговорите со своим врачом о любых лекарствах, которые вы принимаете.
Также неплохо пройти тест на ИППП после незащищенного секса.
ПОМОГИТЕ НАМ ПОМОГИТЕ ДРУГИМ
Avert.org помогает предотвратить распространение ВИЧ и улучшить сексуальное здоровье, предоставляя людям достоверную и актуальную информацию.
Мы предоставляем все это БЕСПЛАТНО, но для того, чтобы Avert.org продолжал работать, нужны время и деньги.
Можете ли вы поддержать нас и защитить наше будущее?
Помогает каждый вклад, даже самый маленький.
Фотография предоставлена: Unsplash
Противозачаточные таблеткиснижают риск диабета 2 типа у женщин с СПКЯ
Исследование, проведенное Бирмингемским университетом, впервые показало, что противозачаточные таблетки могут снизить риск диабета 2 типа более чем на четверть у женщин с синдромом поликистозных яичников (СПКЯ).
Результаты исследования также показывают, что у женщин с СПКЯ вдвое выше риск развития диабета 2 типа или преддиабета (дисгликемии), что подчеркивает острую необходимость в поиске лечения для снижения этого риска.
Помимо риска диабета 2 типа, СПКЯ, которым страдают 10% женщин во всем мире, также связан с рядом других состояний в долгосрочной перспективе, такими как рак эндометрия, сердечно-сосудистые заболевания и другие заболевания. жирная болезнь печени, связанная с алкоголем (НАЖБП) .
Симптомы СПКЯ включают нерегулярные периоды или их полное отсутствие, что может привести к проблемам с фертильностью, и многие страдают от нежелательного роста волос (известного как «гирсутизм») на лице или теле, выпадения волос на коже головы и жирной кожи. или прыщи. Эти симптомы вызваны высоким уровнем гормонов, называемых андрогенами, в крови женщин с СПКЯ.
Женщины с СПКЯ также часто борются с увеличением веса, и клетки их тела часто менее чувствительны к инсулину — гормону, который позволяет организму поглощать глюкозу (сахар в крови) в клетки для получения энергии.Эта пониженная реакция на инсулин может привести к повышению уровня глюкозы в крови и может заставить организм вырабатывать больше инсулина, что, в свою очередь, заставляет организм вырабатывать больше андрогенов. Андрогены еще больше повышают уровень инсулина, создавая порочный круг.
Группа ученых под руководством Бирмингемского университета провела два исследования, чтобы, во-первых, определить риск развития диабета 2 типа и преддиабета у женщин с СПКЯ, а во-вторых, изучить влияние использования комбинированных оральных контрацептивов, которые часто упоминаются. в качестве «таблетки» о риске диабета 2 типа и преддиабета у женщин с СПКЯ.Таблетки часто назначают женщинам с СПКЯ, чтобы улучшить регулярность менструальных кровотечений.
Используя записи врачей общей практики из Великобритании о 64 051 женщине с СПКЯ и 123 545 сопоставимых контрольных женщинах без СПКЯ, они сначала провели крупное популяционное когортное исследование для анализа риска диабета 2 типа и преддиабета. Они обнаружили, что женщины с СПКЯ вдвое подвержены риску диабета 2 типа или преддиабета по сравнению с женщинами без СПКЯ. Они также определили гирсутизм (чрезмерный рост волос) — клинический признак высокого уровня андрогенов — как значительный фактор риска диабета 2 типа и преддиабета среди женщин с СПКЯ.
Чтобы изучить влияние таблетки на диабет 2 типа или предиабет, исследователи, в том числе эксперты из Университета медицины и медицинских наук RCSI, затем провели дополнительное исследование методом случай-контроль с участием 4814 женщин с СПКЯ. Ученые обнаружили, что использование комбинированных оральных контрацептивов снижает вероятность развития диабета 2 типа и преддиабета у женщин с СПКЯ на 26%.
Исследователи, стоящие за исследованием, опубликованным сегодня в журнале Diabetes Care , в настоящее время планируют провести клиническое испытание, чтобы подтвердить свои выводы в надежде, что это приведет к изменениям в глобальной политике в области здравоохранения.
Соавтор, профессор Вибке Арльт, директор Института метаболизма и системных исследований Бирмингемского университета, сказал: «Из предыдущих небольших исследований мы знали, что женщины с СПКЯ имеют повышенный риск диабета 2 типа. Однако в нашем исследовании важно то, что мы смогли предоставить новые данные из очень большого популяционного исследования, чтобы впервые показать, что у нас есть потенциальный вариант лечения — комбинированные оральные контрацептивы — для предотвращения этого очень серьезного заболевания. риск здоровью.
Первый совместный автор Д-р Майкл О’Рейли, новый клинический ученый Совета по исследованиям в области здравоохранения и клинический доцент Университета медицины и медицинских наук RCSI, добавил: «Мы предполагаем, что таблетки снижают риск диабета, ослабляя действие андрогенов. . Как это работает? Таблетка содержит эстрогены, которые увеличивают уровень белка в крови, называемого глобином, связывающим половые гормоны (SHBG). SHBG связывает андрогены и тем самым делает их неактивными. Таким образом, если принимать таблетки, ГСПГ увеличивается.Это снижает количество несвязанных активных андрогенов, снижая их влияние на инсулин и риск диабета ».
Первый совместный автор Анурадхаа Субраманиан, также из Университета Бирмингема, добавил: «С каждой десятой женщиной, страдающей СПКЯ, которое является пожизненным метаболическим расстройством, невероятно важно найти способы снижения связанных с ним рисков для здоровья. . »
Соавтор криш Нирантаракумар, профессор в области науки о данных в области здравоохранения и общественного здравоохранения Института прикладных медицинских исследований Университета Бирмингема, добавил: «Важно отметить, что наши данные подчеркивают, что женщины с нормальным весом с СПКЯ также подвергались повышенному риску заболевания типом 2. диабет и преддиабет.Это соответствует нашему предыдущему открытию повышенного риска НАЖБП у женщин с нормальным весом и СПКЯ, что еще больше ставит под сомнение представление о том, что метаболические осложнения, связанные с СПКЯ, актуальны только в контексте ожирения. Эти данные предполагают, что, а не ожирение изолированно, в основе повышенного метаболического риска лежат факторы, специфичные для СПКЯ, включая избыток андрогенов ».
Исследование проводилось при финансовой поддержке Health Data Research UK, Wellcome Trust, Совета по исследованиям в области здравоохранения и Центра биомедицинских исследований Национального института медицинских исследований Бирмингема, который базируется на базе Бирмингемского университета и университетских больниц Бирмингема NHS Foundation Trust.
Исследование также проводилось в сотрудничестве с Университетом Коломбо в Шри-Ланке и Университетом Макгилла в Канаде.
Ссылка: Кумарендран Б., О’Рейли М.В., Субраманиан А. и др. Синдром поликистозных яичников, комбинированные пероральные контрацептивы и риск дисгликемии: популяционное когортное исследование с вложенным фармакоэпидемиологическим исследованием «случай-контроль». Уход за диабетом . 2021. doi: 10.2337 / dc21-0437
Эта статья переиздана на основании следующих материалов.Примечание: материал мог быть отредактирован по объему и содержанию. Для получения дополнительной информации, пожалуйста, свяжитесь с цитируемым источником.
Генетика может снизить эффективность гормональной контрацепции — исследование | Контрацепция и планирование семьи
Незапланированная беременность при использовании гормональной контрацепции не всегда может быть связана с ошибкой женщины, согласно исследованиям, которые предполагают, что некоторые генетические факторы могут иметь значение.
Миллионы женщин используют гормональные противозачаточные средства, такие как различные типы таблеток, противозачаточные имплантаты или высвобождающие гормоны внутриматочные системы (ВМС) или вагинальные кольца.Эти устройства выделяют гормоны для предотвращения выхода яйцеклетки, а также вызывают другие изменения в организме, предотвращающие беременность.
Небольшая часть этих женщин все еще забеременеет, что эксперты обычно считают неправильным использованием метода или тем, что женщина находится на очень ранних сроках беременности, когда она начинает принимать противозачаточные средства.
Однако исследователи говорят, что они обнаружили предварительные признаки того, что иногда может быть другая причина: организм некоторых женщин быстрее расщепляет гормоны, выделяемые противозачаточным средством, что потенциально снижает его эффективность.
Хотя эксперты говорят, что женщинам не следует беспокоиться о своих гормональных противозачаточных средствах, особенно о методах длительного действия, они говорят, что открытие заслуживает дальнейшего изучения.
«Мы, врачи, [как] поставщики медицинских услуг, всегда предполагали, [что если] женщина приходит и говорит:« Я забеременела, я использовала противозачаточные средства », то она, должно быть, сделала что-то не так. А это, возможно, не так », — сказал д-р Аарон Лазорвиц, первый автор исследования, из медицинского факультета Университета Колорадо.В статье в журнале «Акушерство и гинекология» Лазорвиц и его коллеги сообщают, как они обнаружили связь, взяв образцы крови у 350 здоровых молодых женщин, все из которых использовали противозачаточные имплантаты.
Имплант — один из самых эффективных методов контрацепции, и ошибка пользователя практически невозможна, поскольку он находится под кожей в верхней части руки. Он постоянно выделяет прогестин, называемый этоногестрел, гормон, который в естественных условиях не встречается в организме.
Команда исследовала, есть ли у женщин определенные генетические варианты, которые ранее были связаны с тем, как организм расщепляет или регулирует женские половые гормоны.Затем они исследовали, связаны ли обнаруженные генетические варианты с четкими различиями в уровнях этоногестрела в крови женщин.
Результаты показывают, что как индекс массы тела, так и продолжительность установки имплантата влияют на концентрацию этоногестрела в крови женщины.
Однако, после учета этих факторов, три генетических варианта также незначительно повлияли на уровни этоногестрела, один из которых был связан с падением в среднем на 23%. Этот генетический вариант, CYP3A7 * 1C, был обнаружен у 5% женщин.
Хотя команда утверждает, что связь не является надежной, они обнаружили, что у 28% женщин с этим генетическим вариантом уровень этоногестрела ниже порога, который, по словам производителей имплантата, необходим для предотвращения выхода яйцеклетки из яичников женщины. Напротив, среди женщин без этого генетического варианта только 9% имели уровни этоногестрела ниже этого порогового значения.
Авторы предполагают, что другие изменения, вызванные имплантатом, такие как уплотнение цервикальной слизи, могут означать, что большинство женщин с CYP3A7 * 1C остаются защищенными от беременности.
Лазорвиц сказал, что женщины, использующие противозачаточные имплантаты или ВМС, не должны беспокоиться о результатах. «Несмотря на то, что мы обнаружили, что генетика может влиять на противозачаточные гормоны, мы все еще знаем, что имплант и ВМС на сегодняшний день являются лучшими методами контроля рождаемости», — сказал он.
Команда заявила, что еще слишком рано предлагать женщинам пройти скрининг на генетический вариант. Но они заявили, что результаты заслуживают дальнейшего изучения, особенно в отношении пользователей противозачаточных таблеток, поскольку они содержат аналогичные с имплантатом прогестины, но на более низких уровнях.
Доктор Оливия Флетчер, руководитель группы функциональной генетической эпидемиологии и эксперт по CYP3A7 * 1C в Институте исследований рака в Лондоне, отметила, что в исследовании не анализировались данные отдельно для женщин разных национальностей, что могло повлиять на результаты.
Тем не менее, она сказала, что предполагаемое влияние варианта гена на уровни этоногестрела было правдоподобным и согласуется с предыдущими исследованиями его влияния на женские половые гормоны, естественным образом обнаруживаемые в организме.
Профессор Шэрон Кэмерон, содиректор отдела клинической эффективности факультета сексуального и репродуктивного здоровья, сказала, что женщины не должны беспокоиться, а противозачаточный имплантат имел очень низкий процент отказов: только одна из 1000 женщин забеременела после три года использования .
«Хотя генетический состав может повлиять на эффективность контрацепции для некоторых женщин, это только одно исследование, и еще очень рано говорить, будет ли эта технология [генетического тестирования] полезной в будущем», — сказала она. .
Исследователь Полина Лишко получает награду «гений» Макартура
БЕРКЛИ, Калифорния — Полина Лишко, доктор философии, физиолог украинского происхождения, чья работа в Калифорнийском университете в Беркли уже привела к развитию за перспективные новые негормональные противозачаточные средства для женщин, которые могут привести к созданию мужских или унисекс-контрацептивов, была выбрана для получения награды MacArthur «гений» 2020 года.
Фонд Джона Д. и Кэтрин Т. Макартуров
Полина Лишко, Ph.D.
Премия включает в себя финансирование в размере 625000 долларов в течение пяти лет, которое доктор Лишко, доцент молекулярной и клеточной биологии, будет использовать для продолжения своей работы в области репродуктивной физиологии, включая то, как сперматозоиды перемещаются по репродуктивному тракту и влияние старения на женская репродуктивная система. Она была среди 21 стипендиата, объявленного 6 октября Фондом Макартура.
«За последние несколько лет я подал множество заявок на гранты, потому что наша лаборатория находилась в сложной бюджетной ситуации, и когда они позвонили мне вначале и сказали, что я получил стипендию Макартура, моей первой реакцией было:« Что ж, это ошибка, я не подавал заявку », — засмеялась она.«Конечно, вы не претендуете; кто-то вас номинирует ».
Несмотря на то, что доктор Лишко была полна хороших новостей, ей разрешили рассказать только одному человеку, своему мужу. Двое ее детей и ее коллеги по лаборатории остались в неведении.
Доцент кафедры молекулярной и клеточной биологии Калифорнийского университета в Беркли, доктор Лишко изучает сперматозоиды и клетки яичников, чтобы понять клеточные этапы, которые позволяют сперматозоидам перемещаться по репродуктивному каналу, чтобы найти и оплодотворить яйцеклетки. Сосредоточившись на ионных каналах, усеивающих клеточные мембраны сперматозоидов, она определила несколько потенциальных лекарств, которые могут мешать движению сперматозоидов и предотвращать оплодотворение без использования гормонов, которые имеют побочные эффекты у многих женщин.
Ее открытия были лицензированы стартапом YourChoice Therapeutics, который надеется продавать негормональные противозачаточные средства, которые женщины могли бы использовать во время полового акта, и потенциально также противозачаточные средства, которые будут использоваться мужчинами. Хотя она была соучредителем компании, с тех пор она покинула стартап, чтобы сосредоточиться на исследованиях Калифорнийского университета в Беркли.
Хотя доктор Лишко сказала, что существует острая необходимость в улучшенных противозачаточных средствах для предотвращения нежелательной беременности без нежелательных побочных эффектов, она все больше разочаровывается из-за своей неспособности привлечь федеральное финансирование для своей работы.Большая часть ее исследований по противозачаточным средствам была поддержана частными фондами, включая недавнюю стипендию Бакара через Калифорнийский университет в Беркли и Инициативу по мужской контрацепции (MCI). Она начала отчаиваться, сказала она, что мало кого интересует, как нормальное человеческое воспроизводство работает на клеточном, молекулярном и генетическом уровнях. Такие фундаментальные исследования могут иметь значение для женщин, которые откладывают создание семьи до 30 лет, надеясь полагаться на технические средства, такие как экстракорпоральное оплодотворение, чтобы забеременеть.
«Сообщество Макартура меняет жизнь. Психологически это огромный импульс — не только для меня, но и для всей команды, потому что это показывает признание важности области репродуктивной физиологии », — сказал доктор Лишко. «Все годы постоянных отказов в федеральном финансировании нанесли небольшой негативный эффект; Я думала: «Хорошо, никому нет дела».
Она также волновалась, что ее подопечные, видя ее борьбу за финансирование, решат уйти с поля. Некоторые сделали.Но доктор Лишко настаивал. Как она подчеркивает своим ученикам при обучении физиологии млекопитающих, размножение необходимо для выживания каждого вида.
«Удивительно, что эта награда существует. Это было огромным сюрпризом, но также и огромной признательностью: сообщество в основном говорит вам, что ваша работа важна », — сказала она. «Это, наверное, одна из самых приятных вещей, которые может испытать любой исследователь».
Детская химия
46-летний доктор Лишко вырос в Киеве, в семье двух химиков, которые работали в Киевском национальном университете имени Тараса Шевченко.
«Мое детство прошло в химических лабораториях», — сказала она. «Конечно, меня безопасно исключили из всех горючих и токсичных химикатов».
Доктор Лишко окончила тот же университет со степенью специалиста в 1996 году и поступила в аспирантуру Института физиологии им. Богомольца Национальной академии наук Украины, где получила степень доктора философии. в биофизике в 2000 году. Ее диссертация была посвящена регулированию ионных каналов в нейронах, для чего она изучила методы патч-зажима, которые используются для измерения малых электрических токов в отдельных клетках.Ионные каналы позволяют заряженным частицам проникать в клетки, вызывая огромное разнообразие клеточной активности.
Доктор Лишко и ее муж, доктор философии Юрий Киричок, с которым она познакомилась и вышла замуж в аспирантуре, впоследствии переехали в Гарвардский университет на постдокторантуру. Когда доктор Киричок был назначен доцентом Калифорнийского университета в Сан-Франциско в 2006 году, доктор Лишко был нанят UCSF в качестве специалиста, и в то же время он сотрудничал с доктором Киричком, чтобы адаптировать методы патч-зажима для работы с человеческими сперматозоидами. , самые маленькие клетки в теле.
«В течение десятилетий сперматозоиды считались единственными клетками, неспособными применить эту технику, — сказала она, — сперматозоиды — самые маленькие и очень подвижные клетки в человеческом организме. Поскольку вам нужно захватить ячейку стеклянной пипеткой, сформировать герметичное уплотнение и записать электрические токи от ячейки, это считалось технически невозможным ».
Находясь в Гарварде, доктор Киричок добился успеха с мышиными сперматозоидами, которые в два раза больше, чем человеческие сперматозоиды.В UCSF, в то время как доктор Киричок сосредоточил свое внимание на митохондриях — электростанциях клетки, доктор Лишко продолжал уделять внимание ионным каналам человеческой спермы и преуспел в захвате и изучении их с помощью техники патч-зажима. Она продолжила эту работу после того, как заняла должность преподавателя в Калифорнийском университете в Беркли в 2012 году, и с тех пор успешно изучала сперму быков, кабанов, обезьян, крыс и лошадей, которые сильно отличаются от человеческой спермы.
Ее исследование привело в 2016 году к открытию переключателя — белкового рецептора на сперматозоидах — который запускает энергетический удар, который сперма использует для проникновения и оплодотворения человеческой яйцеклетки.В 2018 году, когда она обнаружила два природных химиката, которые блокируют этот рецептор, она стала соучредителем YourChoice Therapeutics, чтобы превратить их в противозачаточное средство.
В прошлом году, работая с доктором Киричком, они обнаружили лекарство, которое по-другому действует на сперматозоиды: оно замыкает митохондрии и отводит столько энергии, что сперматозоиды больше не могут плыть вверх по течению к яйцеклетке. . Препарат, уже одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения ленточного червя и считающийся чрезвычайно безопасным, также разрабатывается компанией в качестве потенциального противозачаточного средства.
«Когда мы даем сперматозоидам это соединение, они начинают замедляться, и они не могут преодолеть вязкую слизь в репродуктивном канале», — сказала она. «Это как лосось, идущий вверх по реке, а там огромная плотина, через которую они не могут пройти. Идея человеческого противозачаточного средства та же самая: он попадет в женский репродуктивный тракт, где он будет воздействовать на сперматозоиды, не убивая сперматозоиды и не поглощаясь клетками, выстилающими этот тракт ».
Недавно она начала сотрудничать с исследователями из Института исследований старения Бака в Новато, Калифорния., чтобы понять взаимосвязь между старением яичников и нейродегенеративными заболеваниями, такими как болезнь Альцгеймера. Эта работа была вызвана открытием того факта, что девочки, у которых задержка менархе — первое возникновение менструации, — и женщины с ранней менопаузой имеют повышенный риск этих заболеваний. Поскольку известно, что гормоны, такие как прогестерон и эстроген, которые вырабатываются яичниками и резко падают в период менопаузы, влияют на фильтрацию спинномозговой жидкости, доктор Лишко изучает, снижает ли ранняя менопауза фильтрацию токсинов в головном мозге и способствует ли нейродегенерации у пожилых людей. женщины.
«Мы изучаем очень интересный механизм — стероидные гормоны могут напрямую влиять на производство спинномозговой жидкости — и хотим понять, как и можем ли мы фармакологически облегчить этот процесс, чтобы помочь», — сказала она.
Она также является адъюнкт-профессором Центра репродуктивного долголетия и равенства Бака, который финансирует исследования старения яичников и его влияния на здоровье женщин. Цель доктора Лишко — найти способы замедлить старение репродуктивной системы у женщин детородного возраста.
Доктор Лишко признается, что его огорчает термин «гениальная» награда, который Фонд Макартура использует для описания ежегодных наград.
«У всех, кто работает в науке, очень большой умственный потенциал. Слишком высокомерно говорить, что мы гении; каждый человек в определенном смысле гений », — сказала она. Тем не менее, добавила она, «это, я бы сказала, веха в моем карьерном росте и награда, которая также признает важность репродуктивной биологии».


 В молодежном журнале Bravo стали открыто обсуждаться проблемы секса, а в кинопрокате появились эротические фильмы. В 1968 году рекорд популярности побила комедия «Сделай это, крошка!», поставленная Май Спилс (на фото — в центре). Главные роли сыграли Уши Глас (Uschi Glas) и Вернер Энке (Werner Enke).
В молодежном журнале Bravo стали открыто обсуждаться проблемы секса, а в кинопрокате появились эротические фильмы. В 1968 году рекорд популярности побила комедия «Сделай это, крошка!», поставленная Май Спилс (на фото — в центре). Главные роли сыграли Уши Глас (Uschi Glas) и Вернер Энке (Werner Enke). Тем не менее, таблетки пользовались большим спросом, а контрацепция стала залогом женской свободы.
Тем не менее, таблетки пользовались большим спросом, а контрацепция стала залогом женской свободы.
 На ее открытии побывала дрэг-квин и телеведущая Лило Вандерс (Lilo Wanders). Этот сценический образ создал актер Эрни Райнхард (Ernie Reinhardt), давно ставший в Германии культовой фигурой.
На ее открытии побывала дрэг-квин и телеведущая Лило Вандерс (Lilo Wanders). Этот сценический образ создал актер Эрни Райнхард (Ernie Reinhardt), давно ставший в Германии культовой фигурой.