Контагиозный моллюск у детей: как контролировать инфекцию?
Симптомы контагиозного моллюска у ребенка
Контагиозный моллюск – это вирусное заболевание, провоцирующее образование на коже небольших элементов в форме узелков или папул полушаровидной формы с «куполом». Они могут быть бледно-розовыми или же иметь цвет нормальной кожи, появляться в одиночку или группами. Иногда они могут становиться «перламутровыми», так как имеют белесую воскообразную сердцевину: внутри этих поражений находятся вирусные частицы – они скапливаются наверху в центре, и тогда содержимое папулы может выделяться при надавливании.
Контагиозный моллюск может поразить любой участок на теле. Чаще всего специфические «прыщики» можно встретить на туловище, в паху, руках и ногах.
Довольно редко эти поражения могут зудеть и вызывать раздражение кожи, вплоть до проявлений экземы. В части случаев вокруг поражения развивается экзема; возможно также присоединение вторичной бактериальной инфекции.
Контагиозный моллюск не имеет никаких других симптомов, в том числе системных.
Как диагностируется контагиозный моллюск у детей
Болезнь специфична и обычно диагностируется при обычном осмотре у дерматолога или педиатра. Медицинский работник также изучает историю болезни вашего ребенка. Дополнительные анализы обычно не проводятся.
Как лечится контагиозный моллюск
В большинстве случаев поражения заживают самостоятельно без лечения в течение 6-12 месяцев. В более тяжелых случаях образования могут оставаться на срок до 4 лет и оставлять после себя шрамы.
Выбор методов лечения будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка, а также от того, насколько серьезно это состояние влияет на его настроение, самооценку: многие дети стесняются сыпи, если она появляется на заметных участках тела.
Варианты лечения контагиозного моллюска
Криотерапия – «вымораживание» узелков на коже вместе с вирусными частицами Использование препаратов, «выжигающих» вирус в поражении Лазерная деструкция, точно также удаляющая узелки и «выжигающая» вирусы. Удаление «волдырей» специальным хирургическими инструментами.
Определенные сложности может представлять лечение рецидивирующих случаев контагиозного моллюска. Но, так или иначе, не следует прибегать к самолечению. Важно учитывать, что средства, продаваемые, например, в интернете, могут не только не сработать, но и навредить ребенку. В целях безопасности, прежде чем пробовать какое-либо альтернативное лечение, обсудите это с врачом.
Советы, которые помогут вам получить максимальную отдачу от посещения медицинского учреждения с ребенком:
Определите, что вы хотите от визита, запишите его причину. Перед посещением врача запишите вопросы, ответы на которые вы хотите получить. При посещении запишите название поставленного диагноза и любые рекомендованные лекарства, методы лечения или анализы.
Как предотвратить инфекцию?
Дети могут «заполучить» контагиозный моллюск при контакте кожа к коже с зараженным человеком. Кроме того вирус может распространяться путем аутоинокуляции, то есть самозаражения, например, когда ребенок расчесывает «волдырьки» и переносит таким образом вирусные частицы на соседние участки тела. Так вирус может распространяться с одной части тела на другую.
Важно, чтобы ребенок не царапал «бугорки» на коже. Лучшая профилактика – избегать контакта с такими образованиями на коже.
Контагиозный моллюск может распространяться среди детей в детском саду или в школе. Вирус достаточно легко передается через предметы личного пользования (полотенца, одежду), поэтому важно как можно раньше обучить ребенка этим предосторожностям.
Незваный гость, так похожий на моллюска / Здоровье / Независимая газета
Инфекционное заболевание кожи, с которым можно бороться механическим путем
Так выглядит вирус под микроскопом. Фото с сайта www.herpes-coldsores.com
Что такое контагиозный моллюск? Почему этот довольно распространенный в последнее время недуг возникает и как он проявляется? В чем заключается лечение? Эти вопросы волнуют многих людей, в первую очередь родителей. Дело в том, что данный недуг преимущественно поражает детей и подростков. Впрочем, нередко болеют и взрослые.
Контагиозный моллюск – это инфекционное заболевание кожи, вызываемое одноименным вирусом. Характеризуется оно высыпаниями в виде небольших новообразований – безболезненных узелков, похожих на прыщи. При надавливании из них выделяется белая творожистая масса, являющаяся источником инфекции.
Если рассматривать ее под микроскопом, то четко видны тельца, напоминающие раковину моллюска. Отсюда и название болезни.
Отсюда и название болезни.
Чаще всего ребенок заражается ею при контакте с больным, но возбудители болезни могут передаваться также через игрушки, постельное белье, предметы гигиены. Контагиозный моллюск бывает и у взрослых, причем заражаются им нередко во время интимной близости.
Внедрение контагиозного моллюска в кожу происходит на фоне снижения активности защитных сил организма. Инкубационный (скрытый) период составляет обычно 2–3 недели, а иногда и больше. Развитие недуга может проходить в несколько этапов.
Первый (типичный) отличается наличием на теле небольшого количества узелков, находящихся далеко друг от друга и не причиняющих человеку особого беспокойства. Второй (генерализованный) характеризуется увеличением их численности и распространением на разных участках кожи. Третий этап (осложненный) развивается в случае присоединения бактериальной инфекции. При этом кожа вокруг узелков краснеет, они становятся болезненными и из них при надавливании выделяется гной.
У детей узелки часто появляются на лице, шее, кистях рук. Распространение узелков на другие участки тела происходит за счет их расчесывания при зуде или трении об одежду. У взрослых, заразившихся при сексуальном контакте, картина другая: узелки располагаются на наружных половых органах, бедрах, в нижней части живота.
Новообразования имеют телесный или перламутровый цвет, могут быть плотными и не очень. Узелки бывают мелкими, подобно зернышкам, и крупными, как горошины. Порой происходит их слияние, при котором образуются целые бляшки до 3 см в диаметре.
|
Типичная картина заболевания контагиозным моллюском. Иллюстрация из книги Томас Бейтман, «Описание кожных болезней», Лондон, 1817 |
 Поэтому точный диагноз может поставить только врач-дерматолог.
Поэтому точный диагноз может поставить только врач-дерматолог.
Для того чтобы определить признаки контагиозного моллюска, опытному специалисту достаточно взглянуть на сыпь. Тем не менее для полной уверенности в первоначальном диагнозе требуется лабораторный анализ. С этой целью содержимое узелка рассматривается под микроскопом. Если при этом наряду с ороговевшим эпителием (кожной тканью) обнаруживаются тельца моллюсков, значит, диагноз, поставленный при осмотре пациента, подтверждается.
Лечение, которое назначает врач, подбирается с учетом индивидуальных особенностей организма конкретного человека и обширности поражения его кожи контагиозным моллюском.
Прежде всего оно заключается в механическом удалении узелков с помощью специального инструмента или лазера. Кроме того, назначаются противовирусные мази, а также иммуностимуляторы.
Профилактика заключается в соблюдении правил личной гигиены, в частности регулярной смене нательного белья, а также поддержании в чистоте жилища.
🧬 Что можно «принести» из спортзала?
На тренировке человек соприкасается с поверхностями тренажеров или напольных покрытий, а при контактных видах спорта — с другими людьми. Риск заражения при этом выше, чем в общественном транспорте, на работе или учебе. Рассказываем, какие опасности подстерегают в спортивных залах и как их избежать.
Микроспория и трихофития
Проще говоря — стригущий лишай, так как волоски в очагах поражения обламываются.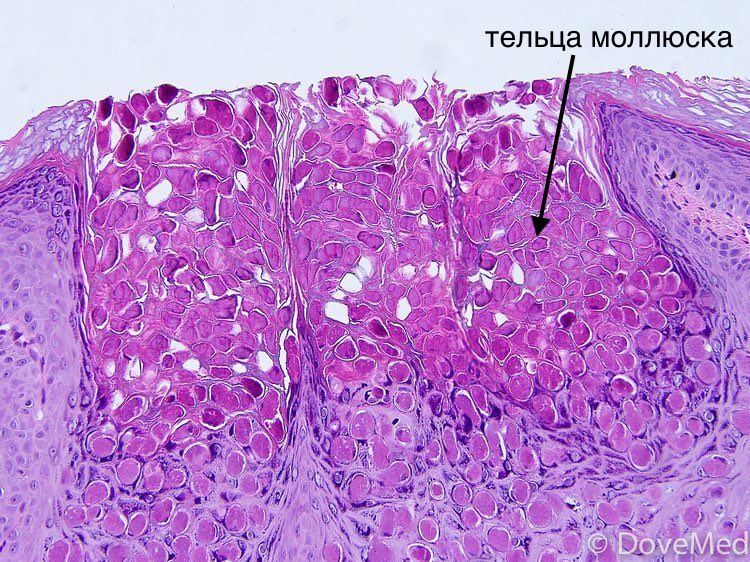
Входные ворота для грибков — разные микроповреждения кожного покрова. После попадания спор на кожу или волосистую часть головы они прорастают и образуют мицелий — грибницу. Симптомы появляются через 4–6 недель после заражения.
«На коже микроспория может проявляться в виде одиночных или множественных округлых бляшек розового или красного цвета с шелушением. Также появляются участки облысения на волосистой части головы, которые сопровождаются зудом и шелушением», — рассказывает дерматовенеролог клиники «Фэнтези» Нина Сергеева.
При трихофитии на коже возникают небольшие серо-розовые пятна с белыми чешуйками на поверхности. Волосы в очаге поражения обломаны и напоминают темные точки, покрытые белой пленкой.
Для подтверждения диагноза берут соскоб с кожи: обнаруживается мицелий грибка. Также проводится осмотр с помощью люминесцентной лампы Вуда — измененные участки, светятся зеленым. Микроспорию и трихофитию лечат местными противогрибковыми средствами в форме мазей, кремов и эмульсий, а также системными препаратами в форме таблеток.
Чесотка
Это паразитарное заболевание кожи вызывает чесоточный клещ Sarcoptes scabiei. По данным исследования Медицинского университета Гуйчжоу в Китае, от чесотки страдает 7,5 % населения планеты, чаще всего дети и пожилые люди. Источник инфекции — больной человек, заражение происходит при контакте или через инфицированные предметы. Чесоточный клещ внедряется под кожу, проделывая ходы в эпидермисе — верхнем слое.
Время от заражения до возникновения симптомов — от трех дней до двух недель, но места входа Sarcoptes scabiei заметны в первые дни после инфицирования. Они выглядят как красные точки.
Они выглядят как красные точки.
«Чаще всего высыпания при чесотке локализуются на коже живота, около пупка, на ягодицах и груди, внутренней части бедер, в межпальцевых складках, на боковых поверхностях пальцев. Типичный симптом этого заболевания — зуд, который усиливается вечером и ночью. Все препараты для лечения чесотки очень агрессивны для кожи: перед их назначением нужна консультация врача», — рассказывает дерматовенеролог, подолог GMS Clinic Надежда Набатникова.
Чтобы рассмотреть чесоточные ходы, на кожу наносят тушь или анилиновые красители — зеленку, метиленовый синий. Для выявления клещей берут кожный соскоб. Чесотку лечат местными средствами в форме мази, аэрозоля или эмульсии: их наносят на всю поверхность тела после мытья. После окончания терапии мебель, одежду и личные вещи обрабатывают раствором антисептика или облучают ультрафиолетом.
Вшивость
Другое название этой болезни — педикулез, его распространенность — от 5 до 30 % в разных популяциях. Заболевание вызывают головная, платяная нательная или лобковая вошь, которые передаются от человека к человеку при тесном контакте или через личные вещи. Вошь питается кровью: количество укусов паразита достигает 5–7 в сутки. В ранку попадает слюна насекомого, содержащая белок, который нарушает свертываемость крови и вызывает реакцию со стороны иммунной системы.
Заболевание вызывают головная, платяная нательная или лобковая вошь, которые передаются от человека к человеку при тесном контакте или через личные вещи. Вошь питается кровью: количество укусов паразита достигает 5–7 в сутки. В ранку попадает слюна насекомого, содержащая белок, который нарушает свертываемость крови и вызывает реакцию со стороны иммунной системы.
Основные симптомы педикулеза — зуд, усиливающийся ночью, повышение температуры тела, увеличение лимфатических узлов. На коже появляются красные узелки, покрытые коричневой коркой. Обычно они возникают в паху, подмышках, на затылке и за ушами.
При осмотре кожи головы на волосах обнаруживаются продолговатые белые точки — яйца насекомого. В лучах лампы Вуда они светятся зеленоватым цветом.
«Наиболее безопасные и эффективные препараты для лечения педикулеза — это средства на основе диметикона. Это вещество проникает в дыхательную систему насекомого и закупоривает ее. Для человека диметикон безвреден, он часто используется в косметических кремах. Также нужно механически удалять яйца насекомых, вычесывая волосы с помощью гребня», — подчеркивает Сергеева.
Контагиозный моллюск
Это заболевание вызывает ортопоксвирус. Источник инфекции — больной человек или бессимптомный переносчик вируса, заражение происходит при телесном контакте. Риск повышается при снижении активности иммунитета, хронических заболеваниях кожи и лечении гормональными препаратами.
Высыпания могут появляться по всему телу. У детей чаще страдает лицо, верхняя половина груди, кисти, у взрослых — область живота, наружные половые органы, внутренняя поверхность бедер.
Элементы контагиозного моллюска — плотные полушаровидные узелки розового цвета с восковидным блеском и пупковидным углублением в центре. Они увеличиваются в размерах до 0,7 см, а при сдавлении с боков выделяется белая кашицеобразная масса — мертвые клетки кожи с включениями вируса. Высыпания безболезненны и представляют только косметическую проблему.
Для подтверждения диагноза достаточно визуального осмотра. В сложных случаях проводят исследование содержимого узелка под микроскопом: в клетках эпидермиса обнаруживают вирусные тельца.
«Контагиозный моллюск напоминает белые или розовые жемчужины со вдавлением в центре: на теле может быть от 1 до 50 элементов. Самый эффективный метод лечения — удаление элемента пинцетом у дерматолога под местной анестезией: важно убрать всю капсулу и содержимое. Также используется 5% гидроксид калия в форме крема или капель. Препарат растворяет капсулу элемента, но при неправильном нанесении можно получить ожоги: средство применяется только по назначению врача», — отмечает Набатникова.
После удаления высыпаний кожу обрабатывают антисептическими растворами, чтобы избежать инфекции.
Как предотвратить
Если все вышеописанное не вызывает желания ощутить это на себе, стоит соблюдать меры профилактики заражения кожными заболеваниями:
- Собирать волосы во время занятий спортом.
- Проверить, как часто проводится уборка и обработка поверхностей в спортивном зале: это должны делать после каждого человека.
- Использовать компрессионный трикотаж для занятий контактными видами спорта — рашгард и штаны, которые не только отводят пот, но и защищают кожный покров, оставляя открытыми ступни, кисти и голову.
- Принимать душ сразу после тренировки.
- Надевать резиновую обувь при посещении душевой кабины, сауны и других общественных мест.
- Регулярно стирать полотенца и спортивную форму: на ткани остаются споры грибков и другие микроорганизмы.
- Не использовать чужие средства личной гигиены, одежду, обувь, расчески, наушники, головные уборы.
- Ограничить контакты с людьми, у которых выявлено заразное кожное заболевание.
- Ежедневно осматривать кожу, волосы и ногтевые пластины и обращаться к врачу при появлении изменений.
- Лечить хронические болезни кожи — атопический дерматит, экзему и др.
- Увлажнять кожу с помощью кремов и лосьонов для профилактики сухости, повреждений и микротрещин.
9 лечебно-диагностический центр Минобороны России
Кожно-венерологическое отделение
Дерматология – направление медицины, занимающееся изучением структуры и функций кожи, а также диагностикой, лечением и профилактикой различных заболеваний кожи.
В кожно-венерологическом отделении Поликлиники работают врачи-специалисты высшей категории с большим клиническим стажем работы.
Вы сможете получить консультации наших специалистов в области дерматологии, дерматомикологии, дерматокосметологии и венерологии.
Мы диагностируем и лечим самые распространенные болезни кожи:
- угревая сыпь (ак не, прыщи, угри)
- дерматиты (аллергический, себорейный, периоральный, экзема)
- атонический дерматит (нейродермит)
- крапивница
- грибковые заболевания ногтей (онихомикозы, ногтевой грибок)
- бородавки (кандиломы, папиллома — вирусная инфекция)
- чесотка
Мы не предлагаем «вылечить» псориаз навсегда и не даем неоправданных обещаний. Мы поставим правильный диагноз и сделаем все, чтобы Ваша кожа, волосы и ногти пришли в нормальное состояние. Для этого у нас есть наши знания и врачебный опыт.
К Вашим услугам новые методы диагностики и лечения кожных болезней. Наши врачи выполняют все необходимые дерматологические процедуры, в том числе — удаление бородавок, папиллом и кондилом, контагиозного моллюска.
Также в нашем отделении успешно проводится лечение микозов. Грибковые заболевания кожи (дерматомикозы) и ногтей (онихомикозы) очень распространены.
Рост заболеваемости грибковой инфекцией объясняется тем, что многие люди, заражаясь ногтевым грибком, избегают лечения и не обращаются к врачу. Сегодня типичные больные онихомикозом имеют десятилетнюю и более историю болезни.
Неизлечимый грибок ведет к заражению других людей, прежде всего членов семьи.
Новые методики лечения онихомикозов, предлагаемые нами, не только гарантируют излечение. Они безопасны и удобны. Они помогли тысячам больным и помогут Вам.
Венерология — область медицины, изучающая инфекции, передающиеся половым путём (венерические заболевания).
Среди инфекций (заболеваний) передающиеся половым путем (ЗППП) в нашей стране наиболее распространены, давно известные «классические» венерические болезни сифилис и гонорея, а также относительно новые ЗППП:
- ВИЧ-инфекция
- уреаплазмоз
- хламидиоз
- микоплазмоз
- трихомониаз
- гарднереллез
- бактериальный уретрит
- кандидоз
- герпес половых органов
- остроконечные кондиломы и др.
Для постановки точного диагноза ЗППП в нашей Поликлинике широко используется современная лабораторная диагностика (ПЦР, иммунодиагностика и др.). Точное определение возбудителя половой инфекции является залогом подбора эффективной схемы лечения и гарантированного выздоровления.
Опыт наших специалистов включает многие годы лечебно-диагностической работы.
Лечение контагиозного моллюска в Уфе: цена, отзывы, адрес клиники
Контагиозный моллюск является довольно распространенным вирусным заболеванием кожи как у детей младшего и раннего школьного возраста, так и у взрослых. В этой статье мы расскажем о путях инфицирования, разновидностях и способах лечения этой болезни в нашей клинике.
Что это такое
Контагиозный моллюск — это вирусная инфекция, которая вызвана одним из вирусов группы оспы. При этом заболевании поражается кожа, а иногда слизистые оболочки нашего организма.
В результате воздействия этого заболевания через некоторое время после инфицирования на коже больного формируются доброкачественные новообразования и воспалительные процессы. Контагиозный моллюск может поражать эпителий как на лице, так и на животе, ногах и руках. Опасность болезни кроется в ее способности снижать иммунитет, а также вероятности перерождения природы опухоли. К тому же расчесанные папулы могут заражаться грибковой и бактериальной флорой.
Причины возникновения
Передается заболевание от больного (мужчины, женщины) к здоровому человеку через жидкость, содержащуюся в папулах. Путями заражения моллюском являются:
- Непосредственный — через физический контакт с инфицированным больным.
- Опосредованный предусматривает заражение через предметы обихода и домашнюю утварь, которая использовалась больным.
- Посредством полового акта.
Поэтому появления моллюсков на теле в первую очередь обусловлено несоблюдением правил личной гигиены и неблагоприятной экологической обстановкой. Большое количество проявлений такого заболевания на коже ребенка дошкольного возраста связано с его неспособностью к нормальному самостоятельному уходу.
Симптомы
Инкубационный период после заражения может составлять от 2 недель до одного года. Длительность болезни определяется в первую очередь иммунитетом человека. Признаки инфекции включают появление на начальном этапе заболевания сыпи, которая слегка чешется. Затем образуются узелки бледно-розоватого цвета. При надавливании на образование из него выходит кашеобразная жидкость.
Особенности лечения при контагиозном моллюске в Уфе
Клиника «Аспект Здоровья» в городе Уфа — это результативное лечение моллюска как у ребенка, так и у взрослого пациента. В медицинском учреждении вас примет хороший врач, который изучит жалобы и историю болезни. Специалист расскажет о том, как происходит удаление образований посредством радиоволновой хирургии. Записаться на прием и консультацию к лучшим врачам Уфы можете по номеру телефона: +7 (347) 294-14-16.
Осторожно! «Новые» венерические!
таких заболеваний. Для них даже придумали специальную аббревиатуру «ИППП» или «ЗППП», что означает инфекции/заболевания, передающиеся половым путем. Этот термин был предложен в 1982 году Всемирной организацией здравоохранения. К группе таких заболеваний относятся болезни, для которых характерен преимущественно половой путь передачи инфекции при прямом контакте.
Старые и новые
Старые венерические болезни – все те же сифилис и гонорею научились эффективно лечить лишь сравнительно недавно – несколько десятилетий назад. Примерно в это же время лабораторная диагностика достигла серьезных высот в своем развитии и «научилась» выявлять новые, куда более коварные инфекции – уреаплазмоз, хламидиоз, урогенитальный микоплазмоз и т.д. Почему более коварные? Потому что, попав в человеческое тело, они никак не проявляются или вызывают кратковременную вспышку болезни с очень слабой симптоматикой, а потом, живут себе в нем незаметно, как партизаны, потихоньку поднимаясь вверх по половым путям, и занимаясь подрывной деятельностью. В итоге носитель инфекции зарабатывает бесплодие, а то и системные (поражающие весь организм) заболевания, например синдром Рейтера, при котором страдают суставы и конъюнктива глаза — следствие хронического хламидиоза. «Новые» венерические заболевания в медицинской литературе могут обозначаться еще и как «заболевания, передающиеся преимущественно половым путем», или «болезни, передающиеся главным образом половым путем с преимущественным поражением половых органов».
Давайте разберемся
Всего насчитывается около 20-25 заболеваний этой группы. Мы приведем лишь некоторые из них.
«Классические» венерические заболевания
— сифилис
— гонорея
— мягкий шанкр (или шанкроид)
— донованоз (или гранулема венерическая, или паховая гранулема)
— венерический лимфогранулематоз ( или лимфогранулема венерическая)
«Новые» венерические заболевания — инфекции мочеполовых органов с преимущественным поражением половых органов
— генитальный герпес
— бактериальный вагиноз (или гарднереллез)
— микоплазмоз
— кандидоз
— трихомоноз, трихомониаз
— папилломавирусная инфекция, папиллома, ВПЧ или остроконечные кондиломы
— урогенитальный шигеллез гомосексуалистов
— уреаплазмоз
— неспецифический уретрит
— хламидиоз
— цитомегаловирус
Передающиеся половым путем, болезни кожи
— педикулез, лобковые вши (фтириаз)
— чесотка
— контагиозный моллюск
Передаваемые половым путем, болезни, с преимущественным поражением других органов:
— вирусный гепатит B и С (гепатит С все же чаще передается через кровь)
— ВИЧ, вирус иммунодефицита человека (СПИД)
— лямблиоз
— амебиаз
Как распознать?
Если симптомы появились, их вряд ли можно перепутать с гриппом. Как правило это связано с органами мочеполового тракта. Обратите внимание на:
— необычные выделения из половых органов
— зуд, жжение, резь в наружных половых органах
— затрудненное, частое или болезненное мочеиспускание
— тяжесть, покалывание, боли внизу живота, в промежности
— боль при половом акте
— появление на коже или на слизистых оболочках пятен, язвочек, пузырьков
— увеличение лимфоузлов
— нарушение менструального цикла
— преждевременное или затянутое семяизвержение
Симптомы да, но…
Если инфекция дает о себе знать вскоре после поражения какими-то из вышеперечисленных симптомов, то какими бы неприятными ни были ощущения – вам повезло, потому что тогда, вы наверняка поспешите к венерологу, напугавшись возможных последствий, и ему будет нетрудно вам помочь. Но дело в том, что как раз «новые» венерические заболевания часто протекают бессимптомно, особенно у женщин и вы о них даже подозревать не будете. А ведь именно они могут передаваться не только половому партнеру, но и плоду внутриутробно, и через поцелуи и слюну, и через материнское молоко, и при переливании крови.
Инфекция на протяжении длительного времени подтачивает жизненные силы организма, распространяется на другие системы и органы, приобретает хронический характер. И тогда борьба с ней требует гораздо больше времени и усилий. К тому же, при заражении человек в большинстве случаев приобретает не одно, а целый набор заболеваний, комплексное лечение которых представляет определенные трудности. У современных людей итак чрезвычайно снижен иммунитет, и половые инфекции его буквально добивают. Врачи-дерматовенерологи утверждают, что хламидиозы, бактериальные вагинозы и многие другие болезни станут бичом XXI века, и человечество окончательно поймет все ужасающие последствия этих инфекций.
Чем опасны новые венерические
Трихомониаз
— Из-за воспалительных изменений в половых органах трихомонады часто становится причиной женского бесплодия. Мужское бесплодие трихомонады вызывают, склеивая сперматозоиды и употребляя питательные вещества спермы.
— Трихомониаз способствует распространению бактерий по половым путям, так как трихомонады выступают в роли транспорта. Поэтому при трихомониазе часто встречается воспаление органов малого таза, что в свою очередь может привести к развитию бесплодия.
— Трихомониаз в 2 раза повышает риск развития рака шейки матки, даже при отсутствии вирусов папилломы человека.
— Трихомонады не только вызывают трихомониаз, но и могут прятать в своем тельце другие микроорганизмы, вызывающие ЗППП. Самые частые их «сожители» — гонококки (гонорея) и трепонемы (сифилис). Находясь внутри трихомонады, эти бактерии становятся недосягаемыми для лекарственных препаратов. Так что, пока человек не избавился от одноклеточных паразитов, другие венерические заболевания вылечить невозможно.
Хламидиоз
— У мужчин со временем «недобитые» хламидии «добираются» до предстательной железы и семенных пузырьков, вызывая хронические простатит и везикулит. Далее хронический процесс распространяется на придаток яичка, что может привести к обтурационной форме мужского бесплодия.
— У женщин хламидии вызывают цистит. Хроническое воспаление мочеиспускательного канала, вызванное хламидиями, приводит к развитию его сужения.
— Хламидиоз вызывает многочисленные патологии беременности — повышает риск выкидыша, преждевременной отслойки плаценты. Новорожденные от инфицированных матерей могут получить инфекцию глаз и легких. Инфекция легких (пневмония) может быть смертельна для новорожденного.
— Помимо различных осложнений, касающихся половых органов, хламидиоз может вызывать поражение других органов. Тогда это заболевание уже будет называться болезнью, или синдромом Рейтера. При синдроме Рейтера могут поражаться глаза (хламидийный конъюнктивит), суставы (чаще голеностопные, коленные и позвоночник), кожа, внутренние органы.
Уреаплазмоз
— У женщин уреаплазмоз может вызывать спаечные процессы в придатках, приводящие к непроходимости маточных труб и к бесплодию. Уреаплазма часто становится причиной хронического заболевания почек и мочевыводящих путей с последующим образованием камней.
— При беременности возможно инфицирование плаценты и плодных оболочек — приводит к выкидышам, преждевременным родам, замершей беременности, к рождению ребенка с внутриутробной инфекцией.
— После родов уреаплазмоз может стать причиной эндометрита (воспаления матки), которое в тяжелых случаях может закончиться ее удалением.
— У мужчин инфекция может распространиться на другие мочеполовые органы, привести к поражению яичек и предстательной железы, что также может вызвать бесплодие.
Папилломовирусная инфекция
— Вирус папилломы человека вызывает целый ряд заболеваний кожи и слизистых, вызывает дисплазию шейки матки и увеличивает риск рака шейки матки.
— Остроконечная кондилома – «хранилище» вируса папилломы человека. Она может привести к изменению ДНК клеток, а в результате могут развиваться предраковые состояния.
Цитомегаловирус
— При заражении плода во время беременности возможно развитие врожденной цитомегаловируснойинфекции, которая приводит к тяжелым заболеваниям и поражениям центральной нервной системы (отставание в умственном развитии, тугоухость). В 20-30% случаев ребенок погибает. Врожденная цитомегаловирусная инфекция наблюдается почти исключительно у детей, матери которых во время беременности впервые заражаются цитомегаловирусом.
— Особенно остро в современном мире стоит проблема сочетаемости цитомегаловируса и ВИЧ-инфекции. При условиях такого снижения иммунитета, как бывает при СПИДе, цитомегаловирус способен активизироваться настолько, что может поражать практически все органы и системы и, по некоторым данным, способствовать развитию онкологических заболеваний.
Что же делать?
Конечно – предохраняться! К сожалению, очень многие люди до сих пор пренебрегают средствами защиты. Об этом красноречиво свидетельствует история эпидемии ВИЧ-инфекции. Первые сообщения об этой эпидемии появились в начале 80-х годов ХХ века, а сейчас ее жертвами стало 50 миллионов людей. Нельзя полагаться на уверения партнера, что у него «ничего такого» нет и глупо думать, что это может случиться только с другими, а не с вами. В число этих «других» стопроцентно входите и вы.
Просто помните, что несоблюдение правил интимной безопасности и методов профилактики половых инфекций, случайные половые связи без презерватива или другой защиты (пасты или свечи) — прямой путь к ЗППП.
А еще надо проверяться после каждого сомнительного контакта – то есть незащищенного контакта. Причем нет никакой разницы, какой был контакт: генитальный, анальный или оральный. Для передачи инфекции достаточно того, что микроорганизм попал на слизистую оболочку (влагалища, рта или прямой кишки). Поэтому единственная случайная связь без презерватива, даже если по вашим ощущениям все в порядке — достаточное основание для того, чтобы пройти обследование у врача. Симптомы различных ЗППП очень сходны между собой, поэтому обнаружить и дифференцировать их возбудителей можно только в результате специальных лабораторных исследований. В связи с этим рекомендуется сдавать анализы на наличие таких заболеваний после каждого сомнительного сексуального контакта. Это поможет вовремя начать необходимое лечение и сохранить здоровье не только вам, но и вашим близким.
Направление на анализы на половые инфекции обязательно всем женщинам при планировании ими беременности, а также пациентам, проходящим подготовку к хирургическими вмешательствам на органах мочеполовой системы
В нашей клинике вы можете пройти полное обследование на инфекции: сдать влагалищный мазок (мазок из уретры), сделать бактериологический посев, сдать кровь на ВИЧ и RW (анализ на сифилис), сделать ПЦР-анализ.
Если диагноз подтвердится?
В случае если диагноз подтвердился, и анализы оказались положительными, вы можете пройти у нас курс лечения от обнаруженной инфекции. Сдать анализы рекомендуется и вашему партнеру — возможно, что у него будут обнаружены некоторые инфекции, не выявленные у вас. Лечить ЗППП нужно обязательно вместе, с вашим партнером. Разумеется, мы не станем требовать «сдачи всех контактов». Мы можем только порекомендовать обследовать и пролечить всех ваших половых партнеров. А вам следует поставить в известность о своем заболевании прошлых и настоящих партнеров. Такой подход говорит об ответственном отношении не только к себе, но и к другим.
Лечение проводится амбулаторно. Длительность лечения, в зависимости от инфекции и состояния запущенности – от одной инъекции до 1 месяца. Обследование и лечение можно пройти анонимно.
Удаление контагиозного моллюска | Добромед
Как проявляется контагиозный моллюск на теле и чем он опасен?
Чаще всего моллюск проявляется в надлобковой области живота, в районе бедер и гениталий. С зависимости от стадии распространения вируса высыпания могут быть выражены уплотненными структурами либо розовыми пятнами с опалесцирующей поверхностью. На ранних стадиях заболевание достаточно сложно диагностировать. В латентном периоде развития сыпь чаще соответствует тону кожи.
Моллюски могут проявляться одиночно или формироваться в небольшие группы. Отличительной характеристикой контагиозного высыпания являются небольшие углубления внутри новообразований, каждое из которых может иметь от 1 до 15 мм в диаметре. Как правило, высыпания отличаются блестящей перламутровой поверхностью и могут характеризоваться выделениями творожистой структуры.
Любое проявление заболевания требует незамедлительного лечения. Дело в том, что вирус передается не только половым и трансмиссионным путями, но также через предметы личной гигиены и воду в общественных водоемах. Вовремя остановить распространение заболевания особенно важно в семье, где особенно часто заражение происходит по кругу – от больного к только что выздоровевшему.
Процедура удаления моллюска лазером
Вирусы-возбудители контагиозного моллюска погибают при термической обработке. Лазерный луч нагревает кожу до 150 градусов, он выпаривает пораженные участки кожи и полностью дезинфицирует обработанную зону. При этом контролируется глубина проникновения, что позволяет избежать повреждения внутренних тканей.
Эффект заметен сразу же после окончания сеанса. На месте образования моллюска еще некоторое время может сохраняться характерное покраснение, которое благодаря предварительной обработке анестезирующим кремом не перерождается в рубцовые ткани.
Врачи отдают предпочтение лазерному лечению из-за следующих преимуществ метода:
- Останавливается распространение инфекции
- Ликвидируется возможность развития сепсиса и нагноения.
- Подходит для проведения у детей.
- Отличается полной стерильностью.
В отличие от других способов лечения лазерная обработка сводит к минимуму рецидив заболевания, а также требует местного наркоза, который обезболивает только обрабатываемый участок через кремообразную эмульсию. Реабилитационный период после воздействия лазерным лучом длится не более двух дней, причем в большинстве случаев для восстановления пациенту требуется максимум два часа.
Кому не рекомендуется назначать лазерную терапию в качестве лечения?
Запрещено проходить лазерную обработку пораженных участков кожи в период беременности и лактации. Также аппаратное воздействие не рекомендуется пациентам, страдающим от невылеченных грибковых, бактериальных и аллергических заболеваний. Лазерное лечение может нанести дополнительный вред здоровью при наличии патологий, сердечно-сосудистых заболеваний, а также эпилепсии и других психических расстройствах.
Профилактика повторного появления высыпаний
Контагиозный моллюск является заболеванием, вызванным опасной формой оспенного вируса. После удаления новообразования он продолжает жить в организме. Соблюдение правил профилактики позволяет не дать заболеванию дальше распространяться. Все рекомендации имеют достаточно общий характер: соблюдение классических правил гигиены, постоянный осмотр тела на предмет появления пятен или сыпи.
В случае, если в вашей семье появится человек с диагностированным контагиозным моллюском, предоставьте ему отдельный набор посуды, личное постельное белье и полотенца. На протяжении всего периода развития заболевания запрещайте посещать сауны, бани и бассейны. В случае если планировалась поездка на море, ее тоже придется отменить.
Обратитесь в нашу клинику
Индивидуальный подход и назначение комплекса вспомогательных процедур позволяет оказывать пациентам клиники «Добромед» эффективное лечение кожных заболеваний и других косметических дефектов. Опытные специалисты ответственно подходят к диагностированию проблемы высыпаний, ликвидируют их на ранней стадии появления.
Цена удаления моллюсков лазером зависит от характера проявления заболевания, места расположения сыпи. При подборе курса лечения косметолог учитывает все нюансы истории болезни пациента. Узнать больше о системе формирования стоимости и возможности ближайшей записи на прием к врачу вы можете по телефонам наших менеджеров. Оставляйте заявку на обратный звонок – мы будем рады помочь.
отчет по одному делу с обзором
BMJ Case Rep. 2013; 2013: bcr2013008744.
История болезни
Кафедра стоматологической медицины и радиологии, Стоматологический колледж Котивала, Морадабад, Уттар-Прадеш, Индия
Эта статья цитируется в других статьях в PMC.Реферат
Molluscum contagiosum — распространенное заболевание кожи и слизистых оболочек вирусного происхождения, вызываемое вирусом molluscum contagiosum (MCV) из семейства поксвирусов. С искоренением оспы MCV в настоящее время является единственным членом семейства поксвирусов, вызывающим серьезные заболевания у людей.Хотя о нем часто сообщают, его необычная клиническая картина делает его диагностику сложной задачей. Мы обсуждаем случай контагиозного моллюска у 30-летней женщины вместе с обзором этиологии, гистопатологии и различных возможных методов лечения.
Общие сведения
Контагиозный моллюск (МК) — это поверхностная локализованная кожная инфекция. Заражение вируса происходит в результате контакта с инфицированными людьми или зараженными предметами и источниками, такими как полотенца, губки, бассейны, общественные бани, инструменты для татуировок, спортивное оборудование, инструменты, используемые в салонах красоты, и в основном поражает маленьких детей, сексуально активных взрослых и лиц с ослабленным иммунитетом. особенно с ВИЧ.Вирус проникает в кожу и образует твердые бугорки телесного цвета в форме пончика диаметром около 2–5 мм, в углубленных центрах которых находится белый творожистый материал.
Изучение клинического случая
30-летняя женщина поступила в отделение оральной медицины и диагностики для планового осмотра. В анамнезе выяснилось, что у нее были волдыри и зуд на руках с 3 до 4 лет. Она не лечилась. Прошлый стоматологический анамнез не имел значения.Семейный анамнез показал, что она была замужем с 5 лет, и у ее супруга таких повреждений не было. Общий медицинский осмотр выявил красновато-розовые полупрозрачные папулы на коже обеих рук, заполненные жидкостью, примерно овальной формы размером примерно 2–3 мм. При пальпации они были мягкими по консистенции, несжимаемыми и беспорядочно распределенными. Не было истории поверхностных разрядов или изменения их размера. На других участках тела таких повреждений не было.Было рекомендовано провести плановые исследования крови вместе с вестерн-блоттингом, и у пациента был обнаружен отрицательный результат на ВИЧ. Гистопатология выявила гипергранулез и характерные тельца моллюсков. На основании истории болезни и клинических данных был поставлен рабочий диагноз MC, который подтверждался наличием тел моллюска в гистопатологическом отчете (A – C).
(A – C) (A) Дополнительный оральный профиль пациента. (B) Гистопатологический вид, показывающий гипергранулез и характерные тельца моллюска.(C) Красновато-розовые, овальные, полупрозрачные папулы размером 2–3 мм, видимые на коже рук.
Дифференциальный диагноз
У пациентов с ослабленным иммунитетом дифференциальная диагностика болезни, вызванной вирусом контагиозного моллюска (MCV), может включать:
Лечение
Лечение зависит от клинической картины болезни.
У маленьких иммунокомпетентных детей не следует прибегать к агрессивному лечению, поскольку оно вызывает рубцевание.Вместо этого, постоянное наложение хирургической ленты на каждое поражение после купания может дать лучшие результаты.
Если поражение ограничено и ребенок готов к сотрудничеству, другими методами лечения являются легкая криотерапия, применение трихлоруксусной кислоты или выскабливание. Применение крема с эвтектической смесью местных анестетиков (EMLA) за 1 час до любого болезненного лечения может еще больше облегчить страдание. Также можно использовать местный 5% нитрит натрия с салициловой кислотой.
У взрослых с поражением гениталий наиболее эффективным методом удаления является выскабливание или криотерапия.В обязательном порядке следует проводить скрининг на наличие других возможных сопутствующих заболеваний, передаваемых половым путем (ЗППП).
Исход и наблюдение
Прогноз был хорошим, единственным возможным осложнением была временная диспигментация.
Обсуждение
MC был впервые описан в медицинской литературе в 1817 году. Его вирусная этиология была определена Юлиусбергом. 1 Революционный прорыв произошел в 1996 году, когда был секвенирован геном этого канцерогенного вируса.Это вызвано MCV семейства Poxviridae, крупнейшим повреждающим вирусом человека. 2
Имеет круглую или прямоугольную форму. Его геном содержится в линейном двухцепочечном сегменте ДНК, кодирующем антиоксидантный селенопротеин (MC066L), который поглощает активные метаболиты кислорода, тем самым защищая клетки от повреждения ультрафиолетом и перекисью. Вирус поражает кератиноциты эпидермиса, и репликация вируса происходит в цитоплазме этих клеток. Эта инфекция приводит к значительной потере протеин-положительных дендритных клеток S-100 в средних и верхних слоях вышележащего эпидермиса, что вызывает локальную модуляцию цитокинов и уменьшение количества клеток Лангерганса. 3 4 Поксвирусы используют цитоскелет микротрубочек в цитоплазме эукариотических клеток для перемещения в человеческую клетку-хозяин во время установления инфекции и для облегчения дальнейшего распространения вирусной инфекции. 5
MC вызывается до четырех близкородственных типов поксвирусов, MCV 1–4 и их вариантов. Хотя доля инфекций, вызванных различными типами, варьируется в зависимости от географического положения, во всем мире наиболее распространены инфекции MCV 1.У маленьких детей практически все инфекции вызываются MCV 1. Нет различий в анатомической области изоляции в зависимости от типа заражения. У пациентов, инфицированных ВИЧ, MCV 2 вызывает большинство инфекций. Чаще всего страдают три группы людей: маленькие дети, сексуально активные взрослые и люди с ослабленным иммунитетом, особенно с ВИЧ. MC в основном передается при прямом контакте кожи с кожей через влажную кожу. Бассейны обычно поражаются инфекцией.
MC характеризуется появлением в местах инокуляции вируса круглой, блестящей, полупрозрачной папулы плотной эластичной консистенции с гладкой поверхностью, четкой границей и характерной вогнутостью, видимой в центре.Цвет варьируется от телесно-розового до темно-красного с фиолетовым оттенком. Они не склонны к группированию или смешиванию, но могут смешиваться, образуя большое округлое поражение (гигантский моллюск). При нажатии на папулу MC пинцетом удаляется масса сердцевины из центральной части. Раздраженные поражения могут покрыться коркой, даже пустулезной, имитирующей вторичные бактериальные инфекции. Это может произойти самопроизвольно. Поражения, которые прорываются в дерму, могут вызвать выраженную гнойно-воспалительную реакцию, напоминающую абсцесс. 6
Дерматит вокруг поражения обычно предвещает исчезновение этого поражения. Поражения чаще возникают на лице, туловище и конечностях. Поражения половых органов являются частью более широкого распространения, встречаются примерно в 10% детских случаев. У взрослых MC передается половым путем, и другие ЗППП могут сосуществовать. Обычные участки — нижняя часть живота, верхняя часть бедер и стержень полового члена у мужчин. Поражение слизистой оболочки наблюдается редко. Иммуносупрессия, либо иммуносупрессия Т-клеток (ВИЧ, саркоидоз и злокачественные новообразования), либо аномальный кожный иммунитет (атопический дерматит) предрасполагают человека к инфекции.Примерно в 10% поражений присутствует экзематозная реакция. Кольцевидная эритема центрифугирования также может быть связана. Изоморфный феномен — обычная особенность этих поражений.
Гистопатологическое исследование выявляет поражения фолликулярного эпителия. Поражение акантотическое, чашевидное. В цитоплазме колючих клеток образуются многочисленные маленькие эозинофильные, а затем и базофильные тельца включения, называемые тельцами моллюска или тельцами Хендерсона-Патерсона. В конце концов, их масса сжимает ядро в сторону клетки.В полностью развитом поражении каждая долька впадает в центральный кратер. Характерные кирпичные частицы поксвируса видны при электронной микроскопии в эпидермисе.
Хотя поражения ротовой полости обычно не видны, но, как сообщают Кнапп и Уохара, а также Свон и его коллеги, эти поражения проявляются в виде небольших множественных белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс, разбросанных по всей поверхности. или диффузно с поражением тыльной стороны языка, слизистой оболочки щек, неба, десен или альвеолярного гребня. 7
Эта инфекция распространяется при прямом контакте кожи с кожей, особенно при царапании очага поражения. Любой, кто контактирует кожа к коже с инфицированным человеком, подвергается риску заражения, и это может быть более серьезным среди людей с более слабой иммунной системой. Таким образом, пациентам следует рекомендовать не делиться полотенцами с другими членами семьи и принимать надлежащие меры защиты (например, носить перчатки) при обследовании таких пациентов.
Таким образом, стоматологи могут сыграть ключевую роль в диагностике и лечении таких случаев в своей повседневной клинической практике, собирая подробную историю болезни и внимательно наблюдая во время обследования.
Очки обучения
Molluscum contagiosum (MC) — вирусное заболевание, которое распространяется при прямом контакте кожи с кожей. Он может присутствовать в полости рта в виде белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс. При обследовании этих пациентов стоматологи должны принять надлежащие меры защиты и искать связанные с ними кожные поражения. Подводя итог, этот документ направлен на повышение осведомленности об этой болезни среди стоматологов.
Для стоматолога важно диагностировать MC, потому что:
Помимо кожного заболевания, он проявляется такими оральными проявлениями, которые нелегко отличить от других заболеваний.
Боль не является обычным признаком этого заболевания, поэтому в большинстве случаев ее диагноз ставится случайно во время планового осмотра при посещении стоматолога.
По мере того, как поражения распространяются по линиям царапин (изоморфные явления / феномены Кебнера), ранняя диагностика стоматологом и направление к дерматологу могут остановить дальнейшее прогрессирование заболевания.
Поскольку болезнь распространяется через контакт с инфицированным человеком (заболевание, передающееся половым путем) или зараженными предметами (полотенца, губки, салоны красоты и плавательные ванны), стоматолог может распространять информацию о течении болезни и способах профилактики среди пациентов.
Базовые знания об этом заболевании и принятие защитных мер (ношение перчаток) также могут помочь стоматологам от заражения.
Примечания
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Провенанс и экспертная оценка: Не введен в эксплуатацию; внешняя экспертная оценка.
Список литературы
1. Юлиусберг М. Zur Kenntnis des virus des Molluscum contagiosum. Dtsch Med Wochenschr 1905; 2013: 1598–9 [Google Scholar] 2. Myskowski PL. Контагиозный моллюск. Новые идеи, новые направления. Арка Дерматол 1997; 2013: 1039–41 [PubMed] [Google Scholar] 3. Смит К.Дж., Йегер Дж., Скелтон Х. Контагиозный моллюск: клинический, гистопатологический и иммуногистохимический спектр.Int J Dermatol 1999; 2013: 664–72 [PubMed] [Google Scholar] 4. Вера-Семпере Ф.Дж., Рубио Л, Массманян А. Подсчет и площади S-100-положительных эпидермальных дендритных клеток у атипичного контагиозного моллюска у ВИЧ-положительных пациентов. Гистол гистопатол 2001; 2013: 45–51 [PubMed] [Google Scholar] 5. Ploubidou A, Moreau V, Ashman K и др. Инфекция вируса осповакцины нарушает организацию микротрубочек и функцию центросом. EMBO J 2000; 2013: 3932–44 [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Вирусные заболевания. В: Джеймс У.Д., Бергер Т.Г., Элстон Д.М.Кожные заболевания Эндрюса. Клиническая дерматология. 10-е изд Канада: публикация Сондерса, 2006: 394–7 [Google Scholar] 7. Контагиозный моллюск. В: Кумар Б., Гупта С. Инфекции, передающиеся половым путем. 1-е изд Нью-Дели, Индия: Elsevier India, 2005: 225–29. [Google Scholar]отчет по одному делу с обзором
BMJ Case Rep. 2013; 2013: bcr2013008744.
История болезни
Кафедра стоматологической медицины и радиологии, Стоматологический колледж Котивала, Морадабад, Уттар-Прадеш, Индия
Эта статья цитируется в других статьях в PMC.Реферат
Molluscum contagiosum — распространенное заболевание кожи и слизистых оболочек вирусного происхождения, вызываемое вирусом molluscum contagiosum (MCV) из семейства поксвирусов. С искоренением оспы MCV в настоящее время является единственным членом семейства поксвирусов, вызывающим серьезные заболевания у людей. Хотя о нем часто сообщают, его необычная клиническая картина делает его диагностику сложной задачей. Мы обсуждаем случай контагиозного моллюска у 30-летней женщины вместе с обзором этиологии, гистопатологии и различных возможных методов лечения.
Общие сведения
Контагиозный моллюск (МК) — это поверхностная локализованная кожная инфекция. Заражение вируса происходит в результате контакта с инфицированными людьми или зараженными предметами и источниками, такими как полотенца, губки, бассейны, общественные бани, инструменты для татуировок, спортивное оборудование, инструменты, используемые в салонах красоты, и в основном поражает маленьких детей, сексуально активных взрослых и лиц с ослабленным иммунитетом. особенно с ВИЧ. Вирус проникает в кожу и образует твердые бугорки телесного цвета в форме пончика диаметром около 2–5 мм, в углубленных центрах которых находится белый творожистый материал.
Изучение клинического случая
30-летняя женщина поступила в отделение оральной медицины и диагностики для планового осмотра. В анамнезе выяснилось, что у нее были волдыри и зуд на руках с 3 до 4 лет. Она не лечилась. Прошлый стоматологический анамнез не имел значения. Семейный анамнез показал, что она была замужем с 5 лет, и у ее супруга таких повреждений не было. Общий медицинский осмотр выявил красновато-розовые полупрозрачные папулы на коже обеих рук, заполненные жидкостью, примерно овальной формы размером примерно 2–3 мм.При пальпации они были мягкими по консистенции, несжимаемыми и беспорядочно распределенными. Не было истории поверхностных разрядов или изменения их размера. На других участках тела таких повреждений не было. Было рекомендовано провести плановые исследования крови вместе с вестерн-блоттингом, и у пациента был обнаружен отрицательный результат на ВИЧ. Гистопатология выявила гипергранулез и характерные тельца моллюсков. На основании истории болезни и клинических данных был поставлен рабочий диагноз MC, который подтверждался наличием тел моллюска в гистопатологическом отчете (A – C).
(A – C) (A) Дополнительный оральный профиль пациента. (B) Гистопатологический вид, показывающий гипергранулез и характерные тельца моллюска. (C) Красновато-розовые, овальные, полупрозрачные папулы размером 2–3 мм, видимые на коже рук.
Дифференциальный диагноз
У пациентов с ослабленным иммунитетом дифференциальная диагностика болезни, вызванной вирусом контагиозного моллюска (MCV), может включать:
Лечение
Лечение зависит от клинической картины болезни.
У маленьких иммунокомпетентных детей не следует прибегать к агрессивному лечению, поскольку оно вызывает рубцевание. Вместо этого, постоянное наложение хирургической ленты на каждое поражение после купания может дать лучшие результаты.
Если поражение ограничено и ребенок готов к сотрудничеству, другими методами лечения являются легкая криотерапия, применение трихлоруксусной кислоты или выскабливание. Применение крема с эвтектической смесью местных анестетиков (EMLA) за 1 час до любого болезненного лечения может еще больше облегчить страдание.Также можно использовать местный 5% нитрит натрия с салициловой кислотой.
У взрослых с поражением гениталий наиболее эффективным методом удаления является выскабливание или криотерапия. В обязательном порядке следует проводить скрининг на наличие других возможных сопутствующих заболеваний, передаваемых половым путем (ЗППП).
Исход и наблюдение
Прогноз был хорошим, единственным возможным осложнением была временная диспигментация.
Обсуждение
MC было впервые описано в медицинской литературе в 1817 году.Его вирусную этиологию установил Юлиусберг. 1 Революционный прорыв произошел в 1996 году, когда был секвенирован геном этого канцерогенного вируса. Это вызвано MCV семейства Poxviridae, крупнейшим повреждающим вирусом человека. 2
Имеет круглую или прямоугольную форму. Его геном содержится в линейном двухцепочечном сегменте ДНК, кодирующем антиоксидантный селенопротеин (MC066L), который поглощает активные метаболиты кислорода, тем самым защищая клетки от повреждения ультрафиолетом и перекисью.Вирус поражает кератиноциты эпидермиса, и репликация вируса происходит в цитоплазме этих клеток. Эта инфекция приводит к значительной потере протеин-положительных дендритных клеток S-100 в средних и верхних слоях вышележащего эпидермиса, что вызывает локальную модуляцию цитокинов и уменьшение количества клеток Лангерганса. 3 4 Поксвирусы используют цитоскелет микротрубочек в цитоплазме эукариотических клеток для перемещения в человеческую клетку-хозяин во время установления инфекции и для облегчения дальнейшего распространения вирусной инфекции. 5
MC вызывается до четырех близкородственных типов поксвирусов, MCV 1–4 и их вариантов. Хотя доля инфекций, вызванных различными типами, варьируется в зависимости от географического положения, во всем мире наиболее распространены инфекции MCV 1. У маленьких детей практически все инфекции вызываются MCV 1. Нет различий в анатомической области изоляции в зависимости от типа заражения. У пациентов, инфицированных ВИЧ, MCV 2 вызывает большинство инфекций. Чаще всего страдают три группы людей: маленькие дети, сексуально активные взрослые и люди с ослабленным иммунитетом, особенно с ВИЧ.MC в основном передается при прямом контакте кожи с кожей через влажную кожу. Бассейны обычно поражаются инфекцией.
MC характеризуется появлением в местах инокуляции вируса круглой, блестящей, полупрозрачной папулы плотной эластичной консистенции с гладкой поверхностью, четкой границей и характерной вогнутостью, видимой в центре. Цвет варьируется от телесно-розового до темно-красного с фиолетовым оттенком. Они не склонны к группированию или смешиванию, но могут смешиваться, образуя большое округлое поражение (гигантский моллюск).При нажатии на папулу MC пинцетом удаляется масса сердцевины из центральной части. Раздраженные поражения могут покрыться коркой, даже пустулезной, имитирующей вторичные бактериальные инфекции. Это может произойти самопроизвольно. Поражения, которые прорываются в дерму, могут вызвать выраженную гнойно-воспалительную реакцию, напоминающую абсцесс. 6
Дерматит вокруг поражения обычно предвещает исчезновение этого поражения. Поражения чаще возникают на лице, туловище и конечностях. Поражения половых органов являются частью более широкого распространения, встречаются примерно в 10% детских случаев.У взрослых MC передается половым путем, и другие ЗППП могут сосуществовать. Обычные участки — нижняя часть живота, верхняя часть бедер и стержень полового члена у мужчин. Поражение слизистой оболочки наблюдается редко. Иммуносупрессия, либо иммуносупрессия Т-клеток (ВИЧ, саркоидоз и злокачественные новообразования), либо аномальный кожный иммунитет (атопический дерматит) предрасполагают человека к инфекции. Примерно в 10% поражений присутствует экзематозная реакция. Кольцевидная эритема центрифугирования также может быть связана. Изоморфный феномен — обычная особенность этих поражений.
Гистопатологическое исследование выявляет поражения фолликулярного эпителия. Поражение акантотическое, чашевидное. В цитоплазме колючих клеток образуются многочисленные маленькие эозинофильные, а затем и базофильные тельца включения, называемые тельцами моллюска или тельцами Хендерсона-Патерсона. В конце концов, их масса сжимает ядро в сторону клетки. В полностью развитом поражении каждая долька впадает в центральный кратер. Характерные кирпичные частицы поксвируса видны при электронной микроскопии в эпидермисе.
Хотя поражения ротовой полости обычно не видны, но, как сообщают Кнапп и Уохара, а также Свон и его коллеги, эти поражения проявляются в виде небольших множественных белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс, разбросанных по всей поверхности. или диффузно с поражением тыльной стороны языка, слизистой оболочки щек, неба, десен или альвеолярного гребня. 7
Эта инфекция распространяется при прямом контакте кожи с кожей, особенно при царапании очага поражения.Любой, кто контактирует кожа к коже с инфицированным человеком, подвергается риску заражения, и это может быть более серьезным среди людей с более слабой иммунной системой. Таким образом, пациентам следует рекомендовать не делиться полотенцами с другими членами семьи и принимать надлежащие меры защиты (например, носить перчатки) при обследовании таких пациентов.
Таким образом, стоматологи могут сыграть ключевую роль в диагностике и лечении таких случаев в своей повседневной клинической практике, собирая подробную историю болезни и внимательно наблюдая во время обследования.
Очки обучения
Molluscum contagiosum (MC) — вирусное заболевание, которое распространяется при прямом контакте кожи с кожей. Он может присутствовать в полости рта в виде белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс. При обследовании этих пациентов стоматологи должны принять надлежащие меры защиты и искать связанные с ними кожные поражения. Подводя итог, этот документ направлен на повышение осведомленности об этой болезни среди стоматологов.
Для стоматолога важно диагностировать MC, потому что:
Помимо кожного заболевания, он проявляется такими оральными проявлениями, которые нелегко отличить от других заболеваний.
Боль не является обычным признаком этого заболевания, поэтому в большинстве случаев ее диагноз ставится случайно во время планового осмотра при посещении стоматолога.
По мере того, как поражения распространяются по линиям царапин (изоморфные явления / феномены Кебнера), ранняя диагностика стоматологом и направление к дерматологу могут остановить дальнейшее прогрессирование заболевания.
Поскольку болезнь распространяется через контакт с инфицированным человеком (заболевание, передающееся половым путем) или зараженными предметами (полотенца, губки, салоны красоты и плавательные ванны), стоматолог может распространять информацию о течении болезни и способах профилактики среди пациентов.
Базовые знания об этом заболевании и принятие защитных мер (ношение перчаток) также могут помочь стоматологам от заражения.
Примечания
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Провенанс и экспертная оценка: Не введен в эксплуатацию; внешняя экспертная оценка.
Список литературы
1. Юлиусберг М. Zur Kenntnis des virus des Molluscum contagiosum. Dtsch Med Wochenschr 1905; 2013: 1598–9 [Google Scholar] 2. Myskowski PL. Контагиозный моллюск. Новые идеи, новые направления. Арка Дерматол 1997; 2013: 1039–41 [PubMed] [Google Scholar] 3. Смит К.Дж., Йегер Дж., Скелтон Х. Контагиозный моллюск: клинический, гистопатологический и иммуногистохимический спектр.Int J Dermatol 1999; 2013: 664–72 [PubMed] [Google Scholar] 4. Вера-Семпере Ф.Дж., Рубио Л, Массманян А. Подсчет и площади S-100-положительных эпидермальных дендритных клеток у атипичного контагиозного моллюска у ВИЧ-положительных пациентов. Гистол гистопатол 2001; 2013: 45–51 [PubMed] [Google Scholar] 5. Ploubidou A, Moreau V, Ashman K и др. Инфекция вируса осповакцины нарушает организацию микротрубочек и функцию центросом. EMBO J 2000; 2013: 3932–44 [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Вирусные заболевания. В: Джеймс У.Д., Бергер Т.Г., Элстон Д.М.Кожные заболевания Эндрюса. Клиническая дерматология. 10-е изд Канада: публикация Сондерса, 2006: 394–7 [Google Scholar] 7. Контагиозный моллюск. В: Кумар Б., Гупта С. Инфекции, передающиеся половым путем. 1-е изд Нью-Дели, Индия: Elsevier India, 2005: 225–29. [Google Scholar]отчет по одному делу с обзором
BMJ Case Rep. 2013; 2013: bcr2013008744.
История болезни
Кафедра стоматологической медицины и радиологии, Стоматологический колледж Котивала, Морадабад, Уттар-Прадеш, Индия
Эта статья цитируется в других статьях в PMC.Реферат
Molluscum contagiosum — распространенное заболевание кожи и слизистых оболочек вирусного происхождения, вызываемое вирусом molluscum contagiosum (MCV) из семейства поксвирусов. С искоренением оспы MCV в настоящее время является единственным членом семейства поксвирусов, вызывающим серьезные заболевания у людей. Хотя о нем часто сообщают, его необычная клиническая картина делает его диагностику сложной задачей. Мы обсуждаем случай контагиозного моллюска у 30-летней женщины вместе с обзором этиологии, гистопатологии и различных возможных методов лечения.
Общие сведения
Контагиозный моллюск (МК) — это поверхностная локализованная кожная инфекция. Заражение вируса происходит в результате контакта с инфицированными людьми или зараженными предметами и источниками, такими как полотенца, губки, бассейны, общественные бани, инструменты для татуировок, спортивное оборудование, инструменты, используемые в салонах красоты, и в основном поражает маленьких детей, сексуально активных взрослых и лиц с ослабленным иммунитетом. особенно с ВИЧ. Вирус проникает в кожу и образует твердые бугорки телесного цвета в форме пончика диаметром около 2–5 мм, в углубленных центрах которых находится белый творожистый материал.
Изучение клинического случая
30-летняя женщина поступила в отделение оральной медицины и диагностики для планового осмотра. В анамнезе выяснилось, что у нее были волдыри и зуд на руках с 3 до 4 лет. Она не лечилась. Прошлый стоматологический анамнез не имел значения. Семейный анамнез показал, что она была замужем с 5 лет, и у ее супруга таких повреждений не было. Общий медицинский осмотр выявил красновато-розовые полупрозрачные папулы на коже обеих рук, заполненные жидкостью, примерно овальной формы размером примерно 2–3 мм.При пальпации они были мягкими по консистенции, несжимаемыми и беспорядочно распределенными. Не было истории поверхностных разрядов или изменения их размера. На других участках тела таких повреждений не было. Было рекомендовано провести плановые исследования крови вместе с вестерн-блоттингом, и у пациента был обнаружен отрицательный результат на ВИЧ. Гистопатология выявила гипергранулез и характерные тельца моллюсков. На основании истории болезни и клинических данных был поставлен рабочий диагноз MC, который подтверждался наличием тел моллюска в гистопатологическом отчете (A – C).
(A – C) (A) Дополнительный оральный профиль пациента. (B) Гистопатологический вид, показывающий гипергранулез и характерные тельца моллюска. (C) Красновато-розовые, овальные, полупрозрачные папулы размером 2–3 мм, видимые на коже рук.
Дифференциальный диагноз
У пациентов с ослабленным иммунитетом дифференциальная диагностика болезни, вызванной вирусом контагиозного моллюска (MCV), может включать:
Лечение
Лечение зависит от клинической картины болезни.
У маленьких иммунокомпетентных детей не следует прибегать к агрессивному лечению, поскольку оно вызывает рубцевание. Вместо этого, постоянное наложение хирургической ленты на каждое поражение после купания может дать лучшие результаты.
Если поражение ограничено и ребенок готов к сотрудничеству, другими методами лечения являются легкая криотерапия, применение трихлоруксусной кислоты или выскабливание. Применение крема с эвтектической смесью местных анестетиков (EMLA) за 1 час до любого болезненного лечения может еще больше облегчить страдание.Также можно использовать местный 5% нитрит натрия с салициловой кислотой.
У взрослых с поражением гениталий наиболее эффективным методом удаления является выскабливание или криотерапия. В обязательном порядке следует проводить скрининг на наличие других возможных сопутствующих заболеваний, передаваемых половым путем (ЗППП).
Исход и наблюдение
Прогноз был хорошим, единственным возможным осложнением была временная диспигментация.
Обсуждение
MC было впервые описано в медицинской литературе в 1817 году.Его вирусную этиологию установил Юлиусберг. 1 Революционный прорыв произошел в 1996 году, когда был секвенирован геном этого канцерогенного вируса. Это вызвано MCV семейства Poxviridae, крупнейшим повреждающим вирусом человека. 2
Имеет круглую или прямоугольную форму. Его геном содержится в линейном двухцепочечном сегменте ДНК, кодирующем антиоксидантный селенопротеин (MC066L), который поглощает активные метаболиты кислорода, тем самым защищая клетки от повреждения ультрафиолетом и перекисью.Вирус поражает кератиноциты эпидермиса, и репликация вируса происходит в цитоплазме этих клеток. Эта инфекция приводит к значительной потере протеин-положительных дендритных клеток S-100 в средних и верхних слоях вышележащего эпидермиса, что вызывает локальную модуляцию цитокинов и уменьшение количества клеток Лангерганса. 3 4 Поксвирусы используют цитоскелет микротрубочек в цитоплазме эукариотических клеток для перемещения в человеческую клетку-хозяин во время установления инфекции и для облегчения дальнейшего распространения вирусной инфекции. 5
MC вызывается до четырех близкородственных типов поксвирусов, MCV 1–4 и их вариантов. Хотя доля инфекций, вызванных различными типами, варьируется в зависимости от географического положения, во всем мире наиболее распространены инфекции MCV 1. У маленьких детей практически все инфекции вызываются MCV 1. Нет различий в анатомической области изоляции в зависимости от типа заражения. У пациентов, инфицированных ВИЧ, MCV 2 вызывает большинство инфекций. Чаще всего страдают три группы людей: маленькие дети, сексуально активные взрослые и люди с ослабленным иммунитетом, особенно с ВИЧ.MC в основном передается при прямом контакте кожи с кожей через влажную кожу. Бассейны обычно поражаются инфекцией.
MC характеризуется появлением в местах инокуляции вируса круглой, блестящей, полупрозрачной папулы плотной эластичной консистенции с гладкой поверхностью, четкой границей и характерной вогнутостью, видимой в центре. Цвет варьируется от телесно-розового до темно-красного с фиолетовым оттенком. Они не склонны к группированию или смешиванию, но могут смешиваться, образуя большое округлое поражение (гигантский моллюск).При нажатии на папулу MC пинцетом удаляется масса сердцевины из центральной части. Раздраженные поражения могут покрыться коркой, даже пустулезной, имитирующей вторичные бактериальные инфекции. Это может произойти самопроизвольно. Поражения, которые прорываются в дерму, могут вызвать выраженную гнойно-воспалительную реакцию, напоминающую абсцесс. 6
Дерматит вокруг поражения обычно предвещает исчезновение этого поражения. Поражения чаще возникают на лице, туловище и конечностях. Поражения половых органов являются частью более широкого распространения, встречаются примерно в 10% детских случаев.У взрослых MC передается половым путем, и другие ЗППП могут сосуществовать. Обычные участки — нижняя часть живота, верхняя часть бедер и стержень полового члена у мужчин. Поражение слизистой оболочки наблюдается редко. Иммуносупрессия, либо иммуносупрессия Т-клеток (ВИЧ, саркоидоз и злокачественные новообразования), либо аномальный кожный иммунитет (атопический дерматит) предрасполагают человека к инфекции. Примерно в 10% поражений присутствует экзематозная реакция. Кольцевидная эритема центрифугирования также может быть связана. Изоморфный феномен — обычная особенность этих поражений.
Гистопатологическое исследование выявляет поражения фолликулярного эпителия. Поражение акантотическое, чашевидное. В цитоплазме колючих клеток образуются многочисленные маленькие эозинофильные, а затем и базофильные тельца включения, называемые тельцами моллюска или тельцами Хендерсона-Патерсона. В конце концов, их масса сжимает ядро в сторону клетки. В полностью развитом поражении каждая долька впадает в центральный кратер. Характерные кирпичные частицы поксвируса видны при электронной микроскопии в эпидермисе.
Хотя поражения ротовой полости обычно не видны, но, как сообщают Кнапп и Уохара, а также Свон и его коллеги, эти поражения проявляются в виде небольших множественных белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс, разбросанных по всей поверхности. или диффузно с поражением тыльной стороны языка, слизистой оболочки щек, неба, десен или альвеолярного гребня. 7
Эта инфекция распространяется при прямом контакте кожи с кожей, особенно при царапании очага поражения.Любой, кто контактирует кожа к коже с инфицированным человеком, подвергается риску заражения, и это может быть более серьезным среди людей с более слабой иммунной системой. Таким образом, пациентам следует рекомендовать не делиться полотенцами с другими членами семьи и принимать надлежащие меры защиты (например, носить перчатки) при обследовании таких пациентов.
Таким образом, стоматологи могут сыграть ключевую роль в диагностике и лечении таких случаев в своей повседневной клинической практике, собирая подробную историю болезни и внимательно наблюдая во время обследования.
Очки обучения
Molluscum contagiosum (MC) — вирусное заболевание, которое распространяется при прямом контакте кожи с кожей. Он может присутствовать в полости рта в виде белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс. При обследовании этих пациентов стоматологи должны принять надлежащие меры защиты и искать связанные с ними кожные поражения. Подводя итог, этот документ направлен на повышение осведомленности об этой болезни среди стоматологов.
Для стоматолога важно диагностировать MC, потому что:
Помимо кожного заболевания, он проявляется такими оральными проявлениями, которые нелегко отличить от других заболеваний.
Боль не является обычным признаком этого заболевания, поэтому в большинстве случаев ее диагноз ставится случайно во время планового осмотра при посещении стоматолога.
По мере того, как поражения распространяются по линиям царапин (изоморфные явления / феномены Кебнера), ранняя диагностика стоматологом и направление к дерматологу могут остановить дальнейшее прогрессирование заболевания.
Поскольку болезнь распространяется через контакт с инфицированным человеком (заболевание, передающееся половым путем) или зараженными предметами (полотенца, губки, салоны красоты и плавательные ванны), стоматолог может распространять информацию о течении болезни и способах профилактики среди пациентов.
Базовые знания об этом заболевании и принятие защитных мер (ношение перчаток) также могут помочь стоматологам от заражения.
Примечания
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Провенанс и экспертная оценка: Не введен в эксплуатацию; внешняя экспертная оценка.
Список литературы
1. Юлиусберг М. Zur Kenntnis des virus des Molluscum contagiosum. Dtsch Med Wochenschr 1905; 2013: 1598–9 [Google Scholar] 2. Myskowski PL. Контагиозный моллюск. Новые идеи, новые направления. Арка Дерматол 1997; 2013: 1039–41 [PubMed] [Google Scholar] 3. Смит К.Дж., Йегер Дж., Скелтон Х. Контагиозный моллюск: клинический, гистопатологический и иммуногистохимический спектр.Int J Dermatol 1999; 2013: 664–72 [PubMed] [Google Scholar] 4. Вера-Семпере Ф.Дж., Рубио Л, Массманян А. Подсчет и площади S-100-положительных эпидермальных дендритных клеток у атипичного контагиозного моллюска у ВИЧ-положительных пациентов. Гистол гистопатол 2001; 2013: 45–51 [PubMed] [Google Scholar] 5. Ploubidou A, Moreau V, Ashman K и др. Инфекция вируса осповакцины нарушает организацию микротрубочек и функцию центросом. EMBO J 2000; 2013: 3932–44 [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Вирусные заболевания. В: Джеймс У.Д., Бергер Т.Г., Элстон Д.М.Кожные заболевания Эндрюса. Клиническая дерматология. 10-е изд Канада: публикация Сондерса, 2006: 394–7 [Google Scholar] 7. Контагиозный моллюск. В: Кумар Б., Гупта С. Инфекции, передающиеся половым путем. 1-е изд Нью-Дели, Индия: Elsevier India, 2005: 225–29. [Google Scholar]отчет по одному делу с обзором
BMJ Case Rep. 2013; 2013: bcr2013008744.
История болезни
Кафедра стоматологической медицины и радиологии, Стоматологический колледж Котивала, Морадабад, Уттар-Прадеш, Индия
Эта статья цитируется в других статьях в PMC.Реферат
Molluscum contagiosum — распространенное заболевание кожи и слизистых оболочек вирусного происхождения, вызываемое вирусом molluscum contagiosum (MCV) из семейства поксвирусов. С искоренением оспы MCV в настоящее время является единственным членом семейства поксвирусов, вызывающим серьезные заболевания у людей. Хотя о нем часто сообщают, его необычная клиническая картина делает его диагностику сложной задачей. Мы обсуждаем случай контагиозного моллюска у 30-летней женщины вместе с обзором этиологии, гистопатологии и различных возможных методов лечения.
Общие сведения
Контагиозный моллюск (МК) — это поверхностная локализованная кожная инфекция. Заражение вируса происходит в результате контакта с инфицированными людьми или зараженными предметами и источниками, такими как полотенца, губки, бассейны, общественные бани, инструменты для татуировок, спортивное оборудование, инструменты, используемые в салонах красоты, и в основном поражает маленьких детей, сексуально активных взрослых и лиц с ослабленным иммунитетом. особенно с ВИЧ. Вирус проникает в кожу и образует твердые бугорки телесного цвета в форме пончика диаметром около 2–5 мм, в углубленных центрах которых находится белый творожистый материал.
Изучение клинического случая
30-летняя женщина поступила в отделение оральной медицины и диагностики для планового осмотра. В анамнезе выяснилось, что у нее были волдыри и зуд на руках с 3 до 4 лет. Она не лечилась. Прошлый стоматологический анамнез не имел значения. Семейный анамнез показал, что она была замужем с 5 лет, и у ее супруга таких повреждений не было. Общий медицинский осмотр выявил красновато-розовые полупрозрачные папулы на коже обеих рук, заполненные жидкостью, примерно овальной формы размером примерно 2–3 мм.При пальпации они были мягкими по консистенции, несжимаемыми и беспорядочно распределенными. Не было истории поверхностных разрядов или изменения их размера. На других участках тела таких повреждений не было. Было рекомендовано провести плановые исследования крови вместе с вестерн-блоттингом, и у пациента был обнаружен отрицательный результат на ВИЧ. Гистопатология выявила гипергранулез и характерные тельца моллюсков. На основании истории болезни и клинических данных был поставлен рабочий диагноз MC, который подтверждался наличием тел моллюска в гистопатологическом отчете (A – C).
(A – C) (A) Дополнительный оральный профиль пациента. (B) Гистопатологический вид, показывающий гипергранулез и характерные тельца моллюска. (C) Красновато-розовые, овальные, полупрозрачные папулы размером 2–3 мм, видимые на коже рук.
Дифференциальный диагноз
У пациентов с ослабленным иммунитетом дифференциальная диагностика болезни, вызванной вирусом контагиозного моллюска (MCV), может включать:
Лечение
Лечение зависит от клинической картины болезни.
У маленьких иммунокомпетентных детей не следует прибегать к агрессивному лечению, поскольку оно вызывает рубцевание. Вместо этого, постоянное наложение хирургической ленты на каждое поражение после купания может дать лучшие результаты.
Если поражение ограничено и ребенок готов к сотрудничеству, другими методами лечения являются легкая криотерапия, применение трихлоруксусной кислоты или выскабливание. Применение крема с эвтектической смесью местных анестетиков (EMLA) за 1 час до любого болезненного лечения может еще больше облегчить страдание.Также можно использовать местный 5% нитрит натрия с салициловой кислотой.
У взрослых с поражением гениталий наиболее эффективным методом удаления является выскабливание или криотерапия. В обязательном порядке следует проводить скрининг на наличие других возможных сопутствующих заболеваний, передаваемых половым путем (ЗППП).
Исход и наблюдение
Прогноз был хорошим, единственным возможным осложнением была временная диспигментация.
Обсуждение
MC было впервые описано в медицинской литературе в 1817 году.Его вирусную этиологию установил Юлиусберг. 1 Революционный прорыв произошел в 1996 году, когда был секвенирован геном этого канцерогенного вируса. Это вызвано MCV семейства Poxviridae, крупнейшим повреждающим вирусом человека. 2
Имеет круглую или прямоугольную форму. Его геном содержится в линейном двухцепочечном сегменте ДНК, кодирующем антиоксидантный селенопротеин (MC066L), который поглощает активные метаболиты кислорода, тем самым защищая клетки от повреждения ультрафиолетом и перекисью.Вирус поражает кератиноциты эпидермиса, и репликация вируса происходит в цитоплазме этих клеток. Эта инфекция приводит к значительной потере протеин-положительных дендритных клеток S-100 в средних и верхних слоях вышележащего эпидермиса, что вызывает локальную модуляцию цитокинов и уменьшение количества клеток Лангерганса. 3 4 Поксвирусы используют цитоскелет микротрубочек в цитоплазме эукариотических клеток для перемещения в человеческую клетку-хозяин во время установления инфекции и для облегчения дальнейшего распространения вирусной инфекции. 5
MC вызывается до четырех близкородственных типов поксвирусов, MCV 1–4 и их вариантов. Хотя доля инфекций, вызванных различными типами, варьируется в зависимости от географического положения, во всем мире наиболее распространены инфекции MCV 1. У маленьких детей практически все инфекции вызываются MCV 1. Нет различий в анатомической области изоляции в зависимости от типа заражения. У пациентов, инфицированных ВИЧ, MCV 2 вызывает большинство инфекций. Чаще всего страдают три группы людей: маленькие дети, сексуально активные взрослые и люди с ослабленным иммунитетом, особенно с ВИЧ.MC в основном передается при прямом контакте кожи с кожей через влажную кожу. Бассейны обычно поражаются инфекцией.
MC характеризуется появлением в местах инокуляции вируса круглой, блестящей, полупрозрачной папулы плотной эластичной консистенции с гладкой поверхностью, четкой границей и характерной вогнутостью, видимой в центре. Цвет варьируется от телесно-розового до темно-красного с фиолетовым оттенком. Они не склонны к группированию или смешиванию, но могут смешиваться, образуя большое округлое поражение (гигантский моллюск).При нажатии на папулу MC пинцетом удаляется масса сердцевины из центральной части. Раздраженные поражения могут покрыться коркой, даже пустулезной, имитирующей вторичные бактериальные инфекции. Это может произойти самопроизвольно. Поражения, которые прорываются в дерму, могут вызвать выраженную гнойно-воспалительную реакцию, напоминающую абсцесс. 6
Дерматит вокруг поражения обычно предвещает исчезновение этого поражения. Поражения чаще возникают на лице, туловище и конечностях. Поражения половых органов являются частью более широкого распространения, встречаются примерно в 10% детских случаев.У взрослых MC передается половым путем, и другие ЗППП могут сосуществовать. Обычные участки — нижняя часть живота, верхняя часть бедер и стержень полового члена у мужчин. Поражение слизистой оболочки наблюдается редко. Иммуносупрессия, либо иммуносупрессия Т-клеток (ВИЧ, саркоидоз и злокачественные новообразования), либо аномальный кожный иммунитет (атопический дерматит) предрасполагают человека к инфекции. Примерно в 10% поражений присутствует экзематозная реакция. Кольцевидная эритема центрифугирования также может быть связана. Изоморфный феномен — обычная особенность этих поражений.
Гистопатологическое исследование выявляет поражения фолликулярного эпителия. Поражение акантотическое, чашевидное. В цитоплазме колючих клеток образуются многочисленные маленькие эозинофильные, а затем и базофильные тельца включения, называемые тельцами моллюска или тельцами Хендерсона-Патерсона. В конце концов, их масса сжимает ядро в сторону клетки. В полностью развитом поражении каждая долька впадает в центральный кратер. Характерные кирпичные частицы поксвируса видны при электронной микроскопии в эпидермисе.
Хотя поражения ротовой полости обычно не видны, но, как сообщают Кнапп и Уохара, а также Свон и его коллеги, эти поражения проявляются в виде небольших множественных белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс, разбросанных по всей поверхности. или диффузно с поражением тыльной стороны языка, слизистой оболочки щек, неба, десен или альвеолярного гребня. 7
Эта инфекция распространяется при прямом контакте кожи с кожей, особенно при царапании очага поражения.Любой, кто контактирует кожа к коже с инфицированным человеком, подвергается риску заражения, и это может быть более серьезным среди людей с более слабой иммунной системой. Таким образом, пациентам следует рекомендовать не делиться полотенцами с другими членами семьи и принимать надлежащие меры защиты (например, носить перчатки) при обследовании таких пациентов.
Таким образом, стоматологи могут сыграть ключевую роль в диагностике и лечении таких случаев в своей повседневной клинической практике, собирая подробную историю болезни и внимательно наблюдая во время обследования.
Очки обучения
Molluscum contagiosum (MC) — вирусное заболевание, которое распространяется при прямом контакте кожи с кожей. Он может присутствовать в полости рта в виде белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс. При обследовании этих пациентов стоматологи должны принять надлежащие меры защиты и искать связанные с ними кожные поражения. Подводя итог, этот документ направлен на повышение осведомленности об этой болезни среди стоматологов.
Для стоматолога важно диагностировать MC, потому что:
Помимо кожного заболевания, он проявляется такими оральными проявлениями, которые нелегко отличить от других заболеваний.
Боль не является обычным признаком этого заболевания, поэтому в большинстве случаев ее диагноз ставится случайно во время планового осмотра при посещении стоматолога.
По мере того, как поражения распространяются по линиям царапин (изоморфные явления / феномены Кебнера), ранняя диагностика стоматологом и направление к дерматологу могут остановить дальнейшее прогрессирование заболевания.
Поскольку болезнь распространяется через контакт с инфицированным человеком (заболевание, передающееся половым путем) или зараженными предметами (полотенца, губки, салоны красоты и плавательные ванны), стоматолог может распространять информацию о течении болезни и способах профилактики среди пациентов.
Базовые знания об этом заболевании и принятие защитных мер (ношение перчаток) также могут помочь стоматологам от заражения.
Примечания
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Провенанс и экспертная оценка: Не введен в эксплуатацию; внешняя экспертная оценка.
Список литературы
1. Юлиусберг М. Zur Kenntnis des virus des Molluscum contagiosum. Dtsch Med Wochenschr 1905; 2013: 1598–9 [Google Scholar] 2. Myskowski PL. Контагиозный моллюск. Новые идеи, новые направления. Арка Дерматол 1997; 2013: 1039–41 [PubMed] [Google Scholar] 3. Смит К.Дж., Йегер Дж., Скелтон Х. Контагиозный моллюск: клинический, гистопатологический и иммуногистохимический спектр.Int J Dermatol 1999; 2013: 664–72 [PubMed] [Google Scholar] 4. Вера-Семпере Ф.Дж., Рубио Л, Массманян А. Подсчет и площади S-100-положительных эпидермальных дендритных клеток у атипичного контагиозного моллюска у ВИЧ-положительных пациентов. Гистол гистопатол 2001; 2013: 45–51 [PubMed] [Google Scholar] 5. Ploubidou A, Moreau V, Ashman K и др. Инфекция вируса осповакцины нарушает организацию микротрубочек и функцию центросом. EMBO J 2000; 2013: 3932–44 [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Вирусные заболевания. В: Джеймс У.Д., Бергер Т.Г., Элстон Д.М.Кожные заболевания Эндрюса. Клиническая дерматология. 10-е изд Канада: публикация Сондерса, 2006: 394–7 [Google Scholar] 7. Контагиозный моллюск. В: Кумар Б., Гупта С. Инфекции, передающиеся половым путем. 1-е изд Нью-Дели, Индия: Elsevier India, 2005: 225–29. [Google Scholar]отчет по одному делу с обзором
BMJ Case Rep. 2013; 2013: bcr2013008744.
История болезни
Кафедра стоматологической медицины и радиологии, Стоматологический колледж Котивала, Морадабад, Уттар-Прадеш, Индия
Эта статья цитируется в других статьях в PMC.Реферат
Molluscum contagiosum — распространенное заболевание кожи и слизистых оболочек вирусного происхождения, вызываемое вирусом molluscum contagiosum (MCV) из семейства поксвирусов. С искоренением оспы MCV в настоящее время является единственным членом семейства поксвирусов, вызывающим серьезные заболевания у людей. Хотя о нем часто сообщают, его необычная клиническая картина делает его диагностику сложной задачей. Мы обсуждаем случай контагиозного моллюска у 30-летней женщины вместе с обзором этиологии, гистопатологии и различных возможных методов лечения.
Общие сведения
Контагиозный моллюск (МК) — это поверхностная локализованная кожная инфекция. Заражение вируса происходит в результате контакта с инфицированными людьми или зараженными предметами и источниками, такими как полотенца, губки, бассейны, общественные бани, инструменты для татуировок, спортивное оборудование, инструменты, используемые в салонах красоты, и в основном поражает маленьких детей, сексуально активных взрослых и лиц с ослабленным иммунитетом. особенно с ВИЧ. Вирус проникает в кожу и образует твердые бугорки телесного цвета в форме пончика диаметром около 2–5 мм, в углубленных центрах которых находится белый творожистый материал.
Изучение клинического случая
30-летняя женщина поступила в отделение оральной медицины и диагностики для планового осмотра. В анамнезе выяснилось, что у нее были волдыри и зуд на руках с 3 до 4 лет. Она не лечилась. Прошлый стоматологический анамнез не имел значения. Семейный анамнез показал, что она была замужем с 5 лет, и у ее супруга таких повреждений не было. Общий медицинский осмотр выявил красновато-розовые полупрозрачные папулы на коже обеих рук, заполненные жидкостью, примерно овальной формы размером примерно 2–3 мм.При пальпации они были мягкими по консистенции, несжимаемыми и беспорядочно распределенными. Не было истории поверхностных разрядов или изменения их размера. На других участках тела таких повреждений не было. Было рекомендовано провести плановые исследования крови вместе с вестерн-блоттингом, и у пациента был обнаружен отрицательный результат на ВИЧ. Гистопатология выявила гипергранулез и характерные тельца моллюсков. На основании истории болезни и клинических данных был поставлен рабочий диагноз MC, который подтверждался наличием тел моллюска в гистопатологическом отчете (A – C).
(A – C) (A) Дополнительный оральный профиль пациента. (B) Гистопатологический вид, показывающий гипергранулез и характерные тельца моллюска. (C) Красновато-розовые, овальные, полупрозрачные папулы размером 2–3 мм, видимые на коже рук.
Дифференциальный диагноз
У пациентов с ослабленным иммунитетом дифференциальная диагностика болезни, вызванной вирусом контагиозного моллюска (MCV), может включать:
Лечение
Лечение зависит от клинической картины болезни.
У маленьких иммунокомпетентных детей не следует прибегать к агрессивному лечению, поскольку оно вызывает рубцевание. Вместо этого, постоянное наложение хирургической ленты на каждое поражение после купания может дать лучшие результаты.
Если поражение ограничено и ребенок готов к сотрудничеству, другими методами лечения являются легкая криотерапия, применение трихлоруксусной кислоты или выскабливание. Применение крема с эвтектической смесью местных анестетиков (EMLA) за 1 час до любого болезненного лечения может еще больше облегчить страдание.Также можно использовать местный 5% нитрит натрия с салициловой кислотой.
У взрослых с поражением гениталий наиболее эффективным методом удаления является выскабливание или криотерапия. В обязательном порядке следует проводить скрининг на наличие других возможных сопутствующих заболеваний, передаваемых половым путем (ЗППП).
Исход и наблюдение
Прогноз был хорошим, единственным возможным осложнением была временная диспигментация.
Обсуждение
MC было впервые описано в медицинской литературе в 1817 году.Его вирусную этиологию установил Юлиусберг. 1 Революционный прорыв произошел в 1996 году, когда был секвенирован геном этого канцерогенного вируса. Это вызвано MCV семейства Poxviridae, крупнейшим повреждающим вирусом человека. 2
Имеет круглую или прямоугольную форму. Его геном содержится в линейном двухцепочечном сегменте ДНК, кодирующем антиоксидантный селенопротеин (MC066L), который поглощает активные метаболиты кислорода, тем самым защищая клетки от повреждения ультрафиолетом и перекисью.Вирус поражает кератиноциты эпидермиса, и репликация вируса происходит в цитоплазме этих клеток. Эта инфекция приводит к значительной потере протеин-положительных дендритных клеток S-100 в средних и верхних слоях вышележащего эпидермиса, что вызывает локальную модуляцию цитокинов и уменьшение количества клеток Лангерганса. 3 4 Поксвирусы используют цитоскелет микротрубочек в цитоплазме эукариотических клеток для перемещения в человеческую клетку-хозяин во время установления инфекции и для облегчения дальнейшего распространения вирусной инфекции. 5
MC вызывается до четырех близкородственных типов поксвирусов, MCV 1–4 и их вариантов. Хотя доля инфекций, вызванных различными типами, варьируется в зависимости от географического положения, во всем мире наиболее распространены инфекции MCV 1. У маленьких детей практически все инфекции вызываются MCV 1. Нет различий в анатомической области изоляции в зависимости от типа заражения. У пациентов, инфицированных ВИЧ, MCV 2 вызывает большинство инфекций. Чаще всего страдают три группы людей: маленькие дети, сексуально активные взрослые и люди с ослабленным иммунитетом, особенно с ВИЧ.MC в основном передается при прямом контакте кожи с кожей через влажную кожу. Бассейны обычно поражаются инфекцией.
MC характеризуется появлением в местах инокуляции вируса круглой, блестящей, полупрозрачной папулы плотной эластичной консистенции с гладкой поверхностью, четкой границей и характерной вогнутостью, видимой в центре. Цвет варьируется от телесно-розового до темно-красного с фиолетовым оттенком. Они не склонны к группированию или смешиванию, но могут смешиваться, образуя большое округлое поражение (гигантский моллюск).При нажатии на папулу MC пинцетом удаляется масса сердцевины из центральной части. Раздраженные поражения могут покрыться коркой, даже пустулезной, имитирующей вторичные бактериальные инфекции. Это может произойти самопроизвольно. Поражения, которые прорываются в дерму, могут вызвать выраженную гнойно-воспалительную реакцию, напоминающую абсцесс. 6
Дерматит вокруг поражения обычно предвещает исчезновение этого поражения. Поражения чаще возникают на лице, туловище и конечностях. Поражения половых органов являются частью более широкого распространения, встречаются примерно в 10% детских случаев.У взрослых MC передается половым путем, и другие ЗППП могут сосуществовать. Обычные участки — нижняя часть живота, верхняя часть бедер и стержень полового члена у мужчин. Поражение слизистой оболочки наблюдается редко. Иммуносупрессия, либо иммуносупрессия Т-клеток (ВИЧ, саркоидоз и злокачественные новообразования), либо аномальный кожный иммунитет (атопический дерматит) предрасполагают человека к инфекции. Примерно в 10% поражений присутствует экзематозная реакция. Кольцевидная эритема центрифугирования также может быть связана. Изоморфный феномен — обычная особенность этих поражений.
Гистопатологическое исследование выявляет поражения фолликулярного эпителия. Поражение акантотическое, чашевидное. В цитоплазме колючих клеток образуются многочисленные маленькие эозинофильные, а затем и базофильные тельца включения, называемые тельцами моллюска или тельцами Хендерсона-Патерсона. В конце концов, их масса сжимает ядро в сторону клетки. В полностью развитом поражении каждая долька впадает в центральный кратер. Характерные кирпичные частицы поксвируса видны при электронной микроскопии в эпидермисе.
Хотя поражения ротовой полости обычно не видны, но, как сообщают Кнапп и Уохара, а также Свон и его коллеги, эти поражения проявляются в виде небольших множественных белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс, разбросанных по всей поверхности. или диффузно с поражением тыльной стороны языка, слизистой оболочки щек, неба, десен или альвеолярного гребня. 7
Эта инфекция распространяется при прямом контакте кожи с кожей, особенно при царапании очага поражения.Любой, кто контактирует кожа к коже с инфицированным человеком, подвергается риску заражения, и это может быть более серьезным среди людей с более слабой иммунной системой. Таким образом, пациентам следует рекомендовать не делиться полотенцами с другими членами семьи и принимать надлежащие меры защиты (например, носить перчатки) при обследовании таких пациентов.
Таким образом, стоматологи могут сыграть ключевую роль в диагностике и лечении таких случаев в своей повседневной клинической практике, собирая подробную историю болезни и внимательно наблюдая во время обследования.
Очки обучения
Molluscum contagiosum (MC) — вирусное заболевание, которое распространяется при прямом контакте кожи с кожей. Он может присутствовать в полости рта в виде белых или розовых узелков, которые увеличиваются, разрастаются и сливаются или появляются в виде папилломатозных луковичных масс. При обследовании этих пациентов стоматологи должны принять надлежащие меры защиты и искать связанные с ними кожные поражения. Подводя итог, этот документ направлен на повышение осведомленности об этой болезни среди стоматологов.
Для стоматолога важно диагностировать MC, потому что:
Помимо кожного заболевания, он проявляется такими оральными проявлениями, которые нелегко отличить от других заболеваний.
Боль не является обычным признаком этого заболевания, поэтому в большинстве случаев ее диагноз ставится случайно во время планового осмотра при посещении стоматолога.
По мере того, как поражения распространяются по линиям царапин (изоморфные явления / феномены Кебнера), ранняя диагностика стоматологом и направление к дерматологу могут остановить дальнейшее прогрессирование заболевания.
Поскольку болезнь распространяется через контакт с инфицированным человеком (заболевание, передающееся половым путем) или зараженными предметами (полотенца, губки, салоны красоты и плавательные ванны), стоматолог может распространять информацию о течении болезни и способах профилактики среди пациентов.
Базовые знания об этом заболевании и принятие защитных мер (ношение перчаток) также могут помочь стоматологам от заражения.
Примечания
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Провенанс и экспертная оценка: Не введен в эксплуатацию; внешняя экспертная оценка.
Список литературы
1. Юлиусберг М. Zur Kenntnis des virus des Molluscum contagiosum. Dtsch Med Wochenschr 1905; 2013: 1598–9 [Google Scholar] 2. Myskowski PL. Контагиозный моллюск. Новые идеи, новые направления. Арка Дерматол 1997; 2013: 1039–41 [PubMed] [Google Scholar] 3. Смит К.Дж., Йегер Дж., Скелтон Х. Контагиозный моллюск: клинический, гистопатологический и иммуногистохимический спектр.Int J Dermatol 1999; 2013: 664–72 [PubMed] [Google Scholar] 4. Вера-Семпере Ф.Дж., Рубио Л, Массманян А. Подсчет и площади S-100-положительных эпидермальных дендритных клеток у атипичного контагиозного моллюска у ВИЧ-положительных пациентов. Гистол гистопатол 2001; 2013: 45–51 [PubMed] [Google Scholar] 5. Ploubidou A, Moreau V, Ashman K и др. Инфекция вируса осповакцины нарушает организацию микротрубочек и функцию центросом. EMBO J 2000; 2013: 3932–44 [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Вирусные заболевания. В: Джеймс У.Д., Бергер Т.Г., Элстон Д.М.Кожные заболевания Эндрюса. Клиническая дерматология. 10-е изд Канада: публикация Сондерса, 2006: 394–7 [Google Scholar] 7. Контагиозный моллюск. В: Кумар Б., Гупта С. Инфекции, передающиеся половым путем. 1-е изд Нью-Дели, Индия: Elsevier India, 2005: 225–29. [Google Scholar]Molluscum Contagiosum | Johns Hopkins Medicine
Что такое контагиозный моллюск?
Контагиозный моллюск — вирусное заболевание кожи. Он вызывает на коже небольшие розовые или телесные бугорки.Это не опасно и обычно не имеет других симптомов. Вирус находится внутри шишек и является умеренно заразным. Эти неровности обычно проходят в течение длительного периода времени.
Что вызывает контагиозный моллюск?
Контагиозный моллюск вызывается вирусом под названием поксвирус. Чаще всего встречается у детей и подростков, хотя может поражать и взрослых. Вирус обычно передается через кожный контакт с инфицированным человеком. Люди с ослабленной иммунной системой, маленькие дети и люди, живущие в теплом влажном климате, менее устойчивы к контагиозному моллюску.
Каковы симптомы контагиозного моллюска?
Шишки маленькие и обычно розового или телесного цвета. В конце концов, неровности имеют тенденцию к развитию небольшого углубления в центре. Поражения могут образовываться по отдельности, группами или скоплениями. Они не вредны, но могут вызвать некоторые косметические проблемы у человека, если появятся на лице или других видимых участках.
Как диагностируется контагиозный моллюск?
Контагиозный моллюск обычно диагностируется на основании истории болезни и физического осмотра.Поражения уникальны и обычно диагностируются при физическом осмотре. Дополнительные тесты обычно не назначаются, хотя иногда ваш лечащий врач может захотеть выполнить биопсию кожи, чтобы подтвердить диагноз.
Лечение контагиозного моллюска
Специфическое лечение контагиозного моллюска обсудит с вами ваш лечащий врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Степень условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
В большинстве случаев поражения заживают без лечения в течение 6–12 месяцев.Вирус может сохраняться до 4 лет и может оставлять шрамы. Лучший способ избежать этого заболевания — соблюдать правила гигиены. Например, не трогайте и не царапайте свою (или чужую) кожу. Всегда соблюдайте правила гигиены при мытье рук. Дополнительные варианты лечения могут включать:
Удаление поражений с помощью криотерапии (замораживания), небольшого лезвия, электрических искр или лазера
Использование лекарственных средств местного действия (для ускорения рассасывания поражений)
Контагиозный моллюск | Дерматология | JAMA дерматология
Molluscum contagiosum — это распространенная вирусная инфекция, которая вызывает небольшие неровности на коже.
Моллюск чаще встречается у здоровых детей. Вирус моллюска может передаваться другим людям при прямом контакте кожа к коже с неровностями, а также к другим участкам собственной кожи пациента («автоинокуляция») посредством царапин или растираний. Он также может передаваться при контакте с предметом (например, полотенцем, спортивным ковриком, бритвой), на который попадает вирус, потирая неровности. Моллюск, который развивается у подростков и взрослых, может быть вызван сексуальной активностью. Вирус моллюска поражает только поверхность тела и никогда не распространяется внутри.
Шишки моллюска обычно появляются через 2–6 недель после заражения вирусом. Состояние длится от нескольких месяцев до нескольких лет, в среднем около 1 года. За это время некоторые неровности могут исчезнуть сами по себе, а могут появиться новые.
Поражения моллюска начинаются с куполообразных блестящих бугорков с центральной ямкой или беловатой «сердцевиной». Они от розового до телесного цвета и размером с ластик от булавки до карандаша.Моллюск может образоваться на любом участке кожи, кроме ладоней и подошв. Обычные участки — шея, подмышки, боковые стороны груди, бедра, ягодицы, гениталии и лицо. Количество шишек колеблется от 1 до десятков, и часто они сгруппированы вместе.
Кожа вокруг моллюска может стать розовой, шероховатой и зудящей. Эта реакция, похожая на экзему, может привести к расчесыванию, что может привести к распространению вируса. Сами бугорки моллюска могут стать красными и опухшими, иногда образуя гнойные прыщики.Обычно это хороший признак того, что иммунная система борется с вирусом и начинает избавляться от инфекции. Когда неровности моллюска проходят, они могут оставлять розово-пурпурные или белые пятна, которые со временем исчезают.
Врачи обычно могут распознать моллюск по коже. Иногда для подтверждения диагноза проводят соскоб или биопсию.
Поскольку моллюск очищается сам по себе в течение нескольких месяцев или нескольких лет, лечение не требуется, если неровности не вызывают беспокойства.Нет причин удерживать детей дома от детских садов или школ. Подавляющее большинство людей с моллюском, даже с множеством стойких шишек, имеют нормальную иммунную систему. Однако у пациентов с иммунными нарушениями могут быть тяжелые инфекции.
Для предотвращения вирусного распространения:
Избегайте царапин и повреждений неровностей.
Если есть зудящая сыпь или экзема, применяйте местные стероиды (безрецептурный гидрокортизон или по рецепту) ежедневно в течение 1-2 недель.
Избегайте совместного использования полотенец и контакта кожи с кожей во время купания с братьями и сестрами.
Избегайте бритья или полового контакта с участками, покрытыми моллюском.
Если требуется лечение детей, обычным способом лечения в кабинете врача является кантаридин («сок волдыря»). Наносится на отдельные неровности и смывается через 2–4 часа; Затем образуются пузыри, заполненные жидкостью, и в идеале шишки исчезают по мере заживления волдырей. Офисный «кюретаж» или соскабливание шишек моллюска и замораживание шишек жидким азотом чаще проводят у детей старшего возраста, подростков и взрослых.Иногда полезно домашнее использование кремов, раздражающих поверхность шишек.
Раздел коробки Ref IDДля получения дополнительной информации
Чтобы найти эту и другие страницы пациентов JAMA Dermatology , перейдите по ссылке на страницу пациента на веб-сайте JAMA Dermatology по адресу http://www.jamaderm.com.
Исправление: Эта статья была исправлена 9 октября 2019 г., чтобы уточнить функцию кремов для кожи, используемых в домашних условиях.
Раскрытие информации о конфликте интересов: Не сообщалось.
.
