Коклюш. Симптомы, диагностика, лечение
Коклюш — очень заразное инфекционное заболевание дыхательных путей. У большинства пациентов он проявляется чрезвычайно сильным кашлем, после которого следует резкий спазматический вдох, сопровождающийся так называемой репризой (высоким звуком, похожим на крик петуха). Кашель не только имеет большую интенсивность, но и необычайную продолжительность, его иногда называют «стодневным кашлем».
До того, как была разработана вакцина, коклюш считался детским заболеванием, и поражал детей любого возраста. В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен поствакцинальный иммунитет. Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша.
Имеющиеся в наличии вакцины делятся на цельноклеточные и бесклеточные, но все они предназначены лишь для детей дошкольного возраста.
Симптомы коклюша
С момента заражения коклюшем, до возникновения первых симптомов болезни, проходит обычно от семи до десяти суток. Первые проявления довольно легкие, и чаще всего их невозможно отличить от легкой простуды (ОРВИ):
- Насморк Заложенность носа Покраснение глаз и слезотечение Невысокая лихорадка Кашель
Однако, в отличие от ОРВИ, эти симптомы длятся неделю или две, не имея тенденции к уменьшению. Напротив, спустя две недели, кашель резко усиливается, приобретая типичный спазматический характер.

Далеко не всегда приступы кашля при коклюше бывают такими типичными. Нередко, особенно у взрослых людей, коклюш проявляется лишь навязчивым сухим кашлем, от которого никак невозможно избавиться в течение нескольких месяцев.
Младенцы, болеющие коклюшем, могут не кашлять вовсе. Вместо этого они могут испытывать затруднения дыхания или временные остановки дыхания (апноэ).
Период спазматического кашля длится до 3 недель, а затем кашель начинает медленно утихать. До полного выздоровления может пройти 2-6 месяцев, причем каждая простуда, случившаяся в этот период с выздоравливающим человеком, может сопровождаться не обычным кашлем, а типичными коклюшными приступами.
длительные приступы кашля могут сопровождаться Рвотой,покраснением или посинением лица ,затруднением дыхания, или заметными паузами в дыхании ,спазматическим вдохом .
Причины возникновения коклюша
Коклюш вызывается бактерией, называемой бордетелла (Bordetella pertussis). Инфицированный человек распыляет эти бактерии вокруг себя во время кашля или чихания, и если зараженный воздух вдыхает человек, не имеющий иммунитета к коклюшу (не болевший и не вакцинированный), то он заражается и заболевает.
Наибольшему риску коклюша подвергаются лица, не получившие вакцины от коклюша, или вакцинированные более пяти лет назад: дети до 6 месяцев жизни и лица старше семи лет. Ребенка нельзя считать защищенным от коклюша, пока ему не введены, как минимум, три дозы вакцины.
Осложнения коклюша
У подро. В худшем случае у них могут развиваться такие осложнения, как:
- Перелом или трещины ребра
- Грыжи живота (паховая, пупочная, диафрагмальная)
- Кровоизлияния в склеры глаз, кожу, слизистые рта
У грудных детей, особенно у детей в возрасте до 6-ти месяцев, осложнения гораздо более вероятны, и могут включать в себя, Пневмонию ,Апноэ (длительные остановки дыхания), Обезвоживание или потеря веса из-за затруднений кормления, СудорогиПовреждение мозга (от гипоксии и/или чрезмерного давления) Поскольку младенцы и дети ясельного возраста подвергаются наибольшему риску осложнений от коклюша, нередко им требуется лечение в условиях стационара.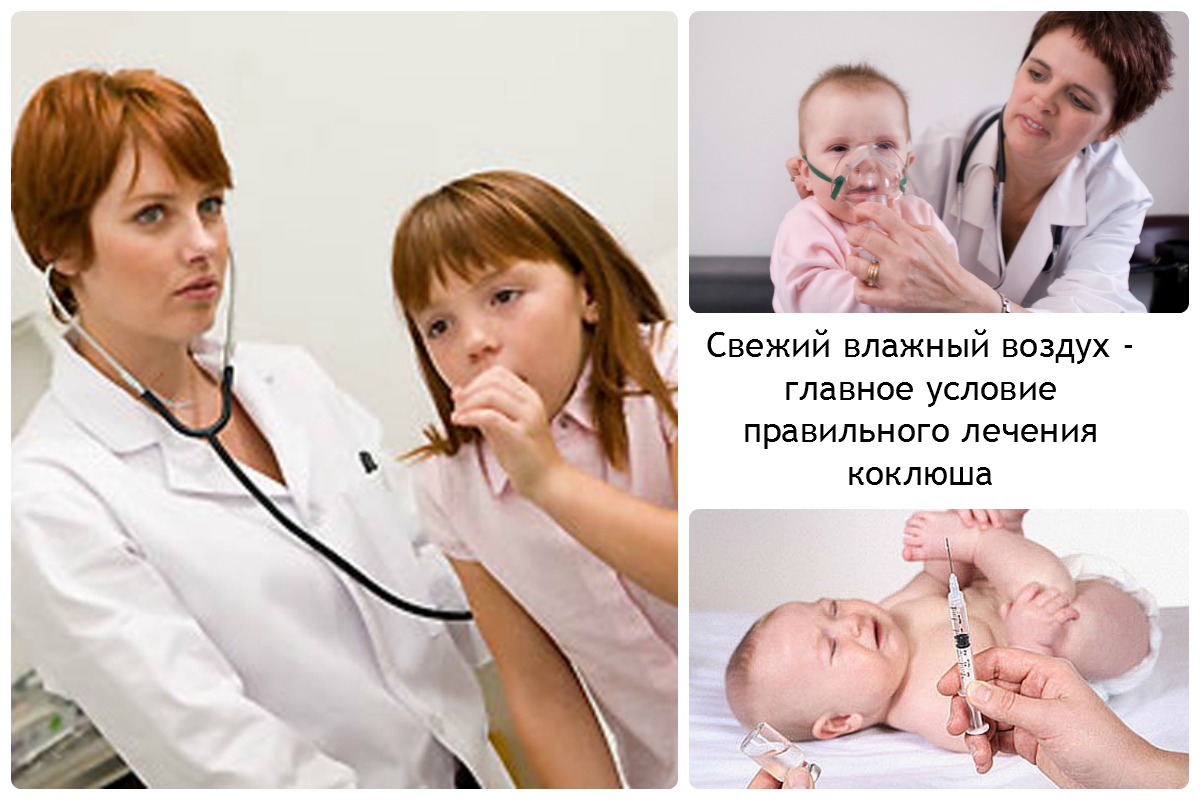
Диагностика коклюша
Диагностика коклюша в его ранних стадиях крайне сложна потому, что его симптомы схожи с другими частыми респираторными заболеваниями, такими как простуда, грипп или бронхит.
Иногда врач может диагностировать коклюш на основании одного лишь анамнеза (расспроса) и увидев один типичный приступ кашля.
В остальных случаях, врачу могут понадобиться специальные анализы:
- Посев из носоглотки на бордетеллу. Врач возьмет мазок из носоглотки (места, где нос, переходит в горло – позади и выше нёбного язычка). Он отправит этот мазок в бактериологическую лабораторию, где его проверят на наличие бордетеллы. Это самый надежный и достоверный способ подтвердить коклюш, однако эффективен он далеко не всегда. Взятие мазка можно проводить только до начала антибиотикотерапии и не позднее третьей недели от начала болезни.

- Общий анализ крови. Образец крови отправляется в клиническую лабораторию, где проверят ее состав и количество каждого вида клеток крови. Это общий тест, он дает врачу много полезной информации, но не способен сам по себе подтвердить или исключить коклюш.
- Анализы на выявления заболевания
мазок из зева для определения возбудителя Bordetella pertussis – актуален в первые 5–7 дня от начала заболевания;
кровь из вены на определение антител – IgA (появляются через 2,5–3 недели от начала заболевания), IgG (вырабатываются на 3-й неделе болезни) и IgM (обнаруживаются со 2-й недели), ;
мазок из носа или зева для определения возбудителя Bordetella pertussis методом ПЦР – можно проводить в 1-й месяц болезни.
- Рентгенограмма грудной клетки. Врач может назначить рентгенограмму, чтобы исключить пневмонию и плеврит, которые могут осложнять как сам коклюш, так и похожие на коклюш ОРВИ.
- Иммуноферментный анализ крови (ИФА на антитела к коклюшу). Это довольно неточный анализ, поскольку антитела могут появляться как на острую фазу коклюша, так и на вакцинацию, давно перенесенную болезнь, носительство бордетеллы или не появляться вовсе. Однако в некоторых ситуациях врачу все же может пригодиться этот анализ, как вспомогательный инструмент.
Лечение коклюша
Обычно, дети первого года жизни, заболевшие коклюшем, требуют госпитализации потому, что коклюш особенно опасен для этой возрастной группы , Лечение детей старшего возраста и взрослых людей, как правило, можно проводить в домашних условиях.
Лекарственные препараты для лечения коклюша
Антибиотики убивают бактерии, вызывающие коклюш, и в некоторых случаях ускоряют выздоровление.-Макролиды,Амоксиклав, Флемоксин солютаб, Членам семьи заболевшего могут быть назначены профилактические антибиотики. Больной коклюшем перестает выделять бордетеллу с кашлем сразу после окончания курса антибиотиков, или через 21 день от начала болезни (даже без всякого лечения). Поэтому нет никакой необходимости начинать антибиотики после этого срока, если у больного нет бактериальных осложнений (пневмонии и тд). Наибольшую эффективность антибиотики оказывают в инкубационном периоде, и до начала спазматического (самого тяжелого) периода – при этом они значительно облегчают или даже предотвращают развитие спазматического кашля. Но хитрость в том, что до спазматического периода почти невозможно догадаться, что пациент болен именно коклюшем. Поэтому антибиотики нужны не столько самому больному, сколько ближайшим членам его семьи.
Вторым большим плюсом антибиотикотерапии является то, что после ее проведения больной перестает выделять бордетеллу вокруг себя и заражать других людей, несмотря на то, что выраженный кашель будет беспокоить его еще много месяцев.
К сожалению, кашель при коклюше почти невозможно облегчить. Противокашлевые препараты на основе бутамирата, кодеина, декстраметорфана и тд часто применяются, но не доказали своей эффективности в строгих исследованиях.
Обычно больному назначаются длительные прогулки на свежем воздухе (не контактируя при этом с другими людьми!), положительные эмоции (особенно детям) и спокойный режим дня. Строго говоря, до сих пор у медицины нет других мер воздействия на естественное течение коклюша. Организм сам борется с этой инфекцией и выздоравливает, задача врачей – прервать распространение инфекции и своевременно выявлять и лечить осложнения коклюша.
Советы для больного
Побольше отдыхайте. Прохладная, темная и тихая спальня делает ночные приступы легче и реже, а сон больного человека – спокойнее.
- Пейте много жидкости. Вода, сок и супы являются оптимальным выбором. Особенно важно следить за признаками обезвоживания у детей, такими как сухие губы, плач без слез и редкие мочеиспускания.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, принимайте пищу почаще, но малыми объемами. Избегайте переедания.
- Очищайте воздух в доме. Почаще проветривайте, полностью исключите табачный дым, дым от камина, резкие химические запахи и тд.
- Предотвращайте распространение инфекции. Прикрывайте рот при кашле, постоянно и часто мойте руки; если вы должны быть в кругу незащищенных лиц — носите маску.
Профилактика коклюша
Лучший способ предотвратить коклюш – это вакцинация.-АКДС, Чаще всего врачи вводят вакцину, которая защищает не только от коклюша, но и дифтерии и столбняка – двух других тяжелых заболеваний. Первая доза такой вакцины вводится ребенку в возрасте 2-3 месяцев.
На российском рынке представлен ряд импортных комбинированных препаратов, которые содержат 4-5-6 вакцин в одном шприце (Инфанрикс гекса, Пентаксим, Тетраксим и тд), все они содержат бесклеточный коклюшный компонент.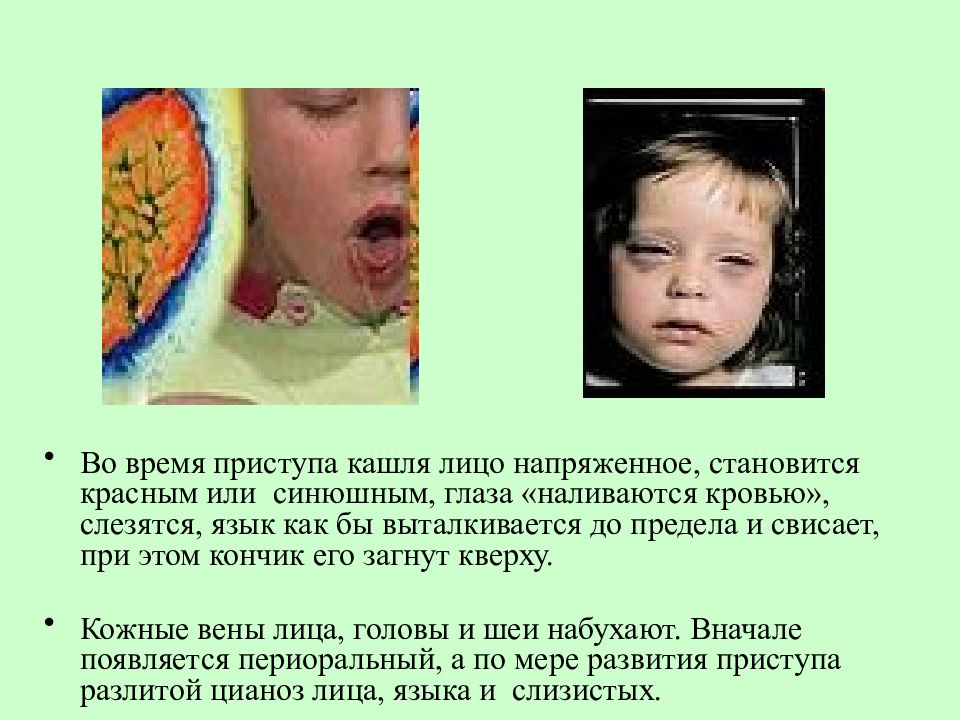 Это облегчает переносимость вакцины, но увеличивает ее стоимость. В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС. Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).Какую бы вакцину против коклюша Вы ни выбрали для своего ребенка, убедительно просим Вас не отказываться от нее совсем, и не затягивать вакцинацию своего ребенка. Коклюш – длительное, тяжелое, изнуряющее и иногда – смертельное заболевание. В нашей стране сохраняется неблагоприятная эпидемическая обстановка, и у каждого педиатра ежегодно бывает не один случай ребенка с коклюшем. Пожалуй, это самая частовстречающаяся инфекция, из тех, от которых защищает национальный календарь прививок, после гриппа. Не поддавайтесь панике, нагнетаемой антипрививочниками – она не имеет под собой рационального обоснования..
Это облегчает переносимость вакцины, но увеличивает ее стоимость. В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС. Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).Какую бы вакцину против коклюша Вы ни выбрали для своего ребенка, убедительно просим Вас не отказываться от нее совсем, и не затягивать вакцинацию своего ребенка. Коклюш – длительное, тяжелое, изнуряющее и иногда – смертельное заболевание. В нашей стране сохраняется неблагоприятная эпидемическая обстановка, и у каждого педиатра ежегодно бывает не один случай ребенка с коклюшем. Пожалуй, это самая частовстречающаяся инфекция, из тех, от которых защищает национальный календарь прививок, после гриппа. Не поддавайтесь панике, нагнетаемой антипрививочниками – она не имеет под собой рационального обоснования..
Врач — инфекционист
УЗ «22-я городская поликлиника» Криницына М.Г.
Лабораторная диагностика коклюша — сдать анализы в СЗЦДМ
Коклюш — патология инфекционного генеза, которая чаще встречается у детей. Заболевание обладает специфической симптоматикой и требует соответствующего лечения. Патогенез болезни заключается в нарушении дыхательной функции, а в процессе развития болезни происходит поражение слизистой оболочки дыхательных путей. Болезнь является довольно сложной и, до изобретения вакцины и лечения, была значительной причиной в структуре детской смертности.
На сегодня болезнь также является довольно опасной. Ежегодно около 300 000 людей умирает от этой патологии. Смертельными являются осложнения болезни, которые чаще наблюдаются у пациентов детского и преклонного возраста, в силу анатомо-физиологических и иммунных особенностей. Это говорит о том, насколько важно знать симптомы болезни и особенности лечения.
Особенности симптомов зависят от периода болезни. Они бывают следующие:
-
инкубационный;
-
катаральный;
-
спазматический;
-
разрешения;
-
восстановительный.
Рассмотрим их подробнее.
Инкубационный период длится с момента поступления возбудителя в организм до появления первых симптомов. Как правило, это от 3 до 20 суток. За это время дыхательные пути поражаются возбудителем настолько, что организм перестаёт компенсировать состояние и начинается клиническая картина болезни.
Катаральный период соответствует степени поражения организма патогенным агентом, а значит развивается постепенно. Пациент даже не может сразу определить начало болезни, настолько размытыми являются первые симптомы. Первый знак — сухой кашель или даже небольшое откашливание. Может быть насморк, при котором из носовых ходов выделяется слизь в незначительном количестве. Пациенты младшего возраста более тяжело переносят этот период, так как их анатомическое строение дыхательных путей способствует более быстрому развитию болезни. В целом, начало болезни напоминает ОРВИ, что часто сбивает с толку как пациентов, так и специалистов. Кашель постепенно становится все сильнее, к нему присоединяется раздражительность и беспокойное состояние пациента.
Далее развивается период спазматического кашля, что, обычно, совпадает с 2 неделей катарального периода. Длительность этого отрезка болезни — несколько недель, 3-4. В это время наблюдаются наиболее яркие проявления болезни, а именно спазматический кашель, который возникает приступами. Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью.
Как распознать приступ кашля? Он состоит из сильных толчков, которые сменяют судорожные вдохи. Такой вдох сопровождается слабым стоном и свистом и называется репризой. Этот звук возникает при прохождении воздуха через сильно суженные дыхательные пути. По окончанию приступа у пациента начинает отходить вязкая прозрачная мокрота.
Если болезнь доходит до тяжёлой степени, могут появляться рвота, судороги, тахикардия, дыхательная недостаточность.
Внешне такой приступ сопровождается отёчностью тканей лица, цианозом, набуханием сосудов шеи. Может наблюдаться покраснение глаз, в повышенном количестве отходит слюна и слёзная жидкость.
Между приступами кашля ребёнок находится в нормальном состоянии, играет, кушает с аппетитом, не испытывает какого-либо дискомфорта. Из характерных симптомов, которые бывают при коклюше: язва белого цвета на уздечке языка, которая бывает при его повреждении зубами, кровоизлияния в конъюнктиву, склонность к носовым кровотечениям.
Стадия разрешения болезни постепенно сменяет предыдущий этап. Кашель возникает все реже, становится менее специфичным, исчезают приступы и репризы. Пациент становится слабым, астеничным, ощущает раздражительность и усталость. Это состояние истощённости может удерживаться некоторое время после болезни.
Период восстановления или реконвалесценции занимает около полугода. Пациент устаёт при физических нагрузках, детям трудно даются уроки, наблюдается капризность и эмоциональная лабильность. В этот период несколько снижена иммунная функция организма и пациент становится более склонный к ОРВИ, во время которых опять возникает типичный кашель для коклюша.
Такие периоды характерны для типичной клинической картины коклюша. Но есть и атипичные формы заболевания. Это абортивная и стёртая форма. Они могут наблюдаться у тех, кто вакцинирован, а также у взрослых, чей иммунитет более развит, чем у детей и пожилых людей.
Стёртая форма сопровождается обычным сухим кашлем, который не проходит на фоне приёма противокашлевых средств. Характерных приступов при этом нету. такой кашель может беспокоить пациента от нескольких недель до нескольких месяцев, однако состояние остаётся стабильным, осложнения не проявляются.
Абортивная форма характеризуется молниеносным течением, при котором симптомы внезапно появляются и так же внезапно проходят через несколько дней.
перейти к анализам
Когда необходима диагностика коклюша?Показаниями к диагностике коклюша являются клинические проявления болезни, которые необходимо подтвердить или опровергнуть. Так как патология имеет инфекционный характер, постановка диагноза на основе клинических данных невозможны — необходимы результаты лабораторного исследования. Если у пациента есть характерные приступы кашля — анализ обязателен.
Существуют также эпидемические показания к диагностике. Необходимо сдавать анализы всем лицам, которые посещают или находились в детских учреждениях, больницах, родильных отделениях, где были обнаружены пациенты с коклюшем и есть риск заражения.
Кроме того, диагностика требуется для дифференциального диагноза при таких состояниях, как муковисцидоз, инородное тело дыхательных путей, астма, острые бронхиты, лимфогранулематоз, корь, пневмония, ОРЗ.
Современные методы диагностики патологииНа сегодня используются такие методы исследования:
-
Бактериологический метод;
-
Серологический метод;
-
Иммуноферментный метод;
-
ПЦР;
-
гематологический.
Рассмотрим подробнее эти виды диагностики.
Бактериологический метод
Исследование проводится на 5-7 день болезни, именно в это время оно обладает наибольшей информативностью. Также следует учесть то, что лучше всего проводить забор материала до начала приёма антибактериальной терапии, иначе результат может быть ложноотрицательным. Перед сдачей анализа нельзя принимать пищу, полоскать рот, пить, чистить зубы. Забор материала проходит с задней стенки глотки с помощью специального тампона. Иногда к пациенту подносят посуду с питательной средой во время кашля. Полученный материал сеют на питательный среды, которые подходят для жизнедеятельности и роста микроорганизма. Через несколько суток после получения материала можно сделать предварительной заключение, а через неделю — точный результат анализа.
Серологический метод
Данная методика применяется на более поздних сроках болезни, через несколько недель после появления характерных симптомов. К этому времени бактериологический метод теряет свою эффективность, так как возбудитель практически исчезает из дыхательных путей, а вот антитела к нему циркулируют по организму. Определяются титры антител к патогену и их тип. Различают три класса иммуноглобулинов, М, А и G. Антитела класса М появляются на 2 неделе заболевания, иммуноглобулины А говорят о том, что болезнь развивается больше 2-3 недель, а иммуноглобулины G можно обнаружить после 4 недель болезни.
Иммуноферментный метод
Это основной метод из серологической диагностики. Для исследования требуется венозная кровь. Полученный материал соединяют с лабораторным реактивом, который содержит патоген. Если в крови есть антитела, происходит возникновение иммунокомплекса, что говорит о наличии заболевания. Перед сдачей анализов пациент не должен принимать пищу, медикаменты, подвергаться физическим нагрузкам. Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней. Результаты получают на основе прироста титра антител, что говорит о дальнейшем развитии патологии и позволяет исключить тот факт, что антитела появились в результате вакцины или ранее перенесённой болезни.
ПЦР
Метод полимеразно-цепной реакции — наиболее современный и качественный способ подтверждения или исключения диагноза. Для реакции необходимо сдать кровь. В лабораторных условиях проводится её исследование на предмет фрагментов аминокислот генетического материала возбудителя. Далее подтверждается или исключается принадлежность полученной структуры именно к тому типу возбудителя, который вызывает коклюш. Для анализа требуются специфические дорогостоящие реактивы и соответствующее оборудование лаборатории, а также навыки персонала.
Гематологический анализ
Имеется в виду обычный анализ крови, который не обладает специфическими результатами. На его основе можно только уверенно сказать про наличие воспалительного процесса бактериального генеза, так как наблюдается лейкоцитоз с типичным сдвигом лейкоцитарной формулы. Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Схема диагностики отличается по возрасту пациента, а также по наличию прививки от болезни.
Схема диагностики для тех, кто не прививался:
-
в первые две недели болезни эффективно проведение бактериологического обследования или ПЦР;
-
на 3-4 неделе болезни применяют ПЦР или серологическое исследование;
-
более 4 недель болезни — показание для серологического обследования.
На фоне приёма антибиотиков применяется ПЦР.
Для привитых лиц применяется такая схема обследования:
-
на 1-2 неделе болезни — метод ПЦР, бактериологический анализ;
-
на 3-4 неделе используют ПЦР;
-
срок болезни более 4 недель требует серологической диагностики.
Результаты бактериологического метода однозначны: наличие микроорганизмов в материале говорит о том, что именно они являются причиной патологии.
Гематологический метод является неспецифичным, диагностическое значение имеет повышение лейкоцитов более чем 9·109/л.
Результаты ПЦР являются положительными, если в организме есть фрагменты генетического материала бактерии.
Результаты серологической диагностики расшифровываются следующим образом:
-
менее 10,0 — отрицательный результат, отсутствие антител. Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;
-
от 10,0 до 50,0 — слабоположительная реакция, недостоверный результат, который требует повторной диагностики;
-
более 50,0 — реакция положительная, антитела обнаружены. Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Профилактика коклюша заключается в плановой вакцинации. Применяется вакцина АКДС, которая содержит компоненты против коклюша, дифтерии и столбняка и применяется в возрасте 3, 4, 5, 6 месяцев, а после этого в 1,5 и 6 лет. Существует также экстренная профилактика, которая заключается в введении специфического иммуноглобулина после контакта непривитого ребёнка или ребёнка до года с носителем бактерии.
Вакцина обладает высокой эффективностью, однако она не исключает возможного заболевания. Обратите внимание на то, что болезнь в таком случае будет более лёгкой формы, не принесёт осложнений, а также не приведёт к тяжёлым последствиям, ограничившись лишь стёртыми симптомами болезни. Вакцина необходимо не столько для предотвращения самой болезни, сколько для профилактики её тяжёлого течения и смертельных осложнений. Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Лечение проводится в амбулаторных условиях для пациентов с лёгким течение болезни, а госпитализируют тех, кто тяжело переносит болезнь, детей маленького возраста. Применяется антибактериальная терапия, глюкокортикоиды, антигистаминные средства, витамины, препараты, которые влияют на дыхательную функцию. В тяжёлых случаях требуется дополнительное введение кислорода, ноотропов, психостимулирующих препаратов.
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Коклюш — НЦЗД
Коклюш является одной из частых причин кашля у детей и взрослых. Типичное проявление коклюша — приступообразный кашель с характерным звуком на вдохе. У малышей первых месяцев жизни коклюш может протекать с остановками дыхания, что очень опасно.
Как ребенок может заразиться коклюшем?
Возбудитель коклюша — бактерия Bordetella pertussis. Заразиться коклюшем ребенок может только от больного человека: инфекция передается воздушно-капельным путем во время чихания, кашля, смеха. Поскольку коклюш у старших детей и взрослых часто протекает стерто, только с небольшим кашлем, они, ничего не подозревая, могут передать инфекцию ребенку. Если член семьи переносит коклюш, то непривитый от коклюша ребенок заболеет с вероятностью около 80 %.
Первые симптомы коклюша в среднем появляются через 7—10 дней, иногда и через 21 день после заражения. Больной человек заразен с момента появления насморка и до пятого дня приема антибиотика.
Может ли привитый от коклюша ребенок заразиться коклюшем?
Компонент против коклюша входит в состав многих вакцин, например, АКДС, Инфанрикс, Пентаксим. По календарю вакцинация от коклюша проводится в 3, 4½ , 6 месяцев и далее ревакцинация в 1½ года. Вакцинация довольно надежно защищает ребенка от коклюша в течение нескольких лет, но по истечении 3—5 лет уровень защиты падает. Поэтому коклюшем часто заболевают дети до 6 месяцев, которые еще не прошли полный курс вакцинации, и дети старше 6—7 лет, которые получили последнюю вакцину от коклюша в возрасте 1½ лет. Привитый от коклюша ребенок, как правило, болеет этой инфекцией легче, чем ребенок, не получивший вакцину.
Как протекает коклюш?
Обычно картина коклюша разворачивается в течение 1—3 недель.
Сначала у ребенка немного повышается температура тела (возникает субфебрилитет), появляются небольшой насморк и покашливание. Через 1—2 недели кашель усиливается, ребенка начинаются мучить приступы кашля, которые могут продолжаться более одной минуты, приступы кашля могут сопровождаться покраснением лица, одышкой, остановками дыхания, рвотой, а между кашлевыми толчками возникают шумные вдохи, которые называются репризами. Между приступами кашля ребенок обычно чувствует себя хорошо. На фоне коклюша у ребенка может развиться пневмония, что проявится новым подъемом температуры тела и ухудшением самочувствия. У детей младше года коклюш осложняется пневмонией в одном из пяти случаев.
Выздоравливать от коклюша ребенок начинает через 3—4 недели, когда приступы кашля с репризами прекращаются, но кашель иногда может сохраняться еще в течение 1—3 месяцев.
Дети первых месяцев жизни могут болеть коклюшем по-другому. Типичных приступов кашля у них иногда нет. Вместо кашля или на его фоне у них могут возникать приступы остановки дыхания (апноэ).
Не стоит откладывать консультацию врача, если у ребенка появились приступы кашля, кашель до рвоты, кашель с репризами, одышка или апноэ, или если ребенок очень вялый.
Как убедиться, что у ребенка коклюш?
Обратитесь с ребенком к врачу. При подозрении на коклюш врач возьмет анализы крови на антитела к возбудителю коклюша и/или мазок из носоглотки на ПЦР на коклюш. Может потребоваться рентгенография легких.
Какое лечение требуется при коклюше?
Если диагноз коклюша установлен в течение первого месяца болезни, врач назначит ребенку антибиотик. Обязательно соблюдайте режим приема антибиотика, который рекомендовал врач. Антибиотик немного укорачивает длительность болезни и уменьшает контагиозность (заразность) болезни. К сожалению, несмотря на вовремя назначенный антибиотик, инфекция может протекать довольно длительно.
Чтобы облегчить приступы кашля, врач может назначить ингаляции и капли от кашля.
Для того чтобы не провоцировать рвоту, родителям рекомендуется кормить и поить ребенка часто и малыми порциями.
Табачный дым — серьезный провокатор приступов кашля, поэтому постарайтесь сделать так, чтобы ребенок не подвергался пассивному курению.
Коклюш у детей | МРТ Эксперт
Есть много заболеваний, сопровождающихся кашлем. При некоторых из них кашель настолько мучительный, что способен буквально измотать человека. Одно из них – коклюш.
С врачом-педиатром, аллергологом-иммунологом «Клиника Эксперт Смоленск» Чемовой Ульяной Владимировной говорим о коклюше.
— Ульяна Владимировна, что такое коклюш?
Это острое инфекционное заболевание с циклическим течением, наличием спастического кашля. Вызывается коклюш специфической бактерией — коклюшной палочкой.
— Какими симптомами проявляется коклюш?
Признаки типичного его течения у ребёнка следующие:
— повышение температуры тела;
— насморк;
— возможна небольшая раздражительность, возбудимость, нервозность;
— особый кашель, с одышкой на вдохе. Характерны несколько кашлевых толчков на выдохе, а затем происходит свистящий, усиленный вдох. Эти фазы составляют один цикл. В зависимости от тяжести течения, таких приступов на протяжении дня может быть 2-15.
ПРИ КОКЛЮШЕ — ОСОБЫЙ КАШЕЛЬ,
С ОДЫШКОЙ НА ВДОХЕ
Из-за кашля возможно посинение кожных покровов, напряжение — вплоть до разрыва капилляров, носовое кровотечение, вздутие межрёберных промежутков.
При выраженном приступе кашля может быть непроизвольное мочеиспускание или дефекация.
Существуют и другие формы коклюша, при которых симптомы будут отличаться. Несколько иначе протекает он у взрослых.
— По каким признакам можно отличить коклюш от простуды?
При типичном течении коклюша — по характерному спастическому кашлю, который ни с чем не спутаешь.
Следующий значимый показатель — затяжное течение. Если обычная простуда продолжает примерно 7-10 дней, то коклюш ко второй неделе только «набирает обороты» — в частности, усиливается кашель.
ЕСЛИ ОБЫЧНАЯ ПРОСТУДА ПРОДОЛЖАЕТСЯ ПРИМЕРНО
7-10 ДНЕЙ, ТО КОКЛЮШ КО ВТОРОЙ НЕДЕЛЕ ТОЛЬКО
«НАБИРАЕТ ОБОРОТЫ» — В ЧАСТНОСТИ, УСИЛИВАЕТСЯ КАШЕЛЬ
При обычной простуде лихорадка и симптомы интоксикации более выражены. У коклюша в начале возможна небольшая лихорадка, невыраженный насморк и кашель. Затем общее состояние больного улучшается, однако его начинает мучить изнуряющий кашель.
— Это заболевание вирусной или бактериальной природы? Как передаётся коклюш?
Коклюш вызывает бактерия. Передаётся заболевание воздушно-капельным путём от больного человека либо носителя инфекции.
— Сколько длится инкубационный период у коклюша?
В среднем 7-10 дней (может колебаться от 6 до 20 дней).
— Как долго заболевший коклюшем ребёнок заразен для окружающих?
После появления первых признаков заболевания — до 1 месяца.
— Ульяна Владимировна, чем чревата эта болезнь для деток? В чём её опасность?
Во-первых, выделяемый бактерией токсин раздражает слизистую оболочку дыхательных путей. В результате в головном мозге возникает длительно существующий активный очаг, который и обусловливает поддержание кашля.
Бактериальный токсин сам по себе может быть и аллергеном.
На протяжении заболевания может присоединяться другая инфекция, из-за чего может, например, развиваться пневмония (воспаление лёгких), воспаление бронхиол. Иногда их лечение довольно сложное, нередко после перенесённого заболевания сохраняется повышенная чувствительность дыхательных путей к заболеваниям (в частности, ОРВИ). В результате со временем может развиваться хронический бронхит.
«При длительно текущем, нелеченном бронхите может сужаться просвет бронхов с затруднением прохождения по ним воздуха». Цитата из материала «Дышите легко и чисто! Вся правда о бронхитах»
У детей до года вместо кашлевых приступов как их эквивалент может отмечаться остановка дыхания.
Возможно развитие отёка гортани, стенозирующего ларингита, ложного крупа. У маленьких детей это может вести к развитию дыхательной недостаточности.
Одним из возможных последствий после коклюша может быть эмфизема. При этой болезни лёгкое становится избыточно воздушным, и, как следствие эмфиземы, также может нарушаться кровообращение из-за изменений сосудистой системы лёгкого.
Возможны носовые кровотечения, кровоизлияния (подкожные, в конъюнктиву глаз), формирование паховых и пупочных грыж.
Бактерия может поражать и головной мозг. В этом случае развивается воспаление его ткани — энцефалит. Также возможно развитие энцефалопатии. Впоследствии у ребёнка могут появляться судороги, развиваться глухота.
— Дети какого возраста наиболее уязвимы для коклюша?
Это дошкольники, т.е. фактически от рождения и заканчивая 5-6 годами. В течение первого года жизни у малышей на грудном вскармливании ещё может быть какая-то защита, а вот после этого начинается период наибольшего риска, особенно у непривитых.
«В 2011 году почти все штаты США не провели нужного числа вакцинаций от коклюша. В итоге на следующий год заболели 42 тысячи человек». Цитата из материала «Кто придумал прививки?»
— Как проводится диагностика коклюша у детей?
Есть три направления диагностики:
— посев мокроты на специальные питательные среды, чтобы выделить бактерию;
— иммуноферментный анализ крови (ИФА) для обнаружения антител против коклюша. Но здесь нужно иметь в виду, что если ребёнка недавно привили против коклюша, то определить, идёт ли повышение уровня антител из-за прививки или из-за инфекции, сложно. Примерно такая же ситуация может быть и у того, кого привили достаточно давно: ребёнок может заболеть коклюшем в лёгкой или «стёртой» форме, и при выявлении антител против коклюша также будет непонятно, являются ли они послепрививочными, либо вырабатываются в ответ на инфекцию.
У тех же, кто на момент заболевания был не привит, этот тест информативен;
— ПЦР (полимеразная цепная реакция) — выявление генетического материала бактерии в мазке со слизистой оболочки зева.
— Коклюш лечат в домашних условиях или ребёнка необходимо госпитализировать в стационар?
Это зависит от:
— возраста. Ребёнка до года обязательно госпитализируют, поскольку у него выше вероятность остановок дыхания;
— тяжести течения болезни. При лёгком течении и возрасте малыша старше года врач может разрешить лечиться в домашних условиях. При среднетяжёлом и тяжёлом течении необходимо лечение в стационаре;
— наличия ряда сопутствующих заболеваний. Если они есть, то также необходима госпитализация.
— Для лечения коклюша используются антибиотики?
Концептуально да. Бактерия, вызывающая этот недуг, чувствительна к некоторым антибиотикам. Однако их назначают только в определённом периоде заболевания. Если время прошло, начался приступообразный кашель, то назначение антибиотиков уже может быть неэффективным.
«Вопросов и мифов вокруг антибиотиков не становится меньше». Цитата из материала «Как правильно применять антибиотики? Инструкция по применению»
— Но если не используются антибиотики, то как проводится лечение?
Вводится специфический противококлюшный иммуноглобулин. Кроме того, применяют синдромальное лечение: средства, уменьшающие повышенную реактивность дыхательных путей, антигистаминные, успокаивающие, бронхорасширяющие, кислородотерапия и т.д.
Большое значение имеют нормальная температура и достаточная влажность воздуха в помещении, пребывание на свежем воздухе, исключение звуковых, зрительных раздражителей, дробное питание маленькими порциями.
— Это заболевание встречается только у детей или им могут заболеть и взрослые?
Им может болеть и взрослый. Если человек не привит, вероятность заболеть есть, вне зависимости от возраста.
У взрослого коклюш протекает несколько иначе — например, бывает не такой сильный кашель. Однако его также нельзя оставлять без лечения.
— Как можно защитить ребёнка от коклюша?
Профилактика как у детей, так и у взрослых — это вакцинация. Она входит в национальный календарь прививок.
«В европейских странах отмечается более высокая заинтересованность родителей в вакцинации». Цитата из материала «Непривитые дети – самые здоровые?»
— Прививка от коклюша гарантирует, что ребёнок никогда не заболеет коклюшем?
100%-й гарантии нет. Это может быть из-за того, что после вакцинации прошло недостаточно времени, и уровень антител не успел «нарасти» для успешной защиты от инфекции; были погрешности в процессе вакцинации; у человека имеются индивидуальные особенности иммунной системы.
В таком случае заболевание протекает легко и без осложнений.
Другие материалы по темам:
Что поможет от кашля: барсучий жир или горчица в носках? Лечим детей правильно
Как лечить ветрянку у детей?
ОРВИ у детей: симптомы, диагностика и лечение
Для справки:
Чемова Ульяна Владимировна
Подробнее о докторе можно узнать здесь
К кому обращаться при коклюше — врачи, лечащие заболевание
Инфекционисты Москвы — последние отзывы
Был уже повторно у данного доктора на приеме. Получил ответы на все заданные вопросы. Кажется, что врач достаточно профессиональный, общается тактично, сама консультация заняла минут пять. Рекомендую к обращению.
Николай, 13 августа 2021
Все очень понравилось. Прием был очень хороший, информативный. Врач ознакомился со всеми выписками, анализами. Задавал много вопросов. Проанализировал все, и дал рекомендации. Всю информацию, что мне была нужна, я получила от доктора. Кирилл Александрович профессионал высокого уровня. Уделил мне много времени. Повторно обратилась бы, если будет необходимость.
Александра, 13 августа 2021
Доктор очень внимательный, по первому впечатлению это знающий специалист. Врач полностью меня посмотрел, узнал все симптомы. Поскольку меня укусил клещ, я очень переживала, но Ирина Владимировна назначила мне курс лечения, составила план профилактики, объяснила, что необходимо делать, как наблюдаться. Я осталась всем довольна, и порекомендовала бы доктора своим друзьям и близким.
Вера, 11 августа 2021
Хороший гастроэнтеролог. Нашел подход к ребенку. Внимательно изучил результаты анализов, назначил необходимое лечение, дал подробные рекомендации. Остались довольны приемом. Данного специалиста бы порекомендовал знакомым и обратился сам, при необходимости.
На модерации, 13 августа 2021
Все хорошо, спасибо. Понравилось и обслуживание, и сам доктор. Белик Любовь Анатольевна очень внимательная девушка. Все расспросила, записала, дала советы, назначения. Рекомендую как специалиста.
Лариса, 12 августа 2021
На приеме врач объяснил все. Посоветовал какие лекарства принять.Напрвил на анализы, жду результат. Наталья Петровна добрая, отзывчивая, вежливая, тактичная. Хорошо комне отнеслась. Повторно на прием пойду, специалиста менять не буду.
Роман, 11 августа 2021
Приятная и милая девушка доктор. Очень внимательная была к ребёнку на приеме. Нашла с ним общий язык:) Полностью его осмотрела, назначила небольшое лечение. Впечатления остались от неё очень хорошие!!!
Ангелина, 11 августа 2021
Светлана С. направила нас на анализы и получить справку. Мы немного сомневались в моей болезни. Но мне нужно на операцию. Провела консультацию. Отзывчивый, добрый, внимательный и очень хороший доктор. Прекрасно ко мне отнеслась. Таких врачей я ещё не видела! У нас они все злые.
Руфина, 11 августа 2021
Приём прошёл хорошо, Татьяна Владимировна была внимательна, все объяснила, записала какие ещё нужно до сдать анализы и записала на повторный приём. При необходимости порекомендую врача знакомым.
Ильгиз, 11 августа 2021
Замечательный приём, доктор всё понятно объяснил, на приёме был внимательный. Павел Владимирович выдал мне рецепты на лекарства, решил мою проблему.
Каноат, 11 августа 2021
Показать 10 отзывов из 2626Сто дней кашля
Китайцы называют эту болезнь болезнью «стодневного кашля». Европейцам это инфекционное название известно, как коклюш. Распознать заболевание очень трудно, поэтому длительное время ребенка лечат от ОРВИ или бронхита.
Причины возникновения коклюша
Причина заболевания кроется в палочке Борде — Жангу, которая и является возбудителем коклюша. Инфекция распространяется посредством тесного контакта воздушно-капельным путем.
Симптомы заболевания
Первичные симптомы очень схожи с симптомы обычной простуды. Болезнь развивается постепенно, у ребенка сначала наблюдается сухой кашель, который постепенно учащается, отмечается повышение температуры тела. Катаральный период коклюша длится до двух недель. Спустя две недели кашель становится спазматическим, возникает внезапно в виде приступов, состоящих из нескольких толчков кашля, следующих один за другим. Наблюдается спазм голосовой щели, из-за которого происходит судорожный продолжительный вдох. На вдохе возможна остановка дыхания.
Кашляя, ребенок краснеет, у него набухают шейные вены. Приступ продолжается до выделения вязкой мокроты. Ребенка может вырвать. Во время коклюша лицо ребенка одутловатое, на коже появляются мелкие кровоизлияния. Из-за боязни рвоты, дети перестают есть, худеют, организм истощается. Малыши капризничают, становятся раздражительными, спят плохо. На уздечке языка могут образоваться язвочки.
Картина крови при коклюше: лейкоцитоз, лимфоцитоз. Спазматический кашель продолжается от двух до трех недель. Кашель становится реже, пропадает рвота. Все симптомы заболевания исчезают постепенно. Общая продолжительность заболевания может достигать шесть месяцев, в особо тяжелых случаях до года. Опасно, если коклюш осложнится эмфиземой, пневмонией.
Коклюш опасен тем, что к этому заболеванию нет врожденного иммунитета. Заболеть коклюшем может и новорожденный. Повторное заражение коклюшем невозможно, поскольку после болезни вырабатывается стойкий иммунитет.
Детям делают прививку от коклюша, она входит в состав прививку АКДС. Прививка достаточно эффективна, хотя 100% гарантии она не дает, но снижает опасность заражения.
Лечение коклюша
Во время болезни ребенку нужно уделить максимальное внимание. Дети до одного года должны лечиться в стационаре, туда же помещаются дети с осложнениями. В остальных случаях ребенок лечится дома. В квартире должна быть создана такая обстановка для ребенка, в которой исключаются все раздражители, которые могут вызвать приступ кашля. Необходимо регулярно проветривать детскую комнату.
Применение антибиотиков в начальном периоде коклюша вполне оправдано, они способны подавить развитие возбудителя болезни. Иногда удается успеть до наступления стадии спазматического кашля и добиться полного излечения. Если уже наступила стадия спазматического кашля, антибиотики не помогут, они не смогут воздействовать уже на коклюшную палочку. Поэтому, если нет осложнений, можно обойтись без антибиотиков.
Лечение коклюша проводится только по назначению врача. Врач примет решение о необходимости антибиотиков, о назначении антигистаминных препаратов и препаратов кальция, поскольку коклюшный возбудитель вызывает интоксикацию организма. Для разжижения мокроты применяют ингаляции протеолитических ферментов.
Что такое коклюш и как его лечить
Что такое коклюш
Коклюш — очень заразная бактериальная инфекция дыхательных путей. Его вызывает бактерия Bordetella pertussis. Когда инфицированный кашляет или чихает, в воздух попадают микробы. Тот, кто находится поблизости, вдыхает их и заражается.
До появления прививок коклюш считался исключительно детским заболеванием. Сейчас недуг в первую очередь поражает малышей, не прошедших полный курс вакцинации, а также подростков и взрослых, у которых ослаб иммунитет. Учёные сообщили , что срок действия вакцины — примерно 4–14 лет. Чем больше времени прошло после прививки, тем выше шанс заболеть.
Умирают от коклюша в основном младенцы до года. Поэтому очень важно, чтобы беременные женщины, а также люди, которые находятся рядом с малышом, были привиты от инфекции.
Как распознать коклюш
Сначала у коклюша те же симптомы , что и у простуды:
- кашель;
- чихание;
- насморк;
- повышение температуры, максимум до 38,9 °C;
- иногда понос.
Примерно через 7–10 дней приступы кашля становятся сильнее и дольше. Они даже могут спровоцировать рвоту, сильную усталость и временное покраснение или посинение кожи лица из-за напряжения.
Лидия Иванова
Часто у больных бывают отёки лица и шеи, вызванные сужением сосудов. Возможны кровоизлияния на коже и слизистых, в глазах. Отмечается и повышенная нервная возбудимость, могут проявляться неврозы, головокружения. Иногда дети даже падают в обморок после затяжного сильного кашля. Этот период длится до 30 дней.
Приступы бывают у большинства, но не у всех. Младенцы могут вообще не кашлять, но при этом будут хватать ртом воздух. По словам Лидии Ивановой, приступ у них может заканчиваться временной остановкой дыхания и судорожным припадком.
Когда обращаться к врачу
Если кашель становится всё сильнее, срочно идите к терапевту, а в случае с ребёнком — к педиатру.
На ранних стадиях диагностировать коклюш трудно. Симптомы похожи на другие болезни — простуду, грипп или бронхит. Поэтому доктор может направить больного на анализ крови и рентген грудной клетки.
Вызывайте скорую по номеру 103, если во время приступа больной начал задыхаться.
Человек при этом может выглядеть испуганно, браться за горло руками. Кожа немного посинеет. Но самый верный признак — то, что он хватает ртом воздух.
Как лечить коклюш
Младенцев обычно лечат в больнице, остальные могут выздороветь и дома.
Основные способы сводятся к двум.
1. Принимать лекарства
Чтобы остановить распространение инфекции, доктор выпишет антибиотики. Они убьют бактерии, но от симптомов болезни не избавят. Сбить температуру можно безрецептурными обезболивающими — парацетамолом или ибупрофеном.
А вот лекарства от кашля обычно не помогают при коклюше.
2. Соблюдать режим
Во время болезни очень важно поддерживать правильный образ жизни.
Больному показан покой, при отсутствии высокой температуры — лёгкие прогулки. Нервная система в этот период очень расшатана, поэтому уберите все возможные раздражители. Свет нужен мягкий, рассеянный. Громкие звуки музыки, разговоры или динамик телевизора следует приглушить.
Лидия Иванова
врач-педиатр
Вот несколько советов , как выздороветь быстрее.
- Из-за высокой температуры может начаться обезвоживание, постарайтесь его предотвратить. Употребляйте больше жидкости. Хороший выбор — вода, фруктовые соки и бульон.
- Ешьте часто, но небольшими порциями. Не наедайтесь до боли в желудке, из-за сильного кашля вас может вырвать.
- Поставьте в комнате увлажнитель воздуха. Это поможет успокоить кашель.
- Постарайтесь, чтобы воздух в комнате больного был чистым. Не курите в помещении и не распыляйте духи или освежитель с резким ароматом, чтобы не раздражать горло. Почаще проветривайте комнату.
- Предотвратите передачу инфекции. Мойте руки с мылом, носите медицинскую маску, прикрывайте рот салфеткой.
Как предотвратить коклюш
Лучший способ — сделать прививку.
По полису ОМС процедура бесплатная. Планово ребёнка прививают от коклюша вакциной АКДС (адсорбированная коклюшно-дифтерийно-столбнячная) первый раз, когда ему исполняется три месяца. Затем ещё дважды с интервалом в полтора месяца. Через год делают повторную вакцинацию.
Лидия Иванова
Чтобы защита не ослабла, в дальнейшем подросткам нужно сделать прививку в 11–12 лет. Взрослым — повторять вакцинацию раз в 10 лет.
Читайте также 💉💊🤒
Лечение и профилактика коклюша | Американская ассоциация легких
Как лечится коклюш?
Лечение коклюша легко доступно и настоятельно рекомендуется. Если его начать рано, это может помочь уменьшить тяжесть, продолжительность и риск осложнений, особенно у младенцев. Итак, после постановки диагноза или выявления подозрения на заражение следует немедленно начать прием антибиотиков. Для лечения коклюша доступно несколько антибиотиков. Наиболее популярны азитромицин, кларитромицин и эритромицин.
Если вы болеете коклюшем в течение трех или более недель, антибиотики не будут назначаться, поскольку бактерии уже исчезли из вашего тела. На этом этапе ваши симптомы постепенно улучшатся сами по себе, но ваш врач захочет устранить любой другой ущерб, нанесенный вашему телу во время болезни.
Поддерживающая терапия, такая как достаточный отдых и жидкости, может облегчить симптомы. Частые приемы пищи небольшими порциями могут предотвратить рвоту. Также может быть полезно избавить ваш дом от любых раздражителей, которые могут вызвать кашель, таких как дым, пыль и химические пары.К сожалению, от кашля мало что можно сделать, поскольку лекарства от кашля, отпускаемые без рецепта, неэффективны, и их использование настоятельно не рекомендуется.
В тяжелых случаях может потребоваться госпитализация для лечения осложнений. Младенцы подвергаются наибольшему риску развития тяжелых осложнений.
Профилактика коклюша
Иммунизация детей снижает риск заражения коклюшем, а всеобщая иммунизация всех младенцев может ограничить заражение за счет сокращения общего числа случаев.Уколы-усилители могут понадобиться на протяжении всей жизни, чтобы ваш иммунитет оставался неизменным. Они рекомендованы всем взрослым от 19 до 65 лет и пожилым людям, которые будут контактировать с детьми младше 12 месяцев.
Поскольку риск передачи коклюша очень высок, если вы или кто-то из членов вашей семьи болеет коклюшем, ваш врач, скорее всего, порекомендует всем в семье лечить антибиотиками.
Как и многие другие болезни, хорошие привычки в отношении здоровья могут уменьшить распространение коклюша.Тщательно мойте руки водой с мылом, особенно если вы вступили в контакт с инфицированным человеком. Всегда прикрывайте рот и нос при кашле или чихании и после этого вымойте руки.
Коклюш — HealthyChildren.org
Что такое коклюш?
Коклюш, или коклюш, у маленьких детей встречается реже, чем раньше, поскольку вакцина против коклюша сделала большинство детей невосприимчивыми. До того, как эта вакцина была разработана, в Соединенных Штатах ежегодно регистрировалось несколько сотен тысяч случаев коклюша.В настоящее время в США регистрируется около 1 миллиона случаев в год, но в основном это взрослые и подростки.
Это заболевание вызывается бактериями коклюша, которые поражают слизистую оболочку дыхательных путей (бронхи и бронхиолы), вызывая сильное воспаление и сужение дыхательных путей. Ярким симптомом является сильный кашель. Если не распознать должным образом, бактерии могут распространяться среди тех, кто находится в тесном контакте с инфицированным человеком, через его дыхательные выделения.
Кто в группе риска?
Младенцы в возрасте до одного года подвергаются наибольшему риску развития серьезных проблем с дыханием и опасного для жизни заболевания от коклюша.Поскольку у ребенка одышка, она глубоко и быстро вдыхает между кашлями. Эти вдохи (особенно у младенцев старшего возраста) часто издают «кричащий» звук — отсюда и название болезни. Сильный кашель разносит бактерии коклюша в воздух, распространяя болезнь на других восприимчивых людей.
Симптомы
В течение недели или двух коклюш часто проявляется как простуда. Затем кашель усиливается, и у старшего ребенка могут появиться характерные «крики».Во время этой фазы (которая может длиться две недели и более) у ребенка часто возникает одышка, и вокруг рта он может выглядеть синеватым. У нее также могут быть слезы, слюни и рвота.
Младенцы с коклюшем истощаются, и у них развиваются такие осложнения, как предрасположенность к другим инфекциям, пневмония и судороги. Коклюш может быть смертельным для некоторых младенцев, но обычно выздоровление начинается через две-четыре недели. Кашель может не исчезать в течение нескольких месяцев и может вернуться при последующих респираторных инфекциях.
Когда звонить врачу
Инфекция коклюша начинается с простуды. Вы должны учитывать возможность коклюша, если присутствуют следующие условия.
- Ребенок — очень маленький младенец, который не был полностью иммунизирован и / или имел контакт с кем-то с хроническим кашлем или заболеванием.
- Кашель у ребенка становится более сильным и частым, или ее губы и кончики пальцев становятся темными или синими.
- Она истощается после приступов кашля, плохо ест, рвет после кашля и / или выглядит «больной».»
Когда вашему ребенку требуется стационарное лечение
Большинство младенцев с коклюшем в возрасте до шести месяцев и чуть менее половины детей старшего возраста, страдающих этим заболеванием, первоначально лечатся в больнице. Эта более интенсивная терапия может снизить вероятность осложнений. Эти осложнения могут включать пневмонию, которая возникает у чуть менее четверти детей в возрасте до одного года, страдающих коклюшем. (Если ваш ребенок старше, он, скорее всего, будет лечиться только дома.)
Находясь в больнице, вашему ребенку может потребоваться отсасывание густых выделений из дыхательных путей. Его дыхание будет контролироваться, и ему может потребоваться введение кислорода. В течение нескольких дней ваш ребенок будет изолирован от других пациентов, чтобы инфекция не распространилась на них.
Лечение
Коклюш лечится антибиотиками, обычно в течение двух недель. Эти лекарства наиболее эффективны, когда их дают на первой стадии болезни до начала приступов кашля.Хотя антибиотики могут остановить распространение инфекции коклюша, они не могут предотвратить или лечить сам кашель. Поскольку лекарства от кашля не снимают приступы кашля, ваш педиатр, вероятно, порекомендует другие формы домашнего лечения, чтобы помочь справиться с кашлем.
Дайте ребенку отдохнуть в постели и используйте испаритель с прохладным туманом, чтобы успокоить его раздраженные легкие и дыхательные пути. Вапорайзер также поможет ослабить секрецию в дыхательных путях. Спросите своего педиатра о том, в каком положении лучше всего будет ваш ребенок, чтобы помочь слить эти выделения и улучшить дыхание.Также спросите своего врача, нужно ли давать антибиотики или бустеры вакцины другим членам вашей семьи, чтобы предотвратить развитие болезни.
Профилактика
Лучший способ защитить вашего ребенка от коклюша — вакцинация DTaP (вакцинация в возрасте двух, четырех и шести месяцев и ревакцинация в возрасте от двенадцати до восемнадцати месяцев и в четыре или пять лет). См. Рекомендуемые графики иммунизации.
Tdap также защищает от коклюша.Однократная доза вакцины Tdap следует вводить детям в возрасте от 7 до 10 лет, которые были недостаточно вакцинированы DTaP или имеют неполный анамнез прививок.
Американская академия педиатрии (AAP) продолжает рекомендовать вакцинацию подростков, в том числе беременных подростков. Беременные женщины также должны получить вакцину. Разовую дозу следует вводить взрослым, контактирующим с младенцами, даже если они старше 65 лет, а также медицинским работникам любого возраста.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Информационный бюллетень о коклюше или коклюше
Что такое коклюш?
Коклюш еще называют коклюшем. Это серьезная инфекция легких, вызванная бактериями. Он также очень заразен и вызывает приступы кашля. Коклюш наиболее опасен для детей с очень узкими дыхательными путями. Это может привести к смерти.
Какие симптомы?
Симптомы обычно появляются через 7-10 дней после заражения.Но симптомы могут появиться от 4 до 21 дня после заражения человека. Это редко, но для развития симптомов может потребоваться до 6 недель. У некоторых людей симптомы более легкие, особенно если они были вакцинированы.
Симптомы проявляются в 3 этапа:
- Первая стадия длится 1-2 недели: насморк, чихание, субфебрильная температура, легкий случайный кашель. Это может выглядеть как обычная простуда, но кашель начинает ухудшаться.
- Вторая стадия может длиться 1-2 месяца: кашель становится более сильным.Бывают приступы кашля, за которыми может следовать пронзительный возглас. Крик означает, что человек пытается отдышаться. Иногда человек становится синим и его рвет слизью или едой. У них также могут быть короткие периоды, когда они перестают дышать.
- Третья стадия может длиться от нескольких недель до нескольких месяцев. Фаза восстановления — это когда человек медленно поправляется. Приступы кашля могут возобновиться, если человек заболеет другим респираторным заболеванием.
Каковы осложнения коклюша?
Осложнения коклюша чаще встречаются у младенцев и детей младшего возраста.Они могут включать пневмонию, инфекцию среднего уха, потерю аппетита, нарушение сна, обмороки, обезвоживание, судороги, нарушение функции мозга (энцефалопатию), короткие периоды остановки дыхания и смерть.
Как долго человек с коклюшем заразен?
Человек с коклюшем может передать его другим, как только у него появятся симптомы, похожие на простуду. Они также могут пройти через 3 недели после начала кашля. Если инфицированный человек принимает соответствующий антибиотик, он не будет распространять микроб через 5 полных дней лечения.
Что такое лечение?
Антибиотики могут предотвратить и лечить коклюш. Рекомендуемые антибиотики включают азитромицин, эритромицин и кларитромицин. Также можно использовать триметоприм сульфаметоксазол.
Если мой ребенок или другой член семьи заразился коклюшем, что мне делать?
Позвоните в местный отдел здравоохранения, к врачу или в клинику за советом. Если вы находитесь в тесном контакте с инфицированным человеком, вам дадут те же лекарства, что и при коклюше.Это поможет вам и другим людям не заболеть.
Как лучше всего предотвратить коклюш?
Лучший способ предотвратить коклюш — это сделать вакцинацию.
Мы рекомендуем всем детям и взрослым получить коклюшную вакцину.
- Рекомендуемая вакцина против коклюша для младенцев и детей называется АКДС. Это защищает детей от 3 болезней: дифтерии, столбняка и коклюша.
- прививки DTaP делаются в возрасте 2, 4 и 6 месяцев.Для поддержания защиты бустеры также назначаются в возрасте от 15 до 18 месяцев и от 4 до 6 лет.
- Дети в возрасте от 7 до 10 лет, не прошедшие полную вакцинацию DTaP, должны получить вакцину Tdap, которая защищает от дифтерии, столбняка и коклюша.
- Подростки, идущие к врачу на регулярный осмотр в возрасте 11 или 12 лет, должны получить бустерную дозу Tdap. Если ребенок в возрасте от 11 до 12 лет не получил вакцину Tdap, он должен быть вакцинирован при следующем посещении врача.
- Всем взрослым от 19 лет и старше, не получившим вакцину Tdap, необходима ревакцинация.
- Взрослые должны получать ревакцинацию от столбняка и дифтерии (Td) каждые 10 лет. Им также следует заменить одну из бустеров вакциной Tdap. Tdap может быть дан раньше, чем 10-летний интервал.
- Для взрослых очень важно убедиться, что они используют новейшие вакцины против коклюша, если они проводят какое-то время с младенцами. Сюда входят родители, бабушки и дедушки, братья и сестры, няни, родственники и друзья.
- Беременные женщины должны получать вакцину Tdap в третьем триместре каждой беременности, чтобы передать иммунитет новорожденному до тех пор, пока ребенок не станет достаточно взрослым, чтобы начать вакцинацию в возрасте 2 месяцев.
- Путешественники должны быть оснащены вакцинами, содержащими коклюш, перед поездкой. Коклюш встречается повсюду в мире.
- Медицинский персонал, имеющий прямой контакт с пациентами, должен получить однократную дозу Tdap, если они еще не получили ее.
Каковы требования к вакцине против коклюша для посещения школы?
- Prekindergarten (детский сад, детский сад): 4 дозы (в соответствии с возрастом)
- От детского сада до 5-го класса: 5 доз или 4 дозы с 4-й дозой в возрасте 4 лет и старше.Или 3 дозы, если они начинают серию в возрасте 7 лет и старше
- 6–12 классы: 3 дозы
- 6–12 классы: одна доза Tdap (требуется для учащихся 6–12 классов, которые ранее не получали Tdap в возрасте 7 лет и старше)
Что мне делать, если я не уверен, что получил вакцину от коклюша?
Посоветуйтесь со своим врачом. Подросток или взрослый, у которых нет документов о получении первичной серии не менее трех доз вакцины против столбняка и дифтерии (Td) в течение своей жизни, должны получить эту серию.Первая доза должна быть Tdap. Остальные две дозы должны быть составом для взрослых Td.
Что мне или моей семье следует делать, чтобы предотвратить коклюш, если мы выезжаем из страны?
Коклюш все еще распространен в Соединенных Штатах и во многих других странах. Перед поездкой убедитесь, что вы и ваши дети полностью вакцинированы.
- Взрослые 19 лет и старше должны получить разовую дозу вакцины Tdap. Уточните у врача, что вы получили вакцину от коклюша.
- Младенцы, дети и подростки должны получать вакцины, содержащие коклюш, как описано выше.
Дополнительная информация
Коклюш (коклюш) — Министерство здравоохранения Миннесоты
Общая информация о коклюше, включая симптомы, осложнения, анализы и лечение.
Скачать PDF-версию в формате для печати:
Коклюш (коклюш) (PDF)
На этой странице:
Что такое коклюш?
Каковы симптомы коклюша?
Каковы осложнения коклюша?
Кто болеет коклюшем?
Есть вакцина от коклюша?
Есть ли лабораторный тест на коклюш?
Как распространяется коклюш?
Когда и как долго человек может заразить коклюш?
Можно ли вылечить коклюш?
Как предотвратить коклюш?
Что такое коклюш?
Коклюш или коклюш — это заболевание, поражающее легкие.Бактерии коклюша передаются от человека к человеку воздушно-капельным путем при кашле или чихании. У больного коклюшем появляется сильный кашель, который обычно длится от четырех до шести недель или дольше. Коклюш может быть очень серьезным заболеванием, особенно у младенцев.
Каковы симптомы коклюша?
Первые симптомы коклюша похожи на простуду: чихание, насморк, возможно, субфебрильная температура и кашель. Через одну-две недели кашель становится сильным, например:
- Кашель возникает внезапными, неконтролируемыми приступами, когда один кашель следует за другим без перерыва для дыхания.
- При вдохе после приступа кашля раздается пронзительный кричащий звук. Коклюш реже встречается у младенцев, взрослых и людей, получивших вакцину против коклюша.
- Рвота во время или после приступа кашля.
- Лицо или губы человека могут выглядеть синими из-за недостатка кислорода.
- Кашель часто усиливается ночью.
- Между приступами кашля человек выглядит здоровым, но болезнь со временем утомляет.
- Эпизоды кашля постепенно становятся менее частыми, но могут продолжаться в течение нескольких недель или месяцев до заживления легких.
Каковы осложнения коклюша?
- Коклюш у младенцев часто протекает в тяжелой форме, и у младенцев чаще, чем у детей старшего возраста или взрослых, развиваются осложнения.
- Наиболее частое осложнение коклюша — бактериальная пневмония.
- Редкие осложнения включают судороги, воспаление мозга и смерть.
Кто болеет коклюшем?
- Заболеть коклюшем может любой человек любого возраста.
- Подростки и взрослые составляют более половины зарегистрированных случаев.
- Растут случаи заболевания детей школьного возраста.
- Дети старшего возраста и взрослые обычно имеют менее тяжелые заболевания, но они все же могут передавать болезнь младенцам и детям младшего возраста.
Есть ли вакцина от коклюша?
Существуют две вакцины против коклюша: DTaP и Tdap.Обе вакцины вводятся в сочетании от столбняка и дифтерии. Ваш возраст определяет, какую вакцину вы должны получить и сколько доз вам нужно. Поговорите со своим врачом, чтобы узнать больше.
Беременные женщины должны получать Tdap в течение третьего триместра из каждой беременности. Если Tdap не был введен во время беременности, молодая мать должна получить Tdap сразу после родов.
Время введения вакцины Tdap: Если вы еще не получали вакцину Tdap, вы должны получить ее, даже если вы недавно получили вакцину против Td.Спросите своего врача о Tdap при следующем посещении.
Люди, которые прошли некоторые или все рекомендованные прививки от коклюша, могут по-прежнему болеть коклюшем, но, как правило, болеют в более легкой форме.
Есть ли лабораторный тест на коклюш?
Да. Для проверки на коклюш мазки из носовых ходов. Затем материал тампона исследуется в лаборатории на наличие бактерий коклюша.
Как распространяется коклюш?
Бактерии обнаружены в жидкостях изо рта и носа больного коклюшем.Бактерии распространяются, когда жидкость, содержащая бактерии, попадает в ваш нос или рот. Это может произойти, когда человек, больной коклюшем, кашляет или чихает на вас, или при прикосновении к жидкости, а затем прикосновении к глазам, носу или рту. В целом, человек подвергается большему риску заболеть коклюшем, если он находится в пределах трех футов от больного коклюшем не менее 10 часов в неделю. Это считается близким контактом.
Период между воздействием бактерий и началом болезни обычно составляет 7-10 дней, но может достигать 21 дня.
Когда и как долго человек может заразиться коклюшем?
Коклюш наиболее заразен (с наибольшей вероятностью передается другим людям) на ранних стадиях болезни.
Люди, больные коклюшем, но прошедшие пятидневный курс приема антибиотиков, больше не могут распространять болезнь.
Люди, которые болеют, но не принимают антибиотики, могут распространять болезнь в течение первых трех недель после кашля. Примечание: кашель обычно длится более трех недель, пока легкие не заживут.
Можно ли вылечить коклюш?
Коклюш можно лечить антибиотиками, но лечение может не избавить от симптомов. Однако антибиотики уменьшат распространение болезни на других.
Антибиотики облегчают симптомы, если их вводить на ранних стадиях болезни. Когда антибиотики назначают на более позднем этапе болезни, коклюш уже нанесен, и кашель будет длиться до тех пор, пока легкие не заживут. Бактерии коклюша погибают естественным путем после трех недель кашля.Если антибиотики не были начаты в течение этого времени, их больше не рекомендуют.
Антибиотики также можно назначать людям, находящимся в непосредственном контакте с коклюшем, для предотвращения или уменьшения симптомов.
Как предотвратить коклюш?
Вовремя вакцинируйте всех детей и убедитесь, что подростки и взрослые получают вакцину Tdap. Это лучший способ предотвратить коклюш. Вы также можете:
- Избегайте тесного контакта с другими кашляющими или больными людьми.
- Часто мыть руки.
- Оставайтесь дома, если заболеете.
- Прикройте их кашель салфеткой или кашляйте в рукав.
- Обратитесь за медицинской помощью, если у них появятся симптомы, похожие на коклюшные, или если они контактировали с кем-то, кто болеет коклюшем.
Если у вас коклюш, оставайтесь дома и избегайте тесных контактов с другими людьми, пока вы не примете антибиотики не менее пяти полных дней и не перестанете заразить других.Если вы не принимаете антибиотики, оставайтесь дома как минимум три недели после того, как у вас начался кашель.
Информация о здоровье детей: коклюш
Коклюш — респираторная инфекция (инфекция легких), вызывающая кашель. Кашель может происходить длительными периодами и часто заканчивается пронзительным «кричащим» звуком, когда ребенок делает вдох. Коклюш вызывается бактериями, называемыми Bordetella pertussis , также известными как коклюш.
Коклюш чрезвычайно заразен.Это особенно серьезно у детей в возрасте до шести месяцев, которые подвержены риску серьезных осложнений и обычно нуждаются в госпитализации. Дети и взрослые также могут заболеть коклюшем, но им вряд ли понадобится госпитализация. Многие младенцы, заболевшие коклюшем, заражаются им от детей старшего возраста или взрослых, которые могут даже не знать, что у них инфекция.
Иногда коклюш лечат антибиотиками. Есть прививки от коклюша.
Признаки и симптомы коклюша
- Коклюш обычно начинается с симптомов простуды, таких как насморк и сухой кашель, которые длятся около недели.
- После этого появляется более выраженный кашель, который может длиться 10 недель и более. Кашель возникает длительными приступами и часто заканчивается пронзительным криком, когда ребенок делает вдох.
- Некоторые дети так сильно кашляют, что их потом рвет.
- Дети обычно здоровы между приступами кашля.
- У младенцев в возрасте до шести месяцев может быть пауза в дыхании (апноэ) вместо кашля.
- В более тяжелых случаях у младенцев и детей могут возникнуть проблемы с дыханием после приступа кашля.
- Другие инфекции, такие как пневмония (инфекция грудной клетки) и инфекции среднего уха, распространены у детей при коклюше.
Когда обращаться к врачу
Немедленно вызовите скорую помощь, если вашему ребенку трудно дышать или если его губы начинают синеть.
Если вы считаете, что у вашего ребенка коклюш, покажите его терапевту.
Врач часто решает, есть ли у вашего ребенка коклюш, задавая вам вопросы о его кашле или фактически наблюдая за одним из приступов кашля.Они могут захотеть подтвердить диагноз, сделав анализ крови или выделений (жидкостей) из носа, но микроб коклюша может не быть обнаружен, если у вашего ребенка кашель в течение трех недель или более, или если он был на антибиотики перед взятием образца.
Время, необходимое для выздоровления, у каждого ребенка разное.
Лечение коклюша
Врач вашего ребенка порекомендует различные методы лечения коклюша в зависимости от:
- возраст вашего ребенка
- насколько серьезны симптомы
- , как долго у вашего ребенка были симптомы.
Поскольку коклюш опасен для жизни детей в возрасте до 6 месяцев, они, скорее всего, будут помещены в больницу для тщательного наблюдения. Детям старшего возраста, которые плохо себя чувствуют, также обычно необходимо оставаться в больнице.
Врач вашего ребенка может прописать вашему ребенку антибиотики, но это не всегда необходимо. Лечение антибиотиками сокращает время, в течение которого ваш ребенок остается заразным (до пяти дней или меньше). Даже если ваш ребенок принимает антибиотики, его кашель будет продолжаться в течение многих недель.Если ваш ребенок кашляет более трех недель, он больше не заразен, и антибиотики обычно не требуются.
Уход в домашних условиях
В большинстве случаев дети с коклюшем могут лечиться дома после осмотра врача.
- Давайте ребенку частые небольшие порции еды и часто пить воду (например, глотками воды или небольшими порциями, но чаще).
- Уход за ребенком с коклюшем может вызывать стресс. Обратитесь за помощью к семье и друзьям, чтобы вы могли поспать.
- Не позволяйте никому курить дома или рядом с ребенком.
Как передается коклюш?
Коклюш чрезвычайно заразен. Он легко распространяется по каплям жидкости в воздухе при кашле и чихании. Он также может передаваться руками, которые соприкоснулись с бактериями.
Если у вашего ребенка коклюш, они будут заразными непосредственно перед началом кашля в течение трех недель после начала кашля.Если вашему ребенку назначат антибиотики, он все еще может распространять инфекцию, пока не пройдет пять дней приема антибиотиков.
Поскольку коклюш легко распространяется, часто другие члены семьи или близкие контакты ребенка с коклюшем также заражены. Антибиотики, возможно, потребуется дать любому, кто очень близко контактировал с вашим ребенком, пока ваш ребенок был заразным, включая женщин на последнем месяце беременности и младенцев младше шести месяцев. Антибиотики помогут защитить их от коклюша.Ваш терапевт может посоветовать, если это необходимо.
Детям с коклюшем не следует посещать детский сад, детский сад или школу:
- в течение трех недель от начала кашля, если не вводятся антибиотики
- до тех пор, пока они не пройдут хотя бы пятидневный курс антибиотиков.
Если произошла вспышка коклюша и ваш ребенок не прошел вакцинацию, ему придется не посещать детские сады, детские сады или школу в течение трех недель или до тех пор, пока вспышка не утихнет.
Иммунизация от коклюша
Иммунизация — лучший способ предотвратить коклюш.
- Вакцина от коклюша рекомендуется для всех детей в возрасте шести недель, четырех месяцев, шести месяцев, 18 месяцев и четырех лет. Затем в возрасте 12–13 лет вводится бустерная доза против коклюша взрослым (в 7 классе средней школы).
- Все дети младше шести месяцев рискуют заболеть коклюшем, поскольку они не завершили трехдозовый курс первичной вакцинации.Этот период риска увеличивается, если шестимесячные вакцины не вводятся вовремя.
- Защита от коклюша может длиться до 10 лет после ревакцинации.
- Бустерная доза вакцины против коклюша для взрослых рекомендуется для всех родителей новорожденных. Бабушки, дедушки и другие лица, осуществляющие уход за детьми младше шести месяцев, также должны получать ревакцинацию от коклюша для взрослых, даже если они уже были инфицированы коклюшем в прошлом.
- Каждый взрослый подвержен коклюшной инфекции, если он недавно не прошел вакцинацию против коклюша.Взрослые чаще всего передают инфекцию младенцам в возрасте до шести месяцев, которые еще не прошли полную вакцинацию.
- Беременным женщинам рекомендуется сделать прививку от коклюша, чтобы защитить ребенка от коклюша в первые несколько недель жизни. Вакцинация рекомендуется в третьем триместре (от 28 до 32 недель).
- Все родители должны проверять вакцинацию своего ребенка и просить своего терапевта наверстать упущенное.
Ключевые моменты, которые следует запомнить
- Коклюш особенно опасен для детей младше 6 месяцев. Если ребенок в возрасте до шести месяцев заболевает коклюшем, его обычно необходимо госпитализировать.
- Коклюш легко распространяется, и часто другие члены семьи или близкие люди инфицированы.
- Коклюш можно предотвратить путем иммунизации и вакцинации взрослых, контактирующих с маленькими детьми.
- Немедленно вызовите скорую помощь, если вашему ребенку трудно дышать или если его губы начинают синеть.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
В молодости у меня был коклюш. Мне все еще нужна ревакцинация для взрослых?
Если вы контактируете с ребенком младше шести месяцев, вам следует сделать прививку от коклюша для взрослых. Перенесенная в прошлом инфекция коклюша обеспечивает некоторую защиту от повторного заражения, но это не пожизненный иммунитет.
Может ли мой ребенок заразиться коклюшем, если он был вакцинирован?
Иногда дети могут заразиться коклюшем, даже если они были вакцинированы. Но болезнь будет менее серьезной, и часто они быстрее поправляются. Это означает, что они заразны в течение более короткого периода времени, поэтому с меньшей вероятностью передадут коклюш другим людям.
Я не уверена, есть ли у моего ребенка коклюш или круп.Как я могу сказать?
У детей с крупом может наблюдаться резкий лающий кашель и при вдохе издавать скрипучий пронзительный звук (называемый стридором). Название «коклюш» сбивает с толку, потому что кашель не похож на коклюш. Кашель — это нормальный кашель, но он возникает длительными периодами. Когда кашель прекращается, ребенок делает быстрый вдох, и это издает звук «кик». Если вы подозреваете, что у вашего ребенка коклюш, покажите его терапевту.
Разработано отделениями общей медицины и респираторной медицины и медицины сна Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в апреле 2019 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
коклюш (коклюш) | Детская больница Филадельфии
Коклюш, который обычно называют коклюшем, является очень заразным заболеванием, которым могут страдать люди любого возраста.Это вызвано бактерией Bordetella pertussis , которая обнаруживается во рту, носу и горле у инфицированных людей. Бактерии распространяются по воздуху, когда инфицированный человек кашляет и чихает. Коклюш настолько заразен, что 8 из 10 неиммунных людей будут инфицированы при контакте с кем-то, кто болеет этим заболеванием.
Дети старшего возраста и взрослые обычно передают коклюш младенцам и детям младшего возраста. У младенцев болезнь может быть особенно тяжелой, даже смертельной; более половины младенцев младше 1 года, заболевших коклюшем, в конечном итоге нуждаются в госпитализации.Хотя коклюшная вакцина эффективна, защита от болезни со временем ослабевает. Вы также можете заразиться коклюшем более одного раза.
Исторически коклюш был серьезной проблемой и привел к тысячам смертей в 1930-х и 1940-х годах. С появлением вакцины против коклюша уровень смертности резко снизился. К сожалению, недавние эпидемии возникли в районах, где снизились показатели вакцинации.
В настоящее время активность коклюша возросла по всей территории Соединенных Штатов.По данным CDC, до 12 июля 2012 года было зарегистрировано более 17 000 случаев коклюша, из которых 9 умерли от коклюша. Уровень заболеваемости коклюшем в нашем районе также достиг уровня эпидемии.
Заболевание обычно развивается через одну-три недели, затем проходит три стадии. Ниже приведены наиболее распространенные симптомы коклюша на каждой стадии. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
- Первый этап (часто длится от одной до двух недель):
- Легкий кашель
- Субфебрильная температура
- Насморк
- Второй этап (может длиться несколько недель):
- Кашель усиливается и переходит в тяжелые припадки
- Кашель сухой и резкий
- Кашель заканчивается звуком вдохновения
- Новорожденные и младенцы не в состоянии издавать «кричащий» звук, и им может быть трудно дышать.
- Ребенка может вырвать при кашле и кажется, что он задыхается из-за рвоты
- Кашель может быть вызван многими факторами, включая кормление, плач или игру
- Третий этап (обычно начинается примерно на четвертой неделе):
- Рвота и коклюш прекращаются первыми
- Кашель обычно уменьшается примерно на шестой неделе, но может продолжаться в течение следующих 1–2 месяцев
Симптомы коклюша могут напоминать другие заболевания.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
В дополнение к полному анамнезу и физическому обследованию, диагноз коклюша часто подтверждается анализом выделений, взятых из носа или горла.
Специфическое лечение коклюша определит лечащий врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень состояния
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания по ходу состояния
Во многих случаях ваш ребенок может быть госпитализирован для поддерживающего ухода и наблюдения.Иногда кислород и внутривенное введение жидкости необходимы, пока ребенок не начнет выздоравливать.
Лечение антибиотиками (например, кларитромицином [Biaxin®] или азитромицином [Zithromax®] или родственным антибиотиком) также может быть назначено врачом вашего ребенка. Важно точно соблюдать график приема лекарств, назначенный врачом. Члены семьи и другие люди, которые были в тесном контакте с вашим ребенком, также могут начать лечение антибиотиками, независимо от того, получили они вакцину или нет.
Прочие обращения могут включать:
- Согрейте ребенка
- Ешьте небольшими порциями и часто, чтобы предотвратить рвоту
- Использование чистого прохладного испарителя тумана для разжижения секрета и облегчения кашля.
- Обильное питье, включая воду, соки и супы, и употребление фруктов для предотвращения обезвоживания (недостатка жидкости)
- Уберечь свой дом от раздражителей, вызывающих кашель, таких как дым, пыль и химические пары
Если вашему ребенку поставили диагноз коклюш, позвоните своему врачу или медсестре, если она:
- Имеет температуру выше 101-102 ° F (38.9 ° C), который не облегчается Тайленолом
- Часто рвет
- Не ест и не пьет жидкости
- Реже мочеиспускание, сухие губы или запавшие глаза
- Частый, усиливающийся кашель
- Не похоже на улучшение
Немедленно обратитесь за медицинской помощью, если ваш ребенок:
- Посинение губ или кожи во время приступа кашля
- Имеет проблемы с дыханием или периоды, когда дыхание замедляется или останавливается
- Беспокойство или не может заснуть, или ведет себя вялым и слишком много спит
- Не работает нормально
- Возраст 3 месяцев или младше, ректальная температура 101º F или выше.
Предотвращение распространения коклюша очень важно.Лучший способ предотвратить коклюш — это сделать вакцинацию вашей семье. У детей, не вакцинированных против этой болезни, вероятность заразиться в восемь раз выше, чем у вакцинированных. Существует вакцина от коклюша как для детей, так и для взрослых.
Защита от коклюша с помощью вакцинации обеспечивается вакциной DTaP — от дифтерии, столбняка и коклюша. Эту вакцину обычно вводят младенцам в возрасте 2, 4, 6 и 15–18 месяцев, а ревакцинацию — в возрасте от 4 до 6 лет.
Рекомендуемая сейчас бесклеточная коклюшная вакцина вызывает меньше побочных реакций, чем старая вакцина. Поскольку иммунитет от вакцинации против коклюша проходит через 5-10 лет, взрослым рекомендуется ревакцинация, называемая Tdap. Дополнительная информация о вакцине доступна на веб-сайте CDC и в Образовательном центре по вакцинам CHOP.
Другие способы предотвращения распространения коклюша:
- Всегда соблюдайте правила этикета при мытье рук и кашле.
- Не позволяйте ребенку ходить в школу или детский сад. Если вашему ребенку был поставлен диагноз коклюша, он или она не может вернуться в школу / детский сад до тех пор, пока не будет пройден предписанный курс приема лекарств. После завершения ваш ребенок больше не будет заразным или способным распространять болезнь. Однако кашель вашего ребенка может продолжаться до 10 недель и более.
Лечение коклюша
Коклюш или коклюш — инфекционное заболевание, вызываемое бактериями Bordetella pertussis.
Легкие случаи можно лечить дома с достаточным отдыхом, питьем и антибиотиками. Однако в тяжелых случаях может потребоваться госпитализация.
Существует несколько возможных методов лечения коклюша, включая антибиотики, поддерживающую терапию и так далее. (1, 2, 3, 4, 5, 6)
Антибиотики
Роль антибиотиков спорна. Однако, поскольку диагностика часто затруднена на начальных стадиях, могут потребоваться антибиотики. Эти антибиотики удаляют бактерии из дыхательных путей, но их необходимо начинать в катаральной фазе или начальной фазе легкого заболевания.
Предпочтительным антибиотиком является эритромицин в течение 14 дней (дети: от 40 до 50 мг / кг в день в четыре приема; взрослые: от 1 до 2 г / день). Курс на 7 дней также может быть эффективным в более легких случаях.
Другие агенты того же класса антибиотиков, которые можно использовать, включают азитромицин, 10 мг / кг в первый день с последующей суточной дозой 5 мг / кг в дни со 2 по 5.
Кларитромицин — еще одна альтернатива.
Если инфекция устойчива к лечению любым из этих препаратов, можно попробовать другие антибиотики, такие как триметоприм – сульфаметоксазол (8 и 40 мг / кг в день).
Помимо пациента, близкие контакты инфицированного пациента нуждаются в приеме антибиотиков для предотвращения заражения.
Центры США по контролю и профилактике заболеваний (CDC) рекомендуют эритромицин в качестве препарата выбора в этих случаях, за исключением младенцев в возрасте 2 недель и младше. Азитромицин и кларитромицин — альтернативы.
Поддерживающая терапия при тяжелых случаях
Это включает использование оксигенации и внутривенных жидкостей при госпитализации.
Также могут потребоваться антибиотики от других инфекций, осложняющих коклюш.
Иногда могут потребоваться кортикостероиды. Это гормональные препараты, уменьшающие воспаление и отек дыхательных путей, пораженных заболеванием, облегчая дыхание. Их также можно вводить внутривенно.
Лекарства от кашля
Лекарства от кашля при легких формах болезни могут не принести большого пользы.
Для разжижения секрета можно использовать испаритель прохладного тумана.
Поддерживающий уход на дому
Поддерживающий домашний уход включает обильное питье, супы, соки и т. Д.для предотвращения обезвоживания и частого приема пищи небольшими порциями для предотвращения рвоты.
В доме не должно быть раздражителей, которые могут вызвать кашель. Сюда входит дым, химические испарения, пыль и т. Д.
Профилактика коклюша
Предотвращение распространения жизненно важно. Это включает в себя изоляцию инфицированного ребенка, многократное мытье рук и прикрытие рта и носа при кашле или чихании.
Вакцинация
Коклюш можно предотвратить путем широкой вакцинации детей и взрослых из группы риска.
Использование бесклеточной вакцины у детей резко снизило заболеваемость этим заболеванием.
CDC США рекомендует вакцину против коклюша для детей, которая называется DTaP. Он может защитить от дифтерии, столбняка и коклюша.
Прививки делают в возрасте 2, 4 и 6 месяцев. Четвертый укол делается в возрасте от 15 до 18 месяцев, а пятый укол делается до того, как ребенок пойдет в школу в возрасте от 4 до 6 лет.
Прививка (Tdap) может быть сделана в возрасте от 11 до 12 лет, если ребенку не были сделаны все предыдущие прививки.
Беременным женщинам, не получившим вакцинацию, следует получить одну дозу Tdap в течение третьего триместра или в конце второго триместра или сразу после родов, прежде чем покинуть родильный дом или больницу.
Если вакцина вводится во время беременности, новорожденный получает защитные антитела от матери при рождении и защищает ребенка до его или ее первой дозы вакцины.
Взрослым, подвергающимся риску заражения инфекцией, не вакцинированным в подростковом возрасте, и лицам старше 65 лет с ослабленным иммунитетом, вакцина должна быть сделана.


