Обтурационная кишечная непроходимость — причины, симптомы, диагностика и лечение
Обтурационная кишечная непроходимость – расстройство пассажа содержимого по кишечнику, не связанное со сдавлением брыжейки, возникшее в результате радикального или частичного перекрытия просвета кишечной трубки в силу различных приобретенных (реже врожденных) факторов. Клиническая картина, в зависимости от причины непроходимости, может иметь свои отличительные черты; для всех видов обтурационной непроходимости характерны спазматические боли в животе, отсутствие стула и газов, вздутие живота, рвота. В диагностике используют рентгенологическое и ультразвуковое исследование, эндоскопию. Лечение также зависит от причинных факторов; чаще всего непроходимость устраняется оперативным путем.
Общие сведения
Обтурационная кишечная непроходимость – одна из разновидностей механической кишечной непроходимости, обусловленная возникновением эндо- или экзоинтестинальной помехи продвижению содержимого кишечника.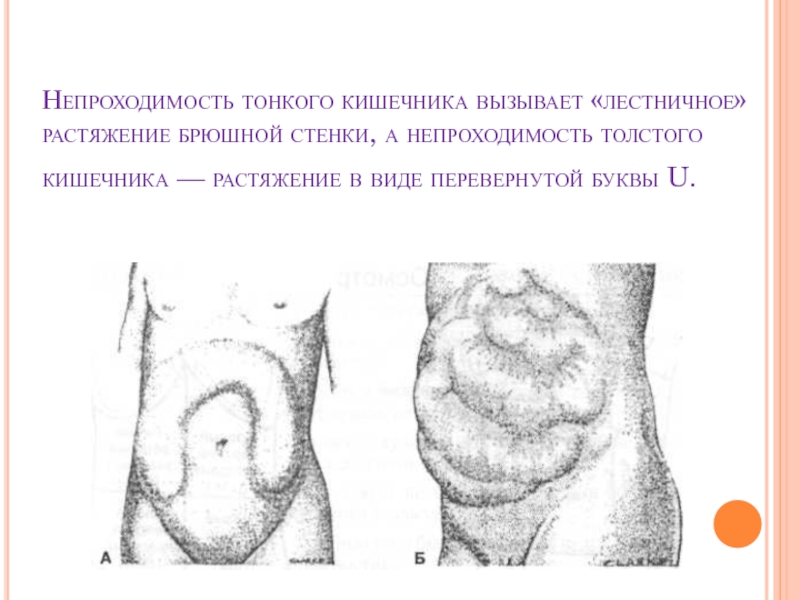 Причины обтурационной непроходимости могут быть самыми разнообразными, но все они вызывают сужение кишечной трубки либо за счет перекрытия ее просвета изнутри, либо за счет сдавления кишечника извне.
Причины обтурационной непроходимости могут быть самыми разнообразными, но все они вызывают сужение кишечной трубки либо за счет перекрытия ее просвета изнутри, либо за счет сдавления кишечника извне.
Особенность обтурационного илеуса в том, что его клинические проявления могут развиваться постепенно, а могут манифестировать бурной и выраженной симптоматикой. Чаще всего обтурация кишечника возникает у пожилых пациентов, госпитализированных в отделение гастроэнтерологии, так как наиболее значимые причины этой патологии – рак толстого кишечника, копростаз, спаечная болезнь.
Обтурационная кишечная непроходимость
Причины
К перекрытию просвета кишечника могут приводить самые различные причины:
- Опухоли. Доброкачественные опухоли тонкого кишечника, рак тонкой и толстой кишки растут в просвет кишечной трубки, постепенно затрудняют пассаж содержимого и в конечном итоге приводят к полной механической непроходимости кишечника.

- Каловые камни. У пожилых пациентов, страдающих запорами, кишечная непроходимость часто бывает обусловлена копростазом – из-за длительного застоя кишечного содержимого вода всасывается через кишечную стенку, каловые массы значительно уплотняются, что приводит к формированию копролитов – каловых камней. Копролиты чаще всего обтурируют дистальные отделы толстого кишечника – диаметр сигмовидной кишки меньше, чем ободочной.
- Желчные конкременты. Нередкой причиной обтурационной кишечной непроходимости являются желчнокаменная болезнь и калькулезный холецистит. Камни желчного пузыря больших размеров приводят к образованию пролежней пузырной стенки, из-за чего в дальнейшем формируются свищевые ходы между желчным пузырем и кишечником (чаще с ДПК и поперечно-ободочной кишкой).
 По такому ходу камень размером 3-4 см может мигрировать в просвет кишки и вызвать ее обтурацию, преимущественно в дистальном отделе подвздошной кишки (это наиболее тонкая часть кишечника). Известны случаи, когда большой камень попадал в кишечник через желчные ходы.
По такому ходу камень размером 3-4 см может мигрировать в просвет кишки и вызвать ее обтурацию, преимущественно в дистальном отделе подвздошной кишки (это наиболее тонкая часть кишечника). Известны случаи, когда большой камень попадал в кишечник через желчные ходы. - Прочие причины. Более редкими причинами обтурации кишки являются аскаридоз (просвет кишечника перекрывается клубком аскарид), воспалительные стриктуры кишки, опухоли брыжейки и женских половых органов, аберрантные сосуды, врожденные аномалии развития кишечника.
К смешанным формам кишечной непроходимости относят инвагинацию, спаечную непроходимость – при этих состояниях наблюдается как обтурационная, так и странгуляционная непроходимость кишечника.
Симптомы
В клинике обтурационной кишечной непроходимости выделяют общие симптомы, присущие любой этиологической форме этого заболевания, и частные (возникают при определенных причинах непроходимости). К общим симптомам относят спастические боли в животе; усиленную перистальтику в начале заболевания и полное ее исчезновение на поздних стадиях; рвоту; отсутствие отхождения кала и газов. Особенностью обтурационной кишечной непроходимости является то, что иногда от начала заболевания до появления первых признаков может пройти несколько дней.
К общим симптомам относят спастические боли в животе; усиленную перистальтику в начале заболевания и полное ее исчезновение на поздних стадиях; рвоту; отсутствие отхождения кала и газов. Особенностью обтурационной кишечной непроходимости является то, что иногда от начала заболевания до появления первых признаков может пройти несколько дней.
Боль обычно является самым ранним признаком кишечной непроходимости. Боли при обтурационном илеусе обычно схваткообразные, появляются внезапно, имеют волнообразный характер. На высоте приступа пациент может характеризовать боль как невыносимую. Вместе с появлением боли начинает усиливаться перистальтика кишечной стенки – кишка пытается преодолеть возникшее препятствие. С течением времени нервно-мышечный аппарат кишечной стенки истощается, перистальтика начинает ослабевать, а затем полностью исчезает.
Вместе с исчезновением перистальтики у пациента обычно начинается рвота. Характер рвотных масс зависит от уровня непроходимости – если препятствие расположено в верхних отделах ЖКТ, то в рвотных массах будет содержаться съеденная пища, желудочный сок, желчь. При более низкой обтурации кишечника рвота постепенно принимает каловый характер, неприятный запах. Если обтурация произошла на уровне толстого кишечника, рвоты может и не быть. Развивается парез кишечника, отмечается выраженное вздутие живота. При высокой кишечной непроходимости на начальных этапах еще могут отходить газы и кал, а на поздних стадиях и при низком уровне обтурационной кишечной непроходимости кал и газы не отходят.
При более низкой обтурации кишечника рвота постепенно принимает каловый характер, неприятный запах. Если обтурация произошла на уровне толстого кишечника, рвоты может и не быть. Развивается парез кишечника, отмечается выраженное вздутие живота. При высокой кишечной непроходимости на начальных этапах еще могут отходить газы и кал, а на поздних стадиях и при низком уровне обтурационной кишечной непроходимости кал и газы не отходят.
Особенности течения отдельных форм
Обтурационная непроходимость, вызванная опухолью кишечника, обычно развивается исподволь, постепенно. На фоне общего истощения, интоксикации, анемии у пациента появляется вздутие живота, непостоянные схваткообразные боли. В течении заболевания имеются периоды просветления. Парез кишечника, развивающийся на фоне опухолевой обтурации, приводит к перераздутию кишки, из-за чего нарушается кровоснабжение ее стенки, формируются язвы и некрозы. Иногда первым проявлением опухоли кишечника и обтурационной кишечной непроходимости может быть кишечное кровотечение.
Имеет свои особенности и обтурационная непроходимость, вызванная аномальным ходом брыжеечной артерии. Такой вид обтурации кишки чаще проявляется в молодом возрасте. Во время приема пищи происходит опускание и сдавление тонкой кишки между аберрантной брыжеечной артерией и позвоночником. Возникает сильная спастическая боль в животе, рефлекторная рвота. Значительное облегчение наступает в коленно-локтевом положении, в котором артерия опускается вниз и перестает сдавливать кишечник. Заболевание может иметь волнообразное течение.
Желчные камни являются причиной обтурационной кишечной непроходимости не более чем в 2% случаев. Клиника заболевания обычно обусловлена не только попаданием большого камня в кишку, но и рефлекторным спазмом кишечной стенки. Учитывая тот факт, что обычно обтурация происходит в наиболее тонком отделе кишечника, возникает полная кишечная непроходимость. Заболевание протекает очень бурно, с сильными схваткообразными болями и многократной рвотой с примесью желчи.
КТ ОБП C+. Резкое расширение петель подвздошной кишки (красная стрелка) вследствие резкого сужения просвета слепой кишки опухолью (синяя стрелка).
Диагностика
На сегодняшний день разработано множество методов диагностики непроходимости кишечника. Наиболее простыми и доступными из них являются различные рентгенологические методики.
Если явных признаков непроходимости выявлено не будет, рекомендуется провести рентгенологическое исследование с использованием контраста (рентгенографию пассажа бария по тонкому кишечнику, ирригографию). Контрастирование обычно позволяет точно установить локализацию и уровень непроходимости кишечника.
УЗИ и МСКТ органов брюшной полости дают возможность выявить точную причину обтурационной кишечной непроходимости, оценить состояние внутренних органов и их кровоснабжение, наличие перитонита.
Для более точной диагностики понадобится консультация врача-эндоскописта. Эндоскопическое исследование помогает не только визуализировть пораженный отдел кишечника и точно выявить причину обтурации, но в ряде случаев провести лечебные мероприятия. Особенно актуально эндоскопическое исследование при обтурации копролитами – во время колоноскопии можно попытаться удалить каловый камень, либо размыть его водой и устранить непроходимость кишечника консервативными методами. Если данный метод окажется эффективным, в дальнейшем пациенту следует провести анализ кала на скрытую кровь для исключения пролежней и перфораций кишечной стенки.
КТ ОБП (average). Раздутые петли тонкой кишки (у этого же пациента).
Лечение обтурационной кишечной непроходимости
Лечение обтурационной кишечной непроходимости предполагает устранение причины этой патологии. При наличии опухолевого процесса лечение обычно комбинированное, может включать химио- и лучевую терапию, резекционное оперативное вмешательство. Объем операции зависит от вида опухоли и стадии онкологического процесса. Удаление доброкачественной опухоли тонкого кишечника обычно сопровождается полным восстановлением проходимости ЖКТ, однако в некоторых случаях может потребовать резекции кишки с наложением межкишечного анастомоза. Злокачественные опухоли обычно требуют наложения энтеростомы.
Объем операции зависит от вида опухоли и стадии онкологического процесса. Удаление доброкачественной опухоли тонкого кишечника обычно сопровождается полным восстановлением проходимости ЖКТ, однако в некоторых случаях может потребовать резекции кишки с наложением межкишечного анастомоза. Злокачественные опухоли обычно требуют наложения энтеростомы.
Оперативное удаление инородного тела тонкого кишечника может производиться как в процессе полостной операции, так и эндоскопически. Удаление желчных камней осуществляется дистальнее места их локализации. Радикальная операция холецистэктомии обычно производится позже, после стабилизации состояния пациента. Если обтурация была обусловлена аскаридозом, проводится энтеротомия и извлечение паразитов с последующим ушиванием стенки кишечника. Копростаз также можно попытаться устранить консервативными и эндоскопическими методами. В случае их неудачи проводится хирургическая операция, часто заканчивающаяся выведением противоестественного заднего прохода.
Прогноз заболевания напрямую зависит от его причины и осложнений кишечной непроходимости. Если у пациента нет перфорации кишечника, перитонита и кишечного кровотечения, прогноз более благоприятный. Специфической профилактики обтурационной кишечной непроходимости не существует. Вторичная профилактика заключается в своевременном выявлении и устранении причин этого заболевания.
Синдром рвоты при врожденной кишечной непроходимости у новорожденных
Введение
Органические болезни желудочно-кишечного тракта (ЖКТ) у новорожденных представлены в основном врожденными пороками развития органов пищеварения. Удельный вес приобретенных заболеваний несравненно меньше. Врожденные пороки пищеварительной системы встречаются с частотой 3,4 случая на 100 перинатальных вскрытий, составляя 21,7% всех аномалий развития в этот период. У мертворожденных и умерших в возрасте до 16 лет они регистрируются в 2,8% случаев [5, 9]. Врожденная кишечная непроходимость обусловлена пороками развития пищеварительного тракта или других органов брюшной полости. При некоторых пороках, которые формируются очень рано, в период органогенеза, непроходимость развивается еще внутриутробно и ребенок рождается с симптомами кишечной непроходимости. Эти симптомы проявляются уже в первые сутки, и даже часы жизни [1-3, 6, 10]. При других пороках развития нарушаются топографо-анатомические взаимоотношения органов брюшной полости и возникает либо хроническая непроходимость, либо острая, которая протекает по типу странгуляции [5, 8]. Первый вид непроходимости встречается чаще у детей с сочетанными аномалиями, проявлениями эмбриофетопатий. У недоношенных пациентов некоторые сочетанные пороки развития генетически обусловлены и прогностически неблагоприятны. Другие пороки могут проявляться в любом возрасте, редко имеют генетическое происхождение и при своевременном распознавании и правильной лечебной тактике имеют благоприятный исход [11-13]. Несмотря на многообразие нозологических единиц, все они, без исключения, сопровождаются дисфагическими проявлениями, которые можно обозначить как синдром рвоты.
Г.И. Лазюк (1991) предложил следующую классификацию врожденных пороков ЖКТ.
I. Врожденные пороки кишечной трубки.
II. Врожденные пороки, связанные с нарушением поворота кишечника.
III. Врожденные пороки производных кишечной трубки.
IV. Врожденные пороки сосудистой системы желудочно-кишечного тракта.
V. Врожденные аномалии иннервации желудочно-кишечного тракта.
С точки зрения общепатологической практики такая схема весьма рациональна, однако при клинической интерпретации возникает целый ряд неудобств, связанных в первую очередь с «синдромным изложением» материала. Кроме того, врожденные сочетанные пороки развития зачастую относятся сразу к нескольким пунктам упомянутой классификации. Поэтому для удобства изложения мы будем придерживаться нозологической и синдромальной схемы.
Целью нашей работы была унификация общих принципов дифференциальной диагностики клинических симптомов врожденной кишечной непроходимости, вызывающих синдром рвоты у новорожденных.
Общее понятие синдрома рвоты
Синдром рвоты может проявляться срыгиваниями и собственно рвотой. Эти понятия отличаются друг от друга, несмотря на внешне похожие проявления: рефлекторное извержение пищевого комка через рот. Пищевой комок — понятие собирательное, оно характеризует содержимое пищеварительной трубки на всем ее протяжении — от ротовой полости до анального отверстия. У здорового человека пищевой комок, находящийся в ротовой полости и мигрирующий по пищеводу, называют пищей или пищевыми массами. В желудке находится первично-ферментированный, а в двенадцатиперстной кишке — вторично-ферментированный пищевой комок. Содержимое тощей и подвздошной кишки носит название химус. В толстой кишке находится кал. Содержимым слепой, восходящей ободочной и правой половины поперечно-ободочной кишок является несформированный кал, соответственно содержимым левой половины поперечно-ободочной, нисходящей ободочной и сигмовидной кишок является сформированный кал. Наконец, в прямой кишке находится оформленный кал.
Срыгивание — это рефлекторный акт ретроградного (через рот) извержения содержимого пищевода или желудка в объеме, не превышающем 25% от разового нормативного объема пищи, наружу. Рвота — это рефлекторный акт ретроградного (через рот) извержения содержимого желудка наружу в объеме, превышающем 25% от разового нормативного объема пищи. Таким образом, срыгивание отличается от рвоты, во-первых, объемом извергнутого содержимого, а во-вторых, органной характеристикой рефлекторного акта. Иначе говоря, при срыгивании может выделяться содержимое как пищевода, так и желудка, а при рвоте — только желудка. При этом правило «объема рвотных масс» относится только к содержимому желудка. У больных с мегаэзофагусом (ахалазия пищевода, стеноз, идиопатический локальный эзофагоспазм и т.п.) отмечается регургитация застойного содержимого пищевода в объеме, превышающем разовый нормативный объем пищи, однако в данном случае речь все равно идет о срыгивании. Термин «рвотные массы» применяется как по отношению к рвоте, так и по отношению к срыгиванию.
Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. В случае обструкции на уровне глотки и верхней трети пищевода наблюдается гиперсаливация — избыточное выделение слюны через рот. Вообще, гиперсаливация бывает истинная и ложная. Истинная гиперсаливация представляет собой избыточное образование слюны в результате продуктивного сиаладенита. В том случае когда выработка слюны не нарушена, однако эвакуация ее по пищеводу невозможна, наблюдается ложная гиперсаливация — обильные пенистые выделения изо рта, цвет их колеблется от белесоватого до прозрачного, они умеренно липкие, не имеющие характерного запаха. Если у новорожденного пассаж пищевого комка нарушен на уровне желудка, что на практике наблюдается чаще всего в области пилорического отдела, рвотные массы представлены створоженным молоком или молочной смесью, они водянистые, с характерным «кислым» запахом. При обструкции двенадцатиперстной кишки выше большого дуоденального сосочка рвотные массы представлены створоженным молоком или молочной смесью, однако, в отличие от непроходимости на уровне привратника желудка, в них присутствует значительное количество слизи, поэтому они густые, мутные, липкие на ощупь, со слабым «щелочным» запахом. В случае когда двенадцатиперстная кишка обтурирована ниже большого дуоденального сосочка, рвотные массы содержат желчь, поэтому цвет их колеблется от желтого до желто-зеленого, они водянистые, могут содержать белесоватые комочки слизи, со «щелочным» запахом. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишок, возникает рвота содержимым тонкой кишки. В этом случае рвотные массы зеленого цвета различных оттенков (от светлого до интенсивно зеленого, иногда с желтоватым окрашиванием), густые, липкие, содержат белесоватые и желто-коричневые включения в виде комочков и нитей, со щелочным запахом. В случае поздней диагностики и при возникновении терминальной стадии низкой кишечной непроходимости рвотный секрет гомогенизируется, приобретает желто-коричневый цвет и дурной (сероводородный) запах — такая рвота носит название каловой. Отметим, что рвотные массы у пациентов с каловой рвотой не содержат каловых масс (такая ситуация встречается крайне редко, например в случае желудочно-толстокишечного свища или синдрома «короткой кишки»), а представляют собой продукт крайней деградации и разложения химуса.
Наличие крови в рвотных массах всегда является признаком грозного заболевания. Эта ситуация возникает в случаях, когда источник кровотечения находится в верхних отделах желудочно-кишечного тракта — от ротовой или носовой полости до начального отдела тощей кишки включительно. Различают кровавую рвоту и рвоту кровью. Кровавая рвота диагностируется в том случае, если относительный объем крови в рвотных массах не превышает 50% от общего объема. Иначе говоря, большая часть рвотных масс представлена естественным содержимым желудка и двенадцатиперстной кишки. Такая ситуация возникает при подострой или хронической кровопотере. Одним из вариантов кровавой рвоты является рвота «кофейной гущей», при которой неоднородные рвотные массы имеют черно-коричневый цвет. Рвота кровью (гематемезис) диагностируется, если относительный объем крови в рвотных массах превышает 50% от общего объема, а на практике чаще всего рвотные массы представлены только кровью с незначительной примесью слизистого секрета желудка и двенадцатиперстной кишки. Рвота кровью возникает у детей с профузным внутрипросветным кровотечением.
Особенности клинического течения, диагностика и дифференциальная диагностика врожденной кишечной непроходимости
Классификация врожденной кишечной непроходимости, клинические симптомы, методы лечения и реабилитации зависят собственно от пороков развития, которые ее вызывают. В зависимости от особенностей эмбриопатогенеза выделяют обтурационную и странгуляционную врожденную кишечную непроходимость.
Обтурационный тип врожденной кишечной непроходимости возникает в результате патологического воздействия на зародыш в период вакуолизации кишечной трубки, в результате чего формируются атрезии и стенозы, чаще они локализуются в тех отделах кишечника, где процессы временной облитерации более выражены (двенадцатиперстная кишка у места впадения общего желчного протока и перехода ее в тощую, подвздошная кишка, реже — восходящая ободочная кишка).
Рестриктивный тип врожденной обтурационной непроходимости обусловлен сдавлением нормально сформированной кишечной трубки. Наиболее часто встречаются следующие варианты рестрикции.
1. Кольцевидная поджелудочная железа в нисходящей части двенадцатиперстной кишки.
2. Аномально расположенные сосуды брыжейки , при этом чаще страдает нижний отдел двенадцатиперстной кишки в результате сдавления верхней брыжеечной артерией.
3. Спайки брюшины и слепая кишка при нарушении эмбрионального вращения «средней кишки».
4. Опухоли, истинные и ложные кисты.
Виды врожденной непроходимости, которые обусловлены нарушением процесса внутриутробного вращения кишечника, относятся к странгуляции. Некоторые виды непроходимости (заворот) могут развиться в любом возрасте или носить рецидивирующий характер. Но чаще кишечная непроходимость при незавершенном повороте проявляется в период новорожденности: 1) заворотом «средней кишки», который возникает при сохранении общей брыжейки и дает картину острой высокой странгуляционной непроходимости; 2) непроходимостью двенадцатиперстной кишки от сдавления не полностью ротированной слепой кишкой или тяжами брюшины; 3) сочетанием врожденного заворота с высоким расположением слепой кишки и наличием тяжей брюшины, сдавливающих двенадцатиперстную кишку (синдром Ледда).
Особый вид патологии представляет собой врожденная мекониальная непроходимость, причиной которой является кистофиброз поджелудочной железы. Нарушение панкреатической функции оказывает влияние на свойства мекония: он становится вязким и плотным, закупоривает терминальный отдел подвздошной кишки, который перерастягивается, в то время как ее дистальный отдел, слепая и восходящая ободочная кишка гипоплазированы, заполнены твердыми кусочками мекония (в виде четок).
Клиническая картина врожденной кишечной непроходимости зависит не столько от анатомического варианта порока, сколько от уровня препятствия, поэтому признанные классификации врожденной кишечной непроходимости основываются на этом признаке. Мы приводим наиболее частые нозологические варианты врожденной непроходимости кишечника у детей.
Высокая кишечная непроходимость
1. Атрезия и стеноз двенадцатиперстной кишки.
2. Атрезия тощей кишки.
3. Сдавление двенадцатиперстной кишки спайками, сосудами, высокорасположенной слепой кишкой, кольцевидной поджелудочной железой.
4. Заворот «средней кишки».
5. Синдром Ледда.
Низкая кишечная непроходимость
1. Атрезия подвздошной кишки.
2. Атрезия толстой кишки.
3. Множественные атрезии кишечника.
4. Мекониальная непроходимость.
5. Сдавление кишки кистозным образованием.
6. Заворот вокруг фиксированного дивертикула Меккеля.
7. Внутренние грыжи.
8. Острая форма болезни Гиршпрунга.
Пренатальная диагностика основывается на данных ультрасонографии плода. В настоящее время подавляющее большинство пороков развития желудочно-кишечного тракта можно выявить в результате внутриутробного УЗИ. В случае полигидрамниона иногда выполняют амниоцентез и исследуют аспират амниотической жидкости с целью обнаружения маркеров тератогенеза и онкогенеза.
Постнатальная диагностика врожденной кишечной непроходимости основывается на оценке основных симптомов (характера рвоты, кала и болей), а также на данных объективного исследования. Клинические проявления врожденной кишечной непроходимости многообразны. Наиболее постоянный и ранний симптом — рвота, характеристика которой для диагностики очень важна. Следует обращать внимание на время ее появления, интенсивность проявления, наличие патологических примесей в рвотных массах, связь рвоты с кормлением (рвота «фонтаном», срыгивание, регургитация), динамику этого симптома. Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. В случае обструкции на уровне глотки и верхней трети пищевода наблюдается гиперсаливация. При обструкции двенадцатиперстной кишки выше большого дуоденального сосочка рвотные массы представлены створоженным молоком или молочной смесью, однако, в отличие от непроходимости на уровне привратника желудка, в них присутствует значительное количество слизи. В случае, когда двенадцатиперстная кишка обтурирована ниже большого дуоденального сосочка, рвотные массы содержат желчь. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишки, возникает рвота химусом, вплоть до каловой.
Нормально сформированный меконий при полной кишечной непроходимости не отходит из-за раннего внутриутробного формирования илеуса и невозможности попадания желчи и амниотической жидкости в дистальные отделы кишечника. При стенозах меконий иногда отходит малыми порциями. При заворотах меконий и переходный стул могут выделяться до 4-5-го дня жизни, затем стул становится скудным с примесью крови, и, наконец, его выделение прекращается.
О болях в животе у новорожденных можно судить по поведению: ребенок становится беспокойным, сучит ножками. Приступы беспокойства свидетельствуют о схваткообразных болях, характерных для странгуляционной непроходимости (заворот «средней кишки», синдром Ледда, заворот подвздошной кишки). Перерастяжение кишечных петель при низкой атрезии также вызывает боли в животе, которые усиливаются при пальпации, при этом ребенок стонет.
При осмотре новорожденного обращают внимание на общее состояние, наличие стигм дизэмбриогенеза, наличие недоношенности, проявления интоксикации и обезвоживания.
Интоксикация и эксикоз быстрее нарастают при низкой кишечной непроходимости. Это объясняется перерастяжением кишечных петель, нарушением проницаемости тонкой кишки, всасыванием токсинов брюшинными листками. При высокой кишечной непроходимости живот выбухает в эпигастрии за счет растянутого желудка (двенадцатиперстная кишка на передней брюшной стенке практически никогда не контурируется). При низкой непроходимости живот значительно вздут, через брюшную стенку контурируются растянутые петли кишки, иногда видна перистальтика. При мекониальном илеусе удается пальпировать петли кишки, заполненные вязким меконием, иногда в виде четок.
В современном стационаре в качестве специальных методов исследования могут использовать ультрасонографию, компьютерную томографию, магнитно-резонансную томографию, лапароскопию и т.д. Однако рентгенологическое исследование остается ведущим, как информативное, относительно несложное и экономичное. Оно необходимо для уточнения уровня непроходимости, ее характера, выявления сочетанных аномалий, дифференциальной диагностики.
Рентгенологическое обследование начинают с обзорной рентгенографии в передне-задней и боковой проекциях при вертикальном положении ребенка. Следует обращать внимание на газонаполнение желудка, наличие газа в двенадцатиперстной кишке, уменьшение количества или полное отсутствие газа в петлях тонкой и толстой кишок ниже препятствия, наличие уровня жидкости в желудке и двенадцатиперстной кишке. В боковой проекции выявляются расположенные на разной высоте горизонтальные уровни. У больных с высокой кишечной непроходимостью таких уровней всего два: один из них соответствует газовому пузырю желудка, а второй — газовому пузырю двенадцатиперстной кишки. Этот рентгенологический симптом носит название «два желудка» . При низкой непроходимости определяются множественные неравномерные горизонтальные уровни. Если обзорная рентгенография подтверждает низкую кишечную непроходимость, то на этом исследование прекращается.
В случае подтверждения высокой кишечной непроходимости переходят ко второму этапу обследования — ирригографии. Это исследование проводится с контрастным веществом, введенным через прямую кишку, при этом обычно (в случае непроходимости) контрастируется резко суженная толстая кишка, что чаще всего указывает на внутриутробное формирование непроходимости. Положение отдельных сегментов толстой кишки может служить косвенным признаком вида кишечной непроходимости: очень высокое стояние слепой кишки — при синдроме Ледда, очень низкое — при острой форме болезни Гиршпрунга. Величина угла изгиба и высота его расположения тоже помогают определить вид непроходимости: острый и низко лежащий правый изгиб характерен для низкой атрезии, тупой и высоко расположенный — для болезни Гиршпрунга. Для проведения ирригографии лучше использовать водорастворимые контрастные препараты.
Если после выполнения обзорной рентгенографии и ирригографии остаются диагностические сомнения, то больному проводят пассаж контрастной метки по желудочно-кишечному тракту с рентгенологическим контролем. В качестве контрастного вещества здесь рационально использовать сульфат бария.
Дифференциальный диагноз высокой кишечной непроходимости следует проводить с функциональными видами непроходимости: пилороспазмом, спастической непроходимостью в остром периоде родовой церебральной травмы и ли на фоне постгипоксической энцефалопатии. При родовой травме преобладает неврологическая симптоматика, при стихании симптомов нарушения мозгового кровообращения исчезают и признаки непроходимости, хотя следовая реакция в виде дискинезии желудочно-кишечного тракта может продолжаться долго.
Низкая кишечная непроходимость имеет сходство с динамической непроходимостью паретического типа. Последняя, как правило, сопровождает заболевания, которые протекают с выраженным токсикозом (пневмония, сепсис, флегмона, перитонит и т.д.), развивается постепенно. На рентгенограммах выявляется равномерное, повышенное газонаполнение кишечника (при парезе I — III степени). Лишь в тяжелых случаях, при параличе перистальтики, появляются уровни жидкости.
Дифференциальной диагностике помогает ирригография: при динамической непроходимости выявляются хорошо развитые прямая и сигмовидная кишки, имеющие нормальный просвет. В случае механической кишечной непроходимости визуализируется гипоплазированная толстая кишка. У новорожденных с острой формой болезни Гиршпрунга удается обнаружить резко суженный отдел толстой кишки и супрастенотическую дилатацию над ним.
Лечебная тактика и реабилитация
Детям с врожденной кишечной непроходимостью показано оперативное лечение. Подготовка к операции зависит от уровня и вида кишечной непроходимости, состояния больного, водно-электролитных нарушений, наличия сочетанных пороков развития или симптомов родовой травмы.
Показанием к экстренным операциям служат некоторые виды кишечной непроходимости: заворот средней кишки, острая форма синдрома Ледда. Кроме того, сюда относятся любые виды кишечной непроходимости, которые осложнились перфорацией кишечника и развитием перфоративного перитонита. При полной низкой кишечной непроходимости (атрезия, мекониальный илеус) в случае позднего поступления предоперационная подготовка ограничивается 2-12 часами. При высокой кишечной непроходимости обтурационного характера, при всех видах частичной непроходимости (мембранозно-перфоративные атрезии) длительность предоперационной подготовки зависит в первую очередь от выраженности нарушений гомеостаза и сопутствующих заболеваний.
Если непроходимость диагностирована в первые сутки после рождения, то подготовка к операции включает согревание ребенка, оксигенотерапию, зондирование и промывание желудка. При отсутствии экстренных показаний операцию следует отложить на 12-48 часов для адаптации ребенка после родов, транспортировки из роддома в стационар. Транспортировка таких детей в детское хирургическое отделение должна осуществляться в условиях, исключающих переохлаждение больного. Для этого используют специализированные машины скорой помощи, оснащенные переносными кювезами.
Выбор оперативного вмешательства зависит от нозологического характера кишечной непроходимости. У детей с атрезией желудка и двенадцатиперстной кишки обычно накладывают так называемый «обходной» гастроеюноанастомоз или дуоденоеюноанастомоз. Операции при кольцевидной поджелудочной железе и аберрантном сосуде заключаются в наложении обходного позадиободочного анастомоза между двенадцатиперстной и тощей кишкой. При незавершенном повороте кишечника (заворот средней кишки) заворот расправляют путем осторожного вращения кишечника против часовой стрелки на один, два и даже три оборота. У новорожденных с атрезией тощей, подвздошной и толстой кишок производят резекцию атрезированного сегмента в пределах здоровых тканей с последующим наложением кишечного анастомоза. У больных с мекониальной непроходимостью производят резекцию тонкой кишки, промывают растворами ферментов приводящий и отводящий отделы кишечника, после чего выводят на переднюю брюшную стенку двойную энтеростому.
Принципиально реабилитация детей, которые были оперированы по поводу врожденной кишечной непроходимости, осуществляется в течение всей жизни, однако максимальное внимание этому процессу уделяется в течение первых 2-3 лет. Особое значение имеют мероприятия, направленные на восстановление нормативного микробного зеркала, поскольку вследствие аномалада кишечной трубки (гипоплазия и незавершенный поворот кишечника) и пролонгированной антибактериальной терапии у таких детей имеет место выраженный дисбактериоз.
Новорожденные, которые были оперированы по поводу врожденной кишечной непроходимости, прошли полный курс лечения и реабилитации и не имеют тяжелых сопутствующих пороков развития, как правило, не отстают в физическом развитии, являются полноценными людьми, хотя и относятся к категории инвалидов детства.
Выводы
1. Синдром рвоты может проявляться срыгиваниями и собственно рвотой . Срыгивание отличается от рвоты объемом извергнутого содержимого и органной характеристикой рефлекторного акта. Термин «рвотные массы» применяется как по отношению к рвоте, так и по отношению к срыгиванию .
2. Все заболевания, вызывающие врожденную кишечную непроходимость, сопровождаются дисфагическими проявлениями, которые можно обозначить как синдром рвоты.
3. Новорожденные, которые прошли полный курс лечения и реабилитации по поводу врожденной кишечной непроходимости и не имеют тяжелых сопутствующих пороков развития, как правило, не отстают в физическом развитии, являются полноценными людьми, хотя и относятся к категории инвалидов детства.
Кишечная непроходимость: симптомы и лечение
Кишечная непроходимость — комплекс симптомов, формирующихся при полном или частичном нарушении трофики ЖКТ от ротового до анального отверстия. Синдром КН относится к тяжёлым состояниям. При отсутствии медицинской помощи пациент может столкнуться с интоксикацией организма каловыми массами, атрофией тканей пищеварительной системы, разрывами различных отделов кишечника, полиорганной недостаточностью.
Общие сведения
Рассматриваемый синдром приводит к полной или частичной блокировке просвета кишечника. Состояние угрожает жизни пациента и требует неотложной медицинской помощи. Непроходимость ЖКТ редко выступает самостоятельным заболеванием, в большинстве случаев становясь осложнением инфекционных патологий, системных расстройств, эндокринных нарушений и т. д.
Причины развития патологии
Разные формы КН обладают характерными симптомами, на основании которых происходит дифференциация патологии. Причинами наиболее распространённой формы непроходимости — рефлекторного спазма мускулатуры кишечника — становятся:
- ушибы и гематомы живота;
- острый панкреатит;
- нефролитиаз;
- желчная колика;
- отравление;
- базальная пневмония;
- переломы рёбер;
- острый инфаркт миокарда и т. д.
Сужение кишечного просвета при механической непроходимости обусловлено различными образованиями органического происхождения:
- каловыми массами;
- желчными камнями;
- безоарами;
- доброкачественными или злокачественными опухолями;
- затвердевшие каловые массы;
- желчные камни;
- безоары;
- клубок глистов;
- опухолевые образования, выпавшие в просвет кишечники или сдавившие его;
- посторонний предмет;
- сдавление трубки кишечника извне опухолевыми массами
У детей причины развития КН могут быть связаны с врождёнными аномалиями развития кишечной трубки. В группе риска состоят люди, долгое время принимавшие анальгетики и долго соблюдавшие вынужденный малоподвижный образ жизни.
Виды патологии
Существует несколько вариантов типологизации синдрома КН. Наиболее часто врачи выделяют следующие типы непроходимости:
- динамический;
- механический;
- сосудистый.
По локализации различают высокую и низкую тонкокишечную непроходимость (60-70% случаев), толстокишечную непроходимость (30-40% случаев). По степени сбоев проходимости пищеварительного тракта КН может быть полной или частичной; по клинике течения — острой, подострой и хронической. По времени формирования нарушений проходимости кишечника дифференцируют врождённую КН, связанную с внутриутробными пороками развития кишечной трубки, и приобретённую непроходимость, обусловленную другими причинами.
Симптомы кишечной непроходимости
Симптоматика патологии специфична:
- боли по типу схваток в области живота — совпадают с волной перестальтического напряжения, сопровождаются шоковой симптоматикой: учащённое сердцебиение, повышенное АД, бледность кожных покровов и холодный пот;
- синдром нарушения пассажа химуса — сопровождается задержкой дефекации и естественного выхода газов;
- вздутый живот — принято включать в классическую триаду симптомов ОКН;
- кровь в жидких каловых массах — результат внутренней геморрагии;
- множественные приступы рвоты — рвотные массы имеют цвет и запах желудочных масс, приступы не приносят облегчения;
- асимметрия формы живота;
- усиление петельной перестальтики.
Симптоматика полной непроходимости развивается резко, течение патологии острое. Симптомы частичной КН развиваются постепенно, стул и газы периодически отходят, что размывает клиническую картину и затрудняет постановку диагноза.
Стихание болей в животе через 12 часов после первых признаков закупорки кишечного тракта называется «мнимым улучшением», это результат некроза стенок кишечника, после которого наступает перитонит.
Локализация очага кишечной непроходимости имеет специфические признаки. При низкой КН происходит задержка стула и газов. При высокой КН стул может спорадически появляться, так как часть кишечника, расположенная ниже препятствия, опорожняется. При внедрении одной части кишки в другую наблюдаются кровянистые выделения из заднепроходного отверстия.
У вас появились симптомы кишечной непроходимости?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностика патологии
Диагностические манипуляции выполняются гастроэнтерологом. Врач собирает анамнез и информацию о длительности симптомов непроходимости. Осмотр позволяет определить возможную причину возникновения КН (грыжу, послеоперационные рубцы) и специфические симптомы развивающейся патологии: вздувшийся асимметричный живот.
Для точной диагностики КН применяются инструментальные исследования:
Данные, полученные врачами во время этих процедур, используются при выполнении хирургического вмешательства или разработке консервативной терапии.
Лечение кишечной непроходимости
Характер заболевания не позволяет ограничить лечебные мероприятия неинвазивными методами или консервативной терапией. Терапия обладает комплексным характером и зависит от ряда патогенетических, анатомических и клинических факторов. Медикаментозные назначения подбираются в соответствии с видом КН и тяжестью течения патологии. Препараты призваны подготовить пациента к оперативной стадии лечения и помочь ему восстановиться в послеоперационный период.
Основные назначения:
- внутривенное вливание жидкости, растворов с микроэлементами;
- спазмолитики или стимуляторы моторики.
- антибиотики.
Хирургическое вмешательство предполагает проведение полостной операции. Хирурги удаляют накопившиеся каловые массы, устраняют причину сужения просвета кишечника, удаляют поражённые некрозом участки органа.
Послеоперационная реабилитация
Протоколы послеоперационных мероприятий включают:
- внутривенное питание;
- обезболивающие препараты;
- ЛФК и физиотерапия после выписки пациента из отделения интенсивной терапии.
Рекомендована профилактика спаечного процесса (брюшной диализ, стимуляция моторики кишечника, антибактериальная терапия до и после операции, курс фибринолитических препаратов, применение антикоагулянтов).
Прогноз
Прогноз зависит от длительности заболевания и своевременности проведения операции, возраста пациента и сопутствующих заболеваний. При КН онкологической этиологии прогноз зависит от вида и распространённостью новообразования. Неблагоприятен прогноз для пожилых людей с хроническими заболеваниями сердечно-сосудистой системы.
Профилактика
Профилактика развития КН включает своевременный скрининг и удаление опухолей кишечника, предупреждение спаечной болезни, устранение глистной инвазии, правильное питание, избегание травм и т. д. При подозрении на кишечную непроходимость необходимо незамедлительное обращение к врачу.
Вопросы и ответы
— Какой врач диагностирует кишечную непроходимость?
— В зависимости от своевременности обращения, диагноз ставит гастроэнтеролог или хирург. В случаях симптоматической КН диагностировать непроходимость может онколог. Патология может быть обнаружена случайно при УЗИ или компьютерной томографии.
— В каких случаях пациента удаётся избежать операции на фоне КН?
— Консервативное лечение эффективно при выявлении расстройства на ранней стадии. Острое или осложнённое течение заболевание становится показанием для проведения операции.
— Какова продолжительность послеоперационной реабилитации?
— Реабилитационные процедуры могут продолжаться от 2 недель до полутора месяцев. Продолжительность этого периода определяется тяжестью КН и особенностями выполненного вмешательства.
Источники
При подготовке статьи использованы следующие материалы:
- Непроходимость кишечника: Руководство для врачей / А.П. Радзиховский, О. А. Беляева, Е. Б. Колесников и др. (Под ред. А.П. Радзиховского) — К.: Феникс, 2012.
- Неотложная абдоминальная хирургия: Методическое руководство для практикующего врача / Под ред. акад. РАН И. И. Затевахина, акад. РАН А.И. Кириенко, чл.-корр. РАН А.В. Сажина. — Москва: ООО «Медицинское информационное агентство», 2018.
- Острая кишечная непроходимость — научные и практические аспекты / Шальков Ю. Л., Жуловчинов М. У. — М.: Lennex Corp, 2014.
Лечение врожденной кишечной непроходимости — Клиники Беларуси
Лечение врожденной кишечной непроходимости
Врожденная кишечная непроходимость является пороком развития, появляющимся вследствие формирования и фиксации кишечной трубки плода, нарушения иннервации кишечника, а также пороков развития брыжейки. Очень часто данное заболевание сочетается с пороками развития сердца, пищевода, патологиями аноректальной области.
Какие проявления имеет кишечная непроходимость?
В клинической картине высокой кишечной непроходимости у детей наиболее характерна многократная рвота съеденной пищей (молоком), которая окрашена в зеленый цвет, неокрашенные каловые массы.
Для низкой кишечной непроходимости характерна рвота съеденной пищей с примесью желчи, а через некоторое время — с примесью содержимого кишечника, отсутствие стула, появление вздутия живота из-за скопления газов в кишечнике.
Такие дети вяловаты, практически не реагирую на осмотр, отмечается болезненность при пальпации передней брюшной стенки. Также возможно развитие перитонита.
Диагностика внутриутробной кишечной непроходимости
Диагноз может быть выставлен еще внутриутробно, при проведении ультразвукового исследования беременной женщины. Чаще всего врач основывается на определенных косвенных признаках.
Для врожденной высокой кишечной непроходимости характерно многоводие, увеличение в объеме желудка и двенадцатиперстной кишки плода. Для низкой — расширение кишечных петель у ребенка.
Диагностика основана на клинических данных — появление рвоты через некоторое время после рождения, отсутствие стула, резкое вздутие живота.
Обязательным является выполнение обзорной рентгенографии брюшной полости всем маленьким пациентам с подозрением на врожденную кишечную непроходимость.
Методика лечения
Лечение кишечной непроходимости только оперативное.
При высокой кишечной непроходимости после устранения причины, вызвавшей непроходимость, не прибегают к двухэтапным операциям, а накладывают анастомоз между отделами двенадцатиперстной кишки и участком тонкого кишечника.
При низкой кишечной непроходимости чаще всего операция проходит в два этапа из-за присоединения перитонита или невозможности сразу наложить анастомоз. Первый этап включает в себя устранение причины непроходимости с выведением стомы (участка кишки) на переднюю брюшную стенку. Второй этап проводится через несколько месяцев после операции и связан с закрытием стомы и наложением анастомоза между участками кишечника.
Почему стоит выбрать Беларусь?
Специалисты, работающие в РНПЦ детской хирургии – это не только профессионалы своего дела, но и чуткие, внимательные люди, которые окажут на высоком уровне весь спектр необходимых услуг и при этом окружат заботой, так необходимой маленьким пациентам в такой непростой ситуации. А «Клиники Беларуси» помогут установить вам связь с клиникой и приехать для лечения кишечной непроходимости в Республике Беларусь. Свяжитесь с нами, и мы ответим на все ваши вопросы, определим стоимость лечения и забронируем место в лечебном учреждении.
Врожденная низкая кишечная непроходимость > Клинические протоколы МЗ РК
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-3]
Диагностические критерии [1-3]
В пренатальном периоде:
Жалобы и анамнез: наличье в семье рождения детей с пороками развития и хромосомными аномалиями.
Лабораторные исследования: нет специфических тестов.
NB!При антенатальной диагностике кишечной непроходимости следует исключить муковисцидоз. С этой целью (при возможности) производят исследование крови как будущих родителей, так и плода на наличие гена муковисцидоза. Если оба родителя гетерозиготны по гену муковисцидоза, то весьма вероятно рождение больного ребенка, и в этом случае целесообразно рекомендовать прерывание беременности;
В крови беременной может сопровождать повышения уровня альфо-фетопротеина.
Инструментальные исследования [4-7]:
· УЗД плода – атрезия тонкого и толстого кишечника — на 20-24-29 нед. – делятация (расширение) петель кишечника на разных уровнях (множество расширенных петель кишечника) с усиленной перистальтикой и плавающими частицами мекония, количество петель отражает уровень непроходимости.
NB! Пренатальный консилиум:
Консилиум должен включать врача-генетика, врача ультразвуковой диагностики, акушера-гинеколога, неонатального хирурга, по показаниям — неонатолога и других специалистов. При проведении консилиума беременная женщина и члены ее семьи информируются о характере поражения плода, возможных исходах беременности, прогнозе для жизни и здоровья ребенка. При наличии показании даются рекомендации по поводу прерывания беременности.
ПОСЛЕ РОЖДЕНИЯ:
Если кишечная непроходимость была диагностирована антенатально, сразу после рождения ребенка необходимо установить желудочный зонд и опорожнить желудок, и перевести новорожденного в специализированный стационар
Жалобы и анамнез:
· наиболее ранним и постоянным симптомом является отсутсвие мекония:
— при стенозах и полной атрезии кишечника мекони отходит малыми порциями и при очестительной клизме получают только слепки неокрашенной слизи;
— при заворотах меконий и переходный стул могут выделяться до 4-5-го дня жизни, затем стул становится скудным с примесью крови, и, наконец, его выделение прекращается.
· Рвота: следует обращать внимание на время ее появления, интенсивность проявления, наличие патологических примесей в рвотных массах, связь рвоты с кормлением (рвота «фонтаном», срыгивание, регургитация), динамику этого симптома. Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишки, возникает рвота химусом, вплоть до каловой.
· Боли в животе- у новорожденных можно судить по поведению: ребенок становится беспокойным, сучит ножками. Приступы беспокойства свидетельствуют о схваткообразных болях, характерных для странгуляционной непроходимости (заворот «средней кишки», синдром Ледда, заворот подвздошной кишки). Перерастяжение кишечных петель при низкой атрезии также вызывает боли в животе, которые усиливаются при пальпации, при этом ребенок стонет.
· К концу первых суток жизни состяние ребенка постипенно ухудшается: он беспокоится, крик его его приобретает болезненный характер. Быстро нарастают явления интоксикации- вялость, адинамия, нарушение микроциркуляции. Живот прогрессивно вздувается, за счет перерастяжения петель кишечника, которые конкурируют через переднюю брюшную стенку, можно наблюдать перистальтические волны
· Интоксикация и эксикоз нарастают быстро за счет перерастяжения кишечных петель, нарушением проницаемости тонкой кишки, всасыванием токсинов брюшинными листками.
Инструментальные исследования :
· Рентгенологическое исследование брюшной полости – обзорная рентгенограмма брюшной полости в вертикальном положении. При низкой кишечной непроходимости на обзорных рентгенограммах можно выявить повышенное газонаполнение петель кишечника, дилятированные петли, иногда наличие уровней.
· Ирригография (исследование проводится с водорастворимым контрастным веществом, введенным через прямую кишку), при этом:
— в случае непроходимости контрастируется резко суженная толстая кишка;
— очень высокое стояние слепой кишки — при синдроме Ледда;
— очень низкое стояние слепой кишки — при острой форме болезни Гиршпрунга;
— острый и низко лежащий правый изгиб характерен для низкой атрезии, тупой и высоко расположенный — для болезни Гиршпрунга.
· Рентгенконтрастное исследование (водорастворимый контраст): проводят пассаж контрастной метки по желудочно-кишечному тракту с рентгенологическим контролем ( через 30 мин, 1 час, 3 часа, 6 часов, 12 часов).
При синдроме мальротации: замедленная эвакуация из расширенной двенадцатиперстной кишки, двенадцатиперстно-тонкокишечный переход располагается справа от позвоночного столба и может определятся симптомом «клюва»-контраст из двенадцатиперстной кишки, попадая в зону заворота, выглядит как тонкий, сужающийся к концу «клюв».
· УЗИ органов брюшной полости (доплер): при синдроме мальротации (заворот средней кишки):
— аномальное расположение и пульсация верхней брыжеечной вены, которая в норме лежит центральнее и правее верхней брыжеечной артерии;
— симптом «улитки» (извитой ход мезентеральных сосудов в ножке заворота).
Показание для консультации специалистов:
· консультация невропатолога – при выявлении изменений со стороны центральной нервной системы (гидроцефалии, вентрикуломегалии, гипоксический – ишемического поражения головного мозга) на НСГ или при сочетании пороков развития центральной нервной системы;
· консультация кардиолога – назначение консервативной терапии при выявлении гемодинамических нарушений;
· консультация уролога – определение сроков коррекций патологий при выявлении патологий мочеполовой системы;
· консультация генетика – для выявления хромосомной аномалии.
Диагностический алгоритм:
Непроходимость кишечника — StatPearls — Книжная полка NCBI
Непрерывное обучение
Непроходимость кишечника может быть механической или функциональной непроходимостью тонкого или толстого кишечника. Непроходимость часто вызывает боль в животе, тошноту, рвоту, запор, запор и вздутие живота. Это упражнение объясняет патофизиологию, классификацию, оценку и лечение пациентов с непроходимостью кишечника. В нем подчеркивается роль межпрофессиональной команды в лечении и снижении долгосрочной заболеваемости у пациентов с непроходимостью кишечника.
Целей:
Опишите патофизиологию, эпидемиологию и классификацию кишечной непроходимости.
Опишите обследование пациента с непроходимостью кишечника.
Объясните стратегии консервативного и хирургического лечения пациентов с непроходимостью кишечника.
Объясните важность сплоченного межпрофессионального командного подхода к уходу за пациентами с непроходимостью кишечника.
Введение
Непроходимость кишечника может быть механической или функциональной обструкцией тонкого или толстого кишечника. Непроходимость возникает, когда просвет кишечника частично или полностью блокируется. Непроходимость часто вызывает боль в животе, тошноту, рвоту, запор, переходящий в запор, и вздутие живота. Это, в свою очередь, препятствует нормальному перемещению переваренных продуктов. Непроходимость тонкого кишечника (ОПК) встречается чаще, чем непроходимость толстого кишечника (ОПК), и является наиболее частым показанием для хирургического вмешательства на тонком кишечнике.Непроходимость кишечника подразделяется на частичную, полную или закрытую. Обструкция с замкнутым контуром относится к типу обструкции в тонкой или толстой кишке, при которой имеется полная непроходимость дистально и проксимально в данном сегменте кишечника. [1] [2] [3]
Этиология
Существует множество потенциальных причин непроходимости тонкой и толстой кишки, которые классифицируются как внешние, внутренние или внутрипросветные. Наиболее частая причина SBO в промышленно развитых странах — внешние источники, причем наиболее распространены послеоперационные спаечные процессы.Значительные спайки могут вызвать перегиб кишечника, ведущий к непроходимости. По оценкам, не менее двух третей пациентов, перенесших ранее абдоминальные операции, имеют спаечные процессы. Другие распространенные внешние источники включают рак, который вызывает сжатие тонкой кишки, приводящее к непроходимости. Менее распространенными, но все же преобладающими внешними причинами являются паховые и пупочные грыжи. Нелеченные или симптоматические грыжи могут в конечном итоге перегибаться, поскольку тонкий кишечник выступает через дефект в брюшной стенке и оказывается зажатым в грыжевом мешке.Неидентифицированные или неизлечимые грыжи могут прогрессировать до непроходимости кишечника и считаются неотложной хирургической ситуацией, когда ущемленный или ущемленный кишечник со временем становится ишемическим. Другие причины SBO включают внутреннее заболевание, которое может вызвать скрытое начало утолщения стенки кишечника. Стенка кишечника медленно разрушается, образуя стриктуру. Болезнь Крона — наиболее частая причина доброкачественной стриктуры у взрослого населения. [4] [5]
Внутрипросветные причины SBO встречаются реже.Этот процесс происходит при попадании внутрь инородного тела, которое вызывает закупорку в просвете кишечника или направляется к илеоцекальному клапану и не может пройти, образуя барьер для толстой кишки. Однако следует отметить, что большинство инородных тел, которые проходят через пилорический сфинктер, могут пройти через остальную часть желудочно-кишечного тракта. LBO встречаются реже и составляют от 10% до 15% всех кишечных непроходимостей. Наиболее частой причиной всех LBO является аденокарцинома, за которой следуют дивертикулит и заворот.Обструкция толстой кишки чаще всего встречается в сигмовидной кишке.
Эпидемиология
Непроходимость тонкого и толстого кишечника одинакова по частоте как у мужчин, так и у женщин. Главный фактор, влияющий на заболеваемость и распространение, зависит от факторов риска пациента, включая, помимо прочего, предшествующую абдоминальную операцию, рак толстой кишки или метастатический рак, хроническое воспалительное заболевание кишечника, существующую брюшную стенку и / или паховую грыжу, предыдущее облучение и проглатывание инородного тела. .[6] [7]
Патофизиология
Нормальная физиология тонкого кишечника состоит из переваривания пищи и всасывания питательных веществ. Толстый кишечник продолжает способствовать пищеварению и отвечает за синтез витаминов, абсорбцию воды и распад билирубина. Любой обструктивный механизм будет препятствовать этим физиологическим компонентам. Непроходимость вызывает расширение кишечника проксимальнее точки перехода и коллапс в дистальном направлении. Результатом частичной или полной блокировки переваренных продуктов во время непроходимости является рвота.Частая рвота может привести к дефициту жидкости и электролитным нарушениям. По мере того, как состояние остается без лечения и ухудшается, формируется отек стенки кишечника и начинается третье межжелудочковое вмешательство. Серьезным и опасным для жизни осложнением непроходимости кишечника является удушение. Удушение чаще наблюдается при препятствиях с замкнутым контуром. Если своевременно не лечить ущемленный кишечник, он в конечном итоге становится ишемическим, и возникает инфаркт ткани. Инфаркт ткани прогрессирует до некроза кишечника, перфорации и сепсиса / септического шока.
Анамнез и физические данные
При подозрении на непроходимость кишечника практикующий врач должен получить подробную историю болезни, чтобы узнать о существенных факторах риска, связанных с непроходимостью кишечника. У непроходимости тонкого и толстого кишечника есть много частично совпадающих симптомов. Однако качество, время и представление различаются. Обычно при SBO боль в животе описывается как прерывистая и колики, но уменьшается при рвоте, в то время как боль, связанная с LBO, является постоянной. Рвота при SBO, как правило, более частая, в больших объемах и желчная, в отличие от рвоты во время LBO, которая обычно проявляется как прерывистая и фекальная, когда присутствует.Болезненность при пальпации присутствует в обоих состояниях, но при SBO она более очаговая, а при LBO более диффузная.
Кроме того, в LBO отмечается вздутие, чаще встречается запор. Важно отметить, что в определенных ситуациях LBO будет имитировать SBO, если илеоцекальный клапан некомпетентен. Некомпетентный илеоцекальный клапан может способствовать вдуванию воздуха из толстой кишки в тонкую, вызывая симптомы SBO.
Оценка
Хотя только непроходимость кишечника можно заподозрить при наличии точного анамнеза и клинических данных пациента, текущим стандартом лечения для подтверждения диагноза непроходимости тонкой и толстой кишки является КТ брюшной полости с пероральным контрастированием.КТ позволяет визуализировать точку перехода, степень обструкции, потенциальную этиологию и оценить любые опасные для жизни осложнения. Эта информация позволяет поставщику более эффективно выявлять пациентов, которым потребуется хирургическое вмешательство. Лабораторная оценка важна для выявления любого лейкоцитоза и электролитных нарушений, которые могут присутствовать в результате рвоты. Лаборатории также оценивают повышенный уровень молочной кислоты, который может указывать на сепсис или перфорацию, которая иногда может быть не видна на КТ, если это микроперфорация и в начале течения, посев крови или другие признаки сепсиса / септического шока.Хотя на молочную кислоту часто обращают внимание, чтобы определить, есть ли признаки перфорации или ишемии кишечника, следует отметить, что изначально это может быть нормальным даже при наличии микроперфорации. Физикальное обследование пациента остается важным диагностическим инструментом в отношении степени тяжести состояния пациента и необходимости экстренной хирургии по сравнению с медицинским лечением. [8]
Лечение / ведение
Первоначальное лечение всегда должно включать оценку состояния дыхательных путей, дыхания и кровообращения пациента.Если требуется реанимация, ее следует проводить с использованием изотонического раствора и замены электролитов. Катетер Фолея должен быть вставлен, чтобы контролировать диурез пациента, если пациент нестабилен или сепсис. Введение назогастрального зонда позволит выполнить декомпрессию кишечника для снятия вздутия проксимальнее обструкции. Введение назогастрального зонда также поможет контролировать рвоту, позволит точно оценить прием и выброс жидкости и снизить риск аспирации.
Лечение в конечном итоге зависит от этиологии и тяжести обструкции.Стабильные пациенты с частичной или незначительной обструкцией разрешаются после декомпрессии назогастрального зонда и поддерживающих мер. Пациентам с влечением грыжи потребуется хирургическое вмешательство, не требующее неотложной помощи, для предотвращения рецидива в будущем. Невправимые или ущемленные грыжи требуют экстренного хирургического вмешательства. Полная или высокая степень обструкции часто требует срочного или экстренного хирургического вмешательства, поскольку увеличивается риск ишемии. Хронические болезненные состояния, такие как болезнь Крона и злокачественные новообразования, требуют первоначальных поддерживающих мер и более длительных периодов консервативного лечения.В конечном итоге лечение будет зависеть от расположения пациента и проницательности хирурга.
Прогноз
Когда непроходимость кишечника устранена быстро, результат хороший. Как правило, при нехирургическом лечении непроходимости кишечника частота рецидивов намного выше, чем при хирургическом лечении.
Осложнения
Интраабдоминальный абсцесс
Сепсис
Инвалидность
Расхождение раны
Аспирация
9004- 9005 9115 9115 9115
Дыхательная недостаточность
Утечка анастомоза
Почечная недостаточность
Смерть
Послеоперационная и реабилитационная помощь
Послеоперационное восстановление, в большинстве случаев кишечной непроходимости, происходит медленно.Этим пациентам необходима профилактика тромбоза глубоких вен и предотвращение ателектазов. Передвижение необходимо. Время до кормления может варьироваться в зависимости от кишечной непроходимости.
Жемчуг и другие проблемы
Большинство кишечных непроходимостей требуют госпитализации и консультации хирурга. Своевременное распознавание и диагностика имеют решающее значение для снижения заболеваемости и смертности. Самым важным шагом на начальном этапе лечения непроходимости кишечника является определение типа, степени тяжести и причины.Понимание разницы между неотложным и неотложным хирургическим вмешательством имеет важное значение для улучшения результатов и предотвращения последствий осложнений, включая некроз кишечника, перфорацию и сепсис. Решение в конечном итоге зависит от типа и этиологии непроходимости, а также от истории болезни пациента, текущего состояния здоровья и факторов риска.
Улучшение результатов команды здравоохранения
Ключом к предотвращению высокой смертности в результате непроходимости кишечника является ранняя диагностика, реанимация и оперативное вмешательство.Межпрофессиональная команда жизненно важна для обеспечения своевременного обращения к пациенту. Медсестра должна быть полностью осведомлена о признаках непроходимости кишечника и ускорить госпитализацию. Врач скорой помощи, практикующая медсестра или помощник врача должны осмотреть пациента и пройти соответствующее рентгенологическое исследование. Обратиться к хирургу необходимо даже в том случае, если вмешательство не планируется. В ожидании операции может потребоваться декомпрессия кишечника с помощью назогастрального зонда, а медсестра необходима для наблюдения за жизненно важными показателями и ухудшением непроходимости.Связь между медицинскими работниками имеет решающее значение. [9] [4] [Уровень V]
Исходов
Заболеваемость и смертность от непроходимости кишечника зависят от ранней диагностики и лечения. Если не лечить ущемленную кишку, смертность приближается к 100%. Однако, если операция проводится в течение 24-48 часов, уровень смертности составляет менее 10%. Факторы, определяющие заболеваемость, включают возраст пациента, сопутствующие заболевания и задержку в лечении.Сегодня общая смертность от непроходимости кишечника все еще составляет около 5-8%. [3] [10] [Уровень 3]
Рисунок
Ультразвук непроходимости тонкой кишки с расширенной кишкой, толстой стенкой кишечника, прилегающей внутрибрюшинной жидкостью и перистальтикой вперед и назад. Предоставлено Майклом Шиком DO, MA
Рисунок
РИСУНОК 5: КТ брюшной полости выявляет заворот слепой кишки. Обычно у пациента с заворотом слепой кишки наблюдаются непроходимость тонкой и толстой кишки, коллапс дистального отдела толстой кишки и обширное расширение проксимального отдела тонкой кишки.Участие (подробнее …)
Рисунок
Сигмовидный вульву. Предоставлено Sunil Munakomi, MD
Рисунок
спаечная кишечная непроходимость. Предоставлено Сунил Мунакоми, MD
Ссылки
- 1.
- van Steensel S, van den Hil LCL, Schreinemacher MHF, Ten Broek RPG, van Goor H, Bouvy ND. Осведомленность о адгезии в 2016 г .: обновление национального опроса хирургов. PLoS One. 2018; 13 (8): e0202418. [Бесплатная статья PMC: PMC6097683] [PubMed: 30118503]
- 2.
- Behman R, Nathens AB, Karanicolas PJ. Лапароскопическая хирургия непроходимости тонкого кишечника: насколько это безопасно? Adv Surg. 2018 сентябрь; 52 (1): 15-27. [PubMed: 30098610]
- 3.
- Бехман Р., Натенс А.Б., Лук Хонг Н., Печливаноглу П., Караниколас П.Дж. Развитие стратегий ведения пациентов с слипчивой непроходимостью тонкой кишки: популяционный анализ. J Gastrointest Surg. 2018 декабрь; 22 (12): 2133-2141. [PubMed: 30051307]
- 4.
- Ten Broek RPG, Krielen P, Di Saverio S, Coccolini F, Biffl WL, Ansaloni L, Velmahos GC, Sartelli M, Fraga GP, Kelly MD, Moore FA, Peitzman AB, Leppaniemi A, Мур Э., Джикель Дж., Клугер Ю., Сугрю М., Балог З. Дж., Бендинелли С., Цивил I, Коимбра Р., Де Мойя М., Феррада П., Инаба К., Иватури Р., Латифи Р., Кашук Дж. Л., Киркпатрик А. В., Майер Р. , Ризоли С., Сакакушев Б., Скалея Т., Сёрейде К., Вебер Д., Вани И., Абу-Зидан Ф.М., Де’Ангелис Н., Писционери Ф., Галанте Дж. М., Катена Ф., ван Гур Х.Болонские рекомендации по диагностике и лечению спаечной непроходимости тонкой кишки (ASBO): обновленные в 2017 г. рекомендации рабочей группы ASBO всемирного общества экстренной хирургии, основанные на фактических данных. Мир J Emerg Surg. 2018; 13:24. [Бесплатная статья PMC: PMC6006983] [PubMed: 29946347]
- 5.
- Павлидис Э., Космидис К., Сапалидис К., Цакалидис А., Гианнакидис Д., Рафаилидис В., Коймцис Г., Кесисоглу И. Непроходимость тонкого кишечника в результате непроходимости кишечника. запирательная грыжа: редкая причина и сложный диагноз.J Surg Case Rep.2018 Июль; 2018 (7): rjy161. [Бесплатная статья PMC: PMC6030978] [PubMed: 29992011]
- 6.
- Андерсен П., Йенсен К.К., Эриксен Р., Фрослев Т., Краруп П.М., Мадсен М.Р., Лаурберг С., Иверсен Л.Х. Общенациональное популяционное когортное исследование для оценки риска хирургического вмешательства по поводу спаечной непроходимости тонкой кишки после открытой или лапароскопической резекции рака прямой кишки. BJS Open. 2017 Апрель; 1 (2): 30-38. [Бесплатная статья PMC: PMC5989974] [PubMed: 29951603]
- 7.
- Доши Р., Десаи Дж., Шах Й., Дектер Д., Доши С.Заболеваемость, особенности, госпитальные исходы и предикторы госпитальной смертности, связанные с госпитализациями токсичных мегаколонов в Соединенных Штатах. Intern Emerg Med. 2018 сентябрь; 13 (6): 881-887. [PubMed: 29948833]
- 8.
- Li PH, Tee YS, Fu CY, Liao CH, Wang SY, Hsu YP, Yeh CN, Wu EH. Роль неконтрастной КТ в оценке пациентов с хирургическим вмешательством брюшной полости. Am Surg. 1 июня 2018 г .; 84 (6): 1015-1021. [PubMed: 29981641]
- 9.
- Pisano M, Zorcolo L, Merli C, Cimbanassi S, Poiasina E, Ceresoli M, Agresta F, Allievi N, Bellanova G, Coccolini F, Coy C, Fugazzola P, Martinez CA, Монтори Дж., Паолилло С., Пенаким Т. Дж., Перейра Б., Рейс Т., Рестиво А., Резенде-Нето Дж., Сартелли М., Валентино М., Абу-Зидан Ф.М., Ашкенази I, Бала М., Кьяра О, Де ‘Анжелис Н., Дейдда С. , De Simone B, Di Saverio S, Finotti E, Kenji I, Moore E, Wexner S, Biffl W, Coimbra R, Guttadauro A, Leppäniemi A, Maier R, Magnone S, Mefire AC, Peitzmann A, Sakakushev B, Sugrue M , Viale P, Weber D, Kashuk J, Fraga GP, Kluger I, Catena F, Ansaloni L.Рекомендации WSES 2017 г. по неотложным состояниям рака толстой и прямой кишки: непроходимость и перфорация. Мир J Emerg Surg. 2018; 13:36. [Бесплатная статья PMC: PMC60] [PubMed: 30123315]
- 10.
- Меллор К., Хинд Д., Ли MJ. Систематический обзор результатов исследований непроходимости тонкой кишки. J Surg Res. 2018 сентябрь; 229: 41-50. [PubMed: 29937015]
Острые кишечные непроходимости у крупных животных — пищеварительная система
Причина, вызывающая функциональную кишечную непроходимость, часто не определяется.Функциональные обструкции связаны с изменением перистальтики кишечника, часто из-за диетических или лечебных факторов, фитобезоаров, паразитарной инфекции, энтерита, перитонита или электролитных нарушений. Функциональные препятствия также могут быть вызваны врожденными нарушениями моторики, такими как мегаколон (кишечный аганглионоз) у жеребят со смертельным синдромом белого жеребенка. Врожденные и наследственные аномалии тонкого и толстого кишечника. потеря веса, диарея тонкого и / или толстого кишечника или комбинация вышеперечисленного… прочитайте больше и результат мутации в гене рецептора эндотелина типа B, которая вызывает недостаточное прохождение фекалий от рождения у камерунских ягнят. Механические препятствия (физическая блокада глотания) возникают из-за аномалий в просвете кишечника, стенок кишечника или непроходимости за пределами желудочно-кишечного тракта. К механическим препятствиям относятся врожденные препятствия (например, атрезия тонкой кишки, кишечная палочка, прямая кишка и задний проход у телят; атрезия заднего прохода у ягнят и свиней), которые препятствуют отхождению фекалий с рождения.
У лошадей часто наблюдаются преходящие функциональные обструкции, а также закупорка корма, которые обычно связаны с тазовым изгибом толстой кишки. Инфекция или миграция паразитов, аномалии зубов, а также диетические или лечебные факторы (например, плохое качество воды, попадание песка из-за кормления с земли, кормление некачественным сеном) часто участвуют в развитии функциональных препятствий. Поражения и другие препятствия в просвете могут возникать в результате грубого кормления, пониженного потребления воды, энтеролитов или проглатывания посторонних предметов.Обычными местами защемления, помимо тазового изгиба, являются малая ободочная кишка, поперечная ободочная кишка, правая дорсальная ободочная кишка, слепая кишка и подвздошная кишка.
Другими причинами кишечной непроходимости у лошадей являются заворот (завихрение на брыжеечной оси), перекрут (скручивание вдоль длинной оси кишечника), смещение восходящей (толстой) ободочной кишки и заворот части или всей тонкой кишки. . Первоначальными причинами могут быть нарушение моторики и, возможно, физические нагрузки и перекатывание. Кобылы могут быть предрасположены к завороту, перекруту или смещению восходящей ободочной кишки во время беременности и вскоре после родов.Непроходимость возникает из-за ущемления кишечника (обычно тонкого) грыжей через паховый канал, диафрагму, дефекты брыжейки, пупок или сальниковое отверстие; или из-за фиброзных полос (спаек, мезодивертикулярных полос или стеблей липом на ножке). У стандартных жеребцов и жеребят паховые и мошоночные грыжи возникают чаще, чем у других пород. Диафрагмальные грыжи и дефекты брыжейки могут быть врожденными или травматическими. Спайки у лошадей чаще всего являются следствием миграции паразитов или абдоминальной хирургии; однако большинство спаек клинически не проявляются.Липомы на ножке часто встречаются у старых лошадей. Также встречаются илеоцекальная, цекокекальная, цекоколическая инвагинация и инвагинация тонкой кишки. Лимфосаркома и другие новообразования брюшной полости, а также абсцессы брюшной полости могут вызывать кишечную непроходимость.
У крупного рогатого скота к специфическим причинам кишечной непроходимости относятся:
Заворот сигмовидной кишки двенадцатиперстной кишки
Инвагинация тощей кишки и подвздошной кишки
Заворот тонкой кишки
Заворот тонкой кишки
Волчок тонкой кишки у корня брыжейкиОкклюзия просвета тощей кишки из-за сгустка крови, вторичного по отношению к геморрагическому тощейке
Обструкция тонкой или спиральной толстой кишки фитобезоаром
Atresia coli, rectiresia coli и ani
Инвагинация, как полагают, является результатом нерегулярных перистальтических движений, связанных с энтеритом, кишечным паразитизмом, диетическими расстройствами и массами в слизистой оболочке.Нарушение перистальтики кишечника из-за приема быстро ферментируемого субстрата может вызвать заворот кишечника.
Обструкции тонкой кишки могут развиться из-за:
Наличие фиброзных полос (например, спаек, паровариальных полос, серповидной связки, ретракции семенного канатика в брюшную полость после хирургической кастрации)
Утолщение фрески (например, кишечная аденокарцинома)
Экстрамуральные образования (например, лимфосаркома, жировой некроз, абсцессы брюшной полости)
Грыжа (сальниковая, паховая или пупочная)
Геморрагический тромб
с образованием тромбов и обструкции крови
Спайки и абсцессы брюшной полости могут образовываться после перитонита, внутрибрюшинных инъекций или предшествующей операции на брюшной полости.Снижение подвижности, вызванное накоплением летучих жирных кислот, возможно, связанное с кормлением высококонцентрированными рационами или резким увеличением соотношения концентрат: корм, было предложено в качестве причины кишечного заворота у крупного рогатого скота. Цекоколический заворот также может возникать в связи с поздней беременностью или кишечной непроходимостью от другого состояния. Atresia coli чаще всего развивается у телят голштино-фризской породы вследствие внутриутробной ишемии развивающейся спиральной ободочной кишки.
Непроходимость толстой кишки: основы практики, общие сведения, патофизиология
Автор
Кристи Хопкинс, доктор медицины, магистр здравоохранения Доцент кафедры хирургии Медицинской школы Университета Юты; Медицинский директор, Отделение неотложной медицины, Университетское здравоохранение
Кристи Хопкинс, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи
Раскрытие информации: не подлежит разглашению.
Главный редактор
Стивен Дронен, доктор медицины, FAAEM Председатель, отделение неотложной медицины, Медицинский центр ЛеКонт
Стивен Дронен, доктор медицины, FAAEM является членом следующих медицинских обществ: Американской академии неотложной медицины, Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Благодарности
BS Ананд, MD Профессор кафедры внутренней медицины, отделение гастроэнтерологии, Медицинский колледж Бейлора
BS Ананд, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации по изучению заболеваний печени, Американского колледжа гастроэнтерологии, Американской гастроэнтерологической ассоциации и Американского общества гастроэнтерологической эндоскопии
.Раскрытие: Ничего не нужно раскрывать.
Марк Д. Бассон, доктор медицины, доктор философии, магистр делового администрирования, FACS является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа хирургов, Американской гастроэнтерологической ассоциации, Phi Beta Kappa и Sigma Xi
.Раскрытие: Ничего не нужно раскрывать.
Джулиан Кац, доктор медицины Профессор клинической медицины, Медицинский колледж Дрексельского университета
Джулиан Кац, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа гастроэнтерологии, Американского колледжа врачей, Американской гастроэнтерологической ассоциации, Американского гериатрического общества, Американской медицинской ассоциации, Американского общества гастроэнтерологической эндоскопии, Американского общества права, медицины и этики. , Американское общество травматологии, Ассоциация американских медицинских колледжей и врачей за социальную ответственность
Раскрытие: Ничего не нужно раскрывать.
Хуан Б. Очоа, доктор медицины Доцент кафедры хирургии Питтсбургского университета; Директор по медицине и науке, HCN, Nestle Healthcare Nutrition
Раскрытие: Ничего не нужно раскрывать.
Joseph J Sachter, MD, FACEP Консультант, Отделение неотложной медицины, Региональный медицинский центр Muhlenberg
Джозеф Сактер, доктор медицины, FACEP является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Обструкция желудочно-кишечного тракта у мелких животных — пищеварительная система
Обструкция желудочно-кишечного тракта может быть вторичной по отношению к внепросветным, интрамуральным или внутрипросветным причинам. Наиболее частой внепросветной причиной обструкции желудочно-кишечного тракта является инвагинация , при которой инвагинированный сегмент желудочно-кишечного тракта окутывается антеградным или ретроградным сегментом.Инвагинация может быть вторичной по отношению к эндопаразитарной инфекции, парвовирусной инфекции, попаданию внутрь инородного тела или неоплазии, но часто бывает идиопатической. Инвагинация кишечника чаще всего возникает в области илеоцекоколического перехода. Инвагинация желудочно-пищеводного и пилорогастрального трактов — это редкие, острые, тяжелые формы инвагинации, связанные с высокой смертностью. Немецкие овчарки могут быть предрасположены к гастроэзофагеальной инвагинации. Зажатие кишечника при грыжах или брыжеечных разрывах может привести к удушению кишечника и быстрому развитию гиповолемического шока.
Интрамуральная непроходимость может быть вызвана инфильтративным заболеванием, таким как неоплазия, грибковая инфекция (например, питиоз) и гранулемы (например, вторичная по отношению к инфекционному перитониту кошек). Стеноз привратника может вызвать обструкцию оттока желудка и был зарегистрирован как врожденное заболевание у брахицефальных пород. Внутрипросветная непроходимость обычно возникает у собак и кошек вследствие проглатывания инородного тела.
Большинство случаев острой рвоты не являются результатом обструкции желудочно-кишечного тракта и проходят самостоятельно.Рвота может быть результатом несоблюдения диеты, паразитарной инфекции, бактериального или вирусного гастроэнтерита, беспокойства или укачивания. В этих случаях лечение обычно включает отказ от еды на короткий период, кормление легко усваиваемой пищей и частое употребление небольшого количества воды. Тщательное наблюдение за стойкой рвотой, депрессией, дискомфортом в животе и / или лихорадкой имеет решающее значение. Если рвота не проходит, требуется повторная оценка. Следует проводить пальпацию живота в поисках признаков инородного тела или дискомфорта в животе.Важно внимательно осмотреть ротовую полость кошек в поисках следов пряжи, ниток или игл. Следует выполнять рентгенограммы брюшной полости на предмет наличия рентгеноконтрастных посторонних предметов или признаков вздутия кишечника, указывающих на возможную непроходимость.
Обструкция, вызванная проглатыванием инородного тела, может быть частичной или полной, если инородное тело не может пройти через желудочно-кишечный тракт. Линейные или мелкие инородные тела с большей вероятностью вызовут частичную закупорку, тогда как большие круглые предметы часто приводят к полной закупорке.Инородные тела обычно представляют собой объекты, которые не могут перевариваться (например, пластик, камни), медленно перевариваются (например, кости) или слишком велики, чтобы пройти через желудочно-кишечный тракт. Некоторые собаки едят без разбору и потребляют такие предметы, тогда как кошки чаще глотают линейные инородные тела (например, веревку, пряжу, зубную нить), играя с ними.
Обструкция желудочно-кишечного тракта может быть вызвана одним или несколькими инородными телами. Решение лечиться с медицинской точки зрения или продолжить операцию может быть проблемой. Некоторые небольшие объекты, идентифицированные рентгенологически, проходят через желудочно-кишечный тракт.Прохождение этих объектов можно контролировать с помощью серийных рентгенограмм, если животное клинически стабильно. Отсутствие прохождения этих объектов в течение 48 часов, серийные рентгенографические доказательства того, что объекты не движутся, или ухудшение клинических признаков требуют хирургического удаления. Необходимо контролировать наличие сырого костного вещества в желудке, но обычно оно устраняется нормальными пищеварительными процессами в желудке.
Независимо от основной этиологии нерешенная непроходимость желудочно-кишечного тракта приводит к расширению проксимального отдела желудочно-кишечного тракта жидкостью и газом.Если ущемление петель желудочно-кишечного тракта является вторичным по отношению к грыже или брыжеечному разрыву, происходит удушение и ущемление кишечника. Венозный возврат нарушен, но артериальный кровоток сохраняется, что приводит к застою, гипоксии и некрозу. Непроходимость или удушение кишечника может привести к девитализации ткани ЖКТ и перемещению бактерий, таких как Escherichia coli и Clostridium spp, из просвета желудочно-кишечного тракта в ткань. Если не исправить, возникают отек, кровотечение, шелушение слизистой оболочки и, в конечном итоге, некроз кишечника.
Хирургическое отделение — непроходимость кишечника
Ключевые точки
- Непроходимость кишечника — это закупорка тонкой или толстой кишки чем-либо, кроме фекальной закупорки.
- Наиболее распространенными видами рака, вызывающими непроходимость кишечника, являются рак толстой кишки, желудка и яичников.
- Оценка включает физический осмотр и визуализационные тесты.
- Лечение острой и хронической непроходимости кишечника различается.
- Острая непроходимость кишечника
- Хроническая злокачественная непроходимость кишечника
Непроходимость кишечника — это закупорка тонкой или толстой кишки чем-либо, кроме фекальной закупорки.
Непроходимость кишечника (закупорка) препятствует прохождению стула через тонкий или толстый кишечник. Они могут быть вызваны физическими изменениями или условиями, которые мешают мышцам кишечника нормально двигаться. Кишечник может быть частично или полностью заблокирован. Большинство препятствий возникает в тонком кишечнике.
Физические изменения
- Кишечник может скручиваться или образовывать петлю, закрывая ее и задерживая стул.
- Воспаление, рубцы после операции и грыжи могут сделать кишечник слишком узким.
- Опухоли, растущие внутри или снаружи кишечника, могут вызвать его частичную или полную блокировку.
Если кишечник заблокирован по физическим причинам, это может уменьшить приток крови к заблокированным частям. Необходимо скорректировать кровоток, иначе пораженная ткань может погибнуть.
Заболевания, поражающие мышцы кишечника
Наиболее распространенными видами рака, вызывающими непроходимость кишечника, являются рак толстой кишки, желудка и яичников.
Другие виды рака, такие как рак легких и молочной железы, а также меланома, могут распространяться на брюшную полость и вызывать непроходимость кишечника.Пациенты, перенесшие операцию на брюшной полости или лучевую терапию на живот, имеют более высокий риск непроходимости кишечника. Непроходимость кишечника чаще всего встречается на поздних стадиях рака.
Оценка включает физический осмотр и визуализацию.
Следующие тесты и процедуры могут быть выполнены для диагностики непроходимости кишечника:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на наличие признаков болезни, таких как уплотнения или что-либо еще, что кажется необычным.Врач проверит, есть ли у пациента боль в животе, рвота, газы или стул в кишечнике.
- Полный анализ крови (CBC) : процедура, при которой берется образец крови и проверяется на следующее:
- Панель электролитов : Анализ крови, который измеряет уровни электролитов, таких как натрий, калий и хлорид.
- Общий анализ мочи : Тест для проверки цвета мочи и ее содержимого, например сахара, белка, эритроцитов и лейкоцитов.
- Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости. Рентгеновский луч — это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела.
- Бариевая клизма : серия рентгеновских снимков нижних отделов желудочно-кишечного тракта. В прямую кишку вводится жидкость, содержащая барий (серебристо-белое металлическое соединение). Барий покрывает нижнюю часть желудочно-кишечного тракта, делают рентген. Эта процедура также называется серией нижнего GI.Этот тест может показать, какая часть кишечника заблокирована.
Лечение острой и хронической непроходимости кишечника различается.
Острая непроходимость кишечника
Острая непроходимость кишечника возникает внезапно, может не возникать раньше и непродолжительна. Лечение может включать следующее:
- Гидрозаместительная терапия: процедура для восстановления нормального количества жидкости в организме. Могут быть назначены внутривенные (IV) жидкости и лекарства.
- Коррекция электролитов: лечение, направленное на получение необходимого количества химических веществ в крови, таких как натрий, калий и хлорид. Жидкости с электролитами можно вводить в виде инфузий.
- Переливание крови: процедура, при которой человеку делают вливание цельной крови или ее частей.
- Назогастральный или колоректальный зонд: назогастральный зонд вводится через нос и пищевод в желудок. Колоректальная трубка вводится через прямую кишку в толстую кишку.Это делается для уменьшения набухания, удаления скоплений жидкости и газа и снятия давления.



 По такому ходу камень размером 3-4 см может мигрировать в просвет кишки и вызвать ее обтурацию, преимущественно в дистальном отделе подвздошной кишки (это наиболее тонкая часть кишечника). Известны случаи, когда большой камень попадал в кишечник через желчные ходы.
По такому ходу камень размером 3-4 см может мигрировать в просвет кишки и вызвать ее обтурацию, преимущественно в дистальном отделе подвздошной кишки (это наиболее тонкая часть кишечника). Известны случаи, когда большой камень попадал в кишечник через желчные ходы.