как распознать угрозу на раннем сроке / Mama66.ru
Выкидышем называется самопроизвольное прерывание беременности на сроке до 20 недель. К сожалению, это состояние нельзя назвать редким явлением, так как по статистике 20% всех диагностируемых беременностей заканчиваются самопроизвольным абортом. Кроме того, существует мнение, что подобная ситуация случается и в тот момент, когда женщина не догадывается о наличии у нее беременности, так как из-за малого срока могут отсутствовать характерные симптомы выкидыша, то есть на самом деле беременности прерываются намного чаще, чем гласит статистика.
Основным симптомом выкидыша принято считать появление кровянистых выделений. Но не всегда кровотечение говорит о том, что беременность прервалась, иногда это явление может сопутствовать ее нормальному развитию. Как не допустить прерывание беременности и правильно диагностировать у себя симптомы самопроизвольного выкидыша на раннем сроке? В каких случаях обращаться к врачу? Расскажем обо всем по порядку.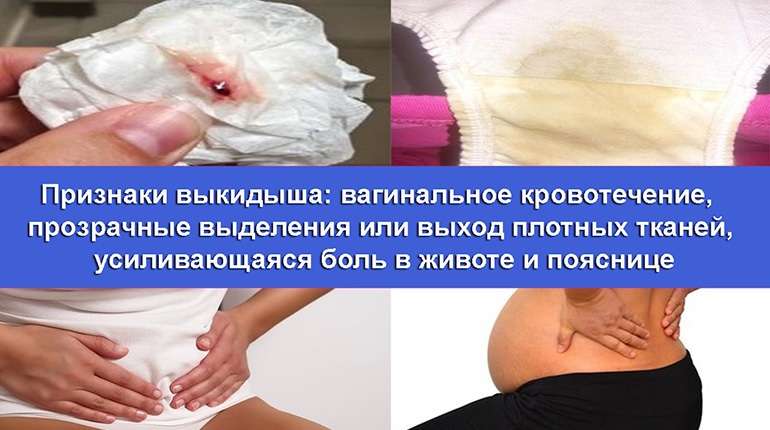
Причины выкидыша
Основными причинами прерывания беременности являются:
- Хромосомные патологии плода. Пожалуй, это самая масштабная причина, из-за которой случается самопроизвольный выкидыш. Специфические поломки в генетическом материале становятся причиной формирования нежизнеспособных эмбрионов, имеющих аномалии, несовместимые с жизнью. Поэтому такая беременность самостоятельно прерывается в самом ее начале, то есть сама природа вмешивается в так называемый естественный отбор и убирает неправильный биологический материал.
- Резус-конфликт. Это состояние может возникнуть, если у будущей матери и отца ребенка различные резус-факторы. В результате развивается иммунологический конфликт в организме женщины, который и становится причиной выкидыша. Подробнее о резус-конфликте при беременности→
- Гормональный сбой. Избыточное количество или, напротив, недостаток каких-либо гормонов, например, прогестерона или андрогена, приводит к неоднократному невынашиванию беременности.

- Искусственные аборты в прошлом. Прерывание беременности таким путем негативно влияет на репродуктивную систему женщины. Даже однократный аборт может стать причиной вторичного бесплодия.
- Стрессовый фактор. Серьезные психоэмоциональные и физические нагрузки (подъем тяжестей более 5 кг и пр.) не всегда проходят бесследно и могут привести к отслойке плодного яйца.
- Неудовлетворительное здоровье будущей матери. Слабый женский организм не может дать эмбриону оптимальные условия для последующего роста и развития. Также негативную роль играют острые инфекционные заболевания, перенесенные беременной, такие как краснуха, ветряная оспа, грипп и пр.
- Химический фактор, медикаментозные средства.

- Скрытые инфекции. Многие заболевания интимной сферы, протекающие в латентной фазе, способны вызвать выкидыш.
Симптомы выкидыша
Основные симптомы, характерные при выкидыше на раннем сроке:
- Кровянистые выделения из половых путей. Это основной симптом начавшегося самопроизвольного прерывания беременности, при этом интенсивность кровотечения может быть самой разной, угрозу представляет даже небольшая сукровица. Обычно в начале патологического процесса кровь окрашена в бурый цвет и ее совсем немного, по мере нарастания клинической картины кровотечение усиливается и приобретает ярко алый цвет. Без медицинского вмешательства кровотечение может длиться довольно долго и не заметить его невозможно. При серьезном кровотечении плод спасти не удастся, но если выделения напоминают мазню, то нужно срочно обратиться к врачу за помощью, такую беременность еще можно сохранить.
- Болевой синдром в области яичников и матки.
 Многие женщины уверены, что сильные боли в области живота являются характерными симптомами при выкидыше. Но на самом деле подобное наблюдается нечасто, иногда беременность прерывается абсолютно безболезненно. В остальных случаях боль как симптом при угрозе выкидыша то появляется, то пропадает вновь, и подобное может продолжаться достаточно долго. Не рекомендуется игнорировать болевые ощущения в области живота и пояснице, поскольку они могут являться симптомами выкидыша на ранних сроках беременности. При возникновении любых болей нужно проконсультироваться с врачом, поскольку только он может знать, как происходит выкидыш на ранних сроках, какие симптомы и признаки для него характерны.
Многие женщины уверены, что сильные боли в области живота являются характерными симптомами при выкидыше. Но на самом деле подобное наблюдается нечасто, иногда беременность прерывается абсолютно безболезненно. В остальных случаях боль как симптом при угрозе выкидыша то появляется, то пропадает вновь, и подобное может продолжаться достаточно долго. Не рекомендуется игнорировать болевые ощущения в области живота и пояснице, поскольку они могут являться симптомами выкидыша на ранних сроках беременности. При возникновении любых болей нужно проконсультироваться с врачом, поскольку только он может знать, как происходит выкидыш на ранних сроках, какие симптомы и признаки для него характерны. - Тонус матки. Чувство напряжения в нижней части живота может появляться на любом сроке беременности, в самом ее начале это не так заметно, но внимательная женщина сможет обнаружить у себя этот симптом. Тонусу матки на малом сроке сопутствует чувство напряжения и тяжести в нижней части живота, а также явные схваткообразные боли в районе лобка и поясницы.
 Во время осмотра врач может отметить укорочение шейки матки и напряжение самого детородного органа. Если тонус сопровождается кровотечением, следует вызвать скорую помощь. Подробнее о тонусе матки во время беременности→
Во время осмотра врач может отметить укорочение шейки матки и напряжение самого детородного органа. Если тонус сопровождается кровотечением, следует вызвать скорую помощь. Подробнее о тонусе матки во время беременности→
Клинические симптомы самопроизвольного прерывания беременности характерны для определенной стадии процесса отторжения плодного яйца:
- 1 стадия: острая угроза выкидыша. Она характеризуется тянущими болями в области живота и поясницы. Спустя какое-то время женщина может обнаружить следы крови на нижнем белье. В этой ситуации медлить не рекомендуется, важно срочно связаться с врачом. У некоторых женщин симптомы выкидыша возникают на 2-5 неделе беременности и продолжаются вплоть до самых родов, поэтому на протяжении всего срока гестации они вынуждены лежать на «сохранении».
- 2 стадия: начавшийся выкидыш. Болевые ощущения нарастают, становятся похожи на схватки. Кровянистые выделения усиливаются во время физической активности женщины.
 Эти симптомы угрозы выкидыша дополняются головокружением и слабостью. Беременность на 2 стадии еще можно спасти, но при условии срочной госпитализации женщины в стационар.
Эти симптомы угрозы выкидыша дополняются головокружением и слабостью. Беременность на 2 стадии еще можно спасти, но при условии срочной госпитализации женщины в стационар. - 3 стадия: выкидыш в ходу.
- 4 стадия: свершившийся аборт. Эта стадия означает, что плод и его оболочки в полном объеме были изгнаны из полости матки, при этом детородный орган начинает интенсивно сокращаться, кровотечение становится менее обильным — это и есть симптомы, возникающие после выкидыша. 4 стадия должна быть обязательно подтверждена с помощью ультразвукового исследования.
Диагностика
Диагностика самопроизвольного выкидыша основывается на вышеописанных клинических симптомах, осмотре женщины на гинекологическом кресле и проведении ультразвукового исследования.
С помощью ультразвука можно обнаружить плодное яйцо и симптомы выкидыша с 3 недели беременности. Если во время исследования врач диагностирует сердцебиение плода, незначительные кровяные сгустки в полости детородного органа и закрытую шейку матки, то прогноз на сохранение такой беременности составляет не менее 97%.
Если кровотечение из половых органов не прекращается, а на ультразвуковом исследовании обнаруживается деформация плодного яйца, отсутствие сердцебиения плода или он отстает в развитии от положенного срока гестации — аборт неизбежен, сохранять такую беременность не имеет смысла.
Нередко при маточном кровотечении или выраженных болевых ощущениях внизу живота на УЗИ обнаруживается ретрохориальная гематома. Если ее размеры невелики, и плод продолжает свое развитие, то это состояние не считается опасным. При серьезной отслойке плодного яйца и гематоме крупных размеров вероятность прерывания беременности и кровотечения достаточно высока.
ХГЧ-исследование проводится на ранних сроках беременности, когда на УЗИ еще нельзя диагностировать жизнеспособность эмбриона. Если срок беременности составляет 4 недели, а плодное яйцо в полости матки не обнаружено, то ХГЧ-исследование проводят двукратно с промежутком в 48 часов.
Последствия
Выкидыш в подавляющем большинстве случаев не оказывает влияния на репродуктивные функции женщины. Только 2-3% женщин сталкиваются с неоднократными последовательными самопроизвольными прерываниями беременности малого срока. В 85% случаев последующие беременности и роды протекают без осложнений.
Если у женщины было два и больше выкидышей подряд, необходимо отложить последующие попытки забеременеть и обратиться за помощью к врачу. После свершившегося выкидыша следует воздержаться от попыток забеременеть в течение трех менструальных циклов.
Профилактика
Если выкидыш обусловлен генетическими нарушениями плода, то предотвратить его не получится. Решением этой проблемы занимается специалист по генетике.
Чтобы снизить риск выкидыша, необходимо придерживаться следующих рекомендаций:
- отказаться от курения, алкоголя и наркотиков;
- привести массу тела в норму;
- сделать все профилактические прививки, исключающие развитие инфекции во время беременности;
- правильно питаться и принимать поливитаминные комплексы по назначению врача для укрепления организма;
- бороться с гиподинамией и стрессовыми факторами.
После зачатия важно избегать физических нагрузок и приема медикаментов без назначения врача. Даже после первой неудачной беременности не нужно отчаиваться, поскольку при правильном настрое большинство женщин познают радость материнства!
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
Полезное видео о симптомах выкидыша
Советуем почитать: Можно ли беременным спать на спине?
АвторАвтор портала Mama66.ru
симптомы, признаки, причины и лечение / Mama66.ru
Беременность – это прекрасно. Но иногда случается так, что организм сам решает избавиться от зарождающейся новой жизни, и тогда происходит выкидыш. В большинстве случает это случается на ранних сроках беременности, в первые 12 недель.
Статистика утверждает, что каждая пятая женщина теряет ребенка, еще даже не узнав о том, что она беременна. С гинекологической точки зрения выкидышем считается самопроизвольное прерывание беременности до 22 недель, так как детей, родившихся преждевременно — уже после 22 недели и с весом 500 гр, сегодняшняя медицина имеет возможность спасти. Но, если вес ниже 500 гр, то возможности нулевые.
Как происходит выкидыш на ранних сроках беременности
Как мы уже говорили, в большинстве случаев происходит так, что женщина даже не подозревает о том, что она беременна и ее ничто не беспокоит. Ожидая наступления месячных, она просто регистрирует, что у нее задержка, а через несколько дней месячные начинаются, но идут обильнее, чем обычно и с болевыми ощущениями.
Иногда, выкидыш на раннем сроке характеризуется только умеренной болью в низу живота и обильным кровотечением, тогда женщина даже к врачу не обращается, если кровотечение вскоре прекращается. Если же кровотечение идет обильно в течение нескольких дней, то обращения к врачу не избежать.
В некоторых случаях такие месячные с задержкой проходят очень болезненно, и в один из дней выходит кровяной сгусток. Тогда уже точно можно сказать о самопроизвольном выкидыше на раннем сроке. Обычно этот сгусток напоминает лопнувший пузырь с кровью. Такое явление всегда пугает тех, кто сталкивается с ним в первый раз. После выхода кровяного сгустка нужно обязательно обратиться к врачу: во-первых, чтобы пройти обследование и определить точно, что это было; во-вторых, чтобы проверить, не нужна ли чистка.
Выкидыш — это явление, которое заставляет страдать и организм, и душу. Многие знают о том, что существует такая опасность, как самопроизвольное прерывание беременности, но не все знают о его причинах, и о том, как его можно предотвратить.
Если говорить о выкидыше на раннем сроке до 12 недель, то в основном – это испытание и предупреждение для родителей. Выкидыш на этой стадии развития говорит о том, что либо организм мамы еще не готов к нормальному развитию малыша внутри него, либо со здоровьем обоих родителей что-то не так, и его нужно укрепить, чтобы в дальнейшем малыш развился здоровым, а от нездоровых организм и в дальнейшем будет избавляться самостоятельно.
Выкидыш на ранних сроках: причины
Причины выкидыша на ранних сроках беременности могут быть самыми разными – от гормонального сбоя до эмоционального состояния. Чтобы избежать последствий, важно установить, почему произошло самопроизвольное прерывание беременности.
Генетическое нарушение у плода
В первые недели беременности особое внимание уделяется здоровому закладыванию всех органов будущего человека, для чего нужны равные 23 хромосомы от мамы и от папы. И если в одной из них вдруг окажется мутирующий элемент, то он признается, как недееспособный, и происходит выкидыш на ранних сроках.
На наличие таких элементов влияет экология, вирусы, профессиональная вредность. Избежать этих факторов очень трудно, можно лишь снизить риск их влияния на организм, уехав на отдых: на свежий воздух и на длительный срок. Осуществляя выкидыш, таким образом, организм производит естественный отбор, характерный для всего живого на земле.
Гормональные нарушения
Известно, что за хорошую жизнедеятельность организма женщины отвечают гормоны, поэтому неправильный их баланс в организме может привести к выкидышу на раннем сроке. Также недостаток гормона прогестерона или избыток мужского гормона вызывают это явление. Если такая проблема у женщины диагностируется заранее, то перед планированием беременности ей прописывают гормональную терапию, что позволяет избежать выкидыша.
Резус-конфликт
Не зря при планировании беременности обязывают сдать анализ крови на определение группы как матери, так и отца (если у матери оказывается отрицательный резус фактор). В таком случае резус отца важен, так как его противоположный показатель может привести к развитию резус-конфликта, когда эмбрион наследует положительный резус отца, а организм матери определяет его ткани, как чужеродные и отторгает их, спасая себя, как ему кажется.
Если отец тоже имеет отрицательный резус фактор, то такой проблемы не возникает. При своевременной диагностике такой патологии применяют гормон прогестерон, который выполняет защитную роль для эмбриона и устраняет эту причину самопроизвольного выкидыша на раннем сроке.
Инфекции
Инфекция – это плохо в любом случае. Если вам известно о наличие инфекции, передающейся половым путем, у вас или вашего партнера, то от нее нужно избавиться еще до зачатия. При наступлении беременности с таким диагнозом происходит заражение плода и, снова-таки, организм избавится от эмбриона на раннем сроке.
Заболевания внутренних органов
Любое повышение температуры до 38 градусов, вызванное заболеванием внутренних органов, моет стать причиной выкидыша на раннем сроке. Обычно такая температура сопровождается интоксикацией всего организма, и поэтому он не в силах удержать эмбрион. Вот почему так важно проходить полное обследование при планировании беременности, чтобы обнаружить и пролечить все хронические болезни и пройти вакцинацию при необходимости.
Аборты
Как известно – это вмешательство в обычную жизнь женского организма. Если аборт когда-либо имел место быть, то он может привести либо к привычным самопроизвольным выкидышам на ранних сроках, либо к бесплодию.
Лекарства
В первом триместре вообще не рекомендуется употребление каких-либо лекарственных препаратов, так как это может привести к дефектам развития плода. Также есть травы, которые противопоказаны на раннем сроке беременности: петрушка, крапива, василек, зверобой, пижма. Их применение может стать причиной выкидыша на раннем сроке.
Плохое настроение
Сильные стрессы, горе, длительное психическое напряжение могут отрицательно повлиять на зарождение новой жизни и привести к выкидышу на ранних сроках беременности. В этом случае при рекомендации врача возможен прием некоторых успокоительных средств.
Образ жизни
Изменить свой образ жизни нужно при планировании беременности. Избавление от вредных привычек, сбалансированное и полноценное питание – первые условия к развитию здорового ребенка, обратное же может привести к выкидышу на раннем сроке.
Физическое воздействие
Неудачные падения, подъем тяжестей могут стать причиной выкидыша на раннем сроке. Если женщина здорова, то это воздействие должно быть очень сильным, чтобы вызвать прерывание беременности.
Выкидыш на ранних сроках: симптомы
Самые распространенные признаки выкидыша на ранних сроках – боль внизу живота и кровотечение. Также неприятные ощущения от низа живота могут предаваться на поясницу. Такая боль имеет периодический характер. Выделения из влагалища говорят об угрозе выкидыша на раннем сроке. Если они имеют красноватый или даже коричневатый оттенок, то следует обратиться к врачу, чтобы избежать выкидыша.
При небольших выделениях шансы сохранить беременность намного выше, нежели при обильном кровотечении. Если же вы наблюдаете кровотечение с кусочками ткани, то это говорит о том, что выкидыш уже произошел.
Часто причиной выкидышу называют тонус матки, но только в тех случаях, если он сопровождается дискомфортом для матери и болевыми ощущениями. Если он ничем не сопровождается, то рекомендации врачей останавливаются на уменьшении физических нагрузок и сокращении стрессовых ситуаций.
В некоторых случаях даже после вышеперечисленных симптомов беременность в дальнейшем протекает нормально, только под более тщательным наблюдением врачей, тогда говорят об угрозе выкидыша. Подробнее об угрозе выкидыша→
Симптомы самопроизвольного выкидыша на любом сроке беременности относительно похожи. Только могут сопровождаться более сильными болевыми ощущениями и обильными выделениями.
Симптомы выкидыша во втором триместре:
- о повреждении мешка околоплодных вод говорит жидкость, которая капает из влагалища, в таком случает обращение к врачу должно быть мгновенным;
- вагинальное кровотечение – признак выкидыша в любом триместре беременности;
- появившиеся сгустки крови при мочеиспускании, сопровождающиеся болевыми ощущениями;
- внутреннее кровотечение, о котором могут сказать очень сильная боль в плече или в районе желудка.
Как диагностируется угроза выкидыша
Если ваша беременность запланирована, и вы проходили все необходимые для подготовки процедуры, о которых вам говорил врач, сдавали все анализы и лечили все обнаруженные болезни, то возможность выкидыша снижается до минимума. Если же какие-то противопоказания были обнаружены заранее, то на них обращается внимание уже при зачатии малыша. В данном случае, диагностика угрозы выкидыша проходит на стадии планирования, и лечение назначается заранее.
Если же беременность происходит спонтанно, без предварительного лечения и обследования, то тогда диагностировать выкидыш или его угрозу может любой врач-гинеколог при плановом осмотре. Осматривая женщину, которая пришла с проблемой задержки, врач определяет предполагаемый срок беременности.
Далее, соответственно предполагаемому сроку, он:
- проверяет соответствие размеров матки данному сроку;
- проверяет наличие тонуса матки;
- определяет закрыта ли шейка матки;
- обращает внимание на характер выделений (кровянистые или слизистые).
Самый надежный способ диагностировать выкидыш или преждевременные роды уже на более поздних сроках – трансвагинальное УЗИ, которое проводит опытный врач. При использовании этого метода проверяется длина шейки матки и состояние внутреннего зева.
Лечение угрозы выкидыша на ранних сроках
Самое основное и первое, что советует врач при угрозе выкидыша на любом сроке беременности – соблюдение постельного режима. В некоторых случаях, чтобы сохранить беременность, женщине даже запрещают вставать с постели.
Также рекомендуют снизить уровень волнения, плохих новостей и мыслей. Уже с первых недель существования, зарождающаяся жизнь чувствует вас изнутри, любое ваше волнение может отрицательно сказаться на ее состоянии. А нарушения в состоянии могут привести к отторжению ее вашим организмом. Чтобы избежать этих нервных напряжений, врач может прописать валериану или пустырник.
Сами же вы можете применять терапию релаксации: устроиться удобно на диване или кресле и подумать о чем-то хорошем. Самым подходящим в данном случае могут быть мечты о будущем малыше, выбор имени, мысленное рисование его портрета. Но все это после консультации с врачом.
Если же угроза прерывания беременности более серьезная и просто хорошими мыслями не обойтись, то первое, что делает врач – это определяет причину. После определения причины угрозы выкидыша на первых неделях беременности назначают гормональные препараты, которые призваны сохранять хорошее протекание беременности.
Вам могут назначить прогестерон (он входит в состав Утрожестана, Дюфастона), могут прописать препараты от гиперандрогении (при большом количестве мужских гормонов), а также препараты при возникновении угрозы резус-конфликта.
Если врач посчитает нужным, то могут провести дополнительное внутриматочное ультразвуковое обследование. Если при таком методе диагностики обнаруживается недостаточность, то на шейку матки накладывают швы, которые останавливают плодное яйцо внутри матки. Такая операция проводится в стационаре и под наркозом, одновременно вводятся в матку расслабляющие препараты.
Большинство случаев угрозы выкидыша на раннем сроке беременности проходят лечение в стационаре, иногда женщинам приходится остаться под наблюдением врачей до самого окончания беременности, то есть до родов. В некоторых случаях, лечение начинается в стационаре, а далее переходит в домашние условия при соблюдении постельного режима. Иногда, пройдя лечение при угрозе выкидыша на раннем сроке, женщина к нему не возвращается до самых родов.
Профилактика
Избежать раннего выкидыша в большинстве случаев возможно. Если пара относится к своему решения взвешенно и ответственно, то вовремя будет пройдено обследование у доктора, которое выявит всевозможные отклонения и несостыковки организмов мужчины и женщины. Предварительное обследование позволит вылечить всевозможные инфекционные и гормональные болезни, которые могут стать причиной выкидыша впоследствии.
Еще за полгода до планируемого зачатия должен быть изменен образ жизни пары. Избавление от вредных привычек поможет снизить риск возникновения выкидыша.
Категорический отказ от абортов еще не рожавшей девушки поможет снизить появление выкидышей при последующих беременностях.
Последствия после выкидыша на ранних сроках
С медицинской точки зрения, серьезные последствия после самопроизвольного выкидыша на ранних сроках возникают крайне редко. Большие проблемы могут случиться, если этот выкидыш вызван самостоятельно при помощи лекарственных или народных препаратов, либо если в матке остались частички плода, что чаще всего случается на более поздних сроках при выкидышах.
Именно с целью избежания таких проблем на ранних сроках врачи-гинекологи предпочитают сделать профилактическую чистку матки после выкидыша. Если женщина обращается к врачу, ей всегда проводят контрольное УЗИ.
Многие считают, что последствием после одного выкидыша становятся последующее самопроизвольное прерывание беременности. Но в действительности это не так. Последующие выкидыши возникают после первого только в том случае, если не была выявлена причина или же если ее не устранили.
Тяжелых последствий выкидыш на ранних сроках беременности не несет только при своевременном обращении к врачу. Если же пренебречь этим фактом, то может произойти сильное маточное кровотечение, то есть, большая потеря крови, которая может привести к летальному исходу.
Если очередные месячные проходят не так, как обычно (обильнее или с сильными болевыми ощущениями), лучше обратиться с этим к врачу, а вдруг вы были беременны и этого не заметили. Ответ на вопрос, что делать при выкидыше на раннем сроке – обратиться к врачу, если очень плохо, то даже вызвать скорую помощь.
АвторРедакция портала Mama66.ru
Выкидыш на раннем сроке: симптомы, причины, что делать после
Выкидыш (спонтанный аборт) – это самопроизвольное прерывание беременности в сроке до 22 недель. Соответственно, они делятся на ранние и поздние. По динамике происходящего различают:
Деление на эти виды весьма условно, они могут перетекать друг в друга. Например, угрожающий аборт переходит в полный, а замершая беременность все-таки заканчивается выходом плодного яйца.
Как часто прерывается беременность?
Полагают, что как минимум 20% всех зачатий заканчиваются спонтанным абортом. Вполне возможно, что эта цифра занижена. Ведь многие женщины даже не подозревают о прервавшейся беременности, когда это происходит на 4 неделе, принимая ее за запоздалые месячные. Процент таких событий увеличивается с возрастом женщины.
Немного статистики:
- 80% всех внезапных абортов составляют потери в 1 триместре
- 90% потерь в первом триместре и около 30% во втором — следствие случайных хромосомных аномалий, которые скорее всего больше не повторятся
- больше половины всех женщин с угрозой выкидыша благополучно вынашивают беременность до 40 недель
- в возрасте 40 женщина имеет 50% риска спонтанного прерывания беременности.
Вероятные причины прерывания беременности
- Нарушение развития эмбриона (хромосомные и генетические поломки, уродства)
- Иммунные сбои
- Аномалии матки и ее опухоли
- Шеечная недостаточность
- Гормональные причины
- Инфекции матери
- Системные болезни матери
- Отравления, травмы
- Другое
К сожалению, установить точную причину такого события возможно далеко не всегда. С этим сопряжено большинство волнений родителей, планирующих новую беременность после неудачи.
Нарушения развития эмбриона
Почти 90% беременностей, прервавшихся до 8 недели, были связаны с мутацией. Хромосомные аномалии как бы «отсеиваются» природой, чтобы не допустить рождения нежизнеспособных детей. Поэтому за рубежом в столь ранние сроки даже не пытаются лечить угрожающий аборт.
Иммунные сбои
Словосочетание «антифосфолипидный синдром» в последние годы наводит страх на все женщин, хоть раз терявших свою беременность. Именно этот диагноз тщетно пытаются найти при самопроизвольном аборте до 12 недель, сдавая ненужные анализы.
АФС – синдром, при котором в организме образуются антитела к собственным белкам. В результате возникают тромбозы, тромбоэмболии при отсутствии видимых причин выкидыша на ранних сроках от 10 недель. Помимо этого повышен риск задержки роста плода и тяжелой преэклампсии. Истинный АФС требует лечения на протяжении всех последующих беременностей.
Для диагностики синдрома помимо обнаружения антифосфолипидных антител нужны определенные симптомы (необъяснимое невынашивание беременности, тромбозы). Поэтому нет смысла проверяться на АФС при первой беременности или после однократной ее потери в ранние сроки.
Аномалии матки
Врожденные дефекты половых органов, например, неполная перегородка матки, увеличивает риск спонтанного аборта почти в 2 раза. Удивительно, но более серьезные нарушения (двурогая и двушеечная матка) реже приводят к прерыванию беременности.
Шеечная (истмико-цервикальная) недостаточность
Во втором триместре в структуре самопроизвольных выкидышей возрастает роль шеечной недостаточности. При этом шейка матки преждевременно размягчается и укорачивается, что ведет к излитию околоплодных вод и началу родовой деятельности. Причиной такого состояния может быть травма при гинекологических манипуляциях, анатомические особенности, частые искусственные аборты. Чаще всего этот процесс происходит бессимптомно, лишь изредка могут появиться выделения или боли. Поэтому абсолютно всем женщинам в сроке 19-21 неделя нужно проходить цервикометрию – измерение длины шейки с помощью интравагинального датчика УЗИ.
Гормональные причины
Есть некоторые данные, что низкий уровень прогестерона может быть причиной невынашивания беременности. Недостаточность лютеиновой фазы – это и есть проявление дефицита прогестерона. В реальности это состояние бывает реже, чем звучит диагноз. Порой НЛФ сочетается с изменениями яичников, гипофиза и других эндокринных органов. Очень часто низкий прогестерон успешно сочетается с нормальной беременностью.
Инфекции
Высокая температура и сильная интоксикация материнского организма может стимулировать сокращения матки и вызывать прерывание беременности. Поэтому любая инфекция потенциально опасна. Однако некоторые болезни особенно часто грозят выкидышем. Это краснуха, токсоплазмоз, листериоз, бруцеллез (см. причины внутриутробной инфекции у новорожденных). Другие инфекции не ассоциируются с повышением частоты абортов. Важно отметить, что в случае повторения абортов роль инфекции резко снижается.
Системные болезни матери
Существуют заболевания, которые не только осложняют течение беременности, но могут увеличивать частоту спонтанных абортов. К ним относятся:
Отравления и травмы
Четкая связь между токсическими веществами и абортом не установлена. Считается, что работа с органическими растворителями и наркотическими газами может спровоцировать прерывание беременности. Такой же эффект оказывает курение, большие дозы алкоголя и наркотики.
Несчастные случаи с повреждением живота, а также операции на яичниках и кишечнике могут быть опасны при беременности. Но эмбрион в матке имеет хорошую защиту, поэтому большинство таких вмешательств оканчивается благополучно.
Мифы о причинах ранней потери беременности
До 13 недели прерывание беременности практически никогда не связано со следующими факторами:
- Полет на самолете
- Легкая тупая травма живота
- Занятия спортом (адекватные)
- Один предыдущий выкидыш до 12 недель
- Сексуальная активность
- Стресс
О том, что можно и что нельзя делать при беременности читайте в нашей статье.
Как распознать аборт?
Существует несколько основных симптомов выкидыша:
- Кровотечение различной интенсивности
Выделение крови объясняется частичной или полной отслойкой хориона (будущей плаценты). Если эта отслойка произошла в верхних отделах матки, то кровь может не выходить наружу, а образовывать ретрохориальную гематому. При угрожающем аборте может быть легкое кровомазание, проходящее самостоятельно и без последствий, а при аборте в ходу кровотечение бывает довольно обильным.
Болевые ощущения обычно локализуются над лобком, могут отдавать в пах, поясницу и иметь разную интенсивность. Они могут носить постоянный или схваткообразный характер. Важно, что у большинства беременных женщин на протяжении всех 9 месяцев могут возникать различные неприятные и непривычные ощущения в районе живота, которые никак не угрожают ребенку. Все сомнения о природе болей может развеять врач женской консультации.
- Выход частей эмбриона из половых путей
Большинство абортов оканчивается самостоятельно после выхода всех частей эмбриона. Этот признак – несомненное подтверждение диагноза, но порой женщина путает сгустки крови с эмбрионом.
- Излитие околоплодных вод
Во втором триместре излитие околоплодных вод всегда говорит о неизбежном аборте. Вслед за разрывом плодных оболочек следуют схватки и выход плода. Иногда при беременности может возникнуть недержание мочи или обильное влагалищное отделяемое. При сомнениях в природе жидкости лучше сразу обратиться к врачу для проведения специальных тестов. Доступные в аптеках тест-прокладки на амниотическую жидкость могут давать ложноположительный результат.
С чем можно перепутать спонтанный аборт?
Многие симптомы выкидыша на ранних сроках могут быть и при других состояниях и болезнях. Поэтому важно обратиться к врачу для их исключения. Сходные признаки бывают при:
Когда нужно срочно обратиться к врачу?
- Кровотечение на любом сроке
- Сильные схваткообразные боли внизу живота
- Болевые или неприятные ощущения в области паха, появившиеся впервые
- Выделение большого количества бесцветной жидкости из влагалища
- Повышение температуры, ухудшение общего состояния.
Диагностика при симптомах выкидыша
УЗИ
С помощью ультразвукового датчика можно обнаружить плодное яйцо уже с 3-4 недели беременности, а в более поздние сроки появляется возможность найти сердцебиение эмбриона. Считается, что если при незначительном кровотечении и закрытой шейке матки врач обнаруживает сердцебиение плода, то вероятность выносить эту беременность до срока составляет 97%. Если же кровь из половых путей сочетается с сильно деформированным плодным яйцом, слишком маленьким эмбрионом или отсутствием биения сердца, то аборт считается неизбежным.
Часто при кровотечении или сильных болях внизу живота на УЗИ можно обнаружить ретрохориальную гематому. При небольших размерах она не опасна и требует лишь наблюдения. При значительной отслойке и большой гематоме велик риск прерывания беременности и сильного кровотечения.
ХГЧ
Определение хорионического гонадотропина целесообразно проводить только в очень ранние сроки, когда на УЗИ еще нельзя определить жизнеспособность эмбриона. При качественном ультразвуковом исследовании необходимость этом отпадает. Если срок беременности 3-4 недели, а плодное яйцо не найдено, то есть смысл определить ХГЧ дважды, с интервалом в 48 часов. В зависимости от результатов повторяют УЗИ или констатируют состоявшийся выкидыш.
PAP-тест
Как ни странно, порой при кровотечении делают мазок на онкоцитологию. Это необходимо, если на УЗИ есть живой эмбрион, гематомы в области хориона не видно, а кровотечение продолжается. В этом случае мазок позволяет исключить рак шейки матки.
Лечение
Лечение угрожающего аборта
зависит от его предполагаемой причины. Непосредственно повлиять на ход событий в ранние сроки (до 12 недель) практически невозможно. Обычно назначают транексам (для остановки кровотечения) и утрожестан (при неудачных предыдущих беременностях). Во втором триместре можно замедлить укорочение шейки при ИЦН (путем наложения швов и пессария). На этом методы лечения исчерпываются. Во многих странах ранние выкидыши даже не пытаются лечить в связи с высокой частотой хромосомных аномалий. Недавно появились исследования, что Утрожестан в свечах не препятствует выходу аномального эмбриона, поэтому может использоваться и на малых сроках.
Что НЕ НУЖНО при кровотечении в ранние сроки беременности (угрожающем аборте):
Все вышеперечисленные средства и меры являются неэффективными, а потому не рекомендуются ведущими российскими и зарубежными ассоциациями акушеров-гинекологов. Некоторые старые способы лечения, например, постельный режим, могут даже навредить беременной. При ограничении подвижности возрастает риск запоров, тромбозов, стресса, что ведет к различным осложнениям.
Свершившийся полный аборт
Такое состояние обычно не требует лечения и даже наблюдения. Обычно врачи рекомендуют сдать анализ на ХГЧ через 3 недели после прекращения беременности. Если он приходит в норму, то можно спокойно жить дальше. Если ХГЧ не снизился или снизился недостаточно, то можно подозревать пузырный занос – опасное состояние, требующее лечения.
Аборт в ходу
Если при осмотре врача кровотечение все еще продолжается, а плодное яйцо или погибший эмбрион еще не вышли из матки, то применяют три подхода:
- выжидательный (подождать самостоятельного разрешении ситуации в течение 7 дней)
- медикаментрозное завершение (прием мизопростола для сокращения матки и изгнания плодного яйца)
- вакуум-аспирация или выскабливание (чистка) полости матки (при сильном кровотечении или неэффективности других методов)
Вопрос о способе завершения аборта решает врач. Поэтому крайне важно обратиться к специалисту и наблюдаться у него до окончания процесса. При опасном для жизни кровотечении назначают кровоостанавливающие препараты, а порой приходиться переливать компоненты крови в условиях стационара.
Когда назначают прогестерон?
Гормональная поддержка (Утрожестан в свечах интравагинально) назначается в следующих случаях:
- два и более спонтанных аборта на сроках менее 20 недель
- один выкидыш в сроке 20 недель у женщин старше 35 лет или при бесплодии в прошлом
- доказанная недостаточность лютеиновой фазы цикла
- угроза прерывания беременности при шеечной недостаточности (произвольном укорочении шейки матки менее 25 мм)
В первых двух случаях Утрожестан (микронизированный прогестерон) применяется для профилактики, начиная с подготовки к беременности и вплоть до 10-12 недели. При существующей угрозе аборта до 20 недели препарат назначается вплоть до исчезновения симптомов.
Как восстановиться после выкидыша?
Потеря желанной беременности – всегда стресс для женщины. К нему прибавляется беспокойство об успехах будущих беременностей. Поэтому крайне важно реабилитировать свое здоровье и настроение перед планированием потомства (см. также последствия аборта и реабилитация).
- При инфекции половых путей (если кровотечение затянулось, например) врач назначает антибиотики. Нет смысла принимать их только в профилактических целях при самостоятельном аборте. Если его завершение было стимулировано мизопростолом, то лихорадка в первые сутки будет обусловлена лекарством, а не заражением, поэтому не стоит волноваться. При хирургическом вмешательстве обычно назначают однократный профилактический прием антибактериального препарата.
- Если потеря беременности сопровождалась ощутимым кровотечением, то может потребоваться прием препаратов железа для лечения анемии.
- При определенных обстоятельствах гинеколог может рекомендовать прием противозачаточные средств. Но при неосложненном спонтанном аборте на разных сроках можно приступать к планированию беременности, как только появится психологический настрой.
- При привычном невынашивании (3 и более спонтанных абортов подряд) необходимо пройти дополнительные процедуры и сдать анализы.
Обследование при привычном невынашивании
Если спонтанное прерывание беременности повторяется 2 и более раза (а по некоторым стандартам – 3), то такое состояние называют привычным невынашиванием. Оно требует тщательного обследования и выяснения причин. Примерный план обследования и решения проблемы:
Обследование | Лечение при выявлении проблемы |
| Анализ экологических, социальных условий и привычек | Исключение вредных привычек, нормализация массы тела, жилищных и психологических условий |
| Кариотипирование абортуса и родителей (определение хромосомного набора) | При хромосомных поломках необходимо тщательное генетическое обследование эмбриона при последующих беременностях |
| УЗИ органов малого таза, гистероскопия | Удаление миомы, полипов, маточной перегородки и других анатомических дефектов |
| Тесты на АФС | При подтвержденном синдроме в следующую беременность – прием низкомолекулярного гепарина и аспирина для разжижения крови |
| Тесты на тромбофилии (только при наличии тромбозов в прошлом у женщины и ее ближайших родственников) | Соответствующее лечение |
| Проверка работы щитовидной железы (уровень ТТГ и других гормонов) | Лечение (чаще – L-тироксином) |
| Тест на гиперпролактинемию (высокий уровень гормона пролактина) | Лечение агонистами дофамина |
| Определение гликированного гемоглобина (при сахарном диабете) | Лечение инсулином |
| Анализы на ИППП (ЦМВ, герпес, хламидиоз, гарднереллез и др.), а также токсоплазмоз. | При необходимости – устранение инфекции |
Профилактика потерь беременности
Основная задача для всех женщин, планирующих стать мамами – разумно подходить к своему новому статусу. Важно принимать только необходимые препараты (фолиевую кислоту, железо), избавляться от вредных привычек и стресса. При повторных абортах дополнительное обследование и лечение также может снизить риск неудачи. Но самое главное – надо понимать, что большинству женщин с потерями беременностей в прошлом удалось забеременеть, выносить и родить здоровых детей.
Частые вопросы
Два года назад случилось замирание беременности на сроке 7 недель. Сейчас я снова беременна, срок 5 недель, врач назначил Утрожестан в свечах. Есть дли показания для этого? Не повредит ли препарат ребенку?
Одна лишь замершая беременность не является показанием к назначению Утрожестана. Возможно, есть другие причины для его приема, которые Вы не указали. В такой ситуации Утрожестан не представляет опасности для ребенка.
Срок беременности 16 недель. Начиная с 14 недели, продолжается обильное кровотечение. По УЗИ плод жив, есть большая гематома. Беспокоит, что быстро падает уровень гемоглобина, врачи настраивают на прерывании. Есть ли шанс сохранить беременность при обильном кровотечении?
Учитывая, что плод жив, шанс сохранить беременность есть. Но если уровень гемоглобина будет продолжать падать, то в интересах здоровья матери возможно прерывание.
Могла ли простуда в сроке 7 недель спровоцировать выкидыш?
Теоретически высокая температура может способствовать аборту. Но на столь малом сроке вероятнее всего спонтанная генетическая поломка.
Через сколько после неудачной беременности (закончилась на 6 неделе) можно планировать новую?
При отсутствии осложнений можно приступать к планированию сразу. Но лучше выждать 1-2 менструальных цикла для психологической подготовки и приема фолиевой кислоты.
Какие симптомы на 2 неделе при выкидыше?
Если рассматривать акушерский метод определения срока беременности по последней менструации, то на 2 неделе еще даже не произошло зачатия. Если имеется в виду возраст эмбриона, то он соответствует сроку в 4 недели. Такая прервавшаяся беременность называется биохимической, так как на УЗИ еще ничего нельзя увидеть. Поэтому симптомом будет кровотечение, по срокам совпадающее с месячными или с задержкой в несколько дней.
Выкидыш и замершая беременность | Разумный Потребитель Медицинских Услуг
Причины выкидыша и замершей беременности
Далеко не всегда выкидыш и замершая беременность является виной матери или отца ребенка. Более того, только очень редко выкидыш и замершая беременность являются признаком того что пара не сможет зачать здорового ребенка в будущем.
Как известно, процесс развития плода очень сложен и зависит от множества факторов, поэтому довольно часто он может быть нарушен и прерван различными причинами.
Как и во всех сложных природных процессах, в процесс развития ребенка могут случиться ошибки, однако, насколько тяжелы бы не были психологические переживания при выкидыше или замершей беременности к ним следует относиться спокойно, сохраняя уверенность в успехе будущих беременностей.
Наиболее распространенными причинами выкидыша в первом триместре беременности являются различные ошибки в развитии плода. Например, если при зачатии плод получил неправильный набор хромосом или генов или, если некоторые гены плода работают неисправно — это очень скоро приводит к его гибели.
Во втором триместре беременности, когда самые сложные процессы формирования плода уже позади, основной причиной выкидыша могут быть различные заболевания и нарушения в организме беременной женщины. В частности выкидыш во втором триместре может быть следствием миомы матки, неправильного прикрепления плаценты, гестационного диабета, артериальной гипертонии, заболеваний щитовидной железы, волчанки, а также различных половых инфекций (например, микоплазмоза, хламидиоза, цитомегаловируса, бактериального вагиноза, герпеса, сифилиса и пр.).
Причинами выкидыша могут быть также травмы живота и сильные психологические потрясения.
В некоторых случаях, причиной выкидыша может быть употребление беременной женщиной алкоголя или наркотиков, а также курение и потребление большого количества кофе.
Очень часто точная причина выкидыша остается неизвестной.
Поздний самопроизвольный выкидыш: признаки и диагностика
Автор Клара Галиева На чтение 5 мин. Опубликовано Обновлено
Около 20% всех беременностей заканчиваются потерей ребенка, и небольшое количество из них происходит во втором триместре. Потеря беременности во втором триместре когда-то называлась «самопроизвольным абортом», хотя многие могут счесть этот термин некорректным. Потерю между 14 и 20 неделями иногда называют поздний самопроизвольный выкидыш.
Что такое поздний самопроизвольный выкидыш?
Большинство потерь беременности происходит в первом триместре, до 13 недель. Триместры распределяются следующим образом:
- Первый триместр: 1-13 недель
- Второй триместр: 14-24 недели
- Третий триместр беременности: более 25 недель
Если потеря происходит между 14 и 20 неделями, врач может назвать ее “поздней». Около 2-3% потерь беременности приходится на второй триместр. Потеря береемнности после 20 недель, называются мертворождениями.
Симптомы
Большинство потерь беременности происходит из-за нетипичного развития плода. Может не быть признаков каких-либо проблем, и потеря может стать очевидной только тогда, когда ультразвуковое сканирование не показывает сердцебиения плода. В этом случае называют “застывшая беременность”. Женщины могут отмечать изменения, в том числе:
Отсутствие движения плода
Во втором триместре плод начинает двигаться таким образом, что женщина может это чувствовать. Если движение уменьшается или останавливается, это может указывать на проблему.
Кровотечение
Легкое кровотечение или кровянистые выделения довольно часто встречаются во время беременности. Однако сильное кровотечение может указывать на то, что шейка матки открывается без схваток. Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или потере беременности.
Другими признаками недостаточности шейки матки являются ощущение тазового давления, боль в спине, судороги и изменение вагинальных выделений.
Схватки
Регулярные схватки, подобные менструальным спазмам и болям при метеоризме, могут быть признаком того, что начинаются роды.
Выделение ткани или слизи
Иногда, когда происходит потеря беременности, ткани, кровь или слизь выделяются из влагалища.
Чувство слабости или головокружения
Усталость и головокружение — обычное явление при любой беременности. Тем не менее, сообщите врачу, если проблема становится серьезной.
Когда следует обратиться за неотложной помощью
Потеря беременности, которая происходит между 14 и 20 неделями, не обязательно является неотложной медицинской помощью. Тем не менее, обратитесь к врачу как можно скорее, если произойдет какое-либо изменение.
Другие признаки того, что медицинское вмешательство необходимо:
- сильное вагинальное кровотечение
- сильная тошнота
- сильная боль
- лихорадка
вагинальные выделения, которые неприятно пахнут
После потери беременности плод может остаться в матке, и это может вызвать опасные изменения в организме. Это увеличивает риск значительного кровотечения. По этой причине всем, кто пережил потерю беременности, важно обратиться к врачу, который может определить необходимость медицинской помощи.
Диагностика
Врач определяет поздний самопроизвольный выкидыш, когда ультразвуковое сканирование не показывает сердцебиения плода. Он также назначит анализы крови для измерения уровня гормонов, связанных с беременностью.
Лечение
После того, как врач подтвердил поздний самопроизвольный выкидыш, у женщины может быть несколько вариантов лечения, в том числе:
Хирургическая чистка
Данная процедура чистки матки также называется дилатацией или кюретажем. Предварительно шейка матки должна расшириться. Для этого используют пероральные или вагинальные препараты. Или же врач может порекомендовать поместить в шейку матки инструменты, называемые осмотическими расширителями. Процедура включает в себя введение трубки с всасывающим устройством через шейку матки, чтобы осторожно очистить содержимое матки. Врач, выполняющий эту процедуру, удаляет оставшуюся ткань с помощью металлического инструмента в форме петли, называемой кюреткой.
Родовозбуждение
Включает в себя начало родов с помощью лекарственных препаратов. Роды проходят как обычно, и женщина решает, использовать ли обезболивающие препараты, такие как эпидуральная или внутривенные анестезии. В течение этого времени и после него врачи должны оказывать всестороннюю поддержку, в том числе эмоциональную.
Реабилитация
Восстановление после потери беременности происходит у всех по-разному.
Некоторые факторы включают возраст, текущие проблемы со здоровьем, тип и объем постоянной поддержки, а также продолжительность беременности.
Схватки, истощение и кровотечение
Женщины, перенесшие хирургическую чистку, могут испытывать легкое кровотечение. Лучше всего избегать спринцевания и использования тампонов в течение недели после хирургической процедуры или искусственных родов.
Грудное молоко
После поздней потери беременности у некоторых женщин начинает вырабатываться грудное молоко. Это временно, врач может рекомендовать способы уменьшения боли или дискомфорта, а также назначит преператы для снижения выработки молока.
Эмоциональное восстановление
Эмоциональное восстановление может быть сложным. Некоторые женщины испытывают сильное горе и гнев, а также чувство вины или депрессию. Женщина может испытывать зависть к тем, кто беременен или имеет детей.
Обсуждение этих чувств с психологом, медицинским работником и женщинами, у которых был подобный опыт, может помочь.
Заключение
Большинство потерь беременности происходит в первом триместре, и около 2-3% случаев происходят во втором триместре — поздний самопроизвольный выкидыш. Многие женщины могут не иметь никаких симптомов потери беременности. Другие могут иметь кровотечение, спазмы или замечать отсутствие движения плода.
Матка самостоятельно может не очиститься, и врач может рекомендовать процедуру для этого или искусственные роды.
Врач изучит причину выкидышей, особенно если подозревает, что медицинская проблема может представлять опасность для будущей беременности. Если женщина испытывает эмоциональный стресс после потери беременности, то должна сообщить об этом врачу.
Научная статья по теме: Причина выкидыша может быть связана с качеством спермы.
Самопроизвольный аборт (выкидыш) — Симптомы
Симптомы угрожающего аборта
Угрожающий аборт проявляется тянущими болями внизу живота и в пояснице, иногда скудными кровянистыми выделениями из половых путей. Тонус матки повышен, шейка матки не укорочена, внутренний зев закрыт, тело матки соответствует сроку беременности. При УЗИ регистрируется сердцебиение плода.
Симптомы начавшегося аборта
При начавшемся аборте боли и кровянистые выделения из влагалища более выражены, цервикальный канал приоткрыт. Необходимо диагностировать следующие акушерские осложнения: отслойку хориона (плаценты) и ее размеры, предлежание или низкое расположение хориона (плаценты), кровотечение из второго рога матки при пороках ее развития, гибель одного плодного яйца при многоплодной беременности.
Симптомы аборта в ходу
При аборте в ходу определяются регулярные схваткообразные сокращения миометрия, величина матки меньше предполагаемого срока беременности, в более поздние сроки беременности возможно подтекание околоплодных вод. Внутренний и наружный зев открыты, элементы плодного яйца в цервикальном канале или во влагалище. Кровянистые выделения могут быть различной интенсивности, чаще обильные.
Симптомы неполного аборта
Неполный аборт — состояние, сопряженное с задержкой в полости матки элементов плодного яйца. Отсутствие полноценного сокращения матки и смыкания ее полости приводит к продолжающемуся кровотечению, что в некоторых случаях может вести к большой кровопотере и гиповолемическому шоку. Чаще встречается после 12 нед беременности в случае, когда выкидыш начинается с излития околоплодных вод. При бимануальном исследовании матка меньше предполагаемого срока беременности, кровянистые выделения из цервикального канала обильные, при УЗИ в полости матки определяются остатки плодного яйца, во II триместре — остатки плацентарной ткани.
Симптомы инфицированного аборта
Инфицированный аборт — состояние, сопровождающееся лихорадкой, ознобом, недомоганием, болями внизу живота, кровянистыми, иногда гноевидными выделениями из половых путей. При физикальном осмотре обнаруживаются тахикардия, тахипноэ, дефанс мышц передней брюшной стенки, при бимануальном исследовании — болезненная, мягкой консистенции матка, шейка матки расширена. Воспалительный процесс чаще всего вызван золотистым стафилококком, стрептококком, грамотрицательными микроорганизмами, грамположительными кокками. При отсутствии лечения возможна генерализация инфекции в виде сальпингита, локального или разлитого перитонита, септицемии.
Неразвивающаяся беременность (антенатальная гибель плода) — гибель эмбриона или плода в сроках до 20 нед беременности при отсутствии экспульсии элементов плодного яйца из полости матки.
В I триместре для выкидыша характерно сочетание болевого симптома с кровянистыми выделениями. Во II триместре начальными проявлениями аборта являются схваткообразные боли в нижних отделах живота, кровотечение присоединяется после рождения плода. Исключение составляет прерывание беременности на фоне предлежания плаценты, когда ведущим симптомом становится кровотечение, как правило, обильное.
Угрожающий выкидыш манифестируется незначительными болями в низу живота. Начавшийся выкидыш сопровождается усилением болевых ощущении и возможным появлением скудных кровянистых выделений. Для аборта «в ходу» характерны резкое усиление болей схваткообразного характера и обильное кровотечение. Для неполного аборта типично уменьшение болей на фоне продолжающегося кровотечения разной степени выраженности. При полном аборте боли затихают и прекращается кровотечение.
Особенности симптомов самопроизвольного выкидыша могут быть обусловлены этиологическим фактором, вызвавшим его. Так, аборт, причиной которого служит истмико-цервикальная недостаточность, происходит во II триместре беременности, начинается с излития околоплодных вод и заканчивается быстрым рождением плода на фойе слабых малоболезненных схваток. Генетические факторы приводят к выкидышу на ранних сроках беременности. Аборты на фоне андрогении в ранние сроки начинаются с кровянистых выделений, затем присоединяется болевой симптом, нередко в подобных случаях формируется замершая беременность. В поздние сроки возможна внутриутробная гибель плода. Гибель плодного яйца с последующим изгнанием его из матки может наблюдаться при наличии хронической и острой инфекции, кровотечение при этом редко бывает обильным.
Для уточнения диагноза необходимо провести осмотр шейки матки и влагалища в зеркалах (при подозрении на новообразования шейки матки производят кольпоскопию и биопсию), осторожное бимануальное исследование, определение уровня хорионического гонадотропина.
В выработке тактики ведения беременности при кровотечении в I триместре беременности решающая роль принадлежит УЗИ.
Неблагоприятные признаки в отношении развития плодного яйца при маточной беременности при УЗИ:
- отсутствие сердцебиения эмбриона с копчико-теменным размером более 5 мм;
- отсутствие эмбриона при размерах плодного яйца более 25 мм в 3 ортогональных плоскостях при трансабдоминальном сканировании и более 18 мм при трансвагинальном сканировании.
К дополнительным ультразвуковым признакам, свидетельствующим о неблагоприятном исходе беременности, относят:
- аномальный желточный мешок, который может быть больше гестационного срока, неправильной формы, смещен к периферии или кальцифицирован;
- частота сердечных сокращений эмбриона менее 100 ударов в минуту при гестационном сроке 5–7 нед беременности;
- большие размеры ретрохориальной гематомы — более 25% поверхности плодного яйца.
ранних признаков выкидыша (и когда не паниковать) — Основы здоровья от клиники Кливленда
Вы только что узнали, что беременны, и теперь у вас кровянистые выделения. Стоит ли паниковать? «Нет, если это просто кровянистые выделения», — говорит гинеколог Кэтлин Берковиц, доктор медицины. «Это может произойти на ранних сроках беременности по множеству причин, — говорит она. «Одна из причин заключается в том, что плацента начинает имплантироваться и устанавливать сосудистые связи с маткой».
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Что делать, если вы заметили
У вас самый высокий риск выкидыша примерно через четыре-шесть недель после вашего последнего нормального менструального цикла, но пока кровянистые выделения (которые определяются как легкие кровотечения) не становятся тяжелыми, вы можете расслабиться.
«Вам не нужно ничего делать сразу», — говорит доктор Берковиц. «После того, как у ребенка установлена частота сердечных сокращений (примерно от шести до восьми недель), риск выкидыша значительно снижается.«И до тех пор, пока у вас не будет кровотечения или спазмов, вам обычно проводят первое ультразвуковое исследование примерно через 12–14 недель.
Беспокойство и по поводу других симптомов — это нормально.
Многие женщины обеспокоены, если вдруг их уровень усталости или тошнота улучшится, но это вещи, которые в любом случае улучшатся, когда беременность пройдет более 10–12 недель.
Когда звонить врачу
Сильное кровотечение, сопровождающееся судорогами, является наиболее частым признаком выкидыша, — говорит д-р.Берковиц. «Если у вас спазмы и кровотечение, особенно если у вас были какие-либо проблемы со здоровьем, которые не поддаются контролю, или если у вас была операция на маточных трубах или матке, вам необходимо немедленно обратиться к врачу». Вы также можете испытывать боль в животе и пояснице.
Что вызывает выкидыш?
«Особенно в первом триместре от 60% до 70% выкидышей происходит из-за неправильного выстраивания хромосом (групп генов, материала, который сообщает телу, как расти, развиваться и функционировать)», — сказал доктор.Берковиц говорит. «Это не то, что, вероятно, будет продолжаться беременностью после беременности для большинства людей, но гораздо чаще встречается у людей старше 35 лет».
Вторая по частоте причина — другое заболевание, такое как диабет, на долю которого приходится от 5% до 7% выкидышей, говорит доктор Берковиц. «Что касается других случаев, мы часто не знаем, хотя курение тоже может быть одной из причин».
Это необычно, но «если у вас было два выкидыша с одним и тем же партнером и не было живорождений, или три выкидыша с одним и тем же партнером и живым ребенком, есть вероятность того, что может быть неправильное расположение хромосом для одной из партнеров », -Берковиц говорит. «Примерно 5% пар, у которых случаются повторные выкидыши, будут иметь это несоответствие».
Что подвергает вас риску выкидыша?
Если вам больше 35 лет, у вас повышенный риск выкидыша, потому что хромосомные аномалии с возрастом чаще встречаются. Еще одним фактором риска является неконтролируемое или нелеченное заболевание, такое как диабет, болезнь сердца, болезнь почек или нарушение щитовидной железы.
«Контроль состояния вашего здоровья и планирование беременности очень важны для улучшения вашей способности к успешной беременности», — говорит д-р.Берковиц. «Если вы недавно не проходили медосмотр, возможно, у вас есть заболевание, которое необходимо лечить, чтобы беременность протекала успешно».
Как диагностируют и лечат выкидыш?
Обеспокоенность кровотечением — главная причина, по которой доктор Берковиц получает направления для оценки состояния беременности пациенток. Во-первых, она рассматривает любые другие медицинские состояния пациента, чтобы узнать, есть ли лечение для тех, которые могут помочь. Затем она делает УЗИ, чтобы проверить возможные причины кровотечения, такие как миома или аномалия в матке.
Если они доступны, она также сравнивает исходные уровни ХГЧ (гормона беременности) у пациентки с результатами УЗИ и с тем, когда пациентка думает, что она зачала. «Когда у меня есть эти фрагменты информации, я могу составить для пациентки график того, что должно произойти в течение следующих одной-трех недель, и сообщить ей, по крайней мере, какие последующие действия мы сможем провести. она », — говорит доктор Берковиц.
Хотя это может быть очень сложно, терпение — это добродетель, когда дело касается потенциального выкидыша.«К сожалению, поскольку большинство этих выкидышей являются хромосомными смещениями, у нас просто нет никакого лечения, чтобы их исправить или предотвратить», — говорит доктор Берковиц. «В некоторых из этих случаев с кровотечением вам просто нужно некоторое время, чтобы увидеть, как будет протекать беременность. И ждать тяжело ».
Не вини себя
Хотя многие женщины винят себя в выкидышах, «в большинстве случаев это не имеет ничего общего с тем, что вы сделали или не сделали», — уверяет доктор.Берковиц. «Обычно это происходит потому, что хромосомы просто неправильно выстроены в линию, и это не находится под чьим-либо контролем». Поговорите со своим врачом, если вас беспокоит ваша роль в выкидышах, — советует доктор Берковиц. Он или она может подбодрить вас и дать совет в следующий раз.
Выкидыш — NHS
Выкидыш — это потеря беременности в течение первых 23 недель.
Симптомы выкидыша
Основным признаком выкидыша является вагинальное кровотечение, за которым могут последовать спазмы и боли внизу живота.
Если у вас вагинальное кровотечение, обратитесь к терапевту или акушерке.
Большинство врачей общей практики могут сразу направить вас в отделение ранней беременности в вашей местной больнице, если это необходимо.
Вас могут направить в родильное отделение, если ваша беременность находится на более позднем сроке.
Но имейте в виду, что легкое вагинальное кровотечение относительно часто встречается в первом триместре (первые 3 месяца) беременности и не обязательно означает, что у вас выкидыш.
Что вызывает выкидыш?
Вероятно, есть много причин, по которым может произойти выкидыш, хотя причину обычно не устанавливают.
Большинство из них вызвано не тем, что сделала мать.
Считается, что причиной большинства выкидышей являются аномальные хромосомы у ребенка.
Хромосомы — это генетические «строительные блоки», которые определяют развитие ребенка.
Если у ребенка слишком много или недостаточно хромосом, он не будет развиваться должным образом.
Для большинства женщин выкидыш — разовое событие, и в будущем у них будет успешная беременность.
Можно ли предотвратить выкидыш?
Большинство выкидышей невозможно предотвратить.
Но есть кое-что, что можно сделать, чтобы снизить риск выкидыша.
Избегайте курения, употребления алкоголя и наркотиков во время беременности.
Чтобы иметь здоровый вес до беременности, правильное питание и снижение риска заражения также могут помочь.
Что произойдет, если вы подумаете, что у вас выкидыш?
Если у вас есть симптомы выкидыша, вас обычно направляют в больницу для сдачи анализов.
В большинстве случаев УЗИ может определить, есть ли у вас выкидыш.
При подтверждении выкидыша вам необходимо поговорить со своим врачом или акушеркой о вариантах ведения в конце беременности.
Часто ткань беременности отходит естественным путем через 1 или 2 недели.
Иногда может быть рекомендовано лекарство для облегчения прохождения ткани, или вы можете выбрать небольшую операцию по ее удалению, если не хотите ждать.
После выкидыша
Выкидыш может истощить эмоционально и физически.
Вы можете испытывать чувство вины, шока и гнева.
В настоящее время можно получить консультации и поддержку со стороны консультационных служб больниц и благотворительных групп.
Вам также может быть полезно поставить памятник вашему потерянному ребенку.
Вы можете попробовать завести еще одного ребенка, как только ваши симптомы исчезнут и вы будете готовы эмоционально и физически.
Выкидыш не обязательно означает, что у вас будет еще один, если вы снова забеременеете.
Большинство женщин могут иметь здоровую беременность после выкидыша, даже в случае повторных выкидышей.
Насколько распространены выкидыши?
Выкидыши случаются гораздо чаще, чем думает большинство людей.
По оценкам, примерно каждая восьмая беременность заканчивается выкидышем среди беременных женщин.
Многие выкидыши случаются еще до того, как женщина узнает о своей беременности.
Потеря 3 или более беременностей подряд (повторные выкидыши) — явление редкое и наблюдается только у 1 из 100 женщин.
Последняя проверка страницы: 1 июня 2018 г.
Срок следующего рассмотрения: 1 июня 2021 г.
Что такое выкидыш и как его избежать?
Существует ряд чрезвычайно полезных тестов, которые стоит рассмотреть.Эти тесты могут дать вам бесценную информацию о том, что происходит в вашем организме в данный момент, и могут сказать, какой у вас может быть дефицит витаминов и минералов и избыток тяжелых токсичных металлов. Они могут сообщить вам, каково ваше общее состояние и насколько хорошо функционирует ваша пищеварительная система, а затем объяснят, какие действия вам нужно предпринять, чтобы исправить любой дисбаланс, который может выявить результаты. Анализ этих результатов позволяет узнать, какие добавки вам нужно принимать, чтобы вернуть свое тело в равновесие и оптимальное здоровье.Это также предназначено для предотвращения повторения этих проблем в будущем. Затем через три месяца вы пройдете повторное тестирование, чтобы следить за своим прогрессом и соответствующим образом корректировать программу приема добавок.
Тест на дефицит минералов с программой приема добавок (волосы)
Узнайте, какой уровень минералов и тяжелых токсинов в вашем организме
Этот тест измеряет дефицит и избыточный уровень 12 различных минералов (включая кальций, хром, кобальт, медь, железо , магний, марганец, фосфор, калий, селен, натрий и цинк) и 6 тяжелых токсичных металлов (включая алюминий, мышьяк, кадмий, свинец, ртуть и никель), которые могут присутствовать в вашем организме.Узнать больше — Тест на минеральный дефицит с программой приема добавок (волосы)
Онлайн-программа персонализированной оценки добавок
Узнайте, какие витамины и минералы вам нужны и должны принимать
Анализ этого всеобъемлющего вопросника даст вам трехмесячную программу приема добавок, которая поможет сбалансировать любой дефицит витаминов и минералов, который у вас может быть. Узнайте больше — Интернет-программа индивидуальной оценки пищевых добавок
Тест на дефицит омега-3 (кровь укола из пальца дома)
Если вы хотите узнать, получаете ли вы достаточно жирных кислот Омега-3 из своего рациона и имеете ли вы правильный баланс незаменимых жирные кислоты.
Признаками жирной кислоты Омега-3 являются сухая кожа, безжизненные волосы, потрескавшиеся ногти, усталость, депрессия, сухие глаза, отсутствие мотивации, боли в суставах, трудности с похуданием, забывчивость, боль в груди. Если вы также пытались похудеть, соблюдая диету с низким или нулевым содержанием жиров, у вас, вероятно, будет дефицит этих незаменимых жиров. Сейчас подсчитано, что мы получаем в десять раз больше жиров Омега-6 из нашего рациона, чем Омега-3, и за последнее столетие потребление этих жирных кислот Омега-3 снизилось на 80%.Когда вы едите жиры Омега-3, они превращаются в вещества, оказывающие противовоспалительное действие на организм.
Многие женщины, которых я вижу в клинике, уже много лет принимают добавки с маслом примулы вечерней — жирной кислотой Омега-6, так как это может быть полезно при ПМС. Но вы можете получить слишком много Омега-6 и недостаточно Омега-3 в вашем теле. Некоторые женщины также принимают комбинации, такие как Омега 3, 6 и 9, в форме добавок, потому что они слышали, что нам нужен хороший баланс всех жирных кислот Омега.Это правда, но вы должны в первую очередь принять во внимание, какими могут быть ваши собственные уровни. Нет смысла добавлять больше Омега-6, если у вас уже есть достаточно или даже слишком много в вашем теле. (Теперь вы можете сдать анализ крови, чтобы узнать, есть ли в вашем организме правильный уровень омега-3 — омега-6, см. Ниже). Чтобы проверить, достаточно ли у вас уровня Омега-3, нажмите Тест на дефицит Омега-3 (кровь укола пальца дома)
Тест на женский гормон (слюна)
Находятся ли ваши гормоны в равновесии?
Это очень простой тест, который выполняется дома, а затем отправляется в лабораторию для анализа.Всего за один цикл в определенное время собирают 12 образцов слюны. Уровень гормонов эстрогена и прогестерона наносится на карту за этот месяц, чтобы получить образец, который может показать, есть ли у вас проблемы с поддержанием уровня прогестерона или у вас очень короткая лютеиновая (вторая половина) фаза цикла, что может затруднить его оставаться беременной. Узнать больше — Тест на женский гормон (слюна)
Инфекционный анализ (моча)
Узнайте, мешает ли вам забеременеть инфекция
Инфекции во влагалище могут серьезно повлиять на вашу способность к зачатию и сохранению беременность.Эти инфекции могли существовать в течение многих лет с низкой активностью и часто не проявлять симптомов. Если у вас возникли проблемы с зачатием, вы пострадали от выкидыша или неудачи ЭКО, или если у вас стойкая вагинальная секреция, возможно, стоит подумать о проведении обследования на инфекции.
Инфекции предстательной железы могут повлиять как на количество, так и на качество сперматозоидов, поэтому рекомендуется провести обследование на инфекции, особенно если все остальное исключено.
Желательно организовать это в специализированной клинике, такой как моя, так как обследование на инфекцию NHS может быть очень простым.Узнать больше — Инфекционный экран (моча)
Тест на дефицит витамина D (кровь укола пальца дома)
Со всеми новостями в прессе о преимуществах хорошего уровня витамина D, например профилактика рака, особенно рака груди, болезней сердца, диабета 2 типа и остеопороза, важно знать, не хватает ли вам этого жизненно важного витамина.
Мы знаем, что витамин D необходим для усвоения кальция, но он также играет много других важных ролей, включая профилактику рака, особенно рака груди, болезней сердца, диабета 2 типа и остеопороза.Помимо всех этих преимуществ, в настоящее время считается, что наличие хорошего уровня витамина D может помочь замедлить процесс старения, а низкий уровень может быть причиной других аутоиммунных заболеваний, таких как ревматоидный артрит, волчанка и воспалительные заболевания кишечника. Чтобы проверить, достаточно ли у вас уровня витамина D, нажмите Тест на дефицит витамина D (кровь укола из пальца дома)
Через три месяца вы должны будете пройти повторный тест, чтобы отслеживать свой прогресс и скорректировать программу приема добавок в соответствии с вашими потребностями. новое состояние.
Если вам нужна помощь в получении каких-либо добавок, трав или тестов, упомянутых выше, нажмите «Варианты выкидыша» в The Natural Health Practice. Они могут предоставить вам их все онлайн, или, если вы предпочитаете сначала поговорить с кем-нибудь, вы также можете заказать их по почте по телефону. Продукция, поставляемая этой компанией, всегда самого высокого качества.
Информация о беременности: выкидыш
Потеря ребенка может быть очень травмирующим событием.Выкидыш часто вызывает чувство печали, депрессии, вины и беспокойства. Выкидыш может даже напугать вас о том, что у вас будет еще один ребенок. Если у вас случился выкидыш, для вас важно научиться справляться со своими эмоциями и болью. Изучение и понимание причин выкидыша может помочь вам смириться с собственной потерей.
Что такое выкидыш?
Термин выкидыш используется для описания любой потери беременности до 20 недель.До 20 недель беременности ваш ребенок не может выжить вне матки. Иногда по естественным или случайным причинам ребенок может быть изгнан из матки и из организма. Выкидыши часто называют самопроизвольными абортами, потому что они могут произойти без предупреждения.
Насколько часто бывают выкидыши?
Выкидыши — удивительно обычное явление. До 25% женщин переживают хотя бы один выкидыш в детородном возрасте. Некоторые женщины переживают более одного выкидыша в своей жизни.Фактически считается, что до 50% беременностей заканчиваются выкидышем, однако многие из этих случаев прерывания беременности происходят еще до того, как женщина узнает о своей беременности. Риск выкидыша увеличивается с возрастом: у женщин старше 40 лет вероятность выкидыша составляет 30%.
Когда случаются выкидыши?
Большинство выкидышей происходит до конца первого триместра. Это означает, что большинство самопроизвольных абортов происходит до двенадцатой недели беременности.Эти выкидыши называются ранними выкидышами. Некоторые выкидыши случаются во втором триместре, хотя и реже. Эти выкидыши называются поздними выкидышами.
Кто в опасности?
Выкидыш может быть у любой женщины, однако некоторые женщины находятся в группе повышенного риска. Факторы риска включают:
- курение во время беременности
- употребление алкоголя во время беременности
- употребление наркотиков во время беременности
- имеющий определенные ЗППП или инфекции
- с заболеванием щитовидной железы или диабетом
- страдает определенными аутоиммунными заболеваниями, такими как волчанка
Симптомы выкидыша
Если вы беременны, важно, чтобы вы могли определить признаки выкидыша.Если вы думаете, что у вас выкидыш, немедленно обратитесь к своему врачу или в местную больницу. Симптомы выкидыша включают:
- вагинальное кровотечение, которое не прекращается в течение нескольких дней
- спазмы в животе
- боль в пояснице
- сильное кровотечение, сопровождающееся образованием тромбов или тканей
Важно понимать, что многие беременные женщины испытывают легкое кровотечение во время беременности.Кровотечение часто является нормальным явлением и не всегда означает выкидыш. Однако на всякий случай сообщите своему врачу о любом типе вагинального кровотечения во время беременности.
Причины выкидыша
К сожалению, у многих женщин случаются выкидыши, которым нет объяснений. Часто бывает сложно определить причину выкидыша, особенно если он произошел в первом триместре. Ваш лечащий врач исследует ткань вашего плода, чтобы попытаться определить, почему у вашего ребенка произошел выкидыш.Иногда причины выкидыша можно определить после тщательного обследования.
Хромосомные аномалии
Хромосомные аномалии — наиболее частая причина ранних выкидышей. Фактически, до 70% выкидышей в первом триместре являются результатом хромосомных дефектов. Хромосомы — это особые нити, несущие ДНК вашего ребенка. У каждого ребенка должно быть 23 пары хромосом, которые помогают определить его физические характеристики и позволяют ему выполнять физические функции.После оплодотворения иногда яйцеклетка начинает неправильно делиться, создавая неправильное количество хромосом. Молярная беременность, при которой плод развивается ненормально или не формируются плацента или амниотические оболочки, являются распространенным типом хромосомных аномалий.
Зараженная яйцеклетка
Другой частой причиной выкидыша является пораженная яйцеклетка. Зараженная яйцеклетка образуется, когда беременный мешок развивается в вашей матке, но не содержит плода. По какой-то причине ваш ребенок мог рано перестать развиваться или, возможно, вообще не было эмбриона.Загрязненная беременность яйцеклетки обычно выявляется во время УЗИ, хотя иногда может остаться незамеченной.
Внематочная беременность
Иногда у женщин случаются выкидыши из-за развития внематочной беременности. Внематочная беременность, также известная как трубная беременность, возникает, когда оплодотворенная яйцеклетка имплантируется вне матки. Как правило, внематочная беременность развивается в фаллопиевых трубах, но также может возникнуть в яичниках или брюшной полости. Симптомы внематочной беременности обычно включают сильную боль в животе.
Лечение выкидыша
Как правило, выкидыш не лечится. Ваша матка будет изгонять вашего ребенка вместе с любыми тканями беременных через влагалище, как и во время менструации. Если кровотечение продолжается в течение многих дней, ваш лечащий врач может принять решение о проведении дилатации и выскабливания (D&C). Эта процедура удаляет все ткани, которые могут остаться в матке.
Беременность после выкидыша
Хотя выкидыш может быть очень пугающим и трудным переживанием, у большинства женщин наступает еще одна успешная беременность.Перед повторной попыткой зачать ребенка важно дождаться полного выздоровления.
Выздоровление действительно зависит от вашего физического и эмоционального состояния. Женщинам, у которых беременность была более длительной после выкидыша, может потребоваться более длительное время восстановления. Обычно выздоровление занимает от нескольких недель до нескольких месяцев; Ваши месячные, вероятно, вернутся примерно через месяц или около того. После того, как у вас будет несколько регулярных менструальных циклов, вы можете снова попытаться зачать ребенка.
Эмоциональное восстановление так же важно, как и физическое, и может занять больше времени, чем ваше физическое восстановление. Многим женщинам и мужчинам нужно время, чтобы скорбеть о своей утрате.



 Многие женщины уверены, что сильные боли в области живота являются характерными симптомами при выкидыше. Но на самом деле подобное наблюдается нечасто, иногда беременность прерывается абсолютно безболезненно. В остальных случаях боль как симптом при угрозе выкидыша то появляется, то пропадает вновь, и подобное может продолжаться достаточно долго. Не рекомендуется игнорировать болевые ощущения в области живота и пояснице, поскольку они могут являться симптомами выкидыша на ранних сроках беременности. При возникновении любых болей нужно проконсультироваться с врачом, поскольку только он может знать, как происходит выкидыш на ранних сроках, какие симптомы и признаки для него характерны.
Многие женщины уверены, что сильные боли в области живота являются характерными симптомами при выкидыше. Но на самом деле подобное наблюдается нечасто, иногда беременность прерывается абсолютно безболезненно. В остальных случаях боль как симптом при угрозе выкидыша то появляется, то пропадает вновь, и подобное может продолжаться достаточно долго. Не рекомендуется игнорировать болевые ощущения в области живота и пояснице, поскольку они могут являться симптомами выкидыша на ранних сроках беременности. При возникновении любых болей нужно проконсультироваться с врачом, поскольку только он может знать, как происходит выкидыш на ранних сроках, какие симптомы и признаки для него характерны. Во время осмотра врач может отметить укорочение шейки матки и напряжение самого детородного органа. Если тонус сопровождается кровотечением, следует вызвать скорую помощь. Подробнее о тонусе матки во время беременности→
Во время осмотра врач может отметить укорочение шейки матки и напряжение самого детородного органа. Если тонус сопровождается кровотечением, следует вызвать скорую помощь. Подробнее о тонусе матки во время беременности→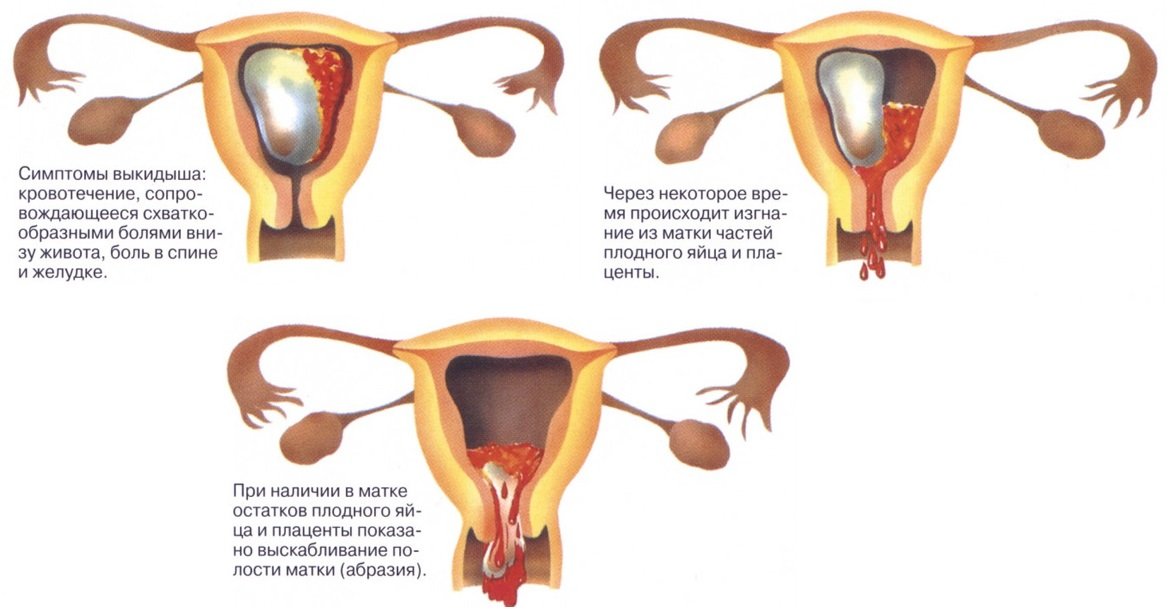 Эти симптомы угрозы выкидыша дополняются головокружением и слабостью. Беременность на 2 стадии еще можно спасти, но при условии срочной госпитализации женщины в стационар.
Эти симптомы угрозы выкидыша дополняются головокружением и слабостью. Беременность на 2 стадии еще можно спасти, но при условии срочной госпитализации женщины в стационар.