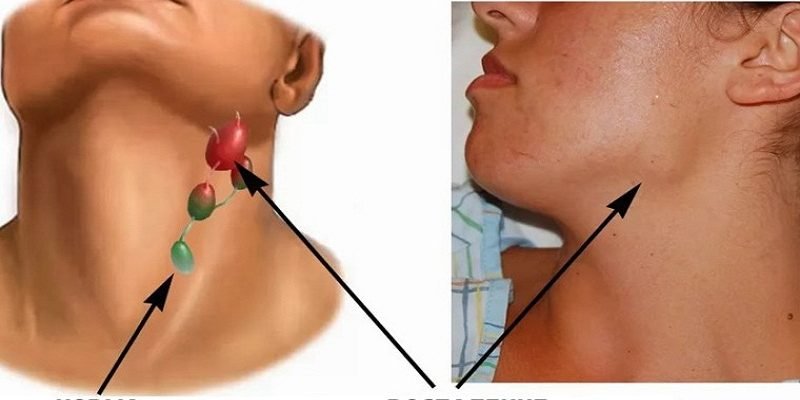
Шишка на шее: опасно или нет?
Шишка на шее может появиться по самым разным причинам: от обычной простуды или фурункула до злокачественных новообразований. Не паникуйте, если обнаружили уплотнение — сперва нужно разобраться в его природе.
Что это может быть?Уплотнения в области шеи часто вызывают страх за здоровье — уж слишком близко крупные артерии, спинной и головной мозг. Но они не всегда опасны — злокачественные образования встречаются редко. Хотя, в любом случае, стоит перестраховаться и обратиться к врачу.
Относительно безопасные уплотнения это:
- Липома (жировик) — скопление жира в необычных для него местах. Такая опухоль абсолютно безопасна, но её можно удалить в косметических целях.
- Фурункул — гнойное воспаление волосяного фолликула. Появляется при ослабленном иммунитете, частых болезнях, недостатке витаминов и инфекциях при сахарном диабете. Фурункул развивается очень быстро и причиняет сильную боль.

- Фиброма — доброкачественная опухоль, которая появляется на местах травм или царапин, куда попала инфекция. Она практически никогда не перерождается в злокачественную, совершенно безболезненна и безопасна.
- Увеличенные лимфатические узлы — постоянный спутник инфекционных заболеваний. Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.
Срочного вмешательства специалистов требуют такие новообразования, как:
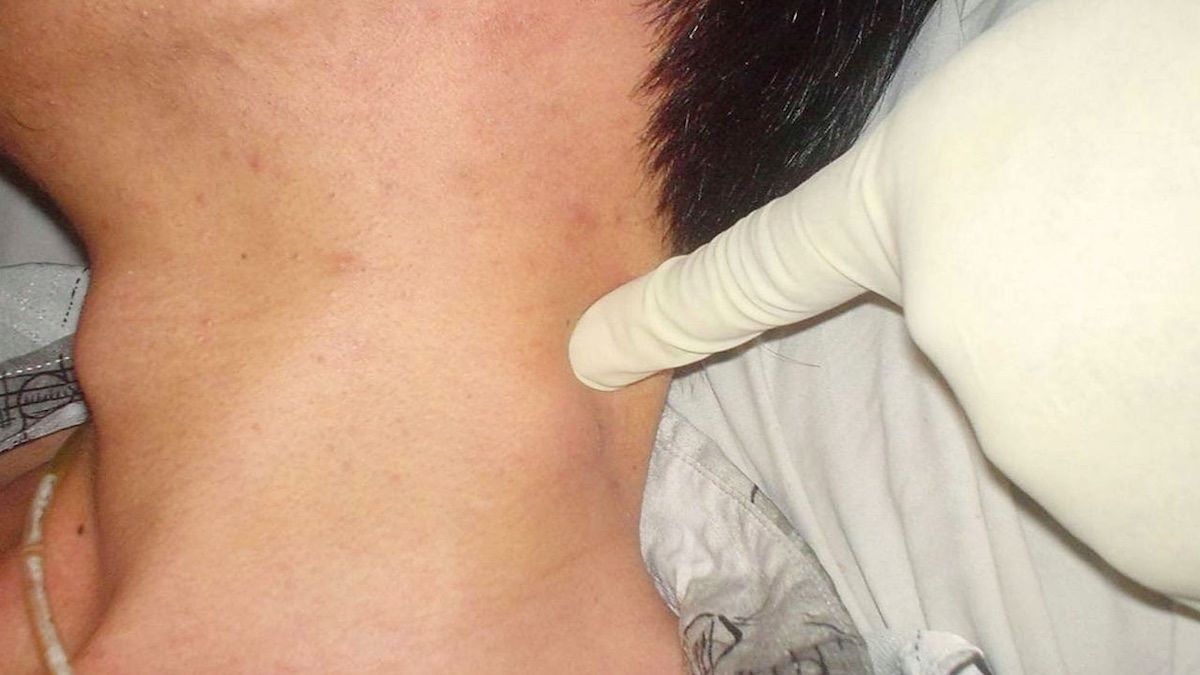
- Атерома — закупорка сальной железы, обычно около волосяного фолликула. В ней скапливаются жировые клетки и эпителий, может начаться нагноение. Внешне атерому можно спутать с липомой, но она болезненна и отличается по цвету. Обычно атеромы появляются у людей, страдающих себореей, гипергидрозом или акне.
- Киста шеи — полое образование, заполненное жидкостью.
 Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль.
Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль. - Нейрогенные опухоли — развиваются на окончаниях нервных стволов. Обычно они безопасны, но встречаются и злокачественные образования, лечение которых включает в себя химио- и радиотерапию.
- Лимфогранулематоз — злокачественное увеличение лимфатических узлов. Может долго оставаться незамеченным из-за хорошего общего самочувствия.
- Хемодектома — это разрастание клеток сосудов и нервов. Её очень тяжело удалить, часто во время операции приходится полностью иссекать артерии.
- Онкология соседних органов — могут быть поражены щитовидная железа, горло, гортань, трахеи. Именно от их болезни на шее чаще всего появляются метастазы. Их тяжело обнаружить на начальных стадиях, так как опухоль безболезненна и не вызывает дискомфорта. Её диагностику сможет грамотно выполнить только специалист.
Шишка на шее может появиться где угодно: сбоку, сзади, под волосами, около позвоночника.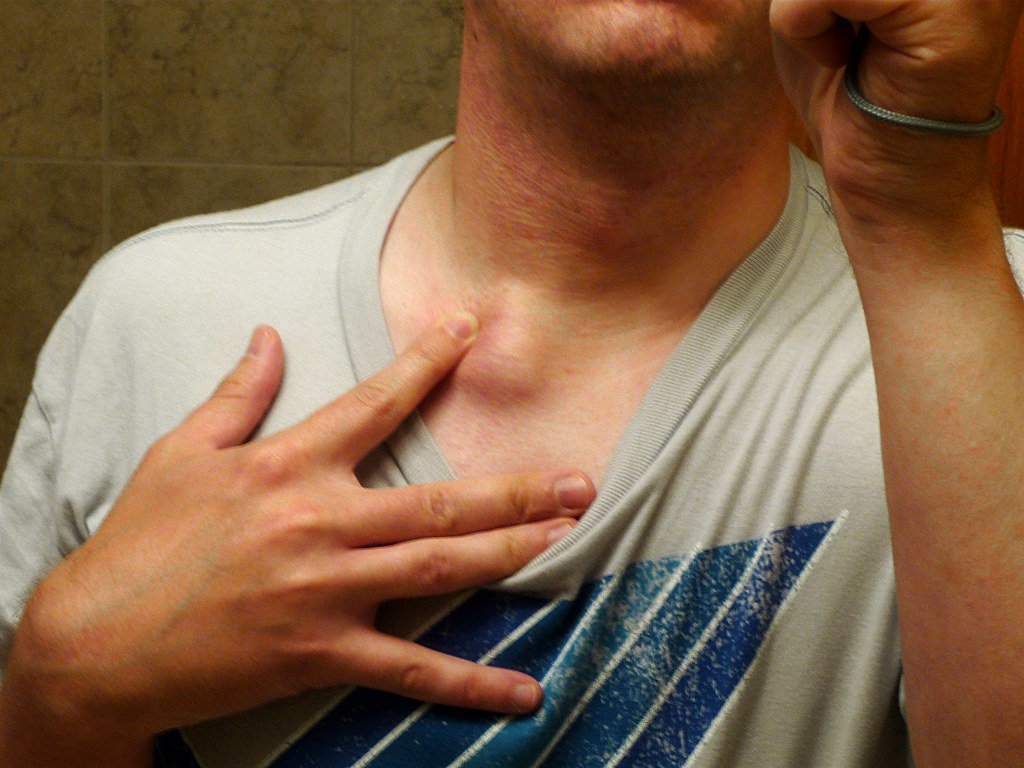 Но некоторые виды шишек на шее можно легко определить именно по их местоположению.
Но некоторые виды шишек на шее можно легко определить именно по их местоположению.
Если вы обнаружили уплотнение в правой или левой части шеи, скорее всего это:
- липома,
- фурункул,
- лимфаденит.
Если шишка на шее сзади, особенно около позвоночника — стоит заподозрить нейрогенную опухоль и даже злокачественные образования. А атерома чаще всего располагается сзади на линии роста волос. Но может быть и на любом участке шеи, если там встречаются одиночные волоски.
Что поможет в диагностике?Так как злокачественные новообразования на первых стадиях не вызывают неприятных ощущений, не откладывайте поход к врачу при первых симптомах.
В первую очередь желательно сделать МРТ-снимки шейного отдела (мягких тканей). Они помогут определить размеры образования, их связь с соседними тканями и сосудами. Специалисту будет проще поставить верный диагноз.
Выбор специалиста зависит от того, что из себя представляет уплотнение.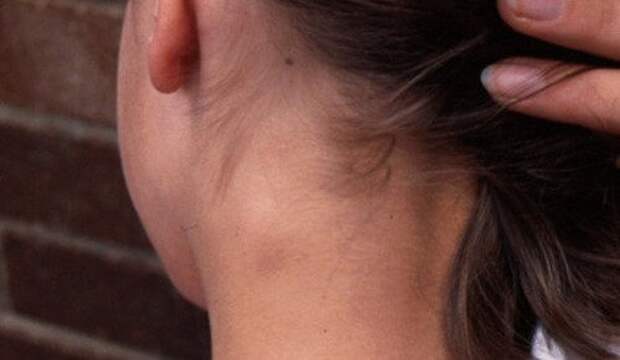 При увеличенных лимфоузлах можно обратиться к терапевту, который сможет определить причину болезни и назначит лечение. Дерматолог поможет при кожных заболеваниях и проконсультирует по косметическим операциям, если вы хотите удалить безопасное образование. Некоторые заболевания, например, киста шеи, образуются около близкого очага инфекции: это может быть запущенный кариес, тонзиллит, ангина. В этих случаях надо будет посетить стоматолога и отоларинголога. Эндокринолог сможет помочь вам в случае заболевания щитовидной железы. К онкологу направят при подозрении на рак. А к хирургу можно обратиться по поводу новообразований, которые подлежат удалению и не лечатся медикаментозно.
При увеличенных лимфоузлах можно обратиться к терапевту, который сможет определить причину болезни и назначит лечение. Дерматолог поможет при кожных заболеваниях и проконсультирует по косметическим операциям, если вы хотите удалить безопасное образование. Некоторые заболевания, например, киста шеи, образуются около близкого очага инфекции: это может быть запущенный кариес, тонзиллит, ангина. В этих случаях надо будет посетить стоматолога и отоларинголога. Эндокринолог сможет помочь вам в случае заболевания щитовидной железы. К онкологу направят при подозрении на рак. А к хирургу можно обратиться по поводу новообразований, которые подлежат удалению и не лечатся медикаментозно.
Все врачи на приёме сначала проведут визуальный осмотр. Для качественной постановки диагноза пригодятся любые снимки и исследования, сделанные ранее. Однако вас могут отправить на дополнительные обследования, в том числе повторные снимки МРТ. Чаще всего для изучения образования используется УЗИ, рентген, магнитно-резонансная и компьютерная томография. Кроме того, вам могут назначить биопсию (забор образца ткани на анализ) и последующее гистологическое исследование.
Кроме того, вам могут назначить биопсию (забор образца ткани на анализ) и последующее гистологическое исследование.
Практически все образования можно удалить хирургическим путём. Но иногда в этом нет необходимости. Например, фурункулы, можно вылечить обеззараживающими и противомикробными средствами.
Уточните у врача характер вашего уплотнения. Если есть сомнения в его безопасности, нужно немедленно начать лечение. Основная проблема в том, что доброкачественные образования могут превратиться в злокачественные. А значит относиться к ним легкомысленно нельзя.
Можно ли избежать проблем?К сожалению, не всегда. Склонность к липомам и фибромам передаётся по наследству, кисты и хемодектомы тоже не зависят от здоровья и образа жизни. Но с остальными видами опухолей можно бороться.
- Ведите здоровый образ жизни, откажитесь от вредных привычек: это в разы снижает риск заболеть раком.

- Вовремя лечите кожные болезни, относитесь внимательно к полученным травмам.
- Не откладывайте визит к врачу при обнаружении уплотнения — так можно избежать серьёзных осложнений.
Кроме того, желательно заниматься хотя бы лёгкой физической активностью и следить за общим состоянием здоровья. Ну а если вы всё-таки обнаружили у себя шишку в районе шеи — не волнуйтесь зазря. Сходите к специалисту, сделайте МРТ мягких тканей шеи и строго выполняйте рекомендации врача.
Воспаление лимфоузлов под мышкой — причины, симптомы и методы лечения
Воспаление лимфатического узла, находящегося в подмышечной впадине, практически сразу дает определенную симптоматику. Это воспалительная реакция, которая сопровождается отеком, и поэтому малейшее прикосновение к лимфоузлу дает ощутимую боль. Заболевание называется подмышечный лимфаденит, и возникает оно обычно после того, как больной переболел респираторным заболеванием. Если такое осложнение появилось, то пациент должен незамедлительно обратиться к врачу.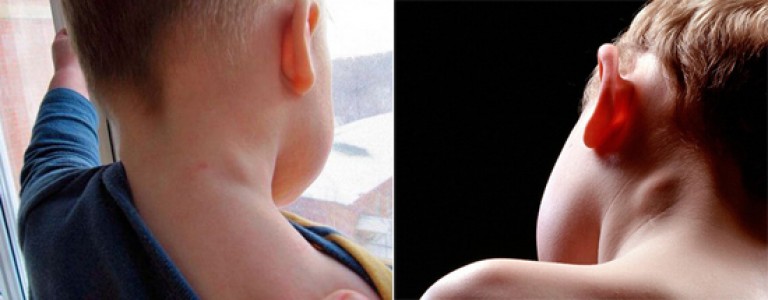
Причины воспаления лимфатических узлов
Чаще всего причиной лимфаденита является стафилококковая, стрептококковая инфекция, а также кишечная палочка. Если организм ослаблен большим количеством болезнетворных бактерий, то лимфатическая система с ними просто не справляется. Поэтому происходит накопление микроорганизмов в лимфоузлах, вследствие чего они дают воспалительную реакцию. Факторами, способствующими воспалению лимфоузлов, можно считать патологии молочных желез, простудные и респираторные заболевания, онкологические болезни, фурункулез, чрезмерная работа потовых желез, аллергии, интоксикации и инфекции.
Бывает, что воспаляется только один узел, а бывает, что воспаление затрагивает несколько лимфоузлов по всему телу. Увеличение узлов может быть достаточно сильным, вследствие чего они становятся чувствительными и болезненными. Узлы, расположенные в подмышечной впадине, начинают ныть, опухать, краснеть. Сопутствовать воспалению может общая слабость, сонливость, головная боль, тошнота, рвота.
Симптомы подмышечного лимфаденита
Воспаление в региональных подмышечных лимфоузлах носит изолированный характер, сопровождающийся катаральными явлениями и нагноением. Далее будут представлены самые частые клинические картины подмышечного лимфаденита.
- Острая катаральная форма. Встречается чаще других форм и обычно имеет легкое течение. Лимфатические узлы при этой форме заболевания увеличены, болезненны, уплотнены, они легко отделяются и не перестают быть подвижными. Ткани в подмышечной впадине гиперемированы, присутствует легкая отечность. Больной может ощущать ухудшение общего состояния, небольшой субфебрилитет и дискомфорт при движении плеча.
- Гнойная форма. Такое воспаление крайне опасно, так как оно сопровождается образованием гнойного очага, состоящего из одиночного или множественных абсцессов. Сам узел перестает быть подвижным, появляется болезненность и отек. Расположенные рядом с очагом воспаления ткани гиперемированы, могут начаться альтеративные процессы или расплавление.
 Также может произойти спаивание воспаленных узлов с кожей.
Также может произойти спаивание воспаленных узлов с кожей. - Хроническая форма лимфаденита. Это часто встречающаяся вялотекущая форма заболевания, которая сопровождается воспалением подмышечного лимфоузла. Возникает при ослаблении организма, при понижении иммунитета, при снижении устойчивости к инфекциям. Симптомы при хроническом подмышечном лимфадените не имеют ярко выраженной картины: узлы сохраняют свою подвижность, но больной ощущает небольшую болезненность.
Лечение лимфаденит
 Также целесообразно применение компрессов с Димексидом, физиотерапевтическое лечение, иммуномодулирующие препараты. Все это помогает организму как следует окрепнуть и справиться с возникшим заболеванием. Если же возникает и развивается злокачественный процесс и ему сопутствует подмышечный лимфаденит, то больной должен пройти курс химиотерапии или ему будет показано оперативное вмешательство.
Также целесообразно применение компрессов с Димексидом, физиотерапевтическое лечение, иммуномодулирующие препараты. Все это помогает организму как следует окрепнуть и справиться с возникшим заболеванием. Если же возникает и развивается злокачественный процесс и ему сопутствует подмышечный лимфаденит, то больной должен пройти курс химиотерапии или ему будет показано оперативное вмешательство.Лимфоузлы на шее, причины и симптомы воспаления, как лечить воспалённые лимфоузлы
На шее человека – самая высокая концентрация лимфоузлов по сравнению со всем остальным организмом. А это огромная ответственность за иммунитет и красоту! Ведь именно в лимфоузлах лимфа очищается от токсинов. Инфекционные агенты (бактерии, вирусы, грибки, паразиты) и продукты распада армиями блуждают по организму. И лимфоузлы, если в них застой, не справляются со всей этой «грязью». Она начинает вылезать разными проблемами внутри и снаружи. И речь не только о всевозможных болезнях из-за снижения защитной реакции.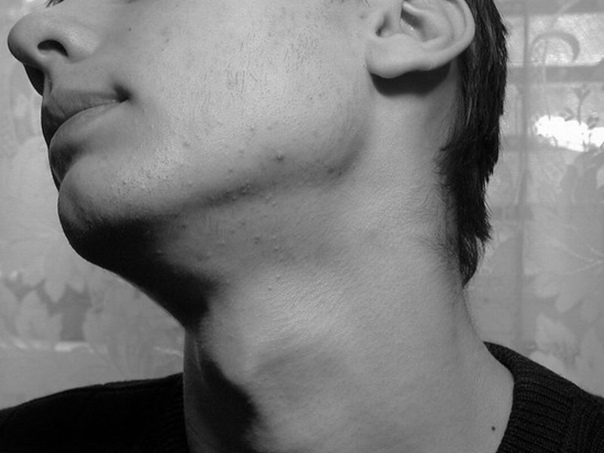 Знала ли ты, к примеру, что отекшие глаза – это результат закупорки и воспаления подчелюстных лимфоузлов?
Знала ли ты, к примеру, что отекшие глаза – это результат закупорки и воспаления подчелюстных лимфоузлов?
Рассказываем подробно, как располагаются лимфоузлы на шее, какую удивительную (и часто недооцененную!) роль играют, и как сохранить их здоровье.
Содержание статьиЛимфоузлы как часть лимфатической системы: зачем нужны
Лимфатические узлы – это часть лимфатической системы, которая состоит также из сосудов, капилляров, стволов, протоков и собственно лимфы (межклеточной жидкости). Все вместе это сложная и чрезвычайно значимая конструкция, которая ответственна за иммунитет и вывод продуктов жизнедеятельности, ядов и токсинов.
Это что-то вроде КАНАЛИЗАЦИИ для организма, где обезвреживаются и удаляются бактерии, вирусы, паразиты, грибки. Выброс лимфы происходит через слизистые оболочки (влагалище, уретра, носоглотка), потовые железы, кишечник, нос, селезенку и другие точки.
И ключевая роль в этой системе – роль ФИЛЬТРОВ и ОТСТОЙНИКОВ – отводится лимфоузлам. В них вырабатываются антитела и лимфоциты, которые обезвреживают весь накопившийся в организме «мусор»: токсины, отмершие клетки, трупы вирусов, бактерий, грибков. Таким образом происходит защита организма.
В них вырабатываются антитела и лимфоциты, которые обезвреживают весь накопившийся в организме «мусор»: токсины, отмершие клетки, трупы вирусов, бактерий, грибков. Таким образом происходит защита организма.
Если такого «мусора» оказывается слишком много даже для молниеносно размножающихся лимфоцитов, то лимфоузел воспаляется, увеличивается в размерах и давит на соседние ткани и органы. Появляется боль.
Лимфоузлы на шее: расположение и анатомия
Пыталась ли ты нащупать у себя лимфоузлы на шее? Если они не увеличенные, то это трудно сделать. На шее ощутить на ощупь проще всего лимфоузлы, располагающиеся слева и справа под нижней челюстью, – поднижнечелюстные железы. Они и в норме довольно крупные – до 1 см, а в случае воспаления увеличиваются, становятся плотнее и болят.
Всего же на шее человека находится до 100 (!) лимфоузлов. Это примерно одна пятая часть от всех лимфоузлов организма. Представляете, какая огромная ответственность на одной маленькой и хрупкой шее!
Как и во всех остальных частях тела, лимфоузлы на шее очищают лимфу от всего ненужного и вредного (продуктов распада, ядов, возбудителей инфекций) и обеспечивают иммунитет.
Маршрут лимфы в зоне шеи такой:
- Лимфа идет от лица, шеи, затылка, горла и надключичной области и собирается в лимфоузлах шеи.
- В лимфатических узлах лимфа насыщается лимфоцитами, фильтруется.
- После очистки лимфа транспортируется через вену, расположенную между ключицами, в кровеносную систему.
Лимфоток лица идет сверху вниз, всего остального организма – снизу вверх.
Лимфоузлы на шее скомпонованы в группы. Выделяют несколько групп в зависимости от их расположения.
Где располагаются разные группы лимфоузлов на шее
- Спереди
Под подбородком – Подбородочные
Под челюстью – Подчелюстные
В яремной ямке (впадине в форме буквы «v» между ключицами) – Яремные
Возле гортани – Переднешейные
- Сбоку (слева, справа)
По углам нижней челюсти – Тонзиллярные
- Сзади
На задней поверхности шеи – Заднешейные
Увеличение лимфоузлов на шее
Нормальный размер лимфоузла на шее человека – понятие условное. Это зависит от индивидуальных особенностей организма, иммунитета. Но, в среднем, нормой считается диаметр от 1 мм до 1,5 см. Такой разброс связан с тем, что размеры лимфоузлов сильно разнятся в зависимости от их расположения. Самые крошечные – яремные (в ямке между ключицами), самые большие – тонзиллярные (в углах нижней челюсти) и переднейшие (спереди гортани). Лимфоузлы в здоровом состоянии являются мягкими образованиями.
Это зависит от индивидуальных особенностей организма, иммунитета. Но, в среднем, нормой считается диаметр от 1 мм до 1,5 см. Такой разброс связан с тем, что размеры лимфоузлов сильно разнятся в зависимости от их расположения. Самые крошечные – яремные (в ямке между ключицами), самые большие – тонзиллярные (в углах нижней челюсти) и переднейшие (спереди гортани). Лимфоузлы в здоровом состоянии являются мягкими образованиями.
Лимфоузлы на шее располагаются, в основном, неглубоко под кожей, поэтому в случае увеличения их чаще всего удается нащупать. Не то что лимфоузлы, скрытые под грудной клеткой или брюшной полостью, – тут пальпация невозможна.
Лимфоузлы на шее могут увеличиваться на несколько сантиметров. Они становятся плотнее, на ощупь напоминают шишку или горошину. Часто болят; в основном, при прикосновении. Как правило, эти симптомы не опасны и проходят через несколько дней.
Проще всего обнаружить увеличение переднешейных и тонзиллярных узлов – они и в нормальном состоянии довольно крупные, к тому же располагаются поверхностно.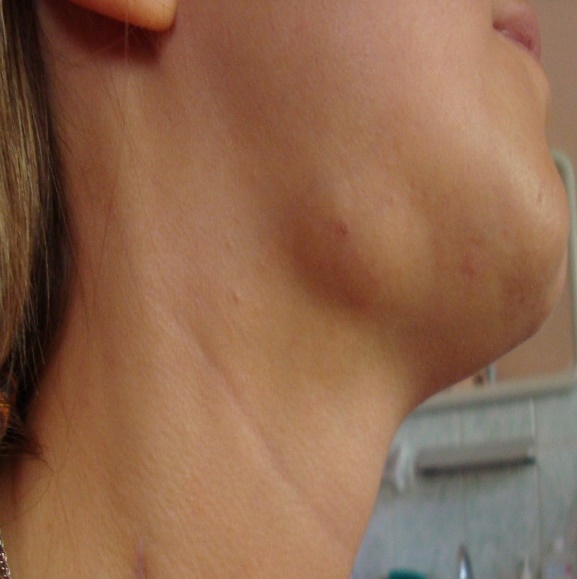 Подчелюстные лимфоузлы определяются легко у тех, кто не страдает от чрезмерного подкожного жира. Заднейшие лимфоузлы нащупываются с переменным успехом. А подбородочные и яремные и вовсе не могут быть обнаружены вручную. Они маленькие и находятся или под костью (подбородочные), или просто глубоко (яремные).
Подчелюстные лимфоузлы определяются легко у тех, кто не страдает от чрезмерного подкожного жира. Заднейшие лимфоузлы нащупываются с переменным успехом. А подбородочные и яремные и вовсе не могут быть обнаружены вручную. Они маленькие и находятся или под костью (подбородочные), или просто глубоко (яремные).
С одной стороны, увеличение лимфоузлов на шее принято ассоциировать с их воспалением, но это не всегда так. Не воспалительный характер таких изменений возможен в случае патологий эндокринной системы, поражений соединительной ткани, некоторых кожных болезней. Но чаще всего увеличение лимфоузла на шее все-таки свидетельствует о воспалении.
Воспаление лимфоузлов на шее: причины
Воспаленный лимфоузел – это реакция на ослабление иммунитета в результате разных инфекционных и воспалительных заболеваний. Воспаление лимфатических узлов по-научному называется лимфаденит.
На шее лимфоузлы чаще всего воспаляются при простуде. И это легко объяснить. Воспаление узлов – эта побочная реакция на другое воспаление, как правило, с близкой локализацией. Логика простая: воспалилось горло – воспалились лимфоузлы на шее. И такие изменения узлов в большинстве случаев как раз вторичный, а не первичный процесс.
Логика простая: воспалилось горло – воспалились лимфоузлы на шее. И такие изменения узлов в большинстве случаев как раз вторичный, а не первичный процесс.
Следствием каких заболеваний чаще всего являются воспаленные лимфоузлы на шее:
- грипп, ОРВИ,
- отит,
- стоматит,
- ангина, воспаление горла, фарингит,
- венерические заболевания.
Серьезный фактор риска воспаления лимфоузлов на шее – это снижение иммунных сил. А многие в современном мире могут похвастаться крепким иммунитетом? Его подкашивают: стрессы, нервные перенапряжения, авитаминоз, переохлаждения, длительные болезни, анемия.
Особенно часто лимфоузлы на шее (переднейшие и тонзилярные) увеличиваются у детей до 5 лет. Иммунная система ребенка до этого возраста слабая, и лимфоузлы обостренно реагируют на угрозы иммунитету. Если ребенку 6-10 лет, узлы могут становиться больше вследствие быстрого роста или нарушения правильного питания.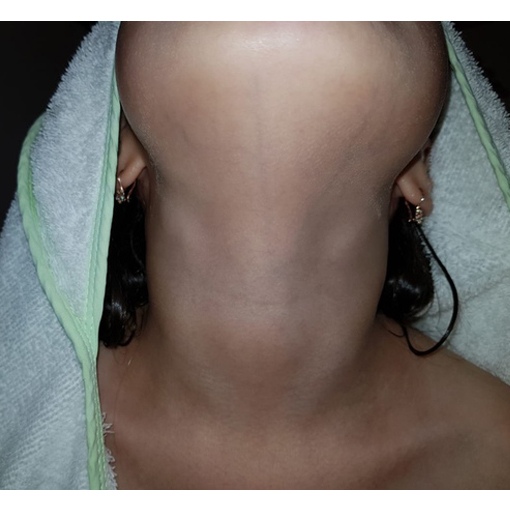
Воспаление шейных узлов опасно тем, что они располагаются поблизости с головным мозгом. Шейный участок лимфатической системы просто обязан справиться с инфекцией, иначе возрастет риск ее проникновения в мозговые ткани.
Симптомы воспаления лимфоузлов на шее
Самый очевидный симптом воспаления лимфоузлов на шее – это увеличение их размеров. При этом узлы зачастую болят. Боль усиливается во время глотания и прикосновения к пораженному участку. Может покраснеть кожа в районе лимфоузлов, образоваться отек.
Общая симптоматика при воспалении лимфоузлов шеи:
- температура,
- постоянное чувство усталости, слабость,
- головная боль,
- снижение аппетита.
Если воспаление перешло в острую стадию, то добавляются такие симптомы как нагноение лимфоузла, тошнота, сильная головная боль. Но это случается нечасто.
Борьба с воспалением лимфоузлов на шее
Многих интересует, можно ли лечить воспаление лимфоузлов на шее в домашних условиях. Сама постановка вопроса – неверная. Лимфаденит – это не заболевание, а реакция! И лечить нужно не лимфоузлы, а причину их появления.
Сама постановка вопроса – неверная. Лимфаденит – это не заболевание, а реакция! И лечить нужно не лимфоузлы, а причину их появления.
С воспаленными лимфоузлами будь осторожна! Их нельзя прогревать, массировать, разминать, давить. Могут возникнуть осложнения. И помни: рядом головной мозг.
Частая ошибка в рассуждениях: «Раз я простужена, надо лечиться теплом». Но не в случае с лимфоузлами на шее. Представь, что ты приложишь сухое тепло к нагноениям. Пороховую бочку разорвет так, что мало не покажется всему организму.
В период лечения рекомендуется соблюдать постельный режим, принимать витамины, есть больше свежих фруктов, а также много пить теплого молока и чая.
На начальном этапе воспаления лимфатических узлов требуется создать условия покоя для пораженного участка. Может понадобиться помощь физиотерапии.
Повышение температуры сигнализирует о прогрессирующей инфекции. И здесь важно получить компетентную помощь. Наличие гнойного воспаления может потребовать даже хирургического вмешательства.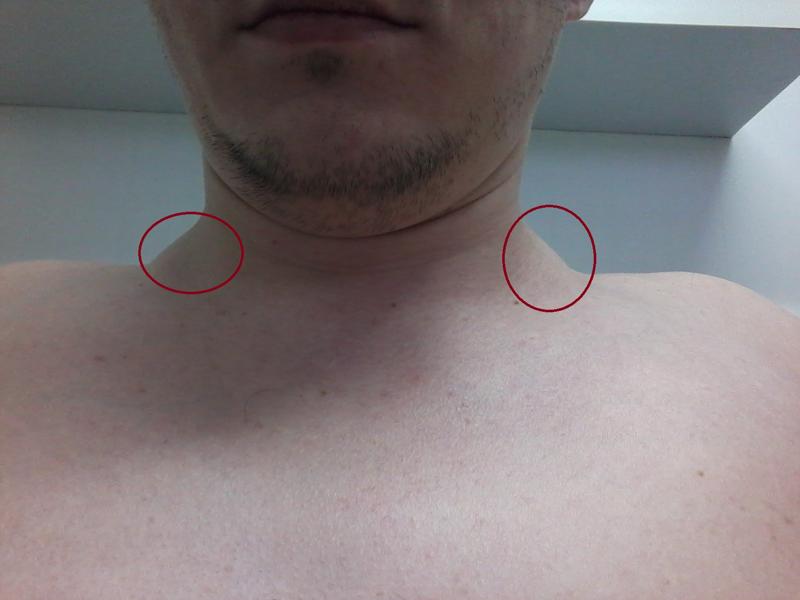
Народная медицина при воспалении лимфоузлов на шее
В комплексе с лечением причины, вызвавшей воспаление лимфоузлов, помочь им можно с помощью народной медицины.
Предлагаем попробовать травяные сборы, обладающие антивоспалительным эффектом. Их состав указан на картинке:
Все эти сборы готовим по единой технологии. Травы измельчаем в блендере или мясорубке. Заливаем одним литром кипятка две столовых ложки смеси. Оставляем в термосе на ночь. Далее полученный настой процеживаем и принимаем в течение дня.
Не забывай о народных средствах и после того, как снимешь воспаление лимфоузлов. Природные компоненты отлично помогают в борьбе с застоями лимфы.
Профилактика закупорки и воспаления лимфоузлов
Какой-то специальной профилактики воспаления лимфоузлов не существует, ведь такие изменения появляются как следствие основной болезни. Поэтому советуем придерживаться общих рекомендаций по укреплению иммунитета, чтобы инфекции держались тебя стороной. Гимнастика, закаливания, полезное и сбалансированное питание, свежий воздух, соблюдение режима работы и отдыха, положительные эмоции – все это ты и так знаешь. Просто напоминаем.
Гимнастика, закаливания, полезное и сбалансированное питание, свежий воздух, соблюдение режима работы и отдыха, положительные эмоции – все это ты и так знаешь. Просто напоминаем.
Главное, что мы хотели до тебя донести, — это колоссальная значимость для здоровья и красоты лимфатической системы, о которой почему-то незаслуженно забывают. Теперь в твоих руках – следить за тем, чтобы лимфа была чистой, лимфоузлы – здоровыми, и всякий токсичный «мусор» не задерживался в организме, вылезая повсюду болячками и убивая иммунитет.
Что можно сделать для бережной очистки лимфатических узлов и протоков прямо сейчас:
- Займись механической чисткой, необходимой для того, чтобы отогнать излишки жидкости в лимфатической системе. Проверенный лимфостимулятор – корень солодки. Применяй ее вместе с активированным углем. От солодки лимфа разжижается, лимфоузлы избавляются от шлаков, выбрасывая токсины в кишечник. А уголь не пускает токсины обратно в межклеточную жидкость и уносит их на выход.
 Солодка дает еще и антивоспалительный эффект.
Солодка дает еще и антивоспалительный эффект. - Больше проводи времени на свежем воздухе.
- Делай упражнения и дыхательную гимнастику. Идеально сбалансированный и действенный комплекс подобран в «Базовом марафоне» от MelAnnett.
В инкубационном периоде в организме происходят следующие процессы
Иммунная система сталкивается с неизвестной ей до сего момента инфекцией и не может сразу начать бороться с ней, вирус начинает активно размножаться, его количество в организме быстро растет. Разным организмам требуется различное время для идентификации вируса и начала выработки нужных антител, но в большинстве случаев антитела к ВИЧ начинают активно вырабатываться через 10-12 дней после заражения, что приводит к уничтожению большого количества вирусов. В первую очередь уничтожаются вирусы, “плавающие” в крови и не успевшие внедриться в клетки. В результате количество вируса в организме значительно снижается. Именно с этими процессами связано появление и неожиданное исчезновение симптомов, похожих на острую респираторную инфекцию.
После заражения ВИЧ человек еще долгое время — от 2 до 10-12 лет — может чувствовать себя совершенно здоровым. Все это время инфицированный ВИЧ будет выглядеть нормально, и оставаться вполне дееспособным физически. Период, когда человек уже инфицирован ВИЧ, но у него нет никаких значительных симптомов, называется латентным или “бессимптомным”. В этой стадии единственным признаком ВИЧ- инфекции является распространенная лимфаденопатия — увеличение 2-3 лимфоузлов в различных местах на теле ВИЧ-позитивного человека (обычно, набухают и пальпируются шейные, надключичные, подключичные и подмышечные лимфатические узлы). Такая лимфаденопатия обусловлена тем, что с течением времени количество вируса в организме медленно растет. Постоянное присутствие вируса держит иммунитет в постоянном напряжении. Вирус поражает все новые и новые CD4+ клетки и нарушает оболочки других клеток организма. Чем больше становится вирусов, чем больше поражается CD4+ клеток, тем больше сил организм тратит на борьбу с инфекцией.
У каждого организма есть свои ресурсы и свой потенциал, они не бесконечны. Через некоторое время организм исчерпывает ресурсы, и вирус встречает все меньше и меньше сопротивления. Снижается число вырабатываемых новых CD4+ клеток, а с ними снижается количество антител к ВИЧ. В результате у клеток «киллеров» остается все меньше возможности уничтожить вирус. Так как CD 4 клетки нужны для борьбы со всеми инфекциями, у организма снижается возможность в противостоять заболеваниям, начинает развиваться иммунодефицит, который приводит к стадии вторичной болезни со следующими симптомами (симптом — это какой-либо отдельный признак (проявление) заболевания.
В терминальной стадии ВИЧ- инфекции или в стадии СПИДа человек становится беззащитным не только перед обычными инфекциями, как грипп или дизентерия, но также перед бактериями и вирусами, которые ранее не могли вызвать заболевания, так как иммунная система не позволяла им размножаться в большом количестве. Инфекции, которые при здоровой иммунной системе не приносили вреда организму, на фоне иммунодефицита вызывают серьезные болезни, которые называются оппортунистическими (в переводе с латинского языка “оппортунистические” означает “использующие случай»).
Наиболее распространенные оппортунистические инфекции и заболевания:
- пневмоциста карини — вызывает тяжелую пневмонию;
- цитомеголовирус (ЦМВ) — вызывает поражения глаз, слизистых оболочек и нервных клеток, что приводит к потере зрения, язвам внутренних органов и нарушениям деятельности мозга;
герпетическая инфекция- поражает слизистые и кожные покровы, приводит к значительным изъязвлениям на внутренних органах и коже;
туберкулез — развиваясь чаще всего в легких, при иммунодефиците может проникать в различные ткани и органы и вызывать там значительные разрушения;
различные грибки — поражают кожу и слизистые оболочки, приводят к значительным изъязвлениям внутренних органов и кожи, особенно значимые поражения, могут быть во рту и желудочно-кишечном тракте;
саркома Капоши — рак стенок кровеносных сосудов (еще ее называют раком кожи, что не верно). Эта опухоль может развиться в любой части тела, но самое главное — она может нанести человеку значительные физические уродства. Часто она проявляется в значительных по размеру темно-вишневых или коричневых бляшках на коже, которые со временем переходят в глубокие язвы.
симптомы, диагностика, лечение. Видео — www.wday.ru
Еще причиной воспаления шейных лимфоузлов могут стать укусы насекомых или животных, а также серьезные травмы, ожоги кожи и т.д.
Различают два вида воспалений: специфический лимфаденит и неспецифический. В первом случае речь идет о тех заболеваниях, что вызваны воспалительными процессами из-за попадания в организм паразитов типа стафилококка, стрептококка и т.д. Специфический же вызывают более тяжелые инфекционные заболевания, которые наносят существенный урон здоровью, часто даже с летальным исходом.
Неспецифический обычно возникает при следующих заболеваниях:
1. Абсцесс зуба. Это, как правило, инфекция, расположенная в прикорневой зоне зуба. Причиной его появления могут выступать и недолеченный кариес, и пародонтит, и другие болезни зубов, а также механическая травма, либо инфекция попала в полость рта с инъекцией при лечении той или иной проблемы. Как правило, воспаление лимфоузлов в этом случае может сопровождаться болью, чувством горечи во рту, отеком десен, неприятным запахом изо рта.
2. Аллергия – заболевание, вызванное особой чувствительностью к тем или иным вещам. Сопутствующими симптомами могут быть насморк, чихание, кашель, рези и боли в глазах, отеки тканей.
3. Ангина. Воспаление лимфоузлов начинается в ответ на воспаление небных миндалин. Сопровождается обычно болью в горле (особенно при глотании), першением и сухостью в горле, повышенной температурой, а также в некоторых случаях появлением налета на миндалинах (в этом случае говорят о гнойной ангине).
4. ОРВИ – наиболее частая причина возникновения воспаления лимфоузлов на шее. Причем при данном заболевании легко могут увеличиться сразу несколько групп узлов, что причиняет человеку определенный дискомфорт. Сопутствующими симптомами могут быть кашель, заложенность носа, головная боль, рвота, общая слабость.
5. Лимфангит – воспаление самих лимфатических сосудов. Обычно появляется в ответ на попадание в организм стрептококков и стафилококков. Другие симптомы, которые обычно указывают на то, что это именно лимфангит, – узкие красные полоски на коже, чувство озноба, появление отеков, слабость.
6. Токсоплазмоз. Заболевание, спровоцированное паразитами токсоплазмами. Как правило, передается либо через землю, либо через экскременты животных. Кроме того, подцепить такую болезнь можно при употреблении мяса или яиц, приготовленных неправильно.
Паховый лимфаденит 🌟 Поликлиника №1 РАН
Какие же ситуации могут приводить к реагированию паховых лимфатических узлов? В первую очередь это различные воспалительные заболевания органов малого таза (в основном половой и мочеиспускательной системы), наружных половых органов, промежности и бедер. Это могут быть инфицирование повреждений кожи, локальное воспаление в виде фурункула или карбункула, рожистая инфекция нижних конечностей, грибковая инфекция, сифилис или герпетическая инфекция, бактериальное или вирусное заболевание мочеполовой сферы – хламидиоз, уреаплазмоз, туберкулез и другие, первичное поражение лимфатических узлов при туляремии, чуме, а также при генерализованных инфекциях –ВИЧ-инфекция, клещевые риккетсиозы и другие.
Существуют и другие воспалительные заболевания, которые приводят к увеличению лимфатических узлов, однако все они сопровождаются иной клинической картиной, где паховая лимфаденопатия выступает далеко не на первое место. Пальпируемые лимфатические узлы всегда должны настораживать врача, ведь часто злокачественные опухоли дают метастазы в лимфатические узлы, а генерализованные опухоли крови (лейкозы) и локальные опухоли лимфатической системы (лимфомы и лимфогранулематоз) всегда сопровождаются поражением лимфатических узлов. Метастазы в паховые лимфатические узлы могут давать опухоли наружных и внутренних половых органов: матки, яичников, простаты, мочевого пузыря; собственно кожи (меланома), прямой кишки. Основным проявлением, исходя из названия, является увеличение лимфатических узлов. Однако особенно важно выявлять дополнительные симптомы, что может дать необходимую информацию для дальнейшей диагностики. Выявление видимых воспалительных изменений кожи или наружных половых органов, расстройства мочеиспускания, патологические выделения из мочевых или половых путей скорее свидетельствуют об инфекционной этиологии. Частая смена половых партнеров, пренебрежение барьерными методами контрацепции указывает на возможность заражения инфекциями, передающимися половым путем (сифилис, ВИЧ, хламидиоз, трихомониаз, гонорея).
Заподозрить опухолевую этиологию можно при наличии симптомов хронической интоксикации – длительный субфебрилитет, потливость, снижение веса, слабость, нарушения свертываемости с множественными кровоизлияниями и многие другие, а также чаще всего плотные безболезненные лимфатические узлы. Диагностикой и лечением воспалительных заболеваний, связанных с паховым лимфаденитом, у мужчин занимается врач-уролог и андролог, а у женщин – гинеколог и уролог, а при специфических инфекциях может быть показана консультация инфекциониста. Подозрение на опухолевые процессы требует назначения консультации онколога.
Для диагностики особенно важно выявить дополнительные симптомы во время беседы, физикального осмотра. Из дополнительных методов лабораторно-инструментальной диагностики используют общий анализ мочи, крови, биохимический анализ крови, взятие образцов для исследования на бактериальные, вирусные и грибковые инфекции, цистоскопию (осмотр полости мочевого пузыря), влагалищное исследование у женщин, ректальный осмотр, проведение УЗИ, МРТ, КТ и других методов визуализации органов малого таза и других областей для поиска первичной опухоли, использование цитологических и гистологических (биопсия) методик верификации диагноза (при подозрении на опухоль).
Лечение собственно пахового лимфаденита возможно в том случае, когда установлен характер основного заболевания. При воспалительных заболеваниях чаще всего это медикаментозная терапия – используют антибактериальные препараты, противовирусные и антифунгицидные препараты для лечения воспаления. Прогноз при паховом лимфадените в большинстве случаев благоприятный.
Идентификация сторожевых лимфатических узлов при раке простаты
Профессор Пьер Моно совместно с руководителем Центра радионуклидной диагностики Максимом Смолярчуком выполнили уникальную процедуру идентификации сторожевых лимфатических узлов при раке предстательной железы. Для этого был использован диагностический изотоп технеция, который безвреден для человека и способен избирательно накапливаться в лимфатических узлах.
У больных раком предстательной железы первичное метастазирование (распространение опухоли) осуществляется в лимфатические узлы таза или так называемой подвздошной ямки. Эти «сторожевые» лимфоузлы являются первым барьером к дальнейшему распространению опухолевого процесса по организму. Именно эти лимфатические узлы во время операции радикальной простатэктомии (полное удаление предстательной железы) подлежат удалению у больных с подозрением на метастазы в лимфатические узлы по данным КТ или МРТ.
К сожалению, помимо подвздошных лимфоузлов, распространение опухоли может происходить и в другие лимфатические узлы таза. И если эти распространения не заметить, это может привести к прогрессированию злокачественной опухоли и возникновению опасности для жизни пациента. Чтобы этого избежать, был разработан метод радиоизотопного отслеживания и выявления лимфоузлов, в которые опухоль может распространиться в первую очередь.
Пациенту в простату ввели изотоп технеция, затем, с помощью специального детектора излучения, прямо на операционном столе определили, в каких лимфоузлах он накапливался. Именно эти лимфоузлы были удалены с помощью роботической хирургической системы Da Vinci. В их числе оказались и абсолютно нетипичные для распространения рака простаты лимфоузлы – пресакральные. Если бы врачи не применили данную методику, пораженные лимфоузлы были бы оставлены в организме, что с высокой вероятностью создало бы риск для здоровья и жизни пациента.
Пациент был выписан из клиники, как это обычно бывает после радикальной роботической простатэктомии, уже на 3-и сутки.
Уловить разницу: увеличение лимфатических узлов при лейкемии VS во время инфекции
Увеличение лимфатических узлов возникает как симптом лейкемии примерно у 20% пациентов до постановки диагноза. Также называемые «опухшими железами», лимфатические узлы представляют собой комочки размером с горошину, содержащие лейкоциты. При увеличении их можно почувствовать или увидеть как приподнятые шишки под кожей, чаще всего в области шеи, подмышек или в области паха.
В подавляющем большинстве случаев увеличение лимфатических узлов указывает не более чем на то, что ваше тело борется с такой инфекцией, как тонзиллит или даже простуда.Однако из-за этого увеличенные лимфатические узлы можно легко принять за безвредные, хотя на самом деле они могут быть предупреждающим признаком чего-то более серьезного, например, рака крови.
“ Я записался на прием к своему терапевту после работы. Он подумал, что это тонзиллит, поэтому дал мне антибиотики. Однако в конце недели мне стало не лучше. Я вернулся, и меня снова прописали с другим антибиотиком. ”
Определенные характеристики, такие как размер лимфатических узлов, их самочувствие или продолжительность, могут помочь отличить опухоль, вызванную инфекцией, от опухоли, вызванной лейкемией или другим типом рака крови.Выявление разницы между безвредными и вредными лимфатическими узлами может иметь решающее значение для ранней диагностики лейкемии.
Определение разницы
Хотя увеличение лимфатических узлов почти всегда вызвано инфекцией или реакцией на аллергию, есть несколько вещей, на которые вы можете обратить внимание, чтобы определить разницу между лейкемией и инфекцией:
- Они длятся дольше двух недель — Опухшие железы, вызванные инфекцией, обычно выходят из строя в течение двух или трех недель (т.e до тех пор, пока инфекция не будет устранена естественным путем). Обязательно посетите своего терапевта, если ваши лимфатические узлы не улучшаются за это время или не улучшаются после приема антибиотиков .
“ Я заметил опухоль железы возле ключицы. После того, как пара недель не пошла на убыль, я записался на прием к врачу. ”
« Мне сказали, что у меня тяжелая форма тонзиллита, и мне дали двухнедельный курс антибиотиков.Я продолжал работать, но, похоже, мне не стало лучше. ”
- Они безболезненны — Как ни странно, болезненность, покраснение или тепло узлов на самом деле являются хорошим признаком, поскольку с большей вероятностью указывают на инфекцию узла. Важно, чтобы безболезненные уплотнения осмотрел терапевт, чтобы определить причину увеличения. При этом лейкемия или лимфома (другой тип рака крови) могут иногда вызывать болезненные ощущения в лимфатических узлах.Это потому, что они могут вырасти достаточно большими, чтобы давить на окружающие нервы или другие органы, вызывая боль.
“ Я заметил опухоль, появившуюся на линии подбородка. Я не особо задумывался об этом, так как предполагал, что это просто кусок жира, естественный с возрастом. Это было совсем не больно, но немного неприятно. ”
- Они продолжают увеличиваться в размерах — В опухшем состоянии во время инфекции лимфатические узлы могут увеличиваться до размера полдюйма в диаметре.Лимфатические узлы размером около 1 или 2 дюйма или более не являются нормальными и должны быть тщательно осмотрены терапевтом. Поскольку увеличенные лимфатические узлы часто безболезненны, иногда они могут увеличиваться в размерах еще до того, как человек их заметит.
« У меня была шишка сбоку на шее. Однажды я был на работе, и парень на столе рядом со мной сказал, что он становится все больше, поэтому я пошел к своему врачу. ”
- Вы не можете понять, что вызвало их увеличение. — Обычно у вас есть довольно хорошее представление о том, почему ваш лимфатический узел опух, например, у вас может быть простуда или зубная инфекция.Вам следует записаться на прием к терапевту, если у вас опухшая железа и нет других признаков болезни или инфекции .
- Они твердые или неподвижные — К сожалению, помимо безболезненности и аномально большого размера, опухшие лимфатические узлы при лейкемии или лимфоме имеют тенденцию ощущаться очень похожими на инфицированные лимфатические узлы. Однако иногда они могут ощущаться очень твердыми, и их нельзя сдвинуть, когда их толкают. Здоровые лимфатические узлы более эластичны, чем окружающие ткани, но не твердые, как камень.Любые твердые, сильно увеличенные шишки на шее, паху или под мышками, которые не двигаются при толкании, могут указывать на лимфому или другой тип рака и должны быть обследованы вашим терапевтом.
- Вы также испытываете другие симптомы лейкемии — Симптомы лейкемии обычно возникают группами. Если вы заметили какие-либо другие симптомы, такие как ночная потливость , стойкая лихорадка (более 3-4 дней) или необъяснимая потеря веса , немедленно обратитесь к врачу.
“ Я чувствовал себя очень грубо, очень устал и терял сознание. Я тоже похудела, у меня увеличились лимфатические узлы, и я был очень эмоциональным. ”
Что такое лимфатические узлы и почему они увеличиваются?
Лимфатические узлы — это небольшие структуры в форме фасоли, которые расположены в виде виноградных гроздей по всему телу. Они являются частью лимфатической системы, которая переносит жидкость (называемую лимфой) по телу.Лимфатическая жидкость поглощает любые отходы из крови, а также любые вирусы и бактерии, которые пытаются заразить организм.
Лимфатические узлы «отбирают» лимфу на предмет любых вредоносных вторжений и «предупреждают» иммунную систему при обнаружении вирусов или бактерий. Когда иммунная система предупреждена, лимфатические узлы в области, ближайшей к инфекции, могут увеличиваться в размерах из-за воспаления. Поэтому обычно увеличенные лимфатические узлы являются лишь признаком того, что они очень стараются избавиться от инфекции.
При лейкемии увеличение лимфатических узлов вызывается накоплением большого количества раковых клеток, которые вышли из костного мозга. Иногда при лейкемии или лимфоме заболевание находится в «активном» состоянии и вырабатывает большое количество дисфункциональных лейкоцитов. Однако иногда болезнь может «замедляться», и некоторые клетки могут погибнуть. Это может означать, что увеличенные лимфатические узлы могут изменяться в размере, увеличиваться и уменьшаться с течением времени.
“ Я хорошо знал о шишках и шишках, но они у меня были некоторое время, и они всегда выскакивали, если меня сбивали.Мой врач спросил, не увеличились ли у меня лимфатические узлы под мышками или в паху. Я сказал нет, но затем он сказал, что что-то почувствовал, и спросил, могу ли я остаться на анализ крови. ”
Когда мне следует беспокоиться?
Важно не заниматься самодиагностикой. Не каждому человеку с увеличенными лимфатическими узлами требуется немедленное обследование у врача, а если у вас опухшие лимфатические узлы, не следует сразу ожидать рака, поскольку это вряд ли может быть причиной.
Однако не забудьте посетить врача, если вы чувствуете, что лимфатические узлы на шее или подмышках выпячиваются больше, чем обычно, безболезненны или действуют дольше, чем вы ожидали. Иногда инфекции, такие как тонзиллит, инфекции уха или горла, действительно требуют посещения терапевта, если они особенно тяжелы. Вам могут прописать антибиотики, однако не забудьте вернуться к терапевту, если ваши симптомы не улучшатся.
Знание, какие другие симптомы типичны для лейкемии, имеет решающее значение для того, чтобы помочь вам принять решение о более раннем посещении терапевта для анализа крови.Свяжите точки между симптомами лейкемии и точечной лейкемии как можно скорее.
Для получения информации о других симптомах лейкемии щелкните здесь.
Понимание азбуки увеличенных лимфатических узлов
Лимфатические узлы, также известные как лимфатические узлы, являются частью лимфатической системы, компонентом иммунной системы организма. Они встречаются по всему телу, но их можно увидеть или почувствовать только в том случае, если они опухли или увеличены. По данным медицинских центров округа Саффолк, штат Нью-Йорк, увеличенные лимфатические узлы не обязательно являются признаком рака.Они могут указывать на обычную инфекцию или заболевание, такое как иммунное расстройство, или иногда, но редко, на определенный тип рака. Вот более подробное описание, которое поможет вам понять все, что вам нужно знать о лимфатических узлах.
Распространенное расположение увеличенных лимфатических узлов
Лимфатические узлы названы в соответствии с местами, в которых они расположены в организме. Некоторые распространенные места, где появляются опухшие лимфатические узлы, и их названия включают:
- На шее — шейные лимфатические узлы
- Внутри грудной клетки рядом с сердцем — лимфатические узлы средостения
- На разных участках живота — брыжеечные и забрюшинные лимфатические узлы
- В подмышечных впадинах — подмышечные лимфатические узлы
- В паху — паховые лимфатические узлы
- В тазу — тазовые лимфатические узлы
Причины увеличения лимфатических узлов
Несколько состояний могут привести к увеличению лимфатических узлов, включая инфекции, вирусы, воспалительные заболевания и некоторые виды рака.Инфекции приводят к увеличению количества лейкоцитов, необходимых для борьбы с инфекцией. Общие инфекции включают грибковые или паразитарные, ВИЧ, мононуклеоз, корь, кожную или раневую инфекцию, а также инфекции уха. Редкие инфекции могут включать туберкулез и ЗППП, например сифилис. Лимфатические узлы также могут увеличиваться из-за реакции на вирусную инфекцию, например, простуду, или даже серьезный вирус, например ВИЧ. Распространенные воспалительные заболевания, которые могут вызвать набухание лимфатических узлов, включают волчанку и ревматоидный артрит, а некоторые виды рака, такие как рак груди и рак легких, также могут вызывать отек ближайших лимфатических узлов.
Признаки и симптомы увеличения лимфатических узлов
Симптомы различаются, и иногда человек может вообще не проявлять симптомов. У других могут проявляться серьезные симптомы, которые побуждают их немедленно обратиться в центра неотложной медицинской помощи в округе Саффолк, штат Нью-Йорк, . Иногда лимфатический узел может быть очень нежным, обезображивающим и болезненным. Другие симптомы могут быть связаны только с основным заболеванием. Общие симптомы могут включать боль в горле, насморк, лихорадку, ночную потливость, потерю веса, потерю аппетита, местные инфекции, отек одного или нескольких лимфатических узлов и красные пятна на коже над лимфатическими узлами.
Когда обращаться к врачу
Некоторые увеличенные лимфатические узлы возвращаются в нормальное состояние после улучшения основного состояния. Однако вам следует посетить медицинский центр в округе Саффолк, штат Нью-Йорк, , , если опухоль появилась, казалось бы, без причины и не проходит через одну-четыре недели. Кроме того, если увеличенный лимфатический узел кажется твердым или эластичным и сопровождается стойкой лихорадкой, потерей веса или ночным потоотделением, вам следует обратиться к врачу. Если у вас увеличились лимфатические узлы или вы беспокоитесь о своем здоровье в целом, обратитесь в Медицинский центр Peconic Bay, чтобы получить список семейных медицинских центров в округе Саффолк.
Опухшие железы — NHS
Опухшие железы — признак того, что организм борется с инфекцией. Обычно они проходят сами по себе в течение 2 недель.
Проверьте, не опухли ли ваши железы
Набухшие железы кажутся нежными, болезненными:
- на каждой стороне шеи
- под подбородком
- в подмышечных впадинах
- вокруг паха
железы или лимфатические узлы) набухают рядом с инфекцией, чтобы помочь вашему организму бороться с ней.
Иногда отекает железа только на одной стороне тела.
У вас также могут быть другие симптомы, такие как боль в горле, кашель или высокая температура.
Что вы можете делать самостоятельно
Опухшие железы должны исчезнуть в течение 2 недель.
Вы можете облегчить симптомы:
Несрочный совет: обратитесь к терапевту, если:
- ваши опухшие железы увеличиваются или они не опускаются в течение 2 недель
- они ощущаются твердыми или не двигаются при нажатии на них
- у вас ночная потливость или очень высокая температура (вы чувствуете жар и дрожь ) более 3 или 4 дней
- у вас опухшие железы и нет других признаков болезни или инфекции
- у вас опухшие лимфатические узлы чуть выше или ниже ключицы (кости, идущие от грудины до каждого из плеч)
Срочный совет: обратитесь за консультацией к 111 прямо сейчас, если:
- у вас опухшие железы, и вам очень трудно глотать.
111 скажет вам, что делать.При необходимости они могут организовать телефонный звонок медсестры или врача.
Зайдите на 111.nhs.uk или позвоните по телефону 111.
Другие способы получить помощьСрочно запишитесь на прием к терапевту
Вам может помочь терапевт.
Спросите у своего терапевта о срочной встрече.
Причины опухших желез
Не ставьте себе диагноз — обратитесь к терапевту, если вы беспокоитесь.
Набухшие железы:
- часто вызываются простудой, тонзиллитом и инфекциями уха или горла
- иногда вызываются вирусными инфекциями, такими как гландулярная лихорадка
- редко вызываются чем-то более серьезным, например раком системы крови ( лейкоз) или лимфатической системы (лимфома)
Врач общей практики сможет порекомендовать лечение в зависимости от причины, которое может включать антибиотики (антибиотики не действуют при вирусных инфекциях).
Помогите нам улучшить наш веб-сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 25 сентября 2020 г.
Срок следующей проверки: 25 сентября 2023 г.
Опухшие железы | NHS inform
Увеличение лимфатических узлов обычно является признаком инфекции и имеет тенденцию снижаться, когда вы выздоравливаете.Однако иногда у них может быть более серьезная причина, и может потребоваться осмотр врача.
Лимфатические узлы (также называемые лимфатическими узлами) представляют собой комочки размером с горошину, содержащие лейкоциты. Они помогают бороться с бактериями, вирусами и всем остальным, что вызывает инфекцию. Они являются важной частью иммунной системы и встречаются по всему телу.
Железы могут увеличиваться более чем на несколько сантиметров в ответ на инфекцию или болезнь. Опухшие железы, известные с медицинской точки зрения как лимфаденопатия, могут ощущаться под подбородком, шеей, подмышками или пахом, где они могут быть более крупными скоплениями.
Набухание желез может быть вызвано множеством различных типов инфекций, например, простудой или железистой лихорадкой. Реже опухшие железы могут быть вызваны неинфекционным заболеванием, таким как ревматоидный артрит или даже рак.
Когда обращаться к GP
Обратитесь к терапевту, если у вас опухшие железы, и:
- они не упали в течение нескольких недель или становятся больше
- они ощущаются жесткими или не двигаются, когда вы нажимаете на них
- У вас также болит горло, и вам трудно глотать или дышать
- У вас также необъяснимая потеря веса, ночная потливость или стойкая высокая температура (жар)
- у вас нет явной инфекции и вы не чувствуете себя плохо
При необходимости ваш терапевт может запросить несколько тестов, чтобы определить причину.Они могут включать анализы крови, ультразвуковое сканирование или компьютерную томографию (КТ) и / или биопсию (когда из опухоли берется и исследуется небольшой образец жидкости).
Распространенные причины опухших желез
Увеличение желез обычно вызвано относительно незначительной вирусной или бактериальной инфекцией, в том числе:
Железы в пораженной области часто внезапно становятся болезненными или болезненными. У вас также могут быть дополнительные симптомы, такие как боль в горле, кашель или лихорадка.
Эти инфекции обычно проходят сами по себе, и опухшие железы вскоре уменьшаются. Обычно вам просто нужно пить много жидкости, отдыхать и облегчать симптомы дома с помощью безрецептурных лекарств, таких как парацетамол или ибупрофен.
Обратитесь к терапевту, если ваши симптомы не улучшатся в течение нескольких недель.
Менее частые причины опухших желез
Реже опухание желез может быть результатом:
- Краснуха — вирусная инфекция, вызывающая красно-розовую кожную сыпь, состоящую из мелких пятен
- Корь — очень заразное вирусное заболевание, вызывающее характерные красные или коричневые пятна на коже
- цитомегаловирус (ЦМВ) — распространенный вирус, распространяющийся через жидкости организма, такие как слюна и моча
- Туберкулез (ТБ) — бактериальная инфекция, вызывающая постоянный кашель
- сифилис — бактериальная инфекция, обычно передаваемая при половом акте с инфицированным человеком
- Болезнь кошачьих царапин — бактериальная инфекция, вызванная царапиной инфицированной кошки
- ВИЧ — вирус, который атакует иммунную систему и ослабляет вашу способность бороться с инфекциями
- волчанка — когда иммунная система начинает атаковать суставы, кожу, клетки крови и органы
- Ревматоидный артрит — когда иммунная система начинает атаковать ткани, выстилающие суставы
- саркоидоз — при котором в органах тела развиваются небольшие пятна красной и опухшей ткани, называемые гранулемами.
Щелкните по ссылкам выше, чтобы получить дополнительную информацию об этих условиях.
Может быть, это рак?
Иногда опухшие железы могут быть признаком рака, который начался в другом месте тела и распространился на лимфатические узлы, или типа рака, поражающего лейкоциты, такого как неходжкинская лимфома или хронический лимфолейкоз.
Увеличение желез с большей вероятностью вызвано раком, если они:
- не уходит в течение нескольких недель и постепенно увеличивается
- безболезненны и твердые или твердые при прикосновении к ним
- возникают с другими симптомами, такими как ночная потливость и потеря веса
Обратитесь к терапевту, если ваши железы опухли более двух недель.Отек, вероятно, является результатом незлокачественного заболевания, но лучше убедиться в этом, поставив правильный диагноз.
Дают ли увеличенные лимфатические узлы ключ к разгадке рака?
В медицинских кругах термин «рак лимфатических узлов» обычно не используется, так как он может быть неправильно истолкован и вызвать путаницу. Тем не менее, лимфатические узлы часто являются ключевыми структурами в росте, распространении и обнаружении многих различных видов рака.
Лимфатические узлы Фильтр лимфы
У каждого из нас есть сотни лимфатических узлов, и каждый лимфатический узел фильтрует жидкость, которую он получает из лимфатических сосудов, которые собирают или отводят лимфатическую жидкость из определенной зоны тела.Лимфатическая жидкость из пальцев, например, присоединяется к жидкости из руки и возвращается обратно к груди.
Некоторые лимфатические узлы находятся глубоко внутри тела, рядом с сердцем, между легкими или глубоко в брюшной полости, отводя и фильтруя лимфатическую жидкость из внутренних органов и тканей. Как только лимфатические узлы фильтруют лимфу, жидкость возвращается в грудную клетку и возвращается в кровоток.
Лимфатические узлы увеличиваются по разным причинам
Инфекции, рак, травмы и другие состояния или заболевания могут вызывать опухание или увеличение узла или группы лимфатических узлов.Увеличение лимфатических узлов указывает на наличие какого-то процесса, потенциально заболевания, но именно другие симптомы и находки помогают выявить проблему.
Например, боль в ухе, жар и увеличенные лимфатические узлы возле уха могут указывать на то, что это может быть ушная инфекция или простуда. Точно так же лимфатические узлы под челюстью (подчелюстные узлы) истощают ротовую полость или ротовую полость, и увеличение этих узлов может указывать на инфекцию верхних дыхательных путей, стоматологическое заболевание или различные другие состояния.
Отек узла часто возникает не из-за рака
Большинство увеличенных лимфатических узлов вызвано инфекцией, особенно это касается детей. Увеличение лимфатических узлов в нескольких областях называется генерализованной лимфаденопатией. Некоторые бактериальные и вирусные инфекции могут вызывать генерализованную лимфаденопатию. Некоторые лекарства, заболевания иммунной системы и рак, такие как лимфома и лейкемия, также могут вызывать подобный отек лимфатических узлов.
Рак лимфатических узлов
Рак может появиться в лимфатических узлах двумя основными способами.Он может начаться в лимфатических узлах, развиваться из иммунных клеток, или, что более часто, он распространяется на лимфатические узлы из рака другой ткани, такой как ткань груди или ткань легких.
Если раковые клетки отделяются от опухоли и распространяются по лимфатической системе, они могут попасть в лимфатические узлы. Когда рак растет внутри лимфатических узлов, он обычно поражает лимфатические узлы, расположенные рядом с опухолью. Хирурги могут удалить первичный рак, такой как рак груди, а также лимфатические узлы, которые дренируют это место.Это называется биопсией лимфатических узлов или лимфодиссекцией, в зависимости от количества лимфатических узлов, взятых для анализа. Микроскопическое исследование, специальное окрашивание и оценка лимфатических узлов патологами могут помочь врачам определить, какая дополнительная терапия может потребоваться после операции.
Лимфома
Лимфома — это рак, который развивается в лимфатических узлах из клеток иммунной системы. Двумя основными типами лимфомы являются неходжкинские (около 90% случаев) и ходжкинские (около 10%).
Наиболее частый симптом лимфомы Ходжкина — это опухоль (или шишка), возможно, на шее, под мышкой или в паху (увеличенные лимфатические узлы), однако не у всех с Ходжкинскими лимфатическими узлами есть очевидный симптом. Шишка обычно не болит, но после употребления алкоголя она может стать болезненной. Болезнь Ходжкина может поражать лимфатические узлы внутри грудной клетки, и опухание этих узлов может давить на трахею, приводя к кашлю или даже затрудненному дыханию.
Неходжкинская лимфома может вызывать множество различных признаков и симптомов в зависимости от того, где она находится в организме.В некоторых случаях это может не вызывать никаких симптомов, пока не станет большим. Американское онкологическое общество перечисляет следующие признаки и симптомы неходжкинской лимфомы:
- Увеличенные лимфатические узлы
- Вздутие живота (живота)
- Чувство сытости после небольшого количества еды
- Боль или давление в груди
- Одышка или кашель
- Лихорадка
- Потеря веса
- Ночная потливость
- Усталость (крайняя усталость)
- Низкое количество эритроцитов (анемия)
Будь то лимфома Ходжкина или неходжкинская лимфома, люди с одним и тем же заболеванием могут иметь разные симптомы, когда они обращаются за медицинской помощью.
Лейкоз — это рак ранних кроветворных клеток. Чаще всего лейкоз представляет собой рак лейкоцитов, но в некоторых случаях лейкоз развивается из других типов клеток крови. Увеличение лимфатических узлов может быть признаком лейкемии. Например, при хроническом лимфолейкозе по мере прогрессирования заболевания развивается увеличение лимфатических узлов, селезенки и печени.
Лимфома | Сидарс-Синай
Обзор
Лимфома — это группа опухолей клеток крови, которые возникают в клетках иммунной системы организма.В Соединенных Штатах ежегодно диагностируется около 79 990 * новых случаев лимфомы. При лимфоме раковые клетки обнаруживаются в лимфатической системе, которая состоит из костного мозга, лимфатических узлов, селезенки, желудка, кишечника и кожи. Поскольку лимфатические ткани присутствуют во многих частях тела, лимфома может начаться практически где угодно.
Нормальные лимфатические узлы — это крошечные, похожие на бобовые структуры, которые удерживают клетки, содержащие яды и отходы. Они также служат резервуаром клеток, которые поставляют антитела для борьбы с микроорганизмами.Трубчатые сосуды, несущие жидкость молочного цвета, называемую лимфой, соединяют лимфатические узлы друг с другом. Лимфа позволяет лейкоцитам (лимфоцитам) циркулировать. Когда лейкоциты ненормально размножаются, они вызывают образование масс и увеличение лимфатических узлов. Некоторые лимфомы могут поражать костный мозг и мешать образованию клеток крови. Результатом является анемия или низкое количество эритроцитов.
* Американское онкологическое общество , Онкологические факты и цифры, 2014 г.
Классификация лимфом
Лимфомы делятся на низкие, промежуточные и высокие в зависимости от типа присутствующих лимфомных клеток и того, как они влияют на лимфатические узлы и хромосомы.Некоторые лимфомы растут быстрее и требуют специального лечения. Классифицировать их сложно, потому что могут быть задействованы многие виды лимфоцитов.
Лимфома низкой степени злокачественности
Они растут так медленно, что пациенты могут жить в течение многих лет в основном без симптомов, хотя некоторые могут испытывать боль из-за увеличения лимфатических узлов. Через 5–10 лет заболевания низкой степени тяжести начинают быстро прогрессировать, становясь агрессивными или тяжелыми и вызывая более серьезные симптомы.
Лимфома средней степени тяжести
Этот тип довольно быстро прогрессирует без лечения.При лечении ремиссия может быть вызвана от 50 до 75 процентов случаев. Первоначальное лечение оказалось настолько успешным, что люди, которые остаются в ремиссии в течение трех лет после постановки диагноза, часто считаются вылеченными. Нарушения I стадии лечатся лучевой терапией.
Лимфома высокой степени
Без лечения они могут быстро прогрессировать независимо от стадии. С ними обращаются агрессивно. При лечении от 50 до 75 процентов пациентов достигают ремиссии. Те, у кого ремиссия остается один год, могут рассчитывать на жизнь без рецидивов.Лечение состоит из интенсивной комбинированной химиотерапии, которая иногда дополняется лучевой терапией. Используемые схемы приема лекарств определяются рядом факторов, наиболее важным из которых является исследование тканей.
Типы лимфом
В зависимости от течения заболевания и типа пораженных лимфоцитов лимфомы делятся на два типа: болезнь Ходжкина и неходжкинская лимфома.
Болезнь Ходжкина
Около 75 процентов людей с диагнозом болезнь Ходжкина полностью выздоравливают.Около 90 процентов всех людей, у которых диагностирована ранняя стадия заболевания, и более 50 процентов людей с более поздней стадией в настоящее время живут более 10 лет, и никаких признаков рецидива болезни не наблюдается. Стадия заболевания на момент постановки диагноза имеет решающее значение при планировании лечения. Иногда введение пациенту агрессивной химиотерапии с последующим введением молодых клеток из костного мозга (трансплантация костного мозга) может увеличить шансы пациента на более долгую жизнь. Трансплантация костного мозга должна рассматриваться для каждого пациента, у которого болезнь возвращается после прохождения химиотерапии.
Неходжкинская лимфома
За последние 10 лет это заболевание стало легче лечить, поскольку было обнаружено, что все больше процедур оказываются эффективными. В целом от 50 до 60 процентов пациентов с неходжкинской лимфомой в настоящее время живут пять или более лет без рецидивов. Хотя ряд факторов определяет наилучшее лечение этих заболеваний, наиболее важным является классификация тканей с последующим определением стадии заболевания.
Симптомы
В большинстве случаев пациенты обращаются к врачу при появлении безболезненного отека в области шеи, подмышек, паха или живота.Иногда опухоль или опухоль возникают в других органах, например, на коже или желудке (экстранодальная лимфома), либо как первый симптом, либо как признак, появляющийся позже при заболевании.
Как и большинство видов рака, лимфому лучше всего лечить при раннем обнаружении.
Симптомы включают:
- Потеря аппетита
- Потеря веса, тошнота, рвота, несварение желудка или боли в животе
- Чувство вздутия живота
- Зуд, боль в костях, головные боли, постоянный кашель, аномальное давление и заложенность лица, шеи и верхней части грудной клетки
- Усталость и гриппоподобные боли в теле
- Утомляемость вследствие анемии
- Ночная потливость, повторяющаяся сильная лихорадка или постоянная субфебрильная температура
Причины и факторы риска
Рак ротовой полости и ротоглотки часто распространяется на лимфатические узлы шеи.В теле 600 лимфатических узлов. Примерно 200 узлов находятся на голове и шее.
Лимфатические каналы похожи на кровеносные сосуды, но по ним транспортируют лимфу вместо крови. Лимфа — это жидкость, которая переносит лейкоциты по всему телу, чтобы бороться с инфекцией. Лимфа также может переносить раковые клетки в другие части тела. Лимфатические узлы действуют как фильтры и задерживают инфицированный материал. Зараженный материал может привести к увеличению узлов.
Причина лимфомы до сих пор неизвестна, но она не считается наследственной.Большинство лимфом возникает в возрасте от 40 до 70 лет. Болезнь Ходжкина, которая считается наиболее излечимой формой лимфомы, часто встречается у молодых людей или пожилых людей. Возможные триггеры лимфомы включают:
- Генетические факторы
- Определенные инфекции или факторы окружающей среды.
- Воздействие гербицидов и высоких доз радиации (включая агрессивную лучевую терапию).
- Некоторые вирусы (также подозреваются человеческие ретровирусы, такие как HTLV-1 и в некоторой степени вирус Эпштейна-Барра).
- СПИД (синдром приобретенного иммунодефицита). Этим пациентам требуется специализированное лечение.
- Аномалии в генетическом материале, называемом хромосомами, и иммунным ответом организма.
Хотя заболевание было зарегистрировано у пациентов, которые живут или работают физически близко друг к другу (кластеризация), не существует доказательств, указывающих на то, что это заболевание является заразным.
Диагностика
Для постановки диагноза лимфома врачи могут сделать следующее:
- Изучить историю болезни пациента
- Провести тщательное физикальное обследование для обнаружения увеличенных лимфатических узлов, печени и / или селезенки
- Заказать анализы крови для проверки работы почек и печени
- Сделайте биопсию, удалив небольшое количество ткани из подозреваемой области и исследуя ее, чтобы определить тип имеющейся лимфомы
Лечение
Лучевая терапия является предпочтительным методом лечения пациентов с лимфомами I или II стадии, поскольку она успешно вызывает длительную ремиссию и даже во многих случаях излечивает.При лечении низкозатратных расстройств III или IV стадии одна школа мысли заключается в том, чтобы начать интенсивную терапию сразу после постановки диагноза — независимо от того, есть ли у пациента симптомы или нет — для достижения и поддержания полной ремиссии. Лечение обычно состоит из лучевой терапии в высоких дозах, химиотерапии или их комбинации. Интенсивное лечение сопряжено с риском, но недавние исследования показывают, что такое лечение может вызвать высокие показатели ремиссии.
Пересадка костного мозга изучается как вариант лечения лимфомы низкой степени злокачественности.
Рак лимфатических узлов (вторичный) — Центр рака и заболеваний крови
Рак лимфатических узлов (вторичный)
Вторичный рак лимфатических узлов — это когда раковые клетки распространились на лимфатические узлы из рака, который начался в другом месте тела.
Лимфатическая система
Лимфатическая система — одно из естественных средств защиты организма от инфекций. Он состоит из таких органов, как костный мозг, тимус и селезенка, а также лимфатических узлов (иногда называемых лимфатическими узлами).Лимфатические узлы расположены по всему телу и связаны сетью лимфатических сосудов.
Лимфатическая система
Рак лимфатических узлов
Рак может развиваться в лимфатических узлах двумя путями. Он может начаться там как первичный рак или может распространиться на лимфатические узлы из первичного рака в другом месте тела. Рак, который начинается в лимфатических узлах, называется лимфомой. Если рак распространяется в лимфатические узлы из другой части тела, это называется вторичным или метастатическим раком.
Как рак может распространяться
Раковые опухоли состоят из миллионов клеток. Некоторые из этих клеток могут отделяться от первичного рака и перемещаться в другие части тела. Они могут путешествовать:
- в лимфатической системе в близлежащие лимфатические узлы
- попадают в кровоток в другую часть тела, где они могут перерасти во вторичные опухоли.
Когда рак распространяется на лимфатические узлы, раковые клетки в узлах при исследовании под микроскопом будут выглядеть как клетки первичной опухоли.Например, когда рак легкого распространился на лимфатические узлы, клетки в лимфатических узлах выглядят как клетки рака легких. Это влияет на то, как с ними обращаются.
Очень часто при операции по поводу первичного рака хирург удаляет также некоторые из близлежащих лимфатических узлов. Важно знать, распространился ли первичный рак на близлежащие лимфатические узлы, поскольку это помогает врачам оценить риск рецидива рака. Это также помогает им решить, необходимо ли дальнейшее лечение.
Признаки и симптомы
Наиболее частым признаком раковых клеток в лимфатических узлах является то, что один или несколько лимфатических узлов увеличиваются или ощущаются твердыми. Однако, если в лимфатических узлах небольшое количество раковых клеток, они могут чувствовать себя нормально. Определить наличие рака можно только путем удаления части или всего лимфатического узла и исследования клеток в лаборатории. Важно помнить, что лимфатические узлы могут увеличиваться и по другим причинам, например по инфекциям.
Если увеличенные лимфатические узлы находятся глубоко внутри груди или живота, они могут оказывать давление на окружающие органы или структуры. Это может привести к появлению таких симптомов, как одышка или боль в спине.
Иногда лимфатический узел или группа узлов могут казаться больше, чем они должны быть при сканировании, таком как ультразвуковое сканирование, компьютерная томография или магнитно-резонансная томография. Это может быть признаком вторичного рака лимфатических узлов.
Как диагностируется вторичный рак лимфатических узлов
Иногда компьютерная томография или МРТ — это все, что нужно для диагностики вторичного рака лимфатических узлов.
КТ (компьютерная томография)
Компьютерная томография включает серию рентгеновских снимков, которые создают трехмерное изображение внутренней части тела. Сканирование безболезненно и занимает 10-15 минут. При компьютерной томографии используется небольшое количество излучения, которое вряд ли нанесет вред вам или кому-либо, с кем вы вступаете в контакт. Перед сканированием вас попросят не есть и не пить в течение как минимум четырех часов.
Вам могут дать выпить или сделать инъекцию красителя, что позволяет более четко видеть определенные области.В течение нескольких минут вам может стать жарко. Важно сообщить врачу, если у вас аллергия на йод или астма, потому что у вас может быть более серьезная реакция на инъекцию.
МРТ (магнитно-резонансная томография)
Это похоже на компьютерную томографию, но использует магнетизм вместо рентгеновских лучей для создания детального изображения участков вашего тела. Перед сканированием вас могут попросить заполнить и подписать контрольный список. Это необходимо для того, чтобы сделать МРТ безопасным для вас.
Перед сканированием вас попросят удалить все металлические предметы, в том числе ювелирные изделия. Некоторым людям вводят краситель в вену на руке. Это называется контрастным веществом и может помочь изображениям отсканированных изображений отображаться более четко. Во время теста вас попросят лежать неподвижно на кушетке в длинном цилиндре (трубке) около 30 минут. Это безболезненно, но может быть немного неудобным, и некоторые люди во время сканирования испытывают легкую клаустрофобию. Также шумно, но вам дадут беруши или наушники.Вы сможете слышать человека, работающего со сканером, и разговаривать с ним.
ПЭТ (позитронно-эмиссионная томография) сканирование
В нем используются низкие дозы радиоактивного сахара для измерения активности клеток в различных частях тела. Очень небольшое количество умеренно радиоактивного вещества вводится в вену, обычно в руку. Через пару часов делается сканирование. Зоны рака обычно более активны, чем окружающие ткани, и выявляются при сканировании.
Дополнительные испытания
Некоторым людям может потребоваться проведение дополнительных тестов, которые могут включать следующее:
Эксцизионная биопсия
Это включает удаление лимфатического узла или узлов под общим наркозом.
Игловая биопсия
Образец клеток можно взять из увеличенного лимфатического узла с помощью тонкой иглы, прикрепленной к шприцу. Игольная биопсия обычно проводится в клинике, и вам не понадобится общий наркоз.
Клетки будут отправлены в лабораторию для исследования под микроскопом патологом (врачом, который диагностирует болезнь, глядя на клетки).
Если ваши врачи считают, что пораженные лимфатические узлы довольно четко связаны с первичным раком, возможно, нет необходимости удалять узел или делать биопсию.
Биопсия сторожевого лимфатического узла
Широко используется при лечении рака груди и злокачественной меланомы. Это способ проверить только один или два лимфатических узла, близких к раку. Обычно это делается одновременно с операцией по удалению рака. Он включает введение небольшого количества радиоактивной жидкости в область первичного рака. Затем лимфатические узлы сканируются, чтобы увидеть, какие из них в первую очередь впитали радиоактивную жидкость. В область рака также вводят синий краситель.Краситель окрашивает лимфатические узлы в синий цвет. Узлы, которые первыми становятся синими или радиоактивными, называются сторожевыми узлами. Хирург удаляет только сторожевые узлы, чтобы их можно было проверить на наличие раковых клеток.
Если сторожевые узлы не содержат раковых клеток, дальнейшая операция не требуется. Если узлы действительно содержат раковые клетки, можно провести другую операцию по удалению других близлежащих узлов или лечить их лучевой или химиотерапией.
Лечение рака лимфатических узлов
Лечение рака, распространившегося на лимфатические узлы, зависит от индивидуальной ситуации, включая общее состояние здоровья человека и тип первичного рака.Он может включать химиотерапию, гормональную терапию, лучевую терапию, хирургическое вмешательство или комбинацию этих методов лечения.
Иногда лимфатические узлы, близкие к первичному раку, удаляются во время операции по удалению опухоли. Если в лимфатических узлах обнаружены раковые клетки, может быть предложено лечение, такое как химиотерапия. Это связано с тем, что если первичный рак распространился на близлежащие лимфатические узлы, это увеличивает риск распространения рака на другие части тела (даже если эти узлы были удалены).Химиотерапия и / или гормональная терапия могут снизить вероятность рецидива рака у некоторых людей.
Ваши чувства
Узнав, что ваш рак распространился или вернулся, может быть шоком. У вас может быть много разных эмоций, включая гнев, негодование, вину, беспокойство и страх. Все это нормальные реакции и часть процесса, через который проходят многие люди, пытаясь примириться со своей болезнью.
У каждого свой способ справиться с трудной ситуацией.Некоторые люди считают полезным поговорить с семьей или друзьями, другие предпочитают обращаться за помощью к людям, которые не так сильно вовлечены в их ситуацию, а некоторые предпочитают держать свои чувства при себе.



 Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль.
Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль.
 Также может произойти спаивание воспаленных узлов с кожей.
Также может произойти спаивание воспаленных узлов с кожей. Солодка дает еще и антивоспалительный эффект.
Солодка дает еще и антивоспалительный эффект.