симптомы, признаки, лечение, стадии злокачественной опухоли легких
Рак легких представляет собой новообразование, развивающееся из патологически измененных клеток эпителия, выстилающего внутренние поверхности бронхов и бронхиальных желез. Под влиянием определенных условий эпителиальные клетки перестают выполнять свою функцию. Запускается неконтролируемый беспорядочный процесс деления, в результате которого патологическая ткань быстро разрастается, проникает в находящиеся рядом, а затем и в отдаленные органы. Дыхательная функция легких и других пораженных органов постепенно снижается, нарастает интоксикация продуктами распада, и при отсутствии лечения наступает неизбежный летальный исход.
Виды
В соответствии с гистологическими признаками онкология легких делится на три группы опухолей:
- мелкоклеточные – составляющие примерно пятую часть всех клинических случаев и характеризующиеся чрезвычайно быстрым агрессивным течением;
- немелкоклеточные – сюда входят аденокарциномы, составляющие половину всех случаев, плоскоклеточные карциномы (20-30%) с медленным течением и недифференцированный рак;
- прочие виды – бронхиальные карциноиды, новообразования из окружающих тканей и метастазы из других органов.

По расположению различают центральный, периферический и диссеминированный рак легких.
Симптомы
Первые признаки рака легких большинство больных принимает за обычную простуду, поскольку на начальном этапе роста опухоли отсутствуют специфические проявления. По мере увеличения патологического новообразования у пациента появляются:
- ощущение общего недомогания, снижение работоспособности;
- повышенная температура тела;
- влажный кашель с отхаркиванием мокроты;
- затрудненное, шумное дыхание;
- набухание лимфоузлов;
- частые инфекции дыхательных путей.
Симптомы рака легких у мужчин и женщин практические одинаковы. С течением времени перечисленные проявления усиливаются, к ним добавляются:
- боли в грудной клетке, усиливающиеся во время кашля и при глубоких вдохах;
- одышка при незначительных нагрузках или в состоянии покоя;
- прожилки крови или коричневые сгустки в отхаркиваемой мокроте;
- головные боли, боли в костях;
- головокружение, периодическая потеря сознания;
- беспричинное резкое снижение веса, утрата аппетита.

Если кашель, повышенная температура, усиленное отделение мокроты продолжаются больше двух-трех недель, обязательно следует обратиться к онкологу для обследования.
Причины и факторы риска
Хотя причины рака легких и механизмы злокачественного перерождения клеток до сих пор точно не установлены, онкологи хорошо изучили факторы, способствующие развитию заболевания:
- курение, в том числе пассивное;
- работа на вредном производстве;
- унаследованная предрасположенность к раку легких;
- длительное воздействие радона на органы дыхания;
- хронические заболевания дыхательных органов, в том числе туберкулез;
- возраст старше 40 лет.
Мужчины заболевают в 5-6 раз чаще, чем женщины, так как среди них намного чаще встречаются злостные курильщики и работники вредных производств с высоким уровнем запыления или загазованности.
Стадии
В онкологии принято различать стадии рака легких по размерам опухоли и степени ее разрастания, распространения на другие органы.
- Новообразование размерами не более 3 см расположено компактно, без проникновения в плевру. Лимфоузлы не поражены, метастазы отсутствуют.
- Опухоль увеличивается и закупоривает собой просвет бронха или разрастается, формируя уплотнение в пределах одной доли легкого. Могут появиться один-два метастаза в регионарные лимфоузлы.
- Размеры новообразования превышают 6 см, патология поражает грудную стенку, может достигать области разделения главных бронхов или диафрагмы. Метастазы проникают в отдаленные лимфоузлы на своей половине тела.
- Опухоль прорастает в несколько соседних органов, поражает пищевод, сердце, желудок, дает множественные метастазы в отдаленные лимфоузлы на обеих сторонах и в другие органы.
Для мелкоклеточных опухолей часто используют отдельную классификацию, состоящую всего из двух стадий – локализованной в пределах одного легкого и распространенной за пределы исходного легкого, в том числе на другие органы.
Диагностика
На ранних стадиях заболевание обычно диагностируют случайно, при изучении флюорографических снимков. При обращении по поводу симптомов рака легких пульмонолог или онколог обычно назначает следующие диагностические процедуры:
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Лечение
Важнейшее значение для эффективного лечения рака легких имеет раннее обнаружение. В этом случае после удаления злокачественной ткани возможно полное выздоровление и возврат к обычной жизни.
-
Хирургия.
 При отсутствии прорастания в другие органы и поражения лимфоузлов в ходе операции удаляют часть или легкое целиком. Хирургическое лечение возможно для пациентов с первой-второй, частично с третьей стадией опухоли. При распространении патологии на другие жизненно важные органы или при общем тяжелом состоянии больного операция невозможна.
При отсутствии прорастания в другие органы и поражения лимфоузлов в ходе операции удаляют часть или легкое целиком. Хирургическое лечение возможно для пациентов с первой-второй, частично с третьей стадией опухоли. При распространении патологии на другие жизненно важные органы или при общем тяжелом состоянии больного операция невозможна.
-
Лучевая терапия. Направленное ионизированное излучение, уничтожающее злокачественные клетки, применяют в комплексе с хирургическим вмешательством, химиотерапией и другими методами на всех стадиях: для безоперационного удаления опухоли, уничтожения остаточных клеток и метастазов после операции, чтобы предупредить рецидив или для улучшения состояния неоперабельных больных.
-
Химиотерапия. Препараты, уничтожающие опухолевые клетки, назначают в комплексе с лучевым лечением до и после операции, а также в неоперабельных клинических случаях.
-
Таргетная терапия.
 Современные лекарственные препараты направленного действия применяют для угнетения роста строго определенных типов клеток. Таргетные препараты не уничтожают опухоль, но сдерживают ее рост, благодаря чему улучшаются симптомы рака легких у женщин и мужчин, продлевается срок жизни пациентов на неоперабельной стадии болезни.
Современные лекарственные препараты направленного действия применяют для угнетения роста строго определенных типов клеток. Таргетные препараты не уничтожают опухоль, но сдерживают ее рост, благодаря чему улучшаются симптомы рака легких у женщин и мужчин, продлевается срок жизни пациентов на неоперабельной стадии болезни.
Прогнозы
Благоприятный исход лечения рака легких достигает 85-90% при обнаружении болезни на первой или второй стадии. Более поздняя диагностика существенно снижает прогноз пятилетней выживаемости. Кроме того, существенное значение имеет гистологический тип опухоли: при мелкоклеточном раке рецидивы возможны в 60-80% клинических случаев. При этой форме заболевания двухлетняя выживаемость составляет около 50%, пятилетняя – не более 15% даже на начальных стадиях.
Профилактика
Эффективные меры профилактики рака легких заключаются:
- в полном отказе от курения;
- в строгом соблюдении мер безопасности на предприятиях, постоянном использовании респираторов и других СИЗ;
- в борьбе с загрязнением воздуха.

Для курящих мужчин старше 40 лет особенно важно ежегодно проходить профилактическое обследование у пульмонолога, выполнять компьютерную томографию грудной клетки.
Реабилитация
Восстановление пациентов после операции по удалению части легкого включает:
- лечебную гимнастику;
- обучение диафрагмальному дыханию;
- корригирующую медикаментозную терапию;
- санацию дыхательных путей;
- дренаж бронхов для удаления жидкости.
Диагностика и лечение рака легких в Москве
Если вы нуждаетесь в качественной диагностике рака легких, обратитесь по этому поводу в клинику «Медицина». К вашим услугам – современное томографическое и рентгеновское оборудование, прекрасно оборудованная лаборатория, рентгенологи-диагносты высшей категории. Консультирование и лечение больных проводят опытные онкологи и пульмонологи. Возможны консультации высококвалифицированных эндокринологов, инфекционистов и врачей других специальностей.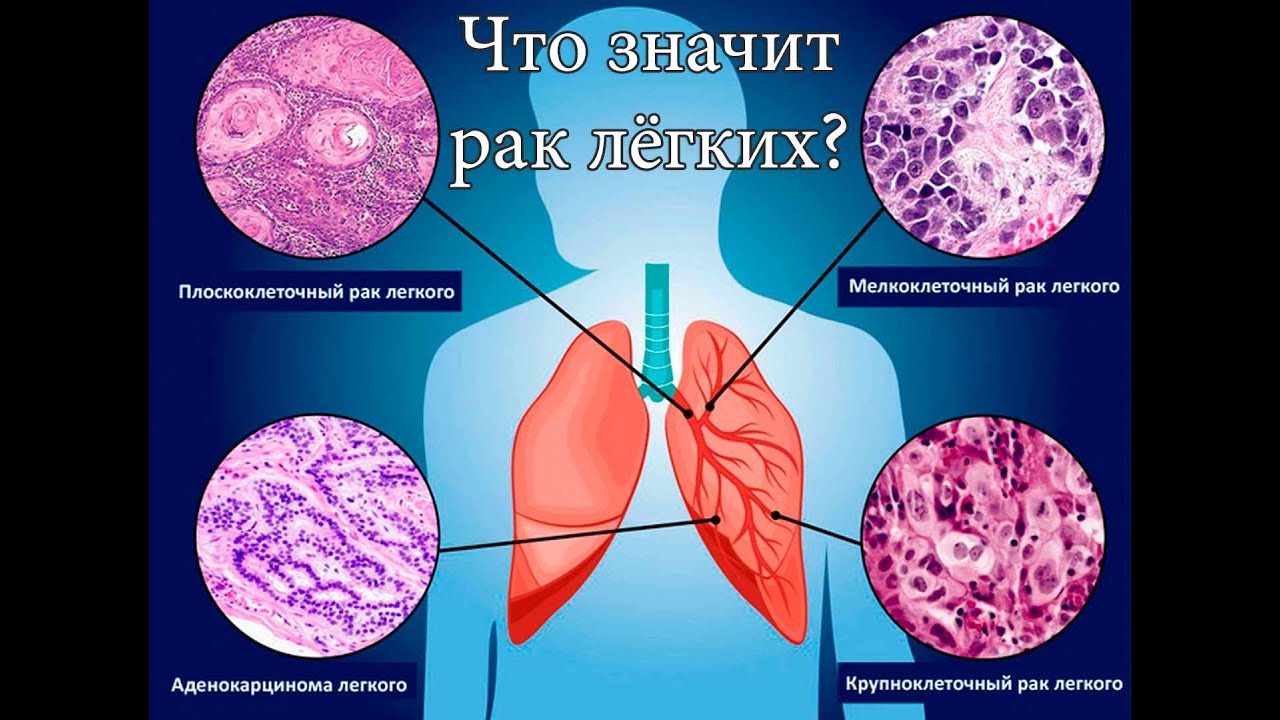 Лечение проводится в собственном комфортабельном стационаре.
Лечение проводится в собственном комфортабельном стационаре.
Вопросы и ответы
Сколько живут с раком легких?Продолжительность жизни больного зависит от многих факторов, но решающее значение имеет раннее обнаружение и тип клеток, из которых состоит опухоль. При немелкоклеточном раке первой или второй стадии возможность полного выздоровления достигает 85%. Поэтому необходимо ежегодно проходить обследование, чтобы вовремя обнаружить и вылечить тяжелое заболевание.
Как понять, что у тебя рак легких?
Если кашель с мокротой и небольшой температурой, общее недомогание и слабость продолжаются дольше двух-трех недель – это весомый повод для беспокойства. Необходимо как можно скорее обратиться к пульмонологу для обследования легких.
Как облегчить дыхание при раке легких?
Чтобы было легче дышать, старайтесь держать спину прямо.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Список источников
- Аверьянов, А. В. Редкие заболевания легких: диагностика и лечение / А. В. Аверьянов, В. Н., Лесняк, Е. А. Коган; под ред. А. В. Аверьянова. — Москва: МИА, 2016
- А. З. Довгалюк. Рак легкого. 2015
- Трахтенберг, А.
 Х. Нейроэндокринные опухоли легких [Текст] / А. Х. Трахтенберг, В. И.
Х. Нейроэндокринные опухоли легких [Текст] / А. Х. Трахтенберг, В. И. - Чиссов, Г. А. Франк. — Москва: Практическая медицина, 2012.
Рак лёгких | Диагностика. Виды. Определение стадии рака лёгких
На ранних стадиях рак лёгких обычно протекает бессимптомно, поэтому зачастую к моменту постановки диагноза успевает распространиться за пределы органа, где появился. Иногда рак обнаруживают случайно, во время исследований, связанных с кардиологическими проблемами или легочными заболеваниями.
Скрининг
Чтобы находить рак до того, как появятся симптомы, используют систему скрининга. Это набор исследований, которые проводят здоровым людям.
Основной метод скрининга рака легкого – низкодозная компьютерная томография (КТ) грудной полости. При КТ с помощью рентгентовских лучей получают точное и «послойное» изображение областей тела человека. На снимках КТ можно обнаружить опухоль, скопление жидкости или увеличенные лимфатические узлы еще до появления симптомов.
Рентген грудной клетки и цитологическое исследование мокроты не считаются методами скрининга диагностики рака лёгких.
Важно знать, что скрининг нужен не всем. Современные международные стандарты предполагают, что скрининг стоит проходить людям, которые соответствуют одному из двух вариантов критериев:
Скрининг не только помогает снижать риск смерти от рака легкого (около 20% для групп риска), но и может нести вред, поэтому перед скринингом важно обсудить с врачом, насколько вам действительно нужно это обследование.
Основной возможный вред – это гипердиагностика. Термин означает, что при скрининге врачи могут увидеть какое-то образование, которое потребует дополнительных обследований и процедур, но не окажется раком.
В случае с раком легких это частый случай: около 96% находок на КТ не приведет к диагнозу рак. Однако такая находка повлечет за собой потенциально опасные процедуры: бронхоскопию, биопсию (когда берут кусочки тканей из легких для изучения под микроскопом). И, конечно, стресс, в котором находится человек, у которого нашли подозрительное образование.
И, конечно, стресс, в котором находится человек, у которого нашли подозрительное образование.
Симптомы рака лёгких
Многие из этих симптомов могут быть связаны с другими заболеваниями, поэтому точный диагноз может поставить только врач. Чтобы получить точную картину, врач расспросит вас о личной и семейной истории заболеваний и при необходимости предложит пройти диагностику.
- непривычный кашель, который долго не проходит
- одышка
- боль в грудной клетке
- кашель с кровью
- осипший, хриплый голос
- боль в костях
- головная боль
- беспричинное снижение массы тела
Как ставят диагноз «рак лёгких»
Диагноз «рак лёгких» онколог может поставить только после того, как в образцах тканей или клеток найдут раковые клетки. Надёжный способ это сделать – исследовать образцы под микроскопом и с помощью других тестов. Эти исследования выполняет врач-патолог в специальной лаборатории.
Эти исследования выполняет врач-патолог в специальной лаборатории.
Образцы получают разными способами. Ваш онколог может назначить как один, так и несколько методов забора из этого списка:
- пункция плевральной жидкости и её исследование
- бронхоскопия
- тонкоигольная биопсия
- core-биопсия (толстоигольная биопсия)
- торакоскопия
- торакотомия
- медиастиноскопия
После того, как образцы будут получены, врач-патолог исследует плевральный выпот и/или образцы опухолевой ткани на наличие раковых клеток. Если клетки обнаружат, понадобится понять, что это за рак, какого он типа. От этого зависит дальнейшее лечение.
Самые распространённые виды:
- немелкоклеточный рак лёгких. К немелкоклеточному относятся около 85% случаев рака лёгких. Плоскоклеточный рак, крупноклеточная карцинома, аденокарцинома – это всё разновидности немелкоклеточного рака легких. Он распространяется медленнее мелкоклеточного.
- мелкоклеточный. Встречается в 10-15% случаев, характеризуется быстрым распространением.
- 5% случаев рака лёгких – это карциноидная опухоль лёгкого. Такие опухоли медленно растут и редко распространяются.
Определение стадии рака лёгких
Чтобы установить стадию рака, определяют, насколько он распространился. Рак лёгких чаще всего затрагивает лимфатические узлы, даёт метастазы в головной мозг, кости, печень и надпочечники.
Чтобы определить стадию, назначают исследования:
- компьютерная томография (КТ)
- сканирование костей (сцинтиграфия) (так ищут метастазы в костях)
- магнитно-резонансная томография (МРТ)
- позитронно-эмиссионная томография (ПЭТ)
Не каждому подойдет любой из этих видов исследования, поэтому врачи подбирают программу обследования индивидуально.
Стадии мелкоклеточного рака лёгких
Различают две стадии мелкоклеточного рака, для каждой из которых используются свои методы лечения:
- Ограниченная – злокачественные клетки находятся в одном из лёгких и ближайших тканях
- Обширная (экстенсивная) – раковые клетки присутствуют в тканях грудной клетки за пределами лёгкого или рак распространился на отдалённые органы
Стадии немелкоклеточного рака лёгких
Немелкоклеточный рак лёгких подразделяется на стадии в зависимости от размера опухоли, от степени распространённости на другие ткани и лимфатические узлы.
Диагностика рака легких в лаборатории СИНЭВО
Рак легких — самый страшный вид онкологических заболеваний, летальность от которого крайне высока. Ежегодно в мире от рака легких умирает 1,37 миллиона людей.
В 90% случаев развитие рака легких связано с курением. Табачный дым содержит более 3 000 химических составляющих, в том числе и опасных канцерогенов, которые провоцируют образование и рост раковых клеток. И чем дольше курит человек и чем больше выкуривает, тем выше вероятность развития онкологии. Люди, которые вдыхают табачный дым, пассивные курильщики, также подвержены опасности развития рака легких.
Причины развития
Риск возникновения рака легких увеличивается при определенных условиях труда: при контакте в работе с асбестом, радионуклидами, ураном, мышьяком, хромом и другими токсичными химическими веществами. Развитию заболевания способствует радиация и высокое загрязнение атмосферного воздуха: выхлопные газы от машин, заводов и электростанций. Хронические воспалительные процессы в бронхах предрасполагают развитие рака. Злоупотребление алкоголем, неправильное питание, физическая инертность увеличивает вероятность возникновения онкологического заболевания. Риск развития рака возрастает у людей, родственники которых перенесли рак легких.
Первоначально рак легких протекает незаметно, как правило, отсутствуют какие-либо симптомы заболевания. При прогрессировании заболевания появляются неспецифичные признаки: постоянный сухой или мокрый кашель с мокротой, хрипы в груди и одышка, выраженная слабость организма. Для рака легких характерна тупая боль в груди или спине, которая сохраняется длительное время и усиливается при глубоком дыхании. Наблюдается утолщение кончиков пальцев. Тревожными симптомами являются непроизвольная резкая потеря веса, частые простудные заболевания, а также бронхиты и пневмонии. На более поздних стадиях появляется боль в костях и в суставах, паралич частей лица, хрипота или изменение голоса, трудности при глотании. При появлении таких признаков необходимо срочно обратиться к врачу.
Диагностика
Для диагностики рака легких назначают:
- рентгенографию грудной клетки или компьютерную томографию, которые позволяют выявить рак, определить особенность опухоли и ее распространенность;
- биопсию мокроты, которая позволяет диагностировать рак и определить его тип.
Анализы при раке легких
Дополнительно назначаются лабораторные исследования:
Помните, предотвратить рак легких легче, чем предотвратить возникновение любого другого типа онкологического заболевания. Достаточно отказаться от курения и вероятность заболеть раком значительно уменьшится. Дополнение рациона большим количеством фруктов и овощей, умеренность в потреблении алкогольных напитков, регулярные физические нагрузки снижают риск возникновения онкологических заболеваний.
Сдать анализы рак легких можно в любом пункте Синэво в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
Рак лёгких – Лечение и диагностика
Опухоли легких — это новообразования, которые развиваются из эпителиальных клеток дыхательных путей. По распространенности рак легких занимает 2-е место в структуре онкологической заболеваемости во всем мире после опухолей кожи. Рак легкого встречается преимущественно у людей старшего и преклонного возраста.
Медленный рост опухоли на протяжении длительного периода времени является основной причиной того, что заболевание зачастую диагностируется на поздней стадии.
Лечение
Выбор тактики лечения при раке легкого напрямую зависит от стадии, на которой заболевание выявлено.
При раннем развитии рака, самым эффективным методом лечения является бесконтактная радиохирургия на системе КиберНож, когда раковые клетки уничтожаются воздействием высоких доз ионизирующего излучения.
Рак легких — не приговор: история лечения
Более 11-ти лет назад у Екатерины был диагностирован рак — умеренно дифференцированная аденокарцинома легкого. Опасная опухоль, которая увеличивается в объеме и метастазирует в другие органы в считанные месяцы. Путь Екатерины к выздоровлению был долгим, по сути, борьба не прекращалась никогда, но современные технологии лечения рака и раннее диагностирование опухоли дали свой результат.
Если злокачественная опухоль легкого была выявлена на более поздней стадии, достичь высокой результативности лечения позволяет применение комбинации высокоточной лучевой терапии — IMRT+IGRT.
Данный метод лучевого лечения предусматривают облучение не только самой опухоли легкого, но и части здоровых тканей, прилегающих к ней, и лимфоузлов — как возможных путей распространения метастазов рака.
При наличии показаний в лечении рака легкого также применяется хирургический метод с последующим курсом лучевого и химиотерапевтического лечения, в соответствии с мировыми протоколами лечения злокачественных патологий легких.
Лечение без операции — КиберНож
Самый прогрессивный метод лечения рака – стереотаксическая радиохирургия системой КиберНож
Лечение ранних стадий рака легких проводится наиболее эффективным методом: высокоточная бесконтактная бескровная радиохирургия на системе КиберНож.
Подводя с высокой точностью (до 0,5 мм) многочисленные тонкие пучки излучения точно в границы опухоли, КиберНож позволяет за один-три сеанса разрушить опухоль легкого, не повредив здоровые ткани и близлежащие критические структуры, в том числе аорту. Лечение проводится без госпитализации, наркоза или разрезов.
Высочайшая точность и безопасность достигается двумя взаимодополняющими способами. Первый — это внедрение в границы опухоли крошечных золотых меток, которые не вредят организму, но служат мишенью для точного прицеливания каждого из многочисленных тонких пучков ионизирующего облучения.
Высокомощный компьютер КиберНожа перед подачей каждого пучка анализирует смещение опухоли при дыхании и корректирует точку подачи излучения
Второй механизм повышения точности лечения — специальный жилет, в дополнении к мониторингу смещения опухоли помогающий отслеживать процесс дыхания и смещения грудной клетки с тем, чтобы каждый из лучей был подан точно в ту точку, которая предусмотрена планом лечения. Аналогично проводится и лечение метастазов, которые дают в легкие другие опухоли.
Современная лучевая терапия: IMRT+IGRT
Лучевая терапия рака
В случае, если опухоль легкого была выявлена на более поздней стадии, стандарты лечения предусматривают облучение не только самой опухоли, но и части прилегающих к ней здоровых тканей, а также лимфатических узлов, через которые уже может начинаться метастазирование.
Наиболее эффективным средством на данном этапе является современная лучевая терапия.
Лучевая терапия ведется по четко заданным границам опухоли и окружающих ее тканей (IGRT), в т.ч. критических органов, которые должны получить как можно меньшую дозу облучения.
Границы опухоли визуализируются во время КТ— и МРТ-исследований и по ним строится четкий трехмерный план лечения с указанием доз для каждой из упомянутых выше областей организма, которым следует линейный ускоритель, подающий многочисленные поля облучения с различных позиций. Каждое поле имеет специальную форму, чтобы общая доза всех полей облучения формировала требуемые дозы в различных частях, подлежащих облучению (IMRT).
| Пример плана лучевой терапии опухоли легкого на современном линейном ускорителе IMRT + IGRT |
Многопозиционное подведение излучения также исключает возникновение лучевых повреждений кожи, столь распространенных при лечении на аппаратах устаревшей конструкции.
Комбинированное лечение: хирургия, лучевая терапия, химиотерапия
В зависимости от типа опухоли легкого, ее расположения, состояния пациента, применяется комбинированное (сочетанное) лечение: удаление очага опухоли хирургическим путем с последующим применением лучевой терапии, химиотерапии и при необходимости — КиберНожа.
Самым современным стандартом хирургического лечения являются малотравматичные лапароскопические операции. В частности, применение лобэктомии, оперативного лечения, в ходе которого удаляется лишь часть легкого, пораженная опухолью, возможно только на начальных стадиях заболевания, в то время как при лечении тяжелых форм рака, может возникнуть необходимость полного удаления легкого.
Диагностика
Из-за симптомов, присущих другим заболеваниям (кашель, содержащая кровь мокрота), выявить рак легких на начальной стадии развития под силу только современным методам инструментальной диагностики.
Рентгенографическое исследование является первичным инструментальным методом диагностики, который определяет наличие новообразования в легких на поздних стадиях.
Более точно диагностировать размер, местонахождение и распространенность опухоли позволяют магнитно-резонансная томография и компьютерная томография.
При диагностике опухолей легких также применяется комплексное обследование — программа «онкоскрининг всего тела – аналог ПЭТ». Такое обследование позволяет помимо самой опухоли, выявить также метастазы рака легкого, которые могут распространиться на второе легкое, в головной мозг, печень, кости.
Основное отличие КТ- и МРТ-исследований от рентгенографии состоит в том, что эти современные методы позволяют выявить опухоли на раннем этапе, когда никаких внешних симптомов еще не наблюдается. Рентгенографическое исследование покажет лишь уже более крупные опухоли, как правило, начавшие процесс метастазирования в другие органы.
Также в состав диагностического обследования при необходимости уточнения уже поставленного диагноза «рак легкого» может быть включена бронхоскопия.
Данный метод эндоскопического исследования позволяет произвести визуальный осмотр бронхов, выявить место локализации новообразования и степень ее распространенности, а также взять образцы тканей опухоли для последующего гистологического исследования.
В диагностике онкологических заболеваний применяются все известные современной медицине инструментальные и лабораторные исследования, которые позволяют с высокой точностью определить онкологическую патологию, а также подобрать наиболее эффективную в каждом случае заболевания тактику лечения.
Разновидности рака легких
Рак легких подразделяют на две основные категории — мелкоклеточный (около 20% случаев) и немелкоклеточный (80%), который включает три различных клеточных типа: аденокарцинома (железистый рак), крупноклеточная карцинома и плоскоклеточная карцинома.
Отдельную группу составляют метастазы в легкие, которые могут развиваться у пациентов с опухолями мягких тканей (саркомами), молочной железы, яичников, почек, щитовидной железы, кишечника и т.д.
Разделяют три вида рака легких — центральный, периферический и мезотелиома плевры.
Центральная опухоль легких образуется в крупных и сегментарных бронхах. Различают новообразования двух типов: немелкоклеточный и плоскоклеточный рак легкого.
При периферическом раке легкого опухоль локализуется на периферии органа и может образоваться из альвеол, мелких бронхов и их ветвей. Опасность периферического рака состоит в том, что его симптомы проявляются на поздней стадии, когда новообразование достигает крупного размера и клетки рака успели распространится на крупные бронхи, плевру легкого и на грудную стенку.
Крайне редко у пациентов диагностируется мезотелиома плевры, агрессивная форма рака легкого, при которой злокачественная опухоль возникает из оболочек плевры.
Симптомы
По статистике, в 15% случаев рак легкого на начальных стадиях не проявляется никакими симптомами.
Рак легкого не имеет специфических симптомов на ранней стадии, а такие признаки заболевания как продолжительный кашель, затрудненное дыхание, одышка, болезненные ощущения в области грудной клетки и, даже, кровохарканье, появляются позже и могут свидетельствовать о наличии другого заболевания дыхательных путей.
Среди других симптомов, характерных для опухолей легких, в особенности при распространении метастазов рака в другие органы:
- боль в грудной клетке, усиливающаяся при глубоком вдохе
- нарушения голоса (хрипота, осиплость)
- быстрая утомляемость
- незначительное повышение температуры тела — до 37 градусов без особых на то причин
- резкая потеря веса — до 10-15 кг
- отсутствие аппетита
- продолжительные болезни дыхательных путей — бронхиты, пневмонии, которые повторяются спустя некоторое время после лечения
- слабость в руках и ногах
- нарушения неврологической природы: от болей в конечностях, грудной клетке, спине, шее и т.д. до частых мигреней и головокружений
- нарушение сна
- депрессии.
При выявлении нескольких из вышеперечисленных симптомов, очень важно незамедлительно обратиться за консультацией к врачу-онкологу, для того чтобы исключить вероятность онкологического заболевания.
Нередко рак легкого диагностируется посредством паранеопластического синдрома (ПНС) — злокачественное новообразование проявляется не через наличие симптомов в первичном очаге или путях метастазирования, а неспецифическими реакциями со стороны органов и систем, или эктопической продукцией опухолью биологически активных веществ.
Клинико-лабораторным проявлением опухолей легких может служить гиперкальциемия (плоскоклеточный рак легкого), гипонатриемия (немелкоклеточный рак легкого) и др.
Причины и факторы риска
Рак легких развивается в тот момент, когда клетки легких начинают бесконтрольно расти и вовлекают в процесс клетки окружающих тканей или распространяются по организму.
Основной причиной и фактором риска развития рака легкого является табакокурение. По статистике, склонность к развитию рака легкого у курящих людей в 8 раз выше по сравнению с некурящими. С курением связано 90% всех случаев рака легкого.
Среди других факторов, которые могут способствовать развитию рака:
- загрязненная атмосфера — люди, проживающие в индустриальных районах, связанных с горнодобывающей и перерабатывающей промышленностью, подвержены риску возникновения рака легкого в несколько раз больше, чем жители сельской местности
- работа, связанная с постоянным контактом с химическими веществами — асбестом, никелем, кадмием, хромом
- воздействие радиоактивного излучения
- усугубление заболеваний дыхательных путей — частые бронхиты, пневмонии, туберкулез.
РАК ЛЕГКИХ — ОГБУЗ «Усольская Городская Больница»
Злокачественные опухоли – одна из самых значимых медицинских и общественных проблем как в России, так и в большинстве стран мира. Онкологические заболевания в нашей стране ежегодно уносят почти 300 000 жизней, а число заболевших в год приближается к 600 000. Рак легких — одно из самых распространенных онкологических заболеваний. Эта болезнь очень коварна — долгое время больной не испытывает практически никаких симптомов или не обращает внимания на первые признаки заболевания. Однако для успешного лечения очень важно выявить онкологию на самой ранней стадии.
По статистике Усольской городской больницы злокачественные новообразования легкого в 2018 году занимали второе место в структуре заболевших злокачественными новообразованиями Поздняя диагностика рака легкого составила в 2018 году 48,5%. Несвоевременное обращение за медицинской помощью является одной из основных причин поздней диагностики и составило в 2018 году 50% от числа заболевших.
По данным Всемирной организации здравоохранения, основная причина рака легких — курение. Около 80% всех зарегистрированных случаев рака легких связаны с этой вредной привычкой. Каждый год в нашей стране диагноз «рак легких» ставится примерно 60 тысячам людей.
Рак легких — чрезвычайно опасное заболевание, поражение легких практически не оставляет человеку шансов на жизнь. В группе риска — мужчины-курильщики со стажем в возрасте от 50 до 80 лет. Эта категория составляет около 70% всех заболевших. Наследственная предрасположенность также имеет значение. Не меньшую роль играет и экологическая обстановка в регионе, где живет человек. В промышленных городах, где воздух загрязнен дымом из труб заводов и фабрик, автомобильными выхлопами и пылью, процент заболеваемости раком легких выше среднего. Рискуют и те, кто побывал в местах, загрязненных радиацией, а также люди, работающие с токсичными веществами, такими как мышьяк, асбест, хром или никель.Замечена также связь развития рака легких и хронических легочных заболеваний , таких как туберкулез.
С возрастом шанс заполучить рак легких растет. Люди моложе 45 лет составляют всего 10% от всех заболевших, но в возрастной группе от 46 до 60 лет риск резко возрастает — у 52% заболевших рак обнаруживается именно в этом временном промежутке. После 60 лет шансы заболеть несколько снижаются — пожилые больные составляют 38%.
Чаще всего рак легких обнаруживается случайно, во время планового медосмотра или обследования по совсем другому поводу. Нередко развитие опухоли протекает бессимптомно. Вот основные симптомы рака легких на ранних стадиях:
- Сиплый голос. Осиплость появляется и исчезает безо всяких видимых причин. Происходит это в тех случаях, когда растущая опухоль давит на возвратный нерв.
- Хронический сухой кашель.
- Свистящий звук во время дыхания. Объясняется разрастанием опухоли в тканях легкого.
- Боль в грудной клетке, которая усиливается на вдохе. Особенно она ощущается при вдохе. Этот симптом характерен для опухоли, прорастающей в плевру.
- Одышка и трудности во время вдоха. Такой симптом говорит о том, что просвет альвеол в легких уменьшается.
- Немного повышенная температура. В отличие от жара во время инфекционных заболеваний, температура редко поднимается выше 37–37,8 ˚С. Происходит это чаще всего вечером, а наутро человек вновь чувствует себя хорошо.
- Потеря веса. Человек придерживается привычного рациона, тем не менее худеет.
- Постоянная усталость. Высокая утомляемость — спутник многих заболеваний, в том числе и онкологических.
Как видно, ранние признаки рака легких не кажутся такими уж страшными, и большинство людей просто игнорируют их. Гораздо большие опасения вызывают симптомы рака легких на поздних стадиях, когда шансы на выздоровление уже низки. Обычно именно эти признаки заставляют людей обращаться к врачу. Вот как проявляются поздние стадии рака легких:
- Боль в груди. В самих легких нет нервных окончаний, но они есть в плевре, и сильная постоянная боль — знак того, что опухоль уже добралась до плевральной области. Нередко больные жалуются на боль в плече и наружной стороне руки. Это значит, что поражены нервные волокна.
- Надсадный мучительный кашель с отделением мокроты. В мокроте нередко заметны кровь или гной. Вскоре после этого начинается кровохарканье.
- Хриплый или сиплый голос.
- Нарушения процесса глотания. Опухоль может прорастать в стенку пищевода и затруднять глотание даже жидкой пищи.
- Заметное увеличение лимфатических узлов над ключицами.
Если вы заметили у себя хотя бы один из перечисленных симптомов, немедленно обратитесь к врачу. Возможно, ваши подозрения беспочвенны, но лишь доктор сможет определить, вызвано недомогание раком или чем-то еще. Для того чтобы выявить или исключить онкологию, потребуется несколько обследований.
Даже если врач совсем не уверен, что у вас именно рак, он назначит стандартное обследование с проведением лабораторных анализов и выслушает ваши жалобы. Рентгенологическое исследование (рентген, КТ) — это очень точные и неинвазивные методы обследования. При подозрении на рак легкого проводится рентгенография органов грудной полости в двух проекциях. Иногда для уточнения диагноза назначается и компьютерная томография — это обследование необходимо, чтобы определить стадию рака легкого перед операцией. Практически всем пациентам при подозрении на центральный рак легкого проводят бронхоскопию с бронхоальвеолярным лаважем и биопсией (это делается для уточнения распространенности опухоли). Бронхоскопия позволяет осмотреть все отделы бронхов.
Чаще всего рак легкого выявляют на 3–4 стадии, когда лечение уже не так эффективно, как в начале болезни. Именно поэтому очень важно регулярно проходить ежегодные профилактические медицинские осмотры и диспансеризацию.
Почему рак легкого так сложно распознать — Общество
По данным Всемирной организации здравоохранения (ВОЗ), в 2018 году рак легкого стал причиной смерти около 2 млн человек во всем мире. В России каждые 10 минут от этого заболевания умирает один человек. Одна из основных причин высокой смертности — поздняя диагностика. Ежегодно в России регистрируется более 62 000 новых случаев заболевания раком легкого, из них на ранние стадии приходится лишь 30%.
Статистика гласит, что каждый второй заболевший раком легкого умирает в первый год после постановки диагноза и лишь 3-5% переживают пятилетний рубеж. На I и II стадиях опухоль редко дает о себе знать. Во многом это связано с тем, что в легких нет болевых рецепторов. Со временем опухоль разрастается до нескольких сантиметров и может поразить участок плевры и болевые рецепторы в ней. На этой стадии, как правило, метастазы уже проникли в другие органы и ткани. В двух видах рака легкого — немелкоклеточном и мелкоклеточном — на момент постановки диагноза метастазы обнаруживаются у 55% и 72% пациентов соответственно.
Кто входит в группы риска
Основной фактор риска развития рака легкого — курение табака, активное или пассивное. Согласно данным Минздрава, в России курят 29% взрослого населения и около 15% подростков в возрасте от 13 до 15 лет.
С курением связаны 85-90% случаев возникновения новообразований в легких. Среди тех, кто никогда не курил, рак легкого встречается в среднем в 20 раз реже. Согласно оценкам врачей, еще 5% диагнозов спровоцированы загрязнением воздуха: риску подвергаются жители мегаполисов и те, кто находится под воздействием дизельных выхлопов.
У мужчин рак легкого встречается в 4,5 раза чаще, чем у женщин, хотя за последние 10 лет доля заболевших женщин выросла на 2,2%. Средний возраст постановки диагноза — 65 лет, но, чтобы выявить заболевание на ранней стадии, стоит обратиться к врачу значительно раньше.
«Если мы лечим пациента на первой стадии заболевания, пятилетний рубеж переживает 75% больных, на второй — 50%, на третьей — 20%. Если на четвертой — 4%», — сообщили в НИИ экспериментальной диагностики и терапии опухолей НМИЦ онкологии им. Н. Н. Блохина.
«Действия, направленные на прекращение курения, должны стать приоритетом для стран», — заявил генеральный директор ВОЗ Тедрос Аданом Гебрейесус. По его словам, предоставление поддержки курящим, стремящимся побороть пагубную привычку, даст возможность предотвратить «годы изнуряющих болезней и миллионы смертей». Тем, кто не смог бросить курить, специалисты рекомендуют проходить регулярные осмотры после преодоления стажа в «30 пачка/лет» (30 лет курения сигарет по одной пачке в день). Если человек закурил в 20 лет и выкуривал примерно пачку в день, ему следует сделать первый скрининг рака легкого в 50 лет, если он курил по две пачки, то к врачу стоит записаться уже к 35 годам.
Для скрининга рака легкого используют различные инструменты, которые отличаются своей эффективностью. Например, с помощью рентгенографии и флюорографии выявить заболевание на I или II стадиях практически невозможно. Эти диагностические меры не могут снизить смертность пациентов, а просто констатируют факт болезни. Согласно международным рекомендациям, наиболее эффективным методом раннего выявления рака легкого, применяемым при скрининге, является низкодозная компьютерная томография (НДКТ). С помощью НДКТ у врачей, имеющих специальную подготовку, повышается вероятность поставить диагноз на I или II стадиях заболевания. Данные исследований показывают, что при применении НДКТ у групп высокого риска возможно снижение смертности от рака легкого на 26% у мужчин и на 39% у женщин, при этом еще 7% людей удается спасти благодаря выявлению сопутствующих заболеваний.
Международная инновационная компания «Рош» является одной из ведущих компаний в области диагностики и лечения злокачественных новообразований. В поддержку борьбы с онкологическими заболеваниями компания запускает программу «Дыши полной жизнью», направленную на повышение осведомленности населения и раннее выявление рака легкого в регионах РФ.
Программа стартовала во Всемирный день борьбы против рака легкого 1 августа. В этот день в Ботаническом саду МГУ имени М. В. Ломоносова «Аптекарский огород» открылась инсталляция «Дыши полной жизнью». Каждый посетитель «Аптекарского огорода» получил пластмассовый шарик одного из двух цветов: черный — если человек курит, голубой — если не курит. Шарик нужно было поместить в прозрачную конструкцию в форме легких человека.
В акции приняли участие 1300 человек. После завершения акции организаторы смогли увидеть, что черные шары выбрали 18% участников. Мероприятие еще раз обратило внимание на то, что курение представляет большую социальную проблему в России и является причиной многих опасных заболеваний.
Акция в «Аптекарском огороде» стала открывающим мероприятием в рамках программы «Дыши полной жизнью». До конца 2019 года запланировано проведение серии скрининговых и информационно-образовательных мероприятий в регионах РФ.
Онколог перечислил ранние симптомы рака легких
— Кода мы говорим о любых кровяных выделениях: кровохарканье, выделения крови с любыми физиологическими жидкостями тоже должны насторожить. Головокружение и головные боли, потери сознания, это говорит о запущенном. Болевой любой синдром тоже в нашем деле имеет значение, — рассказал Андрей Карпин в эфире радиостанции «Говорит Москва».
Врач упомянул и о том, что стоит обратить внимание на высокую температуру без признаков простуды. Вместе с тем рак легких явным образом проявляется уже на поздних стадиях, как следствие, стоит самостоятельно проверяться на онкозаболевания. В частности, делать компьютерную томографию.
— К сожалению, рак легкого проявляется иногда уже кожными проявлениями: это и зуд кожи вплоть до высыпаний, появление лимфоузлов шейных и ключичных, это тоже свидетельствует уже о поздней истории. Еще часто рак легких метастазирует в головной мозг, уже проявляется неврологическая симптоматика, — добавил Андрей Карпин.
Ранее онколог Михаил Мяснянкин перечислил первые признаки рака головного мозга и рассказал, чем грозит откладывание визита к врачу.
Специалист заявил, что на ранних этапах обнаружить этот вид рака сложно.
Однако следует обратить внимание на первые «звоночки», которые могут указать на развитие заболевания – быстрая утомляемость, тошнота, потеря сознания, головокружения, судороги, ухудшение зрения и слуха.
– Самым распространенным симптомом опухоли головного мозга является головная боль. При поражении органов, отвечающих за вестибулярную функцию, начинают проявляться нарушения письменной речи, звукопроизношения, при речи могут выпадать словосочетания, буквы, — сказал Михаил Мяснянкин.
По словам медика, основными причинами рака мозга является генетическая предрасположенность, лучевая терапия, постоянные травмы головы.
Как сообщали «Кубанские новости», знание разницы между обычной веснушкой и злокачественной родинкой может иметь решающее значения для жизни.
При раннем выявлении рака кожи выживаемость составляет 90%, поэтому важно знать его ключевые признаки, на которые следует обращать внимание. Даже незначительные с первого взгляда изменения в характеристиках родинок могут быть тревожным знаком.
Что такое рак легких? | Типы рака легких
Рак легких — это тип рака, который начинается в легких. Рак начинается, когда клетки тела начинают бесконтрольно расти. Чтобы узнать больше о том, как рак начинается и распространяется, см. Что такое рак?
Нормальное строение и функция легких
Ваши легкие — это два губчатых органа в груди. Правое легкое состоит из 3 частей, которые называются долей .У вашего левого легкого 2 доли. Левое легкое меньше, потому что сердце занимает больше места на этой стороне тела.
Когда вы вдыхаете, воздух входит через рот или нос и попадает в легкие через трахею (дыхательное горло). Трахея делится на трубки, называемые бронхов , которые входят в легкие и делятся на более мелкие бронхи. Они делятся на более мелкие ветви, называемые бронхиолами . В конце бронхиол находятся крошечные воздушные мешочки, известные как альвеол .
Альвеолы поглощают кислород в вашу кровь из вдыхаемого воздуха и удаляют углекислый газ из крови при выдохе. Поглощение кислорода и избавление от углекислого газа — основные функции ваших легких.
Рак легких обычно начинается в клетках, выстилающих бронхи и части легких, такие как бронхиолы или альвеолы.
Тонкий слой подкладки, называемый плеврой, окружает легкие. Плевра защищает ваши легкие и помогает им скользить вперед и назад по грудной стенке, поскольку они расширяются и сжимаются во время дыхания.
Под легкими тонкая куполообразная мышца, называемая диафрагмой . отделяет грудную клетку от брюшной полости. Когда вы дышите, диафрагма движется вверх и вниз, заставляя воздух входить и выходить из легких.
Типы рака легких
Существует 2 основных типа рака легких, и их лечат по-разному.
Немелкоклеточный рак легкого (НМРЛ)
Около 80–85% случаев рака легких являются НМРЛ. Основными подтипами НМРЛ являются аденокарцинома, плоскоклеточный рак и крупноклеточный рак.Эти подтипы, которые начинаются с разных типов клеток легких, объединены в группу НМРЛ, поскольку их лечение и прогнозы (прогнозы) часто схожи.
Аденокарцинома: Аденокарциномы возникают в клетках, которые обычно выделяют такие вещества, как слизь.
Этот тип рака легких встречается в основном у людей, которые в настоящее время курят или ранее курили, но он также является наиболее распространенным типом рака легких, наблюдаемым у людей, которые не курят. Он чаще встречается у женщин, чем у мужчин, и чаще встречается у молодых людей, чем другие типы рака легких.
Аденокарцинома обычно обнаруживается во внешних частях легкого и с большей вероятностью будет обнаружена до того, как она распространилась.
Люди с типом аденокарциномы, называемым аденокарциномой in situ (ранее называвшейся бронхиолоальвеолярной карциномой ), как правило, имеют лучший прогноз, чем люди с другими типами рака легких.
Плоскоклеточный рак: Плоскоклеточный рак начинается в плоскоклеточных клетках, которые представляют собой плоские клетки, выстилающие внутреннюю часть дыхательных путей в легких.Они часто связаны с курением в анамнезе и, как правило, обнаруживаются в центральной части легких, рядом с главными дыхательными путями (бронхами).
Крупноклеточная (недифференцированная) карцинома: Крупноклеточная карцинома может появиться в любой части легкого. Он имеет тенденцию быстро расти и распространяться, что затрудняет лечение. Подтип крупноклеточной карциномы, известный как крупноклеточная нейроэндокринная карцинома , представляет собой быстрорастущий рак, очень похожий на мелкоклеточный рак легкого.
Другие подтипы: Несколько других подтипов НМРЛ, такие как аденосквамозная карцинома и саркоматоидная карцинома, встречаются гораздо реже.
Мелкоклеточный рак легкого (МРЛ)
Около 10–15% всех случаев рака легких являются SCLC, и его иногда называют раком овсяных клеток .
Этот тип рака легких имеет тенденцию расти и распространяться быстрее, чем НМРЛ. Около 70% людей с МРЛ будут иметь рак, который уже распространился на момент постановки диагноза.Поскольку этот рак быстро растет, он хорошо поддается химиотерапии и лучевой терапии. К сожалению, для большинства людей в какой-то момент рак вернется.
Другие виды опухолей легких
Наряду с основными видами рака легких в легких могут возникать и другие опухоли.
Карциноидные опухоли легких: Карциноидные опухоли легких составляют менее 5% опухолей легких. Большинство из них растут медленно. Для получения дополнительной информации об этих опухолях см. Карциноидная опухоль легких.
Другие опухоли легких: Другие типы рака легких, такие как аденоидно-кистозные карциномы, лимфомы и саркомы, а также доброкачественные опухоли легких, такие как гамартомы, встречаются редко. Они лечатся иначе, чем более распространенные виды рака легких, и здесь не обсуждаются.
Рак, который распространяется на легкие: Рак, который начинается в других органах (например, груди, поджелудочной железе, почках или коже), иногда может распространяться (метастазировать) в легкие, но это не рак легких.Например, рак, который начинается в груди и распространяется на легкие, по-прежнему является раком груди, а не раком легких. Лечение метастатического рака в легкие зависит от того, где он начался (первичный очаг рака).
Рак легкого: симптомы, лечение
Обзор
Доктор Судиш Мурти Что такое рак легких?Как и другие виды рака, рак легких развивается, когда нормальные процессы деления и роста клеток нарушаются, уступая место ненормальному неконтролируемому росту.Клетки превращаются в массу или опухоль. Любой аномальный рост в организме, который напрямую поражает окружающие ткани и органы, распространяется на другие части тела или может снова вырасти после удаления, называется «злокачественным» или злокачественным.
Кто заболевает раком легких?Рак легкого может развиться через несколько лет. Курение сигарет — самый распространенный фактор риска развития рака легких. Многие люди, подвергающиеся воздействию сигаретного дыма или некоторых его компонентов, в конечном итоге имеют необратимые аномальные изменения в легких.Эти изменения могут вызвать развитие раковой опухоли в легком.
- Двадцать пять процентов всех случаев рака легких в мире диагностируются у людей, которые никогда не курили. Основная причина в этих случаях не совсем понятна.
- Двое из трех человек, у которых диагностирован рак легких, старше 65 лет.
- Самый распространенный возраст постановки диагноза — 70 лет.
Рак легких является вторым по распространенности злокачественным новообразованием в стране, но он является самым смертоносным, поскольку вызывает наибольшее количество смертей среди всех видов рака.Ожидается, что в 2019 году в США будет диагностировано около 228 150 новых случаев рака легких, а в 2019 году ожидается 142 670 случаев смерти.
Какие стадии рака легких?Постановка позволяет врачу полностью понять степень рака пациента, чтобы принять решение о лечении и спрогнозировать ожидаемые результаты. Врачи используют специальные термины для описания стадий рака, но простой способ описания стадии может быть следующим:
- Локализованный : Рак ограничен легким.
- Региональный : Рак распространился на лимфатические узлы (или железы) грудной клетки.
- Отдаленный : Рак распространился (или метастазировал) в другие части тела.
Большинство видов рака легких начинаются со слизистой оболочки бронхов (дыхательные пути, отходящие от трахеи или дыхательной трубки). Рак легких также может образовываться в железах под оболочкой бронхов, часто во внешних областях легких.Эти виды рака легких относятся к одному из двух основных типов: мелкоклеточный или немелкоклеточный рак легкого, каждый из которых растет и распространяется по-разному:
Немелкоклеточный рак легкого
Немелкоклеточный рак легкого встречается гораздо чаще и обычно растет и распространяется медленнее, чем мелкоклеточный рак легкого. Существует три основных типа немелкоклеточного рака легкого, названные в честь типа клеток, из которых развивается рак:
- Аденокарцинома часто начинает расти около периферии легкого и может различаться как по размеру, так и по скорости роста.Это наиболее распространенный тип рака легких как у курильщиков, так и у тех, кто никогда не курил.
- Плоскоклеточный рак обычно начинается в одной из больших дыхательных трубок около центра грудной клетки. Размер этих опухолей легких может варьироваться от очень маленького до довольно большого.
- Крупноклеточная карцинома часто начинается вблизи периферии легкого, быстро растет и обычно бывает довольно обширной при постановке диагноза.
Мелкоклеточный рак легкого
Мелкоклеточный рак легкого встречается реже, чем немелкоклеточный рак легкого, на него приходится около 15 процентов всех случаев рака легких.Этот тип рака легких быстро растет, к моменту постановки диагноза он, вероятно, будет прогрессировать и быстро распространяется на другие части тела.
Редкий рак грудной клетки
Существует более десятка видов необычных опухолей, которые могут развиваться в грудной клетке, которые могут возникать, а могут и не возникать в легких. Некоторые из менее распространенных типов включают карциноидные опухоли (часто расположенные в крупных дыхательных путях) и злокачественную мезотелиому, которая развивается из плевры или слизистой оболочки легкого.
Мезотелиома
Мезотелиома — это рак, поражающий мезотелий, защитную мембрану, покрывающую большую часть внутренних органов тела.Этот редкий рак поражает только около 3000 человек ежегодно, обычно в части мезотелия, окружающей легкие (плевра), но иногда в перикарде, покрывающем сердце. Мезотелиома обычно возникает через десятилетия после воздействия асбеста.
Симптомы и причины
Каковы симптомы рака легких?Признаки и симптомы рака легких не всегда проявляются, пока болезнь не прогрессирует. Однако у некоторых людей симптомы появляются на ранней стадии. К ним относятся:
- Кашель без улучшения
- Охриплость
- Кровь в мокроте или мокроте, которая выделяется при кашле
- Слабость
- Свистящее дыхание
- Инфекции, которые возвращаются или не исчезнут
- Боль в груди, усиливающаяся при кашле или смехе
Расширенные симптомы рака легких включают кашель, одышку, боль в груди, усталость и / или непреднамеренную потерю веса.Признаки и симптомы, которые могут появиться, если рак распространился на другие места, включают боль в костях, головную боль, мышечную слабость и / или опущение век.
Диагностика и тесты
Как диагностировать и лечить рак легких?Обычно беспокойство о том, что у пациента может быть рак легких, начинается с аномального обнаружения при визуализирующем исследовании грудной клетки (рентген грудной клетки или компьютерной томографии) или когда болезнь развивается достаточно далеко, чтобы вызвать такие симптомы, как кашель, одышка, грудная клетка. боль, усталость и / или потеря веса.
Для диагностики требуется биопсия или удаление клеток или тканей из подозрительной массы. Биопсию можно проводить через камеру, питаемую через дыхательные трубки (так называемая бронхоскопия), или с помощью иглы, вводимой через кожу в опухоль легкого. Если эти подходы не увенчались успехом, для постановки правильного диагноза может потребоваться операция. Биопсия важна для определения того, является ли это рак, а также для определения типа рака легких.
Клинические испытанияДля некоторых пациентов участие в клинических испытаниях может быть выбором лечения.Клинические испытания проводятся, чтобы выяснить, являются ли новые методы лечения рака безопасными и эффективными, или чтобы увидеть, лучше ли они стандартного лечения. Многие из современных стандартных методов лечения рака основаны на ранее проведенных клинических испытаниях. Пациенты, принимающие участие в клиническом исследовании, могут получать стандартное лечение или быть одними из первых, кто получит новое проспективное лечение.
Пациенты, принимающие участие в клинических испытаниях, также помогают улучшить методы лечения рака в будущем. Даже когда клинические испытания не приводят к созданию новых эффективных методов лечения, они часто отвечают на важные вопросы и развивают медицинские знания.
Обследование на рак легкихСкрининг рака легких — это тестирование здорового человека с высоким риском развития рака легких, у которого нет симптомов рака легких, с целью выявления рака легких на стадии, на которой его можно лучше лечить. Было обнаружено, что скрининг на основе низкодозной КТ грудной клетки снижает количество людей, умирающих от рака легких с приемлемым риском, при проведении в высококачественных условиях. В клинике Кливленда у нас есть комплексная программа скрининга рака легких для людей с высоким риском развития рака легких (в возрасте от 55 до 77 лет, курение более 30 лет, курение в течение последних 15 лет).
Ведение и лечение
Как лечится рак легких?Вся важная информация о пациенте, включая его или ее состояние здоровья, тип опухоли и степень ее распространения, объединяется, чтобы разработать наиболее подходящую терапию для лечения рака этого человека.
Рак легких — это очень сложный вид рака. Тип и стадия клеток являются наиболее важными факторами при определении выживаемости на стадии во время постановки диагноза.Те, что диагностированы на локализованном этапе, могут быть излечимы. К сожалению, у большинства людей диагноз ставится, когда болезнь распространилась за пределы грудной клетки (далеко или далеко) или затрагивает узлы в груди (региональные). Кроме того, легкие — очень чувствительные органы, и некоторые формы лечения могут быть нелегкими. Эта комбинация объясняет, почему у рака легких один из самых низких показателей выживаемости среди всех видов рака. Общая двухлетняя выживаемость тех, у кого диагностирован рак легких, составляет 25%. К пяти годам выживаемость снижается до 15%.
Важно обсудить с врачом цели лечения рака легких. Некоторые методы лечения могут использоваться для борьбы с раком. Другие используются для улучшения качества жизни и / или уменьшения симптомов. Эти методы лечения можно использовать по отдельности или в комбинации.
Химиотерапия и таргетная терапияХимиотерапия — это использование препаратов, предназначенных для уничтожения быстрорастущих клеток, таких как раковые клетки. Химиотерапию можно вводить непосредственно в вену (внутривенно или внутривенно) или вводить через катетер, который представляет собой тонкую трубку, помещенную в большую вену и удерживаемую там до тех пор, пока в ней больше нет необходимости.Некоторые химиотерапевтические препараты принимают внутрь в форме таблеток.
Целевые агенты — это новый класс лекарств, которые предназначены для действия против определенных слабых мест в раковых клетках или окружающих поддерживающих тканях, таких как кровеносные сосуды. Эти препараты также можно принимать перорально или внутривенно. Они наиболее эффективны при раке со специфическими изменениями в генах или клеточных рецепторах.
На ранних стадиях немелкоклеточного рака химиотерапия может использоваться в сочетании с хирургическим вмешательством для повышения выживаемости.На более поздних стадиях немелкоклеточного рака и на всех стадиях мелкоклеточного рака для облегчения симптомов и продления жизни могут использоваться химиотерапия и таргетная терапия.
Химиотерапия влияет как на нормальные, так и на раковые клетки. Ваши врачи постараются максимально предотвратить побочные эффекты при правильном лечении рака. Побочные эффекты во многом зависят от конкретного типа лекарства и введенного количества. Они могут быть разными для каждого человека и носить временный характер. Общие побочные эффекты химиотерапии включают тошноту и рвоту, выпадение волос, язвы во рту и / или усталость.Ваш лечащий врач может посоветовать способы устранения побочных эффектов и облегчения симптомов, которые могут возникнуть во время и после процедур.
Лучевая терапияЛучевая терапия — это форма высокоэнергетического рентгеновского излучения, убивающего раковые клетки. Его можно использовать в качестве основного лечения или в сочетании с химиотерапией (с хирургическим вмешательством или без него). Он часто может играть важную роль у больных раком на поздних стадиях, облегчая боль, закупорку дыхательных путей, одышку или кашель.
Лучевая терапия — это «целенаправленное» лечение, то есть оно предназначено для максимального воздействия на раковые клетки при минимальном повреждении нормальных клеток. Радиация для лечения рака легких чаще всего исходит от машины (внешнее облучение). Иногда радиация может быть доставлена внутрь с помощью трубок, которые помещают радиоактивное семя непосредственно рядом с опухолью (внутреннее облучение или брахитерапия).
Побочные эффекты лучевой терапии зависят в основном от обрабатываемой части тела и лечебной дозы.Общие побочные эффекты лучевой терапии грудной клетки — это сухость, боль в горле; затруднение глотания; усталость; изменения кожи в месте обработки; и / или потеря аппетита.
Область особых инноваций в лучевой терапии — это высокотехнологичный подход, иногда называемый «радиохирургией». Для очень избранных пациентов с небольшими опухолями, для которых операция нежелательна или небезопасна, радиохирургия с использованием очень высоких доз точно сфокусированного излучения, направленного только на небольшую опухоль в легком, является эффективной альтернативой.
ХирургическийХирургия до сих пор считается «золотым стандартом» лечения рака легких на ранних стадиях. Удаление опухоли и окружающей легочной ткани дает наилучшие шансы на выздоровление пациентам с локализованным заболеванием. Хирургическое вмешательство должно выполняться специализированными торакальными хирургами, имеющими особый опыт в лечении рака легких и других злокачественных новообразований грудной клетки. Ваш хирург определит, можно ли удалить опухоль. Не все опухоли операбельны из-за их расположения вблизи жизненно важных структур или их поражения.
Для пациентов с множественными заболеваниями или плохой функцией легких операция может быть не лучшим вариантом. Это тщательно определяется нашей многопрофильной командой, в которую входят пульмонологи, медицинские онкологи и онкологи-радиологи, которые ежедневно работают вместе.
Какие виды хирургии используются для лечения рака легких?Сколько легочной ткани будет удалено и какой хирургический подход будет использоваться, зависит от того, где опухоль расположена в легком, ее размера, типа тела / веса пациента и любых предыдущих операций на груди.При необходимости резекции рассматриваются минимально инвазивные подходы. Квалифицированные торакальные хирурги могут регулярно выполнять торакальную хирургию с видеосвязью (VATS) и лобэктомию VATS, а также роботизированную хирургию. Хирургическая резекция рака легкого обычно выполняется как:
- Ограниченная резекция : операция по удалению только небольшой части легкого называется сегментарной или клиновидной резекцией.
- Лобэктомия : Удаление определенного участка легкого (три доли легкого справа и две слева) — это лобэктомия.Это наиболее распространенная операция, выполняемая при раке легких.
- Пневмонэктомия : Удаление всего легкого называется пневмонэктомией.
Восстановление после торакальной хирургии зависит от объема операции, малоинвазивного она или нет, а также от возраста и общей физической подготовки пациента. Многие пациенты возвращаются домой в течение трех-четырех дней после операции. Пациенты, перенесшие малоинвазивную операцию, обычно могут вернуться к работе через три недели после операции.
Какие еще услуги предлагаются людям с раком легких?Легочная реабилитация
Хронические заболевания и нарушения легких и дыхательных путей, а также некоторые инвазивные методы их лечения могут сказаться на здоровье и качестве жизни. В программах легочной реабилитации используется множество тактик — от обучения и физических упражнений до поощрения изменения образа жизни — чтобы помочь нашим пациентам управлять своим состоянием.
Обезболивание
Боль может быть серьезной проблемой для людей, проходящих лечение от рака.Различные методы лечения рака, а также сам рак могут вызывать боль. Эффективное обезболивание может помочь сохранить или улучшить качество жизни и снизить риск депрессии, связанной с болью.
Отказ от курения
Курение — основная причина рака легких, но бросить курить может оказаться сложной задачей для некоторых хронических курильщиков. Поскольку характер курения варьируется от человека к человеку, не существует «наилучшего» способа бросить курить. Наиболее успешные программы отказа от курения предлагают курильщикам ряд стратегий.
Профилактика
Как предотвратить рак легких?Не существует абсолютного способа предотвратить рак легких. Однако есть вещи, которые снизят ваш риск.
- Не курите. Если вы курите, бросьте. Избегайте вдыхания дыма курящих людей.
- Уменьшите воздействие химических веществ, вызывающих рак, таких как:
- Мышьяк
- Асбест
- Бериллий
- Кадмий
- Вещества, содержащие никель или хром
- Угольные продукты
- Загрязнение воздуха, например выхлопные газы дизельных двигателей
- Радон.Проверьте свой дом на радон, радиоактивный газ, не имеющий цвета и запаха.
- Соблюдайте здоровую диету.
- Регулярно делайте физические упражнения.
Перспективы / Прогноз
Каковы перспективы для людей с раком легких?Ваш лечащий врач поможет вам понять, чего ожидать после лечения рака с точки зрения последующего ухода, изменения образа жизни и принятия важных решений, связанных со здоровьем.
Если рак легкого является локализованным или региональным и было проведено лечение с целью излечения рака, будет проведено последующее обследование, чтобы убедиться, что рак не рецидивирует.Вы также будете оценены на предмет побочных эффектов, связанных с полученным лечением, и вам будет предложено лечение, чтобы помочь с любыми сопутствующими симптомами.
Наблюдение за пациентами с метастатическим раком легких и / или лечение направлено на улучшение качества жизни и продление жизни. Исследования, проводимые с течением времени, позволят определить, как рак реагирует на лечение, и отслеживать побочные эффекты терапии. Продолжительность лечения или необходимость смены терапии будет определяться этими контрольными тестами.
Карцинома легкого — легочные заболевания
Лечение НМРЛ обычно включает оценку соответствия критериям хирургического вмешательства с последующим выбором хирургического вмешательства, химиотерапии, лучевой терапии или комбинации методов в зависимости от типа и стадии опухоли.
Предоперационная функция легких Оценивается. Операция проводится только в том случае, если у пациентов с НМРЛ будет достаточный легочный резерв после резекции доли или легкого. Пациенты с предоперационным объемом форсированного выдоха за 1 секунду (ОФВ1)> 2 л, как правило, переносят пневмонэктомию.Пациенты с ОФВ1 2 л должны пройти количественное сканирование перфузии радионуклидов ксенона, чтобы определить долю функции, которую они могут ожидать потерять в результате резекции. Послеоперационный ОФВ1 можно предсказать, умножив процент перфузии нерезецированного легкого на предоперационный ОФВ1. Прогнозируемый ОФВ1> 800 мл или> 40% от прогнозируемого нормального ОФВ 1 предполагает адекватную послеоперационную функцию легких, хотя исследования операций по уменьшению объема легких у пациентов с ХОБЛ (хроническая обструктивная болезнь легких) показывают, что пациенты с ОФВ1 800 мл могут переносить резекция, если рак локализован в плохо функциональных, буллезных (как правило, апикальных) областях легких.
Адъювантная химиотерапия после операции в настоящее время является стандартной практикой для пациентов со стадией II или стадии III, а также, возможно, для пациентов с болезнью стадии IB и опухолями> 4 см. Клинические испытания показали увеличение 5-летней выживаемости при использовании адъювантной химиотерапии. Однако решение об использовании адъювантной химиотерапии зависит от сопутствующих заболеваний пациента и оценки риска. Обычно используемый режим химиотерапии представляет собой дуплет на основе цисплатина (комбинация цисплатина и другого химиотерапевтического препарата, такого как винорелбин, доцетаксел, паклитаксел).Неоадъювантная (предоперационная) химиотерапия при ранней стадии НМРЛ также широко используется и состоит из 4 циклов дуплета цисплатина. У пациентов, которые не могут получать цисплатин, можно заменить карбоплатин. В нескольких исследованиях изучается неоадъювантное лечение иммунотерапевтическими препаратами.
Стадия III болезни лечится химиотерапией, лучевой терапией, хирургическим вмешательством или комбинацией методов лечения; Последовательность и выбор лечения зависят от локализации болезни пациента и сопутствующих заболеваний.В целом, одновременная химиотерапия и лучевая терапия считаются стандартным лечением неоперабельной клинически стадийной болезни IIIA, но выживаемость остается низкой (средняя выживаемость от 10 до 14 месяцев). Пациентам со стадией IIIB болезни с поражением узлов контралатерального средостения или надключичным узловым поражением предлагается либо лучевая терапия, либо химиотерапия, либо и то, и другое. Пациенты с местнораспространенными опухолями, поражающими сердце, магистральные сосуды, средостение или позвоночник, обычно получают лучевую терапию.У некоторых пациентов (например, с опухолями T4 N0 M0) может быть осуществима хирургическая резекция с применением неоадъювантной или адъювантной комбинированной химиотерапии и лучевой терапии. 5-летняя выживаемость пациентов с пролеченным заболеванием IIIB стадии составляет 5%.
Целями болезни IV стадии являются продление выживаемости и смягчение симптомов. Химиотерапия, таргетные препараты и лучевая терапия могут использоваться для уменьшения опухолевой нагрузки, облегчения симптомов и улучшения качества жизни. Однако, если мутации, поддающейся лечению целевым лекарством, не выявлено, средняя выживаемость составляет всего 9 месяцев, а 25% пациентов выживают 1 год.Могут потребоваться хирургические паллиативные процедуры, которые могут включать плевроцентез и плевродез рецидивирующих излияний, установку постоянных плевральных дренажных катетеров, бронхоскопическую фульгурацию опухолей, затрагивающих трахею и главные бронхи, установку стентов для предотвращения окклюзии дыхательных путей и, в некоторых случаях, стабилизацию позвоночника. при угрозе сдавления спинного мозга.
Рак легкого — StatPearls — Книжная полка NCBI
Непрерывное обучение
Рак легкого или бронхогенная карцинома относится к опухолям, возникающим в паренхиме легких или в бронхах.Это одна из основных причин смерти от рака в Соединенных Штатах. С 1987 года от рака легких умирает больше женщин, чем от рака груди. По оценкам, ежегодно в Соединенных Штатах регистрируется 225 000 новых случаев рака легких и примерно 160 000 умирают от рака легких. Интересно отметить, что в начале 20 века рак легких был относительно редким заболеванием. Его резкий рост в последующие десятилетия в основном объясняется увеличением курения как среди мужчин, так и среди женщин.На этом занятии рассматриваются причины, патофизиология и проявления рака легких, а также подчеркивается роль межпрофессиональной группы в его ведении.
Цели:
Опишите патофизиологию рака легких.
Изучите причины рака легких.
Обобщите различные типы рака легких.
Подчеркните важность улучшения координации помощи между членами межпрофессиональной команды для улучшения результатов для пациентов, страдающих раком легких.
Введение
Рак легкого или бронхогенная карцинома относится к опухолям, возникающим в паренхиме легкого или в бронхах. Это одна из основных причин смерти от рака в Соединенных Штатах. С 1987 года от рака легких умирает больше женщин, чем от рака груди. По оценкам, ежегодно в Соединенных Штатах регистрируется 225 000 новых случаев рака легких и примерно 160 000 умирают от рака легких.Интересно отметить, что в начале 20 века рак легких был относительно редким заболеванием. Его резкий рост в последующие десятилетия в основном объясняется ростом курения как среди мужчин, так и среди женщин [1] [2].
Этиология
Курение — наиболее частая причина рака легких. По оценкам, 90% случаев рака легких связаны с курением. Риск наиболее высок у курящих мужчин. Риск еще больше усугубляется воздействием других канцерогенов, таких как асбест.Нет никакой корреляции между раком легких и количеством выкуриваемых пачек в год из-за сложного взаимодействия между курением и экологическими и генетическими факторами. Риск рака легких из-за пассивного курения увеличивается на 20-30%. Другие факторы включают облучение для лечения не рака легких, особенно неходжкинской лимфомы и рака груди. Воздействие металлов, таких как хром, никель и мышьяк, и полициклических ароматических углеводородов также связано с раком легких. Заболевания легких, такие как идиопатический фиброз легких, повышают риск рака легких независимо от курения [3].
Эпидемиология
Рак легкого — это наиболее часто диагностируемый вид рака во всем мире, на который приходится 12,4% всех диагностируемых онкологических заболеваний. Он также является причиной большинства смертей, связанных с раком, — 17,6%. Исторически сложилось так, что эпидемия рака легких поражает только развитые страны. Последние данные показывают, что заболеваемость раком легких резко возрастает: почти половина новых случаев, 49,9%, диагностируется в слаборазвитых странах. В Соединенных Штатах смертность мужчин выше, чем у женщин.В целом, нет никакой разницы между чернокожими и белыми, но смертность с поправкой на возраст у чернокожих мужчин выше, чем у их белых сверстников. Такого различия между черными и белыми женщинами не существует [4].
Патофизиология
Патофизиология рака легких очень сложна и не до конца изучена. Предполагается, что многократное воздействие канцерогенов, в частности сигаретного дыма, приводит к дисплазии эпителия легких. Если воздействие продолжается, это приводит к генетическим мутациям и влияет на синтез белка.Это, в свою очередь, нарушает клеточный цикл и способствует канцерогенезу. Наиболее частыми генетическими мутациями, ответственными за развитие рака легких, являются MYC , BCL2 и p53 для мелкоклеточного рака легкого (SCLC) и EGFR , KRAS , и p16 для немелкоклеточного рака. клеточный рак легкого (НМРЛ) [5] [6] [7].
Гистопатология
Широкие подразделения SCLC и NSCLC представляют более 95% всех случаев рака легких.
Мелкоклеточный рак легкого
Гистологически SCLC характеризуется небольшими клетками со скудной цитоплазмой и без отчетливых ядрышек.ВОЗ (Всемирная организация здравоохранения) классифицирует SCLC на три подтипа клеток: клетки овса, промежуточные клетки и комбинированные клетки (SCLC с компонентом NSCLC, плоскоклеточный или аденокарцинома).
МРЛ почти обычно возникает при курении. Он имеет более высокое время удвоения и рано дает метастазы; поэтому при постановке диагноза это всегда считается системным заболеванием. Центральная нервная система, печень и кости являются наиболее частыми участками. Некоторые опухолевые маркеры помогают дифференцировать SCLC от NSCLC. Наиболее часто тестируемыми опухолевыми маркерами являются фактор транскрипции щитовидной железы-1, CD56, синаптофизин и хромогранин.Характерно, что НМРЛ связан с паранеопластическим синдромом, который может быть характерным признаком заболевания
Немелкоклеточный рак легкого
Пять типов NSCLC
Плоскоклеточный рак характеризуется наличием межклеточных мостиков и ороговением. Эти НМРЛ связаны с курением и встречаются преимущественно у мужчин. Плоскоклеточный рак может проявляться как опухоль Панкоста и гиперкальциемия.Опухоль Панкоста — это опухоль в верхней борозде легкого. Головной мозг является наиболее частым местом рецидивов послеоперационных опухолей Панкоста.
Аденокарцинома является наиболее распространенным гистологическим подтипом НМРЛ. Это также наиболее распространенный вид рака у женщин и некурящих. Классические гистохимические маркеры включают напсин А, цитокератин-7 и фактор транскрипции щитовидной железы-1. Аденокарцинома легкого подразделяется на ацинарный, папиллярный и смешанный подтипы.
Аденосквамозная карцинома включает 0.От 4% до 4% диагностированных НМРЛ. Он определяется как содержащий более 10% смешанных железистых и плоскоклеточных компонентов. Прогноз хуже, чем при плоскоклеточной карциноме или аденокарциноме. Для этих видов рака рекомендуется молекулярное тестирование.
- Крупноклеточная карцинома лишена дифференцировки мелких клеток и железистых или плоскоклеточных клеток [8].
Карциноидные опухоли включают два подтипа: типичные и атипичные. Типичный карциноид имеет относительно лучший прогноз и лишь изредка связан с карциноидным синдромом.
- Помимо этого, существуют неофициальные данные о редких и необычных формах немелкоклеточного рака легкого, которые включают, помимо прочего, гигантоклеточную карциному легкого и саркоматоидную карциному легкого [9] [10].
Токсикокинетика
Множественные соединения считаются причиной рака легких. На самом деле, установить причинно-следственную связь сложно из-за набора других мешающих факторов, таких как разница в продолжительности воздействия, статус курения.
Среди химических веществ, которые считаются ответственными, асбест — единственный, у которого есть четкая причинно-следственная связь с развитием рака легких.
Асбест и рак легких
Риск зависит от времени воздействия и типа асбеста. Волокна амфибола создают гораздо более высокий риск рака легких, чем волокна хризотила. Риск значительно увеличивается при одновременном курении. У некурящих, подвергающихся воздействию асбеста, риск рака легких возрастает в шесть раз; тогда как у курильщиков этот риск возрастает в 16 раз, если выкуривается минимум 20 сигарет в день, и в девять раз больше, если выкуриваете менее 20 сигарет в день.Другие соединения, которые могут увеличить риск рака легких, включают радон, никель, кадмий, хром, кремнезем и мышьяк.
История и физические данные
Специфических признаков и симптомов рака легких не существует. У большинства пациентов на момент обращения за ней болезнь уже была запущена. Симптомы рака легких возникают из-за местных эффектов опухоли, таких как кашель из-за сдавления бронхов опухолью, из-за отдаленных метастазов, симптомов, подобных инсульту, вторичных по отношению к метастазам в мозг, паранеопластическому синдрому и камням в почках из-за стойкой гиперкальциемии [11] .В частности:
Кашель, одышка и кровохарканье являются наиболее частыми симптомами.
Кашель — наиболее частый симптом, на его долю приходится от 50% до 75% случаев. Это чувствительно, но не специфично. Плоскоклеточный и мелкоклеточный рак обычно вызывают кашель на ранней стадии из-за поражения центральных дыхательных путей.
Одышка или одышка представляют собой рак легких в 25-40% случаев.
Кровохарканье — важный симптом у любого, кто курил в анамнезе.Хотя бронхит является наиболее частой причиной кровохарканья, от 20% до 50% пациентов с раком легких имеют кровохарканье.
- В редких случаях пациенты жалуются на боль в плече, синдром Хорнера и атрофию мышц рук. Эта совокупность симптомов называется синдромом Панкоста. Это связано с раком легких, возникающим в верхней борозде [12].
Evaluation
Рак легких является основной причиной смерти как мужчин, так и женщин. На НМРЛ приходится 85% диагностированных случаев рака легких в США.Общая цель — своевременная диагностика и точное определение стадии. Согласно рекомендациям Американского колледжа грудных врачей (ACCP), первичная оценка у пациентов с переносимыми симптомами и без осложнений должна быть завершена в течение 6 недель. Только 26% и 8% случаев рака диагностируются на стадиях I и II, тогда как 28% и 38% диагностируются на стадиях III и IV соответственно. Таким образом, лечебная хирургия — это вариант для меньшинства пациентов.
Оценку рака легкого можно разделить на 2 части:
Радиологическое стадирование
Инвазивное стадирование
Цели первоначальной оценки
Клиническая протяженность и стадия заболевания
Оптимальное целевое место и модальность 1-й биопсии ткани
Специфические гистологические подтипы
Наличие сопутствующих заболеваний, пара-неопластические синдромы
3000 9114
ценности и предпочтения относительно терапии
Радиологическая установка
Каждый пациент с подозрением на рак легких должен пройти следующие обследования:
КТ грудной клетки с контрастным усилением с расширением на верхнюю часть живота до уровня надпочечников
Визуализация с помощью ПЭТ или ПЭТ-КТ, направленных на участки потенциального метастаза при наличии симптомов или очаговых изменений или когда КТ грудной клетки показывает признаки запущенного заболевания
КТ
Внутривенное (в / в) контрастное усиление предпочтительно, так как оно может отличить медиастинальную инвазию первичной опухоли или метастатических лимфатических узлов от сосудистых структур.
Основным преимуществом КТ является то, что она обеспечивает точное анатомическое определение опухоли в грудной клетке, что помогает клиницистам выбрать оптимальное место для биопсии.
КТ также может идентифицировать следующее:
Ателектаз, связанный с опухолью
Постобструктивный пневмонит
Внутри- или внегрудное метастатическое заболевание
Основная цель
Пациенты с объемной опухолью, охватывающей / вторгающейся в структуры средостения, так что удаленные лимфатические узлы невозможно отличить от первичной опухоли.
Инвазия средостения подразумевается, поэтому нет необходимости в заборе образцов из LN. Достаточно тканевой диагностики.
Пациенты с дискретным увеличением лимфатических узлов более чем на 1 сантиметр таким образом, что изолированный лимфатический узел можно отличить от первичной опухоли
Взятие пробы лимфатических узлов требуется для патологического подтверждения перед лечебной терапией.
Пациенты с центральной опухолью и повышенным риском узловой болезни, несмотря на узлы нормального размера, например высокий риск заболевания N2 / 3.
Взятие пробы лимфатических узлов необходимо даже при отрицательном результате КТ / ПЭТ из-за высокого риска заболевания N2 / N3.
Пациенты с низким риском поражения N2 / 3 или отдаленными метастазами, такими как периферические опухоли T1.
Инвазивное тестирование обычно не проводится, за исключением случаев, когда подозрение на болезнь N1 является высоким или пациент не является кандидатом на операцию, но собирается пройти стереотаксическую лучевую терапию тела (SBRT).
- EGFR (рецептор эпидермального фактора роста) — мутация, ингибируемая ингибиторами тирозинкиназы эрлотинибом, гефитинибом и афатинибом [17].
ALK (киназа анапластической лимфомы) включает специфические ингибиторы кризотиниб, церитиниб и алектиниб.Структурно подобная мутация — ROS-1. FDA недавно одобрило кризотиниб для лечения рака, экспрессирующего мутацию ROS-1.
Нет первичной опухоли
T Карцинома in situ
T1mi: минимально инвазивная опухоль
T (стенка трахеи или бронха)
T1a: менее 1 см
T1b: более 1 см, но менее 2 см
T1C: более 2 см, но менее 3 см
T2: более 3 см, но менее 5 см
T2a: более 3 см, но менее 4 см
T2b: более 4 см, но менее 5 см
Также считается T2 опухоль, если поражает главный бронх, но не киль, висцеральную плевру или вызывает ателектаз ворот
T3: более 5 см, но менее 7 см)
901 13T3 Satell: отдельные опухолевые узелки в одной доле
Также считается опухолью T3, если поражены перикард, диафрагмальный нерв, стенка грудной клетки или отдельная опухоль узелки в той же доле
Американское торакальное общество (ATS-Map)
Американский объединенный комитет по раку (AJCC). Это была адаптация карты Наруке.
Надключичные узлы, станция 1
Верхние средостенные узлы, станции 2–4
Узлы аорты, станция 3
лимфатические узлы средостения, станция 4
Узлы 4R проходят от пересечения каудального края безымянной (левой брахиоцефальной) вены с трахеей до нижней границы непарной вены.Узлы 4R простираются от правого к левому боковому краю трахеи.
Узлы 4L простираются от верхнего края дуги аорты до верхнего края левой главной легочной артерии
N2a1: Единственная станция N2 узлов без вовлечения N1 (пропуск метастазирования)
Узлы N2 с вовлечением N1
N2b: Множественное поражение станций N2
M0: нет отдаленных метастазов
M1a: злокачественный плевральный / перикардиальный выпот или узелки
M1b: одиночный экстрагрудной метастаз
-M2: множественные экстрагрудные метастазы Метастазирование в опухолевый узел Стадия рака легкого
Скрытый рак: TX N0 M0
Первичный рак не обнаружен.Нет лимфатических узлов или отдаленных метастазов.
Этап 0
I этап
IA1
T1mi N 0 M 0
T1a N 0 M 0
IA2
IA3
IB
II этап
IIA
IIB
T1a / T1b / T1c N 1 M 0
T2a / T2b N 1 M 0
T3 N 0 M 0
III этап
IIIA
T1a / T2b / T2c N 2 M 0
T2a / T2b N2 M 0
T3 N 1 M 0
T4 N 0 / N 0 / N 1 IIIB
T1a / T1b / T1c N 3 M 0
T2a / T2b N 3 M0
T3 N 2 M 0
T4 N 2 M 0
9114 II
IVA
IV B
Стадия для всех видов мелкоклеточного рака легкого
Определение стадии SCLC может быть выполнено с использованием системы TNM, но поскольку SCLC считается системным заболеванием, с 1950-х годов успешно используется гораздо более простая классификация.Появляется все больше свидетельств того, что рейтинг TNM может быть лучше для определения SCLC, но пока существует консенсус в отношении этого подхода.
SCLC классифицируется как малые клетки LS-SCLC и ES-SCLC на основе классификации группы исследования легких ветеранов (VALSG).
LS-SCLC ограничен ипсилатеральным гемитораксом, и локальные лимфатические узлы, как средостенные, так и подкожные и надключичные узлы могут быть включены в один переносимый порт лучевой терапии (соответствующий стадиям TNM с I по IIIB).
- ES-SCLC имеет опухоль за пределами ограниченного заболевания, включая отдаленные метастазы, злокачественные перикардиальные или плевральные выпоты, а также поражение контралатеральных надключичных и контралатеральных корней [7].
Жемчуг и другие предметы
Паллиативная помощь при раке легких
Все варианты лечения, хирургические вмешательства, химиотерапия и облучение играют важную роль в облегчении боли и других симптомов у пациентов с неизлечимым раком легких.
Хирургия приводит к лучшим результатам у пациентов с ожидаемой выживаемостью не менее трех месяцев и хорошим статусом работоспособности.Хирургические процедуры для паллиативной терапии включают процедуры обхода опухоли, частичную резекцию опухоли и удаление метастазов. Хирургическое вмешательство может быть полезным у пациентов с раком легких, если имеется обструкция дыхательных путей, кровохарканье, экссудат плевры или перикарда или метастазы в мозг или кости. Почти у 30% пациентов с раком легких наблюдается окклюзия центральных дыхательных путей, и бронхоскопическая лазерная деструкция с последующей установкой стента обеспечивает немедленное облегчение у таких пациентов.
Химиотерапия помогает облегчить симптомы боли и кашля и может продлить жизнь.
Паллиативное облучение обеспечивает облегчение симптомов у 41–95% пациентов с раком легкого. Почти 60% пациентов с раком легких, независимо от типа и стадии, получают лучевую терапию во время болезни. Радиация играет решающую роль в облегчении симптомов боли из-за метастазов, особенно метастазов в мозг и кости. Эндоскопическое лечение, такое как брахитерапия, помогает контролировать симптомы, вызванные сужением дыхательных путей [23] [24] [25].
Улучшение результатов команды здравоохранения
Несмотря на все достижения, результаты лечения рака легких остаются плачевными.Основная причина в том, что у большинства пациентов диагностируется запущенная стадия заболевания. Чтобы улучшить результаты, межпрофессиональный командный подход с тесным общением между участниками может, возможно, привести к более ранней диагностике и лечению.
Большинство пациентов с раком легких впервые осматриваются лечащим врачом, практикующей медсестрой или терапевтом. Эти врачи должны иметь высокое подозрение на рак легких у курильщиков и других лиц, подвергающихся профессиональному облучению, и заказывать соответствующие визуализационные тесты как можно скорее.Направление к торакальному хирургу должно происходить своевременно.
Окончательный диагноз и лечение рака легких проводится торакальным хирургом в сотрудничестве с радиологом и патологом.
После операции пациенты обычно находятся под наблюдением медсестер на предмет оксигенации, вентиляции и болевого синдрома. Поскольку многие из этих пациентов являются курильщиками, у них также есть другие сопутствующие заболевания, такие как болезни сердца и заболевания периферических сосудов, которые часто проявляются симптомами в послеоперационном периоде.Таким образом, медсестры должны проявлять особую бдительность в отношении физических отклонений и общаться с хирургом.
После операции пациенты нуждаются в длительной реабилитации. Некоторым может потребоваться химиотерапия и лучевая терапия, поэтому медсестра-онколог должна обучать пациентов процедурам и протоколам. Фармацевт должен рассказать пациенту о химиотерапевтических препаратах, их преимуществах и побочных эффектах. Сертифицированные онкологические фармацевты могут проконсультироваться с онкологом о схемах химиотерапии и альтернативах в зависимости от реакции пациента.
Рак легких неизлечим, и все врачи должны убедить пациентов бросить курить; скрининг может быть полезным у отобранных пациентов.
Вследствие высокой заболеваемости и смертности во всем мире проявился интерес к разработке программы скрининга на рак легких. Знаковое исследование, Национальное исследование легких, показало общее снижение смертности на 6,7%. В настоящее время скрининг на рак легких предлагается мужчинам и женщинам в возрасте 55 лет и старше, которые курили 30 пачек лет или более или бросили курить менее 15 лет назад.Это делается каждый год до достижения минимального возраста 74 лет. [26] [27]
При скрининге рака легких используется спиральная компьютерная томография грудной клетки с низкой дозой, которая занимает менее 25 секунд. Основным недостатком скрининга является обнаружение доброкачественных образований, что приводит к относительно большому количеству ненужных биопсий, операций или продолжению радиологического наблюдения [3]. Ключевым моментом для межпрофессиональной команды является общение и определение наилучшего курса действий. Очень многие пациенты страдают раком легких на поздней стадии, и медсестра / медбрат и бригада хосписа должны принимать участие в их лечении.
Рисунок
КТ-изображение карциномы легкого. Предоставлено Сунил Мунакоми, доктор медицины
Ссылки
- 1.
- Миллер К.Д., Сигел Р.Л., Лин С.К., Мариотто А.Б., Крамер Дж.Л., Роуленд Дж.Х., Штейн К.Д., Альтери Р., Джемал А. Статистика лечения рака и выживаемости, 2016 г. CA Cancer J Clin. 2016 июль; 66 (4): 271-89. [PubMed: 27253694]
- 2.
- Kocher F, Hilbe W, Seeber A, Pircher A, Schmid T., Greil R, Auberger J, Nevinny-Stickel M, Sterlacci W, Tzankov A, Jamnig H, Kohler K, Zabernigg A, Frötscher J, Oberaigner W, Fiegl M.Продольный анализ 2293 пациентов с НМРЛ: комплексное исследование из реестра TYROL. Рак легких. 2015 Февраль; 87 (2): 193-200. [PubMed: 25564398]
- 3.
- Burns DM. Первичная профилактика, курение и отказ от курения: последствия для будущих тенденций в профилактике рака легких. Рак. 2000 декабрь 01; 89 (11 доп.): 2506-9. [PubMed: 11147637]
- 4.
- Альберг А.Дж., Самет Дж. М.. Эпидемиология рака легких. Грудь. 2003 Янв; 123 (1 доп.): 21С-49С. [PubMed: 12527563]
- 5.
- Cagle PT, Allen TC, Olsen RJ. Биомаркеры рака легких: текущее состояние и будущие разработки. Arch Pathol Lab Med. 2013 сентябрь; 137 (9): 1191-8. [PubMed: 239]
- 6.
- Lindeman NI, Cagle PT, Beasley MB, Chitale DA, Dacic S, Giaccone G, Jenkins RB, Kwiatkowski DJ, Saldivar JS, Squire J, Thunnissen E, Ladanyi M, College of American Международная ассоциация патологов по изучению рака легких и Ассоциация молекулярной патологии Рекомендации по молекулярному тестированию пациентов с раком легких на ингибиторы тирозинкиназы EGFR и ALK: рекомендации Коллегии американских патологов, Международной ассоциации по изучению рака легких и Ассоциации для молекулярной патологии.J Mol Diagn. 2013 июл; 15 (4): 415-53. [PubMed: 23562183]
- 7.
- Lindeman NI, Cagle PT, Aisner DL, Arcila ME, Beasley MB, Bernicker EH, Colasacco C, Dacic S, Hirsch FR, Kerr K, Kwiatkowski DJ, Ladanyi M, Nowak JA, Sholl L, Temple-Smolkin R, Solomon B, Souter LH, Thunnissen E, Tsao MS, Ventura CB, Wynes MW, Yatabe Y. Обновленное руководство по молекулярному тестированию для отбора пациентов с раком легких для лечения целевыми ингибиторами тирозинкиназы: руководство от Колледж американских патологов, Международная ассоциация по изучению рака легких и Ассоциация молекулярной патологии.J Mol Diagn. Март 2018; 20 (2): 129-159. [PubMed: 29398453]
- 8.
- Радждев К., Сиддики А.Х., Ибрагим У., Патибандла П., Хан Т., Эль-Сайег Д. Необычно агрессивная крупноклеточная карцинома легкого: не диагностирована до вскрытия. Cureus. 2018 19 февраля; 10 (2): e2202. [Бесплатная статья PMC: PMC58] [PubMed: 29682432]
- 9.
- Habib S, Leifer LE, Azam M, Siddiqui AH, Rajdev K, Chalhoub M. Гигантоклеточная карцинома легкого, успешно вылеченная хирургической резекцией и адъювантным винорелбином и цисплатин.Respir Med Case Rep.2018; 25: 300-302. [Бесплатная статья PMC: PMC6199182] [PubMed: 30370215]
- 10.
- Радждев К., Сиддики А.Х., Ибрагим У., Агарвал С., Динг Дж., Чалхуб М. Саркоматоидная карцинома легкого, проявляющаяся как локализованный бронхоэктаз. Обзор литературы. Respir Med Case Rep.2018; 24: 143-146. [Бесплатная статья PMC: PMC6010667] [PubMed: 29984148]
- 11.
- Chute CG, Greenberg ER, Baron J, Korson R, Baker J, Yates J. Представление состояний 1539 популяционных пациентов с раком легких по типам клеток и этап в Нью-Гэмпшире и Вермонте.Рак. 1985 октября 15; 56 (8): 2107-11. [PubMed: 2992757]
- 12.
- Hyde L, Hyde CI. Клинические проявления рака легких. Грудь. 1974 Март; 65 (3): 299-306. [PubMed: 4813837]
- 13.
- Фреше Б., Казаков Дж., Тиффо В., Ферраро П., Либерман М. Диагностическая точность методов определения стадии средостенного лимфатического узла в предоперационной оценке пациентов с немелкоклеточным раком легкого. J Bronchology Interv Pulmonol. 2018 Янв; 25 (1): 17-24. [PubMed: 29261576]
- 14.
- Labarca G, Caviedes I, Folch E, Majid A, Fernández-Bussy S. [Эндобронхиальная трансбронхиальная пункционная аспирация под контролем УЗИ]. Rev Med Chil. 2017 сентябрь; 145 (9): 1165-1171. [PubMed: 29424404]
- 15.
- Heineman DJ, Beck N, Wouters MW, van Brakel TJ, Daniels JM, Schreurs WH, Dickhoff C. Голландский национальный клинический аудит рака легких: инструмент для улучшения клинической практики? Анализ непредвиденного вовлечения ипсилатеральных лимфатических узлов средостения в Голландском аудите хирургии легких (DLSA).Eur J Surg Oncol. 2018 июн; 44 (6): 830-834. [PubMed: 29396329]
- 16.
- Mulvenna P, Nankivell M, Barton R, Faivre-Finn C, Wilson P, McColl E, Moore B, Brisbane I, Ardron D, Holt T, Morgan S, Lee C., Waite К., Бейман Н., Пью С., Сидс Б., Стивенс Р., Пармар М.К., Лэнгли RE. Дексаметазон и поддерживающая терапия с лучевой терапией всего мозга или без нее при лечении пациентов с немелкоклеточным раком легкого с метастазами в головной мозг, неподходящими для резекции или стереотаксической лучевой терапии (QUARTZ): результаты 3 фазы рандомизированного исследования не меньшей эффективности.Ланцет. 2016 22 октября; 388 (10055): 2004-2014. [Бесплатная статья PMC: PMC5082599] [PubMed: 27604504]
- 17.
- Créquit P, Chaimani A, Yavchitz A, Attiche N, Cadranel J, Trinquart L, Ravaud P. Сравнительная эффективность и безопасность препаратов второй линии для продвинутых немелкоклеточный рак легкого с диким типом или неизвестным статусом рецептора эпидермального фактора роста: систематический обзор и сетевой метаанализ. BMC Med. 2017 30 октября; 15 (1): 193. [Бесплатная статья PMC: PMC5662096] [PubMed: 2
55]- 18.
- Рамос-Эскивель А., ван дер Лаат А., Рохас-Виготт Р., Хуарес М., Корралес-Родригес Л. Иммунотерапия анти-PD-1 / анти-PD-L1 по сравнению с доцетакселом при ранее пролеченном распространенном немелкоклеточном раке легкого: систематический обзор и метаанализ рандомизированных клинических исследований. ESMO Open. 2017; 2 (3): e000236. [Бесплатная статья PMC: PMC5699523] [PubMed: 2
91]
- 19.
- Rusch VW, Asamura H, Watanabe H, Giroux DJ, Rami-Porta R, Goldstraw P., члены организационного комитета IASLC. Проект определения стадии рака легких IASLC: предложение по новой международной карте лимфатических узлов в предстоящем седьмом издании классификации TNM для рака легких.J Thorac Oncol. 2009 Май; 4 (5): 568-77. [PubMed: 19357537]
- 20.
- Эберхардт В.Е., Де Рюйшер Д., Ведер В., Ле Пешу К., Де Лейн П., Хоффманн Х., Вестил В., Стахель Р., Фелип Э., Петерс С., члены группы. 2-я Консенсусная конференция ESMO по раку легкого: местно-распространенный немелкоклеточный рак легкого III стадии. Энн Онкол. 2015 августа; 26 (8): 1573-88. [PubMed: 25897013]
- 21.
- Лизама С., Славова-Азманова Н.С., Филлипс М., Тревенен М.Л., Ли И.В., Джонсон К.Э. Внедрение эндобронхиального ультразвукового контроля (EBUS) для определения стадии и диагностики рака легкого: анализ затрат.Med Sci Monit. 2018 29 января; 24: 582-589. [Бесплатная статья PMC: PMC5800486] [PubMed: 29377878]
- 22.
- Bugalho A, de Santis M, Slubowski A, Rozman A, Eberhardt R. Трансэзофагеальная эндобронхиальная пункционная игла под контролем УЗИ (EUS-B-NA) : Дорожная карта для грудного врача. Пульмонология. 2017 Dec 11; [PubMed: 29242047]
- 23.
- Стивенс Р., Макбет Ф., Той Е., Коулз Б., Лестер Дж. Ф. Режимы паллиативной лучевой терапии для пациентов с грудными симптомами немелкоклеточного рака легкого.Кокрановская база данных Syst Rev.2015, 14 января; 1: CD002143. [Бесплатная статья PMC: PMC7017846] [PubMed: 25586198]
- 24.
- Ян Г.М., Тео И., Нео С.Х., Тан Д., Чунг Й.Б. Пилотное рандомизированное исследование фазы II вмешательства для улучшения качества жизни пациентов (EQUIP) для пациентов с распространенным раком легких. Am J Hosp Palliat Care. 2018 август; 35 (8): 1050-1056. [PubMed: 29409327]
- 25.
- Визентин А., Мантовани М.Ф., Калинке Л.П., Боллер С., Саркиз Л.М. Паллиативная терапия у взрослых с онкологическими заболеваниями: перекрестное исследование.Rev Bras Enferm. 2018 март-апрель; 71 (2): 252-258. [PubMed: 29412280]
- 26.
- Soneji S, Yang J, Tanner NT, Silvestri GA. Возникновение дискуссии о скрининге рака легких между пациентами и поставщиками медицинских услуг в США, 2017. J Cancer Educ. 2020 август; 35 (4): 678-681. [PubMed: 30852789]
- 27.
- Элиа С., Лопрете С., Де Стефано А., Хардавелла Г. Окупается ли агрессивное лечение одиночных легочных узелков? Дыши (Шефф). 2019 Март; 15 (1): 15-23. [Бесплатная статья PMC: PMC6395991] [PubMed: 30838056]
- Аденокарциномы являются наиболее распространенным типом НМРЛ в США и составляют до 40% случаев рака легких. Хотя аденокарциномы связаны с курением, как и другие виды рака легких, этот тип также наблюдается у некурящих, особенно у женщин, у которых развивается рак легких. Большинство аденокарцином возникает во внешних или периферических областях легких.Они также имеют тенденцию распространяться на лимфатические узлы и за их пределы. Аденокарцинома in situ (ранее называемая бронхиолоальвеолярной карциномой) — это подтип аденокарциномы, который часто развивается в нескольких местах в легких и распространяется вдоль уже существующих альвеолярных стенок. На рентгеновском снимке грудной клетки это также может выглядеть как пневмония. Это становится все более частым и чаще встречается у женщин. У людей с этим типом рака легких прогноз лучше, чем у людей с другими типами рака легких.
- Плоскоклеточные карциномы ранее встречались чаще, чем аденокарциномы; сегодня на них приходится от 25% до 30% всех случаев рака легких.Плоскоклеточный рак чаще всего возникает в центральной области грудной клетки в бронхах. Этот тип рака легких чаще всего остается в легких, распространяется на лимфатические узлы и становится довольно большим, образуя полость.
- Крупноклеточные карциномы , иногда называемые недифференцированными карциномами, являются наименее распространенным типом НМРЛ, составляя 10-15% всех случаев рака легких. Этот тип рака имеет высокую тенденцию распространяться на лимфатические узлы и удаленные участки.
- Бронхиальные карциноиды составляют до 5% случаев рака легких.Эти опухоли обычно имеют небольшой размер (3-4 см или меньше) на момент диагностики и чаще всего возникают у лиц моложе 40 лет. Карциноидные опухоли, не связанные с курением, могут метастазировать, и небольшая часть этих опухолей выделяет гормоноподобные вещества. Карциноиды обычно растут и распространяются медленнее, чем бронхогенный рак, и многие из них обнаруживаются достаточно рано, чтобы их можно было удалить хирургическим путем.
- Рак поддерживающей легочной ткани, такой как гладкие мышцы, кровеносные сосуды или клетки, участвующие в иммунном ответе, в легких встречаются редко.
- Мелкоклеточная карцинома (рак овса)
- Комбинированная мелкоклеточная карцинома
- Мелкоклеточный рак легкого быстро растет.
- Мелкоклеточный рак легкого быстро распространяется.
- Мелкоклеточный рак легкого хорошо поддается химиотерапии (с использованием лекарств для уничтожения раковых клеток) и лучевой терапии (с использованием высоких доз рентгеновских лучей или других высокоэнергетических лучей для уничтожения раковых клеток).
- Мелкоклеточный рак легкого часто ассоциируется с отдельными паранеопластическими синдромами (совокупность симптомов, возникающих в результате воздействия веществ, вырабатываемых опухолью).
- Преобладающей причиной как мелкоклеточного, так и немелкоклеточного рака легкого является курение табака. Однако мелкоклеточный рак легкого более тесно связан с курением, чем немелкоклеточный рак легкого.
- Даже пассивный табачный дым является фактором риска рака легких. У тех, кто живет с курильщиком, риск развития немелкоклеточного рака легкого увеличивается примерно на 30%, а риск мелкоклеточного рака легкого увеличивается на 60% по сравнению с людьми, которые не подвергаются воздействию вторичного табачного дыма.
- Все типы рака легких чаще встречаются у людей, добывающих уран, но чаще всего встречается мелкоклеточный рак легких. Распространенность еще больше увеличивается среди курящих уранодобывающих компаний.
- Сообщается, что воздействие радона (инертного газа, образующегося при распаде урана) вызывает мелкоклеточный рак легких.
- Воздействие асбеста значительно увеличивает риск рака легких. Сочетание воздействия асбеста и курения сигарет еще больше увеличивает риск.
- Симптомы местного роста опухоли включают следующее:
- Симптомы распространения рака на близлежащие области включают следующее:
- Хриплый голос, возникающий в результате сжатия нерва, который снабжает голосовые связки
- Одышка, возникающая в результате сжатия нерва, который питает мышцы диафрагмы или легких, наполненных жидкостью и стридором (звук, производимый турбулентным потоком воздуха через суженную часть дыхательных путей) в результате сжатия трахеи (дыхательного горла) или более крупных бронхов (дыхательные пути легких)
- Затруднение при глотании в результате сжатия пищевода (пищевода)
- Отек лица и руки, возникшие в результате сдавления верхней полой вены (вены, которая возвращает дезоксигенированную кровь из верхней части тела)
- Симптомы отдаленного распространения рака зависят от места распространения и могут включать следующее:
- Распространение на мозг может вызвать головную боль, нечеткость зрения, тошноту, рвоту, слабость любой конечности, психические изменения и судороги. .
- Распространение на позвоночник может вызвать боль в спине.
- Распространение на спинной мозг может вызвать паралич и потерю функции кишечника или мочевого пузыря.
- Распространение на кости может вызвать боль в костях.
- Распространение на печень может вызвать боль в правой верхней части живота.
- Симптомы паранеопластических синдромов включают следующее:
- Симптомы могут быть, а могут и не быть характерными для конкретной системы органов.
- Неспецифические симптомы включают усталость, потерю аппетита и прибавку или потерю веса.
- Сильная мышечная слабость.
- Проблемы с равновесием или ходьбой.
- Изменения психического статуса.
- Изменения цвета, текстуры и черт лица кожи.
- Обратитесь к врачу, если присутствуют какие-либо из следующих симптомов:
- Одышка
- Кашель с кровью
- Необъяснимая потеря веса
- Изменение голоса
- Новый кашель или изменение консистенции кашля
- Необъяснимая стойкая усталость
- Необъяснимая глубокая боль 9011 911 9119 911 при наличии любого из следующих симптомов:
- Кашель большого количества крови
- Боль в груди
- Внезапная одышка
- Внезапная или сильная слабость любой конечности
- Внезапные проблемы со зрением
- Судороги
- Некоторые из наиболее часто используемых лекарств для лечения людей с мелкоклеточным раком легкого — это цисплатин (Platinol-AQ), циклофосфамид (Cytoxan), доцетаксел (Taxotere), доксорубицин. (Адриамицин, Рубекс), этопозид (Вепезид), иринотекан (Камптозар), лурбинектин (Zepzelca), пакли таксель (Онксол, Таксол), топотекан (Гикамтин) и винкристин (Онковин).
- Стандартное лечение мелкоклеточного рака легкого включает комбинированную химиотерапию с режимом, содержащим цисплатин. Циклы лечения обычно повторяются каждые три недели. Люди получают лечение от четырех до шести циклов.
- Лучевая терапия грудной клетки может быть начата как можно раньше или позже в процессе лечения. Это зависит от таких факторов, как стадия рака и общее состояние здоровья человека.
- Лучевая и химиотерапия: Может быть назначено последовательное лучевое лечение с последующей химиотерапией.Однако в сравнительных исследованиях, чем раньше начинается облучение одновременно с химиотерапией (уже на первом цикле химиотерапии), тем лучше результат.
- Если у пациента ограниченное заболевание и он очень хорошо реагирует на химиотерапию, может быть проведена лучевая терапия в мозг пациента, чтобы снизить риск распространения мелкоклеточного рака легкого на мозг. Это называется профилактическим облучением черепа (ЧКВ). Обычно его назначают после того, как пациент завершил полную химиотерапию и лучевую терапию (на грудную клетку).Дозы облучения низкие, а продолжительность лечения короткая, поэтому побочные эффекты этой терапии минимальны.
- Лица с мелкоклеточным раком легкого на обширной стадии лечат комбинированной химиотерапией. В настоящее время наиболее широко используется комбинация цисплатина или карбоплатина и этопозида (РЕ).
- Лучевая терапия может применяться для купирования следующих симптомов:
- Боль в костях
- Компрессия пищевода (пищевода), дыхательного горла, спинного мозга или верхней полой вены, вызванная опухолью
- Обструктивная пневмония, вызванная опухолью
- Для пациентов с недавно диагностированным обширным мелкоклеточным раком легких Рекомендуется добавить атезолизумаб или дурвалумаб к иммунотерапии платиной (цисплатин или карбоплатин).
- Лица, у которых рецидив мелкоклеточного рака легкого, имеют чрезвычайно плохой прогноз.
- Если заболевание не поддается лечению или прогрессирует после первоначального лечения (так называемое «рефрактерное заболевание»), дополнительное лечение может помочь облегчить симптомы и несколько увеличить время выживания. Может быть рекомендована иммунотерапия. Если человек не считается кандидатом на иммунотерапию, обычно используется химиотерапия топотеканом (гикамтином).
- Лицам, у которых рак не прогрессирует более трех месяцев, может быть назначена дополнительная химиотерапия, включая повторное лечение по их первоначальному режиму химиотерапии.
- Лица с рецидивирующим или рефрактерным мелкоклеточным раком легкого могут участвовать в клинических испытаниях. Для получения информации о текущих клинических испытаниях посетите Клинические испытания Национального института рака.
- Пациенты, получающие химиотерапию, нуждаются в тщательном наблюдении за побочными эффектами и ответом на терапию.
- Анализ крови, включая общий анализ крови, необходимо перед каждым циклом химиотерапии, чтобы убедиться, что костный мозг восстановился до введения следующей дозы химиотерапии.
- Наблюдают за функцией почек, особенно если пациент принимает цисплатин, так как он может повредить почки. Кроме того, дозировка карбоплатина зависит от функции почек.
- Пациенту будет проведена компьютерная томография, чтобы оценить его реакцию на лечение.
- Другие тесты проводятся для контроля функции печени и электролитов, особенно уровней натрия и магния, в связи с последствиями рака и его лечением.
-
Нормальная легочная ткань -
Легкое — аденокарцинома -
Плоскоклеточный рак легких
Типы мелкоклеточного и немелкоклеточного рака легкого
Какие бывают типы рака легких?
Рак легкого в целом подразделяется на два типа: мелкоклеточный рак легкого (SCLC) и немелкоклеточный рак легкого (NSCLC).Эта классификация основана на микроскопическом виде опухолевых клеток. Эти два типа рака растут, распространяются и лечатся по-разному, поэтому важно проводить различие между этими двумя типами.
SCLC составляет около 10-15% случаев рака легких. Этот вид рака легких является наиболее агрессивным и быстрорастущим из всех. SCLC сильно связан с курением сигарет. SCLC быстро метастазируют во многие участки тела и чаще всего обнаруживаются после того, как они широко распространились.
NSCLC — наиболее распространенный рак легких, на который приходится около 85% всех случаев. НМРЛ имеет три основных типа, определяемых типом клеток, обнаруженных в опухоли. Это:
Другие виды рака могут возникать в легких; эти типы гораздо реже, чем NSCLC и SCLC, и вместе составляют лишь 5-10% случаев рака легких:
Как обсуждалось ранее, метастатический рак из других первичных опухолей в организме часто обнаруживается в легких. Опухоли из любой части тела могут распространяться в легкие через кровоток, через лимфатическую систему или непосредственно из близлежащих органов. Метастатические опухоли чаще всего множественные, разбросаны по всему легкому и сконцентрированы во внешних областях, а не в центральных областях органа.
Симптомы, причины, тесты, лечение и многое другое
Когда клетки легких начинают быстро и неконтролируемо расти, это состояние называется раком легких.Рак может поражать любую часть легких, и это основная причина смерти от рака как у женщин, так и у мужчин в США, Канаде и Китае.
Существует два основных типа рака легких. Мелкоклеточный рак легкого (SCLC), иногда называемый мелкоклеточной карциномой, вызывает около 10-15% всех случаев рака легких. Остальное вызывает немелкоклеточный рак легкого (НМРЛ).
2 типа SCLC
Существует 2 основных типа:
Оба включают множество типов клеток, которые растут и распространяются по-разному.Они названы в соответствии с тем, как клетки выглядят под микроскопом.
Мелкоклеточный рак легкого отличается от немелкоклеточного рака легкого следующим образом:
Вызывает мелкоклеточный рак легкого
Симптомы мелкоклеточного рака легкого
У людей с мелкоклеточным раком легкого симптомы обычно проявляются в течение относительно короткого времени (от 8 до 12 недель) до посещения врача.
Симптомы могут возникать в результате локального роста опухоли, распространения на близлежащие области, отдаленного распространения, паранеопластических синдромов или их комбинации.
Когда обращаться за медицинской помощью
Лечение мелкоклеточного рака легкого
Лечение мелкоклеточного рака легкого на обширной стадии (мелкоклеточный рак легкого, который остается неизлечимым при существующих вариантах лечения)
Лечение рецидива мелкоклеточного рака легкого
Другие препараты могут быть назначены для предотвращения и лечения побочных эффектов радиации, химиотерапии или самого рака, таких как тошнота или рвота. Обезболивающие также важны для облегчения любой боли, вызванной раком или его лечением.
Хирургия
Хирургия играет небольшую, если вообще играет роль в лечении мелкоклеточного рака легкого, потому что почти все виды рака распространились к тому времени, когда они были обнаружены.
Исключение составляют относительно небольшое количество людей (менее 15%), у которых рак обнаруживается на очень ранней стадии заболевания, когда рак ограничивается легкими без какого-либо распространения на лимфатические узлы. Однако сама по себе операция не считается излечивающей, поэтому назначается химиотерапия. Иногда лучевая терапия также необходима, если рак распространился на близлежащие лимфатические узлы.
Другая терапия
Лучевая терапия
Лучевая терапия — это использование высоких доз рентгеновских лучей или других высокоэнергетических лучей для уничтожения раковых клеток.Излучение может подаваться извне с помощью аппарата (внешняя лучевая терапия) или с помощью генерирующих излучение материалов, имплантированных внутрь тела (брахитерапия).
Лучевая терапия может быть лечебной (убивает все раковые клетки), профилактической (снижает риск распространения рака на область, в которую она проводится) или паллиативной (помогает уменьшить страдания).
Следующие шаги
Последующее наблюдение
Паллиативная и неизлечимая помощь
Поскольку мелкоклеточный рак легкого диагностируется у большинства людей, когда он не поддается лечению, паллиативная помощь становится важной. Цель паллиативной и неизлечимой помощи — уменьшить боль и дискомфорт и улучшить качество жизни.
Паллиативная помощь направлена не только на комфорт, но и на решение проблем семьи и близких пациента. К опекунам могут относиться не только врачи, медсестры и другие медицинские работники, но и родственники и друзья.
Паллиативная и неизлечимая помощь часто оказывается в больнице, хосписе или доме престарелых; тем не менее, это также можно сделать дома.
Следующие организации могут помочь с оказанием паллиативной и терминальной помощи:
Национальная организация хосписов и паллиативной помощи
(800) 658-8898 (Телефон доверия)Ассоциация хосписов Америки
(202) 546-4759Сеть хосписов
[ email protected]Профилактика рака легких
В отличие от многих других видов рака, рак легких связан с известными факторами риска этого заболевания.Преобладающая причина рака легких — курение табака; поэтому наиболее важным средством предотвращения рака легких является отказ от курения.
Продукты, которые могут помочь бросить курить, включают никотиновую жевательную резинку, лекарственные никотиновые спреи или ингаляторы, никотиновые пластыри и пероральные препараты. Кроме того, групповая терапия и поведенческие тренинги еще больше увеличивают шансы бросить курить.
Для получения информации о том, как бросить курить, посетите следующие ссылки:
Другие факторы риска рака легких включают воздействие асбеста, радона и урана.Примите меры для уменьшения или устранения воздействия таких вредных веществ.
Прогноз мелкоклеточного рака легкого
Успех лечения зависит от стадии мелкоклеточного рака легкого.
К сожалению, у большинства людей с мелкоклеточным раком легкого к моменту постановки диагноза болезнь уже распространилась на другие органы тела. Это сокращает продолжительность жизни. Пятилетняя выживаемость составляет от 2% до 31%.
Людей с мелкоклеточным раком легкого на поздней стадии вылечить невозможно, но существуют методы лечения, позволяющие улучшить качество жизни и избавить от любых симптомов рака или его лечения.
Группы поддержки и консультирование
Группы поддержки и консультирование могут помочь вам чувствовать себя менее одиноким и могут улучшить вашу способность справляться с неопределенностями и проблемами, связанными с раком.
Онкологические группы поддержки предоставляют форум, где пациенты с онкологическими заболеваниями, пережившие онкологические заболевания или и то и другое могут обсудить проблемы, которые сопровождают болезнь, а также помочь вам в решении ваших проблем.
Группы поддержки дают возможность обмениваться информацией о болезни, давать и принимать советы по борьбе с побочными эффектами, а также делиться чувствами с другими людьми, находящимися в аналогичной ситуации.
Группы поддержки также помогают вашей семье и друзьям справиться со стрессом, вызванным раком.
Многие организации предлагают группы поддержки для больных раком и их близких. Вы можете получить информацию о таких группах у своего врача, медсестры или социального работника больницы.
Следующие организации могут помочь вам в поддержке и консультировании:
Дополнительная информация
Американское онкологическое общество
(800) ACS-2345Американская ассоциация легких
(800) LUNG-USA
(800) 586-4872Национальный институт рака
(800) 4-РАК
(800) 422-6237Американское общество клинической онкологии
(888) 282-2552Рак легкого — немелкоклеточный: Введение
НА ЭТОЙ СТРАНИЦЕ: Вы найдете основную информацию об этой болезни и частях тела, на которые она может повлиять.Это первая страница руководства Cancer.Net по немелкоклеточному раку легких. Используйте меню для просмотра других страниц. Думайте об этом меню как о дорожной карте для этого полного руководства.
Рак легких ежегодно поражает более 200 000 американцев. Хотя курение сигарет является основной причиной, любой может заболеть раком легких. Рак легких всегда поддается лечению, независимо от размера, местоположения, распространился ли рак и насколько далеко он распространился.
Поскольку рак легких связан с курением, пациенты могут чувствовать, что они не получат особой поддержки или помощи, потому что они верят, что другие будут думать, что их поведение вызвало болезнь.Правда в том, что у большинства курильщиков не развивается рак легких, и не все люди, у которых диагностирован рак легких, курят. Рак легких — болезнь, от которой может пострадать любой. Фактически, большинство людей, которые сегодня болеют раком легких, либо бросили курить несколько лет назад, либо никогда не курили.
О легких
Когда человек вдыхает, легкие поглощают кислород из воздуха и доставляют кислород в кровоток для доставки к остальному телу. Поскольку клетки организма используют кислород, они выделяют углекислый газ.Кровоток переносит углекислый газ обратно в легкие, и углекислый газ покидает тело при выдохе человека.
Легкие содержат много разных типов клеток. Большинство клеток легкого — это эпителиальные клетки. Эпителиальные клетки выстилают дыхательные пути и производят слизь, которая смазывает и защищает легкие. Легкое также содержит нервные клетки, клетки, продуцирующие гормоны, клетки крови и структурные или поддерживающие клетки.
О немелкоклеточном раке легкого
Существует 2 основных классификации рака легких: мелкоклеточный рак легкого и немелкоклеточный рак легкого (НМРЛ).К этим 2 типам относятся по-разному. Это руководство содержит информацию о НМРЛ. Узнайте больше о мелкоклеточном раке легких в другом руководстве. Этот веб-сайт также предлагает отдельное руководство по нейроэндокринным опухолям легких.
НМРЛ начинается, когда здоровые клетки в легких изменяются и выходят из-под контроля, образуя массу, называемую опухолью, поражением или узелком. Опухоль легкого может начаться в любом месте легкого. Опухоль может быть злокачественной или доброкачественной. Как только злокачественная опухоль легкого растет, она может выделять раковые клетки.Эти клетки могут уноситься с кровью или плавать в жидкости, называемой лимфой, которая окружает ткань легких. Лимфа течет по трубкам, называемым лимфатическими сосудами, которые стекают в сборные станции, называемые лимфатическими узлами.
Лимфатические узлы — это маленькие бобовидные органы, которые помогают бороться с инфекцией. Они расположены в легких, центре грудной клетки и в других частях тела. Естественный поток лимфы из легких направлен к центру грудной клетки, что объясняет, почему рак легких часто сначала распространяется там.Когда раковая клетка перемещается в лимфатический узел или в отдаленную часть тела через кровоток, это называется метастазированием.
Типы НМРЛ
NSCLC начинается в эпителиальных клетках. Для врачей важно различать рак легких, который начинается в плоских клетках, от рака легких, который начинается в других клетках. Эта информация используется для определения вариантов лечения.
Ваш врач определит, какой у вас тип НМРЛ, на основании того, как рак выглядит под микроскопом.Различные типы НМРЛ:
Изображения использованы с разрешения Колледжа американских патологов.
Ищете больше введения?
Если вы хотите получить более подробную информацию, изучите эти связанные элементы. Обратите внимание, что по этим ссылкам вы попадете в другие разделы на Cancer.Net:
Следующий раздел в этом руководстве — Статистика .Это помогает объяснить количество людей, у которых диагностирован НМРЛ, и общие показатели выживаемости. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
.
компьютерной томографии позволяет определить степень опухоли, ее анатомическое расположение и поражение лимфатических узлов.Определение стадии TNM в значительной степени зависит от поражения лимфатических узлов. Таким образом, большинство обществ в Европе и США соглашаются рассматривать лимфатический узел размером 1 сантиметр или более по короткой оси как очень подозрительный на злокачественные новообразования. Лимфатические узлы могут увеличиваться вследствие острого воспаления, например, при обострении застойной сердечной недостаточности или недавней вирусной инфекции. Общая чувствительность и специфичность компьютерной томографии для выявления злокачественных новообразований составляет 55% и 81% соответственно. Следовательно, КТ не является хорошим тестом для определения стадии рака легких.
Радиологические группы
Американский колледж грудных врачей (ACCP) предложил группировать пациентов на основе степени опухоли и поражения лимфатических узлов. Хотя КТ не является подходящим инструментом для определения стадии, она помогает клиницисту выбрать место для биопсии ткани. Другими словами, на основе этих групп планируется дальнейшая стадия неинвазивными или инвазивными методами.
Группа A
Группа B
Группа C
Группа D
Сканирование домашних животных
ПЭТ-сканирование позволяет определять метаболические и патологические процессы in vivo. Он обеспечивает ограниченное анатомическое разрешение, но предоставляет информацию о метаболической активности первичной опухоли, поражении средостения и потенциальных отдаленных метастазах. Новые интегрированные сканеры ПЭТ / КТ устранили проблему нечеткой анатомии.
Основное преимущество ПЭТ-сканирования состоит в том, что оно уменьшило количество бесполезных торакотомий за счет точной идентификации метастазов и, таким образом, исключило излечивающую хирургию как вариант.
ПЭТ-сканирование также помогает исключить рецидив опухолей после начальной терапии. Он также может идентифицировать рецидив в сравнении с метаболическими изменениями после лучевой терапии. Ложноположительные результаты возникают у пациентов с активной инфекцией и воспалением с повышенным гликолизом. В случаях недавнего отбора проб лимфатических узлов результаты ПЭТ могут быть ложноположительными. Ложноотрицательное сканирование ПЭТ происходит при нарушении кровотока и низкой метаболической активности, например, при карциноиде и некоторых аденокарциномах, а также при меньших лимфатических узлах.
ПЭТ-сканирование имеет чувствительность 80% и специфичность 88%, что выше, чем при КТ, но недостаточно для определения стадии рака легкого самостоятельно. Таким образом, ACCP рекомендует, чтобы, за исключением болезни группы А, положительный результат ПЭТ не устранял необходимости в заборе образцов из лимфатических узлов.
Инвазивная стадия [13]
После компьютерной томографии и ПЭТ следующим шагом является получение тканевого или патологического подтверждения злокачественности, определение стадии и гистологической дифференциации рака.Этого можно добиться с помощью одной из следующих процедур.
Трансторакальная биопсия под контролем КТ является вариантом лечения периферических поражений с низким риском пневмоторакса. Иногда требуются некоторые старые процедуры, такие как процедура Чемберлена [14].
Бронхоскопический TBNA
CP-EBUS Бронхоскопия
Это бронхоскопическая техника, при которой к кончику бронхоскопа прилагается миниатюрный выпуклый ультразвук с частотой 7,5 МГц.Он обеспечивает прямую визуализацию структур средостения или паренхимы легких через стенку бронхов. Биопсия выполняется в режиме реального времени. В основном он используется для отбора проб средостенных и прикорневых лимфатических узлов. Изображение можно заморозить и измерить, а также доступна допплерография для идентификации кровеносных сосудов. Это процедура выбора для этой цели. CP-EBUS — это также процедура выбора после индукционной химиотерапии перед операцией для подтверждения полной ремиссии. CP-EBUS можно использовать для отбора проб верхних и нижних паратрахеальных узлов, а также станций 10, 11 и 12.Станции 3, 5 и 6 недоступны через CP-EBUS.
RP-EBUS Бронхоскопия
Вместо выпуклого пробника используется миниатюрный (от 20 до 30 МГц) пробник. Преимущества заключаются в том, что могут быть достигнуты меньшие очаги поражения или более периферические поражения, а также обеспечивается 360-градусный обзор паренхимы легкого. Биопсия в реальном времени не может быть выполнена.
Навигационная бронхоскопия
Концепция состоит в том, чтобы построить навигационную карту дыхательных путей с использованием компьютерной томографии или электромагнитного поля.После построения карты программа создает путь к месту нахождения узелка. Бронхоскопист может создать путь, а затем программа направляет бронхоскописта к месту биопсии.
Эндоскопический-TBNA
Эндоскопическое ультразвуковое исследование (EUS) становится все более полезным инструментом для диагностики и определения стадии рака легких. Он может брать пробы лимфатических узлов через стенку пищевода и обеспечивает отбор проб в режиме реального времени со станций 2, 4, 7, 8 и 9.Последние 2 станции не могут быть взяты эндобронхиальным ультразвуком (EBUS). Он имеет ту же чувствительность и специфичность, что и EUS, 89% и 100% соответственно. Также растет тенденция комбинировать EBUS и EUS в качестве минимально инвазивного метода определения стадии рака легкого [14].
Медиастиноскопия
Медиастиноскопия ранее была золотым стандартом диагностики и определения стадии рака легких. Теперь он в основном используется для отбора проб лимфатических узлов после отрицательной иглы и когда пациент все еще находится в группе высокого риска рака из-за размера лимфатических узлов или поглощения ФДГ при ПЭТ-сканировании.Чаще всего берутся паратрахеальные лимфатические узлы. В качестве альтернативы можно выполнить переднюю медиастиноскопию (процедура Чемберлена) для доступа к субаортальным и парааортальным узлам, станции 5 и 6 соответственно. Медиастиноскопия имеет чувствительность 78% и специфичность 100%. Как и все хирургические процедуры, медиастиноскопия сопряжена с некоторыми рисками. Требуется общая анестезия, а риск смерти от процедуры составляет 0,08% [13] [15].
Торакоскопия
Традиционно торакоскопия выполнялась путем разделения ребер и открытия грудной клетки.Как и лапароскопическая хирургия, она в значительной степени заменила открытые операции на брюшной полости. Видеоассистированная торакоскопия (VATS) пришла на смену торакоскопии. Он используется для лечения ряда заболеваний грудной стенки, плевры, легких и средостения. Забор средостенных лимфатических узлов, а также полное рассечение во время резекции легкого по поводу рака можно выполнить с помощью VATS. Более новая версия VATS называется RATS (роботизированная торакоскопия). Нет исследований, сравнивающих VATS и RATS для биопсии средостенных лимфатических узлов.
Лечение / менеджмент
Лечение немелкоклеточного рака легкого
I этап
Хирургия — это основа лечения НМРЛ 1 стадии. Выбранная процедура — лобэктомия или пневмонэктомия с забором средостенных лимфатических узлов. 5-летняя выживаемость составляет 78% для IA и 53% для IB. У пациентов, у которых нет легочного резерва, чтобы перенести пневмонэктомию или лобэктомию, может быть использован более консервативный подход с клиновидной резекцией или сегментэктомией.Недостаток — более высокая частота местных рецидивов, но выживаемость такая же. Местная послеоперационная лучевая терапия или адъювантная химиотерапия не показали улучшения результатов при I стадии заболевания.
II этап
Выживаемость легких на стадиях IIA и IIB составляет 46% и 36% соответственно. Предпочтительным лечением является хирургическое вмешательство с последующей адъювантной химиотерапией.
Если опухоль проникла в грудную стенку, рекомендуется резекция грудной клетки единым блоком.Опухоль Панкоста — уникальная опухоль II стадии. Он возникает из верхней борозды и обычно диагностируется на более высокой стадии, IIB или IIIA. Лечением выбора в случаях опухоли Панкоста является неоадъювантная химиотерапия, обычно с этопозидом и цисплатином, и одновременная лучевая терапия с последующей резекцией. Общая выживаемость составляет от 44% до 54% в зависимости от наличия или отсутствия микроскопического заболевания в резецированном образце.
III этап
Это наиболее разнородная группа, состоящая из широкого разнообразия опухолевой инвазии, а также поражения лимфатических узлов.
Стадия IIIA с хирургическим вмешательством на лимфатических узлах N1 с лечебной целью является лечением выбора. К сожалению, у значительного числа пациентов обнаруживается заболевание N2 во время резекции. В настоящее время принято считать, что плановое хирургическое вмешательство следует проводить с последующей адъювантной химиотерапией. Для пациентов с опухолями IIIA стадии с лимфатическими узлами N2 / N3 нет соглашения о лечении. Если у пациента хорошая работоспособность и нет потери веса, то одновременная химиолучевая терапия дает наилучший результат.Однако одновременная химиолучевая терапия не переносится и может вызвать тяжелый эзофагит. Последовательная терапия переносится лучше. Выживаемость составляет от 40% до 45% в первые два года, а пятилетняя выживаемость составляет только 20%.
Опухоли Т4 обычно лечат исключительно химиолучевой терапией. Хирургическое вмешательство может быть вариантом при опухолях T4 N0-1 с поражением карины. Операционная смертность при резекции карины составляет от 10% до 15%, а выживаемость составляет примерно 20%. Если опухоль T4 из-за ипсилатеральных узелков непервичных долей без поражения средостения, то только хирургическое вмешательство обеспечивает пятилетнюю выживаемость 20%.
Опухоли стадии IIIB лечатся так же, как и неоперабельные опухоли IIIA, с одновременной химиолучевой терапией.Для нескольких избранных пациентов после проведения химиолучевой терапии хирургическое вмешательство может быть вариантом. Исследования выживаемости пациентов с опухолями IIIB также включали неоперабельные опухоли IIIA; следовательно, выживаемость пациентов IIIB неизвестна.
IV этап
Болезнь IV стадии считается неизлечимой, а терапия направлена на улучшение выживаемости и облегчение симптомов. Только от 10% до 30% пациентов реагируют на химиотерапию, и только от 1% до 3% выживают через 5 лет после постановки диагноза.Пациентам с функциональным статусом предлагается однократная или двукратная химиотерапия на основе лекарственных препаратов. Химиотерапия дает небольшое преимущество в выживаемости.
У избранных пациентов неплоскоклеточный НМРЛ без метастазов в головной мозг или кровохарканья может выиграть от добавления бевацизумаба, ингибитора фактора роста эндотелия сосудов (VEGF) [16].
Таргетная терапия НМРЛ
В начале 2000-х исследователи обнаружили, что определенные мутации кодируют белки, которые имеют решающее значение для роста и репликации клеток.Эти мутации были названы «мутациями драйвера». Было высказано предположение, что блокирование путей этих мутаций может улучшить выживаемость пациентов с раком легких. Текущая практика заключается в проверке следующих мутаций в каждом запущенном НМРЛ. Каждая из этих мутаций имеет доступный специфический ингибитор:
Иммунотерапия НМРЛ
Иммунотерапия, в простой версии, укрепляет иммунную систему и помогает иммунной системе распознавать раковые клетки как чужеродные и повышать их чувствительность. Есть несколько контрольных точек для снижения аутоиммунитета и самодеструкции клеток организма иммунной системой. Злокачественные клетки используют эти контрольные точки и создают толерантность в иммунной системе.
Из этих контрольных точек рецептор запрограммированной смерти 1 (PD-1) в последнее время вызывает особый интерес. PD-1 играет важную роль в подавлении Т-клеток и способствует самотолерантности. Однако это также снижает эффективность иммунной системы против опухолевых клеток. PD-1 взаимодействует с двумя белками: PD-L1 и PD-L2. Это связывание приводит к инактивации активированных Т-клеток.
В настоящее время одобрены только антитела к PD-1 и его лиганду, PD-L1. Они ингибируют рецептор PD-1 напрямую или связываются с PD-L1, не позволяя ему инактивировать активированные Т-клетки.
Ниволумаб
Это моноклональные антитела IgG4 против PD-1. Он одобрен FDA для плоскоклеточного и неплоскоклеточного НМРЛ, прогрессирующего после химиотерапии на основе платины. Его можно использовать у пациентов с высоким или низким статусом экспрессии PD-L1.
Пембролизумаб
Это также моноклональное антитело IgG4 против PD-1. Он одобрен для лечения предварительно обработанного метастатического НМРЛ с более чем 50% экспрессией PD-L1 и не содержит мутаций EGFR и ALK .Он также используется в сочетании с пеметрекседом и карбоплатином при метастатическом неплоскоклеточном НМРЛ с менее чем 50% экспрессией PD-L1.
Атезолизумаб
Это антитело IgG1 против PD-L1. Он одобрен для использования при метастатическом прогрессирующем НМРЛ во время или после лечения химиотерапией на основе платины. Его можно использовать у пациентов, которые экспрессируют мутации EGFR и ALK и не проходят таргетную терапию.
Бевацизумаб
Не считается иммунной терапией.Это антитело против ангиогенеза, которое ингибирует фактор роста эндотелия сосудов А ( VEGF-A ). Он в основном используется в сочетании с химиотерапией на основе платины для лечения неплоскоклеточного НМРЛ. Он противопоказан при плоскоклеточном НМРЛ из-за риска тяжелого и часто смертельного кровохарканья. Он также используется для лечения рака груди, почек, толстой кишки и мозга [18] [6].
Лечение мелкоклеточного рака легких
SCLC очень чувствителен к химиотерапии, но, к сожалению, имеет очень высокую частоту рецидивов.Лечение МРЛ зависит от стадии заболевания.
Лечение мелкоклеточного рака легкого на ограниченной стадии
Ограниченная стадия мелкоклеточного рака легкого (LS-SCLC) I стадии — это лобэктомия с последующей адъювантной химиотерапией. К ним относятся SCLC в виде периферических узелков без средостенной или внутригрудной лимфаденопатии. Следует проявлять осторожность, чтобы полностью исключить поражение лимфатических узлов, и это делается с помощью ПЭТ-КТ с последующим забором лимфатических узлов с помощью EBUS-бронхоскопии или медиастиноскопии, даже если ПЭТ-КТ дала отрицательный результат на размер лимфатических узлов или поглощение ФДГ.
LS-SCLC с поражением средостения или прикорневых лимфатических узлов — это от 4 до 6 курсов химиотерапии с последующей лучевой терапией. Лучевая терапия показана во избежание рецидива, поскольку почти 80% МРЛ рецидивируют локально без лучевой терапии. Существует несколько подходов к лечению, включая одновременную и альтернативную химиолучевую терапию или последовательное лечение. Параллельные и альтернативные методы дают несколько лучшие результаты, хотя они более токсичны, чем другие подходы. Последовательная терапия переносится намного лучше.
Пациентам, достигшим ремиссии, также проводится профилактическое облучение всего мозга. Это значительно снижает симптоматические метастазы в головной мозг и увеличивает общую выживаемость.
Лечение мелкоклеточного рака легкого на обширной стадии (ES-SCLC)
Распространенная стадия мелкоклеточного рака легкого (ES-SCLC) включает отдаленные метастазы, злокачественные плевральные или перикардиальные выпоты, поражение контралатеральных ворот корня или надключичных лимфатических узлов.
Лечение — химиотерапия на основе платины.От 50% до 60% пациентов демонстрируют ремиссию, и им следует предложить лучевую терапию с последующим профилактическим облучением всего мозга. Средняя выживаемость с момента постановки диагноза ES-SCLC составляет от 8 до 13 месяцев, и только около 5% пациентов выживают через два года после постановки диагноза.
Промежуточный
Стадия рака легкого
После постановки диагноза рака легких наиболее важным шагом является определение стадии заболевания, поскольку государство диктует варианты лечения, заболеваемость и выживаемость.Чрезвычайно важно, чтобы это делалось с максимальной бдительностью. Постановка в основном проводится для НМРЛ с использованием классификации TNM. МРЛ также можно стадировать таким же образом, но при ограниченном и обширном заболевании используется гораздо более простой подход.
Опухоль, узел, метастазирование немелкоклеточного рака легкого
Опухоль (T), узел (N) и метастаз (M) — это международно признанный способ определения стадии НМРЛ. Он исчерпывающий в определении размера и степени опухоли, ее локализации и отдаленного распространения, что помогает клиницистам делать осмысленные выводы относительно наилучшего лечения, избегать ненужных операций и своевременно направлять к паллиативной помощи, если излечение невозможно.Самая последняя классификация TNM — восьмая редакция, и она действует в Соединенных Штатах с 1 января 2018 года. За пределами Соединенных Штатов она была принята 1 января 2017 года Международным союзом по борьбе с раком (UICC).
Для восьмого выпуска Международная ассоциация по изучению рака легких (IASLC) Ithe изучила и проанализировала данные из 16 стран, включая около 95 000 пациентов, с 1999 по 2010 год [19].
Опухоль
Первичная опухоль делится на 5 категорий, и каждая категория затем подразделяется на подразделения в зависимости от размера, местоположения и инвазии опухолью в окружающие структуры.
T0
T1 (менее 3 см)
T2
T3
T3 Inv: инвазия в грудную стенку, перикард или диафрагмальный нерв
T4
Также считается опухолью Т4, если поражает сердце, пищевод, трахею, киль, средостение, магистральные сосуды, возвратный гортанный нерв, позвоночник или опухолевые узелки в другой ипсилатеральной доле.Инвазия диафрагмы теперь считается опухолью Т4 по сравнению с опухолью Т3 в седьмом издании классификации TNM25 [20].
Грудные лимфатические узлы
Стадия рака легкого также зависит от распространения рака на лимфатические узлы, соответствующие первичной опухоли, а также противоположному гемитораксу. Чрезвычайно важно исключить метастазирование в лимфатические узлы перед попыткой излечивающего хирургического вмешательства. Сама по себе резекция легкого связана с высокой заболеваемостью и смертностью, поэтому не следует предпринимать попытки излечения, если невозможно.
Исторически, грудные лимфатические узлы были впервые классифицированы Наруке в 1960-х годах. Эта карта была принята в Северной Америке, Европе и Японии. Позже, в 1980-х и начале 90-х, были внесены дальнейшие усовершенствования в ответ на улучшение визуализации и инвазивного тестирования. Таким образом, карты двух лимфатических узлов стали популярными в Северной Америке.
В 1996 году различия в двух вышеупомянутых случаях были устранены в виде модификации Mountain-Dressler, карты MD-ATS. Он был принят в Северной Америке, но лишь от случая к случаю в Европе.
Международная ассоциация изучения рака легких (IASLC) попыталась устранить различия между картой MD-ATS и картой Нарука. Карта лимфатических узлов IASLC в настоящее время является наиболее широко принятой системой классификации лимфатических узлов, используемой во всем мире.
Грудные лимфатические узлы можно разделить на средостенные лимфатические узлы или N2 и прикорневые или N1 лимфатические узлы.Узлы N2 более важны, потому что они различаются по стадиям рака и, следовательно, вариантам лечения.
Большое внимание уделялось определению узлов N2 на всех картах лимфатических узлов. Мы попытаемся объяснить классификацию под широкими заголовками групп средостения и хилар, а затем дополнительно объясним отдельные станции средостения в соответствии с картой IASLC.
Средостенные лимфатические узлы
Они подразделяются на следующие группы или станции [21]:
Надключичные узлы (станция 1)
Включает нижние шейные, надключичные и грудинные узлы вырезки.Лимфатические узлы делятся на 1R и 1L, соответствующие правой и левой стороне тела соответственно. Разница между 1R и 1L заключается в том, что воображаемая средняя линия трахеи служит границей. Ниже станции 1 левая граница трахеи считается границей, разделяющей правые и левые лимфатические узлы.
Верхние лимфатические узлы средостения (станции 2-4)
Эти лимфатические узлы занимают верхнее средостение, поэтому и названы соответственно.Далее они подразделяются на следующие группы:
Верхняя паратрахеальная палочка (станции 2R и 2L)
От верхнего края руки до пересечения каудального края безымянной (левой брахиоцефальной) вены с трахеей.
Предсосудистые (станция 3А)
Эти узлы не прилегают к трахее, как узлы на станции 2, но они расположены кпереди от сосудов
Превертебральная (ст. 3П)
Узлы, не прилегающие к трахее, как узлы на станции 2, но позади пищевода, который является предвертебральным
Нижняя паратрахеальная (станция 4R и 4L)
Лимфатические узлы аорты (5 и 6)
В эту группу входят:
Субаортальные узлы (станция 5)
Эти узлы расположены латеральнее аорты и легочного ствола в так называемом окне AP
Парааортальный узел (станция 6)
Это восходящая аорта или диафрагмальные узлы, расположенные кпереди и латеральнее восходящей аорты и дуги аорты
Нижние лимфатические узлы средостения (станции с 7 по 9)
В эту группу входят субкаринальные и параэзофагеальные узлы:
Субкаринальные узлы (станция 7)
Они проходят треугольным образом от раздела киля выше до нижней границы промежуточного бронха справа и верхней границы нижнедолевого бронха слева.
Параэзофагеальные узлы (станция 8)
Эти узлы расположены рядом с правой и левой стороной стенки пищевода. Обе станции, 7 и 8, расположены ниже Киля.
Легочная связка (станция 9) Они расположены внутри легочных связок, идущих от нижней легочной вены до диафрагмы.
Хиларные лимфатические узлы (станции с 10 по 14)
Это все узлы N1. К ним относятся узлы, прилегающие к главному стволовому бронху и прикорневым сосудам.Справа они простираются от нижнего края непарной вены до междолевой области. Слева от верхнего края легочной артерии до междолевой области.
Классификация лимфатических узлов (N)
N0: Нет поражения лимфатических узлов
N1: Вовлечение ипсилатеральных внутригрудных узлов
N2: Вовлечение средостенных узлов
N3: Поражение контралатеральных средостенных или прикорневых лимфатических узлов [22]
Метастазы (M)


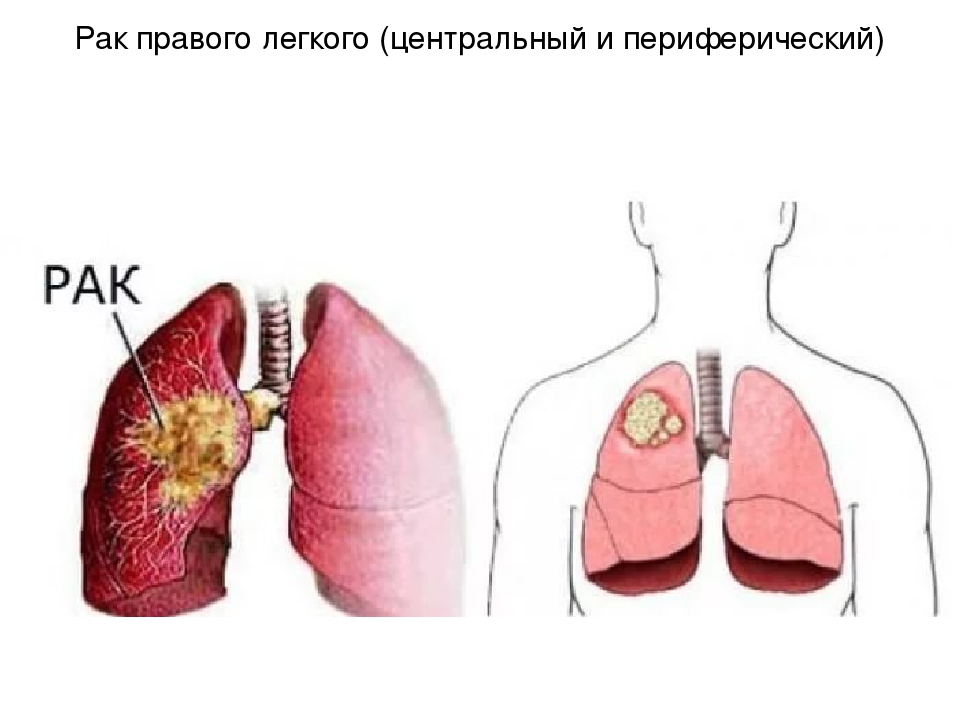

 При отсутствии прорастания в другие органы и поражения лимфоузлов в ходе операции удаляют часть или легкое целиком. Хирургическое лечение возможно для пациентов с первой-второй, частично с третьей стадией опухоли. При распространении патологии на другие жизненно важные органы или при общем тяжелом состоянии больного операция невозможна.
При отсутствии прорастания в другие органы и поражения лимфоузлов в ходе операции удаляют часть или легкое целиком. Хирургическое лечение возможно для пациентов с первой-второй, частично с третьей стадией опухоли. При распространении патологии на другие жизненно важные органы или при общем тяжелом состоянии больного операция невозможна.
 Современные лекарственные препараты направленного действия применяют для угнетения роста строго определенных типов клеток. Таргетные препараты не уничтожают опухоль, но сдерживают ее рост, благодаря чему улучшаются симптомы рака легких у женщин и мужчин, продлевается срок жизни пациентов на неоперабельной стадии болезни.
Современные лекарственные препараты направленного действия применяют для угнетения роста строго определенных типов клеток. Таргетные препараты не уничтожают опухоль, но сдерживают ее рост, благодаря чему улучшаются симптомы рака легких у женщин и мужчин, продлевается срок жизни пациентов на неоперабельной стадии болезни.

 Х. Нейроэндокринные опухоли легких [Текст] / А. Х. Трахтенберг, В. И.
Х. Нейроэндокринные опухоли легких [Текст] / А. Х. Трахтенберг, В. И.