Внутричерепное давление: симптомы, причины, лечение
Многие из нас, как правило, не придают большого значения легкому недомоганию, проявляющемуся незначительными головными болями, кратковременным и несильным головокружением, нечеткостью зрения. Но все эти признаки характерны для колебаний внутричерепного давления и могут свидетельствовать о тяжелых структурных повреждениях мозга.
Внутричерепное давление – это показатель, отображающий степень давления спинномозговой жидкости на головной мозг. Такое давление зависит от количества спинномозговой жидкости и от качественных показателей её циркуляции и всасываемости.
Внутричерепное давление поддерживается при помощи сложных процессов, поэтому появившиеся симптомы повышенного внутричерепного давления – признаки возможного начала патологических процессов, на которые обязательно следует обратить внимание.
Симптомы повышенного внутричерепного давления у взрослых:
- головная боль – постоянная, пульсирующая, значительно усиливается ночью и утром, пульсирует за глазницами;
- яркие вспышки света, точки, двоение в глазах;
- вялость, быстрая утомляемость, нервозность;
- тошнота, рвота, которая не приносит облегчения;
- сонливость;
- галлюцинации;
- нескоординированные движения;
- высокая температура;
- чувство распирания в голове;
- вегето-сосудистая дистония – потливость, частое предобморочное состояние, скачки АД, тахикардия, потемнение в глазах.

Возможные причины:
- генетические отклонения;
- сотрясения, травмы;
- отравления;
- нарушение кровообращения;
- гипоксия;
- рак любых органов, находящихся в черепе;
- менингит.
Что делать для профилактики повышения внутричерепного давления?
- Соблюдать режим дня. Важно чередовать умственные и физические нагрузки. Ночной сон должен продолжаться не менее 7-8 часов.
- Выполнять физические упражнения.
- Проводить терапию основного заболевания. Основные направления: борьба с гипертонией, атеросклерозом, гормональными нарушениями.
- Соблюдать диету. Необходимо соблюдать питьевой режим – до полутора литров жидкости в сутки. Увеличить потребление солей калия и магния. Эти элементы содержатся в гречке, фасоли, орехах кешью, кураге, киви, морской капусте. Желательно уменьшить количество соли, животного жира, кондитерских изделий, алкоголя.
 Такое питание способствует снижению избыточной массы тела, что является профилактикой повышения ВЧД.
Такое питание способствует снижению избыточной массы тела, что является профилактикой повышения ВЧД. - Отказаться от курения, никотин вызывает спазм сосудов и нарушает всасывание ликвора.
- Избегать перегревов.
- Поднять головной конец кровати на 30-40 градусов для улучшения венозного оттока из полости черепа.
Страдая от головной боли многие из нас привыкли обходиться исключительно обезболивающими средствами. При этом забывая, что, не устранив первопричину болевых ощущений, невозможно навсегда от них избавиться. Направленность лечения напрямую будет зависеть от того, какое заболевание является первопричиной болезненных симптомов.
К какому врачу обратиться при наличии симптомов внутричерепного давления: прежде всего обратиться к врачу-неврологу, который определит причины данного недуга. От выявленных причин будет зависеть дальнейшая терапия.
Как измерить внутричерепное давление — можно ли сделать это самостоятельно
Содержание статьи
Внутричерепное давление – основной показатель здоровья человека. Любые отклонения от нормы говорит о наличии серьезных заболеваний. Многие интересуются вопросом о том, как измерить внутричерепное давление самостоятельно, не обращаясь к врачу.
Любые отклонения от нормы говорит о наличии серьезных заболеваний. Многие интересуются вопросом о том, как измерить внутричерепное давление самостоятельно, не обращаясь к врачу.
Что такое внутричерепное давление
В медицине внутричерепное давление (ВЧД) называют определенный показатель давления, которое создается внутри черепной коробки кровью, спинномозговой жидкостью. Специалистами выведена норма в соответствии с возрастом пациента и ее превышение или значительное уменьшение отражается на общем состоянии организма. Начинают возникать неприятные симптомы.
Подобное состояние приводит к увеличению или уменьшению размера сосудов, которые начинают оказывать давление на стенки черепной коробки. Повышенное ВЧД в исключительных случаях является самостоятельной патологией. Зачастую оно возникает в результате развития определенных заболеваний, которые требуют незамедлительного лечения.
Нормальными показателями внутричерепного давления в соответствии с возрастом пациента считаются:
- У новорожденных от 1,5 до 6 мм рт.
 ст.
ст. - У детей от 3 до 7 мм рт. ст.
- У подростков и взрослых до 15 мм рт. ст.
Данные цифры характерны для спокойного состояния. Они могут немного изменяться на фоне физических нагрузках и в результате физиологических изменений, например, при кашле или чихании. Показатели не критично увеличиваются и в стрессовых ситуациях. Подобные изменения не опасны для здоровья человека.
Почему оно возникает
Причинами изменения показателей ВЧД могут быть как физиологические состояния, так и физические нагрузки. Но значительное превышение, что отражается на общем состоянии организма, спровоцировано зачастую следующими заболеваниями:
- Травмы черепной коробки различной степени тяжести.
- Гидроцефалия, когда вокруг головного мозга накапливается ликворная жидкость.
- Сотрясения.
- Проникновение инфекции в оболочки головного мозга.
- Опухоли, как злокачественные, так и доброкачественные.
- Воспаление оболочек мозга.
- Стеноз сосудов.

- Сильная интоксикация.
- Врожденные аномалии развития и заболевания.
У людей пожилого возраста повышение показателей внутричерепного давление может отмечаться после ранее перенесенного инсульта. Это говорит о том, что сосуды не справляются со своей функцией.
Как диагностировать ВЧД дома. Основные симптомы
Установить наличие повышенного давления внутри черепной коробки самостоятельно затруднительно. Но следует обеспокоиться в случаях, когда возникают следующие неприятные признаки:
- Головокружение. Появляется внезапно и без видимых на то причин.
- Тошнота, которая может сопровождаться рвотой.
- Шум в одном ли обоих ушах.
- Головная боль давящего характера.
- Удушье.
- Снижение качества зрения.
В отдельных случаях может наблюдаться потеря сознания. При появлении подобных симптомов в обязательном порядке следует обратиться к врачу, который с помощью специальных приборов проведет диагностику и проверит показатели внутричерепного давления.
Можно ли измерить внутричерепное давление дома
Многих пациентов интересует вопрос о том, как проверить внутричерепное давление дома.
Полезная информацияСпециальных приборов, при помощи которых можно измерить внутричерепное давление в домашних условиях, не обращаясь к врачу, не существует.
Процедура измерения осуществляется только в амбулаторных условиях лечащим врачом.
К какому врачу обратиться
Прежде, чем обратиться в лечебное учреждение, следует знать о том, к какому врачу следует обращаться при появлении подобных признаков. Измерение показателей давления внутри черепной коробки проводит окулист.
С подозрениями на ВЧД можно обратиться и к невропатологу. Специалист проведет осмотр, установит имеющиеся симптомы и при необходимости направит к окулисту для измерения ВЧД с помощью специальных аппаратов.
Как измерить ВЧД
На сегодняшний день существуют инвазивные и неинвазивные методы измерения давления внутри черепной коробки.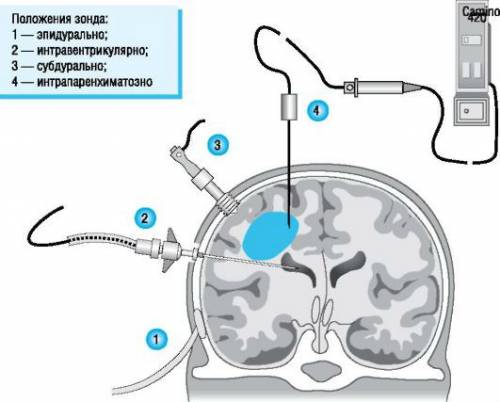 Выбор метода осуществляется лечащим врачом на основе наличия показаний, противопоказаний и наличия аппаратуры в медицинском учреждении.
Выбор метода осуществляется лечащим врачом на основе наличия показаний, противопоказаний и наличия аппаратуры в медицинском учреждении.
Инвазивные методы
Ранее данные способы широко применялись. Но с использованием более современной техники они почти не используются, так как опасны для здоровья и жизни пациента. Применялись следующие методы:
- Эпидуральный. Подразумевает проведение трепанации, перед которой на голове сбривают волосы, а кожный покров обезболивают. В черепной коробке делают отверстие. Оно необходимо для введения специального датчика, с помощью которого и измеряют показатели.
- Субдуральный. Проводится так же, как и эпидуральный. Но вместо датчика используют специальный винт.
- Интравентрикулярный катетер. Производится через отверстие в черепной коробке, в которое вставляется катетер. Методика позволяет не только получить точные показатели, но и сразу откачать лишнюю спинномозговую жидкость.
Данные способы сейчас практически не применяются даже несмотря на свою точность.
Неинвазивные
Измерение внутричерепного давления сегодня осуществляется с помощью неинвазивных методов, так как они не несут опасности для организма пациента. Кроме этого, они безболезненны и позволяют также получить точные данные. К ним относятся:
- МРТ. Магитно-резонансная томография. Методика позволяет провести послойное сканирование тканей головного мозга. Процедура проводится в течение 40 минут с помощью специального аппарата, куда помещают пациента. Но результаты не всегда оказываются точными.
- Транскраниальная допплерография. Осуществляется путем замера скорости крови. При расчетах учитывается уровень сопротивления.
- Дуплексное сканирование. Направлено на определение состояния кровотока.
- Осмотр глазного дна. Перед процедурой замера давления внутри черепной коробки окулист капает в каждый глаз специальный препарат. Он абсолютно безвреден и направлен на расширение зрачков. Осмотр осуществляется спустя 1-2 минуты с помощью специального зеркала, которое держат на расстоянии 8 см.
 Также может быть использован электрический офтальмоскоп.
Также может быть использован электрический офтальмоскоп. - Отоакустический метод. Специалист проводит исследование барабанной перепонки. По ее расположению можно определить наличие повышенных показателей. Процедура проводится в амбулаторных условиях и не занимает много времени.
- Спинномозговая пункция. Проводится в стационарных условиях с применением обезболивания. Между 3 и 4 позвонком специалист вводит тонкую иглу, к которой прикреплен тонометр. Именно с его помощью определяют степень давления и объем жидкости. Процедура безопасна. После нее могут возникнуть незначительные болезненные ощущения, которые проходят самостоятельно спустя пару дней.
Также может использоваться реоэнцефалография. Методика осуществляется путем пропускания через ткани черепной коробки слабого тока. Для этого используют специальные датчики, которые закрепляют на голове пациента. Процедура не опасна для здоровья, безболезненна и позволяет получить достаточно достоверные данные.
Как проверить ВЧД у ребенка
Повышение давления внутри черепной коробки может быть и у детей. Диагноз устанавливается даже новорожденным, если имеются такие признаки как постоянный плачь без причины, напряженный родничок, который слегка выступает. Также о повышенном давлении говорят такие признаки как большой размер головы и косоглазие.
Диагноз устанавливается даже новорожденным, если имеются такие признаки как постоянный плачь без причины, напряженный родничок, который слегка выступает. Также о повышенном давлении говорят такие признаки как большой размер головы и косоглазие.
Измерение показателей у детей от года осуществляется с помощью осмотра глазного дна. Процедура безболезненна, не отражается на общем состоянии здоровья и помогает получить достоверные данные. После осмотра у ребенка может на некоторое время снижаться качество зрения. Но оно самостоятельно восстановится, когда закончиться действие препарата.
У грудничков измерение осуществляется с помощью ультразвукового исследования мозга или нейсонографии, так как другие методы противопоказаны или не позволят получить нужные результаты.
То, как определить внутричерепное давление у детей разного возраста, скажет лечащий врач. Сделать это самостоятельно в домашних условиях невозможно.
Внутричерепное давление – важный показатель, повышение или понижение которого указывает на наличие определенных заболеваний. Именно поэтому при появлении неприятных симптомов необходимо обращаться к врачу и не заниматься самолечением.
Именно поэтому при появлении неприятных симптомов необходимо обращаться к врачу и не заниматься самолечением.
Как и у какого врача измеряют внутричерепное давление
Повышенное внутричерепное давление характеризуется увеличением количества жидкости в мозгу при получении черепно-мозговой травмы или возникновении инфекции (энцефалит, менингит). Человек чувствует, будто что-то тяжелое давит на голову в области темени. По утрам нередко возникает тошнота, рвота. При резких наклонах вперед отмечается головокружение, двоение в глазах. После быстрой ходьбы или подъема по лестнице учащается сердцебиение, ощущается предобморочное состояние. Перед сном возможен жар в висках при отсутствии повышенной температуры, общее напряжение тела.
У новорожденных детей наиболее распространенной причиной повышенного внутричерепного давления является гидроцефалия — скопление большого количества жидкости в одной из полостей мозга и отек окружающих тканей. При этом размеры головы непропорциональны телу, череп приобретает грушевидную форму.
Понижение ВЧД происходит за счет травмы или неправильного строения головного мозга с нарушением целостности костной структуры, при котором идет утечка мозговой жидкости. Одной из причин также является бесконтрольный длительный прием мочегонных средств. Снижает давление защемление шейных позвонков и венозная дисфункция (сужение сосудов).
Симптомами пониженного внутричерепного давления являются: слабость, утомляемость, раздражительность, сонливость. Человек может проспать 8-10 часов и чувствовать себя разбитым. Тяжесть в голове ощущается не сверху, а с боков, как будто голова зажата в тиски. Зачастую отмечается нарушение дыхания и снижение артериального давления.
Узнать показатель внутричерепного давления у новорожденных детей можно с помощью нейросонографии — УЗИ головного мозга. Взрослым за счет обилия волос на голове эту процедуру выполнить невозможно, поэтому при наличии соответствующих симптомов у пациента терапевт назначает комплексное обследование.
В первую очередь необходимо пройти осмотр глазного дна у окулиста. Пациенту при отсутствии противопоказаний закапывают в глаза по 1-2 капли раствора скополамина (0,25%) или гоматропина (1%) для расширения зрачков.
Пациенту при отсутствии противопоказаний закапывают в глаза по 1-2 капли раствора скополамина (0,25%) или гоматропина (1%) для расширения зрачков.
Исследование проводится с помощью электрического офтальмоскопа или вручную посредством применения специальной лупы и офтальмоскопического зеркала. Электрический прибор не требует каких-то дополнительных средств и позволяет максимально приблизиться к глазу пациента, а исследование вручную проводится в затемненной комнате на достаточном расстоянии.
Зеркало устанавливают перед правым глазом врача, сидящего на расстоянии 40–50 см от обследуемого. Источник света (матовая электрическая лампа мощностью 60- 100 Вт) располагается позади и слева от пациента, как при осмотре в проходящем свете. После получения равномерного свечения зрачка исследователь ставит лупу (обычно в 13,0 дптр.) в 7–8 см перед глазом больного, упираясь пальцем в его лоб. Зрачок исследователя, отверстие зеркала, центр лупы и зрачок обследуемого должны находиться на одной линии.
При осмотре глазного дна окулист обращает внимание на диск зрительного нерва и состояние сосудов сетчатки глаза. О повышении внутричерепного давления сигнализируют расширенные извилистые сосуды и изменение цвета, контуров и ткани диска.
При наличии каких-либо подозрений пациент направляется к неврологу. Невролог может назначить МРТ — магнитно-резонансную томографию головного мозга, реоэнцефалографию и дуплексное сканирование брахиоцефальных артерий, которые отвечают за мозговое кровоснабжение. Для проведения любого из исследований пациент должен при себе иметь медицинскую карту, данные о предшествующем обследовании, хлопчатобумажную пижаму или футболку.
Поскольку метод магнитно-резонансной томографии основан на визуализации полостей организма при поглощении и излучении тканями электромагнитных волн, то перед исследованием необходимо снять ювелирные украшения (серьги, цепочки, бусы, пирсинг и т. д.), часы, телефон, магнитные карты. На одежде не должно быть металлических изделий (пуговицы, пряжки, застежки).
Пациента в положении лежа помещают на выдвижной стол в своеобразную капсулу цилиндрической формы, окруженную круговым магнитом. На голову надевается специальный шлем. Вокруг головы располагают специальные устройства- катушки, принимающие и излучающие радиоволны. Во время процедуры аппарат сильно шумит, поэтому для удобства пациенту предлагают наушники с приятной спокойной музыкой. В среднем процедура МРТ длится около 45 минут.
Противопоказания для проведения МРТ: вес более 150 кг, наличие металла в организме (штыри, пули, осколки, кардиостимулятор, протезы сосудов и сердца, клипсы сосудов и др.), клаустрофобия, беременность, тяжелое состояние пациента (больные на носилках и каталках).
Реоэнцефалография — метод регистрации изменений электрического сопротивления головного мозга и мягких тканей черепа при прохождении через них слабого переменного тока высокой частоты, который никак не ощущается. Пациента усаживают в удобное кресло, на голову помещаются присоски, к которым присоединяют проводки. Свет в комнате выключается, и на обследуемого направляют световые импульсы разной частоты. В такт пульсовой волне возникают периодические колебания тока, которые после соответствующего усиления могут быть отображены графически в виде кривой пульсовых колебаний комплексного электрического сопротивления — реограммы.
Свет в комнате выключается, и на обследуемого направляют световые импульсы разной частоты. В такт пульсовой волне возникают периодические колебания тока, которые после соответствующего усиления могут быть отображены графически в виде кривой пульсовых колебаний комплексного электрического сопротивления — реограммы.
Дуплексное сканирование брахиоцефальных артерий — это УЗИ общих, наружных, внутренних сонных и позвоночных артерий на шее. Процедура занимает в среднем около 5-10 минут и позволяет визуально оценить состояние сосудов- ширина, скорость потока крови, просвет и т.д.
Наиболее точным методом для определения внутричерепного давления считается хирургическое введение иглы в спинномозговой канал. Однако на эту процедуру мало кто решается, поскольку неправильное введение иглы может закончиться для пациента защемлением нервных окончаний позвонков и последующей инвалидностью.
Как проверить внутричерепное давление: самые эффективные методы диагностики
Часто врачи для правильного диагностирования ряда заболеваний обязаны знать, как измеряют внутричерепное давление у взрослых и детей, поскольку его повышенный уровень может указывать на серьезную неврологическую болезнь. К тому же, провести подобную процедуру в домашних условиях попросту невозможно, ведь выполняться она должна только врачом с нужным уровнем квалификации в медицинском учреждении, обладающем подходящей аппаратурой. В этой статье будет рассказано о том, какие существуют методы измерения внутричерепного давления, а также правильный способ проведения необходимых процедур.
К тому же, провести подобную процедуру в домашних условиях попросту невозможно, ведь выполняться она должна только врачом с нужным уровнем квалификации в медицинском учреждении, обладающем подходящей аппаратурой. В этой статье будет рассказано о том, какие существуют методы измерения внутричерепного давления, а также правильный способ проведения необходимых процедур.
К кому же обратиться?
Первым делом для проведения процедуры требуется выяснить, какой врач проверяет внутричерепное давление у взрослых, поскольку далеко не каждый доктор обладает нужным опытом. Поэтому для диагностики следует записаться на прием к невропатологу, поскольку, согласно медицинским правилам, осуществлять подобную процедуру может только он. Часто невропатологи сами назначают диагностирование внутричерепного давления в профилактических целях, особенно в тех ситуациях, когда у больного есть риск его повышения из-за заболевания или присутствуют определенные симптомы.
Перед тем, как проверить внутричерепное давление, врач обязательно собирает весь нужный ему анамнез, а также оценивает динамику жалоб, на которые ранее указывал пациент. Совместно с последующим осмотром врач дополнительно может назначить еще ряд обследований для того, чтобы получить полную картину ситуации.
Совместно с последующим осмотром врач дополнительно может назначить еще ряд обследований для того, чтобы получить полную картину ситуации.
Способы проверки
Ниже будут перечислены способы того, как измеряют внутричерепное давление у взрослых. Данная процедура является комплексной, поэтому больному придется пройти несколько видов обследований и консультаций у узких специалистов. Назначенными процедурами могут быть:
- Измерение внутриглазного давления, осуществляемое офтальмологами при помощи осмотра.
- При помощи электроэнцефалографии оценивается активность мозга человека.
- Нейровизуализация, проводимая при помощи компьютерной и магнитно-резонанской томографии, она проверяет нормальность состояния мозговых желудочков.
- Спинномозговая функция является лучшим вариантом того, как проверить внутричерепное давление, поскольку ликвор можно детально изучить под микроскопом.
- Для новорожденных детей и грудничков измерение внутричерепного давления осуществляется при помощи ультрасонографии, то есть головной мозг исследуется при помощи обычного ультразвука.
Осмотр офтальмолога
Для более подробного изучения того, как померить внутричерепное давление, рассмотрим каждый из приведенных выше способов отдельно. Начнем с офтальмологического осмотра больного для измерения внутриглазного давления. Для проведения процедуры врач обязан взять особую щелевую лампу, которая помогает распознать основные симптомы данной патологии.
Обычно офтальмолог может говорить о повышенном уровне ВЧД по двум основным признакам: отеку диска зрительного нерва и расширенным сосудам у сетчатки глаза. Если были выявлены данные симптомы, то офтальмолог берет тонометр Маклакова, который специально создан для измерения внутриглазного давления, а затем измеряет его. Если данное давление повышено, то это является весомым признаком того, что у больного повышено и внутричерепное давление.
Ультразвуковое исследование
Если вам интересно, как проверяют внутричерепное давление у грудничков, то следует знать, что помочь врачу здесь может только методика ультрасонографии. Связано это, в первую очередь, с тем, что у ребенка в период до одного года все еще не зарос родничок, а потому между костями черепа присутствуют пустоты, которые пропускают звуковые волны. У более старших детей и взрослых подобная процедура не приведет к успеху, поскольку у них кости черепа уже достаточно плотные, а потому ничего пропустить не могут.
Итак, для диагностирования ВПЧ врач накладывает на зону родничка ребенка датчики аппарата, который измеряет объем желудочков мозга. Если они увеличены, то это может говорить о повышенном внутричерепном давлении. Но при этом стоит помнить, что подобная процедура относится к числу косвенных, поскольку никаких точных цифр уровня внутричерепного давления она не даст.
Электроэнцефалография
Еще одним способом того, как проверить внутричерепное давление, является процедура электроэнцефалографии. По способу проведения она достаточно схожа с электрокардиографией, но в ней электроды накладываются непосредственно на зону черепа пациента, после чего аппарат проводит регистрацию биопотенциала мозга. Врач, смотря на полученные результаты, может по определенным измерениям, полученным от электрической активности мозга, определить, действительно ли имеются отклонения, говорящие о повышенном уровне внутричерепного давления. К подобным отклонениям обычно относятся наличие высокочастотных ритмов, диффузные изменения и возбуждение мозговых структур в хаотичном порядке.
МРТ и КТ
Если человека интересует, как проверить внутричерепное давление у подростка, то лучше всего воспользоваться КТ или МРТ, поскольку к данным процедурам практически не имеется никаких противопоказаний, а потому использовать их можно в любом возрасте. Аппарат помогает увидеть структуру мозга послойно, поэтому врач может увидеть даже самые маленькие изменения, затрагивающие этот орган.
К сожалению, данная методика диагностирования также косвенная, поскольку можно узнать только тот факт, что имеются признаки, проявляющиеся зачастую при высоком внутричерепном давлении вроде увеличенного размера желудочков мозга или опухоли, поразившей мозговую ткань. Помимо этого, еще одними признаками ВЧД, которые можно выяснить при помощи нейровизуализации, являются отеки мозгового вещества или изменения в его плотности, наличие тромбов в венозных синусах или кровоизлияния внутри черепа в мозг или в желудочки.
Пункция
Самым лучшим способом того, как проверить внутричерепное давление, является проведение спинномозговой пункции. Подобная процедура хороша еще и тем, что она не только выдаст текущий уровень давления, но и скажет наиболее явную причину того, почему же оно поднялось. Проводиться диагностирование должно в процедурном кабинете с соблюдением определенного ряда правил.
Для диагностики врач втыкает пункционную иглу, к которой подключается манометр, позволяющий узнать уровень внутричерепного давления по вытекающему ликвору. Однако даже без манометра часто врач может сказать, находится ли он в пределах нормы. В тех случаях, когда ликвор вытекает частыми каплями или даже настоящей струей, то это говорит о повышенном уровне ВЧД, а если появляются лишь редкие капли, то давление в нормальных пределах.
Поэтому наиболее часто ответом на вопрос о том, на каком аппарате проверяют внутричерепное давление, является манометр. В тех случаях, когда водный столб остается в пределах от 80 до 170, можно говорить о том, что давление в норме.
Диагностика причины
Как уже говорилось ранее, при помощи спинномозговой пункции можно определить не только уровень ВЧД, но и причину его повышения. Выяснить это можно по цвету ликвора:
- Прозрачный ликвор говорит о том, что в мозгу имеется образование опухолевой природы.
- Мутный ликвор намекает на то, что оболочка мозга подверглась инфекционному поражению.
- В тех случаях, когда в ликворе имеется небольшое количество крови, то причиной повышения внутричерепного давления является кровоизлияние в мозговые желудочки.
Для более точного выяснения причины врачи также могут направить ликвор на проведение биохимического и бактериологического исследования.
Катетер
Еще одним способом выяснения наличия внутричерепного давления является введение катетера. Его вводят непосредственно в желудочки мозга, а на один конец к катетеру присоединяют манометр. Такой метод исследования считается самым точным, однако врачи достаточно редко его используют, поскольку у данного метода диагностики имеется огромное количество весьма опасных побочных эффектов, что могут только ухудшить ситуацию.
Способы лечения
Как уже можно было понять, повышенное ВЧД очень опасно, а потому обязательно нужно знать, как снять внутричерепное давление. Здесь нужно тщательно прислушиваться к советам врача, который и подскажет, что же следует делать для того, чтобы не допустить развитие опасных последствий для собственного здоровья.
Правильное лечение болезни, как у взрослых, так и у детей, обязательно строится на комплексном подходе, который включает в себя физиотерапию, специальную гимнастику, прием лекарственных препаратов и даже правильную диету с народными средствами. Действуя совместно, все это помогает уменьшить давление и улучшить самочувствие.
Обязательно следует помнить, что в данной ситуации самолечение опасно, а потому врач самостоятельно определяет комплекс принимаемых мер, которые могут проводиться как в стационарных условиях, так и в амбулаторных.
В тех случаях, когда медикаменты и иные принимаемые меры не дают эффекта, то врач может назначить и хирургическое вмешательство. Обычно детям в таких ситуациях устанавливается шунт из желудочков мозга в брюшную полость, а для взрослых проводится трепанация черепа. Подобные меры предназначены, в первую очередь, для того, чтобы снизить давление, оказываемое на мозг.
Медикаментозное лечение
Не существует всего одного препарата, что мог бы помочь понизить внутричерепное давление, поэтому врач сразу назначает группы препаратов, которые следует использовать строго по инструкциям. К ним относятся:
- «Бисопролол», «Атенолол» и иные лекарства, относящиеся к бета-адреноблокаторам.
- «Каптоприл» и «Капотен» являются ингибиторами ангиотензин-превращающего фермента.
- «Лоззартан», «Даксазозин» и «Ницерголин» — альфа-один-адреноблокаторы.
- «Альбумин», являющийся плазмозаменителем.
- «Амлодипин» и «Кардафлекс» антагонизируют Са-каналы.
- Диуретики: «Фуросемид», «Глицерол», «Гипотиазид».
- Вазодилататоры и успокоительные вещества.
В ряде случаев врачи также могут назначить «Дексаметазон», являющийся гормональным средством.
Заключение
Правильное измерение внутричерепного давления является достаточно сложной процедурой, поэтому для установления болезни используется сразу целый спектр различных диагностических методов. Однако проводить их могут только узкие специалисты, которые, напрямую работая с невропатологом, могут выявить не только уровень ВПЧ, но и причины его повышения. И уже основываясь на полученных результатах, врач назначает эффективное лечение, которое поможет понизить уровень давления и не допустить опасных последствий.
Поэтому очень важно при первых признаках патологии немедленно обратиться к врачу, поскольку внутричерепное давление может привести к многочисленным проблемам, вплоть до смертельного исхода. Впрочем, сейчас медицинская диагностика находится на достаточно высоком уровне, а потому поставить нужный диагноз достаточно просто для опытного врача.
Как определить внутричерепное давление: методы диагностики, норма и отклонения
Что такое внутричерепное давление
Внутричерепное давление — сила, с которой спинномозговая жидкость давит на желудочки головного мозга. Ее называют ликвор. Давление излишней жидкости или недостаток ее вызывают болевые ощущения.
Ликвор защищает мозг от механического повреждения. Жидкость циркулирует из желудочков головного мозга в спинной. Случаются ситуации, когда ликвор скапливается в некоторых отделах. По этой причине повышается ВЧД.
Внутричерепное давление и артериальное давление могут совместно изменяться. ВЧД — опасное состояние, иногда угрожающее жизни. Патология может настигать в любом возрасте. С этим сталкиваются груднички и взрослые.
Симптомы внутричерепного давления
Отличительной особенностью заболевания, позволяющей определить внутричерепное давление как основную причину головных болей, является яркое проявление симптомов утром. В лежачем положении возникает пульсирующее давление в области висков. Основными симптомами ВЧД являются:
- головные боли в одной части головы, чаще височной или затылочной;
- тошнота;
- головокружение;
- снижение зрения;
- потливость;
- сонливость;
- усталость, апатия;
- скачки артериального давления.
Кашель или чиханье усиливают боль. Снижение зрения зависит от степени давления. В опасных случаях появляется полная слепота. Другими проявлениями могут быть следующие:
- отечность век;
- синяки под глазами;
- снижение слуха;
- шум в ушах;
- повышенное слюноотделение;
- боль в сердце или животе.
Причины повышения давления у взрослых
Симптомы внутричерепного давления не специфичны. Подобные признаки могут указывать на другие заболевания. Для постановки диагноза требуется исследование. ВЧД появляется в любом возрасте. У взрослых, как правило, имеются сопутствующие заболевания, которые являются причинами ВЧД:
- Наличие новообразований в мозге.
- Нарушение кровообращения.
- Сильное отравление.
- Избыточный вес.
- Избыточное употребление витамина А.
- Мигрень.
- Энцефалит.
- Гидроцефалия.
- Менингит.
- Инсульт.
- Гипоксия мозга.
- Тромбоз венозных синусов.
- Черепно-мозговые травмы.
- Поздний токсикоз беременных.
Данные причины не всегда приводят в ВЧД, но их наличие увеличивает риск развития заболевания.
Внутричерепное давление у детей
У детей ВЧД может возникнуть в утробе матери. Причины этого бывают следующие:
- нарушение в развитии головного мозга;
- неправильный отток спинномозговой жидкости;
- инфекции, которыми малыш заразился внутриутробно;
- чрезмерно быстрое закрытие родничка;
- гипоксия при родах, вызвавшая отек головного мозга;
- гидроцефалия;
- травмы при родах;
- тяжелое течение родов.
Неонатолог знает, как определить внутричерепное давление новорожденному. Вовремя поставленный диагноз позволяет развиваться ребенку без нарушений. До 2 лет ВЧД может временно повышаться в следствие следующих факторов:
- смены погоды;
- длительного плача;
- при значительной физической нагрузке.
Диагностика внутричерепного давления у грудничка проводится при наличии следующих симптомов:
- неожиданное вскрикивание;
- частый плач по ночам;
- раздражительность;
- агрессия;
- яркие вены на голове;
- рост головы не пропорционально возрасту;
- сонливость, вялость, апатия;
- выбухание родничка;
- глаза всегда опущены вниз;
- дрожание;
- задержка физического или психологического развития;
- отказ от еды;
- срыгивание.
В возрасте после 3 лет признаками ВЧД являются:
- частые головные боли ночью и утром;
- тошнота;
- отставание в развитии;
- снижение зрения;
- нарушение координации;
- большой лоб;
- хождение на цыпочках.
При резком скачке внутричерепного давления происходит рвота, обморок, судороги. Диагностика внутричерепного давления у детей проводится следующим образом:
- Измерение окружности головы. Быстрый ее рост и несоответствие возрасту указывает на заболевания головного мозга.
- Обследование глазного дна у офтальмолога позволяет выявить нарушения зрительного нерва, которое возникает при ВЧД.
- При открытом родничке проводят УЗИ головного мозга. Для ребят постарше используют компьютерную или магнитно-резонансную томографию.
- Допплерография позволяет выявить нарушения сосудов.
- У новорожденных определить внутричерепное давление можно с помощью монитора Ladd. Он выявляет пульсацию в темени.
Методы диагностики
Столкнувшись с частыми головными болями, люди не знают, куда обращаться и какой врач измеряет внутричерепное давление. Основное наблюдение пациента проводит невролог, потому что данная патология затрагивает ЦНС. Дополнительно придется посетить офтальмолога для обследования глазного дна.
Определить внутричерепное давление можно двумя методами:
- инвазивным;
- не инвазивным.
Первый — прямой метод, требующий условий стерильности, дорогостоящего оборудования и высокой квалификации врача.
Не инвазивные получили широкое распространение, благодаря безопасности и достоверности. Позволяют выявить изменения в структуре головного мозга. Обнаружить нейроактивность тканей.
Инвазивные методы
Инвазивные методы диагностики внутричерепного давления у взрослых проводятся следующим образом:
- Вставляется катетер в желудочек головного мозга и производится забор жидкости. Информативность этого способа является самой высокой.
- Применение субдурального винта показан при экстренных случаях. Процедура сложная и рискованная. Через специальное отверстие в черепе вводится винт, определяющий ВЧД.
- Интравентрикулярный метод позволяет измерить ВЧД через специальное отверстие в черепе. При необходимости ликвор можно откачать.
- Эпидуральный способ позволяет определить уровень давления, но не дает убрать лишнюю жидкость.
- Интрапаренхиматозные датчики состоят из тонкого провода. Метод является наименее травмоопасным. Позволят контролировать ВЧД в условиях стационара. Но метод не всегда достоверен.
Все способы несут риск развития инфекционных заболеваний. Данные методы используются в крайне необходимости.
Не инвазивные методы
Как определить внутричерепное давление с помощью не инвазивных методов:
- По смещению барабанной перепонки. При увеличении ВЧД она смещается из-за давления эндолимфы в улитке слухового аппарата.
- Кохлеарная микрофония основана на изменении колебаний звука высокой частоты. Этот метод не показывает давление, но фиксирует его изменения. Не используют при черепно-мозговых травмах из-за длительного обследования.
- Транскраниальная допплерография — метод УЗИ, позволяющий определить скорость кровотока по сосудам. Пульсирование косвенно указывает на наличие высокого ВЧД. Данный метод не имеет противопоказаний, но несовместим с сосудистыми препаратами, алкоголем и курением.
- Осмотр глазного дна для выявления отека.
- Магнитно-резонансная томография позволяет определить наличие внутричерепного давления.
Эти методы имеют мало противопоказаний, не дают точный результат. Только инвазивные методы могут определить, соответствует ли ВЧД норме. Какая норма внутричерепного давления у взрослых? Это — 10-15 мм рт. ст. При показателе 25 мм рт. ст. состояние становится опасным, более 35 — смертельным.
Измерение внутричерепного давления в домашних условиях
Пациенты задаются вопросом, как можно измерить внутричерепное давление дома. Сделать вне больницы это невозможно. Все методы требуют специального оборудования или вмешательства в организм. Дома можно только предположить о наличии ВЧД, основываясь на симптомах проявления заболевания. Диагноз ставит невролог после диагностики.
Последствия заболевания у детей
При постоянном повышении внутричерепного давления у детей нарушается кровоснабжение головного мозга, происходит сужение сосудов. Это приводит к отставанию в развитии. При своевременном лечении заболевание не оказывает влияние на дальнейшую жизнь ребенка. При отсутствии терапии возможны серьезные последствия:
- психические нарушения;
- инсульт;
- нарушение речи;
- физическое отставание от сверстников;
- эпилепсия;
- нарушение координации;
- гидроцефалия;
- параличи;
- снижение зрения;
- слабость;
- нарушение дыхания.
Внутричерепное давление, которое привело к осложнениям, доводит ребенка до инвалидности. В некоторых случаях наступает смерть.
Методы лечения
Невролог знает, как определить внутричерепное давление и как его лечить. В зависимости от причины, вызвавшей ВЧД, и возраста пациента подбирают соответствующую схему лечения. Применяют мочегонные, сосудистые и успокоительные препараты. Назначают соответствующую диету, физические упражнения.
Мочегонные вещества выводят излишнюю жидкость из организма через почки. Благодаря этому снижается количество ликвора. Мочегонные средства не принесут желаемого результата, если причиной ВЧД стала опухоль, аневризма или травма. В этом случае потребуется хирургическое вмешательство. Назначать препараты должен врач. Самолечение при этом недопустимо.
Если ВЧД образовалось в результате чрезмерного образования ликвора, то проводят шунтирование и откачивают излишнюю жидкость.
При лечении медикаментами применяют:
- диуретики;
- нейропротекторы;
- диакарб;
- гормональные препараты;
- препараты для снижения спинномозговой жидкости.
Ограничивают употребление соли, чтобы избежать задержки жидкости в организме. Следует отказаться от жирной пищи, предпочтение отдавать растительной еде, богатой витаминами. Пить травяные чаи, обладающие легким мочегонным действием.
Профилактика ВЧД
Для профилактики внутричерепного давления следует соблюдать следующие правила:
- употреблять количество жидкости, рекомендованное врачом;
- обеспечить прием витаминов с пищей или комплексы;
- больше гулять, проветривать помещение;
- избегать сильных нагрузок, стрессовых ситуаций;
- заниматься умеренными физическими нагрузками;
- ночной сон должен быть не менее 8 часов;
- не допускать резкой смены климата и часовых поясов;
- не летать воздушным транспортом;
- спать на высоких подушках с приподнятой головой;
- вставать сразу после просыпания;
- по возможности делать массаж воротниковой зоны.
Профилактика и ведение здорового образа жизни является лучшим инструментом для избегания осложнений при внутричерепном давлении.
К какому врачу обращаться при внутричерепном давлении
Содержание статьи
Всё о повышенном внутричерепном давлении
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Некоторые люди после медицинского учреждения могут увидеть у себя в карточке запись, свидетельствующую о повышенном внутричерепном давлении. Данное патологическое состояние может свидетельствовать о достаточно разных заболеваниях и проблемах организма человека, с которыми необходимо тщательно разобраться.
Что такое внутричерепное давление
Внутричерепное давление представляет собой давление внутри человеческой черепной коробки, которые регулируется достаточно большим количеством различных процессов. Это касается продукции цереброспинальной жидкости, тонуса сосудов головного мозга, объема кровотока, гомеостаза и многих других физиологических особенностей организма.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Считается, что норма внутричерепного давления находится в пределах от 7,5 до 15 миллиметров ртутного столба, что составляется от 1 до 2 кПа.
В большинстве случаев измерение внутричерепного давление происходит косвенно. Это связанно с тем, что любое вмешательство в структуры черепной коробки является слишком инвазивным и достаточно рискованным. Чаще всего замер происходит на уровне пояса в спинальном субарахноидальном пространстве. Его делают с помощью спинномозговой пункции.
В некоторых случаях внутричерепное давление может быть повышенным. Чаще всего это происходит из-за различного рода заболеваний и определенных патологий. При любых изменениях показателей ВЧД необходимо пройти полную диагностику и обследование.
Повышенное внутричерепное давление (ВЧД) Головная боль
Что такое повышенное внутричерепное давление (ВЧД)?
Травма головного мозга или другое заболевание может вызвать повышение давления внутри черепа. Это опасное состояние называется повышенным внутричерепным давлением (ВЧД) и может привести к головной боли. Давление также еще больше травмирует ваш мозг или спинной мозг.
Этот вид головной боли требует неотложной медицинской помощи. Чем раньше вы получите помощь, тем больше у вас шансов выздороветь.
Что вызывает ВЧД?
Причины ВЧД:
- Слишком много спинномозговой жидкости (жидкость вокруг головного и спинного мозга)
- Кровотечение в мозг
- Отек мозга
- Аневризма
- Скопление крови в некоторой части мозга
- Травма мозга или головы
- Опухоль головного мозга
- Инфекции, такие как энцефалит или менингит
- Гидроцефалия
- Высокое кровяное давление
- Ход
Каковы симптомы ДЦП?
Это наиболее частые симптомы ВЧД:
- Головная боль
- Затуманенное зрение
- Чувствую себя менее настороженно, чем обычно
- Рвота
- Изменения в вашем поведении
- Слабость или проблемы при движении или разговоре
- Недостаток энергии или сонливость
Симптомы ВЧД могут быть похожи на другие состояния или проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется ВЧД?
Для диагностики ВЧД ваш врач может сделать следующее:
- История болезни и физический осмотр, включая неврологический осмотр для проверки чувств, равновесия и психического статуса
- Спинальная пункция (также называемая люмбальной пункцией) для измерения давления спинномозговой жидкости
- Компьютерная томография (КТ), золотой стандарт визуализации, создает серию рентгеновских изображений поперечного сечения головы и мозга
Магнитно-резонансная томография (МРТ) (используется после первоначальной оценки) использует магнитные поля для обнаружения незначительных изменений в составе ткани головного мозга и может показать больше деталей, чем рентгеновские снимки или КТ
Как лечится ДЦП?
Повышенное внутричерепное давление — неотложная ситуация.Лечение может включать:
- Лекарство от отеков
- Отток лишней спинномозговой жидкости или кровотечение вокруг головного мозга
- Удаление части черепа (краниотомия) для облегчения отека (хотя это бывает редко)
Вы также можете лечиться от основной причины вашего внутричерепного давления, которой может быть инфекция, высокое кровяное давление, опухоль или инсульт.
Какие осложнения ДЦП?
ДЦП имеет серьезные осложнения, такие как:
- Изъятия
- Ход
- Неврологические повреждения
- Смерть
Можно ли предотвратить ВЧД?
Вы можете снизить риск определенных основных состояний, которые могут привести к ВЧД, таких как высокое кровяное давление, инсульт или инфекция.Если у вас есть какие-либо симптомы, немедленно обратитесь за медицинской помощью.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу или 911, если у вас есть какие-либо из перечисленных симптомов:
- Сильная головная боль
- Затуманенное зрение
- Чувствую себя менее настороженно, чем обычно
- Рвота
- Изменения в вашем поведении
- Слабость или проблемы при движении или разговоре
- Недостаток энергии или сонливость
- Захват
Основные сведения об увеличении внутричерепного давления (ВЧД)
- ДЦП — опасное состояние.
- Это экстренная ситуация, требующая немедленной медицинской помощи.
- Повышенное внутричерепное давление из-за кровотечения в головном мозге, опухоли, инсульта, аневризмы, высокого кровяного давления, инфекции мозга и т. Д. Может вызвать головную боль и другие симптомы.
- Лечение включает в себя снятие повышенного давления с головного мозга.
- ДЦП имеет серьезные осложнения, включая смерть.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Процедура шунтирования | Johns Hopkins Medicine в Балтиморе, Мэриленд
Что такое шунт?
Шунт — это полая трубка, которую хирургическим путем вводят в мозг (или иногда в позвоночник), чтобы помочь отвести спинномозговую жидкость и перенаправить ее в другое место в организме, где она может реабсорбироваться.
Процедуры шунтирования могут устранить давление на мозг, вызванное гидроцефалией, и облегчить такие симптомы, как затруднение походки, легкое слабоумие и отсутствие контроля над мочевым пузырем.
Если врач обнаружит, что эти проблемы улучшаются после люмбальной пункции, это может означать, что установка шунта может дать более долгосрочную пользу.
Различные типы шунтов
Различные системы шунтирования перенаправляют избыточную жидкость в:
- Брюшную полость (вентрикуло-перитонеальный или пояснично-перитонеальный шунт)
- Легкое (вентрикуло-плевральный шунт)
- Сердце (вентрикулофосфат) -предсердный шунт)
Нейрохирург обсудит с вами плюсы и минусы каждого доступа.
Особые рекомендации по поводу вентрикуло-перитонеального (VP) шунта
Сообщите об этом вашей нейрохирургической бригаде перед любой абдоминальной операцией, чтобы обсудить с хирургом необходимые меры предосторожности. Кроме того, свяжитесь с бригадой, если у вас есть инфекция брюшной полости, включая аппендицит, перитонит, дивертикулит или другое состояние, требующее неотложной хирургической операции или лечения антибиотиками.
Особенности использования вентрикуло-предсердного (VA) шунта
Обязательно принимайте антибиотики за 30–60 минут до хирургической или стоматологической процедуры.Ваш врач может порекомендовать ежедневный прием аспирина, чтобы предотвратить образование тромбов на дальнем конце катетера.
Об операции шунта
Фактическая хирургическая процедура по имплантации шунта обычно требует около часа пребывания в операционной. После этого за вами будут внимательно наблюдать в течение 24 часов. Обычно ваше пребывание в больнице составляет от двух до четырех дней.
Контрольные визиты помогут врачу убедиться в том, что шунт функционирует должным образом и продолжает уменьшать симптомы гидроцефалии.
Кроме того, медицинская бригада может порекомендовать физиотерапию, трудотерапию и другие стратегии реабилитации, чтобы помочь разрешить симптомы как можно скорее.
Как шунт помогает
Симптомы гидроцефалии могут улучшиться в течение нескольких дней после операции по шунтированию или могут потребоваться недели или месяцы, чтобы поправиться.
Другие неврологические или медицинские состояния могут повлиять на выздоровление. Если ваши симптомы в основном связаны с гидроцефалией при нормальном давлении, а не с другими состояниями, шунт, вероятно, поможет облегчить их.
Около 10 процентов пациентов показывают некоторое улучшение вскоре после установки шунта, но не демонстрируют долгосрочного ответа. Причины этого не совсем понятны.
У других пациентов могут развиваться дополнительные расстройства мозга, которые также влияют на походку и память (например, некоторые формы деменции или болезнь Паркинсона), которые не реагируют на дренаж из шунта.
О шунтирующих системах
Шунты могут быть программируемыми, (внешняя регулировка с помощью магнитного устройства) или непрограммируемыми.
Большинство хирургов выберут программируемую модель, несмотря на то, что в клинических испытаниях оба типа работают примерно одинаково. Точно так же существуют различные производители программируемых шунтов, эффективность которых не доказана клинически.
Антисифонное устройство
Для предотвращения чрезмерного дренажа хирург может имплантировать антисифонное устройство вместе с вашим шунтом, что помогает предотвратить чрезмерный дренаж в вертикальном положении. Хирурги могут выбирать из ряда преимуществ антисифонных устройств.
Настройки шунта
Как правило, более высокая настройка шунта означает, что сливается меньше жидкости. Меньшее значение означает, что сливается больше жидкости. Настройки различаются для каждого производителя. Число не соответствует внутричерепному давлению. Ваш врач может изменить настройку шунтирующего клапана с помощью программатора или случайно изменить его, если вы приблизитесь к магниту, даже если он находится в наушниках. Некоторые из новых типов шунтов не подвержены воздействию магнитов или магнитных полей, включая МРТ. Всегда уточняйте у врача, влияет ли на тип шунта магнитное поле.
Попросите медицинскую бригаду подтвердить настройку шунта, если:
Вы испытываете головную боль, постоянную тошноту, рвоту, сонливость, слабость, судороги, невнятную речь или ухудшение походки и равновесия.
Вам сделали МРТ по любой причине (компьютерная томография не влияет на шунт). Прежде чем назначить МРТ, свяжитесь со своим врачом, чтобы настроить клапан в тот же день.
Осложнения и риски шунтирования
Возможные осложнения хирургического шунтирования включают те, которые связаны с самой операцией, а также те, которые могут возникнуть через несколько дней или лет.
Ситуация каждого человека индивидуальна, поэтому важно, чтобы отдельные лица и их семьи тщательно обдумывали эти возможные осложнения. Вам следует обсудить все ваши опасения с врачом, чтобы убедиться, что потенциальная польза от шунта перевешивает риски.
Риски и осложнения могут включать:
Закупорка (непроходимость) — одна из наиболее распространенных проблем. Закупорки часто можно исправить (иногда с помощью дополнительной операции) и редко приводят к серьезным травмам.
Неисправность шунта может включать чрезмерный или недостаточный дренаж. Неисправная шунтирующая система требует немедленной медицинской помощи.
- Чрезмерный дренаж : Когда шунт позволяет церебральной жидкости стекать из желудочков головного мозга быстрее, чем она производится, желудочки могут схлопнуться, разрывая кровеносные сосуды и вызывая кровотечение в головном мозге или сгусток крови, что проявляется сильной головной болью. , тошнота, рвота, судороги и другие симптомы.Этот риск встречается примерно у 5-10 процентов людей с шунтированием.
- Недостаточный дренаж возникает, когда CSF не удаляется достаточно быстро. Повышается давление, и симптомы гидроцефалии повторяются.
Инфекция в месте хирургической раны, шунте или в самой спинномозговой жидкости (менингит). Симптомы могут включать субфебрильную температуру, болезненность мышц шеи или плеч, а также покраснение или болезненность по ходу шунта. Также могут появиться симптомы гидроцефалии.Если вы подозреваете инфекцию, позвоните 911 и немедленно обратитесь в ближайшее отделение неотложной помощи.
Трудно предсказать, как долго прослужат шунты, но некоторые практикующие врачи отмечают, что около половины всех шунтов необходимо ремонтировать или заменять через 6 лет.
Благодарим вас за интерес к Центру церебральной жидкости в Johns Hopkins. Узнайте, как направить пациента.
Неврология взрослых: 410-955-9441
Детская неврология: 410-955-4259
Нейрохирургия взрослых: 410-955-6406
Детская нейрохирургия: 410-955-7337
Независимо от того, пересекаете ли вы страну или глобус, мы упрощаем доступ к медицинскому обслуживанию мирового класса в Johns Hopkins.
Повышенное внутричерепное давление (ВЧД) Вопросы NCLEX
Повышенное внутричерепное давление (ВЧД) Практические вопросы NCLEX для студентов-медсестер. Повышенное внутричерепное давление является неотложной медицинской помощью и возникает в результате слишком сильного давления в черепе.
В предыдущем обзоре NCLEX я рассказал о других неврологических расстройствах, поэтому обязательно ознакомьтесь с этими отзывами.
Как медсестра, важно знать патофизиологию повышенного ВЧД, типы лекарств, используемых для лечения этого состояния, признаки и симптомы, а также вмешательства медсестры.
Не забудьте перед тестом посмотреть лекцию о повышенном внутричерепном давлении.
Повышенное внутричерепное давление (ВЧД) Вопросы NCLEX
Эта викторина проверит ваши знания о повышенном ICP при подготовке к экзамену NCLEX.- 1. Выберите ниже основные структуры, которые играют роль в изменении внутричерепного давления: *
- 2.Гипотеза Монро-Келли объясняет компенсаторные отношения между структурами черепа, которые играют роль внутричерепного давления. Что из перечисленного НЕ является компенсаторными механизмами, выполняемыми организмом для естественного снижения внутричерепного давления? Выберите все подходящие варианты: *
- 3. Пациент проходит лечение по поводу повышенного внутричерепного давления. Каких из перечисленных ниже действий пациенту следует избегать? *
- 4. У пациента наблюдается гипервентиляция и уровень PaCO2 равен 52.У пациента ВЧД 20 мм рт. Как медсестра, вы знаете, что уровень PaCO2 будет? *
- 5. Вы проводите обучение группе студентов медсестер по вопросам ВЧД. Вы объясняете, что когда церебральное перфузионное давление падает слишком низко, мозг не перфузируется должным образом, и ткань мозга отмирает. Студент спрашивает: «Каков нормальный уровень церебрального перфузионного давления?» Ваш ответ: *
- 6. Какой пациент из перечисленных ниже подвергается НАИБОЛЬШЕМУ риску повышения внутричерепного давления? *
- 7. Пациент с повышенным ВЧД имеет следующие жизненно важные показатели: артериальное давление 99/60, ЧСС 65, температура 101.6 ‘F, дыхание 14, насыщение кислородом 95%. Показатель ВЧД 21 мм рт. На основании этих данных вы бы сделали? *
- 8. Пациенту сделана вентрикулостомия. О каком открытии вы бы немедленно сообщили врачу? *
- 9. Дренажи наружных желудочков контролируют ВЧД и где их вводят? *
- 10. Что из следующего противопоказано пациенту с повышенным ВЧД? *
- 11. Вам ‘ повторный сбор показателей жизнедеятельности пациента с ДЦП. Пациент имеет 4 балла по шкале Гласкомы.Как вы оцените температуру пациента? *
- 12. Пациент, у которого произошло кровоизлияние в мозг, имеет риск развития повышенного ВЧД. Какой из признаков и симптомов, представленных ниже, является САМЫМ РАННИМ признаком того, что у пациента есть это осложнение? *
- 13. Выберите все признаки и симптомы, которые возникают при повышенном ВЧД: *
- 14. Вы поддерживаете внешний желудочковый дренаж. Показания ВЧД должны быть? *
- 15. У какого пациента ниже с ДЦП наблюдается триада Кушинга? Пациент с: *
- 16.У пациента артериальное давление 130/88, а показатель ВЧД — 12. Какое у пациента давление перфузии головного мозга и как вы его интерпретируете, как медсестра? *
- 17. Согласно вопросу 16, артериальное давление пациента составляет 130 / 88. Какое у пациента среднее артериальное давление (САД)? *
- 18. Во время обследования пациента с повышенным ВЧД вы замечаете, что руки пациента вытянуты прямо, а пальцы ног направлены вниз. Вы должны задокументировать это как: *
- 19.При укладывании пациента в постель с повышенным ВЧД важно избегать? *
- 20. Во время оценки зрения пациента с повышенным ВЧД вам необходимо оценить окулоцефалический рефлекс. Если у пациента поврежден ствол головного мозга, какой ответ вы найдете? *
- 21. Пациент получает маннитол для повышения ВЧД. Какое утверждение НЕПРАВИЛЬНО об этом лекарстве? *
- 22. Какой результат оценки требует немедленного вмешательства, если он обнаружен, когда пациент принимает маннитол? *
(ПРИМЕЧАНИЕ. Когда вы нажмете «Отправить», эта же страница обновится.Прокрутите вниз, чтобы увидеть свои результаты.)
Повышенное внутричерепное давление (ВЧД) Вопросы NCLEX
1. Выберите ниже основные структуры, которые играют роль в изменении внутричерепного давления:
А. Мозг
Б. Нейроны
C. Цереброспинальная жидкость
D. Кровь
E. Надкостница
F. Dura mater
Ответы: A, C и D. Внутри черепа находятся три структуры, которые могут изменять внутричерепное давление.Это мозг, спинномозговая жидкость (CSF) и кровь.
2. Гипотеза Монро-Келли объясняет компенсаторные отношения между структурами черепа, которые играют роль внутричерепного давления. Что из перечисленного НЕ является компенсаторными механизмами, выполняемыми организмом для естественного снижения внутричерепного давления? Выберите все подходящие варианты:
A. Переход спинномозговой жидкости в другие области головного и спинного мозга
Б. Вазодилатация сосудов головного мозга
с.Снижение продукции спинномозговой жидкости
,00D. Утечка белков через мозговой барьер
Ответы: B и D. Это НЕ компенсирующие механизмы, а действия, которые фактически увеличивают внутричерепное давление. Сужение сосудов (а не расширение) снижает кровоток и способствует снижению ВЧД. Утечка протеина фактически приводит к большему отеку мозговой ткани. Помните, что воду привлекает белок (онкотическое давление).
3. Пациент проходит лечение по поводу повышенного внутричерепного давления.Каких действий из перечисленных ниже пациенту следует избегать?
A. Кашель
Б. Чихание
C. Разговор
Маневр Д. Вальсальвы
E. Рвота
F. Удержание изголовья кровати между 30-35 градусами
Ответы: A, B, D и E. Эти действия могут повысить ICP.
4. У пациента гипервентиляция и уровень PaCO2 52. У пациента ВЧД 20 мм рт. Как медсестра вы знаете, что уровень PaCO2 будет?
А.вызывают сужение сосудов и снижают ВЧД
B. Повышение диуреза и снижение ВЧД
C. вызывают расширение сосудов и повышают ВЧД
D. вызывает расширение сосудов и снижает ВЧД
Ответ — C. Повышенный уровень углекислого газа (52 — высокий… нормальный 35-45) в крови вызовет расширение сосудов (НЕ сужение), что приведет к увеличению ВЧД (нормальное ВЧД от 5 до 15 мм рт. Ст.). Следовательно, многим пациентам с тяжелым ВЧД может потребоваться искусственная вентиляция легких, чтобы можно было снизить уровень PaCO2 (30-35), что приведет к сужению сосудов и снижению ВЧД (при сужении уменьшается объем крови и кровоток, идущий в мозг, и это помогает уменьшить давление)….вспомните гипотезу Монро-Келли.
5. Вы проводите обучение группе студентов медсестер по вопросам ВПД. Вы объясняете, что когда церебральное перфузионное давление падает слишком низко, мозг не перфузируется должным образом, и ткань мозга отмирает. Студент спрашивает: «Каков нормальный уровень церебрального перфузионного давления?» Ваш ответ:
A. 5-15 мм рт. Ст.
Б. 60-100 мм рт. Ст.
С. 30-45 мм рт. Ст.
D.> 160 мм рт. Ст.
Ответ — B. Это нормальный CPP. Вариант А представляет собой нормальное внутричерепное давление.
6. Какой из перечисленных ниже пациентов подвержен НАИБОЛЬШЕМУ риску повышения внутричерепного давления?
A. Пациент, страдающий тяжелой гипотонией.
Б. Больной, поступивший с черепно-мозговой травмой.
C. Пациент, недавно перенесший инфаркт миокарда.
D. Пациент после операции на глазах.
Ответ: B. Помните, что травма головы, кровоизлияние в мозг, гематома, гидроцефалия, опухоль, энцефалит и т. Д. Могут повышать ВЧД.
7. Пациент с повышенным ВЧД имеет следующие жизненно важные признаки: артериальное давление 99/60, ЧСС 65, температура 101,6 ° F, дыхание 14, сатурация кислородом 95%. Показатель ВЧД 21 мм рт. На основании этих выводов вы бы стали?
A. Введенная доза PRN вазопрессора
B. Дать 2 л кислорода
C. Снимите лишнее одеяло и дайте пациенту прохладную ванну
D. Выполнить отсос
Ответ: C. Важно следить за пациентом на предмет гипертермии (лихорадки).Повышенная температура увеличивает ВЧД, объем церебральной крови и метаболические потребности пациента. Медсестра может назначить жаропонижающие средства в соответствии с предписанием врача, снять лишнее одеяло, снизить температуру в помещении, принять прохладную ванну или использовать систему охлаждения. Помните, что важно предотвратить дрожь (это также увеличивает метаболические потребности и ВЧД).
8. Больному проведена вентрикулостомия. О каком открытии вы немедленно сообщите врачу?
A. Температура 98,4 ‘F
B. CPP 70 мм рт. Ст.
с.ВЧД 24 мм рт. Ст.
D. PaCO2 35
Ответ: C. Вентрикулостомия — это катетер, вводимый в область бокового желудочка для оценки ВЧД. Это поможет дренировать ликвор во время повышения показаний давления и измерения ВЧД. Медсестра должна следить за уровнем ВЧД выше 20 мм рт. Ст. И сообщать об этом врачу.
9. Внешние желудочковые дренажи контролируют ВЧД и куда вставляются?
А. Субарахноидальное пространство
Б. Боковой желудочек
C. Эпидуральное пространство
Д.Правый желудочек
Ответ: B. Дренажи внешнего желудочка (также называемые вентрикулостомией) вставляются в боковой желудочек.
10. Что из перечисленного противопоказано пациенту с повышенным ВЧД?
A. Люмбальная пункция
Б. Положение головы по средней линии
C. Гиперосмотические диуретики
D. Барбитураты лекарственные
Ответ: A. LP не рекомендуется применять у пациентов с ДЦП, потому что они могут привести к возможной грыже мозга.
11. Вы собираете данные о жизненно важных функциях пациента с ДЦП. Пациент имеет 4 балла по шкале Гласкомы. Как вы оцените температуру пациента?
A. Ректальный
Б. Орал
C. Подмышечный
Ответ — A. Этот рейтинг GCS демонстрирует, что пациент без сознания. Если пациент находится без сознания, медсестра должна измерить температуру пациента ректальным, тимпанальным или височным методом. Оральные и подмышечные не надежны.
12.Пациент, у которого произошло кровоизлияние в мозг, имеет риск развития повышенного ВЧД. Какой признак и симптом из представленных ниже — САМЫЙ РАННИЙ показатель того, что у пациента есть это осложнение?
A. Брадикардия
B. Децеребрационная поза
В. Беспокойство
D. Неравный размер зрачка
Ответ: C. Изменения психического статуса — самый ранний показатель того, что пациент испытывает повышенное ВЧД. Все остальные перечисленные признаки и симптомы проявляются позже.
13.Выберите все признаки и симптомы, возникающие при повышенном ВЧД:
A. Декортикальное позирование
Б. Тахикардия
С. Снижение пульсового давления
Д. Чейн-Стокс
E. Hemiplegia
F. Децеребрационная поза
Ответы: A, D, E и F. Вариант B неверен, потому что брадикардия (не тахикардия) возникает на поздней стадии вместе с УВЕЛИЧЕНИЕМ (а не снижением) пульсового давления.
14. Вы поддерживаете дренаж внешнего желудочка.Показания ВЧД должны быть?
A. 5-15 мм рт. Ст.
Б. 20-35 мм рт. Ст.
C. 60-100 мм рт. Ст.
D. от 5 до 25 мм рт. Ст.
Ответ — A. Нормальное ВЧД должно быть от 5 до 15 мм рт.
15. У кого из перечисленных ниже пациентов с ДЦП наблюдается триада Кушинга? Пациент с:
А. БП 150/112, ХР 110, 8 руб.
Б. БП 90/60, ХР 80, 22 руб.
C. BP 200/60, HR 50, 8 руб.
Д. БП 80/40, HR 49, 12 руб.
Ответ: C.Эти жизненные признаки представляют триаду Кушинга. Наблюдается повышение систолического давления, расширение пульсового давления на 140 (200-60 = 140), брадикардия и брадипноэ.
16. У пациента артериальное давление 130/88 и показание ВЧД 12. Какое давление перфузии мозга у пациента и как вы это интерпретируете как медсестра?
A. 90 мм рт. Ст., В норме
Б. 62 мм рт. Ст., Отклонение от нормы
C. 36 мм рт. Ст., Отклонение от нормы
D. 56 мм рт. Ст., Нормальный
Ответ — А.CPP рассчитывается по следующей формуле: CPP = MAP-ICP. CPP пациента 90, и это нормально. Нормальное значение CPP составляет 60-100 мм рт.
17. Согласно вопросу 16, артериальное давление пациента 130/88. Какое среднее артериальное давление у пациента (САД)?
А. 42
Б. 74
С. 102
Д. 88
Ответ: C. MAP вычисляется путем умножения DBP (88) на 2. Это равно 176. Затем возьмите это число и сложите SBP (130).Это равно 306. Затем возьмите это число и разделите на 3, что равно 102.
18. Во время обследования пациента с повышенным ВЧД вы заметили, что руки пациента вытянуты прямо, а пальцы ног направлены вниз. Вы задокументируете это как:
A. Декортикальное позирование
B. Децеребрационная поза
C. Вялая поза
Ответ — Б.
19. При укладывании пациента в постель с повышенным ВЧД важно избегать?
А.Позиционирование головы по средней линии
B. Установка HOB на 30-35 градусов
C. Предотвращение сгибания шеи
D. Сгибание бедер
Ответ: D. Избегайте сгибания бедер, потому что это может увеличить внутрибрюшное / грудное давление, что приведет к увеличению ВЧД.
20. При обследовании зрения пациента с повышенным ВЧД необходимо оценить окулоцефалический рефлекс. Если у пациента поврежден ствол головного мозга, какой ответ вы найдете?
А.Глаза будут катиться вниз по мере движения головы из стороны в сторону.
B. Глаза будут двигаться в противоположном направлении, когда голова будет двигаться из стороны в сторону.
C. Глаза закатятся, когда голова будет двигаться из стороны в сторону.
D. Глаза будут находиться в фиксированном положении по средней линии, когда голова перемещается из стороны в сторону.
Ответ — D. Он известен как отрицательный кукольный глаз и представляет собой повреждение ствола мозга. Это очень плохой знак.
21. Пациент получает маннитол по поводу повышения ВЧД.Какое утверждение НЕПРАВИЛЬНО об этом лекарстве?
A. Маннитол удаляет воду из мозга и помещает ее в кровь для удаления из организма.
B. Маннит вызывает реабсорбцию воды и электролитов в почечных канальцах.
C. Когда пациент получает маннитол, медсестра должна контролировать пациента как на перегрузку жидкостью, так и на ее истощение.
D. Маннитол не предназначен для пациентов с анурией.
Ответ — B. Все остальные варианты верны.Маннитол ПРЕДОТВРАЩАЕТ (не вызывает) реабсорбцию воды и электролитов (в частности, натрия и хлорида)… после чего он покидает организм в виде мочи.
22. Какой результат оценки требует немедленного вмешательства, если он обнаружен во время приема маннитола?
А. ВЧД 10 мм рт. Ст.
B. Хрипы во всех полях легких
К. BP 110/72
D. Больной жалуется на сухость во рту и жажду
Ответ: Б. Маннит может вызвать перегрузку жидкостью, что приводит к сердечной недостаточности и отеку легких.Хрипы в полях легких представляют собой отек легких и требуют немедленного вмешательства. Вариант А является нормальным показателем ВЧД и показывает эффективность маннита. АД находится в пределах нормы, и при приеме этого лекарства будет возникать сухость во рту / жажда, потому что помните, что мы пытаемся обезвоживать мозг, чтобы уменьшить отек и внутричерепное давление.
Больше викторин NCLEX
Не забудьте рассказать об этой викторине своим друзьям, поделившись ею в Facebook, Twitter и других социальных сетях.Вы также можете пройти более увлекательные медсестринские викторины.
* Заявление об ограничении ответственности: хотя мы делаем все возможное, чтобы предоставить учащимся точные и углубленные учебные викторины, эта викторина / тест предназначена только для образовательных и развлекательных целей. Пожалуйста, обратитесь к последним обзорным книгам NCLEX для получения последних обновлений в области ухода за больными. Авторские права на этот тест принадлежат RegisteredNurseRn.com. Пожалуйста, не копируйте этот тест напрямую; однако, пожалуйста, поделитесь ссылкой на эту страницу со студентами, друзьями и другими людьми.
Повышенное внутричерепное давление (ВЧД): симптомы, причины и лечение
Повышенное внутричерепное давление — это медицинский термин, обозначающий повышение давления внутри черепа человека.Это давление может повлиять на мозг, если врачи его не лечат.
Внезапное повышение давления внутри черепа человека требует неотложной медицинской помощи. При отсутствии лечения повышение внутричерепного давления (ВЧД) может привести к травме головного мозга, судорогам, коме, инсульту или смерти.
При своевременном лечении люди с повышенным ВЧД могут полностью выздороветь.
В этой статье мы рассмотрим симптомы, причины и методы лечения повышенного ВЧД.
Симптомы повышенного ВЧД могут различаться в зависимости от возраста человека.
Младенцы с повышенным ВЧД могут иметь симптомы, отличные от симптомов этого заболевания у детей старшего возраста или взрослых, как описано ниже.
Симптомы у взрослых
Поделиться на Pinterest Симптомы повышенного ВЧД могут включать головную боль, сонливость и нечеткость зрения.Симптомы повышенного ВЧД у взрослых включают:
- зрачки, которые не реагируют на свет обычным образом
- головная боль
- изменения поведения
- снижение бдительности
- сонливость
- мышечная слабость
- затруднения речи или движения
- рвота
- затуманенное зрение
- спутанность сознания
По мере прогрессирования повышенного ВЧД человек может потерять сознание и впасть в кому.Высокий ВЧД может вызвать повреждение головного мозга, если человек не получит неотложной помощи.
Симптомы у младенцев
Младенцы с повышенным ВЧД могут демонстрировать некоторые из тех же симптомов, что и взрослые. Кроме того, это может повлиять на форму их головы.
У младенцев все еще есть мягкие пластины в черепе, которые соединяются вместе волокнистой тканью, называемой черепными швами. Повышенное ВЧД может привести к разъединению швов черепа и разъединению мягких пластин.
Повышенное ВЧД у младенцев также может вызывать выпячивание родничка.Родничок — это мягкое пятно на верхней части черепа.
Ниже приводится список заболеваний и других причин, которые могут привести к повышению ВЧД:
У младенцев высокое ВЧД может быть результатом жестокого обращения с детьми.
Если человек обращается с младенцем или младенцем слишком грубо, это может привести к травме головного мозга. Это известно как синдром тряски ребенка.
По оценкам одного источника, от 1 000 до 3 000 детей в Соединенных Штатах ежегодно страдают синдромом тряски младенца.Состояние может возникнуть, если взрослый сильно трясет ребенка, чтобы он не плакал.
Любой, кто подозревает, что ребенок подвергается жестокому обращению, может анонимно связаться с Национальной горячей линией по борьбе с жестоким обращением с детьми по телефону 1-800-4-A-CHILD (1-800-422-4453).
Если у человека наблюдаются симптомы повышенного ВЧД, ему следует немедленно обратиться к врачу. Это неотложная медицинская помощь, которая может привести к травме головного мозга, если человек не получит быстрого лечения.
Врач измеряет ВЧД в миллиметрах ртутного столба (мм / рт. Ст.).Нормальный диапазон — менее 20 мм / рт. Когда ВЧД превышает это значение, человек может испытывать повышенное ВЧД.
Чтобы диагностировать повышенное ВЧД, врач может спросить, есть ли у человека:
- получил удар по голове
- предыдущий диагноз опухоли головного мозга
Затем врач может провести следующие анализы:
- неврологическое обследование для проверки чувств, равновесия и психического состояния человека
- спинномозговая пункция, измеряющая давление спинномозговой жидкости
- Компьютерная томография, дающая изображения головы и мозга
После этих начальных тестов врач может использовать МРТ-сканирование для более подробного изучения тканей мозга человека.
Если у человека диагностировано повышенное ВЧД, врач немедленно приступит к снижению давления внутри черепа, чтобы снизить риск повреждения мозга. Затем они будут лечить основную причину повышенного давления.
Методы лечения для снижения ВЧД включают:
- дренирование избытка спинномозговой жидкости с помощью шунта для снижения давления на мозг, вызванного гидроцефалией
- лекарства, уменьшающие отек мозга, такие как маннит и гипертонический раствор
- хирургическое вмешательство, меньше обычно, чтобы удалить небольшой участок черепа и снизить давление.
Врач может дать пациенту успокаивающее средство, чтобы уменьшить беспокойство и снизить кровяное давление.Человеку также может потребоваться поддержка дыхания. Врач будет следить за их жизненными показателями на протяжении всего лечения.
В редких случаях врач может ввести человека с высоким ВЧД в медицинскую кому для лечения его состояния.
Осложнения повышенного ВЧД включают:
- повреждение головного мозга
- припадок
- инсульт
- кома
Без надлежащего лечения повышение ВЧД может быть фатальным.
Внезапное повышение ВЧД требует неотложной медицинской помощи и может быть опасным для жизни.Чем раньше человек получит лечение, тем лучше будет его прогноз. Многие люди хорошо поддаются лечению, и человек, у которого было повышенное ВЧД, может полностью выздороветь.
Повышение ВЧД не всегда можно предотвратить, но можно снизить риск некоторых основных состояний, которые могут привести к повышению ВЧД. Мы рассмотрим, как это сделать ниже.
Инсульт
Инсульт может вызвать повышение ВЧД. Человек может снизить риск инсульта следующими способами:
- принятие мер по снижению высокого кровяного давления
- отказ от курения
- контроль уровня сахара в крови
- контроль уровня холестерина
- регулярные физические упражнения
высокое кровяное давление
Высокое кровяное давление может вызвать повышение ВЧД.Человек может поддерживать здоровое артериальное давление с помощью:
- похудения при избыточном весе или поддержания здорового веса
- отказа от лекарств, повышающих артериальное давление
- здорового сбалансированного питания
- сокращения потребления соли
- регулярных тренировок
головы травма
Травма головы может вызвать повышение ВЧД. Вот несколько примеров того, как человек может снизить риск травмы головы:
- Избегать экстремальных видов спорта или опасных занятий
- всегда носить шлем для таких занятий, как езда на велосипеде
- всегда пристегиваться ремнем безопасности в автомобиле
Повышенное ВЧД — это когда давление внутри черепа человека увеличивается.Когда это происходит внезапно, требуется неотложная медицинская помощь. Самая частая причина повышенного ВЧД — удар по голове.
Основными симптомами являются головная боль, спутанность сознания, снижение внимания и тошнота. Зрачки человека могут не реагировать на свет обычным образом.
Человеку с повышенным ВЧД может потребоваться срочное лечение. Непосредственная цель лечения — снизить давление на ткань мозга, что помогает снизить риск повреждения мозга.
Без надлежащего лечения это состояние может привести к судорогам, коме, инсульту или повреждению головного мозга.В тяжелых случаях повышение ВЧД может быть фатальным. Быстрое лечение может улучшить внешний вид человека. Возможно полное выздоровление при своевременном лечении.
Повышение ВЧД не всегда можно предотвратить, но человек может снизить риск возникновения некоторых причин за счет изменения образа жизни.
Причины, симптомы, диагностика и лечение
Инсульт возникает из-за уменьшения или закупорки кровоснабжения мозга. Человек, перенесший инсульт, нуждается в немедленной неотложной помощи.
Чтобы узнать больше о научно обоснованной информации и ресурсах по здоровому старению, посетите наш специализированный центр.
Инсульт — пятая по значимости причина смерти в США. Фактически, ежегодно около 800 000 человек страдают инсультом. Это соответствует примерно одному человеку каждые 40 секунд.
Существует три основных типа инсульта:
- Ишемический инсульт: Это наиболее распространенный тип инсульта, составляющий 87% всех случаев. Сгусток крови предотвращает попадание крови и кислорода в определенные области мозга.
- Геморрагический инсульт: Возникает при разрыве кровеносного сосуда.Обычно это результат аневризм или артериовенозных мальформаций (АВМ).
- Транзиторная ишемическая атака (ТИА): Это происходит, когда приток крови к части мозга недостаточен в течение короткого периода времени. Нормальный кровоток восстанавливается через короткое время, и симптомы исчезают без лечения. Некоторые называют это мини-ударом.
Инсульт может быть смертельным. По данным Американской кардиологической ассоциации (AHA), коэффициент смертности с поправкой на возраст в 2017 году составил 37.6 на каждые 100 000 диагнозов инсульта. Врачи добились значительного прогресса в лечении инсультов, а это означает, что этот показатель смертности на 13,6% ниже, чем в 2007 году.
В этой статье объясняется, почему случаются инсульты и как их лечить. Он также исследует различные типы инсульта, а также шаги, которые человек может предпринять для их предотвращения.
Инсульт возникает, когда закупорка или кровотечение кровеносных сосудов либо прерывает, либо снижает приток крови к мозгу. Когда это происходит, мозг не получает достаточно кислорода или питательных веществ, и клетки мозга начинают умирать.
Инсульт — это цереброваскулярное заболевание. Это означает, что он влияет на кровеносные сосуды, которые питают мозг кислородом. Если мозг не получает достаточно кислорода, могут начаться повреждения.
Это неотложная медицинская помощь. Хотя многие инсульты поддаются лечению, некоторые из них могут привести к инвалидности или смерти.
Поскольку ишемический и геморрагический инсульты имеют разные причины и последствия для организма, оба требуют разного лечения.
Быстрая диагностика важна для уменьшения повреждения головного мозга и позволяет врачу лечить инсульт, используя метод, подходящий для данного типа.
Разделы ниже охватывают варианты лечения ишемического и геморрагического инсультов, а также некоторые общие советы по реабилитации для обоих типов.
Ишемический инсульт
Ишемический инсульт возникает из-за закупорки или сужения артерий. Лечение, как правило, направлено на восстановление адекватного притока крови к мозгу.
Лечение начинается с приема лекарств, которые разрушают тромбы и предотвращают их образование. Врач может назначить препараты для разжижения крови, такие как аспирин или инъекцию тканевого активатора плазминогена (TPA).
TPA очень эффективно растворяет сгустки. Однако инъекцию необходимо произвести в течение 4,5 часов после появления симптомов инсульта.
Экстренные процедуры включают введение TPA непосредственно в артерию головного мозга или использование катетера для физического удаления сгустка. Исследования преимуществ этих процедур продолжаются.
Существуют и другие процедуры, которые хирурги могут выполнять, чтобы снизить риск инсульта или ТИА. Каротидная эндартерэктомия, например, включает вскрытие сонной артерии и удаление зубного налета, который может порваться и попасть в мозг.
Другой вариант — ангиопластика. При этом хирург надувает небольшой баллон внутри суженной артерии с помощью катетера. После этого в отверстие вставляют сетчатую трубку или стент. Это предотвращает повторное сужение артерии.
Геморрагический инсульт
Попадание крови в мозг может вызвать геморрагический инсульт. Лечение направлено на остановку кровотечения и снижение давления на мозг.
Лечение часто начинается с приема лекарств, снижающих давление в головном мозге и контролирующих общее кровяное давление, а также предотвращающих судороги и любые внезапные сужения кровеносных сосудов.
Если человек принимает разжижающие кровь антикоагулянты или антиагрегантные препараты, такие как варфарин или клопидогрель, он может получать лекарства, которые нейтрализуют действие разжижителей крови.
Хирурги могут исправить некоторые проблемы с кровеносными сосудами, которые привели или могли привести к геморрагическим инсультам.
Когда аневризма — или выпуклость в кровеносном сосуде, которая может лопнуть — вызывает геморрагический инсульт, хирург может поместить маленькие зажимы у основания аневризмы или заполнить его съемными спиралями, чтобы остановить кровоток и уменьшить аневризму.
Если кровотечение возникло из-за АВМ, хирург может его удалить. АВМ — это соединения между артериями и венами, которые могут подвергаться риску кровотечения.
Реабилитация
Инсульт — это событие, которое может изменить жизнь и иметь длительные физические и эмоциональные последствия.
Для успешного восстановления после инсульта часто требуются специальные методы лечения и системы поддержки, в том числе:
- Логопедия: Это помогает при проблемах с произнесением или пониманием речи.Практика, расслабление и изменение стиля общения могут облегчить общение.
- Физиотерапия: Это может помочь человеку заново научиться движениям и координации. Важно оставаться активным, даже если поначалу это может быть сложно.
- Трудотерапия: Это может помочь человеку улучшить свою способность выполнять повседневные действия, такие как купание, приготовление пищи, одевание, прием пищи, чтение и письмо.
- Группы поддержки: Присоединение к группе поддержки может помочь человеку справиться с типичными проблемами психического здоровья, которые могут возникнуть после инсульта, такими как депрессия.Многие считают полезным делиться общим опытом и обмениваться информацией.
- Поддержка друзей и семьи: Близкие друзья и родственники должны попытаться предложить практическую поддержку и утешение после инсульта. Очень важно сообщить друзьям и семье, что они могут сделать, чтобы помочь.
Реабилитация — важная и постоянная часть лечения инсульта. При правильной помощи и поддержке близких обычно возможно восстановление нормального качества жизни в зависимости от тяжести инсульта.
Лучший способ предотвратить инсульт — устранить первопричины. Люди могут добиться этого, изменив образ жизни, например:
- придерживаясь здоровой диеты
- поддерживая умеренный вес
- регулярно занимаясь спортом
- не куря табак
- избегая алкоголя или только умеренно употребляя
питательное питание означает в том числе:
- фрукты
- овощи
- цельнозерновые
- орехи
- семена
- бобовые
Обязательно ограничьте количество красного и обработанного мяса в рационе, а также холестерина и насыщенных жиров.Кроме того, умеренное потребление соли для поддержания нормального уровня артериального давления.
Другие меры, которые человек может предпринять, чтобы снизить риск инсульта, включают:
- контроль уровня артериального давления
- контроль диабета
- лечение сердечных заболеваний
А также изменение образа жизни, прием антикоагулянтов или антиагрегантные препараты также могут снизить риск повторного инсульта.
Операция на сердечной артерии, сонной артерии или аневризме головного мозга также может снизить риск дополнительных инсультов, как и некоторые другие хирургические варианты, которые еще исследуются.
У каждого типа инсульта есть свой набор потенциальных причин. Однако, как правило, инсульт с большей вероятностью повлияет на человека, если он:
- имеет избыточный вес или ожирение
- 55 лет или старше
- имеют личный или семейный анамнез инсульта
- имеют высокое кровяное давление
- имеют диабет
- имеют высокий уровень холестерина
- имеют сердечные заболевания, заболевания сонной артерии или другое сосудистое заболевание
- ведут малоподвижный образ жизни
- чрезмерно употребляют алкоголь
- курят
- употребляют запрещенные наркотики
Некоторые исследования показали, что мужчины имеют более высокий риск смерти от инсульта, чем женщины.Однако один обзор исследований 2016 года показывает, что эти различия не учитывают поправки на расу, возраст, тяжесть инсульта и другие факторы риска.
В обзоре объясняется, что риск смертности от инсульта часто увеличивается из-за возраста и демографии, а не из-за биологических различий между мужчинами и женщинами.
Согласно анализу 2016 года, афроамериканцы имеют значительно более высокий риск первого инсульта. Кроме того, вероятность повторного инсульта в течение 2 лет у них примерно на 60% выше.
В следующих разделах описаны конкретные причины каждого типа инсульта.
Ишемический инсульт
Этот тип инсульта возникает из-за закупорки или сужения артерий, обеспечивающих кровоснабжение головного мозга. Это вызывает ишемию или серьезное снижение кровотока, которое повреждает клетки мозга.
Тромбы часто вызывают ишемический инсульт. Сгустки могут образовываться в артериях головного мозга и других кровеносных сосудах тела. Кровоток переносит их в более узкие артерии головного мозга.
Отложения жировых бляшек в артериях также могут вызывать образование тромбов, что приводит к ишемии.
Геморрагический инсульт
Протекающие или лопнувшие артерии в головном мозге могут вызвать геморрагический инсульт.
Утечка крови оказывает давление на клетки мозга и повреждает их. Это также снижает кровоснабжение, которое может достигать ткани мозга после кровотечения.
Кровеносные сосуды могут лопнуть и пролить кровь в мозг или вблизи его поверхности. Это также может привести к попаданию крови в пространство между мозгом и черепом.
Наличие гипертонии, физические травмы, прием разжижающих кровь препаратов и аневризма могут вызвать утечку или разрыв кровеносных сосудов.
Внутримозговое кровоизлияние — наиболее частый тип геморрагического инсульта. Это происходит, когда ткань мозга переполняется кровью после разрыва артерии.
Субарахноидальное кровоизлияние — еще один вид геморрагического инсульта. Они встречаются реже. При субарахноидальном кровоизлиянии кровотечение возникает в области между мозгом и покрывающими его тонкими тканями.
ТИА
ТИА лишь ненадолго прерывают приток крови к мозгу. Они похожи на ишемические инсульты, поскольку возникают из-за сгустков.
Люди должны обращаться с ними как с неотложной медицинской помощью, даже если симптомы носят временный характер. Они служат предупреждающими знаками для будущих инсультов и указывают на частично заблокированную артерию или источник сгустка в сердце.
По данным Центров по контролю и профилактике заболеваний (CDC), более трети людей, перенесших ТИА, страдают серьезным инсультом в течение года, если они не получают никакого лечения.Около 10–15% людей переносят серьезный инсульт в течение 3 месяцев после ТИА.
Симптомы инсульта часто появляются без предупреждения. Некоторые из основных симптомов включают:
- спутанность сознания, в том числе трудности с речью и пониманием речи
- головная боль, возможно, с измененным сознанием или рвотой
- онемение или неспособность двигать частями лица, руки или ноги, особенно одной сторона тела
- проблемы со зрением в одном или обоих глазах
- трудности при ходьбе, включая головокружение и нарушение координации
Инсульт может привести к долгосрочным проблемам со здоровьем.В зависимости от скорости постановки диагноза и лечения человек может получить временную или постоянную инвалидность после инсульта.
Некоторые люди также могут испытывать:
- Проблемы с контролем мочевого пузыря или кишечника
- депрессия
- паралич или слабость с одной или обеих сторон тела
- трудности с контролем или выражением своих эмоций
Симптомы различаются по степени тяжести .
Выучив аббревиатуру «БЫСТРЫЙ» — хороший способ вспомнить симптомы инсульта.Это может помочь человеку быстро обратиться за помощью. FAST означает:
- Опущение лица: Если человек пытается улыбнуться, опускается ли одна сторона его лица?
- Слабость руки: Если человек пытается поднять обе руки, опускается ли одна рука?
- Сложность речи: Если человек пытается повторить простую фразу, его речь невнятная или необычная?
- Время действовать: При появлении любого из этих симптомов немедленно обратитесь в службу экстренной помощи.
Результат зависит от того, как быстро человек получит лечение. Своевременная помощь также означает, что у них будет меньше шансов получить необратимое повреждение мозга или смерть.
Инсульт начинается быстро. Для наилучшего результата человек должен получить лечение в больнице в течение 3 часов с момента появления первых симптомов.
Существует несколько различных диагностических тестов, которые врач может использовать для определения типа инсульта. К ним относятся:
- Медицинский осмотр: Врач спросит о симптомах пациента и его истории болезни.Они проверит силу мышц, рефлексы, ощущения, зрение и координацию. Они также могут проверить артериальное давление, послушать сонные артерии на шее и исследовать кровеносные сосуды на задней стороне глаз.
- Анализы крови: Врач может выполнить анализы крови, чтобы определить, существует ли высокий риск кровотечения или образования тромбов, измеряя уровни определенных веществ в крови, включая факторы свертывания, и проверяя наличие инфекции.
- Компьютерная томография: Серия рентгеновских снимков может показать кровоизлияния, инсульты, опухоли и другие состояния головного мозга.
- МРТ: Они используют радиоволны и магниты для создания изображения мозга, которое врач может использовать для обнаружения поврежденной ткани мозга.
- УЗИ сонных артерий: Врач может провести ультразвуковое сканирование, чтобы проверить кровоток в сонных артериях и увидеть, есть ли какие-либо сужения или бляшки.
- Церебральная ангиограмма: Врач может ввести краситель в кровеносные сосуды головного мозга, чтобы они были видны под рентгеновским снимком или МРТ. Это дает подробный обзор кровеносных сосудов головного мозга и шеи.
- Эхокардиограмма: Создает подробное изображение сердца, которое врачи могут использовать для проверки источников сгустков, которые могли попасть в мозг.
Подтвердить тип инсульта можно только с помощью сканирования мозга в условиях больницы.
Симптомы и лечение экстракраниальных / внутричерепных сосудистых заболеваний
Что такое экстракраниальное цереброваскулярное заболевание?
Мозг получает кровь от двух наборов артерий.
Сонные артерии проходят вверх по передней части шеи и снабжают кровью переднюю часть мозга, где расположены важные функции, в том числе:
- Выступление
- Личность
- Мышление
- Сенсор
- Двигательные функции
Позвоночные артерии проходят через позвоночник и снабжают кровью заднюю часть мозга (ствол мозга и мозжечок).
Когда любая из этих артерий сужается или блокируется, возникает состояние, называемое стенозом, которое резко увеличивает риск инсульта, аневризмы и других сосудисто-нервных расстройств.
Что такое экстракраниальное / внутричерепное сосудистое заболевание?
Заболевание экстракраниальных сосудов относится к стенозу сонной или позвоночной артерии вне черепа.
Внутричерепное сосудистое заболевание затрагивает артерии внутри черепа или у основания черепа.
Атеросклероз, уплотнение и сужение стенок этих сосудов из-за отложений жиров, которые образуют бляшки в артериях, является наиболее частой причиной экстракраниальных и внутричерепных сосудистых заболеваний. Поскольку отложения налета постепенно увеличиваются, они мешают кровотоку.
Атеросклероз может поражать любую артерию большого и среднего размера в организме и вызывать серьезные проблемы со здоровьем.
В редких случаях сужение сонных артерий может быть вызвано другими причинами, такими как:
- Синдром Марфана
- Фибромускулярная дисплазия
- Другие заболевания
Одним из типов заболеваний внутричерепных сосудов является болезнь моямоя, сужение и окончательное закрытие внутренних сонных артерий, имеющее свои симптомы и рекомендуемые методы лечения.
В UPMC заболевание экстракраниальных и внутричерепных сосудов можно лечить медикаментозно или хирургическим путем, в зависимости от тяжести заболевания.
Диагностика экстракраниальных / внутричерепных сосудистых заболеваний
Для диагностики заболевания экстракраниальных сосудов ваш врач будет:
- Выполнить полный медицинский осмотр
- Спросите о своем медицинском и семейном анамнезе
- Выполните несколько визуализационных тестов
Тестирование для диагностики экстракраниальных / внутричерепных сосудистых заболеваний
Ваш врач может запросить визуализацию, чтобы проверить, как кровь течет по вашим артериям. Эти диагностические тесты включают:
- Артериограммы или ангиография с использованием рентгеновских лучей
- Допплеровский тест
- Магнитно-резонансная артериография (МРА), вид МРТ
- КТ-ангиография
Симптомы экстракраниального / внутричерепного сосудистого заболевания
Симптомы различаются в зависимости от того, поражены ли сонные или позвоночные артерии.
Стеноз сонной артерии обычно протекает бессимптомно до тех пор, пока не возникает осложнение, такое как инсульт или аневризма мозга. Однако некоторые люди испытывают предупреждающие симптомы инсульта, называемые транзиторной ишемической атакой (ТИА), к которой следует относиться как к неотложной медицинской помощи, даже если симптомы проходят.
Симптомы транзиторной ишемической атаки (ТИА)
ТИА часто являются предупреждающими признаками неминуемого инсульта.
Симптомы ТИА включают:
- Слабость или онемение на одной стороне тела
- Затруднения при разговоре или понимании речи
- Внезапная сильная головная боль
- Изменения зрения
Симптомы заболевания позвоночной артерии
Симптомы болезни позвоночных артерий совпадают с симптомами болезни сонной артерии и могут включать:
- Головокружение
- Головокружение
- Двойное зрение
- Онемение вокруг рта
- Тиннитус (звон в ушах)
- Затрудняюсь ответить
- Частичная слепота
Лечение экстракраниальных / внутричерепных сосудистых заболеваний
В сотрудничестве с неврологами, кардиологами и радиологами, нейрососудистые врачи UPMC применяют мультидисциплинарный подход, чтобы рекомендовать методы лечения, которые наименее разрушительны для мозга, критических нервов человека и дают возможность вернуться к нормальному функционированию.
Лечение экстракраниальных и внутричерепных сосудистых заболеваний зависит от:
- Место возникновения проблемы
- Степень тяжести симптомов
- Возраст человека и история болезни
Лекарства и изменения образа жизни
Заболевания экстракраниальных и внутричерепных сосудов иногда можно предотвратить, хотя и не обратить вспять, путем нескольких изменений образа жизни. Для лечения атеросклероза людям можно посоветовать:
- Бросить курить
- Соблюдайте диету с низким содержанием жиров и холестерина
- Упражнение
- Похудеть
Это может помочь снизить кровяное давление и уровень холестерина, что, в свою очередь, может замедлить образование бляшек в артериях.
Наряду с изменением образа жизни лекарственные препараты обычно являются наиболее часто рекомендуемым лечением. Общие рецепты включают:
- Лекарственные средства, снижающие холестерин и артериальное давление
- Антиагреганты и антикоагулянты для предотвращения образования тромбов
Каротидная эндартерэктомия
Когда стеноз сильно сужает артерию или человек уже перенес инсульт, может быть показан открытый хирургический доступ.
Каротидная эндартерэктомия состоит из небольшого линейного разреза на шее с последующим рассечением и локализацией сонной артерии.
Артерия открывается, и весь «кальцинированный жир» (атерома) удаляется из артерии до:
- Восстановить кровоток
- Снижает вероятность инсульта
Мозговые волны отслеживаются во время операции, чтобы убедиться, что мозг получает достаточно крови на протяжении всей процедуры.
Ангиопластика и стентирование
Ангиопластика включает введение тонкой трубки, называемой катетером, в артерию в паху или ноге и продвижение катетера до пораженной артерии.
Небольшой баллон на конце катетера надувается в заблокированной области, прижимая бляшки к стенке артерии и расширяя ее, так что кровоток восстанавливается.
За процедурой может следовать стентирование, при котором в артерию вставляют трубку из проволочной сетки, называемую стентом, чтобы удерживать ее открытой в течение длительного времени.



 Такое питание способствует снижению избыточной массы тела, что является профилактикой повышения ВЧД.
Такое питание способствует снижению избыточной массы тела, что является профилактикой повышения ВЧД. ст.
ст.
 Также может быть использован электрический офтальмоскоп.
Также может быть использован электрический офтальмоскоп.